5 заболеваний, которые маскируются под боль в спине
Sobesednik.ru выяснил возможные причины болей в спине.
Боль в спине настолько «популярная» проблема, что рассказывать о ней никому не нужно. Однако стоит рассказать о том, что придется проверить, прежде чем можно будет с уверенностью сказать, что болит действительно спина.
Женские органы
Любителям погреть больную спину стоит знать, что их боль в реальности может иметь совсем иное происхождение и греть что-то в таком случае не просто бесполезно, а иногда и опасно. Боль в спине может быть вызвана проблемами в органах малого таза. Например, у женщин она бывает связана как с болезненными менструациями (у которых свои причины) и спайками, так и с кистами яичника, с воспалением придатков, с эндометриозом и даже с внематочной беременностью, что требует уже экстренной помощи. Прогревания во всех этих случаях категорически запрещены.
! Выяснить, все ли в порядке в органах малого таза, можно с помощью УЗИ.
Куда идти с болями в спине?
Традиционно с болями в спине в нашей стране принято идти к врачу-неврологу. Это не всегда правильно и не обязательно: боль в области позвоночника можно «показать» любому из этих специалистов – врачу ЛФК, хирургу-травматологу, вертебрологу или мануальному терапевту.
Предстательная железа
Мужчинам при появлении болей в спине стоит вспомнить, давно ли они проверяли состояние предстательной железы. Дело в том, что симптомами хронического простатита могут быть боли не только внизу живота и в промежности, но и в пояснице – причем зачастую это происходит одновременно.
! Если поясница болит у мужчины старшего возраста и неизвестно состояние предстательной железы, стоит посетить уролога.
Почки
Боль в пояснице вполне может и не иметь никакого отношения к спине – за нее часто принимают боль в почках. Эту причину стоит подозревать, если спина болит по бокам, ориентировочно в тех местах, куда ложатся ладони, если упереться ими в спину. Тем более стоит подумать о почках, если поясница болит с одной стороны. Но каков бы ни был характер боли – она тянущая или, наоборот, режущая, – если она появилась в поясничной области, почки нужно проверить в любом случае.
Тем более стоит подумать о почках, если поясница болит с одной стороны. Но каков бы ни был характер боли – она тянущая или, наоборот, режущая, – если она появилась в поясничной области, почки нужно проверить в любом случае.
! В порядке ли почки, покажут анализ мочи и УЗИ.
Не отмахивайтесь!
Вам точно нужно к врачу, если:
+ боли в спине не проходят, когда вы ложитесь, и спина болит по ночам
+ на фоне болей у вас повышена температура тела
+ боль в любом отделе позвоночника возникла после травмы
+ вам меньше 18 и больше 60 лет
+ вы недавно перенесли инфекцию
+ кроме боли в спине, вы отмечаете онемение конечностей
+ вы принимаете гормональные препараты
+ раньше вы лечились от рака
Сердце
Боль в грудном отделе позвоночника (то, что люди обычно описывают как «болит между лопаток») может быть связана с нарушениями в работе сердца – вплоть до инфаркта миокарда. Особенно тревожный симптом: боль сопровождается кашлем или любыми проблемами с дыханием.
! Как минимум в подобных случаях нужно сделать ЭКГ и ряд других кардиологических тестов, если ситуация не экстренная.
ЖКТ
Спина может болеть и из-за неблагополучия со стороны органов пищеварения. Например, симптомом острого панкреатита являются так называемые опоясывающие боли, когда болит не только живот, но и спина примерно под лопатками – как будто тело в этом месте стянуто железным обручем. Отдавать под лопатку могут и боли, которые на самом деле связаны с камнями в желчном пузыре. Боли в пояснице иногда дает и кишечник. Однако в таких случаях, кроме болевых ощущений, бывают и другие симптомы – такие, по которым можно догадаться, где болит на самом деле. Например, при язве боль всегда каким-либо образом привязана к приему пищи – либо возникает на голодный желудок, либо после того, как в него попадает еда. Холецистит – это часто горечь во рту. И точно так же с любой другой болезнью ЖКТ: кроме боли, обычно есть еще что-то специфическое.
Однако в таких случаях, кроме болевых ощущений, бывают и другие симптомы – такие, по которым можно догадаться, где болит на самом деле. Например, при язве боль всегда каким-либо образом привязана к приему пищи – либо возникает на голодный желудок, либо после того, как в него попадает еда. Холецистит – это часто горечь во рту. И точно так же с любой другой болезнью ЖКТ: кроме боли, обычно есть еще что-то специфическое.
! Прояснить, не являются ли боли в спине на самом деле признаками патологии ЖКТ, можно теми же методами, что используются для диагностики болезней пищеварения, – УЗИ, гастроскопия, анализы крови, кала и пр.
Как понять, что не так с позвоночником
Боль в спине имеет универсальное объяснение, которым многие и успокаиваются: это остеохондроз. На самом же деле это не болезнь и не объясняющий все диагноз, а просто констатация факта: в позвоночнике происходят дегенеративные процессы, которые с возрастом можно обнаружить практически у любого человека. В реальности боли, даже если не связаны с поражением внутренних органов, могут объясняться массой причин: это могут быть проблемы с позвонками, с межпозвоночными дисками, мышцами, межпозвонковыми нервами, спинным мозгом и пр.
Однако стоит иметь в виду, что прояснить причину боли в спине удается не всегда – иногда вопрос, почему она болит, так и остается без ответа.
Это может привести к болям в спине
— Подъем и перенос тяжестей
— Многочасовое вождение машины
— Неудобная кровать
— Долгая работа стоя и сидя
— Ожирение
— Стрессы и депрессия
А это – профилактика:
✔ Тренировка мышц спины и живота
✔ Удобное кресло с поддержкой поясницы
✔ Возможность настроить кресло в машине
✔ Правильное поднятие тяжестей
(с опорой на ноги)
✔ Качественный матрас и хорошая подушка
✔ Нормальный вес
От чего может болеть спина? 7 возможных причин | Здоровая жизнь | Здоровье
Те, кто проводит много времени сидя — за рулём, за партой, за компьютером, — часто страдают от болей в пояснице, но редко обращают на них внимание. Считается, что этот недуг не поддаётся лечению и проходит сам. Но на самом деле, всё может быть намного сложнее. Каковы могут быть причины боли в спине и какие из них требуют медицинской помощи?
Считается, что этот недуг не поддаётся лечению и проходит сам. Но на самом деле, всё может быть намного сложнее. Каковы могут быть причины боли в спине и какие из них требуют медицинской помощи?
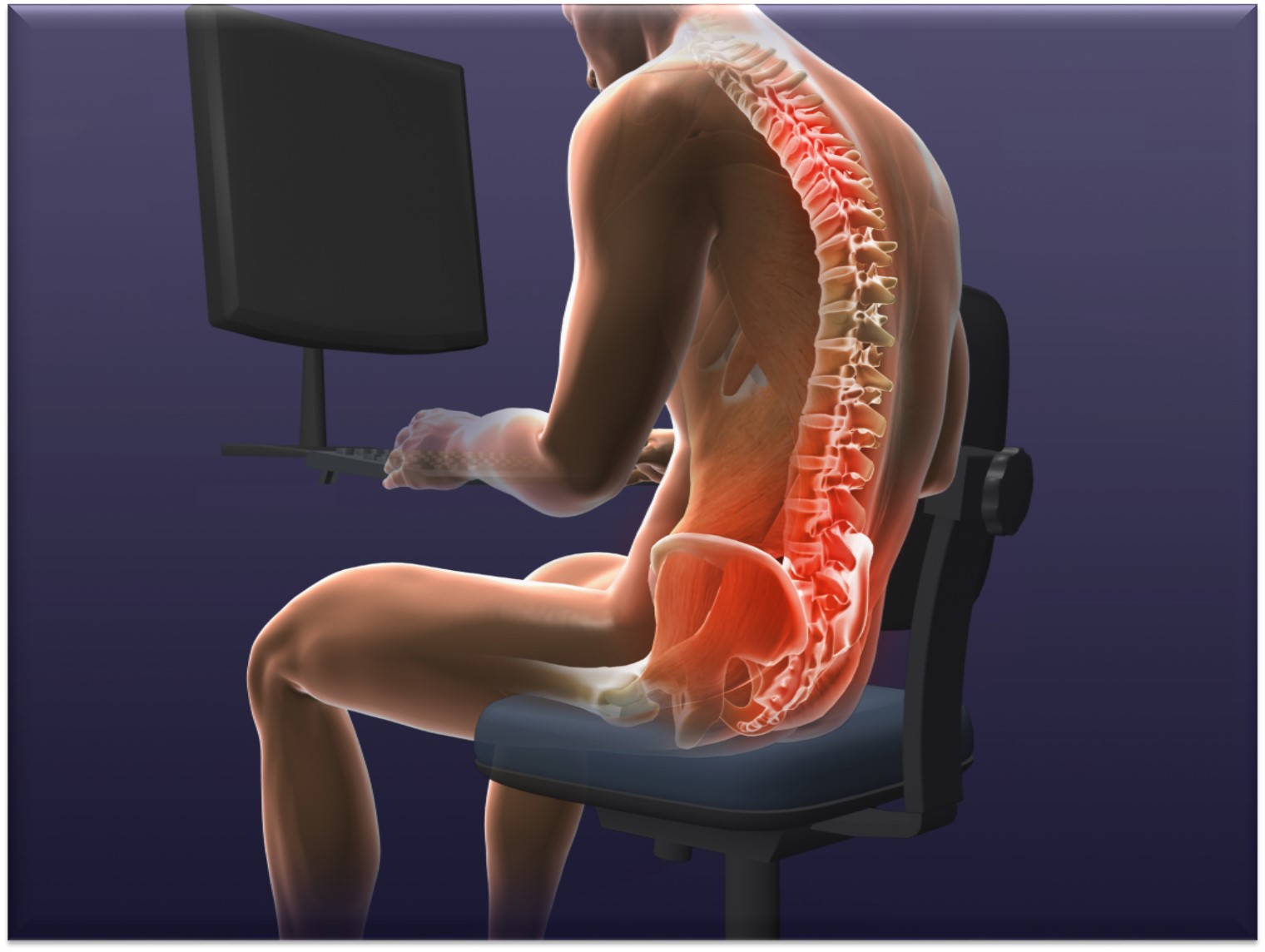
Мышечная нагрузка
Примерно 85% случаев хронических или эпизодических болей в спине связаны с чрезмерными нагрузками на поясницу. Не удивляйтесь: даже если вы не занимаетесь спортом, не таскаете тяжести и не копаетесь в грядках сутки напролёт, мышцы вашей спины всё равно испытывают каждодневное перенапряжение. Когда вы сидите, например, перед монитором, именно им приходится поддерживать основную массу вашего тела. Поэтому врачи рекомендуют тем, кто работает за столом, как можно «глубже» садиться в кресло, опираясь на его спинку.
Впрочем, диагноз «усталость спины» вам никто не поставит. Как правило, неострые боли в спине относят на «неопределённые причины» (это может быть временное повреждение мышц или связок) и лечат покоем и правильной позой в кресле.
Компрессионный перелом
Согласно данным Американской медицинской ассоциации, такой диагноз ставят примерно 4% пациентов с болями в спине. Компрессионный перелом — это перелом позвонка, чаще всего встречающийся у пожилых людей и больных остеопорозом. При этом заболевании кости становятся менее плотными и могут ломаться просто под давлением массы тела. Поэтому переломы в результате травмы в эту категорию не входят. А значит пациент сам может не заметить, как сломает себе позвонок — говорить об этом будут только острые непроходящие боли.
Лечатся такие переломы строгим постельным режимом и лекарсвтенными комплексами, направленными на снижение болевых ощущений.
Грыжа межпозвоночных дисков
Межпозвоночные грыжи — довольно распространенная проблема, чаще встречающаяся у людей после 40 (хотя может быть диагностирована и в более раннем возрасте). Причина — в дегенерации мышечных и соединительных тканей. С возрастом ваш позвоночник как бы «оседает» — позвонки прижимаются всё ближе друг другу, межпозвоночные диски расплющиваются и выпирают за пределы позвоночного столба. Результат — то же сдавление корешков нервов, приводящее к острым болям в пояснице и ногах.
Причина — в дегенерации мышечных и соединительных тканей. С возрастом ваш позвоночник как бы «оседает» — позвонки прижимаются всё ближе друг другу, межпозвоночные диски расплющиваются и выпирают за пределы позвоночного столба. Результат — то же сдавление корешков нервов, приводящее к острым болям в пояснице и ногах.
Как правило, локализация ваших болей может подсказать врачу, где может располагаться грыжа. Но чтобы подтвердить диагноз и точно определить местоположение грыжи, обычно проводится магнитно-резонансная томограмма (МРТ).
Спондилолистез
Это состояние встречается у 5-7% населения, хотя диагностируется гораздо реже (чаще всего на хронические поясничные боли люди просто не обращают внимание). При спондилолистезе ножка одного из позвонков (как правило 5-го поясничного) деформируется, из-за чего позвонок «ползает» на нижний, выпячиваясь при этом вперёд или назад. Соответствующий участок позвоночника становится похож на лестницу, а не на столб.
Симптомы всё те же — боль в нижней части спины, иногда в ягодицах, редко может отдавать в нижние конечности. Смещённый позвонок может сдавливать корешки нервов, отходящих от спинного мозга, что и приводит к болевым ощущениям.
Болезнь Бехтерева
Другое название этого заболевания — анкилозирующий спондилит. В основном встречается у мужчин, причём как у пожилых, так и у молодых. Женщины составляют менее шестой части всех больных.
В основном проявляется болями и скованностью в пояснице, ноющей болью в области бёдер, постоянным напряжением мышц спины. Причина — воспаление суставов и связок позвоночника. Это хроническое прогрессирующее заболевание, то есть, взявшись за поясничный отдел позвоночника, воспаление распространяется на шейный и грудной. Более того, со временем могут поражаться соединительные ткани внутренних органов, сердечно-сосудистая система, почки, лёгкие и даже глаза. Впрочем, встречается эта болезнь довольно редко — его «ставят» примерно 0,35 пациентов.
Рак
Примерно у 0,7% пациентов с жалобами на боли в спине в последствии обнаруживаются раковые опухоли. Это может быть рак, изначально локализовавшийся в области позвоночника, или же опухоли, метастазирующие из других органов. Как видно из статистики, такие случаи крайне редки: обычно рак «ловят» по другим симптомам, и если у вас не было онкологических заболеваний ранее, боль в спине вряд ли предвещает вам этот страшный диагноз.
Инфекционное поражение позвоночника
Одна из самых редкий причин болей в спине (0,01%). Как правило, инфекция не начинается с позвоночника, а добирается до поясницы через кровоток из других частей тела — из мочевыводящего канала, например. Как и другие инфекционные поражения, обычно сопровождается повышением температуры. Однако сочетание «больная спина + жар» ещё не означает, что у вас инфицирован позвоночник. Обычный грипп, например, может вызвать те же симптомы.
Смотрите также:
Почему болит спина? Самые распространённые заболевания позвоночника и методы их лечения
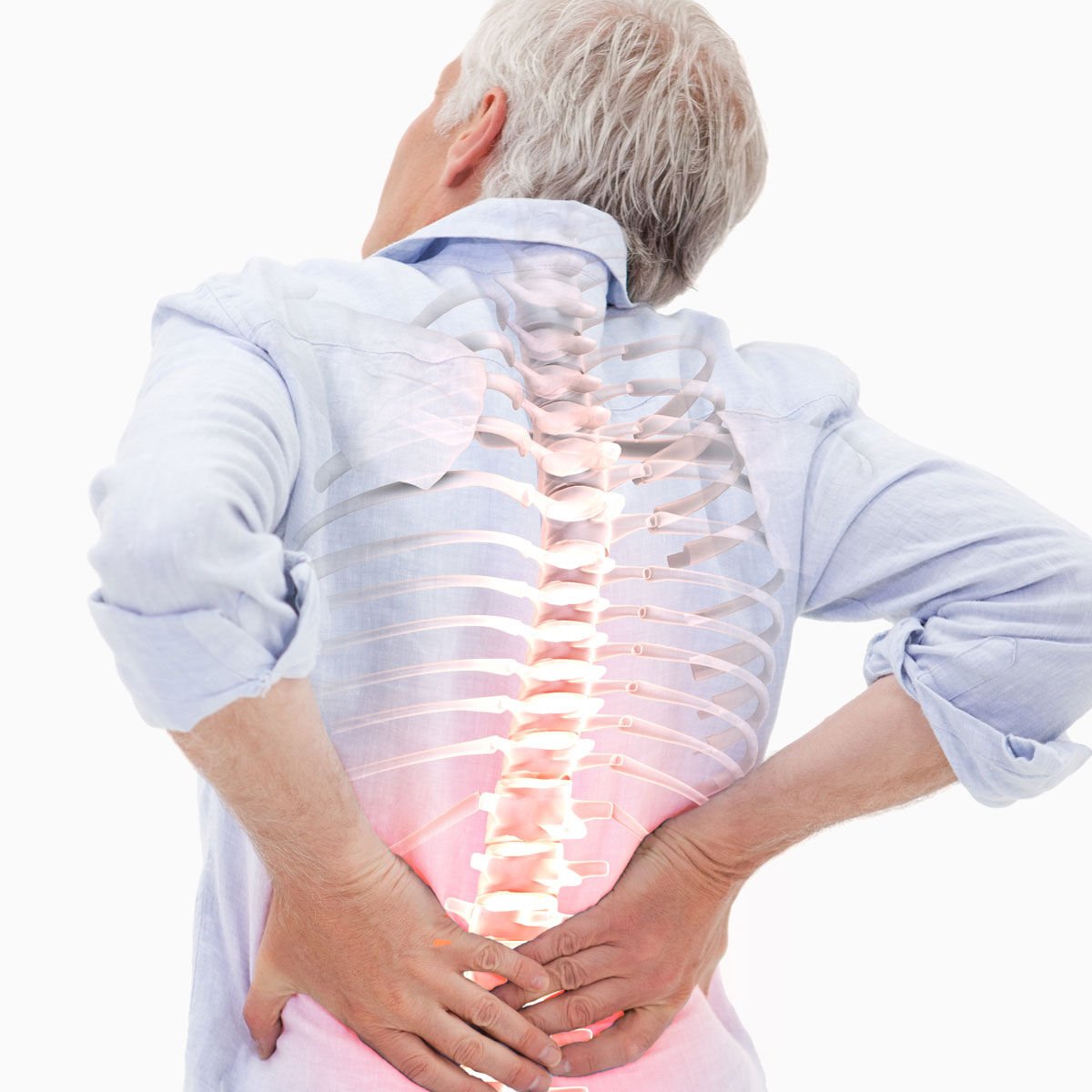
Боли в спине признаны самыми распространёнными. Специалисты объясняют это особенностями человеческой анатомии. Всё дело в том, что позвоночник подвержен нагрузкам на протяжении всей жизни человека: с того самого момента, как только он в детстве встаёт на ноги и до самой смерти. Позвоночный столб изнашивается, и рано или поздно проблемы с ним возникают практически у каждого. Самые распространённые диагнозы, которые ставят при болях в спине: «остеохондроз» и «радикулит», при этом нередко пациенты ставят их себе сами и сами же назначают лечение, не обращаясь за консультацией к врачам. Однако даже за этими диагнозами, которые, казалось бы, у всех на слуху, зачастую стоят причины, которые определить может только опытный специалист. Из-за чего возникают боли в спине и как их правильно лечить – в материале informburo.kz.
Специалисты объясняют это особенностями человеческой анатомии. Всё дело в том, что позвоночник подвержен нагрузкам на протяжении всей жизни человека: с того самого момента, как только он в детстве встаёт на ноги и до самой смерти. Позвоночный столб изнашивается, и рано или поздно проблемы с ним возникают практически у каждого. Самые распространённые диагнозы, которые ставят при болях в спине: «остеохондроз» и «радикулит», при этом нередко пациенты ставят их себе сами и сами же назначают лечение, не обращаясь за консультацией к врачам. Однако даже за этими диагнозами, которые, казалось бы, у всех на слуху, зачастую стоят причины, которые определить может только опытный специалист. Из-за чего возникают боли в спине и как их правильно лечить – в материале informburo.kz.
Виды болей
Медики выделяют 3 вида боли, которые чаще всего дают о себе знать в области спины. Задача врача точно определить, какой именно вид боли беспокоит обратившегося к нему пациента, ведь каждый из них будет лечится исключительно по-своему.
Задача врача точно определить, какой именно вид боли беспокоит обратившегося к нему пациента, ведь каждый из них будет лечится исключительно по-своему.
Ноцицептивная боль или, проще говоря, боль в рецепторах – в коже, мышцах, связках, суставах – считается самой распространённой. Причины, которые её вызывают, на рентгеновских снимках или при помощи компьютерной томографии, как правило, не видны. Диагноз в таком случае специалист ставит на основе симптомов, о которых рассказывает пациент. Причинами мышечного спазма может быть, к примеру, физическая нагрузка, когда человек поднял что-то тяжёлое, резко наклонился, или же перепад температуры (распространённый пример – продуло кондиционером). Лечится такой вид боли медикаментами двух видов.
«Острые боли лечатся при помощи обезболивающих противовоспалительных средств и препаратов, расслабляющих мышцы. Другой терапии в таком случае быть не может. Когда болевой синдром снят, мы рекомендуем пациенту укреплять мышцы при помощи физкультуры. Это и лечение, и профилактика заболевания на будущее», – рассказал врач-невропатолог Центра профилактики и лечения боли Вадим Ахметжанов.
Это и лечение, и профилактика заболевания на будущее», – рассказал врач-невропатолог Центра профилактики и лечения боли Вадим Ахметжанов.
Физические упражнения не только помогают укрепить мышцы, но и способствуют выработке в организме эндорфинов, а также серотонина и норадреналина. Эти вещества повышают болевой порог человека и снимают депрессивный настрой.
Нейропатическая боль или боль нерва, в народе это заболевание больше известно как радикулит. Такой вид боли у человека возникает, в частности, когда позвоночная грыжа становится больших размеров и зажимает нервные окончания. При этом специалисты предостерегают пациентов и всё профессиональное сообщество от неправильного диагностирования в тех случаях, когда на рентген-снимках или при помощи МРТ выясняется, что грыжа или какой-либо другой вид износа позвоночника имеется, но он не настолько значительный, чтобы воздействовать на нерв. Необходимо тщательно разобраться в истинной причине боли. Не исключено, что всему виной мышечный спазм, а это и вид боли совсем другой, и лечение для него тоже будет отличаться. То, что принято считать остеохондрозом, не только не проявляется болевым синдромом, но и является нормой.
То, что принято считать остеохондрозом, не только не проявляется болевым синдромом, но и является нормой.
«Остеохондроз – признак старения организма. Но «остеохондроз» и «боль» не одно и тоже. Так как в костной ткани практически нет нервных окончаний, то и болеть протрузии (начальная стадия грыжи межпозвоночного диска. – Авт.) или грыжи не могут сами по себе. Проводились даже исследования: группам людей разных возрастов делались МРТ – выбирали, преимущественно тех, кто никогда не обращался к врачу с жалобами на боли в спине, но у них находили и грыжи, и остеохондроз», – отметил невропатолог.
Кроме того, врач приводит примеры, когда пациенты получали лечение – и боль у них проходила, несмотря на то, что остеохондроз на снимке оставался. Остеохондроз сегодня – понятие, которое употребляется локально.
«Есть страны, где слово «остеохондроз» вообще не употребляется. Даже в России в прошлом году официально сказали, что этот диагноз ставят неврологи прошлого поколения. За рубежом, когда пациент приходит на приём и говорит, что у него болит спина, ему ставится диагноз: неспецифическая боль в спине, но подразумевается, что человек дал нагрузку на мышцы», – пояснил Вадим Ахметжанов.
За рубежом, когда пациент приходит на приём и говорит, что у него болит спина, ему ставится диагноз: неспецифическая боль в спине, но подразумевается, что человек дал нагрузку на мышцы», – пояснил Вадим Ахметжанов.
Подтверждением того, что боль вызвана именно радикулитом, а не спазмом, для специалистов чаще всего служит симптом в виде болевых ощущений в области спины, отдающих по нерву в ногу.
Причиной боли нерва могут стать, также осложнения, которые вызваны сахарным диабетом и герпесом. При сахарном диабете пациенты нередко жалуются на боль, так как это заболевание повреждает нервную систему. Для постгерпетической невралгии характерны полоски сыпи вдоль повреждённого нерва и, соответственно, боль. Для лечения боли нерва есть специальные препараты.
«Для лечения нейропатической боли применяются противоэпилептические средства и антидепрессанты. Название препаратов такой направленности пациентов, надо сказать, зачастую пугает, поэтому важно им объяснить, что именно антидепрессанты повышают болевой порог. Это стандарты лечения боли», – отметил невропатолог.
Это стандарты лечения боли», – отметил невропатолог.
Психогенная боль или хроническая. Этот вид боли вызывают не физические изменения в организме человека, меняется его психическое состояние. Симптомы мучают пациента в таком случае длительное время. При этом болит, как правило, не только спина.
«Бывает, приходят люди и говорят: «У меня всё болит – голова, спина – постоянно. Спрашиваешь: что-то тяжёлое поднимали? Нет! И нет никакой чёткой локализации. В таком случае можно сделать вывод, что у пациента снижен болевой порог и анализатор боли, который находится в мозге, постоянно даёт о себе знать. Спровоцировать боль у такого пациента может всё что угодно: переутомление, стресс, чувство страха», – рассказал Вадим Ахметжанов.
Фото с сайта storinka.com.ua
Обезболивающие препараты в этом случае не помогут. Пациентам с хронической болью специалисты обычно назначают антидепрессанты, физкультуру, но иногда бывает достаточно найти причину с помощью психолога или психиатра.
«Была у меня на приёме молодая женщина, которая жаловалось на боль в спине: полгода, говорит, мучилась. Я ей порекомендовал сходить к психологу и на физкультуру. Через несколько дней она снова пришла абсолютно здоровая без приёма каких-либо лекарств. Психолог помог ей понять, что причина боли в стрессе: у неё были семейные проблемы, физкультура помогла расслабиться», – привёл пример невропатолог.
Когда таблетки не помогают
Если медикаментозное лечение, которое назначает терапевт или невропатолог, в течение 3-6 месяцев не даёт результатов и боль продолжает мучить пациента, врач обязан передать больного другому специалисту. В некоторых ситуациях существенную помощь может оказать физиотерапия. Она подходит для первых двух видов болей: в рецепторах и нервах. Физиотерапия назначается и тем пациентам, у которых аллергия на лекарства или проблемы с желудком.
«Из-за этого лечение проходит, а эффекта нет, пациенты к нам поступают зачастую тяжёлые, с депрессией, поэтому к их лечению мы подходим мультидисциплинарно, с привлечением различных специалистов: невропатологов, психологов, физиотерапевтов, нейрохирургов», – рассказал заведующий приёмно-диагностического отделения Национального центра нейрохирургии Ергали Есенбаев.
В числе методик, которые используют отечественные физиотерапевты, позаимствованная у российских коллег внутритканевая электростимуляция. Её принцип заключается в том, чтобы через одноразовую специальную иглу-электрод, минуя кожный барьер, подавать ток, непосредственно в болевой очаг. Диагнозы, при которых, назначается эта процедура, в том числе, протрузии и грыжи. Процедура, по словам специалистов, комфортная и не требует обезболивания. Эффект, как правило, ощущается уже после первой процедуры. Всего их назначается от 3 до 6.
Помимо этого используется лазерная терапия. Эта методика удобна ещё и тем, что её можно назначать пациентам с различными стимуляторами, в том числе кардио-, и не беспокоится, что произойдёт сбой. Лазер используется не только для лечения заболеваний, связанных с проблемами позвоночника, но и в качестве терапии осложнений сахарного диабета и герпеса, о которых уже шла речь.
«Лазер способствует хорошему заживлению.:max_bytes(150000):strip_icc()/GettyImages-182844594-59dbd07c22fa3a00117bb874.jpg) Кроме того, аппарат улучшает микроциркуляцию в самом позвоночнике, и за счёт этого улучшается питание дисков. Как следствие снимается отёк и воспаление, и боль, соответственно, уходит», – пояснил врач.
Кроме того, аппарат улучшает микроциркуляцию в самом позвоночнике, и за счёт этого улучшается питание дисков. Как следствие снимается отёк и воспаление, и боль, соответственно, уходит», – пояснил врач.
Правда, столь современное оборудование для физиотерапии пока есть столько в двух городах Казахстана. И в Астане, и в Алматы процедуры оказывается на платной основе – квоты на них не распространяются. Стоимость одной процедуры – около 6 тысяч тенге.
Блокада
Такое понятие как «блокада» в медицине не новое. При сильных болях ещё с советских времён пациентам назначались инъекции в ту область, где непосредственно находится болевой очаг. В участковых поликлиниках с тех пор мало что изменилось. Между тем, в соответствии с международными рекомендациями данные процедуры необходимо выполнять исключительно под контролем, с использованием специального оборудования, позволяющего следить за процессом в режиме реального времени. Последствия неудачного укола могут быть самыми различными: в лучшем случае лекарство, введённое не туда, куда нужно, не даст необходимого эффекта, в худшем – это чревато серьёзными осложнениями.
«Введение препарата должно производиться под радиологическим контролем: флюроскопии, КТ, МРТ, УЗИ, потому что препарат вводится целенаправленно в ту зону, где источник боли. В случае, если врач попадёт не туда, это чревато и остановкой дыхания у пациента, и тотальной спинальной анестезией», – предостерёг анестезиолог Дмитрий Видерман.
Суть блокады заключается в том, что введённое лекарство от нескольких месяцев до полугода препятствует распространению импульса по нерву, который участвует в проведении нервного импульса. Хоть эта процедура и не гарантирует постоянного эффекта, однако она существенно повышает качество жизни больного: человек на время полностью забывает о болевых ощущениях, может спокойно спать или заниматься своими делами.
Операция – ликвидация боли
Когда лекарства не помогают – ни таблетки, ни уколы, когда неэффективно физиолечение, на помощь приходят нейрохирурги. Современные технологии позволяют этим специалистам возвращать к жизни без боли пациентов, которые страдают от неё не один год подряд. Существует множество методик: от манипуляций с самым минимальным вмешательством в организм до сложных хирургических операций с протезированием позвонков.
Существует множество методик: от манипуляций с самым минимальным вмешательством в организм до сложных хирургических операций с протезированием позвонков.
При грыжах, которые защемляют нерв, одной из наиболее распространённых и действенных методик признана так называемая радиочастотная абляция. По сути это своего рода блокада, только вместо лекарства, которое избавляет от боли лишь на время, используется электрический ток, способный полностью решить проблему. Нередко абляцию делают после блокад, благодаря которым врачи получают чёткое понимание, на какой именно нерв необходимо воздействовать. Процедура предоставляется, как на платной основе, так и по квоте.
«Процедура проводится в течение 20 минут. Она называется операцией, но на самом деле это хирургическая манипуляция, которая делается под местным наркозом, обязательно под контролем специальных приборов. Сначала воспроизводится болевой синдром и, если пациент подтверждает, что это именно та боль, которую он испытывает обычно, подаём импульсный разряд – и боль, так сказать, отключается», – рассказал врач-нейрохирург Центра профилактики и лечения боли Рамиль Танкачеев.
В особых случаях используются методы нейростимуляции, в их числе вживление электрода. Пациенту делается операция: хирург помещает в очаг боли небольшое устройство, которое будет подавлять болевые импульсы в режиме реального времени. Эту процедуру пациенты получают по квоте.
«Бывают случаи, когда уже вроде сделали различные виды оперативных вмешательств, но болевой синдром в той или иной степени сохранился, тогда мы ставим стимулятор – сначала в тестовом режиме, а если достигается нужный эффект, то ставим насовсем. Это операция, которая проводится с небольшим разрезом. Единственное, пациенту нужно будет приходить периодически на тестовый контроль», – пояснил специалист.
Почему так, а не иначе?
«Нужно ли тратить время, силы и деньги на лечение: таблетками, уколами, физиотерапией, если можно сразу сделать небольшую операцию и избавиться от боли раз и навсегда?» – этот вопрос, по словам нейрохирургов, пациенты в последнее время задают всё чаще.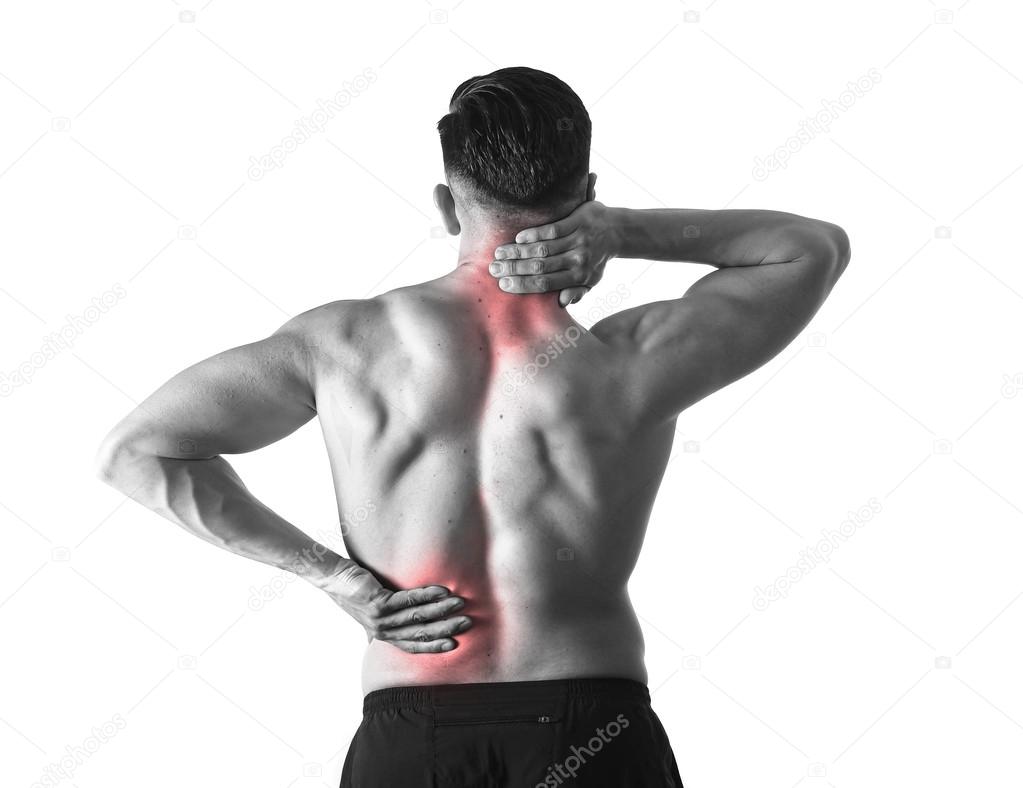 Ответ, как правило, однозначный: да, нужно! Всё дело в том, что при точной диагностике и правильном лечении до операций доходят единицы. Остальные избавляются от боли на первых этапах оказания помощи – в среднем, отсеивается по 30% пациентов на каждом этапе.
Ответ, как правило, однозначный: да, нужно! Всё дело в том, что при точной диагностике и правильном лечении до операций доходят единицы. Остальные избавляются от боли на первых этапах оказания помощи – в среднем, отсеивается по 30% пациентов на каждом этапе.
«У меня был пациент, у которого диагностировали грыжу довольно больших размеров в нижнем позвонке поясничного отдела. По рекомендации этот человек начал активно заниматься собой: делал гимнастику, прошёл курс физиотерапии. Спустя 1,5 года он сделал контрольный снимок, и результат оказался впечатляющим: грыжа подсохла. Это классический пример излечения консервативной терапией. Да, не всем везёт, но заниматься в любом случае нужно», – отметил РамильТанкачеев.
Ошибка, по его словам, когда люди, увидев на снимке протрузию или грыжу, сразу бегут на приём к хирургу, минуя специалистов предыдущих этапов оказания помощи. В случаях, когда изменения незначительные, операция не требуется. Более того, при правильном образе жизни – занимаясь лечебной физкультурой, плаванием, следя за весом своего тела – человек с так называемым остеохондрозом может чувствовать себя здоровым и не испытывать боль.
Более того, при правильном образе жизни – занимаясь лечебной физкультурой, плаванием, следя за весом своего тела – человек с так называемым остеохондрозом может чувствовать себя здоровым и не испытывать боль.
Группа столичных специалистов во главе с нейрохирургом Рамилем Танкачеевым выступает за создание профильной ассоциации, в которой врачи, представляющие разные этапы оказания помощи при болях, будут более тесно сотрудничать друг с другом. По мнению инициатора, важно, чтобы на каждом этапе пациенту ставился точный диагноз и назначалось правильное лечение. Добиться этого можно только коллегиально. Предлагается также, на примере зарубежного опыта, ввести в Казахстане новую специализацию, такую как алголог – это своего рода терапевт, специализирующийся на боли, врач, обладающий знаниями невролога и интервента-анестезиолога,способный лечить, не доводя дело до операции, но, если хирургическое вмешательство всё же неизбежно, своевременно передаст пациента нейрохирургам.
принять таблетку, записаться на массаж или вызвать неотложку?
Ушиб или растяжениеБольшая часть случаев болей в спине связаны с повреждением связок или мышечных волокон. «Потянуть спину» можно в результате падения, подъема тяжестей и даже неудачных резких движений. На месте ушиба обычно возникает припухлость, а кожа приобретает синеватый оттенок.
«Потянуть спину» можно в результате падения, подъема тяжестей и даже неудачных резких движений. На месте ушиба обычно возникает припухлость, а кожа приобретает синеватый оттенок.
Если боль несильная и жить особенно не мешает, скорее всего, в течение пары дней все пройдет само собой; все, что вам нужно сделать – ограничить по возможности физические нагрузки. Однако если с момента травмы пошел уже третий день, а боль все еще не отпускает, имеет смысл посетить травматолога. Бывает и так, что с самого начала боль настолько сильна, что без анальгетиков ее терпеть невозможно; в таком случае лучше обратиться в травмпункт без промедления.
ОстеоартритЭто заболевание, атакующее хрящевую ткань суставов, обычно выбирает тех, кому больше 45 лет. Начинается все с несильных ноющих болей и скованности движений; со временем симптомы нарастают. Иногда к ним добавляются и другие: суставы во время движений начинают потрескивать, опухает спина в районе позвоночника.
Первый шаг – посетить терапевта или ревматолога. Для уточнения диагноза врач назначит анализы крови и рентгеновское обследование. На начальных стадиях заболевания и при его легких формах помогут диета, грамотно подобранные физические упражнения, теплые ванны и лекарственная терапия. При тяжелых формах и в запущенных случаях может потребоваться протезирование сустава.
РадикулитНагнулись зашнуровать ботинки, да так и застыли в неловкой позе, стиснув зубы от боли; так проявляет себя радикулит. Долгое время это заболевание щадило молодых и большей частью выбирало тех, кому за 40. Однако в последние десятилетия радикулит принялся стремительно молодеть. В группе риска как жертвы сидячей работы, так и труженики профессионального спорта.
Причина болезни – воспаление или повреждение корешков спинномозговых нервов. Наиболее распространенная разновидность заболевания – пояснично-крестцовый радикулит, характеризующийся сильными болями в районе поясницы, дающими о себе знать во время наклонов или ходьбы. Реже встречаются грудной радикулит (боль словно опоясывает грудную клетку), шейный и шейно-плечевой радикулит (боли концентрируются в шее, плечах, руках, порой к ним присоединяется головокружение).
Реже встречаются грудной радикулит (боль словно опоясывает грудную клетку), шейный и шейно-плечевой радикулит (боли концентрируются в шее, плечах, руках, порой к ним присоединяется головокружение).
Если с вами происходит что-то похожее, не затягивайте с визитом к неврологу. Поставить точный диагноз поможет рентгенологическое обследование. Лечение будет комплексным: противовоспалительные и обезболивающие препараты, физиотерапия, массаж и ЛФК.
Острый пиелонефритОбычно поражает прекрасный пол; виной тому – особенности строения мочеиспускательного канала у женщин. Первый сигнал – сильная боль в спине, в районе поясницы или чуть выше; может отдавать в бока. Температура подскакивает до 40 градусов, начинается озноб, болит голова; возможна тошнота вплоть до рвоты. Частые позывы к мочеиспусканию; моча отходит мутная, резко пахнущая, иногда с кровью.
При первых же симптомах нужно как можно скорее вызвать скорую помощь; с почками не шутят, в данном случае малейшее промедление может привести к их необратимому поражению. Лечат острый пиелонефрит обычно в стационаре – назначают курс антибиотиков в инъекционной форме, при необходимости для обеспечения нормального оттока мочи вводят в мочеточник катетер, а в осложненных случаях, которые, к счастью, бывают нечасто, прибегают к хирургическому вмешательству.
Лечат острый пиелонефрит обычно в стационаре – назначают курс антибиотиков в инъекционной форме, при необходимости для обеспечения нормального оттока мочи вводят в мочеточник катетер, а в осложненных случаях, которые, к счастью, бывают нечасто, прибегают к хирургическому вмешательству.
От нее не застрахованы даже молодые люди. Признаки того, что нарушена структура дисков, отделяющих друг от друга позвонки, могут быть самыми разными: от несильной боли в спине и легкого онемения мышц до приступов головокружения, повышенного давления, онемения конечностей во время ходьбы и недержания мочи. Чем сильнее выражены симптомы, тем скорее нужно попасть к врачу – ортопеду или спинальному хирургу. Наиболее информативное обследование – МРТ позвоночника: результаты покажут, можно ли обойтись консервативным лечением, или необходимо оперативное вмешательство.
Перелом позвонкаОбычно является результатом серьезной травмы – такой как падение с высоты или дорожная авария. Однако у людей старше 60 лет, страдающих от остеопороза, к перелому позвонка может привести даже незначительное физическое усилие вроде банального наклона. Мышечный спазм, резкая и сильная боль в спине, выраженная гематома – повод немедленно обратиться за помощью к травматологу. Вам назначат КТ или МРТ, а также измерение плотности костей – денситометрию. В большинстве случаев лечение включает в себя ношение специального корсета и прием местных обезболивающих, но при осложненных переломах – в частности, если поврежден спинномозговой нерв – не обойтись без операции.
Однако у людей старше 60 лет, страдающих от остеопороза, к перелому позвонка может привести даже незначительное физическое усилие вроде банального наклона. Мышечный спазм, резкая и сильная боль в спине, выраженная гематома – повод немедленно обратиться за помощью к травматологу. Вам назначат КТ или МРТ, а также измерение плотности костей – денситометрию. В большинстве случаев лечение включает в себя ношение специального корсета и прием местных обезболивающих, но при осложненных переломах – в частности, если поврежден спинномозговой нерв – не обойтись без операции.
Другие названия – анкилозирующий спондилит, анкилозирующий спондилоартрит. Начинается все с того, что в движениях отмечается сильная скованность (трудно, а иногда и вовсе невозможно наклониться), болит спина в области поясницы, побаливают суставы. Боль, что характерно, унимается при небольшой физической активности или после горячего душа. Затем могут присоединиться постоянная слабость, потеря веса и субфебрильная (ниже 37,5 градусов) температура. Как правило, заболевание поражает молодых людей, которым еще нет 30; мужчины страдают от него в девять раз чаще, чем женщины.
Как правило, заболевание поражает молодых людей, которым еще нет 30; мужчины страдают от него в девять раз чаще, чем женщины.
С визитом к врачу лучше не затягивать. В противном случае рано или поздно о себе дадут знать такие малоприятные осложнения, как постоянные ноющие боли в спине, сильное искривление позвоночника, нарушение работы все большего количества суставов. Приготовьтесь к регулярному общению с докторами; для правильной постановки диагноза вас должны будут наблюдать не менее трех месяцев. Лечение – кортикостероиды, нестероидные противовоспалительные препараты, физиотерапия.
Травма позвоночникаК серьезным травмам, сопровождающимся повреждением спинного мозга, могут привести автомобильная авария, падение с большой высоты и другие несчастные случаи. Симптомы: острая боль или, напротив, полная потеря чувствительности в спине и конечностях; может быть трудно дышать, нередки случаи недержания кала и мочи. Чем скорее удастся вызвать скорую помощь, тем лучше. А вот передвигать пострадавшего самостоятельно – плохая идея; так можно навредить ему еще больше.
А вот передвигать пострадавшего самостоятельно – плохая идея; так можно навредить ему еще больше.
Другие названия – ишиалгия, ишиас. Если воспален седалищный нерв, боль локализуется в нижней части спины и в ягодицах, отдает в ноги и может усиливаться во время кашля. Иногда к боли присоединяются мышечная слабость и онемение в ногах; возможны отеки ног и излишняя потливость стоп. При подобных симптомах стоит посетить невролога; врач проверит ваши рефлексы, назначит УЗИ и МРТ, порекомендует противовоспалительные средства, а также массаж, ЛФК, физиотерапию и мануальную терапию.
ОстеохондрозЕсли болит спина в области поясницы и боль отдает в крестец или в ноги, если при физической нагрузке боли усиливаются, если при попытке наклониться или повернуться ощущается явственный дискомфорт, велика вероятность того, что вы столкнулись с проявлениями поясничного остеохондроза. Для него характерно также нарушение чувствительности ног.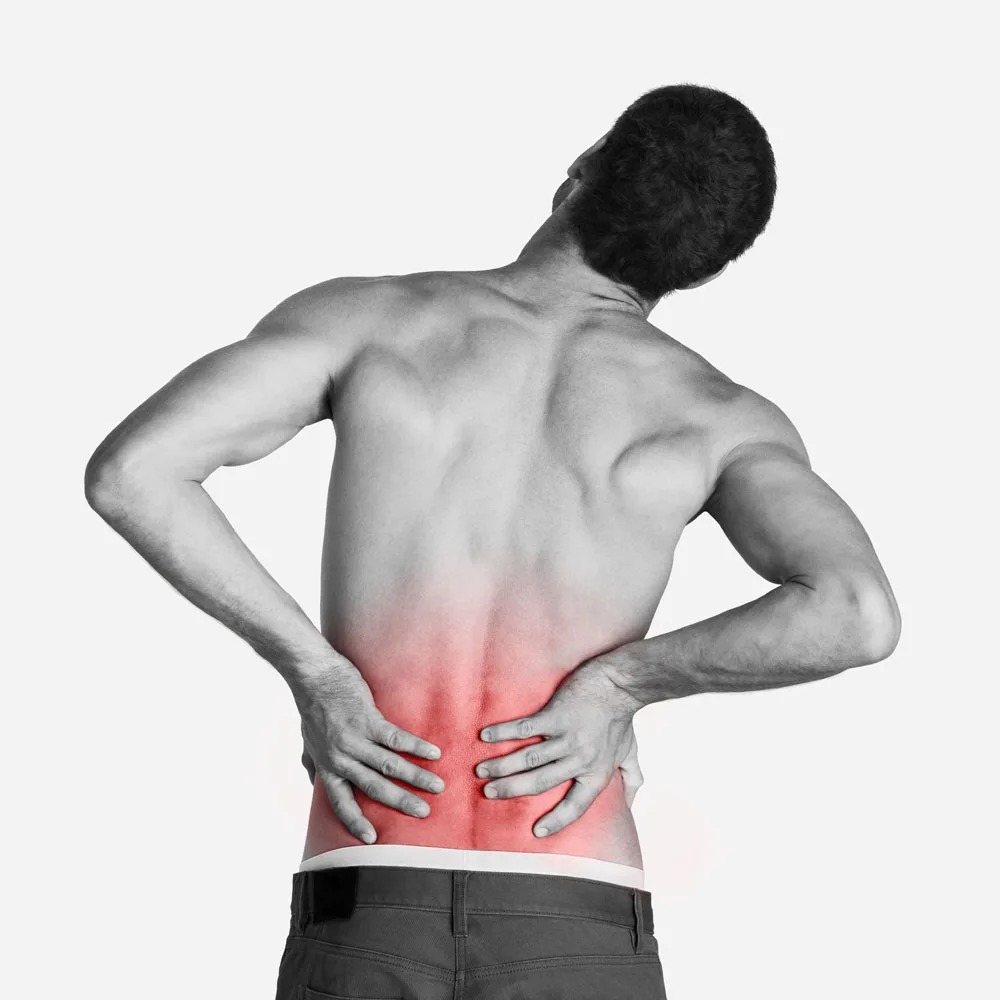 При остеохондрозе грудного отдела болевые ощущения локализуются между лопатками и в груди; усиливаются во время переохлаждения, глубоком вдохе и выдохе или попытке повернуться, сильнее ощущаются ночью, чем днем. Те, у кого налицо грудной остеохондроз, часто жалуются, что грудь будто бы сдавило со всех сторон, а по коже то и дело бегают мурашки. При первых же тревожных звоночках необходимо посетить невролога; врач назначит рентгенографию и МРТ проблемного отдела позвоночника. Лечение остеохондроза включает в себя мануальную терапию, лечебную физкультуру, массаж.
При остеохондрозе грудного отдела болевые ощущения локализуются между лопатками и в груди; усиливаются во время переохлаждения, глубоком вдохе и выдохе или попытке повернуться, сильнее ощущаются ночью, чем днем. Те, у кого налицо грудной остеохондроз, часто жалуются, что грудь будто бы сдавило со всех сторон, а по коже то и дело бегают мурашки. При первых же тревожных звоночках необходимо посетить невролога; врач назначит рентгенографию и МРТ проблемного отдела позвоночника. Лечение остеохондроза включает в себя мануальную терапию, лечебную физкультуру, массаж.
Мнение редакции
Сейчас огромную популярность приобрели услуги мануальных терапевтов. В поиске подобного специалиста не доверяйте газетным объявлениям – слишком высок риск нарваться на шарлатана. Лучше обратиться в сертифицированную клинику – тогда вами будет заниматься дипломированный врач.
Что делать и чего не делать, если возникли проблемы с позвоночником — Российская газета
В медиацентре «РГ» прошел совет экспертов, на котором обсуждалась тема, волнующая, без преувеличения, миллионы россиян.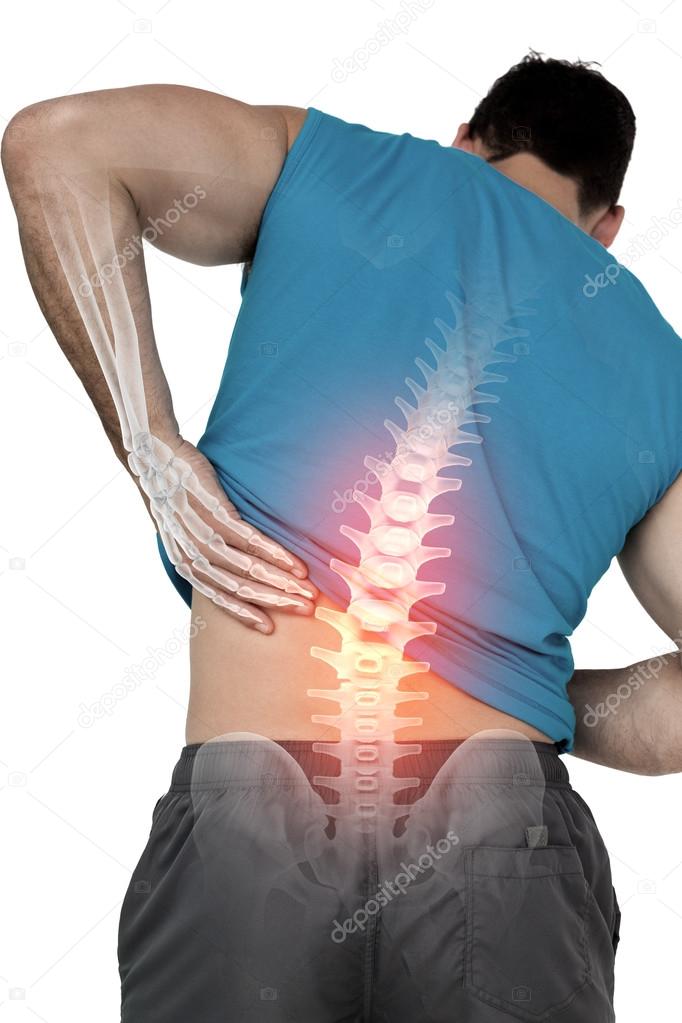 Это боль в спине, здоровье и заболевания позвоночного столба.
Это боль в спине, здоровье и заболевания позвоночного столба.
В дискуссии приняли участие профессор римского Университета Сапиенца, доктор медицины, автор только что вышедшей книги «Если болит спина» Джалал Саидбегов; заведующий кафедрой нервных болезней Московского государственного медико-стоматологического университета, доктор медицинских наук профессор Игорь Стулин; заведующий кафедрой патофизиологии МГМСУ, доктор медицинских наук профессор Игорь Малышев; и.о. руководителя Центра мануальной терапии департамента здравоохранения Москвы, кандидат медицинских наук Сергей Канаев; доцент кафедры нервных болезней МГМСУ Сергей Труханов.
Уважаемые эксперты, так почему все больше и больше людей сталкиваются с болью в спине, причем во все более раннем возрасте?
Джалал Саидбегов: Действительно, патология позвоночника молодеет. У меня самой юной пациенткой была девочка 12 лет, у которой были диагностированы две межпозвонковые грыжи довольно больших размеров. А по статистике, после 35-40 лет до 80 процентов населения страдает от болей в спине, обусловленными грыжей или протрузией диска, либо дископатией. С чем это связано? С тем, что сегодня человек постоянно сидит — дома, на работе, на отдыхе и т.д. Известный шведский ортопед-травматолог, профессор Нахимсон измерял, как меняется давление в межпозвонковых дисках в зависимости от позы. Так вот, когда человек сидит наклонившись вперед, внутридисковое давление значительно повышается, из-за чего диск изнашивается, образуются дископатии, протрузии и т.д.
А по статистике, после 35-40 лет до 80 процентов населения страдает от болей в спине, обусловленными грыжей или протрузией диска, либо дископатией. С чем это связано? С тем, что сегодня человек постоянно сидит — дома, на работе, на отдыхе и т.д. Известный шведский ортопед-травматолог, профессор Нахимсон измерял, как меняется давление в межпозвонковых дисках в зависимости от позы. Так вот, когда человек сидит наклонившись вперед, внутридисковое давление значительно повышается, из-за чего диск изнашивается, образуются дископатии, протрузии и т.д.
Игорь Малышев: В рост заболеваемости вносит свой вклад и качество диагностики. Если раньше с болью в спине никто к врачам не обращался и ни в какую статистику программы не попадал, то сегодня и омоложение патологии, и увеличение количества пациентов отчасти, конечно, связано с улучшением диагностики и верой людей в медицину.
Сергей Канаев: ВОЗ регулярно публикует глобальные данные о заболеваемости, инвалидизации и т.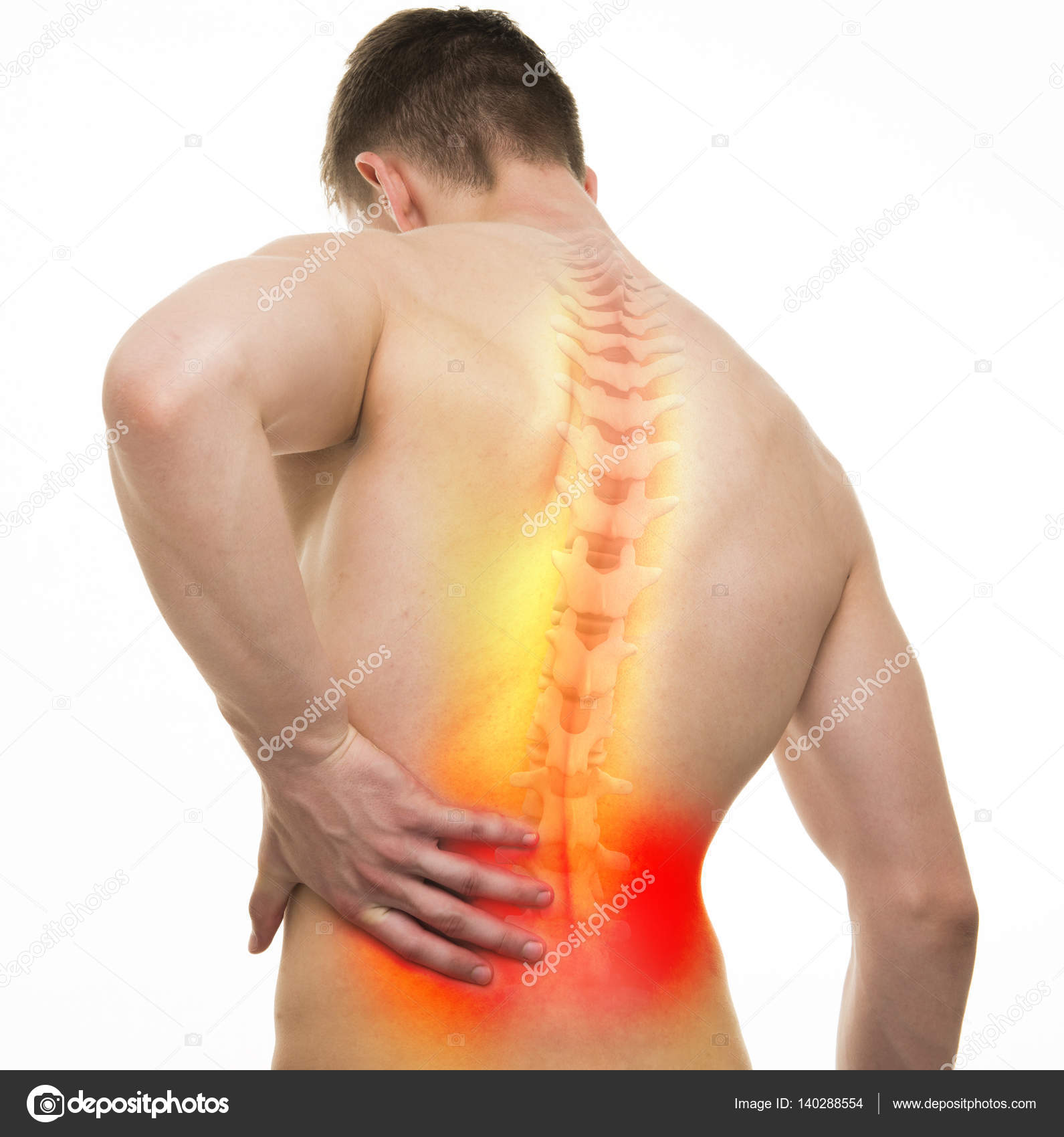 д. В таком отчете за 2017 год первое место среди причин, которые нарушают нормальную жизнедеятельность человека, занимает боль в нижней части спины. Пятое место — боль в шее. Несмотря на то что формально эти состояния не влияют на продолжительность жизни и смертность, они очень сильно снижают качество жизни. А качество жизни — это главная цель современной медицины. Да, главная причина болей в спине — малоподвижный образ жизни, причем с детства. Прежде дети после школы гуляли, бегали, играли на воздухе.
д. В таком отчете за 2017 год первое место среди причин, которые нарушают нормальную жизнедеятельность человека, занимает боль в нижней части спины. Пятое место — боль в шее. Несмотря на то что формально эти состояния не влияют на продолжительность жизни и смертность, они очень сильно снижают качество жизни. А качество жизни — это главная цель современной медицины. Да, главная причина болей в спине — малоподвижный образ жизни, причем с детства. Прежде дети после школы гуляли, бегали, играли на воздухе.
В школе их учили, как правильно сидеть, как пользоваться подставкой для книг. Сейчас дети в основном сидят или даже лежат дома — за компьютером и гаджетами. Сейчас и офисную работу захватили компьютеры, мало того, что человек целый день сидит, он еще и сидит неправильно. Нужно сидеть так, чтобы центр тяжести головы совпадал с центром тяжести туловища, плечи должны быть расслаблены. Вместо этого монитор стоит сбоку, человек сидит вполоборота, в противоестественной позе, плечи приподняты, напряжены.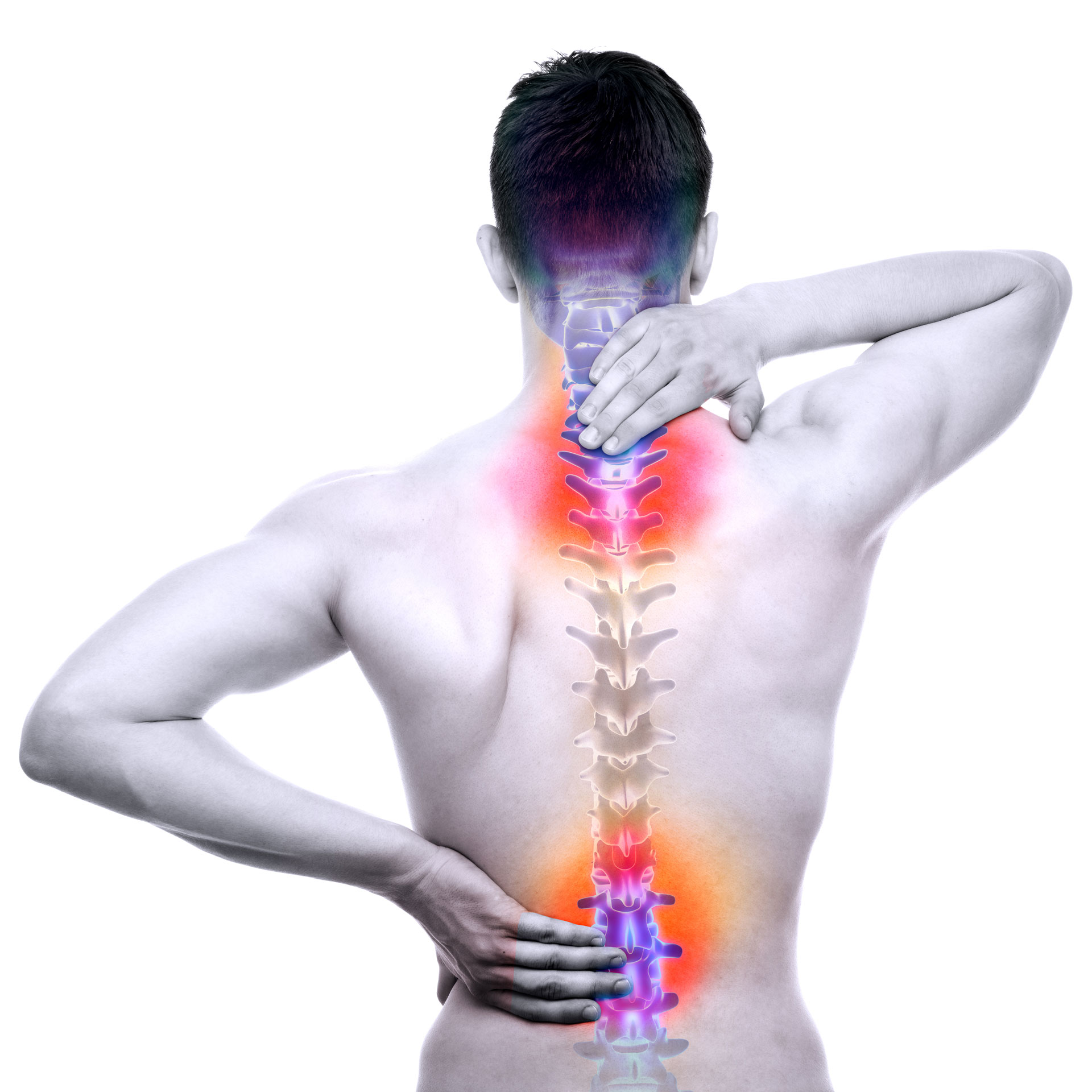 Часто не отрегулирован размер шрифтов на экране, поэтому человек еще и тянет шею к монитору. Естественно, мышцы спины будут перенапряжены, и к вечеру из-за мышечного гипертонуса будут болеть плечи, шея и голова. А если это повторяется изо дня в день, гипертонус становится хроническим, и вот перед нами готовый пациент с хронической болью в шее и пояснице.
Часто не отрегулирован размер шрифтов на экране, поэтому человек еще и тянет шею к монитору. Естественно, мышцы спины будут перенапряжены, и к вечеру из-за мышечного гипертонуса будут болеть плечи, шея и голова. А если это повторяется изо дня в день, гипертонус становится хроническим, и вот перед нами готовый пациент с хронической болью в шее и пояснице.
80 процентов населения страдает от болей в спине
Из школьного курса анатомии мы помним, что нервы, которые отходят от спинного мозга, иннервируют все внутренние органы, все системы организма. Влияет ли состояние позвоночника на работу головного мозга?
Игорь Стулин: Магистральная артерия, которая снабжает кровью головной мозг, — это сонная артерия. Она подает мозгу до 70 процентов крови от одного сокращения сердца, остальные 30 процентов идут почкам, печени и прочим органам. Но есть еще и позвоночные артерии, которые несут кровь к мозжечку, к стволу мозга, где находится центр равновесия и другие важнейшие отделы.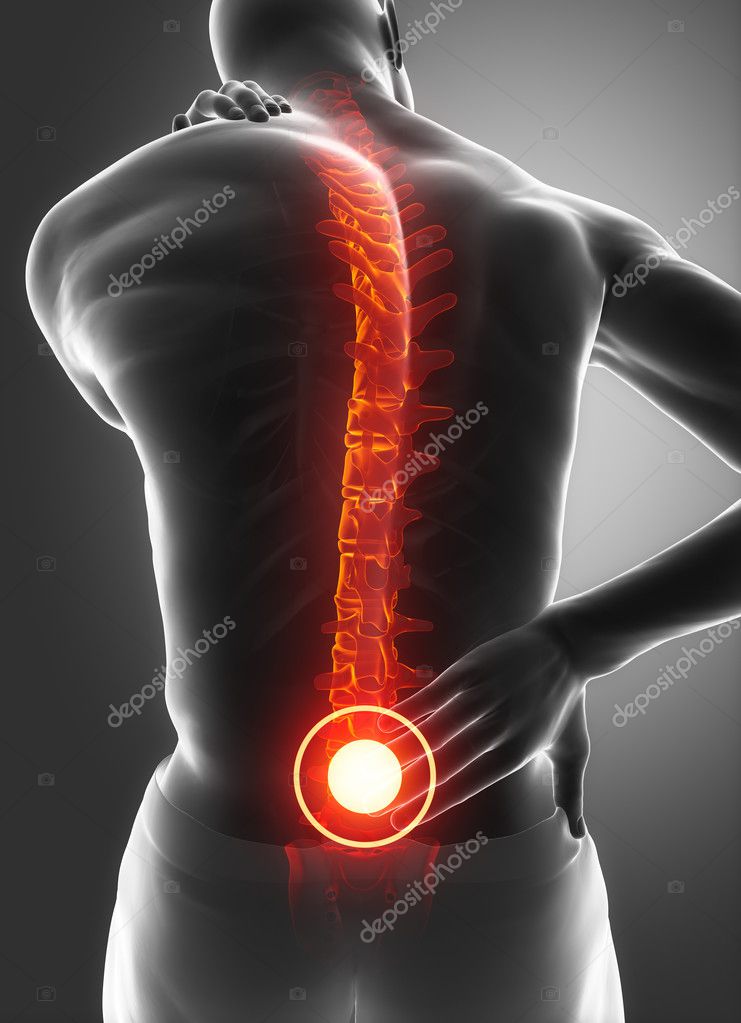 Любая позвоночная артерия, прежде чем она доставит туда кровь, делает пять изгибов. И нарушения в позвоночнике на уровне шейного отдела, конечно, могут этому препятствовать. Поэтому очень важно определять с помощью современных диагностических методов показания и противопоказания для мануальной терапии именно на шейном отделе. К сожалению, далеко не всегда этот отбор проводят тщательно, а это может привести к драматическим исходам.
Любая позвоночная артерия, прежде чем она доставит туда кровь, делает пять изгибов. И нарушения в позвоночнике на уровне шейного отдела, конечно, могут этому препятствовать. Поэтому очень важно определять с помощью современных диагностических методов показания и противопоказания для мануальной терапии именно на шейном отделе. К сожалению, далеко не всегда этот отбор проводят тщательно, а это может привести к драматическим исходам.
Сергей Канаев: Я руковожу единственным в России специализированным центром мануальной терапии. В год к нам обращается 9-10 тысяч пациентов. Но мы не всех берем на лечение, потому что к этим методам есть и противопоказания, их довольно много. И если врач не учитывает наличие у пациента противопоказаний для проведения мануальной терапии, это опасно. Но если отбор грамотный, риска нет. Хочу напомнить, что ко всем врачам мануальной терапии министерством здравоохранения и министерством образования и науки установлены единые квалификационные требования. И показания, как и противопоказания, тоже везде одинаковые. Если где-то им не следуют, это говорит только о том, что либо врач неквалифицированный, либо руководство, которое такого врача допускает к работе.
И показания, как и противопоказания, тоже везде одинаковые. Если где-то им не следуют, это говорит только о том, что либо врач неквалифицированный, либо руководство, которое такого врача допускает к работе.
Игорь Юрьевич, вы изучаете иммунный ответ организма на различные заболевания. Есть ли связь между состоянием иммунитета и возникновением проблем с позвоночником?
Игорь Малышев: Патология позвоночника — это не монопатология. Она связана с метаболическими нарушениями и иммунной системой. Почему на одних пациентов мануальная терапия оказывает благотворный эффект, и даже после операции на позвоночнике они быстро и хорошо восстанавливаются? А другим вроде бы все делали тоже правильно, а восстановления нет, даже есть ухудшение. Мысль о том, что иммунная система как-то влияет на позвоночник, возникла давно. Ученые обратили внимание и на то, что у некоторых больных возникает спонтанное рассасывание межпозвонковых грыж. Исследования показали, что очень важную роль играют два фактора. Первый — какие именно клетки присутствуют в междисковом пространстве. Оказалось, что там много иммунных клеток. Среди них есть Т-клетки, которые специализированны на резорбции, то есть разрушении твердых тканей — костной и хрящевой. И есть клетки-макрофаги, которые выделяют вещества, способные лизировать, то есть растворять костную и хрящевую ткань. Второй фактор заключается в том, что в хрящевой капсуле позвонков нет сосудов. И в результате механического давления макрофаги начинают производить фактор, который усиливает рост кровеносных сосудов. А они способствуют снятию воспаления. Когда сравнили гистологическую картину разных пациентов, выяснилось, что у одних людей макрофагов и новых сосудов много — и они выздоравливают хорошо. У других макрофагов и сосудов нет, и результата от лечения тоже. Возможно, именно механическое воздействие на позвоночник, которое используют врачи мануальной терапии, активизирует работу иммунных клеток. Поэтому мне кажется, что нужно внести в практику врачей мануальной терапии, и начальную оценку иммунного статуса.
Первый — какие именно клетки присутствуют в междисковом пространстве. Оказалось, что там много иммунных клеток. Среди них есть Т-клетки, которые специализированны на резорбции, то есть разрушении твердых тканей — костной и хрящевой. И есть клетки-макрофаги, которые выделяют вещества, способные лизировать, то есть растворять костную и хрящевую ткань. Второй фактор заключается в том, что в хрящевой капсуле позвонков нет сосудов. И в результате механического давления макрофаги начинают производить фактор, который усиливает рост кровеносных сосудов. А они способствуют снятию воспаления. Когда сравнили гистологическую картину разных пациентов, выяснилось, что у одних людей макрофагов и новых сосудов много — и они выздоравливают хорошо. У других макрофагов и сосудов нет, и результата от лечения тоже. Возможно, именно механическое воздействие на позвоночник, которое используют врачи мануальной терапии, активизирует работу иммунных клеток. Поэтому мне кажется, что нужно внести в практику врачей мануальной терапии, и начальную оценку иммунного статуса. Тогда успех лечения может быть гораздо выше.
Тогда успех лечения может быть гораздо выше.
Когда возникают проблемы со спиной, жители крупных городов легко найдут адекватную медицинскую помощь. Но многие россияне живут в маленьких городах и селах, где нет ни мануального терапевта, ни иммунолога. К кому там обратиться, чтобы получить помощь?
Сергей Канаев: Логичнее всего обратиться к тому врачу, который его регулярно наблюдает и знает все его сопутствующие заболевания. Это участковый терапевт или врач общей практики. Они могут назначить простейшую терапию, безопасную для пациента. Зачастую достаточно принимать лишь нестероидные противовоспалительные препараты. Но надо иметь в виду, что на рынке их много, и все они имеют серьезные побочные эффекты. Поэтому принимать их самостоятельно не следует. Врач, который пациента наблюдает и знает его сопутствующие заболевания, назначит препараты, безопасные для него конкретно.
При боли в спине откладывать визит к врачу не следует. Пока пациент будет лечиться сам или метаться по частнопрактикующим медикам, драгоценное время будет упущено
Джалал Саидбегов: Я рекомендую обезболивающие препараты крайне редко. И ни в коем случае не советую применять согревающие мази, перцовый пластырь. Если есть грыжа, то воспаление и так имеется, при согревании оно может только усилиться.
И ни в коем случае не советую применять согревающие мази, перцовый пластырь. Если есть грыжа, то воспаление и так имеется, при согревании оно может только усилиться.
Сергей Канаев: Второй момент — часто боли в пояснице маскируют гораздо более серьезное заболевание. И если в течение какого-то разумного времени его состояние не улучшается, то врач должен решить, к какому специалисту пациента направить — ревматологу, неврологу или сразу к нейрохирургу. И в ряде случаев методом выбора будет хирургическое лечение. Именно поэтому при боли в спине откладывать визит к врачу не следует. Пока пациент будет лечиться сам, думать, куда ему пойти или метаться по частнопрактикующим медикам, уровень и квалификация которых неизвестны, драгоценное время будет в лучшем случае упущено. Тем более, что греха таить, часто за врачей мануальной терапии или остеопатов выдают себя люди, не имеющие должного образования. Даже за банальный массаж зачастую берутся люди, которые не имеют даже среднего медицинского образования.
А какие методики лечения сегодня считаются наиболее оправдывающими себя?
Сергей Канаев: С точки зрения доказательной медицины сейчас единственный подход к лечению болей в спине — это междисциплинарный мультимодальный подход. Нет какого-то одного метода, который мог бы заменить все остальные. Методы лечения можно условно разделить их на медикаментозные и немедикаментозные. По данным международных обзоров, лечебная физкультура, мануальная терапи показывают эффективность, сравнимую с медикаментозными методами. И при этом нет существенных преимуществ одного метода над другим. Поэтому нужно учитывать еще и доступность того или иного метода, безопасность, а также приверженность пациента к тому или иному лечению.
Сами методики мануального воздействия стандартизованы, разработаны клинические рекомендации? Или это каждый раз некое творческое начало?
Сергей Канаев: Эти методы воздействия строго стандартизованы, врачей мануальной терапии учат одинаково. Но это можно сравнить с тем, что все домохозяйки знают, как приготовить борщ, но все готовят по-разному. Сами манипуляции четко описаны. Но какие из них и как применять к конкретному пациенту — это и есть предмет врачебного опыта, если угодно — врачебного искусства. Это уже никакими стандартами, приказами не пропишешь.
Но это можно сравнить с тем, что все домохозяйки знают, как приготовить борщ, но все готовят по-разному. Сами манипуляции четко описаны. Но какие из них и как применять к конкретному пациенту — это и есть предмет врачебного опыта, если угодно — врачебного искусства. Это уже никакими стандартами, приказами не пропишешь.
В Москве существует множество центров, в которых оказывают подобные услуги. Есть и врачи, которые утверждают, что разработали собственный метод лечения. Джалал Гаджиевич, вы используете свой метод — неинвазивную репозицию позвонков и суставов. В чем его суть?
Джалал Саидбегов: Эта методика основана на подходах врача Николая Андреевича Касьяна, потомственного мануального терапевта. При манипуляциях в шейном отделе мы применяем методику чешского врача Карела Левита. Некоторым кажется, что это очень легкая профессия — три, четыре приема сделал — и вылечил больного. Я этим занимаюсь 33 года. И каждый день у каждого больного я учусь, что-то новое для себя открываю. И это очень стрессовая работа, если заниматься ею серьезно. Что касается остеопатов, хиропрактиков — на мой взгляд, это беда современной медицины. В США, чтобы стать остеопатом, нужно учиться в университете пять лет. В Италии, да и в России, нередко эти «специалисты» вообще не имеют медицинского образования.
И это очень стрессовая работа, если заниматься ею серьезно. Что касается остеопатов, хиропрактиков — на мой взгляд, это беда современной медицины. В США, чтобы стать остеопатом, нужно учиться в университете пять лет. В Италии, да и в России, нередко эти «специалисты» вообще не имеют медицинского образования.
Игорь Дмитриевич, бывали ли у вас пациенты, у которых возникали осложнения после мануальных воздействий?
Игорь Стулин: Я знаю пять случаев с тетрапарезом, то есть параличом всех конечностей. Помочь таким людям может только экстренная операция.
Еще есть такая патология, как нестабильность позвоночника. Анатомия у людей бывает очень разная, связочный аппарат тоже. А позвоночная артерия настолько своеобразна, что она может расслоиться. Таким пациентам я бы не рекомендовал мануальное воздействие.
Время от времени повисеть на турнике полезно для здоровья и гибкости позвоночника. Фото: Шостак Данила / ТАСС
А может ли повыситься артериальное давление после курса массажа?
Игорь Стулин: Вполне. У пациента может быть повышенное давление, какая-то патология внутренних органов, сахарный диабет очень плохо проявляет себя в этом плане.
У пациента может быть повышенное давление, какая-то патология внутренних органов, сахарный диабет очень плохо проявляет себя в этом плане.
Сергей Канаев: Но это опять же проблема не мануальной терапии как метода лечения, а проблема отбора пациентов. Вторая проблема — выбор врача. Никому не придет в голову пойти по знакомству к какому-то чудо-доктору, который у себя дома с помощью кухонного ножа проведет операцию на коленном суставе. Но почему-то пойти к человеку, который позиционирует себя как хиропрактик, остеопат, массажист, но а самом деле им не является, — это сплошь и рядом. Естественно, без необходимого обследования и учета сопутствующих заболеваний, человек получит весь спектр осложнений.
Большинство врачей-неврологов выступают за консервативные методики лечения межпозвонковых грыж диска. А в каких случаях операция при грыже неизбежна?
Джалал Саидбегов: Болевой синдром присутствует не при всех грыжах. Примерно о 25 процентах грыж даже больших размеров сам человек и не подозревает. Их находят случайно, выполняя по какому-то поводу МРТ. И напротив, боль может вызывать не только грыжа. Порой ее вызывает избыточное количество внутрисуставной жидкости. Болевые рецепторы может раздражать и воспалительный процесс. Но эти состояния не требуют операции. Поэтому отбор на хирургическое лечение должен быть очень тщательным.
Их находят случайно, выполняя по какому-то поводу МРТ. И напротив, боль может вызывать не только грыжа. Порой ее вызывает избыточное количество внутрисуставной жидкости. Болевые рецепторы может раздражать и воспалительный процесс. Но эти состояния не требуют операции. Поэтому отбор на хирургическое лечение должен быть очень тщательным.
Сергей Канаев: Причиной боли в спине может быть не только поражение диска, нередко ее вызывают связки, мышцы.
На практике нейрохирурги неоправданно расширяют пул «своих» пациентов или, наоборот, кого-то не замечают?
Сергей Труханов: Небольшие исследования на эту тему есть. У нас часто приводят не очень высокие цифры положительных и условно-положительных исходов у тех пациентов, которых оперировали. Это связано, скорее всего, с чрезмерным расширением пула пациентов.
Игорь Стулин: Грыжи диска находят практически у каждого здорового человека. Было проведено обследование 400 молодых врачей, которых готовят для работы на подводных лодках. Им всем сделали МРТ, и у 80 процентов нашли эту пресловутую грыжу, которая не проявлялась и не проявится никогда. У пациента ничего не болит, а ему порой говорят: мы уберем эту молчащую грыжу, и у вас будет гарантия, что не наступит болевого синдрома. Но есть хороший принцип: лучшая операция — та, которую можно не делать. Поэтому, прежде чем решиться на операцию, надо выслушать мнение трех разных врачей, а то и четырех.
Им всем сделали МРТ, и у 80 процентов нашли эту пресловутую грыжу, которая не проявлялась и не проявится никогда. У пациента ничего не болит, а ему порой говорят: мы уберем эту молчащую грыжу, и у вас будет гарантия, что не наступит болевого синдрома. Но есть хороший принцип: лучшая операция — та, которую можно не делать. Поэтому, прежде чем решиться на операцию, надо выслушать мнение трех разных врачей, а то и четырех.
Джалал Саидбегов: Я много лет являюсь членом Eurospine — самой авторитетной в мире ассоциации врачей по патологии позвоночника. На ее конгрессах с каждым годом все чаще говорят: надо меньше оперировать.
Но на каждом конгрессе бывает выставка — новая аппаратура, искусственные диски и т.д. За всем этим стоят интересы компаний-производителей.
Дайте, пожалуйста, свои рекомендации тем, у кого есть проблемы со спиной.
Джалал Саидбегов: Надо проанализировать свой образ жизни, особое внимание уделить детям, особенно когда они идут в школу. Раньше в школах были парты Эрисмана, которые он придумал еще в 1870 году. Под партой была перекладина, на которую можно было поставить ноги. При этом поясница не напрягается. А если этой подставки, нет, то нагрузка идет на межпозвонковые диски. Стоило бы вернуться к этим партам, сделать их адаптированными к росту ребенка, регулировать по высоте, предусмотреть подставку под книгу, планшет и т.д. Не было бы столько сколиозов у детей, как сегодня.
Раньше в школах были парты Эрисмана, которые он придумал еще в 1870 году. Под партой была перекладина, на которую можно было поставить ноги. При этом поясница не напрягается. А если этой подставки, нет, то нагрузка идет на межпозвонковые диски. Стоило бы вернуться к этим партам, сделать их адаптированными к росту ребенка, регулировать по высоте, предусмотреть подставку под книгу, планшет и т.д. Не было бы столько сколиозов у детей, как сегодня.
Это, наверное, касается и офисных работников сидят?
Сергей Канаев: Как только человек почувствовал, что ему дискомфортно, начинает испытывать ощущение скованности, зажатости, он просто должен встать, потянуться, походить несколько минут.
Джалал Саидбегов: Я рекомендую повисеть минуту на турнике. А если нет турника, а есть крепкие двери, то на них. Наконец, можно просто встать у стола, опереться на него вытянутыми руками и низом живота, и повисеть, расслабить поясницу, посчитать до десяти.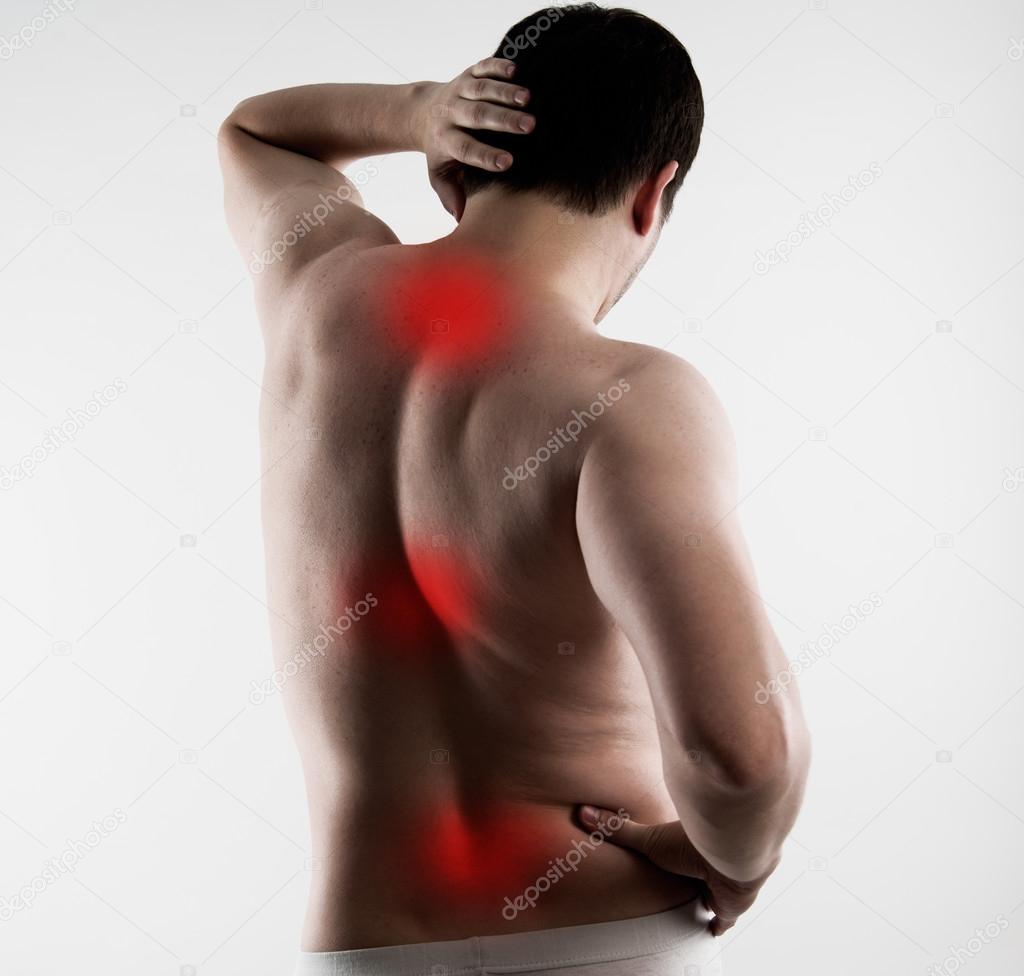 Это дает хорошее расслабление мышцам всей спины. И конечно, заниматься посильной физкультурой: больше ходить, плавать, двигаться.
Это дает хорошее расслабление мышцам всей спины. И конечно, заниматься посильной физкультурой: больше ходить, плавать, двигаться.
Важно
Противопоказания к применению мануального воздействия на позвоночник:
— «синдром конского хвоста»;
— смещение спинного мозга, структурные изменения в нем;
— ухудшение состояния после долгого консервативного лечения;.
— повышенная проницаемость сосудистой стенки,
— инфекционные заболевания,
— повышенное артериальное давление,
— нарушение реологии крови;
— онкологические процессы центральной нервной системы и в позвонках;
— острые травмы;
— остеопороз.
Боли в спине лечение в неврологической клинике СПб
Лечение боли в спине
Боли в спина являются одной из наиболее частых проблем с которыми обращаются к врачу.
Боли в спине могут быть связаны с изменением позвонков, суставов и дисков, уплотнением мышц, нервных корешков, снижением плотности костей.
Протрузия диска — нарушение межпозвонкового диска, при котором диск выступает в канал позвоночника. Многие специалисты считают это состояние, как предгрыжевое. При прогрессировании нарушений — образуется грыжа диска — «большое выпячивание» диска в позвоночный канал.
Образованию протрузии и грыжи, болей в спине способствуют:
- работа связанная с частыми изменениями положения тела (сгибания, разгибания, рывковые движения)
- поднимание тяжелых грузов
- неправильная поза в положении стоя, сидя или переноске тяжестей
- длительное нахождение в одном и том же положении тела (сидение возле монитора)
- неблагоприятные метеоусловия (переохлаждения)
- занятия физкультурой с чрезмерной физической нагрузкой
- избыточная масса тела
Иногда боли в спине могут быть обусловлены рядом других причин, при которых необходимо пройти исследования и уточнить диагноз.
В случае наличия одного из перечисленных признаков — необходимо обратиться к врачу для уточнения диагноза:
- боль усиливается в положении лежа
- усиление болей в ночное время
- нарастание интенсивности боли со временем
- боль возникла на фоне лихорадки или снижения массы тела
- с болью появилось онемение рук, ног, затруднения при мочеиспускании
- отмечается длительная скованность по утрам
- выявленные изменения в анализах крови
- недавние травмы спины и ранее перенесенные опухоли
- очень сильная и длительная боль
При возникновении острой боли в спине правила поведения:
- создать максимальный покой, исключить нагрузки на позвоночник
- лежать не на мягкой и не на очень жесткой поверхности, поверхность должна быть полужесткой
- при выраженной боли можно принять обезболивающие препараты
- в случае необходимости движения (ходьбы, езды) одевайте поясничный корсет — он стабилизирует позвоночник и уменьшит боль
- аккуратно можно делать упражнения на расслабления (скручивания, катание на спине и т.
 д.)
д.) - при длительном сохранении боли или появлении симптомов описаных выше обязательно обратитесь к врачу
- вставать с постели с положения лежа на животе
Для того чтобы боли в спине не беспокоили важно правильно двигаться, стоять, сидеть, поднимать тяжести.
Как правильно стоять и наклоняться:
- стойте как можно прямее, держите осанку, голова не должна висеть
- ограничьте сгибание без опоры
- длительная вертикальная нагрузка (стоя) требует непременной разгрузки (лежа)
- стремитесь любую производственную и домашнюю работу выполнять с максимально выпрямленной спиной, в вертикальном положении
- ограничьте время пребывания в вынужденной позе сгибания или разгибания
Как правильно сидеть:
- сидите всегда с максимально выпрямленной спиной
- исключите время пребывания в вынужденной позе сгибания в положении сидя
- «пересидев», каждые 10-15 минут меняйте позу
- каждый час сидения вставать и ходить, делать разминку
Как правильно поднимать груз:
- не поднимайте больших грузов (более 5 кг), особенно рывковыми движениями
- не носите груз в одной руке, распределение веса должно быт равномерное
- при подъеме обязательно сгибайте ноги, а не спину
- при подъеме держите груз как можно ближе к туловищу
- избегать подъема груза в сочетании с резким поворотом туловища
- не стесняйтесь просить о помощи — лучше помочь перенести груз, чем потом помогать ходить Вам
Боль в спине: 7 тревожных симптомов.
 Рассказывает профессор РАН Наталья Супонева8 из 10 человек на протяжении жизни испытывают боли в спине. Конечно, нет необходимости при малейших проблемах бежать к врачу и проходить обследование, да это и не нужно. Корреспондент whealth.ru поговорил с врачом-неврологом о том, в каких случаях боль в спине нельзя игнорировать.
Рассказывает профессор РАН Наталья Супонева8 из 10 человек на протяжении жизни испытывают боли в спине. Конечно, нет необходимости при малейших проблемах бежать к врачу и проходить обследование, да это и не нужно. Корреспондент whealth.ru поговорил с врачом-неврологом о том, в каких случаях боль в спине нельзя игнорировать.Большая часть неприятных ощущений – легкие и непродолжительные боли в области поясницы, которые не имеют патологической основы и вызваны обычным перенапряжением мышц. Нас интересуют случаи, когда причина кроется в болезнях позвоночника.
Боль долго не проходит
Обычно болевые ощущения в спине исчезают после непродолжительного отдыха или приема обезболивающего. Если в течение месяца нет никаких улучшений, боли мешают обычной ежедневной активности, стоит пойти к врачу.
Боль распространяется на руку или ногу
Если помимо области спины боль переходит на какую-либо конечность – это признак раздражения корешка спинного мозга или даже наличия межпозвоночной грыжи.
Наталья Супонева добавляет: «Этот симптом может и не говорить о серьезном поражении межпозвоночного диска, но все равно стоит посоветоваться с неврологом: есть много нехирургических способов лечения. Могут помочь массаж, физиотерапия, мануальная терапия, гимнастика для укрепления мышечного корсета, растяжка, лекарственная блокада или кинезиотейпирование (наложение специального эластичного пластыря). Тактика подбирается индивидуально. Можно рассчитывать на положительный результат при своевременном обращении за квалифицированной медицинской помощью».
Появление онемения, покалывания или слабости в руке или ноге
«Долго не проходящие нарушения чувствительности в конечностях (ощущение онемения или одеревенения кожи, покалывания иголочками) говорят о стойком повреждении нервного волокна. Снижение мышечного тонуса в нижних конечностях или возникновение хромоты также грозный симптом, указывающий на нарушение двигательных функций», – говорит эксперт.
Читать подробнее. ..
..
Возможные причины и когда обращаться к врачу
Боль в спине — это, в общем, боль.
Для 80% взрослых, которые испытывают это в какой-то момент своей жизни, лечение часто включает безрецептурные обезболивающие, пакет со льдом и отдых.
Но хотя большая часть боли в спине проходит сама по себе, бывают случаи, когда вылечить ее дома — не лучшая идея. Если ваша боль попадает в одну из перечисленных ниже категорий, запишитесь на прием к врачу:
Травма или несчастный случай: Спортивные травмы, автомобильные аварии или падения, которые вызывают боль в спине, требуют немедленной медицинской помощи.Даже если инцидент кажется незначительным, он мог вызвать более серьезную проблему, такую как перелом или грыжа межпозвоночного диска. Позвольте своему врачу осмотреть вас, чтобы исключить любые возможные последствия.
Сильная хроническая боль: Если боль в спине длится более 3 месяцев, врачи называют ее хронической. Назначьте встречу, чтобы ваш врач мог проверить, нет ли травм или болезней, которые могут быть виноваты.
Назначьте встречу, чтобы ваш врач мог проверить, нет ли травм или болезней, которые могут быть виноваты.
Излучающая боль: Растяжения и растяжения поясницы, ишиас и грыжа межпозвоночного диска могут вызывать «излучение» боли в спине — переход к другим частям тела.Если это вызывает боль, онемение или покалывание в ягодицах, гениталиях, ногах, ступнях, руках или кистях, обратитесь к врачу. Они смогут выяснить, почему, и дадут вам что-нибудь, чтобы облегчить ваши симптомы.
Продолжение
Ограниченный диапазон движений: Есть ли у вас проблемы с наклоном, чтобы завязать обувь или дотянуться до головы? Боль в спине и ограниченный диапазон движений могут быть признаком хронического состояния, такого как остеоартрит.
Лихорадка: Если у вас высокая температура и боли в спине, отнеситесь к этому серьезно.Это может быть признаком спинномозговой инфекции, требующей неотложной медицинской помощи.
Потеря контроля над мочевым пузырем или кишечником: Если у вас возникла боль в спине, и вы внезапно не можете контролировать свой мочевой пузырь или кишечник, немедленно обратитесь к врачу. Это может быть признаком нескольких вещей, таких как опухоли позвоночника или синдром конского хвоста — редкое, но серьезное заболевание, вызванное сильным сдавлением нервных корешков в позвоночнике. Это также может сигнализировать о стенозе поясничного отдела позвоночника, который вызывает сдавление нервов в нижней части спины.
Это может быть признаком нескольких вещей, таких как опухоли позвоночника или синдром конского хвоста — редкое, но серьезное заболевание, вызванное сильным сдавлением нервных корешков в позвоночнике. Это также может сигнализировать о стенозе поясничного отдела позвоночника, который вызывает сдавление нервов в нижней части спины.
Необъяснимая потеря веса: Если у вас болит спина и вы теряете вес — 10 фунтов или больше, но не знаете почему, немедленно обратитесь к врачу. Это могло быть признаком более серьезной медицинской проблемы.
Боль в спине: лечение и уход
Боль в спине может быть постоянной или внезапной, легкой или изнурительной. Получите информацию о лечении боли в спине, включая лекарства, упражнения и хиропрактику.
Варианты лечения
- Безрецептурные и рецептурные обезболивающие
Узнайте о безрецептурных и рецептурных лекарствах для лечения боли в спине.
- Уход за хиропрактикой и боль в спине
Получите ответы на свои вопросы по хиропрактике, включая информацию о хиропрактике и споры вокруг некоторых из этих методов лечения.

- TENS и IDET для лечения боли в спине
Узнайте, как электрическая стимуляция нервов и электротермическая терапия используются для облегчения боли в спине.
- Биоэлектрическая терапия боли в спине
При некоторых типах боли в спине может помочь блокировка сообщений о боли, отправляемых в мозг.
- Нервные блоки при боли в спине
Узнайте, когда блокада нерва может помочь облегчить боль в спине.
- Спинальная стимуляция при болях в спине
Прочтите об электрическом лечении болей в спине.
- Физиотерапия
Физическая терапия (ФТ) включает лечение, направленное на предотвращение травм или инвалидности. PT помогает облегчить боль, ускорить заживление и восстановить функции и движения.
- TENS от боли в спине
Узнайте, что такое аппарат TENS, почему он используется для лечения боли в спине, как он работает и многое другое.
- Обезболивающее при ишиасе
Узнайте о вариантах обезболивания для людей с ишиасом.

- Инъекции для снятия боли в спине
Узнайте о различных типах инъекций, которые можно использовать для лечения боли в спине, и о том, как эти инъекции делаются.
- Ламинэктомия
Ламинэктомия — одна из самых распространенных операций на спине.
- Спинальная декомпрессионная терапия
При болях в спине некоторые люди обращаются к декомпрессионной терапии позвоночника — хирургической или нехирургической.Вот что вам нужно знать, чтобы решить, подходит ли это вам.
- Безрецептурные и рецептурные обезболивающие
Домашние и природные средства правовой защиты
- Домашний уход при боли в пояснице
Узнайте, какие домашние процедуры могут облегчить боль в пояснице.
- Боль в спине и иглоукалывание
Узнайте, как иглоукалывание может помочь при болях в спине и почему определенные точки на спине выбираются для иглоукалывания.
- Слайд-шоу: Альтернативные методы лечения длительной боли
Узнайте, как альтернативные методы лечения, такие как иглоукалывание, йога и пищевые добавки, могут помочь вам избавиться от боли.

- Домашний уход при боли в пояснице
Остеомиелит: симптомы, причины и лечение
Остеомиелит — это инфекция костей, редкое, но серьезное заболевание. Кости могут инфицироваться разными способами: инфекция в одной части тела может распространиться через кровоток в кость, либо открытый перелом или операция могут привести к заражению кости.
Что вызывает остеомиелит?
В большинстве случаев остеомиелит вызывает бактерия под названием Staphylococcus aureus , тип стафилококка.
Определенные хронические состояния, такие как диабет, могут повысить риск развития остеомиелита.
Кто заболевает остеомиелитом?
Только 2 человека из 10 000 заболевают остеомиелитом. Заболевание поражает детей и взрослых, хотя и по-разному. Определенные состояния и поведение, которые ослабляют иммунную систему, увеличивают риск остеомиелита, в том числе:
- Диабет (большинство случаев остеомиелита вызвано диабетом)
- Серповидно-клеточная анемия
- ВИЧ или СПИД
- Ревматоидный артрит
- Внутривенное употребление наркотиков
- Алкоголизм
- Долгосрочное употребление стероидов
- Гемодиализ
- Плохое кровоснабжение
- Недавняя травма
Операции на костях, включая замену тазобедренных и коленных суставов, также увеличивают вероятность инфицирования костей.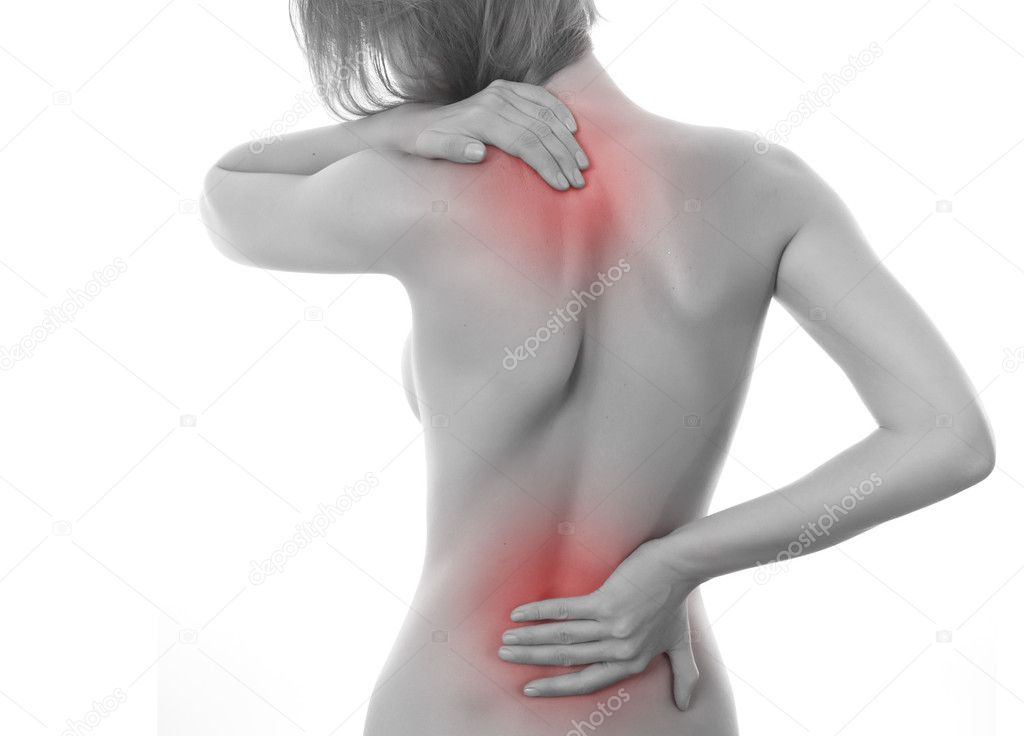
Остеомиелит у детей и взрослых
У детей остеомиелит обычно протекает остро. Острый остеомиелит возникает быстро, легче поддается лечению и в целом протекает лучше, чем хронический остеомиелит. У детей остеомиелит обычно проявляется в костях рук или ног.
У взрослых остеомиелит может быть острым или хроническим. Люди с диабетом, ВИЧ или заболеванием периферических сосудов более склонны к хроническому остеомиелиту, который сохраняется или рецидивирует, несмотря на лечение.Хронический или острый остеомиелит часто поражает таз взрослого человека или позвонки позвоночника. Это также может произойти в ногах, особенно у человека с диабетом.
Симптомы остеомиелита
Острый остеомиелит быстро развивается в течение 7-10 дней. Симптомы острого и хронического остеомиелита очень похожи и включают:
- Лихорадка, раздражительность, усталость
- Тошнота
- Болезненность, покраснение и тепло в области инфекции
- Отек вокруг пораженной кости
- Потерянный диапазон движение
Остеомиелит позвонков проявляется сильной болью в спине, особенно ночью.
Лечение остеомиелита
Выявление остеомиелита — это первый шаг в лечении. Это также на удивление сложно. Врачи полагаются на рентген, анализы крови, МРТ и сканирование костей, чтобы получить представление о том, что происходит. Биопсия кости помогает определить тип организма, обычно бактерии, вызывающие инфекцию, поэтому можно назначить правильное лекарство.
Продолжение
Лечение направлено на то, чтобы остановить распространение инфекции и сохранить как можно больше функций.Большинство людей с остеомиелитом лечат антибиотиками, хирургическим вмешательством или обоими способами.
Антибиотики помогают контролировать инфекцию и часто позволяют избежать хирургического вмешательства. Люди с остеомиелитом обычно получают антибиотики в течение нескольких недель через капельницу, а затем переходят на таблетки.
Более серьезный или хронический остеомиелит требует хирургического вмешательства для удаления инфицированной ткани и кости. Операция по поводу остеомиелита предотвращает дальнейшее распространение инфекции или настолько серьезное заболевание, что ампутация остается единственным вариантом.
Профилактика остеомиелита
Лучший способ предотвратить остеомиелит — это содержать вещи в чистоте. Если у вас или вашего ребенка есть порез, особенно глубокий, промойте его полностью. Промойте любую открытую рану под проточной водой в течение пяти минут, а затем наложите стерильную повязку.
Если у вас хронический остеомиелит, убедитесь, что врач знает вашу историю болезни, чтобы вы могли работать вместе, чтобы держать это заболевание под контролем. Если у вас диабет, внимательно следите за своими ногами и обратитесь к врачу при первых признаках инфекции.
Чем раньше вы вылечите остеомиелит, тем лучше. В случае острого остеомиелита раннее лечение предотвращает превращение состояния в хроническую проблему, требующую постоянного лечения. Помимо боли и неудобств, связанных с повторными инфекциями, ранний контроль остеомиелита дает наилучшие шансы на выздоровление.
Боль в спине ночью: симптом анкилозирующего спондилита
Если вы читаете эту статью, скорее всего, у вас сильная боль в спине — настолько сильная, что она мешает вам хорошо спать, что в целом делает все в жизни хуже.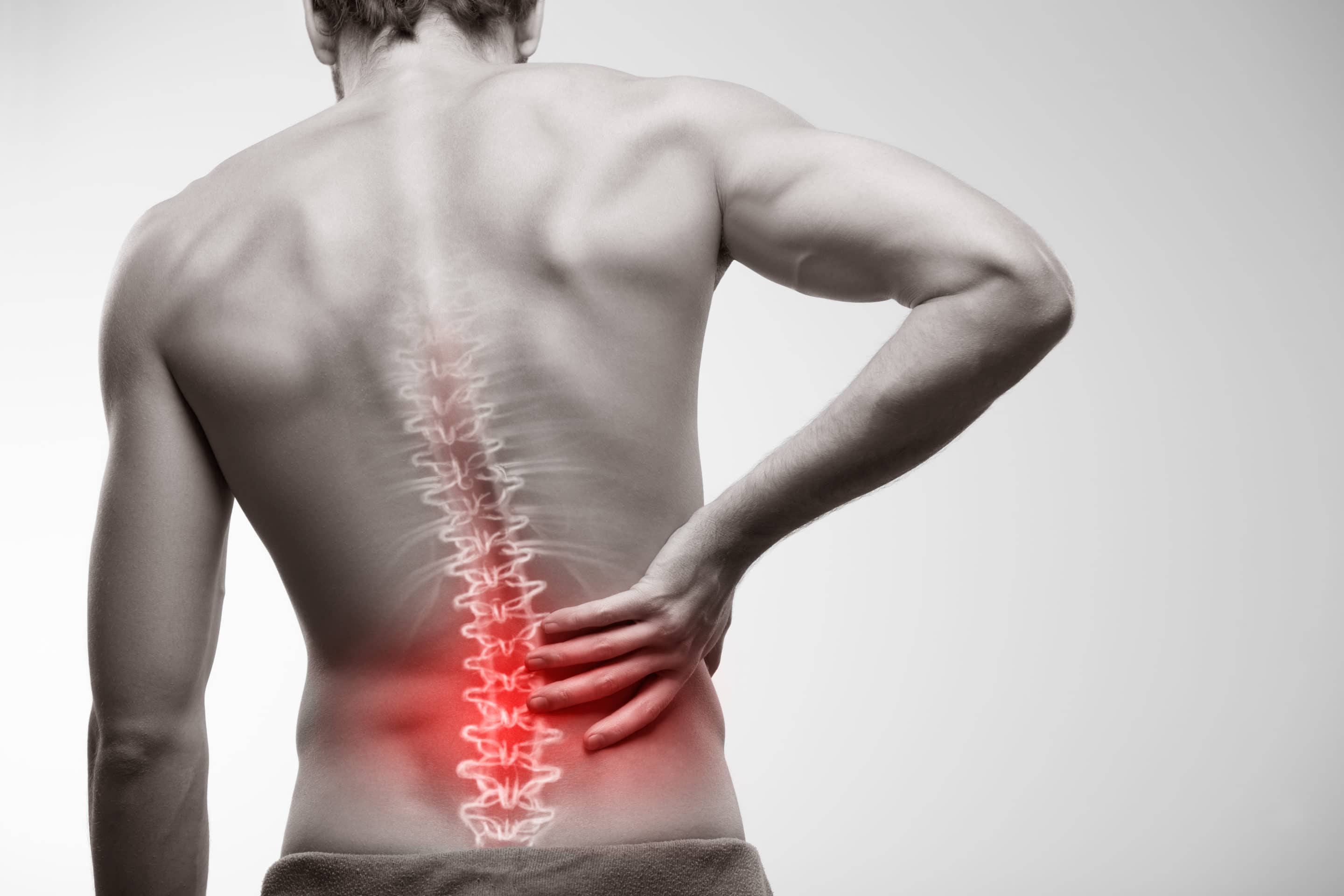 Плохой сон может усугубить болевые симптомы, повлиять на дневную усталость и способствовать возникновению множества других проблем со здоровьем, от болезней сердца до набора веса и диабета.
Плохой сон может усугубить болевые симптомы, повлиять на дневную усталость и способствовать возникновению множества других проблем со здоровьем, от болезней сердца до набора веса и диабета.
Это важный первый шаг, когда вы серьезно относитесь к своей боли в спине по ночам и ищете ответы на вопрос, что ее вызывает.
Боль в спине ночью может быть вызвана рядом различных проблем со здоровьем (подробнее об этом ниже), но часто упускается из виду воспалительная боль в спине, вызванная такими заболеваниями, как анкилозирующий спондилит или осевой спондилоартрит (АС).Это типы артрита, которые поражают позвоночник и другие части тела, вызывая воспаление, хроническую боль и, со временем, повреждение суставов, которое может привести к слиянию костей позвоночника.
В исследовании, представленном на ежегодном собрании Американского колледжа ревматологии в 2018 году, утренняя скованность и боль, которая пробуждает людей ото сна, были двумя наиболее распространенными симптомами у людей с болью в спине от воспалительного артрита, такого как AS.
Боль в спине ночью и анкилозирующий спондилит
Есть две основные категории болей в спине: механические и воспалительные.Механическая боль в спине возникает из-за проблем, связанных с взаимодействием различных компонентов позвоночника (суставов, дисков, мышц, сухожилий и связок и т. Д.). Механическая боль в спине, например, из-за чрезмерных травм, неправильной осанки или грыжи межпозвоночного диска, является причиной подавляющего большинства случаев боли в спине.
С другой стороны, воспалительная боль в спине возникает из-за того, что ваша иммунная система атакует суставы позвоночника, крестцово-подвздошные суставы (где позвоночник соединяется с тазом) и энтезы (соединительная ткань между связками, сухожилиями и тазом). кости).
Боль в спине, которая будит вас во второй половине ночи, является одним из нескольких ключевых признаков того, что ваша боль в спине может быть воспалительной и вызвана таким заболеванием, как анкилозирующий спондилит.
«Пациенты часто испытывают скованность и боль, которая пробуждает их рано утром, характерный симптом, который обычно не встречается у пациентов с механической болью в спине», — сообщает Medscape.
«Нередко среди ночи возникают настолько сильные боли в спине, что невозможно снова заснуть», — говорит Фардина Малик, врач-ревматолог из NYU Langone в Нью-Йорке, которая часто лечит пациентов с анкилозирующим спондилитом. .
Механическая боль в спине обычно уменьшается, когда вы отдыхаете или спите. У вас может быть дискомфорт, но вы сможете спать всю ночь.
Если у вас воспалительная боль в спине, отдых усугубляет ее. Когда вы слишком долго сидите неподвижно, например во время сна, воспалительные химические вещества накапливаются в ваших суставах, усиливая боль и скованность. Вот почему люди с воспалительной болью в спине могут просыпаться посреди ночи в агонии и с утра чувствовать скованность и болезненность.
Другие признаки воспалительной боли в спине
Боль в спине ночью — один из наиболее очевидных ключей к воспалительной боли в спине, но есть и другие ключевые признаки, о которых следует помнить. Существуют несколько разные наборы критериев воспалительной боли в спине, но в целом они включают следующие:
Существуют несколько разные наборы критериев воспалительной боли в спине, но в целом они включают следующие:
- Боль в спине по ночам
- Боль в спине уменьшается после упражнений или активности
- Боль в спине усиливается в покое
- Боль в спине по утрам, продолжающаяся более 30 минут
- Постепенное, а не внезапное начало
- Срок службы более трех месяцев
- Симптомы впервые возникают в возрасте до 40-45 лет
- Переменная боль в ягодицах
- Противовоспалительные препараты (НПВП) помогают чувствовать себя лучше
Вот как в статье журнала New England Journal of Medicine описывается воспалительная боль в спине: «Такая боль обычно тупая и коварная в начале и ощущается глубоко в пояснице или ягодицах.Еще одна важная особенность — утренняя скованность в спине, которая длится 30 минут и более, уменьшается при физической активности и возвращается после бездействия. Хотя изначально боль в спине носит периодический характер, со временем она становится более стойкой. Ночное обострение боли является обычным явлением, особенно во второй половине ночи, заставляя пациента вставать и двигаться ».
Если вы испытываете боль в спине по ночам, но не можете распознать многие из этих других признаков воспалительной боли в спине, ваши симптомы могут быть не из-за анкилозирующего спондилита, а из-за различных причин ночной боли в спине.
Признают ли врачи ночную боль в спине симптомом АС?
К сожалению, не так много, как хотелось бы. Согласно исследованию 300 британских врачей первичной медико-санитарной помощи, только 5 процентов смогли определить все общие черты, связанные с воспалительной болью в спине. Только около двух третей участвовавших в исследовании врачей знали, что ночная боль в спине связана с воспалительной болью в спине.
«У меня начались боли в спине, когда мне было около двадцати, по ночам, и я всегда думала, что это из-за тренировки», — говорит Хиллари Нортон, доктор медицины, ревматолог из Санта-Фе, которой во время медицинского обучения диагностировали анкилозирующий спондилит.
«У меня были проблемы с передвижением по ночам, и когда стало настолько страшно, что я, наконец, стала искать ответы, я увидела доктора спортивной медицины, который ошибочно диагностировал у меня растяжение связок SI», — говорит она. «Я не уверен, существует ли такое на самом деле, но каждый раз, когда я заходил в Интернет, как это делают многие пациенты, когда вы не можете оставаться в постели по ночам, я никогда не находил информации, которая была бы действительно полезной, чтобы привести меня к правильный диагноз ». (Посмотрите, как доктор Нортон обсуждает анкилозирующий спондилит, в этом видео.)
Другие причины ночной боли в спине
Ночная боль в спине не всегда является признаком серьезного заболевания, особенно если она случается нечасто или непродолжительное время. Когда ночная боль в спине становится хронической проблемой, вам необходимо проверить ее и поставить правильный диагноз. Возможные причины ночной боли в спине, помимо воспалительного артрита, такого как AS, включают:
- Травмы позвоночника, например растяжение связок или перелом
- Инфекция позвоночника
- Неврологические состояния
- Опухоли позвоночника (имейте в виду, что, хотя у большинства людей с опухолями позвоночника есть боли в спине, у большинства людей с болями в спине опухоли позвоночника нет)
Что делать дальше
Ночная боль в спине, которая пробуждает вас от сна или мешает выспаться, — это красный флаг, который вам необходимо обсудить с врачом.Посещение лечащего врача — хорошее место для начала.
Обязательно ознакомьтесь с симптомами механической и воспалительной боли в спине, а также с другими симптомами анкилозирующего спондилита, так что вы можете быть уверены, что заранее обсудите, может ли ваша боль в спине в ночное время быть воспалительной.
Если ваш лечащий врач подозревает, что это могло быть, вас следует направить к ревматологу для проведения дополнительных анализов.
Продолжайте читать
Когда боль в спине указывает на худшее
Записаться на консультацию: 440-248-1297
Роберт Ф.Маклейн, доктор медицины , хирург позвоночника из Института позвоночника и ортопедии при Благотворительном медицинском центре Сент-Винсента, недавно опубликовал в The Spine Journal и Journal of Orthopaedic Surgery and Research о том, когда боль в спине предполагает нечто худшее.
Когда боль в спине указывает на ухудшение
Боль в спине, будь то боль в пояснице, боль в шее или боль между лопатками, затрагивает настолько многих из нас (более 85% нормальных взрослых в какой-то момент их жизни), что почти у всех были боли или боли. это заставило их волноваться.Поскольку частые причины боли в спине и шее обычно связаны с возрастными изменениями износа или незначительными травмами, 90% людей поправляются с помощью простой поддерживающей терапии — отдыха, противовоспалительных препаратов и физиотерапии. Однако, когда боль не проходит или проявляется необычным образом, вы можете начать беспокоиться, что боль исходит от чего-то более серьезного.
Хотя серьезные, нераспознанные заболевания являются очень редкой причиной болей в спине, есть некоторые расстройства, которые могут серьезно повлиять на ваше здоровье, если их не распознать на достаточно ранней стадии.Однако такие расстройства почти всегда дают несколько четких ключей к их диагнозу. Тщательный сбор анамнеза и физикальное обследование, поиск конкретных признаков и симптомов, а также правильно подобранные диагностические исследования позволят вашим врачам с уверенностью исключить важные основные заболевания.
Есть несколько предупреждающих знаков, которые вы должны распознать и сообщить своему врачу:
Устойчивая и непрекращающаяся боль в спине
Непрекращающаяся боль обычно вызывает у пациентов и лиц, ухаживающих за ними, один и тот же страх — беспокойство по поводу рака.Боль в спине является основным симптомом у большинства пациентов с раком, который переместился в позвоночник. Пациенты, которые уже знают, что у них злокачественное заболевание, должны без промедления предупредить своих врачей о необходимости проведения специальных визуальных исследований.
Пациенты с раком позвоночника обычно испытывают боль, отличную от боли при обычных травмах спины и шеи. Обычная боль в спине обычно связана с активностью, облегчается отдыхом и часто связана с признанным подъемом тяжестей или физической травмой. Может показаться, что это длиться вечно, но на самом деле обычно становится лучше после четырех-шести недель отдыха.
Вместо того, чтобы поправляться после отдыха, боль, вызванная опухолью позвоночника, носит постоянный характер, постепенно усиливается и не проходит после отдыха. На самом деле боль может усиливаться ночью и чувствовать себя немного лучше, когда вы встаете и находитесь рядом. Боль в грудной части спины может быть связана с жгучей болью в районе туловища, похожей на пояс, а боль в пояснице может сопровождаться симптомами боли или слабости в ногах, аналогичными тем, которые мы видим при грыже диска.
Вам уже следует внимательно следить за предупреждающими признаками различных типов рака — усталостью, непреднамеренной потерей веса, аномальным кровотечением, ранее нераспознанными шишками или шишками или любыми признаками крови — либо при кашле, либо в моче или стуле.Женщинам следует обращаться к врачу при появлении любых признаков выделений из сосков или образования груди, атипичного вагинального кровотечения или изменения привычек кишечника.
Поскольку наиболее частой причиной рака позвоночника являются метастазы рака легких, груди, предстательной железы, почек, толстой кишки и щитовидной железы, при подозрении на рак эти органы должен быть тщательно осмотрен вашим врачом.
Лихорадка, озноб и потеря веса
Пациенты со спинальной инфекцией обычно испытывают локализованную боль, которая усиливается, когда они переносят вес или занимаются какой-либо деятельностью.Боль может быть сильной, и ее можно облегчить, только лежа. Обычно присутствуют лихорадка, озноб, головная боль и общее заболевание, но даже при запущенной инфекции эти симптомы могут быть незаметными или в течение некоторого времени игнорироваться. Однако, если вы заметили, что теряете вес, испытываете усталость, лихорадку, озноб или ночную потливость в дополнение к боли в спине, вам следует сообщить об этом своему врачу. Сильная боль может быть вызвана простым сидением или сменой положения. Если позвонок ослаблен инфекцией, он может разрушиться, и может быть обнаружена деформация.
Спинальные инфекции обычно начинаются где-то еще, и наиболее частыми причинами являются инфекции мочевыводящих путей, зубные абсцессы, пневмония или любая хроническая рана. Боль в спине, которая возникает во время лечения одной из этих проблем, заслуживает внимательного изучения.
Следует тщательно искать неврологические признаки. Пациенты, которые изначально жалуются на очаговую боль в позвоночнике, за которой следует прогрессирующая корешковая боль, слабость и начинающийся паралич, могут иметь инфекцию внутри канала с развитием эпидурального абсцесса.
Абдоминальный дискомфорт, имитирующий боль в спине
Существует ряд заболеваний органов брюшной полости, которые могут вызывать симптомы боли в спине, и некоторые из этих заболеваний довольно серьезны. Хотя они и редки, их нельзя игнорировать.
Наиболее серьезным сосудистым заболеванием, проявляющимся в виде боли в спине, является аневризма брюшной аорты. Пациентов часто бывает трудно диагностировать на ранней стадии, поскольку начальные симптомы могут быть незаметными и неспецифическими. По мере усугубления процесса боль становится глубокой и локализуется в грудном или грудопоясничном отделах позвоночника.Если ваши врачи уже сказали, что у вас аневризма, то сильная боль, не купируемая наркотиками, должна побудить вас немедленно обратиться в отделение неотложной помощи.
Боль в спине может быть вызвана расстройством желудочно-кишечного тракта. Язвы, особенно поражающие заднюю стенку двенадцатиперстной кишки, могут вызывать боль в поясничном отделе спины. «Прободная» язва может вызвать сильную боль и спазм, а также признаки общего заболевания и острого живота.
Любой тип заболевания почек может вызывать боль в спине, относящуюся к верхнему поясничному (грудопоясничному) переходу и бокам.Камни в почках — печально известная причина сильных, изнуряющих болей в спине. Этот вид боли обычно возникает волнообразно, вызывая сильные спазмы в спине и боль в течение нескольких минут, затем на некоторое время стихает, прежде чем вернуться с удвоенной силой. Подобная боль называется коликами и типична для камней в почках, желчных камней и инфекций почек.
Боль в спине, вызванная внутрибрюшными источниками, не усиливается непосредственно при физической активности, может иметь колики или пульсирующий характер и может усиливаться от еды, менструального цикла, давления в животе или пальпации.Подобная боль вряд ли возникнет из-за проблем с позвоночником.
Ключом к выявлению любого из этих заболеваний является надлежащее обследование брюшной полости — это означает, что ваш врач захочет одеть вас в халат, опустит на стол для осмотра и внимательно вас осмотрит. Во многих случаях простой рентген может выявить или исключить причину, но может потребоваться компьютерная томография брюшной полости для дальнейшего прояснения проблемы.
Боль в спине после падения или травмы: переломы
Остеопоротические переломы тела позвонка — наиболее часто встречающиеся среди врачей первичного звена переломы.Эти переломы не всегда являются результатом серьезной травмы и в некоторых случаях могут вызывать несколько ранних симптомов.
Любая история падения, подъемной травмы, автомобильной аварии или любой другой травмы, когда она связана с немедленной болью в спине, предполагает травму мышцы или кости. Если у вас остеопороз, эта травма может быть минимальной — чихание, падение со стула или поскользнуться и упасть дома. Локализованная боль в позвоночнике — чаще всего в грудном отделе — свидетельствует о компрессионном переломе достаточно, чтобы сделать рентген.
Обычно присутствует локальная боль на уровне пораженного позвонка. Даже пациенты со здоровой костью могут получить компрессионный перелом, если травма достаточно серьезна. Если вы, например, упадете с крыши и почувствуете сильную боль в спине в середине поясничного отдела позвоночника, есть большая вероятность, что у вас может быть компрессионный перелом, и вам следует пройти рентген. Конечно, пожалуйста, не делайте этого!
Ваш врач может заказать некоторые исследования:
Диагностические исследования: В зависимости от наиболее вероятной проблемы ваш врач может назначить любое из ряда основных лабораторных исследований для выявления анемии, воспаления и повышенных уровней белков или маркеров в вашей системе.Анализ мочи может выявить кровь, бактерии или почечный камень.
При инфекциях специальные тесты могут выявить наличие инфекционных агентов до того, как будет обнаружен фактический источник. Кожную пробу на туберкулез следует назначить, если вы побывали в любом месте, где это заболевание является обычным явлением, или просто были рядом с кем-то, кто болел этим заболеванием.
Рентген и визуализация: Некоторые проблемы визуализируются на рентгеновских снимках только при значительном разрушении кости. Сканирование костей может потребоваться для выявления переломов, инфекций или опухолей на самой ранней стадии.Чаще всего с помощью МРТ можно обследовать весь позвоночник и показать элементы мягких тканей внутри и снаружи позвоночника.
Однако среди пациентов с недавним остеопоротическим переломом позвоночника рентген — лучший способ быстро и точно обнаружить новый перелом и определить, сколько разрушения произошло.
Запомни это:
Заболевания позвоночника могут быть сложными и трудно поддающимися лечению состояниями, которые могут вызывать боль, несмотря на все усилия. Серьезные причины боли в спине и шее, о которых мы здесь говорили, очень необычны, но поскольку они требуют окончательного и специфического лечения и поскольку ранняя диагностика важна в каждом случае, вам важно знать, на что обращать внимание.
Выявление и лечение наиболее опасных причин боли в спине — это вопрос тщательной медицинской оценки — с надлежащим обследованием, соответствующими лабораториями и правильными исследованиями изображений.
Хорошая новость заключается в том, что когда все они оказываются нормальными — а они почти всегда это делают — ваш врач может с уверенностью заверить вас, что ни одна зловещая болезнь не была упущена из виду и что вы можете полностью сосредоточиться на реабилитации и избавлении от боли в спине.
Боль в пояснице в положении лежа: причины и лечение
Существует множество потенциальных причин боли в пояснице в положении лежа.Также называемая ночной или ночной болью в спине, некоторые из наиболее распространенных причин включают травмы, такие как растяжение, и такие состояния, как артрит или ишиас. Боль может варьироваться от легкой до изнурительной и может быть описана как тупая, острая, пульсирующая и т. Д.
Боль в пояснице (или поясничной области) в положении лежа может затруднить хороший ночной сон и может повлиять на совместную работу поясничных мышц, связок, позвонков и нервов, обеспечивая контроль и силу для повседневных движений и виды деятельности.
Tetra Images / Brand X Pictures / Getty Images
Возможные причины
Боль в спине в ночное время не всегда является признаком серьезного состояния здоровья, особенно если она случается эпизодически или на короткий период времени. Но когда ночные боли в спине часты и беспокоят, возможно, пришло время проверить ее. Некоторые из наиболее распространенных причин боли в спине в положении лежа включают:
- Растяжение или растяжение связок : Наиболее частой причиной боли в пояснице является растяжение поясничного отдела и растяжение связок, возникающее при чрезмерном растяжении мышц или связок.
- Анкилозирующий спондилит (AS) : Эта редкая форма артрита, характеризующаяся хроническим воспалением спины и шеи, имеет тенденцию улучшаться при физических нагрузках и ухудшаться ночью.
- Дегенеративная болезнь диска (DDD) : Постепенное разрушение позвоночника и позвоночника из-за старения может привести к болезненным и беспокойным ночам.
- Остеоартрит позвоночника : Боль от износа в суставах позвоночника может усиливаться ночью из-за бездействия.
- Ишиас : Позвонки в нижней части спины могут еще больше раздражать седалищный нерв в определенных положениях сна, что приводит к иррадиирующей боли в нижней части тела.
- Опухоль позвоночника : Боль из-за опухоли или новообразования в позвоночнике, хотя и редко, может усиливаться в положении лежа из-за прямого давления на эту область.
Другие причины боли в пояснице в положении лежа включают такие состояния, как сколиоз, искривление позвоночника и стеноз позвоночника, сужение позвоночного столба.
Ночная боль в спине также может быть симптомом камней в почках, эндометриоза, некоторых видов рака, беременности и других форм артрита. Имейте в виду, что ночная боль в спине редко бывает вызвана опухолью, инфекцией или АС.
Когда обращаться к врачу
Ночная боль в спине, которая пробуждает вас от сна или мешает заснуть, вероятно, является признаком того, что пора обсудить проблему с врачом. Помните, что наряду с болью в пояснице часто сообщается о жесткости мышц и ограниченном диапазоне движений, особенно если причиной является растяжение или растяжение.
Также полезно знать, как обычно классифицируют боль:
- Острая боль — это кратковременная боль, длящаяся несколько дней или несколько недель. Обычно это связано с травмой или конкретным случаем.
- Хроническая боль — это длительная боль, длящаяся несколько месяцев и более. Во многих случаях это происходит не из-за травмы.
Хотя ситуация и болевой порог у каждого человека будут разными, есть несколько общих рекомендаций, которые помогут решить, когда ваша ночная боль в пояснице заслуживает обращения к врачу.Рекомендуется как можно скорее посетить врача, если ваша боль:
- Началось с конкретной травмы
- Продолжается или ухудшается более нескольких дней
- Ощущение сильное раздражение или иррадиация на другие части тела, например на ноги
- Сопровождается признаками инфекции, такими как покраснение, тепло, отек или лихорадка
- Сопровождается слабостью, онемением или покалыванием в нижней части тела
Проконсультироваться с лечащим врачом или другим медицинским работником первой линии — хорошее начало.При необходимости они смогут лечить вас или направить к другому специалисту.
Например, если ваш врач подозревает, что ваша боль в спине ночью может быть связана с общим воспалительным состоянием, вас могут направить к ревматологу (который специализируется на артрите и заболеваниях, затрагивающих кости, мышцы и суставы) для дальнейшего обследования.
Рассмотрите возможность немедленного обращения за медицинской помощью, если у вас в анамнезе есть рак, необъяснимая потеря веса или внезапные проблемы с мочевым пузырем, а также боли в пояснице в положении лежа.
Диагностика
Чтобы понять причину вашей ночной боли в спине, ваш врач начнет с медицинского осмотра и изучения вашей истории болезни, чтобы выявить или исключить какие-либо серьезные заболевания.
Ваш врач заинтересуется особенностями вашего дискомфорта и попросит вас описать вашу боль. Вы должны быть готовы подробно рассказать о том, когда началась боль, от чего она стала хуже или лучше, о ее качестве и интенсивности, а также о том, заметили ли вы какие-либо дополнительные симптомы, такие как онемение или покалывание.
Помимо основного обследования, есть еще несколько тестов, которые врач может назначить для постановки диагноза, в том числе:
- Неврологические тесты или обследования движений позволяют измерить мышечную силу, чтобы определить, связана ли боль с нервом.
- Визуализирующие тесты , такие как МРТ или компьютерная томография, могут помочь исключить конкретные причины боли, такие как рак, инфекция или перелом.
- Лабораторные тесты , такие как общий анализ крови, могут быть полезны при таких симптомах, как лихорадка, которая может указывать на возможную инфекцию, или необъяснимую потерю веса, которая может указывать на рак или воспалительный артрит, такой как AS.
Лечение
Лечение боли в пояснице в ночное время может варьироваться в зависимости от точного диагноза. В целом, для наиболее распространенных состояний врачи обычно рекомендуют средства для облегчения дискомфорта перед сном, такие как:
- Применение тепла или льда
- Принятие безрецептурного обезболивающего
- Легкая растяжка или легкое (не интенсивное) упражнение
- Физиотерапия для укрепления основных групп мышц, поддерживающих нижнюю часть спины
- Спинальные инъекции, такие как кортикостероидные или эпидуральные
Поскольку боль в пояснице возникает в ночное время, ваш врач, вероятно, также порекомендует подходы для улучшения условий сна, включая положение для сна, подушки и матрас.
Дополнительные домашние средства также могут быть включены в ваш план лечения. Это включает:
Если боль сильная и не может быть купирована неинвазивными методами, возможно, ваш врач может порекомендовать операцию для лечения определенных состояний, таких как остеохондроз, радикулит, остеоартрит позвоночника и иногда анкилозирующий спондилит.
Если у вас диагностирован рак, опухоль позвоночника или другое серьезное заболевание, ваш врач обсудит варианты лечения, которые могут включать хирургическое вмешательство, лучевую терапию или другое немедленное вмешательство.
Копинг
Хотя не все состояния, вызывающие ночные боли в пояснице, можно предотвратить, есть несколько стратегий, которые вы можете реализовать, чтобы сохранить здоровье спины и, надеюсь, безболезненно. Многие специалисты предлагают следующее, чтобы предотвратить прогрессирование боли:
- Поддерживайте здоровый вес.
- Соблюдайте осанку.
- Избегайте движений или подъема тяжестей, которые могут растянуть спину.
- Избегайте курения. Некоторые исследования показывают, что это может увеличить риск хронической боли в спине.
- По возможности используйте эргономичные стулья (мебель, конструкция которой сводит к минимуму физический дискомфорт) дома и на работе.
- Меняйте положение сидя и делайте частые перерывы, чтобы гулять или растягиваться в течение дня.
- Носите удобную поддерживающую обувь на низком каблуке.
Имейте в виду, что есть также некоторые факторы риска, которые могут увеличить вероятность возникновения боли в пояснице. К ним относятся избыточный вес тела, малоподвижный образ жизни, поднятие тяжелых предметов и повторяющиеся сгибания или скручивания поясницы.
Хороший сон
Ночные боли в пояснице могут затруднить качественный сон, что является важной частью выздоровления при многих состояниях, вызывающих боль. Чтобы улучшить сон во время ночных болей в пояснице, специалисты рекомендуют следующие советы:
Слово от Verywell
Боль в пояснице в положении лежа может быть особенно неприятной даже после постановки диагноза. Когда боль мешает вам высыпаться, чтобы организм восстанавливался, это открывает дверь для других проблем со здоровьем, связанных с плохим сном.
Любая боль в пояснице, которая возникает только тогда, когда вы лежите или регулярно будите вас посреди ночи, должна быть как можно скорее осмотрена врачом, чтобы вы могли вернуться к спокойному сну, которого заслуживает ваше тело.
У вас усиливается боль в спине по ночам?
Что вызывает боли в спине по ночам?
Вы чувствуете, что боль в спине усиливается по ночам, но не понимаете почему? Что ж, на удивление, есть ряд причин, по которым ваша боль в спине может внезапно усиливаться ночью, либо нарушая ваш сон, либо заставляя вас просыпаться с ощущением скованности, болезненности и необходимости снова вздремнуть.
- Циркадный ритм: Ваш циркадный ритм просто относится к вашим внутренним 24-часовым часам, которые управляют вашим циклом сна / бодрствования. Он может стимулировать высвобождение определенных гормонов, таких как кортизол и мелатонин, но также может замедлять определенные процессы в организме, такие как пищеварение, кровообращение и дыхание. Однако иногда это может быть проблематично, особенно когда речь идет о боли и воспалении. Если ваше пищеварение замедлено, это означает, что избыток жидкости и токсинов может задерживаться внутри вашего тела, вызывая воспалительную реакцию, которая может вызвать боль в спине.Вы также должны учитывать, что если ваше дыхание замедляется, в вашей системе также присутствует больше углекислого газа, что может сделать ваши нервы более чувствительными и восприимчивыми к боли!
- Лишение сна: Это может показаться крайне несправедливым — в конце концов, вероятно, сама боль в спине мешает вам спать, но выслушайте меня. Сон жизненно важен для процесса заживления — если ваша боль в спине вызвана спортивной травмой или перенапряжением мышц, вам понадобится много отдыха, чтобы восстановить силы.Однако, если вы не высыпаетесь, это может прервать процесс заживления и замедлить симптомы. Высказывается даже предположение, что лишение сна может «негативно повлиять на восприятие боли 1 », делая вас более осознанными или чувствительными к боли, чем вы обычно были бы
- Поза и положение для сна: Это довольно очевидный фактор, который следует учитывать, но то, как вы спите, имеет значение. Определенные позы для сна могут вызвать нагрузку на бедра и поясницу, вызвать воспаление симптомов и усилить боль в спине.Это особенно верно, если у вас плохая осанка — многие ли из нас проводят время, сутулясь за компьютером или в офисе? Это может пригодиться позже в тот же день, когда наши мышцы начнут жаловаться и болеть
- Матрас: Еще одна, казалось бы, очевидная опция, которая может повлиять на то, как вы спите, удобство вашего матраса, безусловно, может способствовать возникновению проблем со спиной. Естественно, тип матраса — это ваш личный выбор, однако, если ваш матрас не поддерживает вашу спину должным образом, это может вызвать боль в спине.Матрас средней жесткости предпочтительнее, если у вас болит спина — он должен быть достаточно твердым, чтобы поддерживать вас, но достаточно мягким, чтобы формировать контур вашего тела. 2
1 http://www.everydayhealth.com/news/switch-sleep-positions-ease-back-pain/
2 https://www.mattress-guides.net/top-premium-mattresses-chronic-lower-back-pain/
Может ли сон на животе вызывать боли в спине?
Простой ответ — да.Сон в желудке печально известен тем, что вызывает боли в спине, что, если задуматься, имеет смысл.
Большая часть веса вашего тела будет распределена вокруг средней части позвоночника, поэтому естественный изгиб позвоночника будет сглажен и подвергнут ненужной нагрузке в неудобном положении. Поскольку позвоночник является центром для ваших нервов, эта боль может распространяться по всему телу, а не только по пояснице!
Тогда вам нужно подумать о вашей шее. Если вы не научились чудесным образом дышать, подложив под лицо подушку, велика вероятность, что вам придется повернуть шею в сторону, чтобы спокойно дышать всю ночь.
Это может вызвать проблемы, потому что это неестественный угол поворота шеи — представьте, что вы весь день сидите, повернув голову набок! Из-за этого ваша голова не совпадает с позвоночником, что в конечном итоге вызовет у вас некоторый дискомфорт, а в худшем случае может вызвать некоторые реальные проблемы со здоровьем, такие как грыжа межпозвоночного диска!
Как мне спать при болях в спине?
Итак, сон на животе явно не входит в повестку дня — а как же тогда спать? Хорошо держите своих лошадей; сон на животе не должен полностью исключаться из повестки дня.
Я понимаю, что может быть трудно приспособиться к новому положению для сна, поэтому я дал несколько советов о том, как оптимизировать сон на животе, чтобы свести к минимуму любые проблемы с болью в спине.
1. Откажитесь от дополнительной подушки. — Хорошо, всем нравится лежать и расслабляться на красивой мягкой подушке, но если вы предпочитаете спать на животе, вам, возможно, придется подготовиться к тому, чтобы расстаться хотя бы с одной из ваших подушек. Чем выше ваша шея, тем больше она наклонена, что может вызвать сильную боль и дискомфорт.Вместо этого используйте эту дополнительную подушку, чтобы поддерживать таз во время сна — это должно немного снизить нагрузку на вашу спину!
2. Растяжка по утрам — Попытайтесь правильно растянуться по утрам — это может помочь уменьшить любые затяжные боли и помочь правильно разбудить мышцы спины. Почему бы не заняться йогой? Он отлично подходит для развития гибкости и равновесия и может помочь вам расслабиться и сосредоточиться, подготовив ваш разум и тело к предстоящему дню.
3.Тренируйте свое тело — С другой стороны, если вы действительно хотите обуздать эту вредную привычку, вы можете попробовать тренировать свое тело для новой позы для сна. Большинству тех, кто спит на животе, легче приспособиться ко сну на боку, так почему бы не попробовать использовать подушки для тренировки тела? Разместите несколько подушек по обе стороны тела, близко к ребрам — это должно предотвратить перекатывание на живот!
Что делать, если я не сплю на животе? Что ж, если вы не спите на животе, есть еще ряд вещей, которые вы можете сделать, чтобы улучшить качество своего сна, особенно если вы страдаете от болей в спине.Ознакомьтесь с моей статьей по этой теме здесь, чтобы получить представление о лучших положениях для сна для вашей спины!
Как предотвратить боли в спине?
Помимо исправления положения во время сна, вы, вероятно, задаетесь вопросом, что еще вы можете сделать, чтобы уменьшить ваши шансы на развитие боли в спине, особенно ночью. К счастью, есть несколько простых шагов, которые вы можете предпринять, чтобы облегчить и предотвратить боль в спине, хотя это может потребовать внесения нескольких простых изменений в образ жизни!
Измените осанку: Я уже говорил о том, как осанка может повлиять на вашу спину, поэтому важно, чтобы вы сделали все возможное, чтобы изменить свою осанку.Я знаю, что есть соблазн сутулиться, особенно когда ты устал, но это действительно может расстроить твою спину. Если вам нужна дополнительная поддержка, просто сверните полотенце, чтобы оно образовало длинную трубку. Расположите его между стулом и поясницей. Надеюсь, это должно удержать вас от сутулости без ущерба для вашего комфорта!
Подумайте о своей обуви: Ваши ступни важны, но большинство из нас виновно в том, что в какой-то момент плохо с ними обращались, будь то заточение в туфлях на шпильках или бег трусцой в неподходящих кроссовках.Вместо того, чтобы наказывать ноги, постарайтесь сначала сосредоточиться на комфорте. Носите подходящую обувь, а если вы собираетесь на пробежку, убедитесь, что у вас есть подходящие кроссовки!
Посмотрите на свою диету: Вы не поверите, но ваша диета может повлиять на ваши шансы получить боли в спине, особенно если вы любите сладкую, сладкую пищу. Это потому, что многие продукты могут стимулировать воспалительную реакцию — например, алкоголь, кофеин, соль и обработанные жиры! Употребление слишком большого количества этих продуктов также может привести к ожирению, которое действительно окажет ненужную нагрузку на вашу бедную спину.Вместо этого сосредоточьтесь на полезной здоровой пище — фруктах, овощах и большом количестве цельнозерновых продуктов. На самом деле постарайтесь увеличить потребление витамина D и кальция — оба эти питательных вещества имеют решающее значение, когда дело доходит до поддержки ваших костей!
Мягкие упражнения: Упражнения могут стать отличным способом укрепить мышцы спины и повысить гибкость. Однако очень важно знать, сколько и каких упражнений нужно делать — последнее, чего вы хотите, — это чрезмерно тренироваться и в конечном итоге растягивать мышцы! Я лично рекомендую плавание, потому что это легкое упражнение с небольшой нагрузкой, которое должно помочь облегчить любую боль или дискомфорт.Если вы хотите узнать больше о боли в спине и упражнениях, обязательно ознакомьтесь с моей статьей на эту тему для получения более подробной информации!
Попробуйте гель Atrogel® Arnica, чтобы облегчить боль
Если вы в настоящее время страдаете от боли в спине по ночам и ищете естественный способ облегчить дискомфорт, не прибегая к обезболивающим, я бы очень рекомендовал попробовать наш гель Atrogel ® с арникой.
Это натуральное лечебное средство на травах приготовлено с использованием экстрактов свежих цветков арники, превращенных в прекрасный охлаждающий нежирный гель, который легко и быстро наносится непосредственно на источник вашей боли.
Идеально подходит для взрослых, детей и беременных женщин, вы можете использовать этот замечательный продукт от синяков, болей в суставах или мышцах вместе с обычными обезболивающими.

 д.)
д.)