Резус фактор при беременности: причины, симптомы
Что такое резус-фактор
Существует множество классификаций видов крови. Одна из них делит все виды крови человека на резус-положительные и резус-отрицательные, в зависимости от наличия или отсутствия определенного белка на поверхности эритроцитов. Называется этот фактор так в честь макак резус, кровь которых использовалась в исследованиях, где и выявили этот белок. Резус-фактор имеет решающее значение в двух случаях: при переливании крови и при беременности.
Когда в кровеносную систему резус-отрицательного пациента попадают эритроциты с противоположным резус-фактором, они воспринимаются иммунной системой как чужеродные тела. Организм реципиента начинает их атаковать с помощью иммунной системы. Ошибки с резус-фактором в прошлом строили жизни не одному десятку пациентов.
Большинство людей знает, какой у них резус-фактор. Его определяют вместе с группой крови еще в роддоме и вписывают в амбулаторную карту ребенка.
- Во время планового анализа крови при беременности;
- При подготовке к хирургическому вмешательству;
- У доноров крови, костного мозга, других органов;
- У представителей определенных профессий — военных, пожарников.
Отрицательный резус-фактор имеет примерно 15% людей на планете. Возможности повлиять на резус-фактор конкретного человека не существует.
Что такое резус-конфликт матери и ребенка
Ребенок наследует резус-фактор от одного из родителей. Резус-фактор плода определяется еще в утробе, когда начинается формирование кровеносной системы. Если у родителей фактор одинаковый, у ребенка не возникает проблем. При отрицательном резусе у отца, даже если плод его унаследует, тоже не происходит ничего опасного. Проблемы начинаются, если мать имеет отрицательный резус, а отец положительный, и этот положительный фактор передается ребенку. Материнская иммунная система начинает атаковать плод.
Происходит атака следующим образом. Материнский организм вырабатывает антитела, которые проникают сквозь плаценту в кровь ребенка и подавляют эритроциты, заставляя их распадаться. На этом фоне у ребенка может развиться анемия, малокровие, чреватое кислородным голоданием тканей. Но и это еще не все. Уничтоженные эритроциты выводятся через печень и селезенку, органы увеличиваются в размере, развивается желтуха. В тяжелых случаях плод может даже погибнуть.
Хорошая новость для резус-отрицательных женщин в том, что во время беременности резус-конфликт случается крайне редко. Дело в том, что кровь матери и ребенка не смешиваются, и выработка антител не происходит. Чаще всего смешение крови происходит уже при родах. Поэтому первый ребенок появляется на свет без проблем, а вот с последующими беременностями могут быть сложности.
Если до первых родов у матери были беременности, закончившиеся абортом или выкидышем, развитие конфликта непредсказуемо, у медиков на этот счет противоречивые данные.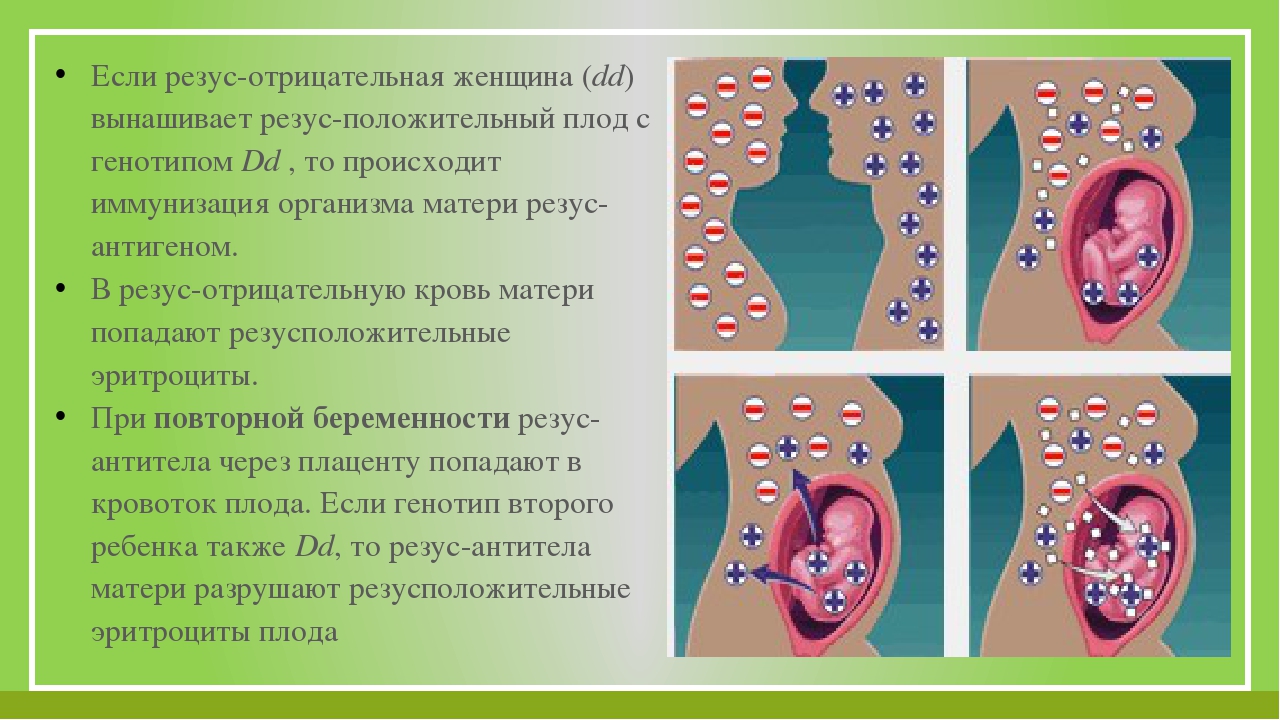 Все зависит от того, сколько эритроцитов плода попало в кровь матери.
Все зависит от того, сколько эритроцитов плода попало в кровь матери.
Симптомы резус-конфликта матери и ребенка
По самочувствию матери определить резус-конфликт практически невозможно: женщина либо чувствует себя нормально, либо симптомы недомогания не отличаются от обычного токсикоза беременных. Косвенным признаком резус-конфликта считают появление в крови женщины антител, хотя это может быть реакцией на заболевание. Резус-конфликт легко определяют при УЗИ ребенка по увеличению сердца, печени, селезенки.
Чтобы избежать негативных последствий для плода, резус-отрицательной женщине вводят препараты, разрушающие антитела против плода — иммуноглобулин специального типа. Это делают на 28 неделе первой беременности, или же в течение 72 часов после родов. Как правило, этого достаточно, чтобы повторная беременность прошла без проблем.
С развитием современных технологий стал доступен еще один способ диагностики резус-конфликта.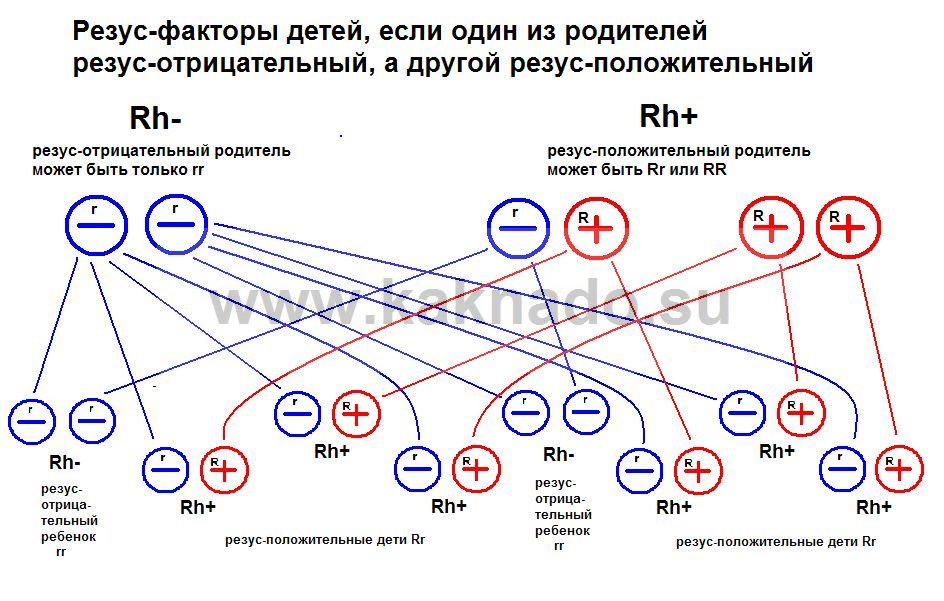 Хотя кровь матери и ребенка не смешается, специальное исследование может обнаружить в материнской крови ДНК ребенка и определить его резус-фактор. Это позволит отказаться от ненужного медикаментозного вмешательства в том случае, если у плода резус-фактор тоже отрицательный.
Хотя кровь матери и ребенка не смешается, специальное исследование может обнаружить в материнской крови ДНК ребенка и определить его резус-фактор. Это позволит отказаться от ненужного медикаментозного вмешательства в том случае, если у плода резус-фактор тоже отрицательный.
Резус-конфликт при беременности — «Клиника Доктора Фомина»
Что должны знать женщины про опасность резус-конфликта, планируя беременность.
Почему беременным женщинам с отрицательным резус-фактором необходимо особое наблюдение врача и чем опасен резус-конфликт для здоровья будущего малыша рассказывают специалисты Клиники Доктора Фомина.
Отрицательный резус-фактор – явление достаточно редкое, всего 20 % населения обладают таковым. В обыденной жизни резус (-) не доставляет своим обладателям никакого дискомфорта. Однако беременность – относится к тому особенному периоду в жизни женщины с отрицательным резус-фактором, когда состояние здоровья требует нахождения под непрерывным наблюдением профессионалов. Связано это с возможным возникновением резус-конфликта – несовместимостью показателей крови будущей мамы с резусом (-) и ее резус-положительным малышом. Бывает, что малыш наследует показатели крови матери, однако это случается меньше, чем в половине случаев.
Связано это с возможным возникновением резус-конфликта – несовместимостью показателей крови будущей мамы с резусом (-) и ее резус-положительным малышом. Бывает, что малыш наследует показатели крови матери, однако это случается меньше, чем в половине случаев.
В связи с такой особенностью специалистам часто приходится слышать похожие утверждения: «У меня резус-конфликт, я не смогу выносить и родить здорового малыша». Однако такое мнение ошибочно. В настоящее время достижения в области медицины в 90–97% случаев позволяют избежать осложнений при резус-конфликте и стать счастливыми родителями.
Какую угрозу несет резус-конфликт для малыша: Защитной системой материнского организма с отрицательным резусом-фактором плод резус (+) воспринимается как угроза и подвергается атаке. В результате при отсутствии должных мер, у малыша может развиться гемолитическая болезнь плода, в тяжелых случаях возможна и гибель плода.
Чем это опасно для мамы: помимо моральных переживаний за здоровье будущего ребенка и рисков, связанных с выкидышем, у будущей мамы ситуация резус-конфликт может также вызвать проблемы со здоровьем.
Все вышеуказанные факторы необходимо знать беременным женщинам, чтобы обезопасить себя и своего будущего малыша!
В нашей клинике уже с 10-й недели беременности вы можете узнать необходима ли профилактика резус-конфликта. Точность неинвазивного теста свыше 99%, а результат будет готов уже через 3-5 рабочих дней.
Узнайте подробнее, как определить резус-фактор плода на ранних сроках беременности: 8 (4822) 65-01-29
Возможны противопоказания. Проконсультируйтесь с врачом.
Когда идти к генетику и как готовиться к родам?
Главная страница / Актуальные интервью
Просмотров: 15268Кому нужно идти к генетику, когда нельзя делать УЗИ, как готовиться к родам мужчине и почему нельзя рожать второго сразу? Павел БАУРОВ, заведующий консультативной поликлиникой Краевого центра охраны материнства и детства принял участие в «Неделе здоровья» газеты «АиФ на Енисее» и ответил на часто задаваемые вопросы читателей.
КЛЕТКИ ПАМЯТИ
» Мы с мужем планируем беременность.
Илона, Назарово
— После 30 лет в связи с изменениями в организме увеличивается процент аномалии развития и хромосомных патологий, таких как синдром Дауна. А после сорока риски увеличиваются в 6 раз. Поэтому ваш доктор должен направить вас к врачу-генетику. Если отклонений нет, будет рекомендовано проконсультироваться у генетика уже непосредственно при наступлении беременности.
«Слышала, что УЗИ может быть опасно для ещё не рождённого ребёнка. Стоит ли его вообще делать?»
Виктория, Ачинск
— УЗИ беременной делается для исключения пороков развития плода. Оно проводится трижды: 11-14 недель, 18-22 недели и 31-34 недели. Это позволяет уточнить степень развития плода и необходимости дополнительных вмешательств со стороны медперсонала. Сроки рекомендованы всемирной организацией здравоохранения как наиболее безопасные: в это время никакой закладки уже не происходит. Оно нежелательно в сроки до 10 недель, так как может привести к выкидышу, а до 5-6 недель — провоцировать пороки развития.
Оно нежелательно в сроки до 10 недель, так как может привести к выкидышу, а до 5-6 недель — провоцировать пороки развития.
«Мне рекомендовали кордоцентез, боюсь навредить малышу. Насколько он безопасен и информативен?»
Мария, Красноярск
— Кордоцентез рекомендован, если выявлены нарушения в развитии плода. Делают прокол передней брюшной стенки матки, забирается пуповинная кровь у ребёнка. Как любая манипуляция — от укола до операции — имеет определённый процент осложнений. Но он позволяет уточнить, есть или нет проблема у ребёнка, на 99%. Если да, то это даёт родителям возможность решить вопрос о прерывании беременности. К сожалению, бывают случаи, когда матери решают оставить заведомо нежизнеспособного ребёнка.
«У меня отрицательный резус-фактор, у мужа положительный. Беременность вторая, ребёнок первый. Доктора подозревали резус-конфликт, потому провела всю беременность в роддоме. Всё обошлось. Малыш тоже родился с отрицательным резусом.
Татьяна, Красноярск
— Если у партнёров разные резус-факторы, желательно избегать абортов, поскольку в будущем он может вылиться в такие вот проблемы. Ситуация устроена так, что существуют клетки памяти, которые способны хранить антирезусные антигены с предыдущей беременности. Перед планированием беременности нужно сдать группу крови и посмотреть резус-фактор и титры антител на данный момент. А при наступлении беременности — у нас в центре определить резус плода по крови матери. Точность данного метода — 99,8%. Это делается на сроке от 8 до 12 недель. Если резус отрицательный, в дальнейших мероприятиях по наблюдению вас в стационаре нет необходимости. Если резус положительный, тогда необходимо составить план ведения беременности.
АВОСЬ ПРОНЕСЁТ
«В августе ждем ребёнка. Можно ли рожать в перинатальном? Как готовиться, если я тоже хочу быть вместе с женой?»
Виктор, Красноярск
— Роды в перинатальном центре проводятся только по медицинским показаниям или если наступают преждевременные роды до 34 недель.
«Хотим ребёнка, но у нас с мужем не получается. Есть возможность пройти консультацию в центре, если я живу и прописана в районе?»
Татьяна, Боградский р-н
— Мы работаем со всеми территориями. Но предварительный диагноз «бесплодие» может выставлять ваш доктор при отсутствии наступления беременности только после года регулярной половой жизни. Он же выдаст вам направление на обследование в перинатальный центр.
«Моя сестра забеременела вторым ребёнком через 8 месяцев после родов. Решила рожать, но продолжает первого кормить грудью. Как это скажется на здоровье ребёнка и матери?»
Решила рожать, но продолжает первого кормить грудью. Как это скажется на здоровье ребёнка и матери?»
Валерия, Емельяново
— Такая беременность более тяжёлая для ребёнка и для матери. Во-первых, женский организм работает на износ — и физически, и психологически. Во-вторых, питательные вещества ребёнку в утробе практически не достаются — всё уходит на лактацию. Более того, есть риск выкидыша. При грудном вскармливании матка входит в тонус, организм так устроен, что должен выкормить сначала одного. Второй ребёнок, как правило, рождается очень слабым. В идеале, первый год кормить грудью, второй — позволить своему организму отдохнуть. Пропить поливитамины для профилактики развития аномалий и с новыми силами планировать беременность.
«АиФ на Енисее» № 20, 2015
Резус-фактор и беременность
Резус-фактор и беременность
Одним из осложнений при беременности является так называемый резус-конфликт между матерью и плодом. Этот конфликт обусловлен тем, что организм резус отрицательной (Rh-) беременной женщины отторгает резус положительный (Rh+) эмбрион за счет недопонимания со стороны иммунной системы матери. Для того, чтобы оценить риск развития резус-конфликта и понять методы его профилактики, необходимо разобраться в том, как работает наша иммунная система, что такое группа крови и как устроен резус-фактор.
Этот конфликт обусловлен тем, что организм резус отрицательной (Rh-) беременной женщины отторгает резус положительный (Rh+) эмбрион за счет недопонимания со стороны иммунной системы матери. Для того, чтобы оценить риск развития резус-конфликта и понять методы его профилактики, необходимо разобраться в том, как работает наша иммунная система, что такое группа крови и как устроен резус-фактор.
Иммунная система – это главный защитник организма от проникших в него вирусов, микробов и даже паразитов. Основной механизм ее действия основан на умении распознавать клетки: чужие и те, что относятся к оберегаемому организму. Для этого клетки нашего организма приучены сигнализировать о своем состоянии с помощью специальных молекул, находящихся на поверхности клетки. Иммунные клетки проверяют, соответствует ли набор поверхностных молекул набору, свойственному этому конкретному организму. Если находятся какие-то несоответствия, клетка признается зараженной или поломанной и уничтожается специальными агентами иммунной системы.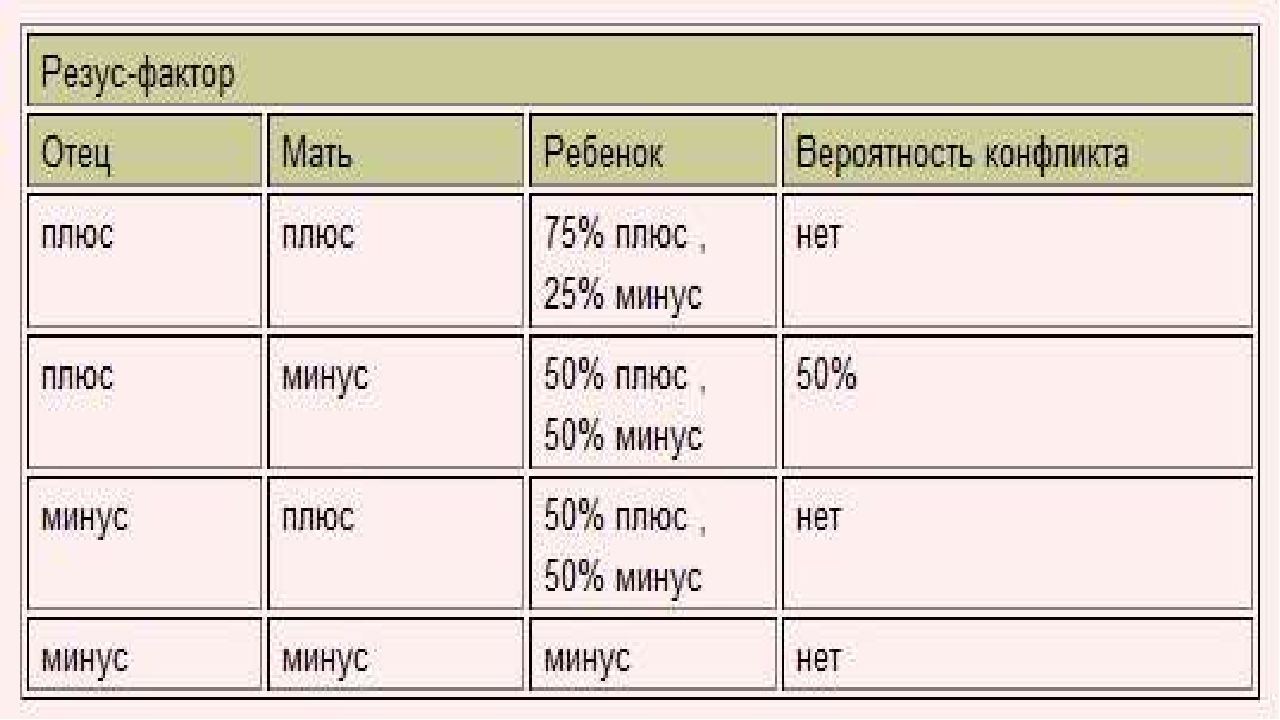 Фрагмент чужеродной молекулы – антиген – предоставляется особым клеткам, которые способны «разработать» специальный белок-антитело, связывающийся со своим антигеном (той самой несоответствующей метке на поверхности подозрительной клетки), где бы он ни находился, и уже напрямую сигнализирующий клеткам иммунной системы об атаке без этапов распознавания. Такая реакция будет формироваться на любой белок, который в этом организме не синтезируется, даже если у других организмов этого вида он есть. Хорошим примером является именно резус-фактор, и в этой статье мы подробно разберем этот аспект.
Фрагмент чужеродной молекулы – антиген – предоставляется особым клеткам, которые способны «разработать» специальный белок-антитело, связывающийся со своим антигеном (той самой несоответствующей метке на поверхности подозрительной клетки), где бы он ни находился, и уже напрямую сигнализирующий клеткам иммунной системы об атаке без этапов распознавания. Такая реакция будет формироваться на любой белок, который в этом организме не синтезируется, даже если у других организмов этого вида он есть. Хорошим примером является именно резус-фактор, и в этой статье мы подробно разберем этот аспект.
Когда в поликлинике вы сдаете анализ на группу крови, в результате вы получаете информацию о вашей группе крови I, II, III, IV и статусе резус-фактора. Однако это характеристики только двух систем групп крови из более чем 30ти известных на сегодняшний день для человека, к тому же – неполные. Система группы крови основывается на ограниченном списке генов и их аллельных состояний и правилах взаимоисключения.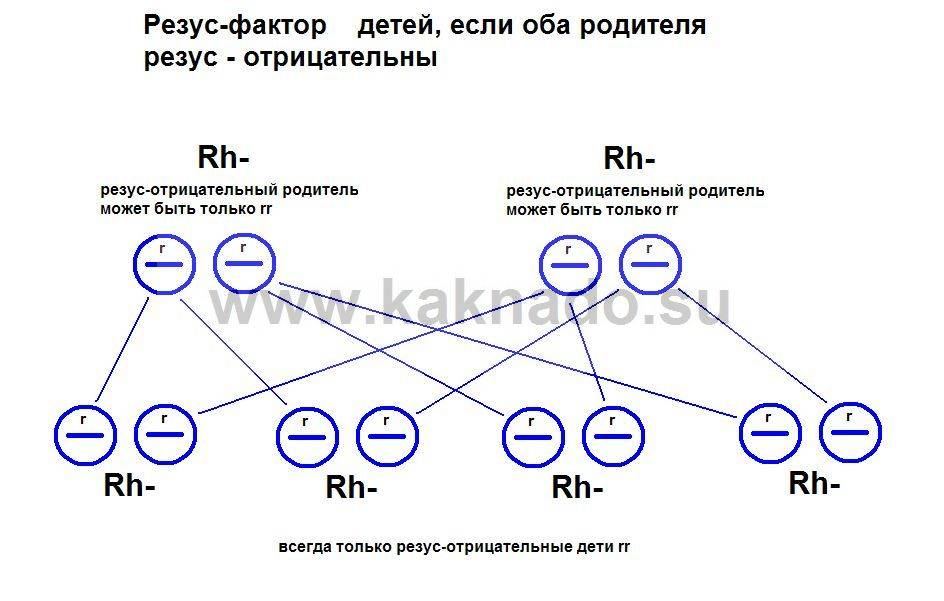 Например, в систему AB0 входят гены A1, A2, B, 0. Гены типа A1, A2, B кодируют два разных фермента, которые способствуют формированию двух разных антигенов на поверхности эритроцитов. В плазме крови могут находится два типа антител к этим антигенам – α и β. Так как α вызывает иммунную реакцию по отношению к А-антигенам, то α и А не могут находиться одновременно в одном организме – это правило взаимоисключения. Аналогичное правило существует для антигена B и антител β. Таким образом, существует всего 4 возможных варианта группы крови системы AB0 у человека: 0 (на мембране эритроцитов нет ни антигена А, ни В, но в плазме есть антитела α, β), A, B, AB. Соответственно при переливании крови нужно следить, чтобы не смешивались соответствующие антигены с антителами: А с α, а B с β.
Например, в систему AB0 входят гены A1, A2, B, 0. Гены типа A1, A2, B кодируют два разных фермента, которые способствуют формированию двух разных антигенов на поверхности эритроцитов. В плазме крови могут находится два типа антител к этим антигенам – α и β. Так как α вызывает иммунную реакцию по отношению к А-антигенам, то α и А не могут находиться одновременно в одном организме – это правило взаимоисключения. Аналогичное правило существует для антигена B и антител β. Таким образом, существует всего 4 возможных варианта группы крови системы AB0 у человека: 0 (на мембране эритроцитов нет ни антигена А, ни В, но в плазме есть антитела α, β), A, B, AB. Соответственно при переливании крови нужно следить, чтобы не смешивались соответствующие антигены с антителами: А с α, а B с β.
Группа крови системы резус (Rh0) состоит из 54 антигенов, а резус-фактор – это лишь один из них. Его выделяют за высокое клиническое значение при пересадке органов, переливании крови и риске развития гемолитической болезни новорожденных при резус-конфликте во время беременности. Резус-фактор, он же антиген D, формируется в результате взаимодействия специального белка в мембране эритроцитов с небольшими молекулами. Этот белок кодируется геном RHD. Так называемый отрицательный резус вызван отсутствием этого самого гена: нет гена – значит нет белка, основы для формирования комплекса антигена D. Среди европейцев примерно 85% имеют ген RHD и, соответственно, резус-положительный фенотип. При этом 50% несут только одну копию гена RHD, а 35% — две. Эти данные позволяют оценить, что примерно 9% беременностей могут проходить в условиях, когда мать Rh-, а плод – Rh+. В отличие от системы AB0 в норме в Rh- организме нет постоянно циркулирующих в крови антител, вызывающих неправильную реакцию иммунной системы на Rh+ клетки. Поэтому для формирования реакции резус-отрицательного организма на клетки с антигеном D необходима иммунизация, то есть первичная реакция распознавания чужого антигена, передачи информации специальной клетке, формирующей антитело, и синтез этого антитела.
Резус-фактор, он же антиген D, формируется в результате взаимодействия специального белка в мембране эритроцитов с небольшими молекулами. Этот белок кодируется геном RHD. Так называемый отрицательный резус вызван отсутствием этого самого гена: нет гена – значит нет белка, основы для формирования комплекса антигена D. Среди европейцев примерно 85% имеют ген RHD и, соответственно, резус-положительный фенотип. При этом 50% несут только одну копию гена RHD, а 35% — две. Эти данные позволяют оценить, что примерно 9% беременностей могут проходить в условиях, когда мать Rh-, а плод – Rh+. В отличие от системы AB0 в норме в Rh- организме нет постоянно циркулирующих в крови антител, вызывающих неправильную реакцию иммунной системы на Rh+ клетки. Поэтому для формирования реакции резус-отрицательного организма на клетки с антигеном D необходима иммунизация, то есть первичная реакция распознавания чужого антигена, передачи информации специальной клетке, формирующей антитело, и синтез этого антитела.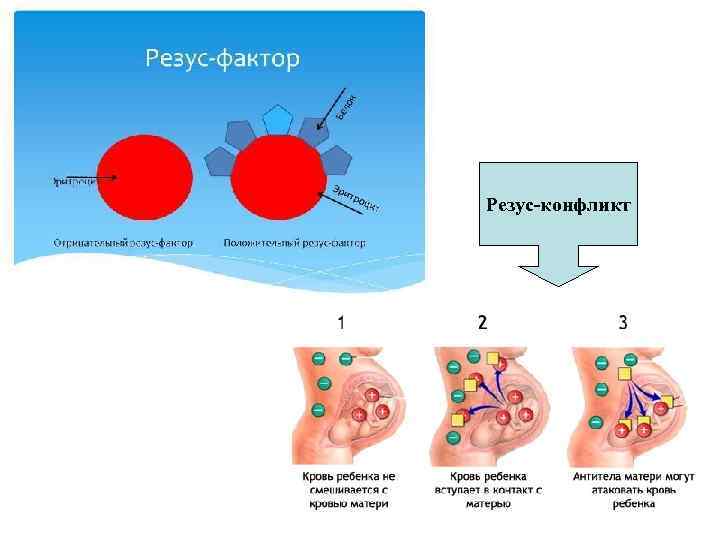 Таким образом получается, что, хотя антиген D является составляющей иммунной системы в норме, иммунная система людей без гена RHD с этим антигеном не знакома. При знакомстве она не признает его за своего, потому что в ее списке, с которым она сверяется при проверке клеток на предмет «свой-чужой», такого антигена просто нет. Распознавание Rh+ клеток как «чужих» вызывает иммунную реакцию посредством синтеза антител. Именно этот процесс называется иммунизацией: теперь Rh- организм знает антиген D, этот антиген стоит у него в списке вредоносных (все «чужие» по умолчанию распознаются как опасные) и для него готово специфическое оружие – специальные антитела. Чем чаще в организм будут проникать Rh+ клетки, тем больше антител против них будет циркулировать в крови Rh- организма. Первичная иммунизация может произойти по разным сценариям, в том числе при переливании крови и при беременности резус-отрицательной женщины резус-положительным плодом.
Таким образом получается, что, хотя антиген D является составляющей иммунной системы в норме, иммунная система людей без гена RHD с этим антигеном не знакома. При знакомстве она не признает его за своего, потому что в ее списке, с которым она сверяется при проверке клеток на предмет «свой-чужой», такого антигена просто нет. Распознавание Rh+ клеток как «чужих» вызывает иммунную реакцию посредством синтеза антител. Именно этот процесс называется иммунизацией: теперь Rh- организм знает антиген D, этот антиген стоит у него в списке вредоносных (все «чужие» по умолчанию распознаются как опасные) и для него готово специфическое оружие – специальные антитела. Чем чаще в организм будут проникать Rh+ клетки, тем больше антител против них будет циркулировать в крови Rh- организма. Первичная иммунизация может произойти по разным сценариям, в том числе при переливании крови и при беременности резус-отрицательной женщины резус-положительным плодом.
Оценка риска развития и превентивные способы предотвращения возникновения резус-конфликта, особенности диагностики гетерозиготного носительства делеции гена RHD и разбор сложных случаев будут представлены в следующей статье на нашем сайте.
Основные генетические термины и понятия
Автор: Жикривецкая Светлана
биолог-исследователь
Аллоиммунные антитела (включая антитела к Rh-антигену)
Исследуемый материал Венозная кровь (сыворотка)
Метод определения Метод агглютинации + гель-фильтрации (карточки).
Инкубация стандартных типированных эритроцитов с исследуемой сывороткой и фильтрация путём центрифугирования смеси через гель, импрегированный полиспецифическим антиглобулиновым реагентом. Агглютинированные эритроциты выявляются на поверхности геля или в его толще.
В методе используются стандартные эритроциты ID-DIA Cell I-II-III типированные по антигенам эритроцитов:Два резус положительных эритроцита (ССCW Dee R1WR1 ) , ccDEE R2WR2 ) и один резус отрицательный эритроцит ссddee rr.
ID карты Liss (Coombs)-основная функция реагента с полиспецифическим антиглобулиновым –детектировать IgG. Активность анти C3d важна при прямом антиглобулиновом тесте при исследовании аутоиммунной гемолитической анемии (AIHA).
Антитела к клинически наиболее важным эритроцитарным антигенам, в первую очередь резус-фактору, свидетельствующие о сенсибилизации организма к этим антигенам. Резус-антитела относятся к так называемым аллоиммунным антителам.
Резус-антитела относятся к так называемым аллоиммунным антителам.
Аллоиммунные антиэритроцитарные антитела (к резус-фактору или другим эритроцитарным антигенам) появляются в крови при особых условиях — после переливания иммунологически несовместимой донорской крови или при беременности, когда эритроциты плода, несущие иммунологически чужеродные для матери отцовские антигены, проникают через плаценту в кровь женщины. У неиммунных резус-отрицательных людей антител к резус-фактору нет.
В системе резус различают 5 основных антигенов, основным (наиболее иммуногенным) является антиген D (Rh), который обычно подразумевают под названием резус-фактор. Помимо антигенов системы резус есть ещё ряд клинически важных эритроцитарных антигенов, к которым может возникать сенсибилизация, вызывающая осложнения при переливании крови.
Метод скринингового исследования крови на присутствие аллоиммунных антиэритроцитарных антител, использующийся в Независимой лаборатории ИНВИТРО, позволяет, помимо антител к резус-фактору Rh2(D), выявить в исследуемой сыворотке аллоиммунные антитела и к другим эритроцитарным антигенам. Ген, кодирующий резус-фактор D (Rh), является доминантным, аллельный ему ген d — рецессивным (резус-положительные люди могут иметь генотип DD или Dd, резус-отрицательные — только генотип dd).
Ген, кодирующий резус-фактор D (Rh), является доминантным, аллельный ему ген d — рецессивным (резус-положительные люди могут иметь генотип DD или Dd, резус-отрицательные — только генотип dd).
Во время беременности резус-отрицательной женщины резус-положительным плодом возможно развитие иммунологического конфликта матери и плода по резус-фактору. Резус-конфликт может привести к выкидышу или развитию гемолитической болезни плода и новорожденных. Поэтому определение группы крови, резус-фактора, а также наличия аллоиммунных антиэритроцитарных антител должно проводиться при планировании или во время беременности для выявления вероятности иммунологического конфликта матери и ребёнка. Возникновение резус-конфликта и развитие гемолитической болезни новорожденных возможно в том случае, если беременная резус-отрицательна, а плод — резус-положителен. В случае, если у матери резус-антиген положительный, а у плода отрицательный, конфликт по резус-фактору не развивается. Частота развития резус-несовместимости составляет 1 случай на 200 — 250 родов.
Частота развития резус-несовместимости составляет 1 случай на 200 — 250 родов.
Гемолитическая болезнь плода и новорождённых — гемолитическая желтуха новорожденных, обусловленная иммунологическим конфликтом между матерью и плодом из-за несовместимости по эритроцитарным антигенам. Болезнь обусловлена несовместимостью плода и матери по D-резус- или АВО- (групповым) антигенам, реже имеет место несовместимость по другим резус- (С, Е, с, d, e) или М-, М-, Kell-, Duffy-, Kidd-антигенам. Любой из указанных антигенов (чаще D-резус-антиген), проникая в кровь резус-отрицательной матери, вызывает образование в её организме специфических антител. Проникновению антигенов в материнский кровоток способствуют инфекционные факторы, повышающие проницаемость плаценты, мелкие травмы, кровоизлияния и другие повреждения плаценты. Последние через плаценту поступают в кровь плода, где разрушают соответствующие антигенсодержащие эритроциты.
Предрасполагают к развитию гемолитической болезни новорожденных нарушение проницаемости плаценты, повторные беременности и переливания крови женщине без учёта резус-фактора и др. При раннем проявлении заболевания иммунологический конфликт может быть причиной преждевременных родов или выкидышей. Во время первой беременности резус-положительным плодом у беременной с Rh «-» риск развития резус-конфликта составляет 10 — 15%. Происходит первая встреча организма матери с чужеродным антигеном, накопление антител происходит постепенно, начиная, приблизительно с 7 — 8 недели беременности. Риск несовместимости возрастает с каждой последующей беременностью резус-положительным плодом, независимо от того, чем она закончилась (искусственным абортом, выкидышем или родами, операцией при внематочной беременности), при кровотечениях во время первой беременности, при ручном отделении плаценты, а также если роды проводятся путём кесарева сечения или сопровождаются значительной кровопотерей при переливании резус-положительной крови (в том случае, если они проводились даже в детском возрасте).
При раннем проявлении заболевания иммунологический конфликт может быть причиной преждевременных родов или выкидышей. Во время первой беременности резус-положительным плодом у беременной с Rh «-» риск развития резус-конфликта составляет 10 — 15%. Происходит первая встреча организма матери с чужеродным антигеном, накопление антител происходит постепенно, начиная, приблизительно с 7 — 8 недели беременности. Риск несовместимости возрастает с каждой последующей беременностью резус-положительным плодом, независимо от того, чем она закончилась (искусственным абортом, выкидышем или родами, операцией при внематочной беременности), при кровотечениях во время первой беременности, при ручном отделении плаценты, а также если роды проводятся путём кесарева сечения или сопровождаются значительной кровопотерей при переливании резус-положительной крови (в том случае, если они проводились даже в детском возрасте).
Если последующая беременность развивается с резус-отрицательным плодом, несовместимость не развивается. Всех беременных женщин с Rh «-» ставят на специальный учёт в женской консультации и проводят динамический контроль над уровнем резус-антител. В первый раз анализ на антитела надо сдать с 8-й до 20-й недели беременности, затем периодически проверять титр антител: 1 раз в месяц до 30-й недели беременности, дважды в месяц до 36-й недели и 1 раз в неделю до 36-й недели. Прерывание беременности на сроке менее 6 — 7 недель может не привести к формированию у матери Rh-антител. В этом случае при последующей беременности, если у плода будет положительный резус-фактор, вероятность развития иммунологической несовместимости вновь будет равна 10 — 15 %. Проведение тестирования на аллоиммунные антиэритроцитарные антитела важно также при общей предоперационной подготовке, особенно для людей, которым ранее уже проводилось переливание крови.
Всех беременных женщин с Rh «-» ставят на специальный учёт в женской консультации и проводят динамический контроль над уровнем резус-антител. В первый раз анализ на антитела надо сдать с 8-й до 20-й недели беременности, затем периодически проверять титр антител: 1 раз в месяц до 30-й недели беременности, дважды в месяц до 36-й недели и 1 раз в неделю до 36-й недели. Прерывание беременности на сроке менее 6 — 7 недель может не привести к формированию у матери Rh-антител. В этом случае при последующей беременности, если у плода будет положительный резус-фактор, вероятность развития иммунологической несовместимости вновь будет равна 10 — 15 %. Проведение тестирования на аллоиммунные антиэритроцитарные антитела важно также при общей предоперационной подготовке, особенно для людей, которым ранее уже проводилось переливание крови.
Когда зуб еще можно спасти?
В последнее время много пишут о восстановлении зубов.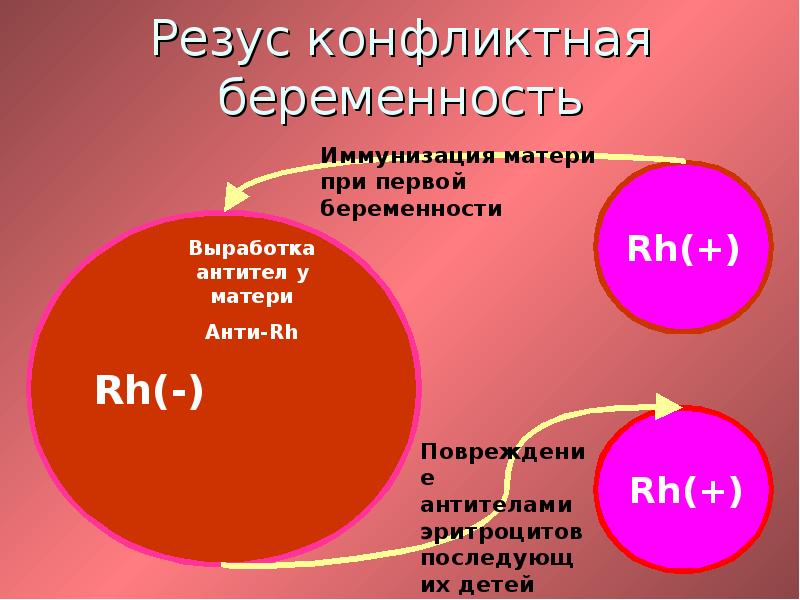 До каких пределов оно применяется?
До каких пределов оно применяется?
Олег КУЛАКОВ, стоматолог, челюстно-лицевой хирург:
— По-другому это называется «микропротезирование». Вот, к примеру, грызли вы орехи — ползуба откололось. Что делать? Еще несколько лет назад у вас было бы всего два варианта — либо ставить коронку, либо полностью зуб удалять. Сейчас же появилась возможность реконструировать, то есть попросту «вылепить» недостающую часть зуба. Для этих целей используются усовершенствованные композитные материалы (смеси для пломб) или керамика. Композиты отлично прилипают к сохранившейся части зуба, их легко подобрать индивидуально по цвету, но они довольно быстро стираются и «утаптываются» из-за своей рыхлой структуры. Керамические же материалы плотнее, смотрятся естественнее, но отличаются хрупкостью. Так что сейчас задача стоматологов, взяв лучшее от керамики и композитов, создать материал, наиболее приближенный к структуре зубных тканей.
Что касается пределов, в которых возможно восстановление зуба: пока здоров корень, добросовестный стоматолог должен сделать все возможное, чтобы зуб сохранить. Даже если зуб по каким-то причинам разрушился полностью, но корень еще жив, можно воссоздать коронку при помощи разных видов штифтовых соединений. Если же корень погиб, единственный надежный способ обзавестись новым зубом, не повреждая соседних, пока еще здоровых зубов, — установить качественный имплантат.
Даже если зуб по каким-то причинам разрушился полностью, но корень еще жив, можно воссоздать коронку при помощи разных видов штифтовых соединений. Если же корень погиб, единственный надежный способ обзавестись новым зубом, не повреждая соседних, пока еще здоровых зубов, — установить качественный имплантат.
Как избежать резус-конфликта?
— У меня отрицательный резус-фактор, у жены — положительный. У нашего годовалого сына тоже определили положительный. Как такое может быть, я думал, что резус передается по мужской линии…
Олег. Москва.
Ольга ПЕРОВСКАЯ, акушер-гинеколог, врач высшей категории:
— Олег, вы напрягаетесь напрасно. Ведь механизмы передачи резус-фактора иные, чем по мужской или по женской линии. Резус-фактор — это антиген (белок), который находится в крови. Около 85% людей имеют положительный резус, то есть у них в организме есть этот самый белок. Остальные же 15%, у которых его нет, резус-отрицательны.
Положительный резус при наследовании является доминирующим фактором. То есть если у одного из родителей положительный резус, а у другого отрицательный, то ребенок родится, скорее всего, с положительным резусом.
То есть если у одного из родителей положительный резус, а у другого отрицательный, то ребенок родится, скорее всего, с положительным резусом.
А стопроцентно отрицательный резус будет у малыша только в том случае, если оба родителя резус-отрицательны.
— У моей жены отрицательный резус-фактор. Не рискованно ли нам заводить детей, я слышал, что отрицательный резус плохо влияет на здоровье.
Max.
— Многие думают, что люди с «минусовым» резусом чаще подхватывают инфекции, у них более слабый иммунитет… Это ошибочное мнение. Резус-фактор не оказывает на здоровье своего «хозяина» абсолютно никакого влияния. Проблемы могут возникнуть только при беременности. И то лишь в таком случае: если у будущей мамы резус отрицательный, а у будущего папы — положительный. Тогда возникает опасность резус-конфликта. Начаться он может, если ребенок унаследует положительный резус отца. Тогда кровь малыша будет плохо совместима с кровью матери.
Но неприятных последствий резус-конфликта сегодня в большинстве случаев удается избежать, если четко соблюсти ряд правил:
- если у женщины отрицательный резус-фактор, ей по возможности не стоит прерывать первую беременность;
- будущей резус-отрицательной маме придется довольно часто сдавать кровь из вены на определение антител.
 До 32-й недели беременности этот анализ проводится один раз в месяц, с 32-й до 35-й недели — дважды в месяц, а затем вплоть до родов еженедельно;
До 32-й недели беременности этот анализ проводится один раз в месяц, с 32-й до 35-й недели — дважды в месяц, а затем вплоть до родов еженедельно; - сейчас развитие резус-конфликта можно избежать путем введения специальной вакцины — анти-резус-иммуноглобулина — сразу после первых родов или прерывания беременности. Этот препарат выводит агрессивные антитела из организма матери;
- если резус-антитела не вводились «для профилактики», их можно вводить и во время беременности.
Советуем ознакомиться со следующими темами — протезирование зубов в кредит.
Резус-фактор плода. Сдать анализ на выявление гена RHD плода в крови матери
Метод определения Полимеразная цепная реакция (ПЦР) в режиме реального времени.
Исследуемый материал Плазма крови (ЭДТА)
Доступен выезд на дом
Обнаружение гена RHD плода в крови беременной женщины с отрицательным резус-фактором применяют с целью прогнозирования риска развития резус-конфликта и гемолитической болезни плода и новорожденного.
Резус (Rh) – одна из важнейших систем эритроцитарных антигенов (наряду с системой АВ0), клинически значимая при оценке возможности возникновения резус-конфликта и риска развития гемолитической болезни плода и новорожденного.
В системе резус различают пять антигенов. Наиболее иммуногенным является антиген D, аминокислотная последовательность которого кодируется геном RHD. Присутствие антигена D на поверхности эритроцитов определяет положительный резус-фактор (Rh+). Доля резус-положительных лиц, носителей антигена D, в популяции составляет около 86%, а резус-отрицательных лиц (Rh-), не имеющих антигена D – около 14%.
Течение беременности резус-положительным плодом у резус-отрицательных женщин* часто осложняется развитием гемолитической болезни плода, связанной с трансплацентарным переносом эритроцитов плода в кровоток матери. 98% случаев гемолитической болезни новорожденных связаны с D-резус-антигеном. Попадая в кровь резус-отрицательной матери, он вызывает образование специфических антител, которые проникают через плаценту и разрушают эритроциты плода. Это влечет за собой развитие гемолитической болезни плода и новорожденного. При раннем проявлении резус-конфликт может послужить причиной самопроизвольного прерывания беременности или преждевременных родов. Сенсибилизация матери к D-антигену и риск развития резус-конфликта возрастают с каждой последующей беременностью резус-положительным плодом независимо от того, прервалась ли беременность или завершилась родоразрешением.
Это влечет за собой развитие гемолитической болезни плода и новорожденного. При раннем проявлении резус-конфликт может послужить причиной самопроизвольного прерывания беременности или преждевременных родов. Сенсибилизация матери к D-антигену и риск развития резус-конфликта возрастают с каждой последующей беременностью резус-положительным плодом независимо от того, прервалась ли беременность или завершилась родоразрешением.
В настоящее время при выявлении резус-конфликта назначают следующий комплекс исследований:
- измерение уровня специфичных антител матери к D-антигену плода;
- получение плодного материала при хорион- и плацентобиопсии в ходе амнио- и кордоцентеза, что относится к инвазивным методам;
- допплерометрическое исследование скорости кровотока в аорте и средней мозговой артерии плода.
Риск самопроизвольного прерывания беременности при применении инвазивных методов исследования составляет 2-3%, а отсутствие антител не гарантирует, что плод резус-отрицательный, т. к. даже при положительном резусе у плода антитела у матери могут не вырабатываться по причине целостности плаценты в момент обследования или слабого иммунного ответа. Ситуация осложняется тем, что резус-конфликт может возникнуть на любом сроке беременности. Кроме того, возможна сенсибилизация матери. Выявление ДНК плода (фетальной фракции, свободно циркулирующей ДНК, фетДНК) в крови матери обладает рядом преимуществ:
к. даже при положительном резусе у плода антитела у матери могут не вырабатываться по причине целостности плаценты в момент обследования или слабого иммунного ответа. Ситуация осложняется тем, что резус-конфликт может возникнуть на любом сроке беременности. Кроме того, возможна сенсибилизация матери. Выявление ДНК плода (фетальной фракции, свободно циркулирующей ДНК, фетДНК) в крови матери обладает рядом преимуществ:
- относится к неинвазивным для плода процедурам, не несет угрозы течению беременности, не вызывает осложнений;
- исследование фетДНК возможно, начиная со срока 10 акушерских недель беременности;
- точность результата 96 – 100%**
- позволяет оценить целесообразность назначения терапии иммуноглобулином при отсутствии в крови беременной женщины анти-резусных антител на сроке 20 недель.
Аналитические показатели метода
Определяемые участки ДНК: 7-й и 10-й экзоны гена RHD. Диагностическая чувствительность: 92-100%. Диагностическая специфичность: 90-100%. Чувствительность метода составляет 150 копий геномной ДНК (суммарной ДНК матери и плода), что соответствует 400 копиям гена RHD плода в 1,0 мл исследуемого образца плазмы.
Диагностическая чувствительность: 92-100%. Диагностическая специфичность: 90-100%. Чувствительность метода составляет 150 копий геномной ДНК (суммарной ДНК матери и плода), что соответствует 400 копиям гена RHD плода в 1,0 мл исследуемого образца плазмы.
Ограничения метода
У 1% серологически резус-отрицательных женщин определяется наличие гена RHD. Это происходит в следующих случаях:
- Ген RHD присутствует и генотипически резус-фактор будет положительным, но в результате мутаций D-антиген не синтезируется и серологическим методом определяется как отрицательный;
- Ген RHD присутствует полностью или частично, и генотипически резус-фактор будет положительным; из-за мутаций синтезируется измененный D-антиген. Серологически это определяется или как слабый резус-фактор, или как нестабильно положительный.
По крови таких пациенток определить резус-фактор плода методом ПЦР невозможно. Чаще всего отрицательный резус-фактор обусловлен полным отсутствием гена RHD. В таких случаях применяют серологический метод вместе с ПЦР. Резус-фактор определяется как отрицательный при совпадении отрицательных результатов тестов.
Чаще всего отрицательный резус-фактор обусловлен полным отсутствием гена RHD. В таких случаях применяют серологический метод вместе с ПЦР. Резус-фактор определяется как отрицательный при совпадении отрицательных результатов тестов.
* У беременных женщин, имеющих резус-положительную принадлежность, проблем совместимости по резус-фактору с плодом не возникает.
** Величина обусловлена состоянием плаценты, особенностью течения беременности и возрастает с увеличением срока беременности.
Обращаем внимание, что сроки выполнения ПЦР-исследований могут быть увеличены при проведении подтверждающих тестов.Противопоказания к проведению исследования:
- Трансплантации органов и тканей в анамнезе у пациентки
Литература
- Costa J.M., Giovangrandi Y., Ernault P., Lohmann L., Nataf V., El Halali N., Gautier E. Fetal RHD genotyping in maternal serum during the first trimester of pregnancy.
 British journal of haematology. 2002;119:255-260.
British journal of haematology. 2002;119:255-260. - Finning K.M., Martin P.G., Soothill P.W., Avent N.D. Prediction of fetal D status from maternal plasma: introduction of a new noninvasive fetal RHD genotyping service. Transfusion. 2002;42:1079-1085.
- Freeman K., Osipenko L., Clay D., Hyde J., Szczepura A. A Review of Evidence on Non-invasive Prenatal Diagnosis (NIPD): Tests for Fetal RHD Genotype. Workpackage 6, SAFE Network of Excellence Warwick Medical School, UK. 2006.
- Wagner F.F., Frohmajer A., Flegel W.A. RHD positive haplotypes in D negative Europeans. BioMed Central genetics. 2001;15:10.
- Минеева П.В. Группы крови человека. Основы иммуногематологии. – СПб. 2004:188.
- Инструкция по применению набора реагентов для выявления гена RHD плода в крови матери методом ПЦР в режиме реального времени Резус-фактор плода ООО «ДНК-технология». Регистрационное удостоверение № ФСР 2017/5310.

Резус D отрицательный при беременности
Резус-болезнь возникает во время беременности при несовместимости групп крови матери и ребенка.
У каждого человека одна из 4 групп крови (A, B, AB или O). Вы наследуете свою группу крови от смеси генов своих родителей. Эти группы крови далее идентифицируются как положительные или отрицательные. Это показывает ваш «резус-фактор» (RhD), который указывает, есть ли у вас белок, известный как «антиген D», на поверхности красных кровяных телец.
Около 17 из 100 жителей Австралии имеют отрицательную группу крови. Если ваша кровь RhD-отрицательная, это обычно не проблема, если только вы не беременны и ваш ребенок не RhD-положительный. Это может произойти, если отец ребенка RhD-положительный.
Проблема может возникнуть, если небольшое количество крови ребенка попадает в кровоток матери во время беременности или родов, мать может вырабатывать антитела против резус-положительных клеток (известные как «анти-D-антитела»). Это называется «сенсибилизирующим событием».
Это называется «сенсибилизирующим событием».
Это может произойти несколькими способами:
Сенсибилизирующее событие обычно не влияет на первую беременность, но если у женщины еще одна беременность с резус-положительным ребенком, ее иммунный ответ будет сильнее, и она может вырабатывать намного больше антител. Эти антитела могут проникать через плаценту и разрушать клетки крови ребенка, что приводит к состоянию, называемому «резус-болезнью» или «гемолитической болезнью новорожденного». Это может привести к анемии, желтухе и повреждению головного мозга у ребенка.
Резус-болезнь в наши дни встречается редко, потому что ее обычно можно предотвратить с помощью инъекций лекарства, называемого «анти-D иммуноглобулин». Всем женщинам предлагаются анализы крови в рамках дородового скрининга, чтобы определить, является ли их кровь RhD-отрицательной или положительной.
Инъекция назначается резус-отрицательным женщинам, имеющим резус-положительных партнеров на 28 и 34 неделе беременности. Его также можно дать в любое время, если есть опасения, что произошло сенсибилизирующее событие.Вы также можете сделать инъекцию после того, как ребенок родился, и тесты подтвердят, что у вашего ребенка RhD-положительный результат. Единственный способ узнать, является ли ребенок RhD-положительным, — это после его рождения и анализа пуповинной крови.
Его также можно дать в любое время, если есть опасения, что произошло сенсибилизирующее событие.Вы также можете сделать инъекцию после того, как ребенок родился, и тесты подтвердят, что у вашего ребенка RhD-положительный результат. Единственный способ узнать, является ли ребенок RhD-положительным, — это после его рождения и анализа пуповинной крови.
Инъекция анти-D безопасна как для матери, так и для ребенка.
Если у женщины выработались анти-D антитела во время предыдущей беременности (она уже сенсибилизирована), то эти инъекции иммуноглобулина не помогают. Беременность будет контролироваться более внимательно, чем обычно, как и ребенок после рождения.
Если у будущего ребенка действительно развивается резус-болезнь, лечение зависит от ее тяжести. Переливание крови нерожденному ребенку может потребоваться в более тяжелых случаях. После рождения ребенок, скорее всего, будет помещен в отделение интенсивной терапии новорожденных (больничное отделение, специализирующееся на уходе за новорожденными).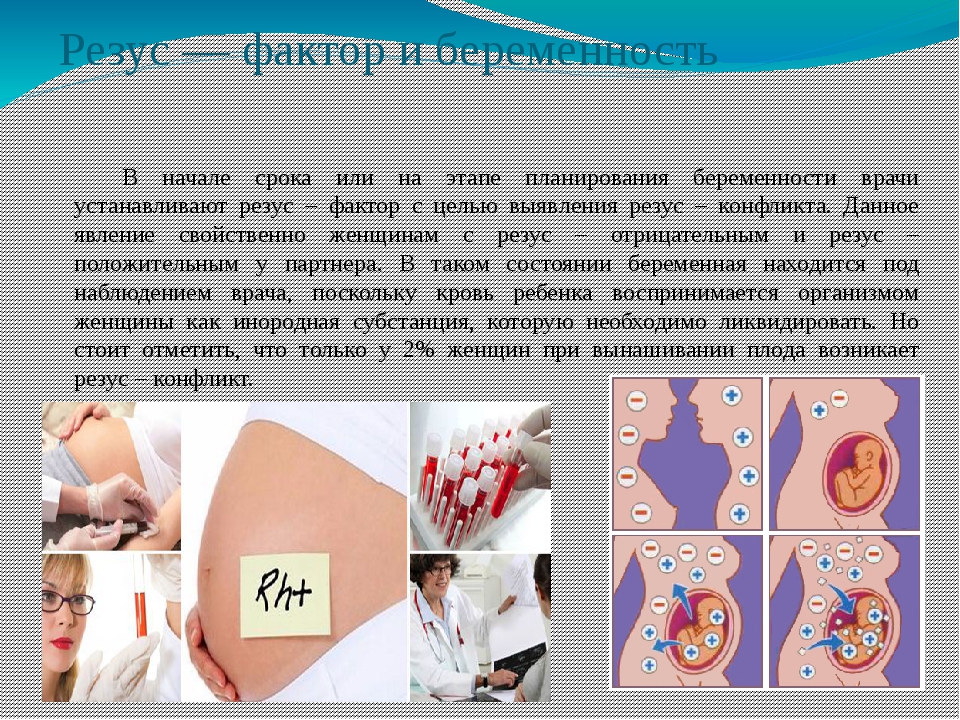
Лечение резус-болезни после родов может включать световую терапию, называемую фототерапией, переливание крови и инъекцию раствора антител (внутривенный иммуноглобулин) для предотвращения разрушения эритроцитов.
Если болезнь резус не лечить, тяжелые случаи могут привести к мертворождению. В других случаях это может привести к повреждению мозга, трудностям в обучении, глухоте и слепоте. Однако лечение обычно бывает эффективным, и эти проблемы возникают нечасто.
Вы беременны, а вы резус-отрицательный
РАЗРЕШЕНИЕ ДЛЯ ИСПОЛЬЗОВАНИЯ
RhoGAM ® Ultra-Filtered PLUS [Rho (D) Иммунный глобулин (человек)] (300 мкг) — это лекарство, отпускаемое по рецепту, которое вводится внутримышечно для предотвращения резус-иммунизации, состояния, при котором человек с резус-фактором отрицательная кровь вырабатывает антитела после контакта с резус-положительной кровью.MICRhoGAM ® Ultra-Filtered PLUS [Иммунный глобулин Rho (D) (человек)] (50 мкг) представляет собой более низкую дозу иммуноглобулина Rho (D), которая используется в определенных клинических ситуациях.
Если у отца или ребенка не установлено окончательно резус-отрицательный резус-фактор, RhoGAM следует назначать резус-отрицательной матери в следующих клинических ситуациях для предотвращения резус-иммунизации:
- После родов резус-положительного ребенка
- Профилактика вакцинации против резус-фактора на 26-28 неделе беременности
- Кровотечение матери или плода во время беременности при определенных условиях
- Фактическая или угроза прерывания беременности на любом этапе.MICRhoGAM следует применять у резус-отрицательных женщин, у которых наступила потеря беременности на сроке беременности 12 недель или ранее
- Внематочная беременность (беременность, при которой оплодотворенные яйцеклетки имплантируются вне матки)
ВАЖНАЯ ИНФОРМАЦИЯ ПО БЕЗОПАСНОСТИ
RhoGAM или MICRhoGAM НЕ следует использовать, если вы резус-положительный или если у вас была тяжелая аллергическая реакция на иммунный глобулин человека.
Обязательно сообщите своему лечащему врачу обо всех своих заболеваниях, в том числе:
- Если у вас когда-либо была тяжелая аллергическая реакция или тяжелая реакция на иммунный глобулин человека.
- Если у вас дефицит иммуноглобулина A (IgA). RhoGAM и MICRhoGAM содержат небольшое количество IgA, и существует потенциальный риск аллергической реакции у лиц с дефицитом IgA. Если вы не уверены, спросите своего врача.
- Ваша недавняя история прививок. Некоторые типы вакцин (содержащие живой вирус) могут не работать для вас, если вы также получаете препараты иммуноглобулина, такие как RhoGAM или MICRhoGAM. Антитела в RhoGAM и MICRhoGAM могут помешать работе вакцины.Перед тем как сделать вакцину, сообщите своему врачу, что вы получили RhoGAM или MICRhoGAM.
Могут возникнуть аллергические реакции на RhoGAM или MICRhoGAM. После приема следует наблюдать не менее 20 минут. Признаки и симптомы аллергической реакции включают зудящую сыпь (крапивницу / крапивницу), стеснение в груди, хрипы, низкое кровяное давление и анафилаксию (которые также могут включать отек горла или языка, одышку, рвоту, крапивницу и / или головокружение) .
RhoGAM и MICRhoGAM получают из плазмы человека и могут содержать инфекционные агенты, которые могут вызывать заболевание. В процессе сбора плазмы были применены многочисленные тесты, и в производственный процесс были добавлены определенные этапы вирусной инактивации, чтобы минимизировать риск передачи заболеваний, но все риски нельзя исключить.
Наиболее частыми побочными эффектами RhoGAM и MICRhoGAM являются отек, уплотнение, покраснение и легкая боль в месте инъекции.Небольшое количество пациентов отметили небольшую лихорадку.
Ваш лечащий врач должен предоставить вам заполненную идентификационную карту пациента, которую вы сможете сохранить и предъявить другим поставщикам медицинских услуг.
Вам рекомендуется сообщать в FDA о побочных эффектах рецептурных лекарств. Посетите www.fda.gov/Safety/MedWatch/ или
позвоните по телефону 1-800-FDA-1088.
Щелкните здесь, чтобы получить полную информацию о предписаниях RhoGAM и MicRhoGAM.
Этот сайт предназначен только для жителей США.
Резус-фактор: что означает быть отрицательным резус-фактором
Что такое резус-фактор?
Резус-фактор (сокращенно от «Резус-фактор») — это белок, который у большинства людей находится на поверхности эритроцитов.
Во время вашего первого дородового визита ваша кровь будет проверена, чтобы определить вашу группу крови и ваш резус-статус. Если у вас действительно есть резус-фактор, как у большинства людей, ваш статус резус-положительный. (Около 85 процентов кавказцев имеют положительный резус-фактор, как и 90-95 процентов афроамериканцев и более 95 процентов американских индейцев и американцев азиатского происхождения.)
Если у вас нет резус-фактора, значит, у вас отрицательный резус-фактор, и вам необходимо принять определенные меры предосторожности во время беременности.
Почему это проблема, если у меня отрицательный резус-фактор?
Если у вас отрицательный резус-фактор, велика вероятность того, что ваша кровь может вступить в реакцию с кровью ребенка, которая, скорее всего, будет положительной. (Это называется резус-несовместимостью.) Вероятно, вы не узнаете этого наверняка, пока не родится ребенок, но в большинстве случаев вы должны предполагать, что это положительный результат, на всякий случай.
Несовместимость с резус-фактором вряд ли нанесет вред вам или вашему ребенку во время вашей первой беременности.Но если кровь вашего ребенка напрямую взаимодействует с вашей (как это может происходить в определенные периоды беременности и при родах), ваша иммунная система начнет вырабатывать антитела против этой резус-положительной крови. Если это произойдет, вы станете сенсибилизированным к резус-фактору — и в следующий раз, когда вы будете беременны резус-положительным ребенком, эти антитела могут атаковать эритроциты вашего ребенка.
Как я могу защитить своего ребенка, если у меня отрицательный резус-фактор?
К счастью, вы можете избежать сенсибилизации к резус-фактору, сделав инъекцию препарата под названием иммуноглобулин резус-фактора (RhoGAM).Врачи назначают его всякий раз, когда есть вероятность контакта вашей крови с кровью ребенка, а также в профилактических целях в начале третьего триместра и в послеродовом периоде.
Если у вас отрицательный резус-фактор и вы были беременны раньше, но не получили эту прививку, другой обычный пренатальный анализ крови покажет вам, есть ли у вас уже антитела, которые атакуют резус-положительную кровь. (Они могут быть у вас, даже если вы выкидыш, сделали аборт или внематочную беременность.)
Если у вас нет антител, прививка не даст вам их развить.
Если у вас есть антитела, делать прививку уже поздно. Ваш врач составит план для вас и вашего ребенка, который будет контролироваться во время беременности с помощью анализа крови, а затем, возможно, специальных ультразвуковых тестов для выявления анемии плода. Вас могут направить к специалисту по материнско-фетальной медицине для консультации или лечения.
Каковы шансы, что мы с моим ребенком резус несовместимы?
Резус-статус передается по наследству. Если у отца вашего ребенка положительный резус-фактор, как и у большинства людей, у вас есть примерно 75-процентный шанс зачать ребенка с положительным резус-фактором.Так что, если у вас отрицательный резус-фактор, вполне вероятно, что вы и ваш ребенок резус несовместимы. Фактически, ваш практикующий врач предположит, что это так, на всякий случай.
Нет ничего плохого в прививке резус-иммуноглобулина, даже если окажется, что в этом нет необходимости.
Как могла кровь моего ребенка протечь в мою?
Обычно во время беременности кровь вашего ребенка остается отдельно от вашей. Плацента обеспечивает обмен кислородом, питательными веществами и жидкостями, но не эритроцитами.Фактически, ваша кровь вряд ли будет каким-либо образом смешиваться, пока вы не родите. Вот почему несовместимость по резус-фактору обычно не является проблемой для вашего первого ребенка: если ваша кровь не смешивается до начала родов, ребенок родится до того, как ваша иммунная система сможет вырабатывать достаточно антител, чтобы вызвать проблемы.
раз, когда кровь вашего ребенка может просочиться в вашу:
Родовспоможение : Вам понадобится прививка после родов, если будет обнаружен резус-положительный результат у вашего новорожденного.Поскольку возможно, вы подверглись воздействию крови вашего ребенка во время родов, укол предотвратит выработку в вашем организме антител, которые могут атаковать кровь ребенка с положительным резус-фактором во время будущей беременности.
(Ваша родильная бригада возьмет образец крови из пятки новорожденного или из его пуповины сразу после его рождения, чтобы проверить несколько вещей, в том числе резус-фактор, если это необходимо.) Без лечения вероятность того, что вы родитесь, составляет около 15 процентов. вырабатывают антитела, но при лечении вероятность близка к 0 процентам.
В третьем триместре : У небольшого числа резус-отрицательных женщин (около 2 процентов) каким-то образом вырабатываются антитела к резус-положительной крови своего ребенка в третьем триместре. Таким образом, вам также сделают прививку резус-иммуноглобулина на 28 неделе, которая охватывает вас до родов.
Другие возможности : Вам понадобится прививка в любое другое время, когда кровь вашего ребенка может смешаться с вашей, в том числе, если у вас есть:
Если вы окажетесь в любой из этих ситуаций, напомните своему опекуну, что у вас отрицательный резус-фактор, и сделайте прививку в течение 72 часов.
Как укол предотвращает выработку антител?
Прививка резус-иммуноглобулина состоит из небольшой дозы антител, собранных у доноров крови. Эти антитела убивают любые резус-положительные клетки крови в вашей системе, что, похоже, не дает вашей иммунной системе вырабатывать собственные антитела. Пожертвованные антитела такие же, как и ваши, но доза недостаточна, чтобы вызвать проблемы у вашего ребенка.
Это называется пассивной иммунизацией: для того, чтобы она сработала, вам необходимо сделать прививку не позднее, чем через 72 часа после любого потенциального контакта с кровью вашего ребенка.Защита продлится 12 недель. Если ваш практикующий подозревает, что более 30 грамм крови вашего ребенка смешалось с вашей (скажем, если вы попали в аварию), вам может потребоваться повторная инъекция. При необходимости можно сделать специальные анализы крови, чтобы точно определить, сколько крови плода смешалось с вашей.
Вам сделают инъекцию в мышцу руки или ягодиц. У вас может появиться болезненность в месте инъекции или небольшая температура. Других известных побочных эффектов нет. Прививка безопасна, независимо от того, действительно ли кровь вашего ребенка резус-положительна.
Что будет с моим ребенком, если у меня разовьются антитела?
Во-первых, имейте в виду, что это маловероятно, если вы получаете хороший дородовой уход и при необходимости лечитесь резус-иммуноглобулином. Даже без лечения ваши шансы на выработку антител и повышение чувствительности к резус-фактору составляют лишь около 50 процентов даже после нескольких беременностей, несовместимых с резус-фактором.
Если вам не сделали прививку, и вы стали чувствительны к резус-фактору, а у следующего ребенка резус-положительный, ваши антитела могут проникнуть через плаценту и атаковать резус-фактор в резус-положительной крови вашего ребенка, как будто это инородное вещество, разрушая его красные кровяные тельца и вызывают значительную анемию.Заболевание может вызывать такие проблемы, как:
Хорошая новость заключается в том, что врачи находят новые способы спасения младенцев, у которых развивается резус-инфекция. Ваш врач может контролировать ваш уровень антител и следить за состоянием вашего ребенка во время беременности, чтобы узнать, не развивается ли у него болезнь. Она может проверить состояние эритроцитов вашего ребенка с помощью ультразвуковой допплерографии или амниоцентеза.
Если ваш ребенок чувствует себя хорошо, вы можете без осложнений вынести его до срока.После рождения ему могут сделать так называемое обменное переливание крови, чтобы заменить больные резус-положительные эритроциты здоровыми резус-отрицательными клетками. Это стабилизирует уровень эритроцитов и минимизирует дальнейшее повреждение антителами, циркулирующими в его кровотоке.
Со временем эти донорские резус-отрицательные клетки крови умрут, и все красные кровяные тельца вашего ребенка снова станут резус-положительными, но к тому времени атакующие антитела исчезнут.
Если ваш ребенок страдает дистрессом или страдает тяжелой анемией, его могут родить раньше или сделать переливание через пуповину.Выживаемость младенцев, которым сделают переливание внутриутробно, составляет от 80 до 100 процентов, если у них нет водянки (осложнение, вызванное тяжелой анемией), и в этом случае шансы на выживание составляют от 40 до 70 процентов.
А как насчет будущих беременностей?
Когда вы сенсибилизированы, у вас навсегда останутся антитела. И вы производите больше с каждой беременностью, поэтому риск резус-инфекции выше для каждого последующего ребенка.
Ваш резус-статус — это одна из многих вещей, которые определит ваш ранний анализ крови.Узнайте, что еще будет проверять ваш практикующий врач, в нашей статье об общих анализах крови в первом триместре.
Подробнее :
групп крови при беременности | Детская больница Филадельфии
У каждого человека есть группа крови (O, A, B или AB) и резус-фактор, положительный или отрицательный. Группа крови и резус-фактор просто означают, что кровь человека имеет определенные специфические характеристики. Группа крови обнаруживается в виде белков в красных кровяных тельцах и в жидкостях организма.Резус-фактор — это белок, который находится на покрытии красных кровяных телец. Если в клетках присутствует белок резус-фактора, человек резус-положительный. Если нет белка резус-фактора, человек резус-отрицательный.
Ниже приведены возможные комбинации групп крови с резус-фактором:
Резус-положительные группы крови:
A +, B +, 0+ и AB +
Группа крови с отрицательным резус-фактором:
A-, B-, 0- и AB-
Резус-факторы определены генетически.Ребенок может иметь группу крови и резус-фактор любого из родителей или их комбинацию. Резус-факторы следуют общему образцу генетической наследственности. Rh-положительный ген является доминантным (более сильным), и даже в паре с Rh-отрицательным геном преобладает положительный ген.
Если у человека гены + +, резус-фактор в крови будет положительным.
Если у человека гены + -, резус-фактор тоже будет положительным.
Если у человека гены — -, резус-фактор будет отрицательным.
Ребенок получает один ген от отца и один от матери. В частности, рассмотрите следующее:
Если у отца гены резус-фактора + +, а у матери + +, у ребенка будет один + от отца и один + ген от матери. Младенец будет:
Если отцовские гены резус-фактора равны + +, а у матери — -, у ребенка будет один + от отца и один — от матери.Младенец будет:
Если гены отца положительные + — резус, а гены матери положительные + — резус, ребенок может быть:
- + + Rh положительный
- + — резус-положительный
- — — Rh отрицательный
Если гены отца — -, а гены матери — + -, ребенок может быть:
- + — резус-положительный
- — — Rh отрицательный
Если гены отца — -, а гены матери — -, ребенок будет:
Проблемы с резус-фактором возникают, когда резус-фактор матери отрицательный, а у ребенка положительный.Иногда несовместимость может возникнуть, если у матери группа крови O, а у ребенка — группа A или B.
Резус-фактор — резус-отрицательные матери
Во время планового пренатального анализа крови наши гинекологи Грейпвайн и Форт-Уэрт проверяют вашу кровь на резус-фактор, чтобы определить, резус-фактор отрицательный или положительный. Если, как и примерно у 85% населения, у вас резус-положительный результат, ничего делать не нужно. Однако, если анализ показывает, что у вас отрицательный резус-фактор, что означает, что ваши эритроциты не содержат наследственный белок, вам потребуется еще один анализ крови на 28 неделе беременности.
Резус-фактор может вызвать резус-несовместимость во время беременности.
Если у матери нет резус-фактора, но у ее плода резус-положительный, может возникнуть резус-несовместимость. Обычно во время родов, но также и при других обстоятельствах, резус-положительная кровь плода может контактировать с резус-отрицательной кровью матери, в результате чего у матери вырабатываются антитела, что делает мать чувствительной к резус-фактору.
Если женщина не лечится от резус-сенсибилизации, резус-антитела, выработанные ею во время первой беременности или даже во время внематочной беременности, выкидыша или искусственного аборта, могут атаковать кровь ее плода и разрушить его красные кровяные тельца, вызывая серьезное состояние, называемое гемолитической анемией.
Если у вас резус-отрицательный результат, мы проведем анализ на антитела через 28 недель.
Если мы обнаружим, что в вашей крови отсутствует резус-фактор, а вы резус-отрицательный, наши гинекологи Грейпвайн и Форт-Уэрт назначат проверку на антитела на 28 неделе. Этот тест показывает, есть ли у вас резус-сенсибилизация. Чтобы предотвратить резус-сенсибилизацию, мы сделаем вам инъекцию резус-иммуноглобулина, сделанного из проверенной донорской крови. Эта инъекция делается не сенсибилизированным резус-фактором женщинам для нацеливания на существующие резус-положительные клетки, уже находящиеся в кровотоке, и для предотвращения выработки резус-антител.Благодаря этой защите женщинам так важно знать, есть ли у них резус-фактор.
Инъекция также вводится в течение 72 часов после рождения резус-положительного ребенка, а также после внематочной беременности, искусственного аборта или выкидыша. Его также можно назначить после взятия проб ворсинок хориона или амниоцентеза, потому что кровь из плаценты может контактировать с кровью матери и в это время.
Что делать, если я сенсибилизирован резус-фактором?
У пациентов редко возникает чувствительность к резус-фактору, если они получали регулярную дородовую помощь, но если это происходит, нам необходимо постоянно контролировать состояние плода на предмет таких проблем, как анемия.Это может привести к преждевременным родам или переливанию крови плода.
Резус-фактор — это лишь одна из многих проблем, которые наши гинекологи из Грейпвайн и Форт-Уэрт контролируют во время беременности, чтобы гарантировать, что беременность и роды будут максимально здоровыми. Свяжитесь с нами чтобы узнать больше.
Что нужно знать, если у вас отрицательный резус-фактор
Если вы не частый донор крови, возможно, вы никогда не задумывались о своей группе крови. Но если у вас резус-отрицательная группа крови, во время беременности вы можете столкнуться с так называемой резус-несовместимостью, когда у вас и ребенка разные резус-факторы.Что все это значит и как это может повлиять на здоровье вашего ребенка? Продолжайте читать, чтобы узнать, почему вам следует обращать внимание на резус-фактор во время беременности и какие меры предосторожности ваш врач захочет принять, чтобы обезопасить вас и ребенка.
Каждый человек относится к одной из четырех групп крови (A, B, AB или O), а также имеет обозначение резус-фактора (положительное или отрицательное). Эти два объединяются, чтобы создать в общей сложности восемь возможных групп крови: A +, A-, B +, AB +, B-, AB-, O + и O-. Поэтому, когда мы говорим, что у кого-то кровь «отрицательная», мы на самом деле имеем в виду отрицательный резус-фактор.
Резус-фактор, или резус-фактор, относится к белку, который можно найти на поверхности красных кровяных телец. Интересный факт: «Резус» относится к макакам-резусам, у которых также есть ген резус-фактора.
«Если в вашей крови есть белок, у вас резус-положительный результат, а если в вашей крови нет белка, у вас отрицательный резус-фактор», — говорит Энчанта Дженкинс, доктор медицины, гинеколог в частной практике в Ellehcal OBGYN в Фоллбруке, Калифорния. . Если ваша группа крови положительная, резус-несовместимость не будет проблемой во время беременности.Но около 15 процентов от общей численности населения имеют отрицательный резус-фактор.
Ваша генетика определяет ваш статус резус-фактора, и вы наследуете по одному гену от каждого родителя. Ген, отвечающий за резус-положительный результат, является доминантным, поэтому он будет преобладать даже в паре с резус-отрицательным геном. (В Детской больнице Филадельфии есть полезная таблица, объясняющая, когда у ребенка будет определенно резус-положительный, определенно отрицательный резус-фактор или есть вероятность того и другого.) Существует большая вероятность того, что даже если у вас отрицательный резус-фактор, у ребенка может быть положительный резус-фактор. .И тут в игру вступает резус-несовместимость.
Видео по теме
Что такое несовместимость с резус-фактором?
Rh несовместимость относится к сценарию, когда у матери резус-отрицательный, а у ребенка резус-положительный. «Наше тело запрограммировано отвергать чужеродные белки, поэтому, если бы я собирался сделать кому-то переливание крови, я бы удостоверился, что кровь соответствует ему», — говорит Виктор А. Розенберг, доктор медицины, акушер-гинеколог и мать. Специалист по фетальной медицине в частной практике в Вэлли-Стрим, Нью-Йорк.Он объясняет, что во время беременности в организме матери всегда будет «пятьдесят процентов инородного материала», поскольку половина генов ребенка поступает от отца.
В большинстве случаев это не проблема, но может быть , когда дело доходит до резус-фактора. «Это одна из причин, из-за которых мы можем столкнуться с проблемами во время беременности, потому что, если у матери отрицательный резус-фактор, а у ребенка положительный резус-фактор, ее организм может распознать этот белок D как чужеродный и отреагировать на него, вырабатывая антитела», — говорит Розенберг. .Процесс выработки антител известен как развитие резус-сенсибилизации.
Если и мама, и ребенок имеют отрицательный резус-фактор, несовместимости не будет. И матери с положительным резус-фактором также не будут испытывать проблем, даже если у их ребенка отрицательный резус-фактор.
Заметных физических симптомов резус-несовместимости нет, но если у вас отрицательный резус-фактор, а у отца вашего ребенка нет, ваш врач может провести анализ титра, чтобы узнать, вырабатываются ли у вас антитела против потенциального резус-белка в крови ребенка.А если вы забеременели от донорской спермы, вы уже знаете группу крови своего донора.
Когда резус-несовместимость подвергает риску ребенка?
НесовместимостьRh может представлять риск для вашей беременности, если ваш организм начинает вырабатывать антитела в ответ на резус-фактор ребенка. К сожалению, антитела, призванные защищать нас, могут нанести вред развивающемуся ребенку. «Поскольку кровь плода и матери могут смешиваться во время беременности, в некоторых случаях в материнской крови могут вырабатываться антитела, которые преодолевают плацентарный барьер и атакуют резус-положительные эритроциты плода, что приводит к тяжелой анемии у ребенка и даже к смерти в некоторых случаях. — говорит Дженкинс.
Как говорит Розенберг: «Чтобы ребенок мог нормально функционировать и развиваться в утробе матери, ему нужна кровь в организме, чтобы питать его органы и развитие мозга. А если у ребенка низкий показатель крови, это иногда может привести к серьезным осложнениям ».
Факторы риска несовместимости Rh
Будучи будущей мамой, вам нужно беспокоиться о резус-несовместимости только в том случае, если вы сами являетесь резус-отрицательным. И даже если у отца ребенка резус-положительный фактор, это не значит, что ребенок тоже определенно будет положительным.
Как объясняет Розенберг: «Здесь генетика немного усложняется с точки зрения того, есть ли у папы одна или две Rh-положительные копии. Потому что, если у него есть только одна резус-положительная копия, вероятность того, что он передаст ее плоду, составляет всего 50 процентов ».
Если у него есть один из них, другой сценарий будет заключаться в том, что он передаст резус-отрицательный ген, в результате чего ребенок также станет резус-отрицательным. (Помните, что со стороны мамы уже есть резус-отрицательный ген.) Но если у него две резус-положительные копии, он обязательно передаст одну, а поскольку резус-положительный ген является доминантным, ребенок будет резус-положительным. «Есть анализы крови, которые мы можем сделать у папы, чтобы выяснить, какой именно», — говорит Розенберг.
Ваш риск возникновения резус-сенсибилизации увеличивается во время беременностей, следующих за вашей первой беременностью, обычно из-за того, что вероятность смешивания крови матери и плода наиболее высока во время родов. «С помощью резус-антител реакция организма на красные кровяные тельца ребенка может фактически оставаться в крови матери, а затем влиять на последующую беременность», — говорит Розенберг.«Ваше тело помнит эти чужеродные эритроциты и теперь знает, как атаковать их».
Другие факторы риска сенсибилизации резус-фактора включают:
- Вагинальное кровотечение
- Травма живота во время беременности (например, при падении)
- Взятие пробы ворсинок хориона (CVS)
- Амниоцентез
- Выкидыш
- Внешний вариант для поворота ягодиц младенца
Как диагностируется несовместимость и сенсибилизация по резус-фактору?
Существует несколько различных шагов для определения несовместимости резус-фактора и уровня риска для вашей беременности.
1. Ваш врач подтвердит вашу группу крови. Многие женщины начинают беременность, зная свою группу крови, но если вы этого не сделаете, ваш врач может сказать вам это с помощью анализа крови.
2. Титровальный анализ может определить, вырабатываете ли вы резус-антитела и насколько высок их уровень. «Если уровни очень низкие, риск для ребенка обычно очень мал», — говорит Розенберг.
3. Визуализация плода может предоставить дополнительную информацию. Если ваш врач подозревает проблему с вашим ребенком, возможно, из-за повышения титра антител, может быть выполнено сложное ультразвуковое исследование.«Ультразвук высокого уровня, проводимый специалистом по медицине матери и плода, может измерить кровоток ребенка, чтобы определить, страдает ли он анемией», — говорит Розенберг.
4. Подтверждена группа крови ребенка. Это можно сделать, если вы выбрали неинвазивное пренатальное тестирование (НИПТ), в противном случае оно проверяется после родов.
Лечение несовместимости с резус-фактором
Врачи сосредоточены на предотвращении возникновения резус-сенсибилизации у женщин с отрицательным резус-фактором, и это достигается путем инъекции лекарства под названием RhoGAM, которое помогает предотвратить выработку в вашей крови антител, которые атакуют резус-положительные красные кровяные тельца ребенка.«В Соединенных Штатах женщинам с отрицательным резус-фактором обычно назначают RhoGAM», — говорит Розенберг.
Дженкинс называет RhoGAM «очень эффективным» в предотвращении сенсибилизации резус-фактора. «Он работает, покрывая клетки крови плода и фактически скрывая их от кровеносной системы мамы», — говорит она.
Rh-отрицательные женщины обычно могут рассчитывать на получение первой прививки RhoGAM в течение третьего триместра, хотя это может варьироваться в зависимости от вашей конкретной ситуации. «Большинство врачей будут лечить всех матерей с отрицательным резус-фактором с помощью RhoGAM между 28 и 32 неделями беременности, в течение 72 часов после родов и в любое время, когда во время беременности возникает вагинальное кровотечение», — говорит Дженкинс.
RhoGAM также иногда назначают резус-отрицательным женщинам, когда существует риск смешивания крови, например, после взятия проб ворсинок хориона (CVS), амниоцентеза, выкидыша или внешнего варианта.
Хотя оба врача подчеркнули, что лечение RhoGAM почти всегда эффективно, при подозрении на анемию плода Розенберг говорит, что переливание крови можно проводить внутриутробно. «Мы можем сделать это с помощью иглы через живот мамы и в пуповину ребенка, используя ультразвуковой контроль, и младенцы отлично справляются с этим», — говорит он.
Однако благодаря современной медицине осложнения из-за несовместимости по резус-фактору возникают редко. «Пациенты должны знать, что RhoGAM действительно работает, — говорит Розенберг, — и даже если у них отрицательный резус-фактор, они должны быть уверены, что по большей части беременность протекает нормально».
Энчанта Дженкинс, , доктор медицины, гинеколог, частнопрактикующий клинику Ellehcal OBGYN в Фоллбруке, Калифорния, аффилированная с больницей Scripps Mercy Hospital в Сан-Диего. Она окончила Медицинский университет Южной Каролины и является ветераном ВМС США, где ее 20 лет службы включали обучение в ординатуре в Военно-морском медицинском центре.
Виктор А. Розенберг, MD, FACOG, акушер-гинеколог и специалист по материнско-фетальной медицине. Выпускник Медицинского колледжа Вейля при Корнельском университете, он прошел ординатуру по акушерству и гинекологии в Нью-Йоркской пресвитерианской больнице-Вейл Корнеллский медицинский центр, после чего прошел стажировку в области медицины матери и плода в Медицинской школе Йельского университета. До того, как начать свою частную практику, он был заместителем директора отделения материнско-фетальной медицины в больнице Университета Северного берега.
Обратите внимание: Bump, а также материалы и информация, которые он содержит, не предназначены и не представляют собой медицинских или иных рекомендаций или диагнозов для здоровья и не должны использоваться как таковые. Вы всегда должны проконсультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Plus, еще из The Bump:
Ваше полное руководство по пренатальному тестированию
11 симптомов беременности, которые нельзя игнорировать
Резус-фактор: как он может повлиять на вашу беременность
Резус-фактор: как он может повлиять на вашу беременность
Что такое резус-фактор?
Так же, как существуют разные основные группы крови, такие как тип A и тип B, существует также резус-фактор Rh .Резус-фактор — это белок, который может присутствовать на поверхности эритроцитов. У большинства людей резус-фактор — у них резус-положительный. У других нет резус-фактора — они отрицательны.
Как у человека появляется резус-фактор?
Резус-фактор передается по наследству — по генам родителей их детям. Если мать резус-отрицательна, а отец резус-положительный, плод может унаследовать ген Rh от отца и может быть резус-положительным или резус-отрицательным.Если мать и отец оба имеют отрицательный резус-фактор, у ребенка также будет отрицательный резус-фактор.
Может ли резус-фактор вызвать проблемы во время беременности?
Резус-фактор может вызвать проблемы, если у вас отрицательный резус-фактор, а у плода резус-положительный. Это называется резус-несовместимостью. Эти проблемы обычно не возникают при первой беременности, но могут возникнуть и на более поздних сроках беременности.
Что делать, если во время беременности резус-несовместимость?
Когда кровь резус-отрицательной матери вступает в контакт с кровью ее резус-положительного плода, это заставляет резус-отрицательную мать вырабатывать антитела против резус-фактора.Эти антитела атакуют резус-фактор как вредное вещество. Человека с резус-отрицательной кровью, вырабатывающего резус-антитела, называют «резус-сенсибилизированным».
Как происходит сенсибилизация резус-фактора во время беременности?
Во время беременности у женщины и плода нет общих кровеносных систем. Однако небольшое количество крови плода может проникнуть через плаценту в организм женщины. Иногда это может произойти во время беременности, родов и родов. Это также может произойти, если у резус-отрицательной женщины во время беременности было что-либо из следующего:
- Амниоцентез
- Взятие пробы ворсин хориона (CVS)
- Кровотечение при беременности
- Ручное вращение ребенка при тазовом предлежании тазовое предлежание до родов
- Тупая травма живота при беременности
Возникают ли обычно во время беременности проблемы, вызывающие резус-сенсибилизацию?
Во время первой беременности резус-отрицательной женщины от резус-положительного плода серьезных проблем обычно не возникает, потому что ребенок часто рождается до того, как в организме женщины выработается много антител.Если профилактическое лечение не проводится во время первой беременности, а женщина позже забеременеет резус-положительным плодом, ребенок подвергается риску резус-инфекции.
Могу ли я вырабатывать антитела, если моя беременность недоношена?
Также возможно образование антител после выкидыша , внематочной беременности или индуцированного аборта . Если резус-отрицательная женщина забеременеет после одного из этих событий, она не получит лечения, а у плода резус-положительный, у плода может возникнуть риск возникновения проблем, связанных с резус-фактором.
Как резус-сенсибилизация влияет на плод во время беременности?
Проблемы во время беременности могут возникнуть, когда резус-антитела от резус-сенсибилизированной женщины проникают через плаценту и атакуют кровь резус-положительного плода. Антитела к резусу разрушают часть эритроцитов плода. Это вызывает гемолитическую анемию , при которой эритроциты разрушаются быстрее, чем организм может их заменить.
Красные кровяные тельца переносят кислород во все части тела. Без достаточного количества эритроцитов плод не будет получать достаточно кислорода.Гемолитическая анемия может привести к серьезным заболеваниям. Тяжелая гемолитическая анемия может даже оказаться фатальной для плода.
Как я могу узнать, стал ли я сенсибилизированным к резус-фактору?
Анализ крови, называемый скринингом на антитела, может показать, выработались ли у вас антитела к резус-положительной крови и сколько антител было получено. Если у вас отрицательный резус-фактор и есть вероятность, что у вашего ребенка резус-положительный результат, ваш лечащий врач может запросить этот тест в течение первого триместра и еще раз на 28 неделе беременности.
Можно ли предотвратить сенсибилизацию к резус-фактору?
Да. Если у вас отрицательный резус-фактор, вам сделают укол Rh иммуноглобулина (RhIg) . RhIg изготавливается из донорской крови. При введении несенсибилизированному резус-отрицательному человеку он нацелен на любые резус-положительные клетки в кровотоке и предотвращает выработку резус-антител. При назначении резус-отрицательной женщине, у которой еще не выработались антитела против резус-фактора, RhIg может предотвратить гемолитическую анемию плода на более поздних сроках беременности.
Может ли RhIg помочь мне, если у меня уже есть резус-сенсибилизация?
RhIg бесполезен, если у вас уже есть резус-сенсибилизация.
Когда назначают RhIg?
RhIg назначается резус-отрицательным женщинам в следующих ситуациях:
- Примерно на 28 неделе беременности для предотвращения резус-сенсибилизации до конца беременности
- В течение 72 часов после рождения ребенка с положительным резус-фактором
- После выкидыша, аборта или внематочной беременности
- После амниоцентеза или биопсии ворсин хориона
Что делать, если у меня резус-сенсибилизация, а у моего плода резус-положительный?
Если у вас сенсибилизация к резус-фактору, во время беременности за вами будут наблюдать, чтобы проверить состояние вашего плода.Если анализы покажут, что у вашего ребенка тяжелая анемия, может потребоваться преждевременные роды (до 37 недель беременности) или переливание крови , пока ребенок еще находится в вашей матке (через пуповина ). Если анемия легкая, ваш ребенок может родиться в обычное время. После родов вашему ребенку может потребоваться переливание, чтобы заменить клетки крови.
Глоссарий
Амниоцентез: Процедура, при которой игла используется для извлечения и исследования небольшого количества околоплодных вод и клеток из мешочка, окружающего плод.
Антитела: Белки в крови образуются в результате реакции на инородные вещества, такие как бактерии и вирусы, вызывающие инфекцию.
Тазовое предлежание Представление: Положение, в котором ступни или ягодицы плода рождаются первыми.
Взятие образцов ворсинок хориона (CVS): Процедура, при которой небольшой образец клеток берется из плаценты и исследуется.
Внематочная беременность: Беременность, при которой оплодотворенная яйцеклетка начинает расти не внутри матки, как правило, в одной из маточных труб.
Плод: Развивающийся организм в матке с девятой недели беременности до конца беременности.
Гены: Сегменты ДНК, содержащие инструкции по развитию физических качеств человека и управлению процессами в организме. Они являются основными единицами наследственности и могут передаваться от родителей к потомству.
Гемолитическая анемия: Анемия, вызванная разрушением эритроцитов.
Искусственный аборт: Запланированное прерывание беременности до того, как плод сможет выжить вне матки.
Выкидыш: Выкидыш, наступивший до 20 недель беременности.
Плацента: Ткань, которая обеспечивает питание плода и выводит из него отходы.
Rh-фактор: Белок, который может присутствовать на поверхности эритроцитов.
Rh иммуноглобулин (RhIg): Вещество, вводимое для предотвращения реакции антител резус-отрицательного человека на резус-положительные клетки крови.
Переливание: Прямая инъекция крови, плазмы или тромбоцитов в кровоток.
Пуповина: Пуповинная структура, содержащая кровеносные сосуды, соединяющая плод с плацентой.
Матка: Мышечный орган, расположенный в тазу женщины, который содержит и питает развивающийся плод во время беременности.
Если у вас возникнут дополнительные вопросы, обратитесь к своему акушеру-гинекологу.
FAQ027: Этот документ, созданный в помощь пациентам, содержит текущую информацию и мнения, касающиеся женского здоровья.Информация не указывает на исключительный курс лечения или процедуры, которым необходимо следовать, и не должна толковаться как исключающая другие приемлемые методы практики.

 До 32-й недели беременности этот анализ проводится один раз в месяц, с 32-й до 35-й недели — дважды в месяц, а затем вплоть до родов еженедельно;
До 32-й недели беременности этот анализ проводится один раз в месяц, с 32-й до 35-й недели — дважды в месяц, а затем вплоть до родов еженедельно; British journal of haematology. 2002;119:255-260.
British journal of haematology. 2002;119:255-260. 