Национальный календарь профилактических прививок
| Вид прививки | Возраст ребенка | Примечания |
| Первая вакцинация против вирусного гепатита В | Проводится новорожденному в первые сутки жизни | Инъекция делается в роддоме внутримышечно в плечо или бедро ребенка. Требуется письменное согласие на вакцинацию матери. |
| Вакцинация против туберкулеза (БЦЖ-М) | Проводится новорожденному на 3-7 день жизни | Инъекция делается в роддоме внутрикожно в левое плечо. Требуется письменное согласие на вакцинацию матери. Другие прививки можно проводить не ранее чем через 1 месяц после БЦЖ. |
| Вторая вакцинация против вирусного гепатита В | Проводится ребенку после 1 месяца от рождения | Если сроки были сдвинуты, то через 1 месяц после первой. Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция проводится внутримышечно в плечо или бедро ребенка. |
| Первая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Ребенок должен быть совершенно здоров и после болезни должен пройти месяц. Инъекция проводится внутримышечно в плечо, бедро или под лопатку. Детям до года чаще всего делают в бедро. |
| Первая вакцинация против полиомиелита | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против полиомиелита делается в один день с АКДС. Инактивированная полиомиелитная вакцина вводится подкожно под лопатку или в плечо, а также может быть введена внутримышечно в бедро. Вакцины закупаются за рубежом, поэтому заблаговременно узнавайте о ее наличие в поликлинике. |
| Первая вакцинация против гемофильной инфекции | Проводится ребенку в 3 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцина против гемофильной инфекции делается в один день с АКДС и вакциной против полиомиелита. Вводится внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Вторая вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после первой вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Вторая вакцинация против полиомиелита | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется подкожно в плечо, под лопатку или внутримышечно в бедро. |
| Вторая вакцинация против гемофильной инфекции | Проводится ребенку в 4,5 месяца | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от гемофильной инфекции проводится в один день с АКДС через 45 дней после первой вакцинации. Инъекция выполняется внутримышечно в бедро или плечо, но при этом это должна быть другая рука или нога, в которую еще не производились инъекции. |
| Третья вакцинация против дифтерии, коклюша, столбняка (АКДС) | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери через 45 дней после второй вакцинации. Инъекция вводится внутримышечно в плечо, бедро или под лопатку. |
| Третья вакцинация против полиомиелита | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация от полиомиелита выполняется в один день с АКДС через 45 дней после второй вакцинации. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. |
| Третья вакцинация против гемофильной инфекции | Проводится ребенку в 6 месяцев | Прививка делается в детской поликлинике после осмотра педиатра и письменного согласия матери. Вакцинация проводится в один день с АКДС через 45 дней после второй вакцинации. Инъекция проводится внутримышечно в бедро или плечо. |
| Третья вакцинация против вирусного гепатита В | Проводится ребенку в 6 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после первой прививки. Инъекция проводится внутримышечно в плечо или бедро. |
| Вакцинация против кори, эпидемического паротита, краснухи (КПК) | Проводится ребенку в 1 год | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери. Инъекция вводится подкожно в бедро или плечо. |
| Первая ревакцинация против дифтерии, коклюша, столбняка | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через год после законченой вакцинации. Способы введения те же. |
| Первая ревакцинация против полиомиелита | Проводится ребенку в 18 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери совместно с АКДС. Живая оральная полиомиелитная вакцина закапывается в рот на лимфоидную ткань глотки. Пить и есть в течение часа строго запрещается. Пить и есть в течение часа строго запрещается. |
| Вторая ревакцинация против полиомиелита | Проводится ребенку в 20 месяцев | Прививка проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 2 месяца после первой ревакцинации живой оральной полиомиелитной вакциной. |
| Ревакцинация против кори, краснухи, эпидемического паротита | Проводится ребенку в 6 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 6 месяцев после вакцинации. Основным условием применения вакцины является отсутствие в анамнезе перенесенных заболеваний: кори, краснухи, эпидемического паротита до 6 лет. Способ введения тот же. |
| Вторая ревакцинация против дифтерии, столбняка (АДС) | Проводится ребенку в 6-7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 5 лет после первой ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Ревакцинация против туберкулеза | Проводится ребенку в 7 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери при отрицательной реакции Манту. Инъекция вводится внутрикожно в левое плечо. |
| Третья ревакцинация против дифтерии, столбняка | Проводится подростку в 14 лет | Вакцинация проводится в детской поликлинике после осмотра педиатра и письменного согласия матери через 7 лет после второй ревакцинации. Инъекция вводится внутримышечно под лопатку. |
| Третья ревакцинация против полиомиелита | Проводится подростку в 14 лет |  Нельзя пить и есть в течение часа после прививки. Нельзя пить и есть в течение часа после прививки. |
Рекомендации после прививки на сайте клиники ДЕТСТВО Плюс
Наши советы помогут разобраться в порядке действий после прививки:
В первые 30 минут после прививки
Не забудьте и не стесняйтесь задать ваши вопросы врачу. Врач разъяснит, какие реакции на прививку могут возникнуть и когда, а также – в каких случаях обращаться за медицинской помощью.
Не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во-вторых – позволит быстро оказать помощь в случае возникновения непредсказуемых немедленных аллергических реакций на прививку.
Если ребенок находится на грудном вскармливании – дайте ему грудь, это поможет ему успокоиться.
Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
Если у ребенка поднялась температура выше 38,5 С (в подмышечной впадине) – дайте ему дозу (свечку или сироп) жаропонижающего. Для этой цели подойдет парацетамол (калпол, цефекон, эффералган, панадол и другие) или ибупрофен (нурофен, ибуфен и другие)
Если у ребенка нет температуры – можно искупаться под душем, как обычно. Наличие реакций в месте укола – не противопоказание к купанию и даже наоборот.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины возникают в первые сутки-двое после прививки.
При температурных реакциях можно обтереть ребенка водой комнатной температуры. Не используйте для обтираний спирт и уксус – они раздражают и сушат детскую кожу.
Давайте ребенку жаропонижающее только по показаниям – при температуре выше 38,5 С (в подмышечной впадине). Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Помните о том, что суточная дозировка парацетамола или ибупрофена не безгранична (!!!). При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь.
Ни в коем случае не пользуйтесь аспирином! Его применение у детей младшего возраста чревато тяжелыми осложнениями. Анальгин – препарат, который детям может вводиться только инъекционно (не через рот или в свече!), под контролем врача или бригад скорой медицинской помощи.
Первые два дня после прививки (все вакцины)
Не вводите новых продуктов в рацион ребенка (и в свой рацион, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже.
Принимайте те препараты для профилактики аллергии, которые назначил врач.
Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5 С (в подмышечной впадине). Если температура остается повышенной, продолжайте принимать жаропонижающие согласно инструкции к препаратам.
У части детей на фоне повышения температуры возможно появление так называемых фебрильных судорог. В этом случае необходимо, чтобы ребенка осмотрел врач.
С ребенком можно гулять (по самочувствию), можно купать его под душем.
Если была проведена проба Манту – при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела (ничем не заклеивайте место пробы).
При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) можно местно использовать контрастные примочки (чередовать ткань, смоченную водой комнатной температуры и ткань, смоченную теплой водой), а также использовать рекомендованные врачом мази.
После прививки – не всегда означает «вследствие прививки»
Если возникла какая-либо нежелательная реакция после 48 часов после прививки инактивированной вакциной, то вакцинация с 99% вероятностью здесь ни при чем.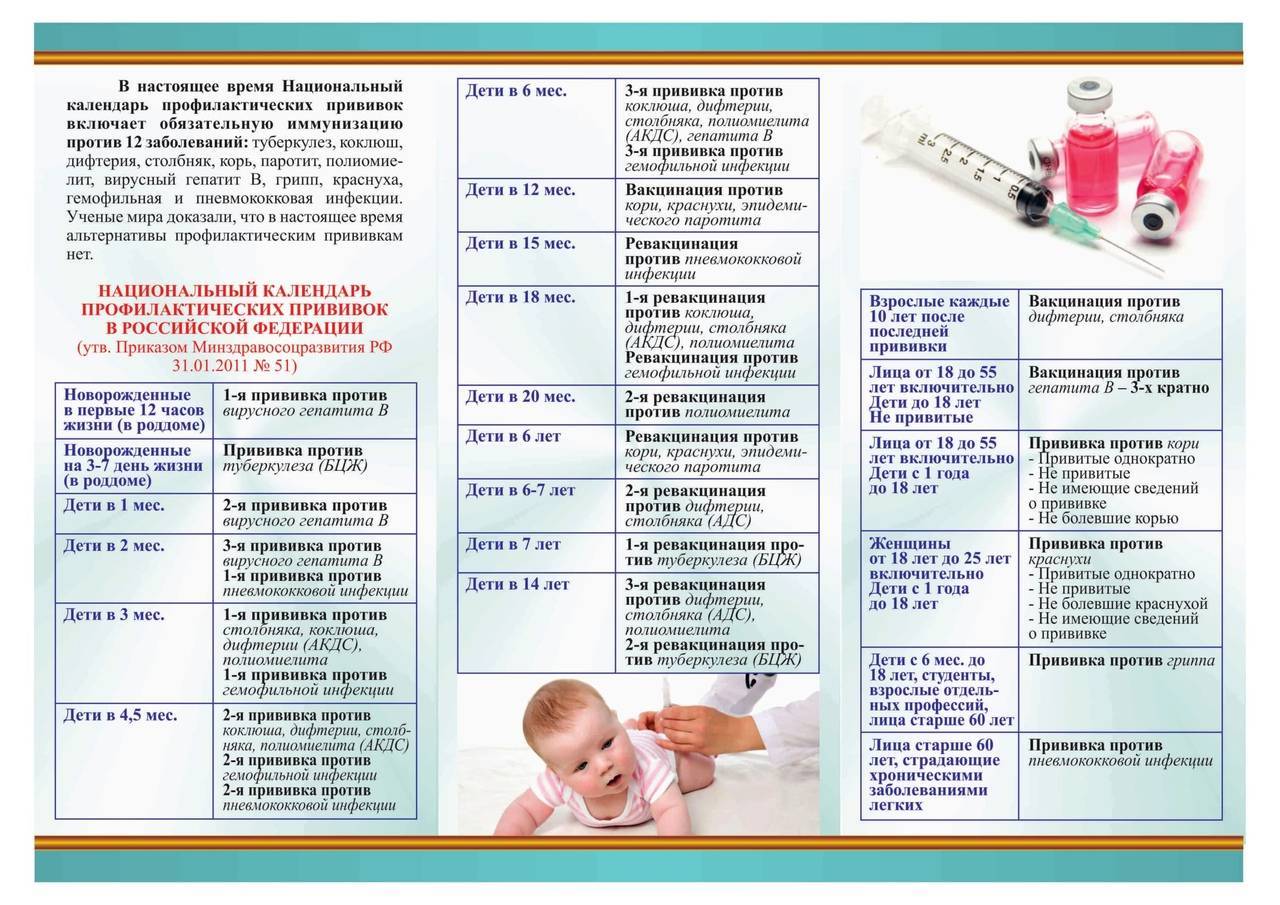 Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста – простудные инфекции.
В любом случае, сохраняющаяся дольше 3 дней после прививки температурная реакция требует осмотра ребенка врачом.
Через 5-12 дней после прививки (живые вакцины)
В случае прививки живыми вакцинами побочные реакции обычно возникают на 5-12 сутки после прививки.
Коревая вакцина иногда вызывает температурную реакцию, насморк, боль в горле, подкашливание, конъюнктивит, иногда небольшую сыпь, похожую на коревую. Все эти симптомы проходят за 2-3 дня, сами по себе.
Краснушная вакцина нередко сопровождается кратковременной сыпью, похожей на саму краснуху. Лечения такая сыпь не требует, она не опасна и проходит сама за 1-2 суток, без следа.
Паротитная вакцина также иногда дает температурные реакции и небольшое увеличение околоушных слюнных желез.
В случае вакцинации живой полиомиелитной вакциной побочных реакций практически не бывает, но после прививки необходимо соблюдать правила личной гигиены (отдельная кровать, горшок, отдельные от других детей постельное белье, одежда и изоляция привитого ребенка в семье от больных иммунодефицитом).
Если после прочтения данной статьи у Вас остались какие-либо вопросы по вакцинации, обратитесь к лечащему врачу.
Желаем здоровья Вам и Вашим детям!
Вакцина Пентаксим на страже детского здоровья!
22.03.2020
Комбинированная вакцина Пентаксим предназначена для профилактики пяти наиболее опасных детских инфекций: коклюша, дифтерии, столбняка, полиомиелита, а также заболеваний, вызванных гемофильной палочкой (Haemophilus influenza типа b). Вакцина произведена компанией Sanofi Pasteur S.A. (Франция), в условиях, соответствующих требованиям Надлежащей производственной практики GMP (Good Manufacturing Practice).
Препарат уже много лет успешно используется для вакцинации детей в странах Евросоюза и США, на территории Российской Федерации вакцина Пентаксим применяется с 2008г .
На данный момент в России Пентаксим рекомендован к применению у детей, достигших трехмесячного возраста и разрешен к постановке до 5 лет 11 месяцев 29 дней, затем для дальнейшей ревакцинации применяют вакцины, содержащие уменьшенное количество антигенов (Адасель, АДС-м).
В соответствии с Национальным календарем профилактических прививок Российской Федерации, курс вакцинации для профилактики коклюша, дифтерии, столбняка, полиомиелита состоит из трех введений препарата с интервалом между прививками 45 дней, соответственно в возрасте 3, 4.5, 6 месяцев; ревакцинация проводится однократно в возрасте 18 месяцев.
Когда приходит время вакцинации ребенка, родители всегда задаются вопросами: какой вакциной лучше прививать ребенка? Велика ли разница между Пентаксимом и отечестенной вакциной АКДС, которую предлагают поставить в детской поликлинике?
Главным отличием Пентаксима от цельноклеточной вакцины АКДС является способ его получения, благодаря которому, Пентаксим характеризуется более низкой реактогенностью, в сравнении со своим аналогом. Пентаксим является бесклеточной вакциной, которая содержит в своем составе только лишь фрагменты антигенов коклюшного компонента — это делает французскую вакцину более безопасной, а сам укол менее болезненным, к тому же уменьшает нагрузку на иммунную систему ребенка. Что можно сказать о вирусе полиомиелита в составе вакцины Пентаксим? — он инактивирован, таким образом, привитой Пентаксимом ребенок не является «заразным» для окружающих непривитых лиц, поскольку даже в минимальных дозах не способен выделять в окружающую среду вирус полиомиелита. Исключается необходимость в длительной изоляции (в течение 60 дней!) непривитого человека от привитого ребенка – как в случае с живой полиомиелитной вакциной отечественного производства. После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
После вакцинации ребенок может смело посещать организованные детские коллективы. Что касается дополнительных компонентов, встречающихся в других вакцинах, то ни ртути, ни фенолового красного в составе Пентаксима нет.
Немаловажным «плюсом» Пентаксима является еще и то, что вакцина дает возможность провести иммунизацию ребенка от пяти заболеваний (против коклюша, дифтерии, столбняка, полиомиелита, гемофильной инфекции (Haemophilus influenza типа b) с помощью всего четырех инъекций.
Пентаксим безопасен, эффективен, при этом нагрузка антигенами значительно ниже, чем если бы ребенка прививали обычными способами от тех же самых заболеваний ( АКДС + полиомиелитная вакцина+ вакцина против гемофильной инфекции).
Во всех случаях нарушения графика вакцинации врач руководствуется инструкцией по применению лекарственного препарата и рекомендациями Национального календаря профилактических прививок РФ. Но несмотря на индивидуальные смещения плана календарных прививок, интервалы между введениями вакцинирующих доз препарата не изменяются, как и интервал перед ревакцинацией (он составляет 12 месяцев).
Пентаксим является лучшей импортной вакциной, которая изготавливается в соответствии с международными нормами производства вакцин, не содержит опасных компонентов, редко вызывает побочные эффекты и обладает хорошей переносимостью.
Благодаря разработкам современной фармакологии, многие смертельно опасные заболевания взяты под контроль. К одним из средств, стоящих на страже здоровья самых маленьких пациентов относится Пентаксим .
В завершение, отвечу на наиболее часто задаваемые вопросы о вакцинации препаратом Пентаксим:
Сделали вакцину Пентаксим, когда следующая?
— Три вакцинирующие дозы вакциной Пентаксим выполняются с интервалом в 45 дней, далее следует ревакцинация — срок её выполнения наступает через 12 месяцев после последней (третьей) вакцинации.
Можно ли ревакцинацию АКДС сделать Пентаксимом?
— Безусловно можно! Срок постановки ревакцинирующей дозы Пентаксим не изменяется и в Вашем случае составляет также 12 месяцев после третьей вакцинации АКДС, но стоит помнить еще и о том, что в составе вакцины Пентаксим есть еще и полиомиелитный компонент- необходимо учесть сроки ревакцинации против полиомиелита (если вакцинации АКДС и от полиомиелита выполнялись не одновременно, как это предусмотрено календарным планом вакцинации, а в разные дни).
Можно ли сделать ревакцинацию Пентаксимом?
— Можно, в случае если ревакцинации АКДС и от полиомиелита совпадают по срокам.
После Пентаксима сделали АКДС, можно ли продолжить вакцинацию снова Пентаксимом?
— Продолжать вакцинацию или выполнять ревакцинация после АКДС вакциной Пентаксим возможно с учетом вакцинации против полиомиелита.
Где сделать ребенку прививку Пентаксимом?
— Будем рады предложить Вам услуги Детского диагностического центра по вакцинации детей.
В январе поставили сыну прививку Пентаксим, врач сказала что нужно ставить ещё через 45 дней. А сколько нужно сделать прививку пентаксим? Каждый раз нужен осмотр врача?
— Прививка Пентаксим ставится трижды, с минимальным перерывом в 45 дней, и четвертая, ровно через год от третьей. Осмотр педиатром перед вакцинацией не просто «нужен», а строго необходим! Ведь при осмотре доктор решает вопрос: ставить прививку сегодня или перенести вакцинацию на другую дату? т.к. у ребенка на момент осмотра могут быть отклонения в состоянии здоровья, которые вероятно понесут за собой отрицательные последствия. Например, чтобы Вам было понятно: ребенок чувствует себя на приеме хорошо, а при осмотре выявлено «красное» горло, педиатр предлагает подойти на прививку в другую дату, а вечером у ребенка появился кашель, насморк и температура. И какая уж тут прививка?! Еще, кроме осмотра педиатра, в нашем центре перед вакцинацией необходимо сдать общие анализы крови и мочи, которые детки сдают не ранее, чем за 3 дня до вакцинации, чтобы быть на 100% уверенным, что данная вакцинация не навредит малышу.
Если у Вас остались какие-либо вопросы касательно вакцинации, приглашаем Вас на бесплатную консультацию педиатра по прививкам. Прием доктора осуществляется по предварительной записи.
Записаться на консультацию Вы можете, позвонив по одному из номеров телефонов:
+7(496)797-01-70
+7(926)535-55-26
+7(925)518-83-86
Чтобы дети были здоровы — прививайте их своевременно и качественными вакцинами!
Возврат к списку
Вакцинация против коклюша. Кому, когда и какие прививки нужно делать?
Для защиты детей в России делается всем известная АКДС — вакцина коклюшно-дифтерийно-столбнячная адсорбированная. Помимо коклюша она защищает от дифтерии и столбняка (у АКДС есть импортные аналоги — Инфанрикс и многокомпонентные Пентаксим и Инфанрикс Гекса, которые формируют иммунитет к еще большему количеству болезней, а также переносятся намного легче, чем АКДС).
Расскажем подробнее про каждую вакцину.
АКДС
Согласно Национальному календарю профилактических прививок РФ курс вакцинации АКДС состоит из 3-х прививок с интервалом 1,5 месяца: в 3, 4,5 и 6 месяцев. В 18 месяцев однократно проводится ревакцинация.
АКДС-вакцину можно делать только до 4 лет (если быть точнее — 3 лет 11 месяцев 29 дней). Если ребенка до этого возраста не успели привить АКДС, то вакцинацию проводят АДС-анатоксином (в 4-6 лет) или АДС-М-анатоксином (в 6 лет и старше). Но АДС и АДС-М защищают только от дифтерии и столбняка. В них нет коклюшного компонента.
Пентаксим
В соответствии с Национальным календарем профилактических прививок РФ курс вакцинации состоит из 3 доз вакцины с интервалом в 1,5 мес: в возрасте 3, 4,5 и 6 месяцев. По рекомендации врача могут применяться и другие схемы трехдозовой иммунизации (например, 2-3-4, 2-4-6 или 3-4-5). Ревакцинацию проводят однократно в возрасте 18 месяцев.
Ревакцинацию проводят однократно в возрасте 18 месяцев.
Инфанрикс
Курс вакцинации состоит из 3 доз вакцины, вводимых согласно Национальному календарю профилактических прививок РФ в 3, 4,5 и 6 месяцев жизни. Ревакцинацию проводят однократно в 18 месяцев.
Инфанрикс-Гекса
Согласно Национальному календарю профилактических прививок РФ курс вакцинации состоит их трех доз вакцины, вводимых в 3, 4, 5 и 6 месяцев. По рекомендации врача могут также применяться другие схемы трехдозовой (например, 2-3-4 месяца, 3-4-5 месяцев, 2-4-6 месяцев) и двудозовой (например, 3-5 месяцев) вакцинации. Необходимо соблюдать интервал между дозами не менее 1 месяца. Ревакцинация проводится однократно в 18 месяцев. Вакцина Инфанрикс Гекса не применяется у детей старше 36 месяцев.
Про то, чем отличаются друг от друга Пентаксим, Инфанрикс и Инфанрикс Гекса и какая когда нужна, смотрите видео с нашим педиатром.
Как защититься от коклюша детям от 4-6 лет и взрослым?
Даже если ребенка привили от коклюша по графику, через 4-5 лет после ревакцинации действие иммунитета к коклюшу заканчивается, и ребенок остается без защиты от коклюша. Что же в таком случае делать? Получается, от коклюша можно защититься только в детстве?
Да, так было у нас в стране до недавнего времени. Около года назад появилась импортная вакцина Адасель, которая формирует иммунитет к коклюшу, дифтерии и столбняку у детей от 4-х лет и взрослых.
Адасель
Адасель — это отличная альтернатива нашим АДС и АДС-М. И ее главное преимущество — это коклюшный компонент, который защищает от коклюша не только детей, но и взрослых. Повторять прививку нужно каждые 10 лет.
Адасель при беременности
Особенно адасель это отличное решение для будущих мам. Если у беременной женщины нет защиты от коклюша, она может заразиться во время беременности, и переносить болезнь ей будет сложно. К тому же если бы она имела иммунитет к коклюшу, она могла бы передать антитела ребенку и он был бы защищен до начала вакцинации в 3 месяца.
К тому же если бы она имела иммунитет к коклюшу, она могла бы передать антитела ребенку и он был бы защищен до начала вакцинации в 3 месяца.
Мы в DocDeti полностью поддерживаем вакцинацию Адасель беременных (а это не везде возможно в нашей стране). Вакцину можно вводить с 26 по 36 неделю беременности. Иммунитет развивается довольно быстро — через 2 недели. Ребенок получит антитела от матери, значительно снизятся риски его инфицирования коклюшем и сама будущая мама не заболеет во время беременности.
Давайте подытожим!
Детям до 4-5 лет для защиты от коклюша делаются прививки АКДС / Пентаксим / Инфанрикс / Инфанрикс Гекса.
Детям от 4-6 лет и взрослым (особенно беременным), чтобы защититься от коклюша, нужно делать прививку Адасель 1 раз в 10 лет.
Чтобы мотивировать вас сделать Адасель себе или своим взрослым детям, мы делаем скидку 25% на вакцину: вместо 5 500₽ 4 125₽. Скидка действует до 12 мая 2019 года.
Ждем вас! Чтобы получить скидку, заполните форму по ссылке или позвоните нам и попросите Адасель со скидкой.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О ПРИВИВКАХ
Дата публикации: . Категория: Советы врача.
Острый гепатит «В» — тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит «В» в 50–90% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени. Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем.
Туберкулез — заболевание поражает легкие и бронхи, однако возможно поражение и других органов. При туберкулезе возможно развитие генерализованных форм, в том числе и туберкулезного менингита, устойчивых к противотуберкулезным препаратам.
Коклюш -инфекционное заболевание дыхательных путей. опасным является поражение легких, особенно в грудном возрасте. Серьезным осложнением является энцефалопатия, которая вследствие судорог, может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы.
опасным является поражение легких, особенно в грудном возрасте. Серьезным осложнением является энцефалопатия, которая вследствие судорог, может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы.
Дифтерия — острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринного налета. Возможны такие осложнения как инф.-токсический шок, миокардиты, полиневриты, включая поражение черепных и перифических нервов, поражение надпочечников, токсический невроз.
Столбняк — поражает нервную систему и сопровождается высокой летальностью вследствие паралича дыхания и сердечной мышцы.
Корь — заболевание может вызвать развитие отита, пневмонии, не поддающей антибиотикотерапии, энцефалит. Риск тяжелых осложнений и смерти особенно велик у маленьких детей.
Эпидемический паротит — заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия.
РОДИТЕЛИ! ПОМНИТЕ! Прививая ребенка, Вы защищаете его от инфекционных заболеваний! Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка! Помогите Вашему ребенку! Защитите его от инфекционных заболеваний, и от вызываемых ими тяжелых осложнений и последствий! Дайте ребенку возможность бесплатно получить необходимую прививку! Как предупредить болезнь ребёнка? Некоторые болезни можно предотвратить. В этом нет ничего сложного. Все меры 6 предупреждения болезней просты и доступны каждой семье. Соблюдение гигиенических правил, режима, полноценное питание, разумное закаливание, систематические физические упражнения, занятия спортом, своевременные профилактические прививки и ограничение возможного контакта с инфекционными больными — вот почти полный арсенал средств, обеспечивающих здоровье и правильное развитие ребёнка. При малейшем подозрении на инфекционную болезнь в семье до прихода врача надо отделить больного от здоровых детей, предупредить окружающих о заболевании и как можно быстрее сообщить о болезни ребёнка в ясли, детский сад, школу, если заболевший посещал их. Всем этим можно оградить от заражения других детей и предупредить появление бациллоносительства и распространение болезни.
При малейшем подозрении на инфекционную болезнь в семье до прихода врача надо отделить больного от здоровых детей, предупредить окружающих о заболевании и как можно быстрее сообщить о болезни ребёнка в ясли, детский сад, школу, если заболевший посещал их. Всем этим можно оградить от заражения других детей и предупредить появление бациллоносительства и распространение болезни.
В целях профилактики заболеваний, предлагаем выполнять следующие правила: • Сообщать медсестре детского сада о малейших признаках нездоровья ребенка накануне посещения детского сада.
• Если ребенок отсутствует в детском саду по болезни, либо по какой-то другой причине более 3-х дней, то родители обязаны предоставить справку от врача-педиатра.
Если ребенок, пришедший в группу, проявляет признаки болезни, педагог имеет право не допустить данного ребенка в группу без осмотра медсестры. Если ребенок заболел в детском саду, врач или медсестра изолируют его, и он находится в изоляторе до приезда родителей. Время нахождения ребенка в изоляторе не должно превышать 2-х часов. Все прививки, необходимые по возрасту, должны быть сделаны. Без прививок ребенок в группу не допускается.
• При проведении плановой вакцинации, родители должны дать письменное согласие на проведение прививки в детском саду. Если ребенок прививается в другом учреждении, родители обязаны сделать прививки в течение недели. В случае медицинского отвода от прививок, необходимо предоставить справку от лечащего педиатра.
При направлении ребенка медработниками детского сада на какие-либо бактериологические исследования родители обязаны осуществить его в течение 7 дней.
• Родители должны выполнять все мероприятия (оздоровительные, профилактические, восстановительные — после болезни), назначенные врачом-педиатром.
• С целью ранней диагностики туберкулеза, ежегодно (1 раз в год) в учреждении детям ставится вк проба Манту. Отсутствующим детям необходимо ее сделать в поликлинике по месту жительства.
• После летнего отдыха предоставляется справка от педиатра о состоянии здоровья ребенка, и результаты анализа на энтеробиоз.
«Зачем нужны прививки?»
Прививки или вакцины получили свое название по противооспенному препарату, приготовленному из содержимого коровьих оспинок английский врачом Дженнером в 1798 году. Он заметил, что если ввести содержимое оспины коровы, в котором присутствуют болезнетворные бактерии, в кожный надрез человеку, то он не заболеет натуральной оспой. Прививки (вакцины) — это препараты, способствующие созданию активного специфического иммунитета, приобретенного в процессе прививания и необходимого для защиты организма от конкретного возбудителя болезни. Также прививки могут быть использованы для лечения некоторых инфекционных заболеваний. Прививки (вакцины) изготавливают путем сложных биохимических процессов из микроорганизмов, продуктов их жизнедеятельности или отдельных компонентов микробной клетки. Вакцинный препарат, содержащий определенные дозы возбудителя болезни, оказавшись в организме человека, сталкивается с клетками крови — лимфоцитами, в результате чего образуются антитела — особые защитные белки. Организм в определенный период времени — год, пять лет и т. п. — «помнит» о прививке. С этим связана необходимость повторных 7 вакцинаций — ревакцинации, после чего формируется стойкий длительный иммунитет. При последующей «встрече» с болезнетворным микрорганизмом антитела его узнают и нейтрализуют, и человек не заболевает.
Календарь плановых прививок
Каждая страна мира имеет свой календарь профилактических прививок. В нашей стране до недавнего времени в него входило семь инфекций: туберкулез, дифтерия, столбняк, коклюш, корь, эпидемический паротит (свинка) и полиомиелит. С 1997 года в календарь обязательных прививок внесены еще две прививки — против гепатита В и краснухи.
Прививка гепатита В. В первые 12 часов жизни малышу делают прививку против вирусного гепатита В.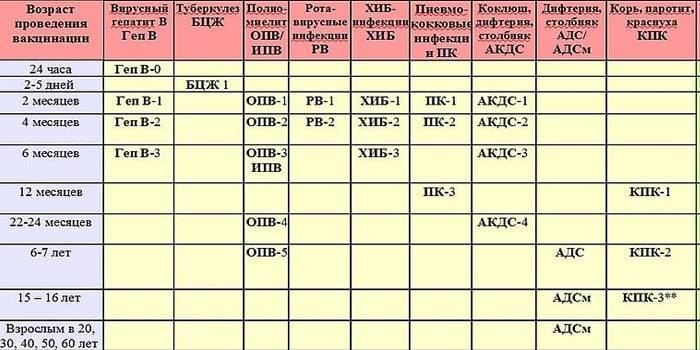 Вирусный гепатит В — инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы — от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. У новорожденных вирусный гепатит в большинстве случаев протекает бессимптомно, без классической желтухи, что затрудняет своевременную диагностику и затягивает начало лечения. Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более.
Вирусный гепатит В — инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы — от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. У новорожденных вирусный гепатит в большинстве случаев протекает бессимптомно, без классической желтухи, что затрудняет своевременную диагностику и затягивает начало лечения. Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более.
Прививка против туберкулеза. В возрасте трех-семи дней ребенку делают прививку против туберкулеза вакциной БЦЖ (BCG — Bacillus Calmette Guerin, дословно — бацилла Кальметта, Герена — создатели противотуберкулезной вакцины). Туберкулез — хроническая, широко распространенная и тяжело протекающая инфекция, возбудителем которой является микобактерия туберкулеза (палочка Коха). Первоначально поражаются легкие, однако инфекции могут быть подвержены и другие органы. Известно, что микобактерией туберкулеза инфицировано около 2/3 населения планеты. Ежегодно активным туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. На современном этапе лечение этой инфекции чрезвычайно затруднено из-за высокой устойчивости бациллы к сильнейшим антибиотикам. Положение усугубляется еще и тем, что, в отличие от других вакцин, БЦЖ не является стопроцентно эффективной в предотвращении туберкулеза и абсолютным средством контроля этой инфекции. В то же время доказано, что БЦЖ защищает 85% привитых детей от тяжелых форм туберкулеза. Поэтому Всемирной Организацией Здравоохранения (ВОЗ) эту прививку рекомендовано делать новорожденным тех стран, где туберкулез сильно распространен, в том числе и в нашей стране. Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т. е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет. Прививки против коклюша, дифтерии, столбняка и полиомиелита. С трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ — оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок — комбинированная вакцина, содержащая АКДС и ОПВ.
Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т. е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет. Прививки против коклюша, дифтерии, столбняка и полиомиелита. С трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ — оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок — комбинированная вакцина, содержащая АКДС и ОПВ.
Коклюш — инфекционное заболевание, вызываемое коклюшной палочкой. Наиболее характерным признаком коклюша является затяжной, приступообразный спастический кашель. Болезнь наиболее тяжело протекает у детей первых месяцев жизни, сопровождается высокой смертностью, у каждого четвертого заболевшего вызывает патологию легких. Вакцинация состоит из 3 прививок в 3, 4,5 и 6 месяцев, повторная вакцинация проводится в 18 месяцев. Прививают против коклюша детей до 4 лет, в 7 и 14 лет проводят вакцинацию и 8 ревакцинацию только против дифтерии и столбняка, у взрослых это делают — каждые 10 лет.
Дифтерия — заболевание, вызываемое коронебактерией дифтерии. Инфекция протекает тяжело, с образованием характерных пленок на слизистых оболочках верхних дыхательных путей, с поражением нервной и сердечно-сосудистой систем. Возбудитель дифтерии выделяет сильнейший токсин, обладающий способностью разрушать оболочку нервов, повреждать эритроциты (клетки крови). Осложнениями дифтерии могут быть: миокардит (воспаление сердечной мышцы), полиневрит (множественное поражение нервов), параличи, снижение зрения, поражение почек. Всемирной Организацией Здравоохранения прививка рекомендована для всех без исключения стран мира.
Столбняк — смертельно опасное заболевание, вызываемое столбнячной палочкой. Возбудители заболевания обитают в почве в виде спор. Они проникают в организм через мельчайшие царапины кожи, слизистых оболочек и токсинами (одними из самых сильных) поражают нервную систему. Возникают спазмы, судороги всех мышц тела, настолько выраженные, что приводят к переломам костей и отрывом мышц от костей. Особенно опасными являются продолжительные судороги дыхательной мускулатуры. Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40–80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы — это приводит к летальному исходу. Единственным средством профилактики является прививка.
Возбудители заболевания обитают в почве в виде спор. Они проникают в организм через мельчайшие царапины кожи, слизистых оболочек и токсинами (одними из самых сильных) поражают нервную систему. Возникают спазмы, судороги всех мышц тела, настолько выраженные, что приводят к переломам костей и отрывом мышц от костей. Особенно опасными являются продолжительные судороги дыхательной мускулатуры. Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40–80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы — это приводит к летальному исходу. Единственным средством профилактики является прививка.
Полиомиелит — острая вирусная инфекция, поражающая нервную систему (серое вещество спинного мозга). Характеризуется повышением температуры, головными, мышечными болями с последующим развитием параличей нижних конечностей (слабость, боль в мышцах, невозможность или нарушение ходьбы). В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и смерти. Осложнения полиомиелита: атрофия, т. е. нарушение структуры и функций мышц, в результате чего они становятся слабее, в легких случаях возникает хромота, в тяжелых — параличи. В качестве профилактики используется прививка. Прививки против кори, краснухи и эпидемического паротита. В 1 год ребенку делают прививку против кори, краснухи и эпидемического паротита, повторная вакцинация производится в 6 лет.
Корь — это тяжело протекающая вирусная инфекция, с высокой смертностью (в некоторых странах до 10%), осложняющаяся пневмонией (воспаление легких), энцефалитом (воспаление вещества мозга).
Краснуха — острозаразное вирусное заболевание, проявляющееся сыпью на коже, увеличением лимфоузлов. Опасность этого заболевания в первую очередь состоит в том, что вирус краснухи поражает плод не болевшей краснухой и не привитой беременной женщины, вызывая пороки сердца, мозга и других органов и систем. Поэтому существует три принципиальных подхода к борьбе с краснухой: прививание детей, прививание девушекподростков и прививание женщин детородного возраста, планирующих иметь детей. ВОЗ рекомендует сочетать по мере возможности все три стратегии.
ВОЗ рекомендует сочетать по мере возможности все три стратегии.
В России в части регионов сочетается вакцинация детей и подростков. Вирус эпидемического паротита поражает не только слюнную железу, но и другие железистые органы: яичники, яички (это может быть причиной бесплодия), поджелудочную железу, возможно воспаление вещества мозга (энцефалит).
О прививках, не входящих в календарь плановых прививок.
Прививка против гриппа. Из-за риска возможных тяжелых осложнений, она показана детям с 6-месячного возраста, страдающих хроническими заболеваниями бронхо-легочной системы, почек, сердца. Необходимо прививаться вакцинами, состав которых меняется ежегодно и соответствует спектру тех вирусов, которые распространены именно в этом году (мониторинг проводит ВОЗ). Делать прививку против гриппа надо еще и потому, что в присутствии вирусов гриппа очень многие слабые вирусы и бактерии становятся более агрессивными и могут вызывать обострения хронических заболеваний или провоцировать возникновение другой инфекции.
Менингит (бактериальный) — воспаление оболочек головного или спинного мозга, вызываемое менингококком, который «обитает» в горле. Заражение происходит от больного человека или внешне здорового носителя этого микроба. Болезнь передается воздушнокапельным путем. Кроме того, при ослабленном иммунитете возбудитель болезни может через кровь попасть в центральную нервную систему, вызывая воспаление оболочек головного и спинного мозга. Повышается температура (свыше 38,0 С), беспокоит сильная головная боль, скованность шейных мышц, тошнота, рвота, сыпь в виде кровоподтеков. Возможны внутренние кровотечения, сепсис, а также потеря сознания, кома, судороги из-за отека головного мозга. Выделение токсинов менингококка приводят к нарушению сердечнососудистой деятельности, дыхания и смерти больного. Менингококковая инфекция наиболее тяжело протекает у детей первого года жизни. По эпидемическим показаниям прививают детей с 6 месяцев, с повторным введение вакцины через 3 месяца, в случае, когда вакцина отечественная прививают с 1 года. В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых — на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка.
В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых — на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О РИСКАХ ДЛЯ ЗДОРОВЬЯ ДЕТЕЙ ПРИ ОТКАЗЕ ОТ ВАКЦИНАЦИИ
Что такое вакцинация? До изобретения прививок инфекции и вирусы являлись главной причиной высокой смертности населения Земли и малой продолжительности жизни человека. Уже 200 с лишним лет в мире существует эффективный способ защиты человека и животных от целого ряда инфекционных и некоторых вирусных заболеваний. Вакцинация (от лат. vaccus корова) — это введение медикамента с целью предотвратить заражение или ослабить его проявления и негативные последствия. В качестве материала (антигена) могут быть использованы: • живые, но ослабленные штаммы микробов; • убитые (инактивированные) микробы; • части микробов, например, белки; • синтетические компоненты. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Антитела строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Справившись с задачей, защитники не исчезают: они еще долго — несколько лет, а то и всю жизнь готовы противостоять вредителям. Так в чем же плюсы прививок? По статистике, за последнее столетие продолжительность жизни человека увеличилась, в том числе, благодаря вакцинации. Однако, многие отказываются от прививок, более того, отказываются прививать своих детей, тем самым, подвергая их большому риску. Если бы не было прививок, нам бы угрожали: • корь — вероятность смертельного исхода 1 случай из 100, инвалидности 5 случаев из 100; • коклюш — очень высок риск осложнений со стороны дыхательной и нервной систем; • дифтерия — вероятность смертельного исхода 10 случаев из 100; • полиомиелит — риск тяжелой инвалидности; • туберкулез — длительное лечение, тяжелые осложнения; • эпидемический паротит — возможно развитие бесплодия; • краснуха — у не болевших в детстве или непривитых женщин, заболевших во время беременности, может родиться ребенок-инвалид или нежизнеспособный ребенок; • гепатит В — высокий риск возникновения тяжелого поражения печени (включая рак). Когда сделать вакцинацию максимально безопасной? Многие дети получают временный отвод от прививок на основе относительных противопоказаний, например: острое заболевание (ОРЗ, грипп, бронхит), обострение хронической патологии (аллергия, дерматит, почечная недостаточность) и предстоящее путешествие. В каждом из названных случаев процедуру переносят до подходящего момента выздоровления, снятия обострения или возвращения из поездки. Все прочие поводы отказа от 11 прививки, включая дисбактериоз, недоношенность, эпилепсию и прочие состояния, считаются ложными. Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу к нескольким заболеваниям. Важно: По статистике, до 60% родителей, не прививающих своих детей, ссылаются не на болезни или обострения, а на собственные умозаключения, советы родных, религиозные аспекты и прочие сомнительные обстоятельства. Последствия отказа от прививок Если родители все же решили не вакцинировать ребенка, то они должны понимать, что означает для него статус непривитого. Когда в мир, заполненный микробами и вирусами, выходит совершенно незащищенный кроха, его мама и папа обязаны предпринять дополнительные меры для укрепления иммунной системы и жестко следовать санитарногигиеническим правилам, так как любое нарушение может привести к заражению.
Когда сделать вакцинацию максимально безопасной? Многие дети получают временный отвод от прививок на основе относительных противопоказаний, например: острое заболевание (ОРЗ, грипп, бронхит), обострение хронической патологии (аллергия, дерматит, почечная недостаточность) и предстоящее путешествие. В каждом из названных случаев процедуру переносят до подходящего момента выздоровления, снятия обострения или возвращения из поездки. Все прочие поводы отказа от 11 прививки, включая дисбактериоз, недоношенность, эпилепсию и прочие состояния, считаются ложными. Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу к нескольким заболеваниям. Важно: По статистике, до 60% родителей, не прививающих своих детей, ссылаются не на болезни или обострения, а на собственные умозаключения, советы родных, религиозные аспекты и прочие сомнительные обстоятельства. Последствия отказа от прививок Если родители все же решили не вакцинировать ребенка, то они должны понимать, что означает для него статус непривитого. Когда в мир, заполненный микробами и вирусами, выходит совершенно незащищенный кроха, его мама и папа обязаны предпринять дополнительные меры для укрепления иммунной системы и жестко следовать санитарногигиеническим правилам, так как любое нарушение может привести к заражению.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ «О ПОЛЬЗЕ ВАКЦИНАЦИИ»
Одним из важнейших мероприятий, предпринимаемых для сохранения и укрепления здоровья детей, является организация и проведение профилактических прививок. Защиту организма от возбудителей инфекционных заболеваний осуществляет иммунная система. Она способна защитить ребёнка от постоянно окружающих нас микроорганизмов (кишечной палочки, стрептококков и других), но не всегда в силах справиться с возбудителями дифтерии, вирусного гепатита «А» и «В», столбняка, коклюша, кори и других инфекционных заболеваний. Важно отметить, что прививки, полученные в детстве, в большинстве случаев, создают основу иммунитета против отдельных инфекций на всю жизнь. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Они строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Однако ни одна вакцина не может дать 100% гарантии, что ребёнок не заболеет. Хотя, привитые дети болеют крайне редко, между тем большинство вакцин требуют подкрепляющих прививок через определенные промежутки времени, т. к. со временем иммунитет слабеет и защита будет недостаточной. Например, от дифтерии и столбняка прививки повторяют через 5- 10 лет до шестидесятилетнего возраста.
• Зачастую родители боятся делать прививки детям, страдающими хроническими заболеваниями, тем не менее, риск от инфекции во много раз больше возможных последствий от вакцинации. Например, ребёнок с пороком сердца намного хуже перенесёт тот же коклюш, чем здоровый. • После прививки у некоторых детей может наблюдаться постпрививочная реакция, такая как: повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции. Как правило, такая реакция носит кратковременный характер (1–3 дня). При повышении температуры до 38 градусов не требуется никакого лечения. Если температура повысится выше 38 градусов, необходимо использовать жаропонижающие средства, их назначения сделает участковый педиатр, в соответствии с возрастом вашего ребёнка. В случае покраснения или уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Рекомендуется сделать содовую примочку (на стакан кипяченной теплой воды 1 чайная ложка соды) или йодовую сеточку. Эти процедуры можно делать только через сутки после введения вакцины. Содовую примочку оставляют до 13 высыхания марлевой повязки, при необходимости процедуру повторяют 2–3 раза в день. Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой. Это поможет ослабить постпрививочную реакцию или полностью её избежать. О них вам расскажет ваш участковый педиатр или врач, назначающий прививку ребёнку.
Если температура повысится выше 38 градусов, необходимо использовать жаропонижающие средства, их назначения сделает участковый педиатр, в соответствии с возрастом вашего ребёнка. В случае покраснения или уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Рекомендуется сделать содовую примочку (на стакан кипяченной теплой воды 1 чайная ложка соды) или йодовую сеточку. Эти процедуры можно делать только через сутки после введения вакцины. Содовую примочку оставляют до 13 высыхания марлевой повязки, при необходимости процедуру повторяют 2–3 раза в день. Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой. Это поможет ослабить постпрививочную реакцию или полностью её избежать. О них вам расскажет ваш участковый педиатр или врач, назначающий прививку ребёнку.
• Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Ответственность за назначение вакцины и её последствия, в данном случае, несёт врач, назначивший прививку.
• Хочется добавить, что проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу от нескольких заболеваний. При этом вакцины необходимо вводить в разные части тела.
Перед прививкой ребенка нужно оберегать от контактов с больными. При наличии пищевой аллергии необходимо строго соблюдать диету, не вводить в рацион новые продукты. Такой же тактики нужно придерживаться в течение 5 — 7 дней после прививки. В день проведения прививки сокращаются прогулки на улице, ограничиваются контакты с другими детьми, рекомендуется не купать ребёнка в течение суток. • После прививки ребёнок нуждается во внимательном отношении к нему со стороны родителей и наблюдении медперсонала поликлиники в установленные сроки. Для обеспечения медицинского наблюдения за ребёнком в случае возникновения немедленной реакции непосредственно после проведения прививки, родителям следует находиться с ребёнком возле прививочного кабинета в течение 30 минут.
• Каждый человек имеет право сделать свой выбор — прививаться или нет, но родители должны знать, что отказываясь от прививок, они лишают своих детей права на здоровье. Кроме того, если в детском учреждении карантин по какой — то инфекции, а у вашего ребёнка отсутствует прививка, то его могут не принять в детский коллектив.
• Важно подчеркнуть, что современная медицина не имеет пока более эффективного средства профилактики инфекционных заболеваний, чем вакцинация.
Родители! Отказываясь от прививок, вы не только лишаете защиты своего ребёнка, но и подвергаете опасности других детей, а также способствуете распространению инфекционных заболеваний в обществе.
Рекомендации населению по проведению вакцинации и основам безопасности иммунопрофилактики.
Вы должны это знать! Проведение нижеуказанных мероприятий направлено на обеспечение безопасности иммунизации с целью предупреждения возникновения нежелательных реакций на введение вакцины. Профилактические прививки гражданам проводятся в целях создания специфической невосприимчивости к инфекционным болезням. При проведении прививок медицинскими организациями проводятся мероприятия, направленные на обеспечение безопасности иммунизации, в том числе пациента, которому вводят вакцину. В этой связи профилактические прививки проводятся в организациях (медицинских кабинетах) при наличии у них лицензий на медицинскую деятельность. В определенных случаях по согласованию с органами, осуществляющими санитарно-эпидемиологический надзор в субъекте, может быть принято решение о проведении профилактических прививок гражданам на дому или по месту работы с привлечением прививочных бригад. Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения иммунизации, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений. К проведению прививок допускается только здоровый медицинский персонал. Иммунизацию в лечебно-профилактических организациях проводят в специально оборудованных прививочных кабинетах. При отсутствии здравпунктов в организациях для проведения иммунизации с привлечением прививочных бригад выделяют помещения, где должна быть проведена влажная уборка, дезинфекция, проветривание, есть мебель для осмотра пациента и проведения профилактических прививок (стол, стулья, кушетка). Решение о возможности работы прививочной бригады в выделенном помещении принимает врач (в сельской местности — фельдшер) прививочной бригады. С целью выявления противопоказаний к проведению прививок все лица, которым должны проводиться профилактические прививки, предварительно должны быть осмотрены врачом или фельдшером. Перед иммунизацией врач должен тщательно собрать анамнез у пациента с целью выявления предшествующих заболеваний, в том числе хронических, наличия реакций или осложнений на предыдущее введение препарата, аллергических реакций на лекарственные препараты, продукты, выявить индивидуальные особенности организма (недоношенность, родовая травма, 16 судороги), уточнить, имеются ли контакты с инфекционными больными, а также сроки предшествующих прививок, для женщин — наличие беременности. Лица с хроническими заболеваниями, аллергическими состояниями и др. при необходимости подвергаются медицинскому обследованию с использованием лабораторных и инструментальных методов исследования.
В этой связи профилактические прививки проводятся в организациях (медицинских кабинетах) при наличии у них лицензий на медицинскую деятельность. В определенных случаях по согласованию с органами, осуществляющими санитарно-эпидемиологический надзор в субъекте, может быть принято решение о проведении профилактических прививок гражданам на дому или по месту работы с привлечением прививочных бригад. Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения иммунизации, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений. К проведению прививок допускается только здоровый медицинский персонал. Иммунизацию в лечебно-профилактических организациях проводят в специально оборудованных прививочных кабинетах. При отсутствии здравпунктов в организациях для проведения иммунизации с привлечением прививочных бригад выделяют помещения, где должна быть проведена влажная уборка, дезинфекция, проветривание, есть мебель для осмотра пациента и проведения профилактических прививок (стол, стулья, кушетка). Решение о возможности работы прививочной бригады в выделенном помещении принимает врач (в сельской местности — фельдшер) прививочной бригады. С целью выявления противопоказаний к проведению прививок все лица, которым должны проводиться профилактические прививки, предварительно должны быть осмотрены врачом или фельдшером. Перед иммунизацией врач должен тщательно собрать анамнез у пациента с целью выявления предшествующих заболеваний, в том числе хронических, наличия реакций или осложнений на предыдущее введение препарата, аллергических реакций на лекарственные препараты, продукты, выявить индивидуальные особенности организма (недоношенность, родовая травма, 16 судороги), уточнить, имеются ли контакты с инфекционными больными, а также сроки предшествующих прививок, для женщин — наличие беременности. Лица с хроническими заболеваниями, аллергическими состояниями и др. при необходимости подвергаются медицинскому обследованию с использованием лабораторных и инструментальных методов исследования. Непосредственно перед проведением профилактической прививки должна быть проведена термометрия. Убедитесь, что на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки. Иммунизация проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке. На всех этапах использования вакцин (транспортирование, хранение) должна соблюдаться «холодовая цепь». Оптимальный режим хранения для вакцин +20 С — +80 С. Все профилактические прививки проводят стерильными шприцами и иглами однократного применения. В случае одновременного проведения одному пациенту нескольких профилактических прививок каждую вакцину вводят отдельным шприцем и иглой в разные участки тела в соответствии с инструкцией по применению препарата. Для введения вакцины используется только тот метод, который указан в инструкции по ее применению. Внутримышечные инъекции детям первых лет жизни проводят только в верхненаружную поверхность средней части бедра. Медицинский работник должен предупредить пациента, родителей (или опекуна) ребенка о возможности возникновения местных реакций и клинических проявлениях поствакцинальных реакций и осложнений, дать рекомендации в каких случаях обращаться за медицинской помощью. В первые 30 минут после прививки, не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20–30 минут неподалеку от кабинета. Это позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку. При проведении профилактических прививок детям первого года жизни должно быть обеспечено активное медицинское наблюдение (патронаж) в следующие сроки: — на следующий день после иммунизации против гепатита В, дифтерии, коклюша, столбняка, гемофильной инфекции; — на 2-й и 7-й дни после иммунизации против полиомиелита; — через 1, 3, 6, 9 и 12 мес. после иммунизации против туберкулеза.
Непосредственно перед проведением профилактической прививки должна быть проведена термометрия. Убедитесь, что на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки. Иммунизация проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке. На всех этапах использования вакцин (транспортирование, хранение) должна соблюдаться «холодовая цепь». Оптимальный режим хранения для вакцин +20 С — +80 С. Все профилактические прививки проводят стерильными шприцами и иглами однократного применения. В случае одновременного проведения одному пациенту нескольких профилактических прививок каждую вакцину вводят отдельным шприцем и иглой в разные участки тела в соответствии с инструкцией по применению препарата. Для введения вакцины используется только тот метод, который указан в инструкции по ее применению. Внутримышечные инъекции детям первых лет жизни проводят только в верхненаружную поверхность средней части бедра. Медицинский работник должен предупредить пациента, родителей (или опекуна) ребенка о возможности возникновения местных реакций и клинических проявлениях поствакцинальных реакций и осложнений, дать рекомендации в каких случаях обращаться за медицинской помощью. В первые 30 минут после прививки, не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20–30 минут неподалеку от кабинета. Это позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку. При проведении профилактических прививок детям первого года жизни должно быть обеспечено активное медицинское наблюдение (патронаж) в следующие сроки: — на следующий день после иммунизации против гепатита В, дифтерии, коклюша, столбняка, гемофильной инфекции; — на 2-й и 7-й дни после иммунизации против полиомиелита; — через 1, 3, 6, 9 и 12 мес. после иммунизации против туберкулеза.
Прививка АКДС (дифтерия, коклюш, столбняк) в Днепре
Впервые вакцина назначается на 2 месяце жизни ребенка, каждая последующая не менее чем через 45 суток после предыдущей. Первая ревакцинация осуществляется через год после последней прививки.
Первая ревакцинация осуществляется через год после последней прививки.
Реакция на прививку АКДС
Независимо от состояния здоровья ребенка, реакция иммунитета на препарат возможна и этого не стоит бояться. Это случается из-за того, что в организм вводится инородный материал и защитная система организма обязана на это отреагировать. Поэтому, считается, что прививка от дифтерии, столбняка или коклюша может вызывать типичные реакции (не вызывающие опасений) и нетипичные (те, с которыми лучше обратиться в больницу).
Возможные реакции, которые могут наблюдаться в течении нескольких дней:
- местные реакции в места укола появляется из-за того, что нарушена целостность кожного покрова и мышцы. К тому же, в этом месте лимфоциты начинают воздействовать на чужеродные элементы;
- температура может повышаться до 39 С из-за коклюшного компонента препарата. Однако высокая температура, которая не спадает в течении более 2 дней — тревожный симптом, с которым следует обращаться в больницу;
- реакции, подобные реакциям на вирусную инфекцию.
Нетипичные реакции, при возникновении которых, обращайтесь к врачу:
- судороги нередко наблюдаются при повышенной температуре или неврологии. Бывают как единичные, так и частые. Вне зависимости от вида судорог следует немедленно за неотложной помощью;
- ухудшение состояние здоровья возникает при скрытом течении какого-либо заболевания на момент вакцинации, в следствии чего иммунитет не в состоянии нормально принять компоненты вакцины;
- аллергические проявления на компоненты вакцины проявляются как симптомы отравления. Зачастую эти признаки проходят довольно быстро, но присутствует риск анафилактического шока — поэтому не стоит медлить, обратитесь сразу же в медучреждение.
Как подготовиться к прививке
Перед прохождением процедуры вакцинации одной из важнейших задач родителей является подготовка ребенка. Необходимо пройти обследование о врача — это делается для того, чтобы выявить наличие или отсутствие заболеваний у ребенка.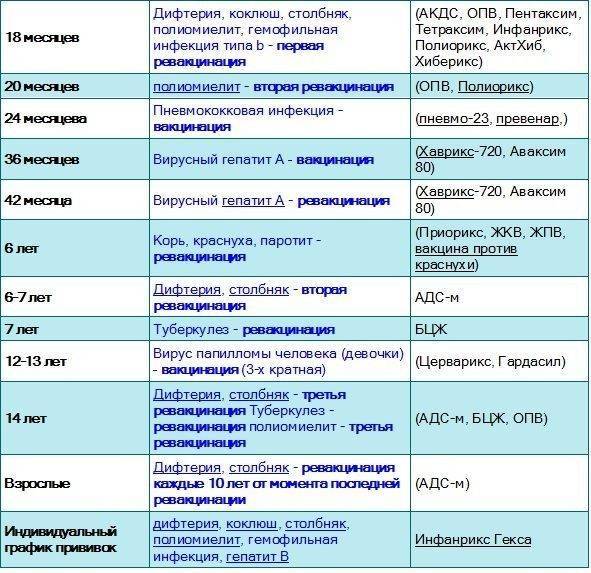 Причина заключается в том, что прививка от столбняка, коклюша и дифтерии оказывает дополнительную нагрузку на иммунитет. Поэтому при не выявленных болезнях возможно появление серьезных побочных эффектов, о которых мы писали выше.
Причина заключается в том, что прививка от столбняка, коклюша и дифтерии оказывает дополнительную нагрузку на иммунитет. Поэтому при не выявленных болезнях возможно появление серьезных побочных эффектов, о которых мы писали выше.
Куда делают прививку
Прививка от коклюша, столбняка и дифтерии должна вводиться внутримышечно. Это вызвано тем, что компоненты препарата должны высвобождаться с правильной скоростью для формирования иммунитета.
Детям вакцина АКДС вводится в бедро, поскольку мышцы ног лучше развиты у малышей. В более взрослом возрасте прививка осуществляется в плечо при хорошо развитой мышечной системе.
Противопоказания для прививки АКДС
Общие противопоказания:
- острые заболевания у ребенка с температурой;
- иммунодефицит;
- непереносимость компонентов вакцины.
Временные противопоказания, в виде острых заболеваний исключаются путем назначения лечения, и после полного восстановления состояния здоровья проводится вакцинация.
Для соблюдения схемы вакцинации при повышенной температуре или неврологических симптомах, может назначаться инъекция препаратом без коклюшной составляющей.
Не позволяет осуществлять прививку АКДС — наличие аллергических или неврологических реакций на компоненты препарата.
Вакцины АКДС в клинике Семейный Доктор
Прививка АКДС в Днепре в МЦ «Семейный Доктор» осуществляется европейскими препаратами, зарегистрированными в Украине:
Препараты производства «Санофи Пастер С.A.», Франция: «Тетраксим» (АаКДС-ИПВ), «Пентаксим» (АаКДС-ИПВ-Хиб), «Гексаксим» (АаКДС-ИПВ-Хиб-ГепВ).
Препараты производства «ГлаксоСмитКляйн Байолоджикалз С.А.», Бельгия: «Инфанрикс (АаКДС), «Инфанрикс ИПВ» (АаКДС-ИПВ), «Инфанрикс Гекса» (АаКДС-ИПВ-Хиб-ГепВ), «Бустрикс» (АаКДС-м), «Бустрикс полио».
В состав перечисленных выше вакцин, включен ацелюлярный(безклеточный) коклюшный компонент, благодаря чему снижается риск возникновения реакций на прививку в более чем 30 раз (в отличии от цельноклеточных вакцин).
Разовая доза вакцины составляет 0,5 мл, упаковка представлена шприцом со специальной конструкцией, который оснащен иглой, благодаря которой боль от инъекции становится минимальной. Кроме того, такой шприц не может быть использован дважды и его формат исключает введение излишнего количества препарата.
После инъекции не следует торопиться домой — некоторое время за ребенком должен наблюдать медперсонал, который сможет вовремя предпринять меры при появлении аллергических реакций.
Медицинский центр Семейный Доктор
- Комфорт и удобные условия для пациентов и посетителей;
- Внимательный персонал;
- Оформление справок и больничных листов для наших пациентов;
- Ведется предварительная запись, которая исключает формирование очередей и гарантирует экономию времени;
- Ведение электронной медицинской документации.
ДОВЕРЬТЕ СВОЕ ЗДОРОВЬЕ СПЕЦИАЛИСТАМ МЦ «СЕМЕЙНЫЙ ДОКТОР»!
Вакцинация против дифтерии, столбняка и коклюша (АКДС) и против полиомиелита
В 3 месяца начинается вакцинация против коклюша, дифтерии, столбняка, полиомиелита. В Национальный календарь защита от данных инфекций введена в 1953 году, а против столбняка с 1966. Для вакцинации используются следующие вакцины:
— АКДС – это адсорбированная комбинированная вакцина, которая содержит убитую цельную коклюшную палочку (поэтому она еще называется цельноклеточная), анатоксин (обезвреженный токсин) дифтерийный и анатоксин столбнячный. Это российская вакцина (Микроген) и ее использование практически ликвидировало дифтерию и столбняк и заметно уменьшило число случаев коклюша.
Единственное, что не нравится многим родителям – это подъем температуры в первые сутки – это вариант нормальной реакции на вакцинацию, так как клетки иммунной системы начинают активно работать в ответ на контакт с обломками коклюшной палочки.
Но вакцинопрофилактика постоянно совершенствуется, и в настоящее время выпускаются вакцины бесклеточные (или ацеллюлярные). Данные вакцины содержат только 2 или 3 коклюшных антигена, в их составе нет целой коклюшной палочки (до 3000 коклюшных антигена). Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
Данные вакцины содержат только 2 или 3 коклюшных антигена, в их составе нет целой коклюшной палочки (до 3000 коклюшных антигена). Но на сегодня подобные вакцины только зарубежного производства. В России зарегистрировано несколько подобных вакцин:
— первая вакцина, зарегистрированная в России в начале 2000 годов – Инфанрикс (ГлаксоСмитКляйн, Бельгия). Вакцина содержит 3 коклюшных антигена, дифтерийный и столбнячный анатоксины.
— несколько позже зарегистрирована вакцина Инфанрикс гекса (ГлаксоСмитКляйн. Бельгия). В дополнение к составу предыдущей вакцины здесь содержится еще инактивированная вакцина против полиомиелита, гепатита В и вакцина Хиберикс (против гемофильной палочки, которая является причиной осложнений при ОРВИ у детей раннего возраста).
— Пентаксим (Санофи, Франция), зарегистрирована и с успехом применяется в России с 2008 года. В своей комбинации данная вакцина содержит еще и инактивированную (убитую) вакцину против полиомиелита, вакцину против гемофильной палочки.
В редакции основного приказа по вакцинации в рамках Национального календаря N125н от 13.04.2017 есть следующие дополнения – определены дети из группы риска для вакцинации против гемофильной палочки и полного курса вакцинации инактивированной полиомиелитной вакциной:
- С иммунодефицитными состояниями;
- С анатомическими дефектами, приводящими к резко повышенной опасности заболевания гемофильной инфекцией;
- С аномалиями развития кишечника;
- С онкологическими заболеваниями и /или длительно получающим иммуносупрессивную терапию;
- Рожденные от матерей с ВИЧ инфекцией;
- Находящиеся в домах ребенка;
- Недоношенные и маловесные дети.
Вакцинация и ревакцинация детям, относящимся к группам риска, может осуществляться иммунобиологическими лекарственными препаратами для иммунопрофилактики инфекционных болезней, содержащими комбинации вакцин (например, Пентаксим), предназначенных для применения в соответствующие возрастные периоды (редакция приказа МЗ РФ N 175н от 13. 04.2017г).
04.2017г).
Дети, не входящие в группу риска, могут по желанию родителей привиться бесклеточными препаратами для вакцинации против коклюша, дифтерии и столбняка платно. Информацию в таком случае можно получить у участкового педиатра.
Могут быть и другие варианты вакцинации детей, что зависит от возможностей регионального бюджета.
В 2016 году в России зарегистрирована вакцина Адасель (Санофи, Франция), она также не содержит целую коклюшную палочку, а содержание дифтерийного и столбнячного анатоксинов в составе меньше, чем в других препаратах. Данная вакцина, в основном, предназначена для ревакцинации детей старше 4 лет и взрослых (после 14 лет можно каждые 10 лет), так как иммунитет против коклюша недлительный.
Для детей, кто не привит вовремя и имеет возраст старше 4 лет, по Национальному календарю прививаются только против дифтерии и столбняка (вакцинация АКДС препаратом проводится до 4 лет, препаратом Инфанрикс гекса до 36 мес), но по желанию родителей может быть выполнена вакцинация и препаратами Пентаксим и Инфанрикс, так как они не имеют возрастных ограничений.
Для вакцинации против полиомиелита также существуют изменения в Национальном календаре с 2014 года.
Если раньше для массовой вакцинации с 1958-59 годов использовали живую ослабленную вакцину Сэбина (она содержала 3 вакцинных штамма полиовируса), далее для предупреждения вакциноассоциированного полиомиелита у привитых и у контактных непривитых с 2014 года схема вакцинации изменилась:
-V1 и V2 все дети получают инактивированную вакцину в 3 мес. и в 4,5 мес.,
-V3 в 6 мес. и последующие ревакцинации в 1 г 6 мес., 1 г 8 мес. и в 14 лет получают оральной полиомиелитной вакциной ОПВ, причем с весны 2017 года ОПВ содержит только 2 штамма прививочных вирусов – I и III- БиВак полио (ФНЦИРИП им Чумакова, Россия).
Инактивированные вакцины, зарегистрированные в России:
- Имовакс Полио (Санофи, Франция) – применяется на сегодня в составе комбинированной вакцины Пентаксим,
- Полиорикс (ГлаксоСмитКляйн, Бельгия) – применяется на сегодня в составе комбинированной вакцины Инфанрикс гекса,
- Полимилекс (Нанолек, Россия) – применяется для проведения V1 и V2 против полиомиелита с весны 2017 г.

Дифтерия – это серьезная инфекция, которой болеют и взрослые, и дети. Причина инфекции – дифтерийная палочка, которая передается воздушно-капельным путем, иногда через общие игрушки, предметы быта. Дифтерия поражает нос, глотку, гортань, реже – кожу, глаза. У больного образуются пленки в зеве, которые могут распространиться в нос и гортань и перекрыть дыхание. У детей до года пленки сразу переходят на гортань, голосовые связки, появляется круп (отек гортани). В этих случаях требуются неотложные мероприятия, иначе человек задохнется. Кроме того, дифтерия чревата серьезными осложнениями – поражением сердца, почек, нервной системы. Избежать заболевания можно только при своевременной вакцинации. Вакцинация защищает от токсина, вырабатываемого бактерией дифтерии, который и вызывает все жизнеугрожающие состояния.
Привитые люди не болеют тяжелой опасной формой дифтерии. У них возможно развитие ангины, но жизни это не угрожает.
Столбняк (тетанус) – острая инфекция с поражением нервной системы, вызванное токсином, который выделяет столбнячная палочка, когда попадает в рану из земли. Столбняк протекает крайне тяжело и может развиться в любом возрасте. Токсин поражает нервную систему, при этом возникают мышечные спазмы и судороги. Смертность при столбняке достигает 90%. Иммунитет при вакцинации формируется против токсина, как и при дифтерии.
Коклюш – заболевание с особым поражением дыхательной системы, характеризуется приступообразным «спазматическим» кашлем. Ребенок «заходится» в кашле до рвоты, покраснения лица и появлением мелких кровоизлияний на лице, склерах глаз. Особенно приступы кашля беспокоят ночью и под утро Коклюш опасен осложнениями- воспалением легких, а у маленьких детей – смертью из-за апноэ – остановки дыхания, судорогами и поражением мозга из-за кислородного голодания
Полиомиелит – вызывается тремя типами полиомиелитных вирусов, передаётся с водой и пищей. От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
От полиомиелита, как правило, не умирают, но может остаться паралич или парез, чаще одной ноги, при котором конечность постепенно худеет и укорачивается, а ребенок или тяжело хромает, или совсем не может двигаться без поддержки. Иногда развивается паралич дыхательных мышц и человек не может дышать без помощи специальных аппаратов.
Вакцины АКДС и инактивированная против полиомиелита вводятся внутримышечно в переднебоковую поверхность бедра.
План вакцинации.
Вакцинация АКДС и против полиомиелита начинается в 3 мес. После проведения вакцинации и ревакцинации АКДС (см ниже), согласно календарю прививок, проводятся ревакцинации взрослых каждые 10 лет (вакциной АДС-М).
Вакцинация детей согласно календарю прививок:
|
Возраст |
|
|
Первая вакцинация АКДС и Полимилекс |
3 месяца |
|
Вторая вакцинация АКДС и Полимилекс |
4,5 месяца |
|
Третья вакцинация АКДС и БиВак полио
Ревакцинация 2 Бивак полио
Ревакцинация 2 АДС-м
Ревакцинация 3 АДС-м и БиВак полио
|
6 месяцев
20 месяцев
7 лет
14 лет |
Побочные эффекты.
Вакцина АКДС вызывает умеренные побочные эффекты: небольшая лихорадка в первые сутки; умеренная болезненность, покраснение и припухание в месте инъекции может возникнуть при V 3 или R 1. Повышение температуры тела (как правило, не выше 37,5 С) и легкое недомогание также могут наблюдаться в течение 1-2 дней после прививки, редко (до 4 % может быть подъем t выше 38). При t выше 38,5 необходимо дать в домашних условиях жаропонижающие препараты по рекомендации врача парацетамол или ибупрофен. В случае повторного подъема t или недостаточного ответа на жаропонижающие препараты нужно вызвать педиатра или скорую помощь и объем необходимой терапии назначит врач. Обтирания водкой или спиртом не рекомендуется.
При t выше 38,5 необходимо дать в домашних условиях жаропонижающие препараты по рекомендации врача парацетамол или ибупрофен. В случае повторного подъема t или недостаточного ответа на жаропонижающие препараты нужно вызвать педиатра или скорую помощь и объем необходимой терапии назначит врач. Обтирания водкой или спиртом не рекомендуется.
У детей, склонных к аллергическим реакциям, может быть сыпь, поэтому педиатр может назначить противоаллергические препараты до и после вакцинации.
Серьезные осложнения, вызванные АКДС – иммунизацией редки; они происходят меньше чем в одном проценте случаев. Это могут быть судороги на фоне высокой температуры, поэтому детей с возможной реакцией рекомендуется прививать на фоне жаропонижающих средств (парацетамол или ибупрофен).
Для того, чтобы уменьшить число побочных эффектов на цельноклеточную АКДС вакцину, её можно заменить комбинированным аналогом (вакцина Пентаксим, Инфанрикс), в которых цельноклеточный коклюшный компонент (до 3000 антигенов) заменен на бесклеточный вариант (2-3 антигена), который практически не вызывает побочных реакций. Кроме того, комбинированные вакцины значительно снижают инъекционную нагрузку, позволяют уменьшить суммарную дозу дополнительных веществ (стабилизаторы вакцин, консерванты).
После прививки коклюша иммунитет недолгосрочный и спустя 5-7 лет можно заболеть коклюшем. Для ревакцинации в 7 лет, 14 лет и далее ч/з 10 лет можно использовать вакцину Адасель. Единственное, привитые могут заболеть в более стертой форме – в диагнозе может звучать бронхит или пневмония, может не быть характерных приступов спазматического кашля, но для непривитых такой больной является источником инфекции.
Будет ли когда-нибудь вакцина против ВИЧ?
Инфекционные болезни, ведущие к длительной инвалидности, представляют собой постоянную угрозу для человечества, но благодаря вакцинации многие из них остались в анналах истории. Вирусы, такие как полиомиелит, гепатит B, гепатит C и вирус папилломы человека, могут привести к хроническим заболеваниям, но современная медицина означает, что все они могут быть эффективно вакцинированы. Однако когда дело доходит до вируса иммунодефицита человека (ВИЧ), который, по мнению многих эпидемиологов, по-прежнему находится на глобальном уровне пандемии, медицинские исследователи не достигли такого успеха.
Однако когда дело доходит до вируса иммунодефицита человека (ВИЧ), который, по мнению многих эпидемиологов, по-прежнему находится на глобальном уровне пандемии, медицинские исследователи не достигли такого успеха.
ВИЧ подразделяется на три стадии. Острый ВИЧ определяется симптомами гриппа, которые возникают в первые дни и недели после заражения, за которыми следует хронический ВИЧ, бессимптомная стадия, которая может длиться несколько лет. При отсутствии лечения хронический ВИЧ в конечном итоге трансформируется в синдром приобретенного иммунодефицита (СПИД).
СПИД постепенно приводит к сбою иммунной системы, позволяя развиваться оппортунистическим инфекциям и клеточным аномалиям, которые организм обычно отправляет. У больного СПИДом простуда может вызвать отказ легких или скопление мутантных клеток может превратиться в опухоль гораздо легче, чем у здорового человека.
Болезнь не привлекала основное внимание в медицинском сообществе до 1981 года, когда начали регистрироваться вспышки редких заболеваний среди геев в Лос-Анджелесе, Нью-Йорке и Сан-Франциско, а именно рак под названием саркома Капоши и необычное заболевание легких под названием пневмоцистная пневмония. К концу года зарегистрировано 337 случаев заражения ВИЧ. К 31 декабря из этих пациентов 130 умерли.
Азидотимидин был представлен в 1987 году в качестве первого препарата для лечения ВИЧ, но только в 1997 году высокоактивная антиретровирусная терапия (ВААРТ) стала новым стандартом лечения, что привело к снижению смертности на 47%.ВААРТ не может избавить организм от ВИЧ, но эффективное лечение может снизить вирусную нагрузку до такой степени, что она считается «неопределяемой». Это означает, что стандартные тесты на ВИЧ не смогут обнаружить вирус, он не может быть передан другому человеку и не приведет к развитию СПИДа.
ВИЧ превратился из смертного приговора в управляемое хроническое заболевание, но у нас до сих пор нет вакцины.
Почему так сложно сделать прививку от ВИЧ?
После того, как исследователи из Национального института здравоохранения США и Института Пастера подтвердили, что ВИЧ-инфекция привела к СПИДу в 1984 году, министр здравоохранения и социальных служб США Маргарет Хеклер заявила, что вакцина будет доступна в течение двух лет. Однако сама природа ВИЧ чрезвычайно усложняет ситуацию.
Однако сама природа ВИЧ чрезвычайно усложняет ситуацию.
Ведущий специалист по профилактике СПИДа Маттео Кассолато говорит: «В отличие от кори и других вирусов, наша иммунная система не способна естественным образом восстанавливаться после ВИЧ.
«Поскольку люди, инфицированные ВИЧ, не могут избавиться от вируса естественным путем, мы не знаем, как будет выглядеть защита от ВИЧ у человека. Если бы мы знали это, исследователи вакцин точно знали бы, какой тип иммунного ответа вакцина должна вызвать в нашем организме, чтобы обеспечить защиту от ВИЧ-инфекции.”
Тематические отчеты
Беспокоитесь ли вы о темпах инноваций в вашей отрасли?
В отчетеGlobalData по темам TMT за 2021 год рассказывается все, что вам нужно знать о темах подрывных технологий и о том, какие компании лучше всего могут помочь вам в цифровой трансформации вашего бизнеса.
Узнать большеВакцины предназначены для обучения иммунной системы защите от инфекции с помощью убитых или ослабленных патогенов или их производных, таких как антигены или ДНК.Эти убитые или ослабленные патогены вызывают иммунный ответ, обучая организм распознавать атаку рассматриваемой инфекции в будущем.
Но человеческий организм не вызывает такой же иммунный ответ на ВИЧ, как на патогены, против которых можно сделать вакцинацию.
Кассолато говорит: «Когда какой-либо чужеродный патоген попадает в организм, обычно происходит то, что иммунная система обнаруживает вирус и пытается контролировать или уничтожать его. Специальные клетки, называемые CD4 и CD8, распознают вирус как нечто чужеродное и атакуют его.
«Однако с ВИЧ клетки CD4 и CD8 становятся мишенью для вируса ВИЧ. Нацеливая инфекцию на те же клетки, которые должны защищать нас от нее, ВИЧ в конечном итоге ослепляет и ослабляет нашу иммунную систему ».
Генетическое разнообразие, мутации и отсутствие надежных моделей животных
Генетическое разнообразие ВИЧ также чрезвычайно затрудняет вакцинацию против него. У этого вируса самый высокий уровень мутаций среди всех биологических объектов, что означает, что существует множество его различных штаммов.Поэтому исследователи должны иметь возможность разработать вакцину, способную защитить от всех различных штаммов ВИЧ, что было бы невероятно сложно.
Помимо множественных мутаций, на самом деле существует два вида ВИЧ, оба из которых в конечном итоге перерастут в СПИД, если их не лечить. ВИЧ-1 на сегодняшний день является наиболее распространенным штаммом болезни, при этом около 95% людей, инфицированных ВИЧ во всем мире, имеют ВИЧ-1. Между тем, ВИЧ-2 обнаружен в основном в Западной Африке, откуда, как считается, произошли оба вируса, поскольку он гораздо менее вирулентен, чем ВИЧ-1.
Хотя и ВИЧ-1, и ВИЧ-2 оказывают схожее воздействие на человеческий организм, они имеют только 55% идентичности генетической последовательности — этого достаточно, чтобы не все тесты и методы лечения могли работать для обоих типов. С вакциной дело, скорее всего, будет таким же.
Последним ключевым препятствием является то, что у нас нет надежной модели на животных, на которой можно было бы проводить испытания вакцины против ВИЧ, что обычно является ключевым этапом, когда дело доходит до такого рода медицинских исследований.
«Хотя можно проводить тесты на животных, существуют значительные ограничения», — говорит Кассолато.«Хотя существует аналогичный вирус, называемый вирусом иммунодефицита обезьян, приматы не переносят и не передают ВИЧ сами по себе, а это означает, что трудно сравнить, как вакцина работает у приматов, с тем, как она может работать у людей».
История до сих пор
Самой успешной вакциной против ВИЧ на сегодняшний день было испытание RV144, завершившееся в 2009 году. В нем приняли участие 16 402 мужчины и женщины в возрасте от 18 до 30 лет, и оно длилось почти шесть лет. В рандомизированных группах двойного слепого исследования добровольцы получали вакцину против ВИЧ или плацебо, а затем проходили тестирование на ВИЧ каждые шесть месяцев в течение трех лет для мониторинга своего инфекционного статуса.
В рандомизированных группах двойного слепого исследования добровольцы получали вакцину против ВИЧ или плацебо, а затем проходили тестирование на ВИЧ каждые шесть месяцев в течение трех лет для мониторинга своего инфекционного статуса.
Добровольцы RV144 получили четыре инъекции вакцины ALVAC HIV и две вакцины AIDSVAX B / E. ALVAX HIV содержал генно-инженерные версии трех генов ВИЧ (env, gag и pol), а AIDSVAX B / E состоял из генно-инженерного белка gp120, который существует на поверхности клеток ВИЧ.
В конце исследования уровень ВИЧ-инфекции среди добровольцев, получивших экспериментальную вакцину, был на 31% ниже, чем уровень ВИЧ-инфекции среди добровольцев, которым вводили плацебо.Уровень успеха 31% был недостаточным для Министерства здравоохранения Таиланда, чтобы рассмотреть вопрос об одобрении вакцины, но это было первое доказательство того, что какая-либо вакцина вообще эффективна в снижении риска заражения ВИЧ.
«Хотя 31% отнюдь не ошеломляющая цифра, это указывает на то, что вакцина против ВИЧ могла защитить от вируса», — говорит Кассолато.
В настоящее время проводится ряд испытаний вакцины против ВИЧ, но два из них — исследование Imbokodo и исследование Mosaico — отличаются от своих аналогов.
Imbokodo и Mosaico: два испытания дают надежду
Исследование Imbokodo, начатое в ноябре 2017 года, проверяет, может ли вакцина, разработанная Janssen, безопасно и эффективно снизить уровень новых ВИЧ-инфекций. Все добровольцы — молодые женщины в возрасте от 18 до 35 лет, с исследовательскими центрами в Малави, Мозамбике, Южной Африке, Замбии и Зимбабве. В восточной и южной частях Африки женщины и девушки составляют почти 60% ВИЧ-положительного населения.
Johnson & Johnson объявила в июле 2020 года, что все 2600 участников испытания, наконец, были вакцинированы, и заявила, что первые результаты могут быть получены уже в конце 2021 года.
Основываясь на исследовании Imbokodo, исследование Mosaico позволит оценить, может ли очень похожая схема вакцинации снизить иммунный ответ против различных штаммов ВИЧ среди цисгендерных мужчин и трансгендеров, имеющих половые контакты с другими цисгендерными мужчинами или трансгендерами. Возраст участников исследования Mosaico, начавшегося в июне 2019 года, составляет от 18 до 60 лет, они проживают в США, Аргентине, Италии, Мексике, Перу, Польше и Испании.
Возраст участников исследования Mosaico, начавшегося в июне 2019 года, составляет от 18 до 60 лет, они проживают в США, Аргентине, Италии, Мексике, Перу, Польше и Испании.
В Европе и Америке гомосексуальные и бисексуальные мужчины и трансгендеры непропорционально сильно страдают от ВИЧ — две трети новых диагнозов ВИЧ в США поступают от геев и бисексуалов, в то время как, по оценкам, 14% трансгендерных женщин в стране инфицированы ВИЧ. .Но участники испытания Mosaico должны будут соответствовать ряду строгих критериев — просто быть ЛГБТ + недостаточно, чтобы считаться группой риска.
В течение последних шести месяцев им пришлось бы: иметь восприимчивый анальный или вагинальный секс без презервативов вне 12-месячных моногамных отношений с партнером, который, как известно, является ВИЧ- или ВИЧ +, и принимал ВААРТ; были диагностированы ректальная или уретральная гонорея, хламидиоз или сифилис; употребляли стимуляторы, такие как кокаин или амфетамины; или имел пять или более сексуальных партнеров.
В обоих исследованиях оценивается вакцина на основе мозаики под названием Ad26.Mos4.HIV. В вакцине используется сконструированный аденовирусный вектор, безвредный родственник простуды, для доставки «мозаики» из тщательно отобранных антигенов ВИЧ.
Эта комбинация антигенов должна стимулировать какой-то иммунный ответ у участников исследования. Используемая комбинация антигенов не обнаружена ни в одном отдельном вирусе ВИЧ, а собрана вместе из нескольких вирусов, так что вакцина может защитить от множества глобальных штаммов ВИЧ.
Исследования различаются, когда дело доходит до стадии бустерного впрыска. Вирусная оболочка ВИЧ содержит белок gp140. В испытании Mosaico третья и четвертая инъекции будут сопровождаться комбинацией gp140 из Clade C, преобладающего типа ВИЧ в Африке и Азии, а также мозаикой gp140 из других штаммов. С другой стороны, режим Imbokodo будет содержать только белки Clade C gp140.
«Разработка любой вакцины — сложная задача, но ВИЧ особенно сложен из-за множества препятствий», — говорит Кассолато. «Однако наука и исследования развиваются быстрыми темпами, и это, конечно, возможно».
«Однако наука и исследования развиваются быстрыми темпами, и это, конечно, возможно».
Связанные компании
Proceedix
Безбумажный порядок, рабочие инструкции и проверки
28 августа 2020
SpotSee
Мониторы температуры и состояния при транспортировке и регистраторы данных
28 августа 2020
Разработка вакцины против ВИЧ-инфекции
КЛЮЧЕВЫЕ МОМЕНТЫ- Исследователи работали над вакциной против ВИЧ с 1980-х годов, но прогресс в создании эффективной вакцины был намного медленнее, чем предполагалось.
- Нахождение хотя бы частично эффективной вакцины по-прежнему имеет решающее значение для противодействия ВИЧ.
- Наибольшее сокращение числа новых инфекций будет достигнуто за счет комбинации PrEP, универсального антиретровирусного лечения для людей, уже живущих с ВИЧ, и вакцины.
- Вакцина против ВИЧ — это более реалистичная перспектива сегодня, чем десять лет назад, и оптимистичный прогноз доступности вакцины против ВИЧ заключается в том, что она может быть доступна к 2030 году.
Изучите эту страницу, чтобы узнать больше о необходимости вакцины против ВИЧ, проблемах в разработке вакцины, прогрессе в разработке вакцины и создании эффективной вакцины против ВИЧ.
Что такое вакцина против ВИЧ?
Сегодня эффективной вакцины против ВИЧ не существует. Вакцина, которая может предотвратить инфекцию, научит иммунную систему реагировать на ВИЧ, вырабатывая антитела, которые могут связываться с вирусом и не давать ему инфицировать клетки, или путем стимулирования других иммунных реакций, убивающих вирус.
Ни одна вакцина не эффективна на 100%, как и в случае с ВИЧ. Некоторые люди, получившие вакцину, не будут достаточно сильно реагировать на вакцину и не будут защищены, как в случае вакцины против сезонного гриппа . Но поиск хотя бы частично эффективной вакцины по-прежнему имеет решающее значение для противодействия ВИЧ, поскольку все успешные стратегии ликвидации болезни включают вакцину в свой арсенал.
Некоторые люди, получившие вакцину, не будут достаточно сильно реагировать на вакцину и не будут защищены, как в случае вакцины против сезонного гриппа . Но поиск хотя бы частично эффективной вакцины по-прежнему имеет решающее значение для противодействия ВИЧ, поскольку все успешные стратегии ликвидации болезни включают вакцину в свой арсенал.
По оценкам ЮНЭЙДС, 1,8 миллиона человек заразились ВИЧ в 2017 году, 36,9 миллиона человек жили с ВИЧ и 21,7 миллиона получали антиретровирусную терапию. Несмотря на резкое улучшение доступа к антиретровирусной терапии и свидетельства того, что в некоторых регионах мира расширение масштабов лечения привело к сокращению числа новых случаев инфицирования ВИЧ, все еще существует потребность в вакцине против ВИЧ.
Модель, разработанная Международной инициативой по вакцине против СПИДа, показала, что даже если цели ЮНЭЙДС по расширению масштабов лечения будут достигнуты к 2020 году, вакцина, остановившая 70% инфекций, сократит количество новых инфекций на 44% в первые 10 лет после прогнозируемого внедрение в 2027 году. К 2070 году вакцина с эффективностью 70% снизит количество новых инфекций на 78%.
Модель также обнаружила, что вакцина с эффективностью 70% будет иметь большее влияние на новые инфекции, чем доконтактная профилактика (PrEP).Наибольшее сокращение числа новых инфекций будет достигнуто за счет комбинации PrEP, универсального антиретровирусного лечения для людей, уже живущих с ВИЧ, и вакцины.
В этом исследовании предполагалось, что вакцина обеспечит защиту только на пять лет, прежде чем людям понадобится повторная вакцинация. Стоимость введения такой вакцины все равно будет значительно ниже, чем стоимость лечения PrEP или ВИЧ. За счет предотвращения новых инфекций и снижения затрат на профилактику вакцина против ВИЧ повысит устойчивость противодействия ВИЧ.
Другое модельное исследование показало, что вакцина с 50% -ной эффективностью окажет наибольшее влияние на восток и юг Африки. Даже если все эти страны достигнут целей ЮНЭЙДС по расширению масштабов лечения к 2020 году, внедрение вакцины предотвратит примерно 7 миллионов новых случаев инфицирования к 2035 году.
Даже если все эти страны достигнут целей ЮНЭЙДС по расширению масштабов лечения к 2020 году, внедрение вакцины предотвратит примерно 7 миллионов новых случаев инфицирования к 2035 году.
Исследователи работали над вакциной против ВИЧ с 1980-х годов, но прогресс в создании эффективной вакцины был намного медленнее, чем предполагалось.
Большинство вакцин против других болезней стимулируют выработку антител, которые «нейтрализуют» вирусную инфекционность, но в случае ВИЧ нейтрализующие антитела не избавляют от инфекции.Это связано с тем, что ВИЧ так быстро воспроизводится и мутирует так быстро, что антитела, вырабатываемые против вируса, быстро становятся неэффективными против новых вирусов. Ежедневно производятся миллионы новых вирусов, каждый из которых немного отличается от вирусов предыдущих поколений. Антитела против ВИЧ могут быть эффективными только в том случае, если они могут связываться с участками вируса, которые мало различаются между вирусами.
Другая проблема заключается в том, что у ВИЧ есть несколько подтипов, которые сосредоточены в разных регионах мира.Например, подтип B распространен в Северной Америке и Европе, но подтип C распространен в южной и восточной Африке. Любая вакцина должна быть либо эффективной против всех подтипов, либо против разных подтипов должны быть разработаны разные вакцины.
Вакцина может также стимулировать выработку клеток иммунной системы, называемых Т-лимфоцитами, которые могут очищать ВИЧ-инфицированные клетки. Но ВИЧ также эволюционировал, чтобы подавить некоторые иммунные реакции, которые важны на ранних стадиях вирусной инфекции.
Еще одна проблема в разработке вакцины — найти эффективные способы безопасной доставки белков ВИЧ, которые позволят иммунной системе распознавать ВИЧ и реагировать на него, не вызывая инфекции. ВИЧ интегрируется в человеческие клетки и использует эти клетки для размножения, поэтому живые или аттенуированные цельновирусные вакцины непригодны для использования при ВИЧ. Вместо этого белки ВИЧ должны быть сконструированы таким образом, чтобы сделать их безвредными, но все же распознаваемыми иммунной системой. Эти белки или последовательности вирусного материала должны быть доставлены с помощью вектора — другого безвредного вируса, такого как оспа канареек или вирус простуды, — который представляет их иммунной системе.
Вместо этого белки ВИЧ должны быть сконструированы таким образом, чтобы сделать их безвредными, но все же распознаваемыми иммунной системой. Эти белки или последовательности вирусного материала должны быть доставлены с помощью вектора — другого безвредного вируса, такого как оспа канареек или вирус простуды, — который представляет их иммунной системе.
Исследователи все еще работают над тем, чтобы понять, что они называют «коррелятами защиты» — маркеры иммунной системы, которые показывают, что человек защищен от ВИЧ после вакцинации. Эти измерения должны быть основаны на наблюдениях в клинических испытаниях и исследованиях на животных. Прогресс в определении коррелятов защиты был медленным из-за отсутствия моделей на животных. Животные не могут быть инфицированы вирусом иммунодефицита человека, поэтому исследования должны проводиться на обезьянах с использованием обезьяньего эквивалента SIV или конструкции под названием SHIV.
Первое крупное испытание вакцины против ВИЧ сообщило о результатах в 2003 году. В этом испытании была протестирована вакцина под названием AIDSVax, которая объединила фрагменты поверхностного белка gp120 ВИЧ из ВИЧ подтипа B. Вакцина была разработана для производства нейтрализующих антител против gp120 . Испытание показало, что вакцина не обеспечивает защиты по сравнению с фиктивной вакциной. Испытание вакцины с использованием того же дизайна, но с комбинацией последовательностей gp120 из подтипов A и E, также не показало защитного эффекта.
Другая стратегия вакцины, использующая векторный вирус для доставки последовательностей белка ВИЧ для стимуляции клеточного иммунитета , а не выработки антител, была протестирована в исследовании STEP.В качестве переносчика пробной вакцины использовался аденовирус, вызывающий симптомы простуды. Исследование STEP было остановлено в 2007 году после того, как анализ показал, что вакцина не снизила риск заражения.
Последующий анализ показал, что люди с наивысшими уровнями ранее существовавших антител к аденовирусам имели более высокий риск заражения, чем люди, получившие фиктивную вакцину. Результаты исследования показали, что необходимы дополнительные исследования для разработки вакцин, вызывающих защитные Т-клеточные реакции против ВИЧ.
В 2009 году испытание RV144 сообщило о небольшом снижении риска инфицирования в испытании с использованием подхода первичной буст-вакцины — первого испытания, когда-либо сделавшего это. В ходе испытания был протестирован вакцинационный подход, при котором люди получали «первичную» дозу ALVAC-HIV, вектор канареек, содержащий три генно-инженерные последовательности генов ВИЧ, и бустерную дозу с использованием вакцины AIDSVax gp120. «Первичная» вакцина была разработана для стимуляции клеточного иммунного ответа, в то время как цель бустерной вакцины состояла в том, чтобы стимулировать нейтрализующие ответы антител.Прайм-буст-вакцинация снизила риск заражения на 31%, что значительно снизило риск.
Результат испытания RV144 стал неожиданностью для исследователей вакцин. Они предположили, что одним из эффектов вакцины будет выработка сильных Т-клеточных ответов CD8, которые приведут к снижению вирусной нагрузки у тех, кто действительно заразился, несмотря на вакцинацию. Но вакцина не вызвала сильных ответов Т-лимфоцитов CD8 и не вызвала сильных ответов антител.
Результаты испытания RV144 показывают, с какой проблемой сталкиваются ученые, пытаясь определить, как определить, стоит ли испытывать потенциальную вакцину в крупных клинических испытаниях.Результаты испытаний предполагают, что вакцина может потребоваться для стимуляции антител и клеточного иммунного ответа на ВИЧ, и что клеточные ответы зависят от специфических ответов антител.
Версия вакцины, испытанная в исследовании RV144, впоследствии была протестирована в Южной Африке в исследовании HVTN 100. Эта вакцина содержала последовательности вируса ВИЧ подтипа C, который чаще всего встречается в южной части Африки, и использовала другой график дозирования, разработанный для получения более сильных ответов на вакцину.Исследование показало, что вакцина вызывает сильный ответ антител на белки оболочки ВИЧ. Вакцина вызвала особенно сильные ответы антител, которые коррелировали с защитой от инфекции в исследовании RV144.
Текущие испытания вакцины: Ухамбо и ИмбокодоМодифицированная вакцина RV144, испытанная в испытании HVTN100, сейчас проходит испытания в большом исследовании фазы 3, HVTN 702 (также известном как Uhambo), в южной части Африки. Исследование, в котором примут участие 5400 человек, призвано показать, снижает ли вакцина риск заражения как минимум на 50% и продлевает ли период защиты по сравнению с исследованием RV144.Результаты исследования ожидаются к 2021 году.
Второе крупное исследование вакцины, HVTN 705 (также известное как Imbokodo), тестирует первичную буст-вакцину другой конструкции, которая показала многообещающие эффекты в предварительных исследованиях. Вакцина, подлежащая тестированию в HVTN 705, сочетает в себе «первичную» вакцину, в которой используется аденовирусный вектор для доставки «мозаичных» белков, предназначенных для выработки ответов против широкого спектра вирусов, и бустер ВИЧ подтипа C, предназначенный для стимуляции выработки антител против белок оболочки ВИЧ gp140.
Эта вакцина, разработанная фармацевтической компанией Janssen, тестируется на 2600 женщинах в возрасте от 18 до 35 лет в южной и восточной Африке. Результаты ожидаются к 2022 году.
Если вакцина, протестированная в исследовании HVTN 702, окажется эффективной, это не приведет к немедленному лицензированию и развертыванию вакцины. Вместо этого исследователи говорят, что они будут использовать результаты исследования, чтобы улучшить вакцину и узнать, как расширить производство вакцины. То же самое и с исследованием HVTN 705.
Будущие подходы к разработке вакцины против ВИЧ
Также разрабатываются несколько других многообещающих подходов к разработке вакцины против ВИЧ.
Широко нейтрализующие антитела могут распознавать множество различных штаммов ВИЧ. Они нацелены на области ВИЧ, которые не мутируют и мало различаются между вирусными подтипами. Эти антитела вырабатывают менее 20% людей, живущих с ВИЧ. Широко нейтрализующие антитела можно выделить и воспроизвести в лаборатории. Инфузии широко нейтрализующих антител проходят испытания в качестве метода профилактики ВИЧ в клиническом испытании AMP, результаты которого должны быть представлены в 2020 году.В нескольких других исследованиях тестируются различные комбинации нейтрализующих антител широкого спектра действия.
В рамках других исследований проводится тестирование ДНК-вакцин против ВИЧ . ДНК-вакцины предназначены для преодоления проблем, связанных с использованием целых вирусов или попытками создания рекомбинантных вирусных последовательностей, которые могут стимулировать сильные иммунные ответы. ДНК-вакцины доставляют ДНК, которая содержит код определенных вирусных белков. Клетки захватывают ДНК и производят белки, которые распознаются иммунной системой, что приводит к более сильным иммунным ответам, чем вакцины на основе вирусных векторов.Некоторые ДНК-вакцины находятся на ранней стадии исследований на людях.
ПОМОГИТЕ НАМ ПОМОГИТЕ ДРУГИМ
Avert.org помогает предотвратить распространение ВИЧ и улучшить сексуальное здоровье, предоставляя людям достоверную и актуальную информацию.
Мы предоставляем все это БЕСПЛАТНО, но для того, чтобы Avert.org продолжал работать, нужны время и деньги.
Можете ли вы поддержать нас и защитить наше будущее?
Помогает каждый вклад, даже самый маленький.
Этические вопросы при разработке вакцин
Помимо этических проблем, возникающих при всех формах медицинских исследований, испытания вакцины против ВИЧ поднимают несколько собственных.
Участники испытаний должны иметь доступ к стандартному медицинскому обслуживанию в дополнение к тестируемому вмешательству. Стандарт ухода за профилактикой ВИЧ быстро меняется, поскольку все больше и больше стран начинают предоставлять PrEP. Появление в будущем вагинального кольца, содержащего антиретровирусный препарат, также повлияет на стандарты ухода за женщинами при испытаниях вакцин.
Получение экспериментальной вакцины может снизить пользу, которую участники испытаний могут получить от будущей более эффективной вакцины, а также может создать у участников впечатление, что они защищены от ВИЧ.Это ложное чувство безопасности может побудить участников пойти на риск во время и после испытания, ведущий к ВИЧ-инфекции.
Люди, принимающие участие в испытаниях вакцины и получающие активную вакцину, могут иметь положительный результат теста на антитела к ВИЧ. Участникам испытаний требуется конфиденциальность и защита от дискриминации, как и людям, живущим с ВИЧ.
Испытания вакцины также поднимают вопросы относительно лечения людей, которые заразились, несмотря на вакцинацию. Испытания предназначены для измерения вирусной нагрузки у инфицированных людей, чтобы выяснить, оказывает ли вакцина какое-либо влияние на естественное течение ВИЧ после заражения.Но поскольку в настоящее время руководства рекомендуют лечение для всех, живущих с ВИЧ, на какой срок этично откладывать лечение после заражения во время испытания вакцины? И если лечение предоставляется немедленно, когда оно недоступно для других вне исследования, поощряет ли это участие в исследовании?
Что произойдет, если будет обнаружена высокоэффективная вакцина?
Оптимистичный прогноз доступности вакцины против ВИЧ состоит в том, что она может быть доступна к 2030 году. Более пессимистический взгляд заключается в том, что разработка вакцины, которая будет признана достаточно эффективной, чтобы оправдать финансирование широкомасштабных кампаний вакцинации в России, может занять от 20 до 30 лет. регионы, где ВИЧ является эндемическим заболеванием.
Решающим фактором, определяющим скорость, с которой вакцина станет доступной, является вопрос минимальной эффективности, необходимой для того, чтобы сделать ее рентабельной.
Ни одна вакцина не защищает каждого, кто ее получает. Эффективность вакцины против сезонного гриппа сильно меняется из года в год. Вопрос для исследователей вакцины против ВИЧ: следует ли внедрить вакцину, снижающую риск заражения на 50%, немедленно или следует продолжить исследования в надежде, что вакцина с эффективностью 90% станет возможной через несколько лет?
Моделирование Международной инициативы по вакцине против СПИДа показывает, что даже если вакцина эффективна только на 30%, она снизит количество новых инфекций на 44% за 10 лет при использовании вместе с универсальным лечением и PrEP.Обзор всех исследований экономической эффективности вакцины против ВИЧ показал, что эффективность вакцины гораздо менее важна, чем стоимость лечения ВИЧ или уровень передачи ВИЧ при определении того, будет ли вакцина рентабельной. Если вакцина признана готовой для широкого использования людьми, потребуется адекватное финансирование, чтобы гарантировать закупку вакцины. Производителям потребуются гарантии для увеличения объемов производства. После проверки производственных процессов для обеспечения стабильно высокого качества партий вакцины необходимо будет получить лицензию на вакцину в каждой стране, где она будет использоваться.
Национальным властям также необходимо будет решить, кому сделать вакцинацию в первую очередь. Эти решения, вероятно, будут приниматься для каждой страны и будут зависеть от эффективности и стоимости вакцины, а также от скорости передачи. Например, некоторые страны с высоким уровнем заболеваемости ВИЧ среди молодых женщин могут решить отдать приоритет девочкам-подросткам и молодым женщинам. В других странах с концентрированными эпидемиями приоритетными группами могут быть потребители инъекционных наркотиков, секс-работники или мужчины, практикующие секс с мужчинами.
Вакцина против ВИЧ — это сегодня более реалистичная перспектива, чем десять лет назад. Исследования показали некоторые доказательства того, что современные разработки вакцин могут вызывать сильные иммунные реакции, которые защищают некоторых людей от ВИЧ-инфекции. Результаты более крупных исследований между 2021 и 2022 годами, вероятно, предоставят гораздо больше информации о сроках создания эффективной вакцины.
COVID-19 и ВИЧ
Несмотря на то, что они были разработаны очень быстро, клинические испытания вакцин-кандидатов COVID-19 проводились в соответствии с теми же стандартами, включая стандарты безопасности, что и другие клинические испытания.Все вакцины против COVID-19, разрешенные к использованию, прошли этап исследования 3 и признаны безопасными и эффективными. Строгие регулирующие органы одобрили их для использования среди населения.
Люди, живущие с ВИЧ, приняли участие в испытаниях большинства кандидатов на вакцину против COVID-19, в том числе разработанных Pfizer-BioNTech, Moderna и Национальными институтами здравоохранения, AstraZeneca и Оксфордским университетом, Johnson & Johnson, Novavax и Sanofi- GlaxoSmithKline. В большинстве испытаний, участниками которых не были люди, живущие с ВИЧ, изучаются вакцины, аналогичные вакцинам, которые уже были протестированы на людях, живущих с ВИЧ.Поэтому считается, что они безопасны для людей, живущих с ВИЧ.
Доказано, что одобренные в настоящее время вакцины безопасны и эффективны для предотвращения болезней. Это означает, что подавляющее большинство вакцинированных людей не заболели COVID-19. Однако ни одна вакцина не является 100% эффективной, и уровни эффективности варьировались в клинических испытаниях различных вакцин. Большинству вакцин также требуется две дозы для достижения этой эффективности и обеспечения более длительного действия иммунитета, индуцированного вакциной.В некоторых исследуемых вакцинах в настоящее время используется одна доза.
Люди, живущие с ВИЧ, которые получают эффективное лечение с помощью АРВ-терапии, могут иметь тонкий иммунный дефицит и хроническое воспаление, которые могут повлиять на восприимчивость к SARS-CoV-2, риск тяжелого заболевания от COVID-19 и реакцию на вакцины против SARS-CoV-2.
Британская ассоциация по борьбе с ВИЧ (BHIVA) утверждает, что люди с ВИЧ, независимо от того, получают ли они АРВ-препараты или нет, могут не реагировать на вакцины COVID-19 так же хорошо, возможно потому, что люди, живущие с ВИЧ, могут иметь более слабый иммунный ответ, чем люди, живущие с ВИЧ. отрицательный.BHIVA отслеживает все доказательства, касающиеся COVID-19 и ВИЧ, и при необходимости обновит свои рекомендации.
Нет никаких опасений по поводу безопасности вакцин против COVID-19, взаимодействующих с АРВ-препаратами, или против АРВ-вакцин, влияющих на вакцины против COVID-19.
Первая вакцина против COVID-19 уже здесь. Безопасно ли это для людей с ВИЧ?
11 декабря Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) предоставило разрешение на экстренное использование первой вакцины COVID-19 в США после того, как экспертная консультативная группа подавляющим большинством голосов проголосовала за то, что ее преимущества перевешивают риски.
Эта вакцина от Pfizer и BioNTech в настоящее время распространяется по всей стране. Ожидается, что вторая вакцина от Moderna и Национального института здравоохранения получит разрешение в течение нескольких дней.
Сегодня FDA выдало первое разрешение на использование в чрезвычайных ситуациях (EUA) вакцины для предотвращения # COVID19, вызванного SARS-CoV-2, у лиц в возрасте от 16 лет и старше. Разрешение на экстренное использование позволяет распространять вакцину в США https: // t.co / 1Vu0xQqmCB pic.twitter.com/c8maeePP9O
— U.S. FDA (@US_FDA) 12 декабря 2020 г.
Многие люди, живущие с ВИЧ, задаются вопросом, подходят ли им вакцины и где они окажутся в очереди. Обнадеживает то, что имеющиеся данные указывают на то, что вакцинация безопасна для этой группы населения, и защитники призывают к тому, чтобы ВИЧ-позитивные люди считались приоритетной группой.
Вакцины против COVID-19 были разработаны с беспрецедентной скоростью. В начале пандемии директор Национального института здравоохранения Энтони Фаучи, доктор медицины, предсказал, что вакцина может быть доступна через 12–18 месяцев, но разрешение превзошло даже этот оптимистичный график.
Но, как часто бывает, когда дела идут так быстро, дезинформация распространяется так же быстро, как и вирус. Например, 12 декабря Business Insider опубликовал статью, в которой говорилось, что людям с ВИЧ следует подождать до вакцинации из-за возможных опасений по поводу безопасности.
Но большинство экспертов не согласны.
«Нет оснований полагать, что люди с ВИЧ не должны получать вакцину. Это не живая вакцина, она безопасна и эффективна для различных групп », — сказала POZ Моника Ганди, доктор медицины, магистр здравоохранения, медицинский директор отделения 86 ВИЧ-клиники больницы общего профиля Цукерберга в Сан-Франциско.«Я буду поощрять моих пациентов с ВИЧ, особенно получающих антиретровирусную терапию, сделать вакцину. Я полностью рекомендую это ».
Безопасность и эффективность вакцин
В вакцинах Pfizer / BioNTech и Moderna используется новый подход с РНК-мессенджером (мРНК), который использует наночастицы или жировые пузыри для доставки кусочков генетического материала, который кодирует инструкции по созданию SARS-CoV. -2 спайк-белка, который коронавирус использует для проникновения в клетки человека. При введении в мышцу клетки производят белок, вызывая иммунный ответ.МРНК быстро разлагается в организме и не изменяет человеческие гены.
Согласно результатам, опубликованным недавно в Медицинском журнале Новой Англии, вакцина Pfizer / BioNTech в клиническом испытании фазы III с участием более 43000 добровольцев показала эффективность 95,0% в снижении риска симптоматического COVID-19. Всего через семь или более дней после приема второй дозы было зарегистрировано 170 случаев: 162 случая в группе плацебо и всего восемь в группе вакцины.
Другое испытание фазы III, в котором участвовало около 30 000 человек, показало, что вакцины Moderna было 94 вакцины.Эффективность 1%, согласно информационным документам FDA, опубликованным перед заседанием общественного консультативного комитета 17 декабря. В этом исследовании было зарегистрировано 196 случаев симптоматического COVID-19, наблюдавшихся по крайней мере через 14 дней после второй дозы: 185 в группе плацебо и 11 в группе вакцины. Более того, Moderna представила дополнительные данные, показывающие, что вакцина также снижает бессимптомную инфекцию на две трети.
В обоих испытаниях участвовали люди со стабильной ВИЧ-инфекцией. Адвокаты успешно убедили Moderna изменить критерии отбора, которые изначально исключали ВИЧ-позитивных людей, и попросили Pfizer уточнить, что люди с ВИЧ имеют право на участие.
В испытание Pfizer приняли участие 120 человек с ВИЧ; они вошли в исследование поздно и поэтому не были включены в первичный анализ эффективности и безопасности. В исследование Moderna было включено 176 человек с ВИЧ. В этом исследовании у одного ВИЧ-положительного человека в группе плацебо и ни у одного человека в группе вакцины развился симптоматический COVID-19. Не сообщалось о каких-либо необычных проблемах безопасности для людей с ВИЧ.
Испытания других кандидатов на вакцину COVID-19, в том числе разработанные AstraZeneca и Оксфордским университетом, Johnson & Johnson, Novavax и Sanofi / GlaxoSmithKline, также охватывают людей, живущих с ВИЧ.
Соображения для людей с ВИЧ
Хотя эти цифры невелики, эти результаты обнадеживают. Вакцина Pfizer показана людям, живущим с ВИЧ, и вполне вероятно, что вакцина Moderna будет такой же.
В информационном бюллетене FDA по вакцине Pfizer отмечается, что люди с «ослабленным иммунитетом или принимающие лекарства, влияющие на вашу иммунную систему» должны сообщить об этом заболевании поставщику вакцины. Центры по контролю и профилактике заболеваний (CDC) заявляют в своих временных клинических соображениях по поводу вакцины Pfizer: «Люди с ослабленным иммунитетом все равно могут получать вакцинацию от COVID-19, если у них нет противопоказаний к вакцинации.Тем не менее, их следует проинформировать о неизвестном профиле безопасности и эффективности вакцины для популяций с ослабленным иммунитетом, а также о возможности снижения иммунного ответа и необходимости продолжать следовать всем текущим рекомендациям, чтобы защитить себя от COVID-19 ».
Около двух третей людей с ВИЧ в США имеют подавленную вирусную нагрузку, и у большинства в наши дни нет СПИДа или усиленного подавления иммунитета. Но даже люди с хорошо леченным ВИЧ могут иметь более тонкий иммунодефицит и хроническое воспаление, которые могут повлиять на восприимчивость к коронавирусу, риск тяжелой формы COVID-19 и реакцию на вакцины.
Считается, что подход с использованием мРНК безопасен для людей с ВИЧ. Эти вакцины не содержат ослабленного или инактивированного SARS-CoV-2, а только генетические инструкции для создания одного из его ключевых белков. Вакцина не может вызвать COVID-19 даже у людей с ослабленным иммунитетом, которым, как правило, не следует получать живые вакцины. Но вакцина китайской компании Sinopharm, которая недавно была одобрена в Объединенных Арабских Эмиратах, действительно использует инактивированный SARS-CoV-2.
В октябре Сьюзан Бухбиндер, доктор медицинских наук из Калифорнийского университета в Сан-Франциско, и ее коллеги опубликовали письмо в The Lancet, в котором выражается озабоченность по поводу использования аденовирусного вектора в вакцинах против COVID-19.В вакцинах этого типа используется вирус простуды для доставки генов белков SARS-CoV-2.
Более десяти лет назад вакцина против ВИЧ, использующая аденовирус типа 5 (Ad5) в качестве вектора, фактически увеличивала риск заражения ВИЧ среди мужчин в испытаниях STEP и Phambili, у которых уже был иммунитет к Ad5 из-за предшествующего контакта. Авторы предположили, что существующие ранее антитела к Ad5, активированные вакциной, могут усиливать репликацию ВИЧ в Т-лимфоцитах CD4 или делать клетки CD4 более восприимчивыми к ВИЧ-инфекции.
«На основании этих результатов мы обеспокоены тем, что использование вектора Ad5 для иммунизации против [SARS-CoV-2] может аналогичным образом увеличить риск заражения ВИЧ-1 среди мужчин, получивших вакцину», — написали они. «Это важное соображение безопасности следует тщательно изучить перед дальнейшей разработкой вакцин Ad5 от SARS-CoV-2».
В вакцинах мРНК Pfizer / BioNTech и Moderna не используются аденовирусные векторы. В вакцине AstraZeneca / Оксфордского университета используется аденовирус шимпанзе, поэтому уже существующий иммунитет у людей не будет проблемой.Однако вакцина, разрабатываемая китайской компанией CanSino Biologics, действительно использует человеческий Ad5 в качестве вектора, а российская вакцина Sputnik V использует как Ad5, так и Ad26.
Ссылаясь на вакцины Pfizer и AstraZeneca / Оксфордского университета, в руководстве Британской ассоциации по ВИЧ (BHIVA) и Terrence Higgins Trust говорится:
«Нет никаких оснований полагать, что эти вакцины будут менее безопасными для людей с ВИЧ. Оба включают часть генетического материала SARS-CoV-2 (вирус, вызывающий COVID-19), но не весь вирус.Это означает, что они не являются живыми вакцинами и поэтому не менее безопасны для людей с поврежденной иммунной системой. Возможно, что люди с ВИЧ не так хорошо отреагируют на вакцину. Это означает, что вакцина может вызвать более слабый ответ у людей с ВИЧ ».
Следует ли уделять приоритетное внимание людям с ВИЧ?
Некоторые эксперты утверждают, что вакцинация против COVID-19 должна быть приоритетной для людей с ВИЧ.
Первыми в очереди будут медработники и жители учреждений длительного ухода.После этого к другим группам, борющимся за приоритет, относятся основные работники, работающие на переднем крае, люди старше 65 лет и люди с сопутствующими заболеваниями или сопутствующими заболеваниями, которые повышают риск тяжелой формы COVID-19 и смерти.
Комитет национальных академий наук, инженерии и медицины выпустил рамки, которые помогут политикам спланировать справедливое распределение вакцин.
Предлагаемая ими фаза 1b включает людей с двумя или более основными заболеваниями, которые подвергают их «значительно более высокому риску», например, рак, хроническое заболевание почек или легких, серьезные сердечные заболевания, диабет 2 типа, ожирение или подавление иммунитета из-за какого-либо органа. пересадка.Многие люди, живущие с ВИЧ, попадают в эту категорию из-за сосуществующих условий.
Фаза 2 включает людей с основными заболеваниями, которые подвергают их «умеренно высокому риску», включая любое из состояний Фазы 1b. Другие состояния, которые «могут подвергнуть людей повышенному риску», также должны рассматриваться для определения приоритетности, включая астму, гипертонию, иммуносупрессию из-за трансплантации костного мозга, ВИЧ / СПИД, заболевания печени, прием кортикостероидных препаратов и беременность.
В Соединенном Королевстве люди с ВИЧ попадают в приоритетную группу 6 (из 9), в которую входят люди в возрасте до 64 лет с «сопутствующими заболеваниями, повышающими риск серьезных заболеваний и смертности». (Люди старше 65 лет относятся к группе с более высоким приоритетом независимо от ВИЧ-статуса.) Однако, как отмечает BHIVA, некоторые ВИЧ-положительные люди могут быть подвержены более высокому риску и иметь право на включение в приоритетную группу 4 («клинически чрезвычайно уязвимые люди»), в том числе лица с текущее число CD4 ниже 50, те, у кого когда-либо было очень низкое число CD4, те, у кого число CD4 ниже 200 плюс другие факторы риска, такие как обнаруживаемая вирусная нагрузка или сопутствующие заболевания, а также те, у кого недавно были серьезные заболевания, связанные с ВИЧ.
В то время как небольшие ранние исследования не обнаружили, что наличие ВИЧ связано с повышенным риском заражения SARS-CoV-2 или тяжелого COVID-19, некоторые более поздние более крупные исследования выявили эту связь.
В свете этих новых данных и признания «взаимосвязанности факторов, повышающих риск заражения COVID-19, которые так распространены среди людей, живущих с ВИЧ», коалиция сторонников, включая AVAC, Институт черного СПИДа, Let’s Kick ASS (синдром выжившего после СПИДа), NASTAD, Prevention Access Campaign, SisterLove, Группа действий по лечению и Well Project — выпускают открытое письмо, призывающее Консультативный комитет CDC по практике иммунизации рассматривать людей, живущих с ВИЧ, в качестве приоритетной группы для получение вакцины от COVID-19.
Кроме того, NASTAD призывает к планам вакцинации на уровне штата и на местном уровне, которые должны включать в себя общественные сети и доверенных поставщиков, которые могут лучше всего охватить сообщества, непропорционально затронутые COVID-19, включая программы департаментов здравоохранения по ВИЧ и гепатиту, общественные организации и программы снижения вреда. поставщики услуг.
«Вакцина представляет собой невероятную возможность остановить волну пандемии COVID-19, но только в том случае, если федеральное правительство, правительство штата и местные органы власти возьмут на себя обязательство бороться с системным расизмом и неравенством, которые вызывают непропорциональное воздействие пандемии на сообщества цвет », — говорится в заявлении исполнительного директора NASTAD Стивена Ли.«COVID-19 пролил свет на множество причин, по которым наша система здравоохранения серьезно нарушена, в том числе для людей, живущих с ВИЧ и гепатитом или находящихся в группе риска».
Щелкните здесь, чтобы узнать больше о вакцинах против COVID-19.
Первое клиническое испытание на людях подтверждает подход к вакцине против ВИЧ, разработанный IAVI и Scripps Research
НЬЮ-ЙОРК и ЛА-ХОЛЛА, Калифорния — IAVI и Scripps Research объявили сегодня, что первая фаза клинических испытаний новой вакцины для предотвращения ВИЧ принесла многообещающие результаты.Вакцина показала успех в стимулировании выработки редких иммунных клеток, необходимых для запуска процесса выработки антител против быстро мутирующего вируса; целевой ответ был обнаружен у 97 процентов участников, получивших вакцину.
«Это исследование демонстрирует принципиальное подтверждение новой концепции вакцины против ВИЧ, концепции, которая может быть применена и к другим патогенам», — говорит Уильям Шиф, доктор философии, профессор и иммунолог Scripps Research и исполнительный директор разработка вакцины в Центре нейтрализующих антител IAVI, лаборатория которого разработала вакцину.«Вместе с нашими многочисленными сотрудниками в исследовательской группе мы показали, что вакцины могут быть разработаны для стимуляции редких иммунных клеток со специфическими свойствами, и эта таргетированная стимуляция может быть очень эффективной у людей. Мы считаем, что этот подход будет ключом к созданию вакцины против ВИЧ и возможно, важен для создания вакцин против других патогенов ».
Шиф представил результаты от имени исследовательской группы на виртуальной конференции Международного общества СПИДа по исследованиям в области профилактики ВИЧ (HIVR4P).
Исследование закладывает основу для дополнительных клинических испытаний, которые будут стремиться усовершенствовать и расширить подход — с долгосрочной целью создания безопасной и эффективной вакцины против ВИЧ. В качестве следующего шага IAVI и Scripps Research сотрудничают с биотехнологической компанией Moderna для разработки и тестирования вакцины на основе мРНК, которая использует подход для получения тех же полезных иммунных клеток. Использование технологии мРНК может значительно ускорить темпы разработки вакцины против ВИЧ.
ВИЧ, которым страдают более 38 миллионов человек во всем мире, считается одним из наиболее сложных вирусов для борьбы с вакциной, во многом потому, что он постоянно превращается в разные штаммы, чтобы ускользнуть от иммунной системы.
«Эти захватывающие открытия являются результатом удивительно творческой, инновационной науки и являются свидетельством таланта, преданности делу и духа сотрудничества исследовательской группы, а также щедрости участников испытания», — говорит Марк Файнберг, доктор медицинских наук, президент и Генеральный директор IAVI. «Учитывая острую необходимость в вакцине против ВИЧ, чтобы обуздать глобальную эпидемию, мы думаем, что эти результаты будут иметь широкие последствия для исследователей вакцины против ВИЧ, поскольку они решат, какие научные направления им следует развивать. Сотрудничество между отдельными лицами и учреждениями, сделавшее это важным и исключительно сложным столь успешное клиническое испытание значительно ускорит будущие исследования вакцины против ВИЧ.«
Один на миллион
Вот уже несколько десятилетий исследователи ВИЧ преследуют святой Грааль стимулирования иммунной системы для создания редких, но мощных антител, которые могут нейтрализовать различные штаммы ВИЧ. Эти специализированные белки крови, известные как «широко нейтрализующие антитела», или bnAbs, могут прикрепляться к шипам ВИЧ, белкам на поверхности вириона, которые позволяют вирусу проникать в клетки человека, и выводить их из строя через важные, но труднодоступные области, которые не имеют t сильно варьируются от штамма к штамму.
«Много лет назад мы и другие ученые постулировали, что для того, чтобы индуцировать bnAb, вы должны запустить процесс, запустив правильные В-клетки — клетки, которые обладают особыми свойствами, дающими им возможность развиваться в клетки, секретирующие bnAb», — говорит Шиф. «В этом испытании клетки-мишени составляли лишь примерно одну из миллиона всех наивных В-клеток. Чтобы получить правильный ответ антител, нам сначала нужно праймировать правильные В-клетки. Данные этого испытания подтверждают способность иммуногена вакцины сделать это.«
Этап примирования будет первым этапом многоступенчатой схемы вакцинации, направленной на выявление множества различных типов bnAb, говорит он.
Обещание, выходящее за рамки ВИЧ
Стратегия нацеливания на наивные В-клетки со специфическими свойствами называется «нацеливание на зародышевую линию», поскольку эти молодые В-клетки отображают антитела, кодируемые немутантными генами или генами «зародышевой линии». Исследователи полагают, что этот подход также может быть применен к вакцинам от других сложных патогенов, таких как грипп, денге, вирус Зика, вирусы гепатита С и малярия.
«Это огромное достижение для науки о вакцинах в целом», — говорит Деннис Бертон, доктор философии, профессор и заведующий кафедрой иммунологии и микробиологии Scripps Research, научный директор Центра нейтрализующих антител IAVI и директор Консорциум NIH по разработке вакцины против ВИЧ / СПИДа. «Это клиническое испытание показало, что мы можем управлять иммунными ответами предсказуемыми способами, чтобы создавать новые и более совершенные вакцины, и не только против ВИЧ. Мы считаем, что этот тип вакцинной инженерии можно применять более широко, открывая новый день в вакцинологии.«
Клиническое испытание IAVI G001 спонсировалось IAVI и проводилось в двух местах: в Университете Джорджа Вашингтона (GWU) в Вашингтоне, округ Колумбия, и в Онкологическом исследовательском центре Фреда Хатчинсона (Fred Hutch) в Сиэтле, в котором приняли участие 48 здоровых взрослых добровольцев. Участники получали либо плацебо, либо две дозы вакцинного соединения eOD-GT8 60mer вместе с адъювантом, разработанным фармацевтической компанией GSK. Джули МакЭлрат, доктор медицинских наук, старший вице-президент и директор отдела вакцин и инфекционных заболеваний Фреда Хатча, и Дэвид Димерт, M.D., профессор медицины Школы медицины и медицинских наук GWU, были ведущими исследователями на участках испытаний.
«Это знаковое исследование в области вакцин против ВИЧ, демонстрирующее успех на первом этапе пути индукции широких нейтрализующих антител против ВИЧ-1», — говорит МакЭлрат. «Новый дизайн иммуногена, клинические испытания и анализ молекулярных В-клеток обеспечивают дорожную карту для ускорения дальнейшего продвижения к вакцине против ВИЧ».
Широкая сеть сотрудников
Финансирование Фонда Билла и Мелинды Гейтс в рамках сотрудничества по открытию вакцины против СПИДа поддержало широкую сеть партнеров, проводящих комплексные анализы.
Критический анализ, используемый для оценки кандидата на вакцину, эпитоп-специфическая сортировка единичных В-клеток и секвенирование В-клеточных рецепторов (BCR), был разработан и проведен группами из Исследовательского центра вакцин Национального института здоровья под руководством Адриана МакДермотта, доктора философии. (руководитель программы иммунологии вакцин), Ричард Куп, доктор медицины (заместитель директора и руководитель лаборатории иммунологии и секции иммунологии), и научный сотрудник Дэвид Леггат, доктор философии; и в Фреде Хатче, возглавляемом Макэлратом и старшим научным сотрудником Кристен Коэн, доктором философии.D. Дизайн исследования и анализ данных проводились штатными учеными Алланом деКэмпом, доктором философии, Грегом Финаком, доктором философии, и Джимми Фулпом из Статистического центра иммунологии вакцин в Фреде Хатче при содействии лаборатории Шифа.
###
IAVI и Scripps Research разработали вакцину-кандидат при финансовой поддержке Фонда Билла и Мелинды Гейтс, гранта на исследования и разработки вакцины против ВИЧ (P01 AI094419, озаглавленного «Оптимизация взаимодействий иммуногена ВИЧ и BCR для разработки вакцины») Национального института аллергии и Инфекционные заболевания (NIAID), Центр иммунологии вакцины против ВИЧ / СПИДа и открытия иммуногенов (CHAVI-ID) при NIAID и Scripps Research, а также Консорциум Скриппса по разработке вакцины против ВИЧ / СПИДа (CHAVD).Среди других сотрудничающих организаций — Duke Human Vaccine Institute, Karolinska Institutet и La Jolla Institute.
Исследования в Центре нейтрализующих антител IAVI, которые способствовали разработке кандидата на вакцину, eOD-GT8 60mer, также стали возможными благодаря правительству Нидерландов через министра внешней торговли и сотрудничества в области развития и при щедрой поддержке со стороны США. через Чрезвычайный план президента США по борьбе со СПИДом (PEPFAR) через Агентство США по международному развитию (USAID).Ответственность за содержание несет IAVI и Scripps Research, и оно не обязательно отражает точку зрения USAID или правительства США.
О IAVI
IAVI — это некоммерческая научно-исследовательская организация, занимающаяся решением неотложных, нерешенных проблем глобального здравоохранения, включая ВИЧ и туберкулез. Его миссия — превратить научные открытия в доступные, глобально доступные решения в области общественного здравоохранения. Подробнее читайте на iavi.org.
О компании Scripps Research
Scripps Research — это частный некоммерческий биомедицинский институт, признанный самым влиятельным в мире по своему влиянию на инновации.Имея кампусы в Ла-Хойе, Калифорния, и Юпитере, Флорида, мы улучшаем здоровье людей с помощью глубоких открытий, которые могут быть воплощены в решениях неотложных медицинских проблем во всем мире. Наше подразделение по открытию и разработке лекарств, Calibr, работает рука об руку с учеными из разных дисциплин, чтобы как можно быстрее и эффективнее предлагать пациентам новые лекарства, в то время как команды Научно-исследовательского трансляционного института Скриппса используют геномику, цифровую медицину и передовую информатику для понимать индивидуальное здоровье и оказывать более эффективное медицинское обслуживание.Scripps Research также обучает следующее поколение ведущих ученых в нашей аспирантуре Skaggs, которая неизменно входит в десятку лучших программ США в области химии и биологических наук. Узнайте больше на http: // www.
Рекомендации по вакцинации против SARS-CoV-2 для взрослых, живущих с ВИЧ: Руководство Британской ассоциации по ВИЧ (BHIVA) и Терренса Хиггинса (THT)
Это руководство было обновлено 11 января 2021 года; нажмите здесь, чтобы увидеть последнюю версию
Среда 9 декабря 2020
Вакцины против COVID-19
Великобритания была первой страной, которая одобрила использование вакцины COVID-19, которая именуется «вакциной Pfizer», и вакцинация с ее помощью началась 8 декабря 2020 года.Существует также другая вакцина, известная как «вакцина AstraZeneca» или «вакцина Oxford», которая также оказалась очень эффективной в предотвращении COVID-19, и в настоящее время она оценивается для утверждения. Другие вакцины находятся в разработке.
Безопасны ли эти вакцины для людей с ВИЧ?
Некоторые из испытаний двух самых современных вакцин включали небольшое количество людей с ВИЧ. Нет оснований полагать, что эти вакцины будут менее безопасными для людей с ВИЧ.Оба включают часть генетического материала SARS-CoV-2 (вирус, вызывающий COVID-19), но не весь вирус. Это означает, что они не являются живыми вакцинами и поэтому не менее безопасны для людей с поврежденной иммунной системой.
Возможно, что люди с ВИЧ не будут реагировать на вакцину так же хорошо. Это означает, что вакцина может вызвать более слабый ответ у людей с ВИЧ. Мы будем отслеживать любые новые доказательства по мере их выпуска и обновлять эти рекомендации, если и когда это необходимо.
Кому сделают вакцину?
Люди будут получать вакцину в строгом порядке очередности в зависимости от их возраста, состояния здоровья, рода занятий, независимо от того, проживают ли они в приюте или доме-интернате и с кем они живут.Вакцины будут предлагаться строго в соответствии с этими приоритетами. Невозможно выйти из очереди, и с вами свяжутся, когда должна быть сделана вакцинация.
Есть 9 приоритетных групп: те, кто находится в приоритетной группе 1, получат вакцину первыми, а затем каждая по очереди до приоритета 9. После этого вакцина будет предложена всем остальным (то есть всем людям, не входящим в приоритетные группы 1- 9).
Каждый человек с ВИЧ автоматически попадает в группу приоритета 6, поэтому вы получите вакцину раньше, чем многие люди.Если ваша клиника считает, что вы подвержены более высокому риску, вас можно отнести к приоритетной группе 4 и получить вакцину раньше, но вам нужно будет добавить вас в центральный список NHS, чтобы отнести к группе приоритета 4. Мы советуем, чтобы сотрудники более высокий риск может включать:
Люди с числом CD4 менее 50
Люди с серьезным заболеванием, связанным с ВИЧ (например, оппортунистической инфекцией), за последние 6 месяцев
Люди с числом CD4 от 50 до 200 с другими проблемами, повышающими риск серьезного заболевания, такими как:
— Определяемая вирусная нагрузка
— Низкий надир CD4 (самый низкий уровень CD4 до начала лечения ВИЧ)
— Другие заболевания связаны с повышенным риском тяжелого COVID (например, астмы, ХОБЛ, диабета, болезней сердца, почек, печени, болезни Паркинсона, рассеянного склероза, заболевания двигательных нейронов, состояний или лекарств, подавляющих иммунную систему (например,грамм. лечение стероидами), тяжелое ожирение.Люди с «множественной заболеваемостью», что означает наличие у них других заболеваний, которые могут повышать риск серьезного заболевания.
Полный список различных приоритетных групп:
Придется ли мне делать прививку?
Нет, вакцина делать не должна никому. Однако мы настоятельно рекомендуем всем, кому предложена вакцина, принять ее. Хотя разработка вакцины шла очень быстро, она соответствовала таким же высоким стандартам, как и любые другие испытания вакцины, и включает очень тщательный мониторинг побочных эффектов.Если что-то изменится, мы обновим это руководство.
Означает ли вакцинация, что мне не нужно соблюдать правила социального дистанцирования?
Нет. На вакцинацию всех уйдет много месяцев, и по-прежнему важно продолжать регулярно мыть руки, носить маску и следовать вашим местным рекомендациям в отношении социального дистанцирования.
Примечания: Данные по безопасности будут получены быстро по мере развертывания вакцины. Последнюю информацию см. На веб-сайте MHRA.
Для получения дополнительной информации обращайтесь по адресу bhiva@bhiva.org, а по вопросам СМИ обращайтесь к Джо Джошу по адресу jo@commsbiz.com или +44 (0) 7306 391875.
Мозаичная вакцина вселяет надежду на излечение от ВИЧ
Ученые более 35 лет пытались разработать вакцину против ВИЧ, но на сегодняшний день добились лишь четырех успехов в тестировании на людях. Из них только одна — метод двойной вакцины, испытанный в испытании RV144 в Таиланде в 2006 году — продемонстрировал даже частичную эффективность.
Проблемы, связанные с разработкой вакцины против ВИЧ, хорошо известны и в основном включают способность вируса ускользать от иммунной защиты организма. Способность ВИЧ к быстрой мутации привела к появлению огромного множества вирусных штаммов, которые одиночные или даже двойные вакцины еще не могут нейтрализовать.
Именно по этой причине новая модель вакцины, известная как схема на основе мозаики , возрождает надежды среди исследователей после получивших широкую огласку неудач испытаний AIDVAX в 2003 г., испытаний STEP в 2007 г. и испытаний HVTN505 в 2013.
FatCamera / Getty ImagesЧто такое мозаичные вакцины?
Этот новый подход к профилактической вакцине отличается от предыдущих моделей тем, что он не ограничивается только преобладающими вирусными штаммами.
Мозаичная вакцина, напротив, берет части разных вирусов ВИЧ и объединяет их, чтобы вызвать более широкий иммунный ответ.
Ведущий кандидат, разработанный Janssen Pharmaceuticals, включает три иммуностимулирующих белка (называемых мозаичными антигенами), созданных из генов многих различных штаммов ВИЧ.Антигены заключены в отключенном вирусе простуды, известном как аденовирус серотипа 26 (Ad26) , и доставляются путем инъекции в мышцу.
Положительные результаты ранних испытаний привели к ускоренному утверждению того, что является только пятым испытанием эффективности фазы II за 35 лет. Мозаичная вакцина Ad26, известная также как испытание HVTN705 или Imbokodo (зулусское слово для «точильного камня» широко используется в песнях о сопротивлении апартеиду), будет протестирована на 2600 неинфицированных женщинах в возрасте от 18 до 35 лет в Южной Африке. , Малави, Мозамбик, Замбия и Зимбабве.
Есть надежда, что кандидат в мозаичную вакцину повысит эффективность испытания RV144 на 31 процент, результаты которого были сочтены недостаточными для крупномасштабной профилактики ВИЧ.
Научные доказательства
Ажиотаж вокруг мозаичной вакцины Ad26 был в значительной степени спровоцирован исследованием, опубликованным в журнале The Lancet в 2018 году, в котором оценивалось действие вакцины как на людей, так и на макак-резусов.
В фазе I / II исследования на людях, известном как APPROACH, приняли участие 393 неинфицированных взрослых в возрасте от 18 до 50 лет из 12 клиник в Восточной Африке, Южной Африке, Таиланде и США.Каждый участник был случайно выбран для получения одной из семи комбинаций вакцин или плацебо.
Первоначальная инъекция была сделана за месяц до исследования, а затем снова через 12, 24 и 48 недель. В некоторых случаях была включена дополнительная вакцина, в том числе вакцина под названием gp140 вакцина , которая по конструкции аналогична вакцине-кандидату от RV144.
Исследователи APPROACH сообщили, что через 96 недель мозаичная вакцина не только хорошо переносилась, но и вызывала иммунный ответ против ВИЧ независимо от используемой комбинации вакцин.Наиболее устойчивый ответ наблюдался у тех, кто получал вакцины Ad26 и gp140.
Еще более обнадеживающими оказались результаты параллельного исследования на обезьянах. Для этого 72 макакам-резус вводили мозаичную вакцину Ad26 и шесть раз подвергали воздействию SIV, обезьяньей версии ВИЧ. Несмотря на воздействие высокого риска, 67% вакцинированных обезьян смогли остаться свободными от ВИП.
Пока что результаты испытаний на людях и обезьянах были в основном положительными.
Проблемы и ограничения
После успеха исследования APPROACH в исследовании HTVN705 / Imbokodo будут использоваться как мозаичные вакцины Ad26, так и gp140. Каждому участнику будет сделано в общей сложности шесть прививок: начальная доза при зачислении, затем еще одна доза на третьем месяце и двойная доза на шестом и двенадцатом месяцах.
Каждая женщина будет регулярно находиться под наблюдением в течение 24–36 месяцев с целью выявления побочных эффектов лечения или сероконверсии (инфекции) к ВИЧ.Результатов не ожидается до 2021 года.
Исходя из того, что мы знаем, маловероятно, что двойные вакцины будут полностью защитными. Учитывая огромное разнообразие ВИЧ, вполне вероятно, что некоторые варианты ускользнут от нейтрализации и создадут убежища, известные как резервуары, в клетках и тканях организма.
Исследователи надеются, что мозаичные антигены «научат» иммунную систему идентифицировать и блокировать некоторые из наиболее вирулентных вирусных штаммов, даже если они мутируют. Если испытание окажется даже умеренно успешным — предотвращение ВИЧ более чем на 50 процентов, — влияние на новый уровень инфицирования может быть огромным.
В 2017 году около 1,8 миллиона человек заражались ВИЧ ежегодно, или примерно 50 000 новых случаев инфицирования в день. 36,7 миллиона человек жили с этим заболеванием, из них 21 миллион получали антиретровирусную терапию.
В связи с сокращением денежных вкладов в борьбу с ВИЧ во всем мире вакцина — даже умеренно эффективная — рассматривается некоторыми как единственная реальная надежда на окончательное прекращение пандемии. Именно в этом контексте исследование HTVN705 / Imbokodo считается решающим.
Другие испытания вакцин
Хотя большая часть средств массовой информации была сосредоточена на суде над Imokodo, в настоящее время ведутся и другие не менее важные расследования. Некоторые из них сосредоточены на разработке профилактической вакцины, в то время как другие предназначены для терапевтического применения, что означает, что они могут помочь контролировать ВИЧ, в идеале, без необходимости в лекарствах.
Помимо исследования Imbokodo, проводятся испытания на людях двух концепций профилактических вакцин:
- Опосредованная антителами защита (AMP).
- Вакцина, известная как ALVAC, ранее использовалась в испытании RV144.
Профилактика, опосредованная антителами (AMP)
Антитело-опосредованная профилактика (AMP) — это подход, с помощью которого ученые стремятся идентифицировать и воспроизвести подмножество естественных иммунных клеток, известных как широко нейтрализующие антитела (bNAb), которые способны убивать широкий спектр подтипов ВИЧ.
Наиболее продвинутые из этих исследований касаются антитела VRC01 , которое, как известно, убивает более 90 процентов штаммов ВИЧ в исследованиях в пробирках.В то время как ранние исследования пассивной иммунизации антителами VRC01 оказались недостаточно эффективными — обеспечивая лишь краткосрочный контроль инфекции, — изучаются другие потенциально более сильные bNAb, включая антитело N6 , которое способно нейтрализовать 96 процентов всех вариантов.
Другое исследование использования антител VRC01 в качестве средства профилактики ВИЧ, известное как доконтактная профилактика ВИЧ (ДКП), в настоящее время проводится в 10 странах на трех континентах.
Исследование, известное как исследование AMP, будет включать два отдельных исследования фазы IIb — одно с участием геев, бисексуалов и трансгендеров в Бразилии, Перу и США.С. и другие, связанные с женщинами в Африке к югу от Сахары. Результаты ожидаются в 2020 году.
RV144 Продолжение
Испытание RV144, несмотря на его недостатки, выявило некоторые ключевые механизмы, с помощью которых разрабатываются современные модели вакцин. В этом исследовании участвовали две вакцины:
- Вакцина AIDSVAX , — тип, который в 2003 году не работал сам по себе.
- Новая вакцина под названием ALVAC , введенная в виде инвалида вируса оспы канареек.
В совокупности двойные вакцины стали первым доказательством значительной защиты неинфицированных людей. К сожалению, RV144 и последующие испытания RV305 показали, что эффект был кратковременным, снизившись с 60 процентов к 12 месяцам до 31 процента к 42 месяцам.
С учетом сказанного, специфические иммунные ответы от вакцины ALVAC оказались настолько убедительными, что в настоящее время в Южной Африке проводится новое исследование под названием HVTN702 или Uhambo (зулусское «путешествие»).
Целью исследования является проверка эффективности вакцины ALVAC в предотвращении ВИЧ в сочетании с бустерной вакциной gp120. Испытание фазы IIb / III, начавшееся с ноября 2016 года, включало 5400 неинфицированных мужчин и женщин. ALVAC будет введен в виде первоначальной внутримышечной инъекции с последующей ревакцинацией через 12 месяцев. Результаты ожидаются в 2020 году.
Исследования средств лечения ВИЧ
Помимо профилактики, ученые продолжают изучать как функциональные, так и стерилизующие методы лечения ВИЧ.
Функциональное лечениеОдин, при котором лечение или, вероятно, комбинация методов лечения контролирует, а не уничтожает вирус.
Оба лечения используют одинаковый подход, поскольку они включают два теоретических шага:
- Очистка скрытых резервуаров, где прячется ВИЧ.
- Использование лекарства, вакцины или иммунотерапевтического агента для контроля или уничтожения полностью экспонированного вируса.
Хотя мы добились прогресса в установлении того, какие инструменты необходимы для излечения, сами инструменты не оправдали себя в исследованиях.Например, ингибиторы HDAC, используемые для лечения рака, доказали свою эффективность в «выталкивании» ВИЧ из резервуаров, но до сих пор были способны достичь лишь частичного выведения.
Чтобы лекарства были эффективными, необходимо увеличить дозировку до токсичных уровней. Но даже в этом случае нет гарантии, что все частицы будут выпущены.
Точно так же мы далеки от разработки любого фармацевтического препарата, вакцины или иммунотерапевтического агента (или комбинации агентов), способных полностью нейтрализовать ВИЧ во всех его формах.
Однако в настоящее время исследуются новые инновационные лекарственные препараты-кандидаты, в том числе ABX464 (в ходе ранних испытаний на людях достигнута очистка резервуаров ВИЧ от 25 до 50 процентов) и вакцина HIV Conserv (иммуностимулирующий препарат, который предоставили доказательства функционального контроля над ВИЧ).
.