Как оставаться молодой и красивой после 40 лет
Горящие глаза, стройная фигура, увлеченность своим делом и прекрасное самочувствие — женщина должна быть такой в любом возрасте. Природа дала женщине силы и энергию, чтобы рожать детей. Но, как известно, только до определенного возраста. Детородная функция прекращается, когда наступает менопауза, или, как говорят в народе, — климакс. Менопауза — это последняя самостоятельная менструация женщины, которая наступает примерно в 51–52 года.
Мы понимаем, после 40 лет невозможно выглядеть и чувствовать себя также, как в 20. Но это совсем не значит, что в период пременопаузы (время перед менопаузой, когда организм готовится к последней менструации) женщина уже непременно должна прибавлять в весе, плохо выглядеть и воспринимать новые болячки как данность. В 21 веке современные врачи уверены: женщина должна и может оставаться красивой, здоровой и активной… даже после наступления менопаузы. Нет, мы говорим не о пластических операциях и дорогостоящих кремах, мы говорим о современной эндокринной медицине.
29 апреля 18:30, запись по тел: 224-44-44
- Что происходит в женщиной в период менопаузы.
- Как избежать резких перемен в организме до и после менопаузы.
- Как остаться красивой и здоровой после 40 лет.
Ведущая — Самукова Нелли Михайловна, врач-эксперт отделения гинекологии.
Почему мы начинаем стареть?
Причина перемен в женском организме и внешности — гормональная. Примерно после 40 лет у женщины снижается выработка половых гормонов, и мы начинаем меняться. Этот период и называется пременопаузой (время перед менопаузой, когда организм готовится к последней менструации).
До этого момента легко оставаться стройной: спортзал и разгрузочные дни быстро приводят в форму, а эластичность кожи легко поддерживается косметическими процедурами. Но как только в организме начинается дефицит гормонов, все становится сложнее и простейшие процедуры уже не приносят нужного эффекта.
Три главных женских половых гормона:
- прогестерон — гормон беременности,
- эстроген — гормон красоты,
- тестотерон — гормон сексуальности.
Именно эти природные источники женской силы начинают нас покидать. Так, если в первую очередь дефицит гормонов начинается с гормона красоты эстрогена — мы наблюдаем появление морщин. А если первым о себе дает знать тестостерон, начальными симптомами могут быть сильные эмоциональные изменения: нежелание интимной близости и потеря «вкуса к жизни».
Гормоны влияют на множество процессов в организме, поэтому морщинки и отсутствие настроения — это только первые звоночки о дефиците гормонов. После 45 лет дефицит проявляется острее: приливы и потливость, урогенитальные проблемы (сухость, раздражение, зуд, снижение сексуального влечения, проблемы с мочеиспусканием).
После 56 лет, уже в период постменопаузы (время после последней менструации) возрастают другие риски: острые урогенитальные проблемы, сердечно-сосудистые заболевания, остеопороз (снижение прочности костной ткани), сахарный диабет второго типа.
А после 66 лет мы достигаем пика гормонального истощения, что приводит к более глобальным проблемам. Из-за гормонального дефицита у нас возрастают риски переломов вследствие остеопороза, нарушений зрения и слуха. И не секрет, что как в раз в этом возрасте мы больше всего подвержены риску инфаркта, инсульта и болезни Альцгеймера.
Именно так проявляется дефицит гормонов на женском организме. Мы думаем, что такие симптомы — неизбежность, однако только в России климакс считается процессом, который не требует вмешательства. Но способ поддержания женского здоровья, а значит и красоты, после менопаузы придуман, и имя ему — заместительная гормональная терапия (ЗГТ).
Секрет молодости голливудских звезд
Мы часто удивляемся знаменитостям, которые будто не меняются с годами. Да, у них неограниченные средства на уход за собой, но также с ними работают лучшие врачи, а значит, они первыми получают информацию о самых передовых технологиях в медицине. Польза заместительной гормональной терапии для женщин Запада давно не новость. А вот в России к гормонам исторически сложившееся отношение. Мы их боимся, хотя точной информацией о действии препаратов не обладаем. А тем временем, например, в Швеции гормональную терапию получают уже 87 процентов пациенток.
Польза заместительной гормональной терапии для женщин Запада давно не новость. А вот в России к гормонам исторически сложившееся отношение. Мы их боимся, хотя точной информацией о действии препаратов не обладаем. А тем временем, например, в Швеции гормональную терапию получают уже 87 процентов пациенток.
Доказано, если применять такую терапию до 60 лет, риск заболеваний сокращается на 30–60 процентов.
Никакой самодеятельности
Естественно, такую терапию можно подобрать только с опытным врачом-гинекологом. Сначала он назначит обследования, чтобы исключить противопоказания и подобрать вид и форму терапии.
Поэтому после 40 лет, а тем более, если вы уже обнаружили первые признаки того, что ваш организм готовится к последней менструации, — отправляйтесь к гинекологу. Как это понять? Может появиться один из симптомов, который лучше не игнорировать: менструация приходит реже одного раза в 40 дней или не приходит уже несколько месяцев, менструальный цикл менее 25 дней, а также резко сократилось количество дней менструации, появилось недержание мочи, приливы, ломкость ногтей, выпадение волос, избыточный рост волос или облысение.
Важно обратиться к специалисту вовремя, не после прекращения менструации, а до, чтобы не допустить начала падения уровня гормонов.
Исследования, необходимые для оценки женского здоровья
- ФСГ
- УЗИ молочных желез (до 40 лет), маммография (после 40 лет)
- Исследование мазка на онкоцитологию
- УЗИ органов малого таза
В зависимости от общего состояния здоровья список может увеличиться на 2–3 вида исследования: исследование липопротеинового ряда, коагулограмма, функциональные пробы печени и поджелудочной железы.
В каких случаях терапия противопоказана?
ЗГТ точно противопоказана в двух случаях: при наличии в анамнезе рака молочных желез и рака матки. В остальных ситуациях требуется индивидуальный разбор и обследования. Смысл главный — все действия предпринимаются только с врачом.
Смысл главный — все действия предпринимаются только с врачом.
Мифы о гормональных препаратах
Главный миф, связанный с ЗГТ и с приемом гормональных препаратов, о том, что гормоны могут привести к раку. Но дело в том, что рак не всегда можно диагностировать сразу. Если женщина начала прием ЗГТ и в это время в организме начал развиваться рак, препараты могут спровоцировать появление симптомов, но не сам рак.
Поэтому перед назначением гормонотерапии обязательно проверяют состояние молочных желез.
И, конечно, считается, что такие препараты увеличивают вес. 60% женщин отмечают прибавку веса в период снижения уровня половых гормонов. Гормональная терапия способна не допустить этого. Важно понимать, что с приемом препаратов никто не отменял правильное питание и физические нагрузки.
Доказанная польза
Итак, заместительная гормональная терапия улучшит качество жизни женщины после менопаузы, поможет предотвратить состояние резких перемен в организме и дольше оставаться молодой и активной. А главное, благодаря предотвращению дефицита гормонов появляется шанс сократить на 60 процентов риск заболеваний, таких как инсульт и инфаркт, которые стоят на первом месте в списке причин смерти.
Как нам поможет витамин D?
Стоит помнить, что даже гормональная терапия — не панацея и наше здоровье в наших руках. Поэтому даже на гормональной терапии нельзя забывать о правильном питании и физических нагрузках: больше гуляйте, занимайтесь фитнесом или ходите в бассейн — выберите, то, что любите.
Кушайте больше овощей и фруктов, снизьте потребление красного мяса, пейте больше жидкости. И, конечно, не курите. Все это слышали много раз? Но сейчас каждая полезная привычка поможет вам дольше оставаться молодой.
 В России солнечных дней не хватает, как и в Северной Европе, поэтому мы в риске дефицита витамина D. С возрастом организму нужно больше солнечного витамина, а значит, важно чаще бывать на солнце (все в меру).
В России солнечных дней не хватает, как и в Северной Европе, поэтому мы в риске дефицита витамина D. С возрастом организму нужно больше солнечного витамина, а значит, важно чаще бывать на солнце (все в меру).Симптомы нехватки витамина очевидны: повышенная нервозность, депрессия, нарушения сна, ощущение сухости во рту и горле, потливость, мышечные судороги, боль в суставах, потери или прибавки в весе. Если эти признаки игнорировать и не корректировать уровень витамина D, велик риск развития серьезных заболеваний. Повысить уровень витамина просто: употребление продуктов, богатых витамином D (жирная рыба, яйца и т. д.), пребывание на солнце 10–13 минут в день.
Хотите узнать больше?
Запишитесь на прием к врачу-гинекологу Клиники Нуриевых и получите личную консультацию по данному вопросу.
843 212-22-44
Зоя Бахтина о женском здоровье
09.07.2019Зоя Бахтина о женском здоровье
Анна Светлова: «Я хочу всё, что угодно, кроме желания отправиться на свидание…»Анна Светлова: Интернет просто пестрит нравоучениями «бывалых» о том, как важно сохранять свою женственность и сексуальность. «Инстаграм-princess» демонстрируют, как важно ухаживать за собой и оставаться привлекательной в любом возрасте и в любое время дня и ночи. Красивые мамы рассказывают, как воспитывать своё чадо, оставаясь суперхозяйкой на кухне и королевой в объятиях любимого мужчины… Приняв свои 40, я всё чаще прислушиваюсь к своим желаниям: что я хочу, в каком виде, в какое время, что меня радует, а что нет? И вот он первый звонок: я хочу все, что угодно, кроме желания отправиться на свидание. Как давно я перестала флиртовать и принимать ухаживания? Когда я успела изменить своей страстной натуре?.. Я подняла тему «похолодания в сердца» со своими подругами-приятельницами, с теми, кому чуть-чуть за 40, и теми, кто «баба ягодка опять».
Справка: Зоя Энверовна Бахтина. Родилась в Казахстане. В 1998 году окончила Архангельскую государственную медицинскую академию с отличным дипломом, прошла ординатуру по эндокринологии и аспирантуру. Здесь же в Архангельске влюбилась и осталась жить. Воспитывает вместе с супругом двух дочерей. С 2005 года и по настоящее время заведует Архангельским городским эндокринологическим центром на базе Городской клинической больницы № 1 имени Е.Е. Волосевич.
Зоя Бахтина: Тема, которую Вы выбрали, очень актуальна и интересна, а говорить об этом на приеме у врача, не важно гинеколог это или эндокринолог, как-то не принято – часто женщины стесняются, либо на это не остается времени. Попробуем раскрыть эту тему. Сегодня, в эпоху увеличения продолжительности жизни и связанным с этим более поздним выходом на пенсию, современной женщине после 40 надо оставаться активной. Женщина на пике своей карьеры, загружена семейными вопросами (дети, внуки, стареющие и болеющие родители, новая семья). Естественно, она не хочет терять свой социальный статус. Именно психоэмоциональные симптомы мешают большинству женщин нормально жить и работать. Оптимальное здоровье и самочувствие в этот период определяются нормальным уровнем гормонов, в том числе половых. Гормоны – это химические вещества, «посредники» между различными органами и тканями нашего организма. Половые гормоны отвечают не только за репродуктивную функцию, но и за все, что делает женщину – женщиной, а мужчину – мужчиной.
Оптимальное здоровье и самочувствие в этот период определяются нормальным уровнем гормонов, в том числе половых. Гормоны – это химические вещества, «посредники» между различными органами и тканями нашего организма. Половые гормоны отвечают не только за репродуктивную функцию, но и за все, что делает женщину – женщиной, а мужчину – мужчиной.
Анна: Можно сказать, что в 40 лет практически у всех женщин замечаются гормональные изменения?
Зоя: Давайте разберемся, что происходит в 35-45 лет. В этом возрасте женщины обычно чувствуют себя здоровыми, но в организме уже начинают происходить гормональные сдвиги, которые позже могут привести к различным заболеваниям. 45-50 лет: «менопаузальный переход», когда появляются проблемы со здоровьем. Приливы и потливость, даже при сохранённом цикле, являются признаком приближающейся менопаузы. Также признаком снижения количества половых гормонов могут быть деликатные проблемы, в том числе снижение сексуального интереса. В голове все чаще появляются мысли: «Забудь про секс, мне и так не хватает энергии» или «Сплю 8-9 часов, а просыпаясь, чувствую, что мне нужно еще 2-3 часа сна». Сексологи считают, что сексуальных фантазий должно быть не менее пяти в день (любая приятная мысль о партнере). Хочу привести в пример японских женщин: их можно назвать долгожителями в половой сфере. Возраст наступления менопаузы у японской женщины – после 55 лет, а половая активность продолжается до 70 лет! Отчасти это обусловлено традиционным использованием в питании овощей и бобовых, содержащих фитоэстрогены (берем на заметку).
Анна: Давайте будем честными… Редко, кто серьезно относится к этим изменениям. Тем более, если их все равно не избежать.
Зоя: Это так, но мы должны быть готовы к тому, что при отсутствии лечения в 50-60 лет развиваются нарушения метаболизма и сердечно-сосудистые заболеваний, возможны ожирение, артериальная гипертензия, сахарный диабет 2-го типа, инсульты, инфаркты, а также неприятные симптомы – забывчивость, рассеянность, трудно запоминать новую информацию, развиваются остеопороз, суставные и мышечные боли, стоматологические проблемы, синдром «сухого глаза».
Анна: Ну да, в 40-50 лет женщины чаще обращаются к косметологу или пластическому хирургу за решением проблемы молодости. А Вы мне про витамин D, витамин Е, половые гормоны!..
Зоя: Обращаясь к косметологу (морщины, сухость кожи, избыточная пигментация), женщины и специалисты, к которым она обращается, эти симптомы никак не связывают с ее гормональным фоном. И зря! Вы получаете терапию, которая часто оказывается слабо эффективной или ее эффект кратковременен.
Анна: То есть к красоте подходим через здоровье?
Зоя: Да. Гормональная терапия – это возможность сохранить здоровье и красоту женщинам после 45. В настоящее время установлено, что наиболее эффективный способ решения проблем, связанных с возрастным снижением уровня половых гормонов, и профилактики поздних осложнений является менопаузальная гормональная терапия (МГТ). Но надо понимать, что решение о терапии половыми гормонами очень индивидуальное и зависит от выраженности климактерических симптомов, а также от наличия факторов риска.
Анна: Это страшное слово «гормоны»… А как же «вырастут усы», «наберется лишний вес» и много других страхов?
Зоя: Это устаревшие мифы. А вот реальная информация: менопаузальная гормональная терапия, начатая до 60 лет, сокращает общую смертность на 30-39 %. Не затягивайте с лечением. Терапия должна быть назначена с появления первых признаков дефицита половых гормонов, именно в этом случае она позволяет не только значительно отстрочить развитие возрастных заболеваний, но и улучшить качество жизни, в том числе сексуальную сферу. Женщины, получающие гормональная терапию, сохраняют стабильность веса, в то время как 60% женщин без лечения отмечают прибавку в весе. В основном происходит перераспределение жировой ткани за счет увеличения отложений жира в области живота. Поэтому, один из страхов, что гормоны, мол, приведут к набору веса, является мифом – скорее, всё наоборот. При своевременном лечении у моих пациентов отмечено снижение веса через 6 месяцев на 4 кг, через год – на 6 кг.
Анна: Верно ли я поняла, что с возрастом снижается уровень половых гормонов и это влияет на снижение либидо (полового влечения)?
Зоя: Совершенно верно. Однако возрастное снижение уровней половых гормонов наступает несколько раньше, прежде чем проблема станет явной. Основным гормоном, отвечающим за половое влечение является тестостерон – как у мужчин, так и у женщин. В настоящее время не принято делить половые гормоны на мужские (андрогены) и женские (эстрогены). И те и другие вырабатываются как у мужчин, так и у женщин. И вызывают одни и те же эффекты, но у женщин преобладают эстрогены, и выработка происходит циклично, у мужчин – андрогены.
Анна: Давайте конкретнее: за уровнем каких гормонов нам необходимо пристально наблюдать и за что они отвечают?
Зоя: Эстрогены – гормоны красоты, увлажнения. Дефицит эстрогенов будет проявляться сухой, обезвоженной кожей и слизистыми, морщинами, появлением пигментных пятен, приливами, изменчивостью настроения, головными болями, мышечной скованностью… Тестостерон – гормон энергии, амбиций и сексуального желания. Тестостерон определяет характер, успешность, лидерские качества, позитивное мышление. Он отвечает за мышечную массу и силу, кроветворение, иммунитет, плотность костей. Вот как раз к нашей теме потере желания: если уменьшилось сексуальное влечение, пропал «драйв», уверенность в себе, лишний вес не поддается диетам, внутренняя сторона плеч стала дряблой, привычные физические нагрузки кажутся слишком тяжелыми – значит снизился уровень тестостерона. Но есть еще один половой гормон – прогестерон. Он является предшественником андрогенов и эстрогенов: у женщин он вырабатывается циклично, в отличие от мужчин, и значительно повышается во время беременности.
Анна: С гормонами разобрались. Поговорим о других причинах снижения полового влечения?
Зоя: Это, прежде всего, стресс. Мы много работаем, мало спим, информационно перегружены. А люди, как известно, в стрессе не размножаются, да и не только люди. Далее в ряду основных причин стоит ожирение, окислительный стресс, который мы испытываем при курении, злоупотреблении алкоголем, экологическом загрязнении. Новые опасные факторы настоящего времени – ксеноэстрогены. Эти молекулы биохимически не являются эстрогенами, но при этом действуют как эстроген. Натуральный эстроген связывается с рецептором, посылая правильный сигнал клетке. Ксеноэстроген, связываясь с рецептором, посылает клетке неправильный сигнал, вызывая вредные эффекты. К их источникам относятся дешёвые пластмассы – это самый известный источник соединений, имитирующих эстроген. Почти вся наша пища приходит в пластике, обрабатывается пластиковым оборудованием и часто нагревается в пластиковых контейнерах. Вода, соки, кофе и даже чай часто подаются в пластиковых бутылках. Наши зубные щетки пластиковые. Неорганическая пища – богатый источник ксеноэстрогенов, за счёт инсектицидов и гербицидов – так как пища производится промышленными методами, будь то растительные продукты или мясо, рыба, птица. Многие лосьоны, косметика, кремы — содержат парабены, фталаты, использующиеся для ароматизации душистых лосьонов, шампуней, мыла: они также являются ксеноэстрогенами. В крови их не определить. Но мы должны знать, что они способны вызывать не только снижение либидо, но и страшные болезни, такие как бесплодие, ожирение и онкологию.
Далее в ряду основных причин стоит ожирение, окислительный стресс, который мы испытываем при курении, злоупотреблении алкоголем, экологическом загрязнении. Новые опасные факторы настоящего времени – ксеноэстрогены. Эти молекулы биохимически не являются эстрогенами, но при этом действуют как эстроген. Натуральный эстроген связывается с рецептором, посылая правильный сигнал клетке. Ксеноэстроген, связываясь с рецептором, посылает клетке неправильный сигнал, вызывая вредные эффекты. К их источникам относятся дешёвые пластмассы – это самый известный источник соединений, имитирующих эстроген. Почти вся наша пища приходит в пластике, обрабатывается пластиковым оборудованием и часто нагревается в пластиковых контейнерах. Вода, соки, кофе и даже чай часто подаются в пластиковых бутылках. Наши зубные щетки пластиковые. Неорганическая пища – богатый источник ксеноэстрогенов, за счёт инсектицидов и гербицидов – так как пища производится промышленными методами, будь то растительные продукты или мясо, рыба, птица. Многие лосьоны, косметика, кремы — содержат парабены, фталаты, использующиеся для ароматизации душистых лосьонов, шампуней, мыла: они также являются ксеноэстрогенами. В крови их не определить. Но мы должны знать, что они способны вызывать не только снижение либидо, но и страшные болезни, такие как бесплодие, ожирение и онкологию.
Анна: Итак, при проявлении первых признаков снижения либидо, на что, в первую очередь, следует обратить внимание?
Зоя: Если вы хотите увеличить половое влечение, то вам нужно увеличить ваши энергетические уровни. Прежде всего необходимо устранить гипоксию, дефицит витамина D и половых гормонов (особенно после 45 лет). Измените питание на более сексуально дружественные продукты – листовую зелень, постный белок и сложные углеводы. В поиске потерянного желания вам в помощь такие продукты как шпинат, индейка, цельный рис и рыба. Хочу привести цитату журналиста Владимира Яковлева: «Чем отличается жизнь после 50-ти от всей предыдущей жизни? Считается, что главный результат роста продолжительности жизни – то, что пожилые люди теперь дольше живут. Но это не так. Главным, огромным, стратегическим, меняющим на наших глазах все человечество следствием скачка продолжительности жизни является вовсе не то, что старость теперь дольше продолжается, а то, что она намного позже начинается. Что мы знаем сегодня о периоде «50+»? Он продолжается почти 30 лет – с 50-ти до, примерно, 75-ти. Физические и интеллектуальные возможности человека в этот период при правильном подходе не снижаются и остаются, по крайней мере, не хуже, а в некоторых случаях и лучше, чем в молодости. Потенциально это лучший, самый качественный период в человеческой жизни, поскольку совмещает в себе здоровье, силы и жизненный опыт. По всем статистическим данным последних лет, самое счастливое время в жизни, ее пик наступает теперь примерно в 65 лет. Те, кому сегодня 55-65 лет, проживают этот период первыми в истории человечества. Раньше его просто не было, поскольку люди намного раньше старели. В ближайшие несколько десятилетий люди возраста 50-75 станут самой массовой возрастной группой на планете…»
Но это не так. Главным, огромным, стратегическим, меняющим на наших глазах все человечество следствием скачка продолжительности жизни является вовсе не то, что старость теперь дольше продолжается, а то, что она намного позже начинается. Что мы знаем сегодня о периоде «50+»? Он продолжается почти 30 лет – с 50-ти до, примерно, 75-ти. Физические и интеллектуальные возможности человека в этот период при правильном подходе не снижаются и остаются, по крайней мере, не хуже, а в некоторых случаях и лучше, чем в молодости. Потенциально это лучший, самый качественный период в человеческой жизни, поскольку совмещает в себе здоровье, силы и жизненный опыт. По всем статистическим данным последних лет, самое счастливое время в жизни, ее пик наступает теперь примерно в 65 лет. Те, кому сегодня 55-65 лет, проживают этот период первыми в истории человечества. Раньше его просто не было, поскольку люди намного раньше старели. В ближайшие несколько десятилетий люди возраста 50-75 станут самой массовой возрастной группой на планете…»
Анна Светлова: Зоя Энверевна, каковы Ваши пожелания Большим девочкам?
Зоя Бахтина: Да, сегодня можно скрыть возраст. Как водится, «после 50-ти лет мой лучший друг – косметолог». Но помните: чтобы сохранить внутреннюю и внешнюю красоту, здоровье, интеллект, наши желание и любовь, необходимы другие стратегии и поддержка специалиста.
Источник: журнал Magazine, июнь/2019, https://vk.com/@magazine29-ya-poteryala-zhelanie
Какие гормональные препараты принимать после 45 лет — Рамблер/женский
Гормоны присутствуют в организме каждого человека и призваны регулировать его работу. Основная их часть продуцируется в железах внутренней секреции. Синтетические гормоны — искусственные аналоги природных. Их применение при лечении гинекологических заболеваний дает ощутимые результаты. Расскажем, какие гормональные препараты принимать после 45 лет при климаксе, чтобы забеременеть, при похудении.
Какие гормональные препараты принимать после 45 лет при климаксе
После 45 лет каждая женщина претерпевает глобальные изменения, связанные с гормональной перестройкой в организме. Снижение продуцирования женских половых гормонов — эстрогенов, приводит к угнетению функциональности репродуктивной системы.
Снижение продуцирования женских половых гормонов — эстрогенов, приводит к угнетению функциональности репродуктивной системы.
Это связано с тем, что яичники постепенно прекращают свою работу. При этом женщина утрачивает способность к зачатию, после чего у нее постепенно исчезает менструация.
В период менопаузы у многих женщин после 45 лет появляются проблемы со здоровьем из-за дефицита половых гормонов в организме. В результате может развиться климактерический синдром, протекающий с разной степенью тяжести. В таких случаях показана заместительная гормонотерапия.
Действие препаратов в первую очередь должно быть направлено на регулирование уровня эстрогена в крови. Именно этот гормон отвечает за общее состояние здоровья женщины: участвует в работе кровеносной системы, снижает риск заболевания сердечными патологиями и атеросклерозом, предотвращает вымывание кальция из организма, помогает сохранить эластичность кожи и восстанавливает суставную ткань.
Чаще всего женщинам назначают препараты, содержащие прогестерон и эстрогены. При этом учитывается возраст пациентки, ее образ жизни, склонность к вредным привычкам, продолжительность менопаузы, заболевания пищеварительной системы, риск сердечно-сосудистых нарушений, а также сопутствующая симптоматика.
Применяемые средства:
Фемостон. Комбинированный гормональный препарат, в составе которого содержатся дидрогестерон и эстрадиол — аналоги половых гормонов. Выпускается в таблетках, покрытых оболочкой. Препарат эффективен при возникновении психоэмоциональных климактерических нарушений: снижает нервную возбудимость, снимает головную боль, способствует восстановлению сна, устраняет сухость слизистой, уменьшает вероятность развития гиперплазии эндометрия.
Дивина. Гормонозаместительный препарат. Основные компоненты: дериват прогестерона и эстрадиола валерат. Способен поддерживать активность репродуктивной системы, приближая ее к естественной. Уменьшает продуцирование потовых желез, предотвращает атеросклероз, снижает уровень холестерина в крови, уменьшает риск развития остеопороза.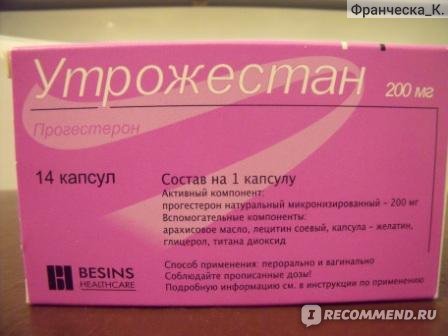
Цикло-Прогинова. Противоклимактерическое средство, содержащее активные компоненты: норгестрел, эстрадиола валерат и вспомогательные вещества: лактозу, крахмал, магния стеарат, тальк. Позволяет отсрочить прекращение менструаций, предотвращает подавление овуляции, стимулирует выработку собственных гормонов. Эстрадиол восполняет нехватку эстрогенов в организме, обеспечивает лечение вегетативных нарушений: уменьшает потливость, нормализует сон, оказывает успокаивающее действие, предотвращает инволюцию кожи, способствует восстановлению костной ткани, уменьшает мышечную, суставную и головную боль.
Это далеко не полный перечень препаратов, представлен исключительно для ознакомления. А назначение конкретного лекарства и его дозировку может прописать только врач. После 45 лет женщинам при климаксе могут быть назначены:- Три регол;
- Климонорм;
- Фемостон Конти;
- Дивигель;
- Норколут;
- Флутафарм;
- Марвелон и ряд других.
Для проведения заместительной терапии лекарства подбираются в каждом конкретном случае отдельно. Противопоказаниями к ЗГТ являются: рак груди, цирроз, гепатит, опухоль печени, венозный тромбоз, индивидуальная непереносимость отдельных компонентов.
Какие гормональные препараты принимать после 45 лет для похудения
Начиная с 45 лет, у женщин наступает менопауза, проявления которой сопровождаются такими неприятными симптомами, как приливы, отливы, нарушения сна, подавленность и ухудшение настроения. Помимо этого, гормональный дисбаланс приводит к тому, что женщина начинает поправляться, казалось бы без видимых причин.
Небольшие физические нагрузки и сдержанность в питании уже не приводят к желаемому результату. В организме происходит перераспределение подкожного жира, он начинает скапливаться на животе и откладываться на бедрах.
Нарушение метаболизма часто сопровождается стремительным увеличением веса. Дефицит эстрогенов в период менопаузы приводит к инсулинорезистентности и изменению состава липопротеинов крови.
Уровень эстрогена, прогестерона и тестостерона имеет самое прямое отношение к набору веса у женщин в период менопаузы. Эти гормоны отвечает за развитие и состояние груди и бедер.
Несмотря на то что во время климакса наблюдается снижение эстрогена, его превалирование над прогестероном может стать причиной формирования жировых отложений. Чтобы отрегулировать баланс, женщинам прописывают прием гормональных препаратов.
Такая терапия способна предотвратить прибавку в весе. Исследования, необходимые для назначения лечения:- анализ на ФСГ;
- маммография;
- онкоцитология;
- УЗИ груди и органов малого таза;
- каулограмма.
Противопоказания к ЗГТ при наборе веса — рак матки и рак груди. Во всех остальных случаях предполагается индивидуальный подход к решению проблемы.
Гормональные препараты, при помощи которых можно не допустить ожирения во время климакса:
Утрожестан. Препарат, основной компонент которого — микронизированный прогестерон. Предназначен для перорального употребления. Содержит вспомогательные вещества: лецитин, масло подсолнечника, глицерин, желатин, диоксид титана. Назначается в комплексе заместительной терапии во время менопауз, а также при нарушениях менструального цикла, бесплодии, ПМС. Способствует образованию нормальной слизистой оболочки тела матки, ускоряет утилизацию сахара в крови, нормализует метаболические процессы. Андрогенно неактивен.
Дуфастон. Лекарство, содержащее прогестаген, — аналог прогестерона. Назначается при эндогенном дефиците этого гормона. Активный компонент — гестоген, способен его заменить при регулярном применении. Воздействует на слизистую эндометрия и цервикального канала, не угнетая яичники. Препарат способствует нормализации гормонального баланса и предотвращает развитие ожирения в постменопаузальный период.
Дексаметазон. Относится к группе глюкокортикоидных гормонов. Лекарство оказывает выраженное действие на метаболизм жиров, регулирует энергетический обмен, индуцирует белковые соединения, нормализует водно-электролитный баланс. Воздействует на все ткани организма на клеточном уровне, так как глюкокортикоиды хорошо растворяются в липидах и проникают в клетки посредством мембран. Назначается при эндокринных нарушениях.
Воздействует на все ткани организма на клеточном уровне, так как глюкокортикоиды хорошо растворяются в липидах и проникают в клетки посредством мембран. Назначается при эндокринных нарушениях.
Заместительная гормонотерапия помогает избежать резких изменений в женском организме, снижает риск заболеваемости раком молочной железы, развития инфаркта и инсульта. Это только малая часть препаратов. Все назначения и дозы должен прописывать врач.
При комплексном подходе к проблеме можно добиться гораздо более действенных результатов. Поэтому нельзя забывать о правильном питании и физических нагрузках.
Гормональные препараты после 45 лет при эндометриозе
Эндометриоз — распространенное заболевание женской репродуктивной системы, характеризующееся разрастанием клеток эндометрия. Среди клинических проявлений отмечают: болевые ощущения, наличие выделений перед менструацией, нарушение цикла.
Осложнением эндометриоза может быть развитие поликистоза яичников и бесплодие. Вариант лечения недуга подбирается в зависимости от характера его протекания и степени запущенности процесса.
Выраженный лечебный эффект достигается посредством применения комбинированной гормонотерапии. Для купирования боли в области малого таза могут быть назначены противозачаточные таблетки.
Контрацептивы — оптимальный вариант для женщин, которые не планируют беременность. Препараты имеют минимум противопоказаний и побочных эффектов, допустимы для длительной терапии и сравнительно недорого стоят.
При эндометриозе применяют прогестагены:- Норколут;
- Дюфастон;
- Левоноргестрел;
Гормоны прописывают на разных стадиях эндометриоза. При этом курс лечения предполагает непрерывный прием и составляет около полугода.
Прогестероны принимают участие в обеспечении оплодотворения, способствуют нормализации эндометрия и переходу слизистой в оптимальное состояние для развития яйцеклетки после зачатия.
Побочные эффекты: депрессия, кровянистые выделения, повышение чувствительности молочных желез.
- Данол;
- Даназол и ряд других.
Препараты этой группы угнетают деятельность яичников и способствуют атрофии эндометрия с обратимым эффектом, купируют болевой синдром. Антигонадотропы не оказывают эстрогенного действия и подавляют пролиферацию лимфоцитов.
При мастопатии способствуют исчезновению уплотнений и уменьшению болевых ощущений. Эффект достигается при курсе лечения длительностью 6 месяцев. Агонисты релизинг-гормонов:- Гозерелин;
- Трипотрелин.
Лекарства снижают уровень эстрогенов в организме и способствуют угнетению овуляции. Их достоинство — отсутствие побочных эффектов.
Какие гормональные препараты принимать после 45 лет, чтобы забеременеть
Родить ребенка после 45 лет намного сложнее, чем в более молодом возрасте. Во время менопаузального периода репродуктивная функция у женщин начинает постепенно угасать. Яичники производят меньше яйцеклеток, а вероятность забеременеть снижается.
Но наступление климакса не происходит мгновенно. До тех пор, пока организм не утратил способности к овуляции, можно планировать зачатие. Чтобы контролировать ситуацию, будущим мамам рекомендуется регулярно посещать гинеколога. Во многих случаях на помощь приходят гормональные препараты.
Прием контрацептивов во время полового акта после 45 лет увеличивает шанс благополучно выносить беременность. Временное прекращение менструаций совсем необязательно свидетельствует о наступлении климакса. Оно может быть следствием аменореи, при которой забеременеть намного проще.
Гормональное бесплодие в возрасте 45-50 лет устраняется путем приема медикаментов. Терапия в таких случаях должна быть направлена на нормализацию гормонального фона и поддержание репродуктивной функции в женском организме.
Применяются гонадотропины, получаемые при помощи генной инженерии. Фармакология препаратов идентична менотропинам ЧМГ, однако они показывают большую эффективность и содержат лютеинизирующий и фолликулостимулирующий гормоны в чистом виде.
- Кломид;
- МЧГ Массоне;
- Метриофет;
- Менопур;
- ХуМог;
- Менопур Мультидоза.
Показания к их применению: первичная или вторичная аменорея, бесплодие, замедление роста фолликула-доминанта, гипоменструальный синдром, дисфункция яичников, синдром Киари-Фроммеля.
Лечение бесплодия гормональными препаратами эффективно при эндокринных нарушениях с отсутствием спаек в маточных трубах. Если причина невозможности зачать ребенка после 45 лет — воспалительный процесс, применяют антибиотики. Чаще всего назначают Метрогил или Ципрофлоксацин.
Выбор тактики лечения осуществляется в каждом случае индивидуально и зависит от таких факторов, как возраст пациентки, причины возникновения гормональных нарушений, наличие сопутствующих заболеваний. Все назначения должен делать лечащий. Информация о препаратах, представленная в статье носит ознакомительный характер.
Ягодка опять. Как отлично выглядеть после 45 лет | Секреты красоты | Здоровье
Шаг первый. Выбирайте специалиста правильно
В 45–55 лет в организме каждой женщины начинается глобальная перестройка — переходный период к менопаузе. В это время яичники перестают вырабатывать два вида женских гормонов — эстроген и прогестерон. Если со времени последней менструации прошло больше года, значит, наступил новый этап в жизни. Это абсолютно нормальный процесс, избежать его невозможно и не нужно. Но можно сделать так, чтобы этот период стал одним из самых комфортных.
Гормоны отвечают за многие процессы в организме. Поэтому когда он перестаёт их получать, большинство женщин отмечают ухудшение самочувствия. Согласно недавнему опросу «Жизнь без паузы», большинство женщин от 45 до 59 лет признаются, что их беспокоит состояние здоровья: 62% волнует состояние кожи, 23% испытывают проблемы с волосами — жалуются на выпадение, тусклость. 59% опрошенных сказали, что не могут поддерживать прежний уровень физической активности из-за проявления каких-то заболеваний.
59% опрошенных сказали, что не могут поддерживать прежний уровень физической активности из-за проявления каких-то заболеваний.
Если начинаются проблемы с сердцем — женщины идут к кардиологу. Если удручает состояние волос и кожи — к косметологу. С лишним весом отправляются к диетологу или экспериментируют с диетами, с неожиданным бросанием в жар идут к терапевту. «Но на самом деле со всеми этими проблемами нужно в первую очередь идти к гинекологу, — говорит Вера Сметник, доктор мед. наук, профессор, президент Российской ассоциации по менопаузе. — Всё вышеперечисленное — это симптомы менопаузы, с которыми можно успешно бороться».
Шаг второй. Не бойтесь гормонов
«При упоминании того, что с наступлением менопаузы женщине для хорошего самочувствия и избавления от неприятных симптомов нужно принимать гормоны, некоторые категорически отказываются от препаратов, — продолжает Вера Сметник. — Откуда это пошло, нам, врачам, хорошо известно. В 2000-х годах американцы провели исследование, напугали всех гормонами, и их перестали принимать люди во всём мире, что, кстати, спровоцировало резкий всплеск болезней. Основной вывод американских исследователей — гормоны не снижают риск сердечно-сосудистых заболеваний и могут повышать риск рака молочной железы при определенных видах гормонотерапии».
Получилось это, по словам В. Сметник, так. Американцы решили вложить деньги в старшую возрастную группу. Они включили в программу женщин от 50 до 79 лет и всем дали одну и ту же дозу и, прямо скажем, не самый удачный вид гормонов. Не учитывали при этом ни возраст, ни исходное наличие сердечно-сосудистых заболеваний, ни избыточную массу тела, ни диабет. В итоге получили предсказуемый результат: развитие в некоторых группах рака молочной железы и сердечно-сосудистых заболеваний. Эти данные без детального анализа и представили журналистам. Ушло 10 лет на то, чтобы разобрать ошибки данного исследования и доказать, что при индивидуальном подборе вида, дозы и пути введения препаратов гормонотерапия эффективна и безопасна. В 2013 году шесть международных ассоциаций подготовили консенсус о важном профилактическом и лечебном значении заместительной гормонотерапии и определили возрастную группу женщин, которой целесообразно назначение гормонов. Когда всё разъяснилось, Всемирная ассоциация по менопаузе разработала новые методические рекомендации по применению гормональной терапии, на подходе и рекомендации Российской ассоциации по менопаузе.
В 2013 году шесть международных ассоциаций подготовили консенсус о важном профилактическом и лечебном значении заместительной гормонотерапии и определили возрастную группу женщин, которой целесообразно назначение гормонов. Когда всё разъяснилось, Всемирная ассоциация по менопаузе разработала новые методические рекомендации по применению гормональной терапии, на подходе и рекомендации Российской ассоциации по менопаузе.
Однако в нашей стране традиционно слово «гормон» вызывает страх. Яркий пример: в Швейцарии в 2008 году из 1 млн женщин соответствующего возраста гормоны принимали 153 тыс., а у нас в связи с антипропагандой — лишь 130 тыс. из 21 млн.
Тогда как на самом деле правильная гормональная терапия (сейчас в Европе мы назначаем «натуральные» гормоны — эстрадиол и прогестагены ) помогает женщине прекрасно себя чувствовать, сохранять красоту кожи, волос, избежать многих заболеваний, сложных переломов. Своевременный приём гормонов приводит к значимому снижению риска сердечно-сосудистых заболеваний, переломов, рака толстой кишки, снижению частоты мочеполовых расстройств. В 45–59 лет женщина может улучшить качество жизни, снизить возрастные заболевания и сохранить молодость. Содержание коллагена в коже с возрастом снижается на 30%, поэтому если своевременно начать гормонотерапию, не понадобятся серьёзные косметические и пластические вмешательства. В постменопаузе в норме вес повышается на 3–4 кг. Не набирать его дальше помогут опять же гормональные препараты, которые дают организму возможность мягко перестроиться на новый режим. Нельзя забывать и о том, что с возрастом у женщин, лишённых обычной гормональной подпитки, высок риск развития слабоумия (по типу болезни Альцгеймера).
Шаг 3. Обязательно сдайте анализы
Как у любых других препаратов, у гормонов есть противопоказания. Поэтому назначать их без анализов нельзя. В идеале всем женщинам после 40 лет нужно проходить такую диспансеризацию каждый год.
Анализы и исследования для назначения гормонов:
1. Маммография, позволяющая исключить рак молочной железы. Он может развиваться 15–20 лет, и только маммография покажет наличие проблемы. К сожалению, никакие другие анализы, включая маркёры, не покажут болезнь на ранней стадии. Женщинам моложе 35 лет вместо маммографии назначают УЗИ молочных желез.
Маммография, позволяющая исключить рак молочной железы. Он может развиваться 15–20 лет, и только маммография покажет наличие проблемы. К сожалению, никакие другие анализы, включая маркёры, не покажут болезнь на ранней стадии. Женщинам моложе 35 лет вместо маммографии назначают УЗИ молочных желез.
2. УЗИ половых органов, чтобы исключить опухоли яичников и матки.
3. Мазки из шейки матки на онкоцитологию.
4. Уровень холестерина и его фракции.
5. Измерение давления через день. Это очень просто, но очень важно. Не ждите криза!
6. Уровень глюкозы (сахара) в крови для ранней диагностики диабета.
7. Уровень тиреотропного гормона, чтобы исключить проблемы с щитовидной железой.
8. Денситометрия — исследование, определяющее плотность костей. Чаще всего предлагают исследовать голень — это бессмысленно и информативно только после 70 лет. Нужно проверять поясничный отдел позвоночника и шейку бедра, особенно если есть жалобы на боли в этих областях или в семье были переломы шейки бедра.
Шаг четвёртый. Доверяй, но проверяй
Несмотря на все положительные стороны, к гормональной терапии существуют противопоказания, её неадекватное назначение может нанести вред.
Когда гормоны назначать нельзя:
— Если женщине больше 60 лет. В организме уже произошли такие изменения, при которых гормоны могут вызвать осложнения.
— Если менопауза наступила более 10 лет назад — по этой же причине.
— Если есть опухоли репродуктивной системы (миома матки малых размеров не является противопоказанием), кровотечения, онкологические заболевания, тромбозы и заболевания печени.
— Если есть индивидуальная непереносимость препаратов. Даже клубнику могут есть не все, что говорить о лекарствах.
В назначении гормонов очень важен индивидуальный подход. Например, есть препараты, которые принимают внутрь. Если есть проблемы с желудочно-кишечным трактом, варикозное расширение вен — подбирают пластыри, гели и т. д. Для каждого случая есть свой набор гормонов.
д. Для каждого случая есть свой набор гормонов.
Обратите внимание, что в зависимости от состояния женщины, препараты принимают не более 5–7 лет.
Важный момент: менопауза может наступить не сразу, а постепенно. Бывает, что задержка длится 5–7 месяцев, потом начинаются «критические дни». В этот период важно предохраняться: вполне возможно наступление беременности. Есть специальные контрацептивы с «натуральными» эстрогенами для этой возрастной группы, которые также снизят число приливов жара при их наличии.
Шаг пятый. Ищите положительные стороны
45 лет — это пик работоспособности. 71% взрослых женщин утверждают, что во время менопаузы чувствуют себя на 10 лет моложе. 60% считают, что возраст после 45 — наиболее яркий, появляется больше времени на себя. 75% ощущают, что приобрели мудрость, 60% рады сложившимся отношениям с детьми, 51% с удовольствием возятся с внуками. 50% женщин в этом возрасте пробуют новые виды деятельности, на которые раньше не решались из-за неуверенности в себе.
В России придумали, как победить женскую старость. У медиков уже есть план: Общество: Россия: Lenta.ru
По словам главного гериатра Минздрава Ольги Ткачевой, процессы старения замедлились. В прошлом веке 50-летний человек считался глубоким стариком — сейчас это едва ли не пик карьеры. Врачи утверждают, что молодость можно и дальше пролонгировать, причем практически бесплатно. Российское сообщество гинекологов разработало рекомендации по сохранению женского здоровья, в том числе и для дам старшего возраста. О том, правда ли, что россиянки по сравнению с европейскими ровесницами рано стареют, есть ли таблетки молодости и почему врач не может быть толстым — «Ленте.ру» рассказала акушер-гинеколог, кандидат медицинских наук, доцент кафедры акушерства, гинекологии и репродуктивной медицины факультета повышения квалификации медицинских работников Медицинского института РУДН Ирина Шестакова.
«Лента. ру»: В Минздраве недавно заявили о целесообразности пересмотра возрастных планок. Россиян до 30 лет предложили считать детьми. ВОЗ относит людей до 44 лет — к молодежи. Физиологически планки наступления старости, то есть климакса, также сдвигаются?
Россиян до 30 лет предложили считать детьми. ВОЗ относит людей до 44 лет — к молодежи. Физиологически планки наступления старости, то есть климакса, также сдвигаются?
Ирина Шестакова: Средний возраст менопаузы у белых женщин уже много лет стабилен — 51 год. Это наглядно доказано в международных эпидемиологических исследованиях.
Но неверно говорить, что менопауза — синоним старости. Это не означает ни потери внешней привлекательности, ни приближения физической дряхлости, ни падения трудоспособности. Многие женщины в этот период даже живут более активно, чем до того.
Сейчас много пишут о том, что российские женщины не умеют красиво стареть. Только что была молодой, а завтра — уже бабушка. В то время, как их ровесниц в Европе старухами назвать никто не решится. Генетика виновата?
У меня профессиональная практика — 23 года. И я могу сравнить, какая была женщина в менопаузе в 90-е годы и какая — сейчас. Это небо и земля. Как правило женщины 1960-68 годов рождения, которые сегодня вступают в менопаузу, уже не боялись, а наоборот, активно пользовались гормональной контрацепцией. У них уже нет в анамнезе шести-семи абортов. Они управляли рождением детей, они привержены здоровому образу жизни. Сегодня некоторые женщины старшего возраста выглядят даже лучше, чем их молодые подруги. Вcе дело в отношении к себе. Ведь в сохранении здоровья роль генетики — не больше 30 процентов.
Кадр: фильм «Любовь и голуби»
Менопауза — это прежде всего дефицит гормонов. Правда ли, что, если их восстановить, старость замедлится?
Действительно, есть менопаузальная гормональная терапия (МГТ). Но нужно иметь в виду, что МГТ — это лишь часть общей стратегии по поддержанию здоровья женщин старшего возраста. То есть это не «таблетка молодости», а точно такое же лекарство, как антибиотик или противовоспалительное средство со своими показаниями и противопоказаниями.
Она назначается при проявлениях менопаузы: приливы жара, повышенная потливость, нарушения сна, иногда снижение общего тонуса. Женские гормоны ведь участвуют практически во всех процессах в организме. Женщины обычно в этот период говорят: я себя не узнаю, у меня все изменилось, не могу сосредоточиться, устаю, не высыпаюсь. И память стала короткая, забываю, куда поставила воду, положила ключи и т.д. За это в том числе отвечают гормоны эстрогены, которые вырабатываются яичниками. То есть задача МГТ — частично восполнить дефицит эстрогенов. Мы ведь выписываем малые дозы гормонов, которые в разы меньше уровней эстрогенов в крови у женщин в молодости. И женщина буквально через несколько недель становится прежней.
Женские гормоны ведь участвуют практически во всех процессах в организме. Женщины обычно в этот период говорят: я себя не узнаю, у меня все изменилось, не могу сосредоточиться, устаю, не высыпаюсь. И память стала короткая, забываю, куда поставила воду, положила ключи и т.д. За это в том числе отвечают гормоны эстрогены, которые вырабатываются яичниками. То есть задача МГТ — частично восполнить дефицит эстрогенов. Мы ведь выписываем малые дозы гормонов, которые в разы меньше уровней эстрогенов в крови у женщин в молодости. И женщина буквально через несколько недель становится прежней.
Некоторые врачи советуют дамам 20-30 лет измерить свой уровень гормонов, чтобы потом эту норму поддерживать и быть вечно молодыми.
Это граничит с шарлатанством. Нигде в мире в медицине такое не практикуется. Дело в том, что уровень гормонов яичников в крови непостоянный. Если поставить человеку специальный измерительный датчик, который будет регистрировать эти показатели, то мы увидим, что количество гормонов даже в течение дня будет регулярно прыгать. О каком «золотом стандарте» тут можно говорить?
Материалы по теме
00:02 — 7 августа 2018
Мы не приводим гормоны в соответствие чему-то. Исключение: сахарный диабет и заболевания щитовидной железы. Там действительно дозу препаратов подбирают, ориентируясь на уровень гормонов в организме. Но в гинекологической эндокринологии не бывает такого, что пациентка сдала анализ крови и врач исключительно на его основе назначил препараты. Гинеколог ориентируется на клинические показания. То есть я в первую очередь анализирую жалобы и осматриваю пациентку, задаю ей вопросы. Анализы — это всего лишь вспомогательный инструмент, они — не главное. Мы ведь лечим не анализы, а пациентку.
Раньше многие гинекологи прямым текстом говорили о вреде гормонов. Сейчас отношение изменилось?
За последние двадцать лет произошли сильные подвижки. Здесь самый большой вклад сделала покинувшая нас в прошлом году профессор, гинеколог-эндокринолог Сметник Вера Петровна. Еще в 1992 году она создала российскую ассоциацию по менопаузе, благодаря которой наши гинекологи стали получать современную информацию. Профессор Сметник с коллегами провела исследование по изучению распространенности применения гормональных контрацептивов и заместительной гормонотерапии среди женщин-гинекологов. Получилось, что даже в Центральном округе их используют не более 50 процентов гинекологов. То есть это говорит о том, что до сих пор многие врачи боятся гормональных препаратов.
Еще в 1992 году она создала российскую ассоциацию по менопаузе, благодаря которой наши гинекологи стали получать современную информацию. Профессор Сметник с коллегами провела исследование по изучению распространенности применения гормональных контрацептивов и заместительной гормонотерапии среди женщин-гинекологов. Получилось, что даже в Центральном округе их используют не более 50 процентов гинекологов. То есть это говорит о том, что до сих пор многие врачи боятся гормональных препаратов.
Страхи ведь сформировались не на пустом месте?
В истории медицины был период в 1960-е годы, когда действительно гормональную заместительную терапию называли чуть ли ни средством молодости. Но затем в США были получены результаты исследования «Инициатива во имя здоровья женщин». В нем участвовало более 15 тысяч пациенток. Всех разделили на группы 50-60; 60-70 и 70+ лет. И всем им впервые назначили гормональную заместительную терапию.
В группах старше 60 лет стали нарастать инфаркты, инсульты, рак. К сожалению, журналисты стали обсуждать исключительно негативные результаты этого исследования. До России дошла как раз часть информации о том, что гормональная заместительная терапия опасна без поправки на возраст. Это был 2001 год. Но затем исследователи разложили все по полочкам, проанализировали и пришли к новым выводам.
После сопоставления всех данных подтвердилось, что прием заместительной гормональной терапии повысил риск онкологических и сердечно-сосудистых заболеваний в группах женщин, которым на момент ее назначения было больше 60 лет. У остальных эта терапия оказалась эффективна и безопасна.
Какие еще противопоказания имеются?
Если у пациентки в анамнезе тромбоз, инфаркт, рак молочной железы, то МГТ противопоказана. Также существует понятие «окно возможностей». Гормональная терапия эффективна и безопасна, если была начата либо не позже десяти лет после менопаузы, либо в возрасте не старше 60 лет.
Вот, например, приходит ко мне 70-летняя дама и говорит: дайте мне молодость. А у нее уже часто нарушение мочеиспускания, остеопороз. гормонозаместительная терапия для нее будет бесполезна и опасна, окно возможностей уже закрылось.
А у нее уже часто нарушение мочеиспускания, остеопороз. гормонозаместительная терапия для нее будет бесполезна и опасна, окно возможностей уже закрылось.
Если женщина вовремя начала пить препараты, то как долго она может продолжать это делать?
В российских клинических рекомендациях сказано, что если терапия начата в окне возможностей, то нет оснований ее прекращать, ориентируясь исключительно на возраст. Сейчас в отношении гормонов действует понятие титрования. То есть в одном возрасте мы даем одну дозу препарата, в другом — другую. Чем старше пациентка, тем меньше доза.
Фото: Александр Уткин / РИА Новости
Вы сказали, что гормонозаместительная — это небольшая часть общей терапии для женщин старшего возраста. Что туда еще входит?
Мы смотрим, как питается дама, насколько она физически активна, курит ли, есть ли у нее половой партнер, имеются ли друзья, гуляет ли она регулярно. МГТ занимает во всем этом перечне процентов двадцать. Все остальное — это образ жизни.
Пациентки могут сказать: сплошной ЗОЖ на грани морализаторства.
Отказ от курения и ожирения — это вовсе не морализаторство, а научно доказанный факт. Мы прямо говорим пациентке: если хотите — продолжайте курить. Но при этом положительного эффекта от таких-то препаратов можно не получить. Например, курение — это противопоказание для назначения гормональных контрацептивов. Потому что курение повышает свертываемость крови. Ожирение — также повод очень избирательно подходить к назначению гормональных препаратов .
Мы сейчас работаем под лозунгом: «гинеколог — это женский терапевт». То есть это не как раньше часто бывало: взял доктор мазок у женщины — и все. Нет. Гинеколог должен стать проводником профилактического направления в медицине по отношению к здоровью женщины.
Это как?
Гинеколог помимо своих «классических» задач корректирует проблемы с весом, лечит нечистую кожу, иногда — подавленное настроение. Допустим, приходит к нему пациентка с намерением только лишь сдать анализы на инфекции. Но если врач видит другие проблемы — он должен сказать. В том числе о запахе изо рта, напомнить женщине о необходимости провести диагностику рака шейки матки и груди, похудеть.
Но если врач видит другие проблемы — он должен сказать. В том числе о запахе изо рта, напомнить женщине о необходимости провести диагностику рака шейки матки и груди, похудеть.
Запах изо рта, похудение и женское здоровье взаимосвязаны?
Запах может быть признаком начавшегося остеопороза челюстей. Когда женщина начинает терять зубы? Когда наступает менопауза, и возникает дефицит эстрогенов. Дефицит эстрогенов ускоряет развитие стоматологических проблем.
А ожирение — главный фактор развития многих болезней: инфаркта, инсульта, рака, сахарного диабета, артрита, тромбозов и других. Только лишь снизив вес, мы убираем огромное количество проблем со здоровьем.
Как понять — у дамы ожирение, или она просто в меру упитанная?
У женщин ожирение диагностируется при окружности живота на уровне пупка более 80 сантиметров.
Как с этим нужно бороться?
В основном человеку просто надо объяснить, что он съедает больше, чем тратит. Многие действительно не понимают, почему они набирают вес. А ведь терапевтическая модификация образа жизни — это первоначальное лечение ожирения.
У нас женщины любят достаточно простую пищу: тортики, конфеты и т.д. Спрашиваешь — а сколько вы сегодня съели овощей? Не люблю, не вкусно. Чтобы похудеть — достаточно просто убрать из рациона высококалорийную пищу и больше двигаться. Самый мощный абсолютно бесплатный сжигатель калорий — это наши работающие при ходьбе, плавании, катании на велосипеде мышцы.
Для многих и это — почти подвиг.
У меня есть пример 46-летней женщины, которая ко мне приехала из маленького городка недалеко от Москвы. Очень ухоженное лицо с макияжем. Вес — больше 100 килограммов при невысоком росте. Она ежедневно принимала более 11 разных лекарственных препаратов. Это очень много. Говорит, 20 лет назад была худенькой. А сейчас — бухгалтер, обслуживает несколько компаний. И все клиенты регулярно благодарят ее тортиками.
Кадр: клип группы Little Big «Faradenza»
Я ничего ей не назначила, кроме похудания. И честно сказала, что просто не смогу помочь при ее весе. Второй раз эта женщина пришла ко мне через год похудевшей на 40 килограммов. Рассказала, что очень обиделась тогда на меня, даже плакала: что за врач такой, как она может пациента оттолкнуть? А потом на месяц уехала в деревню, где каждый день — покос травы, воду носила из водокачки, простая пища, отсутствие сладкого. Большинство проблем со здоровьем у нее сами нормализовались.
Не нужно подвигов. Все можно замещать. Любите тортики — пусть они будут раз в неделю, как награда. Не можете без сладкого — есть сезонные сладкие фрукты.
На пациентских форумах очень часто можно встретить «фотожабу»: дама сидит на приеме у врача, тот ей настоятельно рекомендует худеть. Но при этом сам врач весом не меньше пациентки. В общем-то, привычная ситуация в поликлиниках. Это нормально?
Мой руководитель член-корр РАМН Виктор Евсеевич Радзинский часто рассказывает истории из своей практики. Одна из самых показательных, когда в стационаре ни у одной пациентки с ожирением этот диагноз в истории болезни не стоит. А комплекция работающих в отделении врачей — схожая с пациентками.
Прежде чем что-то рекомендовать, начинать надо с себя. У меня позиция здесь жесткая. Не имеет права врач, назначающий лечение ожирения, иметь избыточную массу тела. Пациенты ему просто не поверят. Разве может работать диктором человек с логопедическими проблемами, который не выговаривает слова? Так же и здесь.
Полнота ведь бывает не только от переедания, но и вследствие какой-то болезни. А тут уже попахивает дискриминацией инвалидов?
Таких болезней очень мало. Например, есть редчайшая врожденная патология — отсутствие гена, который отвечает за насыщение — лептина. Человек ест и не может остановиться. Самый распространенный пример полноты вследствие болезни — сахарный диабет. Но и для диабетиков сейчас имеется прекрасный новый препарат, который может скорректировать вес.
Вы говорите о том, что гинеколог часто может заменить сразу несколько врачей. А пациентке — как можно понять, комплексный подход к ней применили или нет, хороший ли у нее врач?
Если есть уже какая-то диагностированная болезнь, женщина может зайти в рубрику «Клинические рекомендации» на сайте Минздрава и посмотреть, что об этом заболевании там говорится, в разделe клинических рекомендаций «Информация для пациентов», который написан доступным языком. Бывает, что врач чего-то недосказал — не обижайтесь. Но если его слова идут в разрез с тем, что написано в этом документе — ищите второе мнение.
Сложнее, когда прием был первичный или профилактический. Но важно, чтобы каждое посещение было задокументировано, и заключение врача с диагнозом и рекомендациями выдавалось пациенту. Даже после первой консультации должен стоять предварительный диагноз. Пусть он потом изменится, но эта запись все равно должна фигурировать.
Предварительный диагноз также можно «проверить» в клинических рекомендациях. То есть посмотреть, какие исследования в такой ситуации предлагается проводить. Врач во время приема должен дать пациентке четкий алгоритм: что ей делать дальше, какие исследования проводить, нужно ли приходить на повторный прием и когда.
Мы в основном говорили про продление молодости у женщин с помощью гормонов. А у мужчин такие проблемы бывают?
У мужчин с возрастом также может возникнуть недостаток гормонов андрогенов. Но там все сложнее. Под менопаузой понимается угасание функции яичников. Оценивается это просто: прекращаются менструации. У мужчин не так однозначно. Некоторые из них могут никогда не столкнуться с гормонодефицитом, а у кого-то возникает выраженный недостаток андрогенов. Это называется андропауза. И она также корректируется урологами и эндокринологами. Но самая главная рекомендация у мужчин точно такая же, как у дам — первым делом обратить внимание на свой образ жизни, вредные привычки и вес.
какие и когда стоит принимать?
Прием гормональных препаратов у женщин может быть определен разными причинами: планирование ребенка, предохранение от нежелательной беременности, период климакса и многое другое. Такие медикаменты бывают нескольких видов, список их довольно обширен и назначаются они в зависимости от того, какой цели нужно добиться.
Гормоны при планировании беременности
Если женщина планирует беременность и обследование гормонального фона не выявило у нее никаких отклонений, препараты могут не назначаться, а в качестве вспомогательных средств врач прописывает растительные лекарства. Гормональные препараты для женщин рекомендованы в тех случаях, если у них имеются серьезные эндокринные нарушения или произошел гормональный сбой. Такое бывает в случае, если какой-то из веществ внутренней секреции превышает значение нормы или, наоборот, находится в недостаточном количестве.
Наиболее часто встречающаяся патология – пониженный уровень женского гормона прогестерона, который отвечает за наступление беременности и ее поддержание. В этом случае происходят нарушения различного характера: отсутствие овуляции, задержки критических дней и многое другое. Зачастую врачи при этом рекомендуют прием искусственного прогестерона, например, препаратов Норколут или Дюфастон, и после приведения фона в норму прием препаратов постепенно отменяют.
Гормоны при беременности
Беременные женщины также в некоторых случаях нуждаются в приеме гормональных лекарств. Исходя из индивидуальных особенностей течения беременности, врач может назначить различные препараты. Зачастую врач прописывает Утрожестан при угрозе прерывания беременности, так как содержащийся в нем гормон прогестерон позволяет поддерживать вынашивание плода до того момента, пока плацента женщины не начнет вырабатывать естественный прогестерон на должном уровне. Также это может быть вышеописанный препарат Дюфастон, который действует аналогичным образом. При нарушениях нормального функционирования щитовидной железы будущей маме могут быть прописаны гормональные средства различного действия.
Женщинам, не планирующим беременность, лекарства назначаются для того, чтобы ее избежать. Они называются оральными контрацептивами и бывают разных видов, существуют такие средства, как Диане-35, Джес, Новинет и многие другие. Подбирать их нужно каждой женщине с учетом индивидуальных особенностей и только опытным врачом.
Препараты при возрастных изменениях
Гормональные лекарства могут назначаться женщинам, далеким от детородного возраста, и применяются они в этих случаях для других целей. Девушкам, не достигшим полноценного созревания, назначают уколы, содержащие женские гормоны эстрогены в случае, если анализ крови покажет их нехватку, а месячные не придут в срок до шестнадцати лет.
После 50 лет гормональные препараты для женщин помогают восполнить естественную нехватку их в связи с наступлением климакса и компенсировать недостаточную выработку их яичниками. Это называется гормонозаместительная терапия, и начинать ее лучше до первых симптомов климакса, когда работа яичников и желез внутренней секреции уже стала менее интенсивной.
Баланс гормонов в женском организме
Как это бывает
Гормоны — химические вещества, с помощью которых разные части нашего организма обмениваются информацией. Специальные эндокринные железы и отдельные клетки, расположенные в самых разных местах — например, на стенках желудка или (о ужас!), в подкожной жировой клетчатке, выделяют гормоны в кровь, а другие органы и ткани улавливают переданную таким способом информацию.Основные женские гормоны
Так получилось, что женщин считают более зависимыми от гормонов, чем мужчин. Это ерунда с точки зрения биологии, но появилось такое мнение по двум объективным причинам. Во-первых — регулируемого гормонами месячного цикла (колебания настроения и самочувствия мужчин не так предсказуемы). Во-вторых — часто именно от состояния эндокринной системы зависит, удастся ли женщине благополучно забеременеть и родить ребенка, а это многими рассматривается как главная женская функция.Основные женские гормоны (хотя они в небольших количествах вырабатываются и в мужском организме) — эстрогены и прогестерон.
Эстрогены — группа гормонов, постоянно вырабатывающихся яичниками с начала момента полового созревания и до начала климактерического периода. В разных фазах менструального цикла количество эстрогенов различно. Они регулируют менструальный цикл, и кроме того — защищают сосуды от образования на стенках холестериновых бляшек, регулируют водно-солевой обмен, увеличивают упругость кожи, регулируют деятельность сальных желез (именно поэтому признак здоровой женщины в расцвете лет — сияющая, увлажненная кожа).
Отвечают эти гормоны и за прочность костей: они стимулируют образование новой костной ткани, задерживая в ней необходимые вещества — кальций и фосфор. Поэтому в менопаузе, когда уровень эстрогенов в организме снижается, у женщин нередки переломы или развитие остеопороза.
Прогестины (прогестерон) в женском организме выполняют множество функций — от формирования молочных желез у девочек до обеспечения возможности наступления и поддержания беременности. С прогестиновой недостаточностью связывают болезненность менструаций и многие проявления предменструального синдрома.
Эти гормоны тесно взаимосвязаны друг с другом, а также с другими гормонами. Чтобы разобраться в этом, требуется специальное образование. Именно поэтому поставить точный диагноз и назначить гормональные препараты могут только врачи, а заниматься самолечением, хотя бы и травами, крайней опасно. Вы ведь не будете стучать по прабабушкиным механическим часикам, если они стали барахлить? А эндокринная система ещё сложнее и тоньше антикварного часового механизма.
Обратитесь к врачу, если:
- Вы замечаете у себя частые перепады настроения и раздражительность.
- Проблемы со сном в предменструальный и менструальный период.
Эти признаки могут говорить о нарушении баланса эстрогенов и прогестинов. Квалифицированный гинеколог или эндокринолог, гинеколог-эндокринолог поможет вам нормализовать состояние и предупредить возможные проблемы со здоровьем.
Что бывает, если баланс нарушен:
Заболевания эндокринной системы развиваются вследствие либо недостаточный, либо избыточной выработки гормонов.Гормоны являются связующим звеном различных систем организма, поэтому сбои в эндокринной системе могут затрагивать одновременно несколько органов и систем. Помните, что при своевременном обращении к врачу-эндокринологу лечение будет наиболее эффективным.
Можно выделить некоторые специфические проблемы, при возникновении которых нужно незамедлительно обращаться к специалисту.
a. Проблемы с репродукцией
Почти все гормоны, вырабатываемые в органах внутренней секреции, оказывают влияние на половую функцию. К бесплодию могут привести гормонально-активные опухоли гипофиза, патология щитовидной железы и надпочечников, различные воспалительные заболевания органов эндокринной системы, и т.д.. Для своевременного выявления этих серьезных заболеваний все пациенты, страдающие нарушениями репродуктивной функции (бесплодие, невынашивание беременности), обязательно должны пройти обследование у врача-эндокринолога.
Нарушения менструального цикла также могут быть связаны с функциональными нарушениями желез внутренней секреции. Данные нарушения хорошо поддаются лечению при своевременном выявлении.
Многие женщины, обращающиеся за помощью по поводу нарушения менструального цикла, страдают так называемым «синдром поликистозных яичников». Основные признаки синдрома — усиленный рост волос на лице, животе, груди, появление угревой сыпи. Лечение проводиться совместно эндокринологом и гинекологом.
При этом заболевании происходит уплотнение капсулы яичников, нарушается процесс образования женских половых гормонов. Причиной данных нарушений может быть как ферментативный дефект в яичниках или надпочечниках, так и дисфункция гипоталамо- гипофизарной системы. В результате чего, в организме женщины повышается содержание мужских половых гормонов, нарушается менструальный цикл, и, как результат — бесплодие.
b. Колебания веса
Как ожирение, так и беспричинное похудание могут быть следствием тяжелых эндокринных заболеваний (диффузный токсический зоб, недостаточность коры надпочечников, сахарный диабет). Даже при отсутствии серьезных заболеваний при выраженном дефиците массы тела может возникнуть дефицит половых гормонов, так как определенная доля женских половых гормонов вырабатывается в подкожной жировой клетчатке.
Ну а избыток жировой ткани (избыток! определенное количество жира в теле — норма!) — проблема не только эстетическая. Чем больше жировой ткани, тем ниже количество эстрогенов и их активность.
Поэтому при ожирении обнаруживаются и нарушения репродуктивной функции женщины, сокращается количество овуляций, возникают изменения эндометрия (с риском развития рака эндометрия, яичников, молочных желез, самопроизвольным прерыванием беременности, осложненным течением беременности и родов).
Именно поэтому основным этапом лечения нарушения репродуктивной функции для женщин с ожирением является снижение массы тела, при этом изменяется гормональный профиль тучных женщин, восстанавливается менструальный цикл у 80%, увеличивается частота беременностей примерно на 29%.
В «СМ-Клиника» разработаны специальные программы для лечения нарушений менструального цикла, синдрома поликистозных яичников, бесплодия у женщин с ожирением. Программа снижения массы тела включает в себя редукционную диету, физические нагрузки, а также медикаментозную терапию ожирения. Достигнутого результата обычно достаточно для восстановления нарушений менструальной функции, даже без дополнительной гормональных терапии. Она проводится вторым этапом, если восстановления не произошло.
c. Сахарный диабет
Одним из очень сложных и серьезных заболеваний эндокринной системы является сахарный диабет. У женщин, имеющих это заболевание, могут возникать проблемы с вынашиванием беременности. Поэтому при планировании беременности и всего периода ее протекания женщина, страдающая сахарным диабетом, должна находиться под постоянным наблюдением врача-эндокринолога и гинеколога.
d. Эндокринные нарушения климактерического периода
Менопауза (прекращение менструаций) — это только одно из целого ряда анатомических, физиологических и психологических изменений, относящихся к климактерическому периоду. Этот переход, как правило, занимает десятилетие (45-55 лет). Климактерический период сопровождается множеством субъективных и объективных симптомов и изменениями обмена веществ, главной причиной которых служит значительное снижение уровня эстрогенов.
Климактерический синдром обычно сопровождается «приливами» (изнуряющими женщин), плохим настроением и самочувствием, повышением артериального давления и т.д.
При наступлении климакса показываться гинекологу необходимо каждые полгода. Специалист может помочь снизить все переживания связанные с физиологическими изменениями в организме.
Врачи эндокринологи и гинекологи «СМ-Клиника» уже более 5 лет занимаются успешной коррекцией гормональных нарушений у женщин любого возраста.
Узнать подробности и записаться на консультацию специалиста вы можете по телефону +7 (495) 292-39-72
Контроль рождаемости для женщин старше 35 (или 40)
Если вы недавно отпраздновали знаменательный день рождения, задумывались ли вы о том, какой вид контроля над рождаемостью используете?
В целом, контроль над рождаемостью для женщин старше 40 лет мало чем отличается от контроля над рождаемостью для женщин старше 35 лет. Если вы довольны текущим методом контрацепции, который вы использовали, и в целом у вас хорошее здоровье, есть действительно нет причин переключаться только потому, что на вашем праздничном торте есть еще одна свеча.
«В одном только возрасте нет ничего, что говорило бы о том, что нельзя использовать определенный вид контроля над рождаемостью», — объясняет Кейт Уайт, доктор медицины, магистр здравоохранения, директор стипендии по планированию семьи в Бостонском медицинском центре. «Если вы здоровы в любом возрасте, вы можете использовать что угодно».
Вот некоторые из ваших вариантов:
- Противозачаточные таблетки : Вы можете принимать комбинированные таблетки, содержащие как эстроген, так и прогестин, или таблетку, содержащую только прогестин. Оба представлены в версиях с низкой дозировкой, а комбинированные таблетки также входят в версии с расширенным циклом.
- ВМС : Внутриматочные спирали — это популярная форма обратимого противозачаточного средства длительного действия, или LARC. Некоторые, такие как ВМС Мирена или Лилетта, являются гормональными формами, в то время как другие, например ВМС Парагард, являются медными.
- Инъекции : Если вы выберете противозачаточную прививку, называемую Депо-Провера, вы будете получать инъекцию прогестина каждые три месяца, чтобы предотвратить беременность.
- Имплантаты : Еще одно обратимое противозачаточное средство длительного действия. Имплант высвобождает прогестин в ваше тело в течение трех лет с его места в плече.
- Пластырь : Наклейте на кожу на три недели, затем удалите. Применяйте новый каждый месяц.
- Вагинальное кольцо : Это гибкие съемные кольца, содержащие как эстроген, так и прогестин.
Но вы не можете себе позволить игнорировать всю проблему. «Не отказывайтесь от зачатия, пока не поймете, что наступила полная менопауза», — говорит Мэри Джейн Минкин, доктор медицины, клинический профессор акушерства, гинекологии и репродуктивных наук Медицинской школы Йельского университета.
Это означает, что вам нужно провести целый год без менструаций, прежде чем вы навсегда распрощаетесь с контролем над рождаемостью.
Рецептурная дисконтная карта
Посмотрите на свой профиль риска
Когда вы взвешиваете свои варианты, есть некоторые проблемы со здоровьем, которые следует учитывать в возрасте от 30 до 40 лет. О чем нужно думать при выборе метода контрацепции? Вам необходимо сопоставить риски, связанные со здоровьем, связанные с контрацепцией, с повышенными рисками, связанными с беременностью после 35 лет, включая незапланированную беременность, — говорит Венди Аскью, доктор медицины, акушер-гинеколог из Сан-Антонио, штат Техас.Эти риски существуют и для женщин в возрасте до 35 лет, но они намного ниже.
Курение
Если вам 35 лет и вы курите, пора прощаться с противозачаточными таблетками. Курение в любом случае повышает риск сердечно-сосудистых заболеваний. Но сочетание гормональных противозачаточных средств и курения может увеличить риск образования тромбов и высокого кровяного давления.
Сгустки крови
Если вы подвержены повышенному риску определенных состояний, таких как образование тромбов, ваш врач может отговорить вас от использования определенных методов контрацепции.Например, комбинированные противозачаточные таблетки содержат как эстроген, так и прогестин, и могут повысить риск образования тромбов. Противозачаточная инъекция, известная как Депо-Провера, более известна тем, что связана с увеличением потери костной массы с течением времени. Он не содержит эстрогена, но у некоторых женщин после его приема может развиться тромбоз.
Определенные состояния здоровья
Вы также можете отказаться от методов, содержащих эстроген, если у вас высокое кровяное давление или если вы страдаете диабетом не менее 20 лет.Другим возможным противопоказанием может быть мигрень с аурой, говорит доктор Уайт.
Рак
Однако риск развития рака неясен. Ваш риск развития рака увеличивается с возрастом. Может быть небольшая вероятность повышенного риска рака груди, связанного с некоторыми оральными контрацептивами, но это может быть компенсировано сниженным риском других типов рака, таких как рак яичников и матки. И, как отмечает д-р Аскью, польза от предотвращения нежелательной беременности вполне может перевесить небольшой риск.Тем не менее, женщины, в семейном анамнезе которых была определенная генетическая мутация рака груди, все же могли бы рассмотреть другие варианты.
Выбор лучшего метода контроля рождаемости
Когда вам за тридцать или за 40, вы должны спросить себя — и быть честным в ответе, — планируете ли вы иметь детей в будущем.
- Да, планирую завести детей . Если да, вы можете использовать любой метод, кроме Depo-Provera.По словам доктора Уайта, может потребоваться некоторое время, чтобы ваша фертильность вернулась после завершения курса Депо-Провера, и если вам под тридцать или за 40, у вас не так много свободного времени.
- Может быть, у меня будут дети. «Если вы так считаете, то ВМС и имплантаты могут быть замечательными, потому что они могут дать вам годы, когда вам не придется думать о контроле над рождаемостью, но при этом зарезервировать вариант, если вы не уверены на 100%», — говорит д-р Уайт.
- Нет, детей заводить не планирую . «Если вы знаете, что у вас больше нет детей, подумайте о [хирургической] стерилизации», — предлагает доктор Уайт. Однако, если вы и ваш партнер не хотите идти по этому пути, вы можете продолжать использовать таблетки, LARC или другой метод, если у вас нет проблем со здоровьем.
Контроль рождаемости для женщин старше 40 лет может помочь вам справиться с симптомами перименопаузы, которые у вас возникают. Поговорите со своим врачом, если вас беспокоят такие симптомы, как приливы, ночная потливость и сухость влагалища, и обсудите, какие методы лучше всего подходят для вас.Доктор Минкин отмечает, что если у вас нет противопоказаний, метод, содержащий эстроген, например, комбинированная противозачаточная таблетка или кольцо, может помочь вам справиться с некоторыми из этих симптомов. А если у вас новый партнер, не забывайте пользоваться презервативами — инфекцию, передающуюся половым путем, можно заразиться в любом возрасте.
Сохраняйте ваши возможности открытыми
В зависимости от вашего здоровья или других потребностей некоторые варианты контроля рождаемости могут быть лучше других для вас в возрасте от 40 до 50. Кроме того, в разработке могут быть новые.«Всегда хорошо переоценивать, потому что всегда появляются новые разработки», — говорит д-р Минкин.
Например, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило новое вагинальное кольцо под названием Annovera в 2018 году. В отличие от NuvaRing, другого вагинального кольца, представленного на рынке, его можно использовать в течение всего года. Вам все равно придется удалять его каждый месяц, но вам не нужно каждый месяц получать новый в аптеке.
И не бойтесь попробовать что-нибудь еще, если ваш текущий метод не работает для вас и ваших конкретных потребностей.«Противозачаточные средства используются методом проб и ошибок, — говорит доктор Аскью.
Использование оральных контрацептивов в период менопаузы
1. Beck WW Jr. Использование оральных контрацептивов женщинами в возрасте от 40 лет. Последипломный акушерский гинеколь . 1995; 15 (12): 1 ….
2. Мартинес Ф., Манубенс М, Каррерас О, Tur R, Барри PN. Функция яичников при заместительной гормональной терапии у женщин в перименопаузе. Adv Contracept .1993; 9: 71–4.
3. Боладжи II, Граймс Х, Мортимер Г, Таллон ДФ, Фоттрелл П.Ф., О’Дуайер Э.М. Терапия низкими дозами прогестерона у эстрогенизированных женщин в постменопаузе: влияние на липиды плазмы, липопротеины и параметры функции печени. Eur J Obstet Gynecol Reprod Biol . 1993; 48: 61–8.
4. Коннелл Е.Б. Рациональное использование оральных контрацептивов у женщин в перименопаузе. Дж Репрод Мед . 1993; 38: 1036–40.
5. Риггс БЛ, Мелтон LJ 3d. Профилактика и лечение остеопороза. N Engl J Med . 1992; 327: 620–7 [опечатка опубликована в N Engl J Med . 1993, 328: 65].
6. Gambacciani M, Спинетти А, Каппальи Б, Taponeco F, Maffei S, Piaggesi L, и другие. Заместительная гормональная терапия у женщин в перименопаузе с низкими дозами перорального контрацептива: влияние на минеральную плотность костей и метаболизм. Maturitas . 1994; 19: 125–31.
7. ДеЧерни А. Костосберегающие свойства оральных контрацептивов. Am J Obstet Gynecol . 1996. 174: 15–20.
8. Schlesselman JJ. Рак груди и репродуктивного тракта в связи с использованием оральных контрацептивов. Контрацепция . 1989; 40: 1–38.
9. Исследование рака и стероидных гормонов Центрами по контролю за заболеваниями и Национальным институтом детского здоровья и развития человека.Снижение риска рака яичников, связанное с использованием оральных контрацептивов. N Engl J Med . 1987. 316: 650–5.
10. Исследование рака и стероидных гормонов Центрами по контролю за заболеваниями и Национальным институтом детского здоровья и развития человека. Комбинированное использование оральных контрацептивов и риск рака эндометрия. ЯМА . 1987. 257: 796–800.
11. Граймс Д.А., Чейни Э.Дж., Коннелл Э.Б., Эманс С.Дж., Гольдзихер JW, Хиллард П.Дж., и другие.Польза для здоровья от оральных контрацептивов Отчет о контрацепции . 1997. 8 (2): 4–14.
12. Petitti DB, Сидни С, Бернштейн А, Волк S, Quesenberry C, Ziel HK. Инсульт у пользователей оральных контрацептивов в низких дозах. N Engl J Med . 1996; 335: 8–15.
13. Цурио С, Техиндразанаривело А, Иглесиас S, Альперович А, Чедру Ф, d’Anglejan-Chatillon J, и другие.Исследование мигрени и риска ишемического инсульта у молодых женщин методом случай-контроль. BMJ . 1995; 310: 830–3.
14. Каролей А, Марини С, Де Маттеис Г. История мигрени и риска церебральной ишемии у молодых людей. Исследовательская группа Итальянского национального исследовательского совета по инсульту у молодежи. Ланцет . 1996; 347: 1503–6.
15. Медицинский факультет Орегонского университета медицинских наук. Актуальные клинические вопросы оральной контрацепции. Contemp Ob / Gyn . 1996; 41 (Дополнение): 12.
16. Porcile A, Галлардо Э, Онетто П., Шахтер Д. Контрацептив с очень низким содержанием эстроген-дезогестрела при заместительной гормональной терапии в перименопаузе. Maturitas . 1994; 18: 93–103.
17. Совместная группа по гормональным факторам и раку груди. Рак молочной железы и гормональные контрацептивы: совместный повторный анализ индивидуальных данных о 53 297 женщинах с раком груди и 100 239 женщинах без рака молочной железы по результатам 54 эпидемиологических исследований. Ланцет . 1996; 347: 1713–27.
18. Винго PA, Ли NC, Ory HW, Берал В, Петерсон HB, Родос П. Возрастные различия во взаимосвязи между использованием оральных контрацептивов и раком груди. Акушерский гинекол . 1991; 78: 161–70.
19. Санторо Н, Браун-младший, Адель Т, Skurnick JH. Характеристика репродуктивной гормональной динамики в перименопаузе. Дж. Клин Эндокринол Метаб .1996; 81: 1495–501.
20. Castracane VD, Гимпель Т, Goldzieher JW. Когда безопасно переходить с оральных контрацептивов на заместительную гормональную терапию? Контрацепция . 1995; 52: 371–6.
21. Гебби А.Е., и другие. Овуляция у женщин в перименопаузе (аннотация). Акушерско-гинекологическое медицинское страхование . 1996; 12 (9): 70.
22. Сперофф Л. Противозачаточные средства для пожилых женщин. Акушерское / гинекологическое предупреждение .1994. 11 (5): 38–40.
Менопауза: лекарства в помощь
Распечатайте и поделитесь (PDF 3557 КБ)
Менопауза (иногда называемая «изменением жизни») — это нормальное время в жизни женщины, когда у нее прекращаются месячные. Во время менопаузы организм женщины вырабатывает меньше гормонов эстрогена и прогестерона. Снижение уровня гормонов может привести к таким симптомам, как ночная потливость, приливы и сухость влагалища вместе с тонкими костями.
Некоторые женщины предпочитают лечить симптомы менопаузы гормональными препаратами, которые иногда называются гормональной терапией . Ниже приводится основная информация об одобренных FDA гормональных препаратах для лечения менопаузы. Используйте эту информацию, чтобы поговорить со своим врачом о том, подходят ли вам гормональные препараты.
Не принимайте гормональную терапию, если вы:
- есть проблемы с вагинальным кровотечением
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- имели или имели сгусток крови, инсульт или сердечный приступ
- имеют нарушение свертываемости крови
- страдают заболеванием печени
- аллергические реакции на гормональные препараты
Гормональная терапия менопаузы
Существуют различные типы гормональных препаратов, используемых во время и после менопаузы:
Информация о негормональных лекарствах от менопаузы не включена.Спросите своего лечащего врача о негормональном лекарстве от менопаузы, одобренном FDA, под названием Brisdelle (пароксетин).
Побочные эффекты
Гормональные препараты имеют побочные эффекты. Серьезные проблемы со здоровьем могут возникнуть у женщин, принимающих гормональную терапию в период менопаузы.
- У некоторых женщин гормональные препараты могут повысить вероятность образования тромбов, сердечных приступов, инсультов и рака груди.
- Для некоторых женщин в возрасте 65 лет и старше гормональные препараты могут повысить вероятность развития слабоумия.
- Для женщин, у которых еще осталась матка, прием препаратов, содержащих только эстроген, увеличивает шанс заболеть раком слизистой оболочки матки или раком эндометрия. Этим женщинам необходимо принимать прогестин, чтобы предотвратить рак эндометрия.
Не перечислены все побочные эффекты и предупреждения для каждого гормонального препарата. Спросите своего лечащего врача обо всех рисках, связанных с приемом гормональных препаратов.
Лекарства, содержащие только эстроген
Патч Патч Патч Патч Патч Патч Патч Патч| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Алора | эстрадиол | |
| Сенестин | синтетические конъюгированные эстрогены | Таблетка |
| Climara | эстрадиол | |
| Делестроген | эстрадиола валерат | Впрыск (выстрел) |
| Дивигель | эстрадиол | лари |
| Элестрин | эстрадиол | лари |
| Энджувия | синтетические конъюгированные эстрогены | Таблетка |
| Esclim | эстрадиол | |
| Estrace | эстрадиол | Таблетки Крем вагинальный |
| Эстрадерм | эстрадиол | |
| Estrasorb | эстрадиол | Крем для кожи (эмульсия) |
| Эстринг | эстрадиол | Вагинальный вкладыш |
| EstroGel | эстрадиол | лари |
| Evamist | эстрадиол | Спрей для кожи (трансдермальный) |
| Фемринг | эстрадиола ацетат | Вагинальное кольцо |
| Femtrace | эстрадиола ацетат | Таблетка |
| Менест | этерифицированный эстроген | Таблетка |
| Menostar (используется только для профилактики остеопороза) | эстрадиол | |
| Минивель | эстрадиол | |
| Оген | эстропипат | Таблетки Крем вагинальный |
| Орто-Эст | эстропипат | Таблетка |
| Оспена (не только эстроген) | оспемифен | Таблетка |
| Premarin | конъюгированных эстрогенов | Таблетка Крем вагинальный Инъекция (в виде инъекции) |
| Vagifem | эстрадиол | Таблетка вагинальная |
| Vivelle | эстрадиол | |
| Vivelle-Dot | эстрадиол |
Лекарства, содержащие только эстроген
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- перенес инсульт или сердечный приступ
- проблемы с печенью
- имеют серьезные реакции на лекарства с эстрогеном
- думаю, что вы беременны
Серьезные побочные эффекты
- Инсульт или тромбы
- Рак эндометрия у женщин, у которых еще осталась матка и которые не принимают прогестин с препаратами, содержащими только эстроген
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелые аллергические реакции
Менее серьезные частые побочные эффекты
- Головные боли
- Болезненная или нежная грудь
- Кровянистые выделения
- Спазмы желудка / вздутие живота
- Тошнота и рвота
- Выпадение волос
- Удержание жидкости
- Вагинальная дрожжевая инфекция
Для получения дополнительной информации о рисках и побочных эффектах для каждого лекарственного средства, проверьте Лекарства @ FDA
Лекарства, содержащие только прогестин
| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Прометриум | микронизированный прогестерон | Таблетка |
| Провера | медроксипрогестерона ацетат | Таблетка |
Лекарства, содержащие только прогестин
Лекарства, содержащие только эстроген, обычно принимают вместе с препаратами, содержащими только прогестин, чтобы снизить вероятность заболевания раком эндометрия у женщин, у которых еще осталась матка.
Побочные эффекты, перечисленные ниже, относятся к женщинам, которые принимают лекарства, содержащие только прогестин, и лекарства, содержащие только эстроген.
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- перенес инсульт или сердечный приступ
- проблемы с печенью
- имеют серьезные реакции на лекарства с эстрогеном
- думаю, что вы беременны
Серьезные побочные эффекты
- Сердечный приступ или инсульт
- Сгустки крови
- Рак груди
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелые аллергические реакции
Менее серьезные частые побочные эффекты
- Головные боли
- Болезненная или нежная грудь
- Кровянистые выделения
- Спазмы / вздутие живота
- Тошнота и рвота
- Выпадение волос
- Удержание жидкости
- Вагинальная дрожжевая инфекция
Для получения дополнительной информации о рисках и побочных эффектах для каждого препарата см. Раздел «Лекарства @ FDA ».
Комбинированные препараты эстрогена и прогестина
Патч Патч| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Activella | эстрадиол / ацетат норэтиндрона | Таблетка |
| Анжелик | эстрадиол / дроспиренон | Таблетка |
| Climara Pro | эстрадиол / левоноргестрел | |
| Комбинированный патч | эстрадиол / ацетат норэтиндрона | |
| Femhrt | норэтиндрона ацетат / этинилэстрадиол | Таблетка |
| Prefest | эстрадиол / норгестимат | Таблетка |
| Prempro | конъюгированный эстроген / медроксипрогестерон | Таблетка |
Комбинированные препараты эстрогена и прогестина
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- перенес инсульт или сердечный приступ
- проблемы с печенью
- имеют серьезные реакции на лекарства с эстрогеном
- думаю, что вы беременны
Серьезные побочные эффекты
- Сердечный приступ или инсульт
- Сгустки крови
- Рак молочной железы
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелые аллергические реакции
Менее серьезные частые побочные эффекты
- Головные боли
- Болезненная или нежная грудь
- Кровянистые выделения
- Спазмы / вздутие живота
- Тошнота и рвота
- Выпадение волос
- Удержание жидкости
- Вагинальная дрожжевая инфекция
Самую свежую информацию о каждом лекарстве можно найти на сайте Drugs @ FDA
.Комбинированные препараты эстрогена и гормона
| Фирменное наименование | Общее имя | Тип продукта |
|---|---|---|
| Duavee | конъюгированный эстроген / базедоксифен | Таблетка |
Вы не должны использовать Duavee, если вы принимаете лекарства, содержащие эстроген, прогестин или оба гормона.
Не используйте, если вы:
- необычное вагинальное кровотечение
- болеют или болеют определенными видами рака, такими как рак груди или рак матки
- есть или имели сгустки крови в ногах или легких
- имеют нарушение свертываемости крови
- были или перенесли инсульт или сердечный приступ
- проблемы с печенью
- имели серьезную аллергическую реакцию на препараты эстрогена
- думаете, что беременны или можете забеременеть
- грудное вскармливание (кормление)
Серьезные побочные эффекты
- Инсульт или тромбы
- Деменция у женщин 65 лет и старше
- Заболевание желчного пузыря или высокий уровень триглицеридов (холестерина), которые могут привести к проблемам с поджелудочной железой
- Потеря зрения из-за тромба в глазу
- Проблемы с печенью
- Высокое кровяное давление
- Тяжелая аллергическая реакция
Менее серьезные частые побочные эффекты
- Мышечные спазмы
- Тошнота
- Диарея
- Расстройство желудка / боли в животе
- Боль в горле
- Головокружение
- Боль в шее
Для получения дополнительной информации о рисках и побочных эффектах для каждого препарата см. Раздел «Лекарства @ FDA ».
Важные вопросы, которые следует задать о лекарствах, гормональных при менопаузе
- Подходят ли мне гормоны? Почему?
- Какие преимущества?
- Каковы серьезные риски и общие побочные эффекты?
- Как долго мне следует принимать гормональную терапию?
- Какая самая низкая доза мне подходит?
- Могу ли я принимать негормональные лекарства?
Хотите больше информации о менопаузе? Посетите веб-сайт FDA: www.fda.gov/menopause
Информация о препаратах и рисках в этой брошюре может измениться. Посетите Drugs @ FDA , чтобы узнать самую свежую информацию о каждом продукте, перечисленном в этом буклете.
Ресурсы для вас
Текущее содержание по состоянию на:
вариантов контрацепции у женщин с основными заболеваниями
1.Более тонкий LB, Henshaw SK. Различия в частоте нежелательных беременностей в США, 1994 и 2001 годы. Perspect Sex Reprod Health . 2006; 38 (2): 90–96 ….
2. Фредериксен MC. Противозачаточные средства депо медроксипрогестерона ацетата у женщин с проблемами со здоровьем. Дж Репрод Мед . 1996. 41 (5 доп.): 414–418.
3. Schwarz EB, Постлетвейт Д.А., Хунг YY, Армстронг MA. Документация о контрацепции и беременности при назначении потенциально тератогенных препаратов женщинам репродуктивного возраста. Энн Интерн Мед. . 2007. 147 (6): 370–376.
4. Дэвис А. Р., Пакет AM, Критцер Дж., Юн А, Камю А. Репродуктивный анамнез, сексуальное поведение и использование противозачаточных средств у женщин с эпилепсией. Контрацепция . 2008. 77 (6): 405–409.
5. Schwarz EB, Маселли Дж, Гонсалес Р. Консультации по вопросам контрацепции женщин-диабетиков репродуктивного возраста. Акушерский гинекол . 2006. 107 (5): 1070–1074.
6. Комитет ACOG по практическим бюллетеням-гинекологии. Бюллетень практики ACOG. № 73: Использование гормональных контрацептивов у женщин с сопутствующими заболеваниями. Акушерский гинекол . 2006. 107 (6): 1453–1472.
7. Трассел Дж. Противозачаточная эффективность. В: Хэтчер Р.А., Трасселл Дж., Нельсон А.Л., Кейтс У.-младший, Стюарт Ф.Х., Ковал Д. Контрацептивная технология. 19 изд. Нью-Йорк, Нью-Йорк: Ардент Медиа; 2007.
8. Петри М., Ким МО, Калунян КЦ, и другие.; OC-SELENA Пробная версия. Комбинированные оральные контрацептивы у женщин с системной красной волчанкой. N Engl J Med . 2005. 353 (24): 2550–2558.
9. Департамент репродуктивного здоровья Всемирной организации здравоохранения. Медицинские критерии приемлемости для использования противозачаточных средств. 4-е изд. 2009 г., http://www.who.int/reproductivehealth/publications/family_planning/9789241563888/en/index.html. По состоянию на 7 июня 2010 г.
10. Crawford PM. Ведение эпилепсии у женщин детородного возраста. Лекарственная безопасность . 2009. 32 (4): 293–307.
11. Кроуфорд П. Рекомендации по передовой практике ведения женщин с эпилепсией. Эпилепсия . 2005; 46 (приложение 9): 117–124.
12. Санчес-Герреро Дж., Урибе АГ, Хименес-Сантана L, и другие. Испытание методов контрацепции у женщин с системной красной волчанкой. N Engl J Med . 2005. 353 (24): 2539–2549.
13. Центры по контролю и профилактике заболеваний.Медицинские критерии приемлемости в США для использования противозачаточных средств, 2010 г. MMWR2010; 59: 1–88. http://www.cdc.gov/mmwr/pdf/rr/rr59e0528.pdf. По состоянию на 7 июня 2010 г.
14. Stewart FH, Харпер СС, Эллертсон CE, Граймс Д.А., Савая ГФ, Трассел Дж. Требования к клиническому обследованию груди и органов малого таза для гормональной контрацепции: текущая практика и доказательства. ЯМА . 2001. 285 (17): 2232–2239.
15. Мастерская ESHRE Capri. Неконтрацептивные преимущества комбинированной пероральной контрацепции для здоровья. Обновление Hum Reprod . 2005. 11 (5): 513–525.
16. Cerel-Suhl SL, Йегер Б.Ф. Обновленная информация о пероральных противозачаточных таблетках. Ам Фам Врач . 1999. 60 (7): 2073–2084.
17. Йонкерс К.А., Коричневый C, Pearlstein TB, Фоэ М, Сэмпсон-Ландерс C, Рапкин А. Эффективность нового перорального контрацептива с низкой дозой дроспиренона при предменструальном дисфорическом расстройстве. Акушерский гинекол . 2005. 106 (3): 492–501.
18. Pearlstein TB, Бахманн Г.А., Закур Х.А., Йонкерс К.А. Лечение предменструального дисфорического расстройства новым пероральным контрацептивом, содержащим дроспиренон. Контрацепция . 2005. 72 (6): 414–421.
19. Уиллис С.А., Кюль Т.Дж., Шпикерман А.М., Sulak PJ. Более сильное подавление оси гипофиз-яичник в схемах оральной контрацепции с укороченным интервалом без гормонов. Контрацепция .2006. 74 (2): 100–103.
20. Schlaff WD, Линч А.М., Хьюз HD, Кедр М.И., Смит Д.Л. Манипуляции с интервалом без таблеток у пользователей оральных противозачаточных таблеток: влияние на подавление фолликулов. Am J Obstet Gynecol . 2004; 190 (4): 943–951.
21. Baerwald AR, Олатунбосун О.А., Пирсон Р.А. Развитие фолликулов яичников начинается во время отсутствия гормонов при приеме оральных контрацептивов. Контрацепция .2004. 70 (5): 371–377.
22. Кофе AL, Кюль Т.Дж., Уиллис С.А., Sulak PJ. Оральные контрацептивы и предменструальные симптомы: сравнение режима 21/7 и расширенного режима. Am J Obstet Gynecol . 2006. 195 (5): 1311–1319.
23. Вандевер М.А., Кюль Т.Дж., Сулак П.Дж., и другие. Оценка подавления оси гипофиз-яичник с помощью трех схем пероральной контрацепции. Контрацепция . 2008. 77 (3): 162–170.
24. Эдельман А.Б., Галло М.Ф., Дженсен Дж. Т., Николс MD, Шульц К.Ф., Граймс Д.А. Непрерывный или расширенный цикл против циклического использования комбинированных оральных контрацептивов для контрацепции. Кокрановская база данных Syst Rev . 2005; (3): CD004695.
25. Йонкерс К.А., Коричневый C, Pearlstein TB, Фоэ М, Сэмпсон-Ландерс C, Рапкин А. Эффективность нового перорального контрацептива с низкой дозой дроспиренона при предменструальном дисфорическом расстройстве. Акушерский гинекол . 2005. 106 (3): 492–501.
26. Fenton C, Веллингтон К, Моэн MD, Робинсон Д.М. Дроспиренон / этинилэстрадиол 3 мг / 20 мкг (режим 24/4 дня): обзор его использования в контрацепции, предменструальном дисфорическом расстройстве и умеренных вульгарных угрях. Наркотики . 2007. 67 (12): 1749–1765.
ул. Накадзима, 27, Арчер Д.Ф., Эллман Х. Эффективность и безопасность нового 24-дневного режима пероральной контрацепции: норэтиндрона ацетат 1 мг / этинилэстрадиол 20 мкг (Loestrin 24 Fe). Контрацепция . 2007. 75 (1): 16–22.
28. Anderson FD, Хаит Х. Многоцентровое рандомизированное исследование оральных контрацептивов расширенного цикла [опубликованные поправки опубликованы в Контрацепции. 2004; 69 (2): 175]. Контрацепция . 2003. 68 (2): 89–96.
29. Wilson SA, Кудис Х.А. Этинилэстрадиол / левоноргестрел (Seasonale) для пероральной контрацепции [опубликованная поправка опубликована в Am Fam Physician. 2005; 72 (12): 2436]. Ам Фам Врач .2005. 71 (8): 1581–1582.
30. Anderson FD, Гиббонс W, Портман Д. Безопасность и эффективность перорального контрацептива расширенного режима с непрерывным использованием низких доз этинилэстрадиола. Контрацепция . 2006. 73 (3): 229–234.
31. Арчер Д.Ф., Дженсен Дж. Т., Джонсон СП, Борисуте Н, Грабб Г.С., Константин Г.Д. Оценка непрерывного режима левоноргестрела / этинилэстрадиола: результаты исследования фазы 3. Контрацепция . 2006. 74 (6): 439–445.
32. Дэвис А. Р., Кролл Р, Soltes B, Haudiquet V, Константин Г, Грабб Г. Возврат к менструации после постоянного использования низких доз оральных контрацептивов. Акушерский гинекол . 2006; 107 (приложение 4): 3С.
33. Маккарти Л., Брар Х. Левоноргестрел / этинилэстрадиол (Либрел) для непрерывной контрацепции. Ам Фам Врач . 2008. 77 (2): 222–225.
34. Справочная служба врачей. 61-е изд. Монтвейл, штат Нью-Джерси: Thomson PDR; 2007.
35. Сидней С., Сисковик Д.С., Петитти ДБ, и другие. Инфаркт миокарда и использование низких доз оральных контрацептивов: объединенный анализ 2 исследований США Circulation . 1998. 98 (11): 1058–1063.
36. Шварц С.М., Петитти ДБ, Сисковик Д.С., и другие. Инсульт и использование низких доз оральных контрацептивов у молодых женщин: объединенный анализ двух исследований в США. Инсульт . 1998. 29 (11): 2277–2284.
37. Cardoso F, Polónia J, Сантос А, Сильва-Карвалью Дж., Феррейра-де-Алмейда Дж. Низкие дозы оральных контрацептивов и круглосуточное амбулаторное кровяное давление. Int J Gynaecol Obstet . 1997. 59 (3): 237–243.
38. Oelkers W, Фойдарт Дж. М., Домбрович Н, Велтер А, Хайтеккер Р. Влияние нового перорального контрацептива, содержащего антиминералокортикоидный прогестаген, дроспиренон, на ренин-альдостероновую систему, массу тела, артериальное давление, толерантность к глюкозе и метаболизм липидов. Дж. Клин Эндокринол Метаб . 1995. 80 (6): 1816–1821.
39. Белый WB, Питт Б., Престон Р.А., Ханес В. Антигипертензивные эффекты дроспиренона с 17-бета-эстрадиолом, нового гормонального лечения у женщин в постменопаузе с гипертензией 1 стадии. Тираж . 2005; 112 (13): 1979–1984.
40. Шульман Л.П. Обзор безопасности и переносимости дроспиренона, а также его влияния на безопасность эндометрия и липидные параметры в сравнении с медроксипрогестерона ацетатом, левоноргестрелом и микронизированным прогестероном. J Womens Health (Larchmt) . 2006. 15 (5): 584–590.
41. Сердечно-сосудистые заболевания и контрацепция стероидными гормонами. Отчет научной группы ВОЗ. Представитель World Health Organ Tech Rep Ser . 1998; 877: i – vii, 1–89.
42. Хайнеманн Л.А., Ассманн А, DoMinh T, Гарбе Э. Пероральные контрацептивы, содержащие только прогестоген, и риск сердечно-сосудистых заболеваний: результаты транснационального исследования оральных контрацептивов и здоровья молодых женщин. Eur J Contracept Reprod Health Care . 1999. 4 (2): 67–73.
43. БЦ Танис, ван ден Бош М.А., Кеммерен Дж. М., и другие. Оральные контрацептивы и риск инфаркта миокарда. N Engl J Med . 2001. 345 (25): 1787–1793.
44. Кауниц AM. Клиническая практика. Гормональная контрацепция у женщин старшего репродуктивного возраста. N Engl J Med . 2008. 358 (12): 1262–1270.
45. Petitti DB.Клиническая практика. Комбинированные эстроген-прогестиновые оральные контрацептивы [исправление опубликовано в N Engl J Med. 2004; 350 (1): 92]. N Engl J Med . 2003. 349 (15): 1443–1450.
46. MacClellan LR, Джайлз В, Коул Дж, и другие. Вероятная мигрень с визуальной аурой и риск ишемического инсульта: исследование профилактики инсульта у молодых женщин. Инсульт . 2007. 38 (9): 2438–2445.
47. Becker WJ. Использование оральных контрацептивов у пациентов с мигренью. Неврология . 1999; 53 (4 доп. 1): S19 – S25.
48. Холт В.Л., Скоулз Д, Виклунд КГ, Кушинг-Хауген KL, Далинг-младший. Индекс массы тела, вес и риск отказа оральных контрацептивов. Акушерский гинекол . 2005. 105 (1): 46–52.
49. Зиеман М, Гийбо Ж, Вайсберг Э, Шангольд Г.А., Фишер А.С., Creasy GW. Противозачаточная эффективность и контроль цикла с трансдермальной системой Ortho Evra / Evra: анализ объединенных данных. Fertil Steril . 2002; 77 (2 доп. 2): S13 – S18.
50. Соловей А.Л., Лоуренсон Р.А., Симпсон Э.Л., Уильямс Т.Дж., Макрей К.Д., Фермер Р.Д. Влияние возраста, индекса массы тела, курения и общего состояния здоровья на риск венозной тромбоэмболии у пользователей комбинированных оральных контрацептивов. Eur J Contracept Reprod Health Care . 2000. 5 (4): 265–274.
51. Вестхофф К. Повышенная масса тела не влияет на эффективность НоваРинга. Акушерский гинекол . 2005; 105 (приложение 4): 56С.
52. Уокер AM. Новые оральные контрацептивы и риск венозной тромбоэмболии. Контрацепция . 1998. 57 (3): 169–181.
53. Хеннесси С, Берлин JA, Кинман Дж. Л., Марголис DJ, Маркус С.М., Strom BL. Риск венозной тромбоэмболии от пероральных контрацептивов, содержащих гестоден и дезогестрел, по сравнению с левоноргестрелом: метаанализ и формальный анализ чувствительности. Контрацепция . 2001. 64 (2): 125–133.
54. Кеммерен Ю.М., Альгра А, Grobbee DE. Оральные контрацептивы третьего поколения и риск венозного тромбоза: метаанализ. BMJ . 2001. 323 (7305): 131–134.
55. Джик С.С., Кэй Дж.А., Руссманн С, Джик Х. Риск нефатальной венозной тромбоэмболии у женщин, использующих противозачаточные трансдермальные пластыри и пероральные контрацептивы, содержащие норгестимат и 35 мкг этинилэстрадиола. Контрацепция . 2006. 73 (3): 223–228.
56. Джик С, Кэй Дж.А., Ли Л, Джик Х. Дополнительные результаты по риску нефатальной венозной тромбоэмболии у пользователей трансдермального контрацептивного пластыря по сравнению с пользователями оральных контрацептивов, содержащих норгестимат и 35 мкг этинилэстрадиола. Контрацепция . 2007. 76 (1): 4–7.
57. Коул Дж. А., Норман Х, Доэрти М, Уокер AM. Венозная тромбоэмболия, инфаркт миокарда и инсульт у пользователей трансдермальных противозачаточных систем [опубликованные поправки опубликованы в Obstet Gynecol.2008; 111 (6) 1449]. Акушерский гинекол . 2007. 109 (2 pt 1): 339–346.
58. Манчиканти А, Граймс Д.А., Лопес Л.М., Schulz KF. Стероидные гормоны для контрацепции у женщин с серповидно-клеточной анемией. Кокрановская база данных Syst Rev . 2007; (2): CD006261.
59. de Abood M, де Кастильо Z, Герреро Ф, Эспино М, Остин К.Л. Влияние Депо-Провера или Микрогинона на болезненные кризы пациентов с серповидно-клеточной анемией. Контрацепция . 1997. 56 (5): 313–316.
60. Швенхаген AM, Stodieck SR. Какая контрацепция для женщин с эпилепсией? Изъятие . 2008. 17 (2): 145–150.
61. Mattson RH, Арматура RW. Методы контрацепции для женщин с неврологическими расстройствами. Am J Obstet Gynecol . 1993; 168 (6 пт 2): 2027–2032.
62. Westhoff C, Трумэн С, Калмусс Д, и другие. Депрессивные симптомы и Депо-Провера. Контрацепция . 1998. 57 (4): 237–240.
63. Цивик Д, Скоулз Д, Итикава Л., и другие. Депрессивные симптомы у пользователей и не пользователей депо ацетата медроксипрогестерона. Контрацепция . 2000. 61 (6): 385–390.
64. Хайдер С., Дарни П.Д. Инъекционные противозачаточные средства. Clin Obstet Gynecol . 2007. 50 (4): 898–906.
65. Кауниц AM. Черный ящик Депо-Провера: время пересмотреть? Контрацепция .2005. 72 (3): 165–167.
66. Кауниц А.М., Миллер П.Д., Райс ВМ, Росс Д, McClung MR. Минеральная плотность костной ткани у женщин в возрасте 25–35 лет, получающих депо медроксипрогестерона ацетат: восстановление после прекращения приема. Контрацепция . 2006. 74 (2): 90–99.
67. Curtis KM, Мартинс С.Л. Контрацепция, содержащая только прогестагены, и минеральная плотность костей: систематический обзор. Контрацепция . 2006. 73 (5): 470–487.
68. Кауниц А.М., Ариас Р, МакКланг М. Восстановление плотности костной ткани после использования инъекционных контрацептивов медроксипрогестерона ацетата депо. Контрацепция . 2008. 77 (2): 67–76.
69. Заявление ВОЗ о гормональной контрацепции и здоровье костей. Женева: ВОЗ; Июль 2005 г. http://www.who.int/reproductivehealth/publications/family_planning/hc_bone_health/en/index.html. По состоянию на 7 июля 2010 г.
70. Guilbert ER, Браун JP, Кауниц А.М., и другие.Использование депотмедроксипрогестерона ацетата в противозачаточных целях и его потенциальное влияние на здоровье скелета. Контрацепция . 2009. 79 (3): 167–177.
71. Новый прогестиновый имплант (Импланон) для долговременной контрацепции. Акушерский гинекол . 2007; 109 (4): 990–991.
72. Функ С, Миллер М.М., Мишель Д.Р. Младший, и другие.; Исследовательская группа Implanon в США. Безопасность и эффективность Импланона, одностержневого имплантируемого контрацептива, содержащего этоногестрел. Контрацепция . 2005. 71 (5): 319–326.
73. Практический бюллетень ACOG № 110: использование гормональных контрацептивов в неконтрацептивных целях. Акушерский гинекол . 2010. 115 (1): 206–218.
74. Маккарти Л. Внутриматочная система с высвобождением левоноргестрела (Мирена) для контрацепции. Ам Фам Врач . 2006. 73 (10): 1799–1806.
Использование противозачаточных средств в США
1. Daniels K et al., Текущее использование противозачаточных средств и различия по отдельным характеристикам среди женщин в возрасте 15–44 лет: США, 2011–2013 гг., Национальные отчеты по статистике здравоохранения , 2015 г., № 86, https://www.cdc.gov/nchs/data/ nhsr / nhsr086.pdf.
2. Джонс Дж., Мошер В. и Дэниелс К., Текущее использование противозачаточных средств в Соединенных Штатах, 2006–2010 гг. И изменения в моделях использования с 1995 г., Национальные отчеты о статистике здравоохранения , 2012 г., № 60, https: //www.cdc.gov/nchs/data/nhsr/nhsr060.pdf.
3. Hatcher RA et al., Eds., Contraceptive Technology , 20-е издание, Нью-Йорк: Ardent Media, 2011.
4. Sonfield A, Hasstedt K and Gold RB, Движение вперед: планирование семьи в эпоху реформы здравоохранения , Нью-Йорк: Институт Гутмахера, 2014 г., https://www.guttmacher.org/report/moving- реформа здоровья эры планирования семьи вперед.
5. Дэниэлс К., Мошер В.Д. и Джонс Дж., Методы контрацепции, которые когда-либо использовали женщины: США, 1982–2010 гг., Национальные отчеты о статистике здравоохранения , 2013 г., No.62, https: //pdfs.semanticscholar.org/1cfe/9a5b9a1fd9c75acee82612c4b38294ebf9 ….
6. Кавано М.Л. и Джерман Дж., Использование методов контрацепции в США: тенденции и характеристики в период с 2008 по 2014 гг., Contraception , 2018, 97 (1): 14–21, doi: j.contraception.2017.10. 003.
7. Джонс Р. и Древеке Дж., Противодействие общепринятому мнению: новые данные о религии и использовании противозачаточных средств , Нью-Йорк: Институт Гутмахера, 2011 г., https: // www.guttmacher.org/report/countering-conventional-wisdom-new-evidence-religion-and-contraceptive-use.
8. Дэниэлс К., Догерти Дж. И Джонс Дж., Текущий контрацептивный статус у женщин в возрасте 15–44 лет: США, 2011–2013 гг., Краткий обзор данных NCHS , Хяттсвилл, Мэриленд: Национальный центр статистики здравоохранения (NCHS), 2014 г., № 173, https://www.cdc.gov/nchs/data/databriefs/db173.pdf.
9. Мошер В.Д. и Джонс Дж., Использование противозачаточных средств в Соединенных Штатах: 1982–2008 гг., Статистика естественного движения населения и здоровья , Hyattsville, MD, 2010, Series 23, No.29, https://www.cdc.gov/nchs/data/series/sr_23/sr23_029.pdf.
10. Кавано М.Л., Джерман Дж. И Финер Л. Б., Изменения в использовании методов обратимой контрацепции длительного действия среди женщин в США, 2009–2012 гг., Акушерство и гинекология , 2015 г., 126 (5): 917–927, DOI : 10.1097 / AOG.0000000000001094.
11. Finer LB, Джерман Дж. И Кавано М.Л., Изменения в использовании методов контрацепции длительного действия в США, 2007–2009 гг., Фертильность и стерильность , 2012 г., 98 (4): 893–897, doi : 10.1016 / j.fertnstert.2012.06.027.
12. Сонфилд А., Почему политика и практика планирования семьи должны гарантировать правильный выбор методов контрацепции, Обзор политики Гутмахера , 2017, 20: 103–107.
13. Шарма В. и др., Демография вазэктомии и желание будущих детей после вазэктомии: результаты современного национального исследования, Фертильность и бесплодие , 2013, 99 (7): 1880–1885, DOI: 10.1016 / j. fertnstert.2013.02.032.
Таблица: Выбор метода контрацепции
Кавано М.Л. и Джерман Дж. Использование методов контрацепции в США: тенденции и характеристики в период с 2008 по 2014 год, Контрацепция , 2018, 97 (1): 14–21, doi: j.контрацепция.2017.10.003.
Каковы симптомы менопаузы при приеме противозачаточных таблеток?
Многие люди всех возрастов используют гормональные противозачаточные средства, в том числе те, кто находится в перименопаузе, которая является временем, ведущим к менопаузе.
Люди достигают менопаузы только через год после последней менструации.
У них в это время могут проявляться типичные симптомы менопаузы, включая приливы, нерегулярные периоды и проблемы со сном. Однако использование гормональных контрацептивов может маскировать эти симптомы или вызывать побочные эффекты, которые люди могут спутать с естественными колебаниями гормонов.
Читайте ответы на некоторые общие вопросы о том, как противозачаточные таблетки могут влиять на симптомы менопаузы. Таблетки для контроля рождаемости содержат синтетические версии гормонов, количество которых снижается во время менопаузы.
Менопауза возникает из-за снижения уровня эстрогена и прогестерона, двух гормонов, отвечающих за менструальный цикл человека. Эти гормоны также помогают поддерживать развивающуюся беременность.
Противозачаточные таблетки содержат синтетические формы одного или обоих этих двух гормонов.Комбинированные таблетки содержат оба типа гормонов. Прием этих гормонов может помешать организму распознать естественное снижение уровня эстрогена и прогестерона, которое происходит во время менопаузы.
В результате симптомы, которые человек обычно испытывает во время перименопаузы, могут быть не столь очевидными или заметными, если он принимает противозачаточные таблетки. Одним из таких симптомов является нерегулярный менструальный цикл, который очень часто встречается на этой стадии.
Однако у человека, принимающего минипилюль, которая содержит только синтетическую форму прогестерона, может быть больше шансов испытать нерегулярные кровотечения и приливы жара во время ранней менопаузы.
Комбинированные противозачаточные гормоны помогают регулировать менструальный цикл, а гормоны предотвращают многие симптомы менопаузы.
Однако возможно, что таблетка вызовет побочные эффекты, которые очень похожи на симптомы колебаний гормонов. Они могут включать:
- перепады настроения
- снижение либидо
- изменения аппетита
Люди также могут испытывать нерегулярные периоды или кровянистые выделения между циклами, особенно если они принимают мини-пилюлю.
Поделиться на PinterestПосле того, как человек перестанет принимать таблетки, может потребоваться несколько месяцев, чтобы гормоны восстановились.Трудно сказать, являются ли некоторые симптомы побочными эффектами синтетических гормонов или вызваны естественными колебаниями гормонов в организме.
Один из способов проверить это — прекратить прием противозачаточных таблеток, чтобы возобновить естественный цикл организма. Может потребоваться некоторое время, чтобы естественные гормоны вернулись в норму и возобновились регулярные менструальные циклы.
Если симптомы продолжаются после прекращения приема противозачаточных таблеток, в том числе нерегулярные кровотечения, вероятно, у него пременопауза.И наоборот, если симптомы исчезнут, вероятно, это были побочные эффекты таблетки.
При прекращении приема таблетки необходимо подождать, по крайней мере, несколько месяцев, чтобы дать гормонам время восстановиться.
Важно осознавать возможность того, что противозачаточные таблетки маскировали перименопаузу или менопаузу. В этом случае менструация прекратится, если человек перестанет принимать таблетки.
Если человек принимает противозачаточные средства, невозможно узнать наверняка.У кого-то, кто принимает таблетки, могут быть регулярные месячные из-за гормонов в лекарстве.
Средний возраст менопаузы составляет около 51 года. Некоторые врачи могут порекомендовать человеку прекратить прием таблеток примерно в этом возрасте, чтобы проверить, достигли ли они уже менопаузы.
Однако тот, кто прекращает прием таблеток в этом возрасте, должен использовать контрацептивы во время секса до тех пор, пока не будет подтверждена менопауза.
Менопауза наступает, когда у человека больше нет менструального цикла.Время, предшествующее менопаузе, называется перименопаузой. Это может начаться за 15 лет до менопаузы.
Признаки того, что человек приближается к менопаузе, включают:
Период менопаузы может увеличить риск определенных заболеваний, таких как болезни сердца, остеопороз и некоторые виды рака. Поэтому обязательно оставаться на связи с врачом как во время менопаузы, так и после нее.
Поделиться на Pinterest Травяные добавки, такие как масло примулы вечерней, могут помочь облегчить симптомы менопаузы.Менопауза у каждого человека разная. Симптомы менопаузы влияют на одних людей и беспокоят их больше, чем на других.
Одним из основных методов лечения симптомов менопаузы является заместительная гормональная терапия (ЗГТ). Это включает в себя прием эстрогена и прогестерона в форме, имитирующей естественный менструальный цикл.
ЗГТ может помочь уменьшить или предотвратить симптомы, связанные со снижением уровня эстрогена. ЗГТ не обеспечивает контрацепции, поэтому, если кому-то нужны контрацептивы, а также он желает облегчить симптомы перименопаузы, противозачаточные таблетки могут быть идеальным вариантом для лечения.
Однако лекарства нужны не всегда. Некоторым людям помогают домашние средства, которые могут включать:
- снижение потребления кофеина
- использование пакетов со льдом для контроля приливов
- регулярные упражнения
- прием травяных добавок, таких как черный кохош, красный клевер, донг-квай, женьшень, кава и масло примулы вечерней. естественный процесс, через который все женщины проходят в какой-то момент своей жизни.Однако прием противозачаточных таблеток может замаскировать некоторые симптомы менопаузы, из-за чего человеку будет сложно определить, достигли ли они ее.
Для многих людей безопасно продолжать принимать противозачаточные таблетки во время перехода через перименопаузу, особенно если у них нет в анамнезе:
Сохранение контроля над рождаемостью во время перименопаузы также важно, если контрацепция необходима.
Как правило, тем, кто думает, что у них может быть менопауза, лучше всего поговорить со своим врачом.Врач может посоветовать конкретную ситуацию человека и что может быть лучше для него.
Мужской климакс: миф или реальность?
Мужской климакс: миф или реальность?
Гормональные изменения, связанные со старением, у мужчин отличаются от таковых у женщин. Разберитесь в признаках, симптомах и вариантах лечения.
Персонал клиники МэйоГормональные изменения — естественная часть старения. Однако, в отличие от более резкого снижения уровня репродуктивных гормонов, которое происходит у женщин во время менопаузы, изменения половых гормонов у мужчин происходят постепенно.Вот что вам нужно знать.
Развенчание мифа о мужской менопаузе
Термин «мужская менопауза» использовался для описания снижения уровня тестостерона, связанного со старением. Но связанные со старением гормональные изменения у женщин и мужчин разные.
У женщин овуляция заканчивается и выработка гормонов резко падает в течение относительно короткого периода времени. Это называется менопаузой. У мужчин выработка тестостерона и других гормонов снижается в течение многих лет, и последствия не всегда очевидны.Это постепенное снижение уровня тестостерона называется гипогонадизмом с поздним началом или возрастным низким уровнем тестостерона.
Как определить низкий уровень тестостерона
Уровень тестостерона у мужчин снижается в среднем примерно на 1% в год после 40 лет. Но у большинства пожилых мужчин уровень тестостерона все еще находится в пределах нормы, и лишь примерно от 10% до 25% уровень считается низким.
Низкий уровень тестостерона у пожилых мужчин часто остается незамеченным. Уровень тестостерона можно проверить с помощью анализа крови, но обычно тесты не проводятся.И многие мужчины с низким уровнем тестостерона не испытывают никаких симптомов. Кроме того, признаки и симптомы, связанные с низким уровнем тестостерона, не характерны для низкого уровня тестостерона. Они также могут быть вызваны возрастом человека, приемом лекарств или другими условиями, например, с индексом массы тела 30 или выше. Тем не менее, признаки и симптомы, указывающие на низкий уровень тестостерона, включают:
- Снижение полового влечения и активности
- Снижение самопроизвольной эрекции или эректильной дисфункции
- Дискомфорт или припухлость груди
- Бесплодие
- Потеря роста, перелом с малой травмой или низкая минеральная плотность кости
- Приливы или потливость
Другие возможные симптомы включают снижение энергии, мотивации и уверенности, подавленное настроение и плохую концентрацию.Также возможно усиление сонливости, нарушения сна, легкая необъяснимая анемия, уменьшение мышечной массы и силы, а также увеличение жировых отложений.
Эксперты рекомендуют проверять пожилых мужчин на низкий уровень тестостерона только при наличии признаков или симптомов. Если первоначальный тест показывает низкий уровень тестостерона, его следует повторить, чтобы подтвердить результаты. Если подтверждается низкий уровень тестостерона, рекомендуется дальнейшее обследование гипофиза, чтобы определить причину и исключить дефицит других гормонов.Гипофиз — это железа размером с почку, расположенную в основании вашего мозга. Это часть эндокринной системы вашего тела, которая состоит из всех желез, вырабатывающих и регулирующих гормоны.
Рекомендации по лечению пожилых мужчин с низким уровнем тестостерона
Рекомендации по терапии тестостероном для мужчин с возрастным низким уровнем тестостерона различаются. В 2020 году Американский колледж врачей рекомендовал врачам рассмотреть вопрос о начале лечения тестостероном у мужчин с сексуальной дисфункцией, которые хотят улучшить свою сексуальную функцию, после объяснения рисков и преимуществ.В 2018 году Эндокринное общество рекомендовало терапию тестостероном мужчинам с возрастным низким уровнем тестостерона, у которых есть признаки и симптомы, связанные с низким уровнем тестостерона.
Некоторые эксперты также рекомендуют предлагать лечение тестостероном мужчинам с возрастным низким уровнем тестостерона без признаков или симптомов.
Если вы решите начать терапию тестостероном, ваш врач объяснит различные способы введения тестостерона, целевые уровни и последующее тестирование.
У некоторых мужчин терапия тестостероном снимает надоедливые признаки и симптомы дефицита тестостерона.Для других преимущества не ясны, но есть возможные риски.
Хотя необходимы дальнейшие исследования, терапия тестостероном может стимулировать рост метастатического рака простаты и груди. Терапия тестостероном также может увеличить риск сердечного приступа и инсульта и способствовать образованию тромбов в венах.
Ваш врач, вероятно, порекомендует не начинать терапию тестостероном, если ваша фертильность важна в ближайшем будущем или если у вас есть такие состояния, как рак груди или простаты, нелеченное тяжелое обструктивное апноэ во сне, неконтролируемая сердечная недостаточность или тромбофилия, или если вы недавно перенесли сердечный приступ или инсульт.
Если вы думаете, что у вас низкий уровень тестостерона, поговорите со своим врачом о ваших признаках и симптомах, тестах и возможных вариантах лечения. Ваш врач может помочь вам взвесить все за и против лечения.
20 июня 2020 г. Показать ссылки- Снайдер П.Дж. Подходите к пожилым мужчинам с низким уровнем тестостерона. https://www.uptodate.com/contents/search. По состоянию на 6 февраля 2020 г.
- Qaseem A, et al.
