Врачи родильного дома ГКБ №52 спасли жизнь маме и малышу в критической акушерской ситуации
Врачи родильного дома ГКБ №52 спасли жизнь маме и малышу в критической акушерской ситуации
Слаженная и оперативная работа всего коллектива родильного дома и многопрофильного стационара позволила успешно провести экстренное родоразрешение беременной с разрывом матки.
9 ноября 2016 г. пациентка А., 33 лет, была доставлена в роддом машиной скорой медицинской помощи с диагнозом: Беременность 38 недель. 1 период родов. Отслойка плаценты. Во время транспортировки АД 110/70, 80/60 мм рт.ст. Пациентка доставлена на каталке с катетеризированной периферической веной и продолжающейся инфузией физиологического раствора. Заболела остро: в 03:00 09.11.2016г. на фоне полного здоровья перестала ощущать шевеления плода, с 03:30 появились боли по всему животу, разлитого характера, с 07:00 появилась слабость, головокружение, шум в ушах. Вызвала скорую помощь, была доставлена в родильный дом.
Беременность шестая, роды третьи. В 2015 г. тубэктомия справа по поводу внематочной беременности. Предшествующие роды без особенностей. В настоящей беременности в I и II триместрах угроза прерывания, в III – анемия беременных.
В приемный покой пациентка поступила в тяжелом состоянии. В сознании, заторможена. Тоны сердца ритмичные, приглушены, пульс 150 в 1 минуту, ритмичный. Пульс на периферических артериях слабого наполнения. Артериальное давление 60/30 мм рт.ст. Живот напряжен, резко болезненный во всех отделах. Симптомы раздражения брюшины положительные. Матка четко не пальпируется из-за болевого синдрома. Сердцебиение плода определяется по КТГ 60 в 1 мин. При УЗИ определяется значительное количество свободной жидкости.
Диагноз: Беременность 39 недель. Головное предлежание. Преждевременная отслойка нормально расположенной плаценты. Разрыв матки? Внутрибрюшное кровотечение. Геморрагический шок, 3 степени (стадия декомпенсации).
Вызвала скорую помощь, была доставлена в родильный дом.
Беременность шестая, роды третьи. В 2015 г. тубэктомия справа по поводу внематочной беременности. Предшествующие роды без особенностей. В настоящей беременности в I и II триместрах угроза прерывания, в III – анемия беременных.
В приемный покой пациентка поступила в тяжелом состоянии. В сознании, заторможена. Тоны сердца ритмичные, приглушены, пульс 150 в 1 минуту, ритмичный. Пульс на периферических артериях слабого наполнения. Артериальное давление 60/30 мм рт.ст. Живот напряжен, резко болезненный во всех отделах. Симптомы раздражения брюшины положительные. Матка четко не пальпируется из-за болевого синдрома. Сердцебиение плода определяется по КТГ 60 в 1 мин. При УЗИ определяется значительное количество свободной жидкости.
Диагноз: Беременность 39 недель. Головное предлежание. Преждевременная отслойка нормально расположенной плаценты. Разрыв матки? Внутрибрюшное кровотечение. Геморрагический шок, 3 степени (стадия декомпенсации).

Отслойка плаценты на поздних сроках беременности
Отслойка плаценты является достаточно опасной патологией, которая может развиться на последних сроках беременности. Плацента — значимый орган при беременности. В ней расположены сосуды, за счёт которых малыш получает питание с кислородом.
В норме плацента достаточно плотно прикреплена к матке. При этом данная ткань очень эластичная. Так что может быстро менять собственную форму при росте матки. Однако плацента довольно рыхлая, поэтому она способна повредиться. Чем более сильное воздействие на плаценту, тем больше риска появления отслойки.
На последних месяцах беременности данное состояние несет особую опасность, оно требует вмешательства врачей.
Причины отслоения плаценты
Определить точно причину сложно. В определенных ситуациях к отслойке способно привеси сразу множество факторов. Различают основные факторы, которые вызывают это:
- Различные заболевания сосудов.

- Болезни, связанные с изменением свертываемости крови.
- Повреждения живота.
При отслаивании плаценты меняется давление внутри матки. Ткань планцентарная в таких условиях начинает отходить более интенсивно. Врачи выделяют полную и частичную отслойку плаценты. В первом случае происходит отслаивание всей ткани. Во втором случае отслаиваться какой-то конкретную область плаценты.
Симптомы отслойки плаценты
Вот основные симптомы, которые свидетельствуют о том, что случилась отслойка плаценты на поздних сроках беременности:
- Кровотечение. В ряде ситуаций оно может быть значительным и возникает в результате травмирования сосудов в матке.
- Боли внизу живота.
- Гипертонус матки, болезненные ощущения при прощупывании плода.
- Гипоксия плода.
Проявление симптомов зависит от тяжести состояния. При легкой форме они практически незаметны. Патологию можно обнаружить только после родов и при ультразвуковом исследовании.
При появлении первых симптомов отслойки плаценты, необходимо как можно скорее обратиться в клинику. Ведь именно в этом случае можно сохранить жизнь не только ребенка, но и матери.
На правах рекламы
Преждевременная отслойка плаценты — это… Что такое Преждевременная отслойка плаценты?
отслойка плаценты во время беременности или в родах до рождения плода. Различают преждевременную отслойку нормально расположенной и предлежащей плаценты.
Основными причинами преждевременной отслойки нормально расположенной плаценты раньше считали механические факторы: травму живота, многоводие, многоплодие, короткую пуповину, запоздалый разрыв плодного пузыря. В современном акушерстве основное значение в этиологии данной патологии придают так называемой васкулопатии — сосудистым изменениям в системе маточно-плацентарного кровообращения. Они возникают при общих заболеваниях беременной (например, пиелонефрит, гипертоническая болезнь) и осложнениях беременности (например, поздние токсикозы беременных). При васкулопатии отмечаются повышенная проницаемость и ломкость капилляров, множественные инфаркты и тромбозы в плаценте. Ведущими патогенетическими факторами являются диссеминированное внутрисосудистое свертывание крови, нарушение микроциркуляции, хроническая фетоплацентарная недостаточность.
Нарушение
В современном акушерстве основное значение в этиологии данной патологии придают так называемой васкулопатии — сосудистым изменениям в системе маточно-плацентарного кровообращения. Они возникают при общих заболеваниях беременной (например, пиелонефрит, гипертоническая болезнь) и осложнениях беременности (например, поздние токсикозы беременных). При васкулопатии отмечаются повышенная проницаемость и ломкость капилляров, множественные инфаркты и тромбозы в плаценте. Ведущими патогенетическими факторами являются диссеминированное внутрисосудистое свертывание крови, нарушение микроциркуляции, хроническая фетоплацентарная недостаточность.
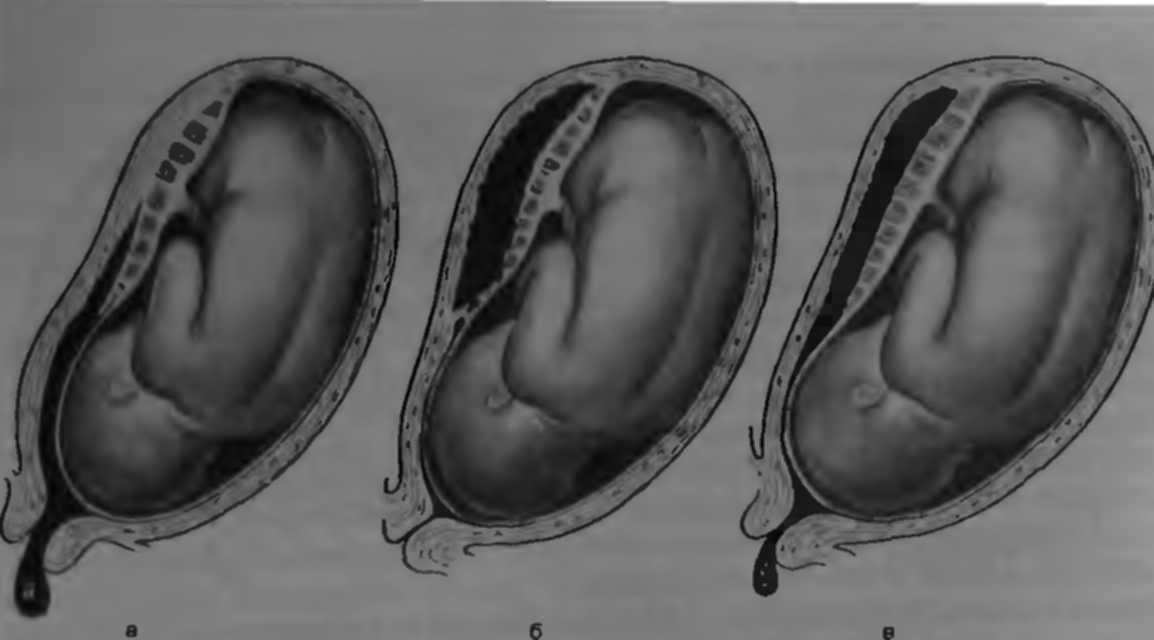
Нарушение 1). Гематома оказывает давление на стенку матки, растягивая ее; в области материнской части плаценты возникает вдавление. В тяжелых случаях наблюдаются имбибиция кровью и кровоизлияния во всех слоях стенки матки до брюшины, в придатках матки и околоматочной клетчатке (маточно-плацентарная апоплексия, или матка Кувелера; рис. 2). При отслойке ближе к краю плаценты кровь из ретроплацентарной гематомы отслаивает плодные оболочки и вытекает из половых путей, т.е. возникает наружное кровотечение (рис. 3).
1). Гематома оказывает давление на стенку матки, растягивая ее; в области материнской части плаценты возникает вдавление. В тяжелых случаях наблюдаются имбибиция кровью и кровоизлияния во всех слоях стенки матки до брюшины, в придатках матки и околоматочной клетчатке (маточно-плацентарная апоплексия, или матка Кувелера; рис. 2). При отслойке ближе к краю плаценты кровь из ретроплацентарной гематомы отслаивает плодные оболочки и вытекает из половых путей, т.е. возникает наружное кровотечение (рис. 3).Клинически различают легкую, среднетяжелую и тяжелую формы П. о. п. При легкой форме отсутствуют какие-либо отчетливые; симптомы, и отслойка плаценты может быть выявлена только при ультразвуковом исследовании или после родов при обнаружении на материнской поверхности плаценты небольшого вдавления, заполненного темными сгустками крови.
При среднетяжелой форме патологии появляются боли в животе и незначительные кровянистые выделения со сгустками из половых путей. Наружное кровотечение может отсутствовать, что зависит от места отслоения плаценты и размеров ретроплацентарной гематомы. При пальпации выявляют несколько напряженную матку, иногда отмечается умеренная локальная болезненность. Аускультативно определяются нарушения сердечной деятельности плода, свидетельствующие о его гипоксии; выраженность этих нарушений зависит от размеров отслойки плаценты. При тяжелой форме П. о. п. клиническая картина наиболее яркая. Она характеризуется внезапным возникновением сильных распирающих болей в животе, головокружения, резкой слабости иногда наступает обморочное состояние, отмечаются бледность кожи, тахикардия, слабое наполнение пульса, снижение АД. Из влагалища появляются темные кровянистые выделения в умеренном количестве. Матка резко напряжена, асимметрична: с одной ее стороны определяется болезненное при пальпации выпячивание. Пальпация частей плода затруднена, сердцебиение плода не выслушивается. Диагноз среднетяжелой и тяжелой формы устанавливают на основании данных анамнеза (наличие позднего токсикоза беременных, гипертонической болезни, пиелонефрита), иных проявлений (болевой синдром в сочетании с умеренными темными кровянистыми выделениями из половых путей) и результатов объективного исследования (повышенный тонус матки, ее асимметрия, признаки гипоксии плода).
Наружное кровотечение может отсутствовать, что зависит от места отслоения плаценты и размеров ретроплацентарной гематомы. При пальпации выявляют несколько напряженную матку, иногда отмечается умеренная локальная болезненность. Аускультативно определяются нарушения сердечной деятельности плода, свидетельствующие о его гипоксии; выраженность этих нарушений зависит от размеров отслойки плаценты. При тяжелой форме П. о. п. клиническая картина наиболее яркая. Она характеризуется внезапным возникновением сильных распирающих болей в животе, головокружения, резкой слабости иногда наступает обморочное состояние, отмечаются бледность кожи, тахикардия, слабое наполнение пульса, снижение АД. Из влагалища появляются темные кровянистые выделения в умеренном количестве. Матка резко напряжена, асимметрична: с одной ее стороны определяется болезненное при пальпации выпячивание. Пальпация частей плода затруднена, сердцебиение плода не выслушивается. Диагноз среднетяжелой и тяжелой формы устанавливают на основании данных анамнеза (наличие позднего токсикоза беременных, гипертонической болезни, пиелонефрита), иных проявлений (болевой синдром в сочетании с умеренными темными кровянистыми выделениями из половых путей) и результатов объективного исследования (повышенный тонус матки, ее асимметрия, признаки гипоксии плода). Существенную помощь в диагностике оказывает ультразвуковое исследование матки, при котором можно определить локализацию плаценты, выявить и измерить участок ее отслойки.
Беременные с преждевременной отслойкой плаценты и подозрением на нее (боли в животе, кровянистые выделения из половых путей) подлежат немедленной госпитализации в акушерский стационар.
Лечение зависит от выраженности клинических проявлений и времени возникновения отслойки плаценты. При слабо выраженных клинических симптомах отслойки плаценты во время беременности и отсутствии признаков гипоксии плода проводится стационарное наблюдение и лечение основной патологии. В этом случае желательны динамическое ультразвуковое исследование матки и контроль состояния свертывающей системы крови. При П. о. п. в родах показано вскрытие плодного пузыря, а при появлении признаков гипоксии плода (Гипоксия плода) и наличии условий производят экстренное родоразрешение через естественные родовые пути (наложение акушерских щипцов, экстракция плода за тазовый конец).
Существенную помощь в диагностике оказывает ультразвуковое исследование матки, при котором можно определить локализацию плаценты, выявить и измерить участок ее отслойки.
Беременные с преждевременной отслойкой плаценты и подозрением на нее (боли в животе, кровянистые выделения из половых путей) подлежат немедленной госпитализации в акушерский стационар.
Лечение зависит от выраженности клинических проявлений и времени возникновения отслойки плаценты. При слабо выраженных клинических симптомах отслойки плаценты во время беременности и отсутствии признаков гипоксии плода проводится стационарное наблюдение и лечение основной патологии. В этом случае желательны динамическое ультразвуковое исследование матки и контроль состояния свертывающей системы крови. При П. о. п. в родах показано вскрытие плодного пузыря, а при появлении признаков гипоксии плода (Гипоксия плода) и наличии условий производят экстренное родоразрешение через естественные родовые пути (наложение акушерских щипцов, экстракция плода за тазовый конец).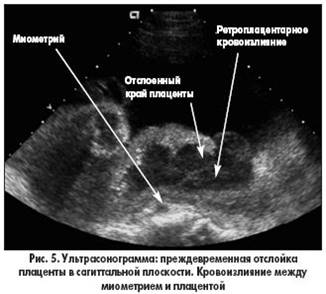 Среднетяжелая и тяжелая форма П. о. п. служат показанием для немедленного родоразрешения путем кесарева сечения (Кесарево сечение). После извлечения плода и последа следует тщательно осмотреть матку, при обнаружении признаков маточно-плацентарной апоплексии необходима экстирпация матки. В процессе родов или операции должна проводиться комплексная интенсивная терапия, направленная на профилактику и лечение геморрагического шока и синдрома диссеминированного внутрисосудистого свертывания (см Тромбогеморрагический синдром).
Среднетяжелая и тяжелая форма П. о. п. служат показанием для немедленного родоразрешения путем кесарева сечения (Кесарево сечение). После извлечения плода и последа следует тщательно осмотреть матку, при обнаружении признаков маточно-плацентарной апоплексии необходима экстирпация матки. В процессе родов или операции должна проводиться комплексная интенсивная терапия, направленная на профилактику и лечение геморрагического шока и синдрома диссеминированного внутрисосудистого свертывания (см Тромбогеморрагический синдром).Прогноз при П. о. п. всегда серьезный как для женщины, так и плода. Основную опасность для женщины составляет возможность развития тяжелого геморрагического шока с синдромом диссеминированного внутрисосудистого свертывания.
Профилактика заключается прежде всего в своевременной диагностике и рациональном лечении поздних токсикозов беременных (Токсикозы беременных) и экстрагенитальной патологии у беременных (см. Беременность). Библиогр.: Бодяжина В.И., Жмакин К.Н. и Кирющенков А.П. Акушерство, с. 344, М., 1986; Репина М.А. Кровотечения в акушерской практике, с. 29, М., 1986; Стрижаков А.Н. и др. Особенности клиники, системы гемостаза и тактика ведения беременности и родов при преждевременной отслойке нормально расположенной плаценты. Акуш. и гинек., № 8, с. 28, 1985.
Беременность). Библиогр.: Бодяжина В.И., Жмакин К.Н. и Кирющенков А.П. Акушерство, с. 344, М., 1986; Репина М.А. Кровотечения в акушерской практике, с. 29, М., 1986; Стрижаков А.Н. и др. Особенности клиники, системы гемостаза и тактика ведения беременности и родов при преждевременной отслойке нормально расположенной плаценты. Акуш. и гинек., № 8, с. 28, 1985.Рис. 1. Ретроплацентарная гематома (указана стрелкой) при отслойке центральной части нормально расположенной плаценты.
Рис. 2. Маточно-плацентарная апоплексия (матка Кувелера) при преждевременной отслойке нормально расположенной плаценты (массивные кровоизлияния в стенку матки, под брюшину).
Рис. 3. Ретроплацентарная гематома и наружное кровотечение при отслойке нормально расположенной плаценты в центральной и краевой ее частях.
Ультразвуковая диагностика патологии плаценты — Комунальне некомерційне підприємство «Херсонська обласна клінічна лікарня» Херсонської обласної ради
- Деталі
-
Останнє оновлення: 17 липня 2018
-
Створено: 04 липня 2018
-
Перегляди: 8202
Плацента, или детское место, — это уникальный орган женского организма, существующий только во время беременности. Она играет очень важную роль в развитии плода, обеспечивая его рост, развитие, питание, дыхание и выведение отработанных продуктов обмена веществ. Велика роль плаценты также в качестве барьера для защиты плода от всевозможных вредных воздействий. Строение и функции плаценты непостоянны. Они меняются с увеличением срока беременности, что связано с возрастающими потребностями развивающегося плода и в значительной мере зависят от состояния маточно-плацентарного кровообращения.
Она играет очень важную роль в развитии плода, обеспечивая его рост, развитие, питание, дыхание и выведение отработанных продуктов обмена веществ. Велика роль плаценты также в качестве барьера для защиты плода от всевозможных вредных воздействий. Строение и функции плаценты непостоянны. Они меняются с увеличением срока беременности, что связано с возрастающими потребностями развивающегося плода и в значительной мере зависят от состояния маточно-плацентарного кровообращения.
С внедрением в клиническую практику ультразвукового метода исследования появилась возможность получения информации о расположении, размерах и строении плаценты.
Наиболее часто плацента прикрепляется по передней или задней стенкам матки с переходом на одну из боковых стенок. Окончательное представление о расположении плаценты можно получить только в третьем триместре беременности. Обычное ультразвуковое исследование при беременности позволяет точно установить расположение плаценты и высоту её прикрепления по отношению к области внутреннего зева шейки матки. В норме нижний край плаценты располагается на расстоянии не менее 5-7 сантиметров от внутреннего зева.
В норме нижний край плаценты располагается на расстоянии не менее 5-7 сантиметров от внутреннего зева.
Уменьшение расстояния между нижним краем плаценты и внутренним зевом свидетельствует о низком расположении плаценты. Наличие плаценты в области внутреннего зева шейки матки носит название «предлежание плаценты». В большинстве случаев в течение беременности расположение нижнего края плаценты относительно внутреннего зева изменяется, то есть плацента «поднимается». Подобный феномен получил название «миграции плаценты».
Размеры плаценты характеризуются толщиной, площадью и объемом. Обычное ультразвуковое исследование позволяет точно определить только толщину плаценты. Толщина плаценты неодинакова в различных ее отделах. Наиболее оптимальным участком для измерения толщины плаценты является место впадения пуповины. Как правило, толщина плаценты в миллиметрах должна соответствовать сроку беременности в неделях плюс или минус 10 мм.
Утолщение плаценты часто наблюдается при иммунной (резус-конфликт или конфликт по группе крови) или неиммунной водянке плода, хромосомных аномалиях, инфекционных процессах, при сахарном диабете, а также при железодефицитной анемии. Большинство исследователей оценивает увеличение толщины плаценты как своеобразную компенсаторную реакцию в ответ на развитие хронической гипоксии (недостаточного поступления кислорода к плоду).
Большинство исследователей оценивает увеличение толщины плаценты как своеобразную компенсаторную реакцию в ответ на развитие хронической гипоксии (недостаточного поступления кислорода к плоду).
Маленькие или тонкие плаценты наряду с утолщенными плацентами также являются фактором риска неблагоприятного исхода беременности. Уменьшение толщины плаценты встречается при пороках развития и хромосомной патологии плода, гипертонии беременных, преэклампсии (позднем токсикозе беременных) и задержке внутриутробного роста плода. Многоводие может вызвать кажущееся уменьшение толщины плаценты в результате ее сжатия.
Хорошо известно, что ультразвуковая структура плаценты меняется с увеличением срока беременности. Этот процесс связан с процессами отложения кальция в плаценте, начинающимися в основном в конце второго триместра и носящими название «старение плаценты». Ультразвуковая оценка плаценты обычно складывается из определения так называемой степени зрелости и её соответствия сроку беременности.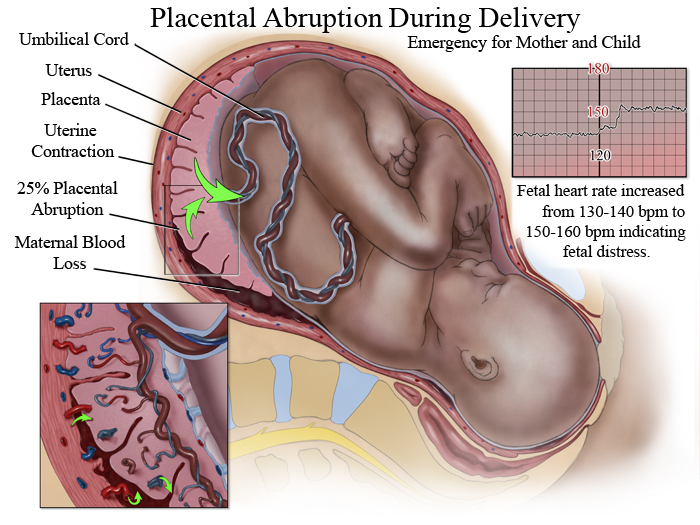 Было установлено, что преждевременное появление более «зрелых» стадий плаценты в несколько раз чаще наблюдается у пациенток с поздним выкидышем или преждевременными родами, а также при плацентарной недостаточности. В настоящее время ультразвуковыми признаками преждевременного «созревания» плаценты считается обнаружение стадии II (по шкале Grannum) до 32 недель и стадии III – до 36 недель беременности. По данным ряда авторов, избыточное кальцинирование плаценты в 60–80% случаев встречается при осложненном течении беременности и нередко сопровождается задержкой внутриутробного роста плода. Следует помнить, что плод и плацента имеют большие компенсаторные возможности. Говорить о наличии плацентарной недостаточности при кальцинированной плаценте можно только в тех случаях, когда имеются дополнительные клинические или инструментальные данные, свидетельствующие о страдании плода.
Было установлено, что преждевременное появление более «зрелых» стадий плаценты в несколько раз чаще наблюдается у пациенток с поздним выкидышем или преждевременными родами, а также при плацентарной недостаточности. В настоящее время ультразвуковыми признаками преждевременного «созревания» плаценты считается обнаружение стадии II (по шкале Grannum) до 32 недель и стадии III – до 36 недель беременности. По данным ряда авторов, избыточное кальцинирование плаценты в 60–80% случаев встречается при осложненном течении беременности и нередко сопровождается задержкой внутриутробного роста плода. Следует помнить, что плод и плацента имеют большие компенсаторные возможности. Говорить о наличии плацентарной недостаточности при кальцинированной плаценте можно только в тех случаях, когда имеются дополнительные клинические или инструментальные данные, свидетельствующие о страдании плода.
Отслойка плаценты возникает вследствие нарушения её прикрепления к стенке матки, что приводит к кровотечению из сосудов оболочки плаценты и скоплению крови между плацентой и стенкой матки. При центральной отслойке плацента начинает отделяться от стенки матки в центре, поэтому наружное кровотечение, как правило, отсутствует. Этот тип отслойки самый опасный, поскольку имеет стёртую клиническую картину. В других случаях отслойка обычно начинается с края плаценты и прогрессирует к центру. В выявлении отслойки плаценты ультразвуковое исследование играет вспомогательную роль, поскольку в диагностике основное значение имеет клиническая картина. При отсутствии наружного кровотечения ультразвуковое исследование может помочь в диагностике отслойки плаценты, но только при больших размерах гематомы. В некоторых случаях гематомы больших размеров могут сохраняться в течение нескольких недель беременности. В тех случаях, когда отслойка занимает менее 1/4 площади плаценты, шанс на выживание плода является достаточно высоким.
При центральной отслойке плацента начинает отделяться от стенки матки в центре, поэтому наружное кровотечение, как правило, отсутствует. Этот тип отслойки самый опасный, поскольку имеет стёртую клиническую картину. В других случаях отслойка обычно начинается с края плаценты и прогрессирует к центру. В выявлении отслойки плаценты ультразвуковое исследование играет вспомогательную роль, поскольку в диагностике основное значение имеет клиническая картина. При отсутствии наружного кровотечения ультразвуковое исследование может помочь в диагностике отслойки плаценты, но только при больших размерах гематомы. В некоторых случаях гематомы больших размеров могут сохраняться в течение нескольких недель беременности. В тех случаях, когда отслойка занимает менее 1/4 площади плаценты, шанс на выживание плода является достаточно высоким.
Истинное приращение плаценты является серьезным осложнением беременности. Приращение плаценты может быть полным или частичным и встречается с частотой 1 случай на 10 000 родов. Эта патология в 5–6 раз чаще отмечается при предлежании плаценты (особенно при наличии послеоперационного рубца на матке). Сегодня ультразвуковое исследование является единственным методом дородового выявления приращения плаценты. Существенную помощь в уточнении диагноза может оказать метод цветового доплеровского картирования, позволяющий точно определять расположение сосудистых зон.
Эта патология в 5–6 раз чаще отмечается при предлежании плаценты (особенно при наличии послеоперационного рубца на матке). Сегодня ультразвуковое исследование является единственным методом дородового выявления приращения плаценты. Существенную помощь в уточнении диагноза может оказать метод цветового доплеровского картирования, позволяющий точно определять расположение сосудистых зон.
Добавочная доля плаценты диагностируется на основании выявления участков плаценты, между которыми имеется свободная зона. Добавочные доли видны почти у 4% плацент. Как правило, реального влияния на течение беременности и развитие плода добавочная доля плаценты не оказывает, однако в последовом периоде такая аномалия может осложниться отрывом добавочной доли, ее задержкой в полости матки и послеродовым кровотечением.
Кольцевидная плацента – редкая аномалия развития, которая характеризуется чрезмерно большой площадью прикрепления плаценты, в том числе в области внутреннего зева. При этом её толщина даже в конце беременности не превышает 10 мм. Кольцевидная плацента часто сочетается с её приращением, а также с предлежанием сосудов пуповины. Течение беременности часто осложняется кровотечениями, преждевременными родами, задержкой внутриутробного развития и даже гибелью плода.
При этом её толщина даже в конце беременности не превышает 10 мм. Кольцевидная плацента часто сочетается с её приращением, а также с предлежанием сосудов пуповины. Течение беременности часто осложняется кровотечениями, преждевременными родами, задержкой внутриутробного развития и даже гибелью плода.
Среди опухолей плаценты наиболее часто обнаруживаются хориоангиомы. Хориоангиома – это опухоль, исходящая из сосудов плаценты. Частота встречаемости хориоангиом, по данным разных авторов, колеблется от 1: 7000 до 1: 50 000 случаев
и зависит от размеров опухоли. При ультразвуковом исследовании чаще диагностируются образования, размеры которых превышают 5 сантиметров. В настоящее время принято считать, что маленькие по размерам опухоли не имеют клинического значения. Хориоангиома обычно располагается на плодовой поверхности плаценты. Реальную помощь в установлении диагноза «хориоангиомы» может оказать цветовое доплеровское картирование. При этом внутри опухоли визуализируются сосуды разного калибра. Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Хориоангиомы больших размеров могут создавать реальную угрозу нормальному развитию плода.
Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Хориоангиомы больших размеров могут создавать реальную угрозу нормальному развитию плода.
Ультразвуковое исследование плаценты так же важно, как и осмотр плода. Нарушение функции плаценты может приводить к осложнениям беременности, создавая патологию для плода и матери. Двумерное ультразвуковое изображение обеспечивает достоверную информацию о расположении и архитектуре плаценты. Доплеровские методы открыли дополнительную возможность оценки плацентарной функции и поставили перед собой задачу сделать исследование плаценты столь же информативным, как и плода. При исследовании плаценты врачи ультразвуковой диагностики имеют уникальную возможность выявить проблемы, которые существенно повлияют на исход беременности.
Заведующий ОМГК Жарко В.Л.
Теги:Преждевременная отслойка нормально расположенной плаценты – «Жәрдем»
Одним из наиболее частых и серьезных осложнений беременности и родов является кровотечение. Увеличение патологической кровопотери обусловлено рядом причин, в частности отслойкой нормально расположенной плаценты и ее предлежанием и кровотечением на фоне нарушений гестоза.
Увеличение патологической кровопотери обусловлено рядом причин, в частности отслойкой нормально расположенной плаценты и ее предлежанием и кровотечением на фоне нарушений гестоза.
В норме плацента отделяется только после рождения плода. Если ее отделение происходить раньше ( во время беременности или 1-2 периодах родов ), то это патология называется преждевременной отслойкой нормально расположенной плаценты. Частота рассматриваемой патологии колеблется от 0,3-2 % по отношению ко всем беременным. Летальный исход до 30-40 %.
Предрасполагающими факторами является заболевание патогенезе, которых существенную роль играют поражением мембран. Оно в частности, вызывает повышенную т проницаемость капилляров, нарушением микроциркуляторного ложа при гестозе, гломерулонефрите, гипертонической болезни инфекционно-аллергических васкулитах. Значительно меньшая роль принадлежит морфологическим изменениям стенки матки и механическим повреждающим фактором (короткость пуповины, быстрое излитие околоплодных вод, при двойне и т.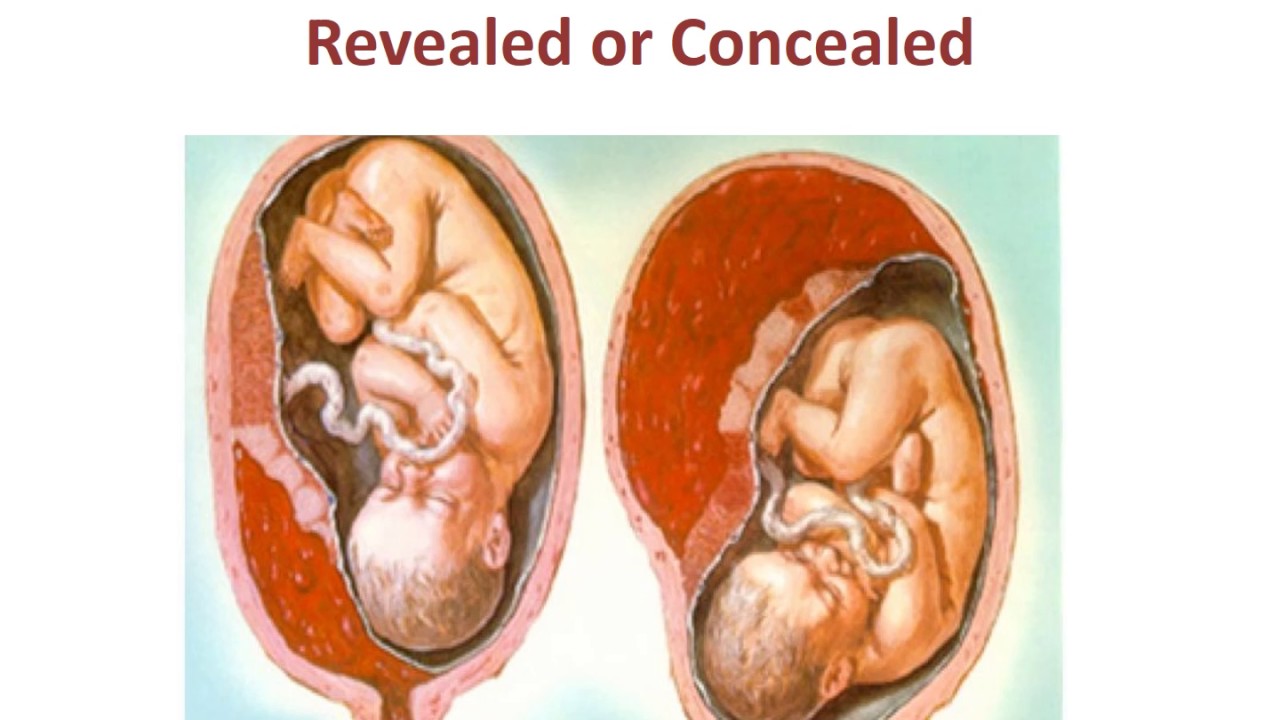 д.)
д.)
Наиболее вероятную группу риска представляют беременные с длительно текущим гестозом, сопровождающимся гипертрофией плода, либо беременные с быстро нарастающей тяжестью гестоза.
В основе пускового механизма прежде-временной отслойки плаценты лежит иммунологический конфликт между материнскими плодовыми тканями, происходит срыв компенсации организма. На фоне хронической маточно-плацентарной недостаточности происходить спазм сосудов артерий, капилляров то имеет место повышенной вязкости крови это проводит спад эритроцитов, агрегацию эритроцитов и частичный их лизис. Выделяются эритроцитарные тромбопластины в маточных лакунах возникают микросгустки. Это в свою очередь приводит к нарушению микроворсиончатого кровообращения и в результате происходит отслойка плаценты. В начале идет отслойка в децидуальной оболочке, кровотечение идет под нее? идет имбибиция матки, т.е. разволокнение мышечных волокон. Сократительная способность ее резко снижаевтся. Происходит блокада сократительного белка матки, возникает атоническое состояние матки, при отслойке плаценты на фоне синдрома (шоковой) плаценты первоначально возникает ретроплацентарная гематома. Резко возрастает возможность попадания в кровоток амниотической жидкости, что катализирует развитие острого синдрома ДВС. Факторами, способствующими возникновению острой формы синдрома ДВС и несвертываемости крови при преждевременной отслойки нормально расположенной плаценты, являются маточно-плацентарная апоплексия, повреждения эндотелия сосудов на значительном протяжении, попадания тромбопластических, тканевых субстанций в материнской кровоток при сопутствующей ей эмболии околоплодными водами –прямое активирующее влияние околоплодных вод и органических веществ плода на системы гемостаза, легочная гипертензия, гипоксия, обусловленная нарушением перфузионно-вентиляционных взаимоотношений, острая сердечно-сосудистая недостаточность.
Резко возрастает возможность попадания в кровоток амниотической жидкости, что катализирует развитие острого синдрома ДВС. Факторами, способствующими возникновению острой формы синдрома ДВС и несвертываемости крови при преждевременной отслойки нормально расположенной плаценты, являются маточно-плацентарная апоплексия, повреждения эндотелия сосудов на значительном протяжении, попадания тромбопластических, тканевых субстанций в материнской кровоток при сопутствующей ей эмболии околоплодными водами –прямое активирующее влияние околоплодных вод и органических веществ плода на системы гемостаза, легочная гипертензия, гипоксия, обусловленная нарушением перфузионно-вентиляционных взаимоотношений, острая сердечно-сосудистая недостаточность.
Быстрая декомпенсация макро и микроциркуляции при продолжающемся кровотечении, болевой фактор, нарушение метаболезни проводят к деформированию синдрома полиорганной недостаточности.
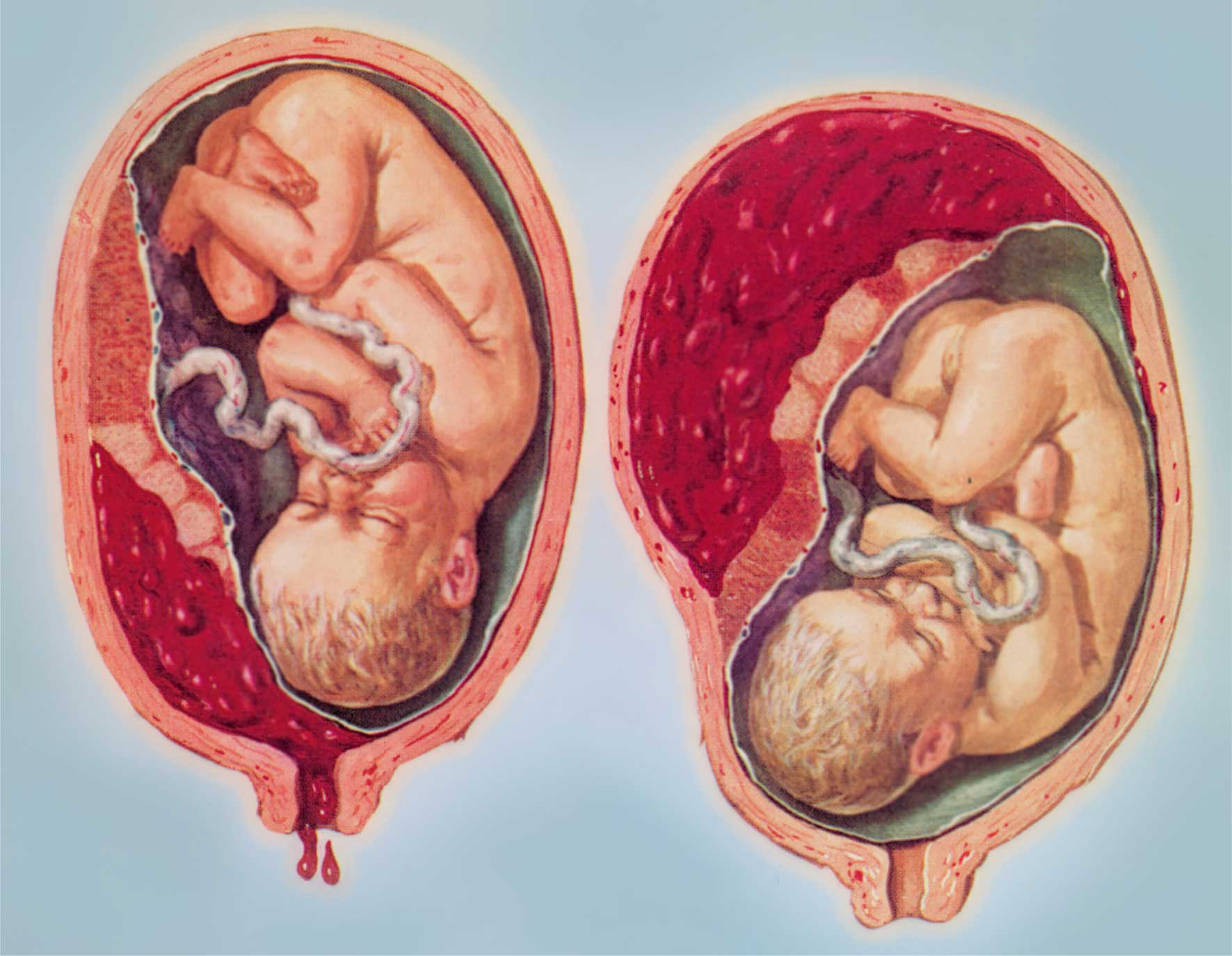
Клиническая симптоматика складывается из болевого синдрома, геморрагического шока, локальных изменений в матке, нарушение сердечной деятельности плода при тотальной отслойке –его гибели. Практически у каждой женщины с преждевременной отслойкой нормально расположенной плаценты имеется болевой синдром, вследствие растяжения серозной оболочки матки. Боли варьируют от слабых до интенсивных. Иногда они отсутствуют, а наличие диагностируются ретроспективно, только при осмотре плаценты после родов. В клинически выраженных случаях внезапно возникают сильные, распирающие боли в животе, общее состояние резко ухудшается, нарушается гемодинамика: пульс и дыхание учащается. АД быстро падает, кожные покровы бледнеют. При осмотре живота имеется увеличение его объема, матка в состоянии гипертонуса, очень болезненна при пальпации: если отслоившаяся плацента расположена передней и переднее -боковой стенке матки, то можно страдает определить мягковатую болезненную выпуклость. Болевой синдром нередко выражен в такой степени, что больная не дает дотронутся до живота. Быстро развивается картина геморрогического шока. Кровотечение чаще внутреннее. Состояние плода зависит, в первую очередь от площади и быстроты отслойки плаценты.
Практически у каждой женщины с преждевременной отслойкой нормально расположенной плаценты имеется болевой синдром, вследствие растяжения серозной оболочки матки. Боли варьируют от слабых до интенсивных. Иногда они отсутствуют, а наличие диагностируются ретроспективно, только при осмотре плаценты после родов. В клинически выраженных случаях внезапно возникают сильные, распирающие боли в животе, общее состояние резко ухудшается, нарушается гемодинамика: пульс и дыхание учащается. АД быстро падает, кожные покровы бледнеют. При осмотре живота имеется увеличение его объема, матка в состоянии гипертонуса, очень болезненна при пальпации: если отслоившаяся плацента расположена передней и переднее -боковой стенке матки, то можно страдает определить мягковатую болезненную выпуклость. Болевой синдром нередко выражен в такой степени, что больная не дает дотронутся до живота. Быстро развивается картина геморрогического шока. Кровотечение чаще внутреннее. Состояние плода зависит, в первую очередь от площади и быстроты отслойки плаценты.
1 стадия отслойки – нет клинической проявлений, наличие отслойки диагностируется только при осмотре плаценты после родов.
2 стадия отслойки – 1/4 плаценты -25% слабое кровотечение, плод страдает, отмечается тахикардия, бледность.
3 стадия –до 1/3 плаценты, плод находится в состоянии острой гипоксии и при отслойке на 1/3 и более плод погибает.
4- стадия -40% плод погибает.
При дифференциальной диагностике следует иметь ввиду предлежание плаценты и разрыв матки. При предлежании плаценты объем наружной кровопотери в значительной мере определяет тяжесть состояние женщин, болевой синдром отсутствует, плод не страдает, состояние его нарушается лишь при массовом кровотечении, осложненным шоком.
Для Разрыва матки типичное наличие родовой деятельности, несоответствие размер плода размерам таза матери, наличие патологии самой матки, вследствие бывших операции или аномалий развития
Определенного внимания в дифференциальной диагностике заслуживает синдром сдавления нижней полой вены? Клиническая картина коллапса при котором может быть воспринято? Как следствие преждевременной отслойки плацента. Отсутствие предрасполагающих факторов, болевого синдрома, локальных изменений в матке и быстро улучшение состояния больной и плода при перемене положения помогают в правильной постановке диагноза.
Отсутствие предрасполагающих факторов, болевого синдрома, локальных изменений в матке и быстро улучшение состояния больной и плода при перемене положения помогают в правильной постановке диагноза.
В настоящее время в своевременной диагностике преждевременной отслойке, нормально расположенной плаценты помогает ультразвуковое сканирования, дающее возможность с достоверностью судить о площади отслойки и величине гематомы.
Главная задача лечения — бережное и быстрое родоразрешение путем кесерова сечения.
Во время операции необходимо тщательно осмотреть тазовые органы, с целью исключения матки Кувелера, наличие которой является показанием для экстирпации.
В отдельных случаях, когда имеются небольшие участия имбибиции допустимо ограничиться надвлагалищной ампутацией матки с дренированием брюшной полости. При отслойке, наступившей в конце первого или во втором периоде родов при наличии условий для быстрого родоразришения через естественные родовые пути допустимо применение вакуум экстракции, акушерских щипцов извлеченные плода за тазовый конец. При наличии мертвого плода – краниотомия. Во всех случаях с целью быстрого опорожнения матки необходимо провести ручное отделение и выделение последа. При продолжающейся кровопотере перейти к оперативной остановке кровотечения – экстирпации матки.
При наличии мертвого плода – краниотомия. Во всех случаях с целью быстрого опорожнения матки необходимо провести ручное отделение и выделение последа. При продолжающейся кровопотере перейти к оперативной остановке кровотечения – экстирпации матки.
Литература
1.«Неотложная помощь при экстремальных состояниях в акушерской практике автор Э.К.Айламизана»
2.«Практическое акушерство» В.Н. Серов, А.Н. Стражаков, С.А. Маркин
3.Методические указания. Кровотечение в акушерстве.
Отслойка плаценты
Что такое отслоение плаценты?
Отслоение плаценты, которую иногда называют отслойка плаценты, происходит, когда плацента отделяется преждевременно — частично или полностью — от стенки матки. Как всем известно, поступление питания и кислорода к плоду, а также устранение отходов из крови ребенка происходит напрямую через плаценту. В большинстве случаев, отслойка плаценты от стенки матки происходит частичная. Если плацента частично отделена от стенки матки, то плод может выжить в такой ситуации, но он не может хорошо расти и развиваться.
Если плацента частично отделена от стенки матки, то плод может выжить в такой ситуации, но он не может хорошо расти и развиваться.
Полная отслойка плаценты является потенциально смертельным для матери и ребенка. У матери может произойти большая потери крови, а ребенок может быть лишен кислорода, в котором он нуждается, чтобы выжить. По этой причине, женщины — в особенности те, у которых уже была отслойка плаценты в предыдущей беременности — должны знать признаки, которыми сопровождается отслоение плаценты, и срочно обратиться за помощью, если они предполагают, что у них произошла отслойка плаценты!
Отрыв плаценты от полости матки может начаться в любое время после 20-й недели беременности.
Каковы причины отслойки плаценты?
Врачи не знают конкретные причины отслойки плаценты, но существуют условия, которые могут спровоцировать отслоение плаценты, например, в результате падения или несчастного случая, в котором мать принимает удар на живот. Редко, когда это происходит в результате необычайно короткой пуповины или потери околоплодных вод.
Редко, когда это происходит в результате необычайно короткой пуповины или потери околоплодных вод.
Как часто происходит отслойка плаценты?
Отслойка плаценты происходит приблизительно в 1 из 150 беременностей. Высокое кровяное давление является наиболее распространенным условием, связанным с отслойкой плаценты.
Некоторые женщины подвергаются более высокому риску возникновения отслойки плаценты, в том числе те, у кого:
- Высокое кровяное давление, будь то хроническая или гестационная гипертония
- Были аборты
- Была отслойка плаценты в предыдущей беременности
- Имеются проблемы со свертываемостью крови
- Многоплодная беременность
- Многоводие (большое количество околоплодных вод)
- Возраст старше 40 лет
- Были травмы живота, в результате падения, авария в автомобиле или по причине другого типа удара, который пришелся на живот.

- Злоупотребление вредными веществами, включая никотин, алкоголь, кокаин или метамфетамин во время беременности
Каковы признаки и симптомы отслойки плаценты?
Вагинальное кровотечение темно-красного цвета, внезапные боли в животе или боли в спине, тонус матки и быстрое сокращение – все это могут быть признаки отслойки плаценты. Помните! Вы должны немедленно позвоните своему врачу, если у Вас есть любой из этих признаков.
Медицинские работники обычно быстро диагностируют состояние плаценты на основе этих симптомов, но некоторые случаи так и остаются не определенными, пока не придет время родов. Врачи могут также сделать вам анализы крови или использовать ультразвук, чтобы определить, что может быть причиной вагинального кровотечения.
Какие варианты лечения отслойки плаценты?
Врачи не могут остановить разрыв или прикрепить плаценту к полости матки.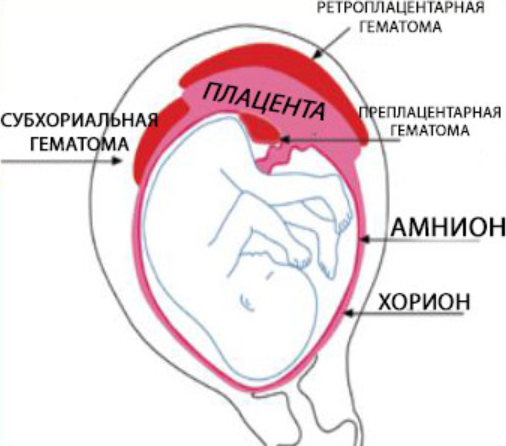 Назначаемое лечение зависит от количества вагинального кровотечения, срока беременности и состояния ребенка.
Назначаемое лечение зависит от количества вагинального кровотечения, срока беременности и состояния ребенка.
Небольшая (частичная) отслойка может привести к преждевременным родам, но ребенок обычно терпимо переносит данное состояние плаценты. Очень часто женщины с незначительными отслойками плаценты могут родить сами, естественным образом (вагинально), или через индуцированные роды без осложнений (последнее – когда роды вызывают намеренно).
Полная отслойка плаценты требует медицинского вмешательства, т.к. отслойка плаценты может привести к преждевременным родам, неготовности малыша к родам (требуется кесарево сечение), мертворождению, массовой кровопотери, которая может угрожать жизни матери, или к неспособности к свертыванию крови. Если у вас полностью отслоилась плацента, вам может понадобиться кесарево сечение, переливание крови или интенсивная терапия. Если кровотечение не удается остановить после родов, врачи, возможно, обратятся к гистерэктомии матки — хирургическая операция, при которой матка женщины будет удалена. И в этом случае, к сожалению, она больше не сможет забеременнеть.
И в этом случае, к сожалению, она больше не сможет забеременнеть.
Если ваш врач подозревает отслойку плаценты, он может положить вас в больницу или отправить вас на домашний больничный, чтобы вы смогли отдыхать. Вам также могут выписать специальные лекартсва, которые помогут легких малыша сформироваться быстрее, если потребуются преждевременные роды.
Каковы последствия отслойки плаценты?
Приблизительно 5% -17% женщин с отслойками плаценты в первой беременности имеют опыт отслойки плаценты в следующей беременности. Некоторые женщины с отслойкой плаценты могут родить вагинально, если срок беременности достигает 36 недель, и врач не ожидает дальнейших осложнений. Остальные женщины, как правило, должны немедленно быть доставлены в больницу для кесарева сечения. В редких случаях, когда женщины при отслойке плаценты могут родить мертвого ребенка, или врачам, возможно, потребуется удалить матку женщины, для остановки кровотечения.
Отслойку плаценты нельзя предотвратить, но женщины могут уменьшить риск возникновения данного явления, отказавших от никотина, алкоголя и наркотиков во время беременности. Женщины с высоким риском возникновения отслойки плаценты во время беременности (высокое давление, диабет) должны находиться под пристальным наблюдением своих лечащих врачей, чтобы оставаться здоровой и контролировать свое состояние. Кроме того, женщины, у которых были отслойки плаценты в предыдущую беременность должны поговорить со своим врачом, прежде чем пытаться забеременеть снова.
Вопросы к врачу на тему «Отслойка плаценты»:
1. Есть ли риск развития отслойки плаценты?
2. Чем опасна отслойка плаценты
3. Каковы симптомы или предупреждающие знаки отслойки плаценты?
4. Что делать, если у меня появятся симптомы отслойки плаценты?
5. Какие варианты лечения отслойки?
6. Смогу ли я родить сама, если у меня есть отслойка плаценты. Или вы рекомендуете кесарево сечение?
Или вы рекомендуете кесарево сечение?
7. Какой уход мне необходим?
8. Что я могу сделать, чтобы уменьшить риск возникновения отслойки плаценты?
К вопросу о патогенетических механизмах преждевременной отслойки нормально расположенной плаценты Текст научной статьи по специальности «Клиническая медицина»
ОРИГИНАЛЬНЫЕ ИССЛЕДОВАНИЯ
М.С. Зайнулина К ВОПРОСУ О ПАТОГЕНЕТИЧЕСКИХ МЕХАНИЗМАХ
Государственный медицинский ПРЕЖДЕВРЕМЕННОЙ ОТСЛОЙКИ НОРМАЛЬНО
университет им. акад. И.П. Павлова, «
кафедра акушерства и гинекологии, РАСПОЛОЖЕННОЙ ПЛАЦЕНТЫ Санкт- Петербург
■ Целью настоящего исследования явилось изучение системных и регионарных механизмов дисфункции эндотелия и тромбофилии в патогенезе преждевременной отслойки нормально расположенной плаценты. Для выполнения поставленных задач обследовано 340 женщин. В основную группу были включены 72 женщины с преждевременной отслойкой нормально расположенной плаценты. Группы сравнения составили 81 беременная в III триместре физиологически протекающей беременности и 187 беременных в III триместре с гестозом различной степени тяжести.
Для выполнения поставленных задач обследовано 340 женщин. В основную группу были включены 72 женщины с преждевременной отслойкой нормально расположенной плаценты. Группы сравнения составили 81 беременная в III триместре физиологически протекающей беременности и 187 беременных в III триместре с гестозом различной степени тяжести.
Среди патогенетических механизмов развития преждевременной отслойки нормально расположенной плаценты исследованы четыре взаимосвязанных друг с другом, приводящих к нарушению кровообращения в межворсинчатом пространстве: нарушение гемодинамики в маточно-плацентарном бассейне, нарушение инвазии трофобласта с неполной децидуальной перестройкой маточно-плацентарных артерий, нарушение целостности синцитиотрофобласта ворсинчатого дерева со снижением местных антикоагуляционных механизмов, а также врожденные тромбофилии.
Преждевременная отслойка нормально расположенной плаценты является важной акушерской проблемой, что связано с высокой материнской смертностью, особенно в случаях гипер-тензии, индуцированной беременностью.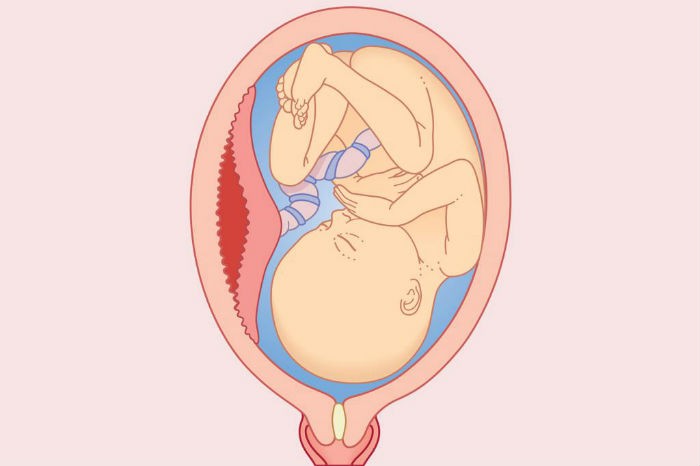 Отслойка плаценты занимает первое место среди причин материнской смертности во время беременности от кровотечения [8]. Среди причин мерт-ворождаемости преждевременная отслойка нормально расположенной плаценты составляет 41,3—55,2% и среди причин детской смертности — 35,6% [10].
Отслойка плаценты занимает первое место среди причин материнской смертности во время беременности от кровотечения [8]. Среди причин мерт-ворождаемости преждевременная отслойка нормально расположенной плаценты составляет 41,3—55,2% и среди причин детской смертности — 35,6% [10].
К факторам риска преждевременной отслойки нормально расположенной плаценты традиционно относят сосудистую патологию и нарушения гемодинамики матери, что подтверждается очевидной связью преждевременной отслойки плаценты с ги-пертензией во время беременности и в родах, корелляцией между степенью тяжести гестоза и тяжестью отслойки плаценты, важностью наличия фоновой патологии в виде заболеваний почек, гипертонической болезни [4, 5].
Важным фактором патогенеза преждевременной отслойки нормально расположенной плаценты является нарушение гемодинамики в маточно-плацентарном бассейне. Это последовательные этапы замедления, остановки кровотока, тромбоза и организации материнских форменных элементов в артериальном, капиллярном и венозном звеньях. Нарушения в системе маточ-но-плацентарного кровотока могут проявляться нарушением артериального притока (при гиповолемии, например, при гестозе, при артериальной гипотонии, аномалиях расположения плаценты, пороках сердца, анемии), нарушением венозного оттока (например, при гипертонусе матки, миомах матки), гиперкоагуляцией и гиперагрегацией форменных элементов крови, нарушением капиллярного кровотока в ворсинах, что наблюдается при гестозе [1, 2].
Нарушения в системе маточ-но-плацентарного кровотока могут проявляться нарушением артериального притока (при гиповолемии, например, при гестозе, при артериальной гипотонии, аномалиях расположения плаценты, пороках сердца, анемии), нарушением венозного оттока (например, при гипертонусе матки, миомах матки), гиперкоагуляцией и гиперагрегацией форменных элементов крови, нарушением капиллярного кровотока в ворсинах, что наблюдается при гестозе [1, 2].
На протяжении последних лет распространилась точка зрения, что недостаток синтеза N0, являющегося важным регулирующим маточно-плацентарный и плодово-плацентарный кровоток фактором, обусловливает развитие гестоза и ВЗРП [21]. N0 обладает вазодилатирующим эффектом, ингибирует агрегацию тромбоцитов, угнетает адгезию нейтрофилов и тромбоцитов к эндотелию, пролиферацию и миграцию гладкомышечных клеток, участвует в регуляции апоптоза и поддержании барьерных функций эндотелия. N0 препятствует действию вазоконстрикторов в фетоплацентарной циркуляции, увеличивает перфузионное давление в изолированных котиледонах человеческой плаценты.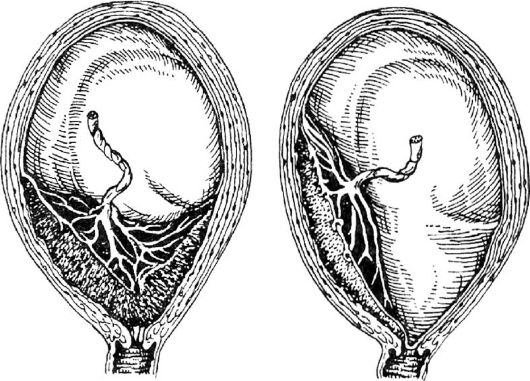 При физиологически протекающей беременности продукция материнского N0 и экспрессия еМОБ увеличивается.
При физиологически протекающей беременности продукция материнского N0 и экспрессия еМОБ увеличивается.
Предрасполагающими к преждевременной отслойке нормально расположенной плаценты факторами являются нарушение инвазии тро-фобласта с неполной децидуальной перестройкой эндометриальных и миометральных отделов маточно-плацентарных сосудов, в результате чего нарушается гемодинамика в маточно-плацентар-ном бассейне.
При гестозе и внутриутробной задержке развития плода физиологические изменения спиральных артерий происходят только на их деци-дуальном участке, от 30 до 50 % спиральных артерий плацентарного ложа вообще не подвергаются внутрисосудистой инвазии трофобласта. В миометральных сегментах сохраняется обычное анатомическое строение, в результате чего они подвержены адренергичеким влияниям благодаря интактному нервному аппарату.
Важным механизмом развития преждевременной отслойки нормально расположенной плаценты может быть активация коагуляции в межворсинчатом пространстве. Это происходит в результате повреждения своеобразного аналога эндотелия — целостности эпителиального покрова ворсинчатого дерева. Ворсины хориона обладают антикоагуляционной системой, препятствующей активации коагуляции в межворсинчатом пространстве, которая представлена мембранами щеточной каймы синцитиотрофобласта, подавляющими агрегацию тромбоцитов, аннекси-ном Y, тромбомодулином и системой синтеза оксида азота [14, 16, 18, 19, 20, 22].
Это происходит в результате повреждения своеобразного аналога эндотелия — целостности эпителиального покрова ворсинчатого дерева. Ворсины хориона обладают антикоагуляционной системой, препятствующей активации коагуляции в межворсинчатом пространстве, которая представлена мембранами щеточной каймы синцитиотрофобласта, подавляющими агрегацию тромбоцитов, аннекси-ном Y, тромбомодулином и системой синтеза оксида азота [14, 16, 18, 19, 20, 22].
Важная роль в патогенезе преждевременной отслойки нормально расположенной плаценты отводится приобретенной и врожденной тромбо-филии. Так, в исследовании «случай-контроль» у пациенток с наследственной тромбофилией (дефицит антитромбина III, протеинов С и S, мутации фактора V Leiden, вариантные мутации в гене протромбина, гомозиготность термолабильного варианта метилентетрагидрофолатредуктазы (MTHFR)) выявлена повышенная частота преждевременной отслойки плаценты [24].
Целью настоящего исследования явилось изучение системных и регионарных механизмов дисфункции эндотелия и тромбофилии в патогенезе преждевременной отслойки нормально расположенной плаценты.
Материалы и методы исследования
Для выполнения поставленных задач обследовано 340 женщин. В основную группу были включены 72 женщины с преждевременной отслойкой нормально расположенной плаценты. Группы сравнения составили 81 беременная в
III триместре физиологически протекающей беременности и 187 беременных в III триместре с гестозом различной степени тяжести.
У 56 женщин (77,8%) преждевременная отслойка нормально расположенной плаценты развилась в III триместре беременности, у 14 женщин (19,4%) — в начале первого периода родов, причем средняя продолжительность родов составила около 1 часа, и у 2 женщин (2,8%) — в конце второго периода родов.
У 59 женщин (81,9%) преждевременная отслойка плаценты развилась на фоне гестоза, из них у 45 (62,4%) на фоне легкого течения гестоза—отеков беременных и нефропатии I степени, у 14 (19,5%) — на фоне тяжелого течения гестоза (нефропатии II, III степени, преэклампсии и эклампсии), у 13 женщин (18,1%) гестоза не было. У 37 женщин (51,3%) наблюдалась легкая степень тяжести отслойки плаценты (до 1/6 площади плаценты), у 27 (37,5%) — средняя степень тяжести (отслойка от 1/6 до 2/3 площади плаценты) и у 8 (11,2%) — тотальная отслойка плаценты.
У 37 женщин (51,3%) наблюдалась легкая степень тяжести отслойки плаценты (до 1/6 площади плаценты), у 27 (37,5%) — средняя степень тяжести (отслойка от 1/6 до 2/3 площади плаценты) и у 8 (11,2%) — тотальная отслойка плаценты.
Изучение кровотока в маточно-плацентарных и плодово-плацентарных сосудах проведено у 24 женщин, у которых в последующем развилась преждевременная отслойка нормально расположенной плаценты, 66 женщин с физиологическим течением беременности и 153 беременных с гестозом различной степени тяжести.
Иммуногистохимическому исследованию подвергались парафиновые срезы периферических отделов плацент 20 родильниц с физиологическим течением беременности, 14 родильниц с тяжелым течением гестоза и у 19 родильниц с отслойкой плаценты, развившейся на фоне отеков беременных (6 родильниц) и без клинической картины гестоза, и препаратов базальной пластики, полученных при операции кесарева сечения от 37 женщин (10 с физиологическим течением беременности, 11 с тяжелым течением гестоза и 16 с преждевременной отслойкой нормально расположенной плаценты), для выявления в них эпитопов фактора Виллебранда, тромбомодулина и eNOS. Для выявления данных антигенов использовались первичные антитела компании Dakoscytomation и системы визуализации LCAB Kit той же компании. Продукт реакции в виде коричневых преципитатов после выявления пероксидазы диа-минобензидиновой меткой визуализировался светооптически в микроскопе Micros 200 (Австрия). Препараты исследовались при увеличении в 90 и 400 раз. Количественная оценка продуктов реакции в соответствующих структурах исследовалась в двадцати полях зрения при увеличении в 400 раз.
Содержание в крови матери основного плацентарного антикоагулянта аннексина V методом иммуноферментного анализа с помощью наборов «Human Annexin V ELISA» производства Bender Medsystems (Австрия) проведено у 72 женщин с преждевременной отслойкой нормально расположенной плаценты, 187 женщин с гесто-зом различной степени тяжести и 81 женщины с физиологическим течением беременности.
Обследование на врожденные дефекты системы гемостаза: мутацию FV Leiden, полиморфизм G/A-455 в гене фибриногена, полиморфизм 4G/5G в гене PAI-1, полиморфизм С677-Т в гене MTHFR, полиморфизм PI А1/А2 в гене GpIIIa, мутацию G20210 —А в гене протромбина методом ПЦР было проведено у 61 женщины с отслойкой плаценты, 21 женщины с физиологическим течением беременности, и у 54 — с гестозом различной степени тяжести.
Полученные в процессе исследования медико-биологические данные обрабатывались на ЭВМ типа IBM-PC с помощью программной системы STATISTICA for Windows (версия 5.11). Сравнение количественных показателей в исследуемых группах проводилось с использованием критериев Манна—Уитни и модуля ANOVA. Критерием статистической достоверности получаемых выводов считали общепринятую в медицине величину Р < 0,05.
Результаты исследования и их обсуждение
В настоящее время сформировался взгляд на преждевременную отслойку нормально расположенной плаценты как на типичное осложнение патологических состояний и заболеваний, сопро-
вождающихся патологией сосудистой стенки и нарушениями гемостаза, таких, как гестоз, заболевания почек, гипертоническая болезнь, вас-кулиты. Вместе с тем, по данным В.Н. Серова и А.Д. Макацария [2], у 29,8 ± 3,22% женщин с отслойкой плаценты патологии не обнаруживается. В связи с этим представляет интерес изучение механизмов преждевременной отслойки плаценты как у женщин с гестозом, так и у тех, у кого преждевременная отслойка плаценты произошла без очевидного преморбидного фона.
У женщин без клинической картины гестоза с развившейся в последующем преждевременной отслойкой нормально расположенной плаценты наблюдалось повышение систоло-диас-толического отношения, индекса сосудистой резистентности кровотоку и пульсационного индекса в обеих маточных артериях по сравнению с физиологическим течением беременности, что свидетельствует в пользу важной роли гемоди-намических нарушений в маточно-плацентарном бассейне в генезе преждевременной отслойки плаценты (табл. 1).
Нарушение перфузии в маточно-плацентарном бассейне может быть связано с нарушением гемодинамики вследствие неполной инвазии трофобласта и неполной децидуальной перестройки эндометриальных отделов маточно-пла-центарных сосудов, в результате чего повышается сосудистая резистентность кровотоку в маточных артериях.
При отслойке плаценты без гестоза, а также на фоне патологической прибавки массы и при тяжелом течении гестоза наблюдалось статистически достоверное повышение количества маточно-плацентарных артерий, имеющих эн-дотелиальную выстилку с положительной ре-
Таблица 1
Результаты допплерометрии кровотока в маточных артериях и артерии пуповины у женщин с физиологическим течением беременности и у женщин без гестоза с развившейся в последующем отслойкой плаценты
Группа/Показатель Физиологическое течение беременности, N = 66 Преждевременная отслойка нормально расположенной плаценты без гестоза, N = 6
СДО в артерии пуповины 2,36 ± 0,07 2,97 ± 0,24
ИР АП 0,53 ± 0,01 0,67 ± 0,03
ПИ АП 0,85 ± 0,03 1,00 ± 0,07
СДО правой маточной артерии 1,71 ± 0,06 2,92 ± 0,04*
ИР ПМА 0,44 ± 0,02 0,65 ± 0,04*
ПИ ПМА 0,57 ± 0,02 1,15 ± 0,18*
СДО левой маточной артерии 1,78 ± 0,03 2,92 ± 0,03**
ИР ЛМА 0,41 ± 0,02 0,65 ± 0,02*
ПИ ЛМА 0,58 ± 0,04 1,14 ± 0,13**
* — р < 0,05; **- р< 0,01; ***-/>< 0,001.
акцией на тромбомодулин и фактор Вилле-бранда, а также повышение среди них процента артерий с узким просветом. Кроме того, при преждевременной отслойке нормально расположенной плаценты как с минимальными клиническими проявлениями гестоза—патологической прибавкой массы, так и без клиники гестоза, наблюдался более высокий процент маточно-плацентарных артерий с положительным продуктом реакции на тромбомодулин, а также более высокий процент среди них артерий с узким просветом, чем при тяжелом гес-тозе (табл. 2).
Наличие положительной реакции эндотелия маточно-плацентарных артерий базальной пластинки на тромбомодулин и фактор Виллеб-ранда, а также большой процент артерий с узким просветом и положительной реакцией на маркеры эндотелия свидетельствует в пользу неполной децидуальной перестройки эндомет-риальных отделов маточно-плацентарных артерий при преждевременной отслойке нормально расположенной плаценты и тяжелом гестозе вследствие нарушения первой волны инвазии трофобласта. Эти данные согласуются с результатами других исследователей. Так, Brosens I. et al. [6], а также Sheppard B.L., Bennar I. [23] и Khong T.Y. et al. [12] показали, что при гестозе миометральные сегменты спиральных артерий сохраняли эндотелий, среднюю оболочку и эластические мембраны, а главное — узкий просвет. По данным Милованова А.П. [3], не только миометральные, но и эндометриальные отделы артерий при гестозе не претерпевают гестаци-онных изменений, т. е. имеется недостаточность
и первой волны инвазии трофобласта. Неадекватная перестройка спиральных артерий децидуальной оболочки и миометрия не специфична для гестоза, а характерна для ВЗРП, диабета, аутоиммунных заболеваний и привычного невынашивания [15].
Наличие у синцитиотрофобласта системы как способствующей, так и препятствующей активации коагуляции в межворсинчатом пространстве, является предметом изучения исследователей в последние годы. Несмотря на огромную поверхность ворсин и площадь их контакта с материнской кровью, кровь в межворсинчатом пространстве не сворачивается, и это обеспечивается многокомпонентной системой антикоагулянтных факторов, экспрессиру-ющихся на мембране синцитиотрофобласта. Все это, несомненно, позволяет провести аналогии между синцитиотрофобластом и эндотелием сосудов.
Аннексин V является основным антикоа-кулянтным плацентарным протеином и обладает мощными антикоагулянтными способностями in vitro. Предположительно, аннексин
V образует своеобразный «щит» на поверхности фосфолипидов, защищая их от контакта с факторами свертывания. Вытеснение аннексина
V (или разрушение аннексин-У-щита) сопровождается обнажением фосфолипидов, инициацией процесса коагуляции в межворсинчатом пространстве.
Если по мере нарастания тяжести гестоза наблюдалось достоверное увеличение содержания аннексина V в периферической крови, то при преждевременной отслойке нормально располо-
Таблица 2
Экспрессия тромбомодулина и фактора Виллебранда эндотелием эндометриальных сегментов маточно-плацентарных артерий
Группа обследованных/ Показатель Физиологическое течение беременности, N = 10 Отслойка плаценты без гестоза и с пат. прибавкой массы тела, N = 16 Тяжелое течение гестоза, N=11
Количество маточно-плацентарных артерий с равномерным присутствием продукта реакции на тромбомодулин, % 35,48 ± 1,08 73,62 ± 1,5*** 58,58 ± 1,97***
Количество артерий с узким просветом с реакцией на тромбомодулин, % 12,53 ± 0,91 61,32 ± 1,3*** 24,52 ± 1,0***
Количество маточно-плацентарных артерий с равномерным присутствием продукта реакции на фактор Виллебранда, % 32,42 ± 1,7 63,9 ± 1,31*** 70,8 ± 1,52***
Количество артерий с узким просветом с реакцией на фактор Виллебранда, % 14,41 ± 1,08 51,43 ± 1,66*** 37,14 ± 1,52***
*-р< 0,05; **-р< 0,01; *** — р < 0,001.
женной плаценты — достоверное снижение его содержания (рис. 1).
Механизмы обнаружения аннексина V в периферической крови недостаточно ясны. Так, в исследованиях Wang X и соавт. [25], показано, что аннексии V не имеет сигнального пептида, т. е. не секретируется в кровь. Попадание в материнский кровоток аннексина V возможно в результате вытеснения его атифосфолипидны-ми антителами, либо вследствие разрушения синцитиотрофобласта. Гипотеза о синцитиотро-фобластических мембранах (StM) как источнике появления аннексина V в периферической крови подтверждается обнаружением в периферической крови беременных с физиологическим течением беременности и гестозом элементов синцитиотрофобластических мембран [9].
По-видимому, снижение содержания аннексина V в кровотоке показывает степень повреждения синцитиотрофобласта, поскольку имеется связь падения его уровня со степенью тяжести отслойки плаценты (рис. 2), а также имеется высокая степень корреляционной связи уровня аннексина V в крови и иммунореактивности синцитиотрофобласта на тромбомодулин (коэффициент корреляции —0,98).
Аннексии V является не единственным фактором антикоагулянтной защиты в межворсинчатом пространстве. У женщин как с преждевременной отслойкой нормально расположенной
Аннексии 5
с С
I—5—I
m
К s о н и у
о I
и cd I Я
О Р
•е 5
о
X U
2 и S >о
со S
» S X
е
С а. I О С
s х
о
и* U t;
о
s s
о ч
о
плаценты без гестоза, так и с преждевременной отслойкой плаценты и патологической прибавкой массы тела, а также с тяжелым течением гестоза наблюдалось достоверное уменьшение процента ворсин, в которых отмечено равномерное окрашивание синцитиотрофобласта на тромбомодулин. При преждевременной отслойке плаценты без гестоза и на фоне минимальной клинической картины гестоза наблюдается такой же процент окрашивания синцитиотрофобласта и интенсивность окрашивания, как при тяжелом течении гестоза (табл. 3).
Полученные нами результаты по снижению процента иммунореактивности синцитиотрофобласта и интенсивности иммунореактивности на тромбомодулин могут быть объяснены возможными мутациями в гене тромбомодулина. 3 2 1 0
Аннексии 5
Нет ПОНРП
1 2 3
Степень отслойки
zc ±Std. Dev. □ ±Std. Err. о Mean
ztz ±Std. Dev. en +Std. Err. ° Mean
Рис. 1. Динамика аннексина V при гестозе и преждевременной отслойке нормально расположенной плаценты
Рис. 2. Содержание аннексина V в крови женщин с различной степенью тяжести отслойки плаценты
Таблица 3
Экспрессия тромбомодулина и еЗХОЭ синцитиотрофобластом плацент женщин с физиологическим течением беременности, отслойкой плаценты и гестозом
Группа обследованных/ Показатель Физиологическое течение беременности, N = 20 Отслойка плаценты без гестоза, N = 13 Отслойка плаценты с патологической прибавкой массы тела, N = 6 Тяжелое течение гестоза, N = 14
Количество ворсин с равномерным присутствием продукта реакции на тромбо-модулин, % 98,66 ± 0,76 66,87 ± 3,73*** 68,0 ± 4,48*** 71,41 ± 3,11***
Интенсивность окрашивания на тромбомодулин синцитиотрофобласта, % 100 ± 0 33,3 ± 3,77*** 26,64 ± 8,49*** 44,4 ± 5,55***
Количество ворсин с равномерным присутствием продукта реакции на еМОБ, % 97,35 ± 2,25 58,28 ± 2,12*** 57,5 ± 3,16*** 54,17 + 3,21***
Интенсивность окрашивания на еМОБ синцитиотрофобласта, % 100 ± 0 58,75 ± 4,2*** 55,72 ± 3,88*** 49,9 ± 4,32***
* -р< 0,05; **-р< 0,01; ***- р < 0,001.
Таблица 4
Частота врожденных дефектов системы гемостаза у женщин с преждевременной отслойкой нормально расположенной плаценты и без отслойки плаценты
Группа/Показатель Обследованные без отслойки плаценты, N = 75 Обследованные с отслойкой плаценты, N = 61 Всего, N = 136
Мутация фактора V Leiden 8(10,7%) 3(5%) 11(8,1%)
Полиморфизм G/A-455 в гене фибриногена 20(26,7%) 12(19,7%) 32(23,6%)
Полиморфизм С677-Т в гене MTHFR 22(29,4%) 38***(62,3%) 60(44,2%)
Полиморфизм 4G/5G в гене PAI-1 17(22,7%) 15(24,6%) 32(23,6%)
Полиморфизм PI А1/А2 в гене GpIIIa 8(10,7%) 18**(29,5%) 26(19,2%)
Мутация G20210-A в гене протромбина 1(1,4%) 2(3,3%) 3(2,2%)
*-р< 0,05; **-р< 0,01; *** — р < 0,001.
процент окрашивания синцитиотрофобласта и интенсивность окрашивания, как при тяжелом течении гестоза (табл. 3).
Важным патогенетическим фактором преждевременной отслойки нормально расположенной плаценты может служить наличие врожденных дефектов системы гемостаза, которые создают неблагоприятный преморбидный фон и способствуют проявлению гиперкоагуляции в межворсинчатом пространстве. Как видно из табл. 4, у женщин с преждевременной отслойкой нормально расположенной плаценты наблюдалась достоверно более высокая частота встречаемости полиморфизма С677-Т в гене MTHFR (62,3% по сравнению с 29,4% у женщин без отслойки плаценты) и частоты полиморфизма Р1 А1/А2 в гене Gp Illa (29,5% по сравнению с 10,7% у обследованных без отслойки плаценты).
Мы не выявлили гомозиготных мутаций фактора V у обследованных с преждевременной от-
слойкой плаценты. Гомозиготный полиморфизм МТИРИ. наблюдался у 4 женщин с отслойкой плаценты (6,6%), гомозиготный полиморфизм в гене фибриногена — у 2 женщин с отслойкой (3,3%) и 4 женщин с гестозом (9,1%), гомозиготный полиморфизм рецепторов тромбоцитов — у 2 женщин с отслойкой (3,3%). Все обследованные с полиморфизмом РА1-1 были гомозиготны.
У женщин с преждевременной отслойкой плаценты выявлено достоверное увеличение процента сочетания двух и более полиморфизмов генов факторов, регулирующих гемостаз и достоверно меньшее число женщин, не имеющих врожденных дефектов системы гемостаза. Так, сочетание трех дефектов наблюдалось в 18,1% случаев, сочетание двух дефектов — в 26,3% случаев и отсутствие дефектов — в 14,8% случаев, в то время как при физиологическом течении беременности сочетания трех дефектов не наблюдалось, сочетание двух дефектов было в 4,8% и
отсутствие врожденных дефектов системы гемостаза — у 64% обследованных (р < 0,01, р < 0,01, р < 0,001 соответственно).
Таким образом, среди патогенетических механизмов развития преждевременной отслойки нормально расположенной плаценты необходимо выделить четыре взаимосвязанных друг с другом механизма, приводящие к нарушению кровообращения в межворсинчатом пространстве: нарушение гемодинамики в маточно-плацентар-ном бассейне, нарушение инвазии трофобласта с неполной децидуальной перестройкой маточ-но-плацентарных артерий, нарушение целостности синцитиотрофобласта ворсинчатого дерева со снижением местных антикоагуляционных механизмов, а также приобретенные и врожденные тромбофилии.
Литература
1. Айламазян Э.К., Зайнулина М.С., Петрищев Н.Н.
К вопросу о маркерах повреждения сосудистой стенки при позднем гестозе // Журн. акуш. и женск. бол. -1998.-Вып. 1,-С. 19-23.
2. Зайнулина М.С., Петрищев Н.Н. Эндотелиальная дисфункция и ее маркеры при гестозе // Журн. акуш. и женск. бол. — 1997,- Вып. 1. — С. 59-62.
3. Милованов А.П. Патология системы: мать-плацента-плод.: Руководство для врачей. — М.: Медицина, 1999. — 448 с.
4. Серов В.Н., Макацария А.Д. Тромботические и геморрагические осложнения в акушерстве. — М.: Медицина, 1987. — 288 с.
5. Шехтман М.М. Руководство по экстрагенитальной патологии у беременных. — М.: Триада, 1999. — 816 с.
6. Brosens /., Renaer М. On the pathogenesis of placental infarcts in pre-eclampsia // J. Obstet. Gynaecol. Br. Commonw, Sep.1972, 79(9). — P. 794-9.
7. Brosens J.J., Pijnenborg R., Brosens ¡.A. The myometrial junctional zone spiral arteries in normal and abnormal pregnancies // Am. J. Obstet. Gynecol. — 2002,187(5).
8. Chichakli L.O., Atrash H.K., MacKay A.P., Musani A.S., Berg C.J. Pregnancy-related mortality in the United States due to hemorrhage: 1979-1992. Obstet. Gynaecol. — 1999, 94(5 Pt1). — P. 721 — 5.
9. Cockell A.P., Learmont J. G., Smarason A.K., Redman C.W., Sargent I.L., Poston L. Human placental syncytiotrophoblast microvillous membranes impair maternal vascular endothelial function // Br. J. Obstet. Gynaecol. -1997, Feb., 104(2). — P. 235-40.
10. Jurgens H., Lindemann G., Raber G. Precocious loosening of placenta and infant mortality / Zentralbl. Gynakol., 1974, Jun. 21, 96(25). — P. 785-92.
11. Franchi F., Bigussi £., Cetin /., Facchetti F., Radaelli Т., Bozzo M., Pardi G., Faioni E. M. Mutations in
the trombomodulin and the endothelial protein С receptor
genes in the women with lat loss // British Journal of Haemotology. — 2001. — 01-Sep„ 114(3). — P. 641-6.
12. Khong T.Y., Sawyer I.H., Heryet A.R. //
An immunohistologic study of endothelialization of uteroplacental vessels in human pregnancy — evidence that endothelium is focally disrupted by tromboplast in preeclampsia. Am. J. Obstet. Gynaecol. — 1992. — Sep., 167930. — P. 751-6.
13. Knight M., Redman C.W., Linton E.A., Sargent I. L. Shedding of syncytiotrophoblast microvilli into the maternal circulation in preeclamptic pregnancies // Br. J. Obstet. Gynaecol. — 1998, Jun., 105(6). — P. 632-40.
14. Krikun G„ Lockwood C.J., Wu X.X., Zhou X.D., Guller S„ Calandri C., Guha A., Nemerson Y, Rand J.H.
The expression of the placental anticoagulant protein, annexin V, by villous trophoblasts. Immunolocalization and in vitro regulation. Placenta 1994; 15: 601-12.
15. Labarrere C.A., Faulk W.P. Antigenic identification of cells in spiral artery trophoblasti invasion: validation of histologic studies by triple-antibody ¡mmunocytochemistry //Am. J. Obstet. Gynaecol. — 1994. — Jul., 171(1). — P. 165-171.
16. Nishida H., Masamichi S., Kurechi K., Asada A., Kubo S., Funakawa H. Fetal growth curve of Japanese. Acta Neonat Jpn ,1984; 20: 90-97.
17. Rand J.H., Wu X.X., Andree H.A., lockwood C.J., Guller S., Scher J., Harpel P.C. Pregnancy loss in the antiphospholipid-antibody syndrome — a possible thrombogenic mechanism // N. Engl. J. Med. — 1997, Jul., 17, 337(3). P. 154-60.
18. Rand J.H., Wu X.X., Guller S., Gil J., Guha A., Scher G„ Lockwood C.J. Reduction of annexin V (placental anticoagulant protein-1) on placental villi of women with antiphospholipid antibodies and recurrent spontaneous abortion // Am. J. Obstet. Gynecol. — 1994, Dec., 171(6). -P. 1566-72.
19. Rand J.H., Wu X., Guller S., Scher J. Antiphospholipid immunoglobulin G antibodies reduce annexin V levels on syncytiotrophoblasts apical membranes and in culture media of placental villi // Am. J. Obstet. Gynecol. — 1997, Oct., 177(4). — P. 918-23.
20. Rand J.H., Wu X.X., Guller S„ Gil J., Guha A., Scher J., Lockwood C.J. Reduction of annexin V (placental anticoagulant protein) on placental villi of women with antiphospholipid antibodies and recurrent spontaneous abortion // Am J. Obstet Gynecol. — 1994; 171:1566-1572.
21. Rutherford R.A., McCarthy A., Sullivan M H., Elder M.J., Polak J.M., Wharton J. Nitric oxide synthase in human placenta and umbilical cord from normal, intrauterine growth-related and preeclamptic pregnancies //
Br. J. Pharmacol. — 1995, Dec., 116(8). — P. 3099-109.
22. Sato Y. Distribution and motion of calphobindin in the human body. Acta Obstet Gynaecol Jpn . — 1991, 43:65-72.
23. Sheppard B.L., Bonnar J. Uteroplacental hemostasis in intrauterine fetal growth retardation. Semin. Thromb. Hemost. — 1999, 25(5). — P. 443-6.
24. Verspyck E., Le Cam-Duchez V., BorgJ.Y., Marpeau L. Inherited thrombophilia and pregnancy // J. Gynaecol. Obstet. Biol. Reprod. (Paris). -2000, May, 29(3). — P. 227-9.
25. Wang X., Campos B., Kaetzel M.A., Dedman J.R. Secretion of annexin V from cultered cells requires a signal peptide. Placenta. — 2001, Nov., 22(10). — P. 837-45.
Диагностика, тесты, ведение и лечение
Обзор
Что такое отслойка плаценты?
Плацента соединяет растущего ребенка с маткой матери. Он действует как «спасательный круг», дающий ребенку пищу и кислород через пуповину. Отслойка плаценты происходит, когда плацента отделяется от матки до рождения ребенка.В большинстве случаев плацента остается прикрепленной к матке. В случае отслойки плаценты этот спасательный круг подвергается риску.
Отслойка плаценты может быть опасной для жизни ребенка, а иногда и матери. Это может привести к преждевременным родам, низкому весу при рождении, потере крови у матери, а в редких случаях может стать причиной смерти ребенка.
Около 1 из 100 беременностей происходит отслойка плаценты. Это состояние обычно наблюдается в третьем триместре, но может возникнуть и после 20 недель беременности.
Симптомы и причины
Что вызывает отслойку плаценты?
При травме матки (например, в автомобильной аварии) плацента может отделиться от матки. Другие причины, которые могут вызвать отслойку плаценты, включают:
Каковы симптомы отслойки плаценты?
У каждой женщины могут быть разные симптомы отслойки плаценты.Однако наиболее частым симптомом является вагинальное кровотечение с болью в третьем триместре беременности. Иногда кровь остается за плацентой. В этом случае кровотечения не будет. Симптомы также могут включать:
Помните, что эти симптомы также могут быть похожи на симптомы других заболеваний. Поговорите со своим врачом о любых симптомах, которые у вас могут быть.
Диагностика и тесты
Как диагностируется отслойка плаценты?
Отслойка плаценты обычно диагностируется на основании симптомов, количества кровотечения и боли.Вас осмотрит врач. Врач может использовать ультразвук, чтобы показать место кровотечения и проверить состояние плода. Некоторые отслойки не замечают, пока не начнутся роды.
Ведение и лечение
Как лечится отслойка плаценты?
После отделения плаценты от матки ее невозможно восстановить.Лечение зависит от:
- Объем кровотечения.
- Сколько длится беременность.
- Сколько лет ребенку.
- Боль в матери.
Если у вас отслойка плаценты, врач может наблюдать за вами и вашим ребенком. Однако в экстренных случаях ребенок будет доставлен, как правило, путем кесарева сечения.
Отслойка плаценты — Better Health Channel
Отслойка плаценты означает, что плацента частично или полностью отделилась (отделилась) от стенки матки.Это может вызвать кровотечение у матери. Это также может мешать снабжению будущего ребенка кислородом и питательными веществами, которые плацента обеспечивает из кровотока матери через слизистую оболочку матки.Врачи не могут повторно прикрепить плаценту. Без своевременной медицинской помощи тяжелый случай отслойки плаценты может иметь тяжелые последствия для матери и ее будущего ребенка, включая смерть.
Во всем мире отслойка плаценты происходит примерно при одной беременности из 100. Примерно в половине случаев отслойка плаценты протекает в легкой форме, и ее можно контролировать путем постоянного тщательного наблюдения за матерью и ребенком.Около 25 процентов случаев носят умеренный характер, а остальные 25 процентов угрожают жизни как ребенка, так и матери.
Симптомы
Некоторые из симптомов и признаков умеренной и тяжелой отслойки плаценты включают:- Кровотечение, наиболее часто отмечаемое, когда у женщины начинается кровотечение из влагалища
- Непрерывная боль в животе
- Постоянная боль в пояснице
- Болезненный живот ( живот) при прикосновении
- Болезненная и жесткая матка
- Очень частые сокращения матки
- Дистресс плода — например, нарушение сердечного ритма.
В большинстве случаев причина неизвестна.
В большинстве случаев врачи не знают точную причину или причины отслойки плаценты. Считается, что ненормальное кровоснабжение матки или плаценты может иметь значение, но причина предполагаемого отклонения не ясна.Некоторые из известных причин отслойки плаценты включают:
- Травма живота — травма живота беременной женщины может привести к отрыву плаценты от стенки матки.Примеры событий, которые могут привести к травмам такого типа, включают автомобильную аварию, нападение или падение.
- Декомпрессия матки — это внезапная потеря околоплодных вод из матки, которая может отсосать плаценту от стенки матки. Возможные причины декомпрессии матки включают рождение первой двойни (или нескольких) или разрыв околоплодных вод при избыточном количестве околоплодных вод.
Факторы риска
Хотя точная причина в большинстве случаев неизвестна, определенные факторы делают беременность более восприимчивой к отслойке плаценты.Факторы риска могут включать:- Пожилой возраст матери — матери старшего возраста подвергаются повышенному риску ряда осложнений беременности, включая отслойку плаценты.
- Предыдущая беременность — риск увеличивается с увеличением числа беременностей у женщины.
- Многоплодие — вынашивание двойни, тройни, четвероногих или более увеличивает риск отслойки плаценты по сравнению с вынашиванием одного плода.
- Предыдущая отслойка плаценты — если у женщины ранее было это заболевание, у нее высок риск повторения этого заболевания.
- Гипертония — высокое кровяное давление увеличивает риск аномального кровотечения между плацентой и стенкой матки. Почти в половине случаев отслойки плаценты (44%) беременная мать страдает гипертонией. Одна из наиболее частых причин гипертонии во время беременности — это состояние, известное как преэклампсия.
- Избыток околоплодных вод (многоводие) — больше жидкости, чем обычно, увеличивает риск кровотечения между плацентой и стенкой матки.
- Употребление психоактивных веществ — курение сигарет, употребление алкоголя и наркотики, такие как метамфетамин или кокаин, во время беременности повышают риск отслойки плаценты, а также ряд других серьезных проблем со здоровьем как матери, так и будущего ребенка.
- Некоторые состояния крови — особенно любые состояния, которые влияют на способность крови к свертыванию.
- Амниоцентез — пренатальный тест, при котором игла вводится через брюшную полость матери в матку для забора околоплодных вод.Очень редко прокол иглы вызывает кровотечение.
- Амниоредукция — дородовое состояние с избытком околоплодных вод называется многоводием. Амниоредукция — это процедура удаления излишков околоплодных вод с помощью иглы, вводимой через живот матери в матку. Эта процедура редко вызывает кровотечение.
- Наружная головная версия — врач использует ультразвуковую визуализацию и внешний массаж живота матери, чтобы попытаться перевернуть ребенка из положения головы вверх (тазовое предлежание) в положение головы вниз в ожидании родов.Эта процедура может иногда (редко) сместить плаценту.
Осложнения
Осложнения в тяжелых случаях могут включать:- Снижение кислорода к ребенку, что может привести к повреждению головного мозга
- Мертворождение
- Материнская кровопотеря, приводящая к шоку
- Экстренная гистерэктомия (хирургическое удаление матки), если кровотечение невозможно остановить
- Материнская смерть в результате тяжелой кровопотери.
Диагноз
Симптомы и признаки отслойки плаценты могут имитировать симптомы других состояний беременности, таких как предлежание плаценты и преэклампсия.Информация, которая может быть использована для диагностики отслойки плаценты, включает:- Анамнез
- Физический осмотр, включая проверку болезненности и тонуса матки
- Внутренний осмотр влагалища и шейки матки с помощью зеркала
- Анализы крови
- Ультразвук для проверить плаценту
- Мониторинг сердцебиения плода.
Лечение
Все случаи подозрения на отслойку плаценты, независимо от степени тяжести, должны находиться под пристальным наблюдением для защиты здоровья и безопасности матери и ребенка. Этот мониторинг обычно проводится в больнице и должен включать регулярные проверки жизненно важных функций матери и ребенка. Лечение зависит от тяжести состояния, но может включать:- Легкие случаи, ранее беременность — если ребенок не беспокоится и если вагинальное кровотечение прекратится, вас могут отпустить домой и отдохнуть.Обратитесь к врачу для регулярных осмотров и при изменении вашего состояния.
- Умеренные случаи на ранних сроках беременности — возможно, вам придется оставаться в больнице, пока ребенок не станет достаточно взрослым, чтобы врач мог безопасно вызвать роды. Врач может порекомендовать лекарства, которые помогут легким ребенка быстрее созреть до рождения.
- От легкой до средней степени тяжести, на более поздних сроках беременности — при сроке беременности 36 недель и более врач может порекомендовать роды. Возможны вагинальные роды.Однако, если во время родов плацента дальше отделяется от стенки матки, врач может переключиться на немедленное родоразрешение с помощью кесарева сечения.
- Тяжелые случаи — немедленное родоразрешение — самое безопасное лечение. Матери может потребоваться поддерживающая помощь. Сильное материнское кровотечение можно лечить с помощью переливания крови или экстренной гистерэктомии, либо того и другого.
Профилактика
Хотя отслойку плаценты предотвратить невозможно, риск можно снизить. Предлагаются следующие предложения:- Избегайте употребления любых веществ во время беременности, включая сигареты, алкоголь, лекарства (если они не прописаны врачом) и уличные наркотики.
- Контролировать высокое кровяное давление. Проконсультируйтесь со своим врачом для получения информации, совета и лечения.
- Снизьте риск травм — например, пристегните ремень безопасности при поездке в автомобиле и избегайте падения.
- Поговорите со своим врачом, если у вас была отслойка плаценты во время предыдущей беременности.
- Принимайте фолиевую кислоту в соответствии с рекомендациями врача или акушерки.
Куда обратиться за помощью
- В экстренных случаях всегда вызывайте скорую помощь Тел.000
- Ваш врач
- Акушер
- ДЕТСКАЯ МЕДСЕСТРА Тел. 1300 60 60 24 — для получения экспертной медицинской информации и совета (24 часа, 7 дней)
- Отделение неотложной помощи ближайшей больницы
Что следует помнить
- Отслойка плаценты означает, что плацента отделилась от стенки матки. частично или полностью. Это может вызвать кровотечение у матери и нарушить снабжение ребенка кислородом и питательными веществами.
- В большинстве случаев причина неизвестна, но факторы риска могут включать высокое кровяное давление у матери, травмы живота и злоупотребление психоактивными веществами.
- Без немедленной медицинской помощи тяжелый случай отслойки плаценты может иметь тяжелые последствия для матери и ее будущего ребенка, включая смерть.
Отслойка плаценты | Американская ассоциация беременности
Симптомы и лечение отслойки плаценты
Отслойка плаценты — это отделение плаценты от слизистой оболочки матки. Это состояние обычно возникает в третьем триместре, но может возникнуть в любое время после 20-й недели беременности.Только около 1% всех беременных женщин будут испытывать отслойку плаценты , и большинство из них можно успешно вылечить в зависимости от того, какой тип отслоения происходит.
Признаки и симптомы включают один или несколько из следующих:
- Вагинальное кровотечение (хотя примерно в 20% случаев кровотечение отсутствует)
- Болезнь матки
- Быстрые схватки
- Боль в животе
- Нарушения сердечного ритма плода
О любом вагинальном кровотечении в третьем триместре следует немедленно сообщать своему врачу.Другой причиной вагинального кровотечения может быть предлежание плаценты. Ваш лечащий врач будет знать правильный диагноз.
Что на самом деле происходит при отслойке плаценты?
Плацента является частью системы жизнеобеспечения вашего ребенка. Он передает вашему ребенку кислород и питательные вещества. Когда плацента отделяется от слизистой оболочки матки перед родами, это может нарушить транспортировку кислорода и питательных веществ к ребенку. Правильно диагностировать отслойку плаценты можно только после рождения, когда ее можно будет исследовать.Есть несколько методов, которые используются, чтобы попытаться поставить этот диагноз во время беременности, чтобы можно было применить правильное лечение.
Сюда входят:
Что вызывает отслойку плаценты и какие методы лечения?
Лечение зависит от степени тяжести разлучения, местоположения разлучения и возраста беременности. Может иметь место частичное разделение , или полное разделение , (также называемое общим разделением ), .Также может быть разная степень каждого из них, что будет влиять на тип рекомендованного лечения. В случае частичного отделения постельный режим и тщательное наблюдение могут быть назначены, если беременность не достигла зрелости. В некоторых случаях также может потребоваться переливание крови и другое неотложное лечение.
В случае всего или полного отделения , доставка часто является самым безопасным способом действий. Если плод стабилен, возможны роды через естественные родовые пути.Если плод находится в тяжелом состоянии или у мамы сильное кровотечение, тогда потребуется кесарево сечение. К сожалению, не существует лечения, которое могло бы остановить отслоение плаценты, и нет возможности повторно прикрепить ее.
Любой тип отслойки плаценты может привести к преждевременным родам и низкой массе тела при рождении. Примерно 15% случаев тяжелой отслойки плаценты заканчивается внутриутробной смертью плода.
Однако женщины более подвержены риску этого состояния, если они:
Когда мне следует позвонить своему врачу?
Вы должны немедленно позвонить своему врачу, если у вас возникнет кровотечение в третьем триместре.Только ваш лечащий врач может правильно диагностировать причину позднего кровотечения. Результат диагностики отслойки плаценты улучшается благодаря быстрому и точному лечению.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1. Акушерство Уильяма двадцать второе изд. Каннингем, Ф. Гэри и др., Гл. 35.
Информация об отслойке плаценты | Tommy’s
Плацента перерабатывает питательные вещества, отходы и кислород вашего ребенка, перекрывая кровообращение вашего ребенка и ваше собственное.Он находится внутри матки рядом с вашим ребенком и прикреплен к стенке матки. Он связан с ребенком пуповиной, которая прикрепляется к животу ребенка.
Отслойка плаценты (обсуждается здесь) и низкорасположенная плацента — это состояния, связанные с плацентой, которые могут вызвать преждевременные роды.
Отслойка плаценты — серьезное заболевание, при котором плацента начинает отделяться от внутренней стенки матки до того, как ребенок родится. Это чрезвычайная ситуация, потому что это означает, что система поддержки ребенка не работает.
Исследования показывают, что отслойка плаценты затрагивает до 1% беременностей (хотя есть подозрения, что фактическая цифра может быть выше, поскольку ее не всегда можно диагностировать). В этом состоянии плацента частично или полностью отделяется от стенки матки до того, как ребенок родится. Это может быть вызвано ударами, такими как автомобильная авария, или может быть связано с таким состоянием, как преэклампсия или ограничение роста плода, также известное как ограничение внутриутробного развития или ЗВУР.
Когда происходит отслойка плаценты, она повреждается, и ребенок не может нормально развиваться.
Симптомы отслойки плаценты
- боли в спине и животе
- схваток
- нежная матка
- вагинальное кровотечение.
Если вы страдаете от любого из вышеперечисленных симптомов, немедленно обратитесь за медицинской помощью, поскольку они могут указывать на неотложную ситуацию.
В большинстве случаев отслойка плаценты диагностируется на основании очевидной кровопотери.
Однако это также может быть скрытая или «тихая» отслойка, при которой кровь застревает между стенкой матки и плацентой, поэтому кровотечение незначительное или отсутствует.В этом случае это будет диагностировано, когда женщина сообщит о боли в спине или животе.
Уровень боли зависит от тяжести отслойки. Менее серьезная отслойка может ощущаться как синяк. Сильная отслойка будет очень болезненной.
Прочтите об исследовании плаценты, которое проводит Tommy’s
Факторы риска отслойки плаценты
Отслойка плаценты более вероятна, если мать:
- имелась отслойка плаценты в анамнезе
- курильщик
- употребляет кокаин или амфетамин
- имеет хроническое высокое кровяное давление
- преэклампсия
- получил удар в живот или косвенную травму, которая могла повлиять на плаценту У
- внутриутробная инфекция.
Чтобы снизить риск, избегайте курения во время беременности и употребления уличных наркотиков во время беременности.
Что означает отслойка плаценты для меня и моего ребенка?
Последствия отслойки плаценты и лечение зависят от ее тяжести. Если вам меньше 34 недель, и только небольшая часть плаценты оторвалась от матки, за вами будут внимательно следить, чтобы убедиться, что ребенок растет правильно, и следить за признаками начала родов.
Если есть риск того, что ваш ребенок не будет расти должным образом, могут быть вызваны роды.
Если отслойка более серьезная, вы теряете много крови и ребенок находится в тяжелом состоянии или рискует не расти должным образом, вам может потребоваться стимуляция родов или экстренное кесарево сечение.
В дополнение к любым проблемам, которые могут возникнуть у ребенка в результате отслойки плаценты, существуют риски для здоровья, связанные с ранними родами. Это зависит от того, на каком этапе беременности вы находитесь.
Кровотечение во время беременности / Превия плаценты / отслойка плаценты
Кровотечение может происходить на разных сроках беременности.Хотя кровотечение вызывает тревогу, оно может быть серьезным осложнением, а может и не быть. Время кровотечения во время беременности, количество и наличие боли могут варьироваться в зависимости от причины.
Кровотечение в первом триместре беременности является довольно частым явлением и может быть вызвано следующими причинами:
Предлежание плаценты — это состояние, при котором плацента прикрепляется близко к шейке матки или покрывает ее (отверстие матки). Предлежание плаценты встречается примерно у одного из 200 живорождений. Существует три типа предлежания плаценты:
Причина предлежания плаценты неизвестна, но связана с определенными состояниями, включая следующие:
Женщины с рубцами на стенке матки от предыдущих беременностей
Женщины с миомой или другими аномалиями матки
Женщины, перенесшие ранее операции на матке или кесарево сечение
Пожилые матери (старше 35 лет)
Афроамериканцы или представители других меньшинств матери
Курение сигарет
Предлежание плаценты при предыдущей беременности
Беременность плодом мужского пола
Наибольший риск предлежания плаценты — кровотечение (или кровотечение).Кровотечение часто возникает из-за истончения нижней части матки в третьем триместре беременности при подготовке к родам. Это вызывает кровотечение из области плаценты над шейкой матки. Чем больше плацента покрывает зев шейки матки (отверстие шейки), тем выше риск кровотечения. К другим рискам относятся следующие:
Наиболее частым симптомом предлежания плаценты является вагинальное кровотечение ярко-красного цвета, не связанное с болезненностью или болью в животе, особенно в третьем триместре беременности.Однако у каждой женщины могут проявляться разные симптомы состояния или симптомы могут напоминать другие состояния или проблемы со здоровьем. Всегда консультируйтесь с врачом для постановки диагноза.
В дополнение к полному анамнезу и физическому обследованию, для диагностики предлежания плаценты можно использовать ультразвук (тест с использованием звуковых волн для создания картины внутренних структур). Ультразвук может показать расположение плаценты и степень ее покрытия шейкой матки. Ультразвук влагалища может быть более точным в диагностике.
Хотя УЗИ может показать низкорасположенную плаценту на ранних сроках беременности, только у нескольких женщин разовьется истинное предлежание плаценты. Плацента обычно перемещается вверх и от шейки матки по мере роста матки, что называется миграцией плаценты.
Специфическое лечение предлежания плаценты будет определено вашим врачом на основании:
Вашей беременности, общего состояния здоровья и истории болезни
Степени состояния
Вашей переносимости определенных лекарств, процедур или терапии
Ожидания относительно течения состояния
Ваше мнение или предпочтения
Не существует лечения для изменения положения плаценты.После диагностики предлежания плаценты часто проводятся дополнительные ультразвуковые исследования для определения ее местоположения. Может потребоваться постельный режим или госпитализация. Может возникнуть необходимость в родах, в зависимости от количества кровотечений, срока беременности и состояния плода. Кесарево сечение необходимо в большинстве случаев предлежания плаценты. Сильная кровопотеря может потребовать переливания крови.
Отслойка плаценты — это преждевременное отделение плаценты от ее имплантации в матку.Внутри плаценты находится множество кровеносных сосудов, которые позволяют передавать питательные вещества плоду от матери. Если во время беременности отслаивается плацента, из этих сосудов идет кровотечение. Чем больше площадь отслоения, тем сильнее кровотечение. Отслойка плаценты происходит примерно один раз на 100 родов. Его еще называют отслойкой плаценты.
Кроме прямой травмы матки, например, в автомобильной аварии, причина отслойки плаценты неизвестна. Однако это связано с определенными состояниями, включая следующие:
Отслойка плаценты опасна из-за риска неконтролируемого кровотечения (кровоизлияния).Хотя тяжелая отслойка плаценты встречается редко, другие осложнения могут включать следующее:
Наиболее частым симптомом отслойки плаценты является темно-красное вагинальное кровотечение с болью в третьем триместре беременности. Это также может произойти во время родов. Однако каждая женщина может испытывать симптомы по-разному. У некоторых женщин может не быть обнаруживаемого вагинального кровотечения, но может быть кровотечение внутри матки. Симптомы могут включать:
Симптомы отслойки плаценты могут напоминать другие медицинские состояния.Всегда консультируйтесь с врачом для постановки диагноза.
Диагноз отслойки плаценты обычно ставится на основании симптомов, а также количества кровотечений и боли. Ультразвук также может использоваться, чтобы показать место кровотечения и проверить состояние плода. Существует три степени отслойки плаценты, в том числе следующие:
1 степень. Небольшое вагинальное кровотечение и некоторые сокращения матки, без признаков дистресс-синдрома плода или низкого кровяного давления у матери.
2 степень. Кровотечение от легкой до умеренной степени, сокращение матки, частота сердечных сокращений плода может указывать на признаки дистресса.
Класс 3. Кровотечение от умеренного до сильного или скрытое (скрытое) кровотечение, не расслабляющие сокращения матки (так называемая тетания), боль в животе, низкое кровяное давление, смерть плода.
Иногда отслойка плаценты диагностируется только после родов, когда за плацентой обнаруживается область свернувшейся крови.
Специфическое лечение отслойки плаценты будет назначено вашим врачом на основании:
Вашей беременности, общего состояния здоровья и истории болезни
Степени заболевания
Переносимость определенных лекарств, процедур или методов лечения
Ожидания в отношении течения болезни
Ваше мнение или предпочтения
Не существует лечения, чтобы остановить отслойку плаценты или ее повторное прикрепление.После диагностики отслойки плаценты уход за женщиной зависит от количества кровотечений, срока беременности и состояния плода. Вагинальные роды возможны, если плод переносит роды. Если отслойка плаценты влияет на плод, может потребоваться кесарево сечение. Сильная кровопотеря может потребовать переливания крови.
Отслойка плаценты | Беременность Рождение и ребенок
Отслойка плаценты происходит, когда часть или вся плацента отслаивается от стенки матки до рождения ребенка.Это неотложная медицинская помощь, и если вы испытываете кровотечение или сильную боль в животе, вам необходимо немедленно связаться с врачом или акушеркой.
Отслойка плаценты часто случается очень внезапно. Это может вызвать боль и сильное кровотечение, а также лишить ребенка кислорода и питательных веществ. Это может привести к серьезным осложнениям для матери, включая кровотечение, шок и проблемы с почками, а также поставить под угрозу жизнь ребенка.
Хотя отслойка плаценты может произойти на 20 неделе беременности, почти половина из них происходит после 37 недель, когда мать приближается к доношенному сроку.В Австралии он поражает примерно 1 из 100–200 беременностей.
Что вызывает отслойку плаценты?
Причины отслойки плаценты неизвестны, и обычно мать ничего не сделала, чтобы вызвать ее. Одной из причин считается серьезная травма живота, например, падение или автомобильная авария, но часто причина неизвестна.
Некоторые факторы риска, которые могут незначительно повлиять на вероятность отслойки плаценты, в том числе:
Каковы симптомы отслойки плаценты?
Отслойка плаценты может вызвать кровотечение во второй половине беременности.Количество кровотечений варьируется от женщины к женщине. Но это не обязательно указывает на то, насколько серьезна отслойка, потому что иногда кровь может скапливаться за плацентой, а не выходить из влагалища.
Другой главный симптом — сильная боль в животе, которая имеет тенденцию быть постоянной, а не волнообразно, как сокращения. У некоторых женщин кровотечение может отсутствовать, но возникает внезапная сильная боль в животе.
Как лечится отслойка плаценты?
Если плацента выходит из матки, ваш ребенок может подвергаться риску из-за нехватки кислорода.Также существует риск того, что у вас будет кровотечение внутри матки. В любом случае это срочное дело, и вам нужно будет лечь в больницу.
Если отошла только небольшая часть плаценты, лечение может включать наблюдение за вами и вашим ребенком. Возможно, вам придется остаться в постели. В более серьезных случаях может потребоваться родоразрешение, обычно путем кесарева сечения.
Если у вас есть вагинальное кровотечение во втором или третьем триместре, важно как можно скорее обратиться к врачу.Если кровотечение сильное или вы испытываете сильную постоянную боль, вызовите скорую помощь по телефону «тройной ноль» (000) или обратитесь в ближайшее отделение неотложной помощи больницы.
Отслойка плаценты — StatPearls — Книжная полка NCBI
Непрерывное обучение
Отслойка плаценты — это раннее отделение плаценты от слизистой оболочки матки до завершения второго периода родов. Это одна из причин кровотечения во второй половине беременности и относительно редкое, но серьезное осложнение беременности, которое ставит под угрозу благополучие как матери, так и плода.В этом упражнении описывается патофизиология отслойки плаценты и подчеркивается роль межпрофессиональной группы в ведении больных с заболеванием.
Цели:
Обобщить этиологию отслойки плаценты.
Опишите патофизиологию отслойки плаценты.
Вспомните представление пациента с отслойкой плаценты.
Краткое описание стратегии, которую группа специалистов по медицинскому обслуживанию может использовать для оптимального ведения пациентов с отслойкой плаценты.
Введение
Отслойка плаценты — это раннее отделение плаценты от слизистой оболочки матки до завершения второго периода родов. Это одна из причин кровотечений во второй половине беременности. Отслойка плаценты — относительно редкое, но серьезное осложнение беременности, которое ставит под угрозу благополучие как матери, так и плода. Отслойка плаценты также называется отслойкой плаценты.[1] [2]
Этиология
Точная этиология отслойки плаценты неизвестна. Однако с его возникновением связан ряд факторов. Факторы риска можно разделить на 3 группы: история здоровья, включая поведение и прошлые акушерские события, текущая беременность и неожиданная травма. Факторы, которые могут быть идентифицированы в анамнезе и увеличивающие риск отслойки плаценты, включают курение, употребление кокаина во время беременности, возраст матери старше 35 лет, гипертонию и отслойку плаценты во время предыдущей беременности.Состояниями, характерными для текущей беременности, которые могут ускорить отслойку плаценты, являются многоплодная беременность, многоводие, преэклампсия, внезапная декомпрессия матки и короткая пуповина. Наконец, травма живота, такая как автомобильная авария, падение или насилие, повлекшее за собой удар в живот, может привести к отслоению плаценты.
Отслойка плаценты возникает при повреждении сосудистых структур, поддерживающих плаценту. Другими словами, разрываются сосудистые сети, соединяющие слизистую оболочку матки и материнскую часть плаценты.Эти сосудистые структуры доставляют к плоду кислород и питательные вещества. Нарушение сосудистой сети может произойти, когда сосудистые структуры нарушены из-за гипертонии или употребления психоактивных веществ или из-за состояний, вызывающих растяжение матки. Матка — это мышца, она эластична, тогда как плацента менее эластична, чем матка. Поэтому, когда ткань матки внезапно растягивается, плацента остается стабильной, а сосудистая структура, соединяющая стенку матки с плацентой, отрывается.[3] [4]
Эпидемиология
Отслойка плаценты является относительно редким заболеванием, но требует неотложного лечения. Большинство отслойки плаценты происходит до 37 недель беременности. Отслойка плаценты — основная причина материнской заболеваемости и перинатальной смертности. При отслойке плаценты женщина подвержена риску кровотечения и необходимости переливания крови, гистерэктомии, нарушений свертываемости крови, особенно диссеминированной внутрисосудистой коагулопатии, почечной недостаточности и синдрома Шихана или послеродового некроза гипофиза.
При наличии замещения крови материнская смертность встречается редко, но по-прежнему выше, чем общий уровень материнской смертности. Неонатальные последствия включают преждевременные роды и низкую массу тела при рождении, перинатальную асфиксию, мертворождение и смерть новорожденных. Во многих странах частота отслойки плаценты увеличивается даже при улучшении акушерской помощи и методов наблюдения. Это предполагает многофакторную этиологию, которая недостаточно изучена. [5] [3]
Патофизиология
Отслойка плаценты происходит, когда материнские сосуды отрываются от плаценты и возникает кровотечение между слизистой оболочкой матки и материнской стороной плаценты.По мере того как кровь накапливается, она раздвигает стенку матки и плаценту. Плацента — это источник кислорода и питательных веществ для плода, а также то, как плод выводит продукты жизнедеятельности. Диффузия в систему кровообращения матери и из нее важна для поддержания этих жизнеобеспечивающих функций плаценты. Когда скопление крови вызывает отделение плаценты от сосудистой сети матери, эти жизненно важные функции плаценты прерываются. Если плод не получает достаточно кислорода и питательных веществ, он погибает.[6] [7]
Клинические последствия отслойки плаценты различаются в зависимости от степени отслоения и места отслоения. Отслойка плаценты может быть полной или частичной, краевой или центральной. Классификация отслойки плаценты основана на следующих клинических данных:
Класс 0: бессимптомный
Класс 1: легкий
Нет признаков вагинального кровотечения или небольшого количества вагинального кровотечения.
Незначительная болезненность матки
Артериальное давление и частота сердечных сокращений матери WNL
Нет признаков дистресса плода
Класс 2: Умеренный
Нет признаков вагинального кровотечения до умеренной степени вагинального кровотечения
Значительная болезненность матки с тетаническими сокращениями
Изменение жизненно важных функций: материнская тахикардия, ортостатические изменения артериального давления.
Признаки дистресса плода
Изменение профиля свертывания: гипофибриногенемия
Класс 3: тяжелый
Нет признаков вагинального кровотечения или сильного вагинального кровотечения
- u0006 стабильность при пальпации
Материнский шок
Изменение профиля свертывания: гипофибриногенемия и коагулопатия
Смерть плода
Классификация 0 или 1 обычно связана с частичным краевым разделением; тогда как классификация 2 или 3 связана с полным или центральным разделением.
Гистопатология
После выхода плаценты почти всегда наблюдается ретроплацентарный сгусток. В некоторых случаях могут быть признаки кровоизлияния в миометрий, что приводит к изменению цвета серозной оболочки матки на пурпурный.
Анамнез и физика
Отслойка плаценты — одна из причин вагинального кровотечения во второй половине беременности. Для дифференциации отслойки плаценты и других причин вагинального кровотечения критически важны точный анамнез и физикальное обследование.Поскольку окончательный диагноз отслойки плаценты может быть поставлен только после рождения, когда плацента исследуется, анамнез и физикальное обследование имеют решающее значение для надлежащего ведения диады мать / плод. Отслойка плаценты представляет собой потенциально опасную для жизни ситуацию. Следовательно, точная оценка состояния пациента имеет решающее значение для разработки соответствующего плана ведения и предотвращения потенциально неблагоприятного исхода.
Анамнез начинается с обзора пренатального течения, особенно местоположения плаценты на предыдущих сонограммах, а также наличия в анамнезе отслойки плаценты во время предыдущих беременностей.Изучение поведения женщины, особенно того, курит ли она или употребляет кокаин, является важным компонентом истории. Спрашивать о потенциальной травме, особенно в области живота, нужно тактично и поддерживать. Женщина может неохотно рассказывать о том, что получила травму живота, особенно в ситуациях жестокого обращения с партнером.
Самым полезным механизмом распознавания начала отслойки плаценты является оценка состояния пациента. Физикальное обследование включает пальпацию матки.Матку пальпируют на болезненность, консистенцию, частоту и продолжительность сокращений матки, если они есть. Область влагалища осматривается на предмет кровотечения. Однако цифровое исследование шейки матки следует отложить до получения сонограммы для определения местоположения плаценты и исключения предлежания плаценты. Если кровотечение присутствует, оценивается количество и характеристики крови, а также наличие сгустков. Помните, что отсутствие вагинального кровотечения не отменяет диагноз отслойки плаценты.
Проводится оценка жизненно важных функций для выявления тахикардии или гипотонии, которые могут быть индикаторами скрытого кровотечения. Могут быть собраны образцы крови, такие как общий анализ крови (CBC), фибриноген, профиль свертывания, а также тип и RH. Эти лабораторные показатели не помогут в диагностике отслойки плаценты, но предоставят исходные данные, на основании которых можно будет оценить состояние пациента с течением времени.
В обследование также входит оценка состояния плода.Начните с выслушивания тонов сердца плода и спросите о движениях плода, особенно о последних изменениях в моделях активности. Начинается непрерывный электронный мониторинг плода для выявления продолжительной брадикардии, снижения вариабельности и наличия поздних замедлений.
Оценка
Не существует лабораторных тестов или диагностических процедур для окончательной диагностики отслойки плаценты. Однако некоторые исследования могут проводиться с целью устранения других условий, а также для получения исходных данных.[8] [9] [10]
Ультразвуковое исследование полезно для определения местоположения плаценты и устранения диагноза предлежания плаценты. Однако чувствительность ультразвука при визуализации отслойки плаценты невысока. Во время острой фазы отслойки плаценты кровотечение изоэхогенное или сходное с окружающей тканью плаценты. Следовательно, визуализация и дифференциация скрытого кровоизлияния, связанного с отслойкой плаценты, от окружающей плацентарной ткани затруднены.
Биофизический профиль может использоваться при ведении пациентов с краевой отслойкой плаценты, получающих консервативное лечение. Оценка 6 или ниже является индикатором нарушения статуса плода.
Анализ крови, в том числе общий анализ крови, исследования свертывания (фибриноген и PT / a-PTT) и BUN предоставляют исходные параметры для оценки изменений в состоянии пациента. Тип и резус были получены при необходимости переливания крови.
Можно заказать тест Клейхауэра-Бетке, который выявляет клетки крови плода в кровотоке матери.Тест Клейхауэра-Бетке не диагностирует отслойку плаценты, но позволяет количественно оценить присутствие крови плода в кровотоке матери. Эти знания важны для резус-отрицательных женщин, потому что смешивание крови плода с материнским кровотоком может привести к изоиммунизации. Следовательно, если имеется значительное кровотечение плода и матери, результаты теста Клейхауэра-Бетке помогут определить необходимую дозу иммуноглобулина Rh (D) для предотвращения изоиммунизации.
Лечение / ведение
Начало отслойки плаценты часто бывает неожиданным, внезапным и интенсивным и требует немедленного лечения.Для оказания догоспитальной помощи пациенту с подозрением на отслойку плаценты требуется усовершенствованная система жизнеобеспечения и транспортировка в больницу с акушерским отделением с полным спектром услуг и отделением интенсивной терапии новорожденных. По прибытии в больницу большинству женщин будут вводиться жидкости внутривенно (IV) и дополнительный кислород, а также будет проводиться постоянный мониторинг состояния матери и плода, пока не будет завершен сбор анамнеза и физикальное обследование. Последующее лечение будет зависеть от данных, собранных во время оценки, срока беременности и степени стресса, испытываемого женщиной и / или плодом.[11] [12]
У женщин, отнесенных к классу 1 или легкой отслойки плаценты, без признаков дистресса со стороны матери или плода и беременности менее 37 недель, можно вести консервативное лечение. Этих пациентов обычно помещают в акушерское отделение для тщательного наблюдения за состоянием матери и плода. Внутривенный доступ и анализ крови на тип и перекрестное соответствие являются частью плана лечения. Наблюдение за диадой матери и плода будет продолжаться до тех пор, пока не произойдет изменение состояния или пока не будет достигнута зрелость плода.
Если собранные данные относятся к классу 2 (умеренный) или класс 3 (тяжелый), а плод жизнеспособен и жив, необходимы роды. Из-за гипертонических сокращений естественные роды могут произойти быстро. Учитывая возможность коагулопатии, вагинальные роды представляют меньший риск для матери. Однако, если есть признаки дистресса плода, для защиты плода необходимо экстренное кесарево сечение. Во время хирургической процедуры важен тщательный контроль жидкости и объема кровообращения.В послеоперационном периоде пациент должен находиться под наблюдением на предмет послеродового кровотечения и изменений в профиле свертывания крови. В родильном зале должна присутствовать бригада новорожденных, чтобы принять ребенка и ухаживать за ним.
Дифференциальный диагноз
Кровотечение во второй половине беременности обычно возникает из-за отслойки плаценты или ее предлежания. Различение этих двух состояний важно для ухода за пациентом. Приведенная ниже информация сравнивает представление об отслойке плаценты и предлежании плаценты по общим параметрам, включенным в акушерское обследование.
Начало симптомов внезапное и интенсивное при отслойке плаценты, но тихое и незаметное при предлежании плаценты
Кровотечение может быть видимым или скрытым при отслойке плаценты и является внешним и видимым при предлежании плаценты
Степень кровотечения анемия или шок больше, чем видимая кровопотеря при отслойке плаценты, и равна кровопотере при предлежании плаценты.
Боль интенсивная и острая при отслойке плаценты и не связана с предлежанием плаценты.
Тонус матки твердый и плоский при отслойке плаценты и мягкий и расслабленный при предлежании плаценты.
Прогноз
Прогноз зависит от того, когда пациент поступает в больницу. Если кровотечение продолжится, на карту поставлена жизнь матери и плода. Частичное отделение плаценты связано с низкой смертностью по сравнению с полным отделением; однако в обоих случаях без экстренного кесарева сечения может произойти гибель плода. Сегодня на это заболевание приходится 5-8% материнских смертей.
Осложнения
Тяжелое кровотечение
Гибель плода
Материнская смерть
Рождение недоношенного ребенка
Коагулопатия
- 86 Осложнения, связанные с коагулопатией
- 86 Кесарево сечение означает, что в будущем все роды будут осуществляться через кесарево сечение
Рецидивы зарегистрированы в 4–12% случаев
Сообщалось о повышенном риске неблагоприятных сердечных событий у женщин с отслойкой плаценты
Улучшение здравоохранения Team Outcomes
Отслойка плаценты является серьезным осложнением беременности и лучше всего лечится межпрофессиональной группой медицинских специалистов, в которую входят акушер, радиолог, гематолог, акушерская медсестра и реаниматолог.Медсестра по сортировке должна знать об этом состоянии и немедленно принять и известить об этом врача отделения неотложной помощи. Во время реанимации пациента необходимо как можно скорее вызвать акушера. Настоятельно рекомендуется немедленный перевод в отделение интенсивной терапии, а в случае необходимости кровь должна быть пересечена и типизирована. Отслойка плаценты — это настоящая неотложная акушерская помощь, которая требует сотрудничества анестезиолога и радиолога. Медсестры операционной должны быть проинформированы о пациенте, чтобы они подготовили комнату.В случае недоношенности плода следует уведомить бригаду неонатальной интенсивной терапии. Только при групповом подходе можно снизить заболеваемость и смертность от этого заболевания.
Хотя это состояние нельзя предотвратить, пациента необходимо побудить бросить курить, чтобы снизить риск. Еще один важный фактор риска — злоупотребление кокаином, которое необходимо сократить. Некоторым пациентам могут быть полезны консультации по наркотикам или реабилитация от наркозависимости. [13] [14] (Уровень V)
Результаты
Отслойка плаценты является опасным для жизни заболеванием как для матери, так и для плода.Если не остановить кровотечение, жизнь матери и плода окажется под угрозой. Если происходит полное или близкое отделение плаценты, смерть неизбежна, если только не будет выполнено немедленное кесарево сечение. Сообщается о смертности плода от 1 до 40%, но это также зависит от возраста плода и степени отделения. Каждый год в США около 1-5% материнских смертей связаны с отслойкой плаценты. Помимо кровоизлияния, другая заболеваемость связана с переливанием крови, недоношенностью плода, гистерэктомией и кесаревым сечением (что повысит вероятность необходимости кесарева сечения в будущем).Сообщается о частоте рецидивов от 3 до 10%. [2] [15] (Уровень V)
Вопросы повышения квалификации / повторения
Ссылки
- 1.
- Workalemahu T, Enquobahrie DA, Gelaye B, Thornton TA, Tekola-Ayele F, Sanchez SE, Garcia PJ, Паломино Х. Г., Хаджат А., Ромеро Р., Анант CV, Уильямс Массачусетс. Риск отслойки плаценты и генетические вариации в митохондриальном биогенезе и окислительном фосфорилировании: репликация исследования ассоциации генов-кандидатов. Am J Obstet Gynecol. 2018 декабрь; 219 (6): 617.e1-617.e17. [Бесплатная статья PMC: PMC6497388] [PubMed: 30194050]
- 2.
- Мартинелли К.Г., Гарсия ЭМ, Сантос Нето ETD, Гама SGND. Пожилой возраст матери и его связь с предлежанием плаценты и отслойкой плаценты: метаанализ. Cad Saude Publica. 2018 19 февраля; 34 (2): e00206116. [PubMed: 29489954]
- 3.
- Workalemahu T, Enquobahrie DA, Gelaye B, Sanchez SE, Garcia PJ, Tekola-Ayele F, Hajat A., Thornton TA, Ananth CV, Williams MA. Генетические вариации и риск отслойки плаценты: исследование ассоциации всего генома и метаанализ исследований ассоциации всего генома.Плацента. 2018 июн; 66: 8-16. [Бесплатная статья PMC: PMC5995331] [PubMed: 29884306]
- 4.
- Sylvester HC, Stringer M. Отслойка плаценты, ведущая к гистерэктомии. BMJ Case Rep. 11 декабря 2017 г. [Бесплатная статья PMC: PMC5728244] [PubMed: 29233830]
- 5.
- Миллер С., Гринспан Д., Годе Л., Ферретти Е., Лоуренс С., Моретти Ф, Лафренье А., Макги А. , Lattuca S, Black A. Материнские и неонатальные характеристики канадской городской когорты, получающей лечение от расстройства, связанного с употреблением опиоидов во время беременности.J Dev Orig Health Dis. 2019 Февраль; 10 (1): 132-137. [PubMed: 30113278]
- 6.
- Ploughman RS, Javidan-Nejad C, Raptis CA, Katz DS, Mellnick VM, Bhalla S, Cornejo P, Menias CO. Визуализация сосудистых осложнений, связанных с беременностью. Рентгенография. 2017 июль-август; 37 (4): 1270-1289. [PubMed: 28696852]
- 7.
- DeRoo L, Skjærven R, Wilcox A, Klungsøyr K, Wikström AK, Morken NH, Cnattingius S. Отслойка плаценты и долгосрочная материнская смертность от сердечно-сосудистых заболеваний: исследование регистров населения в Норвегия и Швеция.Eur J Epidemiol. 2016 Май; 31 (5): 501-11. [Бесплатная статья PMC: PMC43] [PubMed: 26177801]
- 8.
- Резюме Ананта, Вапнер Р.Дж., Анант С., Д’Алтон МЭ, Винцилеос А.М. Биомаркеры материнской сыворотки в первом и втором триместре беременности как предикторы отслойки плаценты. Obstet Gynecol. 2017 Март; 129 (3): 465-472. [Бесплатная статья PMC: PMC5367463] [PubMed: 28178056]
- 9.
- Арлье С., Адигузель С., Йилмаз Э.С., Сейфеттиноглу С., Хелвациоглу С., Экин Г.У., Назик Х., Юджел О. Роль среднего объема тромбоцитов и тромбоцитов ширина распределения при прогнозировании отслойки плаценты.J Obstet Gynaecol. 2016 Октябрь; 36 (7): 950-953. [PubMed: 27184035]
- 10.
- Saphier NB, Kopelman TR. Шкала травматической отслойки плаценты (TAPS): предлагаемая система классификации компьютерной томографии для оценки отслойки плаценты у пациента с травмой. Emerg Radiol. 2014 Февраль; 21 (1): 17-22. [PubMed: 24057218]
- 11.
- Общество медицины матери и плода (SMFM). Электронный адрес: pubs@smfm.org. Гьямфи-Баннерман С. Консультации Общества материнско-фетальной медицины (SMFM), серия № 44: Управление кровотечением в позднем преждевременном периоде.Am J Obstet Gynecol. 2018 Янв; 218 (1): B2-B8. [PubMed: 244]
- 12.
- Даунс К.Л., Грантц К.Л., Шенасса ЭД. Материнские, родовые, родовые и перинатальные исходы, связанные с отслойкой плаценты: систематический обзор. Am J Perinatol. 2017 Август; 34 (10): 935-957. [Бесплатная статья PMC: PMC5683164] [PubMed: 28329897]
- 13.
- Boisramé T., Sananès N, Fritz G, Boudier E, Aissi G, Favre R, Langer B. Отслойка плаценты: факторы риска, лечение и материнско-плодный прогноз.Когортное исследование более 10 лет. Eur J Obstet Gynecol Reprod Biol. 2014 Август; 179: 100-4. [PubMed: 24965988]
- 14.
- Rhodes AM. Костюмы для халатности: последствия для акушерских медсестер. MCN Am J Matern Child Nurs. 1986 Май-июнь; 11 (3): 203. [PubMed: 3088363]
- 15.
- Даунс К.


