Причины расстройств сна и способы с ними справиться
Наука сна настоятельно рекомендует всем и каждому поддерживать достаточный уровень ночного отдыха на протяжении жизни, дабы насладиться отведённым временем сполна и не уйти в мир иной раньше положенного. К сожалению, порой одного желания поспать недостаточно. Иногда человек попросту не может заснуть или добиться удовлетворительного качества сна из-за его расстройств, о которых мы вам и хотим рассказать.
1. Бессонница
Бессонница, она же инсомния — крайне неразборчивое и широко распространённое расстройство сна, встречающееся у людей всех возрастов. Характеризуется недостаточной продолжительностью и/или низким качеством сна, происходит на регулярной основе в течение длительного времени (от трёх раз в неделю на протяжении месяца или двух).
 Oleg Golovnev/Shutterstock.com
Oleg Golovnev/Shutterstock.comПричины. Стресс, побочный эффект лекарственных препаратов, тревожное или депрессивное состояние, злоупотребление алкоголем, приём наркотических средств, нарушение циркадных ритмов вследствие сменного графика работы, соматические и неврологические заболевания, постоянное переутомление, несоблюдение гигиены сна и его неблагоприятные условия (спёртый воздух, внешний шум, избыточная освещённость).
Симптомы. Трудности с засыпанием и сохранением сна, обеспокоенность недосыпанием и его последствиями, ухудшение умственной и физической эффективности, а также снижение социального функционирования.
Лечение. Диагностика причины расстройства сна — первый шаг к избавлению от бессонницы. Для выявления проблемы может понадобиться комплексное обследование, начиная от врачебного осмотра и до проведения полисомнографии (регистрации показателей спящего человека специальными компьютерными программами).
Хотя начать стоит с основ, давно проверенных временем и множеством людей: отказ от дневного сна, контроль за перееданием в вечернее время, следование точному графику ежедневного отхода ко сну, проветривание и зашторивание помещения, небольшие физические нагрузки перед сном, недопущение психического возбуждения от игр, телевизора, книг, приём прохладного душа перед сном.
При безуспешности принятых мер может потребоваться помощь психолога, лечение основного соматического или неврологического заболевания согласно назначению врача.
2. Синдром беспокойных ног
СБН — неврологическое заболевание, характеризующееся неприятными ощущениями в ногах и проявляющееся при спокойном состоянии обычно в вечернее и ночное время. Встречается во всех возрастных группах, но в основном у людей среднего и старшего поколения, причём в 1,5 раза чаще у женщин.
Причины. Выделяют первичный (идиопатический) и вторичный (симптоматический) СБН. Первый возникает в отсутствие какого-либо неврологического или соматического заболевания и связан с наследственностью, а второй может быть вызван дефицитом железа, магния, фолиевой кислоты, тиамина или витаминов группы B в организме, заболеваниями щитовидной железы, а также при уремии, сахарном диабете, хронических заболеваниях лёгких, алкоголизме и многих других болезнях.
Симптомы. Неприятные ощущения в нижних конечностях зудящего, скребущего, колющего, распирающего или давящего характера, а также иллюзия «ползания мурашек». Для избавления от тяжёлых ощущений человек вынужден встряхивать или вставать на ноги, растирать и массировать их.
Лечение. В первую очередь лечение направлено на коррекцию первичного заболевания или восполнение обнаруженного дефицита полезных для организма элементов. Немедикаментозная терапия подразумевает отказ от препаратов, которые могут усиливать СБН (например, нейролептики, метоклопрамид, антидепрессанты и другие), в сочетании с умеренной физической нагрузкой в течение дня, полосканием ног в тёплой воде либо вибромассажем ног. Лекарственная терапия может ограничиться приёмом седативных (успокаивающих) препаратов либо перерасти в курс препаратов группы бензодиазепинов, дофаминергических средств, антиконвульсантов, опиоидов.
3. Поведенческое расстройство фазы быстрого сна
Представляет собой сбой в функционировании центральной нервной системы и выражается в физической активности спящего во время фазы быстрого сна. ФБГ (REM-фаза, фаза быстрого движения глаз) характеризуется повышенной активностью головного мозга, сновидениями и параличом человеческого тела за исключением мышц, отвечающих на сердцебиение и дыхание. При поведенческом расстройстве ФБГ тело человека приобретает ненормальную «свободу» движения. В 90% случаев болезнь поражает мужчин, в основном после 50 лет, хотя встречались случаи и с девятилетними пациентами. Достаточно редкий недуг, встречающийся у 0,5% населения планеты.
Причины. Точно не известны, однако замечена связь с различными дегенеративными неврологическими заболеваниями, такими как болезнь Паркинсона, мультисистемная атрофия, слабоумие или синдром Шая — Дрейджера. В ряде случаев расстройство вызвано употреблением алкоголя или приёмом антидепрессантов.
Симптомы. Разговоры или крики во сне, активные движения конечностями, их закручивание, спрыгивание с кровати. Порой «приступы» оборачиваются травмами, которые получают рядом спящие люди либо сам больной из-за яростных ударов, нанесённых по предметам мебели.
Лечение. Противоэпилептическое лекарственное средство «Клоназепам» помогает 90% пациентов. В большинстве случаев оно не вызывает привыкания. Если препарат не срабатывает, прописывается мелатонин — гормон-регулятор суточных ритмов.
4. Апноэ во сне
Не что иное, как остановка дыхательных движений с кратковременным прекращением вентиляции лёгких. Само по себе расстройство сна не угрожает жизни, однако может вызвать другие серьёзные заболевания, такие как артериальная гипертензия, ишемическая болезнь сердца, инсульт, лёгочная гипертензия, ожирение.
Причины. Апноэ во сне может быть вызвано сужением и спадением верхних дыхательных путей с характерным храпом (обструктивное апноэ сна) или отсутствием «дыхательных» импульсов из мозга к мышцам (центральное апноэ сна). Синдром обструктивного апноэ встречается куда чаще.
Симптомы. Храп, сонливость, сложности с концентрацией внимания, головные боли.
Лечение. Одним из самых действенных методов лечения обструктивного апноэ сна является СИПАП-терапия — непрерывное обеспечение положительного давления в дыхательных путях при помощи компрессорной установки.
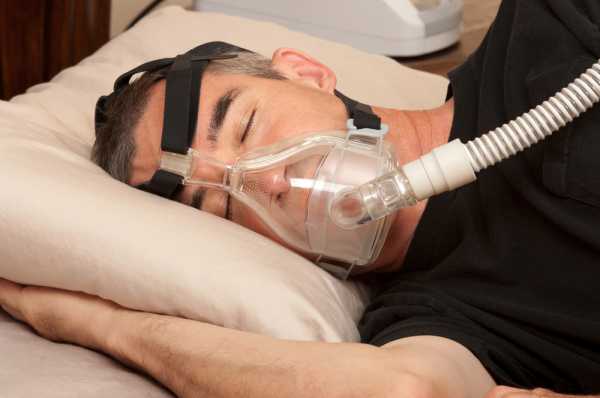 Brian Chase/Shutterstock.com
Brian Chase/Shutterstock.comНо регулярное либо периодическое использование СИПАП-аппаратов подходит далеко не всем людям, в связи с чем они соглашаются на хирургическое удаление некоторых тканей глотки для увеличения просвета дыхательных путей. Популярна и лазерная пластика мягкого нёба. Разумеется, эти способы лечения должны назначаться исключительно после детального обследования здоровья человека.
В качестве альтернативы хирургическому вмешательству предлагается использовать особые внутриротовые приспособления для поддержания просвета в дыхательных путях — капы и соски. Но, как правило, они не оказывают никакого положительного эффекта.
Что касается центрального апноэ сна, здесь также действенна СИПАП-терапия. В дополнение к ней проводится выверенное лекарственное лечение.
Нельзя забывать и о профилактике, которой необходимо озадачиться как можно раньше. К примеру, рекомендуется отказаться от курения и употребления алкоголя, заняться спортом и сбросить лишний вес, спать на боку, приподнять изголовье кровати, практиковать специальные дыхательные упражнения, которые помогут укрепить мышцы нёба и глотки.
5. Нарколепсия
Заболевание нервной системы, относящееся к гиперсомниям, для которых характерны повторяющиеся эпизоды чрезмерной дневной сонливости. Нарколепсия встречается очень редко, в основном поражает молодых мужчин.
Причины. Достоверных сведений мало, однако научные исследования ссылаются на недостаток орексина — гормона, отвечающего за поддержание состояния бодрствования.
Предположительно болезнь имеет наследственный характер в сочетании с внешним провоцирующим фактором, таким как вирусные заболевания.
Симптомы. Нарколепсия может проявляться одним или несколькими симптомами одновременно:
- Дневными приступами непреодолимой сонливости и приступами внезапного засыпания.
- Катаплексией — своеобразным состоянием человека, при котором он утрачивает мышечный тонус вследствие сильных эмоциональных потрясений положительного или отрицательного характера. Обычно катаплексия развивается стремительно, что ведёт к падению расслабленного тела.
- Галлюцинациями при засыпании и просыпании, похожими на сны наяву, когда человек ещё не спит, но при этом уже ощущает визуальные и звуковые видения.
- Сонным параличом в первые секунды, а порой и минуты после пробуждения. При этом человек пребывает в ясном сознании, но способен двигать лишь глазами и веками.
Лечение. Современная терапия не в силах справиться с заболеванием, но способна смягчить его симптомы. Медикаментозное лечение предполагает приём психостимуляторов, уменьшающих сонливость и ослабляющих симптомы катаплексии или сонного паралича.
6. Сомнамбулизм
Заболевание, более известное как лунатизм или снохождение, характеризуется физической активностью человека, пока он находится в состоянии сна. Со стороны снохождение может показаться вполне безобидным, ведь спящий может заниматься самыми обычными домашними делами: убираться, смотреть телевизор, слушать музыку, рисовать, чистить зубы. Однако в отдельных случаях лунатик может навредить своему здоровью или совершить насилие над случайно встреченным человеком. Глаза сомнамбулы обычно открыты, он способен ориентироваться в пространстве, отвечать на простые вопросы, однако его действия всё же бессознательны. Проснувшись, лунатик не помнит о своих ночных приключениях.
Причины. Недостаток либо низкое качество сна, болезненное либо лихорадочное состояние, приём некоторых лекарственных средств, алкоголизм и наркомания, стресс, тревога, эпилепсия.
Симптомы. Помимо обычного передвижения и выполнения простых операций, может наблюдаться сон в положении сидя, бормотание и непроизвольное мочеиспускание. Часто сомнамбулы просыпаются не там, где легли спать, например вместо кровати на диване, кресле либо в ванной.
Лечение. Зачастую людям, страдающим лунатизмом, не требуется медикаментозного лечения. Им рекомендуется снижение уровня стресса и соблюдение гигиены сна. При недостаточности принятых мер назначается приём антидепрессантов и транквилизаторов. Также практикуется лечение с помощью гипноза.
7. Бруксизм
Выражается скрежетом или постукиванием зубами во время сна. Продолжительность приступа может измеряться минутами и повторяться по несколько раз за ночь. Порой звук настолько сильный, что он начинает доставлять дискомфорт окружающим людям. Но куда больший вред бруксизм наносит самому спящему: у него усугубляются проблемы с зубной эмалью, дёснами и челюстными суставами.
Причины. Достоверных сведений нет. Теории развития бруксизма как результата наличия в организме глистов, воздействия факторов окружающей среды или необходимости подтачивания зубов не получили научного подтверждения. Наиболее вероятные причины — стресс, психический дисбаланс, душевная усталость и нервозность. Нередки случаи появления бруксизма у людей с неправильным прикусом.
Симптомы. Утренние мигрени и головные боли, жалобы на боли в лицевых мускулах, висках, челюстях, звон в ушах. При длительном характере расстройства происходит стирание твёрдой ткани зубов и развивается кариес.
Лечение. Самостоятельное избавление от стресса либо психологическая консультация. Больным бруксизмом индивидуально изготавливают капы, которые защищают зубы от трения.
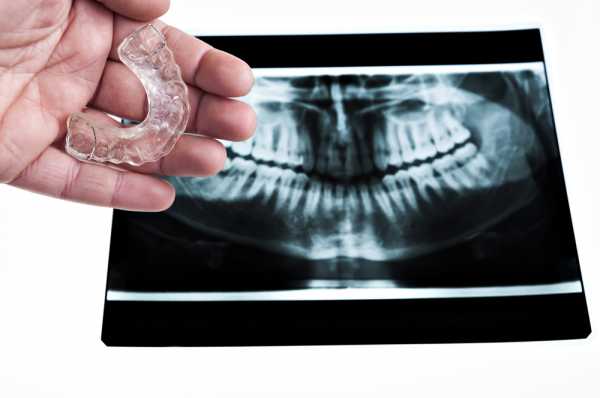 Am2 Antonio Battista/Shutterstock.com
Am2 Antonio Battista/Shutterstock.com8. Ночные ужасы и кошмары
При всей неприятной однородности ужасов и кошмаров, они по-разному выражаются во время сна.
Ночные ужасы приходят в глубокой фазе сна, во время которой сновидений почти нет, поэтому человек просыпается от чувства отчаяния и ощущения катастрофы, но не может описать детальную картину событий.
Ночные кошмары же происходят в фазе быстрого сна, во время которой и случаются сновидения. Человек пробуждается от тяжёлых эмоций, и при этом он в состоянии описать подробности происходившего.
Тревожные сновидения чаще встречаются в младшем возрасте с постепенным снижением частоты по мере взросления.
Причины. Существует несколько теорий возникновения ночных ужасов и кошмаров. Например, тяжёлое сновидение может быть результатом ранее пережитого психотравмирующего события, оно может свидетельствовать о надвигающейся болезни. Часто ужасы и кошмары возникают на общем депрессивном и тревожном фоне. Считается, что они также несут функцию предостережения, усиливая фобии человека во сне, чтобы тот оставался максимально осторожен в жизни.
Некоторые антидепрессанты и лекарства, регулирующие кровяное давление, могут вызывать неприятные сновидения.
Увлечение страшилками в кино, играх и книгах может сыграть негативную роль в возникновении ужасов и кошмаров.
Симптомы. Вскрики и стоны, повышение давления и потоотделение, учащённое дыхание и сердцебиение, резкое пробуждение в испуге.
Лечение. Избавление от стресса, приобретение новых позитивных эмоций, соблюдение гигиены сна — первые шаги к избавлению от ночных страхов и кошмаров. В отдельных случаях может понадобиться лечение у психотерапевта либо приём лекарственных средств.
Приходилось ли вам страдать от расстройств сна? Какие приёмы вам помогли от них избавиться?
lifehacker.ru
Нарушения сна — причины, симптомы, диагностика и лечение
Нарушения сна являются довольно распространенной проблемой. Частые жалобы на плохой сон предъявляют 8-15% взрослого населения всего земного шара, а 9-11% употребляют различные снотворные препараты. Причем этот показатель среди лиц пожилого возраста намного выше. Нарушения сна встречаются в любом возрасте и для каждой возрастной категории характерны свои виды нарушений. Так ночное недержание мочи, снохождение и ночные страхи встречается в детском возрасте, а патологическая сонливость или бессонница более характерны для пожилых людей. Есть и такие нарушения сна, которые начинаясь в детском возрасте сопровождают человека всю его жизнь, например, нарколепсия.
Общие сведения
Нарушения сна являются довольно распространенной проблемой. Частые жалобы на плохой сон предъявляют 8-15% взрослого населения всего земного шара, а 9-11% употребляют различные снотворные препараты. Причем этот показатель среди лиц пожилого возраста намного выше. Нарушения сна встречаются в любом возрасте и для каждой возрастной категории характерны свои виды нарушений. Так ночное недержание мочи, снохождение и ночные страхи встречается в детском возрасте, а патологическая сонливость или бессонница более характерны для пожилых людей. Есть и такие нарушения сна, которые начинаясь в детском возрасте сопровождают человека всю его жизнь, например, нарколепсия.
Нарушения сна бывают первичные — не связанные с патологией каких либо органов или вторичные — возникающие как следствие других заболеваний. Расстройство сна может возникнуть при различных заболеваниях центральной нервной системы или психических нарушениях. При целом ряде соматических заболеваний у пациентов возникают проблемы со сном из-за болей, кашля, одышки, приступов стенокардии или аритмии, зуда, учащенного мочеиспускания и т. п. Интоксикации различного генеза, в том числе и у онкологических больных, часто вызывают сонливость. Нарушения сна в виде патологической сонливости могут развиться из-за гормональных отклонений, например, при патологии гипоталамо-мезэнцефальной области (эпидемический энцефалит, опухоль и др.).
Нарушения сна
Классификация нарушений сна
Инсомния (бессонница, нарушения процесса засыпания и сна):
- Психосоматическая инсомния — связанная с психологическим состоянием, может быть ситуативная (временная) или постоянная
- Вызванная приемом алкоголя или медикаментозных препаратов:
- хронический алкоголизм;
- длительный прием препаратов активирующих или угнетающих ЦНС;
- синдром отмены снотворных, седативных и других препаратов;
- синдром снижения альвеолярной вентиляции;
- синдром ночных апноэ;
- Вызванная синдромом «беспокойных ног» или ночными миоклониями
- Вызванная другими патологическими состояниями
Гиперсомния (повышенная сонливость):
- Психофизиологическая гиперсомния — связанная с психологическим состоянием, может быть постоянная или временная
- Вызванная приемом алкоголя или медикаментозных средств;
- Вызванная психическими заболеваниями;
- Вызванная различными расстройствами дыхания во сне;
- Нарколепсия
- Вызванная другими патологическими состояниями
Нарушения режима сна и бодрствования:
- Временные нарушения сна — связанные с резким изменением рабочего графика или часового пояса
- Постоянные нарушения сна:
- синдром замедленного периода сна
- синдром преждевременного периода сна
- синдром не-24-часового цикла сна и бодрствования
Парасомния — нарушения в функционировании органов и систем, связанные со сном или пробуждением:
Симптомы нарушения сна
Симптомы нарушений сна разнообразны и зависят от вида нарушения. Но каким бы ни было нарушение сна, за короткий период времени оно может привести к изменению эмоционального состояния, внимательности и работоспособности человека. У детей школьного возраста возникают проблемы с учебой, снижается способность усваивать новый материал. Бывает, что пациент обращается к врачу с жалобами на плохое самочувствие, не подозревая, что оно связано с нарушением сна.
Психосоматическая бессонница. Инсомнию считают ситуативной, если она длится не более 3 недель. Страдающие бессонницей люди плохо засыпают, часто просыпаются посреди ночи и не могут заснуть. Характерно ранее утреннее пробуждение, чувство невыспанности после сна. В следствие этого возникают раздражительность, эмоциональная нестабильность, хроническое переутомление. Ситуация осложняется тем, что пациенты переживают из-за нарушений сна и с тревогой ждут ночи. Время, проведенное без сна во время ночных пробуждений, кажется им в 2 раза дольше. Как правило, ситуативная бессонница обусловлена эмоциональным состоянием человека под действием определенных психологических факторов. Нередко после прекращения действия стрессового фактора сон нормализуется. Однако в некоторых случаях сложности засыпания и ночные пробуждения становятся привычными, а страх бессонницы только усугубляет ситуацию, что приводит к развитию постоянной инсомнии.
Бессонница вызванная приемом алкоголя или медикаментозных препаратов. Длительное постоянное употребление алкогольных напитков приводит к нарушениям организации сна. Фаза быстрого сна укорачивается и пациент часто просыпается ночью. После прекращения приема алкоголя, как правило, в течение 2 недель нарушения сна проходят.
Нарушение сна может быть побочным действием препаратов, возбуждающих нервную систему. Длительный прием седативных и снотворных средств также может привести к бессоннице. Со временем эффект от препарата уменьшается, а увеличение дозы приводит к кратковременному улучшению ситуации. В результате нарушения сна могут усугубляться, невзирая на увеличение дозировки. В таких случаях характерны частые кратковременные пробуждения и исчезновение четкой границы между фазами сна.
Бессонница при психических заболеваниях отличается постоянным чувством сильного беспокойства в ночное время, очень чутким и поверхностным сном, частыми пробуждениями, дневной апатией и усталостью.
Синдром сонных апноэ или апноэ во сне — это кратковременное прекращение тока воздуха в верхние дыхательные пути, происходящее во время сна. Такая пауза в дыхании может сопровождаться храпом или двигательным беспокойством. Различают обструктивные апноэ, происходящие в следствие закрытия на вдохе просвета верхних дыхательных путей, и центральные апноэ, связанные с нарушением работы дыхательного центра.
Бессонница при синдроме беспокойных ног развивается из-за возникающего в глубине икроножных мышц ощущения, требующего сделать движения ногами. Неконтролируемое желание подвигать ногами возникает перед сном и проходит при движении или ходьбе, но потом оно может повториться.
В некоторых случаях нарушения сна происходят из-за возникающих во сне непроизвольных однообразных и повторяющихся сгибательных движений в ноге, стопе или большом пальце. Обычно сгибание длится 2 сек и повторяется через полминуты.
Нарушения сна при нарколепсии характеризуются внезапными приступообразными засыпаниями в дневное время. Они непродолжительны и могут возникнуть во время поездки в транспорте, после еды, в ходе монотонной работы, а иногда в процессе активной деятельности. Кроме этого, нарколепсия сопровождается приступами катаплексии — резкой потерей тонуса мышц, из-за чего пациент может даже упасть. Чаще всего приступ происходит во время выраженной эмоциональной реакции (гнев, смех, испуг, удивление).
Нарушения режима сна и бодрствования. Нарушения сна, связанные с изменением часового пояса («реактивный сдвиг фаз») или графика посменной работы являются адаптационными и проходят через 2-3 дня.
Синдром замедленного периода сна характеризуется невозможностью заснуть в определенные часы, необходимые для нормального режима труда и отдыха в рабочие дни. Как правило, пациенты с таким нарушением сна засыпают в 2 часа ночи или ближе к утру. Однако в выходные дни или во время отпуска, когда в режиме нет необходимости, пациенты не отмечают никаких проблем со сном.
Синдром преждевременного периода сна редко служит поводом для обращения к врачу. Пациенты быстро засыпают и хорошо спят, но они слишком рано пробуждаются и соответственно вечером рано ложатся спать. Такие нарушения сна часто встречаются у людей в возрасте и обычно не доставляют им особого дискомфорта.
Синдром не-24-часового цикла сна и бодрствования заключается в невозможности для пациента жить по графику 24-часовых суток. Биологические сутки таких пациентов часто включают 25-27 часов. Данные нарушения сна встречаются у людей с изменениями личности и у слепых.
Снохождение (сомнамбулизм) — это бессознательное совершение сложных автоматических действий во время сна. Пациенты с подобными нарушениями сна могут ночью вставать с кровати, ходить и что-то делать. При этом они не просыпаются, сопротивляются попыткам их разбудить и могут совершать опасные для их жизни действия. Как правило, подобное состояние длится не более 15 минут. После этого пациент возвращается в постель и продолжает спать, либо просыпается.
Ночные страхи чаще возникают в первые часы сна. Пациент с криком садится в постели в состоянии страха и паники. Это сопровождается тахикардией и учащением дыхания, потоотделением, расширением зрачков. Через несколько минут, успокоившись, пациент засыпает. Утром он обычно не помнит о ночном кошмаре.
Ночное недержание мочи наблюдается в первую треть ночного сна. Оно может быть физиологическим у маленьких детей и патологическим — у детей, которые уже научились самостоятельно ходить в туалет.
Диагностика нарушения сна
Наиболее распространенным методом исследования нарушений сна является полисомнография. Это обследование проводится сомнологом в специальной лаборатории, где пациент должен провести ночь. Во время его сна множество датчиков одновременно регистрируют биоэлектрическую активность мозга (ЭЭГ), сердечную деятельность (ЭКГ), дыхательные движения грудной клетки и передней брюшной стенки, вдыхаемый и выдыхаемый воздушный поток, насыщенность крови кислородом и др. Производится видеозапись происходящего в палате и постоянное наблюдение дежурного врача. Такое обследование дает возможность изучить состояние мозговой активности и функционирование основных систем организма во время каждой из пяти стадий сна, выявить отклонения и найти причину нарушения сна.
Другим методом диагностики нарушений сна является исследование средней латентности сна (СЛС). Оно применяется для выявления причины сонливости и играет важную роль в диагностике нарколепсии. Исследование состоит из пяти попыток засыпания, которые проводятся в часы бодрствования. Каждая попытка длится 20 минут, промежуток между попытками составляет 2 часа. Средняя латентность сна — это время, которое понадобилось пациенту для погружения в сон. Если оно более 10 минут, то это норма, от 10 до 5 минут — пограничное значение, менее 5 минут — патологическая сонливость.
Лечение нарушения сна
Лечение нарушений сна, назначаемое неврологом, зависит от причины их возникновения. Если это соматическая патология, то терапия должна быть направлена на основное заболевание. Уменьшение глубины сна и его продолжительности, происходящее в пожилом возрасте, является закономерным и часто требует лишь разъяснительной беседы с пациентом. Прежде, чем прибегать к лечению нарушений сна при помощи снотворных препаратов, следует проследить за соблюдением общих правил здорового сна: не ложиться спать в возбужденном или рассерженном состоянии, не есть перед сном, не пить на ночь спиртного, кофе или крепкий чай, не спать в дневное время, регулярно заниматься спортом, но не делать физических упражнений на ночь, соблюдать чистоту в спальне. Пациентам с нарушением сна полезно ложиться спать и просыпаться каждый день в одно и тоже время. Если заснуть не удается в течение 30-40 минут, надо встать и заняться делами, пока не возникнет желание поспать. Можно ввести ежевечерние успокаивающие процедуры: прогулку или теплую ванну. Справиться с нарушениями сна зачастую помогает психотерапия, различные релаксирующие методики.
В качестве медикаментозной терапии нарушений сна чаще используют препараты бензодиазепинового ряда. Препараты с коротким временем действия — триазолам и мидазолам назначают при нарушениях процесса засыпания. Но при их приеме часто бывают побочные реакции: возбуждение, амнезия, спутанность сознания, а также нарушение утреннего сна. Снотворные препараты с длительным действием — диазепам, флуразепам, хлордиазепоксид применяют при ранних утренних или частых ночных пробуждениях. Однако они часто вызывают дневную сонливость. В таких случаях назначают препараты среднего времени действия — зопиклон и золпидем. Эти препараты характеризуются меньшим риском развития зависимости или толерантности.
Другой группой препаратов, применяемых при нарушениях сна, являются антидепрессанты: амитриптилин, миансерин, доксепин. Они не приводят к привыканию, показаны пациентам в возрасте, пациентам с депрессивными состояниями или страдающим от хронического болевого синдрома. Но большое число побочных эффектов ограничивает их использование.
В тяжелых случаях нарушения сна и при отсутствии результата от применения других препаратов у пациентов со спутанным сознанием используют нейролептики с седативным эффектом: левомепромазин, прометазин, хлорпротиксен. В случаях патологической сонливости легкой степени назначают слабые стимуляторы ЦНС: глютаминовую и аскорбиновую кислоту, препараты кальция. При выраженных нарушениях — психотоники: ипрониазид, имипрамин.
Лечение нарушений ритма сна у пожилых пациентов проводится комплексно сочетанием сосудорасширяющих препаратов (никотиновая кислота, папаверин, бендазол, винпоцетин), стимуляторов ЦНС и легких транквилизаторов растительного происхождения (валериана, пустырник). Прием снотворных препаратов можно осуществлять только по назначению врача и под его наблюдением. После окончания курса лечения необходимо постепенное снижение дозы препарата и осторожное сведение ее на нет.
Прогноз и профилактика нарушений сна
Как правило, различные нарушения сна излечиваются. Трудности представляет терапия нарушений сна, обусловленных хроническим соматическим заболеванием или происходящих в пожилом возрасте.
Соблюдение режима сна и бодрствования, нормальная физическая и психическая нагрузка, правильное использование препаратов, влияющих на ЦНС (алкоголь, транквилизаторы, седативные, снотворные), — все это служит профилактикой нарушений сна. Профилактика гиперсомнии состоит в предупреждении черепно-мозговых травм и нейроинфекции, которые могут привести к избыточной сонливости.
www.krasotaimedicina.ru
что делать: самое лучшее и эффективное лечение, как избавиться от инсомнии, как лечить самостоятельно, как бороться без лекарств?
 Сон положительно влияет на организм человека.
Сон положительно влияет на организм человека.
В это время происходит восстановление и отдых всех внутренних органов.
Крепкий здоровый сон способствует физической, умственной и эмоциональной активности днем, поддерживает здоровье человека и увеличивает продолжительность его жизни. Именно поэтому крайне необходимо заботиться о качестве сна.
Если возникают проблемы с засыпанием, приходится часто просыпаться, то необходимо разбираться в причинах бессонницы и принимать меры незамедлительно.
Попробуем разобраться, что делать при сильной бессоннице по ночам, как преодолеть данное состояние, что попить, чтобы справиться самостоятельно при помощи народных средств, какие методы включают лечение нервной и других видов бессонницы.
Причины возникновения и симптомы заболевания у мужчин и женщин
Бессонницей могут страдать как женщины, так и мужчины.
Данное расстройство способно возникнуть по следующим причинам:
- Нарушение гормонального фона.
- Стрессовые ситуации. К ним относятся ссоры в семье, конфликты на работе, неустройства личной жизни.
- Перемены в жизни. Это смена места работы, переезд на новое место жительства.
- Наличие внешних раздражителей, таких как жара или холод в помещении, посторонние шумы.
- Синдромы, связанные с затруднением дыхания: Апноэ, Пиквика.
- Употребление веществ, возбуждающих центральную нервную систему. Злоупотребление спиртными напитками, кофе вызывает расстройство сна.
- Скачки во времени, например, смена часового пояса при перелетах, работа в разные смены, посещение ночных заведений.
- Заболевания и расстройства неврологического характера: болезни Альцгеймера, Паркинсона, рассеянный склероз.
- Переедание перед сном. Тяжелая пища не способствует засыпанию, так как организму необходимо время на ее переваривание, а не на сон.
- Дискомфорт при неправильно подобранных матрасе или подушке.
- Боли, вызванные расстройством ЖКТ, чрезмерной физической активностью.

Среди причин, характерных только для женского пола, можно отметить беременность или соблюдение диеты, а для мужского пола – повышенный интерес к гаджетам (игры в приставку и на компьютере) и посещение игорных заведений.
В соответствии с причинами появляется следующая симптоматика:
- «Соловьиные глаза». Ощущение сонного состояния на протяжении всего дня.
- Нейтральное настроение. Безразличие по отношению ко всему происходящему.
- Слабость в мышцах.
- Плохая концентрация внимания.
- Эмоциональная неустойчивость, стрессы.
- Отечность кожных покровов лица.
- Синева под глазами.
- Понижение трудовой активности.
- Замедление двигательных функций.
- Сложность повторного засыпания.
- Отсутствие самостоятельного сна, без приема каких-либо препаратов.

Возможно ли вылечить инсомнию полностью: прогноз
Бессонницу необходимо лечить. Полностью избавиться от заболевания можно, но для этого необходимо правильное и продолжительное лечение.
Эффективность будет зависеть от верно установленных причин недуга и их полной ликвидации. Прогнозировать течение заболевания трудно, так как факторы, влияющие на излечиваемость, могут меняться.
Существуют два вида прогноза:
- Благоприятный. Ему присущи такие факторы:
- мужской пол. Это связано с тем, что женщины более подвержены бессоннице из-за большей эмоциональности;
- установка пациента на победу недуга. Наличие мотивации играет большую роль на пути к выздоровлению;
- бессонница в качестве клинического синдрома. Когда расстройство только начинает развиваться, лечение проходит куда проще.

- возраст после 60-ти лет. Пожилые люди более подвержены бессоннице;
- зависимость от снотворных на уровне психики;
- безразличие пациента по отношению к болезни. Отсутствие мотивации неблагоприятно влияет на человека и, следовательно, замедляет процесс выздоровления;
- неправильные убеждения в отношении сна, приводящие к хроническому течению бессонницы;
- длительный период болезни;
- наличие сопутствующих заболеваний организма.
К какому врачу обращаться, как лечить
Заболевание лечит врач — сомнолог. Также желательно пройти консультации и у других специалистов в зависимости от причин бессонницы.
Диагностика – это всестороннее обследование пациента и постановка диагноза. Чтобы назначить эффективное лечение, диагностирование бессонницы проходит в несколько этапов:
- Анамнез. Является первичной диагностикой, использующей методы беседы и тестов для сбора информации о пациенте и образе его жизни, вредных привычках.
- Аппаратная диагностика. Проводится двумя методами:
- с помощью актографа. Устанавливается на запястье и фиксирует состояние пациента круглосуточно. В некоторых случаях используется ночное видеонаблюдение, например, при лунатизме;
- методом сомнографии. Пациент находится в клинике, где к его телу крепятся датчики. В течение ночи данные фиксируются специальными приборами, затем проверяются при помощи оборудования.
Как избавиться: методы лечения и средства борьбы
Что помогает, что нужно выпить, чтобы быстро уснуть: самые лучшие и эффективные препараты
Что можно пить от бессонницы, что принимать? Медикаментозная терапия включает несколько групп лекарств с различной степенью действия.
При бессоннице применяют:
- Снотворные. Препараты, способствующие наступлению сна, например, Нитразепам, Триазолам.
- Успокоительные. Бывают или универсальные, или отдельно для женщин и мужчин, например, Валокордин, Барбовал.
- Антидепрессанты. Психотропные средства, повышающие эмоциональную активность.
- Транквилизаторы. Это психотропные препараты, успокаивающие ЦНС.
- Препараты без рецептов и привыкания. В их состав входят растительные компоненты, не имеющие побочных реакций, например, Ново-Пассит, Персен, таблетки валерианы.
Как бороться без лекарств: народные рецепты
Нетрадиционная медицина использует такие способы борьбы с плохим засыпанием:
- Правильное питание. Пища должна быть низкокалорийной и сбалансированной, включать в себя витамины и гормон милатонин, отвечающий за сон. Полезно употреблять овощи, грибы, орехи, вишню, бананы.
- Лечение травами. Существует множество рецептов-настоев на таких травах, как пион, валериана, мята, ромашка, иван-чай, зверобой и другие. Есть также специальные успокоительные сборы, которые можно приобрести в аптеках.
- Ароматические масла. Несколько капель втирают в виски, добавляют при купании перед сном или ароматизируют помещение. Используют масла нероли, бергамота, апельсина, лаванды, розы и другие.

Можно ли побороть нетрадиционными методами
Существуют различные методы без принятия лекарств:
- Массаж. Воздействие происходит пальцами или иглами на биологически активные точки человека.
После ряда процедур нормализуется сон, восстанавливается эмоциональный фон. Рекомендуют также делать массаж головы валиком Ляпко.
- Лечебная физкультура. Комплекс упражнений на расслабление как тела, так и лицевых мышц.
- Гипноз. Это внушение, которое может проводить специалист или можно гипнотизировать свое подсознание самостоятельно с помощью определенных цитат-установок, которые проговаривают или записывают.
- Медитация. Избавляет от волнений и стресса. Лучше проводить под звуковое сопровождение.
- Йога. Успокаивает мозг, нормализует работу сердечной мышцы.
- Приборы, улучшающие общее состояние организма и помогающие при бессоннице, например, Алмаг – 01 (действие с помощью магнитных волн), Витафон, аппликатор Кузнецова (игольчатый массажер), электросон (импульсное воздействие током на ЦНС).
Как победить недуг и научиться легко засыпать: помощь в исцелении
 Использование снотворных препаратов в борьбе с бессонницей – не лучший способ решить проблему, так как может возникнуть привыкание и зависимость.
Использование снотворных препаратов в борьбе с бессонницей – не лучший способ решить проблему, так как может возникнуть привыкание и зависимость.
Здоровый сон можно восстановить, не прибегая к лекарственным средствам.
Как быстро избавиться от бессонницы без лекарств ночью? Для этого необходимо соблюдать простые правила:
- Правильный режим. Все люди разные. У каждого свое индивидуальное время, которое достаточно для полноценного сна. Некоторые спят по 8-10 часов, а другие — в два раза меньше, и ничуть не страдают от этого. Чтобы высыпаться и хорошо себя чувствовать, необходимо засыпать и просыпаться в одно и тоже время. Нельзя спать менее 6 часов и засыпать позже 23 часов.
- Спать на удобной постели. Матрас должен быть ровным, средней жесткости, чтобы избежать проблем с позвоночником. Подушка не должна быть выше 15 см. и слишком мягкой. Лучше выбирать ортопедическую подушку, которая повторяет изгибы головы, поддерживает шею и препятствует возникновению боли во время сна.
- Спать на боку. Сон в позе эмбриона снижает нагрузку на спину и не вызывает храп. На спине тоже можно спать. Положение на животе не подходит, так как затрудняет работу всех органов и систем организма.
- Режим вечерних нагрузок. Когда человек нормально потрудился, он прекрасно засыпает. Но физическое или умственное переутомление не способствует здоровому сну.
Домашние дела и спортивные тренировки должны заканчиваться за два часа до сна. Полезно заняться чем-нибудь, располагающим ко сну, например, прогуляться на свежем воздухе или почитать книгу.
- Не наедаться перед сном. Организм, перегруженный пищей, не способен заснуть, так как энергия уходит на работу (переваривание еды), а не на отдых. Ужин должен быть легким и за несколько часов до сна. Но, если очень захочется кушать, то нужно выпить стакан кисломолочного продукта или съесть овощной салат. Пить на ночь не рекомендуется. Алкогольные напитки также не способствуют нормальному засыпанию, а лишь эмоционально расслабляют.
- Проветрить помещение. На свежем воздухе приятней засыпать, и сон наступает быстрее.
Теперь вы знаете, что и как нужно делать, чтобы избавиться от бессонницы по ночам, в том числе без лекарств, и спокойно заснуть.
Таким образом, бессонница считается очень серьезной и достаточно распространенной проблемой среди пациентов, особенно подверженных этому расстройству.
От него можно избавиться, придерживаясь верной схемы лечения и следя за своим состоянием. При запущенной форме не рекомендуется тянуть с походом к специалисту.
Бессонница: что поможет вам уснуть:
nerv.guru
методы, способы и средства от бессонницы
Трудно заснуть, даже если вы сильно устали? Часто пробуждаетесь среди ночи и часами лежите без сна? Это признаки бессонницы — распространенного нарушения сна, которое не дает восстановить энергию, негативно влияет на продуктивность в течение дня и портит настроение. Хроническое состояние бессонницы может значительно ослабить защитные функции организма и нанести серьезный вред здоровью. В статье мы разберемся с причинами и последствиями нарушения сна, а также поговорим о действенных средствах от бессонницы.
Причины и проявления бессонницы
Бессонница (инсомния) — это патологическое состояние, для которого характерны проблемы со сном и засыпанием. Среди симптомов бессонницы выделяют:
- трудные ночные засыпания даже при сильном физическом и моральном утомлении;
- частые ночные пробуждения, поверхностный сон;
- ранние пробуждения, после которых не удается уснуть снова;
- ощущение разбитости, усталости и сонливости после пробуждения и в течение дня.
Проблемы со сном могут возникнуть у кого угодно, ведь жизнь полна и стрессов, и забот, и ярких событий. К сожалению, бывает так, что эпизоды с недостатком сна затягиваются, а человек все еще не видит проблемы. Некоторые случаи действительно проходят самопроизвольно, однако довольно часто периодическая нехватка сна перерастает в хроническую бессонницу, которая существенно снижает качество жизни и окзывает негативное влияние на здоровье.
Прежде чем искать самое лучшее средство от бессонницы, необходимо понять ее происхождение. Выделяют два основных вида:
- Первичная бессонница — состояние, провоцирующие факторы которого могут быть любыми. Однако такая бессонница не является следствием течения другого заболевания или приема лекарственных средств.
- Вторичная бессонница — нарушения сна, которые возникают не как изолированная патология, а как побочный эффект фармакотерапии или как последствия соматических и психических расстройств.
Необходимо выяснить возможные причины патологии сна. Это позволит выбрать самое эффективное средство от бессонницы и скорректировать состояние. Вот основные факторы развития проблем со сном:
- Стресс и тревога. Финансовые заботы, беспокойство за близкого человека или травмирующие события держат в напряжении нервную систему и ухудшают сон, затрудняют процесс засыпания.
- График жизни. Поездки, в которых происходит смена часовых поясов, работа в ночные смены и другие встряски не всегда проходят «бесследно» для организма. Наши циркадные ритмы действуют как внутренние часы и управляют такими процессами, как цикл сна-бодрствования и обмен веществ. Нарушение циркадных ритмов может привести к бессоннице.
- Соматические заболевания. Бронхиальная астма, болезнь Паркинсона, онкология, сердечно-сосудистые заболевания, патологии эндокринной системы, хроническая боль и другие болезненные состояния могут иметь прямую связь с возникновением бессонницы.
- Психические заболевания. Бессонница часто сопровождает многие психические проблемы, например тревожные расстройства и депрессии[1].
- Прием психоактивных веществ. Бессонница является побочным эффектом от приема ряда лекарственных средств и наркотических веществ. Препятствовать засыпанию могут кофе, чай и никотин, если вы употребляете их перед сном.
- Беременность. Трудности с принятием удобной позы, ночные позывы к мочеиспусканию, судороги в конечностях, изжога, шевеление плода и повышение уровня прогестерона — все это отражается на качестве сна женщины.
- Плохие привычки. Сюда можно отнести нерегулярный режим сна, поздний прием жирной и обильной пищи, использование планшетов, смартфонов, ноутбуков или просмотр телевизора непосредственно перед засыпанием.
Это интересно
Бессонница чаще возникает у женщин, чем у мужчин. Исследование, проведенное в США, показало, что нарушения сна встречаются более чем у каждой четвертой женщины в данной стране[2]. Это связано с особенностями гормонального фона у представительниц прекрасного пола в такие периоды, как менструации, беременность и менопауза.
Каковы последствия нарушений
Достаточное количество сна — один из основополагающих факторов для хорошего самочувствия и крепкого здоровья. Бессонница независимо от причины ее возникновения оказывает негативное влияние как на физическое состояние, так и на умственную деятельность человека. Люди с нарушениями сна сообщают о более низком качестве жизни по сравнению с людьми, которые спят хорошо. Если лечение бессонницы не было проведено своевременно, то могут наблюдаться следующие последствия:
- Ослабление иммунной системы. Недостаток сна мешает организму восстанавливать силы и вырабатывать достаточное количество цитокинов, которые необходимы для поддержания гомеостаза иммунной системы и участвуют в защитных реакциях организма.
- Риск обострения хронических заболеваний. Снижение защитных свойств организма может привести к тому, что старые недуги — как соматические, так и психические, — напомнят о себе с новой силой. Также увеличивается период восстановления после болезни.
- Развитие сердечно-сосудистых заболеваний. Сон способствует восстановлению сосудов и участвует в сохранении нормального уровня артериального давления. Недостаток же сна моментально отражается на работе сердца и сосудов.
- Увеличение веса. Сон влияет на уровень гормонов, которые отвечают за чувство сытости, а их нехватка может обострять чувство голода. Бессонница приводит к увеличению аппетита и вызывает тягу к углеводной пище.
- Проблемы в эмоциональной и когнитивной сфере. Бессонница истощает нервную систему, что может стать причиной появления постоянного чувства усталости, раздражительности и к потере мотивации. Человек не может сосредоточиться, плохо усваивает новые знания, становится забывчивым и непродуктивным. «Все валится из рук», рядовые вопросы решаются очень долго, снижается половое влечение.
- Аварийные ситуации. Отдельно стоит выделить то, что у человека, который страдает хронической бессонницей, сильно понижена концентрация внимания и замедлена реакция. Так, если за рулем находится водитель, который столкнулся с данной проблемой, повышается вероятность возникновения аварийной ситуации на дороге. Недостаток сна часто бывает причиной не только трагических аварий с участием транспортных средств — человек также может получить бытовые травмы, например во время ремонта или приготовления пищи.
Как мы видим, бессонница не просто делает нас уставшими. Она мешает работе, эффективной учебе, нормальному общению, новым знакомствам, препятствует здоровой и счастливой жизни. Поэтому, если вы заметили у себя или у своего близкого человека признаки нарушения сна, то лучше не игнорировать проблему, а как можно скорее обратиться к врачу, который поможет подобрать средства против бессонницы.
Ищем действенное средство от бессонницы
Выбор метода лечения бессонницы зависит от главного фактора, провоцирующего данную проблему. Его устранение сильно облегчает ситуацию. Но, к сожалению, не всегда реально полностью избавиться от основной причины или даже просто определить ее. Также бывают ситуации, когда нарушения сна перерастают в настолько серьезную патологию, что даже устранение первоначальной причины не гарантирует возвращение к нормальным биоритмам. В таком случае необходимо принятие дополнительных мер.
Рассмотрим эффективные средства против бессонницы.
Домашнее лечение
Существует много средств от бессонницы в домашних условиях. Полезные привычки и методики расслабления — настоящие помощники в борьбе за здоровый сон. Эффективны они в комплексе с другими способами лечения, однако иногда этого достаточно, чтобы полностью устранить проблему. Вот основные немедикаментозные методы избавления от бессонницы:
- Соблюдение гигиены сна: старайтесь ложиться спать в одно и то же время, не стоит также смотреть телевизор и использовать гаджеты менее чем за 40 минут до сна. Постарайтесь расслабиться доступными способами: примите ванну, послушайте успокаивающую музыку. Следите, чтобы в помещении было достаточно свежего воздуха и поддерживалась комфортная температура.
- Физические упражнения и прогулки: здоровая активность днем способствует хорошему засыпанию, однако не стоит заниматься спортом перед сном, так как это может дать стимулирующий эффект.
- Здоровое питание: питайтесь регулярно и сбалансированно. Не ешьте тяжелую и жирную пищу менее чем за три часа до сна. Избегайте употребления кофеина, алкоголя и никотина, особенно перед сном.
- Медитация, дыхательные упражнения, йога и легкая гимнастика снимают мышечное напряжение, позволяют контролировать частоту сердечных сокращений. Все это отлично помогает расслабиться.
- Ароматерапия (при отсутствии аллергических реакций): многие эфирные масла обладают успокаивающими свойствами и гармонизируют нервную деятельность. При расстройствах сна используются масла нероли, мелиссы, ромашки, иланг-иланга, лаванды, базилика и другие. Можно производить ароматизацию воздуха или делать аромаванны.
- Фитотерапия: одно из самых древних и проверенных средств от бессонницы. Засыпанию поспособствует валериана, донник лекарственный, мелисса, душица, зверобой, ландыш, пион и другие.
- Массаж: расслабляющий массаж отлично помогает снять мышечное напряжение и расслабиться. Можно прибегать к самомассажу головы, ушей и шеи.
Работа с психологом или психотерапевтом
Если изменение привычек и приемы самопомощи не сработали, следует обратиться к узкому специалисту. На сеансе вы будете устранять не только симптомы, но и бороться с причинами бессонницы. Психолог или психотерапевт научит вас контролировать раздражение, прорабатывать негативные мысли и бороться с установками, которые вызывают нарушения сна. Также вы ознакомитесь с психотерапевтическими релаксационными методиками.
Фармакотерапия
Если бессонница стала сильно мешать повседневной жизни — это значит, что пришло время прибегнуть к приему лекарственных препаратов. Лечение хронической бессонницы включает в себя обязательное устранение проблем со здоровьем, которые вызывают само расстройства сна, то есть необходимо лечение основного заболевания: к примеру, если человек страдает болезнью Паркинсона или бронхиальной астмой, то будет назначена соответствующая терапия.
Отпускаемые по рецепту препараты от бессонницы — это снотворные средства, включая бензодиазепины (нозепам, фенозепам, диазепам), барбитураты (фенобарбитал, бензобарбитал) и другие группы. В некоторых случаях может проводиться лечение бессонницы антидепрессантами. Дозировка препарата и продолжительность лечения зависит от поставленного диагноза и от текущего состояния пациента. При бессоннице не рекомендуется принимать эти средства продолжительное время, потому что они могут вызывать привыкание и такие побочные эффекты, как сонливость, ухудшение реакции, нарушения мышления… При неконтролируемом длительном приеме они сами нередко становятся причиной бессонницы.
К счастью, современная фармацевтика предлагает нам хороший выбор безрецептурных седативных средств на растительной основе. Они действуют гораздо мягче и не оказывают такого сильного угнетающего действия на нервную систему. Применение растительных средств от бессонницы позволяет заснуть при легких и средних расстройствах сна и предоставляет организму передышку, которая необходима для восстановления сил.
Все перечисленные способы хорошо работают самостоятельно, однако комплексное лечение бессонницы является максимально эффективным.
Хороший сон необходим для нашего организма, ведь именно в это время он восстанавливает силы, а его иммунитет укрепляется. Процесс нормализации сна требует времени и усилий, но своевременная помощь обязательно положит конец бессоннице: вы, наконец, сможете хорошо выспаться ночью и насладиться бодростью днем.
www.kp.ru
Нарушение сна – причины и лечение бессонницы, гиперсомнии, апноэ
Нарушение сна и бессонница носят как первичный характер, то есть возникают самостоятельно, так и вторичный — появляются на фоне других заболеваний. Патологии наблюдаются в любом возрасте, но наиболее часто от них страдают люди пожилого возраста. Своевременное выявление причин нарушения, их устранение стабилизируют состояние пациента, вернут ему радость жизни.
Бессонница
Из множества видов нарушений сна бессонница наиболее распространенная. Другое название этого патологического состояния — инсомния. Нарушение характеризуется появлением проблем с засыпанием. В тяжелых случаях наблюдается полная потеря сна на несколько дней. Из-за систематического недосыпания появляются следующие дополнительные симптомы:
- ухудшение настроения;
- раздражительность;
- сонливость в дневное время.
После нескольких дней отсутствия сна у больного развивается невроз, появляются галлюцинации, другие неврологические нарушения, если своевременно не принять меры для устранения проблемы. Причины возникновения бессонницы:
- злоупотребление алкоголем, наркотическими веществами;
- прием некоторых лекарственных средств;
- курение;
- сильные стрессы;
- частые употребления кофе.
При таком психическом заболевании, как невроз, нарушения в виде бессонницы возникают часто. Кроме того, проблема появляется после травм и сотрясения мозга. Патология может быть вызвана и психосоматикой. Причины бессонницы у детей кроются в активных играх в вечернее время, конфликтах со сверстниками, переутомлении.
При данном нарушении сна лечение нужно начинать как можно раньше, так как длительное отсутствие полноценного ночного отдыха становится причиной развития тяжелых неврологических заболеваний.

В большинстве случаев при терапии этого патологического состояния назначаются успокоительные средства, антидепрессанты. При тяжелых формах инсомнии — снотворные препараты. Кроме того, пациентам рекомендуется нормализовать режим физической активности и отдыха.
Гиперсомния
Классификация нарушений сна включает такое патологическое состояние, как гиперсомния. В этом случае пациент постоянно испытывает сонливость. Чувство усталости нередко возникает сразу после пробуждения. Пациент ощущает слабость. Эмоциональное состояние — угнетенное.
Подобное нарушение у ребенка встречается крайне редко. В детском возрасте развитие гиперсомнии указывает на наличие тяжелых заболеваний внутренних органов, сопровождающихся понижением артериального давления. Причины расстройства сна кроются в таких нарушениях:
- заболевания сердца, почек, легких, головного мозга;
- систематическое недосыпание;
- прием наркотических средств, некоторых лекарственных препаратов;
- эндокринные патологии;
- черепно-мозговые травмы;
- нейроинфекции;
- эмоциональные потрясения.
Спровоцировать развитие гиперсомнии могут такие психические заболевания, как шизофрения, неврастения. Возможен идиопатический вариант патологии. Лечение нарушений такого типа занимает продолжительное время. В первую очередь терапия должна быть направлена на устранение первичных патологий, спровоцировавших развитие гиперсомнии. Нередко выполняется процедура Дарсонваля, нервной системе она приносит большую пользу.
Нарколепсия
Разновидность гиперсомнии — нарколепсия. Это патологическое состояние, характеризующееся резким возникновением фазы быстрого сна во время бодрствования. Пациенты жалуются на приступы непреодолимой сонливости. Нередко это патологическое состояние имеет тяжелые последствия, осложнения. У пациентов возникает катаплексия, мышечная слабость, депрессивный невроз, т. д.

Для подтверждения диагноза назначается проведение полисомнографии. Пациенту отводится на ночной сон 8-10 часов. Рекомендован отдых и в послеобеденный период. В схему терапии могут вводиться производные амфетамина, в том числе:
- Дексамфетамин;
- Метилфенидат;
- Метамфетамин.
Эти препараты применяются короткими курсами, чтобы избежать привыкания организма.
Парасомнии
Под термином «парасомния» скрывается ряд нарушений, связанных со сном и пробуждением. К таким расстройствам относится говорение во сне, сомнамбулизм, ночные кошмары, т. д. Каждый вариант парасомнии имеет свои особенности.
Когда речь идет о таком нарушении, причины появления проблемы в неврологических заболеваниях, в том числе эпилепсии, эмоциональных потрясениях, т. д.
Сомнамбулизм
Это патологическое состояние, при котором во время отдыха происходит расторможение двигательных центров, мозг теряет способность контролировать их. Это приводит к тому, что человек может ходить или совершать другие действия. Глаза при этом у пациента открыты. Лицо не отражает эмоций.

После окончания приступа сомнамбулизма человек возвращается в постель или ложится в любом другом подходящем месте. Утром пациент не помнит о своем поведении во время ночного отдыха. В рамках лечения данного нарушения принимают горячие ванны с отварами, обладающие успокоительным действием. Нередко назначаются седативные препараты.
Ночные кошмары
Это нарушение сопровождается появлением ярких сновидений. Человек резко пробуждается, испытывает сильнейшее чувство страха. Повышается давление, учащается сердцебиение. Появлению проблемы могут предшествовать пережитые психотравмирующие ситуации, т. д. Если кошмары случаются часто, у человека возникает страх заснуть, беспокойных ночей становится все больше. Часто с подобной проблемой сталкиваются дети.
Это связано с повышенной эмоциональностью. Это нарушение нужно своевременно диагностировать и комплексно лечить. Терапия проводится под контролем невролога, психолога. Рекомендованы ванны с лекарственными травами, отвары на основе мелиссы и ромашки, другие средства фитотерапии. Нередко назначаются такие препараты:
- Дифенгидрамин;
- Бромизовал;
- Доксиламин;
- Фенобарбитал;
- Темазепам;
- Эстазолам;
- Флуразепам;
- Мидазолам;
- Клометиазол;
- Зопиклон.
Эти лекарственные средства оказывают снотворное, успокаивающее действие. Подбирать препараты должен врач с учетом возраста, характера течения расстройств, индивидуальных особенностей организма пациента.
Сонный паралич
Крайне опасное состояние — сонный паралич. В этом случае при пробуждении ночью человек не может пошевелить конечностями или закричать. Пациент испытывает сильнейший стресс. Человек путает явь и сон. Слышатся посторонние звуки. Последствия и осложнения этого нарушения могут быть фатальными. На фоне испуга нередко возникает спазм мышц гортани и нарушение дыхания. Возможен и сердечный приступ. Спровоцировать появление проблемы может:
- стресс;
- повышенные нагрузки на протяжении дня;
- прием некоторых лекарственных средств, алкоголя и наркотиков;
- психические заболевания.

Для стабилизации состояния нужно спать не менее 8 часов в ночное время и избегать стрессов. Чтобы улучшить психоэмоциональное состояние пациента, прописываются антидепрессанты. Дополнительно назначаются витамины, щадящая диета и физиотерапевтические процедуры.
Бруксизм
Бруксизм — нарушение, при котором периодически возникают случаи непроизвольного напряжения и расслабления жевательной мускулатуры, сжимание челюстей. Это состояние характеризуется скрежетом зубов. Нарушение часто встречается у детей. При частом повторении приступов возможно преждевременное истирание зубов.
Существует несколько теорий, касающихся причин появления этого нарушения, но они еще не подтверждены.
Апноэ во сне
Крайне распространенным расстройством считается апноэ во сне. Это состояние характеризуется внезапной остановкой дыхания. Сам человек может не отмечать наличия проблемы. Однако это состояние нередко приводит к повышению АД, головным болям, импотенции, рассеянности и ожирению.
Подобная патология может стать причиной летального исхода. Чаще от апноэ сна страдают мужчины. К факторам, приводящим к развитию этого расстройства относятся заболевания сердца, избыточный вес и пожилой возраст. Для постановки диагноза врач назначает электроэнцефалографию, пневмотахографию и оксикапнографию и некоторые другие исследования.
Для устранения проблемы нужно снизить вес, нормализировать режим сна и отдыха, отказаться от курения и спиртного. Для поддержания нормального дыхания рекомендуется использовать метод СРАР. Это устройство, которое нагнетает воздух, что препятствует спаду мягких тканей гортани и блокированию дыхательных путей. При наличии анатомических дефектов, способных спровоцировать апноэ, назначается хирургическое вмешательство.
Поведенческое расстройство фазы быстрого сна
Относительно редко встречается поведенческое расстройство фазы быстрого сна. В этот период человек ведет себя буйно. Такое нарушение возникает в начале сновидения. Чаще расстройство наблюдается у людей пожилого возраста. Пациент из-за повышения мышечного тонуса может двигать ногами или руками, не покидая кровати.

Такая активность становится причиной травмирования конечностей при нанесении ими ударов по предметам мебели. Нередко пациент выкрикивает что-то или бормочет. Для устранения этого расстройства применяются противоэпилептические препараты. Хороший эффект дает Клоназепам.
neuromed.online
Нарушение сна — причины и лечение у взрослых, классификация, симптомы, что делать
По статистике, у 30-40% людей на планете систематически возникают нарушения сна в той или иной форме, а практически у половины их них проблема имеет хроническое течение. Не менее 5% взрослого населения вынуждены регулярно или постоянно применять седативные и снотворные средства для облегчения своего состояния. Одной из ведущих причин явления считается нервно-психическое перенапряжение, возникающее на фоне стресса, депрессии. Довольно часто проблема кроется в несоблюдении режима дня, ведении нездорового образа жизни. При своевременном начале терапии клиническая картина нарушений сна и их негативных последствий быстро идет на убыль. Игнорирование патологии негативно сказывается на состоянии пациента, грозит серьезными осложнениями.

Причиной отклонения может быть перенапряжение.
Классификация нарушений сна
Бессонница может иметь первичный и вторичный характер. В первом случае она выступает в качестве самостоятельного заболевания или результата психоэмоционального расстройства. Вторичные нарушения сна у детей и взрослых возникают на фоне соматической патологии, становясь одним из симптомов основного недуга.
Чаще всего проблема затрагивает работу головного мозга, сердца, сосудов, почек, органы дыхания, эндокринную систему.
Универсальная классификация нарушений сна:
- инсомния – проблемы возникают с засыпанием и поддержанием структуры сна. Врачи выделяют несколько отдельных форм явления в зависимости от провоцирующего фактора. Это может быть психоэмоциональное расстройство, психическое заболевание, прием алкоголя или медикаментов, нарушение функции дыхания. В эту же группу входят синдром беспокойных ног и различные соматические патологии;
- гиперсомния – повышенная дневная сонливость, способная возникать даже на фоне нормального ночного отдыха. Болезнь провоцируется множеством факторов от соматических и психических расстройств до действия временных раздражителей. Сюда же относят нарколепсию – заболевание нервной системы, для которого характерны приступы внезапного засыпания в дневное время;
- парасомния – специфические сбои в работе органов и систем тела пациента, которые имеют прямое отношение к процессу сна. Самыми частыми явлениями считаются сомнамбулизм, энурез, ночные эпи-приступы и страхи;
- сбой цикла сна и бодрствования – в эту группу входят постоянные и временные нарушения сна. Первые становятся результатом патологического сбоя и проявляются в разных формах. Вторые возникают на фоне смены часового пояса или рабочего графика, поэтому редко нуждаются в целенаправленном лечении.

Повышенная дневная сонливость, бывает даже при нормальном ночном сне.
Независимо от формы бессонницы ее развитие становится серьезной угрозой здоровью. Дефицит сна всего в течение нескольких дней грозит психоэмоциональными расстройствами, сбоями в работе внутренних органов. Хронический процесс может привести к перманентным нарушениям, снижению качества жизни и сокращению ее продолжительности.
Проблемы с засыпанием
Невозможность заснуть в нужное время – одно из самых частых проявлений нарушения графика сна и бодрствования. Пациент, укладываясь в постель, чувствует себя утомленным, но при этом его сознание не отключается. Если в норме сон приходит в течение 5-15 минут, то при бессоннице больные могут ворочаться часами. Чаще всего причиной этого является эмоциональное перенапряжение, навязчивые негативные мысли. Результатом становится дефицит отдыха, из-за которого организм не успевает восстановиться. После того, как состояние переходит в затяжную или хроническую форму проблемы провоцируются самим страхом не заснуть, а утром опять чувствовать разбитость.Беспокойный и прерывистый сон
Рекомендуемая продолжительность ночного сна для взрослого человека составляет 6-8 часов. Отклонения в любую сторону в 99% случаев вызывают негативные последствия разного плана. При этом важно не только количество часов, но и глубина отключения сознания в это время. Беспокойный сон – одна из форм диссомнии, при которой ЦНС после засыпания отключается не полностью, ее отдельные участки продолжают работать, что становится проблемой. Частые жалобы в этом случае: кошмары, скрежет челюстями, пробуждения, вскрики или разговоры, непроизвольные движения конечностями. Такая клиническая картина характерна для ряда неврологических патологий, дефицита витаминов группы В, сбоев в работе эндокринной системы, алкоголизма.
При беспокойном сне ЦНС после засыпания отключается не полностью.
Почти полностью пропал сон
Невозможность поспать в течение ночи хотя бы несколько часов может возникать по ряду причин, некоторые из них даже не считаются патологическими. Несмотря на это, столь выраженное нарушение нормального режима сна и бодрствования требуется в срочном лечении. У лиц зрелого и пожилого возраста сложности часто возникают на фоне мышечных спазмов, пациент просто не способен заснуть из-за стойкого дискомфорта. Ему становится легче после теплой ванны или массажа проблемной зоны, но при отсутствии терапии улучшение сохраняется недостаточно долго для полноценного отдыха.
Состояние, когда полностью пропадает сон, также проявляется при интоксикации, онкологии, психическом расстройстве, гормональных сбоях.
Проблема может возникать на фоне увлечения фильмами ужасов, нередко она сопровождает психологическую травму.
Слишком чуткий и поверхностный сон
Повышенная ночная чувствительность чревата частыми пробуждениями, в результате которых сбивается цикл сна, снижается степень восстановления организма. В ряде случаев это считается одним из проявлений нормы и нуждается лишь в легкой коррекции. Поверхностный сон характерен для беременных женщин, молодых мам, работников ночных смен, пожилых людей. Чуткость может повыситься, если тратить на ночной отдых слишком много времени.

Чуткий сон чаще бывает у беременных.
К патологическим провокаторам относят болезни внутренних органов и психические расстройства. Поверхностный сон может быть спровоцирован приемом ряда медикаментов, злоупотреблением синтетическими и натуральными стимуляторами. Также повышенную чувствительность провоцирует дисфункция вегетативной нервной системы, которая проявляется в форме ВСД или ПМС.
Симптомы и причины нарушений сна
В норме формула сна характеризуется быстрым засыпанием после отхода в постель, отключением сознания в течение всей ночи, пробуждением в установленное время. Взрослый человек должен получать 7-8 часов ночного отдыха.
Ночные подъемы допустимы, но они должны быть редкими и короткими, не влияющими на качество восстановления.
Человек, который выспался, утром чувствует себя свежим, отдохнувшим, с хорошим аппетитом и приподнятым настроением.
Основные причины развития нарушений сна:
- шоковые ситуации, стресс;
- соматические и неврологические заболевания, психические расстройства;
- хронические боли, физический или физиологический дискомфорт;
- воздействие на организм стимуляторов центральной нервной системы в виде алкоголя, никотина, кофеина, наркотиков, медикаментов;
- нарушение правил приема ряда медикаментов, их опасное сочетание, злоупотребление продуктами;
- ночное апноэ, храп;
- сбой биоритмов в результате влияния внешних факторов;
- гормональные перестроения и сбои;
- несоблюдение правил здорового питания, переедание перед сном, ожирение;
- неблагоприятные условия отдыха.
Нарушения могут возникнуть при неправильном приёме ряда лекарств.
На развитие бессонницы указывают трудности с засыпанием, частые ночные пробуждения или невозможность опять заснуть после них, вынужденный ранний подъем. Косвенными симптомами считаются дневная сонливость, раздражительность, плохое настроение или эмоциональная лабильность. При некоторых видах нарушений меняется сама структура ночного отдыха, патологическая непроизвольная физическая активность в постели. Со временем проблемы приводят к снижению концентрации внимания, потере интереса к окружающему миру, ухудшению памяти и умственных способностей.
Диагностика нарушений сна
Развитие бессонницы – показание для посещения терапевта. Врач проведет первичный осмотр, соберет анамнез, постарается установить причины состояния. Если появление проблем связано с нарушением работы внутренних органов, но их можно устранить с помощью консервативной терапии, лечением займется терапевт. В остальных случаях он направит к профильному специалисту – неврологу, ЛОРу, дерматологу, эндокринологу, психотерапевту или психиатру.В редких случаях диагностикой бессонницы и выявлением ее причин занимается сомнолог. Пациента обследуют в специальной лаборатории с помощью полисомнографа, применяют метод СЛС. Первый подход позволяет оценить электрическую активность головного мозга и структуру сна. Второй используется при подозрении на гиперсомнию, в частности, нарколепсию.
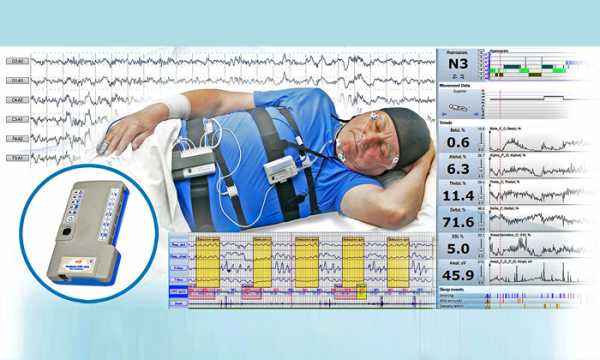
Пациента можно обследовать с помощью полисомнографа.
Общие рекомендации по улучшению сна
Бессонница, вызванная соматическими, психическими или неврологическими расстройствами, нуждается в профильной терапии. Проблема, вызванная нарушением режима дня и ведением неправильного образа жизни, зачастую решается без врачебного вмешательства.
Главная причина проблем большинства современных людей – привычка ложиться спать в возбужденном состоянии.
Из-за отсутствия необходимой подготовки их тело не может расслабиться, мозг продолжает активно работать, отключение сознания не наступает или остается поверхностным.
Базовые принципы лечения различных нарушений сна:
- отход в постель и пробуждение должны всегда происходить в одно время, не стоит делать исключений даже для выходных;
- дневной сон взрослым противопоказан, если он не был назначен по медицинским показаниям;
- постель – это место для сна, а не приема пищи, просмотра телевизора, работы с гаджетами. Исключением может быть чтение расслабляющей литературы;
- перед сном рекомендуется проводить подготовительный ритуал, состоящий из прогулки на свежем воздухе, ванны или душа, пассивного отдыха;
- в комнате для сна воздух должен быть прохладным, увлажненным, лишенным раздражающих ароматов;
- последний прием пищи надо организовать за 2-3 часа до сна, исключение составляют успокаивающие травяные чаи или молоко с медом;
- после 17-18 часов надо воздержаться от курения, употребления кофе или алкоголя, других стимуляторов нервной системы.

Последний раз нужно есть за 2-3 часа до сна.
Важным моментом является избавление от привычки думать перед сном о предстоящем дне, прокручивать прошедшие события, вспоминать о проблемах. Лучше освоить несколько техник быстрого засыпания, а непосредственно перед отходом в постель сделать пару упражнений на растяжку мышц. Такой вид физической активности обеспечит расслабление и быстрое засыпание.
Медикаменты
По возможности лечение нарушений сна обходится коррекцией режима, применением народных средств, физиотерапией. В крайнем случае врач назначает пациенту аптечные продукты на основе натуральных компонентов, которые способствуют снятию напряжения, расслаблению. Это могут быть препараты на основе пустырника, валерианы, душицы, хмеля. Если даже после такого комбинированного подхода в состоянии отмечается ухудшение, в ход пускают более сильные синтетические медикаменты.Для прямой борьбы с нарушениями сна могут быть использованы препараты таких групп:
- снотворные;
- седативные;
- антидепрессанты;
- нейролептики;
- вазодилататоры.
При бессоннице на фоне соматических заболеваний медикаментозная терапия может быть направлена на устранение источника проблемы. В этом случае врачи назначают препараты от анальгетиков до гормонов в зависимости от типа патологии. Иногда от бессонницы избавляет только оперативное вмешательство, например, при аденоидах.

Иногда от проблемы избавляет только операция.
Средства народной медицины
Простым, доступным и действенным приемом ускорения засыпания считается употребление молока с медом. Напиток надо подогреть до теплого состояния, добавить в него чайную ложку продукта пчеловодства, размешать и выпить за 1-2 минуты. Для усиления эффекта в натуральное лекарство рекомендуется ввести чайную ложку укропного отвара или свежевыжатого сока. Подход сократит период бодрствования перед сном, снизит вероятность ночных пробуждений.
Хороший эффект дает курсовое применение травяных отваров. Напитки, приготовленные на основе шишек хмеля, ромашки, мелиссы, перечной мяты или душицы, следует принимать в течение 2-4 недель. Их можно готовить от 1 до 3 раз в день и пить как обычный чай.

Поможет вылечиться напиток из шишек хмеля.
Профилактика
Бессонница в 90% случаев возникает вследствие соматических заболеваний или отказа вести здоровый образ жизни. Чтобы предупредить такое развитие событий необходимо внимательно относиться к своему здоровью, вовремя заниматься лечением болезней, регулярно проходить диспансеризацию. Профилактика нарушений сна дублирует основные правила их лечения. Она состоит из коррекции режима дня, соблюдения правил питания, отказа от вредных привычек, предупреждения перевозбуждения нервной системы в вечернее время.
Систематическое нарушение режима сна и бодрствования грозит сбоем в работе систем и органов, серьезными психоэмоциональными расстройствами. По мнению врачей, бессонница в разы повышает риски развития шизофрении, болезней Альцгеймера и Паркинсона. Если самостоятельное лечение не дает эффекта, не стоит медлить с обращением к терапевту.
insultinform.ru
Виды, симптомы и лечение нарушений сна у взрослых
Виды расстройств
Проблемы со сном встречаются у людей разных возрастных категорий, причем для каждого возраста характерны определенные виды расстройств. У детей чаще диагностируются фобии, страхи или недержание мочи, у взрослых – трудности с засыпанием, пробуждение по ночам. Пожилые жалуются на патологическую сонливость, ранний подъем.
Выделяют четыре основных группы отклонений:
- Инсомния (бессонница) – характеризуется трудностями с засыпанием, ночными пробуждениями или ранним подъемом, после которого спать не хочется.
- Гиперсомния – проявляется в виде патологической сонливости днем и ночью.
- Парасомния – результат дисфункции органов или их систем, влияющий на сон с пробуждением. Сюда относятся сомнамбулизм, энурез, эпилептические приступы, другие отклонения.
- Изменение режима – включает синдромы преждевременного или замедленного периода сна, увеличение 24-часового цикла.
Симптоматика у каждого из расстройств собственная, как и причины плохого ночного сна у взрослых.
Причины и симптомы нарушений
Информация о том, как и почему развиваются расстройства сна, важна как для врача, так и для пациента. Кратковременные отклонения легче поддаются терапии, поэтому при обнаружении характерных признаков следует обращаться за квалифицированным лечением.

При отсутствии терапии к усталости с депрессией присоединяются соматические заболевания. К тому же лечить хроническую патологию нужно долго с использованием сильнодействующих препаратов.
Инсомния
Одно из наиболее распространенных нарушений называют инсомнией или бессонницей. Под термином подразумевается несколько типов проблем со сном, сокращающих его продолжительность. Вечерняя бессонница – это невозможность быстро уснуть, неспособность расслабиться более получаса, а утренняя – раннее пробуждение. Встречаются также периоды ночного бодрствования, когда человек периодически просыпается.
Среди причин недосыпания выделяют сильные эмоции, стрессы, наличие неврологических или соматических заболеваний, синдрома «беспокойных ног», апноэ, прием возбуждающих ЦНС препаратов или злоупотребление алкогольными напитками. Страдающие бессонницей люди имеют признаки хронического переутомления: раздражительность, усталость, головные боли, депрессивное настроение.
Гиперсомния
Симптомы нарушения ночного отдыха: его длительность превышает 10 часов, днем человек ощущает сонливость, отдохнувшим себя не чувствует, просыпается с трудом. Дополнительный дневной отдых облегчения не приносит, некоторое время после него наблюдается заторможенность.
Причинами гиперсомнии могут быть нарколепсия, медикаменты, стрессы, органические поражения нервной системы, болезнь Альцгеймера, соматические, психические патологии.
Парасомния
Причина такого нарушения сна у взрослых – функциональные расстройства его церебральной регуляции. В результате развиваются пароксизмальные состояния, которые появляются перед засыпанием, после него или в процессе.

К парасомниям относятся ночные страхи, эпи-приступы, энурез, сомнамбулизм.
Изменение режима
Синдром замедленного периода отдыха выражается в позднем, после полуночи, засыпании. Просыпается человек тоже позже, поэтому время отдыха не сокращается. При преждевременном наблюдается обратная ситуация: ранние засыпание и пробуждение.
Еще одна разновидность – изменение 24-часового цикла в сторону увеличения продолжительности. То есть биологические сутки при таком отклонении, встречающемся у незрячих людей, могут составлять до 27 часов.
Диагностика и лечение
Диагноз ставится на основании опроса пациента неврологом, консультации врача-сомнолога, специального компьютерного исследования – полисомнографии. Лечение нарушений сна у взрослых осуществляется разными методами:
- Соматические заболевания как причина расстройств лечатся профильными специалистами.
- Лечение нарушений сна, вызванных стрессом, другими психологическими факторами, требует психотерапии.
- При гиперсомнии рекомендуется придерживаться режима дня, отказаться от дневного отдыха, принимать стимуляторы ЦНС (кальций, аскорбиновую кислоту, психотоники).
- Сбой биоритмов у пожилых лечится комбинацией сосудорасширяющих средств, растительных транквилизаторов типа валерианы, стимуляторов нервной системы.
- Избавиться от бессонницы помогают соблюдение гигиены ночного отдыха, спорт, отказ от напитков и лекарств с тонизирующим эффектом, прием растительных препаратов со слабым снотворным действием. При отсутствии результата врач назначает не вызывающие привыкания антидепрессанты (Амитриптилин, Доксепин), бензодиазепины. В тяжелых случаях для медикаментозного лечения используются нейролептики: Прометазин, Левомепромазин.
При появлении первых признаков инсомнии можно попытаться наладить здоровый отдых самостоятельно. Если нет сна долгое время (более получаса), лежать в кровати не нужно. Желательно встать и заняться спокойными делами, пока не появится желание отдохнуть. Эффективным методом от бессонницы считаются расслабляющие теплые ванны, а также специальные релаксирующие методики (аутотренинги).
neuromed.online
