Диагностика рака: почему онкомаркеры «не работают»
Гелена Петровна, можно ли с помощью онкомаркеров диагностировать рак на ранней стадии?
Действительно, у многих пациентов существует устойчивая вера в то, что опухолевые клетки выделяют определенные вещества, которые циркулируют в крови с момента зарождения новообразования, и достаточно периодически сдавать анализ крови на онкомаркеры, чтобы удостовериться, что рака нет.
Есть множество материалов в интернете на эту тему, которые содержат, к сожалению, абсолютно ложные утверждения о том, что проверяя кровь на онкомаркеры, возможно обнаружить заболевание на ранней стадии.
На самом деле использование онкомаркеров для достоверного выявления рака не показало своей эффективности ни в одном исследовании, соответственно, они не могут быть рекомендованы для первичной диагностики онкологических заболеваний.
Далеко не всегда значения онкомаркеров коррелируют с заболеванием. Для примера приведу случай из своей практики: недавно у меня проходила лечение пациентка – молодая женщина, у которой был диагностирован метастатический рак молочной железы, при этом значения онкомаркера CA 15.3 оставались в пределах нормы.
Какие причины кроме онкологических заболеваний, могут вызвать повышение онкомаркеров?
В диагностике есть два критерия, которыми мы оцениваем любое исследование – это чувствительность и специфичность. Маркеры могут быть высокочувствительными, но низкоспецифичными. Это говорит о том, что их повышение может зависеть от целого ряда причин, совершенно не связанных с онкологическими заболеваниями. Например, маркер рака яичников CA 125 может быть повышен не только при опухолях или воспалительных заболеваниях яичников, а, например, при нарушении функции печени, воспалительных заболеваниях шейки матки и самой матки. Часто при нарушениях функции печени повышается раковоэмбриональный антиген (РЭА). Таким образом, значения онкомаркеров зависят от целого ряда процессов, в том числе и воспалительных, которые могут происходить в организме.
При этом бывает так, что незначительное повышение онкомаркера служит началом для старта целого ряда диагностических процедур вплоть до такого небезвредного исследования, как позитронно-эмиссионная томография (ПЭТ/КТ), и как выясняется впоследствии, эти процедуры были совсем не нужны этому пациенту.
Для чего применяются онкомаркеры?
Онкомаркеры в основном используются для мониторинга течения заболевания и оценки эффективности лекарственной терапии опухолевых заболеваний. В том случае, если изначально при установлении диагноза у пациента было обнаружено повышение онкомаркера, в дальнейшем с его помощью мы можем отслеживать, как проходит лечение. Часто после операции или проведенного химиотерапевтического лечения мы видим, как уровень маркера с нескольких тысяч единиц буквально «обваливается» до нормальных значений. Его повышение в динамике может говорить о том что, произошел либо рецидив опухоли, либо оставшаяся, как говорят врачи, – «резидуальная» опухоль проявила резистентность к лечению. Наряду с результатами других исследований это может послужить для врачей сигналом о том, что следует подумать о смене тактики лечения и о дальнейшем полном обследовании пациента.
Есть ли исследования, которые действительно помогают выявить рак на ранней стадии?
Существуют исследования для выявления некоторых видов рака, которые показали свою надежность и действенность в больших эпидемиологических исследованиях и рекомендуются для применения в скрининговом режиме.
Так, например, Специальная комиссия США по профилактике заболеваний (United States Preventive Service Task Force — USPSTF) по результатам недавних клинических исследований рекомендует проведение низкодозовой компьютерной томографии для скрининга рака легкого. Низкодозовая КТ рекомендуется людям в возрастной группе от 55 до 80 лет и которые при этом имеют 30-летнюю историю курения или бросили курить не более, чем 15 назад. На сегодняшний день это самый точный метод для раннего выявления рака легкого, эффективность которого подтверждена с точки зрения доказательной медицины.
Ни рентгеновское исследование, ни тем более флюорография органов грудной клетки, которые применялись ранее, не могут заменить низкодозовую КТ, так как их разрешающая способность позволяет выявить только крупноочаговые образования, которые свидетельствуют о поздних стадиях онкологического процесса.
При этом взгляды на некоторые виды скрининга, которые массово применялись в течение нескольких десятилетий, сегодня пересматриваются. Например, раньше мужчинам врачи рекомендовали сдавать анализ крови на ПСА для скрининга рака простаты. Но последние исследования показали, что уровень ПСА не всегда служит надежным основанием для начала диагностических мероприятий. Поэтому сейчас мы рекомендуем сдавать ПСА только после консультации с урологом.
Для скрининга рака молочной железы рекомендации остаются прежними – для женщин, не входящих в группу риска по раку молочной железы, обязательная маммография после 50 лет раз в два года. При повышенной плотности тканей молочной железы (встречается примерно у 40% женщин) необходимо дополнительно к маммографии проводить УЗИ молочных желез.
Еще одно очень распространенное онкологическое заболевание, которое может быть выявлено с помощью скрининга – рак кишечника.
Для выявления рака кишечника рекомендуется колоноскопия, которую достаточно проводить раз в пять лет, начиная с 50 лет, в том случае если нет жалоб и отягощенной наследственности по данному заболеванию. По желанию пациента обследование может быть проведено под анестезией и не доставить никаких неприятных ощущений, при этом оно является самым точным и эффективном методом диагностики колоректального рака.
Сегодня существуют и альтернативные методики: КТ-колонография, или «виртуальная колоноскопия», позволяет провести исследование толстой кишки без введения эндоскопа — на компьютерном томографе. Метод обладает высокой чувствительностью: 90% при диагностике полипов более 1 см при продолжительности исследования около 10 минут. Ее можно рекомендовать тем, кто уже ранее проходил традиционную скрининговую колоноскопию, которая не выявила никаких отклонений.
На что стоит обратить внимание молодым людям?
Скрининг, который начинается в более раннем возрасте – это скрининг на рак шейки матки. Мазок на онкоцитологию (ПАП-тест), по американским рекомендациям, необходимо сдавать с 21 года. Кроме того, необходимо сдавать тест на вирус папилломы человека (ВПЧ), так как длительное носительство определенных онкогенных типов ВПЧ ассоциируется с высоким риском развития рака шейки матки. Надежным методом защиты от рака шейки матки является вакцинация девочек и молодых женщин против ВПЧ.
К сожалению, в последнее время увеличивается заболеваемость раком кожи и меланомой. Поэтому желательно показывать так называемые «родинки» и другие пигментные образования на коже дерматологу раз в год, особенно если вы находитесь в группе риска: у вас светлая кожа, были случаи заболевания раком кожи или меланомой в семье, были случаи солнечных ожогов, или вы любитель посещать солярии, которые, кстати, запрещены в некоторых странах к посещению до 18 лет. Доказано, что два и больше эпизодов солнечных ожогов кожи повышают риск возникновения рака кожи и меланомы.
Можно ли следить за «родинками» самостоятельно?
К самоосмотрам у специалистов отношение скептическое. Например, самоосмотр молочных желез, который так пропагандировали раньше, не доказал своей эффективности. Теперь это считается вредным, потому что усыпляет бдительность и не позволяет вовремя провести диагностику. Так же и осмотром кожи. Лучше, если его проведет дерматолог.
Могут ли онкологические заболевания передаваться по наследству?
К счастью, большинство онкозаболеваний не передаются по наследству. Из всех видов рака только около 15% являются наследственными. Яркий пример наследственного рака – это носительство мутаций в антионкогенах BRCA 1 и BRCA 2, которое связано с повышенным риском рака молочной железы и в меньшей степени с раком яичников. Всем хорошо известна история Анжелины Джоли, мама и бабушка которой умерли от рака молочной железы. Таким женщинам необходимо регулярно наблюдаться и проходить обследования молочной железы и яичников, чтобы предотвратить развитие наследственного рака.
Остальные 85% опухолей — это опухоли, которые возникают спонтанно, не зависят от какой-либо наследственной предрасположенности.
Однако если в семье несколько кровных родственников страдали онкологическими заболеваниями, мы говорим о том, что их дети могут иметь сниженную способность к метаболизму канцерогенных веществ, а также к репарации ДНК, то есть к «починке» ДНК, если говорить упрощенно.
Каковы основные факторы риска развития онкологических заболеваний?
К основным факторам риска можно отнести работу на вредных производствах, курение, частое (более трех раз в неделю) и длительное употребление алкоголя, ежедневное употребление красного мяса, постоянное употребление пищи, которая прошла термическую обработку, была заморожена и продается в готовом к употреблению виде. Такая пища бедна волокнами, витаминами и другими необходимыми человеку веществами, что может вести к повышенному риску возникновения, например, рака молочной железы. Курение — это один из наиболее распространенных и грозных факторов риска – оно приводит не только к раку легких, но и раку пищевода, желудка, мочевого пузыря, опухолей головы и шеи: раку гортани, раку слизистой щеки, раку языка и т.д.
Для рака кожи и меланомы, как мы уже упоминали, фактором риска является пребывание на солнце до солнечных ожогов.
Длительное употребление гормональных препаратов, например, заместительной гормональной терапии, более 5 лет и не под наблюдением врачей, может вести к повышению риска заболевания раком молочной железы и раком матки у женщин, поэтому прием таких препаратов должен проводиться под строгим контролем маммолога и гинеколога.
Как мы уже упоминали выше, фактором риска могут являться и вирусы, в том числе онкогенные типы вируса ВПЧ, которые приводят к раку половых органов и раку полости рта. Некоторые неканцерогенные вирусы могут также являться факторами риска. Например, вирусы гепатита B и C: они не вызывают напрямую рак печени, но приводят к хроническому воспалительному заболеванию печени – гепатиту, и через 15 лет у пациента с хроническим гепатитом B и C может развиться гепатоцеллюлярный рак.
Когда стоит проконсультироваться с врачом?
Если есть факторы риска, или человек чувствует беспокойство, лучше проконсультироваться с врачом-онкологом. Чего точно не стоит делать – назначать обследования самому себе. Вы можете получить массу ложноположительных и ложноотрицательных результатов, которые усложнят Вашу жизнь и могут привести к стрессу, ненужным диагностическим процедурам и вмешательствам. Конечно, если вдруг появились тревожные симптомы, то проконсультироваться с онкологом нужно обязательно, независимо от рисков.
На консультации мы задаем очень много вопросов, нас интересует все: образ жизни, стаж курения, употребление алкоголя, частота стрессов, характер питания, аппетит, индекс массы тела, наследственность, условия работы, как пациент спит ночью и др. Если это женщина, важен гормональный статус, репродуктивный анамнез: во сколько лет появился первый ребенок, сколько было родов, кормила ли женщина грудью и т.д. Пациенту может показаться, что эти вопросы не имеют отношения к его проблеме, но для нас они важны, они позволяют составить индивидуальный портрет человека, оценить риски развития у него тех или иных онкологических заболеваний и назначить именно тот комплекс обследований, который ему необходим.
Персонализированный онкологический чек-ап в Европейском медицинском центре.
www.emcmos.ru
Можно ли доверять онкомаркерам? — Sibmeda
Как показывает практика, многие люди сегодня обращаются к методам лабораторной диагностики по собственной инициативе, без назначения врача. Особой «популярностью» у пациентов пользуются анализы на онкомаркеры. О методах лабораторной диагностики, направленных на выявление онкологических рисков, редакция портала Sibmeda побеседовала с главным врачом клинико-диагностической лаборатории ИНВИТРО-Новосибирск Андреем Поздняковым.
– Андрей Сергеевич, какие существуют методы лабораторной диагностики онкологических заболеваний?
– Если понимать лабораторную диагностику как исследование крови, мочи и т.д. для последующей постановки диагноза и назначения терапии – то методов именно лабораторной диагностики онкологических заболеваний не существует. Любая онкология – это серьёзный диагноз, в силу риска инвалидизации, летального исхода.
Поэтому подтверждение онкологических диагнозов должно осуществляться только совокупностью инструментальных и морфологических исследований.
– Почему только лабораторных исследований для диагностики рака недостаточно?
– Лабораторные исследования в онкологии – это диагностика вспомогательная. К сожалению, на сегодняшний день нет ни одного теста, в классическом онкологическом понимании, на основании которого мы смогли бы поставить диагноз.
Исключение составляют только гематологические проблемы – то есть так называемые опухоли крови, например, лейкозы. Там, действительно, диагноз ставят на основании общего анализа крови, а подтверждается, чаще всего, результатами исследования костного мозга. Но и то, по одному анализу крови можно только заподозрить заболевание, подтверждением будет только исследование костного мозга. Поэтому лабораторные методики могут являться вспомогательными, но ни в коем случае не основными.
– Такой анализ как исследование онкомаркеров тоже не может быть основанием для постановки онкологического диагноза?
– Очень ограниченное количество онкологических заболеваний можно заподозрить по исследованию онкомаркеров. Хотя, и к такой диагностике нужно относиться очень осторожно. На самом деле, онкомаркеров, которые используются в скрининге онкологических заболеваний, очень немного. На современном этапе их диагностическая ценность всё больше подвергается сомнению.
В понимании людей, онкомаркер должен помочь заподозрить заболевание, когда ещё нет клинических проявлений. Но беда всех онкомаркеров в том, что опухоль уже может развиваться: может быть первая стадия, начало второй, а онкомаркеры ещё будут отрицательными. Соответственно, эта особенность делает их совершенно непригодными для изолированного лабораторного теста при скрининге.

– Что представляет собой скрининг?
– Скрининг – это поиск чего-либо, какой-либо патологии. При скрининге очень важно быть абсолютно уверенным в его отрицательном результате, поскольку отрицательный результат говорит о том, что обследуемый пациент данной патологии не имеет. По идее, любой нормальный адекватный скрининг действует следующим образом. Мы обследуем группу людей, находим у части людей какие-либо отклонения, и начинаем их расширенно обследовать. Если это был ложноположительный результат, который не подтвердился – хорошо. Люди, конечно, понервничали, их обследовали, но, в итоге, мы у них исключили наличие проблемы, ради которой обследование и затевалось. К сожалению, онкомаркеры могут дать ложноотрицательный результат: опухоль уже есть, а онкомаркер на нее еще в норме.
– Тогда для чего нужны онкомаркеры? Почему эти тесты вообще назначают?
– Дело в том, что большая часть онкомаркеров создавалась не для подтверждения или постановки диагноза, а для контроля эффективности лечения уже подтверждённого случая. Другими словами, человеку диагноз выставлен, подтверждён инструментальными, морфологическими методами исследования. Человека начинают лечить – неважно, хирургическим путём, лучевой, химиотерапией. Для последующих этапов нужны онкомаркеры, и человеку с подтверждённым диагнозом назначают исследование.
Изначальный (до лечения) уровень онкомаркеров известен. Пролечили, опухоль убрали, есть метастазы или нет – непонятно. У человека берут кровь. Если онкомаркеры снизились в сравнении с изначальными значениями, значит, лечение признаётся эффективным.
Через какое-то время назначается ещё один контроль: если уровень низкий, значит, всё хорошо. И вот так человек регулярно сдаёт онкомаркер. Как только онкомаркер начинает повышаться – это знак, что человека нужно снова углублённо обследовать. В этом истинное назначение онкомаркеров. Таким образом, проходить их без назначения врача бессмысленно.
– Получается, использование онкомаркеров для диагностики рака вообще невозможно? А, например, ПСА, который часто рекомендуют мужчинам?
– Есть несколько онкомаркеров, которые могут использоваться с оговорками при скрининге заболевания, но их очень мало, не более четырёх-пяти. Например, один из самых распространённых раков у мужчин – рак предстательной железы. Для его выявления существует онкомаркер, ПСА. Он может использоваться для проведения скрининга, но только среди пациентов от 40 до 70 лет. До 40 лет он не очень эффективен, после 70-ти, даже если у человека верифицирован диагноз рак простаты, то делать что-то с ним смысла нет. Звучит жестоко, но это американское исследование.
Сравнили выживаемость пациентов, которым после 70-ти лет был поставлен диагноз, среди тех, кого пролечили и тех, кого не лечили. Получилось, что радикально лечить рак простаты в этом возрасте совершенно бессмысленно. По статистике, достоверных данных о лучшей выживаемости нет.
Поэтому ПСА не рекомендуют использовать после 70-ти лет в качестве скринингового маркера для диагностики данного вида онкологии. Более того, сейчас всё больше и больше данных появляется о том, что ПСА, в принципе, не всегда, не для всех видов рака предстательной железы достоверно проявляется в ранние сроки. Есть очень много тонкостей. Хотя до сих пор ПСА идёт в скрининге. В США ПСА в качестве обязательного скрининга уже отменён, в том числе страховыми компаниями.
– Существуют ли тесты для выявления специфических женских онкологических заболеваний?
– Женских онкомаркеров для адекватного скрининга, на самом деле, не существует. Взять хотя бы СА 15-3 – это маркер рака молочных желез, у него прямо в описании теста сказано, что используется, в основном, для контроля эффективности терапии.
Сочетание онкомаркеров СА 125 и HE 4 (для рака яичников) – их используют в скрининге поиска у женщин после определённого возраста. Но они могут быть эффективны только при наличии у женщины подозрения на онкозаболевания: результаты УЗИ, клиническая картина. В любом случае, подтвердить диагноз может только морфологическое исследование.

– Есть ли «надёжные» онкомаркеры, используемые для диагностики?
– Есть ещё один онкомаркер – АФП, используется для диагностики первичного рака печени. Этот маркер очень специфичен у взрослых людей для данного вида онкологии. Но, опять же, к счастью, первичная гепатоцеллюлярная карцинома, то есть первичный рак печени, – это очень редкое заболевание, и чаще всего поражает людей уже с исходным хроническим заболеванием печени – хроническими гепатитами, чаще всего, вирусными. Это группа риска по развитию данного заболевания.
У пациентов с изначально здоровой печенью рак не развивается. Пациенты из группы риска регулярно делают УЗИ, и раз в год проводят исследование АФП. Этот онкомаркер специфичен: он повышается быстрее, чем опухоль становится видимой. Но это, скорее, исключение.
В целом же, можно сказать, что на современном этапе развития медицины нет ни одного онкомаркера, который мог бы использоваться в широкой практике для подтверждения или исключения онкологических заболеваний.
sibmeda.ru
Достоверность онкомаркеров: насколько можно им доверять
Даже людей, в роду которых не было онкобольных, рано или поздно может начать интересовать достоверность онкомаркеров как способа контроля за возможными опухолями в организме. Указанный анализ относится к одним из популярных методов ранней диагностики рака. После того, как он был открыт во второй половине двадцатого века, в Западной Европе и в США случился настоящий бум. Огромное количество людей едва ли не занимали очередь, сдавая регулярно кровь и мочу на онкомаркеры. Но постепенно ажиотаж пошёл на спад: появились сомнения в достоверности данного анализа.
Вопрос возможных погрешностей
Выяснилось, что определённые белки, вырабатываемые активно злокачественными клетками, могут быть обнаружены даже в организме полностью здорового человека. Например, свидетельствующие о раке яичника вещества также вырабатываются периодически при поликистозе, появлении особо крупных кист, доброкачественных опухолях. А иногда увеличение порогового значения можно встретить даже у полностью здоровой женщины, допустим, при некоторых гормональных колебаниях, стрессе или взятии анализа в период месячных.
Самым точным онкомаркером считается RSA, который позволяет выявить рак предстательной железы на ранних стадиях.
Превышение нормы является настолько точным сигналом, что некоторые клиники даже отказались от ряда дополнительных анализов. Хотя пациент в любом случае может настоять на выполнении указанных анализов. Всего из популярных онкомаркеров сегодня в медицине используется повсеместно 20 вариантов, остальные уже являются более специфическими. Правда, количество соответствующих белков (и анализов) постоянно увеличивается.

Польза онкомаркеров
К примеру, современная медицина даёт возможность диагностировать на ранних стадиях рак или даже вероятность заболевания раком по ДНК. Определённые гены позволяют отследить склонность у некоторых людей к конкретным видам онкологических заболеваний (опухолевым болезням внутренних органов), проследить за тенденцией возрастания рака после наступления возрастного порога и принять своевременно соответствующие меры.
О каких мерах идёт речь? Женщины при высокой степени угрозы могут удалить молочные железы и заменить те на имплантаты. Иногда удаляется матка, например, после выхода из репродуктивного возраста. Разумеется, соответствующее решение принимается далеко не только на основании данных, полученных благодаря онкомаркерам. И врачи не исключают вероятность определённых погрешностей. Однако статистика уверенно показывает: широкомасштабное внедрение онкомаркеров в медицинскую практику позволило спасти миллионы жизней. Сегодня большинство видов рака на первой и второй стадии излечимо.
Онкомаркеры для онкобольных
Обсуждаемые анализы также крайне важны для тех, кто заболел раком и прошёл успешно курс лечения. Периодическая сдача крови на онкомаркеры позволяет контролировать возможный рецидив. Если повышение конкретных белков в крови у здорового человека может быть не связано с раковым заболеванием, то у больного с большой долей вероятности возрастание определённых показателей свидетельствует о повторном прогрессировании опухоли. Наблюдается такая тенденция: иногда уровень белков повышается у здорового человека, но опухоль всегда даст возрастание онкомаркеров.
Вопрос достоверности
Но если вернуться к вопросу достоверности, стоит отметить, что большинство онкомаркеров – это только один из анализов. Они рассматриваются специалистами в комплексе, к тому же разные методы исследования позволяют получить полную картину. Нередко специалисты подобным образом обнаруживают скрытые патологии, уточняют стадию заболевания. Поэтому не стоит удивляться, если врач дает направление сразу на целый ряд обследований.
Проверяемые ферменты в норме есть в крови даже полностью здорового человека, просто в небольшом количестве. Имеются международные стандарты, касающиеся порогового значения онкомаркеров.
Обратите внимание на то, что для каждого вида рака они свои. Некоторые опухолевые заболевания могут проверяться несколькими видами подобных анализов сразу. Информация о международных показателях и превышении порогового барьера соответственно общедоступна, поэтому при получении результатов анализов на руки вы можете сами проверить, насколько хороши ваши анализы.
Однако оптимальной является полноценная врачебная консультация, поскольку человек без специальной подготовки просто не обладает соответствующими знаниями, позволяющими ему сделать вывод о диагнозе. Поэтому, если отсутствует доверие к лечащему врачу, разумно обратиться за медицинской помощью с выданными анализами в другое заведение. Стоит отметить, что некоторые виды рака могут проверяться сразу несколькими онкомаркерами. При повышенных значениях во всех видах анализов вероятность погрешности снижается.
Что может вызвать ошибку в анализах?
Существуют определённые правила сдачи онкомаркеров, нарушения которых могут вызвать некоторые погрешности. Кровь сдаётся рано утром, натощак, из вены. До этого желательно не поесть 8 часов. Также исключаются соки, любые питательные напитки, молочные коктейли. При замедленном метаболизме данный срок следует увеличить до 13 часов.
Часто достоверность анализов подвергалась сомнениям по причине нарушения вышеназванного правила. Многие пациенты воспринимают приём пищи как приём твёрдой пищи, полноценных блюд, употребляя жидкие йогурты, ряженку, кефир, прочие продукты. Впоследствии они искренне удивляются, получая неверные результаты.
Женщинам также нужно следить за регулярностью своего цикла, сообщать о любых отклонениях. Онкомаркеры выдают повышенные показатели прямо перед менструацией, в таком случае анализы разумнее переделать. Влияют на результаты и гормональные резкие изменения, приём определённых лекарств. Но диагносты обычно учитывают указанные факторы.
kabinetdoktora.com
Как работают онкомаркеры
В последние десятилетия наблюдается стремительный прогресс в онкологии. Произошедшие изменения помогли лучше понять биологию опухоли, позволяя использовать полученные знания на пользу пациентов, хотя, конечно, не так быстро, как бы нам хотелось.
Прогресс этот проявляется по-разному: от ежедневных новостей об открытии новых генов и мутаций, управляющих опухолью, до операций, возвращающих человека к жизни.
Но нам трудно выловить действительно важные новости среди информационного шума. К сожалению, информация о здоровье, которую тиражируют в СМИ, часто содержит ошибки и недостоверные факты.

Микроснимок клеток карциномы
(источник: en.wikipedia.org)Получив плохие вести о своем состоянии или состоянии близких, мы пытаемся найти выход, любую возможность, чтобы исправить сложившуюся ситуацию. Часто в этих попытках мы делаем только хуже, получая бесполезные процедуры и неработающие лекарства.
Недобросовестные клиники пытаются навязать ненужные, а порой и сомнительные диагностические тесты.
В силу своей профессии я часто встречаю людей, которые так или иначе столкнулись с онкологическими заболеваниями. Такие вопросы: «Скажи, куда нам обратиться, чтобы сдать тест на опухоль?» или «А если всей нашей семье сдать онкомаркеры, чтобы заранее знать, что всё в порядке?» — я слышу постоянно.
Давайте попробуем вместе разобраться в одном из самых часто встречающихся вопросов онкологии: что же такое био- и онкомаркеры, когда они нужны, а когда про них лучше совсем забыть?

Микроснимок клеток саркомы
(источник: en.wikipedia.org)Биомаркеры – это вещества, которые обнаруживаются в жидкостях и тканях больного в количествах, превышающих нормальный уровень здорового человека. Термин онкомаркер, или опухолевый биомаркер, обычно употребляется наравне с биомаркером, но только в онкологии. То есть по определению биомаркер — более широкое понятие.
Откуда онкомаркеры берутся в нашем теле? Они производятся раковыми или другими клетками организма в ответ на развитие опухоли или неопухолевые процессы. Большинство онкомаркеров синтезируются нормальными клетками наравне с опухолевыми, однако уровень их выработки заметно отличается.
Значительная доля онкомаркеров представлена белками и белковыми комплексами с углеводами. Многие биомаркеры хорошо изучены и используются в клинической практике. Некоторые связаны только с одним типом опухоли, тогда как другие могут быть характерны для нескольких опухолей.
Нет универсального опухолевого биомаркера, который можно найти при любом виде рака.

Клетки рака молочной железы
(источник: en.wikipedia.org)Онкомаркеры используются для постановки диагноза, прогноза, лечения и контроля рецидивов некоторых типов опухолей. Но, несмотря на то, что растущий уровень определённых молекул, синтезируемых клетками нашего организма, предполагает наличие опухоли, этот факт не является достаточным условием для постановки диагноза.
Чтобы поставить диагноз «рак», измерение уровня онкомаркеров необходимо сочетать с другими тестами, например, биопсией.
Кстати, слово «рак» прочно закрепилось за всеми опухолевыми поражениями, хотя оно характерно только для опухолей эпителиальной природы (например, рак лёгких или молочной железы).
Количественные и качественные характеристики онкомаркеров могут одновременно отражать стадию (распространённость) заболевания и определять его прогноз. Помимо этого, часто онкомаркеры измеряют в процессе лечения опухолевого заболевания. Снижение концентрации этих молекул может свидетельствовать о положительном ответе на лечение, а повышение — об устойчивости к лечению, рецидиву и прогрессии опухоли.
Но не всё так просто. Существуют ограничения при использовании онкомаркеров, про которые не часто вспоминают медицинские центры и врачи, предлагающие диагностические и скрининговые тесты на их основе
Например, некоторые неопухолевые заболевания могут вызвать подъём уровня онкомаркеров. И наоборот — не у каждого пациента с определённым типом опухоли будет диагностический уровень молекул. Необходимо понимать диагностическую ценность теста, которая зависит от дискриминационного уровня (cut-off) онкомаркера — то есть количества или качества информации, которую мы будем интерпретировать как клинически значимую.
Эти ограничения не позволяют применять панель биомаркеров на условно здоровых людях, не имеющих жалобы и клинические симптомы.

Срез ткани молочной железы
(источник: gdb.rferl.org)Почему так происходит? Очень важно понимать, что такое чувствительность и специфичность, которые играют ключевую роль в клиническом применении диагностических тестов.
Существует понятие об идеальном онкомаркере. Он выявляет 100% опухолей на ранних этапах (чувствительность) и с вероятностью в 100% определяет только злокачественные новообразования (специфичность). Но до сих пор нет ни одного вещества, которое целиком бы подходило под эти требования.
На диагностическую значимость теста могут оказывать влияние определённые факторы. Например, у человека развивается неспецифическое воспаление, меняющее клеточную активность и имитирующее наличие опухолевого процесса. Или опухоль динамично реагирует на лечение, разрушается, и большое количество онкомаркера попадёт в биологические жидкости, что может способствовать неверной интерпретации.
Нецелесообразное назначение теста на онкомаркеры так же опасно, как применение высокотоксичного лекарства.
Обычно врач забирает кусочек ткани, кровь, слюну, мочу или другую биологическую жидкость и отсылает её в лабораторию, где с применением различных методов (иммуноферментный анализ, полимеразная цепная реакция, секвенирование) измеряется качественный и/или количественный уровень онкомаркеров в присланном образце.
Если хотят оценить динамику лечения или наличие рецидива, то выполняют измерение уровня онкомаркера в серии образцов в течение определенного отрезка времени, где анализируют повышение, стабилизацию или снижение показателей.
Общепринятых российских рекомендаций по использованию онкомаркеров в клинической практике нет. Мы ориентируемся на опыт западных коллег.
В соответствии с рекомендациями американского общества клинической онкологии (ASCO), National Cancer Institute и National Academy of Clinical Biochemistry в клинической практике используются около 35 биомаркеров. С их помощью диагностируют и следят за течением довольно обширного списка опухолевых патологий.
Со списком этих биомаркеров вы можете ознакомиться по ссылке.

Карта часто используемых онкомаркеров
(источник: tumorsemero.blogspot.fr)Сегодня онкомаркеры могут использоваться как критерий опухолевого ответа на лечение, а также для оценки прогноза. Однако исследователи надеются, что в скором времени они будут использовать онкомаркеры и для скрининговых тестов, что может помочь раннему обнаружению опухолей в бессимптомном периоде.
Скрининговые исследования проводятся на людях, которые не имеют жалоб и симптомов заболевания. Скрининговый тест должен обладать необходимой чувствительностью, определяя людей с наличием заболевания и специфичностью, отсекая людей без этого заболевания.
Если тест высокочувствительный, он обнаружит большинство людей с этим заболеванием и покажет наименьшее количество ложноотрицательных результатов.
Пример ложноотрицательного результата
(источник: lansinoh.com)А высокоспецифичный тест гарантирует минимизацию ложноположительных результатов.

Пример ложноположительного результата
(источник: davitasource.com)Хотя опухолевые маркеры крайне полезны в определении ответа на лечение или оценке рецидива заболевания, ни один из них не может самостоятельно использоваться для скрининга, так как сейчас эти тесты имеют недостаточную чувствительность и специфичность.
Для примера возьмем тест ПСА, который определяет уровень простатического специфического антигена в крови, и часто назначается врачами в качестве скринингового теста на рак предстательной железы. У больных раком простаты действительно наблюдается высокий уровень ПСА, однако повышаться уровень этого антигена может и из-за доброкачественных изменений в предстательной железе.
Большинству мужчин с высоким уровнем ПСА повезло – у них нет рака предстательной железы.
В настоящее время результаты теста ПСА могут привести к абсолютно ненужным диагностическим и лечебным манипуляциям у мужчин, не имеющим клинических симптомов, тем самым вызывая осложнения и другие негативные последствия. Каждый мужчина должен индивидуально обсуждать необходимость проведение теста ПСА с лечащим врачом, беря во внимание все возможные плюсы и минусы такого скрининга.
Ещё один онкомаркер, CA-125, который иногда повышается в крови у женщин с раком яичников, также может быть повышен у женщин с доброкачественными процессами в яичнике. И вследствие недостаточной чувствительности и специфичности этого маркера, он используется совместно с трансвагинальным ультразвуковым исследованием.
Интересно, что при анализе 28 потенциальных биомаркеров для рака яичников (в том числе и СА-125), у женщин на поздних стадиях заболевания не определялся ни один из этих биомаркеров.
Резюмируя, можно с уверенностью говорить, что использование онкомаркеров — это палка о двух концах.
Прибегать к тестам следует только под контролем грамотного онколога-профессионала, владеющего современными международными клиническими и научными данными для верной интерпретации в каждом индивидуальном случае.
Нашли опечатку? Выделите фрагмент и нажмите Ctrl+Enter.
newtonew.com
Онкомаркеры: насколько им можно доверять?
Диагностика злокачественных опухолей включает исследование крови и небольших частиц опухоли. Эти тесты определяют характеристики онкологического процесса (агрессивность, скорость роста и степень аномалии). В данном плане актуальным методом считаются онкомаркеры, насколько им можно доверять при этом зависит от множества факторов и состояния пациента.
Онкомаркеры могут быть представлены белками, антигенами и гормонами. Концентрация данных веществ возрастает в ответ на мутацию клеток.
Микроскопическое обследование состава кровеносной системы зачастую дополняется рентгенографией и ультразвуком. Но единственным способом определения окончательного диагноза остается биопсия.
Как происходит измерение уровня опухолевого маркера?
Для тестирования пациенту проводится забор крови или мочи. Процедуру рекомендуется осуществлять утром и натощак. Исследуемые образцы отправляются в специализированную лабораторию, где вычисляется общее количество опухолевых клеток.
Онкомаркерам можно доверять?
Далеко не каждая опухоль вызывает рост концентрации онкологических маркеров, особенно на ранних стадиях. Скрининговое обследование, в основном, применяется для ранней диагностики рака и мониторинга противораковой терапии.
Неполная достоверность маркеров объясняется следующими причинами:
- Большинство биологически активных веществ состоят из нормальных и атипичных клеток.
- Позитивный тест нередко связан с хроническими заболеваниями организма неопухолевой природы.
- В некоторых клинических случаях не отмечается рост маркеров крови на начальной стадии онкологии.
- В определенной категории онкобольных рак не провоцирует изменение клеточного состава кровеносной системы.
- Высокое содержание данных веществ может указывать на несколько нозологических видов онкологических заболеваний.
Чувствительность и специфичность опухолевых маркеров
Онкомаркерам можно доверять в зависимости от таких их особенностей:
- Чувствительность:
Способность теста определить онкозаболевание на раннем этапе. По статистике, невысокая восприимчивость дает высокий процент ложнопозитивных результатов. Это означает, что некоторые раковые поражения остаются незамеченными. Анализ, который включает большую вероятность ложной информации, негативно влияет на смертность онкобольных и создает обманчивое впечатление здоровья для раковых пациентов.
- Специфичность:
Онкомаркер может свидетельствовать как об одном виде рака так и о нескольких видах онкологии. В итоге, наиболее эффективным маркером считается высокоспецифичный тест.
Когда уместно сдавать анализ на онкомаркеры?
Маркерное тестирование дает возможность заподозрить наличие опухоли. Дальнейшая диагностика в обязательном порядке включает инструментальные и аппаратные методики исследования.
Данный метод скрининга врачи применяют многократно для сопоставления последовательного изменения качественного состава крови. Такое тестирование специалисты рекомендуют проходить в одной и той же лаборатории, что повышает качество вычисления.
Второй категорией пациентов, подвергающихся данному исследованию, являются люди с уже установленным онкологическим диагнозом. В таких случаях врачи контролируют течение патологического процесса, эффективность противоопухолевого лечения и выявляют рецидив.
Важно знать: Что показывает анализ на онкомаркеры?
Факторы, искажающие результаты анализа на онкомаркеры
 Множество факторов влияют на точность лабораторного тестирования крови. Существует перечень медпрепаратов, которые способствуют искажению результатов анализа. На достоверность исследования также влияют вредные привычки, такие как злоупотребление крепкими алкогольными напитками, табакокурение и употребление наркотических средств.
Множество факторов влияют на точность лабораторного тестирования крови. Существует перечень медпрепаратов, которые способствуют искажению результатов анализа. На достоверность исследования также влияют вредные привычки, такие как злоупотребление крепкими алкогольными напитками, табакокурение и употребление наркотических средств.
Еще одна группа факторов в виде нарушения технологии цитологического обследования, существенно изменяет характеристики биологического материала. Ложнопозитивный тест при этом может быть следствием перезамораживания образцов крови, несоблюдения технологических условий хранения крови, неполной идентификации антигенов и несвоевременного тестирования.
В онкологической практике достоверность выявления онкологических маркеров зависит от вида маркера и некоторых патологических состояний пациента:
- Антидиуретический гормон.
- Прогрессирующее воспаление легочных тканей (пневмония).
- Альфафетопротеин.
- Курение табака, которое примерно в 10% онкобольных провоцирует ложные результаты анализа.
- Периодическое употребление алкоголя или симптомы алкоголизма.
- Цирроз.
- Гепатит и другие хронические поражения печени.
- Беременность. В таком положении у женщины, как правило, повышается уровень альфа-фетопротеина.
- Воспалительные изменения слизистой оболочки кишечного тракта.
- Пройденный курс химиотерапии.
- Бета-ХГЧ.
- Наркотическая зависимость онкобольного.
- Табакокурение. У заядлых курильщиков концентрация данного вещества на 20% ниже физиологической нормы.
- Невысокий уровень тестостерона, который независимо от наличия злокачественного новообразования стимулирует выброс бета-хгч.
- Хронические заболевания двенадцатиперстной кишки, печени и кишечника.
- Антиген опухоли мочевого пузыря.
- Инфекции мочевыводящего канала.
- Оперативное вмешательство на мочеполовую систему.
- Са 125.
- Хронические болезни женской половой системы (эндометриоз, воспаление слизистой оболочки, миома и кисты яичников).
- Нерегулярный менструальный цикл или беременность.
- Перетонит (повреждение брюшной полости).
- Патологии сердца (перикардит).
- Аномальное скопление жидкости в брюшине (асцит).
- Са 15-3.
- Прием цитостатических средств.
- Дистрофические изменения печеночных тканей.
- Доброкачественные онкоформирования груди.
- Са 19-9.
- Наличие камней в желчном пузыре.
- Желтуха и язвенный колит.
- Хронические заболевания ЖКТ.
- Са 27-29.
- Кисты яичников.
Онкомаркеры – насколько им можно доверять во многом также зависит от квалификации лечащего врача, который должен грамотно назначить анализ и всесторонне оценить конечный результат обследования.
orake.info
Онкомаркеры не защитят от рака: что же делать, чтобы не пропустить болезнь?
Несмотря на все новейшие открытия в области онкологии, заболеть раком страшно. Слишком большой разрыв остается пока что между передним краем науки и реальностью районной поликлиники

Фото с сайта 15816.uz.all.biz
Диагноз нередко оказывается фатальным, особенно, если рак выявлен на продвинутой стадии развития заболевания.
Как обнаружить рак вовремя?
Есть такое слово – скрининг. Оно пришло к нам из английского языка и означает примерно то же, что раньше мы называли профилактическим осмотром или диспансеризацией. По сути, это медицинское обследование человека, который не имеет очевидных проблем со здоровьем, на предмет выявления скрытых изменений, являющихся началом того или иного заболевания.
Скрининги проводят с определенной периодичностью. Она основывается на данных статистики. Исходя из того, какие возрастные группы мужчин и женщин демонстрируют частотность той или иной болезни, а также из того, с какой скоростью в среднем эта болезнь развивается, рассчитывается периодичность скрининга на конкретный диагноз.
Так, например, женщинам рекомендуется регулярный скрининг на рак молочной железы: начиная с 40 лет следует раз в год проходить маммографическое исследование, а более молодым женщинам – раз в год ходить на осмотр к гинекологу, который проверит и состояние молочных желез. (Западные эксперты считают, что ежегодные маммографические исследования нужно начинать с 50 лет).
Но грамотный пациент знает: речь идет о вероятностях. А что если я, думает он, попадаю в абсолютное меньшинство? Что если рак настигнет меня в возрасте 35 лет? И можно ли доверять врачу – а вдруг он просмотрит начало болезни?

Фото с сайта okbhmao.ru
Существует ли такой метод, который позволит за разумную плату убедиться, что рака нет, или, наоборот, есть, и пресечь процесс на ранней стадии, пока не поздно?
И вот, занявшись поиском решения в интернете, тревожный пациент находит множество сайтов частных лабораторий, предлагающих анализ крови и других биологических жидкостей на онкомаркеры. Вот оно! Как, оказывается, все просто.
Просто, да не очень.
Что такое онкомаркеры
Это специфические вещества, являющиеся продуктами жизнедеятельности опухоли или здоровых тканей в ответ на внедрение раковых клеток. Их можно обнаружить в крови или моче больных раком и некоторыми другими заболеваниями.
Это ассоциированные с опухолью антигены, гормоны, продукты обмена, но в первую очередь – белки, ферменты и белковые же продукты распада опухоли.
Наиболее часто определяемые онкомаркеры:
АФП – альфа-фетопротеин, маркер рака печени.
ПСА – простатический специфический антиген, маркер рака простаты.
CA-125 – маркер рака яичников.
РЭА – раковоэмбриональный антиген, маркер рака прямой кишки.
СА15-3 – маркер рака молочной железы.
Существуют маркеры и для других видов рака.
Но вот в чем проблема: ни один опухолевый маркер не является специфичным для того или иного злокачественного новообразования.
Нормальный показатель не является гарантией того, что нет опухоли или рецидива, а отклонение от нормы не всегда свидетельствует о начале заболевания.
Печальная история
Петербуржец Илья Фоминцев, врач-онколог и исполнительный директор Фонда профилактики рака, через свой блог обратился с открытым письмом к коммерческим лабораториям страны с призывом отказаться от рекламы анализов на онкомаркеры для ранней диагностики злокачественных опухолей.

Илья Фоминцев, онколог. Фото с сайта the-village.ru
В комментариях к письму читатели вполне справедливо указывают на то, что такой анализ – далеко не всегда инициатива самого пациента, подчас на него направляют врачи во время профилактического осмотра, имея в виду то же самое – возможность ранней диагностики при отсутствии иных симптомов. Да, анализ не позволяет точно поставить диагноз, но какой от него вред?
«Какой вред от ложноположительного диагноза – подозрение на рак? – удивляется Фомицев. – Да это же огромная психотравма. Человек может быть справедливо возмущен тем, что ему такое предложили».
Но дело не только в психотравме. Вот печальная история.
У пациента целый ряд признаков онкопроцесса: кал с кровью, сужение сосудов, нарушение дефекации. Он сдает анализ на онкомаркеры рака кишечника, показатели в норме, и человек успокаивается, списывая симптомы на геморрой, а через 9 месяцев погибает от злокачественной опухоли кишечника с метастазами в печень.
Впрочем, здесь мы имеем дело с пациентом, решившим не обращаться к врачу на основании отрицательного результата теста.
Но осложнения возникают и при ложноположительных результатах, которые в ряде случаев ведут за собой инвазивные методы диагностики.
Илья Фоминцев рассказывает о трагическом случае: онкомаркер повышен, пациенту в процессе фиброколоноскопии проткнули кишку, вследствие чего развился каловый перитонит, приведший к гибели человека. Как оказалось, – к сожалению, слишком поздно, – рака у пациента не было.
Конечно, смерть в данном случае – это трагическая случайность. Но издержки, связанные с ложноположительным результатом тестирования на онкомаркеры, в любом случае высоки.
Мировая практика
Используются ли онкомаркеры в мировой практике?
Да, конечно. Но только не для скрининга, а совсем с другими целями. Их используют при диагностике, если есть основания предполагать, что данный пациент может быть болен, но при этом врач обязательно назначит и другие анализы, например, биопсию.
Различие тонкое, но его важно понимать: диагностика – это обследование человека, которого беспокоят конкретные симптомы. Тогда задача врача – выяснить, с каким именно заболеванием ему и пациенту приходится иметь дело. В этом случае врач назначает ряд диагностических процедур, одной из которых может быть и анализ на онкомаркер.
Если окажется, что у пациента рак, то в дальнейшем первоначально полученное значение станет отправной точкой для мониторинга течения заболевания. Это и есть основная цель такого анализа.
Показатели опухолевых маркеров дают возможность оценить эффективность хирургического вмешательства и других противораковых терапий. Причем важно не однократное измерение, а динамика значений.
Например, стойкое снижение концентрации маркера после начала химиотерапии свидетельствует о ее эффективности, в то время как отсутствие изменений или рост значений позволяет предположить, что опухоль невосприимчива к проводимым процедурам, и внести изменения в план лечения.
На сайте Национального института рака США есть подробное разъяснение того, почему тест на онкомаркеры не рекомендуется как метод скрининга. Для скрининга необходимы два качества метода:
- сензитивность, то есть способность идентифицировать пациентов с заболеванием;
- специфичность, то есть способность отсеять тех, кто заболеванием не страдает.
Высокая сезитивность метода означает незначительное количество ложноотрицательных результатов, высокая специфичность – малое количество ложноположительных.
Как мы уже выяснили, анализ на онкомаркеры не является ни сензитивным, ни специфичным. Например, повышенный уровень ПСА (простатического специфического антигена) в крови встречается не только при раке простаты, но и при доброкачественных заболеваниях простаты, и статистические данные говорят о том, что скрининг мужчин на ПСА не приведет к сколько-нибудь значительному снижению смертности от злокачественных опухолей, но в качестве издержек будет иметь стресс и снижение качества жизни на некоторые период времени.
Есть и хорошие новости!
Что же делать, чтобы не пропустить рак?
Фото с сайта intermedservice.ru
Прежде всего, проходить профилактические осмотры у специалистов в оптимальном режиме. Чтобы ознакомиться с рекомендациями российских и зарубежных экспертов, прочтите вот эту статью на нашем сайте: «Если у вас ничего не болит, надо идти к врачу».
Но у нас для вас есть и еще одна хорошая новость.
Скоро начнет работать интернет-сайт SCREEN, созданный группой экспертов под руководством Ильи Фоминцева в сотрудничестве с коллегами из НИИ онкологии имени Петрова.
Это система профилактики рака, которая автоматически выдает индивидуальные рекомендации для каждого пользователя на основании введенных им данных о себе. Более того, к системе SCREEN подключены сетевые клиники по всей стране, поэтому нажав на кнопку, можно будет записаться на рекомендованные обследования.
Доктор Фоминцев надеется, что запустить систему SCREEN удастся совсем скоро, 13 апреля. Зарегистрироваться можно уже сейчас вот здесь.
Источники:
Tumor Markers
Patient Guide to Tumor Markers
Онколог Илья Фоминцев:«Люди, которые заболеют раком через 10 лет, смогут его не бояться»
www.miloserdie.ru
Онкомаркеры — Норма и трактовка результатов онкомаркера АФП, таблица
Онкомаркеры являются методом современной диагностики, которые используются в постановке диагноза онкологического заболевания.
Существует целый ряд онкоспецифичных белков, антигенов и веществ (например, онкомаркер АФП), которые могут быть ассоциированы со злокачественными опухолями. При этом может быть такая ситуация, когда онкомаркеры находятся в диапазоне значений норма, но болезнь в результате будет обнаружена.
Иными словами, на ранних стадиях онкологического заболевания только некоторые из специфичных для рака показателей могут иметь повышенные значения, причем к их повышению часто приводит целый ряд и других причин.
На что стоит обратить внимание при сдаче тестов на рак
Онкомаркеры для диагностики применяются только в совокупности с другими клиническими данными и большей частью для предварительного скрининга заболевания или мониторинга лечение.
Повышение показателя может быть вызвано определенным физиологическим состоянием. Что, например, характерно для специфичных белков злокачественного поражения яичников и молочной железы, повышающихся в период критических дней.
Очень важно при подготовке к анализу онкомаркеров соблюдать все необходимые рекомендации, которые опубликованы на сайтах лабораторий, предлагающих услуги. Выполнение рекомендаций поможет получить доверительный результат.
Если вы хотите подробно узнать профессиональную информацию на тему «онкомаркеры и онкоспецифичные вещества – что это?», посмотрите описание онкоспецифичных белков в любой интернациональной лаборатории в вашем городе. В разделе цен на анализы приведены названия, особенности подготовки к анализу и точное медицинское описание, которое позволяет составить точное представление о назначенном тесте.
Понятие онкомаркера и его особенности
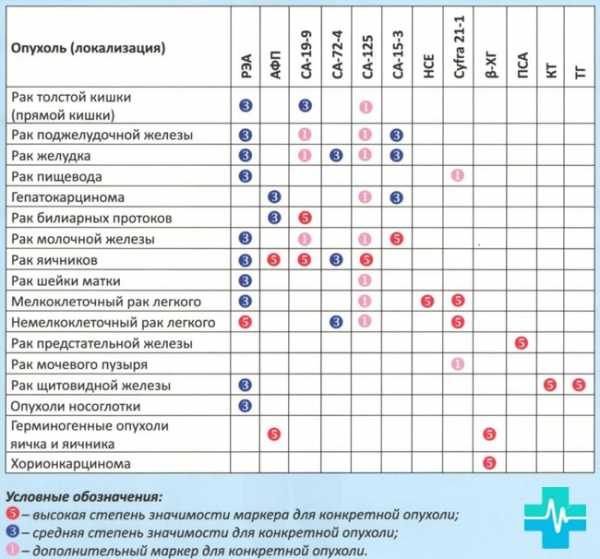
Показатели большинства онкомаркеров используются в современной медицине для диагностики онкологических заболеваний.
В большинстве случаев они представляют собой определенную белковую структуру, вещество или антиген, их повышенное содержание в исследуемом образце пациента может говорить о наличии злокачественного процесса. Между тем это не всегда так.
Например, часто используемый в обследованиях маркер раково-эмбрионального белка (РЭА) может повышаться и при доброкачественном изменении клеток.
Онкормаркер са – 125, который применяется для оценки опухоли яичника, поднимается в период критических дней и при некоторых репродуктивных патологиях. В качестве онкомаркера метастаз часто используется костная фосфатаза, при этом данный анализ делает только ограниченное количество лабораторий, а повышение щелочной фосфатазы может быть вызвано как с поражением органов ЖКТ, так и, например, беременностью.
Как правило, сильно повышенные онкомаркеры в человеческой крови характерны для выраженных стадий рака. На первой и второй стадии часто наблюдаются нормативные данные.
В некоторых случаях маркеры могут не подниматься, поэтому для оценки рисков наличия онкозаболевания в процессе обследования используется несколько специфичных белков и веществ, анализ содержания в образце пациента которых даст более точную картину и оценку риска.
Онкомаркеры как относительные показатели рисков рака
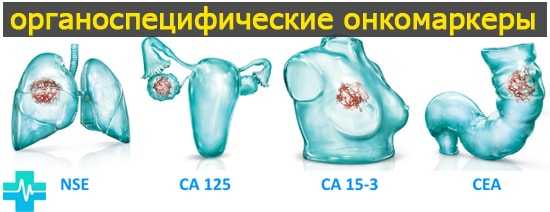
Иными словами – онкомаркеры являются относительными показателями оценки вероятности онкологического заболевания.
Окончательный диагноз может быть поставлен после проведения КТ, МРТ, биопсии или взятия гистологии с образца ткани.
Обратите внимание, что очень важна точная диагностика заболевания, чтобы провести правильное планирование хирургического вмешательства. Как повышенный, так и нормальный результат при сдаче крови на онкомаркеры не даст точный ответ о наличии онкологии. При этом специфичные белки используются часто для отслеживания динамики противоопухолевого лечения.
Где сдать онкомаркеры и узнать данные о норме?

Нормы многих онкомаркеров зависят от метода и тест-системы, используемой в выбранной вами лаборатории. Информация о диапазоне значений онкомаркеров будет содержаться в результатах анализа, которые выдадут пациенту в лаборатории. Обычно диапазоны значений указываются в соседнем столбце, рядом с результатом пациента.
При завышенных показателях графа дополнительно выделяется специальной отметкой.
Если вы используете значение выбранных онкомаркеров в качестве оценочных данных собственного состояния здоровья, для точности лучше сдавать анализы при использовании одних и тех же методов и тест-систем.
Референсные данные онкомаркеров можно получить в лаборатории непосредственно или на официальном сайте.
Нормативные и повышенные значения онкомаркеров
В нашем обзоре приводятся нормативные результаты некоторых онкомаркеров, а также тест-системы, которые обычно используются для проведения оценки. Обращаем еще раз внимание, что как нормативные, так и повышенные показатели не позволяют сделать точные выводы о наличии или отсутствии онкологического заболевания.
Онкомаркеры для определения типа опухолей, и что это такое лучше уяснить на примерах. Какие показатели стоит определить в каждом определенном случае, нужно узнать у врача.
Онкомаркер эпителиального рака яичника HE4 (тест-система ARCHITECT)
Нормативные значения:
- пременопауза: меньше 70 пмоль/л, меньше 7,4%;
- постменопауза: меньше 140 пмоль/л, меньше 7,4%.
Онкомаркер используется для уточнения характера новообразований в придатках матки перед хирургической операцией.
HE4 применяется только для оценки вероятности, но не точной постановки диагноза. Причем нормальный уровень HE4 также может быть характерен для женщин с онкологическим поражением эпителия, это связано с тем, что некоторые виды онкологических новообразований яичников редко выделяют этот белок, но имеет место при герминогенных и мукоидных опухолях.
Также имеются данные о повышении данного белка у не больных женщин, а также у больных другими типами опухолей (ЖКТ, груди, эндометрия и др.).
Углеводный антиген СА 72-4: для оценки вероятности рака органов ЖКТ и других опухолей
Нормативные значения: < 6,9 Ед/мл.
Данный показатель используется для дополнительной оценки вероятности злокачественного поражения репродуктивных органов, органов ЖКТ и легких. Повышенные значения могут быть характерны для онкологических заболеваний печени, толстого отдела кишечника, желудка и поджелудочной железы, доброкачественных и злокачественных новообразований.
Рост значений данного углеводного антигена может наблюдаться у пациентов с ревматизмом и циррозом, а также у страдающих панкреатитом.
Расшифровка большинства онкомаркеров может делаться на основании сочетания результатов тестов, МРТ и КТ. Онкомаркер СА 72-4 применяется для прогностического тестирования вероятности злокачественного поражения органов.
Углеводный антиген СА 15-3: оценка вероятности онкологии груди
Нормативные значения: < 26,9 Ед/мл (здоровые женщины вне периода беременности).
Онкомаркер СА 15-3 резко изменяется при различных онкопатологиях женской груди. Высокий уровень характерен для последних стадий злокачественного заболевания с метастазами. Данный углеводный антиген повышается при карциноме бронхов, груди, онкологическом поражении репродуктивных органов и ЖКТ.
Также повышенные значения характерны для доброкачественного процесса груди (до 50 ед/мл), маркер повышается в третьем триместре беременности (до 50 ед/мл). Данный тест используется в совокупности с определением РЭА.
Углеводный антиген СА-125: оценка риска онкопатологии яичников
Нормативные значения: < 35 Ед/мл.
Онкомаркер СА-125 растет при ряде соматических заболеваний и раке различных органов. Точность этого показателя для яичников равна 80%.
При отсутствии поражения яичников и повышении данного антигена стоит проверить на новообразования следующие органы: репродуктивные органы женщины, органы ЖКТ, легкие. При соматических заболеваниях часто имеет место небольшой рост антигена: кисты репродуктивных органов, эндометриоз, хронические поражения печени, аутоиммунные нарушения и т.д.
Углеводный антиген СА 242: оценка риска онкопатологии ЖКТ (тест-система Fujirebio, метод ECLIA)
Нормативные значения: < 29,0 Ед/мл.
Углеводный антиген СА 242 используется для оценки вероятности заболевания раком и поражения органов ЖКТ. Наблюдается при колоректальной онкологии, опухоли поджелудочной железы, раке желудка. В 5-33% случаев может расти при доброкачественном новообразовании органов ЖКТ.
Углеводный антиген СА 19-9: тест на плоскоклеточную карциному
Нормативные значения: < 37 Ед/мл.
Увеличение уровня данного онкомаркера в 70-100% случаев наблюдается при онкопатологии поджелудочной железы. Также повышенные значения могут означать наличие онкологии печени и желчного пузыря, до 51% случаев. В некоторых случаях есть рост онкомаркера при раке других органов ЖКТ, онкопатологии и поражении женских репродуктивных органов. Также углеводный антиген СА 19-9 повышается при камнях в желчном пузыре, тяжелых поражениях печени и других заболеваниях.
Простат-специфический антиген: оценка риска простаты
Нормативные значения (для мужчин):
- до 40 лет: до 1,4;
- 40-50 лет: до 2,0;
- 50-60 лет: до 3,1;
- 60-70 лет: до 4,1;
- старше 70 лет: до 4,4.
Антиген используется для оценки состояния простаты, повышается при всех видах поражений — воспалительных и доброкачественных, особенно растет при злокачественном онкологическом процессе.
Микроглобулин в моче Бета 2
Нормативные значения: от 0 до 300 нг.
Микроглобулин в моче Бета 2 в клинической практике оценивается только при его повышении. В отдельных случаях оно может наблюдаться при опухолевом повреждении почек. Тесты на микроглобулин Бета 2 делаются часто в процессе лечения. Его повышение характерно для некоторых неопухолевых заболеваний почек и при отторжении почечного имплантанта.
Альфа-фетопротеин: онкомаркер печени
Нормативные значения: 0,90 — 6,67 ед/мл (мужчины и небеременные женщины).
Онкомаркер АФП применяется как тестовое значение, оценивающее уровень сывороточного эмбрионального белка, который вырабатывается в эмбриональный период.
У взрослых людей и небеременных женщин значение постоянно и значительно меньше, чем у детей грудного возраста и беременных.
Рост альфафетопротеина может наблюдаться при злокачественных образованиях и наблюдается при раке печени. Также его повышение может иметь место при доброкачественных новообразованиях.
Раково-эмбриональный антиген
Нормативные значения: <5 нг/мл, для некурящих, для курящих может подниматься до 10 нг/мл.
Онкомаркер РЭА используется для тестовой оценки вероятности онкологического процесса. Данный антиген вырабатывается только в эмбриональный период, но может повышаться при ряде заболеваний, а также при доброкачественных и злокачественных процессах. Значительное повышение маркера наблюдается при 2-3 стадии рака.
β-ХГЧ общий: хорионический гонадотропин для определения хориокарцином (тест-система Cobas 6000, метод ECLIA)
Нормативные значения:
- женщины (небеременные): < 1,0 МЕ/л;
- женщины (постменопауза): < 7,0 МЕ/л;
- мужчины: < 2,0 МЕ/л.
Маркер относится к группе гликопротеидных гормонов, значительное повышение уровня наблюдается при патологии беременности (пузарном заносе) и хориокарциномах, а также при некоторых опухолях, которые могут возникать в яичниках и яичках. Анализ информативен для беременных женщин на сроке до 4х недель.
Нейрон-специфическая энолаза: для определения нейроэндокринных опухолей (тест-система Cobas 6000, метод ECLIA)
Нормативные значения: < 16,3 нг/мл.
Применяется для диагностики нейроэндокринных опухолей, рецидива и мониторинга заболевания, определения метастазов. Повышается только при некоторых опухолях нейроэндокринного происхождения. Показатель растет также при ряде заболеваний нервной системы.
Цитокератины Cyfra 21–1: для определения опухолей легкого, матки и мочевого пузыря (тест-система Cobas 6000, метод ECLIA)
Нормативные значения: < 3,3 нг/мл.
Маркер представляет собой структурный белок, который используется для неинвазивной диагностики новообразований легких, а также немелкоклеточного рака легкого, матки и мочевого пузыря. Может подниматься при доброкачественных поражениях печени, легких, почечной недостаточности и курении.
Онкомаркер белок (протеин) S-100: для определения злокачественной меланомы кожи (тест-система Cobas 6000, метод ECLIA)
Нормативные значения: < 0,105 мкг/л.
Протеин S-100 используется в качестве прогностического показателя при травмах мозга, а также для определения злокачественной меланомы кожи. Может повышаться при сильных физических нагрузках, болезни Альцгеймера, различных воспалительных заболеваниях.
Заключение

Обращаем ваше внимание, что для определения заболевания онкомаркеров расшифровка может делаться только квалифицированным терапевтом или онкологом.
Для постановки диагноза используется целый ряд относительных и абсолютных показателей, а также методы качественной оценки новообразований, например, КТ и МРТ. Для первичной оценки риска заболевания можно использовать и обычный общий и расширенный анализ крови.
Злокачественный процесс, как правило, способствует значительному повышению фибриногена и СОЭ. Повышение щелочной фосфатазы при наличии опухолевого процесса может свидетельствовать о метастазах, при этом данный показатель является относительным, так как вещество выполняет защитную роль для органов ЖКТ и повышается при ряде соматических заболеваний.
Для комплексной оценки онкологического риска используются наборы онкомаркеров, представленные в виде онкологических панелей. О методах комплексной оценки можно узнать на сайте выбранной лаборатории.
Учитывайте, что список онкоспецифичных тестов гораздо шире. Отдельные лаборатории предлагают отправку анализов Японию или Германию. В России также имеется несколько высокотехнологичных лабораторий, которые могут сделать точную оценку вероятности заболевания.
Точность анализа определяется используемой тест-системой, поставляемой крупнейшими медицинскими производителями. Для получения точного результата мониторинга онкомаркера требуется совпадение метода оценки.
Похожие статьи
Загрузка…gemoparazit.ru
