Миома матки. Влияние на беременность. Лечение в НИИ ОММ
МИОМА МАТКИ
Что такое миома матки?
Миома (фибромиома) матки — самая распространенная доброкачественная опухоль половых органов женщины. Миому можно обнаружить у каждой третьей женщины репродуктивного возраста, и более 70% женщин являются ее бессимптомными носителями.
К сожалению, миома матки может протекать бессимптомно, пока не достигнет достаточно больших размеров. Либо бывает так, что симптомы сглажены и часто воспринимаются женщиной как вариант нормы. Многие женщины даже не знают о наличии у них данного заболевания и обращаются к врачу только тогда, когда миома достигает значительных размеров.
Когда обратиться к врачу?
Возможные проявления миомы матки, которые должны Вас насторожить:
- Нарушения менструальной функции — менструации становятся продолжительными, нерегулярными, обильными. Нередко бывают кровотечения, не связанные с менструацией. Кровопотери приводят к железодефицитной анемии — уровень гемоглобина постепенно снижается. Появляется слабость, бледность кожных покровов, что не всегда бывает заметно сразу, и воспринимается как обычное недомогание.
- Боли, чувство тяжести внизу живота и в пояснице. Если нарушается кровообращение в миоматозном узле, то боли носят острый характер. Однако чаще опухоль растет постепенно, и боли бывают скорее ноющего характера, даже если миома имеет большие размеры.
- Увеличение живота, чувство чего-то лишнего внутри.
- Нарушение функции соседних органов — мочевыводящих путей и органов желудочно-кишечного тракта. В частности, это относится к мочевому пузырю и к прямой кишке — опухоль сдавливает эти органы. В результате могут возникнуть затруднения с мочеиспусканием, хронические запоры.
- Дискомфорт при половом акте.
- Бесплодие. Расположение и размеры миомы матки существенным образом влияют на локальное кровообращение в детородном органе, обкрадывая зону имплантации и приводя к нарушению инвазии плодного яйца в стенку матки.

- Невынашивание беременности. Изменение формы и размеров полости матки может приводить к нарушению развития плодного яйца, формированию плацентарной недостаточности, угрозе прерывания беременности, несостоятельности шейки матки при вынашивании беременности.
Как влияет миома матки на беременность?
Женщины с миомой матки часто страдают бесплодием.
Узлы миомы, растущие в полость матки, деформируют ее и нарушают процесс прикрепления оплодотворённой яйцеклетки к стенке матки.
Если же беременность наступает, то она нередко заканчивается самопроизвольным выкидышем или рождением недоношенного ребенка, так как узлы миомы, занимая значительное место в полости матки, мешают развитию плода.
Во время беременности узлы миомы обычно увеличиваются в размерах за счёт отёка и изменения гормонального фона, причиняя женщине боль и дискомфорт.
Роды у женщин с миомой матки, как правило, протекают тяжело, с развитием аномалий родовой деятельности. В таких ситуациях миома матки является показанием к проведению операции кесарева сечения. Кроме того, послеродовый период в ряде случаев осложняется кровотечением.
Поэтому, при планировании беременности наилучшим считается хирургическое удаление узла с последующим надежным ушиванием стенки матки. Только тогда возможен благополучный исход беременности.
Что происходит с миомой матки без лечения?
Однажды появившись, опухоль имеет свойство увеличиваться в размерах, появляются все новые и новые узлы. Рост миомы у каждой женщины идёт с различной скоростью. Растущая миома может разрушить матку и заполнить собой всю полость малого таза и даже брюшную полость. Миома матки рано или поздно приводит к маточным кровотечениям с развитием анемии, болям, нарушениям работы соседних органов, бесплодию и прерыванию беременности при ее возникновении.
Иногда могут возникнуть серьёзные осложнения, связанные с перекрутом ножки узла и развитием воспаления в брюшной полости.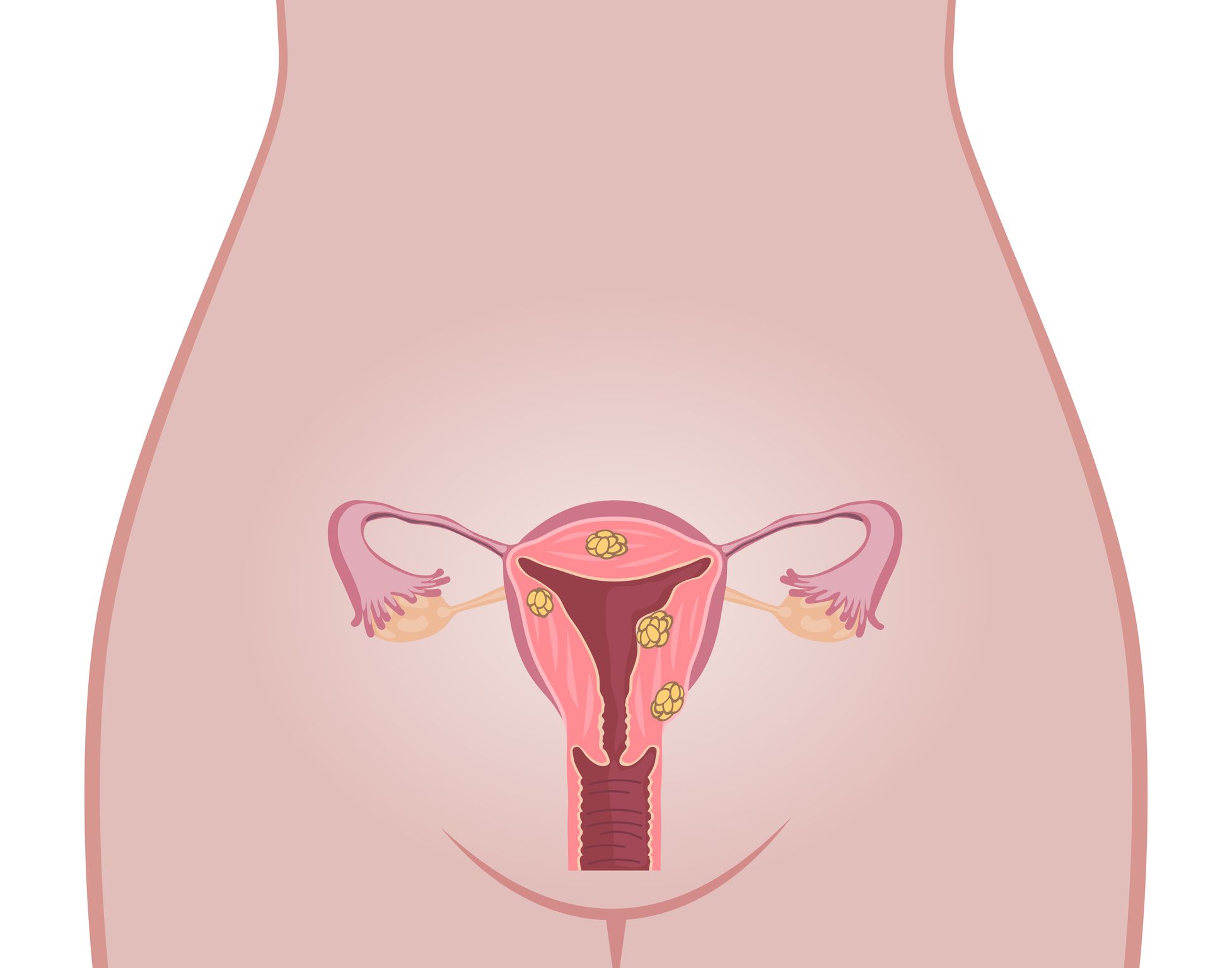 В этих ситуациях требуется экстренная операция. В редких случаях (1 из 100) в узле миомы может появиться злокачественная опухоль — саркома.
В этих ситуациях требуется экстренная операция. В редких случаях (1 из 100) в узле миомы может появиться злокачественная опухоль — саркома.
С наступлением менопаузы, как правило, происходит уменьшение размеров опухоли. Яичники прекращают свою работу. Из-за отсутствия женских половых гормонов, миома начинает «усыхать». Но, при наличии достаточно больших опухолей, и здесь женщину подстерегает опасность — в результате нарушения питания миомы может возникать ее отмирание и сильное воспаление. А это приводит к необходимости экстренного оперативного вмешательства.
Можно ли сохранить матку при оперативном лечении миомы?
Вопрос о возможности сохранения матки решает оперирующий врач-гинеколог. При миоме почти всегда ее можно сохранить. Наши гинекологи-хирурги обладают рядом методик, которые позволяют перед операцией миому уменьшить, на время операции обескровить матку, и, соответственно, свести к минимуму риск потери органа.
Какие виды оперативного лечения при миоме матки применяют в гинекологической клинике Уральского НИИ Охраны материнства и младенчества?
Подавляющее большинство операций в гинекологической клинике Уральского НИИ Охраны материнства и младенчества выполняется с помощью щадящих органосохраняющих технологий: лапароскопия (эндоскопическая операция через проколы брюшной стенки размером 5−10 мм), гистероскопия (через цервикальный канал шейки матки). Удаление миом, растущих в полость матки, возможно при гистерорезектоскопии через влагалище без разрезов и проколов.
В нашей клинике разработаны уникальные технологии оперативного лечения миомы матки, которые позволяют не только оставить матку, но и сохранить ее способность к вынашиванию малыша и благополучным родам.
В настоящее время мы работаем с уникальным шовным материалом – так называемой гарпунной нитью. Эта технология позволяет адекватно восстанавливать целостность стенки матки без наложения множества швов и узлов на матке. Таким образом, минимизируется травматическое воздействие на стенку матки, уменьшается время операции и, что самое ценное, создаются условия для формирования качественного полноценного послеоперационного рубца на матке. А именно это определяет течение последующей беременности.
Таким образом, минимизируется травматическое воздействие на стенку матки, уменьшается время операции и, что самое ценное, создаются условия для формирования качественного полноценного послеоперационного рубца на матке. А именно это определяет течение последующей беременности.
Какие преимущества у лапароскопической (эндоскопической) операции?
- Органосохраняющие технологии операций.
- Вместо широкого разреза брюшной стенки (от 7 до 30 см в длину) выполняется несколько проколов от 3 до 10 мм. Поэтому практически отсутствуют послеоперационные боли, косметические дефекты, нет необходимости соблюдать строгий постельный режим, строгую диету.
- Длительность госпитализации составляет 1−3 дня. Быстро восстанавливается нормальное самочувствие и способность к обычной бытовой и трудовой деятельности.
- За счет отсутствия большого разреза очень редко возникают послеоперационные грыжи.
- Оптика, используемая при лапароскопических вмешательствах, дает многократное увеличение, поэтому оперативное вмешательство выполняется, более деликатно, практически микрохирургически.
- При помощи лапароскопа у хирурга обзор органов живота намного лучше, чем при большом разрезе. В результате уровень интраоперационной кровопотери в несколько раз ниже, меньше травма тканей, имеется возможность уточнения существующего диагноза, мгновенное изменение тактики лечения при необходимости, возможность диагностики сопутствующей патологии.
- В нашей клинике возможно проведение интраоперационного УЗИ исследования с доплерометрией, которая позволяет уточнять режим кровообращения в узле и в матке в режиме реального времени, что позволяет оперировать практически без кровопотери.
- При эндохирургическом вмешательстве нет контакта тканей с перчатками хирурга, на органы и брюшину не попадает тальк, меньше манипуляций с кишечником, не используются марлевые салфетки — все это исключает развитие инфекционных осложнений и уменьшает возможность образования послеоперационного спаечного процесса, приводящего к бесплодию, кишечной непроходимости и другим тяжелым патологиям.

- Использование современного шовного материала и безузловой методики внутреннего наложения шва на матку позволяет минимизировать травматическое воздействие на стенку матки, уменьшить время операции и реабилитации, улучшить качество послеоперационного рубца на матке и течение последующей беременности.
Мы готовы помочь каждой женщине, страдающей миомой матки, и при этом найти тот самый индивидуальный путь, следуя которому каждая женщина сможет стать матерью и родить здорового малыша.
Прием женщин для диагностики и решения вопроса о необходимости оперативного лечения осуществляется в нашей научной поликлинике ФГБУ «Уральский НИИ Охраны материнства и младенчества» МЗ РФ, по адресу: Екатеринбург, ул. Репина, 1, 2 подъезд.
Прием ведут высококвалифицированные специалисты:
| д.м.н. Михельсон А.А. | ведущий научный сотрудник научного отдела сохранения репродуктивной функции женщин, врач акушер гинеколог высшей категории | понедельник 16.00-19.00 |
| к.м.н. Мелкозерова О.А. | руководитель научного отдела сохранения репродуктивной функции женщин, врач акушер гинеколог высшей категории | среда 16.00-19.00 |
| к.м.н. Волкова Е.В. | врач акушер гинеколог , гинеколог детского и подросткового возраста | пятница 16.00-19.00 |
Запись на консультацию в Консультативно-диагностическое отделение в рабочие дни с 9:00 до 16:00 по телефону 8 (343) 371 08 78, обратиться в Отдел госпитализации по телефону 8 (343) 371-17-24 или направить свои медицинские документы по электронной почте Этот адрес электронной почты защищен от спам-ботов. У вас должен быть включен JavaScript для просмотра.
Миома матки: что это такое, как правильно диагностировать и как лечить
Примерно у 30-35% женщин в мире диагностируют миому матки, причем только в одной трети случаев возникают неприятные симптомы. При этом врачам довольно часто приходится отвечать на вопросы о беременности с миомой матки и выборе способа родоразрешения. В этой статье вы узнаете, что такое миома матки, как ее обнаруживают, как лечат и что делать, если с миомой не получается забеременеть.
При этом врачам довольно часто приходится отвечать на вопросы о беременности с миомой матки и выборе способа родоразрешения. В этой статье вы узнаете, что такое миома матки, как ее обнаруживают, как лечат и что делать, если с миомой не получается забеременеть.
Что такое миома матки
Это доброкачественная опухоль в виде узла, которая развивается из разросшейся мышечной ткани. Она может быть единичной или множественной. В 95% случаев миома матки располагается в теле матки, куда реже — в ее шейке. Миомы до 5 см считаются небольшими, а более 5 см — большими. Также есть градация размеров миом по неделям — как при беременности.
Точная причина миомы матки неизвестна, однако есть факторы, увеличивающие вероятность ее появления. Например, наследственность: если миому обнаруживают у молодой девушки, то скорее всего миома матки есть и у ее старших родственниц. Также в группе риска находятся не рожавшие женщины, а также те, у которых рано начались месячные и большой процент жировой массы в организме
Это опухоль, реагирующая на гормональные изменения в теле женщины. Она зависима от уровня как эстрогена, так и прогестерона — отсюда высокая частота миомы матки у нерожавших женщин позднего репродуктивного возраста, у которых происходит постепенное угасание работы яичников и перестройка миометрия — мышечного слоя матки.
Какие признаки у миомы матки
Бывает, что миома протекает бессимптомно — ее могут случайно обнаружить во время УЗИ или операции. Набор признаков миомы определяют несколько факторов:
- Размер. Большие узлы могут сдавливать соседние внутренние органы, нарушая их функцию.
- Локализация и направление роста. Субмукозная миома находится в подслизистом слое, интерстициальная захватывает всю толщу стенки органа, а субсерозная лежит под внешней оболочкой матки. Субсерозная миома, особенно больших размеров, сдавливает внутренние органы.
- Расположение узлов по отношению к оси матки.Большие узлы, лежащие в перешейке матки, нарушают иннервацию и работу мочевого пузыря.
 Ретроцервикальные узлы, растущие из задней поверхности шейки матки в сторону прямой кишки, приводят к запорам.
Ретроцервикальные узлы, растущие из задней поверхности шейки матки в сторону прямой кишки, приводят к запорам.
Примерно 70% женщин, страдающих миомой матки, беспокоят обильные менструальные кровотечения. Они возникают в результате образования новых сосудов миомы или венозного застоя в тканях матки. Если к обильным месячным добавились кровотечения в другое время цикла и выделения с неприятным запахом, врач подозревает субмукозную миому матки.
Вызывает ли миома матки бесплодие
Большинство миом матки не вызывает проблем с зачатием и беременностью. Но женщинам с субмукозной миомой труднее зачать ребенка, к тому же у них повышена частота выкидышей и осложнений в беременности. Миома матки часто сочетается с другими патологиями, в том числе — вне половой системы, вроде ожирения или эндокринными заболеваниями, поэтому забеременеть с миомой матки сложнее.
ЭКО при миоме матки часто бывает неэффективным. При субмукозной миоме частота наступления беременности снижена в 4 раза, а при интрамуральном расположении миомы — почти на 40% по сравнению с женщинами, у которых нет миомы матки. Частота имплантации — прикрепления зародыша к внутренней стенке матки — также снижается.
Как обнаруживают миому
Главный метод диагностики — ультразвуковой с двумя датчиками: трансабдоминальным и трансвагинальным. Врач осматривает полость матки и обнаруживает миоматозные узлы, их расположение и размер. УЗИ-диагностика миомы матки при беременности затруднена — врач увидит лишь крупные узлы. Еще одним методом диагностики миомы является гистероскопия (метод эндоскопического обследования полости матки). До беременности миому выявляют с помощью эхогистерографии — метода, при котором матку заполняют жидкостью и осматривают на УЗИ. Такой способ позволяет четче увидеть контуры узла и выбрать правильную тактику лечения.
Как проходит беременность с миомой матки
Все зависит от локализации и размера узла, а также расположения плаценты относительно миомы. Если миоматозный узел небольшой и лежит далеко от плаценты, беременность скорее всего пройдет нормально. Если плацента формируется под узлом или близко к нему, то возможно кровотечение на ранних сроках беременности. Такое расположение плаценты приводит к преждевременным родам, а при наличии миомы в теле матки высока вероятность спонтанного выкидыша.
Если миоматозный узел небольшой и лежит далеко от плаценты, беременность скорее всего пройдет нормально. Если плацента формируется под узлом или близко к нему, то возможно кровотечение на ранних сроках беременности. Такое расположение плаценты приводит к преждевременным родам, а при наличии миомы в теле матки высока вероятность спонтанного выкидыша.
Во втором триместре возможен стремительный рост миоматозного узла и нарушение его питания. Внешний признак — сильная боль в животе, ощущаемая женщиной. Частые осложнения в этот период — низкое прикрепления плаценты и ее преждевременная отслойка.
В третьем триместре миома может помешать ребенку принять наиболее физиологическое для родов положение — головкой ко входу в малый таз. Ребенок испытывает недостаток кислорода и развивается недостаточно. Велик риск преэклампсии — тяжелого осложнения, затрагивающего сразу несколько систем органов.
Как проходят роды с миомой матки
На течение родов также влияют расположение, количество и размеры миоматозных узлов. Если миома не мешает течению родов, то выбирает родоразрешение через естественные пути. Если во время беременности миома вышла за пределы малого таза и мешает нормальному прохождению плода через родовые пути, то делают кесарево сечение.
Как лечат миому матки
Если миома не мешает жить, то за ней просто наблюдают и лечат только при ее стремительном росте. Исключение — субмукозная миома: ее всегда удаляют. В остальных случаях выбирают один из двух методов: консервативный — с помощью гормональных таблеток или оперативный — удаление узлов или матки.
Самые неблагоприятные для беременности виды миом — это интерстициальная и субмукозная. Их удаляют, сохраняя матку. Исследования утверждают, что удаление этих видов узлов повышает шансы на беременность. Другие виды миом удалять не рекомендуется, так как могут возникнуть спайки. Узел могут удалить во время кесарева сечения, но только при показаниях.
Куда обратиться за помощью
Миому матки лечит врач-акушер гинеколог. Качество лечения напрямую зависит от качества диагностики и мастерства врача. В клинике Эмбрио вы можете записаться на консультацию к акушеру-гинекологу и пройти исследования без очередей и по приемлемой цене. Позвоните по телефону xxx или оставьте заявку на сайте.
Качество лечения напрямую зависит от качества диагностики и мастерства врача. В клинике Эмбрио вы можете записаться на консультацию к акушеру-гинекологу и пройти исследования без очередей и по приемлемой цене. Позвоните по телефону xxx или оставьте заявку на сайте.
Миома матки и её влияние на возможность зачатия, беременность и роды
Миома матки (лейомиома) — одна из самых распространённых опухолей женской половой сферы. Это заболевание диагностируют у 20-27% женщин фертильного возраста. В последние десятилетия миому матки ко времени реализации детородной функции отмечают всё в большем количестве случаев, так как в связи с социальными мотивами женщины откладывают рождение детей на более поздний период репродуктивного возраста. В связи с этим совершенно логично, что у них все чаще появляются вопросы относительно возможности забеременеть при наличии миомы матки или после ее удаления, о ее влиянии на течение беременности и роды.
Что же такое миома?Миома — это доброкачественная опухоль из мышечной ткани, которая постепенно может стать фибромиомой, если к процессу новообразования кроме тканей мышечных, присоединяются соединительные ткани, стремительно разрастающиеся и преобразующие структуру опухоли.
Каковы причины возникновения миомы матки?Самый важный аспект этиологии миомы матки – провоцирующий фактор роста опухоли – остаётся неизвестным, хотя теории её развития существуют. Одна из них — это нарушение гормонального фона у женщины (конкретно увеличение эстрогенов и прогестерона что приводит к повышению активности клеточного деления), однако не исключена и наследственная расположенность. Так же к возникновению миомы могут привести и воспалительные гинекологические заболевания, эндокринно-обменные заболевания (сахарный диабет, хронические заболевания внутренних органов, заболевания щитовидной железы), перенесённые внутриматочные вмешательства (аборты, выскабливания, использование внутриматочных спиралей).
Миома матки сама по себе не является причиной, препятствующей беременности и приводящей к бесплодию, однако женщинам с данным заболеванием бывает довольно непросто зачать ребенка. Всё зависит от количества, расположения и размеров миоматозного узла. Миома может сдавливать маточные трубы, деформировать их, тем самым нарушая процесс свободного движения сперматозоидов и, как следствие, оплодотворения. Так же миоматозный узел, если он находится в непосредственной близости от места имплантации, может нарушать её правильное течение и, как следствие, приводить к самопроизвольным выкидышам.
Небольшие узлы, находящиеся в мышечном слое матки, практически не влияют на процесс имплантации эмбриона. Как правило, в течение такой беременности осложнений не возникает.
Как миома влияет на беременность?Небольшая миома во время беременности может протекать без каких-либо проявлений. Но бывают случаи и осложнений миом, и их влияния на течение самой беременности.
В 1 триместре миома может являться причиной угрожающего выкидыша, неразвивающейся беременности, кровотечения в результате отслойки плаценты, гипоплазии хориона, может отмечаться её рост.
Во 2 триместре она может быть причиной низкой плацентации, истмико-цервикальной недостаточности, фетоплацентарной недостаточности, что в свою очередь может привести к гипоксии и гипотрофии плода. Возможен рост миомы, нарушение её питания в следствие чего возникает некроз самого и узла и близлежащих тканей, представляя опасность и для жизни малыша, и для материнского организма. В 3 триместре на фоне миомы возможно развитие таких осложнений как: неправильное предлежание и положение плода, плацентарная недостаточность, преэклампсия, угрожающие преждевременные роды. Подслизистые миомы, миомы расположенные ретроплацентарно и миомы объёмом более 200 см3 являются фактором риска отслойки плаценты и как следствие кровотечения, представляя угрозу для жизни матери и плода. Роды и родоразрешение В процессе родов миома может вызывать слабость родовой деятельности привести к её дискоординации , неправильное предлежание плода или создавать препятствие для прохождегние плода по родовым путям. Большая шеечная миома может осложнять роды через естестественные родовые пути, поэтому возникает необходимость в кесаревом сечении. Миома может нарушить сократительную способность миометрия, что может привести к атонии матки и послеродовому кровотечению. Миома расположенная в нижнем маточном сегменте может являться причиной задержки плаценты. Итак, подводя итог, можно сделать вывод, что наступление беременности и благоприятное её разрешение при миоме матки возможно только при тщательном контроле состояния миоматозных узлов. Поэтому зная, что у вас есть данное заболевание, перед планированием беременности необходимо проконсультироваться с лечащим врачом. Ведь главное правило медицины: профилактика всегда лучше лечения, а лечение любого заболевания на ранней стадии всегда эффективнее борьбы с запущенным недугом.
Роды и родоразрешение В процессе родов миома может вызывать слабость родовой деятельности привести к её дискоординации , неправильное предлежание плода или создавать препятствие для прохождегние плода по родовым путям. Большая шеечная миома может осложнять роды через естестественные родовые пути, поэтому возникает необходимость в кесаревом сечении. Миома может нарушить сократительную способность миометрия, что может привести к атонии матки и послеродовому кровотечению. Миома расположенная в нижнем маточном сегменте может являться причиной задержки плаценты. Итак, подводя итог, можно сделать вывод, что наступление беременности и благоприятное её разрешение при миоме матки возможно только при тщательном контроле состояния миоматозных узлов. Поэтому зная, что у вас есть данное заболевание, перед планированием беременности необходимо проконсультироваться с лечащим врачом. Ведь главное правило медицины: профилактика всегда лучше лечения, а лечение любого заболевания на ранней стадии всегда эффективнее борьбы с запущенным недугом.Беременность при миоме матки — медицинский центр «Мать и Дитя
Диагноз «миома матки» для многих нерожавших женщин звучит, как приговор. До недавнего времени единственным методом лечения патологии являлось оперативное удаление опухоли вместе с органом, в котором она локализована.
Беременность при миоме матки являлась невозможной. Сегодня в медицине преимущество отдается органсберегающим методам терапии. Женщины получают возможность сохранить беременность при миоме матки и благополучно родить здорового ребенка.
Современная точка зренияУченые рассматривают миому матки, как реакцию органа на регулярные повреждения. Организм женщины ежемесячно подвергается сложному процессу перестройки в связи с подготовкой к оплодотворению и беременности. Если беременность не наступает, то происходит возвращение к исходному состоянию.
Постепенно происходит истощение организма, которое с болезнями, влиянием экологии, вредными привычками, хирургическими вмешательствами, приводит к образованию доброкачественной опухоли в миометрии матки.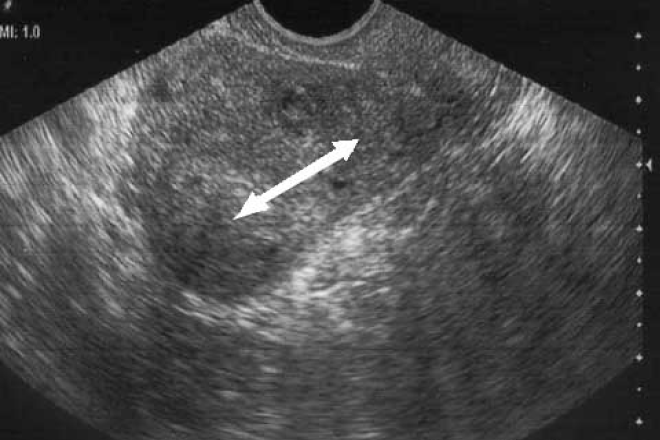 Предположения о возможности злокачественного перерождения миомы не подтверждаются, и это позволяет сохранить матку.
Предположения о возможности злокачественного перерождения миомы не подтверждаются, и это позволяет сохранить матку.
Забеременеть при миоме матки реально, что подтверждается статистикой. По последним данным миома встречается у 80% женщин старше 35 лет. Если узлы не создают механического препятствия транспорту ооцита и прикрепления оплодотворенной яйцеклетки, то беременность при миоме матки наступает и протекает без особенностей.
Часто под действием меняющегося во время беременности гормонального фона происходит регрессия узлов. Поэтому, даже если опухоль обнаружена на этапе планирования беременности, врач оценивает риски, возникающие после оперативного удаления узлов и назначает щадящее лечение:
- гормонмодулирующую терапию;
- малоинвазивные методы оперативного лечения;
- сочетание консервативного и оперативного лечения.
Чаще опасность для вынашивания беременности представляют рубцы, оставшиеся после удаления узлов. Они повышают риск разрыва матки, врастания плаценты и других опасных гинекологических патологий.
Методы и показания к проведению миомэктомииВ каждом конкретном случае врач определяет необходимость проведения миомэктомии. Иногда, чтобы забеременеть при миоме матки, нужно удалить мешающие процессу узлы. Показаниями к проведению хирургического вмешательства являются следующие факторы:
- наличие больших (Æ ˃ 8 см) узлов;
- стремительное увеличение и нарушение трофики новообразований;
- интенсивные болевые ощущения;
- обильные, регулярно повторяющиеся маточные кровотечения;
- выявление субмукозного образования или субсерозного узла на ножке.
Миомэктомию проводят гистероскопическим или лапароскопическим методом, что позволяет избежать образования рубцов. Гистерорезектоскопия обеспечивает вагинальный доступ к узлам, имеет малую травматичность, короткий восстановительный период и низкий риск развития послеоперационных осложнений.
По показаниям назначают электрохирургическую миомэктомию. Этим методом удаляют узлы, расположенные в глубине органа, имеющие сферическую форму и обладающие выраженным интрамуральным компонентом. Перечисленные методы терапии дают возможность полного восстановления репродуктивной функции в 31-67% случаев.
Миома при беременностиТак как новообразование является гормонзависимым, то миома при беременности претерпевает определенные изменения. В первом и втором триместре миома при беременности может увеличиться, но уже в III триместре отмечается уменьшение размера узлов.
Чаще всего существенного увеличения образования не наблюдается, так что беременность при миоме матки в некоторых случаях оказывает положительное влияние на патологию. Но бывает, что беременность при миоме матки представляет опасность. Иногда происходит дегенерация узлов.
Увеличение количества прогестерона и сосудистые изменения приводят к разрушению образования, которое сопровождается некрозом тканей, отторжением узла и кровотечением. Поэтому лечение миомы лучше проводить до наступления беременности.
Опытные специалисты клиники разработают методику лечения, а, при необходимости, проведут ЭКО, позволяющее забеременеть при наличии узлов. Миома при беременности, если наблюдение ведет грамотный врач-репродуктолог, не является угрозой и позволяет родить здорового ребенка.
Автор: Сарбей Евгения Игоревна, врач акушер-гинеколог МЦ «Мать и Дитя»
Доброкачественная опухоль. Опасна ли миома во время беременности? | Здоровая жизнь | Здоровье
Маленький узел — мало проблем
Миома матки — это доброкачественная опухоль, состоящая из клеток мышечной и соединительной тканей. Она представляет собой один, а чаще несколько узлов, которые могут расти как внутри матки (как бывает в 90% случаев), так и в её шейке, и даже в брюшной полости (субсерозная форма).
Часто миома матки впервые появляется именно во время беременности — повышенный уровень женских половых гормонов стимулирует её рост.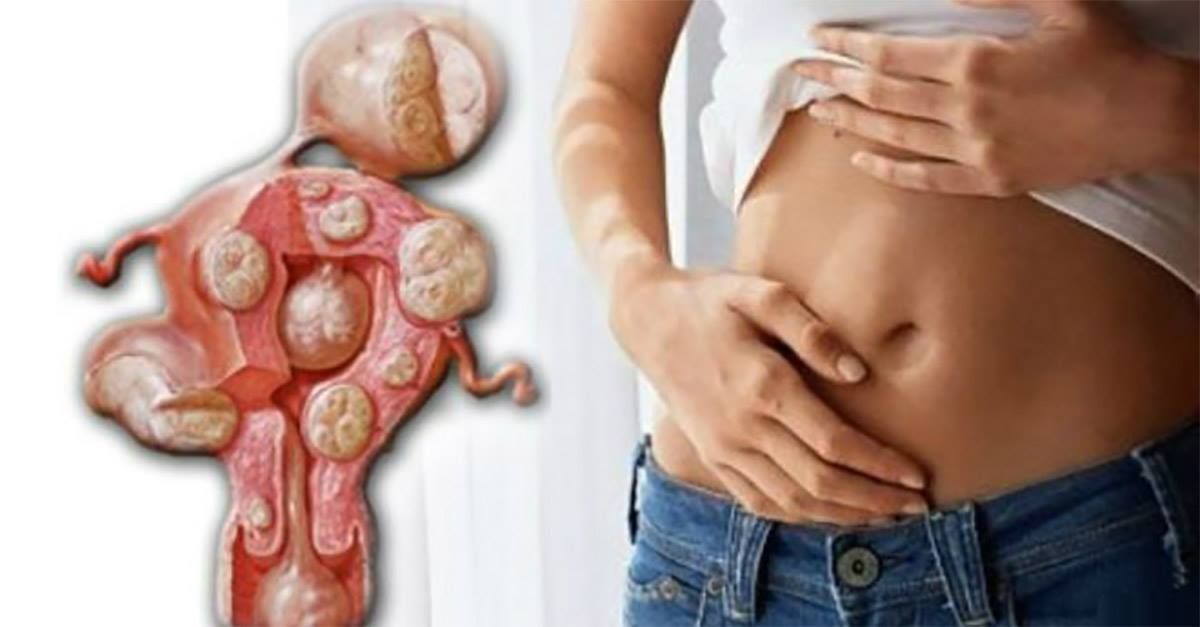 Миому можно обнаружить при обычном гинекологическом осмотре, а подтвердить диагноз — с помощью УЗИ.
Миому можно обнаружить при обычном гинекологическом осмотре, а подтвердить диагноз — с помощью УЗИ.
Беременность, возникшая на фоне небольших миоматозных узлов, расположенных далеко от места прикрепления плаценты, как правило, ничем плохим ни женщине, ни малышу не грозит. И, хотя узлы могут расти по мере срока беременности, этот рост мнимый — он связан лишь с увеличением самой матки и опасности не представляет. А у некоторых будущих мам миома не только не растёт, но даже уменьшается в размерах.
Так что паниковать будущей маме не следует. Просто надо регулярно наблюдаться у гинеколога, соблюдать режим, больше отдыхать и пристально следить за уровнем железа, так как при беременности миома часто сопровождается железодефицитной анемией. Чтобы уменьшить этот риск, следует принимать витамины группы В, аскорбиновую и фолиевую кислоты, улучшающие усвоение железа. Ну а уже после родов и завершения грудного вскармливания необходимо приступить к лечению миомы, которое начинают с курсового приёма гормональных препаратов, содержащих прогестерон.
Операция — на крайний случай
Другое дело, если миоматозные узлы изначально большие, или их много, или они имеют подслизистое расположение. В этом случае проблемы во время вынашивания беременности очень вероятны. Особенно опасно, если плацента расположена рядом с узлом. Он негативно влияет на строение и функции детского места, в результате чего малыш может хронически недополучать важные питательные вещества и кислород. К тому же крупный узел может давить на ребёнка. Неслучайно у многих женщин с большими миомами рождаются маловесные дети.
Часто у таких пациенток бывают преждевременные роды. А если схватки начались в срок, миома может сделать роды более затяжными. К тому же она существенно уменьшает саму вероятность естественного родоразрешения, часто приходится делать кесарево сечение. Впрочем, в этой операции есть и небольшой плюс — если миома расположена поблизости от разреза матки, врач может заодно удалить опухоль.
До момента родоразрешения миому врачи предпочитают не трогать, разве что в крайнем случае. «Самая большая опасность миомы — нарушение кровоснабжения в узле, при котором происходит некроз его ткани, — говорит гинеколог-эндокринолог высшей категории Екатерина Минка. — Это может случиться на любом сроке беременности без видимых причин. О том, что кровоснабжение миомы нарушилось, могут говорить такие симптомы, как боль в животе, тяжесть, тянущие ощущения (гипертонус матки), повышение температуры, повышенное количество лейкоцитов и высокие значения СОЭ в анализе крови. Подтвердить диагноз может УЗИ. Для лечения обычно применяются консервативные методы. Но, если они не помогают и некроз прогрессирует, приходится прибегать к удалению миомы с помощью лапароскопии. Наиболее благоприятные сроки для такой операции — с 16‑й по 32‑ю неделю».
Бережёную Бог бережёт
Вмешательство в организм беременной, конечно, совсем не благо. Да и нервничать лишний раз из-за угрозы прерывания беременности едва ли кому-то хочется. Именно поэтому лучший выход — заняться лечением миомы ещё до зачатия. Это существенно повысит шансы на беременность и убережёт от возможных проблем с вынашиванием.
А вообще посещать гинеколога раз в полгода нужно абсолютно всем женщинам, независимо от того, планируют они беременность в ближайшее время или нет. Это лучший способ своевременно обнаружить и миому, и другие проблемы, которые могут в дальнейшем повлиять на процесс вынашивания малыша.
Миома матки и беременность — возможные осложнения
Миома — доброкачественное новообразование мышечного слоя матки. Обычно миоматозные узлы множественные, растут из незрелых миоцитов миометрия. Как правило, диагностирование лишь одного узла свидетельствует о минимальных размерах второго узла. Одиночные миомы являются редкостью, а после воспалительных процессов — это наиболее распространенное заболевание. У женщин детородного возраста частота патологии составляет 20-21%, она увеличивается с годами.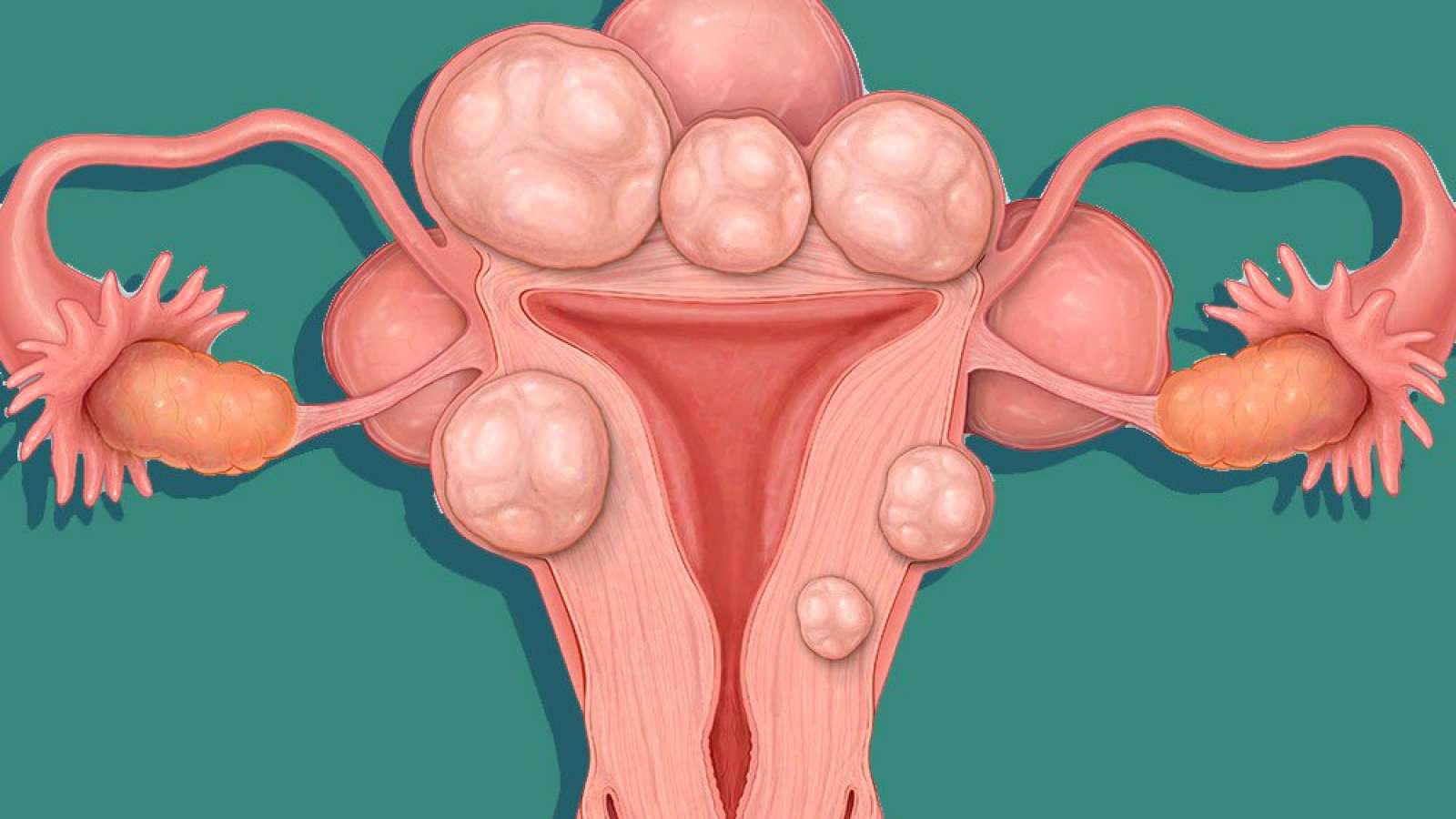
Причины возникновения
Наиболее распространенной данной причиной патологии считается нарушение гормонального фона, в частности увеличение количества эстрогенов. Способствует данной дисфункции нарушения в системе регуляции репродуктивных функций, начиная от головного мозга и заканчивая яичниками и маткой. Это могут быть как наследственные заболевания, так и воспалительные процессы половых органов, эндокринные болезни и сопутствующая патология.
На образование миоматозных узлов влияет и состояние рецепторного аппарата матки, которое ухудшается после абортов, послеродовых осложнений и хронической инфекции половой системы.
Миома матки во время беременности
Женщины с подобной патологией способны к зачатию и развитию беременности. Исключением являются случаи, когда миома растет в полость матки, тем самым уменьшая ее просвет, деформирует матку и препятствует прикреплению оплодотворенной яйцеклетки к стенке матки. Миома и беременность – несопоставимые явления при росте миоматозного узла в сторону брюшной полости, который пережимает маточные трубы и не дает сперматозоидам передвигаться к яйцеклетке.
Во время беременности данная патология может протекать бессимптомно. Женщина в положении не догадывается о наличии таких узлов и узнает о них только после проведения первого УЗИ.
Проявления миомы матки во время беременности
В данном случае симптомы зависят от размеров узлов, их количества, характера роста и наличия сопутствующей патологии со стороны яичников или же других органов.
Многие женщины, имеющие межмышечные узлы размером до 4 см, которые находятся в теле матки и не деформируют ее полость, успешно вынашивают ребенка и не имеют осложнений при родах.
Несмотря на такие случаи, миоматозные узлы влияют на состояние беременной матки, а именно на количество поступления эстрогенов к матке, тем самым способствуя увеличению размеров миомы. Приток прогестерона при этом значительно уменьшается. Объясняется такое явление нарушением рецепторного аппарата матки, который становится более чувствительным к эстрогенам. Чем длительнее течение заболевания, тем значительнее ухудшается кровоток в матке, происходит увеличение ее объема за счет миоматозного узла, а также увеличивается риск осложнений при беременности.
Чем длительнее течение заболевания, тем значительнее ухудшается кровоток в матке, происходит увеличение ее объема за счет миоматозного узла, а также увеличивается риск осложнений при беременности.
Осложнения беременности при миоме
Беременные женщины с таким заболеванием на любом сроке имеют высокий риск развития осложнений: угроза прерывания, нарушение трофики миоматозного узла, которое может привести к его отмиранию и распаду тканей, повышение тонуса матки.
Угроза прерывания на ранних сроках и повышение тонуса матки во втором и третьем семестре возможна из-за снижения эластичности матки, низкой способности мышечного слоя к растяжению, при этом также наблюдается уменьшение кровотока в миоматозном узле и развитие воспалительного процесса в нем.
Во время беременности данная патология приводит к фетоплацентарной недостаточности (невозможность плаценты обеспечить плод необходимым количеством кислорода и питательных веществ), гестозу во второй половине беременности, который проявляется отеками, повышенным артериальным давлением, снижением функции почек и гипоксией плода. Женщины, планирующие обзавестись ребенком при данной патологии, должны помнить о частых случаях неправильного положения плода (косое, поперечное), тазовом предлежании, а также о полном или частичном предлежании плаценты. Наиболее распространенной причиной таких патологий является миома, которая растет в полость матки и деформирует ее, что не дает возможности для плода разместиться головкой вниз и продольно. Плацента также располагается в той части, где имеется свободное место (как правило, плацента должна находиться на задней стенке матки).
Крупные миоматозные узлы нарушают маточно-плацентарное кровообращение в случае их расположения в месте крепления плаценты к стенке матки, что приводит к внутриутробной задержке развитии плода и хронической гипоксии.
У будущих мам при миоме очень часто наблюдаются такие осложнения, как: ускорение роста новообразования, причины чего еще полностью неизвестны, преждевременная отслойка плаценты, нарушение «миграции» плаценты (с увеличением срока беременности растет и миома, которая препятствует нормальному движению плаценты от зева ко дну матки, и вызывает ее отслоение).
Беременность и миома больших размеров – несопоставимые явления. В таких случаях рекомендуют прерывание до 12 недель, чтобы избежать жизнеугрожающих осложнений для женщины. Среди возможных – самопроизвольные выкидыши, которые вызывают обильные кровотечения, так как матка не способна сокращаться, из-за больших узлов миомы; некроз миоматозных узлов, который вызывает распад тканей; развитие тяжелой фетоплацентарной недостаточности грозит врожденными пороками плода и его нервной системы.
Как беременность влияет на миому матки
В первом триместре из-за гормональных изменений в организме происходит увеличение кровоснабжения матки, соответственно и миомы, что приводит к увеличению ее размеров. Но, к счастью, такая тенденция наблюдается нечасто. Бывает и так, что новообразование во время вынашивания ребенка не растет. Из-за увеличения матки и растяжения стенок миоматозные узлы меняют свое месторасположение, а если узел крепится к стенке матки с помощью тонкой ножки, то возможен ее перекрут, который приводит к некротизации узла. Перекрут ножки миоматозного узла проявляется симптомами «острого живота»: сильная острая боль внизу живота, повышение температуры тела, симптомы общей интоксикации, а также изменение показателей общего анализа крови. Данное осложнение требует немедленной госпитализации в стационар и хирургического лечения.
Во втором и третьем триместре беременности также возможно развитие процессов, которые нарушают питание миомы: отек, некроз, нарушение кровообращения и лимфооттока, которые также проявляются симптомами «острого живота».
Диагностика
Обследование будущей мамы при миоме требует тщательного подхода и проводится в следующие сроки:
- І триместр – обследование необходимо провести в термине 7-10 недель;
- ІІ триместр – 14-16 и 22-24 недели;
- ІІІ триместр – 32-34 и 38-39 недели.
При обследовании проводится оценка развития плода, исключение внутриутробной задержки развития плода и нарушения питания в миоматозных узлах, оценивается кровообращение в плаценте, матке и плоде. На последнем осмотре уточняется локализация миомы и плаценты, положение и предлежание плода, чтобы решить вопрос о методе родоразрешения.
На последнем осмотре уточняется локализация миомы и плаценты, положение и предлежание плода, чтобы решить вопрос о методе родоразрешения.
В первом триместре патологию можно пропальпировать через переднюю брюшную стенку при проведении вагинального обследования. Для подтверждения диагноза используют ультразвуковые методы диагностики. Более того, с помощью УЗИ можно диагностировать миоматозные узлы небольших размеров на ранних этапах их развития, а также проводить контроль лечения и динамику роста миомы. УЗИ при беременности помогает оценить структуру, размеры и количество миоматозных узлов, их локализацию относительно плаценты, а также степень деформации полости матки, кровоснабжение миоматозного узла. Параллельно проводится измерение анатомических структур плода, чтобы исключить задержку внутриутробного развития, оцениваются дыхательные параметры, степень зрелости плаценты и кровообращение в плодово-маточном комплексе.
Для оценивания сердечной деятельности и двигательной активности плода с 32 недели беременности целесообразно проводить кардиотокографию до начала родов. Миома и беременность требуют проведения КТГ каждые 5 дней в последние недели.
Лечение
Во время беременности не проводятся радикальные мероприятия по лечению миомы. В основном оно направлено на избежание осложнений миомы в этот период.
Целью лечения является снижение тонуса матки, продление беременности для рождения доношенного плода, избежание преждевременных родов и появление здорового малыша.
Так как миома ухудшает кровоснабжение фетоплацентарного комплекса, то выбор медикаментозной терапии падает на препараты, способствующие улучшению кровотока в сосудах и предупреждению гипоксии плода.
Лечение миомы проводят после рождения ребенка, но при острых состояниях может потребоваться не только консервативная терапия, но и хирургическое вмешательство.
В клинике «Центр ЭКО» г. Калининград возможно проведение консервативной миомэктомии – удаление новообразования с сохранением матки. Беременность после данного удаления миомы возможна, а также если миомэктомию проводят во время гравидарного периода, то удается сохранить плод.
Беременность после данного удаления миомы возможна, а также если миомэктомию проводят во время гравидарного периода, то удается сохранить плод.
Сроки и метод родоразрешения
За неделю до предполагаемой даты родов беременная должна быть госпитализирована в родильное отделение, чтобы акушеры-гинекологи смогли спланировать и выбрать метод родоразрешения. Беременные с низким риском осложнений могут родить через естественные родовые пути, но с использованием адекватного метода обезболивания для избегания спазма сосудов, так как это может привести к гипоксии плода.
Осложнения беременности с миомой:
- ранее отхождение околоплодных вод вследствие повышенного тонуса матки или патологического расположения плода;
- кровотечение в послеродовой период из-за сниженной сократительной способности матки в области миомы;
- преждевременная отслойка плаценты.
При осложненной беременности роды проводят путем операции кесарева сечения и с удалением миомы.
Миома и послеродовой период
Ранний послеродовой период может осложниться кровотечением за счет низкого тонуса матки, а поздний – медленной инволюцией матки, так как миома препятствует нормальному сокращению стенок матки и уменьшению ее размеров. Грудное вскармливание положительно влияет на процесс лечения, так как снижается количество эстрогенов в крови и миома уменьшается в размерах.
Беременность после миомы: возможно ли
Зачастую, для того чтобы завести ребенка, необходимо провести консервативное лечение с удалением миоматозных узлов, при этом сохранив матку. Это органосохраняющая операция. Беременность после такого удаления миомы возможна, она протекает без осложнений, при условии отсутствия развития новых очагов опухоли. Ее ведение требует от врача пристального внимания, ведь во время гестации, из-за гормональных изменений возможно развитие рецидива.
Планировать беременность после миомы можно уже после 6-месячного курса реабилитации. Данный термин обусловлен особенностью заживления стенок матки, ведь только рассасывание швов происходит через три месяца.
Возможно ли перепутать миому с беременностью
Многие женские сайты сообщают истории о том, как на УЗИ перепутали миому с беременностью. Действительно, на ранних сроках плодное яйцо по размерам напоминает миоматозный узел и есть риск перепутать заболевание с беременностью, если аппарат УЗИ старый, изображение некачественное, а сам врач некомпетентен. Но любой высококвалифицированный специалист не позволит себе перепутать миому с беременностью, ведь кроме УЗИ существуют и другие методы диагностики, которые позволяют определить точный диагноз.
- Диагностировать беременность можно и при обычном гинекологическом осмотре, по размерам и консистенции матки, а также по внешнему виду ее шейки.
- Кроме этого, гинеколог назначает анализ для определения уровня ХГЧ. Миома не влияет на количество данного гормона, а при беременности он будет повышен.
- Менструальный цикл при миоме сохраняется, что невозможно при беременности.
Запишитесь на прием по телефону
+7 (4012) 92-06-76
или
воспользуйтесь формой записи:Миома при беременности
Миома матки — доброкачественная опухоль у женщин детородного возраста, рост которой зависит от гормонального фона в организме женщины. В основном это заболевание проявляется в возрасте 30-45 лет. Немаловажным является вопрос, а как же протекает беременность при наличии миомы, так как сама возможность забеременеть является проблематичной из-за того, что миома сдавливает маточные трубы, мешает нормальному прохождению яйцеклетки в полость матки и встрече ее со сперматозоидом, и приводит к бесплодию.
Как правило, во время беременности может наблюдаться активный рост узлов, небольшие образования, недоступные для выявления ранее увеличиваются, поэтому можно сказать, что миома появилась во время беременности. Рост узлов связан с повышенной продукцией яичниками и плацентой гормона прогестерона, который стимулирует образование новых мышечных волокон, а также продукцией большого количества эстрогена надпочечниками плода, поэтому наиболее интенсивный рост узлов может наблюдаться во II-III триместре беременности.
Во многом, конечно, прогнозы зависят от размеров миомы и ее места расположения, однако часто наблюдается невынашивание беременности из-за изменения правильной формы матки, когда оплодотворенная яйцеклетка не может нормально прикрепиться к стенке матки, нарушения развития плаценты из-за недостаточного кровоснабжения отдельных участков слизистой оболочки и повышенной возбудимости матки. Если миоматозные узлы небольшие, беременность может протекать и без осложнений, но если плацента образовалась в области крупных узлов, то во много раз возрастает вероятность самопроизвольного прерывания беременности.
Во время беременности с миомой чаще обычного возникают токсикозы, угрозы прерывания. Кроме того может наблюдаться неправильное положение плода в матке за счет изменения ее формы, что затрудняет роды через естественные родовые пути, развивается гипотрофия (недоразвитие, связанное с нарушением питания) и гипоксия плода, что делает плод нежизнеспособным и также может привести к выкидышу или преждевременным родам. Во время родов может возникать преждевременное излитие околоплодных вод, бурная или наоборот недостаточная по силе родовая деятельность.
При возникновении вышеперечисленных осложнений на фоне беременности показана консервативная миомэктомия, т. е. удаление ткани миомы с сохранением матки и дальнейшем сохранением беременности. Если же удается выносить беременность, то родоразрешение проводится путем кесарева сечения.
Помимо осложнений во время беременности и родов, миома матки может приводить к нарушению протекания послеродового периода. В это период происходит уменьшение размеров матки, кровеносные сосуды, которые разорвались во время отхождения плаценты спазмируются, прекращается кровотечение. При наличии в полости матки инородного образования, в данном случае миомы матки, нарушается процесс сокращения мышечных волокон стенки матки. Это приводит к тому, что кровотечение длительно не останавливается и для его остановки иногда приходится прибегать к удалению матки.
Для профилактики дальнейшего роста миомы необходимо соблюдать диету, следует исключить избыточное потребление жиров и углеводов, ограничить соленые и острые блюда, длительное пребывание на солнце и посещение солярия. С осторожностью следует относиться к массажу и получению физиотерапевтических процедур по поводу других заболеваний. Рекомендуется прием витаминов группы В, а также А, С, Е.
Врач Литашов М.В.
Миома матки и беременность: как УФ влияет на беременность
Миома — это опухоль, которая растет из мышечной ткани матки. Они не раковые. Они могут быть размером с горошину или больше грейпфрута. Они могут расти за пределами стенки матки, внутри полости матки или внутри стенки матки. Многие женщины имеют множественные миомы разных размеров.
По оценкам, от 40% до 60% женщин имеют миомы к 35 годам. До 80% женщин имеют их к 50 годам. Но обнаружить их во время беременности не всегда легко.Это потому, что врачам трудно отличить миому от утолщения мышц матки, которое происходит во время беременности. По этой причине врачи считают, что количество известных случаев ниже реального.
Большинство женщин, у которых была диагностирована миома, продолжают беременеть нормально, но иногда они могут вызывать проблемы.
Проблемы в первом триместре
Большинство миомы не растут, пока вы беременны, но если это произойдет, скорее всего, это произойдет в течение первых 3 месяцев (первый триместр).Это потому, что для роста миоме необходим гормон эстроген. Ваше тело производит его больше, когда вы беременны.
Основные проблемы, которые могут возникнуть:
- Кровотечение и боль. В исследовании, проведенном с участием более 4500 женщин, исследователи обнаружили, что у 11% женщин с миомой также наблюдались кровотечения, а у 59% — только боль. Но у 30% женщин в первом триместре были кровотечение и боль.
- Выкидыш . У женщин с миомой гораздо выше вероятность выкидыша на ранних сроках беременности, чем у женщин без них (14% vs.7,6%). А если у вас множественные или очень большие миомы, ваши шансы еще выше.
Второй и третий триместры
По мере того, как ваша матка расширяется, чтобы освободить место для вашего ребенка, она может давить на миому. Это может вызвать ряд проблем во время беременности:
- Боль . Это наиболее распространенный симптом миомы, особенно большой. Иногда миома перекручивается, что может вызвать спазмы и дискомфорт. В других случаях миома перерастает кровоснабжение, краснеет и умирает.Этот процесс, называемый «красной дегенерацией», может вызвать сильные боли в животе. В некоторых случаях это может привести к выкидышу. Лекарства, отпускаемые без рецепта, такие как парацетамол (тайленол), могут облегчить вашу боль. Но избегайте ибупрофена (Адвил) на ранних сроках беременности, потому что он может вызвать проблемы с беременностью, а также в третьем триместре. Это может вызвать выкидыш, уменьшить количество околоплодных вод или вызвать проблемы с сердцем у вашего ребенка.
- Отслойка плаценты . Текущие исследования, похоже, показывают, что у беременных женщин с миомой гораздо больше шансов отслойки плаценты, чем у женщин без миомы.Это означает, что плацента отрывается от стенки матки еще до родов. Это очень серьезно, потому что ваш ребенок не получает достаточно кислорода, и у вас может быть сильное кровотечение. Вы можете впасть в шок.
- Преждевременные роды . Если у вас миома, у вас больше шансов родить преждевременно (то есть ваш ребенок родится до 37 недель беременности), чем у женщин без миомы.
Во время родов
Многие исследования показывают, что миома матки увеличивает шансы на кесарево сечение.Это может быть связано с тем, что миома может препятствовать сокращению матки, а также блокировать родовые пути, замедляя течение родов. Женщины с миомой в шесть раз чаще, чем другие женщины, нуждаются в кесаревом сечении.
Тазовое предлежание — еще одна потенциальная проблема. При нормальных родах ребенок выходит из родовых путей первым. При ягодичных родах сначала вылезает ягодица или ступни ребенка.
После родов
Миома часто сокращается после беременности.В одном исследовании ученые обнаружили, что через 3-6 месяцев после родов у 70% женщин, родивших живого ребенка, миома уменьшилась более чем на 50%.
Миома и беременность — Совместное лечение миомы
У небольшого числа беременных есть миома матки. Если вы беременны и у вас миома, скорее всего, они не вызовут проблем ни у вас, ни у вашего ребенка.
Во время беременности миомы могут увеличиваться в размерах. Большая часть этого роста происходит из-за прилива крови к матке.В сочетании с дополнительными нагрузками, предъявляемыми к телу во время беременности, рост миомы может вызвать дискомфорт, чувство давления или боли. Миома может увеличить риск:
- выкидыш (при котором беременность заканчивается до 20 недель)
- преждевременные роды
- тазовые роды (при которых ребенок рождается в положении, отличном от головы вниз)
Фибромы не всегда растут во время беременности. В большинстве исследований большинство миомы оставались того же размера.Самопроизвольное сокращение было обнаружено почти у 80% женщин в течение 6 месяцев беременности. Постбеременность, ремоделирование матки может повлиять на миому, создавая естественную терапию в репродуктивном возрасте. Это может объяснить защитный эффект паритета или количества беременностей на риск миомы.
В редких случаях большая миома может блокировать отверстие матки или препятствовать прохождению ребенка в родовые пути. В этом случае ребенок рождается путем кесарева сечения. В большинстве случаев даже большая миома будет ускользать от плода по мере расширения матки во время беременности.У женщин с большими миомами после родов кровопотеря может увеличиться.
Часто миомы не нуждаются в лечении во время беременности. Если у вас наблюдаются такие симптомы, как боль или дискомфорт, врач может прописать вам покой. Иногда беременной женщине с миомой необходимо какое-то время оставаться в больнице из-за боли, кровотечения или угрозы преждевременных родов. В очень редких случаях беременной может быть проведена миомэктомия. После миомэктомии может потребоваться кесарево сечение. В большинстве случаев миомы уменьшаются в размерах после беременности.
Пробные роды не рекомендуются пациентам с высоким риском разрыва матки, в том числе перенесшим классические или Т-образные разрезы матки или обширные трансфундальные операции на матке. Поскольку миомэктомия также может производить трансмуральный разрез матки, ее часто лечили аналогичным образом. Нет никаких клинических испытаний, специально посвященных этой проблеме; однако в одном исследовании сообщается об отсутствии разрывов матки у 212 родов (83% вагинальных) после миомэктомии (74).
Объединенные данные нескольких серий случаев лапароскопической миомэктомии с участием более 750 беременностей выявили один случай разрыва матки (39, 40, 75-77).В других отчетах о случаях разрыва матки описывались случаи разрыва матки до и во время родов (78–80), включая сообщения о редких случаях разрыва матки в отдаленные сроки после традиционной абдоминальной миомэктомии (81, 82). Большинство акушеров разрешают женщинам, перенесшим гистероскопическую миомэктомию по поводу лейомиом типа O или I, роды и роды естественным путем; однако есть сообщения о случаях разрыва матки у женщин, у которых была перфорация матки во время гистероскопии (83–85). Похоже, что риск разрыва матки во время беременности после лапароскопической или гистероскопической миомэктомии невелик.Однако из-за серьезного характера этого осложнения необходимо поддерживать высокий индекс подозрительности при ведении беременности после этой процедуры.
Крупная миома матки при беременности с успешным кесаревым сечением миомэктомии
Миома матки — самая распространенная доброкачественная опухоль женских половых путей. Встречается у 20–40% женщин, тогда как предполагаемая заболеваемость беременными составляет 0,1–3,9%. Миома матки при беременности обычно протекает бессимптомно, осложнения возникают в 10–30% случаев.Первая линия лечения — консервативная с консультированием по поводу миомэктомии после родов. Однако при наличии трудноизлечимых симптомов, как дородовая миомэктомия, так и кесарево сечение, как сообщается, успешно выполняются в тщательно отобранных случаях. Мы сообщаем о случае большой субсерозной миомы матки во время беременности, который был направлен в наш центр на 14 неделе беременности. На 27 неделе беременности у нее развилась общая слабость тела, боли в спине и одышка. Таким образом, она была госпитализирована и лечилась консервативно в течение восьми недель со значительным облегчением симптомов.В конце концов ей сделали кесарево сечение миомэктомии на 35 неделе беременности; В результате родилась живая девочка с массой тела при рождении 2,3 кг и большой субсерозной миомой массой 9,5 кг. Таким образом, мы можем сказать, что кесарево сечение может быть безопасно выполнено в тщательно отобранных случаях.
1. Введение
Миома матки — самые распространенные доброкачественные опухоли женских половых путей, которые возникают из гладкомышечных клеток матки [1, 2]. Это распространенная гинекологическая опухоль в Нигерии [3].Они могут быть одиночными или множественными и присутствовать в разных размерах. Они встречаются в два-три раза чаще у чернокожих женщин, чем у женщин европеоидной расы [1]. Встречается у 20–40% женщин, тогда как предполагаемая заболеваемость беременными составляет 0,1–3,9%. Гораздо меньшее количество случаев беременности можно объяснить тем фактом, что миома матки связана с бесплодием, а также низкой частотой имплантации после экстракорпорального оплодотворения [4]. Однако частоту миомы матки во время беременности можно недооценить, поскольку большинство миомы матки протекает бессимптомно, и многие женщины могут не проходить стандартное ультразвуковое сканирование во время беременности [5].Первое направление лечения миомы матки, сосуществующей с беременностью, — консервативное с консультированием по поводу миомэктомии после родов. Это связано с тем, что они обычно протекают бессимптомно с осложнениями, возникающими в 10–30% случаев во время беременности, родов и / или послеродового периода [6, 7]. Однако при наличии трудноизлечимых симптомов некоторым пациенткам было предложено прерывание беременности [8]. В качестве альтернативы и дородовая миомэктомия [8–10], и кесарево сечение [11–15] были успешно выполнены в тщательно отобранных случаях.
Мы решили задокументировать этот случай успешного кесарева сечения миомэктомии, выполненного в наших клинических условиях с ограниченными ресурсами, чтобы стимулировать расширение возможностей консультирования в тщательно отобранных случаях.
2. Представление случая
37-летняя женщина G3P0 +1 была направлена в наш центр из учреждения вторичного уровня из-за огромной миомы матки, сосуществующей с беременностью на 14 неделе беременности.
У нее в течение семи лет наблюдалось вздутие живота и аменорея продолжительностью 14 недель.Вздутие живота прогрессивно увеличивалось в размерах с сопутствующей болью в животе продолжительностью один месяц. В анамнезе не было вагинальных кровотечений, кишечных / мочевыводящих или других симптомов.
Она не обращалась за медицинской помощью или лечением по поводу вздутия живота до того, как забеременела. Беременность подтверждена ультразвуковым сканированием на 12 неделе беременности.
При осмотре: респираторного дистресса, клинически бледный, без лихорадки, безжелудочковой железы, отека стопы.Частота пульса 88 ударов в минуту, артериальное давление 90/50 мм рт. Частота дыхания составляла 18 циклов в минуту. Живот был сильно растянут, и была огромная плотная масса в брюшно-тазовой области размером 44 см от лобкового сочленения. Сонография брюшной тазовой полости показала жизнеспособный одноплодный внутриутробный плод на сроке 14 недель беременности. Он также показал огромную субсерозную миому матки размером примерно в левой передней части матки. Анализы крови показали гематокрит 28% и нормальные уровни электролитов, мочевины и креатинина.Группа крови женщины была положительной по резус-фактору «D», а генотип гемоглобина — AA.
Пациентка осматривалась в женской консультации с интервалом в две недели. Ей лечили гематические, противоглистные и химиопрофилактику малярии. В течение этого периода она успешно лечилась от малярии (пероральной комбинированной терапией с артемизинином), когда у нее были клинические симптомы и положительный результат мазка.
Поступила в женское отделение на сроке гестации 27 недель с жалобами на общую слабость тела, боли в спине, одышку.При поступлении у нее был второй эпизод малярии, который снова успешно вылечили пероральной комбинированной терапией с артемизинином. Она была госпитализирована на восемь недель с консервативным лечением с постельным режимом, гидратацией, анальгетиками и мониторингом состояния плода и матери. Консервативное лечение привело к значительному облегчению всех симптомов.
В период госпитализации пациенту перелили одну единицу упакованных клеток. Ей также внутривенно вводили декстран железа и подкожно эритропоэтин для коррекции анемии.По окончании лечения гематокрит составил 35%.
Ей посоветовали сделать плановое кесарево сечение при госпитализации, на что она дала согласие. Дексаметазон вводили внутримышечно до операции, чтобы способствовать созреванию легких плода.
Плановое кесарево сечение выполнено под спинальной анестезией на 35 неделе беременности. На рис. 1 показан контур матки и миомы матки до начала операции, при этом матка отклонена вправо, а миома расположена по центру.Затем брюшную полость вскрыли субумбиликальным разрезом по средней линии. Огромная субсерозная миома матки располагалась по центру с отклонением матки к правому боку живота. В результате появилась живая девочка с массой тела при рождении 2,3 кг и оценкой 5 и 8 по шкале Апгар через 1 и 5 минут, соответственно. После рождения ребенка разрез на матке зашили. Затем матка была экстериоризирована, и соотношение миомы к матке показано на рисунке 2. После этого катетер Фолея размером 18FG был наложен в качестве жгута на уровне внутреннего зева шейки матки; Успешно проведена интракапсулярная миомэктомия с осторожным закрытием и обеспечен хороший гомеостаз.Узелок миомы, показанный на рисунке 3, имел области кистозной дегенерации и весил 9,5 кг. Его отправили на гистологию, и позже отчет подтвердил диагноз лейомиомы с участками кистозной дегенерации и без признаков злокачественности. Расчетная кровопотеря после операции составила 800 мл, в послеоперационном периоде было перелито две единицы цельной крови. В послеоперационном периоде она также получала анальгетики и антибиотики. Послеоперационный гематокрит составил 30%. Послеоперационный период протекал без осложнений, и через пять дней ее выписали из больницы.Послеродовой визит через шесть недель был удовлетворительным.
3. Обсуждение
Частота миомы матки во время беременности, вероятно, увеличится во всем мире из-за задержки деторождения, которая сейчас более распространена из-за различных факторов [16–19]. В Нигерии, как и в других чернокожих странах, у женщин наблюдается более высокая тенденция к развитию миомы матки из-за нескольких механизмов [16, 20]. Кроме того, наши женщины обычно опаздывают на лечение из-за плохого обращения за медицинской помощью, социально-культурных и финансовых ограничений, а также из-за страха перед операцией [16, 21, 22].Такая задержка обращения за лечением увеличивает вероятность появления у чернокожих женщин больших и / или множественных миом матки, которые имеют более высокий риск осложнений во время беременности [7, 23].
Осложнения, которые могут быть связаны с миомой матки во время беременности, включают дегенеративные изменения, которые обычно вызывают боль в животе, выкидыши, неправильное положение / неправильное представление, ограничение внутриутробного развития, дородовое кровотечение, преждевременные роды, затрудненные роды, послеродовое кровотечение и высокую частоту кесарева сечения [ 16–19, 24–26].
Возникновение некоторых из этих осложнений во время беременности может привести к отказу от обычного консервативного лечения миомы матки во время беременности. Следует тщательно рассмотреть вариант миомэктомии при беременности. Во время беременности значительно увеличивается васкуляризация матки. Следовательно, миомэктомия может привести к чрезмерной кровопотере, что может привести к неизбежной гистерэктомии [5, 23] или материнской смертности [16]. Однако при наличии трудноизлечимой симптоматики мы рекомендуем индивидуализировать лечение для получения оптимальных результатов.
Наша индексная пациентка заметила прогрессирующее вздутие живота в течение семи лет, но не обратилась за лечением в какую-либо больницу до того, как забеременела. Она хорошо отреагировала на консервативное управление; Таким образом, дородовая миомэктомия не выполнялась. Несмотря на всестороннее консультирование, у нас не было возможности гарантировать, что пациент вернется на миомэктомию после родов. Кроме того, дама была первородящей; таким образом, она, вероятно, вернулась бы с большим количеством осложнений из-за миомы матки при последующих беременностях.Кесарево сечение миомэктомии было признано безопасным в этом случае, потому что ультразвуковое сканирование показало единственный большой субсерозный узелок миомы. Исходя из вышеизложенных соображений, после родов было успешно выполнено внутрикапсулярное кесарево сечение миомэктомии. Это рекомендуемый в настоящее время метод кесарева сечения миомэктомии [27, 28], который является безопасным, выполнимым и надежным при правильном выполнении у тщательно отобранных пациентов [27–29]. В настоящее время рекомендуется метод интракапсулярной миомэктомии, поскольку было показано, что псевдокапсула миомы (которая сохраняется во время процедуры) содержит много нейропептидов и нейротрансмиттеров.Эти вещества играют положительную роль в заживлении ран и улучшении последующих сексуальных и репродуктивных функций [30]. Наш индексный пациент является нерожавшим и, следовательно, получит пользу от этой хирургической техники. После этого у нее не было послеоперационных осложнений из-за хорошей предоперационной подготовки, хороших хирургических навыков и хорошего послеродового наблюдения, которое предвосхитило и предотвратило осложнения.
Мы решили задокументировать наш опыт в наших клинических условиях, где многие пациенты могут иметь большие и / или симптоматические миомы матки во время беременности.Это говорит о том, что кесарево сечение может быть выполнено с хорошими результатами в тщательно отобранных случаях.
4. Заключение
Миома матки во время беременности обычно протекает бессимптомно, поэтому первая линия лечения является консервативной. Однако при наличии осложнений необходимо применять хорошие критерии выбора, чтобы индивидуализировать уход за пациентом для достижения оптимальных результатов. Кесарево сечение миомэктомия может быть выполнено с хорошими результатами в тщательно отобранных случаях, как было показано в этом отчете.
Доступность данных
Доступность данных не требуется.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Вклад авторов
Ведущий автор взял на себя основную часть написания и исследования этого отчета, а второй автор провел обзор, редактирование и проверку на плагиат.
Успешная миомэктомия во время беременности | Репродукция человека
Аннотация
СПРАВОЧНАЯ ИНФОРМАЦИЯ: Хотя лейомиомы обычно протекают бессимптомно во время беременности, они могут осложнять ее течение.В этом исследовании представлен исход беременности, наблюдаемый при выполнении миомэктомии во время беременности у тщательно отобранных пациенток. МЕТОДЫ: проспективное когортное исследование 13 женщин, перенесших миомэктомию во время беременности в период с января 1994 г. по декабрь 2001 г. Хирургическое лечение лейомиомы требовалось на основании характеристик миомы и симптомов. РЕЗУЛЬТАТЫ. Среди 15 579 женщин, зарегистрированных в дородовой клинике авторов, у 622 беременных женщин была сонографически выявлена миома; следовательно, заболеваемость составила 3.9% (95% ДИ 3,6–4,3%). Подавляющее большинство этих женщин не имели симптомов во время беременности или лечились консервативно (97,4%; 95% ДИ 96–98%). Среди 622 беременных пациенток с лейомиомой у 13 были осложнения во время беременности, которые потребовали хирургического вмешательства (2,1%; 95% ДИ 0,9–3,2%) из-за увеличения размера поражения, вызывающего дискомфорт и / или сильную боль в животе, не поддающуюся консервативному лечению. обезболивающие и нестероидные противовоспалительные препараты. В 92% этих случаев миомэктомия была выполнена успешно, и беременность протекала до срока без дальнейших осложнений.ВЫВОДЫ. Эти данные дают уверенность беременным женщинам с миомой матки. Хирургическое лечение лейомиомы матки во время беременности может быть успешно выполнено у тщательно отобранных пациенток.
Введение
Распространенность лейомиомы во время беременности составляет ∼2% (Muram et al ., 1980; Katz et al ., 1989; Rice et al ., 1989; Vergani et al ., 1994) . До появления ультразвука диагноз этих поражений ставился клинически, и, следовательно, выявлялись только большие миомы или миомы, связанные с неблагоприятным исходом беременности.
Хотя лейомиомы во время беременности обычно протекают бессимптомно, они могут осложнять ее течение. Действительно, лейомиомы были связаны с увеличением частоты самопроизвольных абортов, преждевременных родов, преждевременного разрыва плодных оболочек, дородового кровотечения, отслойки плаценты, неправильного предлежания и кесарева сечения (Phelan, 1995). Наиболее частым осложнением является синдром «болезненной миомы»; это происходит из-за красной или карнеозной дегенерации и встречается примерно в 5–8% миом во время беременности (Phelan, 1995).Это осложнение связано с тошнотой, рвотой и лихорадкой и обычно возникает во втором триместре беременности.
Лечение лейомиомы во время беременности — медикаментозное, но в редких случаях может потребоваться хирургическое вмешательство и миомэктомия.
Целью настоящего исследования было оценить безопасность и эффективность миомэктомии во втором триместре беременности. Представлены результаты проспективного когортного исследования, основанного на: (i) протоколе, предусматривающем серийное сканирование всех пациентов с миомами, диагностированными при рутинном сонографическом скрининге в первом триместре; и (ii) протокол миомэктомии во время беременности.Таким образом, результаты беременности у тщательно отобранных пациенток представлены при выполнении миомэктомии во время беременности.
Материалы и методы
Пациенты
Это проспективное когортное исследование включало всех подходящих женщин, перенесших миомэктомию во время беременности в период с января 1994 года по декабрь 2001 года в отделении гинекологии Медицинской школы Янины. Обычно женщины, поступающие в дородовую клинику при учреждении авторов, проходят ультразвуковое обследование для целей свидания, тестирование затылочной прозрачности (Makrydimas and Lolis, 1997) и изучение анатомии и роста плода.Кроме того, был введен протокол, предусматривающий серийные ультразвуковые обследования беременных с лейомиомой, обнаруженной сонографически, каждые 2–4 недели до родов. Сонографические исследования проводились трансвагинально при сроке беременности <7 недель, а затем - трансабдоминально. Обследования проводились и результаты анализировались врачами, имеющими специальную подготовку в области акушерской сонографии.
Обследование и оперативный доступ
Миомы оценивали по размеру, количеству, положению, расположению, соотношению с плацентой и эхогенной структуре (Exacoustos and Rosati, 1993).Классификация расположения лейомиомы была основана на ранее описанных критериях (Benson et al ., 2001). Основываясь на предыдущем опыте (Lolis et al ., 1994), критериями для принятия решения о проведении миомэктомии во время беременности были: (i) быстрорастущая лейомиома, вызывающая дискомфорт; (ii) сильная боль в животе (болезненная миома), не поддающаяся консервативному лечению; (iii) расстояние между лейомиомой и полостью эндометрия> 5 мм, чтобы избежать открытия полости эндометрия; и (iv) предоставление подписанной формы согласия после того, как пациенты были проинформированы о рисках хирургического вмешательства.Операция проводилась между 15 и 19 неделями беременности.
Лапаротомия была выполнена под общей эндотрахеальной анестезией с использованием среднего разреза, проходящего через пупок. Над миомой делали вертикальный разрез, который затем быстро и осторожно удаляли тупым и острым способом. После удаления лейомиомы был тщательно проведен гемостаз, и миометрий ушил двумя слоями узловых швов спереди назад с использованием швов Vicryl № 2/0.Часть сальника закрепили над разрезом матки, чтобы закрыть рубец на матке (Lolis et al ., 1994; Wittich et al ., 2000). Всем пациентам был установлен интраабдоминальный дренаж, который был удален в первый послеоперационный день. Мониторинг плода (с помощью УЗИ) проводился сразу после операции для оценки жизнеспособности плода. Все пациенты получали маточные релаксанты в течение 4 дней и были выписаны на 7 день после операции. Послеоперационное наблюдение за пациентами проводилось с использованием ультразвукового исследования с интервалом в 2 недели.
Статистический анализ
Статистический анализ был выполнен с использованием теста t и точного теста Фишера; Значение P <0,05 считалось статистически значимым. Рассчитаны коэффициент заболеваемости и коэффициент оперативного вмешательства лейомиомы во время беременности. Доверительные интервалы (ДИ) наблюдаемой частоты были рассчитаны с использованием биномиального распределения (Sachs, 1984).
Результаты
Среди 15 579 женщин, зарегистрированных в дородовой клинике, у 622 беременных женщин была сонографически выявлена миома; следовательно, заболеваемость составила 3.9% (95% ДИ 3,6–4,3%) (Рисунок 1). Среди беременных женщин средний возраст пациентов с миомой составлял 32 года (диапазон 24–40) по сравнению с 28 годами (диапазон 19–41 лет) у женщин без миомы ( P <0,01).
Диагноз лейомиомы был установлен у 183 женщин (29%) до беременности и у 439 женщин (71%) на сроке беременности 6–12 недель. Одиночные лейомиомы были обнаружены в 476 случаях (76,5%), множественные лейомиомы — в 146 (23,5%). Из этих женщин подавляющее большинство (606/622; 97,4%, 95% ДИ 96–98%) не имели симптомов во время беременности или получали консервативное лечение.Ни у одного из младенцев не было серьезных структурных аномалий.
Среди 622 беременных пациенток с лейомиомами у 16 были осложнения во время беременности (2,57%; 95% ДИ 1,3–3,8%) из-за увеличения размера поражения, вызывающего дискомфорт и / или сильную боль в животе, которые не поддавались консервативному лечению. с анальгетиками и нестероидными противовоспалительными средствами. В шести случаях было отмечено значительное увеличение размера поражения, в восьми — сильная боль в животе, не поддающаяся лечению, и в двух случаях — сильная боль в животе вместе с увеличением размера поражения.Поскольку расстояние между полостью эндометрия и миомой было <5 мм, у трех из шести женщин с увеличением размера лейомиомы (на 3, 5 и 6 см соответственно) лечение проводилось консервативно с помощью ультразвукового мониторинга. У двух из этих женщин роды через естественные родовые пути были нормальными на 34 и 38 неделе беременности, с массой тела при рождении 2350 г и 2950 г соответственно. В течение третьего триместра миомы не увеличивались в размерах. Третья женщина прервала беременность на 22 неделе беременности из-за преждевременного разрыва плодных оболочек, и из-за массивного послеродового кровотечения была выполнена абдоминальная гистерэктомия.
Из 622 беременных 13 [средний возраст 33 (диапазон 25–40) лет] перенесли лапаротомию по поводу миомэктомии матки (2,1%; 95% ДИ 0,9–3,2%). Характеристики женщин представлены в таблице I. Перекрут лейомиомы на ножке произошел в двух из 13 случаев. Патологическое исследование 13 образцов показало дегенеративные изменения в 10 (77%), наиболее частыми находками были гиалинизация ( n = 3) и красная дегенерация ( n = 2) (Таблица I).
В одном случае сокращения матки появились в первый послеоперационный день, но они не поддавались лечению, и пациентка прервалась.Все остальные беременности имели хороший исход (92,3%), а процедура и послеоперационное течение прошли без осложнений. В этих случаях, хотя полости матки не были введены во время операции, женщины рожали путем кесарева сечения. В одном случае экстренное кесарево сечение было выполнено на 29 неделе беременности из-за сильного вагинального кровотечения из-за предлежания плаценты. У остальных 11 женщин течение беременности протекало без осложнений; Вес новорожденных колебался от 2500 до 3850 г, и все новорожденные имели хорошие 1-минутные и 5-минутные баллы по шкале Апгар.
В целом, одна из 13 женщин, перенесших миомэктомию во время беременности, прервала самопроизвольный аборт, в то время как только одна из 609 женщин с выжидательной тактикой прервала аборт ( P = 0,041).
Во время миомэктомии не выполнялась гистерэктомия или кесарево сечение, а в послеоперационном периоде не требовалось переливания крови.
Обсуждение
Разногласия по поводу сообщений о миомэктомии, выполняемой во время беременности, продолжаются. Большинство миом остаются бессимптомными во время беременности, и обычное ультразвуковое исследование, проводимое в это время, улучшает обнаружение этих поражений и оценку любых возможных осложнений.Сообщалось, что около 10% беременных женщин с миомой страдают осложнениями, связанными с наличием этих опухолей (Katz et al ., 1989). Такие осложнения включают самопроизвольный аборт, дородовое кровотечение, преждевременный разрыв плодных оболочек, преждевременные роды, предлежание плаценты, послеродовое кровотечение и высокую частоту кесарева сечения (Muram et al ., 1980; Katz et al ., 1989; Райс и др. ., 1989; Exacoustos and Rosati, 1993; Вергани и др. ., 1994; Benson et al ., 2001). Скорость потери плода выше у пациентов с множественной миомой, чем у пациентов с одиночной миомой (Benson et al ., 2001).
В настоящем исследовании частота миомы во время беременности составила 3,9%, хотя только у 2,6% женщин с миомой развились осложнения, потребовавшие хирургического вмешательства. У подавляющего большинства женщин, которым потребовалось хирургическое вмешательство, была проведена успешная миомэктомия, и беременность протекала до срока без дальнейших осложнений.
Как и ожидалось, средний возраст матери был выше среди женщин с миомой матки, чем в общей акушерской популяции. Отсутствие пациентов с подслизистыми миомами может быть связано с тем, что ранее выявленные подслизистые лейомиомы были удалены до беременности. Хирургическое удаление миомы подслизистой оболочки часто выполняется в отделении авторов, поскольку они имеют тенденцию быть симптоматическими и могут способствовать невозможности зачатия и потере беременности.
Среди присутствующих пациентов наиболее частым осложнением была сильная боль в животе, которая не поддавалась лечению.Показания к миомэктомии во время беременности включают сильную боль в животе из-за перекрута субсерозных миом на ножке или красную дегенерацию, не поддающуюся лечению, а также увеличение размера миомы, вызывающее дискомфорт в животе. Сообщалось, что если симптомы сохраняются после 72 часов терапии, следует рассмотреть возможность хирургического вмешательства (Burton et al ., 1989; Dildy et al ., 1992).
Существует два основных осложнения миомэктомии во время беременности: аборт и кровотечение.Среди присутствующих пациентов только один из 13 пациентов прервал послеоперационный аборт.
Хотя наличие миомы было связано с аномалиями плода (Graham et al ., 1980; Romero et al ., 1981; Hasbargen et al ., 2002), ни один из младенцев в настоящем исследовании имел серьезные структурные аномалии.
Беременным женщинам с миомой следует часто проходить ультразвуковое обследование во время беременности, чтобы контролировать как рост плода, так и размер миомы.Следует отметить, что при использовании серийного ультразвукового исследования для мониторинга лейомиом во время беременности только половина исследованных поражений показала значительное изменение размера (Lev-Toaff et al ., 1987). В течение первого триместра лейомиомы всех размеров либо оставались неизменными, либо увеличивались в размерах, тогда как во втором триместре меньшие миомы (2–6 см) обычно оставались неизменными или увеличивались в размерах, в то время как более крупные миомы становились меньше. В течение третьего триместра миомы обычно оставались неизменными или уменьшались в размерах независимо от их первоначальных размеров.Было отмечено, что по мере увеличения размера и количества миом была выявлена значительно более высокая частота задержки плаценты, неправильного предлежания плода и преждевременных сокращений.
Красная или карнеозная дегенерация может проявляться локальной болью и болезненностью, лихорадкой и повышенным количеством лейкоцитов. В большинстве случаев красной дегенерации результаты ультразвукового исследования выявляют кистозные пространства в миомах (Lev-Toaff et al ., 1987; Exacoustos and Rosati, 1993). Хотя медикаментозная терапия, включая анальгетики, жидкости и антибиотики, может использоваться для большинства этих пациентов (Katz et al ., 1989; Rice et al., , 1989; Хасан и др. , 1990; Exacoustos and Rosati, 1993; Moise, 1993), у пациентов с сильной абдоминальной болью или увеличением размера миомы, вызывающими боль и дискомфорт в животе, своевременная и хорошо спланированная миомэктомия должна быть вариантом.
В заключение, настоящие данные обнадеживают беременных женщин с миомой матки. Хирургическое лечение лейомиомы матки во время беременности может быть успешно выполнено у тщательно отобранных пациенток, и это, по-видимому, приводит к улучшению исхода беременности.
Рисунок 1. Дизайн исследования.
Рисунок 1. Дизайн исследования.
Таблица I.Характеристика пациентки и исход беременности
(масса при рождении; г) Сильная боль в животе передняя нижняя стенка матки 902 87 Живорождение (2740) дегенерация Сильная боль в животе 1 интрамурально в передней стенке матки| № пациентки. | Возраст (лет) | Симптомы перед миомэктомией | Расположение и количество лейомиом | Гестационный возраст при миомэктомии (недели) | Вес самой большой лейомиомы (г) | Результаты хирургии и патологии | Неделя родов | ||
| 1 | 34 | Сильная боль в животе | 2 интрамуральные миомы на передней стенке (одна в переднем нижнем сегменте матки) | 16 | 585 | Гиалиновая дегенерация | Живорождение (3340) | ||
| 2 | 31 | Сильная боль в животе | 1 фундальный субсерозный, 1 интрамуральный в задней стенке | 15 | 135 | Дегенеративные изменения с воспалительной реакцией | 39288 Живорождение (3600) | ||
| 3 | 38 | Увеличение размер (рост 7 см) и сильная боль в животе | 1 ножка дна матки, 2 интрамурально в передней стенке матки | 19 | 1500 | Красная дегенерация | 37 | Живые роды (2970) | |
| 4 | 4 | 35 | Сильная боль в животе | 1 фундальный интрамуральный | 16 | 105 | Легкая гиалиновая дегенерация | 36 | Живые роды (3000) |
| 5 | 40 | 15 | 1570 | Кистозная дегенерация | 15 | Аборт | |||
| 6 | 29 | Увеличение размера (рост на 3 см), вызывающее дискомфорт 15288 | 1 дна матки | 450 | Лейомиома без дегенеративных изменений | 37 | |||
| 7 | 27 | Увеличение размера (рост 4 см), вызывающее дискомфорт | 1 субсерозный и 1 интрамуральный в передней стенке матки | 16 | 520 | Лейомиома без дегенеративной изменения | 38 | Живые роды (3180) | |
| 8 | 25 | Сильная боль в животе | 1 ножка дна матки и 2 интрамуральные в передней стенке матки | 16 | c 170 | 39 | Живые роды (3515) | ||
| 9 | 25 | Сильная боль в животе | 1 на ножке в передней стенке матки | 16 | 625 | Torsion при рождении (3190) | |||
| 10 | 33 | Сильная боль в животе 9 0288 | 1 интрамурально в переднюю нижнюю стенку матки | 19 | 300 | Лейомиома без дегенеративных изменений | 38 | Живорождение (2920) | |
| 11 | 37 | см Увеличение в размерах вызывая дискомфорт | 2 субсерозных дна матки и 1 интрамурально в задней стенке матки | 17 | 1100 | Кистозная дегенерация | 38 | Живые роды (3520) | |
| 12 | 37 | 16 | 2100 | Красная дегенерация | 38 | Живорождение (3000) | |||
| 13 | 37 | Увеличение размера (рост 8 см) и сильная боль в животе | 1 фундальный интрамуральный | 15 | 2274 | Обширная гиалиновая дегенерация; очаги с геморрагической инфильтрацией | 29 | Живорождение (1606) |
| № пациента. | Возраст (лет) | Симптомы перед миомэктомией | Расположение и количество лейомиом | Гестационный возраст при миомэктомии (недели) | Вес самой большой лейомиомы (г) | Результаты хирургии и патологии | Неделя родов | ||
| 1 | 34 | Сильная боль в животе | 2 интрамуральные миомы на передней стенке (одна в переднем нижнем сегменте матки) | 16 | 585 | Гиалиновая дегенерация | Живорождение (3340) | ||
| 2 | 31 | Сильная боль в животе | 1 фундальный субсерозный, 1 интрамуральный в задней стенке | 15 | 135 | Дегенеративные изменения с воспалительной реакцией | 39288 Живорождение (3600) | ||
| 3 | 38 | Увеличение размер (рост 7 см) и сильная боль в животе | 1 ножка дна матки, 2 интрамурально в передней стенке матки | 19 | 1500 | Красная дегенерация | 37 | Живые роды (2970) | |
| 4 | 4 | 35 | Сильная боль в животе | 1 фундальный интрамуральный | 16 | 105 | Легкая гиалиновая дегенерация | 36 | Живые роды (3000) |
| 5 | 40 | 15 | 1570 | Кистозная дегенерация | 15 | Аборт | |||
| 6 | 29 | Увеличение размера (рост на 3 см), вызывающее дискомфорт 15288 | 1 дна матки | 450 | Лейомиома без дегенеративных изменений | 37 | |||
| 7 | 27 | Увеличение размера (рост 4 см), вызывающее дискомфорт | 1 субсерозный и 1 интрамуральный в передней стенке матки | 16 | 520 | Лейомиома без дегенеративной изменения | 38 | Живые роды (3180) | |
| 8 | 25 | Сильная боль в животе | 1 ножка дна матки и 2 интрамуральные в передней стенке матки | 16 | c 170 | 39 | Живые роды (3515) | ||
| 9 | 25 | Сильная боль в животе | 1 на ножке в передней стенке матки | 16 | 625 | Torsion при рождении (3190) | |||
| 10 | 33 | Сильная боль в животе 9 0288 | 1 интрамурально в переднюю нижнюю стенку матки | 19 | 300 | Лейомиома без дегенеративных изменений | 38 | Живорождение (2920) | |
| 11 | 37 | см Увеличение в размерах вызывая дискомфорт | 2 субсерозных дна матки и 1 интрамурально в задней стенке матки | 17 | 1100 | Кистозная дегенерация | 38 | Живые роды (3520) | |
| 12 | 37 | 16 | 2100 | Красная дегенерация | 38 | Живорождение (3000) | |||
| 13 | 37 | Увеличение размера (рост 8 см) и сильная боль в животе | 1 фундальный интрамуральный | 15 | 2274 | Обширная гиалиновая дегенерация; очаги с геморрагической инфильтрацией | 29 | Живорождение (1606) |
Характеристика пациентки и исход беременности
(масса при рождении; г) Сильная боль в животе передняя нижняя стенка матки 902 87 Живорождение (2740) дегенерация Сильная боль в животе 1 интрамурально в передней стенке матки| № пациентки. | Возраст (лет) | Симптомы перед миомэктомией | Расположение и количество лейомиом | Гестационный возраст при миомэктомии (недели) | Вес самой большой лейомиомы (г) | Результаты хирургии и патологии | Неделя родов | ||
| 1 | 34 | Сильная боль в животе | 2 интрамуральные миомы на передней стенке (одна в переднем нижнем сегменте матки) | 16 | 585 | Гиалиновая дегенерация | Живорождение (3340) | ||
| 2 | 31 | Сильная боль в животе | 1 фундальный субсерозный, 1 интрамуральный в задней стенке | 15 | 135 | Дегенеративные изменения с воспалительной реакцией | 39288 Живорождение (3600) | ||
| 3 | 38 | Увеличение размер (рост 7 см) и сильная боль в животе | 1 ножка дна матки, 2 интрамурально в передней стенке матки | 19 | 1500 | Красная дегенерация | 37 | Живые роды (2970) | |
| 4 | 4 | 35 | Сильная боль в животе | 1 фундальный интрамуральный | 16 | 105 | Легкая гиалиновая дегенерация | 36 | Живые роды (3000) |
| 5 | 40 | 15 | 1570 | Кистозная дегенерация | 15 | Аборт | |||
| 6 | 29 | Увеличение размера (рост на 3 см), вызывающее дискомфорт 15288 | 1 дна матки | 450 | Лейомиома без дегенеративных изменений | 37 | |||
| 7 | 27 | Увеличение размера (рост 4 см), вызывающее дискомфорт | 1 субсерозный и 1 интрамуральный в передней стенке матки | 16 | 520 | Лейомиома без дегенеративной изменения | 38 | Живые роды (3180) | |
| 8 | 25 | Сильная боль в животе | 1 ножка дна матки и 2 интрамуральные в передней стенке матки | 16 | c 170 | 39 | Живые роды (3515) | ||
| 9 | 25 | Сильная боль в животе | 1 на ножке в передней стенке матки | 16 | 625 | Torsion при рождении (3190) | |||
| 10 | 33 | Сильная боль в животе 9 0288 | 1 интрамурально в переднюю нижнюю стенку матки | 19 | 300 | Лейомиома без дегенеративных изменений | 38 | Живорождение (2920) | |
| 11 | 37 | см Увеличение в размерах вызывая дискомфорт | 2 субсерозных дна матки и 1 интрамурально в задней стенке матки | 17 | 1100 | Кистозная дегенерация | 38 | Живые роды (3520) | |
| 12 | 37 | 16 | 2100 | Красная дегенерация | 38 | Живорождение (3000) | |||
| 13 | 37 | Увеличение размера (рост 8 см) и сильная боль в животе | 1 фундальный интрамуральный | 15 | 2274 | Обширная гиалиновая дегенерация; очаги с геморрагической инфильтрацией | 29 | Живорождение (1606) |
| № пациента. | Возраст (лет) | Симптомы перед миомэктомией | Расположение и количество лейомиом | Гестационный возраст при миомэктомии (недели) | Вес самой большой лейомиомы (г) | Результаты хирургии и патологии | Неделя родов | ||
| 1 | 34 | Сильная боль в животе | 2 интрамуральные миомы на передней стенке (одна в переднем нижнем сегменте матки) | 16 | 585 | Гиалиновая дегенерация | Живорождение (3340) | ||
| 2 | 31 | Сильная боль в животе | 1 фундальный субсерозный, 1 интрамуральный в задней стенке | 15 | 135 | Дегенеративные изменения с воспалительной реакцией | 39288 Живорождение (3600) | ||
| 3 | 38 | Увеличение размер (рост 7 см) и сильная боль в животе | 1 ножка дна матки, 2 интрамурально в передней стенке матки | 19 | 1500 | Красная дегенерация | 37 | Живые роды (2970) | |
| 4 | 4 | 35 | Сильная боль в животе | 1 фундальный интрамуральный | 16 | 105 | Легкая гиалиновая дегенерация | 36 | Живые роды (3000) |
| 5 | 40 | 15 | 1570 | Кистозная дегенерация | 15 | Аборт | |||
| 6 | 29 | Увеличение размера (рост на 3 см), вызывающее дискомфорт 15288 | 1 дна матки | 450 | Лейомиома без дегенеративных изменений | 37 | |||
| 7 | 27 | Увеличение размера (рост 4 см), вызывающее дискомфорт | 1 субсерозный и 1 интрамуральный в передней стенке матки | 16 | 520 | Лейомиома без дегенеративной изменения | 38 | Живые роды (3180) | |
| 8 | 25 | Сильная боль в животе | 1 ножка дна матки и 2 интрамуральные в передней стенке матки | 16 | c 170 | 39 | Живые роды (3515) | ||
| 9 | 25 | Сильная боль в животе | 1 на ножке в передней стенке матки | 16 | 625 | Torsion при рождении (3190) | |||
| 10 | 33 | Сильная боль в животе 9 0288 | 1 интрамурально в переднюю нижнюю стенку матки | 19 | 300 | Лейомиома без дегенеративных изменений | 38 | Живорождение (2920) | |
| 11 | 37 | см Увеличение в размерах вызывая дискомфорт | 2 субсерозных дна матки и 1 интрамурально в задней стенке матки | 17 | 1100 | Кистозная дегенерация | 38 | Живые роды (3520) | |
| 12 | 37 | 16 | 2100 | Красная дегенерация | 38 | Живорождение (3000) | |||
| 13 | 37 | Увеличение размера (рост 8 см) и сильная боль в животе | 1 фундальный интрамуральный | 15 | 2274 | Обширная гиалиновая дегенерация; очаги с геморрагической инфильтрацией | 29 | Живорождение (1606) |
Список литературы
Бенсон, К.Б., Чоу, Дж. С., Чанг-Ли, В., Хилл, Дж. А. и Doubilet, P.M. (
2001
) Исход беременности у женщин с лейомиомой матки, выявленной при сонографии в первом триместре.J. Clin. Ультразвук
,29
,261
–264.Бертон, К.А., Граймс, Д.А. и Марч К. (
1989
) Хирургическое лечение лейомиомы во время беременности.Акушерство. Гинеколь.
,74
,707
–709.Дилди, Г.А., Моис, К.Дж., Смит, Л.Г., Киршон, Б. и Карпентер, Р.Дж. (
1992
) Индометацин для лечения симптоматической лейомиомы матки во время беременности.г. J. Perinatol.
,9
,185
–192.Exacoustos, C. и Rosati, P. (
1993
) Ультразвуковая диагностика миомы матки и осложнений во время беременности.Акушерство. Гинеколь.
,82
,97
–101.Грэм, Дж. М., Миллер, М. Е., Стефан, М. Дж., И Смит, Д. В. (
1980
) Аномалии редукции конечностей и раннее внутриутробное сжатие конечности.J. Pediatr.
,96
,1052
–1053.Хасан Ф., Арумугам К. и Сиванесаратнам В. (
1990
) Лейомиомы матки во время беременности.Внутр. J. Gynecol. Акушерство.
,34
,45
–49.Hasbargen, U., Strauss, A., Summerer-Moustaki, M., Baretton, G., Roth, U., Kimming, R. and Hepp, H. (
2002
) Миомэктомия как способ сохранения беременности у тщательно отобранного пациента.Диагностика плода. Ther.
,17
,101
–103.Кац, В.Л., Доттерс, Д.Дж. и Droegemueller, W. (
1989
) Осложнения лейомиомы матки во время беременности.Акушерство. Гинеколь.
,73
,593
–596.Лев-Тоафф, А.С., Коулман, Г.Б., Аргер, П.Х., Минц, М.К., Аренсон, Р.Л. и Тоафф, М.Е. (
1987
) Лейомиомы во время беременности: ультразвуковое исследование.Радиология
,164
,375
–380.Лолис, Д., Zikopoulos, K. и Paraskevaidis, E. (
1994
) Хирургическое лечение лейомиомы во время беременности.Внутр. J. Gynecol. Акушерство.
,44
, 71.Макридимас, Г. и Лолис, Д. (
1997
) Тест на полупрозрачность затылочной кости плода при синдроме Дауна.Ланцет
,350
,1630
–1631.Moise, K.J., Jr (
1993
) Ультразвуковая диагностика миомы матки и осложнений во время беременности.Акушерство. Гинеколь.
,82
,881
–882.Мурам Д., Гиллисон М. и Уолтерс Дж. Х. (
1980
) Миомы матки во время беременности: последующее ультразвуковое наблюдение.г. J. Obstet. Гинеколь.
,138
,16
–19.Фелан, Дж. П. (
1995
) Миомы и беременность.Акушерство. Гинеколь. Clin. North Am.
,22
,801
–805.Райс, Дж. П., Кей, Х. Х. и Махони, Б. С. (
1989
) Клиническое значение лейомиомы матки при беременности.г. J. Obstet. Гинеколь.
,160
,1212
–1216.Ромеро Р., Червенак Ф.А., ДеВоре Г., Тортора М. и Хоббинс Дж. К. (
1981
) Деформация головки плода и врожденная кривошея, связанные с опухолью матки.г. J. Obstet. Гинеколь.
,14
,839
–841.Сакс, Л. (
1984
) Прикладная статистика . 2-е изд. Springer ‐ Verlag, Нью-Йорк, США, стр.333
–334.Вергани, П., Chidrini, A., Strobelt, N., Roncaglia, N., Locatelli, A., Lapinski, R.H. и Mangioni, C. (
1994
) Влияют ли лейомиомы матки на исход беременности?г. J. Perinatol.
,11
,356
–358.Виттих А.К., Салминен Э.Р., Янси М.К. и Маркенсон, Г. (
2000
) Миомэктомия на ранних сроках беременности.Mil. Med.
,165
,162
–164.миомы матки | ACOG
Анемия : Аномально низкий уровень эритроцитов в кровотоке.Большинство случаев вызвано дефицитом железа (недостатком железа).
Гистерэктомия : Операция по удалению матки.
Гистеросальпингография : Специальная рентгенологическая процедура, при которой небольшое количество жидкости вводится в матку и маточные трубы, чтобы обнаружить аномальные изменения или проверить, не заблокированы ли трубы.
Гистероскопия : Процедура, при которой телескоп с подсветкой вводится в матку через шейку матки для осмотра внутренней части матки или выполнения операции.
Внутриматочная спираль (ВМС) : Небольшое устройство, которое вставляется и оставляется внутри матки для предотвращения беременности.
Лапароскопия : Хирургическая процедура, при которой тонкий телескоп с подсветкой, называемый лапароскопом, вводится через небольшой разрез (разрез) в брюшной полости. Лапароскоп используется для просмотра органов малого таза. С ним можно использовать другие инструменты для проведения хирургических операций.
Менструация : ежемесячное выделение крови и тканей из матки, которое происходит, когда женщина не беременна.
Менопауза : Время, когда менструальный цикл женщины прекращается навсегда. Менопауза подтверждается через 1 год без менструации.
Тазовое обследование : Физикальное обследование тазовых органов женщины.
Прогестин : Синтетическая форма прогестерона, аналогичная гормону, вырабатываемому организмом естественным путем.
Резектоскоп : Тонкий телескоп с петлей из электрического провода или шариковым наконечником, используемый для удаления или разрушения тканей.
Соногистерография : Процедура, при которой стерильная жидкость вводится в матку через шейку матки при одновременном получении ультразвуковых изображений внутренней части матки.
Ультрасонография : Тест, в котором звуковые волны используются для исследования внутренних частей тела. Во время беременности для проверки плода можно использовать ультразвуковое исследование.
Матка : Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод.
Сравнение динамики роста миомы матки во время беременности в зависимости от пола плода: обсервационное исследование | Биология половых различий
В течение периода исследования 10 197 женщин детородного возраста прошли гинекологическое ультразвуковое исследование в нашем учреждении по поводу легких гинекологических симптомов (патологическое маточное кровотечение, тазовая боль, сдавление мочевыводящих путей или кишечника). Среди них у 3784 (37,1%) была диагностирована по крайней мере одна миома матки диаметром более 10 мм.Для 2399 (63,4%) женщин это был новый диагноз, в то время как оставшиеся 1385 знали, что они страдают фиброматозом матки. Беременность наступила в течение 1 года с момента постановки диагноза у 213 женщин, из которых 157 женщин, соответствующих критериям отбора, были рассмотрены для окончательного анализа. В частности, 18 женщин были исключены из-за самопроизвольного выкидыша, 10 из-за многоплодной беременности, 7 из-за лечения ЭКО и 21 женщина не завершила все ультразвуковые исследования (рис. 1).
Фиг.1У 87 (55,4%) пациентов был плод мужского пола, а у 70 (44,6%) — женский. В таблице 1 сравниваются социально-демографические характеристики группы с плодом мужского пола с группой плодов женского пола; разницы между двумя группами не выявлено.
Таблица 1 Сравнение социально-демографических характеристик пациентов с мужскими ( n = 87) и женскими ( n = 70) плодамиНа УЗИ до беременности у 119 пациенток (66,1%) была обнаружена единственная миома, и 38 (33.9%) множественные миомы; общее количество идентифицированных поражений составило 180. Число, локализация и расположение миомы оставались неизменными до второго триместра, что позволяло проводить парное сравнение до беременности и первого или второго триместра. В таблице 2 представлено сравнение характеристик миомы между плодом мужского и женского пола: не было обнаружено значительных различий, за исключением более высокой распространенности передней миомы у женщин с плодом мужского пола ( p = 0,01).
Таблица 2 Сравнение характеристик миомы между полами плодаНе было различий в диаметре миомы на УЗИ до беременности между женщинами с плодом мужского и женского пола ( p = 0.92) (таблица 3). Анализ роста диаметра показал значительный рост от периода до беременности до второго триместра для обоих полов ( p <0,01), с увеличением до конца первого триместра ( p <0,01), и никакой разницы между поздним первым триместром. и второй триместр ( p = 0,95 для плодов мужского пола и p = 0,90 для плодов женского пола) (Таблица 3). Женщины с плодом женского пола имели значительно больший диаметр миомы как в первом, так и во втором триместре по сравнению с женщинами с плодом мужского пола ( p <0.01) (таблица 3). Среднее значение диаметра миомы ± стандартное отклонение во время третьего триместра было выше, чем у всех предыдущих ультразвуковых исследований для плодов мужского пола (39,1 ± 13,2 мм). У женщин, вынашивающих плод женского пола, средний диаметр миомы миомы ± стандартное отклонение в третьем триместре (37,0 ± 11,9 мм) был ниже, чем в конце первого и второго триместра (таблица 3).
Таблица 3 Тенденция к увеличению диаметра миомы от периода до беременности до второго триместра в зависимости от пола плодаНикаких различий в диаметре миомы между женщинами с предшествующей терапией миомы или без нее в течение первого триместра не выявлено (34.0 ± 12,0 мм против 29,5 ± 12,4 мм, p = 0,08) и в конце первого триместра (39,5 ± 11,5 мм против 36,9 ± 14,0 мм, p = 0,37).
Скорость роста диаметра (%) между периодом до беременности и в начале первого триместра была значительно выше у женщин с плодом женского пола по сравнению с плодом мужского пола (33 (8–68)% против 25 (5–47)%, p = 0,04), в то время как различий между ранним первым и концом первого триместра не выявлено (17 (0–38)% против 23 (0–64)%, p = 0,16) или между первым и вторым триместрами (0 (- 12–7)% против 2 (0–12)%, p = 0.07). Скорость роста диаметра была разной у женщин и мужчин между вторым и третьим триместрами (6 (4–9)% против 6 (- 7–8)%, p = 0,02).
Медиана (IQR) уровня ХГЧ у плода мужского пола составила 30309 (3856–47604) мЕд / мл, что значительно ниже, чем уровень ХГЧ у плода женского пола, равный 34403 (2432–62350) мЕд / мл ( p = 0,04). Положительная корреляция с неделями беременности была обнаружена для обоих полов плода (мужской r = 0,77, 95% ДИ 0,71–0,82, p <0.01 и самка r = 0,82, 95% ДИ 0,76–0,86, p <0,01).
Уровни ХГЧ у женщин с предшествующей терапией миомы или без нее не различались: 5-7 недель (6816, IQR 1533-16314 против 2785, IQR 914-8240, p = 0,06) и 11-13 недель (54420 , IQR 45852-63615 против 49548, IQR 39287-62007, p = 0,41).
Не было обнаружено значительных различий между медианными (IQR) уровнями ХГЧ у мужчин (3856, IQR 1010-9799 мЕд / мл) и женщин (2432, IQR 914-10121 мЕд / мл) в раннем первом триместре (5-7 недель). ) ( с. = 0.74). И наоборот, в конце первого триместра (11-13 недель) была обнаружена значительная разница: 46016 (37160-56744) мЕд / мл против 61406 (50554-71760) мЕд / мл, p <0,01, когда беременность у женщин плод достиг более высоких уровней (рис. 2).
Рис. 2Сравнение уровней ХГЧ у плодов мужского и женского пола. Черный ромб для женщин и ряд для мужчин
Положительная корреляция между уровнем ХГЧ и диаметром миомы в течение первого триместра была обнаружена как для мужчин ( r = 0.68, p <0,01) и плодов женского пола ( r = 0,65, p <0,01) (рис.3). В частности, в начале первого триместра коэффициент Пирсона r для плодов женского пола составлял 0,69 (95% ДИ 0,55–0,79, p <0,01), а для плодов мужского пола составлял 0,68 (95% ДИ 0,56–0,78, p <0,01). В конце первого триместра коэффициент Пирсона r для женщин составлял 0,87 (95% ДИ 0,81–0,92, p <0,01), а для мужчин - 0.75 (95% ДИ 0,65–0,83, p <0,01). Никакой разницы между коэффициентами корреляции не было обнаружено в начале первого триместра ( p = 0,94), в то время как в конце первого триместра коэффициент r для женщин был значительно выше, чем у мужчин ( p = 0,02).
Рис. 3Корреляция между уровнями ХГЧ и диаметром миомы у плода двух полов. Черный ромб для женщин и полоса для мужчин
При множественном регрессионном анализе только значения женского пола и ХГЧ на 5-7 неделях или 11-13 неделях были независимо связаны с диаметром миомы на УЗИ в начале первого триместра и УЗИ в конце первого триместра ( Таблица 4).Возраст матери, ИМТ, количество миомы и классификация FIGO были исключены из модели.
Таблица 4 Множественные регрессии факторов, связанных с диаметром миомы в начале первого триместра и в конце первого триместраОтсутствие разницы в сроке беременности на момент родов (38,9 ± 1,6 недели против 39,0 ± 1,9 недели против p = 0,85), частота недоношенных рождение (6,9% против 8,6%, p = 0,92) или частота кесарева сечения (23,0% против 24,3%, p = 0,99) между женщинами с плодом мужского или женского пола.Среднее значение ± стандартное отклонение неонатального веса плодов мужского пола было 3351 ± 504 г, а женского — 3197 ± 552 г ( p = 0,09). Медиана (IQR) по шкале Апгар составила 9 (9–9) для мужчин и 9 (9–9) для женщин ( p = 0,82).
Миома во время беременности: симптомы, последствия и лечение
Миома, также называемая лейомиомой, — это доброкачественные опухоли, которые растут в утробе матери. Женщины часто имеют миомы, но в тяжелых случаях они могут повлиять на беременность или фертильность.
В большинстве случаев женщины с миомами не осознают, что они у них есть, так как новообразования слишком малы, чтобы вызвать заметные осложнения.Однако более крупные миомы могут повлиять на зачатие, развитие плода или роды.
Поделиться на PinterestВ то время как беременный человек может не замечать маленькие миомы, большие миомы могут привести к осложнениям беременности.Миома часто остается незамеченной, поскольку не всегда вызывает признаки или симптомы.
У пациентов с симптомами основным признаком миомы является аномальное кровотечение в виде обильного или продолжительного менструального кровотечения.
Типичные симптомы миомы во время беременности включают:
- сильные спазмы, похожие на менструальные спазмы
- широко распространенную боль и напряжение в желудке
- проблемы с пищеварением, такие как запор
- повышенная потребность в мочеиспускании, если миома оказывает давление на мочевой пузырь
Женщины также могут испытывать затруднения при мочеиспускании или боли в спине, но эти симптомы относительно редки.
Миома обычно не оказывает значительного влияния на беременность.
Однако иногда они могут вызвать:
- Потеря беременности
- преждевременные роды
- преждевременный разрыв плодных оболочек (PROM), приводящий к преждевременному разрыву воды
- кровотечение незадолго до родов
- неправильное предлежание плода, при котором плод отсутствует в правом положении
- затрудненные роды
- кровотечение после родов
- некроз, нарушающий кровоснабжение или вызывающий гибель клеток
Миома иногда может предотвратить беременность, вызывая бесплодие.Исследователи все еще изучают, как это происходит, но они считают, что размер и положение миомы определяют степень их воздействия на организм.
Фибромы могут влиять на зачатие, закупоривая маточные канальцы — каналы, через которые проходит яйцеклетка, прежде чем ее оплодотворяет сперматозоид.
Оплодотворенная яйцеклетка может не прикрепиться к стенке матки, если ей мешают миомы.
Врач может порекомендовать различные хирургические процедуры для лечения миомы во время беременности.
В случаях, когда миома особенно велика, что может иметь критические последствия, хирург может выполнить миомэктомию, удалив миому во время беременности. Однако это бывает редко, так как операция может привести к дальнейшим осложнениям.
Удаление миомы во время кесарева сечения становится все более распространенным, но все же рискованным. В результате это происходит только в случае необходимости.
По возможности, самый безопасный вариант — дождаться окончания родов, чтобы удалить наросты.
Гистерэктомия в настоящее время является основной процедурой, которую проводят хирурги для лечения миомы, поскольку это единственное лечение, которое окончательно эффективно и исключает риск возвращения миомы. Однако, поскольку гистерэктомия удаляет матку, беременность больше не будет возможна для тех, кто перенесет операцию.
Если врач обнаружит миому до зачатия, он может вылечить ее до того, как женщина забеременеет. Однако доступные методы лечения являются временными и могут быть неэффективными.
Женщина может пройти:
- гормональную терапию
- операцию по удалению миомы
- ультразвуковое лечение высокой интенсивности
- эмболизацию миомы матки, которая представляет собой процедуру, ограничивающую кровеносные сосуды, снабжающие миомы
Гормональные препараты включают различные формы противозачаточных средств, таких как таблетки и имплантаты, и прием гонадотропин-рилизинг-гормонов (ГнРГ), обычно в виде инъекции.
Доступны различные гормональные контрацептивы, но в настоящее время эксперты в области здравоохранения рекомендуют использовать левоноргестрел внутриматочную спираль (ВМС) для лечения миомы, поскольку она имеет наименьшее количество побочных эффектов.Однако ученые все еще изучают, как гормональные контрацептивы действуют против миомы, поскольку в настоящее время недостаточно знаний по этому вопросу.
Лейпролид ГнРГ может быть эффективным временным средством, поскольку он может уменьшить миомы, вызывая уменьшение размеров матки.



 Ретроцервикальные узлы, растущие из задней поверхности шейки матки в сторону прямой кишки, приводят к запорам.
Ретроцервикальные узлы, растущие из задней поверхности шейки матки в сторону прямой кишки, приводят к запорам.