Неосложненная инфекция мочевых путей у беременных. Современные представления о лечении и профилактике | #09/18
Инфекции мочевых путей (ИМП) являются одними из самых частых осложнений, которые могут развиваться в период беременности у женщин. Ежегодно частота данной патологии растет и составляет от 20% до 40% [2, 4, 7]. Так, острый пиелонефрит беременных встречается примерно в 10% случаев, включая обострения хронического пиелонефрита. При этом около 80% обострений происходят во II триместре беременности (в сроке 22–28 недель), реже в III и I триместрах [1, 3, 7].
Этому способствуют как общеизвестные женские анатомические особенности мочеиспускательного канала (короткая уретра, близкое нахождение прямой кишки и половых путей), так и изменения, происходящие в организме женщины на фоне беременности. В этот период у женщин происходит изменение гормонального фона, связанное с развитием гиперпрогестеронемии.
Таким образом, проблема лечения и профилактики инфекций мочевых путей является не только общемедицинской, но и социальной.
Под термином ИМП понимают инфекцию, которая присутствует в мочевых путях (ИМВП), но при этом нет прямого поражения почек. Это понятие объединяет все инфекционно-воспалительные заболевания органов мочевыделительной системы. Термин «бактериурия» указывает, что бактерии не только присутствуют в мочевых путях, но и активно размножаются [2, 4].
Неосложненной инфекцией нижних мочевыводящих путей считают заболевания, при которых у пациентов отсутствуют структурные или функциональные нарушения мочевыделительной системы и нет тяжелой сопутствующей патологии.
Под бессимптомной бактериурией (ББ) понимают наличие двух последовательных (с промежутком 24 часа) положительных результатов бактериологического исследования мочи (> 100 000 КОЕ/мл) у женщин, при которых был выявлен один и тот же штамм возбудителя ИМП при отсутствии клинических проявлений заболевания [2, 4].
Определение и лечение ББ наиболее важно у беременных женщин, так как уменьшает риск развития пиелонефрита [4, 6, 7].
Частота встречаемости ББ у беременных женщин в популяции составляет около 6%, связана она с нахождением патогенных микроорганизмов в периуретральной области еще до предстоящей беременности. Этот фактор представляет риск развития пиелонефрита в период беременности, может приводить к преждевременным родам, анемии у женщины, способствовать развитию преэклампсии [1, 7].
Выделяют факторы риска развития пиелонефрита во время беременности, к которым относят ББ, не диагностированную до наступления беременности, врожденные пороки развития почек и мочевыводящих путей, рефлюксы, хронические заболевания почек.
К наиболее частым возбудителем неосложненной ИМВП относят уропатогенную Escherichia coli, выявляющуюся у 85% пациентов; реже встречаются такие возбудители, как Staphylococcus saprophyticus, Proteus mirabilis, Enterococcus spp., Klebsiella spp. и прочие представители семейства Enterobacteriaceae [2–5]. В таблице представлены основные критерии диагностики ИМВП у беременных.
Острый пиелонефрит у беременных характеризуется, как правило, внезапным началом, с высокой температурой тела с ознобом, интоксикацией, болями в поясничной области или подреберьях на стороне поражения. При отсутствии эффекта от проводимой терапии необходимо исключать осложненное течение пиелонефрита – гнойные формы заболевания (апостематозный пиелонефрит, карбункул почки, паранефрит).
Кроме того, пиелонефрит у беременных может протекать со стертой клинической симптоматикой, что может затруднить диагностику заболевания [3, 7].
Лечение неосложненных ИМВП у беременных, выбор антибактериального препарата имеют большое значение не только для здоровья матери, но и плода [1].
У беременных женщин, независимо от срока, ББ подлежит обязательному лечению [2, 6] антибактериальными препаратами.
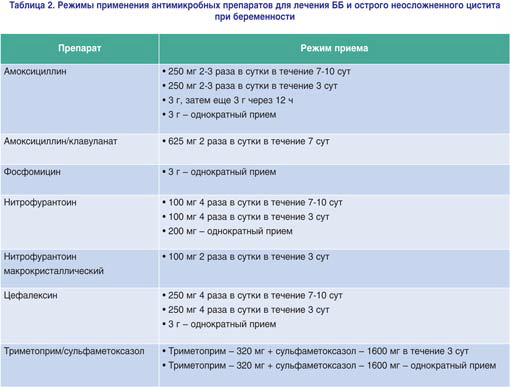
Средства выбора при ББ:
- Фосфомицина трометамол внутрь 3,0 г однократно или
- Нитрофурантоин внутрь 0,1 г 2 раза в сутки — 7 дней.
Альтернативная терапия:
- Цефтибутен внутрь 0,4 г 1 раз в сутки 3–7 дней, или
- Цефиксим внутрь 0, 4 г 1 раз в сутки 5–7 дней, или
- Амоксициллин/клавуланат внутрь 0, 625 г 3 раза в сутки 3–7 дней.
Для лечения острого цистита у беременных используется фосфомицина трометамол, бета-лактамные антибиотики и нитрофураны, средняя длительность лечения — 7 дней, начиная со II триместра беременности.
Схемы лечения острого цистита у беременных:
- Фосфомицина трометамол внутрь 3,0 г однократно, или
- Цефиксим внутрь 0, 4 г 1 раз в сутки — 7 дней, или
- Цефтибутен внутрь 0,4 г 1 раз в сутки — 7 дней, или
- Нитрофурантоин внутрь 0,1 г 2 раза в сутки — 7 дней, или
- Цефуроксим внутрь 0,25–0,5 г 2 раза в сутки — 7 дней, или
- Амоксициллин/клавуланат внутрь 0,625 г 3 раза в сутки — 7 дней.

При лечении острого пиелонефрита беременных при наличии значительного расширения верхних мочевых путей рекомендуется установка мочеточникового самоудерживающего катетера (стента) либо чрезкожная пункционная нефростомия [2, 5, 6]. При остром пиелонефрите беременных рекомендуемая длительность антибиотикотерапии составляет 14 дней:
Средства выбора при остром пиелонефрите беременных:
- Цефтибутен внутрь 0,4 г 1 раз в сутки, или
- Цефиксим внутрь 0, 4 г 1 раз в сутки, или
- Цефтриаксон в/в или в/м 1,0 1 раз в сутки, или
Альтернативная терапия:
- Эртапенем в/в, в/м 1,0 г 1 раз в сутки, или
- Меропенем в/в 1,0 г 3 раза в сутки, или
- Пиперациллин/тазобактам в/в 4,5 г 4 раза в сутки.
Оценивается эффективность лечения по клиническим и лабораторным изменениям. У беременных бактериологическое исследование мочи рекомендуется проводить через 1–4 недели после лечения и 1 раз перед родами.
У беременных бактериологическое исследование мочи рекомендуется проводить через 1–4 недели после лечения и 1 раз перед родами.
Такие группы антибактериальных препаратов, как фторхинолоны, не рекомендуют использовать при беременности, так как они вызывают нарушения в синтезе хрящевой ткани плода. В первой половине беременности не должны использоваться тетрациклины, триметоприм, а в третьем — нитрофурантоин [1].
Из фитопрепаратов эффективно и безопасно применение Канефрона Н. В его состав входят трава золототысячника, корень любистока и листья розмарина. Канефрон Н обладает противовоспалительным, спазмолитическим, мочегонным и нефропротективными действиями. Его назначают по 2 драже 3 раза в день либо по 50 капель 3 раза в день. После купирования проявлений ИМВП рекомендуется продолжить прием Канефрона Н с целью профилактики до 1 месяца, возможно его непрерывное применение до трех месяцев [2, 6].

В целом прогноз лечения неосложненной ИМВП у беременных является благоприятным.
Учитывая особенности течения неосложненной ИМВП у беременных, знание современных особенностей возбудителей заболевания, подходов к диагностике и лечению имеет большое значение не только для нефрологов и терапевтов, но и для врачей других специальностей.
Литература
- Мухин Н. А., Козловская Л. В., Шилов Е. М., ред. Рациональная фармакотерапия в нефрологии. Руководство для практикующих врачей. М.: Литтера. 2006. 896 с.
- Перепанова Т. С., Козлов Р. С., Руднов В. А., Синякова Л. А. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов. Федеральные клинические рекомендации. М., 2015. 72 с.
- Шилов Е. М., ред. Нефрология: учебное пособие для послевузовского образования. М.: ГЭОТАР-Медиа. 2007. 688 с.
- Cormican M., Murphy A. W., Vellinga A.

- Guidelines on urological, European Association of urology, 2015. 88 p.
- Kunin C. M. Urinary tract infections: Detection, prevention, and management. 5 th ed. Williams & Wilkins. 1997. 34 p.
- Zinner S. H. Management of urinary tract infections in pregnancy: A review with comments on single therapy. Chemotherapy 36 (suppl 1). 1990. Р. 50–52.
О. Б. Поселюгина, доктор медицинских наук, профессор
ГБОУ ВПО ТвГМУ МЗ РФ, Тверь
Контактная информация: [email protected]
Неосложненная инфекция мочевых путей у беременных. Современные представления о лечении и профилактике/ О. Б. Поселюгина
Для цитирования: Лечащий врач № 9/2018; Номера страниц в выпуске: 14-15
Теги: женщины, инфекционно-воспалительные заболевания, органы мочевыделительной системы
профилактика и лечение » Акушерство и Гинекология
Инфекции мочевыводящих путей являются распространенной инфекционной патологией при беременности, при этом спектр эффективных и безопасных для матери и плода препаратов ограничен.
Цель исследования. Оценка современных представлений об этиологии, патогенезе, клинике, диагностике и лечении инфекций мочевыводящих путей (ИМП) у беременных.
Материал и методы. Обзор и анализ публикаций отечественных и зарубежных авторов.
Результаты. Особое внимание уделено классификации ИМП, предрасполагающим факторам, этиологии, патогенезу и диагностике инфекций мочевыводящих путей при беременности, влиянию ИМП на развитие осложнений беременности и патологии плода, тактике антимикробной терапии. Подчеркнута необходимость профилактики и комплексного лечения бессимптомной бактериурии беременных, обоснована целесообразность назначения препарата клюквы крупноплодной фитолизин пренатал для профилактики рецидивов ИМП во время беременности.
Заключение. Своевременная диагностика и рациональная терапия ИМП у беременных позволяют снизить риск рецидивов и осложнений беременности.
препараты клюквы крупноплодной (Vaccinium Macrocarpon)
1. Szweda H., Jóźwik M. Urinary tract infections during pregnancy – an updated overview. Dev. Period. Med. 2016; 20(4): 263-72.
Urinary tract infections during pregnancy – an updated overview. Dev. Period. Med. 2016; 20(4): 263-72.
2. Пустотина О.А. Бессимптомная бактериурия у беременных: о чём говорит доказательная медицина. Медицинский совет. 2016; 4: 123-9.
3. Архипов Е.В., Сигитова О.Н. Инфекции мочевых путей у беременных: современные рекомендации по диагностике и лечению. Вестник современной клинической медицины. 2016; 9(6): 109-14.
4. Souza R.B., Trevisol D.J., Schuelter-Trevisol F. Bacterial sensitivity to fosfomycin in pregnant women with urinary infection. Braz. J. Infect. Dis. 2015; 19(3):319-23.
5. Каптильный В.А. Инфекция мочевыводящих путей во время беременности. Архив акушерства и гинекологии им. В.Ф. Снегирева. 2015; 2(4): 10-9.
6. Glaser A.P., Schaeffer A.J. Urinary tract infection and bacteriuria in pregnancy. Urol. Clin. North Am. 2015; 42(4): 547-60.
7. Наумкина Е.В., Абросимова О.А., Иванова С.Ф. Бессимптомная бактериурия и состояние микробиоценоза половых путей у беременных. Инфекция и иммунитет. 2016; 6(3): 77.
Инфекция и иммунитет. 2016; 6(3): 77.
8. Thomas A.A., Thomas A.Z., Campbell S.C., Palmer J.S. Urologic emergencies in pregnancy. Urology. 2010; 76(2): 453-60.
9. Khasriya R., Khan S., Lunawat R., Bishara S., Bignall J., Malone-Lee M. et al. The inadequacy of urinary dipstick and microscopy as surrogate markers of urinary tract infection in urological outpatients with lower urinary tract symptoms without acute frequency and dysuria. J. Urol. 2010; 183(5): 1843-7.
10. Salvatore S., Salvatore S., Cattoni E., Siesto G., Serati M., Sorice P., Torella M. Urinary tract infections in women. Eur. J. Obstet. Gynecol. Reprod. Biol. 2011; 156(2): 131-6.
11. Палагин И.С., Сухоруков А.В., Дехнич А.В., Эйдельштейн М.В., Шевелев А.Н., Гринев А.В., Перепанова Т.С., Козлов Р.С. Современное состояние антибиотикорезистентности возбудителей внебольничных инфекций мочевых путей в России: результаты исследования «ДАРМИС» (2010-2011). Клиническая микробиология и антимикробная химиотерапия. 2012; 14(4): 280-302.
2012; 14(4): 280-302.
12. Хуснутдинова Т.А., Шипицына Е.В., Савочкина Ю.А., Тимошина О.Ю., Рыбина Е.В., Гущин А.Е., Савичева А.М. Определение значимой бактериурии у беременных женщин методом количественной ПЦР в реальном времени. Журнал акушерства и женских болезней. 2016; 65(4): 50-6.
13. Кравченко Е.Н., Гордеева И.А. Особенности течения гестации и родов при бессимптомной бактериурии у беременных: практический опыт и лечебные аспекты. Гинекология. 2014; 16(2): 78-81.
14. Smaill F.M., Vasquez J.C. Antibiotics for asymptomatic bacteriuria in pregnancy. Cochrane Database Syst. Rev. 2015; (8): CD000490.
15. Widmer M., Lopez I., Gülmezoglu A.M., Mignini L., Roganti A. Duration of treatment for asymptomatic bacteriuria during pregnancy. Cochrane Database Syst. Rev. 2015 ; (11): CD000491.
16. Verani J.R., McGee L., Schrag S.J.; Division of Bacterial Diseases, National Center for Immunization and Respiratory Diseases, Centers for Disease Control and Prevention (CDC). Prevention of perinatal group B streptococcal disease—revised guidelines from CDC, 2010. MMWR Recomm. Rep. 2010; 59(RR-10): 1-36.
Prevention of perinatal group B streptococcal disease—revised guidelines from CDC, 2010. MMWR Recomm. Rep. 2010; 59(RR-10): 1-36.
17. Ледина А.В., Прилепская В.Н. Инфекции мочевыводящих путей у беременных. Новые возможности противорецидивной терапии. Гинекология. 2013; 15(5): 44-7.
18. Wing D.A., Rumney P.J., Hindra S., Guzman L., Le J., Nageotte M. Pilot study to evaluate compliance and tolerability of cranberry capsules in pregnancy for the prevention of asymptomatic bacteriuria. J. Altern. Complement. Med. 2015; 21(11): 700-6.
19. Радзинский В.Е., Хапова Т.В., Оленев А.С., Соловьёва А.В. Экстракт клюквы у беременных с инфекциями мочевых путей: вопросы эффективности и безопасности. StatusPraesens. Гинекология, акушерство, бесплодный брак. 2014; 5: 22-3.
20. Сычев Д.А. Применение препаратов клюквы в урологической практике: взгляд клинического фармаколога. Урология. 2011; 6: 97-103.
21. Wing D.A., Fassett M.J., Getahun D. Acute pyelonephritis in pregnancy: an 18-year retrospective analysis. Am. J. Obstet. Gynecol. 2014; 210(3): 219. e1-6.
Am. J. Obstet. Gynecol. 2014; 210(3): 219. e1-6.
22. Gomi H., Goto Y., Laopaiboon M., Usui R., Mori R. Routine blood cultures in the management of pyelonephritis in pregnancy for improving outcomes. Cochrane Database Syst. Rev. 2015; (2): CD009216.
23. Yazdy M.M., Mitchell A.A., Werler M.M. Maternal genitourinary infections and the risk of gastroschisis. Am. J. Epidemiol. 2014; 180(5): 518-25.
24. United States Preventive Services Task Force (USPSTF). Final recommendation statement. Asymptomatic bacteriuria in adults: Screening. July, 2008. Available at: http://www. uspreventiveservicestaskforce.org/Page/Document/ RecommendationStatementFinal/asymptomatic-bacteriuria- in-adults-screening 2016
25. Об утверждении Порядка оказания медицинской помощи по профилю «Акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)»: Приказ Министерства здравоохранения РФ, 01 октября 2012 г. №572н.
Гинекология. 2014; 16(2): 78-81.
26. Food and Drug Administration. Pregnancy, lactation, and reproductive potential: labeling for human prescription drug and biological products – content and format guidance for industry. Available at: http://www.fda.gov/downloads/drugs/ guidancecomplianceregulatoryinformation/guidances/ ucm450636.pdf 2016.
27. Vazquez J.C., Abalos E. Treatments for symptomatic urinary tract infections during pregnancy. Cochrane Database Syst. Rev. 2011; (1): CD002256.
28. Ortega-González Y., Castro-Diaz D. Antibiotic considerations for urinary tract infections in pregnancy. Current Bladder Dysfunction Reports. 2014; 9(3):167-74.
29. Usta T.A., Dogan O., Ates U., Yucel B., Onar Z., Kaya E. Comparison of single-dose and multiple-dose antibiotics for lower urinary tract infection in pregnancy. Int. J. Gynaecol. Obstet. 2011; 114(3): 229-33.
30. Unlu B.S., Yildiz Y., Keles I., Kaba M., Kara H., Tasin C. et al. Urinary tract infection in pregnant population, which empirical antimicrobial agent should be specified in each of the three trimesters? Ginekol. Pol. 2014; 85(5): 371-6.
Pol. 2014; 85(5): 371-6.
31. Goldberg O., Moretti M., Levy A., Koren G. Exposure to nitrofurantoin during early pregnancy and congenital malformations: a systematic review and meta-analysis. J. Obstet. Gynaecol. Can. 2015; 37(2): 150-6.
32. American College of Obstetricians and Gynecologists. American College of Obstetricians and Gynecologists Committee on Obstetric Practice. ACOG Committee Opinion No. 494: Sulfonamides, nitrofurantoin, and risk of birth defects. Obstet. Gynecol. 2011; 117(6): 1484-5.
33. Schneeberger C., Geerlings S.E., Middleton P., Crowther C.A. Interventions for preventing recurrent urinary tract infection during pregnancy. Cochrane Database Syst. Rev. 2015; (7): CD009279.
34. Liska D.J., Kern H.J., Maki K.C. Cranberries and urinary tract infections: how can the same evidence lead to conflicting advice? Adv. Nutr. 2016; 7(3): 498-506.
35. Dante G., Pedrielli G., Annessi E., Facchinetti F. Herb remedies during pregnancy: А systematic review of controlled clinical trial. J. Matern. Fetal Neonatal Med. 2013; 26(3): 306-12.
J. Matern. Fetal Neonatal Med. 2013; 26(3): 306-12.
36. Dante G., Bellei G., Neri I., Facchinetti F. Herbal therapies in pregnancy: what works? Curr. Opin. Obstet. Gynecol. 2014; 26(2): 83-91.
37. Jepson R.G., Williams G., Craig J.C. Cranberries for preventing urinary tract infections. Cochrane Database Syst. Rev. 2012; (10): CD001321.
38. Wing D.A., Rumney P.J., Leu S.Y., Zaldivar F. Comparison of urinary cytokines after ingestion of cranberry juice cocktail in pregnant subjects: a pilot study. Am. J. Perinatol. 2010; 27(2): 137-42.
39. Freire G. de C. Cranberries for preventing urinary tract infections. Sao Paulo Med J. 2013; 131(5): 363.
40. Foxman B., Cronenwett A.E., Spino C., Berger M.B., Morgan D.M. Cranberry juice capsules and urinary tract infection after surgery: results of a randomized trial Am. J. Obstet. Gynecol. 2015; 213(2): 194. e1-8.
41. Радзинский В.Е., Хапова Т.В., Оленев А.С., Соловьева А.В. Отёки у беременных: заболевание или норма? Гинекология. 2014; 16(3): 72-4.
2014; 16(3): 72-4.
42. Afshar K., Stothers L., Scott H., MacNeily A.E. Cranberry juice for the prevention of pediatric urinary tract infection: a randomized controlled trial. J. Urol. 2012; 188(4, Suppl.): 1584-7.
43. Katsargyris A., Tampaki E.C., Giaginis C., Theocharis S. Cranberry as promising natural source of potential anticancer agents: current evidence and future perspectives. Anticancer Agents Med. Chem. 2012; 12(6): 619-30.
44. Rouhi-Boroujeni H., Heidarian E., Rouhi-Boroujeni H., Khoddami M., Gharipour M., Rafieifan-Kopaei M. Use of lipid-lowering medicinal herbs during pregnancy: A systematic review on safety and dosage. ARYA Atheroscler. 2017; 13(3): 135-55.
45. Heitmann K., Nordeng H., Holst L. Pregnancy outcome after use of cranberry in pregnancy: Тhe Norwegian mother and child cohort study. BMC Complement. Altern. Med. 2013; 13: 345.
Поступила 08.12.2017
Принята в печать 22.12.2017
Бахарева Ирина Викторовна, д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. Адрес: 117997, Россия, Москва, ул. Островитянова, д. 1. E-mail:
Н.И. Пирогова Минздрава России. Адрес: 117997, Россия, Москва, ул. Островитянова, д. 1. E-mail:
Для цитирования: Бахарева И.В. Инфекции мочевыводящих путей у беременных: профилактика и лечение. Акушерство и гинекология. 2018; 3: 129-37.
https://dx.doi.org/10.18565/aig.2018.3.129-137
Беременность и инфекции мочевыводящих путей (ИМВП)
Уролог Шилов Максим Владимирович
Во время беременности инфекции мочевыводящих путей (ИМВП) встречаются не редко. К урологам обращаются женщины как впервые столкнувшиеся с этой ситуацией, так и с обострением хронического, ранее существовавшего, заболевания.
Беременные более уязвимы для инфекций мочевыводящих путей, так как организм женщины испытывает состояние физиологического иммунодефицита, из-за чего он становится более восприимчивым к различного рода инфекционным факторам. И мочевыделительная система не в последнюю очередь подвергается воспалительным процессам, особенно если до беременности не пролечены все хронические заболевания.
Второй момент, влияющий на ИМВП – это увеличивающаяся в размерах «беременная» матка, которая по мере своего роста начинает сдавливать мочеточник (больше правый), вызывая тем самым нарушение оттока мочи. По УЗИ в этом случае можно увидеть каликопиелоэктазию – расширение чашечек и лоханок почек. Это является физиологическим состоянием, но оно может способствовать развитию инфекции.
Так как во время беременности риск развития инфекции мочевыводящих путей повышен, вы будете периодически сдавать анализы мочи: общий анализ и посев, для ранней диагностики возможных ИМВП. С какой периодичностью, расскажет гинеколог, наблюдающий беременность. Если в анализах мочи будут изменения — вас направят к урологу, не удивляйтесь, урологи лечат не только мужчин, который и будет в дальнейшем разбираться с ИМВП.
Существует несколько состояний, характеризующий ИМВП при беременности:
Первое: если есть жалобы на дизурию (учащенное болезненное мочеиспускание, примесь крови в моче) или боли в поясничной области + повышенная температура тела, а в анализах мочи — повышенное количество лейкоцитов и/или эритроцитов — это явная ИМВП, которую необходимо лечить антибактериальными препаратами.
Но есть и второй вариант: ничего не беспокоит, общий анализ мочи в норме, но в посеве мочи есть бактерии (концентрация бактерии должна быть более 10*5 КОЕ/мл в двух посевах с интервалом в 7-10 дней, причем в обоих посевах должна быть одинаковая бактерия) — это состояние называется бессимптомная бактериурия, которая также требует антибактериальной терапии.
Вопрос, который задают очень часто: «Зачем мне пить антибиотики, если я себя хорошо себя чувствую?»
– Да, конечно, симптомов ИМВП может не быть, но наличие большого титра бактерий в моче может в дальнейшем осложнить течение родов и послеродового периода, вплоть до преждевременных родов и внутриутробной инфекции плода, а также развиться в «явную» форму ИМВП уже с наличием симптоматики!
Хотелось бы также отметить, что не стоит бояться антибиотиков (часто после упоминания о них женщины начинают переживать) и их возможного воздействия на ребенка. Есть определенный перечень допустимых антибактериальных препаратов в разные триместры беременности!
В первом триместре допускается использование: защищенных пенициллинов (Ампициллин, Амоксициллина/клавулонат, Амоксициллин/сульбактам), Фосфомицина трометалол (Монурал) (можно использовать во всех триместрах), макролидов (Джозамицин, Азитромицин). Во втором и третьем триместре: к первому списку добавляются цефалоспорины третьего поколения (Цефиксим, Цефтриаксон, Цефотаксим, Цефтазидим). Но помните, что прием тех или иных препаратов, а при беременности особенно, должен быть только по назначению врача.
Кроме антибиотиков во время беременности часто назначаются растительные уроантисептики (Фитолизин, Канефрон, Цистон и др.) в качестве поддерживающей терапии наряду с антибактериальными препаратами. Довольно часто гинекологи назначают их как профилактической средство, порой на все время беременности. Но злоупотреблять ими не следует, а тем более принимать самостоятельно без рекомендации врача, так как они могу способствовать образованию оксалатных камней при длительном непрерывном приеме, особенно если уже есть нарушения минерального обмена, как иногда говорят, «песок» в почках по УЗИ. Принимать их следует курсами с перерывами, длительность курсового приема определяется только врачом!
К сожалению, порой обычная антибиотикотерапия оказывается не эффективной (особенно при хронических процессах) и приходится прибегать к инвазивным методикам, таким как цистоскопия с последующими инстилляциями в мочевой пузырь. Цистоскопия, а также инстилляции в мочевой пузырь, проводятся только по строгим показаниям, только в тех случаях, когда без них действительно не обойтись! Но иногда приходится прибегать к этим методам при беременности, поэтому не следует удивляться, если врач вам будет назначать вышеописанные исследования и процедуры.
Напоследок хотелось бы еще рассказать про такое состояние как Каликопиелоэктазия при беременности. Как уже было сказано ранее — каликопиелоэктазия является физиологическим состоянием во время беременности, но случается так, что на фоне расширенной чашечно-лоханочной системы (ЧЛС) почки — присоединяется бактериальная инфекция (в особенности при плохо пролеченных перед беременностью хронических пиелонефритах и циститах).
При таких состояниях как: наличие хронического пиелонефрита в активной фазе+расширения ЧЛС, а также болевом синдроме (например, вызванном острым инфекционным процессом или почечной коликой (миграция камня по мочевым путям) — выполняется стентирование почки.
Стент – это специально разработанная трубка, сделанная из гибкого пластикового материала, который помещается в мочеточник, позволяя осуществлять так называемое «закрытое дренирование” мочевых путей. Стенты разработаны специально для расположения их в мочевой системе. Верхние и нижние части стента имеют закругления – завитки не позволяющие ему смещаться. Стент устанавливают используя специальный инструмент — цистоскоп или уретероскоп, который проводится в мочевой пузырь через уретру (мочеиспускательный канал).
Стент может находиться в организме долгое время (до 3-х месяцев и более) вплоть до родоразрешения. В зависимости от качества стента — может потребоваться его замена через 2-3 месяца. Удаляется стент также по средствам цисто- или уретероскопа. Стоит сказать, что нахождение стента в организме может вызвать некоторое побочные эффекты: более частые, чем обычно, позывы к мочеиспусканию, примесь крови в моче, ощущение неполного опорожнения мочевого пузыря, боли в области почки при мочеиспускании и вне его.
В качестве профилактики проблем в работе мочевыделительной системы и для помощи почкам во время беременности очень полезно делать упражнение «дренажное положение» — это стояние в колено-локтевой позе по 5-10 минут несколько раз в день (желательно более 5 раз, но чем чаще тем лучше).
В заключении хочется сказать, что хоть беременность и связана с некоторыми дополнительными рисками – это естественное и прекрасное состояние женского организма! Главное помнить, что если возникают какие-то вопросы или жалобы — не надо бояться, необходимо вовремя обратиться к соответствующему специалисту.
БЕССИМПТОМНАЯ БАКТЕРИУРИЯ — «Мать и Дитя
Бессимптомная (скрытая) бактериурия — состояние, при котором в моче пациента обнаруживают бактерии (часто – с большим количеством лейкоцитов) при одновременном отсутствии какой-либо клинической симптоматики.
Во время беременности данная проблема требует особого внимания!
Следует отметить, что почки беременной женщины испытывают повышенную нагрузку. Гладкомышечная мускулатура органов мочевыделительной системы испытывает влияние гормона прогестерона, оказывающего на нее расслабляющее действие.
Со второго триместра постепенно увеличивающаяся матка начинает сдавливать органы брюшной полости, в том числе мочеточники, почки, а также мочевой пузырь . В результате расширяется чашечно-лоханочная система почек что способствует некоторому застою мочи. Такая моча является благоприятной средой для размножения бактерий.
Во время беременности в анализах мочи встречается наличие бактерий, но при этом женщина не предъявляет никаких жалоб, ее ничего не беспокоит. Это расценивается как бессимптомная бактериурия. Подобное явление встречается в среднем в 6% случаев.
Бессимптомная бактериурия у беременных женщин значительно повышает риск инфекций мочевыводящих путей-воспалений мочевого пузыря /циститов/ и воспалений почек /пиелонефритов/. А инфекции мочевыводящих путей могут быть причиной ряда серьезных осложнений беременности и родов -снижения гемоглобина ,повышения артериального давления , преждевременных родов ,рождения детей с низкой массой тела менее 2500г.
При выделении бактерий в общем анализе мочи рекомендовано дообследование — посев на флору и чувствительность к антибиотикам для идентификации бактерии и определения их чувствительности к антибактериальным препаратам.
По результатам посева врач назначает эффективное и безопасное для беременной женщины лечение. Длительность курса лечения зависит от степени выраженности изменений в посеве. После лечения назначается контроль посева мочи ,не ранее чем через 5 дней после окончания лечения .
Профилактика! С целью профилактики обострений необходимо выполнять рекомендации для обеспечения улучшения оттока мочи и предотвращения застоя и размножения бактерий в органах мочевыводящей системы:
— соблюдение диеты с ограничением острого, соленого, копченого ,
— следует ограничивать сладкое — глюкоза является благоприятной средой для развития микроорганизмов.
— питьевой режим не менее 1,5-2,0л в сутки .Достаточный объем жидкости способствует свободному выведению отработанных веществ и токсинов из организма,
Среди напитков следует отдать предпочтение минеральной негазированной воде, компотам ,клюквенным и брусничным морсам.
— коленно-локтевое положение по 5-10 минут 3-5 раз в сутки .В коленно –локтевом положении происходит перераспределение нагрузки. Матка под силой тяжести смещается вперед и вниз ,освобождая мочеточники, почки , мочевой пузырь от сдавления. В этом случае восстанавливается нормальное функциональное состояние органов мочевыводящей системы
Следует отметить, что на этапе подготовки к беременности также необходимо выявление и лечения бессимптомной бактериурии в целях снижения факторов риска инфекций мочевыводящих путей и осложнений во время беременности .
Таким образом, профилактика и своевременно начатое лечение бессимптомной бактериурии снижает риск развития инфекций мочевыводящих путей и преждевременных родов, обеспечивает рождение здорового ребенка.
Infektsii mochevyvodyashchikh putey u beremennykh. Novye vozmozhnosti protivoretsidivnoy terapii | Ledina
Инфекционные процессы мочевыводящих путей – группа часто встречающихся в клинической практике заболеваний, и в первую очередь это касается беременных женщин, у которых с ранних сроков беременности развиваются функциональные изменения мочевыводящих путей. Наиболее частым патологическим состоянием во время беременности является бессимптомная бактериурия. При позднем назначении антибактериальных препаратов, назначении без учета чувствительности возбудителей, недостаточных терапевтических дозах может развиться восходящая инфекция, приводящая к развитию гестационного пиелонефрита и другим осложнениям беременности. С целью лечения рекомендуется применение антибактериальной терапии, для профилактики рецидивирования целесообразно назначение экстракта клюквы, содержащего проантоцианидин А или другие доказательно эффективные фитопрепараты, обязательным является диспансерное наблюдение за этой группой пациенток.
Инфекции мочевыводящих путей (МВП) – широко распространенное патологическое состояние (в первую очередь эта проблема касается беременных женщин), часто диагностируемое акушерами-гинекологами. Для физиологической беременности свойственны разной степени функциональные изменения МВП – нарушение тонуса и сократительной активности мышц малых чашечек, лоханок, мочеточников, их расширение. Эти изменения происходят в ранние сроки беременности (6–8 нед), достигают максимума в 18–20 нед и способствуют повышению риска развития инфекционных заболеваний МВП. Если на ранних сроках беременности основной причиной дилатации лоханок и мочеточников является гормональный фактор, в дальнейшем присоединяется и фактор механический, который может привести к образованию пиелоэктазии, возникновению пузырно-мочеточникового рефлюкса, создавая условия для развития восходящего инфекционно-воспалительного процесса [1–3]. Наиболее частым патологическим состоянием во время беременности является бессимптомная бактериурия, которая встречается у 2–8% женщин (пик заболеваемости приходится на 9–17-ю недели), как правило, выявляется при плановом обследовании [4]. При этом об инфекции мочевых путей свидетельствует обнаружение в средней порции мочи более 6–8 лейкоцитов в поле зрения. Возбудители Основным возбудителем инфекционных процессов мочевыделительной системы является Escherichia coli – 60–90% (по данным A.Moges и соавт., 2002). Помимо этого, в моче больных могут обнаруживаться клебсиелла, энтерококк, золотистый стафилококк и другие микроорганизмы [5, 6]. Диагностика Для постановки диагноза бессимптомной бактериурии кроме общего анализа мочи рекомендуется проведение двух последовательных исследований данного материала культуральным методом со взятием мочи катетером. О наличии заболевания свидетельствует обнаружение более 105 КОЕ в 1 мл мочи, при этом важное значение имеют идентификация микроорганизмов, определение чувствительности микробной флоры к антибиотикам и антибактериальным препаратам. В клинической практике лечение чаще начинают при однократном выявлении 105 КОЕ/мл и более в 1 мл мочи [7], особенно при ее нейтральной реакции. Терапевтические возможности Лечение включает проведение курса антимикробной, противовоспалительной, фито-, физиотерапии. Из антибактериальных препаратов могут применяться пенициллины (амоксициллин/клавуланат в дозе 500 мг 2 раза в сутки в течение 3–7 дней) и цефалоспорины (цефиксим 400 мг 1 раз в сутки – 5–7 дней, цефтриаксон по 1000 мг 1 раз в сутки 3–5 дней). Следует помнить о том, что применение препаратов нитрофуранового ряда у беременных ограничено в связи с опасностью развития анемии у матери и плода [8]. Фосфомицин считается безопасным для применения во время беременности препаратом [9] и, по данным A.Estebanez и соавт. (2009 г.), столь же эффективен, как и ампициллин/клавуланат, но более прост в применении (3000 мг однократно при лечении бессимптомной бактериурии и цистита) [10]. Но с учетом того, что фосфомицин не может глубоко проникать в уротелий, его применение ограничено и показано только в начальных стадиях процесса и при раннем начале лечения. Проведение антибактериальной терапии при бессимптомной бактериурии приводит к достоверному снижению частоты гестационного пиелонефрита [11]. В случае если терапия не проводилась, или антибактериальные препараты назначались без учета чувствительности возбудителя, или применялись в недостаточных терапевтических дозах, у 30–40% беременных может развиться восходящая инфекция, приводящая к развитию гестационного пиелонефрита. При этом около 53% случаев острого пиелонефрита возникает во II триместре, 26% – в III [12]. Течение острого пиелонефрита характеризуется повышением температуры до 38°С, дизурическими проявлениями, болью в поясничной области, слабостью. Лечение острого гестационного пиелонефрита должно проводиться в условиях стационара. При интоксикации, обусловленной воспалительным процессом, показана дезинтоксикационная, десенсибилизирующая, спазмолитическая терапия. Антибактериальная терапия должна назначаться с учетом чувствительности микроорганизмов к антибиотикам. Более эффективным является внутривенное введение противомикробных препаратов. Для лечения могут быть назначены комбинация ампициллин + гентамицин, а также цефазолин + цефтриаксон, которые имеют примерно эквивалентную эффективность в отношении микроорганизмов, вызывающих пиелонефрит [13]. Как и при лечении бессимптомной бактериурии, для лечения пиелонефрита в настоящее время предпочтительным является назначение b-лактамов, так как резиситентность E. coli к этим препаратам, по данным A.Artero (2013 г.), наиболее низкая [14]. В то же время E.Sabharval (2012 г.) сделал противоположное заключение: резистентность E. coli и других микроорганизмов к ампициллину – 90%, амоксициллину/клавуланату (Аугментин) – 78%, цефтриаксону – 35% [15]. В связи с этим в условиях роста резистентности уропатогенов к большинству антибактериальных препаратов возрастает роль цефалоспоринов III поколения в лечении неосложненной инфекции мочевыводящих путей. Отличительной чертой этой группы антибиотиков является высокая активность в отношении микроорганизмов семейства Enterobacteriaceae, устойчивость к действию b-лактамаз, длительный период полувыведения, что позволяет назначать эти препараты 1–2 раза в сутки [16, 17]. Американскими учеными было проведено сравнительное многоцентровое исследование эффективности цефалоспорина III поколения цефиксима и амоксициллина с участием 565 взрослых пациентов, страдающих неосложненными инфекциями мочевыводящих путей. Клиническая эффективность цефиксима составила 90%, амоксициллина – 83%, эрадикация уропатогенов наблюдалась у 92% пациентов, лечившихся цефиксимом, и у 84% больных, принимавших амоксициллин [18]. Тем не менее в исследованиях А.Alemu и соавт. (2012 г.) множественная лекарственная устойчивость микроорганизмов была выявлена в 95% проб мочи, собранной у беременных женщин с инфекциями МВП [19]. Повышение резистентности микроорганизмов отмечается в результатах многих исследований [20], все больше антибиотиков становятся малоэффективными, поэтому необходимы поиски новых подходов к лечению инфекционных процессов. Во время обострения процесса в интервалах между курсами антибактериальной терапии, а также для профилактики обострения хронических воспалительных процессов мочевыделительной системы следует рекомендовать применение растительных диуретиков, антисептиков и противовоспалительных препаратов. Фитотерапия Активные компоненты лекарственных растений, используемых для лечения заболеваний МВП и почек (золототысячник, любисток, розмарин, марена красильная, двуплодник стебельковый, камнеломка язычковая, травы толокнянки, шалфея, шиповника, зверобоя, хвоща полевого и др.), способствуют выведению из организма вредных веществ, оказывают антибактериальное, противовоспалительное, противоаллергическое, мочегонное действие. Издавна для лечения заболеваний почек, мочевого пузыря использовалась и клюква [21]. Ягоды этого растения содержат органические кислоты (включая салицилат), фруктозу, витамины С, A, К, E и группы B, флавоноиды, антоцианидины, катехины и тритерпиноиды. Антоцианидины и проантоцианидины, входящие в состав растения, являются естественными антибиотиками [22]. Механизм их действия заключается в ингибировании адгезии бактерий, в том числе E. coli, на клетки уротелия, что облегчает удаление микроорганизмов из мочевых путей. Антиадгезивный эффект проантоцианидинов дозозависим и достоверен, что было подтверждено многочисленными экспериментальными и клиническими исследованиями [23, 24]. Кроме того, вещества, которые содержатся в соке клюквы, изменяя состав мочи, не дают развиваться в ней болезнетворным бактериям. Для достижения антибактериального эффекта рекомендуется 2–3-кратный прием клюквенного натурального сока ежедневно[25], но при таком лечении могут возникать неблагоприятные явления, наиболее частыми из которых являются отрыжка, тошнота, изжога, учащенный стул, головные боли, повышение уровня глюкозы в крови и кожные реакции, поэтому применение экстракта клюквы в капсулах вместо использования целых плодов в последнее время считается более перспективным [26, 27]. Препарат Журавит представляет собой экстракт плодов клюквы крупноплодной (Vaccinium macrocarpon), содержащий в 1 капсуле 220 мг активного вещества, что соответствует 5500 мг свежих плодов клюквы. Помимо антибактериального, экстракт клюквы (Журавит) обладает выраженным антиоксидантным эффектом, что было подтверждено в исследованиях D.Wojnicz и соавт. (2012 г.), и рекомендовано использовать препарат для профилактики и лечения инфекций МВП, включая хронические и рецидивирующие процессы [28]. В ранее проведенном сравнительном исследовании по изучению эффективности экстракта клюквы и триметоприма у женщин с рецидивирующими инфекциями МВП M.McMurdo (2009 г.) показана одинаковая их эффективность, но при меньшем числе побочных эффектов у женщин, принимавших с целью лечения экстракт клюквы [29], что еще раз подтверждает целесообразность и безопасность применения препаратов на растительной основе. Рекомендуемые дозы Журавита – 1 капсула 3 раза в сутки в течение 3 дней, затем 1 капсула 1 раз в сутки, длительность лечения 2–4 нед. Такой режим приема удобен и необременителен для пациенток и способствует повышению приверженности терапии. Экстракт клюквы (Журавит) показан при следующих заболеваниях МВП: цистит, бессимптомная бактериурия, пиелонефрит, как дополнительное средство лечения в комплексной терапии, так и для профилактики развития восходящей инфекции или других осложнений. Заключение Учитывая высокий уровень заболеваемости МВП во время беременности, чрезвычайно важной является профилактика этой патологии. Некоторые клиницисты считают обоснованным назначение профилактических курсов антибактериальной терапии (1–3 дня), другие оспаривают целесообразность такого подхода, учитывая соотношение риска и пользы данной терапии для матери и плода. Более того, частое, кратковременное назначение антибактериальных препаратов способствует развитию устойчивости микроорганизмов, возникновению аллергии, нарушению иммунитета, развитию дисбактериоза и т.д. Именно поэтому для предупреждения обострения хронического пиелонефрита, цистита рекомендуется широкое применение растительных препаратов. Практические рекомендации Таким образом, существенное место в комплексе профилактических мероприятий, направленных на предупреждение рецидивов инфекции МВП, занимает применение современных фитопрепаратов, в том числе и на основе продуктов клюквы. Обязательными являются и соблюдение личной гигиены, режима, диеты с исключением острой, соленой пищи, занятия лечебной физкультурой. Каждая женщина в течение всей беременности должна находиться под строгим наблюдением врача акушера-гинеколога, особенно в критические сроки (22–28 нед), когда чаще всего проявляется пиелонефрит беременных. Пациенткам, страдающим заболеваниями почек, требуются диспансерное наблюдение у терапевта женской консультации, систематическое обследование, что способствует раннему выявлению бессимптомной бактериурии, профилактике осложнений и своевременному началу лечения. Женщинам, у которых во время беременности выявлялись инфекционные и воспалительные заболевания МВП, протеинурия, гематурия, пиурия, повышение артериального давления, отеки, а также перенесшим поздний токсикоз во время предыдущих беременностей, показано тщательное обследование и наблюдение в течение всех последующих беременностей с обязательным проведением лечебных и профилактических мероприятий. Более широкое распространение и внедрение в рутинную клиническую практику комплементарной и альтернативной терапии – эффективный метод снижения заболеваемости воспалительными заболеваниями МВП во время беременности.
- Шехтман М.М. Руководство по экстрагенитальной патологии у беременных. Изд. 3-е. М.: Триада, 2005.
- Урология. Национальное руководство. Под ред. Н.А.Лопаткина. М.: ГЭОТАР-Медиа, 2009.
- Никонов А.П. Асцатурова О.Р., Шулутко П.А., Каптильный В.А. Инфекции мочевыводящих путей и беременность. Гинекология. 2007; 9 (1): 38–40.
- Tseng C.C, Huang J.J, Ko W.C et al. Decreased predominance of pap G class II allele in Escherichia coli strains isolated from adults with acute pyelonephritis and urinary tract abnormalities. J Urol 2001; 166: 1643–6.
- Sabharwal E.R. Antibiotic susceptibility patterns of uropathogens in obstetric patients. N Am J Med Sci 2012; 4 (7): 316–9; doi: 10.4103/1947-2714.98591.
- Rizvi M, Khan F, Shukla I et al. Rising prevalence of antimicrobial resistance in urinary tract infections during pregnancy: necessity for exploring newer treatment options. J Lab Physicians 2011; 3 (2): 98–103; doi: 10.4103/0974-2727.86842.
- Nicolle L.E, Bradley S, Colgan R et al. Infectious Diseases Society of America guidelines for the diagnosis and treatment of asymptomatic bacteriuria in adults. Clin Infect Dis 2005; 40: 643.
- Ben David S, Einarson T, Ben David Y et al. The safety of nitrofurantoin during the first trimester of pregnancy: meta — analysis. Fundam Clin Pharmacol 1995; 9: 503.
- Stein G.E. Single — dose treatment of acute cystitis with fosfomycin tromethamine. Ann Pharmacother 1998; 32: 215.
- Estebanez A et al. Fosfomycin in a single dose versus a 7-day course of amoxicillin — clavulanate for the treatment of asymptomatic bacteriuria during pregnancy. Eur J Clin Microbiol Infect Dis 2009; 28 (12): 1457–64; doi: 10.1007/s10096-009-0805-6. Epub 2009.
- Smaill F, Vazquez J.C. Antibiotics for asymptomatic bacteriuria in pregnancy. Fosfomycin in a single dose versus a 7-day course of amoxicillin — clavulanate for the treatment of asymptomatic bacteriuria during pregnancy. Cochrane Database Syst Rev 2007; CD000490.
- Archabald K.L, Friedman A, Raker C.A, Anderson B.L. Impact of trimester on morbidity of acute pyelonephritis in pregnancy. Am J Obstet Gynecol 2009; 201: 406.e1.
- Wing D.A, Hendershott C.M, Debuque L, Millar L.K. A randomized trial of three antibiotic regimens for the treatment of pyelonephritis in pregnancy. Obstet Gynecol 1998; 92: 249.
- Artero A, Alberola J, Eiros J.M et al. Pyelonephritis in pregnancy. How adequate is empirical treatment? Rev Esp Quimioter 2013; 26 (1): 30–3.
- Sabharwal E.R. Antibiotic susceptibility patterns of uropathogens in obstetric patients. N Am Med Sci 2012; 4 (7): 316–9.
- Пушкарь Д.Ю., Зайцев А.В. Современный взгляд на применение цефиксима в лечении инфекции мочевыводящих путей. РМЖ. Хирургия. Урология. 2010; 18 (29): 1809–12.
- Айламазян Э.К. Применение цефиксима при неосложненном пиелонефрите беременных (методические рекомендации для акушеров — гинекологов). Гинекология. 2006; 3: 28–31.
- Пушкарь Д.Ю., Зайцев А.В. Современный взгляд на применение цефиксима в лечении инфекции мочевыводящих путей. РМЖ. Хирургия. Урология. 2010; 29.
- Alemu A, Moges F, Shiferaw Y et al. Bacterial profile and drug susceptibility pattern of urinary tract infection in pregnant women at University of Gondar Teaching Hospital, Northwest Ethiopia. BMC Res Notes 2012; 5: 197; doi: 10.1186/1756-0500-5-197.
- Rizvi M et al. Rising prevalence of antimicrobal resistence in urinary tract infections during pregnancy: necessity for exploring newer treatment options. J Lab Physicians 2011; 3 (2): 98–103.
- Guay D.R. Cranberry and urinary tract infections. Drugs 2009; 69 (7): 775–807.
- Cimolai N, Cimolai T. The cranberry and the urinary tract. Eur J Clin Microbiol Infect Dis 2007; 26 (11): 767–76.
- Gupta K, Chou M.Y, Howell A et al. Cranberry products inhibit adherence of p — fimbriated Escherichia coli to primary cultured bladder and vaginal epithelial cells. J Urol 2007; 177 (6): 2357–60.
- Afshar K, Stothers L, Scott H, Mac Neily A.E. Cranberry juice for the prevention of pediatric urinary tract infection: a randomized controlled trial. J Urol 2012; 188 (4 Suppl.): 1584–7; doi: 10.1016/j.juro.2012.02.031. Epub 2012.
- Wing D.A, Rumney P.J, Preslicka C.W, Chung J.H. Daily cranberry juice for the prevention of asymptomatic bacteriuria in pregnancy: a randomized, controlled pilot study. J Urol 2008; 180 (4): 1367–72; doi: 10.1016/j.juro.2008.06.016. Epub 2008.
- Dugoua J.J, Seely D, Perri D et al. Safety and efficacy of cranberry (vaccinium macrocarpon) during pregnancy and lactation. Can J Clin Pharmacol 2008; 15 (1): e80–6.
- Hisano M, Bruschini H, Nicodemo A.C, Srougi M. Cranberries and lower urinary tract infection prevention. Clinics (Sao Paulo) 2012; 67 (6): 661–8.
- Wojnicz D, Sycz Z, Walkowski S et al. Study on the influence of cranberry extract Żuravit S•O•S(R) on the properties of uropathogenic Escherichia coli strains, their ability to form biofilm and its antioxidant properties. Phytomedicine 2012; 19 (6): 506–14; doi: 10.1016/j.phymed.2011.12.013. Epub 2012.
- McMurdo M.E, Argo I, Phillips G et al. Cranberry or trimethoprim for the prevention of recurrent urinary tract infections? A randomized controlled trialinolder women. J Antimicrob Chemother 2009; 63: 389–95.
Cited-By
Article Metrics
Refbacks
- There are currently no refbacks.
Антибиотики при бактериальной инфекции в моче во время беременности при отсутствии симптомов
В чем суть проблемы?
Может ли применение антибиотиков во время беременности у женщин с мочевой инфекцией, но с отсутствием симптомов, улучшить исходы у женщин и их детей?
Почему это важно?
Бактериальная инфекция в моче без каких-либо характерных симптомов, связанных с инфекцией мочевыводящих путей (асимптоматическая/бессимптомная бактериурия), происходит в ряде случаев (от 2% до 15%) беременностей. Из-за изменений, происходящих в организме, у беременных женщин чаще развивается почечная инфекция (пиелонефрит), если у них есть инфекция мочевыводящих путей. Инфекция может также способствовать преждевременному рождению ребенка (до 37 недель) или рождению ребенка с низкой массой тела (менее 2500 г (5,5 фунтов)).
Какие доказательства мы нашли?
Мы обнаружили 15 рандомизированных контролируемых исследований с участием более 2000 беременных женщин с бессимптомными инфекциями мочевыводящих путей. Антибиотики могут быть эффективными в снижении частоты инфекции почек у матери (12 исследований, 2017 женщин) и санации [очищении] мочи от инфекции (четыре исследования, 596 женщин). Они также могут снизить частоту преждевременных родов (три исследования, 327 женщин) и рождения детей с низкой массой тела (шесть исследований, 1437 младенцев). Ни в одном из исследований не были адекватно оценены какие-либо неблагоприятные эффекты антибиотикотерапии у матери или ее ребенка, и часто способ проведения исследования не был описан должным образом.
Мы оценили три основных исхода с помощью подхода GRADE и обнаружили доказательства низкой определенности, что лечение антибиотиками может предотвратить развитие пиелонефрита, преждевременные роды и рождение детей с массой тела менее 2500 г.
Что это значит?
Антибактериальная терапия может снизить риск инфекций почек у беременных женщин с бессимптомной мочевой инфекцией. Антибиотики могут также уменьшить вероятность рождения ребенка на слишком ранних сроках или с низкой массой тела при рождении. Однако из-за низкой определенности доказательств сделать выводы сложно; необходимы дополнительные исследования.
Гестационный пиелонефрит: с чего начать? | Шкодкин
Актуальность заявленной темы для настоящей дискуссии не вызывает сомнения. Это отражается в публикационной активности по гестационному пиелонефриту как со стороны Российских (более 6,5 тысяч ссылок на публикации на портале Elibrary.ru), так и зарубежных (более 16 тысяч ссылок на публикации в базе данных PubMed) исследователей, что связано с возможными акушерскими и перинатальными проблемами для матери и плода.
Если проводить параллели с 20-летним прошлым, то нужно признать, что информационное пространство резко расширилось, и это уже можно рассматривать как некую проблему. Так как в изданных на сегодняшний день рекомендациях, с одной стороны, можно найти существенные разногласия, с другой — основной объем представленной в них информации посвящен различным вариантам антибактериальной терапии. И поэтому обсуждение темы гестационного пиелонефрита, по моему мнению, целесообразно начать, как покажется на первый взгляд, с академического вопроса, а именно, разделения пиелонефрита на острый и хронический. Здесь, и я в этом не сомневаюсь, присутствует большая проблема, которая имеет огромное практическое значение. Начнем с разногласий в национальных рекомендациях касательно классификации пиелонефрита. Так, «Российские клинические рекомендации» под редакцией Ю.Г. Аляева, П.В. Глыбочко, Д. Ю. Пушкаря 2017 содержат главы 15 и 16, посвященные острому и хроническому пиелонефриту соответственно. Приведенные классификации и определения не позволяют четко разграничить данные понятия [1]. В клинической практике о хроническом пиелонефрите говорят тогда, когда имеются анамнестические данные на наличие инфекции верхних мочевых путей. В тоже время «Федеральные клинические рекомендации по Антимикробной терапии и профилактике инфекций почек, мочевыводящих путей и мужских половых органов» приводят по сути своей репринт классификации, представленной в рекомендациях Европейской и Американской урологических ассоциаций, в которой не используются термин «хронический» применительно к пиелонефриту, а термин «острый», являясь антонимом рецидивирующей инфекции, несет смысловую нагрузку спорадического пиелонефрита, развивающегося менее, чем два случая за полгода [2].
Чтобы обрисовать некий практический интерес позвольте обратиться к эпидемиологии инфекции мочевых путей (ИМП) у беременных. В России эти данные неутешительны, и сегодняшние будущие мамы по сравнению с будущими бабушками обладают рисками в 4 раза чаще иметь пиелонефрит, а частота гестационного или обострений хронического пиелонефрита во время беременности может достигать 12,2-33,8% [3, 4]. Как обстоят дела в странах западной Европы? Распространенность пиелонефрита беременных по самым негативным подсчетам достигает 2,4% в группе беременных с нелеченой бессимптомной бактериурией [5]. Откуда такая разница? Наши западные коллеги не умеют диагностировать или наши российские женщины менее здоровы, а быть может у нас более патогенны микробы?..
И вот она первая практическая проблема гипердиагностики, которая в России складывается из отягощенного анамнеза, изменения осадка мочи, УЗ картины, дизурии и т.д., которые могут и не иметь никакого отношения к пиелонефриту. Теперь наше желание, не дай бог, не пропустить пиелонефрит, тем более у беременной, тем более с такими рисками для плода и матери порождает такую статистику. Однако статистика — понятие не одушевленное, а беременной требуется этиотропная терапия пиелонефрита, и вот она вторая проблема: нерациональное использование антибактериальных препаратов. Позвольте не останавливаться на всевозможных токсических и тератогенных эффектах использования антибиотикотерапии и это при том, что ни один из представленных на рынке антибиотиков FDA не отнесла к классу «А» безопасных препаратов для беременных. Имеются публикации, что применение антибактериальных препаратов может влиять на микробиоту новорожденного на протяжении всей его жизни [6].
Использование антибактериальных препаратов во время беременности разрушает микробиоценоз, в том числе и влагалища, что на 40-50% повышает вероятность преждевременных родов и интранатального инфицирования плода [7,8]. Уже имеются исследования, коррелирующие с данными, полученными у женщин в менопаузе, когда использование антибиотиков увеличивало частоту клинически значимой инфекции мочевых путей. ИМП вело к росту числа полирезистентных штаммов кишечной палочки, которые несли факторы вирулентности [9].
Как выглядит частота пиелонефрита беременных в конкретном регионе, например, в Белгородской области? Ну, во-первых, отсутствует такая статистическая единица в отчетах по урологической службе, а ориентировочные данные мы получили при анализе обращаемости в ургентные урологические отделения, что составило около 0,36% за последние 3 года. Могу согласиться, что показатели могут повыситься, если в отчеты попадут пациентки, пролеченные на хирургической или терапевтической койке в районах. Однако объективной реальностью является то, что беременными стараются не заниматься на этом уровне, поэтому поправка если и будет, то незначительная. Во-вторых, в акушерских отчетах фигурирует количество родильниц с патологией почек, но анализ историй родов указывает на то, что это почти все сто процентов пациентки с «анамнестическим» пиелонефритом. У части из них проводится этиотропная терапия, а частота пиелонефрита при таком подходе составила около 20,8% и, соответственно, разница по подсчётам достигает 58 раз! Тут нужно признать, что наши порывы, связанные с предупреждением рецидива или с лечением несуществующего заболевания, зачастую приводят к проблемам, описанным в предыдущих абзацах.
Теперь позвольте взглянуть на другую сторону медали и порассуждать, есть ли проблема гиподиагностики при хроническом пиелонефрите?.. Я не сомневаюсь, что каждый из урологов вспомнит случай гнойного пиелонефрита у пациента с отягощенным анамнезом по ИМП. Ну, к примеру, позвольте представить следующее клиническое наблюдение. Пациентка Х. 23 лет, беременность 32 недели, с детства страдает хроническим пиелонефритом. В 10-летнем возрасте — двухсторонняя уретероцистонеостомия по поводу ПМР, отмечает обострения пиелонефрита до 2 раз в год. Диагноз хронического пиелонефрита в классическом подходе не вызывает сомнений, и именно с этим диагнозом, несмотря на отрицательную динамику, она получает лечение в профильном акушерском стационаре. Объективно у пациентки лихорадка до 41°С, слабость, головокружение, снижение диуреза, гипотония, ЦВД отрицательное, положителен с-м поколачивания справа. Лабораторно: анемия, лейкопения, тромбоцитопения, коагулопатия. УЗИ — двухсторонний гидронефроз, увеличение правой почки. Т.е. на лицо клиника уросепсиса, септического шока и ДВС-синдрома, и как в данном случае расценивать процесс: обострение хронического или острый пиелонефрит? Во всяком случае все классификации ассоциируют гнойные формы пиелонефрита с острым… А наиболее частый сценарий в таком случае заключается в необоснованном затягивании консервативной терапии, что увеличивает риск потери почки и развития системных гнойно-септических осложнений, что и имело место в данном наблюдении. Обращаю Ваше внимание, что на выполненной после восполнения ОЦК и коррекции гипотонии экскреторной урограмме, несмотря на (как выяснилось в последствии) апостематозный пиелонефрит со множественными карбункулами правой почки на 20 минуте исследования контрастирована лоханка (чашечки сдавлены за счёт отёка паренхимы, (рис. 1а). На 90 минуте верхние мочевые пути полностью освобождены от контраста, на это никак не повлияла двухсторонняя дилатация (рис. 1b), т.е. пиелонефрит при беременности нельзя отождествлять с обструктивным у небеременных, и это я попытаюсь объяснить ниже.
Рисунок 1. Экскреторная урография, больная — Х 23 лет, беременность 32 недели: А — 20 минута, В — 90 минута (пояснения в тексте)
Figure 1. Excretory urography, patient — X 23 years old, 32 weeks pregnant: А — 20 minutes, В — 90 minutes (explanation in the text)
Для того чтобы разрешить подобного рода противоречия при обсуждении темы пиелонефрита с урологами или гинекологами я предлагал рассматривать понятия острый и хронический исключительно в клиническом контексте и ассоциировать с конкретной клинической ситуацией. Здесь можно провести параллель с хроническим холециститом при желчнокаменной болезни. Ведь никто из хирургов не додумается при деструктивном холецистите вынести в диагноз «хронический», несмотря на анамнестические данные по желчнокаменной болезни любой давности.
На мой взгляд, очень интересна позиция, озвученная заведующим нефрологическим отделением Клиники Ростовского государственного медицинского университета профессором Михаилом Михайловичем Батюшиным на XIV Российской Школе оперативной урологии. В своей лекции, «Тубулоинтерстициальные поражения почек. Нынешнее понимание и толкование проблемы хронического пиелонефрита», профессор показал отсутствие морфологического субстрата воспаления вне атак пиелонефрита, т.е. пиелонефрит протекает всегда как реинфекция, итогом которой является очаговый тубулоинтерстициальный фиброз, что и может делать последующие атаки пиелонефрита менее клинически выраженными. Такая позиция не противоречит классическим взглядам на морфологическую диагностику пиелонефрита по данным нефробиопсии: ввиду очагового поражения отсутствие тубулоинтерстициального фиброза не исключает диагноза пиелонефрита. Исходя из вышесказанного, термин хронический для пиелонефрита не приемлем, т.к. не имеет морфологических патогенетических обоснований. Целесообразен отказ от данного понятия, как это было сделано в отношении хронического аппендицита и хронической пневмонии, а в отсутствие хронического пиелонефрита отпадает необходимость термина острый пиелонефрит. Это будет иметь большое значение не столько для статистики, сколько для понимания отсутствия необходимости неоправданной антибактериальной терапии и антибактериальной профилактики обострений пиелонефрита .
Ещё одним дискутабельным вопросом является то, как мы интерпретируем состояние верхних мочевых путей при беременности?.. И если проанализировать публикации, посвященные этой проблематике, то основной тон в них задают врачи функциональной диагностики. Главным образом исследуется морфометрия лоханки (линейные размеры и объем) и частота болюсного выделения мочи из устьев [10, 11]. Эти работы направлены на поиск того порогового значения, когда можно будет сказать о патологии и поставить показания для дренирования верхних мочевых путей. К сожалению, клинические публикации, посвященные физиологии верхних мочевых путей у беременных крайне малочисленны ввиду объективных сложностей для использования лучевых методов, но имеющийся опыт радиоизотопных исследований и экскреторной урографии не выявил нарушений выделительной функции у беременных, несмотря на расширение верхних мочевых путей [12]. Экспериментальные работы связывают атонию и дилатацию верхних мочевых путей у беременных с физиологической гиперэстрогенемий [13]. Исходя из этого, не корректно переносить регистрацию болюсного выделения мочи на когорту беременных как показатель обструкции, что нашло подтверждение в ряде публикаций [14, 15]. Согласитесь, сомнительно ждать болюса от атоничного мочеточника. С другой стороны, как показывают метаанализы, у бессимптомных беременных в 90% регистрируется дилатация верхних мочевых путей не только во второй половине беременности, но и спустя 3 месяца после родов [16, 17]. То небольшое количество исследований, посвященных патогенезу инфекции мочевых путей у беременных, не ассоциируют риск ее развития с так называемой «обструкцией», а основной причиной считают иммунодефицит, развивающийся при беременности [18]. Подумайте только, ни нас урологов, ни гинекологов не удивляет увеличение матки или нагрубание молочных желез, или наличие иммунодефицита при беременности, и никто не собирается это коррегировать, но почему-то к состоянию верхних мочевых путей приковано какое-то повышенное внимание с вынесением показаний для различных вариантов дренирования… У Антона Яковлевича Пытеля есть замечательная интерпретация данного состояния: «Физиологическая дилатация верхних мочевых путей» [19]. Мое глубокое убеждение, что вне зависимости нашего отношения данные изменения со стороны верхних мочевых путей у беременных были, есть и будут и это есть физиология беременности, не требующая лечения! Низкое внутрилоханочное давление, регистрируемое при проведении перкутанного дренирования, еще раз указывает на невозможность ассоциации пиелонефрита беременных с обструктивным пиелонефритом у небеременных пациентов
В заключении хотелось бы сказать, что многие вопросы пиелонефрита, в том числе гестационного требует экспертного обсуждения для чёткого определения понятий, критериев постановки диагноза, проведения этиотропной терапии и различных вариантов дренирования. Термин хронический применительно пиелонефриту выступает одной из причин гипердиагностики, состояние верхних мочевых путей при беременности в отсутствии воспалительных осложнений следует считать физиологической нормой, а лечение гестационного пиелонефрита нельзя ассоциировать с тактикой лечения обструктивного пиелонефрита.
1. Урология. Российские клинические рекомендации. Под ред. Аляева, Ю.Г., Глыбочко П.В., Пушкаря Д.Ю. М.: Агентство медицинской информации «Медфорум»; 2017. ISBN 978-5-9906972-6-3
2. Перепанова Т.С., Козлов Р.С., Руднов В.А., Синякова Л.А. Антимикробная терапия и профилактика инфекций почек, мочевыводящих путей и мужских половых органов. Федеральные клинические рекомендации. М.: Прима-принт; 2017. eLIBRARY ID: 32843544
3. Козак Ю.В., Киселева Т.В., Пекарев О.Г., Поздняков И.М., Применение экстракорпоральных методов детоксикации при лечении беременных с острыми гестационными пиелонефритами. Медицина и образование в Сибири. 2012;1. Доступно по: http://ngmu.ru/cozo/mos/article/text_full.php?id=591 Ссылка активна на 25.06.2019.
4. Минасян A.M., Дубровская М.В., Беременность на фоне хронического пиелонефрита. Саратовский научномедицинский журнал. 2012;8(4):920-925. eLIBRARY ID: 18792057
5. Kazemier BM, Koningstein FN, Schneeberger C, OttA, Bossuyt PM, de Miranda E, Vogelvang TE, Verhoeven CJ, Langenveld J, Woiski M, Oudijk MA, van der Ven JE, Vlegels MT, Kuiper PN, Feiertag N, Pajkrt E, de Groot CJ, Mol BW, Geerlings SE. Maternal and neonatal consequences of treated and untreated asymptomatic bacteriuria in pregnancy: a prospective cohort study with an embedded randomised controlled trial. Lancet Infect Dis. 2015;15(11):1324-1333. DOI: 10.1016/S1473-3099(15)00070-5
6. Marti nez de Tejada B. Antibiotic use and misuse during pregnancy and delivery: benefits and risks. Int J Environ Res Public Health. 2014;11(8):7993-8009. DOI: 10.3390/ijerph210807993
7. Solt I. The human microbiome and the great obstetrical syndromes: a new frontier in maternal-fetal medicine. Best Pract Res Clin Obstet Gynaecol. 2015;29(2):165-175. DOI: 10.1016/j.bpobgyn.2014.04.024
8. Witkin SS. Author’s reply re: The vaginal microbiome, vaginal anti -microbial defence mechanisms and the clinical challenge of reducing infection-related preterm birth. BJOG. 2015;122(7):1033. DOI: 10.1111/1471-0528.13228
9. Forson AO, Tsidi WB, Nana-Adjei D, Quarchie MN, ObengNkrumah N. Correcti on to: Escherichia coli bacteriuria in pregnant women in Ghana: antibiotic resistance patterns and virulence factors. BMC Res Notes. 2019;12(1):29. DOI: 10.1186/s13104-019-4057-y.
10. Szkodziak P. Ultrasound screening for pyelectasis in pregnant women. Clinical necessity or “art for art’s sake”? J Ultrason. 2018;18(73):152-157. DOI: 10.15557/JoU.2018.0022
11. Сетоян М.А., Верзакова И.В., Оценка состояния почечного кровотока у беременных женщин с гидронефрозом. Медицинский вестник Башкортостана. 2008;3(5):3540. eLIBRARY ID: 12230785
12. Wolf P, Le Lanne D, Menger I, Bsaibes A, Reinhardt W, Dreyfuss J, Bollack C., The upper urinary tractin pregnant women. Physiopathologic, ultrasonic and urographic study. Ann Urol (Paris). 1984 Sep;18(5):347-9.
13. Jeyabalan A, Lain KY. Anatomic and functional changes of the upper urinary tract during pregnancy. Urol Clin North Am. 2007;34(1):1-6. DOI: 10.1016/j.ucl.2006.10.008
14. Karabulut N, Karabulut A. Colour Doppler evaluation of ureteral jets in normal second and third trimester pregnancy: effect of patient position. Br J Radiol. 2002;75(892):351355. DOI: 10.1259/bjr.75.892.750351
15. Burke BJ, Washowich TL. Ureteral jets in normal secondand third-trimester pregnancy. J Clin Ultrasound. 1998;26(9):423-426. PMID: 9800156
16. Hoff mann L, Behm A, Auge A. Changes in the kidney and upper urinary tract in the normal course of pregnancy. Results of a sonographic study. Z Urol Nephrol. 1989;82(8):411-417. PMID: 2683484
17. Wolf P, Le Lanne D, Menger I, Bsaibes A, Reinhardt W, Dreyfuss J, Bollack C. The upper urinary tract in pregnant women. Physiopathologic, ultrasonic and urographic study. Ann Urol (Paris). 1984;18(5):347-349. PMID: 6397120
18. Nowicki B. Urinary Tract Infecti on in Pregnant Women: Old Dogmas and Current Concepts Regarding Pathogenesis. Curr Infect Dis Rep. 2002;4(6):529-535. PMID: 12433330
19. Пытель А.Я., Пытель Ю.А., Рентгенодиагностика урологических заболеваний. М.: Медицина; 1966.
Преэклампсия — Диагностика и лечение
Диагноз
Чтобы диагностировать преэклампсию, у вас должно быть высокое кровяное давление и одно или несколько из следующих осложнений после 20-й недели беременности:
- Белок в моче (протеинурия)
- Низкое количество тромбоцитов
- Нарушение функции печени
- Признаки проблем с почками, кроме белков в моче
- Жидкость в легких (отек легких)
- Новые головные боли или нарушения зрения
Раньше преэклампсия диагностировалась только при высоком артериальном давлении и содержании белка в моче.Однако теперь специалисты знают, что преэклампсия возможна, но при этом в моче никогда не бывает белка.
Показания артериального давления, превышающие 140/90 мм рт. Ст., Являются ненормальными при беременности. Однако однократное показание высокого кровяного давления не означает, что у вас преэклампсия. Если у вас есть одно показание в ненормальном диапазоне — или показание, которое значительно выше, чем ваше обычное артериальное давление, — ваш врач будет внимательно следить за вашими цифрами.
Повторное показание аномального артериального давления через четыре часа после первого может подтвердить подозрение вашего врача на преэклампсию.Ваш врач может попросить вас прийти для дополнительных измерений артериального давления и анализов крови и мочи.
Тесты, которые могут потребоваться
Если ваш врач подозревает преэклампсию, вам могут потребоваться определенные тесты, в том числе:
- Анализы крови. Ваш врач назначит функциональные пробы печени и почек, а также измерит ваши тромбоциты — клетки, которые способствуют свертыванию крови.
- Анализ мочи. Ваш врач попросит вас собирать мочу в течение 24 часов для измерения количества белка в моче.Один образец мочи, который измеряет соотношение белка к креатинину — химическому веществу, которое всегда присутствует в моче, — также может быть использован для постановки диагноза.
- УЗИ плода. Ваш врач может также порекомендовать внимательно следить за ростом вашего ребенка, обычно с помощью ультразвука. Изображения вашего ребенка, созданные во время ультразвукового исследования, позволяют вашему врачу оценить вес плода и количество жидкости в матке (околоплодных водах).
- Нестресс-тест или биофизический профиль. Нестрессовый тест — это простая процедура, которая проверяет, как частота сердечных сокращений вашего ребенка реагирует на движения ребенка. Биофизический профиль использует ультразвук для измерения дыхания вашего ребенка, мышечного тонуса, движений и объема околоплодных вод в матке.
Лечение
Самым эффективным методом лечения преэклампсии является родоразрешение. У вас повышенный риск судорог, отслойки плаценты, инсульта и, возможно, сильного кровотечения, пока ваше кровяное давление не снизится.Конечно, на слишком раннем сроке беременности роды могут быть не лучшим решением для вашего ребенка.
Если вам поставили диагноз преэклампсия, ваш врач сообщит вам, как часто вам нужно приходить на пренатальные визиты — вероятно, чаще, чем обычно рекомендуется для беременных. Вам также потребуются более частые анализы крови, ультразвук и нестрессовые тесты, чем можно было бы ожидать при неосложненной беременности.
Лекарства
Возможное лечение преэклампсии может включать:
Лекарства для снижения артериального давления. Эти лекарства, называемые гипотензивными средствами, используются для снижения артериального давления, если оно опасно высоко. Артериальное давление в диапазоне 140/90 миллиметров ртутного столба (мм рт. Ст.) Обычно не лечится.
Хотя существует множество различных типов гипотензивных препаратов, некоторые из них небезопасны для использования во время беременности. Обсудите со своим врачом, нужно ли вам в вашей ситуации принимать гипотензивные препараты для контроля артериального давления.
- Кортикостероиды. Если у вас тяжелая преэклампсия или HELLP-синдром, кортикостероидные препараты могут временно улучшить функцию печени и тромбоцитов, чтобы продлить вашу беременность. Кортикостероиды также могут помочь легким вашего ребенка стать более зрелыми всего за 48 часов — важный шаг в подготовке недоношенного ребенка к жизни вне матки.
- Противосудорожные препараты. Если у вас тяжелая преэклампсия, ваш врач может назначить противосудорожное лекарство, такое как сульфат магния, для предотвращения первого приступа.
Постельный режим
Постельный режим обычно рекомендовался женщинам с преэклампсией. Но исследования не показали пользы от этой практики, и она может увеличить риск образования тромбов, а также повлиять на вашу экономическую и социальную жизнь. Для большинства женщин постельный режим больше не рекомендуется.
Госпитализация
При тяжелой преэклампсии может потребоваться госпитализация. В больнице ваш врач может проводить регулярные нестрессовые тесты или биофизические профили, чтобы следить за благополучием вашего ребенка и измерять объем околоплодных вод.Недостаток околоплодных вод — признак плохого кровоснабжения малыша.
Доставка
Если у вас диагностирована преэклампсия ближе к концу беременности, ваш врач может порекомендовать немедленно вызвать роды. Готовность шейки матки — независимо от того, начинает ли она открываться (расширяться), истончаться (стираться) и размягчаться (созревать) — также может быть фактором, определяющим, будут ли начаты роды и когда они будут.
В тяжелых случаях невозможно определить срок беременности вашего ребенка или состояние шейки матки.Если нет возможности ждать, ваш врач может вызвать роды или сразу назначить кесарево сечение. Во время родов вам могут ввести сульфат магния внутривенно, чтобы предотвратить судороги.
Если после родов вам понадобятся обезболивающие, узнайте у врача, что вам следует принимать. НПВП, такие как ибупрофен (Advil, Motrin IB, другие) и напроксен натрия (Aleve), могут повышать артериальное давление.
После родов может пройти некоторое время, прежде чем высокое кровяное давление и другие симптомы преэклампсии исчезнут.
Помощь и поддержка
Обнаружение потенциально серьезного осложнения беременности может быть пугающим. Если вам поставили диагноз преэклампсия на поздних сроках беременности, вы можете быть удивлены и напуганы, узнав, что вас сразу спровоцируют. Если вам поставили диагноз на ранних сроках беременности, у вас может быть много недель, чтобы беспокоиться о здоровье вашего ребенка.
Это может помочь узнать о вашем состоянии.Помимо разговора с врачом, проведите небольшое исследование. Убедитесь, что вы понимаете, когда звонить врачу, как следить за своим ребенком и своим состоянием, а затем найти что-то еще, чем занять ваше время, чтобы не тратить слишком много времени на беспокойство.
Подготовка к приему
Преэклампсия, вероятно, будет диагностирована во время обычного пренатального осмотра. После этого у вас, вероятно, будут дополнительные посещения акушера.
Вот некоторая информация, которая поможет вам подготовиться к приему и чего ожидать от врача.
Что вы можете сделать
Чтобы подготовиться к встрече:
- Запишите все симптомы, которые вы испытываете, , даже если вы считаете, что это нормальные симптомы беременности.
- Составьте список всех лекарств, витаминов и добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно, чтобы помочь вам запомнить всю информацию, предоставленную во время приема.
- Запишите вопросы, которые нужно задать своему врачу, перечислив их в порядке важности на случай, если время истечет.
При преэклампсии вам следует задать врачу следующие основные вопросы:
- Повлияло ли это состояние на моего ребенка?
- Безопасно ли продолжать беременность?
- На какие признаки мне нужно обращать внимание и когда мне позвонить вам?
- Как часто вам нужно меня видеть? Как вы будете следить за здоровьем моего ребенка?
- Какие процедуры доступны и что вы мне порекомендуете?
- У меня другие проблемы со здоровьем.Как мне вместе лучше всего справиться с этими условиями?
- Нужно ли мне соблюдать какие-либо ограничения деятельности?
- Понадобится ли мне кесарево сечение?
- У вас есть брошюры или другие печатные материалы, которые я могу получить? Какие сайты вы рекомендуете?
Помимо вопросов, которые вы подготовили, не стесняйтесь задавать вопросы, которые возникают у вас во время приема.
Чего ожидать от врача
Ваш врач может задать следующие вопросы:
- Это ваша первая беременность или первая беременность от отца этого ребенка?
- Были ли у вас в последнее время какие-либо необычные симптомы, такие как помутнение зрения или головные боли?
- Вы когда-нибудь чувствовали боль в верхней части живота, которая, кажется, не связана с движениями вашего ребенка?
- Было ли у вас в прошлом высокое кровяное давление?
- Были ли у вас случаи преэклампсии при предыдущих беременностях?
- Были ли у вас осложнения во время предыдущей беременности?
- С какими другими заболеваниями вы имеете дело?
Серия крови и сгустков: Диагностика тромбоэмболии легочной артерии при беременности
Все материалы из серии Blood & Clots можно найти здесь.
CanMEDS Должности: Медицинский эксперт
Описание корпусаБеременная женщина 32 лет обратилась в отделение неотложной помощи с болью в груди. У нее 33 неделя гестации, это ее третья беременность (две предшествующие роды без осложнений). Боль у нее началась 3 часа назад, когда она смотрела телевизор. Она резкая, хуже от вдоха, расположена по правому краю ребра. В покое у нее легкая одышка. Она отрицает учащенное сердцебиение или кровохарканье и не жалуется на дискомфорт в икроножных мышцах или бедрах.В остальном она здорова, в анамнезе не было венозной тромбоэмболии (ВТЭ) и принимает только пренатальные витамины.
При осмотре пульс 102, артериальное давление 115/70, сатурация кислорода 96% в помещении, частота дыхания 22. Вес 80 кг. Кардиологические и респираторные обследования без особенностей. Отека на ногах и эритемы нет. Ее живот демонстрирует беременную матку.
Ее анализ крови показывает Hb 98, лейкоциты 5,0, тромбоциты 156, креатинин 80. D-димер 1080.Рентген грудной клетки без особенностей, без излияний и уплотнений.
Есть ли у нее тромбоэмболия легочной артерии (ТЭЛА)?
Основной текстВопрос 1. Насколько полезны правила клинического прогнозирования и D-димер для определения или исключения тромбоэмболии легочной артерии во время беременности?
Проблема диагностики тромбоэмболии легочной артерии во время беременности заключается в том, что одышка и тахикардия очень распространены при нормальной беременности, особенно в третьем триместре.Это правда, что риск ВТЭ выше во время беременности в 5-10 раз (с наибольшим риском в послеродовом периоде). Однако, учитывая низкий исходный риск ВТЭ у молодых женщин в целом (1 из 10 000), абсолютный риск ВТЭ во время беременности все еще не очень высок. Например, в Канаде частота ПЭ составляет 5,4 случая на 10 000 беременностей 1 .
К сожалению, наши обычные правила клинического прогнозирования (такие как оценка Уэллса для ПЭ) не применимы к беременным женщинам , потому что исследования, в которых были получены эти оценки, их исключили.Специфика критериев Уэллса при беременности вызывает сомнения, поскольку при нормальной беременности часто встречаются тахикардия и отек ног. Возможность оценить «альтернативный диагноз» также затруднена во время беременности. 2 . По этим причинам большинство акушерских руководств не рекомендуют использовать правила клинического прогнозирования для исключения ВТЭ (включая ПЭ).
А как насчет D-димера? Та же проблема. D-димер, который обычно используется для исключения ВТЭ при низкой клинической вероятности предварительного тестирования, не прошел валидацию в популяции беременных.Беременные женщины обычно исключались из исследований, в которых устанавливалось использование D-димера для диагностики ПЭ. Учитывая вышеупомянутые проблемы при установлении предтестовой вероятности, неясно, как интерпретировать D-димер при беременности. D-димер при нормальной беременности обычно увеличивается с возрастом гестации, и порог «положительного» D-димера неизвестен. В то время как меньшие обсервационные исследования предполагали, что альтернативные пороговые значения D-димера могут применяться у беременных пациенток, эти пороговые значения не оценивались в проспективных исследованиях лечения, в которых изучается их полезность в сочетании с правилами клинического прогнозирования, специфичными для беременности.Таким образом, полезность D-димера при беременности для исключения ПЭ не определена и не была в достаточной степени подтверждена в этой группе пациенток 3 .
Вопрос 2: Какой диагностический тест следует назначить для оценки подозрения на тромбоэмболию легочной артерии во время беременности?
Учитывая указанные выше ограничения, для исключения ПЭ необходима объективная визуализация. При выборе теста необходимо учитывать необходимость окончательного диагноза, сводя к минимуму возможность нанесения вреда как развивающемуся плоду, так и матери (ткани груди и будущий канцерогенез). Доза облучения, необходимая для V / Q-сканирования или CT-PA, ниже тератогенной дозы облучения плода и не должна быть противопоказанием к выполнению точной визуализации, если это необходимо.
Сильные и слабые стороны четырех вариантов показаны ниже в таблице 1. Возможный алгоритм диагностики тромбоэмболии легочной артерии во время беременности также можно найти на рисунке 1.
Таблица 1: Варианты визуализации для исключения ПЭ у беременных
| Тест | Сильные стороны | Ограничения |
| УЗИ двусторонней компрессии ног (США) |
|
|
| Рентген грудной клетки (CXR) |
|
|
| КТ ангиография легких (CT-PA) |
|
|
| Сканирование вентиляции / перфузии (V / Q) |
|
|
Руководства разных обществ различаются 5 , 6 , 7 , 8 в своих рекомендациях о том, что предпочтительнее — CT-PA или V / Q-сканирование в качестве окончательной визуализации. контрольная работа.В конечном итоге ваш выбор будет зависеть от того, что будет доступно на момент обращения пациента, а также от опыта местной радиологии (CT-PA) или ядерной медицины (V / Q-сканирование).
Один из обычно используемых разумных подходов аналогичен принципам, изложенным Европейским обществом кардиологов в 2014 г. 5 , в котором говорится:
- Перфузионная сцинтиграфия (т. Е. V / Q сканирование) может использоваться для исключения подозрения на ТЭЛА у беременных с нормальным рентгеновским снимком (рекомендация класса IIB)
- CTPA следует рассматривать, если рентгенограмма отклоняется от нормы или если сцинтиграфия легких недоступна (рекомендация класса IIa)
Учитывая различия в рекомендациях и мнениях относительно предпочтительных тестов первичной визуализации для исключения ПЭ, я обычно обсуждаю преимущества и риски V / Q-сканирования по сравнению с CT-PA с моим пациентом, когда решаю, какой тест проводить.Вот один из возможных подходов, который включает в себя возможность использования любого теста (* обозначает равномерный):
Заключение по делуВы отправляете пациента на двустороннее ультразвуковое исследование ног, которое не демонстрирует признаков ТГВ. Отделение ядерной медицины не может выполнить V / Q-сканирование ночью, и ваша пациентка выражает обеспокоенность по поводу рисков радиации для тканей груди, поэтому вы даете ей одну эмпирическую дозу антикоагуляции (Dalteparin 15000 единиц) и устраиваете V / Q сканирование утром.
V / Q сканирование — высокая вероятность тромбоэмболии легочной артерии с дефектом перфузии в правой верхней и средней сегментарных артериях. Вы начинаете ей принимать далтепарин 15 000 единиц подкожно ежедневно и договариваетесь о наблюдении в клинике тромбоза на следующее утро (см. Следующий пост в блоге!).
Основные сообщения- Правила клинического прогнозирования, такие как оценка Уэллса, недействительны для беременных и не должны использоваться в этой настройке
- Тестирование D-димера у беременных пациенток не было проспективно подтверждено в исследованиях управления для исключения ВТЭ, и поэтому его полезность для этой группы пациентов сомнительна
- V / Q сканирование или CT-PA безопасны во время беременности для мамы и ребенка, и выбор первого диагностического визуализирующего теста следует делать после участия в совместном принятии решений с пациентами после обсуждения преимуществ и недостатков каждого метода
Все материалы из серии Blood & Clots можно найти здесь.
Этот пост был отрецензирован Джесси Леонтовичем, Брентом Тома и отредактирован Ребеккой Данг.
Список литературы
1.
Маклин К., Кушман М. Венозная тромбоэмболия и инсульт во время беременности. Hematology Am Soc Hematol Educ Program . 2016; 2016 (1): 243-250. [PubMed]2.
Ван Т., Скейт Л., Карович А., Роджер М., Ле Г. Руководство по диагностике тромбоэмболии легочной артерии во время беременности: консенсус и разногласия. Thromb Res .2017; 157: 23-28. [PubMed]3.
Ван дер, Майруху А., Тромёр С., Кутюро Ф., Хьюисман М., Клок Ф. Использование правил клинического прогнозирования и тестов на D-димер в диагностическом ведении беременных пациенток с подозрением на острую тромбоэмболию легочной артерии. Кровь Ред. . 2017; 31 (2): 31-36. [PubMed]4.
Dudzinski D, Horowitz J. Запуск, организация и работа многопрофильной бригады реагирования на легочную эмболию для диагностики и лечения острой легочной эмболии. Ред. Esp Cardiol (Engl Ed) . 2017; 70 (1): 9-13. [PubMed]5.
Konstantinides S, Torbicki A, Agnelli G, et al. Рекомендации ESC по диагностике и лечению острой тромбоэмболии легочной артерии, 2014 г. Eur Heart J . 2014; 35 (43): 3033-69, 3069a-3069k. [PubMed]6.
Чан В., Рей Э., Кент Н. и др. Венозная тромбоэмболия и антитромботическая терапия при беременности. Банка J Obstet Gynaecol . 2014; 36 (6): 527-553. [PubMed]7.
Леунг А., Булл Т., Яешке Р. и др.Официальное руководство по клинической практике Американского торакального общества / Общества торакальной радиологии: оценка подозреваемой тромбоэмболии легочной артерии во время беременности. Am J Respir Crit Care Med . 2011; 184 (10): 1200-1208. [PubMed]8.
Маклинток С., Брайтон Т., Чунилал С. и др. Рекомендации по диагностике и лечению тромбоза глубоких вен и тромбоэмболии легочной артерии при беременности и в послеродовом периоде. Aust N Z J Obstet Gynaecol . 2012; 52 (1): 14-22. [PubMed](Посещений 9451 раз, сегодня 1 посещений)
Доктор.Эрик Ценг — гематолог, работает в больнице Святого Михаила и Университете Торонто. Его клиническая практика сосредоточена на нераковой гематологии и медицине тромбозов. Его академические интересы лежат в области последипломного медицинского образования и профессионального образования.
Диагностика и лечение синдрома Марфана
Цель этого текста — предоставить краткое изложение современного понимания диагностики, ведения и наилучшего медикаментозного и хирургического лечения синдрома Марфана.Авторы охватывают проблемы на протяжении всей жизни, от рождения до старости, в каждой пораженной системе.
Пациенты сначала могут быть направлены к любому из ряда специалистов, и хотя каждый врач, вероятно, знаком с конкретным аспектом синдрома, они вряд ли будут знакомы с другими его особенностями. Тот факт, что синдром проявляется по-разному, также может препятствовать его распознаванию.
Делая эту информацию доступной, Диагностика и лечение синдрома Марфана направлена на повышение осведомленности о синдроме Марфана и на продвижение лучших методов лечения, направленных на продление жизни и улучшение качества жизни.Этот текст был написан сетью опытных врачей, желающих поделиться своими с трудом добытыми знаниями, и является полезным инструментом для любого клинициста, который может столкнуться с пациентом с этим заболеванием.
О редакции
Доктор Чайлд — выпускник медицинского университета Торонто, изучавший педиатрию, затем медицинскую генетику в Канаде, США, Лондоне (больница для больных детей, больница Гая), прежде чем поступить на работу в отделение кардиологических и сосудистых наук в больнице Св.George’s, Лондонский университет, читатель по сердечно-сосудистой генетике. Она проявляет особый интерес к синдрому Марфана, имея 25-летний опыт диагностики, лечения и исследования его многочисленных проявлений. Автор более 100 научных работ. В качестве организатора Международного консорциума по поиску гена синдрома Марфана (фибриллин-1) в 1991 году и основного участника более 200 корреляций генотип-фенотип в Международной базе данных Марфана, проводимой в Париже, она имеет обзор клинических и молекулярно-генетических исследований. .[Что наиболее важно, она является консультантом по генетическим вопросам в национальном испытании Ирбесартана AIMS, в котором участвуют 27 центров в Великобритании. Это должно определить, является ли ирбесартан лекарством, которое может сохранить структуру стенки аорты и предотвратить расслоение.] Медицинские консультативные связи с Ассоциацией Марфана и Фондом Марфана (оба из которых она помогла основать) помогли доктору Чайлд собрать множество клинических данных. и лабораторные данные, основанные на опыте работы с более чем 3000 семей с синдромом Марфана.
Преэклампсия и высокое кровяное давление во время беременности
Артерии: Кровеносные сосуды, по которым обогащенная кислородом кровь от сердца к остальным частям тела.
Индекс массы тела (ИМТ): Число, рассчитываемое на основе роста и веса. ИМТ используется, чтобы определить, есть ли у человека недостаточный вес, нормальный вес, избыточный вес или ожирение.
Кесарево сечение: Рождение плода из матки через разрез (разрез), сделанный в брюшной полости женщины.
Хроническая гипертензия: Артериальное давление выше нормального для возраста, пола и физического состояния человека.
Осложнения: Заболевания или состояния, возникшие в результате другого заболевания или состояния.Примером может служить пневмония, возникшая в результате гриппа. Осложнение также может возникнуть в результате такого состояния, как беременность. Примером осложнения беременности являются преждевременные роды.
Кортикостероиды: Лекарства от артрита или других заболеваний. Эти препараты также назначают, чтобы помочь легким плода созреть до рождения.
Сахарный диабет: Состояние, при котором уровень сахара в крови слишком высок.
Диастолическое артериальное давление: Сила крови в артериях, когда сердце расслаблено.Это нижнее значение при измерении артериального давления.
Плод: Стадия человеческого развития после 8 полных недель после оплодотворения.
Гестационная гипертензия: Высокое кровяное давление, диагностированное после 20 недель беременности.
Синдром АД: Тяжелый тип преэклампсии. HELLP означает ч, эмолиз, и левованных, , иверших ферментов и л, , , , количество латлетов.
Высокое кровяное давление: Кровяное давление выше нормального уровня. Также называется гипертонией.
Гипертония: Высокое кровяное давление.
Счетчик ударов: Запись, которая ведется на поздних сроках беременности, о количестве движений плода за определенный период.
Почки: Органы, фильтрующие кровь для удаления отходов, превращающихся в мочу.
Волчанка: Аутоиммунное заболевание, поражающее соединительные ткани в организме.Расстройство может вызывать артрит, заболевание почек, болезнь сердца, заболевания крови и осложнения во время беременности. Также называется системной красной волчанкой или СКВ.
Питательные вещества: Питательные вещества, содержащиеся в пище, такие как витамины и минералы.
Врач акушер-гинеколог (акушер-гинеколог): Врач со специальной подготовкой и образованием в области женского здоровья.
Кислород: Элемент, которым мы вдыхаем, чтобы поддерживать жизнь.
Плацента: Орган, который обеспечивает питательными веществами плод и выводит его отходы.
Отслойка плаценты: Состояние, при котором плацента начала отделяться от матки еще до рождения плода.
Преэклампсия: Заболевание, которое может возникнуть во время беременности или после родов, при котором наблюдается высокое кровяное давление и другие признаки повреждения органов. Эти признаки включают аномальное количество белка в моче, низкое количество тромбоцитов, нарушение функции почек или печени, боль в верхней части живота, жидкость в легких или сильную головную боль или изменения зрения.
Prenatal Care: Программа ухода за беременной женщиной до рождения ребенка.
Недоношенные: Беременность менее 37 недель.
Инсульт: Внезапное прерывание кровотока ко всему или части мозга, вызванное закупоркой или разрывом кровеносного сосуда в головном мозге. Инсульт часто приводит к потере сознания и временному или постоянному параличу.
Систолическое артериальное давление: Сила крови в артериях при сокращении сердца.Это более высокое значение при измерении артериального давления.
Триместр: 3-месячный срок беременности. Он может быть первым, вторым или третьим.
Ультразвуковые исследования: Тесты, в которых звуковые волны используются для исследования внутренних частей тела. Во время беременности можно использовать УЗИ для проверки плода.
Вены: Кровеносные сосуды, по которым кровь от различных частей тела течет обратно к сердцу.
Болезни сердца и беременность
Обзор
Изменения сердца и сосудов при беременности
Во время беременности происходят изменения в сердце и сосудах.Эти изменения создают дополнительную нагрузку на женское тело и заставляют сердце работать усерднее. Следующие изменения являются нормальным явлением во время беременности. Они помогают гарантировать, что ваш ребенок будет получать достаточно кислорода и питательных веществ.
- Увеличение объема крови. В течение первого триместра количество крови в организме увеличивается на 40-50 процентов и остается высоким.
- Увеличение сердечного выброса. Сердечный выброс означает количество крови, перекачиваемой сердцем каждую минуту.Во время беременности выделение увеличивается на 30-40 процентов из-за увеличения объема крови.
- Учащение пульса. Увеличение частоты сердечных сокращений на 10-15 ударов в минуту во время беременности является нормальным явлением.
- Снижение артериального давления . Во время беременности артериальное давление может снизиться на 10 мм рт. Это снижение может быть связано с гормональными изменениями и тем, что в матку направляется больше крови. В большинстве случаев уменьшение не вызывает симптомов и не требует лечения.Ваш лечащий врач проверит ваше артериальное давление во время дородовых посещений и скажет вам, являются ли изменения артериального давления причиной для беспокойства.
Эти изменения вызывают утомляемость (чувство переутомления), одышку и головокружение. Все эти симптомы нормальны, но поговорите со своим врачом, если вы обеспокоены или у вас есть какие-либо вопросы.
Если у вас сердечное заболевание, вам могут потребоваться особые меры предосторожности до и во время беременности. Некоторые сердечные заболевания могут увеличить риск осложнений у женщины.Кроме того, у некоторых женщин есть заболевания сердца или кровеносных сосудов, которые не выявляются до беременности. Здоровье и благополучие матери имеют решающее значение, потому что, если с ней случится что-то плохое, ребенок вряд ли выживет.
Планирование беременности при заболевании сердца
Если у вас есть заболевание сердца, подобное перечисленным здесь, вам следует пройти обследование у кардиолога (кардиолога) и акушера, специализирующегося на беременности с высоким риском, прежде чем вы начнете планировать беременность.
- Гипертония (высокое кровяное давление) или высокий уровень холестерина.
- Предварительный диагноз любого типа заболевания сердца или кровеносных сосудов, включая заболевание аорты, аритмию, шум в сердце, кардиомиопатию, сердечную недостаточность, синдром Марфана или ревматическую лихорадку.
- Предыдущее сердечное событие (преходящая ишемическая атака или инсульт).
- Плохое функциональное состояние, определяемое как класс III или IV по NYHA (одышка при минимальной нагрузке). Функциональный статус Нью-Йоркской кардиологической ассоциации (NYHA) представляет собой набор клинических классификаций, которые классифицируют пациентов по классам I-II-III-IV в зависимости от степени симптоматических или функциональных ограничений или цианоза (синий оттенок кожи, губ и пальцев). ногтевые ложа, указывает на то, что организм не получает достаточно богатой кислородом крови).Для получения дополнительной информации об этом обратитесь к своему врачу.
- Нарушение сердечного ритма (аритмия / аритмия).
- Сильное сужение митрального или аортального клапана или тракта оттока аорты (диагностировано с помощью эхокардиографии).
- Фракция выброса менее 40%. Фракция выброса — это количество крови, выбрасываемой из левого желудочка во время каждого сокращения сердца. Фракция выброса показывает, насколько хорошо работает ваше сердце. Нормальная фракция выброса колеблется от 50% до 70%.
Кардиолог изучит вашу историю болезни, проведет физический осмотр и назначит диагностические тесты, чтобы проверить работу вашего сердца, а также тяжесть и степень вашего состояния. Изучив результаты теста, кардиолог поговорит с вами о том, насколько безопасно для вас беременность, и о риске осложнений во время беременности, включая потенциальные краткосрочные и долгосрочные риски для вас и ребенка. Кардиолог может рассказать вам о любых лекарствах или других методах лечения, которые могут вам понадобиться до беременности.
Обязательно обсудите с врачом все принимаемые вами лекарства (включая сердечные и любые безрецептурные лекарства, которые вы принимаете регулярно), чтобы при необходимости можно было изменить дозировку лекарств. Вам также может потребоваться изменить лекарства, чтобы принимать те, которые безопаснее принимать во время беременности.
При подготовке к беременности и регулярных наблюдениях у кардиолога во время беременности большинство женщин с сердечными заболеваниями могут безопасно забеременеть и родить здорового ребенка.
Ранее существовавшие сердечно-сосудистые заболевания и беременность
Врожденные пороки сердца и беременностьВрожденные пороки сердца — наиболее частые проблемы с сердцем, с которыми сталкиваются женщины детородного возраста. К ним относятся шунтирующие поражения, обструктивные поражения, сложные поражения и синюшный порок сердца.
Шунтирующие поражения
Шунтирующие поражения — это самые простые и наиболее частые врожденные пороки сердца. Шунты включают дефект межпредсердной перегородки (ASD) , который представляет собой отверстие между верхними камерами сердца; дефект межжелудочковой перегородки (VSD) , который представляет собой отверстие между нижними камерами сердца; и открытый артериальный проток (PDA) , что означает аномальный кровоток между аортой и легочной артерией.Если отверстие большое, достаточное количество крови из левой части сердца потечет обратно в правую часть сердца. Кровь снова перекачивается в легкие и вызывает нагрузку на сердце. Это может привести к увеличению сердца, нарушению сердечного ритма и повышению давления в легких (легочная гипертензия). Легочная гипертензия в тяжелой форме может вызвать обратный кровоток через шунт. Это может вызвать низкий уровень кислорода в крови (цианоз). В таких случаях беременность не рекомендуется из-за высокого риска смерти матери.
Обструктивные поражения
Обструктивные поражения уменьшают приток крови к сердцу и основным кровеносным сосудам тела. Одно из таких поражений, , коарктация аорты, , представляет собой сужение нисходящей аорты, которая является самой большой артерией в организме. Коарктация аорты может вызвать у беременной женщины высокое кровяное давление. Состояние также может препятствовать поступлению достаточного количества крови через плаценту (собрание кровеносных сосудов, снабжающих ребенка кровью).В зависимости от степени сужения вам может потребоваться процедура до или во время беременности, чтобы обезопасить вас и ребенка во время беременности.
Сложные поражения
Сложные поражения включают транспозиции магистральных артерий . Это означает, что аорта и легочные артерии прикреплены не к тем желудочкам (нижним камерам сердца). Операция по устранению проблемы может вызвать проблемы с камерами сердца, особенно если правый желудочек перекачивает кровь к телу (обычно это работа левого желудочка).В этом случае проблема может вызвать сердечную недостаточность и негерметичность сердечных клапанов, а во время беременности условия могут ухудшиться. Если вы страдаете этим заболеванием, во время беременности вам нужно будет внимательно следить.
Цианотическая болезнь сердца включает тетралогию Фалло . Это состояние, которое включает ДМЖП, сужение легочного клапана и аномальную конфигурацию аорты. Лечение обычно предотвращает повторение цианоза. Однако ремонт может вызвать негерметичный легочный клапан, и эта проблема может привести к сердечной недостаточности и нарушениям сердечного ритма.Если у вас негерметичный легочный клапан, возможно, вам потребуется его исправить, прежде чем вы забеременеете.
В целом, большинство женщин с врожденными пороками сердца, особенно те, кто перенес корректирующие операции, могут безопасно забеременеть. Однако исход беременности и риск осложнений зависят от типа сердечного порока, тяжести ваших симптомов и наличия у вас дисфункции сердечной мышцы, нарушения сердечного ритма или легочной гипертензии с сопутствующим заболеванием легких.Ваша беременность также может быть нарушена, если вы перенесли определенные операции на сердце.
Клапанная болезнь и беременностьСтеноз аортального клапана означает, что аортальный клапан (клапан между левым желудочком и аортой) сужен или жесток. Если сужение очень сильное, сердцу приходится усерднее работать, чтобы перекачивать увеличенный объем крови из суженного клапана. Это, в свою очередь, может вызвать увеличение левого желудочка (основной насосной камеры сердца — состояние, называемое гипертрофией).Со временем симптомы сердечной недостаточности могут возникать или усиливаться, что увеличивает риск долгосрочных осложнений для матери.
Одной из частых причин стеноза аортального клапана является заболевание двустворчатого аортального клапана. Это врожденное заболевание сердца, при котором внутри клапана есть только две створки (также называемые створками) вместо обычных трех створок. Створки открываются и закрываются, чтобы поддерживать кровоток в правильном направлении и предотвращать обратный ток. Без третьей створки клапан может стать суженным или жестким.
Женщины с заболеванием двустворчатого аортального клапана или любым типом стеноза аортального клапана должны пройти обследование у кардиолога перед планированием беременности. В некоторых случаях рекомендуется операция по исправлению клапана до беременности.
Стеноз митрального клапана означает сужение митрального клапана (клапана между левым предсердием и левым желудочком). Это состояние часто вызывается ревматической лихорадкой.
Увеличенный объем крови и учащенное сердцебиение, возникающие во время беременности, могут усугубить симптомы митрального стеноза.Левое предсердие может увеличиваться в размерах и вызывать учащенный нерегулярный сердечный ритм, называемый мерцательной аритмией. Кроме того, проблема может вызвать симптомы сердечной недостаточности (одышка, нерегулярное сердцебиение, усталость и отек / отек). Это может увеличить риск для матери. Если у вас стеноз митрального клапана, вам может потребоваться прием лекарств во время беременности. Ваш врач может также порекомендовать катетерную процедуру, называемую чрескожной вальвулопластикой, для исправления суженного клапана во время беременности.Перед беременностью важно оценить митральный стеноз. В некоторых случаях до беременности рекомендуется хирургическое вмешательство или вальвулопластика для исправления клапана.
Пролапс митрального клапана — распространенное заболевание, которое обычно не вызывает симптомов и не требует лечения. Большинство пациенток с пролапсом митрального клапана хорошо переносят беременность. Если пролапс вызывает сильную утечку, вам может потребоваться лечение, прежде чем вы забеременеете. Обязательно проконсультируйтесь с врачом, если планируете забеременеть, и соблюдайте любые рекомендации.
Беременность у женщин с протезами (искусственными) клапанами
Женщины с искусственными сердечными клапанами могут испытывать осложнения во время беременности, потому что:
- Женщинам с искусственным сердечным клапаном необходимо в течение всей жизни принимать антикоагулянты, а некоторые антикоагулянты могут быть вредными для ребенка. Существуют разногласия по поводу того, какая схема приема антикоагулянтов лучше во время беременности. *
- Во время беременности существует повышенный риск образования тромбов.
* Было предложено и проведено сравнение использования варфарина, гепарина, аспирина и комбинаций этих антикоагулянтов. Самые последние рекомендации Европейской кардиологической ассоциации: использовать гепарин в течение первого триместра, затем варфарин до 36-й недели беременности и последующую замену гепарином до родов ИЛИ использовать пероральные антикоагулянты на протяжении всей беременности, до 36-й недели, с последующим приемом гепарина до родов.
Варфарин менее вреден, если доза не превышает 5 мг.Кроме того, другие специалисты рекомендовали добавлять аспирин в низких дозах для лечения женщин из группы высокого риска.
Если у вас протез клапана и вы принимаете антикоагулянты, очень важно пройти обследование у кардиолога перед планированием беременности. Кардиолог поговорит с вами о ваших потенциальных рисках и определит для вас лучший режим антикоагулянтной терапии.
Кроме того, спросите своего врача, какие меры предосторожности вам следует продолжать соблюдать, чтобы предотвратить эндокардит.
Заболевание аорты и беременность
Женщины с заболеваниями, поражающими аорту, такими как аневризма аорты, расширенная аорта или заболевания соединительной ткани, такие как синдром Марфана, подвергаются повышенному риску во время беременности.
Давление в аорте увеличивается во время беременности и при надавливании во время родов. Это дополнительное давление увеличивает риск расслоения или разрыва аорты, что может быть опасным для жизни.
Для женщин с заболеванием аорты очень важно пройти обследование у кардиолога перед планированием беременности.Тщательная оценка вашего состояния предоставит врачу информацию о потенциальных рисках беременности. Также важно отметить, что некоторые состояния, такие как синдром Марфана, являются генетическими и могут передаваться детям, поэтому может быть рекомендовано генетическое консультирование.
Симптомы и причины
После беременности
Поздравляю с беременностью! Во время беременности важно:
Помимо посещения врача-акушера на протяжении всей беременности, назначьте регулярные контрольные визиты к кардиологу и внимательно следуйте рекомендациям.Кардиолог может оценить состояние вашего сердца на протяжении всей беременности, чтобы выявлять симптомы и / или возможные осложнения и лечить их на ранней стадии. Это поможет обеспечить безопасный результат для вас и вашего ребенка.
При некоторых состояниях может потребоваться групповой подход, в котором участвуют вы и ваш акушер, кардиолог, анестезиолог и педиатр. В зависимости от состояния вашего сердца для родов могут потребоваться специальные меры.
Сердечно-сосудистые заболевания, которые могут развиться во время беременности
Периродовая кардиомиопатия
Послеродовая кардиомиопатия — редкое заболевание.Это когда сердечная недостаточность развивается на последнем месяце беременности или в течение пяти месяцев после родов. Причина послеродовой кардиомиопатии остается неизвестной. Некоторые пациентки, в том числе многоплодные и африканские, подвергаются наибольшему риску. У женщин с послеродовой кардиомиопатией наблюдаются симптомы сердечной недостаточности. После беременности сердце обычно возвращается к своим нормальным размерам и функциям. Но у некоторых женщин по-прежнему наблюдается плохая функция левого желудочка и симптомы. Женщины с послеродовой кардиомиопатией имеют повышенный риск осложнений во время будущих беременностей, особенно если дисфункция сердца продолжается.
Гипертония (высокое кровяное давление)
Примерно у 6-8% женщин во время беременности развивается высокое кровяное давление, также называемое гипертонией. Это называется гипертензией, вызванной беременностью (PIH), и связано с преэклампсией, токсемией или токсемией беременности. Симптомы ПВГ включают высокое кровяное давление, отек из-за задержки жидкости и белок в моче. Гипертония, вызванная беременностью, может нанести вред матери и ребенку. Чтобы узнать больше о том, кто подвержен риску PIH, симптомах PIH, а также о том, как диагностировать и лечить PIH, щелкните следующие ссылки:
Инфаркт миокарда
Сердечный приступ (инфаркт миокарда), к счастью, очень редкое, но потенциально смертельное осложнение, которое может возникнуть во время беременности или в течение первых нескольких недель после нее.Сердечный приступ может быть вызван многими причинами. Пациенты с ишемической болезнью сердца («затвердение артерий») могут иметь инфаркт миокарда, если бляшка внутри их артерий разрывается. Эта проблема становится все более распространенной, поскольку многие женщины ждут более позднего возраста, чтобы забеременеть. Другие причины сердечного приступа включают спонтанный сгусток крови внутри коронарного сосуда (поскольку беременность увеличивает риск образования тромбов) и расслоение коронарных сосудов (ослабление стенки сосуда, которое приводит к спонтанному разрыву и свертыванию).Если у вас случился сердечный приступ, крайне важно обратиться за неотложной помощью. Лечение будет направлено на обеспечение вашего выживания.
Сердечный шум
Иногда увеличение объема крови во время беременности может вызвать шум в сердце (необычный «свистящий» звук). В большинстве случаев шум безвреден. Но в редких случаях это может означать проблему с сердечным клапаном. Ваш врач может оценить ваше состояние и определить причину шума.
Аритмии и беременность
Аномальное сердцебиение (аритмия) во время беременности — обычное явление.У женщин, у которых никогда не было аритмии или проблем с сердцем, может впервые развиться аритмия во время беременности. Когда аритмия развивается во время беременности, это может быть признаком сердечного заболевания, о котором вы даже не подозревали. В большинстве случаев аритмия вызывает незначительные симптомы и не требует лечения. Если у вас есть симптомы, ваш врач может назначить тесты для определения типа аритмии и попытаться определить ее причину.
общих тестов во время беременности | Johns Hopkins Medicine
Ваш лечащий врач может порекомендовать вам различные обследования, тесты и методы визуализации во время вашей беременности.Эти тесты предназначены для получения информации о здоровье вашего ребенка и могут помочь вам оптимизировать дородовой уход и развитие вашего ребенка.
Генетический скрининг
Многие генетические аномалии можно диагностировать еще до рождения. Ваш врач или акушерка могут порекомендовать генетическое тестирование во время беременности, если у вас или вашего партнера есть семейная история генетических нарушений. Вы также можете пройти генетический скрининг, если у вас был плод или ребенок с генетической аномалией.
Примеры генетических заболеваний, которые можно диагностировать до рождения:
Во время беременности доступны следующие методы обследования:
Тест на альфа-фетопротеин (AFP) или множественный маркер
Амниоцентез
Взятие проб ворсинок хориона
Внеклеточная ДНК плода
Чрескожный забор пуповинной крови (забор небольшой пробы крови плода из пуповины)
УЗИ
Пренатальные скрининговые тесты в первом триместре
Скрининг в первом триместре — это комбинация ультразвукового исследования плода и анализа крови матери.Этот процесс скрининга может помочь определить риск наличия у плода определенных врожденных дефектов. Скрининговые тесты можно использовать отдельно или с другими тестами.
Скрининг в первом триместре включает:
УЗИ для определения прозрачности затылочной кости плода . При скрининге на прозрачность затылочной кости используется ультразвук для исследования области задней части шеи плода на предмет увеличения жидкости или утолщения.
УЗИ для определения носовой кости плода .Носовая кость может не визуализироваться у некоторых детей с определенными хромосомными аномалиями, такими как синдром Дауна. Этот экран выполняется с помощью ультразвука на сроке от 11 до 13 недель беременности.
Анализ сыворотки (крови) матери . Эти анализы крови измеряют два вещества, обнаруженные в крови всех беременных женщин:
Белок плазмы, связанный с беременностью, А . Белок, вырабатываемый плацентой на ранних сроках беременности.Аномальные уровни связаны с повышенным риском хромосомной аномалии.
Хорионический гонадотропин человека . Гормон, вырабатываемый плацентой на ранних сроках беременности. Аномальные уровни связаны с повышенным риском хромосомной аномалии.
При совместном использовании в качестве скрининговых тестов в первом триместре скрининг на затылочную прозрачность и анализы крови матери позволяют лучше определить, есть ли у плода врожденный дефект, например синдром Дауна (трисомия 21) и трисомия 18.
Если результаты этих скрининговых тестов в первом триместре отклоняются от нормы, рекомендуется генетическое консультирование. Для постановки точного диагноза могут потребоваться дополнительные исследования, такие как отбор проб ворсинок хориона, амниоцентез, внеклеточная ДНК плода или другое ультразвуковое исследование.
Пренатальные скрининговые тесты во втором триместре
Пренатальный скрининг во втором триместре может включать несколько анализов крови, называемых множественными маркерами. Эти маркеры предоставляют информацию о вашем потенциальном риске рождения ребенка с определенными генетическими заболеваниями или врожденными дефектами.Скрининг обычно проводится путем взятия пробы крови на сроке от 15 до 20 недель беременности (в идеале — от 16 до 18 недель). Несколько маркеров включают:
Скрининг AFP . Этот анализ крови, также называемый АФП материнской сыворотки, измеряет уровень АФП в крови во время беременности. АФП — это белок, обычно вырабатываемый печенью плода, который присутствует в жидкости, окружающей плод (амниотическая жидкость). Он проникает через плаценту и попадает в вашу кровь. Аномальный уровень AFP может указывать на:
Неправильный расчет срока родов, так как уровни меняются на протяжении всей беременности
Дефекты брюшной стенки плода
Синдром Дауна или другие хромосомные аномалии
Открытые дефекты нервной трубки, такие как расщелина позвоночника
Близнецы (белок вырабатывают более одного плода)
Эстриол .Это гормон, вырабатываемый плацентой. Его можно измерить в материнской крови или моче, чтобы определить состояние здоровья плода.
Ингибин . Это гормон, вырабатываемый плацентой.
Хорионический гонадотропин человека . Это также гормон, вырабатываемый плацентой.
Ненормальные результаты теста на AFP и другие маркеры могут означать, что необходимо дополнительное тестирование. Ультразвук используется для подтверждения основных этапов беременности и проверки позвоночника плода и других частей тела на наличие дефектов.Для постановки точного диагноза может потребоваться амниоцентез.
Поскольку скрининг множественных маркеров не является диагностическим, он не является 100-процентным. Это помогает определить, кому из населения следует предложить дополнительное тестирование во время беременности. Ложноположительные результаты могут указывать на проблему, когда плод действительно здоров. С другой стороны, ложноотрицательные результаты указывают на нормальный результат, когда у плода действительно есть проблемы со здоровьем.
Когда вы выполняете скрининговые тесты как в первом, так и во втором триместре, способность тестов выявлять отклонения больше, чем при использовании только одного скрининга независимо.Большинство случаев синдрома Дауна можно выявить при проведении обследований как в первом, так и во втором триместре.
УЗИ
Ультразвуковое сканирование — это метод диагностики, который использует высокочастотные звуковые волны для создания изображения внутренних органов. Во время беременности иногда проводят скрининговое ультразвуковое исследование, чтобы проверить нормальный рост плода и установить дату родов.
Когда проводят УЗИ при беременности?
УЗИ можно проводить в разное время на протяжении беременности по нескольким причинам:
Первый триместр
Для установления срока платежа (это наиболее точный способ определения срока платежа)
Для определения количества плодов и выявления структур плаценты
Для диагностики внематочной беременности или выкидыша
Для исследования анатомии матки и других органов малого таза
Для выявления аномалий плода (в некоторых случаях)
Midtrimester (также называемое сканированием от 18 до 20 недель)
Для подтверждения срока родов (срок родов, установленный в первом триместре, редко меняется)
Для определения количества плодов и исследования структур плаценты
Для помощи в пренатальных исследованиях, таких как амниоцентез
Для исследования анатомии плода на предмет аномалий
Проверить количество околоплодных вод
Для исследования картины кровотока
Для наблюдения за поведением и активностью плода
Для измерения длины шейки матки
Для наблюдения за ростом плода
Третий триместр
Для наблюдения за ростом плода
Проверить количество околоплодных вод
Для проведения теста биофизического профиля
Для определения положения плода
Для оценки плаценты
Как проводится УЗИ?
Во время беременности можно проводить два вида УЗИ:
УЗИ брюшной полости .При УЗИ брюшной полости гель наносится на живот. Ультразвуковой датчик скользит по гелю на животе, создавая изображение.
Трансвагинальное УЗИ . При трансвагинальном УЗИ ультразвуковой преобразователь меньшего размера вводится во влагалище и опирается на заднюю часть влагалища для создания изображения. Трансвагинальное УЗИ дает более четкое изображение, чем УЗИ брюшной полости, и часто используется на ранних сроках беременности.
Какие методы ультразвуковой визуализации доступны?
Существует несколько типов методов ультразвуковой визуализации.Как наиболее распространенный вид, двухмерное ультразвуковое исследование позволяет получить плоское изображение одного аспекта ребенка.
Если требуется дополнительная информация, можно провести трехмерное ультразвуковое исследование. Этот метод, позволяющий получить трехмерное изображение, требует специальной машины и специальной подготовки. Трехмерное изображение позволяет врачу видеть ширину, высоту и глубину изображений, что может быть полезно во время диагностики. Трехмерные изображения также можно снимать и сохранять для последующего просмотра.
Новейшая технология — это четырехмерное ультразвуковое исследование, которое позволяет врачу визуализировать движение будущего ребенка в реальном времени.С помощью 4-D изображения трехмерное изображение постоянно обновляется, обеспечивая просмотр «живого действия». Эти изображения часто имеют золотой цвет, который помогает показать тени и блики.
Ультразвуковые изображения могут быть записаны на фото или видео для документирования результатов.
Каковы риски и преимущества ультразвуковой визуализации?
Ультразвук плода не имеет известных рисков, кроме легкого дискомфорта из-за давления датчика на живот или во влагалище.Во время процедуры не используется излучение.
Для трансвагинального ультразвукового исследования ультразвуковой датчик необходимо накрыть пластиковой или латексной оболочкой, что может вызвать реакцию у женщин с аллергией на латекс.
Ультразвуковая визуализация постоянно совершенствуется. Как и в случае с любым другим тестом, результаты могут быть не совсем точными. Однако УЗИ может предоставить ценную информацию родителям и поставщикам медицинских услуг, помогая им вести беременность и ребенка и заботиться о них.Кроме того, ультразвуковое исследование дает родителям уникальную возможность увидеть своего ребенка до рождения, помогая им сблизиться и установить отношения на ранних этапах.
УЗИ плода иногда предлагается в немедицинских учреждениях, чтобы предоставить родителям изображения или видео на память. Хотя сама процедура УЗИ считается безопасной, необученный персонал может пропустить аномалию или дать родителям ложные заверения в благополучии их ребенка. Лучше всего, чтобы УЗИ проводил обученный медицинский персонал, который сможет правильно интерпретировать результаты.Если у вас есть вопросы, поговорите со своим врачом или акушеркой.
Амниоцентез
Амниоцентез включает взятие небольшого образца околоплодных вод, окружающих плод. Он используется для диагностики хромосомных нарушений и открытых дефектов нервной трубки, таких как расщелина позвоночника. Доступно тестирование на другие генетические дефекты и расстройства в зависимости от вашего семейного анамнеза и наличия лабораторных анализов во время процедуры.
Кто является идеальным кандидатом на амниоцентез?
Амниоцентез обычно предлагается женщинам между 15 и 20 неделями беременности, у которых есть повышенный риск хромосомных аномалий.К кандидатам относятся женщины, которым на момент родов будет старше 35 лет, или те, у кого были отклонения скринингового анализа материнской сыворотки.
Как проводится амниоцентез?
Амниоцентез включает в себя введение длинной тонкой иглы через брюшную полость в амниотический мешок для забора небольшого образца амниотической жидкости. В околоплодных водах содержатся клетки, выделенные плодом и содержащие генетическую информацию. Хотя конкретные детали каждой процедуры могут отличаться, типичный амниоцентез следует за этим процессом:
Ваш живот обработают антисептиком.
Ваш врач может назначить или не назначить местный анестетик для обезболивания кожи.
Ваш врач будет использовать ультразвуковую технологию, чтобы ввести полую иглу в амниотический мешок. Он или она возьмут небольшой образец жидкости для лабораторного анализа.
Во время или после амниоцентеза вы можете почувствовать спазмы. Следует избегать физических нагрузок в течение 24 часов после процедуры.
Женщины, беременные двойней или другими близнецами, нуждаются в отборе проб из каждого амниотического мешка для изучения каждого ребенка.В зависимости от положения ребенка и плаценты, количества жидкости и анатомии женщины иногда амниоцентез не может быть проведен. Затем жидкость отправляется в генетическую лабораторию, чтобы клетки могли расти и анализироваться. АФП также измеряется, чтобы исключить открытый дефект нервной трубки. Результаты обычно доступны от 10 дней до двух недель, в зависимости от лаборатории.
Взятие пробы ворсинок хориона (CVS)?
CVS — это пренатальный тест, который включает взятие образца ткани плаценты.Эта ткань содержит тот же генетический материал, что и плод, и ее можно проверить на хромосомные аномалии и некоторые другие генетические проблемы. Тестирование доступно для других генетических дефектов и нарушений, в зависимости от вашего семейного анамнеза и наличия лабораторных тестов во время процедуры. В отличие от амниоцентеза, CVS не дает информации об открытых дефектах нервной трубки. Таким образом, женщинам, перенесшим сердечно-сосудистые заболевания, также требуется повторный анализ крови между 16 и 18 неделями беременности для выявления этих дефектов.
Как выполняется CVS?
CVS может быть предложен женщинам с повышенным риском хромосомных аномалий или имеющим в семейном анамнезе генетический дефект, который можно проверить с помощью плацентарной ткани. CVS обычно выполняется между 10 и 13 неделями беременности. Хотя точные методы могут отличаться, процедура включает следующие шаги:
Ваш врач вставит небольшую трубку (катетер) через влагалище в шейку матки.
Используя ультразвуковую технологию, ваш врач направит катетер на место рядом с плацентой.
Ваш врач удалит часть ткани с помощью шприца на другом конце катетера.
Ваш врач может также выбрать выполнение трансабдоминального БВХ, которое включает введение иглы через брюшную полость в матку для взятия пробы плацентарных клеток. Вы можете почувствовать спазмы во время и после любого типа процедуры CVS. Образцы тканей отправляются в генетическую лабораторию для роста и анализа. Результаты обычно доступны от 10 дней до двух недель, в зависимости от лаборатории.
Что делать, если CVS невозможен?
Женщинам, имеющим близнецов или других близнецов, обычно требуется отбор проб из каждой плаценты. Однако из-за сложности процедуры и расположения плаценты CVS не всегда возможна или успешна при использовании множественных.
Женщинам, не являющимся кандидатами на CVS или не получившим точных результатов процедуры, может потребоваться последующий амниоцентез. Активная вагинальная инфекция, такая как герпес или гонорея, запретит процедуру.В других случаях врач может взять образец, в котором недостаточно ткани для роста в лаборатории, что приведет к неполным или неубедительным результатам.
Мониторинг плода
На поздних сроках беременности и родов ваш врач может захотеть контролировать частоту сердечных сокращений плода и другие функции. Мониторинг сердечного ритма плода — это метод проверки частоты и ритма сердцебиения плода. Средняя частота сердечных сокращений плода составляет от 120 до 160 ударов в минуту. Этот показатель может измениться по мере того, как плод реагирует на состояния матки.Аномальная частота сердечных сокращений плода может означать, что плод не получает достаточно кислорода, или указывать на другие проблемы. Аномальный рисунок также может означать, что необходимо экстренное кесарево сечение.
Как осуществляется мониторинг плода?
Использование фетоскопа (разновидность стетоскопа) для прослушивания сердцебиения плода является самым основным типом мониторинга сердечного ритма плода. Другой тип мониторинга выполняется с помощью портативного доплеровского прибора. Это часто используется во время дородовых посещений для подсчета частоты сердечных сокращений плода.Во время родов часто используется постоянный электронный мониторинг плода. Хотя конкретные детали каждой процедуры могут отличаться, стандартный электронный мониторинг плода следует за этим процессом:
- Гель
наносится на живот, чтобы действовать как среда для ультразвукового преобразователя.
Ультразвуковой датчик прикреплен к брюшной полости ремнями, чтобы он мог передавать сердцебиение плода на регистратор. Частота сердечных сокращений плода отображается на экране и печатается на специальной бумаге.
Во время сокращений внешний токодинамометр (устройство для наблюдения, которое помещается поверх матки с помощью ремня) может регистрировать характер сокращений.
Когда необходим внутренний мониторинг плода?
Иногда требуется внутренний мониторинг плода, чтобы обеспечить более точное определение частоты сердечных сокращений плода. Ваш мешок с водой (околоплодные воды) должен быть разбит, а шейка матки должна быть частично расширена, чтобы использовать внутренний мониторинг.Внутренний мониторинг плода включает введение электрода через расширенную шейку матки и прикрепление электрода к коже черепа плода.
Определение уровня глюкозы
Тест на глюкозу используется для измерения уровня сахара в крови.
Проба на глюкозу обычно проводится между 24 и 28 неделями беременности. Аномальный уровень глюкозы может указывать на гестационный диабет.
Что входит в тест на провокацию глюкозы?
Первоначальный одночасовой тест — это тест с провокацией глюкозы.Если результаты отклоняются от нормы, необходим тест на толерантность к глюкозе.
Как проводится тест на толерантность к глюкозе?
Вас могут попросить пить только воду в день проведения теста на толерантность к глюкозе. Хотя конкретные детали каждой процедуры могут отличаться, типичный тест на толерантность к глюкозе включает следующие шаги:
Первичный образец крови натощак будет взят из вашей вены.
Вам дадут выпить специальный раствор глюкозы.
Кровь будет браться в разное время в течение нескольких часов для измерения уровня глюкозы в организме.
Культура стрептококка группы B
Стрептококк группы B (GBS) — это тип бактерий, обнаруженный в нижних отделах половых путей примерно у 20 процентов всех женщин. Хотя СГБ-инфекция обычно не вызывает проблем у женщин до беременности, она может вызвать серьезные заболевания у матерей во время беременности. СГБ может вызвать хориоамнионит (тяжелую инфекцию плацентарных тканей) и послеродовую инфекцию.Инфекции мочевыводящих путей, вызванные СГБ, могут привести к преждевременным родам и родам или к пиелонефриту и сепсису.
GBS является наиболее частой причиной опасных для жизни инфекций у новорожденных, включая пневмонию и менингит. Новорожденные дети заражаются инфекцией во время беременности или через половые пути матери во время родов.
Центры по контролю и профилактике заболеваний рекомендуют обследовать всех беременных женщин на предмет вагинальной и ректальной колонизации GBS между 35 и 37 неделями беременности.Лечение матерей с определенными факторами риска или положительными культурами важно для снижения риска передачи СГБ ребенку. Младенцы, матери которых получают лечение антибиотиками в связи с положительным результатом теста на GBS, имеют в 20 раз меньше шансов заболеть этим заболеванием, чем дети без лечения.
Заболевание печени у беременных | Кливлендская клиника
Определение и причиныОпределение и причины
Jamilé Wakim-Fleming, MD
Заболевание печени во время беременности включает в себя спектр заболеваний, встречающихся во время беременности и в послеродовой период, которые приводят к отклонениям в тестах функции печени, гепатобилиарной дисфункции или и тем, и другим.Это происходит от 3% до 10% всех беременностей.
Заболеваниям печени во время беременности способствуют несколько заболеваний (вставка 1). К ним относятся заболевания, вызванные беременностью, такие как острый ожирение печени при беременности (AFLP) и внутрипеченочный холестаз беременных (IHCP), заболевания, существовавшие до беременности, которые потенциально могут обостриться во время беременности, такие как аутоиммунный гепатит и болезнь Вильсона, а также заболевания, не связанные с беременность, но это может повлиять на беременную женщину на любом сроке беременности, например вирусный гепатит.
Вставка 1 Физиологические изменения во время беременности
| Увеличение |
| Объем крови, частота сердечных сокращений и сердечный выброс увеличиваются на 35–50%, пик наступает на 32 неделе беременности; дальнейшее увеличение на 20% беременностей двойней |
| Уровни щелочной фосфатазы повышаются в 3-4 раза из-за образования плаценты |
| Факторы свертывания I, II, V, VII, VIII, X и XII |
| Уровень церулоплазмина |
| Уровень трансферрина |
| Уменьшение |
| Сократимость желчного пузыря |
| Уровень гемоглобина (из-за увеличения объема) |
| Уровень мочевой кислоты |
| Уровни альбумина и общего белка |
| Уровень антитромбина III и протеина S |
| Системное сосудистое сопротивление |
| Умеренное снижение артериального давления |
| Без изменений |
| Уровни печеночных трансаминаз (аспартатаминотрансфераза, аланинаминотрансфераза) |
| уровень гамма-глутамилтрансферазы (GGT) |
| Уровень билирубина |
| Протромбиновое время |
| Количество тромбоцитов (или небольшое снижение) |
Диагностика и результаты
Диагностика заболеваний печени во время беременности является сложной задачей и основывается на лабораторных исследованиях.Признаки и симптомы часто неспецифичны и включают желтуху, тошноту, рвоту и боль в животе. Основное заболевание может оказывать значительное влияние на заболеваемость и смертность как у матери, так и у плода, поэтому диагностическое обследование следует начинать незамедлительно.
При физикальном обследовании беременной женщины могут быть обнаружены кожные изменения, указывающие на хроническое заболевание печени, такие как ладонная эритема и паучьи ангиомы. Эти изменения являются результатом гиперэстерогенемии беременности и встречаются примерно в 60% здоровых беременностей.
Изменения результатов лабораторных анализов могут представлять физиологические изменения во время беременности. Примером этого является пониженный уровень сывороточного альбумина и повышенный уровень щелочной фосфатазы, тогда как. Повышение трансаминазного, билирубинового и протромбинового времени (ПВ) указывает на патологическое состояние. На неконъюгированную гипербилирубинемию синдрома Жильбера беременность не влияет. Факторы свертывания крови зависят от нормальной беременности и способствуют гиперкоагуляции. Женщины с наследственной тромбофилией, такой как лейденский фактор V или дефицит антитромбина III, подвержены повышенному риску тромбоза печеночной и воротной вены во время беременности.
Когда диагностическая визуализация необходима во время исследования аномалий печеночных пробы у беременной женщины, ультразвуковое исследование становится методом выбора из-за его безопасности для плода. Магнитно-резонансная томография (МРТ) может использоваться в качестве теста второй линии, если по-прежнему необходима дополнительная информация. Компьютерная томография (КТ) и эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) связаны с облучением плода и требуют экранирования матки.
Результат зависит от причинных факторов.Вновь приобретенный первичный гепатит простого герпеса может вызвать молниеносную печеночную недостаточность, преждевременные роды и мертворождение. С другой стороны, беременность может вызвать эклампсию и AFLP с потенциалом печеночной недостаточности и смерти.
Чрезвычайная бдительность при распознавании физических и лабораторных отклонений во время беременности является предпосылкой для точного диагноза. Это может привести к своевременному вмешательству и успешному результату.
Физиологические изменения во время беременностиФизиологические изменения во время беременности
Беременность вызывает гемодинамические изменения, которые затрагивают несколько систем органов на протяжении всей беременности, послеродового периода и кормления грудью.Основные физиологические изменения во время беременности (вставка 2) включают увеличение сердечного выброса, задержку натрия и воды, увеличение объема крови и снижение системного сосудистого сопротивления и системного артериального давления. Эти изменения достигают пика во втором триместре, а затем выходят на плато до момента родов. Общий приток крови к печени увеличивается после 28-й недели за счет увеличения притока к воротной вене. Гистология печени во время беременности остается практически нормальной.
Вставка 2 Причины заболеваний печени у беременных
| Существовавшее ранее заболевание печени |
| Цирроз и портальная гипертензия |
| Аутоиммунный гепатит |
| Первичный билиарный цирроз печени, первичный склерозирующий холангит |
| Болезнь Вильсона |
| Хронические вирусные гепатиты B и C |
| Заболевание печени, совпадающее с беременностью |
| Синдром Бадда-Киари |
Гепатит
|
| Алкоголь и беременность |
| Желчнокаменная болезнь |
| Заболевание печени, связанное с беременностью |
| Острая жировая дистрофия печени при беременности |
| Преэклампсия, эклампсия |
| HELLP-синдром (гемолиз, повышенный уровень ферментов печени, низкое количество тромбоцитов) |
| Внутрипеченочный холестаз беременности |
| Hyperemesis gravidarum |
Физиологические изменения во время беременности могут быть ошибочно приняты за патологические.Непонимание этих изменений может существенно изменить критерии диагностики и лечения и может способствовать увеличению заболеваемости и смертности, связанных с беременностью.
Факторы, которые следует учитывать во время беременностиФакторы, которые следует учитывать во время беременности
Безопасность лекарственных средств
Лечение заболеваний печени во время беременности может включать своевременные роды, поддерживающее лечение или лекарственную терапию.Выбор лекарств во время беременности должен основываться на классификации Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) в отношении лекарств и риска для плода (вставка 3). Хотя не все препараты были протестированы на беременных женщинах, FDA классифицировало их по пяти категориям на основе уровня тератогенности, определенного в исследованиях на животных и людях.
Вставка 3 Классификация лекарственных средств и риска для плода Управления по контролю за продуктами и лекарствами США (FDA)
| Категория A: контролируемые исследования не показывают риска |
| Категория B: Нет доказательств риска для людей |
| Категория C: нельзя исключать риск |
| Категория D: Положительные доказательства риска |
| Категория X: Противопоказано при беременности |
Беременность после трансплантации печени
Число женщин, перенесших трансплантацию печени, может увеличиться, и многие из них находятся в репродуктивном возрасте и пытаются забеременеть.Менструальная функция, либидо и фертильность обычно восстанавливаются в течение 6 месяцев после трансплантации, и беременные женщины могут иметь отличный результат и родить здоровых детей, особенно если беременность планируется через 2 года после трансплантации.
Существовавшее ранее заболевание печени и беременностьРанее существовавшая болезнь печени и беременность
На исход беременности в значительной степени влияет состояние печени до зачатия.Диагностика и лечение заболевания печени до зачатия минимизируют возможные обострения, которые могут привести к печеночной недостаточности и потере плода.
Цирроз и портальная гипертензия
Распространенность цирроза печени у женщин репродуктивного возраста составляет примерно 0,45 случая на 1000. Этиология цирроза печени во время беременности аналогична таковой у небеременных и обычно включает алкоголь и вирусные гепатиты C и B. Цирроз печени может влиять на овуляцию и вызывать бесплодие. Тем не менее, женщины могут забеременеть и должны ожидать хорошего результата, если их функция печени хорошо компенсируется (как при нецирротической портальной гипертензии), и если их заболевание печени лечится до зачатия и лечение продолжается во время беременности.Пациенты с циррозом и нецирротической портальной гипертензией имеют высокий риск преждевременных родов. Возможна декомпенсация функции печени с желтухой, кровотечением из варикозно расширенных вен пищевода, асцитом и фульминантной печеночной недостаточностью. Как правило, диуретики и спиронолактон, входящие в категорию D FDA, не рекомендуются во время беременности или кормления грудью из-за их тератогенности. Бандажирование кровотечения из варикозно расширенных вен пищевода и октреотид (категория B FDA) безопасны во время беременности. Меперидин (Демерол) и мидазолам (Versed) относятся к категории C FDA и безопасны для использования во время эндоскопии.
Аутоиммунный гепатит
Аутоиммунный гепатит (см. Главу «Аутоиммунный гепатит») — это прогрессирующее заболевание печени, которое преимущественно поражает женщин всех возрастов и может проявиться в любое время во время беременности и в послеродовой период.
Активность аутоиммунного гепатита обычно снижается во время беременности, и дозировки лекарств могут быть уменьшены из-за состояния иммунной толерантности, вызванного беременностью. Тем не менее, обострения произошли у 11% пациенток во время беременности и до 25% в послеродовом периоде.Существует повышенный риск недоношенности, рождения детей с низкой массой тела и потери плода. Беременность не противопоказана к иммуносупрессивной терапии. И преднизон, и азатиоприн (категория D FDA в дозах <100 мг / день) считаются безопасными во время беременности и кормления грудью. В одном метаанализе преднизон, назначенный в первом триместре, был связан с предельным риском дефекта расщелины ротовой полости у новорожденного.
Первичный билиарный холангит и первичный склерозирующий холангит
Первичный билиарный холангит и первичный склерозирующий холангит (см. Главу «Первичный билиарный холангит, первичный склерозирующий холангит и другие холестатические заболевания печени») — это аутоиммунные заболевания, которые могут частично совпадать с аутоиммунным гепатитом.В этих условиях беременность возникает редко и сопряжена с высоким риском недоношенности, мертворождения и печеночной недостаточности.
У пациентов с первичным билиарным холангитом беременность может вызвать впервые возникший зуд или усугубить ранее существовавший зуд. Диагноз не отличается от такового у небеременной женщины. Урсодезоксихолевая кислота считается категорией B FDA и может безопасно применяться во время беременности. Однако никакие крупные исследования не продемонстрировали его безопасность в течение первого триместра и в период лактации.
Первичный склерозирующий холангит при беременности редко описывается; зуд и боль в животе, по-видимому, являются основными симптомами.Повышены уровни щелочной фосфатазы и γ-глутамилтрансферазы. Диагноз основывается на клинических данных и результатах ультразвукового исследования. Специфического лечения первичного склерозирующего холангита не существует, но урсодезоксихолевая кислота и стабилизация цирроза, если они есть, были связаны с хорошим исходом.
Болезнь Вильсона
Болезнь Вильсона (см. Главу «Болезнь Вильсона») является наследственным аутосомно-рецессивным дефектом транспорта меди. Фертильность при болезни Вильсона снижается, но может улучшиться с помощью терапии.Лечение следует начинать до зачатия и не следует прерывать во время беременности из-за риска фульминантной печеночной недостаточности. Лечение выбора при беременности — сульфат цинка 50 мг три раза в день (категория C FDA) из-за его эффективности и безопасности для плода. Пациентам, принимающим d-пеницилламин (категория D FDA) или триентин (категория C FDA) до беременности, требуется снижение дозы на 25-50% от дозы до беременности, особенно в течение последнего триместра, для улучшения состояния раны. исцеление, если предстоит кесарево сечение.
Заболевания печени, совпадающие с беременностьюЗаболевания печени, совпадающие с беременностью
Синдром Бадда-Киари
Синдром Бадда-Киари — это окклюзионный синдром печеночных вен, который приводит к синусоидальному застою и некрозу гепатоцитов вокруг центральной вены. Большинство случаев возникает в послеродовом периоде.Среди беременных женщин, у которых развивается синдром Бадда-Киари, 25% имеют предрасполагающее состояние, такое как лейденский фактор V, антитромбин III, дефицит протеина C или S или наличие антифосфолипидных антител. Клинические проявления включают гепатомегалию, асцит и боли в животе. При физикальном обследовании печень пальпируется, печеночно-яремный рефлюкс отсутствует. Ультразвуковая допплерография и МРТ являются предпочтительными методами визуализации. Требуется полная антикоагулянтная терапия на протяжении всей беременности и послеродового периода.Трансплантация печени часто необходима в острой фазе.
Вирусный гепатит
Острый вирусный гепатит (таблица 1) является наиболее частой причиной желтухи во время беременности, с частотой примерно 1-2 случая на 1000. Результат обычно доброкачественный, за исключением вирусного гепатита Е и гепатита, вызванного вирусом простого герпеса (ВПГ).
Таблица 1 Вирусный гепатит при беременности
| Вирус | Риск передачи плоду | Признаки и симптомы | Лечение | Результат |
|---|---|---|---|---|
| HEV | Внутриутробно, 50% | Желтуха, вирусный синдром, печеночная недостаточность | Профилактика | Летальность до 40% |
| HSV | Внутриутробно и во время родов до 50% | Повышение уровня билирубина, трансаминаз, протромбинового времени | Ацикловир (часто) | Печеночная недостаточность; летальность до 40% |
| HAV | Редкий | Вирусный синдром или бессимптомный | Поддерживающая | Доброкачественные |
| HBV | Высокий, если мать HBeAg + и в третьем триместре | Вирусный синдром или бессимптомный | Поддерживающая | Доброкачественные |
| ВПЦ | 3.8% | Часто бессимптомно | Поддерживающая | Доброкачественные |
| CMV | До 30% -40% | Мононуклеозоподобный | Поддерживающая | Высокая заболеваемость детей |
ЦМВ, цитомегаловирус; HAV — вирус гепатита А; HBeAg, е антиген гепатита В; ВГВ, вирус гепатита В; ВГС, вирус гепатита С; HEV, вирус гепатита Е; HSV, вирус простого герпеса.
Вирусный гепатит Е
Вирус гепатита E (HEV) редко встречается в Соединенных Штатах, но эндемичен в Азии и Африке. Острый вирусный гепатит Е передается фекально-оральным путем и связан с высокой заболеваемостью и уровнем материнской смертности 30%. Вертикальная передача ВГЕ новорожденному происходит в 50% случаев, если на момент родов у матери была виремия. Лечение является поддерживающим, а разумное мытье рук предотвращает заражение. Беременным женщинам следует избегать поездок в эндемичные районы высокого риска, особенно на поздних сроках беременности.
Гепатит, вызванный простым герпесом
Примерно 2% женщин заражаются ВПГ во время беременности. Гепатит, вызванный вирусом простого герпеса, является редким заболеванием, но может иметь разрушительные последствия, если первичное инфицирование происходит во время беременности, поскольку оно связано с 40% риском фульминантной печеночной недостаточности и смерти. Лечением выбора при тяжелой первичной инфекции HSV является внутривенное введение ацикловира (категория B FDA).
Рецидивирующие инфекции ВПГ обычно проявляются поражениями слизистой оболочки половых органов. Передача плоду высока (≤50%), если материнское заражение происходит незадолго до родов.Следует назначать ацикловир перорально по 400 мг три раза в день в течение 7-10 дней. Кесарево сечение настоятельно рекомендуется, если повреждения присутствуют при родах.
Острый вирусный гепатит А
Инфекция, вызванная острым вирусом гепатита А (ВГА), обычно купируется самостоятельно во время беременности. Передача новорожденному может произойти во время родов во время инкубационного периода из-за выделения вируса и заражения во время родов через естественные родовые пути. Лечение матери поддерживающее. Новорожденному следует проводить пассивную иммунопрофилактику.
Вирусный гепатит В
Острые и хронические инфекции HBV во время беременности, по-видимому, не влияют на течение беременности, но связаны с повышенным риском передачи инфекции новорожденному. Риск вертикальной передачи HBV минимален, если инфекция приобретена и разрешится в первом триместре. Риск высок и колеблется от 60% до 90%, если инфекция приобретена в третьем триместре или если у инфицированной матери положительный результат на антиген оболочки (eAg) и количество вирусной ДНК повышено.Следовательно, активную и пассивную иммунопрофилактику следует назначать новорожденным от HBV-инфицированных матерей в соответствии с рекомендациями CDC (вставка 4). Однако, несмотря на эти профилактические меры, сообщается о частоте неудач, а аналоги нуклеозидов и нуклеотидов используются для предотвращения передачи новорожденным от матерей с высоким числом вирусов HBV. Хотя такая практика кажется безопасной (www.apregistry.com), использование этих агентов остается спорным.
Вставка 4 Рекомендации Центров по контролю и профилактике заболеваний (CDC) по тестированию на вирус гепатита B (HBV) и вакцинации во время беременности
|
|
|
|
Вирусный гепатит С
Распространенность инфекции вирусом гепатита С (ВГС) среди женщин детородного возраста в США составляет примерно 1%.Лечение ВГС-инфекции при беременности противопоказано из-за тератогенности применяемых препаратов. Уровень вертикальной передачи составляет 3,8% младенцам, рожденным от матерей, которые были виремическими на момент родов. Этот показатель увеличивается до 25% у матерей, инфицированных вирусом иммунодефицита человека (ВИЧ). Не следует препятствовать грудному вскармливанию, и показания для кесарева сечения должны основываться на акушерских причинах. Анализ ПЦР нечувствителен к младенцам младше 1 месяца, а лечение ВГС противопоказано детям младше 3 лет из-за возможности неврологического повреждения.Тестирование на ВГС у детей следует отложить до достижения 18-месячного возраста.
Цитомегаловирусный гепатит
Инфекция цитомегаловирусом (ЦМВ) встречается часто и обычно не проявляется. Общая распространенность среди женщин детородного возраста составляет от 50% до 80%. Острый ЦМВ-гепатит у беременной может проявляться как болезнь, похожая на мононуклеоз. Риск передачи плоду высок и составляет от 30% до 40%, если инфекция приобретена до 22 недель беременности.Инфекция может вызвать умственную отсталость и врожденные пороки развития. Эффективной и безопасной терапии во время беременности не существует.
Алкоголь и беременность
Более 50% всех женщин детородного возраста сообщили об употреблении алкоголя, а каждая восьмая сообщила о пьянстве. Многие из этих женщин ведут половую жизнь и не принимают эффективных мер для предотвращения беременности. Женщины более чувствительны к воздействию алкоголя, чем мужчины, а потребление этанола увеличивает частоту алкогольного гепатита, нарушений менструального цикла, бесплодия, абортов и выкидышей.Генеральный хирург США и министр здравоохранения и социальных служб рекомендовали воздержание от алкоголя женщинам, планирующим беременность, при зачатии и во время беременности, поскольку безопасный уровень пренатального употребления алкоголя не был определен. Матери, употребляющие алкоголь во время беременности, могут иметь недоношенных детей, мертворожденных, младенцев с неонатальной алкогольной абстинентностью (характеризующейся нервозностью, раздражительностью и плохим кормлением в первые 12 часов жизни), а также младенцев с алкогольным синдромом плода.Алкогольный синдром плода — это серьезный врожденный порок развития, который диагностируется по дисморфическим чертам лица, пренатальному и постнатальному дефициту роста и аномалиям центральной нервной системы. Распространенность алкогольного синдрома плода среди детей, пьющих от умеренных до сильных (1-2 унции абсолютного алкоголя в день) и хронических алкоголиков, составляет от 10% до 50%.
Желчнокаменная болезнь
Беременность и гиперэстрогенемическое состояние способствуют насыщению билиарного холестерина и подавляют синтез хенодезоксихолевой кислоты в печени, что способствует литогенезу.Кроме того, ожирение перед беременностью, низкий уровень активности, низкий уровень лептина в сыворотке и наличие заболевания желчного пузыря в анамнезе являются сильными факторами риска заболеваний желчного пузыря, связанных с беременностью. Риск увеличивается по мере продвижения беременности, и к третьему триместру примерно у 10% беременных могут быть камни в желчном пузыре, по сравнению с 5% в начале беременности. Однако большинство желчных камней регрессируют в послеродовой период.
Симптомы желчнокаменной болезни испытывают от 8% до 25% беременных женщин, а симптомы повторяются у 38% во время той же беременности, что часто требует хирургического вмешательства.Лапароскопическая холецистэктомия при симптоматическом холелитиазе во время беременности особенно безопасна при выполнении во втором триместре из-за умеренного размера матки, меньшего количества дней в больнице, а также снижения частоты индукции родов и преждевременных родов.
Холедохолитиаз во время беременности увеличивает риск заболеваемости и смертности как для матери, так и для плода из-за холангита и панкреатита. Может потребоваться эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Заболевания печени, характерные для беременностиЗаболевания печени, уникальные для беременности
AFLP, HELLP-синдром (гемолиз, повышенный уровень ферментов печени, низкое количество тромбоцитов), эклампсия и преэклампсия возникают в течение третьего триместра и связаны с повышенной заболеваемостью и смертностью как для матери, так и для плода (Таблица 2). Было высказано предположение, что эти расстройства представляют собой спектр одних и тех же патологических механизмов, что затрудняет их дифференциацию.Среди пациентов с AFLP у 50% наблюдается преэклампсия, а у 20% пациентов с тяжелой эклампсией развивается HELLP-синдром. Роды — самый важный шаг в лечении этих расстройств, поскольку они могут спасти жизнь матери и ребенку.
Таблица 2 Заболевания печени, уникальные для беременности
Нарушение: HG
Срок беременности на момент осмотра: Первый триместр; проходит через 20 недель
Распространенность: <2% у первородящих
Симптомы: Тошнота и рвота
Специальные лабораторные тесты: АСТ, АЛТ <1000 МЕ / л; ALT> AST; низкий TSH
Результат: Доброкачественный для матери и ребенка
Лечение: Внутривенное введение жидкостей; тиамин пиридоксин; прометазин; Категория FDA C
Нарушение: IHCP
Срок беременности на момент осмотра: Второй триместр
Распространенность: <10% многоплодных беременностей
Симптомы: Зуд; разрешается в послеродовом периоде
Специфические лабораторные исследования: АСТ, АЛТ <1000 МЕ / л; GGT нормальный; высокий уровень желчной кислоты; ПТ нормальный; билирубин <6 мг / дл
Результат: Увеличение желчных камней; рецидивирует; увеличивается риск дистресс-синдрома плода
Лечение: Урсодиол; роды при неизбежном дистрессе плода
Нарушение: AFLP
Срок беременности на момент осмотра: Третий триместр; 50% имеют эклампсию
Распространенность: 1/13 000; первородящие, многоплодные беременности
Симптомы: Быстрый переход к СЛН, несахарному диабету, гипогликемии
Специфические лабораторные исследования: Тромбоциты <100000 / мм3; АСТ, АЛТ> 300 МЕ / л; PT повышенный; низкий уровень фибриногена; повышен уровень билирубина; DIC
Результат: Материнская смертность <20%; смертность плода до 45%; тест на ЛЧАД
Обращение: Оперативная доставка; трансплантация печени
Расстройство: Эклампсия, преэклампсия
Срок беременности на момент осмотра: Более 20 недель; рецидивирует
Распространенность: 5% повторнородящих, многоплодных беременностей
Симптомы: Высокое кровяное давление, протеинурия, отеки, судороги, почечная недостаточность, отек легких
Специальные лабораторные исследования: Повышенный уровень мочевой кислоты
Исход: Материнская смертность , 1%; недоношенность и гибель плода, 5% -30%
Лечение: Бета-блокатор, метилдопа, сульфат магния; досрочная доставка
Расстройство: HELLP-синдром
Срок беременности на момент осмотра: После 22 недель и после родов; 20% прогрессирование тяжелой эклампсии
Распространенность: 0.5%
Симптомы: Боль в животе, судороги, почечная недостаточность, отек легких, гематома и разрыв печени
Специфические лабораторные исследования: Тромбоциты <100 000 / мм3; гемолиз; высокий уровень ЛДГ; АСТ, АЛТ 70-6000 МЕ / л; DIC
Результат: Разрыв печени с 60% материнской смертностью; гибель плода, 1% -30%
Лечение: Оперативные роды
AFLP, острая жировая ткань печени при беременности; АЛТ, аланинаминотрансфераза; AST, аспартатаминотрансфераза; ДВС-синдром — диссеминированное внутрисосудистое свертывание; FHF — молниеносная печеночная недостаточность; GGT, γ-глутамилтрансфераза; HELLP-синдром (гемолиз, повышенный уровень ферментов печени, низкое количество тромбоцитов).
HG, hyperemesis gravidarum; IHCP, внутрипеченочный холестаз беременных; LCHAD, длинноцепочечная 3-гидроксилацил-КоА дегидрогеназа; ЛДГ, лактатдегидрогеназа; PT — протромбиновое время; ТТГ, тиреотропный гормон.
Острая жирная печень при беременности
AFLP — редкое заболевание третьего триместра, поражающее менее 0,01% беременных женщин. Это наиболее часто встречается у первородящих женщин старше 30 лет и у женщин с многоплодной беременностью, вынашивающих плод мужского пола.Начальные симптомы неспецифичны и включают тошноту, рвоту и боль в животе. Эти проявления должны побуждать к тщательному наблюдению, поскольку может быстро развиться желтуха, гипогликемия, диссеминированное внутрисосудистое свертывание крови с заметным снижением активности антитромбина III, энцефалопатия и явная печеночная недостаточность.
Во время беременности уровни свободных жирных кислот (СЖК) в материнской крови повышаются из-за воздействия гормоночувствительной липазы и гестационного инсулина.Транспортировка жирных кислот в клетку и окисление жирных кислот митохондрией обеспечивают энергию, необходимую для роста плода. Дефекты генов, кодирующих пути транспорта и окисления жирных кислот, наследуются как аутосомно-рецессивные признаки и известны как нарушения окисления жирных кислот. Было показано, что они связаны с осложнениями со стороны матери, плаценты и плода. В течение последнего триместра метаболические потребности плода увеличиваются, и у матерей, гетерозиготных по расстройству окисления жирных кислот и беременных с пораженным плодом, может развиться AFLP из-за их неспособности метаболизировать жирные кислоты для выработки энергии и роста плода.Затем жирные кислоты откладываются в печени.
Для постановки диагноза может потребоваться биопсия печени. AFLP характеризуется отложением микровезикулярного жира в центрилобулярных гепатоцитах. Доставка плода разгружает избыток жирных кислот в печени и приводит к быстрому выздоровлению без последствий хронического заболевания печени.
Наиболее частым нарушением окисления жирных кислот при AFLP является дефицит длинноцепочечной 3-гидроксилацил-КоА дегидрогеназы (LCHAD). Младенцы, гомозиготные по LCHAD, рожденные от гетерозиготных матерей, страдают от нарушения развития, печеночной недостаточности, кардиомиопатии, микровезикулярного стеатоза, гипогликемии и смерти.Таким образом, матери и дети, рожденные от матерей с AFLP, должны быть проверены на дефект гена LCHAD и другие нарушения окисления жирных кислот. Лечение младенца заключается в применении смеси, богатой триглицеридами со средней длиной цепи. AFLP может рецидивировать при последующих беременностях, особенно у женщин с мутациями LCHAD. Однако общая частота рецидивов AFLP неясна.
Преэклампсия и эклампсия
Преэклампсия и эклампсия поражают 5% беременностей после 22-й недели беременности и чаще встречаются у первородящих женщин с многоплодной беременностью.Другие факторы риска включают преэклампсию при предыдущей беременности, хроническую гипертензию, прегестационный диабет, нефропатию, ожирение и антифосфолипидный синдром. Симптомы включают гипертензию 140/90 мм рт. Ст. Или выше и протеинурию более 0,3 г за 24 часа. Эклампсия определяется увеличением количества впервые возникших приступов. Отклонения печеночных пробы присутствуют в 25% случаев. Перекрытие с синдромом HELLP происходит в 20% случаев. Основной механизм частично связан с ненормальной имплантацией плаценты со снижением перфузии, что приводит к вазоспазму и эндотелиальному повреждению различных органов, особенно мозга, печени и почек.Также были задействованы генетические механизмы. У женщин с эклампсией в анамнезе частота рецидивов составляет от 20% до 30% для преэклампсии и от 2% до 6% для эклампсии.
Гистология печени отличается от гистологии AFLP. Это указывает на отложение фибрина в синусоидах, перипортальное кровоизлияние и некроз клеток печени. Возможны гипертонический криз, отслойка плаценты и печеночная недостаточность. Материнская смертность отмечается в 1%, но может достигать 15% случаев в развивающихся странах. Уровень смертности плода колеблется от 5% до 30%.Лабетолол (категория C FDA) и метилдопа (категория B FDA) являются препаратами выбора для лечения гипертонии. Сульфат магния (категория B FDA) — препарат выбора для профилактики и лечения припадков у женщин с преэклампсией и эклампсией. Часто требуется ранняя доставка.
Синдром HELLP
HELLP-синдром осложняет 0,5% беременностей, и частота рецидивов высока, приближаясь к 20% в тяжелых случаях. Он характеризуется микроангиопатическим гемолизом с выделением клеток заусенцев и шистоцитов в периферическом мазке; повышенные уровни ферментов печени, при этом уровни аспартаттрансаминазы (AST) превышают уровни аланинаминотрансферазы (ALT); и количество тромбоцитов ниже 100000 / мм.
Синдром HELLP чаще встречается у повторнородящих женщин и может проявляться в 30% случаев после родов. Боль в животе является обычным симптомом, описывается быстрое прогрессирование диссеминированного внутрисосудистого свертывания, почечной недостаточности, субкапсулярной гематомы печени и разрыва печени. Материнская смертность составляет около 1%, но достигает 60% в случае разрыва печени. Перинатальная смертность варьируется и может достигать 37%, если синдром возникает на более ранней стадии беременности. Немедленные роды — это окончательное лечение синдрома HELLP.
Внутрипеченочный холестаз беременных
Внутрипеченочный холестаз беременных (ВЧБ) возникает во второй половине беременности и затрагивает менее 1% всех беременностей. Чаще встречается у повторнородящих женщин с двойней беременностью. Он быстро проходит после родов и обычно повторяется при последующих беременностях. Основной жалобой является генерализованный зуд, а желтуха возникает в 50% случаев. Уровень билирубина остается ниже 6 мг / дл, уровень AST повышен, а общий уровень желчных кислот заметно повышается, достигая 20 раз от нормы.Этиология ВЧД неясна, но может быть связана с генетической мутацией в канальцевых транспортерах фосфолипидов.
Зуд может быть сильным и беспокоящим мать, что требует лечения. Урсодезоксихолевая кислота (категория B FDA) является препаратом выбора для уменьшения зуда. Он также улучшает биохимические маркеры, не оказывая отрицательного воздействия на мать или ребенка.
Основной риск ВЧД для плода. Высокий уровень желчных кислот приводит к преждевременным родам, окрашиванию мекония и внезапной смерти.Эти осложнения можно предотвратить с помощью немедленных родов.
Последние данные свидетельствуют о долгосрочном влиянии ВЧД на мать. Сообщалось о неалкогольных циррозе печени и осложнениях, связанных с желчнокаменной болезнью.
Гиперемезис беременных
Hyperemesis gravidarum (HG) встречается менее чем в 2% беременностей, начиная с первого триместра и разрешаясь к 20 неделе беременности. Для него характерны сильная тошнота и рвота с нарушением электролитного баланса, что может потребовать госпитализации.Потеря веса превышает 5% от веса тела перед беременностью. HG чаще встречается у первородящих женщин и может быть связан с умеренным повышением уровня трансаминаз. Причина HG неясна, но предрасполагающие факторы могут включать женский пол плода. Полезны регидратация и противорвотные средства. Для матери исход благоприятен, за исключением случаев, когда сильная рвота вызывает разрыв пищевода, сосудистое истощение и повреждение почек. Неблагоприятные исходы для новорожденных, такие как недоношенность и низкая масса тела при рождении, встречаются редко и, по-видимому, возникают из-за плохого набора веса матери на более поздних сроках беременности.
ЗаключениеЗаключение
Заболевание печени во время беременности может проявляться как доброкачественное заболевание с аномальным повышением уровня ферментов печени и хорошим исходом, или оно может проявляться как серьезное заболевание, влияющее на функцию гепатобилиарной системы и приводящее к печеночной недостаточности и смерти матери и ее плода. Клинических маркеров, предсказывающих течение беременности, не существует, а патофизиологические механизмы не всегда понятны, но необходимы знания и лечение предзаболевания печени, а также эффективный дородовой и пренатальный уход.Общая смертность, связанная с заболеваниями печени во время беременности, резко снизилась за последние несколько лет благодаря пониманию клиницистами физиологических изменений, происходящих во время беременности, их способности выявлять и лечить заболевания печени до зачатия и их бдительности в распознавании клинических и лабораторных отклонений. своевременно. Для достижения хороших результатов для матери и плода часто требуется скоординированный командный подход, включающий в себя терапевта, акушера, гепатолога и хирурга-трансплантолога.
РезюмеСводка
- Признаки и симптомы заболевания печени во время беременности неспецифичны, но основное заболевание может иметь серьезные последствия для заболеваемости и смертности у матери и плода. Раннее распознавание может спасти жизнь.
- Острый вирусный гепатит — наиболее частая причина желтухи у беременных.Результат обычно благоприятный. Вмешательство может не потребоваться, за исключением случаев вирусного гепатита Е и гепатита простого герпеса.
- Женщины с хорошо компенсированным циррозом и нецирротической портальной гипертензией могут забеременеть. Уход за беременными с портальной гипертензией до зачатия и ведение беременных должны быть такими же, как и у небеременных.
- Фертильность может быть восстановлена после трансплантации печени, и беременность может иметь хороший исход.
- Бдительность в распознавании заболеваний печени во время беременности и скоординированное ведение врачей первичной медико-санитарной помощи, акушер, специалист по печени и хирург-трансплантолог имеют важное значение для достижения хороших исходов для матери и плода.
Рекомендуемая литература
- Бюллетени комитета по практике ACOG — акушерство: бюллетень ACOG по практике. Диагностика и лечение преэклампсии и эклампсии. Номер 33, январь 2002 г. Obstet Gynecol 2002; 99: 159-167.
- Chen MM, Coakley FV, Kaimal A, Laros RK Jr: Рекомендации по использованию компьютерной томографии и магнитно-резонансной томографии во время беременности и кормления грудью.Obst Gynecol. Август 2008: 112 (2 п.1): 333-340.
- Chotiyaputta W, Lok AS: Роль противовирусной терапии в профилактике вирусной инфекции гепатита B. J Viral Hepat. 2009 Февраль; 16 (2): 91-93. Czaja AJ, Freese DK: Диагностика и лечение аутоиммунного гепатита. Гепатология 2002; 36: 479-497.
- Ghany MG, Strader DB, Thomas DL, Seeff LB: Диагностика, ведение и лечение гепатита C: обновленная информация. Гепатология, апрель 2009 г .; 49 (4): 1335-1374.
- Heathcote EJ: Управление первичным билиарным циррозом.Практические рекомендации Американской ассоциации по изучению заболеваний печени. Гепатология 2000; 31: 1005-1013.
- Mast EE, Hwang LY, Seto DS и др.: Факторы риска перинатальной передачи вируса гепатита C (HCV) и естественная история инфекции HCV, приобретенной в младенчестве. J. Infect Dis 2005; 192: 1880-1889.
- Робертс Е.А., Шильский М.Л .: Диагностика и лечение болезни Вильсона. Гепатология 2008; 47: 2089-2111.
- Shellock FG, Crues JV: МРТ процедуры: биологические эффекты, безопасность и уход за пациентом.Радиология 2004; 232: 635-652.
- Сибай Б.М.: Диагностика, профилактика и лечение эклампсии. Obstet Gynecol 2005; 105: 402-410.
- Уэйсли А., Гритдал С., Галлахер К.; Центры по контролю и профилактике заболеваний (CDC): Эпиднадзор за острым вирусным гепатитом — США, 2006 г., MMWR Surveill Summ, 2008 г .; 57 (2): 1-24.
- Сапата Р., Сандовал Л., Пальма Дж и др.: Урсодезоксихолевая кислота в лечении внутрипеченочного холестаза при беременности. 12-летний опыт работы. Liver Int 2005; 25: 548-554.