Доброкачественные опухоли мягких тканей
ФИБРОГИСТИОЦИТАРНЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ПОРАЖЕНИЯ
Ксантома
Редкое заболевание, локализуется чаще в коже. Встречается у людей с нарушенным липидным обменом, обычно множественное. Локализуется также в сухожилиях. Представлено мелкими узелками, частью типа ксантелазм.
Юношеская ксантогранулема
Небольшой узелок в толще дермы или подкожной клетчатке. Исчезает спонтанно.
Фиброзная гистиоцитома
Чаще встречается в среднем возрасте, локализуется преимущественно на нижних конечностях. Обычно имеет форму плотного узла до 10см, растет медленно. После хирургического удаления рецидивы редки.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ЖИРОВОЙ ТКАНИ
Липома
Одна из самых частых доброкачественных опухолей (30—40%). Может возникнуть всюду, где есть жировая ткань. При локализации в дерме обычно инкапсулированная, в других участках тела слабо отграничена. Озлокачествляться могут опухоли, локализованные в забрюшинном пространстве, другие локализации практически не озлокачествляются. Липомы нередко бывают множественными, иногда развиваются симметрично. Рост их не связан с общим состоянием организма. Опухоль имеет форму узла дольчатого строения. При длительном существовании в липоме могут развиваться дистрофические изменения, обызвествление, оссификация.
Существуют многочисленные варианты зрелых жировых опухолей, которые отличаются от классической липомы как клиническими проявлениями, так и некоторыми морфологическими особенностями.
Миелолипома
Редкая опухоль, чаще встречается в забрюшинном пространстве, клетчатке малого таза, надпочечниках. Не озлокачествляется.
Подкожная ангиолипома
Многочисленные болезненные узлы. Встречается чаще в молодом возрасте у мужчин на передней стенке живота, на предплечье.
Веретеноклеточная липома
Наблюдается чаще у взрослых мужчин (90%). Узел округлой формы, плотный, медленно растущий, чаще локализован в области плечевого сустава, спины.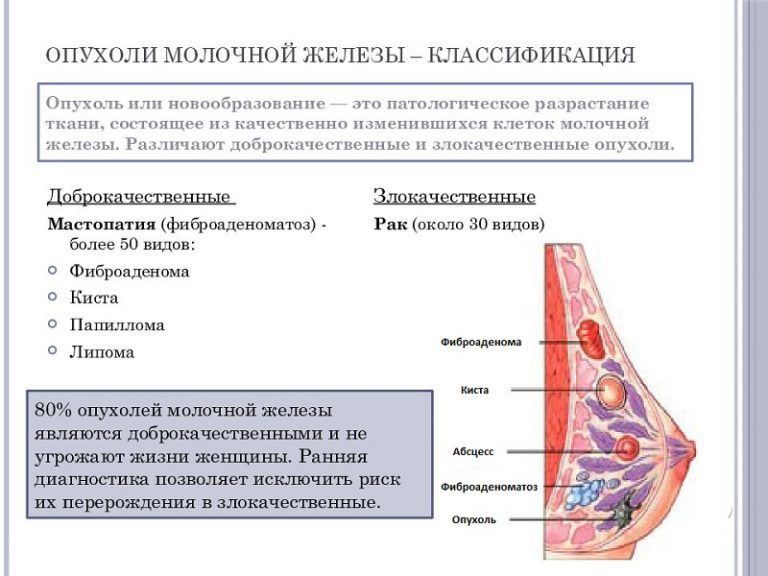
В хондро- и остеолипомах выявляют метапластические участки костной и хрящевой ткани.
Доброкачественный липобластоматоз
Подразделяется на узловатую (добр. липобластома) и диффузную (добр. липобластоматоз) формы. Болеют чаще мальчики до 7 лет (88%). Опухоль локализуется на нижней конечности, в области ягодиц и на верхней конечности — надплечье и кисть. Описаны также поражение шеи, средостения, туловища. Опухолевый узел инкапсулированный, дольчатый, шаровидной формы, может достичь 14 см. После хирургического лечения возможны рецидивы, иногда повторные. Метастазы не описаны.
Гебернома (фетальная липома)
Липома из липобластов, псевдолипома — исключительно редкая опухоль, локализуется в местах, где имеется бурый жир (шея, аксилярная область, сина, средостение). Представлен дольчатым узлом обычно маленького размера. Не рецидивирует и не метастазирует.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ МЫШЕЧНОЙ ТКАНИ
Опухоли мышечной ткани делят на опухоли гладких мышц — лейомиомы, и поперечно полосатых — рабдомиомы. Опухоли встречаются достаточно редко.
Лейомиома
Зрелая доброкачественная опухоль. Возникает в любом возрасте у лиц обоих полов. Нередко бывает множественной. Опухоль может озлокачествляться. Лечение хирургическое.
Лейомиома, развивающаяся из мышечной стенки мелких сосудов — небольшие, часто множественные нечетко отграниченные и медленно растущие узлы, часто с изъязвленной кожей, клинически очень напоминает саркому Капоши.
Генитальная лейомиома образуется из мышечной оболочки мошонки, больших половых губ, промежности, сосков молочной железы. Может быть множественной. В опухоли нередко отмечается клеточный полиморфизм. Гормонозависимая. Лечение хирургическое.
Ангиолейомиома из замыкающих артерий
Клинически резко болезненная опухоль, которая при внешних воздействиях или эмоциях может менять размеры.
Рабдомиома
Редкая зрелая доброкачественная опухоль, имеет в своей основе поперечно полосатую мышечную ткань. Поражает сердце и мягкие ткани. Представляет собой умеренно плотный узел с четкими границами, инкапсулированная. Метастазов рабдомиомы не описано. Рецидивы крайне редки. Микроскопически различают 3 субтипа — миксоидный, феталный клеточный и взрослый. Выделяют также рабдомиому женских гениталий. Рецидивирует в основном взрослый тип.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ КРОВЕНОСНЫХ И ЛИМФАТИЧЕСКИХ СОСУДОВ
Эти поражения включают в себя различные процессы, значительное число из них рассматриваются в дерматологии. Часть из них относится к порокам развития сосудистой системы опухолевидного характера, часть к истинным опухолям.
Капиллярная ангиома
Истинное новообразование с пролиферацией эндотелиальных клеток.
Доброкачественная гемангиоэндотелиома
Врожденная патология, встречается у новорожденных и грудных детей, чаще у девочек, с локализацией в области головы.
Капиллярная гемангиома
После липомы наиболее частая опухоль мягких тканей, часто бывает множественной, максимальной величины достигает к 6 месячному возрасту, при множественном поражении возможны локализации во внутренних органах
Кавернозная гемангиома
Образование, состоящее из причудливых полостей типа синусоид различной величины. Локализуется в коже, мышцах, внутренних органах. Имеет доброкачественное течение.
Старческая гемангиома
Истинная опухоль, характеризуется пролиферацией капилляров с последующей их кавернизацией с вторичными изменениями.
Гемангиома
Зрелая доброкачественная опухоль сосудистого происхождения, встречается часто. Поражает чаще людей среднего возраста, локализуется на слизистой оболочке носа, губы, на коже лица, конечностей, в молочной железе. Представляет собой четко отграниченный узел серовато-розового цвета 2—3 см. Опухоль нередко может озлокачествляться и перейти в ангиосаркому.
Представляет собой четко отграниченный узел серовато-розового цвета 2—3 см. Опухоль нередко может озлокачествляться и перейти в ангиосаркому.
Артериальная ангиома
Конгломерат порочно развитых сосудов, не имеет признаков опухоли.
Гломангиома (гломусная опухоль, опухоль Барре—Массона)
Встречается в виде изолированной опухоли или в виде множественной диссеминированной семейной гломусангиомы. Опухоль доброкачественная, встречается у пожилых людей, в кистях и стопах, чаще в зоне ногтевого ложа. Может поражать кожу голени, бедра, лица, туловища. В единичных наблюдениях отмечена в почках, влагалище, костях. При локализации в коже опухоль резко болезненная. Не рецидивирует и не метастазирует.
Гемангиоперицитома
Встречается редко, может возникнуть в любом возрасте. Локализуется в коже, реже в толще мягких тканей. Имеет вид отграниченного плотного узла красного цвета. Опухоль может озлокачествляться — давая рецидивы и метастазы, считается потенциально злокачественным процессом. Озлокачествление до 20% случаев описано у взрослых. Процесс у детей имеет доброкачественный характер.
Лимфангиома
Наблюдается чаще у детей как порок развития лимфатических сосудов, однако может встречаться в любом возрасте. Чаще локализуется на шее, слизистой полости рта.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ЗАБОЛЕВАНИЯ СИНОВИАЛЬНОЙ ТКАНИ (СУСТАВОВ)
Доброкачественная синовиома без гигантских клеток
Существование доброкачественных синовиом обсуждается. Большинство авторов склоняется к тому, что все синовиомы являются злокачественными независимо от степени зрелости. Опухоль поражает главным образом коленный сустав, в виде небольших плотных узлов. Лечение хирургическое, однако больные должны наблюдаться в течение 5—9 лет. Болезнь может дать рецидивы и метастазы.
Доброкачественная гигантоклеточная синовиома (нодулярный тендосиновиит)
Псевдоопухолевый процесс, встречается достаточно часто. В 15% процесс возникает в области синовиальной оболочки суставов, в 80% — в сухожильных влагалищах, в 5% — в слизистых сумках. Представляет собой узловатое образование, чаще локализованное на пальцах кистей, реже стоп и еще реже в области крупных суставов. Излюбленная локализация — межфаланговые суставы. Чаще встречается у женщин 30—60 лет. При длительном существовании может вызвать атрофию окружающих тканей, в том числе и кости. Процесс часто рецидивиреут, большая часть рецидивов связана с неполным удалением. Метастазов не дает.
В 15% процесс возникает в области синовиальной оболочки суставов, в 80% — в сухожильных влагалищах, в 5% — в слизистых сумках. Представляет собой узловатое образование, чаще локализованное на пальцах кистей, реже стоп и еще реже в области крупных суставов. Излюбленная локализация — межфаланговые суставы. Чаще встречается у женщин 30—60 лет. При длительном существовании может вызвать атрофию окружающих тканей, в том числе и кости. Процесс часто рецидивиреут, большая часть рецидивов связана с неполным удалением. Метастазов не дает.
Пигментный виллонодулярный синовит
Располагается внутри оболочки суставов, чаще в зоне коленного локтевого и плечевого суставов. Встречается в среднем возрасте. Этиология не ясна.
ДОБРОКАЧЕСТВЕННЫЕ ОПУХОЛИ ПЕРИФЕРИЧЕСКИХ НЕРВОВ
Травматическая или ампутационная неврома
Возникает как результат посттравматической гиперрегенерации нерва. Представляет собой небольшой болезненный узел.
Нейрофиброма
Одиночная, медленно растущая доброкачественная опухоль мезенхимальной оболочки нервного ствола любой локализации, но чаще всего развивается на седалищном нерве и межреберных нервах. Возникает у людей любого возраста. Клинически определяется в виде небольших размеров плотно-эластической консистенции с гладкой поверхностью опухолевого узла, при пальпации которого боль иррадирует по ходу нерва. Некоторые опухоли могут достигать больших размеров. Рост опухоли может происходить как к периферии от нерва, так и в толще нервного ствола, что выявляется при ее морфологическом исследовании.
Лечение хирургическое. Прогноз хороший. Особое заболевание — множественный нейрофиброматоз (болезнь Реклингхаузена), которое относится к группе диспластических процессов. Описаны случаи озлокачествления одной из множественных нейрофибром при этом заболевании.
Неврилеммома (невринома, шваннома)
Доброкачественная опухоль шванновской оболочки. Образуется по ходу нервных стволов.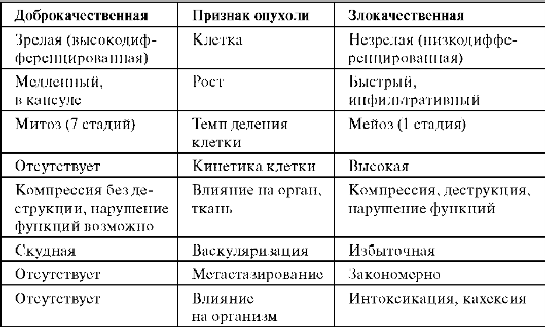
Когда доброкачественная опухоль становится злокачественной
Превращение «хорошей» опухоли в «плохую» сопровождается включением молекулярных сигналов, побуждающих некоторые клетки размножаться с удвоенной силой.
Мы знаем, что опухоли бывают злокачественные и доброкачественные. Доброкачественная опухоль – это те же бесконтрольно делящиеся клетки, но с важными отличиями: во-первых, растет такая опухоль медленно, она не метастазирует, ее можно без проблем удалить, а рецидивы после случаются довольно редко; во-вторых, она, хоть и сдавливает окружающие ткани, но не прорастает в них.
Наконец, клетки в ней дифференцируются, как надо, то есть приобретают характерные тканевые функции – иными словами, такая опухоль по структуре похожа на разросшийся специализированный эпителий или мышцу. (Один из самых известных примеров доброкачественной опухоли – аденома предстательной железы.)
Однако доброкачественная опухоль может становиться злокачественной. В статье в Nature Туомас Таммела (Tuomas Tammela) и его коллеги из Массачусетского технологического института пишут, как легочная аденокарцинома – одна из самых агрессивных и распространенных легочных опухолей – может возникать из доброкачественных аденом.
Исследователи занимались сигнальным путем Wnt – так называют систему сигнальных белков, от которых зависит эмбриональное развитие и регенерация тканей. Суть Wnt-сигналов в том, чтобы поддерживать клетки в стволовом состоянии, чтобы они не переставали делиться.
Понятно, почему Wnt-путь работает во время эмбриогенеза: зародышу нужно много клеточного материала для формирования тканей и органов. Понятно, почему Wnt-путь работает там, где постоянно происходит активная убыль клеток, например, в кишечнике: если здесь все стволовые клетки перестанут делиться и превратятся в специализированные клетки кишечного эпителия, то с кишечником вскоре начнутся проблемы.
И также понятно, что неправильно работающие белки Wnt могут стать причиной опухоли. О том, что Wnt-путь играет активную роль в некоторых онкозаболеваниях, известно уже сравнительно давно, однако авторов работы интересовали именно легочные опухоли.
Эксперименты ставили с мышами, у которых легочная аденома превращалась в аденокарциному. Выяснилось, что в доброкачественной опухоли Wnt-белки молчали, однако во время превращения Wnt-сигналы начинали работать – не у всех клеток, всего у 5–10%, но именно они становились постоянным источником все новых и новых раковых клеток.
В то же время другие клетки доброкачественной опухоли создавали специальное микроокружение, в котором клетки с активными Wnt-сигналами могли существовать и делиться. Если бы такого микроокружения не было, их стволовые свойства, их способность к бесконечному делению быстро бы угасла.
Итак, превращение доброкачественной легочной аденомы в злокачественную аденокарциному происходило следующим образом: в небольшой части клеток опухоли включался сигнальный путь Wnt, побуждавший их делиться еще быстрее и агрессивнее, и одновременно эти клетки получали удобную среду, которая поддерживала их в новом, злокачественном состоянии.
Когда исследователи давали мышам вещества, подавляющие активность Wnt-белков, опухоли переставали расти, а животные жили в полтора раза дольше. (В опытах использовали лекарство, которое действует на все девятнадцать Wnt-белков и которое сейчас проходит клинические испытания.)
По словам авторов работы, у людей с легочной аденокарциномой в 70% случаев в опухоли есть клетки с работающим Wnt-путем, а в 80% случаев можно найти те самые ниши с микроокружением, благоприятствующим запуску Wnt-сигналов.
Скорее всего, аденокарциномы в легких так и развиваются – из доброкачественных новообразований, которые стремительно перерождаются в рак. Возможно, используя лекарства, отключающие Wnt-сигналы, мы сможем хотя бы как-то укротить, пусть и не все, но хотя бы некоторые виды рака.
Клетка рака лёгких. (Фото Visuals Unlimited / Corbis.)
Перерождающаяся легочная опухоль – клетки, в которых включились Wnt-сигналы, окрашены зеленым. (Фото: Tuomas Tammela / MIT.)
‹
›
Доброкачественные опухоли желудка — Клиника 29
Доброкачественные опухоли желудка – группа новообразований эпителиального и неэпителиального гистогенеза, исходящих из разных слоев желудочной стенки, характеризующихся медленным развитием и относительно благоприятным прогнозом. Опухоли могут проявляться болями в эпигастрии, симптомами желудочного кровотечения, тошнотой, рвотой. Основными методами диагностики доброкачественных опухолей являются рентгенография желудка и фиброгастроскопия, гистологическое исследование опухолевой ткани. Лечение доброкачественных опухолей желудка заключается в их удалении эндоскопическим методом или хирургическим путем.
В зависимости от происхождения доброкачественные опухоли желудка разделяются на эпителиальные и неэпителиальные.
Среди эпителиальных опухолей встречаются единичные или множественные аденоматозные и гиперпластические полипы, диффузный полипоз. Полипы представляют собой опухолевидные эпителиальные выросты в просвете желудка с ножкой или широким основанием, шаровидной и овальной формы, с гладкой или грануляционной поверхностью, плотной или мягкой консистенцией. Полипы желудка чаще всего возникают у лиц мужского пола в возрасте 40-60 лет, обычно располагаются в пилороантральном отделе. Ткани полипа представлены разросшимся покровным эпителием желудка, железистыми элементами и соединительной тканью, богатой сосудами.
Аденоматозные полипы желудка — истинные доброкачественные опухоли из железистого эпителия состоят из папиллярных и/или тубулярных структур с выраженной клеточной дисплазией и метаплазией. Аденомы опасны в плане малигнизации и часто приводят к развитию рака желудка. До 75% доброкачественных эпителиальных опухолей желудка составляют гиперпластические (опухолеподобные) полипы, возникающие вследствие очаговой гиперплазии покровного эпителия, имеющие относительно низкий риск озлокачествления (около 3%).![]() При диффузном полипозе желудка выявляются и гиперпластические, и аденоматозные полипы.
При диффузном полипозе желудка выявляются и гиперпластические, и аденоматозные полипы.
Редко встречающиеся неэпителиальные доброкачественные опухоли желудка формируются внутри желудочной стенки — в ее подслизистом, мышечном или подсерозном слое из различных элементов (мышечной, жировой, соединительной тканей, нервов и сосудов). К ним относятся миомы, невриномы, фибромы, липомы, лимфангиомы, гемангиомы, эндотелиомы и их смешанные варианты. Также в желудке могут наблюдаться дермоиды, остеомы, хондромы, гамартомы и гетеротопии из тканей поджелудочной железы, дуоденальных желез. Неэпителиальные доброкачественные опухоли желудка чаще возникают у женщин и иногда могут достигать значительных размеров. Они имеют четкие контуры, обычно округлую форму, гладкую поверхность.
Лейомиомы – наиболее часто встречающиеся доброкачественные неэпителиальные опухоли желудка могут оставаться в мышечном слое, расти в направлении серозной оболочки или прорастать сквозь слизистую желудка, приводя к изъязвлению и желудочному кровотечению. Доброкачественные неэпителиальные опухоли желудка предрасположены к малигнизации.
Причины развития доброкачественных опухолей желудка окончательно не выяснены. Развитие полипов может быть связано с нарушением регенерации слизистой оболочки желудка, дискоординацией процессов пролиферации и дифференцировки ее клеток при хроническом гастрите. Аденомы желудка возникают на фоне атрофического гастрита в результате перестройки желез и покровного эпителия, появления кишечной метаплазии. Гиперпластические полипы развиваются при нарушении обновления и увеличения продолжительности жизни клеток, из-за избыточной регенерации покровно-ямочного эпителия. Также отмечено, что чаще всего полипы желудка возникают в зонах со сниженной секрецией соляной кислоты (нижняя треть желудка), у больных с гипо- и ахлоргидрией.
Источником неэпителиальных доброкачественных опухолей желудка может быть гетеротопированная эмбриональная ткань, сохранившаяся в слизистой оболочке при нарушении внутриутробного развития.
Симптомы доброкачественных опухолей желудка
В половине случаев полипы желудка протекают без клинических проявлений. Симптомы полипов желудка в основном определяются фоновым заболеванием (хроническим гастритом) и осложнениями (изъязвлением верхушки полипа, кровотечением, пролапсом полипа в двенадцатиперстную кишку и непроходимостью привратника).Боли при полипах желудка обусловлены воспалительным процессом в окружающей его слизистой оболочке, локализуются в эпигастральной области и имеют тупой, ноющий характер. Сначала они возникают после приема пищи, затем становятся постоянными. Могут наблюдаться жалобы на горечь во рту, тошноту и отрыжку. При развитии непроходимости привратника — появляется рвота, при ущемлении полипа – начинаются схваткообразные боли в подложечной области и по всему животу. Изъязвление полипа приводит к умеренному желудочному кровотечению; при этом может выявляться кровь в рвотной массе, дегтеобразный стул, недомогание, бледность кожных покровов, анемия. Малигнизация полипов, как правило, происходит незаметно, поэтому подозрение должны вызвать отсутствие аппетита, похудание, нарастание общей слабости, диспепсические расстройства.
Клинические признаки неэпителиальных доброкачественных опухолей желудка зависят от их локализации, характера и скорости роста, наличия изъязвления поверхности. Чаще всего неэпителиальные опухоли желудка сопровождаются кратковременными и постоянными болями, возникающими натощак, после приема пищи, при изменении положения тела. При невриномах болевой синдром сильный, жгучего характера. Изъязвление опухоли (особенно, гемангиомы) может вызывать скрытые или обильные желудочные кровотечения с угрозой для жизни больного.
При большом размере опухоли могут пальпироваться через переднюю брюшную стенку. Доброкачественные неэпителиальные опухоли желудка могут осложняться перитонитом при некрозе новообразований; острой или хронической непроходимостью привратника в случае ущемления в нем опухоли и ее злокачественным перерождением.

Диагностика доброкачественных опухолей желудка
Диагностировать опухоли желудка позволяют данные анамнеза, рентгенологического и эндоскопического исследований.На наличие полипов при рентгенографии желудка может указывать дефект наполнения, повторяющий очертания опухоли: четкие, ровные контуры, круглую или овальную форму, его смещаемость при наличии ножки или неподвижность – при полипе с широким основанием.
В случае полипоза желудка выявляют большое число разных по величине дефектов наполнения. Перистальтика стенок желудка при этом сохраняется. Признаки отсутствия перистальтики, увеличение размера, изменение формы, появление нечеткости контуров дефекта наполнения при динамическом наблюдении могут говорить о малигнизации полипа.
Диагноз уточняется при фиброгастродуоденоскопии (ФГДС), которая позволяет провести визуальный осмотр состояния слизистой оболочки желудка, распознавание и дифференциацию полипов от других заболеваний. Визуальная дифференциация доброкачественного полипа от малигнизированного затруднена. Обычно об озлокачествлении могут свидетельствовать наличие полипа размером более 2 см, с бугристой дольчатой поверхностью, неправильными изъеденными контурами. Для точного определения характера полипа во время ФГДС выполняется биопсия подозрительных участков с морфологическим исследованием биоптатов.
Диагноз неэпителиальной доброкачественной опухоли желудка в большинстве случаев можно установить только после операции и морфологического исследования данного новообразования. Наличие клинических проявлений (например, кровотечения) указывает на возможность опухолевого процесса. ФГДС более информативна при эндогастральном росте неэпителиальных опухолей желудка. При интрамурально или экзогастрально расположенных опухолях при эндоскопическом исследовании определяется сдавление желудка извне.
Рентгенография желудка при неэпителиальных доброкачественных опухолях помогает обнаружить округлые или неправильные контуры дефекта наполнения с сохранением перистальтики и складок на подслизистом слое; экзогастральный рост новообразования с оттягиванием стенки желудка; изъязвление с образованием ниши на верхушке опухоли и др. Для обнаружения экзогастральных опухолей желудка могут быть использованы УЗИ и КТ брюшной полости.
Для обнаружения экзогастральных опухолей желудка могут быть использованы УЗИ и КТ брюшной полости.
Лечение доброкачественных опухолей желудка
Лечение доброкачественных опухолей желудка — только хирургическое; метод оперативного вмешательства зависит от вида, характера опухоли и ее локализации.В отсутствии надежных критериев малигнизации доброкачественных опухолей желудка, необходимо проводить удаление всех выявленных новообразований.
Основными методами удаления доброкачественных опухолей желудка в настоящее время являются малоинвазивная эндоскопическая электроэксцизия (или электрокоагуляция), энуклеация, резекция желудка, редко – гастрэктомия.
Эндоскопическая полипэктомия проводится при небольших одиночных полипах, локализующихся в различных отделах желудка: при размере менее 0,5 см — прижиганием с помощью точечного коагулятора, при размере от 0,5 до 3 см — методом электроэксцизии.
При крупных одиночных полипах желудка на широком основании выполняют хирургическую полипэктомию (иссечение в пределах слизистой оболочки или со всеми слоями стенки желудка) с предварительной гастротомией и ревизией желудка.
При множественных полипах или подозрении на малигнизацию выполняют ограниченную или субтотальную резекцию желудка. После полипэктомии и резекции существует риск неполного удаления, рецидива и малигнизации опухоли, возможно развитие послеоперационных осложнений и функциональных расстройств. Гастрэктомия может быть показана при диффузном полипозе желудка.
Во время удаления неэпителиальных опухолей желудка проводится срочное гистологическое исследование опухолевых тканей. Небольшие доброкачественные новообразования, растущие в направлении просвета желудка, удаляют эндоскопически; инкапсулированные опухоли вылущивают методом энуклеации. Большие, труднодоступные эндо- и экзогастральные доброкачественные опухоли желудка удаляют методом клиновидной или парциальной резекции, при подозрении на малигнизацию — резекцию производят с соблюдением онкологических принципов.
После удаления доброкачественных опухолей желудка показано динамическое диспансерное наблюдение гастроэнтеролога с обязательным эндоскопическим и рентгенологическим контролем.
Доброкачественные новообразования мягких тканей — ПроМедицина Уфа
Распространенными доброкачественными опухолями являются липомы, фибромы, ангиолипомы, доброкачественные фиброзные гистиоцитомы, нейрофибромы, шванномы, гемангиомы, опухоли клеток сухожилий, миксомы.
Доброкачественные поражения мягких тканей редко метастазируют, но часто бывают большими и глубокими. Однако, некоторые образования ведут себя весьма агрессивно. Диагностированное вторжение в близлежащие ткани увеличивает шанс неполного удаления и возможность того, что опухоль вернется.
У взрослых наиболее распространенной доброкачественной опухолью мягких тканей является липома. У детей ‒ киста Бейкера. Чаще всего как у взрослых, так и у детей наблюдаются липома и гемангиома.
Симптомы
Доброкачественные опухоли кожи, опухолевидные пролиферации тканей кожи развиваются в большинства случаев безболезненно в виде одиночных или множественных узлов либо разрастаний. Чаще они локализуются в верхних конечностях, на туловище, лице. В большинстве случаев новообразования покрыты кожей с нормальной окраской, реже — розового цвета. Встречаются образования с различной окраской от желтовато – коричневого цвета до черно-синего.
Наиболее частым симптомом является неожиданно прощупываемая опухоль, на втором месте стоят различного рода болевые ощущения, предшествующие появлению опухоли, и на третьем — появление болезненной опухоли.
Характер болевых ощущений, как правило, умеренный и непостоянный, они не имеют такой интевсивности, как при первичных опухолях костей, и чаще всего проявляются при функциональных нагрузках или ощупывании опухоли. При прорастании опухоли в кость боли становятся постоянными, а при локализации в области крупных нервных стволов может развиться картина неврита или плексита.
Виды доброкачественных новообразований
Фиброма
Исходит из волокнистой соединительной ткани и может встречаться везде, где последняя имеется. Различают твердые фибромы, представленные узлом плотной консистенции, и мягкие фибромы, характеризующиеся дряблой консистенцией. Излюбленной локализацией мягких фибром, как правило растущих на ножке, является подкожная клетчатка половых органов и анальной области. Фибромы растут чрезвычайно медленно, четко отграничены от окружающих тканей, подвижны.
Липома
Образуется из жировой ткани. Наиболее часто располагается в подкожной клетчатке, но может находиться в любой части тела, где есть жировая ткань (например, в забрюшинном пространстве). У женщин липомы отмечаются в 3-4 раза чаще, чем у мужчин, возраст при этом значения не имеет. Иногда встречаются множественные липомы (липоматоз). Опухоль часто характеризуется дольчатым строением, мягкой консистенцией. Она не спаяна с кожей и подвижна по отношению к окружающим тканям. Рост липомы медленный. Размеры ее различные, иногда довольно значительные. При наличии в липоме большого количества соединительной ткани опухоль относят к фибролипоме. Однако этот диагноз ставится преимущественно после гистологического исследования.
Миома
Развивается из мышечной ткани и может локализоваться в любом участке тела, где есть мышечная ткань. Опухоль, возникающую из поперечнополосатой мускулатуры, называют рабдомиомой, из гладкой — лейомиомой. В мягких тканях встречаются в основном рабдомиомы, располагающиеся, как правило, на конечностях. Заболевание наблюдается одинаково часто у лиц обоего пола, возникает обычно в молодом возрасте. Опухоли растут медленно, имеют плотноэластичную консистенцию, подвижны, отграничены от окружающих тканей, безболезненны. Так как миомы находятся в толще мышц и не причиняют больным беспокойства, они уже к моменту обращения пациентов к врачу обычно бывает довольно значительных размеров.
Гемангиома
Представляет собой опухоль, исходящую из кровеносных сосудов. Отмечается чаще всего в детском и молодом возрасте. Выделяют в зависимости от локализации следующие группы гемангиом: преимущественно кожных покровов, опорно-двигательного аппарата в целом и паренхиматозных органов. В мягких тканях чаще всего встречаются кавернозные, рацемические и межмышечные гемангиомы. Они образуются в основном в подкожной клетчатке и мышцах нижних конечностей.
Отмечается чаще всего в детском и молодом возрасте. Выделяют в зависимости от локализации следующие группы гемангиом: преимущественно кожных покровов, опорно-двигательного аппарата в целом и паренхиматозных органов. В мягких тканях чаще всего встречаются кавернозные, рацемические и межмышечные гемангиомы. Они образуются в основном в подкожной клетчатке и мышцах нижних конечностей.
Клиническая картина гемангиомы характеризуется двумя основными признаками: болью и наличием припухлости (опухоли). Консистенция ее мягко- или плотноэластичная. Плотная консистенция встречается обычно при относительно малом содержании функционирующих сосудов в опухоли. При большом количестве функционирующих сосудистых полостей консистенция гемангиомы мягкая. Если опухоль связана с крупным артериальным сосудом, то она может пульсировать, и тогда над ней определяется сосудистый шум.
Окраска кожи над опухолью различна и зависит от глубины залегания и роста гемангиомы. Если опухоль располагается в глубине мышечных тканей и даже продолжает расти в сторону костей конечности, цвет кожи над ней может не изменяться. При неглубокой локализации опухоли и ее росте в подкожную клетчатку окраска кожи может переходить от синюшного до ярко-багрового цвета. При сдавливании такая опухоль уменьшается в размерах, а окраска кожи становится менее интенсивной. Боли при гемангиоме, как правило, свидетельствуют о далеко зашедшем патологическом процессе, поражающем глубокие мышечные ткани и нервы конечностей.
Гломусная опухоль (опухоль Барре-Массона)
Встречается чаще всего в детском и среднем возрасте преимущественно у лиц мужского пола. Излюбленной локализацией опухоли являются ногтевые фаланги. В подавляющем большинстве случаев гломусная опухоль бывает одиночной, но иногда их может быть несколько на одном участке. Ведущий симптом — резкая жгучая болезненность при надавливании на ткани, в которых расположена опухоль. Клинически гломусная опухоль становится заметной спустя довольно длительный срок после появления болей. В большинстве случаев она округлая, эластичной консистенции, диаметром от 1 до 3 см. Кожа над опухолью нередко синюшного цвета.
В большинстве случаев она округлая, эластичной консистенции, диаметром от 1 до 3 см. Кожа над опухолью нередко синюшного цвета.
Гигантоклеточная синовиома
Эта опухоль обычно находится в тех местах, где есть синовиальная оболочка. Отмечается в возрасте 30-50 лет, причем несколько чаще у женщин. В подавляющем большинстве случаев гигантоклеточная опухоль располагается на верхних конечностях в области сухожильных влагалищ кисти, реже — на самой кисти, стопе, недалеко от лучезапястного и голеностопного суставов. Растет гигантоклеточная синовиома медленно в виде бугристого округлого или овального узла умеренно плотной консистенции, отграниченного от окружающих тканей. Иногда она состоит из нескольких узлов с единой фиброзной капсулой. Изредка опухоль связана с кожей.
Невринома
Возникает из шванновских клеток оболочки нервов. Локализуется по ходу нервных стволов. Встречается в любом возрасте. Поражаются преимущественно верхние конечности, шея и голова. Опухоль бывает одиночной или множественной, растет медленно в виде четко отграниченного узла. Размеры невриномы — от нескольких миллиметров до 3-4 см в диаметре. Опухоль плотной консистенции. Одним из характерных признаков является болезненность при надавливании.
Нейрофиброма
Развивается из оболочек нервов. Наблюдается у мужчин и женщин любого возраста. Наиболее часто локализуется в области межреберных и седалищных нервов. Нейрофибромы представлены преимущественно одиночными узлами, однако встречается и множественный нейрофиброматоз, известный как болезнь Реклингхаузена. Нейрофибромы растут медленно, имеют округлую форму, гладкую поверхность и плотноэластичную консистенцию. Надавливание на опухоль вызывает боль по ходу нерва. Размеры нейрофибромы могут быть различными, достигая иногда 15-20 см в диаметре.
Диагностика и лечение
Основные методы диагностики: биопсия, физический осмотр, ультразвуковая диагностика. Большинство доброкачественных новообразований подлежит хирургическому лечению и ампутации. Основными показаниями к хирургической операции при доброкачественной опухоли мягкой ткани являются увеличение размеров новообразования, хроническая травматизация, высокий риск озлокачествления.
Основными показаниями к хирургической операции при доброкачественной опухоли мягкой ткани являются увеличение размеров новообразования, хроническая травматизация, высокий риск озлокачествления.
Основные методы лечения: хирургическое удаление (резекция, иссечение при помощи скальпеля), липосакция (откачка содержимого опухоли шприцом), прием стероидов (ограничивают рост опухоли, но не удаляют её), лазерное удаление, криотерапия (использование жидкого азота). Может использоваться комбинация методов. Заживление занимает около двух недель, в зависимости от места расположения и повреждения других типов тканей.
Доброкачественные опухоли костей — симптомы, современные методы диагностики и лечения
Доброкачественные образования (опухоли) костей и мягких тканей отличаются большим разнообразием и широким спектром клинических проявлений.
К наиболее часто встречающимся опухолям костной ткани относятся:
-
остеома;
-
остеоид-остеома;
-
остеобластома;
-
остеохондрома;
-
хондрома.
Записаться на консультацию перед операцией
Первая консультация бесплатно!
Симптомы
Развитие опухоли может проходить как бессимптомно, так и сопровождаться выраженным дискомфортом, болевым синдромом различной степени интенсивности.
Предупреждение переломов: диагностика и лечение остеопороза со скидкой
17 апреля – День здоровой стопы
Консультация ЛОР-хирурга с эндоскопическим обследованием перед операцией за 1500р
Total Body Scan (МРТ всего тела) с выгодой 48%
Ночная скидка 30% на компьютерную томографию и МРТ
Скидка 20% на лазерное удаление сосудистых звездочек на теле и лице
Диагностика Helicobacter pylori (прием врача + тест) за 3500р.
Биоимпедансометрия + консультация эндокринолога за 4500р
Консультации ведущих врачей Госпитального центра за 1990р (вместо 3800р)
Школы здоровья для пациентов на апрель
Ночная консультация педиатра
Есть вопросы?
Оставьте телефон –
и мы Вам перезвоним
Лечение
Несмотря на в целом благоприятный прогноз доброкачественных опухолей риском перерождения их в злокачественные образования пренебрегать нельзя, поэтому необходимо отслеживать развитие опухоли в динамике и строго следовать рекомендациям врача.
В большинстве случаев единственным способом лечения, позволяющим добиться стойкой ремиссии (выздоровления), является резекция (удаление) опухоли.
Операции
В зависимости от локализации опухоли, её типа, размера и т.д. операция может быть проведена как под местным, так и под общим наркозом.
В большинстве случаев операции по удалению опухолей относятся к легким, незначительным вмешательствам, могут производиться в амбулаторных условиях. Если требуется госпитализация, то, как правило, не более суток.
В любом случае, перед операцией проводится тщательное обследование пациента и обязательно консультация онколога.
Удаление новообразований проводится на современном оборудовании, позволяющем минимизировать риски операции и сроки восстановления.
Наши ведущие специалисты
Преимущества Госпитального центра
Индивидуальная схема лечения для каждого пациента
Для каждого пациента в обязательном порядке, ещё на догоспитальном этапе, разрабатывается индивидуальная схема лечения, с учетом всех особенностей организма: возраста, состояния здоровья, анамнеза заболевания и т. д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
д. – данный подход позволяет минимизировать риски как во время операции, так и в послеоперационном периоде, и как следствие, обеспечить максимально быструю реабилитацию при минимальном сроке нахождения в стационаре.
Мультидисциплинарный подход
Медицинский персонал Госпитального центра представляет собой единую команду, составленную из врачей – экспертов разной специализации, что позволяет осуществлять мультидисциплинарный подход. Мы лечим пациента, видя перед собой не список имеющихся у него заболеваний, а человека, проблемы которого взаимосвязаны и взаимообусловлены. Предпринимаемые лечебные меры всегда направлены на общее улучшение здоровья, самочувствия и качества жизни больного, а не исчерпываются устранением симптомов конкретного заболевания.
Оперативное лечение любого уровня сложности
Оперирующие врачи Госпитального центра владеют передовыми и высокотехнологичными способами выполнения операций. Сочетание высокой квалификации врачей и инновационного оборудования позволяет проводить оперативное лечение самого высокого уровня сложности.
Высокотехнологичные, малоинвазивные методы лечения
Основу методологии лечения, проводимого в Госпитальном центре, составляют принципы минимизации рисков для пациента и максимально быстрой реабилитации.
Осуществление подобного подхода возможно только при использовании самых высокотехнологичных методик, современного оборудования и применения последних достижений медицинской науки.
Квалификация врачей в сочетании с современным оборудованием позволяет нам успешно реализовывать данный подход к лечению.
Fast-track хирургия
Fast-track — это комплексная методика, позволяющая свести к минимуму сроки пребывания пациента в стационаре без ущерба качества лечения.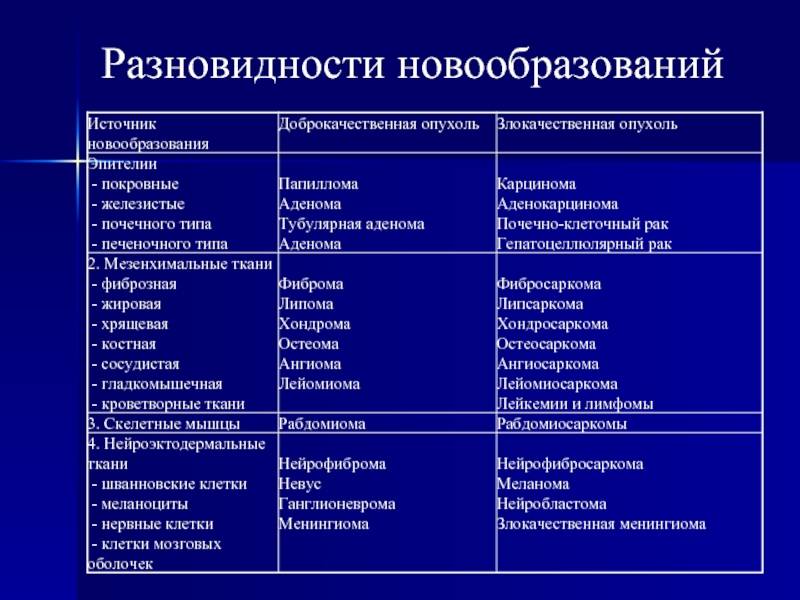
В основе подхода лежит минимизация хирургической травмы, снижение риска послеоперационных осложнений и ускоренное восстановление после хирургических операций, что обеспечивает нашим пациентам минимальное время пребывания в стационаре.
Даже такие сложные операции, как, например, холецистэктомия, благодаря данному подходу требуют пребывания в стационаре не более 3-х дней.
Персональное врачебное наблюдение в послеоперационном периоде
Для полного исключения развития возможных осложнений ранний послеоперационный период все пациенты, независимо от сложности операции, проводят в отделении реанимации под индивидуальным наблюдением врача-реаниматолога.
Перевод пациента в палату осуществляется только при полном отсутствии даже минимально возможных рисков.
Информирование родственников 24/7
Мы максимально открыты и проявляем заботу не только о пациенте, но и его близких. Информация о состоянии здоровья пациентов предоставляется родственникам семь дней в неделю, 24 часа в сутки.
Посещение пациентов так же возможно в любое удобное время.
Высококомфортабельные одно- и двухместные палаты
К услугам пациентов просторные комфортабельные палаты одно- и двухместного размещения, оборудованные всем необходимым для отдыха и восстановления.
В детском отделении наши маленькие пациенты размещаются совместно с родителями.
Налоговый вычет
Согласно налоговому законодательству РФ каждый пациент имеет право на компенсацию до 13% от суммы, потраченной им на свое лечение, а так же лечение близких родственников.
Наши специалисты подготовят для вас пакет документов для налоговой инспекции на возврат 13% от суммы расходов на лечение, а так же дадут рекомендации по различным способам взаимодействия с налоговой инспекцией.
Контакты
+7 (499) 583-86-76 Москва, улица Бакунинская, дом 1-3
Ближайшая станция метро: Бауманская
Доброкачественные опухоли и опухолевидные образования яичников
Оглавление
Доброкачественные опухоли яичников (ДОЯ) – одна из самых актуальных проблем современной гинекологии. Опухоли и опухолевидные образования яичников составляют до 14% опухолей женских половых органов, из них 80% представлены кистозными образованиями доброкачественного характера – кисты яичников.
Киста яичника представляет собой полое округлое образование, заполненное жидкостью. Размеры этих образований могут достигать от нескольких сантиметров до 15-20 см в диаметре. Большинство кист яичников не представляют никакой опасности для здоровья женщины, не требуют никакого лечения и самостоятельно проходят в течение нескольких менструальных циклов, однако существует риск осложнений и малигнизации (озлокачествления) образований яичника, что требует от врача дифференциального подхода к лечению и наблюдению образований яичника. К сожалению, рак яичников занимает первое место по позднему обнаружению среди опухолей женской репродуктивной системы, что вносит самый весомый вклад в показатели смертности от рака половых органов.
Существуют различные факторы риска опухолей яичника:
- Раннее менархе
- Поздняя менопауза
- Нарушения репродуктивной функции (бесплодие, нерегулярный менструальный цикл, ановуляция)
- Высококалорийная диета с большим содержанием насыщенных жирных кислот
- Генетическая предрасположенность (случаи семейного рака)
- Курение
Киста яичника может протекать бессимптомно, либо иметь ряд симптомов, определяющих клиническую картину данной патологии. Основные симптомы:
- Периодически возникающая или постоянная боль тянущего характера, однако, боль может иметь характер сильных резких болей в животе, возникающая остро, что чаще всего является проявлением осложнения кист яичников – разрыва, перекрута, нагноения кисты – экстренное состояние, требующее неотложного хирургического лечения
- Нарушение менструального цикла
- Бесплодие
- Малигнизация (перерождение в злокачественную опухоль)
Для того, чтобы выявить кисту яичника и определить дальнейшую тактику, необходимо провести ряд диагностических мероприятий:
- Тщательный сбор анамнеза
- Гинекологическое исследование (выявление опухоли и определение ее величины, консистенции, подвижности, чувствительности, расположения по отношению к органам малого таза, характера поверхности опухоли)
- Ректовагинальное исследование (для исключения прорастания опухоли в другие органы малого таза)
- Ультразвуковое исследование: с наполненным мочевым пузырем, трансвагинальная эхография, с цветовой доплерографией (дифференциальная диагностика доброкачественных и злокачественных образований)
- Пункция кистозных образований с последующим цитологическим исследованием полученной жидкости
- Определение опухолеассоциированных маркеров, в частности, СА-125; СА-19,9; СА-72,4; индекс Roma
- Компьютерная и/или магнитно-резонансная томография
- Рентгенография желудочно-кишечного тракта (для исключения метастатического поражения яичников (ирригоскопия, ректороманоскопия, колоноскопия)
- Цитоскопия и экскреторная урография (по показаниям)
- Диагностическая лапароскопия
Лечение опухолей яичника
Лечение опухолей яичника зависят от возраста, характера опухоли и репродуктивных планов женщины. В репродуктивном возрасте во время операции необходимо стремиться к сохранению ткани яичника и профилактике рака яичников. В перименопаузе основная задача – радикальное лечение, позволяющее избежать рецидива и сохранить высокое качество жизни.
В репродуктивном возрасте во время операции необходимо стремиться к сохранению ткани яичника и профилактике рака яичников. В перименопаузе основная задача – радикальное лечение, позволяющее избежать рецидива и сохранить высокое качество жизни.
Функциональные кисты являются самым распространенным видом кисты яичника и, как правило, не требуют никакого лечения. Хирургическому удалению подлежат кисты размером более 10 см, или кисты которые не проходят сами в течение 3 менструальных циклов.
В случае, осложнения кисты яичника (разрыв, перекручивание, сдавливание соседних органов) также необходимо провести операцию. В настоящее время большинство операций по поводу кист яичника проводятся лапароскопическим методом, что значительно уменьшает риск возникновения спаечного процесса, ускоряет реабилитацию, улучшает репродуктивные результаты.
Профилактика опухолей яичника
Основным профилактическим мероприятием по раннему выявлению кист яичников являются регулярные гинекологические осмотры, дополненные ультразвуковым исследованием органов малого таза с использованием влагалищного датчика и цветового доплеровского картирования. Проводят исследование онкомаркёров, особенно СА 125, а в последнее время – расчет индекса Roma (расчет вероятности развития эпителиального рака яичников), что особенно актуально у женщин с семейным анамнезом опухолей яичников.
Доказана профилактическая роль длительного применения КОК (оральные контрацептивы), также доказано, что у женщин с реализованной репродуктивной функцией опухоли яичников диагностируют значительно реже. Важное значение придают низкокалорийной диете с высоким содержанием растительной клетчатки, витамина А и селена.
Клиника Медси Санкт-Петербург – во благо вашего здоровья!
Причины возникновения доброкачественных опухолей гортани
Врач оториноларинголог (ЛОР) клинико-диагностического центра Медпомощь 24 (пр. Заневский, д.71) Ботфириб Ульяна Азеровна специализируется на патологических изменениях гортани и поделилась с нами своим опытом, рассказала на какие симптомы стоит обратить внимание пациентам.
Заневский, д.71) Ботфириб Ульяна Азеровна специализируется на патологических изменениях гортани и поделилась с нами своим опытом, рассказала на какие симптомы стоит обратить внимание пациентам.
Опухоли гортани могут иметь злокачественный и доброкачественный характер. В структуре опухолевых заболеваний гортани доминируют доброкачественные образования (они встречаются в 10 раз чаще, чем злокачественные). По данным медицинской статистики, самая высокая заболеваемость регистрируется среди мужчин молодого и среднего возраста (от 20 до 45 лет).
Доброкачественные опухоли горла не несут в себе такой серьезной опасности для жизни и здоровья пациента, как злокачественные. Тем не менее, даже доброкачественные опухоли обязательно нужно своевременно лечить. Во-первых, всегда есть риск перерождения доброкачественных образований в злокачественные (например, папиллома горла перерождается в рак в 7-20% случаев, что является достаточно высоким показателем).
Доброкачественные опухоли гортани — локализующиеся в гортани опухолевые образования, отличающиеся медленным ростом, отсутствием изъязвлений и метастазирования. Доброкачественные опухоли гортани могут протекать бессимптомно. В других случаях они проявляются осиплостью и охриплостью голоса, кашлем, нарушением дыхания. При значительных размерах опухоли возможна полная афония и возникновение асфиксии. Диагностика доброкачественных опухолей гортани проводится отоларингологом и включает ларингоскопию, эндоскопическую биопсию и гистологическое исследование. Лечение доброкачественных опухолей гортани осуществляется хирургическим путем. Его методика зависит от вида опухоли и характера ее роста.
Причины возникновения доброкачественных опухолей гортани
Возникновение врожденных доброкачественных опухолей гортани связано с генетической предрасположенностью и воздействием на плод различных тератогенных факторов. К последним относятся инфекционные заболевания матери в период беременности (краснуха, корь, вирусный гепатит, хламидиоз, микоплазмоз, сифилис, ВИЧ), радиационное воздействие, прием беременной женщиной эмбриотоксичных медикаментов.
Причинами развития доброкачественных опухолей гортани приобретенного характера являются нарушения в иммунной системе, некоторые вирусные заболевания (ВПЧ, аденовирусная и герпетическая инфекция, грипп, корь), хронические воспалительные заболевания (хронический ларингит и фарингит, тонзиллит, аденоиды), длительное воздействие раздражающих веществ (вдыхание мелкодисперсной пыли, табачного дыма, работа в задымленном помещении), изменения в работе эндокринной системы, тяжелые голосовые нагрузки.
Симптомы доброкачественных опухолей гортани
Основная жалоба пациентов с доброкачественными опухолями гортани — это изменение голоса. Голос становиться охриплым или осиплым. Для доброкачественных опухолей гортани, имеющих длинную ножку, характерны перемежающиеся изменения в голосе и частое покашливание. Если опухоль локализуется в области голосовых связок и мешает их смыканию, то может наблюдаться полное отсутствие голоса (афония). Доброкачественные опухоли гортани большого размера вызывают затруднение дыхания и могут стать причиной асфиксии, что чаще отмечается у маленьких детей.
Фибромы — доброкачественные опухоли гортани соединительнотканного происхождения. Обычно это одиночные образования сферической формы, располагающиеся на свободном крае или верхней поверхности голосовой складки. Их размер варьирует от 0,5 до 1,5 см. Фибромы гортани имеют серую окраску и гладкую поверхность, могут быть на ножке. В случае, когда в структуре фибромы содержится большое количество кровеносных сосудов, она имеет красную окраску (ангиофиброма). Клинически эти доброкачественные опухоли гортани проявляются различными изменениями голоса. При достижении больших размеров могут приводить к нарушению дыхания.
Полипы гортани являются отдельным видом фибром, в структуру которых кроме соединительнотканных волокон входят клеточные элементы и большое количество жидкости. Эти доброкачественные опухоли гортани имеют менее плотную консистенцию, чем фибромы, имеют толстую ножку или широкое основание, могут достигать размеров горошины. Локализуются чаще в передней части одной из голосовых складок. Как правило, единственным проявлением полипа является охриплость голоса. Изменения дыхания или кашель обычно не наблюдаются.
Локализуются чаще в передней части одной из голосовых складок. Как правило, единственным проявлением полипа является охриплость голоса. Изменения дыхания или кашель обычно не наблюдаются.
Папилломы гортани у взрослых представляют собой одиночные, реже множественные, плотные выросты грибовидной формы с широким основанием. Они имеют белесоватую или розоватую окраску, при интенсивном кровоснабжении могут быть темно-красными. В отдельных случаях наблюдается распространение папиллом на слизистую трахеи. У детей наблюдаются ювенильные папилломы, которые чаще всего появляются в период от 1 до 5 лет. Этот вид доброкачественных образований гортани склонен к спонтанному исчезновению в период полового созревания ребенка. В детском возрасте чаще развиваются множественные папилломы, занимающие целые участки слизистой. В таких случаях говорят о папилломатозе. Внешне такие доброкачественные опухоли гортани отличаются мелкодольчатым строением и напоминают цветную капусту. Поражение обычно локализуется на голосовых складках, однако процесс может распространяться на надгортанник, подскладочную область, черпалонадгортанные складки, трахею. Клинически папилломатоз гортани проявляется переходящей в афонию охриплостью. При значительном разрастании папиллом возникает хронический стеноз гортани.
Ангиомы — доброкачественные опухоли гортани сосудистого происхождения. Как правило, имеют врожденный характер и представляют собой единичные образования. Гемангиомы (опухоли из кровеносных сосудов) имеют красную окраску, могут разрастаться в окружающие ткани и сильно кровоточат при травмировании. Лимфангиомы (опухоли из лимфатических сосудов) имеют желтоватый цвет и не склонны разрастаться.
Кисты гортани могут развиться из зародышевых жаберных щелей в результате нарушений эмбриогенеза. У детей также наблюдаются ретенционные кисты, образующиеся из желез слизистой оболочки гортани при закупорке их выводных протоков. Они редко бывают большой величины и поэтому практически не вызывают никаких симптомов.
Хондромы — плотные доброкачественные опухоли гортани, берущие свое начало из хрящевой ткани. С течением времени могут претерпевать злокачественное перерождение с развитием хондросаркомы.
Липомы — доброкачественные опухоли гортани желтой окраски и овоидной формы, часто имеющие ножку. Как и липомы других локализаций, липомы гортани состоят из жировой ткани.
Диагностика доброкачественных опухолей гортани
Доброкачественные опухоли гортани малых размеров, не препятствующие смыканию голосовых связок, протекают бессимптомно и могут быть случайно обнаружены отоларингологом при обследовании пациента по поводу другого заболевания. Клинически проявляющиеся доброкачественные опухоли гортани имеют довольно типичные симптомы, позволяющие их диагностировать. Однако при этом следует проводить дифференциацию доброкачественных опухолей гортани от инородных тел, склеромы и злокачественных процессов, которые могут давать подобную симптоматику.
Подтверждение диагноза доброкачественной опухоли гортани проводится по данным микроларингоскопии, позволяющей детально рассмотреть его внешний вид. Точно установить вид образования возможно после проведения его гистологического исследования. Гистология доброкачественной опухоли гортани чаще производится после ее удаления. В некоторых случаях показана эндоскопическая биопсия образования. Исследование голосовой функции, степени смыкания и подвижности голосовых связок проводится при помощи фонетографии, стробоскопии, определения времени максимальнойфонации и электроглоттографии. Для диагностики распространенности доброкачественных опухолей гортани может применяться рентгенография черепа, УЗИ, КТ или МРТ.
Диагностика новообразования гортани
- Консультация оториноларинголога, онколога.
- Непрямая ларингоскопия. КТ гортани.
- Рентгенография шеи в 2-х проекциях.
- Фиброларингоскопия.
- Биопсия гортани, гистологическое исследование.

Лечение доброкачественных опухолей гортани
Ввиду развития осложнений (нарушения голоса и дыхания), а также из-за вероятности малигнизации доброкачественные опухоли гортани подлежат хирургическому удалению. При небольших размерах фибром и полипов производится их эндоскопическое удалениеспециальной петлей или гортанными щипцами. Таким же образом удаляют изолированные папилломы гортани. Небольшие кисты гортани иссекают вместе с их оболочкой. При большой величине кист гортани предварительно производят их прокол и отсасывание находящейся в них жидкости, затем кисту вскрывают и удаляют ее стенки. Для предупреждения рецидива кисты после ее удаления производят криообработку основания.
Метод удаления доброкачественных опухолей гортани сосудистого генеза зависит от распространенности опухоли и характера ее роста. Локальные гемангиомы, характеризующиеся экзофитным ростом, иссекают, после чего проводят антирецидивную обработку пораженного участка путем диатермокоагуляции, криовоздействия или лазерного облучения. При распространенном характере и эндофитном росте этого вида доброкачественных опухолей глотки применяют их склерозирование или окклюзию питающих их сосудов.
Наиболее сложную задачу представляет лечение папилломатоза гортани. Операция заключается в иссечении измененных участков слизистой. Она проводится с использованием хирургического микроскопа для более точного определения границы здоровых тканей. Ограниченные участки папилломатоза могут быть удалены путем диатермокоагуляции, лазеро- или криодеструкции. Для профилактики рецидивов проведение хирургического вмешательства должно сопровождаться противовирусной и иммуномодулирующей терапией. С целью повышения иммунитета у детей с папилломатозом применяют аутовакцинацию, проводят дезинтоксикационное лечение. Рецидивирование папилломатоза после проведенной операции и значительное увеличение папилломных разрастаний является показанием к химиотерапии цитостатическими препаратами.
Папилломы гортани имеют вид сосочкового разрастания, с различной степенью ороговения и склонностью к рецидивированию после их удаления. Проявления папиллом зависят, прежде всего, от их локализации. При локализации в области голосовой щели появляется охриплость, продолжительное изменение голоса, иногда голос вообще пропадает. При развитии папиллом в надскладочном отделе больные отмечают ощущение инородного тела. Поражение, локализующееся под голосовыми складками, вызывает легкое першение, щекотание и покашливание, в дальнейшем могут наблюдаться затруднения при дыхании. Предложено много способов лечения папиллом. В настоящее время эффективными являются эндоларингеальное удаление опухоли.
Проявления папиллом зависят, прежде всего, от их локализации. При локализации в области голосовой щели появляется охриплость, продолжительное изменение голоса, иногда голос вообще пропадает. При развитии папиллом в надскладочном отделе больные отмечают ощущение инородного тела. Поражение, локализующееся под голосовыми складками, вызывает легкое першение, щекотание и покашливание, в дальнейшем могут наблюдаться затруднения при дыхании. Предложено много способов лечения папиллом. В настоящее время эффективными являются эндоларингеальное удаление опухоли.
Так как вовремя не леченные заболевания уха, горла, носа довольно часто приводят к грозным осложнениям поражающим и другие органы и системы (сердце, суставы, желудок, почки). Отоларинголог не только выявит причину заболевания, но и проведет лечение, профилактику, реабилитацию!
различий между злокачественной и доброкачественной опухолью
Если у вас диагностирована опухоль, ваш врач первым делом выяснит, злокачественная она или доброкачественная, поскольку это повлияет на ваш план лечения. Короче говоря, злокачественный означает злокачественный, а значение доброкачественный — доброкачественный. Узнайте больше о том, как любой диагноз влияет на ваше здоровье.
Веривелл / Джошуа СонЧто такое опухоль?
Опухоль — это аномальное образование или рост клеток.Когда клетки в опухоли нормальные, она доброкачественная. Что-то пошло не так, они выросли и образовались шишки. Когда клетки ненормальны и могут бесконтрольно расти, это раковые клетки, а опухоль злокачественная.
Чтобы определить, является ли опухоль доброкачественной или злокачественной, врач может взять образец клеток с помощью процедуры биопсии. Затем биопсия анализируется под микроскопом патологоанатомом, врачом, специализирующимся на лабораторных исследованиях.
Доброкачественные опухоли: доброкачественные
Если клетки не злокачественные, опухоль доброкачественная.Он не проникает в близлежащие ткани и не распространяется на другие части тела (метастазирует). Доброкачественная опухоль вызывает меньшее беспокойство, если она не давит на близлежащие ткани, нервы или кровеносные сосуды и не вызывает повреждений. Фибромы в матке или липомы являются примерами доброкачественных опухолей.
Доброкачественная опухоль вызывает меньшее беспокойство, если она не давит на близлежащие ткани, нервы или кровеносные сосуды и не вызывает повреждений. Фибромы в матке или липомы являются примерами доброкачественных опухолей.
Доброкачественные опухоли, возможно, необходимо удалить хирургическим путем. Они могут вырасти до очень больших размеров, иногда до нескольких килограмм. Они могут быть опасными, например, когда они возникают в головном мозге и переполняют нормальные структуры замкнутого пространства черепа.Они могут давить на жизненно важные органы или блокировать каналы.
Некоторые типы доброкачественных опухолей, такие как полипы кишечника, считаются предраковыми и удаляются, чтобы предотвратить их злокачественные новообразования. Доброкачественные опухоли обычно не рецидивируют после удаления, но если и повторяются, то обычно находятся в одном и том же месте.
Злокачественные опухоли: раковые
Злокачественный означает, что опухоль состоит из раковых клеток и может проникать в близлежащие ткани. Некоторые раковые клетки могут перемещаться в кровоток или лимфатические узлы, где они могут распространяться на другие ткани в организме — это называется метастазированием.Рак может возникнуть в любом месте тела, включая грудь, кишечник, легкие, репродуктивные органы, кровь и кожу.
Например, рак груди начинается в тканях груди и может распространяться на лимфатические узлы в подмышечной впадине, если его не выявить на ранней стадии и не лечить. Как только рак груди распространился на лимфатические узлы, раковые клетки могут перемещаться в другие части тела, такие как печень или кости.
Клетки рака груди могут затем образовывать опухоли в этих местах. Биопсия этих опухолей может показать характеристики исходной опухоли рака груди.
Различия между доброкачественными и злокачественными опухолями
Хотя есть исключения — например, хотя большинство злокачественных опухолей быстро растут, а большинство доброкачественных — нет, есть примеры как медленно растущих раковых опухолей, так и доброкачественных, которые быстро растут, — основные различия между этими двумя типами опухолей очевидны и последовательный. Вот снимок основных из них:
Вот снимок основных из них:
Клетки не растекаются
Наиболее медленно растут
Не поражать близлежащие ткани
Не метастазировать (не распространяться) в другие части тела
Обычно имеют четкие границы
Под микроскопом патологоанатома форма, хромосомы и ДНК клеток кажутся нормальными
Не выделять гормоны и другие вещества (исключение: феохромоцитомы надпочечника)
Может не потребоваться лечение, если это не угрожает здоровью
Маловероятно повторения при удалении или необходимости дальнейшего лечения, например лучевой или химиотерапии
Клетки разносятся
Обычно довольно быстро растут
Часто поражает базальную мембрану, окружающую близлежащую здоровую ткань
Может передаваться через кровоток или лимфатическую систему, или посылая «пальцы» в близлежащие ткани
Может повторяться после удаления, иногда в областях, отличных от исходного участка
Клетки имеют аномальные хромосомы и ДНК, характеризующиеся большими темными ядрами; может иметь неправильную форму
Может выделять вещества, вызывающие усталость и потерю веса (паранеопластический синдром)
Может потребоваться агрессивное лечение, включая хирургическое вмешательство, лучевую терапию, химиотерапию и лекарства для иммунотерапии
Может ли доброкачественная опухоль стать злокачественной?
Некоторые виды доброкачественных опухолей очень редко превращаются в злокачественные.Но некоторые типы, такие как аденоматозные полипы (аденомы) в толстой кишке, имеют больший риск трансформации в рак, поэтому доброкачественные полипы удаляются во время колоноскопии. Их удаление — один из способов предотвращения рака толстой кишки.
Не всегда ясно, является ли опухоль доброкачественной или злокачественной, и ваш врач может использовать несколько различных факторов, чтобы диагностировать ее как тот или иной. Вы можете получить неопределенный диагноз.
Кроме того, возможно, что при биопсии будут обнаружены предраковые клетки или пропущена область, где раковые клетки более распространены.В этих случаях то, что считалось доброкачественным, может оказаться злокачественным по мере дальнейшего роста и развития.
Что означает диагноз вашей опухоли
Если у вас диагностирована злокачественная опухоль, ваш онколог (врач-онколог) разработает вместе с вами план лечения в зависимости от стадии рака. Рак на ранней стадии не так сильно распространился, если вообще распространился, тогда как рак на более поздних стадиях распространился на большее количество участков тела.
Для определения стадии рака может потребоваться биопсия, хирургическое вмешательство и / или визуализирующие исследования.После определения стадии рака можно приступать к терапии.
Если вам поставили диагноз доброкачественной опухоли, врач подтвердит, что у вас нет рака. В зависимости от типа доброкачественной опухоли ваш врач может порекомендовать наблюдение или удаление в косметических или медицинских целях (например, опухоль может поражать важный орган вашего тела).
Слово от Verywell
Диагноз опухоли может вызывать беспокойство.Обязательно обсудите свои опасения со своим врачом и спросите, есть ли какие-либо группы поддержки, к которым вы можете присоединиться. И помните, чем раньше вы или ваш врач обнаружите опухоль, тем больше вероятность того, что опухоль поддается лечению. Поэтому, если вы заметили что-то необычное на своем теле, не ждите, чтобы сообщить об этом своему врачу.
типов опухолей — рак поджелудочной железы | Патология Джонса Хопкинса
Родственники третьей степени — Двоюродные братья, двоюродные тети и дяди
Унаследованная генетическая вариация ДНК, с которой вы родились
Родственники второй степени — Тети, дяди, бабушки и дедушки, племянницы и племянники
Родственники первой степени — Кровные родственники из числа ваших ближайших родственников: родители, дети, братья и сестры
Это экспериментальный вид лечения. Это лекарство, изготовленное из убитых или ослабленных клеток, организмов или искусственных материалов, которое используется для усиления иммунной системы организма. В идеале это позволит организму более эффективно бороться с раковыми клетками и убивать их. Вакцины включают целые убитые раковые клетки или специфические белки рака.
Это лекарство, изготовленное из убитых или ослабленных клеток, организмов или искусственных материалов, которое используется для усиления иммунной системы организма. В идеале это позволит организму более эффективно бороться с раковыми клетками и убивать их. Вакцины включают целые убитые раковые клетки или специфические белки рака.
Также известная как панкреатодуоденэктомия, процедура Уиппла — это операция, обычно выполняемая для удаления опухолей головки поджелудочной железы (часть поджелудочной железы на правой стороне тела).Обычно он включает хирургическое удаление головки поджелудочной железы, части двенадцатиперстной кишки и части желчных протоков.
Часть поджелудочной железы, которая изгибается назад, охватывая два очень важных кровеносных сосуда, верхнюю брыжеечную артерию и вену. Слово «крючковатый» происходит от слова uncus, что означает «крючок».
Невозможно удалить хирургическим путем. Обычно это означает, что рак распространился за пределы областей, которые можно удалить хирургическим путем.
Этот термин просто обозначает «массу» или новообразование.Например, скопление гноя — это опухоль. Это общий термин, который может относиться как к доброкачественным, так и к злокачественным новообразованиям.
Безболезненная процедура, при которой используются высокочастотные звуковые волны для создания изображений внутренней части тела. Ультразвуковое устройство может быть помещено в конец эндоскопа, а эндоскоп вводится в двенадцатиперстную кишку, обеспечивая очень подробные изображения поджелудочной железы. Это называется «эндоскопическим ультразвуком».
Сгусток в кровеносных сосудах. Он может закупоривать (блокировать) сосуд или прикрепляться к стенке сосуда, не блокируя кровоток.
Воспаление вен, сопровождающееся тромбообразованием. Иногда его называют знаком Труссо.
Чрезмерное количество жира в стуле. Иногда это может проявляться в виде масляного пятна на поверхности туалетной воды после дефекации. Это может быть признаком того, что поджелудочная железа плохо функционирует.
Тонкая полая трубка, вставленная в корпус для устранения засора. Например, рак поджелудочной железы часто прорастает в желчный проток, когда желчный проток проходит через поджелудочную железу.Это может заблокировать отток желчи и вызвать у пациента желтуху. В этих случаях поток желчи можно восстановить, поместив стент в желчный проток через область закупорки.
Длинная тонкая часть железы в левой части живота, рядом с селезенкой.
Бордовый округлый орган в верхней левой части живота, около хвоста поджелудочной железы. Этот орган является частью вашей иммунной системы и фильтрует лимфу и кровь в вашем теле. Его часто удаляют во время хирургической операции дистальной панкреатэктомии.
Плоская чешуйчатая ячейка. Хотя большинство видов рака поджелудочной железы под микроскопом выглядят как протоки, небольшая их часть выглядит как плоскоклеточные клетки.
Система классификации, которая используется для описания степени заболевания. Клиницисты используют его для прогнозирования вероятной выживаемости пациента.
Инфекция крови. Это может быть опасно для жизни и часто лечится антибиотиками.
Длинная (20 футов) трубка, идущая от желудка до толстой кишки.Он помогает усваивать питательные вещества из пищи, когда пища транспортируется в толстый кишечник. Есть три отдела: двенадцатиперстная кишка, тощая кишка и подвздошная кишка. Из-за близости к поджелудочной железе двенадцатиперстная кишка является тем отделом тонкой кишки, который чаще всего поражается раком поджелудочной железы.
Использование волн высокой энергии, похожих на рентгеновские лучи, для лечения рака. Лучевая терапия обычно используется для лечения локального участка заболевания и часто проводится в сочетании с химиотерапией.
Можно удалить хирургическим путем.Обычно это означает, что рак ограничен участками, обычно удаляемыми хирургическим путем.
Злокачественная опухоль, которая под микроскопом выглядит как соединительные ткани (кости, хрящи, мышцы). Саркомы поджелудочной железы встречаются крайне редко.
Саркомы поджелудочной железы встречаются крайне редко.
Рак в органе, в котором он начался. Первичный рак поджелудочной железы — это рак, который начался в поджелудочной железе, в отличие от рака, который возник где-то в другом месте и только позже распространился на поджелудочную железу.
Прогноз вероятного исхода заболевания, основанный на опыте большого числа других пациентов с аналогичной стадией заболевания.Важно отметить, что прогнозирование — это не точная наука. Некоторые пациенты с плохим прогнозом превзошли все шансы и живут дольше, чем кто-либо мог бы предположить. В «Руководстве по раку» Стива Данна есть отличная статья о статистике, прогнозах и историях других онкологических больных.
Толстое мышечное кольцо (сфинктер) между желудком и двенадцатиперстной кишкой. Этот сфинктер помогает контролировать попадание содержимого желудка в тонкий кишечник.
Врач, специально обученный изучению процессов болезни.Патологи ставят микроскопический диагноз, который используется для установления диагноза рака.
Вокруг ампулы Фатера в двенадцатиперстной кишке. Периампулярная область состоит из 4 структур; ампула, двенадцатиперстная кишка, желчный проток и головка поджелудочной железы. Иногда бывает трудно сказать, из какой структуры возникла опухоль. В таких случаях диагнозом будет периампулярная опухоль.
Биохимическое исследование растений; занимается идентификацией, биосинтезом, метаболизмом химических компонентов растений; особенно в отношении натуральных продуктов.
Продолговатый орган, расположенный между желудком и позвоночником. Поджелудочная железа выделяет ферменты, необходимые для переваривания пищи, и вырабатывает гормоны, такие как инсулин и глюкагон, которые помогают контролировать уровень сахара в крови.
Любое лечение, уменьшающее тяжесть заболевания или его симптомы. Паллиативная помощь часто является частью плана лечения пациентов с распространенным раком поджелудочной железы.
Термин, используемый для описания определенных опухолей, которые растут в виде пальцевидных выступов. Патологи используют этот термин для описания некоторых предраковых поражений поджелудочной железы (внутрипротоковое папиллярное муцинозное новообразование).
Патологи используют этот термин для описания некоторых предраковых поражений поджелудочной железы (внутрипротоковое папиллярное муцинозное новообразование).
Аномальный новый рост ткани, который растет быстрее, чем нормальные клетки, и будет продолжать расти, если не лечить. Эти наросты будут конкурировать с нормальными клетками за питательные вещества. Это общий термин, который может относиться к доброкачественным или злокачественным новообразованиям. Это синоним слова опухоль.
Врач, специализирующийся на лечении опухолей.Онкологи часто лечат пациентов с раком поджелудочной железы химиотерапией.
Хирургически созданное отверстие в органе, которое также можно назвать анастамозом. Иногда, когда хирурги удаляют сегмент кишечника, они создают стому, чтобы содержимое кишечника могло выйти из тела.
Рак, распространившийся из одного органа в другой. Рак поджелудочной железы чаще всего метастазирует в печень. Как правило, метастазы рака обычно не лечат хирургическим путем, а вместо этого лечат химиотерапией и / или лучевой терапией.
Изменение ДНК клетки. Думайте об этом как о типографической ошибке в коде ДНК.
Тонкий участок поджелудочной железы между головкой и телом железы.
Химиотерапия и лучевая терапия, проводимая пациентам до операции . Некоторые центры считают, что использование неоадъювантной терапии улучшает местный и региональный контроль над заболеванием и может сделать больше пациентов кандидатами на хирургическое вмешательство.
Рак, который может поражать близлежащие ткани, распространяться на другие органы (метастазировать) и, возможно, приводить к смерти пациента.
Нормальные, круглые скопления лимфоцитов (лейкоцитов) размером от изюма до винограда, обнаруженные по всему телу. Лимфатические узлы связаны друг с другом лимфатическими сосудами. Обычно они помогают бороться с инфекцией, но также являются одним из первых мест распространения рака. В целом распространение рака на лимфатические узлы предвещает худший прогноз для пациента. Из этого есть исключения.
Из этого есть исключения.
Безболезненный метод визуализации внутренних органов. Трубчатая машина с мощным магнитом генерирует изображения внутренней части тела.Это не предполагает использование рентгеновских лучей.
Самый большой орган тела, расположенный в правой верхней части живота. Он выполняет множество жизненно важных функций, включая производство желчи. Печень очищает кровь от наркотиков, алкоголя и других вредных химических веществ. Он перерабатывает питательные вещества, усваиваемые кишечником, и сохраняет необходимые питательные вещества, витамины и минералы. Билирубин — это химическое вещество, которое образуется при распаде старых или поврежденных клеток крови. Печень химически обрабатывает билирубин, чтобы он мог растворяться в воде и выводиться с мочой.При нарушении этого процесса может развиться желтуха.
Первичный рак поджелудочной железы, распространившийся на регионарные лимфатические узлы и / или резектабельные (удаляемые) ткани. Съемные ткани включают некоторые лимфатические узлы и части двенадцатиперстной кишки и желудка, которые обычно удаляются при некоторых хирургических вмешательствах при раке поджелудочной железы.
Пожелтение кожи или пожелтение белков глаз, вызванное накоплением желчных пигментов (обычно из-за непроходимости желчных протоков).
Техника, которую хирурги могут использовать для визуализации и даже биопсии (взятия образцов ткани) органов внутри брюшной полости без больших разрезов. В брюшной полости делаются очень маленькие разрезы и затем вставляются маленькие трубки (называемые троакарами). Газ закачивается через одну из трубок, чтобы создать достаточно места для работы. Хирург вводит небольшую камеру через одну из трубок и исследует слизистую оболочку и содержимое брюшной полости, глядя на проецируемое изображение на экране телевизора.С помощью специально разработанных лапароскопических инструментов можно брать биопсию и образцы жидкости для исследования. Некоторые хирурги считают, что этот метод может помочь пациенту менее инвазивно, чем при открытой операции.
Термин, используемый для обозначения того, что раковые клетки присутствуют в протоке, но еще не проникли в более глубокие ткани.
Гормон, вырабатываемый эндокринными клетками островков клеток Лангерганса поджелудочной железы. Инсулин снижает уровень сахара в крови.
Самая широкая часть поджелудочной железы.Он находится в правой части живота, расположен на изгибе двенадцатиперстной кишки, который образует отпечаток сбоку поджелудочной железы.
Гормон, вырабатываемый эндокринными (островками Лангерганса) клетками поджелудочной железы. Когда уровень сахара в крови низкий, глюкагон повышает уровень сахара в крови.
Химиотерапевтический препарат, обычно используемый для лечения рака поджелудочной железы.
Зеленый орган грушевидной формы, расположенный на правой стороне живота, прямо под печенью. Желчный пузырь — это, по сути, резервуар для содержания желчи.
Гемзар — торговое название химиотерапевтического препарата гемцитабин. Его часто используют для лечения рака поджелудочной железы. В контролируемых клинических испытаниях было показано, что он улучшает качество жизни.
Экзокринные клетки (ацинарные клетки) поджелудочной железы производят и транспортируют химические вещества, которые покидают организм через пищеварительную систему.
Химические вещества, вырабатываемые экзокринными клетками, называются ферментами. Они выделяются в двенадцатиперстной кишке, где помогают переваривать пищу.
Химическое вещество, которое вызывает реакцию других веществ, в данном случае как часть процесса пищеварения.
Тест, используемый для визуализации и исследования поджелудочной железы и желчных протоков. Зонд вводится пациенту через нос (или горло), вниз через пищевод и желудок, а затем в тонкий кишечник (двенадцатиперстную кишку). Там небольшой зонд вводится в ампулу Фатера. Краситель вводится через зонд в протоки поджелудочной железы и желчные протоки. Затем делается рентген для визуализации протоков поджелудочной железы и желчных протоков.эти каналы можно увидеть как белые структуры (это потому, что введенный краситель непрозрачен). Поскольку рак поджелудочной железы часто блокирует протоки поджелудочной железы и / или желчные протоки, этот метод может быть полезен при постановке диагноза рака поджелудочной железы.
Хирургическое удаление конструкции или части конструкции. Например, эктомия поджелудочной железы — это хирургическое удаление поджелудочной железы (или ее части).
Это специализированные клетки, вырабатывающие гормоны , попадающие в кровоток .Например, островки Лангерганса — это эндокринные клетки поджелудочной железы, вырабатывающие гормон инсулин. Этот гормон помогает контролировать уровень сахара (глюкозы) в крови.
Некоторые редкие опухоли поджелудочной железы, эндокринные опухоли (островковые клетки), могут продуцировать те же гормоны. Очень важно правильно диагностировать эти редкие опухоли, потому что от этого зависит лечение и прогноз.
Врач, специализирующийся на лечении гормональных нарушений.
Первая часть тонкой кишки.Это около 1 фута в длину. Это часть кишечного тракта, идущая после желудка.
Куполообразная мышца, отделяющая легкие и сердце от брюшной полости. Эта мышца помогает дышать.
Химическое вещество в каждой клетке, несущее генетическую информацию.
Небольшая анатомическая структура. По сути, это трубка, по которой проходят различные жидкости организма. Проток поджелудочной железы проходит по всей длине поджелудочной железы и впадает в двенадцатиперстную кишку.
Заболевание, при котором организм не может должным образом контролировать уровень сахара (глюкозы) в крови.Это может быть вызвано неспособностью поджелудочной железы вырабатывать достаточное количество инсулина.
Краска, которую принимают внутрь или вводят инъекцией, которая иногда используется во время рентгеновских исследований для выделения участков, которые в противном случае были бы невидимы.
Мешок, заполненный жидкостью. Некоторые опухоли поджелудочной железы, включая серозные цистаденомы и внутрипротоковые папиллярные муцинозные новообразования, образуют кисты. Кисты отчетливо видны на компьютерной томографии. Их важно понимать, потому что лечение кистозных опухолей может отличаться от лечения солидных опухолей.
Маленькая гибкая трубка, вставляемая в тело для введения или откачивания жидкости.
Лечение рака химическими препаратами. При раке поджелудочной железы к ним относятся: гемзар (гемцитабин), 5-флуроурацил, лейковорин, таксол и другие.
Способ изображения внутренних органов. Серия рентгеновских снимков, сделанных аппаратом, который окружает тело как гигантская трубка. Затем компьютеры используются для создания изображений поперечного сечения внутренней части тела.
Химическое вещество, вызывающее рак.Сигаретный дым содержит ряд канцерогенов.
Маркер крови на рак поджелудочной железы. Это не лучший скрининговый тест для диагностики возможного рака поджелудочной железы у лиц без симптомов. Вместо этого он может быть полезен для отслеживания прогресса пациентов, о которых известно, что они больны раком, путем измерения того, как их рак реагирует на лечение.
Резкое похудание и общее истощение, возникающие при хронических заболеваниях.
Злокачественная опухоль. Он может проникнуть в прилегающие ткани, распространиться на другие органы и в конечном итоге может привести к смерти пациента.
Средняя часть поджелудочной железы между шеей и хвостом. За этой частью железы проходят верхние брыжеечные кровеносные сосуды.
Зеленая жидкость, вырабатываемая печенью, которая помогает переваривать жиры. Он транспортируется из печени в двенадцатиперстную кишку по желчному протоку. Когда поток желчи блокируется, у пациентов может появиться желтуха (пожелтение кожи).
Проток, по которому желчь от печени попадает в кишечник. Этот термин может относиться к печеночному, кистозному или общему желчному протоку.
Удаление и микроскопическое исследование небольшого образца ткани.
Опухоли, не являющиеся злокачественными. Обычно они растут медленно и не проникают в соседние органы и не распространяются (метастазируют) за пределы поджелудочной железы.
Радиографический метод, используемый для визуализации кровеносных сосудов. Контрастное вещество (краситель) обычно вводят в сосуды, чтобы они казались белыми на рентгеновских снимках.
Большая артерия, по которой от сердца идет кровь, богатая кислородом. От сердца он выгибается назад и спускается в брюшную полость, где дает множество ответвлений для снабжения органов.Верхняя брыжеечная артерия — это основная ветвь аорты, которая может быть поражена раком поджелудочной железы.
Скопление избыточного количества жидкости в брюшной полости (животе). Часто это признак того, что рак распространился либо на печень, либо на воротную вену, которая идет в печень, или что рак поражает внутреннюю оболочку живота. Если нарушается нормальная функция печени, нарушается сложный набор биохимических сдержек и противовесов, и сохраняется ненормальное количество жидкости.
Хирургическое соединение двух полых структур. Это похоже на прикрепление двух концов садового шланга. Например, гастроеюностомия — это хирургическая процедура, которая соединяет желудок и тощую кишку (тонкий кишечник).
Состояние, характеризующееся дефицитом эритроцитов. Среди других симптомов это может привести к усталости.
Состояние, характеризующееся уменьшением аппетита и отвращением к пище. Часто приводит к физическим признакам истощения.
Химиотерапия, проводимая пациентам после того, как раковые опухоли были удалены хирургическим путем.Это вторичное лечение в дополнение к хирургическому лечению. (см. Неоадъювантная химиотерапия, которая представляет собой химиотерапию, проводимую перед операцией )
Это расширение протока поджелудочной железы по мере того, как он достигает двенадцатиперстной кишки, является важной вехой для врачей. Это место соединения желчного протока и протока поджелудочной железы перед оттоком в двенадцатиперстную кишку (тонкий кишечник). Опухоли в головке поджелудочной железы могут частично или полностью закрыть этот проток. Это может привести к проблемам с пищеварением и желтухе.
Доброкачественная (незлокачественная) опухоль, состоящая из клеток, образующих железы (скопления клеток, окружающие пустое пространство).
Форма рака, о которой большинство людей говорят, когда говорят о «раке поджелудочной железы». Эти опухоли составляют 75% всех случаев рака поджелудочной железы.
Под микроскопом аденокарциномы образуют железы. Эти опухоли могут вырасти достаточно большими, чтобы проникнуть в нервы, что может вызвать боль в спине. Они также часто распространяются (метастазируют) в печень или лимфатические узлы.В этом случае опухоль можно считать неоперабельной.
Часть тела между диафрагмой и тазом.
Полость, заполненная гноем. Обычно вызвано инфекцией.
Доброкачественная опухоль головного мозга (не злокачественная) — NHS
Доброкачественная (незлокачественная) опухоль головного мозга — это масса клеток, которые относительно медленно растут в головном мозге.
Доброкачественные опухоли головного мозга, как правило, остаются на одном месте и не распространяются. Обычно он не возвращается, если всю опухоль можно безопасно удалить во время операции.
Если опухоль не может быть удалена полностью, есть риск, что она может вырасти снова. В этом случае он будет тщательно контролироваться с помощью сканирования или лечиться лучевой терапией.
Прочтите о злокачественной опухоли головного мозга (рак головного мозга).
Типы и степени доброкачественной опухоли головного мозга
Существует множество различных типов незлокачественных опухолей головного мозга, которые связаны с типом пораженных клеток головного мозга.
Примеры включают:
- глиомы — опухоли глиальной ткани, удерживающие и поддерживающие нервные клетки и волокна
- менингиомы — опухоли мембран, покрывающих головной мозг
- неврином слухового нерва — опухоли слуховой нерв (также известный как вестибулярные шванномы)
- краниофарингиомы — опухоли у основания головного мозга, которые чаще всего диагностируются у детей, подростков и молодых людей
- гемангиобластомы — опухоли кровеносных сосудов головного мозга
- гипофиза аденомы — опухоли гипофиза, железа размером с горошину на внутренней поверхности мозга
На веб-сайте Cancer Research UK есть дополнительная информация о различных типах опухолей головного мозга.
Опухоли головного мозга классифицируются от 1 до 4 в зависимости от того, насколько быстро они растут и распространяются, и насколько вероятно, что они вырастут снова после лечения.
Незлокачественные опухоли головного мозга относятся к 1 или 2 степени, потому что они, как правило, медленно растут и вряд ли будут распространяться.
Они не являются злокачественными и часто успешно поддаются лечению, но они по-прежнему серьезны и могут представлять опасность для жизни.
Симптомы незлокачественной опухоли головного мозга
Симптомы незлокачественной опухоли головного мозга зависят от ее размера и расположения в головном мозге.Некоторые медленнорастущие опухоли поначалу могут не вызывать никаких симптомов.
Общие симптомы включают:
- новые постоянные головные боли
- припадки (эпилептические припадки)
- постоянное недомогание, недомогание и сонливость
- психические или поведенческие изменения, такие как изменения личности
- слабость или паралич , проблемы со зрением или речью
Когда обращаться к терапевту
Обратитесь к терапевту, если у вас есть симптомы опухоли головного мозга.Хотя маловероятно, что это опухоль, эти симптомы должны быть оценены врачом.
Ваш терапевт осмотрит вас и спросит о ваших симптомах. Они также могут проверить вашу нервную систему.
Если терапевт считает, что у вас опухоль головного мозга, или не уверен, что вызывает ваши симптомы, он направит вас к специалисту по мозгу и нервной системе, который называется неврологом.
Причины незлокачественных опухолей головного мозга
Причина большинства незлокачественных опухолей головного мозга неизвестна, но у вас больше шансов заболеть, если:
- вы старше 50 лет
- у вас есть семья история опухолей головного мозга
- у вас есть генетическое заболевание, повышающее риск развития доброкачественной опухоли головного мозга, например нейрофиброматоз 1 типа, нейрофиброматоз 2 типа, туберозный склероз, синдром Турко, рак Ли-Фраумени, синдром фон Хиппеля-Линдау синдром и синдром Горлина
- вы прошли лучевую терапию
Лечение доброкачественных опухолей головного мозга
Лечение доброкачественных опухолей головного мозга зависит от типа и местоположения опухоли.
Хирургия используется для удаления большинства доброкачественных опухолей головного мозга, которые обычно не возвращаются после удаления. Но иногда опухоли снова вырастают или становятся злокачественными.
Если невозможно удалить всю опухоль, могут потребоваться другие методы лечения, такие как лучевая терапия и химиотерапия, чтобы контролировать рост оставшихся аномальных клеток.
Восстановление после лечения доброкачественной опухоли головного мозга
После лечения у вас могут быть постоянные проблемы, такие как судороги и трудности с речью и ходьбой.Вам может потребоваться поддерживающее лечение, чтобы помочь вам оправиться от этих проблем или адаптироваться к ним.
Многие люди в конечном итоге могут вернуться к своей обычной деятельности, включая работу и спорт, но это может занять время.
Возможно, вам будет полезно поговорить с консультантом, если вы хотите поговорить об эмоциональных аспектах вашего диагноза и лечения.
Благотворительная организация по борьбе с опухолями головного мозга имеет ссылки на группы поддержки в Великобритании, а в отделе исследования опухолей головного мозга также есть информация о телефонных линиях помощи, с которыми вы можете связаться.
Видео: доброкачественная опухоль головного мозга — рассказ Дебби
В этом видео Дебби описывает свой диагноз и лечение доброкачественной опухоли головного мозга.
Последний раз просмотр СМИ: 2 марта 2021 г.
Срок сдачи обзора СМИ: 2 марта 2024 г.
Последняя проверка страницы: 21 апреля 2020 г.
Срок следующего рассмотрения: 21 апреля 2023 г.
Что такое доброкачественная опухоль? — Определение, типы и примеры
Причины доброкачественных опухолей
Что вызывает развитие опухоли, если она не является злокачественной? Как и в случае со многими опухолями, ученые не совсем уверены.Однако существуют факторы риска, повышающие вероятность развития опухоли. К ним относятся радиационное воздействие (которое может быть экологическим, промышленным или даже в форме лучевой терапии для лечения рака), семейный анамнез опухолей и / или рака, диета, стресс, травмы и даже инфекции.
Типы и примеры доброкачественных опухолей
Существует много типов доброкачественных опухолей, так что давайте перейдем к изучению некоторых из них!
- Аденомы : Эти опухоли образуются в тканях, покрывающих железы или железоподобные структуры в организме.Они не распространены и могут перерасти в злокачественные опухоли. Один из распространенных примеров — полип, образовавшийся в толстой кишке.
- Фибромы : Эти опухоли развиваются на соединительных тканях, встречающихся в любом месте тела. Чаще всего они обнаруживаются в матке.
- Гемангиомы : Эти опухоли являются разновидностью родимых пятен и возникают в результате наращивания кровеносных сосудов в определенной части тела (обычно на коже, но иногда и в другом органе). Чаще всего они встречаются на голове, шее или туловище.
- Липомы : это медленнорастущие опухоли, которые образуются из жировых клеток. Обычно они живут внутри семьи, но также могут образоваться в результате травмы.
- Менингиомы : Эти опухоли развиваются в мембране, окружающей головной или спинной мозг, и большинство из них растут медленно.
- Миомы : Эти опухоли растут из мышц и часто требуют длительного наблюдения.
- Невусы : Эти опухоли, известные как «родинки», представляют собой новообразования на коже, обычно коричневого или черного цвета.
- Невромы : Эти опухоли растут из нервов и могут образовываться в любом месте тела.
- Остеохондромы : Это наиболее распространенный тип доброкачественной опухоли кости, которая обычно сначала проявляется в виде шишек или шишек в колене или плече.
- Папилломы : Эти опухоли растут из эпителиальных тканей (покрывающих органы или железы) и часто развиваются у женщин в результате заражения ВПЧ (вирусом папилломы человека).
Краткое содержание урока
Доброкачественные опухоли — это незлокачественные скопления клеток. Они не распространяются на остальную часть тела, если не становятся злокачественными (раковыми). Ученые все еще исследуют причины этих опухолей, но считается, что радиационное облучение, семейный анамнез, диета, стресс, инфекции и травмы могут быть факторами риска, которые увеличивают вероятность развития доброкачественной опухоли.
Есть несколько типов доброкачественных опухолей, которые могут образовываться практически в любом месте тела или на теле. Каждый случай доброкачественной опухоли должен контролироваться врачом, чтобы решить, необходимо ли дальнейшее лечение
опухолей печени | Johns Hopkins Medicine
Что такое опухоль?
Опухоли — это аномальные массы ткани, которые образуются, когда клетки начинают воспроизводиться с повышенной скоростью. В печени могут развиваться как доброкачественные (доброкачественные), так и раковые (злокачественные) опухоли.
Что такое доброкачественные опухоли печени?
Доброкачественные (доброкачественные) опухоли довольно распространены и обычно не вызывают симптомов. Часто они не диагностируются до тех пор, пока не будет проведено ультразвуковое исследование, компьютерная томография или магнитно-резонансная томография. Существует несколько типов доброкачественных опухолей печени, в том числе следующие:
Гепатоцеллюлярная аденома. Эта доброкачественная опухоль связана с использованием определенных лекарств. Большинство этих опухолей остаются невыявленными.Иногда аденома разрывается и кровоточит в брюшную полость, что требует хирургического вмешательства. Аденомы редко перерастают в рак.
Гемангиома. Этот тип доброкачественной опухоли представляет собой массу аномальных кровеносных сосудов. Лечение обычно не требуется. Иногда младенцам с большими гемангиомами печени требуется хирургическое вмешательство для предотвращения свертывания крови и сердечной недостаточности.
Что такое раковые опухоли печени?
Раковые (злокачественные) опухоли в печени либо возникли в печени (первичный рак печени), либо распространились из очагов рака в других частях тела (метастатический рак печени).Большинство раковых опухолей печени являются метастатическими.
Что такое гепатома (первичный рак печени)?
Это наиболее распространенная форма первичного рака печени, также называемая гепатоцеллюлярной карциномой. Хроническая инфекция гепатитом B и C увеличивает риск развития этого типа рака. Другие причины включают определенные химические вещества, алкоголизм и хронический цирроз печени.
Каковы симптомы гепатомы?
Ниже приведены наиболее частые симптомы гепатомы.Однако каждый человек может испытывать симптомы по-разному. Симптомы могут включать:
Боль в животе
Похудание
Тошнота
Рвота
Большая масса ощущается в верхней правой части живота
Лихорадка
Желтуха. Пожелтение кожи и глаз.
Постоянный зуд
Симптомы гепатомы печени могут напоминать другие заболевания или проблемы. Всегда консультируйтесь с врачом для постановки диагноза.
Как диагностируется гепатома печени?
В дополнение к полному анамнезу и физическому осмотру, диагностические процедуры для гепатомы печени могут включать следующее:
Функциональные пробы печени. Серия специальных анализов крови, которые могут определить, правильно ли функционирует печень.
УЗИ брюшной полости (также называемое сонографией). Метод диагностической визуализации, который использует высокочастотные звуковые волны для создания изображения внутренних органов. Ультразвук используется для осмотра внутренних органов брюшной полости, таких как печень, селезенка и почки, а также для оценки кровотока по различным сосудам.
Компьютерная томография (компьютерная томография или компьютерная томография). Процедура диагностической визуализации с использованием комбинации рентгеновских лучей и компьютерных технологий для получения горизонтальных или осевых изображений (часто называемых срезами) тела.Компьютерная томография показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. КТ более подробные, чем обычные рентгеновские снимки.
Печеночная ангиография. Рентген, сделанный после введения вещества в печеночные артерии.
Биопсия печени. Процедура, при которой образцы ткани печени удаляются (с помощью иглы или во время операции) из тела для исследования под микроскопом.
Лечение гепатомы печени
Специфическое лечение гепатомы печени определит врач на основании:
Ваш возраст, общее состояние здоровья и история болезни
Степень заболевания
Ваша переносимость определенных лекарств, процедур или методов лечения
Ожидания по течению болезни
Ваше мнение или предпочтение
Лечение может включать:
Хирургия.В некоторых случаях для удаления раковой ткани из печени может использоваться хирургическое вмешательство. Однако опухоль должна быть небольшой и ограниченной.
Лучевая терапия. Лучевая терапия использует высокоэнергетические лучи, чтобы убить или уменьшить раковые клетки.
Химиотерапия. В химиотерапии используются противоопухолевые препараты для уничтожения раковых клеток.
Трансплантация печени
Лечение метастатического рака печени
Специфическое лечение метастатического рака печени будет назначено вашим врачом на основании:
- Ваш возраст, общее состояние здоровья и история болезни
- Степень заболевания
- Ваша переносимость определенных лекарств, процедур или методов лечения
- Ожидания по течению болезни
- Ваше мнение или предпочтение
Лечение может включать:
- Хирургия.В некоторых случаях для удаления раковой ткани из печени может использоваться хирургическое вмешательство. Однако опухоль должна быть небольшой и ограниченной.
- Лучевая терапия. Лучевая терапия использует высокоэнергетические лучи, чтобы убить или уменьшить раковые клетки.
- Химиотерапия. В химиотерапии используются противоопухолевые препараты для уничтожения раковых клеток.
Если опухоль головного мозга не является злокачественной, зачем с ней что-то делать?
Злокачественные и доброкачественные (незлокачественные) опухоли головного мозга имеют схожие симптомы. Они могут вызвать судороги или вызвать неврологические проблемы, такие как паралич и проблемы с речью.Разница между ними в том, что злокачественные опухоли являются злокачественными и могут быстро распространяться в другие части мозга, посылая раковые клетки в окружающие ткани. Доброкачественные опухоли могут расти, но не распространяться.
Невозможно определить по симптомам доброкачественную или злокачественную опухоль. Часто МРТ может выявить тип опухоли, но во многих случаях требуется биопсия.
Если вам поставили диагноз доброкачественной опухоли головного мозга, вы не одиноки. Около 700 000 американцев живут с опухолью головного мозга, и 80% первичных опухолей головного мозга — опухолей, которые возникли в головном мозге и не распространились из других частей тела — являются доброкачественными.Но если опухоль не злокачественная, нужно ли что-нибудь с этим делать?
Никогда не пропустите еще один блог Обсуждения рака!
Подпишитесь на нашу ежемесячную электронную рассылку Cancer Talk.
Зарегистрироваться!«Даже доброкачественная опухоль, которая растет внутри головы, потенциально опасна, — говорит Роберт Фенстермейкер, доктор медицинских наук, заведующий кафедрой нейрохирургии в Центре комплексного рака Розуэлл-Парк». «Внутри черепа очень много места, и большую его часть занимает мозг. Даже если опухоль головного мозга доброкачественная и медленно растет, в конечном итоге мозг не сможет этого вынести, и появятся симптомы, которые могут быть опасными для жизни.”
Большинство доброкачественных опухолей лечат хирургическим путем, сфокусированным облучением или их комбинацией. «Все чаще мы обнаруживаем, что комбинация лучше, чем сама по себе. Если опухоль большая, ее сложно вылечить только лучевой терапией. Хирургия поможет уменьшить размер опухоли », — говорит д-р Фенстермейкер.
«В то же время удаление всей опухоли может оказаться небезопасным. Это может быть касание кровеносных сосудов или других важных структур, таких как нервы, или их окружение, и попытка удалить всю опухоль может повредить эти структуры.Что мы делаем, так это уменьшаем размер этих опухолей хирургическим путем, а затем лечим их сфокусированным излучением, таким как лучевая терапия гамма-ножом, чтобы контролировать то, что осталось ».
Чего ожидать от радиохирургии гамма-ножом
Пациент с гамма-ножом, Кейт Кордаро, делится своим опытом радиохирургического лечения в парке Розуэлл.
Прочитать историю КитаВ некоторых случаях лечение может даже не потребоваться. Каждый пациент индивидуален. Каждый случай зависит от размера опухоли и возраста пациента, а также от появления симптомов.«Если пациент старше и опухоль небольшая, мы можем просто ежегодно контролировать пациента с помощью МРТ, чтобы подтвердить, что опухоль не растет. Таким образом, вам может не потребоваться лечение, если вы будете им следовать. осторожно, — объясняет доктор Фенстермейкер.
Он подчеркивает, что при необходимости лечения важно, чтобы пациенты обращались за лечением в комплексный онкологический центр, назначенный Национальным институтом рака, например в Розуэлл-Парк, даже при доброкачественных опухолях.
«Мы лечим рак головного мозга, но мы также лечим доброкачественные опухоли головного мозга.В каждом сеансе лечения задействован один и тот же набор навыков. Вопрос, который следует задать своему нейрохирургу, не обязательно: «Сколько опухолей этого типа вы удалили?» но «Сколько опухолей вы удалили или вылечили?»
«Кроме того, как пациенту важно, чтобы у вас был доступ к целому ряду вариантов лечения. К ним относятся хирургия, лучевая терапия и, в некоторых случаях, химиотерапия — все, что предлагается в таком комплексном онкологическом центре, как Roswell Park ».
Всегда существует риск осложнений во время операции, и пациенты могут подвергаться риску инсульта во время удаления опухоли головного мозга.Кроме того, временный отек мозга может возникнуть после операции или направленной лучевой терапии.
Большинство пациентов видят улучшение своих симптомов вскоре после лечения доброкачественных опухолей. «Подавляющее большинство людей, которым удалили опухоль головного мозга, после лечения функционируют лучше, чем до этого», — говорит д-р Фенстермейкер. «Существуют риски для жизненно важных неврологических функций, которые нельзя свести к нулю, но современное лечение опухолей головного мозга — это большой шаг вперед, и оно приносит большую пользу большинству пациентов.«
Опухоли головного мозга — Классификация, симптомы, диагностика и лечение
Типы опухолей головного мозга
Опухоль головного мозга, известная как внутричерепная опухоль, представляет собой аномальную массу ткани, в которой клетки бесконтрольно растут и размножаются, по-видимому, не контролируемые механизмами, контролирующими нормальные клетки. Было зарегистрировано более 150 различных опухолей головного мозга, но две основные группы опухолей головного мозга называются первичными и метастатическими .
Первичные опухоли головного мозга включают опухоли, происходящие из тканей головного мозга или его непосредственного окружения. Первичные опухоли подразделяются на глиальные (состоящие из глиальных клеток ), неглиальные (развивающиеся на структурах мозга, включая нервы, кровеносные сосуды и железы или в них) и доброкачественные или злокачественные .
Метастатические опухоли головного мозга включают опухоли, которые возникают в других частях тела (например, в груди или легких) и мигрируют в мозг, обычно через кровоток.Метастатические опухоли считаются злокачественными.
Метастатические опухоли в мозг поражают почти каждого четвертого пациента, страдающего раком, или примерно 150 000 человек в год. До 40 процентов людей с раком легких разовьются метастатические опухоли головного мозга. В прошлом результаты для пациентов с диагнозом этих опухолей были очень плохими, с типичной выживаемостью всего несколько недель. Более сложные диагностические инструменты в дополнение к инновационным хирургическим и лучевым подходам помогли увеличить выживаемость до нескольких лет; а также позволили улучшить качество жизни пациентов после постановки диагноза.
Типы доброкачественных опухолей головного мозга
- Хордомы — это доброкачественные медленнорастущие опухоли, которые наиболее распространены у людей в возрасте от 50 до 60 лет. Их наиболее частые локализации — основание черепа и нижняя часть позвоночника. Хотя эти опухоли доброкачественные, они могут поражать соседнюю кость и оказывать давление на соседнюю нервную ткань. Это редкие опухоли, составляющие всего 0,2 процента всех первичных опухолей головного мозга.
- Краниофарингиомы обычно доброкачественные, но их трудно удалить из-за их расположения рядом с критическими структурами глубоко в головном мозге.Обычно они возникают из части гипофиза (структура, которая регулирует многие гормоны в организме), поэтому почти всем пациентам потребуется заместительная гормональная терапия .
- Ганглиоцитомы , ганглиомы и анапластические ганглиоглиомы — это редкие опухоли, которые включают неопластических нервных клеток , которые относительно хорошо дифференцированы и встречаются преимущественно у молодых людей.
- Glomus jugulare Опухоли чаще всего доброкачественные и обычно располагаются непосредственно под основанием черепа, в верхней части яремной вены.Они являются наиболее распространенной формой опухоли гломуса . Однако в целом гломусные опухоли составляют лишь 0,6% новообразований головы и шеи.
- Менингиомы — самые распространенные доброкачественные внутричерепные опухоли, составляющие от 10 до 15 процентов всех новообразований головного мозга, хотя очень небольшой процент злокачественных. Эти опухоли происходят из мозговых оболочек , мембраноподобных структур, которые окружают головной и спинной мозг.
- Пинеоцитомы обычно представляют собой доброкачественные образования, которые возникают из клеток эпифиза и встречаются преимущественно у взрослых.Чаще всего они четко выражены, неинвазивны, однородны и медленно растут.
- Аденомы гипофиза — самые частые внутричерепные опухоли после глиом, менингиом и шванном. Подавляющее большинство аденом гипофиза доброкачественные и довольно медленно растут. Даже злокачественные опухоли гипофиза редко распространяются на другие части тела. Аденомы на сегодняшний день являются наиболее распространенным заболеванием гипофиза. Обычно они поражают людей в возрасте от 30 до 40 лет, хотя диагностируются и у детей.Большинство этих опухолей можно успешно лечить.
- Шванномы — распространенные доброкачественные опухоли головного мозга у взрослых. Они возникают вдоль нервов и состоят из клеток, которые обычно обеспечивают «электрическую изоляцию» нервных клеток. Шванномы часто смещают остаток нормального нерва вместо того, чтобы вторгаться в него. Акустические невриномы — наиболее распространенная шваннома, возникающая из восьмого черепного нерва или вестибулярно-улиткового нерва , который проходит от мозга к уху.Хотя эти опухоли доброкачественные, они могут вызвать серьезные осложнения и даже смерть, если они растут и оказывают давление на нервы и, в конечном итоге, на мозг. Другие места включают позвоночник и, реже, нервы, идущие к конечностям.
Типы злокачественных опухолей головного мозга
Глиомы являются наиболее распространенным типом опухолей головного мозга у взрослых, на их долю приходится 78 процентов злокачественных опухолей головного мозга. Они возникают из поддерживающих клеток головного мозга, называемых глия .Эти клетки подразделяются на астроцитов , эпендимных клеток и олигодендроглиальных клеток (или олигонуклеотидов). Глиальные опухоли включают следующие:
- Астроцитомы — наиболее распространенные глиомы, на которые приходится около половины всех первичных опухолей головного и спинного мозга. Астроцитомы развиваются из звездчатых глиальных клеток, называемых астроцитами, которые являются частью поддерживающей ткани мозга. Они могут возникать во многих частях мозга, но чаще всего в головном мозге.У людей любого возраста могут развиться астроцитомы, но они чаще встречаются у взрослых, особенно у мужчин среднего возраста. Астроцитомы в основании головного мозга чаще встречаются у детей и молодых людей и составляют большинство опухолей головного мозга у детей. У детей большинство этих опухолей считаются низкозлокачественными, в то время как у взрослых большинство — высокозлокачественными.
- Эпендимомы происходят в результате неопластической трансформации эпендимных клеток, выстилающих желудочковую систему , и составляют от двух до трех процентов всех опухолей головного мозга.Большинство из них четко определены, но некоторые нет.
- Мультиформная глиобластома (GBM) — наиболее инвазивный тип глиальной опухоли. Эти опухоли имеют тенденцию к быстрому росту, распространению на другие ткани и неблагоприятному прогнозу. Они могут состоять из нескольких различных типов клеток, таких как астроциты и олигодендроциты. ГБМ чаще встречается у людей в возрасте от 50 до 70 лет и чаще встречается у мужчин, чем у женщин.
- Медуллобластомы обычно возникают в мозжечке , чаще всего у детей.Это опухоли высокой степени злокачественности, но они обычно чувствительны к радиации и химиотерапии .
- Олигодендроглиомы происходят из клеток, которые производят миелин , который является изоляцией для проводки мозга.
Другие типы опухолей головного мозга
- Гемангиобластомы — это медленнорастущие опухоли, обычно локализующиеся в мозжечке. Они берут начало из кровеносных сосудов, могут быть большого размера и часто сопровождаются кистой.Эти опухоли чаще всего встречаются у людей в возрасте от 40 до 60 лет и чаще встречаются у мужчин, чем у женщин.
- Рабдоидные опухоли — редкие, очень агрессивные опухоли, которые имеют тенденцию распространяться по всей центральной нервной системе. Они часто появляются в разных частях тела, особенно в почках. Они чаще встречаются у маленьких детей, но могут встречаться и у взрослых.
Детские опухоли головного мозга
Опухоли головного мозга у детей обычно возникают из тканей, отличных от тканей, поражающих взрослых.Лечение, которое довольно хорошо переносится мозгом взрослого человека (например, лучевая терапия), может препятствовать нормальному развитию мозга ребенка, особенно у детей младше пяти лет.
По данным Pediatric Brain Tumor Foundation , примерно у 4200 детей в США диагностирована опухоль головного мозга. Семьдесят два процента детей с диагнозом опухоль головного мозга моложе 15 лет. Большинство этих опухолей головного мозга растут в задней черепной ямке. (или задняя часть) мозга.У детей часто наблюдается гидроцефалия (скопление жидкости в головном мозге), либо лицо или тело не работают должным образом.
Некоторые типы опухолей головного мозга чаще встречаются у детей, чем у взрослых. Наиболее распространенными типами детских опухолей являются медуллобластомы, астроцитомы низкой степени злокачественности (пилоцитарные), эпендимомы, краниофарингиомы и глиомы ствола мозга .
Всемирная организация здравоохранения (ВОЗ) разработала систему классификации для определения злокачественности или доброкачественности опухоли на основе ее гистологических характеристик под микроскопом.
- Наиболее злокачественные
- Быстрый рост, агрессивный
- Широко проникающая
- Быстрое повторение
- Некроз склонность
Причины опухолей головного мозга
Считается, что опухоли головного мозга возникают, когда определенные гены на хромосомах клетки повреждены и больше не функционируют должным образом. Эти гены обычно регулируют скорость деления клетки (если она вообще делится) и восстанавливают гены, которые исправляют дефекты других генов, а также гены, которые должны вызывать самоуничтожение клетки, если повреждение не подлежит восстановлению.В некоторых случаях человек может родиться с частичными дефектами одного или нескольких из этих генов. Факторы окружающей среды могут привести к дальнейшему ущербу. В других случаях единственной причиной может быть экологическое повреждение генов. Неизвестно, почему у одних людей в «окружающей среде» развиваются опухоли головного мозга, а у других — нет.
Когда клетка быстро делится и внутренние механизмы, сдерживающие ее рост, повреждены, клетка может в конечном итоге вырасти в опухоль. Другой линией защиты может быть иммунная система организма, которая оптимально обнаружит аномальную клетку и убьет ее.Опухоли могут производить вещества, которые блокируют способность иммунной системы распознавать аномальные опухолевые клетки и в конечном итоге подавляют все внутренние и внешние факторы, сдерживающие их рост.
Для быстро растущей опухоли может потребоваться больше кислорода и питательных веществ, чем может обеспечить местное кровоснабжение нормальных тканей. Опухоли могут продуцировать вещества, называемые факторами ангиогенеза , которые способствуют росту кровеносных сосудов. Новые сосуды, которые растут, увеличивают снабжение опухоли питательными веществами, и, в конечном итоге, опухоль становится зависимой от этих новых сосудов.В этой области проводятся исследования, но необходимы более обширные исследования, чтобы воплотить эти знания в потенциальных методах лечения.
Лечение опухолей головного мозга
Опухоли головного мозга (первичные или метастатические, доброкачественные или злокачественные) обычно лечат с помощью хирургического вмешательства, лучевой терапии и / или химиотерапии — отдельно или в различных комбинациях. Хотя верно, что лучевая и химиотерапия чаще используется при злокачественных, резидуальных или рецидивирующих опухолях, решения о том, какое лечение использовать, принимаются в каждом конкретном случае и зависят от ряда факторов.С каждым типом терапии связаны риски и побочные эффекты.
Хирургия
Принято считать, что полное или почти полное хирургическое удаление опухоли головного мозга полезно для пациента. Задача нейрохирурга — удалить как можно больше опухоли, не повреждая ткани мозга, важные для неврологической функции пациента (например, способности говорить, ходить и т. Д.). Традиционно нейрохирурги открывают череп с помощью краниотомии , чтобы убедиться, что они могут получить доступ к опухоли и удалить как можно большую ее часть.Дренаж (EVD) может оставаться в полостях для жидкости мозга во время операции, чтобы слить нормальную мозговую жидкость, когда мозг восстанавливается после операции.
Другая процедура, которая обычно выполняется, иногда перед трепанацией черепа, называется стереотаксической биопсией . Эта небольшая операция позволяет врачам получить ткани для постановки точного диагноза. Обычно к голове пациента прикрепляется рама, выполняется сканирование, а затем пациента доставляют в операционную зону, где в черепе просверливают небольшое отверстие для доступа к аномальной области.В зависимости от местоположения поражения некоторые больницы могут выполнять эту же процедуру без использования каркаса. Берут небольшой образец для исследования под микроскопом.
В начале 1990-х были представлены компьютеризированные устройства, называемые хирургическими навигационными системами. Эти системы помогали нейрохирургу определять, определять местонахождение и ориентировать опухоли. Эта информация снизила риски и улучшила степень удаления опухоли. Во многих случаях хирургические навигационные системы позволяли удалять ранее неоперабельные опухоли с приемлемым риском.Некоторые из этих систем также можно использовать для биопсии без прикрепления каркаса к черепу. Одним из ограничений этих систем является то, что они используют сканирование (КТ или МРТ), полученное до операции, чтобы направлять нейрохирурга. Таким образом, они не могут учитывать движения мозга, которые могут происходить во время операции. Исследователи разрабатывают методы с использованием ультразвука и проводят операции на МРТ-сканерах, чтобы обновлять данные навигационной системы во время операции.
Интраоперационное картирование языка рассматривается некоторыми как критически важный метод для пациентов с опухолями, влияющими на речевую функцию, такими как большие глиомы доминантного полушария.Эта процедура включает в себя операцию на сознательном пациенте и отображение анатомии его языковой функции во время операции. Затем врач решает, какие части опухоли можно безопасно удалить. Недавние исследования определили, что картирование коркового языка может использоваться в качестве безопасного и эффективного дополнения для оптимизации резекции глиомы при сохранении основных языковых участков.
Вентрикулоперитонеальное шунтирование может потребоваться некоторым пациентам с опухолями головного мозга. У всех есть спинномозговая жидкость (CSF) в головном мозге и позвоночнике, которая постоянно медленно циркулирует.Если этот поток блокируется, мешочки, содержащие жидкость (желудочки), могут увеличиваться, создавая повышенное давление внутри головы, что приводит к состоянию, называемому гидроцефалией. Если не лечить, гидроцефалия может вызвать повреждение головного мозга и даже смерть. Нейрохирург может решить использовать шунт , чтобы отвести спинномозговую жидкость от мозга и, следовательно, снизить давление. Полостью тела, в которую отводится спинномозговая жидкость, обычно является брюшная полость (область, окружающая органы брюшной полости).Шунт обычно постоянный. Если он блокируется, симптомы аналогичны исходному состоянию гидроцефалии и могут включать, среди прочего, головные боли, рвоту, проблемы со зрением и / или спутанность сознания или летаргию. Другой метод, который можно использовать для контроля обструкции путей отвода жидкости в головном мозге, называется эндоскопической третьей вентрикулостомией. Это помогает отвести мозговую жидкость вокруг препятствия без шунтирования.
Лучевая терапия
Лучевая терапия использует высокоэнергетические рентгеновские лучи для уничтожения раковых клеток и аномальных клеток мозга, а также для уменьшения размеров опухолей.Лучевая терапия может быть вариантом, если опухоль не может быть эффективно вылечена хирургическим путем.
- Стандартная внешняя лучевая лучевая терапия использует различные пучки излучения для создания конформного покрытия опухоли, ограничивая при этом дозу до окружающих нормальных структур. Риск долгосрочного лучевого поражения при современных методах доставки очень низок. Более новые методы доставки, помимо 3-мерной конформной лучевой терапии (3DCRT) , включают лучевую терапию с модуляцией интенсивности (IMRT) .
- Обработка протонным лучом использует особый тип излучения, при котором протоны (форма радиоактивности) направляются конкретно к опухоли. Преимущество заключается в том, что меньшее количество тканей, окружающих опухоль, вызывает повреждение.
- Стереотаксическая радиохирургия (например, гамма-нож, Novalis и Cyberknife) — это метод, который фокусирует излучение с помощью множества различных лучей на ткани-мишени. Это лечение, как правило, меньше повреждает ткани, прилегающие к опухоли.В настоящее время нет данных, позволяющих предположить, что одна система доставки превосходит другую с точки зрения клинических исходов, и каждая имеет свои преимущества и недостатки.
Химиотерапия
Химиотерапия обычно считается эффективной при определенных детских опухолях, лимфомах и некоторых олигодендроглиомах. Хотя было доказано, что химиотерапия улучшает общую выживаемость у пациентов с наиболее злокачественными первичными опухолями головного мозга, она делает это только примерно у 20 процентов всех пациентов, и врачи не могут легко предсказать, какие пациенты получат пользу до лечения.Поэтому некоторые врачи предпочитают не использовать химиотерапию из-за возможных побочных эффектов ( рубцевание легких, , подавление иммунной системы, тошнота и т. Д.).
Химиотерапия работает, нанося клеточные повреждения, которые лучше восстанавливаются нормальной тканью, чем опухолевой тканью. Устойчивость к химиотерапии может включать выживание опухолевой ткани, которая не может реагировать на лекарство, или неспособность лекарства проходить из кровотока в мозг. Между кровотоком и тканью мозга существует особый барьер, называемый гематоэнцефалическим барьером .Некоторые исследователи пытались улучшить эффект химиотерапии, разрушив этот барьер или введя лекарство в опухоль или мозг. Целью другого класса лекарств является не уничтожение опухолевых клеток, а, скорее, блокирование дальнейшего роста опухоли. В некоторых случаях использовались модификаторы роста (такие как лекарство для лечения рака груди Тамоксифен ), чтобы попытаться остановить рост опухолей, устойчивых к другим видам лечения.
В 1996 году Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило использование вафель, пропитанных химиотерапией, которые нейрохирург может применять во время операции.Пластинки медленно выделяют лекарство в опухоль, и пациент получает химиотерапию с системными побочными эффектами лечения.
Visualase
Лазерная термическая абляция — это новая методика, которую некоторые центры используют для лечения небольших опухолей, особенно в областях, которые могут быть более труднодоступными при использовании предыдущих открытых хирургических процедур. Это включает в себя размещение крошечного катетера внутри поражения, возможно, завершение биопсии, а затем использование лазера для термической абляции поражения.Этот метод используется для лечения опухолей головного мозга совсем недавно, поэтому долгосрочная эффективность не установлена.
Исследовательские методы лечения
В настоящее время изучаются многие типы новых методов лечения, особенно в отношении опухолей, для которых прогноз обычно неблагоприятный при использовании существующих традиционных методов лечения. Неизвестно, подействуют ли эти методы лечения. Такие методы лечения назначаются в соответствии с протоколом и включают различные формы иммунотерапии, терапию с использованием целевых токсинов, терапию против ангиогенеза, генную терапию и терапию дифференцировки.

