причины в Иркутске в Клинике Эксперт
Она может быть признаком состояний, представляющих угрозу для жизни, поэтому важно знать её основные характеристики, чтобы своевременно обратиться за медицинской помощью. Боль в области сердца. Какой она бывает? Всегда ли она — показатель патологии сердца?
О характеристиках болей в области сердца, возможных причинах их появления рассказывает врач-кардиолог «Клиника Эксперт» Иркутск Наталья Александровна Шелест.
— Наталья Александровна, всегда ли боль в груди — признак сердечной патологии?
— Нет, не всегда. Болью в грудной клетке, наряду с заболеваниями сердечно-сосудистой системы, могут проявляться также болезни костей, суставов, мышц (синдром Титце, синдром передней лестничной мышцы, фибромиозит, дорсопатия), изменения лёгких и плевры (плеврит, спонтанный пневмоторакс, инфаркт лёгкого, опухоли), органов пищеварительного тракта (эзофагит, кардиоспазм, диафрагмальная грыжа, язвы желудка и двенадцатиперстной кишки, холецистит), некоторые неврологические расстройства (опоясывающий лишай, нейроциркуляторная дистония), заболевания молочной железы.
Среди патологий, обусловливающих боли в грудной клетке, есть как угрожающие жизни, требующие незамедлительного вмешательства (в частности, инфаркт миокарда, расслаивающая аневризма аорты, тромбоэмболия лёгочной артерии и её ветвей, пневмоторакс), так и менее серьёзные патологии — например, синдром передней грудной стенки, тревожно-депрессивное состояние. Они, безусловно, тоже требуют коррекции, но их не относят к неотложным состояниям.
— По каким причинам могут появляться истинные боли в области сердца?
— Причиной таких болей может быть повышение артериального давления, учащение пульса, нарушение сердечного ритма, чрезмерные физические и эмоциональные нагрузки. Злоупотребление алкоголем, курение, обильный приём пищи, употребление наркотиков также могут вызвать боль в сердце.
— Если пациент жалуется на боль в сердце при глубоком вдохе, о чём это может говорить?
— Прежде всего о заболеваниях костно-мышечной системы — межрёберной невралгии, фибромиалгии, воспалении грудино-рёберных сочленений (синдроме Титце), травмах грудной клетки. Появление болезненности в области сердца при этих патологиях обусловлено раздражением или ущемлением межрёберных нервов, экскурсией (движением) грудной клетки в результате акта вдоха и выдоха, изменением положения тела.
Появление болезненности в области сердца при этих патологиях обусловлено раздражением или ущемлением межрёберных нервов, экскурсией (движением) грудной клетки в результате акта вдоха и выдоха, изменением положения тела.
Ряд лёгочных заболеваний, таких как пневмоторакс, плеврит, пневмония, также может сопровождаться болевыми ощущениями при вдохе, часто дополнительными симптомами бывают лихорадка, одышка и тахикардия.
— А если боль в сердце появляется в состоянии покоя?
— В этом случае высока вероятность развития серьёзной патологии, в частности, расслаивающей аневризмы аорты, тромбоэмболии лёгочной артерии, тампонады сердца.
Иногда банальные мышечные боли в грудной клетке тоже могут беспокоить человека в покое из-за чрезмерных статических нагрузок или неправильного положения туловища.
— К какому врачу следует обратиться при боли в области сердца?
— Если боль в сердце возникла впервые, застав врасплох, и сопровождается ухудшением самочувствия, человеку следует незамедлительно обратиться к любому врачу, находящемуся поблизости, и объяснить, что его беспокоит. Независимо от квалификации и специализации, каждый врач способен сориентироваться, как поступить в конкретном случае, оказать при необходимости первую медицинскую помощь и направить к нужному специалисту.
Независимо от квалификации и специализации, каждый врач способен сориентироваться, как поступить в конкретном случае, оказать при необходимости первую медицинскую помощь и направить к нужному специалисту.
Если же пациент может попасть в поликлинику, следует обратиться к терапевту Именно он примет решение о необходимых этапах оказания медицинской помощи, в том числе в консультации узких специалистов — кардиолога, гастроэнтеролога, невролога, хирурга и других врачей.
— При каких характеристиках боли в груди требуется экстренная медицинская помощь?
— К болям в грудной клетке следует всегда относиться настороженно. Важно не пропустить такие состояния, как острый коронарный синдром, приступ стенокардии (в народе «грудная жаба»). Они характеризуются приступообразными сжимающими, распирающими, давящими, жгучими болями за грудиной и/или в левой половине грудной клетки (прекардиальной области), могут распространяться в подмышечную и подлопаточную область слева, в левую руку и плечо, в левую половину шеи и нижней челюсти, длятся не более 10 минут, могут сопровождаться ощущением нехватки воздуха, одышкой.
Если эти боли длятся свыше 20 минут и усиливаются при возобновлении нагрузки, следует обязательно вызывать скорую помощь. Опасным состоянием считается также сочетание этих болей со снижением артериального давления, уменьшением (менее 50 ударов в минуту) или увеличением (более 120 ударов в минуту) частоты сердечных сокращений, с перебоями в сердечном ритме, обильным холодным потоотделением, бледностью кожных покровов, выраженной слабостью, тошнотой, предобморочным состоянием или даже потерей сознания. При наличии этих симптомов пациенту необходима неотложная медицинская помощь.
— Как проводят диагностику при болях в сердце?
— Прежде всего мы оцениваем жизненно важные функции — определяем, в сознании ли пациент, каковы показатели дыхания, гемодинамики (кровообращения).
Второй этап диагностики — выявление факторов риска ишемической болезни сердца. При наличии боли по типу стенокардии больному дают таблетку нитроглицерина под язык, снимают электрокардиограмму (ЭКГ) и оценивают клинический эффект от принятого препарата. Если же есть подозрение на тромбоэмболию лёгочной артерии, пневмоторакс, расслаивающую аневризму, необходимо снять ЭКГ, провести эхокардиографию, определить маркеры повреждения миокарда, сделать рентген органов грудной клетки, оценить насыщение крови кислородом.
На следующем этапе диагностики (после исключения угрожающих жизни патологий) переходят к поиску других причин, способных вызвать боли в области сердца. В этом случае проводят детализацию жалоб, более тщательный осмотр, разрабатывают алгоритм лабораторно-инструментальных исследований: сдача анализов крови, холтер-ЭКГ, суточное мониторирование артериального давления (АД), рентгенография органов грудной клетки и позвоночника, УЗИ органов брюшной полости, фиброгастродуоденоскопия, при необходимости компьютерная томография.
— Наталья Александровна, расскажите нашим читателям о тактике лечения болей в области сердца.
— Боли в области сердца могут возникать при целом ряде патологий, как сердечных, так и не связанных с сердцем. Поэтому и лечебные мероприятия будут зависеть от того, на фоне какого заболевания отмечаются эти боли.
При появлении давящих, распирающих, жгучих болей за грудиной, возникших на фоне физической или эмоциональной перегрузки, либо в покое (что бывает значительно реже) необходимо прекратить любую нагрузку, занять положение сидя с опущенными вниз ногами (для уменьшения венозного возврата крови к сердцу) и вызвать скорую.
Записаться на приём к специалистам «Клиника Эксперт» Иркутск можно здесь
Редакция рекомендует:
Помочь сердцу биться. Как начиналась история кардиостимулятора?
Основоположник электрокардиографии. Кем был Виллем Эйнтховен?
Для справки:
Шелест Наталья Александровна
В 2000 году закончила Иркутский государственный медицинский университет по специальности «Лечебное дело».
В 2001 году окончила интернатуру в Иркутском институте усовершенствования врачей по терапии.
В 2002 году получила свидетельство о профессиональной переподготовке по кардиологии.
Занимает должность врача-кардиолога в «Клиника Эксперт» Иркутск. Принимает по адресу: ул. Кожова, 9а.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Боли в районе сердца при вдохе
Боли в сердце беспокоят каждого второго человека. Они могут быть вызваны разными причинами и факторами. Например, наследственность, стрессы и эмоциональные нагрузки, физические напряжения, перепады давления. Боль в области сердца при глубоком вдохе также стала распространенной проблемой на сегодняшний день. Этот симптом беспокоит больного, заставляет переживать и нарушает нормальное функционирование всего организма.
Боль в сердце при вдохе может иметь разную интенсивность, характер и частоту. Чаще всего пациенты замечают режущий, тянущий и острый характер, который продолжается с небольшими паузами.
Боль в сердце при глубоком вдохе, причины возникновения
Каждый второй задается вопросом, почему болит сердце, когда вдыхаю? На появление этого симптома влияет несколько факторов, на которые стоит обратить внимание. Среди них — пневмоторакс. При глубоком вдохе болит сердце, если у пациента развивается пневмоторакс. Это диагноз, при котором в плевральную полость проникает большое количество воздуха. Нередко при диагнозе у пациента развивается осложнение, даже при эффективном лечении.
Болезнь вызвана развиться в двух случаях:
- Травматический пневмоторакс. В легкие поступает воздух при падении, травме, ранении.
- Нарушение тканей легких. Легкие начинают неправильно функционировать, чем, и вызван пневмоторакс.

Боль при пневмотораксе режущая и тянущая. Усиливается при смехе, при вдохах и при разговоре. Сопутствующими симптомами называют депрессию, страх, аритмию, смены давления, кашель, общая слабость, бледность. При пренебрежении и отсутствии лечения приводит к туберкулезу, к опухолям легких и другим усложнениям.
Чаще всего встречается у мужского пола в зрелом возрасте. Также пневмоторакс появляется при полетах на высокую высоту, при нырянии на глубину и серьезных травмах.
- Межрёберная невралгия. Межрёберная невралгия возникает при раздражении ущемленных нервов и также может вызвать сильную боль в сердце. Характер боли резкий и тянущий. Пациент ощущает неприятные ощущения постоянно, они усиливаются. Боль локализирована в области сердца и ребер. Прекращается при приеме обезболивающих препаратов либо при смене позы. Усиливается при дыхании, при кашле и чихании. Иногда сопровождается резкими покалываниями и жжением в области ребер. При межреберной невралгии не наблюдается никаких кардиологических симптомов, помимо болей в сердце.
 Давление и пульс находятся в пределах нормы. Эта болезнь не опасна, если вовремя оказать лечение. Чаще наблюдается у зрелых людей. Приписывают медикаментозное лечение с использованием инъекций и капельниц.
Давление и пульс находятся в пределах нормы. Эта болезнь не опасна, если вовремя оказать лечение. Чаще наблюдается у зрелых людей. Приписывают медикаментозное лечение с использованием инъекций и капельниц. - Прекордиальный синдром. При прекордиальном симптоме боль в сердце является главным симптомом. Характер болевых синдромов острый и резкий. Длится на протяжении двух минут и прекращается. После этого снова тревожит пациента. При дыхании неприятные ощущения усиливаются. Иногда ноющая боль длится на протяжении нескольких часов и прекращается только при приеме обезболивающих препаратов. Прекордиальный синдром появляется чаще всего в возрасте двадцати лет. Не опасен для жизни при лечении и при вовремя оказанной помощи. Необходимо лечение в стационаре для контроля над состоянием больного, за наблюдением динамики. В незапущенных случаях пациенту приписывают медикаментозное лечение в домашних условиях с постельным режимом.
- Сухой плеврит. Речь идет о воспалении плевры. Также вызывает болевые синдромы в области сердца.
 Плеврит появляется при переломе ребер, при ушибах и других травмах. Неприятные ощущения появляются при вдохе, при смене позы и при движениях. Не несет опасности для жизни человека. Причинами плеврита бывает пневмония, доброкачественные и злокачественные опухоли, бронхиальная астма, абсцесс, инфаркт и другие заболевания. Также сопутствующим диагнозом может стать туберкулез.
Плеврит появляется при переломе ребер, при ушибах и других травмах. Неприятные ощущения появляются при вдохе, при смене позы и при движениях. Не несет опасности для жизни человека. Причинами плеврита бывает пневмония, доброкачественные и злокачественные опухоли, бронхиальная астма, абсцесс, инфаркт и другие заболевания. Также сопутствующим диагнозом может стать туберкулез.
Диагностика болей в районе сердца при вдохе
Что делать, когда дышу болит сердце? Обратитесь к специалистам в учреждение КДС Клиник. Медицинские работники проведут комплексно обследование, диагностируют болезнь даже на ранней стадии, припишут эффективное и доступное лечение. Боль в области сердца при вдохе свидетельствует о нарушенном функционировании внутренних органов. Речь идет не только о сердечнососудистой системе, но и о соседних органах, которые могут нагружать сердце, тем самым вызывая неприятные ощущения. Если пациент ощущает резкую тянущую боль, следует поменять позу, принять болеутоляющие препараты.
При регулярном возникновении этих симптомов, стоит пройти обследование. Посетите кардиолога и фтизиатра. Он направит пациента на сдачу анализов, среди которых кал, моча, биохимия и анализ крови. С помощью анализов будет диагностировано состояние всех показателей организма. Больного могут направить на электрокардиограмму, на рентгенографию и ультразвуковую диагностику. Если речь идет о заболевании легких, то в медицинском учреждении проведут аускультацию легких. Для диагностики сердечнососудистой системы пациент остается в стационаре, где проходит холтеровское обследование. На протяжении нескольких дней врачи наблюдают за изменениями в состоянии больного и исследуют динамику.
Если при вдохе болит в области сердца, не переживайте и как можно скорее обратитесь в клинику, где проведут комплексную диагностику с помощью современного оборудования. В большинстве случаев хирургическое вмешательство не потребуется. Даже в запущенных случаях медики найдут эффективное решение проблемы. Когда болит сердце при вдохе, то запишитесь на прием к специалисту по номеру 8 (495) 374-03-63.
Когда болит сердце при вдохе, то запишитесь на прием к специалисту по номеру 8 (495) 374-03-63.
Болит сердце при вдохе: при глубоком вдохе, причины, резкая, острая боль
Болит сердце: виды боли
Болевые ощущения в области сердца не всегда одинаковы. Они зависят от причины, которая их вызывает, а также от индивидуальных особенностей человека.
Согласно статистике, за 2017 год в РФ было зафиксировано более 11,4 тыс новых случаев только кардиологических причин боли в груди, не считая заболеваний других органов и систем.
Как понять, чем вызвана боль в груди
Характер симптомов иногда может указывать на причину боли. Тем не менее, всегда лучше проконсультироваться с лечащим врачом. Вы также можете пройти короткий тест, который поможет вам лучше разобраться в проблеме.
Резкая боль
Резкая, внезапная боль в сердце чаще всего возникает после воздействия триггера, например — физической активности или эмоционального потрясения.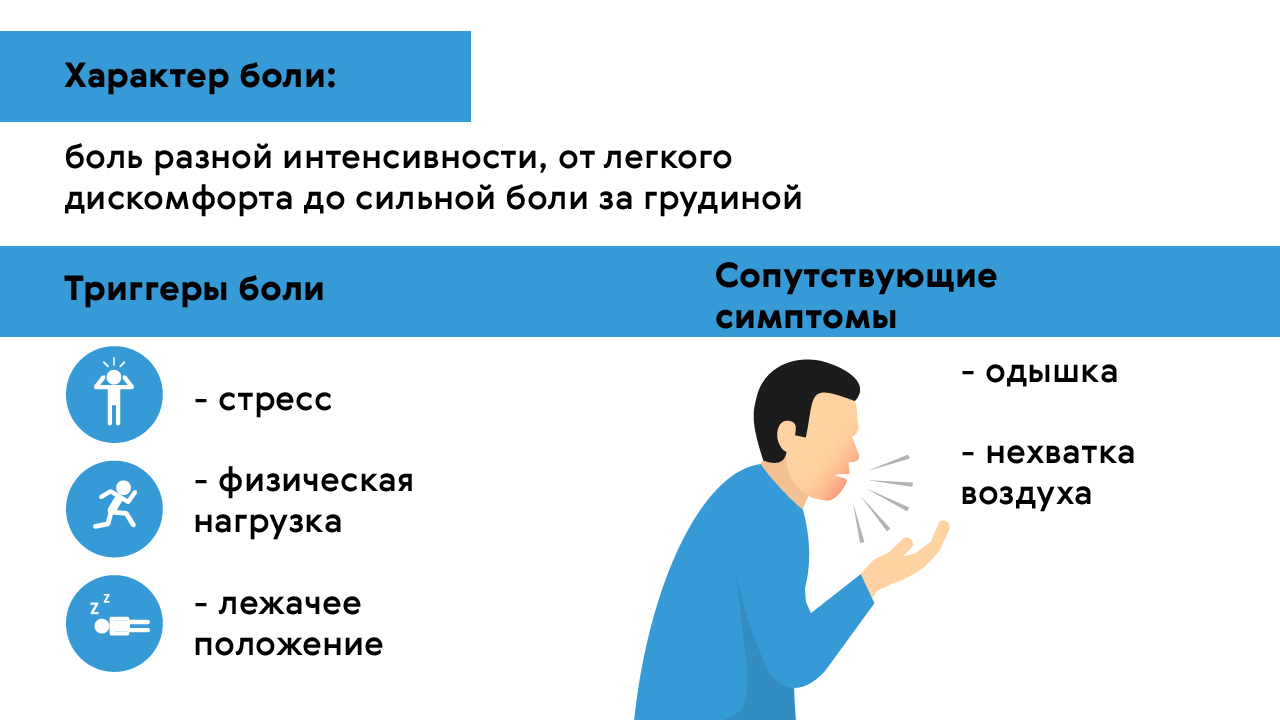 Ее длительность зависит от провоцирующего фактора и может варьировать от 5-15 минут при приступе стенокардии, до нескольких часов — при межреберной невралгии. Как правило, затем такая боль полностью исчезает.
Ее длительность зависит от провоцирующего фактора и может варьировать от 5-15 минут при приступе стенокардии, до нескольких часов — при межреберной невралгии. Как правило, затем такая боль полностью исчезает.
Острая боль
К острой боли в сердце относят сильные, жгучие болевые ощущения, возникающие в состоянии покоя или после воздействия триггера. Как правило, человек становиться беспокойным, возникает ощущение страха. Наиболее распространенные причины острой боли в области сердца — инфаркт миокарда и тромбоэмболия легочной артерии.
Колющая боль
Колющая боль за грудиной, в отличие от резкой и острой, реже сопровождается значительным нарушением общего состояния человека. Однако, чаще всего, она также является признаком поражения сердечно-сосудистой системы, в том числе: приступов стабильной стенокардии, воспалений сердца и его оболочек (миокардит, перикардит, эндокардит), пороков клапанов, а также психогенной кардиалгии.
Тупая боль
Тупая боль в кардиальной области сохраняется продолжительное время и позволяет выполнять повседневные действия. При воздействии физической нагрузки она может обостряться, становиться резкой или колющей. Основными причинами являются хронические заболевания сердца (например — кардиомиопатии и сердечная недостаточность, возникающие на фоне артериальной гипертензии), поражения межреберных нервов и позвоночного столба в грудном отделе.
При воздействии физической нагрузки она может обостряться, становиться резкой или колющей. Основными причинами являются хронические заболевания сердца (например — кардиомиопатии и сердечная недостаточность, возникающие на фоне артериальной гипертензии), поражения межреберных нервов и позвоночного столба в грудном отделе.
Боль при движении
Отдельным вариантом является боль, которая возникает при движении (например — наклонах туловища в стороны или поднятии тяжести) и исчезает в состоянии покоя. Как правило, она редко связана с другими симптомами и указывает на патологию опорно-двигательного аппарата в грудном отделе.
Боль при глубоком вдохе
Разновидность болевого синдрома, при котором дискомфорт и боль возникают или обостряются в момент глубокого вдоха. Чаще всего она связана с поражениями костного каркаса грудной клетки и периферических нервов этой области (например — переломами ребер и травматизацией межреберных нервов), а также заболеваниями дыхательной системы, в том числе — ТЭЛА (тромбоэмболия легочной артерии).
Как проявляется боль при вдохе?
Это может быть как легкий дискомфорт, так и сильная боль, локализующаяся за грудиной (рис. 1). Как сопутствующий симптом часто появляется одышка — невозможность сделать нормальный вдох и/или выдох. Усугубить боль и одышку, спровоцировав ощущение нехватки воздуха, могут горизонтальное положение тела, занятия спортом или эмоциональное перенапряжение.
Рисунок 1. Боли в груди при вдохе. Источник: МедПорталПричины боли при вдохе
В норме в момент вдоха объем грудной полости увеличивается за счет расслабления диафрагмы и сокращения межреберных мышц, которые поднимают ребра вверх. Таким образом снижается давление в легких и они наполняются воздухом.
Поэтому зачастую появление боли в области сердце при вдохе может быть никоим образом не связано с кардиологическими проблемами и требует тщательной диагностики костного каркаса грудной клетки и дыхательной системы.
Кардиальные причины боли в области сердца при вдохе также нельзя исключать, поскольку они чрезвычайно распространены среди населения.
Согласно статистике, порядка 57% от общего числа всех смертей связано с заболеваниями сердечно-сосудистой системы, а суммарное число смертей из-за проблем с сердцем достигает 17,5 млн случаев ежегодно.
Нельзя игнорировать боли в области сердца, какими бы они ни были. Особенно, если последний профилактический визит к семейному доктору или терапевту был очень давно, а также если имеются другие сердечно-сосудистые факторы риска.
Важно! К состояниям, которые повышают риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний, относятся:
- Артериальная гипертензия.
- Избыточная масса тела и ожирение.
- Высокий уровень липидов и триглицеридов в крови.
- Гиподинамия — недостаточность физической активности.
- Курение и злоупотребление алкогольными напитками.
- Сахарный диабет.
- Хронические стрессы и недосыпание.
- Наличие инфарктов миокарда в молодом возрасте у близких кровных родственников.

В клинической практике для расчета риска сердечно-сосудистых патологий также используется шкала SCORE. Чтобы быстро рассчитать свой риск сердечно-сосудистых заболеваний через 10 лет, обратитесь к калькулятору.
Причины болей в зависимости от ощущений
Заболевания редко сопровождаются только одним симптомом. Чаще также возникают и другие признаки и ощущения (табл. 1), потенциально указывающие на поражение того или иного органа.
| Ощущения | Заболевание |
| Ощущение острой, жгучей боли в области сердца, которое длиться от 5 до 15 минут и снимается приемом нитроглицерина под язык. Может сопровождаться страхом смерти. | Стенокардия |
Симптомы, схожи со стенокардией. Но, в отличии от предыдущего состояния, боль в области сердца сохраняется более 15 минут, а прием нитроглицерина никак не влияет на нее. |
Инфаркт миокарда |
| К незначительно выраженной боли присоединяется ощущение сильного, учащенного сердцебиения. Пульс при этом может составлять более 100 уд/мин и не соответствовать частоте ударов сердца. Также возникает головокружение, общая слабость, предобморочное состояние | Аритмии |
| Острая или тупая боль, возникающая сразу после травмы или спустя короткое время после нее. Усиливается при движении, глубоком дыхании. В состоянии покоя может ослабевать или вовсе исчезать | Повреждение межреберных мышц, ребер |
| Дискомфорт или боль, которая начинает «колоть» в груди, во время стрессовой ситуации или при эмоциональном потрясении. Сопутствующие явления — учащенное сердцебиение, усиленное потоотделение, ощущение страха или тревоги | Тревога или паническая атака |
| Усиление болевых ощущений при глубоком дыхании, кашель со слизистой или гнойной мокротой, повышение температуры тела до 38-39℃ | Пневмония и другие инфекционные заболевания дыхательной системы |
| Боль в груди, усиливающаяся в момент вдоха. Вдох сильно осложнен. Состояние часто провоцируется вдыханием пыли, пыльцы растений или пропуском очередного приема препарата, который используется для предотвращения приступов | Приступ бронхиальной астмы |
| Появлению боли предшествует покалывание, зуд. Вскоре после появления боли на коже вдоль реберной дуги появляются высыпания в виде пятен, а затем — волдырей, которые вскрываются и оставляют после себя корочки | Опоясывающий герпес |
| Колющая боль за грудиной, усиливающаяся при вдохе. Сопровождается одышкой, кашлем, падением артериального давления, учащением сердцебиения, страхом | Тромбоэмболия легочной артерии |
Ощущения, связанные с сердечными заболеваниями
Чаще других боль, возникающую в области сердца при вдохе, провоцируют следующие заболевания сердечно-сосудистой системы:
- Стенокардия.
- Инфаркт миокарда.
- Тромбоэмболия легочной артерии.
Кардиологические причины боли в сердце чрезвычайно разнообразны и довольно часто неспецифичны. Однако существует ряд особенностей, указывающих на связь с сердечными заболеваниями.
К примеру, при инфаркте миокарда (рис. 2) и стенокардии боль часто иррадиирует («отдает») в область левого плеча и лопатки, шею и нижнюю челюсть. Как правило, она связана с воздействием триггеров — физической нагрузки, курения, погрешностей в приеме необходимых медикаментов. При этом связи с дыхательными движениями зачастую не наблюдается.
Также при инфаркте возникает сильная слабость, одышка, характерный «страх смерти», на лбу выступает холодный, липкий пот. Другими возможными признаками этой патологии являются: нарушения сердечного ритма, головокружение, тошнота.
Рисунок 2. Симптомы инфаркта миокарда. Источник: МедПорталВ целом кардиологические боли часто сопровождаются колебаниями артериального давления, как в сторону гипертензии (выше 140/90 мм.рт.ст), так и гипотензии (ниже 90/60 мм.рт.ст). Также четким маркером боли сердечного происхождения является нарушение ритмичности сокращений сердца и «дефицит пульса» — явление, при котором частота сердечных сокращений не соответствует частоте пульса на периферических артериях.
Кардиологические проблемы часто сочетаются с сердечной недостаточностью, которая сопровождается симметричными отеками конечностей и акроцианозом — синюшностью кожи на участках тела, отдаленных от сердца: пальцах рук и ног, губах, ушных раковинах и т.д.
Важно понимать, что кардиальные заболевания могут «маскироваться» под другие патологии, из-за чего распознать их бывает довольно сложно. Например, при инфаркте миокарда с очагом ишемии в области задне-нижней части сердца боли могут возникать в центре верхней части живота.
Сложности в диагностике добавляют сопутствующие заболевания, например — неконтролируемый сахарный диабет, при котором боль в сердце даже все при том же инфаркте миокарда может отсутствовать вследствие диабетической полиневропатии (осложнение сахарного диабета, при котором происходит поражение периферических нервов и может сопровождаться как болью, так и утратой чувствительности).
Ощущения, не связанные с патологиями сердца
Наиболее распространенными причинами боли в области сердца при вдохе, не связанными с кардиологическими заболеваниями, являются:
- Пневмонии — воспаления легких.
- Плевриты — воспаления листков плевры, которое также может приводит к накоплению жидкости в грудной полости (гидроторакс).
- Повреждения ребер.
- Травмы межреберных нервов.
- Гастроэзофагеальная рефлюксная болезнь и другие поражения пищевода или верхних отделов желудка.
- Психосоматические реакции.
Патологии легких и дыхательных путей (рис.3) сопровождаются распространением боли по всей поверхности грудной клетки, ее усилением при вдохе и/или выдохе. Кашель, возникающий при этом, чаще влажный и приводит к отхаркиванию слизистой или гнойной мокроты. Также характерно повышение температуры тела до 39℃.
Рисунок 3. Причины плевральных болей в груди. Источник: МедПорталПоражения ребер всегда ассоциированы с предшествовавшими травмами грудной клетки. Боль при этом прямо связана с дыхательным актом и его глубиной. На коже может наблюдаться отек и кровоизлияния в месте повреждения ребра.
Патологии нервной системы, в частности — межреберных нервов и спинномозговых корешков, всегда связаны с движениями грудной клетки и физическими нагрузками. При этом болевые ощущения часто носят «опоясывающий характер» и ограничиваются 1-3 межреберными промежутками. При инфекционных поражениях нервных стволов наблюдается повышение температуры тела, а на коже возникает сыпь.
Боли за грудиной, обусловленные заболеваниями желудочно-кишечного тракта, напрямую связаны с приемами пищи. Часто они сопровождаются отрыжкой «кислым» или «тухлым», диареями или запорами.
При психогенном происхождении болей в груди провоцирующим фактором всегда является стресс или эмоциональная нагрузка, а какие-либо объективные изменения, как правило, отсутствуют. При этом стабилизация эмоционального состояния, в том числе — с помощью успокоительных средств, приносит облегчение.
Когда необходимо обратиться к врачу?
Боль в области сердца — опасный симптом, который всегда требует дополнительной диагностики и поиска ее причин. Важно понимать, что заболевания всех органов и систем требуют соответствующего внимания и лечения. Но в некоторых случаях можно самостоятельно определить опасность развивающегося состояния.
Впервые в жизни остро возникший приступ боли в области сердца всегда требует обращения в службу экстренной медицинской помощи. Это же касается людей с ранее диагностированной стенокардией напряжения (форма стенокардии, при которой боль возникает только на фоне воздействия триггера и устраняется приемом нитроглицерина) в случае, если прием ранее эффективной дозы нитратов не снял боль за 15 минут с момента приема препарата.
Об отсутствии серьезной опасности может свидетельствовать боль или дискомфорт за грудиной, которые возникают сразу же после резкого поворота или наклона туловища, приема пищи и принятия горизонтального положения после еды. Сюда же можно отнести кратковременные приступы несильной боли, возникающие на фоне сильных переживаний или стрессовых ситуаций. В таких случаях рекомендован плановый визит к доктору.
Важно! Независимо от характеристик боли, наличия или отсутствия иррадиации, других симптомов или провоцирующих факторов — диагностика необходима. Только осмотр доктора, лабораторные тесты, ЭКГ и другие исследования способны помочь точно установить происхождение боли и исключить угрожающие жизни состояния.
Что делать до приезда «скорой»?
При развитии инфаркта миокарда или тромбоэмболии легочной артерии правильное лечение может проводиться только в условиях стационара.
Еще до приезда «скорой помощи» следует:
- Принять одну таблетку аспирина, нитроглицерина. Аспирин позволяет снизить свертываемость крови, нитроглицерин — улучшить кровоснабжение миокарда.
- Максимально облегчить процесс дыхания. Важно обеспечить поступление свежего воздуха. Для этого нужно открыть окно в помещении и снять стесняющую грудь одежду, например — расстегнуть пуговицы рубашки.
- Занять удобное положение. Облегчить дыхание может полусидячая поза, принять которую можно, подложив несколько подушек под голову и плечи. Другим вариантом является сидячая поза с упором локтями на колени или стол с небольшим наклоном туловища вперед. (рис. 4).
- Постараться успокоиться и не паниковать. Во время стресса возрастает частота сердечных сокращений, дыхательных движений и потребность сердца в кислороде. Все это усугубляет течение инфаркта миокарда и ТЭЛА и ухудшает прогноз.
Лечение
Поскольку боль в груди на вдохе могут спровоцировать патологии разных органов и систем, тактика их лечения будет существенно варьировать.
Инфаркт миокарда и тромбоэмболия легочной артерии поддаются лечению при помощи тромболизиса — внутривенного введения препаратов, которые могут «растворить» тромбы. Однако такие процедуры эффективны в первые 4-6 часов с момента проявления боли. В более поздние сроки применяют другие методы лечения.
Другие кардиологические причины могут требовать нормализации артериального давления, сердечного ритма при помощи соответствующих медикаментов, восстановления функции клапанов сердца путем их протезирования и т.д.
Инфекционные поражения легких, сопровождающиеся болью в области сердца, могут потребовать использования антибактериальных или противовирусных средств. При бронхиальной астме в схему лечения входят β2—агонисты, глюкокортикостероиды и т.д.
Патологии ЖКТ беруться под контроль путем нормализации питания и физической активности, врачи советуют бороться с ожирением и принимать препараты, влияющие на уровень рН полости желудка.
Межреберная невралгия лечится при помощи анальгетиков, нестероидных противовоспалительных препаратов, витаминов группы В и миорелаксантов.
При психогенной кардиалгии рекомендуется консультация медицинского психолога или психиатра с решением вопроса о необходимости использования успокоительных средств.
Профилактика
Профилактика болей в области сердца при вдохе комплексная и направлена на укрепление всего организма в целом и сердечно-сосудистой системы в частности. В первую очередь это здоровый образ жизни: рациональное составление режима работы и отдыха, правильное питание и умеренные физические нагрузки. Контролировать дыхание и укрепить сердечную мышцу помогают кардио тренировки и занятия йогой.
Однако, при наличии сопутствующих заболеваний, важно согласовывать все свои действия с врачом. Например, доктор поможет контролировать уровень потребляемых жиров и холестерина. Это важно, поскольку они входят в состав клеточных мембран, и полный отказ от их потребления может навредить.
Заключение
Нельзя игнорировать боль в области сердца, какими бы характеристиками она ни обладала. Без прохождения обследования человек никогда не может быть полностью уверен в том, почему он испытывает боль. Не стоит пренебрегать собственным здоровьем — лучше обратиться за консультацией к специалисту как можно скорее.
Источники
- Трухан Д.И., Давыдов Е.Л. «Боль в грудной клетке: актуальные вопросы клинической диагностики и лечения стенокардии» // Consilium Medicum – №17(10) – 2015.
- Ю. В. Васильев «Боль за грудиной: дифференциальная диагностика, лечение» // Кардиология – 2006.
- Ruigomez A., Rodriguez L.A., Wallander M.A. et al «Chest pain in general practice: incidence, comorbidity and mortality» // Fam. Pract. – Vol. 23 – 2006
- А.Н. Беловол, И.И. Князькова «Клинические подходы к диагностике боли в груди» // Сучасні препарати та технології – No2 (78) – 2011 р.
- Nilsson S., Scheike M., Engblom D. et al. «Chest pain and ischaemic heart disease in primary care» // Br. J. Gen. Pract. – Vol. 53 – 2003.
Больница скорой медицинской помощи Новотроицка
Заведующий кардиологическим отделением
Яковлев Алексей Валерьевич
В начале напряженного рабочего дня или посреди ночи Вы внезапно почувствовали боль в груди. Болит ли у Вас именно сердце? Нужно ли Вам срочно в больницу?
Боль в области сердца — одна из самых частых причин обращения людей за скорой помощью. Так, ежегодно, несколько миллионов людей обращаются с этим симптомом за экстренной медицинской помощью. «Боли в сердце» это неточное определение. Оно используется для описания любой боли, давления, сжатия, удушья, онемения или любого другого дискомфорта в груди, шее или верхней части живота, и часто ассоциируется с болью в челюсти, головы, или руки. Такое состояние может длиться от мгновения, секунды, до нескольких дней или недель, может происходить часто или редко, и может приходить нерегулярно или предсказуемо.
Боль в области сердца — не всегда боль в сердце. Часто она не связана с сердечными проблемами. Однако если Вы испытываете боль в груди и не знаете о состоянии своей сердечнососудистой системы — проблема может оказаться серьезной и стоит потратить время для выяснения причины болей.
Причины
Боль в области сердца может быть очень разной. Ее не всегда можно описать. Боль может ощущаться как несильное жжение или как сильнейший удар. Поскольку Вы не всегда можете определить причину боли самостоятельно, не нужно тратить время на самолечение, особенно, если Вы относитесь к так называемой «группе риска» сердечных заболеваний (смотри ниже). Боль в области сердца имеет множество причин, в том числе требующих пристального внимания. Причины болей могут быть разделены на 2 больших категории — «сердечные» и «не сердечные».
«Сердечные» причины
Инфаркт миокарда — тромб, блокирующий движение крови в артериях сердца может быть причиной давящих, сжимающих болей в груди, длящихся более нескольких минут. Боль может отдавать (иррадиировать) в область спины, шеи, нижней челюсти, плеч и рук (особенно левой). Другими симптомами могут быть одышка, холодный пот, тошнота.
Стенокардия. С годами в артериях Вашего сердца могут образовываться жировые бляшки, ограничивающие поступление крови к мышце сердца, особенно во время физической нагрузки. Именно ограничение кровотока по артериям сердца является причиной приступов болей в груди — стенокардии. Стенокардия часто описывается людьми как чувство сдавления или сжатия в грудной клетке. Она обычно возникает во время физической нагрузки или стресса. Боль обычно длится около минуты и прекращается в покое.
Другие сердечные причины. Другие причины, которые могут проявляться болью в груди, включают воспаление сердечной сорочки (перикардит), чаще всего возникающий из-за вирусной инфекции. Боли при перикардите носят чаще всего острый, колющий характер. Также может наблюдаться лихорадка и недомогание. Реже причиной боли может быть расслоение аорты — главной артерии Вашего тела. Внутренний слой этой артерии может отделяться под давлением крови и результатом этого являются резкие внезапные и сильные боли в грудной клетке. Расслоение аорты может быть результатом травмы грудной клетки или осложнением неконтролируемой артериальной гипертензии.
Пролапс митрального клапана так же может служить источником боли разнообразного характера в области сердца особенно на фоне вегето-сосудистой дистонии.
«Несердечные» причины
Прекордиальный синдром. Бывает, когда вдыхаешь, появляется неприятное ощущение боли в сердце. Напряжение нарастает и, кажется, что сейчас внутри что-нибудь лопнет. Боль может заставить перевести дыхание, может заставить не дышать. В это время стараешься не двигаться и по возможности делать короткие вдохи, а когда уже все равно, делаешь резкий вдох, и боль в сердце неожиданно проходит. Многие люди ошибочно полагают, что у них случился сердечный приступ. Но хоть боль и сильная, и, кажется, что болит сердце, но на самом деле боль никак не связана с сердцем. Прекордиальный синдром является наиболее распространенной причиной повторяющихся болей в грудной области. Чаще всего наблюдается у детей и подростков, но иногда сохраняется и в зрелом возрасте. Боль возникает очень неожиданно и так же неожиданно проходит. Кажется, что эта чрезвычайно острая боль усугубляется глубоким дыханием и резкими движениями. Но это всего лишь ощущения. Боль обычно длится от 30 секунд до 3 минут, прежде чем исчезнуть. Иногда боль внезапно исчезают после глубокого вдоха или резкого движения. После того, как острая боль прошла, может возникнуть ощущение тупой боли в области сердца. Болевые атаки могут происходить достаточно часто, иногда несколько раз в день. Они не зависят от состояния стресса, времени суток и характера вашей деятельности. Врачи не нашли взаимосвязь между прекордиальным синдромом и тяжёлой физической нагрузкой. Но некоторые врачи считают, что позы, затрудняющие дыхание могут стать причиной очередных болей в области сердца. В настоящее время врачи и исследователи не знают, что вызывает боль, связанную с прекордиальным синдромом. Наиболее распространено мнение о том, что боль является результатом защемления нерва.
Хотя врачи не уверены в истинных причинах прекордиального синдрома, они уверены, что это заболевание не представляет никакой опасности. Прекордиальный синдром – это не повод для тревоги.
Итак, перечислим основные характеристики прекордиального синдрома:
Что делать, если при вдохе болит сердце? Расслабьтесь, прекордиальный синдром абсолютно безвреден и не требует специального лечения. Болевые атаки, как правило, возникают до 20-летнего возраста. И с каждым годом напоминают ос себе всё реже. Часто, глубокий вдох останавливает боль. Но большинство предпочитают поверхностное дыхание, пока боль не отступит сама по себе.
Изжога. Кислый желудочный сок, попадающий из желудка в пищевод (трубку, соединяющую ротовую полость с желудком), может быть причиной изжоги — мучительного жгучего ощущения в груди. Часто она сочетается с кислым вкусом и отрыжкой. Боли в грудной клетке при изжоге обычно связаны с приемом пищи и могут длиться часами. Этот симптом чаще всего возникает при наклонах или в положении лежа. Облегчает изжогу прием антацидов.
Панические атаки. Если Вы испытываете приступы беспричинного страха, сочетающиеся с болью в грудной клетке, учащенным сердцебиением, гипервентиляцией (учащенным дыханием) и обильным потоотделением, Вы можете страдать «паническими атаками» — своеобразной формой нарушения функции вегетативной нервной системы.
Хронический и острый стресс на работе и дома. Как результат — бессонница, состояние тревоги и даже боли в области сердца, мешающие жить и работать, да и просто пугающие.
Плеврит. Острая, ограниченная боль в груди, усиливающаяся при вдохе или кашле, может быть признаком плеврита. Боль возникает из-за воспаления мембраны, выстилающей грудную полость изнутри и покрывающей легкие. Плеврит может возникать при различных заболеваниях, но чаще всего — при пневмонии.
Синдром Титце. При определенных условиях хрящевые части ребер, особенно хрящи, прикрепляющиеся к грудине, могут воспаляться. Боль при этом заболевании может возникать внезапно и быть довольно интенсивной, имитируя приступ стенокардии. Однако локализация боли может быть различной. При синдроме Титце боль может усиливаться при нажатии на грудину или ребра около грудины. Боли при стенокардии и инфаркте миокарда не зависят от этого!
Остеохондроз шейного и грудного отделов позвоночника приводит к так называемой вертеброгенной кардиалгии, которая напоминает стенокардию. При этом состоянии наблюдается интенсивная и продолжительная боль за грудиной, в левой половине грудной клетки. Может отмечаться иррадиация в руки, межлопаточную область. Боль усиливается или ослабевает при изменении положения тела, поворотах головы, движениях рук. Диагноз можно подтвердить, проведя МРТ позвоночника.
Повреждения ребер и ущемление нервов. Ушибы и переломы ребер, также как и ущемление нервных корешков, могут быть причиной боли, иногда очень сильной. Межрёберная невралгия. Основным симптомом этого заболевания является боль в области груди, затрудняющая дыхание или вызывающая неудобство. Межрёберная невралгия чаще всего вызывает боль в левой части груди. Эта форма невралгии чаще встречается у женщин, чем у мужчин. Межрёберная невралгия может быть ошибочно принята за плеврит или другие воспалительные процессы в лёгких.
Невралгия – это термин, используемый, для того чтобы выразить боль различного характера нервной ткани, в которой нет каких-либо структурных изменений. Невралгическая боль непостоянна, в некоторых случаях она как будто гуляет по грудной клетке, перемещаясь с места на место. Невралгия, как правило, характеризуется тупой болью с периодическими обострениями. Расширение грудной клетки при глубоком дыхании усугубляет боль. Клиническими проявлениями этого заболевания являются частые боли в одном или нескольких межреберных промежутках. При кашле или во время глубокого дыхания боли в сердце усиливаются, они похожи на резкие покалывания в области груди. Чаще всего межрёберная невралгия встречается у женщин с ослабленной нервной системой, которые знают не понаслышке, что такое депрессия и стресс. Сложно составить полный список симптомов этого заболевания. Кроме того, признаки и симптомы межрёберной невралгии могут варьироваться в зависимости от индивидуальных особенностей каждого пациента. Только врач может поставить диагноз!
Основные симптомы межрёберной невралгии:
Наличие всех перечисленных симптомов для постановки диагноза не обязательно. Согласитесь, симптомы достаточно серьёзные. Именно поэтому так важно обратиться к специалисту при первых же признаках межрёберной невралгии.
Эмболия легочной артерии. Этот вид эмболии развивается, когда тромб попадает в легочную артерию, блокируя поступление крови к сердцу. Симптомы этого жизнеугрожающего состояния могут включать внезапную, резкую боль в груди, возникающую или усиливающуюся при глубоком дыхании или кашле. Другие симптомы — одышка, сердцебиение, чувство тревоги, потеря сознания.
Другие заболевания легких. Пневмоторакс (спавшееся легкое), высокое давление в сосудах, снабжающих легкие (легочная гипертензия) и тяжелая бронхиальная астма также могут проявляться болью в грудной клетке. Заболевания мышц. Боль, обусловленная заболеваниями мышц, как правило, начинает беспокоить при поворотах туловища или при поднятии рук. Хронический болевой синдром, такой, как фибромиалгия, может быть причиной постоянной боли в грудной клетке.
Заболевания пищевода. Некоторые заболевания пищевода могут вызвать нарушение глотания и, следовательно, дискомфорт в грудной клетке. Спазм пищевода может быть причиной боли в груди. У пациентов с этим заболеванием мышцы, в норме продвигающие пищу по пищеводу, работают нескоординировано. Поскольку спазм пищевода может проходить после приема нитроглицерина — также, как стенокардия — часто возникают диагностические ошибки. Другое нарушение глотания, известное как ахалазия, также может вызвать боль в грудной клетке. В этом случае клапан в нижней трети пищевода не открывается как должно и не пропускает пищу в желудок. Она остается в пищеводе, вызывая неприятные ощущения, боль и изжогу.
Опоясывающий лишай. Эта инфекция, вызываемая вирусом герпеса и поражающая нервные окончания, может быть причиной сильнейших болей в грудной клетке. Боли могут локализоваться в левой половине грудной клетки или носить опоясывающий характер. Это заболевание может оставить после себя осложнение — постгерпетическую невралгию — причину длительных болей и повышенной кожной чувствительности.
Заболевания желчного пузыря и поджелудочной железы. Камни в желчном пузыре или воспаление желчного пузыря (холецистит) и поджелудочной железы (панкреатит) могут быть причиной болей в верхней части живота, отдающих в область сердца.
Поскольку боль в грудной клетке может быть следствием множества различных причин, не занимайтесь самодиагностикой и самолечением и не игнорируйте сильные и продолжительные боли. Причина Вашей боли может быть не так серьезна — но для того, чтобы ее установить, необходимо обратиться к специалистам.
Когда необходимо обратиться к врачу?
Важно принять во внимание следующие факторы, повышающие вероятность возникновения чрезвычайных ситуаций при боли в сердце:
Если Вы почувствовали острую, необъяснимую и длительную боль в грудной клетке, возможно, в сочетании с другими симптомами (таким, как одышка) или боль, отдающую в одну или обе руки, под лопатку — необходимо срочно обратиться к врачу. Возможно, это сохранит Вам жизнь или успокоит Вас, если не будет найдено серьезных проблем с Вашим здоровьем. Будьте здоровы!
Почему трудно дышать? 16 возможных причин
Чем может быть опасно затруднение дыхания?
Кратковременная одышка — это приспособление нашего организма, которое не несёт вреда. Другое дело, если дыхание затруднено без видимой причины или сопровождается другими симптомами: болью в груди, нарушением ритма сердца, кашлем на протяжении нескольких минут и более. Это может быть признаком серьезной проблемы и требует немедленного обращения к врачу.
Почему становится трудно дышать?
Временные причины затруднения дыхания
- Одышка после физической активности — совершенно нормальное явление. Так тело реагирует на повышенную нагрузку. Дыхание обычно восстанавливается за одну-две минуты.
- Эмоциональное напряжение — частая причина нарушения дыхания. Оно становится частым и поверхностным, учащается сердцебиение. Дискомфорт пройдёт сам через некоторое время.
- Нахождение в душном помещении или в высокогорье. Из-за духоты или низкого давления человек начинает чаще дышать, чтобы получить нужное количество кислорода.
Все болезни сердца вызывают одышку по одной причине — гипоксии, или недостатке кислорода. Но они оказывают разное воздействие на организм.
- Ишемическая болезнь сердца — заболевание, в основе которого лежит конфликт: миокард (сердечная мышца) получает меньше кислорода, чем ей необходимо из-за поражения коронарных артерий (сосуды, питающие миокард).
- Аритмия — нарушение сердечного ритма. Кровь передвигается по телу или слишком медленно, и не успевает принести кислород к тканям. Или слишком быстро, не успевая увеличить содержание кислорода в сосудах лёгких.
- Пороки и сердечная недостаточность также приводят к застою крови, её недостаточной циркуляции.
Болезни сердца легко узнать. Помимо одышки пациент ощущает боль в груди, у него отекают и синеют конечности. Эти симптомы ясны врачу и облегчают постановку диагноза.
Болезни лёгких и дыхательных путейЧитать по теме: Может ли болеть сердце?
Любое заболевание, при котором сужается просвет дыхательных путей, приводит к затруднению дыхания.
- Инородные тела в носовой полости, глотке, бронхах мешают поступлению воздуха. Дыхание становится частым, громким и менее глубоким, появляется паника. В этой ситуации необходима экстренная помощь.
- Пневмо- и гидроторакс — это скопление газа или жидкости в плевре лёгких. Кроме частого дыхания присутствуют и другие симптомы — сухой кашель, частое сердцебиение, слёзы и ощущение панического страха.
- Опухоли и кисты могут как сужать просвет дыхательных путей (если находятся в носоглотке), так и нарушать саму работу кислородного обмена (если расположены в лёгких).
- Бронхиальная астма — в её приступы происходит резкое сужение просвета бронхов в ответ на аллерген, стресс, недостаток воздуха.
- Респираторные заболевания также снижают способность к свободному дыханию.
Заболевания нервной системы, нарушающие дыханиеЧитать по теме: Как проверить легкие?
Заболевания нервной системы, во время которых затрудняется дыхание, могут быть связаны с патологиями головного мозга, позвоночника и периферическими нервами.
- Поражения мозга: травма, новообразование, инсульт, энцефалит. Они могут привести к затруднению дыхания из-за нарушения работы дыхательного центра. Дыхание контролируется именно мозгом, и проблемы в его работе могут привести к слишком частому или редкому дыханию, а в тяжелых случаях и вовсе к его остановке.
- Межрёберная невралгия вызывает сильную боль при движении грудной клетки. Чтобы избежать дискомфорта, больной дышит редко и поверхностно.
- Искривлённый позвоночник может давить на нервы и сосуды. А это уже будет вызывать спазмы бронхов, сужение просвета артерий или боль при попытке сделать глубокий вдох.
Сюда же врачи часто относят нарушения дыхания, связанные с неврозами или истериками. Однако они легко снимаются седативными средствами и не свидетельствуют об отдельном заболевании, но нуждаются в консультации невролога и/или психотерапевта.
Боли в области сердца у детей
Часто на прием к кардиологу приводят детей, которые предъявляют жалобы на боли в сердце. Хочу сразу предупредить родителей, чтобы они не пугались и не паниковали: если ваш ребенок до этого события был здоров, прошел все необходимые по возрасту скрининговые обследования (Эхо-КГ, т.е. ультразвуковое обследование сердца в 1 мес., 6-7 лет, ЭКГ в 1г, 7 лет, 14 лет) и при этом у него не выявлялись отклонения, скорее всего, его жалобы не связаны с заболеванием сердца.⠀ ⠀ ⠀ ⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀
Само по себе сердце у детей не болит практически никогда. Ишемические боли, инфаркты у детей – к счастью, исключительно редкая патология. К тому же, локализация ишемической боли – загрудинная, а не под левым соском, куда чаще всего показывают наши молодые пациенты.Дети с заболеваниями сердца жалоб на боли, как правило, не предъявляют. Их беспокоит общая слабость, невозможность выполнять физические нагрузки наравне со сверстниками, одышка (не путать с чувством нехватки воздуха, невозможностью сделать полноценный вдох), отеки, ощущения перебоев в сердце.⠀Отчего же возникают жалобы на боли в сердце у детей?
Надо понимать, что это – не боли в сердце, а скорее боли в области сердца. То, что ощущает, ваш ребенок – это не боль, а скорее, дискомфорт. Причин множество. Хочу выделить 3 наиболее частых:
- Первая причина: различные патологии позвоночника. Даже обычное нарушение осанки (частое состояние у детей), при условиях, что ребенок проводит много времени в вынужденной позе (на уроках в школе, затем за письменным столом дома, за компьютером и т.д.), может вызывать болезненные ощущения в грудной клетке ,в т.ч. в области сердца. Особенно это актуально, если в жизни ребенка мало физических нагрузок, когда он может задействовать другие мышцы, натренировать их.
- Второй достаточной частой причиной могут служить заболевания желудочно-кишечного тракта: гастриты, язвенная болезнь (к сожалению, все более частые в детском возрасте), аномалии и дискинезии желчевыводящих путей.
- И наконец третья, пожалуй наиболее частая причина: невротические состояния. Дети, перегруженные учебой, занятиями с репетиторами, в музыкальных и художественных школах, вынуждены жить в условиях 10-12-часового рабочего дня. Возможно, они не жалуются на усталость, но организм сигнализирует о проблемах вот такими болями в области сердца.⠀ ⠀ ⠀ ⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀⠀ ⠀ ⠀⠀⠀⠀⠀⠀⠀⠀⠀ ⠀
То же самое относится к детям (особенно подросткам), которые стараются хорошо учиться, не разочаровывать родителей и учителей, постоянно занимаются подготовкой к урокам и экзаменам. Длительное пребывание в стрессовых условиях вызывает истощение компенсаторных возможностей организма.
И еще один повод: дорогие родители, пожалуйста, задумайтесь! Возможно, вы слишком заняты работой, домашними заботами, уходом за другими детьми в семье, и стали меньше внимания уделять своему подросшему и вроде бы успешному ребенку. Вы уже не обнимаете его так часто, как раньше; не беседуете с ним «по душам» о его проблемах (какие могут быть проблемы в таком возрасте!) А вашему сыну или дочери по-прежнему нужно знать, что он самый лучший, самый любимый. И если этого нет, ребенок чувствует себя обделенным и может испытывать разнообразные болевые ощущения и постарается привлечь к этому ваше внимание.
Когда же боль в области сердца (повторяю, у здорового до этого ребенка) должна вас насторожить? Если ваш ребенок перенес (особенно на ногах) вирусную инфекцию, и у него сохраняется слабость, потливость, температурный «хвост», он явно не может восстановиться, делать обычную для себя работу – вот тогда в обязательном порядке вам нужно обратиться к педиатру или детскому кардиологу для исключения серьезных проблем.
Любите своих детей и будьте здоровы!⠀⠀⠀⠀⠀⠀
Боль при кашле — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль при кашле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.Определение
Боль при кашле чаще всего сопряжена с заболеваниями органов дыхания и локализуется в грудной клетке.
Дыхательная система состоит из верхних дыхательных путей (полости носа, гортани) и нижних дыхательных путей (трахеи, бронхов и легких). Воздух, проходя по дыхательным путям, очищается, согревается, увлажняется. В конце самых мелких бронхов (бронхиол) расположены альвеолярные ходы и альвеолярные мешочки, в которых происходит газообмен. Дыхательные бронхиолы, альвеолярные ходы и альвеолярные мешочки с альвеолами составляют альвеолярное дерево, или дыхательную паренхиму легкого. Перечисленные структуры, происходящие из одной конечной бронхиолы, образуют функционально-анатомическую единицу — ацинус. Альвеолярные ходы и мешочки, относящиеся к одной дыхательной бронхиоле, составляют первичную дольку (в каждом ацинусе их около 16). Число ацинусов в обоих легких достигает 30 000, а альвеол — 300-350 млн. Из ацинусов слагаются дольки, из долек — сегменты, из сегментов — доли, а из долей — целое легкое.
Каждое легкое заключено в двойную оболочку – два листка плевры, между которыми находится герметичная плевральная полость, заполненная очень малым количеством жидкости.
Кашель – это защитная реакция организма на любое раздражение дыхательных путей. Раздражителями кашлевых рецепторов могут выступать мокрота, кровь в дыхательных путях, слизь из носа, стекающая по задней стенке глотки, различные аллергены, дым, пыль, инородные тела, холодный воздух, некоторые лекарства и др.
Разновидности боли при кашлеБоль при кашле может быть сильной или слабой интенсивности, острой или тупой, ограниченной или разлитой. Локализация боли зависит от причины возникновения кашля и от пораженного органа. Она может ощущаться в горле, за грудиной, внутри груди, под ребрами, в спине, животе, отдавать в голову. Кашель и боль могут быть как симптомами одного и того же заболевания, так и независимыми друг от друга.
Возможные причины боли при кашле
Выделяют следующие причины боли при кашле:
- перенапряжение дыхательных мышц, участвующих в осуществлении кашля;
- заболевания органов дыхательной системы;
- заболевания сердца;
- травмы и болезни костей, мышц и нервов грудной клетки;
- заболевания органов пищеварительной системы;
- заболевания почек и др.
При заболеваниях, сопровождающихся постоянным мучительным кашлем, перенапрягаются межреберные мышцы и диафрагма, что проявляется тупой, разлитой мышечной болью.
При воспалении слизистой оболочки трахеи (при трахеите) возникает сухой, громкий, надсадный, грубый кашель, для которого характерны жжение и боль за грудиной.
Выраженность боли уменьшается, когда сухой кашель переходит во влажный. Трахеит чаще бывает инфекционным, вызванным вирусами или бактериями.
У пациентов ухудшается общее самочувствие, поднимается температура тела.При воспалении легких (пневмонии) отмечается глубокий кашель с отделением мокроты, появляется боль в грудной клетке в проекции воспаленного участка легкого.
Боль усиливается при кашле и глубоком вдохе из-за движения листков плевры, а уменьшается, если пациент лежит на стороне пораженного легкого.
Воспаление легких может быть первичным, в этом случае заболевание начинается остро — с озноба, слабости, повышения температуры тела до 38–39°С, сопровождается кашлем и затруднением дыхания, чаще протекает по типу крупозного поражения, то есть воспалительный процесс захватывает целую долю с вовлечением большого участка плевры. А бывает вторичным, когда воспаление переходит с бронхов на легочную ткань. Возникает очаг бронхопневмонии, но и в этом случае может воспалиться плевра, с той лишь разницей, что размер поражения гораздо меньше. Вызвать пневмонию могут бактерии, вирусы, грибки, паразиты.
Плеврит (воспаление листков плевры) может быть инфекционным и неинфекционным. Инфекционный плеврит возникает при пневмонии, абсцессе легкого, бронхоэктатической болезни (расширении и деформации бронхов с развитием хронического гнойного воспаления), туберкулезе, абсцессе под диафрагмой, воспалении околопочечной жировой ткани, воспалении поджелудочной железы. Неинфекционный плеврит обусловлен системными заболеваниями соединительной ткани (ревматоидным артритом, системной красной волчанкой и др.), распространением опухолевых клеток на плевру, снижением насосной функции сердца (например, при инфаркте миокарда, тромбоэмболии легочной артерии), травмами грудной клетки (закрытым перелом ребер) и т.д. Плеврит может быть сухим, в этом случае уменьшается количество жидкости в плевральной полости, воспаленные листки плевры не скользят, а трутся друг о друга при дыхании, что провоцирует очень болезненный рефлекторный кашель, усиливающийся при вдохе. Плеврит бывает экссудативным, когда из-за воспалительного процесса выделяется жидкость и накапливается в полости плевры. В период накопления жидкости клиническая картина схожа с сухим плевритом, далее жидкость раздвигает листки плевры, боль становится слабее, но при этом, из-за сдавления легкого, возникает одышка.
При гастроэзофагеальной рефлюксной болезни из-за заброса кислого желудочного содержимого в пищевод воспаляется его слизистая оболочка, наблюдается изжога, отрыжка кислым, боль, жжение за грудиной и кашель, усиливающий боль.
Легочная ткань не имеет болевых рецепторов, поэтому при раке легкого боль появляется тогда, когда опухолевые клетки прорастают в окружающие ткани — плевру, трахею, бронхи и т.д. В этом случае пациента беспокоит мучительный кашель, нередко с кровью. Ухудшается общее самочувствие, беспокоит слабость, похудение без видимых на то причин.
Аналогичная ситуация возникает, если метастазы из других органов попадают в легкие, это может быть при раке молочной железы, желудка, пищевода, прямой кишки, кожи (меланоме), почек, печени и др.Перикардит (воспаление оболочки сердца), по аналогии с плевритом, бывает сухим и выпотным. Вызвать его могут заболевания сердца (инфаркт миокарда, воспаление сердечной мышцы и др.), различные инфекции, системные заболевания соединительной ткани, травмы сердца, опухоли и т.д. Сухой перикардит сопровождается постепенно нарастающей тупой, давящей болью за грудиной, отдающей в шею, левую лопатку. При этом появляется учащенное сердцебиение, одышка, сухой кашель, который усиливает боль. По мере накопления жидкости между листками перикарда состояние ухудшается из-за сдавления сердца.
Межреберная невралгия возникает при сдавлении межреберного нерва на уровне выхода из позвоночника или по его ходу. Проявляется острой, ноющей болью, усиливающейся во время глубокого вдоха и кашля.
Кашель увеличивает давление в брюшной полости и области таза, поэтому при воспалительных заболеваниях желудочно-кишечного тракта (например, аппендиците), органов малого таза (например, воспалении яичников), грыжах (белой линии живота, пупочной, паховой) кашель может спровоцировать или усилить уже имеющуюся боль.Головной и спинной мозг омывается ликвором, его колебания при кашле увеличивают внутричерепное давление, возникает головная боль. Этот процесс может носить естественно-закономерный характер, а может скрывать серьезные заболевания: объемные образования в полости черепа, аномалии сосудов, препятствующие движению ликвора.
К каким врачам обращаться?
Прежде всего следует обратиться к
терапевту или врачу общей практики, а он, если нужно, направит на консультацию к узкому специалисту (
гастроэнтерологу,
неврологу,
кардиологу и др.).
Диагностика и обследования в случае боли при кашле
Для выявления причин, вызывающих боль при кашле, врач собирает анамнез, проводит тщательный осмотр пациента и назначает дополнительные лабораторные и инструментальные исследования.
- Клинический анализ крови с развернутой лейкоцитарной формулой.
Что такое плевритная боль в груди?
Больно при вдохе и выдохе? И усиливается ли боль при попытке сделать глубокий вдох? Врачи называют эту острую, колющую или жгучую боль «плевритной болью в груди».
Этот вид боли обычно связан с проблемами с легочными оболочками, называемыми плеврой. Но этот термин можно использовать для описания любой сильной боли в груди, которая возникает, когда вы дышите, кашляете или смеетесь. Его может вызвать множество вещей, включая инфекции, тромбы и проблемы с сердцем.
Как и при любой боли в груди, вам необходимо пройти обследование. Ваш врач может использовать визуализационные тесты, такие как рентген, компьютерная томография и ЭКГ, чтобы выяснить, почему вы страдаете. Они также могут сделать анализы крови. Вот некоторые из возможностей.
Плеврит
Это состояние является основной причиной плевритной боли в груди. Плеврит также может вызывать боль в плечах или спине. Дышать может настолько больно, что вы делаете небольшие неглубокие вдохи.
Плевра представляет собой два тонких пластинчатых слоя.Один покрывает ваши легкие. Другой — на внутренней стороне грудной клетки. В пространстве между двумя слоями (плевральная полость) есть небольшое количество жидкости. Это помогает слоям плавно скользить при дыхании.
Продолжение
Плевра может раздражаться и болезненно тереться друг о друга. Врач может послушать ваше дыхание и услышать царапающий звук, который это вызывает.
Доктора не всегда знают, что вызывает плеврит. Иногда это проходит само по себе.
Лечение включает:
Плеврит часто вызывается другой проблемой со здоровьем, например инфекцией.В таком случае ваш врач лечит и это заболевание.
Инфекция легких
Бактериальная пневмония и туберкулез (ТБ) — частые причины плевритной боли в груди. Вирусы, такие как грипп или даже грибковая инфекция, могут вызвать инфекции в легких. Другие симптомы включают:
Ваше лечение будет зависеть от того, какая у вас инфекция. Вы получите:
Если это вирусная инфекция, она может исчезнуть сама по себе. НПВП, такие как ибупрофен и ацетаминофен, могут помочь вам почувствовать себя лучше.
Позвоните своему врачу, если вы:
- У вас не проходит кашель
- У вас одышка
- У вас боль в груди и жар
- Кашель с кровью
Сгустки крови
Тромбоэмболия легочной артерии ( PE) — это сгусток, который блокирует кровоток в легких. Это может быть опасно для жизни. Обычно сгусток образуется в глубокой вене (например, в голенях), вырывается и попадает в легкие. Помимо внезапной плевритической боли в груди, у вас могут быть:
Немедленно обратитесь к врачу, если у вас есть эти симптомы.
Лечебные процедуры включают:
- Разжижители крови для уменьшения размера сгустка и предотвращения образования новых
- Лекарства, растворяющие сгустки, применяемые при большом или опасном для жизни ПЭ
Коллапс легкого (пневмоторакс)
Когда воздух попадает в плевральную полость, давление может привести к полному или частичному коллапсу легкого. Это может быть вызвано:
- Травмой грудной клетки
- Повреждением из-за болезни легких
- Некоторые медицинские процедуры
Легкое также может коллапсировать без очевидной причины.
В некоторых случаях коллапс легкого опасен для жизни. Основные симптомы — внезапная боль в груди и одышка. В худших случаях у вас может быть:
Незначительный пневмоторакс может излечиться сам по себе. Лечение более серьезных может включать:
- Иглу или трубку, вставленную между ребрами, чтобы удалить воздух, чтобы ваше легкое могло расширяться
- Кислородная терапия
Проблемы с сердцем
Сердечный приступ — одна из вещей, которую врачи хочу исключить, когда кто-то жалуется на боль в груди.Но часто сердечный приступ ощущается как давление и перемещается вниз по руке, в шею или челюсть. Вы также можете:
- У вас тошнота
- Много потеть
- Задыхаться
Если вы думаете, что у вас может быть сердечный приступ, позвоните сейчас же.
Перикардит возникает, когда набухает мешок вокруг сердца. Плевритная боль в груди возникает внезапно и обычно ощущается в передней части груди. У вас тоже может подняться температура.
Причиной перикардита может многое.Инфекция — частая причина. Состояние часто бывает легким и может пройти само по себе. Как правило, лечение включает:
- НПВП для облегчения боли
- Отдых
- Лекарство под названием колхицин для уменьшения отека и предотвращения повторения проблемы
Если врачи знают, что вызвало перикардит, они, вероятно, вылечят это проблема тоже.
Аутоиммунные заболевания
Эти состояния возникают, когда ваша иммунная система по ошибке атакует здоровые ткани организма.Ревматоидный артрит и волчанка — два распространенных типа, которые могут вызвать плевритную боль в груди. И то и другое случается чаще с женщинами. Другие симптомы включают:
Лечение обоих состояний включает:
COVID-19
В нескольких исследовательских работах и отчетах о случаях заболевания сообщается, что плевритная боль в груди может быть симптомом COVID-19, инфекции, вызванной новым коронавирусом. Но требуется гораздо больше исследований. По мере развития пандемии исследователи узнают больше обо всех симптомах COVID-19.
Наиболее частыми симптомами COVID-19 являются:
- Кашель
- Лихорадка
- Одышка
Если у вас есть какие-либо из этих симптомов, немедленно обратитесь за медицинской помощью:
- Серьезные проблемы с дыханием
- Боль в груди или давление, которое не проходит
- Путаница
- Синий оттенок губ или лица
Боль при глубоком дыхании: симптомы, причины и диагностика
Если вы испытываете боль при дыхании, будь то нормальное дыхание или при глубоком вдохе, вы, вероятно, беспокоитесь.Врачи описывают боль, возникающую при глубоком вдохе, как плевритную боль в груди или плеврит . Название происходит от оболочки, выстилающей легкие, известной как плевра.
Термин плеврит иногда используется для описания любой острой боли, возникающей при глубоком вдохе, но также может использоваться для описания воспаления плевры. Плевритная боль может быть вызвана любым количеством расстройств, заболеваний или травм, затрагивающих легкие, плевру или связанные с ними ткани или органы, включая:
- Связки, мышцы и мягкие ткани грудной клетки
- Грудной отдел
- Сердце и перикард (подкладка сердца)
- Пищевод
- Грудь
Брианна Гилмартин / Verywell
Симптомы
Существует ряд симптомов, которые могут возникать наряду с болезненным дыханием, в зависимости от основной причины, в том числе:
- Кашель
- Одышка
- Охриплость
- Свистящее дыхание
- Боль, распространяющаяся в спину или плечо
- Лихорадка и / или озноб
Плевритная боль может возникать только при дыхании или быть повсеместной, но усиливаться при вдохе.Плевритная боль бывает внезапной, острой, колющей и сильной.
Причины, связанные с легкими
Хотя сами легкие не имеют болевых рецепторов, медицинские состояния, связанные с легкими, могут вызывать боль несколькими способами, в том числе вызывающими раздражение плевры. Некоторые из них включают:
- Пневмония — это инфекция легких, которая может быть бактериальной, вирусной или грибковой.
- Вирусные инфекции часто могут вызывать плевритную боль.К ним относятся вирус Коксаки, респираторно-синцитиальный вирус (RSV), грипп, парагрипп, новый коронавирус (COVID-19), эпидемический паротит, аденовирус, цитомегаловирус (CMV) и вирус Эпштейна-Барра (EBV).
- Рак легкого обычно сопровождается плевритной болью. Самый распространенный тип, аденокарцинома легких, имеет тенденцию расти на периферии легкого рядом с плеврой и наиболее часто встречается у людей, которые никогда не курили, женщин и молодых людей с раком легких. Иногда эти виды рака сначала вызывают симптомы, когда они распространяются на плевру и вызывают боль.
- Плевральный выпот — это скопление жидкости между слоями плевры, которое может быть вызвано любым количеством заболеваний, включая болезнь легких, болезнь сердца и аутоиммунные нарушения (например, ревматоидный артрит). Злокачественные плевральные выпоты — это плевральные выпоты, содержащие раковые клетки, которые связаны с раком легких, раком груди и метастатическим раком, распространившимся в легкие.
- Пневмоторакс — это коллапс части или всего легкого, который может вызвать сильную боль в груди и одышку.Пневмоторакс — частое осложнение эмфиземы и других заболеваний легких.
- Легочная эмболия — это потенциально опасное для жизни состояние, при котором сгусток в вене отрывается и перемещается в легкие. Факторы риска тромбоэмболии легочной артерии включают недавнюю операцию, сердечные заболевания и тромбоз глубоких вен (ТГВ).
- Инфаркт легкого , , также называемый инфарктом легкого, возникает, когда часть легочной ткани умирает из-за блокирования ее кровоснабжения.
- Мезотелиома — это тип рака, который возникает в плевре и чаще всего встречается у людей, подвергшихся воздействию асбеста. Воздействие асбеста может происходить на работе или у людей, которые реконструируют дома, построенные до того, как асбест был запрещен для этого использования.
- Туберкулез (ТБ) — относительно редкая причина плевритной боли в Соединенных Штатах, но очень распространенная причина во всем мире. Тем не менее, похоже, что туберкулез растет в Соединенных Штатах, и любой, кто путешествовал, должен пройти обследование, если он справляется с болью в легких.
Исследования плевритной боли в груди показали, что тромбоэмболия легочной артерии является наиболее частой опасной для жизни причиной и источником боли в 5–21% случаев.
Причины, связанные с сердцем
Поскольку сердце находится рядом с легкими (и плеврой) и движется вместе с дыханием, сердечные заболевания могут вызывать боль при дыхании. Некоторые сердечные заболевания, вызывающие плевритную боль в груди, включают:
- Перикардит — это воспаление оболочек сердца (перикарда).Перикардит возникает по многим причинам, включая инфекции, рак (чаще всего рак легких и рак груди), аутоиммунные состояния, такие как волчанка и заболевание почек.
- Инфаркт миокарда (сердечный приступ) вызывается блокировкой кровотока в части сердечной мышцы.
- Расслоение аорты — это неотложная медицинская помощь, при которой ослабление аорты позволяет крови пролиться на внутреннюю оболочку аорты. Это часто вызывает сильную рвущую боль, которая может ощущаться в груди и спине.
- Легочная гипертензия — серьезное заболевание, при котором повышено кровяное давление в легочной артерии. Легочная гипертензия может быть вызвана любым количеством состояний, включая болезни сердца, заболевания легких, заболевания соединительной ткани и даже некоторые лекарства.
Костно-мышечные причины
Состояния, затрагивающие любую из костных или мягких тканевых структур грудной клетки, могут вызывать боль, которая возникает или усиливается при дыхании. Некоторые из них включают:
- Переломы ребер часто вызывают боль, которая развивается постепенно и усиливается при глубоком вдохе и кашле.
- Костохондрит — это воспаление соединения ребер, часто проявляющееся болью при дыхании и припухлостью вокруг грудины. Костохондрит часто принимают за сердечный приступ.
Другие возможные причины
Есть также причины, которые изначально могут быть неочевидными.
- Гемоторакс — скопление крови в плевральной полости, обычно в результате травмы.
- Опоясывающий лишай (опоясывающий герпес) — это реактивация вируса ветряной оспы, которая может вызвать плевритную боль, если она возникает в одном из дерматома (нервных групп) грудной клетки.Опоясывающий лишай чаще всего встречается у пожилых людей, причем риск увеличивается с возрастом. Хотя опоясывающий лишай обычно связан с сыпью, боль часто предшествует высыпанию на несколько дней, что иногда затрудняет первоначальный диагноз.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) может вызвать тяжелый кислотный рефлюкс и вызвать симптомы, часто среди ночи, которые ошибочно принимают за сердечный приступ. Иногда возникает боль при дыхании. ГЭРБ также может вызывать хронический кашель и другие симптомы, легко приписываемые легким.
Диагностика
В зависимости от ваших симптомов врач может порекомендовать вам несколько различных тестов. К ним относятся:
- Рентген грудной клетки: Рентген грудной клетки может быть полезен, если он показывает проблему, но отрицательный рентгеновский снимок не может исключить многие из потенциальных причин плевритной боли в груди. Например, рентген грудной клетки дает отрицательный результат у 25% людей с раком легких.
- Компьютерная томография (КТ): это тип рентгеновского снимка, при котором несколько изображений создают «срезы» внутренних органов или частей тела.
- Магнитно-резонансная томография (МРТ): МРТ лучше подходит для визуализации мягких тканей.
- КТ-ангиография: используется для проверки сердечных заболеваний.
- Электрокардиограмма (ЭКГ): используется для проверки нарушений сердечного ритма.
- Эхокардиограмма: это ультразвуковое исследование вашего сердца.
- Торакоцентез: Эта процедура используется для извлечения жидкости из плевральной полости с помощью иглы и шприца.
- Бронхоскопия: в этом тесте гибкая трубка вводится через рот и продвигается вниз в большие дыхательные пути легких (бронхи).
- Торакоскопия: в грудную полость вставляется зрительная труба для прямой визуализации легких (обычно для диагностики рака легких).
- Биопсия ткани легкого: образец ткани берется и исследуется патологом.
- Оксиметрия: Измеряет уровень кислорода в крови.
- Анализы крови: они включают скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ), оба из которых позволяют выявить генерализованное воспаление.
- Легочные функциональные пробы: они измеряют емкость легких и их работоспособность.
- Тест на D-димер: используется для обнаружения сгустков крови (легочная эмболия).
Лечение
Варианты лечения болезненного дыхания будут зависеть от конкретной причины. Исход лечения зависит от тяжести основного заболевания. Как и в случае любого заболевания, ранняя диагностика обычно связана с большим успехом лечения.
Часто задаваемые вопросы
Являются ли боль в груди и затрудненное дыхание признаками COVID?
Боль в груди может быть признаком COVID-19 от 1 до 1.6% и 17,7% пациентов испытывают это в той или иной степени. Это может сопровождаться или не сопровождаться затрудненным дыханием. Хотя неясно, является ли боль в груди результатом сердечных осложнений или инфекции плевры, она считается признаком серьезного заболевания COVID-19. Если у вас положительный результат теста на коронавирус или вы подозреваете, что заразились, обсудите свои симптомы со своим врачом.
Это нормально, когда вы тренируетесь, когда испытываете боль в груди и затрудняете дыхание?
Бронхоспазм, вызванный физическими упражнениями, — довольно распространенная проблема, которая может вызывать боль в груди во время тренировки.При этом состоянии дыхательные пути в легких сужаются во время физических упражнений. Около 5% людей страдают ЕИБ, но гораздо чаще он встречается среди серьезных спортсменов. К счастью, вы можете предпринять шаги, чтобы избежать или управлять эпизодами, изменив свой распорядок тренировок или вылечив основные заболевания, такие как аллергия, которые подвергают вас риску возникновения этих бронхоспазмов.
Может ли плеврит пройти сам по себе?
Если плеврит вызван вирусной инфекцией, такой как грипп, чаще всего он проходит и проходит самостоятельно без какого-либо лечения.Хотя вам может потребоваться болеутоляющее или другое лечение, которое поможет вам справиться с болью в груди и связанными с ней симптомами. В случаях, когда плеврит является результатом бактериальной инфекции, врач обычно прописывает антибиотик. Для лечения других форм плеврита могут потребоваться противогрибковые или противопаразитарные препараты.
Слово от Verywell
Плевритная боль может означать что-то серьезное или относительно легкое и легко поддающееся лечению. Таким образом, важно, чтобы вы не игнорировали боль и не маскировали ее обезболивающими.В конце концов, боль при дыхании никогда нельзя считать нормой или легко игнорировать.
Когда вызывать врача
- Если боль сильная или сохраняется более пары дней
- Когда симптомы развиваются внезапно и серьезно
- Когда боль мешает дышать
- Если вы чувствуете головокружение, головокружение или обморок
- Если вы кашляете кровью, пусть и легкой
- При высокой температуре (более 100,4 F) и / или ознобе
- Если у вас учащенное или нерегулярное сердцебиение
Плеврит: обзор и многое другое
Плеврит, также называемый плевритом, означает воспаление плевры, мембраны, покрывающей легкие и грудную полость.Основной симптом плеврита — резкая боль в груди, усиливающаяся при глубоком дыхании или кашле. Некоторые потенциальные причины плеврита потенциально опасны для жизни, например, сердечный приступ или тромб в легком. Другие причины связаны с основным заболеванием, таким как инфекция, рак или аутоиммунное заболевание, например волчанка.
Иллюстрация Брианны Гилмартин, VerywellПлевра
Плевра на самом деле представляет собой мембрану, состоящую из двух тонких мембран: одна покрывает ваши легкие (висцеральная плевра), а другая выстилает внутреннюю часть грудной полости (париетальная плевра).
Висцеральные и париетальные плевры разделены очень тонким пространством, называемым плевральной полостью, которое обычно содержит от трех до четырех чайных ложек плевральной жидкости. Этот тонкий слой жидкости снижает трение в легких при вдохе и выдохе.
Париетальная плевра (не висцеральная) иннервируется нервами. Вот почему возникает боль, когда она раздражается и воспаляется.
Симптомы плеврита
Ключевым симптомом плеврита является острая, колющая или жгучая боль в груди, возникающая при дыхании, кашле, чихании или смехе.Боль в груди может ощущаться в плече или шее (отраженная боль).
Кроме того, могут возникнуть затруднения с дыханием. Обычно это происходит из-за боли и скопления избыточной жидкости в плевральной полости, которая может сдавливать или даже коллапсировать легкое (т. Е. Ателектаз).
Помимо боли и возможных проблем с дыханием, другие потенциальные симптомы плеврита (в зависимости от основной причины) могут включать:
- Кашель
- Лихорадка и озноб
- Непреднамеренная потеря веса
- Цианоз (посинение кожи от кислородного голодания)
Причины
Существует множество потенциальных причин плеврита, и вот лишь некоторые из них.Некоторые из них очень серьезны, поэтому при плевритической (или любой другой) боли в груди требуется немедленная медицинская помощь.
Инфекция
Заражение вирусом, например гриппом (гриппом), является частой причиной плеврита. Другие типы инфекций, например инфекции, вызванные бактериями, грибками или паразитами, также могут вызывать плеврит.
Иногда при бактериальных причинах плеврита в плевральной полости формируется скопление гноя (т. Е. Эмпиема).
Проблемы с сердцем и легкими
Различные заболевания сердца и легких, некоторые из которых потенциально опасны для жизни, могут быть причиной плеврита у человека или вызывать симптомы, похожие на плеврит.Эти условия включают:
Аутоиммунные заболевания
Различные аутоиммунные заболевания, такие как системная красная волчанка (СКВ или волчанка) и ревматоидный артрит, могут вызывать плеврит.
Гемоторакс
Плеврит также может быть вызван любым заболеванием, вызывающим скопление крови в плевральной полости — гемотораксом. Это может быть травма грудной клетки, операция на груди или сердце, а также рак легких или плевры.
Рак и другие болезни
Раковые заболевания, такие как лимфома или мезотелиома, также могут вызывать плеврит, как и хроническое заболевание почек, воспалительное заболевание кишечника, панкреатит или редкие заболевания, такие как семейная средиземноморская лихорадка (FMF).
Лекарства
Некоторые препараты, такие как пронестил (прокаинамид) и апрезолин (гидралазин), могут вызывать волчаночную реакцию, которая приводит к плевриту.
Диагностика
Диагноз плеврита ставится на основе тщательного сбора анамнеза и физического обследования, а также лабораторных тестов и визуализационных исследований.
История болезни
Во время сбора анамнеза ваш врач задаст вам несколько вопросов о ваших симптомах.Ответы на эти вопросы помогут определить причину вашего плеврита.
Вот несколько примеров возможных вопросов:
- Боль в груди возникла внезапно в течение нескольких минут или прогрессировала в течение нескольких часов или недель? Внезапная боль в груди указывает на потенциально серьезную, опасную для жизни причину плеврита.
- Ваша боль остается в одном месте или перемещается (распространяется) на плечо, шею или спину?
- У вас проблемы с дыханием или другие связанные с этим симптомы (например,g., лихорадка, озноб, тошнота, потливость, кашель или потеря веса)?
Физический осмотр
Во время медицинского осмотра врач послушает ваши легкие с помощью стетоскопа. Обычно плевра гладкая, но при плеврите она становится шероховатой, трется друг о друга и иногда издает скрипучий звук, называемый трением.
В дополнение к осмотру легких ваш врач проверит ваши жизненно важные признаки, чтобы определить, есть ли у вас лихорадка, низкое кровяное давление, учащенное сердцебиение или частота дыхания или низкое насыщение кислородом.Эти результаты могут дать ключ к решению вашего основного диагноза.
Затем, в зависимости от подозрений вашего врача, могут быть обследованы другие органы, такие как сердце, кожа или пищеварительный тракт.
Визуальные тесты
Большинство людей с плевритической болью в груди проходят визуализацию.
Такие тесты могут включать одно или несколько из следующего:
Анализы крови
Также могут быть назначены различные анализы крови, чтобы выяснить причину вашего плеврита.
Вот лишь несколько примеров анализов крови, которые может назначить ваш врач:
Электрокардиограмма (ЭКГ)
Различные отклонения на ЭКГ могут указывать на лежащую в основе проблему с сердцем, например, сердечный приступ или перикардит.
Торакоцентез
Если в плевральной полости обнаруживается избыток жидкости, может быть проведен торакоцентез. В этой процедуре тонкая игла вводится через грудную клетку в плевральную полость для удаления жидкости. Помимо облегчения симптомов (например,ж., одышка), жидкость можно проанализировать в лаборатории, чтобы установить диагноз (например, инфекция, рак и т. д.).
Биопсия
Реже выполняется биопсия плевры, при которой удаляется небольшой образец воспаленной плевры. Это делается для подтверждения определенных диагнозов, таких как туберкулез или рак плевры.
Лечение
Первым шагом в лечении плеврита является диагностика и неотложное устранение потенциально опасных для жизни причин, в первую очередь тромбоэмболии легочной артерии, сердечного приступа, перикардита, расслоения аорты, пневмонии и пневмоторакса.
После того, как эти состояния будут исключены или своевременно устранены, лечение плеврита включает два этапа — обезболивание и лечение основного состояния.
Нестероидные противовоспалительные препараты (НПВП) — это обычно используемый тип лекарств для облегчения боли при плеврите. Если человек недостаточно хорошо реагирует на НПВП или не может их переносить или принимать, может быть назначен кортикостероид.
Как только боль под контролем, врач рассмотрит основную этиологию.Например, при плеврите, связанном с инфекцией, могут быть прописаны антибиотики (бактериальные) или противогрибковые (грибковые).
Также может быть выполнен дренаж инфицированной жидкости через плевроцентез . Иногда при большом количестве жидкости или при наличии воздуха, как при пневмотораксе, в плевральную полость может быть вставлена грудная трубка для эффективного удаления жидкости (или воздуха).
Одна или несколько процедур действительно могут быть оправданы в случаях плеврита, особенно при рецидивирующем или злокачественном (злокачественном) скоплении плевральной жидкости.Некоторые из таких процедур включают:
- Плевродез: Процедура, при которой плевральная жидкость дренируется, а затем в плевральную полость вводится химическое вещество, которое помогает герметизировать пространство между париетальной и висцеральной мембранами.
- Постоянный плевральный катетер (IPC): Это небольшая трубка, которая вводится в плевральную полость для повторного дренирования в домашних условиях.
- Плеврэктомия: вид операции, при которой удаляется часть пораженной плевры
Слово Verywell
Плеврит — серьезное заболевание, требующее немедленной медицинской помощи.Во время обследования на плеврит постарайтесь сохранять спокойствие и терпение. Даже если разобраться в своей боли может быть немного сложно и утомительно, как только причина будет обнаружена, вы можете приступить к разработке плана лечения.
Аденокарцинома легкого: обзор и многое другое
Аденокарцинома легкого — это форма немелкоклеточного рака легкого (НМРЛ), наиболее распространенного типа рака легкого. На НМРЛ приходится 80% злокачественных новообразований легких, из которых примерно 50% составляют аденокарциномы. Сегодня аденокарцинома является наиболее распространенной формой рака легких у женщин, азиатов и людей моложе 45 лет и может поражать даже некурящих. никогда не курил ни одной сигареты.Взаимодействие с другими людьми
В то время как заболеваемость аденокарциномой снижается у мужчин и стабилизируется у женщин, эта цифра продолжает расти среди молодых некурящих женщин — и исследователи не совсем уверены, почему. Многие считают, что генетика, пассивное курение и Воздействие радона в доме — все это способствующие факторы. К сожалению, исследования возможных причин отсутствуют, вероятно, отчасти из-за того, что рак легких в значительной степени считается «болезнью курильщика».
Иллюстрация JR Bee, VerywellСимптомы аденокарциномы легкого
Аденокарциномы легких обычно начинаются в тканях около внешней части легких и могут оставаться там в течение длительного времени, прежде чем появятся симптомы.Когда они, наконец, появляются, признаки часто менее очевидны, чем другие формы рака легких, проявляясь хроническим кашлем и кровянистой мокротой только на более поздних, более поздних стадиях заболевания.
Из-за этого некоторые из более общих ранних симптомов (например, усталость, легкая одышка или боль в верхней части спины и груди) могут быть пропущены или объяснены другими причинами. В результате диагноз часто ставится с опозданием, особенно среди молодых людей и некурящих, которые, возможно, никогда не считали рак возможностью или угрозой.
Причины
Как и в случае всех других видов рака, причина аденокарциномы легких остается в значительной степени неизвестной. Исследования убедительно показывают, что генетические факторы, факторы окружающей среды и образ жизни играют роль в возникновении, риске и тяжести заболевания.
Генетика
Считается, что как один из трех подтипов НМРЛ аденокарцинома легких связана с определенными генетическими мутациями, которые могут предрасполагать человека к заболеванию.
К ним относится мутация гена рецептора эпидермального фактора роста (EGFR), который дает организму инструкции о том, как создавать структурные белки, и регулирует скорость, с которой это происходит.Есть по крайней мере 10 известных мутаций, которые могут повлиять на ген и вызвать ненормальную и неконтролируемую репликацию клеток.
Мутации EGFR чаще связаны с менее агрессивными аденокарциномами низкой и средней степени злокачественности.
Другие мутации, связанные с аденокарциномой легких, включают мутации, затрагивающие ген саркомы крыс Кирстен (KRAS). Подобно EGFR, KRAS также регулирует рост, созревание и гибель клеток; мутации наблюдаются в 20-40% случаев аденокарциномы легких.Взаимодействие с другими людьми
Однако люди, опухоли которых имеют мутации KRAS, обычно имеют плохой прогноз. Даже если рак хорошо реагирует на начальную химиотерапию, болезнь почти всегда возвращается.
Мутации, связанные с аденокарциномой, иногда передаются от родителей к ребенку. Обзор 2017 года в журнале Oncology Letters предполагает, что наличие родителя или брата или сестры с раком легких увеличивает риск заболевания на 50% по сравнению с людьми без семейного анамнеза.
Другие мутации могут возникать спонтанно; ученые не уверены, почему.
Проблемы со здоровьем и образ жизни
Генетика играет роль только в риске развития аденокарциномы легких. Существенный вклад вносят и другие факторы, не в последнюю очередь курение табака.
Согласно многолетнему исследованию здоровья медсестер, у людей, которые курили от 30 до 40 лет, вероятность развития аденокарциномы легких более чем в два раза выше, чем у тех, кто никогда не курил. Риск увеличивается вдвое, если вы курили более 40 лет.
Пассивное курение также увеличивает ваш риск.
Другие факторы, которые подвергают вас риску развития аденокарциномы легких, включают:
Эти и другие факторы риска, связанные с отказом от курения, объясняют, почему 20% случаев рака легких возникают у людей, которые никогда в жизни не курили сигареты.
Диагностика
Рак легкого часто впервые обнаруживается, когда на рентгеновском снимке видны отклонения, обычно в виде плохо очерченной тени. Это печальное открытие, по крайней мере, дает возможность для ранней диагностики.
Если есть подозрение на рак, можно использовать другие, более чувствительные методы диагностики, в том числе:
Если после рентгена грудной клетки остаются какие-либо опасения, следует заказать такие дальнейшие исследования.
Также можно использовать цитологическое исследование мокроты, при котором оценивается образец откашлившейся слюны и слизи, но это считается менее полезным для ранней диагностики рака.
В зависимости от результатов ваш врач может захотеть получить образец легочной ткани для подтверждения диагноза.В дополнение к более инвазивной биопсии легочной ткани, новый анализ крови, называемый жидкой биопсией, может помочь проследить определенные генетические аномалии в клетках рака легких, такие как мутации EGFR.
Генетическое профилирование
Одним из наиболее интересных достижений в онкологии стало использование генетического тестирования для определения профиля раковых клеток. Поступая таким образом, врачи могут выбрать лечение, способное воздействовать на эти конкретные генетические вариации.
Текущие руководящие принципы рекомендуют всем людям с запущенной аденокарциномой легких пройти иммуногистохимию PD-L1 (PD-L1 IHC).Этот тест определяет рак и помогает предсказать потенциальную эффективность одного из четырех иммунотерапевтических препаратов, одобренных для лечения этого заболевания.
Тем не менее, тестирование PD-L1 далеко не идеально для прогнозирования того, кто будет или не будет реагировать на эти препараты. Другие тесты, такие как бремя мутаций опухоли (количество мутаций, присутствующих в опухоли), могут помочь определить, кому эти новые целевые методы лечения принесут наибольшую пользу.
Анализ ваших молекулярных тестов и тестов PD-L1 — один из самых важных шагов при первом диагнозе аденокарциномы легких на поздней стадии.Специфические методы лечения доступны не только для людей с мутациями EGFR, но и с другими излечимыми мутациями, такими как BRAF, ERBB2, перестройки ALK, перестройки ROS1 и другие.
Стадия рака
После подтверждения диагноза рака врач определит стадию заболевания на основе серии стандартных тестов. Цель определения стадии — определить, насколько развит рак легких и в какой степени он распространился (метастазировал).
Постановка помогает направить лечение более подходящим образом, так что злокачественное новообразование не лечится недостаточно (влияя на результаты) или не лечится чрезмерно (вызывая ненужные побочные эффекты).
Если случай считается оккультным раком легкого , это означает, что раковые клетки обнаружены в мокроте, но опухоль легких не может быть обнаружена с помощью визуализационных исследований. Стадия 0 означает, что рак ограничен слизистой оболочкой дыхательных путей и еще не является инвазивным.
Помимо этого, есть четыре этапа, которые определены следующим образом. Эти термины будут использоваться при обсуждении вариантов лечения.
| Классификация | Соответствующие стадии | Варианты лечения |
|---|---|---|
| Ранняя стадия рака легкого | •
Этап 1: локализован и не распространяется ни на какие
лимфатический узел • Стадия 2: поражение лимфатических узлов, слизистой оболочки легких или их основных проходов | Возможно хирургическое лечение |
| Местнораспространенный рак легкого | Стадия 3A: Распространяется на лимфатические узлы на той же стороне тела, что и опухоль, но не в отдаленные области | Операция возможна; обычно требуется адъювантное лечение химиотерапией и лучевой терапией |
| Рак легких на поздней стадии | •
Стадия 3B: распространение на отдаленные лимфатические узлы или вторжение в другие структуры грудной клетки. • Стадия 4: Распространение на другое легкое, другую область тела или жидкость вокруг легкого или сердца | Безоперационное лечение лучше всего.Все, кроме нескольких редких случаев, считаются неработоспособными. |
Взаимодействие с другими людьми
Лечение
В зависимости от стадии заболевания лечение может включать одну терапию или комбинацию.
- Хирургия может быть предложена на ранних стадиях либо отдельно, либо в сопровождении химиотерапии и / или лучевой терапии. В случае успеха операция дает наилучшие шансы вылечить рак легких.
- Химиотерапия может использоваться отдельно, в сочетании с лучевой терапией или до или после операции.
- Таргетная терапия атакует определенные генетические мутации, распознавая определенные белки на раковых клетках и блокируя их способность к репликации. Варианты включают Тарцева (эрлотиниб), Иресса (гефитиниб), Гилотриф (афатиниб), Ксалкори (кризотиниб), Зикадиа (церитиниб), Алекненса (алектиниб) и Тагриссо (осимертиниб).
- Лучевая терапия может использоваться как для лечения рака, так и для контроля симптомов у пациентов с метастатическим раком.Более целенаправленные формы излучения (стереотаксическая лучевая терапия тела (SBRT), протонная терапия) могут использоваться для небольших видов рака, недоступных хирургическому вмешательству. SBRT теперь также используется для лечения метастазов в головной мозг и других метастазов у людей с раком легких, если присутствуют лишь некоторые из них.
- Иммунотерапия направлена на использование иммунной системы организма для борьбы с раком. Текущие варианты включают Опдиво (ниволумаб), Кейтруда (пембролизумаб), Тецентрик (атезолизумаб) и Имфинзи (дурвалумаб) для лечения рака легких 3 и 4 стадии.
Таргетные методы лечения гораздо менее универсальны, чем методы лечения более раннего поколения, которые атаковали как здоровые, так и нездоровые клетки, что приводило к серьезным и даже невыносимым побочным эффектам.Клинические испытания находятся в процессе выявления более распространенных мутаций, на которые можно воздействовать лекарствами. Эта область лечения все еще находится в зачаточном состоянии и быстро развивается.
Клинические испытания таргетных и других методов лечения дают надежду тем, у кого одобренные методы лечения не дали результатов или вызывают серьезные побочные эффекты.NCI рекомендует людям с раком легких рассмотреть возможность участия в клинических испытаниях.
В прошлом вероятность того, что клинические испытания будут иметь значение для человека, больного раком, была мала, но эта ситуация быстро меняется по мере выявления конкретных целей на пути деления раковых клеток. Многие люди с раком легких 4 стадии остались живы только благодаря участию в клинических испытаниях.
Наконец, многие врачи рекомендуют получить второе мнение у другого специалиста или одного из лечебных центров, назначенных Национальным институтом рака (NCI), активно участвующих в исследованиях рака легких.Это поможет вам получить самую свежую информацию о лечении и сделать осознанный выбор.
Слово от Verywell
Поскольку ранние симптомы рака легких часто трудно обнаружить, средняя пятилетняя выживаемость составляет всего около 18%. Для тех, кто диагностирован на ранних стадиях, перспективы гораздо более многообещающие.
Это подчеркивает необходимость большей осведомленности о неспецифических или атипичных симптомах рака легких.Сами по себе симптомы легко не заметить. Вместе они могут поднять красный флаг, который может привести к ранней диагностике и более раннему и более эффективному лечению.
Спасибо за отзыв!
Ограничение обработанных пищевых продуктов и красного мяса может помочь предотвратить риск рака. В этих рецептах основное внимание уделяется продуктам, богатым антиоксидантами, чтобы лучше защитить вас и ваших близких. Зарегистрируйтесь и получите своего гида!
Зарегистрироваться
Ты в!Спасибо, {{form.email}}, за регистрацию.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Что вас беспокоит?
Другой Неточный Сложно понять Verywell Health использует только высококачественные источники, в том числе рецензируемые исследования, для подтверждения фактов в наших статьях. Ознакомьтесь с нашей редакционной процедурой, чтобы узнать больше о том, как мы проверяем факты и обеспечиваем точность, надежность и надежность нашего контента.Сообщество поддержки рака. Немелкоклеточный рак легкого. 2019.
Смолле Э., Пихлер М.Рак легких, ассоциированный с некурящим: отдельный субъект с точки зрения биологии опухоли, характеристик пациента и влияния наследственной предрасположенности к раку. Раки (Базель). 2019; 11 (2): 204. DOI: 10.3390 / Cancers11020204
Американское онкологическое общество. Факты и цифры 2018: Уровень смертности от рака продолжает снижаться. 2018.
Американское онкологическое общество. Что вызывает рак легких ?. Обновлено 1 октября 2019 г.
Американское онкологическое общество.Признаки и симптомы рака легких. Обновлено 1 октября 2019 г.
Lin CY, Wu YM, Hsieh MH, et al. Прогностическое значение мутаций гена EGFR и гистологическая классификация у пациентов с резецированной аденокарциномой легкого I стадии. PLOS ONE . 2017; 12 (10): e0186567. DOI: 10.1371 / journal.pone.0186567
Kanwal M, Ding XJ, Cao Y. Семейный риск рака легких. Oncol Lett. 2017; 13 (2): 535-42. DOI: 10.3892 / ol.2016.5518
Национальный институт рака.«Неожиданная» уязвимость создает возможность лечения агрессивного типа рака легких. 27 октября 2016 г.
Chang ET, Lau EC, Moolgavkar SH. Риск курения, загрязнения воздуха и рака легких в когорте исследования здоровья медсестер: зависящее от времени искажение и изменение эффекта. Crit Rev Toxicol . 2020; 50 (3): 189-200. DOI: 10.1080 / 10408444.2020.1727410
Dela Cruz CS, Tanoue LT, Matthay RA. Рак легкого: эпидемиология, этиология и профилактика. Clin Chest Med. 2011; 32 (4): 605-44. DOI: 10.1016 / j.ccm.2011.09.001
Американское онкологическое общество. Риск рака легких для некурящих. Обновлено 31 октября 2019 г.
Del Ciello A, Franchi P, Contegiacomo A, Cicchetti G, Bonomo L, Larici AR. Пропущенный рак легких: когда, где и почему ?. Диагностика Интерв. Радиол. . 2017; 23 (2): 118-126. DOI: 10.5152 / dir.2016.16187
Американское онкологическое общество. Анализы на рак легких. Обновлено 1 октября 2019 г.
Ким Х, Чунг Дж. PD-L1 Тестирование при немелкоклеточном раке легкого: прошлое, настоящее и будущее. J. Pathol. Transl Med. 2019; 53 (4): 199-206. DOI: 10.4132 / jptm.2019.04.24
Американское онкологическое общество. Ингибиторы иммунных контрольных точек и их побочные эффекты. Обновлено 27 декабря 2019 г.
Американское онкологическое общество. Стадии немелкоклеточного рака легкого. Обновлено 1 октября 2019 г.
Американское онкологическое общество. Варианты лечения немелкоклеточного рака легкого по стадиям.Обновлено 1 октября 2019 г.
Американское онкологическое общество. Лучевая терапия немелкоклеточного рака легкого. Обновлено 1 октября 2019 г.
Американское онкологическое общество. Иммунотерапия немелкоклеточного рака легкого. Обновлено 1 октября 2019 г.
Национальный институт рака. Клинические испытания лечения немелкоклеточного рака легкого. 2019.
Американская ассоциация легких. Информационный бюллетень о раке легких. Обновлено 25 сентября 2019 г.
Костохондрит, синдром Титце и боль в груди
Костохондрит и синдром Титце связаны с болью в грудной стенке. Хотя боль в груди — не редкость, она, мягко говоря, сбивает с толку. Столкнувшись с болью в груди, люди обычно думают о сердечном приступе. Но с болью в груди также связаны несколько других состояний. Помимо сердечных заболеваний, костохондрита и синдрома Титце, боль в груди может быть даже связана с легочными или желудочно-кишечными заболеваниями.Боль также может распространяться в грудную клетку при заболеваниях шейного или грудного отдела позвоночника. Крайне важно, чтобы человека, страдающего болью в груди, немедленно осмотрели и установили причину.
Майкл Хейм / EyeEm / Getty ImagesРазличие между костохондритом и синдромом Титце
Хотя реберный хондрит и синдром Титце часто рассматриваются как разные названия одного и того же состояния, есть одна особенность, которая их различает. И костохондрит, и синдром Титце вызваны воспалением реберно-хрящевых соединений ребер или хондростернальных суставов передней грудной стенки.Оба состояния характеризуются болезненностью реберных хрящей — хрящей, соединяющих грудину (т. Е. Грудину) и концы ребер. Однако при синдроме Титце наблюдается локальный отек, при реберно-хондрите отек отсутствует — в этом главное отличие.
Костохондрит:
- Встречается чаще, чем синдром Титце.
- Связан с болью и болезненностью грудной клетки без отека.
- Связан с болезненностью, которая обычно распространяется более чем на одну реберно-хрящевую область в 90% случаев.
- Обычно вовлекает второе-пятое реберно-хрящевое соединение.
- Также называется синдромом передней стенки, реберно-грудным синдромом, парастернальной хондродинией или синдромом грудной стенки.
- Обычно развивается у лиц старше 40 лет.
Синдром Титце:
- Встречается реже, чем костохондрит.
- Характеризуется началом, которое может быть постепенным или внезапным.
- Характеризуется припухлостью, которая обычно возникает во втором или третьем реберном хряще.
- Может включать боль, которая распространяется в плечо и усиливается при кашле, чихании или движении грудной клетки.
- Связан с ощутимой болезненностью (т. Е. Болезненностью при прикосновении или ощупывании).
- В 70% случаев поражается только один участок реберного хряща.
- Обычно развивается в молодом возрасте, до 40 лет.
Диагностика костохондрита
Во время медицинского осмотра боли в груди, которую можно воспроизвести при пальпации над реберными хрящами, обычно бывает достаточно для постановки диагноза реберохондрита у детей, подростков и молодых людей.ЭКГ (электрокардиограмма) и рентген грудной клетки обычно рекомендуются в дополнение к физическому обследованию людям старше 35 лет, людям с риском или историей ишемической болезни сердца, а также всем, у кого есть сердечно-легочные симптомы.
Лечение
Лечение костохондрита в основном направлено на облегчение боли. Ацетаминофен, нестероидные противовоспалительные препараты (НПВП) и другие анальгетики обычно назначают для снятия боли, связанной с этим заболеванием.Наряду с назначенными лекарствами, обезболивание может включать отдых, тепловые компрессы с грелками и отказ от любых действий, усиливающих боль. Лечебная физкультура требуется редко, но в некоторых случаях она может быть полезной. Могут быть рассмотрены инъекции лидокаина / кортикостероидов в пораженные реберно-хрящевые области, особенно если другие варианты лечения практически не приносят облегчения, но они необходимы редко.
Продолжительность симптомов
Продолжительность костохондрита варьируется.Состояние обычно длится несколько недель. Это может длиться месяцами. Почти всегда реберный хондрит разрешается в течение одного года. Возможно, но редко, когда возникает более стойкий случай болезненности грудной стенки при реберно-хондрите.
Итог
Люди с ревматоидным артритом подвержены большему риску сердечно-сосудистых заболеваний по сравнению с населением в целом. Осведомленность о повышенном риске делает боль в груди по понятным причинам пугающей для людей с ревматоидным артритом.Если вы испытываете боль в груди, важность незамедлительной оценки невозможно переоценить. Боль в груди требует неотложной медицинской помощи, и ее симптомы необходимо проверять.
Когда звонить в службу 911, причины и лечение
Боль в груди при дыхании может возникнуть во время сердечного приступа, который требует неотложной медицинской помощи. Но есть и другие состояния, которые могут вызывать боль в груди при дыхании.
В этой статье обсуждается, когда следует звонить в службу экстренной помощи при боли в груди при дыхании, а также другие возможные причины, по которым может возникнуть боль в груди.
Поделиться на Pinterest Боль в груди может указывать на сердечный приступ, проблемы с легкими, желудочно-кишечные проблемы или другие заболевания.Боль в груди может указывать на сердечный приступ.
Сердечный приступ требует неотложной медицинской помощи, и вам необходимо немедленно позвонить в службу 911.
По данным Американской кардиологической ассоциации (AHA), признаки сердечного приступа включают:
- боль или стеснение в груди
- головокружение и дурноту
- потливость
- одышку
- тошноту и рвоту
- крайнее беспокойство
- кашель или свистящее дыхание
- холодный пот
- боль во всем теле, например, в желудке
Любой, кто испытывает эти симптомы, должен немедленно обратиться в службу экстренной помощи.
Панические атаки возникают с приступами сильной тревоги.
Они вызывают внезапные и сильные симптомы, похожие на сердечный приступ.
Симптомы могут включать:
- чувство обморока
- учащенное сердцебиение
- затрудненное дыхание
- боль в груди
- тошнота
- приливы
- дрожь
- озноб
- онемение или мышечная слабость
панических атак нет вредно, но врач проверит симптомы, чтобы исключить сердечный приступ.
Люди, которые регулярно испытывают панические атаки, могут иметь тревожное или паническое расстройство.
Лечение
Лечение может включать комбинацию лекарств и психотерапии.
Боль в груди также может указывать на сердечные заболевания, к которым относятся:
1. Стенокардия
Стенокардия — это форма боли в груди, которая возникает при ограничении кровотока в сердце.
У некоторых людей также может вызывать одышку.
Боль может ощущаться как ощущение стеснения или давления в груди, которое может распространяться по всему телу.Это может быть ощущение тупой боли или сильного стеснения.
Врачи диагностируют стенокардию, оценивая симптомы и историю болезни. Им также могут потребоваться дополнительные тесты, такие как электрокардиограмма (ЭКГ).
Лечение
Согласно AHA, лечение стенокардии включает в себя лекарства для уменьшения боли и дискомфорта.
Врач может порекомендовать изменения образа жизни, например регулярные физические упражнения и здоровую диету. Некоторым людям может потребоваться операция для лечения стенокардии.
2.Сердечная недостаточность
Сердечная недостаточность — это когда сердце не может нормально проталкивать кровь по телу.
Признаки и симптомы сердечной недостаточности включают:
- одышку
- кашель или свистящее дыхание
- отек в ступнях, голенях или лодыжках
- усталость
- изменения аппетита
- учащенное сердцебиение
- спутанность сознания
Для диагностики сердечной недостаточности врач оценит симптомы и может назначить анализы, включающие ЭКГ.
Лечение
Врачи могут использовать несколько лекарств для лечения симптомов сердечной недостаточности.
Лекарства могут включать:
- ингибиторов ангиотензинпревращающего фермента (АПФ)
- блокаторов или ингибиторов рецепторов ангиотензина II
- ингибиторов неприлизина рецепторов ангиотензина (ARNI)
- I f
- блокаторов бета-каналов
- антагонисты альдостерона
- гидралазин и изосорбид динитрат
- диуретики
Иногда лечение включает хирургическое вмешательство и имплантацию грудной клетки.
3. Перикардит
Перикардит — это воспаление сердца.
Воспаление поражает ткани, окружающие сердце, известные как перикард.
Состояние вызывает боль в груди и другие симптомы, которые включают:
- учащенное сердцебиение
- лихорадку
- одышку
- мышечная слабость
- опухоль в животе или ногах
- кашель
- боль в плече
Врач выслушает грудную клетку, чтобы проверить признаки перикардита.Им могут потребоваться дополнительные анализы, такие как рентген грудной клетки.
Лечение
Лечение перикардита может включать прием лекарств, таких как обезболивающие или кортикостероиды.
В некоторых случаях для лечения проблемы может потребоваться хирургическое вмешательство.
Боль в груди при дыхании может возникать из-за заболеваний легких.
1. Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ — это группа заболеваний, при которых становится все труднее дышать. Эти состояния вызывают другие симптомы, которые включают:
- постоянный кашель
- кашель с чрезмерным выделением слизи
- хрипы
- стеснение или боль в груди
- затрудненное дыхание
Врачи оценит симптомы и историю болезни человека для постановки диагноза ХОБЛ.Они будут задавать вопросы о курении, которое является серьезной причиной ХОБЛ. Они также могут заказать медицинские анализы, которые проверяют наличие проблем с дыханием.
Лечение
По данным Национального института сердца, легких и крови, лечение направлено на облегчение симптомов, замедление прогрессирования заболевания и улучшение общего состояния здоровья человека.
Изменения в образе жизни включают отказ от курения и отказ от раздражителей легких.
Врач также может прописать лекарства, например, бронходилататоры.
Человек должен также получить прививку от гриппа и пневмококковую вакцину.
2. Астма
Астма — это хроническое заболевание, которое может вызывать воспаление и сужение дыхательных путей.
Это может вызвать затруднение дыхания и симптомы, которые включают:
- боль и стеснение в груди
- кашель, особенно утром или вечером
- одышка
- свистящее дыхание
Врач проверит симптомы и может назначить дополнительные тесты для диагностики астмы.Например, они могут заказать спирометрический тест, включающий дыхание через трубку.
Лечение
Лекарства от астмы нет, но для лечения обычно используется комбинация лекарств.
Некоторые лекарства от астмы помогают при краткосрочных симптомах, например, ингалятор, расслабляющий мышцы горла.
3. Инфекция грудной клетки
Существует несколько типов инфекций, поражающих грудную клетку, например:
Эти инфекции могут быть вызваны различными типами микробов, например бактериями или вирусами.
Лечение
Тип микроба определяет способ лечения.
Врачи, скорее всего, будут использовать антибиотики для лечения бактериальной инфекции грудной клетки. Они могут использовать противовирусные препараты для лечения вирусных инфекций, но иногда вирус уходит сам по себе.
В тяжелых случаях может потребоваться стационарное лечение. Например, некоторым людям может потребоваться дыхательная поддержка с помощью аппарата ИВЛ.
Узнайте больше о лечении инфекций грудной клетки здесь.
4. Коллапс легкого
Коллапс легкого — это место, где воздух попадает в пространство между грудной стенкой и легким, вызывая внезапную боль в груди.
Это может вызвать другие симптомы, в том числе:
- одышку
- усталость
- учащенное сердцебиение
Состояние может быть результатом травмы грудной клетки или заболевания легких.
Врачи будут проверять основные причины, оценивая симптомы, историю болезни и дополнительные тесты.
Лечение
Лечение будет зависеть от серьезности повреждения.
Менее тяжелые случаи иногда проходят сами по себе. Но в других случаях врач может удалить лишний воздух с помощью иглы или дренажа из грудной клетки.
5. Легочная эмболия
Легочная эмболия — это когда сгусток крови ограничивает кровоток в легкие.
Может вызывать боль в груди и другие симптомы, такие как:
- одышка
- кашель, возможно, кашель с кровью
- затрудненное дыхание
Лечение
Тромбоэмболия легочной артерии требует лечения в больнице.
Врачи могут использовать антикоагулянты для разрушения тромба.
6. Плеврит
Плеврит — это воспаление тканей между легкими и грудной клеткой.
Может вызвать резкую внезапную боль в груди при дыхании.
Другие возможные симптомы включают:
- одышку
- кашель
- синюшная кожа или цианоз
- лихорадка
- беспокойство
- учащенное сердцебиение
Врач диагностирует плеврит, оценивая симптомы человека.Они также могут использовать другие тесты, такие как анализы крови и рентген.
Лечение
Лечение может быть различным.
Врач может назначить нестероидные противовоспалительные препараты (НПВП) или кортикостероиды для облегчения симптомов.
Боль в груди при дыхании также может возникать из-за желудочно-кишечных заболеваний.
1. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Пищевод представляет собой длинную полую трубку, идущую ото рта к желудку.
ГЭРБ возникает, когда содержимое желудка возвращается в пищевод.Наряду с болью в груди и потенциальными респираторными проблемами, другие симптомы могут включать:
Лечение
Лечение будет различаться в зависимости от типа проблемы. Например, врач может назначить антацидные препараты для лечения ГЭРБ.
Врачи могут также порекомендовать изменения в питании и образе жизни.
2. Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы — это место, где часть желудка перемещается вверх в грудную клетку.
В большинстве случаев не вызывает никаких симптомов. Но у некоторых людей грыжа пищеводного отверстия диафрагмы может вызвать боль в груди, изжогу и выпуклость диафрагмы.
Врачи могут диагностировать грыжу пищеводного отверстия диафрагмы с помощью медицинских изображений, например рентгеновского снимка.
Лечение
Лечение может включать прием лекарств, снимающих симптомы, например, антацидов.
В некоторых случаях может потребоваться операция по удалению грыжи.
Мышечно-скелетные причины также могут вызывать боль в груди при дыхании.
1. Травма груди
Травмы груди могут вызвать боль в груди и затрудненное дыхание. Например, сломанное или ушибленное ребро может вызвать боль при дыхании, кашле или движении.
Симптомы сломанного ребра обычно включают:
- синяк
- боль или болезненность
- невозможность сделать полный вдох
Лечение
Некоторые травмы со временем заживают сами по себе.
Врач может посоветовать отдых и прием обезболивающих в период выздоровления.
В более серьезных случаях врач может предложить дальнейшее лечение или операцию.
2. Костохондрит
Это когда реберные хрящи в месте соединения ребер с грудиной воспаляются.
Боль может быть острой или тупой. Также может ухудшиться в определенных положениях или когда человек делает глубокий вдох.
Врач может назначить различные диагностические тесты, чтобы исключить другие причины боли в груди.
Лечение
Человек может принимать НПВП, чтобы уменьшить боль.
При постоянной боли в груди, особенно когда она влияет на дыхание, стоит обратиться к врачу.
В некоторых случаях боль проходит сама по себе. Но врач сможет исключить основное заболевание.
Обязательно позвоните 911, если боль в груди возникла внезапно и сопровождается другими признаками сердечного приступа.
Есть много возможных причин боли в груди. Большинство из них потребует посещения врача для постановки диагноза.
Боль в груди может быть признаком серьезного состояния, например сердечного приступа, и требует немедленной медицинской помощи.
Когда звонить в службу 911, причины и лечение
Боль в груди при дыхании может возникнуть во время сердечного приступа, который требует неотложной медицинской помощи.Но есть и другие состояния, которые могут вызывать боль в груди при дыхании.
В этой статье обсуждается, когда следует звонить в службу экстренной помощи при боли в груди при дыхании, а также другие возможные причины, по которым может возникнуть боль в груди.
Поделиться на Pinterest Боль в груди может указывать на сердечный приступ, проблемы с легкими, желудочно-кишечные проблемы или другие заболевания.Боль в груди может указывать на сердечный приступ.
Сердечный приступ требует неотложной медицинской помощи, и вам необходимо немедленно позвонить в службу 911.
По данным Американской кардиологической ассоциации (AHA), признаки сердечного приступа включают:
- боль или стеснение в груди
- головокружение и дурноту
- потливость
- одышку
- тошноту и рвоту
- крайнее беспокойство
- кашель или свистящее дыхание
- холодный пот
- боль во всем теле, например, в желудке
Любой, кто испытывает эти симптомы, должен немедленно обратиться в службу экстренной помощи.
Панические атаки возникают с приступами сильной тревоги.
Они вызывают внезапные и сильные симптомы, похожие на сердечный приступ.
Симптомы могут включать:
- чувство обморока
- учащенное сердцебиение
- затрудненное дыхание
- боль в груди
- тошнота
- приливы
- дрожь
- озноб
- онемение или мышечная слабость
панических атак нет вредно, но врач проверит симптомы, чтобы исключить сердечный приступ.
Люди, которые регулярно испытывают панические атаки, могут иметь тревожное или паническое расстройство.
Лечение
Лечение может включать комбинацию лекарств и психотерапии.
Боль в груди также может указывать на сердечные заболевания, к которым относятся:
1. Стенокардия
Стенокардия — это форма боли в груди, которая возникает при ограничении кровотока в сердце.
У некоторых людей также может вызывать одышку.
Боль может ощущаться как ощущение стеснения или давления в груди, которое может распространяться по всему телу.Это может быть ощущение тупой боли или сильного стеснения.
Врачи диагностируют стенокардию, оценивая симптомы и историю болезни. Им также могут потребоваться дополнительные тесты, такие как электрокардиограмма (ЭКГ).
Лечение
Согласно AHA, лечение стенокардии включает в себя лекарства для уменьшения боли и дискомфорта.
Врач может порекомендовать изменения образа жизни, например регулярные физические упражнения и здоровую диету. Некоторым людям может потребоваться операция для лечения стенокардии.
2.Сердечная недостаточность
Сердечная недостаточность — это когда сердце не может нормально проталкивать кровь по телу.
Признаки и симптомы сердечной недостаточности включают:
- одышку
- кашель или свистящее дыхание
- отек в ступнях, голенях или лодыжках
- усталость
- изменения аппетита
- учащенное сердцебиение
- спутанность сознания
Для диагностики сердечной недостаточности врач оценит симптомы и может назначить анализы, включающие ЭКГ.
Лечение
Врачи могут использовать несколько лекарств для лечения симптомов сердечной недостаточности.
Лекарства могут включать:
- ингибиторов ангиотензинпревращающего фермента (АПФ)
- блокаторов или ингибиторов рецепторов ангиотензина II
- ингибиторов неприлизина рецепторов ангиотензина (ARNI)
- I f
- блокаторов бета-каналов
- антагонисты альдостерона
- гидралазин и изосорбид динитрат
- диуретики
Иногда лечение включает хирургическое вмешательство и имплантацию грудной клетки.
3. Перикардит
Перикардит — это воспаление сердца.
Воспаление поражает ткани, окружающие сердце, известные как перикард.
Состояние вызывает боль в груди и другие симптомы, которые включают:
- учащенное сердцебиение
- лихорадку
- одышку
- мышечная слабость
- опухоль в животе или ногах
- кашель
- боль в плече
Врач выслушает грудную клетку, чтобы проверить признаки перикардита.Им могут потребоваться дополнительные анализы, такие как рентген грудной клетки.
Лечение
Лечение перикардита может включать прием лекарств, таких как обезболивающие или кортикостероиды.
В некоторых случаях для лечения проблемы может потребоваться хирургическое вмешательство.
Боль в груди при дыхании может возникать из-за заболеваний легких.
1. Хроническая обструктивная болезнь легких (ХОБЛ)
ХОБЛ — это группа заболеваний, при которых становится все труднее дышать. Эти состояния вызывают другие симптомы, которые включают:
- постоянный кашель
- кашель с чрезмерным выделением слизи
- хрипы
- стеснение или боль в груди
- затрудненное дыхание
Врачи оценит симптомы и историю болезни человека для постановки диагноза ХОБЛ.Они будут задавать вопросы о курении, которое является серьезной причиной ХОБЛ. Они также могут заказать медицинские анализы, которые проверяют наличие проблем с дыханием.
Лечение
По данным Национального института сердца, легких и крови, лечение направлено на облегчение симптомов, замедление прогрессирования заболевания и улучшение общего состояния здоровья человека.
Изменения в образе жизни включают отказ от курения и отказ от раздражителей легких.
Врач также может прописать лекарства, например, бронходилататоры.
Человек должен также получить прививку от гриппа и пневмококковую вакцину.
2. Астма
Астма — это хроническое заболевание, которое может вызывать воспаление и сужение дыхательных путей.
Это может вызвать затруднение дыхания и симптомы, которые включают:
- боль и стеснение в груди
- кашель, особенно утром или вечером
- одышка
- свистящее дыхание
Врач проверит симптомы и может назначить дополнительные тесты для диагностики астмы.Например, они могут заказать спирометрический тест, включающий дыхание через трубку.
Лечение
Лекарства от астмы нет, но для лечения обычно используется комбинация лекарств.
Некоторые лекарства от астмы помогают при краткосрочных симптомах, например, ингалятор, расслабляющий мышцы горла.
3. Инфекция грудной клетки
Существует несколько типов инфекций, поражающих грудную клетку, например:
Эти инфекции могут быть вызваны различными типами микробов, например бактериями или вирусами.
Лечение
Тип микроба определяет способ лечения.
Врачи, скорее всего, будут использовать антибиотики для лечения бактериальной инфекции грудной клетки. Они могут использовать противовирусные препараты для лечения вирусных инфекций, но иногда вирус уходит сам по себе.
В тяжелых случаях может потребоваться стационарное лечение. Например, некоторым людям может потребоваться дыхательная поддержка с помощью аппарата ИВЛ.
Узнайте больше о лечении инфекций грудной клетки здесь.
4. Коллапс легкого
Коллапс легкого — это место, где воздух попадает в пространство между грудной стенкой и легким, вызывая внезапную боль в груди.
Это может вызвать другие симптомы, в том числе:
- одышку
- усталость
- учащенное сердцебиение
Состояние может быть результатом травмы грудной клетки или заболевания легких.
Врачи будут проверять основные причины, оценивая симптомы, историю болезни и дополнительные тесты.
Лечение
Лечение будет зависеть от серьезности повреждения.
Менее тяжелые случаи иногда проходят сами по себе. Но в других случаях врач может удалить лишний воздух с помощью иглы или дренажа из грудной клетки.
5. Легочная эмболия
Легочная эмболия — это когда сгусток крови ограничивает кровоток в легкие.
Может вызывать боль в груди и другие симптомы, такие как:
- одышка
- кашель, возможно, кашель с кровью
- затрудненное дыхание
Лечение
Тромбоэмболия легочной артерии требует лечения в больнице.
Врачи могут использовать антикоагулянты для разрушения тромба.
6. Плеврит
Плеврит — это воспаление тканей между легкими и грудной клеткой.
Может вызвать резкую внезапную боль в груди при дыхании.
Другие возможные симптомы включают:
- одышку
- кашель
- синюшная кожа или цианоз
- лихорадка
- беспокойство
- учащенное сердцебиение
Врач диагностирует плеврит, оценивая симптомы человека.Они также могут использовать другие тесты, такие как анализы крови и рентген.
Лечение
Лечение может быть различным.
Врач может назначить нестероидные противовоспалительные препараты (НПВП) или кортикостероиды для облегчения симптомов.
Боль в груди при дыхании также может возникать из-за желудочно-кишечных заболеваний.
1. Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Пищевод представляет собой длинную полую трубку, идущую ото рта к желудку.
ГЭРБ возникает, когда содержимое желудка возвращается в пищевод.Наряду с болью в груди и потенциальными респираторными проблемами, другие симптомы могут включать:
Лечение
Лечение будет различаться в зависимости от типа проблемы. Например, врач может назначить антацидные препараты для лечения ГЭРБ.
Врачи могут также порекомендовать изменения в питании и образе жизни.
2. Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы — это место, где часть желудка перемещается вверх в грудную клетку.
В большинстве случаев не вызывает никаких симптомов. Но у некоторых людей грыжа пищеводного отверстия диафрагмы может вызвать боль в груди, изжогу и выпуклость диафрагмы.
Врачи могут диагностировать грыжу пищеводного отверстия диафрагмы с помощью медицинских изображений, например рентгеновского снимка.
Лечение
Лечение может включать прием лекарств, снимающих симптомы, например, антацидов.
В некоторых случаях может потребоваться операция по удалению грыжи.
Мышечно-скелетные причины также могут вызывать боль в груди при дыхании.
1. Травма груди
Травмы груди могут вызвать боль в груди и затрудненное дыхание. Например, сломанное или ушибленное ребро может вызвать боль при дыхании, кашле или движении.
Симптомы сломанного ребра обычно включают:
- синяк
- боль или болезненность
- невозможность сделать полный вдох
Лечение
Некоторые травмы со временем заживают сами по себе.
Врач может посоветовать отдых и прием обезболивающих в период выздоровления.
В более серьезных случаях врач может предложить дальнейшее лечение или операцию.
2. Костохондрит
Это когда реберные хрящи в месте соединения ребер с грудиной воспаляются.
Боль может быть острой или тупой. Также может ухудшиться в определенных положениях или когда человек делает глубокий вдох.
Врач может назначить различные диагностические тесты, чтобы исключить другие причины боли в груди.
Лечение
Человек может принимать НПВП, чтобы уменьшить боль.
При постоянной боли в груди, особенно когда она влияет на дыхание, стоит обратиться к врачу.
В некоторых случаях боль проходит сама по себе. Но врач сможет исключить основное заболевание.
Обязательно позвоните 911, если боль в груди возникла внезапно и сопровождается другими признаками сердечного приступа.
Есть много возможных причин боли в груди. Большинство из них потребует посещения врача для постановки диагноза.
Боль в груди может быть признаком серьезного состояния, например сердечного приступа, и требует немедленной медицинской помощи.


 Давление и пульс находятся в пределах нормы. Эта болезнь не опасна, если вовремя оказать лечение. Чаще наблюдается у зрелых людей. Приписывают медикаментозное лечение с использованием инъекций и капельниц.
Давление и пульс находятся в пределах нормы. Эта болезнь не опасна, если вовремя оказать лечение. Чаще наблюдается у зрелых людей. Приписывают медикаментозное лечение с использованием инъекций и капельниц. Плеврит появляется при переломе ребер, при ушибах и других травмах. Неприятные ощущения появляются при вдохе, при смене позы и при движениях. Не несет опасности для жизни человека. Причинами плеврита бывает пневмония, доброкачественные и злокачественные опухоли, бронхиальная астма, абсцесс, инфаркт и другие заболевания. Также сопутствующим диагнозом может стать туберкулез.
Плеврит появляется при переломе ребер, при ушибах и других травмах. Неприятные ощущения появляются при вдохе, при смене позы и при движениях. Не несет опасности для жизни человека. Причинами плеврита бывает пневмония, доброкачественные и злокачественные опухоли, бронхиальная астма, абсцесс, инфаркт и другие заболевания. Также сопутствующим диагнозом может стать туберкулез.