Холангит (воспаление желчных протоков) симптомы и лечение
Холангит: с воспалением желчных протоков шутить опасно
Если вас «температурит», увы, это не всегда от «горячих чувств». Иногда лихорадка — один из грозных признаков серьезного недуга — холангита. Что представляет собой это заболевание и как ему воспрепятствовать, читайте далее.
Факт. Холерез — процесс образования желчи — происходит непрерывно. А холекинез — процесс поступления желчи в 12-перстную кишку — во время приема пищи.
Различают:
- Острый холангит — его возбудителями выступают разнообразные бактерии, которые проникают из просвета кишечника и желчного пузыря в желчные пути. Иногда попадают в протоки через кровеносное русло и лимфу. Практически при любой клинической картине болезнь формируется на основе застоя желчи.
- Хронический холангит часто развивается после оперативных вмешательств на протоках, на фоне регулярно повторяющихся приступов панкреатита, гастродуоденита (воспаление слизистой оболочки 12-перстной кишки и примыкающей к ней зоны желудка) и холецистита.
- Склерозирующий холангит — вследствие воспалительного процесса или после операций желчные протоки постепенно перекрываются и зачастую возникает болезнь печени — цирроз.
Факт. Нет определенной тенденции, кто именно чаще страдает холангитом. В этой ситуации возрастных и гендерных разграничений нет.
Симптомы холангита
Острый холангит «прихватывает» неожиданно. Для него характерны:
- озноб, лихорадка
- приступообразные колики в правом подреберье, ощутимые даже в области шеи и плеча, а также лопатки
- состояние слабости и снижение аппетита, связанное с интоксикацией
- головная боль
Эта разновидность болезни зачастую принимает осложненную форму желтухи, сопровождаемой изменением окраски кожной оболочки и склер, зудом.
Факт. Древнеримский медик Гален считал желчь маркером поведения человека.
Преобладание светлой желчи относил к прямой связи с такими чертами человека, как вспыльчивость и неуравновешенность. А избыток темной желчи связывал с доминантой пессимистичного настроения в темпераменте. «Сhole» в переводе с греческого означает «желчь».
Признаки хронического холангита
- периодически возникающая лихорадка
- приглушенные боли слабой интенсивности в правом подреберье
- ощущение «вздутия» верхних отделов живота
- на тяжелой стадии ему может сопутствовать механическая желтуха
- субфебрильная температура тела (в пределах 37-38 градусов)
- частая утомляемость
Симптоматика склерозирующего холангита аналогична острому и хроническому подвидам. Но иногда может усугубляться развитием множественных абсцессов (гнойных воспалений ткани) печени, сепсисом («заражением крови»), токсическим шоком.
Кто придет на выручку?
В Медицинском доме Odrex вам окажут ургентную помощь и помогут своевременно снять воспалительный процесс. Здесь работают хирурги высшей категории, которые в доскональности владеют самыми сложными оперативными приемами. Здесь сражаются за жизнь каждого и сохраняют самое ценное — здоровье.
Диагностика холангита
- ультразвуковое обследование органов брюшной полости
- МРТ органов брюшной полости с виртуальной холангиографией
- общие анализы
- ЭРХПГ — рентген-эндоскопическое исследование желчных протоков и главного протока поджелудочной железы с введением контрастных веществ.
Факт. В течение дня у человека скапливается примерно 15 мл желчи на кг массы тела.
Лечение холангита
Врач назначает пациенту либо консервативное, либо хирургическое лечение. Если желчевыводящие протоки полностью заблокированы, то явно понадобится оперативное вмешательство, если же нет — то еще допустимо применение в отношении больного медикаментозного курса. Он предусматривает прием:
- антибиотиков для ликвидации инфекционного очага
- спазмолитиков и анальгетиков для устранения болевого синдрома
- антигельминтных препаратов при проникновении в протоки паразитарной инфекции
- гепатопротекторов — для нормализации обменных процессов желчных кислот
- инфузии (внутривенные вливания) глюкозо-солевых растворов при проявленной интоксикации
Хирургическое вмешательство представляет собой:
- наружное чреспеченочное дренирование желчных протоков (установление дренажа в просвете желчных протоков для выведения патологических жидкостных скоплений)
- эндоскопическое бужирование опухолевой стриктуры внепеченочных желчных протоков — расширение суженных желчных протоков с помощью специальных бужей (инструментов для расширения каналов), введенных через дуоденоскоп (снабженный видеокамерой оптический прибор).

Послеоперационный период длится в среднем от двух суток до недели. А процесс восстановления организма занимает около полугода и предусматривает самостоятельную регуляцию уровня физической нагрузки на организм, максимальное ее снижение, и соблюдение режима диеты.
Вопрос — ответ
Какую роль играет сбалансированное питание в лечении холангита?
Прооперированным пациентам рекомендуют диету №5 по Певзнеру, направленную на снижение потребления калорий за счет сокращения жиров (до 100 грамм в сутки) и белков в ежедневном рационе. Есть следует отварную, теплую, желательно несоленую пищу — 5-6 раз в день мелкими порциями.
Разрешены:
- полувязкие каши
- овощи, зелень, квашеная некислая капуста
- отварные яйца
- сливочное или растительное масло — не более 50 г в день
- куриное мясо, нежирная рыба в запеченном виде, отварная или на пару
- овощные супы
- если хлеб — то ржаной, несдобное тесто в минимальным количествах
- обезжиренный творог
- если соки — то некислые, компот, некрепкий чай
- мед, варенье
Запрещены:
- супы на бульонах
- кислые фрукты и ягоды
- жирное мясо и рыба
- жареная пища
- крепкий кофе, алкоголь, мороженое, кондитерские изделия с шоколадом и кремовым наполнителем
- свежий хлеб
- копчености
- консервация
- маринованные овощи
- алкоголь
Бывает ли хронический холангит у ребенка?
Да, бывает. Иногда он может выступать следствием острого холангита, но в основном развивается «на базе» хронического холецистита и панкреатита. У ребенка возможен кожный зуд; появляется субфебрильная температура, слабость; он худеет, часто испытывает изжоги, запоры или поносы, ощущает неприятный привкус во рту. Объемы печени увеличиваются, ее ткани уплотняются, что приводит даже к циррозу.
Я слышал, что желчь бывает «светлая» и «темная». А чем они отличаются?
В печени желчь — прозрачно-золотистого цвета. В желчном пузыре вещество становится более насыщенной концентрации, приобретает темный оттенок, так как к нему присоединяется муцин желчных путей и пузыря. Смену цвета ученые объясняют также всасыванием желчью гидрокарбонатов и образованием с ее помощью солей желчных кислот. Желчь нивелирует разрушительное действие фермента желудочного сока пепсина.
MEDISON.RU — Лучевая диагностика патологии желчного пузыря и желчевыводящих путей
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Введение
Заболевания желчного пузыря — это особый раздел в современной медицине, которому специалисты уделяют повышенное внимание [1-8]. С одной стороны, патология желчного пузыря (например, полипы), может протекать совершенно бессимптомно, но имеет тенденцию к малигнизации [4-10]. С другой стороны, некоторые заболевания, такие как конкременты желчного пузыря и желчевыводящих путей, сопровождаются сильными приступами болей и могут привести к тяжелым осложнениям. В результате длительного давления камнем на слизистую оболочку пузыря в ней могут возникнуть язвы и пролежни, образоваться дивертикулоподобные выпячивания, внутренние и наружные желчные свищи, перфоративные отверстия с развитием подпеченочного или поддиафрагмального абсцессов, желчного перитонита. Перемещение желчных камней может сопровождаться закупоркой пузырного протока, водянкой желчного пузыря или его эмпиемой.
Образование желчи в печени — процесс непрерывный, однако поступление ее в кишечник в норме происходит преимущественно в процессе пищеварения. Это обеспечивается резервуарной функцией желчного пузыря и его ритмическими сокращениями с последовательным расслаблением сфинктера Люткенса и далее сфинктера Одди, расположенного в месте впадения общего желчного протока в кишку (рис. 1).
Рис. 1. Схематическое изображение положения желчного пузыря на висцеральной поверхности печени.
1 — дно желчного пузыря;
2 — пузырный проток;
3 — собственная печеночная артерия;
4 — воротная вена;
5 — желудочно-печеночная связка;
6 — левая доля печени;
7 — хвостатая доля печени;
8 — нижняя полая вена;
9 — хвостатый отросток;
10 — шейка желчного пузыря;
11 — правая доля печени;
12 — тело желчного пузыря;
13 — квадратная доля печени.
Натощак желчный пузырь содержит 30-80 мл желчи, но он может концентрировать печеночной желчи в 5-10 раз больше. При застое желчи в пузыре ее количество может увеличиваться. У женщин желчный пузырь в состоянии функционального покоя имеет несколько больший объем, чем у мужчин, но сокращается быстрее. С возрастом сократительная функция желчного пузыря снижается.
Ультрасонография является одним из самых информативных и доступных инструментальных методов диагностики заболеваний желчного пузыря [4-10].
Акустические свойства ультразвука позволяют выявлять мельчайшие эхогенные структуры, находящиеся в желчном пузыре.
С помощью УЗИ значительно сокращается время диагностического поиска. В отличие от компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) при УЗИ врач-исследователь сам непосредственно участвует в получении изображения, что имеет свои плюсы и минусы. Положительной является возможность более целенаправленного и детального исследования изучаемого объекта. Отрицательная сторона — качество изображения и его расшифровка в значительной степени зависят от опыта исследователя и правильности применяемых им методик.
Полипы в желчном пузыре имеются у 6% всего населения. В 80% случаев полипы в желчном пузыре отмечаются у рожавших женщин в возрасте после 30 лет. Так как полипы клинически себя никак не проявляют, диагностика их чаще всего случайна и происходит при проведении УЗИ у пациента по совершенно другим причинам [4-10].
Хотя причины появления полипов на стенках в желчного пузыря не установлены, а симптомы неочевидны, известны четыре типа таких образований. Наиболее часто по статистике в желчном пузыре у пациентов сегодня встречаются следующие типы [4, 5, 9].
Воспалительный полип желчного пузыря — является своего рода воспалительной реакцией самой слизистой оболочки желчного пузыря, проявляется у пациента в виде различных разрастаний грануляционной внутренней ткани пораженного органа.
Нередко врачи также ставят диагноз аденомы желчного пузыря. Так происходит потому, что это своего рода доброкачественная опухоль в виде полиповидного разрастания железистой ткани желчного пузыря больного.
Также следует отметить папиллому или полипоз желчного пузыря у некоторых пациентов. Такая папиллома представляет собой доброкачественную опухоль слизистой оболочки пузыря в виде различных по виду и структуре своеобразных папиллом или сосочковых разрастаний.
Такая папиллома представляет собой доброкачественную опухоль слизистой оболочки пузыря в виде различных по виду и структуре своеобразных папиллом или сосочковых разрастаний.
К самому распространенному типу относят так называемый холестериновый полип желчного пузыря, который представляет собой возвышение слизистой оболочки пузыря с холестриновыми отложениями на ней. Холестероз достаточно часто встречается среди пациентов, направленных на операцию с клиническим диагнозом «полипы» или «полипоз желчного пузыря», по некоторым данным от 42 до 95% случаев.
Ультрасонография является эффективным средством выявления полиповидной формы холестероза [4-10]. Традиционной считается следующая сонографическая характеристика холестериновых полипов: неподвижные гиперэхогенные структуры, которые не дают акустической тени и прикрепляются к стенке желчного пузыря. Контуры таких образований, как правило, ровные, а размеры таких образований различны, чаще не превышают 10 мм (рис. 2).
Рис. 2. Ультразвуковая картина полипов в желчном пузыре.
a) Одиночный полип в желчном пузыре (гиперэхогенное пристеночное неподвижное образование, с ровными контурами, без акустической тени).
б) Одиночный полип в желчном пузыре.
в) Полиповидно-сетчатая форма холестероза, полипы размерами до 5 мм, повышенной эхогенности.
г) Одиночный полип в желчном пузыре.
Однако, по некоторым данным, размеры холестериновых полипов могут быть более 20 мм. Кроме того, полипы больших размеров (в 7% от общего числа) могут иметь пониженную эхогенность и фестончатый контур.
Мелкие холестериновые включения, образующие диффузную сеточку в толще подслизистого слоя размерами 1-2 мм, выглядят как локальное утолщение или уплотнение стенки желчного пузыря и в некоторых случаях (см. рис. 2) вызывают реверберацию (эхографический симптом «хвост кометы»).
При распространенном холестерозе визуализируются множественные гиперэхогенные образования, дающие картину «земляничного» желчного пузыря (рис. 3).
Рис. 3. Ультразвуковая картина полипов в желчном пузыре.
а) Множественные полипы в желчном пузыре, картина «земляничного» желчного пузыря.
б) В режиме цветного допплеровского картирования кровоток не регистрируется.
Характер ножки полипа традиционно учитывается в онкологической практике как признак, ассоциированный со злокачественной природой образования. Вероятность возможной малигнизации больше, если у него имеется широкое основание, а не тонкая ножка. Однако необходимо принимать во внимание возможность ложноположительной диагностики широкого основания при полипах больших размеров из-за их ограниченной смещаемости в просвете желчного пузыря. Дрожание, напоминающее пламя свечи, наблюдается у полипов небольших размеров и вытянутой формы, и указывает на их тонкую ножку [4-10].
Желчнокаменная болезнь (cholelithiasis; калькулезный холецистит) — заболевание, обусловленное наличием конкрементов в желчном пузыре и желчных протоках. Частота образования желчных камней увеличивается с возрастом, достигая 45-50% у женщин старше 80 лет. У мужчин желчные камни встречаются в 3-5 раз реже, у детей — крайне редко. Только в 20% случаев желчные камни существуют бессимптомно («немые» конкременты) [5].
Существует два основных механизма образования желчных камней: печеночнообменный и пузырно-воспалительный. Печеночно-обменный механизм заключается в формировании желчных камней вследствие таких факторов, как несбалансированное питание с преобладанием в рацио не грубодисперсных животных жиров (свиного, бараньего, говяжьего) в ущерб растительным; нейроэндокринные нарушения, например, связанные с дисфункцией эндокринной системы возрастного характера и гипофункцией щитовидной железы; поражения печеночной паренхимы токсического и инфекционного генеза; гиподинамия и застой желчи. В результате печень продуцирует литогенную желчь, т. е. способную образовывать холестериновые или смешанные камни. При пузырно-воспалительном механизме желчные камни формируются под влиянием воспалительного процесса в желчном пузыре, приводящего к физико-химическим сдвигам в составе желчи (дисхолии). Изменение рН желчи в кислую сторону, характерное для любого воспаления, приводит к уменьшению защитных свойств коллоидов, в частности белковых фракций желчи, переходу мицеллы билирубина из взвешенного состояния в кристаллическое. При этом образуется первичный кристаллизационный центр с последующим наслоением других ингредиентов желчи, слизи, эпителия и др.
Желчные камни — плотные образования, количество которых может составлять от одного до нескольких тысяч, размер — до нескольких сантиметров в диаметре, масса — до 30 г и более. В желчном пузыре чаще встречаются камни округлой формы, в общем желчном протоке — эллипсоидной или продолговатой, во внутрипеченочных протоках ветвистой. В зависимости от состава различают холестериновые, пигментно-холестериновые, холестериново-пигментно-известковые, пигментные и известковые камни; на распиле они имеют пигментное ядро и слоистое строение.
В зависимости от состава различают холестериновые, пигментно-холестериновые, холестериново-пигментно-известковые, пигментные и известковые камни; на распиле они имеют пигментное ядро и слоистое строение.
Клиническая картина желчнокаменной болезни многообразна [5-6, 10]. Условно выделяют хроническую болевую, хроническую рецидивирующую, диспептическую, стенокардитическую и ряд других клинических форм. Характерным ультразвуковым признаком конкремента в желчном пузыре является его акустическая тень. Такая тень возникает из-за высокой плотности камня по сравнению с мягкими тканями. Наличие или отсутствие тени помогает отличить камень от полипа желчного пузыря (рис. 4).
Рис. 4. Ультразвуковая картина конкрементов в желчном пузыре.
а) Одиночный конкремент желчного пузыря (подвижная гиперэхогенная структура, дающая четкую теневую дорожку).
б) Множественные конкременты желчного пузыря.
в) Множественные конкременты желчного пузыря, изменение расположения при смене положения тела (подвижность конкрементов).
г) Отключенный (полностью заполненный конкрементами) желчный пузырь, уменьшение размеров желчного пузыря (сморщивание).
Холедохолитиаз. Предположить наличие конкрементов в желчевыводящих протоках можно прежде всего на основании классической триады Шарко — боль в верхнем отделе справа или посередине живота, озноб с лихорадкой и желтуха. Однако эта триада встречается только у 30% больных с холедохолитиазом. По данным литературы, примерно 75% больных холедохолитиазом жалуются на боли в правом верхнем квадранте живота или эпигастральной области, а холестатическая желтуха развивается у части пациентов, в 18-84% случаев она имеется в анамнезе или присутствует на момент осмотра [1, 2, 11-13].
Однако эта триада встречается только у 30% больных с холедохолитиазом. По данным литературы, примерно 75% больных холедохолитиазом жалуются на боли в правом верхнем квадранте живота или эпигастральной области, а холестатическая желтуха развивается у части пациентов, в 18-84% случаев она имеется в анамнезе или присутствует на момент осмотра [1, 2, 11-13].
Наиболее труден для клинической диагностики бессимптомный холедохолитиаз, который встречается у 19,8% пациентов.
Судьба конкремента в общем желчном протоке может быть разной. Он может вместе с током желчи «проскочить» через сфинктер Одди в двенадцатиперстную кишку (ДПК), не вызвав никаких осложнений. Этот вариант возможен, если конкремент имеет маленький размер (1-3 мм). Другой вариант — вентильный камень (более 3 мм) в холедохе, не мешающий оттоку желчи, но и не выходящий в кишку. Такой конкремент может находиться в холедохе дни, месяцы и даже годы, увеличиваясь в размерах. В конце концов, он закупоривает холедох, вызывая нарушение оттока желчи из печени и/или панкреатического сока из поджелудочной железы. Даже самый маленький камень может вызвать такую закупорку. Блокада общего печеночного протока нарушает отток желчи из печени, развивается механическая желтуха.
Хорошо известные сонографические признаки холедохолитиаза делятся на прямые и косвенные. К прямым ультразвуковым признакам относится расширение холедоха более 7 мм и наличие в его просвете гиперэхогенных структур различного размера, дающих теневую дорожку. К косвенным ультразвуковым признакам относится билиарная гипертензия, увеличение головки поджелудочной железы, наличие изменений паренхимы печени в паравезикальной зоне. Однако локализация камня в интрапанкреатической части холедоха и в ампуле Фатерова сосочка значительно затрудняет его диагностику. Если размеры камня меньше, чем диаметр холедоха, или он частично перекрывает просвет протока, желтуха может иметь ремиттирующий характер. В таких случаях полная обтурация может возникать при перемещении камня по протоку и закупоривании холедоха в местах физиологического сужения. Тогда возникает стойкая билиарная гипертензия с соответствующей клинической картиной желтухи [1-3, 11, 13].
Тогда возникает стойкая билиарная гипертензия с соответствующей клинической картиной желтухи [1-3, 11, 13].
В качестве иллюстрации приводим собственные клинические наблюдения.
Клиническое наблюдение 1
Больная Т., 62 лет, поступила в клинику с жалобами на боли в правом подреберье, пожелтение кожных покровов.
Из анамнеза известно, что в 1991 году больной была выполнена холецистэктомия по поводу желчнокаменной болезни.
При УЗИ органов брюшной полости, выполненном при поступлении, установлено: печень несколько увеличена в размерах, эхоструктура диффузно неоднородна, повышенной эхогенности, визуализируются расширенные внутрипеченочные протоки. Воротная вена 12 мм. Желчный пузырь удален. Общий желчный проток расширен до 15 мм, сужен к терминальному отделу. В просвете общего желчного протока множественные конкременты в диаметре от 8 до 15 мм. Поджелудочная железа нормального размера, контуры ровные, четкие, структура неоднородная, повышенной эхогенности, проток 1 мм. Селезенка нормального размера, структурно не изменена. Селезеночная вена 7 мм. Заключение: состояние после холецитэктомии. Ультразвуковая картина низкого печеночного блока, обусловленного холедохолитиазом (рис. 5).
Рис. 5. Ультразвуковая картина холедохолитиаза.
а, б) В просвете общего желчного протока множественные гиперэхогенные структуры различного диаметра, дающие четкую акустическую тень.
Для уточнения диагноза проведена эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с эндоскопической папиллосфинктеротомией (ЭПСТ). Устье БДС канюлировано боковым папиллотомом, аспирационная проба положительная, получена мутная желчь. При введении 40 мл контрастного вещества контрастируется расширенный холедох до 25 мм, долевые и сегментарные протоки, множественные округлые подвижные тени конкрементов от 0,8 до 20 мм. Боковым папиллотомом разрез в анатомических пределах 1,0 см. При ревизии общего желчного протока корзинкой Дормиа извлечено 3 конкремента диаметром от 15 до 20 мм, замазкообразная желчь с хлопьями. Сброс контраста в ДПК умеренный. Заключение: холедохолитоэкстракция (рис. 6).
Устье БДС канюлировано боковым папиллотомом, аспирационная проба положительная, получена мутная желчь. При введении 40 мл контрастного вещества контрастируется расширенный холедох до 25 мм, долевые и сегментарные протоки, множественные округлые подвижные тени конкрементов от 0,8 до 20 мм. Боковым папиллотомом разрез в анатомических пределах 1,0 см. При ревизии общего желчного протока корзинкой Дормиа извлечено 3 конкремента диаметром от 15 до 20 мм, замазкообразная желчь с хлопьями. Сброс контраста в ДПК умеренный. Заключение: холедохолитоэкстракция (рис. 6).
Рис. 6. Эндоскопическая ретроградная холангиопанкреатография.
а, б) Конкременты холедоха. Наличие на фоне контрастной тени общего желчного протока множественных дефектов наполнения, проявляющихся округлыми и полигональными участками просветлений по ходу тени желчных протоков.
Учитывая наличие крупных конкрементов и невозможность удалить все конкременты при ЭРХПГ пациентке проведена холедохолитотомия, холедохолитоэкстракция.
Послеоперационный период протекал без осложнений. В удовлетворительном состоянии больная выписана под наблюдение хирурга по месту жительства.
Клиническое наблюдение 2
Больная Л., 74 лет, поступила в клинику с диагнозом: желчнокаменная болезнь. Хронический калькулезный холецистит. Множественный холедохолитиаз. Механическая желтуха тяжелой степени. Гнойный холангит.
При УЗИ органов брюшной полости установлено: печень несколько увеличена в размерах, контуры ровные, четкие, структура неоднородная, повышенной эхогенности. Воротная вена 12 мм.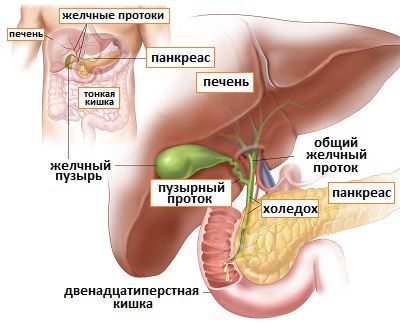 Расширение внутрипеченочных протоков, долевые 5 мм, общий печеночный проток (ОПП) расширен до 20 мм, просвет представлен структурами по плотности мелких конкрементов, замазки, распространяющиеся на просвет правого долевого протока. Желчный пузырь размером 89×32 мм, стенка — 2 мм, в нем подобные массы. Общий желчный проток — 15 мм, просвет также представлен конкрементами и замазкой. Поджелудочная железа нормального размера, контуры ровные, структура диффузно неоднородная, повышенной эхогенности, проток не расширен. Селезенка нормального размера, средней эхогенности, селезеночная вена 7 мм. Заключение: конкременты желчного пузыря. Ультразвуковая картина низкого печеночного блока, обусловленного холедохолитиазом (рис. 7).
Расширение внутрипеченочных протоков, долевые 5 мм, общий печеночный проток (ОПП) расширен до 20 мм, просвет представлен структурами по плотности мелких конкрементов, замазки, распространяющиеся на просвет правого долевого протока. Желчный пузырь размером 89×32 мм, стенка — 2 мм, в нем подобные массы. Общий желчный проток — 15 мм, просвет также представлен конкрементами и замазкой. Поджелудочная железа нормального размера, контуры ровные, структура диффузно неоднородная, повышенной эхогенности, проток не расширен. Селезенка нормального размера, средней эхогенности, селезеночная вена 7 мм. Заключение: конкременты желчного пузыря. Ультразвуковая картина низкого печеночного блока, обусловленного холедохолитиазом (рис. 7).
Рис. 7. Ультразвуковая картина холедохолитиаза.
а) Увеличенный желчный пузырь (синяя стрелка), конкременты общего желчного протока (красная стрелка).
б) Множественные гиперэхогенные структуры в просвете общего желчного протока, с четкой теневой дорожкой.
При проведении ЭРХПГ установлено: БДС находится в типичном месте, диаметром 1 см, на дне дивертикул без признаков воспаления, диаметром до 0,4 см. Слизистая над ним гиперемирована. Устье визуализируется. Желчь не поступает. Продольная складка просматривается частично, так как находится практически полностью в дивертикуле. Канюляция БДС боковым папиллотомом. Аспирационная проба положительная. Введено 20 мл контрастного вещества. Контрастирован общий желчный, общий печеночный, долевые печеночные, терминальные отделы сегментарных протоков. В просвете холедоха определяются множественные дефекты наполнения от 0,5 до 2 см, холедох расширен до 2,5 см в диаметре. После ревизии корзинкой Дормиа удалено 4 конкремента по 1 см и множество мелких до 0,5 см. Отток в ДПК восстановлен. На 12 см от папиллы расположен конкремент до 2 см в диаметре, захватить конкремент корзинкой и удалить не удается. Выше уровня конкремента установлен потерянный дренаж. Заключение: холедохолитиаз, холедохолитоэкстракция, гнойный холангит (рис. 8).
В просвете холедоха определяются множественные дефекты наполнения от 0,5 до 2 см, холедох расширен до 2,5 см в диаметре. После ревизии корзинкой Дормиа удалено 4 конкремента по 1 см и множество мелких до 0,5 см. Отток в ДПК восстановлен. На 12 см от папиллы расположен конкремент до 2 см в диаметре, захватить конкремент корзинкой и удалить не удается. Выше уровня конкремента установлен потерянный дренаж. Заключение: холедохолитиаз, холедохолитоэкстракция, гнойный холангит (рис. 8).
Рис. 8. Эндоскопическая ретроградная холангиопанкреатография. Множественные конкременты холедоха.
а) Холедох, полностью заполненный конкрементами.
б) Холедох с конкрементами (красная стрелка), сброс контраста в кишку (синяя стрелка).
Учитывая наличие крупных конкрементов и невозможность удаления их при ЭРХПГ, пациентке проведена операция холецистэктомии, холедохолитотомии.
Клиническое наблюдение 3
Больная К., 85 лет, поступила в клинику с жалобами на пожелтение кожных покровов после болевого приступа, установлен диагноз: желчнокаменная болезнь. Хронический калькулезный холецистит. Холедохолитиаз. Механическая желтуха легкой степени тяжести.
При УЗИ брюшной полости установлено: печень нормального размера, структура диффузно неоднородная, внутрипеченочные протоки расширены, долевые до 8 мм. Воротная вена 12 мм. Желчный пузырь размером 100×34 мм, в просвете подвижные конкременты диаметром до 8 мм. Общий желчный проток — 17 мм, в просвете конкремент — до 13 мм. Поджелудочная железа нормального размера, контуры ровные, четкие, структура неоднородная, повышенной эхогенности, проток 1 мм. Селезенка нормального размера, селезеночная вена — 7 мм. Заключение: конкременты желчного пузыря. УЗ картина низкого печеночного блока, обусловленного холедохолитиазом (рис. 9-11).
Поджелудочная железа нормального размера, контуры ровные, четкие, структура неоднородная, повышенной эхогенности, проток 1 мм. Селезенка нормального размера, селезеночная вена — 7 мм. Заключение: конкременты желчного пузыря. УЗ картина низкого печеночного блока, обусловленного холедохолитиазом (рис. 9-11).
Рис. 9. Ультразвуковая картина расширения внутрипеченочных протоков, холедоха и правого долевого протока.
а) Внутрипеченочные протоки.
б) Правый долевой проток.
Рис. 10. Ультразвуковая картина конкрементов.
а) В холедохе визуализируется гиперэхогенная плотная структура с четкой теневой дорожкой.
б) Конкременты в холедохе (красная стрелка) и в желчном пузыре (синяя стрелка).
Рис. 11. Ультразвуковая картина конкрементов.
а) Конкременты в желчном пузыре.
б) Конкременты в желчном пузыре (синяя стрелка) и расширенный холедох (красная стрелка).
С диагностической и лечебной целью проведены ЭРХПГ, ЭПСТ, холедохолитоэкстракция. БДС расположен в типичном месте, размер 0,5 см. Продольная складка напряжена, желчь поступает. Канюляция устья БДС боковым папиллоотомом. Аспирационная проба положительная. Введено 15,0 мл контрастного вещества. Холедох — 1,5 см. В просвете конкремент размером 0,9 см. Продольная складка рассечена на протяжении 1,0 см. При ревизии корзинкой Дормия конкремент удален. Сброс контраста хороший. Заключение: холедохолитиаз, холедохолитоэкстракция (рис. 12).
Рис. 12. Эндоскопическая ретроградная холангиопанкреатография.
а) Конкремент в холедохе.
б) Конкременты в желчном пузыре (синяя стрелка), в холедохе (красная стрелка).
Учитывая возраст и соматическое состояние пациентки, оперативное лечение по поводу желчнокаменной болезни было отложено.
Заключение
Таким образом, УЗИ является «золотым стандартом» в определении полипов и конкрементов в желчном пузыре, а также позволяет всегда определить косвенные признаки холедохолитиаза. Что касается наличия прямых признаков холедохолитиаза (определения конкремента в желчных протоках), то здесь более информативным является эндоскопическая ретроградная холангиопанкреатография, которая одновременно является и лечебной манипуляцией.
Литература
- Амосов В.
 И., Бубнова Е.В., Щетинин В.Н., Мосягина С.Г., Брызгалова C.B., Путилова И.В. Лучевая диагностика мелких конкрементов гепатикохоледоха // Ученые записки Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова. 2009. T. XVI. N3.
И., Бубнова Е.В., Щетинин В.Н., Мосягина С.Г., Брызгалова C.B., Путилова И.В. Лучевая диагностика мелких конкрементов гепатикохоледоха // Ученые записки Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова. 2009. T. XVI. N3. - Амосов В.И., Бубнова Е.В., Щетинин В.Н. Особенности рентгенологической диагностики мелких конкрементов гепатикохоледоха при эндоскопической ретроградной холангиопанкреатикографии // Материалы 2-го Всероссийского национального конгресса по лучевой диагностике и терапии: сб. научых трудов. Москва. 2008.
- Бубнова Е.В., Щетинин В.Н. Особенности рентгенологической диагностики мелких конкрементов гепатикохоледоха при ЭРХПГ. Материалы научно-практической конференции, посвященной 50-летию городской клинической больницы N20: сб. науч. тр. Санкт-Петербург. 2008.
- Никитина М.Н., Пиманов С.И., Луд Н.Г. Ультразвуковое исследование и тактика ведения пациентов с полипами желчного пузыря // Мед. новости. 2002. N9. С. 62-64.
- Рощинский С.М., Федорук A.M. Внутрипросветные образования желчного пузыря: результаты ультразвуковых исследований // Материалы науч.-практ. конф., посвящ. 10-летию Минск. диагностич. центра. Минск, 1999. С. 77-78.
- Савельев B.C., Петухов В.А., Болдин Б.В. Холестероз желчного пузыря. М.: ВЕДИ, 2002. 192 с.
- Sugiyama М., Atomi Y., Kuroda E. et al. Large cholesterol polyp of the gall bladder: diagnosis by means of US and endoscopic US // Radiology. 1995. V. 196. N2. P. 493-497.
- Seo D.W., Kim H.J., Kim D.I., Park E.T., Yoo K.S., Lim B.C., Myung S.J., Park H.J., Min Y.I. A new strategy to predict the neoplastic polyps of the gallbladder based on scoring system using EUS // Gastrointest Endosc. 2000. V. 52. N3. Р. 372-379.
- Никитина М.Н., Пиманов С.И. Ультразвуковая диагностика холестероза желчного пузыря // SonoAce-Ultrasound.
 2004. N12.
2004. N12. - Liu C.L., Lo C.M., Chan J.K.F., Poon R.T.P., Fan S.T. EUS for detection of occult cholelithiasis in patients with idiopathic pancreatitis // Gastrointest Endosc. 2000. V. 51. P. 28-32.
- Бубнова Е.В., Брызгалова C.B., Путилова И.В., Каменская О.В. Лучевая диагностика мелких конкрементов гепатикохоледоха // Материалы IV Всероссийского национального конгресса лучевых диагностов и терапевтов «Радиология-2010». Москва. 2010.
- Поташов Л.В., Щетинин В.Н., Кудреватых И.П., Полиглотгов О.В., Бубнова Е.В. Эндоскопическое лечение осложненных форм холедохолитиаза // Тезисы VI Международного конгресса по эндоскопической хирургии: сб. науч. тр. Москва. 2004.
- Бубнова Е.В. Методика выявления мелких конкрементов гепатикохоледоха при эндоскопической ретроградной холангиопанкреатикографии // Материалы Невского радиологического форума: сб. науч. тр. Санкт-Петербург. 2009.
УЗИ сканер HS50
Доступная эффективность. Универсальный ультразвуковой сканер, компактный дизайн и инновационные возможности.
Особенности диагностики и лечения нарушения целостности внепеченочных желчных протоков у собак
Авторы статьи:
Позябин С.В., Шилыковская Е.А.
Повреждения органов брюшной полости в целом и печеночнобиллиарной системы в частности является одной из актуальных проблем современной ветеринарной хирургии. Известно, что от 3 до 10% всех случаев закрытых механических повреждений брюшной полости у собак приходится на травмы печени и желчевыводящей системы. Как правило, разрывы и надрывы печени и желчных протоков происходят одновременно, однако, в исключительных случаях, нарушение целостности желчевыводящих протоков может происходить и без травмы печени. Диагностика и лечение такой патологии достаточно сложны и требуют для ветеринарного специалиста знаний не только в области хирургии, но и анатомии и физиологии.
Диагностика и лечение такой патологии достаточно сложны и требуют для ветеринарного специалиста знаний не только в области хирургии, но и анатомии и физиологии.
К специфическим органическим веществам, входящим в состав желчи, относят желчные пигментные и желчные кислоты. Желчные пигменты это билирубин и биливердин. В желчи млекопитающих есть холевая, гликохолевая, хенодезоксихолевая, таурохолевая кислоты, в состав желчи, кроме желчных кислот и пигментов, входят холестерин, фосфатиды, омыленные и свободные жиры, продукты распада белков, натриевые, калиевые, кальциевые соли, соли угольной, фосфорной и других кислот.
Между гепатоцитами, образующими дольки, расположены желчные протоки (ductuli biliferi), которые впадают в междольковые протоки, а те, в свою очередь, формиру¬ют два печеночных протока, выходящих из каждой доли: правый (ductus hepaticus dexter) и левый (ductus hepaticus sinister). Сливаясь, эти протоки формируют общий печеночный проток (ductus hepa¬ticus communis). Желчный пузырь (рис.1) представляет со¬бой резервуар для желчи, в котором желчь сгуща¬ется в 35 раз, поскольку ее вырабатывается боль¬ше, чем требуется для процесса пищеварения. Цвет пузырной желчи у собак красножелтый.
Пузырь лежит на квадратной доле печени высоко от ее вентрального края и виден как с висцеральной, так и с диафрагмальной поверхностей. Пузырь имеет дно (fundus ves. felleae), тело (corpus ves. felleae) и шейку (collum ves. felleae). Из пузыря берет начало пузырный проток (ductus cysticus), в котором нахо¬дится спиральная складка (plica spiralis). В результате слияния пузырного протока и общего печеночного протока формируется общий желчный проток (ductus choledochus), который открывается в Sобразную извилину двенадцатиперстной кишки рядом с протоком поджелудочной железы (общий желчный проток и проток поджелудочной железы заключены в печёночнопанкреатическую ампулу) на вершине боль¬шого сосочка двенадцатиперстной кишки (papilla duodeni major). Желчный проток находится в печёночнодвенадцатиперстной связке. В месте впадения в кишку проток имеет сфинктер желчного протока (сфинктер Одди) (т. sphincter ductus choledochi). Благодаря наличию сфинктера желчь может поступать непосредственно в кишечник (если сфинктер открыт) или в желчный пузырь (если сфинктер закрыт). Печёночный и пузырные протоки намного тоньше общего желчного и при любых механических повреждениях брюшной полости находятся в зоне высочайшего риска. Общий желчный проток защищён печёночнопанкреатической ампулой и печёночнодвенадцатиперстной связкой. Именно в связи с такой анатомией при механических повреждениях наиболее уязвимыми считаются печёночный и пузырные протоки. Сфинктер желчного протока (сфинктер Одди) представляет собой довольно прочное мышечное образование и предохраняет данную область от многих механических повреждений.
Желчный проток находится в печёночнодвенадцатиперстной связке. В месте впадения в кишку проток имеет сфинктер желчного протока (сфинктер Одди) (т. sphincter ductus choledochi). Благодаря наличию сфинктера желчь может поступать непосредственно в кишечник (если сфинктер открыт) или в желчный пузырь (если сфинктер закрыт). Печёночный и пузырные протоки намного тоньше общего желчного и при любых механических повреждениях брюшной полости находятся в зоне высочайшего риска. Общий желчный проток защищён печёночнопанкреатической ампулой и печёночнодвенадцатиперстной связкой. Именно в связи с такой анатомией при механических повреждениях наиболее уязвимыми считаются печёночный и пузырные протоки. Сфинктер желчного протока (сфинктер Одди) представляет собой довольно прочное мышечное образование и предохраняет данную область от многих механических повреждений.
Повреждения желчных путей бывают открытыми или закрытыми. Открытые возникают при ранениях огнестрельным или холодным оружием, во время оперативного вмешательства (ятрогенными). Закрытые возникают при тупой травме живота. За исключением интраоперационных травм, все другие повреждения внепеченочных желчных путей сочетаются с повреждениями печени, желудка, кишечника, селезёнки, т.к. эти органы имеют один связочный аппарат. Нарушения целостности возможны при желчекаменной болезни, врождённых аномалиях (например печёночнодвенадцатиперстной связки) и некоторых других патологиях.
Ятрогенные повреждения внепеченочных желчных протоков встречаются при холецистэктомии, гастротомии, резекции желудка и долей печени, когда затруднена ориентировка в анатомических образованиях изза воспалительных и рубцовых изменений в области шейки пузыря и печеночнодвенадцатиперстной связки, аномалий строения желчных протоков или вариантов расположения желчных протоков, а также в результате технических ошибок хирурга. Чаще происходит ранение стенки правого печеночного или общего желчного протока, реже – их полное пересечение или лигирование, когда эти анатомические образования принимают за пузырный проток.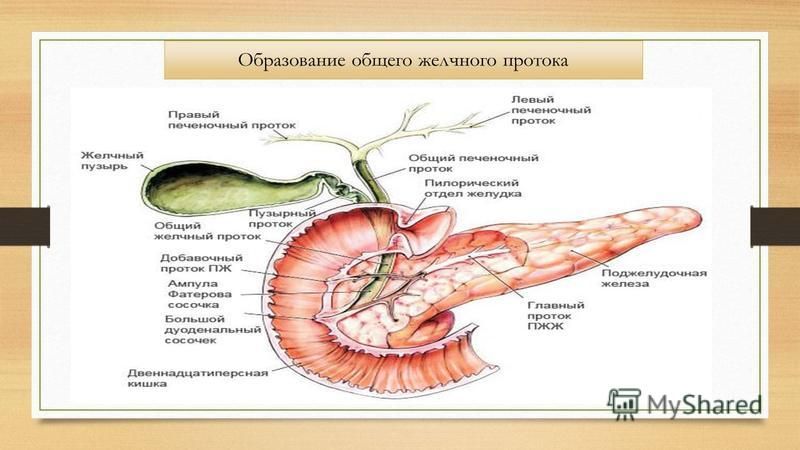
Клинические признаки при нарушении целостности печеночных протоков непатогомоничны. Появляется болезненность в области брюшной стенки при пальпации и даже лёгком нажатии, болезненность сохраняется первые 35 дней после получения травмы. Это связано с раздражающим действием желчи, которая, попадая в брюшную полость, вызывает раздражающее действие на брюшину и серозные оболочки органов брюшной полости, вызывает асептический перитонит. В желудочнокишечном тракте отсутствует перистальтика. У животного наблюдается рвота, это происходит изза раздражающего действия желчи на серозные оболочки желудка. В дальнейшем эти реакции ослабевают, перистальтика может восстанавливаться. Одним из основных клинических признаков является появление белого кала, обусловленного отсутствием желчных пигментов, и только при проявлении данного признака можно поставить окончательный диагноз на нарушение целостности желчных протоктов.
При диагностике основным методом для постановки диагноза является ультразвуковое обследование. При выполнении УЗИ важно обратить внимание на наличие свободной жидкости в брюшной полости. Необходимо помнить, что свободная жидкость в брюшной полости может наблюдаться при асците, внутреннем кровотечении, разрыве мочевого пузыря и некоторых других патологиях. Кроме того, важно знать, что при разрыве какоголибо протока желчный пузырь визуализируется, сохраняя полунаполненную форму за счет толщины своих стенок, затрудняя тем самым диагностику нарушения целостности внепеченочных потоков. Рентгенодиагностика не является информативной при данной патологии. Основным методом постановки окончательного диагноза является абдоминоцентез, который выполняется по медианной линии в предпупочной области. При разрыве желчевыводящих путей пунктат представляет собой большое количество желчи, смешанной с транссудатом бурого цвета с характерным запахом.
Оперативное лечение направлено на восстановление целостности желчевыводящих протоков, а при невозможности восстановления желчного пузыря – холицистоэктомии. Критерии выбора техники операции обусловлены не только важностью сохранения протоков, но и надежностью анастомозов и швов для предотвращения повторного попадания желчи в брюшную полость. При небольшом разрыве повреждённый участок протока ушивается любым двухэтажным кишечным швом. Если происходит полный разрыв протоков, то применяют технику наложения анастомоза «стыквстык». Перед выполнением такого оперативного приема необходимо обновить края разрыва протока, отрезав воспаленные участки на расстоянии 23 мм от края разреза. В области Sобразного изгиба двенадцатиперстной кишки производят небольшой разрез, через который вводят катетер, в диаметре чуть меньше повреждённого протока. После накладывают анастомоз двухэтажным швом. Катетер удаляют, разрез в двенадцатиперстной кишке ушивают. Для повышения надежности шва и ускорения сроков заживления область наложения анастомозов прикрывают сальником, который фиксируют 23 стяжками рассасывающейся нити.
Критерии выбора техники операции обусловлены не только важностью сохранения протоков, но и надежностью анастомозов и швов для предотвращения повторного попадания желчи в брюшную полость. При небольшом разрыве повреждённый участок протока ушивается любым двухэтажным кишечным швом. Если происходит полный разрыв протоков, то применяют технику наложения анастомоза «стыквстык». Перед выполнением такого оперативного приема необходимо обновить края разрыва протока, отрезав воспаленные участки на расстоянии 23 мм от края разреза. В области Sобразного изгиба двенадцатиперстной кишки производят небольшой разрез, через который вводят катетер, в диаметре чуть меньше повреждённого протока. После накладывают анастомоз двухэтажным швом. Катетер удаляют, разрез в двенадцатиперстной кишке ушивают. Для повышения надежности шва и ускорения сроков заживления область наложения анастомозов прикрывают сальником, который фиксируют 23 стяжками рассасывающейся нити.
Если повреждения желчного пузыря не позволяют восстановить его полностью или существует риск некроза стенки пузыря, несостоятельности шва, выполняют холицистэктомию. После установки расширителя для брюшной полости и отведения в сторону квадратной и правой медиальной доли печени при помощи шпателя тело желчного пузыря тупым путём выделяют из ямки желчного пузыря. Затем пузырный проток лигируют дважды, а пузырную артерию один раз, и удаляют желчный пузырь. Основной ошибкой при такой операции является лигирование печеночного протока, что полностью прекращает выход желчи из печени и приводит к серьезной патологии, вплоть до гибели животного.
Клинический случай. На кафедру ветеринарной хирургии была приведена собака породы метис, кобель возраст – 2 года. Вес – 25 кг. Собака была сбита машиной, удар в большей степени пришёлся на брюшную стенку. У собаки проявлялись следующие клинические признаки: 13 день – наблюдается рвота, острая болезненность при пальпации брюшной полости. При клиническом осмотре брюшная стенка болезненная, полностью отсутствует перистальтика. На 47 день – спокойный живот, рвота отсутствует. В этот период после симптоматического лечения перистальтика восстановилась. Однако, по данным УЗИ, на 5 день обнаружилось небольшое количество жидкости в брюшной полости, а на 7 день асцит можно было определить визуально и при помощи перкуссии. На 8 день появляется неокрашенный (белый) кал. Был поставлен предварительный диагноз – нарушение целостности желчевыводящей системы, который окончательно подтвердили с помощью абдоминоцентеза. Содержание пунктата при абдоминоцентезе – мутное, желтозелёного цвета, большого объёма.
На 47 день – спокойный живот, рвота отсутствует. В этот период после симптоматического лечения перистальтика восстановилась. Однако, по данным УЗИ, на 5 день обнаружилось небольшое количество жидкости в брюшной полости, а на 7 день асцит можно было определить визуально и при помощи перкуссии. На 8 день появляется неокрашенный (белый) кал. Был поставлен предварительный диагноз – нарушение целостности желчевыводящей системы, который окончательно подтвердили с помощью абдоминоцентеза. Содержание пунктата при абдоминоцентезе – мутное, желтозелёного цвета, большого объёма.
Была проведена операция. При данном повреждении операция проводилась под общим наркозом, собака фиксировалась в спинном положении. После лапаротомии печень и другие органы брюшной полости отодвигали, что бы можно было определить нахождение желчного пузыря. Для обнаружения места разрыва одного из протоков, на желчный пузырь слегка надавливали и смотрели за прохождением желчи по протокам. Таким образом, было обнаружено механическое повреждение печёночного протока (неполный разрыв). Оперативным приемом стало ушивание дефекта печеночного протока, завершения операции с наложением швов на брюшную стенку. Помимо симптоматической послеоперационной терапии собаке была назначена диета с низким содержанием жиров. Животное выписано из клиники на 14й день с диагнозом «клинически здоров».
В заключении можно сделать вывод, что патологии внепеченочных протоков у собак, связанных с нарушением их целостности достаточно трудны в диагностике, так как единственным клиническим признаком, на основании которого можно поставить окончательный диагноз является наличие белого кала, однако данный признак проявляется только на 57 день после травмы. Кроме того, хирург должен хорошо знать и ориентироваться в доступных оперативных приемах и адекватно применять их при каждом конкретном способе.
Каталог продукции
Печеночные и желчные протоки
Печень самый крупный и тяжелый орган с секреторной функцией.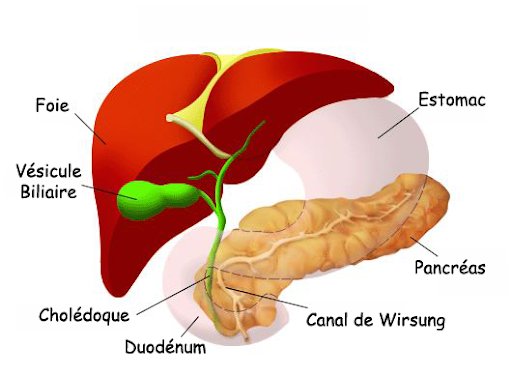 Вес печени от 1.5 до 2 кг, она расположена в верхнем правом углу брюшной полости, прилегая к своду диафрагмы.
Вес печени от 1.5 до 2 кг, она расположена в верхнем правом углу брюшной полости, прилегая к своду диафрагмы.
Печень — фабрика «строительных блоков» организма, с важной ролью в метаболизме и синтезе компонентов крови, выполняющая следующие функции:
Печень непрерывно производит желчь в объеме приблизительно 700 мл в день. Желчь собирается в желчном пузыре, где концентрируется. Когда требуется (после принятия жирной пищи), желчь экскретируется.
Печень кровоснабжается двумя путями. Система портальной вены отводит венозную кровь от желудка, кишечника, желчного пузыря, поджелудочной железы, селезенки. Портальная вена формируется из селезеночной вены, нижней и верхней брыжеечных вен. Венозная кровь бедна кислородом, но богата питательными веществами, получаемыми от кишечника. Артериальную кровь к печени поставляет печеночная артерия. Венозный отток крови идет от печеночной артерии к нижней полой вене. Просветы между гепатоцитами формируют желчные протоки. Левый и правый печеночные протоки формируют общий печеночный проток, который имеет ответвление, пузырный проток, идущий от желчного пузыря. Общий печеночный проток продолжается в виде общего желчного протока. Вместе с протоком поджелудочной железы, желчный проток впадает через ампулу Ватера в двенадцатиперстную кишку. Ампула Ватера имеет собственный сфинктер Одди.
Почему необходимо дренировать желчные протоки
Чрескожное чреспеченочное дренирование желчных протоков нужно для декомпрессии внутри и внепеченочных протоков в ряде случаев, приводящих к обструкции.
Пациент, который нуждается в дренировании протоков, обычно имеет признаки желтухи, вследствие обструкции внутри или вне печени, увеличения уровня билирубина в крови и печеночной ткани и экстравазации в окружающие ткани.
Симптомами является пожелтение кожи и жидкостей организма, как результат повышения уровня билирубина в крови. У пациента с желтухой серый кал и темная моча. Сначала желтеет склера глаза, затем кожа, затем начинается кожный зуд.
Причины задержки оттока желчи.
Нарушения оттока (расширенные желчные протоки, как результат нарушения оттока в кишку) могут быть следствием опухолевой компрессии.
Доброкачественные причины
С подобными причинами обструкции, установка дренажа является временной, ожидающей заключительного хирургического лечения.
Злокачественные причины
Нарушение оттока желчи вследствие онкологического заболевания наиболее часто встречается у пожилых пациентов (часто с желтухой).
Общее состояние здоровья этой группы пациентов часто тяжелое. Как правило, опухоль не операбельна уже до того, как возникают симптомы обструкции. Продолжительность жизни подобных пациентов при отсутствии лечения, составляет от 3 месяцев до 1 года. Паллиативное лечение подобных пациентов заключается в процедуре устранения обструкции с низким уровнем осложнений, коротким госпитализационным периодом и быстрым восстановительным периодом после процедуры.
Возможное лечение
Возможно создание анастомоза (удаление сегмента с обструкцией и соединение дистальной и проксимальной частей вновь) между желчным протоком и кишкой. Эта техника имеет две малоинвазивные альтернативы:
Эндоскопическое ретроградное дренирование желчных протоков (ЭРХПГ).

Для ЭРХПГ используется эндоскоп. Данная техника рекомендована как начальная лечебная процедура при дистальных стенозах. Сначала протоки ретроградно контрастируются для диагностики.
Предпочтительный метод для выведения желчи в гастроинтестинальный тракт — внутреннее дренирование. Следовательно, в желчеотводящие протоки должен быть установлен пластиковый или металлический стент с помощью проводника. Выбор пластикового или металлического стента зависит от типа патологии у пациента. При доброкачественных образованиях, предпочтительнее использовать пластиковый, а не металлический стент, из-за более низкой стоимости и возможности его легкого удаления. Металлический стент, как правило, устанавливают на длительное время.
Возможные осложнения:
Вследствие неудач при проведении РХПГ две трети пациентов имеют холангит.
После, приблизительно трех месяцев, проблема может возникнуть со стентом (обструкция) и стент должен быть заменен. В настоящее время металлические стенты используются у пациентов, которым требуется длительная установка эндопротеза.
Чрескожное чреспеченочное дренирование желчных протоков
Чрескожное чреспеченочное дренирование под ультразвуковым контролем выполняется в случаях проксимального стеноза или неудачах при эндоскопическом типе доступа. Доступ может использоваться при внутреннем (желчь минует участок обструкции через катетер и попадает в двенадцатиперстную кишку) и внешнем (желчь дренируется и собирается через катетер чрескожно наружу) дренировании. Сложности при РХПГ не всегда означают, что чрескожный доступ более сложный или связан с этой ошибкой.
Так как обычно пункция проводится под ультразвуковым контролем, существует небольшой риск таких осложнений, как кровотечение, пневмоторакс, портобилиарная фистула. Пациент с уже имеющимся холангитом при чрескожном дренировании рискует получить септический шок. Если, у пациента асцит, избегают установки чрескожного дренажа, так как инфицированная желчь может попасть в асцитную жидкость.
Если, у пациента асцит, избегают установки чрескожного дренажа, так как инфицированная желчь может попасть в асцитную жидкость.
Двухпункционная техника
Первоначально достигается доступ с помощью тонкой иглы (21/22G) вслепую пунктируя в направлении ворот печени. Под рентгеновским контролем, игла вытягивается обратно с одновременной подачей контрастного вещества, пока игла не попадет в проток и он не будет визуализирован. Затем в проток подается некоторое количество контраста для визуализации билиарного дерева. У пациента с расширенными протоками, вероятность визуализации велика. Вторым шагом, пунктируется один из крупных внутрипеченочных протоков иглой 18G, под рентгеновским контролем. Далее может быть установлен проводник и дренаж. Двухпункционная техника имеет большую вероятность осложнений, чем техника с использованием микропункционного доступа (набор Neff).
Микропункционная техника
Перед пункцией врач ищет подходящее направление для пункции с помощью ультразвукового аппарата. Доступ в желчный проток достигается с помощью набора для чрескожного доступа Neff (21/22G) и установки жесткого.035”/.038” проводника. Затем может быть установлен дренажный катетер (например, 8.0 Fr катетер типа «свиной хвост»). Катетер может быть зафиксирован на коже с помощью крепления StatLock®. С катетером могут быть соединены удлинительная трубка и мешок для сбора желчи (в случае наружного дренирования) или краник (в случае внутреннего дренирования).
Подготовка и последующее наблюдение
Процедура выполняется с антибиотикопрофилактикой. Предварительно проводится коагуляционный тест (особенно важно у пациентов с циррозом печени) и пациент готовится для проведения процедуры натощак. Непосредственно перед процедурой проводится седация инфузией (напр. Дормикум)
и анальгезия (напр. Фентанил). Во время процедуры во избежание угнетения дыхания должны мониторироваться оксигенация и параметры сердца.
Дренирование левого и правого печеночного протока
В случае дистального расположения стеноза, внутрипеченочные протоки могут быть пунктированы с помощью абдоминального доступа, через переднюю брюшную стенку (левая сторона печени). Это позволяет избегать осложнений, таких, как пневмоторакс. При таком доступе снижен риск дислокации дренажного катетера и уменьшен дискомфорт пациента. Доступ справа может быть необходим при локализации обструкции центральной локализации или плохой ультразвуковой визуализации левой доли печени. Это требует межреберной пункции, при этом увеличивается риск дислокации дренажа, возрастает дискомфорт для пациента и больший риск затека желчи при асците.
Дренирование желчного протока
Катетер, используемый для дренирования должен иметь множество боковых отверстий, расположенных проксимальнее и дистальнее места расположения стеноза. Для длительного дренирования используются катетеры диаметром 10-12 Fr.
Наиболее комфортный для пациента катетер:
Внутреннее и внешнее дренирование
Если невозможно сразу же пройти препятствие при стенозе или есть клинические признаки холангита, методом выбора является установка наружного дренажа. Самый подходящий катетер для наружного дренирования, это катетер Dawson-Muller из материала Ultrathane®. В зависимости от физического состояния пациента, можно повторить попытку преодолеть стеноз через несколько дней.
Первоначально, билиарный проток может быть настолько расширен, что сложно попасть проводником в область стеноза. Если желчь дренируется наружу насколько дней, компрессия уменьшается и проток становится более узким и стеноз может быть успешно преодолен, так как спадает отек вокруг стриктуры. Для того, что бы пройти область стеноза, в дренажный катетер помещается проводник Amplatz и временный дренаж удаляется по интродьюсеру диаметром 6-8 Fr. Используя манипуляционный катетер (HNBR …— BMC, —KMP) и проводник с гидрофильным покрытием (такой как Roadrunner® или HiWire®) преодолевается область сужения. Если не удается установка дренажного катетера поверх гидрофильного проводника, нужно снова ввести жесткий проводник Amplatz и установить дренаж по нему. Должен быть установлен наружновнутренний дренажный катетер (ULT …— CLB-RH).
Используя манипуляционный катетер (HNBR …— BMC, —KMP) и проводник с гидрофильным покрытием (такой как Roadrunner® или HiWire®) преодолевается область сужения. Если не удается установка дренажного катетера поверх гидрофильного проводника, нужно снова ввести жесткий проводник Amplatz и установить дренаж по нему. Должен быть установлен наружновнутренний дренажный катетер (ULT …— CLB-RH).
Почему билиарный эндопротез?
Если стеноз протока может быть пройден, возможна установка внутреннего билиарного дренажа (напр. набор Miller со стентом типа двойной Malecot: UBSS-10-7.5-MLR) вместо наружного или наружновнутреннего дренажного катетера. Установка чрескожного дренажа означает больший дискомфорт для пациента и требует большего внимания и ухода. Существует риск подтекания желчи, инфицирования, чувства боли в области пункционного отверстия. Поэтому чрескожный дренаж обычно быстро заменяют на эндопротез (только как паллиативный метод лечения при неоперабельном раке).
Стент Zilver
Вместо пластикового стента можно чрескожно устанавливать металлический стент, такой, как билиарный стент Zilver. Стент Zilver имеет доставочное устройство 40 см длиной. Металлический саморасширяющийся стент устанавливается на длительное время (лучшая проходимость). В сравнении с пластиковыми стентами для чрескожной установки диаметром от 12 Fr, более тонкий доставочный катетер стента Zilver снижает вероятность кровотечения в области пункционной траектории, в то время как, диаметр стента Zilver превышает аналогичные у пластиковых аналогов. Миграции стента препятствует сетчатая структура стента, плотно прилегающая к стенке протока. Первая причина рестеноза — рост опухолевой ткани по краям стента, поэтому важно правильно выбирать длину стента.
Дренирование области бифуркаций или области впадения пузырного протока происходит через сетку боковой стенки стента. Рост опухолевой ткани может происходить через сетку и перекрывать просвет стента. Это не создает быстрой проблемы, т. к. просвет стента достаточно велик. Если стент обструктирован, можно выполнить еще одну пункцию, доступ в эту область и установить второй, более длинный стент внутрь старого.
Это не создает быстрой проблемы, т. к. просвет стента достаточно велик. Если стент обструктирован, можно выполнить еще одну пункцию, доступ в эту область и установить второй, более длинный стент внутрь старого.
Чрескожный дренаж или эндопротез?
Чрескожно установленный дренажный катетер имеет преимущества и недостатки в сравнении с пластиковыми или металлическими эндопротезами:
Преимущества:
Недостатки:
Атипичное течение: так бывает -Наши новости
#БудниГКБ15 — Атипичное течение: так бываетЭндоскопические вмешательства по поводу желчнокаменной болезни не являются чем-то необычным для хирургов, в том числе и в Городской клинической больнице № 15 имени О.М. Филатова. Тем не менее, данный клинический случай стоит отметить особо.
Больной Р., 71 год, в ближайшие 3 месяца неоднократно госпитализировался в стационары города Москвы с гипертермией, болью в животе. Врачами клиническая картина расценивалась как острый холецистит, проводилось консервативное лечение.
Когда боли в животе в очередной раз усилились, Р. был доставлен бригадой скорой помощи в ГКБ № 15 имени О.М. Филатова. При поступлении состояние было расценено как средней тяжести.Он жаловался на тошноту, боли в верхних отделах живота, правом подреберье, температура повышалась до 39,5Со. Выяснилось, что в прошлом (1981 г.) больной перенес дистальную субтотальную резекцию желудка.
После поступления в ГКБ № 15 имени О. М. Филатова сохранялась повышенная температура тела. Печеночные ферменты (трансаминазы) были повышены. Ультразвуковое исследование в динамике показывало, что желчной гипертензии нет. Желчный пузырь не был увеличен, стенки его не утолщены, без деструкции и воспаления.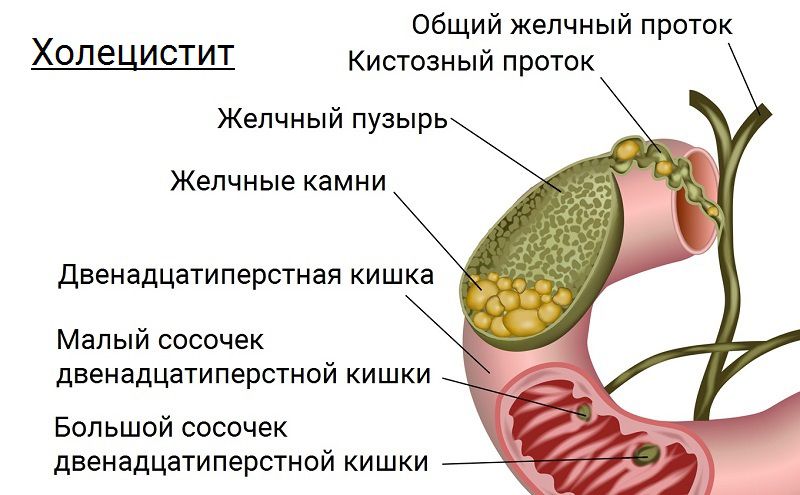 При пункции желчного пузыря получено 25 мл г. вязкой желчи. Убедительных данных за эмпиему (накопление в полости пузыря гнойного содержимого) не было. Учитывая данные УЗИ и стойкое повышение температуры тела, больному выполнили мультиспиральную компьютерную томографию. Она выявило признаки билиарной гипертензии (повышенного давления в желчных протоках), расширение гепатикохоледоха, с резким сужением его в просвета в дистальном отделе до нитевидного. Магнитно-резонансная томография показала, что общий желчевыводящий проток расширен до 1.1 см, структура желчи однородная. Заподозрено наличие мелкого конкремента (размерами до 0.3 см) на расстоянии 0.3-0.5 см. от сфинктера. Выполнена ограниченная папиллотомия (хирургическое эндоскопическое вмешательство по устранению причин механической желтухи). Специальным инструментом (корзинкой Дормиа) извлечен мелкий плотный камень размером около 4 мм (в диаметре). Контрольное обследование показало, что сброс желчи стал свободным.
При пункции желчного пузыря получено 25 мл г. вязкой желчи. Убедительных данных за эмпиему (накопление в полости пузыря гнойного содержимого) не было. Учитывая данные УЗИ и стойкое повышение температуры тела, больному выполнили мультиспиральную компьютерную томографию. Она выявило признаки билиарной гипертензии (повышенного давления в желчных протоках), расширение гепатикохоледоха, с резким сужением его в просвета в дистальном отделе до нитевидного. Магнитно-резонансная томография показала, что общий желчевыводящий проток расширен до 1.1 см, структура желчи однородная. Заподозрено наличие мелкого конкремента (размерами до 0.3 см) на расстоянии 0.3-0.5 см. от сфинктера. Выполнена ограниченная папиллотомия (хирургическое эндоскопическое вмешательство по устранению причин механической желтухи). Специальным инструментом (корзинкой Дормиа) извлечен мелкий плотный камень размером около 4 мм (в диаметре). Контрольное обследование показало, что сброс желчи стал свободным.
Врачи 7 хирургического отделения вместе с пациентом прошли достаточно сложный путь от начала заболевания, установления его причины, до адекватного хирургического лечения. Уточним, что именно так можно охарактеризовать атипичную ситуацию, когда по данным ультразвукового сканирования оказалось малоинформативным. Во время пункции желчного пузыря и при дуоденоскопии отмечено выделение светлой желчи. Тем не менее, пациенту удалось поставить диагноз: острый калькулезный холецистит, осложненный холедохолитиазом, вторичной желтухой. И главное – вылечить, вернуть ему прежнее качество жизни.
Ультразвуковая диагностика механических желтух | Поликлиника ЦКБ РЖД-Медицина
Механические желтухи как правило возникают при нарушении проходимости по общим желчным и печеночным протокам. Основными причинами этой патологии являются конкременты в общем желчном протоке (поперечник которого до 12 мм., длина 7-8 см).
У женщин камнеобразование происходит вдвое чаще чем у мужчин. Это наиболее частая причина механических желтух и при ультразвуковом исследовании хорошо выявляется. По этой же причине на 10-12 день обструкции общего желчного протока выявляются расширенные внутрипеченочные протоки (синдром билиарной гипертензии) также хорошо визуализируемые при УЗИ, чего не бывает при инфекционной желтухе. Это важный фактор дифференциальной диагностики между механической и паренхиматозной желтухами.
Это наиболее частая причина механических желтух и при ультразвуковом исследовании хорошо выявляется. По этой же причине на 10-12 день обструкции общего желчного протока выявляются расширенные внутрипеченочные протоки (синдром билиарной гипертензии) также хорошо визуализируемые при УЗИ, чего не бывает при инфекционной желтухе. Это важный фактор дифференциальной диагностики между механической и паренхиматозной желтухами.
Конкременты внепеченочных желчных путей при УЗИ иногда выявить трудно, так как мешает содержимое кишечника, точность этого метода составляет 20-50%. Камень в неизмененном желчном протоке диаметром менее 6 мм. можно не обнаружить, тогда как конкремент в расширенном протоке увидеть легко. Если при УЗИ можно выявить конкременты различные по составу, в том числе и рентгенонегативные, то при рентгенологическом исследовании и КТ рентгенонегативные камни можно выявить лишь по косвенным признакам: увеличение желчного пузыря, неоднородность его содержимого, расширение шейки пузыря и желчных протоков. Опухоль головки поджелудочной железы (вторая по частоте причина механических желтух) при хорошей подготовке больного исключающего метеоризм, также при УЗИ определяется сравнительно хорошо.
Желтуха выявляется когда опухоль сдавливает общий желчный проток и панкреатический проток, в результате чего прекращается отток желчи в 12-перстную кишку. Доброкачественные опухоли растут медленно, и даже имея большие размеры не инфильтрируют соседние ткани, однако могут сдавливать соседние органы.
Другие редко встречающиеся причины механической желтухи: опухоль фатерова соска, сдавление общего желчного протока извне, опухоль или киста самого желчного протока как правило требуют использование других диагностических методов таких как КТ и эндоскопия, которые также применяются в условиях нашей поликлиники.
Редкая аномалия треугольника Кало при лапароскопической холецистэктомии
В настоящее время лапароскопическая холецистэктомия является одним из наиболее распространенных методов лечения желчнокаменной болезни, как в нашей стране, так и за рубежом [1—3]. Ее внедрение позволило значительно уменьшить число послеоперационных осложнений, сократить сроки стационарного лечения и период реабилитации пациентов [3].
Ее внедрение позволило значительно уменьшить число послеоперационных осложнений, сократить сроки стационарного лечения и период реабилитации пациентов [3].
Выполнение подобных вмешательств на базе городских и даже районных больниц привело к значительному росту числа тяжелых осложнений (травма внепеченочных желчных протоков, полых органов и крупных сосудов брюшной полости) и переходов на открытую операцию, зачастую связанных с возникшими осложнениями [1, 4—6].
Одним из факторов, сдерживающих широкое внедрение лапароскопических технологий в хирургии, до настоящего времени являются трудности дифференциации и выделения важных анатомических структур в условиях ограниченной видимости при выполнении операций через лапароскопический доступ [2].
Причина интраоперационных осложнений кроется, прежде всего, в наличии выраженных рубцово-инфильтративных изменений в гепатодуоденальной связке, приводящих к значительному изменению анатомии [7, 8]. Второе, и не менее важное место, занимают атипичные варианты анатомии расположения внепеченочных протоков и ветвей печеночных артерий. Всякие отклонения от анатомической нормы обычно берут начало в нарушениях первичных зародышевых зачатков. Анатомические вариации билиарного дерева ведут к различным вариантам развития соответствующих артериальных структур.
Правильная оценка ситуации, при которой после клипирования и пересечения пузырного протока хирург неожиданно обнаруживает дополнительные трубчатые образования, является весьма сложной задачей.
Вариантам анатомического расположения внепеченочных желчных протоков, а также печеночных артерий и их ветвей, посвящено большое количество публикаций. Тем не менее каждая встреча с нетипичным расположением анатомических структур в гепатодуоденальной связке нередко приводит к развитию тяжелых, подчас инвалидизирующих осложнений, частота которых длительное время не имеет тенденции к снижению [1, 2, 7].
За период с 2000 по 2009 г. в хирургическом отделении городской больницы №35 Нижнего Новгорода выполнено 826 лапароскопических вмешательств по поводу желчнокаменной болезни и ее осложнений. Описываемая ниже аномалия встретилась нам впервые.
в хирургическом отделении городской больницы №35 Нижнего Новгорода выполнено 826 лапароскопических вмешательств по поводу желчнокаменной болезни и ее осложнений. Описываемая ниже аномалия встретилась нам впервые.
Больная К., 72 лет, поступила в хирургическое отделение городской больницы №35 Нижнего Новгорода 10.02.2010 в плановом порядке с диагнозом: желчнокаменная болезнь, хронический калькулезный холецистит. Впервые боли в правом подреберье стали беспокоить в сентябре 2009 г. При поступлении предъявляла жалобы на тупые, ноющие боли в правом подреберье. Анализы крови и мочи в норме. По данным УЗИ, печень увеличена в размерах, переднезадний размер 140 мм. Структура печени неоднородная: в I сегменте лоцируется тонкостенное анэхогенное образование размером 25×16 мм, в IV сегменте — аналогичное образование размером 11 мм. Эхогенность остальной паренхимы повышена, звукопроводимость снижена, сосудистый рисунок обеднен. Внутрипеченочные желчные протоки не расширены. Желчный пузырь размером 76×28 мм, стенка 2 мм. В просвете пузыря лоцируются множественные гиперэхогенные образования размером до 10 мм с дистальной тенью. Поджелудочная железа с четкими ровными контурами, размером 13 мм в области тела, 18 мм в области головки, 12 мм в области хвоста. Структура ее однородная, мелкозернистая, эхогенность ее повышена. Проток поджелудочной железы не расширен.
Операция 11.02.2010 в 10 ч 30 мин: желчный пузырь размером 80×25×25 мм, в зоне шейки — инфильтрат. Из инфильтрированных тканей выделен, клипирован и пересечен пузырный проток. У шейки пузыря обнаружены 2 трубчатые структуры, визуально похожие на желчные протоки диаметром по 3 мм (рис. 1).Рисунок 1. 1 — желчный пузырь; 2, 3 — дополнительные пузырные протоки; 4 — клипса на пузырном протоке. Один из них впадает в общий печеночный проток на 3 см выше впадения пузырного протока, второй проток уходит в правую долю печени по правому краю ложа пузыря.
Пузырная артерия двумя короткими стволиками отходит от правой печеночной артерии. Желчный пузырь от дна отделен от ложа электрокоагуляцией. Артерии клипированы и пересечены. Электрокоагуляцией от инфильтрированной шейки желчного пузыря удалось отделить дугообразный дополнительный желчный проток правой доли печени (рис. 2).Рисунок 2. 1 — желчный пузырь; 2 — дополнительный пузырный проток; 3 — общий желчный проток; 4 — клипса на основном пузырном протоке. Контроль гемостаза. Улавливающий дренаж.
Желчный пузырь от дна отделен от ложа электрокоагуляцией. Артерии клипированы и пересечены. Электрокоагуляцией от инфильтрированной шейки желчного пузыря удалось отделить дугообразный дополнительный желчный проток правой доли печени (рис. 2).Рисунок 2. 1 — желчный пузырь; 2 — дополнительный пузырный проток; 3 — общий желчный проток; 4 — клипса на основном пузырном протоке. Контроль гемостаза. Улавливающий дренаж.
Послеоперационный период протекал гладко, пациентка выписана из стационара на 5-е сутки после операции.
Таким образом, хирург при выполнении лапароскопической холецистэктомии должен четко представлять основную анатомию печеночно-двенадцатиперстной связки, которая часто изменена вследствие воспалительного процесса, помнить об описанных в литературе анатомических вариантах треугольника Кало, выявлять ориентиры этих аномалий и применять все возможные приемы, чтобы избежать повреждений желчных протоков и крупных артериальных стволов.
Расширение желчных протоков — обзор
Первичный склерозирующий холангит
Первичный склерозирующий холангит (ПСХ) имеет признаки дилатации желчных протоков с внутрипротоковыми камнями, циррозом и портальной гипертензией или без них. 66 У большинства детей есть внутрипеченочные и внепеченочные поражения, хотя болезнь может быть ограничена любой локализацией. 88 PSC может поражать только изолированные области внутрипеченочных желчных протоков, в отличие от болезни Кароли, при которой обычно поражаются крупные центральные внутрипеченочные протоки. 66
Большинство детей с ПСХ имеют симптомы на момент постановки диагноза и имеют аномальные результаты тестов функции печени и один или несколько из следующих признаков или симптомов: боль в животе, утомляемость, желтуха, спленомегалия с гепатомегалией или без нее, асцит, лихорадка и потеря веса. 88, 89 У 81% детей имеется ассоциированное воспалительное заболевание кишечника, как правило, язвенный колит.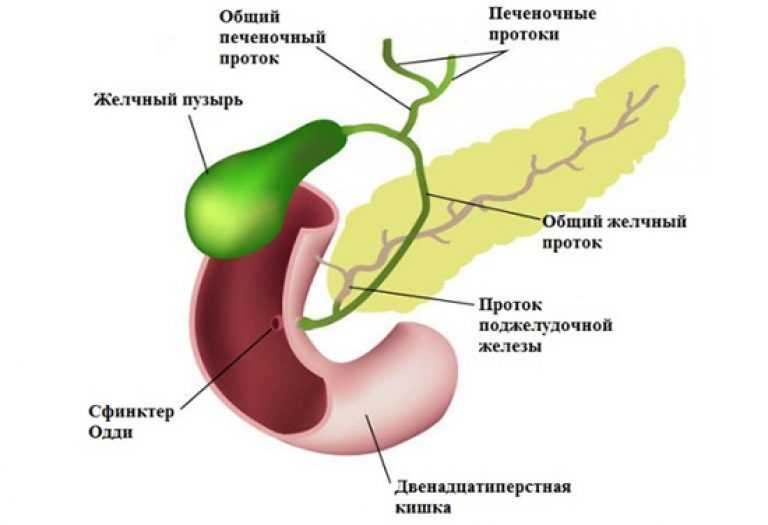 88 У других детей есть сопутствующие экстрабилиарные заболевания, такие как гистиоцитоз клеток Лангерганса, иммунодефицит, 89 системная красная волчанка, инсулинозависимый сахарный диабет или аутоиммунный тиреоидит. 88 Тридцать пять процентов детей с ПСХ также имеют гистологические особенности, соответствующие аутоиммунному гепатиту. 88 Многие дети с ПСХ прогрессируют до терминальной стадии заболевания печени, требующей трансплантации. ПСХ может рецидивировать в аллотрансплантате. 88
88 У других детей есть сопутствующие экстрабилиарные заболевания, такие как гистиоцитоз клеток Лангерганса, иммунодефицит, 89 системная красная волчанка, инсулинозависимый сахарный диабет или аутоиммунный тиреоидит. 88 Тридцать пять процентов детей с ПСХ также имеют гистологические особенности, соответствующие аутоиммунному гепатиту. 88 Многие дети с ПСХ прогрессируют до терминальной стадии заболевания печени, требующей трансплантации. ПСХ может рецидивировать в аллотрансплантате. 88
Сонографические признаки склерозирующего холангита включают расширенные внутрипеченочные и, реже, внепеченочные желчные протоки, 89 утолщение стенок желчных протоков, камни внутрипеченочных и внепеченочных протоков, камни в желчном пузыре и сужение сегментарных протоков из-за стриктур.Стриктуры может быть трудно обнаружить, если также нет расширения протока. 20 Могут быть признаки цирроза или портальной гипертензии. 89 Холангиограммы могут показывать неровности стенок внутрипеченочных или внепеченочных желчных протоков, стриктуры длинных или коротких сегментов, дефекты наполнения и аномальные дилатации с межпозиционными кольцевыми стриктурами или без них (рис. 123-20). 89 Особенности визуализации ПСХ обсуждаются далее в главе 82.
Обструкция желчных протоков: причины, симптомы и лечение
Обструкция желчных протоков, также известная как обструкция желчных путей, возникает, когда один из протоков, по которым проходит желчь печень к кишечнику через желчный пузырь блокируется.Если не лечить, эта закупорка может привести к серьезным осложнениям, включая тяжелую инфекцию.
В этой статье рассматриваются некоторые из основных причин обструкции желчных протоков, ее симптомы, диагностика и лечение.
Печень производит жидкость, называемую желчью. Желчь содержит холестерин и соли желчных кислот, которые помогают кишечнику переваривать жиры. Он также содержит побочный продукт, называемый билирубином.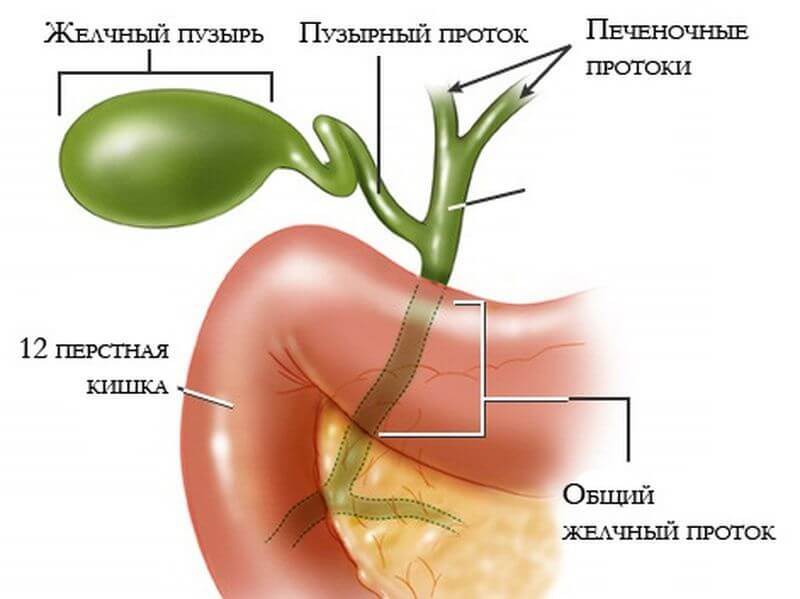
Желчь проходит по желчным протокам от печени к желчному пузырю, в котором она хранится.Когда это необходимо, чтобы помочь переваривать пищу, он попадает в тонкий кишечник. Эта сеть протоков является частью билиарной системы.
Когда один или несколько протоков, по которым транспортируется желчь, блокируются, это называется закупоркой желчных протоков. Это также часто называют обструкцией желчевыводящих путей.
Обструкция желчного протока может привести к накоплению желчи в печени и накоплению билирубина в крови.
Некоторые из наиболее частых причин обструкции желчных протоков включают:
Камни в желчном пузыре
Камни в желчном пузыре являются частой причиной непроходимости желчных протоков.Они могут образовываться при химическом дисбалансе желчного пузыря. Если они достаточно большие, они могут заблокировать желчный проток при прохождении через желчную систему.
Рак желчного протока или поджелудочной железы
Рак желчного протока относится ко всем видам рака, которые развиваются в желчевыводящей системе. Возникающие в результате опухоли могут блокировать желчный проток.
Рак поджелудочной железы может вызвать обструкцию желчных протоков, если опухоль попадает в кишечник.
Рак, который возник в других частях тела, может также распространиться на желчевыводящие пути, где они могут вызвать обструкцию.
Травма
Закупорка иногда может быть результатом травмы, полученной во время медицинской процедуры, такой как операция на желчном пузыре или эндоскопия.
Кисты холедоха
Кисты холедоха иногда могут вызывать непроходимость желчных протоков. Эти кисты, представляющие собой участки увеличенного желчного протока, являются врожденными, то есть некоторые люди рождаются с ними. Они тоже редки.
Любой из следующих случаев в анамнезе может увеличить риск обструкции желчных протоков:
- камни в желчном пузыре
- рак поджелудочной железы
- хронический панкреатит
- недавняя хирургия желчных путей
- недавний рак желчных протоков
- травма или травма живота
- прием иммунодепрессантов лекарства, так как некоторые из них могут привести к инфекциям, блокирующим желчный проток.

Симптомы закупорки желчного протока могут проявиться внезапно, или человек может начать замечать их медленно в течение многих лет.
Некоторые из симптомов связаны с обструкцией, из-за которой продукты печени возвращаются и попадают в кровоток. Другие вызваны тем, что желчный проток не может доставлять пищеварительные соки, необходимые кишечнику. Это может помешать организму правильно усвоить некоторые жиры и витамины.
Когда билирубин не может попасть с желчью, он накапливается в организме и может вызвать желтуху. Это когда у человека желтеют кожа и белки глаз. Недостаток билирубина в желчи также может вызвать темную мочу и бледный стул
Люди с непроходимостью желчных протоков также часто испытывают:
- зуд
- боль в животе, обычно в правом верхнем углу
- лихорадка или ночная потливость
- тошнота и рвота
- усталость или недостаток энергии
- непреднамеренная потеря веса
- потеря аппетита
Первым шагом в диагностике является физикальное обследование, во время которого врач пытается прощупать желчный пузырь человека.Повреждение печени может вызывать симптомы, похожие на обструкцию желчных путей, поэтому врач может также спросить об употреблении алкоголя или наркотиков, а также о сексуальных практиках.
Врач также может проводить анализы крови. Следующие результаты позволяют предположить обструкцию желчевыводящих путей:
- выше обычного уровня билирубина
- выше обычного уровня щелочной фосфатазы
- выше обычного уровня ферментов печени
Если анализы крови указывают на обструкцию желчевыводящих путей, врач может рекомендуют один из следующих методов визуализации для подтверждения диагноза:
- УЗИ брюшной полости
- Компьютерная томография (КТ) брюшной полости
- Магнитно-резонансная холангиопанкреатография (MRCP)
- чрескожная чреспеченочная холангиограмма (PTCA)
- эндоскопическая ретроградная холангиопанкреатография
Лечение направлено на снятие закупорки и зависит от первопричины.
Врачи обычно могут удалить камни в желчном пузыре с помощью эндоскопа во время ERCP. Однако некоторым людям все же может потребоваться операция.
Людям с тяжелыми или частыми симптомами может потребоваться удаление желчного пузыря. Это предотвратит повторное появление камней в желчном пузыре. Люди могут вести здоровый образ жизни без желчного пузыря.
Если установлено, что причиной является рак, возможно, протоки необходимо растянуть и осушить. Врачи делают это либо с помощью эндоскопа, либо путем введения иглы под кожу.Затем они будут лечить рак с помощью химиотерапии и лучевой терапии, в зависимости от его типа, размера и местоположения.
Если у кого-то есть кисты холедоха, врач обычно порекомендует хирургическую процедуру для коррекции увеличенных участков желчных протоков.
Если не лечить, непроходимость желчных протоков может привести к опасным для жизни инфекциям. В долгосрочной перспективе они также могут привести к хроническим заболеваниям печени, таким как билиарный цирроз.
Если «водосточная труба» в нижней части печени или общий желчный проток остается заблокированным, накопление билирубина в кровотоке может привести к желтухе.
Эта закупорка также может привести к скоплению бактерий в печени, что может вызвать серьезную инфекцию, известную как восходящий холангит.
Если закупорка происходит между желчным пузырем и общим желчным протоком, человек подвергается риску холецистита. Это воспаление желчного пузыря, которое может привести к серьезной инфекции или разрыву желчного пузыря. Оба эти осложнения холецистита требуют экстренной операции по удалению желчного пузыря.
Исследователи обнаружили связь между желчными камнями и ожирением.Некоторые эксперты считают, что потребление меньшего количества холестерина, насыщенных жиров, трансжиров и рафинированного сахара снижает риск развития желчных камней.
Хотя другие причины непроходимости желчных протоков обычно невозможно предотвратить, осведомленность о факторах риска и симптомах означает, что люди могут обратиться за медицинской помощью, как только осознают, что существует проблема.
Любому, у кого есть один или несколько факторов риска обструкции желчных протоков, следует обратиться к врачу, если они:
- светлый стул
- более темный цвет мочи
- пожелтение кожи
Расширение желчных протоков a основание для беспокойства?
Расширяется ли желчный проток после холецистэктомии — это седой старый каштан, восходящий к Одди, который горячо обсуждается в эпоху внутривенной холангиографии, но имеет практическое значение и сейчас.В этом выпуске Маджид и др. (см. Стр. 741) сообщают о тщательном, но неконтролируемом исследовании, проведенном в Шеффилде по этому вопросу. У пятидесяти девяти пациентов, перенесших холецистэктомию, был измерен диаметр общего печеночного протока ультразвуковым методом до и через три, шесть, 12 и 60 месяцев после операции. Пациенты с протоком> 5 мм до операции были исключены. Было обнаружено небольшое среднее увеличение и, что более важно, возможно, около 5% субъектов через шесть месяцев и один год имели протоки больше, чем произвольно установленный предел отсечения 6 мм.По прошествии пяти лет только один из 48 подверженных риску, казалось, сохранил рост. Интересно, были ли методы и интерпретация рентгенолога через пять лет идентичны таковым вначале. Кроме того, к концу исследования аппарату УЗИ было не менее девяти лет. Предполагается, что качество изображения оставалось достаточно хорошим для этой цели на протяжении всего этого периода. Отсутствие контрольной группы оставляет эти вопросы открытыми.
Авторы сообщают, что погрешность метода составляет около 1 мм, поскольку большинство ультразвуковых аппаратов измеряют с шагом в целые миллиметры, и поэтому не учитывают увеличение размера на 15.2% на один год. Однако маловероятно, чтобы ошибка систематически имела одно и то же направление. Кроме того, известно, что диаметр желчного протока увеличивается с возрастом, по оценкам, от 0,3 мм за десятилетие до более чем 1 мм.1-3 Таким образом, исходя только из возраста, протоки должны были расшириться вдвое за пять лет жизни. учеба.
Это вызывает еще два вопроса: во-первых, каково значение этого исследования для пациентов и, во-вторых, как оно соотносится с другими исследованиями того же феномена?
Болтон и Ле Кен кратко заявили, что 4 «демонстрация расширенного протока у пациента, перенесшего холецистэктомию, не имеет непосредственного значения, если не известен калибр протока на момент операции.«В клинической практике пациент с постхолецистэктомической болью редко приносит с собой предоперационные ультразвуковые снимки или измерения диаметра протока. Обычная проблема — это пациент с протоком около 1 см, у которого неизвестен ни размер протока, ни его исследование до операции. Знание текущего размера воздуховода у такого человека не имеет большого значения. Гамильтон и др. , 5, которые проводили исследование эндоскопической ретроградной холангиопанкреатографии (ЭРХПГ) у пациентов до и после холецистэктомии, далее заявили, что «методы оценки желчевыводящих путей основаны на измерении диаметра желчных протоков.. .находятся. . . имеет ограниченную ценность при обследовании пациентов после холецистэктомии ».
Маджид и его коллеги признают, что ряд предыдущих исследований показал «тенденцию к незначительной степени расширения протока». Могут ли эти многочисленные исследования составить убедительный набор данных в пользу дилатации после холецистэктомии? К сожалению, подробное изучение предыдущих исследований показывает, что их качество часто было очень низким, и, конечно, методология была настолько изменчивой, что невозможно было провести что-либо, что можно было бы назвать истинным метаанализом.Хьюз и его коллеги6 не показали изменений, тогда как Хант и Скотт показали увеличение диаметра общего печеночного протока на 12,5% у 21 пациента, обследованного через пять лет после холецистэктомии.3 Однако, как и во всех других исследованиях, среднее увеличение охватывало широкий спектр изменений, включая несколько уменьшились в размерах. Статьи Graham et al. ’s7 и Mueller et al ’ s8 на самом деле недостаточно качественны для анализа, но показали, что лишь небольшая часть желчных протоков значительно расширяется. Группа Хаммарстрема сообщила об увеличении диаметра общего печеночного протока в среднем на 27%, в среднем на 62%.Спустя 8 месяцев после операции, но они также отметили, что пациенты с большим увеличением были старше тех, чьи протоки были нормальными или не сильно увеличились.9 Исследование Гилсторфа и Фабера10 не поддается интерпретации, поскольку были включены пациенты с симптомами, у некоторых из которых, возможно, были сохраненные камни и хотя исследование Hamilton и соавт. 5 показало, что диаметр желчных протоков у пациентов после прехолецистэктомии на 66% больше, чем у пациентов, перенесших предварительную холецистэктомию, это были не те же пациенты и, следовательно, не входили в контрольную группу в том же смысле, что и в других исследованиях.
Таким образом, факты выглядят так: желчные протоки имеют тенденцию расширяться после холецистэктомии, но более чем в 90% случаев это незначительно. Некоторые пациенты с более значительной дилатацией, как правило, старше, и причины этого неизвестны. Следовательно, нельзя предположить, что у пациента после холецистэктомии расширенный проток является просто результатом операции и «резервуарной емкости» желчного пузыря, захваченной системой протоков.
Последний момент должен заключаться в том, что пациенту с убедительными симптомами постхолецистэктомии, независимо от диаметра протока, необходима холангиография высокого разрешения, будь то ЭРХПГ, MRCP или эндоскопическое УЗИ.Обратное также верно, что у бессимптомного пациента, у которого случайно обнаруживается расширение протока, дальнейшее обследование не требуется.
Симптомы рака желчных протоков | Признаки рака желчных протоков —
Рак желчных протоков обычно не вызывает признаков или симптомов на более позднем этапе развития болезни, но иногда симптомы могут появиться раньше и привести к раннему диагнозу. Если рак диагностирован на ранней стадии, лечение может работать лучше.
Когда рак желчного протока действительно вызывает симптомы, обычно это связано с закупоркой желчного протока.Симптомы, как правило, зависят от того, находится ли рак в протоках внутри печени (внутрипеченочные) или в протоках за пределами печени (внепеченочные) и включают:
Желтуха
Обычно желчь вырабатывается печенью и попадает в кишечник. Желтуха возникает, когда печень не может избавиться от желчи, которая содержит зеленовато-желтое химическое вещество под названием билирубин . В результате билирубин попадает в кровоток и оседает в разных частях тела. Желтуху часто можно увидеть как пожелтение кожи и белой части глаз.
Желтуха — самый распространенный симптом рака желчных протоков, но в большинстве случаев желтуха не вызвана раком. Чаще это вызвано гепатитом (воспалением печени) или желчным камнем, который попал в желчный проток. Но всякий раз, когда возникает желтуха, следует немедленно обратиться к врачу.
Зуд
Избыток билирубина в коже также может вызывать зуд. Большинство людей с раком желчных протоков замечают зуд.
Светлый / жирный стул
Билирубин придает коричневый цвет испражнениям, поэтому, если он не достигает кишечника, цвет стула человека может быть светлее.
Если рак блокирует выделение желчи и сока поджелудочной железы в кишечник, человек может быть не в состоянии переваривать жирную пищу. Непереваренный жир также может вызывать необычно бледный стул. Они также могут быть громоздкими, жирными и плавать в унитазе.
Темная моча
Когда уровень билирубина в крови повышается, он также может выходить с мочой и делать ее темной.
Боль в животе
Ранний рак желчных протоков редко вызывает боль, но большие опухоли могут вызывать боль в животе, особенно под ребрами с правой стороны.
Потеря аппетита / похудание
Люди с раком желчных протоков могут не чувствовать голода и терять вес, даже не пытаясь этого сделать.
Лихорадка
У некоторых людей с раком желчных протоков поднимается температура.
Тошнота и рвота
Это не общие симптомы рака желчных протоков, но они могут возникать у людей, у которых развивается инфекция (холангит) в результате закупорки желчных протоков. Эти симптомы часто наблюдаются вместе с лихорадкой.
Помните: рак желчных протоков встречается редко. Эти симптомы гораздо чаще вызваны чем-то другим, чем рак желчных протоков. Например, у людей с камнями в желчном пузыре наблюдаются многие из этих симптомов. И есть много более распространенных причин боли в животе, чем рак желчных протоков. Кроме того, гораздо более частой причиной желтухи является гепатит (воспаление печени, чаще всего вызываемое инфекцией).
Тем не менее, если у вас есть какие-либо из этих проблем, важно сразу же обратиться к врачу, чтобы можно было найти причину и при необходимости лечить.
Что вызывает расширение желчного протока и как его лечить?
Желчные протоки играют важную роль в нашем благополучии. Увеличение желчного протока может привести к неприятной боли, а также к множеству других симптомов.
Желчь — это жидкость, вырабатываемая нашей печенью. Это желтовато-коричневое или темно-зеленое вещество, которое желчный проток обычно переносит от печени и желчного пузыря через поджелудочную железу в двенадцатиперстную кишку, которая является частью тонкой кишки.По сути, желчь помогает переваривать жиры из пищи, которую мы едим. Если в желчном протоке возникает закупорка или непроходимость, он увеличивается.
Что вызывает увеличение желчных протоков?
Камни в желчном пузыре — одна из причин увеличения желчных протоков. Фактически, желчные камни представляют собой скопление желчи, которая образует небольшие камнеобразные сгустки, которые могут привести к закупорке, если они станут большими. Это одна из наиболее частых причин увеличения желчи. Однако есть и другие причины, по которым у человека может быть проблема.
Вот некоторые из других причин увеличения желчных протоков:
- Воспаление.Воспаление желчного протока может возникнуть из-за инфекции, которая затем приводит к его увеличению.
- Porta hepatis. Увеличение лимфатического узла на поверхности печени в месте входа вены и артерии и выхода печеночного протока.
- Кисты. Может быть обычным явлением в желчном протоке и вызывать его увеличение.
- Хирургия. Послеоперационная стриктура (сужение) в области желчного протока.
- Рак. Злокачественный рак желчного протока, называемый холангиокарциномой, растет медленно.В конечном итоге он распространяется по печени. Опухоль в головке поджелудочной железы также может привести к увеличению желчного протока.
Когда врачи внимательно изучают причину увеличения желчных протоков, они часто обнаруживают, что диета играет большую роль. Например, камни в желчном пузыре обычно связаны с диетой с высоким содержанием холестерина.
Если у вас увеличен желчный проток, важно пройти курс лечения, иначе это может привести к осложнениям.
Симптомы расширенного желчного протока
Конечно, симптомы расширенных желчных протоков зависят от первопричины.В случае камней в желчном пузыре боль в верхней части живота может быть очень сильной. Это тот тип боли, который бывает трудно снять. Ниже приводится краткое изложение некоторых других симптомов увеличения желчных протоков, связанных с камнями в желчном пузыре.
- Давний метеоризм диспепсия (регургитация или рефлюкс)
- Эпизоды брюшной колики
- Панкреатит
- Желтуха
- Моча темная , кал бледный
- Тошнота и рвота
Что касается стриктур, то около 15 процентов проблем с желчевыводящими путями обнаруживаются во время операции, но 85 процентов обнаруживаются после операции.Выделение желчи обычно обнаруживается через дренажную трубку вместе с углублением желтухи.
В случае увеличения желчного протока вследствие рака могут возникнуть следующие симптомы:
- Камни в желчном пузыре (50 процентов случаев)
- Слабая боль
- Желтуха
- Похудание
- Снижение аппетита
- Легкая лихорадка
- Зуд по всему телу
- Темно-желтая или оранжевая моча
- Бледный или белый испражнения
Лечение расширенных желчных протоков
У некоторых людей камни в желчном пузыре не требуют лечения, потому что они проходят сами по себе.Также бывают случаи, когда желчные камни не вызывают никаких симптомов и их можно лечить естественным путем, чтобы они не ухудшались и не начинали вызывать невыносимые симптомы.
Вот список советов по образу жизни для людей с бессимптомными желчными камнями:
- Поддержание здорового веса
- Избегайте быстрой потери веса
- Соблюдайте противовоспалительную диету
- Регулярно тренируйтесь
- Принимать добавки, одобренные врачом
Если человек с камнями в желчном пузыре испытывает сильную боль, врач, скорее всего, порекомендует операцию.Сегодня пациентам повезло, что существует лапароскопическое удаление желчного пузыря, которое менее инвазивно, чем предыдущие хирургические методы. При лапароскопической процедуре пациент обычно может отправиться домой в тот же день или на следующий день, если нет осложнений. Некоторые люди действительно испытывают жидкий или водянистый стул сразу после удаления желчного пузыря, который можно лечить с помощью диеты с низким содержанием жиров, чтобы выделялось меньше желчи.
Если увеличение желчного протока вызвано раком, возможно, существует комбинированный план лечения.Варианты лечения зависят от стадии рака, общего состояния здоровья пациента и личных предпочтений пациента. Одна из возможностей — операция по удалению опухоли и / или окружающей ткани. Есть врачи, которые также специализируются на лечении печени и желчевыводящих путей. Их называют гепатобилиарными хирургами. Давайте посмотрим на все варианты рака:
- Хирургическое удаление желчного протока. Хирург удаляет весь орган. Операция также может включать удаление лимфатических узлов для проверки на рак.
- Частичная гепатэктомия. Когда рак находится рядом с печенью, хирург может удалить ее часть. Оставшаяся часть печени берет на себя функции.
- Процедура Уиппла. Это обширная операция, которая проводится, если рак находится рядом с поджелудочной железой. Он включает удаление всей или части поджелудочной железы и части тонкой кишки, желчных протоков и желудка. От 5 до 10 процентов людей не выживают после этой операции.
- Пересадка печени. Печень полностью удаляется вместе с желчными протоками.Пересаживают донорскую печень. Эта процедура используется редко, поскольку рак желчи имеет высокий риск рецидива.
- Радиация — терапия, при которой используются высокоэнергетические рентгеновские лучи или другие частицы для уничтожения раковых клеток. Он состоит из определенного количества процедур в течение определенного периода времени.
- Химиотерапия — это использование лекарств для уничтожения раковых клеток. Химиотерапия предназначена для остановки способности раковых клеток расти и делиться. К сожалению, рак желчных протоков устойчив ко многим видам химиотерапии, поэтому клинические испытания — лучший способ попробовать этот вид лечения.
Пациентам со стриктурами желчных протоков может быть назначена эндоскопическая терапия, которая может проводиться в стационаре или амбулаторно. Тем, кому требуется операция, придется дольше оставаться в больнице. По большей части лечение стриктур сводится к устранению возможных осложнений. Те, у кого есть инфекции желчных протоков, хорошо поддаются лечению антибиотиками.
Если вы в целом здоровый человек, который следует питательной, сбалансированной диете и регулярно занимаетесь физическими упражнениями, вы снижаете свои шансы на расширение желчных протоков.Если у вас в анамнезе есть камни в желчном пузыре, вы получили травму брюшной полости, у вас есть инфекция, которая приводит к закупорке, у вас ослаблена иммунная система или вы недавно перенесли операцию на желчных путях, то вы подвержены более высокому риску увеличения желчных протоков.
Когда вы или кто-то из ваших знакомых испытываете симптомы, которые мы описали ранее, очень важно обратиться за медицинской помощью, чтобы определить, есть ли у вас расширенный желчный проток. Некоторые из осложнений в результате отказа от лечения расширенного желчного протока могут быть опасными для жизни.
Связано: Что вызывает рвоту желтой желчью и как ее остановить
Холангит | Johns Hopkins Medicine
Что такое холангит?
Холангит — это воспаление системы желчных протоков. Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
В большинстве случаев холангит вызван бактериальной инфекцией и часто возникает внезапно. Но в некоторых случаях может быть длительным (хроническим).У некоторых людей воспаление и холангит возникают как часть аутоиммунного заболевания.
Что вызывает холангит?
В большинстве случаев холангит вызывается закупоркой протока где-то в системе желчных протоков. Закупорка чаще всего вызывается желчными камнями или илом, поражающим желчные протоки. Аутоиммунное заболевание, такое как первичный склерозирующий холангит, может повлиять на систему.
К другим, менее частым причинам холангита относятся:
- Опухоль
- Сгустки крови
- Сужение протока после операции
- Опухшая поджелудочная железа
- Паразитарная инфекция
Холангит также может быть вызван, если у вас:
- Обратный поток бактерий из тонкой кишки
- Инфекция крови (бактериемия)
- Тест, проводимый для проверки вашей печени или желчного пузыря (например, тест, при котором в ваше тело вводится тонкая трубка или эндоскоп)
Инфекция вызывает повышение давления в системе желчных протоков, которое может распространиться на другие органы кровотока, если не лечить.
Кто подвержен риску холангита?
Если у вас были камни в желчном пузыре, у вас повышенный риск холангита. К другим факторам риска относятся:
- Наличие аутоиммунных заболеваний, таких как воспалительное заболевание кишечника (язвенный колит или болезнь Крона)
- Недавние медицинские процедуры, затрагивающие область желчных протоков
- Наличие вируса иммунодефицита человека (ВИЧ)
- Путешествие в страны, где вы можете подвергнуться воздействию червей или паразитов
Каковы симптомы холангита?
Симптомы у каждого человека могут различаться, быть неспецифическими или серьезными, в том числе:
- Боль в правой верхней части живота (живота)
- Лихорадка
- Озноб
- Пожелтение кожи и глаз (желтуха)
- Тошнота и рвота
- Табуреты глиняные
- Темная моча
- Низкое артериальное давление
- Летаргия
- Изменения в бдительности
Симптомы холангита могут быть похожи на другие проблемы со здоровьем.Всегда обращайтесь к своему врачу, чтобы быть уверенным.
Как диагностируется холангит?
Боль при холангите во многом напоминает боль от камней в желчном пузыре.
Чтобы убедиться, что у вас холангит, ваш лечащий врач изучит ваше прошлое здоровье и проведет медицинский осмотр. Он или она может также использовать другие тесты.
Вам могут сдать анализы крови, в том числе:
- Общий анализ крови. Этот тест измеряет количество белых кровяных телец.Если у вас инфекция, у вас может быть повышенное количество лейкоцитов.
- Функциональные пробы печени. Группа специальных анализов крови, которые могут определить, правильно ли работает ваша печень.
- Посев крови. Тесты на наличие инфекции крови.
Вы также можете пройти визуализационные тесты, включая:
- Ультразвук (также называемый сонографией). Этот тест создает изображения ваших внутренних органов на экране компьютера с использованием высокочастотных звуковых волн.Он используется, чтобы увидеть органы в животе, такие как печень, селезенка и желчный пузырь. Он также проверяет кровоток по разным сосудам. Это можно делать вне тела (внешне). Или это может быть сделано внутри тела (внутри). Если внутреннее, это называется эндоскопическим ультразвуком (ЭУЗИ).
- КТ . КТ может быть проведена с красителем, который проглатывается или вводится через капельницу. Это покажет брюшную полость и таз, включая область оттока желчи. Это может помочь определить причину закупорки.
- Магнитно-резонансная холангиопанкреатография (MRCP) . Этот тест используется для выявления любых проблем в брюшной полости. Он может показать, есть ли в желчном протоке камни. Тест проводится вне вашего тела. Это не означает, что вам не нужно вставлять трубку (эндоскоп) в ваше тело. Он использует магнитное поле и радиочастоту, чтобы делать подробные снимки.
- ЭРХПГ (эндоскопическая ретроградная холангиопанкреатография) . Он используется для поиска и лечения проблем в печени, желчном пузыре, желчных протоках и поджелудочной железе.Он использует рентгеновский снимок и длинную гибкую трубку с источником света и камерой на одном конце (эндоскоп). Трубка вводится в рот и в горло. Он идет по пищеводу (пищеводу), через желудок и в первую часть тонкой кишки (двенадцатиперстную кишку). Через трубку в желчные протоки вводится краситель. Краситель позволяет четко видеть желчные протоки на рентгеновских снимках. При необходимости эта процедура также может помочь открыть желчные протоки.
- Чрескожная чреспеченочная холангиография (ЧЧХ) .Иглу вводят через кожу в печень. Краситель вводится в желчный проток, чтобы его было хорошо видно на рентгеновских снимках. Эту процедуру также можно использовать для открытия желчных протоков, если ваши врачи не могут сделать это внутренне с помощью ЭРХПГ.
Как лечится холангит?
Важно сразу же поставить диагноз. Большинство людей с холангитом очень плохо себя чувствуют. Они обращаются к своему врачу или в отделение неотложной помощи.
Если у вас холангит, вы, скорее всего, проведете в больнице несколько дней.Вам будут вводить жидкости через вену внутривенно. Вы также получите обезболивающее и лекарство от бактерий (антибиотики).
Вам также может потребоваться слить жидкость из желчного протока и найти причину закупорки. В большинстве случаев это делается с помощью метода, называемого ERCP (эндоскопическая ретроградная холангиопанкреатография).
Для дренирования желчного протока с помощью ERCP в рот вставляют длинную тонкую гибкую трубку (эндоскоп). Прицел проходит по пищеводу (пищеводу) в желудок.Он проходит в первую часть тонкой кишки (двенадцатиперстную кишку) и в желчные протоки. Врач может увидеть внутреннюю часть этих органов и протоков на видеоэкране. Видеоэкран подключен к камере в прицеле. Иногда для отвода желчи оставляют трубку наружу. В этой ситуации в каналы пропускается небольшая трубка для слива жидкости. Эта трубка выводится через кожу, где она позволяет жидкости стекать до тех пор, пока инфекция и воспаление не исчезнут.
Вам также могут быть вставлены прочные трубки (стенты) в желчные протоки, чтобы они оставались открытыми.Также можно удалить камни в желчном пузыре. В большинстве случаев это можно сделать с помощью ERCP.
Вам может потребоваться операция, если лечение не помогает или вам становится хуже. Хирургия откроет ваши протоки, чтобы слить желчь и уменьшить скопление жидкости.
Ключевые моменты
- Холангит — воспаление системы желчных протоков.
- Система желчных протоков переносит желчь из печени и желчного пузыря в первую часть тонкой кишки (двенадцатиперстную кишку).
- В большинстве случаев причиной холангита является бактериальная инфекция.
- Люди, у которых были камни в желчном пузыре, подвержены большему риску холангита.
- Аутоиммунные заболевания, такие как первичный склерозирующий холангит, могут вызывать воспаление желчных протоков.
- В большинстве случаев необходима госпитализация, лечение антибиотиками и эндоскопическая процедура. Может потребоваться операция.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим провайдером, если у вас возникнут вопросы.
Обструкция желчного протока: симптомы, причины и лечение
Обструкция желчного протока — это закупорка одной из трубок, по которой проходит желчь.Желчь — это продукт печени. Он содержит холестерин, соли желчных кислот, которые помогают переваривать жиры, и продукты жизнедеятельности, такие как билирубин.
После того, как печень вырабатывает желчь, она проходит через сеть микроскопических трубок, называемых печеночными протоками. Эти маленькие протоки встречаются, образуя один большой проток, называемый общим печеночным протоком. По этому протоку из печени выходит желчь. Около половины желчи попадает в тонкий кишечник (начиная с двенадцатиперстной кишки), а остальная часть поступает в желчный пузырь для хранения. Желчный пузырь высвобождает накопленную желчь в тонкий кишечник, когда ее запускает еда.Желчь из желчного пузыря проходит по другому пути, называемому пузырным протоком. Пузырный проток соединяется с общим печеночным протоком от печени, образуя последний желчный проток, называемый общим желчным протоком. Закупорка любой из этих трубок — это непроходимость желчных протоков.
Наиболее частой причиной непроходимости желчных протоков является камень в желчном пузыре. Камни в желчном пузыре образуются внутри желчного пузыря и могут переходить в общий желчный проток, блокируя его. Кисты, опухоли, воспаления и рубцы — другие причины непроходимости желчных протоков.
Обструкция желчных протоков чаще встречается у людей с анамнезом или с высоким риском образования желчных камней.

 Преобладание светлой желчи относил к прямой связи с такими чертами человека, как вспыльчивость и неуравновешенность. А избыток темной желчи связывал с доминантой пессимистичного настроения в темпераменте. «Сhole» в переводе с греческого означает «желчь».
Преобладание светлой желчи относил к прямой связи с такими чертами человека, как вспыльчивость и неуравновешенность. А избыток темной желчи связывал с доминантой пессимистичного настроения в темпераменте. «Сhole» в переводе с греческого означает «желчь».
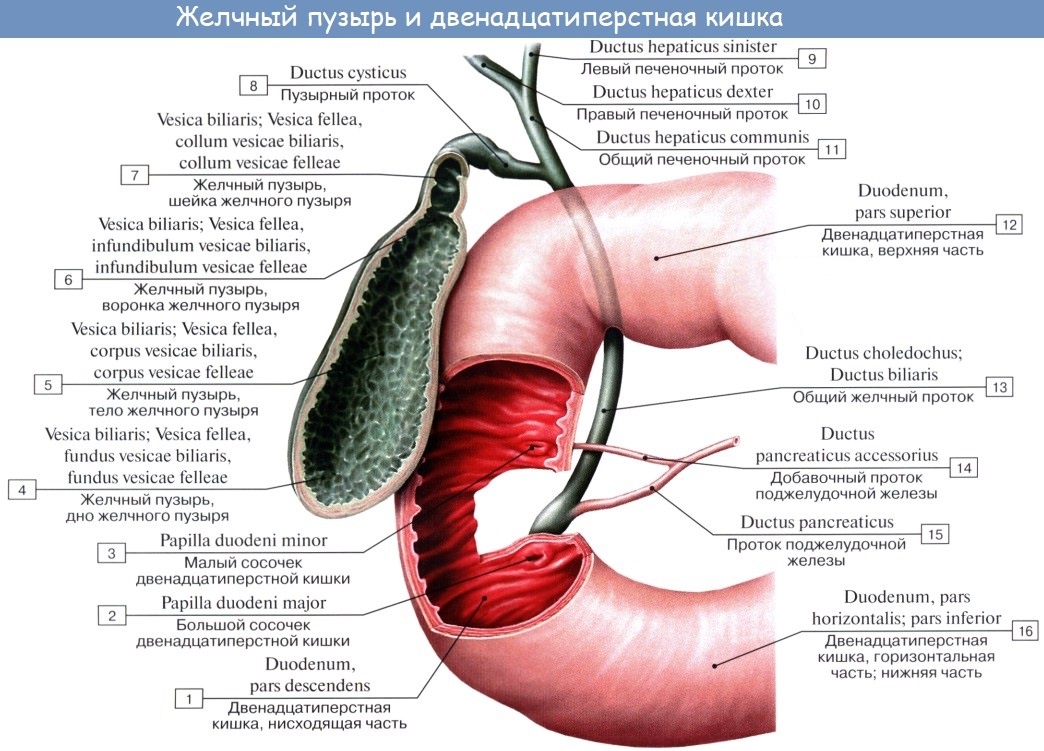 И., Бубнова Е.В., Щетинин В.Н., Мосягина С.Г., Брызгалова C.B., Путилова И.В. Лучевая диагностика мелких конкрементов гепатикохоледоха // Ученые записки Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова. 2009. T. XVI. N3.
И., Бубнова Е.В., Щетинин В.Н., Мосягина С.Г., Брызгалова C.B., Путилова И.В. Лучевая диагностика мелких конкрементов гепатикохоледоха // Ученые записки Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова. 2009. T. XVI. N3. 2004. N12.
2004. N12.