Как успокоить ночной кашель и что делать при кашле ночью| Доктор МОМ®
Соавтор, редактор и медицинский эксперт – Максимов Александр Алексеевич.
Дата последнего обновления: 30.06.2021 г.
Количество просмотров: 501 719
Среднее время прочтения: 4 минуты
Содержание
Чем опасен ночной кашель?
Как облегчить ночной кашель и снять приступ?
Кашель – само по себе малоприятное явление, которое не позволяет заниматься привычными делами и значительно ухудшает общее самочувствие. Но когда это состояние не прекращается ни днем, ни ночью – последствия могут быть намного серьезнее, чем просто чувство усталости из-за дефицита сна.
ЧЕМ ОПАСЕН НОЧНОЙ КАШЕЛЬ?
Приступы кашля, возникающие в ночное время, способны вызвать множество временных и даже постоянных нарушений здоровья. Чтобы понять, насколько вредно для организма Такое состояние, можно привести лишь одно из осложнений.
Понравится ли вам ухудшение памяти, снижение остроты зрения, нарушения обоняния? Казалось бы, что общего у ночного кашля с потерей таких важных функций, как способность четко видеть окружающий мир, запоминать информацию и чувствовать запахи? Взаимосвязь более очевидна, чем кажется на первый взгляд: кислородное голодание и недостаток отдыха у главного органа человеческого тела – головного мозга. В темное время суток мозг должен отдыхать и восстанавливать израсходованные днем ресурсы. Эти процессы возможны только в процессе глубокого сна, в который организм просто не способен погрузиться – его постоянно будит кашель. Несколько таких ночей Вы переживете без последствий, но продолжительный сухой или влажный ночной кашель рано или поздно приведет к хронической усталости мозга с последующими нарушениями функций различных его областей.
В темное время суток мозг должен отдыхать и восстанавливать израсходованные днем ресурсы. Эти процессы возможны только в процессе глубокого сна, в который организм просто не способен погрузиться – его постоянно будит кашель. Несколько таких ночей Вы переживете без последствий, но продолжительный сухой или влажный ночной кашель рано или поздно приведет к хронической усталости мозга с последующими нарушениями функций различных его областей.
Наверх к содержанию
Что же делать, если ночной кашель мешает нормальной жизни?
КАК ОБЛЕГЧИТЬ НОЧНОЙ КАШЕЛЬ И СНЯТЬ ПРИСТУП?
Успокоить ночной кашель у ребенка или взрослого — непростая, но вполне выполнимая задача. Соблюдая перечисленные ниже рекомендации, Вы существенно улучшите не только качество сна, но и выздоровление от недуга, сопровождающегося кашлем.
- Позаботьтесь о полноценном носовом дыхании. Заложенный нос заставляет дышать через рот, что приводит к пересыханию слизистой оболочки горла, першению и… приступ кашля повторяется снова и снова, так как организм пытается таким образом увлажнить дыхательные пути, выталкивая слизь из бронхов.

- Сделайте температуру в помещении ниже. Если для Вас комфортная температура в спальне 22 градуса, понизьте ее до 20-ти. Чем ниже температура, тем выше влажность воздуха и тем легче Вам дышать. Но не увлекайтесь: чрезмерное понижение градусов произведет обратный эффект, и кашель начнется уже из-за спазмов при вдыхании холодного воздуха. Не забывайте: во время простудных заболеваний, бронхита и других недугов слизистые очень чувствительны – используйте в качестве индикатора собственное самочувствие, а не только градусник.
- Утеплите ноги. Ступни и бронхи находятся далеко друг от друга, но все же – в пределах одной и той же кровеносной системы. Чем теплее ноги, тем больше приток крови к ним и, как следствие, ее отток от верхних дыхательных путей. Это поможет успокоить кашель, облегчив отек слизистых и сделав более эффективным отхождение слизи из бронхов.
- Теплое обильное питье. Принято считать, что потребление большого количества жидкости имеет смысл только при вирусных заболеваниях, которые сопровождаются повышением температуры тела.
 Но при влажном ночном кашле обильное питье помогает не меньше: компоты и чай, которые Вы выпиваете в течение дня, снижают вязкость не только крови, но и других жидкостей, в том числе – слизи, которую Ваши бронхи пытаются вытолкнуть наружу при приступах кашля. Облегчите им работу: не забывайте больше пить.
Но при влажном ночном кашле обильное питье помогает не меньше: компоты и чай, которые Вы выпиваете в течение дня, снижают вязкость не только крови, но и других жидкостей, в том числе – слизи, которую Ваши бронхи пытаются вытолкнуть наружу при приступах кашля. Облегчите им работу: не забывайте больше пить. - Не ешьте на ночь. Полный желудок – один из провокаторов ночного кашля даже у здорового человека. Тем более поздний ужин может ухудшить состояние при бронхите. Проследите за тем, чтобы последний прием пищи был не позже чем на 2 часа до того, как Вы примете горизонтальное положение и вероятность того, что ночной кашель помешает спать, станет значительно ниже.
Наверх к содержанию
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Что делать, если замучил кашель? — Популярные статьи
Каждый из нас наверняка согласится с тем, что одним из самых неприятных симптомов простуды является кашель. Во-первых, он часто бывает болезненным. Во-вторых, он мешает нормальной физической активности, долгий затяжной кашель буквально изнуряет. В-третьих, он доставляет определенный психологический дискомфорт человеку – непредсказуемый приступ громкого кашля во время рабочего совещания, лекции или урока в школе привлекает всеобщее внимание и заставляет чувствовать себя неуютно.
Во-первых, он часто бывает болезненным. Во-вторых, он мешает нормальной физической активности, долгий затяжной кашель буквально изнуряет. В-третьих, он доставляет определенный психологический дискомфорт человеку – непредсказуемый приступ громкого кашля во время рабочего совещания, лекции или урока в школе привлекает всеобщее внимание и заставляет чувствовать себя неуютно.
Неудивительно, что человек, которого мучает кашель больше пары дней, готов купить любое лекарство от кашля, которое ему посоветуют. Забывая или даже не подозревая о том, что причины кашля бывают разными, а значит и лечить это неприятное состояние следует по-разному, в зависимости от того, что именно послужило его причиной. Это не значит, что все дают плохие советы, тем не менее, прежде чем покупать лекарство от кашля, лучше выяснить, чем он вызван.
Неотложная помощь детям
Выезд на дом круглосуточно
Что вызывает кашель? Кашель – это рефлекторная реакция организма, возникающая, когда в дыхательные пути раздражаются под действием тех или иных факторов — это может быть пыль, инородные тела, мокрота, воспаление вследствие активности вирусов и бактерий. В ответ на раздражение слизистой оболочки дыхательных путей и срабатывает кашлевой рефлекс.
В ответ на раздражение слизистой оболочки дыхательных путей и срабатывает кашлевой рефлекс.
Поэтому кашель не стоит рассматривать как болезнь, это всего лишь симптом какого-либо заболевания дыхательных путей — ОРЗ, пневмонии, бронхита, ларингита, трахеита и даже коклюша.
Казалось бы, отличить кашель при ларингите от кашля при пневмонии невозможно, но это не так. При каждом из этих заболеваний кашель имеет отличительные особенности:
- грубый “лающий” кашель, который сопровождается охриплостью голоса наиболее характерен для ларингита;
- если во время приступа кашля появляется неприятное ощущение жжения или боль за грудиной, то скорее всего это проявление трахеита;
- кашель при котором отходит гнойная (зелено-желтый или серый цвет, специфический запах) мокрота наиболее характерен для пневмонии (воспаления легких) или бронхита;
Поэтому, если у вас кашель, не спешите заниматься самолечением, лучше проконсультируйтесь для начала у своего лечащего врача.
Отдельного упоминания заслуживают такие виды кашля, как кашель при коклюше и “утренний кашель курильщика”.
Для первого характерны длительные приступы слабого кашля, которые ничем не купируются — дело в том, что возбудитель коклюша воздействует непосредственно на эпителий верхних дыхательных путей, тем самым постоянно раздражая его, что и вызывает кашель.
Что касается утреннего кашля курильщика, то это характерный признак хронического бронхита курильщика. Проявляется он утренними приступами кашля, которые начинаются сразу после подъема с кровати и сопровождаются отхождением вязкой мокроты.
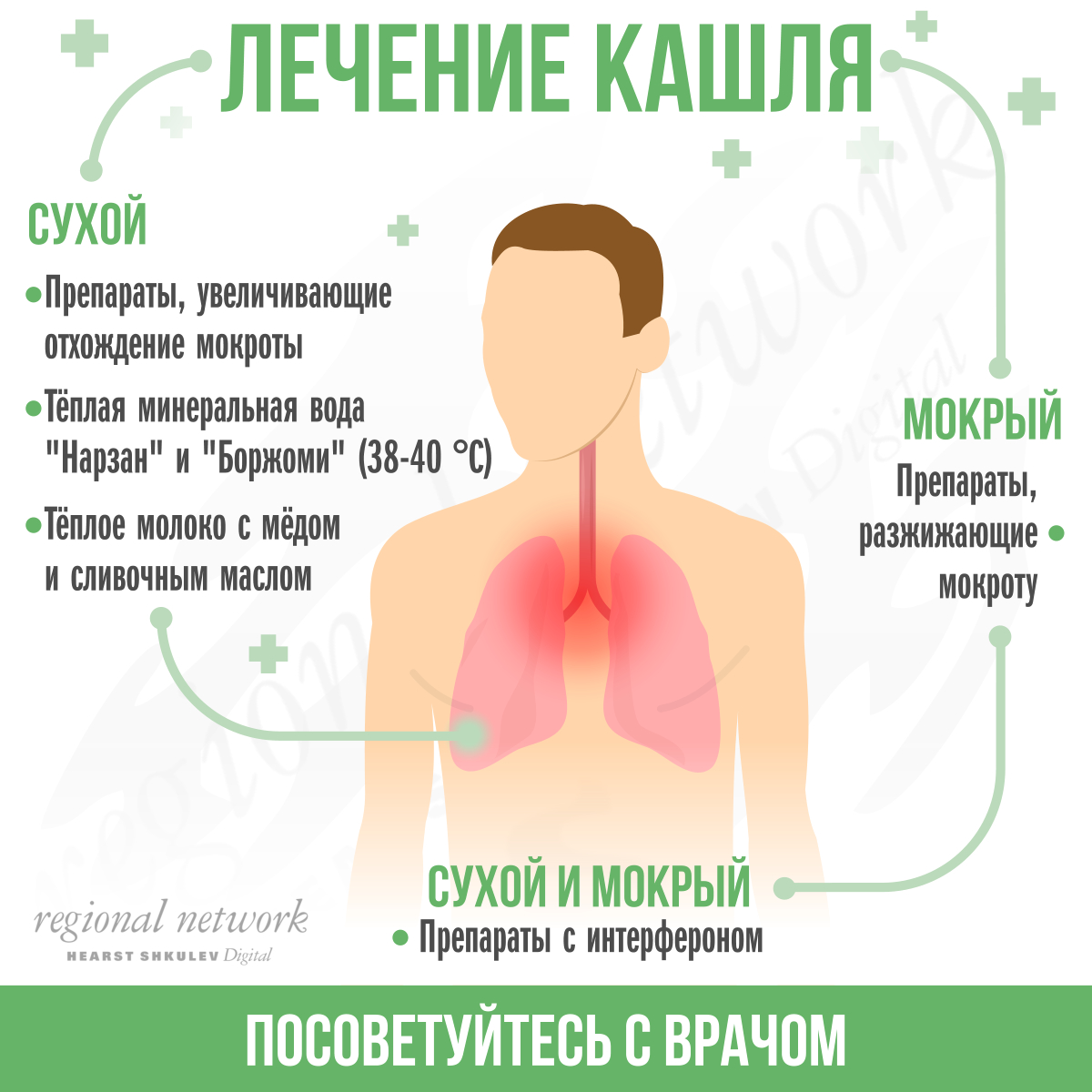
Почему “сухой” и “влажный”?Все очень просто, влажный — он же продуктивный, это кашель, который сопровождается отхождением мокроты; сухой — непродуктивный кашель, это кашель без мокроты.
Какой кашель опаснее и как с ним бороться? Влажный кашель – хоть и является неприятным симптомом, но значительно более полезен, чем сухой, потому как накапливающуюся во время болезни мокроту необходимо из дыхательных путей эвакуировать, что организм и делает.
Что касается сухого кашля, то это симптом довольно мучительный и неприятный. Приступ сухого кашля не приносит человеку никакого облегчения, а лишь утомляет его. Кроме того, многократные приступы сухого кашля лишь еще больше раздражают дыхательные пути, что, в свою очередь, приводит к учащению приступов кашля, (или даже к такому неприятному осложнению, как разрыв слизистой). Поэтому такой кашель необходимо контролировать.
Наиболее эффективными для лечения сухого кашля являются препараты центрального действия. Которые влияют не на функцию реснитчатого эпителия и не на вязкость мокроты, а непосредственно на кашлевой центр в головном мозге.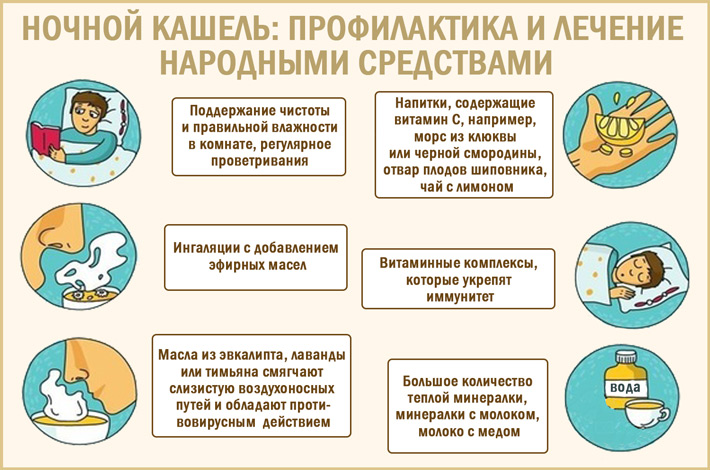 Все подобные препараты относятся к одной из двух групп — наркотические и ненаркотические.
Все подобные препараты относятся к одной из двух групп — наркотические и ненаркотические.
Наркотические препараты, несмотря на свою высокую эффективность в отношении сухого кашля имеют существенный недостаток — практически все они содержат кодеин. Кодеин это вещество из группы опиатов, которое, кроме того, что обладает довольно большим количеством побочных эффектов, еще и вызывает привыкание.
В последнее время, на смену кодеин-содержащим препаратам приходят ненаркотические противокашлевые препараты центрального действия, к ним, например, относится такой препарат, как “Синекод”. Его название происходит от латинского “без кодеина”.
Также, как и кодеин-содержащие препараты, “Синекод” действует непосредственно на кашлевой центр головного мозга, но в отличие от кодеина он лишен ряда существенных недостатков. “Синекод” не угнетает дыхание, не вызывает привыкания и никак не влияет на моторику кишечника. При этом, за счет современного действующего вещества (цитрата бутамирата), по эффективности “Синекод” ничем не уступает кодеин-содержащим препаратам.
Препарат имеет побочные эффекты и противопоказания, перед его использованием необходимо проконсультироваться с врачом.
На правах рекламы
Регистрационные удостоверения:
Сироп П№011631/01 от 10.03.2006
10 способов победить ночной кашель
Ночной кашель не дает уснуть, раздражает, мешает домочадцам. Как его остановить?
1. Увлажняйте воздух
Этот совет подходит всем: и тем, кто просто испытывает сухость в горле, и людям с серьезными болезнями, такими как астма или бронхит. Если влажность в квартире опускается ниже 40%, страдают слизистые оболочки верхних дыхательных путей, что, собственно, и вызывает кашель. Увлажнитель помогает решить проблему, особенно ночью.
При этом надо следить, чтобы влажность не превышала 50%, напоминает Татьяна Михайловна Желтикова, доктор биологических наук, руководитель лаборатории экологической биотехнологии Научно-исследовательского института вакцин и сывороток имени И.
2. Пейте чай с медом
Горячий чай с медом перед сном уменьшает раздражение в носоглотке, убирает слизь, успокаивает горло.
3. Полощите горло
Налейте в стакан ⅔ теплой кипяченой воды и размешайте в ней чайную ложку соли. Перед сном прополощите горло этим раствором.
4. Промывайте нос
Промывание носа морской водой помогает снять отек и воспаление, убрать слизь, удалить из носоглотки микрочастицы пыльцы, пыли и других аллергенов, смыть вирусы и бактерии. Так вы сможете не только победить кашель, но и защитить дыхательные пути от инфекций.
«Аквалор», «Аква-марис», «Маример», «Линаква» – выбор спреев с морской водой сегодня огромен. А можно сделать «спрей» самим – для этого треть чайной ложки морской соли надо растворить в стакане теплой кипяченой воды. Полученную жидкость следует набрать в самую обычную спринцовку, вставить кончик спринцовки в нос и нажать на помпу – вот и все!
5. Спите на высокой подушке
Если лежать на плоской подушке, кашель усиливается, потому что слизь стекает по задней стенке горла и раздражает его. Более высокое положение головы во сне помогает уменьшить постназальное затекание, а также симптомы ГЭРБ – гастроэзофагеального, или желудочно-пищеводного, рефлюкса (продвижение содержимого желудка обратно в пищевод), тоже связанные с кашлем. Можно использовать несколько подушек или клиновидное изголовье.
6. Бросьте курить
Кашель – визитная карточка курильщика. Конечно, если бросить курить, за один день от него не избавиться, но со временем он полностью пройдет и тем более не будет беспокоить вас ночью. Если вы не можете бросить на одной силе воли, можно попробовать никотиновый пластырь, жевательную резинку или даже лекарства, которые, конечно же, должен прописать врач.
Если вы не можете бросить на одной силе воли, можно попробовать никотиновый пластырь, жевательную резинку или даже лекарства, которые, конечно же, должен прописать врач.
7. Лечите астму
Бронхиальная астма – это аллергическое воспаление бронхов. Они распухают и сужаются, поэтому при астме трудно дышать и сложно откашляться: и воздух, и мокрота с трудом проходят через узкие просветы бронхов. Ночью, когда человек ложится, мокрота забивает суженные бронхи и кашель начинает мучить сильнее. Некоторые даже вынуждены спать полусидя.
Выход один – пользоваться ингалятором, как прописал врач. Лучше делать это регулярно, чтобы контролировать астму, а не тогда, когда кашель не дает уснуть.
8. Контролируйте ГЭРБ
Рефлюксная болезнь вызывает першение в горле, одышку, хрипы, кашель, который усиливается ночью. Чтобы ГЭРБ не мешала спать, избегайте пищи, вызывающей изжогу, и ешьте минимум за четыре часа до сна.
9. Уничтожайте аллергены
Уничтожайте аллергены
Кашель чаще всего вызывают пыльца, пыль, плесень, перхоть домашних животных. Избавиться от этих аллергенов хотя бы частично помогают:
- ежедневная уборка пылесосом с HEPA-фильтром;
- избавление от «пылесборников», таких как нагромождение книг и журналов, а также ковров и ворсистой обивки;
- еженедельная стирка постельного белья в горячей воде;
- душ перед сном.
10. Обязательно сходите к врачу
У кашля десятки причин (см.: 10 причин опасного кашля): грипп, бронхит, пневмония, бронхиальная астма, хроническая обструктивная болезнь легких (ХОБЛ), гастроэзофагеальная рефлюксная болезнь (ГЭРБ), коклюш, аллергический бронхолегочный аспергиллез, сердечная недостаточность, рак легких. Если у вас лишь небольшая простуда или сухость в горле, вы скорее всего сможете самостоятельно справиться с кашлем. Но если возникли серьезные симптомы:
- температура выше 38,3°C;
- кашель длится больше недели;
- свист при дыхании;
- кашель с кровью;
- боль в груди;
- затрудненное дыхание,
самое время посетить специалиста. Только врач поставит диагноз и пропишет правильное лечение.
Только врач поставит диагноз и пропишет правильное лечение.
Источники: tvojlor.com, medicalnewstoday.com, allergotop.com
Как снять приступ кашля у ребенка
Источник фото: shutterstock.com
Что такое кашель
Кашель – это защитная реакция организма, относится к врожденным безусловным рефлексам. Срабатывает при любых раздражителях в дыхательных путях, выталкивает их через усиленные выдохи ртом – кашлевые толчки. В качестве раздражителя могут выступать мокрота, кровь, гной, пыль, предметы и любые вещества. Они провоцируют рецепторы в дыхательных путях (в носу и придаточных пазухах, гортани, трахее, плевре, бронхах).
Механизм кашля – короткий глубокий вдох, одновременное сокращение мышц гортани и напряжение брюшной стенки, затем форсированный выдох через голосовую щель.
В основном кашель является симптомом болезни и требует обязательного лечения. Чаще всего сопровождает ОРЗ и заболевания верхних дыхательных путей. Реже может сигнализировать о болезнях сердца, лор-органов и нервной системы.
Чаще всего сопровождает ОРЗ и заболевания верхних дыхательных путей. Реже может сигнализировать о болезнях сердца, лор-органов и нервной системы.
Как распознать приступ кашля
Если кашель носит приступообразный характер, возникает ночью и утром, повторяется в часы бодрствования – следует обратиться к врачу. Такой кашель явно сигнализирует о болезни. Особенно если его сопровождает температура, быстрая утомляемость, появление соплей, красное горло, общая слабость.
Но нужно помнить, что кашель не всегда является спутником болезни, иногда он нужен, чтобы очистить дыхательные пути и устранить помехи дыханию. Он быстро проходит и не повторяется, в отличие от кашля, который вызывает болезнь.
Виды и причины детского кашля
Кашель бывает разным, и от его продолжительности, периодичности и времени зависит назначение лечения.
Причины кашля
Причины кашля делятся на несколько групп, и нужно понимать причину кашля, чтобы назначить правильное лечение.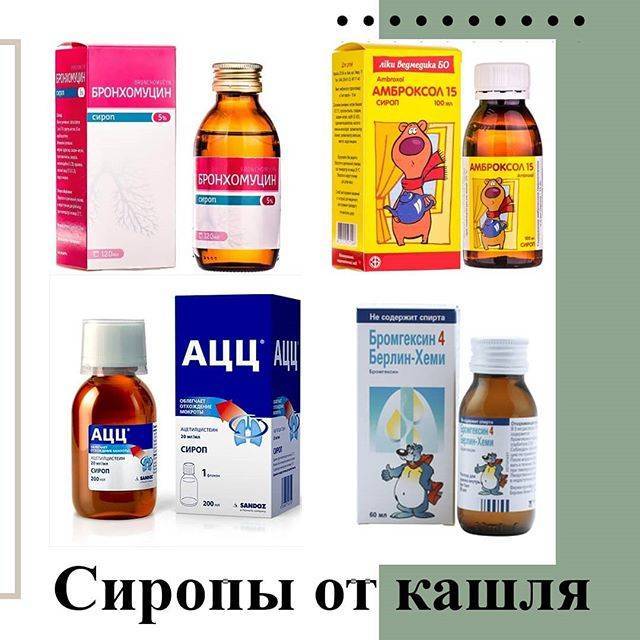
-
Простудные заболевания лор-органов и органов дыхания – часто сопровождаются обильным выделением слизи, которая стекает по задней стенке гортани. Кашель возникает как попытка очистить дыхательные пути от обильного секрета. Простуда чаще всего вызывается переохлаждением.
-
Инфекционные заболевания верхних дыхательных путей и носоглотки – причина та же: обильный секрет, выделяемый как ответ на работу вирусов.
-
Астма – приступы кашля могут возникать на холоде, при интенсивном движении, при соприкосновении с аллергенами. Обычно кашель возникает ночью, ему сопутствует одышка, свист в груди на вдохе-выдохе.
-
Хронический бронхит – кашель возникает утром, после отхождения мокроты успокаивается.
-
Воспаление легких, туберкулез – вид кашля зависит от стадии развития болезни.

-
Болезни пищевода и желудка – в дыхательные пути попадает содержимое желудка. Кашель – длительный и сухой, дыхание – свистящее. Сопровождается болями в желудке, изжогой и рвотой.
-
Аллергия – кашель возникает в ответ на обильное выделение слизи и как попытка избавиться от аллергенов в дыхательных путях.
-
Болезни сердца – кашель ночной, сухой, сиплый. Сопровождается симптомами, характерными для болезней органов сердечно-сосудистой системы.
-
Нервный кашель – сложно поддается диагностике, и причины его появления индивидуальны для каждого отдельного случая.
-
Инородное тело в органах дыхания – кашель появляется при попадании мелких предметов, например крошек.
-
Нарушение режима влажности в помещении – сухой или очень влажный воздух могут вызвать приступ кашля, особенно у маленьких детей.

-
Загрязнение воздуха – дым, резкие запахи, например от краски или от некачественного пластика, также могут спровоцировать кашель.
Источник фото: shutterstock.com
Какой бывает кашель
Классификация кашля опирается на его основные проявления.
Время суток, или суточная динамика
-
Утро – возникает после пробуждения, при смене положения тела, является симптомом воспаления в верхних дыхательных путях.
-
День – это время характерно для ОРЗ, воспалений легких и бронхитов, к вечеру усиливается.
-
Вечер – сильный вечерний кашель бывает при бронхите и воспалении легких.
-
Ночь – как правило, это приступообразный кашель, он сопровождает бронхиальную астму, ларингит и коклюш.

Длительность кашля
Периодичность кашля
-
Периодический кашель – легкий или приступообразный, в одно и то же время в течение дня.
-
Постоянный кашель – продолжается достаточно долго, периодически ослабевая и усиливаясь.
Сухой, или непродуктивный кашель
Сопровождает простудные и инфекционные заболевания верхних дыхательных путей.
Признаки:
-
отсутствие мокроты;
-
обостряется вечером и ночью;
-
приступообразный;
-
днем приступы случаются от 5 раз;
-
иногда ему сопутствует температура;
-
случается одышка;
-
может быть лающим и надрывным;
-
сопровождается (но не всегда) болевыми ощущениями.

Является обязательным симптомом при:
-
гриппе;
-
ларингите;
-
коклюше;
-
трахеите;
-
плеврите;
-
фарингите;
-
аллергии;
-
ложном крупе;
-
кори.
Влажный, или продуктивный кашель
Появляется после сухого кашля.
Признаки:
-
отходит мокрота;
-
громкий звук кашля, становится тише после того, как мокрота отойдет;
-
мокрота не имеет цвета;
-
если появилось желтое или зеленое окрашивание, вкрапления гноя и крови – это признаки воспаления.

Является обязательным симптомом при:
Лечение кашля
Важно! Лечение кашля назначает только врач! Заниматься самостоятельной диагностикой и самолечением очень опасно!
Лечение направлено в первую очередь на смягчение сухого, непродуктивного кашля, а после – уже на облегчение влажного и полного от него избавления.
Сухой кашель
Непродуктивный кашель очень изматывает больного, человек может плохо спать, быть вялым, может привести к потере голоса. Сам по себе такой кашель не проходит, его обязательно нужно лечить.
Кроме медикаментозной терапии рекомендуется следующее:
-
контролировать влажность воздуха и температуру в помещении, где находится больной;
-
пить большое количество жидкости, до 1,5 л в день – чай, морс, травяные настои, минералку без газа;
-
соблюдать постельный режим;
-
увлажнять носовые проходы физраствором.

Влажный кашель
Продуктивный кашель проходит легче сухого, но если его не лечить или сдерживать отхождение мокроты, то можно получить серьезные осложнения болезни, поскольку слизь, которая скапливается в бронхах, – отличная питательная среда для микробов и бактерий. Обязательно следует обратить внимание на ухудшение самочувствия – на повышение температуры, появление вкраплений в мокроте, одышку, хриплое дыхание. На этом этапе лечения могут быть назначены ингаляции, физиопроцедуры, массаж. Широко используются прогревающие мази, горчичники, ножные ванночки.
Важно соблюдать постельный режим, режимы температуры и влажности в комнате, давать обильное питье, проветривать помещение.
Первая помощь во время приступа
Как снять приступ сухого кашля у ребенка
Алгоритм действий при приступе:
-
Успокоиться.

-
Дать больному теплое питье.
-
Увлажнить носовые проходы физраствором.
-
Увлажнить воздух в помещении.
-
Пока идет увлажнение воздуха в комнате, переместиться с больным в ванную, открыть кран и сидеть рядом с открытой водой (в маленькой ванной комнате воздух увлажнится быстрее, следовательно, и облегчение наступит гораздо быстрее).
-
Сделать ингаляцию с помощью небулайзера с физраствором или минералкой.
Важно! Использование любых препаратов должно быть предварительно согласовано с врачом!
Как снять приступ влажного кашля у ребенка
Алгоритм действий при приступе:
-
Успокоиться.

-
Положить больного на живот и сделать массаж, легко постукивая по спине, – это поможет отхождению мокроты.
-
После массажа посадить больного.
-
Очистить нос от слизи.
-
Дать обильное теплое питье.
-
Увлажнить воздух в помещении.
Как снять приступ аллергического кашля у ребенка
Алгоритм действий при приступе:
-
Успокоиться.
-
По возможности удалить аллерген.
-
Проветрить помещение.
-
Увлажнить воздух.

-
По возможности провести влажную уборку (хотя бы протереть пол и вытереть пыль).
-
Дать антигистаминное средство, согласованное с врачом.
Важно! Если при аллергическом кашле начинается отек слизистых – немедленно вызывайте скорую! Может начаться отек Квинке, который, в свою очередь, может привести к летальному исходу!
Как снять приступ кашля у ребенка ночью
Алгоритм действий при приступе:
-
Успокоиться.
-
Посадить больного.
-
Увлажнить воздух в помещении.
-
Дать теплое питье.
-
Увлажнить носовые проходы.

-
При влажном кашле – провести постукивающий массаж.
-
При сухом кашле – максимально увлажнить воздух и, по возможности, сделать ингаляцию.
Источник фото: shutterstock.com
Когда следует вызывать скорую помощь
При любом из названных признаков нужно немедленно вызвать скорую:
-
удушье;
-
резкий скачок температуры;
-
отек гортани;
-
рвота и тошнота;
-
сильная головная боль.
Лекарственные препараты
При непродуктивном кашле
После осмотра врач может назначить препараты для смягчения кашля и разжижения мокроты:
-
муколитические препараты – разжижают мокроту и помогают ее отхождению из бронхов.
 Как правило, это «Бронхолитин», «Амброксол», «Лазолван». Может быть назначена ингаляция с помощью небулайзера на основе «Амброксола» и физраствора;
Как правило, это «Бронхолитин», «Амброксол», «Лазолван». Может быть назначена ингаляция с помощью небулайзера на основе «Амброксола» и физраствора;
-
противокашлевые препараты – должны подавлять приступы кашля, воздействуя на кашлевой центр. Их можно давать только до тех пор, пока не началось отхождение мокроты, в противном случае слизь будет застаиваться в дыхательных путях, а это опасно осложнениями. Хорошо принимать перед сном, чтобы облегчить и убрать ночные приступы кашля – «Стоптуссин», «Геделикс», «Тусупрекс», «Гербион», «Либексин»;
-
антигистаминные препараты – снимают отек в носоглотке и горле, помогают убрать воспаление: «Тавегил», «Супрастинекс», «Зодак»;
-
анестетики – для снятия болезненных проявлений, вызванных приступообразным кашлем. В аптеках большой выбор пастилок и леденцов, обладающих анестезирующими и антисептическими свойствами: «Септолете», «Фарингосепт», «Стрепсилс», «Гексализ», «Фалиминт»;
-
антибиотики – строго по назначению врача! Их могут назначить при ухудшении состояния больного.

При продуктивном кашле
Важно! При приеме отхаркивающих средств ни в коем случае нельзя принимать противокашлевые препараты!
Лечение направлено на очищение дыхательных путей от слизи и снятие воспаления и его последствий:
-
муколитические препараты – они должны хорошо разжижать мокроту, чтобы облегчить ее отхождение: «Бромгексин», «Лазолван», «Флуимуцил», «Бронхобос»;
-
отхаркивающие препараты – стимулируют выход секрета: «Мукалтин», «Бронхикум», «Бронхофит», «Коделак Бронхо», «Проспан»;
-
спазмолитические – снимают спазм в бронхах, увеличивают просвет в дыхательных путях и облегчают выход слизи. Назначаются врачом в зависимости от течения и характера болезни.
Народные средства
Кроме медицинских препаратов существует большой арсенал средств народной медицины против кашля.
Народные средства при сухом кашле:
-
Питье – травяные настои и чаи, морсы, витаминные напитки, свежевыжатые соки из фруктов, овощей и ягод, компоты, можно из сухофруктов и замороженных ягод, ягодные кисели (особенно при изматывающем и болезненном кашле).
-
При сухом кашле все приведенные средства направлены на разжижение слизи и облегчение приступов кашля:
-
настои и отвары из трав – можно купить в аптеках в уже готовом к завариванию и удобно расфасованном виде листья подорожника, тысячелистника, мать-и-мачехи, фиалки, тмина, чабреца, сосновые почки, плоды фенхеля, корень солодки, девясила, алтея;
-
теплое и горячее молоко – лучше всего справляется с кашлем козье молоко с добавлением небольшого количества сливочного масла, ложечки меда и щепотки соды;
-
растирания и компрессы с применением эфирных масел – несколько капель втираются в кожу на груди, после чего делается сухое согревающее обертывание.
 Подходит масло эвкалиптовое, пихтовое, миндальное;
Подходит масло эвкалиптовое, пихтовое, миндальное;
-
черная редька с медом – отличный рецепт для избавления от сухого кашля: вынуть серединку редьки и в это углубление положить немного меда, образовавшийся сок давать по чайной ложке 3-4 раза в день;
-
йодная сетка – делается на груди, обладает согревающим эффектом.
Народные средства при влажном кашле:
-
анисовый отвар: щепотка семян аниса смешивается с ложкой меда, щепоткой соли и стаканом воды, кипятится и принимается по 1 столовой ложке через каждые 2 часа;
-
отвар из листьев подорожника – отличное отхаркивающее средство: на пол-литра кипятка 2-3 столовые ложки сухого листа, настаивать 2-3 часа, процедить и принимать по 1/3 стакана 3 раза в день;
-
имбирь: измельчить корень имбиря и залить его кипятком, принимать после еды 4 раза в день;
-
ингаляции – с ментолом, мать-и-мачехой и чабрецом.

Внимание! При лечении народными средствами важно убедиться, что ингредиенты не вызывают аллергическую реакцию!
Что запрещено делать при приступах кашля
-
Не лечить кашель. Сам по себе он может пройти только как симптом вирусной инфекции верхних дыхательных путей. И если такой кашель не проходит больше 2-3 недель – это повод обратиться к врачу и начать лечение.
-
Употребление антибиотиков. Такое лечение должно быть только по назначению и под наблюдением врача!
-
Находиться в жарком и сухом помещении. Сухой и теплый воздух только провоцирует приступы кашля, обязательно нужно следить за влажностью в помещении.
-
Принимать при влажном кашле препараты для подавления кашля.
 Мокрота и слизь должны отходить, а такие средства не дают кашлю вытолкнуть секрет наружу.
Мокрота и слизь должны отходить, а такие средства не дают кашлю вытолкнуть секрет наружу.
-
Лечиться только народными средствами. Терапия должна быть комплексной.
-
Лечиться только антибиотиками. См. п. 5.
-
Проводить много согревающих процедур. Прогревание горчичниками или йодной сеткой может облегчить состояние больного, но не излечит кашель.
Неотложные состояния
Кашель
Кашель, пожалуй, это самая частая проблема, с которой встречаются родители. Очень часто кашель, даже если он звучит страшно, имеет безобидную причину и проходит сам. Иногда кашель — серьезный симптом. Попробуем разобраться, как себя вести при появлении кашля у ребенка и когда начинать бить тревогу.
Что такое кашель?
Кашель — это проявление защитного рефлекса, который предназначен для очищения дыхательных путей. Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Во время кашлевого толчка воздух резко выходит из легких и заставляет выйти все то, что мешает дыханию — мокроту и инородные тела. Если задуматься о механизме кашля, становится понятно, что далеко не всегда его нужно «подавлять».
Из-за чего возникает и каким бывает кашель?
Самая частая причина кашля — вирусная инфекция. Вирусы могут вызывать поражение дыхательных путей на разных уровнях — от носа (при обычном насморке) до бронхов, бронхиол и легких, причем кашель обычный симптом при всех этих болезнях. Например, воспаление горла и отделяемое из носа, стекающее по задней стенке глотки, раздражают слизистую оболочку верхних дыхательных путей и стимулируют кашлевой рефлекс. Из-за раздражения слизистой оболочки глотки возникает сухой надсадный кашель, который обязательно пройдет и без лечения, но в острый период может быть довольно частым и мучительным и даже нарушать ночной сон. Насморк и отделяемое по задней стенке глотки провоцируют влажный кашель, при этом ребенок начинает кашлять при перемене положения тела, особенно по утрам и по ночам, когда встает, ложится или переворачивается. Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Если вирус поражает слизистую оболочку гортани, развивается ложный круп, то есть отек и, как следствие, сужение просвета гортани, что сопровождается «лающим» кашлем, осиплостью и характерным шумным вдохом (так называемым стридором). При воспалении бронхов, бронхиол и альвеол — бронхите, бронхиолите и пневмонии соответственно — в просвете дыхательных путей скапливается мокрота, возникает отек слизистой оболочки, вследствие чего появляются кашель и одышка. В отличие от вирусных бронхита и бронхиолита, пневмония чаще вызывается бактериями и, помимо кашля и одышки, сопровождается лихорадкой. При бронхиальной астме спазм бронхов и скопление в них густой мокроты возникают после контакта с аллергеном, что также провоцирует кашель.
Когда для ребенка с кашлем нужно вызвать бригаду скорой медицинской помощи?
Вызвать бригаду скорой помощи необходимо, если у ребенка наряду с кашлем есть следующие признаки:
- ребенку очень тяжело дышать: вы видите, что ребенок дышит с трудом, ему трудно говорить (или кричать, если речь идет о ребенке грудного возраста) из-за затруднения дыхания, у ребенка «кряхтящее» или «стонущее» дыхание;
- ребенок потерял сознание и/или прекратил дышать;
- у ребенка посинели губы.

Если самых тяжелых симптомов нет, но состояние ребенка вызывает опасения, обратитесь к врачу. Важным признаком неблагополучия является внешний вид ребенка — если он вялый, выглядит больным и если вы не можете привлечь его внимание и поймать взгляд. Одышка, то есть учащенное дыхание, сопровождающееся усилием дыхательной мускулатуры и втяжением межреберных промежутков и яремной ямки (углубления над грудиной), — признак, который указывает на поражение нижних дыхательных путей. Если вы заметили у ребенка одышку, обязательно проконсультируйтесь с врачом. Повышение температуры тела, особенно лихорадка выше 39 — 40 °С, также требует того, чтобы ребенка осмотрел врач, так как кашель и лихорадка могут быть симптомами пневмонии.
Особое отношение должно быть к детям первых месяцев жизни, потому что у маленьких детей тяжелые болезни могут протекать стерто, и состояние может ухудшиться внезапно. При лихорадке (то есть, если ректальная температура у ребенка > 38 °С) у детей младше трех месяцев нужно обязательно обратиться к врачу.
Должен ли настораживать желтый или зеленоватый цвет мокроты?
Желтый или зеленый цвет мокроты далеко не всегда свидетельствует о бактериальной инфекции. При вирусном бронхите и бронхиолите желто-зеленый цвет мокроты связан с тем, что в мокроту попадают клетки слизистой оболочки дыхательных путей, которую повредил вирус. По мере того, как образуется новая слизистая оболочка, слущенные клетки выходят с мокротой, поэтому не нужно пугаться, если ребенок откашливает желтую или даже зеленоватую мокроту, так как в большинстве случаев это нормальное проявление вирусной инфекции, не требующее назначения антибиотиков.
Что делать, если ребенок кашляет по ночам?
Чаще всего ночной кашель связан с тем, что когда ребенок лежит в кровати, выделения из носа и околоносовых пазух стекают в глотку и вызывают кашлевой рефлекс. Когда ребенок переворачивается в кровати или встает из горизонтального положения в вертикальное, возникает приступ кашля. В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
В таких случаях врач назначит ребенку местное лечение для уменьшения насморка и, в результате этого, уменьшения кашля.
Ночной кашель бывает и при патологии нижних дыхательных путей. Поэтому если вашего ребенка беспокоит ночной кашель, проконсультируйтесь с врачом.
Как быть, если у ребенка кашель до рвоты?
Если у вашего ребенка появился приступообразный кашель до рвоты, обратитесь к педиатру, так как это может быть симптомом коклюша. Коклюш особенно опасен для детей первых месяцев жизни. Иногда коклюш развивается даже у детей, которые прививались от него, но после последней ревакцинации прошло много времени.
У некоторых детей рвотный рефлекс вызвать очень легко, и тогда у них может возникать рвота на фоне кашля, даже если кашель связан просто с насморком. Если на фоне кашля возникает рвота, кормите ребенка чаще, но маленькими порциями.
Длительный кашель
Нередко причиной длительного кашля бывают несколько последовательных вирусных инфекций. Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Ребенок не успевает выздороветь от одной инфекции и подхватывает другую. При этом кашель может продолжаться несколько недель и сильно пугать родителей, хотя причина его тривиальна.
Однако длительный кашель может быть связан с аллергией, в том числе с бронхиальной астмой, а также с коклюшем и другими болезнями дыхательных путей и ЛОР-органов (хронический кашель может быть даже из-за серных пробок в ушах!), поэтому в случае длительного кашля проконсультируйтесь с врачом.
Как лечить кашель?
У кашля может быть множество причин, и лечение в каждом случае разное. Покажите ребенка врачу, чтобы понять, с чем связан кашель и как помочь ребенку.
Если кашель сопровождается отделением мокроты (влажный, продуктивный кашель), для облегчения откашливания нужно стимулировать выделение мокроты. Давайте ребенку больше пить (например, можно давать яблочный сок или теплый куриный бульон, если разрешено по возрасту и если нет аллергии на эти продукты). Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Если воздух в детской спальне сухой, установите увлажнитель воздуха.
Бороться с непродуктивным (сухим) кашлем можно, уменьшая раздражение верхних дыхательных путей. Чтобы смягчить кашель и успокоить дыхательные пути, давайте ребенку попить воды или яблочного сока, это помогает и при приступе кашля. Избегайте давать газированные напитки или напитки из цитрусовых, так как они могут вызвать раздражение воспаленных слизистых оболочек. Если ребенок переносит мед, попробуйте давать его. Детям старше 6 лет можно рассасывать леденцы от кашля. Если кашель мешает спать, ходить в детский сад и школу, обратитесь к врачу, он назначит противокашлевое средство.
При приступе кашля может помочь пар в ванной. Зайдите в ванную комнату, закройте дверь, включите горячий душ и подождите несколько минут. После того, как ванная наполнится паром, зайдите туда с ребенком, посидите минут 20. Попробуйте почитать книжку или поиграть с ребенком для того, чтобы он отвлекся.
Курить дома категорически воспрещается! Это способствует частым респираторным инфекциям у ребенка и отягощает их течение.
Лекарственные средства, такие как антибиотики и ингаляции с бронхорасширяющими, противовоспалительными и муколитическими препаратами назначаются только врачом и требуются далеко не в каждом случае.
Вверх
Лихорадка
Лихорадка – это повышение температуры тела более 38 ºС. Некоторые симптомы и лабораторно-инструментальные исследования помогают понять причину лихорадки и назначить необходимое лечение.
Если лихорадка сопровождается насморком, кашлем и «покраснением горла», наиболее вероятной причиной является вирусная инфекция. Поскольку антибиотики против вирусов эффекта не оказывают, антибактериальная терапия в случае вирусной инфекции не назначается.
Насторожить должна высокая лихорадка (более 39 ºС) с ознобом. Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Другими симптомами, которые требуют немедленно обратиться к врачу, являются отказ ребенка от еды и от питья, резкая вялость, отсутствие «глазного» контакта с ребенком.
Родители должны знать, как помочь лихорадящему ребенку.
В детском возрасте разрешено использовать только препараты ибупрофена (10 мг/кг на прием) и парацетамола (15 мг/кг на прием). Из препаратов на основе ибупрофена в аптеке можно купить нурофен, а из препаратов на основе парацетамола – панадол, цефекон, эффералган. Метамизол-натрий (или анальгин), в том числе в составе «литической смеси» могут вызвать тяжелые осложнения со стороны крови, а нимесулид (нимулид, найз) – жизнеугрожающее поражение печени. Если у ребенка нет тяжелой фоновой патологии, например порока сердца или эпилепсии, и если он удовлетворительно переносит лихорадку (интересуется окружающим, не отказывается от питья, не жалуется на боль), жаропонижающие препараты начинают давать при температуре 38,5 – 39 ºС и выше.
И не нужно добиваться снижения температуры тела сразу до 36,6 ºС! Хорошим эффектом считается снижение лихорадки до 38 ºС. Безопасны и эффективны методы физического охлаждения – обтирание водой комнатной температуры (не спиртом и не уксусом!), которые позволяют за несколько минут снизить температуру тела на 0,5 – 1,0 ºС. Однако если у ребенка озноб, если у него холодные руки и ноги, обтирание эффективным не будет. В таких случаях помогает массаж кистей и стоп, который уменьшает спазм сосудов и улучшает периферическое кровообращение, а также используются препараты спазмолитики, например, но-шпа.
Вверх
Ложный круп
У малышей ложный круп возникает довольно часто, поэтому мамам нужно о нем знать. Только родители могут вовремя заметить первые признаки сужения гортани и вовремя помочь ребенку
- Ложный круп — состояние, при котором ребенку становится трудно дышать из-за сужения дыхательных путей. Причина — вирусные инфекции.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще. - Если у простуженного малыша кашель становится «лающим», а голос осипшим, нужно, чтобы он подышал паром над горячей водой в ванной. Если это не помогает, и вдох становится шумным и затрудненным, вызывайте «скорую», не прекращая ингаляций пара.
Что такое ложный круп?
Круп — это затруднение дыхания из-за сужения гортани. Чтобы почувствовать, где находится гортань, можно приложить руку к передней поверхности шеи и произнести любой звук — гортань будет вибрировать.
Эта часть дыхательных путей достаточно узкая, и если слизистая оболочка отекает, она может полностью перекрыть просвет гортани, и воздух не будет попадать в легкие. У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
В отличие от ложного, истинный круп начинается при дифтерии, когда просвет гортани перекрывается плотными пленками. Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Благодаря прививкам (АКДС, АДС-М) эта болезнь, к счастью, стала редкой.
Причина ложного крупа — острые вирусные инфекции (например, вирус парагриппа или респираторно-синцитиальный вирус). Слизистая оболочка воспаляется, отекает, и хотя пленки, как при дифтерии, не образуются, результат выходит тот же — ребенку трудно дышать.
Как все начинается?
Обычно сначала появляются привычные симптомы ОРЗ, то есть насморк, кашель, повышение температуры. Первые признаки близости ложного крупа возникают или усиливаются к вечеру — это нарастающий сухой «лающий» кашель и осипший голос.
Затем вдох становится «шумным» — сначала только во время плача или беспокойства, то есть когда малыш глубже и быстрее дышит. Спустя время эти симптомы сохраняются и в спокойном состоянии.
При крупе малышу трудно именно вдохнуть, то есть вдох получается шумным, с усилием, а выдох остается нормальным. Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Во время вдоха можно заметить как втягивается внутрь ярёмная ямка (углубление в нижней части шеи между ключицами).
Можно ли предотвратить ложный круп?
Есть возбудители, которые чаще других вызывают круп: вирус парагриппа, гриппа и респираторно- синцитиальный вирус. Если ребенок заразился именно этой инфекцией, риск развития крупа высок, и, к сожалению, средств, которые от него защищают, нет.
Есть дети, которые переносят простуды без этого осложнения, но у некоторых слизистая оболочка более склонна к отеку, и если один эпизод затруднения дыхания при ОРЗ уже был, вероятно, такие состояния будут повторяться. Родителям нужно быть к ним готовыми — пока ребенок не подрастет, и круп перестанет ему угрожать.
Что делать при ложном крупе?
Если вы заметили его признаки, прежде всего, нужно успокоить себя и ребенка, потому что при волнении мышцы гортани сжимаются, и дышать становится еще тяжелее.
При «лающем» кашле, пока дыхание бесшумно и не затруднено, может помочь паровая ингаляция. Включите в ванной горячую воду, пусть ребенок подышит несколько минут влажным воздухом.
Если это не помогает, и дышать становится трудно (шумный вдох, втяжение яремной ямки), вызывайте «скорую» и продолжайте делать паровую ингаляцию до ее приезда. Врач назначит при крупе специальные ингаляции местным гормональным препаратом. Пусть вас не пугает слово «гормональный», потому что этот препарат действует только в дыхательных путях, устраняя воспаление, и никакое другое лекарство при ложном крупе не будет таким эффективным. В тяжелых случаях врач введет гормон (преднизолон или дексаметазон) внутримышечно. Не тревожьтесь по поводу побочных эффектов, потому что короткие курсы гормонов безопасны, а в таких ситуациях они спасают жизнь.
Если вам предлагают госпитализировать ребенка, не отказывайтесь, потому что после временного облегчения нарушения дыхания могут повториться.
Есть состояния, которые можно спутать с ложным крупом, например, воспаление надгортанника (хряща, который закрывает гортань при глотании). Эта болезнь называется эпиглоттит: температура у ребенка поднимается выше 39 градусов, возникает сильная боль в горле, с трудом открывается рот, и гормональные препараты ребенку не помогают.
При воспалении надгортанника ребенка кладут в больницу и лечат антибиотиками. Но эта болезнь встречается редко, а ложный круп вызывают вирусы, поэтому принимать антибиотики не имеет смысла.
Можно ли прервать приступ крупа своими силами?
Если ложный круп у ребенка возникает не первый раз, вы можете домой специальный прибор для ингаляций — небулайзер (выбирайте компрессорную модель, поскольку ультразвуковая может разрушать препараты, используемые при крупе). Врач напишет вам, какое лекарство иметь дома и в каких дозировках его использовать в случае необходимости.
Ребенок может вернуться в детский сад сразу, как только нормализуется температура тела и малыш будет чувствовать себя хорошо.
Вверх
Рвота и диарея
Острый гастроэнтерит характеризуется повышением температуры тела (от субфебрилитета до высокой лихорадки), рвотой, разжижением стула. Самой частой причиной гастроэнтерита является ротавирус. Наиболее тяжело протекает первый в жизни эпизод ротавирусного гастроэнтерита у детей с 6 месяцев до 2 – 3 лет. Пик заболеваемости этой инфекцией приходится на зиму – весну.
Опасность вирусного гастроэнтерита связана с быстрым обезвоживанием и электролитными нарушениями из-за потери воды и солей с жидким стулом и рвотой. Поэтому принципиально важным является выпаивание ребенка. Для того чтобы не спровоцировать рвоту, выпаивать нужно дробно (1 – 2 чайные ложки), но часто, при необходимости каждые несколько минут. Для удобства можно использовать шприц без иглы или пипетку. Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Ни в коем случае не нужно выпаивать ребенка просто водой, это лишь усугубляет электролитные нарушения! Существуют специальные солевые растворы для выпаивания – регидрон (оптимально ½ пакетика на 1 литр воды), Humana электролит и др.
Суточная потребность в жидкости представлена в таблице:
Вес ребенка Суточная потребность в жидкости
2 – 10 кг 100 мл/кг
10 – 20 кг 1000 мл + 50 мл/кг на каждый кг свыше 10 кг
> 20 кг 1500 мл + 20 мл/кг на каждый кг свыше 20 кг
Кроме того, учитываются текущие потери жидкости с жидким стулом и рвотой – на каждый эпизод диареи/рвоты дополнительно дается 100 – 200 мл жидкости.
Внутривенная регидратация (восполнение дефицита жидкости с помощью капельниц) проводится только при тяжелом обезвоживании и при наличии неукротимой рвоты. Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
Во всех остальных случаях нужно выпаивать ребенка – это безопасно, эффективно и безболезненно.
В качестве вспомогательных средств используются смекта (но не нужно давать смекту, если она провоцирует рвоту), эспумизан или Саб симплекс. Энтерофурил не рекомендуется к применению, так как он не эффективен ни при вирусных инфекциях, ни при инвазивных бактериальных кишечных инфекциях. В диете в острый период исключают свежие овощи и фрукты (кроме бананов), сладкие напитки, а цельное молоко ограничивают только у старших детей.
Для родителей нужно знать первые признаки обезвоживания – это уменьшение частоты и объема мочеиспусканий, жажда, сухость кожи и слизистых оболочек. При нарастании обезвоживания ребенок становится вялым, перестает мочиться, жажда исчезает, кожа теряет тургор, «западают» глаза. В этом случае терять время нельзя, необходимо вызвать врача и госпитализировать ребенка.
Должно насторожить появление крови и слизи стуле у ребенка, ведь это характерно для бактериальных энтероколитов. Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Стул при таких инфекциях необильный (в отличие от обильного водянистого стула при ротавирусной инфекции), могут отмечаться ложные позывы на дефекацию и боли в животе. Выпаивания в таких случаях может быть недостаточно, и, как правило, требуется назначение антибиотиков.
Вверх
Пневмония
Одной из серьезных болезней у детей является воспаление легких, или пневмония. Пневмония может представлять угрозу для жизни ребенка. К счастью, современная медицина научилась хорошо справляться с пневмонией, и эту болезнь в большинстве случаев можно вылечить полностью. Поэтому если ваш малыш заболел с повышением температуры тела и кашлем, обратитесь к педиатру. При подозрении на пневмонию врач может назначить рентгенографию легких, что позволяет подтвердить диагноз.
Что такое пневмония?
Пневмония — это воспаление ткани легкого, то есть самого глубокого отдела органов дыхания. В норме в легких происходит газообмен, то есть кислород из воздуха попадает в кровь, а углекислый газ выделяется из крови в окружающую среду. Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Когда часть легкого затронута воспалением, функция дыхания в пораженном отделе легкого страдает, и у ребенка появляется одышка, то есть учащенное и затрудненное дыхание. Вещества, образующиеся при борьбе иммунной системы с бактериями, вызывают повышение температуры (если температура тела повышается более 38 °С, это называется лихорадкой). Скопление мокроты в альвеолах и бронхах и отек слизистой оболочки стимулируют кашлевой рефлекс, и возникает кашель. Если очаг пневмонии находится рядом с оболочкой легкого, называемой плеврой, могут появиться боли в грудной клетке при дыхании и кашле.
Что является причиной пневмонии?
Инфекций, которые могут вызвать пневмонию, очень много. Самой частой причиной так называемой «типичной» пневмонии является пневмококк (Streptococcus pneumoniae). Пневмококковая пневмония сопровождается лихорадкой, кашлем, одышкой, вялостью и снижением аппетита. Реже пневмонию вызывают другие возбудители — гемофильная палочка (Haemophilus influenzae) типа b, пиогенный стрептококк (Streptococcus pyogenes) и золотистый стафилококк (Staphylococcus aureus). «Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
«Атипичную» пневмонию, которая обычно протекает легче и довольно заразна, вызывают микоплазмы и хламидии. Реже причиной пневмонии являются вирусы (аденовирус, РС-вирус) — такие пневмонии редки и могут протекать очень тяжело. Пневмония может развиться внезапно или быть осложнением гриппа.
Каковы симптомы пневмонии?
Наиболее важный симптом пневмонии — это лихорадка. У маленького ребенка лихорадка может быть единственным проявлением. Должны особенно насторожить лихорадка выше 39,5 °С с ознобом и лихорадка, которая плохо снижается после приема жаропонижающих препаратов. Хотя не всегда высокая лихорадка, которая плохо реагирует на жаропонижающие, — это симптом пневмонии. Это может быть проявлением респираторной вирусной инфекции.
Второй важный симптом пневмонии — это кашель. Имеет значение характер кашля. Особенно настораживают «глубокий» кашель, кашель в ночное время и кашель до рвоты.
Тяжелая пневмония обычно сопровождается одышкой, то есть учащенным и затрудненным дыханием. Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Иногда симптомом пневмонии являются боли в животе, которые возникают из-за раздражения плевры (оболочки легкого) при воспалении прилежащего к плевре участка легкого и из-за частого кашля и, соответственно, напряжения мышц живота.
Очень важные признаки, говорящие в пользу пневмонии — это симптомы интоксикации, такие как утомляемость, слабость, отказ от еды и даже питья. При этом, в отличие от пневмококковой пневмонии, при микоплазменной пневмонии ребенок может чувствовать себя хорошо.
Кашель и хрипы в легких являются симптомами не только пневмонии, но и бронхита. Очень важно, чтобы врач отличил пневмонию от бронхита, так как при бронхите антибиотики требуются далеко не всегда и только при подозрении на его микоплазменную этиологию.
Что может произойти, если не лечить пневмонию?
Это чревато осложнениями, которые чаще случаются, если пневмонию не лечить. Осложнениями пневмонии являются воспаление плевры (плеврит) и формирование полости в легком, заполненной гноем (абсцесс легкого). В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
В таких случаях потребуется более длительный курс приема антибиотиков, а иногда и помощь хирурга.
Как лечить пневмонию?
При бактериальной пневмонии врач назначит антибиотик. Какой антибиотик выбрать решит врач в зависимости от предполагаемой причины пневмонии. В большинстве случаев ребенку можно дать антибиотик внутрь (в виде суспензии или таблеток), а не в уколах. Эффект антибиотика наступает в течение 24 — 48 часов. Если по прошествии 1 — 2 суток ребенку лучше не стало и повышение температуры сохраняется, обратитесь к врачу повторно.
Обычно при пневмонии ребенок может лечиться дома. Госпитализация требуется при тяжелом и осложненном течении пневмонии, когда ребенку нужны внутривенные введения антибиотика, дополнительный кислород, плевральные пункции и другие серьезные медицинские вмешательства.
При повышении температуры тела более 38,5 — 39 °С дайте ребенку жаропонижающие (ибупрофен или парацетамол). Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Противокашлевые средства, такие как бутамират (препарат «Синекод»), при пневмонии противопоказаны.
Можно ли предотвратить пневмонию?
Существуют вакцины, призванные защитить от пневмококка и гемофильной палочки, которые вызывают наиболее тяжелые формы пневмонии (против пневмококка — вакцины «Превенар», «Пневмо 23», против гемофильной палочки — «Акт-ХИБ», «Хиберикс», компонент против гемофильной палоки входит в состав вакциеы «Пентаксим», компоненты против пневмококка и гемофильной палочки одновременно входят в состав «Синфлорикс»). Так как пневмококковая пневмония нередко развивается как осложнение гриппа, полезной оказывается вакцинация от гриппа. Очень важно, чтобы родители не курили в присутствии ребенка, так как пассивное курение делает легкие слабыми и уязвимыми.
Вверх
У ребёнка приступ кашля. Что делать? | Здоровая жизнь | Здоровье
Слово нашему эксперту, врачу-педиатру Наталье Коршуновой.
Ложный или истинный?
Ложный круп (от шотландского croup – каркать) – не самостоятельная болезнь, но довольно опасное осложнение, которое может возникнуть у ребенка на фоне острого вирусного или инфекционного заболевания. Особенно склонны к его развитию дети-аллергики.
Возбудителем крупа могут стать гриппозные и парагриппозные вирусы, адено- и энтеровирусы, а также агенты, провоцирующие коклюш, корь и скарлатину. Нехватка воздуха во время приступа возникает из-за сужения гортани, которое развивается вследствие отека слизистой оболочки дыхательных путей.
Ложным круп назвали для того, чтобы отличать его от крупа истинного, который бывает при дифтерии. Симптомы этих заболеваний схожи, а причины разные. При дифтерии проблемы с дыханием создают специфические плотные пленки, а вовсе не отек слизистой. Впрочем, обо всем по порядку.
Осторожно: дети!
Круп у взрослых – исключительное явление, если не считать истинный круп, связанный с дифтерией. Довольно редко такое осложнение ОРВИ встречается и у грудничков, а также у детей старше 5 лет. Чаще всего страдают от отека слизистой детишки от 6 месяцев до 3 лет, причем в трети всех случаев – дети первых двух лет жизни. Причина такого возрастного неравноправия – в разном строении дыхательной системы взрослых и детей. Гортань малыша очень узкая – не толще карандашика, имеет воронкообразную, а не цилиндрическую форму, как у взрослых. К тому же в ее стенках больше кровеносных сосудов и лимфатических образований. А дыхательная мускулатура у маленького человечка пока слаба. Все это делает горлышко малышей очень уязвимым к микробам и склонным к развитию отека. Причем, чем младше ребенок, тем сильнее и быстрее может развиться опасное осложнение. Ведь отек слизистой оболочки с увеличением ее толщины всего на 1 мм уменьшает просвет гортани наполовину!
Чаще всего страдают от отека слизистой детишки от 6 месяцев до 3 лет, причем в трети всех случаев – дети первых двух лет жизни. Причина такого возрастного неравноправия – в разном строении дыхательной системы взрослых и детей. Гортань малыша очень узкая – не толще карандашика, имеет воронкообразную, а не цилиндрическую форму, как у взрослых. К тому же в ее стенках больше кровеносных сосудов и лимфатических образований. А дыхательная мускулатура у маленького человечка пока слаба. Все это делает горлышко малышей очень уязвимым к микробам и склонным к развитию отека. Причем, чем младше ребенок, тем сильнее и быстрее может развиться опасное осложнение. Ведь отек слизистой оболочки с увеличением ее толщины всего на 1 мм уменьшает просвет гортани наполовину!
Ночной гость
Ложный круп, как правило, нападает на ребенка по-разбойничьи: неожиданно, чаще всего ночью. Это отличает его от дифтерита, который развивается постепенно. Обычно приступ появляется у ребенка на 1–3-й день болезни, как правило, после повышения температуры. Сначала у малыша немного садится голос, затем возникает тот самый «лающий» кашель и одышка. В тяжелых случаях ребенок начинает задыхаться, синеет, может даже потерять сознание. Выглядеть такая картина может действительно устрашающе, но родители должны помнить: если в этой ситуации действовать правильно, ничего ужасного с малышом не случится.
Сначала у малыша немного садится голос, затем возникает тот самый «лающий» кашель и одышка. В тяжелых случаях ребенок начинает задыхаться, синеет, может даже потерять сознание. Выглядеть такая картина может действительно устрашающе, но родители должны помнить: если в этой ситуации действовать правильно, ничего ужасного с малышом не случится.
Прежде всего, как только начнется приступ, нужно немедленно вызвать «Скорую помощь». Это совершенно необходимо, потому что самостоятельно устранить отек гортани в большинстве случаев довольно сложно. Если врач будет настаивать на госпитализации, лучше с ним не спорить, поскольку затрудненное дыхание – слишком опасная вещь. Кроме того, в стационаре ребенка обязательно проверят на дифтерит, ведь ложный круп нередко имитирует приступ этого коварного заболевания.
Пока не подоспела помощь
При ложном крупе, в отличие от бронхиальной астмы, всегда затруднен вдох, а не выдох. Ребенок начинает судорожно хватать ртом воздух, но вдохнуть ему трудно. В этот момент он может сильно испугаться, а стресс только усиливает дыхательный спазм, поэтому первая задача родителей – успокоить малыша. Разговаривайте с ним спокойно, не суетитесь. До приезда «скорой» вы можете сделать следующее:
В этот момент он может сильно испугаться, а стресс только усиливает дыхательный спазм, поэтому первая задача родителей – успокоить малыша. Разговаривайте с ним спокойно, не суетитесь. До приезда «скорой» вы можете сделать следующее:
● Если ребенок сильно напуган и возбужден, дайте ему успокоительное, лучше что-нибудь натуральное – пустырник, валериану (конечно, лишь в том случае, если на них у вашего малыша нет аллергии).
● Давайте малышу больше теплого питья (подойдут обычный чай, молоко с медом и содой или подогретая минералка без газа). Если нет аллергии на лекарственные травы, можно заварить настой ромашки или шалфея. Жидкость разжижает слизь и мокроту.
● Ребенку, склонному к аллергии, следует принять антигистаминный препарат.
● Малышу станет легче, если вы уложите его в постель и хорошенько укутаете. Придайте ребенку в кровати такое положение, чтобы верхняя часть его тела находилась на возвышении – так дышать легче.
● Обязательно откройте шире форточки. Дайте воздуху проникнуть в дом.
Дайте воздуху проникнуть в дом.
● Сделайте ребенку ингаляцию (1 ч. ложка соды на 1 л кипятка). Для этой цели подходит и кора дуба (1 ч. ложка измельченной коры на 1 л воды). Для усиления эффекта ингаляцию можно провести под раскрытым над головой малыша зонтом. А если ребенок еще слишком мал, для того чтобы самостоятельно дышать над паром, то возьмите его на руки и отнесите в ванную комнату. Всыпьте в ванну соды и пустите струю горячей воды. Посидите там с малышом минут десять.
● Если в доме есть увлажнитель воздуха, обязательно включите его. Если нет – налейте воду в тазики и поставьте их около детской кроватки, на батареи отопления положите влажные полотенца, по комнате развесьте мокрые простыни.
● Попытайтесь вызвать у ребенка рвотный рефлекс (дотроньтесь чайной ложкой до задней стенки глотки) – часто такая мера помогает снять спазм гортани.
До приезда «скорой» также можно сделать следующие процедуры:
● закапайте малышу в нос сосудосуживающие капли;
● сделайте теплую ванночку для ног или рук или поставьте горчичники на стопы (но только если у ребенка не поднялась температура!). Все эти отвлекающие процедуры способствуют оттоку крови от гортани, а значит, уменьшают отек.
Все эти отвлекающие процедуры способствуют оттоку крови от гортани, а значит, уменьшают отек.
«АиФ» рекомендует.
Секреты профилактики► Можно постараться предупредить ложный круп. Например, если ваш ребенок заболел и вам показалось, что его дыхание ближе к вечеру стало свистящим, голос сел и охрип, то принимайте немедленные меры профилактики: проветривайте квартиру, увлажняйте воздух в доме, проводите содовые ингаляции. Впрочем, все эти меры неплохо бы применять регулярно, а не только в случае форс-мажора.
► А еще полезно закаливать ребенка. Закаливание может быть как общим, так и местным. Чтобы сделать горлышко малыша более устойчивым к разным микробам, ежедневно проводите полоскания горла водой с растворенной в ней морской солью. Сначала используйте воду комнатной температуры (25 градусов), затем постепенно снижайте (не больше, чем на один градус в день), пока та не станет совсем холодной.
► Иммунитет ребенка укрепляют и регулярные прогулки на свежем воздухе (причем в любую погоду), и правильное питание. Приучайте малыша есть свежие овощи и фрукты, пить кисломолочные продукты, не давайте ему слишком много сладкого.
Приучайте малыша есть свежие овощи и фрукты, пить кисломолочные продукты, не давайте ему слишком много сладкого.
Смотрите также:
Виды кашля у ребенка: симптомы и методы лечения
Он может быть сухим, надсадным, очень частым, как бы верхним, то есть исходящим из глотки. А еще грубым, лающим, резким, со звонкими нотками, когда воспалительный процесс затронул гортань, или глухим, влажным, идущим из глубины. Имеет значение, когда появляется детский кашель — ночью или днем, как выглядит мокрота (светлая, слизистая, гнойная, вязкая). Порой малыш не замечает кашля, а иногда он мучителен для ребенка. Все эти особенности важны для диагностики.
Все эти особенности важны для диагностики.
1 Сухой (поверхностный) кашель
Самая частая причина кашля — ОРВИ. Если вирусы вторглись в верхние дыхательные пути, а до бронхов не добрались, кашель у ребенка поверхностный, надсадный, без мокроты, или же она выделяется, то в малом количестве и бывает светлой, слизистой.
Не пропустите
- При сухом кашле мокроты очень мало, она вязкая и отходит с большим трудом. Ребенок будет кашлять сильно и надрывно, до тех пор, пока не отойдет хоть немного мокроты. Такой кашель вызывает болезненные ощущения.
- В начале простудного заболевания у малыша появляется першение в горле. Обычно так протекают фарингит, трахеит, начало бронхита и пневмонии.
- Сухой кашель с характерным сухим лающим звуком и осиплостью голоса может быть симптомом ложного крупа (стенозирующего ларинготрахеита).
Спазматический кашель с долгим свистящим вдохом — симптом коклюша, обструктивного бронхита, или приступа бронхиальной астмы.
Что делать
- При сухом детском кашле отлично помогает теплое питье, например, молоко с медом и содой на кончике ножа. Полезны и кислые (только не слишком) напитки — клюквенный, брусничный, облепиховый морс, например. Они разжижают густую слизь, скапливающуюся в зеве, которую ребенок пытается откашлять. Таким же действием обладает куриный бульон.
- Можно заваривать любые витаминные напитки из самых разных ягод — свежих, замороженных, сушеных (шиповник, малина, смородина) и трав (липовый цвет, ромашка), но только не черный чай. Оказывается, он обладает способностью усиливать кашель.
- Смягчить кашель помогут ингаляции. Если в доме нет соответствующего прибора, ребенок может втягивать мягкий, не обжигающий целебный пар от настоев, взяв в рот носик заварника. Ну или по старинке дышать над паром от сваренного в мундире картофеля, накрывшись полотенцем с головой.
Не пропустите
2 Мокрый кашель
Остановить вирусы в верхних дыхательных путях удается далеко не всегда, и тогда воспалительный процесс спускается вниз, охватывая бронхи. Кашель при этом делается глубоким, влажным, мокрота отхаркивается с трудом. Она становится слизисто-гнойной, приобретая зеленоватый цвет.
- При простуде у ребенка воспаляются аденоиды (носоглоточная миндалина), из них выделяется слизь, которая течет по задней стенке глотки, и закупоривает в горизонтальном положении дыхательные пути.
- Другой причиной утреннего влажного кашля может быть рефлюкс-эзофагит (это то же, что и срыгивание у младенцев). В горизонтальном положении происходит заброс желудочного содержимого обратно в пищевод, а иногда и выше — до задней стенки глотки. Рефлюкс — это движение в обратную сторону. ЛОР обычно видит в таких случаях покраснение задней стенки глотки.
- Если кашель не смолкает весь день, можно предположить воспаление дыхательных путей (при этом повышенная температура не обязательна). Вызывай педиатра.
Что делать
- По мере стихания воспалительного процесса мокроты становится все больше, но зато она начинает легче отходить. Чтобы ускорить этот процесс, педиатр порекомендует давать малышу отхаркивающие средства (муколитики) в виде детских сиропов от кашля. Большинство из них имеет растительное происхождение (корень алтея, лист эвкалипта и подорожника, фиалка трехцветная, мать-и-мачеха, багульник), поэтому могут быть дополнены домашней фитотерапией того же рода.
- Если у ребенка нет аллергии на мед, давай малышу по десертной ложке три-четыре раза в день сок черной редьки пополам с медом.
3 Длительный, затяжной кашель
Очень часто малыш может продолжать кашлять и после окончания бронхита. Это так называемый «привычный» кашель, он происходит из-за возбуждения кашлевого центра. Лечить его не нужно, он проходит сам.
Что делать
- При длительном кашле (больше двух-трех недель) нужно показать малыша нескольким специалистам: педиатру (он послушает бронхи и легкие, даст направление на клинический анализ крови), ЛОРу (пусть посмотрит, нет ли у ребенка хронического фарингита или воспаления аденоидов), а при необходимости — аллергологу, пульмонологу или фтизиатру (возможно, понадобится рентген легких или проверка реакции Манту).
- Если у ребенка есть температура, нужно записывать результаты утром, днем и вечером. Причины для упорного кашля могут быть самые различные: аллергия, коклюш, паракоклюш, хронический бронхит, трахеит, туберкулез, даже глистная инвазия (аскаридоз).
4 Приступообразный кашель
Иногда кашель расходится не на шутку. У детей (да и у взрослых тоже) могут быть как приступы сухого кашля, когда не отделяется мокрота, так и влажного, когда мокроты слишком много, и ребенок из-за нее захлебывается.
- Кашель, вызванный рефлекторной реакцией на вирусные инфекции (трахеит, бронхит, пневмония), длится обычно две или три недели. Он сопровождается вначале слабым, а потом нормальным отделением мокроты. Сильный приступ кашля мешает нормальному дыханию и может закончиться рвотой.
- Если приступообразный кашель, несмотря на лечение, не утихает дольше двух недель, он может быть признаком одной из самых опасных детских инфекций — коклюша.
Что делать
- Для увлажнения слизистой оболочки гортани сразу же начинай паровые ингаляции (с ромашкой, содой).
- Давай малышу щелочное питье (теплое молоко с содой или разбавленное наполовину щелочной минеральной водой).
5 Ложный круп
Это состояние часто встречается у малышей и требует немедленной госпитализации!У ребенка с ОРВИ наступает аллергическая реакция на возбудитель, что приводит к отеку гортани и сужению просвета верхних дыхательных путей. В результате начинается удушье, сопровождающееся очень характерным «лающий» кашлем. Даже если родители каким-то образом смогли снять приступ удушья, малышу все равно необходима госпитализация.
Что делать
- Пока едет скорая помощь, нужно дать ребенку теплое молоко, можно пополам с минеральной водой. Отек снимает холодный воздух, поэтому откройте окно и устройте малыша так, чтобы он мог дышать свежим воздухом.
- Постарайтесь не суетиться и не кричать, чтобы не напугать малыша, так как от страха дыхательная недостаточность может усилиться.
6 Аллергический кашель
- Аллергия (на пылевых клещей, шерсть домашних животных, табачный дым, пыльцу цветущих растений) приводит к тому, что у ребенка обильно выделяется мокрота. В тяжелых случаях дыхательные пути отекают.
- Нередко аллергический кашель путают с простудным. Как их различить? Кашель при простуде сопровождается насморком, болью в горле, небольшой температурой. При аллергии присутствует заложенность носа, зуд в носу и горле, частое чихание и небольшое воспаление слизистой.
- Аллергический кашель начинается неожиданно и протекает приступообразно. Со временем возникает еще и насморк.
Что делать
- Немедленно вызывай скорую помощь.
- До приезда скорой помощи дай малышу детское средство от аллергии.
Как бороться с заложенностью горла
Заложенность горла — раздражающий побочный эффект простуды, аллергии на синусит или любого другого заболевания, закупоривающего дыхательные пути. Заложенность горла может быть очень неприятной и привести к постоянному откашливанию горла, кашлю и невозможности нормально дышать.
Читайте дальше, чтобы узнать больше о заложенности горла и о том, как контролировать свои симптомы, чтобы вы могли вернуть свое дыхание и свою жизнь в норму.
Что такое заложенность горла?
Застой в горле возникает, когда слизь из носа стекает по задней стенке горла, что также называется постназальным выделением, и застревает.
Если ваш носовой ход перегружен, но ваше тело все еще производит слизь для борьбы с вредными бактериями или загрязняющими веществами, эта слизь должна куда-то уйти. К сожалению, это место — твое горло.
Симптомы заложенности горла
Вероятно, у вас заложенность горла, если у вас есть:
- Боль в горле
- Продуктивный кашель, означающий, что вы откашливаете слизь и мокроту
- Неспособность откашляться
- Насморк
- Чихание
- Затруднение дыхания
- Затруднение при глотании
- Изменение голоса в гипоназальной речи
- Потеря запаха
- Потеря вкуса
- Легкая головная боль и ломота в теле
- Низкая температура
Как избавиться от заложенности горла
Хотя симптомы заложенности горла могут быть болезненными и неприятными, есть много способов облегчить симптомы, в том числе:
- Примите горячий душ: вдохните пар от горячей воды.Это поможет ослабить толстые слизистые оболочки, облегчая их откашливание и выдувание.
- Используйте увлажнитель: увлажнители увлажняют воздух, которым вы дышите. Эта влага действует так же, как пар от горячего душа; он разжижает густую слизь, что позволяет легче ее изгнать при кашле и сморкании. Попробуйте добавить масло эвкалипта в увлажнитель, чтобы получить еще большее облегчение. Было доказано, что это эфирное масло помогает бороться с заложенностью, борясь с вредными бактериями.
- Сохраняйте водный баланс: обильное питье помогает разжижать слизь изнутри.Питьевая вода — лучший способ сделать это, но если вы предпочитаете пить что-нибудь еще, убедитесь, что в ней нет кофеина, потому что кофеин обезвоживает. Когда ваше тело обезвожено, слизь становится густой и липкой. Это создает избыток мокроты и делает вас склонными к скоплениям, потому что слизистые оболочки разрушить гораздо сложнее.
- Увеличьте потребление лимона, имбиря, чеснока и специй: эти ингредиенты влияют на здоровье дыхательных путей. Хотя необходимы дополнительные исследования, прием внутрь не вреден и очень полезен для некоторых, поэтому попробовать стоит.
- Попробуйте пить чай с лимоном и имбирем и добавлять в еду больше чеснока. Острая пища, содержащая капсаицин, например перец чили, также может разрушать слизь. Только будьте осторожны, не превышайте лимит специй, так как это может быть очень неудобно.
- Полощите горло теплой соленой водой — попробуйте полоскать горло теплой соленой водой в течение 30-60 секунд: это поможет удалить всю мокроту, застрявшую в горле. Соль также помогает убить вредные бактерии, способствуя облегчению и выздоровлению. Хотя это может показаться неприятным на вкус, оно того стоит.
- Попробуйте противозастойное средство, отпускаемое без рецепта: проконсультируйтесь с врачом, чтобы подобрать наиболее подходящее для вас.
Помните: чем больше слизи вы выводите из своего тела, тем лучше, поэтому старайтесь не пить, сохраняйте влажность окружающей среды и не стесняйтесь кашлять и высморкаться как можно чаще. Если ваши симптомы не улучшаются и заложенность горла становится регулярным явлением, обратитесь к врачу за официальным диагнозом и планом лечения.
Думаете, у вас могут быть симптомы заложенности горла?
Запишитесь на прием к врачу PlushCare и получите лечение по рецепту уже сегодня.
Подробнее о заложенности горла
Большинство статей PlushCare рецензируются докторами медицинских наук, докторами наук, докторами наук, диетологами и другими специалистами в области здравоохранения. Щелкните здесь, чтобы узнать больше и познакомиться с профессионалами, стоящими за нашим блогом. Блог PlushCare или любые связанные материалы не предназначены и не должны рассматриваться как медицинский совет, а также не могут служить заменой профессиональной медицинской экспертизы или лечения. Нажмите сюда, для получения дополнительной информации.
Что делать с заложенностью носовых пазух и слизью — Руководство по здоровью носовых пазух
Вы чихаете, боль в горле и слизь, текущая из носа в течение всего дня; вы знаете, что вы больны.
Но вы можете не знать, что вызывает ваши симптомы. Заложенность носовых пазух и чрезмерное производство слизи возникают, когда ваше тело пытается защитить себя от чужеродных захватчиков или когда поражает инфекция.
Называйте это как хотите, но то вещество, которое выходит из носа, когда вы больны, — это слизь. Пазухи, представляющие собой полые полости, заполненные воздухом, расположенные на лице, выстланы слизистыми оболочками.
Слизистые оболочки — это тонкие слои влажных тканей, которые производят липкое вещество, известное как слизь, которую вы высыпаете из носа или кашляете, когда у вас какая-то болезнь.Он может быть прозрачного или желтого цвета и иметь густую липкую консистенцию.
Слизь имеет собственное назначение. Он секретируется слизистыми оболочками, чтобы защитить дыхательные пути от крошечных захватчиков, таких как бактерии, вирусы, микробы и аллергены, которыми вы дышите. Слизь улавливает эти микробы, чтобы они не проникли глубже в дыхательные пути. Но иногда слизистые оболочки выходят за борт, что приводит к чрезмерному выделению слизи.
Что вызывает чрезмерное производство слизи?
Заложенность носа или заложенность носа возникает, когда ткани, выстилающие носовые ходы, раздражаются, воспаляются и опухают, что затрудняет дыхание.Эти симптомы вызывает не закупорка носа слизью, хотя раздражение носовых ходов может привести к чрезмерному выделению слизи. Заложенность носовых пазух возникает, когда слизистые оболочки становятся раздраженными или инфицированными и начинают выделять больше слизи, чем обычно, заполняя эти полые области густой слизью.
Все, что раздражает эти слизистые оболочки, может вызвать чрезмерное выделение слизи, в том числе следующие состояния здоровья:
- Бактериальная инфекция
- Вирусная инфекция (например, простуда или грипп)
- Аллергии (включая сенную лихорадку или повышенную чувствительность к ним). пылевых клещей)
- Астма
- Предмет застрял внутри носа
- Инфекция носовых пазух
- Травма головы
- Чрезмерное использование назальных спреев
Когда у вас слишком много слизи, забивающей пазухи, это обычное явление другие симптомы тоже.Слизь может стекать по горлу, например, вызывая кашель и боль в горле. Избыточная слизь также может скапливаться в ушах, закупоривая их, вызывая болезненность и иногда приводя к ушной инфекции.
Способы контролировать чрезмерную слизь
Есть несколько способов избавиться от чрезмерной слизи и сопровождающих ее симптомов, таких как кашель и боль в горле. Если у вас бактериальная инфекция или аллергия, врач может прописать лекарства для облегчения воспаления и отека и уменьшения образования слизи.
Дома вы можете предпринять следующие шаги, чтобы разжижить слизь и облегчить заложенность носовых пазух:
- Попробуйте использовать физиологический раствор (не содержащий лекарств) назальный спрей несколько раз в день.
- Подумайте об использовании нети-пота для полоскания носовых пазух (убедитесь, что вы используете только стерильную, предварительно кипяченую и охлажденную или дистиллированную воду).
- Пейте много воды и других жидкостей каждый день.
- Включите увлажнитель в своем доме, чтобы воздух оставался влажным (обязательно следуйте инструкциям производителя по ежедневной очистке увлажнителя, чтобы он не стал источником проблем с носовыми пазухами).
- Попробуйте антигистаминные препараты, отпускаемые без рецепта.
Чрезмерное производство слизи — это всего лишь способ вашего организма защитить себя и удержать эти микробы от попадания этих микробов в легкие, но в результате может возникнуть серьезный дискомфорт, пока вы не избавитесь от всего этого. Позаботьтесь о себе с помощью домашних средств, чтобы уменьшить густые выделения, и обратитесь к врачу, если ваши симптомы не улучшатся.
Слизь Vs. Мокрота: В чем разница?
Если вы страдаете от простуды, гриппа или аллергии, ваше тело может выделять чрезмерное количество слизи, особенно в носу и носовых пазухах, горле или легких.В зависимости от типа инфекции эта избыточная слизь иногда может быть опасной, поскольку может закупоривать дыхательные пути и может быть индикатором других проблем со здоровьем. Важно понимать различные причины скопления слизи и способы их лечения.
Следующие ниже часто задаваемые вопросы помогут лучше понять ваш опыт с избытком слизи и то, как вы можете лечить это.
В: Слизь и мокрота — это одно и то же?
A: По сути, да.Мокрота — это термин, используемый для описания слизи, производимой дыхательной системой. Когда вы страдаете от инфекции (например, простуды в груди), мокрота содержит как вирус / бактерии, вызывающие инфекцию, так и белые кровяные тельца вашего тела, которые борются с инфекцией.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
В: Опасны ли мокрота и избыток слизи?
A: Возможно.Мокрота может скапливаться в горле и груди и закупоривать дыхательные пути, если ее не устранить.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
В: Как узнать, есть ли у меня избыток слизи?
A: Когда вы больны, это ощущение царапающей боли в задней части горла часто может быть вызвано избытком слизи. Раздражение и болезненность горла, как правило, вызваны постназальным выделением жидкости и кашлем.
В: Как избавиться от лишней слизи?
A: Существует множество безрецептурных лекарств от кашля, предназначенных для борьбы с избытком слизи. Прием лекарства, содержащего отхаркивающее средство, такое как гвайфенезин, может помочь, разжижая и разжижая слизь, связанную с продуктивным кашлем.
В: Что делать, если у меня избыток слизи, когда я не болен?
A: Если у вас регулярно наблюдается избыток слизи, вам следует внимательно следить и подумать о том, чтобы поговорить с врачом.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
Q: Действительно ли избыток слизи — это «плохо»?
A: Это зависит от обстоятельств. Слизь в целом является естественным компонентом вашего тела и важна для общих функций организма и благополучия. Слизь улавливает раздражители, попавшие в ваше тело, и удаляет их, когда вы кашляете или чихаете.
Кроме того, слизь может быть эффективным индикатором вашего общего состояния здоровья.Например, розовая или красноватая слизь может быть индикатором жидкости с небольшими следами крови в легких (отек легких). Слизь с прожилками крови может быть признаком чего угодно, от бронхита до серьезных проблем, таких как туберкулез (ТБ), пневмония или рак.
Важно отметить, что цвет слизи сам по себе не должен использоваться в качестве диагностического инструмента для вашего здоровья. Пожалуйста, проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
Q: Имеет ли значение цвет моей мокроты?
А: Да. Цвет вашей мокроты может дать представление о вашем текущем состоянии вашего здоровья. Прозрачная слизь может быть признаком «аллергии», но серая, белая или желто-зеленая мокрота указывает на то, что вы, вероятно, страдаете бактериальной или вирусной инфекцией дыхательной системы.
Серая или белая мокрота — признак инфекции верхних дыхательных путей. Вы, вероятно, кашляете такой мокротой, потому что слизь стекает к задней стенке горла из пазух.Серая мокрота также может быть индикатором того, что ваше тело пытается высвободить токсины, вдыхаемые из большого количества загрязнителя воздуха, включая сигаретный дым.
Темно-желтая или зеленая мокрота может быть признаком вирусной или бактериальной инфекции носовых пазух или нижних дыхательных путей. Оттенок возникает, когда ваше тело отправляет нейтрофилы (лейкоциты) в область инфекции. Эти клетки содержат белок, из-за которого слизь становится зеленой, если присутствует в избытке.
В целом обращайте внимание на симптомы простуды или гриппа и на количество слизи, которое они могут вызвать.Знание того, от чего страдает ваше тело, может помочь вам бороться с этим и найти облегчение. Таблетки с расширенным высвобождением от кашля и слизи с максимальной силой действия Робитуссин — отличное место для начала, потому что они содержат мощный подавитель кашля декстрометорфан, который действует до 12 часов и помогает контролировать кашель. Кроме того, он разжижает и разжижает слизь, увеличивая количество воды в секреции, помогая очистить скопление мокроты и облегчая вам дыхание.
Проконсультируйтесь с врачом, чтобы проверить симптомы слизи, если это может быть что-то иное, кроме симптомов кашля, простуды или гриппа.
Катар — NHS
Катар — это скопление слизи в дыхательных путях или полости тела.
Обычно поражает заднюю часть носа, горло или пазухи (заполненные воздухом полости в костях лица).
Это часто временно, но некоторые люди испытывают это в течение месяцев или лет. Это называется хроническим катаром.
Катар может доставлять неудобства, и от него трудно избавиться, но он не вреден, и существуют доступные методы лечения.
Симптомы, связанные с катаром
Катар может привести к:
- постоянной потребности прочистить горло
- ощущение заложенности горла
- заложенность носа или заложенность носа, который вы не можете прочистить
- насморк
- ощущение слизи, стекающей по задней стенке горла
- постоянный кашель
- головная или лицевая боль
- снижение обоняния и вкуса
- ощущение потрескивания в ухе и некоторая временная потеря слуха
Эти проблемы могут быть неприятными для жизни и могут повлиять на ваш сон, заставляя вас чувствовать устала.
Средства от катара
Катар часто проходит через несколько дней или недель по мере улучшения вызвавшего его состояния.
Есть вещи, которые вы можете попробовать дома, чтобы облегчить симптомы, например:
- Избегайте вещей, которые вызывают у вас симптомы, таких как аллергены или дымные места
- Делайте глотки холодной воды, когда чувствуете необходимость откашляться — постоянное прочистка горла может усугубить ситуацию
- Использование солевого полоскания для носа несколько раз в день — их можно купить в аптеке или приготовить дома, добавив половину чайной ложки соли в пинту кипяченой воды, оставленной для охлаждения
- избегать теплой, сухой атмосферы, например, мест с системами кондиционирования воздуха и обогрева автомобилей — размещение растений или мисок с водой в комнате может помочь поддерживать влажность воздуха
- оставаться хорошо гидратированным
- поговорить с фармацевтом о подходящем избыточном давлении — противозачаточные лекарства, в том числе противоотечные, антигистаминные или стероидные назальные спреи
Есть также несколько лекарств, таких как лекарственные травы, которые можно приобрести в магазинах здоровья и аптеках. которые утверждают, что лечат катар.
Некоторые люди считают их полезными, но в целом мало научных доказательств того, что они работают.
Когда обращаться к терапевту
Поговорите с терапевтом, если катар не проходит и с ним трудно жить.
Возможно, они захотят исключить условия, которые могут его вызывать, например полипы в носу или аллергию.
Это может означать, что вам нужно направить на обследование к специалисту.
Если у вас диагностировано определенное основное заболевание, его лечение может помочь облегчить катар.
Например, назальные полипы можно лечить стероидным назальным спреем или, в некоторых случаях, хирургическим путем.
Узнайте больше о лечении полипов в носу
Если причину катара не удается найти, можно порекомендовать описанные выше методы самопомощи.
К сожалению, хронический катар трудно поддается лечению и может длиться долго.
Что вызывает катар?
Катар обычно вызывается реакцией иммунной системы на инфекцию или раздражение, в результате чего слизистая оболочка носа и горла опухает и выделяется слизь.
Это может быть вызвано:
Непонятно, что вызывает хронический катар, но не считается, что это результат аллергии или инфекции.
Это может быть связано с нарушением движения слизи в носу или повышенной чувствительностью к слизи в задней части носа и горле.
Последняя проверка страницы: 16 ноября 2018 г.
Срок следующей проверки: 16 ноября 2021 г.
Причины постназального подтекания и способы их лечения
Сталкивались ли вы с такими симптомами со стороны верхних дыхательных путей, как боль в горле, непрекращающийся кашель, закупорка ушных трубок или инфекции носовых пазух? Если это так, причиной может быть постназальное выделение.
Постназальное выделение жидкости — это не то же самое, что насморк, но у них одна и та же основная причина: выработка избыточной или аномально густой слизи из желез, находящихся внутри носовых ходов.
Осложнения избытка слизи
Слизь — густая липкая жидкость, выделяемая носом для защиты организма от инфекции. Он улавливает вирусы и бактерии и сохраняет носовые ходы влажными. Когда ваше тело функционирует нормально, слизь смешивается со слюной и безвредно проглатывается.Однако при определенных обстоятельствах ваше тело может производить больше слизи, чем обычно. Когда это происходит, избыток слизи нужно куда-то уйти. Постназальное выделение жидкости возникает, когда избыток слизи выходит из задней части носа в горло. Насморк — это избыток слизи, выходящей из ноздрей.
Избыточная слизь в носу может закупорить носовые ходы, что может привести к инфекции носовых пазух. Постназальная капельница также может вызвать дискомфорт в ушах или горле. Ваш нос связан с ушами и горлом через открытую структуру, называемую глоткой, конусообразным проходом в затылке.Таким образом, избыток слизи, выходящей из задней части носа, может попасть в уши и горло из глотки. Избыток жидкости в ухе может вызвать ушную инфекцию из-за закупорки евстахиевой трубы. Необычный приток слизи также может вызвать раздражение горла, вызывая болезненность или кашель.
Что вызывает избыток слизи и постназальное выделение?
Постназальное выделение может быть временным или хроническим, в зависимости от его причины. Возможные причины временного постназального подтекания включают следующее:
- Вирусные инфекции верхних дыхательных путей, такие как простуда или грипп
- Сухой воздух или низкие температуры, часто наблюдаемые при смене сезонов
- Раздражающие пары дыма, химикатов, чистящих средств, духов или одеколонов
- Острая еда
- Беременность
В этих случаях постназальные выделения обычно проходят после того, как заболевание проходит или после удаления раздражающего стимулятора.
Хронический постназальный синдром — это избыточное выделение слизи, которое сохраняется в течение длительного периода времени и может быть вызвано следующими причинами:
- Побочные действия некоторых лекарств
- Аллергия
- Искривление перегородки, врожденный порок носа
Средства для лечения постназальных капель
Вы можете принять меры для облегчения симптомов постназального подтекания. Воздействие пара, например, принятие душа или горячий суп, может помочь разжижить слизь и открыть носовые ходы.Вы также можете предотвратить скопление слизи в горле во время сна, лежа на подпертых подушках. Если постназальное выделение вызвано аллергенами или другими раздражителями, промывание носа (например, с помощью нети-пота) может помочь удалить эти инородные тела.
Постназальный капельный синдром также можно лечить медикаментами, но конкретный препарат, который вам следует использовать, зависит от того, что вызывает ваши симптомы. Например, стероидные спреи или некоторые антигистаминные препараты являются обычным средством лечения постназального подтекания, вызванного аллергией.Если постназальное выделение вызвано бактериальной инфекцией, врач, скорее всего, назначит лечение антибиотиками. Противоотечные средства (такие как псевдоэфедрин) и отхаркивающие средства (лекарства для разжижения слизи, такие как гвайфенезин) также могут быть эффективными.
Если у вас стойкие симптомы со стороны верхних дыхательных путей, запишитесь на прием к лечащему врачу. Он или она может помочь определить причину и сформулировать соответствующий план лечения.
Revere Health Orem Family Medicine занимается комплексным медицинским обслуживанием пациентов всех возрастов и предоставляет тщательную и своевременную медицинскую помощь всей семье на всех этапах жизни.
Источники:
«Лечение постназального оттока». Роберт Х. Шмерлинг, доктор медицины, Гарвардское здравоохранение.
https://www.health.harvard.edu/staying-healthy/treatments-for-post-nasal-drip
«Что такое постназальный капельница?» WebMD.
https://www.webmd.com/allergies/postnasal-drip#1
Симптомы и лечение бронхоэктаза — Болезни и состояния
Поражение легких, связанное с бронхоэктазией, необратимо, но лечение может помочь предотвратить ухудшение состояния.
В большинстве случаев лечение включает комбинацию лекарств, упражнений, которым вы можете научиться, и устройств, которые помогают очистить дыхательные пути. Хирургия бронхоэктазов проводится редко.
Есть ряд вещей, которые вы можете сделать, чтобы облегчить симптомы бронхоэктаза и остановить ухудшение состояния, в том числе:
Упражнения
Существует ряд упражнений, известных как методы очистки дыхательных путей, которые могут помочь удалить слизь из легких. Это часто помогает уменьшить кашель и одышку у людей с бронхоэктазами.
Вас могут направить к физиотерапевту, который научит вас этим методам.
Активный цикл дыхательных техник (АКВТ)
Самая широко используемая техника в Великобритании называется методиками активного цикла дыхания (ACBT).
ACBT включает в себя повторение цикла, состоящего из нескольких различных шагов. К ним относятся период нормального дыхания с последующими глубокими вдохами, чтобы разжижить слизь и усилить ее; затем вы откашляете слизь. Затем цикл повторяется от 20 до 30 минут.
Не пытайтесь выполнить ACBT, если вас не научил выполнять шаги физиотерапевт, прошедший соответствующую подготовку, поскольку неправильное выполнение техник может повредить ваши легкие.
Если в остальном у вас хорошее здоровье, вам, вероятно, потребуется выполнять ACBT только один или два раза в день. Если у вас развивается легочная инфекция, вам может потребоваться более частое выполнение АКБТ.
Постуральный дренаж
Изменение положения также может облегчить удаление слизи из легких.Это называется постуральным дренажом.
Каждая техника может включать в себя несколько сложных шагов, но большинство техник предполагает, что вы наклоняетесь или ложитесь, в то время как физиотерапевт или опекун руками вибрируют определенные участки ваших легких, когда вы проходите серию «пыхтения» и кашля.
Устройства
Существует также ряд портативных устройств, которые могут помочь удалить слизь из легких.
Хотя эти устройства выглядят по-разному, большинство из них работают одинаково.Как правило, они используют комбинацию вибрации и давления воздуха, чтобы облегчить откашливание слизи.
Примеры этих устройств: флаттер, корнет RC и Acapella.
Однако эти устройства не всегда доступны в NHS, поэтому вам, возможно, придется заплатить за них самостоятельно. Обычно они стоят от 45 до 60 фунтов стерлингов.
Лекарство
В некоторых случаях могут быть прописаны лекарства, облегчающие дыхание или очищающие легкие. Это обсуждается ниже.
Медикаменты в небулайзерах
Иногда можно рекомендовать лекарство, вдыхаемое через небулайзер, чтобы облегчить вам очистку легких.
Небулайзеры— это устройства, состоящие из лицевой маски или мундштука, камеры для превращения лекарства в мелкодисперсный туман и компрессора для закачки лекарства в легкие.
С помощью небулайзера можно вводить ряд различных лекарств, включая растворы соленой воды. Эти лекарства помогают уменьшить толщину мокроты, чтобы ее было легче откашлять.При необходимости можно использовать небулайзеры для введения антибиотиков (см. Ниже).
Однако, хотя лекарства, используемые с небулайзером, могут быть предоставлены по рецепту, само устройство небулайзера не всегда доступно в NHS. В некоторых регионах местная респираторная служба может предоставить устройство бесплатно, но если это невозможно, вам, возможно, придется заплатить за устройство.
Бронходилататоры
Если у вас особенно серьезное обострение симптомов, вам могут назначить бронходилатирующие препараты на краткосрочной основе.
Бронходилататоры — это ингаляционные препараты, которые помогают облегчить дыхание, расслабляя мышцы легких. Примеры этого типа лекарств включают бета2-адренергические агонисты, холинолитики и теофиллин.
Антибиотики
Если вы испытываете ухудшение симптомов из-за бактериальной инфекции (известное как «инфекционное обострение»), вам нужно будет лечить антибиотиками.
Будет взят образец мокроты, чтобы определить, какой тип бактерий вызывает инфекцию, хотя сначала вас будут лечить антибиотиком, который, как известно, эффективен против ряда различных бактерий (антибиотик широкого спектра действия), потому что он может принимать несколько дней на получение результатов теста.
В зависимости от результатов теста вам могут назначить другой антибиотик или, в некоторых случаях, комбинацию антибиотиков, которая, как известно, эффективна против конкретных бактерий, вызывающих инфекцию.
Если вы достаточно хорошо себя чувствуете, чтобы лечиться дома, вам, вероятно, пропишут две-три таблетки антибиотика в день в течение 10-14 дней. Важно закончить курс, даже если вы почувствуете себя лучше, так как преждевременное прекращение курса может привести к быстрому рецидиву инфекции.
Если ваши симптомы более серьезны (см. Подробное описание симптомов бронхоэктаза), вам, возможно, придется госпитализировать и лечить с помощью инъекций антибиотиков.
Профилактическое лечение
Если у вас три или более инфекционных обострения в течение одного года или ваши симптомы во время инфекционного обострения были особенно серьезными, вам может быть рекомендован длительный прием антибиотиков. Это может помочь предотвратить дальнейшие инфекции и дать вашим легким шанс выздороветь.
Это может включать прием таблеток антибиотиков в низких дозах для минимизации риска побочных эффектов или использование небулайзера с антибиотиками (дополнительную информацию о небулайзерах см. Выше).
Использование антибиотиков таким образом увеличивает риск того, что один или несколько типов бактерий разовьют устойчивость к антибиотику. Поэтому вас могут попросить регулярно сдавать образцы мокроты для проверки на сопротивление. Если у бактерий есть признаки развития резистентности, возможно, вам потребуется заменить антибиотик.
Хирургия
Операция обычно рекомендуется только тогда, когда бронхоэктатическая болезнь поражает только один участок легкого, симптомы не поддаются лечению и у вас нет основного заболевания, которое могло бы вызвать рецидив бронхоэктазов.
Легкие состоят из частей, известных как доли: левое легкое состоит из двух долей, а правое легкое — из трех долей. Операция по поводу очагового бронхоэктаза обычно включает удаление доли, пораженной бронхоэктазией, с помощью операции, известной как лобэктомия.
Хирургия не будет применяться, если поражено более одной доли, так как слишком опасно удалять такое количество легочной ткани.
ХОБЛ: очистка легких | Michigan Medicine
Введение
ХОБЛ (хроническая обструктивная болезнь легких) — это хроническое заболевание, из-за которого становится трудно дышать.Когда у вас ХОБЛ, воздух с трудом попадает в легкие и выходит из них. У вас может быть одышка, сильный кашель и много слизи в легких. Научившись очищать легкие, вы сможете сэкономить энергию и кислород, а также предотвратить легочные инфекции.
Есть три способа очистить легкие:
- Контролируемый кашель. Этот тип кашля исходит из глубины легких. Он разжижает слизь и выводит ее по дыхательным путям.
- Постуральный дренаж.Вы ложитесь в разных положениях, чтобы помочь слить слизь из легких.
- Перкуссия груди. Вы слегка похлопываете по груди и спине. Постукивание разжижает слизь в легких.
Как вы выполняете контролируемый кашель, постуральный дренаж и перкуссию грудной клетки?
Контролируемый кашель
Кашель — это то, как ваше тело пытается избавиться от слизи. Но тот кашель, который вы не можете контролировать, только усугубляет ситуацию. Это вызывает закрытие дыхательных путей. Он также задерживает слизь в легких.
Контролируемый кашель исходит из глубины легких. Он разжижает слизь и выводит ее по дыхательным путям. Лучше всего делать это после того, как вы воспользуетесь ингалятором или другим лекарством. Чтобы контролировать кашель, выполните следующие действия:
- Сядьте на край стула и поставьте обе ноги на пол.
- Немного наклонитесь вперед и расслабьтесь.
- Медленно вдохните через нос и скрестите руки на животе.
- На выдохе наклонитесь вперед.Упритесь руками в живот.
- Кашель 2 или 3 раза на выдохе с приоткрытым ртом. Сделайте кашель коротким и резким. При кашле надавите руками на живот. При первом кашле слизь выводится через дыхательные пути легких. Следующий кашель поднимает его и прекращает.
- Вдохните еще раз, но делайте это медленно и осторожно через нос. Не делайте быстрых или глубоких вдохов через рот. Он может блокировать выход слизи из легких. Это также может вызвать неконтролируемый кашель.
- Отдохните и повторите, если нужно.
Постуральный дренаж
Постуральный дренаж — это лежа в разных положениях для отвода слизи из легких.
Удерживайте каждую позицию по 5 минут. Сделайте это примерно через 30 минут после использования ингалятора. Убедитесь, что у вас пустой желудок. Если вам нужно кашлять, сядьте и кашляйте под контролем.
Для постурального дренажа выполните следующие действия:
- Лягте на кровать или на пол. Используйте подушки, чтобы помочь вам в разных положениях.
- Для осушения передней части легких
- Лягте на спину. Убедитесь, что ваша грудь ниже бедер. Подложите две подушки под бедра. Положите небольшую подушку под голову. Руки держите по бокам.
- Затем следуйте этим инструкциям по дыханию: Держа одну руку на животе, а другую на груди, сделайте вдох. Вытолкните живот как можно дальше.Вы должны почувствовать движение руки на животе, а рука на груди не должна двигаться. Когда вы выдыхаете, вы должны почувствовать, как рука на животе двигается внутрь. Это называется дыханием животом или диафрагмальным (скажем, die-uh-fruhg-MAT-ik) дыханием. Вы также будете использовать его в других положениях дренажа.
- Для осушения боковых сторон легких
- Сделайте этот шаг, лежа на боку.Затем переверните и сделайте это с другой стороны.
- Подложите две или три подушки под бедра. Положите небольшую подушку под голову. Убедитесь, что ваша грудь ниже бедер. Используйте дыхание животом. Через 5 или 10 минут смените сторону.
- Для осушения задней стенки легких
- Лягте на живот.
- Подложите две или три подушки под бедра. Положите небольшую подушку под голову.
- Обхватите руками голову.
- Используйте дыхание животом.
Перкуссия грудной клетки
Перкуссия грудной клетки означает легкое постукивание по груди и спине. Постукивание разжижает слизь в легких.
Выполните следующие действия, чтобы выполнить перкуссию грудной клетки:
- Сложите ладонь ладонью и слегка постучите по груди и спине.
- Спросите своего врача, где лучше всего использовать. Избегайте позвоночника и грудины.
- Возможно, будет проще попросить кого-нибудь постукивать за вас.
Кредиты
Текущий по состоянию на: 26 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Э. Грегори Томпсон, врач-терапевт
Адам Хусни, доктор медицины, семейная медицина
Хасмина Катурия, доктор медицины, пульмонология, реаниматология, медицина сна
Текущее состояние на 26 октября 2020 г.


 Но при влажном ночном кашле обильное питье помогает не меньше: компоты и чай, которые Вы выпиваете в течение дня, снижают вязкость не только крови, но и других жидкостей, в том числе – слизи, которую Ваши бронхи пытаются вытолкнуть наружу при приступах кашля. Облегчите им работу: не забывайте больше пить.
Но при влажном ночном кашле обильное питье помогает не меньше: компоты и чай, которые Вы выпиваете в течение дня, снижают вязкость не только крови, но и других жидкостей, в том числе – слизи, которую Ваши бронхи пытаются вытолкнуть наружу при приступах кашля. Облегчите им работу: не забывайте больше пить. 

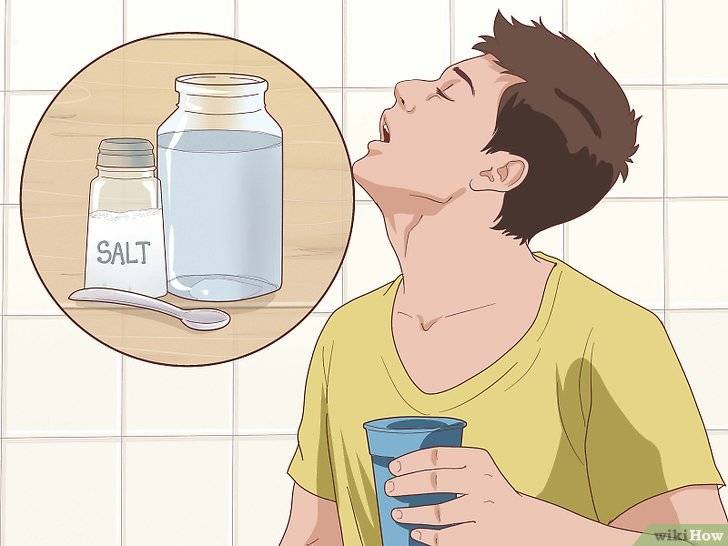






 Как правило, это «Бронхолитин», «Амброксол», «Лазолван». Может быть назначена ингаляция с помощью небулайзера на основе «Амброксола» и физраствора;
Как правило, это «Бронхолитин», «Амброксол», «Лазолван». Может быть назначена ингаляция с помощью небулайзера на основе «Амброксола» и физраствора;

 Подходит масло эвкалиптовое, пихтовое, миндальное;
Подходит масло эвкалиптовое, пихтовое, миндальное;
 Мокрота и слизь должны отходить, а такие средства не дают кашлю вытолкнуть секрет наружу.
Мокрота и слизь должны отходить, а такие средства не дают кашлю вытолкнуть секрет наружу.
 У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.
У детей до 5 — 6 лет дыхательные пути более узкие, чем у взрослых, поэтому и круп развивается гораздо чаще.