16. Малый таз, его плоскости и размеры.
Малый таз представляет собой костную часть родового канала. Форма и размеры малого таза имеют очень большое значение в течении родов и определении тактики их ведения. При резких степенях сужения таза и его деформациях роды через естественные родовые пути становятся невозможными, и женщину родоразрешают путем операции кесарева сечения.
Заднюю стенку малого таза составляют крестец и копчик, боковые — седалищные кости, переднюю — лобковые кости с лобковым симфизом. Верхняя часть таза представляет собой сплошное костное кольцо. В средней и нижней третях стенки малого таза не сплошные. В боковых отделах имеются большое и малое седалищные отверстия (foramen ischiadicum majus et minus), ограниченные соответственно большой и малой седалищными вырезками (incisura ischiadica major et minor) и связками (lig. Sacrotuberale , lig sacrospinale). Ветви лобковой и седалищной костей, сливаясь, окружают запирательное отверстие (foramen obturatorium), имеющее форму треугольника с округленными углами.
В малом тазе различают вход, полость и выход. В полости малого таза выделяют широкую и узкую части. В соответствии с этим в малом тазе различают четыре классические плоскости (рис. 1).
Плоскость входа в малый таз спереди ограничена верхним краем симфиза и верхневнутренним краем лобковых костей, с боков — дугообразными линиями подвздошных костей и сзади — крестцовым мысом. Эта плоскость имеет форму поперечно расположенного овала (или почкообразную). В ней различают три размера (рис. 2): прямой, поперечный и 2 косых (правый и левый). Прямой размер представляет собой расстояние от верхневнутреннего края симфиза до крестцового мыса. Этот размер носит название истинной или акушерской конъюгаты
 В плоскости входа в малый
таз различают еще анатомическую
конъюгату (conjugate
anatomica)
— расстояние между верхним краем симфиза
и крестцовым мысом. Величина
анатомической конъюгаты равна 11,5
см. Поперечный размер — расстояние
между наиболее отдаленными участками
дугообразных линий. Он составляет
13,0—13,5 см. Косые размеры плоскости входа
в малый таз представляют собой
расстояние между крестцово-подвздошным
сочленением одной стороны и
подвздошно-лобковым возвышением
противоположной стороны. Правый
косой размер определяется от правого
крестцово-подвздошного сочленения,
левый — от левого. Эти размеры
колеблются от 12,0 до 12,5 см.
В плоскости входа в малый
таз различают еще анатомическую
конъюгату (conjugate
anatomica)
— расстояние между верхним краем симфиза
и крестцовым мысом. Величина
анатомической конъюгаты равна 11,5
см. Поперечный размер — расстояние
между наиболее отдаленными участками
дугообразных линий. Он составляет
13,0—13,5 см. Косые размеры плоскости входа
в малый таз представляют собой
расстояние между крестцово-подвздошным
сочленением одной стороны и
подвздошно-лобковым возвышением
противоположной стороны. Правый
косой размер определяется от правого
крестцово-подвздошного сочленения,
левый — от левого. Эти размеры
колеблются от 12,0 до 12,5 см.Плоскость широкой гости полости малого таза спереди ограничена серединой внутренней поверхности симфиза, с боков — серединой пластинок, закрывающих вертлужные впадины, сзади —местом соединения II и III крестцовых позвонков. В широкой части полости малого таза различают 2 размера: прямой и поперечный. Прямой размер— расстояние между местом соединения II и III крестцовых позвонков и серединой внутренней поверхности симфиза. Он равен 12,5 см. Поперечный размер — расстояние между серединами внутренних поверхностей пластинок, закрывающих вертлужные впадины. Он равен 12,5 см. Так как таз в широкой части полости не представляет сплошного костного кольца, косые размеры в этом отделе допускаются лишь условно (по 13 см).
Плоскость узкой гасти полости малого таза ограничена спереди нижним краем симфиза, с боков — остями седалищных костей, сзади — крестцово-копчиковым
сочленением. В этой плоскости также различают 2 размера. Прямой размер — расстояние между нижним краем симфиза и крестцово-копчиковым сочленением. Он равен 11,5см. Поперечный размер — расстояние между остями седалищных костей. Он составляет 10,5 см.
Плоскость
выхода из малого таза спереди
ограничена нижним краем лобкового
симфиза, с боков — седалищными буграми,
сзади — верхушкой копчика. Прямой
размер— расстояние между нижним
краем симфиза и верхушкой копчика.
Он равен 9,5 см. При прохождении плода по
родовому каналу (через плоскость
выхода из малого таза) из-за отхождения
копчика кзади этот размер увеличивается
на 1,5—2,0 см и становится равным
11,0—11,5 см. Поперечный размер— расстояние
между внутренними поверхностями
седалищных бугров. Он равен 11,0 см.
Прямой
размер— расстояние между нижним
краем симфиза и верхушкой копчика.
Он равен 9,5 см. При прохождении плода по
родовому каналу (через плоскость
выхода из малого таза) из-за отхождения
копчика кзади этот размер увеличивается
на 1,5—2,0 см и становится равным
11,0—11,5 см. Поперечный размер— расстояние
между внутренними поверхностями
седалищных бугров. Он равен 11,0 см.
При сопоставлении размеров малого таза в различных плоскостях оказывается, что в плоскости входа в малый таз максимальными являются поперечные размеры, в широкой части полости малого таза прямые и поперечные размеры равны, а в узкой части полости и в плоскости выхода из малого таза прямые размеры больше поперечных.
В акушерстве в ряде случаев используют систему параллельных плоскостей Годжи. Первая, или верхняя, плоскость (терминальная) проходит через верхний край симфиза и пограничную (терминальную) линию. Вторая параллельная плоскость называется главной и проходит через нижний край симфиза параллельно первой. Головка плода, пройдя через эту плоскость, в дальнейшем не встречает значительных препятствий, так как миновала сплошное костное кольцо. Третья параллельная плоскость — спинальная. Она проходит параллельно предыдущим двум через ости седалищных костей. Ч е т в е р т а я плоскость — плоскость выхода — проходит параллельно предыдущим трем через вершину копчика.
Все классические плоскости малого таза сходятся по направлению кпереди (симфиз) и веерообразно расходятся кзади. Если соединить середины всех прямых размеров малого таза, то получится изогнутая в виде рыболовного крючка линия, которая называется проводной осью таза. Она изгибается в полости малого таза соответственно вогнутости внутренней поверхности крестца. Движение плода по родовому каналу происходит по направлению проводной оси таза.
Угол наклонения
таза — это угол,
образованный плоскостью входа в малый
таз и линией горизонта. Величина угла
наклонения таза изменяется при
перемещении центра тяжести тела. У
небеременных женщин угол наклонения
таза в среднем равен 45—46°, а поясничный
лордоз составляет 4,6 см (по Ш. Я. Микеладзе).
Величина угла
наклонения таза изменяется при
перемещении центра тяжести тела. У
небеременных женщин угол наклонения
таза в среднем равен 45—46°, а поясничный
лордоз составляет 4,6 см (по Ш. Я. Микеладзе).
По мере развития беременности увеличивается поясничный лордоз из-за смещения центра тяжести с области II крестцового позвонка кпереди, что приводит к увеличению угла наклонения таза. При уменьшении поясничного лордоза угол наклонения таза уменьшается. До 16—20 нед. беременности в постановке тела никаких перемен не наблюдается, и угол наклонения таза не меняется. К сроку беременности 32—34 нед. поясничный лордоз достигает (по И. И. Яковлеву) 6 см, а угол наклонения таза увеличивается на 3—4°, составляя 48-50° (рис. 5).
Величину угла наклонения таза можно определить с помощью специальных приборов, сконструированных Ш. Я. Микеладзе, А. Э. Мандельштамом, а также ручным способом. При положении женщины на спине на жесткой кушетке врач проводит руку (ладонь) под пояснично-крестцовый лордоз. Если рука проходит свободно, то угол наклонения большой. Если рука не проходит — угол наклонения таза маленький. Можно судить о величине угла наклонения таза по соотношению наружных половых органов и бедер. При большом угле наклонения таза наружные половые органы и половая щель скрываются между сомкнутыми бедрами. При малом угле наклонения таза наружные половые органы не прикрываются сомкнутыми бедрами.
Можно определить величину угла наклонения таза по положению обеих остей подвздошных костей относительно лобкового сочленения. Угол наклонения таза будет нормальным (45—50°), если при горизонтальном положении тела женщины плоскость, проведенная через симфиз и верхние передние ости подвздошных костей, параллельна плоскости горизонта. Если симфиз расположен ниже плоскости, проведенной через указанные ости, угол наклонения таза меньше нормы.
Малый угол наклонения
таза не препятствует фиксированию
головки плода в плоскости входа в малый
таз и продвижению плода. Роды протекают
быстро, без повреждения мягких тканей
влагалища и промежности. Большой угол
наклонения таза часто представляет
препятствие для фиксации головки. Могут
возникать неправильные вставления
головки. В родах часто наблюдаются
травмы мягких родовых путей. Изменяя
положения тела роженицы в родах, можно
менять угол наклонения таза, создавая
наиболее благоприятные условия для
продвижения плода по родовому каналу.
Роды протекают
быстро, без повреждения мягких тканей
влагалища и промежности. Большой угол
наклонения таза часто представляет
препятствие для фиксации головки. Могут
возникать неправильные вставления
головки. В родах часто наблюдаются
травмы мягких родовых путей. Изменяя
положения тела роженицы в родах, можно
менять угол наклонения таза, создавая
наиболее благоприятные условия для
продвижения плода по родовому каналу.
Угол наклонения таза можно уменьшить, если приподнять верхнюю часть туловища лежащей женщины, или в положении тела роженицы на спине привести к животу согнутые в коленных и тазобедренных суставах ноги, или подложить под крестец польстер. Если польстер находится под поясницей, угол наклонения таза увеличивается.
Тест по акушерству с ответами по теме ‘Родовые пути. Плод как объект родов’
Тест по акушерству с ответами по теме ‘Родовые пути. Плод как объект родов’ — Gee Test наверх 1. Родовые пути. Плод как объект родов2. Биомеханизм родов3. Диспансеризация беременных и их обследование в ЖК4. Клиническое течение родов5. Токсикозы6. Нормальный послеродовый период7. Кровотечения во время беременности8. Кровотечения в III и раннем послеродовом периодах9. Акушерский травматизм10. Акушерские операции11. Беременность и роды при С/С заболеваниях12. Неправильные положения и предлежания плода13. Аномалии родовой деятельности14. Узкий таз15. Патология новорожденных16. Послеродовые гнойно-септические заболевания17. Искусственный аборт18. Переношенная беременность19. Заболевания почек и беременность20. Невынашивание беременности21. Эмболия околоплодными водами22. Сахарный диабет и беременность- 1. малый таз
- 2. матку, влагалище, мышцы тазового дна
- 3. матку, мышцы тазового дна, пристеночные мышцы таза
- 4. костный таз, матку, влагалище, мышцы тазового дна
- 5. тело матки, нижний сегмент матки, влагалище
- 1.
 13 см, 35 см
13 см, 35 см - 2. 12 см, 33 см
- 3. 11 см, 31 см
- 4. 9.5 см, 28 см
- 5. 8 см, 24 см
- 1. по расположению плода в правой или левой половине матки
- 2. по отношению продольной оси плода к продольной оси матки
- 3. по расположению плода в верхней или нижней половине матки
- 4. по отношению головки и конечностей к туловищу плода
- 5. по отношению спинки плода к передней или задней стенке матки
- 1. по отношению продольной оси плода к продольной оси матки
- 2. по отношению спинки плода к передней или задней стенке матки
- 3. по расположению плода в левой или правой половине матки
- 4. по отношению спинки плода к правой или левой стенке матки
- 5. по отношению плода к верхней или нижней половине матки
- 1. по отношению спинки плода к левой или правой стенке матки
- 2. по расположению плода ближе к передней или задней стенке матки
- 3. по отношению продольной оси плода к продольной оси матки
- 4. по отношению спинки плода к передней или задней стенке матки
- 5. по отношению конечностей и головки к туловищу плода
- 1. отношение спинки плода к передней и задней стенке матки
- 2. отношение продольной оси плода к продольной оси матки
- 3. отношение крупной части плода к плоскости входа в малый таз
- 4. отношение спинки плода к правой и левой стенке матки
- 5. взаимоотношение между головкой, конечностями и туловищем плода
- 1. косое и поперечное
- 2. головное и тазовое
- 3. переднее и заднее
- 4. продольное, поперечное, косое
- 5. сгибательное и разгибательное
- 1. сгибательным и разгибательным
- 2. продольным, поперечным и косым
- 3. передним и задним
- 4. головным и тазовым
- 5. первым и вторым
- 1. частью головки, которая находится ниже плоскости входа в малый таз
- 2. отношением стреловидного шва к мысу и симфизу
- 3.
 отношением малого родничка к передней или задней стенке таза
отношением малого родничка к передней или задней стенке таза - 4. отношением малого родничка к правой или левой стенке таза
- 1. на большой и малый таз
- 2. на вход, широкую часть, узкую часть, выход
- 3. на большой, малый и полость таза
- 4. на вход, полость таза, выход
- 5. на широкую часть и узкую часть
- 1. стреловидный, лямбдовидный
- 2. стреловидный, лобный
- 3. стреловидный, венечный
- 4. венечный, лямбдовидный
- 5. стреловидный, лобный, венечный
- 1. главная, спинальная, терминальная, выхода
- 2. спинальная, главная, терминальная, выхода
- 3. терминальная, спинальная, главная, выхода
- 4. терминальная, главная, спинальная, выхода
- 5. терминальная, главная, выхода, спинальная
- 1. верхний внутренний край симфиза, безымянные линии, крестцовый мыс
- 2. середину внутренней поверхности симфиза, безымянные линии, крестцовый мыс
- 3. верхний край симфиза, середины костных пластинок вертлужных впадин, крестцовый мыс
- 4. верхний край симфиза, безымянные линии, первый крестцовый позвонок
- 5. нижний край симфиза, подвздошные ямки, крестцовый мыс
- 1. остистый отросток 5-го поясничного позвонка, верхушка крестца, задние нижние ости подвздошных костей
- 2. надкрестцовая ямка под остистым отростком 5-го поясничного позвонка, верхушка крестца, задние верхние ости подвздошных костей
- 3. надкрестцовая ямка под остистым отростком 5-го поясничного позвонка, верхушка крестца, задние нижние ости подвздошных костей
- 4. остистый отросток 4-го поясничного позвонка, верхушка крестца, задние нижние ости подвздошных костей
- 5. остистый отросток 1-го крестцового позвонка, верхушка крестца, задние верхние ости подвздошных костей
- 1. середину внутренней поверхности симфиза, середины внутренних поверхностей костных пластинок вертлужных впадин, сочленение 2-го и 3-го крестцовых позвонков
- 2.
 середину верхнего края лона, середины внутренних поверхностей костных пластинок вертлужных впадин, сочленение 3-го и 4-го крестцовых позвонков
середину верхнего края лона, середины внутренних поверхностей костных пластинок вертлужных впадин, сочленение 3-го и 4-го крестцовых позвонков - 3. середину внутренней поверхности симфиза, ости седалищных костей, сочленение 2-го и 3-го крестцовых позвонков
- 4. середину верхнего края лона, наиболее отдаленные точки безымянных линий, сочленение 2-го и 3-го крестцовых позвонков
- 5. нижний край лона, середину внутренних поверхностей костных пластинок вертлужных впадин, сочленение 2-го и 3-го крестцовых позвонков
- 1. M.Transversus Perinei Profundus
- 2. M.Bulbocavernosus
- 3. M.Obturatorius Internus
- 4. M.Iliacus Internus
- 5. M.Levator Ani
- 1. M.Levator Ani
- 2. M.Piriformis
- 3. M.Psoas Major
- 4. M.Transversus Perinei Profundus
- 5. M.Ischiocavernosus
- 1. M.Levator Ani and M.Obturatorius Internus
- 2. M.Piriformis, M.Obturatorius Internus
- 3. M.Iliacus Internus, M.Psoas Major
- 4. M.Sphincter Ani Externus, M.Transversus Perinei Profundus
- 5. M.Bulbocavernosus, M.Ischiocavernosus, M.Sphincter Ani Externus, M.Transversus Perinei Superficialis
- 1. поперечный размер плоскости узкой части полости малого таза
- 2. прямой размер плоскости узкой части полости малого таза
- 3. прямой размер плоскости широкой части полости малого таза
- 4. поперечный размер плоскости широкой части полости малого таза
- 5. прямой размер плоскости выхода из малого таза
- 1. прямой размер плоскости входа в малый таз
- 2. поперечный размер плоскости узкой части полости малого таза
- 3. поперечный размер плоскости выхода из малого таза
- 4. поперечный размер плоскости широкой части полости малого таза
- 5. прямой размер плоскости узкой части полости малого таза
- 1. поперечный размер плоскости широкой части полости малого таза
- 2. поперечный размер плоскости узкой части полости малого таза
- 3.
 поперечный размер плоскости выхода из малого таза
поперечный размер плоскости выхода из малого таза - 4. прямой размер плоскости узкой части полости малого таза
- 5. прямой размер плоскости широкой части полости малого таза
- 1. поперечный размер плоскости широкой части полости малого таза
- 2. поперечный размер плоскости входа в малый таз
- 3. поперечный размер плоскости узкой части полости малого таза
- 4. прямой размер плоскости широкой части полости малого таза
- 5. прямой размер плоскости узкой части полости малого таза
- 1. от правого крестцово-подвздошного сочленения к правому лонному бугорку
- 2. от правого крестцово-подвздошного сочленения к левому подвздошно-лонному бугорку
- 3. от левого крестцово-позвздошного сочленения к правому подвздошному бугорку
- 4. от верхнего края большой седалищной вырезки справа до борозды запирательной мышцы слева
- 5. от верхнего края большой седалищной вырезки слева до борозды запирательной мышцы справа
- 1. венечного шва
- 2. теменных бугров
- 3. лобных бугров
- 4. височных костей
- 5. лямбдовидного шва
- 1. от переднего угла большого родничка до подзатылочной ямки
- 2. от середины большого родничка до подзатылочной ямки
- 3. от надпереносья до затылочного бугра
- 4. от центра подъязычной кости до переднего угла большого родничка
- 5. от подбородка до наиболее выступающей части затылка
- 1. от центра подъязычной кости до переднего угла большого родничка
- 2. от надпереносья до затылочного бугра
- 3. от переднего угла большого родничка до подзатылочной ямки
- 4. от середины большого родничка до подзатылочной ямки
- 5. от подбородка до наиболее выступающей части затылка
- 1. от середины большого родничка до подзатылочной ямки
- 2. от переднего угла большого родничка до подзатылочной ямки
- 3. от надпереносья до затылочного бугра
- 4.
 от центра подъязычной кости до переднего угла большого родничка
от центра подъязычной кости до переднего угла большого родничка - 5. от подбородка до наиболее выступающей части затылка
- 1. от середины большого родничка до подзатылочной ямки
- 2. от переднего угла большого родничка до подзатылочной ямки
- 3. от надпереносья до затылочного бугра
- 4. от подбородка до наиболее выступающей части затылка
- 5. от центра подъязычной кости до переднего угла большого родничка
- 1. от середины большого родничка до подзатылочной ямки
- 2. от переднего угла большого родничка до подзатылочной ямки
- 3. от надпереносья до затылочного бугра
- 4. от центра подъязычной кости до переднего угла большого родничка
- 5. от подбородка до наиболее выступающей части затылка
- 1. от нижнего края симфиза до крестцового мыса
- 2. от середины верхнего края симфиза до крестцового мыса
- 3. от верхнего края симфиза до остистого отростка 5-го поясничного позвонка
- 4. от середины внутренней поверхности симфиза до крестцового мыса
- 5. от верхнего внутреннего края симфиза до крестцового мыса
- 1. верхним краем симфиза и крестцовым мысом
- 2. нижним краем симфиза и серединой крестцового мыса
- 3. серединой внутренней поверхности симфиза и крестцовым мысом
- 4. нижним краем симфиза и ямкой под остистым отростком 5-го поясничного позвонка
- 5. нижним краем симфиза и сочленением 2-го и 3-го крестцовых позвонков
- 1. верхним краем лонного сочленения и остистым отростком 4-го поясничного позвонка
- 2. верхним краем лонного сочленения и надкрестцовой ямкой
- 3. нижним краем лона и крестцовым мысом
- 4. нижним краем лона и надкрестцовой ямкой
- 5. наиболее отдаленными точками гребней подвздошных костей
- 1. от середины верхнего внутреннего края симфиза до наиболее выступающей точки крестцового мыса
- 2. от середины верхнего края симфиза до крестцового мыса
- 3.
 от верхнего края симфиза до остистого отростка 5-го поясничного позвонка
от верхнего края симфиза до остистого отростка 5-го поясничного позвонка - 4. от нижнего края симфиза до крестцового мыса
- 5. от середины внутренней поверхности симфиза до крестцового мыса
- 1. прямой — 11 см, поперечный — 13 см
- 2. прямой — 1O см, поперечный — 12 см
- 3. прямой — 11 см, поперечный — 13 см, косые — 12 см
- 4. прямой — 11 см, поперечный — 12 см, косые — 11 см
- 5. прямой — 1O см, поперечный — 13 см, косые — 12 см
- 1. прямой — 11 см, поперечный — 13 см
- 2. прямой — 9.5-11 см, поперечный — 11 см
- 3. прямой — 9-11 см, поперечный — 1O.5 см
- 4. прямой — 1O-12 см, поперечный — 12 см
- 5. прямой — 9.5 см, поперечный — 1O см
- 1. прямой — 11 см, поперечный — 12 см
- 2. прямой — 11.5 см, поперечный — 13 см
- 3. прямой — 12.5 см, поперечный — 12.5 см
- 4. прямой — 11 см, поперечный — 1O.5 см
- 5. прямой — 9.5 см, поперечный — 11 см
- 1. прямой — 11 см, поперечный — 12 см
- 2. прямой — 9.5 см, поперечный — 11 см
- 3. прямой — 11 см, поперечный — 1O.5 см
- 4. прямой — 11 см, поперечный — 13 см
- 5. прямой — 12 см, поперечный — 11 см
- 1. прямой размер плоскости входа в малый таз
- 2. прямой размер плоскости узкой части полости малого таза
- 3. поперечный размер плоскости узкой части полости малого таза
- 4. поперечный размер выхода полости малого таза
- 5. косые размеры плоскости входа в малый таз
- 1. прямой размер широкой части полости малого таза
- 2. поперечный размер широкой части полости малого таза
- 3. поперечный размер плоскости входа в малый таз
- 4. косые размеры плоскости входа в малый таз
- 5. прямой размер плоскости выхода полости малого таза
- 1. 9O см и 3O-32 см
- 2. 1OO см и 3O-33 см
- 3. 1OO см и 4O см
- 4. 85-95 см и 3O см
- 5. 11O см и 38 см
- 1.
 12.О см; измеряется для определения формы таза
12.О см; измеряется для определения формы таза - 2. 14.О см; измеряется для определения толщины костей
- 3. 16.О см; измеряется для определения размеров таза
- 4. 18.О см; измеряется для определения наружной конъюгаты
- 5. 2О.О см; измеряется для определения диагональной конъюгаты
- 1. 23, 25, 29, 19 см
- 2. 26, 27, 3O, 21 см
- 3. 25, 28, 3O, 17 см
- 4. 25, 28, 3O, 2O см
- 5. 24, 26, 28, 18 см
- 1. его форма
- 2. его площадь
- 3. выраженность его сторон
- 4. длина периметра
- 5. длина горизонтальной диагонали
- 1. 3O см, 34 см, 35-38 см
- 2. 32 см, 36 см, 4O см
- 3. 32 см, 33 см, 38-42 см
- 4. 3O см, 32 см, 36 см
- 5. 34 см, 36 см, 38 см
- 1. с помощью тазомера
- 2. с помощью внутреннего акушерского исследования
- 3. по размерам наружной конъюгаты, диагональной конъюгаты, вертикальной диагонали ромба Михаэлиса
- 4. по наружным размерам большого таза
- 5. по индексу Соловьева
- 1. наружной конъюгаты
- 2. анатомической конъюгаты
- 3. акушерской конъюгаты
- 4. прямого размера плоскости узкой части полости малого таза
- 5. местонахождения предлежащей части
- 1. 14 см
- 2. 11 см
- 3. 13 см
- 4. 1O см
- 5. 9 см
- 1. вычесть из диагональной конъюгаты 1.5-2 см
- 2. вычесть из диагональной конъюгаты 9-1O см
- 3. прибавить к диагональной конъюгате 1.5-2 см
- 4. вычесть из диагональной конъюгаты 3-4 см
- 5. прибавить к диагональной конъюгате 3-4 см
- 1. лежа с согнутыми в тазобедренных и коленных суставах, подтянутыми к животу ногами
- 2. лежа с опущенными вниз ногами (Вальхеровское положение)
- 3. стоя
- 4. лежа с вытянутыми ногами
- 5. лежа с согнутыми в тазобедренных и коленных суставах, разведенными в стороны ногами
- 1. положение плода продольное, 1-я позиция, передний вид
- 2.
 положение плода продольное, 2-я позиция, передний вид
положение плода продольное, 2-я позиция, передний вид - 3. положение плода продольное, 1-я позиция, задний вид
- 4. положение плода продольное, 2-я позиция, задний вид
- 5. положение плода поперечное, 2-я позиция, передний вид
- 1. положение плода продольное, 2-я позиция, передний вид
- 2. положение плода продольное, 1-я позиция, задний вид
- 3. положение плода косое, 2-я позиция, задний вид
- 4. положение плода продольное, 2-я позиция, задний вид
- 5. положение плода косое, 1-я позиция, передний вид
- 1. положение плода продольное, 1-я позиция, задний вид
- 2. положение плода продольное, 2-я позиция, передний вид
- 3. положение плода поперечное, 1-я позиция, передний вид
- 4. положение плода продольное, 2-я позиция, задний вид
- 5. положение плода продольное, 1-я позиция, передний вид
- 1. положение плода поперечное, 1-я позиция, передний вид
- 2. положение плода продольное, 1-я позиция, передний вид
- 3. положение плода продольное, 1-я позиция
- 4. положение плода продольное, 2-я позиция, передний вид
- 5. положение плода продольное, 2-я позиция
- 1. положение плода продольное, 1-я позиция, передний вид
- 2. положение плода продольное, 2-я позиция, передний вид
- 3. положение плода поперечное, 1-я позиция, передний вид
- 4. положение плода продольное, 1-я позиция, задний вид
- 5. положение плода продольное, 2-я позиция, задний вид
- 1. положение плода поперечное, 1-я позиция, передний вид
- 2. положение плода продольное, 2-я позиция, передний вид
- 3. положение плода продольное, 1-я позиция, задний вид
- 4. положение плода продольное, 2-я позиция, задний вид
- 5. положение плода поперечное, 2-я позиция, передний вид
- 1. положение плода продольное, 1-я позиция, передний вид
- 2. положение плода продольное, 2-я позиция, задний вид
- 3.
 положение плода продольное, 1-я позиция, задний вид
положение плода продольное, 1-я позиция, задний вид - 4. положение плода продольное, 2-я позиция, передний вид
- 5. положение плода поперечное, 2-я позиция, задний вид
- 1. головка прижата к плоскости входа в малый таз
- 2. головка фиксирована малым сегментом в плоскости входа в малый таз
- 3. головка фиксирована большим сегментом в плоскости входа в малый таз
- 4. головка в полости малого таза
- 5. головка на тазовом дне
- 1. головка прижата к плоскости входа в малый таз
- 2. головка в полости малого таза
- 3. головка большим сегментом фиксирована в плоскости входа в малый таз
- 4. головка в выходе таза
- 5. головка малым сегментом фиксирована в плоскости входа в малый таз
- 1. головка в полости малого таза
- 2. головка большим сегментом фиксирована в плоскости входа в малый таз
- 3. головка малым сегментом фиксирована во входе в таз
- 4. головка прижата к плоскости входа в малый таз
- 5. головка плода в выходе малого таза
- 1. прижата к плоскости входа в малый таз
- 2. малым сегментом фиксирована во входе в малый таз
- 3. большим сегментом фиксирована во входе в малый таз
- 4. в полости малого таза
- 5. в выходе таза
Информио
×Неверный логин или пароль
×Все поля являются обязательными для заполнения
×Сервис «Комментарии» — это возможность для всех наших читателей дополнить опубликованный на сайте материал фактами или выразить свое мнение по затрагиваемой материалом теме.
Редакция Информио.ру оставляет за собой право удалить комментарий пользователя без предупреждения и объяснения причин. Однако этого, скорее всего, не произойдет, если Вы будете придерживаться следующих правил:
- Не стоит размещать бессодержательные сообщения, не несущие смысловой нагрузки.
- Не разрешается публикация комментариев, написанных полностью или частично в режиме Caps Lock (Заглавными буквами). Запрещается использование нецензурных выражений и ругательств, способных оскорбить честь и достоинство, а также национальные и религиозные чувства людей (на любом языке, в любой кодировке, в любой части сообщения — заголовке, тексте, подписи и пр.)
- Запрещается пропаганда употребления наркотиков и спиртных напитков. Например, обсуждать преимущества употребления того или иного вида наркотиков; утверждать, что они якобы безвредны для здоровья.
- Запрещается обсуждать способы изготовления, а также места и способы распространения наркотиков, оружия и взрывчатых веществ.
- Запрещается размещение сообщений, направленных на разжигание социальной, национальной, половой и религиозной ненависти и нетерпимости в любых формах.
- Запрещается размещение сообщений, прямо либо косвенно призывающих к нарушению законодательства РФ. Например: не платить налоги, не служить в армии, саботировать работу городских служб и т.д.
- Запрещается использование в качестве аватара фотографии эротического характера, изображения с зарегистрированным товарным знаком и фотоснимки с узнаваемым изображением известных людей. Редакция оставляет за собой право удалять аватары без предупреждения и объяснения причин.
- Запрещается публикация комментариев, содержащих личные оскорбления собеседника по форуму, комментатора, чье мнение приводится в статье, а также журналиста.
Претензии к качеству материалов, заголовкам, работе журналистов и СМИ в целом присылайте на адрес
×Информация доступна только для зарегистрированных пользователей.
Уважаемые коллеги. Убедительная просьба быть внимательнее при оформлении заявки. На основании заполненной формы оформляется электронное свидетельство. В случае неверно указанных данных организация ответственности не несёт.
Размеры таза в акушерстве
Добрый день! Сегодняшняя тема представляет собой наглядную синергию фундаментальной и клинической наук. В качестве фундаментальной науки сегодня выступит нормальная анатомия, а в качестве клинической — акушерство.
Именно врачи-акушеры, как никто другой, осознают, насколько важно уметь правильно определить размеры таза. Ведь от этого напрямую зависят сразу две жизни — матери и младенца. Критически важно уметь сопоставить ключевые размеры плода (о них мы будем говорить в следующих статьях) и размеры таза.
Базовые сведения про анатомию таза
Таз (pelvis) — это костная структура, которая является вместилищем для многих органов пищеварительной и половой систем, магистральных артерий и важнейших нервных стволов. Также таз играет огромную роль как компонент опорно-двигательного аппарата, ведь таз является также поясом нижних конечностей. В понятие «таз» часто включают мышцы, связки, фасции и другие структуры, которые укрепляют костную основу таза.
В акушерстве таз играет важнейшую роль, ведь в процессе родов плод должен продвинуться из брюшной полости во внешний мир, и это продвижение проходит именно через таз.
Костную основу таза составляют две тазовых кости (os coxae) и крестец (os sacrum) с копчиком, которые соединяют тазовые кости и формируют полость таза. Если мы посмотрим на иллюстрацию, будет немного понятнее.
Это — таз:
Здесь я выделил крестец и копчик — голубым, а парные тазовые кости — жёлтым:
Спереди тазовые кости сочленяются при помощи волокнисто-хрящевого диска межлобкового диска (discus interpubicis). Я выделил его ярко-красным:
Каждая из тазовых костей (которые желтые) состоит ещё из трёх костей — лобковой (os pubis), седалищной (os ishiaticus) и подвздошной (os ilium). Давайте посмотрим на отдельно взятую тазовую кость:
Давайте посмотрим на отдельно взятую тазовую кость:
Под буквой «А» мы видим внутреннюю поверхность тазовой кости, под буквой «Б» — наружную. Эта иллюстрация из атласа Синельникова мне очень нравится, потому что здесь отлично видны все три кости, которые формируют тазовую кость. Светло-жёлтым закрашена подвздошная кость, светло-коричневым — лобковая, светло-зелёным — седалищная.
Тела трёх костей срастаясь, формируют вертлужную впадину (acetabulum), которое с головкой бедренной кости образует тазобедренный сустав. Ветвь лобковой кости соединяется с ветвью седалищной кости и вместе они формируют запирательное отверстие (foramen obturatorium). Я выделил красным цветом вертлужную впадину, а голубым — запирательное отверстие.
Также нас будет интересовать крыло подвздошной кости (ala ossis ili) и безымянная (она же терминальная) линия (linea innominata). Безымянная линия, проходя по крылу подвздошной кости, будет иметь название дугообразной линии (linea arcuata). Безымянную и дугообразную линии мы можем увидеть только с внутренней стороны.
Это важные для нас образования, поэтому я решил их выделить на отдельном рисунке. Ярко-красным я выделил крыло подвздошной кости, голубым — дугообразную линию, а желтым — продолжение дугообразной линии в безымянную линию на лобковой кости.
Также нам необходимо знать, где находится мыс крестца (promontorium). Это наиболее выступающая вперёд часть тазовой поверхности крестца. Эта часть находится в непосредственной близости от места, где крестец переходит в поясничный отдел позвоночника.
Отделы таза
Различают два отдела таза — большой и малый. Они не разделены никакой осязаемой мембраной, диафрагмой или иными образованиями. Органы, которые находятся в полости малого таза, могут перемещаться выше — например, изменяет свой местоположение наполненный мочевой пузырь, матка в состоянии беременности также растягивается и смещается. Тем не менее, для расчётов и более точного представления о топографии органов и сосудов таз принято делить на большой и малый.
Тем не менее, для расчётов и более точного представления о топографии органов и сосудов таз принято делить на большой и малый.
Если вы возьмёте в руки препарат цельного таза, вы, не зная ни одного анатомического образования, скорее всего, правильно покажете границу разделения большого и малого таза. Давайте попробуем это сделать на иллюстрациях.
Граница, разделяющая малый таз, проходит от мыса крестца по дуговым линиям крыльев подвздошной кости, затем — по гребням лобковых костей (образуя безымянную линию), и, наконец, сходится у верхневнутреннего края лобкового симфиза.
Смотрите, это очень просто:
Соответственно, всё, что выше — большой таз, всё, что ниже — малый таз. Вы наверняка слышали фразы «узи малого таза», «органы малого таза». Так вот, к органам, которые располагаются в малом тазу, у женщин относятся:
- Матка
- Яичники
- Фаллопиевы трубы
- Мочевой пузырь
- Прямая кишка;
- Влагалище.
У мужчин органами малого таза являются:
- Мочевой пузырь
- Прямая кишка
- Предстательная железа.
Размеры большого таза
Вообще, большой таз — это не главный объект исследования акушера. Намного важнее получить как можно больше информации про малый таз. Через большой таз плод точно сможет протолкнуться, а вот то, что будет в малом тазу — это самая важная проблема.
Тем не менее, четыре размера большого таза знать просто необходимо, потому что по ним косвенно можно судить и о размерах малого таза. Давайте разберём эти размеры.
Distantia spinarum
Distantia spinarum — это расстояние между правой и левой spina iliaca anterior superior. Не знаете, что это? Хо-хо, вероятно, вы не особо часто бываете на моём сайте, потому что я периодически, в разных темах, касаюсь этого анатомического образования. Смотрите, на крыле подвздошной кости есть по два выступа спереди и сзади. Это — ости, спереди — передняя верхняя и передняя нижняя, сзади — задняя верхняя и задняя нижняя. Нас интересует сейчас именно передняя верхняя ость, давайте отметим её справа и слева:
Нас интересует сейчас именно передняя верхняя ость, давайте отметим её справа и слева:
Эта ость очень хорошо выступает прямо под кожей. Вы совершенно точно сможете её нащупать, если отступите от пупка пару сантиметров вниз и затем сместитесь латерально, к краю туловища.
Spina iliaca anterior superior является довольно важным анатомическим образованием. От этой ости начинается портняжная мышца, к ней прикрепляется верхний край паховой связки, она является ориентиром для кучи операций на органах брюшной полости и ещё много для чего.
Так вот, чтобы получить distantia spinarum, нам необходимо просто измерить расстояние между двумя этими остями. Этот размер, как правило, укладывается в промежуток 25-26 см.
Обратите внимание на подсказку в самом названии — spinarum происходит от слова spina (iliaca). По одному названию вы можете догадаться о том, где проводится данный размер.
Distantia cristarum
Теперь давайте продвинемся слегка назад от нашей spina iliaca anterior superior. Мы будем перемещаться по верхнему краю крыла подвздошной кости. Кстати, верхний край называется гребнем подвздошной кости (crista iliaca), он немного утолщен и закруглён. Давайте отметим его:
Как вы понимаете, передний край crista iliaca — это и есть spina iliaca anterior superior, при помощи которого мы промеряли предыдущий размер.
Чтобы промерить distantia cristarum, нам нужно выбрать самые удалённые друг от друга участки crista iliaca на обоих тазовых костях. В нашем случае, это примерно здесь:
Соответственно, distantia cristarum будет промеряться здесь:
В среднем, distantia cristarum равняется 28-29 см.
Distantia trochanterica
Этот размер очень условно относится к размерам таза. Во-многих учебниках и на многих кафедрах, видимо, соблюдая традиции, distantia trochanterica причисляется к размерам таза, однако, изменяемые здесь величины не имеют особого отношения к тазу.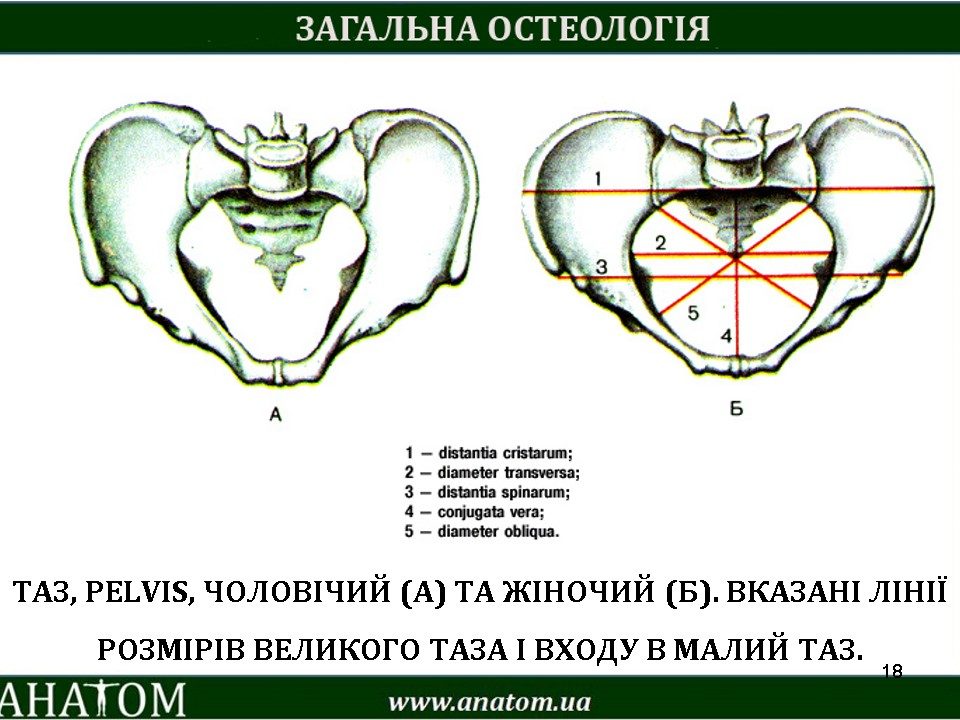
Здесь мы измеряем расстояние между большими вертелами бедренных костей. Кстати, вы можете подробно изучить строение бедренной кости здесь (совсем несложно). Я взял из той статьи хороший рисунок, на котором я показывал, как бедренная кость прикрепляется к тазу, вот он:
Выделим вертелы бедренных костей:
Соединим эти два вертела бедренных костей и получим distantia trochanterica, которая в норме равняется 31-32 см, это самый большой размер из всех, которые мы изучаем.
Здесь также название указывает нам на точки, между которыми нужно промерять расстояние, ведь большой вертел на латинском звучит как trochanter major.
Conjugata externa
Мы изучили и запомнили все поперечные размеры большого таза. Теперь нам остаётся последний размер — conjugata externa, то есть наружная конъюгата. Этот размер получают при измерении расстояния от ямки под остистым отростком пятого поясничного позвонка до наружного края лобкового симфиза.
Пятый поясничный позвонок вы можете найти при пальпации, потому что это последний поясничный позвонок перед крестцом. Второй способ найти обнаружить этот позвонок — это определить ромб Михаэлиса и пропальпировать его верхний угол. Я подготовлю специальную статью по топографии спины, где подробнее расскажу про ромб Михаэлиса.
Вот как измерение этой иллюстрации выглядит на пациентке (иллюстрация из учебника Савельевой). Это довольно маленькая картинка, но на ней мы отлично видим проекцию таза на пациентку, измерительный прибор и сами точки для измерения наружной конъюгаты.
А теперь посмотрите на препарат таза в сагиттальной плоскости. Это крутая иллюстрация, но она не из Синельникова и не из Золотко, как ни странно. Это, кажется, учебник Самусева, и наружная конъюгата здесь обозначена цифрой 2:
Наружная конъюгата равняется 20-21 см.
Размеры и плоскости малого таза
Как я уже говорил, самые важные цифры в акушерстве — это размеры малого таза.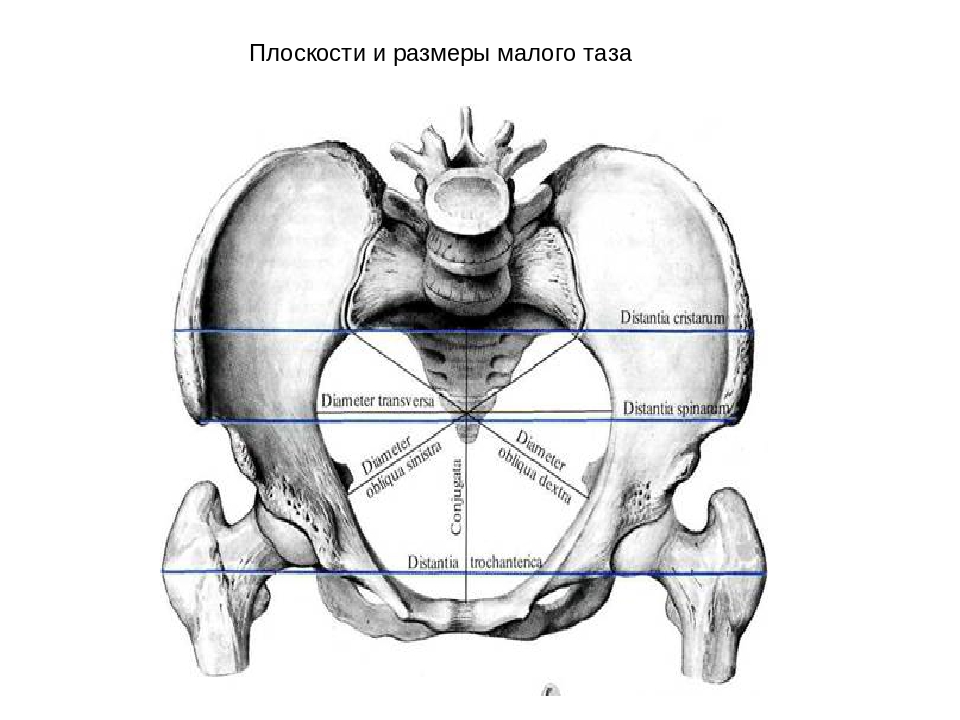 Именно соотношение размеров малого таза и плода являются важнейшим признаком, по которым врач может спрогнозировать течение родов и выработать правильную акушерскую тактику.
Именно соотношение размеров малого таза и плода являются важнейшим признаком, по которым врач может спрогнозировать течение родов и выработать правильную акушерскую тактику.
С большим тазом мы всё разобрали довольно быстро, но вот малый таз не так прост. Здесь кроме размеров имеются ещё и плоскости. Точнее, весь малый таз делится на плоскости, а вот уже в плоскостях имеются размеры.
Итак, малый таз делится на четыре плоскости:
- Плоскость входа
- Широкая часть
- Узкая часть
- Плоскость выхода
Давайте последовательно изучим каждую из этих плоскостей.
Плоскость входа
Плоскость входа в малый таз — это плоскость, которая разделяет большой таз и малый таз. То есть это та самая граница, которую мы уже разбирали:
В плоскости входа нам нужно запомнить три размера.
Истинная конъюгата
Прямой размер/истинная конъюгата (conjugata vera), она же — акушерская, она же — гинекологическая — это расстояние от самой выступающей части мыса крестца до середины внутреннего края лонной дуги. В некоторых источниках в качестве второго ориентира используют не середину верхнего края лонной дуги, а наиболее выступающую вовнутрь часть лонной дуги.
Давайте отметим её на нашей модели таза:
Эта схема имеет значительный изъян, потому что кажется, будто бы передней границей истинной конъюгаты является верхний край лонной дуги, это совсем не так. Установить истину здесь нам поможет распил в сагиттальной плоскости, здесь на истинную конъюгату указывает цифра 1:
Размер истинной конъюгаты равняется 11 см, это самый маленький размер из всех, которые есть в этой плоскости.
Поперечный размер
Поперечный размер входа в малый таз — это расстояние между наиболее удалёнными друг от друга точками безымянной линии. Мы отлично знаем, где находится безымянная линия, поэтому мы можем без труда отметить этот размер:
Это отличный размер, потому что его очень легко запомнить. Это самый большой размер из всех в малом тазу — целых 13.5 см.
Это самый большой размер из всех в малом тазу — целых 13.5 см.
Косой размер
На самом деле, это не один, а два одинаковых размера. Но они также очень простые. Чтобы провести такой размер, нам нужно найти места, где происходит сочленение крестца с тазовыми костями и соединить его с лежащими на противоположной стороне подвздошно-крестцовыми возвышениями. Мы ещё не проходили эти анатомические образования, поэтому я решил их выделить. Голубым я выделил участки, где крестец сочленяется с тазом, а желтым — подвздошно-лонные возвышения.
\
Теперь давайте соединим эти объекты крест-накрест, чтобы получить два косых размера:
Каждый косой размер равен 12 см. Называть косые размеры следует, исходя от стороны сочленения таза и крестца. Соответственно, с от правого сочленения таза и крестца отходит правый косой размер, а от левого — левый.
Плоскость широкой части
Плоскость широкой части — это вообще настоящий подарок среди всех этих плоскостей и размеров. Это просто квадрат 12.5 на 12.5. Чтобы провести границы широкой плоскости, нам нужно прочертит круг, который начинается от середины расстояния между 2 и 3 крестцовыми позвонками, затем переходит на середины гладких пластинок, закрывающих вертлужные впадины, и замыкается спереди на внутренней середине поверхности лонной дуги.
Прямой размер
Прямой размер широкой части — это расстояние от середины между 2 и 3 крестцовыми позвонками до середины внутренней поверхности лонной дуги. Это немного ниже, чем передняя точка прямого размера плоскости входа. Я выделил прямой размер широкой части вот здесь:
Как вы помните, прямой размер широкой части равен 12.5 см.
Поперечный размер широкой части
Показать этот размер мне будет совсем сложно. Дело в том, что поперечный размер широкой части — это расстояние между наиболее удалёнными друг от друга точек правой и левой вертлужных впадин. Напомню, вертлужная впадина (acetabulum) — это ямка, в которую входит головка бедренной кости, чтобы образовать тазобедренный сустав.
В интернете полно рисунков, на которых мы можем полюбоваться на вертлужную впадину снаружи. Например, вот этот рисунок — здесь я выделил красным цветом вертлужную впадину:
Для того, чтобы провести этот размер, нам нужно спереди и немного снизу посмотреть на таз, и соединить наиболее выступающие части этой впадины. Я нашёл вот такой рисунок таза и попытался примерно отметить на нём поперечный размер плоскости широкой части:
Поперечный размер широкой части равен 12.5 см.
Плоскость узкой части
Нам осталось ещё совсем чуть-чуть — две плоскости и четыре размера. Предпоследняя плоскость — узкая часть. Мы можем провести её границы, если начнём вести овал от места, где крестец переходит в копчик, затем пройдём по седалищным остям и замкнём овал у нижнего края лобкового симфиза.
Кстати, вы ещё не заметили закономерность? По границам плоскости можно узнать о прямом и поперечном размере, это не только здесь работает.
Это очень приблизительная схема узкой части, наверное, акушеры будут кидаться в меня своими кюретками и зеркалами — во фронтальной плоскости под наклоном довольно трудно показать узкую часть точно.
Прямой размер
Прямой размер мы проводим, как вы уже могли догадаться, от места перехода крестца в копчик к нижнему краю лобкового симфиза. Я постарался изобразить это тазе во фронтальной плоскости, пунктир — это часть размера, которая проходит под симфизом:
Прямой размер узкой части малого таза равен 11.5 см.
Поперечный размер
Главным ориентиров для поперечного размер является седалищная ость. Седалищные ости — это небольшие костные выступы на задних сторонах седалищных костей. Для того, чтобы провести поперечный размер, нам нужно соединить седалищные ости правой и левой седалищных костей. Поперечный размер узкой части равняется 10.5 см.
Я затрудняюсь провести этот размер на иллюстрации, где мы видим таз в горизонтальной плоскости. Если у меня появится хорошая фотография таза сзади, тогда я дополню эту статью недостающей схемой.
Если у меня появится хорошая фотография таза сзади, тогда я дополню эту статью недостающей схемой.
Плоскость выхода из таза
Это самая последняя плоскость таза. Я знаю, что вы уже устали, но нам осталось запомнить всего два размера, чтобы завершить эту чрезвычайно важную тему.
Итак, плоскость выхода из таза проводится от верхушки копчика, затем она проходит по седалищным бугоркам, и немного поднимается наверх, чтобы замкнуться у нижнего края лонной дуги.
Прямой размер
Прямой размер выхода из таза имеет одну интересную особенность. Это расстояние от верхушки копчика (то есть самой нижней его части) до нижнего края лонной дуги, которое равняется 9.5 см у женщины не во время родов. Однако, во время родов костная основа таза растягивается за счёт подвижного копчика, который отодвигается назад, и в таком случае этот размер достигает 11-11.5 сантиметров. То есть подвижность копчика даёт целых два дополнительных сантиметра для плода, который пытается покинуть таз через плоскость выхода.
На этом рисунке прямой размер выхода из таза обозначается цифрой 4:
Поперечный размер
Поперечный размер выхода из таза — это линия, которая соединяет седалищные бугры правой и левой седалищных костей. На сагиттальном распиле таза мы отлично видим этот небольшой костный выступ:
Если попробовать провести этот размер на рисунке, где мы видим таз во фронтальной плоскости, то получится примерно так:
Поперечный размер выхода из малого таза таза равен 11 см.
Отличия женского таза от мужского
Знать базовые размеры и закономерности строения таза очень важно, потому что это помогает составит очень точный прогноз в плане беременности и родов. Давайте посмотрим на таз, который мы использовали в качестве основной иллюстрации:
Такой таз явно указывает на большие проблемы с беременностью и родами, потому что это — мужской таз.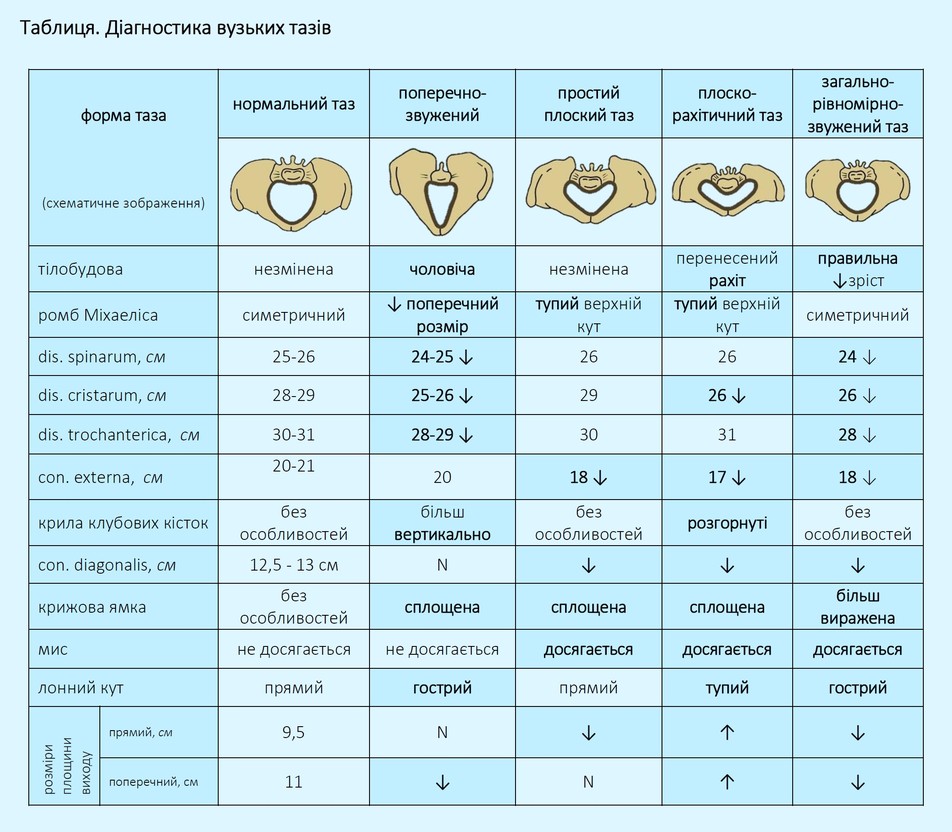
Почему мы можем уверенно говорить, что это именно так? Существует несколько признаков, которые указывают на половую принадлежность таза. В нашем случае мы видим мужской таз, потому что:
- Угол, который образует лобковая дуга, является прямым. В более типичных вариантах мужского таза он острый. У женщин этот угог тупой;
- Крылья подвздошной кости расположены вертикально и узко. У женщин они намного шире и ниже, там эти крылья более «раскрыты»;
- Мыс крестца у мужского таза сильнее выдаётся вперёд. Поэтому сверху полость малого таза у женщины похожа на овал, а у мужчин — на Микки Мауса. Хотя у женщин тоже похоже на Микки Мауса, только на растолстевшего.
Давайте посмотрим на женский таз, чтобы увидеть эти отличия:
На иллюстрации с женским тазом я выделил отличительные признаки, пронумеровав их соответственно списку выше:
А вот на этой иллюстрации вы можете увидеть толстого и худого Микки-Мауса — слева мужчина, а справа женщина:
Латинские термины из этой статьи:
- Pelvis;
- Discus interpubici;s
- Os coxae;
- Os sacrum;
- Os pubis;
- Os ishiaticus;
- Os ilium;
- Acetabulum;
- Foramen obturatorium;
- Ala ossis ili;
- Linea innominata;
- Linea arcuata;
- Promontorium;
- Distantia spinarum;
- Spina iliaca anterior superior;
- Crista iliaca;
- Distantia trochanterica;
- Trochanter major;
- Conjugata externa;
- Conjugata vera.
ПОХОЖИЕ ПОСТЫ
Узкий таз — причины, диагностика и лечение
До XVI века считалось, что кости таза во время родов расходятся, и плод рождается, упираясь ножками в дно матки. В 1543 году анатом Везалий доказал, что кости таза соединены неподвижно, и врачи обратили свое внимание на проблему узкого таза.
Несмотря на то, что в последнее время грубые деформации таза и высокие степени его сужения встречаются редко, проблема узкого таза не потеряла своей актуальности и сегодня — в связи с акселерацией и увеличением массы тела новорожденных.
Причины
Причинами сужения или деформации таза могут быть:
- врожденные аномалии таза,
- недостаточное питание в детском возрасте,
- болезни, перенесенные в детстве: рахит, полиомиелит и др.
- заболевания или повреждения костей и соединений таза: переломы, опухоли, туберкулез.
- деформации позвоночника (кифоз, сколиоз, деформация копчика).
- одним из факторов формирования поперечносуженного таза является акселерация, приводящая в период полового созревания к быстрому росту тела в длину при отставании роста поперечных размеров.
Виды
Анатомически узким считается таз, в котором хотя бы один из основных размеров (см. ниже) меньше нормального на 1,5-2 см и более.
Однако наибольшее значение имеют не размеры таза, а соотношение этих размеров с размерами головки плода. Если головка плода небольшая, то даже при некотором сужении таза несоответствия между ним и головкой рождающегося ребенка может и не быть, и роды совершаются естественным путем без всяких осложнений. В таких случаях анатомически суженный таз оказывается функционально достаточным.
Осложнения в родах могут возникать и при нормальных размерах таза — в тех случаях, когда головка плода больше, чем тазовое кольцо. В таких случаях продвижение головки по родовому каналу приостанавливается: таз практически оказывается узким, функционально недостаточным. Поэтому существует такое понятие, как клинически (или функционально) узкий таз. Клинически узкий таз — показание к кесареву сечению в родах.
Истинный анатомически узкий таз встречается у 5-7% женщин. Диагноз клинически узкого таза устанавливают только в родах по совокупности признаков, позволяющих выявить несоразмерность таза и головки. Этот вид патологии встречается в 1-2% всех родов.
Как измеряют малый таз?
В акушерстве исследование таза очень важно, так как его строение и размеры имеют решающее значение для течения и исхода родов. Наличие нормального таза является одним из главных условий правильного течения родов.
Наличие нормального таза является одним из главных условий правильного течения родов.
Отклонения в строении таза, особенно уменьшение его размеров, затрудняют течение естественных родов, а порой представляют непреодолимые препятствия для них. Поэтому при постановке беременной на учет в женскую консультацию и при поступлении в роддом помимо других обследований обязательно проводят измерение наружных размеров таза. Зная форму и размеры таза, можно прогнозировать течение родов, возможные осложнения, принимать решение о допустимости самопроизвольных родов.
Исследование таза включает осмотр, ощупывание костей и определение размеров таза.
В положении стоя осматривают так называемый пояснично-крестцовый ромб, или ромб Михаэлиса (рис. 1). В норме вертикальный размер ромба в среднем равен 11 см, поперечный — 10 см. При нарушении строения малого таза пояснично-крестцовый ромб выражен нечетко, форма и размеры его изменены.
После ощупывания костей таза проводят его измерение с помощью тазомера (см. рис. 2а и б).
Основные размеры таза:
- Межостный размер. Расстояние между верхними передними подвздошными остями ([1] на рис. 2а) в норме равно 25-26 см.
- Расстояние между наиболее отдаленными точками подвздошных гребней ([2] на рис. 2а) — 28-29 см, между большими вертелами бедренных костей ([3] на рис. 2а) — 30-31 см.
- Наружная конъюгата — расстояние между надкрестцовой ямкой (верхний угол ромба Михаэлиса) и верхним краем лобкового симфиза (рис. 2б) — 20-21 см.
Первые два размера измеряют в положении женщины лежа на спине с вытянутыми и сдвинутыми вместе ногами; третий размер измеряется при сдвинутых и слегка согнутых ногах. Наружная конъюгата измеряется в положении женщины лежа на боку с согнутой в тазобедренном и коленном суставах нижележащей ногой и вытянутой вышележащей.
Некоторые размеры таза определяются во время влагалищного исследования.
При определении размеров таза необходимо учитывать толщину его костей, о ней судят по величине так называемого индекса Соловьева — длине окружности лучезапястного сустава. Средняя величина индекса 14 см. Если индекс Соловьева больше 14 см, можно предположить, что кости таза массивные и размеры малого таза меньше ожидаемых.
Средняя величина индекса 14 см. Если индекс Соловьева больше 14 см, можно предположить, что кости таза массивные и размеры малого таза меньше ожидаемых.
Если необходимо получить дополнительные данные о размерах таза, соответствии его величине головки плода, деформации костей и их соединений, проводят рентгенологическое исследование таза. Но оно производится только по строгим показаниям. О размерах таза и соответствии его величине головки можно судить и по результатам ультразвукового исследования.
Влияние узкого таза на течение беременности и родов
Неблагоприятное влияние суженного таза на течение беременности сказывается лишь в последние ее месяцы. Головка плода не опускается в малый таз, растущая матка поднимается вверх и значительно затрудняет дыхание. Поэтому в конце беременности рано появляется одышка, она более выражена, чем при беременности с нормальным тазом.
Кроме того, узкий таз нередко приводит к неправильному положению плода — поперечному или косому. У 25% рожениц с поперечным или косым положением плода обычно имеется в той или иной степени выраженное сужение таза. Тазовое предлежание плода у рожениц с суженным тазом встречается в три раза чаще, чем у рожениц с нормальным тазом.
Ведение беременности и родов при узком тазе
Беременные с узким тазом относятся к группе высокого риска в отношении развития осложнений, и в женской консультации должны находиться на специальном учете. Необходимо своевременное выявление аномалий положения плода и других осложнений. Важно точно определить срок родов, чтобы предупредить перенашивание беременности, которое при узком тазе особенно неблагоприятно. За 1-2 недели до родов беременным с узким тазом рекомендуется госпитализация в отделение патологии для уточнения диагноза и выбора рационального метода родоразрешения.
Течение родов при узком тазе зависит от степени сужения таза. При незначительном сужении, средних и малых размерах плода возможны роды через естественные родовые пути. Во время родов врач тщательно следит за функцией важнейших органов, характером родовых сил, состоянием плода и степенью соответствия головки плода и таза роженицы и при необходимости своевременно решает вопрос о кесаревом сечении.
Во время родов врач тщательно следит за функцией важнейших органов, характером родовых сил, состоянием плода и степенью соответствия головки плода и таза роженицы и при необходимости своевременно решает вопрос о кесаревом сечении.
Абсолютным показанием к кесареву сечению является:
- анатомически узкий таз III-IV степени сужения;
- наличие костных опухолей в малом тазе, препятствующих прохождению плода;
- резкие деформации таза в результате перенесенной травмы или заболеваний;
- разрывы лонного сочленения или другие повреждения таза, возникшие в ходе предыдущих родов.
Кроме того, показанием к кесареву сечению служит сочетание узкого таза с:
- крупными размерами плода,
- перенашиванием беременности,
- хронической гипоксией плода,
- тазовым предлежанием,
- аномалиями развития половых органов,
- рубцом на матке после кесарева сечения и других операций,
- указанием на наличие бесплодия в прошлом,
- возрастом первородящей старше 30 лет и т.д.
Кесарево сечение осуществляют в конце беременности до начала или с началом родовой деятельности.
что входит, как подготовиться к исследованию в МЕДСИ
Оглавление
Ультразвуковая диагностика – это тип обследования организма пациента с использованием звуковых волн определенной частоты. Основой для анализа является разница в отражении таких волн от тканей различной структуры.
Данная процедура позволяет выявить заболевания и патологии, определить уплотнения в органах. Она является точной и совершенно безопасной, поэтому может использоваться неоднократно даже в течение небольшого промежутка времени. Такое исследование не требует хирургического вмешательства, а результат сразу же отображается на мониторе врача, который выполняет обследование.
Как проводится процедура
УЗИ органов малого таза у мужчин не занимает много времени и не требует восстановительных процедур после. Порядок проведения обследования зависит от его типа и от органов, которые необходимо исследовать.
Порядок проведения обследования зависит от его типа и от органов, которые необходимо исследовать.
При назначении абдоминального анализа или доплерографии необходимо выполнить следующие действия:
- Пациент ложится на спину на кушетке и освобождает от одежды нижнюю часть живота
- Врач наносит на исследуемую область специальное средство, которое улучшает прохождение звуковых волн через ткани организма
- Затем он водит специальным датчиком по животу пациента, а результаты отображаются на мониторе и фиксируются в протоколе
При таком типе УЗИ малого таза мужчине необходимо сперва пройти процедуру с полным мочевым пузырем, а затем – с пустым.
При трансректальном исследовании порядок действий несколько отличается:
- Больной должен освободить от одежды нижнюю часть тела, разместиться на кушетке в положении лежа на боку и согнув ноги в коленях
- Врач надевает на датчик защитное средство (презерватив) и смазывает его гелем для лучшей передачи ультразвука
- Датчик вводится в прямую кишку пациента, данные передаются на экран и отмечаются в бумагах
Доплерографическое исследование отличается результатами – в таком случае отображаются сосуды, размеченные разными цветами, что позволяет определить качество и скорость кровотока. Провести же его можно при помощи одного из вышеперечисленных способов.
Время, затрачиваемое на процедуру, составляет не более 20 минут.
Что входит в обследование?
УЗИ органов таза у мужчин включает в себя комплексный анализ нескольких органов. Это:
- Простата – эндокринная железа, которая защищает мочевой пузырь от инфекции, а также вырабатывает ряд гормонов и секретов, поддерживающих репродуктивное здоровье
- Семенные пузырьки – железы со структурой в виде ячеек, в которых образуется семенная жидкость
- Мочевой пузырь – орган, который необходим для накопления и выведения мочи из организма
- Прилегающие структуры и лимфоузлы
При исследовании состояния семенных пузырьков и протоков используются абдоминальное и трансректальное обследования. Они определяют наличие в органе нехарактерных для его структуры элементов. Трансректальный способ позволяет выявить наиболее мелкие образования и уплотнения.
Они определяют наличие в органе нехарактерных для его структуры элементов. Трансректальный способ позволяет выявить наиболее мелкие образования и уплотнения.
УЗИ мочевого пузыря проводится абдоминально, причем вначале с заполненным уриной органом, а затем второй раз – с опустошенным. Это необходимо, чтобы выявить, насколько полно данная жидкость выводится из тела. Исследование помогает определить наличие конкрементов и иных патологий или новообразований.
При обследовании простаты измеряют ее объем, определяют форму и структуру, а также наличие или отсутствие каких-либо патологий. У мужчин старше сорока лет она часто увеличивается в размерах более, чем необходимо организму для корректного функционирования.
Также исследования позволяют определить проходимость сосудов органов малого таза и скорость кровотока в них, что также важно для правильного функционирования структурных элементов мочеполовой системы.
УЗИ позволяет обследовать прилегающие к мочевому пузырю и простате ткани и лимфатические узлы. Эта возможность особенно важна, когда диагностируется воспаление, но его природа непонятна или не определена.
Органы малого таза расположены довольно близко друг к другу. Высока вероятность того, что инфекция, попавшая в один их них, быстро поразит и все прочие. Именно поэтому необходимо регулярно проходить комплексное обследование.
Показания к проведению обследования
Врачи назначают УЗИ органов таза мужчинам при наличии таких симптомов:
- Боли при мочеиспускании
- Невозможность или чрезмерно частое выделение урины (особенно в ночное время)
- Дискомфорт и болезненные ощущения в нижней части живота
- Появление крови или гноя в моче
- Проблемы с потенцией
- Невозможность зачатия
- Наличие заболеваний, которые передаются половым путем
- В анализах мочи есть отклонения от нормы
- Боли невыясненного характера в паху
Также мужчинам с 40 лет необходимо регулярно проходить комплексное УЗИ органов малого таза, так как именно в этом возрасте увеличивается вероятность появления проблем и патологий в области мочеполовой системы.
Виды исследования
Для диагностики мужских органов таза используются три типа ультразвукового исследования:
- Абдоминальное
- Трансректальное
- Доплерографическое
Первый тип обследования проводится при помощи датчика, который позволяет осматривать органы через стенку брюшной полости – врач водит прибором по животу пациента, а на монитор проецируется изображение. Это точная и безболезненная процедура. Она позволяет выявить множество патологий и заболеваний, в том числе обнаружить камни (конкременты) в мочевом пузыре, изменение размеров стенок в органах, наличие новообразований.
Трансректальное УЗИ необходимо, когда абдоминальное исследование нельзя использовать (из-за раны на животе или из-за невозможности полностью заполнить или опустошить мочевой пузырь) либо оно не дает достаточно детальных результатов. При этом введение датчика в задний проход пациента может быть довольно болезненным, поэтому такой метод стараются не применять без крайней необходимости. Его можно использовать для поиска очень маленьких опухолей или кист.
Доплерография позволяет обнаружить нарушения и патологии в сосудах и оценить их способность переносить кровь к клеткам тела: диаметр, проходимость, скорость кровотока, толщину стенок. Исследование визуализирует их разными цветами на экране. Оно представляет собой дополнительное сканирование при использовании любого из двух методов, описанных выше. Такое УЗИ с доплерографией называется дуплексным.
Какие заболевания можно выявить
УЗИ органов малого таза у мужчин способно помочь в диагностике ряда нарушений и болезней. Это:
- Воспаление предстательной железы (простатит) в острой или хронической форме
- Мочекаменная болезнь и наличие конкрементов (камней и песка)
- Болезнь семенных каналов (везикулит)
- Нарушения в работе мочевого пузыря (цистит)
- Онкологические образования (злокачественные опухоли)
- Аденома простаты
- Кисты, полипы, доброкачественные опухоли
- Заболевания сосудов семенников, яичек
- Проблемы с кровообращением в тканях органов
Для выявления подобных недугов на ранней стадии рекомендуется время от времени проходить профилактический осмотр, а при появлении малейших симптомов сразу же обращаться к врачу.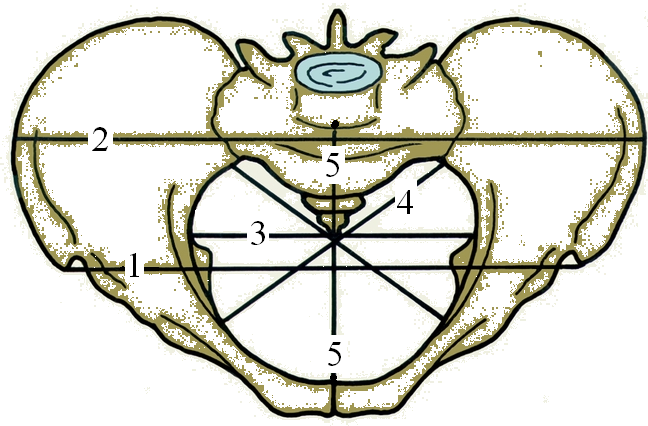
Подготовка к процедуре
Для разных типов УЗИ органов малого таза у мужчин подготовка несколько отличается.
Перед проведением абдоминального исследования необходимо:
- Придерживаться диеты в течение двух или трех дней. Это нужно, чтобы исключить вероятность чрезмерного газообразования в кишечнике, поскольку оно мешает качественному обзору при обследовании:
- В дни подготовки пища должна быть нежирной (допустимы рыба, мясо и птица), можно есть каши, твердые сыры и пить некрепкий чай
- Из рациона должны быть исключены молочные продукты, жирные мясные и рыбные блюда, овощи, фрукты, кофе, алкоголь
- Последний прием пищи накануне вечером должен быть не позднее 18 часов
- В тот же вечер желательно сделать клизму
- Если пациент страдает избыточным метеоризмом, то ему стоит выпить лекарственное средство, которое способно отрегулировать данный процесс. Об этом стоит посоветоваться с врачом
- Обследование должно проводиться натощак
- Перед УЗИ нельзя курить
- За час до процедуры необходимо выпить от полулитра до литра воды, так как при наполненном мочевом пузыре ультразвук проходит гораздо лучше
- Часто бывает необходимо провести обследование органа на предмет выводимости урины из организма. Для этого нужно повторить процедуру, но уже с опустошенным мочевым пузырем
Трансректальное исследование требует иной подготовки:
- Накануне необходимо использовать препараты для очистки прямой кишки. При выборе средства рекомендуется проконсультироваться с лечащим врачом
- Другой вариант подготовки – в день исследования (за 2-3 часа до него) применить клизму
- При стандартной процедуре наполненности мочевого пузыря не требуется, но изредка (когда необходимо выявление причин бесплодия, эректильных нарушений др.
 ) врач может назначить обследование с полным пузырем. В таком случае необходимо выпить 0,5-1 литр воды
) врач может назначить обследование с полным пузырем. В таком случае необходимо выпить 0,5-1 литр воды
Для доплерографии необходима подготовка, аналогичная таковой для метода исследования, который будет использоваться.
Если необходимо провести срочное исследование из-за травмы или по другим причинам, то оно проводится без подготовки.
Результаты обследования
Во время проведения УЗИ данные отображаются на мониторе и фиксируются врачом в специальном протоколе, который содержит сравнение полученных показателей с нормативными. Диагностом оцениваются:
- Размеры и форма органов малого таза: они не должны быть патологически увеличены или уменьшены, а их форма должна оставаться четкой, однородной и хорошо различимой. Не должно быть кист и опухолей
- Их местоположение: органы не должны быть смещены
- Эхогенность тканей (их способность отражать ультразвук). Существуют нормальный, сниженный и повышенный типы эхогенности, а также возможно полное ее отсутствие
Помимо вышеуказанных данных оценивается соответствие фактических размеров органов нормальным показателям:
- Семенные пузырьки – не более 1 см
- Объем предстательной железы – до 30 см3
- Размеры простаты:
- Поперечный – 27-43 мм
- Переднезадний – 16-23 мм
- Верхнепередний – 24-41 мм
- Стенка мочевого пузыря – не толще 0,5 см
Преимущества и недостатки УЗИ
Использование в качестве метода диагностики УЗИ органов малого таза у мужчин имеет ряд плюсов и минусов.
Преимущества:
- Безболезненность (в случае с трансректальным способом – малоболезненность)
- Не требуется разрезов брюшной полости
- Высокая точность и информативность
- Безопасность (не используется рентгеновское излучение)
- Результаты сразу же видны на мониторе
- Дает полную картину как строения и структуры органов, так и их локализации
- Отображает новообразования, нарушения в работе сосудов
- Позволяет диагностировать нарушения на начальной стадии
- Процедура недолгая – занимает до двадцати минут
К минусам ультразвукового обследования можно отнести:
- Дискомфорт при трансректальном УЗИ
- Сложность проведения абдоминального исследования при наличии ран или травматичных высыпаний в области живота
- В случае сильных болей пациенту может быть трудно принять нужную для обследования позу
Преимущества проведения процедуры в МЕДСИ
- Новейшие аппараты моделей Pro Focus 2202, Philips iU22 для проведения УЗИ малого таза у мужчин позволяют диагностировать заболевания наиболее точно
- Ведущие врачи (кандидаты медицинских наук) квалифицированно расшифруют результаты, дадут рекомендации по профилактике заболеваний мочеполовой системы
- Проконсультироваться с профессионалом можно в удобное время и в удобном месте, так как в Москве находится более 20 клиник МЕДСИ, а записаться на прием возможно по телефону 8 (495) 021-47-02
- Ультразвуковые аппараты подходят для взрослых и детей
- Возможно проведение срочного исследования
Узкий таз, описание заболевания на портале Medihost.
 ru
ruУзкий таз – это специализированное понятие, применяемое только в акушерской практике, которое включает в себя особенности строения костей таза роженицы или беременной.
Причины узкого тазаОсновная причина, приводящая к развитию такой патологии, как узкий таз, это нарушение внутриутробного развития девочки, когда неправильное питание матери провоцирует неправильное формирование костей, и костей таза, в том числе, и у плода.
Факторы риска, провоцирующие нарушение правильного формирования костей таза:
- некачественные условия жизни;
- укорочение нижней конечности;
- неполноценное питание;
- полиомиелит;
- травмирующее воздействие на кости таза, нижние конечности и позвоночник;
- рахит и тяжелые трудовые нагрузки в детстве;
- сильные стрессы;
- чрезмерные физические нагрузки;
- ношения стягивающей одежды во время беременности;
- невысокий рост женщины;
Понятие узкого таза имеет две разновидности:
Анатомически узкий таз. Диагностируется при обнаружении уменьшения его размеров по сравнению с нормальными показателями, даже на несколько сантиметров.
Клинически узкий таз. Диагностируется при обнаружении несоответствия размеров таза роженицы и головки плода. Может определяться даже при нормальных размерах таза, если плод крупный. Если при анатомически узком размере таза плод имеет небольшие размеры, клинический узкий таз не диагностируется.
Для благополучного родоразрешения необходимо своевременное выявление узкого таза, для сохранения жизни роженице и ребенку.
Симптомы узкого тазаУзкий таз не имеет влияния на течение беременности, и проявляться может только при наступлении родов. Это состояние устанавливается при помощи специальных измерений, которые осуществляют акушерка или врач.
Симптомы узкого таза в родах:
- Болезненные и не приводящие к продвижению плода схватки.
- Отсутствие синхронности в открытии шейки матки и продвижении плода.

- Отек наружных половых органов и шейки матки.
- Отсутствие самостоятельного мочеиспускания у роженицы.
- Болезненность в нижнем сегменте матки.
- Сбор анамнеза жизни роженицы. Выявление травм, операций и заболеваний, которые она перенесла в детстве и подростковом возрасте. Следует особенно внимательно отнестись к наличию рахита, травмам нижних конечностей и таза, патологиям позвоночника.
- Сбор гинекологического анамнеза, с подробной информацией о начале месячных, их регулярности, имеющихся беременностях и родах, весе, уже родившихся детей.
- Проведение общего осмотра: масса, рост беременной, форма живота, подвижность суставов, видимое искривление позвоночника.
- Данные рентгенологии, уточняющие внутренние размеры таза (это исследование проводится после 38-ой недели).
- УЗИ, для уточнения внутренних размеров таза.
В родах диагноз клинически узкого таза подтверждается на основании определенного списка признаков:
- При начале родовой деятельности головка плода не прижимается к входу в малый таз. Это состояние определяется при помощи приема Леопольда – наружное исследование, при помощи которого определяется подвижность головки плода.
- Запоздалое излитие околоплодных вод, их отсутствие в момент открытия шейки матки.
- Неспокойное поведение роженицы.
- Затяжные роды. Нормативы для первородящих составляют не более 18 часов, если женщина повторнородящая, то время не более 14 часов.
Основная задача гинеколога, который ведет беременную с таким диагнозом – своевременная установка узкого таза, когда его размер не соответствует головке плода. В некоторых случаях оптимальным решениям является кесарево сечение, чтобы избежать негативных последствий для роженицы и ребенка.
Анатомия, брюшная полость и таз, входное отверстие таза — StatPearls
Введение
Входное отверстие таза или верхняя часть таза — это анатомическая граница между истинным тазом внизу и ложным тазом вверху. Между мужским и женским тазом существуют ощутимые генетические и гормональные различия, связанные с репродуктивной функцией.
Между мужским и женским тазом существуют ощутимые генетические и гормональные различия, связанные с репродуктивной функцией.
В акушерстве вход в таз — это входная дверь в родовые пути. Головная конечность плода должна располагаться и адекватно адаптироваться для сравнения меньшего диаметра с наибольшим диаметром пространства, ограниченного анатомической линией входа в таз матери.
Форма входного отверстия зависит от общей формы таза в соответствии с традиционной классификацией Колдвелла и Молоя [1]. Размеры его переднезаднего, косого и поперечного диаметров варьируются в зависимости от морфологического типа таза. Пропорции формы внутренних тазовых пространств соответствуют пропорциям крестцовой области Михаэлиса.
Имеются радиологические доказательства того, что внутритазовое пространство изменяется в зависимости от позы пациента.Позиция, занимаемая обследуемым, влияет на значения поперечного и передне-заднего диаметров. Эти данные чрезвычайно полезны для облегчения проникновения плода в истинный таз и для поддержки фазы расширения родов [2].
Метод оценки диаметров лоханок и их приспособляемости (подвижности) был бы полезен для диагностики «сокращенного таза» и избежания последствий для здоровья матери и новорожденного, которые могут быть связаны с затяжными родами и оперативными родами. .
Структура и функции
Костная анатомия
Входное отверстие таза включает три из четырех частей, из которых состоит костный таз. Край таза включает первый крестцовый сегмент, подвздошную и лобковую части, но не седалищную кость.
Входное отверстие в тазу очерчено гребнем кости, который определяет его границу (край таза), который позже будет относиться к мысу крестца. Продолжая вправо и влево в направлении вниз и латерально в направлении подвздошной кости, переходя на закругленный край, отделяющий крестцовые основания от передней поверхности самого крестца: linea terminalis.Он продолжается вбок, преодолевая крестцово-подвздошные суставы, вдоль подвздошно-гребенчатых линий в их начальной части (linea innominata, дугообразные линии) подвздошной кости (также называемой «безымянной») и продолжается к грудной линии лобковой кости (гребни). и закрывается перед лобковым симфизом, проходя через верхне-задний край подвздошно-лобковых ветвей и лобковый бугорок.
и закрывается перед лобковым симфизом, проходя через верхне-задний край подвздошно-лобковых ветвей и лобковый бугорок.
Глядя на внутреннюю поверхность подвздошной кости, можно увидеть, что дугообразная линия заканчивается за передним углом, разделяющим верхнюю и нижнюю части ушной поверхности, сочлененной с крестцом.Следуя воображаемой линии, которая продолжается кзади, край таза продолжается к задней верхней подвздошной ости после прохождения через нижний бугорок подвздошной кости. Таким образом, по аналогии, лобковый бугорок и пространство лонного симфиза являются передним мостом соединения двух половин тазового входа, в то время как верхняя задняя подвздошная ость (SIPS) и пространство между подвздошными суставами (крестцово-подвздошные суставы и передняя и задняя связки) являются крайними точками заднего моста.
Висцеральные структуры
Сигма пересекает верхнюю часть таза с корнем мезосигмы (который находится на уровне левого крестцово-подвздошного сустава), мочеточником и семявыносящим протоком. Иногда даже слепая кишка и отросток спускаются в таз от правой подвздошной ямки, около правого крестцово-подвздошного сустава. Купол мочевого пузыря имеет тенденцию выступать за верхний пролив, когда мочевой пузырь заполнен, вместе с медиальной пузырно-пупочной связкой (остатки урахуса) и медиальными пузырно-пуповинными складками (остатки пупочных артерий).Теменная брюшина оказывается самой глубокой теменной структурой, которая узко пересекает верхнюю часть таза.
Эмбриология
Скелет таза формируется путем конденсации мезенхимы и эндохондральной оссификации. Первый очаг окостенения развивается в подвздошной кости в раннем плодном периоде. Множественные участки окостеняют и продолжают развиваться после рождения до подросткового возраста.
Таз плода, включая подлобковый угол, ширину и глубину седалищной вырезки, зависит от пола.Однако рост седалищной и лобковой кости и седалищно-лобковые индексы с возрастом не изменяются. Гендерные различия в морфологии таза могут быть обнаружены у плодов через девять недель после оплодотворения (или через 11 недель после последней менструации) после активации половых хромосом [3].
Гендерные различия в морфологии таза могут быть обнаружены у плодов через девять недель после оплодотворения (или через 11 недель после последней менструации) после активации половых хромосом [3].
Соединения и сочленения хрящей в тазу важны для образования тазового кольца в ограниченный период: от 54 до 60 дней после оплодотворения, примерно в восемь недель эмбрионального периода или 10 недель беременности.Нормальный период необходим для инициирования эффективных движений плода, которые могут вызвать механические силы и повлиять на нормальное развитие скелета. Движение плода также может объяснить некоторые изменения формы таза, наблюдаемые позже. Наблюдения, проведенные позже, во время внутриутробного периода, показали, что наиболее частая форма входного отверстия таза одинакова у полов: андроидный тип у 56% плодов мужского пола и 54% плодов женского пола. Похоже, это указывает на важность факторов окружающей среды в определении формы таза.[3]
Кровоснабжение и лимфатика
Разделение подвздошных сосудов, общих на наружную и внутреннюю подвздошные кости, происходит перед крестцово-подвздошным суставом. Внутренние подвздошные сосуды спускаются в таз, а внешние подвздошные сосуды проходят вдоль медиального живота поясничной мышцы параллельно верхнему краю тазового края. То же самое делают и внутренние запирательные сосуды на нижнем крае.
Структура, которая наиболее близко проходит вдоль тазового края края таза, по-видимому, является остатком пупочной артерии, расположенной над обструктивным сосудисто-нервным пучком в контакте с костно-связочной плоскостью входа в таз.Средняя крестцовая артерия берет начало от брюшной аорты под углом, образованным выходом общих подвздошных артерий, затем проходит над крестцовым мысом и спускается к копчику. Позадилонная ветвь надчревной артерии (ветвь наружной подвздошной артерии) обходит край таза в его переднем полукруге.
То же самое происходит с сосудами яичников (но не с яичками, которые входят в паховый канал через внутреннее отверстие) и круглой связкой матки с ее сосудами.
Нервы
Запирательный нерв должен пересекать верхний тазовый узкий и четвертый и пятый поясничные корешки пояснично-крестцового сплетения. Латерально-позвоночная цепь ортосимпатической системы проходит впереди крестцовых оснований.
Верхнее (верхнее) подъязычное сплетение проходит сначала кпереди от брюшной аорты, а затем впереди крестцового мыса, опускаясь и смешивая свои волокна с нижним внутримозговым подъязычным сплетением. Соединение верхнего и нижнего сплетений обеспечивает иннервацию желудочно-кишечных и половых органов в тазу.[4]
Мышцы
Несколько миофасциальных структур вставляются на костный край входного отверстия таза, в то время как многие сосудистые, нервные и висцеральные структуры обходят его стороной, которые могут быть заинтересованы в факторах сжатия, когда головка плода вот-вот задействуется внутри таза на последней неделе беременности.
Мышечные структуры
На краю таза (край таза) нижняя часть подвздошно-поясничной мышцы вставляется сзади, охватывая крестцово-подвздошный сустав, прежде чем мышечный желудок продвинется вперед к лобку, скользя параллельно краю таза. с его медиальной границей.Покрывается полосой, которая продолжается ниже, после прохождения дугообразной линии, на верхнем прикреплении мышцы obturator internus . Грудная мышца берет начало вперед по отношению к лобково-гребешку верхнего узкого таза. малая поясничная мышца , непостоянная, может прикрепляться непосредственно к грудной линии и ее связке. [5]
Связки и повязки
Передняя продольная связка, идущая кпереди по всей длине позвоночного столба, продолжается надкостницей крестца на уровне мыса.Небольшой пучок передних подвздошно-поясничных связок, который является частью фиброзной капсулы крестцово-подвздошного сустава, имеет криволинейный нисходящий ход, который вставляется вперед по дугообразной линии [6]. Паховая связка имеет основное передне-нижнее прикрепление к лобковому бугорку. Он продолжается лакунарной связкой, образуя прочное утолщение в виде подвздошно-гребенчатой связки, которое находится на продолжении безымянной линии подвздошной кости .
Он продолжается лакунарной связкой, образуя прочное утолщение в виде подвздошно-гребенчатой связки, которое находится на продолжении безымянной линии подвздошной кости .
Паховая связка является продолжением фасции поперечной мышцы живота, которая начинается сзади от поясничной области и является продолжением грудопоясничной фасции.Подвздошно-поясничные связки утолщаются и переходят в грудопоясничную фасцию на передней стороне боковой поверхности позвоночника.
Физиологические варианты
Морфология тазового входа
Общая форма таза была определена в исторической публикации 1930-х годов Колдуэллом и Молоем. Форма окружности таза узкая. Внутреннее пространство таза зависит от общей формы самого таза.
Форма женского таза была разделена на четыре класса Caldwell и Moloy, которые сообщают о следующих пропорциях в популяции из 147 случаев: гиноидный, 41.4%; андроид, 32,5%; антропоидный — 23,5% и платипеллоидный — 2,6%. Каждый из них имеет свои особенности, касающиеся ширины подлобкового угла, высоты таза, поперечных диаметров трех плоскостей таза (вход, средний таз, выход) и формы окружности верхнего узкого таза [1 ].
Вход в гиноидный таз имеет яйцевидную форму с поперечным диаметром чуть больше переднезаднего диаметра. Таз андроида имеет форму сердца, с наибольшей шириной поперечного диаметра, смещенной в сторону крестца.Акушерский конъюгат антропоидного таза намного больше поперечного диаметра. В пластинчатом тазу входное отверстие широкое и очень узкое. Форма зависит как от генетических факторов, так и от факторов окружающей среды, таких как питание и образ жизни. Дефицит пищи или инфекционные заболевания приводят к деформациям таза, которые, к счастью, остались в прошлом. Тяжелые формы подросткового сколиоза могут влиять на морфологию таза, а также на врожденный вывих бедра и, вероятно, также на осанку плода в утробе матери (неопубликованные личные наблюдения).
Исследование Abitbol 1996 г. коррелирует морфологию таза с такими факторами, как гормональный тонус, возраст, в котором достигается вертикальное положение и ходьба, и интенсивная спортивная активность в подростковом возрасте [7].
Ориентация тазового входа
Тазовый входной канал имеет наклон примерно от 55 до 60 градусов по отношению к анатомической горизонтальной плоскости. Большой или малый углы означают ретроверсию или антеверсию таза, а также задний или передний наклон таза. Общий наклон таза поддерживается напряжением баланса между различными мышечными и фасциальными анатомическими компонентами.Грудопоясничная фасция играет фундаментальную роль в статике и динамике таза и в его отношениях с плечевым поясом, что важно для поддержания осанки, ходьбы и скоординированных движений конечностей. Согласно Cottingham (1988), передний наклон соответствует общему ортосимпатическому тону, а задний наклон таза соответствует относительному парасимпатическому тону. [8] [9]
Мышцы, которые поддерживают наклон, — это в основном мышцы брюшного «бокса»: передние и боковые мышцы живота (которые своими связками участвуют в формировании паховой связки), паравертебральные мышцы, большая поясничная мышца и мышца мышцы грушевидной мышцы; торакоабдоминальная диафрагма и тазовое дно.В группе мышц подколенного сухожилия мышца biceps femoris упоминается из-за ее проксимального прикрепления к седалищному бугру в продолжение крестцово-бугристой связки, которая является одним из основных утолщений комплекса крестцово-пояснично-грудной фасции.
Клиническая значимость
Наружная морфология таза и вход в таз
Традиционная внешняя тазовая мера Боделока возникла из гипотезы о том, что внешние формы и размеры таза соответствуют внутренним.Текущая литература подтверждает эту корреляцию. [10]
Можно отследить и измерить косой диаметр, поперечный диаметр и передне-задний или сопряженный диаметр входного отверстия таза. Форма входного патрубка регулируется относительными пропорциями между поперечным диаметром и акушерским конъюгатом. [11]
Крестцовая ромбовидная область будет внешне соответствовать входному отверстию в тазу: поперечный и продольный диаметры крестцовой области Михаэлиса будут иметь определенные взаимные отношения для каждого типа таза, соответствующие форме входного отверстия в тазу.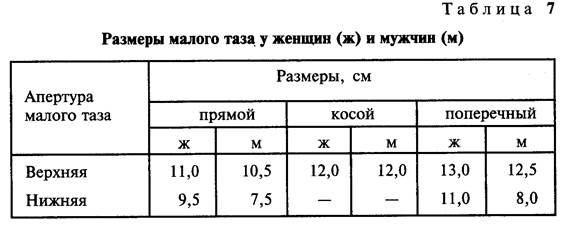 Поперечный диаметр крестцовой области в форме ромба Михаэлиса — это расстояние между двумя задними верхними подвздошными ости (PSIS). [12] Продольный диаметр описан между верхушкой остистого отростка пятого поясничного позвонка вверху и верхней границей межъягодичной борозды, соответствующей четвертому-пятому крестцовому сегменту.
Поперечный диаметр крестцовой области в форме ромба Михаэлиса — это расстояние между двумя задними верхними подвздошными ости (PSIS). [12] Продольный диаметр описан между верхушкой остистого отростка пятого поясничного позвонка вверху и верхней границей межъягодичной борозды, соответствующей четвертому-пятому крестцовому сегменту.
Два диаметра крестцовой ромбовидной области имеют одинаковые размеры или продольный диаметр больше поперечного (обратное бывает редко), и они пересекаются в своей средней точке.Может случиться так, что поперечный диаметр, пересекающий продольный на уровне второго крестцового сегмента, разделит последний на две неравные части: верхняя часть продольного диаметра короче нижней.
Динамика биомеханического движения будет разной в зависимости от морфологии таза по одному и тому же принципу. Анатомия фасции сторон крестцовой ромбовидной области, которая регулирует ее форму и движение, соответствует фасциальным утолщениям, которые являются частью крестцового комплекса грудопоясничной фасции, которая окружает крестцово-подвздошные суставы как сзади, так и от подвздошно-поясничных связок. спереди.Биомеханические свойства лент будут иметь последствия изнутри наружу и наоборот. [6] Форма задней мышечной и жировой ткани соответствует общей морфологии таза. Классификация следующая: гинекоидный таз соответствует круглой форме ягодиц, платипеллоидный таз — треугольной форме, антропоидный таз — квадратной форме, а таз андроида — трапециевидной ягодичной форме [13].
Диаметр крестцовой области использовался для выявления цефало-тазовой диспропорции с последующими осложненными родами и дистоцией, что привело к корреляции между поперечным диаметром и осложнениями во время родов.[12] [10] [14] [15]
Диаметр входного отверстия таза
Входной канал таза имеет неправильную окружность; можно определить три диаметра.
Переднезадний (или «сопряженный») диаметр — это расстояние между лобковым симфизом и крестцовым мысом. Три расстояния:
Три расстояния:
Анатомический конъюгат или истинный: измеряется между мысом крестца и верхним краем лонного симфиза и в среднем составляет 11,0 см
Акушерский конъюгат: измеряется от мыса крестца до точки больше всего выпячивается на тыльной стороне лобкового сочленения, примерно на 1 см ниже его верхней границы.Его средний размер 10,5 см; это меньший переднезадний диаметр.
Диагональный конъюгат: измеряется между мысом крестца и нижним краем лонного симфиза, среднее значение — 12,5.
Переднезадний диаметр можно также оценить с помощью наружной пельвиметрии с использованием различных типов тазовых трубок. Согласно классическому объяснению Бауделока, внешний конъюгат измеряется от верхнего края лобкового симфиза спереди до первого крестцового сегмента сзади («впадина в одном сантиметре под остистым отростком пятого поясничного позвонка»), его размеры составляют около 20 см.[10]
Наклонный диаметр — наибольший из трех; это расстояние между дугообразной линией около крестцово-подвздошного сочленения сзади и лобково-гребенчатой линией спереди. Это диаметр, на котором представлена головка плода; он измеряет около 12 см. Поперечный диаметр — это расстояние между двумя безымянными линиями в их самом широком месте и составляет примерно 13 см. Вход головки плода в выемку таза обычно происходит путем поворота от косого диаметра к поперечному диаметру.Наружная пельвиметрия также позволяет оценить поперечный диаметр, измеряя расстояние между двумя верхними задними ости подвздошной кости (PSIS). Среднее расстояние между двумя PSIS составляет около 11 см. [10]
Прочие вопросы
Эндопротезная биомеханическая динамика
Интересное продольное исследование 2016 года, опубликованное на PNAS, показывает, что форма таза у обоих полов не статична, а меняется с возрастом. Кажется, что морфология таза меняется каждые два десятилетия из-за формы повторного моделирования, общего изменения формы кости. [16] У женщин тазовая форма с наибольшим внутренним диаметром присутствует в возрасте от 20 до 40 лет: возраст половой зрелости и беременности с меньшим риском.
[16] У женщин тазовая форма с наибольшим внутренним диаметром присутствует в возрасте от 20 до 40 лет: возраст половой зрелости и беременности с меньшим риском.
Два радиологических исследования в МРТ изучали возможность оценки внутритазового диаметра субъектов, находящихся в разных позах: в положении лежа на спине, на четвереньках (опираясь на руки и колени) и в приседаниях на коленях. Выявлены существенные изменения в изменении положения с уменьшением диаметров конъюгата примерно на 3 мм, увеличением переднезадних диаметров средней плоскости и выходного отверстия на 4 и 5 мм, в то время как поперечные диаметры показывают прибавка около 15 мм.Исследование проводилось на двух группах женщин: беременных и небеременных. Результаты были такими же. Входное отверстие в тазу показало меньшую разницу, чем выходное отверстие и средний таз: это могло означать, что при изменении положения входное отверстие больше изменяет свою форму и наклон в горизонтальной плоскости, чем его поперечный диаметр. [2] [17]
В клинической акушерстве и остеопатии оценка качества движения задней части таза предлагается как общее указание на возможность родоразрешения через естественные родовые пути.Диаметр крестцовой области — это поперечный диаметр, который находится между двумя задними верхними подвздошными ости (PSIS), и продольный диаметр, протянутый между остистым апофизом пятого поясничного позвонка и началом межъягодичной борозды («алмазный тест, ”, Которые десятилетиями преподаются в остеопатической практике). Они должны увеличивать свою амплитуду, когда беременные женщины переходят из вертикального положения в положение на корточках. В зависимости от возможного ограничения амплитуды диапазона движений сустав (крестцово-подвздошный, бедренный или лобковый) или можно предположить фасциальную / связочную дисфункцию.
Пельвиметрия и акушерство: история и современность
Классическая наружная пельвиметрия, главным представителем которой в XVIII веке был французский врач Боделок Ж. Л., была заброшена с наступлением технологической эры. Это была попытка объяснить причины дистоции при родах, не имея средств для ее решения.
Л., была заброшена с наступлением технологической эры. Это была попытка объяснить причины дистоции при родах, не имея средств для ее решения.
В первые десятилетия двадцатого века рентгенологическое обследование дало новый импульс статической тазовой оценке с возможностью прямого измерения внутреннего диаметра; однако и этот метод разочаровал.МРТ упростила и повысила точность измерений благодаря воспроизводимости сканирования. Возможность записывать изображения в движении позволила увидеть живые роды и подтвердить, что изменение положения роженицы изменяет внутренний диаметр таза [2]. Эта информация была интуитивно известна и использовалась акушерами на протяжении нескольких столетий.
Доказательства, полученные в результате радиологических исследований, дают рациональную поддержку исследованиям и определению клинических испытаний внешней пельвиметрии.Настоящий качественный тест в пельвиметрии, который в настоящее время предлагается в акушерских и остеопатических условиях, имеет некоторые практические ограничения, такие как отсутствие стандартизации теста, сложность для большинства беременных женщин, находящихся на ближайшем сроке беременности, плавно пройти через приседания и отсутствие справочные кривые и значения отсечки.
Дополнительное обучение / вопросы для повторения
Рисунок
Таз, оси таза, плоскость входа, ось полости, плоскость выхода, вертикальное сечение.Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- SWENSON PC. Анатомические вариации женского таза; классификация Колдуэлла-Молоя. Радиология. 1947 Май; 48 (5): 527. [PubMed: 20240130]
- 2.
- Reitter A, Daviss BA, Bisits A, Schollenberger A, Vogl T., Herrmann E, Louwen F, Zangos S. Создают ли беременность и / или смена положения больше места в тазу женщины? Am J Obstet Gynecol. 2014 декабрь; 211 (6): 662.e1-9. [PubMed: 24949546]
- 3.
- Окумура М., Исикава А., Аояма Т., Ямада С., Увабе С., Имаи Х.
 , Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
, Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153] - 4.
- Röthlisberger R, Aurore V, Boemke S, Bangerter H, Bergmann M, Thalmann GN, Djonov V. Анатомия мужского нижнего гипогастрального сплетения: что следует мы знаем, как сохранить нервную систему.Clin Anat. 2018 сентябрь; 31 (6): 788-796. [PubMed: 29577446] ,
- , 5. ,
- , Сиккарди, Массачусетс, Тарик, Массачусетс, Валле К., СтатПирлз [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 февраля 2021 г. Анатомия, костный таз и нижняя конечность, большая поясничная мышца. [PubMed: 30571039]
- 6.
- Willard FH, Vleeming A, Schuenke MD, Danneels L, Schleip R. Грудно-поясничная фасция: анатомия, функция и клинические аспекты. J Anat. 2012 декабрь; 221 (6): 507-36. [Бесплатная статья PMC: PMC3512278] [PubMed: 22630613]
- 7.
- Abitbol MM. Формы женского таза. Способствующие факторы. J Reprod Med. 1996 апр; 41 (4): 242-50. [PubMed: 8728076]
- 8.
- Cottingham JT, Porges SW, Richmond K. Сдвиги угла наклона таза и парасимпатического тонуса, вызванные манипуляциями с мягкими тканями Рольфингом. Phys Ther. 1988 сентябрь; 68 (9): 1364-70. [PubMed: 3420170]
- 9.
- Cottingham JT, Porges SW, Lyon T. Влияние мобилизации мягких тканей (лифтинг таза методом ролфинга) на парасимпатический тонус в двух возрастных группах.Phys Ther. 1988 Март; 68 (3): 352-6. [PubMed: 3279437]
- 10.
- Liselele HB, Tshibangu CK, Meuris S. Связь между внешней пельвиметрией и осложнениями при родоразрешении у африканских женщин. Acta Obstet Gynecol Scand. 2000 августа; 79 (8): 673-8. [PubMed: 10949233]
- 11.
- Бетти Л., Маника А. Человеческие различия в форме родовых путей значительны и географически структурированы. Proc Biol Sci. 24 октября 2018 г .; 285 (1889) [Бесплатная статья PMC: PMC6234894] [PubMed: 30355714]
- 12.

- Liselele HB, Boulvain M, Tshibangu KC, Meuris S. Рост матери и внешняя пельвиметрия для прогнозирования цефалопазовой диспропорции у первородящих африканских женщин: когортное исследование. BJOG. 2000 августа; 107 (8): 947-52. [PubMed: 10955423]
- 13.
- Куэнка-Герра Р., Кесада Дж. Что делает ягодицы красивыми? Обзор и классификация факторов, определяющих красоту ягодиц, и хирургические методы их достижения. Эстетическая Пласт Сург. 2004 сентябрь-октябрь; 28 (5): 340-7. [PubMed: 15666052]
- 14.
- Бансал С., Гулерия К., Агарвал Н. Оценка размеров крестцовой ромбовидной кости для прогнозирования сокращенного таза: пилотное исследование индийских первородящих. J Obstet Gynaecol India. 2011 Октябрь; 61 (5): 523-7. [Бесплатная статья PMC: PMC3257337] [PubMed: 23024521]
- 15.
- Kakoma JB. Показания к кесареву сечению и антропометрические параметры у первородящих из Руанды: предварительные результаты продольного исследования. Пан Афр Мед Дж. 2016; 24: 310. [Бесплатная статья PMC: PMC5267785] [PubMed: 28154665]
- 16.
- Фишер Б., Миттерокер П. Ковариация между формой таза человека, ростом и размером головы снимает акушерскую дилемму. Proc Natl Acad Sci U S. A. 2015 5 мая; 112 (18): 5655-60. [Бесплатная статья PMC: PMC4426453] [PubMed: 258]
- 17.
- Мишель С.К., Рейк А, Трейбер К., Зайферт Б., Чауи Р., Хуч Р., Маринчек Б., Кубик-Хуч Р.А. МРТ акушерская пельвиметрия: влияние положения при родах на размеры костей таза. AJR Am J Roentgenol. 2002 Октябрь; 179 (4): 1063-7. [PubMed: 12239066]
Анатомия, брюшная полость и таз, тазовый вход — StatPearls
Введение
Тазовый вход, или верхний таз узкий, является анатомической границей между истинным тазом внизу и ложным тазом вверху.Между мужским и женским тазом существуют ощутимые генетические и гормональные различия, связанные с репродуктивной функцией.
В акушерстве вход в таз — это входная дверь в родовые пути. Головная конечность плода должна располагаться и адекватно адаптироваться для сравнения меньшего диаметра с наибольшим диаметром пространства, ограниченного анатомической линией входа в таз матери.
Головная конечность плода должна располагаться и адекватно адаптироваться для сравнения меньшего диаметра с наибольшим диаметром пространства, ограниченного анатомической линией входа в таз матери.
Форма входного отверстия зависит от общей формы таза в соответствии с традиционной классификацией Колдвелла и Молоя.[1] Размеры его переднезаднего, косого и поперечного диаметров варьируются в зависимости от морфологического типа таза. Пропорции формы внутренних тазовых пространств соответствуют пропорциям крестцовой области Михаэлиса.
Имеются радиологические доказательства того, что внутритазовое пространство изменяется в зависимости от позы пациента. Позиция, занимаемая обследуемым, влияет на значения поперечного и передне-заднего диаметров. Эти данные чрезвычайно полезны для облегчения проникновения плода в истинный таз и для поддержки фазы расширения родов.[2]
Метод оценки диаметров внутритазовых пространств и их приспособляемости (подвижности) был бы полезен для диагностики «сокращенного таза» и избежания последствий для здоровья матери и новорожденного, таких как затяжные роды и оперативный рождение может включать.
Структура и функции
Костная анатомия
Входное отверстие таза включает три из четырех частей, из которых состоит костный таз. Край таза включает первый крестцовый сегмент, подвздошную и лобковую части, но не седалищную кость.
Входное отверстие в тазу очерчено гребнем кости, который определяет его границу (край таза), который позже будет относиться к мысу крестца. Продолжая вправо и влево в направлении вниз и латерально в направлении подвздошной кости, переходя на закругленный край, отделяющий крестцовые основания от передней поверхности самого крестца: linea terminalis. Он продолжается вбок, преодолевая крестцово-подвздошные суставы, вдоль подвздошно-гребенчатых линий в их начальной части (linea innominata, дугообразные линии) подвздошной кости (также называемой «безымянной») и продолжается к грудной линии лобковой кости (гребни). и закрывается перед лобковым симфизом, проходя через верхне-задний край подвздошно-лобковых ветвей и лобковый бугорок.
и закрывается перед лобковым симфизом, проходя через верхне-задний край подвздошно-лобковых ветвей и лобковый бугорок.
Глядя на внутреннюю поверхность подвздошной кости, можно увидеть, что дугообразная линия заканчивается за передним углом, разделяющим верхнюю и нижнюю части ушной поверхности, сочлененной с крестцом. Следуя воображаемой линии, которая продолжается кзади, край таза продолжается к задней верхней подвздошной ости после прохождения через нижний бугорок подвздошной кости. Таким образом, по аналогии, лобковый бугорок и пространство лонного симфиза являются передним мостом соединения двух половин тазового входа, в то время как верхняя задняя подвздошная ость (SIPS) и пространство между подвздошными суставами (крестцово-подвздошные суставы и передняя и задняя связки) являются крайними точками заднего моста.
Висцеральные структуры
Сигма пересекает верхнюю часть таза с корнем мезосигмы (который находится на уровне левого крестцово-подвздошного сустава), мочеточником и семявыносящим протоком. Иногда даже слепая кишка и отросток спускаются в таз от правой подвздошной ямки, около правого крестцово-подвздошного сустава. Купол мочевого пузыря имеет тенденцию выступать за верхний пролив, когда мочевой пузырь заполнен, вместе с медиальной пузырно-пупочной связкой (остатки урахуса) и медиальными пузырно-пуповинными складками (остатки пупочных артерий).Теменная брюшина оказывается самой глубокой теменной структурой, которая узко пересекает верхнюю часть таза.
Эмбриология
Скелет таза формируется путем конденсации мезенхимы и эндохондральной оссификации. Первый очаг окостенения развивается в подвздошной кости в раннем плодном периоде. Множественные участки окостеняют и продолжают развиваться после рождения до подросткового возраста.
Таз плода, включая подлобковый угол, ширину и глубину седалищной вырезки, зависит от пола.Однако рост седалищной и лобковой кости и седалищно-лобковые индексы с возрастом не изменяются. Гендерные различия в морфологии таза могут быть обнаружены у плодов через девять недель после оплодотворения (или через 11 недель после последней менструации) после активации половых хромосом [3].
Гендерные различия в морфологии таза могут быть обнаружены у плодов через девять недель после оплодотворения (или через 11 недель после последней менструации) после активации половых хромосом [3].
Соединения и сочленения хрящей в тазу важны для образования тазового кольца в ограниченный период: от 54 до 60 дней после оплодотворения, примерно в восемь недель эмбрионального периода или 10 недель беременности.Нормальный период необходим для инициирования эффективных движений плода, которые могут вызвать механические силы и повлиять на нормальное развитие скелета. Движение плода также может объяснить некоторые изменения формы таза, наблюдаемые позже. Наблюдения, проведенные позже, во время внутриутробного периода, показали, что наиболее частая форма входного отверстия таза одинакова у полов: андроидный тип у 56% плодов мужского пола и 54% плодов женского пола. Похоже, это указывает на важность факторов окружающей среды в определении формы таза.[3]
Кровоснабжение и лимфатика
Разделение подвздошных сосудов, общих на наружную и внутреннюю подвздошные кости, происходит перед крестцово-подвздошным суставом. Внутренние подвздошные сосуды спускаются в таз, а внешние подвздошные сосуды проходят вдоль медиального живота поясничной мышцы параллельно верхнему краю тазового края. То же самое делают и внутренние запирательные сосуды на нижнем крае.
Структура, которая наиболее близко проходит вдоль тазового края края таза, по-видимому, является остатком пупочной артерии, расположенной над обструктивным сосудисто-нервным пучком в контакте с костно-связочной плоскостью входа в таз.Средняя крестцовая артерия берет начало от брюшной аорты под углом, образованным выходом общих подвздошных артерий, затем проходит над крестцовым мысом и спускается к копчику. Позадилонная ветвь надчревной артерии (ветвь наружной подвздошной артерии) обходит край таза в его переднем полукруге.
То же самое происходит с сосудами яичников (но не с яичками, которые входят в паховый канал через внутреннее отверстие) и круглой связкой матки с ее сосудами.
Нервы
Запирательный нерв должен пересекать верхний тазовый узкий и четвертый и пятый поясничные корешки пояснично-крестцового сплетения. Латерально-позвоночная цепь ортосимпатической системы проходит впереди крестцовых оснований.
Верхнее (верхнее) подъязычное сплетение проходит сначала кпереди от брюшной аорты, а затем впереди крестцового мыса, опускаясь и смешивая свои волокна с нижним внутримозговым подъязычным сплетением. Соединение верхнего и нижнего сплетений обеспечивает иннервацию желудочно-кишечных и половых органов в тазу.[4]
Мышцы
Несколько миофасциальных структур вставляются на костный край входного отверстия таза, в то время как многие сосудистые, нервные и висцеральные структуры обходят его стороной, которые могут быть заинтересованы в факторах сжатия, когда головка плода вот-вот задействуется внутри таза на последней неделе беременности.
Мышечные структуры
На краю таза (край таза) нижняя часть подвздошно-поясничной мышцы вставляется сзади, охватывая крестцово-подвздошный сустав, прежде чем мышечный желудок продвинется вперед к лобку, скользя параллельно краю таза. с его медиальной границей.Покрывается полосой, которая продолжается ниже, после прохождения дугообразной линии, на верхнем прикреплении мышцы obturator internus . Грудная мышца берет начало вперед по отношению к лобково-гребешку верхнего узкого таза. малая поясничная мышца , непостоянная, может прикрепляться непосредственно к грудной линии и ее связке. [5]
Связки и повязки
Передняя продольная связка, идущая кпереди по всей длине позвоночного столба, продолжается надкостницей крестца на уровне мыса.Небольшой пучок передних подвздошно-поясничных связок, который является частью фиброзной капсулы крестцово-подвздошного сустава, имеет криволинейный нисходящий ход, который вставляется вперед по дугообразной линии [6]. Паховая связка имеет основное передне-нижнее прикрепление к лобковому бугорку.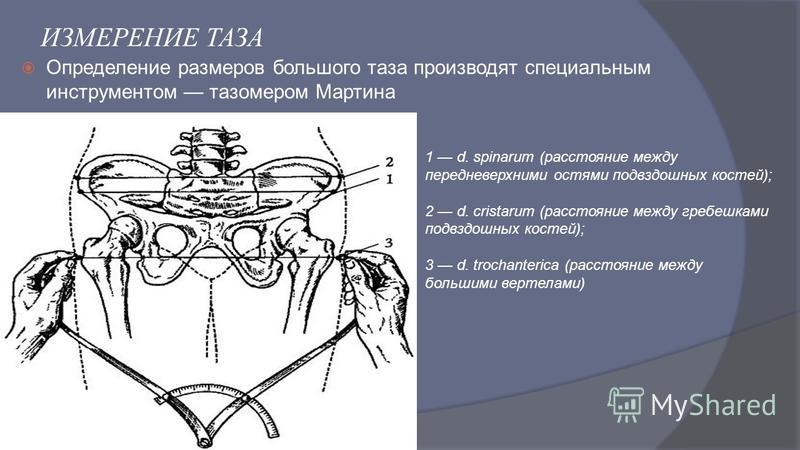 Он продолжается лакунарной связкой, образуя прочное утолщение в виде подвздошно-гребенчатой связки, которое находится на продолжении безымянной линии подвздошной кости .
Он продолжается лакунарной связкой, образуя прочное утолщение в виде подвздошно-гребенчатой связки, которое находится на продолжении безымянной линии подвздошной кости .
Паховая связка является продолжением фасции поперечной мышцы живота, которая начинается сзади от поясничной области и является продолжением грудопоясничной фасции.Подвздошно-поясничные связки утолщаются и переходят в грудопоясничную фасцию на передней стороне боковой поверхности позвоночника.
Физиологические варианты
Морфология тазового входа
Общая форма таза была определена в исторической публикации 1930-х годов Колдуэллом и Молоем. Форма окружности таза узкая. Внутреннее пространство таза зависит от общей формы самого таза.
Форма женского таза была разделена на четыре класса Caldwell и Moloy, которые сообщают о следующих пропорциях в популяции из 147 случаев: гиноидный, 41.4%; андроид, 32,5%; антропоидный — 23,5% и платипеллоидный — 2,6%. Каждый из них имеет свои особенности, касающиеся ширины подлобкового угла, высоты таза, поперечных диаметров трех плоскостей таза (вход, средний таз, выход) и формы окружности верхнего узкого таза [1 ].
Вход в гиноидный таз имеет яйцевидную форму с поперечным диаметром чуть больше переднезаднего диаметра. Таз андроида имеет форму сердца, с наибольшей шириной поперечного диаметра, смещенной в сторону крестца.Акушерский конъюгат антропоидного таза намного больше поперечного диаметра. В пластинчатом тазу входное отверстие широкое и очень узкое. Форма зависит как от генетических факторов, так и от факторов окружающей среды, таких как питание и образ жизни. Дефицит пищи или инфекционные заболевания приводят к деформациям таза, которые, к счастью, остались в прошлом. Тяжелые формы подросткового сколиоза могут влиять на морфологию таза, а также на врожденный вывих бедра и, вероятно, также на осанку плода в утробе матери (неопубликованные личные наблюдения).
Исследование Abitbol 1996 г. коррелирует морфологию таза с такими факторами, как гормональный тонус, возраст, в котором достигается вертикальное положение и ходьба, и интенсивная спортивная активность в подростковом возрасте [7].
Ориентация тазового входа
Тазовый входной канал имеет наклон примерно от 55 до 60 градусов по отношению к анатомической горизонтальной плоскости. Большой или малый углы означают ретроверсию или антеверсию таза, а также задний или передний наклон таза. Общий наклон таза поддерживается напряжением баланса между различными мышечными и фасциальными анатомическими компонентами.Грудопоясничная фасция играет фундаментальную роль в статике и динамике таза и в его отношениях с плечевым поясом, что важно для поддержания осанки, ходьбы и скоординированных движений конечностей. Согласно Cottingham (1988), передний наклон соответствует общему ортосимпатическому тону, а задний наклон таза соответствует относительному парасимпатическому тону. [8] [9]
Мышцы, которые поддерживают наклон, — это в основном мышцы брюшного «бокса»: передние и боковые мышцы живота (которые своими связками участвуют в формировании паховой связки), паравертебральные мышцы, большая поясничная мышца и мышца мышцы грушевидной мышцы; торакоабдоминальная диафрагма и тазовое дно.В группе мышц подколенного сухожилия мышца biceps femoris упоминается из-за ее проксимального прикрепления к седалищному бугру в продолжение крестцово-бугристой связки, которая является одним из основных утолщений комплекса крестцово-пояснично-грудной фасции.
Клиническая значимость
Наружная морфология таза и вход в таз
Традиционная внешняя тазовая мера Боделока возникла из гипотезы о том, что внешние формы и размеры таза соответствуют внутренним.Текущая литература подтверждает эту корреляцию. [10]
Можно отследить и измерить косой диаметр, поперечный диаметр и передне-задний или сопряженный диаметр входного отверстия таза. Форма входного патрубка регулируется относительными пропорциями между поперечным диаметром и акушерским конъюгатом. [11]
Крестцовая ромбовидная область будет внешне соответствовать входному отверстию в тазу: поперечный и продольный диаметры крестцовой области Михаэлиса будут иметь определенные взаимные отношения для каждого типа таза, соответствующие форме входного отверстия в тазу. Поперечный диаметр крестцовой области в форме ромба Михаэлиса — это расстояние между двумя задними верхними подвздошными ости (PSIS). [12] Продольный диаметр описан между верхушкой остистого отростка пятого поясничного позвонка вверху и верхней границей межъягодичной борозды, соответствующей четвертому-пятому крестцовому сегменту.
Поперечный диаметр крестцовой области в форме ромба Михаэлиса — это расстояние между двумя задними верхними подвздошными ости (PSIS). [12] Продольный диаметр описан между верхушкой остистого отростка пятого поясничного позвонка вверху и верхней границей межъягодичной борозды, соответствующей четвертому-пятому крестцовому сегменту.
Два диаметра крестцовой ромбовидной области имеют одинаковые размеры или продольный диаметр больше поперечного (обратное бывает редко), и они пересекаются в своей средней точке.Может случиться так, что поперечный диаметр, пересекающий продольный на уровне второго крестцового сегмента, разделит последний на две неравные части: верхняя часть продольного диаметра короче нижней.
Динамика биомеханического движения будет разной в зависимости от морфологии таза по одному и тому же принципу. Анатомия фасции сторон крестцовой ромбовидной области, которая регулирует ее форму и движение, соответствует фасциальным утолщениям, которые являются частью крестцового комплекса грудопоясничной фасции, которая окружает крестцово-подвздошные суставы как сзади, так и от подвздошно-поясничных связок. спереди.Биомеханические свойства лент будут иметь последствия изнутри наружу и наоборот. [6] Форма задней мышечной и жировой ткани соответствует общей морфологии таза. Классификация следующая: гинекоидный таз соответствует круглой форме ягодиц, платипеллоидный таз — треугольной форме, антропоидный таз — квадратной форме, а таз андроида — трапециевидной ягодичной форме [13].
Диаметр крестцовой области использовался для выявления цефало-тазовой диспропорции с последующими осложненными родами и дистоцией, что привело к корреляции между поперечным диаметром и осложнениями во время родов.[12] [10] [14] [15]
Диаметр входного отверстия таза
Входной канал таза имеет неправильную окружность; можно определить три диаметра.
Переднезадний (или «сопряженный») диаметр — это расстояние между лобковым симфизом и крестцовым мысом. Три расстояния:
Три расстояния:
Анатомический конъюгат или истинный: измеряется между мысом крестца и верхним краем лонного симфиза и в среднем составляет 11,0 см
Акушерский конъюгат: измеряется от мыса крестца до точки больше всего выпячивается на тыльной стороне лобкового сочленения, примерно на 1 см ниже его верхней границы.Его средний размер 10,5 см; это меньший переднезадний диаметр.
Диагональный конъюгат: измеряется между мысом крестца и нижним краем лонного симфиза, среднее значение — 12,5.
Переднезадний диаметр можно также оценить с помощью наружной пельвиметрии с использованием различных типов тазовых трубок. Согласно классическому объяснению Бауделока, внешний конъюгат измеряется от верхнего края лобкового симфиза спереди до первого крестцового сегмента сзади («впадина в одном сантиметре под остистым отростком пятого поясничного позвонка»), его размеры составляют около 20 см.[10]
Наклонный диаметр — наибольший из трех; это расстояние между дугообразной линией около крестцово-подвздошного сочленения сзади и лобково-гребенчатой линией спереди. Это диаметр, на котором представлена головка плода; он измеряет около 12 см. Поперечный диаметр — это расстояние между двумя безымянными линиями в их самом широком месте и составляет примерно 13 см. Вход головки плода в выемку таза обычно происходит путем поворота от косого диаметра к поперечному диаметру.Наружная пельвиметрия также позволяет оценить поперечный диаметр, измеряя расстояние между двумя верхними задними ости подвздошной кости (PSIS). Среднее расстояние между двумя PSIS составляет около 11 см. [10]
Прочие вопросы
Эндопротезная биомеханическая динамика
Интересное продольное исследование 2016 года, опубликованное на PNAS, показывает, что форма таза у обоих полов не статична, а меняется с возрастом. Кажется, что морфология таза меняется каждые два десятилетия из-за формы повторного моделирования, общего изменения формы кости. [16] У женщин тазовая форма с наибольшим внутренним диаметром присутствует в возрасте от 20 до 40 лет: возраст половой зрелости и беременности с меньшим риском.
[16] У женщин тазовая форма с наибольшим внутренним диаметром присутствует в возрасте от 20 до 40 лет: возраст половой зрелости и беременности с меньшим риском.
Два радиологических исследования в МРТ изучали возможность оценки внутритазового диаметра субъектов, находящихся в разных позах: в положении лежа на спине, на четвереньках (опираясь на руки и колени) и в приседаниях на коленях. Выявлены существенные изменения в изменении положения с уменьшением диаметров конъюгата примерно на 3 мм, увеличением переднезадних диаметров средней плоскости и выходного отверстия на 4 и 5 мм, в то время как поперечные диаметры показывают прибавка около 15 мм.Исследование проводилось на двух группах женщин: беременных и небеременных. Результаты были такими же. Входное отверстие в тазу показало меньшую разницу, чем выходное отверстие и средний таз: это могло означать, что при изменении положения входное отверстие больше изменяет свою форму и наклон в горизонтальной плоскости, чем его поперечный диаметр. [2] [17]
В клинической акушерстве и остеопатии оценка качества движения задней части таза предлагается как общее указание на возможность родоразрешения через естественные родовые пути.Диаметр крестцовой области — это поперечный диаметр, который находится между двумя задними верхними подвздошными ости (PSIS), и продольный диаметр, протянутый между остистым апофизом пятого поясничного позвонка и началом межъягодичной борозды («алмазный тест, ”, Которые десятилетиями преподаются в остеопатической практике). Они должны увеличивать свою амплитуду, когда беременные женщины переходят из вертикального положения в положение на корточках. В зависимости от возможного ограничения амплитуды диапазона движений сустав (крестцово-подвздошный, бедренный или лобковый) или можно предположить фасциальную / связочную дисфункцию.
Пельвиметрия и акушерство: история и современность
Классическая наружная пельвиметрия, главным представителем которой в XVIII веке был французский врач Боделок Ж. Л., была заброшена с наступлением технологической эры. Это была попытка объяснить причины дистоции при родах, не имея средств для ее решения.
Л., была заброшена с наступлением технологической эры. Это была попытка объяснить причины дистоции при родах, не имея средств для ее решения.
В первые десятилетия двадцатого века рентгенологическое обследование дало новый импульс статической тазовой оценке с возможностью прямого измерения внутреннего диаметра; однако и этот метод разочаровал.МРТ упростила и повысила точность измерений благодаря воспроизводимости сканирования. Возможность записывать изображения в движении позволила увидеть живые роды и подтвердить, что изменение положения роженицы изменяет внутренний диаметр таза [2]. Эта информация была интуитивно известна и использовалась акушерами на протяжении нескольких столетий.
Доказательства, полученные в результате радиологических исследований, дают рациональную поддержку исследованиям и определению клинических испытаний внешней пельвиметрии.Настоящий качественный тест в пельвиметрии, который в настоящее время предлагается в акушерских и остеопатических условиях, имеет некоторые практические ограничения, такие как отсутствие стандартизации теста, сложность для большинства беременных женщин, находящихся на ближайшем сроке беременности, плавно пройти через приседания и отсутствие справочные кривые и значения отсечки.
Дополнительное обучение / вопросы для повторения
Рисунок
Таз, оси таза, плоскость входа, ось полости, плоскость выхода, вертикальное сечение.Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- SWENSON PC. Анатомические вариации женского таза; классификация Колдуэлла-Молоя. Радиология. 1947 Май; 48 (5): 527. [PubMed: 20240130]
- 2.
- Reitter A, Daviss BA, Bisits A, Schollenberger A, Vogl T., Herrmann E, Louwen F, Zangos S. Создают ли беременность и / или смена положения больше места в тазу женщины? Am J Obstet Gynecol. 2014 декабрь; 211 (6): 662.e1-9. [PubMed: 24949546]
- 3.
- Окумура М., Исикава А., Аояма Т., Ямада С., Увабе С., Имаи Х.
 , Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
, Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153] - 4.
- Röthlisberger R, Aurore V, Boemke S, Bangerter H, Bergmann M, Thalmann GN, Djonov V. Анатомия мужского нижнего гипогастрального сплетения: что следует мы знаем, как сохранить нервную систему.Clin Anat. 2018 сентябрь; 31 (6): 788-796. [PubMed: 29577446] ,
- , 5. ,
- , Сиккарди, Массачусетс, Тарик, Массачусетс, Валле К., СтатПирлз [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 февраля 2021 г. Анатомия, костный таз и нижняя конечность, большая поясничная мышца. [PubMed: 30571039]
- 6.
- Willard FH, Vleeming A, Schuenke MD, Danneels L, Schleip R. Грудно-поясничная фасция: анатомия, функция и клинические аспекты. J Anat. 2012 декабрь; 221 (6): 507-36. [Бесплатная статья PMC: PMC3512278] [PubMed: 22630613]
- 7.
- Abitbol MM. Формы женского таза. Способствующие факторы. J Reprod Med. 1996 апр; 41 (4): 242-50. [PubMed: 8728076]
- 8.
- Cottingham JT, Porges SW, Richmond K. Сдвиги угла наклона таза и парасимпатического тонуса, вызванные манипуляциями с мягкими тканями Рольфингом. Phys Ther. 1988 сентябрь; 68 (9): 1364-70. [PubMed: 3420170]
- 9.
- Cottingham JT, Porges SW, Lyon T. Влияние мобилизации мягких тканей (лифтинг таза методом ролфинга) на парасимпатический тонус в двух возрастных группах.Phys Ther. 1988 Март; 68 (3): 352-6. [PubMed: 3279437]
- 10.
- Liselele HB, Tshibangu CK, Meuris S. Связь между внешней пельвиметрией и осложнениями при родоразрешении у африканских женщин. Acta Obstet Gynecol Scand. 2000 августа; 79 (8): 673-8. [PubMed: 10949233]
- 11.
- Бетти Л., Маника А. Человеческие различия в форме родовых путей значительны и географически структурированы. Proc Biol Sci. 24 октября 2018 г .; 285 (1889) [Бесплатная статья PMC: PMC6234894] [PubMed: 30355714]
- 12.

- Liselele HB, Boulvain M, Tshibangu KC, Meuris S. Рост матери и внешняя пельвиметрия для прогнозирования цефалопазовой диспропорции у первородящих африканских женщин: когортное исследование. BJOG. 2000 августа; 107 (8): 947-52. [PubMed: 10955423]
- 13.
- Куэнка-Герра Р., Кесада Дж. Что делает ягодицы красивыми? Обзор и классификация факторов, определяющих красоту ягодиц, и хирургические методы их достижения. Эстетическая Пласт Сург. 2004 сентябрь-октябрь; 28 (5): 340-7. [PubMed: 15666052]
- 14.
- Бансал С., Гулерия К., Агарвал Н. Оценка размеров крестцовой ромбовидной кости для прогнозирования сокращенного таза: пилотное исследование индийских первородящих. J Obstet Gynaecol India. 2011 Октябрь; 61 (5): 523-7. [Бесплатная статья PMC: PMC3257337] [PubMed: 23024521]
- 15.
- Kakoma JB. Показания к кесареву сечению и антропометрические параметры у первородящих из Руанды: предварительные результаты продольного исследования. Пан Афр Мед Дж. 2016; 24: 310. [Бесплатная статья PMC: PMC5267785] [PubMed: 28154665]
- 16.
- Фишер Б., Миттерокер П. Ковариация между формой таза человека, ростом и размером головы снимает акушерскую дилемму. Proc Natl Acad Sci U S. A. 2015 5 мая; 112 (18): 5655-60. [Бесплатная статья PMC: PMC4426453] [PubMed: 258]
- 17.
- Мишель С.К., Рейк А, Трейбер К., Зайферт Б., Чауи Р., Хуч Р., Маринчек Б., Кубик-Хуч Р.А. МРТ акушерская пельвиметрия: влияние положения при родах на размеры костей таза. AJR Am J Roentgenol. 2002 Октябрь; 179 (4): 1063-7. [PubMed: 12239066]
Анатомия, брюшная полость и таз, тазовый вход — StatPearls
Введение
Тазовый вход, или верхний таз узкий, является анатомической границей между истинным тазом внизу и ложным тазом вверху.Между мужским и женским тазом существуют ощутимые генетические и гормональные различия, связанные с репродуктивной функцией.
В акушерстве вход в таз — это входная дверь в родовые пути. Головная конечность плода должна располагаться и адекватно адаптироваться для сравнения меньшего диаметра с наибольшим диаметром пространства, ограниченного анатомической линией входа в таз матери.
Головная конечность плода должна располагаться и адекватно адаптироваться для сравнения меньшего диаметра с наибольшим диаметром пространства, ограниченного анатомической линией входа в таз матери.
Форма входного отверстия зависит от общей формы таза в соответствии с традиционной классификацией Колдвелла и Молоя.[1] Размеры его переднезаднего, косого и поперечного диаметров варьируются в зависимости от морфологического типа таза. Пропорции формы внутренних тазовых пространств соответствуют пропорциям крестцовой области Михаэлиса.
Имеются радиологические доказательства того, что внутритазовое пространство изменяется в зависимости от позы пациента. Позиция, занимаемая обследуемым, влияет на значения поперечного и передне-заднего диаметров. Эти данные чрезвычайно полезны для облегчения проникновения плода в истинный таз и для поддержки фазы расширения родов.[2]
Метод оценки диаметров внутритазовых пространств и их приспособляемости (подвижности) был бы полезен для диагностики «сокращенного таза» и избежания последствий для здоровья матери и новорожденного, таких как затяжные роды и оперативный рождение может включать.
Структура и функции
Костная анатомия
Входное отверстие таза включает три из четырех частей, из которых состоит костный таз. Край таза включает первый крестцовый сегмент, подвздошную и лобковую части, но не седалищную кость.
Входное отверстие в тазу очерчено гребнем кости, который определяет его границу (край таза), который позже будет относиться к мысу крестца. Продолжая вправо и влево в направлении вниз и латерально в направлении подвздошной кости, переходя на закругленный край, отделяющий крестцовые основания от передней поверхности самого крестца: linea terminalis. Он продолжается вбок, преодолевая крестцово-подвздошные суставы, вдоль подвздошно-гребенчатых линий в их начальной части (linea innominata, дугообразные линии) подвздошной кости (также называемой «безымянной») и продолжается к грудной линии лобковой кости (гребни). и закрывается перед лобковым симфизом, проходя через верхне-задний край подвздошно-лобковых ветвей и лобковый бугорок.
и закрывается перед лобковым симфизом, проходя через верхне-задний край подвздошно-лобковых ветвей и лобковый бугорок.
Глядя на внутреннюю поверхность подвздошной кости, можно увидеть, что дугообразная линия заканчивается за передним углом, разделяющим верхнюю и нижнюю части ушной поверхности, сочлененной с крестцом. Следуя воображаемой линии, которая продолжается кзади, край таза продолжается к задней верхней подвздошной ости после прохождения через нижний бугорок подвздошной кости. Таким образом, по аналогии, лобковый бугорок и пространство лонного симфиза являются передним мостом соединения двух половин тазового входа, в то время как верхняя задняя подвздошная ость (SIPS) и пространство между подвздошными суставами (крестцово-подвздошные суставы и передняя и задняя связки) являются крайними точками заднего моста.
Висцеральные структуры
Сигма пересекает верхнюю часть таза с корнем мезосигмы (который находится на уровне левого крестцово-подвздошного сустава), мочеточником и семявыносящим протоком. Иногда даже слепая кишка и отросток спускаются в таз от правой подвздошной ямки, около правого крестцово-подвздошного сустава. Купол мочевого пузыря имеет тенденцию выступать за верхний пролив, когда мочевой пузырь заполнен, вместе с медиальной пузырно-пупочной связкой (остатки урахуса) и медиальными пузырно-пуповинными складками (остатки пупочных артерий).Теменная брюшина оказывается самой глубокой теменной структурой, которая узко пересекает верхнюю часть таза.
Эмбриология
Скелет таза формируется путем конденсации мезенхимы и эндохондральной оссификации. Первый очаг окостенения развивается в подвздошной кости в раннем плодном периоде. Множественные участки окостеняют и продолжают развиваться после рождения до подросткового возраста.
Таз плода, включая подлобковый угол, ширину и глубину седалищной вырезки, зависит от пола.Однако рост седалищной и лобковой кости и седалищно-лобковые индексы с возрастом не изменяются. Гендерные различия в морфологии таза могут быть обнаружены у плодов через девять недель после оплодотворения (или через 11 недель после последней менструации) после активации половых хромосом [3].
Гендерные различия в морфологии таза могут быть обнаружены у плодов через девять недель после оплодотворения (или через 11 недель после последней менструации) после активации половых хромосом [3].
Соединения и сочленения хрящей в тазу важны для образования тазового кольца в ограниченный период: от 54 до 60 дней после оплодотворения, примерно в восемь недель эмбрионального периода или 10 недель беременности.Нормальный период необходим для инициирования эффективных движений плода, которые могут вызвать механические силы и повлиять на нормальное развитие скелета. Движение плода также может объяснить некоторые изменения формы таза, наблюдаемые позже. Наблюдения, проведенные позже, во время внутриутробного периода, показали, что наиболее частая форма входного отверстия таза одинакова у полов: андроидный тип у 56% плодов мужского пола и 54% плодов женского пола. Похоже, это указывает на важность факторов окружающей среды в определении формы таза.[3]
Кровоснабжение и лимфатика
Разделение подвздошных сосудов, общих на наружную и внутреннюю подвздошные кости, происходит перед крестцово-подвздошным суставом. Внутренние подвздошные сосуды спускаются в таз, а внешние подвздошные сосуды проходят вдоль медиального живота поясничной мышцы параллельно верхнему краю тазового края. То же самое делают и внутренние запирательные сосуды на нижнем крае.
Структура, которая наиболее близко проходит вдоль тазового края края таза, по-видимому, является остатком пупочной артерии, расположенной над обструктивным сосудисто-нервным пучком в контакте с костно-связочной плоскостью входа в таз.Средняя крестцовая артерия берет начало от брюшной аорты под углом, образованным выходом общих подвздошных артерий, затем проходит над крестцовым мысом и спускается к копчику. Позадилонная ветвь надчревной артерии (ветвь наружной подвздошной артерии) обходит край таза в его переднем полукруге.
То же самое происходит с сосудами яичников (но не с яичками, которые входят в паховый канал через внутреннее отверстие) и круглой связкой матки с ее сосудами.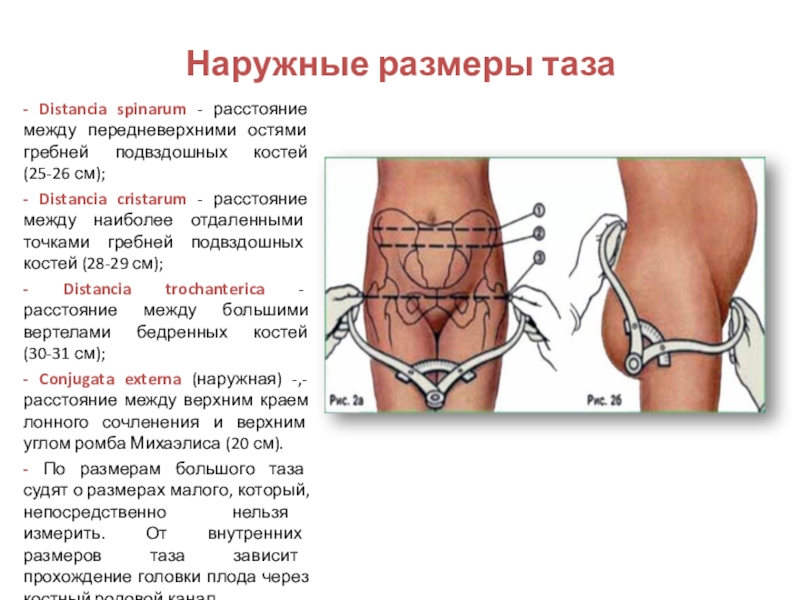
Нервы
Запирательный нерв должен пересекать верхний тазовый узкий и четвертый и пятый поясничные корешки пояснично-крестцового сплетения. Латерально-позвоночная цепь ортосимпатической системы проходит впереди крестцовых оснований.
Верхнее (верхнее) подъязычное сплетение проходит сначала кпереди от брюшной аорты, а затем впереди крестцового мыса, опускаясь и смешивая свои волокна с нижним внутримозговым подъязычным сплетением. Соединение верхнего и нижнего сплетений обеспечивает иннервацию желудочно-кишечных и половых органов в тазу.[4]
Мышцы
Несколько миофасциальных структур вставляются на костный край входного отверстия таза, в то время как многие сосудистые, нервные и висцеральные структуры обходят его стороной, которые могут быть заинтересованы в факторах сжатия, когда головка плода вот-вот задействуется внутри таза на последней неделе беременности.
Мышечные структуры
На краю таза (край таза) нижняя часть подвздошно-поясничной мышцы вставляется сзади, охватывая крестцово-подвздошный сустав, прежде чем мышечный желудок продвинется вперед к лобку, скользя параллельно краю таза. с его медиальной границей.Покрывается полосой, которая продолжается ниже, после прохождения дугообразной линии, на верхнем прикреплении мышцы obturator internus . Грудная мышца берет начало вперед по отношению к лобково-гребешку верхнего узкого таза. малая поясничная мышца , непостоянная, может прикрепляться непосредственно к грудной линии и ее связке. [5]
Связки и повязки
Передняя продольная связка, идущая кпереди по всей длине позвоночного столба, продолжается надкостницей крестца на уровне мыса.Небольшой пучок передних подвздошно-поясничных связок, который является частью фиброзной капсулы крестцово-подвздошного сустава, имеет криволинейный нисходящий ход, который вставляется вперед по дугообразной линии [6]. Паховая связка имеет основное передне-нижнее прикрепление к лобковому бугорку. Он продолжается лакунарной связкой, образуя прочное утолщение в виде подвздошно-гребенчатой связки, которое находится на продолжении безымянной линии подвздошной кости .
Он продолжается лакунарной связкой, образуя прочное утолщение в виде подвздошно-гребенчатой связки, которое находится на продолжении безымянной линии подвздошной кости .
Паховая связка является продолжением фасции поперечной мышцы живота, которая начинается сзади от поясничной области и является продолжением грудопоясничной фасции.Подвздошно-поясничные связки утолщаются и переходят в грудопоясничную фасцию на передней стороне боковой поверхности позвоночника.
Физиологические варианты
Морфология тазового входа
Общая форма таза была определена в исторической публикации 1930-х годов Колдуэллом и Молоем. Форма окружности таза узкая. Внутреннее пространство таза зависит от общей формы самого таза.
Форма женского таза была разделена на четыре класса Caldwell и Moloy, которые сообщают о следующих пропорциях в популяции из 147 случаев: гиноидный, 41.4%; андроид, 32,5%; антропоидный — 23,5% и платипеллоидный — 2,6%. Каждый из них имеет свои особенности, касающиеся ширины подлобкового угла, высоты таза, поперечных диаметров трех плоскостей таза (вход, средний таз, выход) и формы окружности верхнего узкого таза [1 ].
Вход в гиноидный таз имеет яйцевидную форму с поперечным диаметром чуть больше переднезаднего диаметра. Таз андроида имеет форму сердца, с наибольшей шириной поперечного диаметра, смещенной в сторону крестца.Акушерский конъюгат антропоидного таза намного больше поперечного диаметра. В пластинчатом тазу входное отверстие широкое и очень узкое. Форма зависит как от генетических факторов, так и от факторов окружающей среды, таких как питание и образ жизни. Дефицит пищи или инфекционные заболевания приводят к деформациям таза, которые, к счастью, остались в прошлом. Тяжелые формы подросткового сколиоза могут влиять на морфологию таза, а также на врожденный вывих бедра и, вероятно, также на осанку плода в утробе матери (неопубликованные личные наблюдения).
Исследование Abitbol 1996 г. коррелирует морфологию таза с такими факторами, как гормональный тонус, возраст, в котором достигается вертикальное положение и ходьба, и интенсивная спортивная активность в подростковом возрасте [7].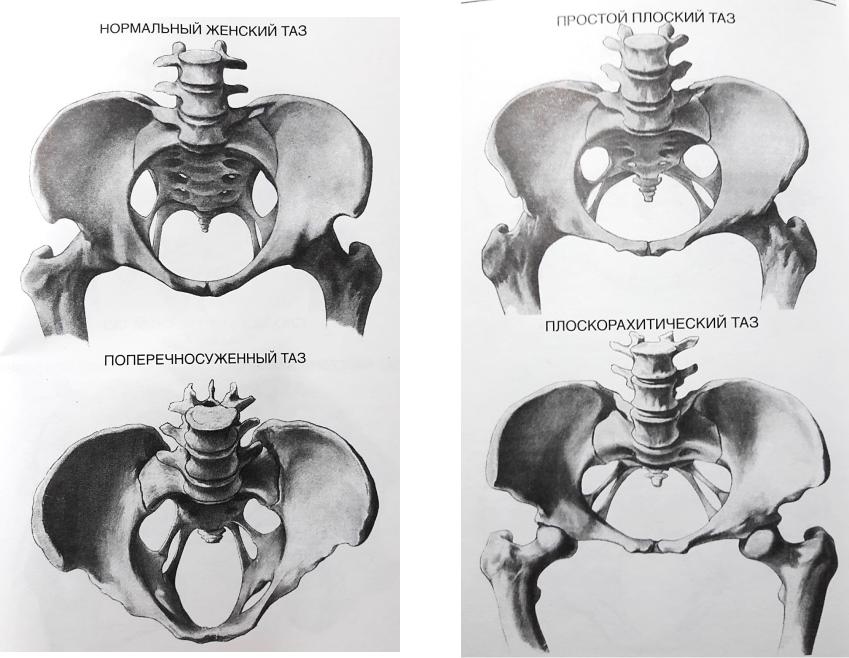
Ориентация тазового входа
Тазовый входной канал имеет наклон примерно от 55 до 60 градусов по отношению к анатомической горизонтальной плоскости. Большой или малый углы означают ретроверсию или антеверсию таза, а также задний или передний наклон таза. Общий наклон таза поддерживается напряжением баланса между различными мышечными и фасциальными анатомическими компонентами.Грудопоясничная фасция играет фундаментальную роль в статике и динамике таза и в его отношениях с плечевым поясом, что важно для поддержания осанки, ходьбы и скоординированных движений конечностей. Согласно Cottingham (1988), передний наклон соответствует общему ортосимпатическому тону, а задний наклон таза соответствует относительному парасимпатическому тону. [8] [9]
Мышцы, которые поддерживают наклон, — это в основном мышцы брюшного «бокса»: передние и боковые мышцы живота (которые своими связками участвуют в формировании паховой связки), паравертебральные мышцы, большая поясничная мышца и мышца мышцы грушевидной мышцы; торакоабдоминальная диафрагма и тазовое дно.В группе мышц подколенного сухожилия мышца biceps femoris упоминается из-за ее проксимального прикрепления к седалищному бугру в продолжение крестцово-бугристой связки, которая является одним из основных утолщений комплекса крестцово-пояснично-грудной фасции.
Клиническая значимость
Наружная морфология таза и вход в таз
Традиционная внешняя тазовая мера Боделока возникла из гипотезы о том, что внешние формы и размеры таза соответствуют внутренним.Текущая литература подтверждает эту корреляцию. [10]
Можно отследить и измерить косой диаметр, поперечный диаметр и передне-задний или сопряженный диаметр входного отверстия таза. Форма входного патрубка регулируется относительными пропорциями между поперечным диаметром и акушерским конъюгатом. [11]
Крестцовая ромбовидная область будет внешне соответствовать входному отверстию в тазу: поперечный и продольный диаметры крестцовой области Михаэлиса будут иметь определенные взаимные отношения для каждого типа таза, соответствующие форме входного отверстия в тазу. Поперечный диаметр крестцовой области в форме ромба Михаэлиса — это расстояние между двумя задними верхними подвздошными ости (PSIS). [12] Продольный диаметр описан между верхушкой остистого отростка пятого поясничного позвонка вверху и верхней границей межъягодичной борозды, соответствующей четвертому-пятому крестцовому сегменту.
Поперечный диаметр крестцовой области в форме ромба Михаэлиса — это расстояние между двумя задними верхними подвздошными ости (PSIS). [12] Продольный диаметр описан между верхушкой остистого отростка пятого поясничного позвонка вверху и верхней границей межъягодичной борозды, соответствующей четвертому-пятому крестцовому сегменту.
Два диаметра крестцовой ромбовидной области имеют одинаковые размеры или продольный диаметр больше поперечного (обратное бывает редко), и они пересекаются в своей средней точке.Может случиться так, что поперечный диаметр, пересекающий продольный на уровне второго крестцового сегмента, разделит последний на две неравные части: верхняя часть продольного диаметра короче нижней.
Динамика биомеханического движения будет разной в зависимости от морфологии таза по одному и тому же принципу. Анатомия фасции сторон крестцовой ромбовидной области, которая регулирует ее форму и движение, соответствует фасциальным утолщениям, которые являются частью крестцового комплекса грудопоясничной фасции, которая окружает крестцово-подвздошные суставы как сзади, так и от подвздошно-поясничных связок. спереди.Биомеханические свойства лент будут иметь последствия изнутри наружу и наоборот. [6] Форма задней мышечной и жировой ткани соответствует общей морфологии таза. Классификация следующая: гинекоидный таз соответствует круглой форме ягодиц, платипеллоидный таз — треугольной форме, антропоидный таз — квадратной форме, а таз андроида — трапециевидной ягодичной форме [13].
Диаметр крестцовой области использовался для выявления цефало-тазовой диспропорции с последующими осложненными родами и дистоцией, что привело к корреляции между поперечным диаметром и осложнениями во время родов.[12] [10] [14] [15]
Диаметр входного отверстия таза
Входной канал таза имеет неправильную окружность; можно определить три диаметра.
Переднезадний (или «сопряженный») диаметр — это расстояние между лобковым симфизом и крестцовым мысом.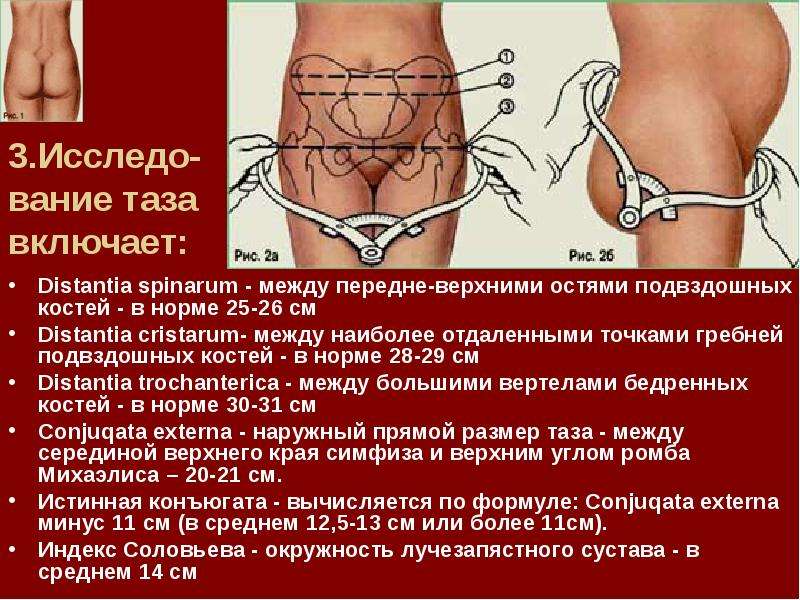 Три расстояния:
Три расстояния:
Анатомический конъюгат или истинный: измеряется между мысом крестца и верхним краем лонного симфиза и в среднем составляет 11,0 см
Акушерский конъюгат: измеряется от мыса крестца до точки больше всего выпячивается на тыльной стороне лобкового сочленения, примерно на 1 см ниже его верхней границы.Его средний размер 10,5 см; это меньший переднезадний диаметр.
Диагональный конъюгат: измеряется между мысом крестца и нижним краем лонного симфиза, среднее значение — 12,5.
Переднезадний диаметр можно также оценить с помощью наружной пельвиметрии с использованием различных типов тазовых трубок. Согласно классическому объяснению Бауделока, внешний конъюгат измеряется от верхнего края лобкового симфиза спереди до первого крестцового сегмента сзади («впадина в одном сантиметре под остистым отростком пятого поясничного позвонка»), его размеры составляют около 20 см.[10]
Наклонный диаметр — наибольший из трех; это расстояние между дугообразной линией около крестцово-подвздошного сочленения сзади и лобково-гребенчатой линией спереди. Это диаметр, на котором представлена головка плода; он измеряет около 12 см. Поперечный диаметр — это расстояние между двумя безымянными линиями в их самом широком месте и составляет примерно 13 см. Вход головки плода в выемку таза обычно происходит путем поворота от косого диаметра к поперечному диаметру.Наружная пельвиметрия также позволяет оценить поперечный диаметр, измеряя расстояние между двумя верхними задними ости подвздошной кости (PSIS). Среднее расстояние между двумя PSIS составляет около 11 см. [10]
Прочие вопросы
Эндопротезная биомеханическая динамика
Интересное продольное исследование 2016 года, опубликованное на PNAS, показывает, что форма таза у обоих полов не статична, а меняется с возрастом. Кажется, что морфология таза меняется каждые два десятилетия из-за формы повторного моделирования, общего изменения формы кости.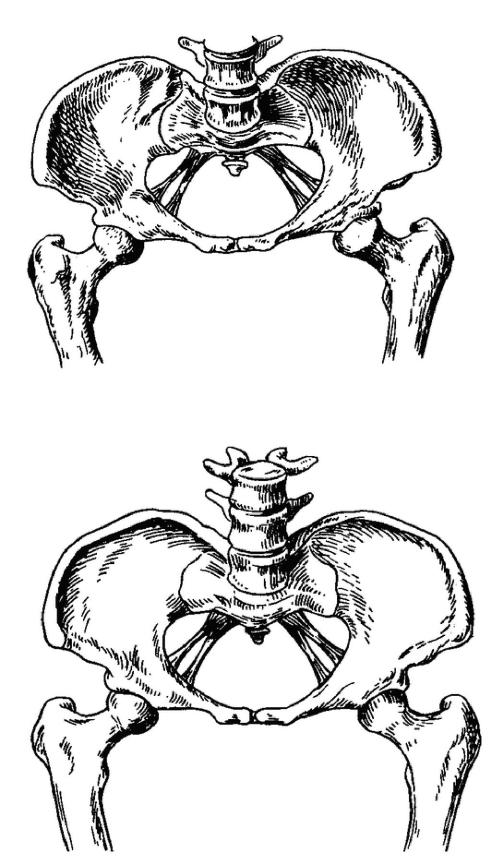 [16] У женщин тазовая форма с наибольшим внутренним диаметром присутствует в возрасте от 20 до 40 лет: возраст половой зрелости и беременности с меньшим риском.
[16] У женщин тазовая форма с наибольшим внутренним диаметром присутствует в возрасте от 20 до 40 лет: возраст половой зрелости и беременности с меньшим риском.
Два радиологических исследования в МРТ изучали возможность оценки внутритазового диаметра субъектов, находящихся в разных позах: в положении лежа на спине, на четвереньках (опираясь на руки и колени) и в приседаниях на коленях. Выявлены существенные изменения в изменении положения с уменьшением диаметров конъюгата примерно на 3 мм, увеличением переднезадних диаметров средней плоскости и выходного отверстия на 4 и 5 мм, в то время как поперечные диаметры показывают прибавка около 15 мм.Исследование проводилось на двух группах женщин: беременных и небеременных. Результаты были такими же. Входное отверстие в тазу показало меньшую разницу, чем выходное отверстие и средний таз: это могло означать, что при изменении положения входное отверстие больше изменяет свою форму и наклон в горизонтальной плоскости, чем его поперечный диаметр. [2] [17]
В клинической акушерстве и остеопатии оценка качества движения задней части таза предлагается как общее указание на возможность родоразрешения через естественные родовые пути.Диаметр крестцовой области — это поперечный диаметр, который находится между двумя задними верхними подвздошными ости (PSIS), и продольный диаметр, протянутый между остистым апофизом пятого поясничного позвонка и началом межъягодичной борозды («алмазный тест, ”, Которые десятилетиями преподаются в остеопатической практике). Они должны увеличивать свою амплитуду, когда беременные женщины переходят из вертикального положения в положение на корточках. В зависимости от возможного ограничения амплитуды диапазона движений сустав (крестцово-подвздошный, бедренный или лобковый) или можно предположить фасциальную / связочную дисфункцию.
Пельвиметрия и акушерство: история и современность
Классическая наружная пельвиметрия, главным представителем которой в XVIII веке был французский врач Боделок Ж. Л., была заброшена с наступлением технологической эры. Это была попытка объяснить причины дистоции при родах, не имея средств для ее решения.
Л., была заброшена с наступлением технологической эры. Это была попытка объяснить причины дистоции при родах, не имея средств для ее решения.
В первые десятилетия двадцатого века рентгенологическое обследование дало новый импульс статической тазовой оценке с возможностью прямого измерения внутреннего диаметра; однако и этот метод разочаровал.МРТ упростила и повысила точность измерений благодаря воспроизводимости сканирования. Возможность записывать изображения в движении позволила увидеть живые роды и подтвердить, что изменение положения роженицы изменяет внутренний диаметр таза [2]. Эта информация была интуитивно известна и использовалась акушерами на протяжении нескольких столетий.
Доказательства, полученные в результате радиологических исследований, дают рациональную поддержку исследованиям и определению клинических испытаний внешней пельвиметрии.Настоящий качественный тест в пельвиметрии, который в настоящее время предлагается в акушерских и остеопатических условиях, имеет некоторые практические ограничения, такие как отсутствие стандартизации теста, сложность для большинства беременных женщин, находящихся на ближайшем сроке беременности, плавно пройти через приседания и отсутствие справочные кривые и значения отсечки.
Дополнительное обучение / вопросы для повторения
Рисунок
Таз, оси таза, плоскость входа, ось полости, плоскость выхода, вертикальное сечение.Предоставлено Gray’s Anatomy Plates
Ссылки
- 1.
- SWENSON PC. Анатомические вариации женского таза; классификация Колдуэлла-Молоя. Радиология. 1947 Май; 48 (5): 527. [PubMed: 20240130]
- 2.
- Reitter A, Daviss BA, Bisits A, Schollenberger A, Vogl T., Herrmann E, Louwen F, Zangos S. Создают ли беременность и / или смена положения больше места в тазу женщины? Am J Obstet Gynecol. 2014 декабрь; 211 (6): 662.e1-9. [PubMed: 24949546]
- 3.
- Окумура М., Исикава А., Аояма Т., Ямада С., Увабе С., Имаи Х.
 , Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
, Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153] - 4.
- Röthlisberger R, Aurore V, Boemke S, Bangerter H, Bergmann M, Thalmann GN, Djonov V. Анатомия мужского нижнего гипогастрального сплетения: что следует мы знаем, как сохранить нервную систему.Clin Anat. 2018 сентябрь; 31 (6): 788-796. [PubMed: 29577446] ,
- , 5. ,
- , Сиккарди, Массачусетс, Тарик, Массачусетс, Валле К., СтатПирлз [Интернет]. StatPearls Publishing; Остров сокровищ (Флорида): 9 февраля 2021 г. Анатомия, костный таз и нижняя конечность, большая поясничная мышца. [PubMed: 30571039]
- 6.
- Willard FH, Vleeming A, Schuenke MD, Danneels L, Schleip R. Грудно-поясничная фасция: анатомия, функция и клинические аспекты. J Anat. 2012 декабрь; 221 (6): 507-36. [Бесплатная статья PMC: PMC3512278] [PubMed: 22630613]
- 7.
- Abitbol MM. Формы женского таза. Способствующие факторы. J Reprod Med. 1996 апр; 41 (4): 242-50. [PubMed: 8728076]
- 8.
- Cottingham JT, Porges SW, Richmond K. Сдвиги угла наклона таза и парасимпатического тонуса, вызванные манипуляциями с мягкими тканями Рольфингом. Phys Ther. 1988 сентябрь; 68 (9): 1364-70. [PubMed: 3420170]
- 9.
- Cottingham JT, Porges SW, Lyon T. Влияние мобилизации мягких тканей (лифтинг таза методом ролфинга) на парасимпатический тонус в двух возрастных группах.Phys Ther. 1988 Март; 68 (3): 352-6. [PubMed: 3279437]
- 10.
- Liselele HB, Tshibangu CK, Meuris S. Связь между внешней пельвиметрией и осложнениями при родоразрешении у африканских женщин. Acta Obstet Gynecol Scand. 2000 августа; 79 (8): 673-8. [PubMed: 10949233]
- 11.
- Бетти Л., Маника А. Человеческие различия в форме родовых путей значительны и географически структурированы. Proc Biol Sci. 24 октября 2018 г .; 285 (1889) [Бесплатная статья PMC: PMC6234894] [PubMed: 30355714]
- 12.

- Liselele HB, Boulvain M, Tshibangu KC, Meuris S. Рост матери и внешняя пельвиметрия для прогнозирования цефалопазовой диспропорции у первородящих африканских женщин: когортное исследование. BJOG. 2000 августа; 107 (8): 947-52. [PubMed: 10955423]
- 13.
- Куэнка-Герра Р., Кесада Дж. Что делает ягодицы красивыми? Обзор и классификация факторов, определяющих красоту ягодиц, и хирургические методы их достижения. Эстетическая Пласт Сург. 2004 сентябрь-октябрь; 28 (5): 340-7. [PubMed: 15666052]
- 14.
- Бансал С., Гулерия К., Агарвал Н. Оценка размеров крестцовой ромбовидной кости для прогнозирования сокращенного таза: пилотное исследование индийских первородящих. J Obstet Gynaecol India. 2011 Октябрь; 61 (5): 523-7. [Бесплатная статья PMC: PMC3257337] [PubMed: 23024521]
- 15.
- Kakoma JB. Показания к кесареву сечению и антропометрические параметры у первородящих из Руанды: предварительные результаты продольного исследования. Пан Афр Мед Дж. 2016; 24: 310. [Бесплатная статья PMC: PMC5267785] [PubMed: 28154665]
- 16.
- Фишер Б., Миттерокер П. Ковариация между формой таза человека, ростом и размером головы снимает акушерскую дилемму. Proc Natl Acad Sci U S. A. 2015 5 мая; 112 (18): 5655-60. [Бесплатная статья PMC: PMC4426453] [PubMed: 258]
- 17.
- Мишель С.К., Рейк А, Трейбер К., Зайферт Б., Чауи Р., Хуч Р., Маринчек Б., Кубик-Хуч Р.А. МРТ акушерская пельвиметрия: влияние положения при родах на размеры костей таза. AJR Am J Roentgenol. 2002 Октябрь; 179 (4): 1063-7. [PubMed: 12239066]
Женский таз | Эпомедицина
Формы женского таза
Мнемоника: GAP (в порядке от наиболее частого до наименее распространенного)
- Гинекоид (50%) — нормальный женский таз
- Антропоид (25%) — прямой затылочный сустав — заднее положение чаще всего встречается в антропоидном тазе
- Андроид (20%) — мужской тип (родоразрешение лицом к лобку, стойкое затылочно-заднее положение, глубокая поперечная остановка / отсутствие вращения, синдром дистоции-дистрофии наиболее распространены в тазе андроида)
- Платипеллоид (5%)
Антропоидный таз соответствует только тазу с диаметром AP> поперечного диаметра.
Мнемоника: AN thr OP oid
Андроид и антропоидный ( AN ) таз являются частыми причинами затылочно-заднего предлежания ( OP ).
Платипеллоидный таз (широкий и плоский):
- Поперечный диаметр намного больше диаметра AP
- Возникает поражение из-за преувеличенного заднего асинклитизма
- Зацепляется суперпариетальный вместо бипариетального диаметра
Суб-теменный угол: Подчиненный угол образуется встречей 2-х нисходящих лобковых ветвей.В гинекоидном тазу 85 градусов.
Заболевания:
- Отсутствует одна верхняя часть крестца: таз Нэгеле (o N e = N aegele)
- Отсутствуют обе боковые поверхности крестца: таз Роберта ( B ert 9075 ro )
Мужской таз против женского таза
Мнемоника: Следующие структуры больше у женщин — BIGS
- Тело лобка
- седалищная бугристость
- Лобковая кость Промонторное и запирательное отверстия у самцов больше.
Размеры таза
Нет необходимости запоминать фактические размеры в сантиметрах или дюймах, как написано в книгах. Размеры можно измерить на входе, в полости таза и на выходе.
A. Входное отверстие:
- Переднезадние диаметры: измеряются между мысом крестца и лобковым симфизом
- Верхняя граница лобкового симфиза: истинный или анатомический конъюгат
- Середина лонного симфиза: акушерский конъюгат
- (наиболее важный) Нижняя граница лобкового симфиза: диагональный конъюгат
- Поперечный диаметр: измеряется между двумя крайними точками на подвздошно-гребенчатой линии
- Косой диаметр: измеряется между крестцово-подвздошным суставом и противоположным подвздошно-лобковым возвышением
Mnemonic : DOT (снизу вверх)
- Диагональный конъюгат (12 см — самый большой)
- Акушерский конъюгат (10 см — самый маленький)
- Истинный конъюгат (11 см)
B.Выход:
- Переднезадние диаметры: От нижнего края лобкового сочленения до —
- Анатомически: кончик копчика
- Акушерский: кончик крестца
- Поперечные диаметры:
- Бугорчатый диаметр бугорков между двумя бугорками
- Диаметр биспистых / межостистых: между 2 седалищными шипами (наименьший диаметр таза)
C. Полость таза: Почти круглая
Размеры в количестве:
Мнемоническая полость
почти круглый с АР и поперечным диаметром 12 см. Наклонные диаметры входного отверстия и полости таза составляют 12 см. Диаметр AP — 11, 12, 13 сверху вниз Поперечный диаметр: 13, 12, 11 сверху вниз Диаметр AP: вход (анатомический конъюгат) — 11 см, полость таза — 12 см и выход (Анатомический выход) — 13 см
Поперечный диаметр: входное отверстие — 13 см, полость таза — 12 см и выходное отверстие (межбубный диаметр) — 11 см
Акушерский конъюгат — это наименьший диаметр АП (10 см).Если <10 см, это называется суженным входом в таз.
- Акушерский конъюгат нельзя измерить клинически, но можно оценить по: Диагональному конъюгату — 2,5 см
Биспиновый диаметр — это наименьший поперечный диаметр (10,5 см).
Плоскости таза
1. Плоскость входа в таз: составляет угол наклона 55 градусов по отношению к горизонтали
2. Плоскость наименьшего тазового измерения (выход из акушерства): нижняя граница лонного симфиза — седалищные шипы — кончик крестца
- Значение:
- Внутреннее вращение происходит, когда затылок находится в этой плоскости.
- Обозначает начало изгиба таза вперед.
- Здесь чаще всего встречается глубокая поперечная остановка.
- седалищные шипы представляют собой нулевую станцию головы.
- Внешний os находится на этом уровне.
- Соответствует происхождению мышцы, поднимающей задний проход.
- Ориентир, используемый для полового блока.
Пустое пространство Морриса
Обычно ширина лобковой дуги такова, что круглый диск 9,4 см (диаметр хорошо согнутой головки) может проходить через лобковую дугу на расстоянии 1 см от середина нижней границы лобкового симфиза.Это расстояние известно как пустое пространство Морриса.
В случае неадекватного таза с узкой лобковой дугой головка плода будет отодвинута назад, и пустое пространство Морриса увеличится. В результате для головки плода будет доступно меньшее пространство, из-за чего головка плода будет вынуждена проходить через меньший диаметр, называемый «доступным переднезадним диаметром». Это может повредить промежность или иногда вызвать остановку головки плода.
Какая анатомия таза важна при родах?
ACOG. Практический бюллетень Американского колледжа акушеров и гинекологов. Дистоция и увеличение родов. Руководство по клиническому ведению акушеров-гинекологов. № 49 . Американский колледж акушеров и гинекологов: Вашингтон, округ Колумбия; Декабрь 2003.
Norwitz ER, Робинсон JN, Repke JT. Работа и доставка. Габби С.Г., Нибил Дж. Р., Симпсон Дж. Л., ред. Акушерство: нормальная и проблемная беременность . 3-е изд. Нью-Йорк: Черчилль Ливингстон; 2003.
ACOG. Практический бюллетень Американского колледжа акушеров и гинекологов. Внутриродовой мониторинг сердечного ритма плода. Руководство по клиническому ведению акушеров-гинекологов. № 36 . Американский колледж акушеров и гинекологов: Вашингтон, округ Колумбия; Декабрь 2005.
ACOG. Практический бюллетень Американского колледжа акушеров и гинекологов.Акушерская анальгезия и анестезия. Руководство по клиническому ведению акушеров-гинекологов. № 36 . Американский колледж акушеров и гинекологов: Вашингтон, округ Колумбия; Июль 2002.
Фридман Э.А. Первородящие роды; графостатистический анализ. Акушерский гинекол . 1955 Декабрь 6 (6): 567-89. [Медлайн].
Фридман EA, Sachtleben MR. Дисфункциональные роды. I. Длительная латентная фаза у первородящих. Акушерский гинекол .1961, 17 февраля: 135-48. [Медлайн].
Фридман EA, Sachtleben MR. Дисфункциональные роды. II. Затяжная дилатация в активной фазе у первородящих. Акушерский гинекол . 1961 Май. 17: 566-78. [Медлайн].
Kilpatrick SJ, Laros RK Jr. Характеристики нормальных родов. Акушерский гинекол . 1989 июл.74 (1): 85-7. [Медлайн].
Альберс Л.Л., Шифф М., Горвода Дж.Г. Продолжительность активных родов при нормальной беременности. Акушерский гинекол . 1996 Март 87 (3): 355-9. [Медлайн].
Zhang J, Troendle JF, Yancey MK. Переоценка кривой родов у нерожавших женщин. Am J Obstet Gynecol . 2002 Октябрь 187 (4): 824-8. [Медлайн].
Menticoglou SM, Manning F, Harman C, et al. Перинатальный исход в зависимости от продолжительности второй стадии. Am J Obstet Gynecol . 1995 сентябрь 173 (3, часть 1): 906-12. [Медлайн].
Янни В., Шиссл Б., Пешерс У. и др.Прогностическое влияние продолжительного второго периода родов на исход для матери и плода. Acta Obstet Gynecol Scand . 2002 Март 81 (3): 214-21. [Медлайн].
Cheng YW, Hopkins LM, Caughey AB. Как долго это слишком долго: влияет ли продолжительный второй период родов у первородящих женщин на исходы матери и новорожденного? Am J Obstet Gynecol . 2004 Сентябрь 191 (3): 933-8. [Медлайн].
Myles TD, Santolaya J. Материнские и неонатальные исходы у пациентов с длительным вторым периодом родов. Акушерский гинекол . 2003 июл.102 (1): 52-8. [Медлайн].
О’Коннелл М.П., Хуссейн Дж., Макленнан Ф.А. и др. Факторы, связанные с длительным вторым состоянием родов — контролируемое исследование 364 нерожавших родов. J Obstet Gynaecol . 2003 май. 23 (3): 255-7. [Медлайн].
Senecal J, Xiong X, Fraser WD. Влияние положения плода на продолжительность второго периода родов и исход родов. Акушерский гинекол . 2005 апр.105 (4): 763-72. [Медлайн].
Герман А., Цимерман А., Ариели С. и др. Последовательное отделение плаценты снизу-вверх. Ультразвуковой акушерский гинеколь . 2002 19 марта (3): 278-81. [Медлайн].
Андерссон О., Хеллстром-Вестас Л., Андерссон Д., Домеллоф М. Влияние отсроченного или раннего пережатия пуповины на исходы новорожденных и статус железа через 4 месяца: рандомизированное контролируемое исследование. BMJ . 2011 15 ноября. 343: d7157. [Медлайн].[Полный текст].
Prendiville WJ, Elbourne D, McDonald S. Активное ведение по сравнению с выжидательной тактикой в третьем периоде родов. Кокрановская база данных Syst Rev . 2000. CD000007. [Медлайн].
Чжан Дж., Янси М.К., Клебанофф М.А. и др. Продлевает ли эпидуральная анальгезия роды и увеличивает ли риск кесарева сечения? Естественный эксперимент. Am J Obstet Gynecol . 2001 июл.185 (1): 128-34. [Медлайн].
Расмуссен С., Бунгум Л., Хойе К.Возраст матери и продолжительность родов. Acta Obstet Gynecol Scand . 1994 марта 73 (3): 231-4. [Медлайн].
Vahratian A, Hoffman MK, Troendle JF, Zhang J. Влияние паритета на роды у современного населения. Рождение . 2006 марта 33 (1): 12-7. [Медлайн].
Tuck SM, Cardozo LD, Studd JW, et al. Акушерские характеристики в разных расовых группах. Br J Obstet Gynaecol . 1983 Октябрь 90 (10): 892-7.[Медлайн].
Duignan NM, Studd JW, Hughes AO. Характеристики нормального труда в разных расовых группах. Br J Obstet Gynaecol . 1975, август 82 (8): 593-601. [Медлайн].
Пороги ES, Баум Дж. Д., Линг X и др. [Средняя продолжительность самопроизвольных родов у китайских первородящих]. J Gynecol Obstet Biol Reprod (Париж) . 1997. 26 (7): 704-10. [Медлайн].
Гринберг М.Б., Ченг Ю.В., Хопкинс Л.М. и др.Есть ли этнические различия в продолжительности труда? Am J Obstet Gynecol . 2006 Сентябрь 195 (3): 743-8. [Медлайн].
Сандалл Дж., Солтани Х., Гейтс С., Шеннан А., Деван Д. Модели непрерывности под руководством акушерок по сравнению с другими моделями оказания помощи женщинам детородного возраста. Кокрановская база данных Syst Rev . 2013 21 августа 8: CD004667. [Медлайн].
Grunebaum A, McCullough LB, Sapra KJ, et al. Оценка по шкале Апгар 0 через 5 минут и неонатальные судороги или серьезная неврологическая дисфункция в зависимости от условий родов. Am J Obstet Gynecol . 2013 Октябрь 209 (4): 323.e1-6. [Медлайн].
Лэйдман Дж. Домашние роды в 10 раз более вероятны по шкале Апгар, равной 0. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/811222. Дата обращения: 24 сентября 2013 г.
Caldwell WE, Moloy HC. Анатомические вариации женского таза и их влияние на роды с предложенной классификацией. Am J Obstet Gynecol . 1933. 26: 479.
Фридман Э.А.Труд. Клиническая оценка и ведение . Нью-Йорк, Нью-Йорк: Appleton-Century-Crofts; 1967. 34.
Sciscione AC, Manley JS, Pinizzotto ME, et al. Отслойка плаценты после установки системы одноразового датчика внутриматочного давления. Am J Perinatol . 1993 10 января (1): 21-3. [Медлайн].
Boggs W. Ультрасонография оценивает риск аспирации желудка во время родов. Медскап . 7 февраля 2014 г. [Полный текст].
Bataille A, Rousset J, Marret E, et al. Ультрасонографическая оценка содержимого желудка во время родов при эпидуральной анальгезии: проспективное когортное исследование. Br J Анаэст . 2014 8 января [Medline].
Алфиревич З., Деване Д., Гите GM. Непрерывная кардиотокография (КТГ) как форма электронного мониторинга плода (EFM) для оценки состояния плода во время родов. Кокрановская база данных Syst Rev . 2006. 3: CD006066. [Медлайн].
Парер Дж. Т., Икеда Т.Основы для стандартизированного управления паттернами сердечного ритма плода во время родов. Am J Obstet Gynecol . 2007 Июль 197 (1): 26.e1-6. [Медлайн].
East CE, Chan FY, Colditz PB, et al. Пульсоксиметрия плода для оценки состояния плода в родах. Кокрановская база данных Syst Rev . 18 апреля 2007 г. CD004075. [Медлайн].
Grobman WA, Simon C. Факторы, связанные с продолжительностью латентной фазы во время индукции родов. евро J Obstet Gynecol Reprod Biol .2007 июн.132 (2): 163-6. [Медлайн].
Хансен С.Л., Кларк С.Л., Фостер Дж.С. Активное выталкивание в сравнении с пассивным опусканием плода во втором периоде родов: рандомизированное контролируемое исследование. Акушерский гинекол . 2002, январь 99 (1): 29-34. [Медлайн].
Практический бюллетень ACOG № 80: преждевременный разрыв плодных оболочек. Руководство по клиническому ведению акушеров-гинекологов. Акушерский гинекол . 2007 апр. 109 (4): 1007-19. [Медлайн].
Мартин Дж. А., Гамильтон Б. Е., Саттон П. Д. и др. Рождения: окончательные данные за 2004 год. Natl Vital Stat Rep . 2006 29 сентября. 55 (1): 1-101. [Медлайн].
Робертс К.Л., Тейлор Л., Хендерсон-Смарт Д. Тенденции рождаемости в срок и после родов: свидетельства изменений ?. Br J Obstet Gynaecol . 1999 Сентябрь 106 (9): 937-42. [Медлайн].
Чиннок М., Робсон С. Опыт акушерских стажеров в области вагинальных родов при тазовом предлежании: значение для будущей практики. Акушерский гинекол . 2007 Октябрь 110 (4): 900-3. [Медлайн].
Bofill JA, Vincent RD, Ross EL, et al. Нерожавшие активные роды, эпидуральная анальгезия и кесарево сечение при дистоции. Am J Obstet Gynecol . 1997 Dec. 177 (6): 1465-70. [Медлайн].
Пауэлл Дж., Гило Н., Фут М. и др. Обучение работе с пылесосом и пинцетом в ординатуре: опыт и самооценка. Дж Перинатол . 2007 июн. 27 (6): 343-6. [Медлайн].
Zhang J, Landy HJ, Branch DW, et al. Современные модели самопроизвольных родов с нормальным исходом новорожденных. Акушерский гинекол . 2010 декабрь 116 (6): 1281-7. [Медлайн].
Блум С.Л., Макинтайр Д.Д., Келли М.А. и др. Отсутствие влияния ходьбы на роды. N Engl J Med . 1998, 9 июля. 339 (2): 76-9. [Медлайн].
О’Дрисколл К., Мигер Д. Введение. О’Дрисколл К., Мигер Д., ред. Активное управление трудом . 2-е изд. Истборн, Соединенное Королевство: Баллиер Тиндалл; 1986.
О’Дрисколл К., Фоли М., Макдональд Д. Активное ведение родов как альтернатива кесареву сечению при дистоции. Акушерский гинекол . 1984 апр. 63 (4): 485-90. [Медлайн].
Lopez-Zeno JA, Peaceman AM, Adashek JA, et al. Контролируемое испытание программы активного ведения родов. N Engl J Med . 1992 13 февраля.326 (7): 450-4. [Медлайн].
Frigoletto FD Jr, Lieberman E, Lang JM, et al. Клиническое испытание активного ведения родов. N Engl J Med . 1995 21 сентября. 333 (12): 745-50. [Медлайн].
Сэдлер Л.С., Дэвисон Т., МакКоуэн Л.М. Рандомизированное контролируемое исследование и метаанализ активного ведения родов. БЖОГ . 2000 июл.107 (7): 909-15. [Медлайн].
Sheiner E, Levy A, Feinstein U, et al.Факторы риска и исход неспособности прогрессировать во время первого периода родов: популяционное исследование. Acta Obstet Gynecol Scand . 2002 Март 81 (3): 222-6. [Медлайн].
Sheiner E, Levy A, Feinstein U, et al. Факторы акушерского риска отсутствия прогресса в первом и втором периоде родов. J Matern Fetal Neonatal Med . 2002 июн.11 (6): 409-13. [Медлайн].
Роуз DJ, Оуэн Дж., Хаут Дж. Остановка родов в активной фазе: увеличение окситоцина не менее 4 часов. Акушерский гинекол . 1999 Mar.93 (3): 323-8. [Медлайн].
Fraser WD, Marcoux S, Krauss I, et al. Многоцентровое рандомизированное контролируемое исследование отсроченного отталкивания у первородящих женщин во втором периоде родов с непрерывной эпидуральной аналгезией. Группа по изучению ЛЮДЕЙ (Рано или поздно с эпидуральной анестезией). Am J Obstet Gynecol . 2000 Май. 182 (5): 1165-72. [Медлайн].
Фицпатрик М., Харкин Р., Маккуиллан К. и др.Рандомизированное клиническое испытание, сравнивающее влияние отсроченного и немедленного надавливания с эпидуральной аналгезией на способ родоразрешения и удержание фекалий. БЖОГ . 2002 декабрь 109 (12): 1359-65. [Медлайн].
Bloom SL, Casey BM, Schaffer JI, et al. Рандомизированное испытание подталкивания матери с инструктором и без него во втором периоде родов. Am J Obstet Gynecol . 2006 Январь 194 (1): 10-3. [Медлайн].
Boggs W. Ручное вращение плода в заднем или поперечном положении может снизить скорость оперативных родов.Доступно на http://www.medscape.com/viewarticle/809311. Доступ: 20 августа 2013 г.
Le Ray C, Deneux-Tharaux C, Khireddine I, Dreyfus M, Vardon D, Goffinet F. Ручное вращение для уменьшения оперативного родоразрешения в задних или поперечных позициях. Акушерский гинекол . 2013 5 августа [Medline].
Api O, Balcin ME, Ugurel V, Api M, Turan C, Unal O. Влияние давления на дно матки на продолжительность второго периода родов: рандомизированное контролируемое исследование. Acta Obstet Gynecol Scand . 2009. 88 (3): 320-4. [Медлайн].
Кудиш Б., Блэквелл С., Макнили С.Г. и др. Оперативные роды через естественные родовые пути и эпизиотомия по средней линии: плохая комбинация для промежности. Am J Obstet Gynecol . 2006 Сентябрь 195 (3): 749-54. [Медлайн].
Кристиансон Л.М., Бовбьерг В.Э., МакДэвитт Э.С. и др. Факторы риска травмы промежности во время родов. Am J Obstet Gynecol . 2003 июл.189 (1): 255-60.[Медлайн].
Gülmezoglu AM, Villar J, Ngoc NT, et al. Многоцентровое рандомизированное исследование ВОЗ по применению мизопростола при ведении третьего периода родов. Ланцет . 2001 сентябрь 1. 358 (9283): 689-95. [Медлайн].
Franchi M, Cromi A, Scarperi S, Gaudino F, Siesto G, Ghezzi F. Сравнение лидокаин-прилокаинового крема (EMLA) и инфильтрации мепивакаина для облегчения боли во время восстановления промежности после родов: рандомизированное исследование. Am J Obstet Gynecol . 2009 август 201 (2): 186.e1-5. [Медлайн].
Aasheim V, Nilsen AB, Lukasse M, Reinar LM. Методы промежности во втором периоде родов для уменьшения травм промежности. Кокрановская база данных Syst Rev . 7 декабря 2011 г. 12: CD006672. [Медлайн].
Контрольный список ВОЗ для безопасных родов. Всемирная организация здоровья. Доступно по адресу http://www.who.int/patientsafety/implementation/checklists/childbirth/en/. Декабрь 2015 г .; Доступ: 25 февраля 2016 г.
Браун Т. ВОЗ выпускает руководство по снижению материнской и новорожденной смертности. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/855582. 08 декабря 2015 г .; Доступ: 25 февраля 2016 г.
Рамин С.М., Азартные игры Д.Р., Лукас М.Дж. и др. Рандомизированное исследование эпидуральной анальгезии по сравнению с внутривенной анальгезией во время родов. Акушерский гинекол . 1995 ноябрь 86 (5): 783-9. [Медлайн].
Шарма С.К., Сидави Дж. Э., Рамин С. М. и др.Кесарево сечение: рандомизированное испытание эпидуральной анальгезии меперидином во время родов, контролируемой пациентом. Анестезиология . 1997 сентябрь 87 (3): 487-94. [Медлайн].
Александр Дж. М., Шарма С. К., Макинтайр Д. Д. и др. Эпидуральная анальгезия продлевает активную фазу родов по Фридману. Акушерский гинекол . 2002 июл.100 (1): 46-50. [Медлайн].
Halpern SH, Muir H, Breen TW, et al. Многоцентровое рандомизированное контролируемое исследование, сравнивающее контролируемую пациентом эпидуральную анальгезию с внутривенной анальгезией для облегчения боли во время родов. Анест Анальг . 2004 ноябрь 99 (5): 1532-8; оглавление. [Медлайн].
Wong CA, Scavone BM, Peaceman AM, et al. Риск кесарева сечения при нейроаксиальной анальгезии на ранних сроках по сравнению с поздними родами. N Engl J Med . 2005 17 февраля. 352 (7): 655-65. [Медлайн].
Smith CA, Levett KM, Collins CT, Crowther CA. Техники релаксации для снятия боли во время родов. Кокрановская база данных Syst Rev . 2011 7 декабря.12: CD009514. [Медлайн].
Комитет по акушерской практике. Мнение Комитета № 689: Рождение новорожденного с околоплодными водами, окрашенными меконием. Акушерский гинекол . 2017 марта 129 (3): e33-e34. [Медлайн].
Аднан Н., Конлан-Трант Р., Маккормик С., Боланд Ф., Мерфи Д. Сравнение внутримышечного и внутривенного введения окситоцина для предотвращения послеродового кровотечения при естественных родах: рандомизированное контролируемое исследование. BMJ . 4 сентября 2018 г. 362: k3546.[Медлайн].
Анатомия, брюшная полость и таз, выход для таза Артикул
Введение
Выход из таза, также называемый нижним тазовым отверстием, определяет нижний край малого (истинного) таза. Полость таза (истинный таз) преимущественно состоит из мочевого пузыря, толстой кишки и внутренних репродуктивных органов. Это пространство ограничено между входом в таз и выходом из таза.Выход из таза — это нижнее отверстие таза, которое ограничено копчиком, седалищными буграми и лобковым симфизом.
Устройство и функции
Выходное отверстие таза — это пространство примерно ромбовидной формы, которое отмечает нижний край истинного таза. Это отверстие в тазу имеет границы, которые отражают границы промежностного треугольника, поскольку эти два пространства имеют общую основу.
Анатомические границы выхода из таза:
- Передний: нижний край лонного симфиза
- Передне-боковые: нижние ветви лобка и седалищные бугры
- Заднебоковой: нижний край крестцово-бугристых связок
- Задний: передний край копчика
Три диаметра могут описывать размеры выходного отверстия таза: переднезадний, задний сагиттальный и поперечный (межкубцовый).Переднезадний диаметр от лонного симфиза до крестцово-копчикового сустава является наибольшим диаметром выхода из таза и обычно составляет от 9,5 до 12,5 см. Это измерение может широко варьироваться из-за подвижности копчика. Поперечный диаметр между седалищными буграми обычно составляет от 8 до 11 см. У самцов все размеры немного короче по размеру тела, чем у самок. У женщин эти диаметры важны в пельвиметрии и, как было продемонстрировано, увеличиваются во время родов, чтобы облегчить доставку плода через выходное отверстие таза.[1] [2]
Костный таз и выходное отверстие таза выполняют несколько функций. Таз обеспечивает защиту внутренних органов малого таза, находящихся в полости таза. Костный таз выполняет множество структурных функций с точки зрения нагрузки, поддерживая вес тела, стабилизируя верхнюю часть туловища и координируя движения при маневрах ног. Несколько связок соединяются с костями таза и сегментируют отверстия в костях, что помогает смягчить вес тела и обеспечивает некоторую подвижность во время родов.Костный таз служит местом прикрепления нескольких связок, туловища и мышц нижних конечностей. Отверстия или отверстия в костной структуре таза пропускают нервы и сосудистую сеть между верхней и нижней частью тела. Концевые сегменты влагалища, мочевыводящего и желудочно-кишечного трактов пересекают выходное отверстие таза. У женщин выход из таза также обеспечивает поддержку и руководство для плода по родовым путям [3].
Эмбриология
Для формирования таза требуется каскад хондрификации, окостенения и сращения.Самые ранние аппендикулярные структуры формируются на 28-й день эмбриона. К пятой неделе уплотнение мезенхимальной ткани в зачатках конечностей формирует шаблон для моделей костей, и подвздошная кость становится узнаваемой примерно к пяти месяцам пренатального периода. Таз формируется в процессе эндохондральной оссификации, когда хондроциты в хряще стимулируют минерализацию и рост кровеносных сосудов. Это окостенение происходит от трех основных центров окостенения, называемых подвздошным центром, седалищным центром и лобковым центром.Первичные центры окостенения хорошо развиты к рождению, но процесс окостенения продолжается постнатально, замедляясь после трехмесячного возраста. Онтогенез таза завершается в зрелом возрасте, обычно около 25 лет. Половой диморфизм таза визуально проявляется в подвздошной кости, вертлужной впадине, высоте подвздошной кости и ширине входа и выхода таза. [4] [5] [6]
Кровоснабжение и лимфатика
Общая подвздошная артерия разветвляется на внутреннюю и внешнюю ветви на уровне позвонков L5-S1.Внутренняя подвздошная артерия спускается снизу через входное отверстие таза в истинный таз. Внутренняя подвздошная артерия снабжает кровью органы таза, промежностное дно и ягодичные мышцы. На верхней границе большого седалищного отверстия внутренняя подвздошная артерия разделяется на передний и задний ствол. Передняя часть туловища снабжает органы малого таза, промежность, ягодичные и приводящие области нижней конечности. Внутренняя половая артерия, которая является ветвью переднего ствола, проходит через малое седалищное отверстие и является основным источником крови к промежности.Промежность — это пространство между диафрагмой таза и выходным отверстием таза. Задний ствол внутренней подвздошной артерии снабжает заднюю брюшную стенку, задний таз и часть ягодичной области нижней конечности. Подвздошно-поясничная артерия, отходящая от задней части туловища, поднимается в истинный таз и снабжает мышцы и кости вокруг подвздошной ямки [7].
В тазу есть четыре основные группы лимфатических узлов: крестцовые, внутренние, внешние и общие подвздошные узлы.Внутри таза есть несколько более мелких узлов, таких как параректальный, поясничный, поверхностный паховый и другие. Эти тазовые лимфатические узлы получают афферентный дренаж из тазовых, периферических, висцеральных и теменных структур. Наружные подвздошные узлы расположены вдоль краев таза и дренируют органы малого таза, такие как мочевой пузырь и тело матки. Внутренние подвздошные узлы дренируют нижнюю часть прямой кишки (выше гребенчатой линии), часть влагалища, мочевой пузырь, шейку матки и простату. Крестцовые лимфатические узлы расположены в впадине крестца и отводят лимфу из задне-нижних внутренних органов.Общие подвздошные узлы расположены над тазом, но они получают дренаж от всех трех других групп. Тазовые лимфатические узлы образуют очень взаимосвязанную сеть. Такое расположение проблематично, поскольку метастатический рак может проходить практически в любом направлении между органами таза и брюшной полости [8].
Нервы
Пояснично-крестцовый ствол (L4-S3), крестцовое сплетение и копчиковое сплетение проходят через полость таза. Множество ветвящихся нервов иннервируют мышцы таза и промежности.Кроме того, в тазу есть парасимпатическая и симпатическая иннервация. В отделах тазового внутреннего (парасимпатического), крестцового (симпатического) и нижнего подъязычных сплетений также есть ветви, которые снабжают внутренние органы таза. Хотя многие нервы берут свое начало ниже уровня краев таза, очень немногие из этих нервов проходят через выходное отверстие таза, а вместо этого выходят через множество отверстий в тазу или оканчиваются внутри самого таза.
Половой нерв (S 2,3,4) — это парный нерв, ответвляющийся от крестцового сплетения.Этот нерв выходит из большого седалищного отверстия в малое седалищное отверстие, через половой канал (иногда называемый каналом Алкока) и в промежность. Концевые ветви полового нерва, спинного нерва и нижнего ректального нерва обеспечивают сенсорную и двигательную иннервацию промежности и наружных половых органов. Обычно при акушерских и аноректальных процедурах используется местная анестезия для блокирования полового нерва. Во время этой процедуры врач обычно подходит трансвагинально, проходя через выходное отверстие таза, и использует седалищный отдел позвоночника в качестве ориентира для введения местного анестетика в половой нерв.[9] [10]
Мышцы
Выход из таза — это отверстие, ограниченное копчиком, седалищными буграми и лобковым симфизом. Тазовая диафрагма граничит с выходом из таза. Мышцы тазового дна (МТД) диафрагмы таза от передних до задних включают:
- Piriformis
- Копчиковая мышца
- Леватор заднего прохода (iliococcygeus, pubococcygeus и puborectalis) [11]
При обсуждении выхода из таза важны пять основных связок, четыре из которых существуют попарно.Эти связки, среди прочего, обеспечивают структурную поддержку и соединение различных тканей в тазу и вокруг него. Во время беременности эти связки смягчаются, позволяя перемещаться между костями, чтобы обеспечить прохождение плода. Однако, если связки станут слишком эластичными или чрезмерно растянутыми, это может привести к нестабильности тазового пояса.
- Межлобковая связка (также называемая дугообразной связкой или нижней лобковой связкой) в области лонного симфиза соединяется с левой и правой верхней ветвями.
- Крестцово-подвздошные связки соединяют крестец и подвздошную кость. Эта связка необходима для эффективной передачи нагрузки между позвоночником и нижними конечностями.
- Крестцово-копчиковые связки состоят из вентральной и дорсальной частей, которые ограничивают движение между крестцом и копчиком.
- Крестцово-бугристые связки — веерообразные связки, идущие от крестца и верхнего копчика до седалищного бугра. Эти связки образуют заднебоковую границу выхода из таза.
- Крестцово-остистые связки представляют собой треугольные связки из фиброзной ткани, которые прикрепляют седалищную ость к крестцу и копчику. Эта связка делит большую седалищную вырезку на большее и малое седалищное отверстие.
Физиологические варианты
Многие физиологические различия в тазе и выходном отверстии таза у лиц мужского и женского пола связаны с функцией и массой тела. У мужчин тазовые кости, такие как лобковые ветви, обычно толще и тяжелее.Женский таз сравнительно шире и мельче, чем мужской, о чем свидетельствует гребень подвздошной кости, который может достигать уровня позвонков L4 у мужчин, но достигает только позвонков L5 у женщин. Угол лобковой дуги, иногда называемый подлобковым углом, также будет иметь физиологические вариации. У самцов острый подлобковый угол (<70 градусов), у самок - тупой угол (> 80 градусов). Переднезадний диаметр выхода из таза сильно различается, так как мужской копчик имеет тенденцию резко изгибаться внутрь, но женский копчик относительно прямой.Выход из таза у самок более округлый и крупный, с более прямыми седалищными шипами. Физиологические различия между полами видны уже на четвертом месяце жизни плода, и различия широко объясняются тем, что полость таза женщины приспособлена для прохождения плода по родовым путям. Судебные патологоанатомы и судебные антропологи используют эти различия для точного определения пола останков скелета [12].
Классификационная система Колдуэлла-Маллоя — распространенный инструмент, используемый для описания нормальных вариантов таза.Эти варианты не продемонстрировали какой-либо причинной связи или корреляции между размером или весом пациента. Многие тазы относятся к смешанному типу, к комбинации типов, а не к одному чистому типу. Смешанные типы получили свои названия из соглашения, согласно которому задний сегмент определяет тип таза, а передний сегмент определяет «тенденцию». [13]
Четыре нормальных варианта формы таза в соответствии с классификациями Колдуэлла-Маллоя [7] [13]:
- Gynaecoid
- Эта форма является наиболее распространенной формой женского таза с большим межостистым расстоянием, которая идеально подходит для вагинальных родов.
- Android
- Эта анатомия таза является наиболее распространенной формой мужского таза с изогнутым копчиком, выступающими седалищными шипами, коротким диаметром AP и входным отверстием в форме сердца. В целом внутренние размеры полости таза и выхода из таза меньше, и поэтому роды через естественные родовые пути являются относительно трудными.
- Антропоид
- Эта форма таза характерна для мужчин, у которых диаметр AP больше поперечного диаметра.Входное и выходное отверстия имеют яйцевидную форму, и, таким образом, форма обычно подходит для вагинальных родов.
- пластинчатый
- Эта форма таза необычна как у мужчин, так и у женщин. Короткий диаметр AP и широкий поперечный диаметр очень затрудняют роды через естественные родовые пути. Эта форма таза обычно ассоциируется с остановкой родов, поэтому, вероятно, потребуется хирургическое вмешательство.
Хирургические аспекты
Нормальные варианты тазовой формы могут затруднить вагинальные роды у некоторых пациенток.Клиницисты должны быть готовы к хирургическим вмешательствам или кесаревому сечению для достижения наилучших результатов для матери и плода. Роды могут травмировать или растягивать мышцы и связки, окружающие выходное отверстие таза, например, поднимающую задний проход или лобково-копчиковую мышцу. Эти травмы могут увеличить риск опущения тазовых органов и недержания мочи. Концевые сегменты влагалища, мочевыводящего и желудочно-кишечного трактов пересекают выходное отверстие таза. Хирурги, получающие доступ к полости таза через выходное отверстие таза, например, во время родов через естественные родовые пути или блокады полового нерва, должны знать путь этих структур и значительные изменения, которые могут привести к осложнениям.Например, некоторые исследования определили, что расстояние между мочеточником и шейкой матки может варьироваться от> 2 см до <0,5 см, что увеличивает риск травм уретры. [14] [15]
Клиническая значимость
В отличие от входа в таз, выход из таза можно оценить с помощью физического осмотра. Выход из таза — главный компонент пельвиметрии. Эти измерения полезны при оценке риска остановки родов, цефало-тазовой диспропорции или способности плода перемещаться по родовым путям.Однако пельвиметрия имеет ограниченное применение, поскольку тазовые суставы и связки женщин ослабляются во время родов. Клинические данные показывают, что пельвиметрия не меняет методов ведения беременных, поскольку всем беременным следует разрешить пробные роды независимо от результатов пельвиметрии. [16] [17]
Врач следит за ходом родов путем осмотра шейки матки. Факторы, которые следует наблюдать и регистрировать во время родов, включают расширение шейки матки, сглаживание, положение головки плода и положение плода.Положение головки плода — это числовая шкала, которая оценивает количество сантиметров между головкой плода и седалищными шипами. Этот показатель отмечает прогрессирование родов по мере прохождения плода по родовым путям. Наименьшее расстояние, которое должна пройти голова ребенка во время вагинальных родов, — это межостистое расстояние, которое обычно составляет около 10 сантиметров, называется станцией 0. Однако это расстояние не является фиксированным расстоянием из-за расшатывания лобкового симфиза во время родов.Станция +3, когда ведущая часть головки плода находится на 5 см ниже седалищной ости, находится примерно у отверстия выхода из таза. Когда плод движется по родовым путям, самый широкий диаметр тазового канала меняет направление с поперечного направления в тазовом входе на переднезадний диаметр в выходном отверстии таза. По этой причине головка плода должна вращаться, когда она проходит через родовые пути во время родов.
Во время родов могут возникнуть многочисленные проблемы из-за размера родовых путей по сравнению с размером головы плода.Выход из таза может препятствовать вагинальным родам; однако это, как правило, происходит только в случаях редких, но серьезных заболеваний костей таза. Макросомия плода, которая коррелирует с диабетом матери, может увеличить риск того, что плод не сможет пройти через выходное отверстие таза во время родов через естественные родовые пути. Пациенты с гестационным диабетом или диабетом матери должны находиться под тщательным наблюдением на предмет макросомии плода и оцениваться на предмет риска гибели плода во время родов через естественные родовые пути. Дистоция плеча возникает из-за защемления плеч плода выходным отверстием таза.После доставки головы переднее плечо может оказаться зажатым за лобковым симфизом. Осложнения могут включать травмы плечевого сплетения плода, гипоксию плода, переломы ребер или ключиц плода, компрессию пуповины, разрывы промежности и послеродовое кровотечение. При необходимости для завершения родов можно использовать несколько маневров и хирургических вмешательств. Маневр Гаскина, когда мать стоит на четвереньках, расширяет выходное отверстие таза и, как было показано, обеспечивает успешные роды почти в 80% случаев.[18] [19] [20] [21]
Пудендальные сосуды и нервы проходят между крестцово-бугристыми и крестцово-остистыми связками. Половой нерв может застрять между этими связками и вызывать боль в сидячем положении, онемение половых органов, боль в промежности, а также недержание мочи и кала. Использование блокады полового нерва может временно облегчить боль из-за защемления полового нерва. Во время этой процедуры врач вводит местный анестетик, используя седалищный отдел позвоночника в качестве ориентира.
Травмы тазовых связок и тазового дна могут возникать из-за растяжения и разрывов во время беременности, постоянного высокого давления в животе, травм или падений.В этих случаях есть риск опущения тазовых органов. Выпадение тазовых органов — это заболевание, при котором один или несколько тазовых органов опускаются ниже своего нормального положения, в некоторых случаях за пределы выходного отверстия таза. Пролапсы классифицируются и классифицируются по органу или органам, которые спускаются от предполагаемого положения (выпадение матки, цистоцеле, ректоцеле, энтероцеле). Симптомы могут включать ощущение «переполнения» или давления в тазу, которое может усиливаться при стоянии или кашле, появлении или ощущении выпуклости из влагалища, недержании мочи (кала или мочи) или диспареунии.Пессарии и упражнения Кегеля — это нехирургические варианты лечения, которые могут облегчить симптомы или помочь бессимптомным пациентам. Если эти консервативные меры не помогут, хирургическое вмешательство может исправить дефекты. Фиксация трансвагинальной крестцово-остистой связки фиксирует свод влагалища и, как было показано, стабилизирует тазовые органы и уменьшает рецидивы [22] [23].
Другие проблемы
Аномальные варианты формы выходного отверстия таза могут быть вызваны множеством разных причин.Рахитические тазы, деформации, вызванные дефицитом витамина D, как правило, имеют больший диаметр AP входного отверстия с увеличенным диаметром выходного размера. Асимметричный таз может быть связан с полиомиелитом, сколиозом, анкилозирующим спондилитом, врожденными дефектами и т. Д.
(Щелкните изображение, чтобы увеличить)
Тазовый выход
Предоставлено анатомическими пластинами Грея
(Щелкните изображение, чтобы увеличить)
Вход и выход в таз
Предоставлено анатомическими пластинами Грея
(Щелкните изображение, чтобы увеличить)
Женский таз
Предоставлено анатомическими пластинами Грея
(Щелкните изображение, чтобы увеличить)
Мужской таз
Предоставлено анатомическими пластинами Грея
Тазовый пояс — Строение — Функции — Оценка
Тазовый пояс представляет собой кольцевидную костную структуру, расположенную в нижней части туловища.Он соединяет осевой скелет с нижними конечностями.
В этой статье мы рассмотрим анатомию тазового пояса — его костные ориентиры, функции и клиническую значимость.
Строение тазового пояса
Костный таз состоит из двух тазовых костей (также известных как безымянные или тазовые кости), крестца и копчика.
Внутри таза четыре сочленения:
- Крестцово-подвздошные суставы (x2) — между подвздошной костью тазобедренного сустава и крестцом
- Крестцово-копчиковый симфиз — между крестцом и копчиком.
- Лобковый симфиз — между лобковыми телами двух тазобедренных костей.
Связки прикрепляют боковую границу крестца к различным костным ориентирам на костном тазу для обеспечения устойчивости .
Рис. 1. Тазовый пояс образован тазовыми костями, крестцом и копчиком. [/ caption]Функции таза
Сильный и жесткий таз приспособлен для выполнения ряда функций в организме человека.Основные функции:
- Перенос веса с верхнего осевого скелета на нижние аппендикулярные компоненты скелета, особенно во время движения.
- Обеспечивает прикрепление для ряда мышц и связок, используемых при передвижении.
- Содержит и защищает брюшно-тазовые и тазовые внутренние органы.
Большой и малый таз
Остеология тазового пояса позволяет разделить область таза на две части:
- Большой таз (ложный таз) — расположен выше, он обеспечивает поддержку нижних внутренних органов брюшной полости (например, подвздошной кишки и сигмовидной кишки).Он имеет мало акушерского значения.
- Малый таз (истинный таз) — расположен снизу. Внутри малого таза находятся полость таза и внутренние органы таза.
Соединение между большим и малым тазом известно как входное отверстие для таза . Наружные костные края входа в таз называют краем таза.
Рис. 2. Большой и малый таз. Малый таз является «истинным» тазом и содержит полость таза.[/подпись]Тазовый впуск
Вход в таз отмечает границу между большим и малым тазами. Его размер определяется его краем, тазовым краем .
Границы тазового входа:
- Задний — крестцовый мыс (верхняя часть крестца) и крестцовые крылья (ala).
- Боковая — дугообразная линия на внутренней поверхности подвздошной кости и грудная линия на верхней ветви лобковой кости.
- Передний — лобковый симфиз.
Входное отверстие таза определяет размер и форму родовых путей, а выступающие выступы являются ключевым местом для прикрепления мышц и связок.
При описании входного отверстия таза можно использовать альтернативную описательную терминологию:
- Linea terminalis — комбинированная грудная линия, дугообразная линия и крестцовый мыс.
- Подвздошно-гребешковая линия — комбинированная дугообразная и грудная линии.Это представляет собой боковую границу входа в таз.
Тазовый выход
Тазовый выход расположен в конце малого таза и в начале тазовой стенки.
Его границы:
- Задний : Кончик копчика
- Боковой : седалищные бугры и нижний край крестцово-бугристой связки
- Передний : лобковая дуга (нижняя граница седалищно-лобковых ветвей).
Угол под лобковой дугой известен как подлобковый угол и имеет больший размер у женщин.
Рис. 4. Границы выходного отверстия таза. [/ caption]Приспособление для родов
У большинства женщин таз гинекоидный, таз, в отличие от таза мужского пола и андроид . Небольшие различия в их строении создают больший выход в таз, приспособленный для облегчения процесса родов.При сравнении этих двух, гинекологический таз имеет:
- A шире и шире структура, но на легче по весу
- Входное отверстие овальной формы по сравнению с тазом андроида в форме сердца.
- Менее выступающие седалищные шипы, что на больше биоспинного диаметра
- Подлобковая дуга под большим углом, более 80-90 градусов .
- Крестец более короткий, более изогнутый и с менее выраженным крестцовым выступом .
Помимо костных приспособлений, крестцово-бугристые и крестцово-остистые связки могут растягиваться под действием прогестерона и еще больше увеличивать размер выходного отверстия.
Рис. 5. Гинекологический таз и таз андроида. [/ caption][старт-клинический]
Клиническая значимость: оценка женского костного таза
Малый таз — это костный канал, через который должен пройти плод во время родов.Поэтому очень важно определить диаметр этого канала и, следовательно, способность матери к деторождению.
Диаметр может быть определен при осмотре таза или рентгенологически. Есть два важных измерения:
Акушерский конъюгатЧтобы определить наименьшее фиксированное расстояние, которое плоду придется преодолеть, измеряется минимальный переднезадний диаметр входного отверстия таза ().
Это расстояние между мысом крестца и средней точкой лобкового симфиза (где лобковая кость наиболее толстая) и известно как акушерский конъюгат (или истинный конъюгат).

 13 см, 35 см
13 см, 35 см отношением малого родничка к передней или задней стенке таза
отношением малого родничка к передней или задней стенке таза середину верхнего края лона, середины внутренних поверхностей костных пластинок вертлужных впадин, сочленение 3-го и 4-го крестцовых позвонков
середину верхнего края лона, середины внутренних поверхностей костных пластинок вертлужных впадин, сочленение 3-го и 4-го крестцовых позвонков поперечный размер плоскости выхода из малого таза
поперечный размер плоскости выхода из малого таза от центра подъязычной кости до переднего угла большого родничка
от центра подъязычной кости до переднего угла большого родничка от верхнего края симфиза до остистого отростка 5-го поясничного позвонка
от верхнего края симфиза до остистого отростка 5-го поясничного позвонка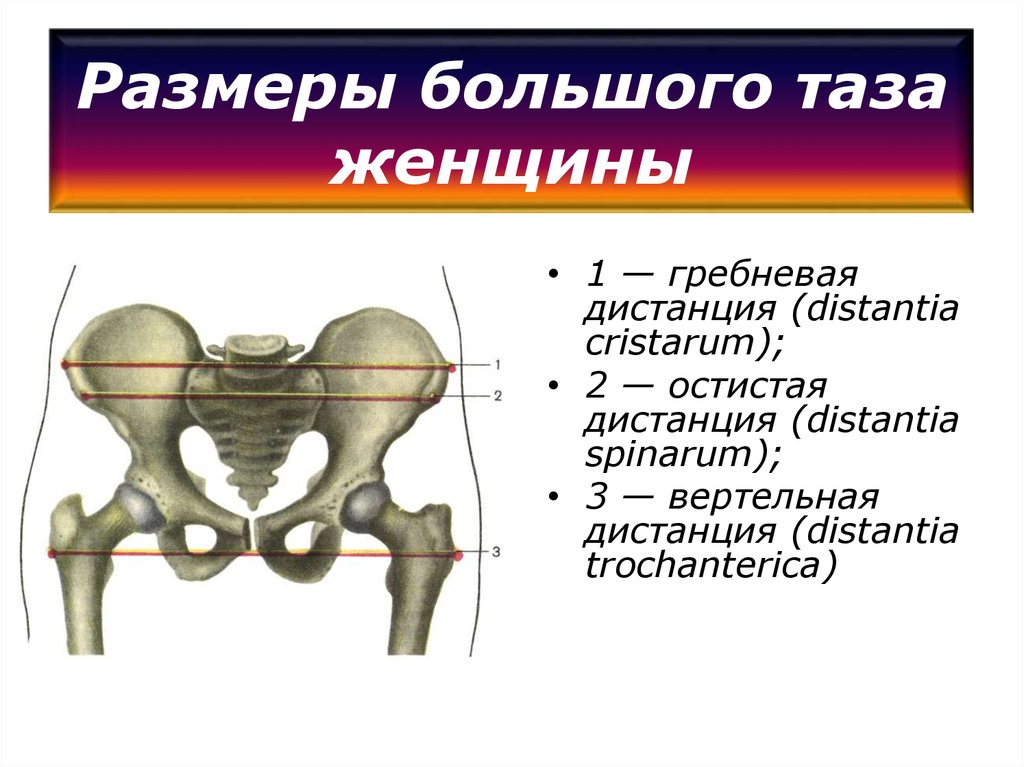 12.О см; измеряется для определения формы таза
12.О см; измеряется для определения формы таза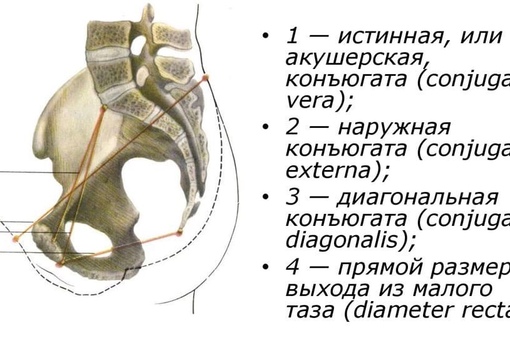 положение плода продольное, 2-я позиция, передний вид
положение плода продольное, 2-я позиция, передний вид положение плода продольное, 1-я позиция, задний вид
положение плода продольное, 1-я позиция, задний вид ) врач может назначить обследование с полным пузырем. В таком случае необходимо выпить 0,5-1 литр воды
) врач может назначить обследование с полным пузырем. В таком случае необходимо выпить 0,5-1 литр воды
 , Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
, Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
 , Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
, Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
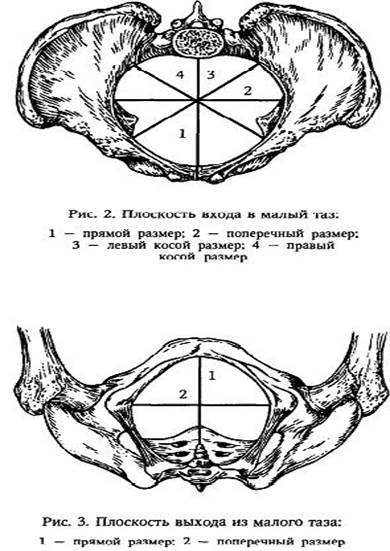 , Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]
, Мацуда Т., Йонеяма А., Такеда Т., Такакува Т. Формирование хряща в тазовом скелете в эмбриональный и ранний плодный периоды PLoS One. 2017; 12 (4): e0173852. [Бесплатная статья PMC: PMC5383024] [PubMed: 28384153]