Перихондрит наружного уха › Болезни › ДокторПитер.ру
Перихондрит наружного уха – это воспаление ушной раковины. Происходит оно из-за попадания инфекции в надхрящницу (плотную оболочку из соединительной ткани, покрывающую хрящ).
Признаки
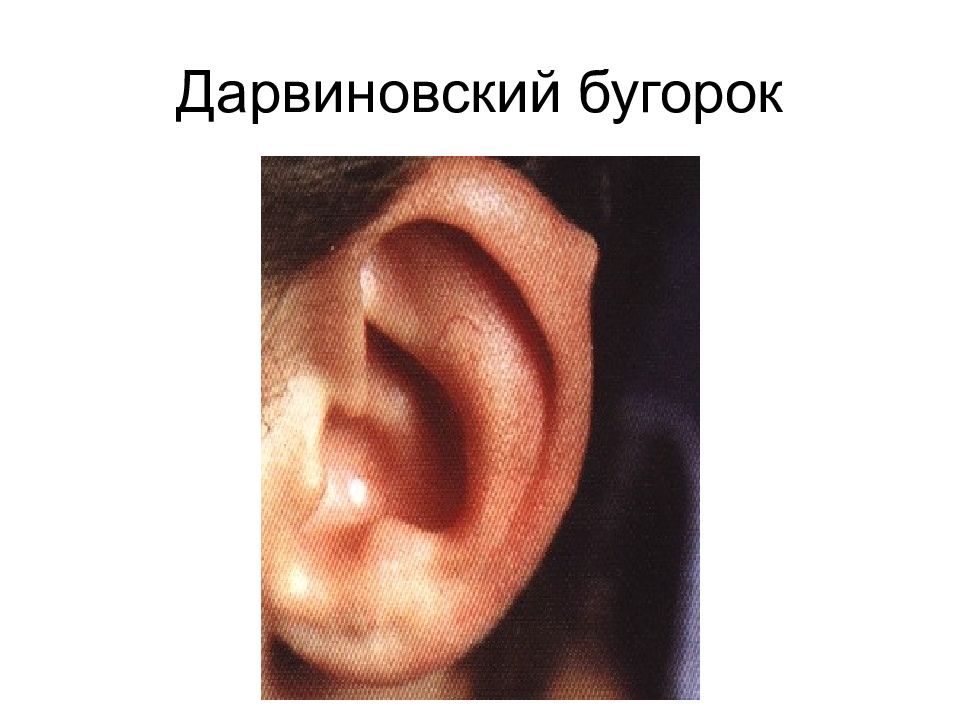
Основной симптом перихондрита наружного уха – это боль в слуховом проходе и/или в ушной раковине. Позже появляется отек, гиперемия (наполнение органа кровью), между хрящом и надхрящницей образуются гнойные очаги, которые выглядят как бугорки. Патологический процесс постепенно захватывает всю ушную раковину за исключением мочки – там нет хряща. Ушная раковина при этом увеличена, утолщена, ее поверхность красная и блестящая. Если есть нагноение, то ухо при прикосновении болит. Температура тела высокая, 38-39°C, сопровождается слабостью, разбитостью. Из-за постоянной боли в ухе человек страдает бессонницей. Через некоторое время хрящ расплавляется в гнойном процессе, погибает, и ушная раковина деформируется.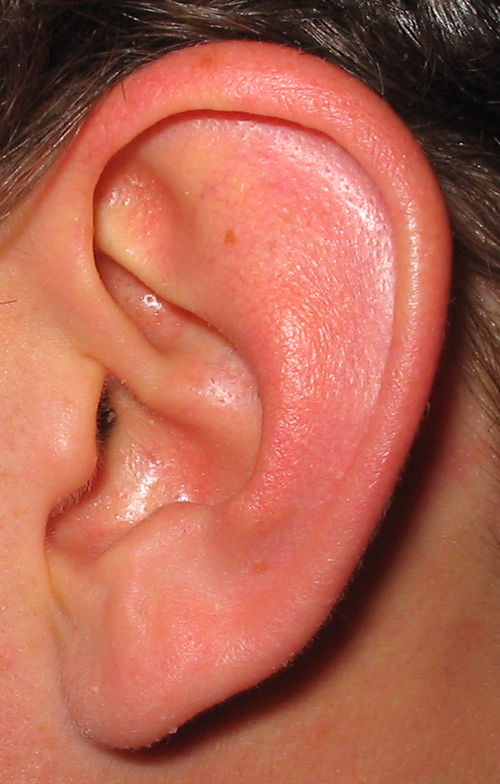
Описание
Перихондрит наружного уха развивается при попадании инфекции в надхрящницу. Чаще всего причиной этого заболевания становится синегнойная палочка. А попадает она туда при травмах ушной раковины, ожогах, укусах насекомых, ссадинах уха или наружного слухового прохода, причем ссадины могут быть микроскопическими. Также перихондрит может развиться как осложнение гриппа, туберкулеза или фурункула, образовавшегося в наружном слуховом проходе.
В зависимости от происхождения разделяют первичный и вторичный перихондриты. Первичный развивается в результате повреждения, а вторичный – осложнения после болезни.
Различают серозную и гнойную формы перихондрита наружного уха. При гнойном перихондрите есть гнойное воспаление, захватывающее не только надхрящницу, но и сам хрящ. Эта форма протекает тяжело и приводит к изменению формы ушной раковины. При серозной форме хрящ не повреждается, и само заболевание протекает не так бурно.
Диагностика
При первых же симптомах нужно обратиться к оториноларингологу. Поставить правильный диагноз несложно, достаточно визуального осмотра и тщательного опроса пациента. Однако потребуется еще сдать два анализа – общий анализ крови и бактериологическое исследование гнойного отделяемого.
Дифференцировать перихондрит наружного уха нужно с флегмоной, рожей или отогематомой.
Лечение
Сначала проводится противовоспалительная и антибактериальная терапия, причем антибиотики выбирают в зависимости от чувствительности микроорганизма, вызвавшего заболевание. Местно либо делают примочки из 70-процентного спирта, борной кислоты или жидкости Бурова, либо смазывают раствором йода. Затем назначается физиотерапия – УВЧ, УФО, СВЧ и рентгенотерапия (вид лучевой терапии, при котором рентгеновскими лучами облучают орган или ограниченный участок тела).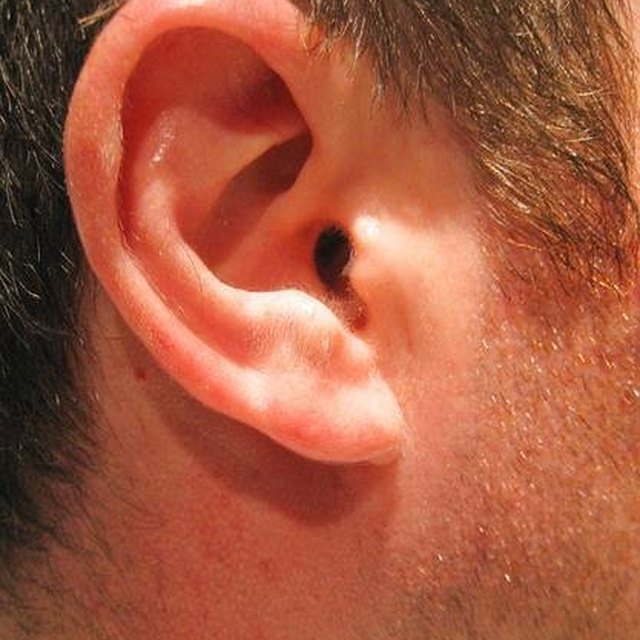
Если есть нагноение, требуется помощь хирурга. Нужно сделать широкий разрез параллельно контурам ушной раковины, удалить некротизированный хрящ, выскоблить полость абсцесса и вложить тампон с антибиотиком. Полость абсцесса промывают 3-4 раза в день раствором антибиотика и дренируют.
При лечении пациенту необходим покой и правильное полноценное питание.
Прогноз заболевания благоприятный, однако даже при своевременном и правильном лечении избежать деформации ушной раковины удается не всегда.
Профилактика
Профилактика перихондрита внешнего уха заключается в правильном лечении любых механических повреждений уха. К ним относятся травмы, царапины, ранения, ссадины, укусы и ушибы. При подобных повреждениях нужно как следует продезинфицировать рану. Также нужно своевременно лечить инфекционные заболевания ушей, чтобы они не стали причиной гнойного воспаления и не потребовалась операция. Если же гнойное воспаление развилось, нужно точно определить, что послужило его причиной и правильно подобрать антибиотик.
© Доктор Питер
Как распознать заболевание уха? Виды заболеваний уха. Запись к ЛОРу.
Болезни уха могут появиться в результате множества причин. Помните, что здоровье ушей – это залог хорошего слуха на протяжении всей жизни. Если симптомы, описанные ниже, окажутся знакомыми вам не понаслышке, обратитесь за помощью к специалистам нашего медицинского центра.
Виды заболеваний уха
Заболевания органов слуха делятся на несколько типов, это:
— Болезни наружного уха. Наружное ухо – это ушная раковина и начало слухового прохода.
При наличии серной пробки в ухе люди испытывают массу неприятных ощущений. Устранить скопление затвердевшей серы можно при помощи промывания. В медицинском центре есть мощный и современный ЛОР-комбайн, который позволяет врачу не только проводить осмотр, но и осуществлять различные лечебные манипуляции.
Обычно заболевания, относящиеся к этой локализации, охватывают область кожи и слухового прохода. Фурункул слухового прохода – это патология, поражающая хрящевой отдел ушной раковины. Появление такого фурункула может быть вызвано инфекциями.
Фурункул слухового прохода – это патология, поражающая хрящевой отдел ушной раковины. Появление такого фурункула может быть вызвано инфекциями.
Также в болезни наружного уха входит диффузный отит. Кожа вокруг слухового прохода набухает, воспаляется и гноится. Данная разновидность отита может перейти и дальше – к среднему и внутреннему уху. При наружном отите ухо сильно болит, до него невозможно дотронуться, а из слухового прохода выделяется гной.
— Болезни среднего уха. Среднее ухо состоит из барабанной перепонки, полости и слуховой трубы.
При наличии отита среднего уха больной жалуется на сильную боль, максимально неприятные ощущения при этом происходят при надавливании на козелок. Боль может отдавать в голову, что так же является одним из симптомов отита.
Катар, мастоидит, гломусная опухоль также относятся к болезням среднего уха и требуют своевременного осмотра и лечения.
— Болезни внутреннего уха. Внутреннее ухо состоит из полукружных каналов, вестибулярно-улиткового нерва и улитки.![]()
Отсутствие своевременного лечения болезней наружного и среднего уха приводит к усугблению ситуации. Так возникают болезни внутреннего уха. Без медицинской помощи в таком случае уже не обойтись. Терапия при наличии патологий внутреннего отдела уха является обязательной, в противном случае есть риск полностью потерять слух.
— Другие болезни уха. Травмы уха также лечатся в ЛОР-кабинете.
Причины возникновения заболеваний уха
Болезни уха часто появляются из-за переохлаждения. Сильный ветер или лёгкий сквозняк – всё это может привести к появлению болей в ухе и, как следствие, заболеваниям органов слуха. В холодные времена года обязательно следует защищать уши от холода.
Следует знать о правилах гигиены ушей. Ватные палочки для чистки слухового прохода лучше не использовать. Так можно затолкнуть серу глубже, а это приведёт к образованию серных пробок. Очищать ушные раковины от грязи нужно осторожно, чистка с помощью острых предметов запрещена.
Инфекции и вирусные патологии также являются причиной того, почему появляются ушные заболевания.
Слух – это уникальный дар природы. Его необходимо беречь на протяжении всей жизни. ЛОР-врач нашей клиники поможет вам сохранить слух и избавиться от заболевания ушей в сжатые сроки.
Околоушной свищ: чем опасен дополнительный канал в ухе
Околоушной свищ — довольно непредсказуемое заболевание. В некоторых случаях аномалия может не беспокоить человека в течение всей жизни, а иногда дает о себе знать сразу после рождения и грозит тяжелыми осложнениями. Когда необходимо хирургическое лечение, а когда операции можно избежать, рассказал врач-оториноларинголог Морозовской детской больницы с 25-летним опытом лечения заболевания, кандидат медицинских наук, обладатель статуса «Московский врач» Александр Михайлович Иваненко.
Как проявляется аномалия?
Внешне околоушной свищ выглядит, как еле заметная точка у завитка ушной раковины. При нетипичном расположении устье может находиться в любом месте ушной раковины, включая мочку.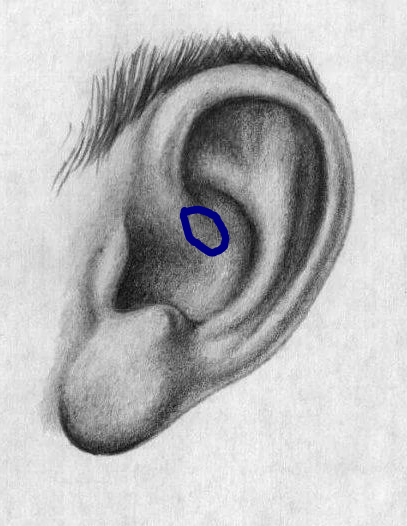
В чем причины заболевания?
Врожденные околоушные свищи являются самой распространенной аномалией развития наружного уха. Встречаются у 15 — 43 детей на 100 000 в зависимости от региона. В 30% заболевание имеет наследственный характер, в 70% — спорадический, то есть возникает от случая к случаю. Появление свища связано с аномалиями в развитии плода. Дефект формируется на 9-11 неделе внутриутробного развития. В это время из I и II жаберных дуг образуются шесть ушных бугорков, из которых впоследствии развиваются структуры ушной раковины. К возникновению дефекта приводят патологические процессы во время беременности (стресс, респираторные заболевания).
Чем опасен околоушной свищ?
Канал свища выстлан кожей, содержащей потовые и сальные железы, поэтому в нем накапливается и периодически выделяется содержимое желто-творожистой консистенции.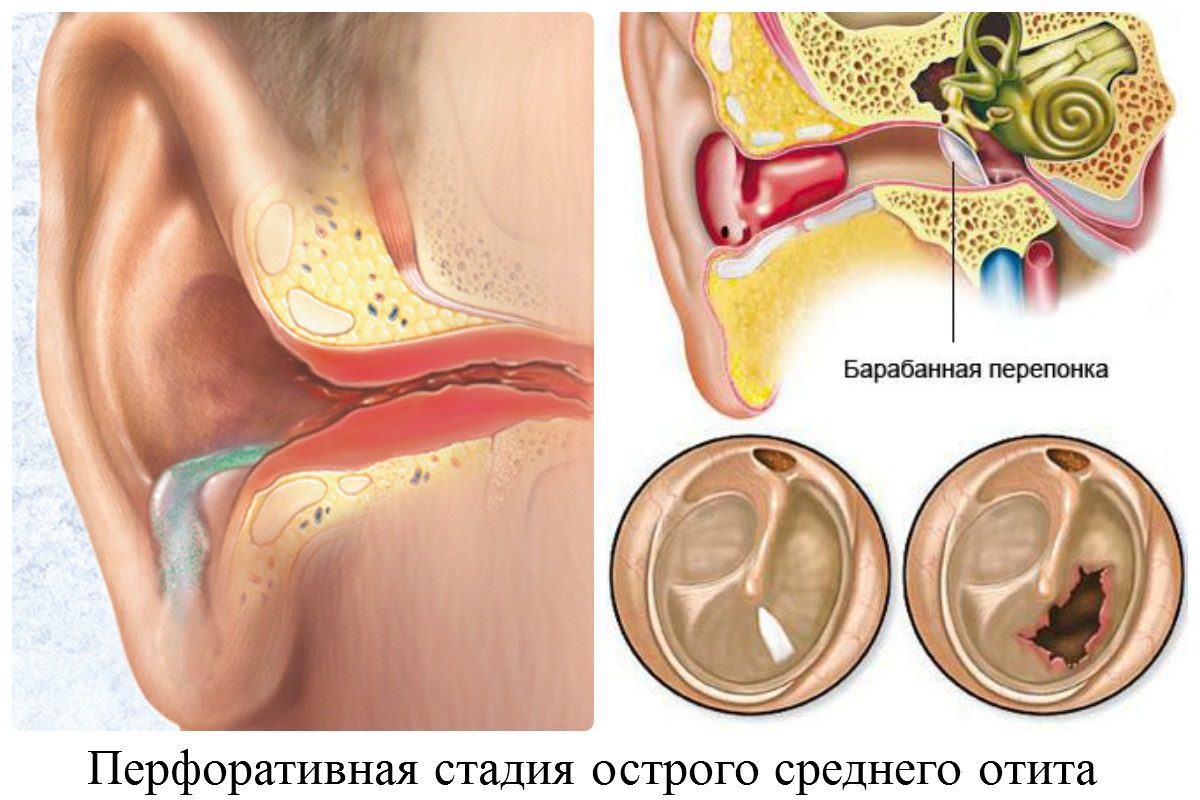 При присоединении бактериальной инфекции развивается воспалительный процесс, который распространяется на мягкие ткани. На коже образуются огромные пиогенные язвы, достигающие 5 см в диаметре. Косметический дефект значительно снижает качество жизни ребенка. Если в воспалительный процесс включается хрящ ушной раковины — возникает перихондрит, который приводит к деформации ушных раковин.
При присоединении бактериальной инфекции развивается воспалительный процесс, который распространяется на мягкие ткани. На коже образуются огромные пиогенные язвы, достигающие 5 см в диаметре. Косметический дефект значительно снижает качество жизни ребенка. Если в воспалительный процесс включается хрящ ушной раковины — возникает перихондрит, который приводит к деформации ушных раковин.
Бывает, врожденную аномалию неверно диагностируют, принимая ее за другие заболевания: атопический дерматит, экзему, остеомиелит, туберкулез кожи и даже системную красную волчанку. Часто к нам дети приезжают уже после продолжительного, но неэффективного лечения.
Могут ли родители самостоятельно обнаружить у ребенка околоушной свищ?
В большинстве случаев это возможно. Необходимо внимательно осмотреть ребенка и понять, есть у него небольшое отверстие у основания ушного завитка или нет. Если отверстие есть, но оно выглядит, как маленький прокол иголки и не беспокоит ребенка — переживать не стоит.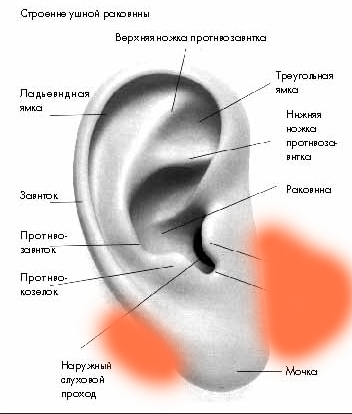 Свищ не представляет опасности и его не нужно удалять. Если устье покраснело, из отверстия выделяется секрет, появился дискомфорт или боль — необходимо устье обработать раствором хлоргексидина и обратиться к врачу-оториноларингологу.
Свищ не представляет опасности и его не нужно удалять. Если устье покраснело, из отверстия выделяется секрет, появился дискомфорт или боль — необходимо устье обработать раствором хлоргексидина и обратиться к врачу-оториноларингологу.
Как лечится врожденная аномалия?
Как правило, пациенты к нам впервые поступают с обострением заболевания. Мы лечим абсцесс и назначаем плановую операцию по иссечению свища. Хирургическое удаление выполняется только в холодном периоде, то есть не в активную фазу воспаления. Иначе могут возникнуть осложнения. На восстановление кожи после снятия воспалительного процесса требуется около полутора месяцев.
Возрастных ограничений для проведения вмешательства нет. Нашему самому маленькому пациенту было всего три месяца. С рождения свищ у него воспалялся дважды.
Как проходит операция?
Смысл хирургического лечения в том, чтобы полностью удалить весь свищевой ход. Вместе с тем, нельзя повредить окружающие ткани.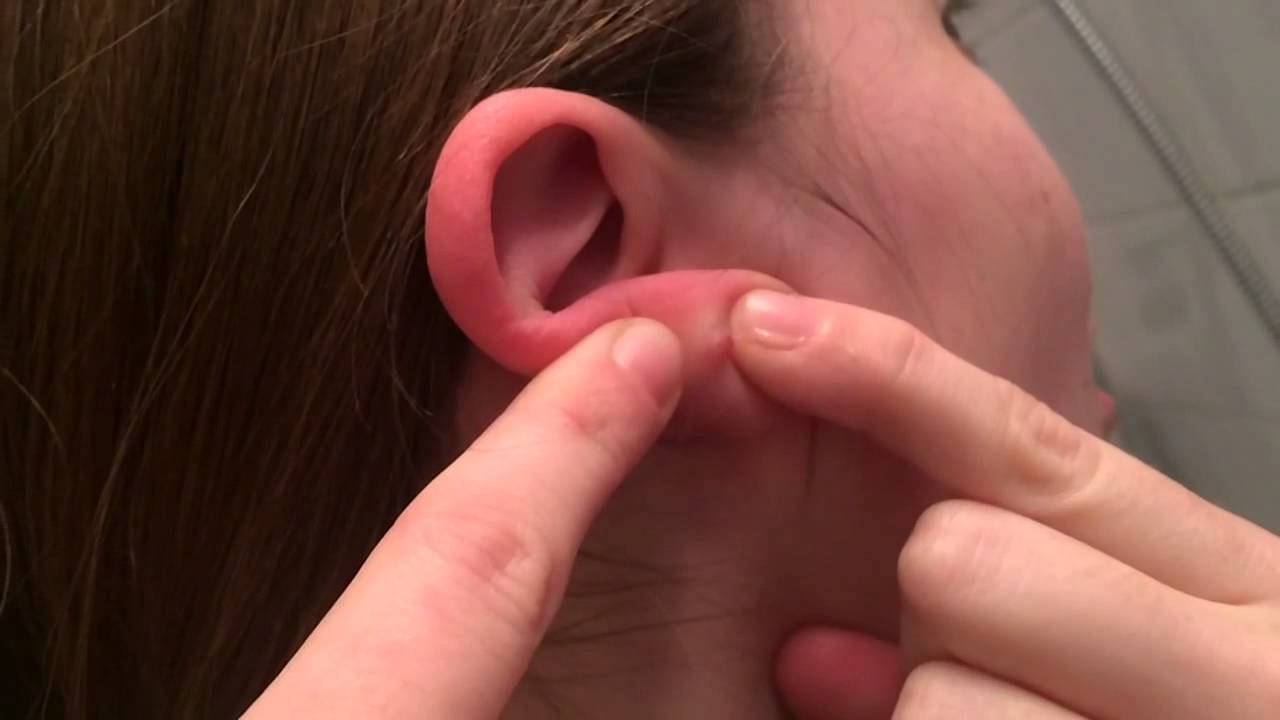 Распознать и выделить патологическую зону помогает метод, основанный на свойстве диафаноскопии. Метод мы с коллегами разработали и запатентовали несколько лет назад, успешно применяем на практике.
Распознать и выделить патологическую зону помогает метод, основанный на свойстве диафаноскопии. Метод мы с коллегами разработали и запатентовали несколько лет назад, успешно применяем на практике.
Во время операции через устье в канал свища вводим стерильный катетер-световод диаметром 0,75 мм. Катетер светится и мы точно оцениваем длину, форму и направление свища, наличие возможных разветвлений. Затем постепенно выделяем свищ из окружающих тканей. Операция длится от 40 минут до часа. Это малотравматичное вмешательство. Раньше дети после хирургического вмешательства проводили в стационаре 7-10 дней, а сейчас выписываются на 3-4 день. Снимать швы не нужно — мы используем рассасывающийся шовный материал. Если у ребенка свищ двусторонний, одновременно удаляем патологию с двух сторон.
Ежегодно мы выполняем от 20 до 30 таких операций. За прошедшие годы накоплен огромный опыт эффективного хирургического лечения врожденной аномалии.
Заболевания уха человека: виды, симптомы, лечение, профилактика
Без своевременного лечения отита повышается риск развития серьезных осложнений — вплоть до потери слуха.
Подробнее…
Посев мазка из уха позволит в короткие сроки установить причину возникновения болезни, а также выявить чувствительность пациента к антибиотикам.
Узнать стоимость…
Компьютерная томография — один из доступных и информативных способов диагностики заболеваний среднего и внутреннего уха.
Сколько стоит КТ?
Ультразвуковое исследование уха — безболезненный метод обследования, позволяющий обнаружить скопившийся гной, уплотнения в слизистой оболочке и кистозную жидкость.
Где можно сделать УЗИ?
При заболеваниях уха рентгенологическое исследование дает возможность диагностировать кариозные поражения височной кости, холестеатомы и невриномы слухового нерва.
Сколько стоит рентген?
Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.
Узнать больше…
Традиционно принято считать, что б?льшую часть информации из окружающего мира человек получает при помощи зрения. Но уши — также крайне важная часть нашего тела, дающая нам счастье слышать голоса близких, музыку, звуки природы. При этом анатомически этот парный орган является «входными воротами» для многих инфекционных заболеваний, которые способны затронуть в том числе и головной мозг. Потому нельзя недооценивать важность здоровья ушей. Необходимо знать о первых признаках их заболеваний.
Но уши — также крайне важная часть нашего тела, дающая нам счастье слышать голоса близких, музыку, звуки природы. При этом анатомически этот парный орган является «входными воротами» для многих инфекционных заболеваний, которые способны затронуть в том числе и головной мозг. Потому нельзя недооценивать важность здоровья ушей. Необходимо знать о первых признаках их заболеваний.
Болезни уха: какие они бывают?
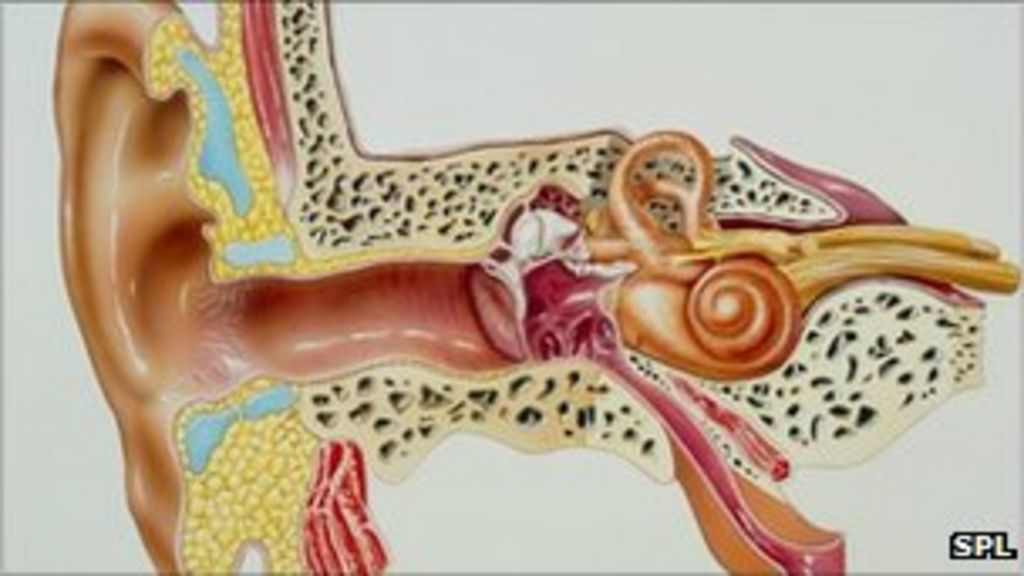
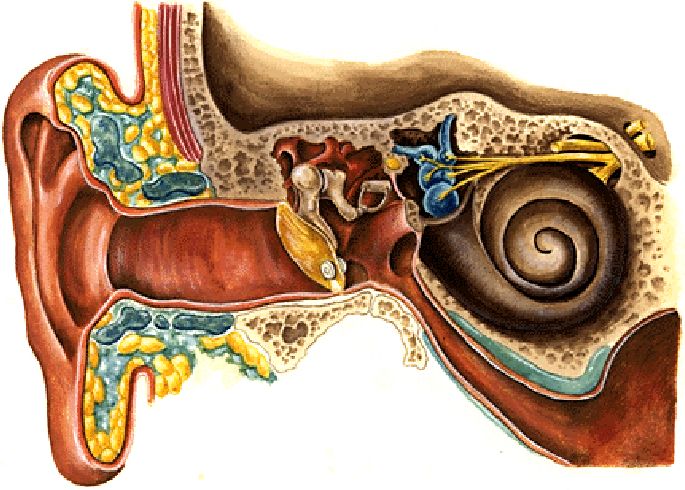
Ухо — орган уникальный по сложности строения. Он состоит из трех частей — наружного, среднего и внутреннего уха. К наружному относятся ушная раковина и наружный слуховой проход (фактически — все то, что можно осмотреть без использования специальных приспособлений). Среднее ухо — это барабанная полость со слуховыми косточками, которая находится внутри височной кости. Наконец, внутреннее ухо включает в себя систему костных каналов, отвечающих за преобразование звуковых волн в нервные импульсы и за равновесие тела.
Это интересно
Другое название внутреннего уха — лабиринт — связано со сложностью строения этого органа. Внешне он действительно напоминает причудливое сплетение каналов, при помощи которых мозг получает информацию о положении тела даже при отсутствии зрительной информации.
Внешне он действительно напоминает причудливое сплетение каналов, при помощи которых мозг получает информацию о положении тела даже при отсутствии зрительной информации.
Заболевания уха — совсем не редкость. По данным ВОЗ, выраженная потеря слуха наблюдается у 5% населения нашей планеты. А ведь речь идет лишь о крайних формах поражения органа слуха и равновесия, в то время как заболевания средней степени тяжести могут неоднократно на протяжении жизни случаться у людей всех возрастов и профессий.
Между тем, у некоторых людей вероятность попасть на прием к ЛОР-врачу с жалобами на проблемы с ушами выше, чем у других. Так, в группе риска находятся те, чья работа связана с повышенными слуховыми нагрузками (рабочие на стройке, сотрудники ночных клубов и т. д.), пловцы, больные хроническими иммунодефицитами и те, в чьей семье есть наследственные заболевания ушей.
Количество ушных недугов очень велико, поэтому столь важно доверить вопрос диагностики возможной проблемы врачу, а не искать ответ самостоятельно, при помощи Интернета или профессиональных справочников.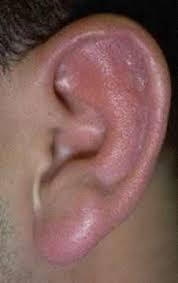
Заболевания ушей можно разделить на следующие типы:
- Врожденные — патологии, связанные с анатомическими или физиологическими пороками развития наружного, среднего или внутреннего уха. Могут носить наследственный характер или быть частью сложного синдрома нарушения развития. К этому типу патологий относятся врожденная нейросенсорная тугоухость, микротия, синдром Гольденхара и другие.
- Травматические и вызванные механическими воздействиями — бывают следствием несчастного случая или производственной травмы. К примеру, разрыв барабанной перепонки может произойти из-за громкого резкого звука или даже вследствие неосторожной чистки ушей.
- Инфекционные заболевания ушей связаны с воспалительным процессом, возникшим в ответ на болезнетворное действие вирусов, бактерий или грибков. Возбудитель инфекции попадает в ухо как со стороны наружного слухового прохода, так и через кровь, при наличии другого серьезного заболевания (например, ангины или туберкулеза).

В зависимости от характера течения болезни выделяют:
- Острые заболевания уха — они характеризуются резким нарастанием симптомов и, как правило, вынуждают больного незамедлительно обратиться за врачебной помощью.
- Хронические заболевания ушей — часто развиваются как следствие неправильного или несвоевременного лечения, однако по некоторым причинам (наследственная предрасположенность, особенности течения основного заболевания) могут сопровождать человека на протяжении долгих лет жизни.
Заболевания внутреннего уха
К этой группе заболеваний относятся патологии, связанные с поражением вестибулярного или слухового аппарата. В результате у человека либо ухудшается слух, либо появляются проблемы с равновесием (иногда — и то, и другое). Симптомами заболеваний внутреннего уха могут быть шум в ушах, снижение слуха, расстройство чувства равновесия, тошнота, головокружение и слабость. Если причиной является инфекция, то к клинической картине присоединяются и признаки воспалительного процесса.
Самые распространенные болезни внутреннего уха — лабиринтиты, нейросенсорная тугоухость, болезнь Меньера и отосклероз. При некоторых патологиях оптимальным считается консервативное лечение заболевания, в то время как при других единственным шансом восстановить функции органа слуха и равновесия является операция или использование слухового протеза.
Это интересно
Одной из самых необычных операций, позволяющих вернуть слух при тяжелых патологиях уха, является кохлеарная имплантация. В ходе такого вмешательства слуховой нерв во внутреннем ухе соединяется с электродом, который в свою очередь несет звуковую информацию от микрофона, закрепленного на затылке у пациента. Этот вид хирургической помощи в последнее десятилетие помог вернуть слух (или — впервые обрести радость звукового восприятия) сотням тысяч людей по всему миру.
Заболевания среднего уха
Поскольку среднее ухо анатомически сообщается не только с внутренним ухом и наружным слуховым проходом, но и с носоглоткой, то этот отдел органа может вовлекаться в патологический процесс по разнообразным причинам.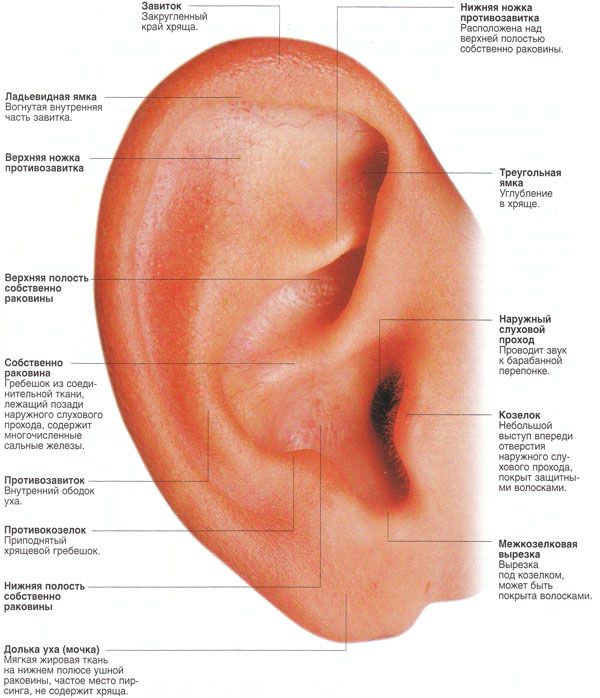 В это же самое время болезни среднего уха влияют на состояние других органов и тканей головы. Так, хронический средний отит способен привести к парезу (параличу) лицевого нерва или стать причиной развития менингита.
В это же самое время болезни среднего уха влияют на состояние других органов и тканей головы. Так, хронический средний отит способен привести к парезу (параличу) лицевого нерва или стать причиной развития менингита.
Болезни среднего уха периодически наблюдаются у детей: отиты часто являются следствием хронического насморка, которым практически неизбежно страдают малыши в первые годы жизни. Однако и многие взрослые люди «застужают» уши, ощущая боль и чувство пульсации со стороны поражения, а также испытывая нарушение слуха вскоре после развития острого респираторного заболевания. Еще одним характерным симптомом отита среднего уха является аутофония — необычно сильное восприятие собственного голоса одним из ушей.
При скоплении гноя в полости среднего уха — такое отмечается вследствие острой инфекции — может произойти искривление или разрыв барабанной перепонки с последующим истечением жидкости наружу.
Последствием воспалительных или опухолевых заболеваний среднего уха иногда становится необратимая деформация слуховых косточек — трех крохотных образований, которые отвечают за передачу звуковой волны от барабанной перепонки к внутренней части органа. В таком случае врачи могут предложить пациенту операцию по их протезированию.
В таком случае врачи могут предложить пациенту операцию по их протезированию.
Заболевания наружного уха
Физиологически ухо человека приспособлено к воздействиям внешних факторов — и если иммунная система в порядке, то вероятность того, что инфекция вызовет воспалительный процесс, невысока. Однако неблагоприятная экологическая ситуация в больших городах, злоупотребление антибиотиками и неправильная техника гигиенической чистки ушей может привести к наружному отиту — воспалению наружного слухового прохода. Оно сопровождаются зудом и болью, которые усиливаются при движениях челюстей и прикосновениях к ушной раковине.
Еще одна причина для появления неприятных симптомов — фурункулы в области ушной раковины. Это заболевание часто наблюдается у людей, страдающих нарушениями обмена веществ, — например, сахарным диабетом. Попытка выдавить фурункул или неправильное его лечение значительно усугубляют патологический процесс.
Важно знать
Наружный отит нередко называют болезнью пловцов, ведь именно их уши подвержены постоянному контакту с возможным источником инфекции — водой — а также подвергаются изменениям давления при нырянии в воду.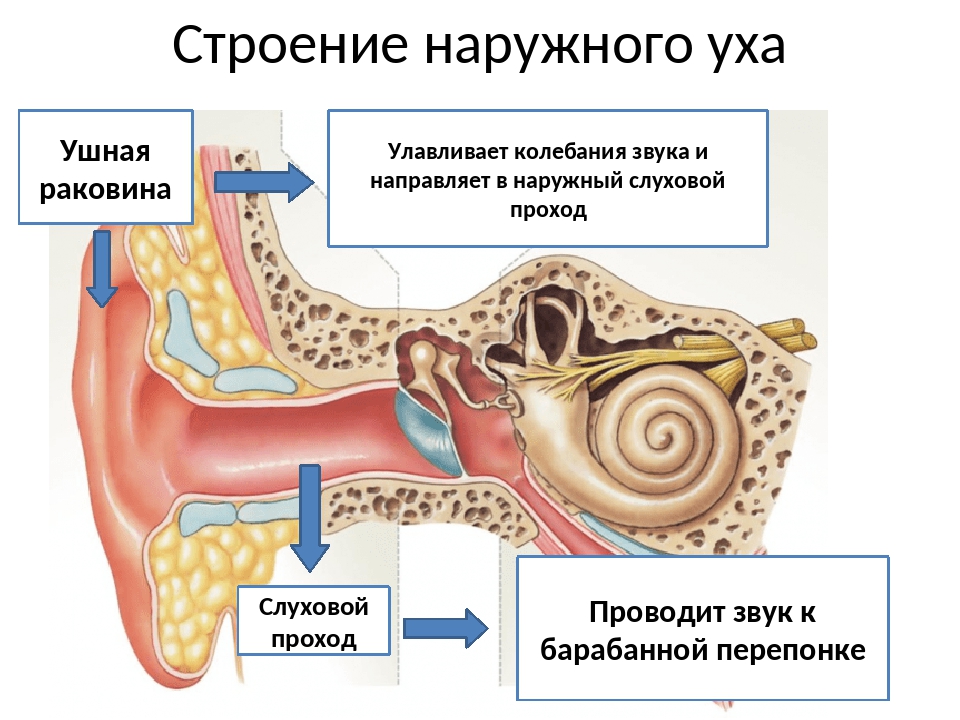 Поэтому тем, кто любит тренироваться в бассейнах, рекомендуется использовать затычки для ушей, которые важно регулярно обрабатывать кипятком или растворами специальных антисептиков.
Поэтому тем, кто любит тренироваться в бассейнах, рекомендуется использовать затычки для ушей, которые важно регулярно обрабатывать кипятком или растворами специальных антисептиков.
Профилактика
Еще никто в мире не сумел разработать полноценный протез органа слуха, поэтому крайне важно бережно относиться к тому подарку, который предоставила каждому из нас природа.
Что делать, чтобы избежать болезней ушей?
- Обязательно носите шапку, платок или капюшон в холодную и дождливую погоду.
- Не используйте спички, карандаши, скрепки, ватные палочки и какие-либо еще предметы для чистки слухового прохода от ушной серы, это лишь усилит ее выработку, уплотнит пробку у барабанной перепонки и затруднит процесс естественного самоочищения наружного уха. Кроме того, вы рискуете повредить слуховой проход и перепонку. При необходимости — обратитесь с этой проблемой к ЛОРу.
- Если ваша работа или хобби связаны с громкими звуками или музыкой — обязательно носите специальные звукоизолирующие наушники или беруши.

- Не игнорируйте острые и хронические болезни носоглотки и горла — они способны распространиться и на уши. При лечении опирайтесь в первую очередь на рекомендации врача, а не на методы народной медицины.
- Регулярно посещайте оториноларинголога для профилактических осмотров: он сможет заметить любые изменения в состоянии ушей на ранних стадиях.
Наружный отит. Симптомы, диагностика, лечение
Наружный отит или «отит ныряльщика» — это инфекционное заболевание, поражающее наружный слуховой проход, расположенный между ушной раковиной и барабанной перепонкой.Часто это заболевание развивается у пловцов, из-за попадания воды в уши, что увеличивает вероятность развития ушной инфекции, отсюда и пошло название “отит ныряльщика”.
Несмотря на устойчивое название “отит ныряльщика”, большая часть наружных отитов никак не связана с нырянием, плаванием и иным пребыванием в воде, но при этом это заболевание чаще встречается в летнее время
Наше ухо имеет защитные механизмы.
 Элементы хряща, такие как козелок и противокозелок защищают слуховой проход от случайного попадания инородных тел.
Элементы хряща, такие как козелок и противокозелок защищают слуховой проход от случайного попадания инородных тел. Форма слухового прохода такова, что обеспечивает отток жидкости, попавшей в ухо. Ушная сера, вырабатываемая в слуховом проходе, не позволяет грязи и мелким инородным телам нанести ущерб коже слухового прохода.
Когда эти защитные механизмы не справляются со своей задачей, и инфекция все же проникает сквозь защитные барьеры, мы заболеваем наружным отитом.
Без лечения инфекция может распространиться вглубь тканей и вызвать флегмону (инфекцию кожи и подкожной клетчатки). Наружный отит может течь очень тяжело и перейти некротические формы. Наружный отит также способен вызвать повреждение нервов, иннервирующих лицо.
Причины и факторы риска наружного отита
Наружный отит чаще всего вызывается бактериями. Бактериальная инфекция, при наружном отите, обнаруживается в 98% случаев. В 2% случаев обнаруживаются грибковое поражение слухового прохода.

Ключевым механизмом в развитии наружного отита является повреждение кожи наружного слухового прохода. Например, при чистке ушей или инородными предметами, такими как беруши, слуховые аппараты и т.д..
Следующие факторы риска способствуют развитию наружного отита:
- Плавание
- Теплая, влажная погода
- Использование слуховых аппаратов, берушей, наушников
- Заболевания кожи слухового прохода, такие как экзема
- Заболевания, ослабляющие иммунную систему, такие как сахарный диабет
Также значение может иметь и анатомия слухового прохода, например, слишком узкий слуховой проход.
Наружному отиту в особенности подвержены дети. Ниже показано как часто встречается наружный отит в зависимости от возраста.
- 7 процентов в возрасте от 0 до 4 лет
- 19 процентов в возрасте от 5 до 9 лет
- 16 процентов в возрасте от 10 до 14 лет
- 9 процентов в возрасте от 15 до 19 лет
- 5 процентов в возрасте ≥20 лет
Симптомы наружного отита
Острый диффузный наружный отит — наиболее частая форма наружного отита.
 Наиболее распространенными симптомами острого диффузного наружного отита являются боль в ушах, зуд в слуховом проходе, выделения из уха и потеря слуха на стороне поражения.
Наиболее распространенными симптомами острого диффузного наружного отита являются боль в ушах, зуд в слуховом проходе, выделения из уха и потеря слуха на стороне поражения.
Другие симптомы наружного отита:
- Покраснение и отек видимой части слухового канала
- Сыпь на ушной раковине
- Ощущение инородного тела в ухе
Потеря слуха, при этом, обусловлена отеком слухового прохода. Чем более выраженный отек, тем более выражена потеря слуха.
Острый локализованный наружный отит возникает тогда, когда в слуховом проходе инфицируется волосяной фолликул. В ушном канале может образоваться болезненный гнойник.
Хронический наружный отит — это длительно (более трех месяцев) текущий наружный отит.
Диагностика наружного отита
Диагностика наружного отита обычно не вызывает затруднений, и ставится на основании типичных симптомов и осмотра отоскопом.
 Может понадобиться более развернутое исследование для выявления иных причин нарушений слуха.
Может понадобиться более развернутое исследование для выявления иных причин нарушений слуха.Лечение наружного отита
Первым и ключевым шагом в лечении наружного отита является туалет наружного уха. Врач проводит промывание ушной раковины и наружного слухового прохода, удаляя гнойно-воспалительные массы, отмершие клетки и проч. При туалете наружного уха могут быть использованы специальные инструменты, но обычно это безболезненная процедура. Если барабанная перепонка цела, то может быть использован раствор перекиси водорода.
Дальнейшая тактика зависит от тяжести заболевания. Течение наружного отита классифицируется следующим образом:
- Легкое течение заболевание характеризуется незначительным дискомфортом и зудом. При осмотре выявляется минимальный отек наружного слухового прохода
- Наружный отит средней степени тяжести характеризуется болью средней степени интенсивности и зудом. Слуховой проход может быть частично закрыт.

- Тяжелое течение наружного отита характеризуется сильной болью. Наружный слуховой проход полностью закрыт отеком. Может быть высокая температура тела, эритема околоушной области и увеличение регионарных лимфоузлов.
На фото проявления тяжелой формы наружного отита
При легкой форме наружного отита лечение может быть ограничено туалетом наружного слухового прохода и использованием подкисляющих капель и местных стероидов, таких как гидрокортизон. Существенной пользы от местных антибиотиков в этом случае нет, поэтому обычно их не рекомендуют, но использование антибиотиков в виде ушных капель допустимо. Наружный отит средней степени тяжести лечится антибиотиками местного действия (ушные капли). Обычно используются антибиотики с эффективностью против Staphylococcus aureus (золотистый стафилококк) и Pseudomonas aeruginosa (синегнойная палочка). Препаратами выбора считаются капли на основе ципрофлоксацина (содержащих ципрофлоксацин и гидрокортизон ) и кортиспорина (неомицин, полимиксин и гидрокортизон).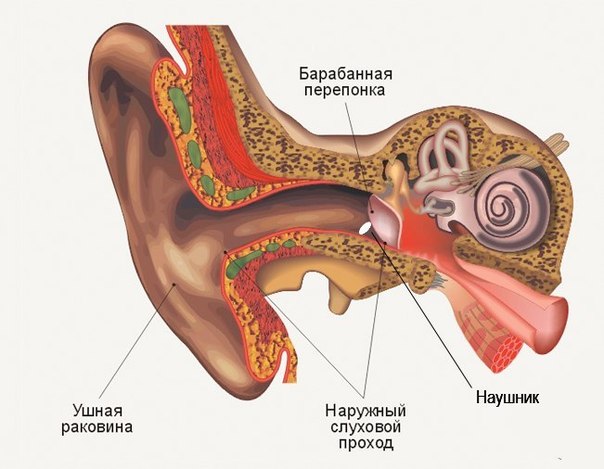 Следует воздержаться от применения аминогликозидов, особенно в случае, если нет подтверждения целостности барабанной перепонки.
Следует воздержаться от применения аминогликозидов, особенно в случае, если нет подтверждения целостности барабанной перепонки.
ВАЖНО: в случае легкой формы наружного отита или наружного отита средней степени тяжести, системные антибиотики не имеют доказанной пользы. Более того, использование системных антибиотиков без местных имеют меньший лечебный эффект, что, по всей видимости, связано с недостаточной концентрацией лекарственных средств в очаге поражения.
При лечении тяжелых форм наружного отита к лечению добавляются системные антибиотики. Также могут быть использованы марлевые трубочки, для обеспечения доставки местных антибиотиков к очагу поражения.
Эффект от лечения наблюдается в течение 36-48 часов. Полное выздоровление обычно занимает 6 дней.
Следует повторно обратиться к врачу если:
- Симптомы отита не регрессируют после 2 дней лечения
- После облегчения симптоматики состояние вновь ухудшилось
- У Вас есть основания подозревать осложнение
Ушные капли в лечении наружного отита
Учитывая, что основой лечения наружного отита являются лекарственные средства местного действия, их правильное применение и использование является залогом успеха.

- Лягте на бок или наклоните голову к противоположному плечу
- Закапайте лекарственное средство
- Убедитесь, что ушные капли попадают в ушной канал
- Аккуратно потяните ушную раковину назад и вперед, чтобы капли затекли вглубь ушного прохода
- После того как закапали лекарственное средство, оставайтесь в том положении в течение 20 минут
Наружный отит и боль
Боль при наружном отите чаще всего имеет среднюю интенсивность, но может быть и выраженной. Для облегчения болей Вы можете использоваться ибупрофен или парацетамол.
Эти препараты помогают снизить боль и снизить температуру тела, если она была повышена. Они доступны без рецепта врача. И ибупрофен и парацетамол следует применять строго по инструкции.
Чрезмерное бесконтрольное применение ибупрофена может спровоцировать желудочное кровотечение. Ибупрофен также способен вызывать повреждение почек. Не принимайте ибупрофен без дополнительной консультации с врачом, если у вас есть заболевания почек, язвенная болезнь желудка или аллергия на аспирин. Напоминаем, что аспирин ПРОТИВОПОКАЗАН к применению у детей из-за риска развития синдрома Рея
Не принимайте ибупрофен без дополнительной консультации с врачом, если у вас есть заболевания почек, язвенная болезнь желудка или аллергия на аспирин. Напоминаем, что аспирин ПРОТИВОПОКАЗАН к применению у детей из-за риска развития синдрома Рея
Парацетамол может вызвать повреждение печени. Не употребляйте алкоголь в тот день, когда Вы принимали парацетамол.
Дополнительные советы по улучшению эффективности лечения наружного отита:
- Держите ухо сухим. Принимая душ, используйте шапочку для купания, или прикройте ухо тампоном смоченном в вазелине
- Удалять выделения из уха: используйте ватный тампон (но не ватные палочки) для туалета ушной раковины. Избегайте проникновения в слуховой проход.
- Используйте местное тепло: наденьте теплую шапочку, чтобы облегчить боль.
- Снимите украшения и не используйте внешние устройства: затычки для ушей, серьги, слуховые аппараты, наушники и проч.

Помните, что ушные капли могут вызвать аллергические реакции
Следует немедленно обратиться к врачу, если:
- На фоне лечения внезапно развилась высокая лихорадка
- Резко усилилась боль в ушах
- Внезапно и полностью пропал слух больной стороны
- Внезапно появился отек лица и/или околоушной области и/или в области шеи
- Вы заметили у себя асимметрию лица, невозможность двигать частью мимических мышц, невозможность закрыть глаз или надуть щеки и т.д.
- Появилось онемение лица
Профилактика наружного отита
Для профилактики инфекций наружного уха избегайте плавания в загрязненной воде. Следите за тем, чтобы ушная раковина и слуховой проход были чистыми и сухими.
После купания
Никогда не используйте посторонние предметы для туалета слухового прохода.
 Это может привести повреждению кожи и проникновению инфекции.
Это может привести повреждению кожи и проникновению инфекции.Ушная сера естественным образом вытекает наружу, поэтому следует использовать ватные тампоны, чтобы удалить его из наружного уха.
Лаки для волос, красители и иные парфюмерные и гигиенические средства могут раздражать ухо, увеличивая риск развития наружного отита. Чтобы предотвратить это, аккуратно поместите ватные шарики в уши перед применением таких средств.
Наружный отит: обоснование лечения и профилактики | Тарасова Г.Д.
Статья посвящена вопросам лечения и профилактики наружного отита
Боль в ухе или одновременно в обоих ушах может быть обусловлена развитием воспаления в области наружного, а не среднего уха. Установить правильный диагноз может в этом случае лишь врач-оториноларинголог при диагностическом осмотре.Распространенность воспалительных заболеваний наружного уха варьирует от 17 до 30% в структуре всей отиатрической патологии [1, 2].

Воспалительный процесс, локализующийся в области ушной раковины и наружного слухового прохода, принято объединять одним диагнозом – «наружный отит» (Н60 – согласно международной статистической классификации болезней, травм и причин смерти 10-й редакции (МКБ–10)). До настоящего времени в России не существует общепринятой классификации этого заболевания вследствие его полиэтиологичности.
Это заболевание может протекать остро или хронически, а также приобретать злокачественное течение. Хроническое течение эта форма отита в 90% принимает на фоне сахарного диабета. По распространенности наружный отит может быть ограниченным и диффузным. Кроме того, выделяют геморрагическую форму наружного отита, которую вызывают вирусы гриппа. Она возникает как осложнение. Вследствие нарушения проницаемости сосудистой стенки и образования транссудата на коже стенок наружного слухового прохода и барабанной перепонки появляются геморрагические пузырьки багрово-фиолетового цвета [3].
Описывают также острый наружный неинфекционный отит (химический, контактный, экзематозный, реактивный и БДУ).
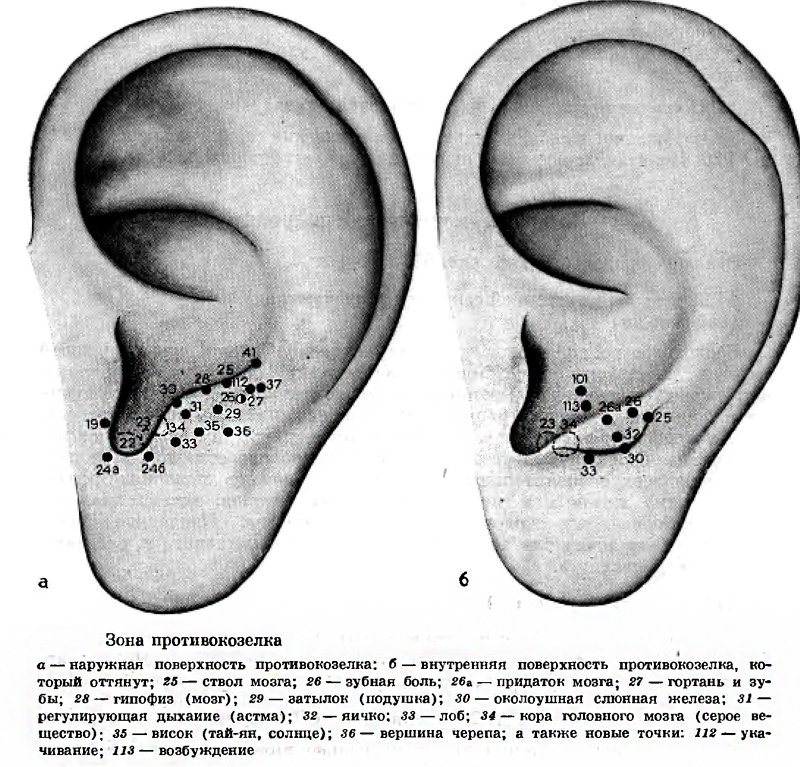 Наружный отит может проявляться также перихондритом ушной раковины.
Наружный отит может проявляться также перихондритом ушной раковины.Воспаление при наружном отите в 98% случаев вызывают бактерии – преимущественно Pseudomonas aeruginosa и Staphylococcus aureus, реже – Staphylococcus epidermidis, Streptococcus pyogenes, Streptococcus pneumoniaе, Enterococcae, Escherichia coli, Proteus spp., Klebsiella pneumoniaе, Mycoplasma pneumoniaе, анаэробы; грибы (Candida albicans и рода Aspergillus), значительно реже – вирусы [2, 4–7].
К причинам возникновения наружного отита относят: неправильно выполняемые процедуры гигиены в этой области, травмы кожного покрова (ссадины, трещины или эрозии), попадание в уши инородных тел, укусы насекомых, ожоги, отморожения, воздействие хлорированной воды, нарушение образования серы, использование берушей и вкладышей при пользовании слуховым аппаратом или аудиоплейером, заболевания кожи, СПИД, нарушение миграции эпителия в наружном слуховом проходе. Наружный отит может развиваться на фоне химиотерапии, при приеме цитостатиков, иммунодепрессантов; во время лучевой терапии; при пересадке органов.
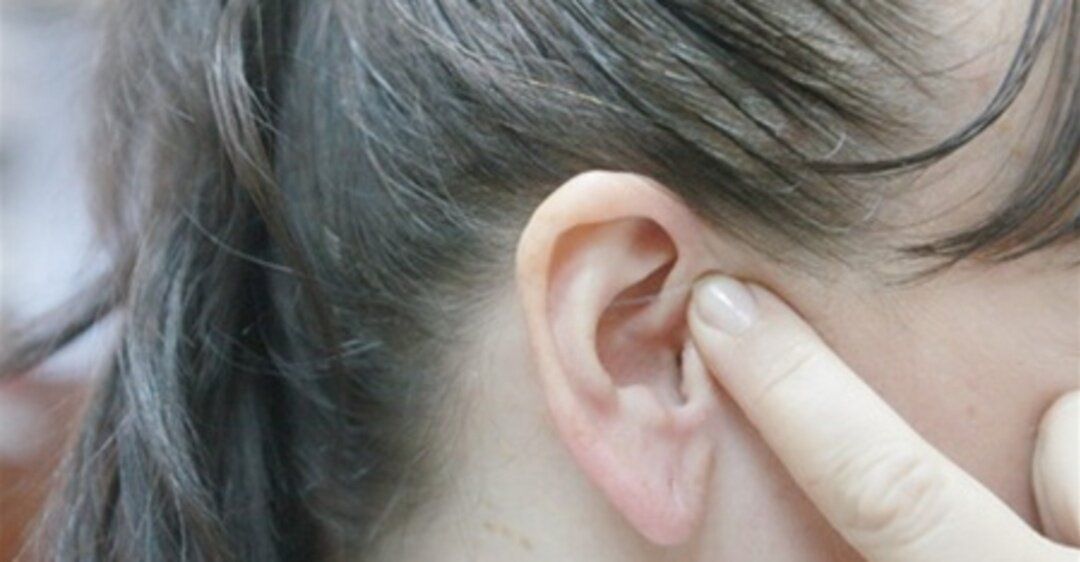 Поражение наружного уха встречается при Herpes Zoster, роже, псориазе, микоплазмозе, лейшманиозе, демодекозе, красной волчанке, номе, склероме и т. п. [7–9].
Поражение наружного уха встречается при Herpes Zoster, роже, псориазе, микоплазмозе, лейшманиозе, демодекозе, красной волчанке, номе, склероме и т. п. [7–9].Снижение уровня защиты слухового прохода, за который отвечает ушная сера, также является предопределяющим фактором развития воспаления наружного уха. Сера обеспечивает кислую среду и выделение лизоцимов, которые уничтожают попадающие внутрь микроорганизмы. Если по какой-либо причине нарушается продукция серы либо меняется ее состав, это способно спровоцировать ослабление местного иммунитета. Кроме того, к системе защиты относят эпителиальную миграцию в наружном слуховом проходе, которая обеспечивает механизм самоочищения, способствуя удалению не только пылевых частиц, попадающих из воздуха, но и самоудалению ушной серы [10, 11].
В обиходе люди с целью очищения наружного уха используют различные предметы, нередко с острыми краями, которые могут травмировать кожу наружного слухового прохода. Так как эти предметы предварительно не обрабатывают антисептическими средствами, то при травмировании одновременно происходит инфицирование.
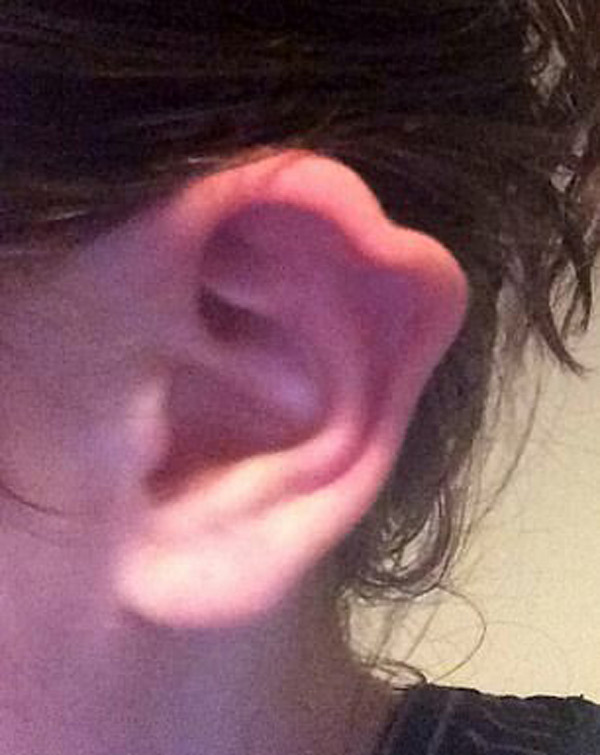 Требуется просвещение населения в отношении правильности выполнения гигиены наружного уха, в т. ч. объяснение опасности использования палочек с ватными кончиками [11–13].
Требуется просвещение населения в отношении правильности выполнения гигиены наружного уха, в т. ч. объяснение опасности использования палочек с ватными кончиками [11–13].Диффузный наружный отит развивается как осложнение хронического среднего отита при истечении гноя из полости среднего уха. При этом происходит инфицирование наружного слухового прохода вследствие раздражения его гнойным отделяемым, причем в процесс может вовлекаться костная часть наружного слухового прохода. Часто инфекция распространяется и на барабанную перепонку.
Злокачественный наружный отит, как правило, наблюдают у лиц пожилого возраста, страдающих сахарным диабетом. В месте внедрения инфекции образуется инфильтрат с вовлечением костной ткани и околоушной железы. Воспаление при этом протекает агрессивно, распространяясь на височную кость (вызывает остит и ретроградный мастоидит), шилососцевидную область и околоушную железу, что приводит к параличу мышц, иннервируемых лицевым нервом. Распространение инфекции в череп может вызывать поражение черепных нервов, остеомиелит основания черепа, тромбоз бокового синуса и менингит с летальным исходом.
 Поэтому в этой ситуации так необходима своевременная антибактериальная терапия [14]. Возможно развитие грануляций, которые нарушают отток патологического отделяемого.
Поэтому в этой ситуации так необходима своевременная антибактериальная терапия [14]. Возможно развитие грануляций, которые нарушают отток патологического отделяемого.Диагностика наружного отита включает анализ жалоб больного, сбор данных анамнеза, общий осмотр, пальпацию околоушной области, при возможности осмотр наружного слухового прохода и отоскопию, мазок отделяемого на флору и грибы и их чувствительность к антибиотикам и антимикотикам, аудиометрическое исследование, реже требуется КТ [4].
Клиника наружного отита зависит от формы заболевания и локализации воспалительного процесса. Основные симптомы при острой форме заболевания: спонтанная, нередко сильная боль при надавливании на tragus (козелок) или дотрагивании до ушной раковины, локальное или распространенное покраснение кожи, сужение наружного слухового прохода, ощущение заложенности уха, наличие отделяемого из уха, симптомы общей интоксикации (повышение температуры тела, слабость, утомляемость и т.
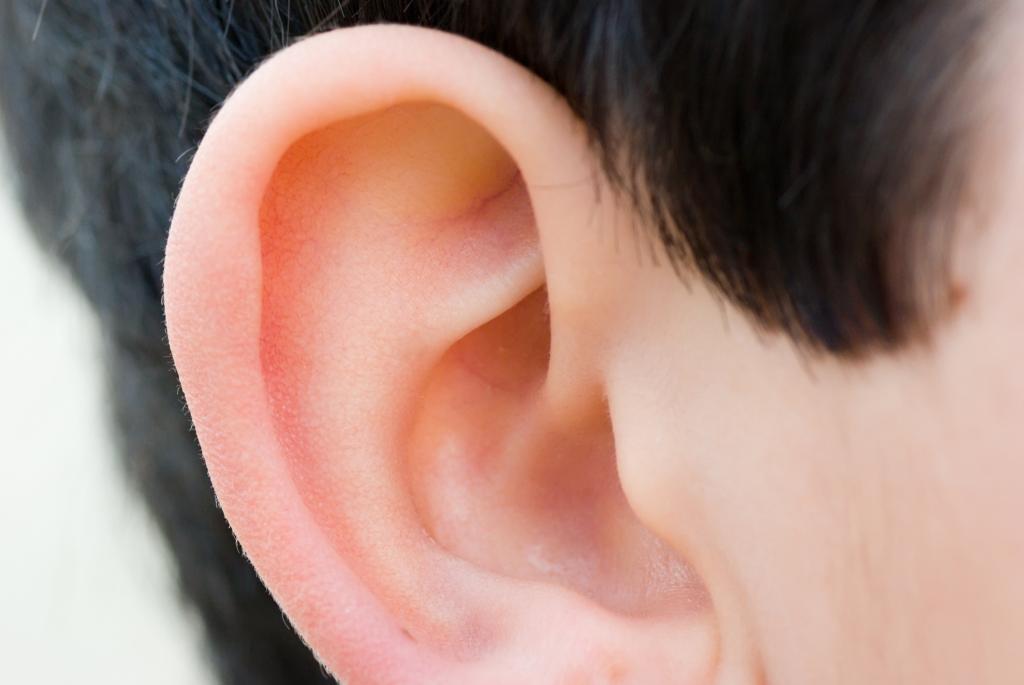 п.) имеют место редко – как правило, при выраженной распространенности процесса. При выраженном процессе сужение наружного слухового прохода значительное, вплоть до невозможности осмотра барабанной перепонки. Выраженность симптомов носит различный характер. Возможно увеличение лимфоузлов в околоушной области.
п.) имеют место редко – как правило, при выраженной распространенности процесса. При выраженном процессе сужение наружного слухового прохода значительное, вплоть до невозможности осмотра барабанной перепонки. Выраженность симптомов носит различный характер. Возможно увеличение лимфоузлов в околоушной области.При возможности осуществить отоскопию отмечают покраснение и отек кожи слухового прохода, кожа раздраженная, могут быть заметны участки нарушения ее целостности и мацерация.
Боль может иррадиировать в челюсть, шею и голову, усиливаться во время жевания и при открывании рта. При инфекционном воспалении (при фурункуле наружного уха) и адекватной терапии на 5–7-й день происходят его самопроизвольное вскрытие, истечение гноя, что сопровождается снижением интенсивности боли.
Клиника хондроперихондрита включает отек и гиперемию всей ушной раковины, исключая мочку уха. В дальнейшем возможны образование гнойного экссудата, флюктуации, расплавление хряща с отторжением некротизированных тканей и в последующем деформация ушной раковины [8, 9, 14].
При грибковом и смешанном поражении наружного уха к симптоматике присоединяются зуд в ухе, иногда шум, пленки, корки различной окраски и консистенции на стенках наружного слухового прохода. Отделяемого может быть немного, и оно нередко превращается в пленки. В ряде случаев оно имеет густую творожистую консистенцию разной окраски (в зависимости от рода гриба), а иногда бывает жидким и вытекает наружу. Наружный отомикоз может сопровождаться средним отомикозом с наличием перфорации барабанной перепонки.
При рожистом воспалении в ряде случаев на коже наружного уха имеют место пузырьки с прозрачным содержимым.
Осложнения наружного отита включают стеноз наружного слухового прохода, мирингит, перфорацию барабанной перепонки, региональную диссеминацию инфекции (аурикулярный целлюлит, перихондрит, паротит) и прогрессирование с переходом в злокачественный наружный отит, который может привести к фатальным последствиям.
Лечение
Лечение наружного отита при отсутствии перфорации барабанной перепонки начинают с осторожного очищения слухового прохода путем промывания теплым раствором фурацилина 1:5000 или стерильным физиологическим раствором с последующим тщательным высушиванием с помощью фена или ватных турунд.
Для промывания широко применяют 2% раствор уксусной кислоты, а также раствор ацетата алюминия. Известно, что наиболее благоприятный pH среды для развития Staphylococcus aureus и Pseudomonas aeruginosa находится в диапазоне от 6,5 до 7,3. Перечисленные вещества, создавая кислую среду, препятствуют росту микроорганизмов, в т. ч. грибов. Слабый раствор уксусной кислоты или ацетата алюминия можно использовать для профилактики наружного отита [2].
Целью терапии является воздействие на патоген, вызвавший воспаление. В связи с этим стартовое эмпирическое лечение острого наружного отита заключается в назначении местных противовоспалительных препаратов широкого диапазона действия, исключая ототоксические антибиотики. Реализация этой цели может быть осуществлена путем выбора сложных ушных капель, зарегистрированных в России. Следует помнить о возрастных ограничениях, которые они имеют (табл. 1).
Капли более эффективны, если их вводить в наружный слуховой проход после его очищения с помощью ватника или турунды.
 Если больной проводит лечение в стационаре, то обычно пропитанную назначенным лекарственным веществом турунду в полость наружного слухового прохода вводит врач. В случаях, когда пациент осуществляет амбулаторное лечение, турунду ввинчивающим движением следует ввести в полость наружного слухового прохода и затем на нее накапать жидкое лекарственное средство или ушные капли.
Если больной проводит лечение в стационаре, то обычно пропитанную назначенным лекарственным веществом турунду в полость наружного слухового прохода вводит врач. В случаях, когда пациент осуществляет амбулаторное лечение, турунду ввинчивающим движением следует ввести в полость наружного слухового прохода и затем на нее накапать жидкое лекарственное средство или ушные капли.Результаты отечественных исследователей доказывают эффективность имеющихся у нас в арсенале средств при различных формах и природе наружного отита. Следует упомянуть, что препарат офлоксацин высокоактивен в отношении Pseudomonas aeruginosa [15]. Диоксидин в виде раствора для внутриполостного и наружного применения 10 мг/мл рационален при лечении больных с инфекционным наружным отитом [9]. Препарат цинка гиалуронат, улучшающий трофику и регенерацию тканей, с противомикробной активностью также рекомендован для наружного применения при наружном отите. Его выпускают в виде геля и раствора. Широким антибактериальным спектром обладают мазь и крем мупироцина.
 Особенно ценным представляется то, что препарат практически не активен против представителей нормальной микрофлоры кожи. Имеются данные об активности препарата в отношении некоторых грибов [16]. Некоторые авторы применяют различные антисептики (бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, йод + [калия йодид + поливиниловый спирт]).
Особенно ценным представляется то, что препарат практически не активен против представителей нормальной микрофлоры кожи. Имеются данные об активности препарата в отношении некоторых грибов [16]. Некоторые авторы применяют различные антисептики (бензилдиметил [3-(миристоиламино) пропил]аммоний хлорид моногидрат, йод + [калия йодид + поливиниловый спирт]).Одним из эффективных средств с антимикробной направленностью является препарат Повидон-йод, действие которого заключается в повреждении йодом клеточной стенки патогенных микроорганизмов. Препарат выпускается под торговым названием Бетадин и, что удобно для ЛОР-практики, имеет 2 формы: раствор и мазь. Концентрированный раствор препарата Бетадин применяется для обработки кожи наружного слухового прохода, а вот при обработке кожи ушной раковины вследствие ее нежности следует использовать лишь разведенные растворы. При вирусном поражении кожи наружного уха рационально использовать концентрированные растворы. При наличии экссудативного процесса в области наружного уха назначают раствор, а при инфильтративных процессах – мазь.
 Перед применением мази ухо деликатно очищают от скопившихся выделений. Как правило, средство наносится тонким слоем, либо используются пропитанные мазью турунды, что обеспечивает необходимую концентрацию вещества в ушной полости. Излишек мази всегда можно удалить с помощью ватного тампона.
Перед применением мази ухо деликатно очищают от скопившихся выделений. Как правило, средство наносится тонким слоем, либо используются пропитанные мазью турунды, что обеспечивает необходимую концентрацию вещества в ушной полости. Излишек мази всегда можно удалить с помощью ватного тампона. Все лекарственные формы Повидон-йода обладают широким спектром антимикробного действия, а также воздействуют на грибы, спорообразующую флору, простейших, трепонем и некоторых вирусов [17]. Важными свойствами препарата являются отсутствие формирования устойчивости микроорганизмов даже при его достаточно длительном применении, а также высокий профиль безопасности. В двойном слепом рандомизированном исследовании, включившем 40 пациентов с хроническим гнойным средним отитом, было показано, что Повидон-йод не уступает по антибактериальной активности ципрофлоксацину, имея преимущество перед ним в отсутствии формирования резистентности [18]. Был описан клинический опыт применения мази и раствора Бетадина у пациента со злокачественным наружным отитом: на фоне терапии прекратились выделения, улучшился слух, воспалительный процесс кожи наружных слуховых проходов с обеих сторон регрессировал [19].

Ограничением для использования препарата является наличие у пациента гипертиреоза и аллергии на йод. Также он противопоказан при почечной недостаточности.
При осложнениях, которые чаще вызваны P. aeruginosa, при распространении воспаления за пределы наружного уха, а также у больных сахарным диабетом целесообразна системная антимикробная терапия (группы цефалоспоринов, фторхинолонов).
Возможно одновременно назначать физиотерапию в виде КУФ-облучения наружного слухового прохода ежедневно до 2-х биодоз в течение 5–6 дней; светолечения, излучения гелийнеонового лазера, УФО, низкочастотного магнитного поля, фонофореза лекарственных веществ.
Профилактика
Знание причин развития наружного отита определяет профилактические мероприятия в этом отношении. Прежде всего необходимо правильно осуществлять гигиену наружного уха. С этой целью используют регулярные промывания изотоническим раствором морской воды и церуменолитики – средства для удаления скоплений ушной серы. Использование ватных палочек лишь с ограничителем при удалении ушной серы и воды из наружного слухового прохода также можно отнести к профилактическим мероприятиям.
Использование ватных палочек лишь с ограничителем при удалении ушной серы и воды из наружного слухового прохода также можно отнести к профилактическим мероприятиям.Ни в коем случае нельзя самостоятельно пытаться удалить инородное тело уха, поскольку это часто приводит к травмированию кожи слухового прохода.
С целью профилактики наружного отита следует надевать плавательную шапочку при посещении бассейна с хлорированной водой, мыть уши чистой пресной водой после купания в бассейне, море и других водоемах, защищать уши от попадания в них раздражающих веществ (краски, лака для волос), обращаться к врачу при появлении первых признаков заболевания.
При рожистом воспалении пациента необходимо изолировать от здоровых людей с целью предотвращения распространения инфекции.
.
Доктор73 — Новости — Наружный отит. Что делать, если болит ухо?
Наружный отит. Что делать, если болит ухо?
— В период колебаний температур чрезвычайно распространены заболевания лор-органов.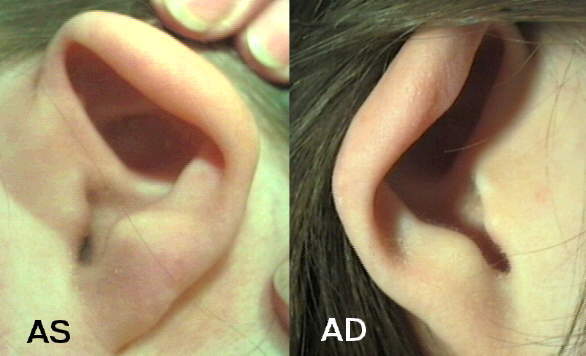 Воспаление слизистой оболочки носа и горла, столь частое при респираторных вирусных инфекциях, может стать причиной наружного отита. О том, как проявляет себя наружный отит, каковы его причины и какие рекомендации нужно соблюдать при лечении этого коварного заболевания, рассказал главный внештатный специалист отоларинголог Министерства здравоохранения Ульяновской области, заведующий отоларингологическим отделением Ульяновской областной клинической больницы Валерий Лисин.
Воспаление слизистой оболочки носа и горла, столь частое при респираторных вирусных инфекциях, может стать причиной наружного отита. О том, как проявляет себя наружный отит, каковы его причины и какие рекомендации нужно соблюдать при лечении этого коварного заболевания, рассказал главный внештатный специалист отоларинголог Министерства здравоохранения Ульяновской области, заведующий отоларингологическим отделением Ульяновской областной клинической больницы Валерий Лисин.
— Что представляет собой наружный отит?
— Наружный отит – это общее название группы заболеваний, для которых характерны воспалительные изменения в структурах ушной раковины, наружного слухового прохода. Заболевание достаточно распространенное, в большинстве случаев протекает остро, но может переходить в хроническую форму.
— Чем он может быть вызван?
— Причин наружного отита множество. Он развивается вследствие попадания в ухо воды и переохлаждения, в качестве осложнения при ОРВИ, гриппе, кори и других инфекционных заболеваниях, а также при травмировании уха или инфицировании грибком.
— Каковы симптомы наружного отита?
— Основной симптом отита – боль. Она может быть острой, ноющей, пульсирующей. Может затухать и возникать снова. Настороженность должны вызвать выделения из уха, особенно с примесью гноя и крови. Еще один симптом – разного рода нарушения слуха. При наружном отите в ухе могут появляться неприятные ощущения, зуд, отек, шумы, похожие на плеск воды. Если вы не слышите шепот человека, находящегося на расстоянии 5-6 метров от вас, причиной может быть наружный отит.
— Как вести себя при появлении этих симптомов?
— Немедленно обращаться к врачу. Несвоевременное обращение может привести к появлению гноя, рубцов. При абсцедирующих фурункулах наружного слухового прохода может потребоваться хирургическое вмешательство. Возникновение гнойных процессов в ухе требует применения антибиотикотерапии как системного, так и местного действия.
— Диагноз ставится на основании осмотра?
— Для постановки диагноза визуального осмотра в большинстве случаев недостаточно. Врач может назначить лабораторные и микробиологические исследования, а также лучевые и магнитно-резонансные методы обследования. Ни в коем случае нельзя пренебрегать назначениями врача. Для успешного лечения необходимо выявить причину наружного отита.
Врач может назначить лабораторные и микробиологические исследования, а также лучевые и магнитно-резонансные методы обследования. Ни в коем случае нельзя пренебрегать назначениями врача. Для успешного лечения необходимо выявить причину наружного отита.
— Каковы меры профилактики наружного отита?
— В первую очередь это своевременное лечение инфекционных заболеваний носоглотки. Необходимо своевременно лечить не только воспалительные процессы носа и горла, но и заболевания полости рта, регулярно проходить профилактические осмотры. Перед купанием в водоемах или в бассейне надевайте резиновую шапочку и старайтесь не допускать попадания в ухо воды. Откажитесь от курения и употребления алкогольных напитков. В период прохождения курса антибиотикотерапии алкоголь категорически противопоказан. Во избежание травмирования барабанной перепонки и наружного уха избегайте использования ватных палочек для ушей и ушных свечей. Достаточно промыть ушную раковину чистой водой, а после мытья осторожно промокнуть полотенцем. Если барабанная перепонка повреждена, мыть ухо нельзя – при попадании воды может развиться воспалительный процесс. Ушные капли при разрыве перепонки также противопоказаны.
Если барабанная перепонка повреждена, мыть ухо нельзя – при попадании воды может развиться воспалительный процесс. Ушные капли при разрыве перепонки также противопоказаны.
Острый атравматический перихондрит ушной раковины (ушной раковины)
World J Emerg Med. 2018; 9 (2): 152–153.
Алан Люцерна
1 Директор программы, Комбинированная неотложная медицина / внутренняя медицина, Университетская больница Роуэн / Университетская больница Кеннеди, Стратфорд, Нью-Джерси, США
Джеймс Эспиноза
2 Департамент неотложной медицины, Роуан Университетская больница Кеннеди, Стратфорд, штат Нью-Джерси, США
1 Директор программы, Комбинированная неотложная медицина / внутренняя медицина, Университетская больница Роуэн / Университетская больница Кеннеди, Стратфорд, Нью-Джерси, США
2 Департамент отделения неотложной медицины, SOM Университета Роуэн / Университетская больница Кеннеди, Стратфорд, Нью-Джерси, США
Поступило 8 февраля 2017 г . ; Принята в печать 26 августа 2017 г.
; Принята в печать 26 августа 2017 г.
Уважаемый редактор,
Перихондрит наружного уха упоминается в литературе как перихондрит ушной раковины, а также перихондрит ушной раковины. Перихондрит ушной раковины (ушной раковины) — это инфекция, поражающая хрящ и подкожную ткань. Возникающая в результате инфекция вызывает сильный отек, который может привести к очаговому некрозу уха. Термин перихондрит можно даже считать неправильным, «поскольку хрящ почти всегда поражен.[1] Перихондрит ушной раковины (ушной раковины) проявляется признаками и симптомами, которые могут включать боль, эритему и местное тепло. Первоначальной жалобой часто бывает тупая боль. Местоположение обычно начинается в области спирали и антиспирали. [1]
CASE
Пятилетний мальчик был доставлен в отделение неотложной помощи (ED) своей матерью для оценки покраснения и припухлости левого уха пациента. Пациент сообщил о минимальной боли и отсутствии сопутствующего зуда. Было отмечено, что опухоль и покраснение ограничиваются хрящевой частью уха (рисунки).Мать пациентки сообщила, что она заметила покраснение левого уха пациента, когда пациент пришел домой из школы в день обращения с ней. В анамнезе не было никаких травм, укусов насекомых, пирсинга или каких-либо инструментов для пораженного уха. Пациент не имел соответствующего медицинского или хирургического анамнеза. Ревматологических, аутоиммунных или аллергических заболеваний в анамнезе не было. Внешний канал при осмотре был нормальным, без признаков наружного отита или фурункулеза наружного канала.
Пациент сообщил о минимальной боли и отсутствии сопутствующего зуда. Было отмечено, что опухоль и покраснение ограничиваются хрящевой частью уха (рисунки).Мать пациентки сообщила, что она заметила покраснение левого уха пациента, когда пациент пришел домой из школы в день обращения с ней. В анамнезе не было никаких травм, укусов насекомых, пирсинга или каких-либо инструментов для пораженного уха. Пациент не имел соответствующего медицинского или хирургического анамнеза. Ревматологических, аутоиммунных или аллергических заболеваний в анамнезе не было. Внешний канал при осмотре был нормальным, без признаков наружного отита или фурункулеза наружного канала.
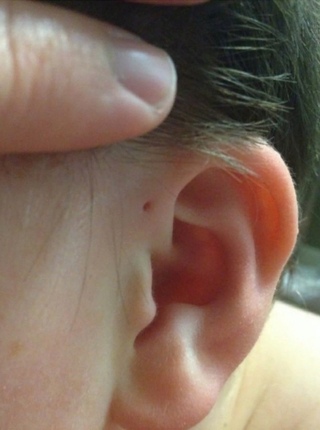
Левое ухо с покраснением и припухлостью ушной раковины.
Покраснение ушной раковины левого уха с сохранением мочки и козелка.
Получена консультация оториноларингологической службы в отделении неотложной помощи. Были назначены пероральные антибиотики и организовано амбулаторное наблюдение. Поскольку не сообщалось о травмах, укусах насекомых, пирсинге или предыдущих инструментах для пораженного уха, лечение антибиотиками первоначально было нацелено на кожную флору с тщательным амбулаторным наблюдением и планом по добавлению антипсевдомонадного покрытия, если не будет улучшения. Покраснение полностью исчезло в течение трех дней.
Покраснение полностью исчезло в течение трех дней.
ОБСУЖДЕНИЕ
Разжигающая травма может произойти за 3–4 недели до появления симптомов у пациента. Наиболее распространенный общий механизм — тупая травма с последующей гематомой и вторичной инфекцией. [1] Однако проникающая травма может быть провоцирующей причиной и может напрямую занести инфекцию. Прокалывание ушей, особенно при проколах хряща верхней трети ушной раковины, связано с панникулитом ушной раковины.[2] Иглоукалывание уха также было связано с этим фактором. [3] В серии из 61 случая перихондрита, описанной Прасадом, наиболее распространенным фактором была травма. Однако в его серии были выявлены такие причины, как фурункулез, злокачественный внешний отит, лейкемическая инфильтрация, ожоговая этиология, укус насекомого и локализованная начальная аллергическая реакция. Примечательно, что в серии «Прасад» причина не была выявлена в 18% исследованных случаев. Таким образом, очевидно, что явное повреждение хряща «не является необходимой предпосылкой для перихондрита.[1] Дэвиди и др. [4] сообщили о 114 пациентах, госпитализированных по поводу перихондрита ушной раковины (ушной раковины) — провоцирующую этиологию невозможно определить более чем в 50% случаев. В представленном случае не было выявлено провоцирующей этиологии.
В ушной раковине человека уменьшается гуморальное кровообращение, что может привести к неэффективности лечения и прогрессированию заболевания. [5] Однако лечение состоит из антибиотиков и, если есть абсцесс, хирургического дренирования. Pseudomonas является частым возбудителем болезни и, если он присутствует, может быть связан с более серьезными клиническими проявлениями и более длительной госпитализацией.[4] Было предложено лечение гипербарической кислородной терапией у больных сахарным диабетом с перихондритом ушной раковины. [6] В литературе описано лечение перихондрита с образованием гематом, включающее дренирование иглой, орошение и введение раствора стрептомицина, триамцинолона и гиалуронидазы [5].
ВЫВОДЫ
Перихондрит ушной раковины (ушной раковины) — это инфекция, поражающая хрящ и подкожную клетчатку. Pseudomonas является частым возбудителем болезни и, если он присутствует, может быть связан с более серьезными клиническими проявлениями и более длительной госпитализацией.[4] Не может быть очевидной побудительной причины, как в данном случае предъявление. Нашему пациенту улучшилось только лечение антибиотиками. Охват антибиотиками должен быть направлен на покрытие кожной флоры и псевдомонад, а при наличии абсцесса также рекомендуется хирургическое дренирование для предотвращения обезображивания ушей. В литературе описано лечение перихондрита с образованием гематом, включающее дренирование иглой, орошение и введение раствора стрептомицина, триамцинолона и гиалуронидазы.[5]
Сноски
Финансирование: Нет.
Этическое разрешение: Не требуется.
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов, относящегося к содержанию статьи.
Соавторы: AL предложил исследование и написал первый черновик. Все авторы прочитали и одобрили окончательную версию статьи.
СПИСОК ЛИТЕРАТУРЫ
1. Прасад Х. К., Шридхаран С., Прасад Х. С., Мейяппан М. Х., Харша К. С..Перихондрит ушной раковины и его лечение. J Laryngol Otol. 2007. 121 (6): 530–4. Epub 2007 26 февраля. [PubMed] [Google Scholar] 2. Ханиф Дж., Фрош А., Марнан С., Гуфур К., Риврон Р., Сандху Г. Урок недели: «Высокий» пирсинг уха и рост заболеваемости перихондритом ушной раковины. BMJ. 2001. 322 (7291): 906–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Уорик-Браун Н.П., Ричардс А.Е. Перихондрит уха после иглоукалывания. J Laryngol Otol. 1986. 100 (10): 1177–9. [PubMed] [Google Scholar] 4.Давиди Э., Паз А., Дучман Х, Лунц М., Потасман И. Перихондрит ушной раковины: анализ 114 случаев. Isr Med Assoc J. 2011; 13 (1): 21–4. [PubMed] [Google Scholar] 5. Паттанаик С. Эффективное и простое лечение перихондрита и гематомы ушной раковины. J Laryngol Otol. 2009. 123 (11): 1246–9. [PubMed] [Google Scholar] 6. Фернандес Флорида, Лавор М, де Карвалью GM, Гимарайнш AC. Гипербарический кислород в лечении перихондрита ушной раковины. Дайвинг Hyperb Med. 2013. 43 (3): 166–7. [PubMed] [Google Scholar]Острый атравматический перихондрит ушной раковины
World J Emerg Med.2018; 9 (2): 152–153.
Алан Люцерна
1 Директор программы, Комбинированная неотложная медицина / внутренняя медицина, Университетская больница Роуэн / Университетская больница Кеннеди, Стратфорд, Нью-Джерси, США
Джеймс Эспиноза
2 Департамент неотложной медицины, Роуан Университетская больница Кеннеди, Стратфорд, штат Нью-Джерси, США
1 Директор программы, Комбинированная неотложная медицина / внутренняя медицина, Университетская больница Роуэн / Университетская больница Кеннеди, Стратфорд, Нью-Джерси, США
2 Департамент отделения неотложной медицины, SOM Университета Роуэн / Университетская больница Кеннеди, Стратфорд, Нью-Джерси, США
Поступило 8 февраля 2017 г .; Принята в печать 26 августа 2017 г.
Авторские права: © Всемирный журнал экстренной медицины, 2018 г.Эта статья цитируется в других статьях в PMC.Уважаемый редактор,
Перихондрит наружного уха упоминается в литературе как перихондрит ушной раковины, а также перихондрит ушной раковины. Перихондрит ушной раковины (ушной раковины) — это инфекция, поражающая хрящ и подкожную ткань. Возникающая в результате инфекция вызывает сильный отек, который может привести к очаговому некрозу уха. Термин перихондрит можно даже считать неправильным, «поскольку хрящ почти всегда поражен.[1] Перихондрит ушной раковины (ушной раковины) проявляется признаками и симптомами, которые могут включать боль, эритему и местное тепло. Первоначальной жалобой часто бывает тупая боль. Местоположение обычно начинается в области спирали и антиспирали. [1]
CASE
Пятилетний мальчик был доставлен в отделение неотложной помощи (ED) своей матерью для оценки покраснения и припухлости левого уха пациента. Пациент сообщил о минимальной боли и отсутствии сопутствующего зуда. Было отмечено, что опухоль и покраснение ограничиваются хрящевой частью уха (рисунки).Мать пациентки сообщила, что она заметила покраснение левого уха пациента, когда пациент пришел домой из школы в день обращения с ней. В анамнезе не было никаких травм, укусов насекомых, пирсинга или каких-либо инструментов для пораженного уха. Пациент не имел соответствующего медицинского или хирургического анамнеза. Ревматологических, аутоиммунных или аллергических заболеваний в анамнезе не было. Внешний канал при осмотре был нормальным, без признаков наружного отита или фурункулеза наружного канала.
Левое ухо с покраснением и припухлостью ушной раковины.
Покраснение ушной раковины левого уха с сохранением мочки и козелка.
Получена консультация оториноларингологической службы в отделении неотложной помощи. Были назначены пероральные антибиотики и организовано амбулаторное наблюдение. Поскольку не сообщалось о травмах, укусах насекомых, пирсинге или предыдущих инструментах для пораженного уха, лечение антибиотиками первоначально было нацелено на кожную флору с тщательным амбулаторным наблюдением и планом по добавлению антипсевдомонадного покрытия, если не будет улучшения.Покраснение полностью исчезло в течение трех дней.
ОБСУЖДЕНИЕ
Разжигающая травма может произойти за 3–4 недели до появления симптомов у пациента. Наиболее распространенный общий механизм — тупая травма с последующей гематомой и вторичной инфекцией. [1] Однако проникающая травма может быть провоцирующей причиной и может напрямую занести инфекцию. Прокалывание ушей, особенно при проколах хряща верхней трети ушной раковины, связано с панникулитом ушной раковины.[2] Иглоукалывание уха также было связано с этим фактором. [3] В серии из 61 случая перихондрита, описанной Прасадом, наиболее распространенным фактором была травма. Однако в его серии были выявлены такие причины, как фурункулез, злокачественный внешний отит, лейкемическая инфильтрация, ожоговая этиология, укус насекомого и локализованная начальная аллергическая реакция. Примечательно, что в серии «Прасад» причина не была выявлена в 18% исследованных случаев. Таким образом, очевидно, что явное повреждение хряща «не является необходимой предпосылкой для перихондрита.[1] Дэвиди и др. [4] сообщили о 114 пациентах, госпитализированных по поводу перихондрита ушной раковины (ушной раковины) — провоцирующую этиологию невозможно определить более чем в 50% случаев. В представленном случае не было выявлено провоцирующей этиологии.
В ушной раковине человека уменьшается гуморальное кровообращение, что может привести к неэффективности лечения и прогрессированию заболевания. [5] Однако лечение состоит из антибиотиков и, если есть абсцесс, хирургического дренирования. Pseudomonas является частым возбудителем болезни и, если он присутствует, может быть связан с более серьезными клиническими проявлениями и более длительной госпитализацией.[4] Было предложено лечение гипербарической кислородной терапией у больных сахарным диабетом с перихондритом ушной раковины. [6] В литературе описано лечение перихондрита с образованием гематом, включающее дренирование иглой, орошение и введение раствора стрептомицина, триамцинолона и гиалуронидазы [5].
ВЫВОДЫ
Перихондрит ушной раковины (ушной раковины) — это инфекция, поражающая хрящ и подкожную клетчатку. Pseudomonas является частым возбудителем болезни и, если он присутствует, может быть связан с более серьезными клиническими проявлениями и более длительной госпитализацией.[4] Не может быть очевидной побудительной причины, как в данном случае предъявление. Нашему пациенту улучшилось только лечение антибиотиками. Охват антибиотиками должен быть направлен на покрытие кожной флоры и псевдомонад, а при наличии абсцесса также рекомендуется хирургическое дренирование для предотвращения обезображивания ушей. В литературе описано лечение перихондрита с образованием гематом, включающее дренирование иглой, орошение и введение раствора стрептомицина, триамцинолона и гиалуронидазы.[5]
Сноски
Финансирование: Нет.
Этическое разрешение: Не требуется.
Конфликт интересов: Авторы заявляют об отсутствии конфликта интересов, относящегося к содержанию статьи.
Соавторы: AL предложил исследование и написал первый черновик. Все авторы прочитали и одобрили окончательную версию статьи.
СПИСОК ЛИТЕРАТУРЫ
1. Прасад Х. К., Шридхаран С., Прасад Х. С., Мейяппан М. Х., Харша К. С..Перихондрит ушной раковины и его лечение. J Laryngol Otol. 2007. 121 (6): 530–4. Epub 2007 26 февраля. [PubMed] [Google Scholar] 2. Ханиф Дж., Фрош А., Марнан С., Гуфур К., Риврон Р., Сандху Г. Урок недели: «Высокий» пирсинг уха и рост заболеваемости перихондритом ушной раковины. BMJ. 2001. 322 (7291): 906–7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Уорик-Браун Н.П., Ричардс А.Е. Перихондрит уха после иглоукалывания. J Laryngol Otol. 1986. 100 (10): 1177–9. [PubMed] [Google Scholar] 4.Давиди Э., Паз А., Дучман Х, Лунц М., Потасман И. Перихондрит ушной раковины: анализ 114 случаев. Isr Med Assoc J. 2011; 13 (1): 21–4. [PubMed] [Google Scholar] 5. Паттанаик С. Эффективное и простое лечение перихондрита и гематомы ушной раковины. J Laryngol Otol. 2009. 123 (11): 1246–9. [PubMed] [Google Scholar] 6. Фернандес Флорида, Лавор М, де Карвалью GM, Гимарайнш AC. Гипербарический кислород в лечении перихондрита ушной раковины. Дайвинг Hyperb Med. 2013. 43 (3): 166–7. [PubMed] [Google Scholar]Отек правого уха — фото-викторина
1.Копера Д, Сойер HP, Смолле Дж, Керл Х. «Псевдокиста ушной раковины», отематома и отосерома: три лица одной медали? ». Eur J Dermatol . 2000; 10: 451–4 ….
2. Коэн П. Р., Гроссман М.Е. Псевдокиста ушной раковины. Отчет о болезни и обзор мировой литературы. Arch Otolaryngol Head Neck Surg . 1990; 116: 1202–4.
3. Lim CM, Goh YH, Чао СС, Линн Л. Псевдокиста ушной раковины. Ларингоскоп . 2002; 112: 2033–6.
4. Ояма Н., Сато М, Ивацуки К., Канеко Ф. Лечение рецидивирующей псевдокисты предсердия инъекцией миноциклина в очаг поражения: сообщение о двух случаях. J Am Acad Dermatol . 2001; 45: 554–6.
5. Офир Д., Маршак Г. Аспирационная игла и наложение давления при псевдокисте предсердия. Пласт Реконстр Сург . 1991; 87: 783–4.
6. Чой С., Лам К.Х., Чан кВт, Гадиалли ФН, Ng AS.Эндохондральная псевдокиста ушной раковины по китайски. Арка Отоларингол . 1984; 110: 792–6.
7. Пол А.Ю., Пак ХС, Уэлч М.Л., Тонер CB, Йегер Дж. Псевдокиста ушной раковины: диагностика и лечение с помощью пункционной биопсии. J Am Acad Dermatol . 2001; 45: (6 доп.) S230–2.
8. Куначак С, Prakunhungsit S. Простое лечение эндохондральной псевдокисты ушной раковины. Дж Отоларингол .1992; 21: 139–41.
9. Миямото Х., Ойда М, Онума С, Учияма М. Стероидная инъекционная терапия псевдокисты ушной раковины. Acta Derm Venereol . 1994; 74: 140–2.
10. Чжу LX, Ван XY. Новая методика лечения псевдокисты ушной раковины. Дж Ларингол Отол . 1990; 104: 31–2.
11. Gergely P Jr, Бедный Г. Рецидивирующий полихондрит. Лучший Практик Res Clin Rheumatol .2004; 18: 723–38.
Перихондрит: не просто целлюлит — REBEL EM
20 июля 2017
Перихондрит: не просто целлюлит
Написано Рик Пескаторе REBEL EM Медицинская категория: Инфекционное заболеваниеПредпосылки: Перихондрит — это инфекция соединительной ткани уха, которая покрывает хрящевую ушную раковину или ушную раковину, за исключением дольки (Caruso 2014).Термин перихондрит сам по себе является неправильным, поскольку хрящ почти всегда участвует в образовании абсцесса и кавитации (Prasad 2007). Перихондрит может быть разрушительным заболеванием, и при неправильном лечении инфекция может перерасти в разжижающийся хондрит, что приведет к обезображиванию и / или потере наружного уха (Noel 1989) (Martin 1976). К сожалению, неправильный диагноз и плохое обращение — обычное дело. В одном небольшом ретроспективном обзоре подавляющему большинству пациентов, обращавшихся в крупную больницу общего профиля, были прописаны антибиотики без надлежащего противомикробного покрытия, в результате чего у значительного числа пациентов развивались деформации хряща или «уши цветной капусты» (Liu 2013).
Причины: Был идентифицирован ряд причин перихондрита; в одном исследовании с участием 85 пациентов были предложены наиболее частые причины, включая незначительные травмы, ожоги и пирсинг ушей (Prasad 2005). Примечательно, что повреждение хряща не является необходимым предварительным условием — инфекция может произойти, если вышележащая мясистая кожа подвергается даже незначительной травме, такой как царапина инфицированным ногтем. В значительном проценте случаев существенная причина не может быть идентифицирована (Prasad 2007) (Levin 1995).Тем не менее, некоторые авторы постулируют, что рост заболеваемости перихондритом может быть связан с растущей популярностью пирсинга хрящевого уха, который приводит к удалению надхрящницы и микротрещинам бессосудистого хряща при непосредственном заражении (Prasad 2007) (Liu 2013). Было отмечено, что перихондрит является симптомом ряда болезненных процессов, отмеченных иммуносупрессией, включая ВИЧ-ассоциированную неходкинскую лимфому, рецидивирующий полихондрит и — нередко — диабет (Caruso 2014) (Levin 1995).
Наиболее распространенным микроорганизмом, вызывающим перихондрит, является Pseudomonas Aeruginosa, грамотрицательная палочка с внутренними механизмами устойчивости к антибиотикам (Caruso 2014) (Wu 2011). В одном ретроспективном анализе 61 пациента с перихондритом Pseudomonas был выявлен в 95% случаев. Коинфекция кишечной палочкой была выявлена в половине случаев, а золотистым стафилококком — в 7% случаев. Из-за различной чувствительности этих возбудителей к антибиотикам во всех случаях рекомендуется брать мазок из посевов (Prasad 2005).
Диагностика и лечение : Перихондрит диагностируется на основании клинического осмотра. Пациенты сначала испытывают тупую боль, которая постепенно перерастает в сильную оталгию с гнойным отделяемым (Noel 1989). Ранние случаи отмечены эритемой, отеком и болезненностью ушной раковины без заметных колебаний (Chun 2013). Долька остается нетронутой, что помогает отличить перихондрит от наружного отита (Kullar 2012). Очаг инфекции можно определить в пределах верхних ямок, хотя часто он отсутствует.Полное клиническое обследование должно исключить болезненность или колебания сосцевидного отростка височной кости, а также поражение лица, глазницы или среднего уха.
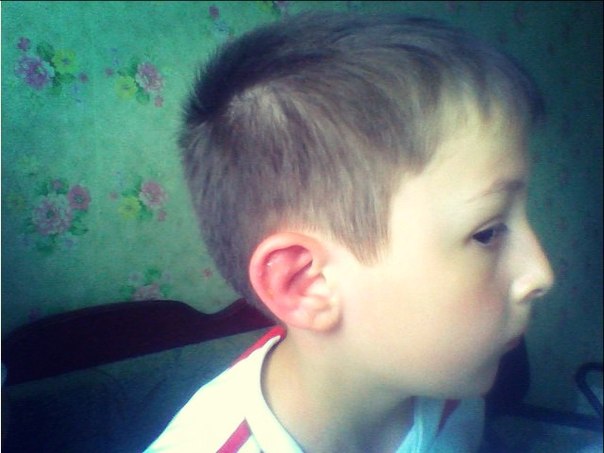
Перихондрит у мальчика 8 лет. Травматической этиологии не выявлено.
Лечение перихондрита включает антибактериальную терапию с антипсевдомонадной активностью и рассмотрение разреза и дренажа специалистами ЛОР в случае колебания с целью удаления некротизированного хряща (Caruso 2014).Как правило, адекватный охват антибиотиками в амбулаторных условиях диктует необходимость пероральной терапии ципрофлоксацином или другим фторхинолоном, однако общая восприимчивость к Pseudomonas неуклонно снижалась с 86% в 1994 году до 76% в 2000 году, что в значительной степени коррелировало с увеличением использования фторхинолонов ( Wu 2011). Однако местные антибиотики, демонстрирующие чувствительность к антибиотикам, должны служить ориентиром для эмпирической терапии. Поскольку документально подтверждены высокие показатели неэффективности перорального лечения антибиотиками, некоторым пациентам может потребоваться курс внутривенного введения антибиотиков или лечение под наблюдением, чтобы гарантировать улучшение симптомов (Rees 2016).В самом деле, поскольку любое поражение ушной раковины может иметь серьезные и вызывающие тревогу косметические осложнения, некоторые авторы обычно рекомендуют госпитализацию для срочного осмотра у специалиста и парентеральной терапии, особенно среди педиатрических пациентов (Prasad 2005).
Перихондрит у девочки 16 лет. Возле ладьевидной ямки виден инфицированный высокий хондральный пирсинг.
Традиционно фторхинолоны избегали у педиатрических пациентов из-за боязни артропатии, однако недавняя литература предполагает, что риск очень низок.В одном метаанализе 16 184 педиатрических пациентов, получавших системный ципрофлоксацин, риск скелетно-мышечных побочных эффектов, связанных с терапией, составил 1,6%, половину из которых составляли артралгии, которые разрешились после отмены препарата (Adefurin 2011). В другом всестороннем обзоре литературы с 1980 по 2007 годы четыре крупных ретроспективных исследования не смогли выявить существенной связи между повреждением опорно-двигательного аппарата и лечением фторхинолоном (Forsythe 2007). В конечном счете, нет исследований, демонстрирующих значительное нарушение роста из-за использования ципрофлоксацина, что позволяет предположить, что короткий курс является разумным и безопасным для педиатрической популяции в контексте соответствующего мониторинга и последующего наблюдения (Liu 2013).
Пункты выдачи :- Перихондрит — это псевдомонадная инфекция наружного уха, характеризующаяся болезненностью и покраснением и отличающаяся отсутствием дольки.
- Неправильный диагноз или неправильное лечение могут привести к разрушительным результатам для пациентов.
- Лечение перихондрита включает в себя терапию антипсевдомонадными антибиотиками с хирургическим вмешательством или без него.
- Неотложное обследование у специалиста и госпитализация следует рассматривать при подозрении на абсцесс или некроз или при затрудненном последующем наблюдении за пациентом.
- Фторхинолоновая терапия кажется безопасной для педиатрической популяции в контексте соответствующего мониторинга и последующего наблюдения.
- Карузо, Андрия М., Макарио Камачо-младший и Скотт Бретцке. «Рецидивирующий перихондрит ушной раковины у ребенка как начальное проявление инсулинозависимого сахарного диабета: отчет о болезни». ЛОР: журнал уха, носа и горла 93.2 (2014). (PMID: 24526489)
- Прасад, Х. Кишор К., и другие. «Перихондрит ушной раковины и его лечение». Журнал ларингологии и отологии 121.6 (2007): 530-534. (PMID: 17319983)
- Ноэль, Стелла Бустани и др. «Лечение перихондрита ушной раковины Pseudomonas aeruginosa пероральным ципрофлоксацином». Журнал дерматологической хирургии и онкологии. 15.6 (1989): 633-637. (PMID: 2723226)
- Мартин, А.Дж. Йонкерс, К. Ярингтон. Перихондрит ушного ларингоскопа, 86 (1976), стр. 664-673 (PMID: 933656)
- Лю, З.W., and P. Chokkalingam. «Пирсинг-ассоциированный перихондрит ушной раковины: правильно ли мы лечим?». Журнал ларингологии и отологии 127.5 (2013): 505-508. (PMID 23442437)
- Левин, Роджер Дж., Дэвид Х. Хеник и Алан Ф. Коэн. «Неходжкинская лимфома, связанная с вирусом иммунодефицита человека, проявляющаяся как перихондрит ушной раковины». Отоларингология — хирургия головы и шеи 112.3 (1995): 493-495. (PMID: 7870459)
- Wu, Douglas C., et al.«Кожная инфекция, вызванная псевдомонадой». Американский журнал клинической дерматологии 12.3 (2011): 157-169. (PMID: 21469761)
- Prasad KC, Karthik S, Prasad SC. Комплексное исследование поражений
- ушной раковины. Am J Otolaryngol 2005; 26 (1): 1-6. (PMID: 15635573)
- Чун, Роберт и Опейеми Дарамола. «Клиническая анатомия для педиатра». Отоларингология для педиатра 1 (2013): 3.
- Куллар, Питер и Филип Д. Йейтс. «Инфекции и инородные тела в ЛОР.” Surgery (Oxford) 30.11 (2012): 590-596. (PMID: 27057069)
- Рис, Крис А., Даниэль М. Рубалькава и Корри Э. Чумпитази. «Ребенок с болезненным опухшим ухом». Архив детских болезней 101.9 (2016): 859. (PMID: 27102760)
- Adefurin A, Sammons H, Jacqz-Aigrain E, Choonara I. Безопасность ципрофлоксацина в педиатрии: систематический обзор. Arch Dis Child 2011; 96: 874–80 (PMID: 27185119) .
- Форсайт, Клинтон Т. и Майкл Э. Эрнст. «Часто ли фторхинолоны вызывают артропатию у детей?».” Канадский журнал экстренной медицины 9.6 (2007): 459-462. (PMID: 18072993)
Сообщение Рецензент: Салим Резаи (Twitter: @srrezaie)
Цитируйте эту статью как: Рик Пескаторе, «Перихондрит: не просто целлюлит», блог REBEL EM, 20 июля 2017 г. Доступно по адресу: https://rebelem.com/perichondritis-not-just-simple-cellulitis/. Следующие две вкладки изменяют содержимое ниже.Директор клинических исследований, Департамент неотложной медицины Crozer-Keystone Healthcare Честер, Пенсильвания
Рецидивирующее воспаление предсердий, вызванное болезнью Кимуры: напоминает раннюю фазу рецидивирующего полихондрита? | Оксфордские медицинские отчеты о случаях болезни
Аннотация
Рецидивирующее воспаление ушной раковины с болью и отеком возникает из-за состава и воздействия окружающей среды на составные части уха.Болезненное опухшее ухо может указывать на острый перихондрит, субперихондриальную гематому или рецидивирующий полихондрит (РП). Здесь мы сообщаем о случае 51-летнего мужчины азиатского происхождения, у которого в анамнезе примерно 2 года наблюдалась рецидивирующая опухоль ушной раковины, и который был направлен с подозрением на РПЖ. Биопсия очага выявила образование лимфоидных фолликулов с плотным инфильтратом из лимфоцитов, гистиоцитов и эозинофилов. Его сывороточный уровень IgE составлял 12 040 Ед / мл (нормальный диапазон 0–358). Эти данные свидетельствуют о том, что у пациента была болезнь Кимуры (БК).Врачам следует знать, что КД может быть потенциальной причиной рецидивирующего воспаления предсердий.
ВВЕДЕНИЕ
Поражения уха отражают состав и воздействие окружающей среды на составные части уха, а именно кожу, подкожные ткани и хрящи наружного уха и слизистую оболочку, косточки, нервы, мышцы и кровеносные сосуды среднего уха и сосцевидный отросток. Поражения наружного уха у пожилых людей преимущественно состоят из бугорков на коже и хрящах.За некоторыми исключениями, они похожи на поражения кожи и мягких тканей в других частях тела и, в частности, отражают воздействие актинического повреждения кожи и подлежащего хряща. Болезненное опухшее ухо может указывать на острый перихондрит, субперихондриальную гематому или рецидивирующий полихондрит (РП), хотя точный диагноз поражения может быть затруднен на основании клинических симптомов из-за различных воздействий окружающей среды и различных компонентов уха [1].
Перихондрит — диффузный инфильтрат воспалительных или опухолевых лейкоцитов в коже наружного уха [1, 2].Острый миелоидный лейкоз, В- и Т-клеточные лимфомы и неходжкинская лимфома, связанная с приобретенным иммунодефицитом, могут проявляться как перихондрит ушной раковины [1]. Рецидивирующий или двусторонний отек предсердия должен побудить к ревматологическому обследованию на предмет РПН [2].
RP — редкое иммуноопосредованное заболевание неизвестной этиологии, которое вызывает рецидивирующее воспаление хрящевой ткани в организме. Наиболее частым признаком РПЖ на момент ее проявления является одностороннее или двустороннее воспаление уха, которое наблюдается примерно у 43% пациентов с РПЭ.Воспаление ушной раковины может сохраняться от нескольких дней до недель [1–6].
Болезнь Кимуры (БК) также является редким хроническим воспалительным заболеванием неизвестной этиологии. Клинически это проявляется в виде одиночных или множественных подкожных узелков, преимущественно в области головы и шеи, обычно в преаурикулярной области, на лбу и коже черепа. Это редкое заболевание является эндемическим в некоторых частях Азии (Япония, Китай, Индонезия и др.). Хотя KD зарегистрирован в Европе и Америке, преобладающее население — азиатское население.В основном он поражает молодых азиатских мужчин (средний возраст 32 года; соотношение мужчин и женщин 3,5–6,0: 1) [7, 8].
Здесь мы сообщаем о случае пациента с рецидивирующим воспалением ушной раковины, который подозревался как ранняя фаза РПЖ, но в конечном итоге был диагностирован как KD.
СПРАВОЧНИК
51-летний мужчина азиатского происхождения с примерно 2-летним анамнезом рецидивирующего отека левого предсердия был направлен в наше отделение с подозрением на РПЖ. Его соответствующая история болезни включала гипертонию и хроническую экзему.Он обратился с жалобами на боль и опухоль в левом ухе (рис. 1А). Поражение, которое не включало мочку уха, напоминало RP.
Рисунок 1
Воспаление ушной раковины левого уха пациента с покраснением и отеком ушной раковины (A). Примечательно, что мочка уха, не содержащая хрящей, не имела воспаления. Крапивница и папулы наблюдались на левом верхнем туловище (B).
Рис. 1
Воспаление ушной раковины левого уха пациента с покраснением и отеком ушной раковины (A).Примечательно, что мочка уха, не содержащая хрящей, не имела воспаления. Крапивница и папулы наблюдались на левом верхнем туловище (B).
Рис. 2
КТ с контрастным усилением, показывающая опухоли с диффузным усилением в левой субауральной области (стрелка).
Рис. 2
КТ с контрастным усилением, показывающая опухоли с диффузным усилением в левой субауральной области (стрелка).
Пациент также обратился с жалобами на крапивницу и папулы на верхнем правом туловище (рис.1Б). Его лечили пероральным цефтерамом пивоксилом в дозе 300 мг / день и пероральным локсопрофеном натрия в дозе 120 мг / день при воспалении уха, а также пероральным приемом левоцетиризина гидрохлорида и местного кортикостероида (0,05% бетаметазон бутират пропионат) при поражениях кожи в дозе 5 мг / день. Благодаря лекарству улучшились как воспаление уха, так и кожные поражения.
Примерно через 3 месяца боль и припухлость левого уха вместе с ригидностью постурикулярной области усилились. КТ с контрастным усилением выявила диффузную увеличенную опухоль мягких тканей в левой околоушной области (рис.2) и увеличение лимфатических узлов возле каудальной части опухоли. Ударная биопсия поражения уха показала плотный инфильтрат лимфоцитов, гистиоцитов и эозинофилов с образованием лимфоидных фолликулов в основном в подкожной клетчатке (рис. 3). Его сывороточный уровень IgE составлял 12 040 Ед / мл (нормальный диапазон 0–358 МЕ / мл). На основании этих данных пациенту был поставлен диагноз KD.
Рисунок 3
Гистопатология субауральной опухоли, показывающая лимфоидные фолликулы (A; стрелки) с инфильтрацией лимфоцитов, гистиоцитов и множества эозинофилов вокруг лимфоидного фолликула (B).
Рисунок 3
Гистопатология субауральной опухоли, показывающая лимфоидные фолликулы (A; стрелки) с инфильтрацией лимфоцитов, гистиоцитов и большого количества эозинофилов вокруг лимфоидного фолликула (B).
В дополнение к постоянному лечению пероральным левоцетиризином и местными кортикостероидами, подкожная опухоль постепенно уменьшалась с помощью местных инъекций триамцинолона ацетонида.
ОБСУЖДЕНИЕ
В настоящее время диагноз RP основывается в основном на критериях, установленных Michet et al .[6], которые требуют наличия доказанного воспаления по крайней мере в двух из трех критических областей (ушной раковины, носа или ларинготрахеального хряща) или доказанного воспаления в хряще в одной из этих областей плюс два других признака, включая глазное воспаление, вестибулярную дисфункцию, серонегативный воспалительный артрит или потеря слуха [3, 5, 6]. Однако постановка диагноза RP по-прежнему является сложной задачей, поскольку эти общие симптомы часто отсутствуют на ранних стадиях заболевания, что приводит к типичной задержке постановки диагноза почти на 3 года [3, 5].Фактически, сообщалось о пациенте с РПЖ с воспалением только ларинготрахеального хряща [9].
Кожа поражается у 20–30% пациентов с первичной РП [3]. Крапивница и папулы на плечах, шее и верхней части туловища характерны для пациентов с РПЭ до развития хондрита РП [10]. Следовательно, может быть трудно клинически различить раннюю фазу RP и KD с воспалением ушной раковины и крапивницей эритемой и папулами. Патологический анализ был полезен для диагностики этого пациента.
Что касается вариантов лечения RP, то нестероидные противовоспалительные препараты обычно используются при легкой форме ушного или носового хондрита. Также можно использовать колхицин и дапсон. Системные кортикостероиды необходимы при обострениях РПЖ. Иммуносупрессия может быть необходима пациентам, которые невосприимчивы к кортикостероидам, нуждаются в кортикостероидной терапии или не переносят кортикостероиды. Циклоспорин, метотрексат и азатиоприн показали пользу у пациентов с РП.Кроме того, некоторую эффективность проявляют антагонисты фактора некроза опухоли-α, такие как инфликсимаб, этанерцепт и адалимумаб [10].
Также были предложены различные методы лечения KD, включая хирургическое удаление, кортикостероиды и лучевую терапию. Предпочтительным начальным лечением локализованного KD может быть хирургическое удаление, в то время как было предложено хирургическое удаление с послеоперационной лучевой терапией малыми дозами, только лучевой терапией или системными кортикостероидами [8, 11, 12].
В заключение, КД можно рассматривать как дифференциальный диагноз рецидивирующего воспаления предсердий.
Заявление о конфликте интересов
Нет сообщений.
Согласие
Письменное согласие получено.
Список литературы
1.Дэвис
GL
. Ухо: наружная, средняя и височная кость. В:Диагностическая хирургическая патология головы и шеи
.Филадельфия
:Saunders
,2009
,883
—92
.2.Brant
JA
,Ruckenstein
MJ
. Инфекции наружного уха. В:Cummings Otolaryngology
.Филадельфия
:Saunders
,2015
,2115
—22
.3.Chopra
R
,Chaudhary
N
,Kay
J
.Рецидивирующий полихондрит
.Rheum Dis Clin N Am
2013
;39
:263
—76
.DOI: .4.Кент
PD
,Michet
CJ
Jr,Luthra
HS
.Репликационный полихондрит
.Curr Opin Rheumatol
2004
;16
:56
—61
.5.Longo
L
,Greco
A
,Rea
A
,Lo Vasco
VR
,De Virgilio
A
, De Vincentiis De VincentiisРецидивирующий полихондрит: обновленная клиническая информация
.Аутоиммун Ред.
2016
;15
:539
—43
. DOI: .6.Michet
CJ
,McKenna
CH
,Luthra
HS
,O’Fallon
WM
.Рецидивирующий полихондрит: выживаемость и прогностическая роль ранних проявлений болезни
.Ann Intern Med
1986
;104
:74
—8
.7.Meningaud
JP
,Pitak-Arnnop
P
,Fouret
P
.Болезнь Кимуры околоушной области: отчет о 2 случаях и обзор литературы
.J Oral Maxillofac Surg
2007
;65
:134
—40
. DOI: .8.Sun
Q-F
,Xu
D-Z
,Pan
S-H
,Ding
J-G
,Xue
Z-Q
,Miao
и др.Miao
Болезнь Кимуры: обзор литературы
.Intern Med J
2008
;38
:668
—72
.9.Suzuki
S
,Ikegami
A
,Hirota
Y
,Ikusaka
M
.Лихорадка и кашель без легочных аномалий на КТ: рецидивирующий полихондрит с ограничением дыхательных путей
.Ланцет
2015
;385
:88
.DOI: .10.Smylie
AL
,Malhotra
N
,Brassard
A
.Рецидивирующий полихондрит: обзор и руководство для дерматолога
.Am J Clin Dermatol
2017
;18
:77
—86
. DOI: .11.Ye
P
,Wei
T
,Yu
G-Y
,We
L-L
,Peng
X
.Сравнение частоты местных рецидивов трех методов лечения болезни Кумуры
.J Craniofac Surg
2016
;27
:170
—4
. DOI: 0,12.Kottler
D
,Barète
S
,Quéreux
G
,Ingen-Housz-Oro
S
,Fraitag
S
et al.
Ретроспективное многоцентровое исследование 25 пациентов с болезнью Кимуры: акцент на терапии и общих чертах с кожным заболеванием, связанным с IgG4
.Дерматология
2015
;231
:367
—77
. doi:.© Автор (ы) 2019. Опубликовано Oxford University Press.
Это статья в открытом доступе, распространяемая в соответствии с условиями некоммерческой лицензии Creative Commons Attribution (http://creativecommons.org/licenses/by-nc/4.0/), которая разрешает некоммерческое повторное использование, распространение, и воспроизведение на любом носителе при условии правильного цитирования оригинала.По вопросам коммерческого повторного использования обращайтесь по адресу [email protected].Перихондрит: осложнение прокалывания ушного хряща
Женщина 20 лет обратилась в клинику по лечению уха, носа и горла с перихондритом ушной раковины через два дня после прокалывания спирали левого уха с помощью пистолета для пирсинга. Две трети верхней части ее ушной раковины были опухшими, красными и болезненными. Долька (не содержащая хряща) осталась нетронутой, что указывало на то, что инфекция была перихондритом, а не просто целлюлитом (рис. 1).Пациент принимал ципрофлоксацин внутрь в течение одной недели; к тому времени инфекция полностью исчезла.
Пирсинг стал широко распространенным явлением в последнее десятилетие. Хотя этому новому ритуалу пирсинга стали подвергаться другие части тела, уши остаются наиболее распространенным местом, причем пирсинг ушного хряща («высокий» пирсинг уха) становится все более популярным. Хотя различные части ушной раковины не несут разного риска осложнений, хрящ уха имеет тенденцию инфицироваться чаще, чем долька после пирсинга. Staphylococcus aureus и Pseudomonas aeruginosa являются наиболее распространенными бактериями. 1
Использование пистолетов для прокалывания хряща представляет дополнительный риск перихондрита. Пистолет прикладывает к надхрящнице силу сдвига, которая может соскользнуть с хряща. Бессосудистый хрящ (который обычно питается перихондрием) может стать некротизированным. Формирование абсцесса и потеря хряща — потенциальные осложнения, которые часто требуют хирургического вмешательства.Несмотря на своевременное лечение, включая терапию антибиотиками, дренирование и санацию раны, может возникнуть некрасивая деформация («цветная капуста уха»). 2
Лечением выбора при перихондрите ушной раковины являются фторхинолиновые антибиотики, такие как ципрофлоксацин, поскольку они обладают хорошей антипсевдомонадной активностью в дополнение к их действию против стафилококков. Также они хорошо проникают в хрящевую ткань. Однако их использование ограничено пациентами старше 18 лет из-за их потенциального повреждения молодого развивающегося хряща.
Хотя наше лечение было успешным, этот случай демонстрирует потенциальную опасность прокалывания хряща, в основном, в ухе и носу. Перихондрит может закончиться очень некрасивым ухом или носом, которые в конечном итоге могут оказаться неизлечимыми. Об этом риске должны знать врачи, а также клиенты, занимающиеся пирсингом.
Рисунок 1Перихондрит, осложняющий пирсинг «высокого» уха. Две трети верхней части ушной раковины опухшие и красные (широкая стрелка).Долька, не содержащая хряща, не повреждена (длинная стрелка), что указывает на то, что инфекция вызвана перихондритом, а не просто целлюлитом.
Каталожные номера
- ↵
Simplot TC , Hoffman HT. Сравнение осложнений от прокалывания ушей, связанных с хрящом и мягкими тканями. Am J Otolaryngol1998; 19: 305–10.
- ↵
Smith RA , Wang J, Sidal T. Осложнения и последствия пирсинга в голове и шее.Curr Opin Otolaryngol Head Neck Surg2002; 10: 199–205.
Доли, хрящ и ушной канал
Опухшие уши могут возникать по разным причинам, в том числе:
Местом расположения припухлости может быть:
- В слуховой проход
- На мочку уха
- На хряще
- На внешней части уха
В этой статье обсуждаются типы отека ушей и возможные варианты лечения.
Луис Альварес / Getty Images
Типы опухолей ушей
Отек может возникать в разных областях уха:
- Наружное ухо состоит из ушной раковины или ушной раковины; это внешняя / внешняя часть уха.
- Трубка, соединяющая внешнее ухо со средним ухом, — это слуховой проход.
- Барабанная перепонка разделяет середину уха и внешнюю часть уха.
- В середине уха есть маленькие косточки (косточки), состоящие из молоточка, наковальни и стремени.Это кости, которые позволяют звуковым волнам достигать внутреннего уха.
- Евстахиева труба соединяет заднюю часть носа со средним ухом. Эта область выстлана слизистой оболочкой.
- Внутреннее ухо имеет улитку, полукружные каналы и преддверие, которое имеет рецепторы и нервы для равновесия и слуха. Полукружные каналы содержат рецепторы баланса.
Опухшее наружное ухо
Мочка уха
Мочка уха может опухнуть из-за:
Некоторые частые причины отека мочки уха:
- Прокол ушей : Когда человеку прокалывают ухо, может возникнуть инфекция.Известно также, что инфекция выделяет гной желтого, белого или зеленого цвета. В зависимости от типа металла в украшениях пирсинг также может вызвать аллергическую реакцию.
- Сыпь : Сыпь может появиться на мочке уха из-за инфекции, укуса или аллергической реакции на лекарства, ядовитый плющ или средства личной гигиены.
- Абсцесс : Это может быть инфекция, повреждение сальных желез или волосяных фолликулов. Если его не лечить, это может вызвать осложнения.Некоторые симптомы включают скопление гноя с опухолью, воспалением, лихорадкой и ознобом.
Существует ряд методов лечения отека мочки уха.
Хрящ
Хрящ уха — это ткань, которая формирует форму внешнего уха. Вокруг хряща имеется тонкий слой ткани, который помогает снабжать хрящ питательными веществами. Это называется надхрящницей.
Инфекция тканей и кожи, окружающих хрящ наружного уха, называется перихондритом.Обычно это вызвано:
- Травма в результате травмы головы
- Хирургия уха
- Прокол ушей
Другие факторы, которые могут увеличить риск заражения, включают хирургическое вмешательство, иглоукалывание, обморожение и ожоги.
Симптомы включают болезненное опухшее красное ухо. Перихондрит можно лечить антибиотиками в течение 10 дней и более. Хирургическое вмешательство также является вариантом удаления омертвевшей кожи и слива застрявшей жидкости или гноя из уха.
Лечение отека наружного уха
Есть несколько способов лечения отека наружного уха. Конкретное лечение зависит от опухоли и степени тяжести.
Врач может предложить варианты лечения без рецепта или прописать лекарство, если опухоль серьезная. Некоторые из прописанных вариантов включают лечебные мази и антибиотики. При небольшом отеке врач может посоветовать, что можно сделать, чтобы снять опухоль без лекарств.
Распухший ушной канал
Наружный отит, также называемый ухом пловца, — это воспаление слухового прохода. Это вызвано бактериями и / или грибками.
Поскольку канал уха теплый и темный, рост бактерий может произойти легко. Известно, что слуховой проход легко повреждается из-за того, что бактерии или инородные тела не могут выйти из него. Если у человека в ухе много волос, это может усложнить задачу. Некоторые из причин наружного отита включают следующее:
- Купание в загрязненной воде
- Травма в результате попадания предметов в ухо
- Вода часто попадает в слуховой проход
- Кожные заболевания, такие как псориаз или экзема
Некоторые из симптомов наружного отита включают следующее:
- Покраснение и припухлость наружного уха
- Закупорка уха
- Зуд в слуховом проходе
- Боль в ухе
- Легкая лихорадка
- Снижение слуха
- Дренаж уха
Лечение опухшего слухового прохода
Если диагностирован наружный отит, врач осмотрит ухо и очистит его от дренажа.
Обычно назначают ушные капли, содержащие антибиотик, и используют их в течение 7-14 дней. Если слуховой проход заблокирован, внутрь уха кладут марлю, которая поможет каплям пройти через закупорку и достичь инфекции. Это называется ушным фитилем.
При отеках можно принимать лекарства, отпускаемые без рецепта. Пероральные антибиотики назначают редко, но они могут быть назначены, если инфекция распространяется за пределы уха.
Часто задаваемые вопросы
Как определить, инфицирован ли новый пирсинг уха?
Когда есть инфекция, пирсинг может быть болезненным, теплым, зудящим, болезненным или красным.Известно также, что инфекция выделяет гной желтого, белого или зеленого цвета.
Как уменьшить отек хряща уха от укуса насекомого?
Уменьшение отека на ушном хряще от укуса насекомого зависит от типа укуса.
Вы можете промыть его теплой мыльной водой и приложить к месту укуса теплую ткань. Прежде чем использовать какие-либо мази, лекарства или лекарства, отпускаемые без рецепта, обратитесь к своему врачу.
Слово Verywell
Есть несколько причин, по которым может возникнуть опухшее ухо.Если у вас есть какие-либо симптомы опухшего уха, обратитесь к врачу, чтобы получить правильное лечение, и они могут помочь вам предотвратить это заболевание в будущем.