MRSA — золотистый стафилококк — Young Living
MRSA — инфекция метициллин-устойчивого золотистого стафилококка, вызванная бактерией золотистого стафилококка. Эта инфекция сложнее для лечения, чем большинство штаммов золотистого стафилококка, потому что устойчива ко многим, часто используемым антибиотикам.
MRSA – считается одной из самых частых и опасных больничных инфекций, и в последние годы число случаев заражения стремительно растет.
MRSA был впервые обнаружен в больницах в 1960 — е годы.
Это были довольно распространенные и доброкачественные бактерии — золотистый стафилококк, который превратился в монстра, в основном за счет разработки антибиотиков и антибактериальных средств, используемых в больницах.
И теперь инфекция уже не ограничивается больницами, так что теперь вы услышите о внебольничных заболеваниях MRSA. И как только человек получает эту инфекцию, она остается с ними на всю жизнь, так как на сегодняшний день нет никакого эффективного фармацевтического лечения MRSA.
MRSA инфекция может привести к летальному исходу.
Стафилококковые бактерии, как правило, находятся на коже или в носу у одной трети населения. Если у Вас есть стафилококк на коже или в носу, но вы не больны, то вас, как говорят, «колонизировали», но вы не инфицированы MRSA. Здоровые люди могут быть колонизированы MRSA и не иметь каких-либо негативных последствий, однако, они могут передавать инфекцию другим.
Стафилококковые бактерии, как правило, безвредны, если они не попадают в организм через порезы или другие раны, и даже тогда они часто вызывают лишь незначительные проблемы кожи у здоровых людей.
Но у пожилых людей и людей, которые больны или имеют ослабленную иммунную систему, обычные стафилококковой инфекции могут привести к серьезной болезни под названием метициллин-устойчивый золотистый стафилококк или MRSA.
Многие из них могут быть опасными для жизни. Многие эксперты в области здравоохранения обеспокоены распространением жестких штаммов MRSA. Стафилококк может вызвать появление инфицированных ран или пневмонию.
Какие симптомы?
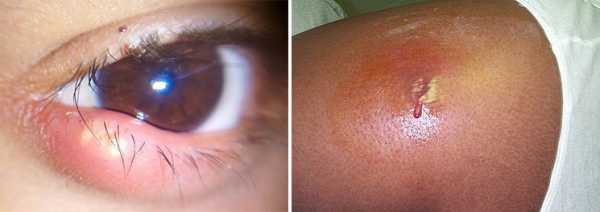
Симптомы MRSA зависят от того, где проявляется инфекция. Наиболее частые проявления — это инфекция на коже, язвы или нарывы, напоминающие укусы паука.
Нарывы могут быстро превратиться в глубокие, болезненные абсцессы, которые требуют хирургического дренирования.
Бактерии могут находиться в глубоких слоях кожи и подкожной клетчатки – тогда кожа в области инфицирования станет красной, ткани будут горячими, опухшими и болезненными.
Если MRSA поражает легкие, это может привести к пневмонии. Тогда симптомами будет одышка, озноб, усиление лихорадки и кашля. Если через 3-4 дня вы не почувствовали себя лучше, то должны обратиться к врачу.
В очень редких случаях MRSA может привести к некротическому фасцииту — быстрому расползанию «плотоядный» инфекции.
Большинство людей узнали, что они были заражены стафилококком, находясь в больницах. Но это не обычная инфекция стафилококка, это бактерия-монстр, которая мутировала и превратилась в смертельную и агрессивную инфекцию, не подвластную большинству антибиотиков.
Двадцать лет назад инфекция МRSA поражала хронически больных пациентов в больницах, которые имели слабую иммунную систему: ожоговых больных, пациентов на диализе и СПИД-зараженных. Сегодня она встречается у молодых, здоровых мужчин, часто в отличном физическом состоянии и детей младшего возраста.
ABC News отметил, что MRSA теперь устойчив к «где -то от 15 до 30 различных антибиотиков”, и быстро движется. MRSA может перейти от инфекции кожи к смертельной пневмонии или заражению крови, или костной инфекции в считанные дни без надлежащего лечения. И “правильное лечение” очень важно в наши дни.
Как предотвратить заражение?
Прекратите ненужное использование антибиотиков.
Как и другие опасные инфекции, MRSA является результатом многолетнего чрезмерного и неоправданного применения антибиотиков. В течение многих лет антибиотики прописывались от простуды, гриппа и других вирусных инфекций, которые не реагируют на эти препараты, а также от простых бактериальных инфекций, которые обычно проходят сами по себе.
Лекарства не являются единственным источником антибиотиков. Они могут быть найдены в мясе крупного рогатого скота, свиней и кур
Важна хорошая гигиена
MRSA не передается воздушно-капельным путем, он распространяется через физический контакт.
Если вы посещали больницу, мытье рук остается вашей лучшей защитой от микробов. Как можно быстрее помойте руки в течение не менее 30 секунд и обязательно под ногтями, а затем высушите их одноразовым полотенцем и используйте другое полотенце, чтобы выключить кран.
Или нанесите на руки и ступни ног эфирное масло терапевтического качества Лемонграсс, Лимонный мирт, Чайное дерево, Эвкалипт лучистый.
Носите с собой маленькую бутылочку дезинфицирующего средства для рук, содержащего не менее 62 процентов спирта для того времени, пока вы не имеете доступа к воде с мылом. Идеально подходит безводный очиститель для рук серии Thieves, спрей Thieves или эфирное масло Лимона, которые мгновенно уничтожат все бациллы на руках.
Когда покупаете любой другой безводный очиститель, читайте, чтобы он не содержал яд – триклозан. Это ядовитое вещество очень широко используется в таких средствах.
Чем больше вы используйте средств с триклозаном, тем больше шансов у MRSA!
Примите душ сразу после тренировок, особенно после использования спортивного оборудования.
Избегайте совместного использования личных вещей.
Не разделяйте полотенца, бритвы, простыни, одежду или спортивное оборудование, которые вступают в контакт с вашей голой кожи; и используя барьер (например, одежду или полотенце) между кожей и общим оборудованием, таким как тренажёры и скамейки. MRSA распространяется через зараженные предметы и при непосредственном контакте.
Держите раны закрытыми.
Держите порезы и ссадины чистыми и покрытыми стерильными, сухими повязками, пока они не заживут. Гной из инфицированных ран часто содержит MRSA, и повязки на ранах помогут не распространять инфекцию.
Если у вас есть порез или рана, стирайте полотенца и постельное белье в горячей воде 90 градусов с добавлением эфирного масла Гвоздики (10-12 капель на одну стирку).
Стирайте спортивную одежду после каждого использования в тренажерном зале.
Если у вас есть инфекции кожи, которая требует лечения, обратитесь к своему врачу, вы должны быть проверены на MRSA. Многие врачи назначают препараты, которые не являются эффективными против устойчивых к антибиотикам MRSA, это задерживает выздоровление и создает еще более устойчивые микробы.
Используйте пробиотики
Используйте пробиотики, которые содержат как можно больше штаммов, чтобы поддерживать кишечную флору. Life 5 содержит максимальное количество штаммов необходимых бактерий.
Эти меры необходимы, потому что 100000 человек только в Америке умирают от внутрибольничного инфицирования ежегодно.
Более пятидесяти процентов стафилококковой инфекции в больницах вызваны MRSA. MRSA вызывает менингит, токсический шок, пневмонию, а также более общие инфекции кожи и тканей.
Что мы можем сделать, чтобы защитить себя и близких?
Большинство из вас, конечно, ждут хороших новостей от медицинской науки. Хотелось бы, чтобы появился препарат, который справился бы с MRSA. Но! Если появится антибиотик, который будет сильнее, чем метициллин, то скорее всего он убьет пациента, а не стафилококк.
MRSA – результат современной медицины, поэтому ответ на решение этого вопроса должен находится вне этих пределов.
Эфирные масла терапевтического качества – ответ на MRSA.
Эфирные масла – самый реальный способ борьбы с супербактерией. С одной стороны, они не имеют побочных эффектов, как большинство антибиотиков, это квинтэссенция растений.
И есть ли причины для последнего?
Во-первых, эфирные масла достаточно сложны (сотни соединений) в отличие от нескольких ключевых ингредиентов в составе лекарства, полученного в лабораторных условиях.
Во-вторых, в то время как каждая партия фармацевтического препарата являет собой то же самое, эфирное масло никогда не является дважды тем же самым.
Эти два фактора делают невозможным для бактерий эффективно сопротивляться эфирным маслам.
Читать подробнее: Почему бактерии не могут быть устойчивы к природным антибиотикам?
В свое время в больницах использовали эфирное масло Онихом (читать статью Древняя медицина: Мирт, Онихом, Ладанник и Нарда ), растворенное в спирте (также известное как «настойка бензоина») в качестве наиболее эффективного антисептического и антибактериального средством для дезинфекции своих подопечных.
Интересно, такие супербактерии, как MRSA возникли бы, если бы они продолжали использовать Онихом? И вы должны задаться вопросом, почему перестали использовать это масло?
Ингибирование (подавление) MRSA с помощью эфирных масел.
Были проведены исследования 91 эфирного масла терапевтического качества Young Living и 64 смеси эфирного масла на ингибиторную активность в отношении метициллин-устойчивого золотистого стафилококка.
Из эфирных масел 78 подавляли MRSA, но самыми высокими уровнями торможения обладали:
Из смесей эфирных масел 52 смеси подавляли MRSA, но самыми высокими уровнями торможения обладали смеси Young Living:
- Смесь R.C. (в составе: Мирт, Эвкалипт шаровидный, Эвкалипт австралийский, Эвкалипт лучистый, Майоран, Сосна, Кипарис, Лаванда, Ель, Мята перечная, Эвкалипт citridora)
- Смесь Motivation (в составе: Римская ромашка, Иланг Иланг, Ель, Лаванда)
- Смесь Longevity (в составе: Ладан, Гвоздика, Апельсин, Тимьян)
- Смесь Thieves (в составе: Корица, Гвоздика, Розмарин, Эвкалипт лучистый, Лимон)
Эти результаты указывают, что эфирные масла могут ингибировать MRSA в пробирке. Применение же этих результатов может включать в себя потенциальное использование эфирных масел в качестве альтернативной терапии при различных заболеваниях, принесенных золотистым стафилококком MRSA.
Некоторые исследования:
Исследования, проводимые в Университете Вебера штата Юта в 1997 году показали, что распыление в воздухе смеси Thieves в течение 12 минут уничтожало на 90% количества грамположительных микробов Micrococcus Luteus, и на 99,3% через 20 минут.
В другом эксперименте распыление смеси в течение 12 минут уничтожало синегнойную палочку на 99,96%.
Исследования Weber State University в штате Юта показали, что смесь Thieves всего за 10 минут уничтожает 44% Staphilococcus Aureus и 99,96% бактерий в воздухе.
Согласно Dr.Jean Valanet, MD, эмульсия только 2% Эвкалипта шаровидного может убить 20% бактерий стафилококка в воздухе.
Ни один антибиотик не делает это!
Читать статью Орегано против золотистого стафилококка
Схемы и формулы использования эфирных масел при MRSA
Схема 1
- Орегано 12 капель в специальную капсулу два раза в день
- Inner Defence – 2 раза в день
- Орегано и Inner Defence принимать вместе, запить стаканом воды
- Принимать в течение 2 недель или до полного выздоровления
- Один раз в неделю не пить эфирные масла, сделать перерыв
Формула Смесь №1
- В капсулу добавить
- 5 капель Орегано
- 5 капель Тимьян
- 5 капель Розмарин
- Запить стаканом воды
- Принимать три раза в день
- Принимать в течение 2 недель или до полного выздоровления
- Один раз в неделю не пить эфирные масла, сделать перерыв
- Эту же Смесь №1 + 20 мл оливкового масла (смешать все в темной бутылочке заранее) можно наносить на инфицированные участки кожи
Формула Смесь №2 (при незначительном проявлении MRSA у взрослых и детей)
- Взять бутылочку темного стекла и приготовить смесь
- 20 капель Розмарин
- 20 капель Лаванда
- 20 капель Чайное дерево
- 10 капель Сандал
- Нанести на пораженную область
- Добавить смесь (20 капель на 50 мл) в шампунь или лосьон без аромата
- Добавить 4-8 капель в Диффузор
Формула Смесь №3 (чтобы уменьшить бактерии MRSA в больнице или дома)
- Добавьте 20 капель масла Лимона на 300 мл воды
- Добавьте 10 капель Лимона, 8 капель Эвкалипта лучистого, 5 капель Розмарина, 7 капель Лемонграсса на 300 мл воды
- Приготовленную смесь встряхните, используйте спрей для распыления на поверхности, или нетканые салфетки, чтобы протереть шкафы, раковины, ванны, туалеты, дверные ручки, светильники и т.д.
И последнее, но на самом деле первое – ваше тело должно быть безкислотным! Тогда организм сможет справиться с любым заболеванием, даже с MRSA, а в помощь вам – чистые эфирные масла.
cosmetolog-lux.ru
Метициллин-резистентный стафилококк Aureus (MRSA) и Staphylococcus Aureus 2019
Сканирующая электронная микрофотография устойчивого к метициллину золотистого стафилококка и мертвого человеческого нейтрофила.
Метициллин-резистентный Staphylococcus aureus против Staphylococcus aureus
Определение
Наша кожа, нос и дыхательные пути являются родиной для грамположительной бактерии, известной как Staphylococcus aureus. Эти бактерии не являются обычно патогенными, то есть причиной заболевания. Однако люди с ослабленным иммунитетом подвергаются более высокому риску заражения через стафилококк. Эти инфекции включают инфекции кожи, респираторные инфекции и пищевое отравление. Любой штамм стафилококка aureus, который развил множественную резистентность к бета-лактамным антибиотикам, назван устойчивым к метициллину Staphylococcus aureus (MRSA). MRSA несет ответственность за ряд трудных для лечения инфекций, таких как сепсис, некротизирующая пневмония, инфекционный эндокардит и остеомиелит.я
микробиология
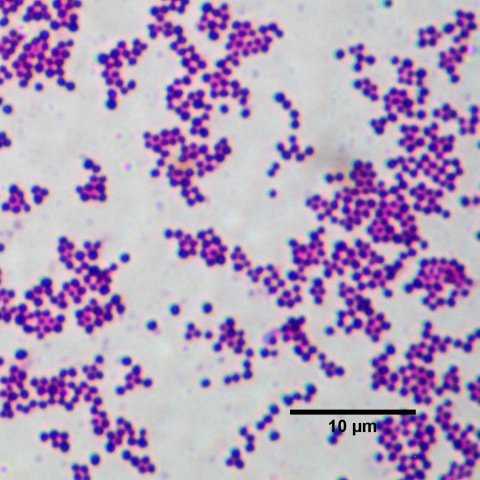
S. Aureus был идентифицирован сэром Александром Огстоном в 1880 году. С тех пор он переносится приблизительно 30% населения и может быть найден как нормальный житель флоры кожи, а именно. в ноздрях и репродуктивном тракте женщин. S. Aureus является не подвижным и анаэробным, а под микроскопом рассматривается как «ягода виноградного кластера». Воспроизводятся бесполым путем посредством бинарного деления. Его недвижущая характеристика, заставляет ее распространяться через контакт человека с человеком или путем контакта загрязненных поверхностей и продуктов питанияб, Аналогично, MRSA распространяется в основном путем контакта человека с человеком через руки и нередко через кашель пациента, инфицированного пневмонией MRSA III.
MRSA — это эволюция S. Aureus как минимум в 5 различных мультистабильных штаммах. Это сопротивление увеличивает трудность лечения инфекции. Сопротивление в основном связано с тем, что MRSA процветает в компании пенициллина, подобной антибиотикам, из-за гена устойчивости в развитом S. Aureus, который предотвращает дезактивацию антибиотиков ферментами, ответственными за синтез клеточной стенки. Синтез материала клеточной стенки имеет решающее значение для роста бактерий. MRSA была впервые идентифицирована британскими учеными в 1960 году. Следующим делом был штамм S. Aureus, устойчивый к ванкомицину, обнаруженный в Японии в 2002 году. Инфекции, вызываемые резистентностью S. Aureus, включают:
- Метициллин-устойчивый Staphylococcus Aureus (MRSA)
- Ванкомицин-устойчивый Staphylococcus Aureus (VRSA)
- Ванкомицин-промежуточный Staphylococcus Aureus (VISA)
Связанные заболевания
S. Aureus вызывает следующие инфекции:
- Дерматит
- фолликулит
- целлюлит
- Абсцессы
- Пневмония
- Стафилококковый эндокардит
- Пищевое отравление (гастроэнтерит)
- Септический артрит
- Остеомиелит
- бактериемия
S. Aureus является основной причиной инфекционного эндокардита, бактериемии, кожных инфекций и связанных с устройством инфекций.
MRSA вызывает следующие заболевания:
- Сепсис
- Некротизирующая пневмония
- Некротический фасцит
- Импетиго
- Абсцессы
- целлюлит
- фолликулит
- Инфекционный эндокардит
эпидемиология
В развитых странах заболеваемость S. Aureus колеблется от 10 до 30 на 100 000 населения, а больничные приобретенные инфекции являются ключевым фактором. Было высказано предположение, что бактерии переносятся через медицинских работников из домашних животных, в рабочие среды. Из-за S. Aureus найдены как жители домашних
ru.esdifferent.com
💊 MRSA (Staph) Инфекция 2019
 MRSA (Staph) Инфекция
MRSA (Staph) ИнфекцияЧто такое MRSA?
Метициллин-резистентный Staphylococcus aureus (MRSA) представляет собой инфекцию, вызванную типом Staphylococcus , или стафилококком >, , которые устойчивы ко многим различным антибиотикам. Эти бактерии, естественно, живут в носу и на коже и обычно не наносит никакого вреда. Однако, когда они начинают неуправляемо размножаться, может произойти инфекция MRSA. как правило, возникают, когда в вашей коже есть вырез или разрыв.
MRSA очень заразен и может распространяться через прямой контакт с инфицированным человеком. Его также можно заразить, контакт с объектом или поверхностью, что инфицированный человек коснулся. Хотя инфекция MRSA может быть серьезной, ее можно эффективно лечить антибиотиками.КартинкиФотографии инфекции MRSA (стафилококка)
ТипыКакие разные типы MRSA?
Инфекции MRSA классифицируются как приобретенные в больнице (HA-MRSA) или общинные (CA-MRSA).HA-MRSA
HA-MRSA ассоциируется с инфекциями, которые заключены в медицинские учреждения, такие как больницы или дома престарелых. Вы можете получить этот тип инфекции MRSA при непосредственном контакте с инфицированной раной или зараженными руками. Вы также можете заразиться при контакте с загрязненным бельем или плохо обработанными хирургическими инструментами. HA-MRSA может вызвать серьезные проблемы, такие как инфекции крови и пневмония.
CA-MRSACA-MRSA ассоциируется с инфекциями, которые передаются в результате тесного личного контакта с инфицированным человеком или путем прямого контакта с инфицированной раной. Этот тип инфекции MRSA может также развиваться в результате плохой гигиены, такой как нечастая или неправильная мытье рук.
Симптомы Каковы симптомы MRSA?
Симптомы MRSA могут варьироваться в зависимости от типа инфекции.
Симптомы HA-MRSA
HA-MRSA, как правило, чаще вызывают серьезные осложнения, такие как пневмония, инфекции мочевых путей и сепсис. Очень важно сразу же обратиться к врачу, если вы заметили какие-либо из следующих симптомов:
сыпь
- головные боли
- мышечные боли
- озноб
- лихорадка
- усталость
- кашель
- дыхание
- боль в груди
- Симптомы CA-MRSA
CA-MRSA обычно вызывает кожные инфекции. Области, которые увеличили волосы на теле, такие как подмышки или затылок, с большей вероятностью будут инфицированы. Области, которые были вырезаны, поцарапаны или протерты, также уязвимы для инфекции, потому что ваш самый большой барьер для микробов — ваша кожа — был поврежден.
Инфекция обычно вызывает набухание, болезненную удару, которая образуется на коже. Удар может напоминать укус паука или прыщ. Он часто имеет желтый или белый центр и центральную головку.Это часто может быть окружено областью покраснения и теплоты, известной как целлюлит. Пузырь и другие жидкости могут вытекать из пораженного участка. У некоторых людей также наблюдается лихорадка.
Факторы рискаКакой риск развития MRSA?
Факторы риска варьируются в зависимости от типа инфекции MRSA.
У вас повышенный риск для HA-MRSA, если вы:
были госпитализированы в течение последних трех месяцев
- , регулярно подвергаются гемодиализу
- , имеют ослабленную иммунную систему из-за другого состояния здоровья
- в реальном времени в доме престарелых
- У вас повышенный риск для CA-MRSA, если вы:
делиться спортивным оборудованием, полотенцами или бритвами с другими людьми
- участвовать в спортивных состязаниях
- работать в дневном уходе объект
- жить в переполненных или антисанитарных условиях
- Диагностика Как диагностируется MRSA?
Диагноз начинается с оценки медицинской истории и физического обследования. Образцы также будут взяты с места заражения. Типы образцов, полученные для диагностики MRSA, включают следующее:
Культуры раны
Образцы раны получают стерильным ватным тампоном и помещают в контейнер. Затем их отправляют в лабораторию для анализа на наличие бактерий стафилококка.
Культуры мокроты
Мокрота — это вещество, которое появляется во время кашля из дыхательных путей. Культура мокроты анализирует мокроту для присутствия бактерий, фрагментов клеток, крови или гноя.
Люди, которые могут кашлять, могут легко получить образец мокроты. Те, кто не может кашлять или находятся на вентиляторах, возможно, нуждаются в проведении промывания дыхательных путей или бронхоскопии для получения образца мокроты. Промывание ды
ru.oldmedic.com
что это, свойства, диагностика, лечение
Staphylococcus aureus (стафилококк ауреус, золотистый стафилококк) — условно-патогенная бактерия, обитающая на различных объектах окружающей среды и в локусах человеческого организма. Микробы колонизируют кожный покров и слизистую оболочку внутренних органов. Их обнаруживают в воздухе, почве, на бытовых предметах, игрушках, медицинских инструментах. Условно-допустимое количество золотистого стафилококка в любом биоматериале – менее 104 колониеобразующих единиц. Заразиться этой опасной инфекцией можно в местах общего пользования.
Микроб получил свое название благодаря свечению золотистого цвета, которое он издает при посеве на питательную среду, а также пигменту из группы каротиноидов, придающему колониям золотой окрас.
Излюбленным местом обитания Staphylococcus aureus является носоглотка. Каждый второй житель нашей планеты является носителем бактерии и часто даже не подозревает об этом. Микроб долгое время может мирно существовать в организме человека, не причиняя ему никакого вреда. Под воздействием неблагоприятных факторов стафилококк активизируется и становится патогеном, что приводит к развитию различных заболеваний. В наибольшей степени этому подвержены дети, пожилые люди и беременные женщины, а также прочие лица с ослабленным иммунитетом.
Staphylococcus aureus – неподвижный микроорганизм шаровидной формы, способный размножаться и приобретать патогенные свойства только в организме человека. Он является возбудителем различных заболеваний у детей и взрослых: дерматологических, бронхолегочных, костно-суставных и эндоваскулярных патологий, раневых и внутрибольничных инфекций, гнойно-очаговых процессов. Стафилококковый сепсис – очень опасное и тяжело поддающееся лечению заболевание.
Staphylococcus aureus — самый опасный представитель данного рода, вызывающий гнойно-воспалительные процессы в жизненно важных органах с развитием тяжелых осложнений, которые могут привести к смерти. Именно поэтому данные микроорганизмы представляют особый интерес для современной медицины. Устойчивость стафилококка ауреус к большинству антибиотиков и дезинфицирующих средств осложняет лечение и делает профилактику инфекции малоэффективной.
Диагностика заболеваний, вызванных стафилококком ауреус, основывается на результатах микробиологического исследования кала, отделяемого носа и зева, содержимого придаточных пазух и другого биоматериала. В норме золотистый стафилококк определяться не должен. Лечение инфекции этиотропное, антибактериальное. Больным назначают антибиотики широкого спектра действия из группы тетрациклинов, фторхинолонов, пенициллинов, макролидов. При выявлении Staphylococcus aureus необходимо приложить максимум усилий, чтобы его ликвидировать и избежать развития опасных для жизни осложнений.
Этиология
Staphylococcus aureus — основной представитель рода Staphylococcus семейства Micrococcaceae.
-

Staphylococcus aureus под микроскопом
Морфология. Staphylococcus aureus – шаровидная бактерия, лишенная жгутиков и способная формировать микрокапсулы, которые защищают ее от повреждения и высыхания.
- Тинкториальные свойства. Стафилококки окрашиваются по Грамму в синий цвет. В мазке они располагаются хаотично, скоплениями или в виде гроздьев винограда.
- Культуральные свойства. Бактерии растут на питательных средах, содержащих соль, желток куриного яйца, молоко, кровь. Обычно в микробиологических лабораториях используют элективные среды — ЖСА, МЖСА и кровяной агар. Колонии золотистого стафилококка имеют желтый или кремовый оттенок благодаря пигменту-каротиноиду и радужный венчик по периферии.
- Биохимические свойства. Staphylococcus aureus сворачивает цитратную кроличью плазму, обладает лецитовителлазной активностью, расщепляет аэробный маннит.
- Физиологические свойства. Бактерии устойчивы к замораживанию, нагреванию, солнечным лучам и некоторых химикатам. Оптимальная температура для жизнедеятельности стафилококка – 30-37°C. Способность к размножению микроб сохраняет при 4-43°C. Бактерии сохраняют жизнеспособность и в более суровых условиях. Отличительное свойство стафилококка ауреус – способность выживать в растворе поваренной соли. Микроб быстро приспосабливается к воздействию антибиотиков и антисептиков. В организме здорового человека размножение стафилококка ауреус сдерживается клетками иммунной системы, лакто- и бифидобактериями.
- Патогенные свойства бактерии: адгезивность – прикрепление к клеткам макроорганизма, колонизация – размножение на этих клетках, инвазивность – проникновение внутрь клеток и продукция токсинов.
К факторам патогенности стафилококка ауреус относятся:
- Фибринолизин способствует проникновению микробов в кровь и развитию сепсиса.
- Гемолизины угнетают клеточный иммунитет и помогают стафилококкам выжить в очагах воспаления. Благодаря этим факторам инфекция может приобретать генерализированную форму.
- Эксфолиатин повреждает клетки кожи. Он поражает эпидермис, вызывая появление таких пузырьков, как при ожогах.
- Лейкоцитин разрушает лейкоциты — белые клетки крови.
- Энтеротоксин – ядовитое вещество, вырабатываемое стафилококками и вызывающее у человека пищевое отравление. Он провоцирует рвоту, боль в животе, диарею. Этот яд накапливается в пище и не разрушается при термической обработке.
- Коагулаза — фермент, свертывающий кровь. Плазмокоагулаза, продуцируемая Staphylococcus aureus, бывает двух видов: связанная с клеточной стенкой и свободная. Первая защищает микроб от фагоцитов, окружая барьером из свернувшейся крови, а вторая образует коагулазотромбин, вызывающий тромбообразование.
- Белок А, выделенный с поверхности клеточной стенки стафилококка ауреус, хорошо связывает иммуноглобулины класса G.
- Пенициллиназа защищает микроб от большинства пенициллиновых антибиотиков.
- Лидаза расплавляет кожные покровы и потовые железы, позволяя бактериям проникнуть вглубь организма.
- Эндотоксин, вырабатываемый микробом, приводит к развитию интоксикационного синдрома.
Устойчивость микробов к антибактериальным препаратам – проблема современной медицины. Отдельные штаммы Staphylococcus aureus приобретают резистентность к некоторым антибиотикам – цефалоспоринам и пенициллинам. Их называют метициллин-резистентными (MRSA). Антибиотикорезистентность обусловлена мутацией штаммов, произошедшей под давлением естественного отбора и наличием у стафилококка ауреус пенициллиназы — фермента, расщепляющего молекулу пенициллина. Метициллинрезистентные стафилококки очень важны в эпидемиологическом отношении.
Эпидемиология
Стафилококк ауреус — естественный обитатель кожи и слизистых оболочек практически всех людей. В настоящее время около 50% жителей нашей планеты являются носителями бактерии. Этот условно-патогенный микроорганизм колонизирует гортань, подмышечные впадины, пах, влагалище, промежность, ЖКТ, волосистую часть головы. У большинства людей золотистый стафилококк постоянно или эпизодически обитает в носу. У 100% он живет и размножается на коже. Лица с активно функционирующей иммунной системой надежно защищены от стафилококковой инфекции. Процесс размножения Staphylococcus aureus и приобретения патогенных свойств подавляется нормальной микрофлорой макроорганизма. При снижении общей резистентности и ослаблении защитных сил микроб вызывает различные заболевания.
Патогенные штаммы Staphylococcus aureus могут проникать в организм извне при ослаблении иммунитета и контакте с бактерионосителем.
Факторы, способствующие снижению иммунитета и заражению стафилококком ауреус:
- Длительный прием антибиотиков и гормонов;
- Стрессовое воздействие;
- Недостаток витаминов и минералов в организме;
- Дисбиоз кишечника;
- Вирусная инфекция;
- Несоблюдение правил личной гигиены;
- Нарушение обмена веществ;
- Преклонный возраст;
- Недоношенность.
При нормальном иммунитете и отсутствии провоцирующих факторов бактерии не наносят вреда человеку.
Стафилококк ауреус — возбудитель внутрибольничной инфекции. Он представляет особую опасность для новорожденных детей. В роддоме и других отделениях стационара высокая концентрация данного микроба в окружающей среде связана с нарушением правил асептики и стерилизации инструментария, а также с носительством стафилококка среди медперсонала. Около 30% госпитализированных больных становятся носителями больничных штаммов S. aureus. Инфекция развивается в результате инвазивных диагностических или лечебных манипуляций, длительного приема антибиотиков, внепочечного очищения крови. Примерно 35% медицинских работников являются хроническими носителями стафилококка ауреус.
Заразиться Staphylococcus aureus также можно в салонах тату и пирсинга, где работники не соблюдают гигиенические привила и санитарные нормы.
Источником и резервуаром инфекции являются больные, носители и обсемененные продукты питания.
Способы распространения стафилококков:
- Контактный – при соприкосновении раны с патогенной поверхностью: грязью, пылью, а также при поцелуе, объятии, рукопожатии, прикосновении.
- Артифициальный — при использовании нестерильного медицинского инструментария во время диагностических инвазивных процедур.
- Аэрогенный — при разговоре, чихании, кашле.
- Пищевой — при употреблении инфицированных продуктов питания.
- Вертикальный — во время родов от матери к ребенку.
Тяжесть заболеваний, вызванных Staphylococcus aureus, зависит от вида бактерии, пораженного органа, массивности заражения, статуса иммунной системы человека.
Симптоматика
Бактерии, преодолевая «защиту» организма, становятся болезнетворными и вызывают развитие патологического процесса в той части тела, где их концентрация максимальна. Способность Staphylococcus aureus поражать различные органы и ткани человеческого организма называется полиорганным тропизмом. Микроб из первичного очага с током крови разносится по всему организму, попадая во внутренние органы и поражая их.
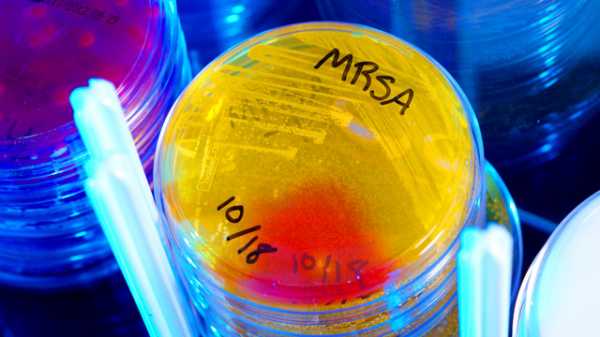
Общие симптомы стафилококковой инфекции — признаки интоксикационного синдрома:
- Лихорадка,
- Озноб,
- Плохое самочувствие,
- Слабость, вялость, разбитость,
- Снижение аппетита, тошнота,
- Цефалгия,
- Снижение давления,
- Нарушение сна.
Гнойное воспаление — основной признак деятельности стафилококка ауреус на коже и во внутренних органах. Стафилококковая инфекция может протекать в генерализованной или локальной форме. К первой относят сепсис, септикопиемию и септикоцемию, а ко второй – заболевания кожи, слизистых оболочек, внутренних органов, костей и суставов, ЦНС. Генерализация процесса обусловлена распространением микробов по сосудистому руслу в органы – печень, легкие, кости, почки с образованием очагов инфекции. Болезни сопровождаются интоксикацией, болью, дисфункцией органов. В отдельную группу выделяют пищевые отравления стафилококковым эндотоксином.
- Поражение кожи и клетчатки протекает по типу фурункулеза, пиодермии, панариция, флегмоны, экземы, эпидемической пузырчатки, импетиго, везикулопустулеза, эксфолиативного дерматита.
- При поражении глаз развивается хронический конъюнктивит, проявляющийся непереносимостью яркого света, слезотечением, отечностью век, выделением гноя из глаз.

фото: гнойное воспаление глаз, кожи
- Если рост бактерий наблюдается в носу, возникает ринит с обильными слизисто-гнойными выделениями, который нередко осложняется гайморитом или фронтитом. У больных постоянно появляются корки в носу, их мучает заложенность и насморк. При проникновении инфекции в горло развивается ангина, трахеит, лимфаденит, гнойный тонзиллит. Появляется боль и першение в горле, увеличиваются миндалины, на гиперемированной слизистой оболочке образуется гнойный налет. Когда инфекция опускается ниже, воспаляются брони и легкие, возникает кашель с гнойной мокротой, одышка, боль под ребрами. Возможен стеноз дыхательных путей.
- При проникновении болезнетворных бактерий в головной мозг развивается менингит или абсцесс. У больных на фоне сильной интоксикацией нарушается координация движений, появляются очаговые симптомы, менингеальные знаки, геморрагическая сыпь на коже, эпилептические припадки. Ликвор во время пункции вытекает под давлением, имеет зеленый оттенок и содержит гной.
- Поражение мочевыделительной системы проявляется у мужчин воспалением уретры, а у женщин – мочевого пузыря, почек. Они жалуются на боль и рези при мочеиспускание, частые позывы, поясничную боль, появление патологических примесей в моче.
- Артриты, остеомиелит – последствия проникновения бактерий в костные и суставные ткани. Заболевание проявляется болью, отеком и гиперемией пораженной конечности, снижением подвижности.
- Стафилококковый сепсис проявляется лихорадкой, помрачением сознания, падением артериального давления, развитием коматозного состояния.
- Острый энтероколит, вызванный Staphylococcus aureus, имеет следующие симптомы: схваткообразная боль в животе, диспепсия, диарея, зеленый кал.
- Обнаружение описываемого микроба во влагалище всегда свидетельствует об инфекционном воспалении половых органов, вагинальном дисбактериозе или венерических патологиях.
Диагностика
Диагностика заболеваний, вызванных стафилококком ауреус, заключается в проведении лабораторных исследований — микробиологического, серологического и общеклинического.
- Бактериологическое исследование биоматериала — посев на питательные среды с последующей идентификацией выделенного возбудителя и определения его чувствительности к антибиотикам. Материалом для исследования является: отделяемое слизистой носа, зева, влагалища, конъюнктивы, нативнй кал, рвотные массы, промывные воды желудка, отделяемое раны или некротизированные корочки, мокрота, моча, желчь, ликвор, кровь. Посев производят на элективные для S. aureus среды – кровяной агар, ЖСА, МЖСА. Чашки инкубируют в термостате в течение 48 часов, а затем описывают характер выросших колоний. Они имеют характерный кремовый или желтый цвет и радужную оболочку вокруг. Проводят микроскопию окрашенных по Грамму мазков. Изучают морфологические и тинкториальные свойства, ставят дополнительные тесты. Положительный коагулазный тест в пробирке — один из признаков, подтверждающих принадлежность возбудителя к виду S. aureus. Микробы ферментируют аэробный маннит. При этом цвет среды изменяется и становится вместо зеленого желтым. С целью определения массивности обсеменения проводят количественный анализ. Биоматериал засевают на ЖСА, подсчитывают число характерных колоний и определяют значение колониеобразующих единиц. В норме у здорового человека количество Staphylococcus aureus не должно превышать 103 степени. Если показатели превышают 106 степени, это говорит о высокой интенсивности инфицирования.
- Серологические методы исследования применяют в тех случаях, когда бактериологические анализы невозможно выполнить. Они предназначены для видовой и штаммовой идентификации возбудителя и заключаются в обнаружении в плазме крови антигенов, присущих стафилококку ауреус. Обычно ставят реакцию латекс-агглютинации, иммуноферментный анализ, реакцию пассивной гемагглютинации.
- Общеклинический анализ крови – лейкоцитоз, нейтрофилез, подъем СОЭ.
- Общий анализ мочи — протеинурия, лейкоцитурия, бактериурия.
- Фаготипирование выделенных стафилококков — определение чувствительности микроба к фагам-вирусам для назначения соответствующего лечения.
- ПЦР-диагностика – определение возбудителя заболевания по ДНК.
Лечение
Лечением стафилококка ауреус занимаются специалисты разного профиля – хирурги, дерматологи, ЛОРы, офтальмологи, терапевты, педиатры и инфекционисты.
Больным показана этиотропная противомикробная терапия.
- Если КОЕ превышает 103 степени, считается, что бактерии из носоглотки активно попадают в окружающую среду. Таким бактерионосителям показана санация очагов инфекции.
- При более низком значение КОЕ и отсутствие явной клиники принимать антибиотики не следует.
- Если КОЕ превышает 104 степени, проводят стандартное лечение антибиотиками.
- Количество микробов 105 степени и 106 степени — показатель массивного заражения стафилококком Заболевание сопровождается выраженной клиникой и требует обязательного лечения противомикробными средствами.
Антибактериальные препараты назначают на основании тестов на чувствительность возбудителя. Обычно применяют полусинтетические пенициллины «Амоксиклав», «Амоксициллин», макролиды «Эритромицин», «Азитромицин», «Кларитромицин», фторхинолоны «Ципрофлоксацин», «Офлоксацин», цефалоспорины «Цефтриаксон», «Цефотаксим», а также «Ванкомицин».
В тяжелых случаях, когда антибактериальное лечение неэффективно, применяют альтернативные и безопасные средства – антистафилококковый бактериофаг, антистафилококковую плазму и иммуноглобулин.
Местное лечение кожных заболеваний, вызванных стафилококком ауреус: обработка ран растворами антисептиков, применение антибактериальных мазей. Абсцессы и флегмоны вскрывают хирургическим путем с целью оттока гноя.
Стафилококковая пищевая токсикоинфекция лечится антистафилококковым анатоксином. Больным промывают желудок, проводят инфузионную дезинтоксикационную терапию — вводят внутривенно солевые растворы.
Всем пациентам показана симптоматическая терапия, при которой выбор препаратов определяется локализацией очага поражения и клиническими проявлениями. Иммуномодулирующее лечение ускоряет процесс выздоровления. Больным назначают «Полиоксидоний», «Ликопид», «Бронхомунал». Антигистаминные препараты используют для снятия отека со слизистой и устранения других реакций раздражения – «Супрастин», «Диазолин», «Тавегил».
Народные средства, применяемые для лечения патологий, обусловленных Staphylococcus aureus: растительные иммуномодуляторы – экстракт элеутерококка, лимонника, женьшеня; иммуностимуляторы — эхинацея, шиповник, зверобой, боярышник. Из перечисленных растений готовят настои и отвары для приема внутрь.
При отсутствии своевременного и адекватного лечения инфекции, вызванной S. aureus, развиваются тяжелые осложнения:
- Сепсис,
- Менингит,
- Эндокардит,
- Инфекционно-токсический шок,
- Кома,
- Летальный исход.
Прогноз заболевания неоднозначный. Он определяется степенью тяжести патологии. Легкие формы с вовлечением в патологический процесс кожи и слизистых полностью излечиваются без негативных последствий. Сепсис, поражение мозга и прочие тяжелые осложнения нередко заканчиваются смертью.
Видео: как легче убить золотистый стафилококк? – Доктор Комаровский
Профилактика
Мероприятия, позволяющие избежать развития стафилококковой инфекции:
- Укрепление иммунитета — закаливание, спорт, правильное питание, полноценный сон, прогулки на свежем воздухе,
- Своевременное лечение инфекционных заболеваний и санация очагов инфекции — кариеса, тонзиллита, уретрита,
- Соблюдение правил гигиены — частое мытье рук, влажная уборка в помещении, качественное приготовление пищи,
- Ограниченное посещение общественных мест в пик респираторных заболеваний.
Профилактические мероприятия государственного масштаба заключаются в постоянном контроле санитарно-эпидемиологического режима в ЛПУ, плановом обследовании медработников роддомов и хирургических отделений, своевременном выявлении носителей стафилококка ауреус, иммунизации лиц из группы риска анатоксином или иммуноглобулином.
Заболевания, вызванные Staphylococcus aureus, без соответствующего лечения быстро прогрессируют. Воспалительный процесс при этом легко переходит из первичного очага на соседние органы и ткани. В ослабленном организме может произойти инфицирование любого органа. Самолечение и нежелание обращаться за медицинской помощью к врачу обычно заканчивается осложнениями и даже смертью больных.
Видео: золотистый стафилококк в программе о “Самом главном!”
Мнения, советы и обсуждение:
uhonos.ru
Стафилококковая инфекция. Характеристика возбудителей. MRSA, MRSE
СТАФИЛОКОККОВАЯ ИНФЕКЦИЯ
Таксономия и классификация
Семейство Staphylococcaceae, род Staphylococcus. Включает более 32 видов, из них клинически значимых для человека около 8 видов: S. aureus, S. epidermidis, S. haemolyticus, S. saprophyticus, S. intermedius и др.
Патогенетически и клинически значима классификация по признаку продукции плазмокоагулазы — коагулазоположительные стафилококки (КПС) (S. aureus, S. intermedius и) и коагулазоотрицательные стафилококки (КОС) (S. epidermidis, S. saprophyticus). КПС рассматриваются как наиболее опасные и частые возбудители болезней. Существует внутривидовая дифференциация S. aureus на фагогруппы и фаговары, что используется в реакции фаготипирования для выяснения источника заражения и путей передачи инфекции.
Морфология Грамположительные кокки, которым в чистой культуре свойственно скопление в виде гроздьев винограда (характерно деление в разных плоскостях). Неподвижные, не образуют спор, могут образовывать микрокапсулу. Температурный оптимум — 30-37 С.
Культуральные свойства Стафилококки – факультативные анаэробы. Растут на простых питательных средах (МПА, МПБ), однако являются галофильными: хорошо размножаются при высоких концентрациях NaCl (10-15%), что используется при изготовлении элективной среды – желточносолевого агара (ЖСА). На плотных средах через 18-24 ч культивирования в аэробных условиях бактерии формируют мутные круглые ровные колонии кремового, желтого, оранжевого, золотистого, белого цвета.
Стафилококки чувствительны к анилиновым красителям (кристаллическому фиолетовому, бриллиантовому зеленому), йоду, что используется в местном лечении стафилококковых пиодермий (антисептики), а также эти красители входят в состав элективных сред для выделения энтеробактерий (среды Эндо, Плоскирева) для подавления роста грамположительных кокков.
Биохимические свойства Имеют высокую биохимическую активность. Восстанавливают нитраты, вырабатывают сероводород, разлагают мочевину, ферментируют многие углеводы с образованием кислоты, продуцируют каталазу. Синтезируют каротиноидные пигменты (определяют золотистый, белый и другие цвета колоний), которые также защищают от оксидантов. Стафилококки часто характеризуются множественной устойчивостью к антибиотикам: β-лактамам, эритромицину, тетрациклинам, хлорамфениколу и др. Устойчивость к антибиотикам контролируется R-плазмидами (синтез β-лактамаз) или хромосомными мутациями (метициллинорезистентные стафилококки — MRS-штаммы).
Антигенная структура Экстрацеллюлярные: капсульный К-антиген микрокапсулы
Целлюлярные: поверхностные антиген клеточной стенки (тейхоевые кислоты, пептидогликан и белок А, расположенный снаружи пептидогликана) и глубокие антигены. Антигены определяют видовую и типовую специфичность стафилококков.
Резистентность Устойчивы во внешней среде: хорошо переносят высушивание, длительное время сохраняются в пыли, быстро погибают при воздействии солнечного света. Техногенные загрязнения внешней среды (сероводородсодержащий газ и др.) повышают патогенность стафилококков, в частности его персистентную активность.
Стафилококки широко распространены в природе, обнаруживаются на коже и слизистых оболочках человека, паразитируют у животных. На коже человека доминирующей микрофлорой являются стафилококки, особенно S. epidermidis. Колонизируют слизистую оболочку носа, зева, ротовой полости и других органов, являясь представителями нормальной микрофлоры человека.
Факторы патогенности
1. Факторы адгезии – адгезины обеспечивают способность стафилококков прикрепляться к различным клеткам и веществам организма. Тейхоевые кислоты ответственны за адгезию к эпителиальным клеткам. Микрокапсула полисахаридной природы подавляет фагоцитоз и способствует адгезии. У S. aureus обнаружены белки-адгезины, которые взаимодействуют с различными протеинами (лектинами, фибронектином, муцином). S. epidermidis имеет полисахарид, обеспечивающий прикрепление стафилококка к трансплантатам (протезам, ортопедическим стержням).
2. Факторы колонизации – медиаторы межмикробного взаимодействия:
1) бактериоцины (стафилококкцины) подавляют рост непатогенных стафилококков, заселяющих биотоп в норме;
2) бактериолизины (лизостафин, лизоцим) разрушают пептидогликан клеточной стенки грамположительных бактерий;
3) феромоны – сигнальные белковые молекулы, регулирующие плотность популяции (кворум-сенсинг), формирование и функцию адгезинов и другие свойства;
4) β-лактамаза защищает стафилококки от антибиотиков.
3. Экзоферменты защиты и агрессии:
5) Плазмокоагулаза вызывает свертывание плазмы крови. Сгусток фибрина, покрывая бактериальную клетку (псевдокапсула), защищает ее от фагоцитоза и бактерицидности сыворотки.
6) Фибринолизин (стафилокиназа) разрушает фибриновые и способствует генерализации инфекции.
7) Гиалуронидаза разрушает гиалуроновую кислоту («цемент» соединительной ткани), способствует распространению возбудителя, расширению зоны поражения (фактор проницаемости).
8) Нейраминидаза расщепляет сиаловые кислоты (нейраминовую кислоту и др.) в слизи, оболочках клеток, способствуя проникновению в клетки и распространению в межклеточном пространстве.
9) Лецитовителлаза (липаза) разрушает оболочки клеток, жировые пробки в устье волосяных фолликулов, подавляет фагоцитоз.
10) ДНКаза расщепляет ДНК, понижает вязкость окружающей среды, разжижает гной.
11) Мурамидаза (лизоцим) растворяет клеточные стенки (пептидогликан) бактерий, являясь одним из факторов антагонизма стафилококков в микробиоценозе; подавляет фагоцитоз.
12) Каталаза защищает стафилококк от действия кислородзависимых бактерицидных механизмов фагоцитоза.
13) S. saprophyticus обладает ферментом уреазой и способен под влиянием мочевины образовывать капсулу. Он является одним из основных возбудителем инфекции мочевого тракта (цистита, пиелонефрита).
4. Экзотоксины
1) Гемолизины α, β, δ, γ повреждают мембраны клеток (мембранотоксины). Они образуют каналы в цитоплазматической мембране эритроцитов, лейкоцитов и других клеток, нарушая их осмотическое давление и приводя к лизису.
2) Лейкоцидин избирательно действует на лейкоциты, разрушая их.
3) Энтеротоксины (А-F) относятся к гистотоксинам, вызывают пищевую интоксикацию. Энтеротоксины характеризуются высокой термостабильностью (выдерживают кипячение) и устойчивостью к протеолитическим ферментам. Энтеротоксины являются суперантигенами —
1. вызывают поликлональную стимуляцию Т-лимфоцитов с последующей гиперсекрецией цитокинов и вторичной интоксикацией.
4) Экзотоксин, вызывающий синдром токсического шока (СТШ), является суперантигеном, что определяет механизм его токсического действия. Его продукция связана с наличием профага (лизогенная конверсия).
5) Эксфолиативный токсин (А и В) разрушает межклеточные контакты в эпидермисе, что ведет к отслоению поверхностных структур эпидермиса (эксфолиации) и образованию изъязвляющихся пузырей — синдрому «ошпаренной кожи». Чаще встречается у новорожденных и детей младшего возраста.
1. Инактиваторы защитных механизмов хозяина (факторы персистенции). Благодаря ним стафилококки способны длительно выживать (персистировать) в клетках и тканях организма
1) Антилизоцимная активность (АЛА) – способность инактивировать лизоцим клеток и тканей.
2) Антиинтерфероновая активность (АИА) – способность подавлять антибактериальное действие интерферона.
3) Антикомплементарная активность (АКА) – специфическая инактивация системы комплемента.
4) Антикарнозиновая активность (АКрА) – способность инактивировать карнозин –- регулятор регенерационных и иммунных реакций.
5) Антилактоферриновая активность (АЛфА) – инактивация лактоферрина – регулятора метаболизма железа в организме.
6) Антигемоглобиновая активность (АНbА) – инактивация кислородсвязывающей функции гемоглобина.
2. Внеклеточные полисахариды образуют слизистый слой на твердых поверхностях (биопленку), что способствует колонизации стафилококка на медицинском оборудовании, в биотопах человека, защищает от фагоцитоза.
3. Белок А – компонент клеточной стенки стафилококков — связывает Fс-фрагменты антител, блокируя их опсоническую активность.
Эпидемиология Пути передачи стафилококка: аэрогенный (воздушно-капельный, воздушно-пылевой), фекально-оральный (пищевой), артифициальный (через нестерильные медицинские инструменты) и др. Распространены экзогенные стафилококковые инфекции для больных в стационарах — внутрибольничные (госпитальные) инфекции, вызываемые чаще S. aureus, S. epidermidis. Источники заражения — здоровые носители госпитальных штаммов, а также больные со стертыми формами стафилококковой инфекции. Наибольшую эпидемическую опасность представляет медицинский персонал ЛПУ — постоянные (резидентные) носители госпитальных штаммов. Кроме экзогенной, не меньшую опасность представляет эндогенная, оппортунистическая инфекция, которая вызывается стафилококками — представителями собственной нормальной микрофлоры. При снижении иммунного статуса организма аутоштаммы повышают свою вирулентность и вызывают патологический процесс как в исходном биотопе, так и в других биотопах организма за счет миграции и транслокации.
Этиопатогенез и Клинические проявления Стафилококки поражают любые органы и системы организма, вызывают сепсис, септикопиемию, токсинемию. Они легко проникают в организм через мельчайшие повреждения кожи и слизистых оболочек. Обладая аллергическими свойствами, они могут стать причиной геморрагическго васкулита, неспецифического полиартрита. Инфицирование стафилококками пищевых продуктов — частая причина пищевых отравлений. Основные возбудители сепсиса, в том числе новорожденных. При сепсисе различают гнойный очаг, из которого в кровь периодически попадает возбудитель, разносится по организму и поражает ретикулоэндотелиальные элементы, в клетках которых возбудитель размножается. Клиническая картина мало зависит от вида возбудителя и определяется поражением тех или иных органов.
Иммунитет Иммунитет по механизму клеточный и гуморальный, по напряженности — нестойкий. Узкоспецифический (против определенных штаммов). По направленности антитоксический, антиферментный, антибактериальный. Возможен переход острой инфекции в хроническую с развитием аллергии.
Лечение Антибиотики следует назначать по результатам антибиотикограммы выделенного возбудителя. В связи с широким распространением среди стафилококков множественной антибиотикорезистентности следует назначать комбинированные препараты, содержащие блокаторы β-лактамазы. Для этого при хронических инфекциях применяют в лечебных целях убитую корпускулярную вакцину.
Профилактика Для профилактики госпитальной инфекции необходимо соблюдать строгий санитарно-противоэпидемический режим. Профилактика стафилококковой инфекции у новорожденных — актуальная проблема. Проводят иммунизацию рожениц стафилококковым анатоксином или стафилококковым иммуноглобулином (экстренная профилактика), определяют показатель микробной обсемененности и наличие стафилококка в молоке родильниц, на пеленках (пеленочный тест).
Диагностика Ведущим методом является бактериологический. Взятие исследуемого материала зависит от предполагаемой локализации с учетом патогенеза и клинической картины болезни, это может быть кровь, гной, мокрота, слизь из зева или из носа, рвотые массы, испражнения, промывные воды желудка. Главное — идентификация возбудителя, его дифференциация от нормальной, сопутствующей стафилококковой микрофлоры. Экспресс-диагностика направлена на обнаружение серологическими реакциями антигенов ферментов патогенности и токсинов стафилококка, а также определения tox-гена в ПЦР. Бактериологический метод включает, кроме видовой идентификации стафилококков по ферментативным свойствам (стафилококковые тесты), определение у чистой культуры факторов патогенности, фаговара (выявление госпитальных штаммов, источника и путей передачи инфекции), антибиотикограммы. Важное значение имеет выявление секретируемых факторов персистенции для диагностики резидентного носительства и прогнозирования осложнений, хронизации процесса. Серологический метод, как правило, применяется в диагностике затяжных, хронических форм заболевания. Информативными показателями является обнаружение антител к факторам патогенности стафилококков: токсинам, ферментам, тейхоевой кислоте и др.
Основным виновником эпидемических вспышек является MRSA(метициллинрезистентный стафилококкус ауреус), однако описаны тяжелые случаи инфекции, вызванные MRSE (метициллинрезистентный стафилококкус эпидермидис). Штаммы вызывающие сложно излечимые заболевания у людей, такие как сепсис, пневмонии. Также его называют: золотистый стафилококк со множественной лекарственной устойчивостью, или оксациллинустойчивый золотистый стафилококк. Метициллин-резистентный стафилококк — любой штамм бактерии золотистого стафилококка, который устойчив к большой группе антибиотиков — бета-лактамов(включают в себя пенициллины и цефалоспорины). Наиболее часто именно с ним связаны внутрибольничные (нозокомиальные) инфекции
Таксономия и классификация Семейство Streptococcaceae, род Streptococcus. Включает более 50 видов, клинически значимые для человека виды: S. pyogenes, S. agalactiae, S. mitis, S. pneumoniae, S. mutans, Peptostreptococcus anaerobius и др. Внутри рода дифференцированы 4 группы видов стрептококков: пиогенные (гноеродные), оральные, анаэробные и другие стрептококки.
Морфология Стрептококки – грамположительные кокки круглой или овальной формы, располагаются парами или цепочками, каталазоотрицательные. Длинные цепочки могут образовываться при росте микроба в жидкой питательной среде. Неподвижны, спор не образуют. Некоторые виды (S. pneumoniae) имеют капсулу полисахаридной природы. Факультативные анаэробы. Культуральные свойства Факультативные анаэробы (встречаются и облигатные анаэробы), каталазоотрицательные. Растут на питательных средах с добавлением крови, сыворотки, углеводов (кровяной или сахарный агар). При росте на плотной среде образуют мелкие сероватые или бесцветные колонии. По характеру роста на кровяном агаре различают α-гемолитические стрептококки (частичный гемолиз и позеленение среды вокруг колоний), β-гемолитические стрептококки (полная четкая зона гемолиза) и γ-гемолитические (не изменяющие кровяной агар (негемолитические стрептококки), т. е. нет гемолиза). В патологии человека играют роль α- и β-гемолитические стрептококки. При росте на жидкой среде (сахарный бульон) дают придонно-пристеночный рост, а сама среда остается прозрачной.
Антигенная структура Полисахариды клеточной стенки (С-антигены) определяют групповую специфичность. По ним стрептококки делятся на 20 серологических групп: А, В, С, G и др. Патогенные для человека серогруппы: А (S. pyogenes), В (S. agalactiae), D, реже к C (S. dysgalactiae и S. equi), F. Определение серогруппы необходимо для диагностики заболевания. Типоспецифические антигены делят серогруппы на серовары. Это белки клеточной стенки (М-, Р-, Т-антигены). Белок М у S. pyogenes (серогруппа А) является суперантигеном. S. pneumoniae дифференцируется на серовары по полисахаридам капсулы. Определение серовара имеет эпидемическое значение.
Резистентность и экология Во внешней среде стрептококки сохраняются в течение нескольких дней. Стрептококки широко распространены в природе, обнаруживаются на коже и слизистых оболочках человека и животных. S. pyogenes (серогруппа А) паразитирует на слизистой оболочке переднего отдела носа, носоглотки, миндалин, на коже. S. agalactiae (серогруппа В) колонизирует слизистую оболочку влагалища, S. pneumoniae обнаруживается на слизистой оболочке верхних отделов респираторного тракта. Известно около 20 видов стрептококков, обитающих на слизистой оболочке ротовой полости (на эпителии щек, в десневых карманах, на поверхности зубов): S. mitis, S. mutans, S. oralis и др.
Факторы патогенности
Секретируемые факторы персистенции, экзотоксины, ферменты.
1. М-белок – один из важнейших факторов патогенности S. pyogenes (группа А). Участвует в процессе адгезии стрептококков к эпителию слизистых оболочек, в комплексе с другими поверхностными белками клеточной стенки стрептококка блокирует комплемент, иммуноглобулины, связывает фибриноген и фибрин, обладает антифагоцитарным свойством, определяет антигенную типоспецифичность.
2. Липотейхоевая кислота в комплексе с М-белком способствует адгезии стрептококков.
3. Капсула у стрептококков групп А и С образована гиалуроновой кислотой, а у пневмококков — полисахаридом. Она обладает антифагоцитарным свойством, участвует в процессах колонизации и персистенции (экранизация пептидогликана).
4. Среди медиаторов межмикробного взаимодействия важнейшими являются бактериоцины стрептококков — стрептоцины, которые участвуют в экологии стрептококков, являясь факторами колонизации патогеном определенного биотопа.
5. Пептидогликан стрептококков по свойствам напоминает эндотоксин грамотрицательных бактерий: пирогенная активность, дермонекротическое действие, кардит, токсическое действие на соединительную ткань и печень.
6. Секретируемые факторы персистенции: АЛА и АКА стрептококков обнаружена у возбудителей хронических форм стрептококковой инфекции.
7.Стрептококки группы А (S. pyogenes) продуцируют большую группу экзотоксинов:
· Эритрогенин (эритрогенный, пирогенный, скарлатинозный токсин) обладает нейротоксическим (гипоталамус), некротическим (эндотелий, миокард, печень) свойствами. Является суперантигеном, индуцируя массивный выход цитокинов, вызывает лихорадку, синдром токсического шока.
· Стрептолизин S (stable) устойчив к кислороду, лизирует эритроциты. Повреждает мембраны клеток почек, сердца, легких за счет связывания с фосфолипидами клеточных мембран. Ревматоидный фактор.
· Стрептолизин О (oxygen-sensitive) чувствителен к кислороду. Кроме гемолитической активности, обладает кардиотропностью, иммуногенностью. Нарушает процессы окислительного фосфорилирования в митохондриях.
· Лейкоцидин лизирует лейкоциты, подавляя фагоцитоз.
· Цитотоксины – пептиды, повреждающие клетки. Нефритогенные штаммы (S. pyogenes, серогруппа А, серовар 12) выделяют цитотоксин, повреждающий ткань почек.
8. Стрептококки обладают арсеналом экзоферментов
1) Гиалуронидаза – фактор инвазии, способствует распространению стрептококков по соединительной ткани.
2) ДНКаза (стрептодорназа) играет роль в инвазивности стрептококка.
3) Лизоцим стрептококков рассматривается как антифагоцитарный фактор, его продукция коррелирует с гемолитической активностью и капсулообразованием у пневмококков.
4) Фибринолизин (стрептокиназа) активирует растворение фибриновых волокон. Смесь стрептокиназы и стрептодорназы используется в клинике для рассасывания тромбов.
5) НАДаза (никотинамидадениндинуклеатидаза) обладает кардиотоксическим и лейкотоксическим свойством.
Эпидемиология Основными источниками заражения являются больные и бактерионосители. Путь распространения инфекции воздушно-капельный, реже контактно-бытовой, артифициальный. Большинство стрептококков являются представителями нормальной условно-патогенной микрофлоры, поэтому наиболее восприимчивы к инфекции лица с иммунодефицитом (эндогенная, оппортунистическая инфекции). Возможны случаи госпитальной (внутрибольничной) инфекции.
Этиопатогенез и Клинические проявления Стрептококки, как и стафилококки, вызывают острые и хронические гнойно-воспалительные поражения различных органов вплоть до развития сепсиса, септикопиемии и токсинемии. Вместе с тем стрептококки могут быть главными или единственными возбудителями ряда инфекционных заболеваний. Стрептококки из локального очага инфекции способны быстро проникать в кровь и вызывать сепсис (сепсис рожениц, новорожденных).
1. Контагиозный импетиго – поражение поверхностных слоев кожи, чаще развивается у детей, обычно смешанной этиологии (S. pyogenes, S. aureus).
2. Флегмона – диффузное гнойное воспаление соединительной ткани, в отличие от ограниченного гнойника – абсцесса, вызываемого стафилококком.
3. Стрептококковая ангина (острый тонзиллит) – диффузное поражение зева и миндалин.
4. Пневмококки (Streptococcus pneumoniae) могут вызывать средний гнойный отит и менингит. К инвазивной пневмококковой инфекции (ИПИ) относится целый ряд тяжелых и угрожающих жизни заболеваний: бактериемия без видимого очага инфекции, менингит, пневмония, сепсис, перикардит, артрит. Неинвазивные формы пневмококковой инфекции — это бронхит, внебольничная пневмония, отит, синусит, конъюнктивит.
5. S. agalactiae (серогруппа В), колонизируя слизистую оболочку влагалища у беременных, опасен для новорожденных, вызывает пневмонию, сепсис, менингит.
6. Оральные стрептококки (S. mutans и др.) вызывают наиболее частые поражения в ротовой полости — кариес, пародонтит.
7. Скарлатина вызывается S. pyogenes (серогруппа А), характеризуется ангиной, интоксикацией, характерной сыпью на коже. Основной фактор патогенеза – эритрогенный токсин, синтез которого опосредован конвертирующим бактериофагом.
8. Рожа (возбудитель S. pyogenes, серогруппа А) — острое хроническое воспаление кожи с преимущественной локализацией в области лица и нижних конечностей.
9. В этиологии гломерулонефрита и ревматизма ведущая роль принадлежит S. pyogenes (серогруппа А). Заболевания развиваются как осложнение хронического фарингита или тонзиллита стрептококковой этиологии, в патогенезе ведущую роль играют иммуноопосредованные механизмы (гиперчувствительность иммунокомплексного типа).
10. Подострый септический эндокардит вызывается α-гемолитическими стрептококками ротовой полости (S. mitis и др.), которые могут транслоцировать в кровь из естественного биотопа по разным причинам (микротравмы, экстракция зуба, очаг воспаления).
Профилактика Специфическая профилактика скарлатины — введение контактным лицам человеческого нормального иммуноглобулина, пневмококковых инфекций — пожилым, ослабленным лицам вводят химическую пневмококковую вакцину.
Диагностика Материал для исследования: Взятие исследуемого материала зависит от предполагаемой локализации с учетом патогенеза и клинической картины болезни, это может быть кровь, гной, мокрота, слизь из зева или из носа, рвотые массы, испражнения, промывные воды желудка . Ведущим методом является бактериологический (также ИФА, серологический). При идентификации возбудителя, кроме определения вида, серогруппы и серовара, важное значение имеет выявление факторов патогенности и персистенции для подтверждения этиологического диагноза, прогнозирования течения процесса, а также выбора эффективных антибактериальных препаратов. При серологической диагностике ведется поиск антител к токсинам и ферментам патогенности стрептококка.
Рекомендуемые страницы:
lektsia.com
Стафилококковые инфекции — Инфекционные болезни
Стафилококки – грамположительные аэробные микроорганизмы. Staphylococcus aureus наиболее патогенный; как правило, он вызывает инфекции кожи, может вызывать пневмонию, эндокардит и остеомиелит. Этот возбудитель обычно приводит к формированию абсцесса. Некоторые штаммы вырабатывают токсины, способные вызвать гастроэнтерит, синдром «ошпаренной кожи» и синдром токсического шока. Диагноз ставится на основании цитобактерископии мазков, окрашенных по Граму, и культурального исследования. Лечение обычно проводится с применением пенициллиназа-устойчивых бета-лактамов, но поскольку к этим антибиотикам часто встречаются резистентные штаммы, то могут применяться ванкомицин и другие новые антибиотики. Некоторые штаммы частично или полностью резистентны ко многим антибиотикам, кроме самых новых, а именно – линезолиду, тедизолиду, хинупристину/дальфопристину, даптомицину, телаванцину, далбаванцину, оритаванцину, тигециклину, цефтобипролу (не доступен в США) и цефтаролину.
Способность к тромбообразованию путем продуцирования коагулазы отличает вирулентный патоген, Staphylococcus aureus, от менее вирулентных коагулазонегативных штаммов стафилококка. Коагулазопозитивный S. aureus — один из самых распространенных и опасных для человека болезнетворных микроорганизмов из-за его высокой вирулентности и способности к формированию резистентности к антибиотикам.
Коагулазонегативные виды, такие как S. epidermidis все чаще ассоциируются с внутрибольничной инфекцией; S. saprophyticus является причиной инфекции мочевых путей. Коагулазонегативный S. lugdunensis может вызывать инвазивное заболевание с вирулентностью, аналогичной S. aureus. В отличие от большинства коагулазонегативных стафилококков, S. lugdunensis часто остается чувствительным к пенициллиназа-резистентным бета-лактамным антибиотикам (например, к метициллину).
Патогенные стафилококки распространены повсеместно. Около 30% здоровых взрослых, обычно временно, являются носителями стрептококков в носовых проходах и около 20% – на коже; отсюда стрептококки могут инфицировать самого носителя и других людей. Обсемененность пациентов стационаров и медперсонала значительно выше. Инфекция, вызванная S. aureus, чаще встречается среди бактерионосителей, чем среди лиц, которые таковыми не являются, и обычно вызвана колонизирующим штаммом.
www.msdmanuals.com
частая больничная инфекция. Инфекционные болезни
Если верить официальной статистике, количество смертельных случаев от одной из наиболее опасных больничной инфекций — MRSA (метициллин-резистентного золотистого стафилококка) в последние годы значительно увеличилось, а число случаев заражения постоянно растет.
Что такое золотистый стафилококк (MRSA)?
Стафилококки – распространенное семейство бактерий. Они присутствуют у большинства людей и являются частью нормальной микрофлоры кожных покровов, слизистых оболочек и нижнего отдела кишечника. Носительство стафилококка часто встречается и у медицинского персонала.
Заражение стафилококком в больницах и роддомах происходит воздушно-капельным путем и через загрязненные руки медиков. Заразиться можно через открытые раны, ожоги, глаза, кожу, кровь. Возможна передача инфекции с инструментами, катетерами, перевязочным материалом, предметами ухода, а также пищей.
MRSA – это «модификация» золотистого стафилококка (Staphylococcus aureus), устойчивая к одному или более антибиотикам. На сегодняшний день исследователи обнаружили 17 видов MRSA, отличающиеся разной степенью устойчивости к антибиотикам.
Для лечения MRSA необходимо применение более высокой дозы препаратов, увеличение длительности лечения или использование альтернативного антибактериального средства, к которому данный вид MRSA все еще чувствителен.
Инфицированность MRSA может вызывать широкий спектр симптомов в зависимости от органа, подвергшегося заражению. Признаками заражения являются краснота, отечность и болезненность инфицированного участка. Клинические проявления стафилококковых болезней многообразны – от заболеваний кожи и пневмонии до менингита и сепсиса.
Почему MRSA существует?
Естественный отбор до сих пор является основным принципом развития всего живого. А бактерии живут в этом мире намного дольше, чем мы, поэтому они особенно преуспели в этом. Кроме этого, гены бактерий постоянно видоизменяются, чтобы противостоять основному своему врагу — антибиотику.
Более слабые виды бактерий, столкнувшись с антибиотиком, погибают, в то время как более стойкие просто игнорируют лекарство. Это означает, что в следующий раз вы можете столкнуться уже со стафилококком, который удачно пережил встречу с антибиотиком, а, следовательно, приобрел устойчивость к нему.
Именно поэтому врачи всегда советуют пациентам пропивать весь курс антибиотиков до конца. Если пациент не заканчивает курс лечения, то большинство бактерий умирает, но не все. Выжившие приобретают резистентность (то есть устойчивость) к антибиотикам. А каждая последующая мутация только увеличивает способность бактерий к выживанию.
Применение огромного числа антибиотиков в больницах и роддомах вызывает огромное число мутаций стафилококка, тем самым увеличивая его устойчивость к лекарственным препаратам.
Почему это настолько опасно?
Тот факт, что в больницах стафилококком заражаются чаще, чем вне лечебных учреждений, можно объяснить.
- Во-первых, обитатели больниц обычно более слабы, чем остальное население, что делает их более уязвимыми для инфекции.
- Во-вторых, условия в больницах, где находится большое количество людей на небольших площадях, являются прекрасной средой для передачи инфекций. Инфицированность MRSA может быть очень опасна для ослабленных пациентов и новорожденных, особенно если ее вовремя не распознать и не вылечить правильными антибиотиками.
Каковы перспективы?
Сильную обеспокоенность у врачей вызывают сообщения об увеличении количества инфекций и смертельных случаев из-за MRSA. Может случиться так, что сформируется вид стафилококка, устойчивый ко всем антибиотикам. Уже существует VRSA или ванкомицин-резистентный Staphylococcus Aureus, устойчивый к ванкомицину. А в Великобритании зафиксирован GISA или гликопептид-резистентный Staphylococcus aureus, соответственно устойчивый к гликопептидам.
Хотя новые антибиотики разрабатываются постоянно, пессимистично настроенные эксперты полагают, что выработка устойчивости к ним — это только вопрос времени.
Одна из главных причин появления устойчивых к лекарствам микробов — злоупотребление антибиотиками. Сплошь и рядом встречается назначение врачом антибиотиков пациентам с вирусной инфекцией. При этом антибиотики не оказывают никакого эффекта на вирусы. Зато бактерии в организме от применения антибиотиков прекрасно себя чувствуют — мутируют и размножаются. Поэтому сейчас врачам рекомендовано сократить назначение антибиотиков.
Важным фактором в защите пациентов от MRSA является улучшение гигиенических условий больниц. Ручные осмотры в больницах в настоящее время приносят больше вреда, чем пользы, так как благодаря им разносится инфекция. Решением этой проблемы видится тщательная обработка рук после каждого пациента. Есть также предложение ввести в штат больниц специальную должность медсестры, ответственной за чистоту (в российских ЛПУ обычно эти обязанности возлагаются на старшую медсестру отделения).
Хотя вопрос о том, являются ли грязные руки источником размножения стафилококка, достаточно спорный. Некоторые вспоминают, что в предыдущие столетия люди — в большинстве своем — вообще не знали, что такое бактериальная инфекция. Вынул морковку из грядки, в луже прополоскал и съел. И никто от этого не умирал, максимум пару дней донимало расстройство желудка. Это происходило потому, что иммунитет человека стимулировался естественным образом. Сейчас, в «стерильных» условиях роддомов, куда человек попадает сразу после рождения, этого не происходит. Иммунитет снижается, следовательно, увеличивается восприимчивость к различного рода бактериям, которые ранее даже не являлись патогенными.
Пока врачи ищут способ борьбы с MRSA, число инфицированных неуклонно растет. А многие эксперты сходятся во мнении, что может потребоваться очень крупное научное достижение, родственное открытию пенициллина, для того, чтобы люди получили возможность эффективно противостоять устойчивым бактериям.
medportal.ru