Что такое скрининг?
Скрининг (от англ. screening — «отбор, сортировка») — это определенный набор диагностических процедур и консультаций специалистов, направленный на выявление заболеваний у клинически бессимптомных или имеющих минимальные клинические проявления лиц.
Цель скрининга — как можно более долгое сохранение высокого уровня здоровья пациента, для обеспечения высокого качества жизни и долголетия.
Задачи при проведении скрининга:
- определение уровня здоровья пациента и формирование рекомендаций по его сохранению;
- ранее выявление врожденные или приобретенные аномалии строения, функции органов и систем организма, определениестепениих влияния на жизнедеятельность, формирование рекомендаций по предотвращению развития возможного заболевания или минимизации его проявлений;
- раннее выявление факторов риска различных заболеваний (например: гипертоническая болезнь, метаболический синдром, сахарный диабет, ИБС и т.
 д.) и разработка рекомендаций по предотвращению развития возможной патологии;
д.) и разработка рекомендаций по предотвращению развития возможной патологии; - определение тактики лечения уже имеющейся патологии, снижения риска возможных осложнений, последствий и ранней смертности.
В
«МК «ХОКУТО» пациентам предлагается несколько видов скрининга:- На выявление заболеваний сердца;
- На выявление сосудистых заболеваний головного мозга;
- На выявление заболеваний сердца и сосудистых заболеваний головного мозга;
- На выявление заболеваний легких;
- На выявление заболеваний органов желудочно-кишечного тракта;
- Метаболического синдрома;
- На выявление заболеваний сердца, сосудистых заболеваний головного мозга, легких, органов желудочно-кишечного тракта («Полный скрининг» — подразумевает использование диагностической базы «МК «ХОКИТО» в полном объеме, где представлены практически все виды визуальной диагностики за исключением эндоскопических – ФГДС, ФКС).
- невозможность находиться в неподвижном состоянии во время исследования;
В начале 2014 г.
 планируется введение скринингов:
планируется введение скринингов:- для женщин;
- для мужчин.
С перечнем обследований, входящих в скрининги, их стоимостью можно ознакомиться в разделе: «Цены».
Скрининг диагностика | Медиком
Для того, чтобы не болеть и быть здоровым, жить в полной гармонии с самим собой и внешним миром, необходим постоянный контроль за здоровьем и профилактика.
Восстановление не только физического, но и психоэмоционального
здоровья необходимо начинать с профилактических осмотров и диагностики.
Поэтому в современной медицине возросла роль
скрининг-диагностики и профилактических мер, помогающих человеку
вовремя вернуться к здоровому образу жизни и исключить риск
возникновения болезни.
Очень непросто определить причины и заболевание человека. От
правильно поставленного диагноза зависит дальнейшие рекомендации и план
лечения.
Скрининг диагностика позволяет быстро и точно определить локализацию проблем на разных уровнях и прогнозировать течение болезни. В основе таких методов лежат фундаментальные исследования и открытия.
Преимущества Скрининг диагностики:
- Возможность быстро сориентироваться в симптомах и жалобах пациентов и назначить адекватную и срочную помощь. Ведь время играет большую роль. Иногда сроки обследования затягиваются, а симптомы и глубина поражения увеличиваются, что негативно сказывается на результаты лечения.
- Позволяет целенаправленно и точно выбрать профильную медицинскую помощь и клинические обследования, которые не всегда просты в исполнении и не безопасны.
- Сократить сроки выздоровления и приема лекарств, контролировать дозы, совместимость и качество применяемых средств.
- Выявить глубинные процессы и причину симптомов.
 Часто основной
очаг патологии скрыт и не «сигналит», поскольку в нем идут процессы
хронического порядка и дегенеративные процессы.
Часто основной
очаг патологии скрыт и не «сигналит», поскольку в нем идут процессы
хронического порядка и дегенеративные процессы.
- А главное, что можно получить используя скриннинг диагностику, это дифференцировать индивидуальные особенности человека, характер болезни и оценить влияние текущего момента. Поскольку при любом исследовании нельзя не дооценивать сопутствующие факторы, влияющие на человека, диагностическую аппаратуру и врача.
Только скрининг диагностика позволяет отделить истинное заболевание от текущих моментов (стресс, время суток, погода…) и конституциональных особенностей человека!
Возможно, человек себя ощущать вполне комфортно и при этом имеет пониженную температуру или «высокое» артериальное давление. Для него это нормально, а для другого уже тяжелое заболевание.
Насильственное приведение человека в средне статистическую клиническую норму может нанести вред, что недопустимо.
В результате подбора эффективных методов диагностики и коррекции появились диагностические модули, которые позволяют найти как явные, так и скрытые очаги болезни на всех уровнях.
Цель и оценка эффективности скрининга рака различных локализаций
Цель и оценка эффективности скрининга
Цель скрининга – раннее активное выявление и лечение бессимптомного рака. Необходимо четко отличать скрининг от ранней диагностики, т.е. выявления заболевания у больных, которые сами обратились за медицинской помощью и, чаще всего, имеют те или иные жалобы и симптомы. Скрининг не всегда эффективен, что противоречит укоренившемуся среди врачей мнению, будто любой скрининг должен дать положительный результат.
Для оценки эффективности скрининга необходимо проведение контролируемых исследований, желательно с рандомизацией. Хороший пример использования этого метода – работы, посвященные маммографическому скринингу рака молочной железы и рака толстой кишки с применением теста на скрытую кровь. Об эффективности того или иного метода скрининга можно предварительно судить на основании результатов эмпирических исследований, а именно проспективных (когортных) и ретроспективных (методом «случай-контроль»). Снижение смертности от рака в регионе, в котором проводился скрининг, по сравнению с регионами, в которых скрининг не проводился, также может служить подтверждением эффективности скринингового теста. Но для этого требуется длительное наблюдение за популяцией; кроме того, необходимо исключить другие возможные причины снижения смертности. Известно, что эффективность цитологического скрининга рака шейки матки была ретроспективно подтверждена на основании сравнения смертности от рака этого органа в Исландии и Финляндии, где проводился массовый цитологический скрининг женского населения, и Дании, где организованной программы скрининга рака шейки матки не было.
Об эффективности того или иного метода скрининга можно предварительно судить на основании результатов эмпирических исследований, а именно проспективных (когортных) и ретроспективных (методом «случай-контроль»). Снижение смертности от рака в регионе, в котором проводился скрининг, по сравнению с регионами, в которых скрининг не проводился, также может служить подтверждением эффективности скринингового теста. Но для этого требуется длительное наблюдение за популяцией; кроме того, необходимо исключить другие возможные причины снижения смертности. Известно, что эффективность цитологического скрининга рака шейки матки была ретроспективно подтверждена на основании сравнения смертности от рака этого органа в Исландии и Финляндии, где проводился массовый цитологический скрининг женского населения, и Дании, где организованной программы скрининга рака шейки матки не было.
Скрининг должен привести к снижению смертности от той формы рака, для предклинического выявления которой он проводится.
Во-первых, продолжительность жизни больного растет за счет увеличения отрезка времени между выявлением заболевания и смертью, причем это увеличение происходит не из-за истинного удлинения жизни больного, т.е. переноса летального исхода на несколько лет вперед, а в результате того, что скрининговый тест отодвигает точку отсчета выживаемости, т.е. время постановки диагноза, назад.
Во-вторых, в скрининговые программы чаще попадают больные с менее агрессивными формами рака и, соответственно, с лучшей выживаемостью. Больные с быстро прогрессирующими формами рака чаще обращаются непосредственно к врачу, в связи с ранним появлением симптомов.
И, наконец, в-третьих, скрининг часто приводит к гипердиагностике, т.е. выявлению опухолей, которые в отсутствие скрининга могут никогда не проявиться клинически и, соответственно, имеют прекрасную выживаемость. Таким образом, улучшение выживаемости может быть результатом систематических ошибок, связанных с перечисленными биологическими и клиническими особенностями злокачественных опухолей. В англоязычной литературе эти систематические ошибки принято называть
Для планирования скрининговых программ необходимо учитывать следующие критерии целесообразности его проведения. Предполагаемая для скрининга форма рака должна быть важной проблемой здравоохранения для страны или региона, в которой проводится скрининг, т.е. заболеваемость и смертность должны быть высокими. Скрининг редких опухолей проводить не рекомендуется. Например, для России по этому критерию целесообразно проводить скрининг рака легкого, рака молочной железы, желудка, толстой кишки и рака шейки матки.
Скрининг должен быть направлен на выявление образований, которые прогрессируют и дают метастазы и, соответственно, могут привести к смерти. Нецелесообразно проводить скрининг тех форм рака, которые, несмотря на активное выявление на предклинических стадиях и соответствующее лечение, всё равно прогрессируют, метастазируют и приводят к смерти больного. В то же время скрининг, направленный на выявление образований, которые в его отсутствие никогда себя не проявляют и, соответственно, не могут быть причиной заболевания и смерти, является лишней тратой времени и ресурсов, и, что самое главное, зачастую наносит вред здоровью человека.
Скрининговый тест должен быть высокочувствительным и специфичным. Чувствительность теста – это вероятность того, что у больного с предклинической формой рака применяемый для скрининга тест будет положительным.
Чувствительность теста определяется процентом позитивных результатов среди всех случаев рака с подтвержденным диагнозом. Специфичность теста – процент отрицательных тестов от количества случаев, при которых диагноз рака не был подтвержден. ПСТ рассчитывается как процент рака среди всех тест-положительных людей. При приемлемых показателях чувствительности и специфичности ПСТ выше для тех форм рака, у которых высока заболеваемость и смертность в популяции. Чем ниже заболеваемость и смертность, тем ниже ПСТ, а значит, и эффективность скрининга (Табл. 1).
Таблица 1. Гипотетическая модель скрининга среди населения
Гипотетическая модель скрининга среди населения
с высокой и низкой частотой искомой формы рака.
| Низкая частота искомой формы рака | Диагноз рака подтвержден | Всего | Высокая частота искомой формы рака | Диагноз рака подтвержден | Всего | ||
| + | – | + | – | ||||
| Тест + | 120 | 3993 | 4117 | Тест + | 1240 | 3934 | 5174 |
| Тест — | 41 | 95842 | 95883 | Тест — | 410 | 94416 | 94826 |
| Всего | 165 | 99835 | 100000 | Всего | 1650 | 98350 | 100000 |
| Чувствительность 73%; специфичность 96%; ПСТ+ = 3% |
Чувствительность 73%; специфичность 96%; ПСТ+ = 24% |
||||||
Метод лечения выявленных при скрининге предклинических образований должен быть обоснован соответствующими клиническими исследованиями и общепризнан. Опыт показал, что тактика лечения выявленных при скрининге образований иногда чрезмерно радикальна и зачастую наносит ущерб здоровью человека.
Опыт показал, что тактика лечения выявленных при скрининге образований иногда чрезмерно радикальна и зачастую наносит ущерб здоровью человека.
Необходимые условия эффективности программы массового скрининга:
- разработка протокола программы;
- подготовка специалистов, участвующих в программе;
- определение населения, которое будет охвачено скринингом:
- создание базы данных;
- процент прошедших скрининг из числа приглашенных,
- процент выявленных случаев рака (и на какой стадии),
- процент ложноположительных результатов,
- процент ложноотрицательных результатов,
- процент интервальных раков;

Эффективность методов скрининга
Ниже перечислены различные методы скрининга: с доказанной эффективностью, действенность которых находится на стадии изучения, и методы, которые оказались неэффективными.
Методы скрининга рака, эффективность которых доказана:
- маммографический скрининг РМЖ у женщин 50-69 лет;
- цитологический скрининг предрака и рака шейки матки;
- скрининг рака и предрака толстой кишки с помощью теста на скрытую кровь;
- скрининг рака предстательной железы: тест на ПСА.
Методы скрининга, эффективность которых находится на стадии изучения:
- маммографический скрининг рака молочной железы у женщин моложе 50 лет;
- скрининг РШМ: тестирование на ВПЧ;
- скрининг рака толстой кишки: сигмоидоскопия;
- скрининг рака легкого: низкодозовая СКТ;
- скрининг рака желудка: тестирование на Helicobacter pylori + гастроскопия;
- скрининг рака яичника: маркер СА 125 + УЗИ;
- скрининг рака кожи (меланома): визуальное обследование;
- скрининг рака полости рта: визуальное обследование.

Методы скрининга, неэффективность которых доказана:
- скрининг рака легкого: рентгенография грудной клетки;
- скрининг РМЖ: самообследование.
Раннее выявление злокачественных опухолей – скрининг – играет важную роль в снижении смертности, а в некоторых случаях, когда речь идет о выявлении предрака, и заболеваемости от злокачественных опухолей. В связи с этим разработка новых методов скрининга, включая выявление молекулярных маркеров ранних стадий канцерогенеза, имеет большое значение.
Что такое пренатальный скрининг? – ГКБ имени А.К. Ерамишанцева
Пренатальный скрининг («пренатальный» означает «дородовый», «скрининг» — «просеивание») – это способ диагностики, в ходе которого применяются различные тесты и осуществляются инструментальные исследования. Обследование проводится на определенных сроках беременности. Такой комплекс позволяет выявить серьезные отклонения в развитии плода, хромосомные нарушения и врожденные пороки. Диагностика не несет какой-либо опасности для здоровья матери и плода, но при этом помогает врачам определить тактику ведения беременности, решить вопрос о дальнейших обследованиях, а, в случаях выявления аномалий плода, психологически подготовить беременную к возможным неблагополучным вариантам, продумать превентивные меры, меняющие последующую жизнь ребенка. Для самой беременной — это также способ узнать о здоровье своего ребенка. Пренатальный скрининг рекомендуется проводить всем беременным женщинам.
Диагностика не несет какой-либо опасности для здоровья матери и плода, но при этом помогает врачам определить тактику ведения беременности, решить вопрос о дальнейших обследованиях, а, в случаях выявления аномалий плода, психологически подготовить беременную к возможным неблагополучным вариантам, продумать превентивные меры, меняющие последующую жизнь ребенка. Для самой беременной — это также способ узнать о здоровье своего ребенка. Пренатальный скрининг рекомендуется проводить всем беременным женщинам.
Когда проводится 1-й скрининг, какие его задачи?
Первое скрининговое исследование проводится в сроки с 11 недель до 14 недель беременности (если точнее – до 13 недель и 6 дней). По размеру плода уточняется или устанавливается срок беременности. Если беременность многоплодная, определяется количество плацент и амниотических полостей, что крайне важно для дальнейшего ведения беременности и прогнозирования ее исхода. На первом УЗ-исследовании оценивается анатомия плода. Задача врача – исключить грубые врожденные пороки развития и УЗ-признаки хромосомных заболеваний плода. 1-й скрининг является комбинированным, то есть помимо УЗИ беременная женщина также сдает кровь на определение биохимических маркеров хромосомных заболеваний (в-ХГЧ и РАРР-А). На основании совокупности всех полученных данных рассчитываются индивидуальные риски трех наиболее частых хромосомных патологий (синдрома Дауна, синдрома Эдвардса и синдрома Патау), а также риски возникновения осложнений у матери во время беременности (преэклампсия, преждевременные роды, внутриутробная задержка развития плода). При высоком риске хромосомных аномалий врач направит Вас на консультацию генетика, а выявление высоких рисков осложнений беременности позволит лечащему врачу акушеру- гинекологу своевременно провести соответствующую профилактику.
Задача врача – исключить грубые врожденные пороки развития и УЗ-признаки хромосомных заболеваний плода. 1-й скрининг является комбинированным, то есть помимо УЗИ беременная женщина также сдает кровь на определение биохимических маркеров хромосомных заболеваний (в-ХГЧ и РАРР-А). На основании совокупности всех полученных данных рассчитываются индивидуальные риски трех наиболее частых хромосомных патологий (синдрома Дауна, синдрома Эдвардса и синдрома Патау), а также риски возникновения осложнений у матери во время беременности (преэклампсия, преждевременные роды, внутриутробная задержка развития плода). При высоком риске хромосомных аномалий врач направит Вас на консультацию генетика, а выявление высоких рисков осложнений беременности позволит лечащему врачу акушеру- гинекологу своевременно провести соответствующую профилактику.
Когда проводится 2-й ультразвуковой скрининг, какие его задачи?
Второй ультразвуковой скрининг проводится на сроке 18-21 недель беременности, когда уже окончательно сформированы все органы и системы плода, и при ультразвуковом исследовании производится детальная их оценка для исключения пороков развития. В эти сроки возможно выявить большинство (до 95%) врожденных пороков. Также проводится комплексная оценка состояния плода, шейки матки, плаценты и околоплодных вод.
В эти сроки возможно выявить большинство (до 95%) врожденных пороков. Также проводится комплексная оценка состояния плода, шейки матки, плаценты и околоплодных вод.
Когда проводится 3-й ультразвуковой скрининг, каковы его задачи?
Третий ультразвуковой скрининг проводится на сроке 30-34 недели беременности. Еще раз оценивается развитие органов плода с целью исключения поздно проявляющихся врожденных пороков. Проводится оценка развития плода в соответствии со сроком беременности. Исключается наличие внутриутробных заболеваний. Проводится допплерографическое исследование кровотока в сосудах плаценты и плода. Это позволяет оценить эффективность плацентарного кровообращения и состояние ребенка.
Где проводятся скрининговые исследования?
Пренатальная диагностика с высокой точностью позволяет диагностировать многие врожденные пороки развития плода при условии проведения исследований только на экспертном уровне, что предусматривает, в первую очередь высокую квалификацию врача, прошедшего специализацию и имеющего сертификаты Международного фонда медицины плода (The Fetal Medicine Foundation) на проведение скрининговых исследований 1 и 2 триместров, а также проведение исследования на ультразвуковой аппаратуре экспертного класса. Вот почему рекомендуется проходить скрининги только в специализированных отделениях или кабинетах пренатальной диагностики.
Вот почему рекомендуется проходить скрининги только в специализированных отделениях или кабинетах пренатальной диагностики.
Беременность, безусловно, один из самых счастливых, но, в то же время, и самых волнительных моментов в жизни женщины. Своевременное обследование поможет будущей маме обрести уверенность в здоровье и правильном развитии малыша.
Как записаться на скрининг?
Врач женской консультации, где Вы наблюдаетесь, непременно направит Вас на скриниговые исследования в определенные сроки беременности.
Сотрудники отделения пренатальной диагностики ГКБ имени А.К. Ерамишанцева ДЗМ будут рады помочь Вам в этом.
Если Вы хотите обратиться к нам по ПМУ, телефон для записи: 8(499) 207-25-01.
Москвичей приглашают пройти бесплатную диагностику онкологических заболеваний
Завтра в Москве стартует специальная скрининговая программа по ранней диагностике самых распространенных видов онкологии. Горожан приглашают на бесплатный скрининг в 66 городских поликлиниках. Пройти диагностику можно до конца августа. Об этом сообщила заместитель мэра Москвы по вопросам социального развития Анастасия Ракова.
Пройти диагностику можно до конца августа. Об этом сообщила заместитель мэра Москвы по вопросам социального развития Анастасия Ракова.
«Самое главное для успешного лечения онкологических заболеваний – это раннее выявление патологий. С учетом отложенного спроса на скрининговые программы, который сложился за время пандемии, особенно важно обеспечить горожан общедоступной и удобной возможностью пройти исследования. Именно поэтому мы запускаем специальную программу бесплатной диагностики наиболее распространенных видов онкологии. Мы призываем москвичей пройти первичное обследование – с завтрашнего дня это можно сделать на базе 66 городских поликлиник. В программу вошли исследования, которые помогут диагностировать предпосылки к одним из самых распространённых онкологических заболеваний», – прокомментировала вице-мэр.
Программа включает в себя наиболее информативные исследования. Женщины от 18 до 39 лет смогут пройти УЗИ молочных желез, женщины от 40 лет и старше – маммографию. Также женщинам старше 18 лет предложат сдать мазок на онкоцитологию для выявления заболеваний шейки матки. Мужчинам в возрасте от 45 лет предложат сдать анализ крови на простат-специфический антиген (ПСА). Женщин и мужчин 40 лет и старше приглашают сдать анализ кала на скрытую кровь.
Мужчинам в возрасте от 45 лет предложат сдать анализ крови на простат-специфический антиген (ПСА). Женщин и мужчин 40 лет и старше приглашают сдать анализ кала на скрытую кровь.
Программа бесплатной ранней диагностики самых распространенных видов онкологии на базе 66 городских поликлиник продлится до конца августа.
В Москве не первый раз проводится акция по ранней диагностике онкологических заболеваний. В феврале текущего года более 67 тысяч человек прошли обследование, из них 1,5 тысяч были направлены на дополнительные обследования и консультации и, когда это было нужно, на дальнейшее лечение. Скрининговые программы помогают выявить заболевание на ранних стадиях и начать лечение тогда, когда оно будет максимально эффективно.
В феврале текущего года более 67 тысяч человек прошли обследование, из них 1,5 тысяч были направлены на дополнительные обследования и консультации и, когда это было нужно, на дальнейшее лечение. Скрининговые программы помогают выявить заболевание на ранних стадиях и начать лечение тогда, когда оно будет максимально эффективно.
Скрининг сахарного диабета, диагностика сахарного диабета — цена в Москве
Термин скрининг сахарного диабета означает раннее выявление заболевания. Нельзя отождествлять скрининг и диагностическое тестирование. При наличии симптомов диабета проводят диагностику, что не является скринингом. Цель последнего – выявление лиц с бессимптомным протеканием патологии. Скрининг определяет есть ли у человека диабет и насколько проблема серьезна. Отдельные диагностические тесты с использованием стандартных критериев необходимы при положительных результатах скрининга для постановки окончательного диагноза.
Скрининг сахарного диабета включает:
- определение глюкозы в плазме крови натощак;
- глюкозотолерантный тест;
- исследование уровня гликогемоглобина (редко).

Могут быть использованы дополнительные диагностические тесты, например, на наличие глюкозы, ацетона (кетоновых тел) в моче.
При необходимости определяют уровень глюкозы после еды. Такие тесты называют случайными. Измерения глюкозы в плазме проводят без учета времени последнего приема пищи. Случайный уровень глюкозы в плазме ≥11,1 ммоль/л считается основанием для постановки диагноза «диабет». Подтверждающие исследования (определение глюкозы в плазме крови натощак, глюкозотолерантный тест) проводят на другой день.
Кому и для чего необходимо проводить скрининг сахарного диабета
На основании экспертного заключения ВОЗ скрининг рекомендован лицам старше 45 лет. Регулярность: каждые три года. Интервал выбран ввиду малой вероятности развития осложнений за период между скринингами. Для людей, имеющих более высокие факторы риска, скрининг следует проводить ранее.
Среди этих факторов:
- Высокое АД.
- Гестационный диабет в анамнезе.

- Повышенный уровень холестерина.
- Хронический панкреатит.
- Ишемическая болезнь сердца.
- Синдром поликистоза яичников.
- Жировое перерождение печени.
- Гемохроматоз.
- Муковисцидоз (кистозный фиброз).
- Митохондриальные нейропатии и миопатии.
- Миотоническая дистрофия.
- Наследственная атаксия Фридрейха.
Вероятность развития диабета выше при систематическом употреблении некоторых лекарств: глюкокортикоидов, нейролептиков, антидепрессантов, химиотерапевтических препаратов. Также она увеличивается с возрастом, при ожирении, малой физической активности. Диабет чаще выявляют у лиц с семейной историей болезни и членов определенных расовых/этнических групп.
Скрининг диабета у детей
В соответствии с рекомендациями, скрининг для детей/подростков показан при значительном риске наличия или развития диабета второго типа. Избыточная масса тела (вес > 120% от идеального), наследственность (диабет у близких первой и второй степени родства), наличие признаков резистентности к инсулину – основание для скрининг-теста.
Почему важен скрининг диабета
У лиц с невыявленным диабетом второго типа высок риск развития инсульта, грибковых инфекций, проблем с глазами, ишемической болезни сердца, язв стопы, заболеваний периферических сосудов, велика вероятность родить ребенка с гипогликемией. Раннее выявление и своевременное лечение диабета снижает тяжесть заболевания и его осложнений.
Диабет зачастую диагностируют только после появления осложнений, что затрудняет лечение. Считается, что скрининг помогает выявить порядка трети всех лиц, страдающих диабетом. И хотя выборочные исследования не проводились, имеется достаточно косвенных доказательств, демонстрирующих преимущества ранней диагностики путем скрининга лиц с бессимптомным течением.
Самостоятельно определить наличие диабета нельзя. Только врач, оценив клинические проявления и/или предрасполагающие факторы, направит пациента на обследование.
Для получения подробных консультаций по скринингу сахарного диабета записывайтесь на приём к эндокринологам медицинских центров Президент-Мед
Автор: Мамунц Цовинар Алексеевна
Главный врач Президент-Мед г. Видное
Видное
Высшее медицинское, Пермский государственный медицинский институт, лечебный факультет, специальность-лечебное дело
Записаться к врачу
Скрининговые обследования
Скрининговые обследования состояния здоровья работников проводятся в целях ранней диагностики доклинических проявлений физического и психологического неблагополучия работников, анализа условий труда в контексте их влияния на профессиональное здоровье, разработки упредительных и компенсирующих мероприятий по минимизации негативного воздействия вредных факторов производственной среды и трудового процесса.
Что такое скрининг и в чем его преимущества?
Новый формат низкозатратных массовых экспресс-обследований состояния здоровья работников предприятий сочетает в себе инновационные методы удаленного анкетирования с интеллектуальной системой генерирования индивидуальных заключений и объективные методы аппаратной диагностики доклинических проявлений сосудистой и легочной патологии, а также функционального состояния работников.
Основные преимущества:
- низкая стоимость
- возможность проведения обследования непосредственно на рабочем месте либо на территории предприятия
- высокая информативность
- ориентация на практическое использование результатов
- оперативность (от 10 до 20 минут на одного работника)
Наши услуги
Дистанционные скрининговые обследования. Пакет «Экспресс»
Экспресс-обследование состояния здоровья работников с использованием дистанционных технологий.
Услуга предоставляется удаленно, анкетирование происходит через сайт Института по специально созданной ссылке предприятия. Общий аналитический отчет, содержащий обобщенные результаты обследований, рекомендации по планированию профилактических мероприятий и улучшению условий труда работников формируется экспертами Института и передается работодателю. Все работники получают заключение по факту прохождения обследования.
Срок исполнения: от 10 рабочих дней с момента завершения обследования.
|
Исходная информация |
Результат обследования |
|
Анкета-опросник по субъективной оценке условий труда и собственного состояния здоровья |
Заключение по каждому опрошенному работнику, содержащее: |
|
Общий аналитический отчет для работодателя, содержащий:
|
Стоимость услуги определяется индивидуально для каждого клиента и зависит от количества сотрудников в компании, характера и типа производства, вида деятельности организации и прочих факторов.
Чтобы узнать стоимость услуги для вашей организации заполните Анкету для оценки стоимости проведения скринингового обследования.
Дистанционные скрининговые обследования. Пакет «Стандарт»
Экспресс-обследование состояния здоровья работников с использованием дистанционных технологий.
В пакете «Стандарт» значительно расширен набор данных и результатов обследования, увеличена специфичность данных в соответствии с особенностями предприятия, используется не типовой, а специально разработанный опросник предприятия (при разработке анкеты учитываются пожелания заказчика).
Услуга предоставляется удаленно, анкетирование происходит через сайт Института по ссылке на специально разработанный опросник предприятия. Общий аналитический отчет, содержащий обобщенные результаты обследований, рекомендации по планированию профилактических мероприятий и улучшению условий труда работников формируется экспертами Института и передается работодателю. Все работники получают заключение по факту прохождения обследования . Срок исполнения: от 20 рабочих дней с момента завершения обследования.
Срок исполнения: от 20 рабочих дней с момента завершения обследования.
|
Исходная информация |
Результат обследования |
|
Анкета-опросник по субъективной оценке условий труда и собственного состояния здоровья |
Расширенное заключение по каждому опрошенному работнику, содержащее: |
|
Общий аналитический отчет для работодателя, содержащий:
|
Стоимость услуги определяется индивидуально для каждого клиента и зависит от количества сотрудников в компании, характера и типа производства, вида деятельности организации и прочих факторов.
Чтобы узнать стоимость услуги для вашей организации заполните Анкету для оценки стоимости проведения скринингового обследования.
Выездные скрининговые обследования. Пакет «Максимум»
Экспресс-обследование состояния здоровья работников с использованием инновационных неинвазивных методов аппаратной диагностики.
Основное отличие пакета «Максимум» состоит в том, что обследование работников производится сотрудниками института на территории заказчика с использованием аппаратных диагностических методик. Субъективные данные дополняются результатами объективных исследований, что значительно увеличивает информативность и доказательную базу при формировании отчетов. Работники смогут напрямую консультироваться со специалистами института по интересующим их вопросам и сразу по окончании обследования получать индивидуальные диагностические заключения.
|
Исходная информация |
Результат обследования |
|
Анкета-опросник по субъективной оценке условий труда и собственного состояния здоровья |
Расширенное заключение по каждому опрошенному работнику, содержащее: |
|
Общий аналитический отчет для работодателя, содержащий:
|
Стоимость услуги определяется индивидуально для каждого клиента и зависит от количества сотрудников в компании, характера и типа производства, вида деятельности организации и прочих факторов.
© 1997-2021 Клинский институт охраны и условий труда
Различия между скрининговыми и диагностическими тестами и выявлением случаев заболевания
Скрининговые тесты не являются диагностическими тестами
Основная цель скрининговых тестов — выявить раннее заболевание или факторы риска заболевания у большого числа практически здоровых людей.
Цель диагностического теста — установить наличие (или отсутствие) заболевания в качестве основы для принятия решения о лечении у лиц с симптомами или положительными результатами скрининга (подтверждающий тест).Некоторые из основных отличий представлены в таблице ниже:
Таблица 3.3.1 Различия между скрининговыми и диагностическими тестами
Отборочные испытания | Диагностические тесты | |
Назначение | Для выявления потенциальных индикаторов болезней | Установить наличие / отсутствие болезни |
Целевая группа | Большое количество бессимптомных, но потенциально подверженных риску лиц | Лица с симптомами для установления диагноза или лица без симптомов с положительным результатом скринингового теста |
Метод испытаний | Простой, приемлемый для пациентов и персонала | может быть инвазивным, дорогим, но оправданным, если необходимо для установления диагноза |
Порог положительного результата | Обычно выбирается из-за высокой чувствительности, чтобы не пропустить потенциальную болезнь | Выбран в сторону высокой специфичности (истинно отрицательные). |
Положительный результат | По существу указывает на подозрение на заболевание (часто используется в сочетании с другими факторами риска), которое требует подтверждения | Результат позволяет поставить точный диагноз |
Стоимость | Дешево, преимущества должны оправдывать затраты, поскольку необходимо будет обследовать большое количество людей для выявления небольшого числа потенциальных случаев | Более высокие затраты, связанные с диагностическим тестом, могут быть оправданы для установления диагноза. |
Обнаружение болезни
Выявление случаев — это стратегия нацеливания ресурсов на отдельных лиц или группы, которые предположительно находятся в группе риска по определенному заболеванию. Он включает в себя активный систематический поиск людей из группы риска, а не ожидание появления у них симптомов или признаков активного заболевания. Обратите внимание на сходство со скринингом — оба стремятся расслоить группу риска для дальнейшего исследования. Примеры стратегий выявления случаев включают:
Он включает в себя активный систематический поиск людей из группы риска, а не ожидание появления у них симптомов или признаков активного заболевания. Обратите внимание на сходство со скринингом — оба стремятся расслоить группу риска для дальнейшего исследования. Примеры стратегий выявления случаев включают:
Борьба с инфекционными болезнями
- Выявление случаев заболевания — ключевая стратегия управления вспышками инфекционных заболеваний (например,грамм. установление полового партнера при вспышках сифилиса; контакты в семье / на работе во время вспышек болезней пищевого происхождения). Цель состоит в том, чтобы выявить лиц из группы риска и при необходимости предложить им обследование и лечение.
Данные систем здравоохранения
- Может использоваться для определения «пропущенных» групп риска (например, зарегистрированных пациентов общей практики старше 50 лет с ИМТ> 30, которые могут не входить в реестр лиц с риском ишемической болезни сердца)
- Использование популяционных данных, таких как Индекс множественной депривации, для целевого вмешательства в уязвимые группы населения (https: // www.
 nice.org.uk/guidance/ph25/evidence/statins-report-371204173)
nice.org.uk/guidance/ph25/evidence/statins-report-371204173) - Программное обеспечение King’s Fund для «пациентов с риском повторной госпитализации» (PARR) использует закономерности в регулярно собираемых данных для прогнозирования того, какие люди будут подвержены более высокому риску госпитализации в ближайшем будущем (www.kingsfund.org.uk/parr ).
Оппортунистический скрининг
Мероприятия по отбору могут быть организованы в виде официальных программ по отбору (как описано выше, например, e.грамм. скрининг на рак груди) или оппортунистический (например, оценка статуса курения во время посещения первичной медико-санитарной помощи или скрининг на хламидиоз у мужчин и женщин в возрасте до 25 лет). Оппортунистический скрининг — это процесс, с помощью которого подходящие люди могут получить доступ к скрининговому тесту без наличия официального реестра, в который рассылаются приглашения подходящему населению.
© Д-р Мурад Руф и д-р Оливер Морган 2008 г. , д-р Келли Маккензи 2017 г.
, д-р Келли Маккензи 2017 г.
и диагностические тесты на COVID-19, в чем разница?
Во время пандемии COVID-19 клинические испытания стали горячей темой.Пандемия потребовала огромных усилий как со стороны медицины, так и со стороны общественного здравоохранения, но в Соединенных Штатах методы работы этих специальностей и тестирования использования выглядят совсем иначе. Понимание различий между тестами с точки зрения их предполагаемого использования и эффективности является обязательным условием для достижения положительных результатов в отношении здоровья как отдельного человека, так и населения в целом.У медицины и общественного здравоохранения разные роли
Хотя области общественного здравоохранения и медицины дополняют друг друга, их основные цели и направления не совсем совпадают.В медицине основное внимание уделяется здоровью человека, при этом общее состояние здоровья также определяется условиями его семьи и сообщества. В общественном здравоохранении основное внимание уделяется здоровью более широких слоев населения. Медицина направлена на предотвращение, диагностику и лечение болезни среди людей , в то время как общественное здравоохранение направлено на предотвращение и контроль распространения болезни среди населения. Эти различия также очевидны при сравнении тестирования в медицинских целях и в целях общественного здравоохранения. Хотя процедуры тестирования общественного здравоохранения и клинической диагностики могут быть схожими или идентичными, их основные функции различаются.Все дело в контексте: клинический (диагностический) тест отвечает за поддержку индивидуального ухода за пациентом, в то время как тестирование общественного здравоохранения помогает выявлять и контролировать вспышки, а также поддерживает программы эпиднадзора.
В общественном здравоохранении основное внимание уделяется здоровью более широких слоев населения. Медицина направлена на предотвращение, диагностику и лечение болезни среди людей , в то время как общественное здравоохранение направлено на предотвращение и контроль распространения болезни среди населения. Эти различия также очевидны при сравнении тестирования в медицинских целях и в целях общественного здравоохранения. Хотя процедуры тестирования общественного здравоохранения и клинической диагностики могут быть схожими или идентичными, их основные функции различаются.Все дело в контексте: клинический (диагностический) тест отвечает за поддержку индивидуального ухода за пациентом, в то время как тестирование общественного здравоохранения помогает выявлять и контролировать вспышки, а также поддерживает программы эпиднадзора.Отборочные тесты
Скрининговые тесты в основном используются в бессимптомных группах населения для определения вероятности наличия или развития определенного заболевания. Основная функция этих тестов — выявить людей, которые подвергаются более высокому риску развития определенного заболевания, и предоставить им либо последующее тестирование, которое может подтвердить наличие или отсутствие заболевания, либо обучение изменениям образа жизни, которые могут способствовать продолжению оздоровительный.Важно отметить, что скрининговые тесты не предназначены для диагностики болезни или недомогания. Эти тесты идеально подходят для раннего выявления заболеваний, поощрения изменения здорового образа жизни и поддержки наблюдения за заболеваниями среди населения. Примеры скрининговых тестов включают перинатальный сифилис, скрининг на ВИЧ и стрептококки группы B, тест на простатический специфический антиген (PSA) на рак простаты и туберкулиновый кожный тест (TST) на туберкулез (TB). Скрининговые тесты почти всегда требуют второго диагностического теста для подтверждения болезни.Например, туберкулиновая кожная проба просто определяет, был ли человек инфицирован Mycobacterium tuberculosis в какой-то момент своей жизни, но он не может различить латентную инфекцию ТБ или активную болезнь ТБ.
Основная функция этих тестов — выявить людей, которые подвергаются более высокому риску развития определенного заболевания, и предоставить им либо последующее тестирование, которое может подтвердить наличие или отсутствие заболевания, либо обучение изменениям образа жизни, которые могут способствовать продолжению оздоровительный.Важно отметить, что скрининговые тесты не предназначены для диагностики болезни или недомогания. Эти тесты идеально подходят для раннего выявления заболеваний, поощрения изменения здорового образа жизни и поддержки наблюдения за заболеваниями среди населения. Примеры скрининговых тестов включают перинатальный сифилис, скрининг на ВИЧ и стрептококки группы B, тест на простатический специфический антиген (PSA) на рак простаты и туберкулиновый кожный тест (TST) на туберкулез (TB). Скрининговые тесты почти всегда требуют второго диагностического теста для подтверждения болезни.Например, туберкулиновая кожная проба просто определяет, был ли человек инфицирован Mycobacterium tuberculosis в какой-то момент своей жизни, но он не может различить латентную инфекцию ТБ или активную болезнь ТБ. Рентген грудной клетки и посев необходимо выполнить, чтобы подтвердить наличие или отсутствие туберкулеза.
Рентген грудной клетки и посев необходимо выполнить, чтобы подтвердить наличие или отсутствие туберкулеза. Кожная туберкулиновая проба (слева), которая используется для выявления инфекции M. tuberculosis, и рентгенограмма легких (справа), которая используется для диагностики активного туберкулеза легких.Источник: https://phil.cdc.gov/ Как и все тесты, скрининговые тесты не являются точными на 100%. Хотя они могут быть важными компонентами здорового образа жизни при использовании в соответствующих ситуациях, важно отметить, что использование скрининговых тестов на редкие заболевания или у лиц, не относящихся к группе высокого риска заболевания, может принести больше вреда, чем пользы. Например, туберкулиновая кожная проба может быть ложноположительной из-за заражения нетуберкулезными микобактериями или из-за того, что пациент ранее получил вакцину против бациллы Кальметта-Герена (БЦЖ).Без проведения оценки риска или подтверждающего диагностического тестирования человек без туберкулезной инфекции, получивший положительный результат скринингового теста, может подвергнуться интенсивному 3-9-месячному режиму комбинированного лечения и чрезмерному психологическому стрессу. Напротив, если чувствительность скринингового теста невысока, тогда человеку могут сказать, что у него нет болезни, когда он на самом деле болеет, что подвергает этот человек, а также окружающих его людей риску заражения болезнью.
Напротив, если чувствительность скринингового теста невысока, тогда человеку могут сказать, что у него нет болезни, когда он на самом деле болеет, что подвергает этот человек, а также окружающих его людей риску заражения болезнью.
Как обсуждалось в статье Почему предварительное и посттестовое тестирование Номограмма Фагана, показывающая, как вероятность до теста и отношение правдоподобия положительного диагностического теста приводят к посттестовой вероятности, равной 70% (черный цвет), в то время как вероятность до теста и отношение правдоподобия отрицательного диагностического теста приводят к посттестовой вероятности, равной 0.50% (красный).
Источник: Андреа Принци, изменено с https://commons.wikimedia.org/wiki/File:Fagan_nomogram.svg
Вероятность имеет значение во время COVID-19, способ интерпретации результата теста зависит от множества факторов, некоторые из которых различаются между обследуемыми популяциями (обычно бессимптомными) и теми, которые проходят тестирование на подозрение на заболевание (симптоматическое). Номограмма Фагана — полезный инструмент, который демонстрирует нам это. Дотестовая вероятность, фактор, который определяется частотой заболевания в сообществе (распространенностью) или наличием или отсутствием сильного клинического подозрения на заболевание, будет выше, когда болезнь ожидается.Соедините линию от вероятности до теста через отношение правдоподобия (значение, рассчитанное на основе факторов производительности теста, таких как чувствительность и специфичность), и вы получите значение, которое говорит вам, насколько вы уверены в результате теста. Прогнозирующая ценность положительного результата теста, как правило, выше, когда тест проводится на людях с симптомами (более высокая вероятность до теста), чем когда тест проводится на бессимптомных пациентах (меньшая вероятность до теста).
Номограмма Фагана — полезный инструмент, который демонстрирует нам это. Дотестовая вероятность, фактор, который определяется частотой заболевания в сообществе (распространенностью) или наличием или отсутствием сильного клинического подозрения на заболевание, будет выше, когда болезнь ожидается.Соедините линию от вероятности до теста через отношение правдоподобия (значение, рассчитанное на основе факторов производительности теста, таких как чувствительность и специфичность), и вы получите значение, которое говорит вам, насколько вы уверены в результате теста. Прогнозирующая ценность положительного результата теста, как правило, выше, когда тест проводится на людях с симптомами (более высокая вероятность до теста), чем когда тест проводится на бессимптомных пациентах (меньшая вероятность до теста).Диагностические тесты
Диагностические тесты используются для выявления наличия или отсутствия заболевания у человека.Поскольку дальнейшее принятие медицинских решений основывается на результатах диагностического теста, рассмотрение вероятности предварительного тестирования и надежности теста очень важно. В медицине диагностическое тестирование оправдано только в том случае, если результат теста изменит лечение пациента или предоставит значимую клиническую информацию об ожидаемых результатах или прогнозе пациента. Возьмем, к примеру, детей, поступивших в больницу с подозрением на менингит или энцефалит. Исследования, проведенные в крупной педиатрической больнице, показывают, что после внедрения мультиплексной ПЦР для менингита / энцефалита, которая выявляет вирус простого герпеса (ВПГ) среди других патогенов центральной нервной системы, количество тестов удвоилось, но использование противовирусного средства ацикловир эмпирически снизилось. лечение ВПГ осталось прежним.Возникает вопрос: , если пациенту будут лечить или управлять таким же образом, независимо от результата ПЦР, зачем вообще проводить тестирование ? Диагностические тесты выявляют причину болезни пациента, влияют на то, как пациенту лечатся, и предоставляют информацию, необходимую для наблюдения за общественным здоровьем.
В медицине диагностическое тестирование оправдано только в том случае, если результат теста изменит лечение пациента или предоставит значимую клиническую информацию об ожидаемых результатах или прогнозе пациента. Возьмем, к примеру, детей, поступивших в больницу с подозрением на менингит или энцефалит. Исследования, проведенные в крупной педиатрической больнице, показывают, что после внедрения мультиплексной ПЦР для менингита / энцефалита, которая выявляет вирус простого герпеса (ВПГ) среди других патогенов центральной нервной системы, количество тестов удвоилось, но использование противовирусного средства ацикловир эмпирически снизилось. лечение ВПГ осталось прежним.Возникает вопрос: , если пациенту будут лечить или управлять таким же образом, независимо от результата ПЦР, зачем вообще проводить тестирование ? Диагностические тесты выявляют причину болезни пациента, влияют на то, как пациенту лечатся, и предоставляют информацию, необходимую для наблюдения за общественным здоровьем. Идеальный диагностический тест был бы портативным, доступным, быстрым, высокочувствительным и специфичным и подходящим для различных типов образцов.
Идеальный диагностический тест был бы портативным, доступным, быстрым, высокочувствительным и специфичным и подходящим для различных типов образцов.Рекомендации по скринингу и эпиднадзору за COVID-19
В настоящее время тесты, используемые для выявления инфекции SARS-CoV-2, были проверены и одобрены для диагностического тестирования, что означает, что они были проверены на пациентах с симптомами.Хотя фиксированные тестовые характеристики текущих анализов SARS-CoV-2 останутся прежними, способ использования и интерпретации результатов будет полностью отличаться в зависимости от контекстуальных факторов, и следует учитывать важные моменты, если они будут использоваться для скрининга. Учитывая, что бессимптомная передача является важным компонентом пандемии, использование тестов для скрининга и эпиднадзора может сыграть важную роль в замедлении или предотвращении распространения болезни.Отбор проб сточных вод
Хотя роль SARS-CoV-2 в стуле в настоящее время неизвестна, вирус можно обнаружить в фекалиях в течение 3 недель после начала заболевания.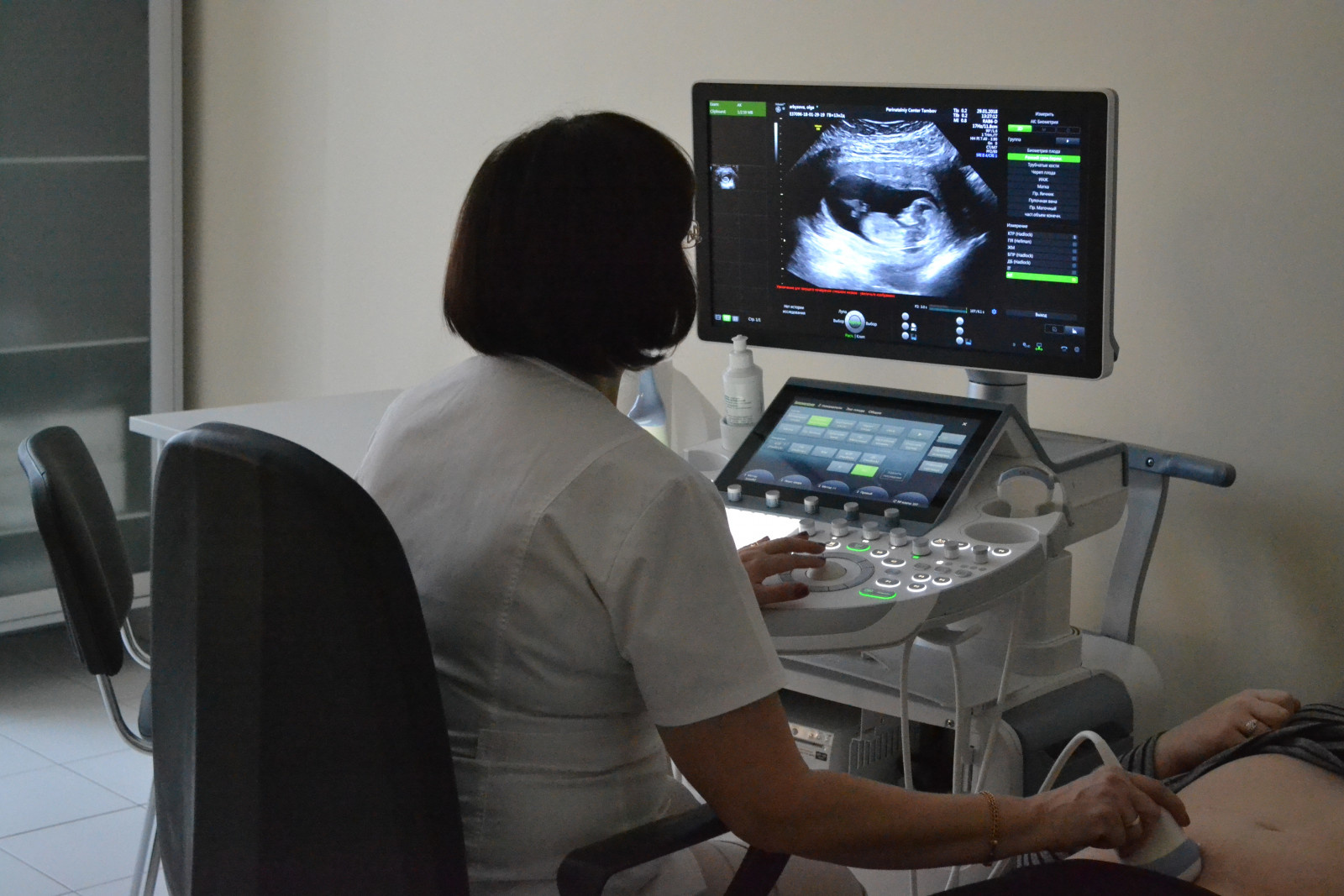 Исследования показывают, что ежедневный отбор проб сточных вод для проверки РНК SARS-CoV-2 (с использованием технологии, аналогичной той, которая используется для диагностики отдельных пациентов), дает данные, аналогичные ежедневному тестированию многих людей в сообществе, но менее инвазивный и более экономичный. . Хотя меры общественного здравоохранения не должны основываться исключительно на результатах анализов сточных вод, они могут помочь предоставить данные о тех областях, в которых своевременное диагностическое тестирование недоступно или недостаточно используется. Кроме того, тестирование сточных вод может предоставить данные о вирусных концентрациях в данном районе с течением времени.Эта стратегия активно используется в колледжах по всей территории Соединенных Штатов, что помогло многим из них выявить ключевые тенденции в данных, которые позволяют им отслеживать отдельные общежития и проводить диагностическое тестирование людей, которые там живут.
Исследования показывают, что ежедневный отбор проб сточных вод для проверки РНК SARS-CoV-2 (с использованием технологии, аналогичной той, которая используется для диагностики отдельных пациентов), дает данные, аналогичные ежедневному тестированию многих людей в сообществе, но менее инвазивный и более экономичный. . Хотя меры общественного здравоохранения не должны основываться исключительно на результатах анализов сточных вод, они могут помочь предоставить данные о тех областях, в которых своевременное диагностическое тестирование недоступно или недостаточно используется. Кроме того, тестирование сточных вод может предоставить данные о вирусных концентрациях в данном районе с течением времени.Эта стратегия активно используется в колледжах по всей территории Соединенных Штатов, что помогло многим из них выявить ключевые тенденции в данных, которые позволяют им отслеживать отдельные общежития и проводить диагностическое тестирование людей, которые там живут.Объединенное тестирование
Объединенное тестирование, которое включает объединение образцов от многих людей и их запуск в одном тесте, может быть хорошим вариантом для скрининга на SARS-CoV-2. Объединение наиболее эффективно, когда распространенность болезни в сообществе низкая.Поскольку скрининг включает тестирование бессимптомной популяции, где распространенность заболевания, вероятно, будет ниже, объединение может служить приемлемым вариантом. Объединение выборок также может быть полезно для тестирования лиц с симптомами, если распространенность среди популяции с симптомами низка.
Объединение наиболее эффективно, когда распространенность болезни в сообществе низкая.Поскольку скрининг включает тестирование бессимптомной популяции, где распространенность заболевания, вероятно, будет ниже, объединение может служить приемлемым вариантом. Объединение выборок также может быть полезно для тестирования лиц с симптомами, если распространенность среди популяции с симптомами низка.Использование диагностических тестов SARS-CoV-2 для скрининга не по назначению
Тесты, которые в настоящее время разрешены для обнаружения SARS-CoV-2, были разработаны и утверждены для использования на лицах с симптомами, подозреваемых на COVID-19.Однако Центры по контролю за заболеваниями (CDC) и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) предоставили рекомендации, которые следует учитывать поставщикам медицинских услуг и организациям, которые заинтересованы в использовании этих диагностических тестов для скрининга бессимптомных людей, у которых нет подозрений на COVID-19. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов рекомендует учитывать следующее:
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов рекомендует учитывать следующее:- Высокочувствительный тест следует рассматривать для целей скрининга, поскольку все компоненты вирусной динамики не ясны между бессимптомными и симптоматическими людьми.
- Если проведение высокочувствительного теста невозможно или время обработки неприемлемо, поставщики медицинских услуг могут рассмотреть возможность проведения менее чувствительных тестов в месте оказания медицинской помощи. В таких учреждениях, как дома престарелых, повторное тестирование с использованием быстрых тестов в месте оказания медицинской помощи может быть более полезным для общего инфекционного контроля, чем высокочувствительные тесты с длительным временем обработки.
- Скрининг бессимптомных групп населения на COVID-19 не должен проводиться отдельно и должен быть частью плана инфекционного контроля, который включает дополнительные профилактические меры.
 Последствия плохой работы теста немаловажны, и их следует серьезно учитывать при использовании экспресс-тестов не по назначению.
Последствия плохой работы теста немаловажны, и их следует серьезно учитывать при использовании экспресс-тестов не по назначению.
Подробнее о рекомендациях по скринингу на SARS-CoV-2 с использованием экспресс-тестов на антигены.
В чем разница между скринингом и диагностическим тестированием при беременности?
Беременность может быть временем большого ожидания, волнения, а иногда и беспокойства. Навигация по множеству доступных тестов может сбивать с толку и утомлять. Понимание того, какую информацию может предоставить тест, может помочь при принятии решения, какие тесты выбрать, и это особенно важно для генетического скрининга и диагностических тестов.
Навигация по множеству доступных тестов может сбивать с толку и утомлять. Понимание того, какую информацию может предоставить тест, может помочь при принятии решения, какие тесты выбрать, и это особенно важно для генетического скрининга и диагностических тестов.
В чем разница между «скрининговым» и «диагностическим» тестом?
Скрининговые тесты обычно проводятся людям без симптомов. Они предназначены для оценки того, подвергается ли человек повышенному риску заболевания или состояния, или в случае беременности, если ребенок находится в группе повышенного риска.Они не дают однозначного «да» или «нет». Некоторыми примерами скрининговых тестов являются рутинная маммография на рак груди или тесты на глюкозу крови при диабете. В идеале хороший скрининговый тест должен быть положительным для большого процента людей, действительно страдающих этим заболеванием, и отрицательным — для тех, у кого его нет. Это называется чувствительностью и специфичностью теста.
Скрининг может привести к необходимости проведения диагностического теста. Диагностические тесты предназначены для лиц с повышенным риском, потому что эти тесты могут дать ответ «да» или «нет».Например, биопсия груди — это диагностический тест, потому что он может определить, присутствует ли рак. Точно так же хромосомный анализ — это диагностический тест, который может определить, есть ли у человека синдром Дауна. Диагностические тесты используются поставщиками медицинских услуг, чтобы выбрать наилучшие варианты лечения для человека с определенным заболеванием или состоянием.
Что такое «бесклеточный ДНК-скрининг» во время беременности?
Скрининг внеклеточной ДНК — это анализ крови беременной женщины, который ищет небольшие фрагменты ДНК (внеклеточной ДНК) как от матери, так и от плаценты ее ребенка . Лаборатории могут использовать внеклеточную ДНК, чтобы определить, может ли ребенок иметь слишком много или слишком мало хромосом (которые состоят из ДНК). Например, если будет обнаружено больше ДНК из хромосомы 21, чем ожидалось, результат теста будет положительным на синдром Дауна, потому что синдром Дауна вызван дополнительной копией хромосомы 21. Исторически бесклеточный скрининг ДНК рекомендовался только женщинам, которые были считается высоким риском для рождения ребенка с синдромом Дауна или другим хромосомным заболеванием. Сюда входили женщины 35 лет и старше, те, у кого были обнаружены определенные результаты ультразвукового исследования, или те, у кого в семейном анамнезе было хромосомное нарушение.Однако из-за информации, которую может предоставить этот скрининговый тест, некоторые поставщики медицинских услуг теперь дают женщинам возможность пройти бесклеточный ДНК-тест, даже если они моложе 35 лет или не относятся к группе высокого риска.
Например, если будет обнаружено больше ДНК из хромосомы 21, чем ожидалось, результат теста будет положительным на синдром Дауна, потому что синдром Дауна вызван дополнительной копией хромосомы 21. Исторически бесклеточный скрининг ДНК рекомендовался только женщинам, которые были считается высоким риском для рождения ребенка с синдромом Дауна или другим хромосомным заболеванием. Сюда входили женщины 35 лет и старше, те, у кого были обнаружены определенные результаты ультразвукового исследования, или те, у кого в семейном анамнезе было хромосомное нарушение.Однако из-за информации, которую может предоставить этот скрининговый тест, некоторые поставщики медицинских услуг теперь дают женщинам возможность пройти бесклеточный ДНК-тест, даже если они моложе 35 лет или не относятся к группе высокого риска.
Какие есть варианты после пренатального скрининга «повышенного риска»?
Хороший скрининговый тест оценивает риск, но не может диагностировать генетическое заболевание. Поэтому за положительным результатом следует рекомендация к диагностическому обследованию.Это верно для пренатального бесклеточного ДНК-скрининга Quest, QNatal ® Advanced. Когда пренатальный скрининг выявляет повышенный риск генетического заболевания у ребенка, женщина и ее лечащий врач обсуждают результаты и решают, требуется ли дальнейшее инвазивное тестирование. Это процедуры, с помощью которых можно исследовать некоторые клетки ребенка, поэтому можно провести хромосомный анализ и поставить точный диагноз того, что у ребенка может быть, а что нет.
Поэтому за положительным результатом следует рекомендация к диагностическому обследованию.Это верно для пренатального бесклеточного ДНК-скрининга Quest, QNatal ® Advanced. Когда пренатальный скрининг выявляет повышенный риск генетического заболевания у ребенка, женщина и ее лечащий врач обсуждают результаты и решают, требуется ли дальнейшее инвазивное тестирование. Это процедуры, с помощью которых можно исследовать некоторые клетки ребенка, поэтому можно провести хромосомный анализ и поставить точный диагноз того, что у ребенка может быть, а что нет.
Понимание разницы между «скрининговыми тестами» и «диагностическими тестами» может помочь прояснить цель, преимущества и ограничения многих тестов, рекомендуемых во время беременности.Скрининговый тест сообщает провайдеру и беременной женщине, что может потребоваться дополнительное обследование, а диагностический тест дает более определенную информацию. Каждый тест помогает женщине решить, как продолжить беременность. Дополнительную информацию о пренатальном бесклеточном ДНК-скрининге Quest, QNatal® Advanced, можно найти по адресу https://www.questdiagnostics.com/home/patients/health-test-info/womens-health/prenatal/during-pregnancy/noninvasive. /.
Дополнительную информацию о пренатальном бесклеточном ДНК-скрининге Quest, QNatal® Advanced, можно найти по адресу https://www.questdiagnostics.com/home/patients/health-test-info/womens-health/prenatal/during-pregnancy/noninvasive. /.
Оценочные диагностические и скрининговые тесты
West J Med.2001 Jun; 174 (6): 405–409.
Обзор случаев на основе фактических данных
Часть 1. Концепции
Рут Гилберт
1 Центр доказательной медицины Департамент эпидемиологии и статистики Института детского здоровья Лондон
Стюарт Логан
2 Систематические обзоры Обучение Подразделение Институт детского здоровья Лондон
Вирджиния А. Мойер
3 Центр клинических исследований и доказательной медицины Департамент педиатрии Техасский университет Центр медицинских наук в Хьюстоне
Элизабет Дж. Эллиотт
4 Департамент педиатрии и Сиднейский университет детского здоровья и Детская больница в Вестмид Сидней, Австралия
1 Центр доказательной медицины Департамент эпидемиологии и статистики Института детского здоровья Лондон
2 Учебное подразделение по систематическим обзорам Институт детского здоровья Лондон
3 С вход для клинических исследований и доказательной медицины Департамент педиатрии Техасский университет — Центр медицинских наук Хьюстона
4 Департамент педиатрии и здоровья детей Сиднейского университета и Детская больница в Вестмид Сидней, Австралия
Copyright © Copyright 2001 BMJ Publishing GroupThis статья процитирована другими статьями в PMC.
Диагностика, первый шаг в клиническом ведении, является мощным детерминантом вмешательств и ресурсов здравоохранения, которые используют врачи. Диагностика включает в себя интерпретацию истории болезни, клинических наблюдений, результатов лабораторных исследований или визуализационных исследований — все это «тесты», призванные помочь врачам уточнить свою оценку вероятности того, что у пациента есть определенное состояние.
Диагноз редко бывает окончательным: клиницисты часто неявно измеряют диагностическую неопределенность с использованием таких терминов, как наверняка, вероятно, возможно, и маловероятно, и, таким образом, оценивают вероятность наличия состояния.Степень уверенности, необходимая для постановки конкретного диагноза у конкретного пациента, зависит от возможных рисков и преимуществ терапии, а также от предпочтений пациента в отношении тестирования и лечения. Врач вполне может быть готов попробовать бронходилататор у ребенка, у которого 80% -ная вероятность того, что ее симптомы были вызваны астмой, но врач хотел бы быть почти на 100% уверенным в диагнозе лейкемии, прежде чем начинать цитотоксическую терапию.
Сводные точки
Диагностика не предполагает достоверности, но несет в себе неявную вероятность
Все результаты диагностических тестов иногда могут быть неверными
Ценность теста для прогнозирования состояния зависит от вероятности предварительного тестирования ( лежащая в основе вероятность этого состояния) и выполнение теста (измеряется отношением правдоподобия или чувствительностью и специфичностью)
КОГДА СТОИТ ПРОВОДИТЬ ТЕСТ?
Врачу легче определить, принесет ли терапия больше пользы, чем вреда, если вероятность того, что болезнь присутствует, терапия будет полезной и будут иметь место побочные эффекты, явно указаны.Тестирование имеет смысл только в том случае, если оно изменит тактику или предоставит клинически важную информацию о прогнозе пациента. Клиницисты часто интуитивно решают, стоит ли проводить тестирование (см. Пример 1).
Пример 1 Текущее измерение сатурации кислорода у розового ребенка без симптомов со стороны дыхательных путей (вероятность гипоксии почти 0%) ничего не добавит к лечению, потому что низкое значение насыщения с большей вероятностью будет ошибкой монитора, чем реальным. Аналогичным образом, если монитор сатурации показывает «100%» у пациента с острым цианозом, следует предположить ошибку измерения и принять решение об отмене кислородной терапии.Для пациентов с нестабильным состоянием или пациентов с респираторным дистресс-синдромом, которые явно не цианотичны, может быть полезен мониторинг насыщения кислородом.
В примере 1 клиницисты неявно определили группу пациентов с промежуточным риском, для которых результат теста, вероятно, изменит клиническое ведение. Были определены пороговые значения с обеих сторон этой группы пациентов: тест : порог лечения , выше которого пациенту будет назначено лечение без тестирования и ниже которого тестирование должно проводиться, и тест : порог отсутствия теста , выше которого пациент должен проходить тестирование, а ниже которого пациент не должен. 1 Порог действия находится в среднем диапазоне, представляя точку, в которой вред, причиненный кислородом негипоксическим пациентам, эквивалентен вреду отсутствия кислорода тем, кто находится в состоянии гипоксии.
ЧТО ОПРЕДЕЛЯЕТ, МОЖЕТ ЛИ ТЕСТ ИЗМЕНИТЬ ДЕЙСТВИЯ ВРАЧА?
Тест будет полезен, если результаты теста переместят пациента через порог действия. Вероятность того, что конкретный результат теста переместит конкретного пациента через порог действия, зависит от 2 важных факторов:
Расчетная вероятность заболевания у пациента до проведения теста (предварительная или «априорная» вероятность). быть оцененным с использованием клинических навыков и знаний о частоте заболевания в аналогичных популяциях (полученных в результате исследований групп аналогичных пациентов).
Насколько хорошо результаты теста отделяют тех, у кого есть заболевание, от тех, у кого нет его (выражается как отношение правдоподобия или чувствительность и специфичность )
Эффективность теста измеряется путем беспристрастного сравнения теста результат по сравнению с золотым стандартом (также называемым эталоном или стандартом критериев ) для диагностики. Чувствительность теста — это доля больных, у которых есть положительный результат теста, то есть он измеряет, насколько правильно тест определяет людей, у которых действительно есть заболевание.Специфичность — это доля здоровых пациентов с отрицательным результатом теста, т. Е. Она определяет, насколько правильно тест определяет людей, не страдающих этим заболеванием. Расчеты показаны в таблицах и с использованием чисел из примера 2.
Таблица 1
Расчет чувствительности и специфичности и отношения правдоподобия (LR) диагностического теста у 81 пациента *
| Эхокардиографический результат | |||
|---|---|---|---|
| Результат клинического обследования | Порок сердца, № | Порока сердца нет, нет. | Всего больных, шт. |
| Шум | 18 ( a ) | 3 ( b ) | 21 |
| Без шума | 16 ( c 44) | ) | 60 |
| Всего | 34 | 47 | 81 |
Таблица 2
Расчет вероятности гипотетического порока сердца в группе нормального порока сердца младенцев, используя известную чувствительность и специфичность клинического обследования в качестве теста
| Эталонный стандарт: эхокардиография | |||
|---|---|---|---|
| Тест: клинический осмотр | 80 , основной дефект .Существенных дефектов нет, нет. | Всего больных, шт. | |
| Положительный результат | 19 | 638 | 656 |
| Отрицательный результат | 16 | 9,327 | 9,3444 |
| 9,965 | 10,000 | ||
Пример 2 Примерно 3.5/1000 внешне здоровых доношенных детей имеют серьезные врожденные пороки сердца, 2 , и вы хотите знать, может ли клиническое обследование внешне здорового новорожденного выявить это состояние. Единственное обнаруженное вами исследование проведено на репрезентативной группе новорожденных с синдромом Дауна. 3 Все младенцы прошли клиническое обследование («тест»), и всем, независимо от того, был у них шум или нет, также была проведена эхокардиография («золотой стандарт»). Из 34 младенцев с серьезными пороками сердца у 18 был шум при клиническом обследовании (чувствительность 53%), а из 47 младенцев, не имевших пороков сердца, у 44 не было шума (специфичность 94%).Предполагая, что клиническое обследование (тест) работает таким же образом у младенцев без синдрома Дауна, вы применяете предварительную вероятность, чувствительность и специфичность теста к гипотетической группе из 10 000 внешне здоровых младенцев. Из 35 младенцев в этой гипотетической группе с серьезными сердечными пороками у 19 будет шум в сердце, а из 9 965 нормальных младенцев у 9 327 не будет шума. Однако у 638 будет шум, но без сердечных заболеваний. В результате на каждый «истинно-положительный» шум в сердце приходится около 35 «ложноположительных».”
Отношения правдоподобия
Интерпретация результатов теста во многом зависит от того, насколько вероятно, что болезнь присутствовала изначально. Фактически, использование положительного прогностического значения (вероятность наличия заболевания при положительном результате теста) рискованно; на самом деле это применимо только к пациенту или группе с той же предварительной вероятностью, что и исследуемый. Чувствительность и специфичность обычно одинаковы для разных групп и в меньшей степени зависят от распространенности.Однако использование чувствительности и специфичности путем расчета гипотетических таблиц 2 × 2 для каждой ситуации — это больше работы, чем кому-либо нужно. Вместо этого вероятность того, что конкретный результат теста будет получен у пациентов с заболеванием, можно сравнить с вероятностью того, что тот же результат теста будет получен у пациентов без заболевания. В случае, приведенном в примере 2, у 53% пациентов с пороками сердца и у 6% пациентов без пороков сердца имеется шум, поэтому соотношение рассчитывается как: 53% / 6% = 8,8.Это отношение (называемое отношением правдоподобия [LR]) отражает эффективность теста. Фактически, предварительные шансы того, что болезнь присутствует, можно умножить на LR, чтобы получить послетестовые шансы. Обратите внимание, что это «шансы», а не вероятность. Преобразование простое, но не интуитивно очевидное: шансы = вероятность / 1 — вероятность, а вероятность = шансы / 1 + шансы.
ПРОСТОЕ СПОСОБЫ ИСПОЛЬЗОВАНИЯ LR
Для тех, кто не хочет конвертировать коэффициенты, Фэган разработал номограмму (рисунок). 4 На этой номограмме прямая линия, проведенная от предтестовой вероятности заболевания пациента (которая оценивается на основе опыта, местных данных или опубликованной литературы) через LR для результата теста, который может быть использован, будет указывать на пост-тест вероятность. Чем дальше LR выше или ниже 1,0, тем лучше тест отделяет пациентов с заболеванием от пациентов без заболевания. Для тестов с двумя возможными результатами (положительным и отрицательным) LR можно быстро вычислить по чувствительности и специфичности:
Отношение правдоподобия для положительного теста = чувствительность / 1 — специфичность
Отношение правдоподобия для отрицательного теста = 1 — чувствительность / специфичность
Многие клинические и лабораторные тесты не имеют единого порогового значения или простого «положительного» или «отрицательного» результата, а дают диапазон значений.Клинический опыт и здравый смысл говорят нам, что чем более ненормальный результат теста, тем больше вероятность того, что он отражает реальное заболевание, чем результат теста, который слегка отклоняется от нормы. Использование данных в стратах, а не серии значений отсечения для положительного и отрицательного значений, является более эффективным использованием информации, предоставленной исследователями. LR для каждого уровня результата теста — это отношение доли пациентов с заболеванием, у которых был этот конкретный результат теста, к доле пациентов без заболевания, у которых был такой же результат теста.Вероятность до теста (опять же, полученная из клинического опыта с аналогичными пациентами, из местных данных о группе или из литературы) может быть преобразована в вероятность после теста с использованием номограммы LR и LR.
Чувствительность, специфичность и LR, обнаруженные в литературе, оцениваются по образцам пациентов, поэтому они неточны. Для каждого из них может быть рассчитан 95% доверительный интервал, представляющий диапазон значений, в котором, вероятно, будет найдено истинное значение.Если доверительные интервалы не предоставлены авторами, их можно рассчитать. Врачи должны знать, что чем меньше размер исследования, тем шире доверительные интервалы и тем менее точными являются оценочные значения чувствительности, специфичности и LR.
Пример 3 Вы обследуете пациента с болью в животе, у которого, по вашему клиническому заключению, вероятность развития аппендицита составляет около 10%. Количество лейкоцитов (WBC) возвращается 13,0 × 10 9 / л (13000 / дл), и ваш ученик спрашивает вас, какое пороговое значение для количества лейкоцитов при аппендиците.Вы задаетесь вопросом, имеет ли смысл использование одного значения отсечки. Логично, что чем выше количество лейкоцитов, тем больше вероятность того, что у пациента аппендицит (Андерссон и др. Подтвердили это в своем исследовании 5 ). Используя количество лейкоцитов 12,0 × 10 9 / л (12000 / дл) в качестве порогового значения, LR для аппендицита, если у пациента количество лейкоцитов 13,0 × 10 9 / л, составляет 3,8 (). Использование номограммы показывает, что с 10% -ной вероятностью наличия аппендицита до теста этот результат теста повысит эту вероятность примерно до 30%.Однако, когда одни и те же данные расположены в страте увеличения количества лейкоцитов, LR для этого количества лейкоцитов намного выше, на уровне 7,0, так что вероятность после тестирования составляет 45%. Тот же феномен существует и для отрицательного результата теста: если количество лейкоцитов у пациента составляет 7,5 × 10 9 / л (7,500 / дл), а единичное пороговое значение 12,0 × 10 9 / л используется для ненормальный результат теста, то посттестовая вероятность составляет 5%; если используются LR из стратифицированных данных, вероятность после тестирования снижается до 2% ().
Таблица 3
Расчет отношения правдоподобия (LR) для аппендицита с пороговым значением количества лейкоцитов (WBC) 12 × 10 9 / л (12000 / дл) *
Количество лейкоцитов, × 10 9 / л Имеется аппендицит, нет. † Аппендицита нет, нет. † LR > 12 113 46 3.8 ≤12 77 251 0,5 Таблица 9012 Отношение правдоподобия (LR) для аппендицита с увеличением количества лейкоцитов (WBC) * Итого 190 297
Количество лейкоцитов, × 10 9 / L Аппендицит присутствует нет. † Аппендицита нет, нет. † LR ≤15 63 14 7,0 4 12- <15 9018 4 12- <15 9018 90 10- <12 35 49 1,1 8- <10 26 49 0.8 <8 16 153 0,2 Всего проверено 190 297 900FFANG4 ДЛЯ ПОЛОЖИТЕЛЬНОГО РЕЗУЛЬТАТА ТЕСТА В некоторых ситуациях потребуется выбрать одно значение отсечки для теста. Например, для скринингового теста любое значение выше или ниже определенного порогового уровня может вызвать дальнейшее расследование.Независимо от того, какое значение отсечки выбрано, будут ложноположительные и ложноотрицательные результаты; по мере увеличения чувствительности теряется специфичность, и наоборот. Выбор конкретного порогового значения зависит от того, как будет использоваться результат теста — для исключения болезни, определения болезни или скрининга населения. Чтобы помочь в этом, были разработаны некоторые полезные мнемоники.
Полезные советы: «SpPIn, SnNOut»
Выбор среди тестов с разными свойствами или выбор значения отсечения для одного теста зависит от цели получения результата и может показаться нелогичным.Когда цель состоит в том, чтобы исключить заболевание, следует выбрать тест с наименьшим количеством ложноотрицательных результатов. Поскольку чувствительность — это доля людей с заболеванием, которые имеют положительный результат теста, тест с высокой чувствительностью дает наименьшее количество ложноотрицательных результатов. Поскольку почти все больные пациенты имеют положительный результат теста, немногие больные пациенты имеют отрицательный результат теста (несколько ложноотрицательных). С другой стороны, когда целью является подтверждение диагноза, врач должен выбрать тест с наименьшим количеством ложноположительных результатов; то есть тест с высокой специфичностью.Простой способ запомнить влияние различных свойств тестов — использовать мнемоники «SpPIn» и «SnNOut». Если используется тест с высокой степенью Sp , положительный результат P правил В диагноз; отсюда мнемоника SpPIn . С другой стороны, если используется положительный тест с высокой степенью S e n , исходный результат N правил Out диагноз: SnNOut .
СКРИНИНГ
Скрининг, как определено Национальным комитетом по скринингу Великобритании 1998 года, 6 — это «Систематическое применение теста или расследования для выявления лиц с достаточным риском конкретного расстройства, чтобы потребовать дальнейшего расследования или принятия прямых превентивных мер. среди лиц, не обращавшихся за медицинской помощью из-за симптомов этого расстройства.
Хотя разделение между выявлением случаев заболевания в клинической практике и скринингом условно, ключевое различие — этическое. В клинической практике пациенты обращаются к профессионалам и просят о помощи, тогда как в программах скрининга профессионалы активно поощряют людей пройти процедуру, исходя из того, что им это принесет пользу. Клиницисты обязаны делать все возможное для своих пациентов в рамках имеющихся знаний. Для программ скрининга преимущества программы (включая эффективное лечение) должны явно перевешивать потенциальный вред.
Особая проблема, с которой сталкиваются при скрининге, заключается в том, что он часто связан с необычными нарушениями (т. Е. Вероятность заболевания до теста низкая). Чтобы избежать пропуска случаев, требуется высокочувствительный тест. Однако, когда значение отсечки установлено на максимальную чувствительность, компромиссом является потеря специфичности. В этой ситуации диагностические учреждения рискуют оказаться забитыми пациентами, у которых отмечен положительный результат на скрининговом тесте, у которых нет интересующего состояния. Есть также свидетельства того, что некоторые семьи страдают от долговременных проблем, когда их дети «не проходят» скрининговые тесты, но впоследствии оказывается, что у них нет этого заболевания. 7 Требуется тщательный подход к тому, как результаты скрининговых тестов предоставляются родителям, а также к последующему подтверждающему тестированию. Общая оценка возможных затрат и выгод любой программы скрининга включает оценку потенциального вреда.
Подход к оценке тестов или клинических наблюдений, описанный ранее, аналогичен скрининговым тестам. Однако выполнение скрининговых тестов не следует рассматривать в отрыве от других аспектов программы скрининга, включая эффективность вмешательств и наличие средств для диагностики и лечения.
ВЫВОДЫ
Тест следует использовать только в том случае, если он может изменить то, что делают с пациентами. Это зависит от порога действия — вероятности наличия заболевания, для которого будет предложено вмешательство, потому что оно принесет больше пользы, чем вреда, — вероятности заболевания до теста пациента и результатов теста (измеряемых LR или чувствительностью и специфичностью). . Для всех тестов существует обратная зависимость между чувствительностью и специфичностью. Решение о внедрении программы скрининга зависит от наличия соответствующих скрининговых и диагностических тестов и их стоимости, распространенности и прогноза состояния, доступности эффективного лечения и потенциальной возможности тестирования причинить вред.
Номограмма отношения правдоподобия (адаптировано из Fagan 4 )
Чем выше количество лейкоцитов, тем больше вероятность того, что у пациента аппендицит
Примечания
Конкурирующие интересы: Не задекларированы
Эта статья была под редакцией Вирджинии А. Мойер из педиатрического отделения Медицинского центра Техасского университета в Хьюстоне. Статьи в этой серии основаны на главах из Moyer VA, Elliott EJ, Davis RL, et al, eds. Педиатрия и здоровье детей, основанная на фактических данных . Лондон: BMJ Books; 2000.
Ссылки
1. Паукер С.Г., Кассирер Дж.П. Пороговый подход к принятию клинических решений. N Engl J Med 1980; 302: 1109-1117. [PubMed] [Google Scholar] 2. Ainsworth S, Wyllie JP, Wren C. Распространенность и клиническое значение сердечных шумов у новорожденных. Arch Dis Child Fetal Neonatal Ed 1999; 80: F43-F45. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Табман Т.Р., Шилдс, доктор медицины, Крейг Б.Г., Малхолланд ХК, Невин, Северная Каролина.Врожденный порок сердца при синдроме Дауна: двухлетнее проспективное раннее скрининговое исследование. BMJ 1991; 302: 1425-1427. [Бесплатная статья PMC] [PubMed] [Google Scholar] 4. Fagan TJ. Номограмма теоремы Байеса [письмо]. N Engl J Med 1975; 293: 257. [PubMed] [Google Scholar] 5. Андерссон Р.Э., Хугандер А.П., Гази С.Х. и др. Диагностическая ценность истории болезни, клинических проявлений и воспалительных параметров аппендицита. Мировой журнал J Surg 1999; 23: 133-140. [PubMed] [Google Scholar]6. Первый отчет Национального отборочного комитета.Глава вторая: Определения и классификация программ скрининга населения. Лондон: Министерство здравоохранения; 1998.
7. Marteau TM, Cook R, Kidd J, et al. Психологические эффекты ложноположительных результатов при пренатальном скрининге аномалий плода: проспективное исследование. Пренат Диаг 1992; 12: 205-214. [PubMed] [Google Scholar]Различия между скрининговыми и диагностическими маммограммами
Регулярные маммограммы широко признаны лучшим способом раннего выявления рака груди, когда у женщин больше всего вариантов лечения и шансы на благоприятный прогноз высоки. наибольший.
Но не все маммограммы одинаковы. Есть два разных основных типа — скрининговая маммография и диагностическая маммография — и есть некоторые важные различия между ними.
Скрининговые маммограммы выполняются женщинам, у которых нет симптомов или признаков рака груди и которые относятся к группе среднего риска рака груди. Ваша первая маммограмма считается исходной маммограммой, с которой будут сравниваться все будущие анализы для выявления изменений в ткани груди.
Доктор.Лиза Аван, диагностический радиолог из Beaumont, сказала, что женщины должны начинать делать маммографию ежегодно, начиная с 40 лет или за 10 лет до того возраста, когда родственник первой степени, то есть ваша мать или сестра, получил диагноз рака груди.
Бомонт поддерживает рекомендации таких организаций, как Национальная комплексная онкологическая сеть и Американский колледж хирургов, согласно которым женщины должны проходить скрининговую маммографию каждый год, начиная с 40 лет. Они также рекомендуются женщинам в возрасте 30 лет и старше с известным генетическим синдромом. и имеют более высокий риск заболеть раком груди.
«Скрининговая маммография по-прежнему остается нашим лучшим средством спасения жизней», — сказал д-р Аван.
Диагностические маммограммы используются для женщин, у которых есть такие симптомы, как уплотнение, боль, утолщение сосков или выделения, или у которых грудь изменила форму или размер. Медицинские работники также используют их для оценки отклонений, обнаруженных на маммограмме.
«Часто за этим следует прицельное УЗИ груди для дальнейшей оценки области», — сказал д-р Аван. «После того, как решение будет принято, пациент может вернуться к скринингу, вернуться для последующего исследования или пройти биопсию.”
Оба типа маммографии используют рентгеновские лучи с низкой дозой для исследования груди. Они могут использовать стандартную двумерную цифровую маммографию или трехмерную маммографию, известную как томосинтез. 17 региональных центров визуализации груди Бомонта предлагают доступ к этим и другим технологиям, включая УЗИ всей груди ABUS, МРТ груди и многое другое.
Другие ключевые отличия
Хотя технология в основном такая же, есть несколько ключевых различий между скрининговыми и диагностическими маммограммами, о которых вы должны знать:
- Скрининговая маммография обычно занимает от 10 до 15 минут, в то время как диагностические обследования могут длиться дольше, так как техник может сделать больше рентгеновских снимков и может увеличить интересующие области.
- Ваш лечащий врач не должен присутствовать на маммограмме для проверки, в то время как врач-переводчик присутствует, наблюдая за диагностической версией.
- С 2010 года Закон о доступном медицинском обслуживании требует, чтобы все новые планы медицинского страхования полностью покрывали скрининговые маммограммы, без оплаты наличными для пациентов. Medicare также оплачивает маммографическое обследование женщин 40 лет и старше. Однако на диагностические маммограммы это требование не распространяется, и на них распространяются условия частных страховых планов.
«Большинство частных страховых компаний и страховых компаний, основанных на работодателях, платят за маммограммы без разделения затрат», — сказала Розанна фон Линсоу, куратор по доступу к пациентам и регистрации в Beaumont. «Незастрахованные или недостаточно застрахованные женщины с низким доходом могут подать заявку на бесплатную маммографию через Программу контроля рака груди и шейки матки штата Мичиган».
Следующие шаги и полезные ресурсы
В чем разница? Скрининг и диагностика рака
Ранняя диагностика рака часто имеет решающее значение для определения результата лечения пациента.Статистика показывает, что чем раньше будет диагностирован рак, тем выше ваши шансы на более положительный результат. Более поздний диагноз может создать больше проблем с лечением и ухудшить результаты.
Поскольку вспышка COVID-19 продолжает перегрузить больницы и другие ресурсы здравоохранения, расходуемые на лечение пациентов с вирусом, врачи и пациенты могут столкнуться с трудным решением о переносе сроков проверки или диагностических процедур для таких заболеваний, как рак. Федеральное правительство призывает врачей и больницы ограничить «несущественные плановые операции и процедуры.«Так как же узнать, можно ли перенести обследование или диагностику рака? Это может зависеть от того, какую процедуру вы проходите.
В чем разница?
Скрининг на рак — это регулярная проверка на наличие заболевания даже при отсутствии явных признаков или симптомов. Это может включать ежегодный осмотр органов малого таза, маммографию, рентген грудной клетки или пяти- или 10-летнюю колоноскопию. Некоторые обследования, такие как обследование органов малого таза или пальцевое ректальное обследование, могут быть частью регулярного ежегодного медосмотра.Регулярные осмотры также могут быть рекомендованы, если у вас есть определенные факторы риска — например, если вы курите, имеете личный или семейный анамнез болезней или имеете определенный возраст или демографические данные.
«Процедуры скрининга проводятся для определения наличия злокачественных новообразований до появления таких признаков или симптомов», — говорит Мори Маркман, доктор медицинских наук, президент медицинских и научных центров лечения рака Америки ® (CTCA). «С другой стороны, диагностические процедуры ищут рак при наличии тревожных признаков и симптомов.”
Диагностическое обследование на рак проводится, когда такие симптомы, как кровотечение, опухоль и / или боль, или другие причины вызывают подозрение, что причиной является рак. Эта диагностика часто проводится после процедуры скрининга, которая могла выявить признаки рака. Например, ваш дерматолог проводит скрининг при осмотре вас на предмет подозрительных родинок, новообразований или других потенциальных признаков рака кожи, но при удалении родинки или новообразования для биопсии врач выполняет диагностическую процедуру.Некоторые процедуры, такие как некоторые анализы крови и визуализационные исследования, могут использоваться как для скрининга, так и для диагностических целей.
По этим причинам некоторые проверки могут быть отложены, а диагностика может быть более чувствительной ко времени. «В большинстве случаев задержка в проведении планового скринингового теста на период в шесть месяцев или даже год не вызывает беспокойства, если предположить, что отсутствуют какие-либо признаки или симптомы, которые могут свидетельствовать о наличии рака», — говорит д-р Маркман. «Если присутствуют какие-либо тревожные признаки или симптомы, лучше всего проконсультироваться со своим врачом, чтобы определить, уместна ли отсрочка в оценке.”
Обеспокоены собственным риском развития рака? Оцените свой риск рака с помощью нашего инструмента управления рисками.
Пятилетняя выживаемость по стадиям
В таблице ниже показан процент пациентов, которые выживают не менее пяти лет, в зависимости от стадии рака на момент постановки диагноза. Статистические данные, полученные из базы данных Национального института рака, эпидемиологии и конечных результатов (SEER), группируют стадии не по количеству, а по тому, распространился ли рак.
Тип рака Локализовано Региональный Дальний Грудь 99% 86% 27% Легкое 61% 35% 6% простаты 99% 99% 31% Колоректальный 90% 71% 14% Меланома 99% 65% 25% Если вы пережили онкологические заболевания или проходите активное лечение и обеспокоены тем, как ситуация с COVID-19 может повлиять на вас или ваше лечение, обратитесь в свою группу по уходу.
Узнайте больше о факторах, которые следует учитывать, прежде чем откладывать лечение рака.
диагностик% 2520 тестов% 2520versus% 2520 скрининг% 2520 тестов
Диагностический тест — это любой медицинский тест, выполняемый с целью помочь в диагностике обнаружения подозреваемого заболевания или состояния. Это отличается от скринингового теста, который используется не при подозрении на заболевание или состояние, а когда люди считаются подверженными высокому риску развития заболевания или состояния.Например; Врач, проводящий биопсию у женщины с опухолью на одной из ее груди, является диагностическим тестом на подозрение на рак груди. Женщины в постменопаузе, проходящие обычную маммографию без каких-либо симптомов рака груди, являются скрининговым тестом на рак груди.
Скрининговые тесты предлагаются бессимптомным людям, которые могут иметь или не иметь ранних заболеваний или их предшественников, а результаты тестов используются для определения того, следует ли предлагать диагностический тест. Диагностические тесты предлагаются людям, имеющим конкретное указание на возможное заболевание (анамнез, симптом, признак или положительный результат скринингового теста), чтобы определить, есть ли у них данное заболевание.
Различия между диагностическими тестами и скрининговыми тестами [1].
Диагностический тест
Скрининговый тест
Результат
Порог установлен в сторону высокой специфичности, при этом большее значение придается диагностической точности и точности, чем приемлемости теста для пациентов
Отсечка установлена в сторону высокой чувствительности.В результате многие положительные результаты являются ложными. Это приемлемо, особенно если скрининговый тест не является вредным или дорогостоящим.
Стоимость
У пациентов есть симптомы, требующие точной диагностики, и поэтому более высокие затраты оправданы.
Поскольку большое количество людей будет проверяться для выявления очень небольшого числа случаев, необходимо тщательно обосновать необходимые финансовые ресурсы.
Результат теста
Тест позволяет поставить окончательный диагноз (например, точный диагноз менингита с помощью анализа крови или люмбальной пункции.
Результат теста является оценкой уровня риска и определяет, оправдан ли диагностический тест.
Инвазивность
Может быть инвазивным (люмбальная пункция)
Часто неинвазивно.
Население предложило тест
Лица с симптомами или находящиеся под следствием после положительного скринингового теста.

 д.) и разработка рекомендаций по предотвращению развития возможной патологии;
д.) и разработка рекомендаций по предотвращению развития возможной патологии; Часто основной
очаг патологии скрыт и не «сигналит», поскольку в нем идут процессы
хронического порядка и дегенеративные процессы.
Часто основной
очаг патологии скрыт и не «сигналит», поскольку в нем идут процессы
хронического порядка и дегенеративные процессы.




 Больше внимания уделяется точности и точности, чем приемлемости для пациента
Больше внимания уделяется точности и точности, чем приемлемости для пациента nice.org.uk/guidance/ph25/evidence/statins-report-371204173)
nice.org.uk/guidance/ph25/evidence/statins-report-371204173) Последствия плохой работы теста немаловажны, и их следует серьезно учитывать при использовании экспресс-тестов не по назначению.
Последствия плохой работы теста немаловажны, и их следует серьезно учитывать при использовании экспресс-тестов не по назначению.