Кишечные инфекции
Среди многочисленных инфекционных болезней человека значительное место занимают кишечные инфекции (КИ). Практически каждый человек на земле за свою жизнь переболевает этими заболеваниями.
Что представляют собой кишечные инфекции?
Кишечные инфекции – это целая группа заразных заболеваний, которые повреждают, в первую очередь, пищеварительный тракт.
Всего таких заболеваний более 30. Самое «безобидное» из них – так называемое пищевое отравление, а самые опасные – холера, брюшной тиф, ботулизм, сальмонеллез, бруцеллез, дизентерия и др.
Пути заражения КИ
Возбудителями кишечных инфекций могут быть: бактерии (сальмонеллез, брюшной тиф, холера), их токсины (ботулизм), а также вирусы (энтеровирус, ротавирус) и т.д.
От больных и носителей инфекции микробы выделяются во внешнюю среду с испражнениями, рвотными массами, иногда с мочой. Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способны подолгу существовать в почве, воде и даже на различных предметах.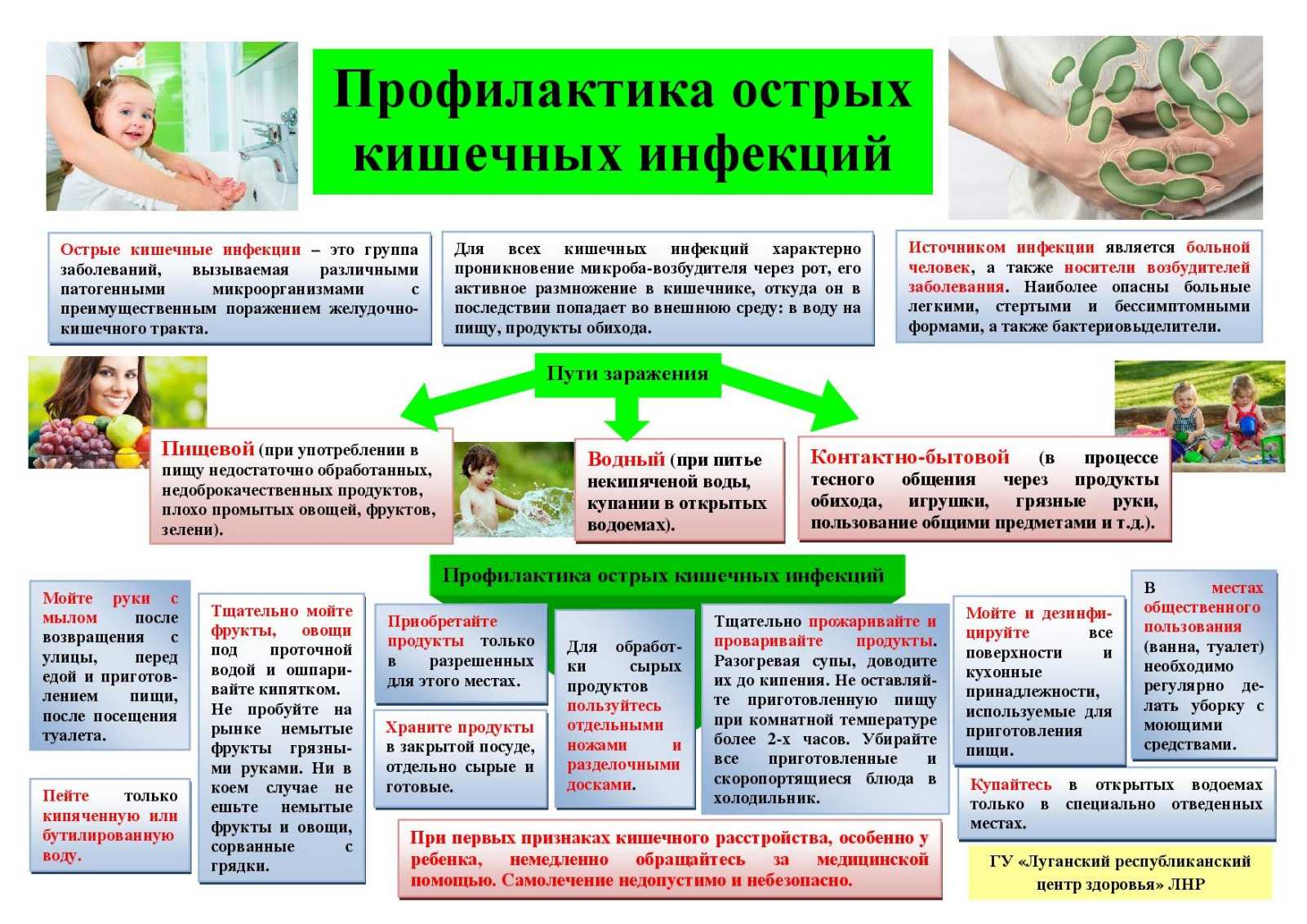
В организм здорового человека возбудители кишечной инфекции попадают через рот:вместе с пищей, водой или из-за грязных рук. Например, дизентерия может начаться, если попить парное (некипяченое) молоко или поесть сделанную из него простоквашу, творог или сметану. Кишечную палочку можно «съесть» вместе с некачественным кефиром или йогуртом. Стафилококковая инфекция комфортно себя чувствует в испорченных тортах с кремом. Возбудители сальмонеллеза (а их известно около 400 видов) попадают к человеку через любые зараженные продукты: куриное мясо и яйца, вареную колбасу, сосиски, плохо промытые или вымытые грязной водой овощи и зелень.
Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм наступает бессимптомный инкубационный период, продолжающийся, в большинстве случаев, 6-48 часов.
После попадания микробов в организм наступает бессимптомный инкубационный период, продолжающийся, в большинстве случаев, 6-48 часов.
Симптомы заболевания
В самом начале заболевания человека беспокоит слабость, вялость, снижение аппетита, головная боль, повышение температуры – симптомы, напоминающие обычное ОРЗ. Однако через некоторое время возникает тошнота, появляются схваткообразные боли в животе, понос с примесью слизи, гноя или крови (например, при дизентерии). Может беспокоить жажда и озноб.
Симптомы заболевания вызывают как сами микробы, так и выделяемые ими токсины. Кишечные инфекции могут протекать в виде острого гастрита (с рвотой с болями под ложечкой), энтерита (с поносом), гастроэнтерита (с рвотой и поносом), колита (с кровью в экскрементах и нарушением стула), энтероколита (с поражением всего кишечника).
Одно из самых неприятных последствий, возникающих при кишечных инфекциях, – обезвоживание организма вследствие рвоты и/или поноса. Результатом резкого обезвоживания могут стать почечная недостаточность и другие тяжелые осложнения, в частности, дегидратационный (связанный с потерей жидкости) шок.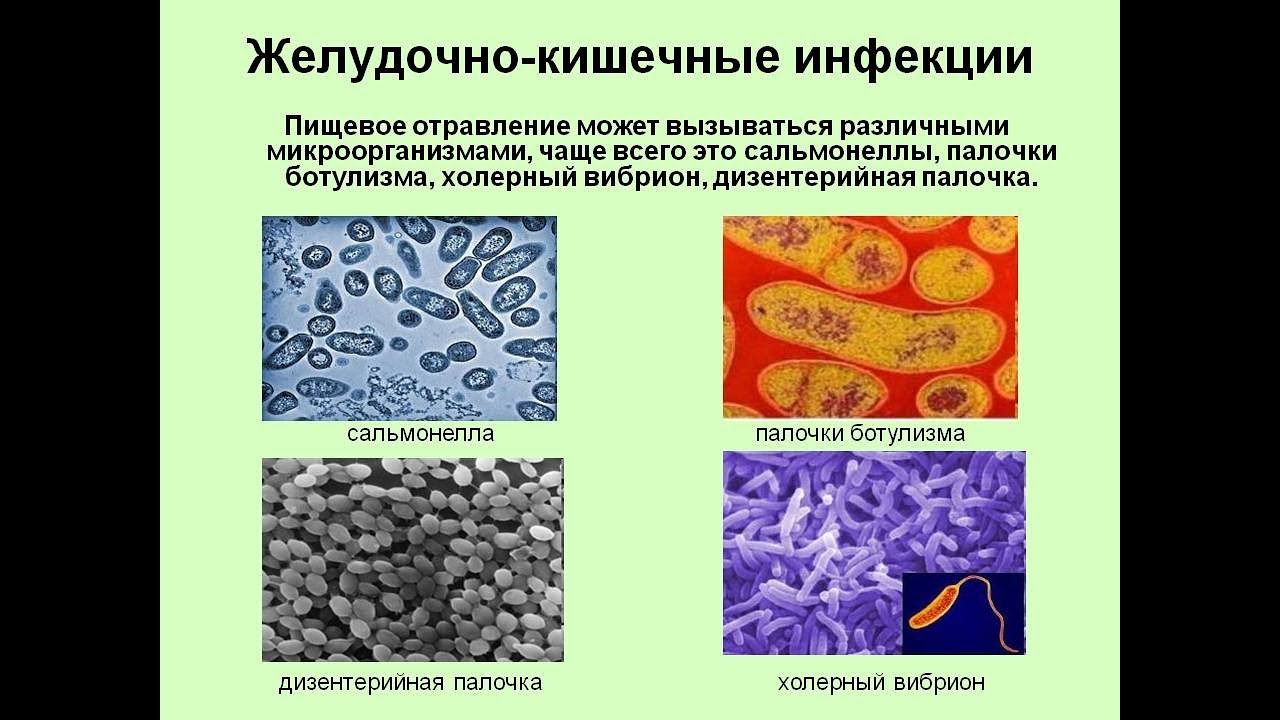
Диагностика и лечение КИ
Очень важно отличить кишечную инфекцию от других заболеваний со сходными симптомами: небактериального пищевого отравления (например, лекарствами), острого аппендицита, инфаркта миокарда, пневмонии, внематочной беременности и т.д.
При появлении симптомов, напоминающих острую кишечную инфекцию, необходимо обратиться к инфекционисту. Для того, чтобы правильно поставить диагноз, врач назначает бактериологическое исследование кала или рвотных масс. Дополнительно могут применяться серологические методы диагностики (для выявления антител к возбудителям инфекции).
Лечение кишечных инфекций является комплексным и включает в себя: борьбу с микробными ядами, самими микробами, а также с обезвоживанием организма. Кроме того, больные должны соблюдать правильную диету и с помощью специальных препаратов восстанавливать нормальную микрофлору кишечника.
Меры профилактики и защиты
Кишечными инфекциями можно заболеть в любое время года. Но особенно резко возрастает их количество в летний период в связи с пренебрежениями мерами безопасности и небрежным отношением самих граждан к своему здоровью.
Чтобы уберечься от заболеваний кишечными инфекциями нужно соблюдать следующие правила:
- Не использовать сырую воду из открытых водоемов (река, пруд, ручей и т.д.), ее можно употреблять только после кипячения.
- Не использовать воду из источников, предназначенных для технических нужд.
- Водопроводную воду пить только после кипячения.
- Молочные продукты, купленные у частных владельцев, должны подвергаться термической обработке (молоко обязательно кипятить!), а лучше всего не покупать в неустановленных местах.
- Творог «домашнего» изготовления подвергать термической обработке, готовить из него оладьи, сырники, вареники и т.п.
- Хранить продукты питания в холоде, не допуская соприкосновения сырых и готовых продуктов и не более срока, указанного на этикетке.
- Фрукты, овощи, ягоды, цитрусовые перед употреблением тщательно мыть проточной водой, а лучше кипяченой. Хорошо промывать овощи для салатов после их очистки.

- Следить за чистотой рук! Обязательно мыть их перед приготовлением и приемом пищи, перед кормлением ребенка, после посещения туалета, прихода с улицы или работы.
- Не употреблять скоропортящиеся продукты, такие как вареная колбаса, салаты, винегреты, студни, кремовые изделия, которые более часа хранились вне холодильника.
Соблюдая эти простые правила, можно защитить себя и своих близких от угрозы возникновения кишечных инфекций.
Автор: Шаранова О.А. – зам.главного врача ГССМП
Редактор: Арский Ю.М.
Художественное оформление: Бибова Е.Г.
Ответственный за выпуск: Тарашкевич И.И.
Кишечные инфекции — ГБУЗ «Павловская ЦРБ» МЗ КК
Кишечные инфекции
- Обновлено: 30.06.2016 10:47
- Опубликовано: 30.06.2016 10:46
Кишечная инфекция – заболевание, вызываемое болезнетворными микроорганизмами (вирусами, бактериями), проникающими в человеческий организм через пищеварительный тракт.
Возбудитель стафило-стрептококковой инфекции.
Результаты бак посева биоматериала на чашку Петри.
Пути заражения
Пищевые инфекции возникают после поступления в организм болезнетворных микроорганизмов с зараженной пищей, грязной водой, через немытые руки, на которых они могут задерживаться в течение многих часов и даже суток. Симптомы заболевания проявляются после токсического и болезнетворного воздействия на ЖКТ бактерий и вирусов.
При генерализации процесса поражаются уже не только органы ЖКТ, но и весь организм в целом. Кишечная инфекция может проявляться в различных формах и разной степени тяжести. Если стафилококковая инфекция не представляет серьезной опасности и победить ее относительно легко, то такие пищевые инфекции, как холера очень опасны и в случае если больному не будет оказано своевременное полноценное лечение, то возможен даже летальный исход.
Кишечная палочка.
Центрально-африканская кишечная палочка.
Причины
Наиболее опасен летний сезон. Поскольку в это время люди склонны пить некипяченую воду, употреблять недостаточно качественно вымытые фрукты и овощи. Кроме того многие продукты быстро портятся из-за жары, а сразу заметить это не всегда удается. Переносчиками болезнетворных микробов могут быть насекомые. Относительным фактором риска является повышенная потребность человека в жидкости. Вода растворяет желудочный сок и он теряет свои бактерицидные свойства. В жаркую погоду, особенно при резкой смене климатического пояса может существенно снизиться иммунная защита организма.
От больного или бактерионосителя возбудитель попадает во внешнюю среду через испражнения, рвоту. Кишечная инфекция очень устойчива к внешним воздействиям. Она может в течение долгого времени сохранять жизнеспособность в пище, загрязненной воде, на руках больного, на предметах, которыми он пользовался – ложки, тарелки, кружки, мебель, дверные ручки и пр.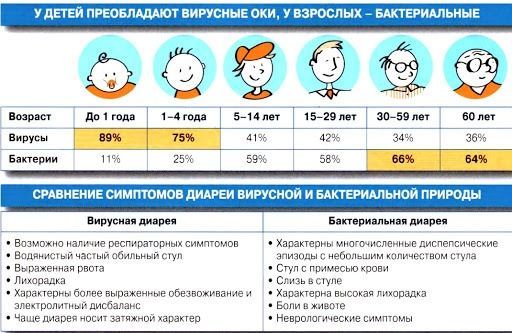 Несмотря на то, что возбудители хорошо переносят низкую температуру, но наиболее опасны они именно в теплой среде и при повышенной влажности.
Несмотря на то, что возбудители хорошо переносят низкую температуру, но наиболее опасны они именно в теплой среде и при повышенной влажности.
Самое быстрое размножение микроорганизмов происходит в молочных продуктах, в киселе, в мясном фарше. Кратковременное нарушение стула — дизентерию можно получить просто выпив парного некипяченого молока. Стафилококк хорошо сохраняется в тортах и пирожных с кремами. Сальмонелла распространяется через любые пищевые продукты: яйца и куриное мясо, вареная колбаса, овощи, фрукты и ягоды.
Возбудитель дизентерии Флекснера.
Возбудитель холеры.
Симптомы
Инкубационный период кишечной инфекции составляет от нескольких часов до 2-х суток в зависимости от типа возбудителя. Симптомы заражения могут появиться внезапно, но при некоторых видах инфекций в течение некоторого времени они могут развиваться постепенно, исподволь. На начальном этапе — жалобы на слабость, потерю аппетита, повышение температуры, головную боль. В этот момент многие эти симптомы схожи с проявлениями ОРЗ и больные начинают обычное лечение простуды. Но спустя некоторое время появляются новые признаки пищевого отравления – тошнота и рвота, боли в животе, слизисто-гнойный понос с кровью. Некоторые заболевания характеризуются ознобом и сильной жаждой.
В этот момент многие эти симптомы схожи с проявлениями ОРЗ и больные начинают обычное лечение простуды. Но спустя некоторое время появляются новые признаки пищевого отравления – тошнота и рвота, боли в животе, слизисто-гнойный понос с кровью. Некоторые заболевания характеризуются ознобом и сильной жаждой.
Наиболее часто кишечная инфекция проявляется следующими симптомами:
- Гипертермия (повышение температуры до фебрильных или субфебрильных значений).
- Тошнота, рвота.
- Метеоризм (вздутие живота и активное кишечное газообразование).
- Диарея (понос) иногда с гнойно-слизистыми и кровянистыми примесями.
- Избыточная потливость.
Наиболее опасными осложнениями кишечного инфекционного заражения ребенка является обезвоживания вследствие избыточной потери жидкости с поносом и рвотой. Иногда только что выпитая жидкость просто не успевает всасываться в желудке или кишечнике – она сразу же выделяется с рвотой. Обезвоживание ведет к потере натрия и калия, что очень опасно и может привести к нарушению работы сердца, почек и других органов. Как результат – у ребенка или пожилого человека эти изменения могут приобретать настолько тяжелые формы, что больной может умереть, у взрослых летальные исходы (кроме особо опасных инфекций) встречаются нечасто.
Обезвоживание ведет к потере натрия и калия, что очень опасно и может привести к нарушению работы сердца, почек и других органов. Как результат – у ребенка или пожилого человека эти изменения могут приобретать настолько тяжелые формы, что больной может умереть, у взрослых летальные исходы (кроме особо опасных инфекций) встречаются нечасто.
Возбудитель ротавирусной инекции.
Возбудитель энтеровирусной инфекции.
Диагностика кишечной инфекции
Зачастую острая кишечная инфекция походит на другие заболевания: неинфекционное пищевое отравление (алкоголем, наркотиками, химическими веществами, лекарствами и пр.), острый аппендицит, почечная колика, беременность, остеохондроз нижних отделов позвоночника, воспаления легких, инфаркт и пр.
При возникновении у ребенка или у взрослых симптомов, похожих на острую кишечную инфекцию, нужно обратится за помощью к врачу-инфекционисту или терапевту, которые могут назначить правильное лечение.
Основанием для установки диагноза служат типичные симптомы, результаты бактериологического исследования материала, полученного из испражнений или рвоты. Серологические методы могут также выявить наличие антител к конкретному инфекционному возбудителю.
Если состояние продолжает ухудшаться, патологические симптомы прогрессируют, то необходимо вызвать «Скорую помощь» с последующей госпитализацией в инфекционный стационар.
Исследование биоматериала.
Лечение
При кишечном отравлении ребенка необходимо проводить комплексное лечение. В первую очередь необходимо предпринять все меры по уничтожению вредоносных бактерий или вирусов, но только этим ограничиваться нельзя. Многие признаки свидетельствуют об отравлении организма бактериальными или вирусными токсинами и нарушениями водно-электролитного баланса. Через рвоту и понос из ЖКТ выводятся токсины, поэтому не нужно искусственно их заглушать. Напротив, показано лечение путем промывания кишечника с применением клизмы. Для нейтрализации токсинов могут применяться специальные сорбирующие лекарства (сорбенты) – например, Смекта.
Для нейтрализации токсинов могут применяться специальные сорбирующие лекарства (сорбенты) – например, Смекта.
Показана голодная или со скудным рационом диета, потому что обычная пища может продолжать провоцировать прогрессирование заболевания. Овсяная и рисовая пресные каши обеспечат достаточное питание для организма ребенка и окажут благотворное успокаивающее действие на кишечник. Для восстановления электролитов — лечение Бегидроном или Регидроном. Эти растворы пьют по 2-3 глотка 2-3 раза за час. Показано обильное питье – несладкие компоты, травяные чаи.
При появлении признаков кишечной инфекции не стоит принимать антибиотики без указания врача.
Такое лечение может оказаться неэффективным до выяснения какой конкретно микроорганизм является причиной отравления, а вот нарушить микрофлору и вызвать нарушения со стороны ЖКТ способны любые антибиотики. Назначить определенные антибиотики или противовирусные препараты для ребенка может только врач. Для восстановления микрофлоры применяются лекарства Линекс, Лактобактерин.
Профилактика
Самая эффективная профилактика кишечной инфекции заключается в соблюдении элементарных гигиенических норм, эти правила закреплены у взрослых и у ребенка в памяти с самого раннего детства:
- Тщательное мытье рук перед едой.
- В жару не употреблять пирожные с кремом.
- Рыбу и мясо хранить только в холодильнике.
- Тщательно мыть фрукты и овощи перед употреблением.
- Кипятить воду для питья.
Профилактика кишечных инфекций — мытье овощей.
Профилактика кишечных инфекций — мытье рук.
Профилактика кишечной инфекции не так уж и сложна, но все равно в инфекционные отделения регулярно поступают новые пациенты с кишечными отравлениями.
Кишечные инфекции
Кишечные инфекции кошек и собак подразделяют на заразные и незаразные заболевания.
К заразным относятся заболевания, вызванные инфекционными агентами (вирусы, бактерии, грибки). Наиболее распространенные вирусные заболевания кошек и собак, такие как бешенство, болезнь Ауески, панлейкопения кошек, кошачий иммунодефицит, калицивирусная инфекция у кошек, вирусный перитонит кошек (FIP), коронавирусные и парвовирусные энтериты собак, лямблиоз собак и кошек, герпетическая и другие инфекции.
Наиболее распространенные вирусные заболевания кошек и собак, такие как бешенство, болезнь Ауески, панлейкопения кошек, кошачий иммунодефицит, калицивирусная инфекция у кошек, вирусный перитонит кошек (FIP), коронавирусные и парвовирусные энтериты собак, лямблиоз собак и кошек, герпетическая и другие инфекции.
Вирусы вызывают тяжелые изменения в организме, нередко приводящие к смертельному исходу. Источником вирусов являются не только больные животные, но и животные-вирусоносители, выделяющие инфект с калом, мочой, истечениями из глаз, носа, содержимым гнойничков и т.д.
Передача вирусов происходит как при непосредственном контакте с больным животным и/или вирусоносителем, так и через воздух при совместном содержании больных и здоровых животных, через подстилки, клетки, посуду и т.д. Распространению вируса способствуют такие факторы, как скученное содержание животных (особенно на выставках), несоблюдение элементарных гигиенических мероприятий, склонность кошек и собак к бродяжничеству, а также стрессовые факторы (длительная транспортировка, неправильное питание, переохлаждение).
При подозрении на вирусные инфекции кошек и собак выявляют следующие симптомы (симптомы могут быть в комплексе, но могут быть и по отдельности), первое – это повышение температуры, рвота, понос, отказ от еды, угнетенное состояние; необходимо незамедлительно обратиться в ветеринарную клинику к врачу, для обследования, постановки диагноза и назначения лечения.
Лечение вирусных заболеваний весьма трудоемко.
Терапия вирусных заболеваний должна быть направлена на восстановление защитных барьеров слизистых оболочек, борьбу с вирусами, коррекцию иммунитета (стимуляция естественной резистентности, защита от вторичных инфекций), ликвидацию или ослабление проявлений заболевания (симптоматическая терапия), а также на замещение нарушенных физиологических функций организма (заместительная терапия).
Кроме того, при вирусных заболеваниях важна правильная диета, сбалансированное содержание витаминов, макро- и микроэлементов. Это не только важный компонент терапии, но и способ освобождения организма от накопившихся во время болезни шлаков и токсинов, что особенно важно после периода анорексии или голодной диеты.
К незаразным заболеваниям кишечника относятся, те болезни, которые вызваны возрастными и/или функциональными нарушениями в системах различных органов, нарушении в питании, несбалансированные рационы или однотипное питание, отравление лекарственными средствами, бытовыми химикатами, комнатными растениями.
Первые симптомы заболевания могут быть схожи с симптомами вирусных инфекций, поэтому для дифференциации и постановки диагноза большинство врачей применяют экспресс-тесты на наличие вирусных инфекций. Они основаны на принципе иммунохромотографии.
Принцип действия теста состоит в том, что при погружении тест полоски в биологическую жидкость (или другой жидкий образец), она начинает мигрировать вдоль полоски по принципу тонкослойной хроматографии.
Вместе с ней движутся нанесенные на нижнюю часть тест-полоски меченые специфические антитела, которые, связываются с анализируемым веществом. Такие тесты дают 98% точности.
При первых проявлениях заболевании рекомендуется незамедлительно обратиться на прием, ведь при длительном течении болезни (2-4дня) для многих животных наступают необратимые процессы в организме, которые могут привести к летальному исходу.
Дорогие владельцы будьте бдительны и внимательны к своим питомцам.
Профилактика острых кишечных инфекций. — Няганская окружная больница
Острые кишечные инфекции — широко распространенные заболевания человека. Характеризуются высокой заболеваемостью во всех возрастных категориях и летальностью у детей раннего возраста в развивающихся странах. На каждого ребенка приходиться примерно 3 эпизода диареи в год.
Экономический ущерб в совокупности 10 миллиардов долларов в год.
В течении 3 последних десятилетий были открыты более 20 различных микроорганизмов: бактерий, паразитов, вирусов, которые являются причиной диарейных заболеваний.
Что же относиться к данной группе заболеваний? В первую очередь к ОКИ относятся дизентерия, сальмонеллез, кишечные инфекции, вызванные разнообразной условно-патогенной флорой, вирусы. Для этой группы болезней характерно проникновение, возбудителей инфекции через рот и активное размножение в ЖКТ.
Главными симптомами этой группы заболеваний являются расстройства функции кишечника, в виде жидкого стула и симптомы интоксикации (высокая температура, слабость, потеря аппетита), тошнота, рвота.
Как же попадают в организм человека возбудители острых кишечных заболеваний? Прежде всего при помощи грязных рук, с загрязненной водой и пищевыми продуктами, немытыми овощами, фруктами, с предметов, которыми пользовался больной (посуда, белье, предметы ухода). При употреблении загрязненных пищевых продуктов, не подвергшихся тепловой обработке (молока и молочных продуктов, салатов, паштетов, холодцов, овощей, фруктов, ягод и т.д.), могут возникать групповые заболевания дизентерией. На руки возбудитель может попасть при уходе за больным острым кишечным заболеванием, при мытье рук загрязненной воде, при несоблюдении правил личной гигиены. В воду возбудители попадают с хозяйственными стоками, из прибрежных неблагополучных уборных, поэтому питье сырой речной и озерной воды может привести к заболеванию.
В настоящее время большинство кишечных заболеваний связано с пищей, и их число увеличивается в летнее — осенний период в связи с повышенным употреблением овощей и фруктов, хотя заболевания дизентерией регистрируются в течении всего года. Нужно учесть, что способствует распространению этих инфекций мухи, которые могут переносить на значительное расстояние возбудителей дизентерии, брюшного тифа, паратифа. Рост числа кишечных заболеваний летом и осенью связан с увеличением водопотребления, с усилением передвижения населения.
Какие же меры необходимы для предупреждения острых кишечных заболеваний? Одной из наиболее важных мер является своевременное выявление и госпитализация больных и подозрительных на эти заболевания. Вопрос о госпитализации или лечении на дому решает врач. При лечении на дому необходимо строго соблюдать меры, позволяющие предупредить заражение окружающих, строго выполнять правила ухода за больным. Больной должен придерживаться постельного режима, ему выделяют отдельную посуду и полотенце, которые в дальнейшем подвергают дезинфекции. Необходимо помнить насколько важно избегать самолечения! Только врач может правильно поставить диагноз и не допустить неблагоприятные последствия, только врач может правильно подобрать лечебный препарат и составить схему лечения. Дело в том, что большинство видов микробов кишечной группы, в т.ч. возбудители дизентерии, брюшного тифа приобрели устойчивость ко многим медикаментам. В больничных условиях есть возможность выделить микроб, вызывающий заболевание и подобрать наиболее действенное средство и схему лечения. Кроме того, госпитализация больного способствует прекращению рассеивания возбудителей заболевания во внешней среде и предотвращает заражение других людей.
Большую роль в профилактике острых кишечных заболеваний играют меры, направленные на улучшение санитарного состояния населенных пунктов в отношении водоснабжения и очистки. На первый взгляд может показаться, что решение этой задачи зависит только от органов коммунального хозяйства и здравоохранения, но в действительности это не так. От самого населения зависит насколько возможно ликвидировать все факторы загрязнения водоснабжения. А главные факторы загрязнения – это человеческие испражнения и другие бытовые отбросы. Нужно постоянно благоустраивать источники водоснабжения, водопроводы, а также колодцы, родники, скважины. И главное из правил, о котором нельзя забывать — пить только кипяченую воду!
Большую роль в профилактике острых кишечных заболеваний играет своевременная и плановая очистка населенных мест и домовладений. Несвоевременная очистка мест сбора бытовых отходов способствует выплоду мух, которые, в свою очередь, способствуют распространению возбудителя инфекции во внешней среде.
И, наконец, о правилах личной гигиены. В распространении острых кишечных инфекций большое значение имеют недостатки гигиенического поведения населения, низкий уровень санитарной культуры. К сожалению, пропаганда санитарно-гигиенических знаний встречает трудности, связанные с тем, что поднимаемые вопросы многим кажутся слишком элементарными, известными, знакомыми. Между тем, даже такие простые гигиенические правила, как тщательное мытье рук перед приготовлением пищи, перед едой, после посещения туалета выполняются далеко не всеми. Казалось бы об этом и упоминать не следует, но практика показывает, что именно об этом нередко забывают.
Экспертами Всемирной Организации Здравоохранения для эффективного санитарного просвещения населения всей планеты по профилактике ОКИ (острые кишечные инфекции) были разработаны десять «золотых» правил для предотвращения пищевых отравлений (инфекций).
1. Выбор безопасных пищевых продуктов. Многие продукты, такие как фрукты и овощи, потребляют в сыром виде, в то время как другие — рискованно кушать без предварительной обработки. Например, всегда покупайте пастеризованное, а не сырое молоко. Во время покупки продуктов имейте в виду, что цель их последующей обработки — сделать пищу безопасной и удлинить срок ее хранения. Определенные продукты, которые потребляются сырыми, требуют тщательной мойки, например, салат.
2. Тщательно приготавливайте пищу. Многие сырые продукты, главным образом, птица, мясо и сырое молоко, часто обсеменены патогенными микроорганизмами. В процессе варки (жарки) бактерии уничтожаются, но помните, что температура во всех частях пищевого продукта должна достигнуть 70° С. Если мясо цыпленка все еще сырое у кости, то поместите его снова в духовку до достижения полной готовности. Замороженное мясо, рыба и птица должны тщательно оттаиваться перед кулинарной обработкой.
3. Ешьте приготовленную пищу без промедления. Когда приготовленная пища охлаждается до комнатной температуры, микробы в ней начинают размножаться. Чем дольше она остается в таком состоянии, тем больше риск получить пищевое отравление. Чтобы себя обезопасить, ешьте пищу сразу после приготовления.
4. Тщательно храните пищевые продукты. Если Вы приготовили пищу впрок или хотите после употребления сохранить оставшуюся ее часть, имейте в виду, что она должна храниться либо горячей (около или выше 60° С) либо холодной (около или ниже 10° С). Это исключительно важное правило, особенно если Вы намерены хранить пищу более 4-5 часов.
Пищу для детей лучше вообще не подвергать хранению. Общая ошибка, приводящая к бесчисленным случаям пищевых отравлений — хранение в холодильнике большого количества теплой пищи. Эта пища в перегруженном холодильнике не может быстро полностью остыть. Когда в середине пищевого продукта слишком долго сохраняется тепло (температура свыше 10° С), микробы выживают и быстро размножаются до опасного для здоровья человека уровня.
5. Тщательно подогревайте приготовленную заранее пищу. Это наилучшая мера защиты от микроорганизмов, которые могли размножиться в пище в процессе хранения (правильное хранение угнетает рост микробов, но не уничтожает их). Еще раз, перед едой, тщательно прогрейте пищу, (температура в ее толще должна быть не менее 70° С).
6. Избегайте контакта между сырыми и готовыми пищевыми продуктами.
Правильно приготовленная пища может быть загрязнена путем соприкосновения с сырыми продуктами. Это перекрестное загрязнение может быть явным, когда например, сырая птица соприкасается с готовой пищей, или может быть скрытым. Например, нельзя использовать одну и ту же разделочную доску и нож для приготовления сырой и вареной (жареной) птицы. Подобная практика может привести к потенциальному риску перезаражения продуктов и росту в них микроорганизмов с последующим отравлением человека.
7. Часто мойте руки. Тщательно мойте руки перед приготовлением еды и после каждого перерыва в процессе готовки — особенно, если Вы перепеленали ребенка или были в туалете. После разделки сырых продуктов, таких как рыба, мясо или птица, опять вымойте руки, прежде чем приступить к обработке других продуктов. А если у Вас имеется инфицированная царапина (ранка) на руке, то обязательно перевяжите ее или наложите пластырь прежде, чем приступить к приготовлению пищи. Также помните, что домашние животные — собаки, птицы и особенно, черепахи — часто носители опасных микроорганизмов, которые могут попасть в пищу через Ваши руки.
8. Содержите кухню в идеальной чистоте. Так как пища легко загрязняется, любая поверхность, используемая дляее приготовления, должна быть абсолютно чистой. Рассматривайте каждый пищевой обрезок, крошки или грязные пятна как потенциальный резервуар микробов. Полотенца для протирания посуды должны меняться каждый день. Тряпки для мытья полов также требуют частой стирки.
9. Храните пищу защищенной от насекомых, грызунов и других животных. Животные часто являются переносчиками патогенных микроорганизмов, которые вызывают пищевые отравления. Для надежной защиты продуктов храните их в плотно закрывающихся банках (контейнерах).
10. Используйте кипяченую воду, прокипятите ее перед добавлением к пищевым продуктам или перед использованием.
Таким образом, своевременное полное выявление и госпитализация больных острыми кишечными заболеваниями, комплекс мероприятий, проводимых по месту жительства, соблюдение всех правил личной гигиены, предохранение продуктов от загрязнения, тщательное мытье овощей, фруктов перед употреблением и ополаскивание кипяченой водой, кипячение молока и воды (особенно при использовании воды из открытых источников, а также молока, приобретенного в разлив на рынке или в магазине), уничтожение мух, меры по улучшению санитарного состояния населенных мест в отношении из очистки и водоснабжения – вот основные условия, предупреждающие распространение острых кишечных заболеваний.
Соблюдение этих нехитрых правил поможет сохранить здоровье и радость жизни.
Врач инфекционист Мухаметьянова Р.Э
Грудное вскармливание – здоровье Вашего малыша.
Сынок уснул, доверчиво и нежно
Прижавшись щечкой к маминой груди,
И мы летим, как в космосе безбрежном,
Как две звезды по млечному пути
В начале жизни, что для крохи надо
С любимой мамой быть, и это так легко
Всегда готово, вкусно, близко, рядом,
Бесценный дар – грудное молоко.
Спи, ангел мой, и пусть тебе приснятся
Моря и горы, звезды, облака
Нельзя навечно маленьким остаться,
Ты станешь сильным, смелым, а пока
Нам Млечный путь подарит безмятежность
Пусть каждый кроха будет с ним знаком
И будет вскормлен он с улыбкой нежной
Чудесным материнским молоком!
На протяжении всего существования человечества кормление грудью новорожденных обеспечивало ребенку выживание и здоровье. Бурное развитие науки, вовлечение женщины в общественную жизнь, ранний выход кормящей мамы на работу привели к созданию целой новой отрасли, «технологии» искусственного вскармливания. В основу был положен количественный подход, основным показателем адекватности питания служили прибавка в массе тела и количество потребляемой пищи. Если ребенок недостаточно прибавлял в массе тела и не высасывал положенное количество молока в строго регламентируемое по часам кормление, ставился диагноз гипогалактии и назначался докорм из бутылочки. Заменили грудное молоко на коровье (все молочные смеси на коровьем или на козьем молоке), заменили грудь матери на соски и пустышки. Такой подход был повсеместным. Количество женщин, кормящих грудью, стало неуклонно снижаться. Исследования последних лет убедительно показали, что нарушение здоровья детского населения – увеличение аллергических, гастроэнтерологических и нефрологических проблем, снижение уровня физического и психического развития, напрямую связано с увеличением числа детей, находящихся на искусственном вскармливании. К счастью для младенцев, мамы возвращаются к данному природой и проверенному эволюцией способу организации кормления – кормление, ориентированное на ПОТРЕБНОСТИ ребенка. Для полноценного развития и формирования здоровья у детей необходимо грудное вскармливание. Право ребенка на грудное вскармливание было декларировано и закреплено во Всемирной декларации прав ребенка.
Вскармливание грудным молоком – лучший путь к здоровью малыша на долгие годы.
Сегодня физиология младенцев и их загадочная детская душа все больше привлекают внимание психологов, врачей и других специалистов. Удалось выявить и описать потребности маленького человечка. Условно их разделяют на физиологические и психические: потребность в физическом контакте с матерью, потребность в тепле, сытости, комфорте, безопасности, в непрестанной заботе и любви, глубоком эмоциональном контакте с мамой, необходимость в разнообразии ощущений и впечатлений. Причем, чем младше ребенок, тем большее количество потребностей удовлетворяется за счет сосания маминого молока. В идеале грудничок вообще не должен плакать — ведь у мамы есть грудь для сосания и руки, чтобы утешить и устранить причину дискомфорта. В состав молока входят более 400 компонентов, гарантирующих нормальное развитие детского организма, и возможность получить его дает своевременный ответ на ЛЮБУЮ нужду малыша: попить, поесть, заснуть, успокоиться и утешиться, переварить много молочка, выпустить газики, нормализовать микрофлору кишечника, выздороветь, обеспечить активную работу растущему мозгу, отрегулировать деятельность нервной системы и многое другое! Вот как безгранична зависимость здоровья и развития малыша от получения в срок необходимой порции молока для удовлетворения его насущных потребностей.
Как именно детки просят грудь? Не ждите требовательного плача в попытках оправдать название «по требованию». Нужно предложить грудь при ПЕРВЫХ признаках беспокойства. Как правило, этого достаточно, чтобы предотвратить расстройство крохи. Новорожденный проявляет желание получить мамино молочко, широко открывая ротик, крутя головой в поисках соска, покряхтывая, похныкивая, пытаясь сосать кулачок или краешек одежды. Младенец постарше уже может выразиться более конкретно: жестами, движениями, междометиями, словами.
Общее правило для налаживания кормления по требованию — приложить малыша к груди в ответ на любой его дискомфорт. А дальше станет ясно, чего именно он хотел — утолить жажду или голод, заснуть, пописать, поменять положение, согреться. Или он просто заскучал в одиночестве. Малыш успокоился, мама устранила причину дискомфорта — и можно спокойно и весело жить дальше!
Внимание!
Само понятие «кормление по требованию» исключает возможность замены груди на пустышку или бутылочку. Если мама использует эти предметы, то верно говорить, что мама кормит по режиму, внося ограничения в доступ малыша к груди.
Одной из причин, нарушающих физиологию грудного вскармливания, является позднее начало кормления новорожденного грудью. Многим мамам кажется, что в первые сутки у нее нет молока и малыш плачет от голода. Между тем, объем желудка у новорожденного всего 2.0 мл. И тех капелек молозива хватает, чтобы ребенок не испытывал голод. Если бы ребенку сразу после рождения необходимы были бы большие объемы жидкости, то природа бы устроила женщину так, что она бы заливалась молозивом сразу после родов. А в первые часы жизни ребенок может беспокоиться и просто оттого, что он родился, а роды для малыша это самый сильный стресс в жизни. Поэтому он ищет маму, сосание груди и близость мамы успокаивают ребенка и он чувствует что он любим и не одинок в этом большом мире.
Очень важно, чтобы ребенок получил молозиво. В молозиве содержится больше белка, чем в зрелом молоке. Все факторы иммунитета, а также лейкоциты молозива, обеспечивают первую защиту ребенка и предотвращают инфекционно-воспалительные заболевания. Молозиво оказывает мягкое послабляющее действие, в результате чего кишечник ребенка очищается от мекония (первородного кала), что уменьшает длительность физиологической желтушки. В молозиве очень много витамина А. Оно содержит бифидобактерии, иммуноглобулин А (обволакивает слизистую кишечника) необходимые для формирования в кишечнике нормального биоценоза. Учитывая уникальный состав молозива, очень важно, чтобы ребенок получал его с первых часов жизни. Вот почему в отделении неонатологии мы прикладываем малыша к груди мамы еще в родильном зале.
В первые сутки ребенок нуждается в достаточно частом прикладывании к груди. Именно по этому мама и ребенок не разлучаются до самого момента выписки домой.
Единственным стимулятором лактации служит сосание ребенком груди. Прикладывать малыша к груди необходимо так часто, как он просит, особенно в 1-й месяц жизни в периоде взаимной адаптации матери и ребенка. Малыш первых месяцев жизни не отделяет свою личность от личности мамы и от ее груди. Мама и ее грудь, и все что с ними связано, являются вселенной малыша и им самим.
Сколько времени ребенок может проводить у груди?
В решении этого вопроса также ориентируйтесь на потребности малыша. При естественном грудном кормлении длительность прикладывания может варьироваться от секунды до часа в зависимости от задачи, которая стоит перед крохой.
• Коротенькие прикладывания связаны с чувством жажды (ведь грудное молоко примерно на 90% состоит из воды), с необходимостью добыть энергию при усталости, с потребностью обеспечить нормальную работу нервной системе при перегрузках (на прогулке, при стрессовой ситуации, боли и испуге) и поддержать уровень глюкозы в крови, необходимый для полноценной деятельности головного мозга. Они помогают малышу получить вещества из переднего молока, которое при более длительном сосании меняет состав, становясь жирным и калорийным.
• долгие кормления (начиная с 10 минут и больше) помогают малышу решить задачи роста и прибавки в весе, роста головного мозга и развития желудочно-кишечного тракта, нормализуют процессы пищеварения и обеспечивают формирование иммунитета. Детки могут долго сосать первые недели, при засыпании, при заболевании, прорезывании зубов, при наличии психологического дискомфорта, при сложностях в налаживании эмоционального контакта с матерью. Особенно долго малыши сосут под утро — в это время мамин организм активно вырабатывает гормон пролактин, отвечающий за достаточное количество молока.
Не забирайте грудь раньше, чем младенец САМ ее выпустит. Иначе он рискует недополучить что-нибудь важное из вашего молока, а грудь недополучит «запрос» на выработку новой порции драгоценного питания.
Наберетесь терпения, выберите удобное положение для кормления, позаботьтесь о том, чтобы не скучать в эти минуты (вяжите, слушайте музыку, читайте, дремлите), и кормите! Так долго, как этого требует кроха. Безусловно, бывают исключения: нужно открыть дверь, куда-то отойти, что-то сделать… Но это должны быть именно исключения, а не регулярная практика.
Длительность кормления должна определяться самим ребенком, а не минутами. Предлагаю всем мамам, читающим этот текст, — не считайте прикладывания, не замечайте их длительности. Прикладывайте ребенка, так часто, как он просит. Насытившись, ребенок сам «оторвется» от груди или перестанет сосать. Форма и размер молочных желез и соска, а также особенности его строения не определяют количество молока и возможность грудного вскармливания.
Когда ребенок сосет грудь, сенсорные импульсы поступают из сосков в молочные железы. В ответ на это передняя доля гипофиза вырабатывает гормон — пролактин. Пролактин поступает в кровь молочных желез и стимулирует молочные секреторные железы, вырабатывающие молоко. Таким образом, чем больше ребенок сосет грудь, тем больше молока вырабатывается в молочных железах. Ночью вырабатывается больше пролактина, следовательно, кормление грудью ночью особенно полезно для поддержания выработки молока.
Как часто нужно грудное молоко? Чем младше ребенок, тем большее количество его потребностей удовлетворяется за счет состава молока. Например, месячному крохе новая порция питания помогает комфортно опорожнить кишечник или избавиться от скопления газов, а 5-6-месячный ребенок справится с этим и без сосания. Подросший карапуз, если хочет приласкаться к маме, заберется к ней на руки и обнимет ее, а младенец знает один способ обретения глубокого и нежного единства — пососать мамину грудь. Чем меньше ребенок, тем чаще он просит грудь, даже через 10—15 минут после предыдущего кормления! Желудочно-кишечный тракт малыша рассчитан на круглосуточное поступление грудного молока. Сам желудок практически все время отдыхает” и не участвует в переваривании молока — этим занимается кишечник. Потому кормите малыша часто днем и — что особенно важно для выработки достаточного количества молока — никак не менее 3-х раз за ночь.
Обычно ребенку первого года жизни требуется до 15—20 прикладываний за сутки. После года их количество может сократиться до 8—12. Малыш, готовый к отлучению от груди, сосет всего 1—2 раза в сутки.
Не вредны ли долгие сосания для груди?
Одно из важнейших понятий в организации успешного грудного кормления — ПРАВИЛЬНОЕ ПРИКЛАДЫВАНИЕ. Младенец должен максимально глубоко захватить весь коричневый околососковый кружок — ареолу. Радиус захвата ареолы — 2—З см от основания соска. Сам сосок находится глубоко во рту у крохи, не подвергаясь риску травмы.
Основные критерии правильности прикладывания:
— отсутствие болезненности груди у мамы;
— определенные внешние признаки: в момент сосания ареола практически не видна, губы крохи вывернуты наружу, обеспечивая герметичность прикладывания (и непопадание воздуха в желудок малышу), подбородок прижат к груди, а щечки и носик касаются ее.
Правильное прикладывание защищает соски от травм, а благодаря эффекту качественного опорожнения молочной железы оно является профилактикой застоев молока и маститов. Постарайтесь, как можно раньше обучить кроху сосать грудь правильно! Если не получается, воспользуйтесь помощью консультантов.
Только состав грудного молока и особенности пищеварительной системы младенца являются гармоничным механизмом для формирования качественного биоценоза – а здоровый кишечник — здоровый человек!
Как много нужно крохе энергии для роста и физической активности. Источником пищевой энергии являются жиры, углеводы и белки. По критерию ценности наивысший бал имеют белки женского молока. В грудном молоке содержатся преимущественно сывороточные белки, в большом количестве присутствует l-лактоальбумин и лактоферрин, которые являются источниками всех незаменимых аминокислот (в коровьем молоке содержится b-лактоглобулин который вызывает отрицательную антигенную реакцию и обладает аллергизирующим свойством). У детей первых месяцев жизни желудочный сок имеет низкую кислотность и активность ферментов – но их достаточно для переваривания белков грудного молока.
Жиры должны обеспечить грудного ребенка не только энергией, но и незаменимыми жирными кислотами и жирорастворимыми витаминами А, Д, Е, К. Именно жиры формируют интеллект ребенка. Способность организма грудных детей синтезировать многие жирные кислоты ограничена. Но природа предусмотрела то, что эти кислоты присутствуют в достаточном количестве в грудном молоке. Большинство искусственных смесей не содержат докозагексаеновой кислоты и, таким образом, при построении фосфолипидов нервных клеток головного мозга организм использует другие жирные кислоты, что может отражаться на уровне психического и интеллектуального развития ребенка.
Все углеводы всасываются в желудочно-кишечном тракте в виде моносахаров (прежде всего, глюкозы). Глюкоза является незаменимым источником энергии для нервной ткани, клетки которой не способны использовать жиры как источник энергии. Олигосахариды определяют бифидогенные свойства грудного молока.
Издавна известно, что женское молоко может обеспечить максимальную и всестороннюю защиту младенца от возможных инфекций. Грудное молоко содержит все классы иммуноглобулинов — А, М, О, Е. Секреторный Ig А (высокое содержание в молозиве) защищает эпителий кишечника от антигенов в полости кишечника и активно стимулирует иммунную систему ребенка. Лимфоциты и макрофаги — играют важную роль в становлении антибактериального иммунитета у новорожденных. Лизоцим обладает бактериостатическими свойствами за счет ферментативного разрушения клеточных мембран микробных клеток. Таким образом, секреторный Ig А, лактоферрин, лизоцим образуют мощную бактериолитическую систему женского молока. С молоком матери ребенку передаются все защитные антитела, предохраняя от реализации специфических инфекций. Эти вещества отсутствуют в смесях и молоке животных.
Грудное молоко содерж ит специфические гормоны, которые способствуют более интенсивному психомоторному и эмоциональному развитию. Грудное вскармливание способствует большей неврологической устойчивости, коммуникабельности, развитию памяти детей.
Правильный прикус, формирующийся при охвате соска, снижает частоту стоматологических проблем в раннем детском возрасте, уменьшает частоту кариеса.
Психологические преимущества грудного вскармливания:
Грудное вскармливание определяет тесную эмоциональную связь с матерью, которая сохраняется на долгие годы, создает у ребенка чувство близости и защищенности. Кормящая женщина вызывает особую нежность любящего мужчины, окрашивает в новые яркие тона чувство любви, создает тот специфический климат в семье, когда мужчина в полной мере начинает чувствовать свою роль защитника двух неразрывно связанных и важных для него людей – матери и ребенка!
У малыша, ощущающего родной запах материнской груди, формируется более глубокий и спокойный сон. Уменьшение частоты и тяжести «кишечных колик» у детей находящихся на грудном вскармливании, связано с более быстрым становлением микробиоценоза, созреванием ферментов желудочно-кишечного тракта, формированием правильной перистальтики на фоне спокойного и длительного сосания.
Понятие «кишечные колики» — состояние ребенка первых 3-х месяцев жизни. У новорожденных детей явление физиологическое и связано с незрелостью регуляции моторики и незрелостью ферментной системы, что приводит к повышению газообразования и «распиранию» кишечника. В связи с этим они могут возникать как при грудном вскармливании, так и при использовании смесей. Однако, лишь грудное вскармливание, способно значительно уменьшить и облегчить тяжесть проявлений болевого синдрома при коликах, в связи с большей легкостью переваривания и меньшим газообразованием. Многие считают, что «кишечные колики» связаны с дисбактериозом кишечника или транзиторной лактазной недостаточностью. У ребенка первых месяцев жизни вряд ли вообще можно говорить о дисбактериозе, так как в этот период еще только формируется микробиоценоз. Грудное молоко имеет высокое содержание олигосахаров, которые являются ценнейшим пробиотическим фактором способствующему формированию бифидофлоры. Ее подавление (использование фагов, обилие биопрепаратов, содержащих бифидобактерии) может способствовать приобретению дисбактериоза. Таким образом, исследование кала на дисбактериоз у детей первых месяцев жизни не является информативным методом, так как, с одной стороны, заведомо в анализе обнаружатся изменения, с другой стороны, лечение этих изменений может привести только к ухудшению становления микробиоценоза.
А как же быть со сцеживаниями?
Если вы организовали кормление малыша естественным способом, необходимости в сцеживаниях нет. Молочная железа, реагируя на «запросы» и «требования» со стороны ребенка, производят столько молока, сколько ему нужно. Частые сосания при правильном захвате груди застрахуют от застоев, возникающих при кормлениях по режимной схеме — когда каждая грудь «простаивает» по 6—8 часов, ожидая своей очереди.
Сцеживаться нужно, только если мама разлучается с крохой, или работает вне дома. В таких случаях, возможно, создать «банк собственного молока». (Замороженное молоко в пакетиках может храниться до 6 месяцев. В холодильнике сцеженное молоко храним до 2-х суток. При комнатнойтемпературе до 12 часов )
Как успеть все, если часто давать малышу грудь?
Для налаживания быта с новорожденным молодой маме нужна помощь по хозяйству. Основной принцип после родов: мама занимается ребенком, а окружающие заботятся о маме. Большинство хозяйственных вопросов вполне можно решить без участия кормящей матери. Не так уж это сложно — переложить на домочадцев стирку в машине, приготовление быстро — замороженных продуктов, поход по магазинам и обеспечение чистоты в доме. Тем более что все заинтересованы в том, чтобы малыш рос здоровым, спокойным, не плакал и не капризничал. Ради этого стоит, пока кроха маленький, потратить основное время на кормление — зная, что в дальнейшем ситуация изменится, потребность в молоке будет меньше и у мамы появится больше времени. Многим помогает использование слинга-перевязи для ношения детей, который позволяет, не отрывая младенца от груди, заниматься несложными домашними делами, свободно перемещаясь по квартире и за ее пределами.
Грудной возраст малышей до 2,5 лет и более (а не до 1 года как считали раньше).
На втором году жизни ребенок получает из молока матери жиры, которые являются основным источником энергии у малыша, все иммунные клеточки, которые защищают от сезонных инфекций и формируют здоровый иммунитет у вашего крохи. Современная кормящая женщина сталкивается с большим количеством дезинформации в вопросах грудного вскармливания, с негативным социальным давлением и с множеством других факторов, подрывающих ее решение и желание кормить грудью. А уж если мама все-таки, несмотря ни на что, продолжает кормить ребенка своим молоком и после года, ей приходится выслушивать всевозможные «страшилки» о вреде кормления грудью «больших» детей.
Подобное негативное отношение — прямое наследие ХХ века. Сто лет назад никого не удивляло, что дети получают мамино молоко до 2—3 лет. Наши прабабушки помнят, что процесс лактации — лучшее противозачаточное средство (гормон пролактин, отвечающий за выработку молока, подавляет овуляцию). Но с 3О—40-х годов ХХ века, когда идеалом женщины стала не преданная жена и мать, а ударница трудового фронта, возможностей кормить малыша долго становилось все меньше. В середине прошлого столетия отпуск по уходу за младенцем составлял 1 месяц. Последствием отсутствия грудного кормления стало ухудшение здоровья подрастающего поколения. Здоровья не только физического, но и психического; дети, не знавшие маминой груди, в большей степени подвержены депрессиям, проблемам с поведением в переходном возрасте и сложностям в налаживании семейной жизни. Именно поэтому Всемирная организация здравоохранения стала уделять пристальное внимание вопросам грудного кормления. Проведены многочисленные исследования по составу женского молока, собраны материалы о влиянии кормления грудью на развитие ребенка, написаны пособия для медработников, брошюры для мам. Совместно с ЮНИСЕФ (Детский фонд ООН) были разработаны и запущены в действие «10 шагов для успА что же на самом деле?
Слова о том, что после года в женском молоке нет ничего полезного — миф.
Жирность грудного молока после года кормления возрастает в 2—3 раза.
Количество антител с ростом ребенка постоянно увеличивается, как и содержание иммуноглобулина А.
Повышается уровень веществ, отвечающих за дозревание желудочно-кишечного тракта крохи. На втором году жизни 448 мл грудного молока обеспечивают потребности в энергии — на 29%, в белке — на 43%. в кальции — на 36%, а потребности в витамине А — на 75%. Потребности в фолатах (производных фолиевой кислоты) удовлетворяются на 76%, в витамине В12 — на 94%, а в витамине С — на 60%. Другие данные говорят о влиянии долгокормления на уровень интеллекта: самые большие достижения были у детей, которых кормили дольше всего. Была выявлена связь между длительностью кормления и успешной социальной адаптацией в 6—8-летнем возрасте, когда малыш идет в школу. Груднички старше года реже страдают от аллергических заболеваний. Их иммунитет более устойчив, а в случае заболевания период выздоровления короче, чем у сверстников, не получающих мамочкиного молока.
Причины снижения лактации:
- ребенок поздно приложен к груди (вот почему важно первое прикладывание в первый час после рождения).
- нарушение техники прикладывания к груди. Механизм сосания меняется, если ребенка научили сосать из соски. И дело не в более «легком» сосании, а в технике взаимного расположения языка, охвата губами и включения групп мышц дна полости рта, щек и околоротовой области, а также сочетанности рефлексов сосания и глотания. Если ребенок технически начинает сосать грудь как соску, то это приводит к выделению небольших порций «переднего» молока, застою молока в протоках, что может вести к лактостазу, а также формированию трещин сосков. В последнем случае болевой синдром замедляет и синтез молока, и его отток из протоков молочных желез.
- редкие и непродолжительные кормления. При эффективном сосании груди ребенок получает все молоко, которое ему необходимо, и не требует частого (беспорядочного) кормления, даже при неравномерных интервалах между кормлениями. Если он требует кормлений чаще, чем через 1час, вероятней всего его неправильно прикладывают к груди или продолжительность кормлений настолько коротка, что он не успевает отсосать достаточного количества молока.
- отсутствие ночных кормлений. Наибольшая секреция пролактина происходит ночью (пролактин — гормон, стимулирующий продукцию молока в альвеолах)
- использование предметов имитирующих грудь (соски и пустышки). Сосание груди матери – врожденный рефлекс. Ребенок не рассчитан природой на сосание чего-либо кроме груди. А к пустышке всегда приучают. При этом искажаются естественные механизмы сосания груди. Формируется опыт «соскового» сосания. И всегда пустышка дается взамен общения с ребенком. Сосание соски может изменить прикус и повлиять на речевое развитие. Увеличивается вероятность отказа от груди. При сосании груди ребенок пользуется языком,что имеет значение для развития речи, получает больше внимания со стороны матери, что влияет на психоэмоциональное развитие ребенка.
- допаивание и докармливание. Ребенку до 6 мес. не нужно ни какой другой пищи или питья кроме грудного молока. При потребности малыша предлагайте ему грудь, на любое сосание ребенка груди будет вырабатываться молоко.
«Все лучшее в человеке от лучей солнца и молока матери»
(М. Горький)
Милые мамы, кормите своего малыша грудным молоком, и вы дадите ребенку все самое лучшее, что только можете дать своему крохотному человечку.
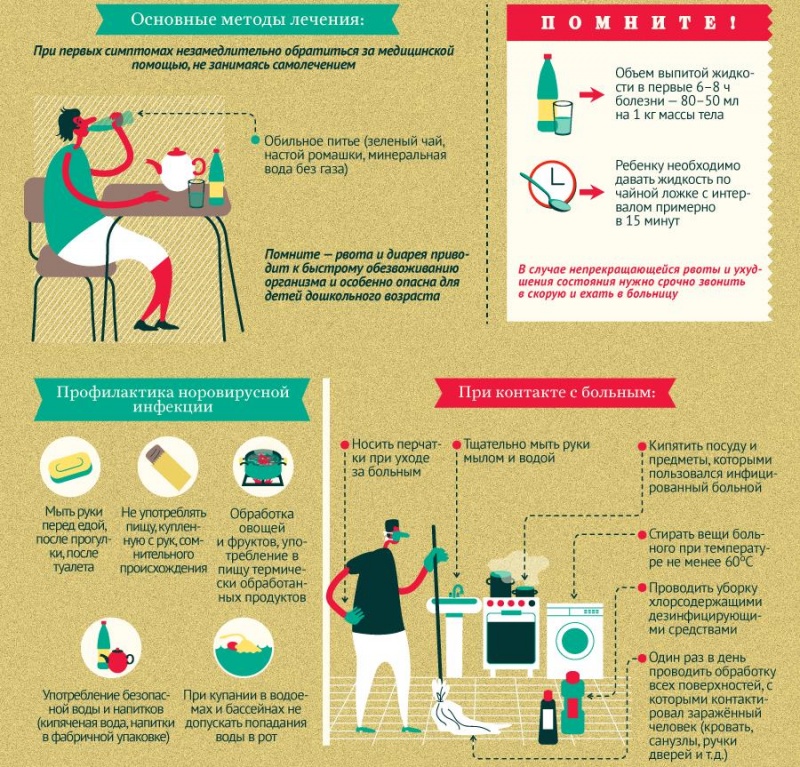
Лето и кишечные инфекции
Острые кишечные инфекции– это группа заболеваний, причиной которых является огромное количество возбудителей: бактерии, вирусы, простейшие микроорганизмы.
Источником инфекции является человек и/или животные.
В летний период количество кишечных инфекций увеличивается.
Основными причинами являются:
- Летом в пищу употребляется большое количество овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов.
- Летом дети много времени проводят на улице, и не всегда помнят, что необходимо мыть руки.
- Летом, попадая в продукты питания (молочные продукты, мясо, рыбу и т.д.), большинство болезнетворных микробов размножаются с огромной скоростью, что приводит к болезни. В некоторых случаях опасность представляют не столько сами микробы, сколько продукты их жизнедеятельности – токсины. При попадании в желудок, а затем в кишечник токсины также способны вызывать симптомы тяжелой болезни.
- Зараженные микроорганизмами продукты на цвет и вкус могут выглядеть как доброкачественные
- Летом дети и взрослые любят поплавать в открытых водоемах. Заглатывание воды из мест купания может стать причиной заболевания.
Что может быть при острых кишечных заболеваниях?
Беспокойство, вялость, отказ от еды, бледность и сухость кожи, рвота, частый, жидкий, измененный стул, избыточное газообразование, повышение температуры, головная боль, схваткообразные боли в животе. Понос – самый частый симптом кишечной инфекции и редко возникает в самом начале болезни, поэтому, в сомнительных случаях при недомогании грудного ребенка, необходимо без промедления вызвать врача.
Что делать, чтобы не заболеть?
- Мыть руки перед едой, после прихода с улицы, после посещения туалета
- Постараться сохранить грудное вскармливание малышам первого года жизни. «Искусственникам» молочные смеси готовить только на 1-2 кормления (вторая приготовленная порция должна храниться в холодильнике)
- При использовании продуктов необходимо осматривать упаковку на предмет годности, целостности и вздутости
- Пить бутилированную или кипяченую воду
- Тщательно мыть овощи, фрукты, ягоды и зелень, ошпаривать кипятком!
- Мясные, рыбные, молочные блюда, бульоны – идеальная среда для размножения микробов. Поэтому для ребенка готовить блюда не больше, чем на 1 день
- Не покупать продукты в местах несанкционированной торговли;
- Необходимо иметь разделочный инвентарь (ножи, разделочные доски) отдельно для сырых и готовых продуктов, для салата, хлеба
- Не допускать соприкосновения между продуктами, не прошедшими и прошедшими кулинарную обработку
- Защищать пищу от насекомых, грызунов и домашних животных, возможных переносчиков инфекции, вести борьбу с мухами и тараканами
- Не заглатывать воду при купании в открытых водоемах
- При возникновении случая заболевания в семье необходимо выделить больному отдельную посуду, средства гигиены, белье, руки мыть всем членам семьи еще более тщательно.
Здоровье – это чистые руки, свежая еда, вкусная вода!
Врач-эпидемиолог С.А. Нестерук
ГУ «Центр гигиены и эпидемиологии
Центрального района г.Минска»
Острые кишечные инфекции (ОКИ) / Новости / РЦИБ им. С.М. Магомедова
Забывая помыть перед едой руки и фрукты-овощи, мы рискуем подцепить кишечную инфекцию. В лучшем случае, это грозит многочасовым просиживанием в уборной. В худшем — инфекционной больницей и даже смертью. Заражение происходит при попадании возбудителя инфекции через рот, как правило, при употреблении зараженных пищевых продуктов и воды. Всего таких заболеваний более 30. Из них самое безобидное — так называемое пищевое отравление, а самые опасные — холера, брюшной тиф, ботулизм и т.д.
Причины Возбудителями кишечных инфекций могут быть: бактерии (сальмонеллез, брюшной тиф, холера), их токсины (ботулизм), а также вирусы (энтеровирус, ротавирус) и т.д. От больных и носителей инфекции микробы выделяются во внешнюю среду с испражнениями, рвотными массами, иногда с мочой. Практически все возбудители кишечных инфекций чрезвычайно живучи. Они способы подолгу существовать в почве, воде и даже на различных предметах. Например, на ложках, тарелках, дверных ручках и мебели. Кишечные микробы не боятся холода, однако все же предпочитают жить там, где тепло и влажно. Особенно быстро они размножаются в молочных продуктах, мясном фарше, студне, киселе, а также в воде (особенно в летнее время). В организм здорового человека возбудители кишечной инфекции попадают через рот: вместе с пищей, водой или через грязные руки. Например, дизентерия может начаться, если попить парное (некипяченое) молоко или поесть сделанную из него простоквашу, творог или сметану. Кишечную палочку можно съесть вместе с некачественным кефиром или йогуртом. Стафилококковая инфекция комфортно себя чувствует в испорченных тортах с кремом. Возбудители сальмонеллеза (а их известно около 400 видов) попадают к человеку через любые зараженные продукты: куриное мясо и яйца, вареную колбасу, сосиски, плохо промытые или вымытые грязной водой овощи и зелень. Что происходит? Изо рта микробы попадают в желудок, а затем в кишечник, где начинают усиленно размножаться. После попадания микробов в организм наступает бессимптомный инкубационный период, продолжающийся, в большинстве случаев, 6-48 часов.
Симптомы заболевания вызывают как сами микробы, так и выделяемые ими токсины. Кишечные инфекции могут протекать в виде острого гастрита (с рвотой и болями под ложечкой), энтерита (с поносом), гастроэнтерита (с рвотой и поносом), колита (с кровью в экскрементах и нарушением стула), энтероколита (с поражением всего кишечника). Одно из самых неприятных последствий, возникающих при кишечных инфекциях — обезвоживание организма вследствие рвоты и/или поноса. Особенно тяжело эти болезни протекают в раннем детском возрасте и у пожилых людей. Результатом резкого обезвоживания могут стать почечная недостаточность и другие тяжелые осложнения, в частности, дегидратационный (связанный с потерей жидкости) шок. Как проявляются? Кишечные инфекции, как и все остальные инфекционные заболевания, всегда случаются неожиданно. В самом начале заболевания человека беспокоит слабость, вялость, снижение аппетита, головная боль, повышение температуры — симптомы, напоминающие обычное ОРЗ. Однако через некоторое время возникает тошнота и рвота, появляются схваткообразные боли в животе, понос с примесью слизи, гноя или крови (например, при дизентерии). Может беспокоить жажда и озноб. Для инфекций этой группы характерны следующие симптомы (по отдельности или в сочетании друг с другом): повышенная температура; тошнота, рвота; боль в животе; понос; избыточное газообразование в кишечнике (метеоризм). Иногда кишечные инфекции не имеют видимых симптомов, но сопровождаются выделением возбудителей. В плане распространения инфекции такое носительство особенно опасно — ничего не подозревающий человек становится постоянным источником микробов, заражая окружающих.
Диагностика и лечение Очень важно отличить кишечную инфекцию от других заболеваний со сходными симптомами: небактериального пищевого отравления (например, лекарствами), острого аппендицита, инфаркта миокарда, пневмонии, внематочной беременности и т.д. При появлении симптомов, напоминающих острую кишечную инфекцию, необходимо обратиться к инфекционисту. Для того, чтобы правильно поставить диагноз, врач назначит бактериологическое исследование кала или рвотных масс. Дополнительно могут применяться серологические методы диагностики (для выявления антител к возбудителям инфекции). Если состояние пациента быстро ухудшается, срочно вызывайте «Скорую помощь», а до ее приезда оказывайте пострадавшему первую помощь.
Лечение кишечных инфекций является комплексным и включает в себя: борьбу с микробными ядами, самими микробами, а также с обезвоживанием организма. Кроме того, больные должны соблюдать правильную диету и с помощью специальных препаратов восстанавливать нормальную микрофлору кишечника. Профилактика Чтобы уберечься от острых кишечных инфекций, достаточно соблюдать следующие несложные правила: пить воду и молоко только в кипяченом виде, мыть овощи и фрукты горячей водой с мылом, соблюдать правила и сроки хранения пищевых продуктов, мыть руки перед едой и не грызть ногти.
Опасность острых кишечных инфекций в жаркий период
Вы знали, что острые кишечные инфекции наиболее опасны в жаркий период?
Елена Николаевна Абрамова, заведующая отделением кишечных инфекций ИКБ № 1, расскажет об особенностях течения этих заболеваний, и как можно избежать заражения данными инфекциями.
Острые кишечные инфекции (ОКИ) – это заболевания желудочно-кишечного тракта, вызываемые различными бактериями, вирусами или простейшими паразитами, и которые сопровождаются интоксикацией, болями в животе, жидким стулом и рвотой. К таким инфекциям относятся: дизентерия, сальмонеллезы, брюшной тиф, холера, иерсиниозы, пищевые токсикоинфекции и вирусные диареи (ротавирусная и норовирусная инфекции).
ОКИ имеют значительное распространение в летне-осенний период. Заболеваемость увеличивается в связи с повышенным употреблением овощей, фруктов и других продуктов, которые иногда забываем или недостаточно тщательно моем. Летом мы чаще пьем некипяченую воду, открывается купальный и пляжный сезон. Не стоит забывать, что инфекция может передаться через воду в водоемах.
Ввиду повышенной температуры воздуха летом, повышается риск порчи различных продуктов. Заражение людей ОКИ происходит при попадании возбудителя в организм человека через рот, а именно, при приеме в пищу продуктов питания, инфицированных возбудителями инфекции, употреблении воды из неизвестных источников и не подвергавшейся обеззараживанию.
Нельзя употреблять в пищу еду с истекшим сроком годности или скоропортящиеся продукты, которые длительное время хранились не в холодильнике.
Необходимо соблюдать правила личной гигиены. Достаточно помыть руки, чтобы избежать инфицирования через рукопожатия и различные предметы обихода, т.к. микроорганизмы весьма устойчивы к внешней среде. Перед приготовлением еды и приемом пищи руки тоже нужно помыть.
На кухне должна соблюдаться идеальная чистота. При разделке различных видов продуктов используйте отдельные ножи и доски. Тщательно мойте все поверхности и предохраняйте кухню и продукты от насекомых, грызунов и других животных. Своевременно удаляйте пищевые отходы.
Соблюдайте правила приготовления и хранения продуктов. После остывания приготовленной еды, храните ее в закрытой посуде с температурой не выше 5°С, но не долго. Пищу для детей лучше не подвергать хранению и употреблять сразу.
Клиническая картина кишечных инфекций зависит от возбудителя заболевания. Инкубационный период варьирует от нескольких часов при пищевой токсикоинфекции до нескольких дней при сальмонеллёзе и дизентерии. Основные симптомы, на которые необходимо обратить внимание: общая вялость, слабость, плохой аппетит. Чуть позже наступает рвота, диарея, боли в животе, возможна высокая температура, озноб. Наряду с поражением кишечника могут отмечаться изменения со стороны верхних дыхательных путей. С рвотой и жидким стулом организм обезвоживается, что представляет опасность для работы сердечно-сосудистой системы и почек.
При возникновении симптомов острой кишечной инфекции необходимо немедленно обратиться за медицинской помощью. Проявления кишечных инфекций могут быть схожи с симптомами острой хирургической патологии, например аппендицит или острый панкреатит – правильный диагноз может поставить только врач.
Желудочно-кишечная инфекция: симптомы, виды и лечение
Желудочно-кишечные инфекции могут вызывать диарею, рвоту и многие другие неприятные симптомы.
Бактерии, вирусы и паразиты могут вызывать желудочно-кишечные инфекции.
Лечение обычно направлено на поддержание водного баланса и достаточный отдых, но может варьироваться в зависимости от типа инфекции.
В этой статье описаны симптомы, типы и методы лечения различных распространенных желудочно-кишечных инфекций.
Поделиться на PinterestЧеловек с желудочно-кишечной инфекцией может испытывать тошноту, спазмы желудка и потерю аппетита.Существует три основных типа желудочно-кишечных инфекций:
Бактериальные
Бактериальные желудочно-кишечные инфекции включают инфекции пищевого происхождения и пищевые отравления.
Общие источники бактериальных желудочно-кишечных инфекций включают:
Хотя почти любая зараженная пища может вызвать инфекцию, некоторые продукты представляют больший риск, чем другие.К ним относятся:
- недоваренное или сырое мясо, яйца или птица
- непастеризованные молочные продукты и соки
- загрязненная вода
- продукты питания, особенно мясо и яичные продукты, которые плохо охлаждаются
- мясные деликатесы
- немытые или сырые фрукты и овощи
Кроме того, люди с бактериальными желудочно-кишечными инфекциями могут переносить бактерии на продукты, с которыми они прикасаются. Эта еда может заразить кого-то еще, если они ее съедят.
Вирусный
Вирусные желудочно-кишечные инфекции очень распространены, и часто люди называют их желудочным гриппом.
Норовирус — это разновидность вирусного гастроэнтерита. По данным Национального института диабета и болезней пищеварительной системы (NIDDK), норовирус ежегодно вызывает от 19 до 21 миллиона случаев желудочного гриппа в Соединенных Штатах.
Другие вирусы, которые могут вызывать вирусные желудочно-кишечные инфекции, менее распространены в США.
Вакцины могут предотвратить некоторые типы вирусных инфекций, включая ротавирус.
Паразитарные
Кишечные гельминты или черви и простейшие паразиты вызывают паразитарные желудочно-кишечные инфекции.
Двумя наиболее распространенными паразитарными инфекциями являются лямблиоз и криптоспоридиоз.
Эти паразиты могут распространяться при контакте с человеческими фекалиями в почве. Люди также могут заразиться этими инфекциями, выпивая или купаясь в зараженной воде.
Некоторые паразитарные инфекции могут передаваться от животных к человеку. К ним относится токсоплазмоз, с которым люди могут контактировать с фекалиями кошек.
Большинство желудочно-кишечных инфекций имеют похожие симптомы, хотя они могут различаться по степени тяжести.
Симптомы желудочно-кишечных инфекций включают:
- диарею
- тошноту
- рвоту
- спазмы желудка
- потерю аппетита
- лихорадку
- мышечные боли
- дисбаланс электролитов
- потерю веса и вздутие живота
Большинство вирусных желудочно-кишечных заболеваний начинаются внезапно и длятся менее недели, хотя могут продолжаться и дольше.
Бактериальные инфекции могут проявляться аналогично вирусным инфекциям, но некоторые из них могут с большей вероятностью вызвать высокую температуру или кровавую диарею.
Паразитарные желудочно-кишечные инфекции часто вызывают кровь или слизь при диарее и могут длиться до тех пор, пока человек не получит лечение.
Большинству людей не нужно обращаться к врачу, если у них есть симптомы желудочно-кишечной инфекции.
Тем не менее, NIDDK рекомендует немедленно обратиться к врачу, если человек испытывает любой из следующих симптомов:
- сильная боль в животе
- высокая температура
- диарея, которая длится более 2 дней
- черный или дегтеобразный стул
- шесть или более жидкого стула в день
- частая рвота
- изменения в психическом состоянии
Взрослые также должны обратиться к врачу по поводу желудочно-кишечной инфекции, если они не могут удерживать жидкость или проявляют признаки обезвоживания, в том числе:
- крайняя степень жажда
- темная, нечастая моча
- запавшие щеки и глаза
- сухость во рту
- кожа, которая не сглаживается после защемления
- головокружение
Некоторым людям следует всегда консультироваться с врачом по поводу желудочно-кишечных инфекций, поскольку они подвержены повышенному риску осложнений.К ним относятся:
- беременные женщины
- люди с ослабленной иммунной системой
- пожилые люди
- младенцы и маленькие дети
Некоторые желудочно-кишечные инфекции, особенно паразитарные, требуют рецепта врача. Однако во многих случаях желудочно-кишечные заболевания проходят без лечения или вмешательства.
В большинстве случаев человек может помочь своей иммунной системе бороться с инфекцией в домашних условиях, много отдыхая и выпивая много воды.
В тяжелых случаях человеку может потребоваться поддерживающая терапия для регидратации в больнице.
Люди с желудочно-кишечной инфекцией могут помочь лечить болезнь в домашних условиях:
- отдыхая
- часто делая глотки воды
- с осторожностью принимая безрецептурные лекарства
- употребляя мягкую, легко усваиваемую пищу, когда улучшение самочувствия
Многие желудочно-кишечные заболевания очень заразны, но есть много шагов, которые можно предпринять, чтобы предотвратить их распространение.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют человеку сделать следующее для предотвращения вирусных инфекций:
- хорошо мыть руки с мылом и водой
- не заменять дезинфицирующее средство для рук на спиртовой основе для мытья рук
- практика еды безопасность, включая мытье фруктов и овощей и приготовление мяса
- избегать приготовления пищи или приготовления пищи для другого человека во время болезни
- дезинфицировать твердые поверхности с помощью отбеливателя
- тщательно стирать одежду или белье
Чтобы избежать бактериальной желудочно-кишечной инфекции, CDC рекомендует:
- мытье рук и поверхностей до, во время и после приготовления пищи
- отделение сырого мяса, морепродуктов, птицы и яиц от готовой пищи
- приготовление пищи до безопасной внутренней температуры и избегание недоваренных продуктов
- охлаждение продуктов при температуре ниже 40 ° F (4 ° C) в течение 2 часов после приготовления
Люди из группы повышенного риска желудочно-кишечных инфекций и их осложнений также следует избегать недоваренных или сырых продуктов животного происхождения, непастеризованных молочных продуктов и соков, а также сырых проростков.
Чтобы избежать паразитарной желудочно-кишечной инфекции, человек должен:
- соблюдать правила гигиены, включая мытье рук
- избегать зараженных продуктов питания и воды
- соблюдать осторожность при поездках в районы, где паразитарные инфекции более распространены
- принимать меры предосторожности для предотвращения токсоплазмоза , в том числе избегать кошачьего туалета во время беременности
Желудочно-кишечные инфекции могут быть бактериальными, вирусными или паразитарными. Независимо от причины, симптомы неприятны и могут включать диарею, спазмы в животе и тошноту.
Большинство инфекций проходят сами по себе, но если у человека наблюдаются симптомы обезвоживания или другие осложнения, ему следует обратиться к врачу.
Между тем, очень важно много отдыхать и пить, чтобы ускорить выздоровление.
Бактериальный гастроэнтерит | Сидарс-Синай
Не то, что вы ищете?Что такое бактериальный гастроэнтерит?
Гастроэнтерит — воспаление желудка и кишечника.Это может вызвать симптомы от легкой до тяжелой. Вирус, бактерия или паразит могут вызвать гастроэнтерит. Когда это вызвано бактериями, это называется бактериальным гастроэнтеритом.
Гастроэнтерит — очень распространенное заболевание. Бактериальный гастроэнтерит встречается реже, чем вирусный. гастроэнтерит. Но это по-прежнему серьезный риск для здоровья. Это потому, что вы можете получить обезвоженный из-за рвоты или диареи.
Причины бактериального гастроэнтерит?
Наиболее распространенные типы бактерий, вызывающих гастроэнтерит, включают:
- E.кишечная палочка
- Сальмонелла
- Campylobacter
- Шигелла
Каковы симптомы бактериального гастроэнтерит?
Симптомы могут варьироваться от легкой боли до опасной для жизни. Каждый человек может испытать симптомы по-разному. Симптомы могут включать:
- Тошнота
- Рвота
- Лихорадка (иногда очень высокая)
- Живот (живот) спазмы и боль
- Диарея, возможно, с кровью
- Обезвоживание
- Электролитный дисбаланс
Эти симптомы могут возникать при всех формах гастроэнтерита (как вирусных, так и бактериальный).Высокая температура и кровавая диарея чаще встречаются при бактериальных заболеваниях. гастроэнтерит. Нелеченный тяжелый бактериальный гастроэнтерит может привести к тяжелому обезвоживание, нервные расстройства, почечная недостаточность и даже смерть.
симптомы бактериального гастроэнтерита могут быть похожи на другие проблемы со здоровьем. Всегда говорить Проконсультируйтесь с вашим лечащим врачом для диагностики.
Как протекает бактериальный гастроэнтерит поставлен диагноз?
Ваш Поставщик медицинских услуг проведет осмотр и спросит о вашем анамнезе.Ваше здоровье врач, скорее всего, попросит образец стула, чтобы найти источник вашего заболевания и будь то бактериальный или вирусный. Вам могут потребоваться анализы крови, чтобы узнать, насколько серьезен болезнь есть.
Как протекает бактериальный гастроэнтерит обрабатывали?
Однажды врач диагностирует ваш бактериальный гастроэнтерит, правильное лечение довольно часто работает.Антибиотики могут вылечить некоторые формы болезни за несколько дней. Вам может понадобиться другое лечение для замены жидкости и электролитов в вашем теле. Это зависит от в тяжесть вашего заболевания. В некоторых случаях может потребоваться внутривенное введение жидкости. замена.
Что я могу сделать для предотвращения бактериального гастроэнтерит?
An Важным способом предотвращения бактериального гастроэнтерита является соблюдение правил гигиены.
- Тщательно мойте руки, когда берете пищу или готовите ее.
- Не оставляйте еду на столе слишком долго, когда подаете ее. Выкинь, если есть шанс, что все испортилось.
- Если вы узнайте о вспышке зараженной пищи или напитков из новостей, не эти предметы.
- Предел контакт с другими людьми, у которых наблюдаются такие симптомы, как рвота или диарея.
- Не ешьте недоваренную пищу.
- Используйте дезинфицирующие средства для рук на спиртовой основе.
Когда мне следует позвонить в медицинское учреждение провайдер?
Если у вас есть какие-либо из описанных выше симптомов, и они не улучшаются через 1-2 дня, обратитесь к своему врачу для диагностики и лечения.
Основные сведения о бактериальном гастроэнтерит
- Бактериальный гастроэнтерит — это проблема пищеварения, вызванная бактериями.
- Симптомы включают тошноту, рвоту, лихорадку, диарею, спазмы в животе и боль.
- В тяжелых случаях возможно обезвоживание и нарушение электролитного баланса.
- Бактериальный гастроэнтерит иногда лечат антибиотиками.
- Если не лечить тяжелые случаи, они могут привести к тяжелому обезвоживанию, неврологическому проблемы, почечная недостаточность и даже смерть.
- Хорошо гигиена — важный способ предотвратить бактериальный гастроэнтерит.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и вспомнить, что вы лечите. провайдер вам говорит.
- На посетите, запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам врач.
- Знать почему прописано новое лекарство или лечение и как они вам помогут.Также знать каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого посещение.
- Узнайте, как вы можете связаться с вашим лечащим врачом, если у вас возникнут вопросы.
Медицинский обозреватель: Jen Lehrer MD
Медицинский обозреватель: Рита Сатер RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Бактериальный гастроэнтерит
Гастроэнтерит часто называют желудочным гриппом. Это воспаление желудочно-кишечного тракта, в том числе желудка и кишечника. Большинство случаев гастроэнтерита вызвано вирусами. Бактериальный гастроэнтерит (вызванный бактериями) часто вызывает тяжелые симптомы. Это даже может быть смертельным. Этот листок расскажет вам больше о бактериальном гастроэнтерите, о том, как его можно предотвратить и как с ним ухаживать.
Как распространяется бактериальный гастроэнтерит?
Загрязненные продукты питания или вода. Вы, скорее всего, заболеете гастроэнтеритом, если будете употреблять пищу или воду, содержащие вредные бактерии (например, сальмонеллу, кампилобактер и кишечную палочку). Пища может быть заражена, если работники еды не моют руки. Или когда еда не хранится, не обрабатывается или не готовится должным образом.
Фекально-оральный путь. У людей с бактериальным гастроэнтеритом в стуле содержатся вредные бактерии.Когда они плохо моют руки после посещения туалета, они могут распространить микробы на предметы. Если вы прикоснетесь к одним и тем же предметам, вы можете подхватить микробы на руках и перенести их в рот.
Каковы симптомы бактериального гастроэнтерита?
Гастроэнтерит вызывают многие виды бактерий. Так что симптомы могут быть разными. При некоторых типах гастроэнтерита симптомы проявляются быстро. В других случаях они не появляются с 24 до 48 часов. Симптомы могут варьироваться от легких до тяжелых и могут включать:
Как диагностируется бактериальный гастроэнтерит?
Ваш лечащий врач составит полную историю болезни.Не забудьте упомянуть о недавних поездках и о том, что вы ели до того, как заболели. Имейте в виду, что симптомы могут не проявляться в течение дня или двух после заражения. Вас могут попросить сдать образец стула. Это отправляется в лабораторию для тестирования. Не забудьте проконсультироваться с врачом или в отделении неотложной помощи больницы, чтобы узнать результаты теста. В некоторых случаях вас попросят посетить вашего поставщика для последующего ухода.
Как лечится бактериальный гастроэнтерит?
Бактериальный гастроэнтерит часто проходит без лечения.В некоторых случаях симптомы исчезают через день или 2. В других случаях симптомы сохраняются на несколько недель. В некоторых случаях для восстановления нормального состояния кишечника могут потребоваться месяцы.
Восполнение потерь жидкости при диарее и рвоте важно для полного выздоровления. Если вы сильно обезвожены, вам может потребоваться введение жидкости через капельницу в больнице.
Могут быть прописаны лекарства, замедляющие понос. Это зависит от того, что, по мнению вашего врача, вызывает ваши симптомы.Но эти лекарства могут продлить вашу болезнь.
Ваш врач пропишет антибиотики только в том случае, если ваши симптомы вызваны определенными типами бактерий или если ваши симптомы серьезны.
Вы можете быть госпитализированы, если у вас очень тяжелые симптомы.
Облегчение симптомов бактериального гастроэнтерита
В большинстве случаев бактериальный гастроэнтерит лечится в домашних условиях. Чтобы облегчить симптомы и предотвратить осложнения:
Больше отдыхайте.
Пейте много жидкости, чтобы восполнить потерю воды при диарее и рвоте. Лучше всего подойдет обычная вода, прозрачные супы и растворы электролитов. (Вы можете найти растворы электролитов в большинстве аптек.) Не ешьте газированные напитки, алкоголь, кофе, чай, колу, молоко и фруктовые соки. Это может усугубить симптомы. Если из-за тошноты и рвоты вам трудно пить, попробуйте пососать кусочки льда.
Ешьте в соответствии с инструкциями вашего лечащего врача.
Пока диарея не исчезнет, не ешьте фрукты и / или любые молочные продукты, кроме йогурта. Они могут усугубить диарею.
Профилактика бактериального гастроэнтерита в домашних условиях
Всегда хорошо мойте руки перед приготовлением пищи и после работы с сырым мясом и птицей.
Мойте все сырые фрукты и овощи (даже упакованные) щеткой для мытья посуды или моющим средством для овощей.
Используйте 1 разделочную доску только для мяса.После использования вымойте все разделочные доски и посуду в горячей мыльной воде. Очистите кухонные столешницы с помощью отбеливателя или дезинфицирующего средства.
Готовьте мясо до безопасной температуры, чтобы убить бактерии, которые могут присутствовать в мясе. При готовке используйте пищевой термометр. Следуйте этим рекомендациям по температуре:
Готовьте фарш (говядину, телятину, свинину, баранину) и мясные смеси при температуре не менее 160 ° F (71 ° C).
Готовьте свежую говядину, телятину, баранину и свинину (стейк, жаркое, отбивные) до температуры не менее 145 ° F (63 ° C).
Готовьте птицу (включая фарш из индейки и курицы) до внутренней температуры не менее 165 ° F (74 ° C).
Хорошо мойте руки после смены подгузников. Осторожно утилизируйте подгузники, чтобы бактерии не распространялись.
Тщательно мойте руки до и после контакта с больным человеком. Используйте воду с мылом или гель для рук на спиртовой основе, содержащий не менее 60% спирта.
Надевайте перчатки при работе с одеждой, постельным бельем или полотенцами больного человека.Выбрасывайте перчатки после каждого использования. Затем хорошо вымойте руки. Стирайте постельное белье и другие личные вещи отдельно в горячей воде с добавлением моющего средства и жидкого отбеливателя.
Профилактика гастроэнтерита в медицинских учреждениях
Многие больницы и дома престарелых принимают следующие меры, чтобы предотвратить распространение гастроэнтерита:
Мытье рук. Медицинские работники тщательно моют руки водой с мылом или используют средство для мытья рук на спиртовой основе до и после прикосновения к кому-либо.Они также моют руки после прикосновения к любой поверхности, которая может быть загрязнена.
Защитная одежда. Медицинские работники надевают перчатки, а иногда и халаты при работе с людьми, страдающими гастроэнтеритом. Они убирают эти предметы перед тем, как покинуть комнату.
Частные комнаты. Больные бактериальным гастроэнтеритом размещаются в частных палатах. Или они живут в одной комнате с другими больными той же инфекцией.
Безопасное обращение с пищевыми продуктами. Кухни часто моют руки, правильно готовят пищу и дезинфицируют все рабочие поверхности.
Советы по хорошему мытью рук
Часто мойте руки. Всегда мойте их после посещения туалета, игры с домашними животными, а также перед едой или приготовлением пищи. Очистите всю руку, под ногтями, между пальцами и вверх по запястьям:
Вымойте не менее 20 секунд чистой теплой или холодной водой. Не просто протирай. Хорошо потрите. Дважды напевайте песню Happy Birthday, если вам нужен таймер..
Полоскание. Пусть вода стекает по пальцам, а не по запястьям.
Хорошо вытрите руки. Используйте бумажное полотенце, чтобы закрыть кран и открыть дверцу.
Использование гелей для рук на спиртовой основе
Если ваши руки не выглядят грязными, хорошим выбором будет гель для рук на спиртовой основе, содержащий не менее 60% спирта.
Выдавите примерно столовую ложку геля на ладонь одной руки.
Быстро потрите руки вместе.Очистите тыльную сторону рук, ладони, между пальцами и вверх по запястьям.
Втирать до полного высыхания геля и полного высыхания геля.
Когда звонить своему поставщику медицинских услуг
Позвоните своему поставщику медицинских услуг, если у вас есть одно из следующего:
Ваши симптомы ухудшаются
Кровь в стуле или ваш стул выглядит черным
Вы есть признаки обезвоживания, такие как сухость во рту, сильная жажда и мало или совсем нет мочи
Температура 100.4 ° F (38 ° C) или выше, или по указанию вашего поставщика
Гастроэнтерит (желудочный грипп): симптомы, причины, лечение
Если у вас диарея и рвота, вы можете сказать, что у вас «желудочный грипп». Эти симптомы часто возникают из-за состояния, называемого гастроэнтеритом.
При гастроэнтерите раздражение и воспаление желудка и кишечника. Причиной обычно является вирусная или бактериальная инфекция.
Симптомы гастроэнтерита
Основными симптомами гастроэнтерита, вероятно, являются водянистая диарея и рвота.У вас также могут быть боли в животе, спазмы, жар, тошнота и головная боль.
Из-за диареи и рвоты вы также можете обезвоживаться. Следите за признаками обезвоживания, такими как сухость кожи и сухость во рту, головокружение и сильная жажда. Позвоните своему врачу, если у вас есть какие-либо из этих симптомов.
Желудочный грипп и дети
Дети могут быстро обезвоживаться, поэтому, если у вашего ребенка желудочный грипп, важно искать признаки сильной жажды, сухой кожи или сухости во рту.Если у вас есть ребенок, ищите меньшее количество более сухих подгузников.
Не позволяйте детям с гастроэнтеритом посещать детский сад или школу до тех пор, пока не исчезнут все симптомы. Проконсультируйтесь с врачом, прежде чем давать ребенку какое-либо лекарство. Лекарства, используемые для контроля диареи и рвоты, обычно не назначают детям младше 5 лет.
Чтобы предотвратить ротавирус — наиболее частую причину желудочного гриппа у детей — младенцам можно вводить две вакцины. Поговорите со своим врачом о вакцинах.
Причины гастроэнтерита
Есть много способов распространения гастроэнтерита:
- Контакт с кем-то, кто инфицирован вирусом
- Загрязненная еда или вода
- Немытые руки после посещения туалета или смены подгузника
Самый большой Частая причина гастроэнтерита — вирус.Основные типы — ротавирус и норовирус.
Ротавирус — самая частая причина диареи в мире у младенцев и детей младшего возраста. Норовирус является наиболее частой причиной серьезного гастроэнтерита, а также вспышек болезней пищевого происхождения в США.
Хотя это не так часто, бактерии, такие как кишечная палочка и сальмонелла, также могут вызывать желудочный грипп. Бактерии сальмонеллы и кампилобактерии являются наиболее частыми бактериальными причинами гастроэнтерита в США и обычно распространяются через недоваренную птицу, яйца или соки птицы.Сальмонелла также может передаваться через домашних рептилий или живую птицу.
Продолжение
Другая бактерия, шигелла, часто передается в детских садах. Обычно он передается от человека к человеку, и распространенными источниками инфекции являются зараженные продукты питания и питьевая вода.
Продолжение
Паразиты также могут вызывать гастроэнтерит, но нечасто. Вы можете заразить такие организмы, как лямблии и криптоспоридиумы, в загрязненных бассейнах или при употреблении загрязненной воды.
Есть и другие необычные способы заразиться гастроэнтеритом:
- Тяжелые металлы (мышьяк, кадмий, свинец или ртуть) в питьевой воде
- Употребление большого количества кислых продуктов, таких как цитрусовые и помидоры
- Токсины, которые могут быть содержится в некоторых морепродуктах
- Лекарства, такие как антибиотики, антациды, слабительные и химиотерапевтические препараты
Дивертикулез и дивертикулит — канал лучшего здоровья
Дивертикулез возникает, когда небольшие дефекты в мышцах стенки толстой или толстой кишки позволяют небольшие карманы или мешочки (дивертикулы) для формирования.Дивертикулит — это инфекция или воспаление этих аномальных мешочков. Вместе эти состояния называются дивертикулярной болезнью. Несмотря на наличие некоторых общих симптомов, дивертикулярная болезнь не связана с более серьезными заболеваниями, такими как рак кишечника. Однако дивертикулит часто требует неотложной медицинской помощи, требующей немедленной медицинской помощи и, зачастую, госпитализации. Легкие приступы можно лечить в домашних условиях, но их всегда следует оценивать незамедлительно.
Причины дивертикулярной болезни
Дивертикулез очень распространен.Старость и диета могут быть наиболее важными факторами риска. Более половины всех взрослых старше 70 лет страдают этим заболеванием. Большинство из этих людей не подозревают, что у них дивертикулез.Дивертикулез реже встречается у людей моложе 50 лет. Исследования показывают, что дивертикулез стал более распространенным явлением в 20, 906, 12, веках. Это также более распространено в «западных» странах, включая Северную Америку, Европу и Австралию. Это реже в Азии и очень редко в Африке.
Обнаружение этих фактов привело к теории, что диета с низким содержанием клетчатки, распространенная в западных странах, может иметь важное значение.Исследования на животных показывают, что эта теория возможна. Также было показано, что у вегетарианцев реже развивается дивертикулез. Неизвестно, как именно диета с низким содержанием клетчатки может вызвать дивертикулез.
Также могут быть генетические причины. Интересно, что у западных людей дивертикулез развивается в последней трети толстой кишки, тогда как у людей в азиатских странах, таких как Япония, Тайвань и Сингапур, обычно дивертикулез развивается в первой части толстой кишки. У японцев, живущих на Гавайях, риск дивертикулеза выше, чем у тех, кто живет в Японии.Однако когда у этих людей развивается дивертикулез, он все еще находится в «японском» месте — в первой трети толстой кишки.
Дивертикулит возникает при образовании небольшого прокола в стенке дивертикула. Это вызывает развитие небольшой инфекции, часто образующей абсцесс.
Симптомы дивертикулеза
Дивертикулез обычно протекает бессимптомно (не имеет симптомов). Однако наличие большого количества дивертикулов (мешочков) может нарушить нормальную работу кишечника.Это может вызвать ряд симптомов, в том числе:- боль в животе и вздутие живота
- запор и диарею
- метеоризм
- кровь в фекалиях — обычно это незначительное, но кровотечение иногда может быть сильным, если дивертикул воспаляется или приближается кровеносный сосуд
- Может возникнуть анемия из-за повторного кровотечения.
Симптомы дивертикулита
Симптомы дивертикулита включают:- резкую боль, часто локализованную в определенной точке — например, в левой нижней половине живота
- лихорадку
- вздутие живота
- тошноту и рвоту .
Осложнения дивертикулярной болезни
Некоторые из возможных осложнений дивертикулярной болезни включают:- Абсцесс — без лечения, дивертикулит может привести к абсцессу (комку гноя).
- Перфорация — ослабленный карман стенки кишечника может разорваться. Затем содержимое кишечника может просочиться в брюшную полость. Симптомы включают боль, высокую температуру и озноб. Прободение кишечника требует неотложной медицинской помощи.
- Перитонит — перфорация может привести к перитониту (инфицированию мембран, выстилающих брюшную полость и органы брюшной полости). Это осложнение потенциально опасно для жизни.
- Кровоизлияние — причиной кровотечения могут быть дивертикулы. При возникновении кровотечения важно исключить другие причины.Человек с дивертикулезом также может заболеть раком.
Диагностика дивертикулярной болезни
Поскольку дивертикулез часто протекает бессимптомно (без симптомов), он, как правило, выявляется при обследовании других состояний, таких как колоректальный рак. Дивертикулит обычно диагностируют во время острого приступа.Тесты для подтверждения диагноза дивертикулярной болезни включают:
- историю болезни — включая диетические привычки
- физический осмотр — включая ректальный осмотр
- колоноскопию — тонкую гибкую трубку, вставленную в задний проход так, чтобы врач мог смотреть на всю длину толстой кишки
- бариевая клизма — в кишечник через задний проход вводится специальный контрастный краситель и делается рентген.
- Компьютерная томография — для обнаружения абсцессов за пределами слизистой оболочки кишечника
- Анализы крови — для проверки признаков инфекции
- Анализ стула — для проверки наличия крови в кале или наличия инфекций, которые могут имитировать симптомы дивертикулеза и дивертикулита.
Лечение дивертикулеза
Для человека с дивертикулезом не существует проверенного способа предотвратить образование новых дивертикулов. Лечение направлено на устранение симптомов.- Постепенный переход на диету с повышенным содержанием растворимой клетчатки (зеленые овощи, овсяные отруби и пищевые добавки, такие как псиллиум) обычно приводит к улучшению привычки кишечника и легким симптомам.
- Некоторые продукты могут ухудшить симптомы или даже привести к дивертикулиту. Лучше всего избегать орехов, семян и семян, в то время как некоторые люди считают, что избегание бобовых (горох и фасоль) и сладкой кукурузы также помогает.
- Может быть рекомендовано кратковременное использование слабительных для лечения и профилактики запоров.
- В редких случаях плановая операция проводится по удалению серьезно пораженных сегментов кишечника, когда симптомы приводят к потере трудоспособности.
Лечение дивертикулита
Дивертикулит часто требует неотложной медицинской помощи, требующей немедленной медицинской помощи и, зачастую, госпитализации. Легкие приступы можно лечить в домашних условиях, но их всегда следует оценивать незамедлительно. Лечение может включать:- отказ от еды и питья — внутривенные жидкости вводятся для отдыха кишечника
- антибиотики
- обезболивающие
- хирургическое вмешательство — если ослабленные участки стенки кишечника разорваны или заблокированы, или если приступ инфекция не проходит через колостому
- — если невозможно воссоединить здоровые участки кишечника, будет установлен мешок для колостомы.Это чаще встречается, если операция проводится в экстренном порядке. Использование колостомы, как правило, носит временный характер, и кишечник можно восстановить через 6–12 месяцев, если состояние здоровья позволяет длительное использование мягкого антибиотика — это часто необходимо для предотвращения дальнейших приступов.
Рекомендации по уходу за собой
Рекомендации включают:- Увеличьте ежедневное потребление зеленых овощей. Вводите клетчатку постепенно, чтобы избежать неприятных симптомов, таких как метеоризм.
- Рассмотрите возможность употребления пищевых добавок с клетчаткой (например, псиллиума).
- Пейте много жидкости, чтобы стул был мягким, влажным и легко выводимым.
- Регулярно выполняйте физические упражнения, чтобы улучшить работу кишечника и перистальтику.
Куда обратиться за помощью
Клиническая картина протозойных кишечных заболеваний: история, физика, причины
Маттис Б., Бобьева М., Каримова Г., Менглибоева З., Жан-Ришар В., Хоймназарова М. и др. Распространенность и факторы риска гельминтов и кишечных простейших инфекций среди детей начальных школ в западном Таджикистане. Векторы паразитов . 7 октября 2011 г., 4:195. [Медлайн]. [Полный текст].
Alyousefi NA, Mahdy MA, Mahmud R, Lim YA. Факторы, связанные с высокой распространенностью кишечных простейших инфекций среди пациентов в городе Сана, Йемен. PLoS One . 2011. 6 (7): e22044. [Медлайн]. [Полный текст].
Сарджонт PG, Джексон TFGH, Симджи А.Е. Биохимическая однородность изолятов Entamoeba histolytica, особенно из абсцесса печени. Ланцет . 1982. 1: 1386-8. [Медлайн].
Карранса PG, Лухан HD. Новые взгляды на биологию лямблий. Микробы заражают . 2009 20 сентября. [Medline].
Muller N, von Allmen N. Недавние исследования реакций слизистых оболочек, связанных с инфекциями Giardia lamblia. Инт Дж. Паразитол . Ноябрь 2005. 35: 1339-47. [Медлайн].
Каранис П., Куренти С., Смит Х. Передача простейших паразитов через воду: всемирный обзор вспышек заболеваний и извлеченных уроков. Дж. Здоровье воды . Мар 2007. 5: 1-38. [Медлайн].
Хантер ПР, Томпсон Р. Зоонозная передача Giardia и Cryptosporidium. Инт j Паразитол . Октябрь 2005. 35: 1181-90. [Медлайн].
Fleming CA, Caron D, Gunn JE, Barry MA. Вспышка Cyclospora cayetanensis, передаваемая через пищевые продукты, на свадьбе: клинические особенности и факторы риска заболевания. Arch Intern Med . 1998 25 мая. 158 (10): 1121-5. [Медлайн].
Хуанг П., Вебер Дж. Т., Сосин Д. М. и др.Первая зарегистрированная вспышка диарейного заболевания, связанного с Cyclospora, в США. Энн Интерн Мед. . 1995 15 сентября. 123 (6): 409-14. [Медлайн].
Кашьяп Б., Синха С., Дас С., Рустаги Н., Джамб Р. Эффективность диагностических методов корреляции между распространенностью кишечных простейших паразитов и статусом ВИЧ / СПИДа — опыт больницы третичного уровня в Восточном Дели. Дж. Паразит Дис . 2010 Октябрь 34 (2): 63-7. [Медлайн]. [Полный текст].
Vandenberg O, Peek R, Souayah H, et al. Клинические и микробиологические особенности диентамэбиаза у пациентов с подозрением на паразитарное желудочно-кишечное заболевание: сравнение инфекций Dientamoeba fragilis и Giardia lamblia. Int J Infect Dis . 2006 май. 10 (3): 255-61. [Медлайн].
Graczyk TK, Shiff CK, Tamang L, et al. Связь Blastocystis hominis и Endolimax nana с диарейным стулом у замбийских детей школьного возраста. Parasitol Res . 2005 декабрь 98 (1): 38-43. [Медлайн].
Ertug S, Karakas S, Okyay P, Ergin F, Oncu S. Влияние Blastocystis hominis на статус роста детей. Медицинский Научный Монит . Январь 2007 г. 13: CR40-3. [Медлайн].
Лоуренс Д. Н., Нил Дж. В., Абади Ш. и др. Эпидемиологические исследования среди индейского населения Амазонии. III. Кишечные паразиты в деревнях, с которыми недавно вступили в контакт и в селах, где проводится аккультуризация. Ам Дж. Троп Мед Хиг .1980 29 июля (4): 530-7. [Медлайн].
Арельяно Дж., Перес-Родригес М., Лопес-Осуна М. и др. Повышенная частота HLA-DR3 и комплотипа SCO1 у мексиканских детей-метисов с амебным абсцессом печени. Parasite Immunol . 1996 18 октября (10): 491-8. [Медлайн].
Сарабия-Арсе С., Салазар-Линдо Э., Гилман Р. Х. и др. Исследование случай-контроль инфекции Cryptosporidium parvum у перуанских детей, госпитализированных с диареей: возможная связь с недоеданием и внутрибольничной инфекцией. Pediatr Infect Dis J . 1990 Сентябрь 9 (9): 627-31. [Медлайн].
Wichro E, Hoelzl D, Krause R и др. Микроспоридиоз при хронической диарее, связанной с путешествиями, у иммунокомпетентных пациентов. Ам Дж. Троп Мед Хиг . 2005 августа 73 (2): 285-7. [Медлайн].
Осеве П., Аддисс Д.Г., Блэр К.А. и др. Криптоспоридиоз в Висконсине: исследование случай-контроль передачи инфекции после вспышки. Эпидемиологическая инфекция . 1996 Октябрь 117 (2): 297-304.[Медлайн].
Хантер П. Р., Хьюз С., Вудхаус С. и др. Последствия для здоровья криптоспоридиоза человека у иммунокомпетентных пациентов. Clin Infect Dis . 2004 15 августа. 39 (4): 504-10. [Медлайн].
Blanshard C, Jackson AM, Shanson DC, Francis N, Gazzard BG. Криптоспоридиоз у ВИЧ-инфицированных пациентов. Q J Med . 1992 ноябрь-декабрь. 85 (307-308): 813-23. [Медлайн].
Эль-Шазли А.М., Абдель-Магид А.А., Эль-Бешбиши С.Н. и др.Blastocystis hominis среди лиц с симптомами и бессимптомно в Центре Талха, мухафаза Дакалия, Египет. J Egypt Soc Parasitol . 2005 августа, 35 (2): 653-66. [Медлайн].
Дугган С, Сантошем М., Гласс Р.И. Ведение острой диареи у детей: пероральная регидратация, поддерживающая терапия и диетотерапия. Центры по контролю и профилактике заболеваний. MMWR Recomm Rep . 1992 16 октября. 41 (RR-16): 1-20. [Медлайн].
Rossignol JF, Kabil SM, Said M, Samir H, Younis AM.Эффект нитазоксанида при стойкой диарее и энтерите, связанном с Blastocystis hominis. Клин Гастроэнтерол Гепатол . Октябрь 2005. 3: 987-91. [Медлайн].
[Рекомендации] Служба общественного здравоохранения США и Американское общество инфекционных болезней. 1999 г. Рекомендации USPHS / IDSA по профилактике оппортунистических инфекций у лиц, инфицированных вирусом иммунодефицита человека. MMWR Recomm Rep . 1999 20 августа. 48 (RR-10): 1-59, 61-6. [Медлайн].
Manque PA, Tenjo F, Woehlbier U, Lara AM, Serrano MG, Xu P и др.Идентификация и иммунологическая характеристика трех потенциальных вакциногенов против видов Cryptosporidium. Clin Vaccine Immunol . 2011 18 ноября (11): 1796-802. [Медлайн]. [Полный текст].
Quach J, St-Pierre J, Chadee K. Будущее разработки вакцины против Entamoeba histolytica. . Hum Vaccin Immunother . 2014 6 февраля. 10 (6): [Medline].
Олсон ME, Ceri H, Morck DW. Прививка от лямблий. Паразитол Сегодня .2000 Май. 16 (5): 213-7. [Медлайн].
Абубакар I, Алию С.Х., Арумугам Ц., Хантер П.Р., Усман Н.К. Профилактика и лечение криптоспоридиоза у пациентов с ослабленным иммунитетом. Кокрановская база данных Syst Rev . Янв 2007. 24: CD004932. [Медлайн].
Сириони О., Джакометти А., Дренагги Д. и др. Распространенность и клиническая значимость Blastocystis hominis в различных группах пациентов. Eur J Epidemiol . 1999, 15 апреля (4): 389-93. [Медлайн].
Коллинз PA, Райт MS. Возникающие кишечные простейшие: диагностическая дилемма. Clin Lab Sci . 1997 сентябрь-октябрь. 10 (5): 273-8. [Медлайн].
Croft SL, Williams J, McGowan I. Кишечный микроспоридиоз. Семин Гастроинтест Дис . 1997 г., 8 (1): 45-55. [Медлайн].
Эриксон М.С., Ортега Ю.Р. Инактивация простейших паразитов в пищевых, водных и экологических системах. J Food Prot .Ноя 2006. 69: 2786-808. [Медлайн].
Фартинг MJ. Варианты лечения эрадикации кишечных простейших. Нат Клин Практ Гастроэнтерол Гепатол . Август 2006. 3: 436-45. [Медлайн].
Fung HB, Доан TL. Тинидазол: нитроимидазольное противопротозойное средство. Clin Ther . Dec 2005. 27: 1859-84. [Медлайн].
Goodgame RW. Понимание кишечных спорообразующих простейших: криптоспоридии, микроспоридии, изоспоры и циклоспоры. Энн Интерн Мед. . 1996 15 февраля. 124 (4): 429-41. [Медлайн].
Grazioso CF, Mitchell DK. Паразитарные причины диареи у детей. Semin Pediatr Infect Dis . 1994. 5: 191-201.
Hashmey R, Genta RM, White Jr AC. Паразиты и диарея. I: простейшие и диарея. J Трэвел Мед . 1997 г. 1. 4 (1): 17-31. [Медлайн].
Hill DR. Лямблиоз. Вопросы диагностики и ведения. Инфекция Dis Clin North Am . 1993 7 сентября (3): 503-25. [Медлайн].
Hoffner RJ, Kilaghbian T, Esekogwu VI, Henderson SO. Общие проявления амебного абсцесса печени. Энн Эмерг Мед . 1999 Сентябрь 34 (3): 351-5. [Медлайн].
Hussein EM, El-Moamly AA, Dawoud HA, et al. ПЦР в реальном времени и проточная цитометрия для обнаружения ооцист Cyclospora в образцах фекалий педиатрических пациентов с симптомами и бессимптомно. J Egypt Soc Parasitol .2007 Апрель 37 (1): 151-70. [Медлайн].
Леббад М, Свард С.Г. ПЦР-дифференциация Entamoeba histolytica и Entamoeba dispar от пациентов с инфекцией амебы, первоначально диагностированной под микроскопом. Scand J Infect Dis . 2005. 37 (9): 680-5. [Медлайн].
Lengerich EJ, Addiss DG, Juranek DD. Тяжелая форма лямблиоза в США. Clin Infect Dis . 1994 Май. 18 (5): 760-3. [Медлайн].
Линдси Д.С., Дубей Дж. П., Блэгберн БЛ.Биология Isospora spp. от людей, приматов и домашних животных. Clin Microbiol Ред. . 1997 г., 10 (1): 19-34. [Медлайн].
Martinez-Garcia MC, Munoz O, Garduno-Rodriguez G, et al. Патогенные и непатогенные зимодемы Entamoeba histolytica в сельской местности Мексики. Согласование с серологией. Арч Инвест Мед (Мексика) . 1990. 21 Suppl 1: 147-52. [Медлайн].
Могхаддам Д.Д., Гадириан Э., Азами М.Blastocystis hominis и оценка эффективности метронидазола и триметоприма / сульфаметоксазола. Parasitol Res . 2005 июнь 96 (4): 273-5. [Медлайн].
Molbak K, Aaby P, Hojlyng N, da Silva AP. Факторы риска диареи Cryptosporidium в раннем детстве: исследование случай-контроль в Гвинее-Бисау, Западная Африка. Am J Epidemiol . 1994 г. 1. 139 (7): 734-40. [Медлайн].
Mungthin M, Subrungruang I, Naaglor T, et al.Характер отделения спор Enterocytozoon bieneusi у бессимптомных детей. J Med Microbiol . 2005 г., май. 54 (Пт 5): 473-6. [Медлайн].
Несбитт Р.А., Моша Ф.В., Катки Н.А. и др. Амебиаз и сравнение микроскопии с методом ELISA при обнаружении Entamoeba histolytica и Entamoeba dispar. J Natl Med Assoc . 2004 Май. 96 (5): 671-7. [Медлайн].
Ортега YR, Стерлинг CR, Gilman RH. Cyclospora cayetanensis. Адв. Паразитол .1998. 40: 399-418. [Медлайн].
Пикеринг Л.К., Энгелькирк PG. Лямблии лямблии. Педиатр Клиника North Am . 1988 июн. 35 (3): 565-77. [Медлайн].
Ramratnam B, Flanigan TP. Криптоспоридиоз у лиц с ВИЧ-инфекцией. Постградская медицина J . 1997 ноябрь 73 (865): 713-6. [Медлайн].
Sheehan DJ, Raucher BG, McKitrick JC. Ассоциация Blastocystis hominis с признаками и симптомами заболевания человека. Дж. Клин Микробиол . 1986, 24 октября (4): 548-50. [Медлайн].
Шлим Д. Р., Хоге С. В., Раджа Р. и др. Является ли Blastocystis hominis причиной диареи у путешественников? Проспективное контролируемое исследование в Непале. Clin Infect Dis . 1995 21 июля (1): 97-101. [Медлайн].
Smith HV, Corcoran GD. Новые препараты и лечение криптоспоридиоза. Curr Opin Infect Dis . 2004 г., 17 (6): 557-64. [Медлайн].
Смит Л.А.Все еще существуют и все еще опасны: Giardia lamblia и Entamoeba histolytica. Clin Lab Sci . 1997 сентябрь-октябрь. 10 (5): 279-86. [Медлайн].
Turgay N, Yolasigmaz A, Erdogan DD, Zeyrek FY, Uner A. Заболеваемость циклоспориазом у пациентов с желудочно-кишечными симптомами в западной Турции. Медицинский Научный Монит . Янв 2007. 13: CR34-9. [Медлайн].
Тернер Я. Лямблиоз и инфекции, вызываемые Dientamoeba fragilis. Педиатр Клиника North Am .1985 августа, 32 (4): 865-80. [Медлайн].
Уолцер П.Д., Джадсон Ф.Н., Мерфи КБ и др. Вспышка балантидиоза в г. Трук. Ам Дж. Троп Мед Хиг . 1973, 22 января (1): 33-41. [Медлайн].
Wolfe MS. Лямблиоз. Clin Microbiol Ред. . 1992, 5 (1): 93-100. [Медлайн].
Kiser JD, Paulson CP, Brown C. Клинические исследования. Какое самое эффективное лечение лямблиоза ?. J Fam Pract .2008 апр. 57 (4): 270-2. [Медлайн].
Granados CE, Reveiz L, Uribe LG, Criollo CP. Препараты для лечения лямблиоза. Кокрановская база данных Syst Rev . 2012, 12 декабря: CD007787. [Медлайн].
Инфекция толстой кишки: все, что вам нужно знать об этом
Инфекция — одна из причин воспаления толстой кишки. (Источник: File Photo / Getty Images / Thinkstock)Кишечные инфекции продолжают вызывать беспокойство у многих пациентов и их семей.Согласно исследованию, опубликованному в июне 2019 года в журнале Journal of Family Medicine and Primary Care , в такой развивающейся стране, как Индия, кишечные паразитарные инфекции остаются важной проблемой общественного здравоохранения. «Инфекция остается основной причиной заболеваемости и смертности, особенно среди детей. Предполагается, что распространенность высока в развивающихся странах, вероятно, из-за плохих санитарных условий и неправильной практики личной гигиены ».
Инфекция толстой кишки
Колит — хроническое заболевание пищеварительной системы, характеризующееся воспалением внутренней оболочки толстой кишки, длинного, спиралевидного, похожего на трубку органа, также известного как толстый кишечник, который, как известно, удаляет воду и соль из переваренной пищи.Когда организм готов к дефекации, отходы сбрасываются в прямую кишку. По данным Национального центра биотехнологической информации (NCBI), «толстая кишка является обычным местом заражения гетерогенной группы бактериальных патогенов».
Согласно доктору Вивеку Вию, директору больницы Фортис, Нойда; Мемориальный исследовательский институт Фортис, Гуруграм; Институт сердца Fortis Escorts, Охла-роуд, «Инфекция толстой кишки или колит — это широкий термин, включающий любую инфекцию (бактериальную, вирусную, амебную и т. Д.) Толстой кишки.Это может произойти из-за негигиеничной еды, воды и т. Д. »
Симптомы
Симптомы воспаления толстой кишки включают диарею с кровью или без нее, боль в животе и спазмы, лихорадку, тошноту, усталость, потерю веса и вздутие живота, среди прочего.
Причины воспаления толстой кишки
Инфекция — одна из причин воспаления толстой кишки. Колит может быть вызван вирусами, бактериями и паразитами. Инфекционным колитом можно заразиться из-за загрязненной воды, болезней пищевого происхождения или плохой гигиены.
Другие причины включают воспалительное заболевание кишечника (ВЗК), ишемический колит, диарею и боль в животе.
Профилактика
Также может возникать спонтанно у некоторых пациентов со сниженным иммунитетом. Это можно предотвратить, обеспечив потребление гигиеничной пищи и чистой воды. «Пациенты со сниженным иммунитетом должны регулярно контактировать со своим врачом», — посоветовал доктор Видж.
Обнаружение
Некоторые распространенные тесты на колит включают рентген толстой кишки, анализ стула на кровь и гной, ректороманоскопию и колоноскопию.Дополнительные анализы включают посев стула и анализы крови, в том числе биохимические анализы крови.
Лечение
Согласно NCBI, «заболевание толстой кишки обычно проявляется в виде отдельных синдромов, и для врачей важно распознать возбудителей болезни, потому что специфическое лечение очень эффективно».
Лечение зависит от причины колита. Во многих случаях требуется немного больше, чем симптоматическая помощь, включая прозрачные жидкости для отдыха кишечника и лекарства для контроля боли.Пациенты с острым заболеванием часто нуждаются в внутривенном введении жидкости среди других вмешательств.
В то время как инфекция толстой кишки, вызванная диареей и колитом, потенциально может потребовать антибиотиков, в зависимости от причины, вирусные инфекции требуют жидкости и времени. Некоторые бактериальные инфекции, такие как сальмонелла, не нуждаются в антибактериальной терапии, поскольку организм может избавиться от инфекции самостоятельно. Другие бактериальные инфекции, такие как Clostridium difficile, требуют лечения антибиотиками.
Воспалительное заболевание кишечника (ВЗК)
Лекарства часто используются для борьбы с ВЗК.Первоначально могут использоваться противовоспалительные препараты, а при необходимости могут быть добавлены препараты, подавляющие иммунную систему.