с нагрузкой, снимок ступни в двух проекциях
Рентген стопы — неинвазивный метод диагностики патологий опорно-двигательной системы. Этот способ применим в травматологии, ортопедии и прочих медицинских отраслях. Описываемая методика помогает оценить состояние, структуру и характеристики костей, кондицию стопы, голеностопа.
Показания для рентгеновского исследования
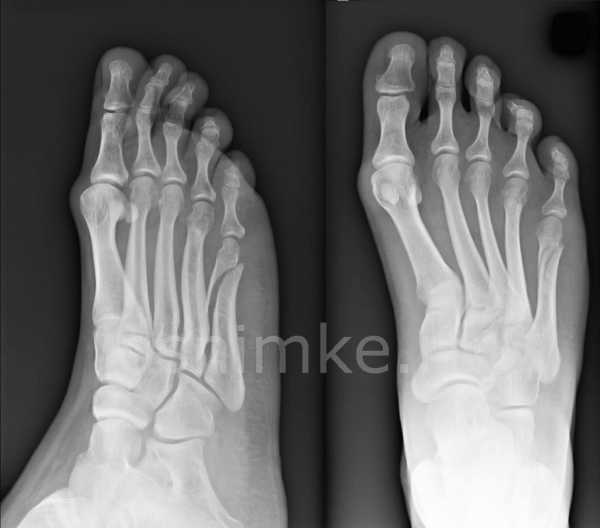 Снимок стопы
Снимок стопыНаправление на прохождение рентгена чаще выписывает ортопед или травматолог, основываясь на описанной пациентом клинической картине. В числе возможных жалоб оказываются:
- болезненность в зоне стопы, голеностопного сустава;
- отёк тканей;
- структурные искажения нижнего отдела конечности и пальцев;
- изменение оттенка кожи;
- ограничение в движении голеностопа;
- судороги в икрах;
- «пяточная шпора».
Проявление вышеперечисленных признаков в различной их комбинации и степени выраженности является поводом для обращения к доктору.
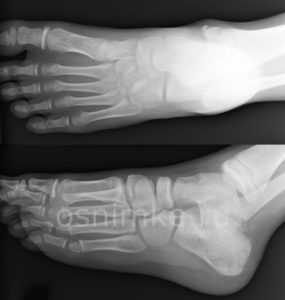
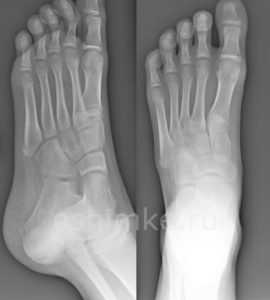
Болезни стоп у детей
Одним из показаний к проведению описываемой процедуры является патологический процесс, развивающийся в костно-связочном аппарате нижней зоны конечности в детском возрасте. Речь чаще заходит о врождённых патологиях, которые поддаются лечению при своевременном проведении рентгенодиагностики. В рентгенологии обычно сталкиваются с детской косолапостью и плоскостопием.
Первый из диагнозов часто ставится маленьким детям, недуг носит врождённый характер. При этом стопа пациента развёрнута вовнутрь — подошва слегка согнута. Ребёнок опирается на наружный край стопы, что становится следствием изменений в походке. О детском плоскостопии речь заходит в момент формирования продольного и поперечного свода стопы. Это наблюдается в возрасте 10-12 лет.
Плоскостопие КосолапостьРазновидности рентгена
Исходя из наблюдаемой у пациента симптоматики, рентгенография стопы может проводиться в разных проекциях, с нагрузкой или без неё. Такой подход помогает провести подробную диагностику, спланировать терапевтический курс и проконтролировать результаты.
Выбор в пользу той или иной разновидности процедуры делается в зависимости от диагностируемой патологии (возрастные изменения костной ткани, врождённые недуги, артроз, механические повреждения костей и пр.).
Виды рентгенограмм
В таблице ниже представлены разновидности рентгенограмм с краткой характеристикой к диагностическим процедурам:
| Разновидность рентгенограммы | Пояснение |
|---|---|
| Боковой снимок | Проводится с нагрузкой и без нее. В первом случае пациент опирается на ту конечность, которая исследуется. Затем следует рентген голеностопного сустава без нагрузки. Анализ изображений дает возможность оценить функциональную способность конечности. |
| Передне-задний рентген | Диагностика осуществляется в обеих проекциях при соединенных стопах. Исследование делают с обоих наружных краев. |
| Косой снимок | Стопа и голень пациента помещается на кассету медицинского оборудования под наклоном (угол — 45 градусов). Если того требуют обстоятельства, величина наклона меняется. |
| Тыльно-подошвенный рентген | Исследование осуществляется со стороны подошвы. Стопа больного размещается на матрице, затем голень следует немного отклонить – сверху направлен рентгеновская трубка. |
Как делают рентген
Возможно назначение рентгенографии стоп с нагрузкой или традиционным методом. К первому виду исследования прибегают в случае необходимости подтверждения плоскостопия, вальгусной деформации голеностопной части, деструктивных суставных аномалий.
Ход проведения стандартной процедуры
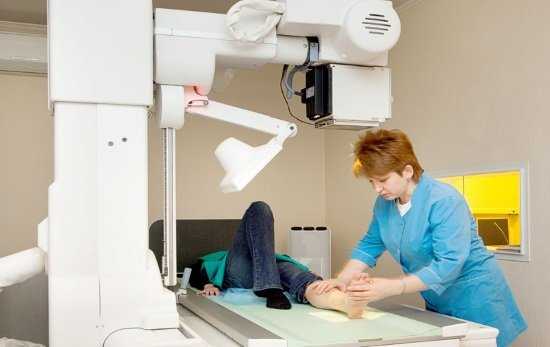 Исследование не предусматривает дополнительной подготовки со стороны пациента. Перед процедурой больному предстоит освободить обследуемый участок тела от одежды, обуви и аксессуаров.
Исследование не предусматривает дополнительной подготовки со стороны пациента. Перед процедурой больному предстоит освободить обследуемый участок тела от одежды, обуви и аксессуаров.
Пациенту обеспечивается защита от рентгеновского излучения: укрываются репродуктивные органы и грудные железы (у женщин) специальными свинцовыми накладками.
Ход действий специалистов и пациента зависит от целей исследования:
- Для проведения рентгена в прямой проекции больной ложится на спину с согнутыми в коленных суставах ногами. Стопы пациента упираются в функциональную зону стола.
- Косая рентгенография ступни предполагает нахождение пациента в лежачем положении (на здоровой стороне), конечности больного согнуты, а между коленными суставами располагается подушка для создания угла между стопой и функциональной поверхностью.
- Чтобы создать боковой снимок, пациент укладывается на поражённую сторону, сгибает конечности в коленном суставе, здоровая нога выводится вперед.
Как делают снимок с нагрузкой
В таком случае пациент стоит на поражённой конечности, вторая нога должна быть согнута в коленном суставе. Вследствие перенесения веса на поражённую ногу, последняя претерпевает нагрузку — патологические признаки проявляют себя ярче.
Самый информативный диагностический метод — это рентген стопы в двух проекциях (прямой, боковой), когда снимок делают с обеспечением дополнительной нагрузки.
 Рентген с нагрузкой
Рентген с нагрузкойУзнайте дозу получаемую при прохождении рентгена стопы, на современном цифровом аппарате, и сравните показатели с естественным фоном. Перейти в «Дозиметр».
Ограничения
Доза излучения при рентгенографии незначительна. Однако к процедуре не рекомендуется прибегать женщинам, вынашивающим ребёнка, т. к. исследование может стать следствием начала генных сбоев в клетках плода, привести к патологическому внутриутробному развитию ребёнка. Если же исключить рентген из диагностического листа не удаётся, перед процедурой на пациентку надевают специальный фартук для защиты ребёнка.
Накануне проведения процедуры человеку предстоит снять с себя предметы из металла (украшения, часы, заклёпки, ремни и пр.), которые могут повлиять на результат.
Где лучше пройти рентген
Рентгенография стопы в случае подозрения на плоскостопие и прочие недуги — доступная процедура, сделать которую возможно почти в любом из медицинских учреждений.
В случае необходимости минимизации дозы облучения во время обследования стоит принять во внимание качество используемого оборудования. Цифровой рентгеновский аппарат не требует существенных доз излучения для формирования качественных изображений, в то время как плёночное оборудование облучает больного большой порцией рентгена (смотрите видео).
Спрашивайте о типе рентген аппарата у рентгенолаборанта.
 Рентгеноскопия
РентгеноскопияПри появлении приведённых симптомов пациенту показано проведение рентгенологического обследования поражённой ступни. Чаще болевой синдром, проявляющийся в момент нагрузки нижних конечностей, говорит о развитии плоскостопии. Однако не исключено присутствие и альтернативных изменений в мышечной, костной ткани и связках ног. В рентгеноскопии чаще прибегают к исследованию с нагрузкой, в ходе которого специалист имеет возможность точно определить развивающуюся патологию. Описываемая процедура относится к группе безболезненных, оперативных и информативных диагностических мероприятий.
Видео
osnimke.ru
Особенности проведения рентгенографии стоп
Рентгенологическое исследование стопы
 Рентген стопы, что показывает практика, – это наиболее информативный и простой метод исследования патологий костной ткани. Основан на способности разных по плотности и структуре тканей по-разному пропускать ионизирующие лучи. Результат рентгенографии – отчётливый и информативный снимок, который помогает выявлять патологии костей и точно ставить диагнозы.
Рентген стопы, что показывает практика, – это наиболее информативный и простой метод исследования патологий костной ткани. Основан на способности разных по плотности и структуре тканей по-разному пропускать ионизирующие лучи. Результат рентгенографии – отчётливый и информативный снимок, который помогает выявлять патологии костей и точно ставить диагнозы.
Показания для рентгена
Рентгенография стопы показана в следующих случаях:
- Пациент жалуется на болезненность в области стопы. Боль может проявляться при хождении, после долгой нагрузки или в состоянии покоя.
- Деформация стопы. Чаще всего возникает в области плюснефалангового сустава и характеризуется нарушением расположения фаланг большого пальца по отношению друг к другу. Подобное искривление приводит к появлению шишки с внешней стороны стопы и становится не только косметическим дефектом, но и приносит множество неприятных ощущений и ограничений.
- Воспаления и инфекции костей и суставов (артрит, артроз и проч.).
- Механические травмы стопы (удары, ушибы, переломы).
- Плоскостопие.
- Врождённая патология развития стопы.
Какие патологии стопы видно на рентгене?
В число патологий, которые могут быть выявлены, благодаря проведению рентгена в двух проекциях, входят:
- артрит и артроз;
- подагра;
- плоскостопие различных степеней;
- пяточная шпора;
- вальгусная деформация большого пальца стопы.
Подготовка к процедуре
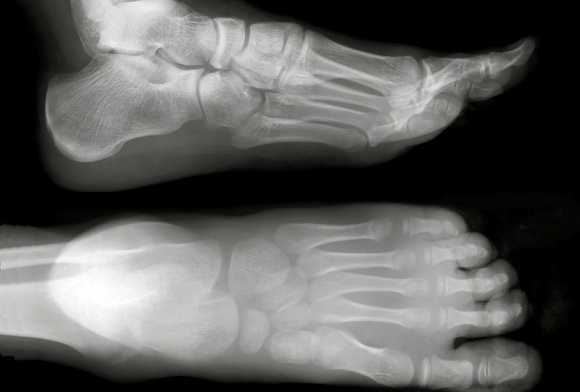
Как делают рентген стопы?
Рентген стопы в двух проекциях
Рентген стопы в двух проекциях чаще всего назначается для диагностики переломов, а также деформирующих патологий, таких как артрит или артроз. Также этот метод исследования дает возможность оценить изменения в суставе большого пальца при подагре.
- Для съёмки в прямой проекции пациент ложится на стол рентгеновского аппарата, вытягивает ноги вперёд. Делается снимок одновременно двух стоп, даже если тревожные симптомы отмечаются только в одной.
- Для съёмки в боковой проекции пациенту необходимо перевернуться на бок. Рентгенолог располагает трубку рентген-аппарата так, чтобы лучи проходили перпендикулярно к боковой поверхности стопы.
Для более детального изучения могут быть сделаны снимки и в других проекциях:
- Косая. Рентгеновские лучи должны проходить через стопу под углом 45 градусов.
- Тыльно-подошвенная. Трубка аппарата устанавливается так, чтобы рентгеновские лучи проходили вертикально к поверхности стопы. Во время проведения процедуры пациент отклоняет голень обследуемой ноги немного назад.
Рентген стоп с нагрузкой
Рентген стоп с нагрузкой (как его делают, будет описано ниже) позволяет получать данные об особенностях структуры и анатомии суставов. Обычно такую методику исследования применяют при подозрении на плоскостопие у детей. Показаниями для выполнения рентгеновского исследования с нагрузкой служат:
- аномалии костно-суставной системы;
- необходимость диагностики форм плоскостопия;
- различные деформации стопы.
Расшифровка результатов
Разобраться в том, что показывает рентген стопы, в первую очередь должен врач-рентгенолог. Он не ставит предварительных диагнозов, а просто описывает анатомические особенности костей стопы. В задачу рентгенолога входит выявление переломов, новообразований, очагов воспаления и прочих отклонений от нормы. На основании описания снимка диагноз будет выставлен лечащим врачом – хирургом, ортопедом, онкологом или другим.
В норме рентген стопы здорового человека должен визуализировать однородные по структуре кости, целостность которых не нарушена. Контуры костей должны быть равномерными и чёткими, без затемнений.
Симптомы плоскостопия
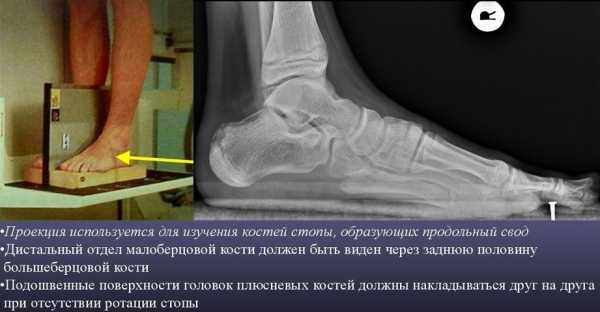
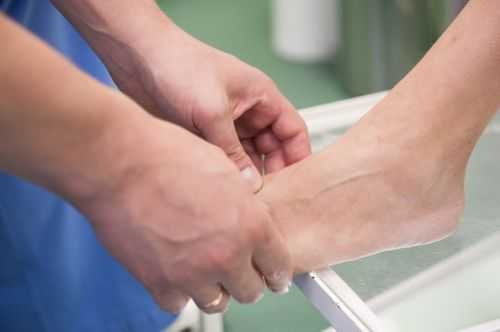 Для выявления плоскостопия обычно выполняют рентген ступней с нагрузкой в боковой проекции. Для этого ступня ставится на подставку внутренней стороной к рентгеновской кассете. Другая нога отводится в сторону. При такой укладке на снимках отмечают три черты:
Для выявления плоскостопия обычно выполняют рентген ступней с нагрузкой в боковой проекции. Для этого ступня ставится на подставку внутренней стороной к рентгеновской кассете. Другая нога отводится в сторону. При такой укладке на снимках отмечают три черты:
- I – проходит от первого пальца к пяточной кости;
- II – проходит от точки соединения пяточной кости с первой чертой до ладьевидно-клиновидного сочленения;
- III – проходит от этого же сочленения к первой плюсневой кости.
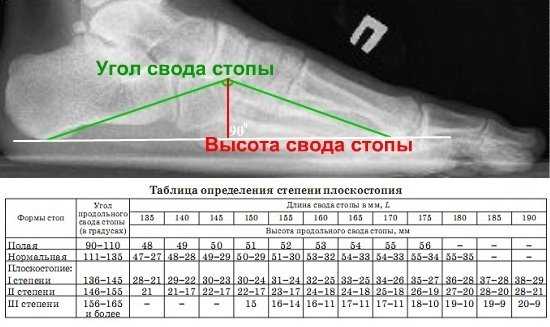
Соотнося эти линии, измеряют высоту и угол их пересечения. Высота – это перпендикуляр, опущенный из точки соединения второй и третьей черт вниз, на первую горизонтальную. В норме высота должна быть больше 35 мм, а угол – от 125 до 130°.
Отклонение от указанных норм говорит о наличии плоскостопия. Для выявления степени патологии нужно оценить, насколько фактические параметры стопы отличаются от нормальных:
- I степень. Высота свода равна 25-35 мм, угол – 131-140°. При такой патологии пациента беспокоит усталость в ногах при физической нагрузке.
- II степень. Высота свода равна 17-24 мм, угол – 141-155°. В этом случае пациент чувствует усиление боли при длительной ходьбе и физических усилиях.
- III степень. Высота – меньше 17 мм, угол – больше 155°. При такой патологии пациент постоянно чувствует боли в голенях, пояснице и ступнях.
Травмы и переломы
Переломы и трещины на рентгене стопы визуализируются как небольшие вытянутые затемнения с неровными контурами. По снимку нужно оценить, где именно располагается линия излома или трещины, есть ли осколки, имеет ли место их смещение. Чтобы уточнить локализацию перелома, кроме рентгена, проводят и внешний осмотр, пальпируют стопу. В месте перелома при нажатии пациент чувствует острую боль.
Противопоказания к диагностике
При рентгеновской съёмке стопы организм пациента подвергается минимальной лучевой нагрузке. Абсолютных противопоказаний к рентгену стоп не выделяется, но в ряде случаев назначение нужно делать с осторожностью. Это касается беременных женщин, а также детей, не достигших возраста 15 лет.
Как часто можно делать рентген стоп?
Чтобы определить, как часто можно делать рентген стоп в двух проекциях, нужно знать какую дозу облучения выдаёт рентгеновский аппарат за одну съёмку. Далее можно обратиться к СанПиНам, где указано, какая доза облучения допустима для пациента ежегодно. Сравнив эти два параметра, можно будет сделать вывод о частоте проведения диагностической процедуры.
Обычно впервые рентген назначают, когда появились признаки патологии. Затем дают повторное направление через некоторое время (например, через месяц) для оценки эффективности лечения. Такая частота проведения рентгена вполне допустима.
dcenergo.ru
Рентген стопы в двух проекциях: как делают, норма
Качественно проведенный рентген стопы позволяет рассмотреть этот отдел конечности достаточно детально. Сразу же после процедуры полученное изображение тщательно изучается врачом-рентгенологом: его цель – не постановка диагноза, а описание увиденного с фиксацией всех обнаруженных патологий. Далее снимок с описанием направляется к лечащему доктору. Именно он ставит окончательный диагноз на основе полученных результатов, после чего определяется с лечебной тактикой.
Очень важно внимательно рассмотреть изображение. Например, морфометрия стоп по рентгену проводится для диагностики продольного плоскостопия: доктору требуется сделать дополнительное измерение угла свода стопы. Нормальный показатель угла не должен превышать 130°, при высоте свода – не менее 3,5 см. При определении поперечного плоскостопия требуется прямое изображение стопы. Нормой считается, если к опоре примыкают лишь головки I и V плюсневых кости.
Если в клинике или диагностическом центре имеется современный рентгеновский аппарат, то он, как правило, показывает все нюансы структуры стопы более подробно. Это позволит доктору поставить точный диагноз и назначить правильное лечение.
Рентген здоровой стопы, норма
Стопа – это подвижный механизм, представленный костями, суставами, мягкими тканями. Благодаря данной структуре человек обладает способностью стоять, ходить, бегать или прыгать.
Скелет стопы достаточно сложный: он полностью «продуман» природой для выполнения возложенной на него функции.
В ходе рентгенографической диагностики аппарат передает излучение через участок необходимый конечности, а полученная «картинка» переносится на монитор компьютера или специальную рентген-пленку. Снимок отображает все костные элементы и мягкие ткани, составляющие структуру стопы: это голеностопный сустав, плюсневая система, пальцевые фаланги.
Как многие знают, рентгеновская «картинка» представлена в белых и черных тонах. При этом более плотные элементы препятствуют проведению сквозь себя рентгенологического потока – например, кости, поэтому они на снимке обладают белым цветом. Мягкие структуры (к примеру, мышечные ткани) пропускают через себя лучи и проявляются темным цветом. Таким образом, чем структура плотнее, тем она светлее.
Как правило, рентгенолог проводит процедуру в трех проекциях: это переднезадний, боковой и наклонный снимок.
[10], [11], [12], [13]
Рентген признаки при обследовании стопы
В ходе описания тех или иных патологических изменений врач применяет различные термины, которые характеризуют действующую рентгенологическую картину. Однако стандартных схем таких описаний не существует: у каждого рентгенолога имеются свои алгоритмы, на которые он ориентируется при постановке заключения. Можно назвать лишь ряд признаков, по которым доктор определяет травматические, деструктивные и другие процессы в костно-суставном аппарате стопы.
Так, незначительные повреждения – например, костные трещины, на рентгене могут остаться незаметными. Уточнить диагноз удается лишь после выполнения компьютерной томографии.
Перелом стопы на рентгене имеет специфический вид, а типичными признаками выступают:
- линия просветления;
- фрагментарное смещение;
- расположение костных отломков под углом.
Для того чтобы определиться с лечебной тактикой, врач должен оценить характер повреждения относительно поверхности сустава. Внесуставной перелом заживает скорее и редко сопровождается развитием осложнений. Внутрисуставный перелом затрагивает кости, входящие в структуру сустава. Такое нарушение зачастую приводит к ограничению двигательной способности стопы; может формироваться костная мозоль. Такая мозоль имеет вид интенсивного очага затемнения.
Варусная деформация стопы на рентгене может присутствовать в нескольких вариантах. Для плоско-вальгусной деформации типично выраженное изменение костной структуры среднего и заднего отделов, а также основания плюсневых костей. Если патология врожденная, то наиболее выраженными становятся нарушения, локализованные в среднем отделе. Деформированные клиновидные, кубовидная и ладьевидная кости обнаруживаются на фоне умеренного остеопороза, крупно-петельного изображения костных трабекул с зонами разрежения. Некоторые трабекулы утолщены, с ориентацией по нагрузочной оси на средний отдел ступни. В пяточной кости отсутствует типичное губчатое строение. Особенно деформированы IV и V основания плюсневых костей.
Для эквино-половарусной деформации характерны увеличенный продольный свод, пяточная супинация, отсутствие поперечного свода, молотковидные пальцы, эквинус. Может равномерно падать интенсивность костного рисунка, а костные трабекулы истонченные. Наблюдается частичное сохранение силовых линий в таранной кости и пятке. Головка таранной кости и пяточная кость формируют крупно-петлистое изображение трабекул. Может присутствовать деформация ладьевидной и клиновидной костей, при этом ладьевидная кость смещена на тыльную сторону. Остеопороз наиболее проявляется в кости пятки (пяточный бугор).
Артроз стоп на рентгене проявляется по-разному, в зависимости от многих факторов. В частности, ранний и хронический артроз характеризуются рядом особенных признаков.
На начальном этапе развития артроз обладает такими признаками:
- невыраженное сужение суставной щели;
- точечные кальцификаты;
- умеренные признаки остеосклероза.
При запущенном артрозе картина несколько отличается и расширяется:
- суставная щель сужается значительно;
- явления остеосклероза более выражены;
- костная ткань уплотнена;
- заметен подвывих, уменьшается объем поверхности сустава, наблюдается уплощение;
- присутствуют остеофиты
Артрит стоп на рентгене характеризуется расширением суставной щели, что объясняется наличием воспалительного выпота в полости сустава. Кроме этого, наблюдаются и другие признаки:
- уплотнение мягких тканей возле воспалительного очага;
- отложение кальцификатов.
Подагра стопы на рентгене также имеет вид артрита, однако для подагры характерны и специфические признаки – например, наличие зон скопления мочевой кислоты. Присутствие уратов фиксируется в периартрикулярных тканях, в суставной щели: обнаруживается просветленная структура поверхностей суставов. При подагрическом артрите более информативной является диагностика МРТ.
Диабетическая стопа на рентгеновском снимке характеризуется значительными структурными изменениями, патологическими переломами, фрагментацией и разрушением костной ткани (преимущественно предплюсневых и плюсневых костей), расхождением суставов, вторичными костными разрастаниями.
Вывих стопы – это ещё одна распространенная травма, для диагностики которой в некоторых случаях приходится прибегать к рентгену. При вывихе наблюдается изменение суставных отношений костных сочленений. Отличают вывихи и подвывихи – полные и неполные смещения сочленений. Рентген стопы достаточно четко определяет характер и степень патологических изменений в суставе. Можно рассмотреть состояние околосуставных тканей и повреждения костей. При травматических вывихах случаются отрывы суставных краев и костных отделов, и все это следует визуализировать при помощи рентгена. Исследование выполняют в двух проекциях. Наиболее часто диагностируются вывихи лисфранкового, шопартового сустава, либо изолированные вывихи отдельных костей.
ilive.com.ua
как делают рентгенографию, есть ли противопоказания

Рентгенография стопы – это популярный неинвазивный диагностический метод, который позволяет выявлять различные патологии конечности у человека. Благодаря рентгенографии стоп с нагрузкой можно оценить общее состояние и структуру костных тканей, выявить сложное плоскостопие.
Показания
На рентген стопы чаще всего направляет врач-травматолог или ортопед после выполненного осмотра пациента. Показаниями к данному исследованию являются:
- Наблюдение судорог в икрах.
- Сильные боли в области стопы или голеностопа.
- Выраженный отек тканей, гематома.
- Травма стопы (вследствие падения, тупого удара, ушиба и т.п.).
- Изменение цвета кожного покрова.
- Искажение конечности, ее деформация.
- Подозрение на трещину или перелом кости.
- Диагностика вывиха.
- Подозрение на воспалительный или инфекционный процесс в суставе (артрит, артроз и др.).
- Врожденные патологии.
Есть ли противопоказания
Рентгеновский снимок стопы предусматривает минимальное излучение, однако все равно данная процедура не рекомендуется беременным женщинам. Связано это с риском генетических изменений у ребенка на клеточном уровне, что в дальнейшем может стать причиной развития патологий.
В том случае, если беременной пациентке требуется срочное диагностирование поражения стопы, перед исследованием ей стоит надеть специальный защитный фартук.
Дополнительными ограничениями к выполнению рентгена стоп под нагрузкой являются:
- отрытое кровотечение;
- сильные боли, при которых человек не сможет лежать неподвижно;
- тяжелая сердечная недостаточность и другие опасные состояния, при которых транспортировка больного может быть опасной.
Подготовительные меры
В отличие от других методов диагностики, рентгенография стопы в двух проекциях не требует длительного подготовительного периода. Чтобы не исказить конечный результат исследования, перед его выполнением человеку стоит снять в себя все металлические предметы: часы, украшения, ремень и т.п.
Если рентгенография выполнятся уже не в первый раз, пациент может взять с собой результаты прошлых обследований стопы. Это поможет врачам отследить динамику заболевания.
При сильных болях в ноге разрешается принять анальгетик.
Рентген стопы для детей
Патологии стопы, которые имеют врожденный характер, нередко диагностируются еще в детском возврате. Именно поэтому для установления точного диагноза часто прибегают к помощи рентгенографии.
Выполнять данное исследование детям стоит при плоскостопии, различных деформациях и врожденных вывихах стопы. Также рентген часто назначается при косолапости и хромоте у детей.
Внимание! При необходимости выполнения рентгена маленьким детям, разрешается присутствие одного родителя рядом во время исследования.
Виды рентгенографии
Рентген стопы имеет следующие типы:
| Разновидность | Особенности |
| Боковой снимок | Может выполняться как с нагрузкой, так и без нее. Исследование помогает оценить функциональные возможности стопы |
| Косой снимок | Выполняется в обеих проекциях под наклоном 45 градусов |
| Подошвенный | Снимок выполняется со стороны подошвы |
| Передний снимок | Исследование дает информацию о переднем крае стопы |
Стоит знать! Несмотря на довольно высокую информативность, при подозрении на онкологический процесс данного исследования недостаточно. В подобном состоянии пациенту будет назначено КТ или МРТ-диагностика.
Что выявляет
Рентген стопы дает возможность распознать следующие патологии:
- паточная шпора;
- плоскостопие;
- полая стопа;
- вальгусная деформация;
- врожденные патологии сустава стопы;
- травматические повреждения;
- воспалительные процессы;
- осложнения от артрита и сахарного диабета;
- осложнения после операций.
Более того, рентген может выявить некроз тканей (омертвление).
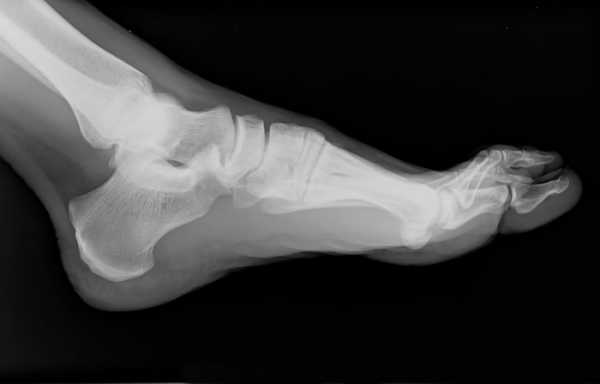
Ход исследования
Рентгенография может выполняться с нагрузкой и без нее. Первый тип исследования показан при подозрении на вальгусную деформацию, суставные изменения деструктивного характера или плоскостопие.
Общий ход диагностики следующий:
- Пациент снимает с себя металлические предметы, и заходит в кабинет рентгенографии.
- Человек ложиться на стол аппарата. Его репродуктивные органы накрываются специальными защитными накладками.
- Для выполнения рентгена прямой проекции больному стоит лечь на спину и согнуть ноги в коленях.
- При косом типе исследования пациент лежит на боку. Его колени согнуты. Между ногами находиться подушка для создания косого угла стопы.
- При необходимости создания бокового снимка человек ложиться на больную сторону и сгибает ногу в колене.
- Если нужно сделать рентген с нагрузкой, человек опирается на больную ногу. Здоровую ногу он сгибает в колене.
Получение результатов
Интерпретирует готовы рентгеновские изображения рентгенолог. В среднем, для получения результатов требуется пару дней. В экстренных случаях получить заключение можно спустя несколько часов.
С полученными результатами больному стоит обратиться к лечащему врачу, который подберет лечение исходя из данных обследования.
Преимущества исследования
Современная рентгенография обладает такими преимуществами:
- низкая лучевая нагрузка;
- возможность цифровой записи;
- безболезненность;
- возможность проведения детям и беременным;
- неинвазивность;
- достаточно высокая информативность.
bolitnoga.ru
Рентген стопы на плоскостопие: лечение и противопоказания
Рентген с дополнительной нагрузкой помогает информативно обнаружить не только травму, но и дать развёрнутую информацию относительно анатомических особенностей стопы.
Суть метода
Диагностическая рентгенография позволяет анализировать структуру, положение и особенности строения внутренних органов посредством прохождения через них направленных рентгеновских лучей. За счет разной плотности исследуемых тканей поток электромагнитных волн неравномерно ослабляется и рассеивается, что позволяет получить на выходе теневое изображение объекта. Прошедшее через биологическую среду излучение регистрируется на специальном фотоприемнике: кассете, электронной матрице. Проекция изучаемого органа или его участка формируется на рентгеночувствительной пленке или экране монитора. Объектом изучения является полученный снимок или цифровое изображение. Рентгеноморфометрией или расшифровкой результатов экспертизы занимается врач-ортопед.
Надежность метода напрямую связана с точностью полученной проекции исследуемой части тела, которая зависит от качества оборудования, пленки и реактивов, а также условий диагностики. Снижать четкость изображения могут и случайные движения пациента во время проведения исследования.
Последствия продольного плоскоcтопия
Плоскостопие нарушает биомеханику стопы из-за потери амортизационной (пружинящей) способности. Оно бывает продольное и поперечное. При вертикальном положении и во время ходьбы 50% веса человека приходится на пятку. При чрезмерной перегрузке у спортсменов-бегунов или стоячей работе связки ослабевают, свод уплощается, и вес человека перераспределяется с пятки на середину стопы. Вследствие нарушенной биомеханики ступни позвоночник, тазобедренный и голеностопный суставы вынуждены компенсировать нагрузку. При этом хрящевые поверхности в суставах и диски между позвонками «стираются». Постепенно голеностопный и тазобедренный суставы деформируются. И вот тогда у человека при ходьбе появляются боли в пояснице, икрах, стопе и спине. Вследствие плоскостопия развиваются заболевания:
- артроз суставов;
- варикозное расширение вен, связанное с ослаблением насосной функции икроножных мышц из-за нарушенной биомеханики стопы;
- пяточная шпора;
- сколиоз (искривление позвоночника).
Симптомы при этих заболеваниях вариабельны в зависимости от развившейся патологии. Артроз тазобедренного и коленного суставов вынуждает человека передвигаться с помощью палки и костылей, и часто является причиной инвалидности. Развитие плантарного фасциита сопровождается сильными болями в пятке утром при опоре на ногу. При варикозе вен на ногах отмечается тяжесть в икроножных мышцах и отёки.
Особенности проведения диагностики
Рентгенография стопы может осуществляться двумя методиками – стандартной либо с нагрузкой. Целесообразность использования первой или второй определяет специалист для каждого конкретного случая и указывает в направлении на процедуру наиболее подходящий способ.
Стандартная
К этой методике прибегают в большинстве ситуаций, когда требуется получить информацию о состоянии костно-связочного аппарата нижней части голени. Зачастую она проводится в двух проекциях – прямой и боковой, но иногда приходится прибегать к наименее распространенным формам обследования, таким как:
- передне-задняя проекция – рентген обеих стоп, выполненный одномоментно;
- косая проекция – рентгеновские снимки создаются под углом 45 градусов;
- тыльно-подошвенная проекция – лучи проходят вертикально к поверхности стопы, и голень при этом отклоняется немного назад.
Никакого подготовительного процесса к процедуре от пациента не требуется. Единственное, что нужно сделать перед обследованием – это освободить диагностируемый участок от одежды, обуви и украшений. А вот медицинский персонал должен позаботиться о создании защитного поля для минимизации облучения обследуемого. Пациентам, проходящим данную процедуру, необходимо укрыть от рентгеновских лучей органы репродуктивной системы, а женщинам – еще и грудные железы, специальными накладками со вставленными свинцовыми пластинами.
Также можно воспользоваться альтернативным вариантом – предложить обследуемому одеть свинцовый фартук. Для создания снимка в прямой проекции пациента укладывают на спину и предлагают согнуть ноги в коленях. Ступни при этом должны опираться на поверхность функционального стола. Рентгенография стопы в косой проекции проводится при положении пациента лежа на здоровом боку, ноги при этом сгибают, а между согнутыми коленями кладут подушку, чтобы создать угол между стопой и поверхностью стола.

Боковая проекция выполнения снимков в ортопедии и травматологии используется реже, так как при ней кости предплюсны находят друг на друга, и их сложно рассмотреть на рентгеновских фото. Такой вид проекции применяется чаще всего для диагностирования свода стопы и для определения переломов костей плюсны. Чтобы сделать снимок стопы в боковой проекции, обследуемого укладывают на пораженный бок, предлагают согнуть ноги в коленях, а здоровую нижнюю конечность выводят вперед.
В зависимости от повреждений для получения максимально информативных снимков могут применяться сразу несколько проекционных методик.
С нагрузкой
Рентген стопы с нагрузочным тестом – специально разработанная методика, применяемая для диагностирования поперечного плоскостопия. Как правило, стандартного метода рентгенографии бывает недостаточно для установления данного диагноза. Подготовка к процедуре с нагрузкой ничем не отличается от подготовительного процесса к стандартной диагностике.
Суть данной методики состоит в том, рентгеновские фото стопы в требуемых проекциях производятся при условии, что пациент стоит на обследуемой ноге, а вторую подгибает к животу. Из-за перенесения массы всего тела на больную нижнюю конечность, она подвергается дополнительной нагрузке и патологические симптомы становятся лучше заметными для диагностирования.
В отдельных случаях могут проявиться даже ранее не отмечавшиеся признаки заболеваний. Рентгенолог изучает полученные снимки и фиксирует обнаруженные нарушения костно-связочного аппарата стопы на бланке исследования, что станет основой для лечащего врача в подборе соответствующей лечебной тактики.
Рентгеноскопия проводится не только с целью установить диагноз и определиться с терапией, она также выполняется для контроля назначенной лечебной коррекции. После проведенного терапевтического курса повторная процедура позволяет оценить эффективность лечебных мероприятий, для принятия последующих решений по поводу дальнейших мер.
Не исключено, что рентгенологическое исследование не сможет обеспечить специалиста достаточным материалом для постановки диагноза – тогда лечащий врач, скорее всего, назначит ультразвуковую или магнитно-резонансную диагностику. И потом уже на основе всех имеющихся данных будет делать окончательное заключение.
Показания и противопоказания рентгенографии
Основным показанием к проведению рентгена стоп является подозрение на плоскостопие или другие аномалии строения костей и суставов нижних конечностей при наличии следующих симптомов:
- Дискомфорт, болевые ощущения и быстрая усталость при ходьбе и длительном стоянии;
- Появление тяжести и отеков ног, ночные судороги;
- Видимое или ощутимое физически опущение сводов стопы;
- Деформация пальцев, нередко сопровождающаяся формированием мозолей, с трудом поддающихся лечению;
- Выпирание костей или суставов;
- Расширение или увеличение длины стопы.
Также рентген необходим для установления формы и особенностей протекания уже диагностированных заболеваний.
Важно!
Противопоказаниями к проведению исследования является беременность (все триместры) и младенческий возраст. Детям старше 2-3 лет рентген делают только в экстренных или тяжелых случаях с согласия родителей.
Исследование не проводится, если пациент не может самостоятельно стоять. Основные ограничения рентгенографии связаны с дополнительным воздействием радиации на организм, которая в зависимости от типа оборудования составляет 0,1-0,6 мЗв. Суммарная лучевая нагрузка должна составлять не более 1,4 мЗв в год, поэтому количество проводимых исследований ограничено даже при отсутствии противопоказаний.

Лечение плоскостопия
Для профилактики заболеваний, которые вызывают плоскостопие, необходимо постоянно носить корригирующие жёсткие стельки для поддержания свода стопы. При продольном уплощении свода применяют стельки с арочным изгибом и пяточным амортизатором. Для поддержки поперечного свода нужно применять стельки с пелотом. При комбинированном плоскостопии на стельке должен быть арочный изгиб и пелот.
В европейских странах дети с выявленным плоскостопием находятся под наблюдением врача и постоянно носят ортопедические стельки до 23 лет, пока не сформируется стопа ребёнка.
Подытоживая, напомним, плоскостопие является причиной многих заболеваний суставов и позвоночника. Поэтому важно своевременно сделать рентгенографию ступни. Для выявления плоскостопия делают рентген обеих стоп с нагрузкой. При этом делают снимок в двух проекциях. Этим методом пользуются также во время рентгенологической экспертизы призывников в армию.
ИСТОЧНИКИ:https://diagnostinfo.ru/rentgenografiya/kosti-i-sustavy/rentgen-stopy-pri-ploskostopii.htmlhttps://nogivnorme.ru/bolezni/ploskostopie/o-ploskostopii/rentgen-pri-ploskostopii.htmlhttps://apkhleb.ru/rentgen/rentgenografiya-stopy
uzibook.ru
как делают, снимок нормы, результаты
Рентгенография стопы остается основным из методов диагностики многих видов патологии стопы и голеностопного сустава. Отличается скоростью и простотой выполнения.
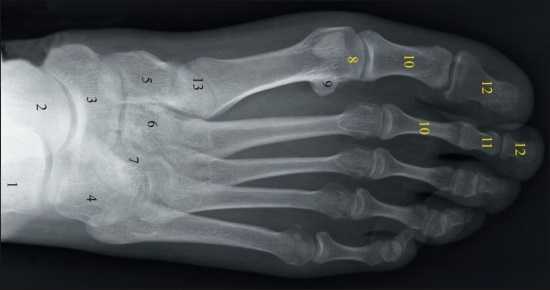
Рентгенограмма стопы в прямой подошвенной проекции
Тревожные симптомы
Снимок стопы может потребоваться, если:
- Имела место травма данной области.
- Наблюдаются боли, жжение, усталость к концу дня, различные неприятные ощущения в стопе, голеностопном суставе.
- Есть отек стопы или голеностопа.
- Изменена форма самой стопы.
- На стопах есть выросты, «шишки», «косточки».
- Беспокоят судороги икроножных мышц.
- Есть болезненные ощущения и нарушения подвижности в голеностопном и других суставах.
Самой частой причиной появления человека в кабинете врача остается боль, так называемая метатарзалгия ─ общий термин, принятый для обозначения болевых ощущений в области переднего отдела стопы.
Но и во всех остальных перечисленных случаях следует обратиться к врачу. Только он, осмотрев пациента, может грамотно провести дифференциальную диагностику между многими заболеваниями и принять решение о необходимом дальнейшем обследовании или лечении.
В кабинете у доктора
Врач проводит осмотр стопы
Врач спросит:
- Как давно беспокоят боли в ноге?
- Что спровоцировало их появление, как боли менялись с течением времени?
- Где локализуются болевые ощущения, куда иррадиируют (отдает)?
- Наступает ли облегчение, и при каких обстоятельствах?
- Что ухудшает состояние?
При осмотре определяется объем движений в голеностопном суставе и стопе, проверяются симптомы заболевания, проводятся функциональные тесты.
Что выявляет рентген?
Когда и при каких заболеваниях поражена стопа и требуется сделать рентгеновский снимок? Ниже перечислены основные возможные виды патологии:
- Переломы и вывихи.
- Плоскостопие ─ наиболее частая деформация стопы и самая распространенная причина болей у большинства людей. При этом происходит изменение поперечного, продольного или обоих сводов стопы.
- Косолапость ─ эквиноварусная деформация стопы, часто бывает врожденной.
- Деформирующий остеоартроз ─ дегенеративные изменения в суставе большого пальца стопы, при котором наблюдаются боли и нарушается его подвижность.
- Пяточная шпора ─ костное разрастание в виде шипа или клина в области подошвенной поверхности пяточной кости.
- Вальгусная деформация первого пальца стопы (hallux valgus) ─ формирование костно-хрящевого экзофита в области первого плюсне-фалангового сустава, увеличение поперечного свода стопы. Развивается на фоне плоскостопия. Способствуют развитию этой патологии семейный анамнез заболевания и ношение высоких каблуков.
- Асептические некрозы ─ болезнь Келлера I и II. Развитие некроза ладьевидной кости при первом типе заболевания или в головках плюсневых костей ─ при втором.
- Вовлечение стопы в патологический процесс при системных заболеваниях: сахарный диабет, подагра, заболевания соединительной ткани, ревматоидный артрит.
- Патологии голеностопного сустава.
Особенности патологии стопы у детей
Детей чаще всего беспокоят различные деформации стопы:
- У самых маленьких ─ косолапость (чаще врожденная), при которой стопа больного ребенка повернута кнутри, находится в положении подошвенного сгибания, опора осуществляется на наружный край стопы. Наблюдаются характерные изменения в походке.
- Плоскостопие. Поперечный и продольный своды стопы в норме, как правило, формируются к 10-12 годам. До этого момента многие деформации стопы еще могут поддаваться корректировке и даже сам диагноз «плоскостопие» может быть не совсем корректным.
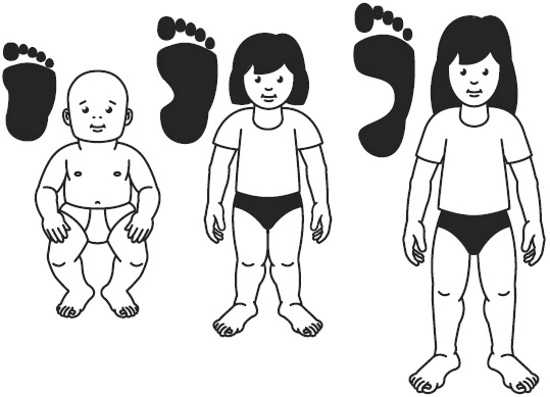
Развитие свода стопы у ребенка
Среди травматических повреждений стопы 55% в структуре заболеваемости занимают переломы плюсневых костей. Возникают при:
- Падении на стопу тяжелых предметов.
- Ударе носком стопы по твердому предмету.
- Других механизмах травмы, например, попадании стопы ребенка между спицами колеса велосипеда.
Где проводится процедура?
Рентген-исследование стопы обычно включает 2 снимка (в разных проекциях) и проводится в государственной поликлинике по направлению терапевта, травматолога или врача любой другой специальности в плановом порядке.
В травматологическом пункте снимок делается сразу же при обращении к травматологу.
При поступлении пациента в стационар диагностика проводится на стадии нахождения больного в приемном отделении.
Также рентгенографию стоп и то же исследование с нагрузкой всегда можно пройти в частных медицинских клиниках и центрах.
Как проходит исследование?
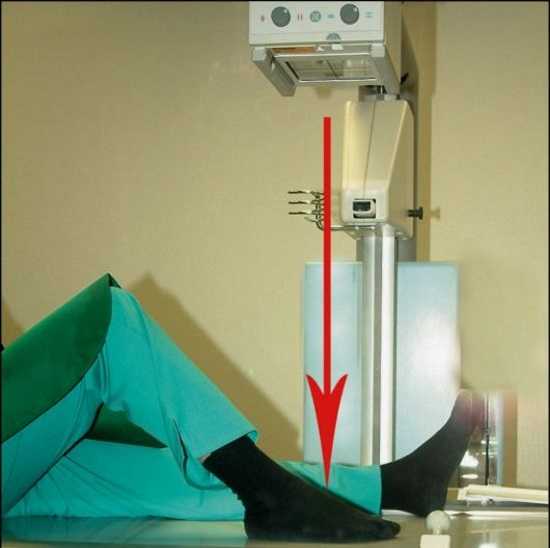
Укладка для рентгенологического исследования стопы в прямой подошвенной проекции
Рентгенография стоп занимает немного времени и не требует специальной подготовки. Тело пациента, за исключением интересующей врача области, в момент проведения процедуры должно быть защищено специальным фартуком, экранирующим рентгеновское излучение.
Проводят рентген стопы в двух проекциях: прямой и боковой. Если 2-х проекций недостаточно для постановки диагноза, делают рентген в косых проекциях (под разными углами), а также рентген стопы с нагрузкой.
Рентген стоп с нагрузкой является хорошим способом диагностики многих патологических состояний и может делаться по направлению целого ряда специалистов: хирургов, травматологов, ортопедов. При этом стопы снимаются по очереди в то время, как пациент стоит на исследуемой конечности (весь его вес приходится на одну ногу). Информация, полученная таким образом, более всего касается угла и высоты свода стопы и позволяет более точно определить степень продольного плоскостопия.
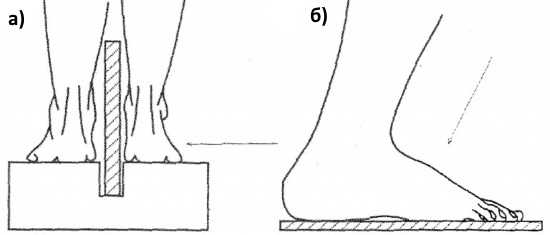
а — укладка для определения продольного плоскостопия; б — укладка для определения поперечного плоскостопия
Данные, получаемые при рентгене с нагрузкой, можно считать достоверными, только если исследование было проведено правильно:
- Пациент должен перенести весь свой вес на одну конечность.
- Другая нога должна быть согнута в колене и прижата.
Наиболее информативными при рентген-диагностике с нагрузкой являются боковая и косая проекции снимков.
Противопоказания
Рентген-диагностика не рекомендована детям до 15 лет, беременным женщинам.
Однако, может проводиться даже этим категориям пациентов, если польза от исследования превысит вред.
Лучевая нагрузка на организм при данном виде исследований мала, разовая доза составляет около 0,1 мЗв.
Альтернативные методы диагностики
Другие методы диагностики заболеваний стопы:
- УЗИ-исследование.
- Магнитно-резонансная томография.
- Компьютерная томография.
Если требуется исследовать мягкотканные структуры и не требуется хорошей детализации, на помощь придет специалист УЗИ. К тому же, этот вид диагностики может применяться у маленьких детей и беременных женщин.
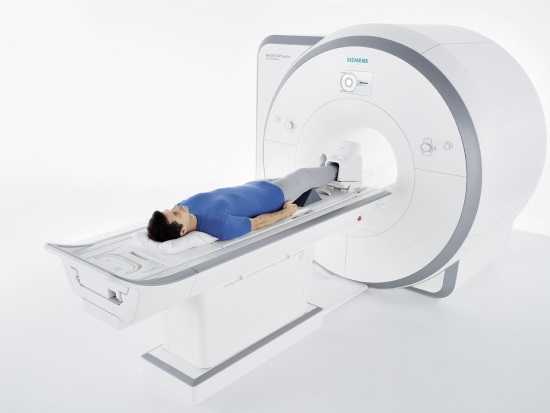
МРТ стопы
МРТ также не оказывает лучевой нагрузки на организм, обеспечивает более точную визуализацию всех структур (особенно не костных) исследуемой области. Практически не имеет противопоказаний. Но МРТ все же не проводят в первом триместре беременности.
Компьютерная томография обеспечит необычайную точность диагностики патологии костных и мягкотканных структур стопы, ведь получаемое изображение имеет высокую детализацию и имеется возможность осмотра конечности во всех плоскостях. Существенный недостаток ─ лучевая нагрузка несколько выше, чем при рентгене (из-за количества снимков, позволяющих создать 3D-модель исследуемой области).
diagnostinfo.ru
Степени плоскостопия на рентгене: снимок, как определить измерение
Плоскостопие — искривление, изменение стопы, характеризующееся стойким уменьшением высоты свода дистального отдела, до самого её исчезновения. Такой вид деформации наиболее распространённый и может сопровождаться патологическим изменением коленных и голеностопных суставных соединений. Патологию выявляют при очном осмотре, а степени плоскостопия определяют на рентгене.
Последовательность проведения рентгенографии стопы
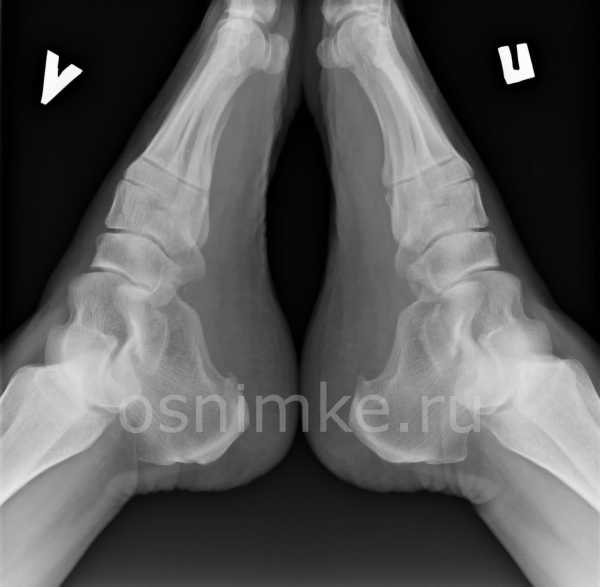 Рентген стопы для определения тяжести деформации и степени плоскостопия не занимает много времени. Пациент снимает обувь, все украшения, ногу ставит на специальную ПЗС-матрицу. Непосредственно перед сканированием рентгенолог на область паха больного помещают свинцовую защиту, которая закрывает половые органы от облучения.
Рентген стопы для определения тяжести деформации и степени плоскостопия не занимает много времени. Пациент снимает обувь, все украшения, ногу ставит на специальную ПЗС-матрицу. Непосредственно перед сканированием рентгенолог на область паха больного помещают свинцовую защиту, которая закрывает половые органы от облучения.
Схема проведения сканирования следующая:
- Пациента лёжа на кушетке, поджимает ногу в колене, перенеся вес тела на больную конечность.
- Изображения делают в нескольких проекциях, для подробной визуализации проблемы: боковая, тыльно-подошвенная, передне-задняя.
- После диагностики и перенесения изображения на снимок, врач-рентгенолог выдаёт заключение. Окончательный диагноз ставит лечащий врач (ортопед, травматолог).
Рентгенологическая диагностика помогает определить степень плоскостопия, её искривление и длину.
Расшифровка полученных результатов
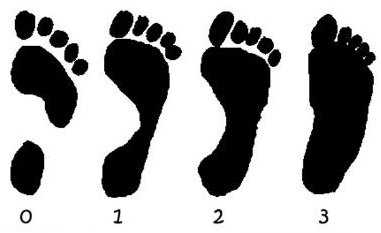 При отсутствии деформирующего процесса (плоскостопия), конечность человека имеет два свода — продольный (располагается вдоль внутреннего края стопы) и поперечный (месторасположение — основание пальцев). В ходе развития уплощения вышеописанных участков дистального отдела и формируется нарушение в виде плоскостопия.
При отсутствии деформирующего процесса (плоскостопия), конечность человека имеет два свода — продольный (располагается вдоль внутреннего края стопы) и поперечный (месторасположение — основание пальцев). В ходе развития уплощения вышеописанных участков дистального отдела и формируется нарушение в виде плоскостопия.
При помощи рентгена возможно визуализировать высоту и углы свода стоп, выявить патологические нарушения костной ткани и суставных сочленений. Диагностика помогает определить наличие деформации и выявить степени её развития.
Благодаря исследованию можно обнаружить другие типы патологий и прибегнуть к своевременному лечению.
Рентгенодиагностика с дополнительной нагрузкой
Такой метод диагностического мероприятия используется в ортопедии, травматологии и хирургии для обнаружения ряда патологических изменений.
Рентген с дополнительной нагрузкой помогает информативно обнаружить не только травму, но и дать развёрнутую информацию относительно анатомических особенностей стопы.
 Рентген стопы с нагрузкой
Рентген стопы с нагрузкойРентген — основной доступный метод диагностики плоскостопия, а также других патологий дистального отдела. Снимки выполняются в нескольких проекциях — прямой (нога пациента на весу) и боковой (с дополнительным сканированием голеностопного сустава). Процедура не обладает повышенным радиационным риском, доза облучения за сеанс от 0,05 до 0,1 мЗВ, что относительно немного.
Клиническая картина продольного плоскостопия
Существуют три типа продольного плоскостопия, которые различаются выраженностью признаков и изменениями: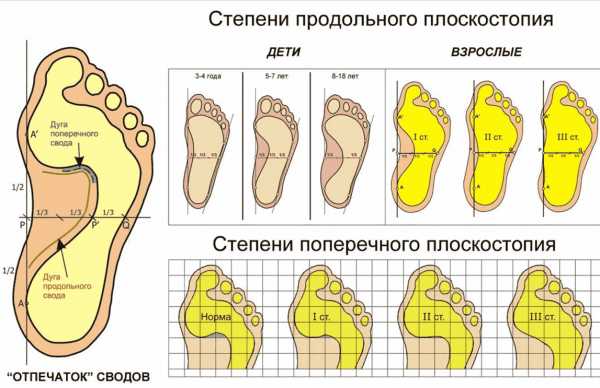
- Первый тип. Начальные стадии деформации, патология слабо выраженная, угол продольного свода стопы варьируется от 130 до 140˚. Зрительно определить деформацию невозможно. Пациенты жалуются на симптомы, связанные с чувством усталости после длительной ходьбы и периодическую отёчность в области стоп. Выраженный болевой синдром отсутствует, наблюдается появление лёгкой болезненности при надавливании на зону дистального отдела стопы.
- Второй тип. Деформация умеренно выраженная, при обследовании угол свода составляет от 141 до 156˚. Наблюдается видимое уплощение стоп, а при подробной диагностике — изменения артрозного характера плюсневых костей. Отмечается усиление болевого синдрома даже после незначительной физической активности. При этом болезненность распространяется по всей голени, вплоть до бедра.
- Третий тип. Характеризуется ярко выраженным плоскостопием, где угол свода составляет более 157˚. Клиническая картина: постоянный болевой синдром, отёчность в ногах, развитие артроза, трудности в передвижении. Пациент не может использовать обычную обувь, появляется острая необходимость ношения специальной, ортопедической. В запущенных случаях происходит деформация голеностопных суставов.

Требуется обратить внимание, что в норме, угол свода должен составлять 125-130˚, что говорит об отсутствии деформирующего процесса.
Симптомы поперечного плоскостопия
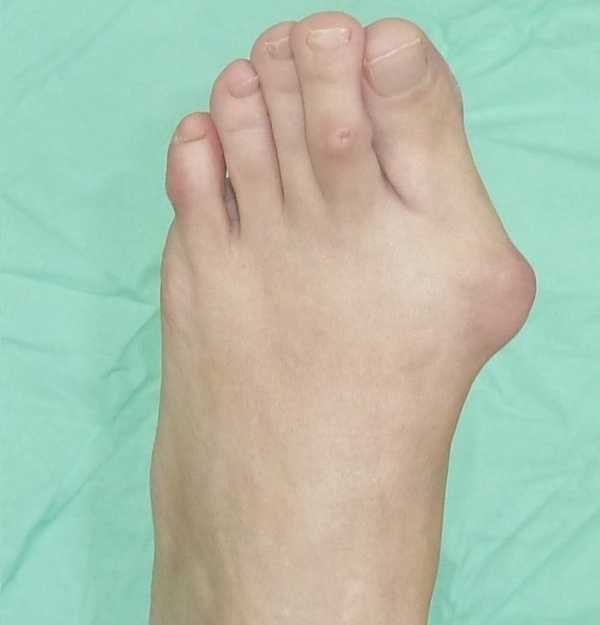 Халюс вальгус
Халюс вальгусКлиническая картина деформации стопы поперечного типа не отличается от продольного. От больного поступают жалобы на боли в ногах ноющего характера, преимущественно с локализацией в стопах. Боли могут усиливаться после длительной ходьбы или физической нагрузки, ближе к вечеру отмечается отёчность. При наличии плоскостопия у женщин имеются трудности в выборе обуви, а при ходьбе на каблуках ощущается явное неудобство.
При очном осмотре выявляют деформацию большого пальца ноги (Халюс вальгус), в запущенных случаях искривление имеет молоткообразный вид и распространяется на 2-3 пальцы. В области большого пальца имеется покраснение кожного покрова, при пальпации — выраженная болезненность.
Методы лечения искривления стопы
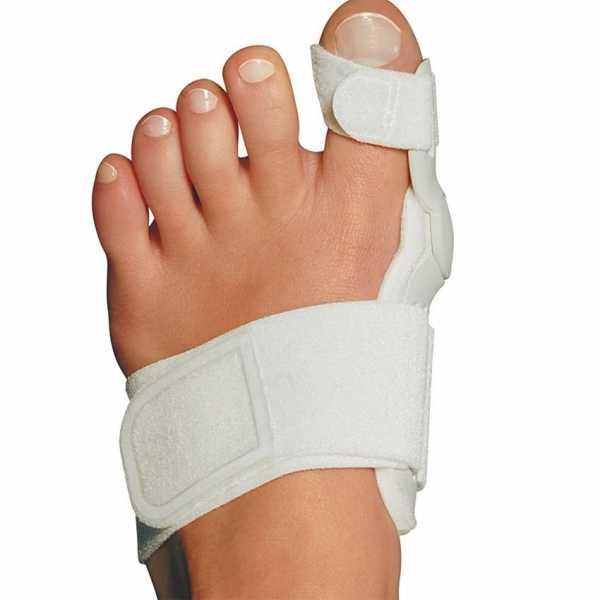 Если плоскостопие сопровождается выраженным болевым синдромом, могут назначаться обезболивающие препараты. Тактика лечения заключается в назначении ношения ортопедической обуви, стелек, физиотерапевтических процедур, лечебной гимнастики. При наличии деформации большого пальца 1-2 степени — вальгус, ортопед рекомендует использование специального бандажа, для устранения дефекта.
Если плоскостопие сопровождается выраженным болевым синдромом, могут назначаться обезболивающие препараты. Тактика лечения заключается в назначении ношения ортопедической обуви, стелек, физиотерапевтических процедур, лечебной гимнастики. При наличии деформации большого пальца 1-2 степени — вальгус, ортопед рекомендует использование специального бандажа, для устранения дефекта.
Рентгенография стопы — простой, доступный и информативный метод диагностики патологий дистального отдела, выявляет даже незначительные изменения и определяет эффективную тактику терапии.
Видео
osnimke.ru