Миома матки и её влияние на возможность зачатия, беременность и роды
Миома матки (лейомиома) — одна из самых распространённых опухолей женской половой сферы. Это заболевание диагностируют у 20-27% женщин фертильного возраста. В последние десятилетия миому матки ко времени реализации детородной функции отмечают всё в большем количестве случаев, так как в связи с социальными мотивами женщины откладывают рождение детей на более поздний период репродуктивного возраста. В связи с этим совершенно логично, что у них все чаще появляются вопросы относительно возможности забеременеть при наличии миомы матки или после ее удаления, о ее влиянии на течение беременности и роды.
Что же такое миома?Миома — это доброкачественная опухоль из мышечной ткани, которая постепенно может стать фибромиомой, если к процессу новообразования кроме тканей мышечных, присоединяются соединительные ткани, стремительно разрастающиеся и преобразующие структуру опухоли.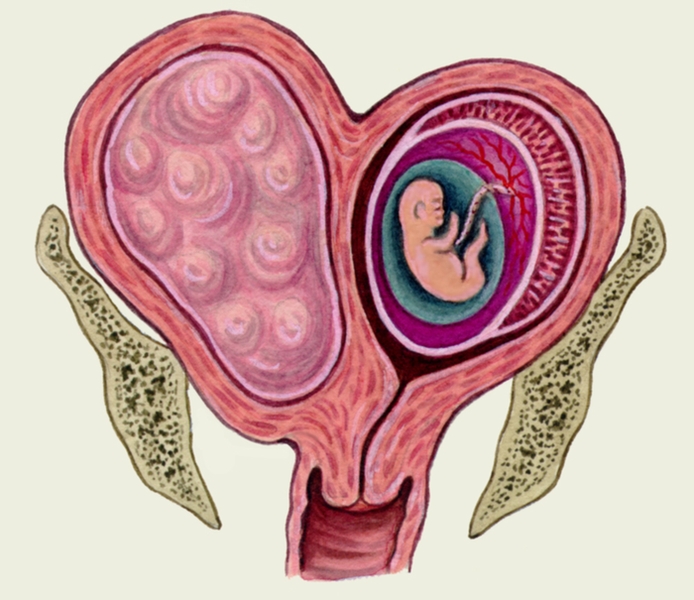
Самый важный аспект этиологии миомы матки – провоцирующий фактор роста опухоли – остаётся неизвестным, хотя теории её развития существуют. Одна из них — это нарушение гормонального фона у женщины (конкретно увеличение эстрогенов и прогестерона что приводит к повышению активности клеточного деления), однако не исключена и наследственная расположенность. Так же к возникновению миомы могут привести и воспалительные гинекологические заболевания, эндокринно-обменные заболевания (сахарный диабет, хронические заболевания внутренних органов, заболевания щитовидной железы), перенесённые внутриматочные вмешательства (аборты, выскабливания, использование внутриматочных спиралей).
Миома матки сама по себе не является причиной, препятствующей беременности и приводящей к бесплодию, однако женщинам с данным заболеванием бывает довольно непросто зачать ребенка. Всё зависит от количества, расположения и размеров миоматозного узла. Миома может сдавливать маточные трубы, деформировать их, тем самым нарушая процесс свободного движения сперматозоидов и, как следствие, оплодотворения. Так же миоматозный узел, если он находится в непосредственной близости от места имплантации, может нарушать её правильное течение и, как следствие, приводить к самопроизвольным выкидышам.
Всё зависит от количества, расположения и размеров миоматозного узла. Миома может сдавливать маточные трубы, деформировать их, тем самым нарушая процесс свободного движения сперматозоидов и, как следствие, оплодотворения. Так же миоматозный узел, если он находится в непосредственной близости от места имплантации, может нарушать её правильное течение и, как следствие, приводить к самопроизвольным выкидышам.
Небольшие узлы, находящиеся в мышечном слое матки, практически не влияют на процесс имплантации эмбриона. Как правило, в течение такой беременности осложнений не возникает.
Как миома влияет на беременность?Небольшая миома во время беременности может протекать без каких-либо проявлений. Но бывают случаи и осложнений миом, и их влияния на течение самой беременности.
В 1 триместре миома может являться причиной угрожающего выкидыша, неразвивающейся беременности, кровотечения в результате отслойки плаценты, гипоплазии хориона, может отмечаться её рост.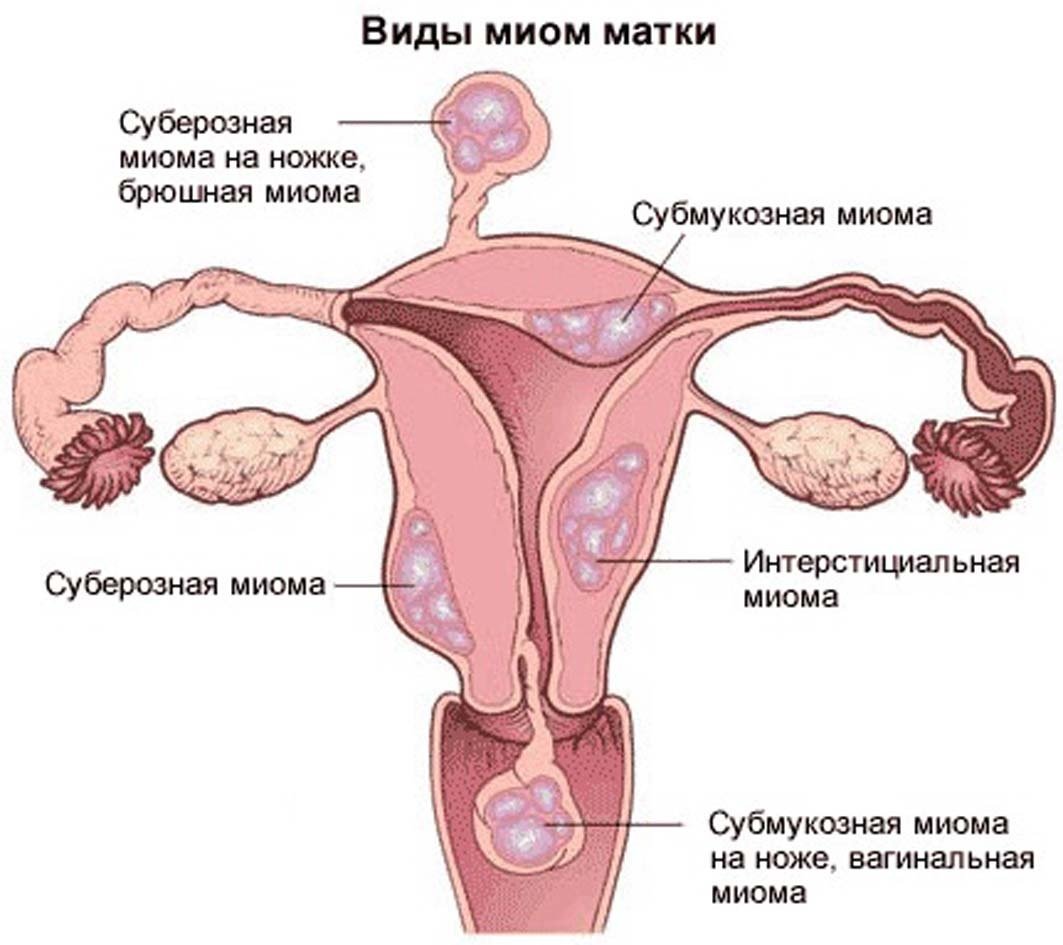

Беременность при миоме матки — медицинский центр «Мать и Дитя
Диагноз «миома матки» для многих нерожавших женщин звучит, как приговор.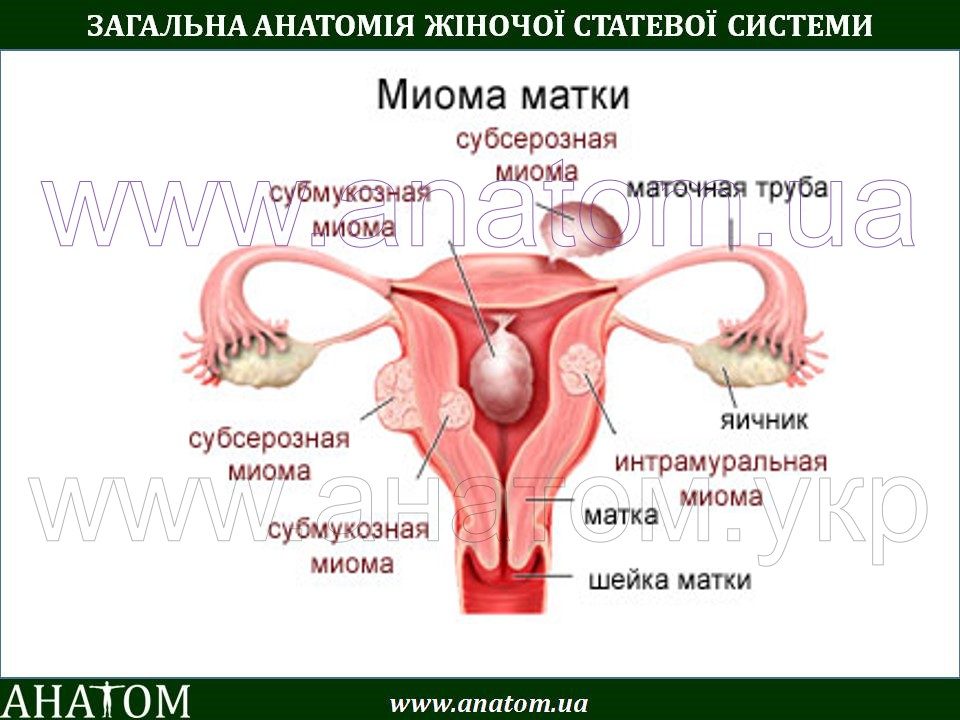
Беременность при миоме матки являлась невозможной. Сегодня в медицине преимущество отдается органсберегающим методам терапии. Женщины получают возможность сохранить беременность при миоме матки и благополучно родить здорового ребенка.
Современная точка зренияУченые рассматривают миому матки, как реакцию органа на регулярные повреждения. Организм женщины ежемесячно подвергается сложному процессу перестройки в связи с подготовкой к оплодотворению и беременности. Если беременность не наступает, то происходит возвращение к исходному состоянию.
Постепенно происходит истощение организма, которое с болезнями, влиянием экологии, вредными привычками, хирургическими вмешательствами, приводит к образованию доброкачественной опухоли в миометрии матки. Предположения о возможности злокачественного перерождения миомы не подтверждаются, и это позволяет сохранить матку.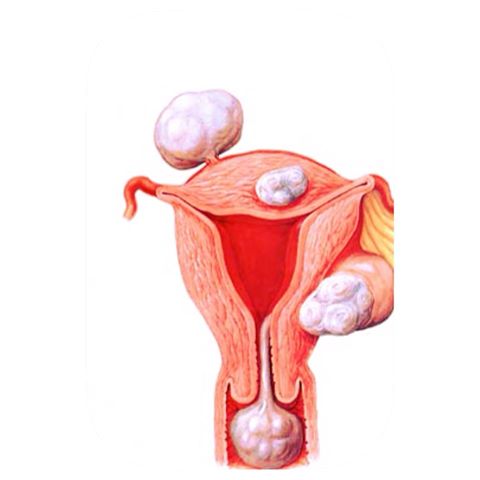
Забеременеть при миоме матки реально, что подтверждается статистикой. По последним данным миома встречается у 80% женщин старше 35 лет. Если узлы не создают механического препятствия транспорту ооцита и прикрепления оплодотворенной яйцеклетки, то беременность при миоме матки наступает и протекает без особенностей.
Часто под действием меняющегося во время беременности гормонального фона происходит регрессия узлов. Поэтому, даже если опухоль обнаружена на этапе планирования беременности, врач оценивает риски, возникающие после оперативного удаления узлов и назначает щадящее лечение:
- гормонмодулирующую терапию;
- малоинвазивные методы оперативного лечения;
- сочетание консервативного и оперативного лечения.
Чаще опасность для вынашивания беременности представляют рубцы, оставшиеся после удаления узлов. Они повышают риск разрыва матки, врастания плаценты и других опасных гинекологических патологий.
В каждом конкретном случае врач определяет необходимость проведения миомэктомии.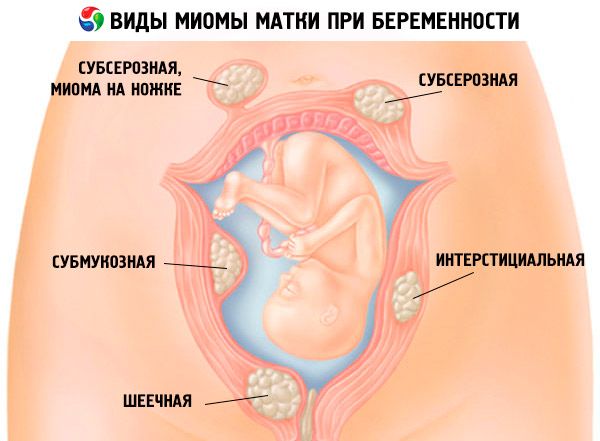 Иногда, чтобы забеременеть при миоме матки, нужно удалить мешающие процессу узлы. Показаниями к проведению хирургического вмешательства являются следующие факторы:
Иногда, чтобы забеременеть при миоме матки, нужно удалить мешающие процессу узлы. Показаниями к проведению хирургического вмешательства являются следующие факторы:
- наличие больших (Æ ˃ 8 см) узлов;
- стремительное увеличение и нарушение трофики новообразований;
- интенсивные болевые ощущения;
- обильные, регулярно повторяющиеся маточные кровотечения;
- выявление субмукозного образования или субсерозного узла на ножке.
Миомэктомию проводят гистероскопическим или лапароскопическим методом, что позволяет избежать образования рубцов. Гистерорезектоскопия обеспечивает вагинальный доступ к узлам, имеет малую травматичность, короткий восстановительный период и низкий риск развития послеоперационных осложнений.
По показаниям назначают электрохирургическую миомэктомию. Этим методом удаляют узлы, расположенные в глубине органа, имеющие сферическую форму и обладающие выраженным интрамуральным компонентом. Перечисленные методы терапии дают возможность полного восстановления репродуктивной функции в 31-67% случаев.
Перечисленные методы терапии дают возможность полного восстановления репродуктивной функции в 31-67% случаев.
Так как новообразование является гормонзависимым, то миома при беременности претерпевает определенные изменения. В первом и втором триместре миома при беременности может увеличиться, но уже в III триместре отмечается уменьшение размера узлов.
Чаще всего существенного увеличения образования не наблюдается, так что беременность при миоме матки в некоторых случаях оказывает положительное влияние на патологию. Но бывает, что беременность при миоме матки представляет опасность. Иногда происходит дегенерация узлов.
Увеличение количества прогестерона и сосудистые изменения приводят к разрушению образования, которое сопровождается некрозом тканей, отторжением узла и кровотечением. Поэтому лечение миомы лучше проводить до наступления беременности.
Опытные специалисты клиники разработают методику лечения, а, при необходимости, проведут ЭКО, позволяющее забеременеть при наличии узлов.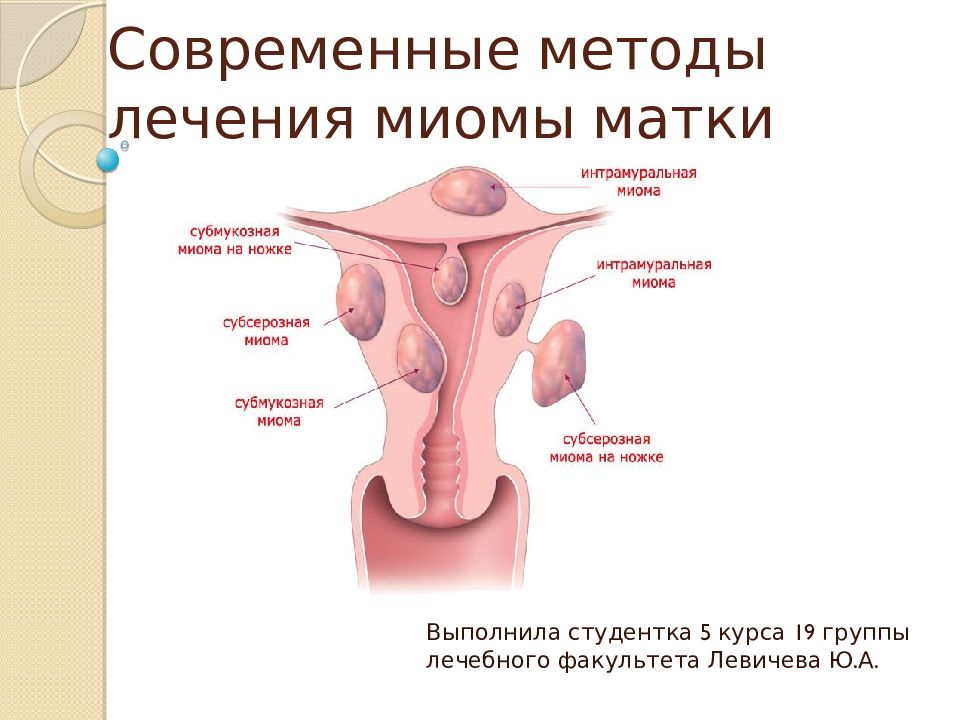 Миома при беременности, если наблюдение ведет грамотный врач-репродуктолог, не является угрозой и позволяет родить здорового ребенка.
Миома при беременности, если наблюдение ведет грамотный врач-репродуктолог, не является угрозой и позволяет родить здорового ребенка.
Автор: Сарбей Евгения Игоревна, врач акушер-гинеколог МЦ «Мать и Дитя»
Миома матки и беременность — возможные осложнения
Миома — доброкачественное новообразование мышечного слоя матки. Обычно миоматозные узлы множественные, растут из незрелых миоцитов миометрия. Как правило, диагностирование лишь одного узла свидетельствует о минимальных размерах второго узла. Одиночные миомы являются редкостью, а после воспалительных процессов — это наиболее распространенное заболевание. У женщин детородного возраста частота патологии составляет 20-21%, она увеличивается с годами.
Причины возникновения
Наиболее распространенной данной причиной патологии считается нарушение гормонального фона, в частности увеличение количества эстрогенов. Способствует данной дисфункции нарушения в системе регуляции репродуктивных функций, начиная от головного мозга и заканчивая яичниками и маткой. Это могут быть как наследственные заболевания, так и воспалительные процессы половых органов, эндокринные болезни и сопутствующая патология.
Это могут быть как наследственные заболевания, так и воспалительные процессы половых органов, эндокринные болезни и сопутствующая патология.
На образование миоматозных узлов влияет и состояние рецепторного аппарата матки, которое ухудшается после абортов, послеродовых осложнений и хронической инфекции половой системы.
Миома матки во время беременности
Женщины с подобной патологией способны к зачатию и развитию беременности. Исключением являются случаи, когда миома растет в полость матки, тем самым уменьшая ее просвет, деформирует матку и препятствует прикреплению оплодотворенной яйцеклетки к стенке матки. Миома и беременность – несопоставимые явления при росте миоматозного узла в сторону брюшной полости, который пережимает маточные трубы и не дает сперматозоидам передвигаться к яйцеклетке.
Во время беременности данная патология может протекать бессимптомно. Женщина в положении не догадывается о наличии таких узлов и узнает о них только после проведения первого УЗИ.
Проявления миомы матки во время беременности
В данном случае симптомы зависят от размеров узлов, их количества, характера роста и наличия сопутствующей патологии со стороны яичников или же других органов.
Многие женщины, имеющие межмышечные узлы размером до 4 см, которые находятся в теле матки и не деформируют ее полость, успешно вынашивают ребенка и не имеют осложнений при родах.
Несмотря на такие случаи, миоматозные узлы влияют на состояние беременной матки, а именно на количество поступления эстрогенов к матке, тем самым способствуя увеличению размеров миомы. Приток прогестерона при этом значительно уменьшается. Объясняется такое явление нарушением рецепторного аппарата матки, который становится более чувствительным к эстрогенам. Чем длительнее течение заболевания, тем значительнее ухудшается кровоток в матке, происходит увеличение ее объема за счет миоматозного узла, а также увеличивается риск осложнений при беременности.
Осложнения беременности при миоме
Беременные женщины с таким заболеванием на любом сроке имеют высокий риск развития осложнений: угроза прерывания, нарушение трофики миоматозного узла, которое может привести к его отмиранию и распаду тканей, повышение тонуса матки.
Угроза прерывания на ранних сроках и повышение тонуса матки во втором и третьем семестре возможна из-за снижения эластичности матки, низкой способности мышечного слоя к растяжению, при этом также наблюдается уменьшение кровотока в миоматозном узле и развитие воспалительного процесса в нем.
Во время беременности данная патология приводит к фетоплацентарной недостаточности (невозможность плаценты обеспечить плод необходимым количеством кислорода и питательных веществ), гестозу во второй половине беременности, который проявляется отеками, повышенным артериальным давлением, снижением функции почек и гипоксией плода. Женщины, планирующие обзавестись ребенком при данной патологии, должны помнить о частых случаях неправильного положения плода (косое, поперечное), тазовом предлежании, а также о полном или частичном предлежании плаценты. Наиболее распространенной причиной таких патологий является миома, которая растет в полость матки и деформирует ее, что не дает возможности для плода разместиться головкой вниз и продольно. Плацента также располагается в той части, где имеется свободное место (как правило, плацента должна находиться на задней стенке матки).
Плацента также располагается в той части, где имеется свободное место (как правило, плацента должна находиться на задней стенке матки).
Крупные миоматозные узлы нарушают маточно-плацентарное кровообращение в случае их расположения в месте крепления плаценты к стенке матки, что приводит к внутриутробной задержке развитии плода и хронической гипоксии.
У будущих мам при миоме очень часто наблюдаются такие осложнения, как: ускорение роста новообразования, причины чего еще полностью неизвестны, преждевременная отслойка плаценты, нарушение «миграции» плаценты (с увеличением срока беременности растет и миома, которая препятствует нормальному движению плаценты от зева ко дну матки, и вызывает ее отслоение).
Беременность и миома больших размеров – несопоставимые явления. В таких случаях рекомендуют прерывание до 12 недель, чтобы избежать жизнеугрожающих осложнений для женщины. Среди возможных – самопроизвольные выкидыши, которые вызывают обильные кровотечения, так как матка не способна сокращаться, из-за больших узлов миомы; некроз миоматозных узлов, который вызывает распад тканей; развитие тяжелой фетоплацентарной недостаточности грозит врожденными пороками плода и его нервной системы.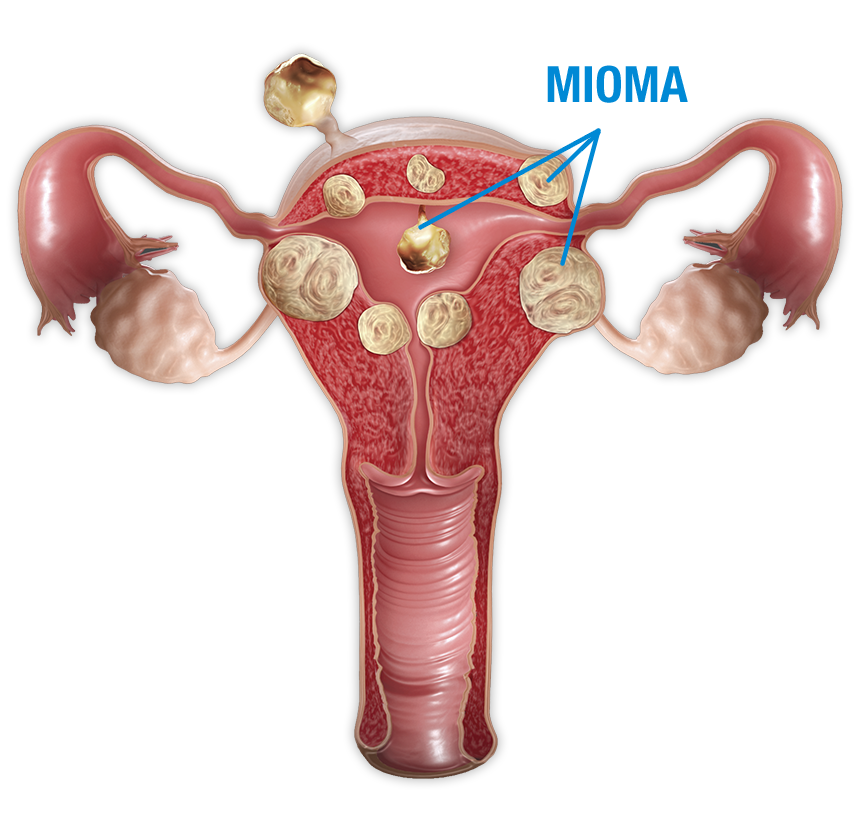
Как беременность влияет на миому матки
В первом триместре из-за гормональных изменений в организме происходит увеличение кровоснабжения матки, соответственно и миомы, что приводит к увеличению ее размеров. Но, к счастью, такая тенденция наблюдается нечасто. Бывает и так, что новообразование во время вынашивания ребенка не растет. Из-за увеличения матки и растяжения стенок миоматозные узлы меняют свое месторасположение, а если узел крепится к стенке матки с помощью тонкой ножки, то возможен ее перекрут, который приводит к некротизации узла. Перекрут ножки миоматозного узла проявляется симптомами «острого живота»: сильная острая боль внизу живота, повышение температуры тела, симптомы общей интоксикации, а также изменение показателей общего анализа крови. Данное осложнение требует немедленной госпитализации в стационар и хирургического лечения.
Во втором и третьем триместре беременности также возможно развитие процессов, которые нарушают питание миомы: отек, некроз, нарушение кровообращения и лимфооттока, которые также проявляются симптомами «острого живота».
Диагностика
Обследование будущей мамы при миоме требует тщательного подхода и проводится в следующие сроки:
- І триместр – обследование необходимо провести в термине 7-10 недель;
- ІІ триместр – 14-16 и 22-24 недели;
- ІІІ триместр – 32-34 и 38-39 недели.
При обследовании проводится оценка развития плода, исключение внутриутробной задержки развития плода и нарушения питания в миоматозных узлах, оценивается кровообращение в плаценте, матке и плоде. На последнем осмотре уточняется локализация миомы и плаценты, положение и предлежание плода, чтобы решить вопрос о методе родоразрешения.
В первом триместре патологию можно пропальпировать через переднюю брюшную стенку при проведении вагинального обследования. Для подтверждения диагноза используют ультразвуковые методы диагностики. Более того, с помощью УЗИ можно диагностировать миоматозные узлы небольших размеров на ранних этапах их развития, а также проводить контроль лечения и динамику роста миомы. УЗИ при беременности помогает оценить структуру, размеры и количество миоматозных узлов, их локализацию относительно плаценты, а также степень деформации полости матки, кровоснабжение миоматозного узла. Параллельно проводится измерение анатомических структур плода, чтобы исключить задержку внутриутробного развития, оцениваются дыхательные параметры, степень зрелости плаценты и кровообращение в плодово-маточном комплексе.
УЗИ при беременности помогает оценить структуру, размеры и количество миоматозных узлов, их локализацию относительно плаценты, а также степень деформации полости матки, кровоснабжение миоматозного узла. Параллельно проводится измерение анатомических структур плода, чтобы исключить задержку внутриутробного развития, оцениваются дыхательные параметры, степень зрелости плаценты и кровообращение в плодово-маточном комплексе.
Для оценивания сердечной деятельности и двигательной активности плода с 32 недели беременности целесообразно проводить кардиотокографию до начала родов. Миома и беременность требуют проведения КТГ каждые 5 дней в последние недели.
Лечение
Во время беременности не проводятся радикальные мероприятия по лечению миомы. В основном оно направлено на избежание осложнений миомы в этот период.
Целью лечения является снижение тонуса матки, продление беременности для рождения доношенного плода, избежание преждевременных родов и появление здорового малыша.
Так как миома ухудшает кровоснабжение фетоплацентарного комплекса, то выбор медикаментозной терапии падает на препараты, способствующие улучшению кровотока в сосудах и предупреждению гипоксии плода.
Лечение миомы проводят после рождения ребенка, но при острых состояниях может потребоваться не только консервативная терапия, но и хирургическое вмешательство.
В клинике «Центр ЭКО» г. Калининград возможно проведение консервативной миомэктомии – удаление новообразования с сохранением матки. Беременность после данного удаления миомы возможна, а также если миомэктомию проводят во время гравидарного периода, то удается сохранить плод.
Сроки и метод родоразрешения
За неделю до предполагаемой даты родов беременная должна быть госпитализирована в родильное отделение, чтобы акушеры-гинекологи смогли спланировать и выбрать метод родоразрешения. Беременные с низким риском осложнений могут родить через естественные родовые пути, но с использованием адекватного метода обезболивания для избегания спазма сосудов, так как это может привести к гипоксии плода.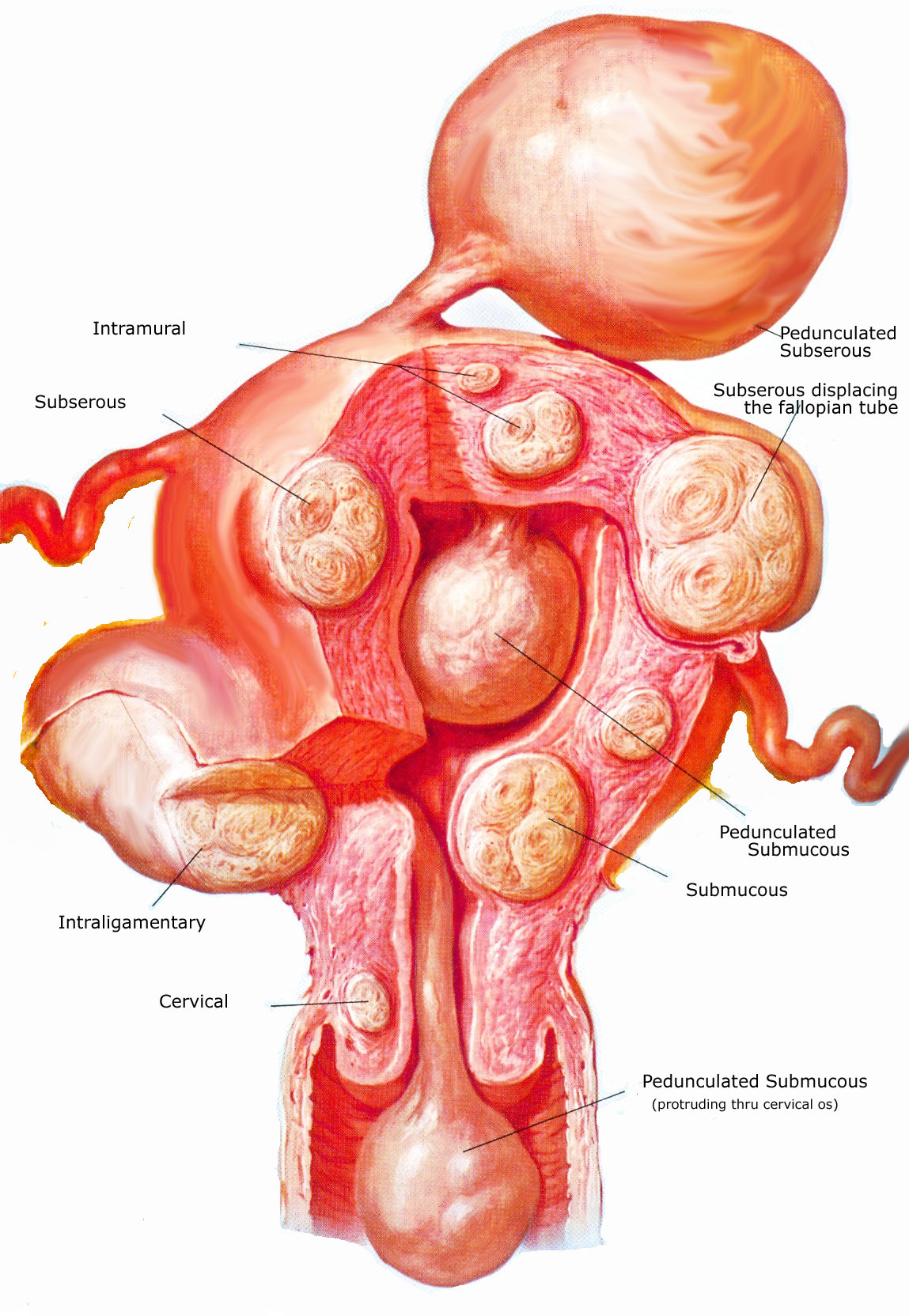
Осложнения беременности с миомой:
- ранее отхождение околоплодных вод вследствие повышенного тонуса матки или патологического расположения плода;
- кровотечение в послеродовой период из-за сниженной сократительной способности матки в области миомы;
- преждевременная отслойка плаценты.
При осложненной беременности роды проводят путем операции кесарева сечения и с удалением миомы.
Миома и послеродовой период
Ранний послеродовой период может осложниться кровотечением за счет низкого тонуса матки, а поздний – медленной инволюцией матки, так как миома препятствует нормальному сокращению стенок матки и уменьшению ее размеров. Грудное вскармливание положительно влияет на процесс лечения, так как снижается количество эстрогенов в крови и миома уменьшается в размерах.
Беременность после миомы: возможно ли
Зачастую, для того чтобы завести ребенка, необходимо провести консервативное лечение с удалением миоматозных узлов, при этом сохранив матку. Это органосохраняющая операция. Беременность после такого удаления миомы возможна, она протекает без осложнений, при условии отсутствия развития новых очагов опухоли. Ее ведение требует от врача пристального внимания, ведь во время гестации, из-за гормональных изменений возможно развитие рецидива.
Это органосохраняющая операция. Беременность после такого удаления миомы возможна, она протекает без осложнений, при условии отсутствия развития новых очагов опухоли. Ее ведение требует от врача пристального внимания, ведь во время гестации, из-за гормональных изменений возможно развитие рецидива.
Планировать беременность после миомы можно уже после 6-месячного курса реабилитации. Данный термин обусловлен особенностью заживления стенок матки, ведь только рассасывание швов происходит через три месяца.
Возможно ли перепутать миому с беременностью
Многие женские сайты сообщают истории о том, как на УЗИ перепутали миому с беременностью. Действительно, на ранних сроках плодное яйцо по размерам напоминает миоматозный узел и есть риск перепутать заболевание с беременностью, если аппарат УЗИ старый, изображение некачественное, а сам врач некомпетентен. Но любой высококвалифицированный специалист не позволит себе перепутать миому с беременностью, ведь кроме УЗИ существуют и другие методы диагностики, которые позволяют определить точный диагноз.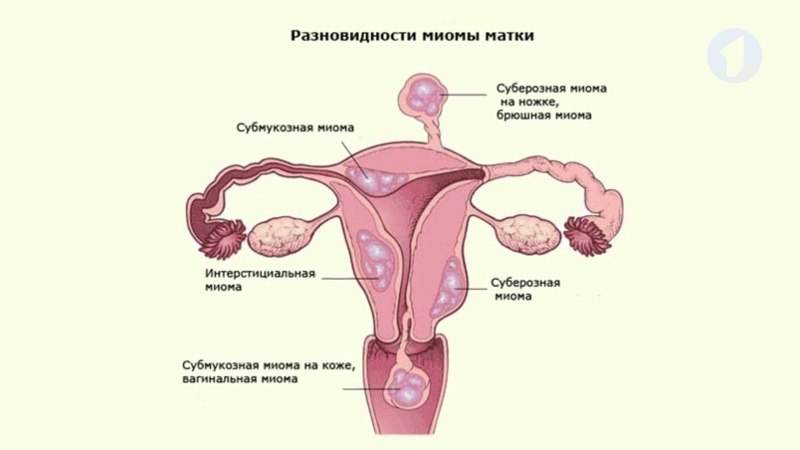
- Диагностировать беременность можно и при обычном гинекологическом осмотре, по размерам и консистенции матки, а также по внешнему виду ее шейки.
- Кроме этого, гинеколог назначает анализ для определения уровня ХГЧ. Миома не влияет на количество данного гормона, а при беременности он будет повышен.
- Менструальный цикл при миоме сохраняется, что невозможно при беременности.
Запишитесь на прием по телефону
+7 (4012) 92-06-76
или
воспользуйтесь формой записи:Миома матки. / Статьи / «Авиценна» в Волгограде
18/05/18
Миома матки – одна из самых распространенных доброкачественных опухолей матки.
Миому матки диагностируют у 30-35% женщин репродуктивного возраста.
Однако, несмотря на доброкачественное течение, миома матки является причиной значительного снижения качества жизни у женщин. Клинические проявления опухоли связаны с маточными кровотечениями, болью, сдавлением смежных органов, нарушением их функции.
Известно, что миома нередко является причиной бесплодия. Течение беременности на фоне миомы матки сопряжено с осложнениями как со стороны беременности: невынашивание, угроза выкидыша, кровотечение, так же и с осложнениями со стороны миомы матки: быстрый рост узлов, нарушение кровотока в узлах, некроз.
Поскольку все больше наших соотечественниц отодвигают рождение первого и последующих детей на более поздний возраст, возрастает количество женщин с сочетанием миомы матки и беременности или женщин с миомой матки, планирующих беременность. Последнее ставит вопрос об уточнении тактики ведения больных миомой матки вне и во время беременности.
Проблема миомы в период подготовки к беременности все чаще становится предметом дискуссий и даже научных конференций.
В связи с этим мы считаем интересным описание этого заболевания.
Причины развития миомы матки неизвестны, но научная литература содержит большой объем информации, имеющий отношение к генетике, гормональным аспектам и молекулярной биологии этой опухоли.
Основные факторы риска миомы матки (предрасполагающие):
— раннее начало менструаций, отсутствие родов в анамнезе, ожирение, поздний репродуктивный возраст, курение.
Диагностические подходы
Основным методом первичной диагностики этого заболевания без сомнения было и остается УЗИ.
Однако, ультразвуковое исследование с помощью трансабдоминального и трансвагинального датчиков является методом первичной диагностики миома матки, а также его широко используют для динамического наблюдения за развитием опухолевого процесса и оценки эффективности различных видов лечебного процесса.
Современные 3/4D технологии позволяют получить дополнительную информацию по локализации миоматозных узлов относительно полости матки.
Как же лечить миому матки?
Прежде всего я хотела бы перечислить все имеющиеся в настоящий момент методы лечения миомы матки.
Медикаментозное лечение- агонисты ГнРГ (бусерелин, диферелин, люкрин и т. д.), улипристала ацетат ( эсмия).
д.), улипристала ацетат ( эсмия).
Хирургическое лечение (удаление матки- гистерэктомия, удаление миоматозных узлов- миомэктомия).
Эмболизация маточных артерий (ЭМА).
Высокочастотный фокусированный ультразвук (MRgFUS)
Таким образом, кроме удаления органа и пассивного динамического наблюдения существуют и другие методы лечения.
Прежде чем описать каждый из перечисленных выше методов лечения миомы матки, обсудим, в каких ситуациях можно допустить простое наблюдение.
Как известно, любое заболевание проще всего лечить на ранней стадии, не является исключением и миома матки. Поэтому, даже если у женщины случайно при УЗИ обнаружили маленькие миоматозные узлы (не более 2-2,5см), отпускать такую пациентку со словами: «Будем наблюдать. Если вырастут, будем лечить» ,- абсурдно.
Таким образом, при выявлении маленьких миоматозных узлов, даже при отсутствии симптомов заболевания, рекомендован прием современных монофазных контрацептивов. Прием оральных контрацептивов у рожавших женщин может быть заменен на внутриматочную гормональную систему «Мирена». Это контейнер с гормоном, который в малых дозах высвобождается в полость матки в течение 5 лет. Именно на этот срок ставится эта система. В том случае, если они противопоказаны или пациентка категорически возражает против приема, можно допустить динамическое наблюдение за ростом миоматозных узлов, но УЗИ должно проводиться не реже 1 раз в год. Если узлы за период наблюдения начали расти, то следует немедленно начать лечение, даже если симптомы заболевания отсутствуют.
Это контейнер с гормоном, который в малых дозах высвобождается в полость матки в течение 5 лет. Именно на этот срок ставится эта система. В том случае, если они противопоказаны или пациентка категорически возражает против приема, можно допустить динамическое наблюдение за ростом миоматозных узлов, но УЗИ должно проводиться не реже 1 раз в год. Если узлы за период наблюдения начали расти, то следует немедленно начать лечение, даже если симптомы заболевания отсутствуют.
В чем основная идея лечения миомы матки?
Узел миомы матки можно уменьшить, зафиксировать в размере и удалить.
Уменьшает размер миоматозных узлов два вида лечения- медикаментозные препараты и эмболизация маточных артерий (опосредовано, фокусированный ультразвук). У каждого миоматозного узла есть свой предел, меньше которого, он уменьшиться не может. Можно привести пример с яблоком, которое превращают в сухофрукт: чем больше изначально яблоко, тем больший из него получится сухофрукт, и чем сочнее оно было, тем значительнее оно уменьшится при высушивании. С миоматозными узлами так же. В среднем после проведенного лечения миоматозный узел уменьшается на 40%.
С миоматозными узлами так же. В среднем после проведенного лечения миоматозный узел уменьшается на 40%.
При выборе метода консервативной терапии следует оценивать не только его эффективность, но и безопасность, переносимость, а также принимать во внимание экономическую рентабельность лечения.
Эмболизация маточных артерий.
Термин «эмболизация» означает закупоривание кровеносных сосудов, питающих орган, что приводит к прекращению его кровоснабжения. Орган, лишившийся существенной доли кровоснабжения, постепенно начинает уменьшаться в размере. Только здесь есть один нюанс. Миома матки тоже питается из маточных артерий, но так как она образовалась позже, чем выросла матка, то и система кровеносных сосудов в ней порочна: «сделанная наспех», она не имеет надежной защиты в случае каких-либо нарушений.
Таким образом, прекращение кровоснабжение матки через маточные артерии становится «летальным» для миомы, но не для здоровой ткани матки.
В результате этой процедуры уже через три месяца объем миом уменьшается в среднем на 43%, а за год — на 65%. ЭМА является самодостаточным методом. После проведения этой процедуры нет необходимости принимать какие-либо лекарства и процедуры. Беременность после применения этого метода лечения возможна и она проводится нерожавшим женщинам.
ЭМА является самодостаточным методом. После проведения этой процедуры нет необходимости принимать какие-либо лекарства и процедуры. Беременность после применения этого метода лечения возможна и она проводится нерожавшим женщинам.
Удаление узлов миомы матки, или миомэктомия?
Первая миомэктомия, выполненная абдоминальным доступом именно с целью излечения от миомы матки, датируется 1853 годом. Произвел эту операцию Этли. Он удалил 3 миоматозных узла женщине 41 года. Исход операции был неудачным — женщина погибла от перитонита.
Технически это довольно сложная операция, и не все гинекологи могут ее произвести. Удалить матку намного проще.
Чаще всего такую операцию проводят для того, чтобы реализовать репродуктивную функцию женщины.
Существует два варианта миомэктомии- лапароскопический и лапаротомический. В первом случае операция выполнятеся с использованием специальных инструментов, введенных в брюшную полость под контролем видеокамеры; во втором- руками хирурга в животе.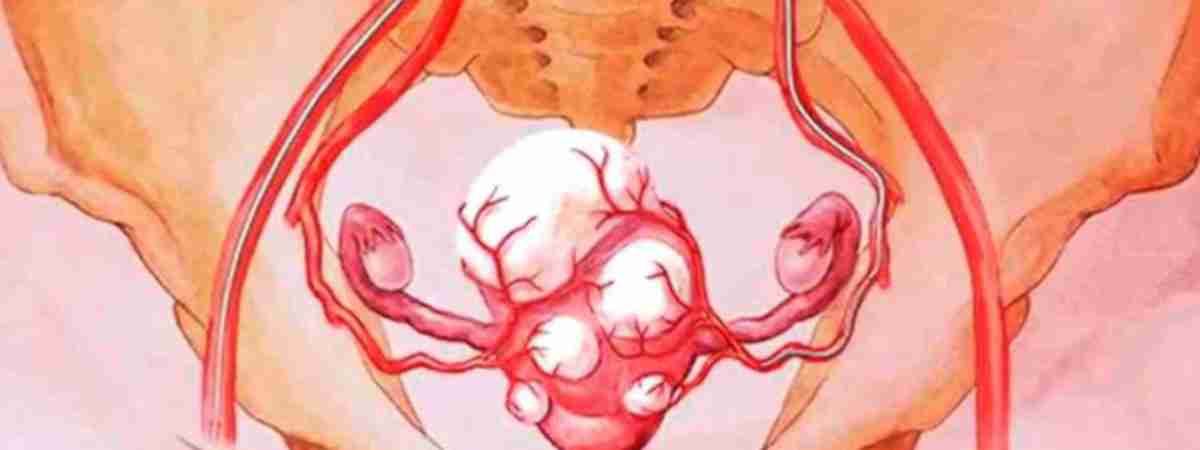 Место расположение, количество и размеры миоматозных узлов определяют оперативный доступ. Лапаросокпический доступ в наибольшей степени показан при наличии узлов, растущих снаружи матки «на ножке».
Место расположение, количество и размеры миоматозных узлов определяют оперативный доступ. Лапаросокпический доступ в наибольшей степени показан при наличии узлов, растущих снаружи матки «на ножке».
Матку нужно шить руками. Аккуратно, послойно, сопоставляя все слои. Это позволяет сделать полостная операция. Кроме этого, при полостной операции есть более полноценная возможность пальцами прощупать всю матку, чтобы найти маленькие миоматозные узлы и удалить их. Инструментом это получается не так эффективно.
Когда же следует удалять матку по поводу миомы матки?
Только в очень запущенных случаях, когда размер матки очень большой и матка настолько «нафарширована» узлами, что в ней невозможно найти здоровой ткани.
Обидно, что многие женщины сами запускают свое заболевание до такой степени, что приходится удалять орган полностью.
Высокочастотный фокусированный ультразвук:
Этот метод появился относительно недавно. Смысл его заключается в том, что под контролем МРТ (томография) на миоматозный узел нацеливают поток ультразвука. В центре узла происходит разогрев ткани до высокой температуры и узел погибает.
В центре узла происходит разогрев ткани до высокой температуры и узел погибает.
Воздействие оказывается через кожу, то есть вообще бесконтактно. Но при этом есть несколько нюансов:
-метод очень дорогой;
-воздействовать можно на один или максимум несколько миоматозных узлов миомы;
-на передней брюшной стенке не должно быть много жира, рубцов и шрамов;
-узлы должны удачно располагаться, то есть на пути между узлом и потоком луча не должно быть больших препятствий;
-во время процедуры пациентка должна несколько часов лежать неподвижно на животе.
Таким образом, метод имеет множество ограничений и неудобств.
Гомеопатия, БАДы, народные средства- я не комментирую эти препараты.
Итак, может ли миома перестать быть одной из наиболее актуальных проблем гинекологии? – Может! Как?
Регулярный осмотр у гинеколога с УЗИ, и если миоматозный узел обнаружен, сразу же предпринимать меры. Совершенно недопустимо наблюдать за тем, как миома растет из года в год.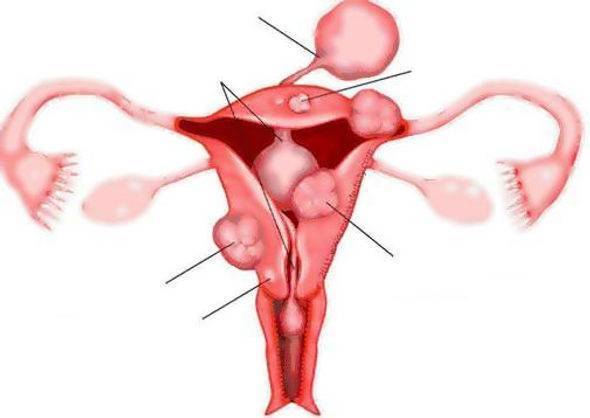
Автор: врач акушер — гинеколог Хохлова Р.Р.
Большая миома может ужиться с маленьким ребенком
+ A —
Является ли опухоль препятствием для родов?
Диагноз миома матки сегодня ставится 24% женщин детородного возраста. И является, пожалуй, одним из главных страхов и одной из главных тем «мамских» форумов. Это практически бесплодие — считают многие женщины. Забеременеть с миомой нельзя, а если и удастся, то такую беременность не выносишь — утверждают они.
Что в этих мнениях правда, а что — миф?
СПРАВКА «МК»
Миомой, или фибромиомой, называют доброкачественную опухоль из соединительной ткани, которая возникает в результате спонтанного деления клеток. Чаще всего причиной возникновения миомы матки являются гормональные нарушения.
Возможна ли вообще беременность при миоме?
— Размеры миоматозных узлов могут быть различные: от 0,5 см до гигантских — в несколько килограммов, — рассказывает профессор, член-корреспондент РАН Курцер Марк Аркадьевич.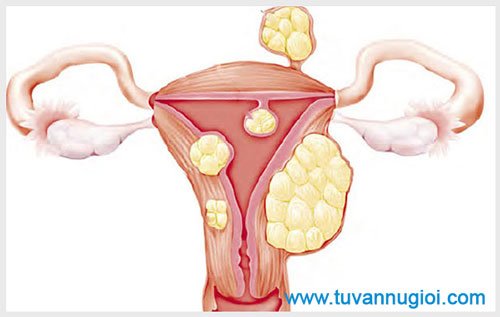 — Возможность наступления беременности, ее течение и исход зависят не только от размеров и количества миоматозных узлов, но и от их местоположения. Наиболее частыми осложнениями беременности при миоме являются прерывание беременности, преждевременные роды, задержка роста плода.
— Возможность наступления беременности, ее течение и исход зависят не только от размеров и количества миоматозных узлов, но и от их местоположения. Наиболее частыми осложнениями беременности при миоме являются прерывание беременности, преждевременные роды, задержка роста плода.
Главная проблема беременных, имеющих миому, — высокий риск самопроизвольного выкидыша. Это связано с тем, что для растущего плода остается все меньше и меньше места в матке из-за миоматозных узлов. Поэтому врачи обычно предлагают отложить планирование ребенка при наличии миомы большого размера. И предупреждают — после удаления крупных миоматозных узлов детородная функция сохраняется не всегда.
Но как быть тем женщинам, беременность которых уже наступила — в сочетании с крупной миомой? Нужно ли им спешить делать аборт?
— При наличии миомы матки не нужно прерывать беременность. При тщательном наблюдении за пациенткой (ультразвуковое исследование — допплерометрия, оценка роста плода и кардиомониторное наблюдение за состоянием плода) и назначении соответствующей терапии при выявлении отклонений от нормального течения беременности возможно рождение здорового ребенка даже при значительных размерах миоматозных узлов, — успокаивает Марк Аркадьевич. — В нашей практике были случаи вынашивания беременности при наличии миомы матки весом около 7 кг! Иногда врач может принять решение об удалении миоматозного узла во время беременности (операция проводится во втором триместре). Наличие миомы матки больших размеров нередко требует принятия решения о плановой операции кесарева сечения. Но самое главное — в настоящее время при наличии миоматозного узла (или их множества) большого размера во время кесарева сечения выполняется органосохраняющая операция — удаление узлов с сохранением органа, что дает возможность пациентке стать мамой и в последующем вновь иметь детей.
— В нашей практике были случаи вынашивания беременности при наличии миомы матки весом около 7 кг! Иногда врач может принять решение об удалении миоматозного узла во время беременности (операция проводится во втором триместре). Наличие миомы матки больших размеров нередко требует принятия решения о плановой операции кесарева сечения. Но самое главное — в настоящее время при наличии миоматозного узла (или их множества) большого размера во время кесарева сечения выполняется органосохраняющая операция — удаление узлов с сохранением органа, что дает возможность пациентке стать мамой и в последующем вновь иметь детей.
Так что отчаиваться не стоит.
— Диагноз миома гинекологи мне ставили несколько раз, — вспоминает одна из пациенток Курцера, Татьяна Артюхова. — Мне предлагали операцию — но я панически боялась и все откладывала это дело на потом. Но вот однажды тест показал две полоски… Последующие походы к гинекологам приводили в ужас, мне предрекали все, начиная от выкидыша и заканчивая полной чисткой всего женского нутра. «Боже мой! Какая миома! — воздевал руки к потолку врач женской консультации. — Только чудо вам поможет!» К счастью, зав. отделением УЗИ радостно сообщила мне, что у моего пусеньки уже бьется сердце, а что касается миомы, то просто посоветовала найти очень хорошего акушера-гинеколога. Так я попала к Курцеру Марку Аркадьевичу.
«Боже мой! Какая миома! — воздевал руки к потолку врач женской консультации. — Только чудо вам поможет!» К счастью, зав. отделением УЗИ радостно сообщила мне, что у моего пусеньки уже бьется сердце, а что касается миомы, то просто посоветовала найти очень хорошего акушера-гинеколога. Так я попала к Курцеру Марку Аркадьевичу.
Миома моя к этому времени существенно выросла, окрепла и походила на маленькую беременность, недель эдак под 20. То есть ко мне подходили и спрашивали: «А какой у тебя срок?» Я говорила… И все удивлялись: «Да ладно! А живот как будто завтра рожать!» В итоге все мои коллеги на работе начали ждать родов где-то примерно с 5 месяцев.
Начались долгие месяцы вынашивания и сохранения. В середине беременности пришлось срочно госпитализироваться. Думала, все, конец… Я успела полюбить эту пусеньку внутри себя всем сердцем. Но меня упаковали под капельницу, объяснили, что воспалилась миома. Сказали, что будем бороться… И началось — лекарства, уколы, обезболивание. .. На это уходило все время. Сначала в больнице, потом дома. Было, конечно, очень тяжело, и чем дальше, тем больше. Меня колбасило, пусеньку внутри тоже колбасило, потому что миома занимала три четверти живота, и малыш в левом верхнем углу вынужден был как-то находить место для развития. Шла настоящая битва за территорию.
.. На это уходило все время. Сначала в больнице, потом дома. Было, конечно, очень тяжело, и чем дальше, тем больше. Меня колбасило, пусеньку внутри тоже колбасило, потому что миома занимала три четверти живота, и малыш в левом верхнем углу вынужден был как-то находить место для развития. Шла настоящая битва за территорию.
Пусенька, будущий мой Антошка, появился на свет путем кесарева. Всем, кто боится, хочу сказать — страх, боль, все забудется! Кроме первого крика, первого взгляда, первых причмокиваний на груди… А еще — слов Марка Аркадьевича, что матку он сохранил и я смогу в будущем снова стать мамой.
Беременность и миома матки — Статьи от Александра Никитина
12.03.2020
Одна операция — 2 сеткиОпущение матки редко сочетается с недержанием мочи. В данном случае я имею в виду стрессовую форму недержания мочи (непроизвольная потеря мочи при кашле, смехе, чихании, прыжках и т.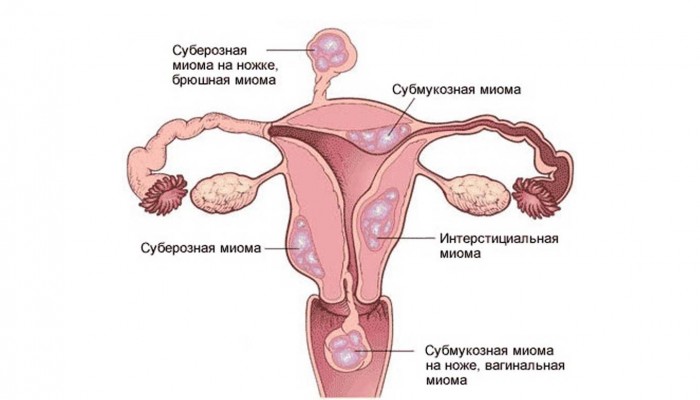 п.). Чаще при опущении матки наоборот возникает затрудненное мочеиспускание. Это, по- видимому, связано с формированием перегиба между мочевым пузырем и мочеиспускательным каналом. Как подойти к лечению пациентки с сопутствующими урогенитальным пролапсом и стрессовым недержанием мочи? Специалисты, связавшие свою деятельность с хирургией опущения органов малого таза и недержания мочи, разделились на две группы. Первые выполняют одновременно две операции: реконструкция пролапса плюс слинговая операция. Вторые — разделяют по времени эти два вмешательства.<br>
Для того, чтобы объяснить почему я отношусь ко вторым, необходимо небольшое отступление.<br>
Опущение органов малого таза (матки и мочевого пузыря), которое требует хирургического лечения, — это, как правило, грубое нарушение анатомии этих органов. Стрессовое недержание мочи — это нарушение функции мочевого пузыря. Нарушение функции в большинстве случаев связано с нарушением анатомии мочевого пузыря и мочеиспускательного канала.
п.). Чаще при опущении матки наоборот возникает затрудненное мочеиспускание. Это, по- видимому, связано с формированием перегиба между мочевым пузырем и мочеиспускательным каналом. Как подойти к лечению пациентки с сопутствующими урогенитальным пролапсом и стрессовым недержанием мочи? Специалисты, связавшие свою деятельность с хирургией опущения органов малого таза и недержания мочи, разделились на две группы. Первые выполняют одновременно две операции: реконструкция пролапса плюс слинговая операция. Вторые — разделяют по времени эти два вмешательства.<br>
Для того, чтобы объяснить почему я отношусь ко вторым, необходимо небольшое отступление.<br>
Опущение органов малого таза (матки и мочевого пузыря), которое требует хирургического лечения, — это, как правило, грубое нарушение анатомии этих органов. Стрессовое недержание мочи — это нарушение функции мочевого пузыря. Нарушение функции в большинстве случаев связано с нарушением анатомии мочевого пузыря и мочеиспускательного канала.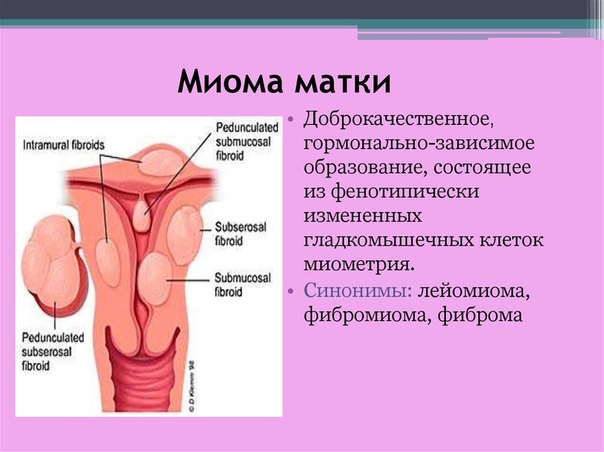 Правильно поставить диагноз стрессового недержания мочи и определить показания к слинговой операции — это непростая задача. Особенно, если сопутствуют другие мочевые симптомы. Измененная анатомия мочевого пузыря и матки (их опущение) дополнительно усложняют диагностику. Комплексное уродинамическое исследование (КУДИ), которое иногда помогает врачу в диагностике вида недержания мочи малоинформативно на фоне выпадения мочевого пузыря. Все эти доводы, по моему мнению, наталкивают на мысль, что неправильно вмешиваться в функцию не восстановив прежде анатомию. Это теоретические рассуждения. Но вот два факта, подкрепляющие это мнение из моего практического опыта. 10% пациенток после одновременной коррекции пролапса и недержания мочи испытывали затрудненное мочеиспускание или не могли мочиться совсем. 20% пациенток после коррекции пролапса избавлялись от недержания мочи, без слинговой операции. Функция мочевого пузыря нередко меняется после хирургической коррекции урогенитального пролапса. Я считаю, первым этапом нужно восстановить анатомию матки и мочевого пузыря.
Правильно поставить диагноз стрессового недержания мочи и определить показания к слинговой операции — это непростая задача. Особенно, если сопутствуют другие мочевые симптомы. Измененная анатомия мочевого пузыря и матки (их опущение) дополнительно усложняют диагностику. Комплексное уродинамическое исследование (КУДИ), которое иногда помогает врачу в диагностике вида недержания мочи малоинформативно на фоне выпадения мочевого пузыря. Все эти доводы, по моему мнению, наталкивают на мысль, что неправильно вмешиваться в функцию не восстановив прежде анатомию. Это теоретические рассуждения. Но вот два факта, подкрепляющие это мнение из моего практического опыта. 10% пациенток после одновременной коррекции пролапса и недержания мочи испытывали затрудненное мочеиспускание или не могли мочиться совсем. 20% пациенток после коррекции пролапса избавлялись от недержания мочи, без слинговой операции. Функция мочевого пузыря нередко меняется после хирургической коррекции урогенитального пролапса. Я считаю, первым этапом нужно восстановить анатомию матки и мочевого пузыря. После оценить функцию мочевого пузыря и, опираясь на эти данные, делать вывод о необходимости повторной операции.
После оценить функцию мочевого пузыря и, опираясь на эти данные, делать вывод о необходимости повторной операции.
Симптомы, диагностика, лечение миомы и профилактика
Миома матки (лейомиома,фибромиома) — доброкачественная опухоль из мышечной и соединительной ткани матки.
По мнению большинства ученых, миома возникает в результате нарушения регуляции роста клетки миометрия. Причин формирования узлов много, основные — гормональные нарушения и повреждения самой ткани матки (при выскабливании полости матки, аборте, длительном ношении внутриматочного контрацептива, воспалительном процессе в матке). К отягощающим факторам относят наследственную предрасположенность, стрессы, неблагоприятную экологическую ситуацию.
Миоматозные узлы могут иметь разные размеры — от нескольких миллиметров до десятков сантиметров, встречаться как единично, так и множественно. Узлы, расположенные в толще стенки матки, имеют название интерстициальных. Если узлы растут в сторону брюшной полости, выступают над поверхностью матки, то они называются субсерозными, если в сторону матки — то субмукозными.
Если узлы растут в сторону брюшной полости, выступают над поверхностью матки, то они называются субсерозными, если в сторону матки — то субмукозными.
Симптомы
У 30% пациенток миома матки протекает бессимптомно. Проявления заболевания зависят от размеров, локализации и количества миоматозных узлов. Пациентки могут предъявлять жалобы на обильные, длительные, болезненные менструации, менструации со сгустками, межменструальные кровянистые выделения и кровотечения, боли, ощущения тяжести внизу живота. Миома матки может приводить к нарушению функции соседних органов (запоры, нарушение опорожнения мочевого пузыря, невынашивание беременности и бесплодие).
Диагностика
Диагностика миомы, как правило, несложна и возможна уже на этапегинекологического осмотра и сбора анамнеза.
Основными неинвазивными инструментальными методами диагностики являются УЗИ, КТ и МРТ.
Лечение миомы матки
Для того чтобы определиться с тактикой лечения в каждом конкретном случае, необходима консультация специалиста.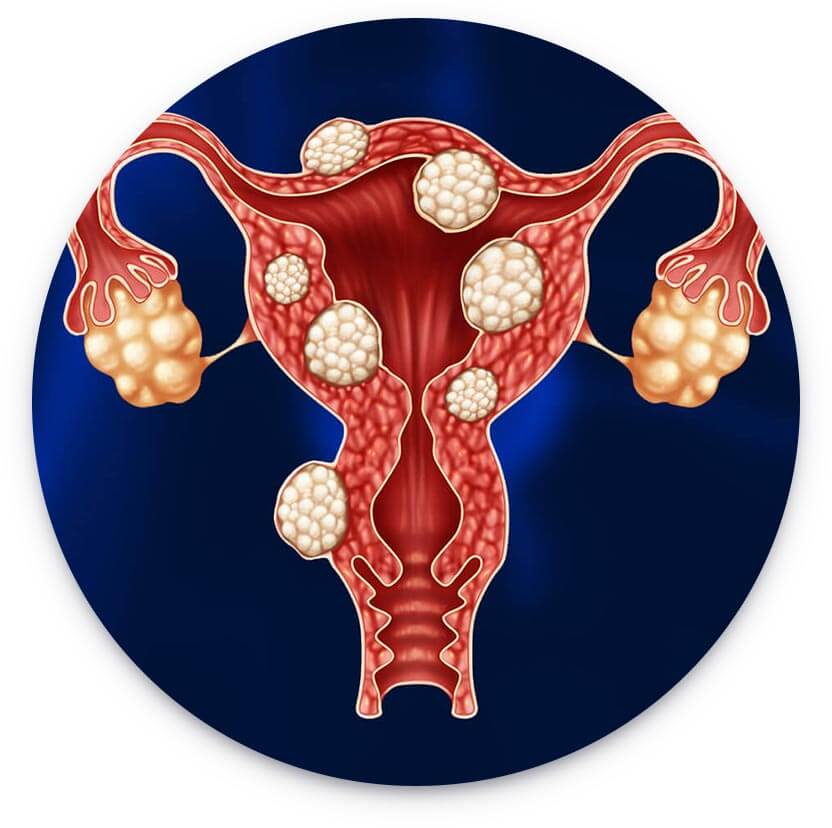
Принципиальными задачами лечения являются либо удаление опухоли (хирургическое лечение), либо торможение опухолевого роста и регресс новообразования (консервативное лечение).
Для консервативной терапии миомы матки используют гормональные препараты. Выбор препарата и показания к назначению определяются лечащим врачом.
Показания к
оперативному лечению:— большие размеры узлов, быстрый рост, маточные кровотечения, субмукозный и центростремительный рост узлов, болевой синдром, анемизация больной, бесплодие и невынашивание беременности, субсерозный узел на ножке.
Выбор объема, вариантов доступа и сроков оперативного лечения зависит от множества факторов (желания пациентки сохранить репродуктивную и менструальную функцию, размера матки, количества узлов, наличия спаечного процесса в брюшной полости, сопутствующей соматической патологии и др.)
«Золотым стандартом» лечения миомы является миомэктомия (хирургическое удаление узлов миома матки). Сохранение матки как органа важно не только для женщин, планирующих беременность, но и женщин, желающих сохранить менструальную функцию до наступления естественной менопаузы.
Сохранение матки как органа важно не только для женщин, планирующих беременность, но и женщин, желающих сохранить менструальную функцию до наступления естественной менопаузы.
Операцию возможно выполнить лапароскопически и через лапаротомный доступ (доступ в брюшную полость, при котором делается разрез передней брюшной стенки либо горизонтально над лобком, либо вертикально по средней линии живота).
Лапароскопия — такой доступ в брюшную полость, когда через проколы (5-10 мм) вводят инструменты и лапароскоп (тонкая оптическая система, при помощи которой хирург получает изображение органов, выводимое на монитор в операционной).
Если миома имеет субмукозный рост, то оптимальным методом удаления узла является гистерорезектоскопия (удаление узла со стороны полости матки с помощью гистерорезектоскопа).
Другие методы лечения миомы матки, такие как эмболизация маточных артерий (ЭМА) и ФУЗ-абляция миомы (лечение с помощью ультразвуковой волны), используются в развитых странах крайне ограничено.
Радикальные операции при миоме матки (удаление матки) выполняются, когда сохранение матки противопоказано или нецелесообразно.
Миома матки и беременность: как УФ влияет на беременность
Миома — это опухоль, которая растет из мышечной ткани матки. Они не раковые. Они могут быть размером с горошину или больше грейпфрута. Они могут расти за пределами стенки матки, внутри полости матки или внутри стенки матки. У многих женщин множественные миомы разных размеров.
По оценкам, от 40% до 60% женщин имеют миомы к 35 годам. До 80% женщин имеют их к 50 годам. Но обнаружить их во время беременности не всегда легко.Это потому, что врачам трудно отличить миому от утолщения мышц матки, которое происходит во время беременности. По этой причине врачи считают, что количество известных случаев ниже, чем реальное число.
Большинство женщин, у которых была диагностирована миома, продолжают беременеть нормально, но иногда они могут вызывать проблемы.
Проблемы в первом триместре
Большинство миомы не растут, пока вы беременны, но если это произойдет, скорее всего, это произойдет в течение первых 3 месяцев (первый триместр).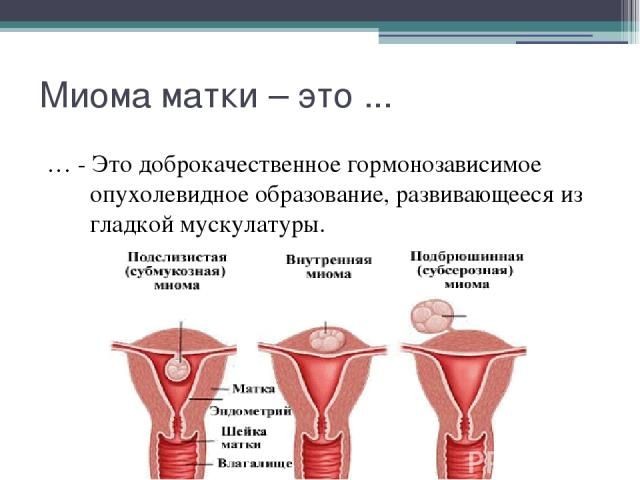 Это потому, что для роста миоме необходим гормон эстроген. Ваше тело производит его больше, когда вы беременны.
Это потому, что для роста миоме необходим гормон эстроген. Ваше тело производит его больше, когда вы беременны.
Основные проблемы, которые могут возникнуть:
- Кровотечение и боль. В исследовании, проведенном с участием более 4500 женщин, исследователи обнаружили, что у 11% женщин с миомой также наблюдались кровотечения, а у 59% — только боль. Но у 30% женщин в первом триместре были и кровотечение, и боль.
- Выкидыш . У женщин с миомой гораздо выше вероятность выкидыша на ранних сроках беременности, чем у женщин без них (14% vs.7,6%). А если у вас множественные или очень большие миомы, ваши шансы еще выше.
Второй и третий триместры
По мере того, как ваша матка расширяется, чтобы освободить место для вашего ребенка, она может давить на миому. Это может вызвать ряд проблем во время беременности:
- Боль . Это наиболее распространенный симптом миомы, особенно большой.
 Иногда миома перекручивается, что может вызвать спазмы и дискомфорт. В других случаях миома перерастает кровоснабжение, краснеет и умирает.Этот процесс, называемый «красной дегенерацией», может вызвать сильные боли в животе. В некоторых случаях это может привести к выкидышу. Лекарства, отпускаемые без рецепта, такие как парацетамол (тайленол), могут облегчить вашу боль. Но избегайте ибупрофена (Адвил) на ранних сроках беременности, потому что он может вызвать проблемы с беременностью, а также в третьем триместре. Это может вызвать выкидыш, уменьшить количество околоплодных вод или вызвать проблемы с сердцем у вашего ребенка.
Иногда миома перекручивается, что может вызвать спазмы и дискомфорт. В других случаях миома перерастает кровоснабжение, краснеет и умирает.Этот процесс, называемый «красной дегенерацией», может вызвать сильные боли в животе. В некоторых случаях это может привести к выкидышу. Лекарства, отпускаемые без рецепта, такие как парацетамол (тайленол), могут облегчить вашу боль. Но избегайте ибупрофена (Адвил) на ранних сроках беременности, потому что он может вызвать проблемы с беременностью, а также в третьем триместре. Это может вызвать выкидыш, уменьшить количество околоплодных вод или вызвать проблемы с сердцем у вашего ребенка. - Отслойка плаценты . Текущие исследования, похоже, показывают, что у беременных женщин с миомой гораздо больше шансов отслойки плаценты, чем у женщин без миомы.Это означает, что плацента отрывается от стенки матки еще до родов. Это очень серьезно, потому что ваш ребенок не получает достаточно кислорода, и у вас может быть сильное кровотечение.
 Вы можете впасть в шок.
Вы можете впасть в шок. - Преждевременные роды . Если у вас миома, у вас больше шансов родить преждевременно (то есть ваш ребенок родится до 37 недель беременности), чем у женщин без миомы.
Во время родов
Многие исследования показывают, что миома матки увеличивает шансы на кесарево сечение.Это может быть связано с тем, что миома может препятствовать сокращению матки, а также блокировать родовые пути, замедляя течение родов. Женщины с миомой в шесть раз чаще, чем другие женщины, нуждаются в кесаревом сечении.
Тазовое предлежание — еще одна потенциальная проблема. При нормальных родах ребенок выходит из родовых путей первым. При ягодичных родах сначала вылезает ягодица или ступни ребенка.
После родов
Миома часто сокращается после беременности.В одном исследовании ученые обнаружили, что через 3–6 месяцев после родов у 70% женщин, родивших живого ребенка, миома уменьшилась более чем на 50%.
Современное лечение миомы во время беременности
Abstract
Миома матки — очень частая находка у женщин репродуктивного возраста. Большинство миомы не меняют свой размер во время беременности, но одна треть может вырасти в первом триместре. Хотя данные противоречивы и у большинства женщин с миомой беременность протекает без осложнений, масса доказательств в литературе предполагает, что миома матки связана с увеличением частоты самопроизвольных выкидышей, преждевременных родов, отслойки плаценты, неправильного предлежания, дистоции родов, кесарева сечения и послеродовое кровотечение.
Большинство миомы не меняют свой размер во время беременности, но одна треть может вырасти в первом триместре. Хотя данные противоречивы и у большинства женщин с миомой беременность протекает без осложнений, масса доказательств в литературе предполагает, что миома матки связана с увеличением частоты самопроизвольных выкидышей, преждевременных родов, отслойки плаценты, неправильного предлежания, дистоции родов, кесарева сечения и послеродовое кровотечение.
Ключевые слова: Миома, выкидыш, преждевременные роды, отслойка плаценты, аномалии плода, миомэктомия, эмболизация маточной артерии
Миомы (лейомиомы) — доброкачественные гладкомышечные опухоли матки. Хотя они чрезвычайно распространены и составляют от 40% до 60% к 35 годам и от 70% до 80% к 50 годам, точная этиология миомы матки остается неясной. 1 Диагностика миомы во время беременности непроста и однозначна.Только 42% крупных миомы (> 5 см) и 12,5% более мелких миом (3-5 см) могут быть диагностированы при физикальном обследовании.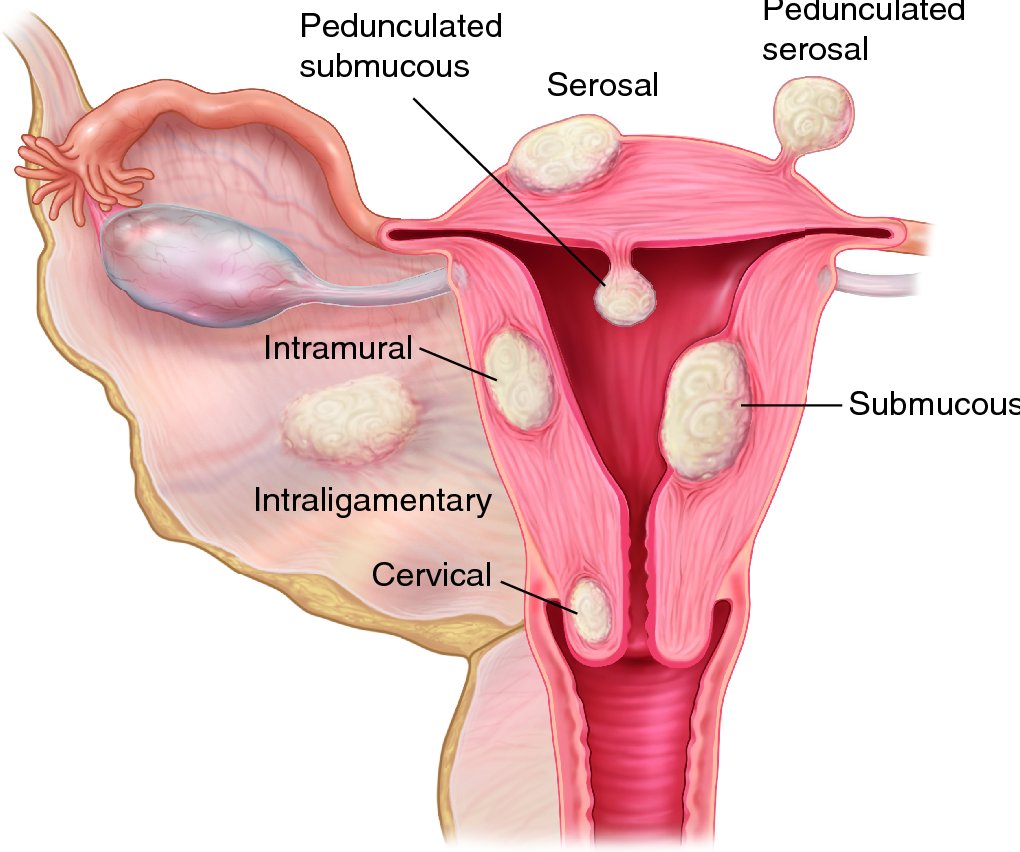 2 Возможность ультразвукового исследования миомы во время беременности еще более ограничена (1,4–2,7%), в первую очередь из-за трудности дифференциации миомы от физиологического утолщения миометрия. 3 — 6 Таким образом, распространенность миомы матки во время беременности, вероятно, недооценивается. Отражая растущую тенденцию к задержке деторождения, по сообщениям, частота миомы у пожилых женщин, проходящих лечение от бесплодия, составляет от 12% до 25%. 7 Несмотря на растущее распространение, взаимосвязь между миомой матки и неблагоприятным исходом беременности до конца не изучена.
2 Возможность ультразвукового исследования миомы во время беременности еще более ограничена (1,4–2,7%), в первую очередь из-за трудности дифференциации миомы от физиологического утолщения миометрия. 3 — 6 Таким образом, распространенность миомы матки во время беременности, вероятно, недооценивается. Отражая растущую тенденцию к задержке деторождения, по сообщениям, частота миомы у пожилых женщин, проходящих лечение от бесплодия, составляет от 12% до 25%. 7 Несмотря на растущее распространение, взаимосвязь между миомой матки и неблагоприятным исходом беременности до конца не изучена.
Проспективные исследования с использованием ультразвука для отслеживания размера миомы матки на протяжении всей беременности показали, что большинство миомы (60–78%) не демонстрируют каких-либо значительных изменений объема во время беременности. 8 , 9 Из 22% до 32% миомы, которые действительно увеличились в объеме, рост был ограничен почти исключительно первым триместром, особенно первыми 10 неделями беременности, с очень незначительным ростом или вообще отсутствием второй и третий триместры. Среднее увеличение объема в этой когорте составило всего 12% ± 6%, а максимальный рост составил только 25% от исходного объема. 8 Некоторые исследования показали, что маленькие миомы могут расти с такой же вероятностью, как и большие миомы, 8 , тогда как другие исследования показали, что маленькие и большие миомы (≥ 6 см) имеют разные модели роста во втором триместре (маленькие миомы растут тогда как большие миомы остаются неизменными или уменьшаются в размере), но все они уменьшаются в размере в третьем триместре. 9 , 10 Большинство миомы не изменяются в послеродовой период, хотя 7,8% уменьшатся в объеме до 10%. 8 , 9
Среднее увеличение объема в этой когорте составило всего 12% ± 6%, а максимальный рост составил только 25% от исходного объема. 8 Некоторые исследования показали, что маленькие миомы могут расти с такой же вероятностью, как и большие миомы, 8 , тогда как другие исследования показали, что маленькие и большие миомы (≥ 6 см) имеют разные модели роста во втором триместре (маленькие миомы растут тогда как большие миомы остаются неизменными или уменьшаются в размере), но все они уменьшаются в размере в третьем триместре. 9 , 10 Большинство миомы не изменяются в послеродовой период, хотя 7,8% уменьшатся в объеме до 10%. 8 , 9
Большинство миомы протекает бессимптомно. Однако сильная локализованная боль в животе может возникнуть, если миома претерпевает так называемую «красную дегенерацию», перекрут (чаще всего наблюдаемый при субсерозной миоме на ножке) или импакцию (). Боль является наиболее частым осложнением миомы во время беременности и чаще всего наблюдается у женщин с большими миомами (> 5 см) во втором и третьем триместрах беременности.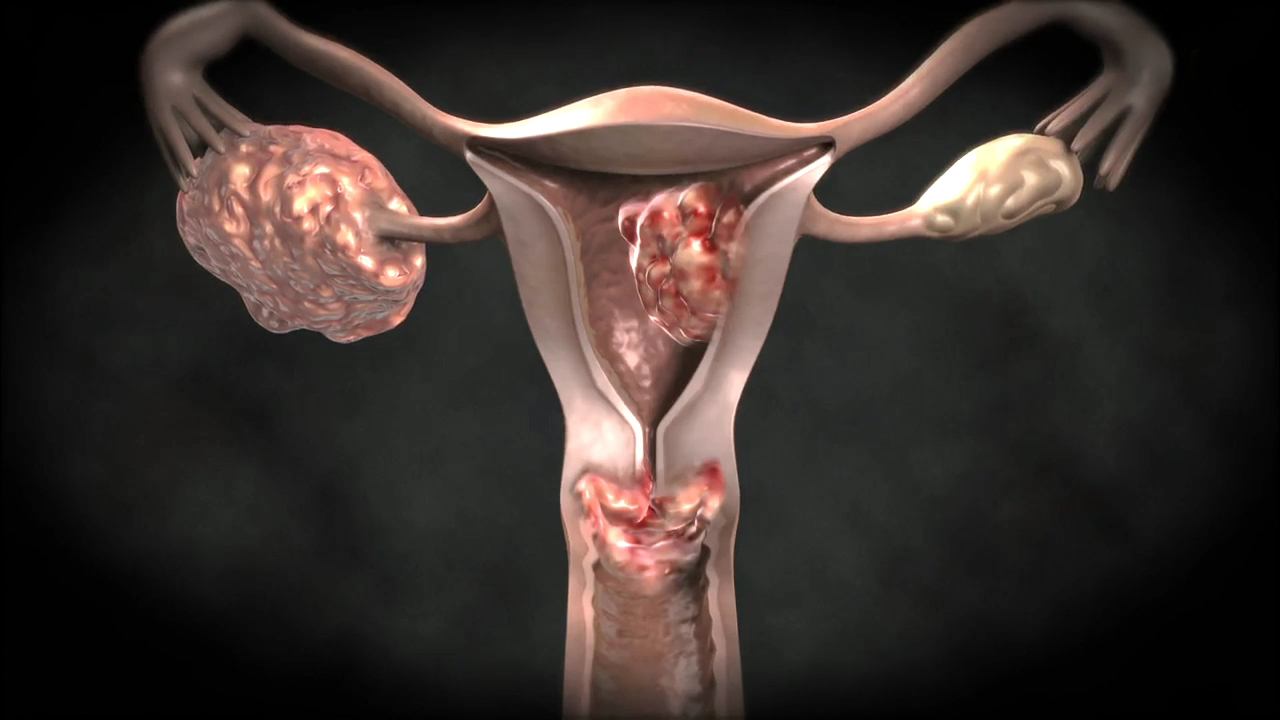 3 , 11 При исследовании 113 беременных женщин 9% миомы показали неоднородную эхогенную картину или кистозные изменения на УЗИ, указывающие на развитие красной дегенерации. Из этих женщин 70% (7 из 10) имели сильную боль в животе по сравнению с 11,7% (12 из 103) женщин с миомой, у которых не было эхогенных изменений на УЗИ. 10 Три основные теории были предложены для объяснения сильной боли, связанной с красной дегенерацией. Во-первых, этот быстрый рост миомы приводит к тому, что ткань перерастает кровоснабжение, что приводит к аноксии, некрозу и инфаркту тканей. 11 , 12 Во-вторых, растущая матка приводит к изменению архитектуры (изгибу) кровоснабжения миомы, что приводит к ишемии и некрозу даже при отсутствии роста миомы. 13 В-третьих, боль возникает в результате высвобождения простагландинов в результате клеточного повреждения миомы. Это подтверждается наблюдением, что ибупрофен и другие ингибиторы простагландинсинтетазы эффективно и быстро контролируют боль при миоме.
3 , 11 При исследовании 113 беременных женщин 9% миомы показали неоднородную эхогенную картину или кистозные изменения на УЗИ, указывающие на развитие красной дегенерации. Из этих женщин 70% (7 из 10) имели сильную боль в животе по сравнению с 11,7% (12 из 103) женщин с миомой, у которых не было эхогенных изменений на УЗИ. 10 Три основные теории были предложены для объяснения сильной боли, связанной с красной дегенерацией. Во-первых, этот быстрый рост миомы приводит к тому, что ткань перерастает кровоснабжение, что приводит к аноксии, некрозу и инфаркту тканей. 11 , 12 Во-вторых, растущая матка приводит к изменению архитектуры (изгибу) кровоснабжения миомы, что приводит к ишемии и некрозу даже при отсутствии роста миомы. 13 В-третьих, боль возникает в результате высвобождения простагландинов в результате клеточного повреждения миомы. Это подтверждается наблюдением, что ибупрофен и другие ингибиторы простагландинсинтетазы эффективно и быстро контролируют боль при миоме. 11
11
Репрезентативные изображения миомы во время беременности. (A) На задней стенке матки видна миома размером 3,5 × 3,8 см. Эта небольшая миома вряд ли вызовет какие-либо осложнения, связанные с беременностью. (B) Показана ретроплацентарная миома размером 5,5 × 6,9 см. Эта большая миома может мешать плаценте и маточно-плацентарному кровотоку как из-за своего размера, так и из-за своего расположения, что клинически может проявляться как ограничение внутриутробного развития, отслойка плаценты или преэклампсия.(C) Фиброма 7,8 см очевидна в нижнем сегменте матки. Учитывая ее размер и расположение, эта большая миома может препятствовать вовлечению головки плода в ближайшем будущем и нормальному протеканию родов. Более того, внутренние эхогенные изменения соответствуют «красной дегенерации» и, вероятно, объясняют боль внизу живота пациента.
Влияние миомы на исход беременности
Приблизительно у 10–30% женщин с миомой матки во время беременности развиваются осложнения.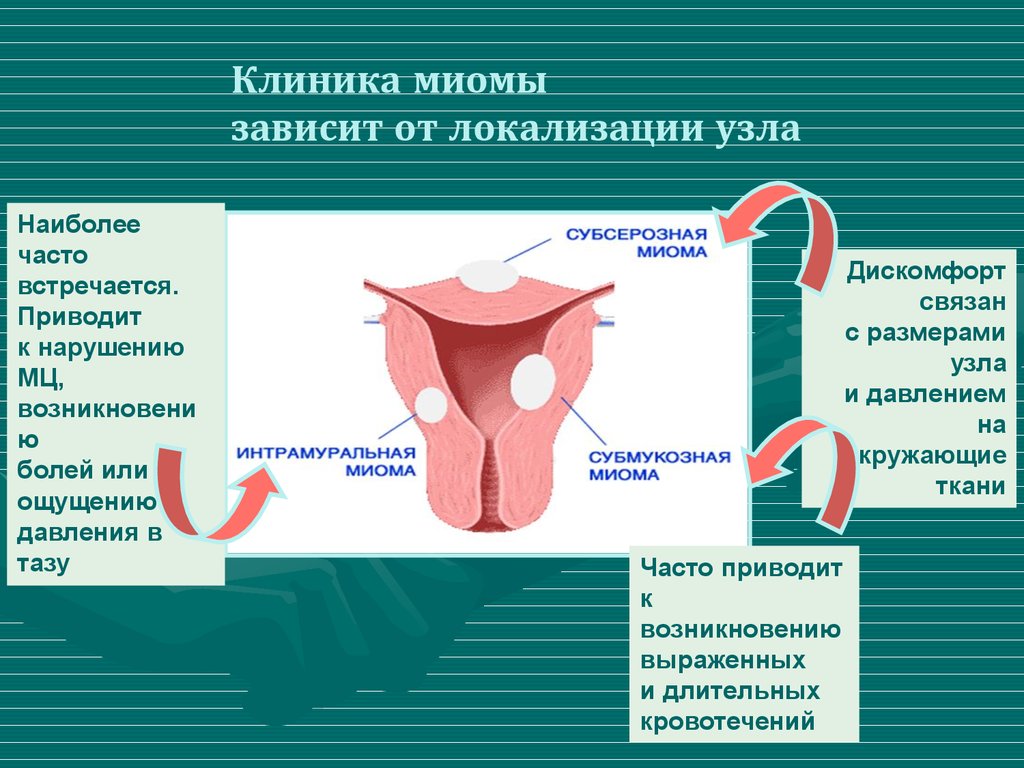 11 Однако эти неблагоприятные исходы беременности были зарегистрированы в неполных условиях с систематической ошибкой отбора, небольшими и разными группами населения, различными критериями включения, низкой частотой неблагоприятных исходов и неадекватными смешивающими переменными. В результате эти исследования сообщили о противоречивой взаимосвязи между миомой и неблагоприятными акушерскими исходами. Хотя снижение растяжимости матки или механическая непроходимость могут объяснить некоторые неблагоприятные исходы, точный механизм, с помощью которого миома матки вызывает акушерские осложнения, не ясен. 4
11 Однако эти неблагоприятные исходы беременности были зарегистрированы в неполных условиях с систематической ошибкой отбора, небольшими и разными группами населения, различными критериями включения, низкой частотой неблагоприятных исходов и неадекватными смешивающими переменными. В результате эти исследования сообщили о противоречивой взаимосвязи между миомой и неблагоприятными акушерскими исходами. Хотя снижение растяжимости матки или механическая непроходимость могут объяснить некоторые неблагоприятные исходы, точный механизм, с помощью которого миома матки вызывает акушерские осложнения, не ясен. 4
Ранняя беременность
Выкидыш. Частота самопроизвольных выкидышей значительно выше у беременных с миомой по сравнению с контрольной группой без миомы (14% против 7,6% соответственно). 14 Масса доказательств в литературе предполагает, что размер миомы не влияет на частоту выкидыша, но множественные миомы могут увеличивать частоту выкидышей по сравнению с наличием только одной миомы (23,6% против 8. 0%). 14 Расположение миомы также может иметь значение. Выкидыш на ранней стадии чаще встречается у женщин с миомой, расположенной в теле (теле) матки, чем в нижнем сегменте матки 10 , а также у женщин с интрамуральной или подслизистой миомой. 7 , 15 — 17 Механизм, с помощью которого миома вызывает самопроизвольный аборт, неясен. Все это связано с повышенной раздражительностью и сократимостью матки, сжимающим эффектом миомы и нарушением кровоснабжения развивающейся плаценты и плода. 18
0%). 14 Расположение миомы также может иметь значение. Выкидыш на ранней стадии чаще встречается у женщин с миомой, расположенной в теле (теле) матки, чем в нижнем сегменте матки 10 , а также у женщин с интрамуральной или подслизистой миомой. 7 , 15 — 17 Механизм, с помощью которого миома вызывает самопроизвольный аборт, неясен. Все это связано с повышенной раздражительностью и сократимостью матки, сжимающим эффектом миомы и нарушением кровоснабжения развивающейся плаценты и плода. 18
Кровотечение на ранних сроках беременности. Расположение миомы определяет риск кровотечения. Кровотечение на ранних сроках беременности значительно чаще встречается, если имплантаты плаценты расположены близко к миоме, по сравнению с беременностями, при которых нет контакта между плацентой и миомой (60% против 9%, соответственно). 2 , 19
Поздняя беременность
Преждевременные роды и преждевременный разрыв плодных оболочек. У беременных женщин с миомой значительно выше вероятность преждевременных родов и преждевременных родов, чем у женщин без миомы (16,1% против 8,7% и 16% против 10,8% соответственно;). 7 Множественные миомы и миомы, контактирующие с плацентой, по-видимому, являются независимыми факторами риска преждевременных родов. 10 , 19 Напротив, миома, по-видимому, не является фактором риска преждевременного преждевременного разрыва плодных оболочек (PPROM). Действительно, недавний систематический обзор предполагает, что миома связана со сниженным риском PPROM (). 7
У беременных женщин с миомой значительно выше вероятность преждевременных родов и преждевременных родов, чем у женщин без миомы (16,1% против 8,7% и 16% против 10,8% соответственно;). 7 Множественные миомы и миомы, контактирующие с плацентой, по-видимому, являются независимыми факторами риска преждевременных родов. 10 , 19 Напротив, миома, по-видимому, не является фактором риска преждевременного преждевременного разрыва плодных оболочек (PPROM). Действительно, недавний систематический обзор предполагает, что миома связана со сниженным риском PPROM (). 7
Таблица 1
Совокупный риск неблагоприятных акушерских исходов у беременных с фибромами
| Миома | Нет фибром | P | Неправильное значение | C | ||||||
| Кесарево сечение | 48,8% (2098/4322) | 13,3% (22 989/173 052) | <0,001 | 3,7 (3,5–3,9) | ||||||
| Неправильная презентация | 13. 0% (466/3585) 0% (466/3585) | 4,5% (5864/130 932) | <0,001 | 2,9 (2,6–3,2) | ||||||
| Дистоция при родах | 7,5% (260/3471) | 3,1% (4703 / 148,778) | <0,001 | 2,4 (2,1–2,7) | ||||||
| Послеродовое кровотечение | 2,5% (87/3535) | 1,4% (2130/153 631) | <0,001 | –2.2) | ||||||
| Перипартальная гистерэктомия | 3,3% (18/554) | 0.2% (27/18 000) | <0,001 | 13,4 (9,3–19,3) | ||||||
| Задержка плаценты | 1,4% (15/1069) | 0,6% (839/134 685) | 0,001 | 2,3 (1,3–3,7) | ||||||
| Хорио или эндометриоз | 8,7% (78/893) | 8,2% (2149/26090) | ,63 | 1,06 (0,8–1,3) | ||||||
| IUGR 11,2% (112/961) | 8,6% (3575/41630) | <0,001 | 1.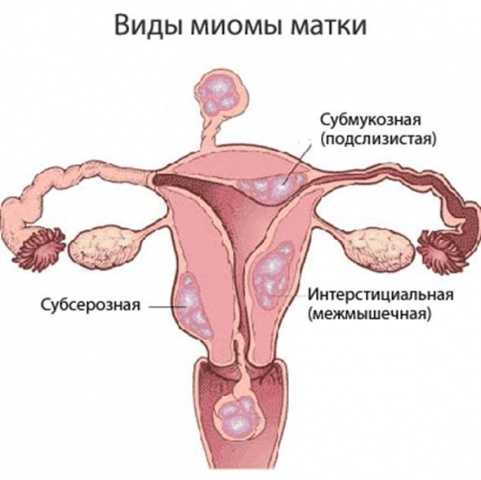 4 (1,1–1,7) 4 (1,1–1,7) | |||||||
| Преждевременные роды | 16,1% (116/721) | 8,7% (1577/18 187) | <0,001 | 1,9 (1,5–2,3) | ||||||
| Преждевременные роды | 16,0% (183/1145) | 10,8% (3433/31 770) | <0,001 | 1,5 (1,3–1,7) | ||||||
| Предлежание плаценты | 1,4% (50/3608) | 0,6% ( 924/154 334) | <0,001 | 2,3 (1,7–3,1) | ||||||
| Кровотечение в первом триместре | 4.7% (120/2550) | 7,6% (1193 / 15,732) | <0,001 | 0,6 (0,5–0,7) | ||||||
| Отрыв | 3,0% (115/4159) | 0,9% (517 / 60,474) | <0,001 | 3,2 (2,6–4,0) | ||||||
| PPROM | 9,9% (123/1247) | 13,0% (7319 / 56,418) | 0,003 | 0,8 (0,6–0,9) | ||||||
| PPROM или PROM | 6,2% (217/3512) | 12,2% (7425 / 60,661) | <.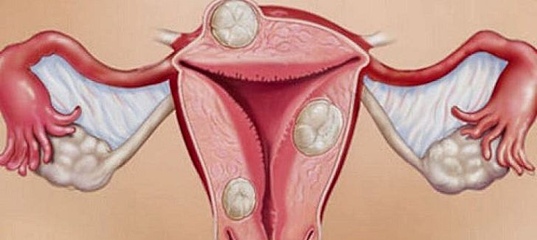 001 001 | 0,5 (0,4–0,6) |
Отслойка плаценты. Хотя сообщения противоречивы, объединенные совокупные данные предполагают, что риск отслойки плаценты увеличивается в 3 раза у женщин с миомой (). 7 Подслизистые миомы, ретроплацентарные миомы и объем миомы> 200 см 3 являются независимыми факторами риска отслойки плаценты. 20 В одном ретроспективном исследовании сообщалось об отслойке плаценты у 57% женщин с ретроплацентарной миомой, в отличие от 2.5% женщин с миомами, расположенными в альтернативных участках. 3 Одним из возможных механизмов отслойки плаценты может быть уменьшение кровотока к миоме и прилегающим тканям, что приводит к частичной ишемии и децидуальному некрозу в тканях плаценты, покрывающих лейомиому. 3
Предлежание плаценты. Взаимосвязь между миомой и предлежанием плаценты была изучена только в 2 исследованиях, оба из которых предполагают, что наличие миомы связано с двукратным повышением риска предлежания плаценты даже после корректировки на предшествующие операции, такие как кесарево сечение или миомэктомия ( ). 4 , 7 , 21
4 , 7 , 21
Ограничение роста плода и аномалии плода. Наличие миомы матки не влияет на рост плода. Хотя совокупные данные и популяционное исследование показали, что женщины с миомой имеют несколько повышенный риск рождения ребенка с задержкой роста, эти результаты не были скорректированы с учетом возраста матери или гестационного возраста (). 7 , 22 В редких случаях крупные миомы могут сжимать и деформировать внутриматочную полость, что приводит к деформации плода.Сообщалось о ряде аномалий плода у женщин с большими подслизистыми миомами, включая долихоцефалию (латеральное сжатие черепа плода), кривошея (аномальное скручивание шеи) и дефекты сокращения конечностей. 23 — 25
Роды и родоразрешение
Неправильное предлежание, дистоция родов и кесарево сечение. Риск неправильного предлежания плода увеличивается у женщин с миомой по сравнению с контрольной группой (13% против 4,5% соответственно;). 7 , 22 Крупные миомы, множественные миомы и миомы нижнего сегмента матки считаются независимыми факторами риска неправильного предлежания. 4 , 10 , 21 , 26
7 , 22 Крупные миомы, множественные миомы и миомы нижнего сегмента матки считаются независимыми факторами риска неправильного предлежания. 4 , 10 , 21 , 26
Многочисленные исследования показали, что миома матки является фактором риска кесарева сечения. 3 , 7 , 10 , 21 , 22 , 27 — 29 В систематическом обзоре женщины с миомой находились на 3.В 7 раз повышен риск кесарева сечения (48,8% против 13,3% соответственно). 7 Это частично связано с увеличением дистоции при родах, которая увеличивается в 2 раза у беременных с миомой (). 7 , 22 Мальпрезентация, большие миомы, множественные миомы, подслизистые миомы и миомы в нижнем сегменте матки считаются предрасполагающими факторами для кесарева сечения.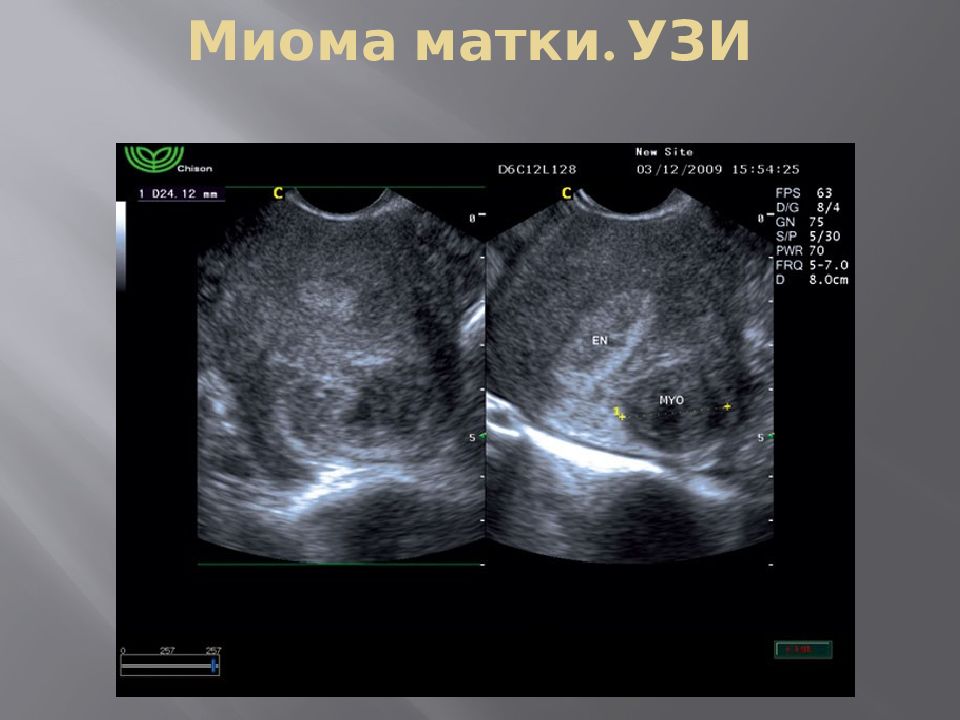 5 , 10 , 21 , 27 — 29 Несмотря на повышенный риск кесарева сечения, наличие миомы матки — даже больших миом (> 5 см) — должно не следует рассматривать как противопоказание к пробным родам. 4 , 21 , 22
5 , 10 , 21 , 27 — 29 Несмотря на повышенный риск кесарева сечения, наличие миомы матки — даже больших миом (> 5 см) — должно не следует рассматривать как противопоказание к пробным родам. 4 , 21 , 22
Послеродовое кровотечение. Сообщения о связи между миомой и послеродовым кровотечением противоречивы. 2 , 10 , 27 , 30 — 32 Объединенные совокупные данные предполагают, что послеродовое кровотечение значительно более вероятно у женщин с миомой по сравнению с контрольными субъектами (2,5% против 1.4% соответственно; ). 7 Миома может искажать архитектуру матки и мешать сокращению миометрия, что приводит к атонии матки и послеродовым кровотечениям. 33 Этот же механизм может также объяснить, почему женщины с миомой подвергаются повышенному риску послеродовой гистерэктомии.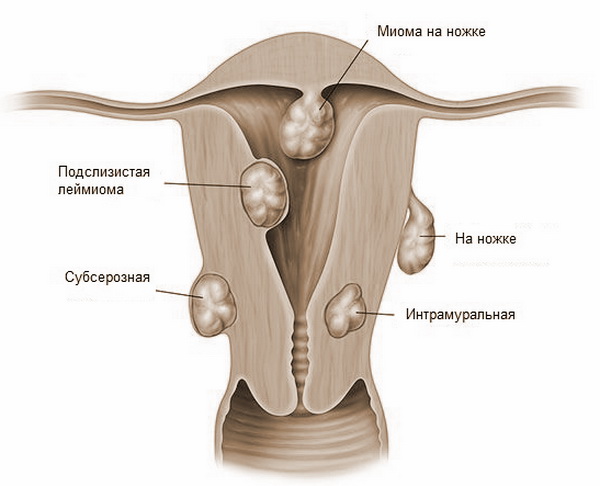 3 , 7 , 20
3 , 7 , 20
Задержка плаценты. В одном исследовании сообщалось, что задержка плаценты чаще встречается у женщин с миомой, но только в том случае, если миома расположена в нижнем сегменте матки. 10 Однако объединенные кумулятивные данные показывают, что задержка плаценты чаще встречается у всех женщин с миомой по сравнению с контрольными субъектами, независимо от локализации миомы (1,4% против 0,6%, соответственно;). 7
Разрыв матки после миомэктомии. Разрыв матки после абдоминальной миомэктомии встречается крайне редко. 34 — 36 В ретроспективном исследовании 120 женщин, родивших в срок после абдоминальной миомэктомии без проникновения в полость матки, не было зарегистрировано случаев разрыва матки. 36 Верно ли то же самое и в отношении лапароскопической миомэктомии, неизвестно, поскольку существует множество отчетов и серий случаев, описывающих внутриродовой разрыв матки после лапароскопической миомэктомии. 37 — 45 Последние данные предполагают, что такие разрывы матки происходят до начала родов на месте предшествующей лапароскопической миомэктомии. 37 — 39 , 44 К счастью, абсолютный риск разрыва матки после лапароскопической миомэктомии остается низким и составляет 0.От 5% до 1%. 41
37 — 45 Последние данные предполагают, что такие разрывы матки происходят до начала родов на месте предшествующей лапароскопической миомэктомии. 37 — 39 , 44 К счастью, абсолютный риск разрыва матки после лапароскопической миомэктомии остается низким и составляет 0.От 5% до 1%. 41
Влияние миомы матки на ведение беременности
Обезболивание
Фиброидная боль во время беременности обычно купируется консервативно с помощью постельного режима, гидратации и анальгетиков. Ингибиторы простагландинсинтазы (например, нестероидные противовоспалительные препараты) следует использовать с осторожностью, особенно при длительном применении (> 48 часов) в третьем триместре, когда это было связано с побочными эффектами как у плода, так и у новорожденных, включая преждевременное закрытие протока плода. артериальный, легочная гипертензия, некротический энтероколит, внутричерепное кровоизлияние или маловодие. 46 В редких случаях сильная боль может потребовать дополнительных обезболивающих (наркотическая анальгезия), эпидуральной анальгезии или хирургического вмешательства (миомэктомия). 47 , 48
46 В редких случаях сильная боль может потребовать дополнительных обезболивающих (наркотическая анальгезия), эпидуральной анальгезии или хирургического вмешательства (миомэктомия). 47 , 48
Миомэктомия. До беременности миомэктомия может быть рассмотрена у женщин с необъяснимым бесплодием или повторяющейся потерей беременности, 49 , 50 , хотя остается неясным, действительно ли такие хирургические вмешательства улучшают показатели фертильности и перинатальный исход.
Хирургическое лечение миомы в первой половине беременности является редкостью. Однако при необходимости в нескольких исследованиях сообщается, что дородовая миомэктомия может быть безопасно выполнена в первом и втором триместре беременности. 12 , 20 , 48 , 51 — 55 Приемлемые показания включают непреодолимую боль от дегенерирующей миомы, особенно если она находится на суберозе или на ножке, большая или быстрорастущая миома или любая крупная миома (> 5 см), расположенная в нижнем сегменте матки.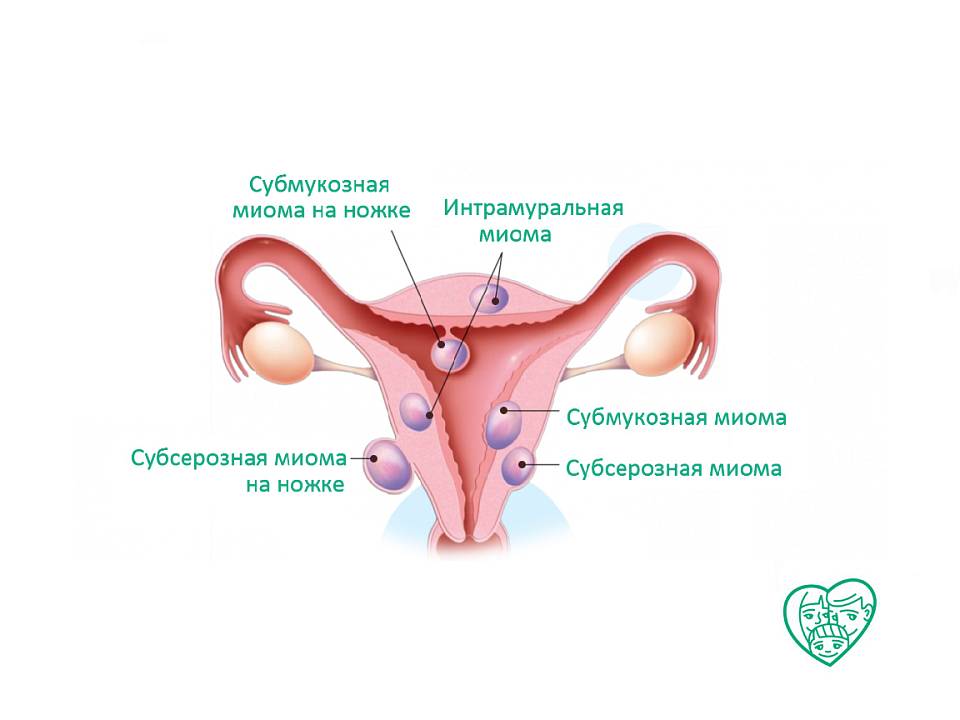 Акушерские и неонатальные исходы у женщин, перенесших миомэктомию во время беременности, сопоставимы с таковыми у женщин с консервативным лечением, 20 , 53 , хотя у женщин, перенесших миомэктомию во время беременности, гораздо больше шансов получить кесарево сечение из-за опасений по поводу матки. разрыв (). 12 , 20 , 51 — 55
Акушерские и неонатальные исходы у женщин, перенесших миомэктомию во время беременности, сопоставимы с таковыми у женщин с консервативным лечением, 20 , 53 , хотя у женщин, перенесших миомэктомию во время беременности, гораздо больше шансов получить кесарево сечение из-за опасений по поводу матки. разрыв (). 12 , 20 , 51 — 55
Таблица 2
Акушерские и неонатальные исходы у нормальных беременных женщин и женщин с / без дородовой миомэктомии
средние
Хотя это не подтверждается всеми исследованиями, 56 , 57 большинство органов согласны с тем, что каждый следует приложить усилия, чтобы избежать миомэктомии во время сеанса сечение родоразрешения из-за хорошо обоснованного риска тяжелого кровотечения, требующего переливания крови, перевязки маточной артерии и / или послеродовой гистерэктомии. Эмболизация маточной артерии. Двусторонняя эмболизация маточной артерии (ЭАЭ) уже давно проводится интервенционными радиологами для контроля послеродового кровотечения.Совсем недавно ОАЭ стали использовать в качестве альтернативной процедуры для лечения крупных симптоматических миом у женщин, которые не беременны и, что наиболее важно, не желают зачатия в будущем. 7 Недавнее проспективное исследование показало, что ЭМА, выполняемые сразу после кесарева сечения у женщин с миомой матки, могут быть эффективными для уменьшения послеродовой кровопотери и минимизации риска миомэктомии или гистерэктомии за счет уменьшения размеров миомы. Выводы Миома матки — очень частая находка у женщин репродуктивного возраста. Большинство миомы не меняют свой размер во время беременности, но одна треть может вырасти в первом триместре. Хотя данные противоречивы и у большинства женщин с миомой беременность протекает без осложнений, масса доказательств в литературе предполагает, что миома матки связана с увеличением частоты самопроизвольных выкидышей, преждевременных родов, отслойки плаценты, неправильного предлежания, дистоции родов, кесарева сечения и послеродовое кровотечение.Боль — наиболее частое осложнение миомы во время беременности. Симптомы обычно можно контролировать консервативным лечением, но в редких случаях может потребоваться окончательная хирургическая резекция. Некоторым женщинам, перенесшим миомэктомию в анамнезе, может потребоваться плановое кесарево сечение до начала родов, особенно если была введена полость матки. Основные моменты
Современное лечение миомы во время беременностиAbstractМиома матки — очень частая находка у женщин репродуктивного возраста. Большинство миомы не меняют свой размер во время беременности, но одна треть может вырасти в первом триместре. Хотя данные противоречивы и у большинства женщин с миомой беременность протекает без осложнений, масса доказательств в литературе предполагает, что миома матки связана с увеличением частоты самопроизвольных выкидышей, преждевременных родов, отслойки плаценты, неправильного предлежания, дистоции родов, кесарева сечения и послеродовое кровотечение. Ключевые слова: Миома, выкидыш, преждевременные роды, отслойка плаценты, аномалии плода, миомэктомия, эмболизация маточной артерии Миомы (лейомиомы) — доброкачественные гладкомышечные опухоли матки. Хотя они чрезвычайно распространены и составляют от 40% до 60% к 35 годам и от 70% до 80% к 50 годам, точная этиология миомы матки остается неясной. Проспективные исследования с использованием ультразвука для отслеживания размера миомы матки на протяжении всей беременности показали, что большинство миомы (60–78%) не демонстрируют каких-либо значительных изменений объема во время беременности. Большинство миомы протекает бессимптомно. Репрезентативные изображения миомы во время беременности. (A) На задней стенке матки видна миома размером 3,5 × 3,8 см. Эта небольшая миома вряд ли вызовет какие-либо осложнения, связанные с беременностью. (B) Показана ретроплацентарная миома размером 5,5 × 6,9 см. Эта большая миома может мешать плаценте и маточно-плацентарному кровотоку как из-за своего размера, так и из-за своего расположения, что клинически может проявляться как ограничение внутриутробного развития, отслойка плаценты или преэклампсия.(C) Фиброма 7,8 см очевидна в нижнем сегменте матки. Учитывая ее размер и расположение, эта большая миома может препятствовать вовлечению головки плода в ближайшем будущем и нормальному протеканию родов. Более того, внутренние эхогенные изменения соответствуют «красной дегенерации» и, вероятно, объясняют боль внизу живота пациента. Влияние миомы на исход беременностиПриблизительно у 10–30% женщин с миомой матки во время беременности развиваются осложнения. 11 Однако эти неблагоприятные исходы беременности были зарегистрированы в неполных условиях с систематической ошибкой отбора, небольшими и разными группами населения, различными критериями включения, низкой частотой неблагоприятных исходов и неадекватными смешивающими переменными. В результате эти исследования сообщили о противоречивой взаимосвязи между миомой и неблагоприятными акушерскими исходами. Хотя снижение растяжимости матки или механическая непроходимость могут объяснить некоторые неблагоприятные исходы, точный механизм, с помощью которого миома матки вызывает акушерские осложнения, не ясен. 4 Ранняя беременностьВыкидыш. Частота самопроизвольных выкидышей значительно выше у беременных с миомой по сравнению с контрольной группой без миомы (14% против 7,6% соответственно). 14 Масса доказательств в литературе предполагает, что размер миомы не влияет на частоту выкидыша, но множественные миомы могут увеличивать частоту выкидышей по сравнению с наличием только одной миомы (23,6% против 8.0%). 14 Расположение миомы также может иметь значение. Выкидыш на ранней стадии чаще встречается у женщин с миомой, расположенной в теле (теле) матки, чем в нижнем сегменте матки 10 , а также у женщин с интрамуральной или подслизистой миомой. 7 , 15 — 17 Механизм, с помощью которого миома вызывает самопроизвольный аборт, неясен. Все это связано с повышенной раздражительностью и сократимостью матки, сжимающим эффектом миомы и нарушением кровоснабжения развивающейся плаценты и плода. 18 Кровотечение на ранних сроках беременности. Расположение миомы определяет риск кровотечения. Кровотечение на ранних сроках беременности значительно чаще встречается, если имплантаты плаценты расположены близко к миоме, по сравнению с беременностями, при которых нет контакта между плацентой и миомой (60% против 9%, соответственно). 2 , 19 Поздняя беременностьПреждевременные роды и преждевременный разрыв плодных оболочек. У беременных женщин с миомой значительно выше вероятность преждевременных родов и преждевременных родов, чем у женщин без миомы (16,1% против 8,7% и 16% против 10,8% соответственно;). 7 Множественные миомы и миомы, контактирующие с плацентой, по-видимому, являются независимыми факторами риска преждевременных родов. 10 , 19 Напротив, миома, по-видимому, не является фактором риска преждевременного преждевременного разрыва плодных оболочек (PPROM). Действительно, недавний систематический обзор предполагает, что миома связана со сниженным риском PPROM (). 7 Таблица 1Совокупный риск неблагоприятных акушерских исходов у беременных с фибромами
Отслойка плаценты. Хотя сообщения противоречивы, объединенные совокупные данные предполагают, что риск отслойки плаценты увеличивается в 3 раза у женщин с миомой (). 7 Подслизистые миомы, ретроплацентарные миомы и объем миомы> 200 см 3 являются независимыми факторами риска отслойки плаценты. 20 В одном ретроспективном исследовании сообщалось об отслойке плаценты у 57% женщин с ретроплацентарной миомой, в отличие от 2.5% женщин с миомами, расположенными в альтернативных участках. 3 Одним из возможных механизмов отслойки плаценты может быть уменьшение кровотока к миоме и прилегающим тканям, что приводит к частичной ишемии и децидуальному некрозу в тканях плаценты, покрывающих лейомиому. 3 Предлежание плаценты. Взаимосвязь между миомой и предлежанием плаценты была изучена только в 2 исследованиях, оба из которых предполагают, что наличие миомы связано с двукратным повышением риска предлежания плаценты даже после корректировки на предшествующие операции, такие как кесарево сечение или миомэктомия ( ). 4 , 7 , 21 Ограничение роста плода и аномалии плода. Наличие миомы матки не влияет на рост плода. Хотя совокупные данные и популяционное исследование показали, что женщины с миомой имеют несколько повышенный риск рождения ребенка с задержкой роста, эти результаты не были скорректированы с учетом возраста матери или гестационного возраста (). 7 , 22 В редких случаях крупные миомы могут сжимать и деформировать внутриматочную полость, что приводит к деформации плода.Сообщалось о ряде аномалий плода у женщин с большими подслизистыми миомами, включая долихоцефалию (латеральное сжатие черепа плода), кривошея (аномальное скручивание шеи) и дефекты сокращения конечностей. 23 — 25 Роды и родоразрешениеНеправильное предлежание, дистоция родов и кесарево сечение. Риск неправильного предлежания плода увеличивается у женщин с миомой по сравнению с контрольной группой (13% против 4,5% соответственно;). 7 , 22 Крупные миомы, множественные миомы и миомы нижнего сегмента матки считаются независимыми факторами риска неправильного предлежания. 4 , 10 , 21 , 26 Многочисленные исследования показали, что миома матки является фактором риска кесарева сечения. 3 , 7 , 10 , 21 , 22 , 27 — 29 В систематическом обзоре женщины с миомой находились на 3.В 7 раз повышен риск кесарева сечения (48,8% против 13,3% соответственно). 7 Это частично связано с увеличением дистоции при родах, которая увеличивается в 2 раза у беременных с миомой (). 7 , 22 Мальпрезентация, большие миомы, множественные миомы, подслизистые миомы и миомы в нижнем сегменте матки считаются предрасполагающими факторами для кесарева сечения. 5 , 10 , 21 , 27 — 29 Несмотря на повышенный риск кесарева сечения, наличие миомы матки — даже больших миом (> 5 см) — должно не следует рассматривать как противопоказание к пробным родам. 4 , 21 , 22 Послеродовое кровотечение. Сообщения о связи между миомой и послеродовым кровотечением противоречивы. 2 , 10 , 27 , 30 — 32 Объединенные совокупные данные предполагают, что послеродовое кровотечение значительно более вероятно у женщин с миомой по сравнению с контрольными субъектами (2,5% против 1.4% соответственно; ). 7 Миома может искажать архитектуру матки и мешать сокращению миометрия, что приводит к атонии матки и послеродовым кровотечениям. 33 Этот же механизм может также объяснить, почему женщины с миомой подвергаются повышенному риску послеродовой гистерэктомии. 3 , 7 , 20 Задержка плаценты. В одном исследовании сообщалось, что задержка плаценты чаще встречается у женщин с миомой, но только в том случае, если миома расположена в нижнем сегменте матки. 10 Однако объединенные кумулятивные данные показывают, что задержка плаценты чаще встречается у всех женщин с миомой по сравнению с контрольными субъектами, независимо от локализации миомы (1,4% против 0,6%, соответственно;). 7 Разрыв матки после миомэктомии. Разрыв матки после абдоминальной миомэктомии встречается крайне редко. 34 — 36 В ретроспективном исследовании 120 женщин, родивших в срок после абдоминальной миомэктомии без проникновения в полость матки, не было зарегистрировано случаев разрыва матки. 36 Верно ли то же самое и в отношении лапароскопической миомэктомии, неизвестно, поскольку существует множество отчетов и серий случаев, описывающих внутриродовой разрыв матки после лапароскопической миомэктомии. 37 — 45 Последние данные предполагают, что такие разрывы матки происходят до начала родов на месте предшествующей лапароскопической миомэктомии. 37 — 39 , 44 К счастью, абсолютный риск разрыва матки после лапароскопической миомэктомии остается низким и составляет 0.От 5% до 1%. 41 Влияние миомы матки на ведение беременностиОбезболиваниеФиброидная боль во время беременности обычно купируется консервативно с помощью постельного режима, гидратации и анальгетиков. Ингибиторы простагландинсинтазы (например, нестероидные противовоспалительные препараты) следует использовать с осторожностью, особенно при длительном применении (> 48 часов) в третьем триместре, когда это было связано с побочными эффектами как у плода, так и у новорожденных, включая преждевременное закрытие протока плода. артериальный, легочная гипертензия, некротический энтероколит, внутричерепное кровоизлияние или маловодие. 46 В редких случаях сильная боль может потребовать дополнительных обезболивающих (наркотическая анальгезия), эпидуральной анальгезии или хирургического вмешательства (миомэктомия). 47 , 48 Миомэктомия. До беременности миомэктомия может быть рассмотрена у женщин с необъяснимым бесплодием или повторяющейся потерей беременности, 49 , 50 , хотя остается неясным, действительно ли такие хирургические вмешательства улучшают показатели фертильности и перинатальный исход. Хирургическое лечение миомы в первой половине беременности является редкостью. Однако при необходимости в нескольких исследованиях сообщается, что дородовая миомэктомия может быть безопасно выполнена в первом и втором триместре беременности. 12 , 20 , 48 , 51 — 55 Приемлемые показания включают непреодолимую боль от дегенерирующей миомы, особенно если она находится на суберозе или на ножке, большая или быстрорастущая миома или любая крупная миома (> 5 см), расположенная в нижнем сегменте матки.Акушерские и неонатальные исходы у женщин, перенесших миомэктомию во время беременности, сопоставимы с таковыми у женщин с консервативным лечением, 20 , 53 , хотя у женщин, перенесших миомэктомию во время беременности, гораздо больше шансов получить кесарево сечение из-за опасений по поводу матки. разрыв (). 12 , 20 , 51 — 55 Таблица 2Акушерские и неонатальные исходы у нормальных беременных женщин и женщин с / без дородовой миомэктомии
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 Иногда миома перекручивается, что может вызвать спазмы и дискомфорт. В других случаях миома перерастает кровоснабжение, краснеет и умирает.Этот процесс, называемый «красной дегенерацией», может вызвать сильные боли в животе. В некоторых случаях это может привести к выкидышу. Лекарства, отпускаемые без рецепта, такие как парацетамол (тайленол), могут облегчить вашу боль. Но избегайте ибупрофена (Адвил) на ранних сроках беременности, потому что он может вызвать проблемы с беременностью, а также в третьем триместре. Это может вызвать выкидыш, уменьшить количество околоплодных вод или вызвать проблемы с сердцем у вашего ребенка.
Иногда миома перекручивается, что может вызвать спазмы и дискомфорт. В других случаях миома перерастает кровоснабжение, краснеет и умирает.Этот процесс, называемый «красной дегенерацией», может вызвать сильные боли в животе. В некоторых случаях это может привести к выкидышу. Лекарства, отпускаемые без рецепта, такие как парацетамол (тайленол), могут облегчить вашу боль. Но избегайте ибупрофена (Адвил) на ранних сроках беременности, потому что он может вызвать проблемы с беременностью, а также в третьем триместре. Это может вызвать выкидыш, уменьшить количество околоплодных вод или вызвать проблемы с сердцем у вашего ребенка. Вы можете впасть в шок.
Вы можете впасть в шок. 5%)
5%) 4%)
4%) 3%)
3%)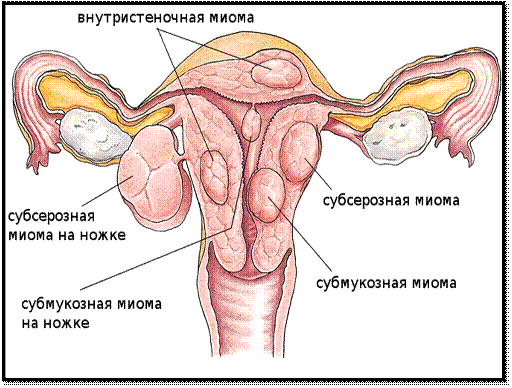 20 , 31 , 58 , 59 Миомэктомию во время кесарева сечения следует выполнять только в том случае, если это неизбежно для обеспечения безопасных родов плода или закрытия гистеротомии. Субсерозные миомы на ножке также можно безопасно удалить во время кесарева сечения без увеличения риска кровотечения. 31
20 , 31 , 58 , 59 Миомэктомию во время кесарева сечения следует выполнять только в том случае, если это неизбежно для обеспечения безопасных родов плода или закрытия гистеротомии. Субсерозные миомы на ножке также можно безопасно удалить во время кесарева сечения без увеличения риска кровотечения. 31  60 Хотя это и не рекомендуется, имеется несколько сообщений об успешных и протекающих без осложнений беременностях после ЭМА по поводу миомы матки. 60 — 63
60 Хотя это и не рекомендуется, имеется несколько сообщений об успешных и протекающих без осложнений беременностях после ЭМА по поводу миомы матки. 60 — 63 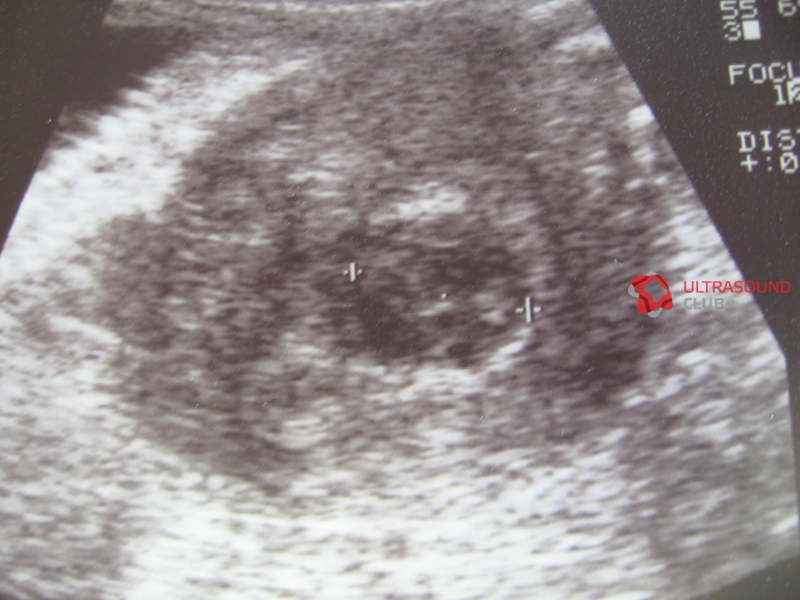 Женщинам с ранее перенесенной миомэктомией, вероятно, следует произвести кесарево сечение до начала родов, особенно если была введена полость матки.ОАЭ — это процедура, альтернативная оперативному вмешательству для лечения симптоматической миомы, но она абсолютно противопоказана при беременности и женщинам, желающим в будущем фертильности.
Женщинам с ранее перенесенной миомэктомией, вероятно, следует произвести кесарево сечение до начала родов, особенно если была введена полость матки.ОАЭ — это процедура, альтернативная оперативному вмешательству для лечения симптоматической миомы, но она абсолютно противопоказана при беременности и женщинам, желающим в будущем фертильности.
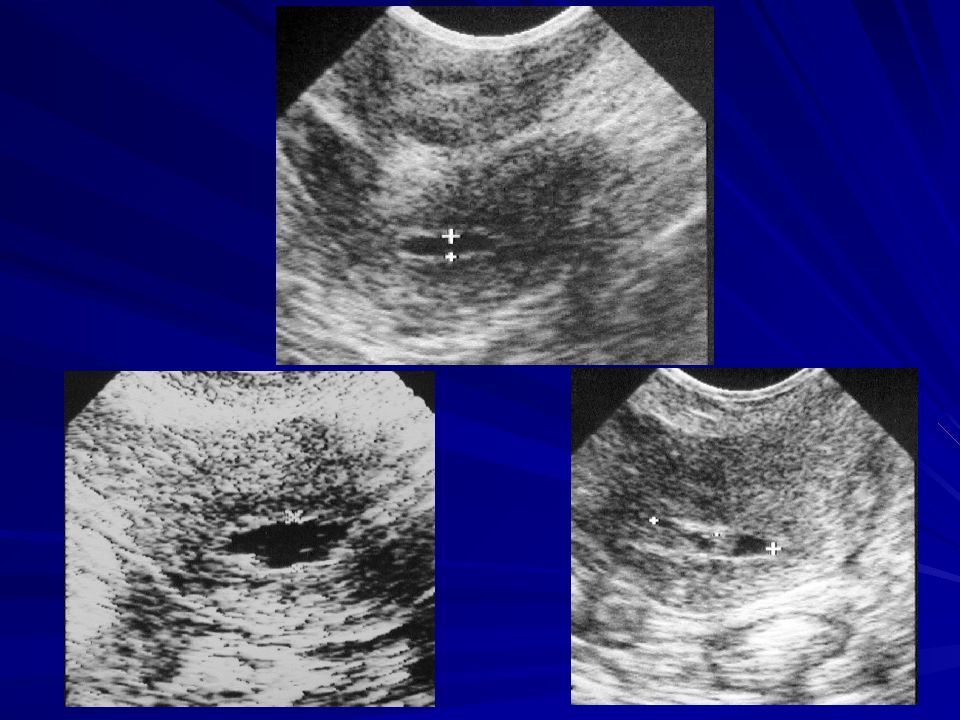
 1 Диагностика миомы во время беременности непроста и однозначна.Только 42% крупных миомы (> 5 см) и 12,5% более мелких миом (3-5 см) могут быть диагностированы при физикальном обследовании. 2 Возможность ультразвукового исследования миомы во время беременности еще более ограничена (1,4–2,7%), в первую очередь из-за трудности дифференциации миомы от физиологического утолщения миометрия. 3 — 6 Таким образом, распространенность миомы матки во время беременности, вероятно, недооценивается. Отражая растущую тенденцию к задержке деторождения, по сообщениям, частота миомы у пожилых женщин, проходящих лечение от бесплодия, составляет от 12% до 25%. 7 Несмотря на растущее распространение, взаимосвязь между миомой матки и неблагоприятным исходом беременности до конца не изучена.
1 Диагностика миомы во время беременности непроста и однозначна.Только 42% крупных миомы (> 5 см) и 12,5% более мелких миом (3-5 см) могут быть диагностированы при физикальном обследовании. 2 Возможность ультразвукового исследования миомы во время беременности еще более ограничена (1,4–2,7%), в первую очередь из-за трудности дифференциации миомы от физиологического утолщения миометрия. 3 — 6 Таким образом, распространенность миомы матки во время беременности, вероятно, недооценивается. Отражая растущую тенденцию к задержке деторождения, по сообщениям, частота миомы у пожилых женщин, проходящих лечение от бесплодия, составляет от 12% до 25%. 7 Несмотря на растущее распространение, взаимосвязь между миомой матки и неблагоприятным исходом беременности до конца не изучена. 8 , 9 Из 22% до 32% миомы, которые действительно увеличились в объеме, рост был ограничен почти исключительно первым триместром, особенно первыми 10 неделями беременности, с очень незначительным ростом или вообще отсутствием второй и третий триместры.Среднее увеличение объема в этой когорте составило всего 12% ± 6%, а максимальный рост составил только 25% от исходного объема. 8 Некоторые исследования показали, что маленькие миомы могут расти с такой же вероятностью, как и большие миомы, 8 , тогда как другие исследования показали, что маленькие и большие миомы (≥ 6 см) имеют разные модели роста во втором триместре (маленькие миомы растут тогда как большие миомы остаются неизменными или уменьшаются в размере), но все они уменьшаются в размере в третьем триместре. 9 , 10 Большинство миомы не изменяются в послеродовой период, хотя 7,8% уменьшатся в объеме до 10%. 8 , 9
8 , 9 Из 22% до 32% миомы, которые действительно увеличились в объеме, рост был ограничен почти исключительно первым триместром, особенно первыми 10 неделями беременности, с очень незначительным ростом или вообще отсутствием второй и третий триместры.Среднее увеличение объема в этой когорте составило всего 12% ± 6%, а максимальный рост составил только 25% от исходного объема. 8 Некоторые исследования показали, что маленькие миомы могут расти с такой же вероятностью, как и большие миомы, 8 , тогда как другие исследования показали, что маленькие и большие миомы (≥ 6 см) имеют разные модели роста во втором триместре (маленькие миомы растут тогда как большие миомы остаются неизменными или уменьшаются в размере), но все они уменьшаются в размере в третьем триместре. 9 , 10 Большинство миомы не изменяются в послеродовой период, хотя 7,8% уменьшатся в объеме до 10%. 8 , 9  Однако сильная локализованная боль в животе может возникнуть, если миома претерпевает так называемую «красную дегенерацию», перекрут (чаще всего наблюдаемый при субсерозной миоме на ножке) или импакцию (). Боль является наиболее частым осложнением миомы во время беременности и чаще всего наблюдается у женщин с большими миомами (> 5 см) во втором и третьем триместрах беременности. 3 , 11 При исследовании 113 беременных женщин 9% миомы показали неоднородную эхогенную картину или кистозные изменения на УЗИ, указывающие на развитие красной дегенерации. Из этих женщин 70% (7 из 10) имели сильную боль в животе по сравнению с 11,7% (12 из 103) женщин с миомой, у которых не было эхогенных изменений на УЗИ. 10 Три основные теории были предложены для объяснения сильной боли, связанной с красной дегенерацией. Во-первых, этот быстрый рост миомы приводит к тому, что ткань перерастает кровоснабжение, что приводит к аноксии, некрозу и инфаркту тканей.
Однако сильная локализованная боль в животе может возникнуть, если миома претерпевает так называемую «красную дегенерацию», перекрут (чаще всего наблюдаемый при субсерозной миоме на ножке) или импакцию (). Боль является наиболее частым осложнением миомы во время беременности и чаще всего наблюдается у женщин с большими миомами (> 5 см) во втором и третьем триместрах беременности. 3 , 11 При исследовании 113 беременных женщин 9% миомы показали неоднородную эхогенную картину или кистозные изменения на УЗИ, указывающие на развитие красной дегенерации. Из этих женщин 70% (7 из 10) имели сильную боль в животе по сравнению с 11,7% (12 из 103) женщин с миомой, у которых не было эхогенных изменений на УЗИ. 10 Три основные теории были предложены для объяснения сильной боли, связанной с красной дегенерацией. Во-первых, этот быстрый рост миомы приводит к тому, что ткань перерастает кровоснабжение, что приводит к аноксии, некрозу и инфаркту тканей. 11 , 12 Во-вторых, растущая матка приводит к изменению архитектуры (изгибу) кровоснабжения миомы, что приводит к ишемии и некрозу даже при отсутствии роста миомы. 13 В-третьих, боль возникает в результате высвобождения простагландинов в результате клеточного повреждения миомы. Это подтверждается наблюдением, что ибупрофен и другие ингибиторы простагландинсинтетазы эффективно и быстро контролируют боль при миоме. 11
11 , 12 Во-вторых, растущая матка приводит к изменению архитектуры (изгибу) кровоснабжения миомы, что приводит к ишемии и некрозу даже при отсутствии роста миомы. 13 В-третьих, боль возникает в результате высвобождения простагландинов в результате клеточного повреждения миомы. Это подтверждается наблюдением, что ибупрофен и другие ингибиторы простагландинсинтетазы эффективно и быстро контролируют боль при миоме. 11