Рак головы и шеи — профилактика, стадии, симптомы и методы лечения
Введение
Рак начинается, когда здоровые клетки изменяются и начинают неконтролируемо расти, образуя массу, называемую опухолью. Опухоль может быть раковой и доброкачественной. Раковая опухоль является злокачественной, то есть, может прорастать и распространяться на другие части тела. Доброкачественная опухоль может расти, но не распространяться на другие ткани.
Рак головы и шеи
Рак головы и шеи — это термин, используемый для описания ряда различных злокачественных опухолей, которые развиваются в области горла, гортани, носа, пазух и рта или в этих органах.
Большинство раковых заболеваний головы и шеи представляют собой плоскоклеточные карциномы. Этот вид онкологии начинается в клетках эпителия, который составляет тонкий слой поверхностной ткани. Непосредственно под эпителием, на некоторых участках головы и шеи имеется слой влажной ткани, называемый слизистой оболочкой. Если рак обнаружен только в плоскоклеточном слое, он называется карциномой in situ.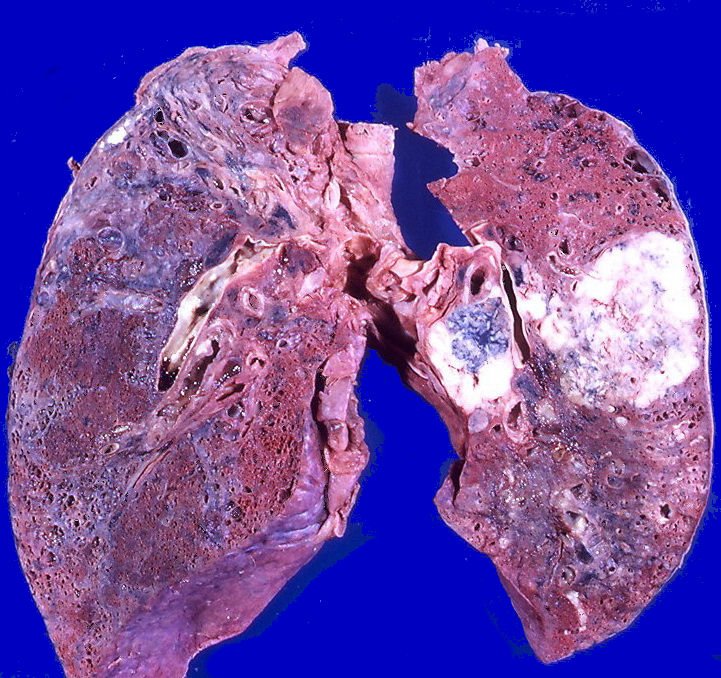 Если рак разросся за пределы этого клеточного слоя и перешел в более глубокие ткани, он называется инвазивным плоскоклеточным раком.
Если рак разросся за пределы этого клеточного слоя и перешел в более глубокие ткани, он называется инвазивным плоскоклеточным раком.
Если рак головы и шеи начинается в слюнных железах, опухоль обычно классифицируется как аденокарцинома, аденоидная кистозная карцинома или мукоэпидермоидная карцинома.
Виды рака головы и шеи
Существует 5 основных видов рака головы и шеи, каждый из которых назван в соответствии с той частью тела, где он обнаружен.
- Рак гортани и гипофарингеальный рак. Гортань – составная часть голосового аппарата. Этот трубчатый орган на шее предназначен для дыхания, разговора и глотания. Он расположен в верхней части дыхательного горла, или трахеи. Гипофаринкс (пищевод) – нижний отдел горла, окруженный гортанью.
- Рак полости носа и околоносовых пазух. Носовая полость — это пространство позади носа, откуда воздух попадает в горло. Околоносовые пазухи — это заполненные воздухом области, окружающие носовую полость.

- Рак носоглотки. Носоглотка — это воздушная полость в верхней части глотки за носом.
- Рак ротовой полости и ротоглотки. Полость рта включает в себя рот и язык. Ротоглотка включает в себя середину горла, от миндалин до кончика голосового аппарата.
- Рак слюнных желез. Слюнная железа вырабатывает слюну. Слюна — жидкость, которая выделяется во рту для поддержания его влажности и содержит ферменты, расщепляющие пищу.
В области головы и шеи также могут быть локализованы другие виды онкопроцесса, но их диагностика и лечение сильно отличаются.
Факторы риска и профилактика онкологии головы
Фактор риска — все то, что увеличивает вероятность развития онкологии у человека. И хотя факторы риска зачастую влияют на развитие рака, большинство из них непосредственно его не вызывают. У некоторых людей с несколькими факторами риска, может никогда не развиться рак, а у других, не имеющих известных факторов риска, он, наоборот, возникнет. Знание своих факторов риска и обсуждение их со своим врачом поможет сделать более осознанный выбор образа жизни и медицинского обслуживания.
Знание своих факторов риска и обсуждение их со своим врачом поможет сделать более осознанный выбор образа жизни и медицинского обслуживания.
Существует 2 вещества, значительно увеличивающие риск развития рака головы и шеи:
- Табак. Под употреблением табака подразумевают: курение сигарет, сигар или трубок; жевательный или нюхательный табак. Это наиболее значимый фактор риска развития рака головы и шеи.
- Алкоголь. Злоупотребление алкогольными напитками повышает риск развития злокачественных новообразований. .
Совместное употребление алкоголя и табака увеличивает этот риск еще больше.
Факторы, которые могут повысить риск развития рака головы и шеи, включают также:
- Длительное пребывание на солнце. Это особенно касается рака в области губ, а также рака кожи головы и шеи.
- Вирус папилломы человека (ВПЧ). Половые отношения с человеком с ВПЧ является наиболее распространенным способом инфицирования ВПЧ.
 Существуют различные виды ВПЧ, называемые штаммами.
Существуют различные виды ВПЧ, называемые штаммами. - Вирус Эпштейна-Барра (EBV). Воздействие EBV (вирус, вызывающий мононуклеоз или «моно») играет весомую роль в развитии рака носоглотки.
- Пол. У мужчин в 2–3 раза чаще развивается рак головы и шеи. Тем не менее, уровень рака головы и шеи у женщин возрастает уже несколько десятилетий.
- Возраст. Люди в возрасте от 45 лет более подвержены риску онкопроцесса.
- Плохая гигиена полости рта и зубов.
- Экологические или профессиональные ингалянты. Вдыхание различных химических соединений (лакокрасочные материалы, асбест) может повысить риск развития опасного заболевания.
- Употребление марихуаны.
- Неправильное питание. Диета с низким содержанием витаминов А и В увеличивает риски.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) и ларингофарингеальная рефлюксная болезнь (ЛЭРБ).
 Рефлюкс связан с ростом опухоли в данной области.
Рефлюкс связан с ростом опухоли в данной области. - Ослабленная иммунная система.
- Воздействие радиоактивного излучения. Напрямую связано с развитием онкопроцесса.
- Рака головы и шеи в анамнезе. Люди, у которых был однажды рак головы и шеи, имеют более высокий шанс развития другой злокачественной опухоли в будущем.
Профилактика
Отказ от табака — важнейшая составляющая профилактики.
- Отказ от употребления алкоголя и марихуаны.
- Регулярное применение солнцезащитного крема, в том числе бальзама для губ с достаточным солнцезащитным фактором (SPF)
- Снижение риска заражения ВПЧ путем вакцинации от ВПЧ или путем ограничения количества половых партнеров. Использование презерватива во время полового акта не может полностью защитить от ВПЧ.
- Поддержание надлежащего ухода за зубными протезами. Неудачно подобранные зубные протезы могут улавливать канцерогенные вещества из табака и алкоголя.
 Протезы следует снимать каждую ночь, чистить и тщательно промывать каждый день.
Протезы следует снимать каждую ночь, чистить и тщательно промывать каждый день.
Последующее наблюдение и контроль
Лечение людей, у которых диагностирован рак, не заканчивается после завершения активной терапии. Лечащий врач будет продолжать проверять, не произошел ли рецидив рака, контролировать всевозможные побочные эффекты и общее состояние здоровья. Это называется последующим наблюдением. Оно состоит из регулярных медицинских осмотров и проведения анализов.
Контроль рецидива
Одной из целей последующего наблюдения является контроль рецидива, то есть, повторного наступления болезни. Рак рецидивирует из-за того, что в организме могут остаться небольшие скопления злокачественных клеток. Со временем эти клетки могут увеличиваться до тех пор, пока они не появятся в результатах анализов или не вызовут соответствующие симптомы. Во время последующего наблюдения лечащий врач может предоставить вам персональную информацию о риске рецидива. Ваш врач задаст конкретные вопросы о вашем здоровье. Может потребоваться сдать анализы крови или пройти визуальную диагностику в рамках регулярного последующего наблюдения. Рекомендации по последующему наблюдению зависят от нескольких факторов, включая тип и стадию первоначально диагностированного рака головы и шеи и проведенное лечение. Доктор также подскажет, какие признаки и симптомы контролировать.
Может потребоваться сдать анализы крови или пройти визуальную диагностику в рамках регулярного последующего наблюдения. Рекомендации по последующему наблюдению зависят от нескольких факторов, включая тип и стадию первоначально диагностированного рака головы и шеи и проведенное лечение. Доктор также подскажет, какие признаки и симптомы контролировать.
Контроль долгосрочных и отложенных побочных эффектов
Лечение злокачественных опухолей сопровождается различными побочными эффектами. Долгосрочные последствия сохраняются после периода терапии. Отложенные побочные эффекты могут развиться спустя месяцы или даже годы. К долгосрочным и отсроченным последствиям могут относиться физические и эмоциональные изменения.
Обсудите со своим врачом риск развития таких побочных эффектов в зависимости от типа рака, вашего индивидуального плана лечения и общего состояния здоровья. Если известно, что проводимое лечение может вызывать некоторые отложенные эффекты, вам может потребоваться пройти определенные дополнительные методы обследования. Например, если вы получали лучевую терапию, врач порекомендует вам регулярно сдавать кровь для проверки функции щитовидной железы. Врач может направить вас к специалисту для лечения отложенных эффектов.
Например, если вы получали лучевую терапию, врач порекомендует вам регулярно сдавать кровь для проверки функции щитовидной железы. Врач может направить вас к специалисту для лечения отложенных эффектов.
Реабилитация является основной частью последующего наблюдения после лечения рака головы и шеи. Пациентам может назначаться физиотерапия для поддержания двигательных функций и уровня движений, а также терапия речи и глотания для восстановления таких навыков, как разговор и прием пищи. Правильная оценка и лечение часто могут предотвратить долгосрочные проблемы с речью и глотанием. Некоторым пациентам может понадобиться освоить новые способы питания или другие способы приготовления пищи.
Больные могут выглядеть по-другому, чувствовать усталость и быть не в состоянии говорить или есть, как раньше. Многие люди испытывают депрессию. Группы поддержки помогают пациентам справиться с изменениями после лечения.
Ведение собственных медицинских записей
Вам с доктором предстоит совместно разработать индивидуальный план последующего наблюдения. Обязательно обсудите любые свои опасения по поводу собственного будущего физического или эмоционального здоровья.
Обязательно обсудите любые свои опасения по поводу собственного будущего физического или эмоционального здоровья.
Стадии
Стадия – это определение того, где расположен рак, распространен ли он, и куда, а также его влияние на другие части тела.
Врачи используют диагностические тесты для определения стадии рака; им может потребоваться информация, основанная на образцах ткани, полученных при операции, поэтому определение стадии может продолжаться до проведения всех анализов. Информация о стадии помогает врачу определить, какое лечение является оптимальным, и спрогнозировать возможность выздоровления.
Система классификации опухолей TNM
Один из способов определения стадии рака – этот система TNM. Врачи используют результаты диагностических тестов и сканирования для получения ответов на следующие вопросы:
- Опухоль (T): ее размеры и расположение?
- Лимфатические узлы (N): степень распространенности процесса на лимфатические узлы?
- Метастазы (M): распространённость рака на другие части тела?
Для определения стадии рака каждого пациента результаты объединяются. Стадия обеспечивает общий способ описания рака, чтобы врачи могли совместно планировать оптимальное лечение.
Стадия обеспечивает общий способ описания рака, чтобы врачи могли совместно планировать оптимальное лечение.
Рак головы и шеи: Симптомы и признаки
Пациенты с раком головы и шеи часто испытывают следующие симптомы или признаки. Иногда у больных с раком головы и шеи не наблюдают никаких нижеуказанных изменений. Или причиной симптома может быть неонкологическое заболевание.
- Незаживающие воспаление или рана
- Красное или белое пятно во рту
- Ком, шишка или масса в области головы или шеи, болезненное или безболезненное
- Длительно сохраняющаяся боль в горле
- Гнилостный запах изо рта, который не объясняется гигиеной
- Хрипота или осиплость голоса
- Частые носовые кровотечения и/или необычные выделения из носа
- Затруднение дыхания (в том числе и носового)
- Двоение в глазах
- Онемение в шее или слабость в затылочной области
- Боль или трудности с жеванием, проглатыванием даже маленьких кусочков пищи
- Боль в челюсти
- Кровянистые выделения в слюне или мокроте, слизи, которая выделяется в рот из дыхательных путей
- Расшатывание зубов
- Протезы, которые больше не подходят
- Необъяснимая потеря веса
- Усталость
- Боль в ушах или инфекция
Если вас беспокоят что-то из вышеперечисленного, следует обратиться к специалисту. Ваш врач, среди прочего, спросит, как долго и как часто вы испытываете симптом (симптомы). Эта беседа поможет в постановке правильного диагноза.
Ваш врач, среди прочего, спросит, как долго и как часто вы испытываете симптом (симптомы). Эта беседа поможет в постановке правильного диагноза.
Если диагностирован рак, облегчение симптомов остается важной частью онкологической помощи. Это может называться паллиативной или поддерживающей терапией. Она часто начинается вскоре после постановки диагноза и продолжается в течение всего лечения.
Методы лечения онкологии головы и шеи
Стандарты оказания медицинской помощи при онкологии головы и шеи – лучшие из современных методов лечения. В качестве одного из вариантов терапии врачи рекомендуют рассмотреть клинические исследования. С помощью клинических исследований проверяется новый подход к лечению. Специалисты хотят узнать, является ли новое лечение безопасным, эффективным. Клинические исследования являются вариантом для лечения и онкологической помощи на всех стадиях рака.
Онкологическая команда
Специалисты по раку головы и шеи обычно формируют междисциплинарную команду для лечения каждого пациента. В состав входят следующие специальности:
В состав входят следующие специальности:
- Химиотерапевт: лечение с помощью лекарств, среди которых химиотерапия, иммунотерапия и таргетная терапия.
- Радиолог-онколог: специализируется на лучевой терапии.
- Хирург-онколог: лечение с помощью операции.
- Реконструктивный / пластический хирург: восстановление повреждений, вызванных лечением опухоли
- Стоматолог-ортопед: восстановление тканей в ротовой полости.
- Отоларинголог: восстановление тканей уха, горла, носа.
- Стоматолог-онколог: опыт лечения пациентов с раком головы и шеи.
- Онкологическая медсестра: специализируется на уходе за больными раком.
- Физиотерапевт: восстановление двигательной активности, физических сил.
- Логопед: восстановление навыков речи, глотания после проведенных манипуляций.
- Аудиолог: лечение и контроль проблем слуха.

- Психолог/психиатр: занимаются эмоциональными, психологическими и поведенческими потребностями больного раком и семьи пациента.
- Социальный работник. предоставляет консультации пациентам, членам семьи и группам поддержки..
- Сертифицированный диетолог-нутриционист: помогает людям понять, как правильно питаться и что есть в соответствии с их конкретным состоянием.
Пациенту может потребоваться осмотр у нескольких специалистов до того, как план лечения будет полностью разработан.
Обзор лечения
Многие раковые заболевания головы и шеи можно вылечить, особенно если они обнаружены на ранней стадии. Устранение рака является основной целью лечения, но сохранение функции соседних нервов, органов и тканей не менее важно. Планируя лечение, врачи учитывают, как лечение может повлиять на качество жизни человека.
Основные варианты терапии – хирургическая, лучевая, таргетная, химиотерапия. Операция или лучевая терапия сами по себе или в сочетании могут быть частью плана лечения.
Варианты лечения и рекомендации зависят от нескольких факторов, включая тип и стадию рака, возможные побочные эффекты, личные предпочтения и общее состояние здоровья.
Хирургическое вмешательство
Цель хирургического вмешательства заключается в удалении раковой опухоли и части здоровых тканей во время операции. При раке головы и шеи используются следующие операции:
- Лазерные операции. Этот способ может использоваться для лечения опухоли на ранней стадии, особенно если она была обнаружена в гортани.
- Удаление. Это операция по удалению раковой опухоли и части окружающих ее здоровых тканей, известных как край.
- Лимфодиссекция, или шейная диссекция. Если врач подозревает распространение раковой опухоли, он может удалить лимфатические узлы на шее. Это может быть сделано одновременно с проведением удаления опухоли.
- Реконструктивная (пластическая) хирургия. Если для хирургического лечения рака требуется удаление важного участка ткани, например, удаление челюсти, кожи, глотки или языка, может потребоваться реконструктивная или пластическая операция для замены отсутствующей ткани.
 Эта операция помогает восстановить внешний вид человека и функциональность отдельных органов. Логопед потребоваться, чтобы заново научить больного глотать и общаться, используя новейшие методики.
Эта операция помогает восстановить внешний вид человека и функциональность отдельных органов. Логопед потребоваться, чтобы заново научить больного глотать и общаться, используя новейшие методики.
Исходя из расположения, размеров, вида рака, процесс лечения будет проходить поэтапно с проведением нескольких операций.. При невозможности полного устранения опухоли рекомендуются дополнительные процедуры. Если раковые клетки остаются после оперативного вмешательства, назначают другие виды онкологической помощи (радио-, химиотерапия) в сочетанном или изолированном виде.
Побочные эффекты хирургического вмешательства
Неблагоприятные последствия операции зависят от способа и места ее проведения. Больным следует обсудить все нюансы побочных эффектов проводимой терапии с лечащим врачом. Наиболее распространенные негативные последствия операций в области головы и шеи – проблемы с речевым аппаратом и процессом глотания, снижение слуха. Удаление лимфатических узлов сопровождается скованностью в плечах. Кроме того, может возникнуть лимфостаз. После проведения тотальной ларингэктомии, которая заключается в удалении гортани, у людей может снизиться функция щитовидной железы, которую необходимо контролировать, например, принимая препараты гормонов щитовидной железы.
Кроме того, может возникнуть лимфостаз. После проведения тотальной ларингэктомии, которая заключается в удалении гортани, у людей может снизиться функция щитовидной железы, которую необходимо контролировать, например, принимая препараты гормонов щитовидной железы.
Другой вероятный побочный эффект – это отек гортани, затрудняющий дыхание. В подобном случае в трахее инструментом выполняется временный канал для нормального дыхания (трахеостома).
Некоторые пациенты после операции сталкиваются с обезображиванием лица. Для запуска или поддержания важных функций организма (например, устранение дефекта трахеостомы)может быть рекомендована реконструктивная хирургия. Пациентам следует встретиться с различными членами медицинской команды для совместного принятия решения о лечении, понять процесс выздоровления. Программы, которые помогают пациентам приспосабливаться к изменениям своей внешности, могут пригодиться как до, так и после операции.
Лучевая терапия
Лучевая терапия (радиотерапия) — это применение ионизирующего излучения для лечения злокачественных новообразований./117452620-56a8fe3f5f9b58b7d0f71705.jpg) Схема лечения содержит в себе несколько циклов процедур, проводимых через определенные временные интервалы. Радиотерапия может назначаться как отдельно, так и совместно с хирургическим вмешательством.
Схема лечения содержит в себе несколько циклов процедур, проводимых через определенные временные интервалы. Радиотерапия может назначаться как отдельно, так и совместно с хирургическим вмешательством.
Дистанционная лучевая терапия – наиболее оптимальный вариант. Подразумевает действие на опухоль излучения, исходящего из расположенного за пределами организма аппарата. Особый вид наружной дистанционной лучевой терапии — модулированная по интенсивности лучевая терапия (IMRT). IОна использует передовые технологии для точного направления лучей излучения на новообразование. IMRT значительно снижает вероятность поражения здоровых участков, минимизируя возможные негативные последствия.
Протонная терапия — разновидность наружной дистанционной лучевой терапии с применением протонов. Современная медицина практически не использует протонную терапию.
Брахитерапия – контактный метод радиотерапии с применением имплантов. По способу применения может быть ручной и автоматизированной.
Перед началом лечения пациенту необходимо посетить стоматолога-онколога для решения проблемы кариеса, так как радиотерапия может усугубить кариозный процесс. Также понадобятся рекомендации логопеда для дальнейшего восстановительного периода.
Другими неприятными последствиями радиотерапии могут стать покраснение, отек контактирующего с излучением участка кожи, потеря аппетита, стоматит (язвы на внутренней поверхности щек). Пациенты жалуются на сухость во рту, ломоту в костях, утомляемость. Большинство симптомов исчезают вскоре после окончания курса лечения. Если при лечении повреждены лимфатические узлы, может возникнуть отек мягких тканей (лимфадема).
Лучевая терапия может вызвать гипотиреоз, при котором щитовидная железа (расположенная на шее) замедляет выработку гормонов, отвечающих за бодрость и активность. В таком случае эндокринолог выписывает гормоно-заместительные препараты. Если радиотерапия проводится в области шеи, необходимо периодически контролировать функцию щитовидной железы.
Медикаментозная терапия
Системная терапия — это применение лекарственных препаратов для устранения онкопроцесса. Такие препараты вводятся в кровообращение для устранения раковых клеток. Схему системного лечения составляет химиотерапевт.
Обычные способы системного лечения – установка внутривенного (ВВ) катетера в вену или проглатывание (пероральный прием) препарата.
При раке головы и шеи применяются следующие виды медикаментозной терапии:
- Химиотерапия
- Таргетная терапия
- Иммунотерапия Схема медикаментозной терапии (количество препаратов) зависит от формы и тяжести онкопроцесса.
Химиотерапия
Применение препаратов, препятствующих развитию и делению опухолевых клеток называют химиотерапией.
Схема химиотерапии схожа с радиотерапией: несколько этапов за определенное количество времени. Количество принимаемых препаратов индивидуально и зависит от многих факторов.
Негативные последствия также сугубо индивидуальны.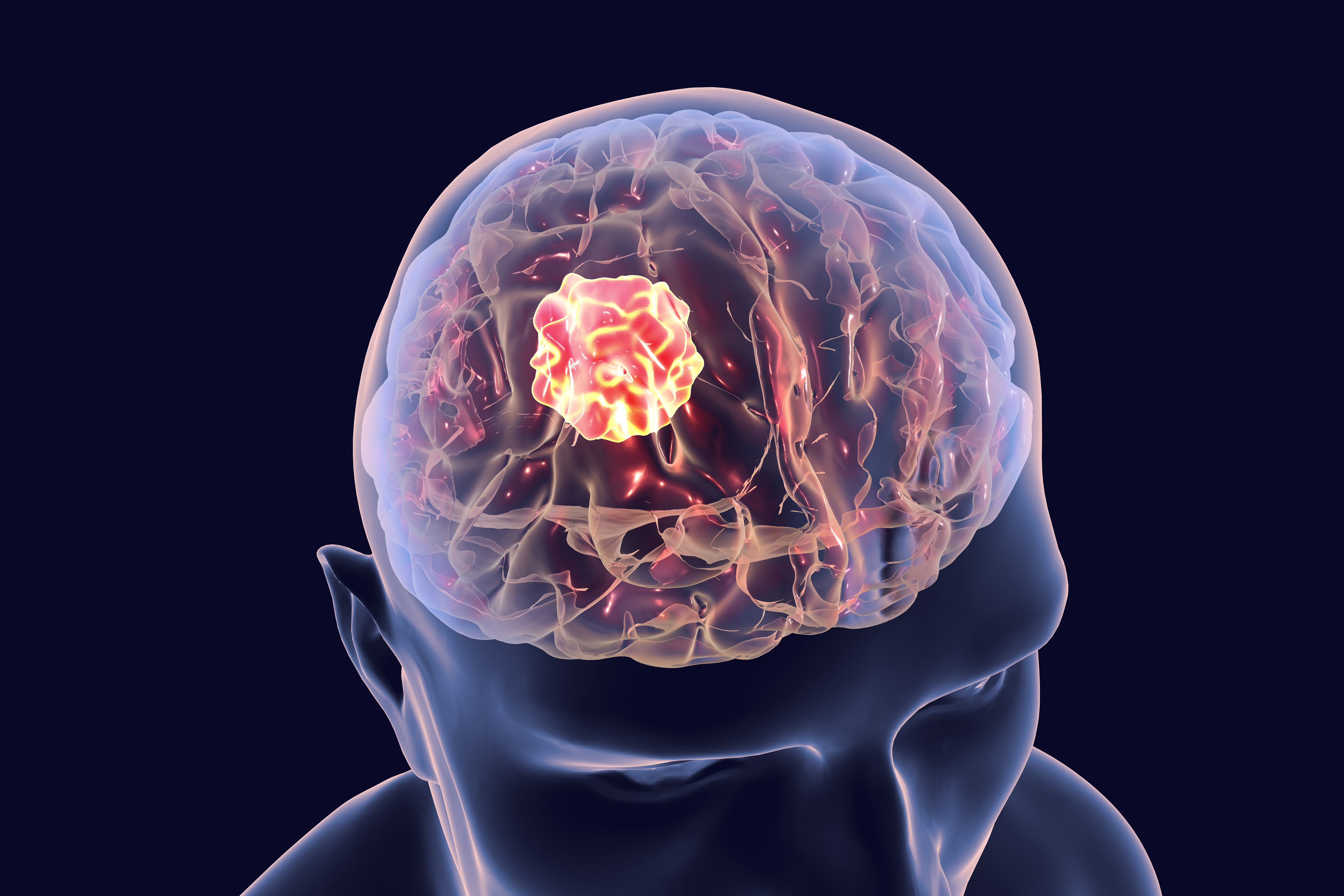 В первую очередь наблюдаются депрессивные состояния, выпадение волос, тошноту и рвоту.
В первую очередь наблюдаются депрессивные состояния, выпадение волос, тошноту и рвоту.
Таргетная терапия
Каждая опухоль имеет свои особенности, мишени. Вид онкологического лечения, основанного на уничтожении целевых молекул (специфических генов) и ферментов, подпитывающих жизнедеятельность злокачественных клеток. Таргетная (целевая) терапия предотвращает гибель нормальных клеток и тканей, влияя только на таргетные молекулы.
Для выбора необходимого препарата врач проводит анализ на определение белковых фракций, генов новообразования. Ингибиторы EGFR. При раке головы и шеи может назначаться лечение, направленное на специфический опухолевый белок — рецептор эпидермального фактора роста (EGFR). Исследователи обнаружили, что препараты, которые блокируют EGFR, помогают остановить или замедлить рост некоторых видов рака головы и шеи.
Агностическая противоопухолевая терапия. Ларотрэктиниб (Витракви) — это сертифицированный препарат таргетной терапии, фокусирующийся на измененных генах NTRK. Ларотрэктиниб актуален для устранения метастазов, которые по разным причинам невозможно удалить оперативным вмешательством.
Ларотрэктиниб актуален для устранения метастазов, которые по разным причинам невозможно удалить оперативным вмешательством.
Иммунотерапия
Обязательный этап лечения, предназначенный для увеличения естественной сопротивляемости организма, укрепления иммунной системы. Используются вещества, вырабатываемые иммунными клетками или произведенные в лабораторных условиях.
Пембролизумаб (Кейтруда) и ниволумаб (Опдиво) – новейшие эффективные иммунопрепараты для лечения рецидивирующего или метастатического плоскоклеточного рака головы и шеи. Пембролизумаб может назначаться отдельно, если опухоль экспрессирует определенное количество белка PD-L1. Или же его можно использовать в сочетании с химиотерапией независимо от уровня PD-L1, экспрессируемого опухолью. Ниволумаб можно использовать, если рак продолжал расти или распространяться во время лечения химиотерапией на основе платины.
Разные виды иммунотерапии могут спровоцировать различные негативные последствия. К общим побочным эффектам относятся кожные реакции, гриппоподобные симптомы, диарея и изменение веса.
Физические, психологические социальные последствия онкологии
Пациенты, принимающие онкопомощь неизбежно сталкиваются с физическими, психологическими нагрузками, а также с социальными последствиями. Управляет всеми этими факторами поддерживающая терапия (другое название – паллиативная).
Поддерживающая терапия очень разнообразна, подразумевая под собой медикаментозное лечение, изменение в питании, психологическую разгрузку.
Метастатический рак головы и шеи
Если процесс распространяется за пределы пораженного органа, врачи называют это метастатическим раком. В таком случае важно проконсультироваться у врача, имеющего опыт лечения подобных случаев. У врачей существуют разные взгляды на оптимальный стандартный план лечения. В качества варианта лечения можно также рассмотреть клинические исследования.
План лечения метастатического рака может сочетать в себе все вышеперечисленные лечебные методики онкологии.
Ремиссия и возможность выздоровления
Ремиссия – это состояние, при котором злокачественные клетки в организме и соответствующая симптоматика отсутствуют. Ремиссию также называют «отсутствием признаков заболевания».
Ремиссию также называют «отсутствием признаков заболевания».
Ремиссия бывает временной или постоянной.
Если болезнь возвращается после первичного цикла терапии, она называется рецидивирующим раком. Заболевание может повторно проявиться в том же месте (местный рецидив), рядом (регионарный рецидив) или в другом месте (отдаленный рецидив). В подобном случае необходимо провести серию свежих анализов, чтобы понять полную картину общего состояния здоровья.
Если лечение не помогает
Рак головы и шеи, к сожалению, не всегда излечим. Такой вариант событий называется прогрессирующим или терминальным раком.
Подобный диагноз является большим стрессом для больного и его близких. Потому так важно откровенно беседовать с командой медицинской помощи, объясняя свои ощущения, тревожность. Специальная подготовка и опыт помогают команде медиков оказывать поддержку больным и членам их семей. Чрезвычайно важно обеспечить человеку физический комфорт, свободу от боли и психоэмоциональную помощь.
Первые признаки онкологических заболеваний
Первые признаки онкологических заболеваний
Зачастую раковая опухоль не проявляется какими-то специфическими симптомами. Поэтому большинство людей узнают о страшном диагнозе лишь тогда, когда справиться с болезнью уже очень сложно, а порой и вовсе невозможно. В целом же, можно выделить три группы симптомов онкологических заболеваний:
- Безуспешное лечение болезней. Когда вы проводите усиленную терапию каких-либо патологий, будь то язва желудка, воспаление мочевого пузыря или пневмония, а улучшения на протяжении долгого времени не происходит, стоит насторожиться.
- Малые проявления. Пониженная работоспособность, постоянное ощущение дискомфорта, быстрая утомляемость, снижение интереса к окружающей действительности, беспричинное.
-
Разрастание тканей. Если при визуальном осмотре или ощупывании вы обнаружили у себя деформацию или асимметрию какой-то части тела, стоит обратить на это особое внимание.

Стоит знать первые симптомы рака, при появлении которых нужно обязательно обратиться к доктору.
- Резкая потеря веса. Очень многие люди на раннем этапе развития болезни начинают стремительно худеть. Если в течение короткого времени вы похудели более чем на пять килограммов, незамедлительно посетите врача.
- Повышенная температура и лихорадка. Этот симптом обычно появляется, когда рак уже довольно широко распространился. Но именно он может стать первым звоночком.
- Утомляемость и слабость. Это, пожалуй, самые главные первые признаки онкологического заболевания, характерные абсолютно для любого вида рака. Однако многие их попросту игнорируют.
- Боль в костях. Данный симптом может свидетельствовать о злокачественных новообразованиях в костной ткани.
-
Изменение качества и цвета покрова кожи. Дерматологические признаки, такие как потемнение, покраснение, желтушность кожных покровов, зуд и другие, могут говорить о наличии рака кожи или онкологии внутренних органов.

- Изменение размера, цвета, толщины, формы родинок, а также возникновение ран или язв, не поддающихся терапии. Родинки могут трансформироваться в злокачественные образования, поэтому не игнорируйте подобные проявления.
- Нарушения функционирования мочевого пузыря и расстройства стула. Следует обратиться к специалисту, если вы страдаете постоянными запорами или, напротив, диареей. Насторожить должны и такие изменения, как болезненность при опорожнении, более частое или редкое мочеиспускание.
- Постоянная головная боль. Данный симптом может свидетельствовать о наличии опухоли мозга.
- Необычные выделения, кровотечения. Примеси крови в каловых массах, моче, влагалищные кровотечения у женщин – все это может быть проявлением рака.
-
Непрекращающийся кашель, боли в горле, хрипота, а также проблемы с глотанием и расстройство пищеварения. Если при кашле в мокроте вы обнаруживаете кровяные сгустки, необходимо срочно посетить доктора, потому как у вас может быть онкология легочной ткани.
 Проблемы с глотанием и пищеварительные расстройства зачастую не выступают признаками рака, однако если они возникают совместно, то можно заподозрить онкологию глотки, пищевода или ЖКТ.
Проблемы с глотанием и пищеварительные расстройства зачастую не выступают признаками рака, однако если они возникают совместно, то можно заподозрить онкологию глотки, пищевода или ЖКТ.
Не забывайте о регулярных медицинских обследованиях – диспансеризации и профилактических осмотрах. Они помогут вам сохранить жизнь.
Источник: http://oocmp.ru/left/stranicza-glavnogo-vracha/novosti/07082017-01
Профилактика рака / Государственное бюджетное учреждение здравоохранения Ямало-Ненецкого автономного округа «Лабытнангская городская больница»
Всемирная организация здравоохранения утверждает: каждые 8 секунд кто-нибудь умирает от употребления табака. Научные исследования показывают, что люди, которые начинают курить в юные годы и продолжают это делать 20 и более лет, умрут на 20-25 лет раньше чем те, кто никогда не зажигал сигареты.
Что такое рак?
Нормальные клетки в организме растут, делятся и умирают упорядоченно. В детстве клетки делятся и растут бурно. Когда человек взрослеет, процесс деления и роста замедляется, и клетки размножаются только для восстановления повреждений и замены изношенных или умирающих клеток. Рак развивается, когда клетки тела начинают расти бесконтрольно. Вместо того, чтобы умереть, раковые клетки продолжают расти и размножаться. У клеток рака, в отличие от нормальных клеток, существует способность вторгаться в другие ткани, постепенно увеличивая размеры опухоли.
В детстве клетки делятся и растут бурно. Когда человек взрослеет, процесс деления и роста замедляется, и клетки размножаются только для восстановления повреждений и замены изношенных или умирающих клеток. Рак развивается, когда клетки тела начинают расти бесконтрольно. Вместо того, чтобы умереть, раковые клетки продолжают расти и размножаться. У клеток рака, в отличие от нормальных клеток, существует способность вторгаться в другие ткани, постепенно увеличивая размеры опухоли.
Что делает раковая опухоль?
Клетки опухоли разрастаются, сдавливая и повреждая окружающие ткани. Из-за этого нарушаются функции органа, в котором возникла опухоль. Кроме того, раковая опухоль вырабатывает токсины, приводящие к отравлению организма, физическому истощению и нарушению работы иммунной системы.
Как распространяется рак?
При росте опухоли раковые клетки проникают в кровеносные или лимфатические сосуды и перемещаются по ним. Так они попадают в другие части тела, растут там и формируют новые опухоли. Этот процесс называется метастазированием. А новые опухоли – метастазами.
Этот процесс называется метастазированием. А новые опухоли – метастазами.
При лейкемии, например, раковые клетки находятся в крови и кроветворных органах и изначально распространяются по всему организму по кровеносным сосудам.
Почему появляется рак?
Обычные клетки становятся раковыми из-за повреждения ДНК, которая несет в себе наследственную информацию. Обычно, если ДНК повреждается, особые структуры клетки ее ремонтируют, или клетка погибает.
Но в раковых клетках ДНК остается поврежденной, а клетка при этом продолжает жить и становится бессмертной. Кроме того, она активно делится и производит новые бессмертные клетки с такой же поврежденной ДНК.
Такие клетки организму не нужны, поскольку они не способны выполнять изначально заложенные в них функции.
Что способствует появлению рака?
1. Канцерогены. Это вещества или излучения, способны повреждать ДНК клеток, вызывая образование рака. Типичные канцерогены – табак, мышьяк, асбест, рентгеновское излучение, соединения из выхлопных газов.
Курение
Курение вызывает 30 процентов всех смертей от рака. Опасность заболеть раком значительно выше у заядлых курильщиков и рано начавших курить, выкуривающих пачку и более в день. Смертность от рака также возрастает параллельно потреблению сигарет. Показатель риска, связанный с курением, различен для опухолей различных локализаций и зависит от возраста на момент начала курения, длительности курения и количества сигарет, выкуриваемых в день.
Употребление алкоголя
Доказана канцерогенность употребления более 50 граммов алкоголя в сутки в отношении развития рака полости рта, гортани, глотки, пищевода и печени, а эффект от совмещения курения и потребления алкогольных напитков носит взаимоусиливающий характер.
Длительное пребывание на солнце
Вредно долго находиться на солнце: установлена связь между интенсивностью и длительностью воздействия солнечных лучей и раком кожи и меланомой. Солнечная радиация, безусловно, канцерогенный для человека фактор, а также причина старения кожи.
2. Генетическая предрасположенность. Человек может появиться на свет с определенными ошибками в генах, которые увеличивают риск появления раковой опухоли.
3. Возраст. По мере старения человеческого организма в ДНК увеличивается количество мутаций, часть из которых приводит к появлению рака.
4. Вирусные заболевания. Некоторые вирусы способны стать фактором развития рака. Например, вирус папилломы человека увеличивает риск развития рака шейки матки. Вирус гепатита В и С провоцирует рак печени. А вирус иммунодефицита человека (ВИЧ) ослабляет иммунитет и увеличивает вероятность развития рака.
5.Лишний вес и малоподвижный образ жизни. Лишний вес, ожирение и малоподвижный образ жизни – одни из основных факторов риска развития рака. Эти факторы повышают риск развития рака молочной железы, простаты, колоректального рака. Доказана роль ожирения в образовании рака желчного пузыря, поджелудочной железы, рака пищевода, рака эндометрия, рака почки.
Профилактика рака
Здоровый образ жизни – лучшая профилактика онкологических заболеваний. Известно, например, что возникновения множества раковых заболеваний можно было бы предотвратить только с помощью отказа от курения.
Известно, например, что возникновения множества раковых заболеваний можно было бы предотвратить только с помощью отказа от курения.
Также необходимо придерживаться сбалансированного питания и есть меньше животных жиров, красного мяса, а больше – овощей, фруктов, клетчатки, витаминов С, А, Е, кальция. Здоровый суточный рацион должен на 60% состоять из овощей и фруктов. Кроме того, полезно пить много воды.
Здоровый сон тоже важен для организма, и для здоровья в целом, и как способ уберечься от онкологических заболеваний. Во время сна синтезируется и выделяется гормон сна – мелатонин, который является естественным антиоксидантом, веществом замедляющим старение и обладающим противоопухолевой активностью. Особенно важен сон в период с 22:00 до 2:00.
В целях профилактики рака важно также поддерживать регулярную физическую активность не менее 30 минут в день и избегать сильных стрессов, поскольку отрицательные эмоции могут способствовать снижению иммунитета и развитию различных заболеваний, в том числе и онкологических.
Еще один важнейший способ профилактики – наблюдение у врача. Так, после 40 лет обязательно ежегодно обследуйте состояние прямой кишки и сдавайте анализ кала на наличие скрытой крови. Женщины после 40 лет должны проходить ежегодный осмотр гинеколога и анализ мазка из цервикального канала и шейки матки на цитологию, а также раз в 2 года проходить маммографию. После 50 лет маммографию нужно делать ежегодно. Мужчины после 50 лет ежегодно должны сдавать анализ на уровень простатспецифического антигена в крови. Также важно сообщайте лечащему врачу обо всех узелках, уплотнениях и других аномалиях, обнаруженных на теле, обо всех стойких необычных симптомах (нарушение со стороны органов в пищеварения, длительный кашель и т.д.)
#нацпроектдемография89 #нацпроектздравоохранение89
У динозавра впервые обнаружили раковую опухоль. Это не просто интересно — ученые углубили знания о раке у людей | Громадское телевидение
Группа канадских исследователей из Университета имени Макмастера и Королевского музея Онтарио впервые обнаружила у динозавра злокачественную раковую опухоль — остеосаркому.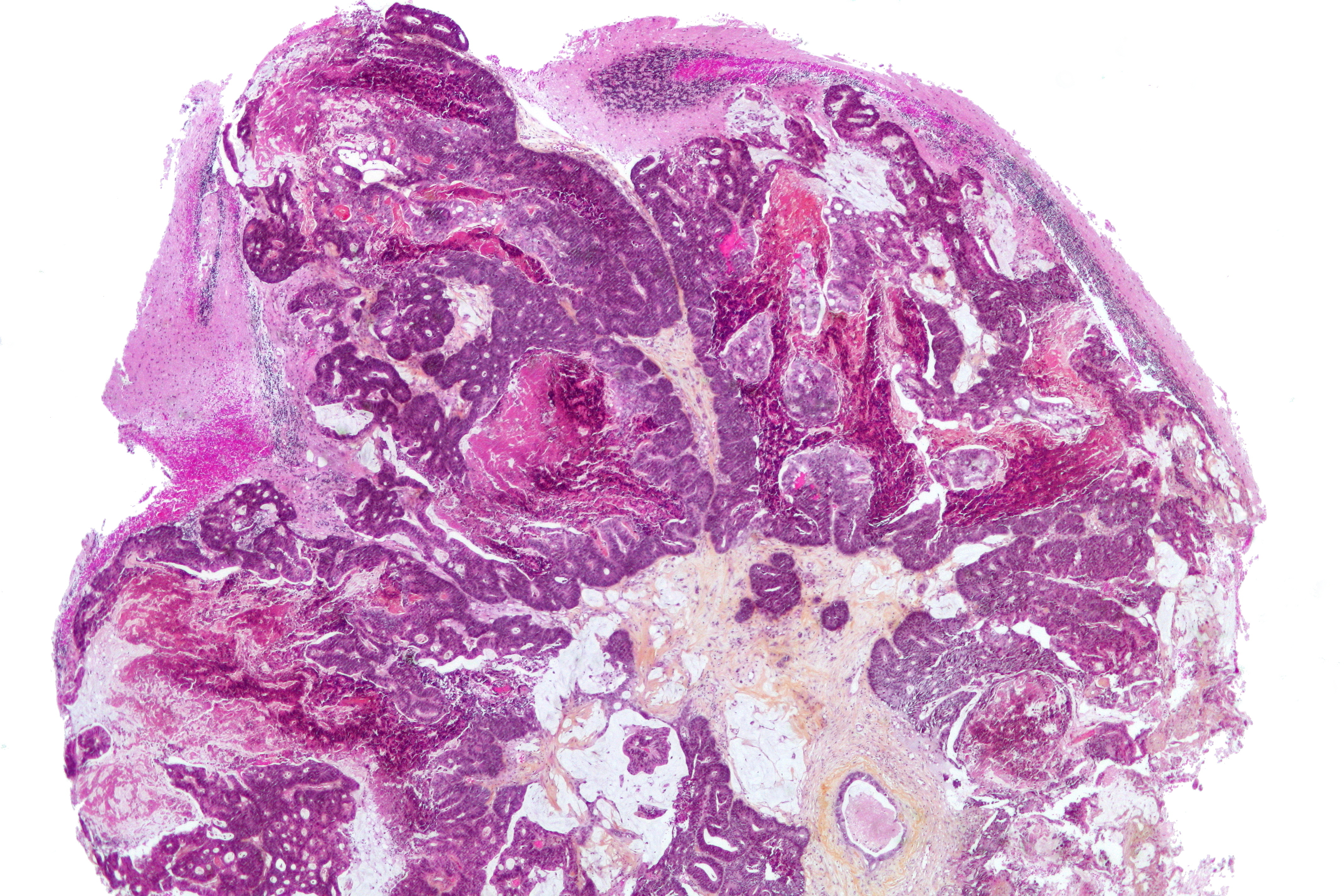 Об этом они написали в научном издании The Lancet Oncology.
Об этом они написали в научном издании The Lancet Oncology.
Внимание исследователей привлекла необычная малая бедренная кость центрозавра, возраст которой составляет 76-77 миллионов лет. Ее нашли еще в 1989 году и выставили в Королевском Тиррелловском палеонтологическом музее. Особенность кости в том, что один из ее концов крайне поврежден. Долгое время исследователи считали, что это следы от физической травмы динозавра.
В 2017 году на кость обратили внимание три ученых — Дэвид Эванс из Королевского музея Онтарио и Марк Краутер и Снежана Попович из Университета Макмастера — и решили исследовать ее подробнее с помощью различных методов. В ход пошли радиология, палеопатология и медицинский анализ.
Компьютерная томография кости и анализ кости на клеточном уровне с помощью микроскопа смогли подтвердить предварительные догадки ученых. Причиной повреждения кости была не физическая травма, а злокачественная раковая опухоль, которая ее поразила — остеосаркома. Подтвердило это и сравнение с остеосаркомой человека.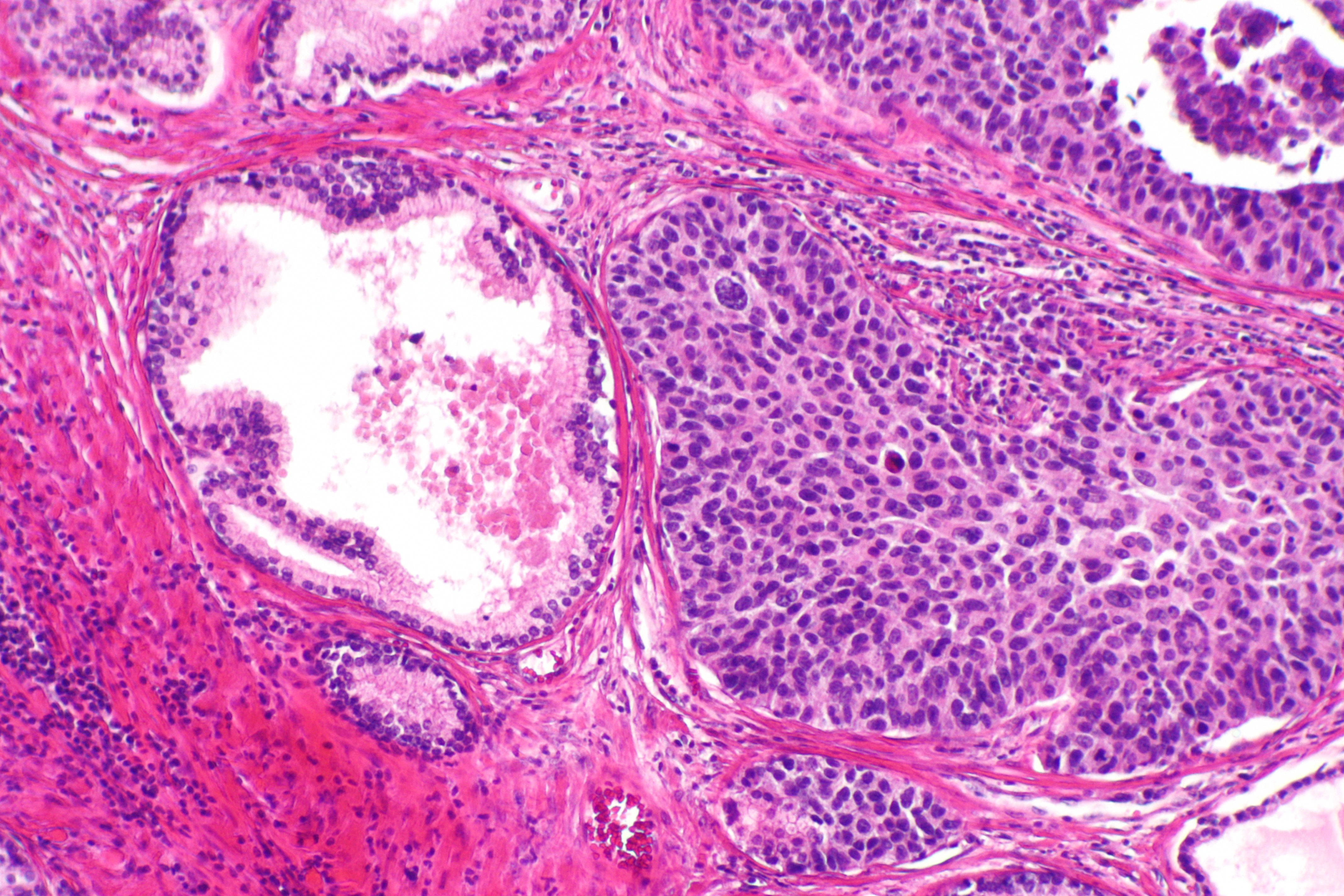
«И поражает, и вдохновляет тот факт, что те же междисциплинарные инструменты, которые мы используем для диагностики и лечения остеосаркомы у пациентов, мы использовали, чтобы впервые подтвердить рак у динозавра», — говорит Сепер Эхтияри, исследователь Университета Макмастера и соавтор исследования.
Он добавляет, что это открытие показывает общность биологических связей всех животных и подтверждает теорию о том, что остеосаркома поражает кости в местах, где они растут больше всего. Таким образом, подтверждение рака у динозавра улучшило понимание его развития и у людей.
Остеосаркома — это рак костей, который чаще всего возникает у людей в возрасте от 10 до 25 лет. У людей, пораженных этим раком, кость начинает разрастаться или деформироваться. После этого рак распространяется на другие органы, прежде всего легкие.
Причины возникновения остеосаркомы окончательно не установлены: считается, что ей могут способствовать травма и ионизирующее излучение. Кроме того, чаще рак костей обнаруживают у высокорослых детей и юношей.
Удаление опухолей позвоночника и спинного мозга
Периодическая боль в спине – это распространенная проблема. Большинство случаев возникновения боли является результатом обычных нагрузок и растяжений или дегенеративных изменений, появляющихся с возрастом. Но иногда причиной боли может стать спинальная опухоль – злокачественное или доброкачественное новообразование, развивающееся в спинном мозге, его оболочках или в костях позвоночника.
В большинстве органов доброкачественные опухоли не представляют большой опасности. Но в отношении спинного мозга все может происходить по-другому. Спинальная опухоль или любая разновидность новообразования может поражать нервы, что приводит к появлению боли, неврологическим нарушениям, а иногда и к параличу.
Спинальная опухоль, злокачественная или доброкачественная, может угрожать жизни и вызывать инвалидность. Однако достижения в лечении спинальных опухолей предлагают варианты лечения, ранее не доступные для пациентов с таким заболеванием.
Симптомы
Боль в спине, является самым распространенным симптомом как доброкачественной, так и злокачественной спинальной опухоли. Боль часто может усиливаться по ночам или при пробуждении. Она также может распространяться через позвоночник к бедрам, ногам, ступням или рукам и может усиливаться со временем, несмотря на лечение.
В зависимости от локализации и типа опухоли могут развиваться другие признаки и симптомы, особенно в процессе роста и воздействия злокачественной опухоли на спинной мозг или на нервные корешки, на кровеносные сосуды или кости позвоночника.
Спинальные опухоли прогрессируют с различной скоростью. В целом, злокачественные опухоли растут быстро, в то время как доброкачественные опухоли могут развиваться медленно, иногда существуя по нескольку лет до появления проблем.
Разновидности спинальных опухолей
Спинальные опухоли подразделяются в соответствии с их расположением в позвоночнике.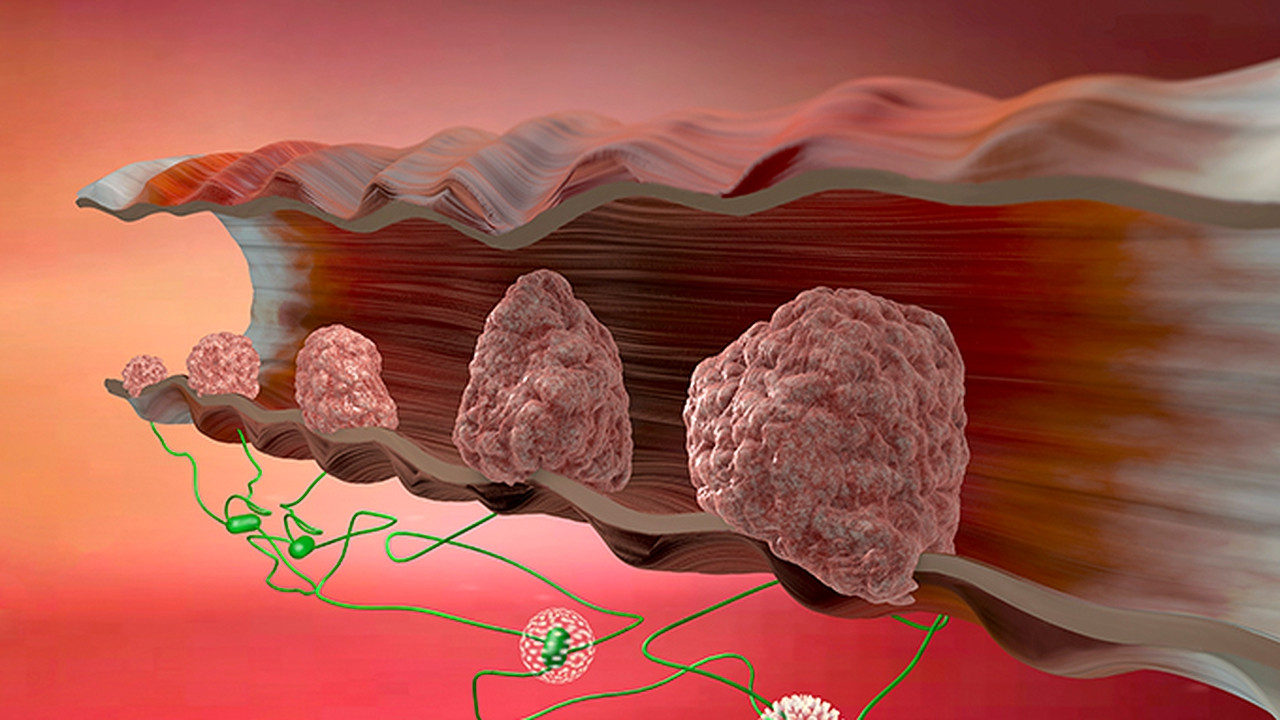
Эпидуральные опухоли
Большинство опухолей, поражающих позвонки, распространяются (распространяют метастазы) на позвоночник из другого места организма, часто из простаты, молочной железы, легкого или почек. Хотя первичный рак обычно диагностируется до развития значительных проблем, связанных со спиной, боль в спине может быть первым симптомом заболевания у пациентов с метастазирующими спинальными опухолями.
Раковые опухоли, берущие начало в костях позвоночника – менее распространенное явление. К ним относятся остеосаркомы (остеогенные саркомы), самый распространенный тип рака кости у детей и саркома Юинга, особенно агрессивная опухоль, поражающая молодых людей. Множественная миелома – это раковое заболевание костного мозга – пористой внутренней части кости, которая продуцирует кровяные клетки – наиболее часто развивающееся у взрослых пациентов.
Доброкачественные опухоли, такие как остеоид-остеомы, остеобластомы и гемангиомы также могут развиваться в костях позвоночника, вызывая продолжительную боль, искривление позвоночника (сколиоз) и неврологические нарушения.
Субдуральные опухоли
Эти опухоли развиваются в твердой мозговой оболочке спинного мозга (менингиомы), в нервных корешках, выходящих из спинного мозга (шванномы и нейрофибромы) или у основания спинного мозга (эпендимомы). Менингиомы чаще всего развиваются у женщин в возрасте от 40 лет и старше. Они практически всегда бывают доброкачественными, их несложно удалить, но иногда они могут рецидивировать. Опухоли корешков нервов являются обычно доброкачественными, хотя нейрофибромы, при длительном росте и больших размерах опухоли, могут перерасти в злокачественные. Эпендимомы, расположенные в конце спинного мозга, часто имеют большой размер, их лечение может быть осложнено сращением опухоли с корешками конского хвоста, расположенного в этой области.
Интрамедуллярные опухоли
Эти опухоли берут начало внутри спинного мозга. Большинство из них является астроцитомами ( чаще всего они развиваются у детей и подростков) или эпендимомами, самым распространенным типом опухолей спинного мозга у взрослых. Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга. Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря. В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг.
Часто интрамедуллярными опухолями являются сосудистые гемангиобластомы спинного мозга. Интрамедуллярные опухоли могут быть либо доброкачественными, либо злокачественными и, в зависимости от их расположения, они могут вызывать онемение, потерю чувствительности или изменения в работе кишечника или мочевого пузыря. В редких случаях опухоли из других частей тела могут метастазировать в спинной мозг.
Когда следует обращаться к врачу
Чаще боли в спине не связаны со спинальной опухолью. Но поскольку ранняя постановка диагноза и лечение являются важными аспектами проблем, связанных со спиной, обращайтесь к врачу, если у вас возникла постоянная боль в спине, не имеющая отношение к вашей активности, усиливающаяся по ночам и не уменьшающаяся при приеме болеутоляющих средств. Такие признаки и симптомы, как прогрессирующая мышечная слабость или онемение в ногах, изменения в работе кишечника или мочевого пузыря, требуют немедленного оказания медицинской помощи.
Обследование и постановка диагноза
Спинальные опухоли иногда можно не диагностировать, поскольку они являются редким явлением и их симптомы напоминают симптомы более распространенных заболеваний./imgs/2021/01/25/05/4474172/70391860566c96fd7bcf7e80f811c72ffac05128.jpg)
Магнитно-резонансная томография (МРТ). Вместо радиационного излучения в МРТ используются мощные магнитные и радиоволны для получения изображения поперечного сечения позвоночника. МРТ четко отображает спинной мозг и нервы, обеспечивает лучшее изображение опухолей костей, чем компьютерная томография (КТ). Вам могут ввести в вену кисти или предплечья контрастное вещество, которое помогает выявить некоторые опухоли. Кроме этого, используют сканеры с высокой интенсивностью сигнала для выявления небольших опухолей, которые можно не заметить.
Компьютерная томография (КТ). Это исследование использует узкие рентгеновские лучи для получения подробного изображения поперечного сечения позвоночника. Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
Иногда при этом вводят контрастное вещество для более отчетливого выявления патологических изменений в позвоночном канале или спинном мозге. Хотя исследование не является инвазивным, оно подвергает пациента большему воздействию радиации, чем обычный рентген.
Миелография. При проведении миелографии пациенту в позвоночный канал вводят контрастное вещество. Затем контрастное вещество проходит через спинной мозг и спинальные нервы, оно выглядит белым на рентгеновских снимках и изображениях КТ. Поскольку этот тест предполагает больше рисков, чем МРТ или традиционная КТ, миелография обычно не является первым выбором для постановки диагноза, но ее могут использовать для выявления сдавленных нервов.
Биопсия. Единственный способ определить, является ли опухоль доброкачественной или злокачественной – это исследовать небольшой образец ткани (биопсия) под микроскопом. Способ получения образца зависит от состояния здоровья пациента и расположения опухоли. Врач может использовать тонкую иглу, чтобы взять немного ткани или образец может быть получен во время операции.
Лечение
В идеале цель лечения спинальной опухоли – это полное ее удаление, но эта цель осложнена риском необратимого поражения окружающих нервов. Врачи должны учитывать возраст пациента, общее состояние здоровья, разновидность опухоли, является ли она первичной или распространилась в позвоночник из других органов (метастазировала).
Варианты лечения для большинства спинальных опухолей включают:
Операция
Часто это первый шаг в лечении опухоли, которую можно удалить с приемлемым риском поражения нервов.
Новые методы и инструменты позволяют нейрохирургам находить доступ к опухолям, которые ранее были недоступны. Мощные микроскопы, используемые в микрохирургии, делают возможной дифференциацию между опухолью и здоровой тканью. Врачи могут исследовать различные нервы во время операции с помощью электродов, что уменьшает возможность неврологического поражения. В некоторых случаях врачи могут использовать ультразвуковой аспиратор — прибор, который ультразвуком разрушает опухоль и удаляет оставшиеся фрагменты.
Даже учитывая современные достижения в лечении опухолей, не все они могут быть удалены полностью. Хирургическое удаление – это лучший вариант для многих интрамедуллярных и субдуральных опухолей, но крупные эпендимомы, расположенные в конечном отделе позвоночника, бывает невозможно удалить из-за большого количества нервов, находящихся в этой области. И хотя доброкачественные опухоли в позвонках обычно можно удалить полностью, метастазирующие опухоли обычно не являются операбельными.
Восстановление после операции на позвоночнике может занять недели или месяцы, в зависимости от операции. У вас может быть временная потеря чувствительности или другие осложнения, включая кровотечение и поражение нервной ткани.
Лучевая терапия
Эта терапия используется после операции для уничтожения остатков тканей, удаление которых невозможно, или для лечения неоперабельных опухолей. Обычно этот метод лечения является терапией первого ряда для метастазирующих опухолей. Облучение также может применяться для облегчения боли или если операция несет в себе слишком большой риск.
Химиотерапия
Стандартный метод лечения для многих видов рака — химиотерапия не доказала своих преимуществ для лечения многих спинальных опухолей. Однако могут быть исключения. Врач определит, поможет ли вам одна химиотерапия или химиотерапия в комбинации с лучевой терапией.
Динозавру впервые диагностировали злокачественную раковую опухоль — Наука
ТАСС, 4 августа. Ученые получили первые надежные свидетельства того, что динозавры страдали от остеосаркомы – злокачественной опухоли костной ткани, которая заставляет ее неконтролируемо разрастаться. Результаты их исследования опубликовал научный журнал Lancet Oncology.
«Раньше диагностировать рак у динозавров было очень непросто, так как для точной идентификации опухоли нужны серьезные медицинские знания и многоуровневый анализ. Мы впервые однозначно показали, что этот трехрогий динозавр, который обитал на Земле более 76 млн лет назад, страдал от тяжелой и очень агрессивной формы рака костной ткани», – рассказал один из авторов исследования, профессор Университета Макмастера (Канада) Марк Кроутер.
Многие обыватели считают, что злокачественные опухоли – это продукт цивилизации. Однако исследования последних лет показывают, что следы злокачественных новообразований встречаются как в костях средневековых жителей Европы, так и у древних неандертальцев и даже более примитивных представителей рода Homo из Африки.
Более того, за последние пять лет палеонтологи обнаружили, что от различных форм опухолей страдали и гораздо более древние существа. К примеру, год назад ученые нашли следы остеосаркомы в костях первых черепах Земли, которые жили в начале триасового периода, а также обнаружили нечто похожее в костях морских ящеров мезозойской эры и звероящеров пермского периода.
Опухоль из мезозойской эры
Изучая кости центрозавров – трехрогих динозавров из семейства цератопсид, которые обитали на территории Северной Америки примерно 77-76 млн лет назад, Кроутер и его коллеги сдедали аналогичную находку. Ученый отмечает, что раньше палеонтологи неоднократно заявляли, что находили в костях динозавров следы опухолей и даже метастаз, однако медики не подтвердили ни одно подобное утверждение.
Кроутер рассказывает, что два года назад к нему обратились за помощью коллеги из Королевского музея Онтарио. На большой берцовой кости центрозавра, найденной на территории канадской провинции Альберта в 1989 году, они заметили необычные выросты и повреждения. Медики заинтересовались этой находкой и всесторонне проанализировали ее таким же образом, как врачи сейчас пытаются найти и изучить следы незнакомых им опухолей в теле пациента.
Исследователи просветили кость с помощью компьютерной томографии, после чего подготовили набор тонких срезов самых деформированных ее регионов, чтобы изучить их структуру на клеточном уровне. То же самое они сделали со здоровыми берцовыми костями центрозавров и человека.
«Мы выяснили, что большую берцовую кость поразила агрессивная форма рака. В момент смерти динозавра опухоль находилась на последних стадиях развития. Она должна была причинять центрозавру невыносимую боль, из-за чего тот был очень уязвим для атак тираннозавров и других хищников. Протянуть дольше ему помогло лишь то, что цератопсиды жили в больших стадах», – добавил еще один автор работы, куратор отдела палеонтологии позвоночных в Королевском музее Онтарио Дэвид Эванс.
Подобное открытие, как отмечают исследователи, в очередной раз говорит о том, что рак поражает всех многоклеточных живых существ на протяжении всего времени их существования на Земле. Дальнейшее изучение подобных окаменелостей поможет понять, развивался ли рак у динозавров так же, как и у их современных потомков – птиц, заключают ученые.
Опухоль головного мозга —
Организм человека состоит из большого числа разнообразных клеток, каждая из которых имеет отдельные функции. Подавляющее большинство этих клеток на протяжении всей нашей жизни живет и умирает. На месте умерших, появляются новые клетки, которые образуются путем деления. Таким образом, обеспечивается здоровое состояние организма и восстанавливается работоспособность всех его функций. Восстановление путем деления клеток связано с определенной зкономерностью, которая сложилась на протяжении миллионов лет эволюционного развития человечества и как правило, без каких-либо отклонений складывается в течение всей жизни человека. Тем не менее, болезни, наследственные факторы и воздействия внешной среды отрицательно сказываются на правильном функционировании клеток организма, утрачивающих способность контролировать свой рост, начиная, при этом, расти и делиться с очень большой скоростью, в значительной степени превышая допустимые нормы. Эти поврежденные клетки образуют опухоли, называемые популяцией неправильно развивающихся клеток. То же самое справедливо и для других клеток, содержащихся в головном мозге и нервной системе. Каждый год, примерно 16 000 человек диагностируется опухолью головного мозга.
Опухоли подразделяются на две основные группы: доброкачественные (benign) и злокачественные (malign) опухоли. Доброкачественные опухоли представляют собой группу клеток, рост которых не вызывает риск развития рака. Как правило, их можно удалять, они не восстанавливаются и не повторяются, кроме того, не распространяются на окружающую здоровую ткань, не вызывая при этом, нарушений ее функций. Доброкачественные опухоли головного мозга имеют четко выраженные границы, благодаря чему имеется возможность удаления таких клеток при помощи хирургического вмешательства. Тем не менее, давление, оказываемое этими клетками на другие нормальные ткани головного мозга, может помешать нормальному функционированию здоровых клеток.
Злокачественные опухоли головного мозга содержат раковые клетки, которые представляют серьезную угрозу для жизни человека. Такие клетки очень быстро растут и распространяются на окружающую здоровую ткань, препятствуя их нормальному функционированию. Как правило, подобно деревьям, такие клетки имеют способность пускать корни, за счет которых они, забирая из здоровой ткани мозга необходимые вещества, обеспечивают свое питание, рост и жизнедеятельность.
В связи с тем, что мозг довольно сильно защищен, ограничивающей его, черепной коробкой (черепом), центральная нервная система очень чувствительна к перепадам давления. Таким образом, несмотря на отсутствие в своем составе раковых клеток, некоторые доброкачественные опухоли оказывают давление на важные структурные ткани головного мозга, которые могут нести серьезный риск для жизни.
Первичные опухоли (primer), возникающие в тканях мозга, называется опухолью мозга. Вторичные опухоли головного мозга (sekonder) образуются вне пределах головного мозга, которые позже распространяются на ткани головного мозга. Опухоли головного мозга классифицируются в зависимости от типа ткани области их образования. Наиболее распространенными первичными опухолями головного мозга являются глиомы, которые развиваются из глиальных клеток, представляющих собой строительный материал соединительной или опорной ткани центральной нервной системы.
Ниже приведены очень краткие сведения о наиболее распространенных опухолях головного мозга.
Астроцитома: возникают из зрелых глиальных клеток звездчатой формы с многочисленными отростками, называемыми астроцитами (астроглиоцитами). Такие опухоли чаще всего встречаются в мозгу, мозжечке и спинном мозге. У взрослых чаще всего встречаются в больших полушариях головного мозга, у детей же в стволе головного мозга. В соответствии с системой классификации данная опухоль на 1-ой стадии называется волосовидной астроцитомой, на 2-ой стадии — диффузной астроцитомой, на 3-ей стадии — анапластической астроцитомой, на 4-й стадии – мультиформаной глиобластомой. Такие опухоли на 1-ой и 2-ой стадии называются опухолями низкой степени злокачественности, в то время как другие называются опухолями высокой степени злокачественности.
Эпендимомы: Такие опухоли, как правило, развиваются из клеток, выстилающих стенки полостей, называемых желудочками головного мозга. Они также могут встречаться и в спинном мозге. При этом, их развитие может наступить в любом возрасте, в основном в детском и молодом возрасте. Эпендимомы составляют 2-9% от первичных опухолей головного мозга. Они могут распространяться в спинномозговую жидкость. Считается, что клиническое проявление эпендимом, зарождающихся уже в раннем возрасте у детей, имеет, как правило, наиболее худший прогноз, чем у взрослых.
Олигодендроглиомы: данный вид опухолей образуется из клеток, которые способствуют образованию жирового слоя, называемого миелином и обеспечивающим защиту ответвлений нервных клеток. Такие опухолевые образования очень медленно растут и не распространяются на окружающие ткани. Представляют собой редки опухоли, которые чаще встречается у людей среднего возраста. Олигодендроглиомы составляют 4-5% от всех первичных опухолей головного мозга. Важной особенностью этих опухолей является проявления различной степени кальцификации по результатам морфологических и рентгенологических исследований.
Медуллобластомы: Согласно результатам, недавно проведенных исследований, было установлено, что развитие этого вида опухолей связано с примитивными (развивающимися) нервными клетками, которые не должны оставаться в организме после рождения. Поэтому медуллобластомы также называются и примитивными нейро эктодермальными опухолями (PNET). Чаще всего они развиваются в мозжечке. Обычно медуллобластомы наблюдаются в детском возрасте и чаще всего у мужчин, при этом, они составляют 4-10% от всех первичных опухолей головного мозга. Кроме того, 20% опухолей этого вида наблюдается в возрасте до 20 лет.
Менингиомы: Развиваются из оболочки мозга, называемой мозговой оболочкой. В связи с медленным развитием этих опухолевых клеток, которые не распространяются на здоровые ткани головного мозга. При этом, ткани головного мозга могут адаптироваться к присутствию такого рода опухолей, которые могут продолжаться оставаться незамеченными до тех пор, пока не достигнут максимального размера. Менингиомы чаще всего встречаются у женщин в возрасте 30-50 лет. Более 95% таких опухолей являются доброкачественными. При этом, они составляют % от общего количества всех опухолей головного мозга.
Краниофарингиомы: образуются в области гипофиза. Как правило, эти опухоли имеют доброкачественных характер, но иногда, распространяясь на окружающие ткани и причиня им вред, они также могут быть злокачественными. Краниофарингиомы чаще встречаются у детей и подростков.
Опухоли шишковидной области: наблюдаются на шишковидной железе, представляющей собой небольшой орган, который расположен в глубине середины мозга. Опухоли шишковидной области разделяются на два типа: медленного и быстрого развития. Кроме того, в детском возрасте эти опухоли составляют 3-8%, у взрослых меньше чем 1% от общего количества всех опухолей головного мозга. 80% опухолевых образований, наблюдаемых в данной области головного мозга, имеют злокачественный характер.
Опухоли ствола мозга: опухоли, которые чаще всего встречаются у детей. Проявление у детей опухолей ствола мозга составляет 20%. При этом, средний возраст составляет от 3 до 9 лет. Среди опухолей ствола мозга образуется группа клеток, имеющих характерные признаки глиом, которые делятся на 4 группы опухолей: диффузные, шейно медуллярные, очаговые, а также спинно-экзофитные. Все диффузные опухоли являются злокачественными.
Опухоли угловой извилины: место соприкосновения мозжечка и ствола мозга называется угловой извилиной. Несмотря на то, что в данной области и может наблюдаться достаточно большое количество разнообразных опухолевых образований, при первом упоминании об опухоли угловой извилины, прежде всего, на ум сразу приходит самый первый вид опухоли оболочки восьмого черепно-мозговой нерв – шванномы, являющейся доброкачественным образованием, возникающей из клеток миелиновой оболочки и отвечающий за слуховые и вестибулярные функции организма. Данный вид опухоли является доброкачественным, медленно растущим новообразованием клеток. Оказывая давление на нервы, отвечающие за слуховые и вестибулярные функции, может вызвать вызвать онемение чувствительных нервов лица. Если опухоль достигает значительного размера, это может вызвать паралич лицевого нерва и даже представлять угрозу для жизни посредством давления, оказываемого этой опухолью на ствол мозга. Эти опухоли, как правило, имеют односторонний характер развития. Кроме того, вместе с наследственным заболеванием 2-ого нейрофиброматозного типа развитие этой опухоли может иметь двухсторонний характер. Опухоли с односторонним проявлением составляют 8% от общего количества опухолей головного мозга. Ежегодно у одного пациента из 100 000 человек наблюдается развитие этого вида опухоли. Ранняя диагностика является ключевым фактором, благодаря которому предоставляется возможность вылечить эту опухоль без каких-либо серьезных проблем. Самой первой жалобой у 70% больных является потеря слуха. Кроме того, распространены также и такие жалобы, как головокружение, головные боли, шум в ушах. У пациентов, имеющих опухоль большого размера, может наблюдаться паралич лицевого нерва, двойное зрение, затруднение глотания, боль в лицевой области, онемение или другие жалобы. Между тем, проводятся конкретные испытания для определения степени потери слуха. В тех случаях, когда возникают сомения при постановке диагноза, проводится МРТ (Магнитно-резонансная томография), благодаря которой возможно поставить более точный диагноз.
Метастатические опухоли: метастатическое распространение раковых клеток. Если раковая опухоль образуется в каком-либо органе организма и достигает мозговой ткани, то такое распространение называется вторичной опухолью головного мозга. Распространенная таким образом, опухоль сходна с оригинальной опухолью, при этом идентифицируется в точности как и исходная опухоль. Например, если раковая опухоль легкого распространится на мозг, то она будет называться метастатическим раком легких. Поскольку метастатические опухолевые клетки в головном мозге имеют схожесть с клетками раковой опухоли легких, а не с клетками головного мозга. Лечение при вторичной опухоли головного мозга может меняться в зависимости от области возникновения, степени распространения, возраста пациента, а также от текущего состояния здоровья и ответной реакции организма пациента на применяемое первоначальное лечение.
Лечение опухолей головного мозга
Есть много факторов, которые влияют на выбор лечения. К таким факторам можно отнести: тип опухоли, область и степень распространения, размер и состояние пациента. Методы лечения опухолей у детей и взрослых отличаются друг от друга. Для каждого пациента выбирается конкретный план лечения.
Опухоли головного мозга подвергаются лечению как при помощи хирургического вмешательства, так и назначением лекарственных препаратов или же применения лучевой терапии. В зависимости от состояния пациента, одновременно могут применяться сразу несколько методов. Лечение пациента обычно проводится группой специалистов. В такой команде врачей имеется нейрохирург, онколог и радиационный онколог. Кроме того, к группе этих специалистов могут присоединиться физиотерапевт и логопед.
Самым первым вариантом лечения при многих опухолях мозга является хирургия. Если представляется возможность, хирург удаляет всю опухоль. Но если же врач не может удалить поностью опухоль без повреждения окружающей здоровой ткани, по возможности он удалит наибольшую часть новоорбразования. Частичное удаление опухоли будет способствовать уменьшению жалоб пациента и снижению воздействия радиации или лекарственных препаратов на организм пациента за счет снижения давления, оказываемого опухолевой тканью на здоровую ткань головного мозга.
В некоторых случаях не представляется возможным удалить опухоль. В таких случаях хирург выполняет только биопсию и удаляет только самую небольшую часть опухоли. Полученный образец направляется на исследование в патологию, где под микроскопом проводится тщательный анализ и точным образом идентифицируется тип опухоли. Это является важным информационным источником, необходимым при формировании лечения и выборе наиболее подходящих методов. Биопсия может осуществляться посредством открытой хирургии или же посредством специального устройства с биопсийной иглой, применяемого для тех пациентов, состояние здоровья которых не позволяет применять открытые методы хирургического вмешательства. Врач одевает на голову пациента специальный шлем (Frame), благодаря которому предоставляется возможным получить мультимодальные отображения, сделанные при помощи МРТ и/или КТ. Таким образом, определяется точная локализация координат опухолевой ткани головного мозга. Используя эти данные, в черепе просверливается небольшое отверстие, через которое непосредственно в область с опухолью вводится биопсийная игла и осуществляется забор необходимого количества образца опухолевой ткани. Такой метод называется стереотаксическим.
Кроме того, возможно применение лучевой терапии (радиотерапии), которая может проводиться различными способами. 5 раз в неделю пациенты проходят лучевое облучение посредством специальной массивной аппаратуры, радиационное излучение которой эффективно воздействуют на опухоль головного мозга этих пациентов. Продолжительность терапии определяется в зависимости от типа и размера опухоли. Целью проведения такого поэтапного лечения является сведение к минимуму повреждение здоровых тканей. Кроме того, излучение может также применяться с помощью специальных веществ, которые хирургическим путем необходимо ввести непосредственно в опухоль. В соответствии с радиоактивными веществами, вводимый препарат вводится на короткий промежуток времени или же может постоянно оставаться в головном мозге.
Стереотаксическая радиохирургия является еще одним методом лечения опухолей головного мозга. Лечение проводится в течение одного сеанса. Высокие дозы радиации под разными углами в различных направлениях излучаются только на опухолевую ткань. Таким образом, предотвращается повреждение здоровой ткани головного мозга. Этот метод называется радиохирургия GAMMA KNIFE (Гамма-Нож). Применение данного метода обеспечивает наиболее эффективное воздействие и точную обработку опухолевой области за более короткий период времени. Для того, чтобы использовать данный метод при лечении опухоли головного мозга необходимо, чтобы размер опухоли не превышал трех сантиметров.
Химиотерапия представляет собой основной тип медикаментозного лечения, воздействие которого направлено на уничтожения раковых клеток. Данный вид лечения предусматривает применение, вводимых в различных дозах, одного или нескольких лекарственных препаратов. Введение лекарственных средств в организм пациента может осуществляться орально, внутривено, так и путем непосредственного введения в спинномозговую жидкость, которая содержится в позвоночнике.
В ходе лечения при помощи данного метода пациенты приходят на прием к врачу в назначенные сроки, при чем, вначале эти визиты происходят чаще, затем со временем можно будет все реже проходить обследование у лечащего врача. Во время таких обследований проводится анализ результатов, полученных в ходе исследований посредством КТ или МРТ, согласно которых можно отслеживать состояние и изменения опухоли, а также осуществляется полное обследование пациента. В случае необходимости будет назначено соответствующее медикаментозное лечение.
Источники
1 – Веб-сайт медицинского факультета Университета Гази. Раздел «Технология Гамма-ножа»
2- Публикации Ассоциации нейрохирургов Турции, Книга «Основы нейрохирургии»
Glial Beyin Tümörü Pre-Op Mr
Glial Beyin Tümörü Post-Op Mr
Опухоли: доброкачественные, предраковые и злокачественные
Опухоль представляет собой массу или комок ткани, который может напоминать опухоль. Не все опухоли являются злокачественными, но в случае их появления рекомендуется обратиться к врачу.
Национальный институт рака определяет опухоль как «аномальную массу ткани, которая возникает, когда клетки делятся больше, чем должны, или не умирают, когда должны».
В здоровом организме клетки растут, делятся и заменяют друг друга в организме. По мере образования новых клеток старые умирают.Когда человек болеет раком, новые клетки образуются, когда они не нужны организму. Если новых клеток слишком много, может развиться группа клеток или опухоль.
Хотя некоторые опухоли являются доброкачественными и состоят из доброкачественных клеток, другие являются злокачественными. Злокачественные опухоли являются злокачественными, и клетки могут распространяться на другие части тела.
Опухоль развивается, когда клетки размножаются слишком быстро.
Опухоли могут варьироваться по размеру от крошечного узелка до большой массы, в зависимости от типа, и они могут появляться практически в любом месте тела.
Существует три основных типа опухолей:
Доброкачественные : они не злокачественные. Они либо не могут распространяться или расти, либо делают это очень медленно. Если врач их удаляет, они, как правило, не возвращаются.
Предраковые : В этих опухолях клетки еще не являются злокачественными, но они могут стать злокачественными.
Злокачественные : Злокачественные опухоли являются злокачественными. Клетки могут расти и распространяться на другие части тела.
Не всегда понятно, как опухоль будет действовать в будущем.Некоторые доброкачественные опухоли могут стать предраковыми, а затем злокачественными. По этой причине лучше всего следить за любым ростом.
Большинство доброкачественных опухолей не опасны и вряд ли повлияют на другие части тела.
Однако они могут вызывать боль или другие проблемы, если давят на нервы или кровеносные сосуды или вызывают перепроизводство гормонов, как в эндокринной системе.
Примеры доброкачественных опухолей включают:
Аденомы
Аденомы развиваются в железистой эпителиальной ткани, которая представляет собой тонкую мембрану, покрывающую железы, органы и другие структуры тела.
Примеры включают:
- полипов в толстой кишке
- фиброаденомы, распространенная форма доброкачественной опухоли груди
- аденомы печени, которые возникают в печени
Аденомы не начинаются как рак. Однако некоторые из них могут измениться и стать злокачественными аденокарциномами.
Узнайте больше о фиброаденомах груди здесь.
Миома
Миома или фиброма — это доброкачественные опухоли, которые могут расти на фиброзной или соединительной ткани любого органа.
Миома матки является обычным явлением и может вызывать:
Они могут быть «мягкими» или «твердыми» в зависимости от соотношения волокон к клеткам.
Существует много типов фибром, в том числе:
Некоторые фибромы могут вызывать симптомы и могут потребовать хирургического вмешательства. В редких случаях миома может измениться и стать фибросаркомой. Они раковые.
Узнайте больше о дерматофибромах.
Гемангиомы
Гемангиомы — это доброкачественные опухоли, которые образуются при чрезмерном росте кровеносных сосудов.
Они могут выглядеть как красные «клубничные пятна» на коже или развиваться внутри тела. Они часто присутствуют при рождении и исчезают в детстве.
Гемангиомы обычно не нуждаются в лечении, но доступны лазерная хирургия и другие варианты, если они не проходят.
Узнайте больше о внутренних гемангиомах.
Липомы
Липомы — это форма опухоли мягких тканей, состоящая из жировых клеток. По данным Американской академии хирургов-ортопедов (AAOS), они могут появиться в любом возрасте, но часто поражают людей в возрасте от 40 до 60 лет.
Большинство липом маленькие, безболезненные, эластичные, мягкие на ощупь и подвижные. Они часто появляются на спине, плечах, руках, ягодицах и верхушках ног.
AAOS отмечают, что они вряд ли станут злокачественными.
Типы липомы включают фибролипомы, которые содержат жировые клетки и фиброзную соединительную ткань, и ангиолипомы, которые появляются под кожей.
Узнайте больше об ангиолипомах здесь.
Этот тип опухоли не является злокачественным, но требует тщательного наблюдения в случае изменения.
Примеры включают:
Актинический кератоз
Также известный как солнечный кератоз, этот рост включает участки твердой, чешуйчатой и толстой кожи.
Это чаще поражает людей со светлой кожей, а пребывание на солнце увеличивает риск.
Иногда актинический кератоз трансформируется в плоскоклеточный рак, поэтому врачи обычно рекомендуют его лечить.
Дисплазия шейки матки
При дисплазии шейки матки происходит изменение клеток, выстилающих шейку матки.Врач может обнаружить эти клетки во время мазка Папаниколау. Дисплазия шейки матки часто возникает из-за вируса папилломы человека (ВПЧ), инфекции, которая часто встречается у молодых людей.
Клетки не являются злокачественными, но через 10–30 лет они могут стать злокачественными, что приведет к раку шейки матки.
Хирург может удалить клетки, используя методы замораживания или взяв конус ткани из шейки матки.
Метаплазия легких
Эти образования возникают в бронхах, трубках, по которым воздух попадает в легкие.
Выстилка бронхов содержит железистые клетки. У некоторых людей, включая курильщиков, они могут измениться и стать плоскоклеточными клетками или раком.
Leukoplakia
Leukoplakia вызывает образование толстых белых пятен во рту.
Эти пластыри:
- безболезненны
- имеют неправильную форму
- слегка приподняты
- невозможно соскоблить
Любой с этим типом пластыря должен обратиться к врачу, если он не исчезнет в течение 2 недель.
Они также должны следить за изменениями пятен и, если необходимо, бросить курить или жевать табак.
Если врач считает, что пятна могут стать злокачественными, он может удалить их с помощью лазера или хирургического скальпеля.
Злокачественные опухоли бывают злокачественными. Они развиваются, когда клетки бесконтрольно растут. Если клетки продолжают расти и распространяться, болезнь может стать опасной для жизни.
Злокачественные опухоли могут быстро расти и распространяться на другие части тела в результате процесса, называемого метастазированием.
Раковые клетки, которые перемещаются в другие части тела, такие же, как и исходные, но у них есть способность проникать в другие органы. Если, например, рак легких распространяется на печень, раковые клетки в печени по-прежнему остаются клетками рака легких.
Различные типы злокачественных опухолей происходят из разных типов клеток.
Примеры включают:
Карцинома : Эти опухоли образуются из эпителиальных клеток, которые присутствуют в коже и ткани, покрывающей или выстилающей органы тела.Карциномы могут возникать в желудке, простате, поджелудочной железе, легких, печени, толстой кишке или груди. Это распространенный тип злокачественной опухоли.
Саркома : Эти опухоли начинаются в соединительной ткани, такой как хрящи, кости, жир и нервы. Они возникают в клетках вне костного мозга. Большинство сарком злокачественные.
Опухоль зародышевых клеток : Эти опухоли развиваются в клетках, производящих сперматозоиды и яйцеклетки. Обычно они возникают в яичниках или яичках, но могут также появляться в головном мозге, брюшной полости или груди.
Бластома : Эти опухоли образуются из эмбриональной ткани или развивающихся клеток. Бластомы гораздо чаще встречаются у детей, чем у взрослых. Они могут привести к опухолям мозга, глаз или нервной системы.
Рак яичка начинается в половых клетках. Узнайте больше здесь.
Иногда человек может увидеть или почувствовать опухоль, но другие выявляются только при визуализирующих исследованиях, таких как маммография или МРТ. Однако эти тесты могут только определить наличие шишки.
Для определения типа уплотнения необходима биопсия.Врач возьмет небольшой образец ткани и отправит его в лабораторию, где технические специалисты изучат его под микроскопом.
Врач может взять образец в своем кабинете с помощью иглы или во время хирургической процедуры по удалению опухоли.
Они могут решить, что человеку сначала нужна операция, если они подозревают, что опухоль злокачественная, или если она давит на нерв или вызывает другие проблемы.
Узнайте больше о том, что включает в себя биопсия
Перспективы человека с опухолью будут зависеть от ее типа.
Многие доброкачественные опухоли не представляют значительного риска для здоровья. Однако врачи могут порекомендовать их на всякий случай удалить.
Лечить злокачественную опухоль сложнее, но эффективное лечение обычно возможно на ранних стадиях. По этой причине людям важно посещать регулярные медицинские осмотры, поскольку они часто позволяют установить раннюю диагностику.
Любому, кто обнаружит на теле шишку, нарост или другое необычное изменение, следует обратиться к врачу. Обычно нарост не вызывает беспокойства, но лучше проверить.
Q:
Все ли виды рака связаны с опухолью?
A:
Да, все виды рака включают ту или иную форму твердой или жидкой опухоли. В общем, опухоль — это опухшая масса ткани, которая возникает в результате неконтролируемого деления клеток.
Опухоли не только злокачественные, но и доброкачественные, они могут быть твердыми или жидкими. Твердые опухоли, такие как саркомы, карциномы и лимфомы, получили свое название от типа клеток, которые их образуют. В солидных опухолях масса ткани не включает жидкие участки или кисты.Некоторые виды рака, например лейкоз, представляющий собой рак крови, не образуют солидных опухолей.
Кристина Чун, MPH Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Опухоли: доброкачественные, предраковые и злокачественные
Опухоль представляет собой массу или комок ткани, который может напоминать опухоль. Не все опухоли являются злокачественными, но в случае их появления рекомендуется обратиться к врачу.
Национальный институт рака определяет опухоль как «аномальную массу ткани, которая возникает, когда клетки делятся больше, чем должны, или не умирают, когда должны».
В здоровом организме клетки растут, делятся и заменяют друг друга в организме. По мере образования новых клеток старые умирают. Когда человек болеет раком, новые клетки образуются, когда они не нужны организму. Если новых клеток слишком много, может развиться группа клеток или опухоль.
Хотя некоторые опухоли являются доброкачественными и состоят из доброкачественных клеток, другие являются злокачественными.Злокачественные опухоли являются злокачественными, и клетки могут распространяться на другие части тела.
Опухоль развивается, когда клетки размножаются слишком быстро.
Опухоли могут варьироваться по размеру от крошечного узелка до большой массы, в зависимости от типа, и они могут появляться практически в любом месте тела.
Существует три основных типа опухолей:
Доброкачественные : они не злокачественные. Они либо не могут распространяться или расти, либо делают это очень медленно. Если врач их удаляет, они, как правило, не возвращаются.
Предраковые : В этих опухолях клетки еще не являются злокачественными, но они могут стать злокачественными.
Злокачественные : Злокачественные опухоли являются злокачественными. Клетки могут расти и распространяться на другие части тела.
Не всегда понятно, как опухоль будет действовать в будущем. Некоторые доброкачественные опухоли могут стать предраковыми, а затем злокачественными. По этой причине лучше всего следить за любым ростом.
Большинство доброкачественных опухолей не опасны и вряд ли повлияют на другие части тела.
Однако они могут вызывать боль или другие проблемы, если давят на нервы или кровеносные сосуды или вызывают перепроизводство гормонов, как в эндокринной системе.
Примеры доброкачественных опухолей включают:
Аденомы
Аденомы развиваются в железистой эпителиальной ткани, которая представляет собой тонкую мембрану, покрывающую железы, органы и другие структуры тела.
Примеры включают:
- полипов в толстой кишке
- фиброаденомы, распространенная форма доброкачественной опухоли груди
- аденомы печени, которые возникают в печени
Аденомы не начинаются как рак.Однако некоторые из них могут измениться и стать злокачественными аденокарциномами.
Узнайте больше о фиброаденомах груди здесь.
Миома
Миома или фиброма — это доброкачественные опухоли, которые могут расти на фиброзной или соединительной ткани любого органа.
Миома матки является обычным явлением и может вызывать:
Они могут быть «мягкими» или «твердыми» в зависимости от соотношения волокон к клеткам.
Существует много типов фибром, в том числе:
Некоторые фибромы могут вызывать симптомы и могут потребовать хирургического вмешательства.В редких случаях миома может измениться и стать фибросаркомой. Они раковые.
Узнайте больше о дерматофибромах.
Гемангиомы
Гемангиомы — это доброкачественные опухоли, которые образуются при чрезмерном росте кровеносных сосудов.
Они могут выглядеть как красные «клубничные пятна» на коже или развиваться внутри тела. Они часто присутствуют при рождении и исчезают в детстве.
Гемангиомы обычно не нуждаются в лечении, но доступны лазерная хирургия и другие варианты, если они не проходят.
Узнайте больше о внутренних гемангиомах.
Липомы
Липомы — это форма опухоли мягких тканей, состоящая из жировых клеток. По данным Американской академии хирургов-ортопедов (AAOS), они могут появиться в любом возрасте, но часто поражают людей в возрасте от 40 до 60 лет.
Большинство липом маленькие, безболезненные, эластичные, мягкие на ощупь и подвижные. Они часто появляются на спине, плечах, руках, ягодицах и верхушках ног.
AAOS отмечают, что они вряд ли станут злокачественными.
Типы липомы включают фибролипомы, которые содержат жировые клетки и фиброзную соединительную ткань, и ангиолипомы, которые появляются под кожей.
Узнайте больше об ангиолипомах здесь.
Этот тип опухоли не является злокачественным, но требует тщательного наблюдения в случае изменения.
Примеры включают:
Актинический кератоз
Также известный как солнечный кератоз, этот рост включает участки твердой, чешуйчатой и толстой кожи.
Это чаще поражает людей со светлой кожей, а пребывание на солнце увеличивает риск.
Иногда актинический кератоз трансформируется в плоскоклеточный рак, поэтому врачи обычно рекомендуют его лечить.
Дисплазия шейки матки
При дисплазии шейки матки происходит изменение клеток, выстилающих шейку матки. Врач может обнаружить эти клетки во время мазка Папаниколау. Дисплазия шейки матки часто возникает из-за вируса папилломы человека (ВПЧ), инфекции, которая часто встречается у молодых людей.
Клетки не являются злокачественными, но через 10–30 лет они могут стать злокачественными, что приведет к раку шейки матки.
Хирург может удалить клетки, используя методы замораживания или взяв конус ткани из шейки матки.
Метаплазия легких
Эти образования возникают в бронхах, трубках, по которым воздух попадает в легкие.
Выстилка бронхов содержит железистые клетки. У некоторых людей, включая курильщиков, они могут измениться и стать плоскоклеточными клетками или раком.
Leukoplakia
Leukoplakia вызывает образование толстых белых пятен во рту.
Эти пластыри:
- безболезненны
- имеют неправильную форму
- слегка приподняты
- невозможно соскоблить
Любой с этим типом пластыря должен обратиться к врачу, если он не исчезнет в течение 2 недель.
Они также должны следить за изменениями пятен и, если необходимо, бросить курить или жевать табак.
Если врач считает, что пятна могут стать злокачественными, он может удалить их с помощью лазера или хирургического скальпеля.
Злокачественные опухоли бывают злокачественными. Они развиваются, когда клетки бесконтрольно растут. Если клетки продолжают расти и распространяться, болезнь может стать опасной для жизни.
Злокачественные опухоли могут быстро расти и распространяться на другие части тела в результате процесса, называемого метастазированием.
Раковые клетки, которые перемещаются в другие части тела, такие же, как и исходные, но у них есть способность проникать в другие органы. Если, например, рак легких распространяется на печень, раковые клетки в печени по-прежнему остаются клетками рака легких.
Различные типы злокачественных опухолей происходят из разных типов клеток.
Примеры включают:
Карцинома : Эти опухоли образуются из эпителиальных клеток, которые присутствуют в коже и ткани, покрывающей или выстилающей органы тела.Карциномы могут возникать в желудке, простате, поджелудочной железе, легких, печени, толстой кишке или груди. Это распространенный тип злокачественной опухоли.
Саркома : Эти опухоли начинаются в соединительной ткани, такой как хрящи, кости, жир и нервы. Они возникают в клетках вне костного мозга. Большинство сарком злокачественные.
Опухоль зародышевых клеток : Эти опухоли развиваются в клетках, производящих сперматозоиды и яйцеклетки. Обычно они возникают в яичниках или яичках, но могут также появляться в головном мозге, брюшной полости или груди.
Бластома : Эти опухоли образуются из эмбриональной ткани или развивающихся клеток. Бластомы гораздо чаще встречаются у детей, чем у взрослых. Они могут привести к опухолям мозга, глаз или нервной системы.
Рак яичка начинается в половых клетках. Узнайте больше здесь.
Иногда человек может увидеть или почувствовать опухоль, но другие выявляются только при визуализирующих исследованиях, таких как маммография или МРТ. Однако эти тесты могут только определить наличие шишки.
Для определения типа уплотнения необходима биопсия.Врач возьмет небольшой образец ткани и отправит его в лабораторию, где технические специалисты изучат его под микроскопом.
Врач может взять образец в своем кабинете с помощью иглы или во время хирургической процедуры по удалению опухоли.
Они могут решить, что человеку сначала нужна операция, если они подозревают, что опухоль злокачественная, или если она давит на нерв или вызывает другие проблемы.
Узнайте больше о том, что включает в себя биопсия
Перспективы человека с опухолью будут зависеть от ее типа.
Многие доброкачественные опухоли не представляют значительного риска для здоровья. Однако врачи могут порекомендовать их на всякий случай удалить.
Лечить злокачественную опухоль сложнее, но эффективное лечение обычно возможно на ранних стадиях. По этой причине людям важно посещать регулярные медицинские осмотры, поскольку они часто позволяют установить раннюю диагностику.
Любому, кто обнаружит на теле шишку, нарост или другое необычное изменение, следует обратиться к врачу. Обычно нарост не вызывает беспокойства, но лучше проверить.
Q:
Все ли виды рака связаны с опухолью?
A:
Да, все виды рака включают ту или иную форму твердой или жидкой опухоли. В общем, опухоль — это опухшая масса ткани, которая возникает в результате неконтролируемого деления клеток.
Опухоли не только злокачественные, но и доброкачественные, они могут быть твердыми или жидкими. Твердые опухоли, такие как саркомы, карциномы и лимфомы, получили свое название от типа клеток, которые их образуют. В солидных опухолях масса ткани не включает жидкие участки или кисты.Некоторые виды рака, например лейкоз, представляющий собой рак крови, не образуют солидных опухолей.
Кристина Чун, MPH Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Опухоли: доброкачественные, предраковые и злокачественные
Опухоль представляет собой массу или комок ткани, который может напоминать опухоль. Не все опухоли являются злокачественными, но в случае их появления рекомендуется обратиться к врачу.
Национальный институт рака определяет опухоль как «аномальную массу ткани, которая возникает, когда клетки делятся больше, чем должны, или не умирают, когда должны».
В здоровом организме клетки растут, делятся и заменяют друг друга в организме. По мере образования новых клеток старые умирают. Когда человек болеет раком, новые клетки образуются, когда они не нужны организму. Если новых клеток слишком много, может развиться группа клеток или опухоль.
Хотя некоторые опухоли являются доброкачественными и состоят из доброкачественных клеток, другие являются злокачественными.Злокачественные опухоли являются злокачественными, и клетки могут распространяться на другие части тела.
Опухоль развивается, когда клетки размножаются слишком быстро.
Опухоли могут варьироваться по размеру от крошечного узелка до большой массы, в зависимости от типа, и они могут появляться практически в любом месте тела.
Существует три основных типа опухолей:
Доброкачественные : они не злокачественные. Они либо не могут распространяться или расти, либо делают это очень медленно. Если врач их удаляет, они, как правило, не возвращаются.
Предраковые : В этих опухолях клетки еще не являются злокачественными, но они могут стать злокачественными.
Злокачественные : Злокачественные опухоли являются злокачественными. Клетки могут расти и распространяться на другие части тела.
Не всегда понятно, как опухоль будет действовать в будущем. Некоторые доброкачественные опухоли могут стать предраковыми, а затем злокачественными. По этой причине лучше всего следить за любым ростом.
Большинство доброкачественных опухолей не опасны и вряд ли повлияют на другие части тела.
Однако они могут вызывать боль или другие проблемы, если давят на нервы или кровеносные сосуды или вызывают перепроизводство гормонов, как в эндокринной системе.
Примеры доброкачественных опухолей включают:
Аденомы
Аденомы развиваются в железистой эпителиальной ткани, которая представляет собой тонкую мембрану, покрывающую железы, органы и другие структуры тела.
Примеры включают:
- полипов в толстой кишке
- фиброаденомы, распространенная форма доброкачественной опухоли груди
- аденомы печени, которые возникают в печени
Аденомы не начинаются как рак.Однако некоторые из них могут измениться и стать злокачественными аденокарциномами.
Узнайте больше о фиброаденомах груди здесь.
Миома
Миома или фиброма — это доброкачественные опухоли, которые могут расти на фиброзной или соединительной ткани любого органа.
Миома матки является обычным явлением и может вызывать:
Они могут быть «мягкими» или «твердыми» в зависимости от соотношения волокон к клеткам.
Существует много типов фибром, в том числе:
Некоторые фибромы могут вызывать симптомы и могут потребовать хирургического вмешательства.В редких случаях миома может измениться и стать фибросаркомой. Они раковые.
Узнайте больше о дерматофибромах.
Гемангиомы
Гемангиомы — это доброкачественные опухоли, которые образуются при чрезмерном росте кровеносных сосудов.
Они могут выглядеть как красные «клубничные пятна» на коже или развиваться внутри тела. Они часто присутствуют при рождении и исчезают в детстве.
Гемангиомы обычно не нуждаются в лечении, но доступны лазерная хирургия и другие варианты, если они не проходят.
Узнайте больше о внутренних гемангиомах.
Липомы
Липомы — это форма опухоли мягких тканей, состоящая из жировых клеток. По данным Американской академии хирургов-ортопедов (AAOS), они могут появиться в любом возрасте, но часто поражают людей в возрасте от 40 до 60 лет.
Большинство липом маленькие, безболезненные, эластичные, мягкие на ощупь и подвижные. Они часто появляются на спине, плечах, руках, ягодицах и верхушках ног.
AAOS отмечают, что они вряд ли станут злокачественными.
Типы липомы включают фибролипомы, которые содержат жировые клетки и фиброзную соединительную ткань, и ангиолипомы, которые появляются под кожей.
Узнайте больше об ангиолипомах здесь.
Этот тип опухоли не является злокачественным, но требует тщательного наблюдения в случае изменения.
Примеры включают:
Актинический кератоз
Также известный как солнечный кератоз, этот рост включает участки твердой, чешуйчатой и толстой кожи.
Это чаще поражает людей со светлой кожей, а пребывание на солнце увеличивает риск.
Иногда актинический кератоз трансформируется в плоскоклеточный рак, поэтому врачи обычно рекомендуют его лечить.
Дисплазия шейки матки
При дисплазии шейки матки происходит изменение клеток, выстилающих шейку матки. Врач может обнаружить эти клетки во время мазка Папаниколау. Дисплазия шейки матки часто возникает из-за вируса папилломы человека (ВПЧ), инфекции, которая часто встречается у молодых людей.
Клетки не являются злокачественными, но через 10–30 лет они могут стать злокачественными, что приведет к раку шейки матки.
Хирург может удалить клетки, используя методы замораживания или взяв конус ткани из шейки матки.
Метаплазия легких
Эти образования возникают в бронхах, трубках, по которым воздух попадает в легкие.
Выстилка бронхов содержит железистые клетки. У некоторых людей, включая курильщиков, они могут измениться и стать плоскоклеточными клетками или раком.
Leukoplakia
Leukoplakia вызывает образование толстых белых пятен во рту.
Эти пластыри:
- безболезненны
- имеют неправильную форму
- слегка приподняты
- невозможно соскоблить
Любой с этим типом пластыря должен обратиться к врачу, если он не исчезнет в течение 2 недель.
Они также должны следить за изменениями пятен и, если необходимо, бросить курить или жевать табак.
Если врач считает, что пятна могут стать злокачественными, он может удалить их с помощью лазера или хирургического скальпеля.
Злокачественные опухоли бывают злокачественными. Они развиваются, когда клетки бесконтрольно растут. Если клетки продолжают расти и распространяться, болезнь может стать опасной для жизни.
Злокачественные опухоли могут быстро расти и распространяться на другие части тела в результате процесса, называемого метастазированием.
Раковые клетки, которые перемещаются в другие части тела, такие же, как и исходные, но у них есть способность проникать в другие органы. Если, например, рак легких распространяется на печень, раковые клетки в печени по-прежнему остаются клетками рака легких.
Различные типы злокачественных опухолей происходят из разных типов клеток.
Примеры включают:
Карцинома : Эти опухоли образуются из эпителиальных клеток, которые присутствуют в коже и ткани, покрывающей или выстилающей органы тела.Карциномы могут возникать в желудке, простате, поджелудочной железе, легких, печени, толстой кишке или груди. Это распространенный тип злокачественной опухоли.
Саркома : Эти опухоли начинаются в соединительной ткани, такой как хрящи, кости, жир и нервы. Они возникают в клетках вне костного мозга. Большинство сарком злокачественные.
Опухоль зародышевых клеток : Эти опухоли развиваются в клетках, производящих сперматозоиды и яйцеклетки. Обычно они возникают в яичниках или яичках, но могут также появляться в головном мозге, брюшной полости или груди.
Бластома : Эти опухоли образуются из эмбриональной ткани или развивающихся клеток. Бластомы гораздо чаще встречаются у детей, чем у взрослых. Они могут привести к опухолям мозга, глаз или нервной системы.
Рак яичка начинается в половых клетках. Узнайте больше здесь.
Иногда человек может увидеть или почувствовать опухоль, но другие выявляются только при визуализирующих исследованиях, таких как маммография или МРТ. Однако эти тесты могут только определить наличие шишки.
Для определения типа уплотнения необходима биопсия.Врач возьмет небольшой образец ткани и отправит его в лабораторию, где технические специалисты изучат его под микроскопом.
Врач может взять образец в своем кабинете с помощью иглы или во время хирургической процедуры по удалению опухоли.
Они могут решить, что человеку сначала нужна операция, если они подозревают, что опухоль злокачественная, или если она давит на нерв или вызывает другие проблемы.
Узнайте больше о том, что включает в себя биопсия
Перспективы человека с опухолью будут зависеть от ее типа.
Многие доброкачественные опухоли не представляют значительного риска для здоровья. Однако врачи могут порекомендовать их на всякий случай удалить.
Лечить злокачественную опухоль сложнее, но эффективное лечение обычно возможно на ранних стадиях. По этой причине людям важно посещать регулярные медицинские осмотры, поскольку они часто позволяют установить раннюю диагностику.
Любому, кто обнаружит на теле шишку, нарост или другое необычное изменение, следует обратиться к врачу. Обычно нарост не вызывает беспокойства, но лучше проверить.
Q:
Все ли виды рака связаны с опухолью?
A:
Да, все виды рака включают ту или иную форму твердой или жидкой опухоли. В общем, опухоль — это опухшая масса ткани, которая возникает в результате неконтролируемого деления клеток.
Опухоли не только злокачественные, но и доброкачественные, они могут быть твердыми или жидкими. Твердые опухоли, такие как саркомы, карциномы и лимфомы, получили свое название от типа клеток, которые их образуют. В солидных опухолях масса ткани не включает жидкие участки или кисты.Некоторые виды рака, например лейкоз, представляющий собой рак крови, не образуют солидных опухолей.
Кристина Чун, MPH Ответы отражают мнение наших медицинских экспертов. Весь контент носит исключительно информационный характер и не может рассматриваться как медицинский совет.Опухолевые клетки и начало рака — молекулярная клеточная биология
Хотя во многих исследованиях молекулярных основ рака используются клетки, растущие в культуре, нам необходимо сначала рассмотреть опухоли в том виде, в каком они возникают у экспериментальных животных и в людях.Таким образом, мы можем увидеть общие свойства болезнь — свойства, которые в конечном итоге должны быть объясняется анализом генов и клеток.
Метастатические опухолевые клетки инвазивны и могут распространяться
Опухоли возникают очень часто, особенно у пожилых животных и людей, но большинство из них представляют небольшой риск для своего хоста, потому что они локализованы и имеют небольшие размер. Мы называем такие опухоли доброкачественными; пример — бородавки. Обычно это очевидно, когда опухоль доброкачественная, потому что она содержит клетки, которые очень похожи и могут функционировать как нормальные клетки.В молекулы поверхностного взаимодействия, которые удерживают ткани вместе, сохраняют доброкачественную опухоль клетки, как и нормальные клетки, локализованы в соответствующих тканях. Доброкачественные опухоли печени остаются в печени, а доброкачественные кишечные опухоли остаются в кишечнике. Волокнистый капсула обычно определяет размер доброкачественной опухоли и облегчает ее мишень для хирурга (). Доброкачественные опухоли становятся серьезными проблемами со здоровьем только в том случае, если их объем нарушает нормальные функции или выделяет избыточное количество биологически активные вещества типа гормонов.
Рисунок 24-1
Срезы двух типов доброкачественных опухолей. (а) Опухоль, происходящая из клеток, секретирующих нейроэндокринные гормоны. Он устроен как маленькая железа посреди нормальной ткани. (b) Опухоль ректального эпителия, видимая здесь как инвагинации в нормальный гладкий (подробнее …)
Напротив, клетки, составляющие злокачественную опухоль или рак, экспрессируют некоторые белки, характерные для тип клеток, из которых он произошел, и большая часть клеток растет и делятся быстрее, чем обычно.Некоторые злокачественные опухоли остаются локализованными и инкапсулированы, по крайней мере, на время; пример — карцинома in situ в яичнике или грудь. Однако большинство из них не остаются на исходном сайте; вместо этого они вторгаются в окружающие ткани, попадают в кровеносную систему организма, и создавать области распространения вдали от мест их первоначального внешний вид. Распространение опухолевых клеток и образование вторичных участков рост называется метастазированием; наиболее злокачественные клетки со временем приобретают способность метастазировать.Таким образом, основные характеристики, которые отличают метастатические (или злокачественные) опухоли от доброкачественных одни из них — их инвазивность и распространение.
Раковые клетки можно отличить от нормальных клеток при микроскопическом исследовании. Они обычно менее дифференцированы, чем нормальные клетки или доброкачественные опухоли. клетки. Например, при раке печени экспрессируются некоторые, но не все белки. характерны для нормальных клеток печени и могут в конечном итоге развиться до состояния в которые им не хватает большинства специфических функций печени.В определенной ткани злокачественная клетки обычно обладают характеристиками быстрорастущих клеток, то есть высокое соотношение ядра и цитоплазмы, выступающие ядрышки, множество митозов и относительно мало специализированная структура. Наличие инвазивных клеток в в противном случае срез нормальной ткани является наиболее диагностическим признаком злокачественность ().
Рисунок 24-2
Макро и микроскопические изображения опухоли, поражающей нормальную печень ткань. (а) Общая морфология печени человека с метастазами в легкое опухоль растет.Белые выступы на поверхности печени опухолевые массы. (б) Легкая микрофотография (подробнее …)
Злокачественные клетки обычно сохраняют достаточно сходство с нормальными клетками от которые они возникли, судя по морфологии и экспрессии специфичных для клеток гены, что можно классифицировать по их отношению к нормальным ткань. Нормальные клетки животных часто классифицируют по их эмбриональному типу. ткань происхождения, и название опухолей последовало этому примеру. Рак возникает в большинство типов ячеек; по сравнению с примерно 300 различными типами ячеек в человеческое тело, мы можем распознать 200 различных типов рака человека.Злокачественный опухоли классифицируются как карциномы если они происходят из энтодермы или эктодермы и саркомы, если они происходят из мезодермы. Лейкемии, класс сарком, растут. как отдельные клетки в крови, тогда как большинство других опухолей представляют собой твердые массы. (Название лейкоз происходит от латинского для «Белая кровь»: массовое разрастание лейкозных клеток. может привести к тому, что кровь пациента станет молочной.)
Изменения межклеточного взаимодействия связаны с Злокачественность
Ограничение нормального типа клеток определенным органом или тканью поддерживается за счет распознавание от клетки к клетке и с помощью физических барьеров.Первичный среди физических барьером, который удерживает ткани разделенными, является базальная пластинка (также называемая основанием ). мембрана ), которая лежит в основе слоев эпителиальных клеток, а также окружает эндотелиальные клетки кровеносных сосудов (см. и). Базальные пластинки определяют поверхности внешней и внутренней эпителий и строение сосудов.
Метастатические клетки разрывают контакты с другими клетками в исходной ткани и преодолеть ограничения на движение клеток, обеспечиваемые базальными пластинками и другие препятствия.В результате метастатические клетки могут попасть в кровоток и обосноваться на другом сайте, удаленном от их первоначального местоположения. В процесс метастазирования, они могут проникнуть в прилегающую ткань перед тем, как распространиться на дальние сайты через тираж. Оба эти события требуют нарушения базальная пластинка.
Опухолевые клетки часто производят повышенные уровни рецепторов клеточной поверхности, специфичных для белки и полисахариды, составляющие базальные пластинки (например, коллагены, протеогликаны и гликозаминогликаны) и секретируют ферменты, которые их переваривают. белки.Многие опухолевые клетки также секретируют протеазу, называемую плазминогеном . активатор, , который расщепляет пептидную связь в белке сыворотки плазминоген, превращающий его в активную протеазу плазмин. Секреция небольшого количества плазминогена активатор вызывает большое увеличение концентрации протеазы каталитически активация избыточного плазминогена в нормальной сыворотке. Эта повышенная протеаза активность способствует метастазированию, помогая опухолевым клеткам перевариваться и проникать в базальная пластинка.Обычно инвазивные внеэмбриональные клетки плода секретируют активатор плазминогена, когда они имплантируются в стенку матки, аналогия с инвазией опухолевых клеток. По мере распада базальной пластинки некоторые опухолевые клетки попадут в кровь, но менее 1 из 10 000 клеток ускользнет первичная опухоль выживает, чтобы колонизировать другую ткань и образовать вторичную, метастатическая опухоль (см.). Такой клетка сначала должна прикрепиться к эндотелиальной клетке, выстилающей капилляр, и мигрировать поперек или через него в подлежащую ткань.Чтобы создать метастаз, опухоль клетка должна иметь возможность размножаться без массы окружающих идентичных клеток и придерживаться новых типов клеток. Широкий спектр измененных моделей поведения, которые лежащие в основе злокачественные новообразования могут иметь свою основу в новых или альтернативных поверхностных белках, созданных злокачественными клетками.
Рост опухоли требует образования новых кровеносных сосудов
Опухоли, первичные или вторичные, требуют привлечения новых кровеносных сосудов в чтобы вырасти до большой массы. При отсутствии кровоснабжения опухоль может вырастают в массу примерно 10 6 клеток, примерно сферу 2 мм в диаметр.На этом этапе происходит деление клеток за пределами опухолевой массы. уравновешивается смертью тех, кто находится в центре, из-за недостаточного снабжения питательные вещества. Такие опухоли, если они не выделяют гормоны, вызывают мало проблем. Однако большинство опухолей вызывают образование новых кровеносных сосудов, которые проникают в опухоль и питают ее, этот процесс называется ангиогенез . Хотя этот сложный процесс детально не изучен, его можно описать как несколько дискретные шаги: деградация базальной пластинки, окружающей ближайший капилляр, миграция эндотелиальных клеток, выстилающих капилляр, в опухоль, деление этих эндотелиальных клеток и образование новой базальной мембраны вокруг только что удлиненного капилляра.
Многие опухоли продуцируют факторы роста, которые стимулируют ангиогенез; другие опухоли каким-то образом побудить окружающие нормальные клетки синтезировать и секретировать такие факторы. Основной фактор роста фибробластов (bFGF), трансформирующий фактор роста α (TGFα) и фактор роста эндотелия сосудов (VEGF), которые являются секретируемые многими опухолями, все обладают ангиогенными свойствами. Новые кровеносные сосуды питают растущую опухоль, позволяя ей увеличиваться в размерах и, таким образом, увеличивать вероятность возникновения дополнительных вредных мутаций.Наличие соседний кровеносный сосуд также облегчает процесс метастазирования.
Одним из самых загадочных аспектов ангиогенеза является то, что первичная опухоль часто секретируют вещество, которое ингибирует ангиогенез вокруг вторичных метастазы. В этом случае хирургическое удаление первичной опухоли может стимулировать рост его метастатических вторичных опухолей. Несколько натуральных белков, подавляющих ангиогенез (например, ангиогенин и эндостатин) или антагонисты VEGF рецепторы вызвали большой интерес как терапевтические агенты, так как они могут быть полезен против многих видов опухолей.Пока новые кровеносные сосуды постоянно формируются во время эмбрионального развития, у взрослых мало нормальных форм; таким образом специфический ингибитор ангиогенеза может иметь несколько побочных эффектов.
ДНК опухолевых клеток может трансформировать нормальные культивируемые клетки
Морфология и ростовые свойства опухолевых клеток явно отличаются от таковых из их нормальные аналоги. То, что мутации вызывают эти различия, было окончательно установлено экспериментами по трансфекции с линией культивированных мышиные фибробласты называются клетками 3T3.Эти клетки обычно растут только когда прикреплены к пластиковой поверхности культуральной чашки и поддерживаются на низком уровне ячеек плотность. Поскольку клетки 3T3 перестают расти, когда они контактируют с другими клетками, они в конечном итоге образуют монослой хорошо упорядоченных клеток, которые остановились пролиферируют и находятся в фазе клеточного цикла G 0 (). Хотя такие покоящихся клеток в насыщенной культуре остановились растут, они остаются жизнеспособными в течение длительного времени и могут возобновить рост, если они освобождены от контактного ингибирования и снабжены факторами роста, присутствующими в сыворотка.Как и в случае с другими культивируемыми фибробластами, точный тип клеток, который дает повышение до 3T3 клеток не определено, но они могут дифференцироваться в ряд типы клеток мезодермального происхождения, особенно жировые и эндотелиальные клетки (те, которые выстилают кровеносные сосуды).
Рисунок 24-3
Сканирующие электронные микрофотографии нормального и преобразованного 3T3 клетки. (а) Нормальные клетки 3Т3 имеют удлиненную форму, выровнены и плотно упакованы. упорядоченным образом. (б) клетки 3T3, трансформированные v -src онкоген, кодируемый вирусом саркомы Рауса.Клетки (подробнее …)
Когда добавляется ДНК карциномы мочевого пузыря человека, саркомы мыши или другой опухоли в культуре клеток 3T3 примерно одна клетка на миллион включает в себя определенный сегмент ДНК карциномы мочевого пузыря, вызывающий характерный фенотип. В потомки пораженной клетки более округлые и менее прилегающие друг к другу и к чашке, чем нормальные окружающие клетки, образуя трехмерный кластер клеток (фокус), который можно распознать под микроскоп ().Такие клетки, которые продолжают расти, когда нормальные клетки становятся неподвижными, имеют претерпели преобразования и являются говорят, что преобразовано . Трансформированные клетки обладают множеством свойств аналогичны клеткам, составляющим злокачественные опухоли, включая изменения в морфология клеток, способность расти без прикрепления к базальной пластинке или другому внеклеточный матрикс, сниженная потребность в факторах роста, секреция активатор плазминогена и потеря микрофиламентов актина.
описывает процедуру трансформация клеток 3T3 ДНК карциномы мочевого пузыря человека и клонирование специфический сегмент ДНК, вызывающий трансформацию.Последующие исследования показали, что клонированный сегмент включал мутантную версию клеточного ген ras , обозначенный ras D . Нормальный белок Ras, который участвует во многих внутриклеточных сигналах. пути, активируемые факторами роста, циклы между неактивным, «Выключенное» состояние с привязанным ВВП и активным, Состояние «включено» со связанным GTP (см.). Поскольку мутировавший Ras D белок гидролизует связанный ГТФ очень медленно, накапливается в активном состоянии, посылая сигнал, стимулирующий рост, в ядро даже в отсутствие гормоны, обычно необходимые для активации Ras — MAP-киназный путь (см.).
Рисунок 24-4
Идентификация и молекулярное клонирование ras D онкоген. Добавление ДНК карциномы мочевого пузыря человека к культуре мышей Клетки 3T3 вызывают аномальное деление примерно одной из миллиона клеток и формируют фокус или клон трансформированных клеток. Для клонирования (подробнее …)
Экспрессия белка Ras D , однако, недостаточна для того, чтобы вызвать трансформация нормальных клеток в первичной культуре человека, крысы или мыши фибробласты.Однако, в отличие от клеток в первичной культуре, культивируемые клетки 3T3 имеют претерпел мутацию потери функции в гене p16 ; в виде обсуждается ниже, ген p16 кодирует ингибитор циклин-киназы что ограничивает прохождение клеточного цикла. Такие клетки могут расти на неопределенный срок при периодическом разбавлении и добавлении питательных веществ. Трансформация этих клеток требует как потери p16 , так и экспрессии конститутивно активный белок Ras; по этой причине трансфекция ras Ген D может трансформировать клетки 3T3, но не в норме культивированные клетки первичных фибробластов.
Мутантный ген ras обнаружен в большей части толстой кишки, мочевого пузыря и человека. другие виды рака, но не в нормальной ДНК человека; таким образом, он должен возникнуть в результате соматическая мутация в одной из клеток-предшественников опухоли. Любой ген, например ras D или v- src , который кодирует белок, способный трансформировать клетки в культуре или вызывать рак у животных называется онкогеном. В нормальный клеточный ген, из которого он возникает, называется протоонкогеном.
Развитие рака требует нескольких мутаций
Превращение нормальной клетки тела в злокачественную теперь, как известно, требует множественные мутации.Все три разных типа экспериментальных подходов пришли к такому важному выводу: эпидемиология рака человека, анализы ДНК в клетках на нескольких стадиях развития рака у человека и мышей, а также сверхэкспрессия онкогенов в культивируемых клетках и трансгенных животные.
Эпидемиология
Каждый отдельный вид рака — это клон, который возникает из одной клетки. Предполагая, что скорость мутация примерно постоянна в течение всей жизни, тогда частота большинства типы рака не зависели бы от возраста, если бы была только одна мутация. требуется для превращения нормальной клетки в злокачественную.На самом деле, однако, заболеваемость большинством видов рака у человека заметно возрастает и экспоненциально с возрастом (). Хотя многие объяснения этого явления были считается, что данные о заболеваемости наиболее согласуются с представлением о том, что Для формирования рака необходимы множественные мутации.
Рисунок 24-5
Заболеваемость некоторыми видами рака у человека заметно возрастает с возрастом. Обратите внимание, что логарифм годовой заболеваемости нанесен на график в зависимости от логарифм возраста. [Из Б. Фогельштейна и К.Кинзлер, 1993 г., Trends Genet. 9: 101.]
Согласно этой модели «множественных ударов», рак возникает в результате процесс клонального отбора мало чем отличается от отбора отдельных животных в большом населении. Мутация в одной клетке даст ей небольшой рост преимущество. Тогда одна из клеток-потомков претерпит вторую мутацию. что позволило бы его потомкам расти более неконтролируемо и сформировать небольшая доброкачественная опухоль; третья мутация в клетке этой опухоли позволит он перерастет другие, и его потомство образует массу клеток, каждая из которых из которых были бы эти три мутации.Дополнительная мутация в одном из эти клетки позволили бы его потомству выйти в кровь и установить дочерние колонии в других местах — признак метастатического рака. С требуются десятилетия для возникновения этих множественных мутаций, экспоненциальная рост заболеваемости раком с возрастом прогнозируется с помощью модели с множественными ударами индукция рака.
Соматические мутации в опухолях человека
Хирурги могут получить довольно чистые образцы многих видов рака человека, но обычно клетки, которые вызывают эти опухоли, не могут быть идентифицированы и проанализированы.Исключением является рак толстой кишки, который развивается через различные, хорошо охарактеризованные морфологические стадии (). Поскольку эти промежуточные стадии — полипы, доброкачественные аденомы и карциномы — могут быть изолированы хирургом, мутации, которые происходят на каждой из морфологических стадий, могут быть идентифицированы. Эти исследования выявили серию мутаций, которые обычно возникают в четко определенный порядок, обеспечивающий сильную поддержку модели множественных попаданий. Неизменно первый шаг в канцерогенезе толстой кишки включает потерю функциональный ген APC ; однако не каждый рак толстой кишки приобретает все более поздние мутации или приобретает их в том же порядке.
Рисунок 24-6
Развитие и метастазирование колоректального рака человека и его генетическая основа. Мутация в гене-супрессоре опухоли APC в одиночная эпителиальная клетка заставляет клетку делиться, хотя окружающие клетки этого не делают, образуя массу локализованных доброкачественных опухоль (подробнее …)
Полипы — это предраковые образования на внутренней стороне стенки толстой кишки. Большинство из клетки полипа содержат одну или две одинаковые мутации в Ген APC , который приводит к его утрате или инактивации; таким образом они являются клонами клеток, в которых произошли первоначальные мутации. APC — один из многих генов-супрессоров опухолей, большинство из которых кодируют белки. которые препятствуют прохождению определенных типов клеток по клеточному циклу. APC делает это, подавляя способность Wnt белок для активации экспрессии гена myc. Отсутствие функционального Таким образом, белок APC приводит к несоответствующей активации Myc, фактора транскрипции, который индуцирует экспрессию многих генов, необходимых для перехода. из G 1 в S-фазу клеточного цикла.Оба аллеля Ген APC должен нести инактивирующую мутацию полипов образовываться, поскольку клетки с одним геном APC дикого типа экспрессируют достаточно белка APC для нормального функционирования. Лица старше 50 лет теперь посоветовали проходить периодическую колоноскопию, процедуру сканирования стенка толстой кишки. Любые имеющиеся полипы легко удаляются. С полипы часто развиваются (или «прогрессируют») в доброкачественные и затем метастатическая опухоль, выявление и удаление полипов часто предотвращает развитие рака толстой кишки.
Если одна из клеток полипа претерпевает другую мутацию, на этот раз активирующая мутация в гене ras , его потомство делится на еще более неконтролируемым образом, образуя более крупную аденому (см.). Мутационная потеря другой ген-супрессор опухоли, обозначенный DCC, , за которым следует инактивация гена p53 , приводит к злокачественному карцинома. ДНК различных карцином толстой кишки человека обычно содержит мутации во всех этих генах — APC, р53, К- ras, и DCC — установление того, что Для образования рака необходимы множественные мутации в одной и той же клетке.Некоторый этих мутаций, по-видимому, дают преимущества роста на ранней стадии развитие опухоли, тогда как другие мутации способствуют более поздним стадиям, включая деградацию базальной пластинки, которая необходима для злокачественный фенотип.
Наследственные мутации, повышающие риск рака
У большинства больных раком толстой кишки есть два нормальных аллеля APC в ДНК их зародышевой линии, что указывает на то, что две соматические мутации, по одной в каждой Аллель APC , должно быть, в одной толстой кишке клетка эпителия.Однако у людей, унаследовавших мутацию зародышевой линии в один аллель APC , соматическая потеря или мутация только одного оставшийся функциональный аллель APC , а не два, требуется для образования полипа. Тысячи предраковых полипов развиваются в эти люди; поскольку очень высока вероятность того, что один или несколько этих полипов прогрессирует до злокачественных новообразований, у таких людей повышенный риск развития рака толстой кишки в возрасте до 50 лет.
Как мы подробно описываем ниже, люди с наследственными мутациями в других гены-супрессоры опухолей имеют наследственную предрасположенность к некоторые виды рака.Такие люди наследуют мутацию зародышевой линии в одном аллеле. гена; соматическая мутация второго аллеля способствует опухоли прогрессия. Хотя такие раковые образования, которые составляют около 10 процентов от человеческие раковые образования называются унаследованными, унаследованными, Только мутации зародышевой линии недостаточно, чтобы вызвать опухоль разработка. Наследственные формы многих видов рака клинически похожи на ненаследуемая форма, но встречается раньше в жизни и часто отмечена образование множественных первичных опухолей, а не одной.
Сверхэкспрессия онкогенов
Сверхэкспрессия белка Myc связана со многими типами рака, но не неожиданная находка, поскольку этот фактор транскрипции стимулирует экспрессию много генов, необходимых для развития клеточного цикла. Но избыточная экспрессия Myc в трансгенных мышей недостаточно, чтобы вызвать образование опухоли; другие онкогенные мутации тоже должны произойти. Эта «кооперативность» онкогенные мутации наиболее ярко проявились у трансгенных мышей. несущие как ген myc , так и мутант ras D ген, управляемый молочной железой клеточно-специфический промотор / энхансер из ретровирус ().Сам по себе, трансген myc вызывает опухоли только через 100 дней, а затем всего у нескольких мышей; очевидно, только малая часть клеток молочной железы, которая сверхэкспрессия белка Myc становится злокачественной. Выражение мутанта Один только белок Ras D вызывает опухоли раньше, но все же медленно и с эффективностью около 50 процентов за 150 дней. Когда myc и ras D трансгенные, однако, скрещиваются, так что все молочные железы клетки экспрессируют как Myc, так и Ras D , опухоли возникают намного быстрее и все животные заболевают раком.Такие эксперименты подчеркивают синергетические эффекты нескольких онкогенов. Они также предполагают, что долгое латентность образования опухоли даже у дважды трансгенных мышей обусловлена необходимость приобретения дополнительных соматических мутаций.
Рисунок 24-7
Кинетика появления опухоли у самок трансгенных мышей несущие трансгены, управляемые вирусом опухоли молочной железы мыши (MMTV) промотор, специфичный для груди. Показаны результаты для мышей, несущих myc или ras D трансгенов, а также для потомство креста (подробнее…)
Подобные кооперативные эффекты можно наблюдать в культивируемых клетках. Когда нормальные клетки помещаются в среду с низким содержанием факторов роста, таких как фактор роста тромбоцитов (PDGF) или эпидермальный фактор роста (EGF), они блокироваться на стадии G 0 или G 1 клеточного цикла но остаются жизнеспособными. Рекомбинантные клетки, которые сверхэкспрессируют Myc, также задерживают их рост в этих условиях, но вскоре претерпевает апоптоз или запрограммированную гибель клеток (Глава 23). Видимо клетка «Чувствует», что получает неуместное Сигнал «роста» от Myc в отсутствие других «Сигналы роста» от поверхностных рецепторов и самоубийство.Однако сверхэкспрессия Bcl-2, белка, который ингибирует апоптоз, спасает эти клетки с избыточной экспрессией Myc от гибели. Как Как следствие, клетка, которая сверхэкспрессирует белки Myc и Bcl-2, может размножаются в отсутствие нормальных факторов роста. В соответствии с этими исследования клеточных культур, сверхэкспрессия белков Myc и Bcl-2 часто встречается при лейкозах и лимфомах человека.
Рак возникает в пролиферирующих клетках
Чтобы онкогенные мутации вызывали рак, они должны происходить при делении клетки, так что мутации передаются многим клеткам-потомкам.Когда такие мутации происходят в неделящихся клетках (например, нейронах и мышечных клетках), они обычно не вызывают рак, поэтому опухоли мышечных и нервных клеток редки у взрослых. Тем не менее, рак встречается во многих тканях, состоящих из неделящиеся дифференцированные клетки, такие как эритроциты и большая часть белой крови клетки, абсорбирующие клетки, выстилающие тонкий кишечник, и ороговевшие клетки которые образуют кожу. Хотя такие дифференцированные клетки не могут делиться, они постоянно заменяется дифференцировкой стволовых клеток.Этот процесс является ключом к пониманию того, как рак возникают в этих тканях.
Стволовые клетки способны регенерировать определенную ткань на протяжении всей жизни организм. Они считаются самообновляющимися в том смысле, что некоторые из их дочерей становятся стволовыми клетками. Унипотентные стволовые клетки дают начало только единичный дифференцированный тип клеток, тогда как плюрипотентных стволовых клеток может дифференцироваться на несколько типов клеток, которые выполняют специализированные функции (видеть ). Кроветворение Система представляет собой хорошо изученный пример плюрипотентных стволовых клеток.Например, гемопоэтические стволовые клетки можно очистить из костного мозга с помощью флуоресцентного активированный клеточный сортировщик (см.). Эта сортировка зависит от наличия определенных белков клеточной поверхности, которые отличать кроветворные стволовые клетки и клетки-предшественники от других типов клеток и отсутствие на стволовых клетках других белков клеточной поверхности, которые характерны дифференцированных кроветворных клеток. Каждый из поверхностных белков связывает другое моноклональное антитело, помеченное другим флуоресцентным красителем, и, таким образом, FACS может разделять эти клетки с определенными комбинациями клеточной поверхности. белки.Когда очищенные стволовые клетки вводятся мыши, стволовые клетки которой разрушены гамма-облучением всего тела, введенные клетки дают поднимаются ко всем различным типам клеток крови. Аналогичный подход используется для лечить лейкоз и рак груди у людей: костный мозг или очищенные стволовые клетки вводятся пациентам, впервые подвергшимся смертельной дозе радиации или цитотоксические препараты для уничтожения опухолевых клеток, а также нормальных стволовых клетки.
Подробные исследования выявили гематопоэтический путь, показанный в.При соответствующих условиях, стволовые клетки в костном мозге делятся с образованием двух типов клеток: другой стволовой клетки и клетки-предшественника , коммитированной по клону. Последние клетки иногда упоминаются как блоки формирования пакетов (BFU) , и колониеобразующих единиц (КОЕ) потому что после деления нескольких чаще каждый образует клон (то есть колонию) дифференцированных клеток. Многочисленные внеклеточные факторы, называемые цитокинами, необходимы для образования коммитированных клонов. предшественники и последующая пролиферация и дифференцировка этих клеток.Многие из этих цитокинов секретируются стромальными клетками костного мозга или на поверхности этих клеток. Некоторые, такие как SCF, IL-3 или GM-CSF, поддерживают пролиферация и дифференцировка предшественников для многих типов клеток крови. Другие, такие как Epo, оказывают свое основное действие на прародителей одного происхождение. В отсутствие необходимого цитокина клетка-предшественница подвергается апоптоз. Таким образом, гематопоэтические клетки-предшественники могут постигнуть одну из двух судьб: они могут умереть, или они могут дать начало клону определенного типа дифференцированная клетка крови.После образования в костном мозге дифференцированная кровь клетки попадают в кровообращение.
Рисунок 24-8
Формирование дифференцированных клеток крови из кроветворного ствола клетки костного мозга. Плюрипотентные стволовые клетки (темно-красные) могут либо самообновляться, либо давать рост миелоидным и лимфоидным стволовым клеткам (светло-красный). Хотя эти стебли клетки сохраняют свою способность (подробнее …)
Стволовые клетки существуют в других тканях, таких как кишечник, печень, кожа, кости и т. д. мышца; они дают начало всем или многим типам клеток в этих тканях, замена старых клеток путями, аналогичными кроветворению в костном мозге.Поскольку стволовые клетки непрерывно делятся в течение жизни организма, производя дополнительные стволовые клетки, в их ДНК могут накапливаться онкогенные мутации, в конечном итоге превращая их в раковые клетки. Клетки, которые приобрели эти мутации обладают аномальной пролиферативной способностью, но, как правило, не могут подвергаться нормальные процессы дифференциации. Многие онкогенные мутации, например, предотвращать апоптоз или генерировать несоответствующий сигнал, стимулирующий рост, также может встречаются в более дифференцированных, но все еще реплицирующихся клетках-предшественниках.Такой мутации в гемопоэтических клетках-предшественниках могут приводить к различным типам лейкемия. Точно так же рак толстой кишки возникает из-за мутаций в пролиферирующих клетках. которые постоянно образуются для замены изношенных эпителиальных клеток, выстилающих двоеточие.
У людей кинетика появления опухолей предполагает, что множество различных мутационные события вместе вызывают рак. Наше долголетие по сравнению с мышей, например, подразумевает, что человеческий вид эволюционировал множеством способы противодействовать тенденции клеток накапливать мутации, чтобы человек клетки имеют защиту, которой клетки грызунов либо отсутствуют, либо имеют менее эффективную форма.Как постоянная битва, которую мы ведем с инфекционными агентами окружающих нас, мы также постоянно боремся со склонностью клеток к превращаются в раковые клетки.
РЕЗЮМЕ
- Рак является фундаментальным отклонением в клеточное поведение, затрагивающее многие аспекты молекулярной биологии клетки. Большинство типов клеток в организме могут вызвать злокачественную опухоль (рак). клетки.
- Раковые клетки могут размножаться при отсутствии факторы, способствующие росту, необходимые для пролиферации нормальных клеток и устойчивы к сигналам, которые обычно программируют гибель клеток (апоптоз).
- Раковые клетки также вторгаются в окружающие ткани, часто пробивая базальные пластинки, определяющие границы тканей и распространяющиеся по телу для установления вторичные области роста, процесс, называемый метастазами . Метастатические опухоли часто секретируют протеазы, которые разрушают окружающую среду. внеклеточный матрикс.
Как первичные, так и вторичные опухоли требуют ангиогенез, рекрутирование новых кровеносных сосудов, чтобы расти до большая масса.
- Некоторые культивируемые клетки, трансфицированные трансформации опухолево-клеточной ДНК (см.).Такие трансформированные клетки имеют много общего свойства с опухолевыми клетками.
- Требование множественных мутаций в индукция рака согласуется с наблюдаемым увеличением заболеваемость раком у людей в пожилом возрасте. Большинство таких мутаций соматические и не переносятся в ДНК зародышевой линии.
- Рак толстой кишки развивается через морфологические стадии, которые обычно связаны с мутациями в специфические гены-супрессоры опухолей и онкогены (см.).
Раковые клетки, более близкие по своему свойства стволовых клеток, чем более зрелых дифференцированных типов клеток, обычно возникают из стволовых клеток и других пролиферирующих клеток.
Причины, стадия, диагностика и лечение
Обзор
Что такое рак груди?
Клетки в организме обычно делятся (воспроизводятся) только тогда, когда необходимы новые клетки. Иногда клетки в какой-то части тела растут и бесконтрольно делятся, что создает массу ткани, называемую опухолью.Если клетки, которые выходят из-под контроля, являются нормальными клетками, опухоль называется доброкачественной (не раковой) . Однако, если клетки, которые выходят из-под контроля, являются аномальными и не функционируют как нормальные клетки организма, опухоль называется злокачественной (злокачественной) .
Рак назван в честь части тела, из которой он произошел. Рак груди возникает в тканях груди. Как и другие виды рака, рак груди может проникать в ткани, окружающие грудь.Он также может перемещаться в другие части тела и образовывать новые опухоли — процесс, называемый метастазированием.
Кто заболевает раком груди?
Рак груди — это самый распространенный вид рака среди женщин, кроме рака кожи. Возраст является наиболее распространенным фактором риска развития рака груди: 66% пациентов с раком груди диагностируются после 55 лет.
В США рак груди является второй по значимости причиной смерти от рака у женщин после рака легких и ведущей причиной смерти от рака среди женщин в возрасте от 35 до 54 лет.Только от 5 до 10% случаев рака груди возникает у женщин с четко определенной генетической предрасположенностью к этому заболеванию. Большинство случаев рака груди являются «спорадическими», что означает отсутствие окончательной мутации гена.
В равной мере поражает ли рак груди женщин всех рас?
Все женщины, особенно с возрастом, подвергаются некоторому риску развития рака груди. Риски рака груди в целом неравномерно распределены между этническими группами, и риск рака груди различен среди этнических групп.Уровень смертности от рака груди в Соединенных Штатах снизился на 40% с 1989 года, но различия между чернокожими женщинами неиспаноязычного происхождения и белыми женщинами неиспаноязычного происхождения сохраняются и увеличиваются.
Статистика показывает, что в целом у белых неиспаноязычных женщин шанс заболеть раком груди немного выше, чем у женщин любой другой расы / этнической принадлежности. Уровень заболеваемости среди чернокожих женщин неиспаноязычного происхождения почти такой же.
Чернокожих женщин неиспаноязычного происхождения в США на 39% выше риск смерти от рака груди в любом возрасте.У них в два раза больше шансов получить тройной отрицательный рак груди, чем у белых женщин. Этот вид рака особенно агрессивен и трудно поддается лечению. Однако на самом деле именно среди женщин с гормонально-положительным заболеванием у чернокожих женщин хуже клинические результаты, несмотря на сопоставимую системную терапию. Черные женщины неиспаноязычного происхождения с меньшей вероятностью получат стандартное лечение. Кроме того, появляется все больше данных о прекращении адъювантной гормональной терапии бедными и малообеспеченными.
У женщин в возрасте до 45 лет рак груди чаще встречается у чернокожих женщин неиспаноязычного происхождения, чем у белых женщин неиспаноязычного происхождения.
Женщины азиатского происхождения, латиноамериканского происхождения и коренные американцы имеют более низкий риск развития и смерти от рака груди. Однако женщины ашкеназского еврейского (восточноевропейского) происхождения имеют более высокий риск развития рака груди, потому что у них более высокая частота мутаций BRCA.
Белые женщины неиспаноязычного происхождения и женщины из Азии / Тихого океана с большей вероятностью будут диагностированы на более ранней стадии (локализованное заболевание), чем женщины из других этнических / расовых групп.
Означает ли доброкачественное состояние груди, что у меня более высокий риск заболеть раком груди?
Доброкачественные заболевания груди редко повышают риск рака груди.У некоторых женщин биопсия показывает состояние, называемое гиперплазией (чрезмерный рост клеток). Это условие лишь незначительно увеличивает ваш риск.
Когда биопсия показывает гиперплазию и аномальные клетки, что называется атипичной гиперплазией, риск рака груди несколько увеличивается. Атипичная гиперплазия встречается примерно в 5% доброкачественных биопсий молочной железы.
Какие типы рака груди?
Наиболее распространенными видами рака груди являются:
- Инфильтрирующая (инвазивная) протоковая карцинома. Этот рак начинается в молочных протоках груди. Затем он прорывается сквозь стенку протока и проникает в окружающие ткани груди. Это самая распространенная форма рака груди, на которую приходится 80% случаев.
- Протоковая карцинома in situ — протоковая карцинома на самой ранней стадии или предраковая (стадия 0). In situ относится к тому факту, что рак не распространился за пределы своей точки происхождения. В этом случае заболевание ограничивается молочными протоками и не распространяется на близлежащие ткани груди.При отсутствии лечения протоковая карцинома in situ может перерасти в инвазивный рак. Это почти всегда излечимо.
- Инфильтрирующая (инвазивная) лобулярная карцинома . Этот рак начинается в долках груди, где вырабатывается грудное молоко, но распространился на окружающие ткани груди. На его долю приходится от 10 до 15% случаев рака груди. Этот рак бывает сложнее диагностировать с помощью маммографии.
- Дольковая карцинома in situ является маркером рака, который поражает только дольки груди.Это не настоящий рак, но он служит маркером повышенного риска развития рака груди позже, возможно, в обеих или любой груди. Таким образом, для женщин с лобулярной карциномой in situ важно проходить регулярные клинические осмотры груди и маммографию.
Что такое инвазивный рак груди?
Инвазивный рак груди возникает, когда клетки распространяются за пределы протоков или долек. Эти клетки сначала проникают в окружающую ткань груди и, возможно, могут попасть в лимфатические узлы.
Что такое неинвазивный рак груди?
При неинвазивном раке груди раковые клетки ограничиваются протоками или дольками. Это также известно как карцинома in-situ. Протоковая карцинома in-situ (DCIS) — это когда протоковые клетки ненормально делятся, но остаются внутри протоков.
Может ли рак образоваться в других частях груди?
Рак может образовываться и в других частях груди, но эти виды рака встречаются реже. Сюда могут входить:
- Ангиосаркомы. Этот тип рака начинается в клетках, выстилающих кровеносные или лимфатические сосуды. Эти виды рака могут начаться в ткани груди или коже груди. Они редкие.
- Воспалительный рак груди . Этот тип рака встречается редко и отличается от других видов рака груди. Это вызвано обструктивными раковыми клетками в лимфатических сосудах кожи.
- Болезнь Педжета груди , также известная как болезнь Педжета соска. Этот рак поражает кожу соска и ареолу (кожу вокруг соска).
- Опухоли Phyllodes. Это редкие образования, и большинство этих новообразований не являются раком. Однако некоторые из них являются злокачественными. Эти опухоли начинаются в соединительной ткани груди, которая называется стромой.
Какие стадии рака груди?
Существует две разные системы стадирования рака груди. Один называется «анатомическая стадия», а другой — «прогностическая стадия». Анатомическая стадия определяется участками тела, где обнаружен рак груди, и помогает выбрать подходящее лечение.Прогностическая стадия помогает медицинским работникам сообщать о вероятности излечения пациента от рака при условии, что будет проведено все необходимое лечение.
Анатомическая система стадирования следующая:
Стадия 0 Заболевание груди — это заболевание, локализованное в молочных протоках (протоковая карцинома in situ).
Стадия I Рак груди меньше 2 см в поперечнике и нигде не распространился, включая отсутствие поражения лимфатических узлов.
Стадия II Рак молочной железы может быть одним из следующих:
- Опухоль меньше 2 см в поперечнике, но распространилась на подмышечные лимфатические узлы (IIA).
- Опухоль размером от 2 до 5 см (с распространением на лимфатические узлы или без него).
- Опухоль больше 5 см и не распространилась на лимфатические узлы под мышкой (оба IIB).
Стадия III Рак груди также называют «местнораспространенным раком груди». Опухоль любого размера со злокачественными лимфатическими узлами, которые прилегают друг к другу или к окружающим тканям (IIIA).Рак молочной железы стадии IIIB — это опухоль любого размера, которая распространилась на кожу, грудную стенку или внутренние лимфатические узлы молочной железы (расположенные под грудью и внутри грудной клетки).
Стадия IV Рак молочной железы определяется как опухоль, независимо от размера, которая распространилась на участки, удаленные от груди, такие как кости, легкие, печень или мозг.
Симптомы и причины
Что вызывает рак груди?
Мы не знаем, что вызывает рак груди, но знаем, что определенные факторы риска могут повысить риск его развития.Возраст женщины, генетические факторы, семейный анамнез, личный анамнез здоровья и диета — все это способствует риску рака груди.
Каковы факторы риска рака груди?
Как и многие другие состояния, факторы риска рака груди относятся к категории вещей, которые вы можете контролировать, и вещей, которые вы не можете контролировать. Факторы риска влияют на ваши шансы заболеть заболеванием, но наличие фактора риска не означает, что вы гарантированно заболели определенным заболеванием.
Контролируемые факторы риска рака груди
- Потребление алкоголя. Риск рака груди увеличивается с употреблением алкоголя. Например, женщины, употребляющие два или три алкогольных напитка в день, имеют примерно на 20% более высокий риск заболеть раком груди, чем женщины, которые вообще не пьют.
- Масса тела. Ожирение — фактор риска рака груди. Важно правильно питаться и регулярно заниматься спортом.
- Грудные имплантаты. Наличие силиконовых грудных имплантатов и образовавшаяся рубцовая ткань затрудняют выявление проблем при обычной маммографии.Лучше всего иметь еще несколько изображений (называемых видами смещения имплантата), чтобы улучшить обследование. Существует также редкий рак, называемый анапластической крупноклеточной лимфомой (ALCL), который связан с имплантатами.
- Отказ от грудного вскармливания. Отсутствие грудного вскармливания может повысить риск.
- Использование рецептов на гормоны. Это включает использование заместительной гормональной терапии во время менопаузы более пяти лет и прием определенных типов противозачаточных таблеток.
Неконтролируемые факторы риска рака груди
- Быть женщиной. Хотя мужчины действительно болеют раком груди, он гораздо чаще встречается у женщин.
- Плотность груди. У вас повышенный риск рака груди, если у вас плотная грудь. Это также может затруднить обнаружение опухолей во время маммографии.
- Становясь старше. Старение — фактор. Большинство новых диагнозов рака груди ставится после 55 лет.
- Факторы воспроизводства. Сюда входят месячные до 12 лет, наступление менопаузы после 55 лет, отсутствие детей или рождение первого ребенка после 30 лет.
- Воздействие радиации. Этот тип облучения может быть результатом большого количества рентгеноскопических рентгеновских снимков или облучения грудной клетки.
- Наличие в семейном анамнезе рака груди или генетических мутаций, связанных с определенными типами рака груди. Семейный анамнез, в том числе наличие у родственника первой степени родства (матери, сестры, дочери, отца, брата, сына) с раком груди, представляет для вас более высокий риск. Если у вас более одного родственника с обеих сторон вашей семьи с раком груди, у вас более высокий риск. Что касается генетических мутаций, они включают изменения в таких генах, как BRCA1 и BRCA2.
- Уже болел раком груди. Риск для вас выше, если у вас уже был рак груди и / или определенные типы доброкачественных заболеваний груди, такие как лобулярная карцинома in situ, протоковая карцинома in situ или атипичная гиперплазия.
- Воздействие диэтилстильбэстрола (DES). DES был прописан некоторым беременным женщинам в США в 1940–1971 годах. Если вы принимали DES или ваша мать принимала DES, у вас повышается риск рака груди.
Каковы тревожные признаки рака груди?
- Шишка или уплотнение в груди или около груди или в подмышечной впадине, сохраняющееся в течение менструального цикла.
- Масса или комок размером с горошину на ощупь.
- Изменение размера, формы или контура груди.
- Кровянистые или прозрачные жидкие выделения из соска.
- Изменение внешнего вида или ощущения кожи на груди или соске (ямочки, морщины, чешуйки или воспаление).
- Покраснение кожи груди или соска.
- Область, которая заметно отличается от любой другой области на любой груди.
- Мраморный затвердевший участок под кожей.
Эти изменения могут быть обнаружены при ежемесячном самообследовании груди. Выполняя самообследование груди, вы можете ознакомиться с нормальными ежемесячными изменениями в груди.
Самообследование груди следует проводить каждый месяц в одно и то же время, через 3-5 дней после окончания менструального цикла. Если у вас прекратились менструации, проводите обследование в один и тот же день каждого месяца.
Диагностика и тесты
Как диагностируется рак груди?
Во время регулярного медицинского осмотра ваш врач тщательно изучит личный и семейный анамнез.Он или она также выполнит и / или закажет одно или несколько из следующего:
- Обследование груди : Во время обследования груди врач тщательно прощупывает опухоль и ткани вокруг нее. Рак груди обычно отличается (по размеру, текстуре и движению) от доброкачественных опухолей.
- Цифровая маммография : рентгеновское обследование груди может дать важную информацию о опухоли груди. Это рентгеновское изображение груди, которое записывается в цифровом виде в компьютер, а не на пленку.Обычно это стандарт лечения (по сравнению с аналоговой маммографией).
- Ультрасонография : В этом тесте используются звуковые волны для определения характера уплотнения в груди — будь то киста, заполненная жидкостью (не злокачественная), или твердое образование (которое может быть злокачественным, а может и не быть). Это может быть выполнено одновременно с маммографией.
На основании результатов этих тестов ваш врач может запросить или не запросить биопсию для получения образца клеток или ткани груди. Биопсия выполняется хирургическим путем или иглами.
После удаления образца его отправляют в лабораторию для тестирования. Патолог — врач, специализирующийся на диагностике аномальных изменений тканей — рассматривает образец под микроскопом и ищет аномальные формы клеток или паттерны роста. При наличии рака патолог может сказать, что это за рак (протоковая или дольчатая карцинома) и распространился ли он за пределы протоков или долек (инвазивный).
Лабораторные тесты, такие как тесты рецепторов гормонов (эстроген и прогестерон) и рецепторов эпидермального фактора роста человека (HER2 / neu), могут показать, способствуют ли раку гормоны или факторы роста.Если результаты теста показывают, что да (тест положительный), рак, скорее всего, отреагирует на гормональное лечение или лечение антителами. Эти методы лечения лишают рак гормона эстрогена или используют моноклональные антитела, известные как герцептин, для лечения рака.
Диагностика и лечение рака груди лучше всего выполняются группой экспертов, работающих вместе с пациентом. Каждой пациентке необходимо оценить преимущества и ограничения каждого типа лечения и работать со своей командой врачей, чтобы разработать наилучший подход.
Другие диагностические тесты
Другие исследуемые методы включают:
- Сцинтимаммография : метод, при котором радиоактивные контрастные вещества вводятся в вену на руке. Изображение груди делается специальной камерой, которая обнаруживает излучение (гамма-лучи), испускаемое красителем. Опухолевые клетки, которые содержат больше кровеносных сосудов, чем доброкачественная ткань, собирают больше красителя и создают более яркое изображение.
- Позитронно-эмиссионная томография (ПЭТ), сканирование : метод, который измеряет сигнал от введенных радиоактивных индикаторов, которые мигрируют в быстро делящиеся раковые клетки.Сканер ПЭТ улавливает сигнал и создает изображение.
- Магнитно-резонансная томография (МРТ) : Тест, позволяющий получить очень четкие изображения или изображения человеческого тела без использования рентгеновских лучей. Для получения этих изображений МРТ использует большой магнит, радиоволны и компьютер.
Ведение и лечение
Как лечится рак груди?
Если тесты обнаруживают рак, вы и ваш врач разработаете план лечения, чтобы искоренить рак груди, уменьшить вероятность возврата рака в грудь, а также уменьшить вероятность того, что рак переместится в место за пределами грудь.Лечение обычно следует в течение нескольких недель после постановки диагноза.
Рекомендуемый тип лечения будет зависеть от размера и расположения опухоли в груди, результатов лабораторных тестов, проведенных на раковых клетках, а также стадии или степени заболевания. Ваш врач обычно принимает во внимание ваш возраст и общее состояние здоровья, а также ваше мнение о вариантах лечения.
Лечение рака груди бывает местным или системным. Местные методы лечения используются для удаления, разрушения или контроля раковых клеток в определенной области, например в груди.Хирургия и лучевая терапия — это местные методы лечения. Системные методы лечения используются для уничтожения или контроля раковых клеток по всему телу. Химиотерапия и гормональная терапия — это системные методы лечения. Пациенту может быть назначена только одна форма лечения или комбинация, в зависимости от ее индивидуального диагноза.
Хирургия : Операция по сохранению груди заключается в удалении раковой части груди и области нормальной ткани, окружающей опухоль, с одновременным стремлением сохранить нормальный внешний вид груди.Эту процедуру часто называют лампэктомией или частичной мастэктомией. Как правило, для оценки также удаляются некоторые лимфатические узлы в груди и / или под мышкой. Обычно для лечения оставшейся ткани груди используется шесть недель лучевой терапии. Большинство женщин с небольшой опухолью на ранней стадии являются отличными кандидатами для этого подхода.
Мастэктомия (удаление всей груди) — еще один вариант. Процедуры мастэктомии, выполняемые сегодня, не похожи на более старые радикальные мастэктомии.Радикальные мастэктомии представляли собой обширные процедуры, при которых удалялись ткани груди, кожа и мышцы грудной стенки. Сегодня при мастэктомии обычно не удаляются мышцы, и для многих женщин мастэктомия сопровождается немедленной или отсроченной реконструкцией груди.
Что происходит после местного лечения рака груди?
После местного лечения рака груди лечащая бригада определит вероятность рецидива рака за пределами груди.В эту команду обычно входит медицинский онколог, специалист, обученный использованию лекарств для лечения рака груди. Медицинский онколог, который работает с хирургом, может посоветовать использование таких препаратов, как тамоксифен или анастрозол (ARIMIDEX®), или, возможно, химиотерапию. Эти методы лечения используются в дополнение, но не вместо местного лечения рака груди с хирургическим вмешательством и / или лучевой терапией.
После лечения рака груди для женщины особенно важно продолжать ежемесячно проходить обследование груди.Регулярные осмотры помогут обнаружить местные рецидивы. Ранние признаки рецидива могут быть отмечены в самой области разреза, противоположной груди, подмышечной впадине (подмышечной впадине) или надключичной области (над ключицей).
Также необходимо поддерживать график последующего наблюдения у врача, чтобы можно было выявить проблемы, когда лечение будет наиболее эффективным. Ваш лечащий врач также сможет ответить на любые ваши вопросы о самообследовании груди после следующих процедур.
Обследование груди после лечения рака груди
После операции
Линия разреза (рубец) может быть толстой, выступающей, красной и, возможно, болезненной в течение нескольких месяцев после операции. Не забудьте осмотреть всю линию разреза.
Если есть покраснение на участках, удаленных от шрама, обратитесь к врачу. Нередки случаи кратковременного дискомфорта и ощущений в области груди или сосков (даже если сосок был удален).
Сначала вы можете не знать, как интерпретировать то, что чувствуете, но вскоре вы познакомитесь с тем, что сейчас для вас нормально.
После реконструкции груди
После реконструкции груди обследование реконструированной груди проводится точно так же, как и естественная грудь. Если для реконструкции использовался имплант, плотно надавите на края имплантата, чтобы нащупать ребра под ним. Если для реконструкции использовалась ваша собственная ткань, имейте в виду, что вы можете почувствовать некоторое онемение и стеснение в груди. Со временем некоторые ощущения в груди могут вернуться.
После лучевой терапии
После лучевой терапии вы можете заметить некоторые изменения в тканях груди. Грудь может выглядеть красной или обгоревшей, может раздражаться или воспаляться. После прекращения терапии покраснение исчезнет, а грудь станет менее воспаленной или раздраженной. Иногда кожа может стать более воспаленной в течение нескольких дней после лечения, а затем постепенно улучшится через несколько недель. Поры на коже груди также могут стать больше, чем обычно.
У некоторых женщин возникают разные ощущения в груди из-за изменения чувствительности кожи. Вы можете почувствовать онемение или покалывание в груди или почувствовать, что грудь более чувствительна к одежде или тесной одежде. После лучевой терапии грудь может стать меньше. Обычно в течение года после лучевой терапии большинство изменений улучшается.
Во время лучевой терапии следует продолжать ежемесячные самообследования груди, подвергшейся облучению, а также другой груди.Если вы заметили какие-либо изменения, позвоните своему врачу.
Что делать
Немедленно сообщив своему врачу о любых подозрительных изменениях, вы не только получите раннее лечение, если это необходимо, но также избавитесь от собственных страхов и тревог. Большинство уплотнений в груди (около 80 процентов) доброкачественные. Однако самообследование может привести к раннему выявлению нового или рецидивирующего рака. Чем раньше будет поставлен диагноз, тем больше шансов на успешное лечение.
Профилактика
Как я могу защитить себя от рака груди?
Для раннего обнаружения выполните следующие три шага:
- Сделать маммографию . Американское онкологическое общество рекомендует делать базовую маммографию в 35 лет и скрининговую маммографию каждый год после 40 лет.Маммография — важная часть вашей истории болезни. Недавно Целевая группа профилактических услуг США (USPTF) представила новые рекомендации относительно того, когда и как часто следует делать маммографию. К ним относятся начиная с 50-летнего возраста и каждые два года. Мы не согласны с этим, но мы согласны с Американским онкологическим обществом и не изменили наших рекомендаций, которые рекомендуют ежегодную маммографию начиная с 40 лет.
- Проверяйте свою грудь каждый месяц после 20 лет .Вы познакомитесь с контурами и ощущением своей груди и будете более внимательны к изменениям.
- Проверяйте свою грудь у медицинского работника не реже одного раза в три года после 20 лет и каждый год после 40 лет. Клиническое обследование груди может выявить уплотнения, которые не могут быть обнаружены при маммографии.
Могут ли упражнения снизить риск развития рака груди?
Физические упражнения — важная часть здорового образа жизни. Это также может быть полезным способом снизить риск развития рака груди в постменопаузальный период.Женщины часто набирают вес и жир во время менопаузы. Люди с большим количеством жира в организме подвержены более высокому риску рака груди. Однако, уменьшив количество жира в организме с помощью упражнений, вы сможете снизить риск развития рака груди.
Общая рекомендация для регулярных упражнений — около 150 минут в неделю. Это будет означать, что вы тренируетесь около 30 минут пять дней в неделю. Однако удвоение количества еженедельных упражнений до 300 минут (60 минут, пять дней в неделю) может принести большую пользу женщинам в постменопаузе.Более продолжительная продолжительность упражнений позволяет сжигать больше жира и улучшать работу сердца и легких.
Типы упражнений, которые вы выполняете, могут варьироваться — основная цель — повысить частоту сердечных сокращений во время упражнений. Во время тренировки рекомендуется повышать частоту пульса примерно на 65–75% от максимальной. Вы можете вычислить свою максимальную частоту пульса, вычтя свой текущий возраст из 220. Например, если вам 65 лет, максимальная частота пульса составляет 155.
Аэробные упражнения — отличный способ улучшить работу сердца и легких, а также сжечь жир.Вот некоторые аэробные упражнения, которые вы можете попробовать:
- Ходьба.
- Плавание.
- Бег.
- Велосипед.
- Танцы.
- Походы.
Выберите занятие, которое вам нравится и которым вы хотите заниматься снова и снова. Чем больше вам нравится ваша активность, тем с большей вероятностью вы будете продолжать заниматься день за днем. Вам не обязательно выполнять одно и то же действие в течение всех 300 минут еженедельных упражнений. Вы можете смешивать это и пробовать разные вещи в течение недели.Важно продолжать двигаться.
Помните, есть много преимуществ в том, чтобы делать больше упражнений в еженедельном распорядке дня. Некоторые преимущества аэробных упражнений могут включать:
- Снижение холестерина и артериального давления.
- Повышенная выносливость.
- Более низкая частота пульса в состоянии покоя.
- Снижение веса или поддержание текущего веса.
- Снятие напряжения.
- Улучшение сна.
Всегда говорите со своим лечащим врачом, прежде чем переходить на новую диету или заниматься физическими упражнениями.Перед тем, как приступить к тренировке, важно знать, есть ли у вас какие-либо ограничения. Открытый и честный разговор о ваших целях упражнений может помочь вашему врачу направить вас при разработке фитнес-плана.
Как тамоксифен, ралоксифен, анастрозол и экземестан снижают риск рака груди?
Если у вас повышенный риск развития рака груди, четыре препарата — тамоксифен (Нолвадекс®), ралоксифен (Эвиста®), анастрозол (Аримидекс®) и экземестан (Аромазин®) — могут помочь снизить риск развития этого заболевания.Эти лекарства действуют только для снижения риска определенного типа рака груди, называемого раком груди, положительным по рецепторам эстрогена. На этот тип рака груди приходится около двух третей всех случаев рака груди.
Тамоксифен и ралоксифен относятся к классу препаратов, называемых селективными модуляторами рецепторов эстрогена (SERM). Эти препараты действуют, блокируя действие эстрогена в ткани груди, присоединяясь к рецепторам эстрогена в клетках груди. Поскольку SERM связываются с рецепторами, связывание эстрогена блокируется.Эстроген — это топливо, которое заставляет расти большинство клеток рака груди. Блокирование эстрогена предотвращает запуск эстрогеном развития рака молочной железы, положительного по рецепторам эстрогена.
Анастрозол и экземестан относятся к классу препаратов, называемых ингибиторами ароматазы (ИА). Эти препараты действуют, блокируя выработку эстрогена. Ингибиторы ароматазы делают это, блокируя активность фермента, называемого ароматазой, который необходим для выработки эстрогена.
Насколько тамоксифен и ралоксифен снижают риск рака груди?
Многочисленные исследования показали, что и тамоксифен, и ралоксифен могут снизить риск развития рака груди, положительного по рецепторам эстрогена, у здоровых женщин в постменопаузе, которые подвержены высокому риску развития этого заболевания.Тамоксифен снизил риск на 50 процентов. Ралоксифен снизил риск на 38 процентов. В целом, совокупные результаты этих исследований показали, что ежедневный прием тамоксифена или ралоксифена в течение пяти лет снижает риск развития рака груди как минимум на треть. В одном испытании, напрямую сравнивавшем тамоксифен и ралоксифен, было обнаружено, что ралоксифен немного менее эффективен, чем тамоксифен для предотвращения рака груди.
И тамоксифен, и ралоксифен были одобрены для использования для снижения риска развития рака груди у женщин с высоким риском заболевания.Тамоксифен одобрен для использования как у женщин в пременопаузе, так и у женщин в постменопаузе (женщин, у которых не было менструаций в течение одного полного года). Ралоксифен разрешен к применению только у женщин в постменопаузе.
Менее распространенные, но более серьезные побочные эффекты тамоксифена и ралоксифена включают образование тромбов в легких или ногах. Другие серьезные побочные эффекты тамоксифена — это повышенный риск катаракты и рака эндометрия. Другие распространенные, менее серьезные общие побочные эффекты тамоксифена и ралоксифена включают приливы, ночную потливость и сухость влагалища.
Насколько анастрозол и экземестан снижают риск рака груди?
Исследования показали, что и анастрозол, и экземестан могут снизить риск рака груди у женщин в постменопаузе, которые подвергаются повышенному риску заболевания.
В одном большом исследовании прием анастрозола в течение пяти лет снизил риск развития рака груди, положительного по рецепторам эстрогена, на 53 процента. В другом исследовании прием экземестана в течение трех лет снизил риск развития рака груди, положительного по рецепторам эстрогена, на 65 процентов.
Наиболее частыми побочными эффектами анастразола и экземестана являются боли в суставах, снижение плотности костей и симптомы менопаузы (такие как приливы, ночная потливость, сухость влагалища).
Рак против опухоли — разница и сравнение
Опухоли иногда бывают злокачественными, но это не значит, что опухоли и рак — синонимы (как думает большинство людей). Хотя все опухоли не являются злокачественными, некоторые из них являются злокачественными.Поэтому тщательный осмотр шишек очень важен.
Таблица сравнения
| Рак | Опухоль | |
|---|---|---|
| Лечение | Хирургия, химиотерапия и лучевая терапия. | Удаление доброкачественной опухоли с помощью хирургического вмешательства относительно просто, и это состояние больше не повторяется. |
Аномальный рост клеток
Опухоли и рак разные. Опухоль развивается, когда в вашем теле образуется опухоль или шишка из-за аномального роста клеток. В случае рака этот клеточный рост неконтролируемый, и он распространяется по телу. Оба могут быть обнаружены с помощью МРТ.
Не все опухоли являются злокачественными
Важно понимать, что не все опухоли являются злокачественными. Есть доброкачественные опухоли, рост которых ограничен определенной частью тела.Опухоль становится раком, когда становится злокачественной. Это означает, что первичный рост может вызвать несколько вторичных наростов, вторгаясь в жизненно важные части вашего тела и распространяясь повсюду.
Так же, как все опухоли не являются злокачественными, все случаи рака также не характеризуются ростом опухоли. Например, в случае рака крови нет опухоли. Однако при появлении опухоли очень важно провести биопсию, чтобы определить, является ли опухоль злокачественной или доброкачественной.
Опухоль может перерасти в рак, а может и нет.С другой стороны, рак — это злокачественное заболевание, при котором распространение аномального клеточного роста может стать неконтролируемым.
Лечение опухолей и рака
При опухолях и раке прописанные лекарства и лечение могут отличаться.
Не все опухоли опасны для жизни. Даже если опухоль доброкачественная, врачи могут порекомендовать удалить ее хирургическим путем. В зависимости от расположения и размера опухоли эта операция может быть сравнительно простой, или на выздоровление у пациента могут уйти месяцы.
Варианты лечения рака включают хирургическое вмешательство (удаление раковой ткани хирургическим путем), химиотерапию (использование сильнодействующих химикатов для уничтожения быстрорастущих раковых клеток) и лучевую терапию (использование высокоэнергетического излучения для уменьшения размеров опухолей и уничтожения раковых клеток путем повреждения их ДНК). Также изучается генная терапия, которая включает использование ДНК в качестве фармацевтического агента для лечения болезней.
На видео ниже доктор Грег Фольц из Шведского института нейробиологии рассказывает о различных видах лечения доброкачественных и доброкачественных заболеваний.злокачественные (раковые) опухоли головного мозга.
Поделитесь этим сравнением:
Если вы дочитали до этого места, подписывайтесь на нас:
«Рак против опухоли». Diffen.com. Diffen LLC, н.д. Интернет. 23 апреля 2021 г. <>
Онкологические доски | Рак | Система здравоохранения Генри Форда
Наша команда специалистов специализируется на вашем уникальном раке.
Наш подход к лечению рака требует, чтобы лучшие специалисты за столом разработали ваш план лечения.В наши советы по опухолям входят врачи и специалисты, прошедшие стажировку в различных областях. Эти специалисты собираются еженедельно или раз в две недели для обсуждения отдельных пациентов. Хотя у вас могут быть отношения всего с несколькими нашими врачами, на самом деле вы получаете опыт десятка или более. Эти специалисты обсуждают и согласовывают лучший план лечения для вас.
Что такое доска опухолей?
Онкологические советы — это внутренние форумы, на которых мы оцениваем случай каждого онкологического пациента индивидуально.Мы обсуждаем лучшие варианты лечения, включая клинические испытания, если это необходимо, в зависимости от вашего типа рака и конкретных медицинских потребностей. Мы вносим записи в нашу безопасную систему электронных медицинских записей, чтобы поддерживать связь между специалистами после каждого заседания совета директоров.
Члены нашего совета по опухолям прошли специальную подготовку по вашему конкретному типу рака, в том числе:
Наши доски для раковых опухолей
Наши специалисты регулярно встречаются в комиссиях по раковым опухолям.Эти форумы включают:
Кроме того, регулярно проводятся конференции по лечению раковой боли, аналогичные по структуре нашим советам по опухолям, чтобы обеспечить командный подход к лечению раковой боли.
Многопрофильная клиника
Пять многопрофильных клиник по лечению рака (доступны в некоторых местах) предоставляют пациентам уникальную возможность встретиться со всеми врачами-специалистами за один комплексный визит. Советы по опухолям проводятся до этих клиник, и врачи представляют пациентам индивидуальные варианты лечения, основанные на коллективном опыте участников совета по опухолям.Затем наши медсестры-координаторы помогут записаться на прием к каждому пациенту.
В настоящее время мы предлагаем многопрофильные клиники для:
.

 Существуют различные виды ВПЧ, называемые штаммами.
Существуют различные виды ВПЧ, называемые штаммами. Рефлюкс связан с ростом опухоли в данной области.
Рефлюкс связан с ростом опухоли в данной области. Протезы следует снимать каждую ночь, чистить и тщательно промывать каждый день.
Протезы следует снимать каждую ночь, чистить и тщательно промывать каждый день.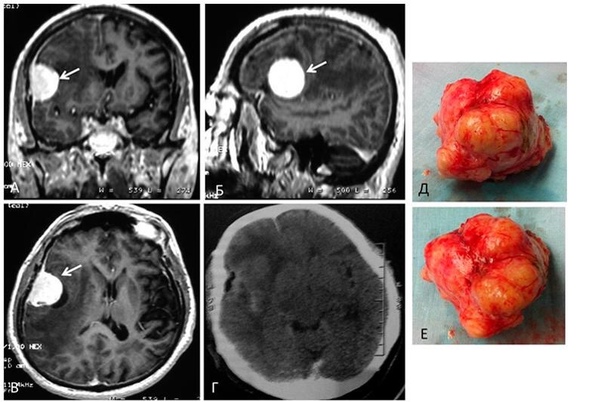
 Эта операция помогает восстановить внешний вид человека и функциональность отдельных органов. Логопед потребоваться, чтобы заново научить больного глотать и общаться, используя новейшие методики.
Эта операция помогает восстановить внешний вид человека и функциональность отдельных органов. Логопед потребоваться, чтобы заново научить больного глотать и общаться, используя новейшие методики.
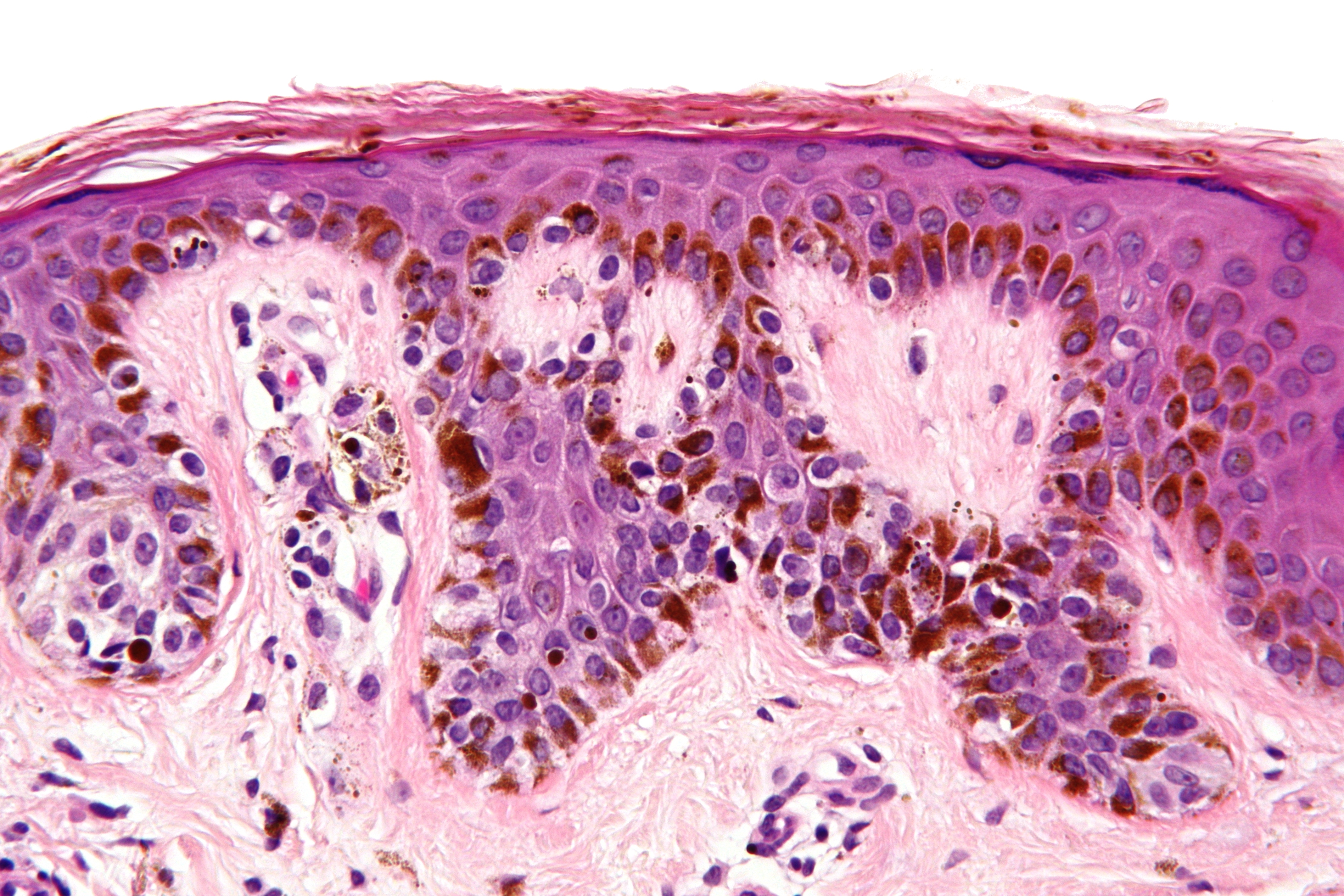 Проблемы с глотанием и пищеварительные расстройства зачастую не выступают признаками рака, однако если они возникают совместно, то можно заподозрить онкологию глотки, пищевода или ЖКТ.
Проблемы с глотанием и пищеварительные расстройства зачастую не выступают признаками рака, однако если они возникают совместно, то можно заподозрить онкологию глотки, пищевода или ЖКТ.