Рак уретры — диагностика и лечение в центре онкологии ЕМС
Рак уретры — злокачественное заболевание, поражающее ткани мочеиспускательного канала. Он встречается в 1-2% случаев злокачественного поражения мочевыводящих путей. Чаще наблюдается у женщин в постменопаузальном периоде, но также встречается и у мужчин.
По протяженности у женщин уретра составляет 4 см, у мужчин – 20 см. В зависимости от того, в каком отделе уретры появилась опухоль, рак может быть плоскоклеточным, переходно-клеточным, в а редких случаях – проявить себя в виде аденокарциномы или меланомы. Тактика лечения подбирается в каждом конкретном случае индивидуально.
Факторы риска
-
Рак мочевого пузыря в анамнезе.
-
Хронические воспаления мочеполовой системы.
-
Венерические заболевания.
-
Уретрит.
-
Заболевания, передающиеся половым путем.

-
Дивертикулы мочевого пузыря.
-
Вирус папилломы человека (ВПЧ).
-
Регулярная травматизация уретры.
-
Возраст старше 60 лет.
Стадии рака уретры
1 стадия: небольшие образования на слизистой оболочке уретры, которые еще не успели прорасти в мочеиспускательный канал. Обнаружение рака на этом этапе существенно увеличивает шансы на положительный исход лечения.
2 стадия: опухоль прорастает в мочеиспускальный канал. Своевременное и адекватное лечение рака на этой стадии позволяет максимально возможно сохранить орган и избежать рецидива.
3 стадия: раковые клетки метастазируют в соседние органы, происходит поражение паховых лимфоузлов. Помимо хирургического вмешательства может быть назначена жимиотерапия.
4 стадия: метастазы и опухоли распространяются, появляясь в разных частях тела.
 Для лечение рака почки на этой стадии может быть привлечена команда онкологов и врачи других специальностей, в зависимости от того, какие органы поражены.
Для лечение рака почки на этой стадии может быть привлечена команда онкологов и врачи других специальностей, в зависимости от того, какие органы поражены.
Симптомы рака уретры
В подавляющем большинстве случаев на начальных стадиях рак уретры никак себя не проявляет. В ежедневной практике урологов отмечены ситуации, когда опухоль была обнаружена во время планового осмотра. Именно поэтому очень важно регулярно, хотя бы раз в год, проходить профилактическую диагностику.
В некоторых ситуациях на второй стадии развития болезни отмечалось жжение при мочеиспускании, боль во время сексуального контакта, эректильная дисфункция у мужчин. Дальнейшее прогрессирование заболевания характеризуется видимыми образованиями на уретре, кровотечением, выраженной болью при мочеиспускании, полной задержкой мочеиспускания у мужчин и недержанием мочи у женщин. Также наблюдается увеличение лимфатических узлов в паху.
У мужчин может наблюдаться отек мошонки и полового члена, у женщин в случае опухолевого тромбоза лимфатических путей часто отмечается отек нижней части тела.
Диагностика рака уретры
При подозрении на рак уретры пациенту назначается уретроскопия. Эта эндоскопическая процедура позволяет исследовать внутреннюю поверхность мочеиспускательного канала и выявить очаги воспаления, если они есть. С ее помощью также можно зафиксировать тип роста, размер и глубину поражения тканей. В некоторых случаях может быть назначена уретрография — рентгенографическое исследование мочеиспускательного канала с использованием контрастного вещества.
При обнаружении видоизмененных участков проводится биопсия и морфологическое исследование этих тканей, чтобы определить характер новообразования.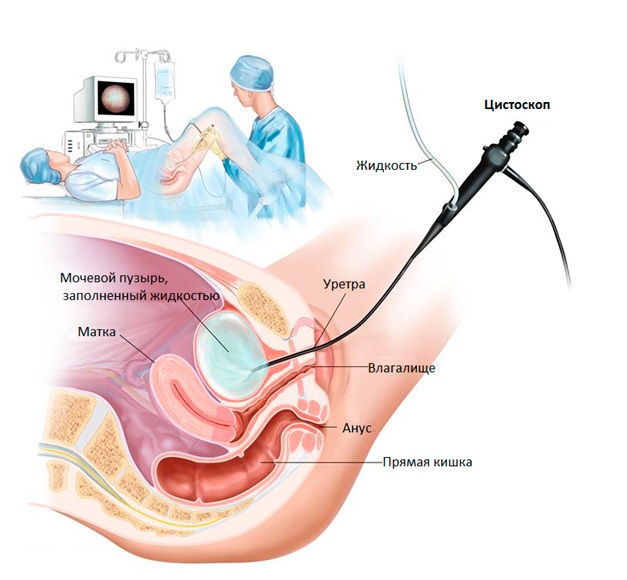 При подтверждении злокачественного диагноза могут быть назначены дополнительные исследования, к примеру, УЗИ брюшной полости и органов малого таза, КТ и МРТ грудной клетки и других органов, которые позволят зафиксировать область распространения опухоли.
При подтверждении злокачественного диагноза могут быть назначены дополнительные исследования, к примеру, УЗИ брюшной полости и органов малого таза, КТ и МРТ грудной клетки и других органов, которые позволят зафиксировать область распространения опухоли.
Лечение рака уретры
На начальных стадиях заболевания, когда опухоль еще не успела поразить окружающие ткани, используются малоинвазивный хирургический метод — удаление опухоли без разрезов с помощью цистоскопа.
У мужчин опухоль может распространиться на мочевой пузырь и предстательную железу. В таких случаях может потребоваться частичное или полное удаление частей пораженного органа или его ампутация. У женщин при больших опухолях уретры может потребоваться удаление части мочевого пузыря и влагалища.
Специалисты Урологической клиники ЕМС в ходе хирургического вмешательства всегда отдают предпочтение органосохраняющим операциям. В своей работе они используют эндоскопические, лапароскопические и робот-ассистированные технологии, которые не только снижают уровень травматизма и кровопотери, но и способствуют быстрому восстановлению после манипуляции.
Важным преимуществом малоинвазивной хирургии является быстрое восстановление. К примеру, после проведения лапароскопического или робот-ассистированного вмешательства пациент находится в стационаре от 2 до 7 дней. В то время как после открытых операций реабилитация занимает 2-3 недели.
-
Международная команда врачей.
-
Американские и европейские протоколы лечения.
-
Современное диагностическое оборудование: МРТ, КТ и рентгенография с минимальной дозой облучения, эндоскопические исследования в условиях медикаментозного сна.
-
Методики лечения, избавляющие пациента от боли и дискомфорта в день обращения.
-
Наличие собственного стационара и отделения физиотерапии для быстрого восстановления.
-
Урологическая клиника EMC на сегодняшний день — лидер среди частных клиник России по проведению онкологических, нефрологических, андрологических и урологических операций при помощи хирургического робота.

Профессионализм врачей, высокотехнологичное оснащение и высокий уровень сервиса позволяют получить помощь на уровне ведущих зарубежных клиник.
8 симптомов рака уретры | информация 2021 года
Рак уретры – это заболевание, при котором в тканях уретры образуются злокачественные (раковые) клетки. Уретра – это трубка, по которой моча выводится из мочевого пузыря вовне. У женщин длина уретры составляет около 3,8 см; орган расположен прямо над влагалищем. У мужчин длина уретры составляет около 20,3 см; орган проходит через предстательную железу и половой член. У мужчин уретра также выводит сперму.
Навигация по статье
Как пройти дистанционное лечение рака в Израиле во время эпидемии коронавируса?
Как проявляется рак уретры?
На ранних стадиях онкологического заболевания клинические проявления нередко отсутствуют. Проконсультируйтесь с врачом при наличии следующих жалоб:
Проконсультируйтесь с врачом при наличии следующих жалоб:
- затруднения при начале мочеиспускания
- слабый или прерывающийся поток мочи
- частые мочеиспускания, особенно ночью
- недержание мочи
- выделения из уретры
- кровотечение из уретры или кровь в моче
- шишка или уплотнение в промежности или половом члене
- безболезненная шишка или припухлость в промежности
Как проводится диагностика рака уретры
В целях диагностики рака уретры назначается обследование уретры и мочевого пузыря.
Применяются следующие анализы и процедуры:
- Медицинский осмотр и изучение истории болезней: диагностика общего состояния здоровья, а также выявление признаков патологии, включая уплотнения и иные необычные явления. Кроме того, врач оценивает гигиенические навыки и прошлые заболевания пациента, учитывая пройденные им виды терапии.
- Гинекологический осмотр: обследование влагалища, шейки матки, матки, фаллопиевых труб, яичников и прямой кишки.
 Врач вводит во влагалище гинекологическое зеркало и осматривает его стенки и шейку матки на предмет патологий. Специалист также вводит 1 или 2 пальца в перчатке, смазанные специальным лубрикантом, внутрь влагалища и кладет вторую руку сверху на низ живота, чтобы прощупать размер, форму и расположение матки и яичников.
Врач вводит во влагалище гинекологическое зеркало и осматривает его стенки и шейку матки на предмет патологий. Специалист также вводит 1 или 2 пальца в перчатке, смазанные специальным лубрикантом, внутрь влагалища и кладет вторую руку сверху на низ живота, чтобы прощупать размер, форму и расположение матки и яичников. - Пальцевое исследование прямой кишки: осмотр прямой кишки. Врач вводит палец в перчатке, смазанный специальным веществом-лубрикантом, в нижний сегмент прямой кишки и прощупывает его на предмет выпуклостей или иных необычных явлений.
- Цитологическое исследование мочи: лабораторный анализ, в ходе которого образец мочи изучают под микроскопом на предмет обнаружения патологических клеток.
- Общий анализ мочи: анализ, в ходе которого проверяют цвет и содержимое мочи, включая сахар, белок, кровь и белые кровяные тельца. При обнаружении белых кровяных телец (симптома инфекции) производится бактериальный посев на патогенную флору с целью определения типа инфекции.

- Биохимический анализ крови: процедура, в рамках которой в образце крови устанавливается объем определенных веществ, вырабатываемых внутренними органами и тканями. Необычный объем вещества (повышенный или пониженный по сравнению с нормой) может свидетельствовать о патологии.
- Общий анализ крови: процедура, в ходе которой взятый у пациента образец крови изучают в целях установления:
Уточнить цену у специалиста
- количества эритроцитов, лейкоцитов и тромбоцитов
- уровня гемоглобина (белка, переносящего кислород) в эритроцитах
- объема красных кровяных телец в образце крови
- Сканирование методом компьютерной томографии: процедура, в ходе которой производится серия снимков отдельных областей организма, включая тазовую и брюшную полости. Снимки производятся с различных углов компьютером, подключенным к рентгеновскому аппарату. Иногда пациенту внутривенно вводят (или предлагают проглотить) красящее вещество – оно способствует более четкому проявлению органов и тканей на изображении.

- Уретероскопия: процедура, позволяющая исследовать мочеточник и почечную лоханку на предмет обнаружения патологических участков. Уретероскоп – это тонкий, похожий на трубку инструмент с источником света и линзой для осмотра. Уретероскоп вводят через уретру в мочевой пузырь, мочеточник и почечную лоханку. Через него можно провести инструмент для забора образцов ткани, которые впоследствии изучаются под микроскопом с целью обнаружения признаков заболевания.
- Биопсия: забор образцов клеток или тканей из уретры, мочевого пузыря и – в некоторых случаях – предстательной железы. Патолог изучает эти образцы под микроскопом, проверяя отсутствие признаков рака.
Как качество лекарственных препаратов влияет на излечение от рака уретры?
Одним из основных методов лечения продвинутых стадий рака уретры является химиотерапия. Ее лечебный эффект при использовании препаратов разных производителей может существенно различаться. Чтобы быть уверенным в качестве лекарств, лучше всего приобрести препараты израильского производства.
- В Израиле невозможно приобрести поддельное лекарство. Министерство здравоохранения этой страны постоянно проводит контрольные закупки в аптеках и строго следит за качеством препаратов. Фармацевты и аптеки несут ответственность (в том числе уголовную) за продажу некачественных лекарств.
- Внедрение новейших лекарств в Израиле занимает минимум времени. Здесь для лицензирования эффективных инновационных лекарственных средств не требуются длительные бюрократические процедуры.
- Израильская компания TEVA – лидер мировой фарминдустрии. Лекарства, произведенные этой компанией, назначают своим пациентам врачи 60 стран мира.
Как приобрести израильские лекарственные препараты?
- Приехать на обследование в Израиль. Врач онкоцентра Ихилов после постановки диагноза разработает для вас индивидуальную программу лечения и выпишет необходимые препараты. Вы сможете приобрести их в израильской аптеке, чтобы пройти лечение дома.
- Получить консультацию израильского врача, не выходя из дома.
 Такую возможность вы получите в рамках программы телемедицины. Вам будет предоставлена видеоконсультация профессора онкоцентра Ихилов. По ее итогам вы получите рецепты на лекарственные препараты и сможете заказать их на дом или приобрести в аптеке по месту жительства.
Такую возможность вы получите в рамках программы телемедицины. Вам будет предоставлена видеоконсультация профессора онкоцентра Ихилов. По ее итогам вы получите рецепты на лекарственные препараты и сможете заказать их на дом или приобрести в аптеке по месту жительства.
5 советов израильского врача по лечению рака уретры
- Получите второе мнение авторитетного специалиста по поводу вашего диагноза. В онкоцентре Ихилов диагноз «рак уретры» не подтверждается примерно у 30% пациентов из стран постсоветского пространства, приезжающих на лечение.
- Убедитесь, что вам действительно требуется немедленное лечение. В некоторых случаях, при неагрессивных опухолях, израильский врач может отсрочить начало лечения рака уретры и ограничиться медицинским наблюдением. Такой подход называется бдительным ожиданием.
- Узнайте, возможно ли в вашем случае провести органосохраняющую операцию. Операции с сохранением уретры во многих случаях выполняют хирурги онкоцентра Ихилов.

- Выясните, требуется ли вам лечение против костных метастазов. Израильские врачи имеют большой опыт лечения метастазов в костях с применением бисфосфонатов и других современных (в том числе экспериментальных) препаратов.
- Получите информацию по поводу инновационных хирургических и нехирургических методов лечения рака уретры. Такие методы сейчас разрабатываются в развитых западных странах постоянно. Узнать о наиболее эффективных методах, применимых в вашем случае, вы сможете на консультации профессора онкоцентра Ихилов. Такая консультация может быть проведена очно или дистанционно – в формате телемедицины.
Стоимость диагностики и лечения рака уретры в Израиле
Для удобства пациентов из-за рубежа приведем цены в долларах на некоторые диагностические и лечебные процедуры, которые назначаются в онкоцентре Ихилов при раке уретры.
Чтобы узнать точную стоимость лечения рака в Израиле, заполните заявку. В ближайшие 2 часа в сами свяжется врач онкоцентра.
| Процедуры лечения рака уретры | Стоимость |
|---|---|
| Консультация онкоуролога | $556 |
| Уретроскопия с биопсией | $523 |
| Компьютерная томография | $426 |
| Общий анализ мочи | $18 |
В сентябре 2015 года я почувствовала комок в левой груди. Я не паникер, но я знала, что это может значить. У меня была назначена встреча через месяц с моим акушером-гинекологом, поэтому сначала я подумала, что подожду и поговорю об этом со своим врачом.
У меня была маммография всего шесть месяцев назад. Но после изучения информации в интернете, я поняла, что для безопасности нужно встретиться с врачом раньше.
Читать далее…За пять лет до того, как мне поставили диагноз, я тренировалась четыре раза в неделю и была в отличной форме. Друзья заметили, что я сильно похудела, но я просто думала, что это связано с моим активным образом жизни. В это время у меня постоянно были проблемы с желудком. Мои врачи рекомендовали безрецептурные препараты.
Друзья заметили, что я сильно похудела, но я просто думала, что это связано с моим активным образом жизни. В это время у меня постоянно были проблемы с желудком. Мои врачи рекомендовали безрецептурные препараты.
В течение месяца у меня также была постоянная диарея. Мои врачи не нашли ничего плохого.
В начале 2016 года я воспользовалась советом врача и сделала колоноскопию. Я никогда этого не делала до этого. Мой доктор показал мужу, и мне изображение толстой кишки. На изображении были видны два полипа. Врач указал на первое место на моей толстой кишке, заверив нас, что беспокоиться не о чем. Затем он указал на другое место и сказал нам, что, по его мнению, есть подозрение на рак. Во время процедуры он сделал биопсию, и ткань была проанализирована.
Читать далее…В 2011 году у меня начался кислотный рефлюкс. Это было неудобно и тревожно, поэтому я пошел к нашему семейному врачу для обследования. Во время визита он спросил меня, когда я в последний раз проверял свой антиген пса, рутинный тест, который многие мужчины делают, чтобы проверить возможные признаки рака простаты.
Моя история начинается с онемения. Однажды в 2012 году три пальца на моей левой руке внезапно потеряли чувствительность. Я сразу же записался на прием к врачу. К тому времени, когда врач меня смог принять, уже все прошло, но жена убедила меня все-таки пойти на консультацию. У меня был рентген, чтобы увидеть, есть ли какие-либо признаки повреждения позвоночника, возможно, от вождения грузовика. Когда на пленке появились какие-то…
Читать далее…Зимой 2010 года, когда мне было 30 лет, я почувствовала внезапную боль в правом боку. Боль была резкой и началась без предупреждения. Я сразу же отправилась в ближайшую больницу.
Врач получил результаты моего анализа крови, и он увидел, что мой уровень лейкоцитов был чрезвычайно повышен. Врач и другие, кто видел эти результаты, были встревожены и попросили гинеколога по вызову приехать ко мне сразу же.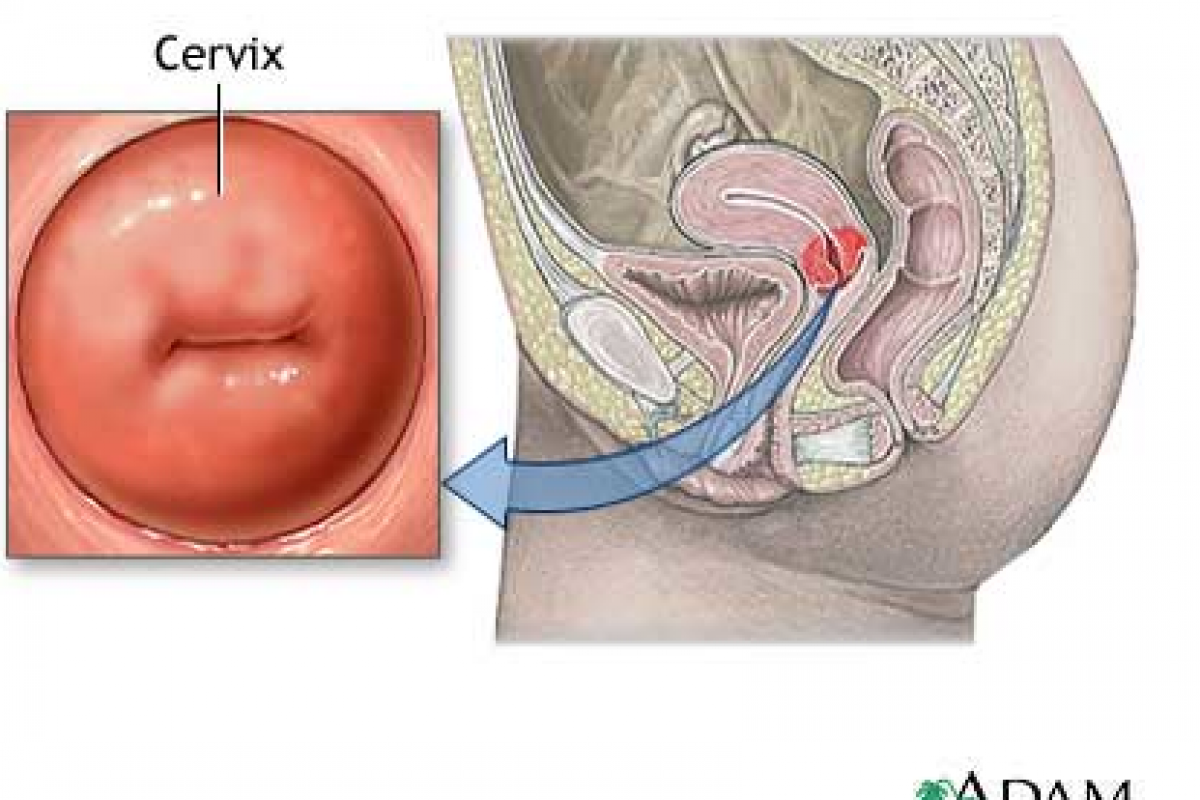
Около трех лет я боролся с прерывистым кашлем. Он появлялся зимой и исчезал к весне, а потом я забывал о нем. Но осенью 2014 года это произошло раньше. В октябре моя жена позвонила местному пульмонологу. Первая встреча нам назначили через три месяца.
… В онкоцентре Ихилов мы встретились с торакальным хирургом. Решили полностью удалить узелок. Читать далее…Рак уретры — причины, симптомы, диагностика и лечение, прогноз
Рак уретры — это злокачественная опухоль мочеиспускательного канала. У женщин проявляется жжением, болью, резями, уретроррагией, недержанием мочи, контактными кровотечениями. У мужчин отмечаются затруднения мочеиспускания, гематурия, наличие пальпируемой опухоли, гнойные выделения, нарушение эрекции. Диагностика заключается в проведении уретроскопии, цистоскопии, биопсии новообразования, уретрографии, цистографии, у мужчин — кавернозографии, простатографии. У женщин производится удаление уретры, наружных гениталий, части влагалища, мочевого пузыря; у мужчин может быть предпринята трансуретральная резекция опухоли, частичная пенэктомия, тотальная ампутация полового члена с простатовезикулэктомией и цистэктомией.
Общие сведения
Рак уретры является злокачественным процессом редкой локализации, встречающимся в практической онкоурологии в 1-2 % случаев от всех опухолей мочевыводящих органов. Может развиваться у лиц обоего пола, однако наиболее распространен среди женщин постменопаузального возраста.
Рак женской уретры может располагаться в дистальном или проксимальном отделе мочеиспускательного канала, однако чаще возникает в области наружного отверстия, в зоне стыка уротелия и многослойного плоского эпителия вульвы. У мужчин опухоль обычно развивается в бульбарно-мембранозной части (59%), реже в висячем (34%) или простатическом (7%) отрезке мочеиспускательного канала. В области ладьевидной ямки чаще выявляется меланома.
Рак уретры
Причины
Истинные причины рака уретры не выяснены. Считается, что основными факторами риска служат хронические уретриты, в т. ч. специфической этиологии. В анамнезе у пациентов нередко отмечается гонорея, микоплазмоз, хламидиоз, папилломавирусная инфекция и другие вензаболевания.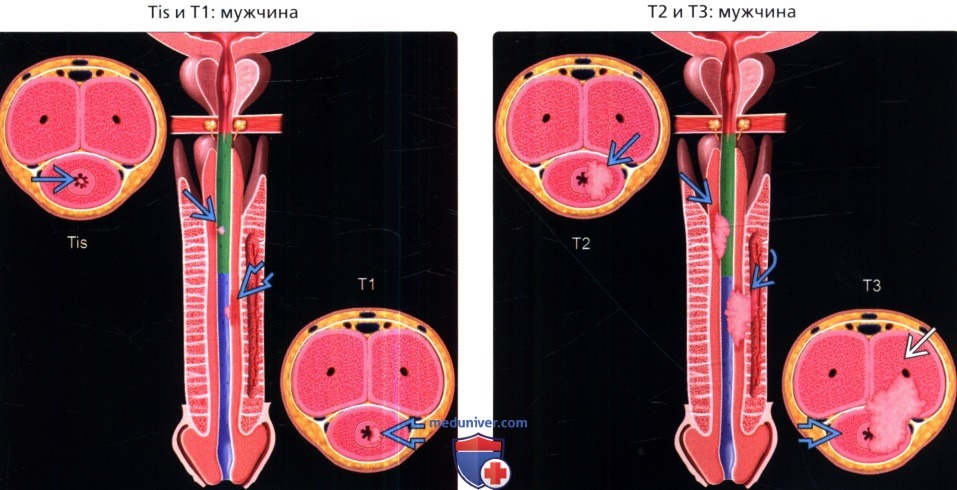 К другим факторам риска относят постоянную травматизацию слизистой уретры, рак мочевого пузыря, рак простаты, дивертикулы мочеиспускательного канала. В числе факультативных предраковых заболеваний рассматривается лейкоплакия.
К другим факторам риска относят постоянную травматизацию слизистой уретры, рак мочевого пузыря, рак простаты, дивертикулы мочеиспускательного канала. В числе факультативных предраковых заболеваний рассматривается лейкоплакия.
Классификация
Гистологический тип рака уретры обусловлен видом эпителия, из которого развивается опухоль. Так, в дистальном отделе уретры, выстланном плоским эпителием, развивается плоскоклеточный рак; в проксимальном отделе, покрытом переходным эпителием, — переходно-клеточный. Аденокарциномы у мужчин исходят из железистой ткани простаты; у женщин – из парауретральных желез. Реже в онкоурологии встречаются саркомы, меланомы уретры. Согласно TNM-классификации выделяют следующие стадии инвазивного рака женской и мужской уретры:
- Т1- инвазия опухолью субэпителиальной соединительной ткани
- Т2 – опухоль распространяется на периуретральные мышцы, губчатое тело, простату
- Т3 – распространение опухоли на простату, простатическую капсулу, пещеристое тело, переднюю стенку влагалища, шейку мочевого пузыря Т4 – опухолевая инвазия смежных органов.

- N1 – единичный метастаз в регионарном лимфоузле менее 2 см
- N2 – единичный или множественные метастазы в лимфоузлах более 2 см в максимальном размере
- М0 – отсутствие отдаленных метастазов
- М1 – наличие отдаленных метастазов
По степени дифференцировки (G) рак уретры может быть высокодифференцированным, умеренно дифференцированным, низкодифференцированным или недифференцированным. По типу роста опухоли различают экзофитную, полипозную, язвенную и инфильтративную формы неоплазии. Метастазирование может происходить по лимфогенному и гематогенному механизму. В первом случае поражаются подвздошные и паховые лимфоузлы; во втором — легкие, плевра, кости, печень, надпочечники, слюнные железы, головной мозг, головка полового члена.
Симптомы рака уретры
Проявления опухоли вариабельны и малоспецифичны. Рак мужской уретры характеризуется затрудненным мочеиспусканием, вплоть до его полной задержки; наличием пальпируемого уплотнения в мочеиспускательном канале, гноевидными выделениями, микрогематурией, уретроррагией.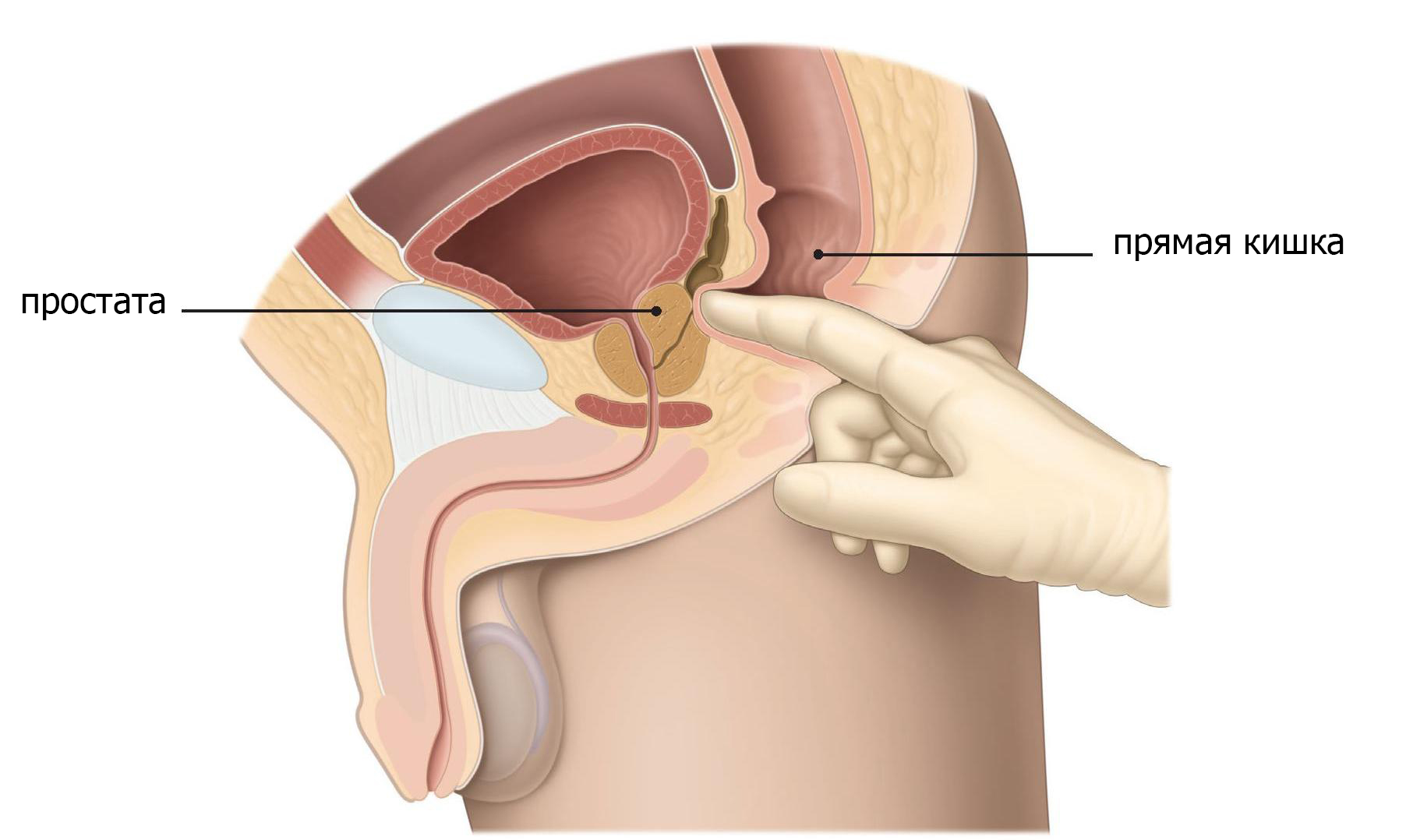 Позже присоединяется боли в уретре и промежности, формирование периуретральных абсцессов и свищей, увеличенные паховые лимфоузлы, развитие отека мошонки и пениса. Описаны случаи возникновения длительных болезненных эрекций (злокачественного приапизма). При меланоме на головке полового члена обнаруживаются пигментные пятна.
Позже присоединяется боли в уретре и промежности, формирование периуретральных абсцессов и свищей, увеличенные паховые лимфоузлы, развитие отека мошонки и пениса. Описаны случаи возникновения длительных болезненных эрекций (злокачественного приапизма). При меланоме на головке полового члена обнаруживаются пигментные пятна.
У женщин неоплазия проявляется жжением и болью в мочеиспускательном канале, резью при мочеиспускании, болями при половом акте, уретроррагией и контактными кровотечениями, недержанием мочи, изъязвлением слизистой вульвы. Переход опухоли на стенки влагалища сопровождается болями внизу живота, влагалищным кровотечением, формированием уретро-вагинальных свищей. При прорастании новообразования в мочевой пузырь определяющим симптомом становится макрогематурия.
При локализации опухоли в области наружного отверстия уретры объемное образование легко определяется визуально и пальпаторно. В случае опухолевого тромбоза лимфатических сосудов развивается лимфостаз с отеком нижней половины туловища. Метастазирование неоплазии в паренхиматозные органы сопровождается развитием соответствующей симптоматики.
Метастазирование неоплазии в паренхиматозные органы сопровождается развитием соответствующей симптоматики.
Диагностика
Первичная диагностика рака уретры включает сбор анамнеза и физикальное исследование. Выясняется наличие в прошлом уретритов, ЗППП, доброкачественных опухолей уретры, рака мочевого пузыря, дивертикулов мочеиспускательного канала. При расспросе обращают внимание на наличие гематурии, кровянистых выделений из уретры (уретроррагии), затруднения мочеиспускания, сужения и разбрызгивания струи мочи, мучительных эрекций у мужчин.
Обязательным этапом является визуальное и пальпаторное исследование наружных гениталий и уретры. Врач-онкоуролог производит осмотр наружной уретры, пальпацию промежности и мочеиспускательного канала (у мужчин по нижней поверхности пениса и через прямую кишку; у женщин в ходе влагалищного исследования).
Осмотр уретры на протяжении проводится с помощью эндоскопического обследования мочеиспускательного канала – уретроскопии.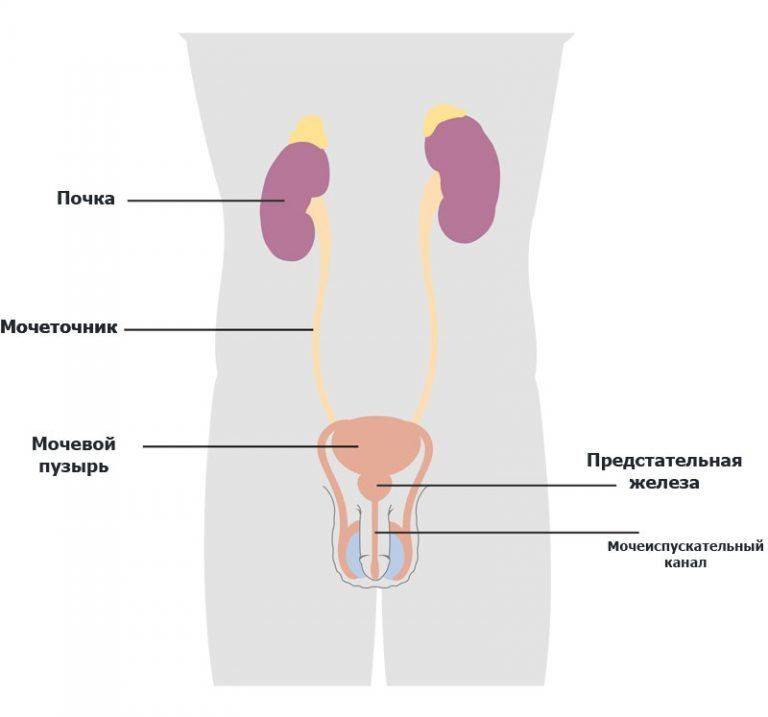 Эндоскопия позволяет осмотреть слизистую мочеиспускательного канала, выяснить расположение, тип роста, размеры и глубину опухолевой инвазии. Рак уретры отличается плотностью опухолевого узла, легкой кровоточивостью при контакте, инфильтрацией подлежащих тканей. Уточнению диагноза помогает выполнение восходящей уретрографии и цистографии.
Эндоскопия позволяет осмотреть слизистую мочеиспускательного канала, выяснить расположение, тип роста, размеры и глубину опухолевой инвазии. Рак уретры отличается плотностью опухолевого узла, легкой кровоточивостью при контакте, инфильтрацией подлежащих тканей. Уточнению диагноза помогает выполнение восходящей уретрографии и цистографии.
Задача гистологической верификации опухоли решается с помощью биопсии и морфологического исследования измененных тканей. Биопсия может выполняться пункционным способом через уретроскоп или в путем трансуретральной резекции образования. Для оценки распространения рака за пределы уретры показана цистоскопия, цистография, кавернозография, простатография. При наличии свищевых ходов необходимо проведение фистулографии.
Для исключения метастазов прибегают к выполнению экскреторной урографии, лимфангиоаденографии, рентгенографии грудной клетки, остеосцинтиграфии, УЗИ брюшной полости, УЗИ малого таза, МРТ различных органов.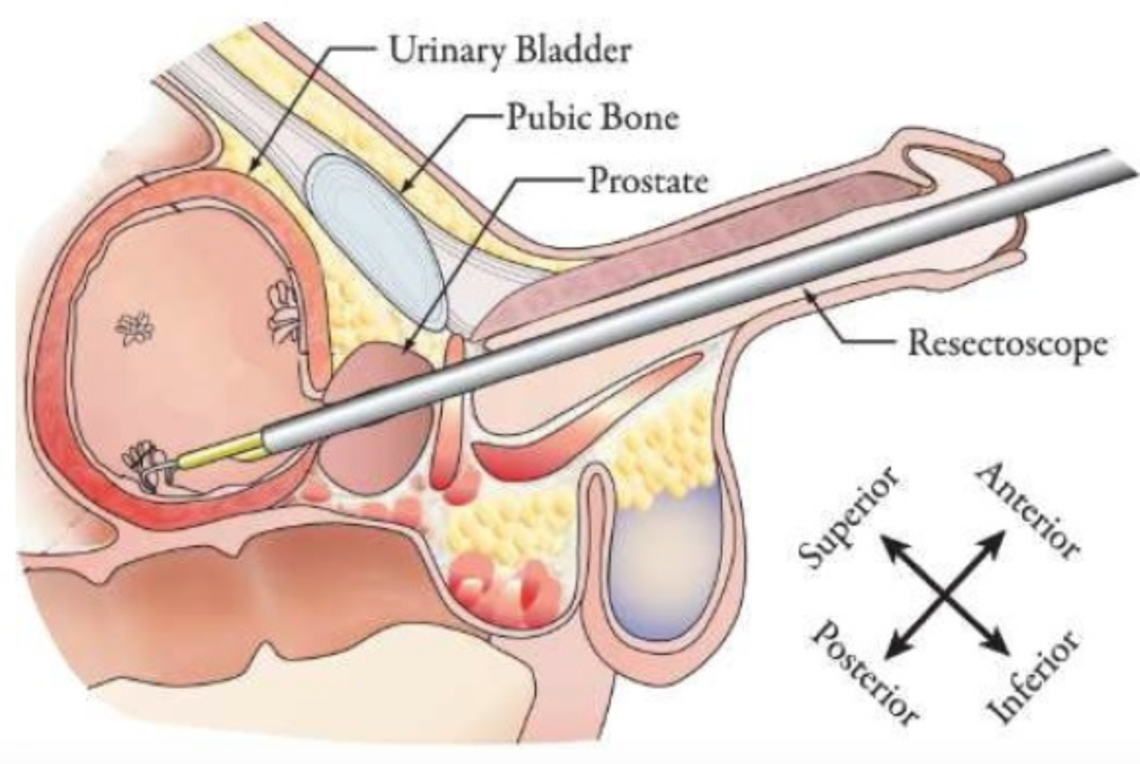 Патологию следует дифференцировать от стриктур мочеиспускательного канала, камней уретры; у мужчин дополнительно – от хронического простатита и уретрита, туберкулеза и рака простаты; у женщин – от рака вульвы, парауретральных кист, выпадения слизистой уретры.
Патологию следует дифференцировать от стриктур мочеиспускательного канала, камней уретры; у мужчин дополнительно – от хронического простатита и уретрита, туберкулеза и рака простаты; у женщин – от рака вульвы, парауретральных кист, выпадения слизистой уретры.
Лечение рака уретры
У женщин при поверхностном локализованном новообразовании (Т0) может выполняться трансуретральная резекция, деструкция Nd:YAG или СО2-лазером, фульгурация опухоли. Если опухолевый процесс локализуется в области наружного отверстия, может быть предпринята циркулярная резекция уретры в пределах здоровых тканей.
К удалению мочеиспускательного канала, вульвы и передней стенки влагалища прибегают при распространении рака на большую часть уретры. При распространенных формах (Т3) показано удаление мочеиспускательного канала, вульвы, шейки мочевого пузыря, передней стенки влагалища и наложение эпицистостомы. Если в ходе расширенной резекции уретры производится цистэктомия, для обеспечения мочетотведения производится пересадка мочеточников кожу или кишку.
Варианты лечения неоплазии у мужчин также определяются распространенностью опухолевого процесса. На стадии Т0-Т1 можно ограничиться трансуретральной электроэксцизией опухоли. К открытой резекции уретры в границах здоровых тканей прибегают при локализации опухоли в губчатой части мочеиспускательного канала на стадиях процесса Т1-Т2.
В случае распространения рака переднего отдела уретры на кавернозные тела, показана частичная ампутация полового члена. При раке заднего отдела уретры показана тотальная пенэктомия, которая может дополняться простатовезикулэктомией и цистэктомией. Для осуществления мочеиспускания выполняется промежностная уретрокутанеостомия — формирование наружного мочеточникового свища. Любые оперативные вмешательства сочетаются с лучевой терапией.
Прогноз и профилактика
В среднем 5-летняя выживаемость составляет 40%. Факторами благоприятного прогноза служат раннее выявление рака уретры, неинвазивный рост опухоли, отсутствие метастазов, радикальность лечения. Профилактические меры включают своевременную терапию уретритов, ИППП, раннее обращение к урологу при любых симптомах неблагополучия мочевыводящих путей.
Профилактические меры включают своевременную терапию уретритов, ИППП, раннее обращение к урологу при любых симптомах неблагополучия мочевыводящих путей.
Полип уретры — ПроМедицина Уфа
Полипом уретры называют доброкачественное новообразование на слизистой поверхности мочевыводящих путей. У женщин полип уретры возникает по всей площади уретры и снаружи возле ее прохода, у мужчин – в районе входа уретры в простату и семенногог бугорка.Поверхность полипа уретры гладкая, он имеет мягкую консистенцию и относительно легко травмируется с формированием уретроррагии (выделение крови из мочеиспускательного канала). Состоит опухоль в основном из фиброзной соединительной ткани. Образованию свойственен прогрессивный рост, что со временем приводит к закупорке уретры.
Причины
Считается, что причиной формирования полипа уретры являются хронические инфекционно-воспалительные заболевания уретры (уретрит): хламидиоз, трихомониаз, гонорея, микоплазмоз, уреаплазмоз, генитальный герпес. Кроме того возможна связь заболевания с вирусом папилломы человека (ВПЧ). Определенную роль в развитии полипа уретры играет гормональный фон.
Кроме того возможна связь заболевания с вирусом папилломы человека (ВПЧ). Определенную роль в развитии полипа уретры играет гормональный фон.
Симптомы
Так как заболевание связано с мочеиспускательными каналами, то болевые ощущения непосредственно появляются в них. Полип является основной причиной обострения и развития цистита. Появляется жжение в уретре постоянно, либо после мочеиспускания. Если полип достиг большого размера, то он может всячески препятствовать движению мочи. Случаются даже острые остановки мочеиспускания.
Возможны негативные последствия заболевания, связанные с травмами уретры. И в этом нет ничего удивительного, ведь полип нарушает естественные процессы, которые формируются в организме долгие годы. Любое отклонение от нормы осознается организмом, как вызов, после чего он начинает с ним активно бороться. Не исключено, что часть полипа отойдёт вместе с фрагментом уретры, что вызовет боль и кровотечение. Всего этого можно избежать, если на ранней стадии обратиться в медицинское учреждение.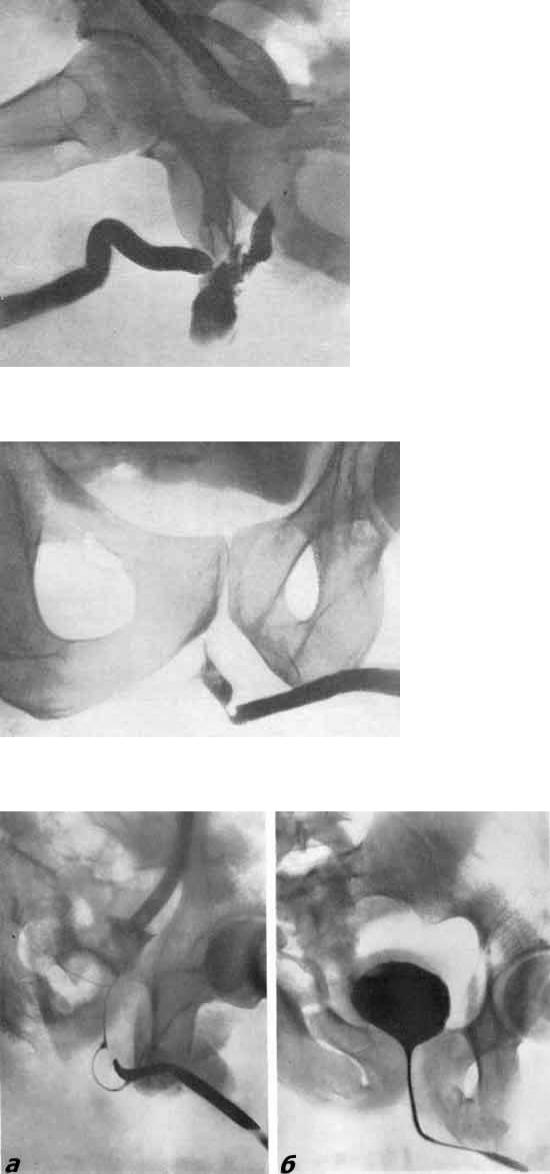
Диагностика
На начальном этапе определить заболевание достаточно проблематично. Лишь со временем, когда полип уретры увеличивается в размерах и начинает доставлять неприятные ощущения при мочеиспускании, мужчина замечает нарушение и, будучи не в состоянии с ним мириться, обращается к специалисту. Еще некоторые признаки образования полипа – дискомфорт, ощущение присутствия в мочеиспускательном канале инородного тела, а также разбрызгивание струи при опорожнении мочевого пузыря.
Женщинам несколько сложнее определить самостоятельно наличие полипа уретры, поскольку часто его можно спутать с другими, не менее неприятными заболеваниями. Так, симптомы могут быть сходны с признаками карбункула уретры, то есть частичного выпадения слизистой уретры, при котором явно выражены признаки воспаления. Кроме того, полип уретры можно принять за папиллому уретры, и происходит это тогда, когда папиллома представлена очаговыми разрастаниями, а ее поверхность неровная, покрыта буграми и похожа на своеобразную «цветную капусту».
Для выявления полипа уретры используют несколько типов диагностики, например, урологический осмотр или инструментальное исследование с помощью
уретроскопа.
Кроме осмотра для диагностики полипа уретры назначается ряд анализов, например, на наличие половых инфекций. Кроме того, пациенту придется пройти через бактериологический посев мазка из уретры, чтобы выявить возбудителя и определить чувствительность к препаратам антибактериального назначения.
Еще один важный анализ – мазок из уретры на микрофлору, который позволяет выявить количество лейкоцитов и эритроцитов, а также определить наличие бактерий.
Метод ПЦР (полимеразная цепная реакция) — высокоточный метод диагностики, который позволяет в течение суток выявить возбудителя в соскобе из мочеполового тракта и определить его видовую принадлежность.
Лечение
Полип уретры требует только хирургического лечения. Существует несколько методов хирургического вмешательства:
— Криодеструкция полипа уретры (разрушение ткани полипа с помощью низких температур).
— Электрокоагуляция полипа уретры (разрушение ткани полипа с помощью электрического тока и высокой температуры).
— Клиновидное иссечение полипа уретры (при большом размере полипа).
Особенности течения уретритов в зависимости от возбудителя
Бактериальные уретриты. Возбудителями являются: стафилококки, стрептококки, кишечная палочка, гарднерелла и др. Инфекция в мочеиспуска¬тельный канал может попадать при половом контакте, а также вследствие распространения ее из мочеполового тракта при пиелонефритах, простатитах, везикулитах, травме уретры. Выделено более 230 штаммов бактерий, которые при определенной ситуации способны вызнать воспаление слизистой уретры.
Средняя продолжительность инкубационного периода при бактериальных уретритах составляет 12-14 дней (от 2 до 20 дней). Чаще их клиническое течение бывает малосимптомным, вялым. Реже бактериальные уретриты приобретают острое течение.
Уретриты, вызываемые диплококками, сходными с гонококками (псевдогонококками), обычно протекают по типу острого уретрита.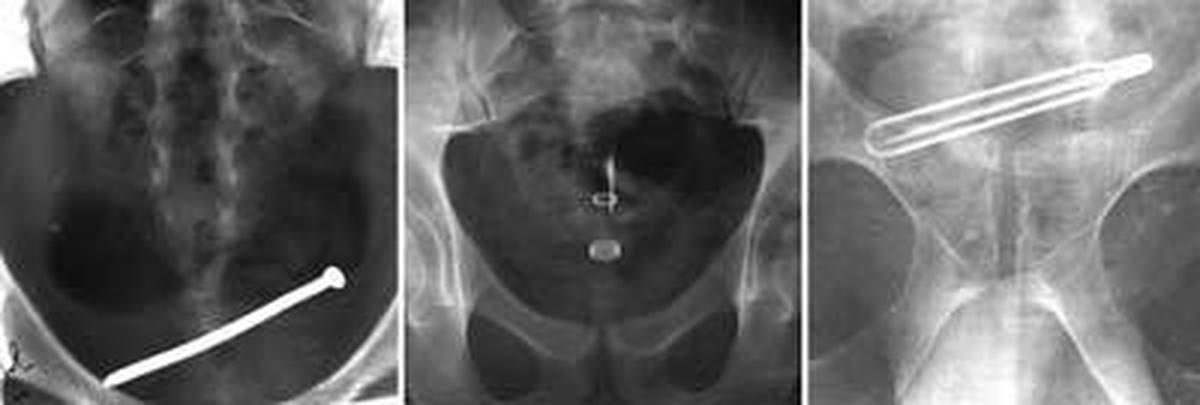
Гарднереллы, как правило, вызывают малосимптомный уретрит, нередко заканчивающийся самоизлечением.
Бактериальные уретриты часто (в 30% и более) закан¬чиваются осложнениями (баланопоститами, эпидидими-тами, простатитами, циститами и др.).
Хламидийные уретриты.
Вызываются облигатными внутриклеточными бактериями, которые являются наиболее частой причиной возникновения уретритов у мужчин. По мнению различных исследователей, в России ежегодно урогенитальным хламидиозом заболевают 1,5 млн человек.
Хламидии проходят внеклеточный и внутриклеточный этапы развития. Зрелой внеклеточной инфекционной формой является элементарное тельце, способное проникать внутриклеточно. Внутриклеточно элементарные тельца превращаются в ретикулярные тельца, способные к росту и делению. Элементарные тельца устойчивы, а ретикулярные тельца восприимчивы к антибиотикотерапии.
Средняя продолжительность инкубационного периода составляет 3-4 недели. Источником инфекции является больной с малосимптомной формой острого или хронического заболевания.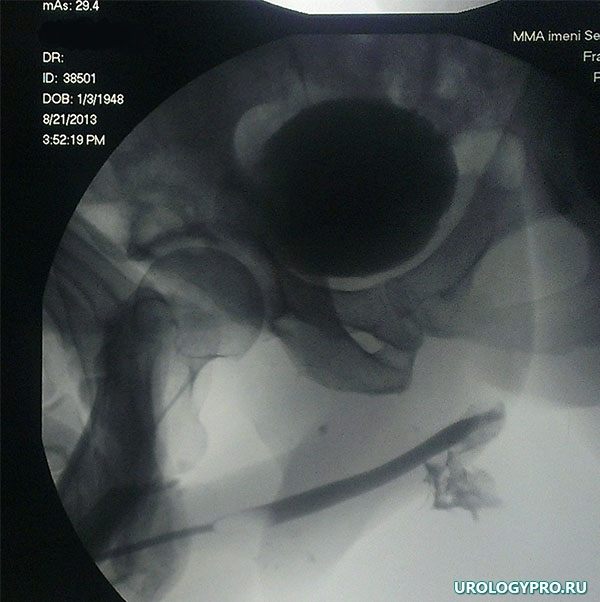
Передача происходит контактным (половым) путем при генитально-генитальных, генитально-анальных и орально-генитальных контактах, а также неполовым — через плаценту, при родах, бытовым путем, вследствие контаминации (из половых органов в глаза руками, при нарушении гигиенических правил).
У мужчин хламидийный уретрит в 70 % случаев протекает как малосимптомное или асимптомное воспаление (со скудными слизистогнойны ми выделениями), которое может продолжаться несколько месяцев. Гораздо реже (в 5 %) уретрит может протекать остро, при этом воспаление мало чем отличается от гонококкового поражения. В 25 % наблюдений хламидийный уретрит может иметь подострое течение, мало чём отличающееся от хронического, разве что более обильными выделениями из мочеиспускательного канала, особенно по утрам. В начальных стадиях заболевания поражается передняя уретра, при хроническом течении воспаление переходит на задний отдел мочеиспускательного канала и становится тотальным. В 30-40 % наблюдений присоединяются симптомы простатита, везикулита, эпидидимита, фуникулита.
Хламидийная инфекция не вызывает стойкого иммунитета, поэтому возможно реинфицирование за счет обмена инфекцией с партнерами. В 2-4% наблюдений на фоне хламидийного уретрита развивается болезнь Рейтера.
Болезнь Рейтера. Характеризуется системным поражением мочеполовых органов, глаз, суставов (по типу асимметричного реактивного артрита), а также поражением кожи, слизистых оболочек и внутренних органов. Развивается как осложнение нелеченного хламидиоза.
Трихомонадный уретрит.
Вызывается влагалищной трихомонадой, относящейся к простейшим, жгутиковым; это — одноклеточный паразит, который размножается путем продольного деления, хорошо растет в анаэробных условиях, вне человеческого организма быстро погибает. Трихомонада, попадая в уретру, фиксируется на клетках плоского эпителия слизистой оболочки и проникает в организм через межклеточные пространства за счет наличия на ее поверхности протеолитических ферментов (гиалуронидазы, амилазы и др.), затем продвигается субэпителиально в соединительную ткань, откуда лимфогенно попадает в мочеполовые органы.
Трихомонада передается половым путем. Передача инфекции бытовым путем происходит редко. Она может сохраняться в моче до 24 часов, в сперме — в течение нескольких часов и выживать во влажном белье. Инкубационный период при трихомонадном уретрите в среднем составляет 5-15 дней. Различают следующие формы трихомониаза: острую, подострую, хроническую, трихомона-доносительство.
При острой форме воспалительный процесс протекает бурно с обильными слизисто-пенистыми в первые сутки и со слизисто-гнойными со вторых суток выделениями из уретры с учащенным и болезненным мочеиспусканием.
При подостром уретрите симптоматика менее выражена, выделения из уретры происходят в небольших количествах, гнойные. Первая порция мочи содержит гнойные хлопья.
При хроническом трихомонадном уретрите на первый план выступают зуд, жжение, ощущение ползанья мурашек в мочеиспускательном канале, учащенное мочеиспускание. Уретральные выделения скудные. Поскольку при хроническом уретрите воспалительный процесс переходит на заднюю уретру, развиваются осложнения в виде простатита, везикулита, эпидидимита, при длительном течении возможно образование стриктур уретры.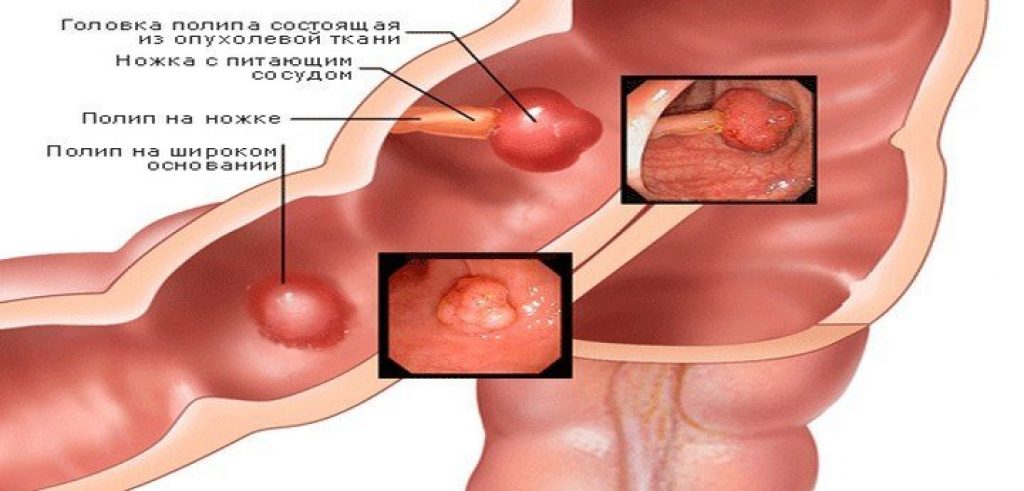
Микоплазменные уретриты.
Вызываются бактериями, имеющими пластичную оболочку и содержащими в своем составе ДНК и РНК. Способность микоплазм принимать любую форму позволяет им проникать через бактериальные фильтры.
Заражение микоплазменной инфекцией происходит преимущественно половым путем. Установлено внутриутробное инфицирование плода и при прохождении его через инфицированные родовые пути. Микоплазма прикрепляется к эпителию уретры, может переноситься сперматозоидами; кроме того, она колонизирует крайнюю плоть. Инкубационный период длится от 3 до 5 недель.
Каких-то специфических признаков при микоплазменном уретрите не существует. Как правило, уретрит микоплазменного происхождения протекает хронически. При этом нередко имеются поражения предстательной железы, семенного пузырька, придатка яичка, что приводит к бесплодию. Прикрепляясь к головке сперматозоида, микоплазма может снижать его оплодотворяющую способность. При определенных условиях микоплазменная инфекция способна вызывать воспалительные процессы мочеполовых органов (циститы, пиелонефриты). Урогенитальный микоплазмоз нередко сочетается с поражением кишечника (энтероколитом).
Урогенитальный микоплазмоз нередко сочетается с поражением кишечника (энтероколитом).
Герпетический уретрит.
Вызывают два серотипа ДНК, содержащих вирусы простого герпеса ВПГ-1 и ВПГ-2. Герпес является одним из самых распространенных инфекций человека.
Заболевание передается преимущественно половым путем от больного генитальным герпесом. Нередко генитальный вирус передается и от носителя герпеса, не имею¬щего симптомов заболевания. Способ заражения вирусом может быть генито-генитальным, орально-генитальным, генитально-анальным. Существует риск неонатального ин¬фицирования новорожденных, которое может происходить и при прохождении родового канала, и в послеродовом периоде при активных герпетических проявлениях у ма¬тери или медицинского персонала.
В условиях начальной инфекции, вызванной вирусом простого герпеса, вирус проникает в клетки восприимчивых поверхностей слизистой оболочки или кожных покровов. Затем он захватывается сенсорными нервными окончаниями и переносится в нервные клетки дорзальных корешков ганглиев, где сохраняется.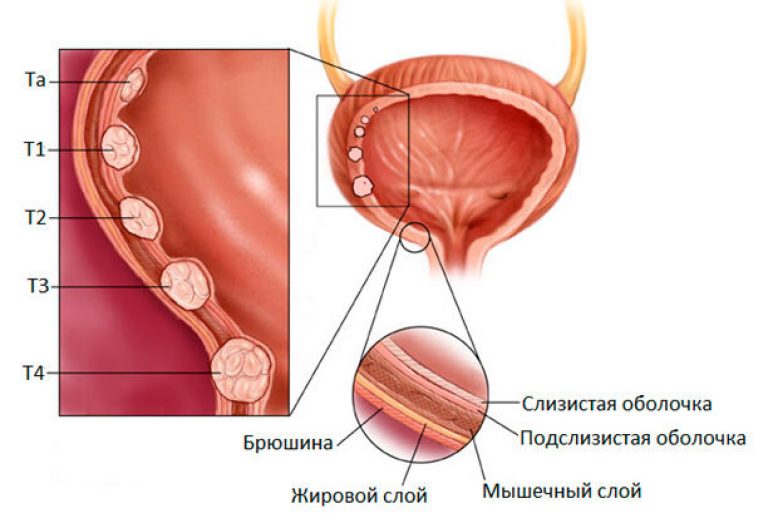 Инфицирование может протекать латентно, когда вирус присутствует в организме, не вызывая болезни; и вирулентно, когда герпес активируется и вызывает местные поражения. Заболевание в этом случае протекает как хроническое, рецидивирующее, циклическое с локализованными, реже генерализованными проявлениями.
Инфицирование может протекать латентно, когда вирус присутствует в организме, не вызывая болезни; и вирулентно, когда герпес активируется и вызывает местные поражения. Заболевание в этом случае протекает как хроническое, рецидивирующее, циклическое с локализованными, реже генерализованными проявлениями.
Начальными симптомами герпетического уретрита могут быть жалобы общего характера: лихорадочное состояние, слабость, миалгия, головная боль. Одновременно появляется ощущение чувства жжения в мочеиспускательном канале, усиливающееся во время мочеиспускания, болезненность лимфатических узлов. На головке, коже полового члена, на видимой части (возможно, и на невидимой) слизистой мочеиспускательного канала отмечается типичное развитие герпетических элементов, сопровождающееся чувством жжения, зуда, боли в области гениталий. Вначале появляются пузырьки, которые эрозируются, мокнут, затем подсыхают, образуя корочки, которые по мере эпителизации отпадают. На месте поражения остаются временная гиперемия и пигментация.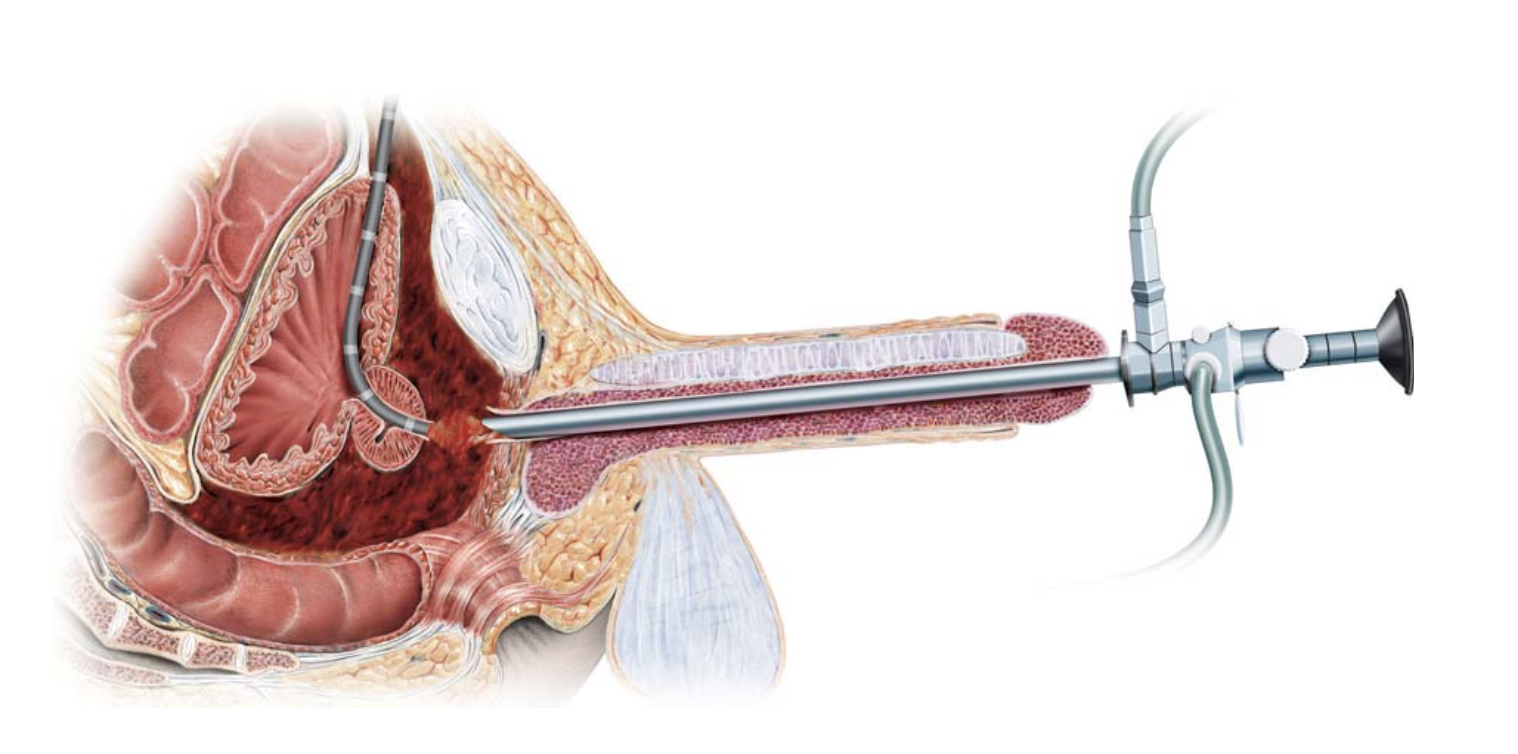 Из уретры могут появиться светло-желтые выделения.
Из уретры могут появиться светло-желтые выделения.
Клинические проявления первичной инфекции длятся около 3 недель, местные симптомы проявляются на 2— 14-й день. Рецидивная инфекция при наличии антител к вирусу протекает менее выражено. Клиническая картина развивается в течение 8-15 дней. Рецидивированию способствуют стрессовые ситуации, перегревание, переохлаждение, снижение защитных сил организма и др. Герпес, разрушая иммунную систему человека, может стать причиной вторичного иммунодефицита.
Некоторые исследователи отмечают связь генитального герпеса с раком шейки матки и раком предстательной железы.
Кандидозный уретрит.
Вызывается условно-патогенными дрожжеподобными грибами кандида, которых насчитывается более 150 видов. Патогенными для человека являются 7 видов.
Кандидоз половых органов чаще встречается у женщин, реже — у мужчин. Важная роль в патогенезе заболевания принадлежит снижению иммунитета, дисбактериозу, авитаминозу, гормональным нарушениям, диабету, состоянию слизистых кожного покрова! Кандидоматозные поражения нередко сочетаются с другими возбудителями половых инфекций (хламидиями, уреаплазмами, вирусами и др-.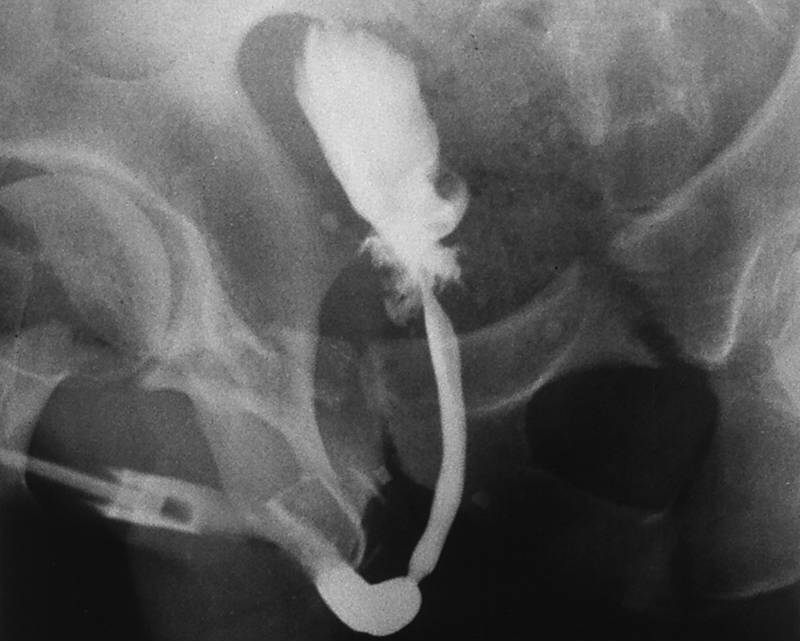 ).
).
Инкубационный период при кандидозном уретрите длится от 2 недель до 1 месяца, почти всегда протекает торпидно, реже начинается подостро. Начало заболевания сопровождается парастезиями, зудом, жжением, скудными выделениями (густыми, слизистыми). При этом на слизистой оболочке мочеиспускательного канала появляются диффузные и ограниченные белесовато-серые нале¬ты, под которыми определяется резкая гиперемия. Кандидозный уретрит чаще протекает на фоне леченного простатита, везикулита эпидидимитз, цистита, вызванных другими возбудителями.
Часто при кандидозном уретрите наблюдается поражение головки и крайней плоти полового члена. В таком случае наблюдаются отечность, гиперемия крайней плоти и головки полового члена, с участками беловато-серого налета, при удалении которого образуются поверхностные эрозии и трещины. Рубцевание эрозий и трещин при хроническом течении может приводить к формированию рубцового фимоза.
Наличие различных видоввозбудителей уретрита требует своевременного обращения за квалифицированной медицинской помощью, для проведения всестороннего обследования и назначения грамотного этиотропного лечения. На базе наших медицинских клиник ведется комплексная диагностикаинфекций, передающихся при половом контакте. Оборудование наших центров позволяет в короткие сроки и качественно провести лечение уретрита любой этиологии
На базе наших медицинских клиник ведется комплексная диагностикаинфекций, передающихся при половом контакте. Оборудование наших центров позволяет в короткие сроки и качественно провести лечение уретрита любой этиологии
Наши специалисты будут рады Вам помочь!
Симптомы дивертикула уретры у женщин | Лечение (удаление) кист преддверия, задней и передней стенок влагалища
Ниже представлена общая справочная информация о заболевании, на практике течение болезни может протекать иначе. Не пытайтесь заниматься самостоятельной диагностикой и лечением, обратитесь за бесплатной консультацией к нашим опытным специалистам.
Лечение кисты влагалища
Во всех случаях лечение предполагает полное удаление кисты влагалища, дивертикула уретры и/или парауретральной кисты. В то же время в некоторых клиниках а сегодняшний день используются такие методы как марсупиализация (иссечение) и пункционная аспирация (прокол). К сожалению, прокол или разрез кисты зачастую оказывается недостаточным: она довольно быстро вновь заполняется жидкостью. В таких случаях потребуется радикальный метод — полное иссечение парауретральной кисты и/или дивертикула. Такого рода операции из-за высокой сложности и существенного риска развития осложнений рекомендуется доверять специалистам экспертного уровня. Сложность операции связана с высоким риском повреждения уретры с возможностью развития уретровагинального свища или недержания мочи в послеоперационном периоде. Получить консультацию специалиста и подобрать индивидуальное лечение Вы можете записавшись на бесплатный прием.
В таких случаях потребуется радикальный метод — полное иссечение парауретральной кисты и/или дивертикула. Такого рода операции из-за высокой сложности и существенного риска развития осложнений рекомендуется доверять специалистам экспертного уровня. Сложность операции связана с высоким риском повреждения уретры с возможностью развития уретровагинального свища или недержания мочи в послеоперационном периоде. Получить консультацию специалиста и подобрать индивидуальное лечение Вы можете записавшись на бесплатный прием.
Причины
Киста влагалища, дивертикул уретры, парауретральна киста у женщин – заболевания, которые одновременно входят в компетенцию уролога и гинеколога. Вследствие небольшой распространенности этих заболеваний подавляющее большинство штатных врачей местных поликлиник на сегодняшний день не обладает необходимым опытом дифференцирования данных патологий. Общепринятые методы диагностики не позволяют выявить характерные особенности этих заболеваний.
Киста влагалища – это полое опухолевидное образование, заполненное водянистой или слизистой жидкостью.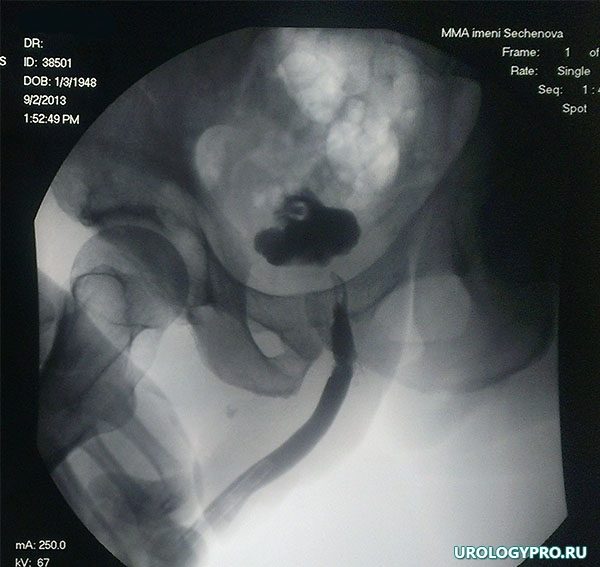 Киста может достигать 9-10 см в диаметре и располагаться как на поверхности стенок влагалища, так и в глубине тканей. Данное заболевание встречается у 1-2% пациенток. Специалисты выделяют следующие разновидности кистозных образований влагалища:
Киста может достигать 9-10 см в диаметре и располагаться как на поверхности стенок влагалища, так и в глубине тканей. Данное заболевание встречается у 1-2% пациенток. Специалисты выделяют следующие разновидности кистозных образований влагалища:
-
Врожденные. Чаще всего локализуются в средних боковых или задних стенках полости влагалища. Реже встречается врожденная киста передней стенки влагалища. Образуются вследствие аномалий внутриутробного развития.
-
Травматические или имплантационные. Чаще всего локализуются значительно ниже, чем врожденные кисты в задних стенках полости влагалища. Образуются вследствие оперативного вмешательства, родовых травм, абортов.
-
Кисты преддверия влагалища. Образуются вследствие воспаления бартолиновой железы. Причиной воспаления могут стать травмы, инфекционные заболевания передающиеся половым путем, несоблюдение правил интимной гигиены.
Парауретральная киста – это округлое полое образование, образующееся из желез мочеиспускательного канала. Киста уретры у женщин заполнена слизистой жидкостью и может достигать 2-4 см в диаметре. Чаще всего развивается у наружного отверстия данного канала и значительно реже в глубине тканей. Образуются в результате воспалительных заболеваний мочеполовой системы, родовых или хирургических травм, из-за снижения иммунитета (в т.ч. на фоне сахарного диабета). Киста уретры встречается в 2-6% женщин.
Киста уретры у женщин заполнена слизистой жидкостью и может достигать 2-4 см в диаметре. Чаще всего развивается у наружного отверстия данного канала и значительно реже в глубине тканей. Образуются в результате воспалительных заболеваний мочеполовой системы, родовых или хирургических травм, из-за снижения иммунитета (в т.ч. на фоне сахарного диабета). Киста уретры встречается в 2-6% женщин.
Дивертикулы уретры у женщин – это полое округлое образование, чаще всего образующееся в области задней стенки мочеиспускательного канала, как правило, сообщающееся с уретрой. Полость дивертикула может достигать 3 см в диаметре, а стенка дивертикула аналогична стенке уретры. При мочеиспускании дивертикул может увеличиваться, так как некоторое количество мочи может задерживаться в полости. Дивертикулы уретры встречаются у 1,6-5% женщин. Специалисты выделяют следующие разновидности данного заболевания:
-
Врожденные. Образуются в результате нарушений внутриутробного развития: расширения парауретральных кист, неправильного сращения зародышевых складок мочеиспускательного канала.
-
Приобретенные. Образуются в результате преобразования парауретральных кист, при этом возникает сообщение между кистой и уретрой.
Симптомы
При малых размерах опухолевидных образований, таких как парауретральная киста, дивертикул уретры или киста влагалища симптомов, чаще всего, никаких нет. Жалобы возникают при увеличении патологических образований или при их инфицировании, которое может возникнуть из-за скопления застоявшейся мочи в опухолевидной полости. В дивертикулах застой мочи может также привести к образованию камней, в редких случаях – к образованию злокачественной опухоли. В процессе развития данных заболеваний могут отмечаться ощущение дискомфорта или боль при половом акте, периодические гнойные выделения, ощущение инородного предмета в области промежности или во влагалище, повышение температуры, прерывистое и/или затрудненное мочеиспускание, а также выделении капель мочи после испускания.
Диагностика
Правильная постановка диагноза оказывает решающее влияние на успешный исход лечения парауретральной кисты, дивертикулов уретры и кисты влагалища. Из-за схожих симптомов и большого разнообразия факторов, приводящих к возникновению данных заболеваний, их диагностика является достаточно сложной задачей. Неправильная трактовка клинических симптомов может привести к назначению неадекватного лечения и, как следствие – к отсутствию положительных результатов.
Обследование пациентов с подозрением на патологии мочеполовой системы включает в себя:
-
Гинекологический осмотр. Позволяет опытному урогинекологу выявить типичные признаки данных заболеваний в подавляющем большинстве случаев.
-
Лабораторная диагностика. Включает в себя клинические анализы и бактериологические исследования мочи и выделяемого содержимого кистозных образований.
-
Инструментальная, лучевая, уродинамическая, эндоскопическая и т.п. диагностика. Назначение данных видов исследований определяется врачом индивидуально для каждого пациента, в зависимости от первоначально поставленного диагноза.
В нашей клинике комплексные обследования (в том числе МРТ малого таза и трехмерное УЗИ) и операции парауретральной кисты, дивертикулов и кисты влагалища проводятся специалистами под руководством профессора Д.Ю. Пушкаря. Мы проводим успешное лечение пациентов, ранее безуспешно оперированных в других клиниках. Ведущие специалисты – Доцент М.Ю. Гвоздев и доцент Г.Р. Касян – являются признанными экспертами урогинекологии и влагалищной хирургии в нашей стране.
На сегодняшний день клиника признана ведущим центром обучения специалистов урогинекологии (в том числе по вопросам хирургии женской уретры) в Европейской ассоциации урологов. В нашей клинике проводится обучение не только российских, но и зарубежных специалистов, проводящих операции кисты влагалища, дивертикулов уретры и парауретральной кисты.
Камни мочевого пузыря
Камни мочевого пузыря
В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина — филиале ФГБУ «НМИЦ радиологии» Минздрава России применяются все современные методы лечения мочекаменной болезни. Камни мочевого пузыря являются одной из разновидностей мочекаменной болезни человека. Предлагаем Вашему вниманию краткий, но очень подробный обор данного заболевания. Его подготовили специалисты Отдела мочекаменной болезни НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина
Вам поставили диагноз: камни мочевого пузыря?Цистолитиаз или камни мочевого пузыря наряду с камнями в почках, мочеточниках и мочеиспускательном канале, являются одним из проявлений мочекаменной болезни. Их образование может быть обусловлено как нарушением физико-химических свойств мочи (растворимости содержащихся в ней органических и неорганических соединений), так и физиологическими факторами (врожденными или приобретенными обменными нарушениями: метаболическими, воспалительными, лекарственными и т. д.).
В зависимости от места и механизма формирования камни мочевого пузыря могут различаться по размеру, количеству, консистенции, типу поверхности, форме, цвету и химическому составу. Камни мочевого пузыря могут быть одиночные (солитарные) и множественные, мелкие (микролиты) и крупные (макролиты), гладкие, шероховатые и фасетированные, мягкие и очень твердые; содержать мочевую кислоту, мочекислые соли, фосфаты или оксалаты кальция.
Камни мочевого пузыря наблюдаются преимущественно у мужского населения в детском (в первые 6 лет жизни) и пожилом возрасте (старше 50 лет). У взрослых пациентов камни мочевого пузыря состоят в основном из мочевой кислоты, а у детей – включают кристаллы мочевой кислоты, фосфаты и оксалаты кальция.
Практическая урология различает камни мочевого пузыря первичные (образуются непосредственно в его полости) и вторичные (формируются в почках и мочеточниках, затем мигрируют в мочевой пузырь). Вторичные камни, находясь в мочевом пузыре, могут дальше увеличиваться в размерах.
Причины образования камней мочевого пузыряНаиболее частой причиной образования камней мочевого пузыря у взрослых пациентов является инфравезикальная обструкция – нарушение свободного оттока мочи из-за препятствия в области шейки пузыря или уретры. Закупорка нижних мочевых путей может быть вызвана стенозом шейки мочевого пузыря (болезнью Мариона), гиперплазией предстательной железы или раком простаты у мужчин, стриктурами уретры (после травмы, операции, воспаления).
Механизм образования камней связан с невозможностью полного опорожнения мочевого пузыря, застоем и концентрацией остаточной мочи, приводящими к выпадению солевых кристаллов. Камнеобразованию способствуют нейрогенный мочевой пузырь, его опущение у женщин при цистотеле, имеющиеся дефекты внутренней мышечной оболочки, в т. ч. дивертикулы.
Иногда при наличии конкрементов в почках и верхних мочевых путях наблюдается миграция мелких камней по мочеточнику с дальнейшим появлением и персистенцией их в мочевом пузыре. Присутствие инородных тел (стентов, лигатур, катетеров и других посторонних предметов) в мочевом пузыре может вызывать отложение на них солей и образование камней.
Камни мочевого пузыря могут быть следствием реконструктивных операций по поводу стрессового недержания мочи и воспалительных изменений при мочеполовых инфекциях, результатом паразитарных заболеваний (мочеполового шистосоматоза) и лучевой терапии. У детей к появлению камней мочевого пузыря нередко приводит имеющийся баланопостит, осложненный фимозом и сужением наружного отверстия уретры.
Симптомы камней мочевого пузыряВ некоторых случаях наличие камней мочевого пузыря, даже довольно больших размеров, не проявляется какими-либо признаками. Клинические симптомы возникают при постоянном контакте камня со стенками мочевого пузыря, развитии раздражения слизистой оболочки или перекрытии оттока мочи.
Симптомы камней мочевого пузыря разнообразны, но не патогномоничны. Это может быть болевой синдром внизу живота, над лобком, у мужчин – дискомфорт, острая или тупая боль в половом члене. Незначительные в покое, боли становятся нестерпимыми при движении, изменении положения тела пациента и мочеиспускании, могут иррадиировать в промежность и наружные гениталии, область бедра.
Камни мочевого пузыря вызывают нарушение мочеиспускания с частыми, резкими позывами при движении, прерыванием струи мочи или острой задержкой ее оттока в случае миграции камня в уретру, а также недержание мочи при несмыкании внутреннего сфинктера пузыря из-за застрявшего в его суженной шейке камня. В случае крупных камней некоторые пациенты могут опорожнить мочевой пузырь только в лежачем положении. У детей иногда развивается приапизм и энурез.
Вследствие присоединения микробной инфекции камни мочевого пузыря могут осложниться циститом и пиелонефритом. Гематурия и пиурия развиваются в результате травматизации и воспаления слизистой мочевого пузыря камнями. При ущемлении камня в области шейки мочевого пузыря может появляться кровь в последней порции мочи; при травме расширенных венозных сосудов шейки может развиться профузная тотальная гематурия.
Диагностика камней мочевого пузыряДиагностика камней мочевого пузыря включает анализ данных анамнеза и жалоб пациента, результатов инструментального и лабораторного обследования. Необходимо уточнить характер боли, степень проявлений дизурии и гематурии, выявить случаи отхождения песка и камней, наличие сопутствующих заболеваний: гиперплазии и рака простаты, стриктуры уретры, дивертикула, опухоли мочевого пузыря, нейрогенной дисфункции.
Только очень крупные камни мочевого пузыря можно обнаружить при вагинальном (бимануальном) или ректальном исследовании. Ректальная пальпация предстательной железы у мужчин позволяет выявить ее увеличение. У больных с камнями мочевого пузыря в общем анализе мочи можно обнаружить лейкоциты и эритроциты, бактерии, соли. Бакпосев мочи позволяет идентифицировать микрофлору и ее чувствительность для подбора антибактериальной терапии.
При УЗИ мочевого пузыря можно увидеть камни как гиперэхогенные образования с акустической тенью, которые перемещаются в полости мочевого пузыря при изменении положения пациента. Цистоскопия – один из основных методов, позволяющих изучить внутреннюю структуру мочевого пузыря (состояние слизистой, наличие дивертикулов, опухоли, стриктур), определить присутствие камней в его полости, их количество и величину.
С помощью цистографии и экскреторной урографии можно дать оценку состоянию мочевых путей, выявить мочекаменную болезнь, наличие рентгенпозитивных конкрементов, гиперплазию простаты, дивертикулы мочевого пузыря. Рентгенконтрастность камней мочевого пузыря зависит от их химического состава, прежде всего, наличия и процента содержания в них кальциевого компонента. При спиральной, мультиспиральной КТ — одном из самых чувствительных методов обнаружения различных камней мочевого пузыря — можно различить очень мелкие и рентгеннегативные конкременты, а также сопутствующую патологию.
Лечение камней мочевого пузыряИногда мелкие камни мочевого пузыря отходят самостоятельно через уретру с мочой. В отсутствии осложнений при небольшом размере камней мочевого пузыря проводится консервативное лечение, которое заключается в соблюдении специальной диеты (в зависимости от минерального состава камней) и приеме лекарственных препаратов для поддержания щелочного баланса мочи.
В оперативном удалении камней из мочевого пузыря применяют эндоскопическую литоэкстракцию, камнедробление (контактную трансуретральную цистолитотрипсию, чрезкожную надлобковую литолапаксию, дистанционную цистолитотрипсию) и камнесечение (открытую надлобковую цистолитотомию).
Трансуретральная литотрипсия проводится взрослым пациентам во время цистоскопии, при этом обнаруженные камни под зрительным контролем дробят специальным устройством (ультразвуковым, пневматическим, электрогидравлическим или лазерным литотриптером), а их фрагменты методом отмывания и отсасывания удаляют через цистоскоп. Трансуретральная цистолитотрипсия может быть самостоятельной процедурой или проводится совместно с другими эндоскопическими операциями, например трансуретральной резекцией простаты. Трансуретральная цистолитотрипсия противопоказана при небольшом объеме мочевого пузыря, во время беременности, при наличии кардиостимулятора.
Дистанционная литотрипсия выполняется ударно-волновым методом при отсутствии у больного инфравезикальной обструкции и увеличения простаты, а также при вторичных камнях мочевого пузыря и отягощенном фоне, когда противопоказано трансуретральное вмешательство. Чрезкожная надлобковая литолапаксия показана пациентам детского возраста, так как позволяет быстро и безопасно фрагментировать камень мочевого пузыря и удалить его части.
В отсутствии результата от медикаментозной терапии и камнедробления, при острой задержке мочи, стойком болевом синдроме, гематурии, рецидивах цистита и при крупных камнях мочевого пузыря проводят открытую внебрюшинную надлобковую цистолитотомию. На послеоперационный период в мочевой пузырь устанавливают катетер, назначают антибактериальные препараты.
Биопсия и гистологическое исследование тканей мочевого пузыря выполняется после операции в случае заметных изменений со стороны его стенки при длительно существующей и не леченной мочекаменной болезни. Наблюдение в течение 3-х недель после камнесечения дополняют УЗИ почек и мочевого пузыря для исключения оставшихся осколков камней.
Осложнениями оперативного лечения камней мочевого пузырямогут быть инфекция мочевых путей, лихорадка, травма стенок мочевого пузыря, гипонатриемия, кровотечение.
Прогноз после удаления камней мочевого пузыряВ дальнейшем необходимо наблюдение уролога, метаболическое обследование и УЗИ почек и мочевого пузыря один раз в полгода.
При ликвидации фонового заболевания прогноз после лечения камней мочевого пузыря благоприятный. При неустраненных причинах камнеобразования возможен рецидив формирования конкрементов в мочевом пузыре и почках.
Отделения, в которых лечат мочекаменную болезнь.В НИИ урологии и интервенционной радиологии имени Н.А. Лопаткина лечением мочекаменной болезни занимается научное подразделение: Отдел мочекаменной болезни, который возглавляет к.м.н, врач-уролог ПРОСЯННИКОВ Михаил Юрьевич. Пациенты, в зависимости от методов лечения мочекаменной болезни могут быть госпитализированы в подразделения клиники: Отделение рентген-ударноволнового дистанционного дробления камней Заведующий отделением ЛЫКОВ Андрей Владимирович 1-ое урологическое отделение Заведующий отделением врач-уролог высшей категории ПРОХОРОВ Сергей Аркадьевич Колл-центр +7 (499) 110- 40 67Позвоните нам сегодня, чтобы мы смогли Вам помочь!
Рак уретры | Причины и симптомы рака уретры
Рак уретры — редкая форма рака, которая чаще встречается у женщин. Он начинается в клетках, выстилающих уретру, но может распространяться по мочевыделительной или репродуктивной системе и другим частям тела. Рак уретры назван в честь типов клеток, которые становятся злокачественными (раковыми):
- Плоскоклеточный рак: наиболее распространенный тип рака уретры, он образуется в клетках в части уретры рядом с мочевым пузырем.
- Переходно-клеточная карцинома: образуется в области возле отверстия уретры.
- Аденокарцинома: образуется в железах около уретры.
Рак уретры может быстро распространяться на ткани вокруг уретры и часто обнаруживается в близлежащих лимфатических узлах к моменту постановки диагноза. Люди с раком уретры имеют больше вариантов лечения и надеются на выживание, чем когда-либо прежде, поскольку врачи продолжают находить новые варианты лечения.
Кто подвержен риску рака уретры
Определенные факторы риска могут повысить вероятность заболевания раком уретры у одного человека, чем у другого.Однако наличие у кого-то одного или нескольких факторов риска не означает, что он заболеет раком уретры. Факторы риска развития рака уретры включают:
- хроническое раздражение или воспаление мочевыводящих путей из-за повторяющихся инфекций мочевыводящих путей (ИМП) и / или заболеваний, передающихся половым путем (ЗППП)
- другие виды рака мочевыводящих путей (например, рак мочевого пузыря)
- инфекция вируса папилломы человека (ВПЧ) или другие ЗППП в анамнезе
- быть женщиной
- быть в возрасте 60 лет и старше
- афроамериканец
Профилактика рака уретры
Рак уретры встречается редко, поэтому врачи все еще определяют, как его предотвратить.Снижение известных факторов риска, таких как повторяющиеся ИМП и ЗППП, является первым шагом к профилактике рака уретры, наряду с регулярными физическими упражнениями, сбалансированным питанием, достаточным количеством жидкости, соблюдением правил гигиены и отказом от незащищенных половых контактов.
Стандартных методов скрининга рака уретры не существует. Если у вас есть факторы риска рака уретры, такие как рак мочевого пузыря в анамнезе, повторяющиеся ИМП или ЗППП, поговорите со своим врачом, чтобы узнать, как предотвратить заболевание, или назначьте обследование.
Симптомы рака уретры
Рак уретры может протекать бессимптомно на ранних стадиях. У людей с раком уретры со временем может развиться любой из следующих симптомов:
- комки или новообразования на уретре
- кровь в моче
- частое мочеиспускание или чувство частых позывов к мочеиспусканию без выделения большого количества мочи
- боль, низкий поток или подтекание во время мочеиспускания
- увеличенные лимфатические узлы в паховой области
- выделения из уретры
Важно помнить, что все эти симптомы могут быть вызваны многими другими проблемами со здоровьем.Если у вас есть какие-либо из этих симптомов, немедленно обратитесь к врачу.
Диагностика рака уретры
Если вы подвержены высокому риску рака уретры, вам следует пройти полное медицинское обследование. Наиболее важные шаги для постановки диагноза рака уретры:
- Клинический анамнез и физический осмотр: ваш врач запросит подробную информацию о симптомах, а также о личном и семейном анамнезе. Во время медицинского осмотра ваш врач будет искать признаки рака, распространяющегося около уретры или в отдаленных местах.Это может включать ректальное и гинекологическое обследование, чтобы определить, распространился ли рак на вульву, влагалище, матку или яичники.
- Лабораторные анализы: анализы крови также могут быть сделаны для проверки количества клеток крови, а также для оценки функции таких органов, как печень и почки.
- Цитология мочи: образец мочи собирается и исследуется на наличие аномальных клеток.
- Цистоскопия: тонкая трубка с подсветкой используется для осмотра уретры и мочевого пузыря изнутри.С помощью этого инструмента ваш врач может определить точное местоположение и размер опухоли. Эта процедура также помогает врачу во время биопсии взять образец ткани.
- Биопсия: если ваш врач подозревает рак, может быть взят небольшой образец ткани, который называется биопсией. Образец ткани исследует под микроскопом патолог, специализирующийся на поиске рака.
Могут потребоваться дополнительные тесты, чтобы определить, насколько далеко распространилось заболевание (стадия рака):
- Компьютерная томография (КТ): при компьютерной томографии используются рентгеновские лучи, чтобы сделать серию снимков тела под разными углами.Эти изображения затем объединяются компьютером, чтобы получить подробный поперечный разрез вашего тела. Этот тест может помочь определить, распространилась ли опухоль на такие органы, как легкие, печень или лимфатические узлы в тазу или брюшной полости.
- Магнитно-резонансная томография (МРТ): МРТ — это тест, в котором используются магниты и радиоволны для получения снимков внутренней части тела, и часто это лучший тест для оценки распространения рака.
- Ультразвук: ультразвуковое исследование использует звуковые волны для поиска аномалий в органах брюшной полости (печени, селезенке, почках).Трансвагинальное УЗИ также можно использовать, чтобы определить, распространился ли рак на матку, влагалище или другие близлежащие органы.
Типы и стадия рака уретры
Стадия рака показывает, насколько и насколько далеко распространилось заболевание. Используя визуализацию, анализы крови и мочи, врач может определить, на какой стадии находится ваш рак уретры. Стадия рака является одним из наиболее важных факторов при принятии решения о том, какое лечение будет наиболее эффективным.
Рак уретры подбирается и лечится в зависимости от того, какая часть уретры поражена и насколько глубоко опухоль распространилась в ткани вокруг уретры.Рак уретры бывает передним или задним.
Узнайте больше о лечении рака уретры.
Лечение рака уретры (PDQ®) — Версия для пациента
О PDQ
Запрос данных врача (PDQ) — это обширная база данных по раку Национального института рака (NCI). База данных PDQ содержит резюме последней опубликованной информации о профилактике, обнаружении, генетике, лечении, поддерживающей терапии, а также дополнительной и альтернативной медицине.Большинство резюме представлено в двух версиях. Версии для медицинских работников содержат подробную информацию на техническом языке. Версии для пациентов написаны на понятном нетехническом языке. Обе версии содержат точную и актуальную информацию о раке, и большинство версий также доступно на испанском языке.
PDQ — это услуга NCI. NCI является частью Национальных институтов здравоохранения (NIH). NIH — это центр биомедицинских исследований при федеральном правительстве. Обзоры PDQ основаны на независимом обзоре медицинской литературы.Это не политические заявления NCI или NIH.
Цель этого обзора
В этом обзоре информации о раке PDQ содержится текущая информация о лечении рака уретры. Он предназначен для информирования и помощи пациентам, семьям и лицам, осуществляющим уход. Он не дает официальных руководящих принципов или рекомендаций для принятия решений в отношении здравоохранения.
Рецензенты и обновления
Редакционные коллегии составляют сводки информации о раке PDQ и поддерживают их в актуальном состоянии. Эти советы состоят из экспертов в области лечения рака и других специальностей, связанных с раком.Резюме регулярно пересматриваются, и в них вносятся изменения при появлении новой информации. Дата в каждой сводке («Обновлено») — это дата самого последнего изменения.
Информация в этом обзоре пациентов была взята из версии для медицинских работников, которая регулярно пересматривается и обновляется по мере необходимости редакционной коллегией PDQ по лечению взрослых.
Информация о клиническом испытании
Клиническое испытание — это исследование, призванное ответить на научный вопрос, например, лучше ли одно лечение, чем другое.Испытания основаны на прошлых исследованиях и на том, что было изучено в лаборатории. Каждое испытание отвечает на определенные научные вопросы, чтобы найти новые и более эффективные способы помощи больным раком. Во время клинических испытаний лечения собирается информация об эффектах нового лечения и о том, насколько хорошо оно работает. Если клинические испытания покажут, что новое лечение лучше, чем то, что используется в настоящее время, новое лечение может стать «стандартным». Пациенты могут захотеть принять участие в клиническом исследовании.Некоторые клинические испытания открыты только для пациентов, которые еще не начали лечение.
Клинические испытания можно найти в Интернете на сайте NCI. Для получения дополнительной информации позвоните в Информационную службу рака (CIS), контактный центр NCI, по телефону 1-800-4-CANCER (1-800-422-6237).
Разрешение на использование данного обзора
PDQ является зарегистрированным товарным знаком. Содержимое документов PDQ можно свободно использовать как текст. Его нельзя идентифицировать как сводную информацию о раке NCI PDQ, если не отображается вся сводка и не обновляется регулярно.Тем не менее, пользователю будет разрешено написать предложение, например: «В сводке информации о раке PDQ NCI о профилактике рака груди указываются риски следующим образом: [включить выдержку из резюме]».
Лучше всего процитировать это резюме PDQ:
Редакционная коллегия PDQ® Adult Treatment. PDQ Лечение рака уретры. Бетесда, Мэриленд: Национальный институт рака. Обновлено <ММ / ДД / ГГГГ>. Доступно по адресу: https://www.cancer.gov/types/urethral/patient/urethral-treatment-pdq. Дата обращения <ММ / ДД / ГГГГ>.[PMID: 26389384]
Изображения в этом резюме используются с разрешения автора (ов), художника и / или издателя для использования только в обзорах PDQ. Если вы хотите использовать изображение из сводки PDQ и не используете все сводки, вы должны получить разрешение от владельца. Он не может быть предоставлен Национальным институтом рака. Информацию об использовании изображений в этом обзоре, а также многих других изображений, связанных с раком, можно найти в Visuals Online. Visuals Online — это коллекция из более чем 3000 научных изображений.
Заявление об ограничении ответственности
Информация, содержащаяся в этих сводках, не должна использоваться для принятия решений о страховом возмещении. Более подробную информацию о страховании можно найти на сайте Cancer.gov на странице «Управление онкологическими услугами».
Свяжитесь с нами
Более подробную информацию о том, как связаться с нами или получить помощь на веб-сайте Cancer.gov, можно найти на нашей странице «Свяжитесь с нами для получения помощи». Вопросы также можно отправить на Cancer.gov через электронную почту веб-сайта.
Заболеваемость, факторы риска и распространенность
Рак уретры поражает уретру, которая представляет собой трубку, соединяющую мочевой пузырь с внешней частью тела.Он служит для вывода мочи из организма.
Для рака уретры доступны различные методы лечения, причем лучший вариант зависит от стадии рака и других факторов, таких как возраст человека. Побочные эффекты этих методов лечения и перспективы для людей с этим заболеванием различаются у разных людей.
В этой статье мы даем дополнительную информацию о раке уретры и о том, что может ожидать человек с этим заболеванием.
Рак уретры — редкая форма урологического рака, на которую приходится менее 1% всех случаев рака половых или мочевыводящих органов.К урологическим раковым заболеваниям относятся те, которые поражают мочевыводящие пути всех полов и репродуктивные органы мужчин.
Рак уретры по-разному поражает мужчин и женщин, хотя результаты исследований противоречивы. По данным Национального института рака, в период с 1973 по 2002 год этот тип рака поражал 4,3 человека на миллион мужчин и 1,5 человека на миллион женщин. Фонд Urology Care Foundation также заявляет, что от рака чаще страдают мужчины, чем женщины.
Однако и Beaumont Health, и UCLA Health заявляют, что рак поражает больше женщин, чем мужчин.
Согласно недавнему исследованию, выживаемость при раке уретры во многом зависит от возраста человека и стадии рака на момент постановки диагноза. Как и в случае с большинством видов рака, раннее выявление играет важную роль в лечении и выживании.
Человек может не замечать симптомы на ранних стадиях рака. По данным Фонда помощи урологам, человек может начать замечать симптомы, как только рак станет больше.
Симптомы могут включать:
- заметный рост или уплотнение на уретре
- боль во время мочеиспускания
- кровь в моче
- проблемы с опорожнением мочевого пузыря
У некоторых людей могут наблюдаться дополнительные симптомы, в том числе:
- недержание мочи
- увеличенные лимфатические узлы в паху
- кровотечение или выделения из уретры
- частые позывы к мочеиспусканию или частое мочеиспускание
- рост на половом члене или выпуклость вдоль нижней части полового члена
Состояние Фонда помощи урологии что уретра женщины составляет около 1.5 дюймов в длину. Он находится на внешней стороне влагалища, внутри половых губ.
Согласно последним исследованиям, цель лечения женщин с раком уретры — удалить опухоль, сохранив как можно большую часть уретры для мочеиспускания.
Поскольку уретра у женщин короткая, существует высокий риск недержания мочи — потери контроля над мочевым пузырем — после удаления любой первичной опухоли уретры.
Уретра мужчины составляет около 8 дюймов в длину.Он проходит от мочевого пузыря через центр простаты и вдоль стержня полового члена.
Исследователи отмечают, что цели лечения мужчин с раком уретры включают удаление опухоли, а также сохранение функции полового члена.
UCLA Health утверждает, что рак уретры чаще всего встречается у людей старше 60 лет. Beaumont Health также указывает возраст как фактор риска развития рака уретры, причем наибольшему риску подвержены люди старше 60 лет.
Хотя неясно, в каком именно возрасте риск рака уретры достигает пика, наибольший риск, вероятно, приходится на возраст от 60 до 75 лет.
Показатели выживаемости при раке уретры остаются неясными. Однако в некоторых случаях рак уретры может быть фатальным. Внешний вид человека зависит от различных факторов, таких как:
- размер опухоли
- стадия рака
- расположение
- степень распространения рака
- общее состояние здоровья человека — например, наличие других заболеваний
Люди с более поздними стадиями рака и раком, который распространяется на другие части тела, как правило, менее склонны к хорошему прогнозу.
Существует несколько возможных методов лечения рака уретры. Некоторые общие методы лечения включают:
- химиотерапию
- лучевую терапию
- хирургическое вмешательство
- наблюдение
Врач может выбрать наблюдение, если опухоль не вызывает никаких проблем. Однако они обычно рассматривают этот подход только для людей старшего возраста или имеющих другие конкурирующие проблемы со здоровьем.
Человек и его врач часто выбирают лечение рака после постановки диагноза.Фонд Urology Care Foundation отмечает, что операция является наиболее распространенным вариантом лечения.
Инвазивность операции зависит от локализации рака. При поверхностных опухолях, которые не распространились, врач может провести цистоскопию, чтобы удалить опухоль из уретры.
При инвазивных опухолях местоположение поможет определить тип операции. Есть два основных места расположения: передние опухоли и задние опухоли.
Передние опухоли расположены ближе к внешней части тела и обычно требуют минимального хирургического вмешательства.Задние опухоли расположены ближе к мочевому пузырю, и они обычно требуют более инвазивной хирургии.
Инвазивная хирургия рака уретры может включать удаление части или всей уретры или частей гениталий.
В зависимости от объема операции по поводу рака человеку может потребоваться реконструктивная операция. Эта операция может включать реконструкцию гениталий или создание нового способа для тела выделять мочу.
Согласно недавнему обзору исследований, 5-летняя выживаемость при раке уретры составляет 46%, а 10-летняя выживаемость — 31%.Однако общая выживаемость при раке уретры сильно различается в разных исследованиях.
Мировоззрение человека будет зависеть от его возраста и общего состояния здоровья, а также от стадии рака и его реакции на лечение. Человек с раком уретры может обсудить свой случай с врачом, чтобы лучше понять его вероятную продолжительность жизни.
Рак уретры — это редкий вид рака, который поражает уретру, трубку, по которой моча выходит из организма. По некоторым оценкам, выживаемость при раке уретры через 10 лет составляет 31%.
Врач может обсудить с человеком несколько вариантов лечения, включая хирургическое вмешательство, химиотерапию и лучевую терапию. Различные факторы, в том числе возраст человека и стадия рака, будут определять, какое лечение для него лучше всего.
Обзор рака уретры | Сидарс-Синай
Не то, что вы ищете?Что такое рак уретры?
Рак состоит из измененных клеток, которые бесконтрольно разрастаются.В измененные (аномальные) клетки часто растут, образуя комок или массу, называемую опухолью. Рак клетки также могут прорастать (вторгаться) в близлежащие области. И они могут распространяться на другие части тела. Это называется метастазированием.
Рак уретры — очень редкий тип рака, который начинается в уретра. Это трубка, по которой моча выводится из вашего тела. У женщин уретра около 1,5 дюймов в длину. Он достигает отверстия над мочевым пузырем. влагалище.У мужчин длина уретры составляет около 8 дюймов. Проходит через простату а половой член — к отверстию на кончике полового члена (головке).
Кто подвержен риску рака уретры?
Фактором риска является все, что может увеличить ваши шансы на болезнь. Точная причина рака может быть неизвестна. Но факторы риска может повысить вероятность заболевания раком.Некоторые факторы риска могут не быть в ваш контроль. Но другие могут быть вещами, которые вы можете изменить.
Поскольку рак уретры встречается очень редко, здравоохранению было трудно. поставщики услуг, чтобы найти факторы риска заболевания. Это возможные факторы риска этот рак:
- Пожилой возраст
- Длительное (хроническое) раздражение или воспаление мочевыводящих путей из-за повторных инфекций мочевыводящих путей (ИМП) или половым путем передаваемые инфекции (ИППП)
- Определенные заболевания, например дивертикул уретры, полипы или карункул уретры у женщин и стриктуры уретры у мужчин
- Рак мочевого пузыря в анамнезе
- Инфекция, вызванная вирусом папилломы человека (ВПЧ), или другое заболевание в анамнезе. ИППП
- Быть афроамериканцем
Поговорите со своим врачом о факторах риска рак уретры и что с ним можно сделать.
Можно ли предотвратить рак уретры?
Не существует надежного способа предотвратить рак уретры. Но ты можешь защитите себя от ИППП, чтобы снизить риск рака и других заболеваний проблемы.
Существуют ли скрининговые тесты на рак уретры?
Не существует регулярных скрининговых тестов на рак уретры.Скрининговые тесты проводятся для выявления заболеваний у людей, у которых нет симптомы.
Каковы симптомы рака уретры?
Рак уретры может протекать бессимптомно. Это не может вызвать никаких симптомы, когда рак небольшой. Это может вызвать эти симптомы, так как опухоль растет:
- Кровь в моче
- Выделение из уретры или кровотечение
- Частое мочеиспускание или частые позывы к мочеиспусканию без много мочи
- Проблемы с мочеиспусканием
- Боль, слабость или подтекание во время мочеиспускания
- Неспособность контролировать мочу (недержание мочи)
- Увеличенные лимфатические узлы в паху
- Шишка или нарост в половом члене или в области между гениталии и анус (промежность)
Многие из них могут быть вызваны другими проблемами со здоровьем.Но это Если у вас есть эти симптомы, важно обратиться к врачу. Только здравоохранение Поставщик может определить, есть ли у вас рак.
Как диагностируется рак уретры?
Часто людей сначала лечат от других проблем. Это может быть Инфекция мочевыводящих путей или, у мужчин, ДГПЖ (доброкачественная гиперплазия простаты). Когда обычно лечение не работает, ваш врач может заподозрить рак уретры.Вам могут быть отправлены к уролог. Это поставщик медицинских услуг, прошедший специальную подготовку по лечению проблем. в мочевыводящей системе.
Ваш лечащий врач спросит вас об истории вашего здоровья, ваши симптомы, факторы риска и семейный анамнез заболевания. Они сделают физический экзамен. Мужчинам может быть проведено пальцевое ректальное исследование. Женщинам предстоит гинекологический осмотр. Эти тесты делают, чтобы искать и прощупывать опухоли вокруг уретры.
У вас также может быть один или несколько из этих тестов:
- Анализы мочи
- Анализы крови
- УЗИ
- Эндоскопические исследования (цистоскопия или уретероскопия)
- КТ
- Биопсия
Биопсия — единственный способ подтвердить рак. Небольшие кусочки ткани извлекаются и проверяются на наличие раковых клеток.
После диагностики рака уретры вам, скорее всего, потребуются другие тесты. Это поможет вашим врачам больше узнать о раке. Они могут помочь определить стадию рака. Стадия — это сколько и насколько далеко рак распространился (метастазировал) в вашем теле. Это одна из самых важных вещей, знать, когда решаете, как лечить рак.
Как только ваш рак будет поставлен на стадию, ваш лечащий врач поговорит с вами о том, что означает этап для вашего лечения.Обязательно спросите у своего поставщик медицинских услуг, чтобы объяснить вам стадию вашего рака так, как вы можете понимать.
Как лечится рак уретры?
Ваш выбор лечения зависит от типа рака уретры. есть, где он находится в уретре, ваш пол, результаты анализов и стадия рак. Цель лечения может заключаться в том, чтобы вылечить вас, контролировать рак или помочь облегчить проблемы, вызванные раком.Поговорите со своим лечащим врачом о своем варианты лечения, цели лечения, возможные риски и побочные эффекты.
Типы лечения рака бывают местными или системными. Местный лечения удаляют, уничтожают или контролируют раковые клетки в 1 области. Хирургия и облучение местные методы лечения. Системное лечение используется для уничтожения или контроля раковых клеток. которые могли путешествовать по вашему телу.При приеме таблеток или инъекций химиотерапия — это системное лечение. У вас может быть только 1 процедура или комбинация процедур.
Рак уретры можно лечить с помощью:
- Хирургия
- Лучевая терапия
- Химиотерапия
Другой вариант в некоторых случаях — активное наблюдение. Это означает рак лечится не сразу.Вместо этого ваш лечащий врач внимательно следит за ним с регулярно запланированными экзаменами и тестами. Если тесты покажут, что это начал расти или рак начинает вызывать проблемы, тогда вы можете начать лечение. Этот вариант позволяет отложить или даже отказаться от лечения, которое может вызвать основные побочные эффекты и другие проблемы.
Обсудите с вашим лечащим врачом варианты лечения. Составьте список вопросов.Подумайте о преимуществах и возможных побочных эффектах каждого из них. вариант. Поговорите о своих проблемах со своим врачом, прежде чем делать решение.
Каковы побочные эффекты лечения?
Лечение рака, такое как химиотерапия и лучевая терапия, может повредить нормальные клетки. Это может вызвать побочные эффекты, такие как выпадение волос, язвы во рту и т. Д. рвота.
Поговорите со своим врачом о побочных эффектах, которые могут у вас возникнуть. есть и способы борьбы с ними.Есть вещи, которые вы можете сделать, и лекарства, которые вы можете можно принимать, чтобы предотвратить или контролировать побочные эффекты.
Как справиться с раком уретры
Многие люди чувствуют беспокойство, депрессию и стресс, когда имеют дело с раком. Лечение рака может быть тяжелым для вашего ума и тела. Хранить поговорить с вашим лечащим врачом о любых проблемах или опасениях, которые у вас есть. Работа вместе, чтобы ослабить влияние рака и его симптомов на вашу повседневную жизнь.
Вот подсказки:
- Поговорите с семьей или друзьями.
- Обратитесь за помощью к своему лечащему врачу или социальному работнику.
- Поговорите с советником.
- Поговорите с духовным наставником, например, священником или раввин.
- Спросите у своего лечащего врача о лекарствах от депрессии или беспокойство.
- Сохраняйте социальную активность.
- Присоединяйтесь к группе поддержки рака.
Лечение рака также тяжело воздействует на организм. Чтобы помочь себе остаться здоровее, постарайтесь:
- Придерживайтесь здоровой диеты с упором на продукты с высоким содержанием белка.
- Пейте много воды, фруктовых соков и других жидкостей.
- Сохраняйте физическую активность.
- Отдыхайте столько, сколько нужно.
- Поговорите со своим лечащим врачом о способах лечения побочные эффекты лечения.
- Принимайте лекарства в соответствии с указаниями вашей команды.
Когда мне следует позвонить своему врачу?
Ваш лечащий врач обсудит с вами, когда следует звонить. Вас могут попросить позвонить, если у вас есть что-либо из следующего:
- Новые симптомы или симптомы, которые ухудшаются
- Признаки инфекции, например лихорадка
- Побочные эффекты лечения, влияющие на вашу повседневную жизнь или не поправляйся от лечения
Спросите своего лечащего врача, на какие признаки нужно обращать внимание и когда вызов.Знайте, как получить помощь в нерабочее время, а также в выходные и праздничные дни.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего врача провайдер:
- Знайте причину вашего визита и то, что вы хотите случаться.
- Перед визитом запишите интересующие вас вопросы ответил.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и помните, что вам говорит ваш провайдер.
- При посещении запишите название нового диагноза и любой новые лекарства, методы лечения или тесты. Также запишите все новые инструкции в свой провайдер дает вам.
- Узнайте, почему прописано новое лекарство или лечение и как это поможет вам.Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и какие результаты могут означать.
- Знайте, чего ожидать, если вы не примете лекарство или тест или процедура.
- Если у вас назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться со своим поставщиком услуг, если у вас вопросов.
Что такое рак уретры? | Комплексный онкологический центр Розуэлл-Парк
Рак уретры встречается очень редко, но чаще встречается у мужчин, чем у женщин.
Присмотритесь к уретре и мочеполовой системе.Уретра, часть мочевыводящих путей, представляет собой трубку, по которой проходит моча, покидая тело. У женщин уретра составляет около 1,5 дюймов в длину и находится чуть выше влагалища. У мужчин длина уретры составляет около 8 дюймов, она проходит через предстательную железу и половой член наружу от тела. У мужчин по уретре также идет сперма.
Рак уретры классифицируется по типу клеток, в котором он начинается:
- Плоскоклеточный рак — наиболее распространенный рак уретры.Он начинается в плоских клетках, выстилающих уретру, которые находятся рядом с мочевым пузырем у женщин, и в выстилке уретры полового члена у мужчин.
- Переходно-клеточная карцинома образуется в клетках, обнаруженных в области отверстия уретры у женщин и около предстательной железы у мужчин.
- Аденокарцинома начинается в клетках, которые производят и выделяют слизь и другие жидкости.
Метастатический рак уретры
Когда рак уретры распространяется за пределы уретры, это считается метастатическим заболеванием.На этом этапе лечить рак становится труднее. Рак распространяется в организме тремя способами:
- Сквозь ткань: Рак поражает окружающие нормальные ткани.
- Через лимфатическую систему: Рак проникает в лимфатическую систему и перемещается по лимфатическим сосудам в другие части тела.
- Через кровь: Рак проникает в вены и капилляры и перемещается через кровь в другие части тела.
Когда раковые клетки отделяются от первичной (исходной) опухоли и перемещаются через лимфу или кровь в другие части тела, может образоваться другая (вторичная) опухоль. Этот процесс называется метастазированием. Если рак уретры распространяется на мочевой пузырь, раковые клетки в мочевом пузыре на самом деле являются клетками рака уретры. Заболевание представляет собой метастатический рак уретры, а не рак мочевого пузыря.
Симптомы
Как и в случае с большинством видов рака, раннее выявление — лучший способ борьбы с этим заболеванием.Важно знать возможные симптомы, особенно если у вас в анамнезе был рак мочевого пузыря. Обратитесь за советом к врачу, если у вас есть:
- Кровотечение из уретры или кровь в моче
- Слабый или прерывистый, прерывистый поток мочи
- Частое мочеиспускание
- Шишка или уплотнение в промежности или половом члене
- Выделение из уретры
- Увеличенные лимфатические узлы в паховой области
Первичная карцинома женской уретры: опыт 18 случаев в одном центре | Японский журнал клинической онкологии
Абстрактные
Справочная информация: Первичная карцинома уретры чаще встречается у женщин, чем у мужчин.Расплывчатые симптомы на ранних стадиях задерживают диагностику у большинства пациентов. Хирургия и лучевая терапия используются в качестве методов лечения этих опухолей, как по отдельности, так и в комбинации.
Методы: Мы ретроспективно проанализировали истории болезни 18 пациенток с раком уретры, представленных в наше учреждение. Вторичные опухоли, поражающие уретру из соседних органов, такие как рак мочевого пузыря и гинекологический рак, были исключены.
Результаты: В нашем обзоре общая выживаемость составила 74% через 3 года и 33% через 5 лет при средней общей выживаемости 51 месяц.Общая выживаемость у пациентов с опухолями на ранней стадии была статистически более высокой по сравнению с более поздними стадиями заболевания ( P = 0,03), а пациенты с дистально расположенными опухолями имели лучшую выживаемость по сравнению с поражением проксимального отдела и всей уретры.
Выводы: Прогноз плохой на поздних стадиях, а также при поражении проксимального или целого уретры, требующих обширных хирургических вмешательств. Целью лечения карциномы дистального отдела уретры должно быть местное иссечение и лучевая терапия, чтобы сохранить мочевой пузырь.
ВВЕДЕНИЕ
Первичные опухоли женской уретры чрезвычайно редки и составляют <0,02% злокачественных заболеваний, встречающихся у женщин (1). Это заболевание обычно проявляется поздно и, следовательно, имеет неблагоприятный исход. В отличие от рака мочевого пузыря, карцинома уретры демонстрирует клинические и гистологические различия между пациентами мужского и женского пола (2,3). Клиническое лечение варьируется в зависимости от клинической стадии и локализации поражения. Нет проспективных рандомизированных исследований, на которых можно было бы лечить это заболевание.Хирургия и лучевая терапия были рекомендованы в качестве эффективных методов лечения рака уретры на ранней стадии. Опухоли, возникающие из дистального отдела уретры, как правило, находятся на ранней стадии, и показатели излечения высоки (4). Однако из-за редкости этого заболевания нет определенного консенсуса относительно лечения выбора на различных стадиях. 5-летняя выживаемость без признаков заболевания составляет только 20–30% при хирургическом лечении (5).
ПАЦИЕНТЫ И МЕТОДЫ
Мемориальная больница Тата — это онкологический центр третичного уровня в Индии, и мы обслуживаем около 170 случаев рака простаты, 160 случаев опухолей яичек, 110 случаев рака полового члена, 280 случаев рака мочевого пузыря и 150 случаев почечно-клеточного рака в год.Общее количество случаев рака уретры, выявленных в период 1991–2000 гг., Составило 54, из них 36 случаев у мужчин и 18 случаев у женщин. Мы проанализировали истории болезни 18 пациенток с раком уретры отдельно. Вторичные опухоли, поражающие уретру из соседних органов, такие как рак мочевого пузыря и гинекологический рак, были исключены. Наиболее частыми жалобами были уретральное кровотечение или макрогематурия у 10 пациентов (55%), дизурия у восьми (44%), непроходимость мочевыводящих путей у семи (39%) и местное новообразование у шести (33%) пациентов. У двух пациентов в анамнезе также было первагинальное кровотечение.Из 18 пациентов у пяти в анамнезе повторялось расширение уретры из-за стриктуры или стойких симптомов нижних мочевыводящих путей, а еще у двух пациентов были повторные инфекции мочевыводящих путей. Пять пациентов в анамнезе жевали табак. Средняя продолжительность симптомов составила 5 месяцев.
Возраст пациентов варьировал от 45 до 72 лет, в среднем 58 лет. Гистопатологический диагноз был установлен во всех случаях путем пункционной биопсии, трансуретральной резекционной биопсии или местного иссечения опухоли.У девяти пациентов (50%) была плоскоклеточная карцинома, переходно-клеточная карцинома наблюдалась у пяти пациентов (28%) и у четырех пациентов (22%) была аденокарцинома. Все пациенты были обследованы на основании анамнеза и физического обследования, биохимического анализа крови, анализа мочи, компьютерной томографии (КТ), уретроцистоскопии, биопсии, обследования под наркозом и рентгена грудной клетки. Пациенты были распределены по стадиям согласно классификации AJCC-TNM. Было девять пациентов на стадии I и стадии II вместе, пять пациентов на стадии III и четыре пациента на стадии IV.У девяти пациентов было поражение дистального отдела уретры, у пяти пациентов было поражение всей уретры и у четырех было поражение проксимального отдела уретры. Паховые узлы были положительными у двух пациентов, один односторонний, а другой двусторонний. На момент обращения ни у одного из пациентов не было отдаленных метастазов. Методы лечения: хирургическое вмешательство, лучевая терапия или химиотерапия. Хирургическое вмешательство представляло собой либо местное иссечение, либо переднюю экзентерацию (цистэктомия, гистерэктомия, двусторонняя тазовая лимфаденэктомия с подвздошным кондуитом). Все пациенты наблюдались после завершения основного лечения.Выживаемость пациентов рассчитывалась по методу Каплана-Мейера, а одномерный анализ проводился с использованием лог-рангового теста для анализа факторов прогноза.
РЕЗУЛЬТАТЫ
Лечение основывалось на степени заболевания, локализации опухоли и общем состоянии пациентов. Тип полученного лечения был следующим: местное иссечение с лучевой терапией у двух, только переднее экстентерация у четырех, переднее экстентерация и адъювантная лучевая терапия у четырех, только лучевая терапия у четырех, паллиативная лучевая терапия у двух пациентов и симптоматическое лечение у двух пациентов.Из девяти пациентов с комбинированной стадией I и II, двое с поражением на 2–3 см в дистальном отделе уретры лечились с помощью местного иссечения и местной лучевой терапии. У пяти пациентов была передняя эксентерация, а двум пациентам в этой группе была проведена адъювантная лучевая терапия. Двум пациентам с поражением паховых узлов, одному одностороннему, а другому двустороннему, была проведена диссекция паховых узлов. Двум пациентам была проведена только лучевая терапия. Поля лучевой терапии обеспечивали охват первичной опухоли краями и всей дренирующей лимфой, включая внутренние и внешние подвздошные лимфатические узлы, нижние общие подвздошные лимфатические узлы и медиальные паховые лимфатические узлы.Дозы, введенные во весь таз, находились в диапазоне 4500–5000 сГр, 180–200 сГр / фракция, пять фракций / неделя в течение 4–5 недель. Доза облучения первичного звена была дополнительно увеличена до дозы 2000–2500 сГр, так что общая доза, направленная на грубое заболевание, находилась в диапазоне 6500–7000 сГр. Это усиление было достигнуто либо дальнейшим внешним облучением, либо брахитерапией. От лучевой терапии наблюдались легкие осложнения (20%), такие как частое мочеиспускание, дизурия, преходящая диарея и послеоперационный лучевой фиброз.
Срок наблюдения за пациентами с I и II стадией варьировался от 18 до 70 месяцев. Два пациента в этой группе, один из которых прошел местное иссечение и лучевую терапию, а другой, перенес радикальную цистэктомию и лучевую терапию, были живы по истечении 5 лет. У шести пациентов во время наблюдения развились метастазы с интервалом без признаков заболевания 39 месяцев.
Из пяти пациентов со стадией III трое подверглись радикальной цистэктомии и тазовой лимфаденэктомии и подвздошной кишке с адъювантной лучевой терапией, а двое получили только лучевую терапию.Двое пациентов прошли адъювантную химиотерапию 5-фторурацилом и цисплатином. Двое из четырех пациентов на стадии IV получили только паллиативное лечение из-за плохого общего состояния, а двое других прошли лучевую терапию. Двое из этих пациентов прожили 3 года, ни один не выжил 5 лет. У всех пациентов рецидив произошел либо локально, либо в отдаленных местах, два пациента получали паллиативную химиотерапию, а остальные только симптоматическое лечение.
Общая выживаемость составила 74% через 3 года и 33% через 5 лет при медиане общей выживаемости 51 месяц.Безрецидивная выживаемость составила 36% через 3 года при средней выживаемости 26 месяцев. Однофакторный анализ проводился на основе стадии заболевания и локализации опухоли. Средняя общая выживаемость у пациентов с комбинированной стадией I и II составила 60 месяцев, а общая 5-летняя выживаемость составила 50%. Пациенты с запущенным заболеванием на стадии III и IV вместе имели медианную общую выживаемость 43 месяца, общую 3-летнюю выживаемость 56% и отсутствие 5-летней выживаемости со статистически значимой разницей между двумя группами ( P = 0.03) (рис.1). Медиана безрецидивной выживаемости в этих двух группах составила 51 и 23 месяца, соответственно, со значительной разницей ( P = 0,04) (рис. 2).
Рис. 1.
Общая выживаемость в соответствии с этапами I и II по сравнению с этапами III и IV.
Рис. 1.
Общая выживаемость в соответствии со стадиями I и II по сравнению со стадиями III и IV.
Рис. 2.
Выживаемость без болезней согласно стадиям I и II по сравнению со стадиями III и IV.
Рис. 2.
Выживаемость без болезней согласно стадиям I и II по сравнению со стадиями III и IV.
Из девяти пациентов с поражением проксимального отдела или всей уретры четверо получили лучевую терапию с последующей операцией, двое были непригодны для любого типа лечения, а еще двое пациентов перенесли только радикальную операцию.
Пациенты с поражением проксимального отдела и всей уретры вместе имели медианную общую выживаемость 31 месяц (5-летняя выживаемость 16%) и выживаемость без признаков заболевания 22 месяца, тогда как у пациентов с поражением дистального отдела уретры средняя общая выживаемость составляла 60 месяцев (5-летняя выживаемость 45%) и выживаемость без болезни 49 месяцев, что было статистически значимым ( P = 0.04).
Из девяти пациентов с I и II стадией заболевания у шести были поражения дистального отдела уретры, а у трех — проксимальное или целое поражение уретры. Выживаемость пациентов с I и II стадией была такой же, как и у пациентов с поражением дистального отдела уретры. Шесть пациентов со стадией III и IV имели поражение проксимального отдела или всей уретры, а у трех — дистальное поражение уретры. Выживаемость пациентов с III и IV стадиями была такой же, как у пациентов с поражением проксимального отдела или всей уретры.Эти данные позволяют предположить, что существует корреляция между стадией и локализацией заболевания и общей выживаемостью.
Однако не было различий в выживаемости по возрасту, гистологическому типу, степени опухоли или наличию лимфаденопатии, хотя трудно достичь статистической значимости из-за небольшого числа пациентов.
ОБСУЖДЕНИЕ
Первичная карцинома женской уретры встречается редко, и крупномасштабный опыт лечения таких случаев не опубликован.Chu (6) сообщил, что заболеваемость варьируется от 1 случая на 1900 случаев госпитализации в больницах, обслуживающих исключительно малообеспеченные слои населения, до 1 случая на 23 000 госпитализаций в специализированных центрах, обслуживающих более широкие социально-экономические группы населения.
Были использованы различные подходы к ведению пациентов с распространенным раком уретры. Из опубликованной литературы следует, что комбинированная терапия может обеспечить лучшую выживаемость без болезней; однако большинство этих сообщений анекдотичны (7–12).Комбинированная лучевая терапия и хирургическое вмешательство было предложено для всех поражений уретры и проксимальных отделов уретры (13,14). Опухоли дистального отдела уретры поддаются местному удалению и сохранению органа.
Garden et al. (15) сообщили о 5-летней общей выживаемости 41%, Dalbagni et al. (16) общая выживаемость 32% и Foens et al. (17) выживаемость 33,5%. В нашей серии из 18 пациентов общая 3-летняя выживаемость составила 74%, а 5-летняя выживаемость — 33%.
Карцинома уретры у женщин поддается лечению на ранних стадиях.Хирургическое вмешательство, будь то местное иссечение или радикальное хирургическое вмешательство, является методом выбора при поражениях носовой или передней части уретры (14). Наш обзор подтверждает наблюдение, что стадия заболевания была наиболее важным прогностическим фактором выживаемости (18,19). В нашей серии пациентов при ранней стадии заболевания общая 5-летняя выживаемость составляла 50%, а на поздней стадии — 3-летняя выживаемость 56% без 5-летней выживаемости. Средняя выживаемость без признаков заболевания на стадиях III и IV составила 23 месяца, достоверно ( P = 0.04) ниже по сравнению с I и II стадиями. Двое из четырех пациентов на стадии IV получали только паллиативное лечение из-за плохого общего состояния, а двое других получали паллиативную местную лучевую терапию.
Серии, в которых пациентов лечат только облучением, сообщают о частоте осложнений от 16 до 42% (18, 20, 21). Аналогичная частота осложнений (20%) наблюдалась в нашем исследовании.
Расплывчатые симптомы на ранней стадии задерживают постановку диагноза у большинства пациентов и имеют тенденцию становиться резистентными, когда опухоль вырастает до больших размеров.Bracken et al. (18) проанализировали результаты в отношении размера опухоли и наблюдали 5-летнюю выживаемость 60, 46 и 13% для поражений размером <2, 2–4 и> 4 см соответственно. Поскольку точный размер опухоли не был точно записан при первоначальной оценке пациента, этот параметр не мог быть проанализирован в нашей серии.
Относительно небольшое количество пациентов с раком уретры, представленное в нашей серии, ограничивает статистические сравнения результатов лечения. Однако статистически более высокая общая выживаемость у пациентов с опухолями низкой стадии по сравнению с пациентами с более высокой стадией заболевания ( P = 0.03), и, независимо от терапевтического воздействия, исход болезни на поздней стадии был неблагоприятным. Наше исследование подтверждает наблюдение, что выживаемость пациентов с раком уретры связана с клинической стадией заболевания и локализацией опухоли на момент постановки диагноза (18,19). Нет единого мнения о роли химиотерапии при раке уретры у женщин, но системная терапия также может улучшить исход этой опухоли.
ВЫВОДЫ
Из-за редкости этого заболевания нет единого мнения относительно выбора метода лечения для различных стадий.У половины наших пациентов на момент постановки диагноза было местнораспространенное заболевание, и результаты лечения были неудовлетворительными. При высоком индексе подозрительности следует предпринять попытку ранней диагностики, поскольку опухоли на низких стадиях имеют лучшую общую выживаемость и выживаемость без заболеваний. Опухоли, расположенные в дистальной части уретры, следует лечить либо консервативным хирургическим вмешательством, либо лучевой терапией, либо их комбинацией с целью сохранения функции органа, что в большей степени влияет на качество жизни.
Список литературы
1.Fagan GE, Hertig AT. Карцинома женской уретры. Обзор литературы.
Акушерский гинекол
1955
;6
:1
–11.2.Dalbagni G, Zuo-feng Z, Lacombe L, et al. Карцинома уретры у мужчин: анализ результатов лечения.
Урология
1999
;53
:1126
–32.3.Амин М., Янг Р. Первичные карциномы уретры.
Semin Diagn Pathol
1997
;14
:147
–60.4.Микали Б., Дзеда М.Ф., Миямото Коннектикут, Брэди Л.В. Брахитерапия при раке женской уретры.
Semin Surg Oncol
1997
;13
:208
–14,5.Gheiler LE, Tefilli VM, Tiguert R, Gomes De Oliveira J, Edson JP, Wood PD. Лечение первичного рака уретры.
Взрослый Урол
1998
;52
:487
–93,6.Чу AM. Карцинома уретры у женщин.
Радиология
1973
;107
:627
–30.7.Johnson DW, Kessler JF, Ferrigni RG, et al. Комбинированная химиотерапия / лучевая терапия в низких дозах в лечении местнораспространенного плоскоклеточного рака уретры.
Дж Урол
1989
;142
:615
–6.8.Tran LN, Krieg RM, Szabo RJ. Комбинированная химиотерапия и лучевая терапия для местнораспространенного плоскоклеточного рака уретры: отчет о клиническом случае.
Дж Урол
1995
;153
:422
–3.9.Licht MR, Klein EA, Bukowski R, et al.Комбинированная лучевая и химиотерапия для лечения плоскоклеточного рака уретры у мужчин и женщин.
Дж Урол
1995
;153
:1918
–20.10.Шах А.Б., Кабра Дж. К., Силбер Л. и др. Плоскоклеточный рак женской уретры. Успешное лечение химиолучевой терапией.
Урология
1985
;25
:284
–6.11.Баскин Л.С., Турзан С. Карцинома мужской уретры: лечение местнораспространенного заболевания с помощью комбинированной химиотерапии, лучевой терапии и хирургии, сохраняющей половой член.
Урология
1992
;39
:21
–5.12.Ray B, Canto AR, Whitmore WF Jr. Опыт лечения первичной карциномы уретры у мужчин.
Дж Урол
1977
;117
:591
–4,13.Хан П., Крепарт Г, Малакер К. Карцинома женской уретры.
Урология
1991
;37
:106
–9.14.Kamat MR, Kulkarni JN, Dhumale RG. Первичная карцинома женской уретры: обзор 20 случаев.
J Surg Oncol
1981
:16
:105
–9.15.Garden AS, Zagars GZ, Delclos L. Первичная карцинома женской уретры. Результаты лучевой терапии.
Рак
1993
;71
:3102
–8.16.Dalbagni G, Zhang ZF, Lacombe L, Herr HW. Карцинома уретры у женщин: анализ результатов лечения и призыв к стандартизированной стратегии лечения.
Br J Урол
1998
;82
:835
–41.17.Foens CS, Hussey DH, Staples JJ, Doornbos JF, Wen BC, Vigliotti AP. Сравнение роли хирургии и лучевой терапии в лечении рака уретры у женщин.
Int J Radiat Oncol Biol Phys
1991
;21
:961
–8.18.Bracken RB, Johnson DE, Miller LS, Ayala AG, Gomez JJ, Rutledge F. Первичная карцинома женской уретры.
Дж Урол
1976
;116
:188
–92.19.Али М.М., Кляйн Ф.А., Хазра Т.А. Первичная карцинома уретры у женщин.
Рак
1988
;62
:54
–7.20.Taggart CG, Castro JR, Rutledge FN. Карцинома женской уретры.
Am J Roentgenol
1972
;114
:145
–51.21.Джонсон, Делавэр, О’Коннелл-младший. Первичная карцинома женской уретры.
Урология
1983
;21
:42
–5.© 2005 Фонд содействия исследованиям рака
Рак мочевого пузыря у женщин — лечение
Мы используем четыре вида лечения рака мочевого пузыря.
Хирургия
- Трансуретральная резекция (ТУР) с фульгурацией: операция, при которой цистоскоп (тонкая трубка с подсветкой) вводится в мочевой пузырь через уретру. Затем мы используем инструмент с небольшой проволочной петлей на конце, чтобы удалить рак или сжечь опухоль с помощью электричества высокой энергии. Это известно как фульгурация.
- Радикальная цистэктомия: операция по удалению мочевого пузыря и любых лимфатических узлов и близлежащих органов, содержащих рак.Мы можем выбрать эту операцию, когда рак мочевого пузыря поражает мышечную стенку или когда поверхностный рак поражает большую часть мочевого пузыря. Удаляем матку, яичники и часть влагалища. Иногда, когда рак распространился за пределы мочевого пузыря и не может быть полностью удален, мы можем удалить только мочевой пузырь, чтобы уменьшить симптомы мочевого пузыря, вызванные раком. Когда мы должны удалить мочевой пузырь, мы создаем другой способ выхода мочи из тела.
- Частичная цистэктомия: операция по удалению части мочевого пузыря.Мы можем сделать эту операцию, если у вас опухоль низкой степени злокачественности, которая вторглась в стенку мочевого пузыря, но ограничена одной областью мочевого пузыря. Поскольку мы удаляем только часть мочевого пузыря, вы можете нормально мочиться после восстановления после операции.
- Отвод мочи: операция по созданию нового способа хранения и отхождения мочи в организме.
Наши хирурги имеют опыт работы с роботизированной лапароскопией при цистэктомии и отведении мочи. Роботизированная лапароскопия имеет преимущества перед традиционной открытой хирургией, которые включают меньшую боль и более быстрое восстановление.
Даже если мы удалим весь рак, который можно увидеть во время операции, вам может быть назначена химиотерапия, чтобы убить все оставшиеся раковые клетки. Лечение, проводимое после операции для снижения риска рецидива рака, называется адъювантной терапией.
Лучевая терапия
Лучевая терапия использует высокоэнергетические рентгеновские лучи или другие виды излучения для уничтожения раковых клеток или предотвращения их роста. Способ проведения лучевой терапии зависит от типа и стадии лечения рака.Существуют различные виды лучевой терапии:
- Внешняя лучевая терапия использует устройство, расположенное вне тела, чтобы направить излучение на рак. Конформное облучение — это вид внешней лучевой терапии, при которой компьютер создает трехмерное изображение опухоли. Форма лучей излучения соответствует форме опухоли.
- Внутренняя лучевая терапия использует радиоактивное вещество, запечатанное в иглах, семенах, проводах или катетерах, которые вводятся непосредственно в опухоль или рядом с ней.
Наш отдельно стоящий Центр радиационной онкологии в Филадельфии предлагает передовые технологии и передовые научные исследования в уникально удобной и благоприятной обстановке.
Химиотерапия
В химиотерапии используются лекарства, чтобы остановить рост раковых клеток, либо убивая клетки, либо останавливая их деление. Вы можете принимать его внутрь или вводить в кровоток, чтобы достичь раковых клеток по всему телу (системная химиотерапия), или помещать непосредственно в определенную область для уничтожения раковых клеток (региональная химиотерапия).Способ проведения химиотерапии зависит от типа и стадии рака. Регионарная химиотерапия может вводиться в мочевой пузырь через трубку, введенную в уретру. Мы можем использовать более одного противоопухолевого препарата.
Биологическая или иммунотерапия
Биологическая или иммунотерапия использует вашу иммунную систему для борьбы с раком. Вещества, производимые организмом или в лаборатории, используются для усиления, направления или восстановления естественной защиты организма от рака. Возможно, мы сможем вылечить ваш рак с помощью биологической терапии, называемой БЦЖ (бацилла Кальметта-Герена), которая вводится непосредственно в мочевой пузырь с помощью катетера.
Клинические испытания
Клиническое испытание — это научное исследование, призванное помочь улучшить существующие методы лечения или получить информацию о новых методах лечения пациентов с онкологическими заболеваниями. Пациенты, принимающие участие в клиническом исследовании, могут получать стандартное лечение или быть одними из первых, кто получит новое лечение. Некоторые клинические испытания открыты только для пациентов, которые не начали лечение, в то время как другие открыты для пациентов, находящихся на активном лечении или с рецидивирующим раком. Также проводятся клинические испытания, в которых проверяются новые способы уменьшения побочных эффектов лечения рака.
Urologic Consultants активно участвует в клинических испытаниях, и многие из современных стандартных методов лечения были исследованы в нашей практике. Мы можем поговорить с вами о клинических испытаниях, которые могут вам подойти.
.
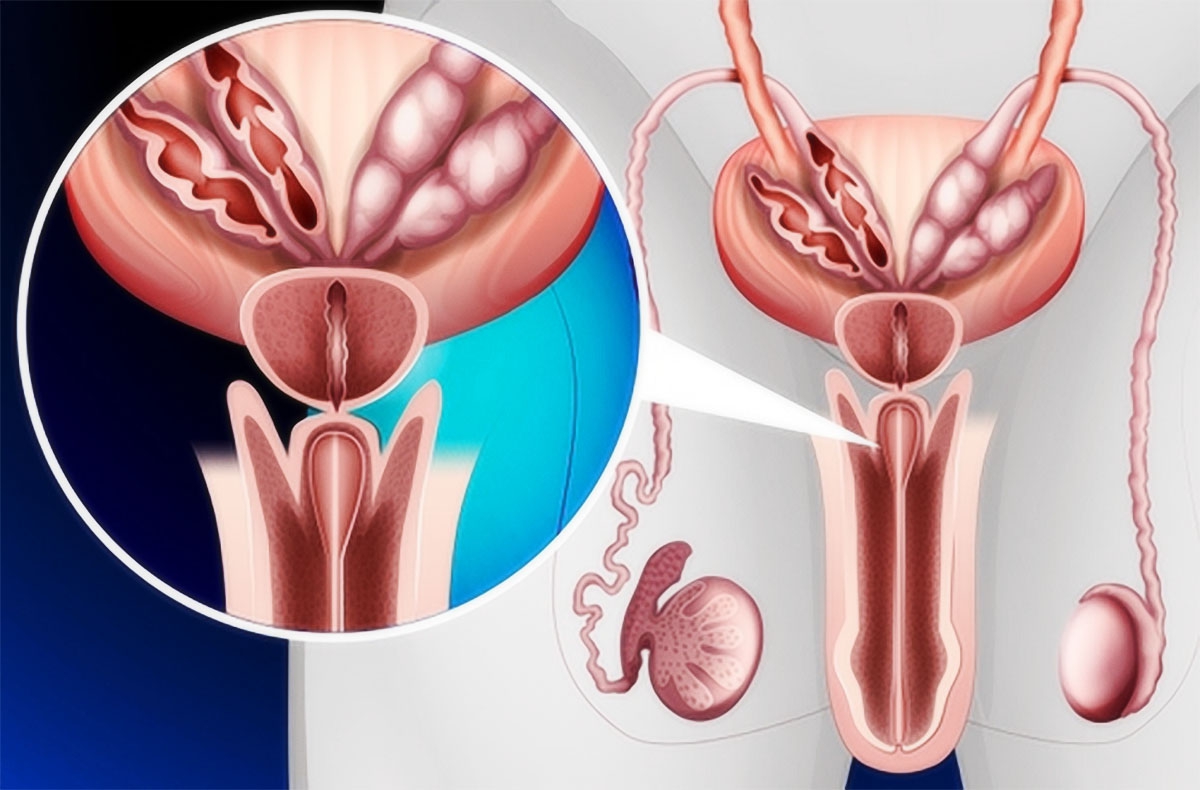
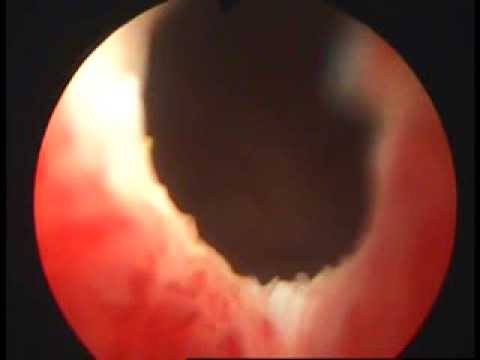 Для лечение рака почки на этой стадии может быть привлечена команда онкологов и врачи других специальностей, в зависимости от того, какие органы поражены.
Для лечение рака почки на этой стадии может быть привлечена команда онкологов и врачи других специальностей, в зависимости от того, какие органы поражены.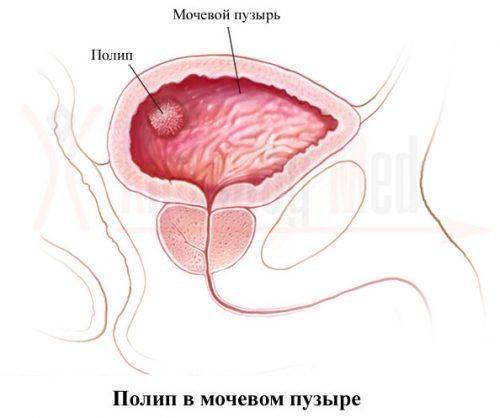
 Врач вводит во влагалище гинекологическое зеркало и осматривает его стенки и шейку матки на предмет патологий. Специалист также вводит 1 или 2 пальца в перчатке, смазанные специальным лубрикантом, внутрь влагалища и кладет вторую руку сверху на низ живота, чтобы прощупать размер, форму и расположение матки и яичников.
Врач вводит во влагалище гинекологическое зеркало и осматривает его стенки и шейку матки на предмет патологий. Специалист также вводит 1 или 2 пальца в перчатке, смазанные специальным лубрикантом, внутрь влагалища и кладет вторую руку сверху на низ живота, чтобы прощупать размер, форму и расположение матки и яичников.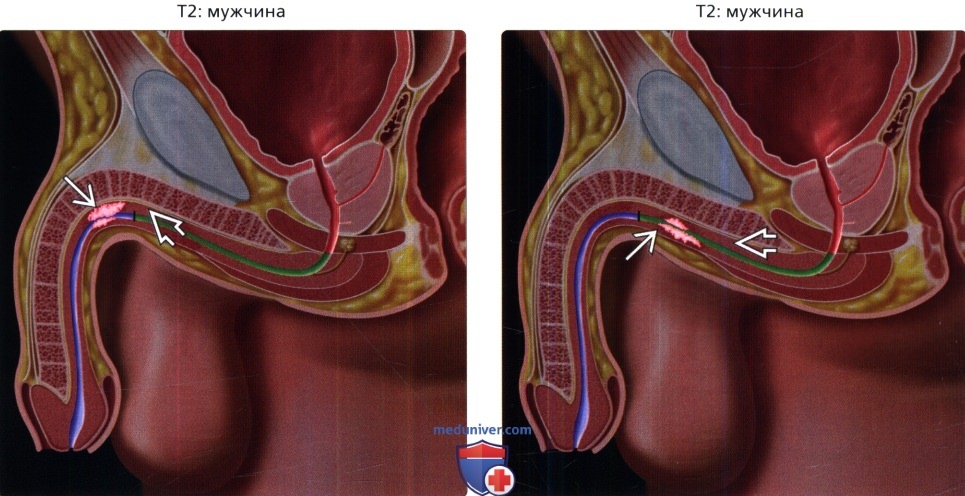
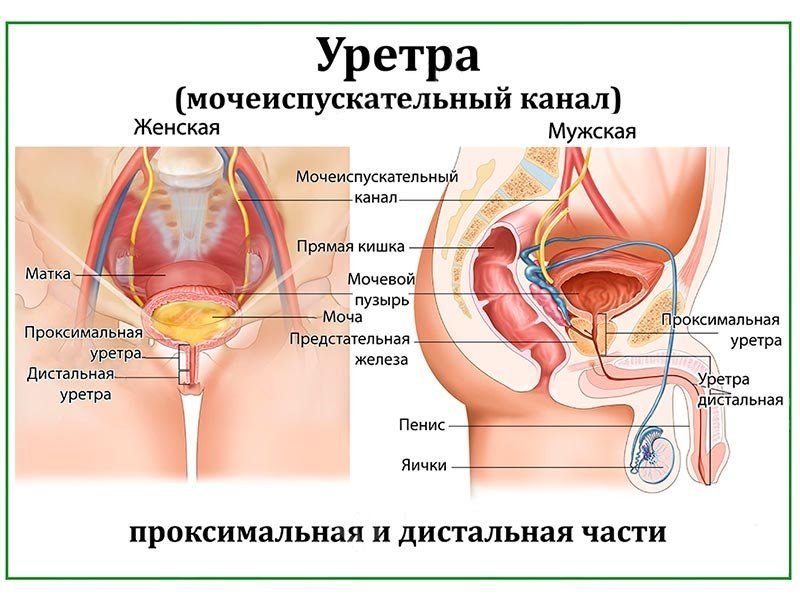
 Такую возможность вы получите в рамках программы телемедицины. Вам будет предоставлена видеоконсультация профессора онкоцентра Ихилов. По ее итогам вы получите рецепты на лекарственные препараты и сможете заказать их на дом или приобрести в аптеке по месту жительства.
Такую возможность вы получите в рамках программы телемедицины. Вам будет предоставлена видеоконсультация профессора онкоцентра Ихилов. По ее итогам вы получите рецепты на лекарственные препараты и сможете заказать их на дом или приобрести в аптеке по месту жительства.