Симптомы рака кожи и методы его диагностики
Страшное слово «рак» знакомо даже людям, далеким от медицины. Принято считать, что этот термин — синоним скорой неотвратимой смерти, ведь на слуху у всех трагические истории из жизни знаменитостей или знакомых, которым был поставлен такой диагноз.Различные злокачественные новообразования кожи были диагностированы у Хью Джекмана (Люди Икс, Росомаха), Хлои Кардашьян (американская телевизионная персона, участница реалити-шоу «Семейство Кардашян), всем известный отец «Ералаша» продолжает борьбу за жизнь с метастазами меланомы – «Получилось, что из маленькой родинки выросла большая болезнь» – вздыхает Грачевский. От последствий развития опухоли кожи погибли: Боб Марли (ямайский музыкант, гитарист), победительница конкурса «Мисс Вселенная 2006» –российская модель Анна Литвинова. В 2012 году у Анны была диагностирована меланома, она уехала на лечениев Германию где умерла около года спустя, 22 января 2013 года, в 31-летнем возрасте.
Однако, рак можно победить, если выявить его на ранней стадии и обратиться за квалифицированной медицинской помощью.
Ситуация в России остается тревожной: зачастую пациенты попросту игнорируют первые симптомы рака кожи и обращаются в больницу с запущенной стадией опухоли, когда гарантии выздоровления быть не может. Так при 4-ой стадии меланомы – наиболее злокачественного новообразования кожи, даже при условии правильного лечения, лишь половина из 10-ти пациентов живет дольше 5-ти лет. А ведь в отличие от рака внутренних органов, злокачественные опухоли кожи всегда на виду.
Причины рака кожи
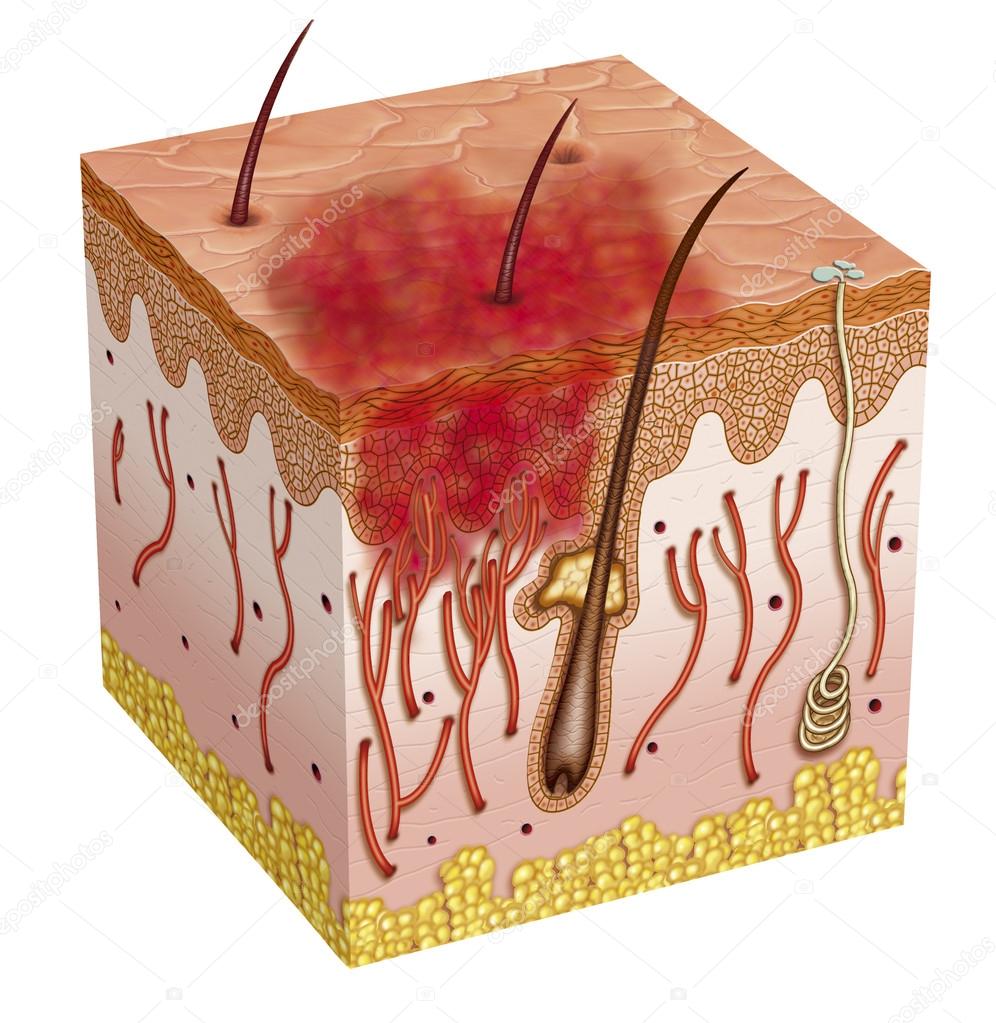
Появление любого злокачественного новообразования — следствие сбоя в работе организма: в норме иммунная система уничтожает дефектные клетки до того, как они приступают к бесконтрольному делению.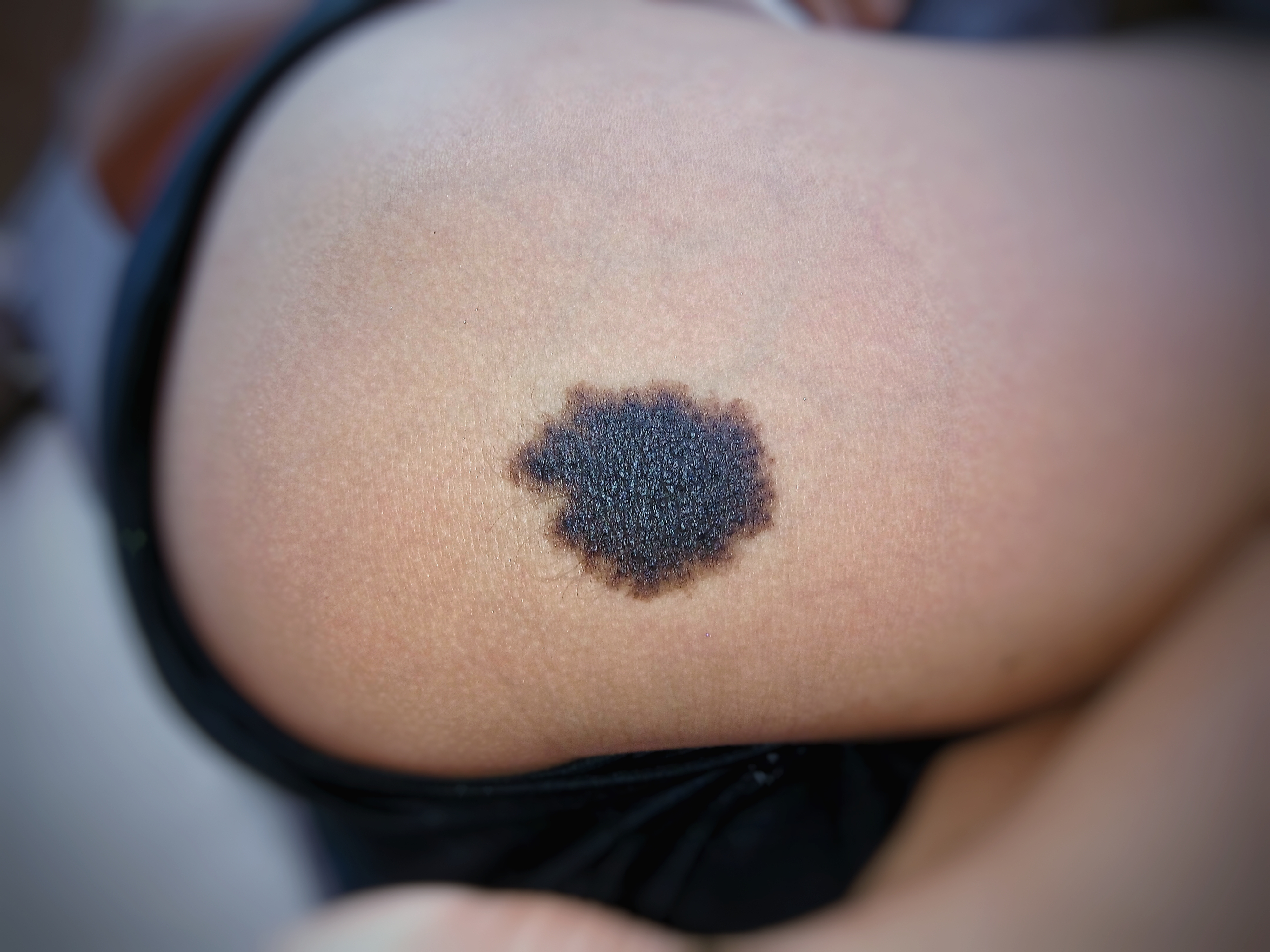 Если же по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для собственной защитной системы. В случае с раком кожи наиболее опасными факторами внешней среды, повышающим вероятность развития опухоли, являются ультрафиолетовое и ионизирующее облучение, а также воздействие агрессивных химических веществ.
Если же по каким-то причинам защитные механизмы не срабатывают, опухоль увеличивается в размерах и становится неуязвимой для собственной защитной системы. В случае с раком кожи наиболее опасными факторами внешней среды, повышающим вероятность развития опухоли, являются ультрафиолетовое и ионизирующее облучение, а также воздействие агрессивных химических веществ.
Эксперты отмечают, что злокачественные новообразованиякожи, в частности меланома нередко провоцируются посещением солярия: мода на бронзовый загар привела к значительному увеличению частоты появления злокачественных новообразований (в США именно по этой причине ежегодно выявляется более 170 тысяч заболевших). «…Белокожая Аня всегда старалась следовать моде, она, как и многие сейчас, посещала солярии, любила ездить в экзотические страны, где много солнца» — вспоминает подруга Анны Литвиновой, Ксения Волкова.
Симптомы и признаки рака кожи
Любая разновидность злокачественных опухолей вначале проявляется локально — в месте поражения, а затем, при отсутствии лечения, сказывается на самочувствии больного в целом. В случае с раком кожи соотношение между местными и общими симптомами — в пользу местных: до поздних стадий заболевания окружающие могут не подозревать, что человек болен. Местные симптомы рака кожи заметны невооруженным глазом: это может быть ранка, которая не заживает на протяжении нескольких недель или месяцев, пятно, постепенно увеличивающееся в размерах, или родинка, которая изменила форму или цвет. В зависимости от вида опухоли рост новообразования бывает медленным или быстрым, но в любом случае изменение кожных покровов прогрессирует. В пораженной области часто наблюдается зуд, боль, кровотечение или шелушение, подобные жалобы должны насторожить не только больного, но и его родных — откладывать визит к врачу в таких случаях категорически не рекомендуется.
В случае с раком кожи соотношение между местными и общими симптомами — в пользу местных: до поздних стадий заболевания окружающие могут не подозревать, что человек болен. Местные симптомы рака кожи заметны невооруженным глазом: это может быть ранка, которая не заживает на протяжении нескольких недель или месяцев, пятно, постепенно увеличивающееся в размерах, или родинка, которая изменила форму или цвет. В зависимости от вида опухоли рост новообразования бывает медленным или быстрым, но в любом случае изменение кожных покровов прогрессирует. В пораженной области часто наблюдается зуд, боль, кровотечение или шелушение, подобные жалобы должны насторожить не только больного, но и его родных — откладывать визит к врачу в таких случаях категорически не рекомендуется.
Виды, стадии и прогноз
Злокачественные новообразования кожи включают сразу несколько онкологических заболеваний, имеющих разное происхождение, специфичные симптомы и прогноз. Такие опухоли, как базалиома, плоскоклеточный рак кожи и меланома диагностируются статистически чаще прочих, но встречаются и более редкие варианты.
Базалиома (базальноклеточный рак кожи) — самый распространенный вид рака кожи, который развивается из клеток эпидермиса. Вначале, опухоль выглядит как небольшой розовый узелок, под поверхностью которого видна сеть кровеносных сосудов. По мере роста,новообразование может изъязвляться и кровоточить, на поверхности появляется без видимых причин корка, которая может проходить, но затем появляется вновь. Чаще базалиома возникает на коже лица, реже — на других участках кожи. Обычно болезнь развивается медленно и не дает метастазов, поэтому прогноз для больных — благоприятный, а лечение включает только удаление опухоли.
Плоскоклеточный рак кожи может иметь несколько клинических вариантов, в одном случае он может быть представлен, также, как и базалиома – одиночным узлом с кровоточащей язвочкой или коркой на поверхности, длительно-незаживающей язвой или локальным кератозом, напоминающий «кожный рог». Плоскоклеточный рак нередко располагается на красной кайме губ, открытых участках кожи, подверженных воздействию ультрафиолета. Этот рак способен к инвазивному росту и метастазированию – т.е. проникает в глубокие слои кожи и с током крови переноситься по телу к другим органам и тканям.
Плоскоклеточный рак нередко располагается на красной кайме губ, открытых участках кожи, подверженных воздействию ультрафиолета. Этот рак способен к инвазивному росту и метастазированию – т.е. проникает в глубокие слои кожи и с током крови переноситься по телу к другим органам и тканям.
Меланома — опухоль, которая развивается из пигментированных клеток кожи – меланоцитов. Как правило, развивается на месте родинок, представляющих собой скопление пигмента или, появляется самостоятельно.
При прогрессировании меланома склонна к быстрому агрессивному росту и способна образовывать метастазы (отдаленные опухоли). Однако, до начала инвазивного роста обычно проходит несколько лет, пока меланома растет в пределах эпидермиса (самого верхнего слоя кожи) – «стадия горизонтального роста» и лечение, которое заключается в удалении опухоли, в этот момент практически полностью исключает риск формирования отдаленных метастазов и развитие грозных осложнений для жизни. Именно поэтому так важно следить за внешним видом родинок: если одна из них изменила форму, цвет или выглядит припухшей, стала чесаться или кровоточить, необходимо срочно обратиться к врачу.
Напротив, в старшей возрастной группе чаще формируется нодулярная или узловая меланома, которая практически не имеет стадии внутриэпидермального роста и быстро становиться инвазивной, поэтому очень важно также следить за появлением новых темных узловых новообразований на коже наших пожилых близких и родственников.
Людей, у которых диагностирован рак, всегда интересует прогноз течения заболевания. «Доктор, сколько я проживу?» — популярный вопрос в практике онкологов. Если речь идет о раке кожи, то перспективы выздоровления в большинстве случаев хорошие, потому как самая распространенная опухоль — базалиома —не дает метастазов, и для ее устранения достаточно небольшого хирургического вмешательства. Ключевым параметром в онкологии является показатель выживаемости. Он говорит о том, например, какое число больных с данной стадией рака смогло прожить более 5-ти лет после выявления опухоли. Так, при базалиоме показатель выживаемости приближается к 100% вне зависимости от размеров новообразования.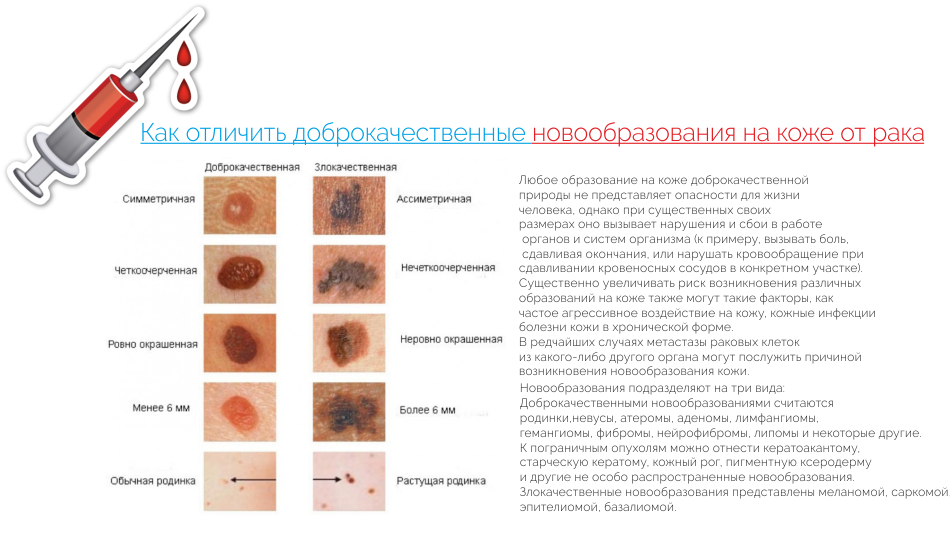
Методы диагностики
Врачи, специализирующиеся на диагностике рака кожи, имеют впечатляющий арсенал диагностических методик, позволяющих подтвердить или опровергнуть диагноз, а также классифицировать опухоль. Осмотр — самый очевидный и простой способ заподозрить наличие новообразования. Если вы волнуетесь, что у вас развивается рак кожи, — покажите необычный участок тела доктору. Он сравнит подозрительную родинку или язвочку с другими скоплениями пигментных клеток. Если будут основания для беспокойства, врач назначит дополнительные методы диагностики. Для более точной диагностики онкологи-дерматологи используют дерматоскоп — прибор, позволяющий разглядеть структуру новообразования детально, в поляризованном свете. Для окончательного подтверждения природы опухоли используется биопсия, при которой врач забирает небольшой участок ткани пациента из пораженной области, чтобы в условиях лаборатории изучить его под микроскопом.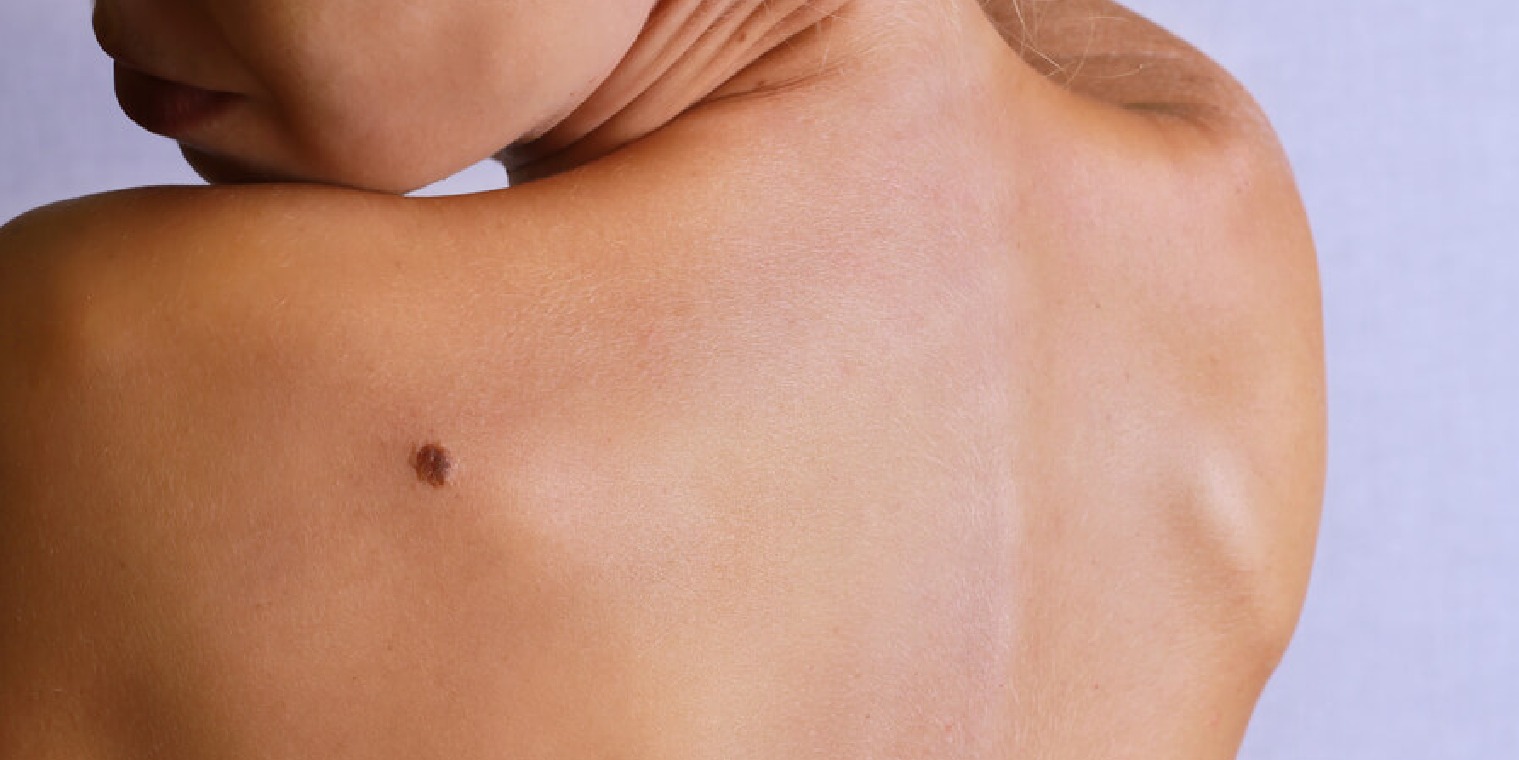
Врачи иногда говорят, что при выявлении рака важно не дать диагнозу «парализовать сознание». Информированность о современных диагностических и лечебных возможностях и сотрудничество с врачами помогут победить коварную болезнь!
Как часто нужно показываться врачу, чтобы своевременно выявить заболевание?
Периодичность осмотров составляет 6-12 месяцев.
Как пройти осмотр в Центре им. В.П. Аваева?
В нашем Центре приём пациентов ведёт онколог-дерматолог, кандидат медицинских наук Дубенский Владислав Валерьевич
Запись по телефону: (4822) 633-123.
записаться на прием к онкологу-дерматологу
классификация, стадии, симптомы и факторы риска, диагностика и методы лечения меланомы кожи, прогноз
Содержание статьи:
Меланома кожи – злокачественное образование, развивающееся из меланоцитов – клеток, находящихся в верхнем слое эпидермиса и вырабатывающих пигмент меланин.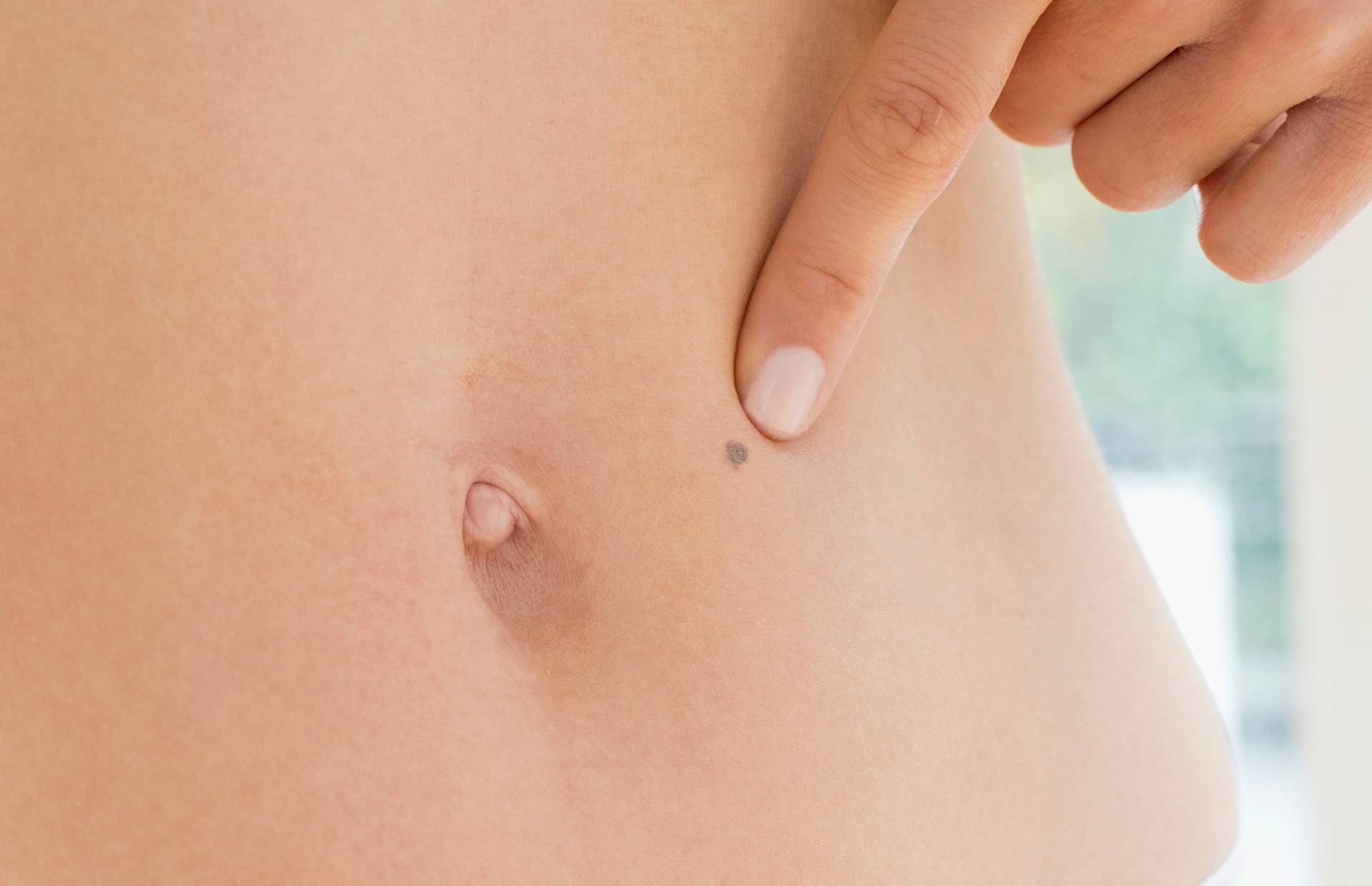 Меланоциты отвечают за защиту кожи от ультрафиолетового излучения и определяют ее цвет.
Меланоциты отвечают за защиту кожи от ультрафиолетового излучения и определяют ее цвет.
Статистика заболеваемости
Частота выявления
Меланома встречается достаточно редко – от 3% до 6% от общего числа злокачественных опухолей. Считается самым агрессивным видом рака кожи, характеризуется быстрым ростом и ранним метастазированием. Из всех смертей по причине злокачественных новообразований кожи на нее приходится 80%. Среднегодовой прирост частоты заболевания в России составляет 3,9%.
Возраст и пол больных
Опухоль в основном обнаруживается в возрасте от 30 до 60 лет, встречается и у более пожилых людей. В последнее время заболевание «помолодело» и все чаще диагностируется у пациентов от 24 до 40 лет. Средний возраст больных – 52 года, более четверти случаев выявляются у людей в возрасте до 45 лет.
В возрасте до 40 лет новообразование чаще встречается у женщин. После 40 лет заболеваемость выше у мужчин и, по мере увеличения возраста, эта тенденция становится более выраженной – в возрасте 65 лет мужчины заболевают в два, а в 80 лет – в три раза чаще, чем женщины.
Зависимость от расы и цвета кожи
Риск появления меланомы наиболее высок у людей европеоидного типа со светлой кожей. Менее подвержены заболеванию испанцы, азиаты и афроамериканцы. При этом у заболевших афроамериканцев самая низкая выживаемость.
Выживаемость
Средний показатель смертности от меланомы в России составляет 2,13-2,52 на 100 тыс. населения. Среднегодовой прирост показателя смертности – около 1,5%. Выявление опухоли на ранних стадиях позволяет достичь почти 100% выживаемости в течение 5-10 лет.
Причины и факторы риска
Меланома развивается из-за малигнизации (злокачественного перерождения) меланоцитов. Достоверных причин перерождения клеток не выявлено, риску заболевания подвержен каждый человек. Факторы, повышающие риск возникновения опухоли:
- наследственная предрасположенность;
- I и II фототип – светлая кожа, волосы и глаза, розовые веснушки;
- множественные родинки, пигментные пятна;
- чрезмерное ультрафиолетовое облучение – как естественное, так и в солярии;
- возраст более 50 лет;
- эндокринные заболевания;
- ранее перенесенная меланома.

Сочетание любых трех из этих факторов – повод для регулярных профилактических посещений дерматолога.
Симптоматика
В большинстве случаев меланома развивается из родинки (невуса). К ранним признакам опухоли относятся:
- горизонтальное увеличение родинок в размере – рост в ширину по поверхности кожи;
- изменение границ невуса – они становятся неровными, размытыми, асимметричными;
- изменение цвета родинки, появление неоднородности (черные, коричневые и другие участки на одном невусе), светлых пятен внутри и вокруг нее.
Не всегда эти признаки свидетельствуют о развитии меланомы кожи. С другой стороны, на очень ранней стадии симптомы заболевания легко не заметить невооруженным глазом. Поэтому важно при появлении первых признаков или даже подозрений обратиться к врачу. Своевременно начатое лечение может спасти жизнь пациента.
Поздние симптомы:
- вертикальный рост – образование возвышается над поверхностью кожи;
- шелушение, зуд, болезненность, кровоточивость поверхности невуса;
- увеличение регионарных и отдаленных лимфоузлов.

Иногда люди, особенно те, кому свойственна повышенная тревожность, начинают подозревать у себя меланому, принимая за нее обычные родинки. Существует и другая крайность – пациенты игнорируют начальные признаки меланомы, считая их вновь появившимся или травмированным невусом, возрастной пигментацией. Важно отличать родинку от злокачественного образования.
Родинки обычно имеют гладкую поверхность, ровные симметричные края. Их цвет варьирует от светло-коричневого до темно-коричневого, он однородный, без светлых или темных вкраплений. Нормальным размером родинки считается диаметр до 6 мм (в качестве ориентира можно использовать ластик на карандаше). Родинки крайне редко изменяют свой размер, им не свойственны неприятные или болезненные ощущения.
Виды меланомы кожи
Поверхностно-распространяющаяся
Наиболее часто встречающийся вид – около 70% от всех случаев меланом. Обычно возникает на фоне пигментного невуса. Чаще диагностируется в молодом и среднем возрасте (от 30 до 50 лет), в 98% случаев поражает людей европеоидной расы.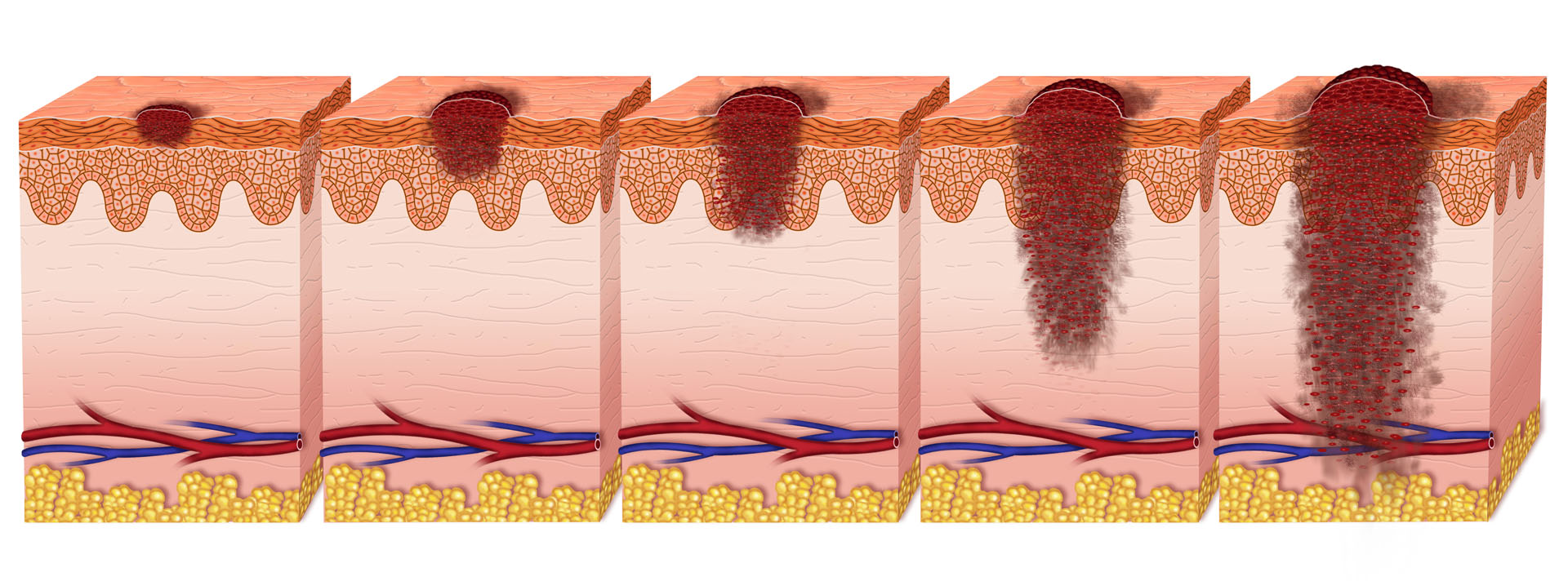 У женщин поверхностно-распространяющаяся меланома обнаруживается чаще, чем у мужчин, в основном располагается на ногах. У мужчин чаще поражается кожа спины.
У женщин поверхностно-распространяющаяся меланома обнаруживается чаще, чем у мужчин, в основном располагается на ногах. У мужчин чаще поражается кожа спины.
На ранних стадиях поверхностно-распространяющаяся меланома выглядит как коричневатое пятно неправильной формы с четкими ровными краями, незначительно возвышающееся над уровнем кожи. Окраска пятна неравномерная, с черными и розовато-серыми вкраплениями, по краю – красноватый ободок. Фаза горизонтального роста продолжается от нескольких месяцев до нескольких лет. Затем новообразование становится более плотным и выпуклым, его поверхность чернеет (возможна депигментация центра) и приобретает глянцевый блеск. На поверхности пятна возникают очаги некроза, кровоточивости. При распространении процесса вокруг пятна появляются мелкие сопутствующие пятна (сателлиты), в процесс вовлекаются лимфатические узлы, возникают метастазы.
При раннем выявлении прогноз относительно благоприятный.
Нодулярная (узловая)
Занимает второе место по распространенности – от 14-15% до 30% от всех случаев меланом. Чаще возникает на неизмененной коже, без наличия родинок. Поражает кожу головы, шеи и туловища. Диагноз нодулярной меланомы кожи чаще устанавливается в возрасте от 40 до 60 лет, среди больных преобладают мужчины.
Чаще возникает на неизмененной коже, без наличия родинок. Поражает кожу головы, шеи и туловища. Диагноз нодулярной меланомы кожи чаще устанавливается в возрасте от 40 до 60 лет, среди больных преобладают мужчины.
Основное отличие узловой меланомы от других видов – отсутствие горизонтального роста. Она растет сразу вглубь, вертикально, глубоко проникая в подлежащие ткани. Новообразование представляет собой куполообразный экзофитный узел темно-коричневого, темно-синего, черного или сероватого цвета с участками изъязвлений или некроза. Может выглядеть как кровоточащий полип на ножке. Нодулярная меланома быстро прорастает в нижние слои кожи, рано метастазирует в лимфоузлы и органы, имеет менее благоприятный, чем при других видах, прогноз.
Акрально-лентигинозная (подногтевая)
Третий по распространенности тип меланомы. Единственная из разновидностей этой опухоли, которая чаще поражает людей негроидной и монголоидной расы, располагаясь на непигментированных поверхностях: ногтевом ложе, ладонях и подошвах.
У европейцев акрально-лентигинозная меланома развивается из сложных невусов. Среди них чаще заболевают люди I и II фототипов – светлая кожа, светлые или рыжие волосы, веснушки. У азиатов и африканцев опухоль локализуется под ногтями в 50% всех случаев рака кожи, у европейцев – в 2%.
Акрально-лентигинозная меланома диагностируется в среднем в 63-64 года у мужчин, в 67-68 лет – у женщин.
Характерное отличие этого типа опухоли от других в том, что провоцирующим фактором для нее является не ультрафиолетовое излучение, а другие причины: механическое (травмы), физическое (обморожения, ожоги) или химическое (кислоты, щелочи, другие агрессивные вещества) воздействие, а также наследственная предрасположенность.
Подногтевая меланома имеет вид полосы неоднородного темно-коричневого или черного цвета, занимающей более трети ногтевой пластины. Пигментация может распространяться на ногтевой валик, кожу фаланги у свободного края ногтя. Развивается дистрофия ногтя, он деформируется, становится тонким, тусклым и хрупким. Постепенно ноготь растрескивается, обнажается бугристая кровоточащая поверхность бурого или черного цвета. Опухоль может прорастать в мягкие ткани кистей, стоп, кости, вызывая сильные боли.
Постепенно ноготь растрескивается, обнажается бугристая кровоточащая поверхность бурого или черного цвета. Опухоль может прорастать в мягкие ткани кистей, стоп, кости, вызывая сильные боли.
Образование может быть беспигментным, это затрудняет раннюю диагностику. Прогноз выживаемости снижается почти в два раза при обращении на второй стадии развития новообразования.
Лентигинозная (лентиго-меланома)
Составляет от 5% до 10% от общего количества выявляемых меланом. Чаще диагностируется у женщин, однако у них опухоль развивается в более позднем возрасте и протекает менее злокачественно. У женщин лентиго-меланома в среднем выявляется в 60-70 лет, у мужчин – в 50-60 лет.
В большинстве случаев поражает открытые участки тела: лицо, уши, шею, волосистую часть головы, тыльную сторону кистей рук. Около 15% приходятся на другие локализации, в основном спину и нижние конечности.
На ранних стадиях лентигинозная меланома выглядит как пигментное пятно или веснушка, не выделяясь на коже. Ее цвет может быть разным: от белого, розового, желтоватого до коричневого, чаще он неоднородный. Интенсивность окраски увеличивается по мере роста опухоли. Края пятна неровные, четкие, поверхность гладкая, не возвышается над кожей.
Ее цвет может быть разным: от белого, розового, желтоватого до коричневого, чаще он неоднородный. Интенсивность окраски увеличивается по мере роста опухоли. Края пятна неровные, четкие, поверхность гладкая, не возвышается над кожей.
При переходе в вертикальную фазу роста границы образования размываются, цвет меняется вплоть до черного. Опухоль возвышается над кожей, ее поверхность начинает шелушиться, трескаться, кровоточить, появляется зуд.
Лентигинозная меланома отличается длительным течением – до фазы вертикального роста может пройти от 2 до 20 лет, она реже других дает метастазы.
Беспигментная (ахроматическая)
Развивается достаточно редко, в 1-2% случаев. Характеризуется отсутствием пигмента, но может быть светло-розового, красновато-синюшного, синюшно-розового цвета. Отсутствие пигментации затрудняет диагностику. Опухоль выглядит как небольшой шероховатый узелок на коже, чаще располагается на пальцах, подошве и пятке. Быстро прорастает в подлежащие ткани, при распаде образует язву с твердыми приподнятыми краями и папилломатозным дном.
Веретеноклеточная
Редкая форма меланомы, чаще развивается у детей и подростков. Происходит из веретеновидных клеток. Представляет собой безболезненный гладкий или шершавый выпуклый бугорок, небольшого размера на ранней стадии, телесного или розового цвета. Отсутствие других признаков злокачественного новообразования, кроме роста, затрудняет диагностику этого типа опухоли.
Стадии меланомы кожи
Выделяют четыре стадии развития меланомы – 0, I, II, III, IV, из них I, II и III имеют подстадии A, B, C. Также используются обозначения T – распространенность первичной опухоли, N – отсутствие, наличие и распространенность метастазов в регионарных лимфоузлах, M – отсутствие или наличие метастазирования в отдаленные органы.
Стадирование основывается на размере опухоли, ее толщине, скорости деления клеток, частоте и интенсивности изъязвлений, отсутствии или наличии метастазов в лимфатические узлы и органы.
| Стадия | Характеристика |
| 0 | Меланома только на поверхности кожи (in situ). Не распространяется в подлежащие ткани. Не затронуты лимфоузлы, нет отдаленных метастазов. |
|
I (A, B) |
На ранней стадии толщина опухоли до 1 мм. Нет кровоточивости, язв и шелушений. Низкая скорость клеточного деления. Нет метастазирования в лимфоузлы и органы. |
| II (A, B, C) |
Меланома прорастает вглубь, ее толщина – до 2-4 мм. Поверхность опухоли гипертрофирована, шелушится, изъязвлена, может кровоточить. Метастазов в лимфоузлах и отдаленных органах нет. |
| III (A, B, C) |
Меланома любой толщины с прорастанием вглубь тканей, с изъязвлениями или без. Поражаются регионарные лимфоузлы, которые могут быть увеличены. Метастазов в органах нет. |
| IV | Опухоль поражает органы (мозг, легкие, печень), отдаленные участки кожи и лимфоузлы. |
Диагностика меланомы кожи
Первый этап диагностики – осмотр врача, дерматолога или онколога. Доктор проводит дерматоскопию – осмотр родинок и других образований с помощью лупы или специального прибора с многократным увеличением для определения изменений в невусах на ранних этапах.
При сохраняющемся подозрении на злокачественное образование пациенту назначают биопсию и гистологическое исследование образца тканей опухоли. Частичная биопсия практически не используется, во избежание распространения раковых клеток. Гистология проводится после полной резекции опухоли.
Для выявления пораженных лимфоузлов применяются компьютерная томография, магнитно-резонансная томография, сцинтиграфия, УЗИ. Распространенность опухолевого процесса выясняют путем биопсии сторожевого лимфоузла – расположенного рядом с местом поражения.
Методы лечения
В основе лечения и первичной меланомы, и ее рецидивов, лежит полное хирургическое удаление с захватом участка неизмененной кожи. В зависимости от стадии удаляется участок здоровой ткани размером от 1 до 2-3 см, подкожная клетчатка, лимфоузлы при наличии в них метастазов. В последующем при необходимости удаленная часть восстанавливается пластикой.
При метастазирующих меланомах в дополнение к хирургическому лечению и при неоперабельной опухоли используют:
- полихимиотерапию;
- лучевую терапию;
- иммунотерапию.
Относительно новый метод лечения метастазирующей меланомы кожи – таргетная терапия. Рекомендована тем пациентам, у которых в опухоли обнаруживается мутация в гене BRAF. Выделяют два вида таргетной терапии: для больных с поражением регионарных лимфоузлов и для больных с неоперабельным процессом и отдаленными метастазами.
Первой группе пациентов таргетную терапию назначают с профилактической целью. Терапия длится курсом в 1 год, проводится таблетированной формой лекарств, сочетается с основным лечением.
Для второй группы применяется комбинированная таргетная терапия, действующая непосредственно на клетки опухоли. Лечение позволяет контролировать процесс у 90% пациентов из тех, у кого пятилетняя выживаемость составляет 34%. У остальных развивается резистентность и возникает необходимость иммунотерапии.
Прогноз заболевания
Раннее выявление меланомы увеличивает вероятность успешного лечения и стойкой ремиссии у более чем 90% больных. При своевременной диагностике и малой толщине первичного очага полное излечение вероятно в 90-95% случаев. Рецидив при толщине опухоли до 1 мм и при отсутствии метастазов в регионарных лимфоузлах возникает примерно в 8% случаев.
Общая выживаемость пациентов при меланоме кожи в период до 5 лет возросла благодаря ранней диагностике и новым методам лечения. Данные по пятилетней выживаемости (при выявлении в соответствующей стадии): I – до 92%, II – 53-81%, III – 40-78%, IV – не более 20%.
Профилактика меланомы
Основной способ профилактики меланомы – защита кожи от УФ-излучения. Солнечные ожоги, даже однократные и полученные много лет назад, повышают риск развития опухоли. Солнечные ванны нужно принимать в утренние или послеобеденные часы, при этом всегда пользоваться солнцезащитным кремом, надевать головной убор и темные очки. Косметические средства с SPF в весенне-летний период обязательны даже для жителей регионов с невысокой солнечной активностью. Светлая кожа, волосы и глаза, большое количество родинок на теле – повод совсем отказаться от загара.
Солярий – это всегда вред для кожи. Если нет возможности исключить его посещение, обязательно использование солнцезащитного крема.
Периодически необходимо осматривать кожные покровы, в том числе и скрытые под волосами, на предмет появления новых родинок, изменения имеющихся. При травмировании и долгом заживлении родинки, подозрении на нехарактерный рост, других изменениях нужно обратиться к врачу.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также
Виды рака кожи и мягких тканей
Содержание статьи:
Особенности опухолей мягких тканей
Злокачественные поражения мягких тканей встречаются редко, составляя не более 1 % от всех онкологических заболеваний. Но агрессивность многих видов рака кожи или подлежащих тканей – очень высокая. Выявить их несколько проще, чем поражения внутренних органов, поскольку они формируют достаточно заметные изменения окраски кожи, ее внешнего вида или плотности тканей под эпидермисом.
Саркомы, поражающие мягкие ткани и относящиеся к злокачественным образованиям, могут появляться в области подкожной клетчатки, включая стромальные и жировые клетки, в мышечных элементах, кровеносных сосудах или лимфатических капиллярах, нервных волокнах, соединительной ткани суставов. Локализация опухолей возможна в любой части тела, но более 50 % из них поражают конечности (ноги и руки), остальная часть определятся в области шеи и головы, туловища, реже поражаются внутренние органы или забрюшинное пространство Источник:
З.Р. Хисматуллина
Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики //
Креативная хирургия и онкология, 2010, с.69-73 .
При раннем обнаружении возможно радикальное удаление опухолей и благоприятный прогноз в отношении выздоровления.
Виды рака мягких тканей
Наиболее распространенный вид онкологии кожи – базальноклеточная карцинома. Это уплотненный участок кожи, имеющий обычную окраску или жемчужно-восковой оттенок. Обычно обнаруживается в области рук, шеи или головы, до 20 % образований находят на оставшихся частях тела.
Другой вариант поражения кожи – плоскоклеточная карцинома, которая имеет вид незаживающей язвочки, пятен с отслоением чешуек эпителия, уплотненных покрасневших бугорков. Самая частая локализация – спина и область груди, лицо или руки, шея, ушные раковины.
Еще одна разновидность – самая агрессивная – меланома, опухоль, возникающая в области родинок (пигментированных участков кожи). Для нее типично быстрое прогрессирование и высокая злокачественность. Обычно располагается в межпальцевых промежутках, в паху, на голове, туловище, спине.
Признаки
Типичные признаки рака мягких тканей – саркомы обнаруживаются в области кожи или подлежащих тканей. Изначально это безболезненное уплотнение, но по мере роста раздражаются нервы, возникает дискомфорт. Особенно опасны опухоли более 40-50 мм с проникновением вглубь тканей. Самые распространенные варианты саркомы:
- Опухоль жировых тканей – липосаркома. Типична для коленей, забрюшинного пространства и бедер.
- Образования из скелетных мышц – рабдомиосаркомы. Они поражают мышцы, участвующие в двигательных актах.
- Фибросаркомы – новообразования из соединительной ткани. Обычно появляются между мышечными волокнами на плечах, бедрах или шее.
- Синовиальные саркомы поражают оболочки крупных суставов в области рук и ног.
- Лейомиосаркомы возникают в области гладкомышечных элементов полых органов – тонкой кишки, матки, мочевого пузыря или желудка.
- Разные типы сарком нервных клеток возникают в области нервных стволов. Это невриномы, симпатобластомы или шванномы.
- Редким и склонным к быстрому метастазированию видом рака является гемангиосаркома, она повреждает стенки кровеносных сосудов.
- Крайне редкий вид лимфангиосаркомы повреждает лимфатические протоки и капилляры. Типична для женщин, у которых по каким-либо причинам проводилась мастэктомия (удалена молочная железа) Источник:
Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая
Некоторые клинические вопросы сарком мягких тканей //
Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013 .
Почему возникают опухоли мягких тканей и кожи
Для разных видов рака кожи ключевым провоцирующим фактором считается УФ-облучение. Длительное пребывание на открытом солнце, агрессивный загар, солнечные ожоги провоцируют эпителиальные и пигментные клетки к раковой трансформации. Особенно опасно это для светлокожих людей, жителей высокогорья и тех, у кого на теле много родинок и невусов.
Для всех опухолей в целом провокаторами могут выступать:
- Ионизирующие излучения, на их долю приходится до 5 % рака. Опасны также облучения по поводу лечения других видов опухолей (лимфомы, рака груди). В целом проходит до 10 лет между радиотерапией и образованием сарком.
- Неблагоприятная наследственность по меланоме или саркоме, а также наличие некоторых генетических патологий, например, нейрофиброматоза – образования множественных фибром на теле, которые могут перерастать в рак.
- Синдром Гарднера опасен в плане развития опухолей мягких тканей. При нем развивается полипоз или рак кишечника, а также фибросаркомы или опухоли других локализаций.
- Провокаторами раковых опухолей могут стать частые повреждения мягких тканей, обширные хирургические вмешательства, нахождение в теле различных конструкций – спицы, пластины.
- Возможно влияние различных химических канцерогенов, повреждающих клетки. В результате страдает ДНК и возможно перерождение в рак.
- Наличие предраковых состояний, доброкачественных опухолей в некоторых ситуациях может приводить к переходу их в рак, например, при лейомиоме или рабдомиоме матки.
Признаки опухолей кожи и онкологии мягких тканей
Первые симптомы онкологических заболеваний кожи люди обычно обнаруживают в области рук или ног, реже – груди и спины. Нередко появлению необычной родинки или опухолевого участка предшествуют солнечные ожоги, травмы или интенсивные воздействия (мозоли, ссадины). Нередко опухоли проявляются на рубцующихся тканях, приводя к образованию бугорков, язвочек, шелушения кожи или неровной пигментации.
Для меланомы типичен ряд признаков – градация ABCDE, отличающих ее от всех других:
- A (от англ. asymmetry) – асимметричные края родинки;
- B (от англ. boundary) – неровные, оборванные края, зубчики;
- C (от англ. color) – окрашивание элемента неровное, с участками светлых и почти черных, голубоватых вкраплений;
- D (от англ. diameter) – разрастание более 50-60 мм в диметре;
- E (от англ. evolution) – быстрое изменение внешнего вида родинки в течение короткого времени.
Саркомы мягких тканей могут длительное время не давать выраженных симптомов, пока не достигают больших размеров и не начинают сдавливать сосуды и нервы. Возникают признаки невралгии, ощущение ползания мурашек, боль, онемение. Возможно общее недомогание, похудение, упадок сил, под кожей обнаруживается опухолевидное неровное уплотнение без четких краев. Оно может сдвигаться относительно тканей или неподвижное, очень твердое. На поверхности узлов возможно развитие незаживающих язв.
Если это опухоли мышц или суставов, связок, для них типична боль при движениях, но она может быть незначительной и часто рак диагностируют в поздней стадии, когда уже есть метастазы.
Особенности диагностики
Основа диагностики опухолей мягких тканей – это жалобы пациента, изменение внешнего вида родинок или подлежащих тканей. Для того чтобы уточнить природу опухоли, ее тип и степень злокачественности, составить план лечения, необходимы:
- Дерматоскопия – это исследование эпидермиса при помощи современного прибора дерматоскопия с подсветкой и оптикой.
- Забор биопсии для определения типа клеток.
- Рентгенография для определения поражения костей и мягких тканей при разных видах сарком.
- УЗИ для выявления опухолей в мягких тканях и органах.
- МРТ или КТ-сканирование для уточнения размеров, наличия метастазов в лимфоузлах или отдаленных органах.
- Ангиография, в том числе с контрастом для выявления опухолей сосудов.
- Дополняют эти методы анализы крови и мочи, исследование на онкомаркеры, а также гистологические, биохимические и цитологические анализы полученных образцов тканей во время биопсии Источник:
А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас
Новые подходы к организации скрининга злокачественных новообразований кожи.
Сибирский онкологический журнал, 2017, №16(2), с.61-65 .
Лечение рака мягких тканей
Основной способ лечения онкологических болезней кожи и подлежащих тканей – хирургическое иссечение опухоли в пределах здоровых тканей. Если образование большое, дополнительно проводится пластическая операция для улучшения внешнего вида. В некоторых случаях необходимо также удаление регионарных лимфоузлов.
Если опухоль неоперабельная либо нужно уменьшить ее размеры до операции, назначается химиотерапия современными препаратами с минимальными побочными эффектами и влиянием на организм. Возможно применение препаратов и после операции, чтобы уничтожить оставшиеся раковые клетки и предотвратить рецидивы.
Для меланомы разработаны протоколы таргетной терапии с прицельным воздействием только на раковые клетки специальными моноклональными антителами. Применяются методы иммунотерапии кожного рака с введением препаратов курсами для активизации собственной иммунной системы для борьбы с раком Источник:
Paulson KG, Lahman MC, Chapuis AG, Brownell I
Immunotherapy for skin cancer //
Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012 .
Прогнозы
При раннем выявлении меланомы возможно полное избавление от рака с последующим длительным наблюдением за пациентом. При позднем обнаружении прогноз неблагоприятный, процент выживания за 5 лет не превышает 10-15 %.
Для рака мягких тканей, особенно мышечных волокон, типично рецидивирование, особенно при неполном удалении опухолевых клеток. Наиболее благоприятный прогноз – у эмбриональной саркомы, выживаемость на 15-20 % выше всех остальных типов рака. Чем младше возраст, тем лучше прогноз в отношении лечения Источник:
Linos E, Katz KA, Colditz GA
Skin Cancer-The Importance
of Prevention //
JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008 .
Для первой стадии благоприятный прогноз – до 80 %, для второй – чуть более 60 %, для запущенных форм болезни выживаемость не превышает 20-30 %, при неоперабельном раке пациенты живут до 18 месяцев.
Источники:
- З.Р. Хисматуллина. Новообразования кожи. Вопросы эпидемиологии, классификации, диагностики // Креативная хирургия и онкология, 2010, с.69-73.
- Л.Н. Ващенко, Т.В. Аушева, Е.Л. Ибрагимова, Е.М. Непомнящая. Некоторые клинические вопросы сарком мягких тканей // Известия высших учебных заведений. Северо-Кавказский регион. Естественные науки, 2013.
- А.А. Модестов, Э.В. Семёнов, Р.А. Зуков, Е.В. Слепов, Е.Н. Еремина, Е.Н. Гаас. Новые подходы к организации скрининга злокачественных новообразований кожи. Сибирский онкологический журнал, 2017, №16(2), с.61-65.
- Paulson KG, Lahman MC, Chapuis AG, Brownell I. Immunotherapy for skin cancer // Int Immunol. 2019 Jul 13;31(7):465-475. doi: 10.1093/intimm/dxz012.
- Linos E, Katz KA, Colditz GA. Skin Cancer-The Importance of Prevention // JAMA Intern Med. 2016 Oct 1;176(10):1435-1436. doi: 10.1001/jamainternmed.2016.5008.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Фиброма — симптомы и признаки рака
Содержание статьи:
Подсчитано, что миома матки развивается у 70% женщин. Обычно они встречаются у женщин в возрасте от 30 до 40 лет и обычно уменьшаются в размерах после менопаузы. Фибромы яичников в онкологии встречаются редко и обычно обнаруживаются у женщин в возрасте 50 лет во время перименопаузы (переход к менопаузе) или постменопаузы.
Фиброма: происхождение и суть болезни
Причины дерматофибромы и других форм опухолей этого типа не известны. Некоторые исследователи считают, что фибромы могут образовываться как локализованная тканевая реакция после незначительной травмы. Иногда фибромы могут иметь генетический компонент, особенно у людей североевропейского происхождения. Сообщается, что некоторые лекарства, включая бета-блокаторы, вызывают изменения в фиброзной ткани. Кроме того, для части фибром возможно влияние гормональных сбоев или патологий эндокринных органов, включая проблемы со щитовидной и поджелудочной железой.
Определенное влияние могут оказать гипергидроз (усиленное потоотделение), воспалительные процессы на коже, особенно хронические, а также влияние длительного УФ-облучения, нерациональное питание и наличие вредных привычек.
Признаки и симптомы
Фибромы относят к доброкачественным образованиям. Они образуют опухолевидное разрастание тканей, внутри которого в основном фиброзная (или соединительная) ткань. Признаки фибромы возникают в результате неконтролируемого организмом, но медленного и ограниченного роста определенного участка тканей. Редко фибромы бывают злокачественными, и причины этого – травматизация и малигнизация образования. Разные виды фибром могут развиваться на любом месте, и если они имеют небольшие размеры, требуют активного наблюдения или удаления, если причиняют дискомфорт.
У некоторых женщин с миомой (фибромой) матки симптомы отсутствуют или проявляются только в легкой форме, в то время как у других женщин симптомы более тяжелые, изнуряющие. Общие симптомы опухоли включают:
- обильные или продолжительные менструальные выделения;
- аномальное кровотечение между менструациями;
- боль в области таза;
- частое мочеиспускание;
- люмбаго;
- боль во время полового акта;
- бесплодие.
Общие симптомы дерматофибромы связаны с дискомфортом, могут появляться и исчезать. Симптомы дерматофибромы не тяжелые и включают:
- изменение цвета со временем;
- зуд;
- периодическую припухлость над опухолью;
- возможное кровотечение при травме;
- чувствительность дерматофибромы к прикосновениям;
- небольшая шишка с приподнятой поверхностью.
Симптомы подошвенной фибромы не тяжелые и включают:
- расширение размеров со временем;
- твердая шишка в своде стопы;
- боль при надавливании, стоянии или ходьбе;
- распространение дополнительных фибром со временем.
Виды, характеристики фибром
Выделяется больше 10 различных морфологических вариантов. Патологи дают описание, как выглядит и чем отличается каждая форма после гистологического исследования – эластрофиброма, мягкая, плотная фиброма.
- Дерматофиброма – это единичное или множественное образование внутрикожной локализации, подвижное и безболезненное при прощупывании с неизмененным цветом.
- Десмоиднаяфибриома имеет другое название – агрессивный фиброз, относится к мезенхимальным опухолям, происходящим из избытка волокон коллагена и дифференцированных фибробластов. Они часто прогрессируют и рецидивируют, образуются в мягких тканях, забрюшинном пространстве или на брюшной стенке.
- Хондриомиксомы – это редкие опухоли, которые поражают костную ткань – края трубчатых костей, таз, ребра, позвонки, стопы, плюсну.
- Ангиофибриомы в области щек и носа, содержащие небольшие бугорки с соединительно-тканными волокнами.
Диагностика
Первоначально опытные специалисты – онкологи или хирурги многопрофильного центра «СМ-Клиника» проводят подробный осмотр пациента, фиксируют все жалобы, которые есть, проводят прощупывание образования и ставят предварительный диагноз. Затем нужно определение природы опухоли. После этого нужно провести УЗИ исследование тканей, где расположена опухоль, чтобы определить ее размер, природу, изменения в тканях. Если необходимо, проводят рентгенологическое обследование. Если остаются вопросы, нужно провести биопсию подозрительного участка, чтобы исключить злокачественный процесс.
Миомы могут быть обнаружены при пальпации (ощупывании пальцами или руками), выполняемой как часть тазового обследования, или диагностированы с помощью визуализационных процедур, таких как УЗИ, компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Методы лечения
Дерматофибромы безвредны, и лечение не требуется, если нет тревожных симптомов или косметических проблем. Если пациент желает удалить дерматофиброму, возможно хирургическое лечение – операция. Важно оценить ее последствия: рубцы и изменения тканей, возникающие после хирургического иссечения, могут выглядеть хуже, чем исходная шишка.
При подошвенной фиброме нехирургические варианты лечения – предпочтительны, поскольку хирургическая процедура требует длительного периода восстановления и может привести к осложнениям, которые могут быть хуже, чем сама подошвенная фиброма. Неинвазивные методы лечения подошвенной фибромы включают:
- экстремальный холод или криодеструкция для уменьшения фибромы.
- прокладки или стельки для облегчения дискомфорта при ношении обуви.
- растяжку.
Большинство врачей согласны с тем, что для тяжелых случаев подошвенной фибромы разумнее всего прибегать к инвазивным методам лечения и хирургическим вмешательствам. Инвазивные методы лечения подошвенной фибромы включают:
- инъекции кортикостероидов в фиброму.
- хирургическое удаление всей подошвенной фасции (что связано с длительным периодом восстановления и высоким риском развития других проблем со стопой).
- хирургическое удаление фибромы (с высокой частотой рецидивов).
Лечение показано, когда дерматофибромы мешают или постоянно раздражаются. В этих случаях может быть выполнено хирургическое удаление, замораживание жидким азотом.
Лечение миомы матки зависит от размера, симптомов и других факторов. Бессимптомная миома может не требовать лечения. Миомэктомия (хирургическое удаление миомы матки) может выполняться для удаления миомы, которые мешают фертильности у женщин, которые хотят забеременеть. Гистерэктомия (хирургическое удаление матки) также обычно выполняется пациентам с тяжелыми симптомами миомы матки, но это не вариант для женщин, планирующих беременность. Безоперационное лечение миомы матки включает в себя лекарственные препараты, эмболизацию маточной артерии и целенаправленное ультразвуковое лечение.
Прогнозы, чем опасна фиброма
Дерматофиброма не имеет серьезных осложнений. Осложнения подошвенной фибромы обычно возникают в результате хирургических вмешательств. Это уплощение свода стопы, послеоперационное ущемление нерва, послеоперационный рост более крупных и рецидивирующих фибром.
Источники статьи:
- Десмоидная фиброма. Этапное, органосохранное хирургическое лечение. Хвастунов Р.А., Мозговой П.В., Луковскова А.А., Юсифова А.А. Волгоградский научно-медицинский журнал №2, 2017. с. 54-57
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2927520/ Central odontogenic fibroma: a case report with long-term follow-up. Marco T Brazão-Silva, Alexandre V Fernandes, Antônio F Durighetto-Júnior, Sérgio V Cardoso, Adriano M Loyolacorresponding
- https://www.ncbi.nlm.nih.gov/pmc/articles/PMC3351722/ Literature survey on epidemiology and pathology of cardiac fibroma. SuguruTorimitsu, Tetsuo Nemoto, Megumi Wakayama, Yoichiro Okubo, Tomoyuki Yokose, Kanako Kitahara, Tsukasa Ozawa, Haruo Nakayama, Minoru Shinozaki, Daisuke Sasai, Takao Ishiwatari, Kensuke Takuma, Kazutoshi Shibuya
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также
Рак кожи, лечение, симптомы — израильская онкологическая клиника ЛІСОД в Киеве, Украине
Вещество, найденное в растении расторопша, способно убивать опухолевые клетки кожи.
Читать полностью
Взаємодія цієї речовини з пухлинними клітинами, що піддавалися ультрафіолетовому опроміненню, була згубною для них. Це відбувалося за рахунок вироблення активної форми кисню, яка знищує живі клітини. Дивно, що при впливі на здорові клітини шкіри вчені не спостерігали токсичного ефекту; навпаки, речовина сприяла виробленню білка, який відновлював шкіру.
Скрыть
Рак кожи – это злокачественная опухоль, поражающая в пожилом возрасте (после 60 лет) одинаково часто как мужчин, так и женщин. Возникает опухоль из эпителия кожи, локализуется обычно на открытых участках тела. Различают плоскоклеточный и базальноклеточный рак. Иногда встречается рак из придатков кожи – волосяных фолликулов, сальных и потовых желез. Развиться рак кожи может в любом месте, но чаще опухоль появляется на лице: поражаются угол глаза, крылья и спинка носа, лоб. Нередко опухоль выявляют в подмышечной области, на стопе, кисти, голени.
Базальноклеточный рак (базалиома), как и указывает название, возникает из клеток базального слоя кожи. Опухоль, как правило, не распространяется, растет медленно. Базалиома составляет 70–75% раковых новообразований кожи, практически не дает метастазов.
В поверхностных клетках кожи возникает плоскоклеточный рак, который, если не начать лечение, может захватить другие органы. В основном, метастазирует лимфогенным путем.
Диагностика
В LISOD диагноз рак кожи устанавливают на основании тщательного осмотра подозрительной опухоли. Осмотр проводится с помощью увеличительного стекла. Основным методом распознавания рака кожи является биопсия с иссечением секторального кусочка с захватом здоровой ткани по краю. Реже проводится цитологическое исследование отпечатков с опухоли или пунктата из плотных участков язвы. Все образцы тканей мы направляем в патогистологические лаборатории с международным сертификатом, которые находятся в Германии и Израиле.
Чтобы исключить метастазы во внутренних органах, в LISOD применяют ультразвуковое исследование (УЗИ), компьютерную томографию (КТ), рентгенографию.
Современный метод исследования ПЭТ-КТ назначают для исключения системного распространения при лимфомах кожи, а также для исключения первичной злокачественной опухоли при паранеопластических процессах, например дерматомиозите.
Лечение
Полную информацию о диагностике и лечении этого вида рака Вам предоставят консультанты Информационной службы LISOD:
- 0-800-500-110 (бесплатно для звонков
со стационарных телефонов по Украине) - или +38 044 520 94 00 – ежедневно
с 08:00 до 20:00.
План лечения в LISOD разрабатывает консилиум специалистов на междисциплинарной онкологической конференции индивидуально для каждого пациента с учетом типа и размера опухоли, возраста, общего состояния здоровья. Следует отметить, что почти 90% больных как плоскоклеточным, так и базальноклеточным раком, вылечиваются полностью.
Чаще всего для лечения рака кожи назначают лучевую терапию. Применяется близкофокусная рентгенотерапия, при распространенных формах используется ее сочетание с дистанционной радиотерапией.
В случаях низкой чувствительности к лучевой терапии или сильно распространенного рака применяют хирургическое лечение с использованием кожной пластики для закрытия послеоперационных дефектов. Операции по удалению лимфатических узлов выполняются при наличии метастазов в регионарных лимфатических узлах.
Редко при раке кожи прибегают к химиотерапии с применением специальных мазей, в состав которых входят цитостатические препараты.
Симптомы
Как плоскоклеточный рак, так и базалиома, могут проявляться разными формами. На коже можно заметить небольшое возвышение, похожее на гладкий или зернистый, а иногда восковой, нарост. Нередко образовывается струп, нарост кровоточит. Может появиться в виде чешуйчатого струпа красное плоское пятно. Характерны для раковой язвы валикообразные, приподнятые плоские края, дно язвы имеет грязно-серый цвет. Иногда возникает на коже красное плотное вздутие, как правило, растущее медленно и без боли. Такая опухоль может появиться на теле в любом месте, но чаще она поражают открытые участки – особенно шею и лицо. На нижней части ног, кистях рук, предплечьях обнаруживаются похожие на бородавки плоскоклеточные карциномы.
Если Вы заметили, что на коже появилось какое-то необычное образование, которое в течение месяца не исчезло, обязательно обратитесь к онкологу.
Предраковые заболевания
Часто рак развивается вследствие предшествующих изменений кожи. Облигатными предраковыми заболеваниями (ранняя онкологическая патология, перерождающаяся в рак) считаются болезнь Боуэна, пигментная ксеродерма, эритроплазия Кейра, болезнь Педжета. Язвы, длительно незаживающие раны, воспалительные и хронические дистрофические процессы относят к факультативным предракам (патология, не всегда переходящая в злокачественное состояние, но требующая внимательного наблюдения).
Факторы риска
1. Основная причина возникновения рака кожи – солнечное облучение. Большему риску развития заболевания подвергаются люди, находящиеся под воздействием ультрафиолетового излучения длительное время. Чаще всего именно на открытых участках кожи (область головы и шеи) локализуется опухоль.
2. Профессиональная деятельность, связанная с регулярным контактом с дегтем, смолами, сажей, мышьяком, также может привести к развитию рака кожи.
3. Опухоль может возникнуть вследствие продолжительного термического воздействия или ионизирующего излучения.
4. Иногда болезнь развивается на фоне рубцов после механических повреждений кожи.
5. Редко, но существуют наследственные состояния, приводящие к раку кожи.
Профилактика
Для предотвращения развития рака кожи мы рекомендуем следующее.
- Защищайте шею и лицо от солнечных лучей. Особенно за этим необходимо следить тем, у кого светлая кожа, и пожилым людям.
- Не допускайте сухости кожи, регулярно применяйте питательные кремы.
- Соблюдайте меры личной гигиены, применяя продукты бытовой химии.
- Соблюдайте все необходимые правила безопасности, если Ваша работа связана с использованием химических веществ (фармацевтические препараты, азотная кислота, бензол, пестициды и т.д.).
- Своевременно лечите язвы, волчанку, хронические предраковые дискератозы.
- Защищайте рубцы и шрамы от механических повреждений.
Вопросы и ответы
В разделе публикуются вопросы пациентов и ответы наших специалистов. Вопрос каждого человека касается конкретной проблемы, связанной с его заболеванием. Пациентам отвечают израильские клинические онкологи и главный врач LISOD, д.м.н., профессор Алла Винницкая.
Ответы специалистов основаны на знаниях принципов доказательной медицины и профессиональном опыте. Ответы соответствуют исключительно предоставленным сведениям, имеют ознакомительный характер и не являются врачебной рекомендацией.
Основная цель раздела – дать информацию пациенту и его семье, чтобы вместе с лечащим врачом принять решение о виде лечения. Предложенная Вам тактика лечения может отличаться от принципов, изложенных в ответах наших специалистов. Не стесняйтесь задать лечащему врачу вопрос о причинах отличий. Вы должны быть уверены, что получаете правильное лечение.
Здравствуйте. У меня обнаружили базалиому нижнего века, наружного угла глаза. Через год после ДТК она опять стала расти. Сейчас её размер 3х3 мм. Возможно ли провести лучевую терапию таким образом, чтобы не пострадал глаз ?
Хорошо бы посмотреть точно, где она расположена, но, в принципе, – вполне возможно. Облучение может быть поверхностным, не проникающим вглубь, но достаточным для лечения опухоли кожи (рентгенотерапия или облучение электронами), иногда, для большей надежности, под веко вставляется специальная пластина в момент проведения лечения.
Здравствуйте, уважаемый Григорий Борисович! Для меня очень важно Ваше мнение. У мамы (72 г.) осенью на носу возле уголка глаза появился струпчик (диам.2 мм). Он то отпадал, то опять появлялся, но в размерах не увеличивался. 19.01.2011 мы в онкоцентре сделали соскоб. Результаты анализа нам не показали, но на словах сказали, что диагноз таков – СА кожи внутреннего угла левого глаза, элементы базального клеточного СА и нужно или прижечь лазером, или облучать. Но вот в чем парадокс. После соскоба (а сковырнули хорошо то место) вновь появившийся струп отпал и на этом месте уже третий месяц ничего нет – ни струпчика, ни вавочки , все чисто. Вопрос: 1. Обязательно ли рак кожи сопровождается какой-то незаживающей ранкой или может существовать и без каких либо визуальных проявлений? 2. А может это была просто инфицированная ранка? Ведь после их соскоба я несколько дней хорошо промывала это место растовором хлоргексидина биглюконата и после этого все зажило. 3. Так что нам делать?
Валентина, во-первых, следует сделать ревизию гистологических препаратов, чтобы убедиться, что речь действительно идет о базалиоме (можно провести в наших лабораториях Израиля или Германии). Не исключено, что, проведенная биопсия («соскоб»), оказалась эксцизионной, т.е. опухоль удалена полностью, чем и объясняется отсутствие признаков заболевания на коже. Думаю, что можно наблюдать. Только тщательно, так как базалиомы весьма склонны к рецидивированию, если не удалены полностью.
Здравствуйте! Моему отцу 72 года, поставлен диагноз базалиома верхнего века правого глаза,назначили радиотерапию.Базалиома вродебы самый безобидный рак кожи, как вы считаете нужно ли в таком возрасте делать облучение и какие побочные эффекты могут возникнуть после облучения (ожоги глаза или потеря зрения)? И еще ему полтора месяца назад сделали операцию на левом глазу по поводу катаракты, не повлияет ли облучение на поставленный искусственный хрусталик?Заранее благодарю за ответ!
Лечить надо однозначно независимо от возраста. Базалилиомы дают отдаленные метастазы всего в 2% случаев, однако они достаточно агрессивны в смысле местного распространения: рецидивы после неполного удаления, глубокая инфильтрация подлежащих тканей и.т.д. Если оперативное вмешательство не сопряжено со значительным косметическим дефектом то оно предпочтительно в данном конкретном случае (желательно по Моху — с интрапоперационным гистологическим исследованием хирургических краев).
Виды рака кожи
Различают несколько видов рака кожи, мы отдельнопоговорим о каждой форме.
Поверхностная форма
При поверхностной форме рака на коже появляетсяжелтовато-сероватый узелок, пятно или блестящая бляшка. Эта форма развиваетсямедленно. Какие-нибудь субъективные ощущения вначале отсутствуют, но затем впоследующем начинается зуд, неприятные ощущения, чувство дискомфорта,покалывания в данной области. В последующем, через какое-то время, центральнаячасть узелка изъязвляется, образуется мокнущая, иногда слабо кровоточащая ипокрывающаяся корочкой язвочка.
При пальпации (ощупывании) основание язвыоказывается плотнее окружающих тканей, хотя воспалительные явления вокругопухоли не выражены. В некоторых случаях в центральной части опухоли происходитрубцевание, по периферии же продолжается рост новообразования с формированиемваликообразных фестончатых, то есть волнообразных, участков.
Инфильтрирующая, или глубоко проникающая, формарака кожи
Данная форма рака может протекать в двухразновидностях.
В одном случае опухоль представляет собой твердыйсмещаемый узел, который может локализоваться на лице, туловище, половыхорганах. По мере роста опухоли этот узел фиксируется в окружающих тканях,изъязвляется, в процесс вовлекаются подлежащие ткани. Язва становитсякратерообразной с плотными валикообразными краями, в центре язвы виднынекротические массы, то есть отмершие клетки сероватого или черного цвета.
Другой вариант течения – это, прежде всегоглубокая язва с острыми и крутыми краями. В центре этой язвы также могутнаходиться отмершие клетки, так называемые некротические массы, серо-черногоцвета. При запущенном процессе появляется характерный неприятный запах. Глубокопроникающая форма рака кожи гистологически, то есть на клеточном уровне, чащевсего склонна к метастазированию.
Папиллярная или фунгозная (грибовидная) формарака кожи
Данная форма рака способна к быстрому росту ичастому метастазированию. Она представляет собой массивный узел на широкомосновании или на ножке, поэтому ее и назвали фунгозной за сходство с грибом.Иногда опухоль может принять вид цветной капусты, достигая при этомзначительных размеров. Развивающиеся бугристые образования приобретают характергрибовидных, легко кровоточащих и покрытых корками папиллом.
Также существует еще рак кожи, возникший на фонерубцов. Такой рак имеет вид язвы с утолщением, подрытыми краями, с наличиемсукровичного отделяемого, или гнойного отделяемого с характерным неприятнымзапахом.
Вообще у рака кожи множество различных вариантовразвития форм. Разновидности рака кожи могут переходить из легкой формы в болеетяжелую форму. Например, поверхностная форма рака кожи может трансформироватьсяв глубоко проникающую форму рака при отсутствии должного и своевременноголечения.
Кожа является самым крупным органом нашегоорганизма. Кожа покрывает внутренние органы и защищает их от повреждений, атакже она служит барьером между микроорганизмами и внутренними органами. Болеетого, кожа предотвращает избыточную потерю воды и других жидкостей. Кроме того,кожа регулирует температуру нашего тела и помогает ему избавляться от излишковводы и солей. Некоторые клетки кожи связаны с головным мозгом, что позволяетощущать температуру, прикосновение и боль.
Кожа состоит из трех слоев: эпидермы, дермы иподкожного слоя. В эпидерме находятся клетки меланоциты, которые вырабатываютзащитный пигмент меланин. За счет меланина кожа бывает желтовато-коричневатойили коричневой, что позволяет защищать более глубокие слои кожи от вредноговоздействия солнца.
Все злокачественные опухоли кожи делятся намеланомы и немеланомные новообразования.
Немеланомные опухоли.
Немеланомные опухоли кожи (базальноклеточный иплоскоклеточный рак) встречаются наиболее часто. Их называют немеланомнымипотому, что они развиваются не из меланоцитов. Они редко метастазируют и потомуменее опасны, чем меланомы. Их лечение отличается от лечения меланом.
К доброкачественным опухолям кожи относятсеборрейные кератомы, гемангиомы, липомы и бородавки. Большинство опухолей кожиотносятся к доброкачественным процессам и редко превращаются в рак.
Меланома.
Меланомой это злокачественна опухоль, клеткикоторой обладают способностью образовывать пигмент меланин, поэтому она вбольшинстве случаев имеет темную окраску. Эта опухоль развивается из клетокмеланоцитов, являющимися дериватами нейральной полоски, которые в эмбриональномпериоде мигрируют в кожу, глаз, центральную нервную систему. Меланомавстречается значительно реже базальноклеточного или плоскоклеточного рака, ноявляется значительно более серьезным заболеванием.
Меланома чаще всего развивается на туловище белыхмужчин и на нижних конечностях белых женщин, хотя опухоль может возникать улюдей с любым типом кожи и в других областях тела. У людей с более темной кожейриск развития меланомы ниже. У любого человека, даже с темной кожей, меланомаможет возникнуть на ладонях, подошвах и под ногтями. Очень редко меланомаразвивается в местах, которые не покрыты кожей, например, в полости рта, глазу,влагалище, толстой кишке и других внутренних органах.
Меланома относится к чрезвычайно злокачественнымопухолям и составляет около 13 процентов в структуре онкологических заболеванийкожи, в последние годы отмечается неуклонный рост заболеваемости этой опухолью.Диагностика и лечение меланомы кожи все еще остаются сложной проблемойонкологии. К началу лечения, как правило, у 75 процентов больных уже имеетместо регионарно распространенный процесс, а пятилетняя выживаемость больных непревышает 50 процентов. Хотя в среднем каждый человек имеет 20 родимых пятен,каждый год только лишь 7 человек из 100 тысяч заболевают меланомой. Меланомаявляется серьезной проблемой, поскольку каждый год погибает от 30 до 40процентов больных меланомой. Поэтому обеспечение максимальной информированностиоб этом заболевании самого широкого круга людей чрезвычайно важно, причеминформирование с помощью интернет является наиболее эффективным средством вдостижении этой цели.
Меланома, как и другие злокачественные опухоликожи, почти всегда поддается лечению на ранних стадиях.
Факторы риска при меланоме
Фактор риска — это то, что повышает вероятностьвозникновения рака. При различных видах рака существуют различные факторыриска. Курение является фактором риска для рака легкого, полости рта, гортани,мочевого пузыря, почек и ряда других органов. Однако наличие фактора риска идаже нескольких таких факторов еще не означает, что у данного человекавозникнет заболевание.
Основными факторами риска развитиямеланомы являются следующие:
Невусы (родинки) относятся кдоброкачественным меланотическим опухолям. Невусы обычно отсутствуют прирождении, но начинают появляться у детей и подростков. Некоторые виды невусовпредрасполагают к развитию меланомы.
Налчие диспластического невуса, илиатипической родинки, повышает риск меланомы. Диспластические невусы похожи наобычные родинки, но могут напоминать меланому. Они могут располагаться нанезащищенных от солнца местах, а также на закрытых участках тела, например, наягодицах или волосистой части головы. Эти невусы, как правило, больше обычныхродинок. У некоторых людей диспластические невусы могут быть множественными.
Диспластические невусы часто бывают семейнымзаболеванием. Если в Вашей семье есть родственники с диспластическим невусом,то у Вас имеется 50% вероятность развития такого заболевания. Если у Вас имеетсяодин или более диспластических невусов, а также, по меньше мере, два близкихродственника, перенесших меланому, то риск развития меланомы повышается на 50%и более. Риск возникновения меланомы в течение всей жизни составляет 6-10% убольных с диспластическим невусом в зависимости от возраста, семейногоанамнеза, количества диспластических невусов и других факторов.
Недиспластические и неврожденные невусы очень редко превращаютсяв меланому. Однако у людей с множественными родинками и родинками крупных размеровриск меланомы повышен.
Белая кожа, веснушки и светлые волосы. Риск меланомы в 20 развыше среди белых людей по сравнению с афроамериканцами. Это связано с тем, чтопигмент кожи обладает защитным эффектом. У белых людей с рыжими или светлымиволосами, а также с белой кожей, на которой имеются веснушки и которая быстрообгорает на солнце, риск развития меланомы особенно повышен. Голубые глазатакже повышают риск меланомы. У любого человека, независимо от цвета кожи,может возникнуть меланома, особенно на ладонях, стопах, под ногтями, в полостирта и во внутренних органах.
Семейный анамнез. Риск возникновениямеланомы повышен, если один или более близких родственников (мать, отец, брат,сестра, ребенок) страдали меланомой. В зависимости от числа заболевшихродственников риск может быть повышен до 8 раз по сравнению с людьми безналичия семейного анамнеза. 10% больных меланомой имеют семейный анамнез этогозаболевания. У 20-40% семей с высокой частотой меланомы выявлена мутация гена,ответственного за развитие меланомы.
Иммуносупрессия. Люди, получавшиепрепараты, угнетающие иммунную систему, например, при трансплантации органов,имеют повышенный риск развития меланомы.
Избыточное воздействие ультрафиолетовогоизлучения и загара. сновным источником ультрафиолетового излучения являетсясолнечный свет. Ультрафиолетовые лампы и кабины относятся к другим источникам.Люди, получающие избыточное воздействие света из этих источников, имеютповышенный риск рака кожи, включая меланому. Величина ультрафиолетовоговоздействия зависит от интенсивности света, времени воздействия, а такжеиспользования защитной одежды и экрана.
Если у Вас имелись тяжелые ожоги с пузырями,особенно в детском или подростковом возрасте, то у Вас риск возникновениямеланомы повышен. Кратковременные высокодозные воздействия более опасны дляразвития меланомы, чем низкодозные повторные воздействия, даже если общая дозаультрафиолетового излучения будет такой же.
Возраст. Почти половина всехмеланом выявляется у лиц старше 50 лет. Однако меланома может возникнуть и вболее молодом возрасте (20-30 лет). В действительности, меланома является однойиз наиболее частых опухолей у людей моложе 30 лет. Меланома у людей с семейныманамнезом развивается в более молодом возрасте.
Пол. Мужчины чаще болеют меланомой, чемженщины. Вероятность развития меланомы у мужчины в течение всей жизнисоставляет 1 к 57, а у женщин — 1 к 81.
Пигментная ксеродерма. Пигментная ксеродермаявляется редким наследуемым заболеванием, возникающим в результате дефекта фермента,который восстанавливает поврежденную ДНК. У людей, страдающих пигментнойксеродермой, имеется высокий риск как меланомы, так и немеланомныхзлокачественных опухолей кожи. Так как люди с пигментной ксеродермой менееспособны восстанавливать повреждение ДНК, вызванное солнечными лучами, у нихмогут развиваться опухоли на открытых участках кожи, подвергающихся солнечномувоздействию. Эти факты помогают объяснить взаимосвязь между солнечным светом ираком кожи.
Прошлый анамнез меланомы. У больного, перенесшегомеланому, имеется повышенный риск возникновения новой меланомы.
Можно ли предотвратить возникновение меланомы?
Наиболее важным путем снижения рискавозникновения меланомы является сокращение времени пребывания под интенсивнымсолнечным светом.
Для этого можно рекомендовать следующее:
Пребывание в тени. Самым простым и наиболееэффективным способом ограничения воздействия ультрафиолетовых лучей являетсяминимальное время нахождения на открытом воздухе под воздействием солнечныхлучей. Это особенно важно с 10 часов утра до 4 часов дня, когда действиеультрафиолетовых лучей наиболее выражено. Помните о том, что солнечные лучимогут отражаться от воды, облаков, песка, цемента и снега.
Защита кожи с помощью одежды. Вы можете защититьбольшую часть кожи с помощью одежды, например, рубахи с длинными рукавами ишляпы с широкими полями. Плотная ткань темного цвета обычно хорошо обеспечиваетнаилучшую защиту кожи.
Использование защитных кремов. Применяйте защитныекремы, особенно в тех случаях, когда солнечный свет интенсивный. Используйтекремы даже в пасмурные и облачные дни, потому что ультрафиолетовые лучипроникают сквозь облака и туман.
Солнцезащитные кремы нужно наносить нанезащищенные участки кожи за 20-30 минут перед выходом на улицу с тем, чтобы кожавпитала крем. Наносите толстый слой на лицо, уши, руки, ноги и шею. Помните отом, что обработку кожи необходимо повторять каждые 2 часа. Рекомендуется такжеобрабатывать губы.
Защитные кремы и средства не применяются длятого, чтобы Вы более длительное время находились на солнце. Эти средства непредотвращают меланому, они снижают лишь интенсивность воздействияультрафиолетовых лучей.
Ношение солнцезащитных очков. Солнцезащитные очки на99-100% защищают глаза и кожу вокруг них от воздействия ультрафиолетовых лучей.
Избегайте других источниковультрафиолетовых излучений. Использование ультрафиолетовых ламп опасно дляздоровья, так как их свет может повредить кожу, поэтому их применение нерекомендуется. Такие лампы увеличивают риск возникновения меланомы.
Защита детей от солнца. Дети заслуживают особоговнимания, так как они проводят много времени на открытом воздухе и быстрообгорают на солнце. Дети старшего возраста должны быть осведомлены об опасностидлительно пребывания на солнце и возможности возникновения у них меланомы. Ввысокогорных районах и в районах с активным солнечным воздействиемиспользование защитных средств Вами и Вашими детьми должно стать привычкой.
Выявление измененных родинок (невусов) иих удаление. Наличие некоторых видов родинок (невусов) сопровождаетсяповышенным риском возникновения меланом. В зависимости от внешнего вида этихродинок врач может рекомендовать тщательное наблюдение за ними или удаление приподозрение на злокачественное перерождение. Рутинное удаление множественныхродинок как профилактика меланомы не рекомендуется. При наличии множественныхродинок рекомендуется регулярное наблюдение у дерматолога, а также ежемесячноесамообследование. В случае обнаружения необычной родинки или ее изменениянеобходимо срочно обратиться к специалисту.
Генетическое консультирование. Если у нескольких членовВашей семьи была меланома, если у Вас были множественные меланомы или если уВас была меланома в молодом возрасте или же диспластические невусы, у Вас можетоказаться мутация (изменения) гена. В связи с этим необходимо генетическоеконсультирование. В некоторых семьях с высокой частотой меланом обнаруженамутация гена CDKN2A.
4 наиболее распространённые заблуждения о раке кожи
1) Для защиты достаточно использовать солнцезащитныйкрем на пляже.
Даже в облачные дни 85% ультрафиолетовых лучеймогут проникнуть сквозь тучи. Это означает, что Вы одинаково рискуете вавтомобиле, во время пробежки или, разрешая вашим детям быть на улице в любоевремя года. Это случается, даже когда Вы не на пляже. Однако на пляже Вы обычноменее одеты, и поэтому рекомендуется прикрываться, даже если Вы используетесолнцезащитный крем. Кроме того, солнцезащитный крем смывается водой и поэтомунужно наносить его повторно каждые два часа или после каждого купания.
2) Заботясь о Вашей коже теперь, Вы защитите себяпозже
Развитие рак кожи может длиться 20 или более лет.Специалисты утверждают, что большинство людей получает приблизительно 80% ихжизненного объема подвергания солнечным лучам еще в возрасте до 18 лет.Так, только один сильный загар в детстве может удвоить риск возникновениямеланомы в более позднем возрасте. Забота о Вашей коже действительно можетуменьшить Ваш риск, но она не устранит полностью уже нанесенный урон.
3) Загар означает, что Вы уже защищены
Люди с более темным цветом кожи имеют меньшуювероятность возникновения рака. Однако загорелая кожа это фактическиповрежденная кожа. Повторное загорание ранит кожу и увеличивает рисквозникновения рака кожи на 20%.
4) В пасмурные дни невозможно обжечься
Только то, что солнце скрыто облаками, еще неозначает, что Вы не нуждаетесь в защите. Как было упомянуто выше, мощныеультрафиолетовые солнечные лучи все равно будут достигать вашу кожу даже воблачные дни.
Просмотрите эти распространённые заблуждения ипоймите, что лучи солнца всегда смогут найти Вас. Если только Вы не находитесьв закрытом помещении, Вы никогда не будете полностью защищены.
врач-онколог Борисенко А.И.
Рак кожи — лечение в Москве
Базалиома
Базалиома (базальноклеточный рак) – злокачественное образование, развивающееся из клеток базального слоя кожи.
Как правило, базалиому зачастую принимают за обычную родинку, поскольку выглядит она как небольшое, слегка выпуклое образование (диаметром всего в несколько миллиметров). Но, в отличие от родинки, в центре базалиомы, как правило, находится небольшая «ямка» с корочкой. Если эту корочку убрать, то начинает развиваться эрозия, переходящая со временем в язву. Даже если язва зарубцуется, рак продолжает свой рост «вширь».
Чаще всего рак развивается на открытых участках кожи – лице, голове, шее.
Основные разновидности базалиомы:
- Узелковая. Образование похоже на «узелки» небольшого размера;
- Язвенная. Поверхность базалиомы постоянно нарушается, что приводит к появлению язв.;
- Пигментная. В этом случае базалиома (целиком или в части опухоли) имеет черный или темно-кориченевый цвет;
- Бородавчатая. Эта форма опухоли похожа на цветную капусту – одно образование словно «слеплено» из нескольких узлов.
Образование этого типа растет достаточно медленно и не дает метастазы. Но даже в этом случае необходимо своевременное лечение, поскольку отсутствие терапии может привести к достаточно серьезному поражению кожи. В некоторых случаях базалиома прорастает внутрь и разрушает подлежащие хрящевые и костные ткани.
Почему возникает базалиома?
Основной причиной развития базалиомы является длительный контакт с ультрафиолетом (солярий, солнечные ванны и т.д.). Также повлиять на появление рака могут:
- Ионизирующее излучение;
- Химические канцерогены;
- Генетическая предрасположенность;
- Сниженный иммунитет.
Как правило, при прочих равных условиях больше всего рискуют заполучить базалиому светлокожие и голубоглазые люди, любители загара, люди после 50 лет.
Лечение базалиомы
Выбор метода лечения рака кожи зависит от таких факторов, как вид, размер и локализация опухоли, степень прорастания в ткани, наличия сопутствующих заболеваний.
Основным методом лечения базалиомы является ее удаление различными техниками:
- Хирургическое. Ткани иссекаются до окончания пораженного участка (или с заходом на здоровые). Операция проводится под местной анестезией;
- Криодеструкция. Показана при образованиях, расположенных только на поверхности кожи. Проводится при помощи жидкого азота;
- Лазерное. Очень эффективный метод, дающий хороший косметический эффект.
Если расположение базалиомы не дает осуществить хирургическое лечение (например, около глаза), проводится лучевая терапия. Этот вид лечения весьма эффективен, поскольку ткань опухоли очень чувствительна к излучению.
Профилактика базалиомы
Чтобы не допустить развитие базалиомы, нужно не злоупотреблять загаром (как в солярии, так и на открытом воздухе), осторожно обращаться с веществами, в состав которых входят канцерогены.
И обязательно осматривайте свои «родинки» (особенно, если вы голубоглазый любитель загара, работающий на вредном производстве), любое изменение и длительное покраснение на коже, «содранная» болячка могут стать началом развития опухоли.
Что такое рак кожи? | CDC
Базальноклеточный рак начинается в базально-клеточном слое кожи. Плоскоклеточный рак начинается в плоском слое кожи. Меланома начинается в меланоцитах — клетках, вырабатывающих меланин — пигмент, придающий коже ее цвет.
CloseБазальноклеточная карцинома начинается в базально-клеточном слое кожи. Плоскоклеточный рак начинается в плоском слое кожи. Меланома начинается с меланоцитов — клеток, вырабатывающих меланин — пигмент, придающий коже ее цвет.
Кожа — самый большой орган тела. Кожа состоит из нескольких слоев, но два основных слоя — это эпидермис (верхний или внешний слой) и дерма (нижний или внутренний слой). Рак кожи начинается в эпидермисе, который состоит из трех типов клеток —
.- Плоскоклеточные клетки: Тонкие плоские клетки, образующие верхний слой эпидермиса.
- Базальные клетки: Круглые клетки под плоскоклеточными клетками.
- Меланоциты: Клетки, вырабатывающие меланин и находящиеся в нижней части эпидермиса. Меланин — пигмент, придающий коже ее цвет. Когда кожа подвергается воздействию солнца, меланоциты выделяют больше пигмента и вызывают потемнение кожи.
Базальноклеточный и плоскоклеточный карциномы — два наиболее распространенных типа рака кожи. Они начинаются соответственно в базальном и плоскоклеточном слоях кожи. И то, и другое обычно можно вылечить, но лечение может быть уродливым и дорогостоящим.
Меланома, третий по распространенности тип рака кожи, начинается в меланоцитах.Из всех типов рака кожи меланома вызывает больше всего смертей из-за ее тенденции распространяться на другие части тела, включая жизненно важные органы.
Большинство случаев рака кожи вызвано чрезмерным воздействием ультрафиолетовых (УФ) лучей солнца, соляриев или солнечных лучей. УФ-лучи могут повредить клетки кожи. В краткосрочной перспективе это повреждение может вызвать солнечный ожог. Со временем УФ-повреждение накапливается, что приводит к изменениям текстуры кожи, преждевременному старению кожи, а иногда и к раку кожи. Ультрафиолетовые лучи также связаны с такими заболеваниями глаз, как катаракта.
Рак кожи у цветных людей труднее обнаружить, предупреждают врачи
Рак кожи у цветных людей
FOX 13 News
ТАМПА, Флорида — В то время как косметолог Кимберли Блэкмон из Glowmour Beauty в Тампе расслабляла свою клиентку лица, она также проверила наличие подозрительных пятен.
Цель состоит в том, чтобы различить, что такое прыщик, что такое родинка или что может быть меланомой.
«Пока я очищаюсь, я чувствую, есть ли какие-нибудь выступы или неровности, что-то ненормальное.Когда я смотрю на пятна, вам нужно искать пятна неправильной формы. Обычно, когда у них нет такой гладкой поверхности, мы говорим им: «Эй, это вещи, которые вы можете проверить у своего врача», — объяснил Блэкмон.
Врачи говорят, что рак кожи у цветных людей может проявляться в неожиданные места.
«У более темных типов кожи — особенно у чернокожих и латиноамериканцев — наиболее распространенный тип меланомы не локализуется на участках, подверженных воздействию солнца. Обычно это касается ладоней или подошв, поэтому не принято смотреть на подошвы или между пальцами ног, но это области, которые необходимо исследовать.Меланома при более темных цветах кожи обычно диагностируется как более поздняя стадия, поэтому прогноз хуже », — поделилась доктор Люсия Семинарио-Видал.
Блэкмон сказал, что цветные люди, как правило, замечают изменения в своей коже, когда они стареют, так как их кожа По словам Блэкмона, цветным женщинам также трудно различать разные цвета кожи, потому что потенциально серьезные изменения похожи на гиперпигментацию.
Актриса Керри Вашингтон привлекает внимание к проблеме рака кожи.Она объединилась с Neutrogena для создания документального фильма под названием «In The Sun», в котором говорится, что рак кожи может поражать людей всех возрастов и национальностей.
«Для цветных людей нас не учили пользоваться солнцезащитным кремом, и для нас очень важно, чтобы мы пользовались солнцезащитным кремом. Особенно живем во Флориде; очень жарко, солнце всегда светит. Вы можете даже не осознавать, что УФ -А, УФ-В-лучи, которые мы на самом деле принимаем, — объяснил Блэкмон.
«В нашем сообществе мы не всегда осведомлены о протоколе ухода за нашей кожей, и к этому не следует относиться так легкомысленно, потому что у нас должен быть надлежащий уход за кожей, как и у всех остальных», — добавил Кэллоуэй. .
ССЫЛКА: Для получения дополнительной информации посетите www.aad.org .
Каковы симптомы и признаки рака кожи?
Поскольку многие виды рака кожи развиваются там, где их можно увидеть, есть хорошие шансы заразиться ими на ранней стадии. Регулярное обследование кожи на предмет любых новых или необычных новообразований или изменений существующих родинок имеет решающее значение. Если вы обнаружите что-либо подозрительное, вам следует обсудить это со своим лечащим врачом, дерматологом (кожным врачом) или медицинским работником, который имеет квалификацию, чтобы распознать признаки рака кожи и диагностировать заболевание.
Необычный рост кожи или болезненность, которая не проходит, может быть первым признаком немеланомного рака кожи. Рак кожи может первоначально проявляться в виде узелка, сыпи или неровного пятна на поверхности кожи. Эти пятна могут быть приподнятыми, легко сочиться или кровоточить. По мере роста рака размер или форма видимой кожной массы может измениться, и рак может прорасти в более глубокие слои кожи. Иногда бывает сложно отличить одну форму рака кожи от другой, поэтому проконсультируйтесь с дерматологом, если вы заметили подозрительные или развивающиеся пятна на коже.
Базальноклеточный рак на голове или шее может сначала появиться в виде бледного участка кожи или восковой полупрозрачной шишки. Вы можете увидеть кровеносные сосуды или вмятину в центре выпуклости. Если карцинома развивается на груди, она может больше походить на коричневатый шрам или повреждение телесного цвета. По мере развития рака он может кровоточить при травме или сочиться, а в некоторых местах стать твердым.
Плоскоклеточный рак может также развиваться в виде шишки на коже. Эти твердые шишки обычно имеют шероховатую поверхность, в отличие от гладкой и жемчужной окраски базальноклеточной карциномы.Если узелок не образуется, рак может больше походить на красноватое чешуйчатое пятно. В отличие от кожной сыпи, которая проходит со временем, эти грубые, похожие на поражения участки продолжают медленно развиваться. Этот тип рака обычно встречается на голове, шее, руках или руках, но он также может развиваться в других областях, таких как область гениталий, шрамы или кожные язвы.
Карциномы из клеток Меркеля могут проявляться в виде красных или телесных родинок, которые поднимаются и быстро растут. Эти небольшие опухоли обычно появляются на открытых участках кожи, таких как лицо, шея или кожа головы.
Проверка на симптомы рака кожи
Регулярное обследование кожи на предмет любых новых или необычных новообразований или изменений размера, формы или цвета существующего пятна является ключом к раннему обнаружению и лечению рака кожи. Если вы обнаружите что-либо подозрительное, вам следует обсудить это со своим лечащим врачом или дерматологом.
Хотя многие виды рака кожи развиваются в местах, подверженных воздействию солнца, они также могут развиваться в областях, которые обычно скрыты от солнца. Важно изучить все эти области.Помимо осмотра ног, туловища, рук, лица и шеи, важно искать признаки рака кожи в областях между пальцами ног, под ногтями, ладонями рук и подошвами ступней, гениталиями и даже глазами. .
Следующая тема: Какие бывают типы рака кожи?
Факторы риска, симптомы и профилактика
Обзор
Какие изменения на коже происходят из-за пребывания на солнце?
Воздействие солнца вызывает большинство морщин и возрастных пятен на нашем лице.Люди думают, что сияющий цвет лица означает хорошее здоровье, но цвет кожи, полученный от пребывания на солнце, на самом деле может ускорить эффекты старения и увеличить риск развития рака кожи.
Воздействие солнца вызывает большинство изменений кожи, которые мы считаем нормальной частью старения. Со временем ультрафиолетовый (УФ) свет солнца повреждает волокна кожи, называемые эластином. Когда эти волокна разрушаются, кожа начинает провисать, растягиваться и терять способность возвращаться на место после растяжения.На коже также легче появляются синяки и разрывы, а заживление занимает больше времени. Поэтому, хотя повреждение кожи солнцем может быть незаметным в молодости, оно определенно проявится в более позднем возрасте. Солнце также может вызывать проблемы с глазами, веками и кожей вокруг глаз.
Изменения кожи, связанные с пребыванием на солнце:
- Предраковые (актинический кератоз) и раковые (базальноклеточный рак, плоскоклеточный рак и меланома) поражения кожи, вызванные потерей иммунной функции кожи.
- Доброкачественные опухоли.
- Мелкие и грубые морщины.
- Веснушки; обесцвеченные участки кожи, называемые пятнистой пигментацией; и желтизна, изменение цвета кожи на желтый.
- Телеангиэктазии, расширение мелких кровеносных сосудов под кожей.
- Эластоз, разрушение эластичной ткани, вызывающее появление складок и морщин.
Что такое рак кожи?
Рак кожи — самая распространенная форма рака в США, и число случаев заболевания продолжает расти.Это неконтролируемый рост аномальных клеток кожи. В то время как здоровые клетки растут и делятся упорядоченным образом, раковые клетки растут и делятся быстро и беспорядочно. Этот быстрый рост приводит к образованию доброкачественных (доброкачественных) или злокачественных (злокачественных) опухолей.
Существует три основных типа рака кожи:
Базально-клеточный и плоскоклеточный рак относятся к менее серьезным типам и составляют 95% всех видов рака кожи. Также называемые немеланомными раками кожи, они хорошо поддаются лечению при раннем лечении.
Меланома, состоящая из аномальных пигментных клеток кожи, называемых меланоцитами, является наиболее серьезной формой рака кожи и вызывает 75% всех случаев смерти от рака кожи. При отсутствии лечения он может распространиться на другие органы, и с ним трудно бороться.
Симптомы и причины
Что вызывает рак кожи?
Ультрафиолетовое (УФ) излучение солнца — причина номер один рака кожи, но ультрафиолетовое излучение соляриев не менее вредно.Воздействие солнечного света в зимние месяцы подвергает вас такому же риску, как и воздействие летом.
Кумулятивное пребывание на солнце вызывает в основном базально-клеточный и плоскоклеточный рак кожи, тогда как эпизоды тяжелых солнечных ожогов с волдырями, обычно до 18 лет, могут вызвать меланому в более позднем возрасте. Другими менее распространенными причинами являются многократное облучение рентгеновскими лучами, шрамы от ожогов или болезней, а также воздействие определенных химических веществ на рабочем месте.
Ультрафиолетовые лучи A (UVA) и ультрафиолетовые лучи B (UVB) также влияют на глаза и кожу вокруг глаз.Воздействие солнца может привести к катаракте, раку век и, возможно, дегенерации желтого пятна.
Кто подвержен риску рака кожи?
Хотя любой может заболеть раком кожи, риск наиболее высок у людей со светлой или веснушчатой кожей, которая легко обжигается, светлыми глазами и светлыми или рыжими волосами. Темнокожие люди также подвержены всем типам рака кожи, хотя их риск ниже.
Помимо цвета лица, к другим факторам риска относятся наличие в семейном или личном анамнезе рака кожи, работа на открытом воздухе и проживание в солнечном климате.Серьезные солнечные ожоги в анамнезе и большое количество крупных родинок неправильной формы являются уникальными факторами риска меланомы.
Каковы признаки и симптомы рака кожи?
Наиболее частым предупреждающим признаком рака кожи является изменение кожи, обычно новая родинка, новое поражение кожи или изменение существующей родинки.
- Базально-клеточная карцинома может проявляться в виде небольшой гладкой, жемчужной или восковой шишки на лице или шее или в виде плоского поражения розового / красного или коричневого цвета на туловище, руках или ногах.
- Плоскоклеточный рак может проявляться как твердый красный узелок или как грубое, чешуйчатое, плоское поражение, которое может чесаться, кровоточить и становиться твердым. Как базально-клеточный, так и плоскоклеточный рак в основном возникает на участках кожи, часто подвергающихся воздействию солнца, но может возникать где угодно.
- Меланома обычно выглядит как пигментированное пятно или шишка. Она может напоминать обычную родинку, но обычно имеет более неправильный вид.
При поиске меланомы подумайте о правиле ABCDE , которое сообщает вам признаки, на которые следует обратить внимание:
- Симметрия : форма одной половины не совпадает с другой.
- B заказ: Кромки неровные или размытые.
- C Цвет: неоднородные оттенки коричневого, черного, коричневого, красного, белого или синего.
- D Диаметр: значительное изменение размера (более 6 мм).
- E volution: Изменение внешнего вида родинки или поражения (зуд, кровотечение и т. Д.).
Диагностика и тесты
Как диагностируется рак кожи?
Рак кожи подозревают по его появлению на коже.Диагноз необходимо подтвердить биопсией. Это включает в себя взятие образца ткани, который затем помещается под микроскоп и исследуется дерматопатологом, врачом, который специализируется на исследовании клеток кожи. Иногда биопсия может удалить все раковые ткани, и дальнейшее лечение не требуется.
Ведение и лечение
Как лечится рак кожи?
Лечение рака кожи зависит от типа и степени заболевания.Лечение индивидуально и зависит от типа рака кожи, его размера и локализации, а также от предпочтений пациента.
Стандартные методы лечения немеланомного рака кожи (базальноклеточный или плоскоклеточный рак) включают:
- Хирургия Мооса (при немеланомном раке кожи с высоким риском): щадящее иссечение рака с полной оценкой периферических и глубоких краев.
- Иссечение.
- Электродесикация и выскабливание: соскабливание раковых клеток кожи с последующей электрохирургией.
- Криохирургия.
- Лучевая терапия.
- Лекарства (химиотерапия, модификаторы биологического ответа для уничтожения раковых клеток).
Стандартные методы лечения меланомы включают:
- Широкое хирургическое иссечение.
- Картирование контрольных лимфатических узлов (для более глубоких поражений): чтобы определить, распространилась ли меланома на местные лимфатические узлы.
- Лекарственные препараты (химиотерапия, модификаторы биологического ответа).
- Лучевая терапия.
- Новые методы в клинических испытаниях иногда используются для лечения рака кожи.
Профилактика
Как я могу предотвратить повреждение солнцем и, в конечном итоге, рак кожи?
Ничто не может полностью устранить повреждения от солнца, хотя кожа иногда может восстанавливаться сама. Так что никогда не поздно начать защищаться от солнца. Ваша кожа меняется с возрастом; например, вы меньше потеете, и ваша кожа может дольше заживать, но вы можете отсрочить эти изменения, ограничив пребывание на солнце.
Поддержание здоровья кожи
- Бросьте курить: у курильщиков морщин больше, чем у некурящих того же возраста, цвета лица и пребывания на солнце. Причина такой разницы неясна. Это может быть связано с тем, что курение нарушает нормальный кровоток в коже.
- Наносите солнцезащитный крем с фактором защиты от солнца (SPF) 30 или выше за 30 минут до выхода на солнце, а затем каждые 2-3 часа после этого. Если вы промокли или сильно вспотеете, нанесите повторно раньше.
- Выберите косметические продукты и контактные линзы, обеспечивающие защиту от ультрафиолета.
- Носите солнцезащитные очки с полной защитой от ультрафиолета.
- По возможности избегайте попадания прямых солнечных лучей в часы пикового УФ-излучения с 10 до 16 часов.
- Регулярно проводите самообследование кожи, чтобы ознакомиться с существующими новообразованиями и заметить любые изменения или новообразования.
- Снимите сухость кожи с помощью увлажнителя дома, реже купайтесь с мылом (вместо этого используйте увлажняющий гель для душа) и используйте увлажняющий лосьон.
- Станьте образцом для подражания и прививайте у своего ребенка привычки профилактики рака кожи. Восемьдесят процентов людей на протяжении всей жизни находятся на солнце до 18 лет.
Значение УФ-индекса
Вы можете видеть оценки УФ-индекса в сводках погоды. Цифры представляют риск незащищенного пребывания на солнце для обычного человека. Вы можете подумать, что более низкие значения индекса означают, что вам не нужно предпринимать никаких действий, но риск попадания солнца на незащищенную кожу всегда существует.Вы также можете подумать, что пасмурные дни означают, что вы можете проводить неограниченное время на солнце, но это не так.
0-2: Низкий
На низкой стадии специалисты советуют носить солнечные очки, если солнце яркое. Если вы легко обожаетесь, используйте солнцезащитный крем и защитную одежду.
3-5: Умеренный
На средней стадии следует прикрываться солнцезащитным кремом. Избегайте попадания прямых солнечных лучей в полдень, когда солнце наиболее яркое. Оставайся в тени.
6-7: высокий
На высокой стадии вы должны использовать все средства защиты от солнечных лучей (защитную одежду, головной убор и солнцезащитные очки, использование солнцезащитного крема).Ограничьте время нахождения на солнце с 10 до 16 часов.
8-10: Очень высокий
На очень высокой стадии следует проявлять особую осторожность, используя одежду, головные уборы, солнцезащитный крем и солнцезащитные очки. Избегайте солнца с 10 до 16 часов. На этом этапе ваша кожа может быстро загореться и получить травму.
11 или выше (11+): Extreme
На крайнем этапе следует использовать все методы профилактики. Чтобы получить ожог, потребуется всего несколько минут воздействия. Не выходите на солнце с 10 до 16 часов.Наденьте защитную одежду, головной убор, солнцезащитные очки и солнцезащитный крем. На этом и всех других этапах помните, что снег, песок и вода увеличивают воздействие ультрафиолета, отражая солнечные лучи.
Когда мне следует позвонить врачу по поводу солнечных лучей?
Если вы заметили какие-либо изменения на коже, которые вас беспокоят, немедленно обратитесь к врачу. Важно проводить регулярные проверки кожи, чтобы замечать любые новые пятна или изменения в существующих поражениях. Также важно регулярно проходить обследование зрения. Обратитесь к врачу, если у вас есть изменения зрения.
Стадии, типы, причины и изображения
Меланома — это разновидность рака кожи. Он не самый распространенный, но самый серьезный, так как часто распространяется. Когда это происходит, это может быть трудно лечить, и прогноз может быть плохим. Факторы риска меланомы, среди прочего, включают чрезмерное пребывание на солнце, светлую кожу и семейный анамнез меланомы.
Ранняя диагностика и своевременное лечение могут улучшить прогноз для людей с меланомой.
По этой причине люди должны следить за любыми изменяющимися или растущими родинками. Использование адекватной защиты от воздействия солнца может помочь человеку полностью предотвратить меланому.
В этой статье рассматриваются симптомы меланомы, способы ее диагностики и способы ее лечения. Мы также объясняем, как лучше всего предотвратить меланому.
Поделиться в Pinterest. Человек может быть более подвержен риску меланомы, если у него есть семейная история этого заболевания.Меланома — это тип рака кожи, который возникает, когда клетки, продуцирующие пигмент, называемые меланоцитами, мутируют и начинают неконтролируемо делиться.
Большинство пигментных клеток развивается в коже. Меланомы могут развиваться где угодно на коже, но одни участки подвержены большему риску, чем другие. У мужчин чаще всего поражается грудь и спина. У женщин ноги — наиболее частая локализация. Другие частые участки меланомы включают лицо.
Однако меланома также может возникать в глазах и других частях тела, включая — в очень редких случаях — кишечник.
Меланома относительно редко встречается у людей с более темной кожей.
По оценкам Американского онкологического общества (ACS), в 2019 году будет поставлено около 96 480 новых диагнозов меланомы. По их оценкам, около 7230 человек умрут от меланомы в 2019 году.
Стадия рака при постановке диагноза покажет, как далеко он уже распространился и какое лечение подойдет.
Один из методов определения стадии меланомы описывает рак в пяти стадиях, от 0 до 4:
- Стадия 0: Рак присутствует только во внешнем слое кожи.Врачи называют эту стадию «меланомой in situ».
- Стадия 1: Рак имеет толщину до 2 миллиметров (мм). Он еще не распространился на лимфатические узлы или другие участки и может изъязвляться, а может и не быть.
- Стадия 2: Рак имеет толщину не менее 1 мм, но может быть толще 4 мм. Он может быть изъязвленным, а может и не быть, и он еще не распространился на лимфатические узлы или другие участки.
- Стадия 3: Рак распространился на один или несколько лимфатических узлов или близлежащих лимфатических каналов, но не на отдаленные участки.Исходный рак может больше не быть видимым. Если он виден, он может быть толще 4 мм, а также изъязвлен.
- Стадия 4: Рак распространился на удаленные лимфатические узлы или органы, такие как мозг, легкие или печень.
Чем более запущен рак, тем сложнее его лечить и тем хуже становится прогноз.
Подробнее о меланоме на поздней стадии здесь.
Существует четыре типа меланомы. Узнайте больше о каждом типе в разделах ниже.
Поверхностная распространяющаяся меланома
Это наиболее распространенный тип меланомы, который часто появляется на туловище или конечностях. Клетки сначала имеют тенденцию к медленному росту, а затем распространяются по поверхности кожи.
Узловая меланома
Это второй по распространенности тип меланомы, возникающий на туловище, голове или шее. Он имеет тенденцию расти быстрее, чем другие виды, и может иметь красноватый или сине-черный цвет.
Узловая меланома также является наиболее агрессивным типом.Узнай больше об этом здесь.
Меланома лентиго maligna
Это менее распространено и имеет тенденцию развиваться у пожилых людей, особенно в тех частях тела, которые подвергались чрезмерному пребыванию на солнце в течение нескольких лет, например, лицо.
Начинается с веснушки Хатчинсона или злокачественного лентиго, которое выглядит как пятно на коже. Обычно она растет медленно и менее опасна, чем другие типы меланомы.
Акральная лентигинозная меланома
Это самая редкая разновидность меланомы.Он появляется на ладонях рук, подошвах ног или под ногтями.
Поскольку люди с более темной кожей обычно не болеют другими типами меланомы, они, как правило, являются наиболее распространенным типом меланомы у людей с более темной кожей.
Исследования точных причин меланомы продолжаются.
Однако ученые знают, что люди с определенными типами кожи более склонны к развитию меланомы.
Следующие факторы также могут способствовать повышенному риску рака кожи:
- высокая плотность веснушек или склонность к появлению веснушек после пребывания на солнце
- большое количество родинок
- пять или более атипичных родинок
- наличие актинических лентиго, также известных как пятна печени или возрастные пятна
- гигантские врожденные меланоцитарные невусы, тип коричневой родинки
- бледная кожа, которая не загорает легко и имеет тенденцию к ожогам
- светлые глаза
- красные или светлые волосы
- частое пребывание на солнце, особенно если оно вызывает волдыри и солнечные ожоги, и если солнечное воздействие является периодическим, а не регулярным
- пожилой возраст
- семейный или личный анамнез меланомы
- предыдущая пересадка органов
Из этих факторов риска только воздействия солнца и солнечных ожогов можно избежать.Избегание длительного пребывания на солнце и предотвращение солнечных ожогов может значительно снизить риск рака кожи. Солярии также являются источником вредных ультрафиолетовых (УФ) лучей.
Узнайте больше о родимых пятнах, в том числе о том, что может повысить риск рака кожи.
Возможность отличить нормальные родинки или веснушки от тех, которые указывают на рак кожи, может способствовать раннему диагнозу.
- Поверхностная распространяющаяся меланома
- Узловая меланома
- Меланома лентиго maligna
- Акральная лентигинозная меланома
- Изменения кожи, вызванные раком
- Нормальная родинка
На ранних стадиях меланома бывает трудно обнаружить.Важно проверить кожу на предмет изменений.
Изменения внешнего вида кожи являются жизненно важными показателями меланомы. Врачи используют их в диагностическом процессе.
Фонд исследований меланомы предлагает фотографии меланом и нормальных родинок, чтобы помочь человеку научиться отличать их друг от друга.
В них также перечислены некоторые симптомы, которые должны побудить человека посетить врача, в том числе:
- любые изменения кожи, такие как новое пятно или родинка, или изменение цвета, формы или размера существующего пятна или родинки.
- кожная язва, которая не заживает
- пятно или язва, которая становится болезненной, зудящей или болезненной
- пятно или язва, которая начинает кровоточить
- пятно или шишка, которая выглядит блестящей, восковой, гладкой или бледной
- плотная красная шишка, которая кровоточит, выглядит изъязвленной или покрытой коркой
- плоское красное пятно, грубое, сухое или чешуйчатое
Обследование ABCDE
Обследование родинок ABCDE является важным методом выявления потенциально злокачественных образований.Он описывает пять простых характеристик родинки, которые могут помочь человеку подтвердить или исключить меланому:
- Асимметричный: Доброкачественные родинки обычно круглые и симметричные, тогда как одна сторона раковой родинки может выглядеть отличается от другой стороны.
- Граница: Скорее всего, она будет неровной, а не гладкой и может выглядеть рваной, зазубренной или размытой.
- Цвет: Меланомы, как правило, имеют неоднородные оттенки и цвета, включая черный, коричневый и коричневый.Они могут даже содержать белую или синюю пигментацию.
- Диаметр: Меланома может вызвать изменение размера родинки. Например, если родинка становится больше четверти дюйма в диаметре, она может быть злокачественной.
- Развитие: Изменение внешнего вида родинки в течение недель или месяцев может быть признаком рака кожи.
Из этой статьи вы узнаете о различиях между появлением высыпаний и раком кожи.
Лечение рака кожи аналогично лечению других видов рака.Однако, в отличие от многих видов рака внутри тела, легче получить доступ к раковой ткани и полностью удалить ее. По этой причине операция является стандартным методом лечения меланомы.
Операция заключается в удалении поражения и части доброкачественной ткани вокруг него. Когда хирург удаляет поражение, он отправляет его в отдел патологии, чтобы определить степень поражения рака и убедиться, что он удалил все его целиком.
Если меланома покрывает большой участок кожи, может потребоваться кожный трансплантат.
Если есть риск распространения рака на лимфатические узлы, врач может запросить биопсию лимфатических узлов.
Они также могут порекомендовать лучевую терапию для лечения меланомы, особенно на более поздних стадиях.
Меланома может метастазировать в другие органы. Если это произойдет, врач запросит лечение в зависимости от того, где распространилась меланома, в том числе:
- химиотерапия, при которой врач использует лекарства, нацеленные на раковые клетки
- иммунотерапия, при которой врач вводит препараты, которые работают с иммунной системой. Система для борьбы с раком
- таргетная терапия, в которой используются лекарства, которые идентифицируют и нацелены на определенные гены или белки, специфичные для меланомы.
Избегание чрезмерного воздействия УФ-излучения может снизить риск рака кожи.Люди могут достичь этого следующим образом:
- избегать солнечных ожогов
- носить одежду, защищающую тело от солнца
- использовать солнцезащитный крем широкого спектра с минимальным солнцезащитным фактором (SPF) 30, предпочтительно физический блокатор, такой как оксид цинка или титан диоксид
- обильное нанесение солнцезащитного крема примерно за полчаса до выхода на солнце
- повторное нанесение солнцезащитного крема каждые 2 часа и после купания или потоотделения для поддержания адекватной защиты
- избегая высокой интенсивности солнца, находя тень между 10 часами утра.м. и 16:00.
- держать детей в тени как можно дольше, заставляя их носить защитную одежду и наносить солнцезащитный крем SPF 50+
- ] не допускать попадания прямых солнечных лучей на младенцев
Ношение солнцезащитного крема не является поводом для длительного пребывания на солнце. Людям все же следует по возможности ограничивать пребывание на солнце.
Те, кто работает на открытом воздухе, также должны принимать меры для минимизации воздействия.
Врачи рекомендуют избегать соляриев, ламп и соляриев.
Узнайте больше о выборе лучшего солнцезащитного крема здесь.
А как насчет витамина D?
Американская академия дерматологии (AAD) в настоящее время не рекомендует пребывание на солнце (или загар) с целью получения витамина D.
Вместо этого они предлагают «получать витамин D из [здоровой] диеты, которая включает продукты, естественно богатые витамин D, продукты и напитки, обогащенные витамином D и / или добавками витамина D »
Большинство случаев меланомы поражает кожу.Обычно они вызывают изменения существующих родинок.
Человек может сам обнаружить ранние признаки меланомы, регулярно исследуя имеющиеся родинки и другие цветные пятна и веснушки. Людям следует регулярно проверять спину, так как в этой области может быть труднее увидеть родинки.
Партнер, член семьи, друг или врач могут помочь проверить спину и другие области, которые трудно увидеть без посторонней помощи.
Любые изменения внешнего вида кожи требуют дальнейшего обследования у врача.
Некоторые приложения утверждают, что помогают человеку определять и отслеживать изменение родинок. Однако многие из них ненадежны.
Узнайте больше о приложениях для обнаружения рака кожи здесь.
Клинические испытания
Врачи могут использовать микроскопические или фотографические инструменты для более подробного изучения поражения.
При подозрении на рак кожи дерматолог сделает биопсию поражения, чтобы определить, является ли оно злокачественным. Биопсия — это процедура, при которой медицинский работник берет образец поражения и отправляет его на исследование в лабораторию.
Меланома — это агрессивный тип рака, который может быть опасным при распространении. Тем не менее, люди, которые обнаруживают поражение на ранней стадии, могут иметь очень хорошие перспективы.
ACS рассчитала 5-летнюю относительную выживаемость при меланоме. Они сравнивают вероятность того, что человек с меланомой проживет 5 лет, с вероятностью человека без рака.
Если врач диагностирует и лечит меланому до ее распространения, 5-летняя относительная выживаемость составляет 98%. Однако, если он распространяется на более глубокие ткани или близлежащие лимфатические узлы, частота снижается до 64%.
При попадании в отдаленные органы или ткани вероятность выживания в течение 5 лет снижается до 23%.
По этой причине важно следить за любыми изменяющимися родинками и обращаться за медицинской помощью, если они изменяются, нерегулярны или растут. Профилактические меры также жизненно важны при длительном пребывании на солнце.
Чаттануга, Теннесси и окрестности
«Мы были пациентами доктора Чанга не менее 15 лет. Он лучший дерматолог… У него отличное чувство юмора, и его пациенты чувствуют себя комфортно. Рекомендуем его всем нашим друзьям. Он заботится о своих пациентах ». — Энн и Бад
«В тот день, когда мне наложили швы, я поговорил с двумя эстетиками, ЛиАнн и Лией. Они сказали, что могут сделать мой шрам чудесным по сравнению с тем, как он выглядел тогда. Я очень хотел им верить, но очень сомневался. После четырех IPL я чувствую себя новой женщиной! Мой шрам едва заметен. Я никогда не мог мечтать, что мне вернется лицо.Все были так воодушевлены и настолько позитивны, что у меня не было лучшего впечатления. Мои фотографии говорят о моем магазине ». — Дебора, Чаттануга
«Лиэнн и Лия потрясающие. У моей жены были прекрасные результаты по уходу за кожей, поэтому я решил проконсультироваться по поводу некоторых непослушных волос на теле. … На 70% лучше всего за 2 посещения. … Я бы с радостью порекомендовал этих дам любому ». — Дэйв, Чаттануга, TN
«Я был впечатлен тем, что перед тем, как д-р Чанг уйдет на работу, он вместе с персоналом молится великому врачу.Персонал позаботится о том, чтобы вам было удобно, и я уверен, что они знают, что делают ». — Луис, Кливленд, TN
«Я был в офисе доктора Чанга несколько раз. Аманда Кук относилась ко мне по-разному. Обслуживание всегда было своевременным и очень профессиональным ». — Кенни, Чаттануга, TN
«Красивое лицо моей мамы было разрушено раком. Она так хорошо это восприняла. Все здесь, в офисе, были к ней очень милы. Рак — это подло, рак — это жестоко, и каждый день приходится иметь дело с тяжелой работой.Мы искренне благодарим вас! » — Ванда
«Эмили Хорхе и ее сотрудники исключительно профессиональны и восхитительно приятны. Она позаботилась о моих проблемах и эффективно решила их, обучая меня в процессе и уделяя время тому, чтобы я все понял. Для меня лично очень много значит то, что она предложила мне и моей семье проводить утренние молитвы. Я уверен в своей заботе и очень счастлив, что она и ее персонал являются моими врачом и опекунами ». — Деннис
«Мы доверяем Dr.Чанг со всеми операциями, его талантами, образованием и опытом. Мы почти закончили, и лицо почти зажило и выглядит великолепно. Мы очень рекомендуем его и его сотрудников. Они очень заботливые и отлично работают. Испугки едва заметны. Огромное спасибо ему и персоналу ». — Роуз, Чаттануга, TN
«Я здесь в 4 или 5 раз, и у меня нет жалоб. Люди действительно хорошие, и я очень доволен результатом того, что я сделал.”- J.T.
«Наш визит в этот офис был очень приятным. Офис был чистым и дружелюбным. Время ожидания было очень коротким. Персонал объяснил каждый шаг, чтобы мы знали, чего ожидать. Я бы порекомендовал кабинет доктора Чанга всем, кому нужна операция на коже ». — Джеймс, Чаттануга, TN
«Их действительно волнует то, что они делают, и люди, которых они видят. Отличный поставщик медицинских услуг и отличный персонал. » — Майкл
«У меня всегда был большой опыт работы в этом офисе.Они всегда работают по моему расписанию без долгого ожидания. Персонал приветливый и профессиональный. Я очень уверен, что Клэр всегда будет заботиться о здоровье моей кожи. Я рекомендую этот офис друзьям и семье ». — Дженнифер
«Я довольна той помощью, которую получила здесь. Эмили и персонал любезны и заботливы, и я заметил значительное улучшение ». — J.L.
«Я выбрала Клэр Роджерс в качестве профессионального поставщика медицинских услуг, потому что доверяю ей.И я ей доверяю, потому что в ее профессионализме проявляются ее способности и уверенность в себе. Она объединяет свои знания, способности и навыки межличностного общения в пакет подлинного сострадания. Мой муж, мои дети, мои внуки и я все знаем, что мы получаем самый лучший уход с Клэр в качестве нашего поставщика. Нам повезло, что в нашем сообществе есть такой теплый и одаренный дерматолог ». — Ширли
«Я очень довольна своим шрамом». — Билли
«Мои впечатления от Dr.Офис Чанга был очень полезным, и персонал был очень профессиональным. Они ответили на все мои вопросы. Я бы порекомендовал всем, кто болен раком, увидеть этих людей. К тому же они были очень нежными ».
«Я считаю, что все всегда вежливы и обходительны. Эмили милая, и я с нетерпением жду встречи с ней ». — Бетти
«Я был пациентом у доктора Чанга долгое время, может быть, 20 лет или больше. Последние три года или около того меня приставили к Кэрол Маррс в офисе Далтона.Оглядываясь назад, я понимаю, что это был поворотный момент в моей заботе. В 2013 году Кэрол сделала биопсию необычно выглядящей области, очень близко к углу моего левого глаза, которая оказалась злокачественной меланомой. Это поражение было исследовано шестью-восемью месяцами ранее другим штатным специалистом, и оно не вызвало у них подозрений. Внешний вид поражения не изменился за шесть-восемь месяцев между обследованиями. Я горжусь тем, что Кэрол продолжила свою оценку, которая, кто знает, возможно, спасла мне жизнь.Кэрол — заботливый, внимательный и заинтересованный человек в своей области, она действительно вкладывает душу в свои обязанности. Я чувствую, что с ней я получаю лучшую заботу. Я очень рекомендую Кэрол любому новому пациенту ». — Хью
«Чуть больше года назад я впервые посетил ваш офис. Придя рано утром на встречу, я заметил сотрудников в кругу сзади. Казалось, они молятся. Позже я узнал, что каждый день начинался с молитвы.Это позволило мне стать постоянным пациентом «. За эти годы я повидал нескольких профессионалов в области кожи, но Клэр Роджерс стоит выше всех остальных. Она очень тщательно подходит к экзаменам. Однажды она обнаружила у меня на лбу очень редкую и агрессивную карциному из клеток Меркель. Благодаря правильной диагностике и лечению, распространение не произошло ». — Джим
«Я никогда нигде не обращался так хорошо. Большинство врачей говорят мне, что я мерзкий и не моюсь. За один визит вы все дали мне надежду.СПАСИБО. Я не могу дождаться лечения ». — Апрель
«Вы, ребята, в буквальном смысле слова спасатели». — C.B.
«Очень благодарен за то, что мы нашли доктора Чанга. Медсестры замечательные. Все успокаивают вас. Я верю, что доктор Чанг и доктор Гомес отлично позаботятся о моем муже, моих дочерях и обо мне. Сходи и проверь родинки сегодня. — C.W.
«Андреа и SRT являются активом вашей компании. Я хочу, чтобы ей повысили зарплату. Андреа сделала лечение настоящим удовольствием.Мне нравится приходить на лечение, когда есть такие, как она. Она вообще супер человек «. — Рассел
«SCCDC сделал нам подарок на апрель. Приходить на лечение с ангелочком — одно удовольствие ». — Рой
«Я не могу сказать достаточно хороших слов об этом офисе и особенно о докторе Джоди-Энн. Я впервые использовал ее в Стейтсборо несколько лет назад. За две недели до этого она обнаружила две меланомы, когда их осмотрел другой доктор. Когда она уехала и переехала в Атланту, я последовал за ней и до сих пор вижу ее.Мы всей семьей едем четыре часа, чтобы увидеться с ней, потому что знаем, что получаем наилучший уход ». — Викки
«Меня зовут Линдия, мне 70 лет. Вау, я пишу это, потому что считаю своего специалиста по уходу за кожей одним из лучших в своей области на континентальной части Соединенных Штатов Америки. Было бы здорово упомянуть ее имя: доктор Джоди-Энн Мур, Пенсильвания. Я просто хочу, чтобы награды были вручены за величие, потому что, если бы это было так, она была бы на ВЕРХНЕМ СПИСКЕ.”- Линдия
Признаки, симптомы, лечение и др. Рака кожи
Наиболее распространенные виды рака кожиЕсть три основные категории рака кожи, а также несколько редких видов.
- Базально-клеточная карцинома На этот рак приходится около 80 процентов всех случаев рака кожи. Это почти всегда полностью излечимо, редко распространяясь на другие части тела. Однако, если его не лечить, он может разрушить кожу, глубокие ткани и кости, обезображивая или вызывая функциональные проблемы.
- Плоскоклеточная карцинома Эта карцинома, на которую приходится около 20 процентов всех случаев рака кожи, также хорошо поддается лечению. Однако вероятность его распространения выше, чем у базальноклеточного рака. Хотя метастатический плоскоклеточный рак встречается редко, он может быть опасным для жизни.
- Меланома Эта форма рака, которая развивается в меланоцитах, составляет лишь около 1 процента всех случаев рака кожи. Как и в случае базальноклеточного и плоскоклеточного рака, он очень излечим, если диагностирован на ранней стадии.Однако, если его не лечить быстро, вероятность метастазирования выше, чем у других видов рака кожи, что может привести к летальному исходу. (4)
Следующие заболевания составляют менее 1 процента всех раковых заболеваний кожи.
- Карцинома из клеток Меркеля Этот рак развивается в клетках, расположенных в основании эпидермиса, рядом с нервными окончаниями. Он очень агрессивен, с высоким риском метастазирования. (5)
- Саркома Капоши (KS) Рак клеток, выстилающих лимфатические или кровеносные сосуды, KS проявляется в виде поражений на коже, внутри рта или в других частях тела.В Соединенных Штатах наиболее распространенный тип СК развивается у людей, инфицированных вирусом ВИЧ. (6)
- Кожная лимфома Этот рак начинается с белых кровяных телец, называемых лимфоцитами, в коже. (7)
- Опухоли придатков кожи Эти виды рака начинаются в волосяных фолликулах или кожных железах.
- Различные типы сарком
По оценкам, в США более 3.Ежегодно 3 миллиона человек диагностируются и проходят лечение от 5,4 миллиона базальноклеточных и плоскоклеточных карцином. (Эти цифры относятся к 2012 году, последнему году, по которому имеются данные.)
Число людей в США, которым поставят диагноз меланомы в 2018 году, оценивается в 178 560 человек.
При тревожной тенденции заболеваемость всеми видами рака растет в течение многих лет.
Исследователи обнаружили, что число людей, которым поставлен диагноз базальноклеточной карциномы, увеличилось более чем вдвое за период с 1976–1984 по 2000–2010 годы.
Заболеваемость плоскоклеточным раком выросла на 263 процента за тот же период.
У женщин был самый большой скачок как по базально-клеточному, так и по плоскоклеточному раку, причем у людей в возрасте 40 лет и младше также наблюдался непропорциональный рост. (1)
Заболеваемость меланомой также растет тревожными темпами. С 2008 по 2018 год количество ежегодно диагностируемых новых случаев увеличивалось на 53 процента.
Непоколебимая популярность соляриев в помещении среди молодых белых женщин может помочь объяснить эти цифры.
Исследователи полагают, что домашние солярии могут быть причиной более 419 000 случаев рака кожи в Соединенных Штатах каждый год: 245 000 базальноклеточных карцином, 168 000 плоскоклеточных карцином и 6200 меланом. (8)
Значит, у вас был рак кожи. Что теперь?Можно ожидать, что выжившие после меланомы будут предупреждены о рецидиве, но любой, у кого был какой-либо тип рака кожи, должен проявлять особую бдительность.