Прививки перед беременностью
Подготовка к беременности – это не только здоровый образ жизни, прием витаминов, отказ от курения и многое другое. Иногда это еще и вакцинация.
В идеале, к моменту наступления беременности женщина должна быть полностью вакцинирована. Беременные женщины имеют высокий риск развития тяжелых форм некоторых инфекций, когда заболевание представляет риск для неё самой или для формирования здорового плода.
При этом важно знать, что во время беременности ряд прививок делать не рекомендуется, кроме экстренных ситуаций в соответствии с рекомендациями врача, поэтому провести все необходимые вакцинации лучше заранее (некоторые прививки лучше cделать за несколько месяцев до наступления беременности).
Обсудите с врачом возможность вакцинации на этапе планирования беременности. Необходимо какое-то время предохраняться от беременности после введения некоторых вакцин (сколько — указано в инструкции по применению конкретной вакцины).
Если женщина ранее не болела, не была привита или привита однократно против кори и краснухи, а также не имеет документальных сведений об этих прививках, то в соответствии с Национальным календарем прививок врач может рекомендовать ей сделать одну прививку против кори и против краснухи. Но вакцинацию против кори и краснухи нельзя проводить во время беременности.
Обратите внимание, что определить схему вакцинации и, при необходимости, дать соответствующие рекомендации может только врач.
Не менее важно обсудить с врачом необходимость прививки против ветряной оспы. Вирус ветряной оспы способен сильно навредить плоду при заражении в начале или в конце беременности: возможны поражения кожи, подвергаются опасности зрение и нервная система малыша.
Обратите внимание, что определить схему вакцинации и, при необходимости, дать соответствующие рекомендации может только врач.
Вирус гепатита В устойчив к окружающей среде, выживает при высушивании, кипячении и замораживании. Схема вакцинации для защиты против вирусного гепатита В при необходимости определяется врачом. Если до беременности женщина не успела провести полный курс вакцинации против гепатита В, оставшиеся прививки переносятся на послеродовой период и делаются в сроки по указанию врача.
Прививки против дифтерии и столбняка в соответствии с Приказом Министерства здравоохранения РФ от 21 марта 2014 г. N 125н (Национальный календарь профилактических прививок РФ и календарь профилактических прививок по эпидемическим показаниям) нужно повторять каждые 10 лет. Если женщина привита, то она может передать во время беременности защитные антитела ребенку, которые защищают его в первые месяцы жизни, до начала его плановых прививок.
Если женщина планирует беременность в сроки, совпадающие с сезоном гриппа (осень-зима), то врач может рекомендовать ей прививку против гриппа. Беременные женщины имеют высокий риск развития тяжелой формы гриппа с последующим развитием осложнений, что связано с некоторым естественным снижением иммунитета, высокой потребностью в кислороде, давлением растущего плода на дыхательную диафрагму и, соответственно, затруднением дыхательных движений.
Обратите внимание, что определить схему вакцинации и, при необходимости, дать соответствующие рекомендации может только врач.
Помните, защита мамы от серьезных инфекций – это защита здоровья её будущего ребенка!
Показать источники
Источники
Эксперт ВОЗ рассказала, когда планировать беременность после вакцинации
https://ria.ru/20210124/beremennost-1594327727.html
Эксперт ВОЗ рассказала, когда планировать беременность после вакцинации
Эксперт ВОЗ рассказала, когда планировать беременность после вакцинации
Планировать беременность стоит не раньше, чем через полгода после вакцинации от коронавируса. Такое мнение в интервью радио Sputnik высказала акушер-гинеколог,… РИА Новости, 24.01.2021
Такое мнение в интервью радио Sputnik высказала акушер-гинеколог,… РИА Новости, 24.01.2021
2021-01-24T02:13
2021-01-24T02:13
2021-01-24T02:13
распространение коронавируса
любовь ерофеева
вакцинация россиян от covid-19
россия
беременность
воз
общество
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn25.img.ria.ru/images/07e4/0c/1e/1591585975_0:0:3068:1727_1920x0_80_0_0_7f21c4573781b809a46875b9d05c7e75.jpg
МОСКВА, 24 янв — РИА Новости. Планировать беременность стоит не раньше, чем через полгода после вакцинации от коронавируса. Такое мнение в интервью радио Sputnik высказала акушер-гинеколог, эксперт ВОЗ, специалист общественного здравоохранения Любовь Ерофеева.Чем быстрее женщины репродуктивного возраста сделают прививку, тем быстрее они смогут планировать беременность. Вакцинация создаст необходимый иммунитет и поможет избежать заражения коронавирусом.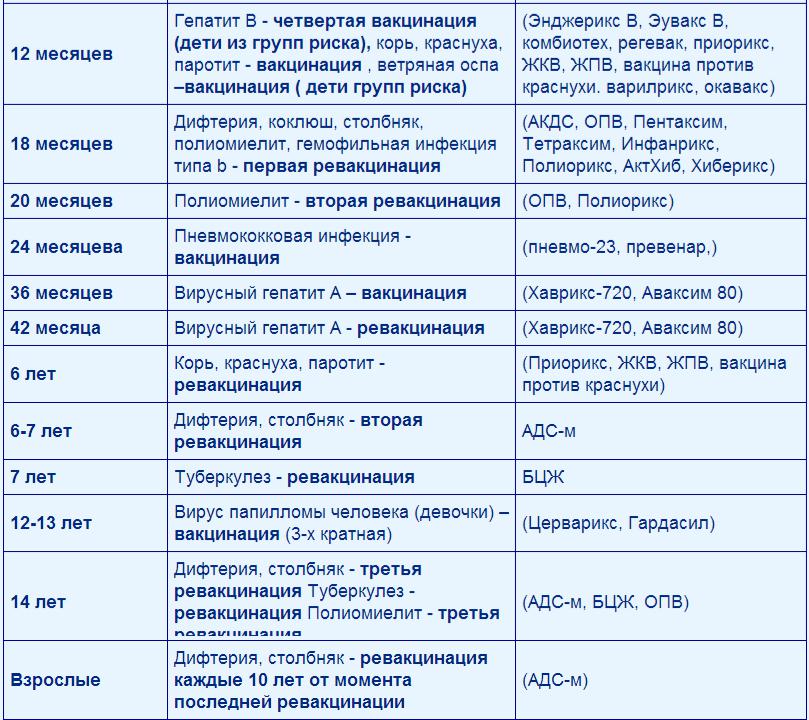 Однако сразу после прививки беременеть не рекомендуется, отметила Ерофеева.Тем же, кто получил иммунитет естественным путем, переболев COVID-19, врач советует прежде чем планировать беременность, сдать анализы на антитела и выяснить, насколько хорошо они защищены.»Подавляющее большинство переболевает коронавирусом в достаточно легкой форме, то есть иммунитет не будет очень напряженным, его может хватить всего на 3–6 месяцев, в то время как прививка дает иммунитет до двух лет. Моя рекомендация такова: непременно перед планированием зачатия сделать анализ на антитела, посмотреть, насколько напряжен иммунитет, достаточно ли количество там антител», – сказала Ерофеева.Женщинам, которые уже носят ребенка, нужно на время беременности от вакцинации отказаться. Прививка может быть небезопасна для здоровья мамы и малыша, отметила эксперт ВОЗ и посоветовала свести к минимуму различные контакты, визиты в общественные места и лечебные учреждения. Но под контролем врача акушера-гинеколога нужно быть с самых ранних сроков беременности, подчеркнула Ерофеева.
Однако сразу после прививки беременеть не рекомендуется, отметила Ерофеева.Тем же, кто получил иммунитет естественным путем, переболев COVID-19, врач советует прежде чем планировать беременность, сдать анализы на антитела и выяснить, насколько хорошо они защищены.»Подавляющее большинство переболевает коронавирусом в достаточно легкой форме, то есть иммунитет не будет очень напряженным, его может хватить всего на 3–6 месяцев, в то время как прививка дает иммунитет до двух лет. Моя рекомендация такова: непременно перед планированием зачатия сделать анализ на антитела, посмотреть, насколько напряжен иммунитет, достаточно ли количество там антител», – сказала Ерофеева.Женщинам, которые уже носят ребенка, нужно на время беременности от вакцинации отказаться. Прививка может быть небезопасна для здоровья мамы и малыша, отметила эксперт ВОЗ и посоветовала свести к минимуму различные контакты, визиты в общественные места и лечебные учреждения. Но под контролем врача акушера-гинеколога нужно быть с самых ранних сроков беременности, подчеркнула Ерофеева.
https://ria.ru/20210120/gripp-1593826944.html
https://ria.ru/20210119/koronavirus-1593683127.html
россия
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2021
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn23.img.ria.ru/images/07e4/0c/1e/1591585975_158:0:2889:2048_1920x0_80_0_0_ef74418b094785213be5bb91af4d1498.jpgРИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.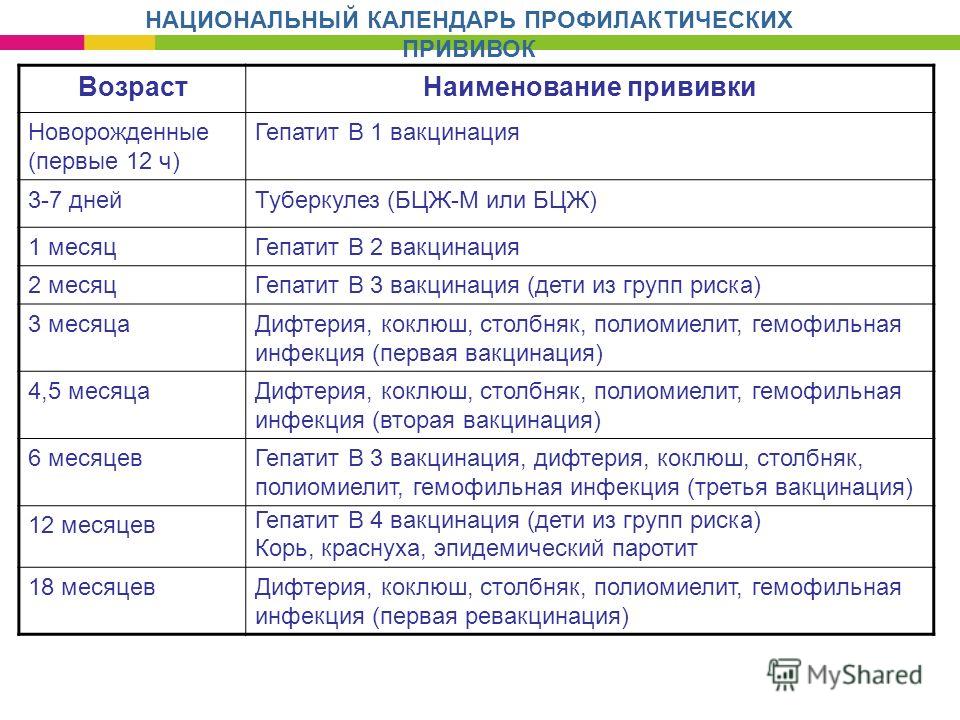 xn--p1ai/awards/
xn--p1ai/awards/
РИА Новости
internet-group@rian.ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
любовь ерофеева, вакцинация россиян от covid-19, россия, беременность, воз, общество
МОСКВА, 24 янв — РИА Новости. Планировать беременность стоит не раньше, чем через полгода после вакцинации от коронавируса. Такое мнение в интервью радио Sputnik высказала акушер-гинеколог, эксперт ВОЗ, специалист общественного здравоохранения Любовь Ерофеева.Чем быстрее женщины репродуктивного возраста сделают прививку, тем быстрее они смогут планировать беременность. Вакцинация создаст необходимый иммунитет и поможет избежать заражения коронавирусом. Однако сразу после прививки беременеть не рекомендуется, отметила Ерофеева.
«Тем, кто привился и задумывается о рождении ребенка, необходимо проконсультироваться с врачом акушером-гинекологом и не беременеть после прививки хотя бы полгода», – считает эксперт ВОЗ.
Тем же, кто получил иммунитет естественным путем, переболев COVID-19, врач советует прежде чем планировать беременность, сдать анализы на антитела и выяснить, насколько хорошо они защищены.
20 января, 13:24
Академик дала рекомендации беременным женщинам по вакцинации от гриппа«Подавляющее большинство переболевает коронавирусом в достаточно легкой форме, то есть иммунитет не будет очень напряженным, его может хватить всего на 3–6 месяцев, в то время как прививка дает иммунитет до двух лет. Моя рекомендация такова: непременно перед планированием зачатия сделать анализ на антитела, посмотреть, насколько напряжен иммунитет, достаточно ли количество там антител», – сказала Ерофеева.
Женщинам, которые уже носят ребенка, нужно на время беременности от вакцинации отказаться. Прививка может быть небезопасна для здоровья мамы и малыша, отметила эксперт ВОЗ и посоветовала свести к минимуму различные контакты, визиты в общественные места и лечебные учреждения. Но под контролем врача акушера-гинеколога нужно быть с самых ранних сроков беременности, подчеркнула Ерофеева.
Нужно ли делать прививку от гриппа при планировании беременности?
Оглавление
Планирование беременности необходимо начинать не менее чем за полгода до зачатия. И прививка от гриппа входит в перечень необходимых действий.
Вакцина от гриппа и планирование беременности
Прививку от гриппа необходимо сделать до момента предполагаемого зачатия по нескольким причинам:
- Чтобы в организме женщины успели выработаться антитела к болезни
- Чтобы будущая мать легче перенесла вакцинацию, пока иммунитет еще не ослаблен
- Чтобы не навредить развивающемуся малышу
Иммунная система при вынашивании
Во время беременности иммунитет женщины слабеет, чтобы дать возможность плоду развиться. В противном случае он будет отторгаться организмом как инородное тело. Но из-за более низкого иммунитета будущая мать более других подвержена риску заразиться заболеваниями.
Но из-за более низкого иммунитета будущая мать более других подвержена риску заразиться заболеваниями.
Опасность вируса для беременных
Беременная женщина может легко заразиться гриппом. Больше всего он опасен за счет вероятности появления таких осложнений, как:
- Обострение хронических заболеваний
- Выкидыш
- Развитие у плода пороков сердца или иных органов
- Преждевременные роды
В этот период ввод лекарственных препаратов в организм будущей матери ограничен, так как не все они безопасны для развивающегося малыша.
Какие прививки делать при планировании?
Поскольку не всегда есть возможность достоверно выяснить, была ли будущая мать привита ранее к некоторым заболеваниям, то при планировании вынашивания ребенка необходимо сделать прививки из следующего перечня:
- За семь месяцев:
- Гепатит B – делаются три раза поэтапно
- За три-шесть месяцев:
- За три:
- Эпидемический паротит
- Корь
- Ветряная оспа
- За месяц:
- Грипп
- Столбняк
- Дифтерия
- Полиомиелит
Если женщина заразится подобным заболеванием во время вынашивания плода, существует риск, что у него возникнут нарушения в развитии, патологии.
Варианты вакцин
Прививка от гриппа необходима при планировании беременности. Существует несколько вариантов препаратов. Некоторые из них содержат элементы уничтоженного возбудителя болезни, а другие – живой, но ослабленный вирус.
Рекомендуется использовать самые новые варианты вакцины. Они появляются осенью каждого года.
Когда противопоказано
Прививку от данного заболевания нельзя применять в таких случаях, как:
- Первый триместр вынашивания ребенка
- У человека аллергия на антибиотики и куриные яйца (в этом случае есть разновидности препаратов, которые можно использовать)
- Пациентка уже заражена инфекцией
Можно ли прививаться при беременности
Во втором и третьем триместре вынашивания плода можно применять вакцину. В первые же двенадцать недель ее не назначают.
Побочные реакции
- Выраженная головная боль
- Дискомфорт и покраснение кожного покрова в месте введения инъекции
- Подташнивание
Преимущества проведения процедуры в МЕДСИ
- Используются только современные качественные вакцины – наиболее безопасные и эффективные
- Возможен выезд специалиста на дом
- Запись на прием по телефону 8 (495) 7-800-500
Прививка от кори и беременность
С января по август 2017 года корью в нашей стране заболели 239 человек.
 Год назад было почти в 2 раза меньше. С чем это связано? И кто в группе риска?
Год назад было почти в 2 раза меньше. С чем это связано? И кто в группе риска?
Прививки и ревакцинация от кори
Считаю, что прививки от дифтерии и столбняка необходимы — это опасные заболевания. А корь не опасна — чуть тяжелее обычной простуды. Ведь так?
Корь – очень опасное заболевание! Особенно – для детей. К тому же это еще и крайне заразное заболевание. Передается через прямой контакт, а также по воздуху. В группе риска – именно непривитые. Через 10−12 дней после заражения резко поднимается температура, появляется насморк, кашель, покраснение глаз, слезотечение, а также мелкие белые пятна на слизистой рта. Примерно через 3 дня сыпь распространяется по всему телу. Корь тяжело переносится, но главная опасность – высокий риск осложнений. Среди них — слепота, энцефалит, пневмония, тяжелая диарея… Отсюда – и высокая смертность.
Корь тяжело переносится, но главная опасность – высокий риск осложнений. Среди них — слепота, энцефалит, пневмония, тяжелая диарея… Отсюда – и высокая смертность.
Единственный способ защитить своего ребенка от кори и ее последствий – сделать прививку. В год ребенку делают вакцинацию, в шесть лет – ревакцинацию. То есть для защиты от кори нужны две прививки.
Я противница вакцинации. Особенно – от кори. Слышала, что после прививки у ребенка может развиться аутизм и рассеянный склероз. А дыма без огня не бывает…
Это миф! Ученые провели множество исследований, в том числе в Англии, Америке, Европе. Никакой связи между вакцинацией от кори и появлением этих заболеваний не выявлено. Побочные эффекты после прививки возможны, как и после любой вакцинации – слабость, повышение температуры тела, аллергические реакции… Но они не сравнимы с тем риском, которому вы подвергаете своего ребенка, отказываясь от прививок.
Корь и беременность
Мне 34 года и я планирую беременность. Одну прививку от кори в детстве мне сделали. А была ли ревакцинация, не знаю: медкарта потеряна. Вдруг я заболею корью во время беременности? А если заболею, опасно ли это для ребенка?
Одну прививку от кори в детстве мне сделали. А была ли ревакцинация, не знаю: медкарта потеряна. Вдруг я заболею корью во время беременности? А если заболею, опасно ли это для ребенка?
Беременные женщины – в группе риска по развитию тяжелых осложнений. Если они заразятся корью, нельзя исключить самопроизвольный аборт или преждевременные роды. Если же мать имеет иммунитет против кори, новорожденный защищен от инфекции материнскими антителами, прошедшими в кровь через плаценту, вплоть до 6−7 месячного возраста после рождения.
Перед тем, как планировать беременность, сдайте кровь на наличие антител к кори. Если антитела есть, можно беременеть и рожать. Если нет – нужно сделать прививку.
Возможна ли эпидемия кори в России
Собираюсь поехать с дочкой в Италию. Но слышала, что в Европе бушует корь. Что если мы тоже заразимся?
Действительно, в Европе сложилась неблагоприятная обстановка по кори. К врачам обратились более 4 тыс. человек – в Австрии, Италии, Румынии, Болгарии, Бельгии, Чехии, Венгрии, Франции, Германии, Швеции, Испании, Португалии, Исландии, Швейцарии. За год в Европе умерло 35 человек. Больше всего в Румынии – 31 человек. Но если вы привиты, можно ехать: корь вам не страшна.
К врачам обратились более 4 тыс. человек – в Австрии, Италии, Румынии, Болгарии, Бельгии, Чехии, Венгрии, Франции, Германии, Швеции, Испании, Португалии, Исландии, Швейцарии. За год в Европе умерло 35 человек. Больше всего в Румынии – 31 человек. Но если вы привиты, можно ехать: корь вам не страшна.
Каждый день только и слышишь: то тут, то там произошла вспышка кори. Там и до эпидемии недолго?
Никакой эпидемии нет. За 2011−2015 гг. вакцинацией в России охвачено 97% детей. Поэтому дети в нашей стране защищены от кори. Взрослое население (18−35 лет) – тоже, прививки против кори имеют 97−99%. Но вспышки действительно время от времени происходят. Во-первых, есть регионы, где вакцинировано менее 95% населения. А это недостаточно. Во-вторых, у нас много завозных случаев кори: поехали непривитые люди в Европу, заразились и заразили непривитых здесь. В-третьих, есть группы людей (религиозные, маргинальные), которые сознательно отказываются от прививок. Например, осложняют эпидситуацию кочующие цыгане. Показательна ситуация, которая произошла в 2013 г. в Тульской области, когда на свадьбу прибыли цыгане из 15 областей нашей страны. Так вот, через 6 дней после свадьбы один человек заболел корью, потом – еще 15. Затем корь «расползлась» по стране: заболели 11 цыган в Нижегородской области, 42 – в Ярославской… Все они были непривиты. Поэтому, повторю, единственная защита от кори – это вакцинация. Привитые люди болеют корью крайне редко: один случай из 1,3 млн. В основном – из-за нарушений условий хранения вакцины. Но такие случаи исключительно редки.
Стоит ли прививать ребенка от гриппа. 5 вопросов педиатру
Краснуха
12 февраля 2018
В большинстве случаев, краснуха является простой детской болезнью, которую по тяжести можно сравнить с простудой.
Если вы болели когда-нибудь этим заболеванием, тогда вы больше не будете болеть им (развивается иммунитет!).
Краснуха представляет большую опасность для плода во время первого триместра беременности. У беременной женщины зараженной краснухой на 20 — 50 % возрастает риск родить ребенка с такими пороками развития:
- слепота;
- глухота;
- пороки развития сердца.
Вот почему, перед тем как забеременеть, каждая женщина должна обеспечить свою защиту от этого вируса. Такая практика уже ведётся в некоторых странах, путём иммунизации детей, перед тем как вступить в школу.
Симптомы краснухи
Больной ребенок краснухой может не отличаться от здорового ребенка с исключением таких признаков:
- незначительное повышение температуры;
- раздражительность;
- потеря аппетита;
- воспаление лимфатических узлов около ушей и на шеи;
- боль в суставах (у детей старших возрастов).
Как не странно, сыпь при краснухе появляется только в половине случаев болезни. Первые признаки сыпи замечаются на лице и груди, а через некоторое время — на ногах и руках.
Через несколько дней, сыпь исчезает на лице, но распространяется на ногах и руках. Сыпь исчезает через 5 дней и не провоцирует зуд.
По сравнению с корью, сыпь на теле не образует единое целое.
В каких случаях при краснухе следует обратиться к врачу?
- Если у вашего ребенка больного краснухой замечается боль в животе, возможно у него воспаление поджелудочной железы и печени;
- Если у ребенка повышенная сонливость и раздражительность, возможно, у него серьёзное осложнение — энцефалит;
- Если вы беременная женщина и подозревайте что заразились краснухой. В таком случае, вирус краснухи может попасть через пуповину к плоду и вызвать серьёзные изменения у него (пороки развития).
Причины краснухи
Причиной этого заболевания является вирус, который распространяется через маленькие капли, образующиеся во время чиханья или кашля.
Период инкубации вируса: 2 — 3 недели.
Во время этого периода, ребенок не является распространителем инфекции, а вирус «в тишине» размножается.
Представляете себе, 2 недели вы даже не будете знать, что у вас в доме больной краснухой!
К счастью, ребенок — заразен только в период появления сыпи (начинай с 2-ух дней до появления сыпи и заканчивая с 7-ого дня после её исчезновения).
Лечение краснухи
Для начала позаботитесь о том, чтобы ваш ребенок находился под домашний карантин во время болезни и ещё 7 дней после исчезновения всех признаков этого расстройства.
Лечение не требуется
При краснухе у детей не требуется определенный вид лечения.
Если ваш ребенок заболел этим заболеванием, проинформируйте всех окружающих вас людей, которые контактировали с ним, чтобы они приняли все необходимые меры.
Почему некоторые предпочитают заразиться преднамеренно?
Некоторые практиканты народной медицины (особенно те которые отказываются от прививок) считают, что лучше, чтобы ребенок сам заразился краснухой. Они считают что, таким образом, ребенок приобретает естественный иммунитет.
Внимание! Перед тем как не делать ребенку прививку от краснухи подумайте о том что, заболевая, он может заразить других детей, но и беременных женщин! А если у вас девочка, то даже не задумывайтесь! Подумайте о последствиях, если ваша взрослевшая и уже беременная дочь заболеет краснухой!
Что можно сделать в домашних условиях?
Ребенок, страдающий этим заболеванием должен сидеть дома, под карантин, на весь период наличия сыпи и 7 дней после её исчезновения.
Для выздоровления, не требуется постельный режим.
Если замечается повышение температуры и зуд, можно тампонировать проблемную зону мокрой губкой. Если мокрая губка не помогла, можно принимать парацетамол.
Детям аспирин — противопоказан!
Внимание! Никогда не давайте ребенку аспирин или другие продукты, содержащие салицилаты при повышении температуры или при боли.
Было установлено, что аспирин может стать причиной синдрома Рея (серьёзное воспаление мозга и печени).
Профилактика краснухи
Самым надежным методом защиты детей от этого заболевания является вакцинация. К сожалению, этот метод не всегда обеспечивает пожизненный иммунитет.
Комбинированная прививка КПК (против кори, паротита и краснухи) назначается детям на 12-15-ом месяце жизни, с повторной вакцинацией в возрасте 4-6 лет или 10-12 лет.
Если женщина только что забеременела, а в доме существуют дети, которым должны сделать прививку от краснухи, тогда врач, возможно, порекомендует отложить вакцинацию чтобы не заразить её.
Внимание! В прививке — ослабленный, но живой, вирус краснухи! Для беременных женщин он может предоставлять опасность даже в такой форме!
Внимание! Если вы хотите забеременеть, 3 месяца перед этим сдайте анализ крови на наличие антител к краснухе. Если они у вас отсутствуют, рекомендуется сделать прививку!
Как может повлиять краснуха на беременность?
Если беременная женщина контактировала с больными краснухой, тогда ей немедленно следует обратиться к врачу, потому что существует риск заражения плода.
Риск серьёзных пороков развития у плода — повышен в первом периоде беременности. Если врач заметит серьёзные нарушения, может порекомендовать терапевтическое прерывание беременности. Такой риск почти полностью исчезает после 20-ой недели беременности.
← Назад
10 вопросов о дифтерии. Отвечают врачи | Громадское телевидение
Отвечают Виктория Задорожная — директор Института эпидемиологии и инфекционных болезней им. Громашевского и Анна Григорчик — врач-инфекционист Киевской городской клинической больницы №9.
Что такое дифтерия и каковы ее симптомы?
Это инфекционная болезнь. На 100% опасна, ведь ее возбудитель имеет серьезное интоксикационное действие и это приводит к смерти в 50-100 случаях из тысячи.
Диагностировать болезнь может только врач. В домашних условиях это почти невозможно, ведь симптомы очень похожи на ОРВИ.
Доктору помогает лабораторная диагностика. Проводятся бактериологические исследования. Берется мазок со слизистой ротоглотки, осматривается под микроскопом. Если есть подозрение на наличие палочки, которая вызывает дифтерию, то дальше исследование проводит лаборант, делается бакпосев, и высевается или не высевается.
20 случаев дифтерии только в этом году? Что это значит и стоит ли паниковать?
Паниковать не надо. Если сравнивать то, что происходит сейчас, с 90-ми годами, то заболело тогда 20 тыс. пациентов, из них 700 умерло.
Сегодня имеем ожидаемую ситуацию. В течение 10 лет до критических цифр снижался уровень охвата прививками. Вместо 95% были годы, когда было 21%, 30%, 45%. Накопление этого «горючего материала» привело к тому, что имеем сейчас.
Когда вакцинируют против дифтерии?
В отличие от других прививок, вакцинацию против дифтерии и столбняка взрослому человеку нужно делать каждые 10 лет.
Последнюю прививку по календарю получают в 16 лет, значит последующие — в 26 в 36 и так далее. Но, к сожалению, в тот промежуток времени, последние 10 лет, мало кто делал эти прививки каждые 10 лет. Поэтому у нас сейчас в группе риска как взрослые, так и дети.
Что делать, если я не помню, привит ли я?
Те, кто не знают, привиты они или нет — должны прививаться.
Можно сдать кровь на анализ и исследовать — достигает ли иммуноглобулин уровня, который позволяет быть защищенным от заболевания (то есть, у вас антитела к дифтерии). Если нет — нужно прививаться.
Как и где получить прививки?
Обратиться к семейному врачу, который скажет, бесплатная ли вакцина в поликлинике. Если есть — прививаться. Вакцину также можно получить в частных клиниках.
Сколько стоит вакцина? Какая она вообще бывает?
В Украине есть несколько типов вакцины. Существует комбинированная вакцина, которая одновременно защищает от дифтерии и столбняка. Это индийская вакцина, которую закупило государство, поэтому в поликлиниках ее должны прививать бесплатно.
Есть другая — от коклюша, дифтерии и столбняка — она только в частных медицинских учреждениях или аптеках. Стоит от 750 гривен ($30). Следует учитывать, если вы приходите в частную клинику делать прививки такой вакциной, то к цене вакцины добавится также осмотр врача, анализы и наблюдения после вакцинального периода.
Вся ли вакцина качественная?
Вся вакцина, которая применяется, должна быть качественной. Но не существует вакцины или лекарственных средств, о которых можно сказать — абсолютно безопасны. Так же, как нет вакцины, которая бы дала 100% защиту.
Могут быть реакции на вакцину, могут быть осложнения. Но их очень мало. Это очень низкий процент.
Это лечится?
Да, лечится. Чтобы вылечить дифтерию, вводится специальная сыворотка, которая блокирует токсин возбудителя, и одновременно с сывороткой вводятся антибактериальные препараты.
Есть ли в Украине сыворотки и доступны ли они?
Пока сыворотки есть. Их не очень много, но пока достаточно. Сейчас идут переговоры также о том, чтоб получить дополнительно сыворотку гуманитарной помощью — это информация Центра общественного здоровья. Ее должно обеспечивать государство.
Будет ли эпидемия дифтерии?
Сейчас есть эпидемия кори. Если не будем делать прививки, то однозначно будет эпидемия дифтерии. Рано или поздно.
Прививки перед беременностью и во время неё — когда и какие ставить
Беременность для женщины это и радость, и испытание. В организме беременной женщины происходит перестройка функций органов и систем. Большую нагрузку в это время несёт иммунная система. Снижение защитных сил во время беременности способствует риску заражения женщины инфекциями.
Заботу о здоровье матери и будущего ребёнка берёт на себя государство, проводя бесплатную вакцинацию. Какие нужно сделать прививки перед беременностью и можно ли их делать во время вынашивания ребёнка? — частые вопросы будущих мам, на которые мы постараемся ниже ответить.
Беременность и прививка от краснухи
При беременности прививка от краснухи обязательна женщине, потому что в случае заражения вирус поражает плод. Краснуха опасна для беременной женщины повышенной вероятностью выкидыша или патологией внутриутробного развития плода. Причиной уродств у 20% родившихся детей является врождённая краснуха. Среди других патологий у родившихся детей часто встречается глухота, слепота и умственная отсталость.
По календарю прививку от краснухи перед беременностью рекомендовано сделать за 3 месяца до зачатия. Прививку «Вакциной против краснухи живой аттенуированной» делают однократно. Иммунитет после прививки защищает женщину в течение 20 лет.
Иммунизация от краснухи часто ещё проводится комбинированными вакцинами, которые защищают сразу от нескольких инфекций: краснухи, паротита и кори. Для такой прививки от краснухи, кори и паротита при планировании беременности используются комбинированные живые аттенуированные вакцины «Приорикс» и «Инфанрикс».
Через сколько месяцев можно беременеть после прививки от краснухи? — женщина обязательно должна предохраняться минимум 2, а лучше 3 месяца. Почему нельзя беременеть вскоре после прививки от краснухи? — потому что вирус вакцинного штамма краснухи может передаться плоду через плаценту.
Прививка от краснухи во время беременности строго противопоказана потому, что вакцина содержит живой вирус, который может передаваться через плаценту плоду.
Родители нередко интересуются, — можно ли делать прививку от краснухи ребёнку, если мама беременна? Хотя вакцины от краснухи и представляют живой ослабленный вирус, но после прививки он не распространяется. Ведь вакцина вводится путём инъекции, а не принимается через рот. Прививка ребёнку от краснухи, это не повод для беспокойства беременной мамы. Напротив, ребёнок будет защищён от заражения краснухой и не сможет вас заразить.
Прививка от полиомиелита и беременность
В некоторых странах Европы прививка от полиомиелита обязательна женщинам при планировании беременности. В России она необязательна, потому что риск заболеть диким вирусом полиомиелита ничтожен. Наибольшую опасность представляет вирус живой вакцины от полиомиелита, и беременность является фактором риска для заражения. Прививка детей от полиомиелита входит в российский календарь обязательных плановых прививок.
Для прививки детям применяются живые вакцины и инактивированные (ослабленные). Для детей до 3 лет используется инактивированная вакцина «Имовакс Полио», которая не опасна для окружающих. Однако для вакцинации детей после 3 лет применяется живая вакцина «ОПВ» в виде капель в рот. После вакцины «ОПВ» вирус полиомиелита какое-то время выделяется в окружающую среду и является опасным для членов коллектива и семьи. Невольно встаёт вопрос, — можно ли делать прививку от полиомиелита ребёнку, если мама беременна?
Важно! Если в семье есть беременная мама, ребёнка нужно прививать не живой вакциной, а инактивированной.
Учитывая тот факт, что для беременной женщины есть риск заражения вакцинным штаммом вируса полиомиелитом даже в своей семье, прививка будущей маме нужна. При планируемой беременности вакцинацию нужно сделать за 2 месяца до зачатия. Для профилактической прививки применяется инактивированная вакцина «Имовакс Полио» или «Пентаксим».
Прививка беременным от столбняка и дифтерии вакциной АДС-М
При планировании беременности прививка АДС-М необходима, если по календарю пришло время очередной вакцинации, которая делается каждые 10 лет. Иммунизацию от столбняка и дифтерии делают одной вакциной — АДС-М.
При планировании беременности прививку от столбняка делают вакциной АДС-М за 1 месяц до зачатия. Она необходима беременной женщине для предотвращения столбняка у новорождённых младенцев. У родившегося ребёнка нет собственных антител к столбняку, но он получит их с молоком матери, если она привита.
А если женщина не привита, можно ли при уже существующей беременности сделать прививку от столбняка? Прививка вакциной АДС-М от столбняка и дифтерии, а также АКДС (плюс коклюш) беременным противопоказаны. Во время беременности прививка вакциной АДС-М на ранних сроках может вызвать выкидыш, а в более поздний срок, возможно, развитие «замершей» беременности. В таком случае придётся прибегнуть к её медицинскому прерыванию.
Прививку от дифтерии при планировании беременности делают за месяц до зачатия, если после последней вакцинации прошло более 10 лет. При иммунизации используется вакцина АДС-М против столбняка и дифтерии. При планировании беременности прививку вакциной АДС-М делают в поликлинике бесплатно.
Вакцинация беременных против гриппа
Беременные женщины особенно подвержены риску инфицирования гриппом. При планировании беременности прививку от гриппа нужно сделать за 2–3 месяца до неё, если к этому сроку уже поступили обновлённые вакцины для предстоящего сезона. Обычно вакцины против гриппа поступают в сентябре для плановой иммунизации населения. Если сезонную вакцинацию пропустили, то прививку можно сделать за 1 месяц до беременности вакциной «Гриппол».
Можно ли при беременности делать прививку от гриппа? По рекомендации ВОЗ прививка от гриппа проводится во всех странах мира. В РФ вакцинация от гриппа беременных женщин обязательна с 2014 года. По новому календарю профилактических плановых прививок все беременные женщины должны привиться от гриппа, если у них нет противопоказаний. Для прививки от гриппа при уже существующей беременности применяют детскую вакцину «Гриппол Плюс».
Прививка от гепатита B
Гепатит B, как известно, передаётся с кровью через инструменты и шприцы. Во время беременности женщине будут проведены различные инъекции, осмотры и другие необходимые манипуляции, поэтому прививка от гепатита B ей необходима.
При планировании беременности трёхкратную вакцинацию от гепатита B нужно завершить за 6 месяцев до неё. В этом случае иммунитет будет сохраняться в течение 15 лет. Если по такому плану привиться не удаётся, то первую прививку можно сделать за 3 месяца до беременности, а вторую — за 2. В этом случае двукратная вакцинация, создаст иммунитет на 1 год. Третью прививку для закрепления иммунитета придётся сделать уже после родов. Вакцина от гепатита переносится легко и проявляется в большинстве случаев только местной реакцией на месте инъекции.
Для прививки от гепатита B применяется высоко очищенная вакцина «Энджерикс B», созданная методом генной инженерии. «Энджерикс B» применяется для вакцинации новорождённых детей и людей из группы риска.
Можно ли при беременности делать прививку от гепатита? Влияние вакцины на плод не выявлено. Хотя риск воздействия инактивированных вакцин на плод ничтожен, во время беременности делать прививку от гепатита можно только при особых показаниях.
Беременность и прививка от ветрянки
Можно ли беременным делать прививку от ветрянки? Беременность является противопоказанием для применения живых вакцин. Живой ослабленный вирус из вакцины может проникнуть к плоду через плаценту и вызвать патологию его развития. Согласно приказу № 375 МЗ РФ применение всех живых вакцин противопоказано для прививок беременных женщин.
В случае непланируемой беременности следует знать, если вы сделали очередную прививку от ветряной оспы, то в течение следующих трёх месяцев после неё необходимо применять контрацептивные средства. В случае контакта беременной женщины с больным ветрянкой, рекомендуется введение иммуноглобулина, который представляет собой готовые антитела к вирусу ветряной оспы.
Для будущей мамы самый лучший вариант обезопасить себя от ветряной оспы — сделать прививку в период планирования. Перед беременностью прививку от ветрянки делают за 4 месяца до зачатия. Для иммунизации используются вакцины «Окавакс» или «Варилрикс».
Прививка от бешенства при беременности
Вакцинация от бешенства проводится в России только по эпидемическим показаниям для лиц, имеющих по работе прямое или косвенное отношение к вирусу. Так как от несчастных случаев никто не застрахован и бывает, что больная собака кусает беременную женщину, то закономерен вопрос, — можно ли делать прививку от бешенства беременным? Вакцина от бешенства противопоказана во время беременности, но при укусе больным животным — противопоказания отсутствуют. Дело в том, что инфицирование вирусом бешенства без прививки однозначно заканчивается смертельным исходом. В этом случае другого выбора нет — из двух зол выбирают меньшее. Прививка от бешенства проводится инактивированной вакциной и её негативное влияние на плод не отмечено. При укусе в тяжёлых случаях применяется дополнительное введение антирабического иммуноглобулина.
В России женщинам, работающим в лабораториях, связанных с вирусом бешенства, делают профилактические прививки от бешенства и при планировании беременности. Курс вакцинации при подготовке к беременности нужно закончить за 1 месяц до неё. В случае долговременной поездки в страны, неблагополучные по бешенству, женщине при планировании беременности также нужно сделать профилактическую прививку за месяц до отъезда.
По календарю прививок для вакцинации против бешенства применяется вакцина «Кокав». Нужно учесть, что профилактические прививки делают каждые 3 года.
Прививка от клещевого энцефалита при беременности
Иммунизация против клещевого энцефалита не входит в календарь при планировании беременности. Прививки от клещевого энцефалита при планировании беременности делают только в эндемичных районах. При планировании беременности вакцинацию нужно закончить за 1–1,5 месяца до зачатия в зависимости от схемы вакцинации. Нужно учесть, что если пропущена одна очередная вакцинация, которая пришлась на период беременности, то после родов достаточно сделать одну ревакцинацию, а не проводить заново весь курс. Для иммунизации используются препараты «Энцепур» или «Энцевир».
Можно ли уже беременным женщинам ставить прививку от клещевого энцефалита? По инструкции к прививке она противопоказана во время беременности, так как действие вакцины на плод в достаточной степени не изучено.
Как быть, если женщина поставила прививку от клеща, а потом узнала, что беременна? Исследования по применению вакцины от клещевого энцефалита не проводились, поэтому нет доказательств негативного воздействия прививки на плод. В любом случае нужно проконсультироваться с врачом инфекционистом и наблюдаться у гинеколога во время беременности.
Прививка беременным при отрицательном резусе
Если у матери и отца ребёнка резус крови отрицательный, то проблемы резус-конфликта у ребёнка не возникнет. В таком случае у малыша, как и у мамы, будет резус-отрицательная кровь. Если у отца ребёнка резус крови положительный, то и у ребёнка тоже может быть положительный, и вот тогда и существует риск развития резуса-конфликта крови. Когда у матери кровь резус-отрицательна, то у плода или ребёнка может развиться гемолитическая болезнь. При отрицательном резусе при беременности матери делают прививку иммуноглобулина. В настоящее время существует несколько таких препаратов:
- «КамРОУ»;
- «Резонатив»;
- «Иммуноро Кедрион»;
- BayRho-D;
- «ГиперРОУ С/Д»;
- Partobulin SDF.
Антирезусная вакцина для беременных предотвращает образование антител матери к резус-фактору плода. В организме матери иммуноглобулин разрушает положительные эритроциты плода, которые в небольшом количестве попали к матери через плаценту. Это означает, что кровь матери не будет вырабатывать антитела. Ведь именно антитела опасны для развития ребёнка и протекания беременности. В результате конфликта крови у ребёнка развивается гемолитическая болезнь. Антирезусный иммуноглобулин вводится резус-отрицательным женщинам в следующих случаях:
- во время родов;
- после аборта или выкидыша;
- после хирургического вмешательства по прерыванию внематочной беременности;
- после родов.
Первую прививку при резус-конфликте нужно делать беременным в 28 недель в дозе 300 мкг. Вторая вакцинация проводится на протяжении 72 часов после родов. Если у отца кровь резус-отрицательна, то иммуноглобулин не применяется. После введения антирезусного иммуноглобулина во время беременности вероятность выработки антител у матери снижается с 17% до 0,2%. А введение вакцины в течение 72 часа после родов снижает вероятность появления антител с 0,2 до 0,06%.
Какие возможны последствия прививки иммуноглобулина при беременности? После применения иммуноглобулина чаще всего отмечается реакция на месте введения в виде гиперемии, а также повышение температуры и диспепсические расстройства. В очень редких случаях развивается аллергическая реакция вплоть до аллергического шока.
Подготовка к беременности включает вакцинацию от многих инфекций, опасных не только для матери, но и будущего ребёнка. Прививая себя, вы прививаете и будущего ребёнка. Ведь иммунитет матери передаётся малышу не только с кровью, но и с молоком матери после рождения. Именно поэтому дети при грудном вскармливании гораздо здоровее малышей на искусственном питании.
Прививки и беременность
Что такое вакцинация?
Прививка — это прививка, содержащая вакцину. Вакцина — это лекарство, которое помогает защитить вас от определенных болезней. Во время беременности вакцинация помогает защитить и вас, и ребенка. Прежде чем забеременеть, убедитесь, что ваши прививки действительны. И поговорите со своим врачом о вакцинации, которую можно безопасно делать во время беременности.
В нашей таблице прививок показано, какие плановые прививки рекомендуются до и во время беременности.Он основан на диаграмме Центров по контролю и профилактике заболеваний (также называемой CDC) и показывает, какие прививки рекомендуются до, во время и после беременности.
Перед тем, как сделать какую-либо вакцинацию, сообщите своему врачу, есть ли у вас тяжелая аллергия или когда-либо у вас была тяжелая аллергическая реакция на вакцину. Аллергия — это реакция на что-то, к чему вы прикасаетесь, едите или вдыхаете, из-за которой вы чихаете, чешетесь, у вас появляется сыпь или возникают проблемы с дыханием. Например, некоторые вакцины сделаны из яиц.Если у вас аллергия на яйца, эти вакцины могут вызвать у вас аллергическую реакцию. Если у вас аллергия, ваш врач может сказать вам, какие вакцины безопасны для вас. И вам может потребоваться сделать вакцину в офисе вашего поставщика, в больнице или поликлинике, чтобы вы могли быстро получить лечение, если у вас есть аллергическая реакция.
Какие прививки рекомендуются перед беременностью?
Если вы думаете о беременности, пройдите предварительное обследование. Это медицинское обследование, которое вы должны пройти перед беременностью, чтобы убедиться, что вы здоровы, когда забеременеете.Во время осмотра спросите своего врача, нужны ли вам какие-либо прививки и сколько времени нужно ждать после того, как он сделает попытку забеременеть.
Если у вас есть копия записи о вакцинации, поделитесь ею со своим поставщиком медицинских услуг. Если у вас нет копии, ваш поставщик медицинских услуг в большинстве случаев может сделать анализы крови, чтобы узнать, какие прививки вам необходимы.
Ваш врач может порекомендовать следующие прививки до беременности:
Грипп (также называемый гриппом). Делайте прививку от гриппа один раз в год во время сезона гриппа (с октября по май).Грипп — серьезное заболевание, которое может вызывать жар, озноб, кашель, боль в горле, ломоту в теле, рвоту и диарею. Заболевание гриппом во время беременности увеличивает риск преждевременных родов и преждевременных родов (родов и родов до 37 недель беременности). У недоношенных детей может быть больше проблем со здоровьем, и им, возможно, придется оставаться в больнице дольше, чем детям, родившимся позже. Прививку от гриппа можно сделать до и во время беременности.
Есть много разных вирусов гриппа, и они постоянно меняются.Каждый год создается новая вакцина от гриппа для защиты от трех или четырех вирусов гриппа, которые, по мнению ученых, будут наиболее распространены в предстоящий сезон гриппа.
HPV (расшифровывается как вирус папилломы человека). ВПЧ — самая распространенная инфекция, передающаяся половым путем (также называемая ИППП, венерическими заболеваниями или ЗППП) в этой стране. ИППП — это инфекция, которую вы можете получить в результате незащищенного секса или интимного физического контакта с инфицированным человеком. ВПЧ может вызвать остроконечные кондиломы или рак шейки матки.Вы не можете получить вакцину против ВПЧ во время беременности, поэтому, если она вам нужна, сделайте ее до того, как забеременеете.
MMR (обозначает корь, эпидемический паротит и краснуху). Вероятно, вы получили вакцину MMR в детстве, но вам может потребоваться ревакцинация (еще одна доза), когда вы станете старше. Прежде чем забеременеть, попросите своего врача сделать анализ крови, чтобы определить, есть ли у вас иммунитет к кори, эпидемическому паротиту и краснухе. Если вам все же сделали бустерную прививку, сделайте еще один анализ крови после прививки, чтобы еще раз проверить свой иммунитет, прежде чем забеременеть.Подождите 4 недели после вакцинации MMR, прежде чем забеременеть.
Корь легко распространяется и может вызывать сыпь, кашель и жар. Это может нанести вред во время беременности и вызвать выкидыш. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности. Свинка может вызвать жар, головную боль и увеличение лимфатических узлов на лице и шее. Краснуха может вызывать легкие симптомы гриппа и сыпь. Это может вызвать серьезные проблемы во время беременности, такие как выкидыш, мертворождение, преждевременные роды или синдром врожденной краснухи (также называемый СВК).Мертворождение — это смерть ребенка в утробе матери после 20 недель беременности. CRS может привести к рождению ребенка с одним или несколькими врожденными дефектами, включая пороки сердца, проблемы со зрением и слухом.
Ветряная оспа (также называемая ветряной оспой). Ветряная оспа легко распространяется и может вызвать кожный зуд, сыпь и жар. Если вы заболели ветряной оспой во время беременности, это может вызвать врожденные дефекты. Врожденные дефекты — это состояние здоровья, которое присутствует при рождении. Они изменяют форму или функцию одной или нескольких частей тела.Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма. Если вы думаете о беременности и не болели ветряной оспой и не делали от нее прививок, сообщите об этом своему врачу. Эта вакцинация небезопасна во время беременности. Если он вам нужен, получите его до того, как забеременеете. Подождите 1 месяц после вакцинации, чтобы забеременеть.
Другие прививки. Ваш врач может порекомендовать вакцинацию для защиты от других заболеваний, в зависимости от вашего риска.К ним относятся:
- Пневмония. Это инфекция одного или обоих легких.
- Менингит. Это инфекция, вызывающая отек головного и спинного мозга.
- Гепатит A и B. Это инфекции печени, вызываемые вирусами гепатита A и B.
- Haemophilus Influenzae типа b (также называемый Hib). Это серьезное заболевание, вызываемое бактериями. Это может вызвать менингит, пневмонию, другие серьезные инфекции и смерть.Бактерии — это крошечные организмы, которые живут в вашем теле и вокруг него. Некоторые бактерии полезны для вашего организма, а другие могут вызвать заболевание.
- Tdap (столбняк, дифтерия и коклюш). Коклюш также называется коклюшем. В некоторых случаях врачи рекомендуют вакцинацию Td, которая защищает от столбняка и дифтерии, но не от коклюша. Спросите у своего поставщика, что лучше для вас.
- Вакцина против COVID-19. Коронавирусное заболевание 2019 года, также называемое COVID-19, — это новое заболевание, вызванное тяжелым острым респираторным синдромом, вызванным коронавирусом 2 (SARS-CoV-2).Беременные люди подвержены повышенному риску тяжелого заболевания COVID-19. Консультативный комитет по практике иммунизации (ACIP) рекомендовал использовать вакцины против COVID-19, одобренные в настоящее время для экстренного использования, для профилактики COVID-19 у людей в возрасте 16-18 лет и старше.
Какие прививки рекомендуются при беременности?
CDC рекомендует две вакцинации во время беременности:
- Прививка от гриппа , если вы не были вакцинированы до беременности.
- Вакцина Tdap как можно раньше между 27 и 36 неделями беременности. Вакцинация Tdap во время беременности помогает защитить вашего ребенка от коклюша в первые несколько месяцев жизни, прежде чем она сама получит вакцину. Первые несколько месяцев после рождения — это время, когда ваш ребенок наиболее подвержен риску заболеть коклюшем, а коклюш наиболее опасен. Делайте новую вакцину Tdap во время каждой беременности.
Если ваш врач считает, что вы подвержены риску, он может порекомендовать вакцинацию во время беременности, чтобы защитить вас от:
- Гепатит А и В
- Менингит
- Пневмония
- Столбняк и дифтерия (вакцинация Td), хотя рекомендуется вакцинация Tdap.
Если вы подвержены высокому риску серьезных инфекций из-за поездок за пределы США или другого возможного контакта, ваш поставщик может порекомендовать следующие вакцины во время беременности:
- Сибирская язва. Это редкое заболевание, вызываемое бактериями. Его можно найти в почве, и люди могут сильно заболеть при контакте с ним. Он не передается от человека к человеку.
- Японский энцефалит. Вы можете заразиться вирусом японского энцефалита от укуса инфицированного комара.Это заболевание может вызвать отек головного мозга. Он убивает 1 из 4 инфицированных.
- Полиомиелит. Это заболевание вызывается вирусом, поражающим центральную нервную систему (головной и спинной мозг). Это может привести к длительной инвалидности.
- Бешенство. Вы заразились бешенством в результате укуса зараженного животного. Если вас укусило животное, больное бешенством, немедленно позвоните своему врачу. Бешенство — серьезное заболевание, которое может привести к смерти, если его не лечить немедленно.
- Брюшной тиф (также называемый брюшным тифом). Брюшной тиф — серьезное заболевание, распространенное в большинстве стран мира. Вы можете получить его с пищей и водой. Это может вызвать высокую температуру. В редких случаях это может вызвать внутреннее кровотечение (кровотечение внутри вашего тела) и смерть.
- Vaccinia (против оспы). Оспа — это болезнь, вызываемая вирусом. Он может передаваться от человека к человеку, вызывая сыпь, а иногда и смерть. Вам не нужна эта вакцина, если вы не переболели оспой, что маловероятно.Из-за вакцинации случаев оспы в США не было с 1949 года, а в мире — с 1977 года. Если вы думаете, что заразились, сообщите об этом своему провайдеру.
- Желтая лихорадка. Это заболевание вызывается вирусом и распространяется инфицированными комарами. В некоторых случаях это вызывает высокую температуру, кровотечение, органную недостаточность и смерть.
- COVID-19. По данным CDC, Американского колледжа акушеров и гинекологов (ACOG) и Общества материнско-фетальной медицины (SMFM), беременные и кормящие люди могут выбрать вакцину от COVID-19, когда она станет для них доступной.
Можно ли получить вакцину от COVID-19 с другими вакцинами?
CDC узнает больше о том, насколько безопасна и эффективна вакцина COVID-19, когда ее вводят одновременно с другими вакцинами, такими как вакцина против гриппа или вакцина Tdap. В настоящее время CDC рекомендует:
- Подождать не менее 14 дней после вакцинации COVID-19, чтобы получить любую другую вакцину.
- Подождать не менее 14 дней до вакцинации COVID-19 после получения других вакцин.
- Чтобы вы завершили вакцинацию по расписанию, даже если вы получили вакцину от COVID-19.
Какие прививки не рекомендуются при беременности?
Эти прививки не рекомендуются во время беременности:
- БЦЖ от туберкулеза. Туберкулез вызывается бактериями, которые обычно поражают легкие.
- HPV
- MMR
- Ветряная оспа
- Опоясывающий лишай для защиты от опоясывающего лишая, вызывающего болезненную сыпь
Если вам сделали какую-либо из этих прививок до того, как вы узнали, что беременны, сообщите об этом своему врачу.
Какие прививки рекомендуются после беременности?
Если вы не делали вакцинацию до или во время беременности, сделайте это после рождения ребенка. Это может помочь защитить вас от болезней при будущих беременностях.
Если вы не получали вакцину Tdap до или во время беременности, сделайте ее сразу после родов. После вакцинации вашему организму требуется 2 недели для восстановления защиты. Как только это произойдет, вероятность передачи коклюша вашему ребенку снизится.Вашему ребенку сделают первую прививку от коклюша в 2 месяца. А пока лучший способ защитить его — сделать прививку самостоятельно и держать его подальше от людей, которые могут болеть коклюшем. Воспитатели, близкие друзья, родственники и все, кто проводит время с вашим ребенком, должны получить вакцину Tdap не менее чем за 2 недели до встречи с вашим ребенком.
Ваш врач может порекомендовать вам другие прививки после родов. Большинство детей не получают большинство прививок до достижения двухмесячного возраста.Сделав прививку, вы сможете не заболеть и не передать болезнь своему ребенку.
Если вы кормите грудью, большинство прививок безопасны для вас и вашего ребенка. Перед вакцинацией сообщите своему врачу, что кормите грудью, чтобы убедиться, что это безопасно.
Вызывают ли вакцинации расстройство аутистического спектра?
Нет. Прививки не вызывают расстройство аутистического спектра (также называемое РАС). РАС — это нарушение развития, которое может вызвать серьезные социальные, коммуникативные и поведенческие проблемы.
Последнее обновление: март 2021 года
ВакцинаMMR: что нужно знать
Зачем делать прививки?
Вакцина MMR может предотвратить корь , эпидемический паротит и краснуха .
До вакцинации эти болезни были очень распространены в Соединенных Штатах, особенно среди детей.
КОРЯ ( M ) может вызывать жар, кашель, насморк и красные слезящиеся глаза, за которыми обычно следует сыпь, покрывающая все тело.Это может привести к судорогам (часто связанным с лихорадкой), ушным инфекциям, диарее и пневмонии. В редких случаях корь может вызвать повреждение головного мозга или смерть.
MUMPS ( M ) может вызывать жар, головную боль, мышечные боли, усталость, потерю аппетита, а также опухшие и болезненные слюнные железы под ушами. Это может привести к глухоте, отеку головного и / или спинного мозга, болезненному отеку яичек или яичников и, очень редко, к смерти.
РУБЕЛЛА ( R ) может вызывать жар, боль в горле, сыпь, головную боль и раздражение глаз.Он может вызвать артрит почти у половины подростков и взрослых женщин. Если женщина заболела краснухой во время беременности, у нее может быть выкидыш или ее ребенок может родиться с серьезными врожденными дефектами.
Большинство людей, вакцинированных MMR, будут защищены на всю жизнь. Вакцины и высокий уровень вакцинации сделали эти болезни гораздо менее распространенными в Соединенных Штатах.
Вакцина MMR
Детям требуется 2 дозы вакцины MMR, обычно:
Младенцы в возрасте от 6 до 11 месяцев, которые будут выезжать за пределы США. должны получить дозу вакцины MMR перед поездкой.Ребенку все равно следует получить 2 дозы в рекомендованном возрасте для длительной защиты.
Дети старшего возраста, подростки и взрослые также нуждаются в 1 или 2 дозах вакцины MMR, если они еще не обладают иммунитетом к кори, эпидемическому паротиту и краснухе. Ваш лечащий врач может помочь вам определить, сколько доз вам нужно.
Третья доза вакцины MMR может быть рекомендована в некоторых случаях вспышки эпидемического паротита.
Вакцина MMR может вводиться одновременно с другими вакцинами.Дети от 12 месяцев до 12 лет могут получить вакцину MMR вместе с вакциной против ветряной оспы за один прием, известный как MMRV. Ваш лечащий врач может предоставить вам дополнительную информацию.
Поговорите со своим лечащим врачом
Сообщите своему поставщику вакцины, если человек, получающий вакцину:
Имел аллергическую реакцию после предыдущей дозы вакцины MMR или MMRV или имел какую-либо тяжелая, опасная для жизни аллергия .
Есть беременна или думает, что беременна.
Имеет ослабленная иммунная система, или У есть родитель, брат или сестра с наследственными или врожденными проблемами иммунной системы. .
Когда-либо было состояние , которое вызывает у него или ее синяк или легко кровоточит .
Недавно переливали кровь или получали другие продукты крови .
Имеет туберкулез .
Получил любые другие вакцины за последние 4 недели .
В некоторых случаях ваш лечащий врач может решить отложить вакцинацию MMR до следующего визита.
Люди с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Людям с умеренным или тяжелым заболеванием обычно следует дождаться выздоровления, прежде чем делать прививку MMR.
Ваш лечащий врач может предоставить вам дополнительную информацию.
Риск реакции на вакцину
Болезненность, покраснение или сыпь в месте укола, а также сыпь по всему телу после вакцинации MMR.
После вакцинации MMR иногда возникают лихорадка или отек щек или шеи.
Более серьезные реакции случаются редко. Они могут включать судороги (часто связанные с лихорадкой), временную боль и скованность в суставах (в основном у подростков или взрослых женщин), пневмонию, отек головного и / или спинного мозга или временное низкое количество тромбоцитов, которое может вызвать необычное кровотечение. или синяк.
У людей с серьезными проблемами иммунной системы эта вакцина может вызвать инфекцию, которая может быть опасной для жизни. Людям с серьезными проблемами иммунной системы противопоказана вакцинация MMR.
Иногда люди теряют сознание после медицинских процедур, включая вакцинацию. Сообщите своему врачу, если вы чувствуете головокружение, изменения зрения или звон в ушах.
Как и в случае с любым другим лекарством, существует очень малая вероятность того, что вакцина вызовет тяжелую аллергическую реакцию, другие серьезные травмы или смерть.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие признаки, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему сообщений о побочных эффектах вакцин (VAERS).Этот отчет обычно подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетить Веб-сайт VAERS или позвоните 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и персонал VAERS не дает медицинских консультаций .
Национальная программа компенсации травм от вакцин
Национальная программа компенсации травм от вакцин (VICP) — это федеральная программа, которая была создана для компенсации людям, которые могли быть травмированы некоторыми вакцинами.Посетить Веб-сайт VICPвнешний значок на или позвоните 1-800-338-2382 , чтобы узнать о программе и о подаче иска. Срок подачи иска о компенсации ограничен.
Как я могу узнать больше?
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Перед беременностью | Сделайте прививку своей семье
Вакцины, необходимые перед беременностью
Перед тем, как забеременеть, вы должны получить все рекомендованные вакцины. Это поможет защитить вас и вашего ребенка от серьезных болезней, которые можно предотвратить с помощью вакцин.
Корь
Корь остается распространенным заболеванием во многих частях мира, и в США недавно были вспышки по всей стране .Корь может быть серьезным заболеванием в любом возрасте. Однако есть несколько групп, которые чаще страдают от осложнений кори:
- Дети до 5 лет от
- Взрослые старше 20 лет в возрасте
- Люди с ослабленной иммунной системой
- Беременные
По данным CDC, корь может стать причиной преждевременных родов у беременных женщин, не получивших вакцину MMR, или у детей с низкой массой тела. . Узнать больше.
Лучшая защита от кори — вакцина MMR (корь-паротит-краснуха). Если вы не используете вакцину MMR, вам понадобится до того, как вы забеременеете. Большинство женщин были вакцинированы вакциной MMR в детстве, но уточните это у вашего лечащего врача. Вам может потребоваться анализ крови до беременности, чтобы узнать, есть ли у вас иммунитет к болезни . Вакцину против кори, эпидемического паротита и краснухи (КПК) следует вводить в месяц или более до беременности.
Краснуха
Краснуха, также известная как немецкая корь, — это заразное заболевание, которое может быть очень опасным для вас и вашего ребенка, если вы заразитесь ею во время беременности. . Если беременная женщина инфицирована этим заболеванием, это может вызвать выкидыш, мертворождение, преждевременные роды и / или врожденные дефекты, такие как проблемы с сердцем, потеря слуха и зрения, умственная отсталость и повреждение печени или селезенки. Эта группа проблем со здоровьем называется синдромом врожденной краснухи (СВК).
Лучшая защита от краснухи — вакцина MMR (корь, эпидемический паротит, краснуха). Большинство женщин были вакцинированы вакциной MMR в детстве, но вам следует подтвердить это у своего лечащего врача. Женщины могут сдать анализ крови до беременности, чтобы убедиться, что они невосприимчивы к этому заболеванию. Если вам необходимо сделать прививку от краснухи, CDC заявляет, что вам следует избегать беременности в течение месяца после получения вакцины MMR.
Ветряная оспа
Еще одно заболевание, которое можно предотвратить с помощью вакцин, которое может быть вредным для вашего будущего ребенка или новорожденного, если вы заразитесь им во время беременности, — это ветряная оспа (ветряная оспа). Если вы заболели ветряной оспой в течение первых 20 недель беременности, ваш ребенок сталкивается с небольшим риском развития редкой группы серьезных врожденных дефектов, известных как синдром врожденной ветряной оспы. Врожденные дефекты очень редки, если вы заразились ветряной оспой после 20 недель беременности; однако у вашего ребенка могут быть проблемы с его центральной нервной системой, если вы заразитесь в третьем триместре беременности. Кроме того, если вы заразитесь ветряной оспой после 20 недель беременности, ваш ребенок может получить опоясывающий лишай, вызванный тем же вирусом, который вызывает ветряную оспу, в течение первых 1-2 лет его жизни.Узнайте больше из March of Dimes.
Если вы планируете беременность и никогда не болели ветряной оспой или вакциной против ветряной оспы, поговорите со своим врачом о вакцинации. Вы также можете сдать анализ крови, чтобы узнать, есть ли у вас иммунитет к ветряной оспе. CDC рекомендует беременным женщинам дождаться вакцинации от ветряной оспы до тех пор, пока они не перестанут беременеть. Кроме того, женщинам следует избегать беременности в течение как минимум 1 месяца после вакцинации против ветряной оспы.
Поговорите со своим врачом, если вы пытаетесь завести ребенка или просто думаете об этом, чтобы убедиться, что вы делаете все возможное, чтобы родить здорового ребенка. Узнайте больше о здоровье до зачатия.
Иммунизация и беременность | Беременность, рождение ребенка и рождение ребенка
Во время беременности ваша иммунная система, естественно, слабее, чем обычно. Это означает, что вы более восприимчивы к определенным инфекциям и болезням, которые могут нанести вред вам и вашему развивающемуся ребенку.
Соблюдение некоторых простых мер предосторожности поможет свести к минимуму риск развития этих проблем со здоровьем для вас и вашего ребенка.
Иммунизация — это простой и эффективный способ защитить себя и своего ребенка от определенных инфекций. Перед тем, как забеременеть, убедитесь, что вам сделаны прививки, чтобы защитить себя от болезней, которые могут вызвать заболевание у вас или вашего будущего ребенка.
Помимо обычных иммунизаций, таких как столбняк и полиомиелит, беременные женщины должны иметь иммунитет против гепатита B, кори, эпидемического паротита, краснухи, ветряной оспы (ветряной оспы), коклюша (коклюша) и гриппа.
Всем женщинам рекомендуется пройти вакцинацию до беременности, поскольку большинство этих вакцин не рекомендуются во время беременности.
Однако, если вы не смогли получить эти вакцины до беременности, вы можете заразиться гриппом и коклюшем (коклюшем) во время беременности и другими вакцинами сразу после рождения ребенка. Все эти вакцины можно вводить кормящим матерям, и наличие иммунитета снизит вероятность передачи этих болезней вашему ребенку.
Прививки до беременности
Корь, эпидемический паротит и краснуха
Инфекция краснухи во время беременности может вызвать серьезные врожденные дефекты. Проверка иммунитета с помощью анализа крови перед беременностью и повторная вакцинация, если требуется, помогут защитить вашего будущего ребенка, когда вы действительно забеременеете. Это следует делать после консультации с врачом. После вакцинации рекомендуется подождать 4 недели, прежде чем пытаться забеременеть.
Ветряная оспа (ветряная оспа)
Ветряная оспа во время беременности может вызвать тяжелое заболевание у вас и вашего будущего ребенка.Простой анализ крови может определить, есть ли у вас иммунитет к этой инфекции. Если вы не защищены, поговорите со своим врачом о получении двух доз вакцины для полного иммунитета. После вакцинации рекомендуется подождать 4 недели, прежде чем пытаться забеременеть.
Пневмококковая инфекция
Защита от серьезных заболеваний, вызванных пневмококковой инфекцией, рекомендуется курильщикам и людям с хроническими заболеваниями сердца, легких или почек, а также диабетом.
Туристические прививки
Вакцины, необходимые для поездки в другие страны, не всегда рекомендуются во время беременности.Узнайте больше о путешествиях и беременности.
Безопасные прививки во время беременности
Вакцины против гриппа и коклюша — единственные вакцины, рекомендуемые для женщин во время беременности. Обе вакцины бесплатно предоставляются беременным женщинам в рамках Национальной программы иммунизации.
Коклюш (коклюш)
Коклюш может вызвать серьезное заболевание и даже смерть у детей младше 6 месяцев. В настоящее время рекомендуется, чтобы все беременные женщины получали вакцинацию от коклюша (коклюша) на сроке от 20 до 32 недель при каждой беременности.Комбинация антител, проходящих через кровоток матери, и снижение риска заражения матери делают это идеальным временем для введения вакцины. Поговорите со своим врачом или поставщиком дородовых услуг, чтобы записаться на прием.
Грипп (грипп)
Грипп может вызвать серьезные заболевания, и беременность увеличивает риск осложнений гриппа, при этом риск серьезных осложнений для беременных женщин до 5 раз выше, чем обычно. По этой причине вакцина против гриппа рекомендуется и оплачивается всем беременным женщинам.
Вакцина против гриппа безопасна и может вводиться до, во время или после беременности. Ежегодная вакцинация защищает вас от новых штаммов вируса, а также снижает риск заражения вашего ребенка гриппом; младенцы также подвергаются более высокому риску осложнений, если они действительно заболеют гриппом. Вакцинация от гриппа во время беременности также обеспечит постоянную защиту вашего новорожденного в течение первых 6 месяцев после рождения.
Для получения дополнительной информации о вакцине против гриппа во время беременности посетите Департамент здравоохранения.
Иммунизация и беременность — видео
Посмотрите это видео, чтобы узнать больше об иммунизации во время беременности от специалиста по здоровью.
Видео предоставлено Коалицией иммунизации.
Если вы узнали, что беременны после вакцинации против краснухи …?
Сегодня я решил затронуть насущную тему: вспышка краснухи, также известной как немецкая корь, среди взрослого населения Японии сегодня. Я сохраню интересную тему для следующего сообщения.
Краснуху иногда называют «трехдневной корью».«В отличие от кори, которая характеризуется высокой температурой и сыпью по всему телу в течение более недели, краснуха представляет собой легкую вирусную инфекцию с симптомами субфебрильной температуры и менее заметной сыпью. обозначается своим названием «трехдневная корь». Симптомы обычно остаются легкими, и по этой причине естественная инфекция часто считается предпочтительнее вакцинации. Этого мнения придерживаются даже некоторые педиатры, хотя и небольшая их часть, которые являются специалистами по этой инфекции. .Тем не менее, хотя и редко, но также может вызывать энцефалит и его последствия. В прошлом я также лечила детей, которых беспокоили последствия краснухного энцефалита.
Однако наиболее серьезной проблемой краснухи является риск синдрома врожденной краснухи, который приводит к нарушениям слуха, глазным аномалиям и умственной отсталости у плода, когда беременная женщина заболевает краснухой в первом триместре беременности. В прошлом девочкам младшего и старшего возраста делали вакцинацию против краснухи в качестве средства профилактики синдрома врожденной краснухи.Таким образом, более 70% больных краснухой составляют мужчины, причем 80% из них — мужчины в возрасте от 20 до 49 лет.
Инфекция краснухи среди взрослых сегодня стала серьезной социальной проблемой и проблемой здравоохранения. Конечно, это проблема не только для здоровья инфицированных, но и для других взрослых, с которыми они контактируют. Ожидается также рост числа детей с синдромом врожденной краснухи, поскольку женщины в первом триместре беременности, не прошедшие вакцинацию, заболевают краснухой.
Краснуху можно предотвратить путем вакцинации, а это означает, что вакцинация непривитых взрослых позволит предотвратить увеличение числа детей с синдромом врожденной краснухи. Другими словами, непривитые взрослые должны быть вакцинированы против краснухи. Но здесь мы сталкиваемся с новыми проблемами, которые нельзя ни предвидеть, ни игнорировать.
Возьмем, к примеру, случай, когда непривитая женщина обнаруживает, что она беременна после вакцинации. Вакцина против краснухи — это живая вакцина, в которую вводится ослабленный штамм болезнетворного вируса (живой), а иммунитет приобретается через вирус краснухи, содержащийся в вакцине.Если женщину вакцинируют до того, как она узнает, что она беременна, даже если вирус в вакцине ослаблен, плод будет инфицирован вирусом краснухи. Это причина того, что вакцинация против краснухи противопоказана, если известно, что женщина беременна.
Что делать, если женщина была вакцинирована от краснухи до того, как узнала, что беременна? Примерно полгода назад я получил следующее электронное письмо от человека, которого я не знал.
«В прошлом месяце мне сделали прививку от краснухи, не зная, что я беременна.Сегодня я обнаружила, что у меня десять недель беременности. Каков риск того, что у моего ребенка будет синдром врожденной краснухи? Мой гинеколог рекомендует сделать аборт. Меня также беспокоят последствия аборта, и я не могу принять решение ».
Несмотря на то, что вакцинация против краснухи противопоказана беременным женщинам, это расследование относится к ситуации, которая вполне возможна и может произойти, потому что беременность неизвестна в течение нескольких недель после зачатия. Если есть какие-либо опасения, одна точка зрения может рассматривать аборт как решение, но в случае женщины, вакцинированной в первом триместре, не было бы необходимости беспокоиться, если бы мы знали, насколько часто это приводит к синдрому врожденной краснухи в плод.Однако эта информация имеется, и я ответил на запрос следующим образом.
«Я понимаю ваше беспокойство. Согласно исследованию в учебнике« Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин », среди детей, рожденных от 321 женщины, вакцинированной от краснухи в первом триместре беременности, до того, как они узнали, что они забеременели, не выявлено Признаки синдрома врожденной краснухи. В вышеприведенном учебнике четко сказано, что «женщины, которые знают, что они беременны, должны избегать вакцинации (опасность логически возможна), но нет причин делать аборт, если вакцинация проводится во время беременности.Некоторые гинекологи в Японии рекомендуют аборт, но в Соединенных Штатах это не так, и, на мой взгляд, более рациональная точка зрения — это точка зрения Соединенных Штатов, основанная на фактах ».
Недавно я получил следующее электронное письмо от этой женщины. «Благодаря вашему совету я родила здорового мальчика. Он родился, потому что вы любезно ответили на мой вопрос, хотя он был от совершенно незнакомого человека. Большое вам спасибо».
В рамках кампаний по поощрению вакцинации взрослых от краснухи мы обязательно встретим больше людей, подобных этой женщине, которая связалась со мной по электронной почте.Надеюсь, что представленная здесь информация будет для них справочной.
Рекомендации и руководства по вакцинации женщин репродуктивного возраста
Введение
Программа иммунизации Департамента здравоохранения штата Нью-Йорк разработала это руководство с использованием текущих рекомендаций Центров по контролю и профилактике заболеваний, Консультативного комитета по практике иммунизации и Американского колледжа акушеров и гинекологов.Этот документ служит руководством по передовой практике. Однако руководящие принципы никогда не заменяют необходимости оценивать каждого пациента индивидуально и использовать здравую клиническую оценку. Эти руководящие принципы основаны на наилучших имеющихся фактических данных и станут основой, на которой медицинские работники, работающие с женщинами, смогут достичь оптимального качества ухода за пациентами.
Иммунизация в период до зачатия и периода между зачатием
В идеале, все женщины должны пройти вакцинацию до того, как они забеременеют.Известно, что примерно 50 процентов всех беременностей являются незапланированными 1 ; поэтому важно, чтобы женщины репродуктивного возраста проходили вакцинацию, независимо от того, активно ли они пытаются забеременеть.
Следующие прививки настоятельно рекомендуются :
- Грипп — Женщины, которые хотят снизить свои шансы на развитие гриппа или у которых есть другие медицинские или профессиональные показания, должны получать ежегодную дозу вакцины против гриппа.Здоровые небеременные женщины в возрасте до 50 лет, не имеющие заболеваний, сопряженных с высоким риском, и которые не находятся в тесном контакте с людьми с тяжелым иммунодефицитом, могут получить живую аттенуированную вакцину против гриппа (LAIV) или трехвалентную инактивированную вакцину (TIV) 2
- Td / Tdap — Женщины, прошедшие первичную серию вакцинации, содержащей дифтерийный и столбнячный анатоксин, должны получать бустер-дозу вакцины против столбняка и дифтерии (Td) каждые десять лет. Одна доза вакцины против столбняка, дифтерии и бесклеточного коклюша (Tdap) должна быть заменой бустерной вакцины Td у женщин, которые ранее не получали Tdap 3 .Обеспечение своевременного получения женщинами бустеров Td / Tdap помогает защитить новорожденных от столбняка и коклюша новорожденных.
Следующие прививки рекомендованы для женщин, подверженных риску этих заболеваний и не имеющих иммунитета, или для тех, кто хотел бы получить вакцину:
- Гепатит A — Женщины с риском заражения вирусом гепатита A (HAV) или те, кто запрашивает вакцину, должны получить серию двух доз одного антигена в нулевой и шесть месяцев или трехдозовую комбинированную вакцину против гепатита A и гепатита B. , Twinrix, в ноль, один и шесть месяцев. 4
- Гепатит B — Женщины с риском заражения вирусом гепатита B (HBV) или те, кто запрашивает вакцину, должны получить первичную серию из трех доз в нулевой, один-два и четыре-шесть месяцев. 4 Младенцы, зараженные ВГВ перинатально, имеют очень высокий риск развития хронического ВГВ, который может привести к хроническому заболеванию печени, циррозу и первичной гепатоцеллюлярной карциноме в раннем взрослом возрасте.
- Вирус папилломы человека (ВПЧ) — Женщины в возрасте от 9 до 26 лет должны получить три дозы вакцины против ВПЧ в 0, 2 и 6 месяцев.Генитальный ВПЧ — наиболее распространенная инфекция, передаваемая половым путем в США. Доступная в настоящее время четырехвалентная вакцина против ВПЧ, Гардасил, защищает от серотипов 6, 11, 16 и 18 ВПЧ. Защита от этих четырех серотипов ВПЧ может предотвратить возникновение до 90 процентов остроконечных кондилом и 70 процентов рака шейки матки у женщин. 5
- Корь, эпидемический паротит и краснуха (MMR) — Женщины, не имевшие ранее иммунизации или не имеющие лабораторных доказательств иммунитета к краснухе, должны получить как минимум одну дозу вакцины MMR.Помимо защиты отдельных женщин, вакцина MMR помогает предотвратить возникновение синдрома врожденной краснухи у новорожденных. 9 Поскольку это вакцина против живого вируса, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации MMR. 4
- Менингококковая инфекция — Женщины с риском менингококковой инфекции из-за профессиональных или медицинских факторов риска должны получить одну дозу конъюгированной менингококковой вакцины (MCV4). Медицинские показания включают анатомическую или функциональную асплению или недостаточность терминального компонента комплемента.Среди лиц с профессиональными показаниями — новобранцы, студенты первого курса колледжей, живущие в общежитиях, микробиологи, подвергшиеся воздействию N. meningitidis, и лица, которые живут или путешествуют в страны, где широко распространена менингококковая инфекция. 6
- Пневмококковая инфекция — Женщины с определенными медицинскими показаниями высокого риска должны получить одну дозу пневмококковой полисахаридной вакцины (PPV23). Эти медицинские показания высокого риска включают курение (если возраст ≥19 лет), хронические заболевания легких (включая астму), хронические сердечно-сосудистые заболевания, диабет, хронические заболевания печени, хронический алкоголизм, хроническую почечную недостаточность, нефротический синдром, функциональную или анатомическую асплению, ВИЧ-инфекция, иммунодепрессивные состояния, кохлеарные имплантаты и утечки спинномозговой жидкости.Вторую дозу следует повторить через пять лет для пациентов с хронической почечной недостаточностью, нефротическим синдромом, функциональной или анатомической аспленией или иммуносупрессивными состояниями. 6
- Ветряная оспа (ветряная оспа) — Женщины, ранее иммунизированные одной дозой вакцины против ветряной оспы, должны получить вторую дозу не менее чем через четыре недели после первой дозы. Женщины, не инфицированные ветряной оспой в анамнезе, должны получить в общей сложности две дозы вакцины против ветряной оспы с интервалом от четырех до восьми недель.Младенцы женщин без иммунитета могут быть подвержены риску развития синдрома врожденной ветряной оспы и неонатальной инфекции ветряной оспы. Беременные женщины, инфицированные ветряной оспой, также могут иметь более высокий риск развития тяжелой пневмонии, вызванной ветряной оспой. Поскольку это вакцина против живого вируса, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7 8
Прививки в пренатальном периоде
Беременность не является абсолютным противопоказанием к вакцинации.Напротив, некоторые вакцины настоятельно рекомендуются беременным женщинам в дородовой период. Таким образом, дородовой визит — идеальное время для оценки потребности женщины в вакцинах.
Все беременные женщины должны быть обследованы на предмет серологических доказательств иммунитета к краснухе при первом дородовом посещении, если не известно, что они обладают иммунитетом по результатам предыдущего теста. 8 , 8 Иммунитет к ветряной оспе также должен быть оценен либо на основании достоверного анамнеза заболевания, лабораторных данных о перенесенном заболевании, либо на основании документально подтвержденного получения двух доз вакцины. 8 Рождение до 1980 г. не считается свидетельством иммунитета к ветряной оспе. 7 Кроме того, Закон штата Нью-Йорк 2500-e об общественном здравоохранении требует, чтобы каждая беременная женщина проходила тестирование на наличие поверхностного антигена гепатита B (HBsAg) и чтобы результат и дата теста регистрировались в пренатальной карте.
Следующая иммунизация настоятельно рекомендуется для всех беременных женщин:
- Грипп — В связи с повышенным риском осложнений, связанных с гриппом, у беременных женщин, TIV рекомендуется всем беременным или беременным женщинам в сезон гриппа (с сентября по март).ТИВ можно вводить в любом триместре. Поскольку это вакцина против живого вируса, LAIV противопоказана беременным женщинам. 2
- Tdap / Td — Чтобы защитить новорожденных от коклюша, всем беременным женщинам следует вводить однократную дозу вакцины Tdap в течение третьего триместра каждой беременности, независимо от того, в анамнезе она получала Tdap до текущей беременности. Tdap безопасен во время беременности и обеспечивает защиту от коклюша как беременной женщине, так и ее младенцу.Не существует минимального интервала между дозами Tdap или между Tdap и последней бустерной дозой Td. Чтобы максимизировать ответ материнских антител и пассивный перенос антител младенцу, оптимальное время для введения Tdap составляет от 27 до 36 недель беременности. 11 Для обеспечения защиты от столбняка матерей и новорожденных беременным женщинам, которые никогда не делали прививки от столбняка, следует сделать три прививки, содержащие столбнячный и пониженный дифтерийный анатоксины. Рекомендуемый график — 0, 4 недели и от 6 до 12 месяцев.Tdap следует заменить 1 дозой Td в третьем триместре беременности.
Следующие прививки рекомендованы для женщин, подверженных риску этих заболеваний и не имеющих иммунитета, или для тех, кто хотел бы получить вакцину:
- Гепатит B — Необходимо оценивать риск заражения женщины ВГВ наряду с ее риском заражения другими инфекциями, передаваемыми половым путем. Беременным женщинам, у которых определен риск инфицирования HBV, следует вакцинировать.Беременность не является противопоказанием для вакцинации против ВГВ, и ограниченные данные не предполагают вреда для плода от вакцины против ВГВ.
Беременность считается мерой предосторожности для большинства других инактивированных вакцин, включая HAV, PPV23 и MCV4. Иммунизацию этими вакцинами следует проводить только в том случае, если преимущества вакцинации перевешивают риски, связанные с отказом от вакцинации. Единственная инактивированная вакцина, которую следует вводить во время беременности , а не , — это вакцина против ВПЧ из-за отсутствия данных о безопасности и эффективности у беременных.Если женщина начинает серию вакцины против ВПЧ, а затем забеременеет, оставшуюся серию следует отложить до родов, а введение во время беременности следует сообщить в регистр беременных производителя. 5
Все живые аттенуированные вакцины противопоказаны при беременности из-за теоретического риска для плода, хотя никаких доказательств какого-либо вреда от живых вакцин зарегистрировано не было. Единственным исключением является вакцина против осповакцины, которая имеет небольшой, но документально подтвержденный риск для плода при введении во время беременности. 10
Следующие живые вирусные вакцины , а не следует вводить во время беременности:
- LAIV
- MMR
- Ветряная оспа
- Опоясывающий лишай (опоясывающий лишай)
- Оспа (оспа)
Если женщина вакцинирована живой вирусной вакциной, а затем обнаруживает, что она могла быть беременной в то время или в течение четырех недель после вакцинации, ее следует проинформировать о теоретическом риске для ее плода.Поскольку не существует доказательств какого-либо вреда для плода, подвергшегося воздействию живых вирусных вакцин в этот период, ей не следует рекомендовать прерывание беременности. Существует небольшой, но документально подтвержденный риск вакцинации против осповакцины во время беременности; тем не менее, это все еще не считается причиной для прерывания беременности в случае заражения.
Прививки в послеродовом периоде
Период после родов и до выписки из больницы — идеальное время для введения как живой, так и инактивированной вакцины.Это гарантирует, что и женщина, и ее ребенок будут защищены от предотвратимых заболеваний после выхода из родильного дома, когда они особенно уязвимы. Женщины, которые планируют кормить грудью, могут и должны получить вакцинацию, поскольку нет никаких доказательств какого-либо риска для матери или ее ребенка, если она вакцинируется во время грудного вскармливания. Грудное вскармливание не является противопоказанием к какой-либо вакцинации, за исключением вакцины против осповакцины. 4
Следующие прививки рекомендованы для женщин с риском этих заболеваний или для тех, у кого нет иммунитета:
- Грипп — Женщины должны получать ежегодную дозу вакцины против гриппа, TIV или LAIV, если они еще не были вакцинированы во время беременности.Вакцину против гриппа следует сделать перед выпиской из больницы .
- Краснуха (MMR) — Женщины, родившиеся 1 января 1957 г. или позднее, без доказательств иммунитета к краснухе, должны быть вакцинированы одной дозой вакцины MMR перед выпиской из больницы . Не следует использовать вакцину против краснухи с одним антигеном.
- Tdap — Женщины, которые ранее не получали ни одной дозы Tdap, должны получить Tdap перед выпиской из больницы .Минимального интервала между получением Tdap и последней бустерной дозы Td нет. Иммунизация матери Tdap поможет защитить новорожденного в течение первых нескольких месяцев жизни, когда они наиболее уязвимы для коклюша.
- Ветряная оспа — Женщины без доказательств иммунитета к ветряной оспе должны быть вакцинированы первой дозой вакцины против ветряной оспы перед выпиской из больницы . Вторую дозу следует ввести во время послеродового визита, через шесть-восемь недель после родов.Поскольку это вакцина против живого вируса, женщинам следует рекомендовать избегать беременности в течение четырех недель после вакцинации против ветряной оспы. 7
- HPV — Женщины в возрасте от девяти до 26 лет, не завершившие первичную серию, должны получить три дозы вакцины против ВПЧ в нулевой, два и шесть месяцев. Если серия ВПЧ была начата до беременности, серию можно завершить после родов без повторения начальной дозы (й). 5
Иммунизация близких контактов беременных
Не следует отказывать в вакцинации домашним или близким контактам беременных женщин.Скорее, обеспечение того, чтобы близкие люди получали своевременные прививки, это может помочь защитить здоровье матери и ее плода. Особенно важно, чтобы домашние контакты постоянно получали вакцины против гриппа и вакцины Tdap. Единственная вакцина, которую не следует вводить близким контактам беременных женщин, — это вакцина против коровьей оспы из-за небольшого, но серьезного риска заражения вакциной плода. 4
Особые ситуации
Во время или после беременности могут возникнуть определенные медицинские ситуации, которые могут повлиять на получение определенных вакцин.
- Введение анти-Rho (D) иммуноглобулина — Послеродовую вакцинацию не следует откладывать из-за поступления анти-Rho (D) иммуноглобулина. Живые вирусные вакцины, такие как MMR и ветряная оспа, следует вводить одновременно с иммуноглобулином против Rho (D) в ближайшем послеродовом периоде. Женщины, получившие вакцину MMR и иммуноглобулин против Rho (D), должны пройти серологическое тестирование через 3 месяца после вакцинации, чтобы убедиться, что у них выработался иммунитет к краснухе и кори, если это необходимо. 4 , 12
- Воздействие болезней, предотвращаемых с помощью вакцин
- Пассивная иммунизация — Любая беременная женщина, которая подвержена предотвращаемому с помощью вакцинации заболеванию, к которому у нее нет иммунитета, должна проконсультироваться со своим поставщиком по поводу пассивной иммунизации. Например, в случае, если беременная женщина заразилась ветряной оспой и у нее нет доказательств иммунитета, может быть назначен иммуноглобулин против ветряной оспы.
- Воздействие бешенства — Из-за тяжелого течения инфекции бешенства беременность не является противопоказанием для постконтактной профилактики бешенства.Нет данных, свидетельствующих о вреде вакцинации против бешенства. Для беременных женщин с высоким риском заражения бешенством может потребоваться предконтактная профилактика бешенства. 13
Прививки перед поездкой за границу
Беременным женщинам, планирующим поездку в районы, где другие болезни являются эндемичными, могут потребоваться определенные вакцины. Беременных женщин, иммунизированных этими вакцинами, следует проинформировать о потенциальном риске для плода, поскольку часто данных о безопасности этих вакцин во время беременности мало или вообще нет.
Беременным женщинам, планирующим поездку в эндемичные районы, где существует высокий риск заражения, рекомендуются следующие вакцины: 10
- Сибирская язва
- Инактивированный полиомиелит
- Японский энцефалит
- Менингококковый конъюгат
- Брюшной тиф
- Желтая лихорадка
Следующие вакцины не рекомендованы для беременных женщин : 10
- Бацилла Кальметта-Герена (БЦЖ) — туберкулез
- Оспа (оспа)
Реестры вакцин для беременных
Производители вакцин создали несколько реестров для женщин, получивших определенные вакцины во время беременности.Медицинские работники должны связаться с соответствующим регистром, если их пациенты подверглись воздействию следующих вакцин в течение любого триместра:
- ВПЧ
- Гардасил (Merck): (800) 986-8999
- Tdap
- Boostrix (GlaxoSmithKline): (888) 825-5249
- Адасел (санофи пастер): (800) 822-2463
- Ветряная оспа
- Varivax (Merck): (800) 986-8999 — О воздействии варивакса во время беременности, а также за три месяца до беременности следует сообщать в регистр беременности Varivax. 7
- Оспа
- Национальная вакцина против оспы в регистре беременных 14
- Гражданские и военные дела — Министерство обороны: (619) 553-9255
Плакат о вакцинации против Tdap и гриппа
Беременная? Защитите себя и своего ребенка.
Дополнительная информация
Дополнительную информацию о прививках можно найти на следующих веб-сайтах:
Список литературы
1 Уильямс Л., Морроу Б., Шульман Х., Стивенс Р., Д’Анджело Д. и Фаулер К.И. (2006). Отчет о наблюдении PRAMS 2002 . Атланта, Джорджия: Отдел репродуктивного здоровья, Национальный центр профилактики хронических заболеваний и укрепления здоровья, Центры по контролю и профилактике заболеваний.
2 Центры по контролю и профилактике заболеваний. Профилактика гриппа и борьба с ним: Рекомендации Консультативного комитета по практике иммунизации (ACIP), 2007 г. MMWR 2007 ; 56 (RR-6): 1-54.
3 Центры по контролю и профилактике заболеваний. Профилактика столбняка, дифтерии и коклюша среди взрослых: использование столбнячного анатоксина, пониженного содержания дифтерийного анатоксина и бесклеточной коклюшной вакцины: рекомендации Консультативного комитета по практике иммунизации (ACIP) и рекомендации ACIP при поддержке Консультативного комитета по практике борьбы с инфекциями в здравоохранении (HICPAC) ), для использования Tdap среди медицинского персонала. MMWR 2006 ; 55 (RR-17): 1-37
4 Центры по контролю и профилактике заболеваний.Общие рекомендации по иммунизации: Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 2006 ; 55 (RR-15): 1-48.
5 Центры по контролю и профилактике заболеваний. Четырехвалентная вакцина против вируса папилломы человека: рекомендации Консультативного комитета по практике иммунизации. MMWR 2007 ; 56 (RR-2): 1-23.
6 Центры по контролю и профилактике заболеваний. Рекомендуемый график иммунизации взрослых — США, октябрь 2007 г. — сентябрь 2008 г. MMWR 2007 ; 56 (41): Q1-Q4.
7 Центры по контролю и профилактике заболеваний. Профилактика ветряной оспы: рекомендации Консультативного комитета по практике иммунизации. MMWR 2007 ; 56 (RR-4): 24-28.
8 Американская академия педиатрии и Американский колледж акушеров и гинекологов (2007). Глава 9: Перинатальные инфекции. В Лемносе Дж. & Lockwood, C.J. (Eds.), Руководство по перинатальной помощи, шестое издание (стр.303-348). Вашингтон, округ Колумбия: Американская академия педиатрии и Американский колледж акушеров и гинекологов.
9 Центры по контролю и профилактике заболеваний. Корь, эпидемический паротит и краснуха — использование вакцин и стратегии ликвидации кори, краснухи и синдрома врожденной краснухи и борьба с эпидемическим паротитом: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 1998 ; 47 (RR-8): 18.
10 Центров по контролю и профилактике заболеваний (2007).Руководство по вакцинации беременных женщин: из рекомендаций Консультативного комитета по практике иммунизации. Получено 12 июня 2008 г. с сайта http://www.cdc.gov/vaccines/pubs/preg-guide.htm.
11 Центров по контролю и профилактике заболеваний (2012). Предварительные обновленные рекомендации ACIP по использованию столбнячного анатоксина, уменьшенного количества дифтерийного анатоксина и бесклеточной коклюшной вакцины (Tdap) для беременных. Получено 27 декабря 2012 г. с веб-сайта http://www.cdc.gov/vaccines/recs/provisional/downloads/Tdap-pregnant-Oct-2012.pdf.
12 Американская педиатрическая академия (2006 г.). Краснуха. В Пикеринг, Л.К., Бейкер, С.Дж., Лонг, С.С., и Макмиллан, Дж. А. (Ред.), Красная книга: Отчет Комитета по инфекционным болезням за 2006 г., 27-е изд. . (стр. 574-579). Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии.
13 Центры по контролю и профилактике заболеваний. Профилактика бешенства человека — США, 2008 г. Рекомендации Консультативного комитета по практике иммунизации. MMWR 2008 ; 57 (RR-3): 20-21.
14 Центры по контролю и профилактике заболеваний. Женщины, подвергшиеся воздействию противооспенной вакцины во время беременности, зарегистрированы в Национальном реестре противооспенной вакцины в США, 2003 г. MMWR 2003 ; 52 (17): 386-388.
Краснуха — лучший канал здоровья
Краснуха — вирусное заболевание, вызывающее кожную сыпь и боли в суставах. Инфекция краснухи протекает в легкой форме для большинства людей, но может иметь катастрофические последствия для будущего ребенка.Если беременная женщина заболевает краснухой, ее ребенок подвергается риску серьезных и постоянных врожденных дефектов или смерти. Рубеллу иногда называют немецкой корью, но краснуха — это вирусное заболевание, отличное от кори. Рубелла редко встречается в Австралии и других странах с широко распространенными программами иммунизации. . В октябре 2018 года Всемирная организация здравоохранения (ВОЗ) объявила, что в Австралии ликвидирована краснуха. Устранение не означает искоренение. Вспышки болезни все еще могут возникать, поэтому важно продолжать вакцинацию детей, чтобы предотвратить распространение инфекции среди беременных женщин.Симптомы краснухи
Около половины случаев краснухи протекают настолько легко, что симптомы отсутствуют. Если симптомы действительно возникают, они обычно появляются через две-три недели после заражения. Некоторые признаки и симптомы краснухи могут включать:
- легкая лихорадка
- головная боль
- насморк
- боль в глазах
- кожная сыпь
- опухшие лимфатические узлы
- боль в суставах.
Осложнения краснухи
Краснуха — это легкое заболевание по сравнению с корью, и большинство людей выздоравливает в течение примерно трех дней.Возможные осложнения краснухи:
- артралгия — длительная боль в суставах, которая может занять месяц или больше, чтобы вылечиться
- средний отит — воспаление среднего уха
- энцефалит — воспаление головного мозга, которое в некоторых случаях может привести к летальному исходу .
Синдром врожденной краснухи
Беременная женщина может передать инфекцию краснухи своему будущему ребенку. Это может иметь серьезные последствия, такие как выкидыш или врожденные дефекты, известные как синдром врожденной краснухи (СВК), особенно если мать заболевает в течение первого триместра (первых трех месяцев) беременности.
Примерно девять из каждых 10 нерожденных детей, инфицированных краснухой в течение первых 10 недель беременности, будут иметь серьезные врожденные аномалии.
Врожденные дефекты, связанные с CRS, включают:
- глухоту
- слепоту
- пороки сердца
- умственную отсталость
- нарушение роста
- воспаление различных органов, таких как мозг, печень или легкие.
Если вы беременны и подозреваете, что заразились краснухой, обратитесь к врачу.
Причины краснухи
Краснуха чаще всего передается, когда кто-то проглатывает (глотает) или вдыхает капли от кашля или чихания инфицированного человека. Младенцы с СВК выделяют вирус краснухи через выделения из носа и горла, а также с мочой в течение месяцев или даже лет.
Симптомы обычно возникают в период от 14 до 17 дней (и до 21 дня). Люди, инфицированные краснухой, заразны примерно за одну неделю до и не менее четырех дней после появления сыпи.
Группы высокого риска
Как объявила Всемирная организация здравоохранения в октябре 2018 года, краснуха в Австралии ликвидирована, но случаи заболевания все же могут возникать. Риску подвергаются все, кто не был вакцинирован против краснухи, в частности:
- путешественников (и посетителей) в районы, где программы вакцинации против краснухи не получили широкого распространения
- работников по уходу за детьми
- человек, которые работают в медицинских учреждениях, таких как больницы
- нерожденных детей, матери которых имеют низкий или отсутствующий иммунитет против краснухи.
Диагностика краснухи
Краснуху сложно диагностировать, поскольку ее признаки и симптомы расплывчаты и неспецифичны. Например, многие другие заболевания, помимо краснухи, вызывают лихорадку, и сыпь похожа на другие типы сыпи. Методы, используемые для диагностики краснухи, могут включать:
- история болезни, включая статус иммунизации и историю поездок
- медицинский осмотр
- анализы крови.
Лечение краснухи
Специального лечения краснухи не существует, и симптомы обычно легкие.Антибиотики не работают, потому что болезнь вирусная. Лечение направлено на облегчение симптомов и снижение риска осложнений. Возможные варианты:
- постельный режим
- много жидкости
- парацетамол для уменьшения боли и лихорадки.
Важно изолировать себя по крайней мере в течение четырех дней после появления сыпи, чтобы снизить риск заражения других.
Если вы беременны и заболели краснухой, обсудите варианты лечения со своим врачом.
Иммунизация против краснухи
Иммунизация — лучший способ предотвратить краснуху. Единичная инфекция краснухи обычно дает большинству людей пожизненный иммунитет. Хотя это маловероятно, но все же возможно заразиться краснухой, даже если вы были вакцинированы или ранее перенесли краснуху.
Существует два типа вакцины против краснухи. В первом типе вакцина против краснухи сочетается с вакцинами против кори и эпидемического паротита и широко известна как вакцина против кори, паротита и краснухи (MMR).Во втором типе вакцина против краснухи сочетается с вакцинами против кори, эпидемического паротита и ветряной оспы (ветряной оспы) и широко известна как MMRV.
Защита от краснухи предусмотрена в Национальной программе иммунизации. В Виктории иммунизация против краснухи бесплатна для:
- детей в возрасте 12 месяцев — первая доза вакцины против краснухи вводится в виде комбинированной вакцины MMR
- детей в возрасте 18 месяцев — вводится вторая доза вакцины против краснухи в качестве комбинированной вакцины MMRV
- все дети до 10 лет могут получить бесплатные вакцины Национальной программы иммунизации
- все молодые люди от 10 до 19 лет
- женщин, планирующих беременность или вскоре после родов — если анализ их крови показывает, что они отсутствие иммунитета к краснухе
- детей в возрасте до девяти лет включительно — дополнительные прививки доступны для детей, которые не были полностью вакцинированы
- женщин, планирующих беременность или после рождения ребенка — две дозы вакцины MMR доступны для женщин, которые имеют низкий иммунитет или не имеют иммунитета против краснухи
- Аборигены и жители островов Торресова пролива, беженцы, просители убежища и уязвимые люди — c Прививки доступны для людей, которые не были полностью вакцинированы. имеют право на получение одной или двух доз вакцины MMR.(Если требуются две дозы MMR, их следует вводить с интервалом минимум 28 дней.)
Если вы не получили вакцину, спросите своего врача или поставщика иммунизации о дополнительных дозах.
Примечание. Вакцина MMRV не рекомендуется людям в возрасте 14 лет и старше. С 14 лет людям требуется вакцина MMR и отдельная вакцина против ветряной оспы.
Беременность и иммунизация против краснухи
Если вы собираетесь забеременеть, сделайте анализ крови, чтобы проверить свой иммунитет против краснухи, а затем при необходимости сделайте вакцинацию.Этот анализ крови необходим, потому что даже если вы ранее были вакцинированы против краснухи, у вас может не быть иммунитета.
Женщинам, не имеющим иммунитета, требуется две дозы вакцины с интервалом минимум 28 дней, и им следует избегать беременности в течение как минимум 28 дней после иммунизации.
Если вы уже беременны, не делайте вакцину MMR или MMRV. Если вы беременны и не имеете иммунитета, избегайте контактов с больными краснухой. Организуйте иммунизацию вскоре после рождения ребенка, а затем избегайте повторной беременности в течение как минимум 28 дней.
Люди, которые работают с детьми
Если вы работаете с детьми, помните, что вы подвержены повышенному риску заражения и передачи инфекционных заболеваний. Будьте в курсе всех необходимых прививок, чтобы защитить себя и детей (и их матерей), с которыми вы регулярно общаетесь. Некоторые заболевания вызывают только легкое заболевание у взрослых, но могут быть очень серьезными для маленьких детей. Например, коклюш может быть смертельным для маленьких детей.
Люди, которым не следует делать прививки от краснухи.
Некоторым людям вакцинация против краснухи не рекомендуется.Человек с ослабленной иммунной системой не должен проходить вакцинацию.
Некоторые из возможных причин нарушения иммунитета включают:
- инфицирование вирусом иммунодефицита человека (ВИЧ) или наличие синдрома приобретенного иммунодефицита (СПИД) от ВИЧ-инфекции
- прием определенных лекарств, таких как высокие дозы кортикостероидов
- с иммунодепрессивным лечением, включая химиотерапию и лучевую терапию.
