Тенезмы — частые, ложные позывы к дефекации: причины, лечение
24 мая 2019
В клинической гастроэнтерологии нередко можно услышать о таком симптоме, как тенезмы, или ложные позывы к дефекации.
Тенезмы — это частые позывы к дефекации, которые возникают внезапно, сопровождаются мучительной режущей, тянущей болью и обычно безрезультативны, то есть не сопровождаются выделением кала.
Иногда вовремя тенезмов может отходить незначительное количество кала, крови, слизи, или гноя. Боль локализуется преимущественно в области заднего прохода и промежности, но может иррадировать в крестец, нижнюю область живота. Наиболее выражен болевой синдром посредине приступа и чаще всего исчезает после посещения туалета.
Частые позывы к дефекации обычно не являются самостоятельным симптомом, а сопровождаются еще и другими симптомами, например, тошнотой, постоянными болями в животе, расстройствами стула (запор, или диарея), метеоризмом.
Далее в статье расскажем, по каким причинам возникают ложные позывы к дефекации, как проводиться диагностика и лечение данной патологии.
Причины частых позывов к дефекации
Почему же возникают частые позывы к дефекации (тенезмы)? Причины данного состояния различны и, в основном, это заболевания толстого кишечника, или неврологические нарушения.
Возникает частое опорожнение кишечника (тенезмы кишечника) непосредственно в результате спастических сокращений мышц прямой кишки и промежности. Но что провоцирует это состояние?
Причины, вызывающие ложные позывы к опорожнению кишечника, или тенезмы кишечника, можно разделить на несколько групп.
- Острые кишечные инфекции — наиболее часто вызывают тенезмы. Причины могут крыться в таких заболеваниях, как сальмонеллез, дизентерия, паразитные инвазии (например, миаз, шистосомоз), протозойные инфекции (амебиаз, балантидиаз), кишечная форма чумы.
 Механизм возникновения тенезмов при этом связан с воздействием микробов на интрамуральные вегетативные нервные сплетения, которые регулируют сокращения гладких мышц кишечника.
Механизм возникновения тенезмов при этом связан с воздействием микробов на интрамуральные вегетативные нервные сплетения, которые регулируют сокращения гладких мышц кишечника. - Заболевания прямой кишки, такие, как проктит, выпадение прямой кишки, анальные полипы, анальные трещины, геморрой, также могут вызывать частые позывы к опорожнению кишечника. При заболеваниях прямой кишки повреждается в первую очередь слизистая оболочка и любое раздражение, в том числе и попадание кала, вызывает резкое сокращение ректальных мышц.
- Хронические заболевания кишечника — например, диабетическая нейропатия, болезнь Крона, неспецифический язвенный колит, лучевая болезнь, хронический колит. Ложные позывы при этом связаны с нарушением нервной регуляции и разрушением слизистой оболочки.

- Гнойные воспаления (абсцесс брюшной полости, абсцесс Дугласова пространства).
- Туберкулез кишечника.
Диагностика при частых ложных позывах к дефекации
Диагностируют частые ложные позывы к дефекации в первую очередь на основе жалоб пациента. Также учитываются данные анамнеза. Но опираясь лишь на это, поставить точный диагноз и разработать схему лечения не возможно.
Поэтому, диагностируя ложные болезненные позывы к дефекации, значение имеют следующие методы диагностики:
- Рентгенография кишечника — информативным является исследование кишечника с барием, а также ирригография с двойным контрастированием.
- Пальцевое исследование прямой кишки — помогает диагностировать заболевания прямой кишки (геморрой, анальные трещины, новообразования прямой кишки и др.

- Эндоскопическое исследование, в отдельности колоноскопия — позволяет оценить состояние слизистой оболочки, определить причины воспалительных изменений, выявить опухолевые процессы.
- Ультразвуковое исследование брюшной полости.
- Копрограмма — информативна при кишечных инфекциях, воспалительных заболеваниях кишечника.
В ряде случаев информативными при диагностике тенезмов могут быть лабораторные анализы и компьютерная томография.
Тенезмы кишечника: методы лечения
Напрямую зависит от правильной диагностики тенезмов (ложные позывы к дефекации) лечение.
Так, как тенезмы являются симптомом различных заболеваний — инфекционных, воспалительных, неврологических, эндокринных — лечение в первую очередь должно быть направлено на устранение основной патологии.
Итак, если на фоне кишечных инфекций возникли тенезмы кишечника, лечение будет включать:
- антибактериальные
- противомикробные препараты
- энтеросорбенты
- инфузионную терапию.

Если причиной тенезмов послужили воспалительные заболевания кишечника, лечение будет предусматривать противовоспалительные, антибактериальные препараты. При опухолевых процессах может понадобиться оперативное вмешательство.
Независимо от причин, вызвавших тенезмы, лечение обязательно должно включать диету, ограничения накладываются на такие активности, как катание на велосипеде, лошадях, длительную езду в машине, резкий половой акт.
Тревожные симптомы, требующие обращения к врачу
1) БОЛЬ И ЗУД В АНУСЕ: жалобы могут возникать во время ходьбы, длительного сидения. Могут быть постоянные или возникают периодически. По характеру боль может быть острой или тупой. Боль тако же может возникать во время дефекации.
2) ВЫДИЛЕНИЕ КРОВИ ИЗ ПРЯМОЙ КИШКИ, кровь может быть в виде прожилок на туалетной бумаге или может капать на унитаз, а может быть в виде помарок крови на белье.
Анемия при заболеваниях толстой кишки чаще развивается вследствие хронической или острой кровопотери. При раке, которые локализуются в правых отделах толстой кишки, анемия наблюдается часто и бывает обусловлена как хронической кровопотерей, так и нарушением кроветворення вследствие интоксикации, рано и быстро развивается при этой локализации опухоли. Отказ от визита к врачу увеличивает число онкологических больных!
3) ЗАПОРИ И ЗАТРУДНЕНИЯ ПРИ ДЕФИКАЦИИ
4) ОБРАЗОВАНИЕ БОЛЕЗНЕННЫХ УЗЛОВ, УПЛОТНЕНИЙ В АНУСЕ И ВОКРУГ АНУСА:
При геморрое осложнения наступают внезапно, без предупреждения. Если в анусе внезапно появился узел (узлы), или с гемороидального узла развилась кровотечение, к врачу — колопроктолога следует обратиться немедленно!
Если в анусе внезапно появился узел (узлы), или с гемороидального узла развилась кровотечение, к врачу — колопроктолога следует обратиться немедленно!
Появление болезненного уплотнений в анусе или около ануса может быть первым признаком развития острого гнойного воспаления (парапроктита).
В послеродовом периоде у женщин геморрой — довольно распространенная проблема. Типичными ранними симптомами этой болезни являются зуд, дискомфорт в анальной области, боль при дефекации, слизистые, а затем и кровянистые выделения из прямой кишки. Не бойтесь обратиться к врачу, эффективное лечение геморроя возможно и при кормлении грудью.
5) ТРАВМА АНУСА, ПРЯМОЙ КИШКИ, ЗОНЫ ПРОМЕЖНОСТИ: Удары, надрывы, инородные тела, порезы и другие повреждения области заднего прохода с нарушением целостности кожных покровов и слизистых оболочек. Не следует пытаться самостоятельно извлечь их, так как это может привести к плачевным последствиям (разрыв прямой кишки, ректальное кровотечение).
6) СЛИЗИСТЫЕ, ГНОЙНЫЕ ВЫДЕЛЕНИЯ ИЗ АНУСА: наблюдаются при проктите, проктосигмоидити, парапроктитах, криптити, хроничской анальной трещине, неспецифическом язвенном и гранулематозном колитах, а также при ворсинчатый опухолях и рака прямой и сигмовидной кишки.
7) БОЛЬ В ЖИВОТЕ: наблюдается при кишечной непроходимости, т.н. «Синдрома раздраженной толстой кишки», колитах, в том числе, при неспецифическом язвенном колите и болезни Крона, при спаечной болезни, опухолях толстого кишечника. Боль может возникать при дискинезии желчевыводящих путей, панкреатите, язвенной болезни желудка, гастрите, почечной колике, дивертикулах.
8) ВЗДУТИЕ ЖИВОТА: вздутие живота может возникать не только при запорах и непроходимости кишечника, а и при панкреатите, дисбактериоз толстого кишечника, синдромом раздраженного кишечника, муковисцедоз, злоупотреблении мучными, сладкими продуктами, при лактазной недостаточности.
9) ДИАРЕЯ: встречается при: неспецифическом язвенном колите, болезни Крона, семейном ювенильном полипозе, инфекционном энтероколите. Часто диарея сопровождается тенезмами.
Часто диарея сопровождается тенезмами.
10) ТЕНЕЗМЫ (ложные позывы на дефекацию): частые ложные позывы к дефекации (без выделения кала или с отделением незначительного количества слизи, крови или жидкого кишечного содержимого) является следствием рефлекторного возбуждения моторной деятельности дистальных отделов толстой кишки. Наблюдаются при кишечной непроходимости, т.н. «Синдрома раздраженной толстой кишки», колитах, в том числе, при неспецифическом язвенном колите и болезни Крона, при спаечной болезни, опухолях толстого кишечника.
11) НЕДЕРЖАНИЕ КАЛА: недержание кала и газов наблюдается при врожденных или приобретенных анатомических поражениях сфинктерного аппарата прямой кишки или нарушении его рефлекторной регуляции.
ДАВАЙТЕ РЕШАТЬ ВАШИ деликатные проблемы сообща!
что о них важно знать и как лечить
Патологии ЖКТ встречаются практически у каждого человека. Отклонения от нормы бывают у 95% населения. Чаще всего людей беспокоят боли в области ЖКТ, расстройства пищеварения и т.д. Особого внимания заслуживают состояния, которые называют тенезмы. Это болезненный и неприятный позыв к опорожнению кишечника. При этом дефекация, как правило, не наступает. При тенезмах слизь может отходить из прямой кишки вместо кала, иногда бывают кровянистые выделения или гной. Человек при такой патологии испытывает болевые ощущения. Место локализации дискомфорта – зона анального отверстия, промежности, крестцовая область. Еще боль иногда ощущается в зоне ЖКТ. Некоторые пациенты описывали данное дискомфортное состояние так. Ощущается распирание кишечника от каловых масс. Однако после посещения туалета нет никаких результатов – дефекация не происходит. Кал, если и выходит, то в незначительных количествах.
Чаще всего людей беспокоят боли в области ЖКТ, расстройства пищеварения и т.д. Особого внимания заслуживают состояния, которые называют тенезмы. Это болезненный и неприятный позыв к опорожнению кишечника. При этом дефекация, как правило, не наступает. При тенезмах слизь может отходить из прямой кишки вместо кала, иногда бывают кровянистые выделения или гной. Человек при такой патологии испытывает болевые ощущения. Место локализации дискомфорта – зона анального отверстия, промежности, крестцовая область. Еще боль иногда ощущается в зоне ЖКТ. Некоторые пациенты описывали данное дискомфортное состояние так. Ощущается распирание кишечника от каловых масс. Однако после посещения туалета нет никаких результатов – дефекация не происходит. Кал, если и выходит, то в незначительных количествах.
Данное состояние характеризуется как дискомфортное, когда есть позывы к опорожнению толстого кишечника, но дефекация не наблюдается. Это явление иногда связывается с нарушением работы ЖКТ, другими опасными патологиями, вплоть до онкозаболеваний. Провоцировать ложные позывы к опорожнению способны воспалительные процессы в кишечнике, колоректальный рак, а также синдром раздраженного кишечника. Еще тенезмы могут быть вызваны проблемами в мочеполовой сфере и т.д. Чтобы точно установить причину данного явления, нужно пройти диагностические процедуры в медицинском заведении.
Провоцировать ложные позывы к опорожнению способны воспалительные процессы в кишечнике, колоректальный рак, а также синдром раздраженного кишечника. Еще тенезмы могут быть вызваны проблемами в мочеполовой сфере и т.д. Чтобы точно установить причину данного явления, нужно пройти диагностические процедуры в медицинском заведении.
Причины и симптомы
У такого состояния как тенезмы причины бывают разными. Предположительно возникновению патологии способствуют воспалительные процессы в толстом кишечнике. Причем воспаление способно иметь как инфекционную, так и неинфекционную природу.
Явление может носить кратковременный характер или же быть постоянным. Кратковременные проявления проходят после посещения туалета. Постоянный дискомфорт может проявляться у пациента даже в спокойном состоянии. Как было сказано ранее, тенезмы – это проявление той или иной патологии ЖКТ или мочеполовой сферы.
Воспалительный процесс в ЖКТ иногда провоцирует сужение, блокирование, перфорации или рубцевание стенок кишечника. Вследствие этого затрудняется продвижение каловых масс, возникают ложные позывы к дефекации.
Вследствие этого затрудняется продвижение каловых масс, возникают ложные позывы к дефекации.
Перечислим основные причины, из-за которых происходит данная аномалия перистальтики кишечника:
- язвенный колит;
- кишечные инфекции;
- болезнь Крона;
- ректальная гонорея;
- синдром раздраженного кишечника;
- колоректальный рак;
- геморрой и другие.
Как видим, тенезмы кишечника причины имеет самые разные, поэтому следует вовремя обследоваться у специалиста для выяснения причин возникновения патологии.
Что нужно делать при симптомах патологии
Важно не заниматься самолечением, а обратиться за квалифицированной помощью. Следует как можно быстрее пройти обследование в клинике, дают о себе знать следующие проявления патологии:
- кровь в стуле;
- человека может знобить, лихорадить;
- болевой синдром в области ЖКТ;
- тошнота, рвота.

Все это свидетельствует о наличии воспалительного процесса в кишечнике. При этих проявлениях нужно получить медицинскую помощь в экстренном порядке.
Когда нужно срочно вызвать скорую помощь
Скорую помощь следует вызывать, если есть подозрение на кишечную непроходимость. То есть у человека кроме тенезмов налицо такие симптомы, как невозможность опорожнить кишечник в течение длительного времени, сильные и схваткообразные болевые ощущения или же медленно нарастающая боль в кишечнике. Также опасной является симптоматика, если у больного рвота, частые тенезмы с кровью и нет отхождения газов, кала даже после клизм.
Перед приездом скорой следует уложить человека на постель, приложить холод на живот и не давать никакой пищи. В этом состоянии пациенту нельзя принимать болеутоляющие средства и слабительные препараты. Также нельзя прикладывать грелку к животу.
Когда нужен прием врача
Необходимо посетить врача, если наблюдаются трудности с опорожнением кишечника, особенно, когда они сопровождаются интенсивным болевым синдромом. Почему лучше начать лечение незамедлительно? В случае если симптоматика не изменяется в течение нескольких дней, то без качественной врачебной помощи могут произойти осложнения состояния больного.
Почему лучше начать лечение незамедлительно? В случае если симптоматика не изменяется в течение нескольких дней, то без качественной врачебной помощи могут произойти осложнения состояния больного.
Лечение
Если человек испытывает тенезмы, лечение назначается в зависимости от причин патологии, степени тяжести состояния и т.д. Очень важно правильно определить причину возникновения явления. Если у пациента колоректальный рак, то обнаружить его лучше как можно раньше. При таком заболевании назначается комплексное лечение, в которое входят разнообразные методики. Также нужно как можно скорее начать лечение при воспалительных заболеваниях ЖКТ. Ранняя диагностика данных патологий – залог успешных результатов лечения.
Врач на приеме составит полную картину возникновения заболевания. Обследование может включать такие мероприятия:
- анализы крови;
- колоноскопия;
- бактериальный посев стула;
- КТ абдоминополевидной области;
- скрининг на болезни, которые передаются половым путем.

Схема лечения будет зависеть от того, какая именно патология вызвала кишечные тенезмы. Если причиной тенезмов у взрослых стало воспалительное заболевание ЖКТ, то схема лечения будет одна. При инфекционной диарее уже применяются совсем другие методики и т.д.
Лечение в домашних условиях
Болезни, которые продуцируют ложные позывы к дефекации, часто можно лечить дома. Однако следует заметить, что любое применение лекарственных средств, в том числе препаратов народной медицины, нужно согласовывать с лечащим врачом. Например, кроме основного лечения, больному в домашних условиях прописывают и вспомогательные фитотерапевтические средства.
Приведем примеры. Для достижения временного облегчения состояния пациента иногда назначаются ванночки с травяными отварами. Часто применяются клизмы с использованием облепихи и шиповника (при язвенном колите). При дизентерии болезненные симптомы устраняются постельным режимом, специальной диетой, обильным питьем, приемом лекарств, выписанных врачом.
Профилактика тенезмов
Профилактические меры при данной патологии следующие:
- диета с повышенным содержанием клетчатки;
- прием достаточного количества чистой питьевой воды;
- умеренная физическая активность;
- уменьшение стрессовых ситуаций дома, на работе и т.д.
Диета с высоким содержанием клетчатки полезна не всем пациентам. Такая мера профилактики очень эффективна при ложных тенезмах, но противопоказана больным с болезнью Крона и язвенным колитом. Еще нельзя принимать продукты с повышенным содержанием клетчатки в таких случаях:
- период обострения хронического заболевания ЖКТ;
- серьезное сужение просвета кишечника.
Те люди, кому такая диета не запрещается, могут облегчить свое состояние, принимая в пищу:
- бобовые;
- орехи;
- овощи, фрукты;
- чечевицу;
- семена;
- цельные зерна и т.
 п.
п.
Не менее важным является употребление воды в количестве не менее 2-3 литра в день. Это важно для нормальной и своевременной дефекации. Умеренная физическая нагрузка, занятия спортом помогают наладить пищеварение, восстановить моторную функцию кишечника и устранить ложные позывы к дефекации.
Важно сохранять спокойное состояние духа в любой ситуации, так как кишечник (и желудок) очень чувствительны к стрессу. Для этого применяют методы релаксации, медитацию, йогу, психотерапию и т.д.
К какому врачу обращаться при симптоме
Для своевременного начала лечения необходимо обратиться к колопроктологу, который проведет осмотр пациента, назначит необходимые диагностические исследования и разработает эффективную схему лечения.
Записаться к специалистам АО «Медицина» (клиника академика Ройтберга) вы можете по телефону +7 (495) 775-73-60 или с помощью онлайн-формы на сайте.
Ответы на некоторые популярные вопросы
Многих людей интересует вопрос о том, что такое мочевые тенезмы. Тенезмами называют ложные позывы как к дефекации, так и к мочеиспусканию. Поэтому есть кишечные ложные спазмы, а также существуют тенезмы мочевого пузыря. Соответственно, при таких спазмах происходит тоническое сокращение мышц прямой кишки или мочевого пузыря. Может также одновременно происходить спастическое сокращение сфинктеров. В обоих случаях ложные спазмы не дают опорожниться ни кишечнику, ни мочевому пузырю, то есть являются безрезультативными. Такие явления дискомфортные, могут сопровождаться сильными болями.
Тенезмами называют ложные позывы как к дефекации, так и к мочеиспусканию. Поэтому есть кишечные ложные спазмы, а также существуют тенезмы мочевого пузыря. Соответственно, при таких спазмах происходит тоническое сокращение мышц прямой кишки или мочевого пузыря. Может также одновременно происходить спастическое сокращение сфинктеров. В обоих случаях ложные спазмы не дают опорожниться ни кишечнику, ни мочевому пузырю, то есть являются безрезультативными. Такие явления дискомфортные, могут сопровождаться сильными болями.
Другой популярный вопрос пациентов: как избавиться от тенезмов? Успешность лечения зависит от правильной диагностики. От того, насколько быстро и правильно врач определит причину патологии, будет зависеть скорость выздоровления больного. В случаях, когда ложные позывы вызывают опухоли в прямой кишке, воспалительные, инфекционные заболевания в ЖКТ, лечение должно быть начато как можно ранее. Тогда результат терапии будет положительным, а процесс восстановления от болезни займет меньше времени. Поэтому при первых симптомах тенезмов нужно не медлить, а пройти обследование в профессиональной клинике.
Поэтому при первых симптомах тенезмов нужно не медлить, а пройти обследование в профессиональной клинике.
Ложные позывы к дефекации – причины, симптомы у мужчин и женщин | Медицинский центр
Ложные позывы к дефекации – симптом поражения пищеварительной системы, характеризующийся частыми болезненными позывами сходить в туалет «по-большому» без последующего выделения кала. Научное название таких позывов – тенезмы. Проблема существенно отражается на жизнедеятельности человека и может временно его дезадаптировать. Помимо этого, тенезмы не могут существовать сами по себе, они являются лишь специфическим синдромом многих (иногда опасных) заболеваний желудочно-кишечного тракта.
В многопрофильном медицинском центре «МедПросвет» работают проктологи, эндоскописты и гастроэнтерологи с многолетним опытом. Использование современного диагностического оборудования позволяют врачам в короткий срок выяснить причину псевдопозывов и подобрать оптимальное лечение.
Симптомы
Тенезмы прямой кишки обычно сопровождаются сильными режущими или тянущими болями в нижней части живота. Боль является спастической, то есть возникает и угасает приступообразно.
Боль является спастической, то есть возникает и угасает приступообразно.
Особенно интенсивно болезненность ощущается в районе сфинктера, где могут впоследствии появляться эрозии кожи и слизистой кишечника. При отсутствии лечения частота приступов способна увеличиваться, а интенсивность болей нарастать.
Из-за ложных позывов человек вынужден постоянно идти в уборную, однако акта дефекации не происходит. В процессе может выделяться небольшой объем кала, слизи или крови.
Причины появления тенезмов
В норме процесс испражнения запускается при раздражении стенок кишечника каловыми массами. В случае, если позывы имеются, а дефекации не происходит – кишечник раздражается по другим причинам. Рассмотрим основные причины ложных позывов к дефекации.
Геморрой
Геморроем называется патология, характеризующаяся образованием варикозно расширенных узлов вокруг прямой кишки. Заболевание сопровождается расширением и извилистостью вен, часто сопутствующим воспалительным процессом и тромбозом. Таким образом, ложные позывы в туалет возникают из-за выпячивания вен в просвет кишки.
Таким образом, ложные позывы в туалет возникают из-за выпячивания вен в просвет кишки.
К основным факторам возникновения геморроя относятся: гиподинамия, чрезмерные физические нагрузки и сидячая работа.
Синдром раздраженного кишечника
Синдром раздраженного кишечника можно заподозрить по интенсивным болям в области живота и нарушению стула. Часто при этом возникают болезненные тенезмы. Синдром раздраженного кишечника развивается на фоне стресса, неправильного питания и гормонального сбоя.
Проктит
Проктитом называется хроническое воспаление слизистой кишечника. Болезнь сопровождается дискомфортом, болью, жжением и зудом в области прямой кишки, а также тенезмами. В каловых массах могут выявляться слизь, гной или кровь.
Болезнь развивается частом употреблении острых блюд, паразитарных заболеваниях, кишечных инфекциях, при злоупотреблении алкоголем
Сигмоидит
Сигмоидит – воспалительный процесс сигмовидной кишки. К основным симптомам заболевания относятся: боль с левой стороны нижней части живота, вздутие, жидкий стул с примесью слизи и ложные позывы.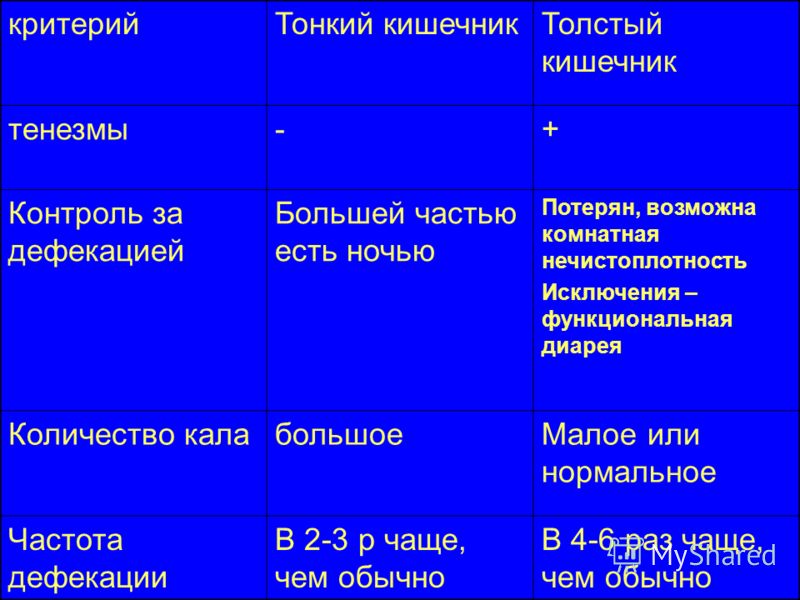 Появление тенезм сигнализирует об активном воспалительном процессе.
Появление тенезм сигнализирует об активном воспалительном процессе.
Заболевание возникает из-за аномального строения сигмовидной кишки, проникновения инфекции, раздражения или механического повреждения этого отдела кишечника.
Дисбактериоз
Одним из основных признаков дисбактериоза считаются болезненность живота, диарея, прожилки и сгустки крови в каловых массах. Помимо этого нередко возникают позывы к дефекации без кала. Болезнь обусловлена проникновением болезнетворных микроорганизмов в желудочно-кишечный тракт человека.
Анальные трещины
Данная патология чаще возникает у женщин и характеризуется повреждением кожи и слизистой анального отверстия. Возникновение трещин связано с запорами, воспалением ЖКТ и механическими травмами. Нередко патология развивается у женщин при беременности и родах.
Доброкачественные и злокачественные новообразования
Наиболее частыми образованиями, провоцирующими ложные позывы, являются:
- Полипы – опухолевидные новообразования слизистой оболочки кишечника.
 Могут быть единичными или множественными. В тканях активируется деление клеток, что сопровождается образованием полипов с атипией или без атипии.
Могут быть единичными или множественными. В тканях активируется деление клеток, что сопровождается образованием полипов с атипией или без атипии. - Аденомы – доброкачественные опухоли из железистой ткани.
- Аденокарцинома – раковые опухоли, развивающиеся из железистых клеток, выстилающих кишечник.
Иные причины
Период беременности – прекрасный этап в жизни каждой женщины. Однако в некоторых случаях у будущей мамы возникают проблемы со стороны кишечника. Так, беременные женщины нередко жалуются на то, что постоянно тянет в туалет «по большому». Этот неприятный симптом вполне объясним – во время вынашивания матка оказывает сильное давление на кишечник и другие органы ЖКТ, от чего возникает ложное желание опорожниться.
Также данное состояние может носить психологический характер. Тенезмы являются частым спутником стрессов, неврозов и в редких случаях нарушений работы нервной системы.
Диагностика
Главное в лечении ложных позывов к дефекации – устранить не только симптом, но и причину его возникновения. Для этого, перед тем, как назначить лечение, врачи «МедПросвет» отправляют пациента на комплексную диагностику организма, включающую следующие исследования:
Для этого, перед тем, как назначить лечение, врачи «МедПросвет» отправляют пациента на комплексную диагностику организма, включающую следующие исследования:
1. Лабораторная диагностика:
- Клинический анализ крови: общий анализ, лейкоцитарная формула, СОЭ (с микроскопией мазка крови при выявлении патологических изменений)
- Копрограмма
- Анализ кала на скрытую кровь
- Исследование на лямблии (антигенный тест в кале) Giardia lamblia, антиген
- Скрининговое обследование на гельминтозы (Opisthorchis IgG, Toxocara IgG, Trichinella IgG, Echinococcus IgG)
Лабораторное исследование кала позволяет судить о характере патологического процесса в кишечнике. Так, например, выявление прожилок или сгустков крови может сигнализировать о тяжелом поражении кишечника.
2. Колоноскопия. Это эндоскопические методы диагностики, позволяющие осмотреть слизистую кишечника при помощи маленькой камеры, которая вводится через анальное отверстие. В ходе исследований врач может взять биопсию – небольшой фрагмент стенки кишечника для дальнейшей диагностики.
3. МРТ или КТ. Дополнительные инструментальные методы диагностики необходимы при сложных диагностических ситуациях. С их помощью врач послойно изучает структуру органов брюшной полости, тем самым определяя и уточняя локализацию патологических изменений.
Лечение
Лечение зависит от причины, вызвавшей ложные позывы к дефекации у мужчин и женщин. Внимательно изучив полученные в ходе исследований результаты, врачи нашей клиники индивидуально подбирают методы терапии. Может применяться консервативное (медикаментозное лечение) или могут потребоваться дополнительные процедуры.
Цель медикаментозной терапии – восстановить моторику кишечника, снять воспаление, устранить инфекцию и нормализовать микрофлору. Для этого врачи назначают противовоспалительные, антибактериальные, ранозаживляющие, противодиарейные или слабительные средства в виде таблеток, кремов или свечей. Кроме того, пациенту назначаются препараты, позволяющие уменьшить частоту и интенсивность позывов, а также снять болезненные ощущения.
В некоторых случаях может потребоваться проведение манипуляции – удаление полипов, удаление геморроя и др.
Неотъемлемой частью лечения тенезмов является соблюдение принципов правильного питания. Человеку необходимо употреблять достаточное количество питьевой воды (не менее 1,5 л), исключить кислые, острые, сильносоленые, копченые и жареные блюда, раздражающие слизистую кишечника. Рекомендуется дробное питание небольшими порциями 5-6 раз в день. Рацион должны составлять супы, каши, нежирное мясо в отварном или тушеном виде.
Куда обратиться при ложных позывах?
При возникновении ложных позывов к дефекации следует немедленно обратиться за помощью в медицинское учреждение. В многопрофильной клинике «МедПросвет» Вас встретят врачи с многолетним профессиональным опытом. Диагностика и лечение проводятся на высокоточном оборудовании, позволяющем обнаружить отклонения на самых ранних стадиях. Принципы нашей работы – честность, эффективность, гуманность и индивидуальный подход к каждому пациенту. Доверьте свое здоровье профессионалам!
Доверьте свое здоровье профессионалам!
Записаться на прием можно по контактным телефонам клиники или оставив заявку предварительной записи.
Смотрите также:
Анкета по ранней диагностике злокачественных новообразований
Анкета по ранней диагностике злокачественных новообразований | СПб ГБУЗ «Городская поликлиника №122»Уважаемые пациенты!
Оцените, с помощью предлагаемой анкеты, состояние своего здоровья, Ваших родных и близких на риск развития злокачественных новообразований по локализациям.
Колоректальный рак (рак прямой кишки и кишечника)
Показатель | Баллы |
Возраст старше 50 лет | 3 |
Наличие колоректального рака у кровных родственников | 3 |
Полипы кишечника в анамнезе | 2 |
Неустойчивый стул, ложные позывы к дефекации, чувство неполного опорожнения кишечника при дефекации | 5 |
Кровь в кале, положительная реакция на скрытую кровь | 5 |
Вздутие живота, анемия, схваткообразные боли в животе | 3 |
Рак молочной железы
Показатель | Баллы |
Возраст старше 50 лет | 3 |
Наличие у кровных родственников злокачественных новообразований кишечника, молочной железы, тела матки | 3 |
Мастопатия | 3 |
Операции на молочной железе, травмы молочной железы в анамнезе | 6 |
Бесплодие, отсутствие родов, длительная лактация (более 2-х лет) | 3 |
Иэменение формы молочной железы, выделения из соска | 6 |
Рак желудка
Показатель | Баллы |
Хронический атрофический гастрит | 3 |
Аденоматозные полипы желудка | 3 |
Наличие рака желудка у кровных родственников | 3 |
Снижение аппетита, потеря веса, слабость, отвращение к пище, тяжесть после приема пищи | 3 |
Возраст старше 40 лет | 2 |
Язвенная болезнь желудка более 10 лет | 2 |
Рак легкого
Показатель | Баллы |
Курение | 5 |
Профессиональная вредность (контакт с бериллием, асбестом) | 3 |
Изменение характера кашля у курильщика | 5 |
Длительный кашель | 3 |
Кровохарканье | 10 |
Слабость, одышка, боли в грудной клетке | 3 |
Рак пищевода
Показатель | Баллы |
Возраст старше 50-60 лет | 3 |
Боль, затруднение глотания | 5 |
Операции на пищеводе | 5 |
Нарушение проходимости пищи | 5 |
Рак предстательной железы, рак мочевого пузыря
Показатель | Баллы |
Ночное мочеиспускание, неполное опоржнение мочевого пузыря, вялая струя мочи, мочеиспускание малыми порциями | 3 |
Рак предстательной железы у кровных родственнеиков | 2 |
Возраст старше 40 лет | 2 |
Боли при мочеиспускании, неприятные ощущения | 2 |
Острая задержка мочи в анамнезе | 3 |
Кровь в моче | 5 |
Меланома (злокачественное новообразование кожи)
Показатель | Баллы |
Светлый фенотип | 2 |
Частая инсоляция (профессиональная, бытовая) | 2 |
Частый контакт с химическими канцерогенами, ионизирующим излучением | 2 |
Родственники с меланомой | 2 |
Невус более 1,5 см | 2 |
Большое количество невусов (более 50) | 2 |
Увеличение, уплотнение, кровоточивость родимого пятна | 5 |
Быстрый рост невуса | 5 |
Появление зуда, покалывания в области родинки | 2 |
Рак кожи
Показатель | Баллы |
Высокая инсоляция | 3 |
Возраст старше 50 лет | 3 |
Безболезненные уплотнения или длительно незаживающие язвы на коже | 4 |
Разрастание в некоторых участках кожи в виде бородавок | 3 |
Изменение цвета давно существующей родинки | 4 |
Появление зуда, покалывание в области родинки | 3 |
Увеличение, уплотнение или кровоточивость родимого пятна | 7 |
Увеличение лимфатических узлов | 7 |
Рак органов полости рта и глотки
Показатель | Баллы |
Курение, алкоголь | 3 |
Многократное травмирование слизистой оболочки полости рта | 4 |
Контакт с жидкими смолами | 6 |
Продукты переработки нефти | 6 |
Длительная незаживающая язва | 9 |
Непроходящая боль в полости рта | 8 |
Припухлость, утолщение языка длительное время | 7 |
Затруднение жевания, глотания, движения челюстью, языком | 7 |
Онемение языка | 7 |
Рак гортани
Показатель | Баллы |
Папилломотоз гортани | 5 |
Хронический ларингит, фарингит | 5 |
Курение | 5 |
Ощущение присутствия инородного тела | 7 |
Тяжело откашляться, кашель | 4 |
Охриплость, изменение тембра голоса | 7 |
Увеличение лимфатических узлов на шее | 7 |
Затруднение глотания или боль при глотании | 4 |
Непроходимая боль в ухе | 3 |
Затруднение дыхания | 3 |
Похудение | 3 |
Осиплость 2 недели и более | 4 |
Рак щитовидной железы
Показатель | Баллы |
Возраст старше 50 лет | 3 |
Наличие доброкачественных новообразований в области шеи (аденома, киста) | 3 |
Повышенный уровень тириотропного гормона, гипофизарного | 3 |
Рентген и другие облучения шеи и головы в детстве и юношеском возрасте | 3 |
Наличие в семье анамнеза рака щитовидной железы | 5 |
Пребывание в районах с повышенным уровнем радиации (Чернобыль) | 5 |
Чувство давления в области шеи, охриплость, нарушение глотания | 3 |
От 0 до 5 баллов – низкий риск.

От 6-9 баллов – умеренный риск (необходимо обратиться в поликлинику к терапевту для обследования).
Более 10 баллов – высокий риск (необходимо срочно обратиться в поликлинику к терапевту, онкологу для обследования).
Спасибо за отзыв!
Ваш отзыв был получен и отправлен администратору!
Синдром раздраженной толстой кишки — Институт здоровья
08.07.2020Синдром раздраженной толстой кишки классифицируют как функциональное расстройство, это одно из самых распространенных заболеваний, может проявляться в любом возрасте. Это синдром, проявляющийся болевыми ощущениями и нарушением дефикации.
Причины появления заболевания изучены недостаточно; предположительные факторы риска:
- Одним из значимых факторов возникновения считается психоэмоциональный. Болезнь часто появляется у пациентов, склонных к депрессивным, тревожным состояниям, истерии, паническим атакам.
 Есть взаимосвязь между пережитым стрессом (развод, насилие, смерть близкого) и появлением синдрома.
Есть взаимосвязь между пережитым стрессом (развод, насилие, смерть близкого) и появлением синдрома. - Перенесенная кишечная инфекция.
- Травма кишечника.
- Гормональный дисбаланс.
Классификация
Синдром раздраженного кишечника проявляется в расстройствах работы толстой кишки. Это может быть вариант, сопровождающийся диареей: частые позывы к дефекации, разжиженный стул. Также встречается клиническая форма с преобладанием запоров: опорожнение кишечника затруднено, повышено газообразование, позывы к дефекации редкие. Еще одна форма – смешанные проявления.
Синдром раздраженной толстой кишки: симптомы
Клинические проявления болезни разнообразны и могут маскироваться под видом других расстройств.
- тупые, схваткообразные боли в нижней части живота. Усиливаются после приема пищи, исчезают после опорожнения кишечника;
- ощущение переполнения, вздутия;
- напряженность во время дефекации;
- появление слизи в стуле;
- запоры – опорожнение трижды в неделю и реже;
- диарея – опорожнение происходит трижды в день или чаще;
- учащенные позывы к дефекации.

Симптомы, не связанные с работой кишечника
Болезнь часто сопровождается синдромом раздраженного мочевого пузыря. Пациенты страдают головными болями, тошнотой, рвотой, отрыжкой, болями в пояснице. Частым сопровождающим симптомом становится расстройство сна: пациенты страдают бессонницей или сонливостью.
Диагностика
Требуется комплексное лабораторно-инструментальное обследование для исключения иных причин имеющихся проявлений (например, дивертикулярные болезни, воспалительные заболевания кишечника, целиакии и др.).
Ведущее исследование выполняется методом колоноскопии для исключения органической патологии. Анализы крови, как правило, не выявляют изменений. Ирригоскопия применяется для исключения новообразований.
Лечение синдрома раздраженной толстой кишки
Терапия происходит в двух направлениях: психотерапия и гастроэнтерология. Психотерапевты назначают психотропные препараты, антидепрессанты для снятия стресса и напряжения. Со стороны гастроэнтерологии – симптоматическое лечение. В зависимости от клинической формы назначаются слабительные или средства против диареи. Для купирования болевого синдрома применяют спазмолитики. Восстановление микрофлоры кишечника идет с помощью пробиотиков.
Со стороны гастроэнтерологии – симптоматическое лечение. В зависимости от клинической формы назначаются слабительные или средства против диареи. Для купирования болевого синдрома применяют спазмолитики. Восстановление микрофлоры кишечника идет с помощью пробиотиков.
Пациентам на время лечения показана пища, не раздражающая кишечник. Исключается молочная продукция, жирное, жареное, копченое, соленое.
Важным фактором успешного лечения будет восстановление спокойного эмоционального фона пациента. Режим дня, регулярные несложные физические упражнения, качественный отдых и основы правильного питания помогут поддерживать состояние ремиссии.
Читайте также
Онлайн запись на прием / консультацию
Заполните форму и мы вам перезвоним
Проктология
Медики всего мира отмечают тенденцию к росту заболеваний желудочно-кишечного тракта, в т. ч. патологий толстой кишки. Причин тому немало, не смотря на активную пропаганду здорового образа жизни.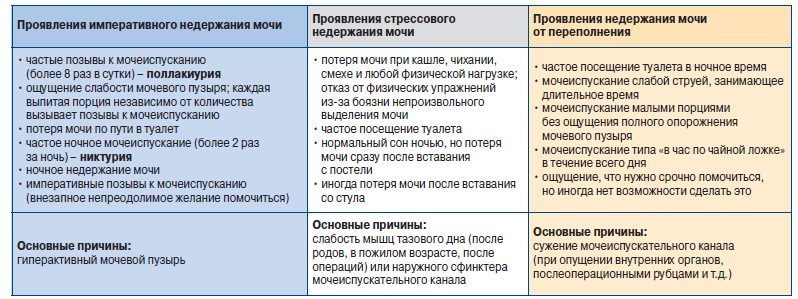 Сидячая офисная работа, изменения в системе питания и новые продукты, постоянные стрессы, беременность, тучность и даже занятия тяжелой атлетикой – все это может привести к проблемам. Появляется дискомфорт.
Сидячая офисная работа, изменения в системе питания и новые продукты, постоянные стрессы, беременность, тучность и даже занятия тяжелой атлетикой – все это может привести к проблемам. Появляется дискомфорт.Так что, отбросив излишнюю стыдливость и отказавшись от самолечения, лучше своевременно обратиться к проктологу, провести обследование и лечение, не нарушая привычного образа жизни.
Мы выделили 10 причин, когда визит к доктору, лучше не откладывать, чтобы не допустить тяжелого течения болезни и неприятных прогнозов
1. Болезненность в области ануса и прямой кишки. Неприятные ощущения, дискомфорт, болезненность в области заднего прохода во время ходьбы, длительного сидения, постоянные или возникающие периодически острые или тупые ноющие боли.
2. Выделения из прямой кишки. Окрашивание туалетной бумаги в красный цвет, появление крови на кале (как ярко алой, так и темно-бурой), прожилки слизи и гноя на каловых массах, следы выделений из ануса на белье.
3. Изменения в области ануса. Появление припухлостей, «шишек», покраснений, язвочек, гнойников или любых других необычных образований в области заднего прохода, ощущение инородного тела в прямой кишке и зоне ануса. Даже если они не болезненны и не доставляют неприятностей, не следует ждать, что они «сами рассосутся».
Появление припухлостей, «шишек», покраснений, язвочек, гнойников или любых других необычных образований в области заднего прохода, ощущение инородного тела в прямой кишке и зоне ануса. Даже если они не болезненны и не доставляют неприятностей, не следует ждать, что они «сами рассосутся».
4. Зуд в области анального отверстия. Зуд и жжение в районе ануса и прямой кишки, постоянный или появляющийся на некоторое время после посещения туалета.
5. Боли во время дефекации. Появление болезненных ощущений во время отхождения стула, сохраняющихся некоторое время после посещения туалетной комнаты.
6. Запоры и другие трудности с дефекацией. Частые запоры, затруднения при опорожнении кишечника, ощущение неполного освобождения после стула или, наоборот, частый стул, беспричинно жидкий стул, поносы, недержание каловых масс и газов, ложные позывы к дефекации, а также чередование состояний запоров и жидкого стула.
7. Выход наружу геморроидального узла. Появление после дефекации припухлости или округлого образования из анального отверстия.
8. Травма аноректальной области. Ушибы, порезы и прочие повреждения области заднего прохода с нарушением целостности кожных покровов и слизистых оболочек или без него.
9. Инородные тела в прямой кишке. В силу разных причин, но возможно попадание в прямую кишку инородных тел, которые не могут выйти наружу естественным путем. Не нужно пытаться самостоятельно извлекать их, так как при этом высока вероятность повреждения нежной слизистой оболочки и возникновения воспалительного процесса. Поверьте, проктолог за свою врачебную практику насмотрелся всяких случаев, и ваш может быть далеко не самым казуистическим.
10. Эстетическое изменение зоны промежности ануса. Появление в зоне кондилом, папиллом, бахромок, трещин.
Но даже без проявления симптомов посещение квалифицированного специалиста необходимо тем, кто попал в группу риска.
— Женщины в период планирования беременности
— Беременные
— Недавно родившие
— Люди с избыточной массой тела
— Работники «сидячих» профессий
— Любители малоподвижного образа жизни
— Нарушающие гигиену питания
— Перенесшие оперативное вмешательство на прямой кишке по поводу геморроя
— Имеющие кровных родственников, страдающих злокачественным новообразованием прямой кишки
— Оперированные (после постановки диагноза «рак прямой кишки»)
— Злоупотребляющие слабительными средствами
— Практикующие анальный секс
Основные услуги проктологии в клинике «Снегири»
— Прием хирурга-проктолога
— Аноскопия
— Коагуляции
— Удаление инородных тел и образований
— Энуклеация
Записаться на прием
Постоянные позывы к опорожнению кишечника Причины и облегчение
Пищевое отравление
Пищевое отравление, также называемое болезнью пищевого происхождения или «желудочным гриппом», — это острая инфекция пищеварительного тракта, вызванная пищей, зараженной бактериями, вирусами, паразитами и т. Д. токсины. На самом деле это не имеет отношения к гриппу.
Д. токсины. На самом деле это не имеет отношения к гриппу.
Любая пища может стать зараженной, если она не была приготовлена в чистых условиях, тщательно приготовлена или хранилась при низких температурах. Мясо, рыба, молочные продукты, свежие фрукты и овощи — одни из самых легко контаминируемых продуктов.
Симптомы включают тошноту, рвоту, диарею и боль в животе, а иногда и лихорадку и озноб.
Большинство людей выздоравливают самостоятельно с помощью поддерживающей терапии, то есть отдыха, питья и безрецептурных обезболивающих и жаропонижающих средств.
Однако обезвоживание может произойти, если рвота и / или диарея не контролируются и может потребоваться внутривенное введение жидкости.
Если также наблюдается нечеткость зрения, головокружение или паралич, это может указывать на поражение нервной системы из-за ботулизма.Это неотложная медицинская помощь. Отведите пациента в отделение неотложной помощи или позвоните по телефону 9-1-1.
Правильное приготовление и хранение пищи, а также частое и тщательное мытье рук — лучшая профилактика.
Редкость: Обычная
Основные симптомы: тошнота, боль в животе (боль в животе), головная боль, спазмы в животе (спазмы желудка), головокружение
Симптомы, которые никогда не возникают при пищевом отравлении: сильная лихорадка, выраженная в тяжелой форме болезненная, кровавая диарея
Срочность: Самолечение
Диарея путешественника
Диарея путешественника — заболевание пищеварительного тракта, которое обычно вызывает жидкий стул и спазмы в животе.Это вызвано употреблением зараженной пищи или питьем зараженной воды.
Редкость: Часто
Основные симптомы: диарея, тошнота, боль в животе (боль в животе), лихорадка, вздутие живота
Симптомы, которые всегда возникают при диарее путешественников: диарея
диарея путешественника: беспокойство
Срочность: Самолечение
Непереносимость лактозы
Лактоза — это сахар, который естественным образом содержится в молоке. Кто-то считается «не переносящим лактозу», когда тонкий кишечник не может производить достаточное количество фермента, который переваривает лактозу, называемого лактазой.
Кто-то считается «не переносящим лактозу», когда тонкий кишечник не может производить достаточное количество фермента, который переваривает лактозу, называемого лактазой.
При первичной непереносимости лактозы фермент вырабатывается в детстве, но его количество снижается ниже …
Язвенный колит
Язвенный колит — хроническое долгосрочное воспалительное заболевание желудочно-кишечного тракта, в частности, язвы и язвы толстой кишки. (толстая кишка) и прямая кишка. Язвенный колит часто начинается постепенно и со временем ухудшается, переходя в периоды ремиссии…
Болезнь Крона впервые возникла
Болезнь Крона — это воспаление кишечника. Это вызвано неправильной реакцией иммунной системы, которая заставляет организм атаковать слизистую оболочку кишечника.
Заболевание обычно проявляется в возрасте до тридцати лет и может поразить любого. Наиболее восприимчивыми могут быть люди с семейным анамнезом. Курение — известный фактор риска.
К отягчающим факторам относятся стресс, неправильное питание и нестероидные противовоспалительные препараты, такие как ибупрофен и аспирин.
Ранние симптомы обычно развиваются постепенно, но могут появиться внезапно. К ним относятся усталость, потеря аппетита, лихорадка, язвы во рту, диарея, боли в животе и кровь в стуле.
При отсутствии лечения болезнь Крона может вызывать язвы во всем пищеварительном тракте, а также непроходимость кишечника, недоедание и ухудшение общего состояния здоровья.
Диагноз ставится на основании анализа крови и пробы стула. Также можно использовать колоноскопию, компьютерную томографию, МРТ, эндоскопию и / или энтероскопию.
Болезнь Крона нельзя вылечить, но с ней можно справиться, уменьшив воспаление.Можно попробовать антибиотики, кортикостероиды и супрессоры иммунной системы. Могут быть полезны отличное питание, витаминные добавки, отказ от курения и снижение стресса.
Редкость: Редко
Основные симптомы: усталость, вздутие живота, потеря аппетита, запоры, спазмы в животе (спазмы желудка)
Срочность: Врач первичной медико-санитарной помощи
Вирусная (ротавирусная) инфекция
Инфекция — это заразный желудочно-кишечный вирус, который чаще всего поражает младенцев, детей ясельного и раннего возраста. Это вызывает сильную водянистую диарею, иногда с рвотой и лихорадкой.
Это вызывает сильную водянистую диарею, иногда с рвотой и лихорадкой.Взрослые также могут быть инфицированы, но обычно с более легкими симптомами.
Ротавирус распространяется очень быстро, когда любые следы стула инфицированного ребенка заражают еду или напитки или попадают на любую поверхность. Если другой ребенок съест еду или питье, или коснется поверхности, а затем их рта, ребенок заразится.
Ротавирус у взрослых обычно не требует обращения в отделение неотложной помощи, если только степень обезвоживания не является серьезной, но обезвоживание может быстро наступить у детей и требует неотложной медицинской помощи.Ребенок может умереть, если его не лечить немедленно. Отведите ребенка в отделение неотложной помощи или позвоните по телефону 9-1-1.
Лечение состоит из питья жидкости или жидкости внутривенно в тяжелых случаях и поддерживающей терапии, обычно в больнице. Антибиотики не помогут против ротавируса, потому что они действуют только против бактерий.
Лучший способ профилактики — это частое и тщательное мытье рук, а также мытье игрушек и поверхностей, когда это возможно. Теперь существует вакцина, которая либо предотвратит ротавирусную инфекцию, либо значительно уменьшит симптомы, если ребенок все еще заразится вирусом.
Редкость: Очень редко
Основные симптомы: диарея, рвота или тошнота, тошнота, усталость, боль в животе (боль в животе), головная боль
Симптомы, которые всегда возникают при вирусной (ротавирусной) инфекции: диарея, рвота или тошнота
Симптомы, которые никогда не возникают при вирусной (ротавирусной) инфекции: запор, дегтеобразный стул
Срочность: Самолечение
Рак анального канала
Большинство видов рака анального канала связаны с вирусом папилломы человека или ВПЧ .Однако многие люди являются переносчиками ВПЧ и не имеют никаких симптомов или каких-либо заболеваний.
Наиболее восприимчивы мужчины, вступающие в половую связь с мужчинами; женщины, перенесшие рак шейки матки; и любой, кто имел анальный половой акт, имел анальные бородавки или был ВИЧ-положительным. Курение и снижение иммунитета также являются факторами.
Симптомы включают незначительное анальное кровотечение и зуд, которые могут быть связаны с геморроем; боль или ощущение полноты в анальной области; и аномальные выделения из ануса.
Важно проконсультироваться с врачом по поводу этих симптомов, чтобы при необходимости лечение можно было начать как можно скорее.
Диагноз ставится на основании истории болезни пациента; физический осмотр; анальный мазок; и биопсия. Также могут быть выполнены компьютерная томография, УЗИ или эндоскопия заднего прохода.
Лечение включает в себя некоторую комбинацию хирургического вмешательства, лучевой терапии и химиотерапии в зависимости от потребностей каждого отдельного пациента.
Редкость: Редко
Основные симптомы: Боль в животе (боль в животе), изменения стула, запор, диарея, боль при дефекации
Срочность: Врач первичной медико-санитарной помощи
Средство для новообразования толстой кишки
«новая ткань», растущая в толстой или толстой кишке. Это новообразование может быть доброкачественным (не злокачественным) или злокачественным (рак).
Это новообразование может быть доброкачественным (не злокачественным) или злокачественным (рак).
Точная причина любого рака остается неизвестной. Факторы риска:
Возраст старше пятидесяти лет.
- Семейный анамнез заболевания.
- Типичная для современного мира диета с высоким содержанием жиров и низким содержанием клетчатки
- Хронические воспалительные заболевания толстой кишки, такие как болезнь Крона.
- Курение и употребление алкоголя.
- Диабет, ожирение и малоподвижный образ жизни.
Самыми ранними симптомами обычно являются полипы, небольшие новообразования в толстой кишке, которые можно обнаружить при колоноскопии и удалить до того, как они станут злокачественными.Более поздние симптомы могут быть необъяснимой усталостью; изменение привычек кишечника; постоянный дискомфорт в животе, такой как газы или спазмы; кровь в стуле; или ректальное кровотечение.
Диагноз ставится с помощью колоноскопии, а иногда и анализа крови.
Лечение проводится путем хирургического вмешательства, которое может быть незначительным или обширным; и с помощью химиотерапии с лучевой терапией, обычно проводимой до и после операции. Поддерживающая терапия, позволяющая пациенту чувствовать себя комфортно, также является важной частью лечения.
Редкость: Редко
Основные симптомы: усталость, вздутие живота, изменения стула, диарея, запор
Срочность: Врач первичной медицинской помощи
Частые испражнения: причины, диагностика и лечение
Обзор
Какие бывают частые испражнения?
Частые испражнения — это состояние, при котором человек испражняется (выводит отходы из кишечника) чаще, чем обычно.Не существует «нормального» количества испражнений. Многие медицинские работники соглашаются, что частота здорового опорожнения кишечника может варьироваться от трех раз в день до трех раз в неделю. Однако ваш «нормальный» паттерн может отличаться от этих чисел. Сказать, что стул у человека участился, основано на увеличении его обычного поведения, а не на стандартном определении, которое применимо ко всем.
Многие медицинские работники соглашаются, что частота здорового опорожнения кишечника может варьироваться от трех раз в день до трех раз в неделю. Однако ваш «нормальный» паттерн может отличаться от этих чисел. Сказать, что стул у человека участился, основано на увеличении его обычного поведения, а не на стандартном определении, которое применимо ко всем.
Двумя основными нарушениями опорожнения кишечника являются запор (менее трех испражнений в неделю) и диарея (более трех испражнений жидкого стула в день).
На кого влияет частая дефекация?
Частые испражнения возникают как у мужчин, так и у женщин любого возраста.
Симптомы и причины
Что вызывает частую дефекацию?
Некоторые случаи частой дефекации длятся непродолжительное время и не вызывают беспокойства. Они могут быть вызваны расстройством пищеварения из-за употребления испорченной, жирной или острой пищи, непереносимой пищи или кишечной «болезни», которая проходит через день или два.
Они могут быть вызваны расстройством пищеварения из-за употребления испорченной, жирной или острой пищи, непереносимой пищи или кишечной «болезни», которая проходит через день или два.
Другие возможные причины частого испражнения включают увеличение физических упражнений, прием некоторых лекарств, таких как антибиотики или метформин, или изменение диеты (больше клетчатки, воды, жиров или сахара). Опорожнение кишечника может вернуться к обычному состоянию после того, как человек приспособится к этим изменениям или внесет изменения в свой рацион.
Когда у человека появляются другие симптомы, сопровождающие учащенное опорожнение кишечника, могут быть другие причины, в том числе следующие:
- Бактериальная инфекция
- Инфекция, вызванная C. difficile (которая может быть серьезной при отсутствии лечения)
- Вирусная инфекция
- Паразитарная инфекция, например, от глистов или простейших
- Дивертикулит (небольшие карманы вдоль стенки толстой кишки заполняются застойным калом и воспаляются)
- Воспалительное заболевание кишечника (группа заболеваний, включая болезнь Крона и язвенный колит, вызывающих раздражение и отек пищеварительного тракта)
- Панкреатит (воспаление поджелудочной железы)
- Целиакия (аутоиммунное заболевание, вызывающее чувствительность к глютену, белку, который содержится в зернах, таких как пшеница, рожь или ячмень)
- Рак толстой кишки или другого отдела пищеварительного тракта
- Пищевая аллергия
- Проблемы с желчным пузырем
- Непереносимость лактозы (неспособность переваривать лактозу, сахар, который в основном содержится в молоке и молочных продуктах)
- Синдром раздраженного кишечника (заболевание толстой или нижней части кишечника с симптомами, включающими боли или спазмы в животе)
- Побочные эффекты лекарств (включая антациды, слабительные средства, размягчители стула)
- Продукты питания и напитки, включая определенные травы и травяные чаи, алкоголь и кофеин
- Использование антибиотиков, разрушающих нормальные бактерии в кишечнике
- Непроходимость кишечника
- Осложнения кишечной или абдоминальной хирургии
- Осложнения лечения рака, например химиотерапии или лучевой терапии
Диагностика и тесты
Как диагностируется частая дефекация?
В случаях, когда причина частого испражнения неизвестна, врач спросит вас следующее:
- Время вашего последнего испражнения
- Как часто вы мочитесь
- Консистенция стула (водянистый или имеющий форму)
- Если вокруг или в стуле кровь
- При кровотечении из прямой кишки
- Если у вас головокружение или спазмы, боль, жар или тошнота
- Какие продукты и напитки вы употребляете
- Если у вас в последнее время были изменения веса
- Лекарства, которые вы принимаете
- Если и когда вы недавно путешествовали
Врач проведет медицинский осмотр и может назначить анализы крови и кала, общий анализ мочи и рентген.
Ведение и лечение
Как лечат частые испражнения?
Легкие случаи диареи можно лечить безрецептурными лекарствами, такими как Pepto-Bismol®, Imodium A-D® и Kaopectate®. Они доступны в виде жидкостей или таблеток.Следуйте инструкциям на упаковке.
Примечание: не принимайте противодиарейные лекарства, если подозреваемой причиной являются бактериальная инфекция или паразиты (симптомы включают лихорадку или кровавый стул). Важно позволить бактериям или паразитам пройти через пищеварительную систему.
Жить с
Когда мне следует позвонить своему врачу по поводу частого опорожнения кишечника?
Обратитесь к врачу, если у вас частые испражнения и любой из следующих симптомов:
- Стул с кровью или кровотечение из прямой кишки
- Стул с очень неприятным запахом
- Непреднамеренная потеря веса
- Тяжелая или хроническая (длительная) диарея
- Острая тяжелая диарея после госпитализации или после приема антибиотиков
- Болезненный, опухший или вздутый живот
- Спазмы в животе
- Болезненный стул
- Недержание мочи (неспособность контролировать дефекацию)
- Срочная необходимость опорожнения кишечника
- Тошнота
- Рвота
- Боли в теле
- Лихорадка
- Озноб
Clostridioides Сложная инфекция (C.
 разн.)
разн.)Обзор
Что такое
Clostridioides difficile ?Clostridioides difficile (произносится как klos-TRID-e-OY-dees dif-uh-SEEL), также известный как C. diff. или C. difficile), является микробом, который может вызвать диарею или более серьезное кишечное заболевание, такое как колит.
Симптомы и причины
Что вызывает
Clostridioides difficile ? Когда человек принимает антибиотики, «полезные микробы» в кишечнике уничтожаются, что облегчает заражение бактериями th e Clostridioides difficile . Микроб обнаруживается в стуле (дефекации) и передается другим людям через немытые руки, загрязненные поверхности или предметы.
Микроб обнаруживается в стуле (дефекации) и передается другим людям через немытые руки, загрязненные поверхности или предметы.
В медицинских учреждениях микробы были обнаружены на таких объектах, как туалеты, сантехника, перила кроватей и ректальные термометры. Зародыш способен очень долго выживать на самых разных поверхностях.
Каковы симптомы
Clostridioides difficile ?Симптомы могут включать:
- Водянистая диарея
- Лихорадка
- Потеря аппетита
- Тошнота или рвота
- Боль или болезненность в животе
Диагностика и тесты
Как диагностируется инфекция
Clostridioides difficile ? Clostridioides difficile диагностируется путем анализа стула пациентов, у которых часто наблюдается жидкая диарея, например, 3 или более стула в течение 24 часов. В тяжелом случае может быть проведена процедура, называемая гибкой ректороманоскопией, чтобы подтвердить, что нижняя часть кишечника (толстой кишки) воспалена. В этой процедуре длинная тонкая трубка, называемая сигмоидоскопом, помещается внутрь кишечника, чтобы врач мог визуально осмотреть толстую кишку.
В тяжелом случае может быть проведена процедура, называемая гибкой ректороманоскопией, чтобы подтвердить, что нижняя часть кишечника (толстой кишки) воспалена. В этой процедуре длинная тонкая трубка, называемая сигмоидоскопом, помещается внутрь кишечника, чтобы врач мог визуально осмотреть толстую кишку.
Ведение и лечение
Как лечится инфекция, вызванная
Clostridioides difficile ? Clostridioides difficile обычно лечится антибиотиками, прописанными вашим лечащим врачом.В редких тяжелых случаях человеку может потребоваться операция по удалению инфицированной части кишечника. Пациенты с инфекцией, вызванной Clostridioides difficile , не должны использовать лекарства для контроля диареи, если они не прописаны их лечащим врачом, поскольку это может усугубить инфекцию.
Профилактика
Clostridium difficile: профилактика инфекций и меры предосторожности при контактеЧто можно сделать для предотвращения заражения
Clostridioides difficile ?Для предотвращения инфекции, вызванной Clostridioides difficile , больницы и дома престарелых принимают следующие меры предосторожности:
- Попросите пациента вымыть руки после посещения туалета.
- Убедитесь, что все медицинские работники моют руки до и после ухода за каждым пациентом.
- Используйте дезинфицирующее средство для очистки помещений и оборудования.
- Дайте пациентам антибиотики только при необходимости.
- Предупредить любое учреждение, в которое может быть переведен пациент Clostridioides difficile .

При уходе за пациентами с Clostridioides difficile больницы и дома престарелых будут:
- По возможности помещайте пациентов с инфекцией Clostridioides difficile в отдельную палату.
- Поместите пациента в контактные меры предосторожности, также известные как изоляция. Медицинские работники надевают перчатки и халат поверх одежды, входя в комнату, и моют руки с мылом, когда выходят из комнаты.
- Попросите пациентов с инфекцией Clostridioides difficile оставаться в своей палате, если им не нужно уходить для получения необходимого с медицинской точки зрения лечения или терапии.
- Попросите посетителей или любого, кто входит в комнату, вымыть руки, когда они входят, и перед тем, как выйти из комнаты.
Больницы и дома престарелых могут также попросить посетителей пациента:
- Наденьте перчатки и халат, особенно если они помогают в уходе.
- Не есть и не пить в палате пациента.

- Не пользоваться туалетом пациента.
Что мне делать после возвращения домой из больницы?
Вы можете вернуться к своему обычному распорядку дня, когда вернетесь домой. Диарея часто проходит или проходит еще до того, как вы пойдете домой, что значительно снижает вероятность передачи Clostridioides difficile другим людям.
Вы можете снизить вероятность повторного развития инфекции Clostridioides difficile или ее передачи другим людям. Например:
- Примите лекарство для лечения Clostridioides difficile в точном соответствии с указаниями вашего лечащего врача и фармацевта. Принимайте все лекарства в соответствии с указаниями. Не принимайте половинные дозы и не прекращайте прием до того, как вы примете все лекарство.
- Вы и члены вашей семьи должны мыть руки после посещения туалета, перед приготовлением или едой, а также когда руки грязные.
- Регулярно очищайте поверхности в ванных комнатах и кухнях бытовыми моющими / дезинфицирующими средствами.

- Сообщите своему врачу, если диарея вернется.
Перспективы / Прогноз
Что происходит после лечения инфекции, вызванной
Clostridioides difficile ?Антибиотики против Clostridioides difficile обычно являются эффективным лечением.Лихорадка обычно проходит в течение 2 дней, а диарея — через 2–4 дня.
Примерно у 10-20% пациентов симптомы могут повторяться (возвращаться) в течение 1-2 недель после прекращения лечения. Сообщите своему врачу, если диарея вернется.
Диагностика, тесты, ведение и лечение
Обзор
Что такое панкреатит?
Панкреатит — это воспаление (опухоль) поджелудочной железы. Когда поджелудочная железа воспаляется, производимые ею мощные пищеварительные ферменты могут повредить ее ткань. Воспаленная поджелудочная железа может вызвать выброс воспалительных клеток и токсинов, которые могут нанести вред вашим легким, почкам и сердцу.
Когда поджелудочная железа воспаляется, производимые ею мощные пищеварительные ферменты могут повредить ее ткань. Воспаленная поджелудочная железа может вызвать выброс воспалительных клеток и токсинов, которые могут нанести вред вашим легким, почкам и сердцу.
Есть две формы панкреатита:
- Острый панкреатит — это внезапный и короткий приступ воспаления.
- Хронический панкреатит — продолжающееся воспаление.
Где находится поджелудочная железа?
Поджелудочная железа — это орган в верхней части живота (брюшной полости).Он соединяется с началом тонкой кишки (двенадцатиперстной кишки). Он содержит проток поджелудочной железы (трубку), по которому пищеварительные ферменты (химические вещества) отводятся в тонкий кишечник (двенадцатиперстную кишку).
Какова функция поджелудочной железы?
Поджелудочная железа выполняет две основные функции. Во-первых, он производит пищеварительные ферменты (химические вещества) и высвобождает их в тонкий кишечник. Эти ферменты расщепляют углеводы, белки и жиры из пищи.
Эти ферменты расщепляют углеводы, белки и жиры из пищи.
Ваша поджелудочная железа также вырабатывает несколько гормонов и выделяет их в кровь.Среди этих гормонов есть инсулин, который регулирует количество сахара в крови (глюкозы). Инсулин также помогает обеспечить энергию сейчас и сохраняет ее на потом.
Кто болеет панкреатитом?
У вас больше шансов заболеть панкреатитом, если вы:
- Мужчины.
- Афроамериканцы.
- Есть ли в вашей семье другие люди, болевшие панкреатитом.
- У вас есть камни в желчном пузыре или у членов семьи есть камни в желчном пузыре.
- У вас ожирение, высокий уровень триглицеридов (жир в крови) или диабет.
- Курильщик.
- Пьет (три или более порции в день).
Симптомы и причины
Что вызывает панкреатит?
Желчные камни или злоупотребление алкоголем обычно являются причиной панкреатита. В редких случаях панкреатитом также можно заразиться от:
В редких случаях панкреатитом также можно заразиться от:
- Лекарства (многие могут раздражать поджелудочную железу).
- Высокий уровень триглицеридов (жир в крови).
- Инфекции.
- Травма живота.
- Нарушения обмена веществ, например диабет.
- Генетические заболевания, такие как муковисцидоз.
Каковы симптомы панкреатита?
Симптомы панкреатита различаются в зависимости от типа состояния:
Симптомы острого панкреатита
Если у вас острый панкреатит, вы можете испытать:
- Боль в верхней части живота, от умеренной до сильной, которая может распространяться на спину.
- Боль, которая возникает внезапно или усиливается в течение нескольких дней.
- Боль, усиливающаяся во время еды.
- Опухший, болезненный живот.
- Тошнота и рвота.
- Лихорадка.
- ЧСС быстрее обычного.
Симптомы хронического панкреатита
Хронический панкреатит может вызывать некоторые из тех же симптомов, что и острый панкреатит. Вы также можете разработать:
Вы также можете разработать:
- Постоянная, иногда невыносимая боль, распространяющаяся на спину.
- Необъяснимая потеря веса.
- Пенистый понос с видимыми каплями масла (стеаторея).
- Диабет (повышенный уровень сахара в крови), если клетки поджелудочной железы, вырабатывающие инсулин, повреждены.
Диагностика и тесты
Как диагностируется панкреатит?
Ваш врач может заподозрить панкреатит на основании ваших симптомов или факторов риска, таких как злоупотребление алкоголем или желчнокаменная болезнь.Для подтверждения диагноза можно пройти дополнительные анализы.
Диагностика острого панкреатита
При остром панкреатите ваш врач может назначить анализ крови, который измеряет уровни двух пищеварительных ферментов (амилазы и липазы), вырабатываемых поджелудочной железой.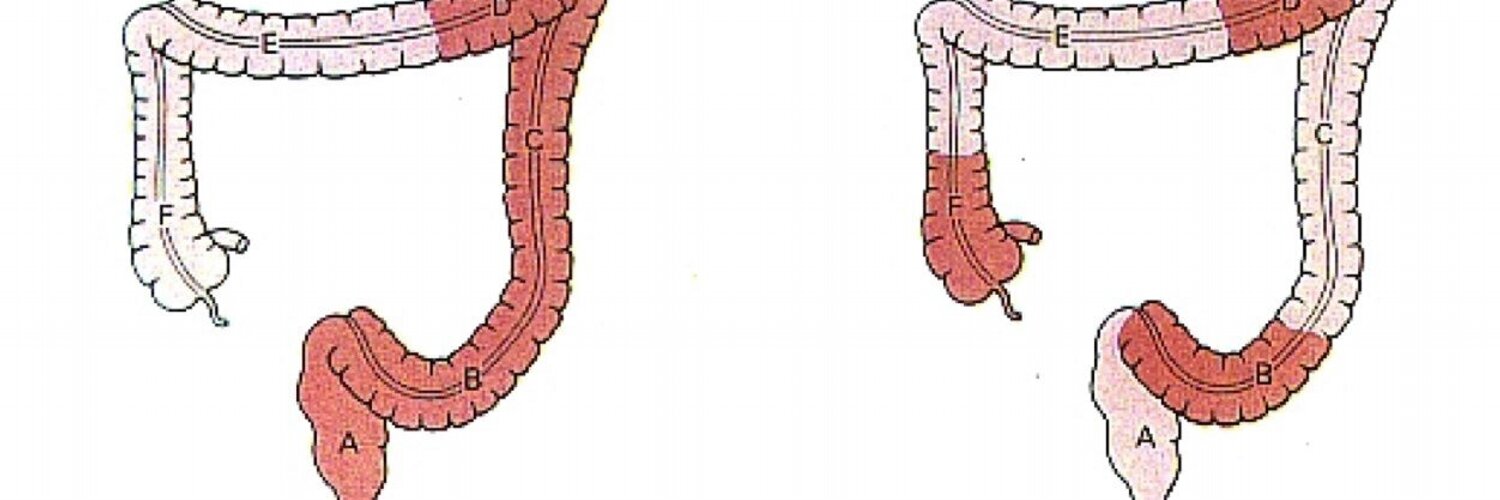 Высокий уровень этих ферментов указывает на острый панкреатит. Ультразвук или компьютерная томография (компьютерная томография) позволяет получить изображения поджелудочной железы, желчного пузыря и желчного протока, на которых могут быть обнаружены отклонения.
Высокий уровень этих ферментов указывает на острый панкреатит. Ультразвук или компьютерная томография (компьютерная томография) позволяет получить изображения поджелудочной железы, желчного пузыря и желчного протока, на которых могут быть обнаружены отклонения.
Диагностика хронического панкреатита
Диагностика хронического панкреатита более сложна.Вам также может понадобиться:
- Secretin Тест функции поджелудочной железы: Этот тест проверяет реакцию вашей поджелудочной железы на гормон (секретин), выделяемый тонкой кишкой. Секретин обычно заставляет поджелудочную железу выделять пищеварительный сок. Медицинский работник вводит трубку из вашего горла через желудок в верхнюю часть тонкой кишки, чтобы ввести секретин и измерить реакцию.
- Пероральный тест на толерантность к глюкозе: Этот тест может потребоваться, если ваш врач подозревает, что панкреатит повредил ваши инсулин-продуцирующие клетки поджелудочной железы.
 Он измеряет, как ваше тело обрабатывает сахар, с помощью анализа крови до и после того, как вы выпьете сладкую жидкость.
Он измеряет, как ваше тело обрабатывает сахар, с помощью анализа крови до и после того, как вы выпьете сладкую жидкость. - Тест стула: Ваш поставщик медицинских услуг может заказать тест стула, используя образец вашего стула, чтобы определить, есть ли у вашего тела проблемы с расщеплением жира.
- Эндоскопическое УЗИ (эндосонография): Внутреннее (эндоскопическое) УЗИ позволяет получить более четкие изображения поджелудочной железы и соединительных протоков (трубок). Медицинский работник вставляет тонкую трубку с крошечной ультразвуковой насадкой в ваше горло, через желудок и в тонкий кишечник.Эндоскопическое ультразвуковое исследование позволяет получить подробные изображения ваших внутренних органов, включая поджелудочную железу, часть печени, желчный пузырь и желчный проток.
- ERCP (эндоскопическая ретроградная холангиопанкреатография): Трубка с крошечной камерой вводится из горла в желудок и в тонкую кишку до области, называемой ампулой, где открывается поджелудочная железа и желчный проток. Краситель вводится в проток поджелудочной железы и / или желчный проток. Тест позволяет вашему врачу заглянуть внутрь поджелудочной железы и желчного протока.Все, что блокирует поджелудочную железу или желчный проток, например, камень в желчном пузыре или поджелудочной железе, можно удалить.
Ведение и лечение
Как лечится панкреатит?
Если у вас панкреатит, ваш основной лечащий врач, вероятно, направит вас к специалисту.За вашим лечением должен следить врач, специализирующийся на пищеварительной системе (гастроэнтеролог).
Врачи используют один или несколько из этих методов для лечения острого панкреатита:
- Госпитализация с поддерживающей терапией и наблюдением.
- Обезболивающее для комфорта.
- Эндоскопическая процедура или операция по удалению желчного камня, другой закупорки или поврежденной части поджелудочной железы.
- Дополнительные ферменты поджелудочной железы и инсулин, если ваша поджелудочная железа не функционирует должным образом.
Процедуры лечения панкреатита
Большинство осложнений панкреатита, таких как псевдокиста поджелудочной железы (тип воспалительной кисты) или инфицированная ткань поджелудочной железы, лечатся с помощью эндоскопической процедуры (введение трубки в горло, пока она не достигнет тонкой кишки, которая находится рядом с поджелудочной железой). Камни в желчном пузыре и поджелудочной железе удаляются эндоскопически.
Если рекомендуется операция, хирурги часто могут выполнить лапароскопическую процедуру.Этот хирургический метод предполагает меньшие порезы, на заживление которых уходит меньше времени.
Во время лапароскопической операции ваш хирург вставляет лапароскоп (инструмент с крошечной камерой и светом) в надрезы размером с замочную скважину в брюшной полости. Лапароскоп отправляет изображения ваших органов на монитор, чтобы помочь хирургу во время процедуры.
Профилактика
Можно ли предотвратить панкреатит?
Лучший способ предотвратить панкреатит — это вести здоровый образ жизни.Цель:
- Поддерживайте здоровый вес.
- Регулярно выполняйте физические упражнения.
- Бросьте курить.
- Избегайте алкоголя.
Этот выбор здорового образа жизни также поможет вам избежать камней в желчном пузыре, которые являются причиной 40% случаев острого панкреатита. Ваш врач может порекомендовать удалить желчный пузырь, если у вас неоднократно появлялись болезненные камни в желчном пузыре.
Перспективы / Прогноз
Как долго длится панкреатит?
Обычно острый панкреатит длится всего несколько дней.Но если у вас более серьезный случай, на выздоровление может уйти от нескольких недель до месяцев. Хронический панкреатит требует пожизненного лечения.
Пройдет ли панкреатит?
При лечении большинство людей с острым панкреатитом полностью выздоравливают.
Хронический панкреатит — хроническое заболевание. Когда ваша поджелудочная железа серьезно повреждена, она перестает функционировать должным образом. Вам нужна постоянная поддержка, чтобы переваривать пищу и контролировать уровень сахара в крови.
Может ли панкреатит вернуться?
При хроническом панкреатите болезненные приступы могут приходить и уходить или сохраняться (продолжаться долгое время).
У вас также может быть новый приступ острого панкреатита, особенно если вы не решили основную проблему. Например, если у вас есть другой камень в желчном пузыре, который блокирует отверстие в поджелудочной железе, вы можете снова заболеть острым панкреатитом.
Смертельно ли панкреатит?
Большинство людей с легкой формой острого панкреатита полностью выздоравливают. Однако у людей с тяжелым панкреатитом чаще возникают опасные для жизни осложнения, такие как:
- Инфекция поджелудочной железы.
- Кровотечение в псевдокисте или поврежденной поджелудочной железе.
- Сердечная, легочная или почечная недостаточность в результате распространения инфекции или утечки токсинов из поджелудочной железы в кровь.
Жить с
Как мне позаботиться о себе после панкреатита?
Вы можете предпринять несколько шагов, чтобы предотвратить новый приступ панкреатита:
- Придерживайтесь диеты с низким содержанием жиров.
- Прекратить употребление спиртных напитков.
- Бросить курить.
- Следуйте рекомендациям врача и диетолога.
- Принимайте лекарства согласно предписаниям.
О чем я должен спросить своего врача?
Если у вас панкреатит, вы можете спросить своего врача:
- Есть ли у меня камни в желчном пузыре?
- Моя поджелудочная железа повреждена?
- Есть ли осложнения?
- Я все еще производю инсулин?
- Какие продукты мне следует есть?
- Какие добавки мне следует принимать?
Записка из клиники Кливленда
Панкреатит — это болезненный процесс, но в большинстве случаев лечение в сочетании с изменением образа жизни может помочь вам полностью выздороветь и предотвратить дальнейшие эпизоды острого панкреатита.Хотя хронический панкреатит не проходит, вы можете справиться с симптомами и избежать осложнений с помощью врача.
Ресурсы
Где я могу найти дополнительную информацию о панкреатите?
Для получения дополнительной информации о панкреатите:
Типы, причины, осложнения и лечение
Обзор
Что такое диарея?
Хождение в туалет, дефекация, какание — как бы вы это ни называли, стул — это обычная часть вашей жизни.Однако иногда процесс выведения шлаков из вашего тела меняется. Жидкий или водянистый стул называется диареей. Это очень распространенное состояние, которое обычно проходит без вмешательства.
Диарея может возникать по разным причинам и обычно проходит сама по себе в течение одного-трех дней. При диарее вам может потребоваться срочно срочно бежать в ванную, и это может происходить чаще, чем обычно. Вы также можете почувствовать вздутие живота, спазмы внизу живота и иногда тошноту.
Хотя в большинстве случаев диарея проходит самостоятельно (происходит в течение фиксированного периода времени и постоянного уровня тяжести), иногда диарея может привести к серьезным осложнениям. Диарея может вызвать обезвоживание (когда ваше тело теряет большое количество воды), электролитный дисбаланс (потеря натрия, калия и магния, которые играют ключевую роль в жизненно важных функциях организма) и почечную недостаточность (недостаточное количество крови / жидкости поступает в почки). . Когда у вас диарея, вы теряете воду и электролиты вместе со стулом.Вам нужно пить много жидкости, чтобы восполнить потерю. Обезвоживание может стать серьезным, если оно не проходит (выздоравливает), ухудшается и не лечится должным образом.
В чем разница между нормальной диареей и тяжелой диареей?
На самом деле существует несколько различных способов классификации диареи. К этим типам диареи относятся:
- Острая диарея : Самая распространенная острая диарея — это жидкая водянистая диарея, которая длится от одного до двух дней. Этот тип не требует лечения и обычно проходит через несколько дней.
- Стойкая диарея : Этот тип диареи обычно сохраняется в течение нескольких недель — от двух до четырех недель
- Хроническая диарея : Диарея, которая длится более четырех недель или возникает и проходит регулярно в течение длительного периода времени, называется хронической диареей.
Кто может заболеть диареей?
Любой может заболеть диареей. У многих людей нередко бывает понос несколько раз в год. Это очень распространенное явление и обычно не вызывает серьезной озабоченности у большинства людей.
Однако диарея может быть серьезной у определенных групп людей, в том числе:
- Дети младшего возраста.
- Пожилые люди (пожилые люди).
- Лица с заболеваниями.
У каждого из этих людей диарея может вызвать другие проблемы со здоровьем.
Может ли диарея нанести вред вашему здоровью?
Как правило, диарея купируется самостоятельно и проходит (проходит) без вмешательства. Если диарея не исчезнет и не исчезнет полностью, у вас могут возникнуть осложнения (обезвоживание, электролитный дисбаланс, почечная недостаточность и повреждение органов).
Позвоните своему врачу, если у вас диарея, которая не проходит или не проходит, или если вы испытываете симптомы обезвоживания. Эти симптомы могут включать:
- Темная моча и небольшое количество мочи или потеря продукции мочи.
- Учащенное сердцебиение.
- Головные боли.
- Покрасневшая, сухая кожа.
- Раздражительность и спутанность сознания.
- Бред и головокружение.
- Сильная тошнота и рвота, неспособность терпеть или сдерживать что-либо через рот.
Симптомы и причины
Что вызывает диарею?
Причина большинства случаев диареи, купирующейся самостоятельно, обычно не устанавливается. Наиболее частой причиной диареи является вирус, поражающий кишечник («вирусный гастроэнтерит»). Инфекция обычно длится пару дней и иногда называется «кишечным гриппом».”
Другие возможные причины диареи могут включать:
- Заражение бактериями.
- Инфекции, вызванные другими организмами и предварительно образованными токсинами
- Употребление в пищу продуктов, нарушающих пищеварительную систему.
- Аллергия и непереносимость определенных продуктов (целиакия или непереносимость лактозы).
- Лекарства.
- Лучевая терапия.
- Нарушение всасывания пищи (плохое всасывание).
Могут ли антибиотики вызывать диарею?
Большинство антибиотиков (клиндамицин, эритромицины и антибиотики широкого спектра действия) могут вызывать диарею.Антибиотики могут изменить баланс бактерий, обычно присутствующих в кишечнике, позволяя процветать определенным типам бактерий, таким как C. difficile . Когда это происходит, ваша толстая кишка может быть переполнена плохими (патологическими) бактериями, вызывающими колит (воспаление слизистой оболочки толстой кишки).
Диарея, связанная с антибиотиками, может начаться в любой момент во время приема антибиотика или вскоре после него. Если вы испытываете этот побочный эффект, позвоните своему врачу, чтобы поговорить о диарее и обсудить лучший вариант для облегчения этого побочного эффекта.
Каковы симптомы диареи?
Симптомы, которые могут возникнуть при диарее, могут различаться в зависимости от того, легкая она или тяжелая, а также в зависимости от причины диареи. Существует связь между тяжелыми случаями диареи и заболеванием, требующим лечения.
При диарее вы можете испытывать все эти симптомы или только некоторые из них. Основной симптом диареи — жидкий или водянистый стул.
Другие симптомы легкой диареи могут включать:
- Вздутие живота или спазмы в животе.
- Сильная и острая потребность в дефекации.
- Тошнота (расстройство желудка).
Если у вас тяжелая диарея, у вас могут появиться такие симптомы, как:
- Лихорадка.
- Похудание.
- Обезвоживание.
- Сильная боль.
- Рвота.
- Кровь.
Сильная диарея может привести к серьезным осложнениям. Если у вас есть эти симптомы, позвоните своему врачу и обратитесь за медицинской помощью.
Диагностика и тесты
Есть ли цвет диареи, о котором мне следует беспокоиться?
Цвет ваших фекалий (стула) может быть разным. На цвет стула может влиять цвет еды, которую вы едите. Обычно вам не о чем беспокоиться.Но если вы когда-нибудь увидите красный цвет (кровь) в своем стуле или испражнение станет черным, это может быть чем-то более серьезным. Записывайте все испражнения, которые:
- Черные и смолистые.
- В них кровь или гной.
- Постоянно жирные или жирные, несмотря на нежирную пищу.
- Очень неприятный запах.
Как диагностировать диарею?
В большинстве случаев легкой диареи вам не потребуется медицинская помощь. Эти случаи являются самоограниченными (длятся только определенное количество времени) и проходят без медицинского вмешательства.Ключом к легкой диарее является поддерживающая терапия — поддержание водного баланса и щадящая диета.
Более серьезные случаи диареи могут потребовать медицинской помощи. В таких ситуациях ваш врач может заказать несколько диагностических тестов. Эти тесты могут включать:
- Обсуждение подробного семейного анамнеза, а также физического и медицинского состояния, истории ваших путешествий и любых контактов с больными, которые у вас могут быть.
- Проведение анализа стула на взятом образце стула для проверки на наличие крови, бактериальных инфекций, паразитов и маркеров воспаления.
- Проведение дыхательного теста для проверки на непереносимость лактозы или фруктозы и избыточный бактериальный рост.
- Выполнение анализа крови для исключения медицинских причин диареи, таких как заболевание щитовидной железы, чревный спру и заболевания поджелудочной железы.
- Проведение эндоскопических исследований верхних и нижних отделов пищеварительного тракта для исключения органических аномалий (язв, инфекций, опухолевых процессов).
Ведение и лечение
Как лечится диарея?
В большинстве случаев вы можете лечить легкую и неосложненную диарею в домашних условиях.Используя безрецептурный продукт, такой как субсалицилат висмута (Pepto-Bismol® или Kaopectate®), вы обычно очень быстро чувствуете себя лучше.
Однако лекарства, отпускаемые без рецепта, — не всегда решение. Если диарея вызвана инфекцией или паразитом, вам необходимо обратиться за лечением к врачу. Общее правило — не использовать отпускаемые без рецепта лекарства от диареи, если у вас также жар или кровь в стуле. В таких случаях позвоните своему врачу.
Если диарея длится длительный период времени (несколько недель), ваш лечащий врач назначит ваше лечение на основании ее причины.Это может включать несколько различных вариантов лечения, в том числе:
- Антибиотики : Ваш лечащий врач может прописать антибиотик или другое лекарство для лечения инфекции или паразита, вызывающего диарею.
- Лекарство для определенного состояния : Диарея может быть признаком нескольких других заболеваний, включая синдром раздраженного кишечника (СРК), воспалительное заболевание кишечника (ВЗК), такое как болезнь Крона и язвенный колит, микроскопический колит или избыточный бактериальный рост.Как только причина диареи определена, ее обычно можно контролировать.
- Пробиотики : Группы хороших бактерий, пробиотики иногда используются для восстановления здорового биома для борьбы с диареей. В некоторых случаях может помочь введение пробиотиков, и некоторые медицинские работники считают, что попробовать стоит. Всегда говорите со своим врачом, прежде чем начинать прием пробиотиков или любых добавок.
Как мне принимать лекарства от диареи, отпускаемые без рецепта?
При приеме лекарства от диареи, отпускаемого без рецепта, важно всегда следовать инструкциям на упаковке.Правила ведения диареи у взрослого человека другие, чем у ребенка. Всегда звоните лечащему врачу вашего ребенка, прежде чем давать ребенку какие-либо лекарства от диареи.
Совет по лечению диареи у взрослых с помощью лекарств, отпускаемых без рецепта, включает:
- Принимать две столовые ложки Kaopectate® или две столовые ложки Pepto-Bismol® после каждого жидкого стула. Не принимайте более восьми доз за 24 часа.
Могу ли я справиться с диареей, не принимая никаких лекарств?
Если у вас острая диарея, вы можете лечить ее, не прибегая к лекарствам.Вот несколько способов лечения диареи:
- Обильное питье и другие жидкости с электролитным балансом (например, разбавленные фруктовые соки без мякоти, бульоны, спортивные напитки (Gatorade®) и газированные напитки без кофеина). Обязательно гидратируйте в течение дня. Ваше тело теряет воду каждый раз, когда у вас диарея. Выпивая много дополнительной жидкости, вы защищаете свое тело от обезвоживания.
- Изменение диеты. Вместо того, чтобы выбирать жирную, жирную или жареную пищу, придерживайтесь диеты BRAT:
- B: Бананы.
- R: Рис (белый рис).
- A: Яблочное пюре.
- T: Тост (белый хлеб).
- Сокращение употребления кофеина. Еда и напитки, содержащие кофеин, могут оказывать слабое слабительное действие, что может усугубить диарею. Продукты и напитки с кофеином включают кофе, диетические газированные напитки, крепкий / зеленый чай и даже шоколад.
- Избегайте продуктов и напитков, вызывающих газ. Если вы испытываете спазмы в желудке из-за диареи, это может помочь сократить количество веществ, вызывающих газы.Это могут быть бобы, капуста, брюссельская капуста, пиво и газированные напитки.
Иногда диарея может вызвать непереносимость лактозы. Обычно это временно, и это означает, что вам нужно избегать продуктов с лактозой (молочных продуктов), пока диарея не пройдет.
Есть ли какие-нибудь продукты, которые могут помочь избавиться от диареи?
Вы действительно можете избавиться от диареи, изменив свой рацион. Некоторые продукты с низким содержанием клетчатки могут сделать стул более твердым.
Если у вас диарея, попробуйте добавить в свой рацион следующие продукты:
- Картофель.
- Рис (белый).
- Лапша.
- Бананы.
- Яблочное пюре.
- Хлеб белый.
- Цыпленок или индейка без кожи.
- Нежирный говяжий фарш.
- Рыба.
Что мне делать, если у моего ребенка или маленького ребенка диарея?
Если у вашего ребенка тяжелая диарея, позвоните своему врачу. Маленькие дети подвержены более высокому риску обезвоживания, чем взрослые. Вы также не можете лечить диарею у ребенка так же, как и у взрослого.Лекарства, отпускаемые без рецепта, могут быть опасны для маленьких детей, и все методы лечения диареи у детей должны проводиться под руководством их лечащего врача. Очень важно следить за тем, чтобы ваш ребенок не обезвоживался. Ваш провайдер поможет вам определить лучший способ сделать это, но варианты часто включают:
- Грудное молоко.
- Формула.
- Электролитные напитки (Pedialyte®) для детей старшего возраста — не рекомендуется для младенцев.
Оптимальный способ обезвоживания вашего ребенка может измениться с возрастом.Перед тем, как давать ребенку новую жидкость или какое-либо лекарство, обязательно проконсультируйтесь с врачом.
Если у вас есть какие-либо вопросы или опасения по поводу диареи вашего ребенка, не стесняйтесь звонить своему провайдеру.
Как уменьшить дискомфорт в области прямой кишки, вызванный диареей?
Диарея часто означает частые походы в туалет. Это может вызвать дискомфорт, например:
- Зуд.
- Горение.
- Боль при дефекации.
Если вы испытываете какой-либо из этих неудобств, вы можете сделать несколько вещей, в том числе:
- Сидеть в ванне в несколько дюймов теплой воды.
- После выхода из ванны или душа насухо промокните область прямой кишки чистым мягким полотенцем. Не вытирайте это место насухо, потому что это только усугубит раздражение.
- Нанесите на задний проход вазелин или крем от геморроя.
Профилактика
Можно ли предотвратить диарею?
Есть несколько способов снизить вероятность возникновения диареи, в том числе:
- Как избежать инфекций с помощью правильных гигиенических привычек : Мытье рук с мылом после посещения туалета, а также приготовление пищи, обращение и прием пищи — важный способ предотвратить диарею.Тщательное мытье рук действительно может помочь сохранить здоровье вам и окружающим.
- Получение прививок : Ротавирус, одна из причин диареи, можно предотвратить с помощью ротавирусной вакцины. Его вводят младенцам в несколько этапов в течение первого года жизни.
- Правильное хранение продуктов : Храня продукты при правильной температуре, не употребляя испорченные продукты, готовя продукты до рекомендованной температуры и безопасно обращаясь со всеми продуктами, вы можете предотвратить диарею.
- Наблюдайте за тем, что вы пьете во время путешествия : диарея путешественника может возникнуть, когда вы пьете воду или другие напитки, которые не лечились должным образом. Скорее всего, это произойдет в развивающихся странах. Чтобы избежать диареи, следуйте нескольким советам. Смотрите, что пьете. Не пейте воду из-под крана, не используйте кубики льда, не чистите зубы водой из-под крана и не употребляйте непастеризованное молоко, молочные продукты или непастеризованные соки. Вы также должны быть осторожны, пробуя местные продукты у уличных торговцев, употребляя сырое или недоваренное мясо (и моллюсков), а также сырые фрукты и овощи.Если сомневаетесь, пейте бутилированную воду или что-нибудь, что предварительно прокипятили (кофе или чай).
Перспективы / Прогноз
Смертельна ли диарея?
Диарея — очень распространенное явление, но это не значит, что она не может быть опасной. В крайних случаях диареи вы можете сильно обезвоживаться, что может привести к серьезным осложнениям.Обезвоживание — один из самых опасных побочных эффектов диареи. У очень маленьких (младенцы и маленькие дети) и очень старых это может иметь серьезные последствия. При диарее важно пить много жидкости с электролитами. Это позволяет вашему телу восполнять жидкость и электролиты, которые теряются при диарее.
В некоторых частях мира диарея представляет собой опасное для жизни состояние из-за обезвоживания и потери электролитов.
Жить с
Когда мне следует позвонить своему врачу по поводу диареи?
Если у вас диарея, которая не проходит или не проходит полностью, вам следует позвонить своему врачу.Следите за любыми другими симптомами, которые вы можете испытывать, включая лихорадку, рвоту, сыпь, слабость, онемение, головокружение, головокружение, потерю веса и кровь в стуле. Если у вас есть какие-либо проблемы, всегда лучше позвонить своему врачу.
Непереносимость лактозы: симптомы, диагностика и лечение
Обзор
Прочтите ингредиенты на этикетках продуктов питанияЧто такое непереносимость лактозы?
Непереносимость лактозы — это неспособность переваривать лактозу, сахар, который в основном содержится в молоке и молочных продуктах.Это вызвано нехваткой в организме лактазы — фермента, вырабатываемого тонкой кишкой, который необходим для переваривания лактозы. Хотя непереносимость лактозы не опасна, ее симптомы могут вызывать беспокойство.
Кто страдает непереносимостью лактозы?
У большинства людей непереносимость лактозы развивается со временем, так как организм вырабатывает меньше лактазы.
По оценкам, 36% американцев и 68% населения мира имеют определенную степень непереносимости лактозы. Непереносимость лактозы затрагивает людей из определенных этнических групп и рас, таких как латиноамериканцы, афроамериканцы, коренные американцы, азиаты, восточноевропейцы и жители Ближнего Востока, — больше, чем другие.
Как узнать, содержат ли обработанные пищевые продукты лактозу?
При покупке продуктов питания внимательно читайте ингредиенты на этикетках продуктов. Ингредиенты, полученные из молока, содержащие лактозу, включают:
- Сыворотка.
- Сыр.
- Побочные продукты молока.
- Сухие вещества молока.
- Лактоза.
- Масло сливочное.
- Творог.
- Молоко сухое обезжиренное.
- Сухое молоко.
Также избегайте продуктов, на этикетке которых указано «может содержать молоко».В зависимости от тяжести ваших симптомов вам может потребоваться избегать или ограничить употребление продуктов, содержащих эти ингредиенты.
Следующие ингредиенты получены из молока и не содержат лактозу:
- казеин
- Лактальбумин
- Лактат
- Молочная кислота
Лактоза также присутствует примерно в 20% рецептурных лекарств, таких как противозачаточные таблетки (оральные контрацептивы), и примерно в шести процентах лекарств, отпускаемых без рецепта, таких как некоторые таблетки от желудочного сока и газов.Жевательные таблетки Viactiv® с кальцием содержат лактозу, и их следует избегать при соблюдении безлактозной диеты.
Эти лекарства обычно действуют только на людей с тяжелой непереносимостью лактозы. Спросите своего врача, какие лекарства содержат лактозу, и прочитайте этикетки на безрецептурных лекарствах, чтобы проверить их содержание.
К продуктам, содержащим лактозу в небольших количествах, относятся:
- Хлеб и выпечка.
- Молочный шоколад и несколько конфет.
- Заправки и соусы для салатов.
- Сухие завтраки и батончики.
- Картофель быстрого приготовления, супы, рис и смеси для лапши.
- Мясные обеды (кроме кошерных).
- Крекеры и прочие закуски со вкусом сыра.
- Смеси для блинов, печенья и печенья.
- Маргарин и масло.
- Мясные субпродукты (например, печень).
- Сахарная свекла, горох, фасоль лима.
- Некоторые сливки для кофе.
Симптомы и причины
Что вызывает непереносимость лактозы?
Непереносимость лактозы вызвана нехваткой в организме лактазы, фермента, вырабатываемого тонкой кишкой, который необходим для переваривания лактозы.Определенные заболевания пищеварительной системы (например, болезнь Крона, язвенный колит и целиакия), желудочные или кишечные инфекции и повреждения тонкой кишки (например, хирургическое вмешательство, травма, химиотерапия или лучевая терапия) могут снизить количество лактазы, доступной для обработки. лактозу правильно. Если тонкий кишечник поврежден, непереносимость лактозы может быть временной, симптомы улучшаются после заживления кишечника.
Каковы симптомы непереносимости лактозы?
Симптомы непереносимости лактозы включают тошноту, судороги, газы, вздутие живота или диарею в течение от 30 минут до 2 часов после употребления молока или молочных продуктов.Симптомы возникают из-за того, что организм не вырабатывает достаточно лактазы для переваривания потребленной лактозы. Выраженность симптомов варьируется в зависимости от количества лактозы, которое может переносить человек. Некоторые люди могут быть чувствительны к очень небольшому количеству продуктов, содержащих лактозу, в то время как другие могут съесть большее количество, прежде чем заметят симптомы.
Диагностика и тесты
Как диагностируется непереносимость лактозы?
Самым распространенным тестом для диагностики лактазной недостаточности является водородный дыхательный тест.Этот тест проводится в поликлинике или кабинете врача. На практике многие врачи будут просить пациентов, подозревающих, что у них непереносимость лактозы, избегать молока и молочных продуктов в течение 1-2 недель, чтобы увидеть, исчезнут ли их симптомы, а затем подтвердят диагноз с помощью водородного дыхательного теста. Водородный дыхательный тест измеряет количество водорода в дыхании после употребления напитка с содержанием лактозы.
Ведение и лечение
Как лечится непереносимость лактозы?
Непереносимость лактозы легко поддается лечению.Цель лечения — контролировать симптомы путем изменения диеты.
Люди с непереносимостью лактозы обычно могут найти продукты, содержащие лактозу, которые не вызывают симптомов. Вы можете методом проб и ошибок узнать, какое количество и тип лактозосодержащих продуктов вы можете переносить, или вы можете временно исключить все содержащие лактозу продукты из своего обычного рациона, используя безлактозную диету, а затем постепенно добавлять их обратно, чтобы определить свой уровень терпимость и комфорт.
Для проб и ошибок попробуйте есть меньшие порции ваших обычных молочных продуктов, заменив их молочными продуктами без лактозы или употребляйте молоко и молочные продукты во время еды, потому что лактоза может лучше переноситься при употреблении с другими продуктами.Кроме того, вы можете заметить лучшую переносимость некоторых молочных продуктов, содержащих меньшее количество лактозы, таких как сыр, йогурт и творог.
Жить с
Безлактозная диета
При желании следует соблюдать безлактозную диету в течение двух недель.Если симптомы исчезли после 2-недельной строгой диеты, постепенно возвращайте в рацион продукты с лактозой и следите за переносимостью. Вы можете переносить до 12 граммов лактозы за один раз.
Содержание лактозы в молоке и молочных продуктах
Продукты с высоким содержанием лактозы
Следующие продукты содержат примерно 5-8 граммов лактозы:
1/439| Продукты питания | Обслуживание |
|---|---|
| Молоко (цельное, обезжиренное, обезжиренное, пахта, козье молоко) | 1/2 стакана |
| Сгущенное молоко | |
| Сырный спред и мягкие сыры | 2 унции. |
| Творог | 3/4 стакана |
| Сыр Рикотта | 3/4 стакана |
| Йогурт простой | 1/2 стакана |
| Мороженое | 3/4 стакана |
| Густые сливки | 1/2 стакана |
| Нежирное сухое молоко | 2 столовые ложки |
Продукты с низким содержанием лактозы
Следующие продукты содержат примерно 0–2 грамма лактозы:
| Продукты питания | Сервировка |
|---|---|
| Сгущенное молоко | 1/2 стакана |
| Половина | 1/2 стакана |
| Сметана 12 ст.л. , обработанный ферментом лактазы | 1/2 стакана |
| Щербет | 1/2 стакана |
| Выдержанный сыр (например, голубой, кирпич, чеддер, колби, швейцарский, пармезан | 1-2 унции. |
| Плавленый сыр | 1 унция. |
Советы по добавлению лактозных продуктов обратно после лактозной диеты:
- Постепенно добавляйте небольшое количество еды и напитков, содержащих лактозу, чтобы определить свой уровень переносимости. Возможно, вы сможете пить до 1/2 стакана молока или его эквивалента с каждым приемом пищи.
- Пейте молоко порциями по одной чашке или меньше.
- Попробуйте твердые сыры с низким содержанием лактозы, например чеддер.
- Пейте молоко во время еды или с другими продуктами.
- Попробуйте йогурт или греческий йогурт с активными культурами. Возможно, йогурт переваривается лучше, чем молоко. Ваша собственная переносимость может варьироваться в зависимости от бренда. Замороженный йогурт нельзя переносить так же хорошо, как йогурт.
- Замените молочные продукты с пониженным содержанием лактозы и 100% безлактозное молоко для обычных молочных продуктов. Эти продукты находятся в молочных отделах большинства супермаркетов.
- Фермент лактаза также доступен в жидкой, таблетированной или жевательной форме. Рецепта не требуется, и он может помочь вам переносить продукты, содержащие лактозу.Принимайте фермент с пищей, содержащей лактозу. Лактаза поможет вам переварить лактозу, чтобы ваше тело могло ее усвоить. Некоторые доступные без рецепта ферментные продукты включают Lactaid®, Lactrace®, Dairy Ease® и Sure-Lac®.
- Многие консервированные пищевые добавки (такие как Ensure®, Boost®) не содержат лактозы. Этикетки продуктов должны быть проверены.
Как мне поддерживать сбалансированную диету?
Молоко и молочные продукты являются основным источником кальция, необходимого питательного вещества для роста и восстановления костей и зубов на протяжении всей жизни.Кальций также необходим для нормального свертывания крови, нормального функционирования мышц и нервов и нормального сердцебиения.
Людям с непереносимостью лактозы необязательно употреблять молоко и молочные продукты, чтобы получать кальций, необходимый для правильного питания.
Если у вас есть проблемы с потреблением достаточного количества продуктов, богатых кальцием, в своем ежедневном рационе, поговорите со своим врачом или диетологом о приеме добавок кальция. Количество кальция, которое вам понадобится из добавок, будет зависеть от того, сколько кальция вы потребляете из пищевых источников.
Следующие продукты содержат кальций:
| Еда | Обслуживание | Кальций |
|---|---|---|
| Сардины | 3 унции. | 325 мг |
| Шпинат (приготовленный) | 1 стакан | 240 мг |
| Брокколи (приготовленный) | 1 стакан | 180 мг |
| апельсиновый сок 8124 унций кальция, 912 унций, обогащенный кальцием 912 унций | 350 мг | |
| Обогащенное кальцием соевое или миндальное молоко | 8 унций. | 300 мг |
| Сушеные бобы (приготовленные) | 1 и 1/2 стакана | 150 мг |
| Тофу | 1/2 стакана | 250 мг |
Тенезмы: тревожный симптом, который нельзя игнорировать
Симптомы тенезмовИ язвенный колит, и болезнь Крона могут вызывать воспаление прямой кишки, которое вызывает у людей «ложное ощущение или побуждение даже к опорожнению кишечника. когда в прямой кишке нет стула », — говорит Пол Р.Старрок, доктор медицины, хирург толстой и прямой кишки в Медицинском центре UMass Memorial в Вустере, штат Массачусетс. Тенезмы также могут быть связаны с спазмами в животе и болями в прямой кишке.
СВЯЗАННЫЙ: Что такое боль в животе?
«Часто пациенты описывают множественные дефекации тонкой кишки в течение дня, поскольку они постоянно ходят в ванную, чтобы попытаться эвакуироваться и облегчить чувство, которое они испытывают», — говорит доктор Старрок.
Когда воспаленная прямая кишка расширяется и сжимается, даже небольшое количество стула или даже газа может вызвать ощущение потребности в дефекации, говорит доктор.Эрлих. Люди часто чувствуют, что попадут в аварию, если сразу не доберутся до ванной. Когда они добираются туда, «почти ничего не выходит, и [усилия] иногда неудобны». У людей также могут наблюдаться слизистые выделения из заднего прохода.
Воспаление вызывает тенезмыВсе, что вызывает воспаление прямой кишки, может привести к тенезмам. Например, некоторые заболевания, передающиеся половым путем, такие как хламидиоз, могут вызвать воспаление прямой кишки, говорит Эрлих.По его словам, мужчины, получившие лучевую терапию в области прямой кишки по поводу рака простаты, также могут испытывать тенезмы. Другая причина — геморрой.
Тенезмы особенно часто встречаются у людей с язвенным колитом. «Язвенный колит по определению начинается в прямой кишке и распространяется вверх по пищеварительному тракту», — объясняет Эрлих. «Таким образом, почти все пациенты с колитом и воспаленной прямой кишкой подвержены риску тенезмов как симптома, если они еще не прошли курс лечения от ВЗК».
У людей с болезнью Крона наиболее частой областью воспаления является подвздошная кишка или нижняя часть тонкой кишки, поэтому у них реже возникают тенезмы, говорит Эрлих.
СВЯЗАННЫЙ: Руководство по лечению болезни Крона
Управление тенезмамиЕсли вы не забываете о своем заболевании и принимаете хороший поддерживающий режим лечения, назначенный вашим гастроэнтерологом, вы можете предотвратить развитие воспаления прямой кишки до достаточно серьезного уровня. вызывают тенезмы, — говорит Старрок.
Если симптом действительно развивается, врачи могут назначить местные методы лечения, которые пациенты могут вводить в виде суппозиториев в прямую кишку, — говорит Эрлих.К ним относятся препараты аминосалицилата (5-АСК), чаще всего месаламин. Месаламин также можно вводить через клизму, которую вы делаете самостоятельно.
Гастроэнтерологи могут также прописать стероидные свечи, такие как гидрокортизон в виде пены, которую можно вводить в прямую кишку для уменьшения воспаления. Согласно обзору, опубликованному в июле 2019 года в журнале Expert Reviews of Gastroenterology and Hepatology , новое лекарство под названием будесонид MMX также доступно в виде пены для суппозиториев и может уменьшить воспаление прямой кишки и эффективно для пациентов, которые добились успеха с месаламином.
Кроме того, врачи могут порекомендовать пероральные 5-ASA для лечения общего ВЗК, которые могут помочь облегчить тенезмы, говорит Эрлих. Людям с более тяжелым заболеванием могут помочь биологические методы лечения, такие как Ремикейд (инфликсимаб).

 Механизм возникновения тенезмов при этом связан с воздействием микробов на интрамуральные вегетативные нервные сплетения, которые регулируют сокращения гладких мышц кишечника.
Механизм возникновения тенезмов при этом связан с воздействием микробов на интрамуральные вегетативные нервные сплетения, которые регулируют сокращения гладких мышц кишечника.




 п.
п. Могут быть единичными или множественными. В тканях активируется деление клеток, что сопровождается образованием полипов с атипией или без атипии.
Могут быть единичными или множественными. В тканях активируется деление клеток, что сопровождается образованием полипов с атипией или без атипии. Есть взаимосвязь между пережитым стрессом (развод, насилие, смерть близкого) и появлением синдрома.
Есть взаимосвязь между пережитым стрессом (развод, насилие, смерть близкого) и появлением синдрома.


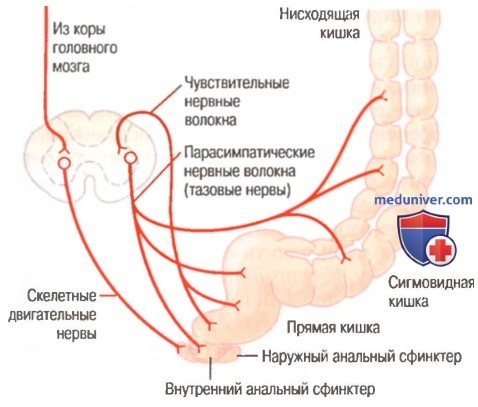 Он измеряет, как ваше тело обрабатывает сахар, с помощью анализа крови до и после того, как вы выпьете сладкую жидкость.
Он измеряет, как ваше тело обрабатывает сахар, с помощью анализа крови до и после того, как вы выпьете сладкую жидкость.