Что такое порок сердца? Booking Health
Выезд на лечение за рубеж сейчас возможен!
Оформляем срочные медицинские визы для въезда за рубеж!
Обращайтесь, мы знаем все про доступные авиарейсы по всему миру!
Пороки сердца – это группа заболеваний, связанных со структурными изменениями в сердечной мышце, клапанах или прилегающих крупных кровеносных сосудах. Они бывают врожденными и приобретенными. Врожденные пороки развития сердца встречаются у 1% детей. Приобретенные встречаются ещё чаще. Их количество увеличивается с возрастом. В среднем приобретенные пороки клапанов сердца при скрининговом обследовании населения выявляются у 4,5% людей. Причем, у 2% они являются гемодинамически значимыми, имеют среднюю или высокую степень тяжести. Поговорим о том, что такое порок сердца.
Порок сердца – что это такое?
Любой порок сердца, будь он врожденным или приобретенным, представляет собой дефект в строении сердца или прилегающих к нему крупных кровеносных сосудов. Для этой группы заболеваний характерно прогрессирующее течение.
Для этой группы заболеваний характерно прогрессирующее течение.
Оно проходит через ряд последовательных стадий:
- Компенсация – когда человек не ощущает, что он болен, и определение порока сердца возможно только при инструментальном исследовании
- Субкомпенсация – когда нарушается гемодинамика и появляются симптомы заболевания
- Декомпенсация – стадия значимых гемодинамических нарушений, при отсутствии лечения наступает смерть
Порок сердца – это не одно конкретное заболевание, а целая группа патологий. Поэтому невозможно однозначно сказать, что такое порок сердца. Существует огромное количество их разновидностей. Одних только врожденных пороков известно 90 видов. Причем, у 65% детей наблюдается сразу 2 и более нарушений строения сердца, которые сочетаются между собой.
Врожденные пороки сердца – этиология и патогенез
Приобретенные и врожденные пороки сердца причины имеют разные. Врожденные называются так потому, что люди с ними рождаются.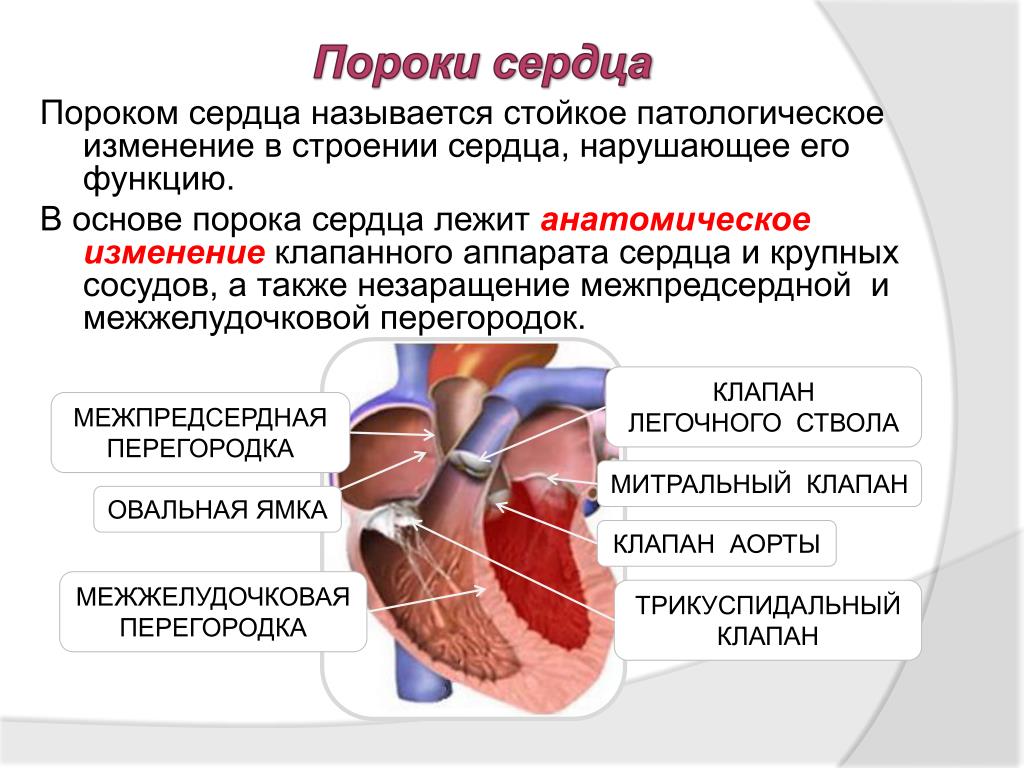 То есть, они формируются внутриутробно.
То есть, они формируются внутриутробно.
У врожденных пороков сердца у плода причины могут быть следующими:
- Генетические дефекты – это изменения в хромосомах или отдельных генах
- Экологические факторы – сюда входят вирусы, физические и химические воздействия, нарушающие развитие плода в момент закладки органов и тканей (в первом триместре беременности)
Существует ряд факторов риска, увеличивающих вероятность пороков сердца. Что это за факторы? К их числу относят позднюю беременность, возраст отца от 40 лет, вредные привычки, прием препаратов, инфекционные заболевания в период гестации, аборты в анамнезе.
В случае приобретенных пороков сердца причины другие. Чаще всего к повреждению клапанов приводит ревматизм или ревматическая лихорадка. Это аутоиммунное поражение соединительной ткани, включая эндокард (внутренний слой сердца). При ревматическом эндокардите собственная иммунная система разрушает створки клапанов или же воспаление приводит к их сращиванию.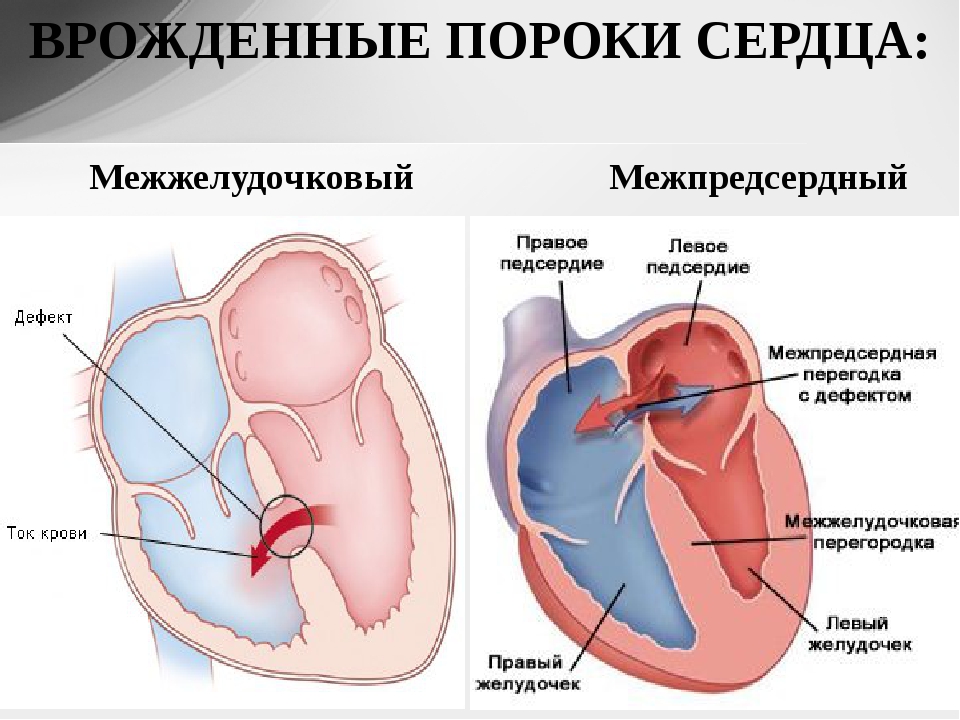 Заболевание развивается вследствие стрептококковой инфекции. Это может быть ангина, рожистое воспаление кожи и ряд других патологий.
Заболевание развивается вследствие стрептококковой инфекции. Это может быть ангина, рожистое воспаление кожи и ряд других патологий.
Существуют и неревматические приобретенные пороки сердца. Их возникновение может быть связано с:
- Инфекционным эндокардитом
- Атеросклерозом
- Диффузными заболеваниями соединительной ткани (волчанка, склеродермия, дерматомиозит)
Описаны единичные случаи травматических пороков сердца. В этом случае недостаточность клапанов развивается вследствие механического повреждения их створок в результате травмы грудной клетки.
Какие бывают пороки сердца?
Итак, мы обсудили, что значит порок сердца. Теперь поговорим о том, какими они бывают. Начнем с классификации врожденных пороков сердца.
Все они делятся на два вида:
Такое деление основано на цвете кожи ребенка, который родился с тем или иным нарушением строения сердца. Синюшный оттенок наблюдается в случае, когда большое количество венозной крови попадает в артериальную половину сердца. В результате она распространяется по всему телу, приводя к цианозу. Что же касается бледных пороков, то они обусловлены недостаточностью кровообращения.
В результате она распространяется по всему телу, приводя к цианозу. Что же касается бледных пороков, то они обусловлены недостаточностью кровообращения.
При наличии белых пороков сердца классификация предполагает наличие таких групп этих заболеваний:
- Связанные с обогащением малого круга кровообращения
- Связанные с его обеднением
- Сопровождающиеся обеднением большого круга
- Без гемодинамически значимых нарушений
В свою очередь при синих врожденных пороках сердца классификация включает наличие двух групп заболеваний. Виды врожденных пороков сердца могут быть с обогащением или обеднением малого круга кровообращения.
Наиболее часто встречающиеся белые сердечные пороки:
К числу синих пороков относится транспозиция магистральных сосудов, триада или тетрада Фалло, комплекс Эйзенменгера, аномалия Эбштейна.
Классификаций пороков сердца приобретенных существует несколько. По функциональной форме выделяют пороки простые, сочетанные и комбинированные. Простые – это стеноз (нарушение проходимости) или недостаточность (ток крови в обратном направлении) на одном клапане. Если повреждены несколько клапанов, диагностируется комбинированный порок сердца. Если же на одном клапане одновременно наблюдается и стеноз, и недостаточность, порок считается сочетанным. В свою очередь комбинированный порок может быть двухклапанным или трехклапанным. В последнем случае поражаются клапаны митральный, трехстворчатый и аортальный.
Простые – это стеноз (нарушение проходимости) или недостаточность (ток крови в обратном направлении) на одном клапане. Если повреждены несколько клапанов, диагностируется комбинированный порок сердца. Если же на одном клапане одновременно наблюдается и стеноз, и недостаточность, порок считается сочетанным. В свою очередь комбинированный порок может быть двухклапанным или трехклапанным. В последнем случае поражаются клапаны митральный, трехстворчатый и аортальный.
Лечение пороков сердца в Германии
Все виды пороков сердца лечатся только хирургическим способом. Нет такой таблетки, от которой заросло бы отверстие между правым и левым желудочком или восстановился бы поврежденный аортальный клапан. Консервативное лечение применяется лишь для компенсации нарушений гемодинамики и улучшения самочувствия пациента. Оно является временной мерой и используется лишь в ожидании операции.
Болезнь «порок сердца» можно вылечить в Германии. Компания Booking Health готова организовать для вас поездку на лечение в одну из лучших немецких клиник. Здесь хорошо развита детская кардиохирургия.
Здесь хорошо развита детская кардиохирургия.
Основные преимущества лечения здесь:
- Хорошая оснащенность клиник позволяет проводить даже самые сложные операции при сочетанных пороках сердца
- По возможности предпочтение отдается минимально инвазивным технологиям – вмешательство проводится эндовазально (без разреза грудной клетки, с введением инструмента через сосуды). Такие операции могут быть выполнены при необходимости замены клапана или для закрытия отверстий между перегородками сердца
- Качественный послеоперационный уход и реабилитация
- Наличие лучших в мире врачей, которые имеют большой опыт операций на сердце
- Применение современных технологий позволяет избежать повторных операций, когда ребенок становится старше. Например, здесь используется растущий аортальный клапан
В Германии операции более эффективные и более безопасные. Они позволяют человеку любого возраста полностью вылечить заболевание, восстановив гемодинамику. После лечения и восстановления пациент может вести полноценную жизнь без ограничения физических нагрузок.
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Авторы: Доктор Надежда Иванисова, Доктор Вадим Жилюк
Читайте:
Почему Booking Health – Вопросы и ответы
Как не ошибиться в выборе клиники и специалиста
7 причин доверять рейтингу клиник на сайте Booking Health
Booking Health – Стандарты качества
Отправить запрос на лечение
Пороки сердца — Кардиология — Отделения
Врожденные пороки сердца – дефекты анатомического строения сердца, его клапанного аппарата или его сосудов. Они возникают внутриутробно, до рождения ребенка и чаще проявляются уже в детском возрасте, поэтому являются прерогативой врачей-педиатров.
Из врождённых пороков сердца наиболее часто в практике терапевтов и кардиологов встречается первичный пролапс митрального клапана – это выбухание одной или обеих его створок в полость левого предсердия.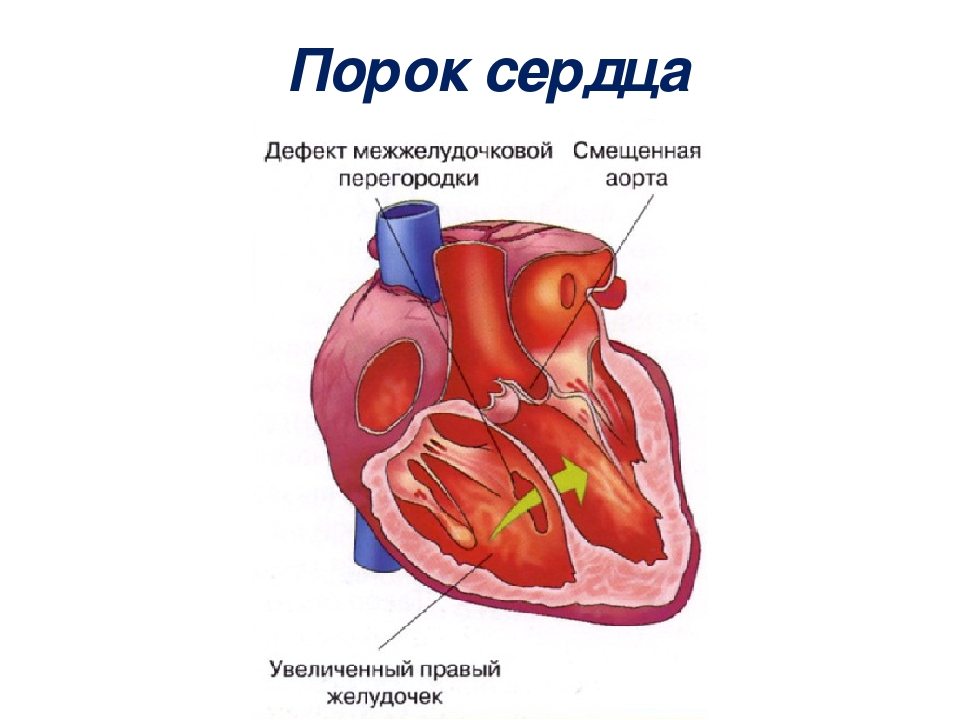
Это врожденная патология, при которой наследуется нарушение развития соединительной ткани. Такие пациенты обычно астенического телосложения, имеют нарушения в костно-мышечном аппарате (сколиоз позвоночника, плоскостопие, криволапость, расслабление связок). Жалобы пациентов, имеющих пролапс митрального клапана – боли в грудной клетке, боли в сердце, одышка, слабость, приступы сердцебиений или перебои в сердце. Иногда, при высокой степени митральной регургитации, могут возникать приступы пароксизмальной тахикардии , когда частота сердечных сокращений достигает 150-200 ударов в минуту. Боли в области сердца чаще всего тупые, ноющие, иногда колющие. Длятся они не долго и обычно не связаны с физической нагрузкой. Нитроглицерин не улучшает, а наоборот может ухудшить состояние.:max_bytes(150000):strip_icc()/que-es-la-miocardiopatia-restrictiva-597b5d473df78cbb7a24907f.jpg)
В большинстве случаев пролабирование митрального клапана – это случайная находка при обследовании по поводу других жалоб и обычно лечение не требуется. При наличии у пациента жалоб неврологического характера используется психотерапия, водные процедуры, массаж, иглорефлексотерапия. Если присутствуют эпизоды потери сознания, нарушения ритма , имеются указания на внезапную смерть от коронарной недостаточности у близкого родственника необходимо углубленное обследование сердечно-сосудистой системы в условиях 
Приобретенные пороки сердца – это практически всегда пороки его клапанного аппарата. Основная причина развития приобретенного порока сердца – ревматизм (80% от общего количества). От 35 до 60% больных переносят ревматизм без явных ревматических атак и порок сердца находят уже потом, когда появляются жалобы со стороны сердца. Оставшиеся 20% приобретенных пороков сердца приходятся на атеросклероз, травмы, инфекционные заболевания внутренней оболочки сердца, сифилис, миксоматозную дегенерацию створок. Различают эти пороки по виду пораженного клапана и по степени недостаточности функции сердца. Чаще других поражаются митральный и аортальный клапаны. При сужении отверстий возникает стеноз, а при неполном закрытии его поражёнными створками – недостаточность. На одном клапане могут быть оба вида поражения (сочетанный порок), также могут поражаться одновременно два и более клапанов (комбинированный порок). Из-за неправильной работы клапанов возникает перегрузка дополнительным объёмом крови желудочков и/или предсердий, что сначала ведёт к их компенсаторной гипертрофии (увеличению массы).
Пороки сердца — диагностика и лечение
Пороки сердца – это врожденные или приобретенные морфологические изменения клапанного аппарата, перегородок, стенок сердца или отходящих от него крупных сосудов, нарушающие передвижения крови внутри сердца или по большому и малому кругам кровообращения. Пороки сердца – это большая группа заболеваний, характеризующихся дефектом какой-либо его структуры или крупных сосудов.
Пороки сердца – это большая группа заболеваний, характеризующихся дефектом какой-либо его структуры или крупных сосудов.
У пациента с пороком сердца, как врожденным, так и приобретенным, есть большой риск развития острой сердечной недостаточности (отек легких, кардиогенный шок), которая без быстрого медицинского вмешательства ведет к гибели человека. Также у людей с пороками сердца намного раньше развивается ишемическая болезнь, а значит, у них в несколько раз выше вероятность возникновения инфаркта миокарда. Практически любой порок сердца сопровождается нарушениями ритма. Наиболее опасные из них – желудочковые тахиаритмии и атриовентрикулярные блокады.
При некоторых пороках из-за выраженной перегрузки малого круга кровообращения и рефлекторного сужения сосудов легких возникает легочная гипертензия – очень тяжелое состояние, трудно поддающееся лекарственной терапии, требующее хирургического вмешательства. По причине длительного выраженного кислородного голодания (гипоксии) всего организма страдает иммунная система, из-за чего пациенты с пороками сердца постоянно болеют инфекционными заболеваниями, особенно бронхитами и пневмониями.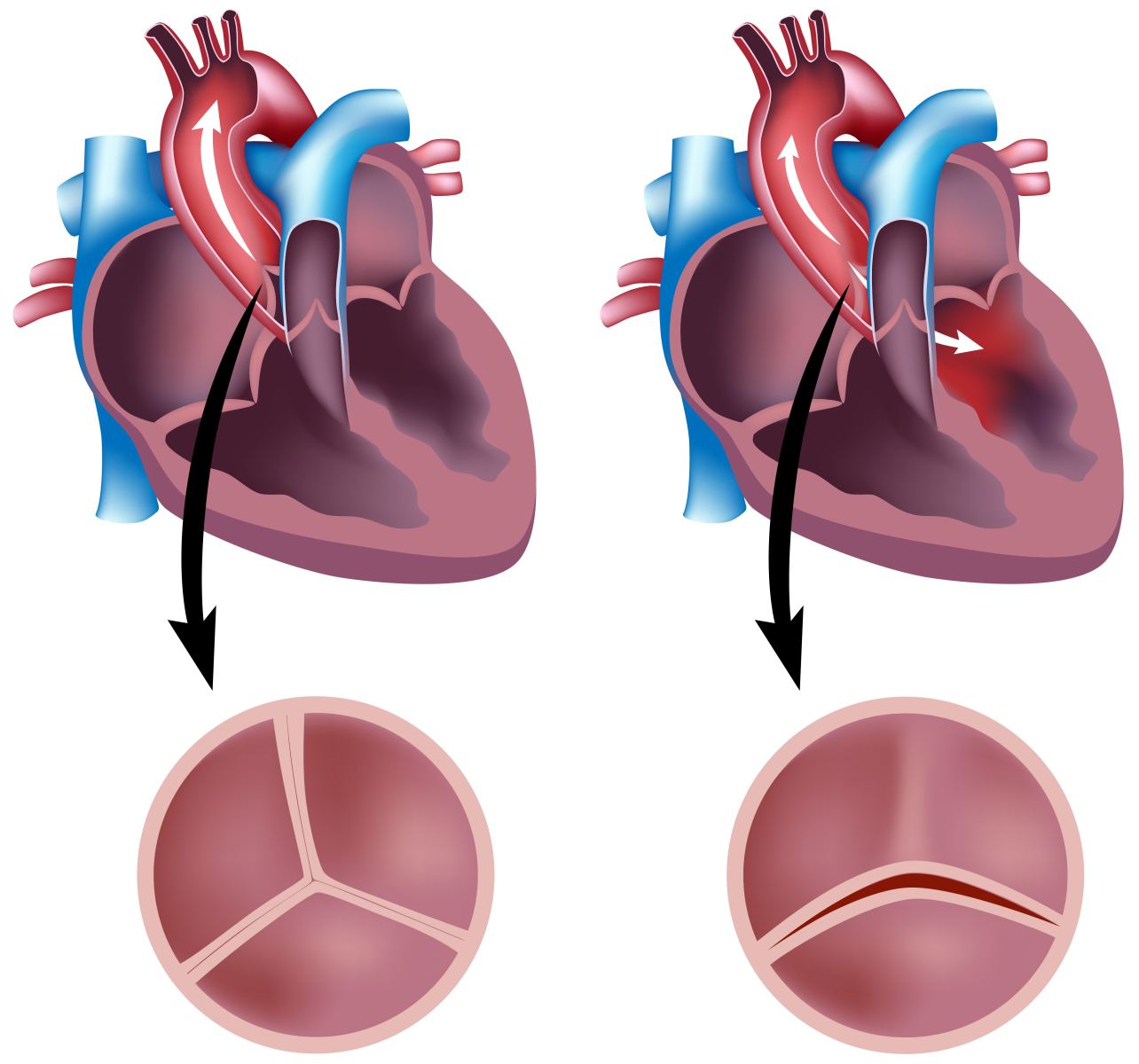 При любом пороке сердца, а также наличии протезированных клапанов в несколько раз возрастает риск инфекционного (бактериального) эндокардита – опасной болезни, поражающей клапаны сердца, нередко оканчивающейся летально.
При любом пороке сердца, а также наличии протезированных клапанов в несколько раз возрастает риск инфекционного (бактериального) эндокардита – опасной болезни, поражающей клапаны сердца, нередко оканчивающейся летально.
Причины
Среди причин приобретенных пороков наиболее частыми являются: Ревматизм, а точнее, хроническая ревматическая болезнь сердца – воспаление его внутренней оболочки (в том числе и клапанного аппарата), развивающаяся после перенесенной (главным образом в детстве) стрептококковой инфекции (ангины). Инфекционный эндокардит – постепенное разрушение сердечных клапанов вследствие размножения на них бактерий. Занос инфекции может произойти при удалении кариозного зуба, при плохой антисептической обработке кожи во время укола или использовании нестерильных шприцов. Атеросклероз и дегенеративные изменения клапанов — типичны для людей пожилого возраста. Из более редких причин можно выделить сифилис и системные патологии – ревматоидный артрит, красная волчанка, склеродермия.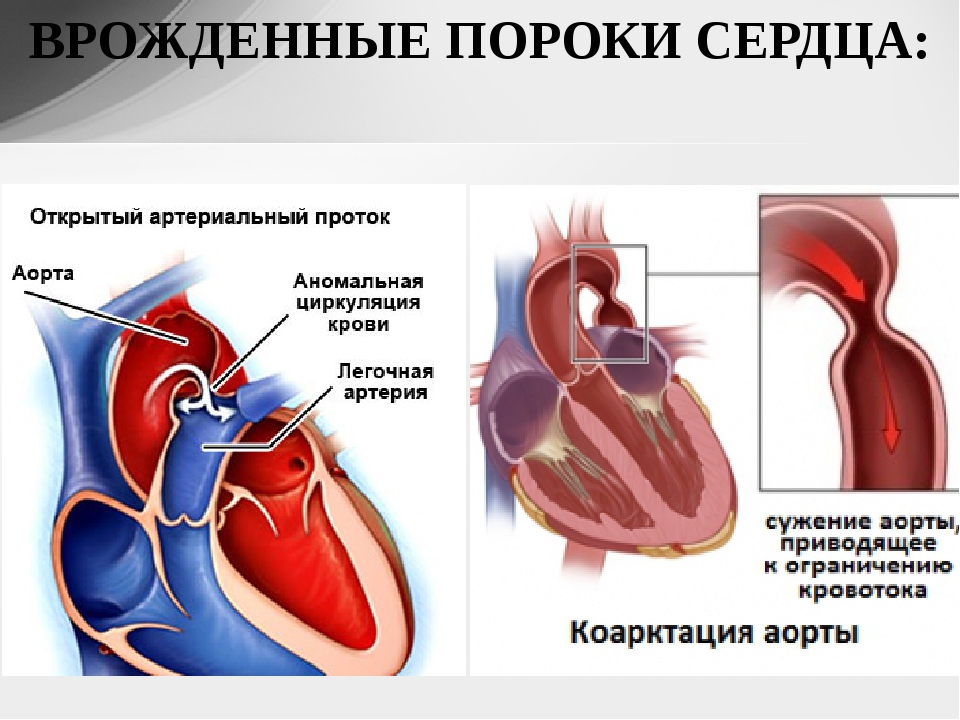 Конкретный этиологический фактор врожденных пороков трудно установить. Это могут быть:
Конкретный этиологический фактор врожденных пороков трудно установить. Это могут быть:
- наследственные мутации – синдром Дауна, Патау; заболевания матери — сахарный диабет, тромбофилия, системные васкулиты;
- внутриутробные вирусные инфекции – краснуха, цитомегаловирус, ветрянка;
- вредные привычки — курение, употребление алкоголя во время беременности;
- воздействие ионизирующего излучения; применение лекарственных препаратов, пагубно влияющих на развитие плода — противоопухолевые средства, сульфаниламиды, тетрациклины.
Симптомы
Патофизиология врожденных пороков сердца в большей степени заключается в нарушении нормального кровообращения.
В связи с этим можно выделить следующие признаки пороков сердца:
- Одышка.
- Патологические шумы.
- Обморочные состояния.
- Цианоз.
- Сердцебиение.
- Нарушение ритма.
- Периферические отеки на ногах.
- Асцит (скопление жидкости в брюшной полости).

- Гидроторакс (скопление жидкости в плевральной полости).
Стоит заметить, что компенсированные пороки чаще всего протекают бессимптомно и выявляются при проведении профилактического осмотра. Основные симптомы пороков сердца проявляются тогда, когда организм уже не может своими силами справляться с нарушениями гемодинамики.
Диагностика
- Электрокардиография. Электрокардиограмма поможет выявить изменения в работе сердца. ЭКГ при пороках сердца не играет большой роли и чаще всего помогает выявить последствия заболевания.
- Эхокардиография. Это ультразвуковая диагностика, предназначенная для тщательного изучения функциональных и морфологических особенностей сердца.
- Фонокардиография – методика, позволяющая отобразить тоны сердца в графическом виде.
- Рентген. Позволяет выявить конфигурацию сердца, а также обнаружить транспозицию сосудов.
Современная педиатрия особое место в определении врожденных аномалий отводит пренатальному выявлению. Такая диагностика пороков сердца проводится в несколько этапов. Первоначальный этап лежит на плечах обычного гинеколога, а после подозрения на наличие изменений беременная женщина направляется к специалисту по фетальной эхокардиографии.
Такая диагностика пороков сердца проводится в несколько этапов. Первоначальный этап лежит на плечах обычного гинеколога, а после подозрения на наличие изменений беременная женщина направляется к специалисту по фетальной эхокардиографии.
Лечение
При пороках сердца консервативное лечение заключается в профилактике осложнений. Также все усилия лечебной терапии направлены на предупреждение рецидивов первичного заболевания, например, ревматизма, инфекционного эндокардит. Обязательно проводится коррекции нарушений ритма и сердечной недостаточности под контролем кардиохирурга.
Исходя от формы порока сердца, назначается лечение.
Больным рекомендуется заниматься теми видами трудовой деятельности, которые не связаны с физическими перегрузками. Отказ от курения и алкоголя, исполнение лечебной физкультуры, санаторное лечение на кардиологических курортах – одни из многих способов лечения пороков главного органа человека.
Врожденные пороки сердца у детей и взрослых: симптомы, лечение
Анатомия сердечной мышцы достаточно проста: 4 камеры, 2 половины, которые перекачивают венозную и артериальную кровь. Однако любые нарушения ее структуры вызывают дисфункцию (в различной степени) системы кровообращения. Анатомические нарушения сердца (пороки), возникшие при внутриутробном развитии ребенка, – это чрезвычайно серьезные заболевания, грозящие трагическим исходом при отсутствии своевременного медицинского вмешательства. Взрослые и дети с врожденным пороком сердца обязательно должны проходить периодические обследования для контроля за функционированием сердечной мышцы.
Однако любые нарушения ее структуры вызывают дисфункцию (в различной степени) системы кровообращения. Анатомические нарушения сердца (пороки), возникшие при внутриутробном развитии ребенка, – это чрезвычайно серьезные заболевания, грозящие трагическим исходом при отсутствии своевременного медицинского вмешательства. Взрослые и дети с врожденным пороком сердца обязательно должны проходить периодические обследования для контроля за функционированием сердечной мышцы.
Что такое врожденный порок сердца?
Это аномальное развитие сердечной мышцы и ее сосудов, приводящее к отклонениям в их структуре, нарушению сократительной функции сердца, дефектам системы кровообращения. Увы, отдельные пороки сердца у новорожденных оказываются чересчур серьезными и несовместимыми с жизнью.
Рождение детей с отклонениями, дефектами в физиологической структуре сердца фиксируют достаточно часто – у 6-8 из 1000 новорожденных. Всего известно около 100 видов врожденных пороков сердца, однако наиболее распространены следующие:
- дефекты перегородок, стенок сердечной мышцы;
- нарушение работы сердечных клапанов из-за изменения их формы;
- уменьшение или увеличение объема легочного кровотока из-за дефектов сосудов;
- смешение венозной и артериальной крови при недостатке в ней кислорода.

Сердечные аномалии часто развиваются уже на 2-м месяце вынашивания ребенка под воздействием различных негативных факторов. К сожалению, далеко не все из них можно диагностировать при беременности, поэтому некоторые врожденные пороки сердца у детей выявляют уже после рождения или в процессе развития ребенка.
Причины врожденных пороков сердца
Повлиять на нормальное развитие плода в утробе матери может огромное количество факторов:
- генетические нарушения из-за мутации хромосом;
- пристрастие родителей к курению, алкоголю, наркотикам;
- инфекционные болезни, которыми мать ребенка болела в начале беременности;
- прием лекарств, побочные эффекты которых не были учтены;
- наследственная предрасположенность;
- неблагоприятная экология.
Это основные причины врожденных пороков сердца. Существуют также группы риска. Например, врожденный порок сердца у новорожденного может сформироваться, если женщина беременеет в возрасте более 35 лет, при наличии у нее эндокринных болезней, токсикозов в I триместре.
Классификация
Врожденные пороки сердца у детей и взрослых классифицируют по различным признакам.
По сложности анатомических изменений выделяют:
- простые пороки – с одиночными аномалиями;
- сложные – сочетают 2 отклонения, к примеру, клапанную недостаточность и сужение сердечных отверстий;
- комбинированные – комбинации множественных дефектов, наиболее сложные для лечения.
По характеру нарушений кровообращения известны следующие группы.
- Сообщение внутри сердца происходит с артериально-венозным сбросом крови (болезнь Голочинова-Роже, открытый артериальный проток, увеличение легочного кровотока).
- Сообщение происходит с венозно-артериальным сбросом (триада и тетрада Фалло, атрезия трехстворчатого клапана, уменьшение легочного кровотока).
- Сообщения внутри сердца не происходит из-за слабой проходимости, сужения основных сосудов (аорты, легочной артерии).

- По характеру проявлений и симптомов пороки принято делить на «синие» и «белые».
- При «синих» артериальная и венозная кровь смешиваются, наблюдается гипоксия тканей, из-за чего они синеют. Особенно это заметно в области пальцев, губ, ушей. Среди распространенных «синих» пороков – аномалия Эбштейна, тетрада Фалло, транспозиция аорты и легочной артерии.
- При «белых» пороках патология может не проявлять себя явно и потому тяжело диагностируется. К таковым, в частности, относят отклонения в дренаже легочных вен, дефекты перегородок, образование общего предсердия.
Врожденный порок сердца у взрослых
Своевременное лечение данной патологии современными методами медицины позволяет многим пациентам жить полной жизнью или с определенными ограничениями.
Чаще всего у таких пациентов наблюдают:
- сердечную недостаточность;
- аритмию;
- гипоксемию;
- легочную гипертензию.

Нередко в ткани сердца у них вживлены искусственные имплантаты, обеспечивающие работу клапанов.
Симптомы врожденных пороков сердца у новорожденных
Врожденный порок сердца у новорожденных в большинстве случаев проявляет себя уже в первые часы или дни после рождения.
- Ребенок испытывает значительные затруднения с дыханием при физической активности, может терять сознание.
- У него диагностируют повышенное сердцебиение, аритмию, сердечную недостаточность.
- При этом ребенок испытывает слабость, быстро утомляется даже при сосании груди.
- Его кожа может приобретать чересчур бледный или синюшный оттенок, ткани могут отекать.
Симптомы могут дать о себе знать и значительно позже рождения малыша. Формирование сердечно-сосудистой системы продолжается в первые недели жизни ребенка. В частности, кровь начинает поступать в легкие, а артериальный проток должен закрыться.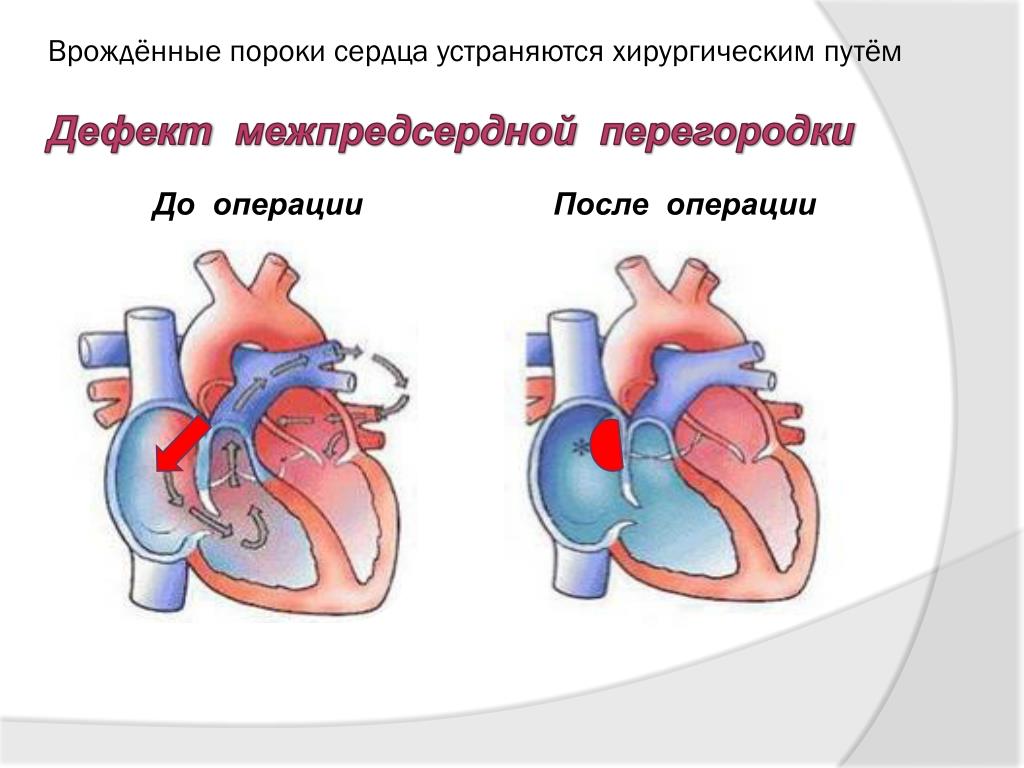 Однако этого может не произойти. В таком случае также говорят о пороке сердца.
Однако этого может не произойти. В таком случае также говорят о пороке сердца.
Диагностика симптомов врожденного порока сердца
Патологию в любом возрасте диагностируют следующими основными методами:
- электрокардиограмма;
- рентгеновское обследование;
- УЗИ сердца с допплером;
- кардиоритмография.
При подготовке операции лучше всего пройти диагностику на новейшем диагностическом оборудовании экспертного класса, которое применяется в ведущих европейских клиниках. В Москве такие услуги предоставляет клиника CBCP.
Лечение врожденного порока сердца
Если патология обнаружена еще до рождения ребенка или непосредственно после родов, ему требуется немедленное лечение после появления на свет. Большинство пороков сердца не подлежит медикаментозной коррекции, поэтому оптимальным решением становится хирургическое вмешательство. В ряде случаев операцию можно отложить, если это не вредит здоровью больного.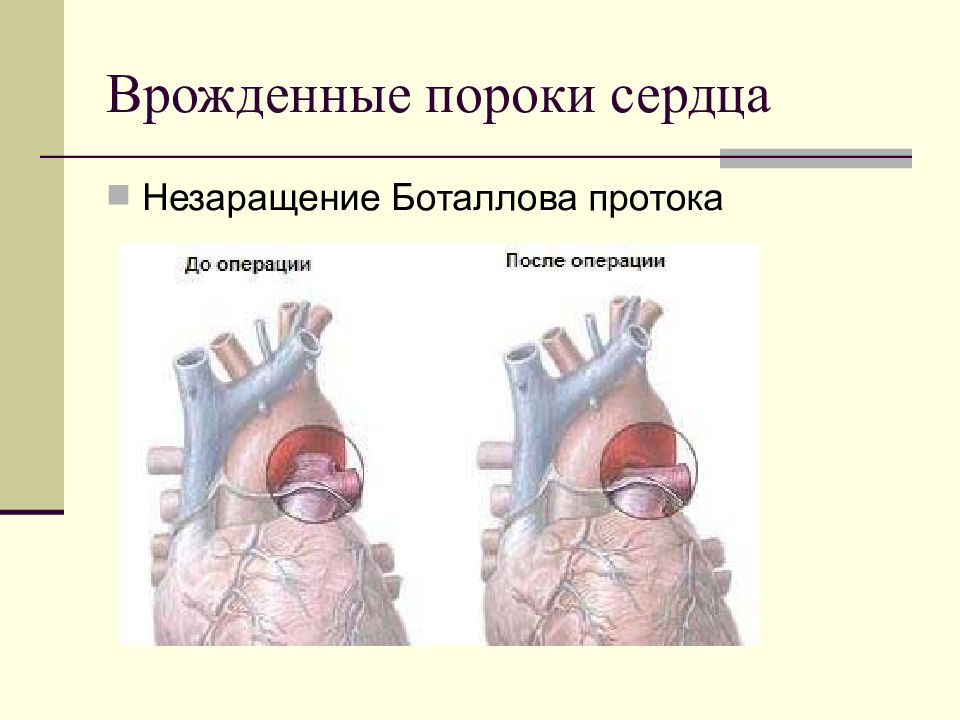
Если же степень дефекта не значительна, детям с врожденным пороком сердца достаточно скорректировать нагрузки, образ жизни и своевременно принимать лекарства.
Операция при врожденном пороке сердца
Современные кардиохирурги проводят чрезвычайно сложные операции при пороке сердца у новорожденных, позволяющие ликвидировать аномалии развития и значительно снизить риск осложнений. Чаще всего для этого применяют митральную комиссуротомию, протезирование клапанов. На успешность результата непосредственно влияют своевременность вмешательства, квалификация хирурга и уровень оборудования.
Приобретенные пороки сердца: симптомы, диагностика, лечение
Приобретенные пороки сердца – это аномалии строения и функционирования клапанов сердца, появившиеся не внутриутробно, а в процессе жизни, под воздействием морфологических и функциональных изменений в работе сердца. В отличие от врожденного порока порок сердца приобретенный возникает вследствие инфекционного поражения или воспаления сердца, а также перегрузки камер сердца.
Приобретенный порок еще называют порок клапана сердца. Он проявляется в виде стеноза или недостаточности клапана, а иногда – как комбинированный порок сердца.
Если поставлен диагноз порок, митральный клапан сердца не может регулировать ток крови, способствуя застою в большом и малом кругах кровообращения. Перегрузка определенных отделов сердца вызывает их гипертрофию, что изменяет конфигурацию тени сердца.
Если диагностика врожденных пороков сердца часто проводится уже на первом году жизни малыша, то пороки сердца у взрослых редко диагностируют своевременно. Мы часто не обращаем внимание на плохое самочувствие и переносим инфекционные заболевания на ногах, не думая о том, что в качестве осложнения можем получить воспаление сердца или ревматизм. Пороки сердца также могут быть обусловлены неправильным лечением: кратковременным или несвоевременно начатым.
Пороки развития сердца классифицируются по разным критериям. По этиологии можно провести разделение на атеросклеротические, сифилитические и ревматические пороки сердца, а также пороки в исходе бактериального эндокардита.
По этиологии можно провести разделение на атеросклеротические, сифилитические и ревматические пороки сердца, а также пороки в исходе бактериального эндокардита.
Классификация может проводиться и по степени выраженности порока: различают пороки с высокой или умеренной степенью нарушения внутрисердечной гемодинамики или пороки без влияния на гемодинамику.
По общему состоянию гемодинамики выделяют компенсированные, субкомпенсированные и декомпенсированные пороки сердца.
При классификации пороков учитывается и их локализация. К моноклапанным порокам относятся аортальный порок сердца, трикуспидальный порок, митральный порок сердца. Такие клапанные пороки сердца характеризуются поражением только одного из клапанов. Комбинированный клапанный порок сердца связан с поражением обоих клапанов. К комбинированным порокам относятся митрально-аортальный, митрально-трикуспидальный, аортально-митрально-трикуспидальный порок и другие виды пороков.
Если у больного незначительный порок сердца, признаки могут не проявляться длительное время. При гемодинамически значимых пороках появляются такие признаки порока сердца, как одышка, цианоз (посинение) кожи, отеки, учащенное сердцебиение, боли в области сердца, кашель.
Еще один признак, который обычно сопровождает порок сердца – шум в сердце. По характеру шума специалист часто уже может определить детский порок сердца и порок сердца у взрослых. Выявить врожденные и приобретенные пороки сердца у взрослых, а также врожденные и приобретенные пороки сердца у детей помогают также осмотр у врача-кардиолога, пальпация, перкуссия и аускультация, позволяющие выслушать шум и ритм сердца.
Но для точной диагностики необходимо применять такие методы исследования, как ЭХО-кардиоскопия с доплерографией. Этот метода позволит выявить врожденные и приобретенные пороки сердца у детей и взрослых, оценить выраженность порока и степень его декомпенсации.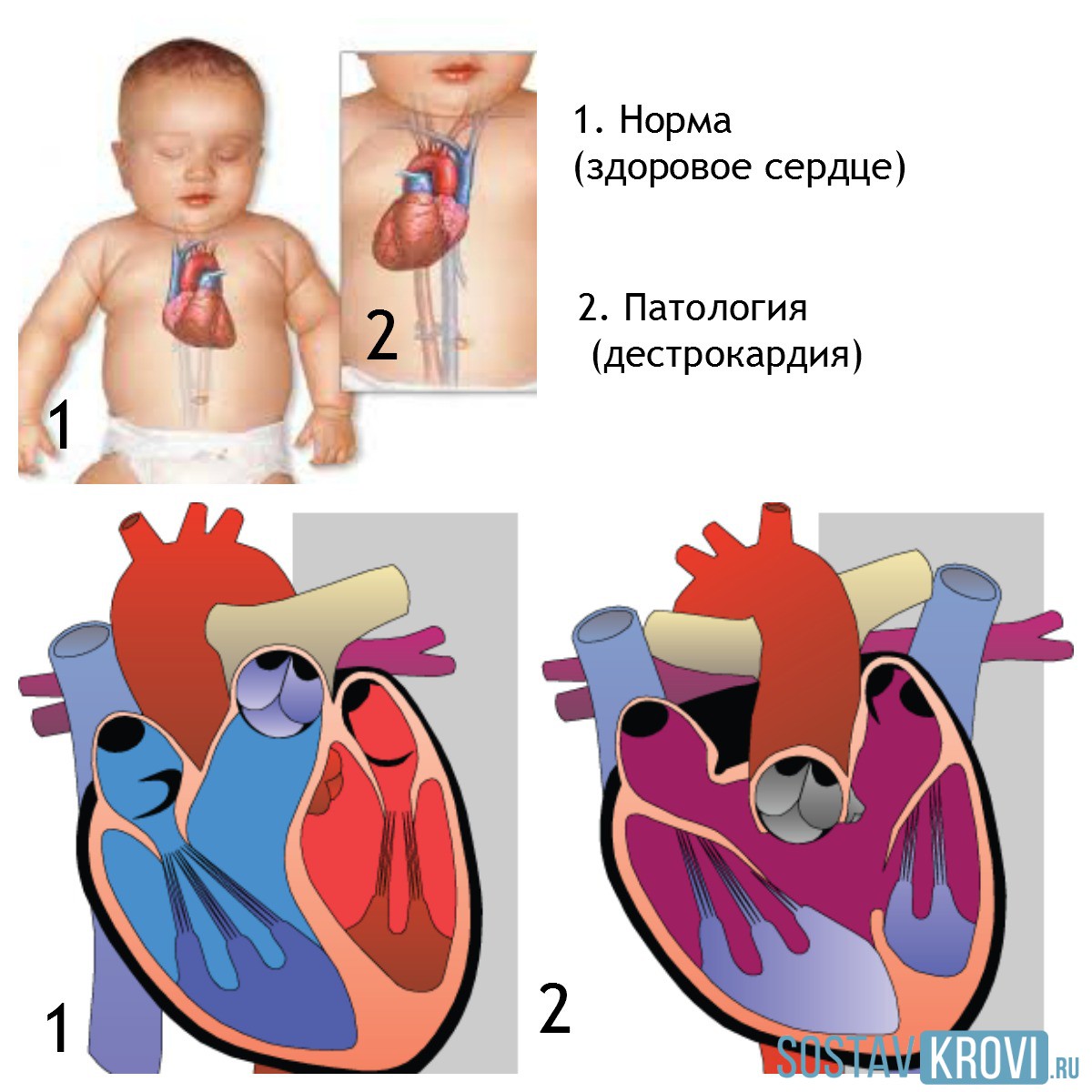
Диагноз порок сердца накладывает определенный отпечаток на образ жизни человека. При пороке сердца вредны физическое напряжение, высокие нагрузки, профессиональный спорт. Порок сердца требует вести рациональный образ жизни, уделяя внимание профилактике эндокардита, недостаточности кровообращения и нарушений ритма сердца, к которым склонны больные с пороком.
Врачам известно, что порок сердца и беременность матери связаны между собой. Для предотвращения врожденных пороков необходимо тщательно наблюдать и охранять плод во время беременности, заниматься профилактикой вирусных инфекций (особенно краснухи и цитомегаловируса), получать качественное и сбалансированное питание без консервантов. А своевременное лечения очагов инфекции и предупреждение ревматизма и бактериального эндокардита поможет предотвратить приобретенный порок сердца. У беременных обследование сердца также должно входить в список обязательных исследований. Приобретенный или врожденный порок сердца у взрослых могут быть препятствием к вынашиванию беременности.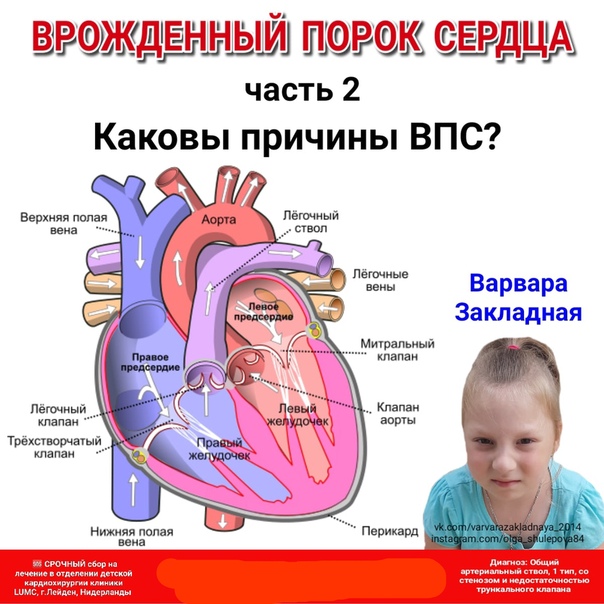 Но некоторые пороки сердца у беременных позволяют выносить и произвести на свет здоровых детей. Важно лишь, чтобы беременность и роды протекали под контролем врачей-кардиологов.
Но некоторые пороки сердца у беременных позволяют выносить и произвести на свет здоровых детей. Важно лишь, чтобы беременность и роды протекали под контролем врачей-кардиологов.
Лечение порока сердца
Для лечения пороков сердца применяются медикаментозные методы и хирургия. Пороки сердца могут быть полностью компенсированы, а значит, больной забудет о своем заболевании. Но для того чтобы это произошло, необходимо вовремя диагностировать и назначить правильное лечение. Лечение с помощью медикаментов должно применяться для снятия воспалительного процесса в сердце, после чего должно быть проведено оперативное вмешательство, позволяющее устранить порок сердца. Операция по устранению дефекта обычно проводится на открытом сердце, а вероятность успешного выполнения такой операции тем выше, чем раньше было проведено хирургическое вмешательство. Без оперативного лечения можно устранить только осложнения порока: недостаточность кровообращения или нарушение сердечного ритма.
Вне зависимости от того, какие нарушения в работе сердца выявлены у больных: врожденные или приобретенные пороки сердца, лечение должен назначать квалифицированный кардиолог, который подберет индивидуальные для каждого случая методы лечения пороков сердца, будь то противовоспалительное лечение или операция врожденного порока сердца. Врач также назначит комплекс профилактических мер, способных предотвратить сердечный ревматизм. Порок сердца, если он возник внутриутробно, предотвратить сложно, ведь слишком много не зависящих от нас факторов вызывают его появление. А вот порок сердца приобретенный у детей и взрослых – это часто следствие неправильного лечения или вовсе – его отсутствия.
Мы не задумываемся о том, что нелеченное инфекционное заболевание может вызвать порок сердца, последствия которого могут быть очень тяжелыми: от инвалидности до смерти. Поэтому профилактике, диагностике и лечению заболевания следует уделить самое пристальное внимание!
Какой бы вид порока не диагностировали у Вас или Ваших близких: врожденный или приобретенный порок сердца, лечение предложат специалисты нашей клиники!
не приговор» | Алмагуль Каратекенова: «Порок сердца
В преддверии Дня защиты детей о том, как сохранить здоровым детское сердце мы побеседовали с детским кардиологом ГУЗ «ОККД», главным внештатным специалистом Минздрава Саратовской области по специальности «Детская кардиология» Алмагуль Сагындыковной Каратекеновой. Доктор ответила на самые частые, но не теряющие актуальности вопросы о проблемах детских сердечно-сосудистых заболеваний. Предлагаем вашему вниманию ответы на них и призываем прислушаться к советам эксперта.
Доктор ответила на самые частые, но не теряющие актуальности вопросы о проблемах детских сердечно-сосудистых заболеваний. Предлагаем вашему вниманию ответы на них и призываем прислушаться к советам эксперта.
Самые частые заболевания сердца у детей, с которыми приходится сталкиваться?
Основные заболевания, с которыми обращаются к нам в кардиодиспансер – это врожденные пороки сердца и нарушения ритма. Самыми частыми пороками сердца являются дефект межжелудочковой перегородки, дефект межпредсердной перегородки и тетрада Фалло.
В каком возрасте уже можно определить наличие патологии?
Что касается врождённых пороков сердца, то их врачи могут предположить еще на этапе внутриутробного развития плода, начиная с 10-12 недель беременности. Поэтому будущим мамам так важно вовремя проходить все положенные УЗИ-скрининги плода. Если к моменту рождения у ребенка установлен врожденный порок сердца, требующий хирургической коррекции, то женщине рекомендуется родоразрешение вблизи федеральных кардиоцентров, чтобы быстро оказать ребёнку помощь. Есть и такие пороки сердца, которые не требуют хирургического лечения вообще, ребенок будет находиться под наблюдением врачей и получать необходимое консервативное лечение.
Есть и такие пороки сердца, которые не требуют хирургического лечения вообще, ребенок будет находиться под наблюдением врачей и получать необходимое консервативное лечение.
То есть врожденный порок сердца – не приговор?
Нет, не приговор! Современные методы лечения в большинстве случаев позволяют выполнить радикальную коррекцию врожденного порока сердца. Когда радикальная коррекция порока невозможна выполняют так называемую гемодинамическую коррекцию. Всю необходимую помощь можно получить на базе федеральных кардиоцентров совершено бесплатно, для этого необходимо оформить квоту по месту жительства. Главное для родителей быть информированными и следить за ситуацией вместе с кардиологом и кардиохирургом. В прошлом году в нашей области родилось 20 147 детей, из них у 349 детей был установлен диагноз врожденного порока сердца. Однако только у 44 детей это потребовало хирургического лечения. Это говорит о том, что очень низкий процент детей требует хирургического лечения даже при наличии врожденного порока сердца.
Вы упомянули второе по частоте заболевание сердца у детей – нарушение ритма? В чем его особенность и как распознать?
Жалобы при нарушениях ритма не специфичные, часто маме сложно понять, что они связаны именно с нарушениями в работе сердца. Поэтому нельзя игнорировать быструю утомляемость ребенка, жалобы на дискомфорт в области грудной клетки, чувство страха, иногда это и обморочные состояния. Всем детям важно проходить по месту жительства ЭКГ и, при необходимости, получать консультацию кардиолога. Обязательно ЭКГ-скрининг проводится в 1 месяц, затем в 1 год, и далее в 3, 7, 10 и 14 лет. Очень часто ребёнок при нарушении ритма вообще не предъявляет никаких жалоб, поэтому ЭКГ нам поможет вовремя распознать проблему.
Нарушения ритма – опасная патология?
Хотелось бы обратить внимание родителей, что есть так называемые жизнеугрожающие аритмии (желудочковая тахикардия, например), которые возникают внезапно и требуют экстренных действий.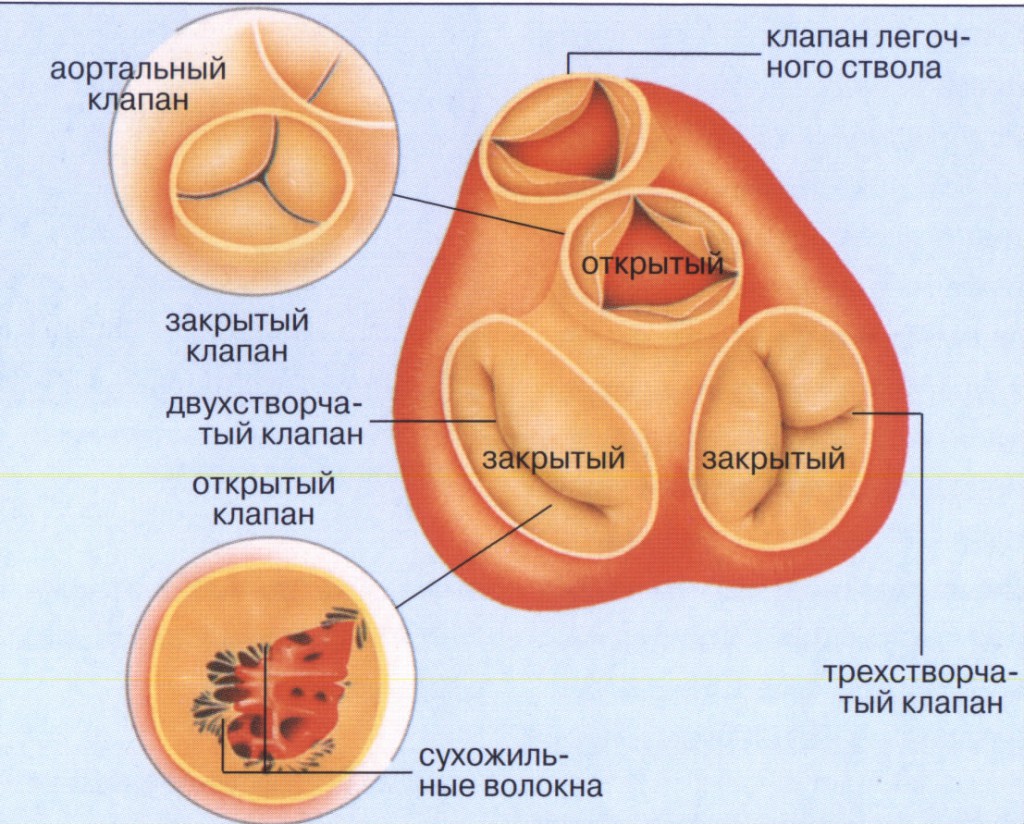 Поэтому мой совет родителям научиться оказывать первую помощь – непрямой массаж сердца, сердечно-легочную реанимацию, которая до приезда врачей может помочь спасти ребенку жизнь. Первую помощь может оказать любой находящийся рядом с пострадавшим человек, это необязательно медработник. Еще раз призываю – не игнорируйте жалобы ребенка и вовремя проходите плановые медосмотры в поликлинике! Такие простые действия могут предотвратить неприятные последствия.
Поэтому мой совет родителям научиться оказывать первую помощь – непрямой массаж сердца, сердечно-легочную реанимацию, которая до приезда врачей может помочь спасти ребенку жизнь. Первую помощь может оказать любой находящийся рядом с пострадавшим человек, это необязательно медработник. Еще раз призываю – не игнорируйте жалобы ребенка и вовремя проходите плановые медосмотры в поликлинике! Такие простые действия могут предотвратить неприятные последствия.
Приведите пример, когда плановый скрининг помог спасти детскую жизнь?
В моей практике был случай, когда новорожденному ребенку пренатально патологии выявлено не было, в роддоме не было выполнено УЗИ сердца, т.к. он сразу после рождения попал в детскую инфекционную больницу. А в возрасте 1 месяца на плановом осмотре мы диагностировали ему врожденный порок сердца — коарктацию аорты, который требует экстренного хирургического лечения. На следующий день ребёнок был госпитализирован в Федеральный центр сердечно-сосудистой хирургии в городе Пенза, где был успешно прооперирован.
На что обратить внимание у новорожденных детей, что должно насторожить родителей?
Во-первых, это низкая прибавка в весе, необычный цвет кожных покровов (цианоз, бледность, мраморность), отеки и одышка в покое и при физической нагрузке. Для новорожденного ребёнка физическая нагрузка — это кормление. Если ему требуются перерывы в сосании, при этом он не прибавляет в весе – это повод обратиться к детскому кардиологу.
Подростки — это группа риска? На что надо обратить внимание?
В подростковом возрасте на первое место среди распространенных заболеваний выходит артериальная гипертензия. К нам на прием приходят дети с повышенным давлением, избыточной массой тела, высоким уровнем холестерина и сахара крови. И это уже прямое следствие нездорового образа жизни.
Как сберечь детское сердце? Ваш совет родителям.
Как я уже сказала, необходимо соблюдать все рекомендации врачей уже на этапе беременности.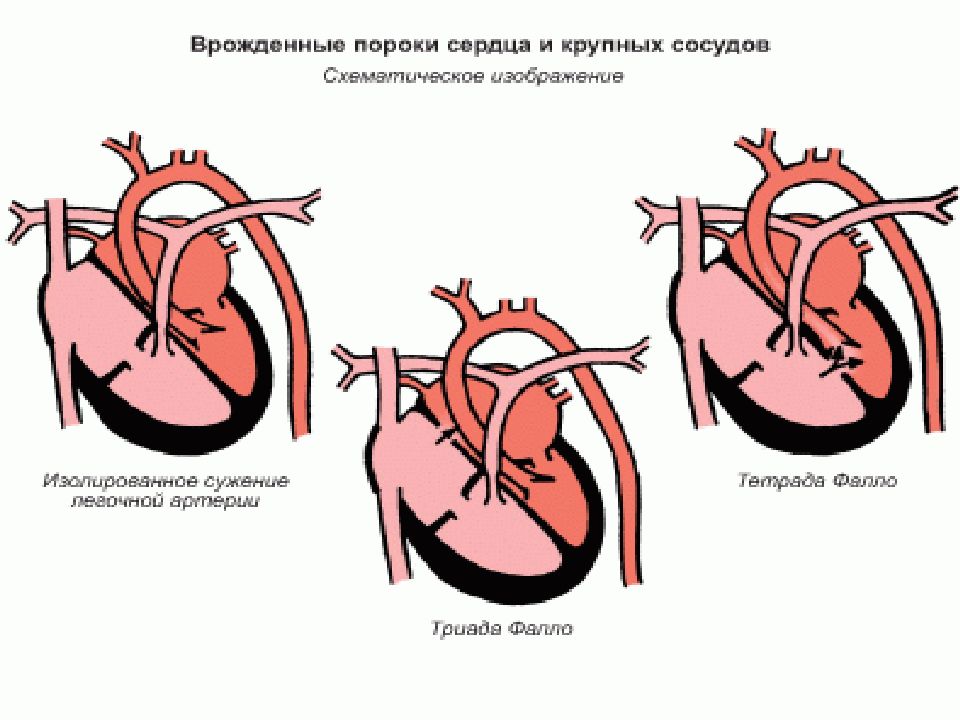 Если выявляются проблемы, то быть на связи с доктором. Во всех остальных случаях, как бы банально это не звучало, надо стараться вести здоровый образ жизни: рационально питаться, высыпаться, избегать гиподинамии, вести активный образ жизни и подавать пример ребенку. Пожалуйста, не ограничивайте физическую активность детей без каких-либо на то причин. Как показывает практика, наши родители ответственно относятся к здоровью детей. Но после 18 лет многие наши пациенты исчезают из поле зрения врачей, что приводит к печальным последствиям.
Если выявляются проблемы, то быть на связи с доктором. Во всех остальных случаях, как бы банально это не звучало, надо стараться вести здоровый образ жизни: рационально питаться, высыпаться, избегать гиподинамии, вести активный образ жизни и подавать пример ребенку. Пожалуйста, не ограничивайте физическую активность детей без каких-либо на то причин. Как показывает практика, наши родители ответственно относятся к здоровью детей. Но после 18 лет многие наши пациенты исчезают из поле зрения врачей, что приводит к печальным последствиям.
В ваших силах привить ребенку заботу о собственном здоровье и полезные привычки! Что касается квалифицированной медицинской помощи, то она абсолютно доступна в Саратовской области, в нашем кардиодиспансере, мы всегда на связи. Еще хочу посоветовать родителям информационный ресурс на базе сайта Ассоциации Детских кардиологов России, где также можно найти интересующую их информацию.
Беседовала Елена Симонцева
Попасть на прием к детскому кардиологу и кардиохирургу в ОККД можно по направлению из поликлиники, записавшись по телефону контакт-центра +7(8452) 65-99-61.
ПОРОК СЕРДЦА
Что это такое?
Нормальное сердце — это сильный, неустанно работающий мышечный насос. Размером оно немного больше человеческого кулака.
У сердца есть четыре камеры: две верхних называются предсердиями, а две нижних — желудочками. Кровь последовательно поступает из предсердий в желудочки, а затем в магистральные артерии благодаря четырем сердечным клапанам. Клапаны открываются и закрываются, пропуская кровь только в одном направлении.
Пороки сердца — это врожденные или приобретенные изменения структур сердца (клапанов, перегородок, стенок, отходящих сосудов), нарушающие движение крови внутри сердца или по большому и малому кругам кровообращения.
Отчего это бывает?
Все пороки сердца делятся на две группы: врожденные и приобретенные.
Врожденные пороки сердца возникают в период ОТ ВТОРОЙ ДО ВОСЬМОЙ НЕДЕЛИ БЕРЕМЕННОСТИ и ВСТРЕЧАЮТСЯ У 5-8 НОВОРОЖДЕННЫХ ИЗ ТЫСЯЧИ.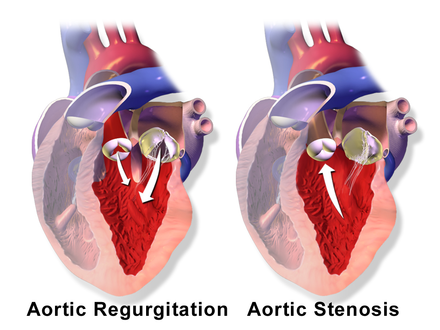
ПРИЧИНЫ БОЛЬШИНСТВА ВРОЖДЕННЫХ ПОРОКОВ СЕРДЕЧНО-СОСУДИСТОЙ СИСТЕМЫ ДО СИХ ПОР ОСТАЮТСЯ НЕИЗВЕСТНЫМИ. Правда, известно, что при наличии в семье одного ребенка с пороком сердца риск рождения других детей с такого рода пороком несколько возрастает. Врожденные пороки сердца могут также вызываться воздействием на организм матери радиации, быть результатом приема во время беременности алкоголя, наркотиков, некоторых лекарственных средств (препараты лития, варфарин). Также опасны вирусные и другие инфекции, перенесенные женщиной в первом триместре беременности (краснуха, грипп, гепатит В).
Последние исследования показали, что дети женщин, страдающих от избыточного веса или ожирения, на 36 процентов больше рискуют родиться с врожденным пороком сердца и прочими нарушениями работы сердечно-сосудистой системы, чем дети женщин с нормальным весом.
Наиболее частыми ПРИЧИНАМИ ПРИОБРЕТЕННОГО ПОРОКА сердца являются РЕВМАТИЗМ И ИНФЕКЦИОННЫЙ ЭНДОКАРДИТ, РЕЖЕ — АТЕРОСКЛЕРОЗ, ТРАВМА ИЛИ СИФИЛИС.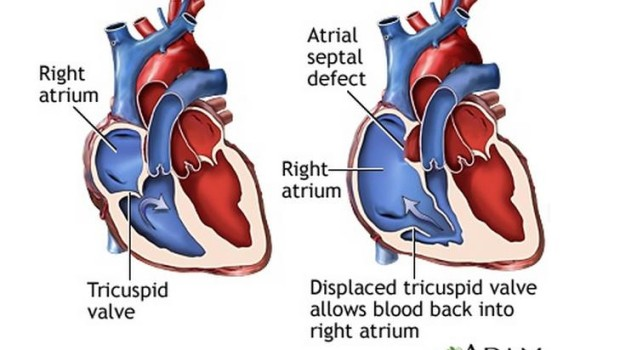
Как проявляются пороки?
Имея врожденный порок сердца, некоторое время после рождения младенец может выглядеть внешне вполне здоровым. Однако такое мнимое благополучие редко сохраняется дольше, чем до третьего года жизни. Впоследствии болезнь начинает проявлять себя: ребенок отстает в физическом развитии, появляется ОДЫШКА ПРИ ФИЗИЧЕСКИХ НАГРУЗКАХ, БЛЕДНОСТЬ ИЛИ ДАЖЕ СИНЮШНОСТЬ КОЖИ.
Для так называемых «синих пороков» характерны приступы, которые возникают внезапно: появляются беспокойство, ребенок возбужден, нарастают одышка и синюшность кожи (цианоз), возможна потеря сознания. Такие приступы чаще наблюдаются у детей раннего возраста (до двух лет). Им также свойственна излюбленная поза отдыха на корточках.
«Бледные» пороки проявляются отставанием в развитии нижней половины туловища и появление в возрасте 8-12 лет жалоб на головную боль, одышку, головокружение, боли в сердце, животе и ногах.
Диагностика
Диагностикой пороков сердца занимаются кардиолог и кардиохирург. Метод эхокардиографии позволяет с помощью ультразвука исследовать состояние сердечных мышц и клапанов, оценить скорость движения крови в полостях сердца. Для уточнения состояния сердца используют рентгеновское исследование (снимок грудной клетки) и вентрикулографию — рентген с использованием специального контрастного вещества.
Метод эхокардиографии позволяет с помощью ультразвука исследовать состояние сердечных мышц и клапанов, оценить скорость движения крови в полостях сердца. Для уточнения состояния сердца используют рентгеновское исследование (снимок грудной клетки) и вентрикулографию — рентген с использованием специального контрастного вещества.
При исследования деятельности сердца обязательным методом является электрокардиограмма (ЭКГ), часто используются методы на ее основе: стресс-ЭКГ (велоэргометрия, тредмилл-тест) — запись электрокардиограммы при физической нагрузке и холтер-мониторинг ЭКГ — это запись ЭКГ, проводящаяся в течение суток.
Лечение
В настоящее время многие из пороков сердца поддаются хирургическому лечению, что обеспечивает возможность дальнейшей нормальной жизни. Большинство этих операций проводится на остановленном сердце с использованием аппарата искусственного кровообращения (АИК). У людей с приобретенными пороками сердца основными методами оперативного лечения являются митральная комиссуротомия и протезирование клапанов.
Профилактика
Профилактических мер, которые бы гарантированно спасли вас от порока сердца не существует. Однако, можно значительно снизить риск приобретения порока профилактикой и своевременным лечением стрептококковых инфекций (каковой чаще всего является ангина.
По материалам сайта https://medportal.ru/enc/cardiology/icufiencia/icufiencia/
Врожденные пороки сердца — факты о дефектах межпредсердной перегородки
Дефект межпредсердной перегородки (произносится как EY-tree-uhl SEP-tuhl DEE-fekt) — это врожденный порок сердца, при котором в стенке (перегородке) имеется отверстие, разделяющее верхние камеры (предсердия) сердца.
Что такое дефект межпредсердной перегородки?
Дефект межпредсердной перегородки — это врожденный порок сердца, при котором имеется отверстие в стенке (перегородке), разделяющей верхние камеры (предсердия) сердца. Отверстие может различаться по размеру и может закрываться само или может потребовать хирургического вмешательства. Дефект межпредсердной перегородки — это один из видов врожденного порока сердца. Врожденный означает наличие при рождении.
Дефект межпредсердной перегородки — это один из видов врожденного порока сердца. Врожденный означает наличие при рождении.
Поскольку сердце ребенка развивается во время беременности, обычно в стенке, разделяющей верхние камеры сердца (предсердия), имеется несколько отверстий. Обычно они закрываются во время беременности или вскоре после родов.
Если одно из этих отверстий не закрывается, остается отверстие, и это называется дефектом межпредсердной перегородки. Отверстие увеличивает количество крови, которая течет через легкие, и со временем может вызвать повреждение кровеносных сосудов в легких.Повреждение кровеносных сосудов в легких может вызвать проблемы во взрослом возрасте, такие как высокое кровяное давление в легких и сердечная недостаточность. Другие проблемы могут включать аномальное сердцебиение и повышенный риск инсульта.
Узнайте больше о том, как работает сердце »
происшествие
В исследовании 2019 года с использованием данных систем отслеживания врожденных дефектов в Соединенных Штатах, исследователи подсчитали, что каждый год в США рождается около 2118 детей с дефектом межпредсердной перегородки. Другими словами, примерно 1 из 1859 детей, рожденных в США каждый год, рождается с дефектом межпредсердной перегородки 1 .
Другими словами, примерно 1 из 1859 детей, рожденных в США каждый год, рождается с дефектом межпредсердной перегородки 1 .
Причины и факторы риска
Причины пороков сердца, таких как дефект межпредсердной перегородки у большинства младенцев, неизвестны. Некоторые дети имеют пороки сердца из-за изменений в их генах или хромосомах. Считается, что эти типы пороков сердца вызваны комбинацией генов и других факторов риска, таких как факторы, с которыми мать контактирует в окружающей среде, или то, что мать ест или пьет, или лекарства, которые она использует.
Подробнее о работе CDC по причинам и факторам риска »
Диагностика
Дефект межпредсердной перегородки может быть диагностирован во время беременности или после рождения ребенка. Во многих случаях диагноз не может быть диагностирован до достижения взрослого возраста.
Во время беременности
Во время беременности проводятся скрининговые тесты (пренатальные тесты) для выявления врожденных дефектов и других состояний. Дефект межпредсердной перегородки можно увидеть во время ультразвукового исследования (которое создает изображения тела), но это зависит от размера отверстия и его местоположения.При подозрении на дефект межпредсердной перегородки специалисту необходимо будет подтвердить диагноз.
Дефект межпредсердной перегородки можно увидеть во время ультразвукового исследования (которое создает изображения тела), но это зависит от размера отверстия и его местоположения.При подозрении на дефект межпредсердной перегородки специалисту необходимо будет подтвердить диагноз.
После рождения ребенка
Дефект межпредсердной перегородки присутствует при рождении, но у многих младенцев нет никаких признаков или симптомов. Признаки и симптомы большого или нелеченного дефекта межпредсердной перегородки могут включать следующее:
- Частые респираторные или легочные инфекции
- Затрудненное дыхание
- Усталость при кормлении (младенцы)
- Одышка при активности или тренировке
- Пропущенное сердцебиение или чувство ощущения сердцебиения
- Шум в сердце или свист, который можно услышать с помощью стетоскопа
- Отек ног, ступней или области живота
- Ход
Возможно, что дефект межпредсердной перегородки не будет диагностирован до достижения взрослого возраста. Один из наиболее распространенных способов обнаружения дефекта межпредсердной перегородки — определение шума при прослушивании сердца человека с помощью стетоскопа. Если слышен шум или присутствуют другие признаки или симптомы, врач может запросить один или несколько тестов для подтверждения диагноза. Самый распространенный тест — это эхокардиограмма , которая представляет собой ультразвуковое исследование сердца.
Один из наиболее распространенных способов обнаружения дефекта межпредсердной перегородки — определение шума при прослушивании сердца человека с помощью стетоскопа. Если слышен шум или присутствуют другие признаки или симптомы, врач может запросить один или несколько тестов для подтверждения диагноза. Самый распространенный тест — это эхокардиограмма , которая представляет собой ультразвуковое исследование сердца.
Процедуры
Лечение дефекта межпредсердной перегородки зависит от возраста постановки диагноза, количества или серьезности симптомов, размера отверстия и наличия других состояний.Иногда для заживления отверстия требуется хирургическое вмешательство. Иногда для облегчения симптомов назначают лекарства. Нет известных лекарств, которые могут исправить отверстие.
Если у ребенка диагностирован дефект межпредсердной перегородки, врач может захотеть в течение некоторого времени наблюдать за этим, чтобы увидеть, закрывается ли отверстие само по себе. В течение этого периода врач может лечить симптомы с помощью лекарств. Врач может порекомендовать закрыть дефект межпредсердной перегородки ребенку с большим дефектом межпредсердной перегородки, даже если есть несколько симптомов, чтобы предотвратить проблемы в дальнейшей жизни.Закрытие также может быть рекомендовано взрослым, у которого много или тяжелые симптомы. Закрытие отверстия может быть выполнено во время катетеризации сердца или операции на открытом сердце . После этих процедур последующее наблюдение будет зависеть от размера дефекта, возраста человека и наличия у него других врожденных дефектов.
В течение этого периода врач может лечить симптомы с помощью лекарств. Врач может порекомендовать закрыть дефект межпредсердной перегородки ребенку с большим дефектом межпредсердной перегородки, даже если есть несколько симптомов, чтобы предотвратить проблемы в дальнейшей жизни.Закрытие также может быть рекомендовано взрослым, у которого много или тяжелые симптомы. Закрытие отверстия может быть выполнено во время катетеризации сердца или операции на открытом сердце . После этих процедур последующее наблюдение будет зависеть от размера дефекта, возраста человека и наличия у него других врожденных дефектов.
Список литературы
- Mai CT, Isenburg JL, Canfield MA, et al. для Национальной сети профилактики врожденных дефектов. Национальные популяционные оценки основных врожденных дефектов, 2010-2014 гг.Врожденные дефекты Res 2019; 1–16. Https://doi.org/10.1002/bdr2.1589.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав.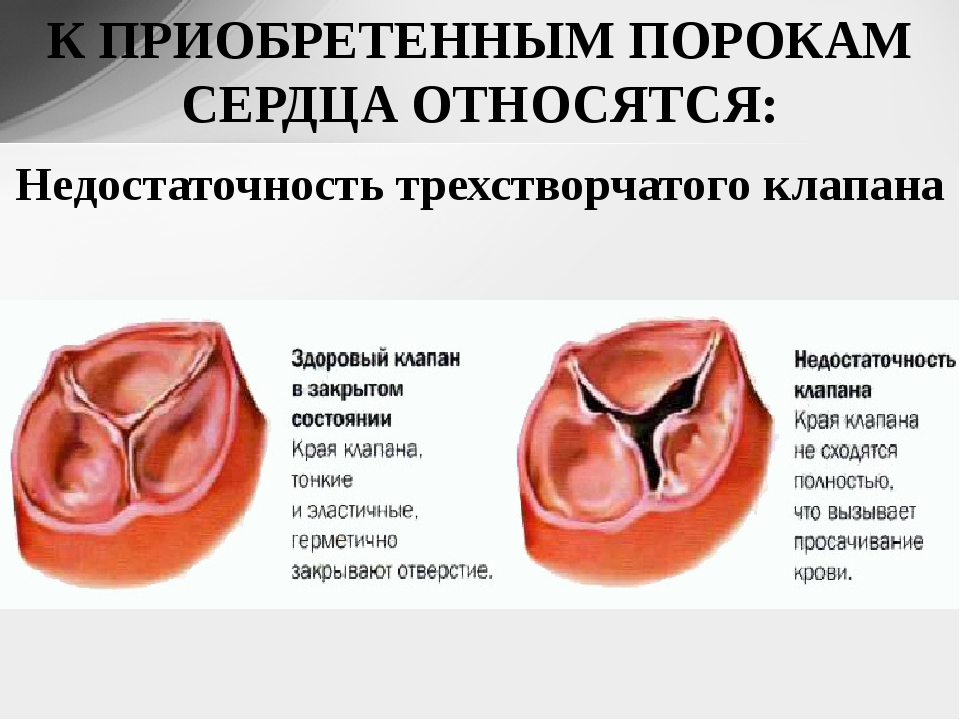 В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав.В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Врожденные пороки сердца — факты о дефекте атриовентрикулярной перегородки
Дефект атриовентрикулярной перегородки (произносится как EY-tree-oh-ven-TRIC-u-lar SEP-tal DEE-fekt) или AVSD — это порок сердца, поражающий клапаны между верхней и нижней камерами сердца и стенки между камерами.
Что такое дефект атриовентрикулярной перегородки?
Дефект атриовентрикулярной перегородки (AVSD) — это порок сердца, при котором есть отверстия между камерами правой и левой сторон сердца, и клапаны, контролирующие поток крови между этими камерами, могут быть неправильно сформированы. Это состояние также называется дефектом атриовентрикулярного канала (AV-канала) или дефектом эндокардиальной подушки. При AVSD кровь течет туда, где она обычно не должна идти. В крови также может быть меньше кислорода, чем обычно, и дополнительная кровь может поступать в легкие.Эта дополнительная кровь, закачиваемая в легкие, заставляет сердце и легкие усердно работать и может привести к застойной сердечной недостаточности .
Это состояние также называется дефектом атриовентрикулярного канала (AV-канала) или дефектом эндокардиальной подушки. При AVSD кровь течет туда, где она обычно не должна идти. В крови также может быть меньше кислорода, чем обычно, и дополнительная кровь может поступать в легкие.Эта дополнительная кровь, закачиваемая в легкие, заставляет сердце и легкие усердно работать и может привести к застойной сердечной недостаточности .
Существует два основных типа AVSD, которые могут возникать в зависимости от того, какие структуры сформированы неправильно:
- Полная AVSD
Полная AVSD возникает, когда есть большое отверстие в центре сердца, которое позволяет крови течь между всеми четырьмя камерами сердца. Это отверстие возникает там, где обычно встречаются перегородки (стенки), разделяющие две верхние камеры ( предсердия, , ), и две нижние камеры ( желудочка, ).Также имеется один общий атриовентрикулярный клапан в центре сердца вместо двух отдельных клапанов — трехстворчатый клапан , , справа от сердца и митральный клапан, , , слева от сердца. Этот общий клапан часто имеет створки (створки), которые могут быть неправильно сформированы или закрываются неплотно. Полный AVSD возникает во время беременности, когда общий клапан не может разделиться на два отдельных клапана (трикуспидальный и митральный клапаны) и когда перегородки (стенки), разделяющие верхнюю и нижнюю камеры сердца, не растут полностью, чтобы встретиться в центр сердца.
Этот общий клапан часто имеет створки (створки), которые могут быть неправильно сформированы или закрываются неплотно. Полный AVSD возникает во время беременности, когда общий клапан не может разделиться на два отдельных клапана (трикуспидальный и митральный клапаны) и когда перегородки (стенки), разделяющие верхнюю и нижнюю камеры сердца, не растут полностью, чтобы встретиться в центр сердца. - Частичный или неполный AVSD
Частичный или неполный AVSD возникает, когда сердце имеет некоторые, но не все дефекты полного AVSD. Обычно в стенке предсердия или в стенке желудочка около центра сердца имеется отверстие. Частичный АВСД обычно имеет как митральный, так и трикуспидальный клапаны, но один из клапанов (обычно митральный) может не закрыться полностью, что позволяет крови течь назад из левого желудочка в левое предсердие.
Узнайте больше о том, как работает сердце »
происшествие
По оценкам Центров по контролю и профилактике заболеваний (CDC), около 2118 детей (1 из 1859 детей) рождаются с AVSD каждый год в Соединенных Штатах.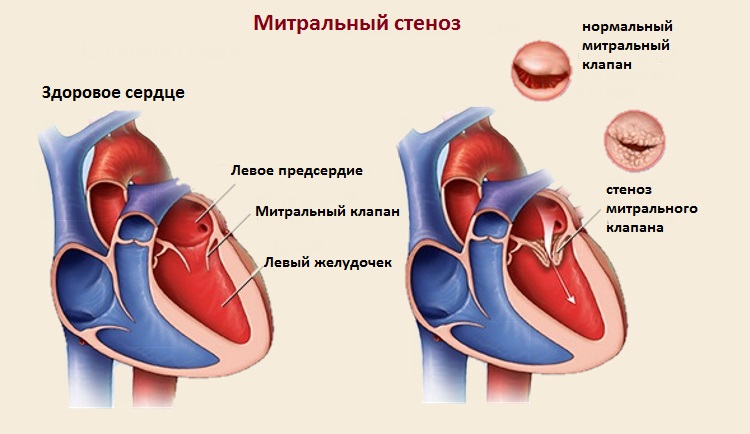 1
1
Причины и факторы риска
Причины врожденных пороков сердца, таких как AVSD, у большинства младенцев неизвестны. Некоторые дети имеют пороки сердца из-за изменений в их генах или хромосомах. В частности, АВСД часто встречается у детей с синдромом Дауна, генетическим заболеванием, которое включает дополнительную хромосому 21 (также называемую трисомией 21). Считается, что врожденные пороки сердца также вызваны сочетанием генов и других факторов риска, таких как факторы, с которыми мать контактирует в своем окружении, что она ест или пьет, или определенные лекарства, которые она использует во время беременности.
Подробнее о работе CDC по причинам и факторам риска »
Диагностика
AVSD может быть диагностирован во время беременности или вскоре после рождения ребенка.
Во время беременности
Во время беременности проводятся скрининговые тесты (также называемые пренатальными тестами) для выявления врожденных дефектов и других состояний. AVSD может быть диагностирован во время беременности с помощью ультразвукового исследования (которое создает изображения ребенка с помощью звуковых волн), но то, можно ли увидеть дефект с помощью ультразвукового исследования, зависит от размера или типа (частичный или полный) AVSD.Поставщик медицинских услуг может запросить эхокардиограмму плода для подтверждения диагноза, если есть подозрение на AVSD. Эхокардиограмма плода — это ультразвуковое исследование сердца ребенка, которое показывает больше деталей, чем обычное пренатальное ультразвуковое исследование. Эхокардиограмма плода может показать проблемы со структурой сердца и насколько хорошо оно работает.
AVSD может быть диагностирован во время беременности с помощью ультразвукового исследования (которое создает изображения ребенка с помощью звуковых волн), но то, можно ли увидеть дефект с помощью ультразвукового исследования, зависит от размера или типа (частичный или полный) AVSD.Поставщик медицинских услуг может запросить эхокардиограмму плода для подтверждения диагноза, если есть подозрение на AVSD. Эхокардиограмма плода — это ультразвуковое исследование сердца ребенка, которое показывает больше деталей, чем обычное пренатальное ультразвуковое исследование. Эхокардиограмма плода может показать проблемы со структурой сердца и насколько хорошо оно работает.
После рождения ребенка
Во время медицинского осмотра младенца можно заподозрить полный AVSD. Используя стетоскоп, врач часто слышит шум в сердце (ненормальный свистящий звук, вызванный кровотечением, протекающим через аномальное отверстие).Однако не все шумы в сердце присутствуют при рождении. Младенцы с полным АВСД обычно проявляют признаки проблем в течение первых нескольких недель после рождения. Когда симптомы все же возникают, они могут включать
Когда симптомы все же возникают, они могут включать
- Проблемы с дыханием
- Бьющееся сердце
- Слабый пульс
- Пепельный или голубоватый цвет кожи
- Плохое питание, медленное прибавление в весе
- Легко утомляет
- Отек ног или живота
При частичных AVSD, если отверстия между камерами сердца невелики, признаки и симптомы могут не проявляться в период новорожденности или младенчества.В этих случаях людям с частичным АВСД может не ставиться диагноз в течение многих лет.
Симптомы, которые могут указывать на ухудшение полного или частичного AVSD у ребенка, включают
- Аритмия, нарушение сердечного ритма. Из-за аритмии сердце может биться слишком быстро, слишком медленно или хаотично. Когда сердце не бьется должным образом, оно не может эффективно перекачивать кровь.
- Застойная сердечная недостаточность, когда сердце не может перекачивать кровь и кислород, достаточные для удовлетворения потребностей организма.

- Легочная гипертензия, вид высокого кровяного давления, поражающий артерии легких и правую часть сердца.
Поставщик медицинских услуг может запросить один или несколько тестов для подтверждения диагноза AVSD. Самый частый тест — это эхокардиограмма. Это ультразвуковое исследование сердца, которое может показать проблемы со структурой сердца, такие как отверстия между камерами правой и левой стороны сердца, а также любой нерегулярный кровоток. Электрокардиограмма (ЭКГ), которая измеряет электрическую активность сердца, рентген грудной клетки и другие медицинские тесты также могут использоваться для постановки диагноза.Поскольку многие дети с синдромом Дауна имеют АВСД, всем младенцам с синдромом Дауна необходимо пройти эхокардиограмму для поиска АВСД или других пороков сердца.
Процедуры
Все AVSD, как частичные, так и полные, обычно требуют хирургического вмешательства. Во время операции любые отверстия в камерах закрываются заплатами. Если митральный клапан не закрывается полностью, его ремонтируют или заменяют. Для полного AVSD общий клапан разделен на два отдельных клапана — один с правой стороны, а другой — с левой.
Возраст, в котором проводится операция, зависит от здоровья ребенка и конкретной структуры AVSD. Если возможно, операция должна быть сделана до того, как легкие будут повреждены из-за слишком большого количества крови, перекачиваемой в легкие. Лекарства могут использоваться для лечения застойной сердечной недостаточности, но это только краткосрочная мера, пока ребенок не станет достаточно сильным для операции.
Младенцы, перенесшие хирургическое вмешательство по поводу АВСД, не излечены; у них могут быть пожизненные осложнения. Наиболее частым из этих осложнений является негерметичность митрального клапана.Это когда митральный клапан не закрывается полностью, чтобы кровь могла течь в обратном направлении через клапан. Негерметичный митральный клапан может привести к тому, что сердце будет работать тяжелее, чтобы получить достаточно крови для остального тела; негерметичный митральный клапан, возможно, придется исправить хирургическим путем. Ребенку или взрослому с АВСД потребуются регулярные контрольные посещения кардиолога (кардиолога), чтобы следить за его или ее прогрессом, избегать осложнений и проверять наличие других состояний здоровья, которые могут развиться по мере взросления ребенка.При правильном лечении большинство детей с АВСД вырастают и ведут здоровую и продуктивную жизнь.
Номер ссылки
- Mai CT, Isenburg JL, Canfield MA, et al. для Национальной сети профилактики врожденных дефектов. Национальные популяционные оценки основных врожденных дефектов, 2010-2014 гг. Врожденные дефекты Res 2019; 1–16. Https://doi.org/10.1002/bdr2.1589.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Изображения находятся в общественном достоянии и, следовательно, свободны от каких-либо ограничений авторских прав. В порядке любезности мы просим, чтобы поставщик контента (Центры по контролю и профилактике заболеваний, Национальный центр по врожденным дефектам и порокам развития) был указан и уведомлен о любом публичном или частном использовании этого изображения.
Врожденный порок сердца — NHS
Врожденная болезнь сердца — это общий термин для обозначения ряда врожденных дефектов, которые влияют на нормальную работу сердца.
Термин «врожденный» означает, что заболевание присутствует с рождения.
Врожденный порок сердца — один из наиболее распространенных типов врожденного порока, которым страдают до 8 из 1000 детей, рожденных в Великобритании.
Почему это происходит
В большинстве случаев явная причина врожденного порока сердца не определяется. Однако известно, что некоторые факторы повышают риск заболевания, в том числе:
- Синдром Дауна — генетическое заболевание, которое влияет на нормальное физическое развитие ребенка и вызывает трудности в обучении
- Мать, имеющая определенные инфекции, например краснуху, во время беременности
- Мать, принимающая определенные виды лекарств во время беременности, включая статины и некоторые лекарства от угрей
- Мать, курящая или употребляющая алкоголь во время беременности
- Мать с плохо контролируемым диабетом 1 или 2 типа
- другие хромосомные дефекты, при которых гены могут отличаться от нормальных и передаваться по наследству (передаваться в семье)
Подробнее о причинах врожденных пороков сердца и профилактике врожденных пороков сердца.
Многие случаи врожденного порока сердца диагностируются еще до рождения ребенка во время ультразвукового исследования во время беременности. Однако выявить таким способом врожденные пороки сердца не всегда удается.
Признаки и симптомы
Врожденный порок сердца может иметь ряд симптомов, особенно у младенцев и детей, в том числе:
- учащенное сердцебиение
- учащенное дыхание
- опухоль ног, живота или вокруг глаз
- крайняя усталость и утомление
- голубой оттенок кожи (цианоз)
- Усталость и учащенное дыхание при кормлении ребенка
Эти проблемы иногда становятся заметными вскоре после рождения, хотя легкие дефекты могут вызывать проблемы только в более позднем возрасте.
Подробнее о симптомах врожденных пороков сердца и диагностике врожденных пороков сердца.
Виды врожденных пороков сердца
Существует много типов врожденных пороков сердца, и иногда они возникают в сочетании. Вот некоторые из наиболее распространенных дефектов:
- дефект перегородки — где есть отверстие между двумя камерами сердца (обычно называемое «отверстием в сердце»)
- Коарктация аорты — при которой основная большая артерия тела, называемая аортой, уже, чем обычно
- стеноз легочного клапана — где легочный клапан, который контролирует поток крови из нижней правой камеры сердца в легкие, уже, чем обычно
- транспозиция магистральных артерий — где легочные и аортальные клапаны и артерии, которые они соединены, поменялись местами
- недоразвитое сердце — часть сердца не развивается должным образом, что затрудняет перекачивание достаточного количества крови по телу или легким
Подробнее о видах врожденных пороков сердца.
Лечение врожденных пороков сердца
Лечение врожденного порока сердца обычно зависит от дефекта, который есть у вас или вашего ребенка.
Легкие дефекты, такие как отверстия в сердце, часто не нуждаются в лечении, поскольку они могут улучшиться сами по себе и не могут вызвать никаких дальнейших проблем.
Хирургические или интервенционные процедуры обычно требуются, если дефект является значительным и вызывает проблемы. Современные хирургические методы часто могут восстановить большую часть или все нормальные функции сердца.
Однако люди с врожденным пороком сердца часто нуждаются в лечении на протяжении всей жизни и, следовательно, нуждаются в осмотре специалиста в детстве и во взрослом возрасте. Это связано с тем, что у людей со сложными проблемами с сердцем со временем могут развиться проблемы с сердечным ритмом или клапанами.
Большинство хирургических и интервенционных процедур не считаются лекарством. Способность пострадавшего к физическим упражнениям может быть ограничена, и ему, возможно, придется предпринять дополнительные меры, чтобы защитить себя от инфекций.
Очень важно, чтобы человек с сердечным заболеванием и его родители или опекуны обсуждали эти вопросы со своей специализированной медицинской бригадой.
Подробнее о лечении врожденных пороков сердца и осложнениях врожденных пороков сердца.
Информация о вашем ребенке
Если у вашего ребенка врожденный порок сердца, ваша клиническая бригада передаст информацию о нем в Национальную службу регистрации врожденных аномалий и редких заболеваний (NCARDRS).
Это помогает ученым искать более эффективные способы профилактики и лечения этого состояния. Вы можете отказаться от регистрации в любое время.
Узнать больше о реестре.
Сердце
Сердце разделено на 4 основные части, называемые камерами. Они известны как:
- левое предсердие (собирает кровь, возвращающуюся из легких)
- левый желудочек (основная насосная камера для тела)
- правое предсердие (собирает кровь, возвращающуюся из вен тела)
- правый желудочек (перекачивает кровь в легкие)
Также есть 4 клапана, контролирующие поток крови через сердце и по всему телу.Они известны как:
- митральный клапан (отделяющий левое предсердие от левого желудочка)
- аортальный клапан (отделяющий левый желудочек от основной артерии, аорты)
- трехстворчатый клапан (отделяющий правое предсердие от правого желудочка)
- клапан легочной артерии (отделяющий правый желудочек от легочной артерии и легкого)
Врожденный порок сердца может возникнуть, если какая-либо из этих камер или клапанов не развивается должным образом, пока ребенок находится в утробе матери.
Последняя проверка страницы: 12 июня 2018 г.
Срок следующей проверки: 12 июня 2021 г.
Врожденный порок сердца: симптомы, причины, диагностика, лечение
«Врожденный порок сердца» — это еще один способ сказать, что у человека проблемы с сердцем при рождении. В сердце могло быть небольшое отверстие или что-то более серьезное. Хотя это могут быть серьезные заболевания, многие из них можно вылечить хирургическим путем.
В некоторых случаях врачи могут обнаружить эти проблемы у ребенка еще до его рождения.Иногда диагноз ставят в детстве или во взрослом возрасте. Если у вас или у вашего ребенка врожденный порок сердца, симптомы могут не проявляться до взрослого возраста или могут вообще отсутствовать.
Причины
Врачи не всегда знают, почему у ребенка врожденный порок сердца. Они, как правило, живут семьями, и шансы иметь врожденные пороки сердца повышаются, если у родителей или родственников есть проблемы. Другие факторы, которые делают эти дефекты более вероятными, включают:
Проблемы с генами или хромосомами у ребенка, например Синдром Дауна . При определенных изменениях генов шансы ребенка на наличие дефекта могут возрасти на 50%.
Продолжение
Курение или алкоголь или злоупотребление наркотиками во время беременности. Все может привести к врожденным порокам сердца и другим проблемам с развитием ребенка. Избегайте их, если вы беременны.
Некоторые лекарства. Некоторые лекарства могут повысить вероятность сердечных и других врожденных дефектов, если женщина использует их во время беременности.Среди них лекарство от прыщей изотретиноин и противосудорожные препараты, содержащие вальпроат. Если вы беременны, ваш врач может переключить вас на другое лекарство, пока ваш ребенок не родится.
A вирусная инфекция как краснуха ( немецкая корь ) в первом триместре беременности . Если женщина заболела краснухой во время беременности, это может создать проблемы с сердцем ребенка. Большинство людей вакцинируются в детстве.Если вы беременны и не были вакцинированы или не уверены, сообщите об этом своему врачу. Если вам необходимо сделать прививку от краснухи, вы должны подождать не менее месяца после вакцинации, прежде чем забеременеть.
Диабет. Диабет у матери может повлиять на формирование и рост сердца ее ребенка. Гестационный диабет, развивающийся во время беременности, не должен повышать вероятность сердечного порока у ребенка.
Типы
Большинство врожденных проблем с сердцем представляют собой структурные проблемы, такие как дыры и негерметичные клапаны.К ним относятся:
Дефекты сердечного клапана. Один может быть слишком узким или полностью закрытым. Это затрудняет проникновение крови. Иногда это вообще не проходит. В других случаях клапан может не закрываться должным образом, поэтому кровь просачивается в обратном направлении.
Проблемы со «стенками» сердца. Это могут быть камеры между камерами (предсердиями и желудочками) вашего сердца. Отверстия или проходы между левой и правой стороной сердца могут вызвать смешивание крови, хотя этого не должно быть.
Проблемы с сердечной мышцей. Это может привести к сердечной недостаточности, а это значит, что сердце перекачивает кровь не так эффективно, как должно.
Плохое соединение кровеносных сосудов. У младенцев это может позволить крови, которая должна попасть в легкие, перейти к другим частям тела, или наоборот. Эти дефекты могут лишить кровь кислорода и привести к органной недостаточности.
Симптомы
Взрослые могут иметь врожденный порок сердца и не замечать симптомов.Если да, то они могут включать:
- Одышку
- Проблемы с упражнениями
Симптомы врожденного порока сердца у младенцев и детей могут включать:
- Голубоватый оттенок кожи, ногтей и губ ( цианоз, состояние, вызванное недостатком оксигенированной крови)
- Учащенное дыхание и плохое питание
- Плохая прибавка в весе
- Инфекции легких
- Невозможность физических упражнений
Диагноз
До рожденияВрачи могут найти некоторые проблемы во время беременности.Ваш врач может определить дефект до рождения ребенка с помощью:
Эхокардиограмма плода. В этом тесте используются изображения, сделанные с помощью ультразвука, чтобы показать сердце в движении, чтобы врач мог увидеть, что не так с его клапанами и структурой.
Тестирование генов. Генетик берет небольшой образец крови до или во время беременности. Это важно, потому что, если у вас или у члена семьи есть отклонение от нормы, шансы вашего ребенка на нее могут возрасти на 50%.
В детстве
Другие проблемы могут быть обнаружены у младенцев или детей. Врач слушает сердцебиение вашего ребенка, чтобы проверить его здоровье. Если они слышат необычный звук или шум в сердце, они могут заказать дополнительные тесты, например:
Продолжение
Эхокардиограмма. Это безболезненный вид УЗИ, при котором выполняется съемка сердца. Он может выявить практически любой врожденный порок сердца и обычно занимает менее часа. Существуют разные виды эхокардиограмм, поэтому спросите своего врача, чего ожидать.
Электрокардиограмма ( ЭКГ или ЭКГ ). Измеряет электрическую активность сердца. Этот тест может диагностировать проблемы с сердечным ритмом, называемые аритмиями, и найти части сердца, которые слишком велики или слишком много работают.
Рентген грудной клетки. Рентген может показать врачу признаки увеличенного сердца или сердца необычной формы и выявить признаки сердечной недостаточности, такие как жидкость в легких.
МРТ и компьютерная томография. Магнитно-резонансная томография и компьютерная томография — это еще два типа визуализационных тестов, которые могут предоставить подробные изображения сердца.
Пульсоксиметрия. Датчик пальца измеряет уровень кислорода в крови вашего ребенка. Если он показывает слишком мало, это может сигнализировать о проблеме с сердцем.
Катетеризация сердца. Если какой-либо из предыдущих тестов показывает, что у вашего ребенка врожденный порок сердца, его врач может порекомендовать катетеризацию сердца.Врач проводит очень тонкую гибкую трубку (называемую катетером) через кровеносный сосуд в руке или ноге, чтобы добраться до сердца. Они вводят краску через катетер, а затем используют рентгеновские снимки, чтобы заглянуть внутрь сердца.
Продолжение
У взрослых
Некоторые люди с врожденными пороками сердца узнают о своих проблемах лишь в более зрелом возрасте. Ваш врач может найти проблемы во время обычного медицинского осмотра, или вы можете заметить симптомы. Ваш врач также может найти его после того, как вы сделали сердечный тест, например эхокардиограмму.
Лечение
Если у вас или у вашего близкого есть врожденный порок сердца, шансы на его исправление выше, чем когда-либо. Некоторые дефекты могут не нуждаться в лечении. Для некоторых людей лечение может включать в себя множество операций или других процедур. Для других требуется только один.
Некоторым детям и взрослым может потребоваться принимать лекарства всю оставшуюся жизнь. Им также может потребоваться регулярное посещение кардиолога, называемого кардиологом.
Продолжение
Лекарства
Врожденные дефекты могут оказывать давление на сердце, заставляя его работать тяжелее.Чтобы ваше сердце не ослабело из-за этой дополнительной работы, ваш врач может попытаться лечить вас лекарствами. Они направлены на ослабление нагрузки на сердечную мышцу.
Продолжение
Вам необходимо контролировать артериальное давление, если у вас есть какие-либо проблемы с сердцем. Некоторые распространенные лекарства, снижающие артериальное давление, также могут замедлять частоту сердечных сокращений и уменьшать накопление жидкости в организме. К ним относятся:
БРА и ингибиторы АПФ . Это два широко используемых типа лекарств, снижающих артериальное давление.Они расслабляют кровеносные сосуды, что облегчает перекачивание крови сердцу.
Бета-адреноблокаторы. Эти лекарства, замедляющие частоту сердечных сокращений и способствующие расширению артерий. Некоторые примеры бета-блокаторов, которые может назначить ваш врач, — это атенолол (Tenormin), карведилол (Coreg CR) и метопролол (Lopressor).
Диуретики . Эти лекарства, также называемые водяными таблетками, снижают уровень жидкости. Меньший объем крови может снизить кровяное давление.
Лекарств может быть достаточно для лечения легких случаев или их можно использовать, когда операция — не лучший вариант.В других случаях врачам нужно будет сделать больше.
Процедуры
Благодаря новым технологиям у врачей есть более простые и эффективные способы исправления этих дефектов. В зависимости от проблемы вашему ребенку может быть сделана операция или катетеризация в течение нескольких часов после рождения. В других случаях это может произойти через несколько дней или месяцев.
Продолжение
Иногда младенцам требуется несколько процедур по мере взросления. Например, по мере того, как их сердце становится больше, потребуется замена клапанов.Ваш врач скажет вам, что им понадобится и когда.
Есть два основных варианта процедур при врожденных пороках сердца. Один использует катетер, который не требует вскрытия грудной клетки. Другой — операция на открытом сердце.
Катетеризация сердца
Все чаще врачи могут восстанавливать сердце с помощью катетеров. Эти процедуры, известные как катетеризация сердца, используются для двух основных операций по восстановлению сердца: закрытия отверстия или открытия суженного клапана или артерии.
Врачи могут, например, заделать дыры в стене, разделяющей левую и правую стороны сердца. Это распространенный врожденный порок сердца, называемый дефектом межпредсердной перегородки (ДМПП). Используя катетер, врач может наложить на отверстие крошечный пластырь в форме зонтика. Ткань образуется поверх покрытия и удерживает стену.
Продолжение
Врачи также могут расширить суженную артерию или жесткий клапан. И они могут использовать один, чтобы закрыть сосуд, если по нему течет кровь в неправильном направлении, или наложить пластырь на отверстие.
Продолжение
Они также могут установить катетер с крошечным баллоном и направить его в сторону клапана или артерии, которые работают неправильно.
Врач может надуть баллон, чтобы расширить клапан или артерию. Это позволяет крови лучше течь. Когда это делается для клапана, это называется вальвулопластикой. Когда это делается на артерии, это называется ангиопластикой.
Катетерные процедуры сами по себе не могут решить все проблемы. Некоторым людям нужны лекарства, а детям может потребоваться операция, когда они станут немного старше.Но эти процедуры могут улучшить кровоток и сохранить здоровье вашего ребенка, в то время как уход будет продолжаться в ближайшие месяцы и годы.
Операция на открытом сердце
В некоторых случаях ваш врач скажет вам, что вам или вашему ребенку требуется операция на открытом сердце. При этой операции врач должен разрезать грудину, чтобы прооперировать сердце напрямую. Дефекты, которые можно вылечить с помощью операции на открытом сердце, включают отверстия в сердце, проблемы с клапанами и узкие артерии.
Продолжение
Поскольку сердце увеличивается в размерах вместе со своим владельцем, некоторым людям через годы может потребоваться больше операций или других процедур.Если вам нужна операция на открытом сердце, вам сделают общую анестезию, поэтому вы не проснетесь и не почувствуете боли во время процедуры.
Восстановление
После процедуры или операции ребенок помещен в отделение интенсивной терапии новорожденных (NICU). Время, которое ваш малыш будет там проводить, будет зависеть от процедуры и того, как проходит выздоровление. Когда врачи говорят, что приносить ребенка домой — это нормально, они дадут вам множество инструкций по уходу на дому, последующих визитах и что делать, если у вас есть вопросы или опасения.
Взрослые пациенты обращаются в стандартное отделение интенсивной терапии (ОИТ). Предполагая, что ваше выздоровление пройдет хорошо, вы перейдете позже в то, что больницы называют приемной палатой, прежде чем отправиться домой.
Продолжение
Через несколько дней после операции на открытом сердце вы можете почувствовать некоторую боль.
Ваш врач должен проинструктировать вас о лекарствах и о том, как ухаживать за участком после операции. Вам также следует спросить, как искать признаки каких-либо инфекций или других проблем, и когда вам следует позвонить своему врачу.
Продолжение
Поскольку катетеры нуждаются в небольшом разрезе в ноге, восстановление происходит намного проще и быстрее, чем при операции на открытом сердце.
При любом типе процедуры важны повторные посещения. Не стесняйтесь задавать любые вопросы, о том, как купать ребенка, перенесшего операцию на сердце, или о том, какой уход вам понадобится в будущем.
Еще о чем следует помнить
Время, необходимое врачам для выполнения этих процедур, зависит от ситуации.Не беспокойтесь, если это займет несколько часов. Вы можете заранее спросить, сколько времени это займет, но помните, что это только приблизительная оценка.
Младенцы с врожденными пороками сердца, даже перенесшие успешную операцию, часто устают быстрее, чем другие дети их возраста. Это может произойти во время кормления, что, в свою очередь, может на некоторое время замедлить их рост. Поговорите со своим врачом или медсестрами о том, следует ли вам изменить график кормления ребенка.
Продолжение
Они могут немного медленнее достигать некоторых ранних этапов, касающихся роста, веса, переворачивания и сидения.
Обратитесь за поддержкой к семье и друзьям, так как это, естественно, тревожное время. Задавайте любые вопросы врачам или медсестрам, которые заботятся о вашем ребенке. Больше информации часто означает больше спокойствия.
Когда обращаться к врачу
Не все симптомы врожденных пороков сердца требуют обращения к врачу. Например, ваш врач мог определить шум в сердце, когда послушал сердцебиение вашего ребенка. Некоторые пороки сердца могут вызывать шумы, которые, по сути, являются просто дополнительным шумом во время сердцебиения.
Но не все шумы являются симптомами порока сердца. На самом деле, они часто встречаются и у здоровых детей. Но если врач вашего ребенка заметит это, он может направить вас к детскому кардиологу или детскому кардиологу.
Продолжение
Однако другие симптомы могут означать, что пора обратиться к врачу. К серьезным проблемам относятся:
Продолжение
Синий кожа или цианоз . Кожа вашего ребенка может иметь голубоватый оттенок, особенно вокруг рта и пальцев.Это случается, когда их сердце не может перекачивать через легкие достаточно крови, чтобы доставить кислород остальному телу. Ищите признаки цианоза, когда они плачут или кормятся. И сразу звоните врачу, если они появятся.
Плохое кровообращение. Если ваш ребенок быстро устает и не растет нормальными для его возраста темпами, возможно, у него плохое кровообращение. Ваш врач может это проверить. Это верно и для детей старшего возраста, которые легко устают во время обычных игр. Если вы заметили какие-либо из этих симптомов, посоветуйтесь со своим педиатром.
Проблемы с дыханием . Одышка — ненормальное явление для здоровых детей. Если ваш ребенок кряхтит при дыхании или ему трудно отдышаться во время кормления, позвоните своему врачу.
Воспаление . Если вы заметили отек в ногах, животе или вокруг глаз вашего ребенка, обратитесь к врачу. Это серьезные признаки порока сердца или даже сердечной недостаточности.
Продолжение
Сердечная недостаточность. Сердечная недостаточность — очень серьезное заболевание, но ее часто можно вылечить. Немедленно позвоните своему врачу, если заметите какой-либо из этих признаков сердечной недостаточности:
- Накопление жидкости в теле
- Усталость
- Одышка
- Отек желудка или голеней
Боли в груди. Если у вашего ребенка боль в груди или внезапная остановка сердца (его сердечный ритм становится неравномерным, он теряет сознание или перестает реагировать), позвоните в службу 911. Сообщите работникам скорой помощи, что у него врожденный порок сердца.
Спросите своего врача, на что еще вам следует обратить внимание. Как только у вас появятся эти знания, у вас будет больше уверенности в том, что с вашим ребенком все будет в порядке.
Растем с врожденным пороком сердца
Если у вашего ребенка врожденный порок сердца, у вас возникнет множество вопросов и опасений. Но постарайтесь помнить, что многие дети растут в таких условиях и живут долгой и здоровой жизнью.
Продолжение
Регулярный уход важен. Врожденные пороки сердца повышают вероятность того, что у вашего ребенка в будущем возникнут другие проблемы с сердцем.Поэтому важно регулярно посещать педиатрического или детского кардиолога в рамках их лечения.
Продолжение
Некоторые врожденные пороки сердца не нуждаются в лечении до зрелого возраста. Заболевание двустворчатого аортального клапана, например, возникает при рождении ребенка с двумя «створками» в клапане вместо трех. Симптомы возникают редко, но врачу может потребоваться отремонтировать или заменить клапан, когда человеку исполнилось 40, 50 или даже 60 лет.
У вашего ребенка повышенный риск сердечных заболеваний. У них больше шансов получить сердечные инфекции, называемые инфекционным эндокардитом. У них также могут быть проблемы с сердечным ритмом, называемые аритмиями, и возможная сердечная недостаточность.
Ваш ребенок может заниматься спортом и физической активностью. Это, вероятно, все еще возможно — с некоторыми ограничениями. Посоветуйтесь с врачом вашего ребенка о том, какие занятия безопасны и какие меры предосторожности вам следует предпринять. Например, они могут посоветовать не заниматься контактными видами спорта. Просто узнайте признаки того, что ваш ребенок переусердствует, например, одышка, сильная усталость или необходимость длительного восстановления после игры.
Продолжение
Будьте в курсе. Серьезные пороки сердца могут замедлить рост вашего ребенка. В детстве они могли даже устать во время кормления и есть меньше, чем здоровый ребенок. В результате они могли быть меньше своих друзей. Это нормально, но они должны «наверстать упущенное» к тому времени, когда достигнут совершеннолетия.
Эндокардит
Люди с врожденными пороками сердца более склонны к воспалению внутреннего слоя сердца (так называемому эндокардиту), особенно если их сердце было восстановлено или заменено хирургическим путем.
Чтобы защитить себя:
- Сообщите всем врачам и стоматологам, что у вас врожденный порок сердца. Вы можете иметь при себе карточку с этой информацией.
- Позвоните своему врачу, если у вас есть симптомы инфекции (боль в горле, общая ломота в теле, жар).
- Позаботьтесь о своих зубах и деснах, чтобы предотвратить инфекции. Регулярно посещайте стоматолога.
- Если ваш врач рекомендует это, принимайте антибиотики, прежде чем выполнять какие-либо медицинские операции, которые могут вызвать кровотечение, например стоматологические операции и большинство операций.Проконсультируйтесь с врачом о типе и количестве антибиотиков, которые вам следует принимать.
Врожденный порок сердца | Сидарс-Синай
Не то, что вы ищете?Обзор
Врожденные пороки сердца — это пороки сердца и крупных кровеносных сосудов, которые присутствуют при рождении и возникают на различных стадиях развития плода. Примерно каждый 120 живорожденный ребенок рождается с врожденным пороком сердца.
Симптомы
Признаки врожденного порока сердца включают:
- Шумы в сердце (аномальное биение сердца) разных типов, в зависимости от локализации и характера заболевания
- Симптомы сердечной недостаточности, включая учащенное дыхание, затрудненное дыхание, учащенное сердцебиение
- Синдром «синего ребенка», при котором кожа становится синеватой или пурпурной из-за недостатка кислорода.
- Косолапость или увеличение пальцев рук и ног из-за выступающего ногтя
- Аномальное увеличение циркулирующих эритроцитов
- Увеличение печени
- Пульс, который плохо слышно или отсутствует
- Холодные руки и ноги
- Признаки органной недостаточности, включая низкий диурез или почечную недостаточность
- Расширение камер сердца в результате необходимости усиленно работать над преодолением дефекта
Причины и факторы риска
Некоторые врожденные пороки сердца вызываются генами.Некоторые дефекты, связанные с аномальными хромосомами, могут вызывать серьезные пороки сердца, в то время как другие приводят к менее серьезным проблемам.
Другие могут быть результатом болезни матери, например, диабета (проблемы с выработкой инсулина) или краснухи (форма кори), воздействия определенных лекарств или алкоголя, алкогольного синдрома плода или сочетания всего вышеперечисленного.
Если у будущего ребенка есть ближайший родственник (брат, сестра или родитель), у которого был врожденный порок сердца, он или она имеет два-три процента риска родиться с врожденным пороком сердца.Риск увеличивается, если родственник был родителем.
Диагноз
Диагностика врожденного порока сердца основана на обнаружении того, что сердце не работает должным образом, на что указывают вышеперечисленные симптомы. После сбора истории болезни врач проведет физический осмотр, сделает электрокардиограмму (измеряет электрическую активность сердца) и рентген грудной клетки. Обычно этого достаточно, чтобы найти дефект.
Могут быть выполнены другие тесты, например:
- Эхокардиография (УЗИ для проверки работоспособности сердца)
- Катетеризация сердца (введение трубки в сердце)
- Ангиокардиография (введение специального вещества, позволяющего визуализировать сердце и кровеносные сосуды)
- Могут потребоваться другие лабораторные исследования для подтверждения наличия врожденного порока сердца и степени его тяжести
Если ребенок родился с синеватой или пурпурной кожей из-за недостатка кислорода, также будет проведен тщательный поиск причин, отличных от врожденных пороков сердца.Это состояние часто является результатом респираторных заболеваний, включая закупорку дыхательных путей в легких, наличие больших масс там, где должно быть легкое, или заболевание, препятствующее попаданию кислорода в кровь. Дополнительные причины могут включать аномально низкую температуру тела, низкий уровень сахара в крови, нарушения центральной нервной системы, недостаток кальция в крови или инфекцию.
Специфические врожденные пороки сердца:
- Стеноз аортального клапана. Это когда отверстие клапана (подвижная часть, которая позволяет крови течь) аорты сужается из-за проблем с клапаном.Этот тип порока составляет около пяти процентов от всех диагностированных пороков сердца. Поскольку этот дефект часто не обнаруживают, он, вероятно, является наиболее распространенным пороком сердца.
- Дефект межпредсердной перегородки, , который составляет от шести до 10 процентов врожденных пороков сердца. Это отверстие в стене, разделяющее две артерии.
- Коарктация аорты , которая представляет собой сужение внутреннего пространства аорты в определенной области. Это составляет от семи до восьми процентов врожденных пороков сердца.
- Полный или частичный дефект артриовентрикулярного канала . При этом дефекте в стенке имеется отверстие, разделяющее либо предсердные камеры сердца, либо желудочки на уровне клапанов. На его долю приходится около пяти процентов врожденных пороков сердца. Обычно это сопровождается аномалиями митрального или трехстворчатого клапана.
- Открытый артериальный проток . У развивающегося плода проток соединяет легочную артерию с аортой. Он забирает кровь прямо из правой камеры сердца в аорту, минуя легкие.Это возможно, потому что плод получает кислород из кровообращения матери. Примерно в то время, когда ребенок рождается, этот проток закрывается, потому что ребенок при рождении будет дышать своими легкими. Если воздуховод не закрывается, возникает этот дефект. Этим заболеванием страдают до 80% младенцев, родившихся на два или более месяцев раньше срока.
- Стойкий артериоз ствола . Это дефект, при котором один сосуд не разделяется, образуя аорту и артерию, ведущую к легким у развивающегося плода.В результате артерии, идущие к легким, ответвляются от аорты, а не от правого желудочка сердца.
- Стеноз клапана легочной артерии . Это аномалия легочного (легочного) клапана, которая ограничивает размер открытия клапана. Легочный стеноз (сужение) различной степени составляет около 10 процентов врожденных пороков сердца.
- Тетралогия Фалло , дефект, при котором происходит закупорка правой камеры и дефект в стене между камерами.
- Транспозиция магистральных артерий . Это дефект, при котором аорта выходит прямо из правого желудочка, а артерия в легкие идет из левого желудочка. Это противоположность нормальному сердцу. В результате организм не получает достаточно кислорода. На это заболевание приходится от пяти до семи процентов всех врожденных пороков сердца.
- Синдром недоразвитого левого желудочка
- Дефект межжелудочковой перегородки, , при котором имеется одно или несколько отверстий в стенке, разделяющей желудочки сердца.Они могут закрываться самостоятельно в младенчестве или им может потребоваться операция. Они также могут привести к сердечной недостаточности или сопровождаться заболеванием кровеносных сосудов легких.
© 2000-2021 Компания StayWell, LLC. Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Врожденный порок сердца | Детская больница Филадельфии
Врожденная (имеется в виду при рождении) болезнь сердца — это термин, используемый для описания ряда различных состояний, влияющих на сердце.Эти сердечные аномалии — это проблемы, которые возникают по мере того, как сердце ребенка развивается во время беременности, до того, как ребенок родится. Врожденные пороки сердца (ВПС) поражают 1 из 120 детей, рожденных в Соединенных Штатах, что делает пороки сердца наиболее распространенными врожденными дефектами.
Чтобы сердце сформировалось правильно, необходимо предпринять определенные шаги. Часто врожденный порок сердца является результатом того, что один из этих важных шагов не происходит в нужное время.
Мы можем разделить различные типы врожденных пороков сердца на несколько категорий, чтобы лучше понять, с какими проблемами может столкнуться ваш ребенок.В их числе:
Проблемы, из-за которых через легкие проходит слишком много крови
Эти дефекты позволяют богатой кислородом крови, которая должна идти к телу, рециркулировать через легкие, вызывая повышенное давление и стресс в легких. В их числе:
- Открытый артериальный проток (ОАП): этот дефект приводит к короткому замыканию нормальной легочной сосудистой системы и позволяет крови смешиваться между легочной артерией и аортой. До рождения между двумя кровеносными сосудами есть открытый проход.Это отверстие закрывается вскоре после рождения. Когда он не закрывается, часть крови возвращается в легкие. Открытый артериальный проток часто наблюдается у недоношенных детей.
- Дефект межпредсердной перегородки (ДМПП): в этом состоянии имеется аномальное отверстие между двумя верхними камерами сердца — правым и левым предсердиями, что вызывает ненормальный кровоток через сердце.
- Дефект межжелудочковой перегородки (VSD): в этом состоянии возникает отверстие в межжелудочковой перегородке (разделительной стенке между двумя нижними камерами сердца — правым и левым желудочками).Из-за этого отверстия кровь из левого желудочка течет обратно в правый желудочек из-за более высокого давления в левом желудочке. Это приводит к тому, что дополнительный объем крови закачивается в легкие правым желудочком, что часто приводит к застою в легких.
- Атриовентрикулярный канал (AVC или AV-канал): AVC представляет собой сложную проблему с сердцем, которая включает несколько аномалий структур внутри сердца, включая дефект межпредсердной перегородки, дефект межжелудочковой перегородки и неправильно сформированные митральный и / или трикуспидальный клапаны.
Проблемы, при которых через легкие проходит слишком мало крови
Эти условия позволяют крови, которая не попала в легкие, забирать кислород и перемещаться по телу. При этих проблемах с сердцем организм не получает достаточно кислорода. Младенцы с этими формами ИБС могут быть синюшными, что означает, что они выглядят синими. Эти условия включают:
- Атрезия трехстворчатого клапана: в этом состоянии нет трехстворчатого клапана, что означает отсутствие кровотока из правого предсердия в правый желудочек.
- Легочная атрезия: это осложненная ИБС, при которой наблюдается аномальное развитие легочного клапана.
- Транспозиция магистральных артерий (TGA): при этом состоянии легочная артерия и аорта меняются местами.
- Тетралогия Фалло (TOF): Это состояние характеризуется четырьмя дефектами, включая аномальное отверстие или дефект межжелудочковой перегородки; сужение (стеноз) в области клапана легочной артерии или сразу под ней, что частично блокирует поток крови из правой части сердца в легкие; правый желудочек, более мускулистый, чем обычно, и часто увеличенный; и аорта, которая лежит непосредственно над дефектом межжелудочковой перегородки.
- Правый желудочек с двойным выходом (DORV): в этом состоянии и аорта, и легочная артерия соединены с правым желудочком.
- Артериальный ствол: в этом состоянии аорта и легочная артерия начинаются как единый кровеносный сосуд, который в конечном итоге делится и становится двумя отдельными артериями. Артериальный ствол возникает, когда единственный большой сосуд не может полностью отделиться, оставляя соединение между аортой и легочной артерией.
Проблемы, при которых слишком мало крови попадает в тело
Эти дефекты являются результатом недоразвитых камер сердца или закупорки кровеносных сосудов, которые не позволяют достаточному количеству крови поступать в организм для удовлетворения его потребностей.В их числе:
- Коарктация аорты (КоА): в этом состоянии аорта сужена или сужена, препятствуя кровотоку в нижней части тела и повышая кровяное давление выше сужения.
- Стеноз аорты (AS): в этом состоянии аортальный клапан между левым желудочком и аортой сформирован неправильно и сужен, что затрудняет перекачку крови в тело сердца.
- Синдром гипоплазии левых отделов сердца (HLHS): сочетание нескольких аномалий сердца и магистральных кровеносных сосудов.
В некоторых случаях будет комбинация нескольких пороков сердца, что приведет к более сложной проблеме, которая может относиться к нескольким из этих категорий.
Факты о врожденном пороке сердца
Причина большинства врожденных пороков сердца неизвестна. Матери часто задаются вопросом, не вызвало ли то, что они сделали во время беременности, проблемы с сердцем. В большинстве случаев к пороку сердца ничего нельзя отнести.
Некоторые проблемы с сердцем случаются чаще в семьях, поэтому некоторые сердечные заболевания могут иметь генетическую связь.Другие ИБС могут возникнуть, если мать заболела во время беременности и принимала лекарства, например, противосудорожные. Однако в большинстве случаев причина сердечного заболевания не определяется.
Многие серьезные врожденные пороки сердца выявляются во время беременности во время планового ультразвукового исследования. Другие могут быть диагностированы вскоре после рождения. Менее серьезные сердечные заболевания могут оставаться невыявленными, пока дети не станут старше и не начнут проявлять определенные признаки или симптомы врожденного порока сердца.
Во время беременности, если ваш врач считает, что у вашего ребенка может быть ИБС, вас, скорее всего, направят к детскому кардиологу для дальнейшего обследования. Тип выполняемых диагностических тестов будет зависеть от формы ИБС у вашего ребенка. Примеры используемых тестов включают эхокардиограмму плода, электрокардиограмму (ЭКГ), магнитно-резонансную томографию сердца (МРТ) и катетеризацию сердца. Если вас направят в Детскую больницу Филадельфии, вас будут осматривать в рамках программы кардиологического центра по проблемам сердца плода.
Врожденные проблемы с сердцем варьируются от простых до сложных. Кардиолог вашего ребенка может наблюдать за некоторыми проблемами с сердцем и лечить их с помощью лекарств, в то время как другие потребуют операции на сердце или катетеризации сердца — иногда уже в первые несколько часов после рождения.
Ребенок может даже «вырасти» из некоторых более простых сердечных заболеваний, таких как открытый артериальный проток (ОАП) или дефект межпредсердной перегородки (ДМПП). Эти условия могут просто разрешиться сами по себе по мере роста ребенка.У других детей будут более сложные формы врожденного порока сердца или сочетание различных типов, и им потребуется несколько операций или катетерных вмешательств и постоянный уход на протяжении всей жизни.
Младенцев с врожденными пороками сердца наблюдают специалисты, называемые детскими кардиологами. Эти врачи диагностируют сердечные заболевания и помогают поддерживать здоровье детей до и после хирургического лечения сердечной проблемы. Специалисты, которые исправляют проблемы с сердцем в операционной, известны как детские кардиохирурги или кардиоторакальные хирурги.
Совершенно необходимо, чтобы люди, рожденные с врожденными пороками сердца и достигшие совершеннолетия, перешли к соответствующему виду кардиологической помощи. Тип требуемого ухода зависит от типа ИБС у человека. Людей с простыми типами ИБС обычно может лечить взрослый кардиолог. Пациентам с более сложными типами ИБС потребуется лечение в центре, специализирующемся на врожденных пороках сердца у взрослых, например, в Центре врожденных пороков сердца у взрослых в Филадельфии.
Врожденные пороки сердца и критические ИБС
Что такое врожденные пороки сердца?
Врожденное означает наличие при рождении. Врожденные пороки сердца (также называемые ВПС) — это сердечные заболевания, с которыми рождается ребенок. Эти условия могут повлиять на форму сердца или на то, как оно работает, или на то и другое одновременно. ИБС может быть легкой или серьезной.
ВПС — наиболее распространенные типы врожденных дефектов. Врожденные дефекты — это структурные изменения, присутствующие при рождении, которые могут повлиять практически на любую часть тела.Они могут повлиять на то, как тело выглядит, работает или и то, и другое. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма.
Критические врожденные пороки сердца (также называемые критическими ВПС или критическими врожденными пороками сердца) являются наиболее серьезными врожденными пороками сердца. Младенцы с критическими ВПС нуждаются в операции или другом лечении в течение первого года жизни. Без лечения критические ИБС могут вызвать серьезные проблемы со здоровьем и смерть.
Ежегодно в Соединенных Штатах почти 1 из 100 младенцев (около 1 процента или 40 000 младенцев) рождается с пороком сердца.Примерно каждый четвертый ребенок, рожденный с пороком сердца (около 25 процентов), имеет критическую ВПС. Некоторые пороки сердца не нуждаются в лечении или легко поддаются лечению. Но другим, например некоторым критическим ИБС, может потребоваться операция в течение нескольких лет.
Как пороки сердца могут повлиять на вашего ребенка?
Пороки сердца могут поражать различные части сердца вашего ребенка, в том числе:
- Камеры сердца. Сердце имеет четыре камеры. В две верхние камеры (также называемые предсердиями) поступает кровь.Две нижние камеры (также называемые желудочками) перекачивают кровь из сердца в другие части тела.
- Перегородка. Это стена, разделяющая правую и левую стороны сердца. Между двумя предсердиями есть стенка, а между двумя желудочками — стенка.
- Клапаны сердца. Эти клапаны открываются и закрываются, чтобы контролировать кровоток через сердце. Они помогают крови двигаться в правильном направлении, перекачивая ее в другие части тела.
- Артерии и вены около сердца. Артерии — это кровеносные сосуды, которые переносят кровь от сердца к телу. Аорта — это главная артерия, по которой кровь от сердца переносится к остальным частям тела. Вены — это кровеносные сосуды, по которым кровь идет от тела к сердцу.
Пороки сердца могут повлиять на кровоток, в результате чего кровь вашего ребенка:
- Притормозить
- Идти не в том направлении или не в том месте
- Заблокировать
- Недостаточно кислорода для разноса по всему телу
Некоторые из этих проблем с кровотоком могут вызывать скопление жидкости в легких (также называемое застоем легких или отеком легких).Жидкость в легких может затруднить дыхание ребенка. У младенцев с серьезными пороками сердца может развиться сердечная недостаточность (также называемая застойной сердечной недостаточностью). Это когда сердце не может перекачивать кровь так, как должно.
Каковы примеры критических ВПС?
Критические CHD включают:
Коарктация аорты (также называемая COA). В этом состоянии часть аорты слишком узкая. Это может уменьшить или заблокировать приток крови к телу. Сердечным мышцам нужно больше работать, чтобы отвести кровь из сердца.Эта дополнительная нагрузка на сердце может ослабить сердечную мышцу и вызвать другие проблемы с сердцем. Младенцы с COA лечат хирургическим вмешательством или процедурой, называемой баллонной ангиопластикой. В этой процедуре врач использует катетер (тонкую гибкую трубку) с крошечным баллоном, который он расширяет, чтобы открыть аорту. Он может вставить стент — маленькую трубку с сеткой, которая используется для того, чтобы кровеносный сосуд оставался открытым. Многим детям с COA необходимо принимать лекарства для снижения кровяного давления. Артериальное давление — это сила притока крови к стенкам артерий.
Правильная транспозиция магистральных артерий (также называемая d-TGA). У младенцев с этим заболеванием поменяны положения двух важных артерий. Это означает, что в крови, перекачиваемой в организм, может не хватать кислорода. Младенцам с d-TGA требуется операция на сердце вскоре после рождения, чтобы помочь доставить богатую кислородом кровь от сердца к остальным частям тела. Им могут потребоваться лекарства, чтобы улучшить работу сердца, снизить кровяное давление, помочь организму избавиться от лишней жидкости или замедлить работу сердца, если оно бьется слишком быстро.Если сердце бьется слишком медленно, им может понадобиться кардиостимулятор. Кардиостимулятор — это небольшое устройство, которое помещается под кожу в груди и помогает контролировать сердцебиение.
Прерванная дуга аорты (также называемая IAA). В этом состоянии часть аорты отсутствует. Это означает, что сердце не может посылать кровь через аорту к остальному телу. Младенцам с IAA требуется операция вскоре после рождения для восстановления аорты.
Атрезия легких (также называемая ПА). В этом состоянии легочный клапан сердца не сформирован должным образом или вообще не сформирован.Легочный клапан контролирует кровоток из правого желудочка сердца в легкие. Если у ребенка ПА, кровь не может течь от сердца к легким, чтобы забрать кислород для тела. Младенцы с ПА обычно нуждаются в лекарствах для улучшения кровотока до тех пор, пока их нельзя будет вылечить катетеризацией сердца или операцией. Во время катетеризации сердца врач вашего ребенка вводит катетер в кровеносный сосуд и направляет его к сердцу. Затем он может использовать крошечный шарик, чтобы расширить клапан. Или он может вставить стент, чтобы кровеносный сосуд оставался открытым.Но большинству детей с ПА вскоре после рождения требуется операция по расширению или замене легочного клапана.
Дефекты единственного желудочка. В этой группе состояний сердце ребенка имеет один желудочек, который работает достаточно хорошо, чтобы перекачивать кровь, а не два желудочка. К дефектам единственного желудочка относятся:
- Аномалия Эбштейна. В этом состоянии трехстворчатый клапан сердца (клапан между двумя правыми камерами сердца) не работает должным образом. Это означает, что кровь может просачиваться обратно в неправильную часть сердца.Младенцам с этим заболеванием может потребоваться операция по восстановлению или замене трехстворчатого клапана. Им также могут потребоваться лекарства для контроля частоты сердечных сокращений, улучшения кровотока или лечения любых признаков сердечной недостаточности.
- Синдром гипоплазии левых отделов сердца (также называемый HLHS). В этом состоянии левая часть сердца не формируется правильно, и сердце не может перекачивать кровь в тело должным образом. Ребенку с HLHS требуется несколько различных хирургических вмешательств, которые начинаются вскоре после рождения, чтобы увеличить приток крови к ее телу.Некоторым младенцам также необходимы лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости. Если состояние очень тяжелое или если хирургическая операция ослабляет сердце, ребенку может потребоваться пересадка сердца. Пересадка сердца — это операция, при которой поврежденное сердце удаляется и заменяется здоровым сердцем другого человека.
- Атрезия трехстворчатого клапана. В этом состоянии трехстворчатый клапан сердца (клапан между двумя правыми камерами сердца) не сформирован.Это означает, что кровь не может правильно течь через сердце или к остальному телу. Младенцам с атрезией трикуспидального клапана может потребоваться одна или несколько операций, которые начнутся вскоре после рождения, чтобы увеличить приток крови к легким и обойти (обойти) часть сердца, которая не работает должным образом. Некоторым младенцам нужны лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости.
- Правый желудочек с двойным выходом (также называемый DORV). В этом состоянии аорта соединяется с правым желудочком сердца, а не с левым желудочком.Между двумя желудочками также есть отверстие. Это означает, что в перекачиваемой к телу крови может не хватать кислорода. Младенцам с DORV требуется операция по восстановлению сердца.
Тетралогия Фалло (также называемая TOF). Младенцы с этим заболеванием имеют комбинацию четырех пороков сердца, которые ограничивают поступление кислорода в кровь, перекачиваемую в организм. Младенцам с TOF требуется операция на сердце вскоре после рождения, чтобы улучшить приток крови к легким и остальным частям тела.
Полный аномальный возврат из легочной вены (также называемый TAPVR). В этом состоянии вены, по которым кровь из легких поступает в сердце, не соединяются с сердцем должным образом, поэтому организм не получает достаточно кислорода. Младенцы с этим заболеванием нуждаются в хирургическом вмешательстве, чтобы кровь могла лучше проходить через сердце.
Артериальный ствол (также называемый обыкновенным стволом). У младенцев с этим заболеванием только одна артерия, выходящая из сердца, вместо двух артерий. У них также есть только один клапан, который контролирует кровь, покидающую сердце, вместо двух клапанов.Это означает, что кровь с кислородом смешивается с кровью, в которой нет кислорода. Таким образом, слишком много крови поступает в легкие, и сердцу приходится усерднее работать, чтобы перекачивать кровь к остальному телу. Младенцам с этим заболеванием требуется операция по восстановлению сердца и кровеносных сосудов. Некоторым младенцам могут потребоваться лекарства, чтобы укрепить сердечную мышцу, снизить кровяное давление или помочь организму избавиться от лишней жидкости.
По мере взросления большинству детей с критическими ВПС требуются регулярные осмотры у детского кардиолога для проверки сердца и выявления любых других проблем со здоровьем.
Что такое врожденные пороки сердца и как их лечить?
Общие CHD включают:
Открытый артериальный проток (также называемый КПК). Это состояние возникает в связи (называемой артериальным протоком) между двумя основными кровеносными сосудами, ведущими от сердца: легочной артерией и аортой. Артериальный проток открыт, когда ребенок находится в утробе матери. Если после рождения он не закрывается должным образом, кровь, в которой не хватает кислорода, может течь в неправильном направлении.Это может ослабить сердечную мышцу и привести к сердечной недостаточности. Иногда КПК может закрыться сам по себе. Но некоторым младенцам нужны лекарства, процедуры с катетерами или операция на сердце.
Дефекты перегородки. Эти условия оставляют отверстие в перегородке. Это может привести к тому, что кровь пойдет в неправильном направлении или в неправильное место, или может вызвать перекачку лишней крови в легкие. Типы дефектов перегородки включают:
- Дефект межпредсердной перегородки (также называемый ДМПП). Это когда отверстие в стене, разделяющей правое и левое предсердия.
- Дефект межжелудочковой перегородки (также называемый ДМЖП). Это когда отверстие в стенке, разделяющей правый и левый желудочки. ДМЖП — наиболее распространенный тип порока сердца.
- Дефект атриовентрикулярной перегородки (АВСД). Это когда есть отверстия между камерами правой и левой стороны сердца, и клапаны между этими камерами могут формироваться неправильно.
Некоторые небольшие дефекты перегородки закрываются сами по себе. Операция на сердце или процедуры с использованием катетеров могут исправить более крупные дефекты перегородки.Младенцам с АВСД обычно требуется операция на сердце.
Что вызывает врожденные пороки сердца?
Пороки сердца могут начать развиваться в первые 6 недель беременности, когда сердце формируется, часто до того, как вы узнаете, что беременны. Мы не уверены, что вызывает большинство врожденных пороков сердца, но следующие факторы могут иметь значение:
Изменения генов или хромосом
У некоторых детей пороки сердца возникают из-за изменений в их хромосомах или генах. Хромосомы — это структуры, которые содержат гены.Гены — это часть клеток вашего тела, в которых хранятся инструкции о том, как ваше тело растет и работает. Гены передаются от родителей к детям. Определенные изменения генов (также называемые мутациями) связаны с пороками сердца. По крайней мере, 15 из 100 (15 процентов) случаев ИБС связаны с генетическими или хромосомными состояниями. Например, около половины детей с синдромом Дауна имеют пороки сердца.
Если у вас, вашего партнера или одного из других детей есть врожденный порок сердца, у вашего следующего ребенка также может быть больше шансов иметь такой порок.Так что вы можете встретиться с генетическим консультантом. Это человек, который обучен помочь вам понять гены, врожденные дефекты и другие заболевания, присущие семьям, и то, как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Состояние здоровья мамы
Наличие одного из этих состояний может увеличить риск рождения ребенка с ИБС:
- Волчанка (также называемая системной красной волчанкой или СКВ). Волчанка — это аутоиммунное заболевание. Это состояние здоровья, которое возникает, когда антитела (клетки в организме, которые борются с инфекциями) по ошибке атакуют здоровые ткани.Волчанка может повредить суставы, кожу, почки, сердце, легкие и другие части тела.
- Материнская фенилкетонурия (также называемая фенилкетонурией). Фенилкетонурия — это состояние, при котором ваше тело не может расщеплять аминокислоту, называемую фенилаланином. Амниокислоты помогают накапливать белок в организме. Без лечения фенилаланин накапливается в крови и вызывает проблемы со здоровьем. Большинство беременных женщин с фенилкетонурией могут иметь здоровых детей, если будут следовать специальному плану с низким содержанием фенилаланина.
- Ожирение (очень лишний вес).Если вы страдаете ожирением, у вас избыточное количество жира, а ваш индекс массы тела (ИМТ) составляет 30 или выше. Чтобы узнать свой ИМТ, посетите www.cdc.gov/bmi.
- Существовавший ранее диабет (также называемый диабетом 1 или 2 типа). Это заболевание, при котором в крови содержится слишком много сахара (называемого глюкозой). Существование ранее означает, что у вас был диабет до беременности. Диабет может повредить органы вашего тела, включая кровеносные сосуды, нервы, глаза и почки.
- Краснуха (также называемая немецкой корью).Это инфекция, которая вызывает легкие симптомы гриппа и сыпь на коже. Краснуха во время беременности может увеличить риск ИБС у вашего ребенка.
Лекарства, которые вы принимаете
Прием определенных лекарств может повысить риск заражения вашего ребенка ИБС. Сообщите своему врачу о любых лекарствах, которые вы принимаете, до того, как попытаетесь забеременеть. Сюда входят лекарства, отпускаемые по рецепту, без рецепта, растительные продукты и добавки.
Если лекарство, которое вы принимаете, может быть вредным для вашего ребенка, вы можете изменить его на более безопасное.Но некоторые лекарства могут иметь решающее значение для вашего собственного здоровья, даже если они могут повлиять на вашего ребенка. Вы и ваш врач можете взвесить преимущества и риски лекарств, которые вы принимаете, чтобы обеспечить вам наиболее здоровую беременность. Не начинайте и не прекращайте принимать какие-либо лекарства по рецепту до, во время или после беременности, не посоветовавшись предварительно со своим врачом. Начало, прекращение приема или смена лекарств может вызвать серьезные проблемы со здоровьем у вас или вашего ребенка.
Это примеры лекарств, которые могут повысить риск заражения вашего ребенка ИБС:
- Ингибиторы АПФ.Эти лекарства используются для лечения высокого кровяного давления и других состояний. Высокое кровяное давление — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может вызвать перегрузку сердца и вызвать проблемы во время беременности.
- Изотретиноин. Это лекарство используется для лечения прыщей.
- Литий. Это лекарство используется для лечения депрессии. Депрессия (также называемая депрессивным расстройством, большой депрессией и клинической депрессией) — это заболевание, которое вызывает чувство печали и потерю интереса к тому, что вам нравится делать.Это может повлиять на то, как вы чувствуете, думать и действовать, и может мешать вашей повседневной жизни. Чтобы поправиться, нужно лечение.
- Статины. Эти лекарства используются для лечения повышенного холестерина. Холестерин — это вещество в крови. Слишком высокий уровень холестерина может увеличить риск сердечных заболеваний.
- Талидомид. Это лекарство используется для лечения определенных кожных заболеваний, инфекций, определенных типов рака и осложнений от ВИЧ (расшифровывается как вирус иммунодефицита человека). ВИЧ атакует иммунную систему организма и является вирусом, вызывающим СПИД.У здорового человека иммунная система защищает организм от инфекций, рака и некоторых болезней.
Условия повседневной жизни (образ жизни и окружающая среда)
Некоторые вещи в вашей жизни и окружающей среде (где и как вы живете) могут увеличить ваши шансы на зачатие ребенка с ИБС. К ним относятся:
- Употребление алкоголя во время беременности. Если вы беременны, пытаетесь забеременеть или думаете, что беременны, не употребляйте алкоголь.
- Курение до или во время беременности.Женщины, которые курят в любое время в течение месяца до беременности или в течение первых 3 месяцев беременности, с большей вероятностью родят ребенка с ИБС, чем женщины, которые не курят.
Если вы курите или употребляете алкоголь, попросите своего врача помочь вам бросить курить.
Как узнать, есть ли у вашего ребенка врожденный порок сердца?
Если ваш лечащий врач не обнаружит серьезного врожденного порока сердца у вашего ребенка во время беременности, он обычно диагностируется вскоре после рождения или в течение первых нескольких месяцев жизни.Менее серьезные пороки сердца могут быть обнаружены только у детей.
Во время беременности
Ваш врач может использовать тест, называемый эхокардиограммой плода (также называемый эхосигналом плода), чтобы проверить сердце вашего ребенка. В этом тесте используется ультразвук, чтобы сделать снимок сердца вашего ребенка, пока он еще находится в матке (матке). Вы можете пройти этот тест примерно на 18–24 неделе беременности.
Вам может потребоваться эхокардиограмма плода, если:
- Ваш врач обнаружит возможную проблему, например, нарушение сердечного ритма у вашего ребенка, во время ультразвукового исследования.
- У вашего ребенка генетическое или хромосомное заболевание, такое как синдром Дауна, которое может быть связано с ИБС.
- У вас в семье были проблемы с сердцем. Это означает, что у вас, вашего партнера или кого-то из членов вашей семьи проблемы с сердцем.
- У вас есть заболевание, такое как диабет, которое может играть роль в ИБС.
- Вы принимаете лекарство, которое может повысить риск заражения вашего ребенка ИБС.
После рождения
Ваш ребенок проверяется на критические ВПС в рамках скрининга новорожденных, прежде чем он выпишется из больницы после рождения.Скрининг новорожденных выявляет серьезные, но редкие и в основном поддающиеся лечению состояния. Он включает в себя проверку крови, слуха и сердца. Все штаты требуют скрининга новорожденных, и все штаты, кроме Калифорнии, требуют скрининга на критические ИБС. Калифорния требует, чтобы поставщики предлагали скрининг на критические ВПС.
Младенцы проходят скрининг на критические ВПС с помощью простого теста, называемого пульсоксиметрией (также называемого пульсоксиметрией). Этот тест проверяет количество кислорода в крови вашего ребенка. Низкий уровень кислорода может быть признаком порока сердца.В пульсоксиметрии используется пульсоксиметр с датчиками, которые размещаются на коже вашего ребенка. Тест безболезненный и занимает всего несколько минут. Пульсоксиметрия позволяет выявить многие, но не все критические ВПС. Воспитатель вашего ребенка также может обнаружить порок сердца при медосмотре.
Если тесты покажут, что у вашего ребенка критическая ИБС, он сможет получить помощь и лечение на раннем этапе, чтобы предотвратить более серьезные проблемы со здоровьем. Лечащий врач может направить вашего ребенка на лечение к детскому кардиологу.Это врач, который лечит младенцев и детей с сердечными заболеваниями.
Каковы признаки и симптомы врожденных пороков сердца?
Признаки заболевания — это то, что другие люди могут видеть или знать о вас, например, у вас сыпь или вы кашляете. У некоторых ВПС нет никаких признаков, поэтому вы можете не знать, что у вашего ребенка ВПС, пока он не станет старше.
Признаки порока сердца включают:
- Шум в сердце. Это дующий, свистящий или хрипящий звук, слышимый во время сердцебиения.Это вызвано бурным током крови через сердечные клапаны или около сердца. Воспитатель вашего ребенка может услышать шум, когда проверит сердцебиение вашего ребенка с помощью стетоскопа.
- Бьющееся сердце
- Слабый пульс
- Серый или синий цвет кожи, губ или ногтей
- Сонливость во время кормления или сильная сонливость в другое время
- Опухание живота или ног или отечность вокруг глаз
- Проблемы с дыханием или учащенное дыхание. Проблемы с дыханием во время кормления могут привести к медленному увеличению веса.
Если у вашего ребенка есть какие-либо из этих признаков, немедленно позвоните его поставщику. Поставщик вашего ребенка может использовать эти тесты для проверки на пороки сердца:
- Физический осмотр. Воспитатель вашего ребенка прослушивает сердце и легкие вашего ребенка с помощью стетоскопа и ищет другие признаки порока сердца.
- Эхокардиограмма (также называемая эхосигналом или ультразвуком сердца). Это УЗИ сердца. Воспитатель вашего ребенка может видеть сердцебиение и проверять сердечные клапаны и другие части.
- Электрокардиограмма (также называемая ЭКГ или ЭКГ). Этот тест регистрирует электрическую активность сердца. Он показывает, насколько быстро бьется сердце и устойчив ли его ритм. Он также показывает размер и положение камер сердца.
- Рентген грудной клетки. Этот тест позволяет сделать снимки грудной клетки и органов вашего ребенка, таких как сердце и легкие.


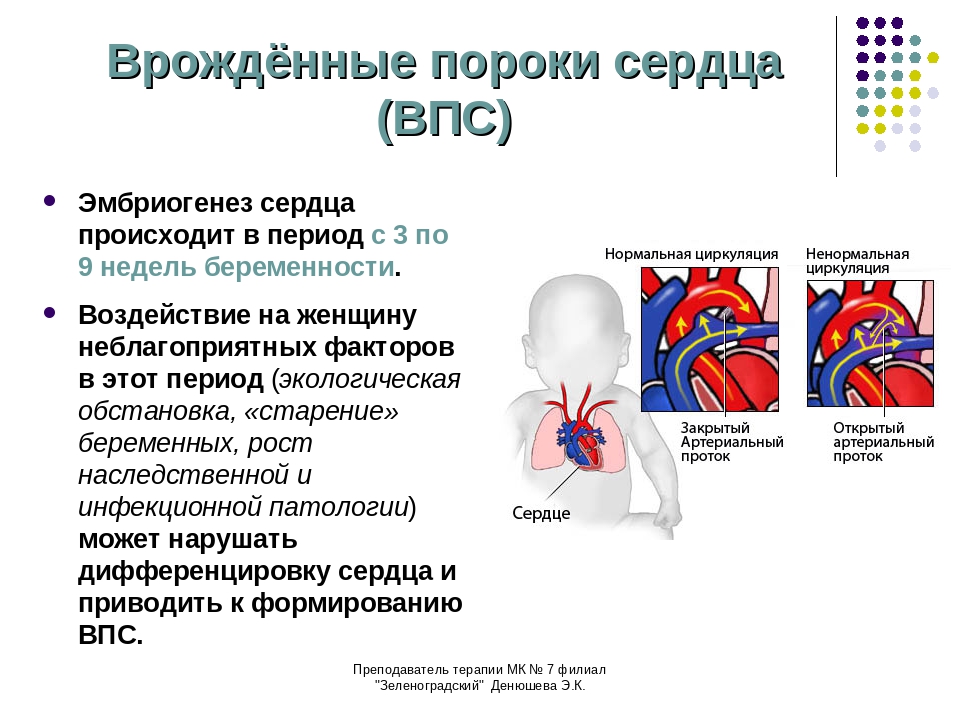


 Этот общий клапан часто имеет створки (створки), которые могут быть неправильно сформированы или закрываются неплотно. Полный AVSD возникает во время беременности, когда общий клапан не может разделиться на два отдельных клапана (трикуспидальный и митральный клапаны) и когда перегородки (стенки), разделяющие верхнюю и нижнюю камеры сердца, не растут полностью, чтобы встретиться в центр сердца.
Этот общий клапан часто имеет створки (створки), которые могут быть неправильно сформированы или закрываются неплотно. Полный AVSD возникает во время беременности, когда общий клапан не может разделиться на два отдельных клапана (трикуспидальный и митральный клапаны) и когда перегородки (стенки), разделяющие верхнюю и нижнюю камеры сердца, не растут полностью, чтобы встретиться в центр сердца.