Родильный дом №7, Новосибирск — Что такое плацента?
Анна Валентиновна Якимова, акушер-гинеколог, доктор медицинских наук рассказывает о плаценте и плацентарной недостаточности.
Рисунок с сайта http://s7ya7.zdorovo-zivi.ru
Плацента. Название органа происходит от лат. placenta — пирог, лепешка, оладья. Это внезародышевый орган, состоящий из ворсин, благодаря которому осуществляется питание, дыхание плода, отведение из его крови продуктов жизнедеятельности. Различают свободные и закрепляющие (якорные) ворсины. Плацента образуется в том месте, где имплантировался зародыш, возникает в результате соединения хориона – внезародышевой ткани с утолщенной слизистой оболочкой матки (децидуальной тканью). Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Кроме того, плацента вырабатывает гормоны, которые обеспечивают сохранение беременности. В плаценте различают две поверхности. Поверхность, которая обращена к плоду, называется плодной. Она покрыта гладкой оболочкой — амнионом, через который просвечивают крупные сосуды. Та, что прикреплена к стенке матки, называется материнской.
Основной структурной единицей плаценты является котелидон. Котиледон плаценты условно сравним с деревом. Каждый котиледон образован стволовой ворсиной, от которой, как ветви дерева, отходят ворсины второго и третьего порядка, содержащие сосуды. Центральная часть котиледона образует полость, которая окружена множеством ворсин. Между котиледонами есть пространство – меджворсинчатое, которое с материнской стороны ограничено отходящими от слизистой оболочки матки перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство (свободные ворсины) и омываются материнской кровью. Спиральные артерии, которые являются мелкими ветвями артерий, кровоснабжающих матку, открываются в межворсинчатое пространство и обеспечиваяют приток крови, богатой кислородом, в межворсинчатое пространство.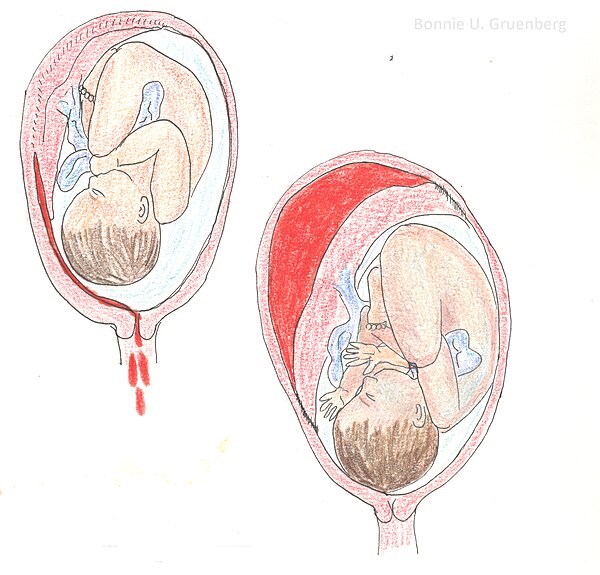
В конце беременности плацента представляет собой мягкий диск диаметром 15-18 см, толщиной в центральной части 2-4 см, массой около 500-600 г. Общая поверхность хориальных ворсинок достигает 16 м2, что значительно больше поверхности всех легочных альвеол, а площадь их капилляров — 12 м2. Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
В норме плацента прикрепляется в полости матки на ее передней или задней поверхности, иногда в области дна. Если плацента прикреплена в нижней части полости матки, близко к внутреннему отверстию шейки матки – внутреннему зеву, то ее кровоснабжение нередко оказывается недостаточным и плод может страдать от недостатки кислорода и питательных веществ – возникает явление, называемое плацентарной недостаточностью.
Плацентарная недостаточность – нарушение всех или некоторых функций плаценты, приводящее в конечном итоге к кислородному голоданию (гипоксии), задержке развития плода или его гибели и/или к досрочному прерыванию беременности.
Плацентарная недостаточность может возникать на ранних сроках развития беременности вледствие нарушения формирования плаценты, например, если спиральные артерии, снабжающие кровью ворсины, не утратят способности суживать свой просвет в ответ на воздействие сосудосуживающих веществ. Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
Возможно нарушение развития сосудов внутри ворсин, сосуды могут сформироваться в центральной части ворсины, а не близко к ее стенке, тогда будет затруднен перенос питательных веществ из крови матери в кровь плода и поступление продуктов обмена веществ обратно. Процесс развития плацены (в частности, сосудообразование) идет в большей степени первом и втором триместрах беременности, заканчиваясь примерно в 30-32 недели. После этого срока преобладают инволютивные процессы («старение», замуровывание ворсин фибриноидом). Наряду с процессами инволюции в плаценте на протяжении беременности развиваются молодые ворсины, чаще бессосудистые, которые, однако, лишь частично компенсируют функцию зрелых ворсин, сожержащих сосуды, которые были «выпали» из циркуляции.
В другом варианте развития событий плацентарная недостаточность возникает в более поздние сроки, как следствие повреждения плаценты при воспалительных процессах, диабете у беременной женщины или же при высоком артериальном давлении, когда нарушается приток крови к матке, что может возникать и при повышенной свертываемости крови матери. Считается, что именно нарушение маточно-плацентарной циркуляции играет основную роль в формировании синдрома задержки внутриутробного развития плода. До появления в акушерской практике допплерографических методов исследования не существовало неинвазивных методов исследования кровотока у в системе мать-плацента-плод. На сегодняшний день допплерометрия является наиболее предпочтительным инструментальным методом, который обеспечивает получение полезной информации в отношении выявления нарушения кровотока и определения тактики ведения беременности при плацентарной недостаочности. При наличии симптомов плацентарной недостаточности – несоответсвие высоты стояния дна матки, признаки угрозы досрочного прерывания беременности, учащенное или замедленное сердцебиение плода (норма: 120-160 ударов в минуту), измененное количество околоплодных вод – необходимо провести ультразвуковое исследование, допплерометрию кровотока в сосудах матки, пуповины и плода, а в третьем триместре – кардиотокографию.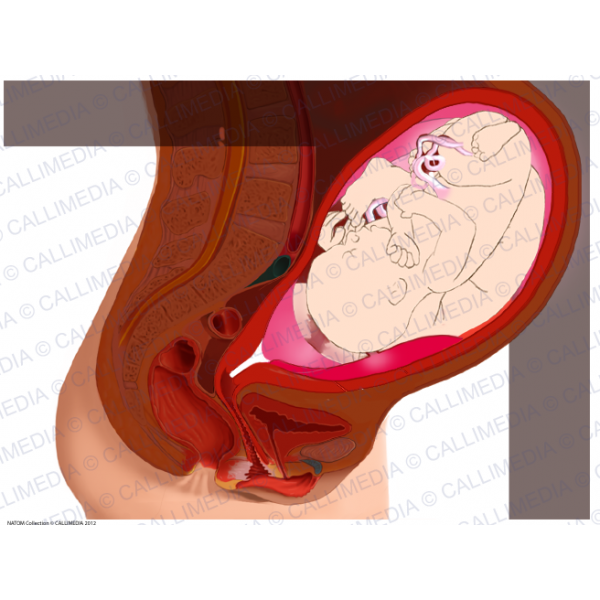
Можно ли лечить плацентаную недостаточность? Ответ на этот вопрос неоднозначен. Можно повлиять на развитие плаценты, когда оно незавершено, улучшая условия развития – ликвидировав, например, воспалительный процесс, нормализовав артериальное давление, снизив тонус матки, нормализовав свертываемость крови. Можно повлиять на обмен веществ в клетках плаценты – сделав это, например, путем введения в организм беременной женщины препаратов, которые способствуют улучшению утилизации клетками глюкозы. Можно повлиять на тонус сосудов, уменьшить проницаемость стенки и, таки образом, уменьшается отек тканей и улучшается проникновение в них кислорода. Но надо понимать, что плацентарную недостаочность мы не излечиваем, только пытаемся повлиять на компенсаторные механизмы, существующие в плаценте, если это удается, проявления плацентарной недостаточности исчезают. Но чаще лечение направлено на продление берменности до срока жизнеспособного плода.
Но если признаки плацентарной недостаточности нарастают, а срок беременности более 32 недель, когда даже в нормальная плацента подвергается инволюции, плацента изначально развивалась неправильно, а теперь всё хуже выполняет свои функции, плод страдает, то лечить плацентарную недостаточность бесполезно, лучше провести досрочное родоразрешение и выхаживать новорожденного без риска его внутриутробной гибели, которая возможна, если плацента истощит свои резервы. Иногда приходится принимать решение о досрочном родоразрешении и в более ранние сроки, когда лечение плацентарной недостаточности оказывается невозможным и промедление угрожает жизни плода.
Что такое плацента и для чего она нужна: 10 интересных фактов
1
Плацента работает как железа – она производит гормоны, важные для вынашивания ребенка и для налаживания лактации. Этот орган производит среди прочих следующие вещества: хорионический гонадотропин человека (ХГЧ), гормон, отвечающий за успешное начало беременности; плацентарный лактоген, который в том числе помогает подготовить грудь к лактации; прогестерон и эстроген.
2
Плацента начинает формироваться одновременно с ребенком, она питает и защищает его. Кровь из материнского организма несет к плаценте кислород и питательные вещества, которые попадают к плоду через пуповину. То есть она выполняет функции сразу нескольких органов, которые необходимы для развития ребенка. Плацента не позволяет смешиваться крови матери и будущего ребенка, притом что в ней циркулируют обе эти крови.
3
Каждую минуту к плаценте направляется около 500 миллилитров крови. Это происходит даже тогда, когда женщина спит.
4
Плацента — женский орган. Но в его формировании принимают участие как женские, так и мужские клетки. Что неудивительно, ведь без них невозможно оплодотворение яйцеклетки, а значит, и процесс формирования плаценты.
5
Плацента выполняет свои функции без связи с нервной системой женщины. Она не содержит в себе нервных клеток, поэтому не подчиняется ни спинному, ни головному мозгу. При этом она работает! Чудеса!
6
Плацента – единственный одноразовый орган, который может развиться в человеческом организме. Да, мы можем жить без некоторых органов после хирургического вмешательства, но плацента задумана так, чтобы быть использованной только один раз для одной беременности. Как только ребенок рождается, необходимость в ней отпадает.
7
Как только плацента покидает тело матери, в нем запускается процесс производства грудного молока. Во время беременности пролактин, необходимый для налаживания лактации, тоже производится, однако большое количество прогестерона и эстрогена, вырабатываемое плацентой, подавляют гормон грудного вскармливания. Рождение последа позволяет резко снизить количество прогестерона и эстрогена и запустить в дело пролактин.
Рождение последа позволяет резко снизить количество прогестерона и эстрогена и запустить в дело пролактин.
8
Средний вес плаценты на сроке 36-40 недель беременности составляет 519 граммов.
9
Есть такое явление, которое называется плацентофагия, то есть поедание плаценты (и распространено это не только среди зверей, но и среди людей). Некоторые утверждают, что она помогает снизить риск послеродовой депрессии, улучшить процесс лактации, однако научного подтверждения эти тезисы пока не нашли и советуют воздержаться от добавления ее в пищу. Специалисты считают, что все прекрасные свойства плаценты можно списать на эффект плацебо. Что касается питательного состава плаценты, то известно, что она содержит белки и жиры, но их также содержит обычная еда.
10
Как правило, плацента располагается по задней стенке матки — так она надежнее защищена от возможных травм. Существует патологическое состояние, которое называется предлежанием плаценты. Это такое положение органа в нижних отделах матки, когда частично или полностью перекрыта область внутреннего зева. Это может приводить к кровотечениям и угрозе прерывания беременности, поэтому требует внимательного наблюдения специалистами. Полное предлежание плаценты — абсолютное показание к кесареву сечению. При частичном предлежании и при отсутствии сопутствующих осложнений естественные роды возможны, но риски экстренного кесарева в таком случае весьма высоки.
10 удивительных фактов о плацента
10.10.2020Liat Ben-Senior, MBA MSc
Плацента — это спасательный круг между мамой и ее ребенком, орган, в котором впервые устанавливается связь между ними. Ученые считают плаценту наименее изученным человеческим органом, но при этом одним из самых важных органов тела. Она влияет на здоровье женщины и ее ребенка во время и даже после беременности. В честь невероятных свойств плаценты мы перечисляем 10 удивительных фактов о ней.
Она влияет на здоровье женщины и ее ребенка во время и даже после беременности. В честь невероятных свойств плаценты мы перечисляем 10 удивительных фактов о ней.
Emma Jean Photography
- Маленькая, но мощная — плацента в форме парашюта является узкоспециализированным органом, который помогает поддерживать развитие вашего ребенка. Средняя плацента составляет 23 см в поперечнике, около 3 см в толщину и обычно весит 500 – 600 грамм. Кровь матери и ребенка проходит через плаценту, но никогда не смешивается. При доношенном сроке около 500 мл маминой крови проходит через плаценту каждую минуту. Уже одно это удивительно (и также объясняет, почему беременность так утомительна).
- Один орган, множество функций — ваш развивающийся ребенок не ест и не дышит и полагается исключительно на свою маму в получении питательных веществ и кислорода. Плацента действует как легкие ребенка, снабжая кислородом и удаляя углекислый газ. Он также действует как почки ребенка, отфильтровывая продукты жизнедеятельности из кровотока.
- Плацента не является материнским органом — Фактически, плацента развивается из оплодотворенной яйцеклетки, что означает, что, как и ребенок, она генетически наполовину от мамы, а наполовину от папы. Плацента начинает формироваться сразу после имплантации оплодотворенного яйца в стенку матки примерно через 6-7 дней после зачатия и продолжает расти вместе с вашим ребенком, чтобы удовлетворить его растущие потребности.
- Плацента также является железой — Плацента действует как железа, выделяя гормоны во время беременности, которые играют важную роль в поддержке вашего растущего ребенка и подготовке вашего тела к материнству.
- Плацента является иммунным посредником – Плацента помогает иммунным системам мамы и ребенка разговаривать друг с другом без ссоры. Во время беременности плацента препятствует тому, чтобы организм мамы воспринимал ребенка как инородного и не атаковал его.
 В течение 3-го триместра плацента позволяет антителам мамы перейти к ребенку, давая вашему ребенку стартовую иммунную систему, и эта защита сохраняется до 6 месяцев после рождения.
В течение 3-го триместра плацента позволяет антителам мамы перейти к ребенку, давая вашему ребенку стартовую иммунную систему, и эта защита сохраняется до 6 месяцев после рождения. - Однояйцевые близнецы могут иметь общую плаценту — разнояйцевые близнецы развиваются из двух отдельных оплодотворенных яйцеклеток и всегда будут иметь две плаценты. Но количество плаценты у однояйцевых близнецов определяется тем, расщепляется ли оплодотворенная яйцеклетка до или после образования плаценты.
- К вам поступают стволовые клетки вашего ребенка — стволовые клетки ребенка могут проходить через плаценту и, кажется, нацелены на те участки, где у мамы есть повреждения. Даже спустя годы небольшое количество клеток от предыдущих беременностей можно найти в коже, органах и костном мозге матери. Это явление называется «микрохимеризмом плода и матери».
- Единственный одноразовый орган — плацента будет развиваться заново при каждой беременности, чтобы поддерживать рост вашего ребенка. После завершения своей миссии плацента выходит после рождения ребенка, поэтому ее называют «последом».
- Плацента подготавливает ваш организм к кормлению грудью — Плацента вырабатывает гормон, подавляющий выработку грудного молока. После выхода плаценты организм матери получает сигнал, что пора производить молоко.
- Плацента может помочь нам бороться с раком — Плацента обладает уникальной способностью расти и проникать в тело матери, не подвергаясь атаке со стороны иммунной системы. Эта способность уклоняться от иммунной системы строго регулируется, и плацента знает, как прекратить проникновение, прежде чем причинить вред матери. Исследователи надеются, что лучшее понимание того, как работает плацента, поможет нам бороться с раком, который ускользает от иммунной системы.
Плацента — это не только замечательный орган во время беременности, на всю жизнь. Если вы решите пожертвовать или сохранить стволовые клетки плаценты, они не будут утилизированы как биологические отходы.
Если вы решите пожертвовать или сохранить стволовые клетки плаценты, они не будут утилизированы как биологические отходы.
Liat Ben-Senior holds an MBA and MSc in Human Genetics from the Sackler School of Medicine of Tel-Aviv University, Israel. She has over 15 years experience in Marketing and Digital Marketing in the field of Biotech and Life Sciences. Her scientific background includes immunology and molecular biology research, both in academia as well as industry. Her management background includes business development and commercialization of early stage medical devices, cellular, and small molecule therapies. For over a decade, Liat worked with CReATe Cord Blood Bank as Business Manager. At CReATe, Liat focused on educating expectant parents and health care professionals about the cord blood banking options available in the Canadian market. Starting in 2020, Liat is the Marketing Manager at Anova Fertility & Reproductive Health. Liat strongly believes in empowering expectant parents so they can make an informed decision.
MEDISON.RU — Плацента и ее роль в развитии беременности
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
С самого начала беременности и вплоть до ее окончания формируется и функционирует система мать-плацента-плод. Важнейшим компонентом этой системы является плацента, которая представляет собой комплексный орган, в формировании которого принимают участие производные трофобласта и эмбриобласта, а также децидуальная ткань. Функция плаценты, в первую очередь, направлена на обеспечение достаточных условий для физиологического течения беременности и нормального развития плода.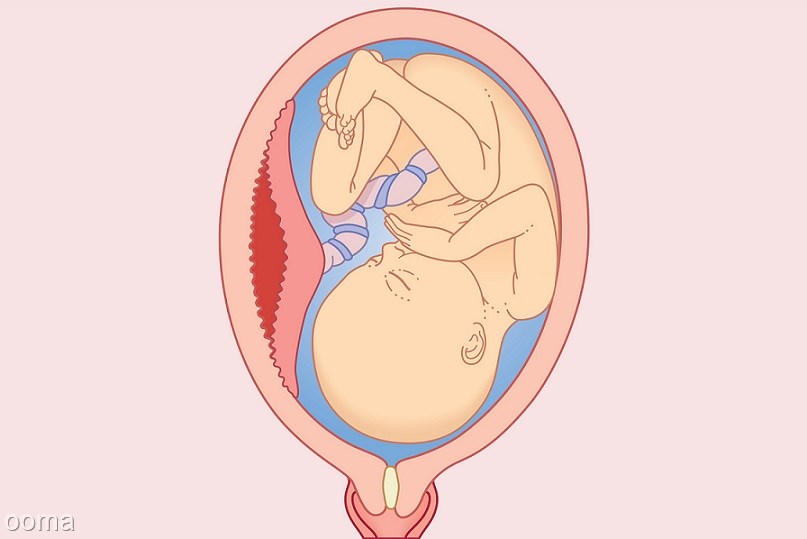 К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
К этим функциям относятся: дыхательная, питательная, выделительная, защитная, эндокринная. Все метаболические, гормональные, иммунные процессы во время беременности обеспечиваются через сосудистую систему матери и плода. Несмотря на то, что кровь матери и плода не смешивается, так как их разделяет плацентарный барьер, все необходимые питательные вещества и кислород плод получает из крови матери. Основным структурным компонентом плаценты является ворсинчатое дерево.
При нормальном развитии беременности имеется зависимость между ростом плода, его массой тела и размерами, толщиной, массой плаценты. До 16 недель беременности развитие плаценты опережает темпы роста плода. В случае смерти эмбриона (плода) происходит торможение роста и развития ворсин хориона и прогрессирование инволюционно-дистрофических процессов в плаценте. Достигнув необходимой зрелости в 38-40 недель беременности, в плаценте прекращаются процессы образования новых сосудов и ворсин.
Схема структуры плаценты и маточно плацентарного кровообращения
1 — артерии пуповины
2 — стволовая ворсина
3 — децидуальная перегородка
4 — децидуальный слой
5 — миометрий
6 — вены
7 — спиральные артерии
8 — хорион
9 — амнион
10 — межворсинчатое пространство
11 — вена пуповины
12 — котиледон
Зрелая плацента представляет собой дискообразную структуру диаметром 15-20 см и толщиной 2,5 — 3,5 см. Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования — котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка — крупными и мелкими ветвями, промежуточные ворсины — маленькими ветками, а терминальные ворсины — листьями. Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Ее масса достигает 500-600 гр. Материнская поверхность плаценты, которая обращена в сторону стенки матки, имеет шероховатую поверхность, образованную структурами базальной части децидуальной оболочки. Плодовая поверхность плаценты, которая обращена в сторону плода, покрыта амниотической оболочкой. Под ней видны сосуды, которые идут от места прикрепления пуповины к краю плаценты. Строение плодовой части плаценты представлено многочисленными ворсинами хориона, которые объединяются в структурные образования — котиледоны. Каждый котиледон образован стволовой ворсиной с разветвлениями, содержащими сосуды плода. Центральная часть котиледона образует полость, которая окружена множеством ворсин. В зрелой плаценте насчитывается от 30 до 50 котиледонов. Котиледон плаценты условно сравним с деревом, в котором опорная ворсина I порядка является его стволом, ворсины II и III порядка — крупными и мелкими ветвями, промежуточные ворсины — маленькими ветками, а терминальные ворсины — листьями. Котиледоны отделены друг от друга перегородками (септами), исходящими из базальной пластины.
Межворсинчатое пространство с плодовой стороны образовано хориальной пластиной и прикрепленными к ней ворсинами, а с материнской стороны оно ограничено базальной пластиной, децидуальной оболочкой и отходящими от неё перегородками (септами). Большинство ворсин плаценты свободно погружены в межворсинчатое пространство и омываются материнской кровью. Различают также и якорные ворсины, которые фиксируются к базальной децидуальной оболочке и обеспечивают прикрепление плаценты к стенке матки.
Схема циркуляции крови в организме плода
1 — верхняя полая вена2 — овальное отверстие
3 — нижняя полая вена
4 — венозный проток
5 — портальный синус
6 — воротная вена
7 — вена пуповины
8 — артерии пуповины
9 — плацента
10 — надчревные артерии
11 — артериальный проток
Спиральные артерии, которые являются конечными ветвями маточной и яичниковой артерий, питающих беременную матку, открываются в межворсинчатое пространство 120-150 устьями, обеспечивая постоянный приток материнской крови, богатой кислородом, в межворсинчатое пространство.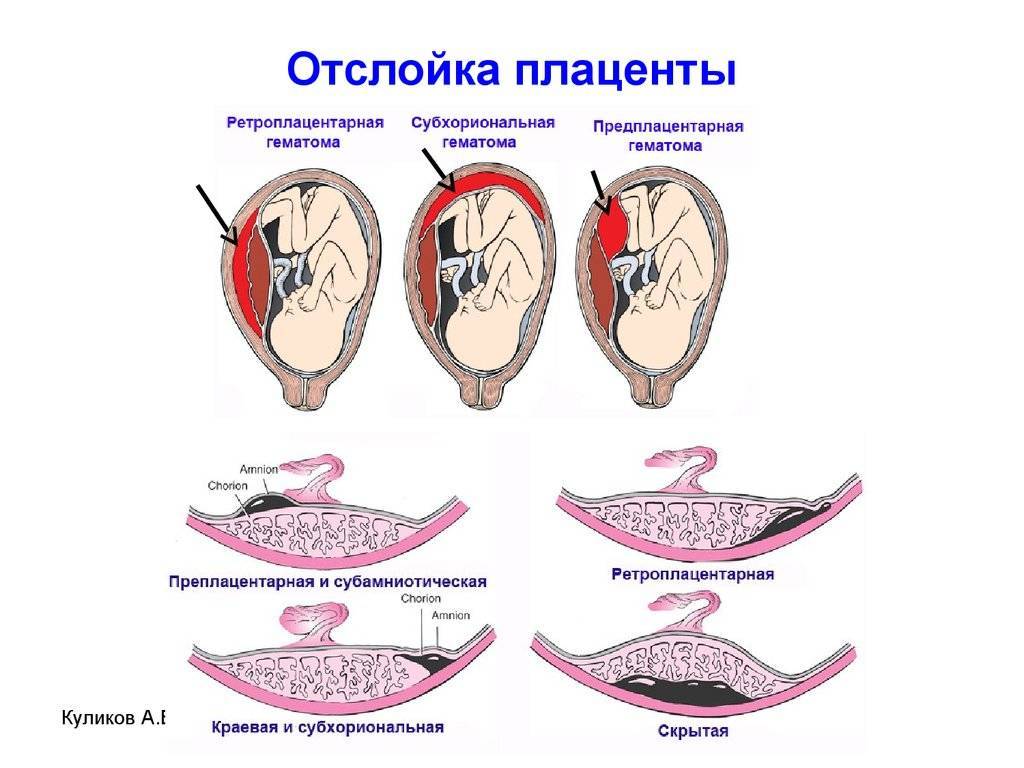 За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
За счет разницы давления, которое выше в материнском артериальном русле по сравнению с межворсинчатым пространством, кровь, насыщенная кислородом, из устьев спиральных артерий направляется через центр котиледона к ворсинам, омывает их, достигает хориальной пластины и по разделительным септам возвращается в материнский кровоток через венозные устья. При этом кровоток матери и плода отделены друг от друга. Т.е. кровь матери и плода не смешивается между собой.
Переход газов крови, питательных веществ, продуктов метаболизма и других субстанций из материнской крови в плодовую и обратно осуществляется в момент контакта ворсин с кровью матери через плацентарный барьер. Он образован наружным эпителиальным слоем ворсины, стромой ворсины и стенкой кровеносного капилляра, расположенного внутри каждой ворсины. По этому капилляру течет кровь плода. Насыщаясь таким образом кислородом, кровь плода из капилляров ворсин собирается в более крупные сосуды, которые в конечном итоге объединяются в вену пуповины, по которой насыщенная кислородом кровь оттекает к плоду. Отдав кислород и питательные вещества в организме плода, кровь, обедненная кислородом и богатая углекислым газом, оттекает от плода по двум артериям пуповины к плаценте, где эти сосуды делятся радиально в соответствии с количеством котиледонов. В результате дальнейшего ветвления сосудов внутри котиледонов кровь плода вновь попадает в капилляры ворсин и вновь насыщается кислородом, и цикл повторяется. За счет перехода через плацентарный барьер газов крови и питательных веществ реализуется дыхательная, питательная и выделительная функция плаценты. При этом в кровоток плода попадает кислород и выводится углекислый газ и другие продукты метаболизма плода. Одновременно в сторону плода осуществляется транспорт белков, липидов, углеводов, микроэлементов, витаминов, ферментов и многого другого.
Схема строения плацентарного барьера
1 — эндотелий капилляров терминальных ворсин
2 — капилляр ворсины
3 — строма ворсины
4 — эпителиальный покров ворсин
Плацента осуществляет важную защитную (барьерную функцию) посредством плацентарного барьера, который обладает избирательной проницаемостью в двух направлениях. При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
При нормальном течении беременности проницаемость плацентарного барьера увеличивается до 32 -34 недель беременности, после чего определенным образом снижается. Однако, к сожалению, через плацентарный барьер сравнительно легко проникают в плодовый кровоток достаточно большое количество лекарственных препаратов, никотин, алкоголь, наркотические вещества, пестициды, другие токсические химические вещества, а также целый ряд возбудителей инфекционных заболеваний, что оказывает неблагоприятное воздействие на плод. Кроме того, под воздействием патогенных факторов барьерная функция плаценты нарушается еще в большей степени.
Плацента анатомически и функционально связана с амнионом (водная оболочка), который окружает плод. Амнион представляет собой тонкую мембрану, которая выстилает поверхность плаценты, обращенной к плоду, переходит на пуповину и сливается с кожей плода в области пупочного кольца. Амнион активно участвует в обмене околоплодных вод, в ряде обменных процессов, а также выполняет и защитную функцию.
Плаценту и плод соединяет пуповина, которая представляет собой шнуровидное образование. Пуповина содержит две артерии и одну вену. По двум артериям пуповины течет обедненная кислородом кровь от плода к плаценте. По вене пуповины к плоду течет кровь, обогащенная кислородом. Сосуды пуповины окружены студенистым веществом, которое получило название «вартонов студень». Эта субстанция обеспечивает упругость пуповины, защищает сосуды и обеспечивает питание сосудистой стенки. Пуповина может прикрепляться (чаще всего) в центре плаценты и реже сбоку пуповины или к оболочкам. Длина пуповины при доношенной беременности в среднем составляет около 50 см.
Плацента, плодные оболочки и пуповина вместе образуют послед, который изгоняется из матки после рождения ребенка.
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Что нужно знать о плаценте?
9 месяцевЗдоровье
Беременность
Здоровье
Наверняка, о плаценте – особом органе, который есть только у беременных, слышала каждая будущая мама. Зачем нужна плацента и как некоторые ее особенности могут повлиять на ход беременности и родов?
Марина АверьяноваВрач акушер-гинеколог, г. Москва
Плацента (от лат. placenta – «лепешка»), или детское место, – развивающийся в матке во время беременности орган, который связывает между собой организмы мамы и плода. В плаценте происходят сложные биологические процессы, обеспечивающие нормальное развитие плода, газообмен, синтез гормонов, защиту малыша от действия вредных факторов, иммунную регуляцию и др. После оплодотворения в стенке матки образуется полость, заполненная материнской кровью, в которой располагается зародыш, получая питательные вещества непосредственно из тканей материнского организма. Клетки, окружающие зародыш, интенсивно делятся, образуя вокруг него своего рода ветвистую оболочку, «пронизанную» лакунами (полостями). В каждую веточку этой оболочки врастают сосуды зародыша. В результате устанавливается обмен между маминой кровью, заполняющей лакуны, и кровью зародыша. Это и есть начало формирования плаценты – органа, в равной степени «принадлежащего» и маме, и малышу. После рождения плода плацента отторгается от стенок матки.
Функции плаценты многогранны и направлены на сохранение беременности и нормальное развитие плода. Через нее осуществляется газообмен: кислород проникает из материнской крови к плоду, а углекислый газ транспортируется в обратном направлении. Плод получает через плаценту питательные вещества и избавляется от продуктов своей жизнедеятельности. Плацента обладает иммунными свойствами, то есть пропускает антитела (защитные белки) мамы к ребенку, обеспечивая его защиту, и одновременно задерживает клетки иммунной системы женщины, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции его отторжения. Она играет роль железы внутренней секреции и синтезирует гормоны.
Плацента обладает иммунными свойствами, то есть пропускает антитела (защитные белки) мамы к ребенку, обеспечивая его защиту, и одновременно задерживает клетки иммунной системы женщины, которые, проникнув к плоду и распознав в нем чужеродный объект, могли бы запустить реакции его отторжения. Она играет роль железы внутренней секреции и синтезирует гормоны.
Гормоны плаценты (хорионический гонадотропин, плацентарный лактоген, прогестерон, эстрогены и др.) обеспечивают нормальное течение беременности, регулируют важнейшие жизненные функции беременной и плода, участвуют в развитии родового акта. Особенно высока активность обменных процессов в плаценте в третьем триместре беременности.
Кроме того, плацента выполняет защитную функцию. В ней с помощью ферментов происходит разрушение образующихся как в организме мамы, так и в организме плода вредных веществ. Барьерная функция плаценты зависит от ее проницаемости. Степень и скорость перехода веществ через нее определяются различными факторами. При ряде осложнений беременности, различных заболеваниях, переносимых будущими мамами, плацента становится более проницаемой для вредных веществ, чем при нормально протекающем периоде ожидания малыша. В этом случае резко повышается риск внутриутробной патологии плода, а исход беременности и родов, состояние плода и новорожденного зависят от степени и длительности действия повреждающего фактора и от возможности плаценты обеспечивать защиту малыша.
Где располагается плацента?
При нормально протекающей беременности плацента рас-полагается чаще всего в слизистой оболочке передней или задней стенки матки. Место расположения плаценты определяется с помощью УЗИ. Толщина плаценты непрерывно растет до 36–37 недель беременности (к этому сроку она составляет от 20 до 40 мм). Затем ее рост прекращается, и в дальнейшем толщина плаценты либо уменьшается, либо остается на том же уровне.
Низкое прикрепление плаценты
В ранние сроки беременности плацента нередко доходит до внутреннего маточного зева – выхода из матки, но у большинства женщин в дальнейшем при росте матки она поднимается вверх. Лишь у 5 % низкое расположение плаценты сохраняется до 32-й недели, и только у трети из этих 5 % плацента остается в таком положении к 37-й неделе. При низком расположении плаценты врачи решают вопрос о возможности самостоятельных родов, так как в этой ситуации может произойти ее отслойка до рождения плода, а это опасно для мамы и малыша.
Лишь у 5 % низкое расположение плаценты сохраняется до 32-й недели, и только у трети из этих 5 % плацента остается в таком положении к 37-й неделе. При низком расположении плаценты врачи решают вопрос о возможности самостоятельных родов, так как в этой ситуации может произойти ее отслойка до рождения плода, а это опасно для мамы и малыша.
Зачем женщины едят плаценту — Wonderzine
Нельзя сказать, что наука совсем не в курсе этой тенденции — плацентофагию активно изучают; в прошлом году был опубликован подробный обзор статей и исследований на эту тему. По словам авторов, хотя плацента действительно содержит железо, гормоны и питательные вещества, нельзя говорить об их стабильности ни в сырой плаценте, покинувшей пределы человеческого тела, ни тем более в процессе приготовления. В одной из изученных статей сообщалось, что у большинства из 189 женщин опыт поедания плаценты был положительным и улучшал настроение — правда, депрессия после предшествующих родов, с которой и сравнивалось текущее состояние, у многих из них официально диагностирована не была, а автором исследования выступил основатель компании по изготовлению капсул с плацентой.
Современных исследований того, как плацента влияет на синтез молока, не существует — а единственное, на которое ссылаются пропагандисты употребления плаценты, было проведено в 1954 году и не отвечает текущим научным стандартам. В нескольких исследованиях у животных было подтверждено, что поедание плаценты сразу после родов облегчает боль, потому что способствует выработке естественных опиоидов. Правда, к ситуации рождения ребёнка это вряд ли применимо из практических соображений — да и нужно ли такое обезболивание тем, кому доступна качественная и безопасная анестезия? Что касается сообщаемых самими женщинами улучшения настроения и прилива энергии, весьма вероятно, что причина кроется в эффекте плацебо.
Нет никаких доказательств и пользы плацентарных компонентов в составе кремов и сывороток. Хотя косметика с плацентой с переменным успехом продаётся уже лет пятьдесят, научных обоснований каких-либо особых эффектов не существует, а реклама традиционно воздействует на эмоции потребителя: «Что хорошо для младенца, хорошо и для вас».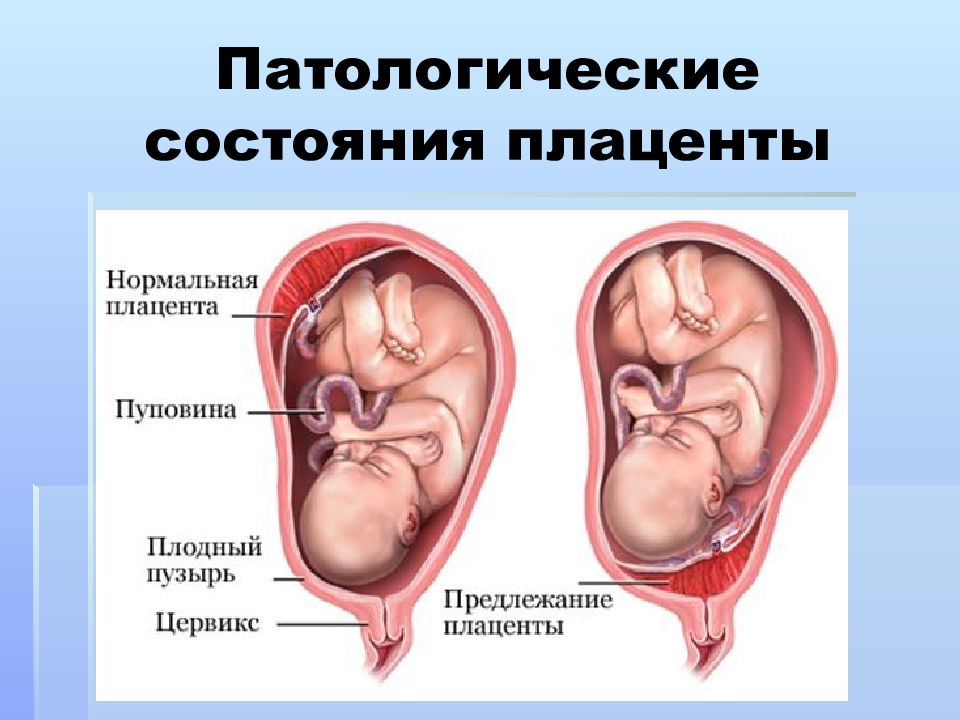 Некоторые доктора даже высказывают сомнения в безопасности таких кремов: неизвестно, какие эффекты могут оказать остаточные количества гормонов, если они сохранят свою активность. Авторы официального токсикологического отчёта подчёркивают, что нет никаких доказательств безопасности производных плаценты в косметике — и если они используются, то должны быть максимально очищены и лишены какой-либо активности.
Некоторые доктора даже высказывают сомнения в безопасности таких кремов: неизвестно, какие эффекты могут оказать остаточные количества гормонов, если они сохранят свою активность. Авторы официального токсикологического отчёта подчёркивают, что нет никаких доказательств безопасности производных плаценты в косметике — и если они используются, то должны быть максимально очищены и лишены какой-либо активности.
Ещё хуже, что плацента в качестве пищевой добавки не только бесполезна, но и небезопасна — она нестерильна и может содержать самые разные бактерии и вирусы. Кроме того, выполняя функцию защиты плода, она может накапливать такие вредные элементы, как кадмий, ртуть или свинец. Изготовление капсул часто происходит в домашних лабораториях без соблюдения каких-либо стандартов по производству пищевых добавок — а работа компаний, осуществляющих эти услуги, не регулируется официальными органами здравоохранения.
Менее месяца назад американским Центром по контролю и профилактике заболеваний было опубликовано сообщение о тяжёлой стрептококковой инфекции у новорождённого — источником инфекции стали капсулы с плацентой, принимаемые матерью. К счастью, ребёнок выжил после нескольких курсов антибиотиков. По словам специалистов, температуры, до которой нагревают плаценту при изготовлении капсул, просто недостаточно, чтобы уничтожить опасные микроорганизмы. К сожалению, плацентофагия не очередное безобидное увлечение селебрити и инстаграм-блогеров — она может нанести серьёзный вред, в том числе маленькому ребёнку.
Фотографии: Sebastian Kaulitzki — stock.adobe.com, Sebastian Kaulitzki — stock.adobe.com
Случай благополучного завершения беременности при врастании плаценты
Врастание плаценты у пациенток с рубцом на матке после предыдущих операций кесарево сечение — это чрезвычайно важная проблема, которая активно обсуждается в современном акушерстве. Этот вид осложнений все чаще диагностируется у женщин с повторными беременностями после операций кесарево сечение, число которых продолжает быть высоким в связи с расширением показаний для оперативных родов. Во время родоразрешения неизбежно возникают массивные кровотечения, которые несут опасность для жизни матери.
Во время родоразрешения неизбежно возникают массивные кровотечения, которые несут опасность для жизни матери.
Раньше при врастании плаценты хирурги принимали радикальное решение — удаляли матку, что, впрочем, не уменьшало кровопотерю и притом лишало пациентку в дальнейшем репродуктивной функции.
Сегодня появилась возможность проводить органосохраняющие операции, применяя методики временного снижения кровоснабжения матки (деваскуляризацию), такие как временная окклюзия общих подвздошных артерий баллонными катетерами, эмболизация маточных артерий, перевязка внутренних подвздошных артерий, создание тоннелей в широкой связке матки с временным наложением катетера Фоллея на область нижнего сегмента. Применяется инновационная органосохраняющая хирургическая техника — донное кесарево сечение с проведением метропластики (иссечения участка матки с врастанием плаценты). Кровопотеря восполняется путем реинфузии собственной крови с помощью аппарата Сell Saver.
Клинический случай: Беременная Д., 37 лет поступила в родильный дом по направлению врача женской консультации для родоразрешения. В анамнезе у пациентки — операция кесарево сечение, во время данной беременности при УЗИ исследовании было диагностировано предлежание плаценты и заподозрено врастание плаценты. Амбулаторно проведена дополнительная диагностика — МРТ, диагноз был подтвержден.
Принимая во внимание предлежание плаценты и подозрение на врастание плаценты, было принято решение в сроке беременности 37 −38 недель в плановом порядке провести родоразрешение путём операции кесарево сечение в условиях рентгеноперационной.
Родоразрешение проводили две бригады врачей: акушер-гинекологи — Иван Осокин и Василий Грабовский — и рентгенхирурги Александр Ванюков и Сергей Бондаренко. В ходе операции врастание плаценты подтвердилось на достаточно большом (размером в 6 сантиметров) участке передней стенки матки. Учитывая данную особенность, было проведено кесарево сечение в области дна матки, в результате чего родился живой доношенный малыш.
После рождения ребёнка врачам предстояло выполнить операцию по иссечению участка матки с вросшей плацентой. Чтобы избежать массивного кровотечения, рентгенхирурги выполнили временную окклюзию общих подвздошных артерий.
Комментирует заведующий отделением рентгенхирургических методов диагностики и лечения Ванюков Александр Евгеньевич:
— Обычно для этой процедуры выполняется пункция левой и правой общей бедренных артерий. Однако пункция бедренных артерий связана с выраженным дискомфортом для пациента, т.к. требует длительной иммобилизации конечности и тугой перевязки в области операционной раны при срединном доступе при кесаревом сечении. Также для пункции бедренной артерии свойственно большее количество послеоперационных гематом и
кровотечений. Исходя из этого, мы решили в качестве артериального доступа использовать левую и правую лучевые артерии. Это артерии руки. Наша часть работы начинается после рождения ребёнка, чтобы не подвергать новорожденного радиационной нагрузке. Под рентген-навигацией с помощью С-дуги была выполнена пункция левой и правой лучевых артерий. Баллонные катетеры проведены по аорте и установлены в левую и правую общие подвздошные артерии. С этого момента мы были готовы выполнить внутриартериальный гемостаз (т.е. остановку кровотечения) в любую секунду. На этот раз экстренного гемостаз не потребовалось, и перед тем как хирурги начали отделять вросшую часть плаценты от тела матки, мы раздули баллонные катетеры в общих подвздошных артериях, тем самым, перекрыв кровоток в питающих матку сосудах. Когда плацента была удалена и наложены швы на тело матки, баллоны были сдуты, что позволило убедиться в отсутствии кровотечения. Затем баллоны и направляющие катетеры были удалены, на место пункции наложены повязки. Такая методика позволила сохранить матку и избежать массивной кровопотери. К тому же лучевой доступ позволяет сохранить подвижность в конечностях и гораздо более безопасен, чем бедренный.
Эта история благополучно закончилась для мамы и новорожденного благодаря слаженной работе специалистов акушеров-гинекологов и врачей отделения эндоваскулярной хирургии.
Операционная бригада:
Врачи акушеры-гинекологи: Грабовский В. М., Осокин И. П.
Рентгенэндоваскулярные хирурги: Ванюков А. Е., Бондаренко С. А.
Врач-анестезиолог: Сизова И. Ю.
Операционная сестра: Рзянкина О.
Врачи акушеры-гинекологи: Богатырев Ю. А., Ефремов А. Н.
Плацента — что это и как работает
Определение плаценты
Плацента — это орган, который отвечает за питание и защиту плода во время беременности. Он уникален тем, что является временным органом; он растет вместе с плодом во время беременности, а затем изгоняется вместе с плодом при рождении. Плаценту также иногда называют «послед», так как она выходит через влагалище после рождения плода.
Плацента выполняет множество функций по поддержке развития плода, включая облегчение кровотока, газообмена, удаление шлаков и служит защитным барьером для плода от любых инфекций, с которыми мать сталкивается во время беременности.
Плацента уникальна тем, что это орган, который возникает из тканей двух генетически различных организмов; часть плаценты развивается из ткани стенки матки матери, а другая часть развивается из собственной ткани плода. После того, как бластоциста, из которой разовьется плод, соприкасается со стенкой матки, бластоциста и материнская ткань срастаются вместе, образуя единый взаимодействующий орган, который связывает их вместе.
Млекопитающих, которые рождают живого, полностью развитого детеныша, а не откладывают яйца или вынашивают недоразвитое потомство в сумках, часто называют «плацентарными млекопитающими».«Эволюция плаценты — одна из основных характеристик, присущих всем млекопитающим, за исключением сумчатых и млекопитающих, откладывающих яйца, таких как утконос.
У некоторых сумчатых — близких родственников плацентарных млекопитающих, таких как кошки, собаки и люди — есть примитивная плацента, в которой кровеносные сосуды растут через защитные мембраны, окружающие эмбрион. Вполне возможно, что плаценты, какими мы их знаем, могли развиться из подобных примитивных структур, найденных общим предком сумчатых и плацентарных млекопитающих.
Беременность, при которой плацента не развивается должным образом, обычно приводит к выкидышу. Это может произойти либо из-за проблем с развитием материнской ткани матки, либо из-за проблем с развитием плацентарной ткани плода. Плоды, страдающие хромосомными проблемами, могут быть не в состоянии сформировать надлежащую плаценту и могут выкидыши, чаще всего в первом триместре.
Многие животные и некоторые человеческие культуры практикуют поедание плаценты после ее рождения.Ученые расходятся во мнениях относительно того, подходит ли это людям. Некоторые говорят, что он может содержать ценные питательные вещества и даже гормональные компоненты, которые могут помочь матери после беременности; другие говорят, что такая практика может нести в себе риск распространения инфекционных заболеваний, и что польза от употребления плаценты у людей не доказана.
Функция плаценты
Плацента действует как спасательный круг между матерью и плодом, гарантируя, что плод получает от тела матери все, что ему нужно для выживания.В то же время он действует как защитный барьер, защищая плод от некоторых материнских инфекций. Функции плаценты включают:
- Обеспечивает газообмен, чтобы плод получал достаточно кислорода
- Помогает плоду получать достаточное питание
- Помогает регулировать температуру тела плода
- Удаляет отходы из плода для переработки тело матери
- Отфильтровывает некоторые микробы, которые могут вызвать инфекцию
- Переносит антитела от матери к плоду, обеспечивая некоторую иммунную защиту
- Вырабатывает гормоны, которые поддерживают организм матери в поддержании беременности
Плацента, затем, по существу, выполняет функцию нескольких систем органов плода, поскольку плод не может есть, дышать или удалять отходы сам, пока он находится внутри матки!
К сожалению, плацента не является надежным барьером для инфекций, и некоторые плоды действительно заражаются болезнями, зараженными их матерью.Также могут проходить токсины с достаточно маленьким молекулярным размером.
Это одна из причин, по которой беременным женщинам рекомендуется избегать всех возможных источников болезней и токсинов — болезней и токсинов, которые могут быть совершенно не опасны для взрослых женщин, могут иметь разрушительные последствия для развивающегося плода.
Как работает плацента
При доставке плацента выглядит как плоский круглый орган, наполненный толстыми кровеносными сосудами. Пуповина плода прикрепляется к одной плоской поверхности, а обратная поверхность вырастает из матки матери во время беременности.
Плацента работает в основном за счет обмена веществ между кровью матери и плода. Это позволяет плоду получать питательные вещества, кислород, антитела и другие жизненно важные вещества без необходимости напрямую делить кровоснабжение матери.
Это очень важно, потому что плоды не всегда имеют ту же группу крови, что и их мать, и прямое смешивание кровотока может заставить иммунную систему матери атаковать кровоснабжение плода. Даже если плацента разделяет их, проблемы иногда возникают из-за того, что материнские антитела атакуют кровоснабжение плода.Некоторые женщины получают вакцины или другое лечение, чтобы предотвратить возникновение этой формы.
На схеме ниже показано, как кровеносные сосуды плода проникают в плаценту. Это также показывает, как артерии матери проникают через плаценту. Плацентарная ткань между ними действует как своего рода система фильтрации, препятствуя прохождению большинства клеток через барьер, позволяя таким веществам, как питательные вещества, антитела и газы, проходить это:
Поедание плаценты
В последние годы , тема поедания плаценты много раз обсуждалась в новостях.Многие знаменитости заключили контракты с компаниями, которые обещают превратить их плаценту в таблетки или еду, и рекламировали это как шаг, который принесет большую пользу для здоровья. Но многие врачи предупреждают, что нет никаких доказательств того, что поедание плаценты приносит реальную пользу для здоровья и что употребление плаценты может на самом деле ухудшить здоровье вашего ребенка .
В природе животные часто поедают плаценту. Для этого есть веская причина: в природе пищи часто не хватает, а плацента богата белком, железом и другими питательными веществами, которые трудно добыть в дикой природе.Это означает, что поедание плаценты часто стоит риска для мам-животных, которые только что родили и теперь нуждаются в питательном молоке для своих детенышей.
Однако для людей риск заболевания может перевесить любые преимущества поедания плаценты. Поскольку плацента служит фильтром, предотвращающим попадание вредных бактерий и вирусов к ребенку, она может содержать бактерии от инфекций, перенесенных матерью во время беременности.
Даже если эти патогены не вредны для матери — некоторые вирусы и бактерии почти не беспокоят взрослых — они все равно могут передаваться новорожденному через грудное молоко, если мать потребляет инфицированную плаценту.Были зарегистрированы случаи, когда младенцы заболевали бактериальными инфекциями, которые впоследствии были связаны с добавками плаценты их матери.
По этой причине многие врачи утверждают, что плацента такая же, как и любая другая ткань человека — ее не следует есть людям, потому что это может распространить болезнь.
Поскольку плацента не квалифицируется как лекарство, компании по производству здорового питания и родовспоможения, которые обещают «здоровый опыт», если вы платите им за подготовку плаценты, часто не подпадают под те же правила безопасности и эффективности, что и лекарства.
В заключение, то, что некоторые известные мамы сделали это, не означает, что это научно обоснованная идея!
Викторина
1. Почему млекопитающих, таких как собаки, кошки и люди, называют «плацентарными млекопитающими»?
A. Потому что плацента — это эволюционная адаптация, которую мы все разделяем, в то время как монотремы, сумчатые и немлекопитающие — нет.
B. Потому что у всех плацентарных млекопитающих есть плаценты, в то время как только у некоторых немлекопитающих есть плаценты.
C. И то, и другое.
Ответ на вопрос № 1
правильный. Только плацентарные млекопитающие имеют полностью развитую плаценту, в то время как у немлекопитающих и более старых линий млекопитающих, таких как монотремы и сумчатые, нет.
2. Что из следующего относится к системе плацентарной фильтрации?
A. Он способен отфильтровывать все болезни и токсины, защищая плод.
B. Позволяет проходить питательным веществам и кислороду, питая плод.
C. Он способен отфильтровывать некоторые болезни и токсины, но не все.
D. И B, и C.
Ответ на вопрос № 2
D правильный. Плацента пропускает питательные вещества, кислород и другие полезные вещества от матери к плоду. Он отсеивает некоторые бактерии и токсины, но, к сожалению, не может отсеивать все из них. Вот почему беременным рекомендуется избегать потенциальных источников токсинов и болезней.
3. Что из следующего НЕ относится к анатомии плаценты?
A. Он содержит множество кровеносных сосудов как от матери, так и от плода.
B. Он состоит из тканей матери и плода.
C. Позволяет крови матери течь в плод, питая его.
D. Ничего из вышеперечисленного.
Ответ на вопрос № 3
C правильный. Плацента разделяет кровоснабжение матери и плода, чтобы иммунная система матери не атаковала клетки крови плода.Однако он позволяет обмениваться некоторыми веществами, такими как питательные вещества, газы и антитела.
Ссылки
- Слейтер, Д. (2017, 3 апреля). Миф о плацентарном барьере. Получено 8 июля 2017 г. с https://www.fitpregnancy.com/pregnancy/pregnancy-health/myth-placental-barrier
- 10.2 Развитие ворсин плаценты. (нет данных). Получено 8 июля 2017 г. с http://www.embryology.ch/anglais/fplacenta/villosite01.html
- Следует ли мне есть свою плаценту? (п.г). Получено 8 июля 2017 г. с http://www.webmd.com/baby/should-i-eat-my-placenta
Плацента вашего ребенка
Пока ваш ребенок растет и созревает на протяжении девяти месяцев беременности, есть что-то еще растет в вашей матке — и это отвечает за сохранение жизни вашего ребенка. Вы, наверное, уже слышали о плаценте, но что она делает? И что нужно знать об этом, чтобы иметь здоровую беременность?
Так что же такое плацента?
Плацента — это спасательный круг между вашим ребенком и вашим собственным кровоснабжением.На всех этапах беременности он позволяет вашему ребенку есть и дышать — разумеется, с вашей помощью. Связь также с тем, почему употребление таких веществ, как алкоголь и кофеин, может повлиять на вашего ребенка.
Для роста вашему ребенку необходимы питательные вещества, вода, кислород, антитела против болезней и способ избавиться от ненужных отходов, таких как углекислый газ. Все это обеспечивает плацента. Когда ваша собственная кровь течет через матку, плацента впитывает питательные вещества, иммунные молекулы и молекулы кислорода, циркулирующие по вашей системе.Он перемещает их через амниотический мешок — через пуповину, соединяющую плаценту с ребенком — в кровеносные сосуды вашего ребенка. Точно так же, когда ваш ребенок накапливает углекислый газ или другие вещества, которые ему не нужны, плацента передает их обратно в вашу кровь.
Плацента также действует как барьер, так как жизненно важно, чтобы микробы в вашем теле не вызывали болезни у ребенка, а также чтобы ваше тело не отвергало вашего ребенка как инородный материал. Таким образом, в то же время, плацента пропускает клетки крови и питательные вещества, она не позволяет большинству (но не всем) бактериям и вирусам проникнуть в матку.Это также предотвращает попадание многих клеток вашего ребенка в кровоток, где они могут вызвать срабатывание сигнализации.
В последние годы врачи и ученые обнаружили, что ваша плацента выполняет даже больше функций, чем они знали в прошлом. Вместо того, чтобы быть пассивным мостом между вами и вашим ребенком, плацента также производит гормоны и сигнальные молекулы, такие как плацентарный лактоген человека (HPL), релаксин, окситоцин, прогестерон и эстроген, которые необходимы вам обоим во время беременности.
Некоторые из этих молекул способствуют образованию новых кровеносных сосудов — как между вашим телом и плацентой, так и между плацентой и вашим ребенком — чтобы переносить кислород к плоду. Некоторые помогают организму подготовиться к выработке молока (но также препятствуют лактации до родов). Некоторые из них ускоряют метаболизм, чтобы обеспечить энергией и вас, и вашего растущего ребенка.
Откуда происходит плацента
После выхода яйцеклетки для оплодотворения примерно на 3 неделе беременности фолликул в яичнике, из которого она возникла, называемый желтым телом, разрушается, начинает вырабатывать гормон прогестерон и обеспечивает питание и питание. поддержка эмбриона на протяжении первого триместра беременности.
Между тем, через семь или восемь дней после того, как сперматозоид оплодотворяет яйцеклетку на 4 неделе беременности, масса клеток — самая ранняя форма эмбриона — имплантируется в стенку матки. Некоторые клетки из этой массы откололись, проникая глубже в стенку матки. Вместо того, чтобы готовиться к формированию пальцев рук и ног и мозга, как и остальные клетки эмбриона, эти клетки предназначены для формирования плаценты, органа в форме диска, заполненного кровеносными сосудами и заменяющего желтое тело в второй триместр.
Если у вас есть двойняшки, у каждого ребенка будет своя плацента. У однояйцевых близнецов, будет ли у вас одна или две плаценты, зависит от того, когда оплодотворенная яйцеклетка расколется — если плацента уже сформировалась, когда эмбрион разделился на две части, одна плацента будет поддерживать обоих близнецов — у каждого из них будет пуповина, соединяющая их с общая плацента. Если же расщепление произошло раньше, у вас может быть две плаценты — по одной для каждого ребенка.
В течение следующих двух месяцев развивается плацента.Маленькие капилляры превращаются в сосуды большего размера, обеспечивая вашего растущего ребенка кислородом и питательными веществами. К 12 неделе беременности в вашей плаценте есть все структуры, необходимые для того, чтобы действовать для желтого тела и поддерживать вашего ребенка до конца беременности, хотя она будет продолжать расти по мере роста вашего ребенка. К доношенному сроку на 40 неделе беременности ваша плацента будет в среднем весить около фунта.
Возможные проблемы и наблюдение за плацентой
Для того, чтобы продолжать полноценно функционировать и расти в правильном темпе, плацента требует такого же здорового образа жизни, как и ваш ребенок.Это означает, что курение и употребление запрещенных наркотиков запрещено.
Даже если вы будете следовать всем правилам для здоровой беременности, с плацентой все может пойти не так из-за генетики — или просто случайно. Другие факторы, которые могут повлиять на здоровье плаценты, включают возраст матери, артериальное давление, предыдущее кесарево сечение и многоплодную беременность.
Возможные проблемы с плацентой включают:
Если вы испытываете вагинальное кровотечение, сильную боль в животе или спине или быстрые сокращения матки (когда вы не доношены), поговорите со своим врачом, так как это могут быть признаки плацентарного проблемы.В противном случае ваш лечащий врач будет следить за любыми отклонениями в положении и размере плаценты во время ультразвукового исследования. В большинстве случаев состояния плаценты просто означают, что ваш врач будет пристально следить за вашей беременностью, поскольку плацента может иметь самые разные размеры и положения и при этом выполнять свою работу.
Ученые также обнаружили, что, поскольку плацента имеет общие гены с вашим ребенком, ее внешний вид или молекулярные свойства могут указывать на ранние признаки других состояний, включая преэклампсию, преждевременные роды, генетические заболевания и даже аутизм.Когда они начнут лучше понимать эти связи, тесты, связанные со здоровьем плаценты, могут стать более распространенными.
Рождение плаценты
Когда вы, наконец, родите ребенка, последнее, о чем вы думаете, — это плацента, которая остается внутри вашей матки. Но как только ваш ребенок выйдет наружу и пуповина перерезана, плацента становится бесполезной (новая будет развиваться с каждой будущей беременностью). Это означает, что после родов вам также необходимо родить плаценту (это называется третьей стадией родов).
У вас будут продолжаться схватки, и ваш врач может ускорить вывод плаценты, осторожно потянув за пуповину или массируя вашу матку. Сохраните ли вы плаценту на память, съедите ее или позволите своему практикующему врачу забрать ее, зависит от вас и политики вашего родильного дома.
О чем мамы хотят, чтобы они знали до родов
Что я хотел бы знать до родов
Вы и ваши гормоны от Общества эндокринологов
Где плацента?
Кровеносные сосуды плаценты доставляют к плоду кислород и питательные вещества, а также выводят продукты жизнедеятельности.Пупочная вена (красная) доставляет насыщенную кислородом кровь к плоду из плаценты, в то время как парные пупочные артерии (красные) возвращают деоксигенированную кровь плода обратно к плаценте.
Плацента соединяет развивающийся плод со стенкой матки матери во время беременности. Он растет в стенке матки и прикрепляется к плоду в полости матки с помощью пуповины. Плацента образована клетками, происходящими от плода, и поэтому она является первым развивающимся органом плода.
Что делает плацента?
Плацента содержит сложную сеть кровеносных сосудов, которые обеспечивают обмен питательными веществами и газами между матерью и развивающимся плодом. Кровоснабжение матери фактически не смешивается с кровоснабжением плода; этот обмен происходит за счет диффузии газов и переноса питательных веществ между двумя источниками крови (см. рисунок). Передача питательных веществ и кислорода от матери к плоду, а также продуктов жизнедеятельности и углекислого газа обратно от плода к матери обеспечивает рост и развитие плода на протяжении всей беременности.Антитела также могут передаваться от матери к плоду, обеспечивая защиту от некоторых заболеваний. Это пособие может длиться несколько месяцев после рождения.
Помимо переноса веществ, плацента выполняет еще две основные функции. Он может действовать как барьер между матерью и плодом, предотвращая повреждение плода некоторыми вредными веществами в крови матери. Однако он не может исключить передачу всех вредных веществ плоду.Например, алкоголь может проникать через плацентарный барьер. Плацента также действует как эндокринный орган, вырабатывая несколько важных гормонов во время беременности. Эти гормоны работают вместе, чтобы контролировать рост и развитие плаценты и плода, и действуют на мать, поддерживая беременность и готовясь к родам.
Какие гормоны вырабатывает плацента?
Плацента вырабатывает два стероидных гормона — эстроген и прогестерон.Прогестерон поддерживает беременность, поддерживая слизистую оболочку матки (матки), которая обеспечивает среду для роста плода и плаценты. Прогестерон предотвращает отшелушивание слизистой оболочки (аналогично тому, которое происходит в конце менструального цикла), поскольку это может привести к потере беременности. Прогестерон также подавляет способность мышечного слоя стенки матки сокращаться, что важно для предотвращения родов до окончания беременности. Уровень эстрогена повышается к концу беременности.Эстроген стимулирует рост матки, чтобы приспособиться к растущему плоду, и позволяет матке сокращаться, противодействуя эффекту прогестерона. Таким образом она подготавливает матку к родам. Эстроген также стимулирует рост и развитие молочных желез во время беременности, при подготовке к грудному вскармливанию.
Плацента также выделяет несколько белковых гормонов, в том числе хорионический гонадотропин человека, хорионический гонадотропин человека, плацентарный лактоген человека, гормон роста плаценты, релаксин и кисспептин.Хорионический гонадотропин человека — это первый гормон, который выделяется из развивающейся плаценты, и это гормон, который измеряется в тесте на беременность. Он действует как сигнал для организма матери о наступлении беременности, поддерживая выработку прогестерона желтым телом, временной эндокринной железой, находящейся в яичнике. Функция плацентарного лактогена человека до конца не изучена, хотя считается, что он способствует росту молочных желез при подготовке к лактации.Также считается, что он помогает регулировать метаболизм матери за счет повышения уровня питательных веществ в крови матери для использования плодом. Аналогичную роль играет гормон роста плаценты, который преобладает во время беременности из-за подавления гормона роста, вырабатываемого материнским гипофизом. Релаксин вызывает расслабление связок таза и размягчение шейки матки в конце беременности, что способствует процессу родов. Кисспептин — это недавно идентифицированный гормон, который важен для многих аспектов фертильности человека.В плаценте кисспептин, по-видимому, регулирует рост плаценты в слизистой оболочке матки (эндометрий). Недавно был идентифицирован ряд других пептидных гормонов, которые регулируют образование кровеносных сосудов внутри плаценты, что имеет решающее значение для того, чтобы плацента могла обмениваться питательными веществами от матери к ребенку; эти пептидные гормоны включают растворимый эндоглин (sEng), растворимую fms-подобную тирозинкиназу 1 (sFlt-1) и фактор роста плаценты (PlGF).
Что могло пойти не так с плацентой?
Цветная магнитно-резонансная томография (МРТ) таза беременной с предлежанием плаценты.Плацента (внизу в центре) блокирует шейку матки, выход в матку. Плод находится в положении «голова опущена» (виден мозг, внизу слева).
Иногда плацента не растет должным образом или растет не в том месте стенки матки матери. Плацента может прикрепляться очень низко к матке и закрывать шейное отверстие в родовом канале. Это называется предлежанием плаценты и может вызвать кровотечение на поздних сроках беременности и проблемы с родами во время родов.Когда плацента врастает слишком глубоко в стенку матки, проникая через слизистую оболочку в мышечный слой, это называется приросшей плацентой. В этой ситуации плацента не может нормально отделиться от стенки матки после родов, что может вызвать сильное кровотечение у матери. Отслойка плаценты возникает в результате преждевременного отделения плаценты от матки до начала родов. Это может нарушить снабжение плода кровью питательных веществ и кислорода и вызвать кровотечение у матери.Аномальное формирование плаценты также было связано с двумя наиболее распространенными расстройствами беременности — преэклампсией, которая вызывает ряд симптомов, включая высокое кровяное давление у матери, и ограничение роста плода, при котором ребенок не может достичь своего генетически детерминированного состояния. Потенциал роста; оба могут привести к мертворождению и связаны с ухудшением здоровья в более позднем возрасте. Могут возникнуть инфекции, связанные с плацентой, и они могут нанести вред плоду, если они передаются через плацентарный барьер.Недавние исследования показали, что измерение плацентарных гормонов, таких как sEng, sFlt-1 и PlGF, может помочь выявить женщин с повышенным риском задержки роста плода и преэклампсии. См. Статью «Гормоны и рост плода» для получения дополнительной информации.
Последнее обновление: фев 2018
5 проблем с плацентой, о которых должна знать каждая женщина
Однако ее вторая беременность была почти идеальной до родов. Ей было 32 года, и из-за ее истории она ежедневно принимала детский аспирин.Глобальные исследования показали, что ежедневный прием аспирина улучшает результаты и снижает риск преэклампсии на 30%. Исследования показывают, что это помогает сосудам лучше прикрепляться к матке и оставаться открытыми во время беременности.
«Моя вторая беременность, я принимала аспирин, ребенок рос хорошо, у меня истек срок родов, но у меня все еще развилась преэклампсия, но на этот раз это была неделя после родов», — говорит она.
Через неделю после родов она все еще была опухшей, никогда не теряла жидкости после родов, чувствовала усталость и одышку.У нее было высокое кровяное давление. В итоге она была госпитализирована на 72 часа, чтобы получить магний для предотвращения судорог.
Опыт сделал ее более опытным врачом.
«Каждый раз, когда я начинаю принимать магний женщине, я говорю с ней из личного кабинета о том, что она может вызвать, о проблемах высокого кровяного давления во время беременности и о том, как вы с ним справляетесь», — говорит Таунсел.
Предлежание плацентыПредлежание плаценты возникает, когда плацента блокирует или частично блокирует шейку матки, которая является входом в матку.Это проблема, потому что ребенок проходит через шейку матки и родовые пути во время родов через естественные родовые пути.
Симптомы этого состояния включают судороги и кровотечение, обычно через 20 недель. Лечение включает прием лекарств, тазовый отдых и ограничения активности, включая секс. Если состояние не может разрешиться само по себе, что случается часто, обычно рожают путем кесарева сечения.
Исследователи не уверены в причине предлежания плаценты, но часто это связано с женщинами, которые ранее рожали, имели шрамы на матке или вынашивали нескольких детей.Чаще встречается у небелых женщин, лиц старше 35 лет и пациентов, курящих или употребляющих кокаин.
«Хотя риск кровотечения и преждевременных родов выше, часто эти беременности проходят нормально, если диагностировано предлежание плаценты», — говорит Таунсель.
Отслойка плацентыОчень опасное состояние как для мамы, так и для ребенка, отслойка плаценты возникает, когда плацента преждевременно отделяется от стенки матки. Это может привести к прекращению поступления кислорода и питательных веществ к ребенку, ограничению его роста или к преждевременным или мертворожденным родам.
«Это также может привести к сильному кровотечению у мамы и быть опасным для ее жизни», — говорит Таунсел. Это может привести к переливанию крови, почечной недостаточности, проблемам со свертыванием крови или гистерэктомии.
Иногда это происходит, когда мама переживает травму, например, падение, автомобильную аварию или удар в живот. Причиной также может быть быстрая потеря околоплодных вод, которые смягчают матку ребенка.
Другие факторы, увеличивающие риск:
Гипертония или любые состояния, связанные с повышенным артериальным давлением, такие как преэклампсия
Курение
Употребление кокаина
Инфекция в матке
Возраст, особенно старше 40 лет
Это не то, что вы можете предотвратить, говорит Таунсел, но вы можете снизить риски, избегая курения и употребления наркотиков.В случае травмы живота немедленно обратитесь к врачу.
Спектр вросшей плацентыИногда плацента слишком хорошо прикрепляется к матке. Если он распространяется слишком далеко в матку, это называется приросшей плацентой. Он может даже достигнуть мочевого пузыря или обернуться вокруг прямой кишки.
Часто это состояние остается незамеченным до тех пор, пока после родов не отделяется плацента от стенки матки. Иногда часть или все зависает. Удаление может привести к серьезной кровопотере после родов.Иногда в таком случае врач должен выполнить гистерэктомию.
«Сообщается, что у Ким Кардашьян была эта проблема (во время первой беременности), когда ее плацента вторглась в матку и не могла быть безопасно отсоединена во время родов», — говорит Таунсел.
Еще одно родственное заболевание — прирост плаценты, когда плацента проникает в мышцы матки. Плацента percreta возникает, когда плацента прорастает через стенку матки.
Причина неизвестна, но риски выше для тех, кто ранее перенес операцию на матке (предыдущее кесарево сечение или другие операции на матке), ранее были дефекты мышц матки или у женщин старше 35 лет.Иногда это происходит без видимой причины.
«Медицинское образование, санитарная грамотность и защита интересов себя и других очень важны», — говорит Таунсел. «Женщинам просто нужно знать, что могут возникнуть проблемы с плацентой. Вот как мы улучшаем результаты ».
Что нужно знать о плаценте
Во время беременности много говорят о плаценте, и не зря: это настоящий источник энергии! Он играет важную роль в здоровье вашей беременности и плода и сам по себе является уникальным и интересным органом.В более земных кругах плаценту также называют «деревом жизни» — отчасти потому, что ее функция — поддержание жизни, но также и потому, что при взгляде на нее вены действительно напоминают дерево.
Что такое плацента?
Плацента — это орган, похожий на блин, который прикрепляется к внутренней части матки во время беременности. Пуповина соединяет плод с плацентой, так что питательные вещества, кровь и кислород могут поступать к плоду от матери. Это также помогает удалить отходы из крови плода.Плацента также производит гормоны, связанные с беременностью, такие как хорионический гонадотропин человека (ХГЧ), прогестерон и эстроген. Плацента состоит из двух компонентов: материнской плаценты и плаценты плода. Материнская плацента происходит из ткани матки, а фетальная плацента происходит из бластоцисты, которая становится плодом.
После рождения ребенка третий период родов — выход плаценты. Ваша матка, скорее всего, продолжит сокращаться после рождения ребенка, чтобы помочь вам изгнать плаценту.Это происходит от нескольких минут до получаса после рождения. Ваш врач осмотрит его, чтобы убедиться, что нет никаких отклонений, и что он не поврежден, и что в вашей матке не осталось плаценты (это известно как задержка плаценты и может быть опасно).
Некоторые люди предпочитают оставлять своего ребенка прикрепленным к плаценте на некоторое время после родов. Это называется рождением лотоса. При рождении лотоса пуповина не перерезается, поэтому ребенок остается прикрепленным к плаценте. Пуповина естественным образом оборвется где-нибудь через 3-10 дней после рождения.Эта практика применяется у некоторых других видов млекопитающих и была обнаружена в антропологии рождения. На Западе это встречается гораздо реже.
Осложнения плаценты
Во время беременности обычная плацента прикрепляется к внутренней части матки, обычно в верхней части, в стороне от шейки матки. Он может прикрепляться к передней или задней части, что нормально, но если он начинает покрывать область возле шейки матки, это является проблемой.
Отслойка плаценты происходит, когда плацента отделяется от стенки матки до родов; это может быть частичное или полное.Когда это происходит, поступление кислорода и питательных веществ к плоду снижается или прекращается, и у матери может возникнуть кровотечение. Признаки возможной отслойки могут включать вагинальное кровотечение, боль в животе, схватки и твердый живот.
Предлежание плаценты — это состояние, при котором плацента покрывает всю или часть шейки матки, которая является входом в матку. Если заболевание обнаруживается на ранних сроках беременности или во втором триместре, состояние все еще может вылечиться само.Когда это происходит в последнем триместре или на более поздних сроках беременности, это становится поводом для беспокойства. Это опасно, потому что по мере приближения к началу родов шейка матки истончается и расширяется. Плацента или кровеносные сосуды в плаценте могут порваться или повредиться, что приведет к кровотечению. Вагинальное кровотечение является наиболее частым симптомом, и ультразвуковое исследование может определить, присутствует ли предлежание плаценты.
Еще одно очень серьезное осложнение — приросшая плацента. Это состояние связано с тем, что плацента остается прикрепленной к стенке матки после рождения, причем полностью или частично она остается прикрепленной.Если плацента прикрепляется к мышцам матки, это называется приростом плаценты; если он прорастает через стенку матки, он называется перкрета плаценты. Приросшая плацента часто протекает бессимптомно, хотя может вызвать вагинальное кровотечение в третьем триместре.
Если после родов часть или вся плацента остается в матке, это задержка плаценты, которая может быть опасной для жизни, но поддается лечению. Если плацента не выходит естественным путем, врач или акушерка помогут вам доставить ее.Как уже упоминалось, как только он выйдет наружу, она осмотрит его, чтобы убедиться, что он цел. Если оставить часть или все, увеличивается риск кровотечения и инфекции. Чтобы вывести плаценту наружу, иногда рекомендуется кормить грудью, поскольку матка сокращается во время кормления. В других случаях могут быть назначены лекарства, чтобы помочь матке сократиться, или врач может удалить плаценту вручную. Если ничего не помогает, может потребоваться операция, хотя она часто используется только в крайнем случае из-за возможных осложнений после операции.
Стоит ли есть плаценту?
В последнее время было много шумихи по поводу употребления плаценты, обычно в форме капсул. Знаменитости и обычные мамы одинаково рекламировали преимущества употребления в пищу плаценты. Животные обычно поедают плаценту после рождения, и китайская медицина исповедует эту практику на протяжении веков. Плацентофагия помогает увеличить выработку молока, помогает при послеродовой депрессии и гормональном дисбалансе, а также снижает риск анемии.Доказательства того, есть ли реальная польза, неоднозначны, и исследования, проведенные традиционными врачами, не обнаружили никакой пользы. Центры по контролю и профилактике заболеваний сделали предупреждение о поедании плаценты, особенно при заражении стрептококком группы B.
Если вас интересует инкапсуляция и прием плаценты, поговорите со своим врачом или акушеркой. Убедитесь, что лицо, выполняющее инкапсуляцию, сертифицировано и следует всем инструкциям по безопасной инкапсуляции. Узнайте о потенциальных преимуществах и возможных недостатках потребления, и если вы заметите какие-либо побочные эффекты при его приеме, немедленно обратитесь к врачу.
Осложнения со стороны плаценты | Tommy’s
Что такое плацента?
Плацента — это орган, который помогает вашему ребенку расти и развиваться. Он прикреплен к подкладке матки и соединен с вашим ребенком пуповиной. Плацента передает ребенку кислород, питательные вещества и антитела из вашей крови. Он также переносит продукты жизнедеятельности вашего ребенка в ваш кровоток, чтобы ваше тело могло избавиться от них.
Плацента развивается в первые несколько недель беременности везде, где оплодотворенная яйцеклетка внедряется.Это может быть верхняя, боковая, передняя или задняя стенка матки.
Какие проблемы могут повлиять на плаценту?
Передняя плацента
Передняя плацента — это когда плацента прикрепляется к передней стенке матки. Это нормальное место для имплантации и развития плаценты, и маловероятно, что это вызовет какие-либо осложнения.
При наличии передней плаценты может быть немного сложнее почувствовать движение вашего ребенка, потому что ваш ребенок находится под подушкой плаценты, лежащей в передней части живота.
Узнайте больше о передней плаценте.
Хронический гистиоцитарный интервиллозит
Хронический гистиоцитарный интервиллозит (ХИ) — чрезвычайно редкое заболевание, которое может поражать плаценту во время беременности. При ОМС иммунная система матери ненормально реагирует на беременность и вызывает повреждение плаценты, повышая риск выкидыша и мертворождения.
К сожалению, ОМС не имеет симптомов и может быть диагностирован только после беременности. Женщины с предыдущим ОМС будут получать дополнительное лечение и уход при любой будущей беременности, чтобы предотвратить любые проблемы.
Узнайте больше о хроническом гистиоцитарном интервиллозите.
Ограничение роста плода
Ограничение роста плода (FGR) — это состояние, при котором рост ребенка замедляется или останавливается во время беременности. Большинство случаев FGR вызвано недостаточностью плаценты, но есть и другие факторы, включая внутриутробную инфекцию и курение во время беременности.
FGR встречается примерно у 3% беременностей.
Узнайте больше об ограничении роста плода.
Нижняя плацента (также известная как предлежание плаценты)
Низкорасположенная плацента (также известная как предлежание плаценты) — это когда плацента прикрепляется ниже и может покрывать часть или всю шейку матки (вход в матку).
Это может вызвать кровотечение во время беременности или во время родов, поэтому вам, возможно, придется рожать в больнице. Если плацента находится рядом с шейкой матки или покрывает ее, вы не сможете родить через естественные родовые пути и вам потребуется кесарево сечение.
Узнайте больше о низколежащей плаценте.
Отслойка плаценты
Отслойка плаценты — это серьезное заболевание, при котором плацента начинает отделяться от внутренней стенки матки до того, как ребенок родится. Это чрезвычайная ситуация, потому что это означает, что система поддержки ребенка не работает.
Отслойка плаценты встречается редко и осложняет около 1% беременностей.
Узнайте больше об отслойке плаценты.
Приросшая плацента
Приросшая плацента — это когда плацента прикрепляется и слишком глубоко внедряется в стенку матки. Это редкое осложнение беременности, из-за которого после родов сложно вывести плаценту.
Узнайте больше о приросшей плаценте.
Задержка плаценты
После рождения ребенка ваша матка продолжит сокращаться и родится плацента.Это называется третьим периодом родов.
Иногда плацента или часть плаценты или плодных оболочек могут оставаться в матке. Это называется задержкой плаценты. Это не очень распространенное явление, но задержка плаценты может вызвать осложнения, если ее не лечить.
Узнайте больше о задержке плаценты.
Vasa praevia
При большинстве беременностей кровеносные сосуды из пуповины вставляются непосредственно в плаценту. В vasa praevia эти сосуды не защищены пуповиной или тканью плаценты.Вместо этого они проходят через вход в родовые пути под ребенком.
Эти кровеносные сосуды очень нежные. Если они рвутся во время схваток или когда у вас отходит вода, это может вызвать потерю крови.
Vasa praevia встречается редко, но может быть опасна, потому что теряемая кровь исходит от вашего ребенка.
Узнайте больше о vasa praevia.
Исследование Томми
Tommy’s — крупнейшая благотворительная организация, занимающаяся исследованиями потери беременности и преждевременных родов в Великобритании.Мы финансируем различные исследовательские проекты, посвященные плаценте и возможным осложнениям беременности. Узнайте больше о нашем исследовании.
Обследование плаценты — Американский семейный врач
Обследование плаценты может дать информацию, которая может быть важной для немедленного и последующего ведения матери и ребенка. Эта информация также может иметь важное значение для защиты лечащего врача в случае неблагоприятного исхода для матери или плода.
Хотя некоторые эксперты утверждают, что все плаценты должны быть исследованы патологом, 1 в большинстве больниц такое обследование не требуется.Вместо этого врач, принимающий роды, обычно несет ответственность за определение необходимости интерпретации патологии. В некоторых неотложных ситуациях решения должны быть приняты до того, как патологическая интерпретация станет доступной или будет завершена. Поэтому очень важно, чтобы врач, проводивший роды, провел тщательное и точное исследование плаценты.
Исследование нормальной плаценты и большинства аномальных плацент можно выполнить в течение одной минуты. Универсальное обследование плаценты в родильном зале с документированием результатов и отправкой ткани на патологическую оценку на основании ненормального внешнего вида или определенных клинических показаний является стандартной медицинской практикой.3 (pp701–3)
Клинические характеристики нормальной плаценты
Обычная нижняя плацента имеет диаметр около 22 см и толщину от 2,0 до 2,5 см. Обычно он весит около 470 г (около 1 фунта). Однако измерения могут значительно отличаться, и плаценты обычно не взвешиваются в родильном зале.
Материнская поверхность плаценты должна быть темно-бордового цвета и должна быть разделена на дольки или семядоли. Структура должна выглядеть законченной, без отсутствующих семядолей.Поверхность плаценты плода должна быть блестящей, серой и достаточно полупрозрачной, чтобы можно было различить цвет подлежащей бордовой ворсинчатой ткани.
При доношении типичная пуповина имеет длину от 55 до 60 см, 3 диаметром от 2,0 до 2,5 см. В структуре должно быть обильное желе Уортона, не должно быть настоящих узлов или тромбозов. Общую длину пуповины следует оценивать в родильном зале, так как у родильного врача есть доступ к концам плаценты и плода.
Нормальный пуповина состоит из двух артерий и одной вены. Во время исследования плаценты врач должен подсчитать сосуды либо в средней трети пуповины, либо в трети пуповины плода, потому что артерии иногда сливаются около плаценты и поэтому их трудно дифференцировать.
Оболочки плода обычно серые, морщинистые, блестящие и полупрозрачные. Оболочки и плацента имеют характерный металлический запах, который трудно описать, но легко распознать на собственном опыте.В норме плацента и оболочки плода не имеют неприятного запаха.
Возможные аномалии плаценты
Аномалии плаценты, которые могут быть обнаружены в родильном зале, обсуждаются в следующих разделах. Представлены фотографии некоторых из этих аномалий (рисунки с 1 по 6). Исследование плаценты и значимость клинических результатов приведены в Таблице 1.3–11
РИСУНОК 1.
Succenturiate доля.
РИСУНОК 2.
Двулопастная плацента.
Просмотреть / распечатать таблицу
ТАБЛИЦА 1Исследование плаценты в родильном зале
905 43Вероятная задержка плаценты, требуется хирургическое удаление
9050 кровотечение (e.g., отслойка) Множественностьсиндром Дауна
0 9000 9000 9000 9000 9000 9000 уменьшилось количество Желе Уортона5 905 905 905 905 Преждевременные 8 синдром004 Роды
3 905
43| Факторы для оценки | Состояние | Внешний вид | Клиническая значимость | ||
|---|---|---|---|---|---|
Плацентарный статус Целые, целые | Все семядоли присутствуют | Нет видимых оставшихся фрагментов плаценты | |||
Нет блестящих сосудов; сосуды сужаются к периферии плаценты | |||||
Неполные | Семядоли отсутствуют | Вероятно, сохранилась плацентарная ткань (например.g., в случае приросшей плаценты) | |||
Имеются велюменные сосуды (см. рисунок 6) | Вероятно, сохранилась плацентарная ткань (например, в случаях оставшейся суцентуриатной доли плаценты) | ||||
Удержание ткани связано с послеродовым кровотечением и инфекцией | |||||
Размер плаценты | Нормальный | Диаметр: около 22 см | |||
| 9.От 0 до 2,5 см | |||||
Вес: около 470 г (примерно 1 фунт) | |||||
Тонкая плацента | Менее 2 см | 905 | |||
Плацента перепончатая (редкое состояние, при котором плацента ненормально тонкая и распространяется по большой площади стенки матки; связанное с кровотечением и плохим исходом для плода) | |||||
Толстая плацента | Более 4 см | Сахарный диабет у матери | |||
Водянка плода | |||||
Внутриутробные инфекции плода | |||||
Аномалии двудольных, двудольные | См. Рисунки 1 и 2 | ||||
Повышенная частота послеродовых инфекций и кровоизлияний | |||||
Оболочек плаценты | Приращение плода 05 и перкрета плаценты | Вероятная задержка плаценты, требуется хирургическое удаление | |||
Повышенная частота послеродовых инфекций и кровоизлияний | |||||
Инфаркты плаценты | Твердые бледные или серые области | Старые инфаркты | |||
Гипертензия, вызванная беременностью | |||||
Системная красная волчанка 05 | |||||
Продвинутый возраст матери | |||||
Темные участки | Свежие инфаркты | ||||
Гипертензия, вызванная беременностью | |||||
| возраст | |||||
Отложение фибрина | Твердые серые зоны | Нет клинического значения, кроме обширных, в этом случае может иметь место плацентарная недостаточность с задержкой внутриутробного развития или другим неблагоприятным исходом для плода | |||
Сгусток, особенно прилипший к центру плаценты, с искажением формы плаценты | Связанный с отслойкой | ||||
Свежий сгусток, расположенный по краю, без искажения плацентарной формы | Маргинальная гематома: нет клинического значения, если сгусток небольшой | ||||
Хориоангиома | Мясистая, темно-красная | Если небольшая, вероятно, не имеет клинического значения Если большой, может быть связан с водянкой плода | |||
Хориокарцинома | Напоминает свежий инфаркт | Очень редко при нормальной беременности | |||
| скопление отечных ворсинок | Очень редко при нормальном течении беременности | ||||
Нарушения плацентарной поверхности плода | Анемия плода | Бледная поверхность плода | Анемия у новорожденного | Анемия у новорожденного | Кровоизлияние, требующее переливания |
Окружающая плацента | Толстое межпозвоночное кольцо (см. Рисунок 3) | Недоношенность | |||
Ранняя потеря жидкости | |||||
Окружающая плацента | Кольцо внутренней мембраны тоньше, чем окантовка плаценты (см. Рисунок 4) | Вероятно, клиническое значение не имеет. связаны с увеличением пороков развития плода | |||
Amnion nodosum | Множественные крошечные белые, серые или желтые узелки (см. Рисунок 5) | Олигогидрамнионы | |||
| Агенезия почки | |||||
Легочная гипоплазия | |||||
Плоскоклеточная метаплазия | Множественные крошечные белые, серые или желтые узелки, особенно вокруг места прикрепления пуповины | Общие и, вероятно, не имеющие клинического значения компрессия плода | 28 905 | Один или несколько узелков или утолщений | Умерший близнец |
Может быть связан с иначе необъяснимой гибелью плода | |||||
Деликатные повязки55 04 | Ампутация частей плода | ||||
Смерть плода | |||||
Аномалии пуповины | Длина шнура | Длина пуповины и длина матери 9000 Измерьте длину пуповины и длину матери 9000 : примерно от 40 до 70 см) | |||
Короткий шнур | Менее 40 см | Плохо активный плод | |||
Пониженный коэффициент интеллекта | |||||
Пороки развития плода | |||||
Миопатическое и невропатическое заболевание | |||||
| разрыв сердца или другой разрыв коры сердца | |||||
Затяжной второй период родов | |||||
Отрыв | |||||
Выворот матки | |||||
Длинный шнур | Повышенный риск обвития плода | ||||
Повышенный риск скручивания и образования узлов | |||||
Узкие участки корда (нормальный корд имеет относительно одинаковый диаметр 2.От 0 до 2,5 см) | Переношенность и олигогидрамнион | ||||
Кручение и гибель плода | |||||
Отек | 9034 | ||||
кесарево сечение | |||||
материнской преэклампсии | |||||
Эклампсия | |||||
Материнский сахарный диабет | |||||
Преходящее тахипноэ у новорожденных | |||||
Идиопатический респираторный дистресс | |||||
| 934 | |||||
Патентный урахус | |||||
Омфалоцеле | |||||
| Сегментарный Сегментарный другие острые, подострые и хронические инфекции | |||||
Возможный отек, некроз, тромбоз и кальцификаты | |||||
Вставка пуповины пуповины | См. рисунок 6 | Риск незащищенного кровоизлияния плода , а также сдавление сосудов и тромбоз | |||
Пожилой возраст матери | |||||
Сахарный диабет | |||||
Курение | |||||
| 04 Одиночная артерия | |||||
Пороки развития плода | |||||
Узел пуповины | Компромисс плода, если узел тугой | ||||
Компромисс | Аномальное количество сосудов | Ожидается две артерии, одна вена | Если присутствует только одна артерия, частота аномалий плода достигает почти 50 процентов | ||
Подсчитайте количество сосудов при более более 5 см от плацентарного конца пуповины | Пуповина более склонна к сжатию | ||||
Другие тромбозы | Сгусток в сосуде (ах) на разрезе | Компромисс плода 19 | Амнионная паутина у основания корда | F и др. компромисс | |
Нарушения мембран | Цвет | Зеленый | Окрашивание меконием | ||
| в лейкоцитах) | |||||
Запах | Зловонный | Возможная инфекция | |||
Фекальный запах: возможно, инфекция Fusobacterium or Bacteroridium 05 или Bacteroridia | |||||
Исследование плаценты в родильном зале
905 43Вероятная задержка плаценты, требуется хирургическое удаление
9050 кровотечение (e.g., отслойка) Множественностьсиндром Дауна
0 9000 9000 9000 9000 9000 9000 уменьшилось количество Желе Уортона5 905 905 905 905 Преждевременные 8 синдром004 Роды
3 905
43| Факторы для оценки | Состояние | Внешний вид | Клиническая значимость | ||
|---|---|---|---|---|---|
Полнота плаценты | 5355 Целые, целые | Имеются все семядоли | Нет видимых оставшихся фрагментов плаценты | ||
Нет блестящих сосудов; сосуды сужаются к периферии плаценты | |||||
Неполные | Семядоли отсутствуют | Вероятно, сохранилась плацентарная ткань (например.g., в случае приросшей плаценты) | |||
Имеются велюменные сосуды (см. рисунок 6) | Вероятно, сохранилась плацентарная ткань (например, в случаях оставшейся суцентуриатной доли плаценты) | ||||
Удержание ткани связано с послеродовым кровотечением и инфекцией | |||||
Размер плаценты | Нормальный | Диаметр: около 22 см | |||
| 9.От 0 до 2,5 см | |||||
Вес: около 470 г (примерно 1 фунт) | |||||
Тонкая плацента | Менее 2 см | 905 | |||
Плацента перепончатая (редкое состояние, при котором плацента ненормально тонкая и распространяется по большой площади стенки матки; связанное с кровотечением и плохим исходом для плода) | |||||
Толстая плацента | Более 4 см | Сахарный диабет у матери | |||
Водянка плода | |||||
Внутриутробные инфекции плода | |||||
Аномалии двудольных, двудольные | См. Рисунки 1 и 2 | ||||
Повышенная частота послеродовых инфекций и кровоизлияний | |||||
Оболочек плаценты | Приращение плода 05 и перкрета плаценты | Вероятная задержка плаценты, требуется хирургическое удаление | |||
Повышенная частота послеродовых инфекций и кровоизлияний | |||||
Инфаркты плаценты | Твердые бледные или серые области | Старые инфаркты | |||
Гипертензия, вызванная беременностью | |||||
Системная красная волчанка 05 | |||||
Продвинутый возраст матери | |||||
Темные участки | Свежие инфаркты | ||||
Гипертензия, вызванная беременностью | |||||
| возраст | |||||
Отложение фибрина | Твердые серые зоны | Нет клинического значения, кроме обширных, в этом случае может иметь место плацентарная недостаточность с задержкой внутриутробного развития или другим неблагоприятным исходом для плода | |||
Сгусток, особенно прилипший к центру плаценты, с искажением формы плаценты | Связанный с отслойкой | ||||
Свежий сгусток, расположенный по краю, без искажения плацентарной формы | Маргинальная гематома: нет клинического значения, если сгусток небольшой | ||||
Хориоангиома | Мясистая, темно-красная | Если небольшая, вероятно, не имеет клинического значения Если большой, может быть связан с водянкой плода | |||
Хориокарцинома | Напоминает свежий инфаркт | Очень редко при нормальной беременности | |||
| скопление отечных ворсинок | Очень редко при нормальном течении беременности | ||||
Нарушения плацентарной поверхности плода | Анемия плода | Бледная поверхность плода | Анемия у новорожденного | Анемия у новорожденного | Кровоизлияние, требующее переливания |
Окружающая плацента | Толстое межпозвоночное кольцо (см. Рисунок 3) | Недоношенность | |||
Ранняя потеря жидкости | |||||
Окружающая плацента | Кольцо внутренней мембраны тоньше, чем окантовка плаценты (см. Рисунок 4) | Вероятно, клиническое значение не имеет. связаны с увеличением пороков развития плода | |||
Amnion nodosum | Множественные крошечные белые, серые или желтые узелки (см. Рисунок 5) | Олигогидрамнионы | |||
| Агенезия почки | |||||
Легочная гипоплазия | |||||
Плоскоклеточная метаплазия | Множественные крошечные белые, серые или желтые узелки, особенно вокруг места прикрепления пуповины | Общие и, вероятно, не имеющие клинического значения компрессия плода | 28 905 | Один или несколько узелков или утолщений | Умерший близнец |
Может быть связан с иначе необъяснимой гибелью плода | |||||
Деликатные повязки55 04 | Ампутация частей плода | ||||
Смерть плода | |||||
Аномалии пуповины | Длина шнура | Длина пуповины и длина матери 9000 Измерьте длину пуповины и длину матери 9000 : примерно от 40 до 70 см) | |||
Короткий шнур | Менее 40 см | Плохо активный плод | |||
Пониженный коэффициент интеллекта | |||||
Пороки развития плода | |||||
Миопатическое и невропатическое заболевание | |||||
| разрыв сердца или другой разрыв коры сердца | |||||
Затяжной второй период родов | |||||
Отрыв | |||||
Выворот матки | |||||
Длинный шнур | Повышенный риск обвития плода | ||||
Повышенный риск скручивания и образования узлов | |||||
Узкие участки корда (нормальный корд имеет относительно одинаковый диаметр 2.От 0 до 2,5 см) | Переношенность и олигогидрамнион | ||||
Кручение и гибель плода | |||||
Отек | 9034 | ||||
кесарево сечение | |||||
материнской преэклампсии | |||||
Эклампсия | |||||
Материнский сахарный диабет | |||||
Преходящее тахипноэ у новорожденных | |||||
Идиопатический респираторный дистресс | |||||
| 934 | |||||
Патентный урахус | |||||
Омфалоцеле | |||||
| Сегментарный Сегментарный другие острые, подострые и хронические инфекции | |||||
Возможный отек, некроз, тромбоз и кальцификаты | |||||
Вставка пуповины пуповины | См. рисунок 6 | Риск незащищенного кровоизлияния плода , а также сдавление сосудов и тромбоз | |||
Пожилой возраст матери | |||||
Сахарный диабет | |||||
Курение | |||||
| 04 Одиночная артерия | |||||
Пороки развития плода | |||||
Узел пуповины | Компромисс плода, если узел тугой | ||||
Компромисс | Аномальное количество сосудов | Ожидается две артерии, одна вена | Если присутствует только одна артерия, частота аномалий плода достигает почти 50 процентов | ||
Подсчитайте количество сосудов при более более 5 см от плацентарного конца пуповины | Пуповина более склонна к сжатию | ||||
Другие тромбозы | Сгусток в сосуде (ах) на разрезе | Компромисс плода 19 | Амнионная паутина у основания корда | F и др. компромисс | |
Нарушения мембран | Цвет | Зеленый | Окрашивание меконием | ||
| в лейкоцитах) | |||||
Запах | Зловонный | Возможная инфекция | |||
Фекальный запах: возможно, инфекция Fusobacterium or Bacteroridium 05 или Bacteroridia | |||||
Полнота плаценты
Оценка полноты плаценты имеет решающее значение в родильном зале.Задержка плацентарной ткани связана с послеродовым кровотечением и инфекцией.
Необходимо осмотреть материнскую поверхность плаценты, чтобы убедиться в наличии всех семядолей. Затем следует осмотреть плодные оболочки за краями плаценты. Крупные сосуды за этими краями указывают на возможность того, что вся доля плаценты (например, сукцентуриатная или добавочная доля) могла быть сохранена (Рисунок 1).
Плацента полностью или частично задерживается в приросшей плаценте, прирастающей плаценте и перкрете плаценты.В этих условиях ткани плаценты прорастают в миометрий на большую или меньшую глубину. В этих случаях необходимо ручное исследование и удаление оставшейся плацентарной ткани.
Размер плаценты
Плаценты толщиной менее 2,5 см связаны с задержкой внутриутробного развития плода.4 Плаценты толщиной более 4 см связаны с сахарным диабетом у матери, водянкой плода (как иммунной, так и неиммунной этиологии) и внутриутробным развитием плода. инфекции.5 (pp423–36,476,542–613)
Чрезвычайно тонкая плацента может означать мембранную плаценту. В этом состоянии вся полость матки выстлана тонкой плацентой. Мембранацеа плаценты связана с очень плохим исходом для плода.
Форма плаценты
Дополнительные доли плаценты важны, прежде всего потому, что они могут привести к задержке плацентарной ткани (рис. 2).
Кровь может приставать к материнской поверхности плаценты, особенно по краю или рядом с ним.Если кровь прилегает довольно плотно, и особенно если она искажает плаценту, это может означать отслойку. Следует оценить размеры и объем плаценты.
Консистенция и поверхность плаценты
Плаценту следует пальпировать, а поверхности плода и матери следует тщательно исследовать.
Материнская поверхность. У доношенного ребенка без анемии материнская поверхность плаценты должна быть темно-бордового цвета. У недоношенного ребенка плацента светлее.Бледность материнской поверхности свидетельствует о наличии анемии плода, что может быть признаком кровоизлияния. При быстром распознавании кровоизлияния у плода (например, при предлежании сосудов) может быть выполнено жизненно важное переливание крови.
Сгустки на материнской поверхности, особенно прилипшие сгустки, расположенные в центре, могут указывать на отслойку плаценты. Однако следует подчеркнуть, что отслойка — это клинический диагноз.
Поверхность плода. Толстое кольцо оболочек на поверхности плаценты плода может представлять собой огибающую плаценту (рис. 3), что связано с недоношенностью, пренатальным кровотечением, отслойкой, множественностью и ранней потерей жидкости.5 (pp386–91) Подобное, но более тонкое кольцо мембранной ткани представляет собой окаймляющую плаценту (рис. 4). Окружающая плацента, вероятно, не имеет клинического значения, хотя одно исследование обнаружило связь между этой структурной аномалией и увеличением пороков развития плода.5 (стр. 386–91)
РИСУНОК 3.
Окружная плацента.
РИСУНОК 4.
Окружная плацента.
Многочисленные маленькие, твердые, белые, серые или желтые узелки на поверхности плода могут означать узелковый амнион (рис. 5) или плоскоклеточную метаплазию.Узловой амнион связан с маловодием, агенезом почек и плохим исходом для плода. Плоская метаплазия является обычным явлением и, вероятно, не имеет значения для плода.
РИСУНОК 5.
Amnion nodosum.
Узелок или утолщение на поверхности плода может означать исчезнувшего близнеца или плода papyraceus. Умерший близнец иногда сосуществует с нормальным плодом, но это также может быть связано с кончиной второго близнеца, и эта вторая смерть может иметь неизвестную причину.5 (pp684–70)
Тонкие или более прочные полосы амнионной ткани могут задушить и ампутировать части плода, включая пальцы, целые конечности, голову, шею или туловище. В таких случаях амнион может отсутствовать в плаценте, но присутствовать на пуповине5. (pp162–8) При отсутствии или ампутации частей плода необходимо тщательное патологическое исследование плаценты.
Паренхима плаценты
Диффузно мягкая плацента может указывать на инфекцию, особенно если структура также утолщена.Твердые участки плаценты могут указывать на отложение фибрина или инфаркт. Свежие инфаркты имеют красный цвет, а старые — серые. Отложения фибрина имеют серый цвет и, если они обширны, могут быть связаны с задержкой внутриутробного развития и другими неблагоприятными исходами для плода. Если инфаркты или фибрин занимают менее 5 процентов массы плаценты, они обычно не важны.
Фокальные мясистые темно-красные области могут представлять хориоангиомы.5 (pp423–36) Эти доброкачественные гемангиомы встречаются в 1% плаценты.В то время как небольшие хориоангиомы обычно не имеют клинического значения, большие хориоангиомы связаны с анемией плода, тромбоцитопенией, водянкой, гидрамнионом, задержкой внутриутробного развития, недоношенностью и мертворождением. , инвазивные родинки и хориокарцинома лишь в редких случаях сосуществуют с жизнеспособными беременностями. Родинки выглядят как гроздья отечных ворсинок, напоминающих виноград, а хориокарцинома может быть очень похожа на инфаркт.6
Очевидное кровоизлияние глубоко в плодные оболочки или киста темного цвета может представлять родинку Бреуса, которая связана с синдромом Тернера (45, X) и гибелью плода. 5 (стр. 293–6)
образец должен быть исследован патологом с последующим наблюдением в зависимости от процесса заболевания.
Пуповина
В то время как мнения властей расходятся относительно нормальных пределов длины пуповины, диапазон от 40 до 70 см представляется разумным.3,5 (pp183–5) , 7 Типичная пуповина достаточно длинна (от 55 до 60 см), чтобы ребенок мог начать кормление до рождения плаценты. Это обеспечивает высвобождение окситоцина для облегчения сокращений матки, а также для срезания и доставки плаценты.3
Отчасти длина пуповины определяется генетически. Однако длина пуповины также увеличивается из-за натяжения плода на пуповину. Следовательно, короткий пуповина ассоциируется с менее активным плодом, пороками развития плода, миопатическими и невропатическими заболеваниями, синдромом Дауна и маловодием.
Короткие шнуры могут вызвать разрыв шнура, кровотечение и стрикцию. Недостаточная длина пуповины может также привести к тазовому предлежанию и другим порокам предлежания плода, затяжному второму периоду родов, отслойке и выворачиванию матки.3
Пуповина может стать слишком длинной из-за гиперкинеза плода. Длинные шнуры связаны с запутываниями, перекручиванием, узлами и тромбозами.
Аномалии длины пуповины явно связаны с множеством давних внутриутробных факторов и последствий, некоторые из которых могут проявиться намного позже в жизни ребенка.Следовательно, длину шнура следует документировать для каждой доставки.
Диаметр пуповины и воспаление
Типичная пуповина по всей длине имеет довольно одинаковый диаметр (от 2,0 до 2,5 см). Узкие участки могут представлять собой очаговую недостаточность желе Уортона и связаны с перекрутом и гибелью плода3.
Диффузный отек пуповины связан с гемолитической болезнью, недоношенностью, кесаревым сечением, преэклампсией у матери, эклампсией и сахарным диабетом. Отек пуповины также может быть связан либо с преходящим тахипноэ у новорожденного, либо с идиопатическим респираторным дистресс-синдромом.Фокально отечные пуповины связаны с синдромом трисомии 18, открытым урахусом и омфалоцеле.
Некротический фунизит — это тяжелое воспаление пуповины, которое иногда имеет отчетливое сегментарное сходство с парикмахерской. Это воспалительное состояние может быть связано с сифилисом или другой острой, подострой или хронической инфекцией. Могут присутствовать отек, некроз, тромбоз и кальцификаты. 5 (pp278–80)
Введение пуповины
Пуповина обычно вставляется в плаценту рядом с ее центром.Около 90 процентов вставок шнура являются центральными или эксцентрическими. Около 7 процентов прикреплений пуповины происходит у края плаценты. Маргинальные вставки обычно доброкачественные.
Примерно у 1% плодов-одиночек прикрепление пуповины явное (рис. 6). Этот тип вставки пуповины связан с повышенным риском кровоизлияния плода из незащищенных сосудов, а также компрессии сосудов и тромбоза. Пуповина пуповины также связана с преклонным возрастом матери, сахарным диабетом, курением, единственной пупочной артерией и пороками развития плода.
РИСУНОК 6.
Вставка пуповинного шнура.
Паутина амниона у основания пуповины может нарушить кровообращение плода.
Узлы на пуповине
Настоящий узел на пуповине возникает, когда плод проходит через петлю пуповины, обычно на ранних сроках беременности. В большинстве случаев узел не вызывает компрометации плода. Однако, если до или во время родов и родов приложить к пуповине достаточное натяжение, кровоток может быть прерван, и могут появиться признаки асфиксии плода.

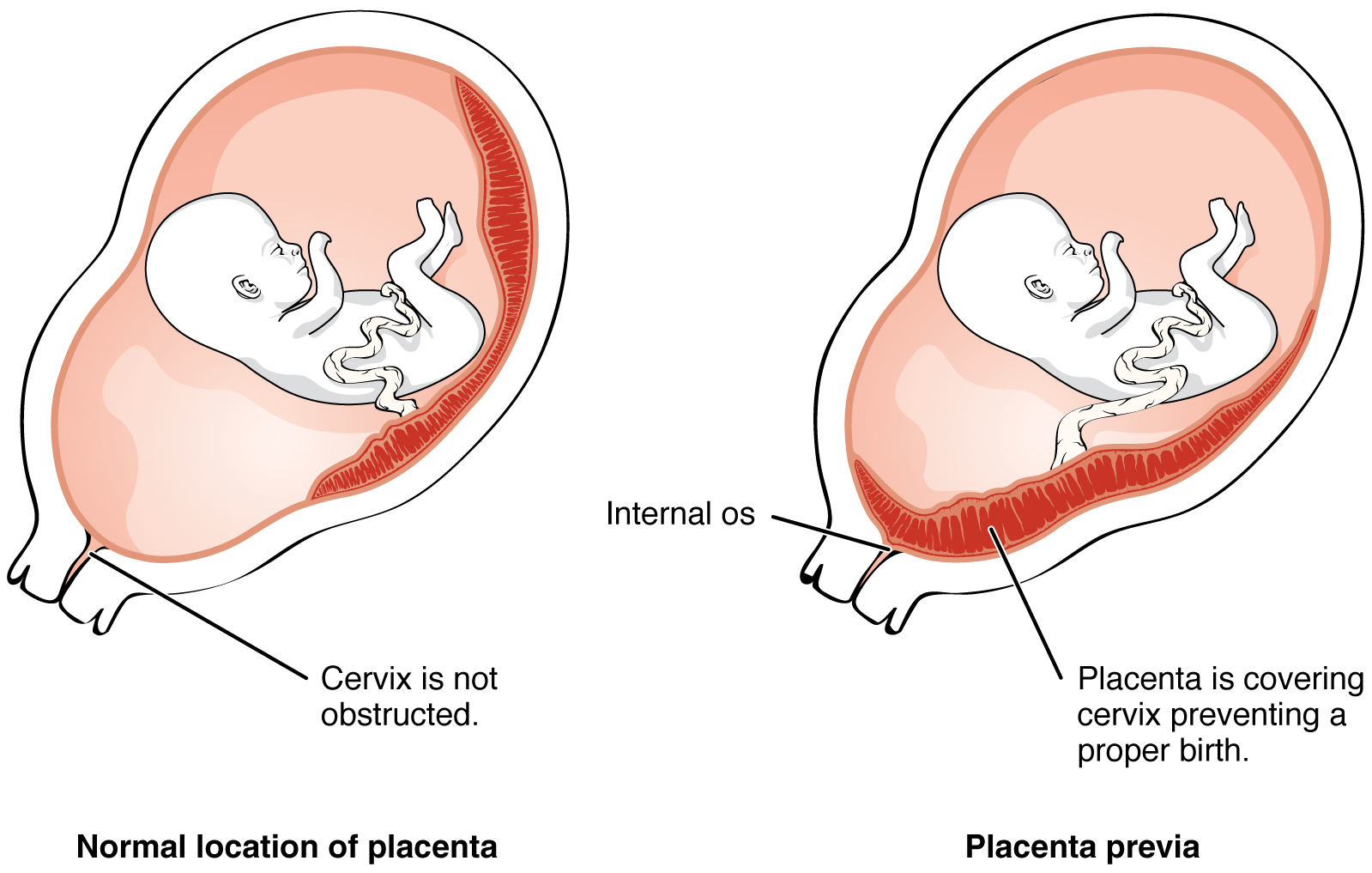 В течение 3-го триместра плацента позволяет антителам мамы перейти к ребенку, давая вашему ребенку стартовую иммунную систему, и эта защита сохраняется до 6 месяцев после рождения.
В течение 3-го триместра плацента позволяет антителам мамы перейти к ребенку, давая вашему ребенку стартовую иммунную систему, и эта защита сохраняется до 6 месяцев после рождения.