Пиелонефрит — Клиника 29
Пиелонефрит — это заболевание почек воспалительного характера, которое при неблагоприятных условиях вызывается рядом микроорганизмов.
Пиелонефрит опасен тем, что нередко протекает бессимптомно, не нарушая самочувствия человека, поэтому некоторые больные относятся к своей проблеме легкомысленно. Самым частым из неспецифических воспалительных заболеваний «верхних мочевых путей», составляющих около 2/з всех урологических заболеваний, является острый и хронический пиелонефрит.
По своему течению пиелонефрит может быть острым и хроническим.
Острый пиелонефрит часто начинается внезапно, резко повышается температура до 39-40°С, появляются слабость, головная боль, обильное потоотделение, возможны тошнота и рвота. Одновременно с температурой появляются боли в пояснице, как правило, с одной стороны. Боли носят тупой характер, но интенсивность их может быть различная.
Хронический пиелонефрит, как правило, является следствием недолеченного острого пиелонефрита, когда удалось снять острое воспаление, но не удалось ни полностью уничтожить всех возбудителей в почке, ни восстановить нормальный отток мочи из почки. Хронический пиелонефрит нередко обнаруживают при исследовании мочи или измерении артериального давления. Возможны жалобы на общую слабость, головную боль, отсутствие аппетита, учащённое мочеиспускание, может постоянно беспокоить пациента тупыми ноющими болями в пояснице, особенно в сырую холодную погоду. Кожа бледная, сухая. С развитием заболевания удельный вес мочи снижается, часто выявляется гипертония. Прогрессирование двустороннего пиелонефрита приводит к почечной недостаточности.
Причины пиелонефрита
Пиелонефритом может заболеть человек любого возраста, но чаще им болеют:
o дети до 7 лет, у которых заболевание связано с анатомическими особенностями развития;
o девушки и женщины 18-30 лет, у которых появление пиелонефрита связано с началом половой жизни, с беременностью или родами;
o пожилые мужчины, страдающие аденомой предстательной железы.
Кроме перечисленного, одной из наиболее частых причин пиелонефрита является мочекаменная болезнь и частые приступы почечной колики.
При всех этих заболеваниях и состояниях нарушается отток мочи из почки, что дает возможность размножаться в ней микроорганизмам.
Также способствуют развитию пиелонефрита такие факторы, как снижение общего иммунитета организма, сахарный диабет, хронические воспалительные заболевания.
Частое переохлаждение, отсутствие контроля за состоянием почек (по общему анализу мочи, при необходимости — по анализу крови) может приводить к ухудшению функции почек из-за выраженного воспаления. Особенно часто возникает пиелонефрит при наличии солей или камней в почках, поэтому при обнаружении на УЗИ солей или камней, даже при бессимптомном течении, требуется проведение специального лечения. Иногда (чаще у женщин) заболевание начинается с острого цистита.
Особенно часто возникает пиелонефрит при наличии солей или камней в почках, поэтому при обнаружении на УЗИ солей или камней, даже при бессимптомном течении, требуется проведение специального лечения. Иногда (чаще у женщин) заболевание начинается с острого цистита.
Симптомы пиелонефрита
При двустороннем остром пиелонефрите часто появляются признаки почечной недостаточности. Острый пиелонефрит может осложняться паранефритом, формированием гнойничков в почке (апостематозный пиелонефрит), карбункула или абсцесса почки, некрозом почечных сосочков, что является показанием к оперативному вмешательству.
Пионефроз – представляет собой терминальную стадию гнойно-деструктивного пиелонефрита. Пионефротическая почка представляет собой орган, подвергшийся гнойному расплавлению, состоящий из отдельных полостей, заполненных гноем, мочой и продуктами тканевого распада.
Диагностика пиелонефрита
Даже судя по перечисленным симптомам, диагностировать пиелонефрит не представляет сложности, так как жалобы пациентов довольно характерны.
С помощью анализа мочи обнаруживают бактерии, рост числа лейкоцитов и белка. Специальные тест-наборы позволяют идентифицировать бактерии, обусловившие воспаление в мочевыводящих путях.
Важную роль в диагностике играют указания в анамнезе на недавно перенесенный острый гнойный процесс или наличие хронических заболеваний. Характерно сочетание лихорадки с частыми и болезненными мочеиспусканиями, болью в поясничной области и с изменениями в моче. На обзорной рентгенограмме обнаруживается увеличение одной из почек в объеме, при
Лечение пиелонефрита
При первичном остром пиелонефрите в большинстве случаев лечение консервативное, больной должен быть госпитализирован в стационар.
Основной лечебной мерой является воздействие на возбудителя заболевания антибиотиками и химическими антибактериальными препаратами в соответствии с данными антибиограммы, дезинтоксикационная и терапия, повышаюшая иммунитет при наличии иммунодефицита.
При остром пиелонефрите лечение следует начинать с наиболее эффективных антибиотиков и химических антибактериальных препаратов, к которым чувствительна микрофлора мочи, чтобы возможно быстрее ликвидировать воспалительный процесс в почке, не допуская перехода его в гнойно-деструктивную форму.
При вторичном остром пиелонефрите лечение следует начинать с восстановления пассажа мочи из почки, что является принципиальным.
Лечение хронического пиелонефрита принципиально такое же, как и острого, но более длительное и трудоемкое.
При хроническом пиелонефрите лечение должно предусматривать следующие основные мероприятия:
1. устранение причин, вызвавших нарушение пассажа мочи или почечного кровообращения, особенно венозного;
2. назначение антибактериальных средств или химиопрепаратов сучетом данных антибиограммы;
назначение антибактериальных средств или химиопрепаратов сучетом данных антибиограммы;
3. повышение иммунной реактивности организма.
Восстановления оттока мочи достигают прежде всего применением того или иного вида хирургического вмешательства (удаление аденомы предстательной железы, камней из почек и мочевых путей, нефропексия при нефроптозе, пластика мочеиспускательного канала или лоханочно-мочеточникового сегмента и др.). Нередко после этих оперативных вмешательств удается сравнительно легко получить стойкую ремиссию заболевания и без длительного антибактериального лечения. Без восстановленного в достаточной мере массажа мочи применение антибактериальных препаратов обычно не дает длительной ремиссии заболевания.
Антибиотики и химические антибактериальные препараты следует назначать с учетом чувствительности микрофлоры мочи больного к антибактериальным препаратам. До получения данных антибиограммы назначают антибактериальные препараты, обладающие широким спектром действия.
После достижения у больного стадии ремиссии заболевания антибактериальное лечение следует продолжать прерывистыми курсами. Сроки перерывов в антибактериальном лечении устанавливают в зависимости от степени поражения почки и времени наступления первых признаков обострения заболевания, т. е. появления симптомов латентной фазы воспалительного процесса.
е. появления симптомов латентной фазы воспалительного процесса.
Санаторно-курортное лечение больных с хроническим пиелонефритом проводят в Трускавце, Железноводске, Джермуке, Саирме и др. Следует помнить, что только строго преемственное лечение больных с хроническим пиелонефритом в стационаре, поликлинике и на курорте дает хорошие результаты. В связи с этим больные с хроническим пиелонефритом в латентной фазе воспаления должны продолжать антибактериальное лечение в условиях курорта по схеме, рекомендуемой лечащим врачом, который длительно наблюдает больного.
Кроме того, одним из основных правил при лечении этого заболевания является регулярный прием «почечных» трав.
Пиелонефрит — симптомы, профилактика и лечение
Главная / Пиелонефрит — симптомы, профилактика и лечениеПиелонефрит – это бактериальное воспаление почек, а точнее ее лоханки и паренхимы. Эта патология может являться вторичной т. е. возникать из-за других заболеваний почек (например, мочекаменная болезнь, гламерулонефрит), а может быть и первичной (например, на фоне переохлаждения).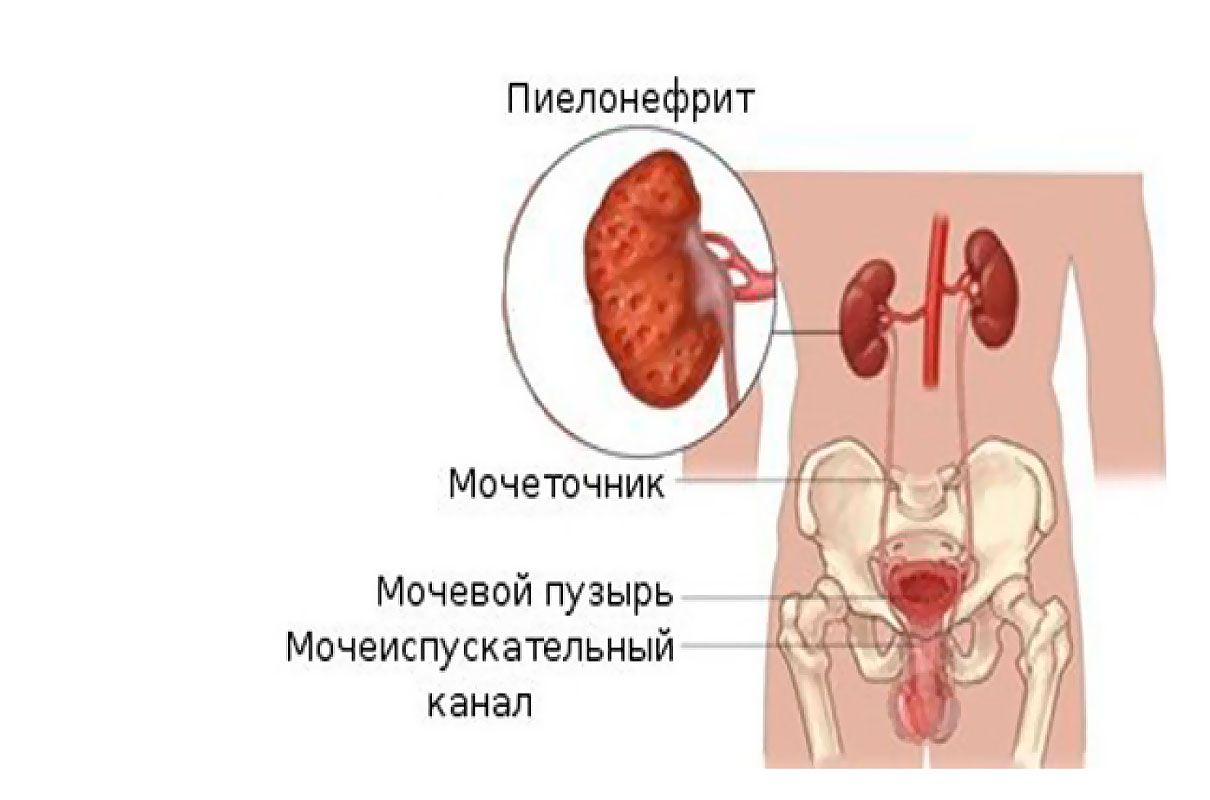
Чаще всего возбудителями данного заболевания являются стафилококки, стрептококки, энтерококки, протеи, кишечная палочка, клебсиелла.
Основные провоцирующие факторы возникновения пиелонефрита. Зная основные провоцирующие факторы появления болезни, можно предотвратить возникновение хронической формы воспаления и развитие осложнений:
- Переохлаждение.
- Пиелонефрит появлялся ранее.
- Заболевания мочеполовой системы (гламерулонефрит, уретрит, цистит, камни в почках.).
- Воспалительные заболевания (тонзиллит, синусит и т. д.).
- Недолеченный пиелонефрит.
- Частые стрессы, перенапряжения.
- Ослабление иммунитета.
- Сахарный диабет.
- Беременность.
- Травмы почек и мочевого пузыря.
- Длительный застой мочи в мочевом пузыре.
- Аномалии мочеполовой системы.
- Наличие гиповитаминоза (недостаток витаминов).
- ВИЧ-инфекция (провоцирует возникновение других заболеваний, в том числе и пиелонефрит).
 К пиелонефриту больше предрасположены женщины, нежели мужчины из-за анатомического строения мочеполовой системы женщин. Они имеют более широкую и короткую уретру, поэтому инфекция без труда может «добраться» до почек.
К пиелонефриту больше предрасположены женщины, нежели мужчины из-за анатомического строения мочеполовой системы женщин. Они имеют более широкую и короткую уретру, поэтому инфекция без труда может «добраться» до почек.
Признаки острого пиелонефрита. Данный недуг обычно дает о себе знать высокой температурой, рвотой, вялостью, неприятными ощущениями в мышцах, а также ознобом. Через двое-трое суток у вас могут возникнуть боли в пояснице. В таких случаях мочеиспускание обычно становится болезненным, а моча – мутной. До появления боли в пояснице у вас могут быть неприятные ощущения в паху.
Общие симптомы острого пиелонефрита:
1. Резкий озноб.
2. Фебрильная температура тела (39-40 градусов).
3. Мочеиспускание становится учащенным и болезненным.
4. Потливость.
5. Сильная жажда.
6. Диспептические расстройства (общее недомогание, боли в животе, тошнота, рвота, диарея).
7. Интоксикация организма (головные боли, резкая утомляемость, ухудшение самочувствия).
Местные симптомы:
1. Боли в области пораженной почки. (Тупая, ноющая, постоянная боль, усиливающаяся во время любых движений).
2. Выявление положительного симптома Пастернацкого (во время постукивания ребром ладони по почкам возникает боль).
3. Напряжение и болезненность мышц брюшной стенки с последующим возникновением инфильтрата почки.
Также существуют клинические формы острого пиелонефрита:
1. Острейшая. (Состояние пациента очень тяжелое, выявляется повышение температуры тела до 39-40 градусов и сильный озноб, повторяющийся несколько раз в день, примерно 2–3 раза).
2. Острая. (Симптомы также имеются, но в меньшей степени, чем в предыдущей форме, имеется интоксикация организма, сильное обезвоживание и озноб).
3. Подострая. (Здесь уже ярче проявляется местная симптоматика, нежели острая, которая либо слабо выражена, либо отсутствует совсем).
4. Латентная, иначе скрытая. Эта форма пиелонефрита не угрожает жизни пациента, но способна переходить в хроническую форму.
Эта форма пиелонефрита не угрожает жизни пациента, но способна переходить в хроническую форму.
При обнаружении таких симптомов, следует немедля обратиться к врачу (урологу или нефрологу) для последующих диагностики и лечения! Не следует откладывать визит к специалисту и тем более заниматься самолечением!
Описываемое заболевание выявляют по анализу мочи. Иногда возникают симптомы перитонита. Пиелонефрит часто путают с недугами, связанными с брюшной полостью. Его можно принять за язву желудка, аппендицит или что-то еще.
Если речь идет о первичном пиелонефрите, то нарушение функции почек обычно не наблюдается.
Признаки хронического пиелонефрита
Данная форма отличается более спокойным течением. Симптомы не такие ярко выраженные, как в острой форме. Порой, симптомы могут отсутствовать, но через некоторое время хроническая форма проявляет себя. Чаще всего именно острая форма провоцирует возникновение хронической.
Всего выделяют следующие клинические формы хронического пиелонефрита:
1. Латентная (скрытая форма) – характеризуется минимальным проявлением симптомов. Пациенты могут ощущать лишь сильную слабость, утомляемость, повышение температуры до 37 градусов, головную боль, отеки, появление болей и дискомфорта в области поясницы. У некоторых людей может отмечаться положительный симптом Пастернацкого. В анализах мочи: незначительная протеинурия (белок в моче), лейкоцитурия (лейкоциты в моче) и бактериурия (бактерии в моче), иногда пациента может сопровождать гипертония.
Латентная (скрытая форма) – характеризуется минимальным проявлением симптомов. Пациенты могут ощущать лишь сильную слабость, утомляемость, повышение температуры до 37 градусов, головную боль, отеки, появление болей и дискомфорта в области поясницы. У некоторых людей может отмечаться положительный симптом Пастернацкого. В анализах мочи: незначительная протеинурия (белок в моче), лейкоцитурия (лейкоциты в моче) и бактериурия (бактерии в моче), иногда пациента может сопровождать гипертония.
2. Рецидивирующая – это форма, во время которой поочередно происходят обострения и ремиссии. Человек ощущает постоянный дискомфорт в области воспаленной почки, незначительное повышение температуры до субфебрильных показателей (37 — 38 градусов) и озноб. Во время обострения пиелонефрит проявляет себя в виде острой формы воспаления.
3. Гипертоническая – это форма, при которой проявляются симптомы гипертонической болезни. У больных появляется головокружение, головные боли, ухудшение общего самочувствия, бессонница, боли в области сердца, одышка, гипертонические кризы.
4. Анемическая форма – характеризуется выраженной симптоматикой анемии. Пациент чувствует быструю утомляемость, усталость, ухудшение работоспособности, слабость и т. д.
5. Азотермическая – это самая неожиданная, опасная и скрытая форма проявления болезни. Она проявляется лишь тогда, когда у человека уже началась ХПН (хроническая почечная недостаточность). Считается, что эта форма является дальнейшим продолжением несвоевременно выявленной латентной формы.
Отеки появляются редко. Иногда встречается учащенное мочеиспускание. Результатом служит сухость кожи и постоянная жажда. Данный недуг диагностируется посредством рентгенографии почек и исследования мочевины.
Пиелонефрит у малышей. Если данный недуг возникает у малыша, он, как правило, испытывает неприятные ощущения в животе. Это сопровождается расстройством пищеварения. Кроха может потерять несколько килограммов. Порой определить причину подобного состояния бывает достаточно трудно. В этом обычно помогает обследование.
Нарушение мочеиспускания дает о себе знать по-разному. У ребенка может быть ночное недержание мочи. Отметим, что оно может быть как редким, так и частым.
Лечение острой и хронической форм пиелонефрита:
Лечением занимается только врач-уролог либо врач-нефролог. В зависимости от тяжести течения заболевания и продолжительности врач может назначить следующие принципы лечения:
1. Консервативная этиотропная терапия (препараты). Для лечения всех форм пиелонефрита используют антибиотики различных групп (пенициллины, цефалоспорины, фторхинолоны и т. д.) такие как амоксициллин, ампициллин, гентамицин, цефаклор, ципрофлоксацин и т. д.; сульфаниламиды: Сульфадимезин, уросульфан и другие; нитрофураны: например, фуразолин, фурагин; налидиксовая кислота (налидикс, неграм.), нестероидные противовоспалительные средства (диклофенак, метамизол и др.), спазмалитики (нош-па, папаверин), энтеросорбенты (например, уголь активированный), антикоагулянты (препараты, разжижающие кровь): гепарин, троксевазин; мочегонные средства (фуросемид, лазикс и др. ) При длительном лечении пиелонефрита, необходимо принимать пробиотики и противогрибковые препараты, так как антибиотики способны спровоцировать появление в организме бактерий грибковой природы. Если имеются противопоказания к антибактериальной терапии или желательно добавить дополнительное лечение, то используют фитопрепараты, которые включают в себя отдельные полезные травы, либо сложные сборы, включающие несколько трав. Обычные травы: лист брусники, цветки василька, толокнянка, шиповник, почки тополя черного и другие. Травяные сборы: фитолизин, урофлюкс и т. п.
) При длительном лечении пиелонефрита, необходимо принимать пробиотики и противогрибковые препараты, так как антибиотики способны спровоцировать появление в организме бактерий грибковой природы. Если имеются противопоказания к антибактериальной терапии или желательно добавить дополнительное лечение, то используют фитопрепараты, которые включают в себя отдельные полезные травы, либо сложные сборы, включающие несколько трав. Обычные травы: лист брусники, цветки василька, толокнянка, шиповник, почки тополя черного и другие. Травяные сборы: фитолизин, урофлюкс и т. п.
Фитопрепараты также обладают противовоспалительным, мочегонным и антибактериальным эффектами. Существует самый распространенный растительный фитопрепарат — канефрон. Обладает всеми вышеперечисленными действиями.
2. Физиотерапия. Это скорее дополнительный метод, нежели основной. Физиотерапия помогает улучшить состояние, функции почек и ускорить эффект этиотропной терапии.
Виды физиотерапии: электрофорез фурадонина или кальция хлорида (можно использовать и другие препараты), ультразвук (если отсутствуют камни в почках), тепловое воздействие на почки (например, диатермия, лечебная грязь и т. д.), СВЧ — терапия и др.
д.), СВЧ — терапия и др.
3. Если все методы лечения оказываются бесполезными, а состояние пациента остается на прежнем уровне или ухудшается, то применяется хирургический метод. В основном хирургическое вмешательство проводится при гнойном пиелонефрите, карбункуле почки или абсцессе. В зависимости от состояния врач сам выбирает вид хирургической коррекции.
Осложнения пиелонефрита:
К сожалению, не всегда получается благополучно вылечиться и забыть об этой болезни. Если не посещать врача, не выполнять его назначения либо, вообще, не проверяться, то могут появиться следующие осложнения:
1. Нарушение фильтрационной функции почек.
2. Хроническая почечная недостаточность.
3. Сепсис.
4. Скопление гноя в почках. (Иначе, пионефроз).
5. Паранефрит. (Воспаление околопочечной клетчатки).
Профилактика пиелонефрита:
1. Одевайтесь по сезону. Старайтесь, чтобы поясничная зона находилась под слоем теплой одежды.
2. Лечите очаги воспаления в организме, ведь они также могут вызвать пиелонефрит.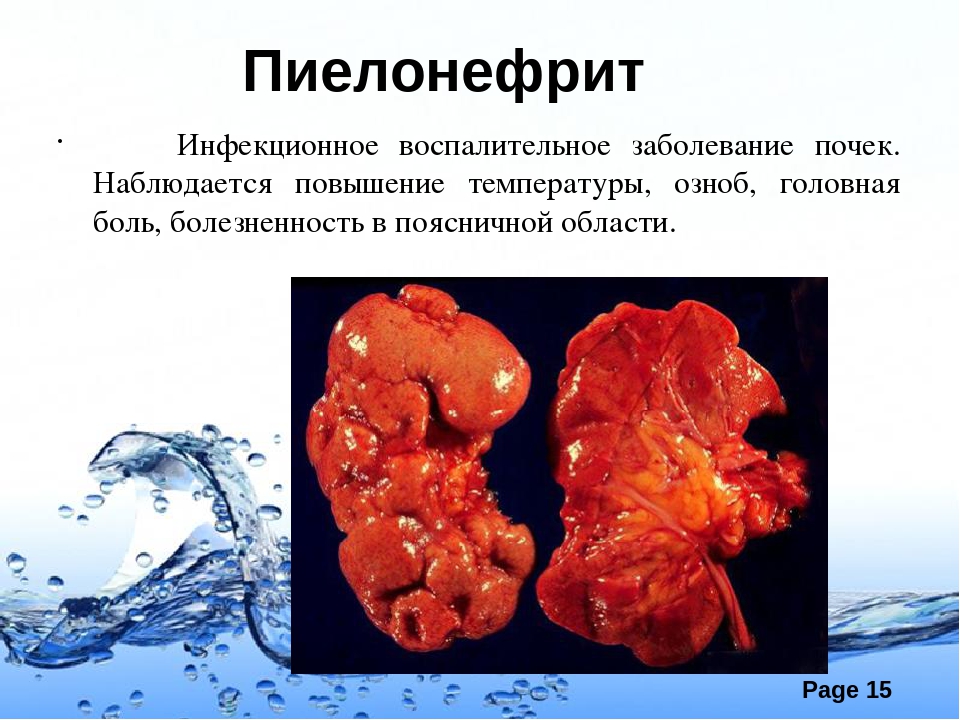
3. Два раза в год посещайте поликлинику для прохождения профилактического осмотра.
4. Соблюдайте личную гигиену.
5. Старайтесь не переохлаждаться.
6. Если уже имеется пиелонефрит, то посещайте врача-уролога, врача-нефролога и выполняйте все его назначения.
7. В случае чего не занимайтесь самолечением.
8. Соблюдайте диету (исключить соленую, консервированную пищу и хлебобулочные изделия, если имеются отеки и повышение давления, то ограничить употребление воды и напитков, содержащих кофеин).
9. При ухудшении самочувствия — незамедлительно вызвать врача!
По вопросам лечения пиелонефрита Вы можете обратиться в нашу клинику «МЦ Для всей семьи», расположенную по адресу г. Иркутск, ул. Железнодорожная, 2-я, 74. Телефон: +7 (3952) 390 — 292.
Пиелонефрит
Словосочетание врач-уролог у большинства людей ассоциируется с проблемами, касающимися мужских половых органов и инфекциями, передающихся половым путем. Такое мнение является заблуждением. Спектр «ведения» врача-уролога значительно шире.
Спектр «ведения» врача-уролога значительно шире.
В него входят:
- Заболевания почек и почечных лоханок;
- Заболевания мочеточников и мочеиспускательного канала;
- Заболевания предстательной железы и органов мошонки.
Одним из самых распространенных заболеваний почек, которым страдают как мужчины, так и женщины во всем мире, является пиелонефрит.
Пиелонефрит вызывает попадание в почки кишечной палочки, энтерококков, стафилококков и ряда других микроорганизмов с током крови из очагов хронической инфекции (тонзиллит, гайморит, кариозные полости).
Многие знают, что такое цистит. Неприятные ощущения при мочеиспускании (жжения, рези, дискомфорт) часто не воспринимаются всерьез, ведь можно вылечиться «назначениями» знакомых или самолечением в домашних условиях. Отсюда и возникают осложнения, одним из которых может стать пиелонефрит, который может быть острым и хроническим.
Три основные группы проявления острого пиелонефрита:
I. Симптомы, схожие с симптомами интоксикации: повышается температура до 38-40° С, озноб, недомогание, снижение аппетита, тошнота, и даже рвота;
II. Тупые ноющие боли в области поясницы, которые могут быть как низкой так и высокой интенсивности;
III. Частое мочеиспускание, как при цистите и уретрите.
Если лечение пиелонефрита прошло не до конца, т.е. не удалось полностью уничтожить возбудителей в почке, а также восстановить нормальный отток мочи из почки, то возникает хронический пиелонефрит, который может беспокоить пациента тупыми болями в пояснице, особенно проявляющихся в холодную сырую погоду.
Также хронический пиелонефрит может обостряться время от времени, заставляя больного ощутить на себе все недуги острого процесса.
Такие признаки, как головные боли, слабость, быстрая утомляемость при физической нагрузке, слабые тупые боли в области поясницы, являются проявлением хронического пиелонефрита.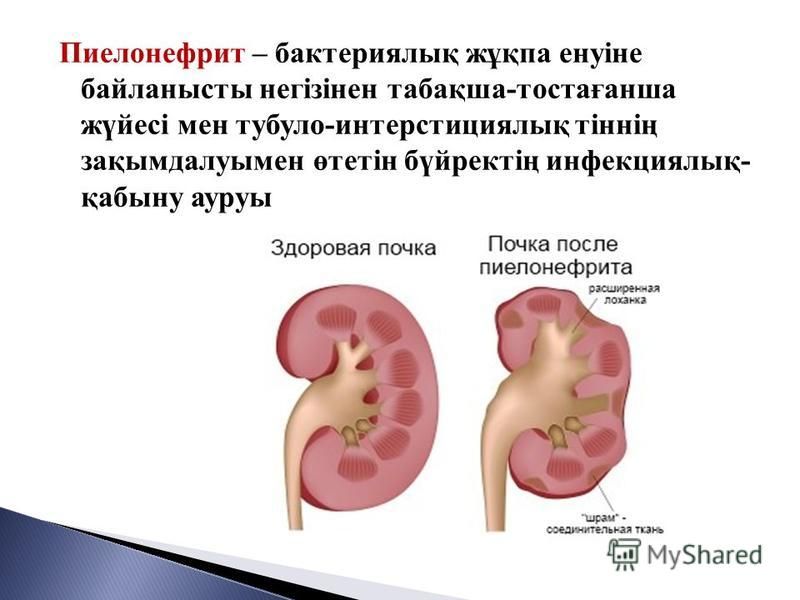 Иногда пациента беспокоят боли желудочно-кишечного тракта (запоры, боли в животе). При низкой работоспособности почек возникает жажда, сухость во рту, нарушение мочеиспускания. При этом наблюдается повышение артериального давления, причем эта почечная артериальная гипертензия плохо лечится.
Иногда пациента беспокоят боли желудочно-кишечного тракта (запоры, боли в животе). При низкой работоспособности почек возникает жажда, сухость во рту, нарушение мочеиспускания. При этом наблюдается повышение артериального давления, причем эта почечная артериальная гипертензия плохо лечится.
Лечение пиелонефрита нельзя откладывать, так как это может привести к развитию мочекаменной болезни, вследствие чего формируется опасная цепочка болезней – из-за воспаления возможен рост камня, который, в свою очередь, становится очагом инфекции и может вызывать нарушение оттока мочи из почки, что , естественно, ухудшает течение воспаления.
Врач-уролог, который, осмотрев пациента и проведя УЗИ почек и мочевыводящих путей, исследуя кровь и мочу, МРТ, всегда назначает комплексное лечение пиелонефрита, включающим в себя не только мероприятия, направленные на уничтожение возбудителя, но и спазмолитические, иммуностимулирующие, противовоспалительные средства, препараты, улучшающие микроциркуляцию, фитотерапию. Также с успехом используется и физиотерапевтическое лечение.
Также с успехом используется и физиотерапевтическое лечение.
Лечение пиелонефрита проводится индивидуально, ведь у каждого пациента есть свои особенности, так же как и бактерии, которые определяются в моче методом посева с определением их чувствительности к конкретным антибиотикам.
Методами профилактики пиелонефрита являются:
- Санация очагов хронической болезни;
- Своевременное обращение к врачу при появлении жалоб на дискомфорт при мочеиспускании;
- Боли в области поясницы;
- Повышенная утомляемость;
- Отеки на лице и конечностях.
В нашей клинике Вы можете пройти все диагностические процедуры: УЗИ, рентгеновские методы, магнитно-резонансный томограф, а также полный спектр лабораторных исследований, которые способны установить точный диагноз и назначить лечение пиелонефрита.
цены на лечение, симптомы и диагностика пиелонефрита почек в «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас. Спасибо за обращение.
Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Пиелонефрит – воспалительный процесс в почках инфекционного происхождения. Чаще всего заболевание провоцирует условно-патогенная микрофлора. В 90% случаев это кишечная палочка, в остальных – энтерококк или стафилококковая инфекция. При пиелонефрите происходит повреждение канальцевых структур почек. В результате нарушается процесс фильтрации крови, происходит потеря биологически-значимых веществ. Аутоиммунное осложнение пиелонефрита – гломерулонефрит – может привести к почечной недостаточности.
Чаще всего заболевание провоцирует условно-патогенная микрофлора. В 90% случаев это кишечная палочка, в остальных – энтерококк или стафилококковая инфекция. При пиелонефрите происходит повреждение канальцевых структур почек. В результате нарушается процесс фильтрации крови, происходит потеря биологически-значимых веществ. Аутоиммунное осложнение пиелонефрита – гломерулонефрит – может привести к почечной недостаточности.
«СМ-Клиника» — многопрофильный медицинский центр. У нас работают лучшие специалисты Москвы в области нефрологии и урологии. Мы располагаем собственной лабораторией и отличной технологической базой, а потому можем обеспечить своевременную диагностику пиелонефрита. Специалисты клиники подберут тактику лечения с учетом индивидуальных особенностей пациента, проконтролируют каждый этап терапии вплоть до полного выздоровления.
Почему воспаляются почки?
Главная причина пиелонефрита – попадание инфекции в почки восходящим путем. Такое происходит при нарушении оттока мочи, активных урогенитальных инфекциях, пузырно-мочеточниковом рефлюксе. Предрасполагающие факторы к пиелонефриту:
Такое происходит при нарушении оттока мочи, активных урогенитальных инфекциях, пузырно-мочеточниковом рефлюксе. Предрасполагающие факторы к пиелонефриту:
- цистит и уретрит;
- заболевания простаты;
- аномалии строения мочевыводящих путей;
- нарушение проходимости протоков конкрементами, опухолями;
- беременность;
- сахарный диабет;
- снижение иммунитета.
Гораздо реже инфекция проникает в почки вместе с кровью (гематогенный путь) из другого очага инфекционного воспаления в организме.
Как выявить пиелонефрит
Основной симптом пиелонефрита – боль в спине в области поясницы. Она может быть настолько выраженной, что больному становится тяжело передвигаться, возникает тошнота и рвота. Вслед за болью появляется лихорадка – повышение температуры тела, озноб, слабость. Иногда отмечают увеличение одной или обеих почек, резкую их болезненность при пальпации. В трети случаев пиелонефрита присоединяются симптомы цистита – учащенное и болезненное мочеиспускание.
В трети случаев пиелонефрита присоединяются симптомы цистита – учащенное и болезненное мочеиспускание.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Диагностика пиелонефрита в «СМ-Клиника» проводится по современным стандартам. На первом этапе больного обследует нефролог или уролог, собирая анамнез. Врач проводит пальпаторное обследование почек, на основании которого осуществляется дифференциальная диагностика. Далее специалист назначит дополнительное обследование:
При подозрении на серьезные патологические причины пиелонефрита врач назначит компьютерную или магнитно-резонансную томографию. Преимущество лечения в «СМ-Клиника» — это возможность пройти все диагностические мероприятия в одном заведении и в комфортных условиях. Мы используем современные приспособления для лабораторных анализов, цифровые технологии в аппаратной диагностике. Это залог быстрого получения информативных и точных результатов, а значит, ускоренного выявления заболевания и правильного его лечения.
Это залог быстрого получения информативных и точных результатов, а значит, ускоренного выявления заболевания и правильного его лечения.
Как лечат пиелонефрит
Лечение пиелонефрита назначается в индивидуальном порядке. Спровоцированные пиелонефритом воспаление и болевой синдром купируют внутривенным введением противовоспалительных и спазмолитических препаратов. Далее пациенту подбирают антибиотик. Выбор профильного специалиста зависит от результатов бактериального посева мочи. Нефрологи «СМ-Клиника» назначают антибактериальную терапию только с учетом чувствительности возбудителя, чтобы избежать перехода острого пиелонефрита в хронический и добиться выздоровления пациента в максимально сжатые сроки. После купирования острых симптомов пациент может лечиться амбулаторно. Общие сроки лечения редко превышают 4-6 недель. При хроническом пиелонефрите или его осложнениях терапия продолжается до 2 месяцев. Задача наших специалистов – добиться полного выздоровления пациента, чтобы свести к минимуму риска негативных последствий и осложнений (гломерулонефрита, почечной недостаточности).
Лечение в «СМ-Клиника» — это демократичные цены на диагностические услуги и консультации лучших специалистов. Стоимость терапии пиелонефрита зависит от выраженности воспалительного процесса, необходимости дополнительных обследований и пребывания в стационаре.
Пиелонефрит опасен грозными осложнениями и нарушением функции почек. Чтобы сохранить свое здоровье, записывайтесь к лучшим урологам «СМ-Клиника» на прием прямо сейчас!
Наши преимущества:
Более 68 ведущих нефрологов и урологов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за обращение.Ваша заявка принята. Наш специалист свяжется с Вами в ближайшее время
Уважаемый пациент, по всем заявкам, оставленным с 22.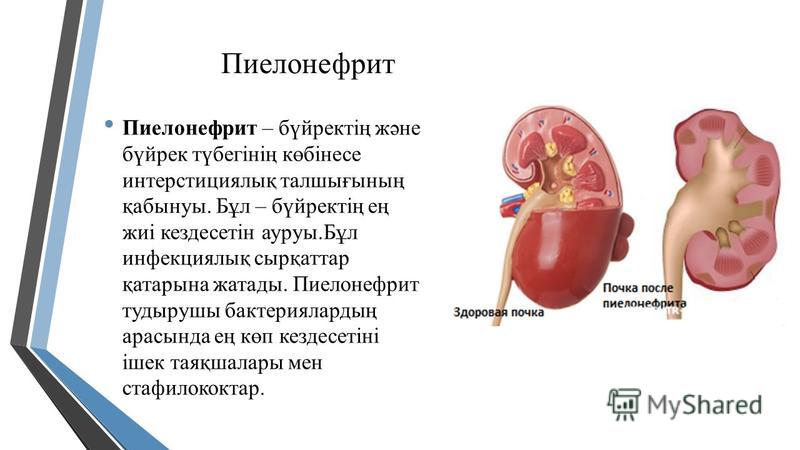 00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
00 до 07.00 мы с Вами свяжемся до 12.00 следующего дня. Если ваш вопрос срочный, пожалуйста, позвоните в наш круглосуточный контактный центр
(495) 777-48-49
Пиелонефрит — симптомы, лечение — Медицинский центр
Пиелонефрит (воспалительное заболевание почек) – инфекционный процесс, поражающий почки.Заболеваемость пиелонефритом составляет до миллиона человек в год. Часто на вскрытии выявляется это заболевание, т.е. часто это заболевание протекает скрыто, особенно в настоящее время, когда допуск а антибиотикам открыт для всех и человек бесконтрольно принимает множество антибиотиков и других препаратов в течении года , что в свою очередь ведет к смазыванию клинической картины и раннее выявление заболевания становится практически невозможным. Конечно в последующем диагноз будет выявлен, но когда уже появятся признаки почечной недостаточности , злокачественной гипертезии (повышения давления , инсульты, инфаркты). Еще самая страшная проблема современности, когда больные лечатся по интернету по инфо телевизора, радио и прочим источникам.
Осложниться может острый пиелонефрит гнойником почки, сепсисом и даже летальным исходом. Особенно опасно заболевание при сахарном диабете, иммунодефиците, бенременности, ожирении.
Хронический пиелонефрит ведет к почечной недостаточностиЭтиология пиелонефрит вызывают различные микроорганизмы, кокого то специфического возбудителя не существует. В 5 раз чаще страдают женщины.
Основой возникновения острого воспалительного процесса является ослабление иммунитета (грипп, простуда, переохлаждение), нарушение уродинамики (какое-то нарушение оттока мочи – камни, опухоли, стриктуры), и инфекция. Часто сресс является пусковым моментом.
Жалобы (клиническая картина или клинические признаки) пиелонефрита следующие:
- Боли в пояснице
- Резкое повышение температуры (лихорадка)
- Изменения мочи (выявляются не сразу)
- Часто больные жалуются на головную боль, тошноту, ломоту во всем теле, болезненное мочеиспускание, учащенное мочеиспускание.

Сходную картину имеют многие заболевания, тут важно быстро осмотреть пациента урологом, гинекологом, терапевтом. Взять общие анализы и УЗИ почек – уже предварительный диагноз будет поставлен и решен вопрос о дальнейшей тактике либо госпитализация в урологический стационар либо лечение амбулаторное.
Медикаментозное лечение пиелонефритаЛечение комплексное в зависимости от стадии степени тяжести. Никогда не лечитесь дома самостоятельно антибиотиками.
Неосложненный пиелонефрит или обострение хронического можно лечить и в условиях дневного стационара под контролем уролога. При осложненном течении возможно оперативное лечение вплоть до удаления почки.
Профилактика- исключении переохлаждения
- выявление конкрементов, камней почек и мочеточников и по возможности их рассасывание , удаление, дробление.
- своевременное лечение цистита
Выявление и лечение заболеваний мочеполовой сферы влияющих на распространение инфекции по мочеточникам к почкам (своевременное обследование у гинеколога, уролога, терапевта ) позволит снизить риск возникновения острого воспалительного заболевания почек (пиелонефрит)!!!
Рекомендации пациентам, страдающим пиелонефритом, дисметаболической нефропатией, мочекаменной болезнью
Режим дня
В острый период пиелонефрита постельный или полупостельный режим.
Соблюдение режима дня с достаточным сном.
Пребывание на свежем воздухе не менее 4—5 часов.
Проветривание помещений.
Обильное питье
Рекомендуются сладкие напитки (компоты, кисели, некрепкий чай), фруктовые и овощные соки.
Детям первого года жизни — 200—400 мл/сутки.
С 1 года до 3 лет — 1 литр.
С 4 до 7 лет — 1,5 литра.
Взрослым и детям старше 7 лет — 1,5—2 литра.
Режим мочеиспусканий
Соблюдение режима регулярных мочеиспусканий каждые 2—3 часа.
Забота о себе
Избегайте переохлаждения, переутомления, большой физической нагрузки.
Через 2 недели от начала обострения пиелонефрита рекомендуется курс лечебной физкультуры.
Режим питания и диеты
Прием пищи: 4—5 раз в день в одни и те же часы.
Приготовление пищи: в отварном виде и на пару.
Больным, перенесшим пиелонефрит, показана молочно-растительная и щадящяя капустно-картофельная диета.
Разрешается: хлеб чёрствый, вегетарианские супы, нежирные отварные мясные и рыбные блюда, овощи (капуста, картофель, свекла, морковь, помидоры, тыква, кабачки), разнообразные крупы, яйца всмятку.
Запрещаются: любые острые и жареные блюда, копчености (ветчина, колбасы), пряности, наваристые супы, консервы, соленые и маринованные овощи, майонез, кетчуп, горчица, чеснок, лук, бобовые, газированные напитки и алкоголь.
Постоянное наблюдение у нефролога
Регулярное диспансерное наблюдение врача с контролем анализа мочи, функционального состояния почек.
Лечение хронических очагов инфекции: гайморит, хронический тонзиллит, кариес и прочих.
Витаминотерапия
Преимущественно витамины А, Е и витамины группы В.
Лечение и профилактика инфекций почек и мочевых путей (по назначению врача)
Общие рекомендации пациентам с обменными нефропатиями и мочекаменной болезнью
- Следить за тем, чтобы суточный диурез был более 2 л для взрослого. Рекомендуется питье, в частности, соки — особенно, апельсиновый, но не грейпфрутовый и не клюквенный.
- Рекомендуется сбалансированное питание с включением продуктов всех групп, но без чрезмерностей любого рода.

- Полезны фрукты и овощи за счёт положительного влияния пищевых волокон, а также подщелачивающего влияния на кислотности мочи.
- Следует исключить избыточное потребление продуктов, богатых оксалатами: ревень, шпинат, какао, чай, орехи, пшеничные отруби и прочее. Это особенно значимо для больных, у которых было установлено повышенное выделение оксалатов.
- Ограничить прием витамина С (аскорбиновая кислота): особенно при оксалатных камнях не следует принимать более 500 мг витамина С в день в случае наличия показаний.
- Пациентам с гиперурикемическими камнями, а также с камнями из мочевой кислоты необходимо ограничить прием продуктов, содержащих ураты.
Диета при оксалатно-кальциевой кристаллурии и кальций-оксалатного типа камнеобразования
Диета при уратурии и уратном типе камнеобразования
Диета при фосфатурии и фосфатном типе камнеобразования
Что такое пиелонефрит?
Пиелонефрит — это воспалительное заболевание почек и почечных лоханок, которое может подорвать здоровье любого, не взирая, на пол и возраст.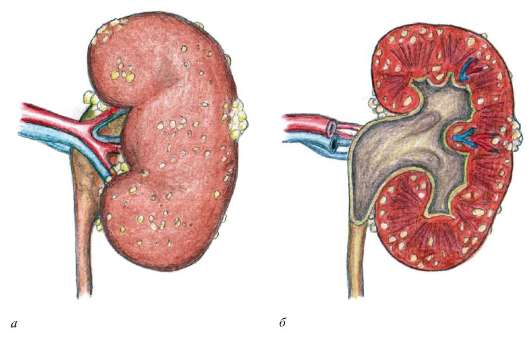 Пиелонефрит начинается при попадании в почечную ткань бактерий, живущих в нашем организме или окружающей среде. Возбудитель может быть перенесен в почку с током крови или лимфы, например, из дыхательных путей при ангине, пневмонии, или может попасть по так называемому восходящему пути, по мочеточнику при цистите, уретрите, простатите или болезнях передающихся половым путем. Необходимо помнить, что пиелонефрит чаще возникает при снижении защитных возможностей мочевой системы и всего организма. Такие хронические заболевания как сахарный диабет, воспаления урогенитального тракта, дисбактериоз кишечника и др, а также переохлаждения, авитаминозы, переутомления — ослабляют иммунитет, способствуя развитию пиелонефрита.
Пиелонефрит начинается при попадании в почечную ткань бактерий, живущих в нашем организме или окружающей среде. Возбудитель может быть перенесен в почку с током крови или лимфы, например, из дыхательных путей при ангине, пневмонии, или может попасть по так называемому восходящему пути, по мочеточнику при цистите, уретрите, простатите или болезнях передающихся половым путем. Необходимо помнить, что пиелонефрит чаще возникает при снижении защитных возможностей мочевой системы и всего организма. Такие хронические заболевания как сахарный диабет, воспаления урогенитального тракта, дисбактериоз кишечника и др, а также переохлаждения, авитаминозы, переутомления — ослабляют иммунитет, способствуя развитию пиелонефрита.
Пиелонефритом может заболеть человек любого возраста, но женщины 18-30 лет, болеют в 5 раз чаще мужчин, также часто болеют дети до 7 лет.
Как проявляется пиелонефрит?
Различают пиелонефрит острый и хронический. Хронический, как правило, является следствием «недолеченного» острого.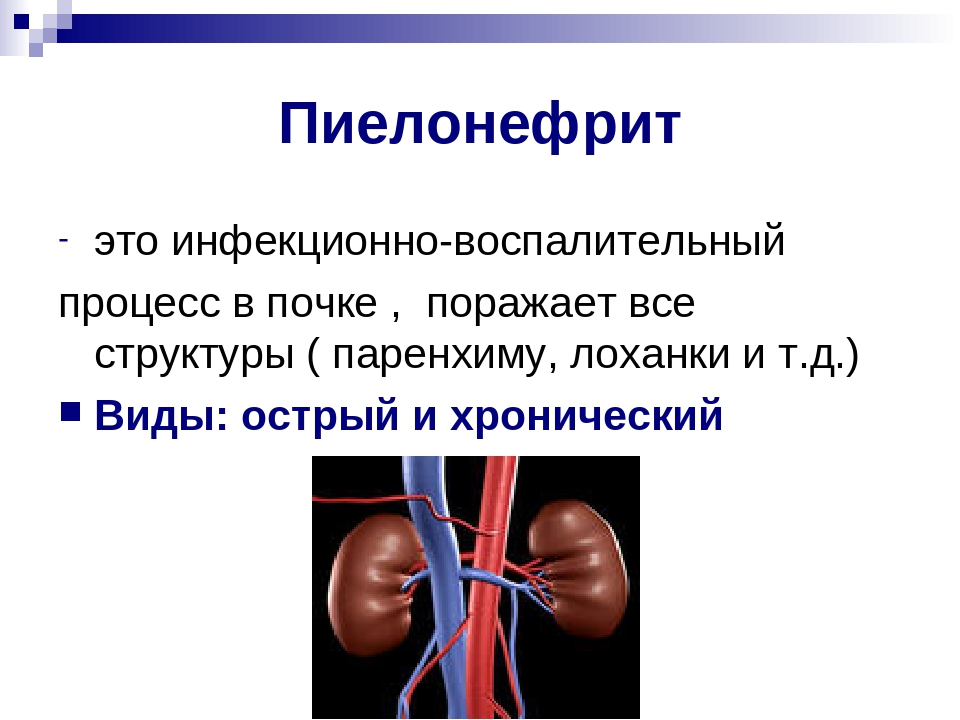 Острый пиелонефрит сразу же дает о себе знать: болезненное, частое мочеиспускание, боли в поясничной области, повышение температуры тела до 38-39°С, сопровождающееся ознобом, слабостью.Хронический пиелонефрит может протекать незаметно. Нередко единственными симптомами становятся постоянная слабость, быстрая утомляемость, периодически могут беспокоить тупая ноющая боль в пояснице, особенно в сырую холодную погоду или длительное повышение температуры тела до 37,0-37,5°С. В периоды обострений появляются все признаки острого заболевания.
Острый пиелонефрит сразу же дает о себе знать: болезненное, частое мочеиспускание, боли в поясничной области, повышение температуры тела до 38-39°С, сопровождающееся ознобом, слабостью.Хронический пиелонефрит может протекать незаметно. Нередко единственными симптомами становятся постоянная слабость, быстрая утомляемость, периодически могут беспокоить тупая ноющая боль в пояснице, особенно в сырую холодную погоду или длительное повышение температуры тела до 37,0-37,5°С. В периоды обострений появляются все признаки острого заболевания.
Как установить диагноз?
При возникновении:
•Болезненного и учащенного мочеиспускания,
•Постоянной боли в поясничной области, сопровождающейся ознобом, повышением температуры тела,
•Длительном повышении температуры тела до субфебрильных цифр (37,0-37,5°С)
необходимо сразу же обратиться к нефрологу для исключения пиелонефрита! Правильная и своевременная диагностика — самое важное, с чего стоит начинать борьбу с недугом. Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований.
Главное значение в постановке диагноза имеют врачебный осмотр, результаты клинических анализов крови и мочи, данные УЗИ и рентгенографических исследований.
Что будет, если не обращаться к доктору? Если отнестись к своему состоянию легкомысленно и не начать лечения во время, пиелонефрит может обернуться грозными гнойными осложнениями — абсцессом или карбункулом почки, развитием сепсиса. Опасность хронического пиелонефрита заключается в том, что каждое очередное обострение сопровождается вовлечением в воспалительный процесс все новых участков почечной ткани, в конечном итоге повторные атаки воспаления приводят к сморщиванию почки.
Как лечиться?
Лечение пиелонефрита всегда комплексное и индивидуальное. Выбор наиболее эффективной антибактериальной терапии осуществляется по результатам микробиологического исследования мочи.
Подобрать необходимые препараты в каждом конкретном случае может только врач! Принимать антибиотики самостоятельно, без специального назначения доктора не только нецелесообразно, но даже вредно.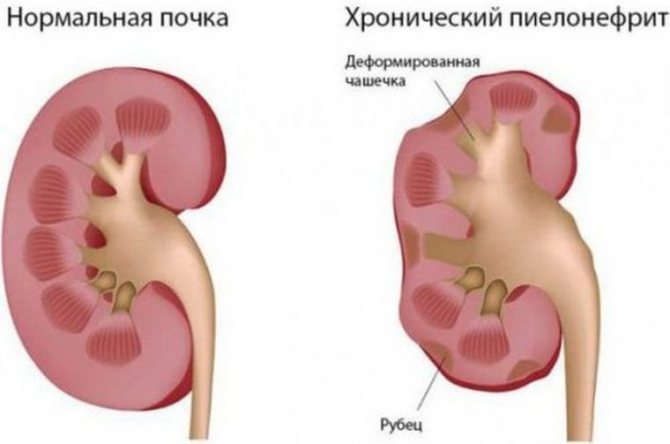 Это приводит к формированию нечувствительности микроорганизмов к дальнейшей терапии, а, кроме того, губит кишечную флору и провоцирует тяжелейшие дисбактериозы.
Это приводит к формированию нечувствительности микроорганизмов к дальнейшей терапии, а, кроме того, губит кишечную флору и провоцирует тяжелейшие дисбактериозы.
Профилактика пиелонефрита
В профилактике развития воспалительных заболеваний мочевыводящей системы огромное значение имеют: своевременно начатое лечение и соблюдение принципов здорового образа жизни: занятия спортом, полноценный отдых, соблюдение диеты с ограничением вредного действия на организм алкоголя, острой, соленой или жирной пищи, употребление овощей, фруктов, натуральных соков и минеральной воды. Желаем Вам крепкого здоровья!
По вопросам заболеваний почек и мочевыводящей системы Вы можете обратиться на прием к нефрологу.
Инфекция мочевыводящих путей / пиелонефрит | UCSF Отделение урологии
Что такое мочевыводящие пути?
Мочевыводящие пути состоят из почек, по каждая из которых отводится в мочеточников, и, наконец, моча отводится из мочеточников в мочевой пузырь . Инфекция мочевыводящих путей может поражать мочевой пузырь и / или почки.
Что такое инфекция мочевыводящих путей?
Инфекция мочевыводящих путей — это воспаление мочевого пузыря и / или почек, почти всегда вызываемое бактериями, которые перемещаются по уретре в мочевой пузырь.Если бактерии остаются в мочевом пузыре, это инфекция мочевого пузыря. Если бактерии попадают в почки, это называется почечной инфекцией или пиелонефритом. Вирусы и грибок также могут вызывать инфекцию мочевыводящих путей, но довольно редко.
Каковы признаки инфекции мочевыводящих путей?
У младенцев наиболее частыми признаками являются лихорадка, раздражительность, рвота и диарея, плохое питание и неспособность набрать вес, но у большинства младенцев будет просто высокая температура без каких-либо других симптомов.У детей старшего возраста общие признаки включают жжение или боль при мочеиспускании, частое или неотложное мочеиспускание, лихорадку, боль в нижней части живота, новое или более частое недержание мочи, боль в боку или спине или кровь в моче. Инфекцию мочевыводящих путей лечат внутривенными или пероральными антибиотиками.
В чем разница между инфекцией мочевого пузыря и почечной инфекцией?
Независимо от возраста инфекция мочевого пузыря обычно не связана с лихорадкой и, как правило, не вызывает длительного повреждения мочевого пузыря или почек.Однако инфекция почек (пиелонефрит) обычно связана с высокой температурой и может привести к необратимому повреждению или рубцеванию почки даже после одного заражения.
Как узнать, есть ли у вашего ребенка инфекция мочевыводящих путей?
Если у вашего ребенка есть симптомы инфекции мочевыводящих путей, образец мочи будет взят путем катетеризации мочевого пузыря, надев пакет на область гениталий или попросив вашего ребенка мочиться в чашку. Затем этот образец отправляется на общий анализ мочи и посев мочи, чтобы определить, достаточно ли в моче бактерий для подтверждения инфекции.
Нужно ли моему ребенку дальнейшее тестирование?
Детям с инфекцией мочевыводящих путей в анамнезе может потребоваться дополнительное обследование, такое как УЗИ почек и мочевого пузыря (см. Раздел Ультразвук почек и мочевого пузыря) или Цистоуретрограмма мочеиспускания (VCUG) (см. Раздел «Цистоуретрограмма мочеиспускания»). Мы соберем всю необходимую информацию об истории вашего ребенка и обсудим с вами, рекомендуем ли мы какой-либо из этих тестов.
Для получения дополнительной информации посетите веб-сайт Фонда помощи урологам:
Инфекции мочевыводящих путей у детей
Пиелонефрит / перинефральный абсцесс — Консультант по терапии рака
И.Что нужно знать каждому врачу.
Острый пиелонефрит — это инфекция верхних структур мочевыводящих путей, включая мочеточники, почечную лоханку и почечную паренхиму. Инфекция обычно возникает из-за бактерий, поднимающихся по уретре в мочевой пузырь и собирательную систему. Восемьдесят процентов случаев острого пиелонефрита вызваны Escherichia coli. Другие причины включают других членов семейства Enterobacteriaceae и энтерококки.
Острый пиелонефрит считается неосложненным, если инфекция вызвана типичным патогеном у иммунокомпетентного пациента с нормальной анатомией мочевыводящих путей и функцией почек.Те, кто не попадает в эту категорию, считаются больными осложненным острым пиелонефритом.
Перинефральный абсцесс — это скопление инфицированного материала в перинефральном пространстве. Инфекция обычно является результатом разрыва внутрипочечного абсцесса или хронического / рецидивирующего пиелонефрита, особенно в условиях обструкции. Это также может быть связано с гематогенным посевом паренхимы почек из-за эндоваскулярной инфекции. Escherichia coli и другие Enterobacteriaceae, а также золотистый стафилококк являются наиболее частыми причинами перинефрических абсцессов.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента острый пиелонефрит / перинефрический абсцесс?
Пациенты с острым пиелонефритом жалуются на лихорадку, озноб, боль в боку и / или болезненность; и иметь положительный анализ мочи, микроскопию мочи и посев мочи.
Диагноз перинефрального абсцесса может быть трудным, поскольку начало часто незаметно. Симптомы могут быть такими же, как при пиелонефрите, однако обычно не исчезают только с помощью эмпирической терапии.Для постановки диагноза часто требуются осмотр, лабораторные данные и рентгенологические данные.
A. История, часть I: Распознавание образов:
Острый пиелонефрит
Поскольку острый пиелонефрит представляет собой инфекцию верхних структур мочевыводящих путей, симптомы носят более системный характер, чем при инфекции нижних мочевых путей. У пациентов может быть широкий спектр проявлений от легкой болезни до сепсиса.
Симптомы могут включать:
Лихорадка
Озноб
Боль в боку / боль в животе
Тошнота и рвота
Сепсис
Симптомы цистита — дизурия, учащенное мочеиспускание, позывы к мочевому пузырю и надлобковая боль
Один нюанс из вышеизложенного — представление пожилых людей.Они могут быть афебрильными, но иметь другие симптомы, включая изменение психического статуса, а также преобладающие желудочно-кишечные или легочные жалобы.
Перинефральный абсцесс
Перинефрические абсцессы развиваются медленнее. Больные обычно болеют 2 и более недель. Их проявления могут быть похожи на острый пиелонефрит с:
Лихорадка
Озноб
Боль в боку
Тошнота и рвота
Дизурия
Б.История, часть 2: Распространенность:
Острый неосложненный пиелонефрит встречается у женщин. Факторы риска острого неосложненного пиелонефрита у женщин включают недавний половой акт, использование спермицидных средств или диафрагмы, а также перенесенную инфекцию мочевыводящих путей в анамнезе.
Острый осложненный пиелонефрит может возникать как у женщин, так и у мужчин. Факторы риска острого осложненного пиелонефрита включают:
1. Непроходимость — увеличенная простата, нефролитиаз, увеличение остаточного мочеиспускания, нейрогенный мочевой пузырь
2.Иммуносупрессия — диабет, серповидно-клеточная анемия, трансплантация органов, вирус иммунодефицита человека, применение стероидов
3. Метаболические — нефролитиаз, подагра, гиперпаратиреоз
4. Анатомические или функциональные отклонения — единственная почка, инородное тело (стент, катетер), поликистоз почки, пузырно-мочеточниковый рефлюкс
5. Лечение — отсутствие реакции, резистентные организмы, недавно использованные инвазивные инструменты
6. Другое — беременность, крайний возраст
Факторы, предрасполагающие пациентов к перинефрическим абсцессам, включают:
1.Обструкция — нефролитиаз, увеличение остаточного мочеиспускания, нейрогенный мочевой пузырь
2. Иммуносупрессия — диабет, трансплантация почки, прием стероидов
3. Метаболический — нефролитиаз
4. Анатомические или функциональные отклонения — поликистоз почек, пузырно-мочеточниковый рефлюкс
5. Лечение — рецидивирующие или хронические инфекции мочевыводящих путей
6. Риск эндоваскулярной инфекции — хронический сосудистый доступ (например, диализ, парентеральное питание), внутривенное употребление наркотиков, протезный материал, стоматологические заболевания
С.История, часть 3: конкурирующие диагнозы, которые могут имитировать острый пиелонефрит и перинефрический абсцесс.
Дифференциальный диагноз острого пиелонефрита и околопочечного абсцесса широк и включает заболевания, которые могут вызывать лихорадку, озноб и боль в боку:
D. Результаты физикального осмотра.
Физикальное обследование как при остром пиелонефрите, так и при перинефральном абсцессе обычно дает положительные результаты по следующим признакам: лихорадка, тахикардия, болезненность в области реберно-берцовых углов и живота при глубокой пальпации.
Перинефральный абсцесс также может иметь образование на боку или в брюшной полости.
E. Какие диагностические тесты необходимо провести?
Нет никаких особых приемов, подтверждающих диагноз, но наличие лихорадки, тахикардии и болезненности над реберно-тербральным углом и / или живота при глубокой пальпации при отсутствии других результатов указывает на диагноз острого пиелонефрита и / или перинефрического абсцесса.
1. Какие лабораторные исследования (если таковые имеются) следует назначить для установления диагноза? Как следует интерпретировать результаты?
Для подтверждения диагноза острого пиелонефрита необходимо провести следующие тесты.При положительном результате они указывают на диагноз острый пиелонефрит.
Общий анализ мочи — положительный на признаки пиурии, включая нитриты и лейкоцитарную эстеразу, может быть положительным на гематурию (нитриты присутствуют только тогда, когда инфекции вызваны энтеробактериями).
Микроскопия мочи — лейкоциты, цилиндры лейкоцитов, эритроциты.
Окраска по Граму мочи — видны бактерии.
Посев мочи — 10000 колониеобразующих единиц (КОЕ) на кубический миллиметр ( 3 мм).
Общий анализ крови — повышенное количество лейкоцитов (WBC).
Посев крови — выполняется только в том случае, если диагноз ставится под сомнение, у пациента подавлен иммунитет или есть подозрение на гематогенный источник.
Диагностика перинефрального абсцесса сложнее. Диагноз обычно ставится на основании рентгенологических исследований. Можно получить следующие лабораторные исследования:
Общий анализ мочи — лейкоциты и белок
Общий анализ крови — повышенный уровень лейкоцитов и возможная анемия
Посев мочи — может быть положительным, но может быть ложноотрицательным, если абсцесс изолирован от потока мочи
Посев крови — может быть положительным
Визуализация брюшной полости с помощью УЗИ или компьютерной томографии (КТ)
Основная ошибка в диагностике острого пиелонефрита и перинефрального абсцесса — исключение других возможных диагнозов.Следующие тесты могут быть выполнены, чтобы исключить другие диагнозы, которые могут быть аналогичными. В случае положительного результата они указывают на отклонение от диагноза острый пиелонефрит и околопочечный абсцесс.
Функциональные пробы печени
Липаза
Тест на беременность
УЗИ брюшной полости
УЗИ органов малого таза
КТ брюшной полости
Рентгенография грудной клетки (CXR)
Посев мочи может быть отрицательным при перинефральном абсцессе, особенно если он не проходит через дренажную систему.Убедитесь, что визуализация доступна, чтобы не пропустить диагноз.
Посев мочи может быть ложноположительным при плохом сборе. Ищите полный набор симптомов. Отрицательный результат анализа мочи и необычные симптомы должны побудить к оценке альтернативных диагнозов.
2. Какие визуализационные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
УЗИ почек или КТ брюшной полости без контрастирования по протоколу почечно-мочеточникового пузыря (CT KUB) можно использовать для оценки состояния почек при остром пиелонефрите.Есть несколько категорий пациентов, которым требуется визуализация:
Тем, кто не ответил на соответствующее лечение в течение 48-72 часов, необходимо сделать снимок для оценки обструкции, абсцесса или осложнений острого пиелонефрита.
Женщины с рецидивирующими инфекциями или в анамнезе, детские инфекции или почечные камни.
Все мужчины.
Любой пациент с клиническими симптомами непроходимости или камней.
Тяжелобольные.
Пациенты, недавно перенесшие инструменты или процедуры, связанные с мочевыводящей системой.
Радиологические исследования — ключ к диагностике перинефрических абсцессов:
КТ с контрастированием — это предпочтительный метод тестирования. Он определит размер абсцесса и его отношение к структурам вокруг него.
Магнитно-резонансная томография (МРТ) — предоставит информацию, аналогичную КТ с контрастированием, но обычно не используется, если контраст не противопоказан.
Ультразвук — потенциально может выполняться быстро, у постели больного, без контраста и облучения, однако может не отличить абсцессы от других структур.
F. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с этим диагнозом.
Нет
III. Управление по умолчанию.
Лечение острого пиелонефрита можно разделить на стационарное и амбулаторное.
Пациенты, которым следует рассмотреть возможность стационарного лечения, включают пациентов с: стойкой рвотой / неспособностью поддерживать гидратацию и принимать пероральные препараты, прогрессированием неосложненной инфекции мочевыводящих путей (ИМП), подозрением на сепсис, неопределенным диагнозом, сильной болью или истощением, неудачей амбулаторного лечения , отсутствие наблюдения или соблюдения режима лечения, беременность, непроходимость мочеиспускания, тяжелое сопутствующее заболевание и любой случай осложненного острого пиелонефрита.
Все остальные можно рассматривать для амбулаторного лечения.
Амбулаторное лечение острого пиелонефрита
Амбулаторное лечение острого неосложненного пиелонефрита состоит из пероральных антибиотиков. Американское общество инфекционных болезней рекомендует:
1. Фторхинолон:
— Лечение первой линии:
— Ципрофлоксацин 500 миллиграммов (мг) два раза в день в течение 7 дней, с начальной дозой 400 мг внутривенного ципрофлоксацина или без нее
— Левофлоксацин 750 мг ежедневно в течение 5 дней
2.Триметоприм-сульфаметоксазол:
— используется, если известно, что уропатогены в этом районе чувствительны
— 160/800 мг 2 раза в сутки в течение 14 дней
3. Пероральные бета-лактамные агенты менее эффективны, чем другие доступные агенты для лечения пиелонефрита. Если используется пероральный препарат, следует использовать начальную внутривенную дозу цефтриаксона или аминогликозида. Амоксициллин-клавулановая кислота:
— при аллергии на вышеуказанные препараты
— 500/125 мг каждые 8 часов в течение 14 дней
Эту амбулаторную терапию можно начать однократным внутривенным введением:
— 1 грамм цефтриаксона
— Сводная 24-часовая доза аминогликозида (на основе массы)
Терапию следует подбирать в соответствии с данными посева, поскольку устойчивость к антибиотикам первого ряда возрастает.
Стационарное лечение острого пиелонефрита
Первоначальная терапия для стационарного лечения острого неосложненного пиелонефрита должна основываться на данных о местной резистентности.
Выбор антибиотиков включает:
1. Фторхинолон — ципрофлоксацин 400 мг внутривенно (в / в) каждые 12 часов
2. Цефалоспорин расширенного спектра действия — цефтриаксон 1 грамм внутривенно каждые 24 часа
3. Карбапенем — Эртапенем 1 грамм внутривенно каждые 24 часа
4.Аминогликозиды с ампициллином или без него
После начала стационарного лечения необходимо использовать данные о местной чувствительности и / или данные посева мочи для подбора антибиотиков для завершения 10–14-дневного курса.
Стационарное лечение острого осложненного пиелонефрита такое же, как и при остром неосложненном пиелонефрите, и следует рассмотреть возможность лечения Pseudomonas, которое может включать:
1. Цефепим 2 грамма внутривенно каждые 8-12 часов с аминогликозидами или без них
2.Пиперациллин-тазобактам — 3,375 — 4,5 г внутривенно каждые 6 часов с аминогликозидом
или без него.Необходимо устранить основные анатомические или функциональные аномалии мочевыводящих путей.
После начала стационарного лечения необходимо использовать данные о местной чувствительности и / или данные посева мочи для подбора антибиотиков для завершения 10–14-дневного курса.
Лечение околопочечных абсцессов
Лечение околопочечных абсцессов требует дренирования и лечения антибиотиками.
Дренирование следует проводить под контролем КТ или УЗИ.
Эмпирическая антибактериальная терапия должна широко охватывать грамотрицательные бактерии и стафилококковые бактерии. Для грамотрицательных бактерий доступны следующие варианты:
1. Цефепим 2 грамма внутривенно каждые 8-12 часов с аминогликозидами или без них
2. Пиперациллин-тазобактам — 3,375 — 4,5 грамма внутривенно каждые 6 часов с аминогликозидами или без них
Для стафилококковых бактерий доступны следующие варианты:
3.Ванкомицин — на основе веса или нацеленный на дозу 10-15 микрограммов / миллилитр (мл) (15-20 микрограммов / мл в критическом состоянии или при подозрении на абсцесс / глубокую инфекцию)
После получения данных о культуре антибиотики должны быть адаптированы и продолжаться не менее 2 недель. Для завершения терапии могут потребоваться парентеральные антибиотики, особенно если инфекция вызвана лекарственно-устойчивым организмом. Если инфекция вызвана стафилококковой бактериемией, необходимо обследование на эндокардит.
В дополнение к вышеуказанной помощи госпитализированному пациенту может быть оказана поддерживающая терапия симптомов:
1. Внутривенные жидкости (ЭКО) для обезвоживания
2. Обезболивающее
3. Противорвотные средства от тошноты и рвоты
A. Немедленное управление.
Неотложная помощь при остром пиелонефрите включает:
Для диагностики — физический осмотр, анализ крови и мочи, как указано выше.
Для лечения — антибиотики и поддерживающая терапия других связанных симптомов, таких как тошнота, боль и обезвоживание.
Немедленное лечение перинефрального абсцесса включает:
Для диагностики — физический осмотр, анализ крови, анализы мочи и диагностическая визуализация, предпочтительно с помощью компьютерной томографии.
Для лечения — антибиотики, дренаж и поддерживающее лечение других связанных симптомов, таких как тошнота, боль и обезвоживание.
B. Советы медицинского осмотра для руководства.
Нет никаких конкретных советов по медицинскому осмотру для руководства.
C. Лабораторные тесты для мониторинга реакции и корректировок в управлении.
Для всех пациентов следует использовать посевы для определения курса лечения антибиотиками.
Для госпитализированных пациентов необходимо ежедневно контролировать температурную кривую и уровень лейкоцитов.
D. Долгосрочное управление.
Пациентам необходимо завершить курс антибактериальной терапии острого пиелонефрита. Если у них рецидивирующие инфекции, необходимо провести дополнительное обследование, чтобы найти первопричину.
Пациентам необходимо завершить курс антибиотиков при перинефральном абсцессе. Им нужна визуализация, чтобы убедиться, что инфекция исчезла.
E. Общие ловушки и побочные эффекты управления.
Постоянные симптомы в течение 48-72 часов должны побудить к оценке причин осложненного пиелонефрита, непроходимости или абсцесса. Эта оценка может быть выполнена с помощью УЗИ почек и / или CT KUB.
Наиболее частыми побочными эффектами лечения являются побочные эффекты антибиотиков, выбранных для лечения инфекции.
IV. Лечение сопутствующих заболеваний.
НЕТ
A. Почечная недостаточность.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
B. Печеночная недостаточность.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
C. Систолическая и диастолическая сердечная недостаточность.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
Д.Заболевание коронарной артерии или заболевание периферических сосудов.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
E. Диабет или другие эндокринные проблемы.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
F. Злокачественность.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
G. Иммуносупрессия (ВИЧ, хронические стероиды и т. Д.).
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
H. Первичная болезнь легких (ХОБЛ, астма, ILD).
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
I. Проблемы с желудочно-кишечным трактом или питанием.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
J. Проблемы гематологии или коагуляции.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
K. Деменция или психическое заболевание / Лечение.
При лечении острого пиелонефрита / перинефрального абсцесса может потребоваться корректировка дозировки антибиотиков и жидкости для ЭКО.
V. Переходы лечения.
A. Рекомендации по выходу из системы во время госпитализации.
Если лихорадка и симптомы сохраняются более 72 часов при остром пиелонефрите, выполните визуализацию почек с помощью УЗИ или компьютерной томографии KUB для выявления осложнений.
B. Ожидаемая продолжительность пребывания.
Типичная продолжительность пребывания в больнице при остром пиелонефрите составляет менее 3 дней.
Продолжительность госпитализации при перинефральном абсцессе зависит от того, сколько времени требуется на получение данных дренажа и посева для адаптации антибиотиков.
C. Когда пациент готов к выписке.
Пациенты готовы к выписке после стационарного лечения острого пиелонефрита, когда у них нет лихорадки, симптомы уменьшились, и они могут переносить пероральную гидратацию и лекарства.Нет смысла наблюдать за пациентами в больнице, принимающими пероральные антибиотики перед выпиской.
Пациенты готовы к выписке после стационарного лечения перинефрального абсцесса, когда у них нет лихорадки, симптомы уменьшились, у них есть дренаж и есть план завершения лечения антибиотиками.
D. Организация последующего наблюдения в клинике.
Пациенты, получающие амбулаторное лечение по поводу острого пиелонефрита, должны проконсультироваться с лечащим врачом относительно результатов посева мочи.Других рекомендаций по дальнейшим действиям нет.
Нет никаких рекомендаций по наблюдению за перинефральным абсцессом, но пациенты должны находиться под наблюдением до тех пор, пока они не закончат курс антибактериальной терапии и повторная визуализация не покажет исчезновение инфекции.
1. Когда и с кем следует организовать наблюдение в клинике.
Нет рекомендуемых руководств по дальнейшему наблюдению, кроме случаев, когда пациент не отвечает на лечение острого пиелонефрита.
В случае перинефрального абсцесса пациенты должны наблюдаться у лечащего врача или инфекциониста каждые две недели до исчезновения инфекции.
2. Какие анализы следует провести перед выпиской, чтобы лучше всего получить возможность первого посещения клиники.
Нет
3. Какие анализы следует заказать амбулаторно до или в день посещения клиники.
Нет при остром пиелонефрите.
Для перинефрических абсцессов — перед посещением клиники необходимо получить лабораторные данные, включая общий анализ крови и биохимический анализ, а до прекращения терапии следует получить рентгенологические данные.
Э.Рекомендации по размещению.
Нет
F. Прогноз и консультирование пациентов.
Нет
VI. Безопасность пациентов и меры качества.
A. Стандарты и документация по основным показателям.
Нет
B. Соответствующая профилактика и другие меры для предотвращения реадмиссии.
Нет
VII. Какие доказательства?
Басс, П.Ф., Джарвис, Дж. А., Митчелл, СК. «Инфекция мочеиспускательного канала». Клиническая практика отделения первичной медико-санитарной помощи. об. 30. 2003. С. 41–61.
Coelho, FR, Schneider-Monteiro, ED, Mesquita, JL. «Почечный и околопочечный абсцесс: анализ 65 последовательных случаев». World Journal of Surgery .. vol. 31. 2007. С. 431-6.
Дембри, Л.М., Андриоле, ВТ. «Почечные и околопочечные абсцессы». Клиники инфекционных болезней Северной Америки. 1997. pp. 11
Фоксман, Б. «Синдромы инфекции мочевыводящих путей: возникновение, рецидивы, бактериология, факторы риска и бремя болезней». Infect Dis Clin North Am .. vol. 28. Март 2014. С. 1–13.
Гупта, К., Хутон, Т., Набер, К. «Международные клинические практические рекомендации по лечению острого неосложненного цистита и пиелонефрита у женщин: обновленные данные Общества инфекционистов Америки и Европейского общества микробиологии и инфекционных заболеваний за 2010 год» . Руководство по клинической практике. 2011. стр. 52
Hooton, TM. «Клиническая практика. Неосложненная инфекция мочевыводящих путей ». N Engl J Med .. vol. 366. 2012 15 марта. С. 1028–37.
Норрис, DL, Янг, JD. «Инфекции мочевыводящих путей: диагностика и лечение в отделении неотложной помощи». Клиники неотложной медицинской помощи Северной Америки. об. 26. 2008. С. 413-30.
Рамакришнан, К., Шайд, округ Колумбия. «Диагностика и лечение острого пиелонефрита у взрослых». Американский семейный врач. об. 71. 2005. С. 933-42.
Takhar, SS, Moran, GJ. «Диагностика и лечение инфекций мочевыводящих путей в отделениях неотложной помощи и амбулаторно». Infect Dis Clin North Am .. vol. 28. Март 2014. С. 33–48.
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC. Лицензионный контент является собственностью DSM и защищен авторским правом.
Пиелонефрит — Клинические особенности — Ведение
Введение
Рис. 1. Мочевыводящие пути [/ caption]Пиелонефрит определяется как воспаление паренхимы почек и почечной лоханки , обычно вызванное бактериальной инфекцией.
Острый пиелонефрит может поражать пациентов любого возраста, однако чаще всего встречается у женщин в возрасте 15-29 лет.
Пиелонефрит можно описать как неосложненный , если он присутствует в структурно или функционально нормальном мочевом тракте у хозяина без иммунодефицита, или сложный *, когда верно обратное.
* Инфекции мочевыводящих путей у мужчин осложняются по определению, так как они связаны с аномалиями мочевыводящих путей.
Патофизиология
Острый пиелонефрит возникает в результате бактериальной инфекции почечной лоханки и паренхимы. Бактерии могут достигать почки через восходящих путей из нижних мочевыводящих путей , непосредственно из кровотока , как в случае сепсиса или инфекционного эндокардита, или, в редких случаях, через лимфатические сосуды (как показано в случаях забрюшинного абсцесса).
Нейтрофилы проникают в канальцы и интерстиций и вызывают гнойное воспаление .Часто наблюдаются небольшие почечные кортикальные абсцессы и полосы гноя в мозговом веществе почек.
Из наиболее частых выделенных организмов * (~ 80%) является Escherichia coli . Другие организмы включают Klebsiella , Proteus , Enterococcus faecalis (катетеры), Staphylococcus aureus (катетеры), Staphylococcus saprophyticus (комменсал) и catseudomonas.
* Редко Mycobacterium spp., Дрожжи или другие грибки могут быть причиной у пациентов с ослабленным иммунитетом
Факторы риска
Рис. 2. Гистология острого пиелонефрита с использованием окрашивания H&E [/ caption]- Факторы , уменьшающие антеградное течение мочи
- Обструкция мочевыводящих путей, включая аденомы простаты
- Повреждение спинного мозга с невропатическим мочевым пузырем
- Факторы , способствующие ретроградному восхождению бактерий
- Женский пол (из-за короткой уретры)
- Постоянный катетер или мочеточниковые стенты / нефростомические трубки на месте
- Структурные аномалии почек, такие как пузырно-мочеточниковый рефлюкс (ПМР)
- Факторы , предрасполагающие к инфекции или ослаблению иммунитета
- Сахарный диабет, прием кортикостероидов, ВИЧ-инфекция (без лечения)
- Факторы , способствующие бактериальной колонизации
- Камни почек
- Половое сношение
- Истощение эстрогена (менопауза)
Клинические признаки
Классическая триада для пиелонефрита — это лихорадка , односторонняя боль в пояснице (или редко двусторонняя) и тошнота и рвота , обычно развивающиеся в течение 24-48 часов.
Пациенты могут также иметь симптомы сопутствующей инфекции нижних мочевыводящих путей (частота, неотложность, дизурия), а также видимую (или невидимую) гематурию.
При осмотре пациенты часто выглядят плохо, часто пирексиальный и признаки сепсиса. У них будет односторонняя или двусторонняя болезненность реберно-позвоночного угла * с или без надлобковой болезненности.
Оцените жидкостный статус пациента и измерьте любые остаточные объемы после мочеиспускания.
* Убедитесь, что у вас есть доказательства AAA, важного показателя боли в спине.
Дифференциальная диагностика
Любой пациент с болями в спине, тахикардией и / или гипотонией, особенно пожилого возраста или с достаточными факторами риска, должен быть оценен на предмет потенциального разрыва AAA .
Другие дифференциалы включают почечные камни, острый холецистит, внематочную беременность или воспалительные заболевания органов малого таза, нижнедолевую пневмонию или дивертикулит
Расследования
Всем пациентам потребуется общий анализ мочи для определения нитритов и лейкоцитов, а также бета-ХГЧ в моче для всех женщин детородного возраста.Во всех подозреваемых случаях обязательно отправьте посев мочи (начните эмпирическое лечение после отправки).
Обычный анализ крови , в том числе FBC и CRP для доказательства воспаления и U&E, для оценки функции почек.
Во всех случаях пиелонефрита должно быть выполнено УЗИ почек для выявления обструкции (поскольку инфицированная закупоренная система требует неотложной урологической помощи). При подозрении на обструкцию следует выполнить КТ без контрастирования почечного тракта (КТ KUB).
Менеджмент
Пациентам с системным недомоганием потребуется лечение по схеме от A до E и соответствующая реанимация. .
Start эмпирических антибиотиков на основе местных протоколов и внутривенных жидкостей в зависимости от ситуации , также прописывая подходящие обезболивающие и противорвотные средства. При обнаружении чувствительности подбирайте индивидуальную терапию антибиотиками.
В то время как многие неосложненные случаи часто можно лечить в сообществе, рассматривает госпитализацию как в тех случаях, которые клинически нестабильны, имеют значительное обезвоживание или сопутствующие заболевания, такие как сахарный диабет, трансплантат почки, иммунодефицит.
Тяжелые случаи или случаи отсутствия ответа на лечение могут потребовать катетеризации и высокозависимого наблюдения в отделении , поскольку в таких случаях может произойти глубокое и быстрое ухудшение самочувствия. В таких случаях рекомендуется провести раннюю компьютерную томографию *, чтобы проверить наличие обструкции и осложнений пиелонефрита, таких как пионефроз (инфицированная закупоренная почка) или перинефральный абсцесс.
* Мужчины без явной основной причины или фактора риска инфекции, многие посоветовали бы пациенту рассмотреть возможность проведения дополнительных исследований (УЗИ или КТ KUB) и гибкой цистоскопии, чтобы исключить любые идентифицируемые первопричины.
Осложнения
Осложнения пиелонефрита включают тяжелого сепсиса и полиорганную недостаточность, рубцевание почек , приводящее к хронической болезни почек, пионефроз и даже преждевременные роды у беременных
Хронический пиелонефрит
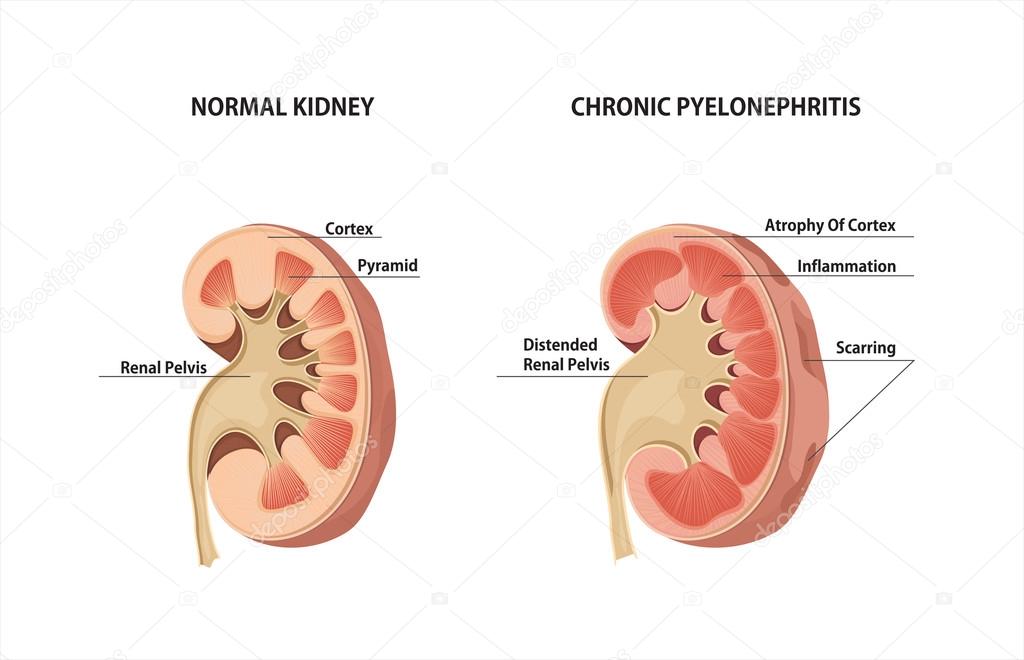
Рис. 3. Хронический пиелонефрит с уменьшенным размером почек и очаговым истончением коры [/ caption]Повторные инфекции могут привести к хроническому пиелонефриту , с такими повторяющимися воспалительными явлениями , ведущими к фиброзу (рубцеванию) и, в конечном итоге, разрушению почки.
Эти случаи на чаще встречаются в закупоренных системах , приводящих к рефлюксу мочи , например, стриктурам, вызванным ИМП, ПМР и другими анатомическими аномалиями. Диагноз часто ставят рентгенологически, когда видны признаки маленькой сморщенной почки с рубцами (рис. 3).
Хронический пиелонефрит чаще встречается у детей и часто может протекать бессимптомно или с первым проявлением как хроническая болезнь почек. Основа лечения — устранение основных причин , улучшение функции почек и профилактическое назначение антибиотиков.
Эмфизематозный пиелонефрит
Эмфизематозный пиелонефрит — это редкая и тяжелая форма острого пиелонефрита, вызываемая газообразующими бактериями и ассоциированная с высокой смертностью.
Он похож на острый пиелонефрит, однако обычно не поддается лечению эмпирическими внутривенными антибиотиками. КТ покажет наличие газа внутри и вокруг почки .
Это наиболее часто встречается у пациентов с диабетом, поскольку высокий уровень глюкозы позволяет производить CO 2 в результате ферментации энтеробактериями.
Легкие случаи можно лечить с помощью противомикробного покрытия широкого спектра действия . В тяжелых случаях может потребоваться установка нефростомии или чрескожного дренирования любых имеющихся скоплений; в некоторых случаях может потребоваться нефрэктомия
[старт-клинический]
Ключевые моменты
- Пиелонефрит поражает людей любого возраста, чаще встречается у женщин. Факторы риска включают обструкцию мочевыводящих путей из-за камней, структурную аномалию или увеличенную простату.
- Диагноз следует ставить клинически при типичных проявлениях лихорадки, боли в боку и тошноты / рвоты. Положительный анализ мочи, связанный с болью в боку, требует лечения пиелонефрита.
- Раннее выявление и лечение могут предотвратить долгосрочное повреждение почек.
- При отсутствии реакции на антибиотики необходимо выполнить визуализацию, чтобы исключить пионефроз и околопочечный абсцесс, требующие дренирования.
[окончание клинической]
Антибиотики при остром пиелонефрите у детей — Strohmeier, Y — 2014
Общие сведения
Инфекция мочевыводящих путей (ИМП) — одна из наиболее распространенных бактериальных инфекций у младенцев.Наиболее тяжелой формой ИМП является острый пиелонефрит, который приводит к значительным острым заболеваниям и может вызвать необратимое поражение почек. Остается неопределенность относительно оптимальной схемы приема антибиотиков, пути введения и продолжительности лечения. Это обновление обзора, который был впервые опубликован в 2003 году и обновлен в 2005 и 2007 годах.
Цели
Оценить пользу и вред антибиотиков, используемых для лечения детей с острым пиелонефритом. Рассматриваемые аспекты терапии: 1) разные антибиотики, 2) разные режимы дозирования одного и того же антибиотика, 3) разная продолжительность лечения и 4) разные пути введения.
Методы поиска
Мы провели поиск в специализированном реестре Кокрановской почечной группы, CENTRAL, MEDLINE, EMBASE, списках литературы и материалах конференций без языкового ограничения до 10 апреля 2014 г.
Критерии отбора
Сравнение рандомизированных и квази-рандомизированных контролируемых исследований Были выбраны различные антибиотики, пути, частота или продолжительность терапии у детей в возрасте от 0 до 18 лет с подтвержденными ИМП и острым пиелонефритом.
Сбор и анализ данных
Четыре автора независимо оценили качество исследования и извлекли данные. Статистический анализ проводился с использованием модели случайных эффектов, а результаты выражались в виде отношения рисков (RR) для дихотомических исходов или разницы средних (MD) для непрерывных данных с 95% доверительным интервалом (CI).
Основные результаты
Этот обновленный обзор включал 27 исследований (4452 детей). Это обновление включало данные трех новых исследований, а после повторной оценки было включено ранее исключенное исследование, так как теперь оно соответствует нашим критериям включения.
Риск систематической ошибки был оценен как низкий для генерации последовательности (12 исследований), сокрытия распределения (шесть исследований), ослепления специалистов по оценке результатов (17 исследований), неполной отчетности о результатах (19 исследований) и выборочной отчетности по результатам (13 исследований). Ни одно исследование не было слепым для участников или исследователей. В 27 включенных исследованиях оценивали 12 различных сравнений. Не было обнаружено значительных различий в продолжительности лихорадки (2 исследования, 808 детей: MD 2,05 часа, 95% ДИ от 0,84 до 4,94), персистирующей ИМП через 72 часа после начала терапии (2 исследования, 542 детей: ОР 1.10, 95% доверительный интервал от 0,07 до 17,41) или стойкое повреждение почек в возрасте от 6 до 12 месяцев (4 исследования, 943 ребенка: ОР 0,82, 95% доверительный интервал от 0,59 до 1,12) между пероральной антибактериальной терапией (от 10 до 14 дней) и внутривенной (внутривенной) терапией терапия (3 дня) с последующей пероральной терапией (10 дней). Точно так же нет значимых различий в стойкой бактериурии в конце лечения (4 исследования, 305 детей: ОР 0,78, 95% ДИ от 0,24 до 2,55) или стойком поражении почек (4 исследования, 726 детей: ОР 1,01, 95% ДИ от 0,80 до 1,29. ) были обнаружены между внутривенной терапией (от трех до четырех дней) с последующей пероральной терапией и внутривенной терапией (от семи до 14 дней).Не было обнаружено значительных различий в эффективности между ежедневным и трехразовым введением аминогликозидов (1 исследование, 179 детей, стойкие клинические симптомы через три дня: ОР 1,98, 95% ДИ от 0,37 до 10,53). Нежелательные явления были легкими и редкими и редко приводили к прекращению лечения.
Выводы авторов
Этот обновленный обзор увеличивает количество доказательств того, что пероральные антибиотики так же эффективны, как короткий курс (три-четыре дня) внутривенного введения антибиотиков с последующей пероральной терапией для общей продолжительности лечения от 10 до 14 дней в течение лечение острого пиелонефрита у детей.При внутривенном введении антибиотиков короткий курс (от двух до четырех дней) внутривенной терапии с последующей пероральной терапией столь же эффективен, как и более длительный курс (от семи до 10 дней) внутривенной терапии. Если выбрана внутривенная терапия аминогликозидами, однократное суточное дозирование безопасно и эффективно. Недостаточно данных для экстраполяции этих результатов на детей в возрасте до одного месяца или детей с расширяющимся пузырно-мочеточниковым рефлюксом (III-V степени). Необходимы дальнейшие исследования для определения оптимальной общей продолжительности антибактериальной терапии, необходимой для лечения острого пиелонефрита.
Пиелонефрит у мелких животных — мочевыводящая система
Инфекция почек (пиелонефрит) обычно возникает из-за восходящих бактерий, хотя возможно гематогенное распространение. Организмы и предрасполагающие причины аналогичны бактериальному циститу. Ренолиты и уретеролиты, которые препятствуют нормальному оттоку мочи из почечной лоханки, могут способствовать этому. Животные с риском развития пиелонефрита — очень молодые, очень старые, с ослабленным иммунитетом или с недостаточной способностью концентрировать мочу.Во многих случаях основная причина не идентифицирована. Факторы вирулентности, связанные с конкретными бактериальными штаммами, играют роль в обеспечении колонизации уротелия, особенно при пиелонефрите, вызванном Escherichia coli . Тот факт, что пиелонефрит обычно восходящий и двусторонний, предполагает, что эти факторы вирулентности более важны, чем считалось ранее.
Животные с острым пиелонефритом могут проявлять боль в почках или в боку, лихорадку, недомогание, а иногда и рвоту, полиурию и полидипсию.Общий анализ мочи показывает протеинурию, пиурию, бактериурию и / или гематурию. Цепочки лейкоцитов могут присутствовать в свежем осадке мочи. Посев мочи обычно положительный; общий анализ крови может показать лейкоцитоз со сдвигом влево. Биохимический профиль может быть нормальным или показывать азотемию (преренальную или почечную) и / или гиперглобулинемию. У животного может быть почечная недостаточность. Хронический пиелонефрит распознать труднее, поскольку клинические признаки могут быть незаметными или отсутствовать. Часто наблюдаются полиурия и полидипсия. Во многих случаях заболевание остается нераспознанным, пока не возникает почечная недостаточность.Хотя аномалии в анализе мочи присутствуют, они часто менее драматичны, чем при острой почечной инфекции. Единичный посев мочи может быть отрицательным, если количество бактерий низкое. Другие полезные диагностические тесты включают ультразвуковое исследование брюшной полости и внутривенную пиелографию. В обоих исследованиях может быть показано расширение одной или обеих почечных лоханок вследствие воспаления и частичной непроходимости. Асимметричный размер почек и архитектурные изменения при дилатации лоханки почек с большой вероятностью указывают на хронический пиелонефрит.В некоторых случаях нефропиелоцентез под контролем УЗИ полезен для получения образца мочи из расширенной почечной лоханки для анализа и посева.
Пиелонефрит следует агрессивно лечить антибиотиками широкого спектра действия на основании посева мочи и анализа на чувствительность к антимикробным препаратам в течение 4–8 недель. Инфекция может реагировать на те же антибиотики, которые рекомендованы для лечения цистита, но показаны более частые приемы (например, амоксициллин три раза в сутки, а не два раза в сутки) и / или более высокие дозировки.Часто эффективны фторхинолон или комбинация фторхинолона с β-лактамным антибиотиком. Дозировки должны быть такими же, как и при других инфекциях мягких тканей. Животных с лихорадкой, анорексией, обезвоживанием или азотемией следует госпитализировать для внутривенного введения антибиотиков и инфузионной терапии. Гидравлическая терапия может предотвратить прогрессирование острого пиелонефрита в острое азотемическое повреждение почек и улучшить перфузию почек и улучшить уремические признаки у животных, уже страдающих уремией. У животных с острым пиелонефритом может восстановиться нормальная функция почек в зависимости от степени повреждения, нанесенного до лечения.В случаях хронического пиелонефрита с тяжелой гидронефротической нефункциональной почкой после стабилизации состояния животного методом выбора может быть нефрэктомия. Это устранит источник инфекции и, возможно, спасет противоположную почку. Внутривенная пиелография и / или сцинтиграфия почек полезны для оценки относительной функции каждой почки. Если обе почки серьезно поражены, единственной альтернативой является лечение. Восстановление хронической стабильной почечной недостаточности возможно во многих случаях.
Посев мочи следует производить в течение первых 5–7 дней терапии для оценки эффективности антибиотиков. Анализ мочи и посев следует повторять через 3–7 дней после терапии, а затем ежемесячно в течение 3 месяцев подряд. Если результаты всех этих культур отрицательны, интервал между посевами мочи может постепенно увеличиваться. Животные с пиелонефритом подвержены высокому риску сохранения или рецидива инфекции, а также вторичных инфекций на других участках (например, бактериального эндокардита и дискоспондилита).
Острый пиелонефрит у взрослых: прогноз смертности и неудач лечения | Инфекционные болезни | JAMA Internal Medicine
Фон Сформулировать классификационный инструмент для раннего выявления пациентов, поступивших с острым пиелонефритом (ОП), которые относятся к группе высокого риска неэффективности лечения или смерти.
Методы Ретроспективный обзор данных 225 пациентов (102 мужчин), поступивших с АП.Мы рассмотрели 13 потенциальных факторов риска в многофакторном анализе.
Результаты Было обнаружено, что недавняя госпитализация, предшествующее применение антибиотиков и иммуносупрессия являются независимыми коррелятами распространенности резистентных патогенов у обоих полов. Дополнительные предикторы включали нефролитиаз у женщин и рецидив АП у мужчин в анамнезе. Длительную госпитализацию следует ожидать мужчине с диабетом и длительной катетеризацией, старше 65 лет или женщине любого возраста с такими же характеристиками, когда первоначальное лечение было изменено по результатам посева мочи.Для прогнозирования смертности мы вывели целочисленную систему баллов с 6 баллами за шок, 4 за прикованность к постели, 4 за возраст старше 65 лет, 3 за предыдущее лечение антибиотиками для мужчин и 6 баллов за шок, 4 за прикованный к постели статус, 4 для возраста старше 65 лет и 3 для иммуносупрессии для женщин. Среди пациентов, набравших не менее 11 баллов, риск госпитальной смерти составил 100% для мужчин и 91% для женщин.
Выводы Простые переменные, доступные при презентации, можно использовать для стратификации риска пациентов с ОП.Дополнительная идентификация определенных факторов риска с помощью тщательно собранного анамнеза может способствовать раннему выявлению пациентов, инфицированных устойчивыми бактериями, и оптимизировать выбор противомикробных препаратов.
ОСТРАЯ ИНФЕКЦИЯ верхних мочевыводящих путей (острый пиелонефрит [ОП]) встречается по крайней мере у 250 000 взрослых в год в США, 1 представляет собой наиболее тяжелую форму инфекции мочевыводящих путей (ИМП). 2 , 3 Часто требует госпитализации и длительной терапии, а когда он сопровождается бактериемией, смертность от АП составляет от 10% до 20%. 4 , 5 Усилия по обеспечению врачей отделения неотложной помощи простыми инструментами для прогнозирования устойчивости к противомикробным препаратам и риска смерти оправдываются растущей распространенностью устойчивости различных уропатогенов к комбинированному триметоприму и сульфаметоксазолу, β-лактамам и фторхинолонам ( FQs) 6 и обнаружение в различных клинических исследованиях того, что почти половина пациентов, которые изначально получали эмпирическое лечение антибиотиками, получали неправильное лечение. 7 Хотя многочисленные исследования были сосредоточены на устойчивости к противомикробным препаратам бактерий, вызывающих ИМП в целом, 8 -11 данных о способности прогнозировать смертность и неэффективность лечения из-за резистентных патогенов у пациентов с ОП отсутствуют. Более того, несмотря на то, что AP у женщин широко изучено, существует скудная информация о AP у мужчин. 12 , 13
Цели настоящего исследования заключались в том, чтобы сформулировать инструмент классификации для раннего распознавания мужчин и женщин, госпитализированных с ОП, которые имеют высокий риск смерти, а также определить независимые предикторы неудачи лечения и продолжительной госпитализации.
Мы провели ретроспективный обзор медицинских карт для всех госпитализаций на третий медицинский факультет Афинского университета, больницы общего профиля Сотириа, Афины, Греция, которые должны были поступить с 1 января 1997 г. по 31 декабря 2001 г. в связи с AP. Критерии диагностики AP — выделение одного и того же патогена из мочи и посевов крови или одновременное присутствие (1) лихорадки, определяемой как температура в подмышечных впадинах 38 ° C или выше; (2) пиурия, определяемая как присутствие 10 или более лейкоцитов на поле высокого увеличения в центрифугированном образце; и (3) положительный посев мочи (> 10 5 колониеобразующих единиц [КОЕ] / мл). 14 Во всех случаях для включения в исследование был необходим положительный посев мочи. Образцы крови были взяты для культур от всех субъектов. Факторы, определяющие осложненные ПД, включали 1 или несколько из следующих факторов: (1) мужской пол; (2) возраст старше 65 лет; (3) наличие постоянного катетера или использование периодической катетеризации; (4) после мочеиспускания остается более 100 мл остаточной мочи; (5) обструктивная уропатия; (6) пузырно-мочеточниковый рефлюкс или другие урологические аномалии; (7) азотемия, вызванная внутренним заболеванием почек; и (8) трансплантация почки. 14
Были зарегистрированы демографические данные, история болезни, клинические данные, биохимические показатели, ультразвуковое исследование (УЗИ) мочевыделительной системы, запись устойчивости микробов к антибиотикам и лечение антибиотиками. Кроме того, мы оценили наличие каждой из следующих 13 переменных, которые считаются потенциальными факторами риска смерти или неудачи лечения: возраст старше 65 лет, изменение начального лечения, недавняя (в предыдущем месяце) госпитализация по любой причине, гипертрофия простаты (подтвержденная УЗИ и определяемая как объем простаты> 25 мл), 15 недавнее (в предыдущем месяце) использование антибиотиков, гидронефроз (продемонстрированный при поступлении в УЗИ), нефролитиаз (подтвержденный УЗИ), прикованность к постели, септический шок при поступлении, история рецидивов ОП (определяется как ≥3 эпизодов ОП, подтвержденных посевом за последние 12 месяцев), сахарный диабет, иммуносупрессия и длительная постоянная катетеризация.Противомикробные препараты вводили эмпирически до тех пор, пока не стали известны результаты посева мочи или крови. Также регистрировались продолжительность пребывания в больнице и исход (выписка или смерть).
Образцы мочи, полученные с помощью метода чистого улова в середине потока, катетеризации уретры вовнутрь и наружу или существующей длительной постоянной катетеризации, инкубировали с помощью калиброванных петель на чашках с кровяным агаром с 5% овечьей крови.Перед количественным считыванием культуры инкубировали от 18 до 24 часов. Все количества бактерий, составляющие не менее 10 5 КОЕ / мл в чистой культуре или урожай не менее 2 видов, считались значительной бактериурией. Для посева крови у всех пациентов брали 10 мл венозной крови и помещали в аэробные и анаэробные флаконы (Organon Teknika Corp, Дарем, Северная Каролина). От каждого пациента получали по крайней мере 2 набора культур крови. Тесты на чувствительность проводились с использованием метода диффузии в дисковом агаре и интерпретировались в соответствии с описанием Национального комитета клинических лабораторных стандартов. 16
Статистический анализ был выполнен с использованием программного обеспечения SPSS. 17 Острый пиелонефрит, вызванный бактериями, устойчивыми к триметоприм-сульфаметоксазолу, к комбинированному ампициллину натрия и сульбактаму натрия или к комбинированному амоксициллину натрия и клавуланату калия, или к FQ (норфлоксацин, офлоксацин и ципрофлоксацин), пролонгированная госпитализация (≥10 дней) и смерть из-за AP были использованы в качестве конечных точек в анализе.
Мы оценили одномерные корреляции с использованием критерия χ 2 или точного критерия Фишера, подходящего для категориальных данных, и теста t для непрерывных переменных. Все критерии значимости были двусторонними, и значение P менее 0,05 считалось значимым. Переменные со значительной одномерной корреляцией со смертностью и длительной госпитализацией были рассмотрены в анализе логистической регрессии с использованием алгоритма обратного отбора для выявления соответствующих независимых коррелятов.Кроме того, коэффициенты модели регрессии, выраженные как кратные от общего знаменателя и округленные до ближайшего интервала, позволили преобразовать многомерную модель в систему оценки на основе целых чисел, которая присвоила вес (количество баллов) каждому предиктор и суммировал веса предикторов, которые присутствовали для субъекта.
Клинические и лабораторные характеристики пациентов в зависимости от пола представлены в таблице 1.Общий средний возраст составлял 67 лет (от 42 до 96 лет). Женщины были старше мужчин (средний возраст 70 и 61 год соответственно [диапазон 42-96 и 51-92 года соответственно]; P <0,001). У женщин сниженный уровень сознания при поступлении был выше (35,8%), чем у мужчин (12,7%; P <0,001).
Результаты посева мочи представлены в таблице 2. На Escherichia coli приходилось 56,4% всех случаев, за которыми следовали энтерококки (10.7%) , Staphylococcus видов (8,0%), Proteus mirabilis (6,7%), видов Enterobacter (5,3%) и Pseudomonas aeruginosa (5,3%). Бактериурия сопровождалась бактериемией (с тем же возбудителем) у 60 мужчин (58,8%) и 75 женщин (60,9%). Неосложненные ПД составляли только 5,7% женщин (3,1% от общей популяции исследования).
Амоксициллин-клавуланат или ампициллин-сульбактам использовался в качестве начального эмпирического лечения в 54% случаев, тогда как цефалоспорины второго поколения применялись в 11%, комбинированный тикарциллин натрия и клавуланат калия в 10%, FQ в 6%, триметоприм-сульфаметоксазол у 6%, цефалоспорины третьего поколения — у 3%, а комбинация β-лактама плюс аминогликозид — у 10% всех субъектов.Уровень устойчивости E coli к ампициллину составлял 27%; до триметоприм-сульфаметоксазола 11%; и не менее 2 препаратов — 10%. Энтерококки были устойчивы к ампициллину в 7%, ципрофлоксацину в 11%, ванкомицина гидрохлориду в 2% и тейкопланину в 1% случаев, тогда как P aeruginosa был устойчив к комбинированному пиперациллину натрия и тазобактаму натрия в 17%, тикарциллину в 19%. , ципрофлоксацин 40%, сульфат нетилмицина 23%, цефтазидим 30% и имипенем 8% пациентов.Общая чувствительность бактерий, выделенных из посевов мочи, к амоксициллин-клавуланату или ампициллин-сульбактаму составила 86%; до триметоприм-сульфаметоксазола 67%; к FQs — 91,5%; и нетилмицину — 80%. Общая устойчивость бактерий ко всем этим антибиотикам составила 4%. Мультирезистентные патогены, то есть патогены, устойчивые к амоксициллин-клавуланату или ампициллин-сульбактаму, триметоприм-сульфаметоксазолу и FQ, включали 2 штамма видов Acinetobacter , 3 штамма P aeruginosa, 9055 штаммов Kleuginosa и 4 штамма Kleuginosa Среди 9 пациентов, инфицированных полирезистентными штаммами, 4 (44%) недавно принимали антибиотики ( P = 0,02 по сравнению с недавними пользователями антибиотиков, у которых были уропатогены, чувствительные как минимум к одному из четырех вышеупомянутых агентов).
Мужчины с (49/102 [48,0%]) и без (53/102 [52,0%]) гипертрофии простаты не различались по распространенности бактерий, устойчивых к триметоприм-сульфаметоксазолу (21/49 [42,9%] против 16 / 53 [30,2%]; P = 0,18), на амоксициллин-клавуланат или ампициллин-сульбактам (3/49 [6.1%] против 1/53 [1,9%]; P = 0,35) или FQ (1/49 [2,0%] против 2/53 [3,8%]; P = 0,60). Более того, не было обнаружено значительных различий между этими группами в отношении смертности (7/49 [14,3%] против 5/53 [9,4%]; P, = 0,54) и продолжительности госпитализации (7/49 [14,3%] против 5/53 [9,5%]; P = 0,54).
В таблице 3 показано сравнение между мужчинами и женщинами с точки зрения исторических особенностей, устойчивости к антибиотикам и клинического течения эпизода ОП.Переменные, идентифицированные одномерным анализом как связанные с каждой из конечных точек, представлены в Таблице 4 и Таблице 5, тогда как независимые факторы риска показаны в Таблице 6. В Таблице 7 показаны независимые предикторы продолжительной госпитализации и смерти. Хотя при однофакторном анализе было обнаружено, что наличие гидронефроза связано с длительной госпитализацией и устойчивостью к триметоприм-сульфаметоксазолу, он не был выделен в качестве независимого фактора риска для конечных точек в регрессионной модели.
Коэффициенты 4 независимых коррелятов смертности, разделенные на 0,5 и округленные до ближайшего интервала, позволили упростить повторное выражение окончательной регрессионной модели в форме следующей системы оценки на основе целых чисел:
Количество баллов (для мужчин) = 6 для септического шока + 4 для прикованного к постели + 4 для возраста> 65 лет + 3 для предыдущего лечения антибиотиками
и
Количество баллов (женщины) = 6 для септического шока + 4 для прикованного к постели + 4 для возраста> 65 лет + 3 для иммуносупрессии
Согласно этому инструменту прогнозирования (Рисунок 1), большинство пациентов (89% мужчин и 87% женщин) могут быть отнесены к подгруппам с низкими оценками (<7 баллов), что предсказывает очень ограниченный риск смерти (0% -2.5% для мужчин и 0% -2,3% для женщин). Пациенты, отнесенные к подгруппе с наивысшим баллом (≥11 баллов), имели очень высокий риск смерти (100% для мужчин и 91% для женщин).
Острый пиелонефрит — единственная ИМП, которая может потребовать госпитализации и привести к летальному исходу у пациентов с иммуносупрессией, 18 пожилых людей, 19 беременных женщин, 20 и пациентов с диабетом. 21 Таким образом, у пациентов, поступивших по поводу ОП, раннее выявление подгрупп пациентов с высоким риском госпитальной смерти, длительной госпитализации и / или неудачи лечения может способствовать улучшению лечения.
В настоящем исследовании женщины, поступившие по поводу ОП, были старше мужчин (таблица 1), чаще приковывались к постели и с большей вероятностью подвергались длительной катетеризации и имели подавленный иммунитет, а также у них в анамнезе чаще был нефролитиаз, сахарный диабет, и недавняя госпитализация (Таблица 3). Следовательно, у них была более высокая частота инфицирования устойчивыми бактериями. Из-за этой разницы, а также из-за того факта, что несколько исследований AP анализировали данные, касающиеся мужчин, 12 , 13 , мы решили провести отдельный анализ данных, касающихся мужчин и женщин.
Наше исследование дополнительно подтверждает точку зрения о том, что, хотя паттерны восприимчивости изменились, спектр микроорганизмов, вызывающих внебольничную АП, остался относительно постоянным. Среди всего населения E. coli составляли 57% случаев, тогда как уровень его устойчивости к триметоприм-сульфаметоксазолу (11%) был ниже, чем соответствующий оценочный уровень в Греции за тот же период (17%). 22 Поскольку анализ экономической эффективности показал, что пороговым триггером для эмпирического использования FQ при ИМП, связанных с E coli , должна быть резистентность к триметоприм-сульфаметоксазолу более 20%, 23 и что влияние последнего на клинические исходы зависят от уровня резистентности в сообществе, 24 введение триметоприм-сульфаметоксазола может быть рекомендовано в качестве лечения первой линии для внебольничной АП, вызванной E coli в греческих условиях.Однако, учитывая, что в нашем исследовании E coli была ответственна только за 57% AP, 51% всех других бактерий, вызывающих AP, были устойчивы к триметоприм-сульфаметоксазолу, а возбудитель AP обычно не известен на момент госпитализации. В больнице триметоприм-сульфаметоксазол не рекомендуется в качестве терапии первой линии при ОП.
В соответствии с предыдущими сообщениями, 10 , 24 история недавней госпитализации и использования антибиотиков независимо коррелировала с распространенностью любых резистентных к триметоприму-сульфаметоксазолу бактерий у мужчин и женщин.Таким образом, клиницисты должны учитывать степень воздействия на пациента больничных патогенов и уникальные бактериологические особенности каждой больницы при разработке стратегии антибиотиков.
В отличие от результатов нескольких исследований, показывающих, что уровень устойчивости достигает 54% в европейских условиях, 25 -27 Чувствительность всех бактерий к амоксициллин-клавуланату или ампициллин-сульбактаму была достаточно высокой в нашей популяции и подавляла иммунитет. был единственным независимым показателем распространенности бактерий, устойчивых к этим препаратам, у обоих полов.Модель восприимчивости в настоящем исследовании подтверждается недавними отчетами Всемирной организации здравоохранения по мониторингу устойчивости к противомикробным препаратам 28 и первым международным многоцентровым эпидемиологическим исследованием чувствительности уропатогенов к противомикробным препаратам, 29 , согласно которым нет убедительных доказательств повышенной устойчивости к этим препаратам. существует до сих пор.
Общий уровень устойчивости к FQ в исследуемой популяции (8,5%) был сопоставим со скоростью, наблюдаемой в нашем сообществе (6.5%) в начале настоящего исследования (1997 г.) 30 , 31 и частота, обнаруженная в других европейских условиях в течение того же периода (6%). 32 В соответствии с предыдущими сообщениями, 33 , 34 в настоящем исследовании были выявлены рецидивирующие ПД в анамнезе у мужчин и история нефролитиаза у женщин в качестве независимых детерминант распространенности устойчивых к FQ бактерий. После рассмотрения экономической эффективности и риска возникновения резистентности, кажется, мало оправданий для рутинного использования FQ для лечения AP, если только другие агенты плохо переносятся или вряд ли будут эффективными.
История рецидивов ИМП, единственный независимый предиктор множественной лекарственной устойчивости у мужчин в нашем исследовании, представляет собой хорошо установленный фактор риска распространенности мультирезистентных патогенов, особенно у пожилых пациентов с основными заболеваниями. 35 Тем не менее, многомерный анализ выявил только нефролитиаз как независимо связанный с множественной лекарственной устойчивостью у женщин, что подтвердило результаты предыдущих исследований, которые показали, что у женщин с почечным литиазом АП чаще, чем у мужчин. 36 , 37
В соответствии с недавними сообщениями, 21 , 38 регрессионная модель показала, что длительную госпитализацию по поводу AP следует ожидать от мужчины с диабетом, который подвергается длительной катетеризации и старше 65 лет, или для женщины любой возраст с обоими дополнительными характеристиками, первоначальная эмпирическая обработка которых была изменена в соответствии с результатами посева мочи. Что касается смертности, многомерный анализ выявил 5 факторов, которые были тщательно изучены и, как было установлено в предыдущих исследованиях, передают высокий риск смерти.Таким образом, возраст старше 65 лет, 19 , 39 , 40 прикован к постели, 41 , 42 и наличие септического шока на момент обращения 43 были общими независимыми предикторами смерти для обоих полов. , тогда как дополнительными многомерными коррелятами были недавнее использование антибиотиков у мужчин 44 -47 и иммуносупрессия у женщин. 48
Модель прогнозирования смертности определила 3 группы пациентов.Самый большой (90%) составили мужчины и женщины с оценкой менее 7 баллов, у которых был очень ограниченный риск внутрибольничной смерти (<2,5%), тогда как самый маленький (8%) состоял из пациентов с набрали не менее 11 баллов, кто подвергался высокому риску смерти от своего заболевания (> 90%). В неоднозначную зону пациентов с оценкой от 7 до 10 баллов вошли только 3 мужчины (2,9%) и 5 женщин (4,1%) с соответствующими рисками смерти 67% и 75% соответственно. Таким образом, пороговые значения для достижения достаточно высокой точности должны быть менее 7 или не менее 11 баллов для предсказания благоприятного исхода или смерти соответственно.Несмотря на значительные различия между мужчинами и женщинами в отношении среднего возраста и тяжести заболевания, факторы риска смертности, длительной госпитализации и распространенности резистентных бактерий у обоих полов были довольно схожими. Тем не менее, поскольку предложенная модель была оценена только на пациентах, у которых она была получена, ее эффективность требует проспективного подтверждения в независимых, внешних популяциях, прежде чем она будет применяться в повседневной практике.
Принимая во внимание уровни устойчивости в нашем исследовании, пациентов с ОП, вызванным E coli , можно лечить триметоприм-сульфаметоксазолом, тогда как, когда патоген неизвестен, эмпирическое лечение триметоприм-сульфаметоксазолом не рекомендуется.Амоксициллин-клавуланат или ампициллин-сульбактам могут быть рекомендованы в качестве лечения первой линии для AP, приобретенных в сообществах с типами восприимчивости, аналогичными тем, которые существуют в нашей стране. Фторхинолоны не следует назначать эмпирически в качестве терапии первой линии для лечения ОП, за исключением случаев, когда присутствуют факторы риска распространения бактерий, устойчивых к другим антибиотикам, и у мужчин с гипертрофией простаты, у которых проникновение ФК выше по сравнению с с другими агентами.
Предлагаемая модель прогнозирования требует использования простой информации, доступной в отделении неотложной помощи, и преобразованной в легко запоминаемую оценку. В случае подтверждения модель может быть использована для подтверждения необходимости госпитализации тяжелобольных пациентов, которым требуется внутривенное лечение. Таким образом, модель может способствовать более объективной стратификации риска у пациентов с ОП, тем самым оптимизируя выбор противомикробных препаратов, обеспечивая быстрое ведение пациентов с высоким риском и направляя лиц с низким риском на менее интенсивные и менее дорогостоящие уровни лечения. .
Автор, ответственный за перепечатку, и оттиски: Ангелос В. Пефанис, доктор медицины, третий медицинский факультет Афинского университета, медицинская школа, больница общего профиля Сотириа, проспект Месогион 152, Афины, 11527, Греция (электронная почта: [email protected]).
Принята к публикации 16 августа 2002 г.
1. штамм WENorrby SR Инфекции мочевыводящих путей: панорама болезней и проблемы. J Infect Dis. 2001; 183suppl 1S1- S4Google ScholarCrossref 2.Уоррен JWAbrutyn EHebel Дж. Р. Джонсон Дж. Р. Шеффер AJStamm Рекомендации WE по противомикробному лечению неосложненного острого бактериального цистита и острого пиелонефрита у женщин: Американское общество инфекционных болезней (IDSA). Clin Infect Dis. 1999; 29745-758Google ScholarCrossref 3.Stamm МЫ Инфекции мочевыводящих путей. Корень РК Вальдфогель FCorey LStamm Уидс Клиническая инфекционная болезнь Практический подход. New York, NYs Oxford University Press Inc, 1999; 649-656Google Scholar4.Ispahani Пирсон NJGreenwood D Анализ местной и внутрибольничной бактаеремии в большой клинической больнице в Соединенном Королевстве. Q J Med. 1987; 63427-440 Google Scholar 5. Робертс FJGeere И.В.Колдман A Трехлетнее исследование положительных посевов крови с упором на прогноз. Rev. Infect Dis. 1991; 1334-46Google ScholarCrossref 6.Шеффер AJ Инфекции мочевыводящих путей: устойчивость к противомикробным препаратам. Curr Opin Urol. 2000; 1023-24Google ScholarCrossref 7. Коэн ML Эпидемиология лекарственной устойчивости: последствия для пост-антимикробной эры. Наука. 1992; 2571050-1055Google ScholarCrossref 8.Leibovici LGreenshtain SCohen OWysenbeek AJ На пути к улучшению эмпирического лечения умеренных и тяжелых инфекций мочевыводящих путей. Arch Intern Med. 1992; 1522481–2486Google ScholarCrossref 10.Красильщик И.Е.Санкары TMDawson JA Устойчивость к антибиотикам при бактериальных инфекциях мочевыводящих путей, 1991–1997 гг. West J Med. 1998; 169265-268Google Scholar11.Gupta KSahm DFMayfield DStamm WE Устойчивость к противомикробным препаратам уропатогенов, вызывающих внебольничные инфекции мочевыводящих путей у женщин: общенациональный анализ. Clin Infect Dis. 2001; 3389-94Google ScholarCrossref 12.Lipsky Б.А. Инфекции мочевыводящих путей у мужчин: эпидемиология, патофизиология, диагностика и лечение. Ann Intern Med. 1989; 110138-150Google ScholarCrossref 13.Schaeffer AJ Инфекция мочевыводящих путей у мужчин — современное состояние. Инфекция. 1994; 22suppl 1S19- S21Google ScholarCrossref 14.Rubin Р.Х.Шапиро EDAndriole VTDavis RJStamm МЫ. Оценка новых противоинфекционных препаратов для лечения инфекции мочевыводящих путей: Американское общество инфекционных болезней и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов. Clin Infect Dis. 1992; 15suppl 1S216- S227Google ScholarCrossref 15.Hofer M Учебное пособие по ультразвуку. New York, NY Thieme-Stratton Inc1999;
16.Национальный комитет клинических лабораторных стандартов, Стандарты эффективности тестов на чувствительность к антимикробным препаратам: утвержденный стандарт. 5 изд. Вилланова, штат Пенсильвания, Национальный комитет по клиническим лабораторным стандартам, 1993; документ NCCLS M2-A5.
17.SPSS Inc, Статистический пакет для социальных наук. Chicago, Ill SPSS Inc2000; версия для Windows, выпуск 10.0.
18 Садек Саббур Мабд-эль-Хамид Тусейн SK Инфекция у пациентов с ослабленным иммунитетом. Chemioterapia. 1984; 319-24Google Scholar19.Nicolle LE Патогены мочевыводящих путей при осложненной инфекции и у пожилых людей. J Infect Dis. 2001; 183suppl 1S5- S8Google ScholarCrossref 20. Gilstrap III LCRamin С.М. Инфекции мочевыводящих путей при беременности. Obstet Gynecol Clin North Am. 2001; 28581-591Google ScholarCrossref 21.Рональд ALudwig E Инфекции мочевыводящих путей у взрослых с диабетом. Int J Antimicrob Agents. 2001; 17287-292Google ScholarCrossref 22.Vatopoulos ACKalapothaki В.Легакис NJ for Греческая сеть по надзору за устойчивостью к противомикробным препаратам, электронная сеть по надзору за устойчивостью к противомикробным препаратам в бактериальных внутрибольничных изолятах в Греции. Bull World Health Organ. 1999; 77595-601Google Scholar23.Le TPMiller LG Эмпирическая терапия неосложненных инфекций мочевыводящих путей в эпоху роста устойчивости к противомикробным препаратам: решение и анализ затрат. Clin Infect Dis. 2001; 33615-621Google ScholarCrossref 24.Gupta KHooton TMStamm WE Повышение устойчивости к противомикробным препаратам и ведение неосложненных инфекций мочевыводящих путей, приобретенных в сообществе. Ann Intern Med. 2001; 13541-50Google ScholarCrossref 25.Bemer-Melchior PGilly LJugroot-Klotz KBrun TNevot PPaul G Устойчивость к амоксициллину и комбинации амоксициллин – клавулановая кислота 231 клинического штамма Escherichia coli , выделенного в 1992 году в больнице Кочина [на французском языке]. Pathol Biol (Париж). 1995; 43760-765Google Scholar26.Vanak DSauvaget CMuller-Serieys CMillot Г.Бергонь-Березин E β-лактамаза, продуцирующая Escherichia coli : чувствительность клинических штаммов к ингибиторам β-лактамаз in vitro. Программа и тезисы 33-й Международной конференции по антимикробным препаратам и химиотерапии, Американское общество микробиологов, Вашингтон, округ Колумбия; 1983. Вашингтон, Округ Колумбия Американское общество микробиологии, 1983; 143 Резюме 132.Google Scholar27.Henquell CSirot DChanal C и другие. Частота резистентных к ингибиторам ТЕМ β-лактамаз в изолятах Escherichia coli от инфекций мочевыводящих путей во Франции. J Antimicrob Chemother. 1994; 34707-714Google ScholarCrossref 28.Всемирная организация здравоохранения, Отчет об инфекционных заболеваниях: устранение препятствий на пути к здоровому развитию. Женева, Швейцария Всемирная организация здравоохранения, 1999;
29. Кальметр G ОЭС.Проект SENS: проспективное, многонациональное, многоцентровое эпидемиологическое исследование распространенности и чувствительности к противомикробным препаратам патогенов мочевыводящих путей: промежуточный отчет. J Antimicrob Chemother. 2000; 46suppl 115-22Google ScholarCrossref 30.Vatopoulos ACKalapothaki В.Легакис NJ для Греческой сети по надзору за устойчивостью к противомикробным препаратам, бактериальной устойчивостью к ципрофлоксацину в Греции: результаты Национальной системы электронного наблюдения. Emerg Infect Dis. 1999; 5471-476Google ScholarCrossref 31. Legakis NJTzouvelekis LSTsakris А.Легакис JNVatopoulos А.С. О распространенности устойчивости к антибиотикам среди аэробных грамотрицательных палочек, изолированных в греческих больницах. J Hosp Infect. 1993; 24233-237Google ScholarCrossref 32.Daza Р.Гутьеррес JPiedrola G Чувствительность к антибиотикам штаммов бактерий, выделенных от пациентов с внебольничными инфекциями мочевыводящих путей. Int J Antimicrob Agents. 2001; 18211-215Google ScholarCrossref 33.Giamarellou H Флероксацин при осложненных инфекциях мочевыводящих путей. Химиотерапия. 1996; 42suppl 117-27Google ScholarCrossref 34.Ena JAmador CMartinez Кортис-де-ла-Табла V Факторы риска заражения инфекциями мочевыводящих путей, вызванными устойчивостью к ципрофлоксацину Escherichia coli. J Urol. 1995; 153117-120Google ScholarCrossref 35.Schaeffer AJ Обзор применения норфлоксацина при осложненных и рецидивирующих инфекциях мочевыводящих путей. Eur Urol. 1990; 17suppl 119-23 Google Scholar 36.Ulmann AClavel JDestree DDubois CMombet ABrisset JM Естественная история почечного кальциевого литиаза: данные получены от группы из 667 пациентов [на французском языке]. Presse Med. 1991; 20499-502Google Scholar 37.Pak CY Нефролитиаз. Curr Ther Endocrinol Metab. 1997; 6572–576. 38. Робертс. JA. Лечение пиелонефрита и инфекций верхних мочевых путей. Urol Clin North Am. 1999; 26753-763Google ScholarCrossref 40. Гамильтон-Миллер JM Проблемы при инфекциях мочевыводящих путей у пожилых людей. World J Urol. 1999; 17396-401Google ScholarCrossref 41.Dewandre MFranck JLecomte JMutsers ATaziaux P Опасности постельного режима для пожилых [на французском]. Rev Med Liege. 1981; 36894-902Google Scholar42.Allen CGlasziou PDel Mar C Постельный режим: потенциально опасное лечение, требующее более тщательной оценки. Ланцет. 1999; 3541229-1233Google ScholarCrossref 43.Proca Э.Радулеску RCalin CCalomfirescu Nasaudean JNatu Клинические комментарии к ведению уросепсиса в общем урологическом отделении. Acta Urol Belg. 1992; 6041-56 Google Scholar 44.Magee JTritchard Эльфицджеральд КАДунстан FDHoward AJ Назначение антибиотиков и устойчивость к антибиотикам в общественной практике: ретроспективное исследование, 1996-8. BMJ. 1999; 31-1240Google ScholarCrossref 45. Остин DJKristinsson К.Г.Андерсон RM Взаимосвязь между объемом потребления противомикробных препаратов в человеческих сообществах и частотой устойчивости. Proc Natl Acad Sci U S A. 1999; 961152-1156Google ScholarCrossref 46.Pedersen GSchonheyder HCSteffensen FHSorensen HT Риск резистентности, связанный с применением антибиотиков перед госпитализацией у пациентов с внебольничной бактериемией. J Antimicrob Chemother. 1999; 43119-126Google ScholarCrossref 47.Steinke DTSeaton RAPhillips GMacDonald TMDavey PG Предыдущее использование триметоприма и резистентная к триметоприму инфекция мочевыводящих путей: вложенное исследование случай-контроль с многофакторным анализом других факторов риска. J Antimicrob Chemother. 2001; 47781-787Google ScholarCrossref 48. Робертс JADomingue GJMartin LNKim JCRangan SR Иммунология пиелонефрита на модели приматов, II: влияние на иммуносупрессию. Расследование Урола (Берл). 1981; 19148–153.Клиническая картина острого пиелонефрита: история болезни, физикальное обследование, осложнения
Автор
Тибор Фулоп, доктор медицины, доктор философии, FACP, FASN Профессор медицины, кафедра медицины, отделение нефрологии, Медицинский колледж Медицинского университета Южной Каролины; Лечащий врач, медицинские службы, Медицинский центр Ральфа Х. Джонсона, штат Вирджиния,
Тибор Фулоп, доктор медицинских наук, FACP, FASN является членом следующих медицинских обществ: Американской академии неотложной медицинской помощи, Американского колледжа врачей, Американского общества гипертонии Американское общество нефрологов, Международное общество афереза, Международное общество гемодиализа, Мадьяр Орвози Камара (Венгерская медицинская палата)
Раскрытие: нечего раскрывать.
Специальная редакционная коллегия
Элеонора Ледерер, доктор медицинских наук, FASN Профессор медицины, руководитель нефрологического отделения, директор программы обучения нефрологии, директор клиники метаболических камней, Программа лечения заболеваний почек, Медицинская школа Университета Луисвилля; Консультант, Госпиталь по делам ветеранов Луисвилля
Элеонора Ледерер, доктор медицинских наук, FASN является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Американской федерации медицинских исследований, Американского общества биохимии и молекулярной биологии, Американского общества костей. и минеральных исследований, Американское общество нефрологии, Американское общество трансплантологии, Международное общество нефрологов, Медицинская ассоциация Кентукки, Национальный фонд почек, Phi Beta Kappa
Раскрытие информации: служить (d) в качестве директора, должностного лица, партнера, сотрудника, советника, консультант или попечитель: Американского общества нефрологов
Получил доход в размере 250 долларов США от: Healthcare Quality Strategies, Inc
Получил грант / средства на исследования от Департамента по делам ветеранов для исследований; Получал зарплату от Американского общества нефрологов за должность в совете; Получал зарплату в Университете Луисвилля за работу; Получал зарплату от врачей Университета Луисвилля за работу; Получена оплата по контракту от Американского института врачей высшего профессионального образования, LLC для независимого подрядчика; Получена оплата по контракту от Healthcare Quality Strategies, Inc для независимого продолжения.
Главный редактор
Vecihi Batuman, MD, FASN Huberwald Профессор медицины, отделение нефрологии и гипертонии, временный заведующий кафедрой медицины Деминга, медицинский факультет Тулейнского университета
Vecihi Batuman, MD, FASN является членом следующих медицинских обществ: Американский колледж врачей, Американское общество гипертонии, Американское общество нефрологов, Международное нефрологическое общество, Южное общество клинических исследований
Раскрытие информации: нечего раскрывать.
Благодарности
Эми Дж. Берман, доктор медицины Доцент кафедры неотложной медицины, директор отделения медицины труда Медицинской школы Пенсильванского университета
Эми Дж. Берман, доктор медицинских наук, является членом следующих медицинских обществ: Американский колледж профессиональной и экологической медицины
Раскрытие: Ничего не раскрывать.
Кристофер Эдвардс, MD Врач-резидент, Отделение неотложной медицины, Медицинская школа Университета Пенсильвании
Кристофер Эдвардс, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джудит Грин-Маккензи, доктор медицины, магистр здравоохранения Доцент, директор клинической практики, директор резидентуры по профессиональной медицине, Школа медицины Пенсильванского университета
Джудит Грин-Маккензи, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Американского колледжа профессиональной и экологической медицины, Американского колледжа врачей, Американского колледжа профилактической медицины, Национальной медицинской ассоциации и Общества общей внутренней медицины
Раскрытие: Ничего не раскрывать.
Элеонора Ледерер, доктор медицины Профессор медицины, руководитель нефрологического отделения, директор программы обучения нефрологии, директор клиники метаболических камней, Программа лечения заболеваний почек, Медицинская школа университета Луисвилля; Консультант, Госпиталь по делам ветеранов Луисвилля
Элеонора Ледерер, доктор медицинских наук, является членом следующих медицинских обществ: Американской ассоциации развития науки, Американской федерации медицинских исследований, Американского общества биохимии и молекулярной биологии, Американского общества исследований костей и минералов, Американского общества нефрологов, Американского общества. Общество трансплантологии, Международное общество нефрологов, Медицинская ассоциация Кентукки, Национальный фонд почек и Phi Beta Kappa
Раскрытие информации: Грант Департамента по делам ветеранов / исследовательские фонды Исследования
Чике Магнус Нзеруэ, MD Заместитель декана по клиническим вопросам, заместитель председателя кафедры внутренней медицины Медицинского колледжа Мехарри
Чике Магнус Нзеруэ, доктор медицины, является членом следующих медицинских обществ: Американской ассоциации содействия развитию науки, Американского колледжа врачей, Американского колледжа врачей — Американского общества внутренней медицины, Американского общества нефрологов и Национального фонда почек
Раскрытие: Ничего не раскрывать.
Suzanne Moore Shepherd, MD, MS, DTM & H, FACEP, FAAEM Адъюнкт-профессор, специалист по образованию, Отделение неотложной медицины, Больница Пенсильванского университета; Директор по образованию и исследованиям, PENN Travel Medicine
Сюзанна Мур Шеперд, доктор медицины, магистр медицины, DTM и H, FACEP, FAAEM является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия неотложной медицины, Американское общество тропической медицины и гигиены, Международное общество медицины путешествий, Общество академических наук. Общество неотложной медицины и медицины дикой природы
Раскрытие: Ничего не раскрывать.
Уильям Х. Шофф, доктор медицины, DTM и H Директор, PENN Travel Medicine; Доцент кафедры неотложной медицины, больница Пенсильванского университета, медицинский факультет Пенсильванского университета
Уильям Шофф, доктор медицины, DTM & H является членом следующих медицинских обществ: Американского колледжа врачей, Американского общества тропической медицины и гигиены, Международного общества медицины путешествий, Общества академической неотложной медицины и Общества дикой природы
Раскрытие информации: Glaxo Smith Kline Нет Нет; Глаксо Смит Клайн Гонорария Выступление и обучение
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
.
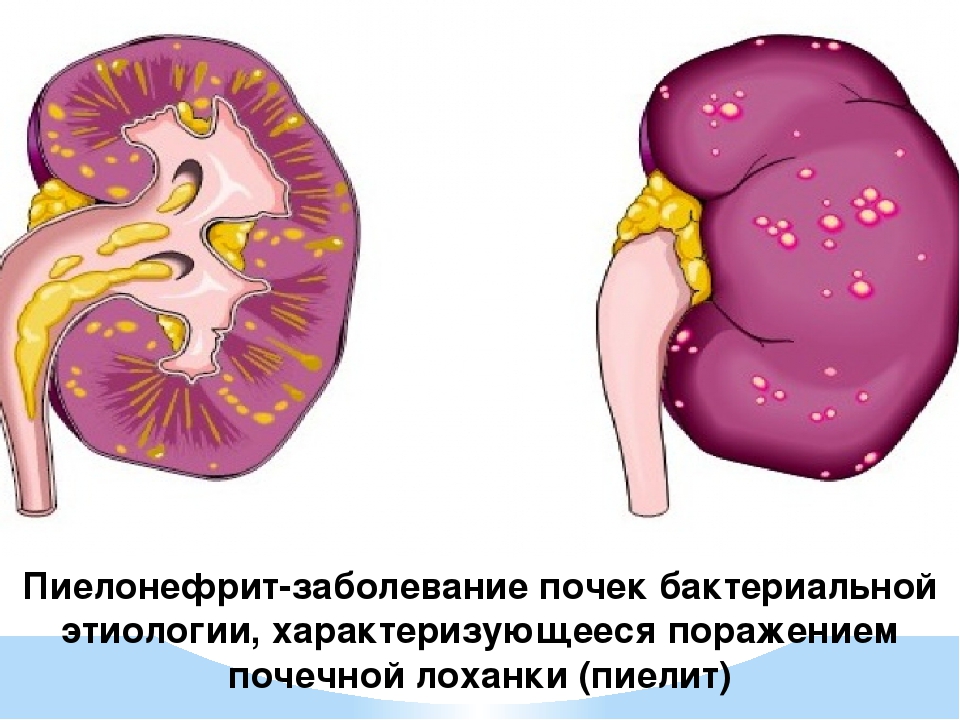 К пиелонефриту больше предрасположены женщины, нежели мужчины из-за анатомического строения мочеполовой системы женщин. Они имеют более широкую и короткую уретру, поэтому инфекция без труда может «добраться» до почек.
К пиелонефриту больше предрасположены женщины, нежели мужчины из-за анатомического строения мочеполовой системы женщин. Они имеют более широкую и короткую уретру, поэтому инфекция без труда может «добраться» до почек.