Парапроктит
Парапроктит (от греч. para — »около», proktos — »задний проход», itis — »лечение воспаления») — это заболевание которое характеризуется наличием воспалительного процесса в области прямой кишки и анального отверстия.Наиболее часто данная патология выявляется у мужчин. Воспаление в организме вызывается смешанной микрофлорой — стафилококками, стрептококками, кишечной палочкой, протеем и пр. Достаточно редко (1-2% случаев) причиной развития болезни является специфическая инфекция — туберкулез, актиномикоз и пр. При геморрое, анальных трещинах, криптите, острых и хронических инфекциях (ангине, гриппе и т.д.), запорах или поносах микробы проникают в околопрямокишечную клетчатку через через микротрещины слизистой оболочки.
Заболевание, как правило, начинается остро: пациенты отмечают резкие боли в области заднего прохода, болезненные дефекации, повышение температуры тела, недомогание, общую слабость, головные боли. При этом локализация воспаления в параректальном пространстве может быть разнообразной:
подслизистая
ишиоректальная (седалищно-ректальная)
пельвиоректальная (тазово-прямокишечная)
ретроректальная
Абсцесс имеет, как правило, несколько отверстий: 1 внутреннее и 2-3 наружных, расположенных чаще по обе стороны от заднего прохода (так называемый подковообразный парапроктит). С дальнейшим развитием воспалительного процесса гнойники увеличиваются в размерах, становятся болезненными и припухлыми, значительно осложняют ходьбу, сидение и дефекацию больного.
Отсутствие лечения острого парапроктита приводит к развитию хронического воспалительного процесса, который периодически осложняется рецидивами. При этом внутренне отверстие гнойника не заживает, что влечет за собой постепенное образование свищей прямой кишки, или развитие хронической формы болезни. В большинстве случаев она сопровождается постоянным анальным зудом, увлажнением и уплотнением зоны анального отверстия, выделением слизи или гноя, кровотечением, болезненностью при дефекации.
Самым опасным осложнением парапроктита является распространение воспалительного процесса на соседние органы. Так, нередко запоздалое обращение за врачебной помощью приводит к развитию прорыва гноя в брюшную полость и забрюшинное пространство, открытию абсцесса в просвет прямой кишки или во влагалище. Врачебная практика отмечает также случаи гнойного расплавления мочеиспускательного канала (уретры).
Парапроктит, эффективное лечение в Москве
Острый парапроктит — это воспалительное заболевание подкожно-жировой клетчатки, расположенной вокруг прямой кишки, то есть параректально, вызванное инфекционным агентом. Острый парапроктит угрожает прогрессированием гнойного воспаления вплоть прорыва в брюшную полость и развития перитонита. Некоторые формы заболевания сложны в диагностике и лечении.
Опытные врачи колопроктологи нашего госпиталя окажут всю необходимую медицинскую помощь при этом непростом заболевании. На приеме проктолога врач проведёт опрос и осмотр, оценит характер и локализацию воспалительного инфильтрата и, при необходимости, назначит подтверждающие диагноз исследования: трансректальное УЗИ, магнитно-резонансную или компьютерную томографию, лабораторные тесты. При наличии показаний вовремя проведут индивидуальное лечение в полном объеме, консервативное или хирургическое, избавив пациента от мучительных симптомов и угрозы осложнений.
Причины и механизмы развития парапроктита
Непосредственная причина развития парапроктита — это инфекция, которая попадает из прямой кишки, ее крипт или анальных желез, в окружающие мягкие ткани. Далее, на фоне отека, например, при геморрое или воспалении крипт, инфекция задерживается в тканях и начинает развиваться. Это вызывает сначала катаральное, затем гнойное воспаление.
В связи с анатомическими особенностями ректальной зоны гной быстро распространяется вдоль фасций и образует затеки в анатомические пространства — ишиоректальное, ретроректальное, пельвиоректальное с дальнейшим прогрессированием воспаления. Например, формированием свищей наружных или внутренних.
Способствуют возникновению воспаления авитаминоз, усталость, диарея, тяжелые хронические или системные заболевания, сидячий образ жизни.
Симптомы парапроктита
При первом же подозрении на парапроктит сразу обращайтесь к врачу. Это облегчит диагностику и ускорит процесс излечения. Обычно пациентов с парапроктитом беспокоят боли в области прямой кишки, промежности или внизу живота, общая слабость, повышение температуры тела с ознобом, болезненная дефекация, местный отек и инфильтрация с покраснением в области мягких тканей. При наличии свищевых ходов (развитии хронического парапроктита) происходит истечение гноя.
Врачи проктологи нашего центра уже на первой консультации смогут поставить предварительный диагноз и наметить схему терапии. При необходимости проведут операцию.
Лечение парапроктита
Лечение парапроктита назначается по результатам всех выполненных исследований. При наличии инфекционного инфильтрата в мягких тканях применяют антибиотики широкого спектра действия, противовоспалительные средства.
В случае гнойного процесса опытные хирурги-колопроктологи госпиталя выполняют необходимые виды оперативного вмешательства, в зависимости от характера острого заболевания. Наш госпиталь оснащен всем современным оборудованием для качественной своевременной диагностики и успешного лечения всех видов парапроктита.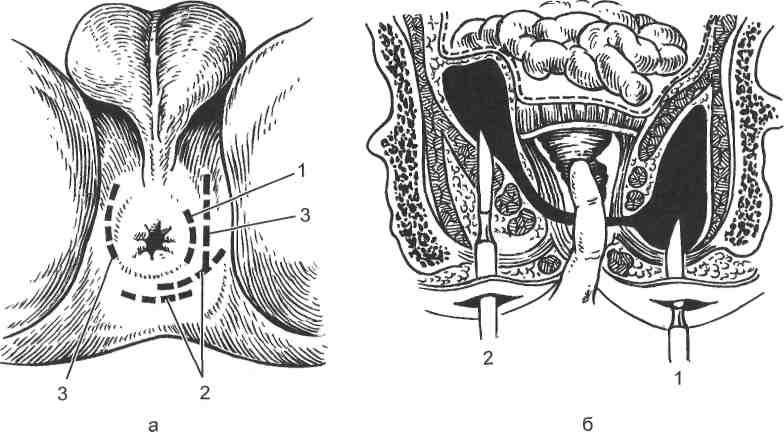
Виды хирургического лечения острого парапроктита
Вскрытие острого подкожно-подслизистого парапроктита проводится под общим наркозом в условиях стационара. Операцию проводит квалифицированный колопроктолог с большим стажем работы. После операции пациент находится в комфортной палате под наблюдением медицинского персонала, проходит интенсивное лечение антибиотиками, противовоспалительными средствами.
Вскрытие острого ишиоректального или ретроректального парапроктита, более глубокого процесса — это сложная операция, которая выполняется в условиях стационара и требующая установки дренажа для дренирования воспаленного пространства. На такую операцию могут привлекаться дополнительно врачи хирурги или гинекологи.
Обращайтесь к врачу вовремя. Раннее обращение позволит добиться успешного результата лечения при минимальном вмешательстве. В Клиническом госпитале на Яузе. Вас ждет качественная диагностика и правильное современное лечение.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Парапроктиты
Парапроктит (параректальный абсцесс) — острое или хроническое воспаление параректальной клетчатки. На его долю приходится около 30 % всех заболеваний, процесс поражает примерно 0,5 % населения. Мужчины страдают в 2 раза чаще женщин, заболевают в возрасте 30-50 лет.
Этиология
и патогенез. Парапроктит возникает
в результате попадания в параректальную
клетчатку микрофлоры (стафилококк,
грамотрицательные и грамположительные
палочки). При обычном парапроктите чаще
всего выявляют полимикробную флору.
Воспаление с участием анаэробов
сопровождается особо тяжелыми проявлениями
заболевания — газовой флегмоной клетчатки
таза, гнилостным парапроктитом, анаэробным
сепсисом. Специфические возбудители
туберкулеза, сифилиса, актиномикоза
очень редко являются причиной парапроктита.
Пути инфицирования очень разнообразны. Микробы попадают в параректальную клетчатку из анальных желез, открывающихся в анальные пазухи. При воспалительном процессе в анальной железе ее проток перекрывается, в межсфинктерном пространстве образуется абсцесс, который прорывается в перианальное или параректальное пространство. Переход процесса с воспаленной железы на параректальную клетчатку возможен также лимфогенным путем.
В развитии парапроктита определенную роль могут играть травмы слизистой оболочки прямой кишки инородными телами, содержащимися в кале, геморрой, анальные трещины, неспецифический язвенный колит, болезнь Крона, иммунодефицитные состояния.
Парапроктит может быть вторичным — при распространении воспалительного процесса на параректальную клетчатку с предстательной железы, уретры, женских половых органов. Травмы прямой кишки являются редкой причиной развития парапроктита (травматического).
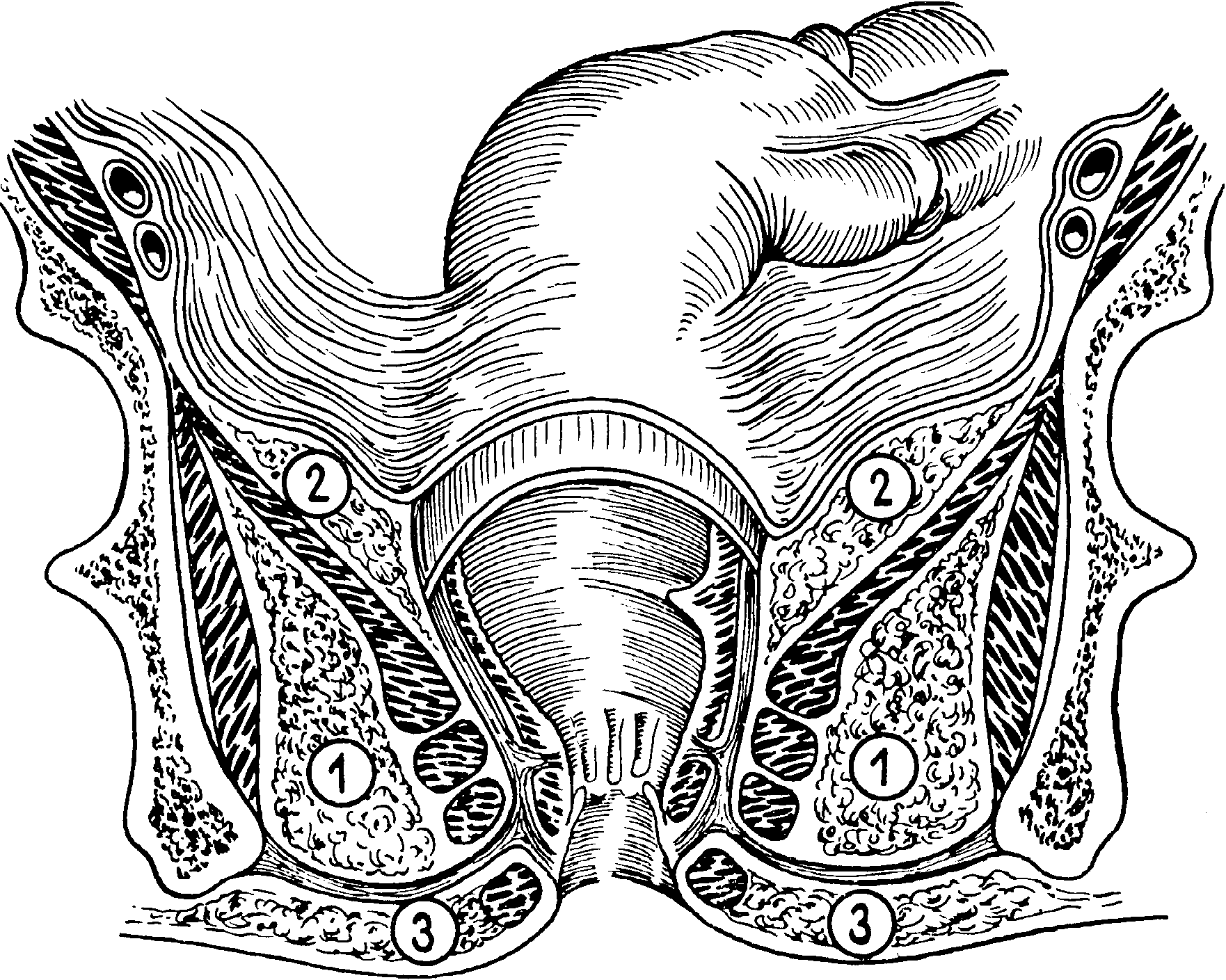
Классификация парапроктитов
Острый парапроктит.
По этиологическому принципу: обычный, анаэробный, специфический, травматический.
По локализации гнойников (инфильтратов, затеков): подкожный, ишиоректальный, подслизистый, пельвиоректальный, ретроректальный.
Хронический парапроктит (свищи прямой кишки).
По анатомическому признаку: полные, неполные, наружные, внутренние.
По расположению внутреннего отверстия свища: передний, задний, боковой.
По отношению свищевого хода к волокнам сфинктера: интрасфинктерный, транссфинктерный, экстрасфинктерный.
По степени сложности: простые, сложные.
Острый парапроктит характеризуется быстрым развитием процесса.
Клиническая
картина и диагностика. Клинически
парапроктит проявляется довольно
интенсивными болями в области прямой
кишки или промежности, повышением
температуры тела, сопровождающимся
ознобом, чувством недомогания, слабости,
головными болями, бессонницей,
исчезновением аппетита. Обширная
флегмона параректальной клетчатки
ведет к выраженной интоксикации, развитию
синдрома дисфункции жизненно важных
органов, угрожающей переходом в
полиорганную недостаточность и сепсис.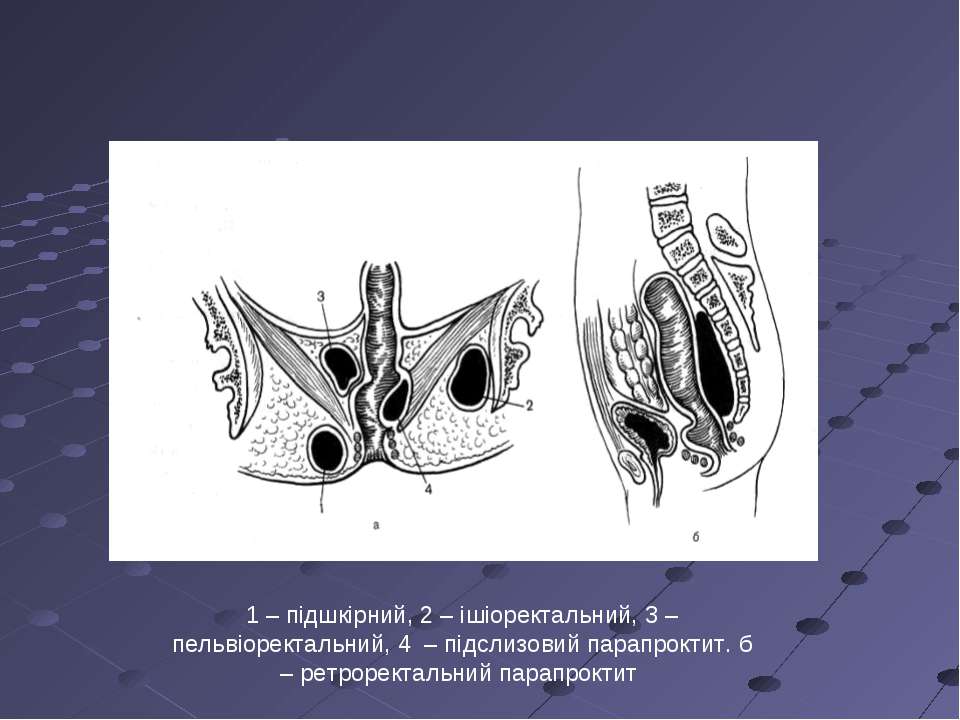 Нередко появляются задержка стула,
тенезмы, дизурические явления. По мере
скопления гноя боли усиливаются,
становятся дергающими, пульсирующими.
Если своевременно не производят вскрытие
гнойника, то он прорывается в смежные
клетчаточные пространства, прямую
кишку, наружу через кожу промежности.
Нередко появляются задержка стула,
тенезмы, дизурические явления. По мере
скопления гноя боли усиливаются,
становятся дергающими, пульсирующими.
Если своевременно не производят вскрытие
гнойника, то он прорывается в смежные
клетчаточные пространства, прямую
кишку, наружу через кожу промежности.
Прорыв гнойника в прямую кишку является следствием расплавления ее стенки гноем при пельвиоректальном парапроктите. Образуется сообщение полости гнойника с просветом прямой кишки (неполный внутренний свищ).
При прорыве гноя наружу (на кожу промежности) формируется наружный свищ. Боли стихают, снижается температура тела, улучшается общее состояние больного.
Прорыв гнойника в просвет прямой кишки или наружу очень редко приводит к полному выздоровлению больного. Чаще образуется свищ прямой кишки (хронический парапроктит).
Подкожный парапроктит — наиболее часто встречающаяся форма заболевания (до 50 % всех больных парапроктитом). Характерны острые, дергающие боли, усиливающиеся при движении, натуживании, дефекации; наблюдается дизурия. Температура тела достигает 39 «С, часто возникают ознобы. При осмотре выявляют гиперемию, отечность и выбухание кожи на ограниченном участке вблизи ануса, деформацию анального канала. При пальпации этой зоны отмечается резкая болезненность, иногда определяют флюктуацию. Пальцевое исследование прямой кишки вызывает усиление болей. Однако под обезболиванием его целесообразно провести, так как это дает возможность определить размеры инфильтрата на одной из стенок прямой кишки вблизи анального канала и принять решение о способе лечения.
Ишиоректальный
парапроктит встречается
у 35-40 % больных. Вначале появляются общие
признаки гнойного процесса, характерные
для синдрома системной реакции на
воспаление с резким повышением температуры
тела, ознобом, тахикардией и тахипноэ,
высоким содержанием лейкоцитов в крови.
Наряду с этим отмечаются слабость,
нарушение сна, признаки интоксикации.
Тупые боли в глубине промежности
становятся острыми, пульсирующими. Они
усиливаются при кашле, физической
нагрузке, дефекации. При локализации
гнойника спереди от прямой кишки
возникает дизурия. Лишь через 5-7 дней
от начала болезни отмечают умеренную
гиперемию и отечность кожи промежности
в зоне расположения гнойника. Обращают
на себя внимание асимметрия ягодичных
областей, сглаженность полулунной
складки на стороне поражения. Болезненность
при пальпации кнутри от седалищного
бугра умеренная. Весьма ценным в
диагностике ишиоректальных гнойников
является пальцевое исследование прямой
кишки. Уже в начале заболевания можно
определить болезненность и уплотнение
стенки кишки выше прямокишечно-заднепроходной
линии, сглаженность складок слизистой
оболочки прямой кишки на стороне
поражения.
Они
усиливаются при кашле, физической
нагрузке, дефекации. При локализации
гнойника спереди от прямой кишки
возникает дизурия. Лишь через 5-7 дней
от начала болезни отмечают умеренную
гиперемию и отечность кожи промежности
в зоне расположения гнойника. Обращают
на себя внимание асимметрия ягодичных
областей, сглаженность полулунной
складки на стороне поражения. Болезненность
при пальпации кнутри от седалищного
бугра умеренная. Весьма ценным в
диагностике ишиоректальных гнойников
является пальцевое исследование прямой
кишки. Уже в начале заболевания можно
определить болезненность и уплотнение
стенки кишки выше прямокишечно-заднепроходной
линии, сглаженность складок слизистой
оболочки прямой кишки на стороне
поражения.
Подслизистый парапроктит наблюдается у 2-6 % больных с острым парапроктитом. Боли при этой форме заболевания весьма умеренные, несколько усиливаются при дефекации. Температура тела субфебрильная. Пальпаторно определяют выбухание в просвете кишки, в зоне гнойника, резко болезненное. После самопроизвольного прорыва гнойника в просвет кишки наступает выздоровление.
Пельвиоректальный парапроктит — наиболее тяжелая форма заболевания, встречается у 2-7 % больных с острым парапроктитом. Вначале отмечаются общая слабость, недомогание, повышение температуры тела до субфебрильной, озноб, головная боль, потеря аппетита, ноющие боли в суставах, тупые боли внизу живота.
При
абсцедировании инфильтрата пельвиоректальной
клетчатки (через 7-20 дней от начала
заболевания) температура тела становится
гектической, выражены симптомы гнойной
интоксикации. Боли становятся более
интенсивными, локализованными, отмечаются
тенезмы, запор, дизурия. Болезненности
при пальпации промежности нет. Диагноз
может быть подтвержден УЗИ, компьютерной
или магнитно-резонансной томографией.
Без инструментальных исследований
диагноз поставить трудно до тех пор,
пока гнойное расплавление мышц тазового
дна не приведет к распространению
воспалительного процесса на
седалищно-прямокишечную и подкожную
жировую клетчатку с появлением отека
и гиперемии кожи промежности, болезненности
при надавливании в этой области. Во
время пальцевого исследования прямой
кишки можно обнаружить инфильтрацию
стенки кишки, инфильтрат в окружающих
кишку тканях и выбухание его в просвет
кишки. Верхний край выбухания пальцем
не достигается.
Во
время пальцевого исследования прямой
кишки можно обнаружить инфильтрацию
стенки кишки, инфильтрат в окружающих
кишку тканях и выбухание его в просвет
кишки. Верхний край выбухания пальцем
не достигается.
Ретроректальный парапроктит наблюдается у 1,5-2,5 % всех больных парапроктитом. Характерны интенсивные боли в прямой кишке и крестце, усиливающиеся при дефекации, в положении сидя, при надавливании на копчик. Боли иррадиируют в область бедер, промежность. При пальцевом исследовании прямой кишки определяют резко болезненное выбухание ее задней стенки. Из специальных методов исследования применяют ректороманоскопию, которая информативна при пельвиоректальном парапроктите. Обращают внимание на гиперемию и легкую кровоточивость слизистой оболочки в области ампулы, сглаживание складок и инфильтрацию стенки, внутреннее отверстие свищевого хода при прорыве гнойника в просвет кишки. При других формах эндоскопия не нужна.
Лечение. При остром парапроктите проводят хирургическое лечение. Операция заключается во вскрытии и дренировании гнойника, ликвидации входных ворот инфекции. Операцию выполняют под общим обезболиванием. После обезболивания (наркоз) устанавливают локализацию пораженной пазухи (осмотр стенки кишки с помощью ректального зеркала после введения в полость гнойника раствора метиленового синего и раствора перекиси водорода). Если прорыв абсцесса произошел наружу через кожу, то хорошего его дренирования, как правило, не наступает.
При
подкожном парапроктите его вскрывают
полулунным разрезом, гнойную полость
хорошо ревизуют пальцем, разделяют
перемычки и ликвидируют гнойные затеки.
Пуговчатым зондом проходят через полость
в пораженную пазуху и иссекают участок
кожи и слизистой оболочки, образующие
стенку полости вместе с пазухой (операция
Габриэля). При подкожно-подслизистом
парапроктите разрез можно произвести
в радиальном направлении — от гребешковой
линии через пораженную анальную крипту
(входные ворота инфекции) на перианальную
кожу. Затем иссекают края разреза,
пораженную крипту вместе с внутренним
отверстием свища. На рану накладывают
повязку с мазью, вводят газоотводную
трубку в просвет прямой кишки.
Затем иссекают края разреза,
пораженную крипту вместе с внутренним
отверстием свища. На рану накладывают
повязку с мазью, вводят газоотводную
трубку в просвет прямой кишки.
При ишиоректальном и пельвиоректальном парапроктитах подобное хирургическое вмешательство невозможно, поскольку при этом будет пересечена большая часть наружного сфинктера. В подобных случаях производят вскрытие гнойника полулунным разрезом, тщательно обследуют полость его и вскрывают все гнойные затеки, рану промывают раствором перекиси водорода и рыхло тампонируют марлевым тампоном с диоксидиновой мазью.
При ретроректальном (пресакральном) остром парапроктите производят разрез кожи длиной 5-6 см посередине между проекцией верхушки копчика задним краем анального отверстия. На расстоянии 1 см от копчика пересекают заднепроходно-копчиковую связку. Эвакуируют гной, полость абсцесса обследуют пальцем, разъединяя перемычки. Экспонируют с помощью крючков заднюю стенку анального канала, окруженную мышцами сфинктера, где отыскивают участок свищевого хода, ведущий в просвет кишки. Второй этап операции — проведение лигатуры — производят аналогично описанному выше.
Хронический парапроктит (свищи прямой кишки) встречается у 30-40 % всех проктологических больных. Заболевание развивается вследствие перенесенного острого парапроктита и проявляется свищами прямой кишки. Это происходит в том случае, если имеется внутреннее отверстие, ведущее из прямой кишки в полость гнойника. При формировании хронического парапроктита внутреннее отверстие свища открывается в просвет прямой кишки, наружное — на коже промежности. В свищ из прямой кишки попадают газы и кал, что постоянно поддерживает воспалительный процесс.
Причинами перехода острого парапроктита в хронический являются: поздняя обращаемость больных за медицинской помощью после самопроизвольного вскрытия гнойника; ошибочная хирургическая тактика в остром периоде (вскрытие гнойника без санации входных ворот инфекции).
Свищ
может быть полным и неполным.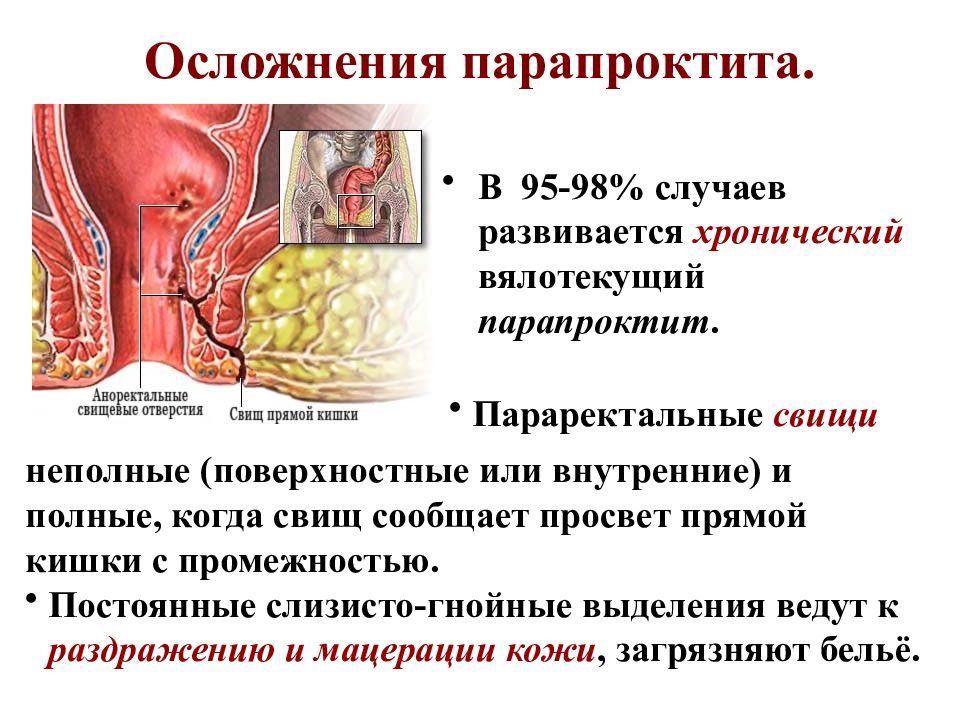 Полный
свищ имеет два или более отверстий:
внутреннее — на стенке прямой кишки и
наружное — на коже промежности. Неполный
свищ имеет одно отверстие на стенке
прямой кишки, слепо заканчиваясь в
параректальной клетчатке (внутренний
свищ).
Полный
свищ имеет два или более отверстий:
внутреннее — на стенке прямой кишки и
наружное — на коже промежности. Неполный
свищ имеет одно отверстие на стенке
прямой кишки, слепо заканчиваясь в
параректальной клетчатке (внутренний
свищ).
Свищ прямой кишки в зависимости от его расположения по отношению к волокнам сфинктера может быть интрасфинктерный, транссфинктерным и экстрасфинктерный .
При интрасфинктерном свище свищевой канал полностью находится кнутри от сфинктера прямой кишки. Обычно такой свищ прямой и короткий.
При транссфинктерном свище часть свищевого канала проходит через сфинктер, часть расположена в клетчатке.
При экстрасфинктерном свище свищевой канал проходит в клетчаточных пространствах таза и открывается на коже промежности, минуя сфинктер.
Клиническая картина и диагностика. Количество гнойного отделяемого из свища различно и зависит от объема полости, которую он дренирует, а также от степени воспалительного процесса в ней. При широком свищевом ходе через него могут выходить газы и кал, при узком -скудное серозно-гнойное отделяемое. Эпизодическое закрытие свища ведет к нарушению дренирования гнойной полости, скоплению гноя, обострению парапроктита. Такое чередование обострений и ремиссий нередко наблюдается при хроническом парапроктите, длительность ремиссий может достигать нескольких лет.
Боли возникают лишь при обострении заболевания, исчезая в период функционирования свища. При осмотре обращают внимание на количество свищей, рубцов, характер и количество отделяемого из них, наличие мацерации кожных покровов. Уже при пальпации перианальной зоны нередко удается определить свищевой ход. Пальцевое исследование прямой кишки позволяет определить тонус сфинктера прямой кишки, иногда — выявить внутреннее отверстие свища, его размеры, установить сложность свища, его ход и особенности.
Дополнительные
сведения о локализации внутреннего
отверстия свища, его ходе и особенностях,
что необходимо для выбора метода
операции, получают с помощью введения
метиленового синего в свищ, осторожного
зондирования свищевого хода, фистулографии,
аноскопии, ректороманоскопии,
эндоректального УЗИ.
Лечение. При консервативном лечении назначают сидячие ванны после дефекации, промывание свища антисептическими растворами, введение в свищевой ход антибиотиков, использование микроклизм с облепиховым маслом, колларголом. Консервативное лечение редко приводит к полному выздоровлению больных, поэтому его обычно используют лишь в качестве подготовительного этапа перед операцией.
Хирургическое вмешательство является радикальным методом лечения свищей прямой кишки. Сроки оперативного вмешательства зависят от характера течения заболевания: при обострении хронического парапроктита показано срочное хирургическое вмешательство; при подостром течении парапроктита (наличии инфильтратов) проводят противовоспалительное лечение в течение 1-3 нед, затем — хирургическое вмешательство; при хроническом течении — плановая операция; в случае стойкой ремиссии операция откладывается до обострения парапроктита.
Хирургическое вмешательство при свищах прямой кишки проводят в зависимости от типа свища (его отношения к сфинктеру), наличия воспалительных процессов в параректальнои клетчатке, гнойных затеков, состояния тканей в зоне внутреннего отверстия свища.
При интрасфинктерных свищах их иссекают в просвет прямой кишки. Иссечение свища лучше производить клиновидно вместе с кожей и клетчаткой. Дно раны выскабливают ложкой Фолькмана. При наличии гнойной полости в подкожной жировой клетчатке ее вскрывают по зонду, выскабливают стенки ложкой Фолькмана и вводят марлевую турунду с мазью (левосин, левомеколь и т. п.), устанавливают газоотводную трубку.
Транссфинктерные свищи ликвидируют путем иссечения свища в просвет прямой кишки с ушиванием глубоких слоев раны (мышц сфинктера) или без него, дренированием гнойной полости.
При
экстрасфинктерных свищах, являющихся
наиболее сложными, прибегают к различным
операциям, суть которых сводится к
полному иссечению свищевого хода и
ликвидации (ушиванию) внутреннего
отверстия свища. При сложных свищах
применяют лигатурный метод. Неполные
свищи иссекают в просвет прямой кишки
с помощью изогнутого под прямым углом
зонда.
Неполные
свищи иссекают в просвет прямой кишки
с помощью изогнутого под прямым углом
зонда.
Лечение парапроктита в Николаеве
Что такое парапроктит и чем он опасен
Парапроктит это одно из частых заболеваний, с которыми приходится сталкиваться хирургам – проктологам в Николаеве. По частоте возникновения он конкурирует с такими заболеваниями как геморрой и анальная трещина. Заболевание встречается чаще у людей трудоспособного возраста, заставляя их ограничивать свою активность.
Парапроктит – это заболевание, характеризующееся воспалением и нагноением тканей, окружающих прямую кишку.
Возникает при проникновении бактериальной инфекции из просвета прямой кишки через:
- анальные железы;
- поврежденную слизистую оболочку прямой кишки;
- из соседних органов, пораженных воспалительным процессом.
Парапроктит может возникнуть как осложнение неспецифического язвенного колита и болезни Крона. Гнойные процессы в клетчатке вокруг прямой кишки могут наблюдаться и при заболеваниях предстательной железы, женской половой сферы (бартолиниты), остеомиелитах и туберкулезе костей таза, опухолевых процессах.
Возбудителем инфекции при посевах из ран чаще всего бывает смешанная флора: стафилококки и стрептококки, кишечная палочка. В редких случаях может отмечаться специфическая инфекция: клостридии, актиномикоз и туберкулез.
Классификация и стадии парапроктита:Парапроктит имеет две стадии развития: острый (впервые выявленный) и хронический (свищевая форма, длительно существующий, рецидивирующий). Хронический парапроктит возникает в результате несвоевременного обращения к врачу, а также при недостаточном или неправильном лечении острого парапроктита.
- по этиологическому признаку — анальный, специфический и посттравматический
- по активности воспалительного процесса — острый, инфильтративный и хронический (свищи прямой кишки)
- по локализации гнойников и затёков — подкожный, подслизистый, ишиоректальный, пельвиоректальный, ретроректальный
- по расположению внутреннего отверстия свища — передний, задний, боковой
- по отношению свищевого хода к волокнам сфинктера — интрасфинктерный (подкожно-подслизистый), транссфинктерный, экстрасфинктерный (I-IV степени сложности)
- по расположению патологического процесса — поверхностный и глубокий
- расстройства стула (запоры или поносы)
- снижение иммунных свойств организма
- хронические заболевания органов и систем
- острые или хронические инфекции пищеварительного тракта
- специфические инфекционные заболевания
- проктологические патологии (геморрой, анальная трещина, проктит)
- боль усиливается при попытке сесть или во время акта дефекации
- покраснение и отек тканей вокруг анального канала
- гнойные выделения
- повышение температуры тела
- нарушение сна и мочеиспускания
Острый парапроктит требует немедленного хирургического лечения.
Сразу после установления диагноза необходимо произвести операцию по вскрытию и дренированию гнойного очага. Методы обезболивания для проведения операции подбираются индивидуально в зависимости от локализации и распространения процесса.
Во время операции проктолог вскрывает полость гнойника и удаляет его содержимое. После чего находит причинную крипту, являющуюся источником инфекции. Впоследствии удаляется очаг распространения инфекции и качественно дренируется полость абсцесса. Наиболее сложной задачей является вскрытие гнойника, расположенного в полости малого таза.
Осложнения острого парапроктитаПри позднем обращении к врачу, а также у пожилых и ослабленных пациентов наиболее опасным осложнением острого парапроктита является распространение гнойного процесса в заполненные клетчаткой пространства малого таза. Анатомическая близость тазовой брюшины создает опасность распространения инфекции с возможным развитием перитонита. Нередко парапроктит осложняется прорывом гнойника в прямую кишку, на кожу промежности и влагалище. После самопроизвольного вскрытия гнойника без осуществления хирургического вмешательства и принятия мер по дренированию формируется свищевой ход. Если свищ не сформировался, а очаг инфекции сохранился, то со временем происходит формирование нового гнойника – это рецидив заболевания.
Симптомы хронического парапроктитаХронический парапроктит является результатом недолеченного острого парапроктита, когда внутреннее отверстие гнойника не ликвидировано. При повреждении стенки кишки и снижении иммунитета свищ может возникнуть уже в другом месте промежности и проявляется выделениями гноя и сукровицы. Постоянные выделения способствуют появлению неприятного запаха, раздражению кожи промежности и возникновению зуда. Для неполного внутреннего свища характерны боли, которые усиливаются во время дефекации и стихают после нее (это связано с улучшением дренирования свища в момент растяжения анального канала).
Признаки параректального свища имеют хроническое течение. Это связано с периодической закупоркой свищевого отверстия и формированием гнойного очага. При спонтанном вскрытии свища наступает кратковременное облегчение. Сам по себе свищ не заживает, гнойные процессы в нем продолжаются и могут привести к возникновению злокачественных новообразований. Большинство пациентов страдающих свищевой формой хронического парапроктита пытаются заниматься самолечением, считая, что сталкиваются с обычным фурункулом промежности. И лишь при длительных неудачных результатах самолечения обращаются к проктологу.
Диагностика хронического парапроктита в НиколаевеДиагностика парапроктита заключается в осмотре проктологом промежности и проведении пальцевого исследования анального канала. При обнаружении свищевого хода производят зондирование для уточнения его длины и расположения. Для уточнения диагноза проводится аноскопия, ректороманоскопия и фистулография.
Осложнения хронического парапроктитаПродолжительное существование свищевого хода, имеющего сложную структуру канала (участки уплотнения, гнойные затеки), способствует значительному ухудшению общего состояния больного. Длительное хроническое течение гнойного процесса ведет к рубцовым изменениям, деформации области анального канала и прямой кишки. Деформация приводит к недостаточности анального сфинктера, неполному смыканию анального канала и недержанию кишечного содержимого. Другим частым осложнением хронического парапроктита является образование грубых рубцов стенок анального канала и снижение их эластичности. Это приводит к нарушениям опорожнения кишечника. Необходимо помнить, что продолжительно существующие, более 3-5 лет параректальные свищи, способны озлокачествляться.
Лечение хронического парапроктита в НиколаевеПри хроническом парапроктите сформировавшийся свищ необходимо иссекать. Но оперативное вмешательство с целью удаления свища в период активного гнойного воспаления невозможно. Поэтому производят вскрытие имеющихся абсцессов и тщательное дренирование. И только после снятия воспаления можно иссекать свищ. Оперативное вмешательство для ликвидации свищевого хода рекомендуется проводить как можно быстрее, так как рецидив может произойти достаточно быстро.
Поэтому производят вскрытие имеющихся абсцессов и тщательное дренирование. И только после снятия воспаления можно иссекать свищ. Оперативное вмешательство для ликвидации свищевого хода рекомендуется проводить как можно быстрее, так как рецидив может произойти достаточно быстро.
После своевременного и полного хирургического лечения острого парапроктита (с иссечением пораженной крипты) наступает выздоровление. При длительном отсутствии лечения, заключающегося в удалении источника инфицирования, заболевание переходит в хроническую форму и формируется свищевой ход. При недостаточном дренировании заболевание рецидивирует и возникает новый гнойник, нередко в другом месте. Обширный продолжительный гнойный процесс может спровоцировать рубцовые изменения в стенках анального канала, сфинктерах, а также спаечные процессы в малом тазу.
Учитывая все ранее изложенное, можно прийти к выводу, что игнорирование этого заболевания, а также занятие самолечением могут приводить к более тяжелым осложнениям. Если у вас появились симптомы парапроктита, то немедленно обращайтесь за консультацией и квалифицированной помощью к врачу проктологу в Николаеве.
Публикации в СМИ
Острый парапроктит (ОП) — свищевая форма абсцесса околопрямокишечных тканей. Первичный воспалительный очаг локализуется в анальных криптах (острый анальный криптит). В дальнейшем происходит распространение гноя по протокам анальных желёз. Преобладающий возраст — 20–60 лет, у детей возникает редко. Преобладающий пол — мужской (7:3).
Классификация • По локализации гнойников, инфильтратов, затёков: •• Подслизистый — расположен под слизистой оболочкой прямой кишки •• Подкожный — расположен под кожей перианальной области и анального канала •• Седалищно-прямокишечный (ишиоректальный) — расположен ниже мышцы, поднимающей задний проход; доступен пальпации •• Тазово-прямокишечный (пельвиоректальный) — расположен над мышцей, поднимающей задний проход; •• Позадипрямокишечный (ретроректальный) — расположен в пресакральной клетчатке• По характеру инфекции: •• Вульгарный ОП •• Анаэробный ОП •• Специфический ОП (туберкулёзный, сифилитический, актиномикотический).
Этиология и патогенез • Проникновение инфекции в параректальную клетчатку из протоков анальных желёз. Сообщение гнойника с прямой кишкой обусловливает постоянное или периодическое инфицирование параректальной клетчатки • Микротравма слизистой оболочки прямой кишки и анального канала непереваренными частичками пищи, плотными комочками кала, инородными телами; также возможны микротравмы в результате лечебных манипуляций — клизмы, параректальные прокаиновые блокады, инъекции склерозирующих препаратов • Гематогенный и лимфогенный пути проникновения инфекции в параректальную клетчатку (редко) • Смешанная микрофлора: стафилококк и его ассоциации, грамотрицательные и грамположительные палочки и их ассоциации, монобактериальная флора • Специфические ОП на почве туберкулёза, актиномикоза, сифилиса характеризуются торпидным течением и инфильтративным типом распространения.
Факторы риска • Запоры или продолжительная диарея • Выпадение и ущемление геморроидальных узлов • Воспалительные заболевания прямой кишки (неспецифический язвенный проктит, болезнь Крона) • Параректальный абсцесс в анамнезе.
Патоморфология • Воспаление морганиевой крипты и анальных желёз • Воспаление клетчаточных пространств с формированием гнойных полостей • Воспалительная инфильтрация и рубцовые изменения вокруг гнойников и по ходу сообщения с просветом прямой кишки, в отдалённые сроки — эпителизация свищевого хода.
Клиническая картина
• Подкожный ОП •• Быстро нарастающие боли в промежности, у заднего прохода •• Повышение температуры тела (к вечеру 38–39 °С) •• Задержка стула; при расположении гнойника спереди от заднего прохода — дизурия •• Пальпация воспалительного инфильтрата — резкая болезненность, флюктуация •• Болезненность при пальцевом исследовании прямой кишки. Болезненность и уплотнение при эндоректальной пальпации крипты, явившейся источником ОП.
• Подслизистый ОП •• Умеренные боли в прямой кишке, усиливающиеся при дефекации •• Субфебрильная температура тела •• Гной может прорваться в просвет прямой кишки, в этом случае заболевание заканчивается выздоровлением •• Пальцевое исследование прямой кишки — болезненное округлое тугоэластическое образование, расположенное под слизистой оболочкой над зубчатой линией.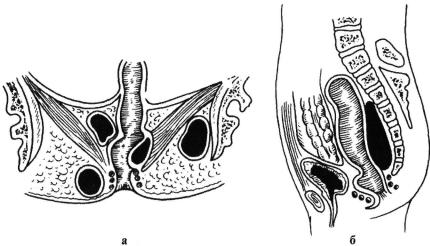
• Седалищно-прямокишечный (ишиоректальный) парапроктит •• Заболевание начинается постепенно, отмечаются ухудшение общего состояния, слабость, нарушение сна •• Позднее появляются чувство тяжести и постоянные острые боли в прямой кишке и в глубине таза •• Температура тела повышается до 39–40 °С, ознобы •• При локализации воспалительного процесса в зоне предстательной железы и мочеиспускательного канала — дизурические расстройства.
• Тазово-прямокишечный (пельвиоректальный) ОП •• Ухудшение общего состояния (лихорадка, озноб, слабость, потеря аппетита) при полном отсутствии болевого синдрома. Продолжительность этого периода — 1–3 нед •• С появлением абсцесса заболевание принимает острое течение: тупые боли в прямой кишке и глубине таза, сопровождающиеся интоксикацией, гектической температурой тела, задержкой стула, тенезмами •• Диагностика — пальцевое исследование прямой кишки.
• Позадипрямокишечный (ретроректальный) ОП •• С самого начала заболевания появляются выраженный болевой синдром с локализацией в прямой кишке и крестце, усиливающийся при дефекации и в положении сидя, дизурия •• Пальцевое исследование прямой кишки — резко болезненное выбухание в области её задней стенки.
Лабораторные исследования. ОАК (лейкоцитоз, сдвиг лейкоцитарной формулы влево), бактериальное исследование гнойного содержимого абсцесса, патогистологическое исследование рубцовых тканей капсулы абсцесса.
Специальные исследования • Проба с красителем позволяет обнаружить сообщение полости абсцесса с просветом кишки посредством пункционного наполнения её красителем (обычно 1% р-р метиленового синего) после предварительного опорожнения от гноя • Зондовая проба — проведение металлического пуговчатого зонда через полость абсцесса в просвет кишки через имеющееся сообщение с целью обнаружения входных ворот инфекции, а также установления отношения свищевого хода к волокнам сфинктера.
Дифференциальная диагностика • Нагноение параректальной дермоидной кисты • Опухоль крестца • Абсцесс дугласова пространства • Нагноение эпителиального копчикового хода • Гнойно-воспалительные заболевания кожи промежности (абсцесс, фурункул, нагноившаяся атерома).
ЛЕЧЕНИЕ. Основной метод — хирургический. Операцию необходимо выполнять тотчас после установления диагноза.
Диета — легкоусвояемая бесшлаковая. После операции назначают диету, богатую растительной клетчаткой, с большим количеством жидкости.
Режим • Госпитализация в отделение гнойной хирургии или колопроктологии для выполнения хирургического вмешательства под общим обезболиванием • Режим больных после операции в целом активный, но зависит от метода произведённой операции.
Хирургическое лечение
• Основная хирургическая методика в настоящее время — вскрытие гнойной полости в просвет кишки.
• Этапы операции: вскрытие абсцесса тангенциальным к волокнам анального жома разрезом, ревизия гнойной полости, выявление сообщения с «причинной» криптой, иссечение поражённой крипты (криптэктомия) и тканей по ходу свища по типу операции Габриэля, дренирование раны. Рана в анальном канале и перианальной области после радикального вскрытия ОП в просвет кишки имеет, как правило, вид «замочной скважины». Однако конфигурация разрезов на промежности и в анальном канале может меняться в зависимости от наличия гнойных затёков.
• При высоком транссфинктерном и экстрасфинктерном сообщении гнойной полости с просветом прямой кишки возможно двухэтапное хирургическое лечение, причём на первом этапе выполняют только вскрытие и дренирование полости абсцесса из полулунного разреза на промежности. Впоследствии, после формирования свища, хирургическое лечение проводят в плановом порядке (см. Парапроктит хронический). При подслизистом парапроктите гнойную полость вскрывают из просвета прямой кишки линейным вертикальным разрезом, также с иссечением поражённой крипты. При тяжёлых ретроректальных и пельвиоректальных парапроктитах возможно распространение инфекции по тазовым клетчаточным пространствам (тазовый целлюлит, забрюшинная флегмона). В таких случаях проводят дополнительное дренирование тазовых и забрюшинного пространств.
Ведение в послеоперационном периоде • Послеоперационное лечение после радикальной (или паллиативной) операции необходимо проводить с учётом фаз раневого процесса: в первой фазе, до очищения раневой поверхности, используют сорбенты (аппликационная сорбция), мази на гидрофильной основе (например, «Левосин»), а во второй, при появлении грануляций, — жировые или желеобразные мази • Эффективно местное озонирование, лазерное и УФ-облучение поверхности ран, ультразвуковая кавитация • На 3-й день после операции днём и на ночь больному назначают по 20–30 г касторового масла.
Лекарственная терапия • Антисептические средства: р-ры гидроксиметилхиноксилиндиоксида, перекиси водорода, нитрофурала, водного р-ра хлоргексидина • Свечи с метилурацилом • Мази «Левосин», «Актовегин» • Вазелиновое или касторовое масло внутрь • Антибактериальные средства показаны при выраженной общей реакции (интоксикационный синдром с высокой температурой тела), а также больным с СД.
Амбулаторное наблюдение. Регулярное физикальное обследование в послеоперационном периоде до полного заживления послеоперационной раны и восстановления функции анального сфинктера.
Осложнения • После обычного вскрытия гнойника при ОП, без ликвидации его внутреннего отверстия, у 30–50% пациентов в последующем формируются свищи прямой кишки или рецидив ОП • Недостаточность сфинктеров заднего прохода (связана с нагноительным процессом, затронувшим анальные сфинктеры, или техникой операции) • Рецидив абсцесса, если не была иссечена «причинная» крипта.
Течение и прогноз. Отдалённые результаты зависят от формы ОП, сроков и методов хирургического вмешательства.
Профилактика • Профилактика запоров • Гигиена перианальной области • Ранняя диагностика и своевременное лечение гнойно-воспалительных заболеваний тазовых органов • Соблюдение методики выполнения клизм и прочих трансанальных медицинских процедур.
Возрастные особенности • Дети. Чаще возникает у новорождённых и грудных детей • Пожилые. Часто возникает на фоне хронического колостаза.
Синонимы • Аноректальный абсцесс • Криптогландулярный абсцесс
Сокращение. ОП — острый парапроктит
МКБ-10 • K61 Абсцесс области заднего прохода и прямой кишки.
Операции по вскрытию парапроктита — цена в Санкт-Петербурге
Парапроктит – это заболевание, при котором воспаляются ткани, окружающие прямой кишечник. Оно может быть острым, то есть возникшим впервые, и хроническим, развивающимся на фоне отсутствия лечения острой формы.
Формы заболевания
В зависимости от полости, в которую попала инфекция:
- подслизистый – инфекция в слизистой кишечника;
- подкожный – в области ануса;
- тазово-прямокишечный – инфекция в тазовой области, прямой кишке;
- седалищно-прямокишечный – проникновение микробов в дополнительные полости.
Общепринятые формы парапроктита:
- Ишиоректальный, сопровождаемый тяжелыми общими проявлениями, захватывающий глубокие слои клетчатки в области седалищно-прямокишечных впадин. Поражает область за прямой кишкой вплоть до простаты.
- Подслизистый – находится в подслизистом слое кишки, определяется как болезненность и отечность при пальцевом осмотре.
- Пельвиоректальный – редкий и самый тяжелый, сопровождается абсцессом.
- Ретроректальный – развивается из инфекции, занесенной в лимфоузлы.
Выделяют свищи:
- полные – открываются на коже и слизистой оболочке одновременно;
- неполные наружные – открываются на коже;
- неполные внутренние – только на слизистой.
Свищи бывают:
- простыми – с прямым ходом;
- сложными – с криволинейным ходом, полостями и «карманами».

Удаление парапроктита
Вскрытие гнойного образования – не радикальная операция, потому что подкожный, ишиоректальный или другой парапроктит может рецидивировать, становясь из острого хроническим. Нужно дополнительное вмешательство по удалению хода свища.
Этапы операции по удалению парапроктита
Операция проходит под общим наркозом. Сначала вскрывается парапроктит, удаляется гной из полости кишки. Если заболевание зашло в подкожное пространство, то делается разрез вокруг ануса. Где его делать, хирург определяет визуально, потому что зараженное место можно легко прощупать и увидеть. Перемычки, которыми пронизывается пространство крипты, рассекаются. Затем полость промывается, очищается от скопления гноя. В конце устанавливается дренаж для выхода раневого экссудата.
Канал, соединяющий прямую кишку и область заражения, удаляется с помощью зонда для улучшения видимости. Отсекается его конец, подходящий к прямой кишке.
Если болезнь локализуется в ректальном пространстве, то с помощью специального инструмента находят скопление гноя в виде выступа. Этот выступ прокалывают и откачивают гной. Если гной сочится в расположенную рядом полость, то абсцесс разрезают и потом очищают.
Операции при остром гнойном парапроктите
В случае острой разновидности с хирургическим вмешательством нельзя медлить, потому что гнойный процесс может распространяться по клетчаточным тазовым пространствам, разрушать стенки прямой кишки, тазовое дно, мышцы сфинктера. На первом этапе вскрывается и дренируется гнойник, а на втором ликвидируются его отверстия для сообщения с прямой кишкой. Связь с гнойником разрушается, что предотвращает рецидивы.
Подробнее о хирургическом лечении острого парапроктита
Операции при хроническом парапроктите
Метод зависит от типа развившегося патологического процесса. Как правило, применяются разные виды иссечения хода свища в полость прямого кишечника. Манипуляции могут дополняться устранением гнойной отечности, ушиванием сфинктера и др.
Манипуляции могут дополняться устранением гнойной отечности, ушиванием сфинктера и др.
Удаление ишиоректального парапроктита
Проходит под общим наркозом или эпидуральной анестезией. Кожа над размягчением и припухлостью разрезается радиально по направлению к анальному отверстию, подкожный гнойник вскрывается. Если гной не выходит, то разрез делают шире и глубже. Когда гной достигнут, рану разводят, чтобы он лучше выходил, вскрывают гнойные «карманы», исследуют перемычки. В оставшуюся гнойную полость в конце операции вводится дренаж и ватный тампон, смоченный в растворе хлорида натрия (гипертоническом). Пациенту накладывают промежностную повязку и переводят в палату.
Реабилитация
Методы лечения после операции по удалению парапроктита зависят от типа проведенного хирургического вмешательства. Регулярно проводятся перевязки. Показан прием антибиотиков. В некоторых случаях во время перевязок больному рекомендуется делать слабые марганцовые сидячие ванночки. Могут быть прописаны препараты для временной задержки стула или слабительные. Пациентам в послеоперационном периоде нужна специальная диета. В среднем восстановление занимает 3-4 недели.
Узнать точную цену на вскрытие парапроктита вы сможете после очной консультации с проктологом. Записаться можно круглосуточно по телефону «СМ-Клиника» 8 (812) 435-55-55.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Адреса
Лечение парапроктита
Парапроктит является гнойным воспалением тканей, которые окружают прямую кишку. В медицине принято говорить об остром (впервые возникшем) и хроническом парапроктите – последствии острого парапроктита. Через протоки желез, расположенные в заднем проходе, происходит проникновение инфекции из просвета прямой кишки в окружающие ткани, что приводит к воспалению, формированию гнойника.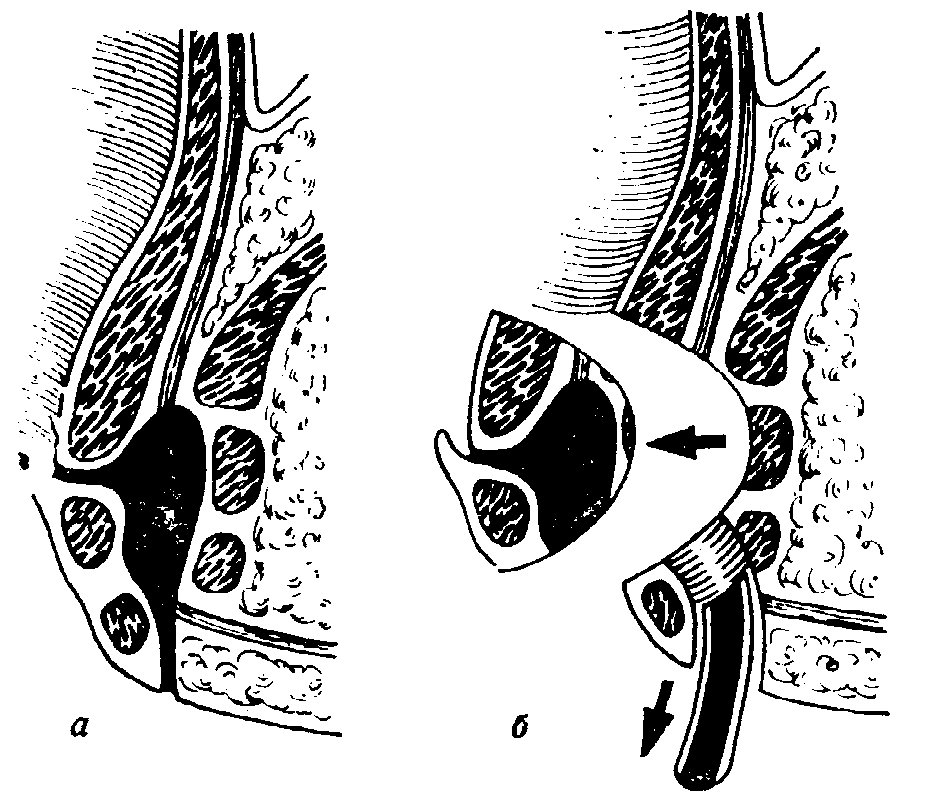
Парапроктит начинается внезапно, сопровождаясь слабостью, недомоганием, повышением температуры, ознобом, болью в области прямой кишки и промежности.
Наиболее яркие симптомы проявляются при подкожном парапроктите, характеризующемся расположением гнойника около анального отверстия под кожей. Человек чувствует постепенное нарастание болей, носящих интенсивный пульсирующий характер, что приносит дискомфорт во время сна, сидения, дефекации. Данные процессы становятся крайне болезненными для человека, над опухолью появляется размягчение. Чаще всего встречается именно эта форма парапроктита.
Подслизистый абсцесс находится под слизистой оболочкой прямой кишки. Симптомы идентичны подкожному парапроктиту, но болевой синдром и кожные изменения являются не такими выраженными.
Ишиоректальный абсцесс подразумевает, что гнойный очаг расположен над мышцей, отвечающей за поднятие заднего прохода. Из-за того, что гнойник расположен более глубоко, местные симптомы являются более неопределенными. У человека появляется ощущение тупых пульсирующих болей в малом тазу и прямой кишке, усиливающихся во время дефекации. На коже становятся видны покраснения, наблюдаются отек, припухлость на 5-6 день после появления болей. Общее самочувствие оценивается как тяжелое, что связано с повышением температуры до 38 градусов, выраженной интоксикацией.
Пельвиоректальный абсцесс является редкой формой острого парапроктита, характеризующийся расположениям гнойного очага выше мышц, которые образуют тазовое дно. Начало болезни связано с состояниями лихорадки, озноба, появлением болей в суставах. К местным симптомам относятся болевые ощущения в тазу и внизу живота. Через 10-12 дней начинается усиление болей, появляется задержка стула и мочи.
Некротический парапроктит предполагает быстрое распространение инфекции, обширные некрозы мягких тканей, что требует их иссечения, последствием которого становятся большие дефекты кожи и необходимость проведения кожной пластики.
Хронический парапроктит связан с появлением гнойных свищей, устья которых могут находиться как около анального отверстия, так и на ягодицах. Боль обычно не является сильно выраженной. С развитием хронического парапроктита отверстие свища закрывается, гной задерживается, возникают абсцессы, новые дефекты тканей, гной прорывается и течёт непосредственно в прямую кишку и наружу. У человека происходит прорва некротищации и другие изменения тканей, в значительной степени осложняющие свищи.
ДИАГНОСТИКА
Парапроктит диагностируют в ходе осмотра и пальцевого исследования прямой кишки. Чтобы исключить осложнения при остром парапроктите женщины также должны консультироваться у врача- гинеколога, а мужчины — у уролога.
ЛЕЧЕНИЕ
При любой форме парапроктита необходимо проводить хирургическое вмешательство. При остром парапроктите вскрывают гнойный очаг, откачивают содержимое; определяют источник инфекции; удаляют его вместе с гнойным ходом. При проведении операции применяют эпидуральную или сакральную анестезии. Если поражена брюшная полость, больному во время хирургического вмешательства делают общий наркоз.
У пациентов с хроническим парапроктитом делают иссечение сформировавшегося свища. Однако во время активного гнойного воспаления парапроктитного свища, нельзя прибегать к оперативному вмешательству, поэтому врач сначала вскрывает абсцесс, очищает его от содержимого и делает дренаж. Когда в свищевом канале есть инфильтрованные области, сначала врачом проводится антибактериальная терапия посредством физиотерапевтических методов. Но операция по удалению свища должна быть сделана в максимально короткие сроки после предварительного лечения иначе рецидив с гнойным воспалением является неизбежным процессом.
Лечение острого парапроктита в Ташкенте
Острый парапроктит — острое воспалительное заболевание параректальной ткани. Инфекция из прямой кишки через протоки анальных желез может быстро проникнуть в одно из параректальных клетчаточных пространств — подкожное (чаще всего), седалищно-прямокишечное, пельвиоректальное, ретроректальное (очень редко).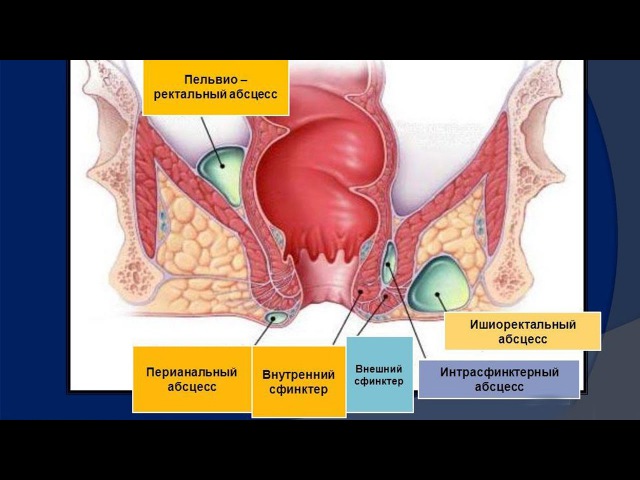
По названиям этих пространств также называют формы острого парапроктита — подслизистый, подкожный, ишиоректальный, пельвиоректальный (тазовый ректальный), ретроректальный.Иногда встречается интрасфинктерный абсцесс, но этот термин лучше употреблять при хроническом парапроктите, потому что при остром процессе сложно точно локализовать полость абсцесса. Внутреннее отверстие абсцесса почти всегда одно, наружных абсцессов может быть два и более, причем эти внешние абсцессы часто располагаются по обе стороны от заднего прохода — позади или впереди прямой кишки (подковообразный парапроктит). «Дуга» такого абсцесса проходит позади, между анусом и копчиком (чаще) или впереди ануса (у женщин, между анусом и ректовагинальной перегородкой).При этом диагностируется, соответственно, задний или передний подковообразный острый парапроктит, причем абсцесс с одной стороны может быть подкожным, а с другой — ишиоректальным и т. Д. Чаще всего у более чем половины всех пациентов абсцесс находится на границе кожи и слизистой оболочки — подкожно-подслизистый краевой острый парапроктит. Очень неприятное заболевание.
Внутреннее отверстие абсцесса на высоте воспаления бывает сложно определить; при пальпации определяется только болезненная («заинтересованная») стенка анального канала, чаще всего задняя, так как самые глубокие и широкие анальные крипты расположены на задней стенке анального канала, и именно здесь большинство случаях образуется первичный криптогландулярный абсцесс.
ЛЕЧЕНИЕ
Пациентов с первичным острым парапроктитом в стадии абсцесса относительно мало; Обычно абсцесс вскрывают (прокалывают его переднюю стенку) в поликлинике, либо абсцесс вскрывают самопроизвольно после традиционного домашнего лечения — теплых ванн, компрессов с ихтиолом или мазью Вишневского. В таких случаях при наружном осмотре выявляется небольшая гнойная ранка возле заднего прохода, а при пальцевом осмотре практически всегда можно установить локализацию внутреннего отверстия.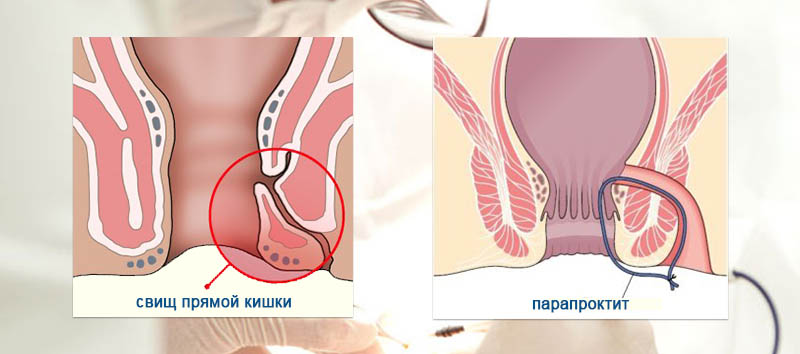 При самопроизвольном или даже хирургическом вскрытии абсцесса без обработки внутреннего отверстия абсцесса радикального излечения не происходит, поэтому при остром парапроктите (в том числе при самопроизвольном вскрытии абсцесса) показано радикальное вмешательство под наркозом.
При самопроизвольном или даже хирургическом вскрытии абсцесса без обработки внутреннего отверстия абсцесса радикального излечения не происходит, поэтому при остром парапроктите (в том числе при самопроизвольном вскрытии абсцесса) показано радикальное вмешательство под наркозом.
Вы можете смело начинать лечение, которое мы проводим максимально быстро и качественно в Ташкенте. В клинике Gatling Med вы почувствуете уверенность в себе и своем здоровье!
Способ ультразвуковой диагностики острого парапроктита
(57) Abstract:
Изобретение относится к медицине и может быть использовано в проктологии для ультразвуковой диагностики острого парапроктита.Метод включает эндоректальное ультразвуковое определение абсцесса и его линейного размера, однородности или неоднородности, локализации внутреннего канала, состояния сфинктера и стенки прямой кишки, состояния абсцесса окружающей ткани. Метод также включает трансабдоминальное ультразвуковое обнаружение выпота в малом тазу, патологических изменений предстательной железы и перипростатических тканей, определение изменений матки и придатков. Дополнительно проводят перекрестное ультразвуковое обнаружение дополнительных гнойных очагов, ходов и садеков на ягодичную область и крупу, а также их связь с основным очагом.Определите соотношение абсцесса с кожей. Определите степень вовлечения в воспалительный процесс стенки прямой кишки и сфинктера и подтвердите расположение выявленных внутренних отверстий. Причем эндоректальное, трансабдоминальное, перекрестное ультразвуковое исследование проводят в любой последовательности при частоте сканирования 2,5-5 МГц. Перекрестное исследование проводится при частоте сканирования 3,5-7,8 МГц. Метод позволяет при хирургическом доступе к патологическим изменениям четко диагностировать абсцесс, выявить наличие дополнительных гнойных очагов, ходов и садеков на ягодичную область и крупу, а также их взаимосвязь с основным очагом, установить степень вовлечения в воспалительный процесс стенки прямой кишки и сфинктера для точной локализации внутреннего отверстия. 1 п. f-кристаллы.
Изобретение относится к медицине, а именно к способам ультразвуковой диагностики острого парапроктита. Известен способ ультразвуковой диагностики острого парапроктита, включающий ультразвуковую эндоректальную локализацию абсцесса и его линейный размер, однородность или неоднородность, локализацию внутреннего канала, состояние сфинктера и стенки прямой кишки, состояние абсцесса окружающей ткани, трансабдоминальное ультразвуковое обнаружение выпота в тазу, патологические изменения предстательной железы и перипростатической ткани, а также определение изменений матки и придатков (Cammarota, T. ., Discalzo L. и др. Prime esperiense di ecotomografia trans-rettalenella patologia ascessuale perianale. Радиол. Однозначно гнойные очаги, перемещаются и садятся на ягодичную область и крупу и выявляют их связь с основным очагом, а также невозможно установить степень вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, точное расположение внутреннего отверстия и не может определить соотношение абсцесса и кожи. Цель изобретения состоит в том, чтобы устранить указанные недостатки и предоставить способ ультразвуковой диагностики острого парапроктита, прежде чем предоставить хирургический доступ к патологическим изменениям для четкой диагностики абсцесса и выявить наличие дополнительных гнойных очагов, ходов и садеков на ягодичную область и крупу, а также их взаимосвязь с основным очагом; установить степень вовлечения в воспалительный процесс стенки прямой кишки и сфинктера; точно локализовать внутренние отверстие, и определить соотношение абсцесса с кожей.Технический результат достигается тем, что в способе ультразвуковой диагностики острого парапроктита, включающего ультразвуковую эндоректальную локализацию абсцесса и его линейный размер, однородность или неоднородность, локализацию внутреннего канала, стенозирующий выпот в малом тазу, патологические изменения предстательной железы и перипростатической ткани, а также определяя изменения матки и придатков, отличительной особенностью является дополнительное проведение кросс-продольного ультразвукового выявления дополнительных гнойных очагов, перемещений и садеков на ягодичную область и крупу, а также их связь с основным очагом, определение соотношения абсцесса с кожей, определение степени вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, а также подтверждение расположения выявленных внутренних отверстий, с проведением эндоректального, трансабдоминального и перекрестного ультразвукового исследования.
1 п. f-кристаллы.
Изобретение относится к медицине, а именно к способам ультразвуковой диагностики острого парапроктита. Известен способ ультразвуковой диагностики острого парапроктита, включающий ультразвуковую эндоректальную локализацию абсцесса и его линейный размер, однородность или неоднородность, локализацию внутреннего канала, состояние сфинктера и стенки прямой кишки, состояние абсцесса окружающей ткани, трансабдоминальное ультразвуковое обнаружение выпота в тазу, патологические изменения предстательной железы и перипростатической ткани, а также определение изменений матки и придатков (Cammarota, T. ., Discalzo L. и др. Prime esperiense di ecotomografia trans-rettalenella patologia ascessuale perianale. Радиол. Однозначно гнойные очаги, перемещаются и садятся на ягодичную область и крупу и выявляют их связь с основным очагом, а также невозможно установить степень вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, точное расположение внутреннего отверстия и не может определить соотношение абсцесса и кожи. Цель изобретения состоит в том, чтобы устранить указанные недостатки и предоставить способ ультразвуковой диагностики острого парапроктита, прежде чем предоставить хирургический доступ к патологическим изменениям для четкой диагностики абсцесса и выявить наличие дополнительных гнойных очагов, ходов и садеков на ягодичную область и крупу, а также их взаимосвязь с основным очагом; установить степень вовлечения в воспалительный процесс стенки прямой кишки и сфинктера; точно локализовать внутренние отверстие, и определить соотношение абсцесса с кожей.Технический результат достигается тем, что в способе ультразвуковой диагностики острого парапроктита, включающего ультразвуковую эндоректальную локализацию абсцесса и его линейный размер, однородность или неоднородность, локализацию внутреннего канала, стенозирующий выпот в малом тазу, патологические изменения предстательной железы и перипростатической ткани, а также определяя изменения матки и придатков, отличительной особенностью является дополнительное проведение кросс-продольного ультразвукового выявления дополнительных гнойных очагов, перемещений и садеков на ягодичную область и крупу, а также их связь с основным очагом, определение соотношения абсцесса с кожей, определение степени вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, а также подтверждение расположения выявленных внутренних отверстий, с проведением эндоректального, трансабдоминального и перекрестного ультразвукового исследования. любая последовательность с частотой сканирования 5.Эндоректальное исследование 5-10 МГц при частоте сканирования трансабдоминального исследования 2,5-5 МГц, а также при частоте сканирования 3,5-7,8 МГц при перекрестном исследовании, а также эндоректальное ультразвуковое исследование выполняется линейным, секторным или радиальным сканирующим датчиком, Трансабдоминальное УЗИ проводят выпуклым зондом, а кросс-продольное ультразвуковое исследование отличается от известного проведения кросс-продольного УЗИ, выявляют дополнительные гнойные очаги, перемещаются и садятся на ягодичную область и крупу, а также их связь с основным очагом, определение соотношения абсцесс на коже, определение степени вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, а также подтверждение расположения выявленных внутренних отверстий, проведение эндоректального, трансабдоминального и перекрестного ультразвукового исследования в любой последовательности с частотой сканирования 5.Эндоректальное исследование 5-10 МГц, при частоте сканирования 2,5-5 МГц при трансабдоминальном исследовании и при частоте сканирования 3,5-7,8 МГц при кросс-продвижении исследования, а также эндоректальном ультразвуковом линейном, круговом или радиальном сканирующем датчике и кросс-продвинутом ультразвуковом датчике линейного сканирования Экспериментально за долгую диагностическую практику было установлено, что с помощью всех выбранных элементов предложенного метода ультразвуковой диагностики острого парапроктита достигается возможность точной локализации абсцесса в межволоконных пространствах, определения его линейных размеров, объема, степени тяжести гнойных очагов анителеа, ходов и подтеков. в ягодичной области и крупе, а также их взаимосвязь с первичным поражением, чтобы определить расстояние до абсцесса на коже.Кроме того, возможна дифференциальная диагностика с другими заболеваниями аноректальной области. Все это в совокупности позволило нам разработать исчерпывающие рекомендации по планированию возможностей и тактике хирургического доступа к абсцессу и сатакам.
любая последовательность с частотой сканирования 5.Эндоректальное исследование 5-10 МГц при частоте сканирования трансабдоминального исследования 2,5-5 МГц, а также при частоте сканирования 3,5-7,8 МГц при перекрестном исследовании, а также эндоректальное ультразвуковое исследование выполняется линейным, секторным или радиальным сканирующим датчиком, Трансабдоминальное УЗИ проводят выпуклым зондом, а кросс-продольное ультразвуковое исследование отличается от известного проведения кросс-продольного УЗИ, выявляют дополнительные гнойные очаги, перемещаются и садятся на ягодичную область и крупу, а также их связь с основным очагом, определение соотношения абсцесс на коже, определение степени вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, а также подтверждение расположения выявленных внутренних отверстий, проведение эндоректального, трансабдоминального и перекрестного ультразвукового исследования в любой последовательности с частотой сканирования 5.Эндоректальное исследование 5-10 МГц, при частоте сканирования 2,5-5 МГц при трансабдоминальном исследовании и при частоте сканирования 3,5-7,8 МГц при кросс-продвижении исследования, а также эндоректальном ультразвуковом линейном, круговом или радиальном сканирующем датчике и кросс-продвинутом ультразвуковом датчике линейного сканирования Экспериментально за долгую диагностическую практику было установлено, что с помощью всех выбранных элементов предложенного метода ультразвуковой диагностики острого парапроктита достигается возможность точной локализации абсцесса в межволоконных пространствах, определения его линейных размеров, объема, степени тяжести гнойных очагов анителеа, ходов и подтеков. в ягодичной области и крупе, а также их взаимосвязь с первичным поражением, чтобы определить расстояние до абсцесса на коже.Кроме того, возможна дифференциальная диагностика с другими заболеваниями аноректальной области. Все это в совокупности позволило нам разработать исчерпывающие рекомендации по планированию возможностей и тактике хирургического доступа к абсцессу и сатакам.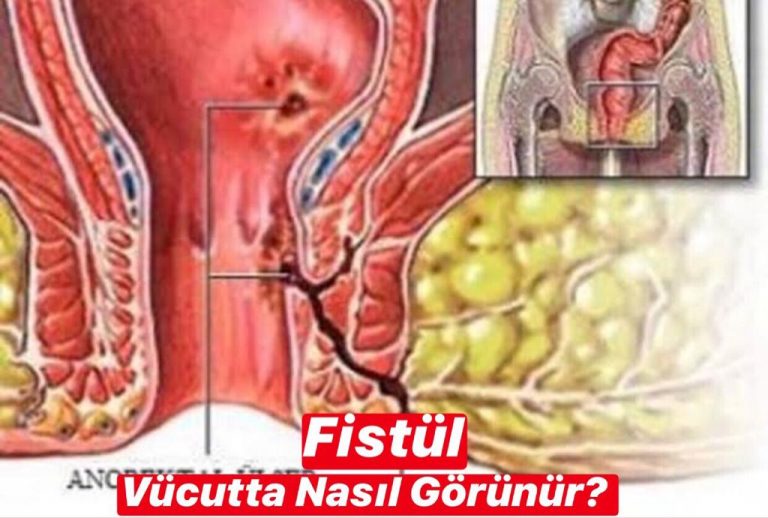 Одновременно с помощью предложенного метода достигается послеоперационное ультразвуковое исследование для выявления остаточных полостей и качеств дренирования операционных полостей, а в дальнейшем — для наблюдения за формированием рубцовых изменений в клетчаточно-тканевых пространствах стенки толстой кишки и сфинктера.Пример 1. Больной И., 63 лет, поступил с диагнозом: острый подкожный парапроктит. При поступлении с жалобой на боли в заднем проходе и правой ягодице. Считает себя больным 3 дня, когда появились боли в заднем проходе и повысилась температура тела. На 2-3 день отмечается появление припухлости в промежности. Проведено трансабдоминальное ультразвуковое обнаружение на частоте 2,5 МГц конвексным зондом, сканирование патологических изменений формы размером до 2 см, с нечеткими контурами, меньшей интенсивностью, чем окружающие ткани.В предстательной железе очаговых изменений не выявлено. Проведено перекрестное ультразвуковое исследование на частоте 7,8 МГц линейным датчиком для сканирования более гнойных очагов, перемещений и садеков на ягодичную область и крупу, а также их связи с основным очагом, определено расположение абсцесса на глубине 3-4 мм. от поверхности кожи такое образование диаметром 1,5 см на глубине 3-4 см перед полукругом. Четкой связи между ними не выявлено. Проведено эндоректальное ультразвуковое определение на частоте 10 МГц, сканирование линейным датчиком, которое показало, что длина анального канала составляет 3.5 см, толщина стенки 6 мм. В передней части полукруга в тканях возле мышцы, поднимающей задний проход, лазереттное образование брюшной полости диаметром до 1 см с неоднородным содержимым. Такое образование размером 3 х 1,8 см визуализируется в области промежности на правой ягодице. Эти два образования связаны гнойным течением, которое определяется около наружного сфинктера в передней части полукруга прямой кишки. Локализованное внутреннее отверстие на переднем полукруге направляет тройник и в ткани на передний полукруг анального канала.
Одновременно с помощью предложенного метода достигается послеоперационное ультразвуковое исследование для выявления остаточных полостей и качеств дренирования операционных полостей, а в дальнейшем — для наблюдения за формированием рубцовых изменений в клетчаточно-тканевых пространствах стенки толстой кишки и сфинктера.Пример 1. Больной И., 63 лет, поступил с диагнозом: острый подкожный парапроктит. При поступлении с жалобой на боли в заднем проходе и правой ягодице. Считает себя больным 3 дня, когда появились боли в заднем проходе и повысилась температура тела. На 2-3 день отмечается появление припухлости в промежности. Проведено трансабдоминальное ультразвуковое обнаружение на частоте 2,5 МГц конвексным зондом, сканирование патологических изменений формы размером до 2 см, с нечеткими контурами, меньшей интенсивностью, чем окружающие ткани.В предстательной железе очаговых изменений не выявлено. Проведено перекрестное ультразвуковое исследование на частоте 7,8 МГц линейным датчиком для сканирования более гнойных очагов, перемещений и садеков на ягодичную область и крупу, а также их связи с основным очагом, определено расположение абсцесса на глубине 3-4 мм. от поверхности кожи такое образование диаметром 1,5 см на глубине 3-4 см перед полукругом. Четкой связи между ними не выявлено. Проведено эндоректальное ультразвуковое определение на частоте 10 МГц, сканирование линейным датчиком, которое показало, что длина анального канала составляет 3.5 см, толщина стенки 6 мм. В передней части полукруга в тканях возле мышцы, поднимающей задний проход, лазереттное образование брюшной полости диаметром до 1 см с неоднородным содержимым. Такое образование размером 3 х 1,8 см визуализируется в области промежности на правой ягодице. Эти два образования связаны гнойным течением, которое определяется около наружного сфинктера в передней части полукруга прямой кишки. Локализованное внутреннее отверстие на переднем полукруге направляет тройник и в ткани на передний полукруг анального канала. Операция подтвердила диагноз. Пример 2. Больная К., 35 лет, поступила с диагнозом обострение геморроя, под вопросом, острый парапроктит. Считает себя больным 4 дня, жалуется на сильную боль в заднем проходе и повышение температуры тела. Проведено кросс-промотирование на частоте 3,5 МГц линейным датчиком для сканирования более гнойных очагов, перемещений и садеков и их связи с основным очагом, Определено расположение абсцесса на глубине 3-4 см от поверхности кожи в ретроректальной ткани неправильной формы размером 4,2х3,2 см, образованной стенками и зоной перифокального отека.Со стороны образования идет гнойное течение, верхняя граница которого не определена. Выполнено трансабдоминальное ультразвуковое обнаружение на частоте 5 МГц конвексным зондом, сканирование выпота в малом тазу и изменений матки и придатков. Выявлено образование неправильной овоидной формы на тыльной части полукруга прямой кишки размером 2,5х2,7 см, которое гнойно прогрессирует в тканях таза больше правее, где имеется зона понижения интенсивности отраженных сигналов Рашта. Радиальное сенсорное сканирование показало, что в ретроректальной ткани визуализируется абсцесс размером 4,5×3,7 см, представляющий собой гнойное развитие тазовых волокон, по которому также определяется онемение размером 3×3 см. Определяется локальное утолщение стенки прямой кишки в задней части полукруга, который показал внутреннее отверстие.Диагноз: острый парапроктит с расположением абсцесса в ретроректальной ткани с тазовыми прожилками. Операция подтвердила диагноз. Пример 3. Больной Л., 48 лет, поступил с диагнозом: острый парапроктит. При поступлении жалобы на боли в заднем проходе и повышение температуры тела. Считает себя больным 2 дня. Эндоректальное УЗИ на частоте секторного зонда 7,5 МГц показало, что на правом полукруге визуализируется абсцесс подкожной клетчатки размером 3х2,1 см с неоднородным содержимым, представляющим собой гнойный межсфинктерный ход, который заканчивается внутренним отверстием на тыльной стороне полукруга.
Операция подтвердила диагноз. Пример 2. Больная К., 35 лет, поступила с диагнозом обострение геморроя, под вопросом, острый парапроктит. Считает себя больным 4 дня, жалуется на сильную боль в заднем проходе и повышение температуры тела. Проведено кросс-промотирование на частоте 3,5 МГц линейным датчиком для сканирования более гнойных очагов, перемещений и садеков и их связи с основным очагом, Определено расположение абсцесса на глубине 3-4 см от поверхности кожи в ретроректальной ткани неправильной формы размером 4,2х3,2 см, образованной стенками и зоной перифокального отека.Со стороны образования идет гнойное течение, верхняя граница которого не определена. Выполнено трансабдоминальное ультразвуковое обнаружение на частоте 5 МГц конвексным зондом, сканирование выпота в малом тазу и изменений матки и придатков. Выявлено образование неправильной овоидной формы на тыльной части полукруга прямой кишки размером 2,5х2,7 см, которое гнойно прогрессирует в тканях таза больше правее, где имеется зона понижения интенсивности отраженных сигналов Рашта. Радиальное сенсорное сканирование показало, что в ретроректальной ткани визуализируется абсцесс размером 4,5×3,7 см, представляющий собой гнойное развитие тазовых волокон, по которому также определяется онемение размером 3×3 см. Определяется локальное утолщение стенки прямой кишки в задней части полукруга, который показал внутреннее отверстие.Диагноз: острый парапроктит с расположением абсцесса в ретроректальной ткани с тазовыми прожилками. Операция подтвердила диагноз. Пример 3. Больной Л., 48 лет, поступил с диагнозом: острый парапроктит. При поступлении жалобы на боли в заднем проходе и повышение температуры тела. Считает себя больным 2 дня. Эндоректальное УЗИ на частоте секторного зонда 7,5 МГц показало, что на правом полукруге визуализируется абсцесс подкожной клетчатки размером 3х2,1 см с неоднородным содержимым, представляющим собой гнойный межсфинктерный ход, который заканчивается внутренним отверстием на тыльной стороне полукруга. прямой кишки.Трансабдоминальное УЗИ на частоте 3,5 МГц с конвексным зондом не выявило выпота и изменений со стороны предстательной железы, так как ало-никаких дополнительных гнойных очагов, перемещений и садеков на ягодичную область и крестец. Визуализируется абсцесс на глубине 2-3 мм, размером 3х2 см, с неоднородным содержимым на правом полукруге. Диагноз: острый подкожный подслизистый парапроктит. Операция подтвердила диагноз.
1. Метод ультразвуковой диагностики острого парапроктита, включающий эндоректальное ультразвуковое определение абсцесса и его линейных размеров, однородности или неоднородности, локализации внутреннего канала, состояния сфинктера и стенки прямой кишки, состояния окружающих тканей. абсцесс, трансабдоминальное ультразвуковое обнаружение выпота в малом тазу, патологических изменений предстательной железы и перипростатической ткани, а также определение изменений матки и придатков, отличающееся тем, что в дальнейшем проводят кросс-промоторное ультразвуковое обнаружение дополнительных гнойных очагов, перемещений и садеков на ягодичная область и крупа, а также их связь с основным очагом, определение соотношения абсцесса с кожей, определение степени вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, а также подтверждение месторасположенного исследования, проведенного в любая последовательность с частотой сканирования 5.Эндоректальное исследование 5 — 10 МГц, при частоте сканирования 2,5 — 5 МГц при трансабдоминальном исследовании и при частоте сканирования 3,5 — 7,8 МГц при перекрестном исследовании. 2. Способ ультразвуковой диагностики острого парапроктита по п.1, отличающийся тем, что эндоректальное ультразвуковое исследование проводят линейным, секторным или радиальным сканирующим датчиком, трансабдоминальное ультразвуковое исследование проводят конвексным зондовым сканированием, а кросс-продольное ультразвуковое исследование проводят датчиком линейного сканирования.
прямой кишки.Трансабдоминальное УЗИ на частоте 3,5 МГц с конвексным зондом не выявило выпота и изменений со стороны предстательной железы, так как ало-никаких дополнительных гнойных очагов, перемещений и садеков на ягодичную область и крестец. Визуализируется абсцесс на глубине 2-3 мм, размером 3х2 см, с неоднородным содержимым на правом полукруге. Диагноз: острый подкожный подслизистый парапроктит. Операция подтвердила диагноз.
1. Метод ультразвуковой диагностики острого парапроктита, включающий эндоректальное ультразвуковое определение абсцесса и его линейных размеров, однородности или неоднородности, локализации внутреннего канала, состояния сфинктера и стенки прямой кишки, состояния окружающих тканей. абсцесс, трансабдоминальное ультразвуковое обнаружение выпота в малом тазу, патологических изменений предстательной железы и перипростатической ткани, а также определение изменений матки и придатков, отличающееся тем, что в дальнейшем проводят кросс-промоторное ультразвуковое обнаружение дополнительных гнойных очагов, перемещений и садеков на ягодичная область и крупа, а также их связь с основным очагом, определение соотношения абсцесса с кожей, определение степени вовлечения в воспалительный процесс стенки прямой кишки и сфинктера, а также подтверждение месторасположенного исследования, проведенного в любая последовательность с частотой сканирования 5.Эндоректальное исследование 5 — 10 МГц, при частоте сканирования 2,5 — 5 МГц при трансабдоминальном исследовании и при частоте сканирования 3,5 — 7,8 МГц при перекрестном исследовании. 2. Способ ультразвуковой диагностики острого парапроктита по п.1, отличающийся тем, что эндоректальное ультразвуковое исследование проводят линейным, секторным или радиальным сканирующим датчиком, трансабдоминальное ультразвуковое исследование проводят конвексным зондовым сканированием, а кросс-продольное ультразвуковое исследование проводят датчиком линейного сканирования.% PDF-1.2
%
61 0 объект
>
эндобдж
xref
61 37
0000000015 00000 н. 0000001916 00000 н.
0000002012 00000 н.
0000002059 00000 н.
0000002263 00000 н.
0000002297 00000 н.
0000002423 00000 н.
0000002547 00000 н.
0000002777 00000 н.
0000003869 00000 н.
0000004154 00000 п.
0000005245 00000 н.
0000006330 00000 н.
0000007410 00000 н.
0000007614 00000 н.
0000007823 00000 н.
0000008026 00000 н.
0000008223 00000 п.
0000008434 00000 н.
0000008641 00000 п.
0000015575 00000 п.
0000040242 00000 п.
0000052270 00000 п.
0000074616 00000 п.
00000 00000 п.
0000099662 00000 п.
0000137649 00000 н.
0000137671 00000 н.
0000137731 00000 н.
0000137753 00000 н.
0000138119 00000 н.
0000138549 00000 н.
0000138571 00000 н.
0000138593 00000 н.
0000138615 00000 н.
0000138637 00000 н.
0000138697 00000 н.
трейлер
]
>>
startxref
0
%% EOF
62 0 объект
>
эндобдж
63 0 объект
>
эндобдж
64 0 объект
>
/ ProcSet [/ PDF / Text]
>>
>>
эндобдж
65 0 объект
[66 0 R 67 0 R]
эндобдж
66 0 объект
>
эндобдж
67 0 объект
>
эндобдж
68 0 объект
>
эндобдж
69 0 объект
>
эндобдж
70 0 объект
>
эндобдж
71 0 объект
>
эндобдж
72 0 объект
>
эндобдж
73 0 объект
>
эндобдж
74 0 объект
>
эндобдж
75 0 объект
>
эндобдж
76 0 объект
>
эндобдж
77 0 объект
>
эндобдж
78 0 объект
>
эндобдж
79 0 объект
>
эндобдж
80 0 объект
>
поток
x] [s [Ǒ + rsp 輬 Ɏc {73 _ @ (QL_ \ ̙ {
0000001916 00000 н.
0000002012 00000 н.
0000002059 00000 н.
0000002263 00000 н.
0000002297 00000 н.
0000002423 00000 н.
0000002547 00000 н.
0000002777 00000 н.
0000003869 00000 н.
0000004154 00000 п.
0000005245 00000 н.
0000006330 00000 н.
0000007410 00000 н.
0000007614 00000 н.
0000007823 00000 н.
0000008026 00000 н.
0000008223 00000 п.
0000008434 00000 н.
0000008641 00000 п.
0000015575 00000 п.
0000040242 00000 п.
0000052270 00000 п.
0000074616 00000 п.
00000 00000 п.
0000099662 00000 п.
0000137649 00000 н.
0000137671 00000 н.
0000137731 00000 н.
0000137753 00000 н.
0000138119 00000 н.
0000138549 00000 н.
0000138571 00000 н.
0000138593 00000 н.
0000138615 00000 н.
0000138637 00000 н.
0000138697 00000 н.
трейлер
]
>>
startxref
0
%% EOF
62 0 объект
>
эндобдж
63 0 объект
>
эндобдж
64 0 объект
>
/ ProcSet [/ PDF / Text]
>>
>>
эндобдж
65 0 объект
[66 0 R 67 0 R]
эндобдж
66 0 объект
>
эндобдж
67 0 объект
>
эндобдж
68 0 объект
>
эндобдж
69 0 объект
>
эндобдж
70 0 объект
>
эндобдж
71 0 объект
>
эндобдж
72 0 объект
>
эндобдж
73 0 объект
>
эндобдж
74 0 объект
>
эндобдж
75 0 объект
>
эндобдж
76 0 объект
>
эндобдж
77 0 объект
>
эндобдж
78 0 объект
>
эндобдж
79 0 объект
>
эндобдж
80 0 объект
>
поток
x] [s [Ǒ + rsp 輬 Ɏc {73 _ @ (QL_ \ ̙ {
прямая кишка — определение и значение
Биология: Выстилка прямой кишки очень тонкая и готовая к болезни, и ее легко разорвать во время энергичного анального секса — кровь легко загрязнить фекалиями — сфинктер ануса может быть поврежден слишком много вторжений приводит к недержанию мочи — геморрой и анальный секс несовместимы.
Заговор Волоха »Половое воспитание, грязные слова и статья о надлежащей правовой процедуре
Иракский мужчина с магнитом в прямой кишке напугал взрывом бомбы в аэропорту Лос-Анджелеса — Boing Boing
Боинг Боинг
Биология: Выстилка прямой кишки очень тонкая и готовая к болезни, и ее легко разорвать во время энергичного анального секса — кровь легко загрязнить фекалиями — сфинктер ануса может быть поврежден слишком много вторжений приводит к недержанию мочи — геморрой и анальный секс несовместимы.
Заговор Волоха »Половое воспитание, грязные слова и статья о надлежащей правовой процедуре
На открытой тазовой кости острым ножом сделайте надрезы, чтобы освободить толстую кишку и прямую кишку от области таза.
Поле и ручей
На открытой тазовой кости острым ножом сделайте надрезы, чтобы освободить толстую кишку и прямую кишку от области таза.
Поле и ручей
Возмутительные публичные заявления Терри о том, что «мужчина вставляет свой пенис в прямую кишку другого мужчины , не является основанием для гражданских прав», — сказал он на своей первой пресс-конференции, — привели к двум результатам.
Изменение взглядов | PopPolitics.com
В 1983 году, в самом начале эпидемии, Джозеф Соннабенд, доктор медицины, как известно и мужественно сказал: « прямая кишка — это половой орган, и он заслуживает уважения, которое получает пенис и влагалище.«
Шон Страб: Рекламная кампания «Это никогда не просто ВИЧ» упрощает проблему
В 1983 году, в самом начале эпидемии, Джозеф Соннабенд, доктор медицины, как известно, мужественно сказал: « прямая кишка, — половой орган, и он заслуживает уважения, которое получает пенис и влагалище».
Шон Страб: Рекламная кампания «Это никогда не просто ВИЧ» упрощает проблему
В 1983 году, в самом начале эпидемии, Джозеф Соннабенд, доктор медицины, как известно и мужественно сказал: « прямая кишка — это половой орган, и он заслуживает уважения, которое получает пенис и влагалище. «
«
Шон Страб: Рекламная кампания «Это никогда не просто ВИЧ» упрощает проблему
В 1983 году, в самом начале эпидемии, Джозеф Соннабенд, доктор медицины, как известно, мужественно сказал: « прямая кишка, — половой орган, и он заслуживает уважения, которое получает пенис и влагалище».
Шон Страб: Рекламная кампания «Это никогда не просто ВИЧ» упрощает проблему
, что это такое и как лечить само заболевание / Полтюрнер-Митчелл.com
Парапроктит — гнойное воспаление, развивающееся в жировой ткани, расположенной вокруг прямой кишки и анального сфинктера. Он может быть хроническим или острым. Острый парапроктит протекает с образованием нагноения в жировой ткани. Хроническое заболевание может проявляться параректальным свищом или свищом, окружающим задний проход, и в большинстве случаев образуется после перенесения острого парапроктита.
Формы острого парапроктита
Каждая из форм острого парапроктита имеет свои особенности, определяемые следующими видами в зависимости от этиологии заболевания:
- травматическое;
- специфический;
- анаэробный;
- простой.
В зависимости от расположения свища, язвы и прожилок различают парапроктит:
- некротический;
- пельвикоректальный;
- подслизистый;
- ретроректальный;
- ишиоректальный;
- подкожно.
Причины парапроктита
Среди факторов, способствующих развитию парапроктита, можно выделить:
- сахарный диабет;
- атеросклероз;
- ослабленный иммунитет вследствие алкоголизма, ангины или гриппа, истощения;
- геморрой;
- трещины заднего прохода;
- частые запоры.
Симптомы острого парапроктита
Острую форму парапроктита нельзя назвать обычным нагноением, которое образуется в параректальной клетчатке. Что и говорить, это банальное нагноение, похожее на абсцесс или фурункул, которое часто образуется при появлении инфекции в наружной перианальной области. Симптомы парапроктита часто проявляются образованием гнойных свищей. Для острой формы заболевания характерно острое начало и выраженность клинических проявлений, которые определяются купированием очага воспаления, его размерами, особенностями спровоцировавшего его возбудителя.Гной, образующийся в перицитальной клетчатке, не находит выхода, поэтому абсцесс распространяется дальше и интенсивнее. Специфические симптомы парапроктита существенно зависят от локализации поражения. Начало болезни характеризуется возникновением головной боли, слабости, общего недомогания. Температура тела -37,5 ° С и выше. Возникновение озноба, ломоты в суставах и мышцах, отсутствие аппетита. Может появиться нарушение стула и мочеиспускания, болезненные позывы к дефекации, болезненное мочеиспускание.Кроме того, существует вероятность появления болей разной интенсивности, которые сосредоточены внизу живота, в тазу и прямой кишке.
Симптомы парапроктита часто проявляются образованием гнойных свищей. Для острой формы заболевания характерно острое начало и выраженность клинических проявлений, которые определяются купированием очага воспаления, его размерами, особенностями спровоцировавшего его возбудителя.Гной, образующийся в перицитальной клетчатке, не находит выхода, поэтому абсцесс распространяется дальше и интенсивнее. Специфические симптомы парапроктита существенно зависят от локализации поражения. Начало болезни характеризуется возникновением головной боли, слабости, общего недомогания. Температура тела -37,5 ° С и выше. Возникновение озноба, ломоты в суставах и мышцах, отсутствие аппетита. Может появиться нарушение стула и мочеиспускания, болезненные позывы к дефекации, болезненное мочеиспускание.Кроме того, существует вероятность появления болей разной интенсивности, которые сосредоточены внизу живота, в тазу и прямой кишке.
Все вышеперечисленные симптомы парапроктита соответствуют всем формам острого парапроктита. Но у каждого из видов заболевания есть свои характерные признаки.
Лечение
Для лечения острого парапроктита применяется только хирургический метод. Операция заключается в вскрытии инфекции и удалении существующих нежизнеспособных участков.Если эта форма заболевания сопровождается образованием свищевого хода, то хирург его иссечил. По окончании операции устанавливается дренаж, благодаря которому гной имеет возможность беспрепятственно вытекать за границы пораженного участка.
Общая слабость / недомогание | Здравоохранение «Qsota»
| Название | Угроза | количество знаков |
|---|---|---|
| Синдром Стивенса-Джонсона | высокая | 22-29 |
| Синдром Лайелла | высокая | 26-35 |
| Дифтерия | высокая | 11-14 |
| Нефротический криз | высокая | 4-6 |
| Рак пищевода | высокая | 9-12 |
| Миелит | высокая | 15-19 |
| Рак прямой кишки | высокая | 12-15 |
| Рак мочевого пузыря | высокая | 11-14 |
| Рак толстой кишки | высокая | 4-6 |
| Рак сердечной части желудка | высокая | 6-8 |
| Острый лимфобластный лейкоз | высокая | 7-9 |
| Рак средней трети желудка | высокая | 3-5 + основная форма |
| Рак произносительный отдел желудка | высокая | 5-7 |
| острая недостаточность коры надпочечников | высокая | 8-10 |
| гемолитическая болезнь новорожденных | высокая | 7-9 |
| обтурация препятствия (из опухоли) | высокая | 4-5 + основная форма |
| острая пневмония | высокая | 10-14 |
| Висцеральный лейшманиоз | высокая | 19–26 |
| тропическая малярия | высокая | 4-6 + основная форма |
| тиф повторный | высокая | 4-5 |
| Рак желудка | высокая | 8-10 |
| острый гепатит D | высокая | 13-17 |
| Гепатит В острый | высокая | 17-22 |
| гепатит А | высокая | 20–27 |
| Тяжелый острый респираторный синдром (SARS), SARS | высокая | 17-23 |
| Врожденная пневмония | высокая | 15-20 |
| Вторичный амилоидоз почек (нефритическая стадия) | высокая | 3-5 + основная форма |
| Гнойно-некротическая форма острого панкреатита | высокая | 9-12 + основная форма |
| Рак желудка (ранняя стадия) | высокая | 8-10 |
| Гломерулонефрит острый | высокая | 10-13 |
| Острая форма njac | высокая | 8-11 + основная форма |
| Острый инфекционный тиреоидит | высокая | 8-11 |
| гепатит острый токсический | высокая | 6-8 |
| Интоксикация ртутьорганическими соединениями | высокая | 10-13 |
| Опции автомат | высокая | 14-18 |
| острая постгеморрагическая анемия (возможно скрытое кровотечение) | высокая | 4-5 |
| Синдром Гийена-Барре | высокая | 7-9 |
| Острая почечная недостаточность | высокая | 16–21 |
| Псевдотуберкулез | высокая | 13-17 |
| гепатит d хронический | высокая | 6-7 |
| гепатит В хронический | высокая | 12-16 |
| Крымская геморрагическая лихорадка | высокая | 17-23 |
| мультиформная экссудативная эритема | высокая | 21–28 |
| Язвенный колит (неспецифический язвенный колит) | высокая | 14-19 |
| Синдром Банти | высокая | 12-15 |
| Лихорадка Ороя | высокая | 7-9 + основная форма |
| Гастродуоденальное кровотечение | высокая | 6-8 |
| Лекарственная аллергия | высокая | 10-13 |
| печени Цирроз желчный | высокая | 13-17 |
| Медиастинит | высокая | 17-22 |
| Холелитиаз | высокая | 22-29 |
| Острый одонтогенный остеомиелит | высокая | 9-12 |
| Парафарингеальный абсцесс | высокая | 17-22 |
| множественная миелома | высокая | 10-13 |
| Хронический генерализованный кандидоз | высокая | 5-6 |
| множественная миелома | высокая | 10-13 |
| гепатит E | высокая | 14-19 |
| Нефротический синдром | высокая | 12-16 |
| Пиелонефрит острый | высокая | 12-16 |
| эхинококковая киста печени | высокая | 13-17 |
| Гломерулонефрит хронический | высокая | 5-7 |
| Хроническая почечная недостаточность | высокая | 15-19 |
| Тубулоинтерстициальный нефрит | высокая | 8-11 |
| Недостаточность аортального клапана | высокая | 7-10 + основная форма |
| бруцеллез острый | высокая | 15-20 |
| жировой гепатоз | высокая | 4-5 |
| Стенокардия Принцметала | высокая | 11-14 |
| Гемолитическая анемия | высокая | 12–16 |
| Петросит | высокая | 6-8 |
| тригонит | высокая | 9-12 |
| Марсельская лихорадка | высокая | 15-20 |
| панариций (кожный / подкожный / подногтевой) | высокая | 8-10 |
| Абсцесс (острый) | высокая | 9-12 |
| Облитерирующий тромбангиит | высокая | 24-32 |
| Неврит зрительного нерва | высокая | 16–21 |
| Пещера | высокая | 5-7 |
| Синдром Гудпастчера | высокая | 19-25 |
| Дефицит магния | высокая | 22-30 |
| Синдром Фелти | высокая | 14-18 |
| Бабезиоз | высокая | 9-12 |
| Панариций (костная форма) | высокая | 11-15 |
| Ретроректальный парапроктит | высокая | 5-6 + основная форма |
| Лептоспироз | высокая | 13-17 |
| Подслизистая лейомиома матки | высокая | 5-7 + основная форма |
| Дивертикул Меккеля | высокая | 12-15 |
| Диссеминированный туберкулез легких (подострая форма) | высокая | 6-7 + основная форма |
| Остеопороз | высокая | 12-15 |
| Острый холангит | высокая | 6-8 |
| холецистит калькулезный хронический | высокая | 8-11 |
| Острый гнойный перикоронит | высокая | 9-12 + основная форма |
| Пельвиоректальный парапроктит | высокая | 7-9 + основная форма |
| Ректовагинальный свищ | высокая | 14-19 |
| Периостит острый гнойный | высокая | 7-9 |
| Хроническая / рецидивирующая форма NJC | высокая | 10-13 |
| Квашиоркор | высокая | 21–28 |
| Активный рахит | высокая | 13-17 |
| Целиакия у взрослых | высокая | 11-14 |
| Дивертикулез толстой кишки | высокая | 4-5 |
| АКТГ-зависимый гиперкортицизм | высокая | 5-7 |
| Малярия | высокая | 9-11 |
| Острая интоксикация бериллием | высокая | 13–18 |
| Карбункул | высокая | 15-19 |
| Ишиоректальный парапроктит | высокая | 6-8 + основная форма |
| Эпителиальный копчиковый удар | высокая | 7-9 |
| острый бронхит | высокая | 8-11 |
| альфа-талассемия | высокая | 3-5 |
| Синдром (синдром) гиперкортицизма | высокая | 10-13 |
| Аднексит | в среднем | 6-8 |
| Дуоденит острый | в среднем | 18–23 |
| Диафрагмальная грыжа | в среднем | 10-14 |
| Ревматоидный артрит классической формы | в среднем | 14-19 |
| Подслизистый абсцесс | в среднем | 5-7 + основная форма |
| Болезнь Гиршпрунга | в среднем | 13-17 |
| Энтерит хронический | в среднем | 7-9 |
| Трехдневная малярия или овальная малярия | в среднем | 3-5 + основная форма |
| железодефицитная анемия | в среднем | 4-6 |
| Общий энтеральный синдром | в среднем | 8-10 |
| Мейбомит острый | в среднем | 7-9 |
| Бартолинит | в среднем | 7-9 |
| Подкожный парапроктит | в среднем | 6-7 + основная форма |
| бета-талассемия | в среднем | 3-5 |
| эндометриоз неуточненный | в среднем | 7-10 |
| дакриоаденит | в среднем | 10-13 |
| Инфекционная эритема | в среднем | 9-12 |
| Панариций (сухожильная форма) | в среднем | 10-13 |
| Инфекционная экзема | в среднем | 21–27 |
| Острый мастит | в среднем | 14-19 |
| Острый тонзиллит | в среднем | 25-33 |
| анемия неуточненная | в среднем | 7-9 |
| Дифиллоботриоз | в среднем | 12-16 |
| Анкилостомидоз | в среднем | 6-8 |
| Анемический синдром | в среднем | 11-15 |
| Панариций (суставная форма) | в среднем | 8-10 |
| Кипит | в среднем | 5-6 |
| дифтерийный конъюнктивит | в среднем | 8-11 + основная форма |
| Аденовирусный конъюнктивит | в среднем | 4-5 + основная форма |
| Гонококковый конъюнктивит (гнобления) | в среднем | 5-7 + основная форма |
| Пневмококковый конъюнктивит | в среднем | 4-5 + основная форма |
| Герпетический конъюнктивит | в среднем | 3-5 + основная форма |
| Аллергический конъюнктивит | в среднем | 5-7 + основная форма |
| Острый бактериальный конъюнктивит | в среднем | 4-5 + основная форма |
| Острый эпидемический конъюнктивит недель Коха | в среднем | 5-6 + основная форма |
| Дефицит меди | в среднем | 10-13 |
| Дефицит меди | в среднем | 10-13 |
| Пароксизмальная ночная гемоглобинурия | в среднем | 13-17 |
| Наследственный сфероцитоз | в среднем | 11-14 |
| B12-дефицитная анемия | в среднем | 10-13 |
| Парагрипп | в среднем | 8-11 |
| Обсеваторный синдром | в среднем | 3-5 |
| Респираторно-синцитиальная инфекция | в среднем | 8-11 |
| Риновирусная инфекция | в среднем | 6-7 |
| Острый орхит | в среднем | 12-16 |
| Альвеолит после удаления зуба | в среднем | 6-8 |
| Внутрирамочная лейомиома матки | в среднем | 3-5 + основная форма |
| Гипервитаминоз D | в среднем | 13-17 |
| Ячмень | низкий | 11-15 |
| Острый назофарингит | низкий | 7-9 |
| Аллергический ринит | низкий | 13-17 |
| Семейная средиземноморская лихорадка | низкий | 9-12 |
| Функциональная диспепсия | низкий | 9-12 + основная форма |
% PDF-1.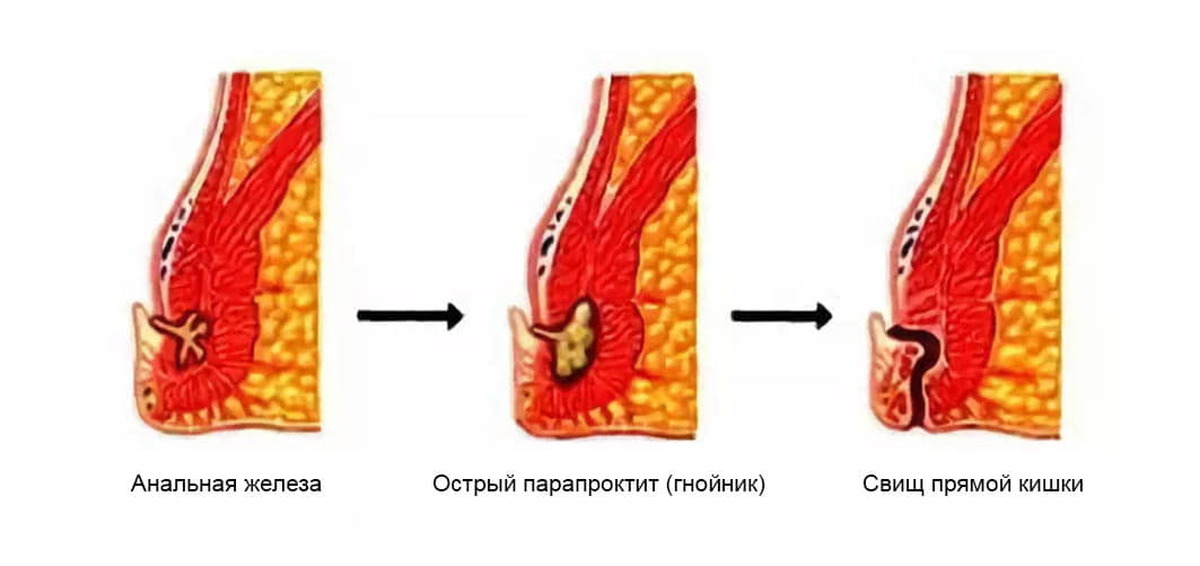 2
%
61 0 объект
>
эндобдж
xref
61 37
0000000015 00000 н.
0000001916 00000 н.
0000002012 00000 н.
0000002059 00000 н.
0000002263 00000 н.
0000002297 00000 н.
0000002423 00000 н.
0000002547 00000 н.
0000002777 00000 н.
0000003869 00000 н.
0000004154 00000 п.
0000005245 00000 н.
0000006330 00000 н.
0000007410 00000 н.
0000007614 00000 н.
0000007823 00000 н.
0000008026 00000 н.
0000008223 00000 п.
0000008434 00000 н.
0000008641 00000 п.
0000015575 00000 п.
0000040242 00000 п.
0000052270 00000 п.
0000074616 00000 п.
00000 00000 п.
0000099662 00000 п.
0000137649 00000 н.
0000137671 00000 н.
0000137731 00000 н.
0000137753 00000 н.
0000138119 00000 н.
0000138549 00000 н.
0000138571 00000 н.
0000138593 00000 н.
0000138615 00000 н.
0000138637 00000 н.
0000138697 00000 н.
трейлер
]
>>
startxref
0
%% EOF
62 0 объект
>
эндобдж
63 0 объект
>
эндобдж
64 0 объект
>
/ ProcSet [/ PDF / Text]
>>
>>
эндобдж
65 0 объект
[66 0 R 67 0 R]
эндобдж
66 0 объект
>
эндобдж
67 0 объект
>
эндобдж
68 0 объект
>
эндобдж
69 0 объект
>
эндобдж
70 0 объект
>
эндобдж
71 0 объект
>
эндобдж
72 0 объект
>
эндобдж
73 0 объект
>
эндобдж
74 0 объект
>
эндобдж
75 0 объект
>
эндобдж
76 0 объект
>
эндобдж
77 0 объект
>
эндобдж
78 0 объект
>
эндобдж
79 0 объект
>
эндобдж
80 0 объект
>
поток
x] [s [Ǒ + rsp 輬 Ɏc {73 _ @ (QL_ \ ̙ {
2
%
61 0 объект
>
эндобдж
xref
61 37
0000000015 00000 н.
0000001916 00000 н.
0000002012 00000 н.
0000002059 00000 н.
0000002263 00000 н.
0000002297 00000 н.
0000002423 00000 н.
0000002547 00000 н.
0000002777 00000 н.
0000003869 00000 н.
0000004154 00000 п.
0000005245 00000 н.
0000006330 00000 н.
0000007410 00000 н.
0000007614 00000 н.
0000007823 00000 н.
0000008026 00000 н.
0000008223 00000 п.
0000008434 00000 н.
0000008641 00000 п.
0000015575 00000 п.
0000040242 00000 п.
0000052270 00000 п.
0000074616 00000 п.
00000 00000 п.
0000099662 00000 п.
0000137649 00000 н.
0000137671 00000 н.
0000137731 00000 н.
0000137753 00000 н.
0000138119 00000 н.
0000138549 00000 н.
0000138571 00000 н.
0000138593 00000 н.
0000138615 00000 н.
0000138637 00000 н.
0000138697 00000 н.
трейлер
]
>>
startxref
0
%% EOF
62 0 объект
>
эндобдж
63 0 объект
>
эндобдж
64 0 объект
>
/ ProcSet [/ PDF / Text]
>>
>>
эндобдж
65 0 объект
[66 0 R 67 0 R]
эндобдж
66 0 объект
>
эндобдж
67 0 объект
>
эндобдж
68 0 объект
>
эндобдж
69 0 объект
>
эндобдж
70 0 объект
>
эндобдж
71 0 объект
>
эндобдж
72 0 объект
>
эндобдж
73 0 объект
>
эндобдж
74 0 объект
>
эндобдж
75 0 объект
>
эндобдж
76 0 объект
>
эндобдж
77 0 объект
>
эндобдж
78 0 объект
>
эндобдж
79 0 объект
>
эндобдж
80 0 объект
>
поток
x] [s [Ǒ + rsp 輬 Ɏc {73 _ @ (QL_ \ ̙ {