Высыпания на коже — причины, болезни, диагностика, профилактика и лечение — Likar24
Когда на лице или теле появляются высыпания – это всегда создает определенный дискомфорт для человека, ведь эстетика тела или лица явно ухудшается. Сыпь на коже не всегда свидетельствует о болезни кожного покрова. Ее появление свидетельствует о том, что в организме имеется патология. Иногда она может быть последствиями заболеваний внутренних органов. Поэтому нужно вовремя обратить внимание на такой признак возможного опасного заболевания и обратиться за консультацией к специалисту. Сыпь на коже может быть разного характера и окраски, а также различной этимологии. Она может чесаться, печь, шелушиться, увеличиваться в размерах и количествах.
Эти высыпания могут сопровождаться и с другими симптомами аллергии, после появления которых обязательно нужно обратиться к врачу:
- нарушение сознания – спутанность, сонливость, обморок и др.
- голубое, синеватый окраски губ, кожи, ногтей.

- боли в грудной клетке.
- сильное рассеяние внимания.
- затрудненное дыхание.
- чувство оцепенения в груди.
- отеки губ, глаз, горла.
- частое сердцебиение.
- одышка, хрипы.
- заложенность носа.
- повышение температуры.
Существуют следующие типы высыпаний:
- аллергический: такой тип не является длительным, обычно возникает в результате провоцирующего аллергического фактора и исчезает через некоторое время после приема антигистаминного препарата. Кроме аллергии, сыпь может появляться при укусах насекомых, токсикодермии и крапивницы.
- пузырек: такие заболевания как дисгидроз, экзема, герпес и аллергический дерматит могут привести к возникновению пузырька диаметром 4-5 мм с серозным или геморрагическим содержимым;
- пузырь: уже больше, чем пузырек – диаметр от 0,5 см до нескольких см. Свидетельствует о длительную имеющуюся болезнь.
- гнойничок: гнойник бледно-розового или красного цвета возникают из-за появления болезней таких как: фолликулит, обычном сикозе, импетиго, фурункулезе, язвенных пиодермиях и различных видах угрей.
 Заполненные гноем и могут иметь различную локализацию: находятся как и на поверхности, так и глубоко под кожей;
Заполненные гноем и могут иметь различную локализацию: находятся как и на поверхности, так и глубоко под кожей; - пятна: различные дерматологические заболевания провоцируют появление небольших красных пятен. Также они возникают из-за сифилитической розеоле, токсикодермии, витилиго, лейкодермии.
- узелки и узлы: узелки диаметром от 1 мм до 3 см возникают из псориаза, плоского лишая, атопического дерматита, экземе и папилломы. Узлы достигают размера до 10 см. После них часто остаются рубцы.
- язвы и эрозии: различные по глубине и размеру, нарушают целостность кожи, имеют мутное или прозрачное содержание с неприятным запахом или без запаха.
Частыми причинами появления высыпаний на коже являются инфекционные заболевания такие как: корь, ветряная оспа, краснуха, скарлатина. Также высыпания на коже это симптом аллергических реакций на пыль, шерсть животных и определенных продуктов питания. Очень часто кожный покров поражается как следствие стресса. Стресс усиливает аллергические реакции и воспалительные процессы, что приводит к возникновению высыпаний, прыщиков, появление зуда и раздражений.
Итак, основные причины появления кожных высыпаний:
- болезни сосудов и крови;
- паразитарные и инфекционные заболевания;
- расстройства ЖКТ;
- аллергические реакции;
- несоблюдение гигиены (особенно интимной).
Диагностика высыпаний в гастроэнтерологии охватывает подробный обзор всего кожного покрова, а также проведение дополнительных исследований: общего и биохимического анализа крови, коагулограммы, маркеров гепатитов, копрограммы, эндоскопических исследований (ЭГДС (гастроскопия желудка), колоноскопия кишечника, эндоскопия желудка), УЗИ органов брюшной полости и др.
Кожные высыпания могут появляться вследствие болезней желудочно-кишечного тракта, аллергии, дерматологических заболеваний. и других климатических или генетических явлений. Чаще всего сыпь появляется как симптом острой респираторной инфекционной болезни такой как:
- Корь: появляются красные пятна на лице, дальше опускаются на грудь, живот, ноги.

- Скарлатина: характеризуется точечной ярко-красной сыпью небольшого диаметра, которая быстро разносится по телу, исключая носогубный треугольник. Язык, слизистая становится ярко-малиновым.
- Краснуха: мелкая розовая сыпь на груди, спине, лице, повышение температуры до 38 градусов.
- Ветрянка: красные пятна через пару дней превращаются в пузырьки, наполненные жидкостью, вызывают сильный зуд.
- Розеола: возбудителем болезни считается вирус герпеса.
Высыпания на коже при наличии дерматологических инфекций:
- Отрубевидный лишай: на коже образуются буро-желтые вкрапления, которые находятся в месте волосяных фолликулов. После на этих местах появляются желтовато-бурые пятна с фестончатыми четкими краями.
- Сифилис: во время этого заболевания, кожная сыпь появляется во вторичном периоде – на теле больного появляется сыпь в виде пятен. Наиболее характерные места для такой сыпи это – пах, с внешней стороны предплечья и плеча, между ягодицами и под молочными железами.

- Простые бородавки: располагаются на стопах и кистях рук. Они имеют вид мелких, множественных, плотных узелков.
- Контагиозный моллюск: блестящие и гладкие полупрозрачные узелки с некоторым вдавливания в самом центре узелка.
- Герпес: проявляется в виде прозрачных, мелких, плотно прилегающих друг к другу пузырьков, которые имеют полусферическую форму и располагаются на коже губ и лица. Кожа при этом становится покрасневшей и отечной.
- Руброфития: одна из самых распространенных грибковых болезней, которая локализуется на коже стоп. Сыпь проявляется в виде эрозий, волдырей, шелушения и ороговевшей кожи.
- Пузырчатка: проявляется в виде отдельных пузырьков, среднего размера, которые расположены в области груди или спины.
Опоясывающий лишай: при этом заболевании на пояснице, затылке, плече, животе и груди появляются группы прозрачных пузырьков. Когда пузырьки высыхают и отпадают корочки, на этих местах остаются рубцы и гиперпигментация кожи.
- Остиофолликулит: на коже появляются мелкие пустулы 3-4 миллиметра, которые содержат густой гной серовато-белого цвета. Пустулы пронизаны волосом и по краю видна красная кайма.
- Розовый лишай: на коже груди или спине располагается овально красно-розовые пятна, которые шелушатся в центре.
- Красный плоский лишай: проявляется в виде красных узелков, которые располагаются группами в одну линию, также гирляндами, кольцами и линиями с симметричным сыпью.
- Чесотка: на коже появляются мелкие папулы везикулы и пузыри.
- Остроконечные кондиломы: такое высыпания внешним видом похожее на бородавки. Располагаются на промежности, на половом члене, на наружной поверхности половых губ.
- Кандидоз: располагается в области паховых складок. Сначала болезни появляются поверхностные небольшие пустулы и пузырьки, при вскрытии которые могут образовать буро красные, мокрые эрозии.
- Паховая эпидермофития: поражение кожи в районе паховых складок и в других местах.
 Высыпания имеет инфекционную грибковую природу и появляется на коже в виде мелких пятен круглой формы.
Высыпания имеет инфекционную грибковую природу и появляется на коже в виде мелких пятен круглой формы. - Себорейный дерматит: изменения в кожном покрове, которые поражают преимущественно, те участки кожи, на которых много сальных желез. На коже появляются красновато-желтые пятна и папулы с четкими краями, разных размеров.
- Красная волчанка: тяжелое ревматологическое системное заболевание, при котором кожные изменение появляются на открытых участках кожи в верхней части груди, на лице, в ушных раковинах и на шее.
- Меланома: рак кожи злокачественного характера, сыпь имеет коричневый цвет
- Хлоазма: представляет собой участки кожи с гиперпигментацией, имеет коричневый цвет. Такое высыпание проявляется на коже щек и лба.
- Угри обыкновенные:
- Розовые угри: выглядит как сильная отечность и покраснение кожи на носу, лбу, шее.
 На фоне этой красноты появляется множество пустул, угрей и узелков.
На фоне этой красноты появляется множество пустул, угрей и узелков. - Крапивница: на коже появляются округлые пузыри, которые вызывают зуд. Эти пузыри имеют разный размер и бледно красный цвет с розовой каймой по краю пузыря.
- Солнечный кератоз: появляются на участках кожи, которые часто находятся под прямыми лучами солнца.
- Псориаз: во время заболевания на коже больного появляются папулы ярко красного цвета, покрытых серебристыми чешуйками в большом количестве.
- Лекарственная токсидермия: кожа краснеет, и на ней образуются папулы, пятна и волдыри, которые могут иметь разный цвет, размер и форму.
- Витилиго: появляется на коже в виде депигментированных, то есть белых пятен, которые имеют различную форму и размер.
Заболевания желудочно-кишечного тракта во время которых могут появляться высыпания:
- Заболевания желудка и двенадцатиперстной кишки: здесь специфической сыпи нет, но могут появляться темные коричневые пятна в эпигастрии.

- Болезни тонкой кишки: за счет нарушения всасывания важных для организма витаминов и микроэлементов снижается тургор и эластичность кожи, она начинает шелушиться, появляются поверхностные трещины, эрозии, разнообразная сыпь. Может развиваться ангулярный стоматит и хейлит.
- Кожными симптомами болезни Крона и язвенный колит: появляется узловая эритема, пиодермия, появление везикул и папул, редко некротический эпидермолиз.
- Патология пищеварительной системы: всегда сопровождается кожными изменениями. Это желтуха, как внешнее проявление повышение уровня билирубина в крови. Кроме изменения цвета кожи, при желтухе появляется зуд, сухость. В случае хронических болезней печени возникают телеангиэктазии, или «сосудистые звездочки» – расширение мелких подкожных капилляров. По холестаза возникает пальмарном эритема – покраснение ладоней. Ксантомы и ксантелазмы (белые или желтые узелки на коже) возникают при нарушении липидного обмена.
- Болезни поджелудочной железы: причина сыпи в гастроэнтерологии.
 При панкреатите на коже живота часто появляются участки локального цианоза. Около пупка иногда возникают экхимозы, как признак повреждения сосудов. Возможна геморрагическая сыпь, появление коричневых пятен.
При панкреатите на коже живота часто появляются участки локального цианоза. Около пупка иногда возникают экхимозы, как признак повреждения сосудов. Возможна геморрагическая сыпь, появление коричневых пятен. - Пищевая аллергия: заболевание проявляется как симптомами со стороны желудочно-кишечного тракта, так и аллергической сыпью.
Аллергические кожные высыпания:
- Тепловая сыпь: влияние жаркого и влажного климата может вызвать развитие тепловой сыпи;
- Экзема: хроническое состояние может возникнуть в любом возрасте. Она характеризуется небольшими шишками на коже, которые распространяются, образуя плотные красные пятна, известные как бляшки;
- Контактный дерматит: это заболевание вызвано аллергеном, например некоторыми видами мыла или драгоценными камнями, которые вступают в контакт с кожей;
- Потница: мелкая красная сыпь на тех местах, где одежда прилегает к коже. Часто возникает у младенцев, которые носят подгузники.

Прежде всего, кожу должен осмотреть дерматолог, чтобы установить, заболевания происходит от дерматологической болезни, или появилось вследствие других заболеваний. А дальше пациента осматривает гастроэнтеролог, терапевт и эндокринолог.
Терапия кожных высыпаний входит в комплекс симптоматической терапии и проводится врачами-дерматологами. Но, как правило, если устранить основную болезнь, кожные проявления исчезают самостоятельно.
Независимо от причин появления кожной сыпи, ее лечение можно разделить на 2 этапа:
- Устранение причины: основное лечение кожной сыпи – это устранение заболевания, не обязательно дерматологического. Поэтому при появлении высыпания рекомендуется обратиться к врачу и пройти соответствующее обследование.
- Соблюдение гигиены: нередко элементы кожной сыпи раскрываются и происходит нагноение. Больному необходимо тщательно соблюдать гигиену, а также применять определенные препараты местного действия. В ряде случаев может быть рекомендована профилактическая обработка кожи.

Чтобы не допустить появление кожных высыпаний можно соблюдать следующие правила профилактики:
- следить за гигиеной лица, тела, а особенно интимной зоны;
- не поддаваться стрессу;
- следить за питанием: ограничить употребление аллергенных продуктов питания;
- принимать антигистаминные препараты;
- следить за состоянием желудочно-кишечного тракта;
- не находиться длительное время под прямыми солнечными лучами;
- ограничить контакт с морской соленой водой;
- пользоваться защитным снаряжением при использовании химических средств;
- пользоваться презервативами во время половых актов.
Водянистые образования на коже – причины, симптомы и лечение везикул на коже
Водянистые прыщики по-научному называются везикулами. Это когда на коже появляется прыщик, внутри которого прозрачная жидкость. Прыщик может быть один или много. Прыщики могут сливаться в группы или быть на расстоянии друг от друга. Месторасположение может быть любое: на коже всего тела и на слизистых половых органов, на волосистой части головы, только на губах или же только в виде изолированного поражения сегмента на коже по типу веточки, усыпанной такими прыщиками. Сам прыщик с прозрачной жидкостью внутри может иметь легкий красненький ободок на коже по основанию водянистой везикулы или же не иметь этого. Также может быть в центре водянистого прыщика легкое вдавление или же отсутствовать таковое. Врачи называют это пупковидным вдавлением.
Месторасположение может быть любое: на коже всего тела и на слизистых половых органов, на волосистой части головы, только на губах или же только в виде изолированного поражения сегмента на коже по типу веточки, усыпанной такими прыщиками. Сам прыщик с прозрачной жидкостью внутри может иметь легкий красненький ободок на коже по основанию водянистой везикулы или же не иметь этого. Также может быть в центре водянистого прыщика легкое вдавление или же отсутствовать таковое. Врачи называют это пупковидным вдавлением.
Размеры водянистого прыщика могут быть разными, от мелкого до крупного. После появления прыщика идет его дальнейшее развитие. Водянистый пузырек может мгновенно лопнуть и покрыться коркой или мокнуть. Также может иметь плотные стенки и долго не вскрываться. А иногда прозрачное содержимое заменяется на мутное и гнойное.
Прыщики могут вызывать сильную боль в месте высыпания, чувство распирания и зуд. Также может быть изменение температуры тела, насморк, боль в горле и общее недомогание.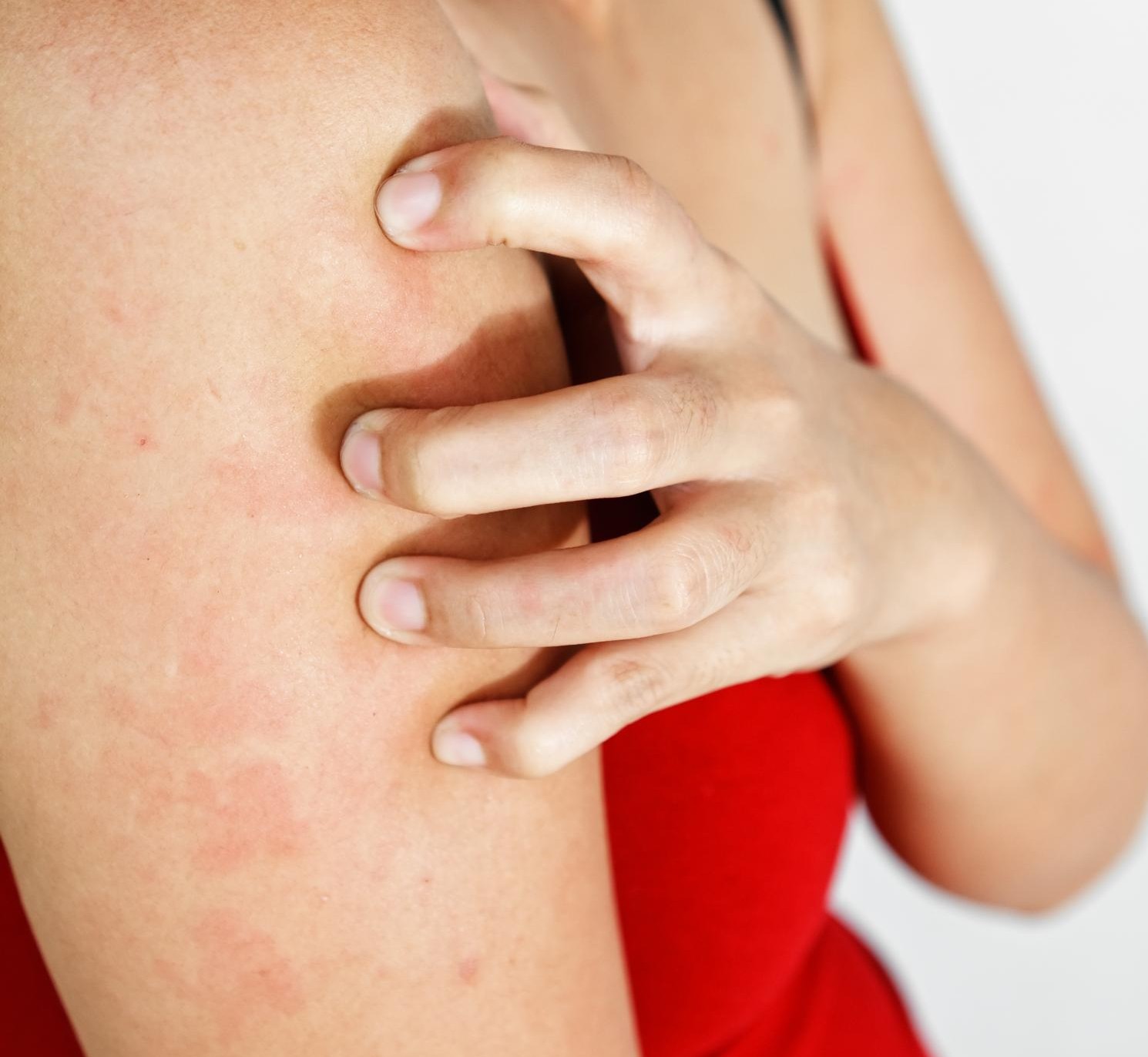 А может и ничего этого не быть.
А может и ничего этого не быть.
Так что же означают эти многоликие водянистые прыщики? Что скажет педиатр, дерматолог или терапевт при каждом варианте появления прыщика с водянистым содержимым и при его последующих преобразованиях? Какие причины вызывают столь многообразные виды прыщей, заполненных прозрачной жидкостью?
Такое может появиться при аллергии, при гнойной инфекции кожи, при герпетической инфекции в виде герпеса 1-го и 2-го типов и при герпесе, называемом варицелла зостер.
Все эти причины имеют разные проявления по клинике. И только на основании совокупности клинических проявлений дерматолог или педиатр поставит диагноз. А вот для подтверждения диагноза врач предложит сдать анализы. Это может быть исследование содержимого пузыря в виде ПЦР на вирусы или посев на флору, анализ крови на наличие антител на вирусы или инфекционные заболевания.
Ну и, конечно же, лечение напрямую зависит от диагноза и анализов.
Если диагноз «простой герпес», или «генитальный герпес», или «опоясывающий лишай», то в арсенале врача имеются многие эффективные противогерпетические препараты. Это и мази, и таблетки, и сиропы, и растворы для введения как внутривенно, так и внутримышечно. Врач может назначить лекарства для коррекции иммунитета. Также врач может порекомендовать ввести вакцины от простого герпеса и от ветряной оспы. Дело в том, что вирусы ветряной оспы и опоясывающего лишая имеют одно и то же происхождение и название варицелла зостер. А те, кто перенес живой вирус ветряной оспы, переболел ветрянкой, пожизненно сохраняют в организме носительство в нервных ганглиях вируса варицелла зостер. Только он находится в спящем виде и при неблагоприятных воздействиях может активироваться и вызывать неприятное заболевание в виде опоясывающего лишая.
Это и мази, и таблетки, и сиропы, и растворы для введения как внутривенно, так и внутримышечно. Врач может назначить лекарства для коррекции иммунитета. Также врач может порекомендовать ввести вакцины от простого герпеса и от ветряной оспы. Дело в том, что вирусы ветряной оспы и опоясывающего лишая имеют одно и то же происхождение и название варицелла зостер. А те, кто перенес живой вирус ветряной оспы, переболел ветрянкой, пожизненно сохраняют в организме носительство в нервных ганглиях вируса варицелла зостер. Только он находится в спящем виде и при неблагоприятных воздействиях может активироваться и вызывать неприятное заболевание в виде опоясывающего лишая.
Ну а если диагноз «ветряная оспа»? При ветряночном герпесе врач назначит обработку прыщиков и изолирует больного на 11 дней от момента высыпания. Кстати, контактным людям в течение 72 часов после контакта с ветрянкой лучше ввести вакцину от ветряной оспы, чтобы не заболеть.
А если это инфекция кожи? Инфекцию кожи врачи называют пиодермией. В случае гнойного поражения врач назначит местные мази и растворы и решит вопрос о необходимости антибиотикотерапии по ситуации.
В случае гнойного поражения врач назначит местные мази и растворы и решит вопрос о необходимости антибиотикотерапии по ситуации.
Ну а если это аллергия так проявляется? При аллергии в виде экземы или прочих проявлениях показано местное лечение мазями и растворами, обладающими противоаллергическими свойствами. Все необходимое обязательно будет прописано врачом исходя из индивидуальных особенностей болезни. Также врач назначит диету, препараты, очищающие организм от аллергенов и токсических веществ и препятствующие развитию аллергии.
Главное — не запускать ситуацию и вовремя (при самых начальных проявлениях болезни) обратиться к врачу.
Сыпь у детей. Разбираем причины.
В жизни каждого родителя, рано или поздно наступает момент, когда, вдруг, на теле любимого ребенка, обнаруживаются какие-то прыщи. Это сыпь. Сыпь — это любые изменения на коже. Она встречается при очень многих заболеваниях и состояниях, некоторые из них весьма опасны.
Попробуем разобраться, какая сыпь, в каких случаях появляется, чем сопровождается и как должны вести себя мама и папа, чтобы она быстрее прошла.
Начнем с самого простого – укусы насекомых. В первую очередь комаров. Как правило, эта сыпь вызывает удивление ранней весной и поздней осенью, когда о комарах еще не вспоминают или уже забывают. В условиях современной зимы комары могут жить в помещении (например, в подвале) почти круглый год. Из всех членов семьи самыми «вкусными» для комаров являются именно маленькие дети.
Изменения на коже родители замечают утром, после пробуждения ребенка. Для комариных укусов характерно появление розовых или красноватых пятен в основном на открытых участках тела: кисти, предплечья, стопы, голени, т.е. те части тела, которые не прикрыты пижамой, и обязательно наличие элементов на лице, или, иногда, на одной его половине (в том случае, если ребенок спал на боку). Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест. Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой. В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин). Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест. Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой. В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин). Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Следующей, довольно распространенной ситуацией, при которой возникает сыпь, является аллергическая реакция. Как правило, это пищевая аллергия. Есть дети, аллергики с самого раннего детства. Родители таких детей точно знают, какую еду можно давать своему ребенку, а какую нет. И очень хорошо знают, как ухаживать за кожей в данной ситуации. Сейчас хочется подробнее остановиться на проблеме внезапного развития аллергии у ранее здорового ребенка. Такая ситуация может развиться при употреблении в пищу ранее незнакомых продуктов, экзотических фруктов, овощей, морепродуктов. Или в том случае, если привычные блюда приготовлены особым образом, с использованием большого количества специй и ароматических добавок. Или если ваш ребенок, потеряв контроль, съел пачку чипсов, закусив мандаринами, шоколадными конфетами и запив это все газированным напитком.
Такая ситуация может развиться при употреблении в пищу ранее незнакомых продуктов, экзотических фруктов, овощей, морепродуктов. Или в том случае, если привычные блюда приготовлены особым образом, с использованием большого количества специй и ароматических добавок. Или если ваш ребенок, потеряв контроль, съел пачку чипсов, закусив мандаринами, шоколадными конфетами и запив это все газированным напитком.
Проявляется аллергическая реакция довольно быстро. На коже всего тела или отдельных участках (щеки, ягодицы, за ушами) появляются красные пятна, неправильной формы, склонные к слиянию и сопровождающиеся сильным зудом. Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным. Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит. Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
Аллергическая реакция может возникнуть и при контакте кожи с какими-то веществами, например стиральный порошок, кондиционер для белья и т.п. В этом случае сыпь появляется только на тех участках, которые непосредственно соприкасались с аллергеном. Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии. Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
Теперь необходимо остановиться на большой группе инфекционных заболеваний, сопровождающихся сыпью.
Ветряная оспа (ветрянка).
Появлению сыпи, как правило, предшествует легкое недомогание, могут наблюдаться симптомы легкого ОРЗ. Затем появляется сыпь. Сначала ее немного – несколько красных пятнышек. Каждый день появляются все новые и новые пятна, а старые превращаются сначала в папулу – «бугорок», слегка выступающий над кожей, затем в пузырек с прозрачным содержимым, и, наконец, пузырек подсыхает и образуется корочка, которая через некоторое время отпадает. От момента появления первого пятнышка до отпадения последней корочки проходит около 10-15 дней, в течение которых больной ребенок является заразным. Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы). Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Краснуха.
При краснухе сыпь появляется практически одновременно по всему телу, но более выражена на лице, груди и спине. Выглядит она в виде мелких бледно-розовых пятен, почти одинаковой величины. Сыпь обильная. Исчезает бесследно в течение 4 дней. Характерным признаком краснухи является увеличение затылочных лимфоузлов. Все это сопровождается легкими симптомами ОРЗ. Специального лечения при краснухе обычно не проводится. Но всем детям в возрасте 1 года рекомендуется сделать прививку против краснухи.
Выглядит она в виде мелких бледно-розовых пятен, почти одинаковой величины. Сыпь обильная. Исчезает бесследно в течение 4 дней. Характерным признаком краснухи является увеличение затылочных лимфоузлов. Все это сопровождается легкими симптомами ОРЗ. Специального лечения при краснухе обычно не проводится. Но всем детям в возрасте 1 года рекомендуется сделать прививку против краснухи.
Скарлатина.
Заболевание начинается остро с высокой температуры, болей в горле при глотании, ангины. Язык в начале болезни густо обложен белым налетом, затем становится ярко-красным, блестящим. Сыпь появляется через несколько часов от начала болезни на туловище, конечностях, со сгущением в естественных складках кожи (подмышки, паховая область). Сыпь розовая мелкоточечная. При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек. Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Корь.
Сыпь при кори появляется на 4-5 день болезни на фоне сильно выраженных признаков ОРЗ (кашель, насморк, конъюнктивит, высокая температура) и высыпает в течение 3-4 дней. Первые элементы сыпи появляются на лице, верхней части груди. На вторые сутки распространяются на туловище, а на третьи – на верхние и нижние конечности. Выглядит в виде мелких красных пятен, склонных к слиянию. В настоящее время встречается редко, благодаря иммунизации детей в возрасте 1 года.
«Внезапная экзантема», «розеола» или «шестая болезнь».
Проявляется высокой, до 39С, температурой в течении 4-5 дней при относительно хорошем самочувствии. Затем температура нормализуется, а по всему телу появляется нежно-розовая сыпь. После появления сыпи ребенок не заразен. Очень часто эту сыпь принимают за аллергическую реакцию на жаропонижающие препараты.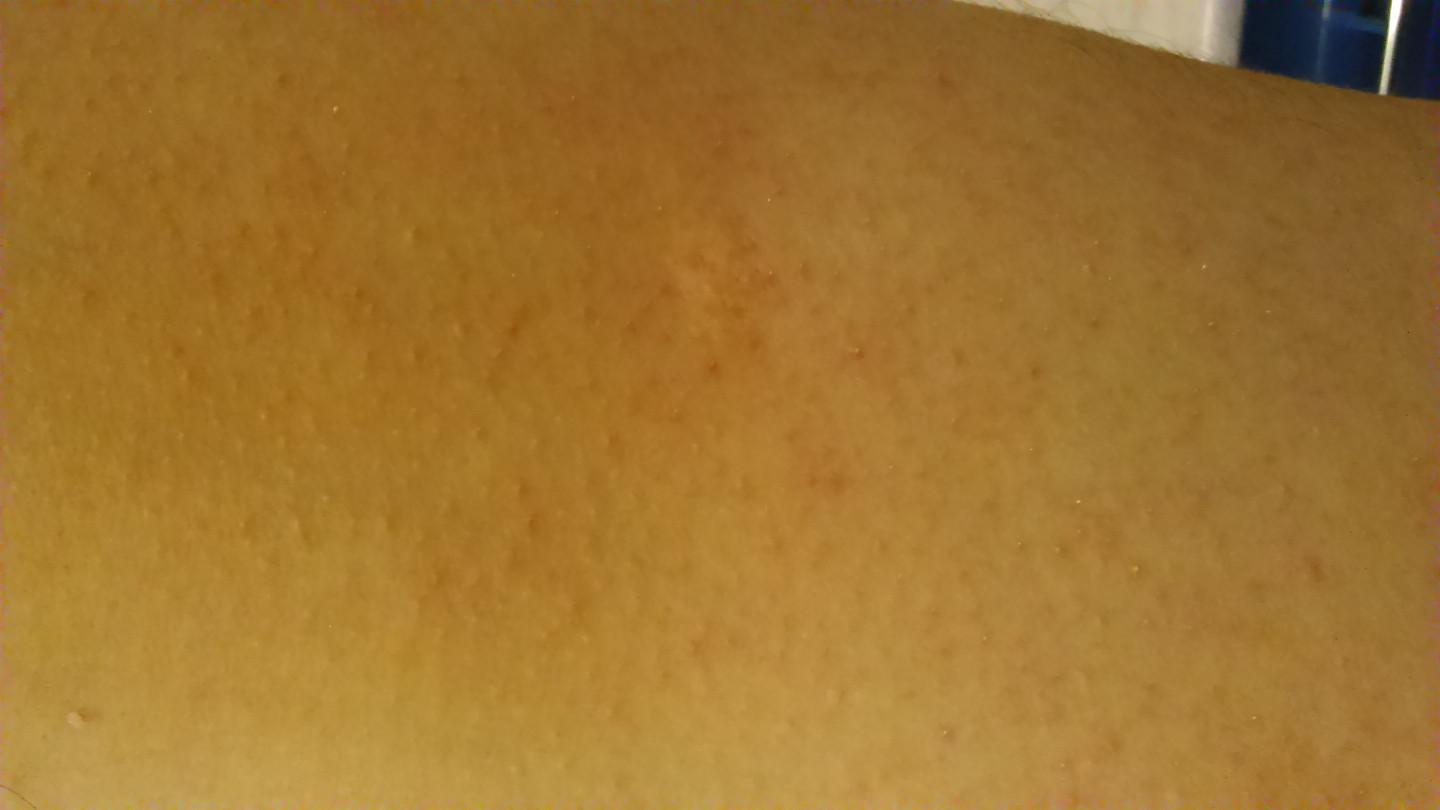
Менингококковая инфекция и менингококковый сепсис – смертельно опасная болезнь.
Проявляется очень высокой температурой, тяжелым общим состоянием ребенка, которое ухудшается с каждым часом, рвотой, нарушением сознания. На фоне высокой температуры у ребенка появляется сыпь (может быть всего несколько элементов), которая не исчезает при надавливании. Если вы видите у ребенка такую картину, следует немедленно вызвать скорую помощь.
Кроме этих заболеваний сыпь на теле встречается при герпетической инфекции — в виде пузырьков, при инфекционном мононуклеозе – при назначении антибиотиков из группы амоксициллина, при псевдотуберкулезе и иерсиниозе – по типу «носков» и «перчаток» и многих других.
Как правило сыпь при разных инфекциях достаточно типична и дополнительное лабораторное обследоване для постановки диагноза не требуется.
Практически при всех инфекционных болезнях, помимо сыпи есть высокая (или не очень) температура, общее недомогание, потеря аппетита, озноб.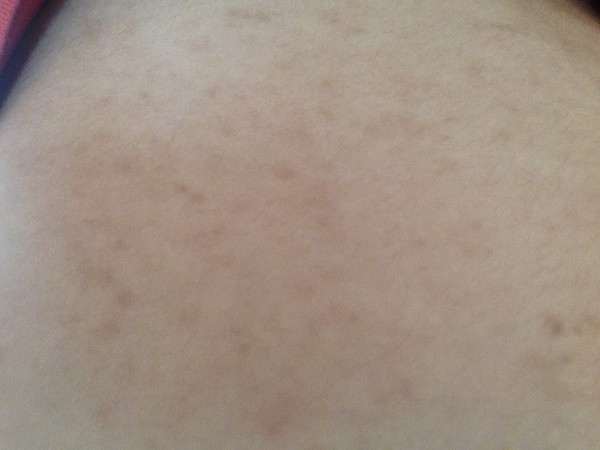 Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Кроме инфекций сыпь встречается при заболеваниях крови или сосудов. В этих случаях появление сыпи провоцируется травмами, иногда очень незначительными. Сыпь имеет вид крупных или мелких кровоизлияний (синячков) и требует дополнительного обследования для постановки точного диагноза.
В заключении, хочется еще раз обратить внимание родителей на то, что не надо самим пытаться понять, что за высыпания появились у ребенка. Позовите врача. И самое главное не надо рисовать на этой сыпи фукорцином, йодом или зеленкой. После того, как вы удовлетворите свои потребности в рисовании, ни один врач никогда не угадает, что же там было на самом деле.
Почему полявляются красные точки на теле? — Семейная консультация
Маленькие красные точки на теле могут быть как новообразованиями, так и следствием повреждения кожи. Давайте разберемся, насколько это опасно и когда нужно незамедлительно обращаться к врачу.
ГЕМАНГИОМЫ И МИКРОГЕМАТОМЫ
Мелкие красные точки на теле могут возникнуть после повреждения кожи. Например, часто такие поверхностные травмы капилляров получают при эпиляции. Если на кожу сильно воздействовать, то поверхность маленьких сосудиков, расположенных близко к поверхности, травмируется. И снаружи появляется небольшой кровоподтек из-за того, что кровь выходит в подкожно-жировой слой. Такие точки еще называют микрогематомы. Если вы делали эпиляцию у начинающего мастера, то их может быть достаточно много.
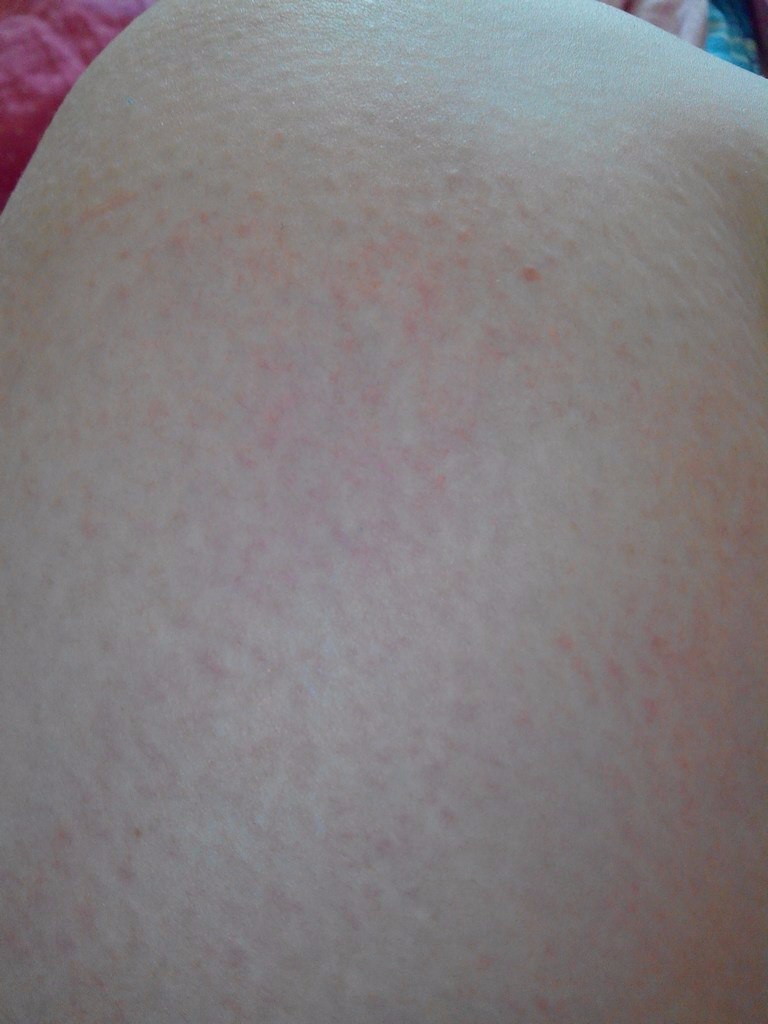
Мелкие гематомы могут появиться и в других местах. Внешне это красные точки на теле выглядят как родинки. Если вы увидели скопление точек, или если они появляются периодически без привязки к каким-либо процедурам, то это может быть связано с повышенной ломкостью сосудов. Обычно она возникает из-за недостатка в организме витамина С и К. Если любые травмы, сильное трение кожи о ткань вызывают такие “покраснения”, то причина, скорей всего, именно в этом.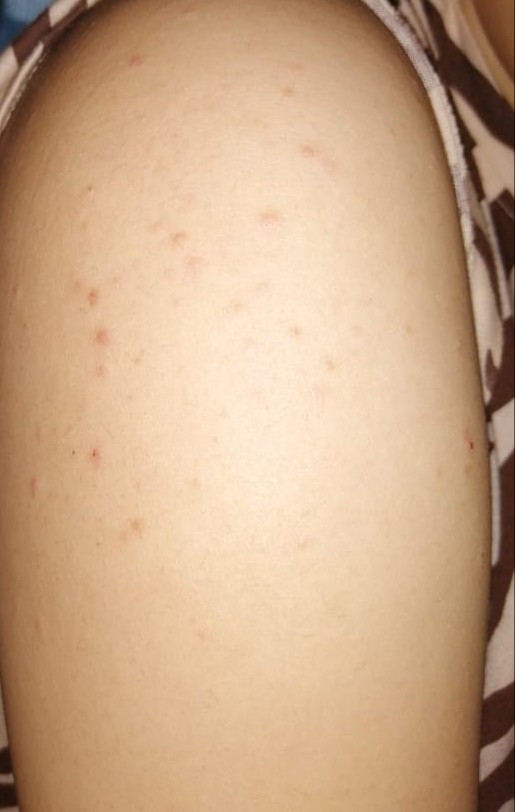 Понадобится пройти необходимые анализы и пропить рекомендованный врачом курс витаминов.
Понадобится пройти необходимые анализы и пропить рекомендованный врачом курс витаминов.
Что касается гемангиом, то это сосудистые опухоли, доброкачественные. Особенности их в следующем:
- Они могут быть до нескольких сантиметров в диаметре.
- Если речь идет о расширенных капиллярах, спровоцировавших заболевание, то гемангиома называется капиллярной.
- Но на лице и туловище часто могут возникать и кавернозные гемангиомы. Это крупные полости, заполненные кровью, они выглядят как припухлости и могут доставлять существенный дискомфорт, изменять внешность.
- Гемангиомы могут появиться в любом возрасте, даже у младенцев.
Здесь нельзя ждать, что опухоль пройдет сама. Обязательно нужно обратиться к врачу, и он поможет подобрать лечение.
КРАСНЫЕ ТОЧКИ С СОСУДИСТЫМИ РАЗВЕТВЛЕНИЯМИ И В ВИДЕ МЕЛКИХ ВЫСЫПАНИЙ
Есть и другие причины появления таких кожных несовершенств:
- Красные точки на теле могут представлять собой сосудистые звездочки и занимать достаточно большую площадь.
 В этом случае также нельзя откладывать посещение врача. Дело в том, что такие покраснения в виде капиллярных разветвлений могут свидетельствовать о развитии опасных заболеваний — цирроза печени и вирусного гепатита.
В этом случае также нельзя откладывать посещение врача. Дело в том, что такие покраснения в виде капиллярных разветвлений могут свидетельствовать о развитии опасных заболеваний — цирроза печени и вирусного гепатита. - Если речь идет о красных точках, напоминающих мелкие высыпания на груди и спине, то, скорее всего, у человека проблемы с поджелудочной железой. Интересно, что при надавливании они не пропадают. Также их количество может увеличиваться или уменьшаться.
- Часто подобные высыпания могут быть следствием аутоимунных заболеваний, например, ревматизма. Тогда они напоминают не кровоподтеки, а, скорее, кожную аллергию. Кстати, аллергия тоже может приводить к появлению красных точек на теле, причем в этом случае они будут иметь разную локализацию. Отличить аллергическое заболевание проще всего по наличию зуда, но и консультация врача здесь не помещает.
Думаем, что мы ответили на ваш вопрос “Красные точки на теле — что это?”. Если же сомнения по поводу собственного здоровья все-таки остались, вы всегда можете прийти к нам на консультацию.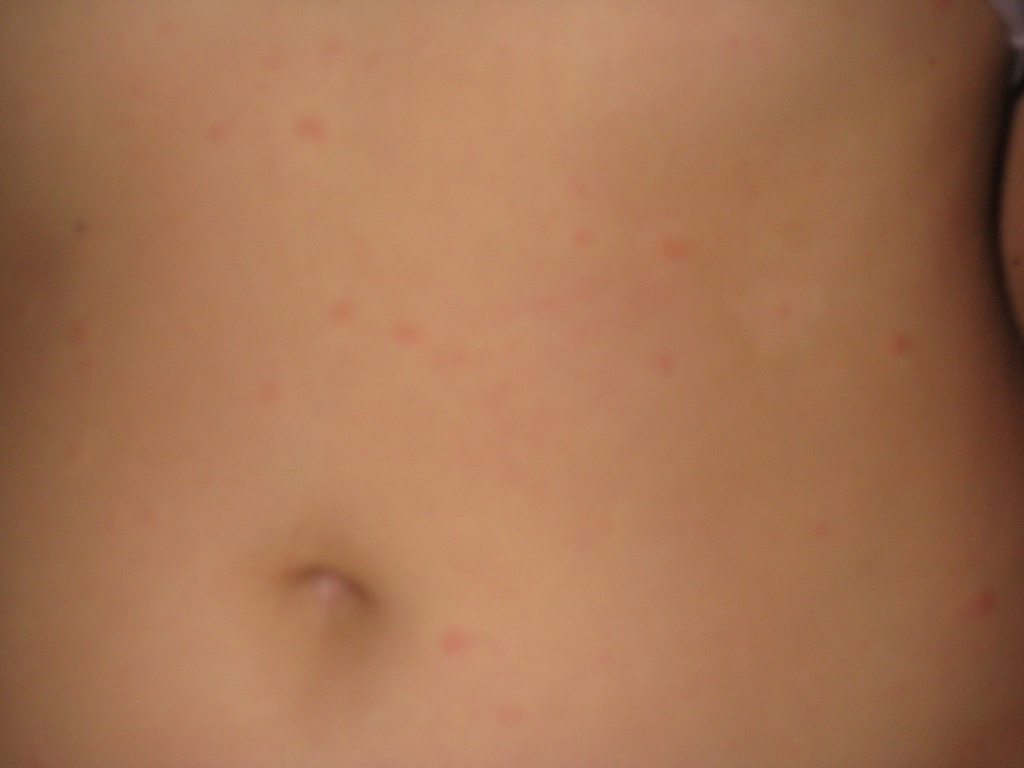 Также не забывайте, что человеку необходимо поддерживать здоровье правильным питанием и витаминами. Например, много витамина С содержится в цветной капусте и в зеленом горошке, в петрушке, томатах и яблоках. А куриные яйца, шпинат и брокколи богаты витамином К. В комплексе оба этих витамина “работают” на укрепление сосудов и усиление иммунитета.
Также не забывайте, что человеку необходимо поддерживать здоровье правильным питанием и витаминами. Например, много витамина С содержится в цветной капусте и в зеленом горошке, в петрушке, томатах и яблоках. А куриные яйца, шпинат и брокколи богаты витамином К. В комплексе оба этих витамина “работают” на укрепление сосудов и усиление иммунитета.
Высыпания в виде пузырьков
Брест
Витебск
Гомель
Гродно
Минск
Могилев
Аксаковщина
Андраны
Антополь
Атолино
Бабиничи
Бабичи
Бакшты
Барановичи
Бараново
Барань
Бегомль
Бездедовичи
Бездеж
Белица
Беличи
Беловежский
Белоозерск
Белыничи
Белынковичи
Бенякони
Береза
Березино
Березинское
Березки
Березовка
Бешенковичи
Бигосово
Бобовня
Бобрик
Бобровичи
Бобруйск
Богушевичи
Богушевск
Большая Берестовица
Большая Крапивня
Большевик
Большие Мотыкалы
Большие Новоселки
Большие Эйсмонты
Борисов
Борковичи
Боровики
Боровка
Боровляны
Бочейково
Бояры
Брагин
Браслав
Бродец
Бродница
Буда-Кошелево
Быстрица
Бытень
Быхов
Быхов-1
Ваверка
Василевичи
Василишки
Велешковичи
Великие Дольцы
Велятичи
Верейки
Вертелишки
Верхнедвинск
Верховичи
Ветка
Ветрино
Видзы
Вилейка
Витьба
Вишневец
Войстом
Волковыск
Волколата
Волма
Воложин
Волпа
Волынцы
Вороничи
Вороново
Воропаево
Высокое
Гайтюнишки
Ганцевичи
Гатово
Гезгалы
Гиновичи
Гловсевичи
Глубокое
Глуск
Глуша
Глыбочка
Гнезно
Годылево
Голдово
Головчин
Голынка
Гольчицы
Гольшаны
Горбовичи
Горки
Городея
Городище
Городище
Городок
Горы
Гребенка
Греск
Грицевичи
Грозово
д.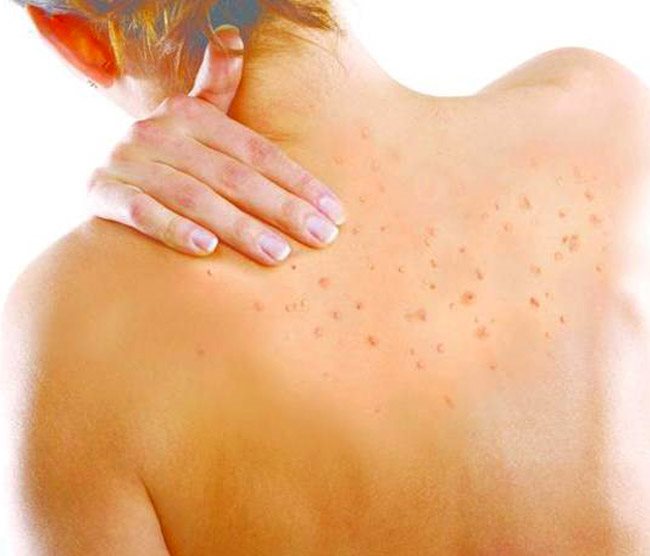 Бацевичи
Бацевичи
д. Белоуша
д. Бережное
д. Большие Чучевичи
д. Бороньки
д. Ботвиновка
д. Вендорож
д. Вишов
д. Волчин
д. Вольно
д. Голынец
д. Городец
д. Грудиновка
д. Дивин
д. Доманово
д. Заелица
Заелица
д. Звенчатка
д. Клепачи
д. Копачи
д. Коптевка
д. Кривошин
д. Ласицк
д. Лахва
д. Линово
д. Лядец
д. Молчадь
д. Мотоль
д. Мышковичи
д. Новоселки
д. Новые Лыщицы
д. Овсянка
д.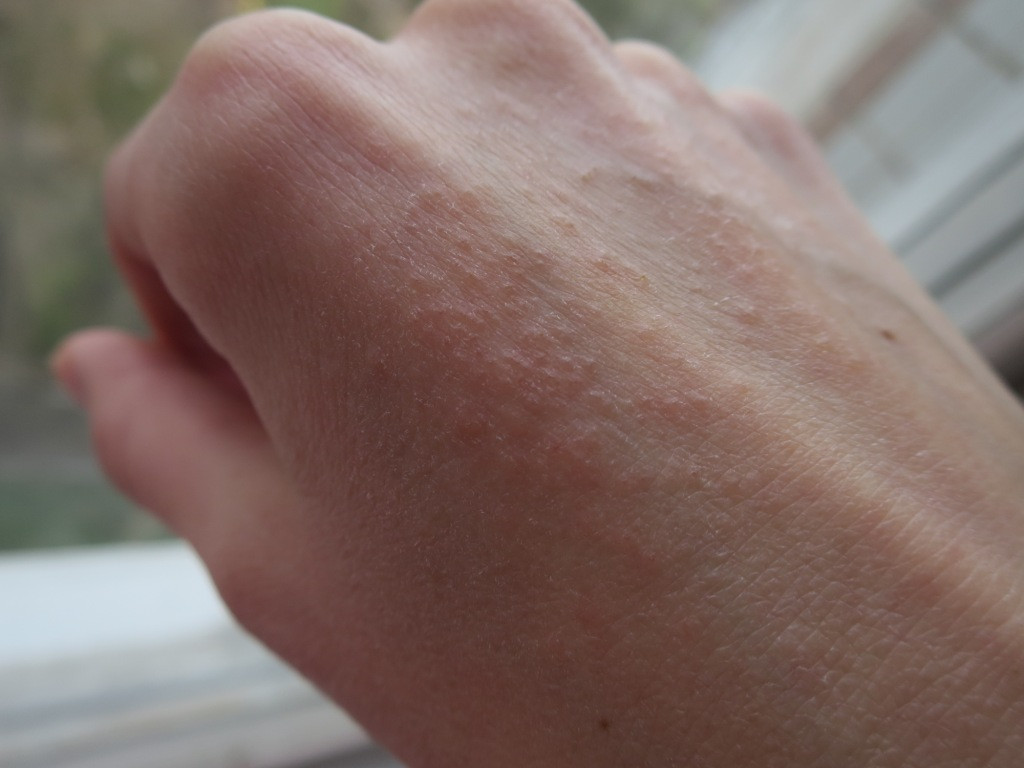 Одрижин
Одрижин
д. Ольгомель
д. Орля
д. Остров
д. Остромечево
д. Охово
д. Первомайская
д. Плотница
д. Погост-Загородский
д. Подгорная
д. Полонечка
д. Полонка
д. Поречье
д. Рубель
д. Рясно
д. Семукачи
Семукачи
д. Синкевичи
д. Солы
д. Столовичи
д. Струга
д. Телеханы
д. Тешевле
д. Федоры
д. Ходосы
д. Хотислав
д. Хотыничи
д. Черни
д. Щорсы
д.Ореховка
д.Тюхиничи
Давид-Городок
Дараганово
Дашковка
Демброво
Деревная
Деревное
Деревянчицы
Деречин
Дзержинск
Дисна
Дмитровичи
Добромысли
Добруш
Докшицы
Долгиново
Долгое
Долгое
Домоткановичи
Достоево
Дражно
Дрибин
Дрогичин
Дружный
Друя
Дубно
Дубровка
Дубровно
Дуниловичи
Дятлово
Езерище
Елизово
Елизово
Елка
Ельск
Жабинка
Ждановичи
Желудок
Жиличи
Жировичи
Житковичи
Жлобин
Жодино
Жодишки
Забашевичи
Заболоть
Заболотье
Заборье
Задорье
Зазерье
Занарочь
Заостровечье
Заполье
Заполье 1
Заречье
Заславль
Засулье
Заширье
Зеленая Дубрава
Зеленый Бор
Зельва
Зембин
Знамя
Иваново
Ивацевичи
Ивенец
Ивье
Ижа
Илья
Индура
Исерно
Калинковичи
Каменец
Квасовка
Кирово
Кировск
Клецк
Климовичи
Кличев
Княжицы
Кобрин
Ковали
Козловщина
Колодищи
Комарин
Коммунар
Копаткевичи
Копыль
Кореличи
Корма
Короватичи
Коссово
Костеневичи
Костени
Костровичи
Костюковичи
Костюковка
Коханово
Красная Слобода
Краснополье
Красносельский
Красный Берег
Кривичи
Кричев
Круглое
Крулевщизна
Крупица
Крупки
Круча
Кузьмичи
Куриловичи
Курино
Лаздуны
Лапичи
Лебедево
Лельчицы
Ленино
Лепель
Лесковка
Лесной
Лида
Лиозно
Липень
Липово
Логойск
Лоев
Лошница
Луговая слобода
Лужки
Лунинец
Лунно
Лынтупы
Любань
Любиж
Любоничи
Любча
Лядно
Ляды
Лясковичи
Ляховичи
Малая Берестовица
Малеч
Малорита
Малые Жуховичи
Марьина Горка
Маслаки
Матвеевцы
Мачулищи
Межево
Мелешки
Мелешковичи
Микашевичи
Милославичи
Миоры
Мир
Михалево
Михановичи
Мишневичи
Мозырь
Молодечно
Молотковичи
Мосты
Мошканы
Мстиславль
Мухавец
Мядель
Наровля
Нарочь
Негневичи
Несвиж
Николаево
Новая Гожа
Новка
Новогрудок
Новодруцк
Новое поле
Новоельня
Новолукомль
Новополоцк
Новоселье
Новый Быхов
Новый Двор
Новый двор
Оболь
Обухово
Обчуга
Озеро
Озерцо
Озеры
Октябрьский
Омговичи
Ореховск
Орша
Освея
Осинторф
Осиповичи
Осовец
Осовец
Острино
Островец
Островно
Острошицкий городок
Ошмяны
п.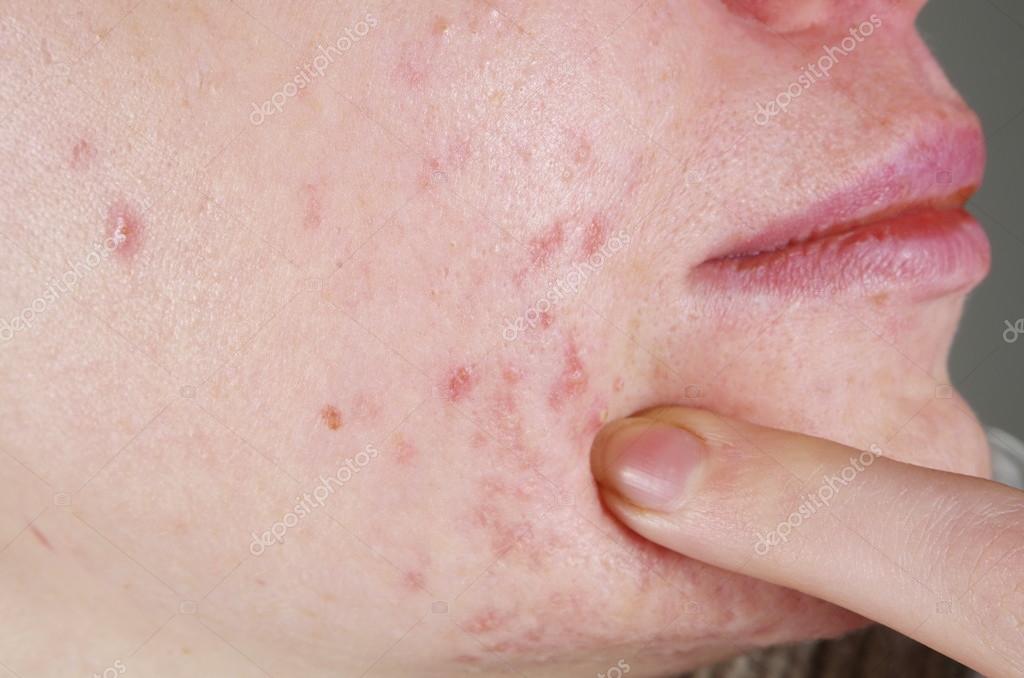 Берестье
Берестье
п. Детковичи
п. Домачево
п. Жемчужный
п. Костюковка
п. Ленинский
п. Логишин
п. Парохонск
п. Речица
п. Томашовка
п. Шерешево
п. Энергетиков
Париж
Паричи
Пелище
Першаи
Пески
Песочное
Петриков
Пинск
Пиревичи
Пламя
Плещеницы
Погост
Пограничный
Подсвилье
Положевичи
Полота
Полоцк
Поречье
Порозово
пос. Бараново
пос. Ленино
Поставы
Правдинский
Прибытки
Привольный
Прозороки
Пружаны
Пудовня
Пышно
Радошковичи
Радунь
Раков
Ратичи
Ратомка
Речень
Речица
Рованичи
Рогачев
Рогинь
Рожанка
Россоны
Россь
Руба
Рубежевичи
Руденск
Рудня
Ружаны
Савичи
Самохваловичи
Сватки
Светиловичи
Светлогорск
Свирь
Свислочь
Свислочь
Свислочь
Селец
Селявичи
Семежево
Семково
Сеница
Сенно
Сеньковщина
Сестренки
Симоничи
Синявка
Скидель
Скородное
Скрибовцы
Славгород
Славное
Слобода
Слободка
Слоним
Слуцк
Смиловичи
Смолевичи
Сморгонь
Снов
Солигорск
Соничи
Сопоцкин
Сосновка
Сосновый Бор
Сосны
Старая Дубовая
Старица
Старобин
Стародевятковичи
Старое Село
Старые Дороги
Старые Дятловичи
Стеневичи
Столбцы
Столин
Стрешин
Субботники
Сураж
Суринка
Сухари
Сухополь
Таль
Тальковщина
Тарново
Татарка
Телуша
Тимковичи
Толочин
Трабы
Трилесино
Турец
Туров
Уваровичи
Удело
Узда
Улла
Уречье
Урочь
Ухвала
Ушачи
Фаниполь
Ходевичи
Хойники
Холмеч
Холопеничи
Хоростово
Хорошевичи
Цирин
Чаусы
Чашники
Чемеры
Червень
Чернавчицы
Черницкий
Чечерск
Чисть
Чуриловичи
Шарковщина
Шацк
Шершуны
Шиловичи
Шклов
Шумилино
Шундры
Щитковичи
Щомыслица
Щучин
Юратишки
Юхновка
Язно
Яновичи
Яново
Янушковичи
Стрептодермия | «Кожно-венерологический диспансер №6»
Стрептодермия (пиодермия стрептококковая) – представляет собой инфекционно–аллергическое заболевание.
Болезнь возникает при попадании в толщу кожи стрептококка и продуктов его жизнедеятельности.
Основным проявлением заболевания, независимо от возраста пациента, становится образование на поверхности кожи гнойных элементов, имеющих характерную округлую форму и шелушащуюся поверхность. Различают клинические формы заболевания, в зависимости от размеров патологического очага, их количества и зоны распространения.
Причины возникновения стрептодермии
Возбудители заболевания – микроорганизмы семейства стрептококков, являются типичными представителями условно-патогенной микробной флоры организма – при достаточно напряженном местном иммунитете, целостности кожных покровов и слизистой, нормальном функционировании иммунной системы организма в целом, активное развитие и распространение этого организма ограничивается, и заболевание не развивается.
Возникновение стрептодермии всегда сопряжено с нарушением целостности кожного покрова (для проникновения инфекции достаточно микротравмы или потертости), изменением местного иммунитета и нарушением активности иммунной системы организма в целом.
Причины и факторы риска развития стрептодермии
При этом заболевании, как и при любой стрептококковой инфекции, существует инкубационный период. При попадании в организм стрептококка типичная клиническая картина стрептодермии развивается только через 7 дней после инфицирования.
После завершения инкубационного периода на коже появляются фликтены. Эти специфические высыпания на коже являются отличительным признаком стрептодермии.
Предраспологающими факторами, наличие которых увеличивает вероятность развития заболевания, становятся:
- пренебрежительное отношение к правилам личной гигиены;
- острое и хроническое переутомление;
- стрессовые ситуации;
- любые состояния, которые могут вызвать снижение иммунитета;
- недостаточное количество витаминов в пище пациента и его организме;
- травмы кожи (даже самые незначительные).
В организм человека микроорганизм может попасть контактно-бытовом путем – инфекция передается через посуду, одежду, при бытовых контактах, через игрушки, а также через пыль, в которой содержатся стрептококки.
В жаркое время года инфекция может передаваться насекомыми, которые на своих лапках переносят возбудители.
В холодное время года очень часто отмечается сезонный рост заболеваемости стрептодермией, совпадающий по времени с ростом заболеваемости скарлатиной и ангинами – такая ситуация объясняется тем, что причиной всех заболеваний становится один и тот же микроорганизм.
Кинические симптомы и локализация стрептодермии
Основными проявлениями заболевания становятся:
- Появление на поверхности кожи небольших пузырьков, наполненных прозрачной, но быстро мутнеющей жидкостью.
- Чаще всего высыпания локализуются на лице, спине, конечностях, нижней части туловища.
- Кожный зуд (часто возникает нестерпимое жжение).
- Пигментация кожи на месте «старых» очагов заболевания.
- Общее недомогание – нарушение самочувствия, вялость, слабость, отсутствие аппетита.
В зависимости от расположения высыпаний, различают несколько клинических форм стрептодермии:
- стрептококковое импетиго – проявляется одиночными разрозненными высыпаниями (фликтенами), которые локализуются на коже лица, туловища, конечностей, имеют тенденцию к слиянию. Поражения не проникают глубже базального слоя кожи, после вскрытия фликтены на поверхности кожи образуются тонкие корки серого цвета, оставляющие после отпадения пятна синевато-розового цвета;
- буллезное импетиго – проявляется фликтенами большого размера, после вскрытия которых на коже открываются поверхностные эрозии, склонные к увеличению поверхности поражения. Такие элементы чаще всего образуются на кистях, стопах и голенях;
- стрептококковая заеда (ангулярный стоматит, щелевидное импетиго) – проявляется фликтенами, расположенными в углах рта. Первичный элемент сыпи очень быстро превращается в линейные трещины, покрытые корочками желто-медового цвета, отпадающими без следа, но склонными к повторному появлению. Кроме того, щелевидное импетиго может появиться у крыльев носа или возле наружного края глазной щели. Заболевание может сопровождаться выраженным зудом и слюнотечением, которые провоцируют распространение инфекционного процесса по коже лица, отказом от пищи из-за невозможности открыть рот;
- стрептококковый лишай у детей – возникает чаще всего на коже лица. Появляются шелушащиеся очаги розового или белого цвета, имеющие округлую форму и четко очерченные границы. Элементы сыпи могут уменьшаться под действием солнечных лучей, но ранее пораженные участки кожи не могут нормально загорать;
- турниоль (стрептодермия ногтевых валиков) – часто возникает у детей, которые привыкли грызть ногти. В этом случае вокруг ногтевых пластинок возникают фликтены, которые вскрываются с образованием подковообразной эрозии;
- стрептококковая опрелость – возникает поражение кожных складок, на которых формируются мелкие фликтены, склонные к слиянию. После вскрытия на коже образуются мокнущие поверхности ярко-розового цвета.
Профилактика стрептодермии
Профилактика стрептодермии заключается:
- в соблюдении личной гигиены,
- ограничении контактов со страдающими любой стрептококковой инфекцией,
- своевременное лечение инфекционных заболеваний.
Очень важно своевременно и правильно обрабатывать любые мелкие травмы и повреждения кожи. При пораженных участках кожи нельзя допускать попадание на них влаги, так как это может способствовать распространению заболевания.
Приглашаем Вас на обследование и консультацию в «КВД № 6».
Наши врачи готовы оказать квалифицированную медицинскую помощь и дать консультацию по всем волнующим Вас вопросам.
Наш адрес: СПб, ул. Летчика Пилютова, д. 41
Режим работы:
• по рабочим дням 9.00–20.00
• суббота (неотложная помощь) 9.00-15.00
Телефон регистратуры: 744-2715 ✆
Прыщи на теле: откуда берутся высыпания и как с ними бороться
Чаще всего, когда мы говорим об уходе за проблемной кожей, уделяем внимание лицу. Но правда в том, что на теле тоже бывают высыпания. Каковы причины? Как и в случае с лицом, предпосылки могут быть самыми разными. Чем лечить? Одна из основных рекомендаций — не пытаться избавиться от них самостоятельно. Элена Рамос — фармацевт, эксперт по дерматокосметике и содиректор The Secret Lab — и доктор Педро Родригес из Clínica Dermatológica Internacional рассказывают об основных причинах появления воспалений на теле и способах их лечения.
Почему появляются прыщи на теле
«Сальные железы есть как на коже лица, так и тела. Если жирная секреция избыточная и провоцируется чрезмерный рост бактерий, могут появляться прыщики (независимо от возраста)», — объясняет Элена Рамос.
Основные причины
Гормональная активность и генетика (наиболее частый фактор)
Отсутствие гигиены и скопление бактерий
Избыток жира на коже
Использование неподходящей косметики
Прыщики на шее и в зоне декольте могут быть вызваны недостаточным очищением кожи. Вот почему важно, чтобы уход распространялся на шею, а не заканчивался подбородком.
Доктор Родригес также указывает, что стать причиной высыпаний могут слишком тесная одежда и пот. Для того чтобы избежать этого, необходимо носить дышащую одежду и отказаться от синтетических материалов.
Самые распространенные зоны
Декольте и грудь. «В области декольте и на груди довольно часто встречаются прыщики, похожие на те, что на лице, поскольку анатомически в этих зонах так же много сальных желез», — отмечает доктор Родригес.
Спина. Специалист отмечает, что на спине «может скапливаться больше грязи, так как это более труднодоступная для очищения зона». Важно принимать душ с некомедогенным мылом — особенно после тренировки.
Будьте осторожны со средствами, которые наносите на кожу
Очищение. Оба эксперта подтверждают, что мыло и кремы, которые мы используем для ухода за телом, могут стать причиной появления прыщей. Если вам хотелось бы избавиться от прыщей на теле, попробуйте заменить гель для душа. Правило особенно актуально для тех, кто пользуется жирными и масляными средствами.
Увлажнение. То же самое касается увлажняющих лосьонов: чем легче будет формула, тем лучше. «Мы должны избегать средств, которые содержат комедогенные продукты: парафин, вазелин, силиконы, кокосовое и какао-масло», — отмечает Элена Рамос. Наконец, эксперт добавляет, что средства для стирки также могут влиять на кожу, «поскольку мы каждый день контактируем с веществами в их составе». Хорошее практичное правило — анализировать ингредиенты и отдавать предпочтение натуральным продуктам.
А ароматы? На самом деле распыление композиции на кожу не должно вызывать каких-либо высыпаний. Поэтому в случае появления аллергической реакции необходимо обратиться к специалисту.
Что можно и чего нельзя делать при лечении акне на теле
Чистки. Эксперты твердят, что нельзя давить прыщи — как на лице, так и на теле. Элена Рамос отмечает, что очистить поры — это хорошо, но «в идеале нужно обратиться для этого к квалифицированному специалисту, который сможет оценить, пора ли проводить чистку или стоит подождать развития воспаления».
Регенерация кожи. «Для этого чаще всего используются спреи с салициловой кислотой», — говорит доктор Родригес. Элена Рамос предлагает следующий распорядок дня: «Мойтесь мягким очищающим гелем; утром необходимы увлажнение и защита от солнца, а на ночь — ретинол. Он поможет контролировать выделение себума и обновлять кожу — это предотвратит появление следов акне. Ретинол можно чередовать с AHA-кислотами, такими как молочная или гликолевая.
Отшелушивание: за и против
Доктор Родригес отмечает, что «наша кожа обновляется каждые три недели — для этого достаточно просто ходить в душ и иногда пользоваться скрабом», поэтому важно помнить, что она не должна чрезмерно очищаться. Если прыщи воспалены, лучше отказаться от использования чистящих щеток или губок. Рекомендуется использовать химический или энзимный пилинг. Если же у вас очень серьезные высыпания, лучше не трогать область воспаления, пока она не восстановится.
Ana Gándara/vogue.es
Изображения, причины, лечение и время обращения за помощью
Человек может замечать красные точки на своей коже по ряду причин, от аллергических реакций до теплового воздействия.
Многие причины появления красных точек на коже безвредны и исчезают сами по себе. Другим может потребоваться лечение на дому или без рецепта.
В этой статье мы обсудим некоторые из возможных причин появления красных точек на коже, варианты их лечения и когда обращаться к врачу.
Сыпь на коже бывает разного размера, цвета и текстуры.
Не все высыпания требуют неотложной медицинской помощи. Тем не менее, людям следует немедленно обратиться за медицинской помощью, если у них появилась сыпь и они заметили какие-либо из следующих симптомов:
Людям также следует немедленно обращаться за помощью в случае возникновения любых новых болезненных высыпаний, поражающих глаза, внутреннюю часть рта или гениталии.
В случае сомнений человеку следует обратиться за консультацией к лечащему врачу или сертифицированному дерматологу.
Тепловая сыпь или потница возникает, когда потовые железы блокируются, задерживая пот в глубоких слоях кожи.
Хотя тепловая сыпь может появиться у любого, это заболевание чаще всего встречается у младенцев и детей раннего возраста с незрелыми потовыми железами.
Симптомы тепловой сыпи включают:
- скопления маленьких красных шишек, называемых папулами
- твердые шишки телесного цвета
- ощущение зуда или покалывания
- слабое потоотделение или его отсутствие в пораженной области
- воспаление и болезненность
- головокружение
- тошнота
Лечение
Тепловая сыпь обычно проходит в течение 24 часов.
Лечение обычно включает использование лосьонов для снятия зуда, раздражения и отека.
Люди также могут сохранять кожу прохладной и избегать тесной одежды.
Узнайте больше о вариантах лечения тепловой сыпи здесь.
Волосный кератоз (КП) — это распространенное заболевание кожи, при котором на коже появляются крошечные красные, белые или телесные бугорки.
Чаще всего поражаются внешние части предплечий. Он также может поражать предплечья и верхнюю часть спины, но встречается реже.
Симптомы КП включают:
- кожа, которая кажется грубой или сухой
- пятна небольших безболезненных бугорков на коже
- зуд
Лечение
Люди могут лечить симптомы КП с помощью:
- увлажняющих средств, содержащих мочевина или молочная кислота
- альфа-гидроксикислота
- гликолевая кислота
- молочная кислота
- ретиноиды
- салициловая кислота
- лазерная или световая терапия
Узнайте больше об управлении домашним хозяйством для КП здесь.
Контактный дерматит возникает при контакте человека с веществом, которое раздражает его кожу или вызывает аллергическую реакцию.
Симптомы контактного дерматита различаются в зависимости от триггера и тяжести реакции.
Симптомы контактного дерматита включают:
- сыпь в виде геометрических узоров или форм
- сухая кожа, которая отслаивается и трескается
- яркая покрасневшая кожная сыпь
- скопления маленьких красных точек на коже
- крапивница, или очень зудящие рубцы на коже
- сильный зуд, стеснение или ощущение жжения
- волдыри, наполненные жидкостью, сочащиеся и покрывающие корку
- темная утолщенная кожа
- чувствительность к солнечному свету
Узнайте больше о контактном дерматите здесь.
Лечение
Лечение контактного дерматита зависит от причины и тяжести симптомов человека.
Симптомы от легкой до умеренной улучшаются, когда человек избегает контакта с раздражителем или аллергеном. По возможности людям следует:
- избегать продуктов по уходу за кожей, содержащих агрессивные или раздражающие химические вещества
- избегать никелированных или позолоченных ювелирных изделий
- избегать продуктов или лекарств, вызывающих аллергические реакции
- носить защитную одежду в рабочей среде или в местах с ядовитые растения
Если дерматит ограничен небольшой площадью, можно нанести 1% крем с гидрокортизоном.
Врач может назначить более сильные местные или пероральные антигистаминные препараты людям, которые не реагируют на безрецептурные препараты.
Атопический дерматит, также известный как экзема, представляет собой хроническое воспалительное заболевание кожи.
Существует много различных типов экземы, в том числе:
- Фолликулярная экзема: Этот тип экземы поражает волосяные фолликулы.
- Папулезная экзема: Это проявляется в виде небольших красных бугорков на коже, которые медицинские работники называют папулами.
Наряду с красными бугорками на коже экзема может вызвать:
- чрезвычайно зуд кожи
- тепло и отек кожи
- сухая, шелушащаяся кожа
- скопления маленьких пузырей, заполненных жидкостью
- волдырей, из которых вытекает жидкость и корка более
Лечение
Люди могут управлять симптомами атопического дерматита и даже предотвращать обострения с помощью следующих методов лечения:
- принимая рецептурные лекарства, такие как стероиды и антигистаминные препараты
- проходят фототерапию или светотерапию
- применяя увлажняющий крем для лечения сухой, потрескавшейся кожи
- с использованием стирального порошка без запаха, не вызывающего раздражения
- Избегайте триггеров, таких как сухой воздух, стресс и аллергены
При тяжелом атопическом дерматите, который не поддается лечению вышеупомянутыми вариантами лечения, человек должен увидеть сертифицированный дерматолог.
Также может помочь принятие ванн с отбеливателем, которые требуют использования половины чашки отбеливателя на 40-галлонную ванну 1-2 раза в неделю.
Узнайте больше о вариантах лечения экземы здесь.
Розацеа — это кожное заболевание, вызывающее раздражение, покраснение и небольшие прыщики.
Хотя любой может заболеть розацеа в любой момент своей жизни, это заболевание чаще всего встречается у взрослых в возрасте 30–60 лет, людей со светлой кожей и людей, находящихся в период менопаузы.
Симптомы розацеа включают:
- раздраженная или красная кожа на лбу, носу, щеках и подбородке
- кровеносные сосуды, которые видны под кожей
- скопления небольших бугорков или прыщиков
- толстая кожа на лице
- красные, зудящие или слезящиеся глаза
- воспаление век
- помутнение зрения
Лечение
Люди могут лечить розацеа с помощью различных стратегий и лекарств.Некоторые стратегии, которые могут помочь облегчить розацеа, включают:
- избегание триггеров, таких как ультрафиолет, алкоголь и агрессивные химические вещества
- мытье лица очищающими средствами со сбалансированным pH
- частое использование увлажняющих средств
- использование солнцезащитного крема широкого спектра действия с SPF 30 или выше
Людям также следует избегать продуктов с кофеином и острой пищи, так как они также могут вызвать розацеа.
Лечебные процедуры от розацеа включают:
Узнайте больше о вариантах лечения розацеа здесь.
Некоторые инфекции также могут вызывать появление красных точек на коже.
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу.
Примеры:
Ветряная оспа или опоясывающий лишай
Вирус ветряной оспы вызывает эти инфекции, которые вызывают красные, зудящие, заполненные жидкостью волдыри, которые могут появиться на любом участке тела.
Ветряная оспа обычно возникает у младенцев и детей младшего возраста. Однако у подростков и взрослых также может развиться ветряная оспа.
Опоясывающий лишай встречается у взрослых, уже переболевших ветряной оспой. По данным Национального института старения, опоясывающий лишай обычно поражает одну область на одной стороне тела.
Краснуха
Эта инфекционная вирусная инфекция вызывает характерную сыпь в виде маленьких красных или розовых точек.
Сыпь обычно начинается на лице, а затем распространяется на туловище, руки и ноги. Инфекции краснухи также вызывают жар, головную боль и увеличение лимфатических узлов.
Центры по контролю и профилактике заболеваний (CDC) отмечают, что краснуха является относительно редкой инфекцией в Соединенных Штатах из-за широкого использования вакцины MMR.Вакцина доступна для младенцев и детей в возрасте от 9 месяцев до 6 лет.
Менингит
Менингит требует неотложной медицинской помощи. Это воспаление оболочек, покрывающих спинной и головной мозг. Обычно это происходит из-за бактериальной или вирусной инфекции.
Симптомы менингита включают:
- лихорадку
- ригидность шеи
- головная боль
- тошнота
- светочувствительность
- спутанность сознания
- рвота
Сыпь не всегда появляется.Однако в этом случае человек может заметить маленькие розовые, красные, коричневые или фиолетовые уколы на коже. Кроме того, он не выцветает, когда человек ставит на него стакан.
Инфекция MRSA (стафилококк)
CDC определяет метициллин-устойчивый Staphylococcus aureus (MRSA) как «тип бактерий, устойчивых к нескольким антибиотикам».
MRSA часто поражает кожу, вызывая болезненные участки воспаленной кожи. У людей также может наблюдаться выделение гноя из пораженной кожи и повышение температуры.
Другие бактериальные инфекции кожи также могут вызывать болезненные и воспаленные участки кожи. Если человек подозревает, что у него кожная инфекция, ему следует обратиться к врачу.
Скарлатина
Бактерии Streptococcus вызывают эту инфекцию.
Эти бактерии естественным образом обитают в носу и горле. Они вызывают красную сыпь на шее, под мышкой и в паху. Сыпь состоит из маленьких красных точек, грубых на ощупь.
Если человек подозревает кожную инфекцию, ему всегда следует проконсультироваться с врачом.
Людям также следует поговорить с врачом, если их сыпь не улучшится, несмотря на безрецептурные препараты или лечение в домашних условиях.
Людям также следует обратиться за медицинской помощью, если у них кожная сыпь, сопровождающаяся следующими симптомами:
Если человек подозревает кожную инфекцию, ему следует обратиться к врачу, прежде чем пробовать какие-либо домашние средства.
Чтобы облегчить кожную сыпь и справиться с ней, люди могут попробовать следующие домашние процедуры:
- с использованием мягкого мыла без запаха, средств для мытья тела и очищающих средств
- избегать купания или душа в горячей воде
- поддерживать пораженную кожу сухой и чистой
- носить свободную дышащую одежду
- избегать трения или расчесывания кожной сыпи
- прикладывать холодный компресс для снятия отека и боли
- прикладывать алоэ вера к пораженной коже, чтобы уменьшить отек и успокоить боль
- использовать увлажняющие кремы для увлажнения и высыхания , шелушащаяся кожа
Есть несколько возможных причин появления красных точек на коже, включая тепловую сыпь, КП, контактный дерматит и атопический дерматит.
Красные точки на коже также могут появиться из-за более серьезных заболеваний, таких как вирусная или бактериальная инфекция.
Если люди подозревают, что у них кожная инфекция, им следует обратиться к врачу, а не использовать домашние средства.
Некоторые кожные высыпания и сопровождающие их симптомы можно лечить домашними средствами и безрецептурными препаратами. К ним относятся избегание источника раздражения и использование безрецептурных противозудных мазей.
Люди могут обратиться к врачу или дерматологу, если их симптомы не исчезнут, несмотря на лечение в домашних условиях или без рецепта.Врач или дерматолог могут диагностировать первопричину и дать соответствующие рекомендации по лечению.
Сенная лихорадка (аллергический ринит): симптомы, причины и лечение
Сенная лихорадка или аллергический ринит — распространенное состояние с симптомами, аналогичными симптомам простуды. Может быть чихание, заложенность носа, насморк и давление в носовых пазухах.
Это вызвано аллергической реакцией на вещества, переносимые по воздуху, такие как пыльца. Время года, когда это происходит, зависит от того, на какое вещество или аллерген реагирует человек.
Несмотря на название, сенная лихорадка не означает, что у человека аллергия на сено и лихорадка. Сено вряд ли может быть аллергеном, а температура — не симптомом.
Аллергический ринит — пятое по распространенности заболевание в Соединенных Штатах (США).
Эта статья о сенной лихорадке или аллергическом рините. О неаллергическом рините можно прочитать здесь.
Симптомы могут проявляться в разное время года, в зависимости от того, на какое вещество у пациента аллергия.
Человек, страдающий аллергией на пыльцу обыкновенную, будет иметь более серьезные симптомы, когда количество пыльцы будет высоким.
Общие симптомы включают:
- чихание
- слезотечение
- зуд в горле
- заложенный, зудящий или насморк
Тяжелые симптомы могут включать:
- потливость
- головные боли
- потеря обоняния и вкуса
- лицевая боль, вызванная закупоркой носовых пазух
- зуд, распространяющийся из горла в нос и уши
Некоторые люди могут испытывать усталость или утомляемость, раздражительность и бессонницу.
Люди, страдающие астмой, могут испытывать более сильное свистящее дыхание и одышку в то время, когда симптомы сенной лихорадки являются обычными.
Ряд безрецептурных препаратов может помочь справиться с сенной лихорадкой. Иногда лучше всего сочетание двух или трех. Врач может посоветовать варианты.
Лекарства
К ним относятся:
Антигистаминные спреи или таблетки : обычно доступные без рецепта, они останавливают высвобождение химического гистамина. Обычно они эффективно снимают симптомы насморка, зуда и чихания, но не разблокируют заложенные носовые пазухи.Старые антигистаминные препараты могут вызвать сонливость.
Глазные капли : уменьшают зуд и отек в глазах. Обычно они используются вместе с другими лекарствами. Глазные капли часто содержат кромогликат.
Назальные кортикостероиды : Эти спреи лечат воспаление, вызванное сенной лихорадкой. Они предлагают безопасное и эффективное долгосрочное лечение. На проявление преимуществ может уйти неделя.
Примеры включают флутиказон (Flonase), флутиказон (Veramyst), мометазон (Nasonex) и беклометазон (Beconase).
Может появиться неприятный запах или вкус, раздражение носа.
Пероральные кортикостероиды : Тяжелые симптомы сенной лихорадки могут хорошо поддаваться лечению таблетками преднизона, назначенными врачом. Они предназначены только для краткосрочного использования. Длительное употребление связано с катарактой, мышечной слабостью и остеопорозом.
Иммунотерапия : Иммунотерапия может обеспечить долгосрочное облегчение, постепенно снижая чувствительность иммунной системы к аллергенам, вызывающим симптомы. Обычно его принимают в виде уколов от аллергии или сублингвальных капель для людей, у которых симптомы серьезны и не исчезли после других методов лечения.
Иммунотерапия может привести к стойкой ремиссии симптомов аллергии и помочь предотвратить развитие астмы и новых аллергий.
Уколы делает врач, но сублингвальную иммунотерапию или лекарства, растворяемые под языком, можно принимать дома.
Альтернативные методы лечения
Альтернативные методы лечения сенной лихорадки включают иглоукалывание, но результаты исследований не подтвердили значительных улучшений.
Не рекомендуются никакие лечебные травы.
Во время беременности важно проконсультироваться с врачом, прежде чем принимать какие-либо лекарства, чтобы предотвратить возможное неблагоприятное воздействие на развитие плода.
Диагноз
Чтобы назначить правильное лечение, врач изучит симптомы и спросит о личном и семейном медицинском анамнезе.
Анализ крови или кожи может определить, на какое вещество у пациента аллергия.
При кожной пробе кожа прокалывается небольшим количеством известного аллергена.
Анализ крови покажет уровень антител IgE.Он будет высоким, если присутствует аллергия. Тест занимает около 20 минут.
Нулевые антитела IgE указывают на отсутствие чувствительности, а 6 — на очень высокую чувствительность.
Другой кожный тест включает введение аллергена под кожу и проверку реакции примерно через 20 минут.
Сенная лихорадка — это аллергическая реакция на вещества, переносимые воздухом, например на пыльцу.
Аллергия возникает, когда иммунная система принимает безвредное вещество за вредное, и организм выделяет химические вещества для борьбы с ним.
Эта реакция и вызывает симптомы.
Аллергены — это часто встречающиеся вещества, на которые иммунная система большинства людей либо не реагирует, либо реагирует очень слабо.
Однако некоторым людям требуется лечение, поскольку их симптомы затрудняют выполнение повседневных задач.
Лечение не может устранить симптомы, но может уменьшить их влияние.
Человек не может предотвратить развитие аллергии, но люди, страдающие сенной лихорадкой, могут найти некоторые стратегии, полезные для минимизации воздействия.
Вот несколько советов:
- Следите за количеством пыльцы в уязвимые месяцы. Информация доступна через Интернет и другие средства массовой информации. Количество пыльцы обычно выше во влажные и ветреные недождливые дни и ранним вечером.
- Держите окна и двери закрытыми при высоком содержании пыльцы.
- Избегайте стрижки газона в уязвимые месяцы, выбирайте дни с низким содержанием пыльцы для садоводства и держитесь подальше от травянистых участков, когда количество пыльцы велико.
- Регулярно опрыскивайте глаза прохладной водой, чтобы успокоить их и очистить от пыльцы.
- Примите душ и переоденьтесь после того, как зайдете в дом, когда в нем много пыльцы.
- Используйте защитные очки, чтобы защитить глаза от пыльцы.
- Наденьте головной убор, чтобы пыльца не скапливалась в волосах и не попадала на глаза и лицо.
- Установите в свой автомобиль пыльцевый фильтр и водите машину с закрытыми окнами в самое частое время.
- Не заводите в доме цветы.
- По возможности очищайте все поверхности, полы и ковры от пыли.
- Выбирайте пылесос с хорошим фильтром.
- Используйте подстилку, защищающую от клещей.
- Используйте осушитель для предотвращения появления плесени.
- Держитесь подальше от сигаретного дыма и бросьте курить, если вы курите.
- Мойте домашних животных, когда они заходят в помещение в день с высоким содержанием пыльцы, или пригладьте их шерсть влажной тканью.
- Смажьте вазелином внутренние края ноздрей, так как он помогает предотвратить проникновение пыльцы.
- Спросите у врача план, если вы знаете, что время вашей чувствительности не за горами.
Сенная лихорадка возникает, когда иммунная система принимает обычно безвредное вещество, передающееся по воздуху, за угрозу.
Организм вырабатывает антитело, называемое иммуноглобулином E (IgE), чтобы атаковать угрозу, и оно высвобождает химический гистамин. Гистамин вызывает симптомы.
К триггерам сезонной сенной лихорадки относятся пыльца и споры, которые вызывают симптомы только в определенное время года.
Примеры триггеров сенной лихорадки:
- пыльца деревьев весной
- пыльца травы поздней весной и летом
- пыльца сорняков, особенно осенью
- споры грибов и плесени, чаще встречаются в теплую погоду
Другое триггеры включают шерсть домашних животных или перхоть, пылевых клещей, плесень и тараканую пыль. Раздражителями, которые могут вызвать симптомы сенной лихорадки, являются сигаретный дым, духи и выхлопные газы дизельного топлива.
Факторы риска
Некоторые факторы повышают риск сенной лихорадки.
Генетические факторы : Если у близкого родственника есть сенная лихорадка или другая аллергия, риск выше.
Другая аллергия или астма : Люди с другой аллергией или астмой также чаще болеют сенной лихорадкой.
Пол и возраст : До подросткового возраста сенная лихорадка чаще встречается среди мальчиков, но после подросткового возраста чаще страдают женщины.
Дата рождения : Люди, родившиеся в период высокого сезона пыльцы, имеют несколько более высокий риск развития сенной лихорадки.
Вторичный дым : Воздействие сигаретного дыма в первые годы жизни увеличивает риск сенной лихорадки.
Другие факторы включают принадлежность к первенству, выходца из небольшой семьи или семьи с более высоким доходом. Эти последние три фактора риска могут быть связаны с детскими инфекциями.
Младенец, у которого было меньше детских инфекций, может иметь более высокий риск аутоиммунных проблем в более позднем возрасте.
В настоящее время лекарства от сенной лихорадки нет. Тем не менее, симптомы можно контролировать в течение года, когда много пыльцы.
Чтобы обработка работала в первый год, ее следует начинать за 3 месяца до сезона распространения пыльцы.
Продолжение лечения может иметь эффект уменьшения симптомов, повышения иммунитета к аллергену и повышения качества жизни. Было показано, что трехлетний курс лечения приводит к длительной десенсибилизации по отношению к пыльце.
Однако, если симптомы не улучшаются значительно через год, лечение следует прекратить, поскольку оно вряд ли сработает.
Сенная лихорадка может стать более серьезной, переместившись в легкие и перейдя в аллергическую астму. У людей с аллергией на пыльцу также повышается вероятность развития других аллергий, например, пищевой непереносимости.
Сильная сенная лихорадка может также сделать слизистые оболочки носа более чувствительными к другим раздражителям, таким как сигаретный дым или сухой воздух. Это может привести к гаймориту.
Инфекционная эритема, синдром пощечины или пятое заболевание
Инфекционная эритема вызывается парвовирусом B19.Он включает в себя субфебрильную температуру, усталость и сыпь по всему телу, особенно на щеках.
Его иногда называют «синдромом пощечины», потому что сыпь образует щеки, или «пятой болезнью», поскольку раньше она занимала 5-е место среди общей группы детских болезней с похожими высыпаниями. Это были корь, краснуха (немецкая корь), скарлатина и болезнь Герцога.
Вирус может поражать любой возраст, но чаще всего встречается в возрасте от 5 до 14 лет и особенно у детей от 5 до 7 лет.Большинство людей заражаются только один раз, и тогда они становятся невосприимчивыми. Чаще встречается весной.
Инфекционная эритема поражает только людей. Некоторые типы парвовирусов могут поражать животных, но люди и животные не могут заразиться парвовирусом B19 друг от друга.
Эффекты обычно легкие, но могут возникнуть опасные для жизни осложнения. Американский остеопатический колледж дерматологии (AOCD) описывает его как «относительно распространенное и умеренно заразное».
Поделиться на Pinterest Инфекционную эритему иногда называют синдромом пощечины, потому что от сыпи щеки становятся красными.Симптомы обычно легкие. Они практически не требуют лечения.
Примерно у каждого третьего пациента симптомы отсутствуют. Ребенок может заразиться инфекцией, даже не заметив этого.
Инкубационный период составляет от 13 до 18 дней. В это время болезнь заразна.
Симптомы обычно не появляются на этой стадии, поэтому они могут распространяться, пока люди не знают, что они у них есть. Как только появляется сыпь, пациент перестает быть заразным.
Возможные ранние симптомы
Около 10 процентов людей на ранних стадиях будут иметь симптомы простуды в течение 5–10 дней.
Возможные симптомы:
Однако это встречается реже.
Основные симптомы
По мере развития вируса возможны следующие признаки и симптомы:
- незначительное повышение температуры тела
- гриппоподобные симптомы
- насморк
- заложенный нос
- усталость
- боль в горле
Сыпь появляется в три этапа.
На щеках может появиться пятнистая красная сыпь. Появляются красные папулы.Они группируются в течение нескольких часов, образуя красные, слегка опухшие, теплые бляшки. Они не влияют на нос или рот.
Примерно через 4 дня на руках и туловище может появиться сеть красных отметин. Они образуют ажурный узор.
Третий этап — повторный. Он невидим, но под воздействием солнечного света или тепла может появиться. Примерно через 3 недели сыпь обычно исчезает, но может длиться от 1 до 6 недель.
Сыпь может вызывать зуд, но редко бывает болезненной.Поскольку это проявляется ближе к концу болезни, его можно принять за сыпь, вызванную приемом лекарств, или за другое заболевание.
Менее распространенные симптомы:
- тошнота, диарея или и то и другое
- боль в животе
- артралгия или боль в суставах, обычно только у взрослых
Взрослые могут испытывать боль и болезненность суставов, особенно кистей и запястий. , колени и лодыжки. Боль в суставах может длиться от 2 недель до года.
В редких случаях взрослый может испытывать неврологические или сердечно-сосудистые проблемы.
Парвовирус B19 — это одноцепочечный вирус, поражающий эритроциты в костном мозге.
Вирус распространяется между людьми через воздух, слюну или в результате тесного контакта.
Наиболее распространенная форма передачи — чихание или кашель, а иногда и контакт рук.
Он может быстро распространяться в местах скопления большого количества людей, таких как школы, детские сады и ясли. Редко передача может происходить через продукты крови.
Существуют версии вируса для собак и кошек, называемые парвовирусом собак и вирусом панлейкопении кошек, но парвовирус B19 заражает только людей. Человек не может заразиться пятой болезнью от животного, а животное не может заразиться от человека.
Как только появляется сыпь, человек больше не заразен. Они могут проводить время с другими людьми, и они не передадут болезнь.
Хотя парвовирус чаще всего поражает школьников младшего возраста в зимние и весенние месяцы, им могут быть подвержены люди любого возраста.
Признаки и симптомы инфекционной эритемы, как правило, легко обнаружить, поэтому диагностика обычно не вызывает затруднений. Иногда ее путают со скарлатиной, но сыпь бывает иной.
Тесты для подтверждения наличия вируса обычно не заказываются.
Около 50 процентов всех взрослых имеют иммунитет к парвовирусным инфекциям, вероятно, потому, что они перенесли инфекцию в детстве, даже если это осталось незамеченным.
Анализы крови
Иногда врач может порекомендовать анализ крови для проверки на антитела.
Это может произойти, если пациент:
- беременна
- имеет ослабленную иммунную систему, например, из-за ВИЧ или СПИДа
- имеет хроническое нарушение эритроцитов, такое как серповидно-клеточная анемия
В зависимости от результата возможны следующие действия:
Результаты показывают, что у пациента иммунитет. : никаких дальнейших действий не требуется, так как повторное заражение невозможно.
Результаты показывают недавнюю парвовирусную инфекцию. : могут быть назначены дополнительные анализы, чтобы выяснить, требуют ли лечения какие-либо осложнения, например анемия.
Результаты показывают, что беременная женщина инфицирована : дополнительные тесты, включая ультразвуковое сканирование и дополнительные анализы крови, позволят контролировать развивающийся плод на предмет осложнений
В большинстве случаев лечение не требуется, но лекарства могут помочь уменьшить симптомы.
Сыпь : лечение обычно не требуется.
Зуд : антигистаминные препараты могут помочь при сильном кожном зуде.
Головная боль, лихорадка и симптомы простуды : врач может порекомендовать тайленол (парацетамол) или ибупрофен.Детям младшего возраста можно принимать обезболивающие в жидкой форме. Важно уточнить дозировку и частоту использования у квалифицированного фармацевта, врача или прочитав брошюру с общедоступной информацией (PIL), находящуюся на упаковке.
Боли и припухлость в суставах : врач может порекомендовать покой и назначить противовоспалительное средство, такое как ибупрофен. В большинстве случаев отдаленных последствий нет, и боль проходит в течение нескольких дней или недель.
Пейте и отдыхайте : употребление большого количества жидкости, особенно воды, и достаточный отдых могут облегчить симптомы и ускорить выздоровление.
Тяжелая анемия : может потребоваться госпитализация и переливание крови.
Ослабленная иммунная система : пациенты могут быть госпитализированы и антитела могут быть получены путем переливания крови.
Беременность : врач будет внимательно наблюдать за плодом. Если есть признаки анемии, ЗСН или отека, может быть назначено переливание крови. Это снизит риск выкидыша.
Большинство людей не испытывают осложнений.Однако парвовирус B19 может вызывать проблемы с производством красных кровяных телец, и это может повлиять на некоторых пациентов.
Беременность : плод может быть в группе риска, если у беременной женщины пятое заболевание.
Если беременная женщина заразится, существует небольшой риск того, что это может повлиять на развивающийся плод, и небольшой риск выкидыша. Риск внутриутробной гибели плода составляет от 2 до 6 процентов.
Однако риск инфицирования во время беременности очень мал, и риск осложнений для плода еще меньше.
Вероятность того, что женщина заболеет пятой болезнью во время беременности, составляет 1 из 3, а среди тех, кто ею болеет, — примерно 3 процента вероятности осложнений для плода.
Одним из возможных осложнений является водянка плода, которая может привести к застойной сердечной недостаточности (ЗСН) и тяжелой форме отека из-за тяжелой анемии.
Патологии крови, такие как серповидноклеточная анемия : инфекция парвовирусом B19 может привести к острой тяжелой анемии у детей с наследственной анемией.
Ослабленная иммунная система : реципиенты трансплантата органов и люди с такими заболеваниями, как ВИЧ или СПИД, имеют более высокий риск развития проблем с костным мозгом, ведущих к хронической анемии.
Артрит : боль в суставах может поражать мелкие суставы рук и ног, особенно у взрослых подростков, но также и у 8 процентов детей младшего возраста. Симптомы могут напоминать симптомы ревматоидного артрита. Симптомы редко продолжаются более нескольких недель или месяцев, и редко возникают долговременные повреждения.
В настоящее время вакцины, защищающей людей от парвовируса B19, не существует. Те, кто был инфицирован, обладают иммунитетом и не могут заразиться снова.
Соблюдение правил гигиены рук помогает остановить распространение инфекции.
Вирус Западного Нила: симптомы, профилактика и лечение
Вирус Западного Нила (ВЗН) представляет собой потенциально опасную для жизни вирусную инфекцию.
Он может передаваться животным и людям, если их укусил инфицированный комар.
WNV — это вирус семейства Flaviviridae, которое включает вирусы, вызывающие японский энцефалит и лихорадку денге.
В основном поражает птиц, но также может поражать млекопитающих и рептилий.
От 70 до 80 процентов людей не имеют симптомов. До одного процента заболевших имеют серьезные и потенциально смертельные осложнения.
Вирус Западного Нила (WNV) раньше существовал только в районах с умеренным и тропическим климатом, но в 1999 году инфекции появились в Нью-Йорке. С тех пор он распространился по большей части Соединенных Штатов (США) и является заболеванием, подлежащим регистрации.
Вот некоторые ключевые моменты о вирусе Западного Нила (WNV).Более подробно в основной статье.
- Комары передают ЛЗН от птиц человеку.
- WNV ранее не существовало в США, но в 1999 году некоторые завозные случаи вызвали вспышку.
- Около 80 процентов людей не имеют симптомов, но до 1 процента случаев вирус может привести к опасным для жизни неврологическим осложнениям.
- Лучший способ предотвратить ЛЗН — избегать укусов комаров.
WNV может поражать людей тремя различными способами:
- Бессимптомная инфекция: примерно в 80 процентах случаев признаки или симптомы отсутствуют.
- Лихорадка Западного Нила: Около 20 процентов людей страдают легким фебрильным синдромом.
- Нейроинвазивное заболевание: около 1 процента пациентов развиваются осложнения в центральной нервной системе (ЦНС), которые влияют на мозг и позвоночник.
Лихорадка Западного Нила
Симптомы появляются через 2-8 дней после заражения.Это называется инкубационным периодом.
Они могут включать:
Эти симптомы исчезают в течение 7–10 дней. Усталость может сохраняться на несколько недель, а железы могут увеличиваться до 2 месяцев.
Нейроинвазивное заболевание
Примерно у 1 процента инфицированных людей развиваются более серьезные неврологические инфекции, и около 10 процентов этих случаев заканчиваются смертельным исходом.
Возможные осложнения:
- Энцефалит: воспаление головного мозга
- Менингит: воспаление тканей, окружающих головной и спинной мозг
- Миелит или полиомиелит Западного Нила: воспаление спинного мозга
- Острый вялый паралич: внезапная слабость в руках, ногах и дыхательных мышцах.
Признаки и симптомы могут включать:
- спутанность сознания и дезориентацию
- судороги
- высокая температура
- мышечные подергивания
- боль
- симптомы болезни Паркинсона, включая тремор
- внезапная слабость, нарушение координации и частичный паралич
- сильная головная боль
- ригидность шеи
- ступор
- кома
Наибольшему риску подвержены люди старше 60 лет и люди с уже имеющимися заболеваниями, такими как заболевание почек, диабет, рак и состояния, ослабляющие иммунную систему.
Некоторые неврологические эффекты могут быть постоянными.
Поделиться на PinterestАмериканская малиновка — один из главных виновников присутствия WNV в Соединенных Штатах.Зараженные птицы имеют высокий уровень вируса. В США распространенными переносчиками являются американская малиновка и американская ворона.
Если комар укусит зараженную птицу, а затем укусит человека, вирус попадет в кровоток этого человека.
Комары Culex Pipiens, как известно, передают ЛЗН в США.S.
Остается неизвестным, как именно работает вирус. ЛЗН попадает в кровоток и воспроизводится, а иногда может преодолевать гематоэнцефалический барьер, вызывая воспаление в головном мозге.
Передача также возможна через:
- Переливания крови: органы здравоохранения теперь проверяют пациентов на ЛЗН перед тем, как согласиться на переливание.
- Трансплантация органов: По данным Центров по контролю и профилактике заболеваний, некоторые центры проверяют доноров органов на ЛЗН, тогда как другие этого не делают.
- Беременность: инфицированная мать может заразить свой плод, но риск очень низкий.
- Кормление грудью: вероятность передачи вируса через грудное молоко очень мала, но риск настолько мал, что Центры по контролю и профилактике заболеваний (CDC) рекомендуют матерям продолжать кормить грудью.
Факторы риска
Определенные факторы повышают риск заражения.
Времена года: В районах с умеренным климатом WNV начинает появляться ранней весной.Пик заражения приходится на конец лета — начало осени. В тропических и некоторых субтропических регионах существует круглогодичный риск заражения.
Местоположение : Проживание или посещение местности, о которой известно, что она заражена ВЗН, увеличивает риск заражения. В США это включает все штаты, кроме Аляски и Гавайев.
Контакт с комарами: Проведение большего количества времени на открытом воздухе увеличивает вероятность заражения после укуса инфицированного комара.
Лабораторная работа : Заражение может произойти в лабораториях, где присутствует WNV.
Поделиться на Pinterest Вирус Западного Нила является заболеванием, подлежащим регистрации, а это означает, что власти должны быть проинформированы, если его присутствие обнаружено.В США WNV является заболеванием, подлежащим регистрации. Это означает, что обо всех случаях необходимо сообщать властям.
В 1999 г. WNV был завезен в США, что вызвало «крупную и драматическую вспышку», согласно Всемирной организации здравоохранения (ВОЗ).
С тех пор было зарегистрировано почти 44 000 случаев. Из них у более чем 20 000 человек с ЛЗН развились нейроинвазивные осложнения, и более 1900 человек умерли.
В 1999 г. было зарегистрировано 62 случая заболевания, в том числе 7 смертельных случаев, уровень смертности составил 11 процентов. К 2015 году было 2175 случаев заболевания и 146 смертей, или уровень смертности 7 процентов.
Наибольшее количество случаев было зарегистрировано в 2003 году — 9 862, а самый высокий уровень смертности был в 2001 году — 15 процентов.
С 2016 г. по 17 января 2017 г., как сообщалось, 2 038 человек были заражены ВЗН. У 56 процентов из них развились нейроинвазивные заболевания, такие как менингит.
Врач спросит о симптомах и проведет медицинский осмотр.
Можно заказать следующие диагностические тесты:
- Анализ крови: он может выявить уровни антител к WNV выше нормы. Может быть сделан общий анализ крови.
- КТ или МРТ головы: иногда может выявить воспаление и отек мозга.
- Люмбальная пункция или спинномозговая пункция: диагностика менингита.
При люмбальной пункции извлекается спинномозговая жидкость вокруг головного и спинного мозга. Между нижними позвонками позвоночника вводится игла.Высокий уровень лейкоцитов свидетельствует об инфекции.
Большинство пациентов полностью выздоравливают без лечения. Безрецептурные препараты могут помочь облегчить симптомы.
Тяжелые симптомы потребуют госпитализации и поддерживающего лечения, например помощи с дыханием и внутривенным введением жидкости.
В настоящее время вакцины для защиты от WNV нет.
Люди не могут передать болезнь, поэтому лучшая профилактика — избегать укусов комаров.
На что следует обратить внимание:
- Одежда: Прикройте как можно больше кожи. Носите рубашки с длинными рукавами, длинные брюки, высокие носки и шляпу. Некоторые заправляют нижнюю часть штанов в носки.
- Репелленты от комаров: Используйте средство с концентрацией ДЭТА не менее 10 процентов. ДЭТА не следует использовать для маленьких детей, а репеллент от насекомых не следует использовать для младенцев младше 2 месяцев.
- Москитные ловушки, сетки и сетки: Установите сетки на окнах и дверях, а также установите сетки над кроватями и детскими колясками.Убедитесь, что нет отверстий.
- Запах: Избегайте мыла и духов с сильным запахом, так как они могут привлечь комаров.
- Кемпинг: Заранее обработайте перметрином одежду, обувь и туристическое снаряжение. Специально обработанную одежду можно приобрести в некоторых магазинах.
- Время дня: Комаров больше на рассвете и в сумерках.
- Застойная вода: Комары размножаются в чистой стоячей воде.
Чтобы снизить риск ЛЗН из-за застоя воды:
- Проверяйте и удаляйте застоявшуюся воду вокруг дома, а также избегайте кемпинга возле озер и прудов.
- Переворачивание ведер и лейок и хранение их под навесом может предотвратить их наполнение водой.
- Удалите воду с тарелок горшков с растениями или по возможности не используйте их. Разрыхлите твердую почву с горшечных растений, чтобы на поверхности не образовывались лужи.
- Меняйте воду в вазах для цветов каждые два дня и каждый раз тщательно вытирайте и ополаскивайте внутреннюю часть вазы.
- Не допускайте образования луж на листьях.
Чтобы удалить яйца комаров, тщательно очистите и протрите кастрюли, ведра и другие емкости.
Следите за тем, чтобы стоки шпигатов не были заблокированы, и не закрывайте их растениями или другими предметами.
Закройте редко используемые ловушки для оврагов, используйте ловушки без перфорации и установите противомоскитные клапаны.
Не ставьте розетки под или наверху кондиционеров.
Наряду с сообщением властям обо всех погибших птицах, эти меры могут помочь предотвратить WNV в более широком сообществе.
Обычная кожная сыпь | Everyday Health
Кожная сыпь — это опухшая, воспаленная или раздраженная область кожи.Кожная сыпь может включать неровности кожи, похожие на прыщи или язвы; пятнистая, чешуйчатая или красная кожа; и зудящая или жгучая кожа. Аллергены, тепло и определенные заболевания (некоторые из них более серьезные, чем другие) могут вызывать подобные кожные реакции. Некоторые кожные высыпания возникают сразу же, в то время как другим требуется время, чтобы развиться. Некоторые, как правило, возникают на лице, а другие — на руках, ногах или торсе. Местоположение, внешний вид и цвет кожной сыпи — все это факторы, влияющие на правильный диагноз и правильное лечение.
Важно отметить, что слово « сыпь может означать множество вещей для множества разных людей», — говорит Уитни Хай, доктор медицины, директор дерматопатологии Медицинской школы Университета Колорадо в Денвере. и представитель Американской академии дерматологии. «Для дерматолога сыпь — чрезвычайно широкий термин, варьирующийся от заболевания соединительной ткани, такого как волчанка, до инфекций и чего-то очень очевидного» — например, после использования нового стирального порошка вы замечаете покраснение и раздражение в подмышках; когда вы снова переключаетесь на старое моющее средство, оно исчезает.
Некоторые высыпания могут быть относительно безвредными, и с ними легко справиться дома, в то время как другие могут быть более проблематичными. Так как же узнать, когда обратиться к врачу за медицинской помощью? Изабела Джонс, доктор медицины, дерматолог из Центра дерматологии и ухода за кожей McLean в Маклине, штат Вирджиния, рекомендует обратиться за медицинской помощью, если также присутствуют какие-либо из следующих симптомов:
- Лихорадка, которая «может указывать на наличие инфекции, серьезную реакцию на нее. лекарство или ревматологическое заболевание », — говорит д-р.Джонс.
- Волдыри или открытые язвы на коже, рту или гениталиях. «Некоторые доброкачественные высыпания, такие как ядовитый плющ, могут вызвать появление небольших волдырей на коже. Однако во многих случаях волдыри и открытые язвы могут указывать на серьезное или опасное для жизни состояние, которое требует немедленного вмешательства », — отмечает она.
- Сыпь, болезненная, которая распространяется по всему телу или быстро распространяется.
- Сыпь, которая не исчезла при домашнем уходе.
Доктор Хай отмечает, что если вы чувствуете себя хорошо и это состояние не влияет на качество вашей жизни, можно попробовать разумные домашние средства, такие как крем с гидрокортизоном.Но если раздражение не проходит, каким бы безобидным оно ни казалось, рекомендуется проконсультироваться с врачом. «Обычно, если сыпь не исчезла в течение двух недель после начала домашнего ухода, рекомендуется обратиться за медицинской помощью», — говорит Джонс. «Обратиться к дерматологу или врачу первичной медико-санитарной помощи никогда не будет плохой идеей, если кто-то не знает, как лечить сыпь, или вообще беспокоится о ее появлении», — говорит Джонс.
Если вы страдаете от кожной сыпи, посмотрите следующие изображения, чтобы узнать, может ли это быть одним из них.(Предупреждение: на некоторые из этих высыпаний будет трудно смотреть.)
Красная, зудящая сыпь? | Новости здравоохранения NIH
апрель 2012
Распечатать этот номер
Кожа при дерматите
Возможно, в какой-то момент у вас была сыпь, вызванная ядовитым плющом, ветряной оспой или чем-то более необычным. Почему на вашей коже появляются такие красные пятна? Что еще более важно, вы можете что-нибудь с этим поделать?
Мы часто думаем о коже как о барьере — она удерживает внутренности нашего тела внутри и защищает от внешнего мира.Но наша кожа также наполнена особыми клетками иммунной системы, которая защищает ваше тело от вторжения вирусов, бактерий и других микроскопических угроз. Эти клетки защищают кожу и тело от вирусов, бактерий и других угроз. Когда эти клетки обнаруживают подозрительное вещество, они запускают цепную реакцию в коже, которая приводит к воспалению. Жар, отек и покраснение, вызванные защитной реакцией организма на травму или инфекцию. Медицинское название этой реакции — дерматит.Но чаще это называется сыпью.
Существует множество различных типов дерматита, и для каждого из них существует свой набор методов лечения. Иногда иммунные клетки кожи реагируют на то, что непосредственно касается кожи. В других случаях иммунная система на коже обостряется из-за инфекции или болезни всего тела.
Симптомы этих различных типов высыпаний часто совпадают. «Зуд — общий симптом всех этих проблем», — говорит д-р Стивен И. Кац, директор Национального института артрита, опорно-двигательного аппарата и кожи Национального института здоровья.Многие высыпания имеют красный цвет, болезненность и раздражение. Некоторые виды сыпи также могут привести к появлению волдырей или пятен на коже. В то время как большинство высыпаний проходят довольно быстро, другие остаются длительными и требуют длительного ухода.
Экзема, или атопический дерматит, представляет собой сухую красную зудящую сыпь, которой страдает до 1 из 5 младенцев и маленьких детей. Он часто улучшается со временем, хотя может длиться до взрослого возраста или начаться позже в жизни. В этом состоянии водонепроницаемая преграда между клетками кожи становится слабой, что приводит к попаданию влаги и других вещей внутрь.Вот почему людям с атопическим дерматитом необходимо увлажнять кожу, и они более восприимчивы к кожным инфекциям.
Исследователи недавно определили определенные гены. Участки ДНК — вещества, которое вы унаследовали от своих родителей, — которые определяют такие характеристики, как вероятность того, что вы заразитесь определенными заболеваниями. которые участвуют в поддержании кожного барьера. Люди с определенными версиями этих генов с большей вероятностью заболеют атопическим дерматитом.
«Кожа — это внешний страж, защищающий от бактерий и вредных агентов», — говорит Кац.«Если барьер каким-то образом нарушен, у вас может развиться аллергия на вещи».
Кожная аллергия или аллергический контактный дерматит вызывает красную зудящую сыпь, которая иногда сопровождается небольшими волдырями или шишками. Сыпь возникает при контакте кожи с аллергеном, обычно безвредным веществом, которое атакует иммунная система. Аллергены вызывают аллергические реакции. Аллергены могут поступать из определенного мыла, кремов и даже от домашних животных.
Ваша иммунная система может не отреагировать на первый раз, когда вы столкнетесь с аллергеном.Но со временем ваша иммунная система может стать чувствительной к этому веществу. В результате ваш следующий контакт может привести к воспалению и аллергической сыпи.
«Самая распространенная форма дерматита — это аллергический контактный дерматит на никель», — говорит Кац. «Почему? Из-за пирсинга ушей ». Многие недорогие серьги сделаны из никеля, и со временем ношение серег из никеля может вызвать аллергическую реакцию на металл.
Другими частыми причинами аллергического дерматита являются ядовитый дуб и ядовитый плющ.Стебли и листья этих растений производят химическое вещество, которое может вызвать аллергию. Если вы дотронетесь до одного из них, как можно скорее промойте кожу. Химическое вещество также может оставаться в одежде в течение длительного времени, поэтому важно мыть любую одежду или обувь — или даже домашних животных, — которые соприкасаются с этими растениями.
Легкие случаи аллергического контактного дерматита обычно проходят через несколько дней или недель. Но если сыпь сохраняется, вызывает сильный дискомфорт или появляется на лице, важно обратиться к врачу.Врач может назначить лекарства, снижающие иммунную реакцию кожи. Это снимет отек и зуд, а также защитит глаза и лицо.
Иммунные клетки кожи могут также вызывать сыпь, когда они реагируют на вторжение микробов, таких как бактерии, грибки и вирусы. Бактериальные и вирусные инфекции в организме также могут вызвать появление пятен на коже. Например, вирус ветряной оспы может вызывать у детей зудящие пятна. Спустя годы у пожилых людей тот же вирус может снова появиться в виде опоясывающего лишая, вызывая болезненную сыпь и высокую температуру.Вакцины могут предотвратить несколько заболеваний, вызывающих сыпь, включая ветряную оспу, опоясывающий лишай и корь.
Некоторые лекарства, включая антибиотики, такие как амоксициллин, также могут вызывать кожную зудящую сыпь. Если у вас аллергия на лекарство, сыпь может быть первым признаком серьезной реакции. Как и при других аллергиях, реакция на лекарство может не проявиться при первом приеме. Он может появиться после нескольких использований. Однако не все высыпания от лекарств вызваны аллергией. Если у вас появятся зудящие пятна после начала приема нового рецепта, немедленно обратитесь к врачу.
Хотя большинство высыпаний со временем проходят, некоторые могут сохраняться всю жизнь. Псориаз, состояние, при котором клетки кожи превращаются в толстые красные пятна, имеет тенденцию передаваться по наследству. «Это сложное генетическое заболевание, в котором не один ген вызывает псориаз, а множество», — говорит Кац. Несмотря на то, что ни один из этих генов сам по себе не оказывает сильного влияния на болезнь, знание того, какие гены вовлечены, может помочь исследователям разработать новые способы лечения. Другие долгосрочные заболевания, которые могут вызывать сыпь, включают аутоиммунные заболевания, такие как волчанка, и некоторые формы рака.
Если вы заметили на коже зудящую или болезненную сыпь, дважды подумайте, прежде чем пойти в аптеку и купить крем, если вы не знаете причину. «Кремы, которые вы покупаете, могут вызвать проблемы, которые еще больше усугубят вашу первоначальную проблему», — говорит Кац. Поскольку сыпь может быть вызвана множеством разных факторов — бактериями, вирусами, лекарствами, аллергией, генетическими нарушениями и даже светом, важно выяснить, какой у вас дерматит.
«Если у вас есть значительная сыпь, вам следует обратиться к дерматологу», — говорит Кац.Дерматолог или кожный врач специально обучен выяснить, что вызывает сыпь, и помочь вам получить правильное лечение.
Ваша кожа — ваша защита. Ваше тело удерживается не только под покровом; это также ваша первая линия защиты от микробов и химикатов. Позаботьтесь о своей коже, чтобы она могла позаботиться о вас.
Самые распространенные кожные высыпания, которые возникают у взрослых
Сыпь, которую вы получаете, часто меняется с возрастом. Прежде чем попробовать домашнее лечение, поймите, что стоит за высыпанием.
Опубликовано от Рекомендованный поставщик Тайлер Олсон во вторник, 22 сентября 2020 г.
Сыпь может появиться в любом возрасте и практически от чего угодно. Зудящий свитер. Жаркий летний день. Даже то, что никогда не касалось вашей кожи.
Ваша кожа — самый большой орган вашего тела. И есть ряд вещей, которые могут вызвать появление пятен, шишек, волдырей, чешуек, пятен или просто общего покраснения.
Сыпь — наиболее частое заболевание кожи у взрослых.
Сыпь — это не конкретный диагноз. Это просто любое заметное изменение текстуры или цвета вашей кожи. Большинство кожных высыпаний проходят так же быстро, как и появляются. Они могут быть небольшими и простыми в лечении. Но прежде чем подумать о применении небольшого количества лосьона для снятия зуда, вы должны точно понять, какая у вас сыпь.
К счастью, наиболее распространенными типами кожной сыпи у взрослых являются те, которые обычно можно переждать, вылечить безрецептурными лекарствами или разрешить с помощью основного лечащего врача.Тайлер Олсон, доктор медицины, врач семейной медицины в клинике Айовы в Джонстоне, помогает развеять опасения по поводу высыпаний, которые у вас, скорее всего, появятся во взрослом возрасте.
Видя пятна?
Поговорите со своим врачом, чтобы снять зуд и снять покраснение
Запланировать сейчас
1. Экзема
У большинства людей экзема ассоциируется с зудом у детей, но вы можете заразиться ею и у взрослых. Это самая распространенная кожная сыпь, от которой страдают более 31 миллиона американцев.Экзема проявляется зудящими красными воспаленными участками кожи светлых тонов. В более темных тонах кожи он выглядит коричневым, пурпурным, серым или пепельным.
Экзема — это не то, что можно заразить от кого-то другого. Вместо этого это кожная реакция, вызванная вашей иммунной системой, генетическими факторами и факторами окружающей среды. Но это может быть хроническое заболевание кожи. Атопический дерматит — это хронический воспалительный тип экземы, который может начаться в детстве, но вновь появиться во взрослом возрасте. Он вспыхивает в ответ на стресс, перемену погоды, плохой сон и раздражающие ткани или продукты.Избегать этих триггеров — первый шаг лечения, но нежный уход за кожей, ежедневный увлажняющий крем и здоровый сон имеют большое значение.
2. Контактный дерматит
Наиболее вероятным источником этой сыпи является аллергическая реакция, при которой ваша кожа контактирует с раздражителем. Возможно, у вас была кисть с ядовитым плющом, оставившая после себя линейчатую или полосатую сыпь. Никель и резина — менее известные, но частые причины контактного дерматита. Но у вас может быть аллергия на что угодно, от определенного типа ткани до химического вещества в стиральном порошке.
Аллергический контактный дерматит обычно проявляется через несколько дней, поэтому не всегда легко определить источник. У вас может появиться зуд, покраснение или опухание кожи, а также могут появиться волдыри возле места контакта. Лучшее средство — вообще избегать аллергена или раздражителя. Вы также можете нанести крем с гидрокортизоном для местного применения или принять пероральный антигистаминный препарат, чтобы облегчить зуд.
«Одной из наиболее распространенных, но неожиданных причин контактного дерматита на самом деле является обычное лекарство: неомицин, содержащийся в креме с тройным антибиотиком», -Олсон говорит. «Примерно один из 10 пациентов имеет такую реакцию на местный неомицин».
3. Целлюлит
Хотя большинство высыпаний вызвано вирусными инфекциями, они также могут быть результатом бактериальных инфекций. По словам доктора Олсона, целлюлит — наиболее распространенная кожная сыпь, вызываемая бактериями. Если вы чувствуете покраснение, отек и боль, которые это вызывает, вам необходимо обратиться к врачу.
При отсутствии лечения целлюлит может вызвать серьезное повреждение тканей и распространиться на более глубокие ткани, такие как мышцы и кости.Или, что более важно, это может вызвать инфекцию кровотока, называемую сепсисом. К счастью, это случается редко, потому что целлюлит лечится антибиотиками.
Не всегда ясно, как бактерии, вызывающие целлюлит, попадают в ваш организм, но известно, что они проникают через кожные повреждения. Очистка и уход за любыми ранами, порезами, царапинами или волдырями помогает предотвратить образование целлюлита и других бактериальных кожных инфекций.
4. Битумная черепица
Если в детстве вы болели ветряной оспой, у вас больше шансов получить эту болезненную сыпь после 50 лет (хотя она все еще появляется время от времени у подростков и молодых людей).Опоясывающий лишай и ветряная оспа происходят от одного и того же вируса. Он остается в организме даже после того, как сыпь от ветрянки исчезла, и может быть повторно активирована в зрелом возрасте, обычно во время стресса.
Хотя опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа, сыпь в результате может сильно отличаться. Сыпь от опоясывающего лишая характеризуется локализацией на одной стороне лица или туловища. Группы маленьких прозрачных волдырей не вызывают зуда. Они болезненны. Боль может длиться неделями и месяцами после того, как исчезнет сыпь — состояние, называемое постгерпетической невралгией.
«Это состояние, по поводу которого вам, вероятно, следует обратиться к врачу, особенно если сыпь затрагивает лицо, поскольку в редких случаях оно может повлиять на зрение или слух», — советует д-р Олсон. «Если вы сразу обратитесь к врачу, вам часто могут прописать лекарства, которые помогут уменьшить боль и уменьшить распространение сыпи».
Примерно каждый третий человек заболеет опоясывающим лишаем в течение своей жизни. Но, как и от ветряной оспы, есть эффективная вакцина. Вы можете предотвратить вспышку опоясывающего лишая, сделав прививку в местной поликлинике после того, как вам исполнится 50 лет.
5. Розовый лишай
Розовый лишай — менее известная, но относительно распространенная сыпь, которая может быть результатом вируса. Он начинается с большого розового или красного овала. Через пару дней — или даже пару недель — он распространяется с более мелкими чешуйчатыми пятнами, образующимися на груди или спине. По форме сыпь приобретает вид вечнозеленого растения, в результате чего отрубевидный лишай получил прозвище «сыпь на рождественской елке».
У вас больше шансов получить отрубевидный лишай весной или осенью, когда вы молоды, до того, как вам исполнится 30 лет.Это не заразно и не навсегда. Обычно она проходит сама по себе, но это может занять до 12 недель. Тем временем вы можете соблюдать правила гигиены кожи, принимать пероральные антигистаминные препараты и наносить местные кремы от зуда, чтобы не поцарапать.
6. Розацеа
Более 16 миллионов человек страдают розацеа, кожным заболеванием, которое приводит к покраснению и румянец лица. У вас также могут появиться видимые кровеносные сосуды и маленькие красные бугорки, наполненные жидкостью. Сыпь от купероза может появиться на щеках, лбу, подбородке и кончике носа, придавая вам румянец.
Розацеа обычно поражает людей со светлой кожей в возрасте от 30 до 50 лет. Сыпь появляется и исчезает. Он может исчезать на долгие годы, только чтобы извергнуться снова. Со временем ваша кожа может не вернуться к своему первоначальному цвету, когда розацеа перейдет в стадию ремиссии, в результате чего у вас будет розовый или красный оттенок кожи.
«Легкую форму розацеа часто можно лечить, избегая таких триггеров, как макияж, продукты, которые заставляют вас покраснеть, или чрезмерное пребывание на солнце», — говорит доктор Олсон. «Если сыпь не проходит, можно использовать антибактериальные средства для мытья рук, кремы для местного применения и лекарства, отпускаемые по рецепту.Если симптомы розацеа действительно стойкие, есть процедуры и дополнительные лекарства, которые вы можете получить у дерматолога ».
Обратитесь за помощью, если ваша сыпь распространяется или проявляется другими симптомами.
Хотя многие кожные высыпания не выглядят эстетично, большинство из них не опасны для жизни. Ваша сыпь может исчезнуть сама по себе. И обычно вы можете помочь с этим с помощью небольшого количества лосьона или местного лечения.
Некоторые высыпания могут выйти из-под контроля или быть признаком чего-то большего, например, инфекции или серьезной аллергической реакции.Доктор Олсон советует, если у вашей сыпи есть какие-либо из этих признаков, вам необходимо обратиться за медицинской помощью:
- Лихорадка — Реакции на лекарства и серьезные инфекции, вызванные корью или бактериями, могут вызывать лихорадку. Каждый раз, когда у вас появляется и сыпь, и жар, вам следует назначить встречу в тот же день с вашим лечащим врачом.
- Быстрое распространение — Сыпь на коже, которая появляется внезапно, обычно сигнализирует об аллергической реакции или серьезной инфекции. Позвоните своему лечащему врачу.Если у вас затруднено дыхание, позвоните 9-1-1.
- Волдыри — Много волдырей высыпаний, где неровности превращаются в заполненные жидкостью карманы. Избегайте царапин и трещин. Если волдыри находятся рядом с глазами или ртом, лучше обратиться к врачу раньше, чем позже.
- Инфекция — Причина, по которой вы не хотите чесать волдыри, заключается в том, что вы можете распространить инфекцию. Если вы заметили желтую или зеленую жидкость, отек, корку, красные полосы или теплую кожу, возможно, ваша сыпь инфицирована.
- Боль — За исключением опоясывающего лишая и целлюлита, большинство высыпаний не вызывают значительной боли. Если у вас болит сыпь, позвоните своему врачу или обратитесь в службу неотложной помощи.
Ваша кожа — важный диагностический инструмент — один из немногих, которые есть в вашем распоряжении. Каждый раз, когда вы замечаете кожную сыпь или какое-либо другое место, вызывающее беспокойство, стоит позвонить своему врачу. Они могут помочь вам быстро избавиться от сыпи и выздороветь на пути к выздоровлению — или при необходимости направят к дерматологу.
Познакомьтесь с этим рекомендованным поставщиком
Узнать больше о:
Семейная медицина
Тайлер Олсон, доктор медицины, три года практиковал в районе Де-Мойн, прежде чем поступить в клинику Айовы. Он решил присоединиться к клинике Айовы из-за ее давней репутации в обществе и счастлив работать в такой клинике, ориентированной на пациентов.
Доктор Олсон всегда был … Подробнее
Прием новых пациентов
Запланировать сейчас
Другая первичная помощь
Теги
- семейная медицина
- первичная помощь

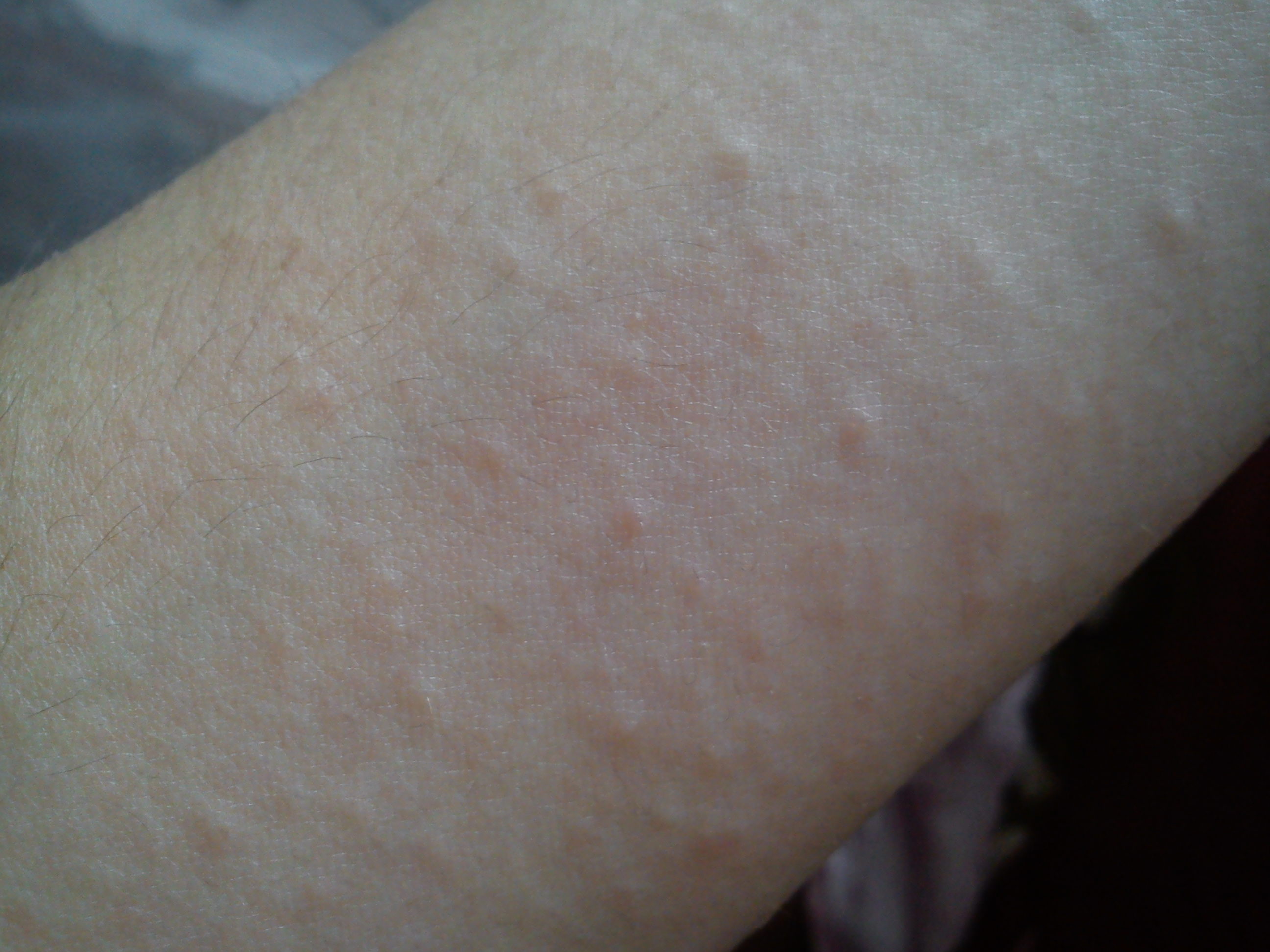
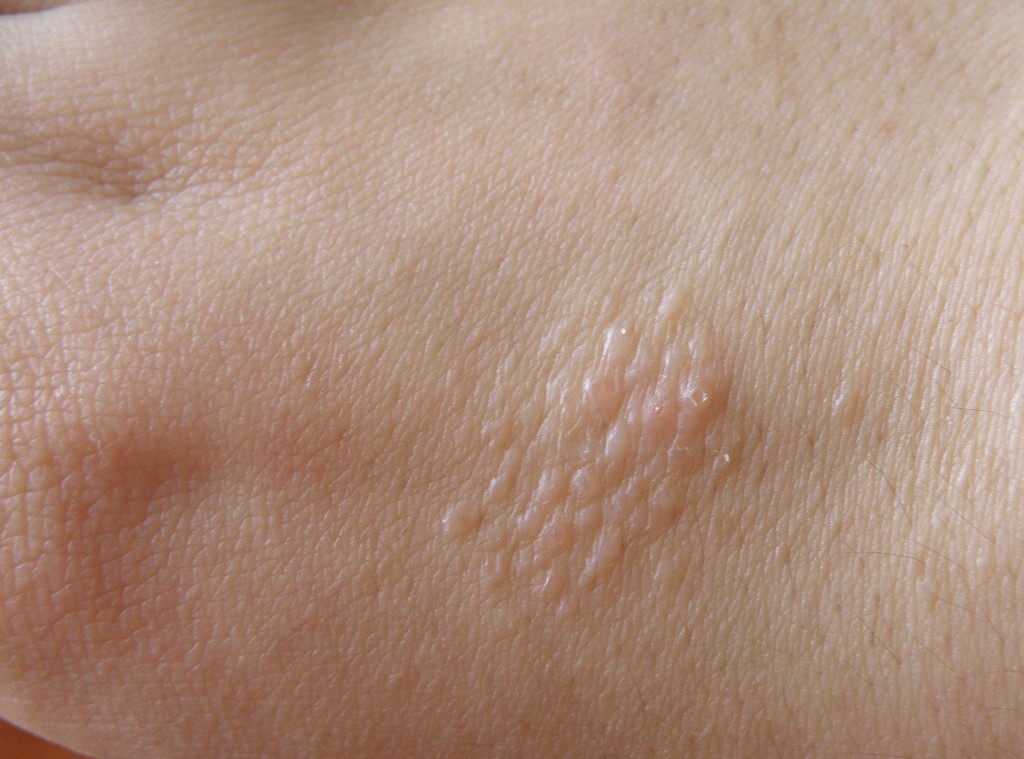 Заполненные гноем и могут иметь различную локализацию: находятся как и на поверхности, так и глубоко под кожей;
Заполненные гноем и могут иметь различную локализацию: находятся как и на поверхности, так и глубоко под кожей;
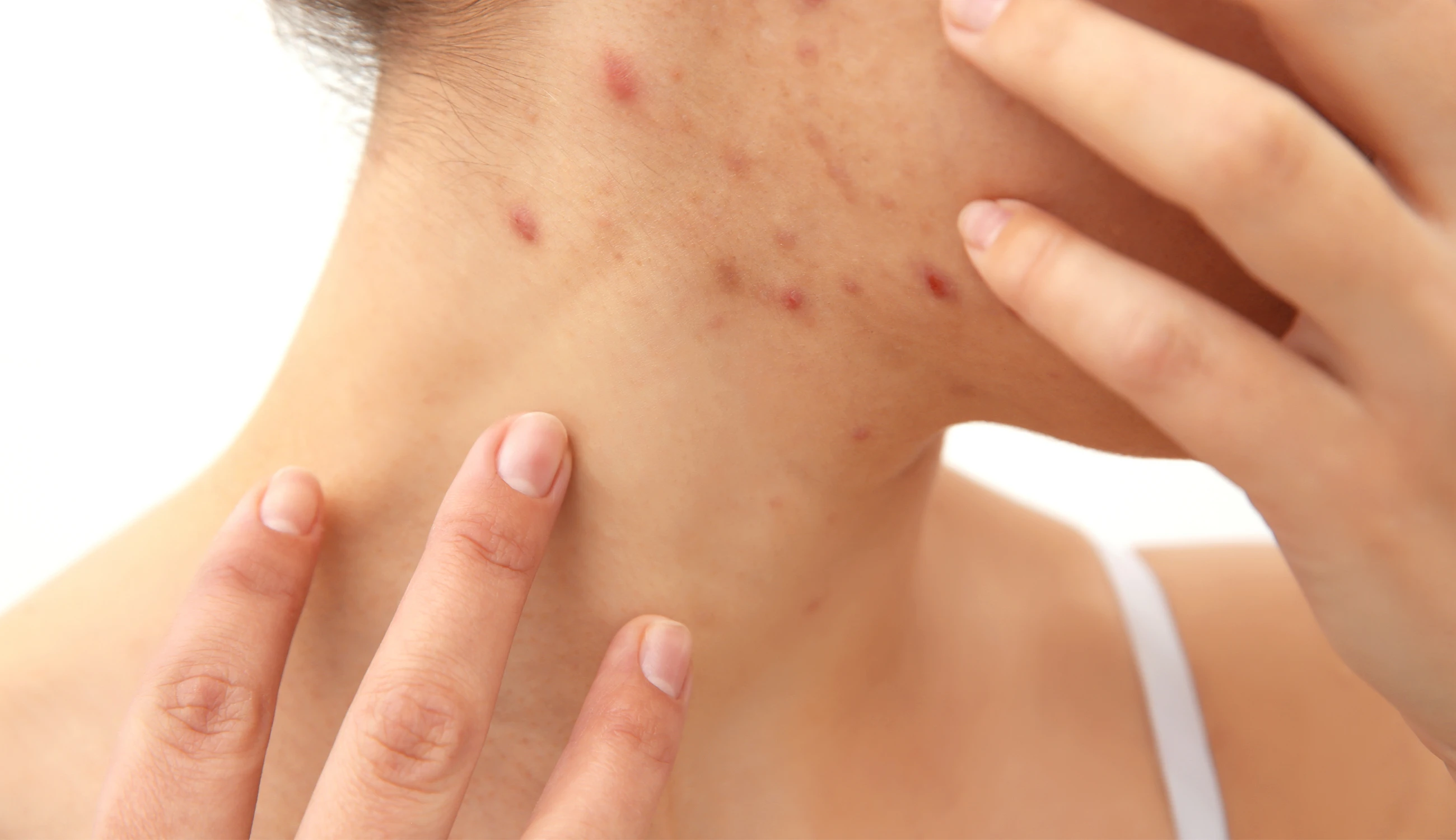

 Высыпания имеет инфекционную грибковую природу и появляется на коже в виде мелких пятен круглой формы.
Высыпания имеет инфекционную грибковую природу и появляется на коже в виде мелких пятен круглой формы. На фоне этой красноты появляется множество пустул, угрей и узелков.
На фоне этой красноты появляется множество пустул, угрей и узелков.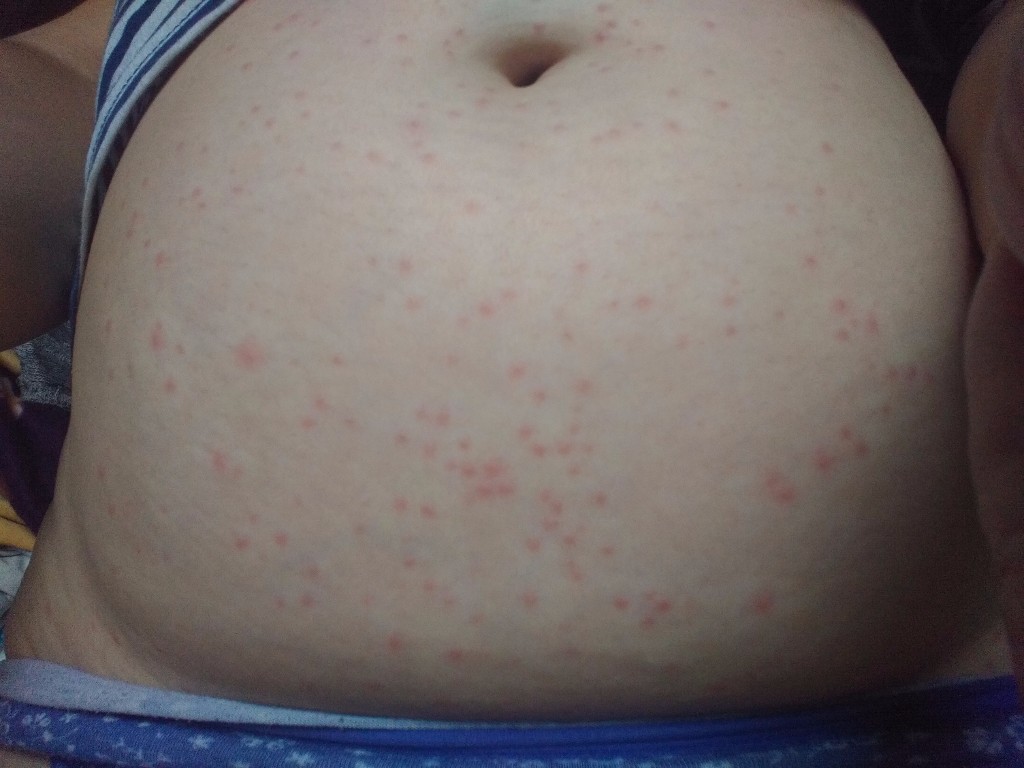
 При панкреатите на коже живота часто появляются участки локального цианоза. Около пупка иногда возникают экхимозы, как признак повреждения сосудов. Возможна геморрагическая сыпь, появление коричневых пятен.
При панкреатите на коже живота часто появляются участки локального цианоза. Около пупка иногда возникают экхимозы, как признак повреждения сосудов. Возможна геморрагическая сыпь, появление коричневых пятен.

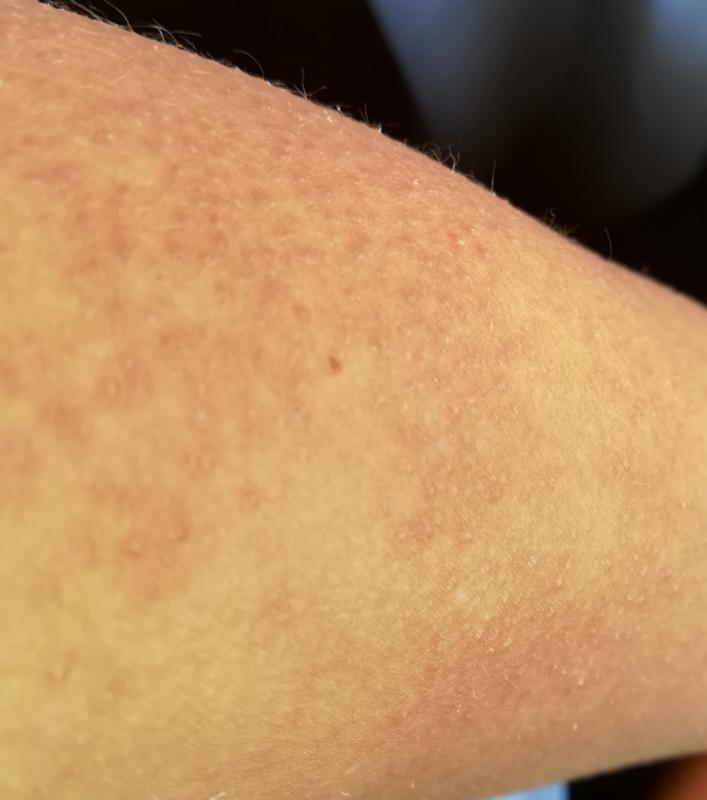 В этом случае также нельзя откладывать посещение врача. Дело в том, что такие покраснения в виде капиллярных разветвлений могут свидетельствовать о развитии опасных заболеваний — цирроза печени и вирусного гепатита.
В этом случае также нельзя откладывать посещение врача. Дело в том, что такие покраснения в виде капиллярных разветвлений могут свидетельствовать о развитии опасных заболеваний — цирроза печени и вирусного гепатита.