Воспаление зрительного нерва у детей и взрослых
Что такое неврит зрительного нерва?
Невритом зрительного нерва является его воспаление . Воспаление может быть расположено в передней части нерва на диске(папиллит) или на задней (ретробульбарный неврит). Снаружи глаз может поддерживать нормальный вид, поэтому это заболевание трудно диагностировать. Причина этого нейродегенеративного процесса неясна. Долгое время демиелинизация считалась основным патогенезом неврита глазного нерва. В настоящее время это считается отклонением имунной системы организма, при котором, по ошибке, имунная система атакует внешний слой вокруг нейронов, формирующих зрительный нерв (миелиновая оболочка). Это заболевание зрительного нерва является наиболее распространенной причиной острой потери зрения у молодых людей.
Что такое зрительный нерв?
Зрительный нерв отвечает за передачу нервных импульсов, которые он получает в мозг, где они интерпретируются как изображения.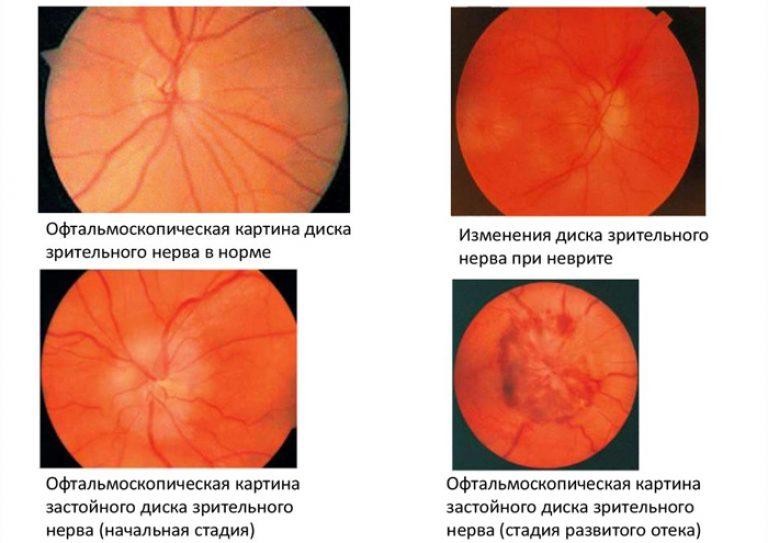 По этой причине, любое повреждение зрительного нерва может вызвать значит.
По этой причине, любое повреждение зрительного нерва может вызвать значит.
Что вызывает неврит зрительного нерва?
Существует целый ряд причин, которые могут вызвать неврит. Вполне вероятно и то, что объединение ряда факторов могут привести к эпизоду неврита зрительного нерва. Это могут быть инфекции (возможно, вирус), которые перенёс пациент несколько лет назад и которые могли вызвать изменения в иммунной системе
Вызывает ли она какие-либо симптомы?
Неврит зрительного нерва может быть в одином глазу или в двух. Симптомами являюся быстрое снижение зрения и затуманенное зрение. Кроме того, они могут сопровождаться головной болью и в глазах и искаженным восприятием цвета.
Симптомы могут усиливаться при повышении температуры, при выполнении упражнений или принятии душа.
Лечение
Для того, чтобы диагностировать эту болезнь, собирают историю болезни пациента и проводят серию тестов зрения и зрительного нерва, при которых будут проанализированы реакции зрачка, восприятия цвета и поля зрения.
Также проводят и другие диагностические тесты, такие как исследование с офтальмоскопом, сканирование, проведения МРТ головного мозга или исследования ликвора, анализы крови.
К счастью, у большинства детей и взрослых с воспалением зрительного нерва, зрение восстанавливается, хотя это может продлиться в течении нескольких недель или месяцев. Большинство пациентов не нуждаются в лечения. При необходимости врач нейро-офтальмолог может назначить лечение препаратами кортикостероидов. Это ускорит восстановление зрения, но, как было показано, конечный результат будет таким же, как и без использования этих препаратов.
К сожалению, в случае пациентов, страдающих другими серьёзными заболеваниями, процесс восстановление зрения является более трудным.
Какие различия имеют неврит зрительного нерва у взрослых и у детей?
В случае детей, неврит обычно поражает оба глаза, а в случае взрослых более распространенным является поражение только одного. Кроме того, у детей с невритом зрительного нерва повышается температура и появляются гриппоподобные симптомы даже если им недавно поставили прививку, чего у взрослых не наблюдается. Кроме того, взрослые с невритом зрительного нерва подвергаются повышенному риску рассеянного склероза, что в случае детей значительно снижается.
Кроме того, взрослые с невритом зрительного нерва подвергаются повышенному риску рассеянного склероза, что в случае детей значительно снижается.
Ретробульбарный неврит зрительного нерва
Неврит зрительного нерва, лечение которого состоит в комплексном применении разных групп медикаментов, как правило, является следствием воспалительного процесса. Большинство людей, у которых отмечалось данное заболевание впервые, при своевременном обращении к врачу достаточно быстро избавлялись от него. Далее рассмотрим подробнее, что собой представляет неврит зрительного нерва.
Общие сведения Зрительный нерв представляет собой пучок волокон. В его функцию входит передача сигналов от глаза к мозгу. Боль является одним из основных признаков, свидетельствующих о том, что у человека неврит зрительного нерва. Причины патологии обычно связаны с различными аутоиммунными заболеваниями, спровоцированными инфекциями. У ряда пациентов воспалительный процесс указанной локализации может указывать на наличие рассеянного склероза, системного заболевания.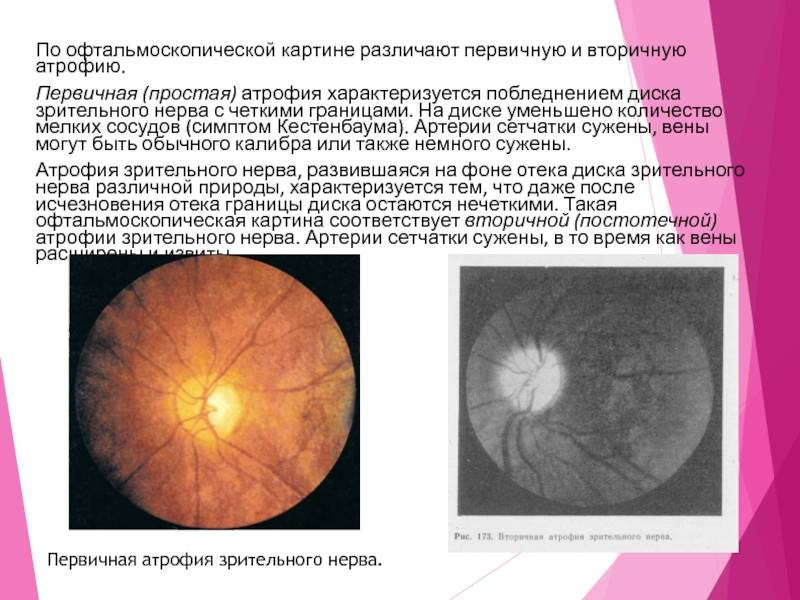 В его основе лежит поражение нейронов в головном и спинном мозге. Неврит зрительного нерва, как правило, носит односторонний характер. Однако нередки случаи поражения обоих глаз. Клиническая картина Как проявляется неврит зрительного нерва? Симптомы патологии следующие: Боль. У большинства пациентов она усиливается в процессе движения глазного яблока. Болезненность при воспалительном процессе проявляется в течение первых нескольких дней. Потеря зрения. Ее степень может быть различной. В большинстве случаев отмечается незначительное понижение остроты зрения. Ухудшения могут отмечаться в течение первых часов или дней с начала развития недуга. Усиливаются симптомы при физических нагрузках или в жаркую погоду. В некоторых случаях ухудшение носит постоянный характер. Изменение восприятия цвета. Неврит зрительного нерва часто сопровождается данным проявлением. Пациент может отмечать, что некоторые объекты, в особенности красного цвета, стали бледнее или кажутся обесцвеченными. Световые вспышки.
В его основе лежит поражение нейронов в головном и спинном мозге. Неврит зрительного нерва, как правило, носит односторонний характер. Однако нередки случаи поражения обоих глаз. Клиническая картина Как проявляется неврит зрительного нерва? Симптомы патологии следующие: Боль. У большинства пациентов она усиливается в процессе движения глазного яблока. Болезненность при воспалительном процессе проявляется в течение первых нескольких дней. Потеря зрения. Ее степень может быть различной. В большинстве случаев отмечается незначительное понижение остроты зрения. Ухудшения могут отмечаться в течение первых часов или дней с начала развития недуга. Усиливаются симптомы при физических нагрузках или в жаркую погоду. В некоторых случаях ухудшение носит постоянный характер. Изменение восприятия цвета. Неврит зрительного нерва часто сопровождается данным проявлением. Пациент может отмечать, что некоторые объекты, в особенности красного цвета, стали бледнее или кажутся обесцвеченными. Световые вспышки.
К провоцирующим факторам, кроме описанных выше для общего заболевания, относят нисходящую инфекцию на фоне поражений мозга и его оболочек.
Клиническая картина Существует три формы, в которых может проявляться ретробульбарный неврит зрительного нерва. Симптомы для каждой из них следующие: Периферическая форма. В данном случае воспалительный процесс носит интерстициальный характер. Состояние сопровождается накоплением экссудативного выпота в субарахноидальном и субдуральном пространствах нерва. В основном больные жалуются на болезненность в области орбиты, усиливающиеся при движениях яблока глаза. Нарушения в центральном зрении отсутствуют, однако выявляется концентрическое неравномерное сужение в периферических границах на 20-40 град. Аксиальная форма. Она наблюдается чаще остальных. При этой форме развитие воспаления происходит в аксиальном пучке преимущественно. Состояние сопровождается резким понижением центрального зрения и образованием скотом в зрительном поле.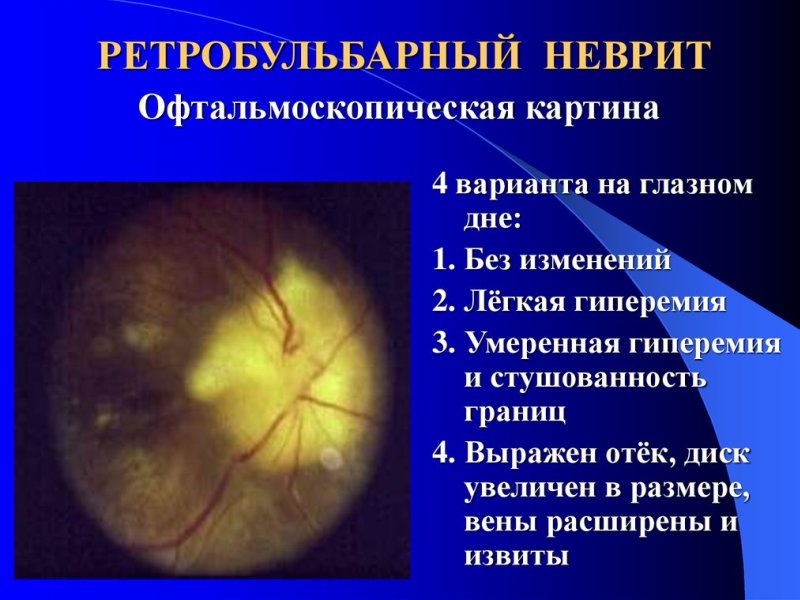
Диагностика Для выявления патологии применяются следующие методы: Рутинный осмотр. В ходе него офтальмолог оценивает способность отличать цвета и остроту зрения. Офтальмоскопия. В ходе исследования применяется воздействие на орган зрения яркого света. Это позволяет изучить структуру заднего отдела глазного яблока. С помощью офтальмоскопии исследуется зрительный диск. Тест на свет. Перед глазами пациента специалист водит источником света, наблюдая за реакцией зрачков.

Автор-составитель
М. А. Федосеева — врач офтальмолог ОМХ №2
Все о заболевании: неврит зрительного нерва
Неврит зрительного нерва – это состояние, которое влияет на зрение и зрение. Зрительный нерв посылает сообщения от глаз в мозг для интерпретации визуальных образов. Если зрительный нерв повреждается, поддается заражению или опухает, человек теряет возможность видеть ясно, а изображения теряют четкость.
К сожалению, врачи так до конца и не определили, что такое неврит зрительного нерва и почему он возникает. В некоторых случаях патология может возникнуть при нарушениях в иммунной системе, в других причиной неврита зрительного нерва может стать вирусное заболевание или рассеянный склероз.
Симптомы заболевания
Неврит диска зрительного нерва считают одним из частых глазных заболеваний, во время которого воспаление или демиелинизация поражают зрительный нерв. Это состояние развивается само по себе. Однако оно также может быть тесно связано с рассеянным склерозом.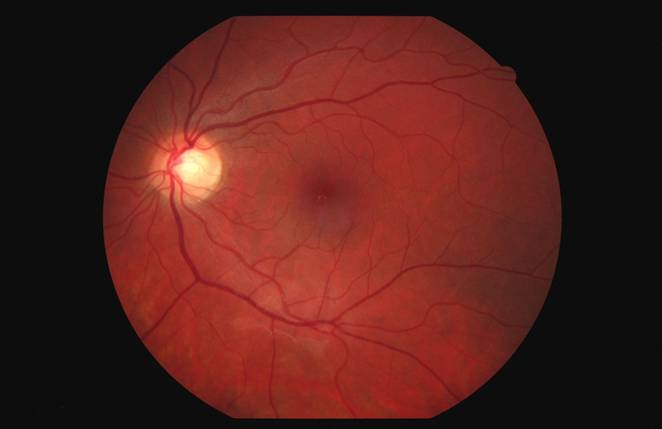 Не у всех, кто страдает невритом зрительного нерва, развиваются дальнейшие симптомы рассеянного склероза, вероятность достаточно высока.
Не у всех, кто страдает невритом зрительного нерва, развиваются дальнейшие симптомы рассеянного склероза, вероятность достаточно высока.
Поэтому консультация в офтальмологии Зирочка должна стать обязательной процедурой во избежания развития осложнений и негативных последствий.
Лечение неврита зрительного нерва должно быть назначено безотлагательно, как только вы заметите у себя первые симптомы:
- снижение остроты зрения;
- сложности в различении цветов и оттенков;
- размытое зрение;
- нечеткое зрение после занятий спортом, принятия ванной;
- потеря зрения в одном глазу;
- плохая реакция зрачка на яркий свет;
- боль при движении глаз.
При неврите зрительного нерва симптомы могут отличаться между собой в зависимости от степени развития патологии. Чем сильнее поражение, тем четче будут выражены симптомы патологии. Наличие симптоматики не говорит о том, что ваш неврит зрительного нерва лечению не поддается. Всегда есть вероятность предотвращения развития недуга. Достаточно начать своевременное лечение.
Достаточно начать своевременное лечение.
Как лечится неврит зрительного нерва
Так как для развития неврита зрительного нерва причины могут носить самый разнообразный характер, способы и виды лечения заболевания также будут отличаться между собой. Прогноз эффективности лечения может быть поставлен только офтальмологом после осмотра, МРТ, а также других обследований.
Обычный и ретробульбарный неврит может носить временный характер и быть связан с быстрым выздоровлением. В качестве лечения вам могут предложить стероиды, предназначенные для быстрого уменьшения воспаления и предотвращения необратимого повреждения нерва.
Классификация зрительного нерва, лечение и диагностика должны проводиться только под наблюдением опытного врача. Диагностика может включать:
- забор анализа крови;
- МРТ;
- визуальные потенциальные тесты.
Раннее начало лечения может снизить тяжесть и прогрессирование ретробульбарного неврита. Неврит зрительного нерва может повлиять на ваше зрение и вызвать боль.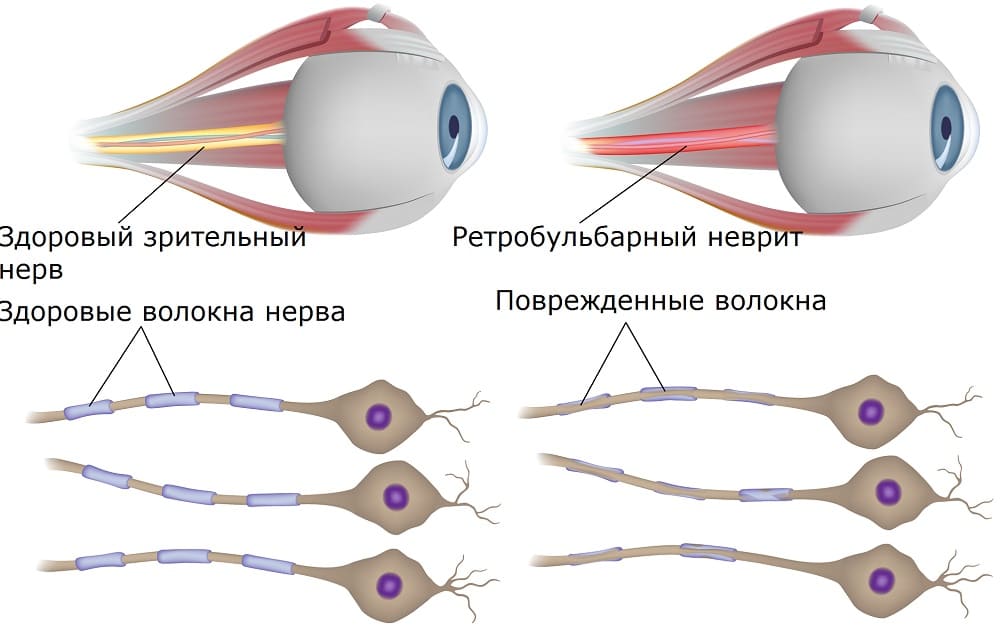 Когда нервные волокна воспаляются, зрительный нерв может опухнуть. Этот отек обычно поражает один глаз, но может поразить и оба одновременно.
Когда нервные волокна воспаляются, зрительный нерв может опухнуть. Этот отек обычно поражает один глаз, но может поразить и оба одновременно.
Если у вас болит глаз или у вас проблемы со зрением, обратитесь к врачу для проверки зрения. Если у вас уже был диагностирован неврит зрительного нерва, позвоните ему при изменении привычной симптоматики.
Как лечить неврит зрительного нерва
Неврит зрительного нерва – это воспаление зрительного нерва.
Зрительный нерв представляет собой соединение более чем 1 миллиона чувствительных отростков или аксонов нервных клеток сетчатки, передающих информацию о воспринимаемом изображении в виде электрических импульсов в головной мозг. В затылочной доле мозга эта информация окончательно перерабатывается и человек получает возможность видеть все то, что его окружает.
Зрительный нерв берет свое начало от небольшого отдела, так называемого диска или головки зрительного нерва, расположенного внутри глазного яблока и доступного при специальном осмотре.
В зависимости от того, какой отдел зрительного нерва повреждается, выделяют воспаление внутриглазного отдела нерва или папиллит и ретробульбарный неврит – если повреждается отдел зрительного нерва, лежащий за глазным яблоком.
Причины неврита
Причины неврита зрительного нерва достаточно разнообразны, в принципе это может быть любая остро или хронически протекающая инфекция.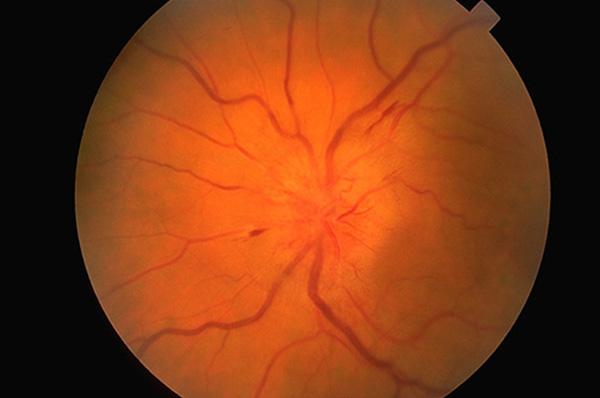 Среди них: грипп, ангина, воспалительные заболевания головного мозга и его оболочек, воспалительные заболевания придаточных пазух носа, заболевания зубов, воспалительные заболевания глаза и орбиты, травмы глазного яблока. Также различные системные заболевания: болезни почек, сахарный диабет, болезни крови и соединительной ткани, рассеянный склероз, аллергические состояния, авитаминозы, злоупотребление алкоголем и табаком, отравления свинцом и метиловым спиртом и другие.
Среди них: грипп, ангина, воспалительные заболевания головного мозга и его оболочек, воспалительные заболевания придаточных пазух носа, заболевания зубов, воспалительные заболевания глаза и орбиты, травмы глазного яблока. Также различные системные заболевания: болезни почек, сахарный диабет, болезни крови и соединительной ткани, рассеянный склероз, аллергические состояния, авитаминозы, злоупотребление алкоголем и табаком, отравления свинцом и метиловым спиртом и другие.
Симптомы
Заболевание развивается внезапно, часто на фоне общего благополучия. Больные предъявляют жалобы на резкое снижение зрения, снижение цветового зрения, пятно перед глазом, которое может присутствовать постоянно или появляться периодически. Перед глазом могут быть вспышки. Очень часто, особенно при ретробульбарном неврите, появляется ломящая головная боль на стороне поврежденного нерва, боли за глазом, усиливающиеся при движении глаз.
Диагностика
Диагностика неврита зрительного нерва включает детальный опрос по сопутствующим заболеваниям и состояниям, которые могли бы привести к воспалительному процессу в зрительном нерве.
Проводится проверка остроты зрения, проверка полей зрения – для них характерно выпадение каких-либо участков в поле зрения. При проверке цветоощущение снижено, также сниженными будут пробы, показывающие функциональную способность зрительного нерва, например критическая частота слияния мельканий. При осмотре переднего отрезка глаза каких-то особенностей не выявляется, а при осмотре глазного дна изменения фиксируются только при воспалении внутриглазной части зрительного нерва. При этом отмечается покраснение диска зрительного нерва, его границы становятся нечеткими, сосуды расширенными, могут быть небольшие кровоизлияния. В случае ретробульбарного неврита осмотр глазного дна и переднего отрезка не дает никакой информации – в этом случае диагноз ставится на основании характерных жалоб и функциональных нарушениях на стороне поврежденного нерва.
Лечение
Лечение неврита зрительного нерва обязательно должно проходить в стационаре.
Больные с невритом зрительно нерва обязательно проходят лечение в условиях стационара.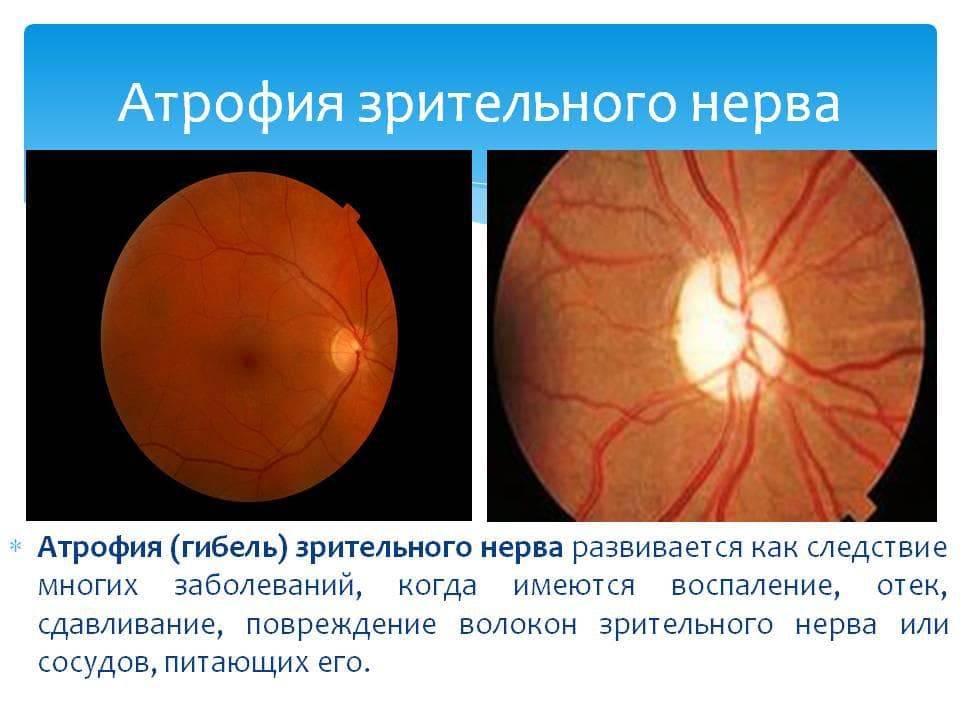 При установлении причины, вызвавшей неврит, наряду с лечением воспаления нерва проводится и лечение общего заболевания. К сожалению, в большинстве случаев установить причину неврита не представляется возможным.
При установлении причины, вызвавшей неврит, наряду с лечением воспаления нерва проводится и лечение общего заболевания. К сожалению, в большинстве случаев установить причину неврита не представляется возможным.
Для лечения неврита используются антибиотики, противовоспалительные средства, детоксикационная терапия, спазмолитическая и витаминная терапия. На фоне лечения при благоприятном исходе зрение и остальные функции глаза восстанавливаются. Но иногда, особенно если лечение начато не своевременно, зрительные функции глаза остаются низкими и воспаление нерва приводит к разрушению чувствительных клеток, так называемой атрофии зрительного нерва. Поэтому очень важно при снижении зрения или появлении других жалоб на глаза как можно быстрее проконсультироваться у врача офтальмолога.
Приходите на диагностику в КазНИИ глазных болезней по адресу: Алматы, улица Толе би, 95а (угол улицы Байтурсынова).
Телефон: +7 (775) 007 01 00; +7 (727) 279 54 36
Патология глазного дна
Возрастная макулярная дегенерация
Возрастная макулярная дегенерация является одной из основных причин потери центрального зрения среди взрослого населения. Увеличение продолжительности жизни людей и повышение качества диагностики выводит это заболевание на первое место среди причин стойкого снижения зрения.
Увеличение продолжительности жизни людей и повышение качества диагностики выводит это заболевание на первое место среди причин стойкого снижения зрения.
Причины возникновения и прогрессирования этого заболевания еще недостаточно хорошо изучены и в настоящее время все усилия врачей направлены лишь на стабилизацию патологического процесса и зрительных функций.
Заболевание включает в себя совокупность патологических изменений в центральной зоне сетчатки связанных с возрастом, которые можно подразделить на стадии или формы. В зависимости от формы и течения ВМД предлагаются различные способы лечения. Все методы лечения ВМД базируются на ранней и точной диагностике, поэтому на ранних стадиях заболевания адекватное лечение может остановить прогрессирование и продлить на годы активную деятельность, связанную с письмом и чтением наших пациентов.
Неэкссудативные формы ВМД являются начальным этапом заболевания, периодом предвестников. Как правило, снижения зрительных функций не происходит. На этом этапе важно динамическое наблюдение, антиоксиданты и ретинопротекторы в виде пищевых добавок.
Атрофические формы ВМД развиваются медленно, но неизбежно приводят к потери центрального зрения. Как правило, заболевание обнаруживают на обоих глазах, возможно с различной степенью выраженности. В настоящее время в качестве лечения проводят периодические курсы сосудистого и ретинопротекторного (улучшающее питание сетчатки) лечения. Пациентам рекомендуется пользоваться солнцезащитными очками на улице.
Экссудативные формы ВМД отличаются тяжелым течением и резким снижением зрения. На первых порах, до потери центрального зрения пациенты замечают искривление контуров предметов, прямых линий, текста. Все сложнее выполнять мелкую работу на близком от глаз расстоянии (шить, вязать, читать и писать). Причина кроется в быстром росте и высокой активности новообразованных сосудов, располагающихся под сетчаткой. Новообразованные сосуды имеют тонкую проницаемую стенку, что в итоге приводит к появлению отека (скопление жидкости под сетчаткой) и кровоизлияния в центральной зоне сетчатки. В конечной стадии ВМД происходит потеря центральных зрительных функций из-за развития атрофии или рубца, периферическое зрение, как правило, остается незатронутым. Все усилия в лечении экссудативной формы ВМД направлены на борьбу с новообразованными сосудами. В настоящее время широко вошло в практику применение анти-VEGF препаратов.
Эпиретинальный макулярный фиброз
Эпиретинальный макулярный фиброз может быть, как первичным заболеванием сетчатки, так и следствием (осложнением) других глазных заболеваний (воспалительных, сосудистых, травм и т.д.).
Чаще всего первичный эпиретинальный макулярный фиброз возникает после 50 лет, однако в последнее время наблюдается тенденция к «омоложению». Заболевание начинается с появления мембраны (тонкойпленки) на поверхности сетчатки, как правило в центральной зоне или около нее. Сокращаясь мембрана вызывает сморщивание и деформацию подлежащей сетчатки, а по мере уплотнения мембраны происходит выраженная деформация и даже частичная плоская отслойка сетчатки.
На начальных этапах развития эпиретинальный фиброз протекает бессимптомно. Это состояние не требует вмешательства, достаточно динамического наблюдения. По мере прогрессирования могут появиться искривление очертаний предметов и прямых линий и заметное снижение остроты зрения. В таких случаях целесообразно провести хирургическое вмешательство – отделение и удаление мембраны.
В редких случаях мембрана может самостоятельно отслоится, что приводит исчезновению всех симптомов.
Идиопатический макулярный разрыв
Идиопатический макулярный разрыв – это сквозной дефект ткани в центре сетчатки. Как правило возникает в возрасте старше 60 лет. Причина кроется в тракции фиксированной к центру сетчатки отслоенной задней гиалоидной мембраны. Заболевание развивается по стадиям, причем на ранних стадиях протекает асимптоматично. На более поздних стадиях пациент отмечает черное пятно перед глазом, часто выявляемое случайно при закрытии здорового глаза. Периферическое зрение не страдает. Для постановки диагноза часто достаточно только осмотра сетчатки, для документального подтверждения диагноза и уточнения стадии может потребоваться проведение оптической когерентной томографии. На первой стадии заболевания – угроза формирования макулярного отверстия – какое-либо лечение не проводится, так как на этой стадии может произойти спонтанное обратное развитие. На более поздних стадиях показано проведение хирургического вмешательства – задней витрэктомии с устранением тракционного фактора.
Центральная серозная хориоретинопатия
Это часто встречающаяся патология глазного дна, поражающая преимущественно молодых пациентов. Это заболевание идиопатическое и до сих пор многое в причинах и развитии этого заболевания остается неясным. Зрение обычно сильно не страдает. Пациенты часто жалуются на затуманивание зрения одного глаза, появление искривления контуров предметов и прямых линий. Диагностика не представляет каких – либо затруднений, однако для определения дальнейшей тактики лечения пациента показано проведение флюоресцентной ангиографии. Именно от результатов этого обследования зависит предложат ли Вам просто наблюдение и консервативное лечение, лазерное лечение или интравитриальное введение анти-VEGF препарата.
Диабетическая ритинопатия
Поражение органа зрения при сахарном диабете занимает особое место, так как существенно влияет на качество жизни людей. Причем из всех клинических проявлений диабетического поражения глаз наибольшую опасность представляет ретинопатия, являясь основной причиной прогрессирующего и безвозвратного снижения зрения вплоть до слепоты, которая у больных сахарным диабетом наступает в 25 раз чаще, чем в общей популяции.
Главным фактором развития и прогрессирования ДР является хроническая гипергликемия, т.е. высокий уровень сахара.
В настоящее время в большинстве европейских стран используется классификация, согласно которой выделяют три основных формы ретинопатии:
- непролиферативная ретинопатия;
- препролиферативная ретинопатия;
- пролиферативная ретинопатия.
Снижение остроты зрения при диабетическом поражении сетчатки происходит в результате трех причин. Во-первых, из-за наличия макулопатии (отек сетчатки в центральной зоне) может страдать центральное зрение. Во-вторых, на стадии пролиферативной ретинопатии кровоизлияния, которые возникают из новообразованных сосудов, вызывают резкое ухудшение зрения. В-третьих, образование, разрастание и сокращение фиброваскулярной ткани ведет к тракционной отслойке сетчатки, в результате чего происходит тяжелая и часто необратимая потеря зрения.
Своевременное выявление самых ранних проявлений диабета глаза является первоочередной задачей, так как на поздних стадиях процесса лечение уже малоперспективно.
Однако на начальных этапах диабета глаза патологические изменения в сетчатке не сопровождаются зрительными расстройствами, поэтому сами пациенты обращаются за медицинской помощью, как правило, поздно. В связи с этим большая ответственность возлагается на работу диспансерного офтальмологического наблюдения и на плечи самого пациента, серьезное отношение и ответственный подход которого будет способствовать сокращению имеющегося риска потери зрения при диабете глаза.
Существуют два основных направления в лечении диабетических поражений сетчатки:
Максимально стабильная компенсация сахарного диабета и непосредственное лечение диабетической ретинопатии.
Лазерная коагуляция сетчатки является единственно эффективным способом лечения диабетической ретинопатии. Лазеркоагуляция при диабетическом поражении сетчатки направлена на стабилизацию процесса, и повышение остроты зрения достигается далеко не всегда. При тяжёлой пролиферативной ретинопатии с развитием рецидивирующих кровоизлияний в стекловидное тело и тракционной отслойки сетчатки проведение лазерной коагуляции бесперспективно. В таких случаях может быть показано хирургическое лечение – витрэктомия.
При стойкой макулопатии разрабатываются схемы интравитриального введения анти – VEGF препарата.
Ретинит Коатса
Болезнь Коатса – это врожденное заболевание, в типичных случаях проявляющееся в детском возрасте у мальчиков и поражающее один глаз. Большинство случаев диагностируют до 20 лет с пиком выявляемости в конце первого десятилетия.
Поводом для обращения могут быть косоглазие, лейкокория или красный болящий глаз в далекозашедшей форме. Дети старшего возраста и реже взрослые могут обратиться с жалобами на снижение остроты зрения на одном глазу.
Диагноз обычно ставят на основании осмотра глазного дна – циклоскопии иногда может потребоваться проведение флуоресцентной ангиографии.
В легких случаях заболевания достаточно динамического наблюдения – осмотры раз в полгода. При прогрессирующем течении показаны многочисленные повторные сеансы лазерной коагуляции и требуется более тщательное наблюдение, так как в течении 5 лет после полной регрессии возможны рецидивы заболевания. При далекозашедшей стадии заболевания при развитии отслойки сетчатки показано оперативное лечение.
Болезнь Илза
Заболевание известно с 1880 года, когда впервые было описано возникновение повторяющихся кровоизлияний в стекловидное тело у молодых людей на фоне полного здоровья.
Болезнь Илза – это хроническое воспаление сосудов периферии сетчатки, сопровождающиеся повторными кровоизлияниями и постепенным снижением зрения. Заболевание преимущественно поражает представителей мужского пола среднего возраста и как правило двустороннее.
Пациенты жалуются на появление плавающих «мушек» или снижение остроты зрения одного глаза. В тяжелых случаях повторные кровоизлияния приводят к тракционной отслойке сетчатки и вторичной неоваскулярной глаукоме.
Медикаментозного лечения болезни Илза не существует. Гормональная терапия обычно не эффективна. Единственным эффективным методом лечения является вовремя проведенная лазерная коагуляция сетчатки, что позволяет стабилизировать патологический процесс и сохранить оставшееся зрение.
В ряде случаев при возникновении отслойки сетчатки возникает необходимость в проведении хирургического лечения.
Осмотр глазного дна – циклоскопия должна проводиться ежегодно. Описаны случай рецидива заболевания через десятки лет после кажущейся стабилизации процесса.
Тромбоз центральной вены сетчатки или её ветвей
Это состояние представляет собой острое нарушение кровообращения в центральной вене сетчатки или ее ветвях, угрожающее необратимым снижением зрения.
Заболевание обычно возникает у людей старше 50 лет на фоне артериальной гипертензии, сахарного диабета, атеросклероза, тромбофилии и других заболеваний крови.
Обычно пациенты отмечают одностороннее безболезненное резкое снижение зрения, возникшее на фоне повышенного артериального давления, после физической или эмоциональной нагрузки, после перегревания, приема алкоголя. Как правило пациенты могут четко указать, когда снизилось зрение. В зависимости от локализации процесса могут быть жалобы на появление пятна перед глазом, появление или увеличение плавающих «мушек», выпадение полей зрения, искажение контуров предметов.
Лечение следует начинать безотлагательно. Это экстренное состояние, требующее срочной госпитализации в стационар. Наилучший эффект будет наблюдаться при своевременном и комплексном лечении пациента прогноз для зрения будет во многом зависеть от остроты зрения при обращении. Для растворения тромба, окклюзирующего вену используют тромболитические препараты, которые эффективны только в первые семь дней от начала заболевания. В дальнейшем эффекта от их использования не будет.
Другим направлением комплексного лечения является максимальное снижение внутриглазного давления, рассасывающая терапия и антиоксиданты. При наличии диффузного отека в центре сетчатки решается вопрос о проведении решетчатой лазеркоагуляции. В последнее время успешно применяется интравитриальное введение анти – VEGF препарата, как метод лечения макулярного отека.
При угрозе появления новообразованных сосудов в следствии длительной ишемии сетчатки и развития неоваскулярной глаукомы, как осложнения тромбоза центральной вены сетчатки следует проводить панретинальную лазеркоагуляцию сетчатки, которая проводится в несколько сеансов. Целью лазерного лечения является не повышение зрительных функций, а предотвращение развития неоваскулярной глаукомы.
Окклюзия центральной артерии сетчатки
Заболевание представляет собой острую блокаду кровообращения в центральной артерии сетчатки тромбом. Как правило встречается у лиц старше 60 лет. В основе развития этого заболевания лежат разные причины, основные из них:
- артериальная гипертензия;
- атеросклероз;
- патология клапанов сердца;
- опухоли;
- глазной травматизм;
- системные заболевания.
Как правило пациенты отмечают острую одностороннюю и безболезненную потерю зрения, развивающуюся в течении нескольких секунд. Иногда до полной потери зрения наблюдаются эпизоды преходящей потери зрения.
Прогноз для зрения в дальнейшем как правило неблагоприятный. В большинстве случаях острота зрения остается на уровне светоощущения. Исключение составляет в случае дополнительного кровоснабжения области центральной ямки сетчатки цилиоретинальной артерии, когда острота зрения может восстановиться до исходного, но тем не менее имеются значительные потери в полях зрения.
Метода лечения с доказанной эффективностью в отношении остроты зрения не существует, однако это офтальмологическое неотложное состояние и теоретически, своевременное смещение тромба может предупредить развитие необратимых изменений зрения. Попытки сместить тромб имеют смысл в первые 48 часов от начала заболевания. Поэтому в данном случае необходимо срочно обратиться к офтальмологу за помощью, а на этапе доврачебной помощи проводить массаж глазного яблока, целью которого – вызвать сначала коллапс просвета сосуда, а потом резко его расширить. При необходимости пациент может проводить массаж глазного яблока самостоятельно по следующей технике.
- Голова пациента должна лежать низко, чтобы избежать ортостатического относительного ухудшения кровоснабжения сетчатки.
- Пальцами руки нажимают через закрытое веко на глазное яблоко.
- Глазное яблоко вдавливают в орбиту сначала слабо, затем с усилением и спустя 3-5 секунд внезапно отпускают.
- Через несколько секунд процесс повторяют.
Передняя и задняя ишемическая нейропатия
Заболевание, которое наиболее часто встречается у пожилых людей. В основе лежит частичный или полный инфаркт диска зрительного нерва или его ретроламилларной части, вызванный окклюзией сосудов, питающих зрительный нерв.
Факторами риска развития являются артериальная гипертензия, сахарный диабет, гиперхолистеринемия, коллагенозы, антифосфолипидный синдром, гипергомоцистеинемия, внезапные гипотензивные состояния и т.д.
Начало заболевания чаще всего проявляется внезапной односторонней потерей или значительным снижением зрения без каких-либо предшествующих зрительных нарушений. Снижение зрения, как правило, обнаруживается при пробуждении, что указывает на вероятную связь с ночной гипотонией.
Врачебная помощь направлена на восстановление и улучшение кровообращения в системе питающей зрительный нерв и предотвращения развития полной атрофии зрительного нерва.
Застойный диск зрительного нерва
Застойный диск зрительного нерва характеризуется отеком, развивающимся на фоне повышения внутричерепного давления. Застойный диск почти всегда двусторонний. Обычно зрительные нарушения проявляются только на стадии атрофии зрительного нерва (далекозашедшей), поэтому часто застойный диск зрительного нерва является диагностической находкой во время обследования у офтальмолога.
Клиническими проявлениями повышенного внутричерепного давления могут быть головная боль, внезапная тошнота и рвота, нарушение сознания, преходящие эпизоды помутнения зрения и двоение изображения.
Причины повышения внутричерепного давления:
- Обструкция системы желудочков (врожденная или приобретенная)
- Объемные внутричерепные образования, включая гематомы
- Менингит, субарахноидальное кровоизлияние, перенесенные травмы сопровождающиеся диффузным отеком мозга
- Тяжелая системная артериальная гипертензия
- Идиопатическая внутричерепная гипертензия
- Гиперсекреция цереброспинальной жидкости опухолью сосудистых сплетения мозга.
Все пациенты с застойными дисками должны быть обследованы невропатологом и нейрохирургом для исключения внутричерепных образований.
Неврит зрительного нерва
Неврит зрительного нерва – это поражение зрительного нерва вследствие воспалительного, инфекционного или демиелинизирующего процесса.
Демиелинизирующий неврит встречается наиболее часто при рассеянном склерозе. Начало заболевания проявляется подострым односторонним снижением зрения. Иногда снижение зрения сопровождают точечные белые или цветные вспышки или искры. Часто наблюдаются боли при движении глаза или дискомфорт, которые предшествуют снижению зрения и длятся обычно несколько дней. В большинстве случаев появляются дефекты в поле зрения.
Ухудшение зрительных функций продолжается от нескольких дней до двух недель в дальнейшем восстановление зрения происходит в течении полугода. При повторных атаках развивается атрофия зрительного нерва.
Несмотря на то, что у некоторых пациентов с невритом зрительного нерва отсутствуют признаки клинически выявляемого системного демиелинизирующего заболевания, следующий ряд наблюдений указывает на тесную связь неврита зрительного нерва с рассеянным склерозом.
У пациентов с невритом зрительного нерва и исходно нормальной картиной МРТ головного мозга риск развития рассеянного склероза в течении последующих 5 лет составляет 16%, а у пациентов с установленным рассеянным склерозом неврит зрительного нерва развивается в 70% случаев.
Учитывая все вышесказанное при постановке диагноза неврит зрительного нерва врач обязательно направит вас на МРТ головного мозга.
Предлагаемое лечение гормональными препаратами и интерфероном позволяет ускорить выздоровление до 2-3 недель. Однако лечение не влияет на конечную остроту зрения.
Неврит зрительного нерва при инфекционных заболеваниях встречается значительно реже. Причиной может служить заболевания придаточных пазух носа. Такой неврит характеризуется повторяющимися эпизодами одностороннего снижения зрения, сильными головным болями и признаками синусита. В данном случае лечение проводится совместно с отоларингологом. Терапия – местное и системное применение антибиотиков.
Основной причиной параинфекционного неврита зрительного нерва является вирусная инфекция. Кроме того он может развиться после вакцинации. У детей эта форма неврита встречается гораздо чаще, чем у взрослых. Заболевание развивается обычно через 1-3 недели после вирусной инфекции и снижение зрения сопровождается неврологической симптоматикой (головная боль, аттаксия).
Лечение, как правило, не требуется ввиду благоприятного прогноза, предполагающего быстрое восстановление зрительных функций. Однако при выраженном или двустороннем поражении показана гормональная терапия.
Хориоретинальные воспалительные заболевания (хориоретиниты)
Причины хориоретинита могут быть инфекционные и неинфекционные.
Среди инфекционных причин развития хориоретинита наиболее частой является токсоплазмоз. Возбудитель заболевания – внутриклеточный паразит, обитающий в кишечнике у кошек.
Чаще всего заболевание выявляют у молодых, здоровых взрослых людей, приходящих к врачу с жалобами на снижение зрения и плавающие помутнения перед глазом, фотофобию. При локализации очага воспаления в центральной зоне сетчатки значительно страдает центральное зрение.
Кроме токсоплазмоза инфекционной причиной хориоретинита могут быть: токсокароз, цитомегаловирус, вирус герпеса, вторичный сифилис, кандидоз, гистоплазмоз, туберкулез.
При достоверно установленном диагнозе, подтвержденным лабораторными методами исследования лечение проводит инфекционист.
Наследственные дистрофические и дегенеративные заболевания сетчатки
Пигментный ретинит -группа наследственных дистрофических заболеваний сетчатки, характеризующихся субъективно ночной слепотой и потерей периферического зрения. Почти четверть всех больных сохраняет высокую остроту зрения и способность читать на протяжении всей жизни. Однако необходимо ежегодное обследование для выявления значительного падения остроты зрения, которое может быть вызвано потенциально устранимой причиной, такой как кистозный отек макулы или катаракта.
Болезнь Штаргардта – это наиболее распространенная форма генетически – наследуемой дистрофии сетчатки, возникающей в юношеском возрасте. Начало заболевания приходится на возраст 10-20 лет. Происходит двустороннее постепенное снижение центрального зрения. У большинства пациентов сохраняется средняя острота зрения по крайней мере на одном глазу.
Болезнь Беста – редкое наследственное дистрофическое заболевание сетчатки. Заболевание обычно медленно прогрессирует, проходя пять стадий и заканчивается атрофией макулы с потерей центрального зрения. В основном прогноз достаточно хороший, так как большинство пациентов сохраняют зрение, достаточное для чтения, по крайней мере на одном глазу на протяжении всей жизни. Если имеет выраженное снижение зрения, это обычно происходит медленно и начинается после 40 лет.
Альбинизм – группа генетически – наследуемых заболеваний, в основе которых лежит нарушение синтеза пигмента меланина и которые могут характеризоваться либо изолированным глазным поражением(глазной альбинизм), либо системным поражением глаз, кожи и волос.
Важные клинические признаки это
- Низкая острота зрения
- Маятникообразный горизонтальный нистагм
- Красный оттенок радужки.
Патогенетически обоснованного лечения наследственных заболеваний сетчатки не существует. Существует мнение и несколько эксперементально-клинических работ указывающих на положительную динамику и стабилизацию дистрофического процесса сетчатки при периодическом применении препаратов — тканевых биорегуляторов.
Отслойка сетчатки
Это отделение сетчатки от подлежащего слоя пигментного эпителия. Основные типы отслойки сетчатки: регматогенная, экссудативная, тракционная.
Регматогенная отслойка сетчатки возникает вторично на фоне сквозного разрыва сетчатки, в результате чего жидкость из стекловидного тела поступает под сетчатку. Разрывы сетчатки являются распространенным состоянием, чаще возникают при миопии, артифакии и после травмы. Во многих случаях разрывы двусторонние и множественные, возникают на фоне дегенеративных аномалий, аномалий развития и травм.
Многие разрывы протекают бессимптомно, иногда разрывы проявляются плавающим помутнением перед глазом и вспышками света, не влияя на остроту зрения. Однако если развивается отслойка сетчатки, происходит прогрессирующая потеря поля зрения.
Около 60% всех разрывов возникают на фоне специфических изменений – периферических дегенераций. Это патологически тонкие участки сетчатки, в которых спонтанно формируются разрывы. Периферические дегенерации сетчатки, предрасполагающие к отслойке сетчатки (решетчатая, «след улитки», дегенеративный ретиношизис) как и разрывы подлежат лазерной коагуляции в целях профилактики регматогенной отслойки сетчатки.
Регматогенные отслойки подлежат хирургическому лечению, причем послеоперационный прогноз для зрения зависит от давности заболевания и распространенности отслойки. Если отслойка сетчатки не захватывает центральную (макулярную зону) и свежая, послеоперационные прогнозы на восстановление зрения относительно высокие.
Экссудативная отслойка сетчатки представляет собой отслоение сетчатки вследствие интраретинального или субретинального просачивания жидкости.. По определению такая отслойка не связана с ретинальным разрывом. Необходимо искать признаки основной причины экссудации(просачивания) жидкости, такие как воспаление, сосудистые изменения или опухоли. В зависимости от причин экссудации применяется этиопатогенетическое лечение.
Основными причинами тракционной отслойки сетчатки являются: пролиферативная диабетическая ретинопатия, ретинопатия недоношенных, проникающая травма заднего сегмента глаза. Это наиболее тяжелое осложнение основного заболевания, приводящее к слепоте. В таких случаях показано хирургическое лечение.
Заболевание зрительного нерва — Республиканская клиническая офтальмологическая больница Минздрава Чувашии
Патологические процессы в зрительном нерве многочисленны и чрезвычайно разнообразны. Они могут быть врожденными и приобретенными, могут носить воспалительный, дегенеративный, аллергический характер. Встречаются также опухоли зрительного нерва и аномалии развития его.
Структурные особенности зрительного нерва несут в себе некоторые предпосылки для возникновения патологических изменений в нем. Зрительный нерв является своеобразным продолжением вещества мозга и его оболочек. При повышении внутричерепного давления в нем происходит застой (отек) диска зрительного нерва, а особая восприимчивость зрительного нерва к токсическим веществам (метиловый спирт, никотин, хинин) благоприятствует вредному воздействию их на волокна зрительного нерва.
На диск зрительного нерва определенное влияние оказывают и гидродинамические сдвиги в глазу в сторону как понижения, так и повышения внутриглазного давления.
В данной главе рассмотрены наиболее часто встречающиеся заболевания зрительного нерва. Диагностика заболеваний зрительного нерва слагается из данных офтальмоскопии, исследования центрального и периферического поля зрения, остроты зрения, проведения скотометрии, исследования полей зрения на цвета (белый, зеленый, красный), применения флюоресцентной ангиографии и электроэнцефалографических исследований, а также данных, полученных методом критической частоты мелканий.
Изменения в зрительном нерве характеризуются быстрым снижением остроты зрения, разнообразными изменениями полей зрения и наличием скотом, которые являются одним из ранних признаков заболевания.
ВОСПАЛЕНИЕ ЗРИТЕЛЬНОГО НЕРВА
Воспалительный процесс в зрительном нерве по протяженности может локализоваться на различном уровне. Если воспаление захватываает интраокулярную часть зрительного нерва, принято говорить о невритах (папил литы). Воспаление зрительного нерва за пределами глазного яблока носит название ретробульбарного неврита. Такое деление отчасти обусловлено наличием или отсутствием изменений со стороны дисков зрительных нервов.
Папиллит
Офтальмоскопическая картина папиллитов характеризуется гиперемией диска зрительного нерва, стушеванностью его границ, умеренным расширением артерий и вен (рис. 202 см. цветную вклейку).
При выраженном воспалительном процессе диск пропитывается экссудатом, ткань его становится набухшей и несколько проминирует. Иногда наблюдается помутнение в заднем отделе стекловидного тела. На высоте воспалительного процесса гиперемия и стушеванность границ могут настолько усиливаться, что зрительный нерв сливается с фоном глазного дна. На самом диске и в перипапиллярной зоне могут появляться плазморрагии и кровоизлияния. Отмечается значительное снижение зрения в пораженном глазу. Обнаруживается сужение поля зрения, а при поражении папилло-макулярного пучка — центральные скотомы. Нарушается цветоощущение.
Течение папиллитов характеризуется различной степенью тяжести. Легкие формы под влиянием лечения быстро разрешаются: диск приобретает нормальный вид, зрительные функции восстанавливаются. При тяжелом течении процесс заканчивается вторичной атрофией зрительного нерва (частичной или полной), что сопровождается резким снижением остроты зрения и сужением поля зрения.
Для уточнения этиологии папиллита необходимо тщательное и разностороннее обследование больных. Принято выделять пять основных групп заболеваний, которые могут вызвать воспаление зрительного нерва:
1) воспалительные заболевания головного мозга и его оболочек;
2) воспалительные заболевания глазного яблока и орбиты;
3) воспаление придаточных пазух носа;
4) острые и хронические инфекции;
5) общие заболевания токсико-аллергического генеза.
При воспалительных заболеваниях мозга и его оболочек неврит имеет нисходящий, а при заболеваниях глазного яблока — восходящий характер.
Диагностика папиллитов представляет определенные трудности. Их приходится дифференцировать с псевдоневритом, ишемическим состоянием диска зрительного нерва, застойным диском.
Больные невритом зрительного нерва нуждаются в экстренной помощи в условиях стационара. Различают два этапа лечения — «незамедлительный» (до выяснения этиологии) и этиологический. На первом этапе проводят общую противовоспалительную и десенсибилизирующую (антибиотики, 40% раствор уротропина внутривенно, реопирин, кортикостероиды местно и внутрь, пипольфен, димедрол, витамины С, Вь В6, В[2), дезинтоксикационную (40% раствор глюкозы внутривенно, спинномозговые пункции, гемотрансфузия), дегидратационную (сернокислая магнезия внутримышечно, хлорид кальция внутривенно, фонурит, диакарб, глицерин), рефлекторную терапию (адреналин-кокаиновая тампонада среднего носового хода, электрофорез с адреналином, пиявки, горчичники на затылочную область).
После выяснения причины заболевания направленность лечения приобретает этиотропный характер.
Ретробульбарный неврит
При ретробульбарном неврите воспалительный процесс локализуется на протяжении зрительного нерва за глазным яблоком до хиазмы.
В начальном периоде заболевания офтальмоскопические изменения со стороны диска зрительного нерва отсутствуют, и только в позднем периоде, когда развиваются атрофические изменения в волокнах зрительного нерва, обнаруживается побледнение диска.
Решающую роль в своевременной и правильной диагностике ретробульбарного неврита играет изучение функции глаза. Отмечаются различная степень снижения остроты зрения, сужение периферических границ поля зрения, особенно на красный и зеленый цвета. Часто обнаруживаются центральные скотомы вследствие поражения папилло-макулярного пучка.
По характеру течения различают острый и хронический ретробульбарный неврит. Для первого характерно бурное начало нередко с болевым синдромом, быстрое падение остроты зрения. Хронический ретробульбарный неврит сопровождается медленным нарастанием всех явлений, постепенным падением зрительных функций. Затихание процесса медленное. Прогноз при ретробульбарном неврите менее благоприятный, ибо, как правило, в процесс вовлекается папилло-макулярный пучок.
Причиной ретробульбарного неврита могут быть базальный лептоменингит, рассеянный склероз, общие интоксикации (в том числе алкогольная и табачная), а также вирусные процессы, болезни придаточных пазух носа и т. д.
Особо следует остановиться на ретробульбарном неврите, развившемся при отравлении метиловым спиртом, который даже в малых дозировках токсичен. Однократное употребление метилового спирта может привести к общему отравлению организма (головная боль, тошнота, рвота, коматозное состояние). Метиловый (древесный) спирт обладает избирательным свойством поражать зрительный нерв. Быстро развивается двустороннее падение зрения. На глазном дне наблюдается картина ретробульбарного неврита с отеком, который позднее переходит в полную атрофию нерва.
Лечение ретробульбарных невритов зависит от этиологии заболевания и проводится по тем же принципам, что и лечение папиллитов.
Описаны заболевания зрительного нерва при глистной инвазии, лямблиозе, беременности, лактации и расстройствах менструального цикла, ботулизме. Все эти заболевания представляют собой своеобразные проявления ее стороны зрительных нервов, а именно невритов, ретробульбарных невритов, отеков, атрофии зрительного нерва с определенным изменением в полях зрения и характерным снижением остроты зрения. Патогенетическая достоверность этих заболеваний требует специальных методов исследования и выработки строгих показаний к лечению.
Оптикохиазмальный арахноидит
Воспалительный процесс паутинной мозговой оболочки хиазмальной области, как правило, сопровождается переходом на зрительный нерв и зрительный тракт.
Ввиду распространенности заболевание обозначают как арахноидит с оптикохпазмальным синдромом. Различают фиброзную и серозную формы оптике-хиазмального арахноидита. Для обеих форм характерно образование спаечного межоболочечного процесса в зрительном нерве и хиазме с последующим формированием кист, образованием мембран и рубцов. Процесс сопровождается также расстройством кровообращения в зрительном нерве и хиазме, токсическим воздействием на проводящие пути зрительного нерва. Течение оптикохиазмального арахноидита хроническое. Расстройства зрения наступают постепенно. Как правило, процесс захватывает оба глаза, реже один глаз.
Наряду с этим отмечаются различные степени расстройств в полях зрения от концентрического сужения поля зрения (центральные скотомы) до темпоральной и битемпоральной гемианопсии. Иногда наблюдается гомоним-ная гемианопсия. При диагностике начального периода следует опираться на наличие центральных скотом и концентрическое сужение поля зрения, иногда носящих битемпоральный характер, без каких-либо изменений со стороны диска зрительного нерва. Болезнь, как правило, заканчивается атрофией зрительного нерва с побледнением всего диска или его височной половины. В отдельных случаях наблюдается застойный диск.
В основе оптикохиазмального арахноидита лежат инфекция, вирусные заболевания, травмы. Прогноз тяжелый. Временное улучшение сменяется ухудшением, и, в конце концов, зрение угасает.
Среди методов лечения заслуживает внимания противоинфекционная терапия. Широкое применение получили антибиотики, сульфаниламиды, кортикостероиды, витаминотерапия. Некоторые авторы рекомендуют рентгенотерапию. Лечение проводят невропатологи при участии окулистов. В последние годы заболевание стало в, большей степени хирургическим, чем терапевтическим, и лечением его стали заниматься нейрохирурги. Принципы хирургического вмешательства основаны на иссечении и разобщении арахноидальных спаек и мембран, вскрытии кист в области хиазмы и внутричерепной части зрительных нервов. Хирургическое лечение достаточно эффективно, однако не всегда предупреждает дальнейшее ухудшение процесса.
ИШЕМИЯ ДИСКА ЗРИТЕЛЬНОГО НЕРВА
Ишемия диска является следствием нарушения кровообращения в системе артерий, питающих зрительный нерв. Внезапно наступает потеря зрения или резкое его снижение. Диск зрительного нерва отечен, увеличен, проминирует в стекловидное тело, границы его размыты. В отличие от папиллита при сосудистой патологии диск бледный. Характерны изменения в поле зрения. Чаще возникают нетипичные верхние или нижние гемианопсии, хотя возможны и разнообразной формы центральные скотомы. Заканчивается процесс атрофией зрительного нерва.
Лечение такое же, как при острой непроходимости центральной артерии сетчатки.
ЗАСТОЙНЫЙ ДИСК ЗРИТЕЛЬНОГО НЕРВА
Развитие застойного диска обусловлено повышением внутричерепного давления. Согласно ретенционной теории, по межоболочечным пространствам зрительного нерва осуществляется ток жидкости от глаза к_ III желудочку мозга и обратно. При повышении внутричерепного давления отток жидкости в полость черепа задерживается или прекращается, что ведет к отеку зрительного нерва и застою.
В последние годы появились работы, указывающие на несостоятельность ретенционной теории. В настоящее время развитие застойного диска связывают не просто с повышенным внутричерепным давлением, а с его декомпенсацией, когда все компенсаторные и адаптационные механизмы исчерпаны. С другой стороны, большое значение придается расположению опухоли по отношению к путям ликворооттока и венозному дренажу мозга.
Больные с застойным диском зрительного нерва редко предъявляют жалобы на состояние зрительных функций. Иногда они отмечают кратковременное затуманивание зрения или даже временную полную его потерю. Чаще пациенты обращают внимание на головную боль.
Офтальмоскопическая картина застойного диска достаточно типична. Диск зрительного нерва увеличен и грибовидно выбухает в стекловидное тело. Сосуды сетчатки как бы взбираются на него, делая характерные изгибы. Цвет диска розовато-сероватый. Границы его нечетки. Виден перипапиллярный отек, в котором теряются отдельные сосуды. Вены резко расширены, змеевидно извиты (рис. 203 см. цветную вклейку). В отдельных случаях наблюдаются немногочисленные кровоизлияния в сетчатку.
В противоположность папиллиту при застойном диске довольно долго сохраняются зрительные функции.
Застойный диск, обусловленный повышением внутричерепного давления, представляет собой, как правило, двусторонний процесс, хотя нередко неодинаково выраженный. При одностороннем застое всегда следует исключить местные причины — орбитальную патологию, гипотонию глазного яблока и др. Для диагностики мозгового объемного процесса имеют значение также неврологические симптомы, давление и состав спинномозговой жидкости, рентгенологические данные.В ряде случаев застойный диск может сочетаться с характерными изменениями полей зрения в виде гемианопсий. Это наблюдается при расположении опухолевого процесса в области хиазмы и зрительных трактов.
Длительное существование застойного диска приводит к снижению зрительных функций вследствие сдавления нервных волокон. Исходом в таких случаях является вторичная атрофия зрительных нервов.
Лечение направлено на основное заболевание. После устранения причины, вызывающей явление застоя, офтальмоскопическая картина (если не развивается атрофия диска) нормализуется в период от 2—3 нед до 1 — 2 мес.
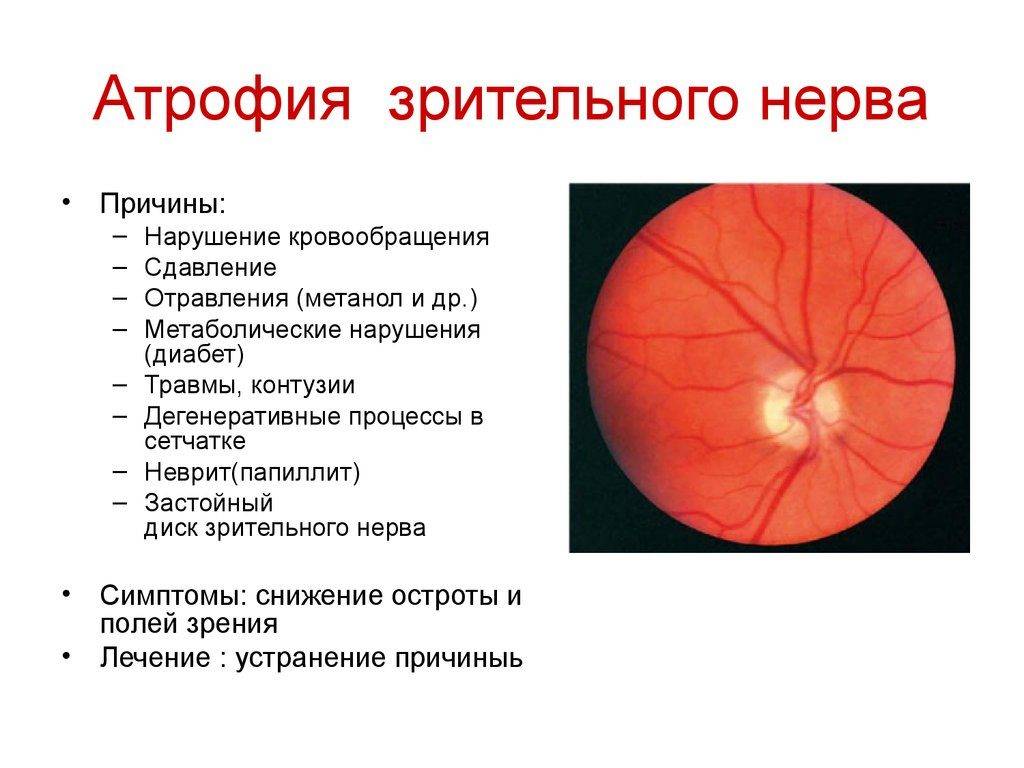
АТРОФИЯ ЗРИТЕЛЬНЫХ НЕРВОВ
Атрофия зрительного нерва развивается как следствие многих заболеваний, когда имеется воспаление, отек, сдавление, повреждение, дегенерация волокон зрительного нерва или сосудов, питающих его.
Клиническая картина складывается из побледнения диска зрительного нерва и резкого сужения сосудов. На высоте развития атрофии диск становится белым иногда с сероватым и голубоватым оттенком, так как в нем отмечается уменьшение количества мелких сосудов (рис. 204 см. цветную вклейку).
Часто атрофия зрительного нерва развивается при поражении центральной нервной системы, опухолях, сифилисе, абсцессах головного мозга, энцефалитах, множественном склерозе, травмах черепа, интоксикациях, алкогольных отравлениях метиловым спиртом и др. Атрофии зрительного нерва могут предшествовать невриты, застойные диски, гипертоническая болезнь и атеросклеротические изменения сосудов. Нередко атрофия зрительного нерва наблюдается при отравлении хинином, авитаминозах, голодании, башнеобразном черепе, лечении плазмоцидом. Атрофия зрительного нерва может развиваться и при таких заболеваниях, как сосудистая непроходимость центральной артерии сетчатки и артерий, питающих зрительный нерв, при увеитах, пигментной дегенерации сетчатки.
Различают первичную (простую) и вторичную атрофию зрительного нер-в а. Если при первичной атрофии границы диска зрительного нерва отчетливые, более резкие, чем в норме, то при вторичной атрофии границы его лишены четкости, размыты. Атрофия зрительного нерва после застойного диска отличается не только нечеткостью и размытостью границ диска, но и его большим размером, некоторой степенью проминенции и извитостью сосудов.
Диагностика атрофии диска зрительного нерва представляет определенные трудности ввиду того, что атрофии зрительного нерва предшествуют вначале тонкие изменения в виде частичного побледнения диска, иногда височной его половины, что указывает на вовлечение в процесс папилло-макулярного пучка. При этом особое значение приобретает исследование поля зрения и остроты зрения.
Любопытно, что не все формы атрофии зрительного нерва сопровождаются снижением зрения. Приходится наблюдать длительное сохранение остроты зрения и поля зрения при наличии явной деколорации диска и в то же время резкое снижение остроты зрения и сужение поля зрения при ничтожных изменениях самого диска зрительного нерва. При атрофии только периферических волокон зрительного нерва, без вовлечения в процесс папилло-макулярного пучка, зрение может сохраняться или понижаться незначительно.
Для атрофии зрительного нерва наиболее характерны изменения поля зрения. Они отличаются большим разнообразием и во многом определяются локализацией патологического процесса. Центральные скотомы обычно указывают на атрофические процессы в папилло-макулярном пучке. При атрофии боковых аксонов зрительного нерва наблюдаются различные виды сужения границ поля зрения. Если атрофия зрительного нерва возникает в результате хиазмального процесса, можно ожидать битемпоральную гемианопсию. При поражении зрительных- трактов развивается гомонимная гемианопсия.
В дифференциальной диагностике различных форм атрофии зрительного нерва можно опираться также на исследования цветного зрения при помощи таблиц Рабкина. При этом иногда выявляется повышение цветовых порогов на красный и зеленый цвета. Много могут дать офтальмохромоскопическое исследование по Водовозову и флюоресцентная ангиография, особенно при начальных стадиях атрофии зрительного нерва.
Особую форму первичной атрофии представляет наследственная, или леберовская, атрофия, связанная с полом. Заболевание развивается, как правило, у мужчин — членов одной семьи в возрасте от 13 до 28 лет и характеризуется резким снижением зрения на оба глаза в течение нескольких дней. Заболевание протекает на фоне хорошего общего состояния. Больные редко жалуются на головную боль. Вначале появляются гиперемия дисков зрительных нервов и легкая степень стушеванности границ. Однако исследование поля зрения указывает на наличие центральных абсолютных скотом на белый цвет, границы поля зрения остаются в норме. Постепенно диски приобретают восковидный характер, деколорируются, особенно в височной половине. Члены семьи заболевают при наличии тех же признаков, полную аналогию заболевания можно проследить и в последующих поколениях. Заболевание развивается по рецессивному признаку наследования. Девочки заболевают атрофией зрительного нерва лишь в том случае, если мать является пробандом и отец страдает атрофией зрительного нерва. Наследственность леберовской атрофии носит как рецессивный, так и условный доминантный характер, связанный с Х-хромосомой.
Простая атрофия зрительного нерва часто встречается при табесе и прогрессивном параличе. Обычно она сопровождается концентрическим сужением полей зрения, особенно на красный и зеленый цвета, и снижением зрения. Процесс, как правило, двусторонний, поражение наблюдается у больных среднего возраста.
Характерны положительный симптом Аргайлла Робертсона, рефлекторная неподвижность зрачков, их неправильная форма и анизокория. В основе заболевания лежит врожденный сифилис. Прогноз обычно плохой: болезнь заканчивается слепотой.
Лечение атрофии зрительных нервов — весьма сложная и трудная проблема из-за крайне ограниченной способности к регенерации нервной ткани. Все зависит от того, насколько распространен дегенеративный процесс в волокнах нерва и сохранилась ли их жизнеспособность.
Некоторый прогресс в лечении атрофии зрительного нерва достигнут благодаря патогенетически направленным воздействиям на улучшение жизнеспособности нервных проводников. Для чего применяют сосудорасширяющие средства, осмотерапию, витаминотерапию.
В группу сосудорасширяющих медикаментов входят амилнитрит, никотиновая кислота (подкожные инъекции 1 мл 1% раствора), сульфат атропина (ретробульбарные инъекции 0,1% раствора по 0,5 мл 2—3 раза в неделю).
Осмотерапию применяют в виде внутривенных вливаний 10% раствора хлорида натрия, 40% раствора глюкозы. Назначают АТФ, кокарбоксилазу, а также витамины — аскорутин, Вь В6, Bi2. При атрофии зрительного нерва показана тканевая терапия по Филатову (в виде подкожных инъекций препаратов алоэ, ФиБС, пелоидодистиллята, торфота), а также курс ультразвуковой терапии.
При табетической атрофии, помимо осторожного специфического антисифилитического лечения, производят внутривенные вливания 10% раствора йодида натрия.
ДРУЗЫ ДИСКА ЗРИТЕЛЬНОГО НЕРВА
К редким заболеваниям зрительного нерва относятся друзы диска зрительного нерва. Их особенностью являются гроздевидные просвечивающиеся возвышения серовато-белого цвета, состоящие из округлых образований, как бы прикрывающих поверхность диска зрительного нерва. Друзы состоят из гиалина; иногда в них откладывается известь. При друзах редко наблюдается изменение полей зрения. Острота зрения обычно не страдает. Происхождение друз неясно. По-видимому, они имеют наследственный характер. Лечению друзы не подлежат.
ОПУХОЛИ ЗРИТЕЛЬНОГО НЕРВА
К редким заболеваниям относятся и опухоли зрительного нерва — менингиомы и глиомы. Менингиомы развиваются из эндотелия, расположенного между твердой и паутинной оболочками. Опухоль может прорастать в ствол зрительного нерва или выходить за пределы твердой оболочки.
Глиомы развиваются из элементов глиальной части зрительного нерва, морфологически имеют сходство с глиомами мозга. Растут медленно, достигая размеров ореха или гусиного яйца. Хотя глиома не прорастает твердую мозговую оболочку и не дает метастазов, распространяясь по зрительному нерву на хиазму и противоположный зрительный нерв, она может приводить к полной слепоте и даже смерти. Опухоль чаще развивается в раннем детском возрасте. Не исключено поражение лиц старшего возраста.
Первыми признаками опухолей зрительного нерва являются снижение зрения и изменение поля зрения. Экзофтальм нарастает медленно. При этом глаз обычно выпячивается вперед; как правило, подвижность его сохраняется в полном объеме.
На глазном дне при офтальмоскопии можно наблюдать картину застойного диска зрительного нерва или его атрофию. Атрофия зрительного нерва носит характер первичной или вторичной (после застойного диска).
Лечение новообразования зрительного нерва хирургическое. Из операции предпочтение следует отдать костнопластической орбитотомии, хотя возможно удаление опухоли и путем простой орбитотомии. Если опухоль расположена не у самого заднего полюса глаза, ее удаляют с сохранением глазного яблока. В случае прорастания опухоли в полость черепа вопрос об операции решается нейрохирургом.
Неврит зрительного нерва: виды, симптомы и лечение
Неврит зрительного нерва это процесс воспалительного хорактера, повреждающий, зачастую внезапно, нервные волокна.
Две формы заболевания
- Интрабульбарная, когда локализация воспаления происходит в начальном отделе нерва, и не выходит за пределы тканей глазного яблока.
- Ретробульбарная, при которой остро поражаются зрительные каналы, находящиеся за пределами глаза.
Причины развития
- Воспалительные процессы зрительных органов: увеит, иридоциклит, хориодидит и др.
- Травмирующее воздействие на кость глазницы, воздействие инфекционного характера;
- Болезнь носовых пазух: фронтит, гайморит;
- Специфические инфекционные болезни: нейросифилис, гонорея, дифтерия;
- Заболевания мозга воспалительного процесса: менингит, энцефалит;
- Рассеянный склероз;
- Болезни ротовой полости: пародонтит , кариес;
- Усугубление алкоголем.
Симптомы и признаки
Данное заболевание возникает неожиданно и чаще в одностороннем порядке (на одном глазу.
Иинтрабульбарная форма
После того, как процесс запущен, первый симптом пациент ощущает уже спустя 1-2 суток. Далее, в хоте прогрессирования, отмечаются дефекты полей зрения, появление «слепых пятен» в центральной области изображения. Падает острота зрения.
Симптомы ретробульбарной формы
Встречается реже. Выражается в резком падении зрительных функций, вплоть до потери зрения. Характеризуется сопутствующими головными болями, повышением температуры, слабостью. Также могут возникнуть «слепые пятна» в центре обзора и сужение зрительной периферии. Может возникать боль в районе бровей.
Лечение
Процесс лечения назначается офтальмологом и неврологом.
Прежде всего, происходит воздействие на первопричину. И, для любителей алкоголя тут неприятная новость. Так, в случае бактериального воспаления назначается курс антибиотиков, а при вирусном воздействии противовирусные препараты.
Далее следует дополнительная терапия в виде курса различных поддерживающих препаратов, действие которых призвано замедлить течение заболевания, снять симптоматику и облегчить процесс выздоровления.
Прогнозы
Исход патологии, во многом, зависит от условия, когда именно было выявлено заболевание и, как быстро было начато лечение. У 25% пациентов может возникнуть рецидив.
У 3% пациентов зрение не возвращается. В остальных случаях болезнь вполне излечима. Безнадёжных случаев в практике всего 0,1%.
Неврит зрительного нерва является серьёзным и весьма опасным заболеванием, которое требует длительного лечения. Чем своевременнее пациент получит лечение, тем больше шансов на полное выздоровление.
Неврит зрительного нерва | Johns Hopkins Medicine
Что такое неврит зрительного нерва?
Неврит зрительного нерва — это заболевание, поражающее глаза и ваше зрение. Это происходит при воспалении зрительного нерва.
Зрительный нерв посылает сообщения от ваших глаз к вашему мозгу, чтобы вы могли интерпретировать зрительные образы. Когда зрительный нерв раздражен и воспален, он также не передает сообщения в мозг, и вы не можете четко видеть.
Неврит зрительного нерва может повлиять на ваше зрение и вызвать боль.Когда нервные волокна воспаляются, зрительный нерв также может начать опухать. Этот отек обычно поражает один глаз, но может поражать оба глаза одновременно.
Неврит зрительного нерва может поражать как взрослых, так и детей. Основная причина не до конца понятна, но эксперты считают, что вирусная инфекция может заставить иммунную систему атаковать зрительный нерв, как если бы это был иностранный захватчик.
Потеря зрения при неврите зрительного нерва обычно достигает максимального эффекта в течение нескольких дней и начинает улучшаться в течение 4–12 недель.
Что вызывает неврит зрительного нерва?
Причина неврита зрительного нерва не всегда ясна. Это может быть вызвано инфекцией, однако это распространенное заболевание среди людей с рассеянным склерозом (РС), прогрессирующим неврологическим заболеванием. Около 50% людей с рассеянным склерозом заболевают невритом зрительного нерва. Часто это первый признак рассеянного склероза.
Кто подвержен риску неврита зрительного нерва?
Вы подвержены повышенному риску неврита зрительного нерва, если:
- У вас в анамнезе рассеянный склероз
- Живете на больших высотах
- Белокожий
Каковы симптомы неврита зрительного нерва?
Следующие проблемы со зрением являются обычными при неврите зрительного нерва:
- Снижение зрения (обычно основной симптом)
- Проблемы с различением цветов или замечанием того, что цвета не такие яркие, как обычно возникает после повышения температуры тела — например, после того, как вы только что приняли горячий душ или закончили тренировку.
- Неспособность видеть одним глазом
- Ненормальная реакция зрачка при воздействии яркого света
- Боль в глаз, особенно когда вы его двигаете
Симптомы неврита зрительного нерва могут сильно различаться по степени тяжести.Более обширное воспаление зрительного нерва приводит к более заметным симптомам.
Наличие серьезных симптомов не обязательно означает, что неврит зрительного нерва никогда не исчезнет. Кроме того, не у всех с невритом зрительного нерва есть проблемы со зрением. Воспаление зрительного нерва может не влиять на зрение. Тщательное медицинское обследование глаза обычно позволяет выявить неврит зрительного нерва, даже если у вас нет симптомов.
Как диагностируется неврит зрительного нерва?
Ваш лечащий врач может диагностировать неврит зрительного нерва с помощью следующих тестов:
- Тщательное медицинское обследование
- Оценка реакции ваших глаз на прямой яркий свет
- Проверка остроты зрения с помощью буквенной таблицы, чтобы узнать, насколько хорошо вы видите
- МРТ головного мозга
- Тестирование способности различать цвет
- Исследование задней части глаза, известного как глазное дно
Дополнительные исследования могут помочь определить основную причину неврита зрительного нерва.Однако выявить конкретную причину не всегда возможно.
Как лечится неврит зрительного нерва?
В некоторых случаях лечение неврита зрительного нерва может не потребоваться. Через несколько недель он может пройти сам по себе, и ваше зрение вернется в норму. Это более вероятно, если у вас нет другого заболевания, которое вызвало неврит зрительного нерва.
Иногда ваш лечащий врач может порекомендовать краткий курс стероидов, обычно вводимых в вену, чтобы помочь вашему зрению быстрее улучшиться и минимизировать воспаление и отек.
Вам также может потребоваться лечение от другого заболевания, если оно считается источником неврита зрительного нерва.
Какие осложнения при неврите зрительного нерва?
Длительный прием кортикостероидов может вызвать побочные эффекты, такие как высокий уровень сахара в крови, увеличение веса и проблемы с костями, которые влияют на все ваше тело. В целом, кортикостероиды вряд ли приведут к лучшему результату, чем позволят заболеванию идти своим чередом. Однако у людей с определенными изменениями головного мозга, наблюдаемыми на МРТ, внутривенные стероиды могут помочь предотвратить будущие эпизоды неврита зрительного нерва.
Когда мне следует позвонить своему врачу?
Если у вас боль в глазах или проблемы со зрением, обратитесь к врачу для осмотра глаз. Если вам уже поставили диагноз неврит зрительного нерва, позвоните своему врачу, если ваши симптомы изменятся, ухудшатся или не улучшатся.
Основные сведения о неврите зрительного нерва
- Обратитесь к своему врачу, если вы подозреваете, что у вас может быть неврит зрительного нерва. Причиной этого может быть другое заболевание.
- Полный медицинский осмотр может помочь вашему лечащему врачу найти другие поддающиеся лечению заболевания.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения вашего поставщика медицинских услуг:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться со своим провайдером, если у вас возникнут вопросы.
Неврит зрительного нерва (воспаление зрительного нерва): симптомы, причины и тесты
Обзор
Что такое неврит зрительного нерва?
Неврит зрительного нерва (ON) — это состояние, при котором глазной нерв (зрительный нерв) воспаляется или раздражается. Воспаление относится к процессу, при котором белые кровяные тельца и химические посредники направляются в определенную область тела, чтобы стимулировать заживление или атаковать вирусы или инородный материал.Неврит зрительного нерва — это состояние, которое может возникнуть из-за болезни или без какой-либо известной причины.
Кто болеет невритом зрительного нерва?
Это заболевание может случиться с кем угодно в любом возрасте, но большинство случаев возникает у женщин в возрасте от 20 до 40 лет. В Соединенных Штатах неврит зрительного нерва чаще встречается у европеоидов, чем у афроамериканцев. ON также более распространен в азиатских культурах.
Симптомы и причины
Что вызывает неврит зрительного нерва (ON)?
Наиболее частой причиной ОН является воспалительная демиелинизация зрительного нерва.Демиелинизация — это процесс, при котором миелин удаляется из-за болезни. Считается, что ON — это аутоиммунный процесс, при котором иммунная система по неизвестной причине атакует ткани тела, вызывая травмы. Хотя это может иногда происходить после инфекции, часто нет ясной причины, по которой возникает иммунная атака.
Миелин — это материал, который вырабатывается олигодендроцитами (типом клеток) в центральной нервной системе. Миелин оборачивается вокруг аксонов многих нервов. Он помогает ускорить нервную активность и изолирует электрическую проводимость в нервах.
У некоторых пациентов с ОН будут развиваться другие эпизоды демиелинизации нервной системы, и у них разовьется рассеянный склероз. Рассеянный склероз — это аутоиммунное заболевание, при котором со временем возникают приступы демиелинизации в различных частях головного и спинного мозга.
Каковы симптомы неврита зрительного нерва?
- Неврит зрительного нерва обычно возникает на одном глазу, хотя иногда поражаются оба глаза (примерно один из 10).
- Потеря зрения является обычным явлением и обычно происходит в течение нескольких дней и перестает прогрессировать через одну-две недели.
- Симптомы включают нечеткость зрения, частичную или полную потерю центрального зрения, ухудшение цветового зрения и нечеткость зрения.
- Также может быть труднее видеть ночью из-за проблем с контрастом и бликами.
- Большинство пациентов с ОН испытывают боль в глазах, которая обычно усиливается при движении глаза.
- Иногда люди видят мерцающий или мигающий свет при неврите зрительного нерва (примерно у 1 из 3 человек).
- Некоторые люди замечают, что когда они тренируются или напрягаются, их зрение становится более размытым.
Диагностика и тесты
Как диагностируется неврит зрительного нерва?
Диагноз ON основывается на истории болезни пациента, а также на отсутствии других заболеваний, которые могут вызвать потерю зрения. Офтальмологический осмотр может помочь выявить аномалии в задней части глаза в диске зрительного нерва, который является частью зрительного нерва, видимой с помощью инструмента, называемого офтальмоскопом.Могут быть отклонения при проверке поля зрения, цветового зрения, тестирования и проверки остроты зрения, которые помогают в постановке диагноза.
Иногда при диагностике НА необходимо учитывать другие заболевания, но они обычно выявляются при анамнезе и обследовании. Например, некоторые люди старше 50 лет внезапно теряют зрение на один глаз из-за проблем с кровотоком в глазу, а не из-за воспаления.
Есть ли какие-либо тесты на неврит зрительного нерва?
Тестирование помогает исключить другие диагнозы и оценивает вероятность других заболеваний.Магнитно-резонансная томография (МРТ) мозга и орбит (глазных впадин) с гадолиниевым контрастом может подтвердить диагноз острого демиелинизирующего неврита зрительного нерва. Кроме того, теперь известно, что пациенты, у которых МРТ показывают две или более области демиелинизации в головном мозге, имеют более высокий риск развития рассеянного склероза, чем пациенты с небольшим количеством таких участков или их отсутствием.
МРТ позволяет врачам смотреть на головной и спинной мозг с помощью очень мощного магнита, который показывает внутренние ткани. Гадолиний помогает указать на воспаление в головном мозге и зрительном нерве.Гадолиний не следует применять пациентам со значительным заболеванием почек или известными аллергическими реакциями на красители, используемые в контрастном веществе.
Люмбальная пункция обычно не требуется при изолированном неврите зрительного нерва, но иногда используется при диагностике рассеянного склероза. Если есть необычные особенности ON, например возраст пациента менее 15 лет, двустороннее ON или симптомы, указывающие на инфекцию, может потребоваться люмбальная пункция для проверки на наличие других заболеваний.
В зависимости от ситуации некоторым людям с невритом зрительного нерва могут потребоваться анализы крови.Заболевания, которые можно проверить с помощью анализа крови, включают, помимо прочего, красную волчанку, височный артериит, саркоидоз, сифилис и болезнь Лайма.
Тест зрительных вызванных потенциалов неинвазивен и измеряет, как электричество проводится по зрительным путям. Тест требует, чтобы пациент смотрел узор в виде шахматной доски на экране, в то время как электроды отслеживают активность мозга. При включении может наблюдаться замедление в одном или обоих зрительных нервах.
Глазная когерентная томография — это новый неинвазивный метод оценки задней части глаза.Тест может измерить слой нервных волокон в задней части глаза. Роль когерентной томографии глаза в диагностике ОН до сих пор неясна.
Ведение и лечение
Есть ли какое-либо лечение неврита зрительного нерва (ON)?
Неврит зрительного нерва может разрешиться спонтанно без лечения.Однако при плохой зрительной функции было показано, что курс метилпреднизолона (стероидного препарата) внутривенно с постепенным снижением дозы пероральных стероидов ускоряет восстановление зрительной функции. Обычный курс — три дня внутривенного введения стероидов с последующим снижением дозы в течение нескольких дней. Побочные эффекты стероидов включают:
- Сложность сна
- Расстройство желудка
- Металлический привкус
- Беспокойство или раздражительность
- Повышенный уровень глюкозы (особенно у диабетиков)
- Молочница (грибковая инфекция)
У долгосрочных стероидов есть другие риски.Пероральный преднизон в низких дозах больше не используется, поскольку он неэффективен при неврите зрительного нерва.
Если у пациентов имеется несколько участков демиелинизации на МРТ головного мозга, есть некоторые свидетельства того, что использование лекарств, эффективных при рецидивирующе-ремиттирующем рассеянном склерозе, может снизить вероятность развития у пациентов рассеянного склероза.
Перспективы / Прогноз
Каков прогноз (перспективы) при неврите зрительного нерва (ON)?
В целом, ON улучшается примерно у 80 процентов пациентов в течение нескольких недель.У некоторых людей продолжаются визуальные изменения, ухудшается цветовое зрение или ухудшаются проблемы с ночным зрением. У многих есть полное исчезновение симптомов. Даже при некоторой остаточной потере зрения люди восстанавливают функциональное зрение, могут читать и сдавать экзамен по вождению.
Иногда неврит зрительного нерва рецидивирует и требует повторного лечения. У небольшой группы пациентов продолжаются рецидивы НА и требуется постоянное лечение. Со временем примерно у 50 процентов пациентов с ОН развиваются другие неврологические симптомы, указывающие на рассеянный склероз.Пациенты с более тяжелым ОН могут иметь состояние, называемое оптическим невромиелитом, которое можно диагностировать с помощью анализа крови.
Ресурсы
Есть ли другие источники информации о неврите зрительного нерва?
Вот некоторые источники информации о неврите зрительного нерва:
Неврит зрительного нерва (воспаление зрительного нерва): симптомы, причины и тесты
Обзор
Что такое неврит зрительного нерва?
Неврит зрительного нерва (ON) — это состояние, при котором глазной нерв (зрительный нерв) воспаляется или раздражается.Воспаление относится к процессу, при котором белые кровяные тельца и химические посредники направляются в определенную область тела, чтобы стимулировать заживление или атаковать вирусы или инородный материал. Неврит зрительного нерва — это состояние, которое может возникнуть из-за болезни или без какой-либо известной причины.
Кто болеет невритом зрительного нерва?
Это заболевание может случиться с кем угодно в любом возрасте, но большинство случаев возникает у женщин в возрасте от 20 до 40 лет. В Соединенных Штатах неврит зрительного нерва чаще встречается у европеоидов, чем у афроамериканцев.ON также более распространен в азиатских культурах.
Симптомы и причины
Что вызывает неврит зрительного нерва (ON)?
Наиболее частой причиной ОН является воспалительная демиелинизация зрительного нерва. Демиелинизация — это процесс, при котором миелин удаляется из-за болезни.Считается, что ON — это аутоиммунный процесс, при котором иммунная система по неизвестной причине атакует ткани тела, вызывая травмы. Хотя это может иногда происходить после инфекции, часто нет ясной причины, по которой возникает иммунная атака.
Миелин — это материал, который вырабатывается олигодендроцитами (типом клеток) в центральной нервной системе. Миелин оборачивается вокруг аксонов многих нервов. Он помогает ускорить нервную активность и изолирует электрическую проводимость в нервах.
У некоторых пациентов с ОН будут развиваться другие эпизоды демиелинизации нервной системы, и у них разовьется рассеянный склероз. Рассеянный склероз — это аутоиммунное заболевание, при котором со временем возникают приступы демиелинизации в различных частях головного и спинного мозга.
Каковы симптомы неврита зрительного нерва?
- Неврит зрительного нерва обычно возникает на одном глазу, хотя иногда поражаются оба глаза (примерно один из 10).
- Потеря зрения является обычным явлением и обычно происходит в течение нескольких дней и перестает прогрессировать через одну-две недели.
- Симптомы включают нечеткость зрения, частичную или полную потерю центрального зрения, ухудшение цветового зрения и нечеткость зрения.
- Также может быть труднее видеть ночью из-за проблем с контрастом и бликами.
- Большинство пациентов с ОН испытывают боль в глазах, которая обычно усиливается при движении глаза.
- Иногда люди видят мерцающий или мигающий свет при неврите зрительного нерва (примерно у 1 из 3 человек).
- Некоторые люди замечают, что когда они тренируются или напрягаются, их зрение становится более размытым.
Диагностика и тесты
Как диагностируется неврит зрительного нерва?
Диагноз ON основывается на истории болезни пациента, а также на отсутствии других заболеваний, которые могут вызвать потерю зрения. Офтальмологический осмотр может помочь выявить аномалии в задней части глаза в диске зрительного нерва, который является частью зрительного нерва, видимой с помощью инструмента, называемого офтальмоскопом.Могут быть отклонения при проверке поля зрения, цветового зрения, тестирования и проверки остроты зрения, которые помогают в постановке диагноза.
Иногда при диагностике НА необходимо учитывать другие заболевания, но они обычно выявляются при анамнезе и обследовании. Например, некоторые люди старше 50 лет внезапно теряют зрение на один глаз из-за проблем с кровотоком в глазу, а не из-за воспаления.
Есть ли какие-либо тесты на неврит зрительного нерва?
Тестирование помогает исключить другие диагнозы и оценивает вероятность других заболеваний.Магнитно-резонансная томография (МРТ) мозга и орбит (глазных впадин) с гадолиниевым контрастом может подтвердить диагноз острого демиелинизирующего неврита зрительного нерва. Кроме того, теперь известно, что пациенты, у которых МРТ показывают две или более области демиелинизации в головном мозге, имеют более высокий риск развития рассеянного склероза, чем пациенты с небольшим количеством таких участков или их отсутствием.
МРТ позволяет врачам смотреть на головной и спинной мозг с помощью очень мощного магнита, который показывает внутренние ткани. Гадолиний помогает указать на воспаление в головном мозге и зрительном нерве.Гадолиний не следует применять пациентам со значительным заболеванием почек или известными аллергическими реакциями на красители, используемые в контрастном веществе.
Люмбальная пункция обычно не требуется при изолированном неврите зрительного нерва, но иногда используется при диагностике рассеянного склероза. Если есть необычные особенности ON, например возраст пациента менее 15 лет, двустороннее ON или симптомы, указывающие на инфекцию, может потребоваться люмбальная пункция для проверки на наличие других заболеваний.
В зависимости от ситуации некоторым людям с невритом зрительного нерва могут потребоваться анализы крови.Заболевания, которые можно проверить с помощью анализа крови, включают, помимо прочего, красную волчанку, височный артериит, саркоидоз, сифилис и болезнь Лайма.
Тест зрительных вызванных потенциалов неинвазивен и измеряет, как электричество проводится по зрительным путям. Тест требует, чтобы пациент смотрел узор в виде шахматной доски на экране, в то время как электроды отслеживают активность мозга. При включении может наблюдаться замедление в одном или обоих зрительных нервах.
Глазная когерентная томография — это новый неинвазивный метод оценки задней части глаза.Тест может измерить слой нервных волокон в задней части глаза. Роль когерентной томографии глаза в диагностике ОН до сих пор неясна.
Ведение и лечение
Есть ли какое-либо лечение неврита зрительного нерва (ON)?
Неврит зрительного нерва может разрешиться спонтанно без лечения.Однако при плохой зрительной функции было показано, что курс метилпреднизолона (стероидного препарата) внутривенно с постепенным снижением дозы пероральных стероидов ускоряет восстановление зрительной функции. Обычный курс — три дня внутривенного введения стероидов с последующим снижением дозы в течение нескольких дней. Побочные эффекты стероидов включают:
- Сложность сна
- Расстройство желудка
- Металлический привкус
- Беспокойство или раздражительность
- Повышенный уровень глюкозы (особенно у диабетиков)
- Молочница (грибковая инфекция)
У долгосрочных стероидов есть другие риски.Пероральный преднизон в низких дозах больше не используется, поскольку он неэффективен при неврите зрительного нерва.
Если у пациентов имеется несколько участков демиелинизации на МРТ головного мозга, есть некоторые свидетельства того, что использование лекарств, эффективных при рецидивирующе-ремиттирующем рассеянном склерозе, может снизить вероятность развития у пациентов рассеянного склероза.
Перспективы / Прогноз
Каков прогноз (перспективы) при неврите зрительного нерва (ON)?
В целом, ON улучшается примерно у 80 процентов пациентов в течение нескольких недель.У некоторых людей продолжаются визуальные изменения, ухудшается цветовое зрение или ухудшаются проблемы с ночным зрением. У многих есть полное исчезновение симптомов. Даже при некоторой остаточной потере зрения люди восстанавливают функциональное зрение, могут читать и сдавать экзамен по вождению.
Иногда неврит зрительного нерва рецидивирует и требует повторного лечения. У небольшой группы пациентов продолжаются рецидивы НА и требуется постоянное лечение. Со временем примерно у 50 процентов пациентов с ОН развиваются другие неврологические симптомы, указывающие на рассеянный склероз.Пациенты с более тяжелым ОН могут иметь состояние, называемое оптическим невромиелитом, которое можно диагностировать с помощью анализа крови.
Ресурсы
Есть ли другие источники информации о неврите зрительного нерва?
Вот некоторые источники информации о неврите зрительного нерва:
Неврит зрительного нерва (воспаление зрительного нерва): симптомы, причины и тесты
Обзор
Что такое неврит зрительного нерва?
Неврит зрительного нерва (ON) — это состояние, при котором глазной нерв (зрительный нерв) воспаляется или раздражается.Воспаление относится к процессу, при котором белые кровяные тельца и химические посредники направляются в определенную область тела, чтобы стимулировать заживление или атаковать вирусы или инородный материал. Неврит зрительного нерва — это состояние, которое может возникнуть из-за болезни или без какой-либо известной причины.
Кто болеет невритом зрительного нерва?
Это заболевание может случиться с кем угодно в любом возрасте, но большинство случаев возникает у женщин в возрасте от 20 до 40 лет. В Соединенных Штатах неврит зрительного нерва чаще встречается у европеоидов, чем у афроамериканцев.ON также более распространен в азиатских культурах.
Симптомы и причины
Что вызывает неврит зрительного нерва (ON)?
Наиболее частой причиной ОН является воспалительная демиелинизация зрительного нерва. Демиелинизация — это процесс, при котором миелин удаляется из-за болезни.Считается, что ON — это аутоиммунный процесс, при котором иммунная система по неизвестной причине атакует ткани тела, вызывая травмы. Хотя это может иногда происходить после инфекции, часто нет ясной причины, по которой возникает иммунная атака.
Миелин — это материал, который вырабатывается олигодендроцитами (типом клеток) в центральной нервной системе. Миелин оборачивается вокруг аксонов многих нервов. Он помогает ускорить нервную активность и изолирует электрическую проводимость в нервах.
У некоторых пациентов с ОН будут развиваться другие эпизоды демиелинизации нервной системы, и у них разовьется рассеянный склероз. Рассеянный склероз — это аутоиммунное заболевание, при котором со временем возникают приступы демиелинизации в различных частях головного и спинного мозга.
Каковы симптомы неврита зрительного нерва?
- Неврит зрительного нерва обычно возникает на одном глазу, хотя иногда поражаются оба глаза (примерно один из 10).
- Потеря зрения является обычным явлением и обычно происходит в течение нескольких дней и перестает прогрессировать через одну-две недели.
- Симптомы включают нечеткость зрения, частичную или полную потерю центрального зрения, ухудшение цветового зрения и нечеткость зрения.
- Также может быть труднее видеть ночью из-за проблем с контрастом и бликами.
- Большинство пациентов с ОН испытывают боль в глазах, которая обычно усиливается при движении глаза.
- Иногда люди видят мерцающий или мигающий свет при неврите зрительного нерва (примерно у 1 из 3 человек).
- Некоторые люди замечают, что когда они тренируются или напрягаются, их зрение становится более размытым.
Диагностика и тесты
Как диагностируется неврит зрительного нерва?
Диагноз ON основывается на истории болезни пациента, а также на отсутствии других заболеваний, которые могут вызвать потерю зрения. Офтальмологический осмотр может помочь выявить аномалии в задней части глаза в диске зрительного нерва, который является частью зрительного нерва, видимой с помощью инструмента, называемого офтальмоскопом.Могут быть отклонения при проверке поля зрения, цветового зрения, тестирования и проверки остроты зрения, которые помогают в постановке диагноза.
Иногда при диагностике НА необходимо учитывать другие заболевания, но они обычно выявляются при анамнезе и обследовании. Например, некоторые люди старше 50 лет внезапно теряют зрение на один глаз из-за проблем с кровотоком в глазу, а не из-за воспаления.
Есть ли какие-либо тесты на неврит зрительного нерва?
Тестирование помогает исключить другие диагнозы и оценивает вероятность других заболеваний.Магнитно-резонансная томография (МРТ) мозга и орбит (глазных впадин) с гадолиниевым контрастом может подтвердить диагноз острого демиелинизирующего неврита зрительного нерва. Кроме того, теперь известно, что пациенты, у которых МРТ показывают две или более области демиелинизации в головном мозге, имеют более высокий риск развития рассеянного склероза, чем пациенты с небольшим количеством таких участков или их отсутствием.
МРТ позволяет врачам смотреть на головной и спинной мозг с помощью очень мощного магнита, который показывает внутренние ткани. Гадолиний помогает указать на воспаление в головном мозге и зрительном нерве.Гадолиний не следует применять пациентам со значительным заболеванием почек или известными аллергическими реакциями на красители, используемые в контрастном веществе.
Люмбальная пункция обычно не требуется при изолированном неврите зрительного нерва, но иногда используется при диагностике рассеянного склероза. Если есть необычные особенности ON, например возраст пациента менее 15 лет, двустороннее ON или симптомы, указывающие на инфекцию, может потребоваться люмбальная пункция для проверки на наличие других заболеваний.
В зависимости от ситуации некоторым людям с невритом зрительного нерва могут потребоваться анализы крови.Заболевания, которые можно проверить с помощью анализа крови, включают, помимо прочего, красную волчанку, височный артериит, саркоидоз, сифилис и болезнь Лайма.
Тест зрительных вызванных потенциалов неинвазивен и измеряет, как электричество проводится по зрительным путям. Тест требует, чтобы пациент смотрел узор в виде шахматной доски на экране, в то время как электроды отслеживают активность мозга. При включении может наблюдаться замедление в одном или обоих зрительных нервах.
Глазная когерентная томография — это новый неинвазивный метод оценки задней части глаза.Тест может измерить слой нервных волокон в задней части глаза. Роль когерентной томографии глаза в диагностике ОН до сих пор неясна.
Ведение и лечение
Есть ли какое-либо лечение неврита зрительного нерва (ON)?
Неврит зрительного нерва может разрешиться спонтанно без лечения.Однако при плохой зрительной функции было показано, что курс метилпреднизолона (стероидного препарата) внутривенно с постепенным снижением дозы пероральных стероидов ускоряет восстановление зрительной функции. Обычный курс — три дня внутривенного введения стероидов с последующим снижением дозы в течение нескольких дней. Побочные эффекты стероидов включают:
- Сложность сна
- Расстройство желудка
- Металлический привкус
- Беспокойство или раздражительность
- Повышенный уровень глюкозы (особенно у диабетиков)
- Молочница (грибковая инфекция)
У долгосрочных стероидов есть другие риски.Пероральный преднизон в низких дозах больше не используется, поскольку он неэффективен при неврите зрительного нерва.
Если у пациентов имеется несколько участков демиелинизации на МРТ головного мозга, есть некоторые свидетельства того, что использование лекарств, эффективных при рецидивирующе-ремиттирующем рассеянном склерозе, может снизить вероятность развития у пациентов рассеянного склероза.
Перспективы / Прогноз
Каков прогноз (перспективы) при неврите зрительного нерва (ON)?
В целом, ON улучшается примерно у 80 процентов пациентов в течение нескольких недель.У некоторых людей продолжаются визуальные изменения, ухудшается цветовое зрение или ухудшаются проблемы с ночным зрением. У многих есть полное исчезновение симптомов. Даже при некоторой остаточной потере зрения люди восстанавливают функциональное зрение, могут читать и сдавать экзамен по вождению.
Иногда неврит зрительного нерва рецидивирует и требует повторного лечения. У небольшой группы пациентов продолжаются рецидивы НА и требуется постоянное лечение. Со временем примерно у 50 процентов пациентов с ОН развиваются другие неврологические симптомы, указывающие на рассеянный склероз.Пациенты с более тяжелым ОН могут иметь состояние, называемое оптическим невромиелитом, которое можно диагностировать с помощью анализа крови.
Ресурсы
Есть ли другие источники информации о неврите зрительного нерва?
Вот некоторые источники информации о неврите зрительного нерва:
Неврит зрительного нерва (воспаление зрительного нерва): симптомы, причины и тесты
Обзор
Что такое неврит зрительного нерва?
Неврит зрительного нерва (ON) — это состояние, при котором глазной нерв (зрительный нерв) воспаляется или раздражается.Воспаление относится к процессу, при котором белые кровяные тельца и химические посредники направляются в определенную область тела, чтобы стимулировать заживление или атаковать вирусы или инородный материал. Неврит зрительного нерва — это состояние, которое может возникнуть из-за болезни или без какой-либо известной причины.
Кто болеет невритом зрительного нерва?
Это заболевание может случиться с кем угодно в любом возрасте, но большинство случаев возникает у женщин в возрасте от 20 до 40 лет. В Соединенных Штатах неврит зрительного нерва чаще встречается у европеоидов, чем у афроамериканцев.ON также более распространен в азиатских культурах.
Симптомы и причины
Что вызывает неврит зрительного нерва (ON)?
Наиболее частой причиной ОН является воспалительная демиелинизация зрительного нерва. Демиелинизация — это процесс, при котором миелин удаляется из-за болезни.Считается, что ON — это аутоиммунный процесс, при котором иммунная система по неизвестной причине атакует ткани тела, вызывая травмы. Хотя это может иногда происходить после инфекции, часто нет ясной причины, по которой возникает иммунная атака.
Миелин — это материал, который вырабатывается олигодендроцитами (типом клеток) в центральной нервной системе. Миелин оборачивается вокруг аксонов многих нервов. Он помогает ускорить нервную активность и изолирует электрическую проводимость в нервах.
У некоторых пациентов с ОН будут развиваться другие эпизоды демиелинизации нервной системы, и у них разовьется рассеянный склероз. Рассеянный склероз — это аутоиммунное заболевание, при котором со временем возникают приступы демиелинизации в различных частях головного и спинного мозга.
Каковы симптомы неврита зрительного нерва?
- Неврит зрительного нерва обычно возникает на одном глазу, хотя иногда поражаются оба глаза (примерно один из 10).
- Потеря зрения является обычным явлением и обычно происходит в течение нескольких дней и перестает прогрессировать через одну-две недели.
- Симптомы включают нечеткость зрения, частичную или полную потерю центрального зрения, ухудшение цветового зрения и нечеткость зрения.
- Также может быть труднее видеть ночью из-за проблем с контрастом и бликами.
- Большинство пациентов с ОН испытывают боль в глазах, которая обычно усиливается при движении глаза.
- Иногда люди видят мерцающий или мигающий свет при неврите зрительного нерва (примерно у 1 из 3 человек).
- Некоторые люди замечают, что когда они тренируются или напрягаются, их зрение становится более размытым.
Диагностика и тесты
Как диагностируется неврит зрительного нерва?
Диагноз ON основывается на истории болезни пациента, а также на отсутствии других заболеваний, которые могут вызвать потерю зрения. Офтальмологический осмотр может помочь выявить аномалии в задней части глаза в диске зрительного нерва, который является частью зрительного нерва, видимой с помощью инструмента, называемого офтальмоскопом.Могут быть отклонения при проверке поля зрения, цветового зрения, тестирования и проверки остроты зрения, которые помогают в постановке диагноза.
Иногда при диагностике НА необходимо учитывать другие заболевания, но они обычно выявляются при анамнезе и обследовании. Например, некоторые люди старше 50 лет внезапно теряют зрение на один глаз из-за проблем с кровотоком в глазу, а не из-за воспаления.
Есть ли какие-либо тесты на неврит зрительного нерва?
Тестирование помогает исключить другие диагнозы и оценивает вероятность других заболеваний.Магнитно-резонансная томография (МРТ) мозга и орбит (глазных впадин) с гадолиниевым контрастом может подтвердить диагноз острого демиелинизирующего неврита зрительного нерва. Кроме того, теперь известно, что пациенты, у которых МРТ показывают две или более области демиелинизации в головном мозге, имеют более высокий риск развития рассеянного склероза, чем пациенты с небольшим количеством таких участков или их отсутствием.
МРТ позволяет врачам смотреть на головной и спинной мозг с помощью очень мощного магнита, который показывает внутренние ткани. Гадолиний помогает указать на воспаление в головном мозге и зрительном нерве.Гадолиний не следует применять пациентам со значительным заболеванием почек или известными аллергическими реакциями на красители, используемые в контрастном веществе.
Люмбальная пункция обычно не требуется при изолированном неврите зрительного нерва, но иногда используется при диагностике рассеянного склероза. Если есть необычные особенности ON, например возраст пациента менее 15 лет, двустороннее ON или симптомы, указывающие на инфекцию, может потребоваться люмбальная пункция для проверки на наличие других заболеваний.
В зависимости от ситуации некоторым людям с невритом зрительного нерва могут потребоваться анализы крови.Заболевания, которые можно проверить с помощью анализа крови, включают, помимо прочего, красную волчанку, височный артериит, саркоидоз, сифилис и болезнь Лайма.
Тест зрительных вызванных потенциалов неинвазивен и измеряет, как электричество проводится по зрительным путям. Тест требует, чтобы пациент смотрел узор в виде шахматной доски на экране, в то время как электроды отслеживают активность мозга. При включении может наблюдаться замедление в одном или обоих зрительных нервах.
Глазная когерентная томография — это новый неинвазивный метод оценки задней части глаза.Тест может измерить слой нервных волокон в задней части глаза. Роль когерентной томографии глаза в диагностике ОН до сих пор неясна.
Ведение и лечение
Есть ли какое-либо лечение неврита зрительного нерва (ON)?
Неврит зрительного нерва может разрешиться спонтанно без лечения.Однако при плохой зрительной функции было показано, что курс метилпреднизолона (стероидного препарата) внутривенно с постепенным снижением дозы пероральных стероидов ускоряет восстановление зрительной функции. Обычный курс — три дня внутривенного введения стероидов с последующим снижением дозы в течение нескольких дней. Побочные эффекты стероидов включают:
- Сложность сна
- Расстройство желудка
- Металлический привкус
- Беспокойство или раздражительность
- Повышенный уровень глюкозы (особенно у диабетиков)
- Молочница (грибковая инфекция)
У долгосрочных стероидов есть другие риски.Пероральный преднизон в низких дозах больше не используется, поскольку он неэффективен при неврите зрительного нерва.
Если у пациентов имеется несколько участков демиелинизации на МРТ головного мозга, есть некоторые свидетельства того, что использование лекарств, эффективных при рецидивирующе-ремиттирующем рассеянном склерозе, может снизить вероятность развития у пациентов рассеянного склероза.
Перспективы / Прогноз
Каков прогноз (перспективы) при неврите зрительного нерва (ON)?
В целом, ON улучшается примерно у 80 процентов пациентов в течение нескольких недель.У некоторых людей продолжаются визуальные изменения, ухудшается цветовое зрение или ухудшаются проблемы с ночным зрением. У многих есть полное исчезновение симптомов. Даже при некоторой остаточной потере зрения люди восстанавливают функциональное зрение, могут читать и сдавать экзамен по вождению.
Иногда неврит зрительного нерва рецидивирует и требует повторного лечения. У небольшой группы пациентов продолжаются рецидивы НА и требуется постоянное лечение. Со временем примерно у 50 процентов пациентов с ОН развиваются другие неврологические симптомы, указывающие на рассеянный склероз.Пациенты с более тяжелым ОН могут иметь состояние, называемое оптическим невромиелитом, которое можно диагностировать с помощью анализа крови.
Ресурсы
Есть ли другие источники информации о неврите зрительного нерва?
Вот некоторые источники информации о неврите зрительного нерва:
Симптомы, причины, тесты, диагностика, лечение
При неврите зрительного нерва воспаляется нерв, который передает сообщения из глаза в мозг, называемый зрительным нервом.
Это может случиться внезапно. Ваше зрение становится тусклым или расплывчатым. Вы не видите цветов. У вас болят глаза, когда вы двигаете ими. Это обычная проблема для людей, страдающих рассеянным склерозом (РС). Симптомы могут показаться пугающими, но большинство людей полностью выздоравливает, часто без лечения.
Что такое неврит зрительного нерва?
Мы не знаем почему, но иногда ваша иммунная система атакует жировую оболочку, называемую миелином, которая покрывает и защищает ваш зрительный нерв. Когда миелин поврежден или отсутствует, ваш зрительный нерв не может посылать правильные сигналы в ваш мозг.Это может привести к изменению вашего видения.
Неврит зрительного нерва — один из наиболее частых симптомов ремиттирующей формы рассеянного склероза. Но это также может произойти при приеме определенных лекарств или при диабете. Это также связано с оптическим нейромиелитом (NMO) или болезнью Девика. Это аутоиммунное заболевание заставляет клетки иммунной системы и антитела атаковать зрительные нервы, спинной мозг и, иногда, мозг.
Симптомы неврита зрительного нерва
Это состояние обычно возникает быстро, в течение нескольких часов или дней.Вы можете заметить некоторые из этих симптомов:
- Боль при движении глазами
- Затуманенное зрение
- Потеря цветового зрения
- Нарушение зрения сбоку
- Дыра в центре вашего зрения
- Слепота в редких случаях
- Головная боль — тупая боль за глазами
Взрослые обычно получают неврит зрительного нерва только на один глаз, но у детей он может быть на обоих.
Некоторым людям становится лучше через несколько недель даже без лечения.Для других это может занять до года. А некоторые люди никогда полностью не обретают зрение. Даже когда другие симптомы исчезают, у них могут быть проблемы с ночным зрением или восприятием цветов.
Если у вас рассеянный склероз, жар может снова вызвать обострение симптомов неврита зрительного нерва — обычно после горячего душа, физических упражнений, лихорадки или приступа гриппа. Как только вы остынете, проблемы обычно проходят.
Причины неврита зрительного нерва
Мы не знаем точно, в чем причина. Врачи считают, что это происходит, когда что-то идет не так в вашей иммунной системе и атакует миелин, который покрывает и защищает ваш зрительный нерв.Миелин воспаляется и вызывает боль. Когда он поврежден, он не может передавать сообщения от ваших глаз к вашему мозгу.
Продолжение
Неврит зрительного нерва имеет тесную связь с рассеянным склерозом. Около половины людей с РС заболеют. Это также ранний признак болезни.
Другие причины включают:
Каковы факторы риска оптического неврита?
У вас может быть больше шансов получить неврит зрительного нерва, если вы:
- Имеете MS
- Живете на большой высоте
- Белые
- Женщины
- Возраст 20-40
- Имеете определенные гены, повышающие ваши шансы
Осложнения при неврите зрительного нерва
Даже если симптомы неврита зрительного нерва исчезнут, вы, вероятно, будете иметь:
- Некоторое повреждение зрительного нерва: оно может вызывать или не вызывать симптомы.
- Изменения зрения: Ваше зрение должно быть таким же острым, как и до неврита зрительного нерва, но вы также можете не видеть цвета.
- Побочные эффекты лекарств: Стероиды, наиболее часто используемые для лечения неврита зрительного нерва, ослабляют вашу иммунную систему. Вы можете легко заразиться инфекциями. Эти препараты также могут вызывать изменение настроения и увеличение веса.
Тесты для диагностики оптического неврита
Если ваш терапевт считает, что у вас может быть оптический неврит, он может направить вас к окулисту-неврологу.Скорее всего, вам нужно будет проверить обычное зрение:
- Ваше цветовое зрение
- Наименьшие буквы, которые вы можете прочитать на диаграмме
- Ваше боковое или периферийное зрение
Они также будут использовать тест, называемый магнитным резонансная томография (МРТ). Он создает подробную картину вашего мозга и помогает врачу искать поврежденные участки, называемые высыпаниями. Они могут ввести краситель в вену на руке. Это сделает ваш зрительный нерв и мозг более заметными.
Другие тесты, которые может использовать ваш врач, включают:
Тест зрачковой реакции: Врач будет светить ярким светом перед вашими глазами, чтобы увидеть, как они отреагируют.
Продолжение
Офтальмоскопия: Проверяет зрительный нерв на опухоль.
Анализы крови : они могут найти в вашей крови белки, которые показывают, что вы, вероятно, заболеете или уже болеете оптическим нейромиелитом.
Продолжение
Люмбальная пункция: Если поражены оба глаза, если вам меньше 15 лет или если ваш врач считает, что у вас инфекция, он может использовать этот тест для проверки жидкости, окружающей ваш головной и спинной мозг.Вы могли слышать, как они называют это спинномозговой пункцией.
Оптическая когерентная томография (ОКТ) : Измеряет слой волокна в нерве сетчатки. Если у вас неврит зрительного нерва, он будет тоньше, чем у людей, у которых его нет.
Визуальная вызванная реакция. Врач прикрепляет провода к вашей голове небольшими пластырями. Провода записывают реакцию вашего мозга, когда вы смотрите на экран, на котором отображается чередующийся узор в виде шахматной доски. Тест измеряет скорость, с которой ваш зрительный нерв посылает сигналы в ваш мозг.Если он поврежден, они будут двигаться медленнее.
Ожидайте, что вы снова обратитесь к врачу через 2–4 недели для подтверждения диагноза.
Лечение неврита зрительного нерва
Состояние часто проходит само по себе. Чтобы помочь вам быстрее выздороветь, ваш врач, вероятно, назначит вам высокие дозы стероидных препаратов через капельницу. Это лечение также может снизить риск возникновения других проблем с рассеянным склерозом или отсрочить его начало, если оно является причиной. Но хотя эти препараты помогают уменьшить отек, они не повлияют на ваше зрение.
Продолжение
В особых случаях ваш врач может предложить другие методы лечения, например:
- Внутривенный иммунный глобулин (ВВИГ): вы также можете услышать, что это называется плазмообменом. Это лекарство, изготовленное из крови. Вы получаете его через вену на руке. Это дорого, и врачи не совсем уверены, что это работает. Но это может быть вариант, если у вас серьезные симптомы и вы не можете использовать стероиды или они вам не помогли. Вы можете получить это лечение в течение длительного времени, если у вас неврит зрительного нерва и МРТ головного мозга показывает, что у вас есть поражения.
- Уколы витамина B12. Это редко, но неврит зрительного нерва может возникнуть, когда в организме слишком мало этого питательного вещества. В этих случаях врачи могут прописать дополнительный витамин B12.
Если неврит зрительного нерва возник в результате какого-либо заболевания, ваш врач лечит это состояние.
Каковы перспективы?
Как только ваше зрение вернется в норму, вы снова можете получить неврит зрительного нерва, особенно если у вас рассеянный склероз. Если симптомы вернутся, обязательно сообщите об этом врачу. Сообщайте о любых новых или ухудшающихся симптомах.
Неврит зрительного нерва: симптомы, лечение и причины
Неврит зрительного нерва — это воспаление зрительного нерва, пучка нервных волокон, передающих визуальную информацию из глаза в мозг.
Зрительный нерв покрыт жирным веществом под названием миелин, которое помогает электрическим импульсам быстро перемещаться от глаза к мозгу, где они преобразуются в визуальную информацию.
При воспалении зрительного нерва поражается или повреждается миелин. Это нарушает процесс передачи визуальных сигналов по нервным волокнам в мозг и может привести к потере зрения, боли при движении глаз или ухудшению цветового зрения.
Неврит зрительного нерва — это состояние, тесно связанное с рассеянным склерозом (РС), заболеванием, которое вызывает воспаление и повреждение нервов головного и спинного мозга. Часто это один из первых симптомов рассеянного склероза.
Неврит зрительного нерва также может возникать при других инфекциях или иммунных нарушениях, таких как волчанка. Зрительный нерв передает визуальную информацию от сетчатки в мозг. Воспаление может вызвать временную потерю зрения.
Наиболее частыми симптомами неврита зрительного нерва являются:
- Потеря зрения : Этот симптом обычно возникает на одном глазу, от легкого нечеткости или слепого пятна до полной слепоты.Это может длиться до 2 недель.
- Боль вокруг глаз : Движение глаз может усугубить ситуацию.
- Потеря цветового зрения : Цвета могут казаться менее яркими, чем обычно, в то время как некоторые люди могут быть неспособны различать отдельные цвета.
- Мигающие или мигающие огни : Этот симптом возникает при движении глаз.
- Ухудшение зрения : Повышение температуры тела из-за тепла или физических упражнений может вызвать это изменение зрения.
Потеря зрения обычно временная. Обычно она проходит сама по себе в течение нескольких недель или месяцев, поэтому лечение может не потребоваться. Однако в некоторых случаях потеря зрения может быть постоянной.
Если симптомы тяжелые, например, когда поражены оба глаза, врачи могут назначить стероиды. Было обнаружено, что стероиды ускоряют выздоровление от неврита зрительного нерва, но они не влияют на то, насколько хорошо восстанавливаются глаза.
Однако длительный прием стероидов может привести к побочным эффектам, таким как высокий уровень сахара в крови, увеличение веса и проблемы с костями.
Другие шаги, которые можно предпринять дома для лечения неврита зрительного нерва, включают:
- здоровое питание
- пить много воды
- отказ от курения
- отказ от горячего душа и энергичные упражнения
Ученые не знают что вызывает неврит зрительного нерва. Некоторые ученые считают, что он развивается, когда иммунная система, которая обычно борется с инфекцией, нападая на бактерии, вирусы и другие чужеродные белки, вместо этого нацеливается на миелиновую оболочку.
Аутоиммунные заболевания, такие как рассеянный склероз, возникают при повреждении миелинового слоя, покрывающего нервные волокна в головном и спинном мозге. Это влияет на мышечный контроль, баланс, зрение и может вызвать онемение.
У людей с невритом зрительного нерва вероятность развития рассеянного склероза составляет до 50 процентов в течение 15 лет.
У взрослых или детей может развиться неврит зрительного нерва одного или обоих зрительных нервов. Заболевание обычно поражает людей в возрасте от 20 до 50 лет и чаще встречается среди белых женщин.
Нейромиелит зрительного нерва — еще одно аутоиммунное заболевание, связанное с невритом зрительного нерва. Подобно оптическому невриту, воспаление возникает в зрительном нерве и спинном мозге, но оно не вызывает повреждения нервов в головном мозге, как это происходит при рассеянном склерозе.
Люди с оптическим невромиелитом, как правило, испытывают слабость или паралич конечностей, потерю зрения и нарушение функций мочевого пузыря и кишечника.
Наркотики, такие как хинин и некоторые антибиотики, были связаны с возникновением симптомов, подобных невриту зрительного нерва, таких как потеря зрения.
Считается, что к невриту зрительного нерва приводят также некоторые заболевания. К ним относятся:
Офтальмолог, офтальмолог или оптометрист, может диагностировать неврит зрительного нерва. Они могут проводить тесты для проверки цветового зрения, реакции глаз на свет и того, насколько хорошо глаз видит детали, например буквы на глазной диаграмме.
Людям, у которых впервые проявляются симптомы неврита зрительного нерва, скорее всего, будут проходить визуализационные тесты зрительного нерва и мозга.
Компьютерная томография (КТ) или магнитно-резонансная томография (МРТ) могут помочь врачам определить, есть ли у человека рассеянный склероз.Наличие поражений в головном мозге — признак рассеянного склероза.
Офтальмолог может также порекомендовать сканирование оптической когерентной томографии (ОКТ). ОКТ — это неинвазивный тест, который использует световые волны для получения снимков поперечного сечения сетчатки. Этот метод позволяет окулисту увидеть каждый слой сетчатки, что помогает поставить диагноз.
Большинство людей восстанавливают зрение без лечения в течение нескольких недель после того, как проходит воспаление зрительного нерва. Это обычно бывает, когда неврит зрительного нерва не связан с другим основным заболеванием.
Полное восстановление может занять больше времени. В некоторых случаях после появления первых симптомов может пройти до года.
Хотя зрение может вернуться в норму, некоторые небольшие изменения зрения могут остаться. Эти изменения включают трудности в различении определенных цветов или трудности с восприятием глубины.
Однако в некоторых случаях потеря зрения может быть постоянной.
После восстановления нормального зрения у человека может снова развиться неврит зрительного нерва. Это касается людей, у которых уже есть рассеянный склероз.
