Кашель? Обратите внимание на цвет мокроты
Мокрота — слизь, которая вырабатывается в легких и бронхиальном дереве. Известно, что мокрота играет важную роль в предотвращении проникновения микробов, способных вызвать инфекцию в дыхательных путях.
Изменение цвета мокроты может дать большое количество информации о том, что происходит с органами дыхательной системы во время простуды и других заболеваний. Ниже представлены возможные варианты цвета мокроты:
- мокрота в норме прозрачна, жидкой консистенции и выделяется в небольшом количестве. Она состоит из воды, солей, небольшого количества клеток иммунной системы. Выделение мокроты в норме не ощущается человеком;
- белый цвет мокроты сигнализирует о возникновении воспалительного процесса в дыхательных путях. Вначале слизистая оболочка отекает, что замедляет прохождение слизи через дыхательные пути. Когда это происходит, слизь становится более вязкой и приобретает белый оттенок;
- желтая слизь означает, что начинается активный иммунный ответ на появление инфекции в дыхательных путях.

- зеленая мокрота указывает на широко распространившийся и сильный иммунный ответ. Смесь большого количества лейкоцитов, бактерий и прочих компонентов клеток, придает слизи зеленый цвет;
- мокрота красного и коричневого оттенка может сигнализировать о наличии в ней крови. Причиной кровотечения может быть разрыв небольших кровеносных сосудов в дыхательной системе во время кашля. Но нередко наличие крови в слизи, особенно при обильном или длительном кровотечении, может указывать на заболевания с тяжелым течением. Ярко-красный или розовый оттенок мокроты означает, что кровотечение произошло совсем недавно, в то время как коричневый цвет слизи предполагает более давнюю кровопотерю;
- черный оттенок слизи может указывать на наличие грибковой инфекции в дыхательных путях и ослабленность иммунной системы. В таком случае следует немедленно обратиться за консультацией к врачу.

Инфекция — не единственная причина изменения консистенции и цвета мокроты. Мокрота может быть гуще при обезвоживании, после сна или сильного стресса. Аллергические реакции также могут изменить цвет и структуру слизи.
Пенистая структура слизи свидетельствует о наличии пузырьков воздуха в мокроте. Беловато-серая пенистая слизь может быть признаком хронической обструктивной болезни легких, с данным симптомом следует обратиться к врачу.
Если пенистая мокрота имеет розовый цвет, а также сопровождается нарушением дыхания, усиленным потоотделением и болью в груди, это может быть симптомом отека легких и острой левосторонней сердечной недостаточности. Это состояние является опасным для жизни и в таком случае следует немедленно вызвать бригаду скорой помощи.
Важно помнить, что нельзя проводить самодиагностику заболевания, основанную только на цвете мокроты. Следует обратиться к специалисту за консультацией и провести комплексное исследование бронхов и легких.
По материалам www. medicalnewstoday.com
medicalnewstoday.com
Какая бывает мокрота при пневмонии? | МедЛайф
Мокрота при пневмонии представляет собой слизь, с незначительным содержанием лимфоцитов и макрофагов, это естественный секрет трахеи. Мокрота необходима для очищения дыхательных путей, при пневмонии она выводит из организма инородные частички, продукты разложения бактерий и саму патогенную микрофлору. В норме, количество выделений не должно превышать 100 мл в сутки, однако, в некоторых случаях при воспалении легких объем выделяемой мокроты может достигать до 1 л в сутки.
Содержание
Особенности мокроты
С возникновением пневмонии, количество выделяемой мокроты сразу же возрастает. Однако, выводиться из организма она начинает далеко не сразу. Ведь изначально кашель, как правило, сухой и лишь спустя некоторое время он становится продуктивным, начинает откашливаться мокрота. Иногда, кашель и вовсе может долго не переходить во влажный. Мокрота попросту не выводится из организма из-за своей вязкости и отравляет организм, находясь в легких. В таком случае необходимо стимулировать переход сухого кашля во влажный (с выделениями) с помощью лекарственных препаратов.
В таком случае необходимо стимулировать переход сухого кашля во влажный (с выделениями) с помощью лекарственных препаратов.
Повышенное количество мокроты при воспалении легких означает, что в организме происходит борьба с инфекцией. Слишком большие объемы выделений, 0,5-0,7 л в сутки и более свидетельствуют об отеке легких. При этом, чем более густые выделения, тем более развит отек. Наличие в выделениях гноя свидетельствует об образовании в легких гнойных абсцессов. Часто, в таком случае помимо гноя в выделениях присутствуют и частички крови. Наиболее важным и информативным внешним критерием является ее цвет.
Разновидности мокроты
Цвет мокроты при пневмонии поможет определить особенности заболевания и состояния здоровья пациента. Рационально анализировать мокроту, собранную рано утром, до приема пищи, поскольку употребление некоторых продуктов может оказать влияние на ее цвет. То есть пищевые добавки и красители попросту могут исказить ее естественный цвет, в следствии чего анализ будет попросту неверным. Так что же может означать цвет мокроты?
Так что же может означать цвет мокроты?
Белая либо слегка серая
Это естественный цвет выделений, характерный для нормального протекания простых инфекционных заболеваний либо аллергических реакций. Оттенок зависит от частоты курения сигарет. Так, например, у не курящего человека наблюдается белая слизистая мокрота, с каждой выкуреной сигаретой она становится все темнее и темнее. Однако, ее оттенок зависит и от вдыхаемого воздуха. При вдыхании большого количества пыли либо при долгом нахождении в загрязненной среде мокрота так же может приобрести сероватый оттенок.
В целом же, белый цвет мокроты при пневмонии характерен для начальной стадии заболевания, когда только начинают проявляться первые симптомы.
Желтого оттенка
По мере развития пневмонии, белая мокрота густеет, приобретает цвет и неприятный запах. Желтый оттенок выделений свидетельствует о нормальном функционировании иммунной системы, то есть о эффективной борьбе с инфекцией.
Зеленого оттенка
Зеленый оттенок выделений, как правило, говорит о хронической форме заболевания. Также, в редких случаях мокрота приобретает зеленоватый оттенок при длительном течении воспалительного процесса. Однако, важно отличать именно гнойную мокроту зеленоватого оттенка, поскольку при многих заболеваниях неинфекционного характера выделяется слизь похожего оттенка.
Также, в редких случаях мокрота приобретает зеленоватый оттенок при длительном течении воспалительного процесса. Однако, важно отличать именно гнойную мокроту зеленоватого оттенка, поскольку при многих заболеваниях неинфекционного характера выделяется слизь похожего оттенка.
Темного оттенка
Это могут быть выделения как темно коричневого, так и черного оттенка. Мокрота таких цветов указывает на наличие в ее составе уже отмершей, «старой» крови. Отмершие эритроциты отмирают, высвобождая гемосидерин. Подобные выделения наиболее характерны при крупозной пневмонии.
Лабораторный анализ выделений
Лабораторный анализ мокроты при подозрении на воспаление легких играет очень важную роль. Он не только помогает определить наличие заболевания, но позволяет определить конкретный вид микроорганизма-возбудителя. На основании анализа выделений можно поставить более точный анализ и назначить адекватное лечение.
Так, при микроскопических исследованиях, о пневмонии свидетельствует наличие в выделениях:
• Спиралей Куршмана;• Элементов крови;• Эпителиальных клеток;• Кристаллов Шарко-Лейдена;• Альвеолярных макрофагов.
Для уточнения анализа и определения возбудителя проводится бактериальный анализ. Именно на основании бактериологических исследований назначаются эффективные антибиотики. Возбудителями пневмонии могут являться множество микроорганизмов, основные и наиболее частые из них:
• Пневмококки;• Стрептококки;• Стафилококки;• Бактерии Фридлендера;• Микоплазмы;• Клебсиеллы. Сдается мокрота для проведения микроскопического и бактериального исследования в специальной баночке для сбора анализов. Объем сдаваемых выделений из ротовой полости должен быть не менее 1 см3.
Лечение влажного кашля
Важно понимать, что пневмония не лечится одним лишь приемом симптоматических лекарственных препаратов, то есть препаратов, направленных на облегчение симптомов. Это лишь часть комплексного лечения. Также, частой ошибкой является прием кашлеутоляющих средств. Кашель является естественным защитным рефлексом, способствующим выведению инфекции и токсинов из организма. Кашлеутоляющие препараты воздействуют на часть мозга, которая отвечает за данный защитный рефлекс, притупляя его. Таким образом, токсины, гной и инфекция не выводятся из дыхательных путей и причиняют значительный вред организму.
Таким образом, токсины, гной и инфекция не выводятся из дыхательных путей и причиняют значительный вред организму.
Среди медикаментозных препаратов, назначаемых для лечения влажного кашля при пневмонии:
1. Муколитические средства;
2. Отхаркивающие средства;
3. Антигистаминные средства.
Муколитические и отхаркивающие лекарственные препараты стабилизируют выделение секрета, способствуют разжижению мокроты и более быстрому ее выведению из дыхательных путей. Антигистаминные средства назначаются при наличии аллергических реакций, то есть когда причиной кашля является аллергия. Все вышеописанные препараты назначаются исключительно специалистом, в зависимости от состояния здоровья пациента, особенностей протекания заболевания и наличия противопоказаний.
Помимо приема медикаментов, больному необходимо обеспечить постельный режим. Обильное питье и увлажнение воздуха в помещении также способствует разжижению слизи и более быстрому отхождению из дыхательных путей. В качестве дополнительных методов лечения могут быть использованы ингаляции.
В качестве дополнительных методов лечения могут быть использованы ингаляции.
О чем говорит цвет мокроты?
Даже здоровый организм ежедневно производит до 1,5 литров мокроты. Небольшое количество откашливаемой прозрачной слизи считается нормой. Увеличение же объема мокроты, выделяемой во время кашля, может свидетельствовать об инфекции или аллергии. Кроме того, мокрота может менять свой цвет, и это связано с характером патологии.
Даже здоровый организм ежедневно производит до 1,5 литров мокроты. Небольшое количество откашливаемой прозрачной слизи считается нормой. Увеличение же объема мокроты, выделяемой во время кашля, может свидетельствовать об инфекции или аллергии, поскольку воспаление дыхательных путей усиливает кашель, а кашель, в свою очередь, ускоряет развитие болезни.
Серый
Кашель с мокротой белого или серого цветов может указывать на ОРЗ или на забитые пазухи. Вдобавок, выделяя серую слизь, организм избавляется от смол, накопившихся в легких из-за курения, и от загрязнений из вдыхаемого воздуха, – например, пыли.
Зеленый и темно-желтый
Густая темно-желтая слизь во многих (но не всех!) ситуациях – признак вирусной или бактериальной инфекции пазух или нижних дыхательных путей. В этих случаях с патогенами борются иммунные клетки нейтрофилы, содержащие зеленый белок, который при больших объемах может окрашивать мокроту.
Однако в некоторых случаях зеленоватость и желтоватость не указывают на инфекцию. Согласно исследованию 2011 года, на 100 образцов зеленой мокроты приходилось 59 содержавших бактерии. Из 100 анализов желтой мокроты бактерии обнаружились в 46.
Коричневый
К появлению коричневой мокроты может привести курение, а смолы и другие твердые частицы из сигарет дополнительно провоцируют откашливание слизи.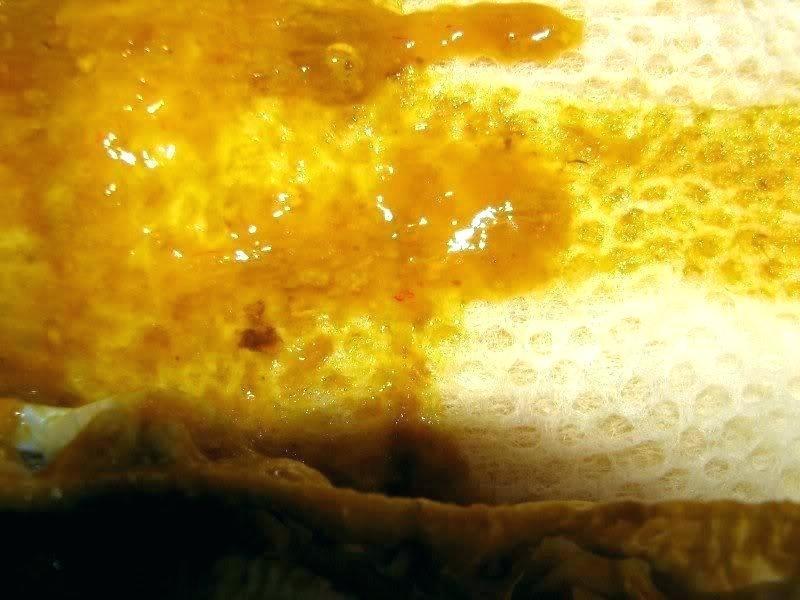
Розовый
Кашель с розовой мокротой свидетельствует об отеке легких либо о несильном кровотечении. Если же слизь по структуре пенистая, то стоит сходить к кардиологу: это может говорить об уже существующих проблемах с сердцем.
Кровь
Кровь в мокроте, или «кровохарканье», связаны с широким диапазоном неприятных состояний. Кровяные прожилки в слизи появляются при бронхите. Откашливание большого количества крови может быть признаком туберкулеза, пневмонии, рака или легочной эмболии. При сильном или долговременном кровотечении непременно нужно обратиться к врачу.
Источник:
It’s not uncommon when you develop a hacking cough from deep down in your lungs to cough up a gel-like substance known as phlegm, or sputum. While you may think nothing of it, simply associating it with your sickness, the color of the mucus can tell you some things about the pathogens invading your body.
Цвет мокроты: зеленый, желтый, белый
Что представляет собой мокрота
В нормальном состоянии у человека на слизистой бронхов и трахеи присутствует прозрачная слизь, так называемый трахеобронхиальный секрет. Она вырабатывается клетками слизистой бронхов и выполняет важные защитную и очищающую функции, увлажняет стенки бронхов.
За счет ресничек, расположенных на стенках бронхов, эта слизь перемещается к глотке. Вместе с ней удаляются попавшие в дыхательные пути микробы, пыль, отмершие клетки. Кроме того, этот секрет обладает бактерицидными свойствами из-за содержания иммунных клеток. При попадании патогенных микроорганизмов эти клетки мгновенно реагируют и уничтожают их.
Когда мы здоровы, то просто проглатываем небольшое количество трахеобронхиального секрета, даже не замечая этого.
Если в органах дыхания развивается воспалительный процесс, количество слизи увеличивается, в нее попадают гной, кровь, лейкоциты, слизистые выделения из носа, она становится вязкой, приобретает цвет.
Мокрота выделяется вместе с кашлем, а может скапливаться в глотке и в отсутствии кашля.
Скопление мокроты предупреждает, что с органами дыхания не все в порядке. По тому же, какого цвета мокрота, судят о заболевании.
Мокрота скапливается, кашля нет
- рините, включая вазомоторный;
- гайморите;
- тонзиллите;
- фарингите.
Мокрота может появиться и у здорового человека:
- при вдыхании воздуха с большим количеством посторонних частиц, например на промышленном предприятии;
- при употреблении острой или очень горячей пищи – вследствие раздражения горла;
- при курении.

Мокрота отходит с кашлем
Такая мокрота указывает на патологические явления, развивающиеся в легких либо бронхах. Это могут быть воспалительные процессы (бронхоэктатическая болезнь, воспаление легких, бронхит), опухоль, аллергия, застойные явления.
Конечно, только по наличию мокроты, а также по ее цвету точный диагноз не поставить. Необходимо тщательное обследование больного: исследования мокроты, крови, рентгенологические исследования, МРТ, КТ и пр. Но по крайней мере предположение о характере болезни сделать можно.
Мокрота зеленого цвета
Зеленый или зеленовато-желтый цвет мокроты при кашле характерен для воспалительных явлений в бронхах и легких – бронхита в острой форме, пневмонии, вызванных бактериальной инфекцией. В этом случае мокрота липкая и густая, что обусловлено наличием гноя.
Нередко такая мокрота появляется после простудных заболеваний, гриппа. Это знак, что к вирусной инфекции присоединилась бактериальная.
Это знак, что к вирусной инфекции присоединилась бактериальная.
Как правило, при этих заболеваниях наблюдаются высокая температура, слабость, одышка.
Густая зеленая мокрота, сопровождающаяся заложенным носом, ослаблением обоняния, но без кашля характерна для хронического гайморита.
Мокрота зеленого цвета при туберкулезе легких наблюдается, если наступил период ремиссии.
Мокрота желтого цвета
Такая слизь появляется при осложненных бронхите и пневмонии. При длительном, более месяца, не проходящем кашле и окраске мокроты в желтый цвет можно заподозрить, что воспалительное заболевание переходит в хроническую форму.
Ярко-желтая окраска мокроты характерна для так называемой эозинофильной пневмонии, которая носит аллергический характер. В этой ситуации желтый цвет мокроты вызван большим количеством эозинофилов – одного из видов лейкоцитов.
Мокрота желтого цвета бывает у курильщиков (бронхит курильщиков), оттенок ей придают смолы и табак.
Мокрота красноватого цвета
Красноватый цвет мокроте придает кровь. Иногда в ней можно увидеть красные прожилки, такие выделения бывают при не вылеченной до конца, затянувшейся пневмонии, абсцессе легкого, начавшемся туберкулезе, плеврите. Красноватые выделения – серьезный симптом, обращение к специалисту в этих случаях жизненно необходимо.
Мокрота коричневого цвета
Такая картина наблюдается, когда в слизь попадает застоявшаяся кровь. Симптом во многих случаях грозный. О чем он предупреждает? Возможно, это туберкулез в активной форме, рак легкого, ТЭЛА – тромбоэмболия легочной артерии (перекрытие ее тромбом), гангрена легкого. Давать такой симптом могут хронические пневмонии, бронхиты.
Симптом во многих случаях грозный. О чем он предупреждает? Возможно, это туберкулез в активной форме, рак легкого, ТЭЛА – тромбоэмболия легочной артерии (перекрытие ее тромбом), гангрена легкого. Давать такой симптом могут хронические пневмонии, бронхиты.
Но возможны и не столь серьезные причины коричневой мокроты, например, кровь может попасть в нее из кровоточащих ранок во рту.
Иногда коричневая мокрота появляется у курильщиков, когда бронхит переходит в хроническую обструктивную болезнь легких – ХОБЛ.
Мокрота алого и розоватого цвета
Алый цвет мокроте придает значительное содержание крови. Это симптом рака легкого, ТЭЛА.
Плотная мокрота розового цвета возникает при тяжелых стадиях туберкулеза. А если она пенистая, возможен отек легкого.
Пневмония, вызванная пневмококками, сначала дает розоватую мокроту, позднее она становится цвета ржавчины.
Мокрота белого, сероватого цвета
Такая слизь может выделяться у вполне здорового человека. Но когда ее слишком много, можно заподозрить хронически протекающий бронхит.
Также при кашле белая мокрота бывает при аллергических реакциях, бронхиальной астме.
Нередко серая мокрота выделяется у курильщиков.
Белая или прозрачная, немного пенистая мокрота является признаком респираторной вирусной инфекции.
Подведем итоги: в норме цвет у мокроты или отсутствует: она бесцветная и прозрачная, или она белого цвета. Она может выделяться в малых объемах. Если же она окрашена, значит, в ней присутствуют примеси – это могут быть гнойные, кровяные выделения, скопление клеток. Все это может указывать на болезнь. Но на какую именно – можно определить только после обследования больного.
Но на какую именно – можно определить только после обследования больного.
Особенно опасно, когда отходящая мокрота имеет красные оттенки: алая, розовая, ржавого цвета. Гнойная зеленая и зеленовато-желтая мокрота указывает чаще всего на бактериальную гнойную инфекцию.
какого цвета, какой характер, коричневые выделения
Содержание
Анализ мокроты является одним из основных видов диагностики онкологических заболеваний дыхательных путей и легких. Чтобы выявить рак на ранней стадии надо понять что такое мокрота, как она образовывается, какой бывает и в каких случаях стоит обратиться за консультацией к врачу-онкологу. Рассмотрим детальнее проблематику в статье от редакторского коллектива портала «Все онкологи России».
Как анализ мокроты может помочь диагностировать онкологические и другие заболевания
Что являет собой мокрота? Это слизистые выделения, появляющиеся при кашле. Они накапливаются в путях респираторной системы и отхаркивание мокротой свидетельствует о том, что нарушено обычное функционирование внутренней оболочки дыхательного тракта. Отдав мокроты на анализ, можно определить присутствие болезней дыхательного тракта. Также эта процедура позволяет различить возможные патологические процессы, которые развиваются на фоне кашля или похожей симптоматики. Для получения мокроты можно использовать бронхоскопию или же получить ее естественным путем.
Они накапливаются в путях респираторной системы и отхаркивание мокротой свидетельствует о том, что нарушено обычное функционирование внутренней оболочки дыхательного тракта. Отдав мокроты на анализ, можно определить присутствие болезней дыхательного тракта. Также эта процедура позволяет различить возможные патологические процессы, которые развиваются на фоне кашля или похожей симптоматики. Для получения мокроты можно использовать бронхоскопию или же получить ее естественным путем.
Мокроты как возможные проявления различных патологий
Стоит понимать, что присутствие мокроты – это один из симптомов проявления рака легких. Когда диагностируется это онкологическое заболевание, то выделяется светлая слизь. Часто в ней можно обнаружить частицы крови, что может указывать на наличие в легких злокачественной опухоли. Именно появление кровяных прожилок свидетельствует о необходимости проведения более тщательного и глубокого скрининга (рентгенографического исследования, бронхоскопии и компьютерной томографии соответствующих органов).
Бывают случаи, когда при бронхиоальвеолярной форме данного онкологического заболевания дыхательных органов может выделяться до 200 мл мокроты светлого оттенка с пеной на верхнем слое. Когда у пациента обнаружена именно эта форма онкологического заболевания, то эффективным методом диагностики будет проведение цитологического анализа мокроты. В случае осложненных форм рака, слизистые выделения могут содержать некоторое количество гноя. Если мокрота по своей форме напоминает малиновое желе, это значит, что опухоли распадаются. Метод цитологического анализа мокроты при раковом заболевании легких – это способ диагностики легочных патологий у пациента, а также самый простой метод морфологической верификации поставленного диагноза. Если наличие онкологии легких подтвердится, то стоит проводить анализ мокроты, как минимум, 3 раза.
Зачем необходима диагностика мокроты и какие виды исследований существуют для определения диагноза?
Главной целью проведения подобных диагностических мероприятий является подтверждение диагноза. Реснитчатый эпителий имеет бокаловидные клетки, которые выделяют до 100 мл жидкости, но она проглатывается человеком.
Реснитчатый эпителий имеет бокаловидные клетки, которые выделяют до 100 мл жидкости, но она проглатывается человеком.
Когда обнаружено прогрессирующее патологическое заболевание в органах респираторной системы, начинается изменяться работа соответствующих структур. Появляется кашель, который только нарастает, боли в груди, возникает одышка, повышается утомляемость. В большом объеме выделяемой жидкой слизи может проявится и бактериальная микрофлора, что и влечет за собой появление мокрот.
Если сделать выводы на основе предположенного диагноза и только визуального осмотра секрета бронхиальных желез невозможно, то врачом-онкологом назначается необходимое исследование. Различные варианты исследования мокроты способствуют оценке свойств жидкости, помогают различить цитологические изменения, то есть наличие злокачественных новообразований, а также бактериальной инфекции. Провести исследование можно визуально или с применением специального оборудования.
Врач предварительно может поставить диагноз на основе визуального осмотра слизи и поэтому может отправить пациента на такие виды диагностики:
Клинический анализ мокроты. Показатели такого анализа дают возможность врачу более детально рассмотреть физические особенности проявляемой слизи.
Цитологическое или же исследование под микроскопом. Детальный анализ жидкости нуждается в увеличении до нужного размера. В этом поможет микроскоп. Такой метод устанавливает присутствие патологий, что могут проявляться при определенных заболеваниях.
Химическое изучение. Во время подобного рода диагностики происходит оценка трансформаций в метаболизме альвеолоцитов, которые располагаются в реснитчатом эпителии бронхов.
Бактериологический анализ. В основе данного метода лежит высевание бактерий, которых извлекли из слизи органов дыхания пациента на благоприятную среду. Если количество бактерий начинает возрастать, то возбудитель находится в респираторном тракте.
 Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
При диагностировании более сложных случаев отклонений в функционировании органов дыхания, пациенту могут назначить все виды анализа мокроты. И уже на их основе подбирается курс лечения.
Дальше пойдет описание основных аспектов, необходимых для проведения диагностических мер.
Особенности выделяемой мокроты
За день у человека может выделяться от 50 миллилитров до полтора литра слизи, все зависит от базовой анормальности. Именно ее наличие нарушает деятельность секреции бокаловидных клеток. У пациента, у которого обнаружен, например, бронхит или пневмония, жидкости выделяется до 200 мл в сутки.
Если начинают концентрироваться гной или кровь, то они будут проявляться в выделяемых мокротах и их станет больше с увеличением количества выделений. При таких болезнях, как дренированный абсцесс, гангрена легкого, фиксируют наибольший объем слизи (до полтора литра).
При таких болезнях, как дренированный абсцесс, гангрена легкого, фиксируют наибольший объем слизи (до полтора литра).
Врачи-пульмонологи классифицируют выделения на такие типы:
Слизистый. Проявляется при бронхиальной астме, хроническом бронхите и трахеите. Это самый благоприятный вариант из представленных.
Слизисто-гнойный. Устанавливает наличие инфекции, поскольку в источаемых мокротах есть специфическая жидкость. Это продукт функционирования бактерий, в нем содержатся «переваренные» иммунные клетки. Проявляется при абсцессе легкого, бактериальной пневмонии и гангрене.
Гнойный. Следствиями появления являются те же причины, что и для слизисто-гнойного типа. Данный подвид отличается достаточно обильным количеством гноя. При таком диагнозе пациент чувствует себя намного хуже.
Кровянистый. Возникает в случае попадания некоторых эритроцитов или определенного количества крови в слизь.
 Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.
Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.
Правильная оценка выделяемой слизистой жидкости поможет понять, какие патологии проявляются в дыхательной системе. Верный диагноз способствует подбору оптимального лечения для пациента.
Соответствие типов мокроты и ее цвета:
слизистый тип будет прозрачным или слегка сероватым;
у слизисто-гнойного преобладает серый цвет с вставками желтого или гнойного оттенка;
гнойный тип характеризуется разными оттенками зеленого и коричневым;
кровянистый имеет разные оттенки красного. Если выделяется жидкость ржавого оттенка, то это означает, что начался процесс видоизменения эритроцитов. Если где-то произошло повреждение стенок сосуда, кровь будет алая или розовая, зависит от степени повреждения.

Во многих случаях у мокроты нет никакого запаха. Исключением может стать только гнойные мокроты, потому что в них содержаться частички отмерших тканей, которые и вызывают запах разложения. Если случается прорыв кисты в легком, то появляется фруктовый запах, который указывает на развитие эхинококка или же гельминта.
С помощью визуальной оценки мокроты можно довольно быстро поставить диагноз пациенту без проведения дополнительных диагностических процедур.
Наличие определенного элементов организма в слизи как свидетельство патологий
В мокроте, которую отхаркивает пациент могут диффундировать эритроциты, гной или серозная жидкость. Если что-то из упомянутых составляющих находится в слизи, то врач может оценить степень повреждения тканей легких и понять, какие именно отклонения проявляются в респираторных путях в этом клиническом случае.
Благодаря проведению химического анализа отхаркиваемой жидкости, можно определить насколько сильно успел развиться патологический процесс. Полученные результаты позволяют подобрать соответствующее лечение и препараты, которые помогут стабилизировать секрецию реснитчатого эпителия.
Полученные результаты позволяют подобрать соответствующее лечение и препараты, которые помогут стабилизировать секрецию реснитчатого эпителия.
Нормальные показатели рН мокроты – от 7 до 11. Если в легких протекают процессы распадения тканей, то происходят окислительные реакции и уровень рН падает ниже 6. Это происходит потому что, нарушается процедура обмена солей и минералов.
В извергаемой жидкости всегда содержится белок. Его нормальный показатель не превышает 0,3%. Может наблюдаться небольшое повышение этой цифры, но не больше чем до 1-2%. Превышение этого порога может свидетельствовать о проявлении туберкулеза. Если показатели резко возрастают до 10-20%, то это означает наличие крупозной пневмонии. Провести исследование на количество белка в слизистой жидкости в лаборатории необходимо, чтобы разделить патогенные процессы в плане общей клинической картины состояния пациента и показателей других процедур диагностики.
Желчные пигменты
Маленькие частички холестерина или же желчные пигменты, которые выделяются со слизью фиксируются при следующих анормальностях:
Посредством проведенного микроскопического анализа можно обнаружить присутствие клеток или микроорганизмов. При нормальном состоянии человека их просто нет в слизи, которую извергает пациент во время обычного кашля.
При нормальном состоянии человека их просто нет в слизи, которую извергает пациент во время обычного кашля.
Эпителиальные клетки
Обнаружение эпителиальных частиц в мокротах – это не повод для паники, особенно, если их немного. Когда проводится исследование клеток под микроскопом, то внимание обращают на обильное количество клеток или даже появление эпителиальных цилиндров. Это признак того, что респираторные пути и внутренние оболочки могут быть повреждены.
Альвеолярные макрофаги
Процедура локальной защиты иммунной системы происходит благодаря нормальному функционированию альвеолярных макрофагов. Поэтому обнаружение в слизи незначительного количества клеток — совершенно не повод бить тревогу. А вот резкое увеличение макрофагов говорит о воспалительных процессах, например, бронхите, бронхоэктатической болезни, астме или трахеите.
Когда уже начинаются появления лейкоцитов в мокроте, то происходит острое воспаление, причиной которого может стать воздействие бактерий на органы респираторной системы. В схожих случаях может случиться развитие абсцесса, пневмонии и бронхоэктатической болезни.
В схожих случаях может случиться развитие абсцесса, пневмонии и бронхоэктатической болезни.
В том случае, если во время диагностики обнаружили в мокроте кровяные прожилки, то значит, произошел разрыв кровяных сосудов. Численность эритроцитов в слизи свидетельствует о характере разрыва. Также появляются видоизмененные клетки, что проникают через стенки сосудов, не разрывая их. Одним из примеров заболевания, что развивается в таком случае, является крупозная пневмония.
Раковые клетки в анализе мокротыЕсли в анализах мокроты диагност выявил атипичные для выделений респираторной системы органические структуры, это может означать, что в органах дыхания начался процесс образования опухоли в легких. Чтобы со 100% вероятностью определить локализацию патологии и ее тип, онколог назначит проведение ряда других процедур скрининга.
Эластические волокна
Если эластические волокна обнаруживаются в слизи, которую отхаркивает больной, можно говорить об обширных повреждениях тканей легких, при этом последние уже начали распадаться. Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Симптом присущ таким патологическим процессам, как гангрена, запущенная стадия бронхоэктатической болезни, туберкулез и онкология с разрушением мягких тканей.
Верифицировать туберкулез можно после проведения микробиологического исследования выделяемой пациентом мокроты. Данный метод диагностики направлен на обнаружение микобактерии, возбуждающей заболевание — палочки Коха.
Определяется ее присутствие с помощью бактериоскопического исследования, во время изучения образца под увеличительным микроскопом. Чтобы визуализировать возбудитель, мокроту окрашивают по методу Циля-Нильсена. Если результат положительный, фтизиатр указывает в документах аббревиатуру БК(+), что означает наличие палочки Коха в исследуемом материале. Пациенты с туберкулезом изолируются от общества. Аббревиатура БК(-) говорит о том, что больной не является распространителем микроорганизмов.
Обезопасить себя от онкологии можно сдав анализы для раннего выявления патологии. Ознакомиться со списком доступных к покупке тестов вы можете здесь.
Ознакомиться со списком доступных к покупке тестов вы можете здесь.
Лабораторная диагностика мокроты в СЗЦДМ
Патологическое отделяемое из дыхательных путей называется мокротой. Это секреторный продукт, который выделяется клетками эпителия и скапливается на стенках органов дыхания. В норме мокрота отсутствует, а секрет, который производит дыхательная система — проглатывается. Во время болезни его становится слишком много и он откашливается.
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни. Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Различают следующие виды исследования мокроты:
-
Макроскопическое
-
Микроскопическое
-
Микробиологическое
-
Химическое.
Перейти к анализам
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна. Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокротыМокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
- слизисто-гнойная мокрота продуцируется при воспалительных процессах с бактериальным возбудителем. Представляет собой вязкую массу, мутную, неоднородную, с вкраплениями гноя и слизи.
- кровянистая
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.
Собирать материал для анализа необходимо в утренние часы, натощак. Подготовка к сбору мокроты включает в себя полоскание ротоглотки, отплевывание слюны. Задача правильного сбора — выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Задача правильного сбора — выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Микроскопия мокроты позволяет исключить или подтвердить наличие паразитов. Это могут быть аскариды, эхинококк. Гнойные пробки формируются в мокроте при процессах гниения. Могут наблюдаться участки опухоли или легочных тканей, что говорит о распаде органа. Если в мокроте появилось большое количество плоского эпителия, скорее всего, материал смешан со слюной и требуется повторный анализ. Цилиндрические клетки эпителия в мокроте накапливается при остром воспалительном процессе в дыхательных путях, астме или онкологическом процессе. Лейкоциты входят в состав гнойной и слизистой мокроты и говорят о воспалении соответствующего характера. Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Анализ мокроты — ключевой этап диагностики целого ряда дыхательных патологий. Рассмотрим подробнее эти болезни.
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Злокачественная опухоль
Появление мокроты наблюдается при распаде. Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер — кровянистый, слизистый.
Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер — кровянистый, слизистый.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Виды мокроты: о чем говорит цвет слизи
Грядут похолодания, а за ними следом кашель, сопли из носа и мокрота.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяИ хотя слизь при кашле — обычное дело, цветная мокрота иногда может быть признаком чего-то более опасного, сообщает Daily Mail.
Мокрота — разновидность секрета, состоящего из слизи и слюны, которые вырабатывается в наших легких и очищает горло от раздражителей, а также увлажняет наши дыхательные пути.
Настало время разобраться, о чем говорит цвет мокроты:
Популярные статьи сейчас Показать ещеЗеленый или желтый
Свидетельствует о том, что организм борется с ОРВИ или гриппом. Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Сперва слизь имеет желтый оттенок, но постепенно приобретает зеленый цвет.
Следует отметить, что похожий оттенок мокроты наблюдается при бронхите, синусите и хронической обструктивной болезни легких.
Пневмония и муковисцидоз также часто производят слизь, цвет которой колеблется от желтого и зеленого до коричневого и красного.
Коричневый
«Ржавая» мокрота часто имеет такой оттенок из-за наличия крови в ней. Может свидетельствовать о наличии пневмонии, бронхита и муковисцидоза.
Также часто встречается у курильщиков. В некоторых случаях коричневая слизь — признак абсцесса легких.
Белый
Чаще всего оказывается признаком вирусного бронхита и со временем меняет свой цвет на желто-зеленый.
Гастроэзофагеальный рефлюкс также сопровождается плотной мокротой.
Помимо этого, застойная сердечная недостаточность также приводи к формированию густой белой мокроты.
Черный
Наблюдается у шахтеров, которым постоянно приходится вдыхать крошечные частички угля.
Помимо этого, черная мокрота возникает при редкой грибковой инфекции Exophiala dermatitidis.
Прозрачная
Обычно свидетельствует о здоровом организме, однако чрезмерное увеличение свидетельствует об аллергии.
Производство мокроты также увеличивается в осенний и зимний период, чтобы разогреть холодный воздух.
Помимо этого, вирусные инфекции часто начинаются с чрезмерной слизеобразования.
Красный или розовый
Красная или розовая мокрота может быть признаком пневмонии, туберкулеза или другой инфекций легких.
Закупорка артерий в легких также приводит к образованию розовой мокроты. Помимо этого, красная мокрота считается признаком рака легких.
При наличии вышеуказанных симптомов рекомендуется обратиться к врачу.
Напомним про топ-7 распространенных причин болей внизу живота у женщин.
Как сообщал портал «Знай.ua», длина пальцев указывает на сексуальную ориентацию.
Также «Знай.ua» писал, медики изобрели «умные наклейки», которые мониторят показатели здоровья и вероятность возникновения различных заболеваний.
Подпишись на Знай в Google News! Только самые яркие новости!
ПодписатьсяЦвета мокроты, анализы и условия
Мокрота или мокрота — это слизистое вещество, выделяемое клетками нижних дыхательных путей (бронхов и бронхиол) дыхательных путей. Он отличается от слюны, которая выделяется во рту выше. Мокрота может быть любого цвета, включая прозрачную, белую, желтую, зеленую, розовую или красную, а также кровь с оттенком крови при различных заболеваниях. Помимо мертвых клеток, инородных частиц, попадающих в легкие, и иногда бактерий, мокроты. содержит лейкоциты и другие иммунные клетки, защищающие дыхательные пути от инфекций.Есть ряд заболеваний, которые приводят к увеличению выделения мокроты. Тесты для анализа мокроты, такие как цитологический анализ мокроты и посев мокроты, могут быть полезны при диагностике заболевания.
Анализ мокроты
Как отмечалось выше, мокрота содержит мертвые клетки и мусор из нижних дыхательных путей, но также играет роль в борьбе с инфекцией, улавливая бактерии и удерживая лейкоциты для борьбы с ними.
Мокрота против мокроты против слизи против слюны
Мокрота выделяется в дыхательные пути (бронхи и бронхиолы) дыхательных путей.Мокрота — это , а не , как слюна, вещество, выделяемое во рту для улучшения пищеварения. Термины мокрота и мокрота используются как синонимы.
Термин «слизь» иногда может использоваться вместо мокроты, но мокрота относится к той слизи , в частности, , секретируемой в дыхательных путях, тогда как слизь также может вырабатываться в желудочно-кишечном тракте, урологическом тракте и половых путях.
Источник мокроты
Мокрота или мокрота отхаркиваются из нижних дыхательных путей в дыхательных путях — бронхов, бронхиол и трахеи — а не из желез рта и горла.Он производится клетками, называемыми бокаловидными клетками, которые выстилают дыхательные пути.
Содержание
Мокрота состоит из секретов клеток, выстилающих дыхательные пути, мертвых клеток, инородных веществ, попадающих в легкие, таких как смола от сигарет и загрязнителей воздуха, а также лейкоцитов и других иммунных клеток. При инфекциях бактерии также могут присутствовать в мокроте. Кровь также может присутствовать в мокроте при раке легких, травме дыхательных путей, повреждении дыхательных путей и отеке легких.
Функция
Толщина мокроты служит для улавливания инородного материала, так что реснички в дыхательных путях могут выводить его из легких, перемещая его вверх через рот, где его можно проглотить или кашлять. Мокрота также содержит иммунные клетки, которые могут убивать или поглощать бактерии, так что они не могут оставаться в легких и вызывать инфекции.
Табачный дым приводит к тому, что реснички в дыхательных путях становятся менее подвижными (парализуются). Когда это происходит, мокрота не перемещается ресничками вверх по направлению ко рту и может накапливаться в дыхательных путях.
Что означает цвет мокроты
Мокрота может быть разного цвета и разной консистенции, что может помочь в определении определенных состояний. Например:
- Чистая мокрота: Чистая мокрота обычно нормальная, хотя при некоторых заболеваниях легких она может быть увеличена.
- Белая или серая мокрота: Белая или сероватая мокрота также может быть нормальной, но может присутствовать в повышенном количестве при некоторых заболеваниях легких или предшествовать другим изменениям цвета, связанным с другими состояниями.
- Темно-желтая / зеленая мокрота: Тип лейкоцитов, известный как нейтрофилы, имеет зеленый цвет. Эти типы лейкоцитов привлекаются к месту бактериальных инфекций, поэтому бактериальные инфекции нижних дыхательных путей, такие как пневмония, могут приводить к образованию зеленой мокроты. желто-зеленая мокрота также характерна для муковисцидоза.
- Коричневая мокрота: Коричневая мокрота из-за присутствия дегтя иногда обнаруживается у курящих людей.
 Мокрота также может быть коричневой или черной из-за наличия застарелой крови. Коричневая мокрота также часто встречается при «заболевании черных легких». Эти заболевания, называемые пневмокониозами, возникают в результате вдыхания в легкие таких веществ, как уголь.
Мокрота также может быть коричневой или черной из-за наличия застарелой крови. Коричневая мокрота также часто встречается при «заболевании черных легких». Эти заболевания, называемые пневмокониозами, возникают в результате вдыхания в легкие таких веществ, как уголь. - Розовая мокрота: Розовая, особенно пенистая розовая мокрота может быть результатом отека легких — состояния, при котором жидкость и небольшое количество крови просачиваются из капилляров в альвеолы легких. Отек легких часто бывает осложнением застойной сердечной недостаточности.Розовая или кровянистая мокрота обычно вызывается туберкулезом во всем мире.
- Кровянистая мокрота: Кровянистая мокрота, даже просто следы мокроты с оттенком крови, всегда следует оценивать . Кашель с кровью (кровохарканье) может быть серьезным заболеванием и является первым признаком рака легких у 7–35 процентов людей. Кровавая мокрота также может возникать при тромбоэмболии легочной артерии — состоянии, при котором сгусток крови в ноге отрывается.
 и едет в легкие. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
и едет в легкие. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
Увеличение производства
Иллюстрация Синди Чанг, VerywellНекоторые состояния, которые приводят к увеличению выделения мокроты, включают:
- Хронический бронхит: хронический бронхит приводит к увеличению количества мокроты, и фактически критерии диагностики хронического бронхита включают ежедневный кашель с выделением мокроты
- Бронхоэктазия: это форма хронической обструктивной болезни легких (ХОБЛ), часто вызываемой хроническими респираторными инфекциями в детстве.
- Отек легких
- Избыточное выделение мокроты также может быть вызвано курением и воздействием загрязненного воздуха
Тесты для оценки мокроты
Мокрота может быть проанализирована в лаборатории, чтобы определить ее содержание, чтобы оценить инфекции или найти рак. Тесты могут включать:
Тесты могут включать:
- Посев мокроты: Посев мокроты проводится путем помещения образца мокроты в среду для выращивания (чашку с агаром) и проверки наличия роста. Это может быть сделано для определения конкретного типа бактерий, вызывающих пневмонию.После определения бактериального штамма лаборатория может провести дополнительные тесты, чтобы выяснить, какой антибиотик наиболее эффективен против этих бактерий (тестирование чувствительности).
- Мокрота на туберкулез: Образец мокроты может быть получен для поиска туберкулеза, хотя часто требуется несколько образцов, чтобы найти тот, который является диагностическим.
- Цитология мокроты: При цитологии мокроты образец мокроты исследуется под микроскопом. Это можно сделать для поиска признаков туберкулеза или признаков раковых клеток.Когда-то считалось, что цитология мокроты может помочь в диагностике рака легких, но это не эффективный инструмент скрининга. Однако, если раковые клетки обнаружены, это может быть диагностикой рака легких.
 Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Получение образца мокроты (вместо слизи) может быть довольно сложной задачей, поскольку требует от человека откашливания мокроты из глубины легких.
Снижение производства
Есть несколько способов уменьшить образование мокроты, но наиболее важным шагом является диагностика и лечение основной причины.При загрязнении воздуха и курении основной причиной является попытка организма избавиться от посторонних предметов, а чрезмерное выделение мокроты — нормальная реакция. В этом случае удаление источника — лучший подход. Лекарства, которые могут помочь уменьшить мокроту, включают аэрозольные препараты и отхаркивающие средства. В некоторых ситуациях могут быть эффективны такие процедуры, как постуральный дренаж.
Часто задаваемые вопросы
Что означает зеленая мокрота?
Зеленая мокрота — возможный признак бактериальной инфекции.Откашливание обесцвеченной мокроты может вызывать беспокойство, но цвет на самом деле показывает, что ваше тело борется с инфекцией. Однако, если ваши симптомы не улучшаются или ухудшаются, вам могут потребоваться антибиотики, чтобы избавиться от инфекции.
Однако, если ваши симптомы не улучшаются или ухудшаются, вам могут потребоваться антибиотики, чтобы избавиться от инфекции.
Как избавиться от слизи в горле?
Сначала возьмите под контроль основные условия. Лечите аллергию, простуду или синусит. Если избыток слизи по-прежнему является проблемой, пейте больше воды, используйте увлажнитель, замените фильтры в системах отопления и охлаждения воздуха и используйте солевые спреи для полоскания носовых проходов.
Как выглядит мокрота от ХОБЛ?
Мокрота более густая, чем обычно, часто встречается при ХОБЛ. Однако цвет и внешний вид могут отличаться от человека к человеку. Он может быть белым и пенистым или быть похожим на слизь, мутным и зеленоватым, что может указывать на бактериальную инфекцию.
Слово от Verywell
Мокрота — это вещество, вырабатываемое дыхательными путями, которое содержит комбинацию клеток, инородных тел и белых кровяных телец. Цвет, консистенция и количество мокроты могут иметь важное значение при диагностике ряда различных заболеваний. Визуализация мокроты также может помочь в диагностике таких состояний, как туберкулез и даже рак легких. Хотя повышенное количество мокроты может очень раздражать, часто это попытка организма избавиться от материала (такого как смола и другие инородные тела), которые в противном случае могли бы застрять в дыхательных путях и повредить их.
Визуализация мокроты также может помочь в диагностике таких состояний, как туберкулез и даже рак легких. Хотя повышенное количество мокроты может очень раздражать, часто это попытка организма избавиться от материала (такого как смола и другие инородные тела), которые в противном случае могли бы застрять в дыхательных путях и повредить их.
Цвета, текстуры и уход за домом
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию.Вот наш процесс.
Мокрота — это тип слизи, которая вырабатывается в легких и близлежащих дыхательных путях нижних дыхательных путей. Этот вид слизи играет решающую роль в предотвращении попадания микробов и материалов в дыхательные пути и легкие и потенциально вызывает инфекцию.
Другие части тела, включая верхние дыхательные пути (нос, рот и горло) и желудочно-кишечный тракт (кишечник), также выделяют слизь.
Обычно слизь прозрачная, жидкая и совсем не заметна. Когда кто-то заболевает простудой или инфекцией, слизь может загустеть и изменить цвет.
Когда кто-то заболевает простудой или инфекцией, слизь может загустеть и изменить цвет.
В этой статье мы рассмотрим различные цвета слизи или мокроты и их значение для здоровья человека. Мы также исследуем различные текстуры мокроты и объясняем, что может сделать человек, если его мокрота изменится.
Поделиться на Pinterest Цвет мокроты может указывать на здоровье дыхательной системы.Цвет мокроты может дать много информации о том, что происходит с легкими и другими органами дыхательной системы.
Прозрачная
Прозрачная слизь — это нормально. Он состоит из воды, солей, антител и других клеток иммунной системы. После того, как он вырабатывается в дыхательных путях, большая часть его идет вниз по задней стенке глотки и проглатывается.
Коричневый
Коричневая мокрота может указывать на возможное кровотечение, и если да, то скорее всего, это вызвано кровотечением, которое произошло некоторое время назад. Ярко-красная или розовая мокрота означает, что кровотечение произошло недавно.
Черная слизь может указывать на наличие грибковой инфекции.Тем, у кого есть черная мокрота, следует немедленно обратиться к врачу, особенно если у них ослабленная иммунная система.
Белая
Белая слизь сигнализирует о заложенности носа. Когда носовая полость переполнена, ткани опухают и воспаляются, что замедляет прохождение слизи через дыхательные пути. Когда это происходит, слизь становится более густой, мутной или белой.
Желтый
Желтая слизь указывает на то, что иммунные клетки начинают работать в месте инфекции или другого типа воспалительного поражения.
Лейкоциты — это клетки иммунной системы, которые отвечают за борьбу с микробами. По мере того как они продолжают бороться с инфекцией, слизь улавливает их, придавая ей желтоватый оттенок.
Зеленый
Зеленая мокрота указывает на широко распространенный и устойчивый иммунный ответ. Лейкоциты, микробы и другие клетки и белки, образующиеся во время иммунного ответа, придают мокроте зеленый цвет.
Хотя мокрота такого цвета может указывать на инфекцию, антибиотики не всегда нужны.Большинство инфекций, которые приводят к зеленой мокроте, являются вирусными и обычно проходят без лечения в течение нескольких недель.
Использование антибиотиков, когда они не нужны, может быть вредным, поскольку бактерии могут создавать резистентность. Если зеленая мокрота сопровождается затруднением дыхания, болью в груди или кровохарканьем, срочно обратитесь к врачу.
Красный
Красная мокрота сигнализирует о наличии крови. Кровь в мокроте может быть вызвана множеством причин. Даже простой кашель, например, при респираторной инфекции, иногда может привести к разрыву мелких кровеносных сосудов в легких или дыхательных путях и кровотечению.
В других ситуациях кровь в слизи может указывать на наличие серьезного заболевания.
Поделиться на Pinterest Кашель или чихание помогают организму избавляться от посторонних или вредных предметов. Здоровая мокрота обычно имеет водянистую консистенцию.
Мокрота также может принимать различные текстуры, от водянистой до густой и липкой. Жидкая и водянистая слизь обычно нормальная и указывает на здоровые дыхательные пути.
Во время инфекции иммунные клетки, микробы и мусор накапливаются в мокроте, делая ее более густой, липкой и мутной.
Кашель и чихание помогают организму выводить излишки слизи или мокроты, а также другие предметы, не попадающие в дыхательные пути.
Болезнь или инфекция — не единственные факторы, вызывающие уплотнение слизи. Обезвоживание или даже сон могут привести к тому, что слизь будет двигаться медленнее и станет гуще, чем обычно.
Пенистая мокрота — это пенистая слизь с пузырьками. Беловато-серая пенистая слизь может быть признаком хронической обструктивной болезни легких (ХОБЛ), о чем следует сообщить врачу, особенно если это новый симптом.
Розовая и пенистая мокрота может означать, что у кого-то наблюдается тяжелая левосторонняя сердечная недостаточность, особенно в сочетании с любым из следующих симптомов:
- одышка
- потливость
- боль в груди
Любой, кто испытывает эти симптомы, должен немедленно отправляйтесь в местное отделение неотложной помощи.
Важно понимать, что врачи не могут диагностировать конкретное заболевание или состояние на основе цвета мокроты человека.
Наличие зеленой, желтой или утолщенной мокроты не всегда указывает на наличие инфекции. Кроме того, если присутствует инфекция, цвет мокроты не определяет, вызвал ли ее вирус, бактерия или другой патоген. Простая аллергия также может вызвать изменение цвета слизи.
Антибиотики не всегда устраняют зеленую слизь.
Людям, у которых белая, желтая или зеленая слизь присутствует в течение более нескольких дней или которые испытывают другие симптомы, такие как лихорадка, озноб, кашель или боль в носовых пазухах, следует посетить своего врача.Однако, вероятно, лучше подождать несколько дней, чтобы попытаться вылечить симптомы дома, прежде чем записываться на прием.
Лицам, у которых образуется новая или повышенная красная, коричневая, черная или пенистая мокрота, следует немедленно обратиться к врачу и записаться на прием. Эти симптомы могут быть признаками более серьезного заболевания, требующего немедленного лечения. Масло перечной мяты можно разбавить и нанести на грудь, что может облегчить кашель и помочь расслабиться.
Масло перечной мяты можно разбавить и нанести на грудь, что может облегчить кашель и помочь расслабиться.
Белая, желтая или зеленая мокрота обычно лечится дома.
Люди должны стараться как можно больше отдыхать и избегать обезвоживания. Обезвоживание может усилить густую мокроту, затрудняя откашливание.
Некоторые люди могут обнаружить, что легкая ходьба помогает им откашлять лишнюю мокроту.
Некоторые другие меры, которые можно попробовать дома, включают следующее:
Увлажнитель
Использование увлажнителя может помочь увлажнить воздух, что облегчит дыхание, облегчит кашель и освободит мокроту, застрявшую в помещении. грудь.
Масло эвкалипта или мяты перечной
Эфирные масла эвкалипта или мяты перечной являются активными ингредиентами, которые содержатся во многих безрецептурных средствах для растирания груди.
При втирании в грудь эти масла могут помочь расслабиться, улучшить дыхание и сделать кашель более продуктивным, чтобы вывести мокроту.
Если вы используете эфирное масло напрямую, разбавьте его небольшим количеством кокосового или миндального масла перед нанесением на грудь. Неразбавленные масла иногда могут быть немного интенсивными или болезненными при нанесении непосредственно на кожу.
Некоторые люди считают, что втирание масла в подошвы ног и надевание толстых носков также может быть эффективным.
Если вы хотите купить эфирные масла эвкалипта или мяты, в Интернете есть отличный выбор с тысячами отзывов покупателей.
Отхаркивающие средства
Отхаркивающие средства, отпускаемые без рецепта, такие как гвайфенезин, помогают разжижать слизь, облегчая откашливание.
Отхаркивающие средства доступны как для детей, так и для взрослых в местной аптеке.Важно прочитать инструкции и принимать лекарство точно в соответствии с инструкциями.
В большинстве случаев меры по уходу на дому являются безопасным и эффективным способом борьбы с аномальной мокротой.
Важно вызвать врача, если мокрота не улучшится через несколько дней. Для лечения основной бактериальной инфекции может потребоваться антибиотик.
Любой человек с розовой, красной, коричневой, черной или пенистой слизью должен обратиться к своему врачу или обратиться в местное отделение неотложной помощи для обследования.
Оранжевая мокрота у пациента, перенесшего трансплантацию почки с пневмонией Legionella micdadei
Мы представляем случай 54-летнего мужчины с историей IgA-нефропатии, которая прогрессировала до 5 стадии хронического заболевания почек, из-за которой он получил трупную почку. трансплантация в 2011 году. Его иммуносупрессивное лечение включало: такролимус, микофенолятмофетил (ММФ) и преднизон, и у него был исходный уровень креатинина 2,11 мг / дл. За два месяца до госпитализации ему было начато лечение кортикостероидами в дозе 1 мг / кг, впоследствии по постепенному режиму из-за недавнего диагноза пограничного отторжения.
Пациент поступил в нашу больницу с дыхательной недостаточностью по поводу двулопастной пневмонии. В таблице 1 приведены некоторые аналитические параметры пациента при поступлении.
Рентгенограмма грудной клетки показала инфильтраты в правой и левой нижней долях. Первоначально его лечили эмпирически цефтриаксоном и левофлоксацином. Из-за плохого клинического прогресса цефтриаксон был заменен на меропенем, а левофлоксацин был отменен в качестве теста на антиген в моче на Legionella pneumophila (L.pneumophila) была отрицательной. Затем ему также начали принимать котримоксазол. Серийные культуры крови и мокроты, полученные при поступлении, были отрицательными, как и селективные культуры на Legionella, Nocardia и грибки. Тест на грипп А и В в носоглоточном аспирате был отрицательным. Окрашивание кислотоустойчивых бацилл, а также жидкие и твердые культуры также дали отрицательный результат. Количественная ПЦР для обнаружения цитомегаловируса в крови выявила только 93 копии ЦМВ / мл.
Несмотря на лечение антибиотиками широкого спектра действия, у пациента сохранялась лихорадка и была высокая потребность в кислороде на пятый день после поступления; Таким образом, лечение иммуносупрессии такролимусом и ММФ было прекращено.Бронхоскопия была выполнена с неинвазивной вентиляцией, бронхоальвеолярный лаваж (БАЛ) и аспират трахеи были собраны для культур обычных бактерий, Pneumocystis jirovecii, кислотоустойчивых бацилл и селективных культур для Legionella, Nocardia, грибов и микобактерий.
На 10-й день общее состояние пациента ухудшилось, появилась высокая температура (39,3 ° C), что совпало с отхаркиванием большого количества мокроты оранжевого цвета (рис. 1). Решили добавить к лечению ванкомицин и клиндамицин.Наконец, на 12-й день пребывания в больнице колонии Legionella micdadei (L. micdadei) были изолированы в культурах ЖБАЛ и трахеального аспирата. Все антибиотики были отменены, и лечение левофлоксацином было возобновлено еще на 10 дней. У пациента продолжались периодические эпизоды отхаркивания большого количества апельсиновой мокроты в течение еще нескольких дней, но, в конечном итоге, он добился хорошего клинического прогресса. Удалось возобновить лечение иммунодепрессантами, и функция почек вернулась к прежнему уровню.
ОбсуждениеОдной из наиболее частых причин недиагностированной внебольничной пневмонии является инфицирование Legionella spp .; L. pneumophila является причиной около 85% случаев инфекции Legionella, при этом L. micdadei является второй по частоте причиной, вызывающей 60% инфекций, вызываемых другими видами Legionella, кроме L. pneumophila.1
Вспышки внебольничной пневмонии из-за Legionella виды, отличные от L. pneumophila, встречаются редко, 1,2 хотя тот факт, что культивирование и изоляция Legionella настолько сложны, означает, что в некоторых случаях диагноз не ставится.Инфекция L. micdadei с большей вероятностью, чем L. pneumophila, может быть обнаружена у пациентов с ослабленным иммунитетом, и сообщалось о более низких показателях смертности3
Не было описано различий в клинических проявлениях между L. pneumophila и L. micdadei pneumonia. Золотым стандартом диагностики является посев респираторных секретов с использованием агара с забуференным угольным дрожжевым экстрактом (BCYE). Однако из-за его жизнеспособности и скорости обнаружение антигена L. pneumophila серогруппы 1 в моче стало одним из наиболее часто используемых методов.Используемые тесты способны обнаруживать антиген в моче для всех серогрупп L. pneumophila и некоторых для других видов, но самая высокая чувствительность достигается при обнаружении антигена L. pneumophila серогруппы 1. 4
Сообщалось, что оранжевый -подобная мокрота у пациента с пневмонией указывает на инфекцию L. pneumophila. Fujita и др. [5] предположили, что выделение оранжевой мокроты вызвано факторами, выделяемыми L. pneumophila, которые взаимодействуют с тирозином в жидкостях эпителиальной выстилки.
В нашем случае мы имели дело с изолированным случаем внебольничной пневмонии, вызванной L. micdadei, у пациента с ослабленным иммунитетом. Хотя первоначально инфекция эмпирически была покрыта хинолоном, отрицательный результат анализа мочи на легионеллу заставил нас отменить это лечение. Однако этот тест имеет очень низкую чувствительность для диагностики инфекций Legionella, отличных от L. pneumophila. По этой причине в конкретном случае пациентов с ослабленным иммунитетом и пневмонией без альтернативной этиологии мы предлагаем эмпирическое лечение против Legionella spp.не следует прекращать до тех пор, пока не будет исключена инфекция другими видами, кроме L. pneumophilia, или пока пациент не покажет хорошие результаты при традиционном лечении.
ФинансированиеЭта работа не финансировалась.
Конфликт интересовУ авторов нет конфликта интересов.
Желтый, красный, зеленый. Какого цвета твоя мокрота
Постоянно оцениваемое как одно из худших слов в английском языке, «флегма» вряд ли может стать хорошим началом разговора. Однако с медицинской точки зрения мокрота может быть важным барометром вашего здоровья.Серьезные изменения в мокроте могут стать веским поводом для разговора с врачом.
«Изменение цвета мокроты может означать ряд разных вещей с точки зрения здоровья. Важно отметить, что вы можете быстро и легко наблюдать эти изменения, и они могут помочь вам решить, нужно ли вам обращаться за медицинской помощью», — объяснила д-р Барбара Крил, Geisinger отоларинголог.
Что такое мокрота?
Организм использует слизь для улавливания микробов и загрязняющих веществ. Слизь выделяется во многих частях тела, таких как желудочно-кишечный тракт, горло, нос, носовые пазухи, рот и многое другое.
Мокрота — это слизь из легких и нижних дыхательных путей, которая защищает от микробов и посторонних загрязнений, таких как загрязнения.
«Чистая мокрота — это нормально. Она состоит из воды, соли и других клеток», — сказал доктор Крил. «Когда вы заболеете, мокрота может утолщаться, а также менять цвет, поскольку ваше тело борется с инфекцией».
Вот что могут вам сказать некоторые цвета вашей мокроты:
Белый
Белая мокрота обычно не вызывает беспокойства.Это указывает на активность носовых пазух и заложенность носа. При воспалении дыхательных путей мокрота в дыхательных путях может уплотняться и становиться белой.
Желтый
Желтая мокрота — признак того, что ваш организм борется с легкой инфекцией.
«Белые кровяные тельца отвечают за борьбу с инфекциями, и, попадая в слизь, они могут придать ей желтоватый оттенок», — сказал доктор Крил.
Зеленый
Зеленая мокрота указывает на то, что ваш организм борется с более серьезной инфекцией.Хотя зеленый цвет может настораживать, это естественный побочный продукт активности иммунной системы, необходимой для борьбы с инфекцией. Если другие симптомы ухудшаются, обратитесь к врачу.
Красный
Красная или розовая мокрота может быть более серьезным предупреждающим знаком. Красный или розовый цвет указывает на кровотечение из дыхательных путей или легких.
Сильный кашель может вызвать кровотечение из-за разрыва кровеносных сосудов в легких, что приводит к появлению красной мокроты.Однако более серьезные состояния также могут вызвать появление красной или розовой мокроты.
«Если у вас красная или розовая мокрота, вам следует поговорить с врачом раньше», — сказал доктор Крил. «В качестве разового симптома это может не быть проблемой, но, если оно будет постоянным, может сигнализировать об условиях
.как туберкулез или тромбоэмболия легочной артерии. Определите, испытываете ли вы другие симптомы, которые могут указывать на что-то серьезное, и всегда делайте ошибку в угоду безопасности ».
Коричневый
Коричневая мокрота также может быть предупреждающим знаком, поскольку сигнализирует о предшествующем кровотечении.С возрастом кровь становится коричневой. Если вы заметили коричневую мокроту, обратитесь к врачу.
Черный
Черная мокрота является поводом для беспокойства — она, вероятно, сигнализирует о грибковой инфекции, особенно для людей с ослабленной иммунной системой. Вам следует немедленно обратиться к врачу.
«Имейте в виду, что обесцвечивание мокроты — это только часть истории», — пояснил доктор Крил. «Тот факт, что у вас белая или желтая мокрота, еще не свидетельствует о вашем здоровье.Цвет мокроты — это ориентир, который необходимо учитывать наряду с другими симптомами. Если у вас есть основания полагать, что ваше состояние ухудшается или у вас плохие симптомы, обратитесь к врачу ».
Отоларинголог Geisinger доктор Барбара Крил, доктор медицины, принимает пациентов в медицинском центре Geisinger Wyoming Valley в Уилкс-Барре. Чтобы записаться на прием к доктору Крилю или другому ЛОР-специалисту, позвоните по телефону 800-275-6401 или посетите Гейзингер.орг.
Что цвет сопли говорит о вашем здоровье?
По мере того, как мы вступаем в сезон холода и аллергии, многие из нас будут чувствовать себя более заложенными в носу, чем обычно. Это может быть неприятно, но небольшая перегрузка — не повод для беспокойства. Однако, в зависимости от деталей, включая серьезность закупорки и цвет слизи, это может указывать на то, что играют роль более серьезные факторы.
Что такое слизь?
В то время как обычно мы объединяем слизь с тем, что у нас в носу (сопли, сопляки или что-то еще), слизь существует по всему телу, покрывая органы и полости слизистой оболочки.Это вязкое вещество защищает органы, помогает пищеварению и предотвращает попадание вредных частиц в части тела, где их быть не должно. Когда мы заболеваем, наше тело производит больше слизи, чем обычно, чтобы помочь бороться с болезнью, поэтому наши носы текут, когда мы заболеваем.
Цвет слизи и его значение
Если вы чувствуете себя необычно перегруженным, обратите внимание на то, как выглядят ткани после того, как вы высморкались, может помочь вам сделать обоснованное предположение относительно того, почему.Сопли здорового человека должны быть чистыми и относительно тонкими по консистенции. Имейте в виду, что цвет ваших козявок не следует рассматривать как четкое указание на какую-либо основную причину, но следующие цвета могут дать некоторые подсказки:
Белый
Если вы чувствуете необычный прилив белой слизи, это часто указывает на раннюю стадию простуды. Этот цвет является результатом повышенной концентрации лейкоцитов, которые борются с инфекцией.
Светло-зеленый или желтый
Зеленоватые или желтоватые сопли указывают на присутствие ферментов лейкоцитов, что означает, что ваша иммунная система борется с инфекцией.Если вы заметили этот цвет, убедитесь, что у вас достаточно жидкости и достаточно отдыха, чтобы ваше тело могло восстановиться.
Темно-зеленый или желтый
Этот цвет часто указывает на обострение инфекции. Если вы заметили темно-зеленую слизь, особенно в сочетании с лихорадкой, кашлем и чиханием, вам следует обратиться к врачу для лечения ваших симптомов. Это особенно важно, если вы страдаете астмой.
красноватый
Красный или розовый цвет соплей возникает из-за крови, что обычно означает, что носовой ход сухой или раздраженный.Это особенно часто встречается в холодную и сухую погоду. Назальный спрей или осушитель могут помочь уменьшить сухость.
Коричневый
Коричневая слизь может указывать на присутствие засохшей крови, частиц или остатков грязи в результате курения или загрязнения окружающей среды. Курение сигарет имеет множество негативных последствий для здоровья дыхательных путей и легких, и мы настоятельно рекомендуем искать ресурсы, которые помогут вам бросить курить.
Черный
Это обычно наблюдается у заядлых курильщиков или людей, живущих в сильно загрязненных районах.В редких случаях черные сопли могут быть признаком грибковой инфекции. Если вы заметили этот цвет, когда высморкались, обратитесь к врачу.
Помните, что цвет слизи может быть общим показателем того, что происходит в вашем теле, но его не следует считать достаточным для постановки диагноза. Однако, если вы наблюдаете необычно большое количество слизи, сопровождающееся другими симптомами, вам следует обратиться к врачу.
Каковы общие причины оранжевой слизи? (с иллюстрациями)
Оранжевая слизь не является обычным симптомом, но обычно вызывается очень тяжелой инфекцией.Слизь, выходящая изо рта во время кашля или из носа, может быть вызвана пневмонией или очень серьезной инфекцией носовых пазух. Иногда инфекции влагалища могут приводить к образованию оранжевой слизи, если их не лечить в течение длительного времени.
Самая частая причина появления оранжевой слизи — пневмония, респираторная инфекция легких. Это может вызвать затрудненное дыхание, хрипы и сильный кашель со слизью.Как правило, его можно вылечить на ранней стадии, но при отсутствии лечения симптомы могут ухудшиться. Первоначально инфекционная слизь желтого, кремового или иногда коричневого цвета. Иногда он также будет окрашен в кровь. Слизь оранжевого цвета обычно появляется только тогда, когда инфекции позволяли расти в течение длительного периода времени.
Иногда из области влагалища может выходить оранжевая слизь из-за тяжелого бактериального вагиноза.Это инфекция, вызываемая естественными организмами во влагалище. Хотя вагиноз обычно легко поддается лечению, тяжелые инфекции могут повторяться или их сложнее лечить. Вагинальные инфекции могут вызывать зуд, жжение, раздражение вокруг вульвы и выделения с неприятным запахом.
Большинство инфекций не становятся достаточно серьезными, чтобы вызвать появление оранжевой слизи.Рекомендуется обратиться за медицинской помощью, как только симптомы инфекции станут заметны, чтобы можно было начать надлежащее лечение. Антибиотики являются наиболее распространенным средством лечения инфекций, хотя их тип зависит от бактерий, вызывающих проблему.
Важно исключить несколько вещей, прежде чем предполагать наличие серьезной инфекции.Слизь, выходящая из горла или носовых проходов, иногда может быть окрашена некоторыми продуктами питания или напитками. Масла, томатные продукты, газированные напитки и другие продукты могут временно изменить цвет слизи в горле и носовых областях. Кровь также может окрашивать слизь в оранжевый цвет при более легких инфекциях, потому что слизь естественно желтого цвета.
Фурункулы и другие поражения кожи могут также выделять вещество, которое может иметь темно-оранжевый, коричневый или красный цвет.Он часто бывает маслянистым и может иметь неприятный запах. Обычно это вызвано образованием клеток крови, которые помогают бороться с инфекцией. Иногда это вещество смешивается с гноем, но это не сама слизь. Слизь, как правило, более густая и липкая, это вещество будет жидким, маслянистым, а иногда и водянистым. Все, что вытекает из абсцесса или открытой раны, следует считать очень заразным.
причин, почему это может быть
Мокрота.Слизь. Мокрота. Это разные названия слизистого, скользкого вещества, которое вытекает, когда вы кашляете, чихаете или шмыгаете носом.
Этот мусор — защитное оружие вашего тела от инфекционных микробов и аллергенов, раздражающих ваши легкие или носовые пазухи. Цвет и текстура могут варьироваться в широких пределах: от прозрачных липких нитей до эластичных желтых мешков и толстых зеленых сгустков.
Коричневая мокрота встречается реже. Вот несколько причин, по которым вы можете это получить.
Это может быть признаком застарелой крови, хронического — продолжающегося — воспаления или дегтя, который рассыпается после того, как вы бросили курить.
ХОБЛ
Хроническая обструктивная болезнь легких возникает, когда ваши легкие со временем настолько опухают, что воздух не может свободно течь. Обычно причиной является сигаретный дым. Вы можете кашлять, хрипеть и испытывать затруднения с дыханием. Если ваша слизь становится коричневой, желтой или зеленой, это может быть ранним признаком обострения. Он будет более липким и толстым, и его будет больше.
Лечение ХОБЛ включает лекарства, легочную реабилитацию, дополнительный кислород и хирургическое вмешательство для открытия заблокированных путей.В тяжелых случаях может потребоваться пересадка легкого.
Острый бронхит
Это когда воспаляется слизистая оболочка бронхов, дыхательные пути в легких. Вирусные инфекции — наиболее частая причина острого бронхита. Но это также может быть вызвано бактериями, раздражителями, такими как курение, аллергия или некоторыми химическими веществами.
Если он у вас есть, вы сначала заметите кашель. Это может быть сухость или выделение мокроты. Слизь может быть от прозрачной до мутной, коричневой, желтой или зеленой.Ваша грудь может ощущаться стесненной или болезненной. Другие признаки — жар, усталость, одышка, боль в горле и заложенный нос.
Бронхит обычно проходит сам по себе. Ваш врач может посоветовать способы разжижения слизи, чтобы облегчить кашель. Вы можете запустить испаритель, принять горячий душ или парить над паровой палаткой над горячей водой. Если ваши симптомы не проходят и ваш врач сильно подозревает бактериальную инфекцию, он может прописать антибиотик.
Бактериальная пневмония
Сухой кашель с выделением густой мокроты является одним из основных симптомов пневмонии.Слизь может быть желтого, зеленого, красного, коричневого или ржавого цвета. Иногда цвет может указывать на тип бактерий, вызвавших заболевание.
Пневмония начинается с опухоли ткани одного или обоих легких. Крошечные, похожие на виноградные грозди, воздушные мешочки на концах дыхательных трубок могут набухать и заполняться жидкостью. Вам понадобятся антибиотики для лечения бактериальной пневмонии.
Хроническая болезнь легких
Этот термин включает широкий спектр заболеваний легких, которые не проходят или не ухудшаются с течением времени.Они могут быть наследственными, быть вызванными окружающими факторами или начаться с такой привычки, как курение.
Две формы хронического заболевания легких, муковисцидоз (МВ) и бронхоэктазы, могут привести к откашливанию липкой темно-коричневой мокроты.
Муковисцидоз. Люди с МВ рождаются с дефектным геном, который делает их слизь очень густой и липкой. Вместо смазки мокрота забивает легкие и удерживает микробы, которые приводят к затяжным инфекциям. Взрослые с МВ часто могут откашливать слизь с оттенком крови.Это может произойти, если повторные инфекции раздражают небольшой кровеносный сосуд.
Продолжение
CF — пожизненное состояние. Лечение включает в себя методы очистки дыхательных путей и разрушения слизи, ингаляторы, антибиотики, ферментные добавки и целевые фитнес-программы, которые повышают энергию и помогают вашим легким работать лучше.
Бронхоэктазы. Это происходит, если дыхательные пути, соединяющие дыхательное горло с нижней частью легких, слишком широкие. Может накапливаться слизь, что повышает вероятность заражения легких.Бронхоэктазия может быть результатом таких состояний, как детский коклюш, пневмония, тяжелая астма и ХОБЛ. Основной симптом — слизь самых разных оттенков от белого до коричневого.
Поскольку бронхоэктазы — хроническое заболевание, возможно, вам придется продолжать принимать ингаляторы и другие лекарства, чтобы уменьшить отек. Антибиотики и вакцины от гриппа могут помочь предотвратить инфекции.
Fungus Allergy
Aspergillus — гриб, который широко встречается в почве, растениях и гниющей растительности. Если у вас аллергия, и вы вдохнете ее, это может вызвать воспаление легких.Вы можете хрипеть и откашливать слизь с коричневыми пятнами. У вас может подняться температура. Если у вас муковисцидоз или астма, у вас больше шансов заболеть этой аллергией. В таком случае врач назовет это аллергическим бронхолегочным аспергиллезом.
Ваш врач может назначить лекарства, которые помогают уменьшить воспаление, а также противогрибковые препараты.
Абсцесс легкого
Это болезненный карман гноя, обернутый воспаленной тканью. Это может произойти, если бактерии из вашего рта или горла, например, от болезней десен, попадут в ваши легкие.Если вы не можете откашляться, инфекция может проникнуть внутрь и образовать полость.
Ваши симптомы начнутся медленно. Вы можете чувствовать усталость, ночную потливость или лихорадку и откашливать мокроту с неприятным запахом, коричневую или кровавую мокроту.




 Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
Пожалуй, главным преимуществом проведения бактериального посева будет возможность проверить, насколько чувствительными являются бактерии к определенным препаратам в лаборатории.
 Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.
Такая симптоматика является признаком того, что где-то повреждены сосуды. Проявляется при раковых заболеваниях, полученных травмах, после перенесенного инфаркта легкого и актиномикоза.

 Мокрота также может быть коричневой или черной из-за наличия застарелой крови. Коричневая мокрота также часто встречается при «заболевании черных легких». Эти заболевания, называемые пневмокониозами, возникают в результате вдыхания в легкие таких веществ, как уголь.
Мокрота также может быть коричневой или черной из-за наличия застарелой крови. Коричневая мокрота также часто встречается при «заболевании черных легких». Эти заболевания, называемые пневмокониозами, возникают в результате вдыхания в легкие таких веществ, как уголь. и едет в легкие. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз.
и едет в легкие. Даже от 1 до 2 чайных ложек откашливающейся крови считается неотложной медицинской помощью, а откашливание четверти стакана крови считается массивным кровохарканьем и имеет плохой прогноз. Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.
Затем необходимо будет провести дальнейшие тесты, чтобы определить местонахождение рака.