Лечение астмы у взрослых на первичном уровне
В основе данного руководства для пациентов лежит одобренное в 2014 году эстонское руководство «Лечение астмы у взрослых на первичном уровне» и рассмотренные там темы вместе с рекомендациями. Рекомендации для руководства были составлены на основе анализа литературы, основанной на доказательной медицине, и учитывая потребности в Эстонии и возможности здравоохранения.
Руководство для пациентов помогает справиться с болезнью, выяснить характер тревожного расстройства, разные факторы риска, возможные причины обострения астмы, дает рекомендации по образу жизни и самопомощи, которые помогут облегчить болезнь, объясняет особенность лечения астмы, действие разных групп лекарств, а также важность постоянного лечения. Целью также является обеспечение информированности больного астмой о своем заболевании и по возможности продуктивное сотрудничество с лечащим врачом.
В руководстве для пациентов рассмотрена характер заболевания астма, разные факторы риска, каждодневные проблемы, связанные с заболеванием, возможности лечения и виды лечения, исходя из точки зрения пациента.

Врачу рекомендовано выдать пациенту письменные предписания для лечения астмы, это поможет лучше запомнить схему лечения. Данное руководство хорошо использовать как материал, дающий индивидуальные рекомендации и в качестве письменного источника информации для пациента.
Главные рекомендации
|
Астма – это хроническое воспалительное заболевание дыхательных путей, распространенность которого во всем мире за последние годы сильно выросла (Braman 2006), и при котором время от времени наступают периоды затруднения дыхания из-за сужения нижних дыхательных путей. Сужение дыхательных путей проходит частично или полностью или само по себе или при помощи лечения. Считается, что многие люди на самом деле не знают, что у них астма, и поэтому они не получают должного лечения. В то же время, у большинства больных астмой при помощи лечения можно достичь полного контроля над заболеванием, и таким образом сохранить качество жизни и работоспособность.
Движение воздуха в организме начинается через нос или рот. Если Вы вдыхаете, то воздух движется в легкие через трахею и легочные трубки (бронхи). Бронхи заканчиваются небольшими пузырькообразными образованиями (альвеолами), где происходит обмен кислорода и углекислого газа.
Что происходит в дыхательных путях при астме?
При астме в дыхательных путях происходит воспаление, они раздражены и сужены, и движение воздуха в них затруднено. Это обусловлено астматическим воспалением, что создает в слизистой отек и увеличение выделения слизи. Воспаление слизистой и вызываемое им сужение бронхов является защитной реакцией против разных внешних раздражителей. При астме дыхательные пути более чувствительны чем обычно, и легко реагируют на разные раздражители. Сужение дыхательных путей может быть вызвано, например, раздражающими запахами, холодной погодой, сильным стрессом и контактом с животными или пыльцой.
- чувство удушья
- нехватка воздуха (которая может быть произойти и в ночное время)
- свистящее дыхание и хрипы, особенно в глубоком выдохе
- кашель, который происходят чаще в течение ночи и/или ранним утром
- напряжение или тяжесть в грудной клетке (Систек и др, 2006).

Симптомы астмы могут проявляться в более легкой или тяжелой форме, и длиться от нескольких часов до нескольких дней, если не диагностировать астму и не лечить симптомы. Приступом астмы называется такое состояние, когда все симптомы астмы – нарушение дыхания, свистящее дыхание, кашель, нехватка воздуха и чувство тяжести в груди – развиваются очень быстро. Проявление симптомов (особенно в первый раз) может вызвать чувство страха, неизвестности, беспомощности. Причин запуска приступа астмы может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс или контакт с аллергенами.
В Эстонии астмой болеют 5-8% взрослого населения или 70 000-112 000 человек (Merenet al 2005). Заболеваемости астмой у взрослых способствует как генетические (неизменяемые) факторы риска, так и факторы риска окружающей среды (изменяемые). Астма, проявляющаяся во взрослом возрасте, чаще всего возникает у женщин. На заболевание астмой влияют следующие факторы:
На заболевание астмой влияют следующие факторы:
- генетическая предрасположенность, которая больше у тех людей, родс- твенники которых уже болеют/болели астмой, аллергическим насморком и атопическим дерматитом.
- инфекции дыхательных путей, перенесенные в раннем детском возрасте, которые в старшем возрасте могут способствовать возникновению астмы
- контакт с аллергенами, находящимися в окружающей среде, а также с химикатами, используемыми в быту и на работе (Tarlo et al 2008).
- курение и лишний вес (Lim et al 2010).
Важно помнить:
|
Если у Вас появились или были в прошлом эпизоды хрипов и свистящего дыхания, особенно при глубоком выдохе, а также эпизоды затрудненного дыхания (одышки), нехватки воздуха и тяжести в груди, приступов кашля, которые начинаются чаще ночью и/или рано утром, то сообщите о них своему врачу. Расскажите о них и в том случае, если к моменту визита к врачу данные симптомы уже прошли.
Для диагностики астмы врач должен основательно ознакомиться с данными о Вашем здоровье. Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Врач также должен уточнить, какие заболевания Вы перенесли и есть ли у Вас аллергия. Если на основе анамнеза диагноз астмы все равно останется под вопросом, нужно провести дополнительные обследования.
Для диагностики астмы нет единственного и конкретного способа, и ее нельзя диагностировать только на основании опросника. Обычно врач начинает с прослушивания легких с помощью стетоскопа, что помогает установить, если ли в дыхательных путях воспаление. В случае астмы при прослушивании в легких слышны свисты, хрипы и/или затяжные выдохи. Если при прослушивании не обнаружились вышеперечисленные симптомы, то это еще не значит, что диагноз астмы исключен.
Если врач подозревает у Вас астму, то он может назначить Вам спирографическое обследование. Если спирографическое обследование не показало признаков астмы, но у Вас все присутствуют симптомы астмы, возникающие днем или ночью по неизвестной причине, то Вам назначат пробное лечение или направят к пульмонологу на консультацию.
Спирография является обследованием дыхательных путей, во время которого оценивается объем и скорость передвижения вдыхаемого и выдыхаемого воздуха, а также заполняемость легочных путей. Таким образом мы имеем дело с исследованием легочной функции.
Спирография безболезненна и не наносит какой-либо значительный вред Вашему самочувствию. В некоторых случаях частое сильное вдыхание/ выдыхание может поднять давление в грудной клетке, животе и внутриглазное давление и доставить таким образом неприятные ощущения. Для спирографии есть противопоказания, о которых Вас обязательно проинформируют перед обследованием врач или медсестра. Врач и медсестра дадут Вам точные указания, за чем нужно следить перед приходом на обследование:
- Если Вы используете вспомогательное средство с бронхорасширяющими веществами (бронходилятаторами), или так называемый ингаляторпитчер, то в зависимости от времени действия лекарства врач даст Вам рекомендацию не использовать его от 4 до 24 часов перед обследованием.

- Избегайте физической нагрузки
- Не курите
- Не приходите на обследование с полным желудком, но за два часа перед началом обследования можно немного перекусить.
Проведение спирографического обследования
- До обследования Вас взвесят и измерят, данные будут занесены в компьютер
- При проведении обследования Ваш нос закроют прищепкой, чтобы ис- ключить дыхание через нос и в рот поместят специальный мундштук. Мундштук держат во рту и Вы будете дышать через него в течение всего обследования, спина и шея должны быть прямыми (см. рисунки 1 и 2).
- Сначала врач или медсестра попросит Вас несколько раз вдохнуть и выдохнуть через мундштук в спокойном темпе.
- Далее нужно будет максимально глубоко вдохнуть и затем выдохнуть так быстро как сможете, пока легкие полностью не очистятся. Это может длится несколько секунд. Медсестра расскажет Вам, как долго Вы должны будете дышать в таком темпе.

- Вас могут попросить максимально глубоко вдохнуть и затем выдохнуть как можно дольше, пока легкие не очистятся.
- Такие циклы дыхания проводят обычно несколько раз — по крайней мере три раза, но обычно не больше восьми раз. Если функция легких нарушена, то Вы должны будете принять бронходилятаторы быстрого действия и по прошествии 15 минут будет проведено новое спирографическое обследование.
Спирография измеряет объем и/или скорость движения воздуха, который человек может вдохнуть и выдохнуть. Чаще всего измеряются:
- Количество воздуха, которое Вы можете с силой выдохнуть в течение одной секунды после максимального вдоха. Это называют объёмом форсированного выдоха за 1 секунду (FEV1). Если дыхательные пути в порядке, человек может в течение одной секунды выдохнуть большинство находящегося в легких воздуха.

- Максимальный объем воздуха, который Вы можете с силой выдохнуть после максимального вдоха. Этот объем называют форсированной жизненной ёмкостью легких (FVC).
В результате расчета результатов спирографии вышеприведенные два показателя сравниваются с контрольными показателями. Ваш возраст, рост и пол влияют на объем легких и их учитывают при расчете результатов. Об астме могут сигнализировать то, что отношение FEV1/FVC меньше чем контрольный показатель. Низкие значения говорят о том, что Ваши дыхательные пути сузились, а это типичный признак астмы. Обычно спирографию повторяют еще раз после того, как Вы принимаете расслабляющее дыхание лекарство. Если у Вас астма, то в ходе обследования, проведенного после приема лекарства, будет увеличен максимально выдыхаемый объем воздуха. Если спирографическое обследование не дает результатов, которые бы четко указывали на астму, то врач может назначить Вам пробное лечение ингаляционными глюкокортикоидами.
 Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.
Врач оценит эффект пробного лечения по прошествии четырех недель: на астму будут указывать увеличение FEV1 по крайней ере на 200 мл или значительное улучшение клинических симптомов.Может случиться, что Вам противопоказано проведение спирографии. В таком случае в исключительном порядке для диагностики используют PEF- метрию или измерение пиковой скорости экспираторного (выдыхаемого) воздуха, на фоне пробного лечения. Пиковую скорость выдоха измеряют с помощью трех измерений подряд с помощью PEF-метра, из результатов которых берется самое большое значение (Quanjer et al 1997). Во время измерения пациент может стоять или сидеть и его спина и шея должны быть прямыми (McCoy et al 2010). С помощью PEF-метра определяется максимальная скорость выдыхаемого воздуха (см. также главу «Контроль за астмой»).
Если Ваши жалобы и клинические симптомы дают возможность врачу подозревать у Вас астму, но результаты спирографии и пробного лечения не подтверждают диагноза, то врач направит Вас к пульмонологу.

Если Ваш кашель длится дольше, чем восемь недель, то Вам могут сделать и рентгеновское обследование, хотя в общих случаях его не делают для диагностики астмы («Лабораторная диагностика и лечение наиболее частых внебольничных инфекционных заболеваний и диагностические алгоритмы для семейных врачей 2015»).
Для диагностики не нужно определять аллергены («Лечение астмы у взрослых на первичном медицинском уровне», Эстонское руководство для лечения 2014). Если врач все-таки подозревает, что Ваши симптомы астмы вызваны аллергией, то есть имеет место аллергическая астма, то нужно сделать кожные тесты или пробу крови для уточнения возможных аллергенов.
Важно помнить:
|
Для лечения астмы используются разные возможности. Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Важно знать, что нет одного наилучшего способа лечения, который подходил бы для всех. Заболевание у разных пациентов протекает по-разному, и для того, чтобы лекарство действо- вало, лечение астмы зависит от Ваших персональных потребностей.
Целью лечения является достижение и поддержание хорошего контроля над астмой, а также улучшение качества жизни заболевшего астмой. Этот результат желательно достичь при наименьшей дозе лекарства/лекарств и с наименьшими побочными эффектами.
Астма хорошо контролируется, если:
- Симптомы не появляются в дневное время, или они появляются только кратковременно и не чаще двух дней в неделю
- В ночное время симптомы не появляются, или они появляются не чаще двух эпизодов в месяц
- Астма не ограничивает физическую активность
- Пациент не нуждается в лечении приступов (в быстродействующих бронхо- дилятаторах) или использует эти лекарства не чаще двух раз в неделю.

- Показатели легочных функций остаются в пределах нормы (по крайней мере 80% от показателей за последние пять лет).
- Серьезных обострений больше нет, или они появляются не чаще, чем раз в году.
Если у Вас подозревают астму, или она уже диагностирована, то очень важно, чтобы Вы рассказывали о своем самочувствии врачу. Вместе с врачом Вы найдете план лечения, подходящий Вам наилучшим образом.
До визита к врачу отследите:
- Свое дыхание
- Могут ли некоторые виды деятельности спровоцировать приступ астмы или нарушение дыхания
- Происходят ли у Вас нарушения дыхания на работе, в то время как дома
- Вы чувствуете себя лучше
 Приложение 1 руководства для пациентов).
Приложение 1 руководства для пациентов).
Врач может спросить Вас о том, какие симптомы у Вас присутствуют, когда они начинаются и как часто они случаются. Вас спросят о других данных о здоровье, и могут спросить, есть ли астма у кого-либо из Ваших родственников. Информация о том, были ли у Ваших родственников какие-либо проблемы с дыханием, легочные заболевания или аллергии.
Для врача можно составить список из лекарств, пищевых добавок и витаминов, которые Вы употребляете.
Самым важным раздражителем дыхательных путей является табачный дым. Курение является одним из самых важных рисков, угрожающих Вашему здоровью. Отказ от курения поможет Вам значительно улучшить контроль над астмой.
Важным фактором риска является недостаточность физической активности (Lim et al 2012).
 Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).
Соответствующая Вам физическая нагрузка очень реко- мендуется при астме. Регулярные физические тренировки способствуют лучшему усваиванию кислорода, могут улучшить качество жизни и контроль над астмой (Carson et al 2013; Heikkinen et al 2012).Для больных астмой не противопоказана вакцинация от гриппа («Лечение астмы у взрослых на первичном уровне», Эстонское руководство по лечению 2014).
|
Важно помнить:
|
Медикаментозное лечение
Целью фармакологического лечения астмы является не только облегчение симптомов, но и достижение необходимого контроля над астмой с как можно меньшими побочными эффектами.
Лечение астмы разделяется на базовое лечение, которое используется регулярно для держания астмы под контролем, и лечение приступов, которое согласно потребностям используется для быстрого облегчения приступов астмы. Для пациентов с легкой эпизодической астмой врачи рекомендуют лечение приступов β2—агонистами короткого действия, для пациентов с постоянной астмой врачи назначают постоянное базовое лечение и при необходимости лечение приступов.
Базовое лечение
В качестве базового лечения используются ингаляционные или вдыхаемые лекарства, целью которых является как облегчение симптомов, так и профи- лактика обострений астмы и сохранение легочной функции. Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
Обычно лечение начинают с вдыхаемых глюкокортикостероидов или гормонального лечения. У этих лекарств есть противовоспалительное действие, они уменьшают отек и раздражение на стенках нижних дыхательных путей, облегчая таким образом проблемы с дыханием.
В базовом лечении используют поэтапный подход: начинают с приема дозы лекарств самого низкого уровня, по возможности с лекарств первичного выбора. Если лекарства первичного выбора не могут справиться с контролем над астмой, то врач выписывает дозу лекарства следующего уровня базового лечения. Если астму удается контролировать по крайней мере три месяца, то врач может вернуть дозу лекарства на прежний уровень. Врач регулярно отслеживает действие лекарств и при необходимости может изменить дозу лекарств. Если одно лекарство не дает нужного эффекта контроля над астмой, то врач может посоветовать дополнительно другое лекарство. Обычно для этого используют β2 –агонисты длительного действия. Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
Можно использовать два разных ингалятора, но удобнее, если два лекарства скомбинированы в одном ингаляторе.
β2–агонисты длительного действия (бронходилятаторы) помогают открыть дыхательные пути, облегчая дыхание. Препараты, расслабляющие бронхи, помогают избежать одышку и свистящее дыхание. Данные лекарства не помогают при обострении астмы.
Существует также группа реже используемых лекарств, которые можно принимать через рот в виде таблеток.
Если в течение одного месяца использования базового лечения желаемый результат не был достигнут, то врач должен оценить прежде всего Вашу технику ингаляции и то, насколько Вы придерживаетесь плана лечения и рекомендуемого образа жизни. При необходимости схему лечения меняют – например, дозы лекарства, сами лекарства или частоту их приема. Если надлежащий контроль над астмой держался по крайней мере три месяца, врач может порекомендовать уменьшение базового лечения. Если же контроль не достигается и комбинацией двух лекарств в увеличенных дозах, то семейный врач направит Вас на консультацию к пульмонологу.
Лечение приступов
Лечение приступов бронходилятаторами эффективно помогает облегчить уже имеющиеся симптомы астмы, но данные лекарства против приступов не помогают предупреждать обострения астмы.
β2–агонисты короткого действия, которые называют также бронхо- дилятаторами быстрого действия, помогают облегчить симптомы астмы. Они расслабляют мышцы в стенках дыхательных путей, помогают открыть дыхательные пути и облегчают дыхание. Таким образом, снижается напряжение в грудной клетке, связанное с астмой, свистящее дыхание и кашель. Их действие краткосрочно и иногда, в случае обострения симптомов, их нужно использовать повторно. Попросите врача записать для Вас, какое точное максимальное количество доз за какое время можно использовать без опасности для здоровья. В случае обострения астмы используются таблетки глюкокортикостероидов. Схему лечения назначает Вам лечащий врач. Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
Кроме таблеток нужно продолжать постоянный прием ингаляционного препарата из базового лечения.
До начала лечения астмы врач должен оценить степень тяжести астмы. От этого зависит доза лекарства и частота его применения. Далее Вам необходимо вместе с врачом и медсестрой найти подходящий ингалятор и выучить ингаляционную технику. Ингаляторы удобны в использовании, их легко носить с собой и с ними легко иметь дело.
В случае фармокологического лечения очень важна ингаляционная техника, лечащий врач или медсестра познакомят Вас с нею. Также очень важен выбор подходящего для Вас ингаляционного средства.
Существует несколько видов ингаляторов, поэтому очень важно при получении первого лекарства или при его смене выучить новую технику. Лучшим способом является наглядная проба, которую можно провести, например, во время приема семейной медсестры.
Правильной ингаляционной технике обучает семейный врач или медсестра
Используются как порошковые ингаляторы, так и ингаляторы с дозатором.
 Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.
Лекарства, используемые как в ингаляторах с дозаторами, так и в порошковых ингаляторах, действуют одинаково. Примеры разных ингаляторов приведены в Приложении 2 данного руководства для пациентов.NB! К сожалению многие пациенты с астмой используют ингалятор не- правильно. В случае неправильного использования ингалятора от лекарства пользы не будет.
1. Ингаляторы с дозаторами
Из данных ингаляторов лекарства освобождается при нажатии канистры и непосредственном вдохе (см. Приложение 2 руководства для пациентов).
Ингаляторы с дозаторами используются как для лечения приступов, так и в приеме базовых лекарств.
- Удалите крышку с ингалятора.
- Встряхните ингалятор.
- Держите ингалятор вертикально, безымянный палец поможет Вам освободить лекарство из ингалятора.
- Держите мундштук ингалятора возле рта и глубоко выдыхайте.

- Поместите мундштук в рот, крепко захватив его губами, поднимите подбородок слегка вверх. В то же время, когда Вы глубоко и равномерно вдыхаете, нажмите канистру, чтобы освободить дозу лекарства.
- Вдохните долго и глубоко, чтобы лекарство поступило глубоко в легкие.
- Удалите мундштук изо рта, закройте рот и задержите на 10 секунд дыхание.
- Выдыхайте через нос и при необходимости повторите процедуру.
- После ингаляции лекарства прополоскайте рот.
- Избегайте попадания лекарства в глаз.
Если Вы прочитали руководство по технике, попробуйте использовать лекарство самостоятельно на глазах у врача или медсестры. Первый раз используя лекарство дома, делайте это перед зеркалом.
Если у Вас возникли вопросы по поводу использования лекарства, то обязательно задайте их врачу или медсестре, поскольку правильный прием лекарства поможет Вам держать контроль над астмой.
Если использование ингалятора осложнено или Вы не можете его использовать из-за состояния своего здоровья, то обязательно проинформируйте об этом своего врача, который назначит подходящий Вам вид лечения.
Чистка ингалятора
Ингалятор нужно очищать по крайней мере раз в неделю. Это нужно для того, чтобы лекарство не закупоривало сеточки мундштука ингалятора.
Промежуточный резервуар для использования лекарства
Промежуточный резервуар (или спейсер) является ёмкостью, в которой собирается лекарство и позволяет Вам медленно и глубоко вдыхать лекарство один или два раза. Промежуточный резервуар уменьшает вероятность оседания лекарства на язык или на слизистую рта, и помогает большему количеству лекарства попасть в легкие. Промежуточный резервуар подходит для тех, кому трудно одновременно проводить вдох и впрыскивание лекарства.
Несмотря на то, что остаток лекарства, остающийся в промежуточном резервуаре, безвреден, его все-таки нужно регулярно промывать после каждой 1-2 недель. Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Самым простым способом является промывание теплой водой. После промывания резервуар нужно просушить на воздухе, ни в коем случае не протирая его полотенцем.
Порошковые ингаляторы содержат дозы лекарства в виде мелкого порошка, который при вдохе поступает в легкие. При использовании порошкового ингалятора не нужно одновременно вдыхать и освобождать лекарство, но вход должен быть более интенсивным. Таким образом порошковый ингалятор может не подходить для пожилых пациентов или людям, у которых ослаблена работа нервов или мышц.
Порошковые ингаляторы (см. Приложение 2 руководства для лечения) также используются как в лечении приступов, так и в качестве базового лечения, в зависимости от лекарства, которое в них содержится.
Преимущественно используется 2 типа порошковых ингаляторов:
- Ингаляторы с несколькими дозами, которые включают в себя до 200 доз.
- Ингаляторы в одной дозой — при их использовании перед каждым использованием необходимо заменить капсулу с лекарством.
 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Использование порошкового ингалятора зависит от конкретного типа и марки производства. Далее приведены общие принципы использования таких ингаляторов. При приеме назначенных Вам лекарств очень важно, чтобы Вы прочитали информационный листок и проконсультировались бы по поводу приема со своим врачом или медсестрой.
Как использовать порошковый ингалятор?
- Удалите пробку ингалятора и освободите дозу лекарства.Если у Вас ингалятор, к которому нужно присоединить капсулу, действуйте соответственно инструкции
- Держа мундштук в стороне, глубоко выдохните (не в мундштук).
- Поместите передние зубы вокруг мундштука и плотно сомкните губы вокруг него.
- Быстро, интенсивно и глубоко вдохните через рот в течение 2-3 секунд.
- Удалите мундштук ингалятора изо рта. Задержите дыхание еще на 2-19 секунды.

- Медленно и спокойно выдхните через нос.
Будьте осторожны при очистке порошкового ингалятора. Большую часть порошковых ингаляторов нельзя мыть ни водой, ни мылом. Мундштук можно чистить только сухой тканью.
Обязательно проинформируйте своего врача о других своих заболеваниях (например, повышенное кровяное давление, диабет и др.), так как от этого может зависеть назначенное Вам лечение.
В случае сердечно-сосудистых заболеваний используются лекарства, которые не подходят для больных астмой. Обязательно дайте знать своему врачу обо всех лекарствах, которые Вы принимаете, в том числе и о болеутоляющих. В редких случаях у некоторых пациентов может быть аллергия на аспирин. В таком случае в качестве болеутоляющего можно использовать только парацетомол.
Важно помнить:
|
При астме очень важно ежедневное самостоятельное отслеживание своего самочувствия. Одним из способов является уже упомянутый тест контроля за астмой, а также PEF- метрия. PEF-метр представляет из себя прибор, с помощью которого оценивается максимальная скорость выдоха. С помощью него можно оценить движение воздуха в дыхательных путях и силу мышц, обеспечивающих это действие. В основном на приборе стоит шкала литр/в минуту (l/min).
PEF-метрия не заменяет спирографических обследований у врача. PEF- метр – это небольшой, умещающийся в руках прибор, преимуществом которого является то, что с ним можно быстро провести обследование, и его результаты легко интерпретировать.
 Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.
Информацию о контрольных значениях нормы, соответствующие Вам, можно получить у врача.Как использовать PEF- метр?
• тест нужно проводить стоя, при этом следите, чтобы шея и спина были бы прямыми
• убедитесь, чтобы прибор показывал ноль
• перед началом теста глубоко вдохните
• поместите мундштук прибора в рот и плотно сомкните губы вокруг него
• выдохните в мундштук с максимальной скоростью и силой.
• запишите полученное показание прибора (литр/в минуту)
• повторите тест еще два раза
• в итоге запишите самый максимальный показатель из проведенных трех тестов
• самый большой показатель означает максимальную скорость движения воздуха
• сохраняйте результаты тестов, проведенных в разное время, чтобы при необходимости их можно было бы показать врачу
Для того чтобы держать астму под контролем, нужно строго придерживаться плану лечения. Главные симптомы того, что астма не находится под контролем:
• Вы просыпаетесь ночью из-за приступов астмы
• Вы используете в больших количествах бронходилятаторы
• физическая активность уменьшилась
Врач оценивает состояние астмы с помощью спирографического обследования, которое проводится по необходимости, но в случае постоянной (персистирующей) астмы средней и тяжелой степени тяжести не менее двух раз в год.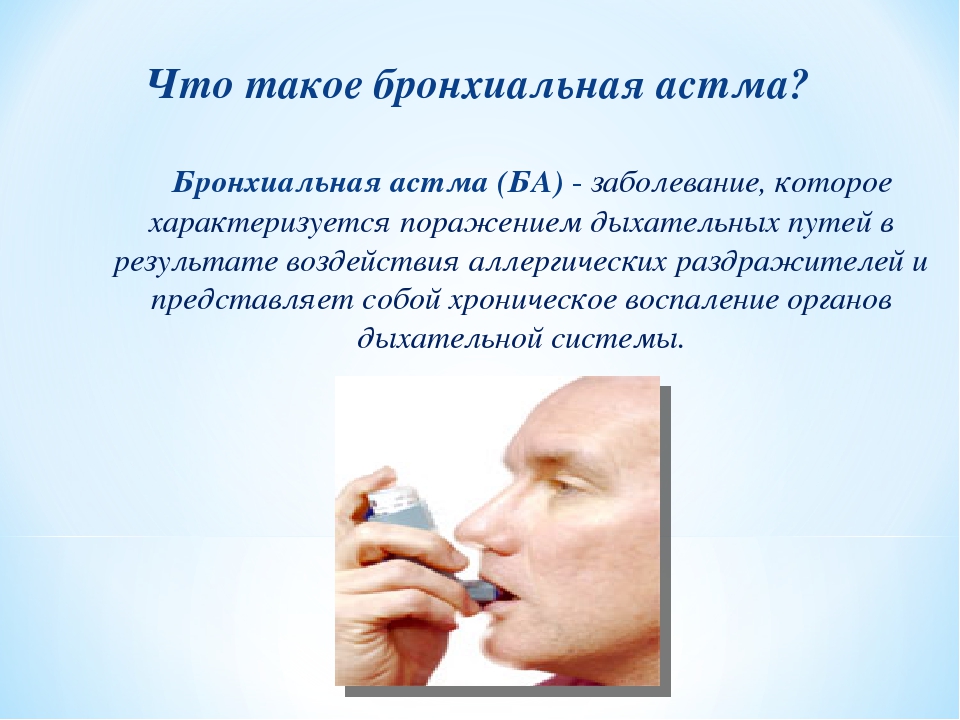
Попросите у своего врача письменный план лечения и обсудите с ним, какая схема лечения лучше всего Вам подходит.
|
Важно помнить:
|
Приступ астмы – это резкое ухудшение состояния. Причиной возникновения приступа может быть несколько: излишняя физическая нагрузка, разные факторы окружающей среды, стресс и контакт с аллергенами. Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Во время приступа астмы дыхательные пути воспаляются, они сужены и повышается выделение слизи. Все это может быть причиной проблем с дыханием, возникновения свистящего дыхания, кашля, нехватки воздуха, и чувства тяжести в груди. Проявление симптомов может спровоцировать чувство страха, неизвестности, беспомощности.
Симптомы, которые могут проявиться при приступе астмы:
- тяжелое свистящее дыхание как во время вдоха, так и выдоха
- непрекращающийся кашель
- учащенное дыхание
- чувство напряжения и боль в груди
- сокращения мышц шеи и груди
- трудности с речью
- возникновение чувства тревоги или паники
- бледность, потливость
- посинение губ
Легкие приступы астмы случаются с большой частотой и обычно продолжаются от нескольких минут до нескольких часов.
При возникновении тяжелого приступа астмы иногда нужно немедленное медицинское вмешательство.
 Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.
Поэтому важно знать, какие симптомы можно считать легкими, и какие нет – такое распознание в нужный момент поможет Вам держать ситуацию под контролем. Попросите у Вашего врача письменный список симптомов обострения. Также попросите его записать для Вас дозы лекарств и количество приемов. Если несмотря на домашнее лечение приступа ситуация все равно ухудшается, нужно вызвать скорую помощь в течение последующего часа.Для получения рекомендаций Вы можете связаться с круглосуточной информационной службой семейных врачей по короткому телефонному номеру 1220* или же по телефону (+372) 6346 630. B случае потребности получения скорой помощи по телефону экстренной помощи 112. Если Ваше состояние ухудшается, обратитесь напрямую в отделение неотложной помощи больницы.

Если при возникновении/во время протекания приступа астмы Вы не приняли сразу лекарства против приступа, Ваше дыхание станет затрудненным. Если Вы используете во время приступа астмы PEF-метр, чтобы проконтролировать свою максимальную скорость выдоха, то скорее всего его показатель будет самым меньшим из все Ваших лучших результатов. Это тоже поможет подтвердить ухудшение состояния.
Если Вы не получите лечения, достаточного для облегчения приступа астмы, то может случится, что Ваша речь будет затруднена или вовсе невозможна. Причиной этого является снижение уровня кислорода в крови, которое вызывает изменение цвета кожи и губ – они становятся посиневшими. В такой ситуации Вы должны как можно быстрее найти помощь.
Важно помнить:
|
Жизнь больного астмой не должна отличаться от жизни людей, не страдающих данным заболеванием. Вы чувствуете свое тело лучше, чем кто-либо другой, поэтому Вы сможете сами сделать многое для улучшения своего самочувствия. Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Важно строго придерживаться плану лечения и избегать факторов, вызывающих приступ астмы. Каждый человек индивидуален, и то же правило действует для симптомов, которые проявляются у разных людей по-разному. Самым важным является наблюдение за окружающей средой. Контакт с аллергенами (возбудителями аллергии), химикатами или другими возбудителями могут быть причиной возникновения астмы.
Кроме этого дыхательные пути могут раздражать сильные запахи (например краски или домашняя химия). Приступ астмы могут вызвать и сильные эмоциональные переживания как смех, плач или, наоборот, стресс, некоторые лекарства. Нужно знать, какие лекарства Вы принимали раньше и как они на Вас влияли. Следите за тем, чем Вы питаетесь. Если некоторые продукты вызывают у Вас аллергию, то от них нужно отказаться. Течение астмы можно зависеть от других сопутствующих заболеваний. Например, обратный заброс содержимого желудка в пищевод (болезнь гастроэзофагального рефлюкса) может быть причиной изжоги, и вызвать симптомы астмы, особенно ночью.
Рекомендуется вести дневник наблюдения за самочувствием, куда нужно отметить информацию о каждодневной деятельности (например, о составе еды, сколько двигались, были ли изменения в самочувствии в связи со сменой окружающей среды, напряженные ситуации и т.д.), для того, чтобы отследить, в ответ на какой фактор обостряет приступ астмы, и что помогает держать приступ астмы под контролем.
Ниже приведены главные раздражители и аллергены, контакт с которыми надо избегать. Эти раздражители могут вызвать изменение самочувствия и спровоцировать возникновение приступа астмы.
• Холодный воздух
В случае контакта с очень холодным воздухом, дыхательные пути могут раздражаться, что в свою очередь может вызвать приступ астмы. Если Вы находитесь в зимнее время на улице, закройте шарфом рот и нос.
• Тренировка
Вы не должны избегать тренировок, если у Вас диагностирована астма. Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
Обсудите со своим врачом и найдите наиболее подходящий для Вас план тренировок. До тренировки важно немного разогреться и после тренировки немного «остыть». Избегайте тренировок на холодном воздухе или во время цветения. Также избегайте тренировок, если Ваша астма находится не под контролем.
• Инфекционные заболевания
Легочные инфекции – такие как бронхит или воспаление легких – могут быть опасны для больного астмой. Увеличенное количество слизи и воспаление в дыхательных путях создают трудности с дыханием.
Если у Вас астма, то Вы можете вакцинировать себя от гриппа – обсудите эту тему с Вашим врачом.
• Цветочная пыльца
Цветочная пыльца в большинстве своем является основным аллергеном, которые вызывает у многих людей как аллергические реакции, так и обострение аллергической астмы.
• Лишний вес
Астма больше всего распространена среди людей с лишним весом – как у взрослых, так и детей.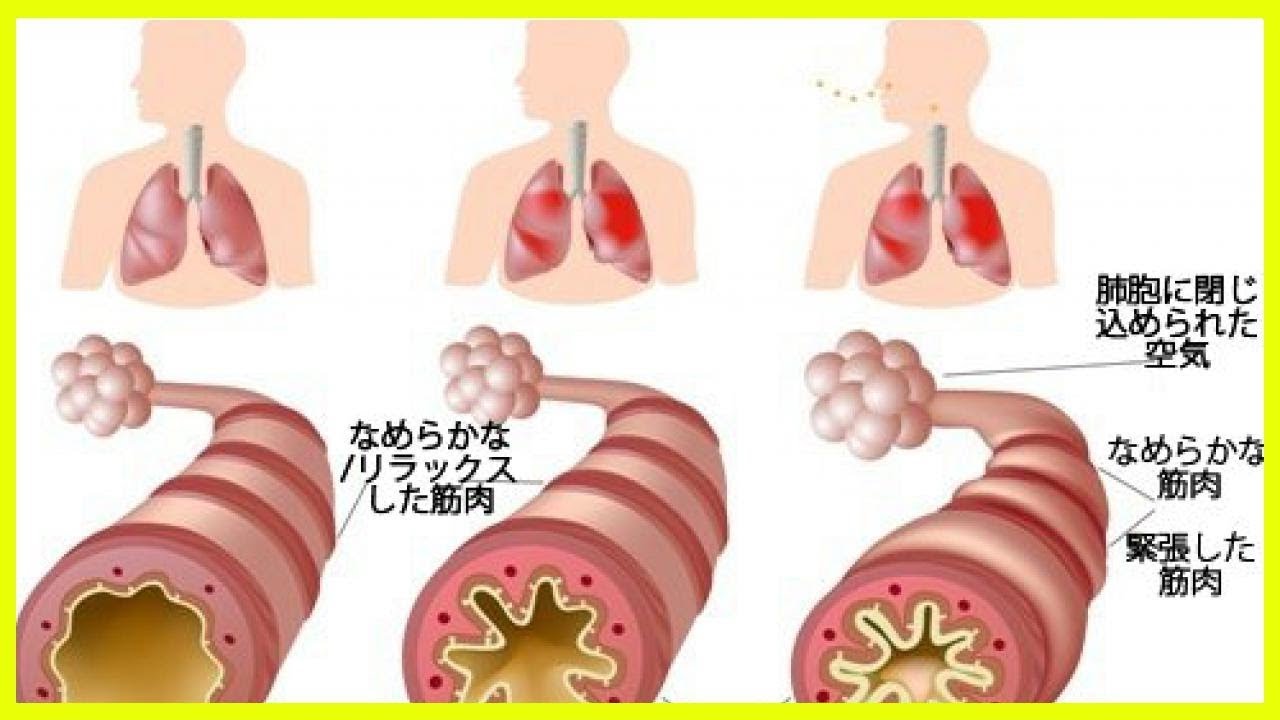 У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
У детей, которые соприкасаются с пассивным курением, присутствует больший риск заболеть астмой. У подростков, которые курят, также увеличен риск заболеть астмой. У взрослых, у которых на работе и дома есть контакт с табачным дымом, риск заболеть астмой больше на 40-60%, чем у тех, кто не соприкасается с дымом. Если у Вас диагностирована астма, то курение Вам противопоказано. Также никто не должен курить в помещениях, где Вы пребываете. На улице старайтесь избегать мест, где курение разрешено и может быть запах табака.
• Плесневые грибки во внутренних помещениях
Плесень обычно возникает во влажных помещениях. Вдыхание спор грибков может вызвать аллергические реакции. Держите свою ванную комнату, кухню и подвал чистыми и сухими
• Тараканы
Тараканы и их выделения могут быть причиной аллергических реакций у многих людей. Тараканов привлекают остатки еды, мусор и сухие продукты.
 Не держите мусор в открытом виде.
Не держите мусор в открытом виде.• Перхоть домашних животных
Перхоть домашних животных происходит из кожи, шерсти и перьев. Перхоть выделяют большинство домашних животных – собаки, кошки, птицы и грызуны. Если у Вас диагностирована астма, то не рекомендуется заводить домашних животных. Если у Вас уже есть домашнее животное, то его нельзя держать в спальне. Домашнее животное нужно регулярно мыть.
Важно помнить:
|
Тест контроля над астмой (Asthma Control Test — ACT) поможет Вам оценить то, как Вы контролируете заболевание. Выберите подходящий ответ на каждый вопрос и запишите численное значение (от одного до пяти) в квадратную ячейку, расположенную справа.
Для получения результата сложите все значения ответов.
1 вопрос
Насколько часто в последние 4 недели астма мешала Вашей деятельности на работе, учебе, или дома?
| Все время | Очень часто | Иногда | Редко | Никогда | Баллы |
| 1 | 2 | 3 | 4 | 5 |
2 вопрос
Как часто за последние 4 недели Вы отмечали у себя нехватку воздуха?
| Чаще, чем раз в день | Раз в день | От 3 до 6 раз в неделю | Один или два раза в неделю | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
3 вопрос
Как часто за последние 4 недели Вы просыпались ночью или раньше, чем обычно, из-за симптомов астмы (свистящего дыхания, кашля, нехватку воздуха, стеснения в груди или боли в груди)?
| 4 и более ночей в неделю | 2 или 3 ночи в неделю | Один раз в неделю | Один или два раза за последние 4 недели | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
4 вопрос
Как часто за последние 4 недели Вы использовали свой ингалятор (например с сальбутамолом)?
| 3 раза в день или чаще | 1 или 2 раза в день | 2 или 3 раза в неделю | Один раз в неделю или реже | Ни разу | Баллы |
| 1 | 2 | 3 | 4 | 5 |
5 вопрос
Как бы Вы оценили, насколько Вам удавалось контролировать астму за последние 4 недели?
| Совсем не удавалось контролировать | Редко удавалось контролировать | В некоторой степени удавалось контролировать | Хорошо удавалось контролировать | Полностью удавалось контролировать | Баллы |
| 1 | 2 | 3 | 4 | 5 |
ИТОГО:
. ……………………. ……………………. |
Объяснение результатов
| 25 баллов – Поздравляем с прекрасным результатом! | от 20 до 24 – Удовлетворительный результат | менее 20 – Плохой результат |
| Вы полностью контролировали астму за последние 4 недели. У Вас не было симптомов астмы и связанных с ней ограничений. Если Ваше состояние ухудшится, проконсультируйтесь с врачом или медсестрой. |
Возможно, что за последние 4 недели Вы хорошо контролировали астму, но не полностью. Ваш врач или медсестра могут помочь вам добиться полного контроля над астмой. |
Возможно, что за последние 4 недели Вам не удавалось контролировать астму. Ваш врач и медсестра могут посоветовать Вам, какие план действий нужно принять, чтобы добиться улучшения контроля над астмой.  |
Просмотрите результаты теста вместе с Вашим семейным врачом или медсестрой.
Braman, S. S. 2006. The global burden of asthma. Chest, 130, 4s–12s.
Carson, K. V., Chandratilleke, M. G., Picot, J., Brinn, M. P., Esterman, A. J. & Smith, B. J. 2013. Physical training for asthma. Cochrane Database Syst Rev, 9, Cd001116
Heikkinen, S. A., Quansah, R., Jaakkola, J. J. & Jaakkola, M. S. 2012. Effects of regular exercise on adult asthma. Eur J Epidemiol, 27, 397–407.
Jia, C. E., Zhang, H. P., LV, Y., Liang, R., Jiang, Y. Q., Powell, H., Fu, J. J., Wang, L., Gibson, P. G. & Wang, G. 2013. The Asthma Control Test and Asthma Control Questionnaire for assessing asthma control: Systematic review and meta-analy- sis. J Allergy Clin Immunol, 131, 695–703.
Lim, S. S., Vos, T., Flaxman, A. D., Danaei, G., Shibuya, K., Adair-Rohani, H., et al. 2012. A comparative risk assessment of burden of disease and injury at- tributable to 67 risk factors and risk factor clusters in 21 regions, 1990–2010: a systematic analysis for the Global Burden of Disease Study 2010. Lancet, 380, 2224–60.
Meren, M., Raukas-Kivioja, A., Jannus-Pruljan, L., Loit, H. M., Ronmark, E. & Lundback, B. 2005. Low prevalence of asthma in westernizing countries-myth or reality? Prevalence of asthma in Estonia – a report from the “FinEsS” study. J Asthma, 42, 357–65
McCoy, E. K., Thomas, J. L., Sowell, R. S., George, C., Finch, C. K., Tolley, E. A.
& SELF, T. H. 2010. An evaluation of peak expiratory flow monitoring: a compa- rison of sitting versus standing measurements. J Am Board Fam Med, 23, 166–70.
Quanjer, P. H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
H.,.Stanojevitc S, Cole TJ, Baur X, Hall GL, Culver BH, et al Mul- ti-ethnic reference values for spirometry for the 3–95-yr age range: the globaal lung function 2012 equations. Eur Respir J. 2012; 40 (6):1324–43.
Sagedasemate haiglaväliste infektsioonhaiguste laboratoorse diagnostika ja ravi ja diagnostika algoritmid perearstidele 2005
Sistek, D., Wickens, K., Amstrong, R., D’souza, W., Town, I. & Crane, J. 2006. Predictive value of respiratory symptoms and bronchial hyperresponsiveness to diagnose asthma in New Zealand. Respir Med, 100, 2107–11.
Tarlo, S. M., Balmes, J., Balkissoon, R., Beach, J., Beckett, W., Bernstein, D., Blanc, P. D., Brooks, S. M., Cowl, C. T., Daroowalla, F., Harber, P., Lemiere, C., Liss, G. M., Pacheco, K. A., Redlich, C. A., Rowe, B. & Heitzer, J. 2008. Diagnosis and management of work-related asthma: American College Of Chest Physicians Consensus Statement. Chest, 134, 1s–41s.
Täiskasvanute astma käsitlus esmatasandil RJ_J/3.1–2014. Eesti ravijuhend.
Лечение бронхиальной астмы
Бронхиальная астма является одним из наиболее распространенных хронических заболеваний, представляющих серьезную проблему, как для детей, так и для взрослых. Во всем мире люди всех возрастов данной хронической патологии дыхательных путей, которая при недостаточно эффективном лечении может значительно ограничить повседневную жизнь пациентов и даже приводить к смерти.
К основным симптомам относятся эпизоды свистящих хрипов, одышки, чувство стеснения в груди и кашля, особенно ночью или ранним утром. Однако они могут по-разному проявляться у отдельных пациентов, что создает определенные трудности для диагностики.
Очень часто первые симптомы заболевания, особенно спровоцированные перенесенной вирусной инфекцией, воспринимаются больными, а иногда и врачами поликлинической службы, как симптомы затянувшейся простуды, приводя, тем самым, к поздней диагностике и утяжелению течения заболевания и инвалидизации. По данным литературы в мире из пяти больных бронхиальной астмой правильный диагноз ставиться только одному.
По данным литературы в мире из пяти больных бронхиальной астмой правильный диагноз ставиться только одному.
Аллергия на сегодняшний день в мире рассматривается как основная причина бронхиальной астмы, поскольку именно аллергены вызывают аллергическое воспаление дыхательных путей, провоцируя начало бронхиальной астмы, и в дальнейшем поддерживают развитие заболевания, вызывая появление астматических приступов.
Основными группами аллергенов, участвующих в формировании заболевания, являются:
- аллергены помещений, к которым относятся домашняя и библиотечная пыль, клещи домашней пыли, эпидермис животных, тараканов, а также, с учетом нашего географического положения, плесневые и дрожжевые грибы.
- пыльцевые аллергены, представленные аллергенами различного вида растений и грибковыми аллергенми.
Начиная с конца марта и до конца мая, появляется первая волна аллергических заболеваний, связанных с цветением деревьев. Ухудшение состояния в период с начала июня по конец июля обусловлено цветением луговых трав и спорообразованием грибов.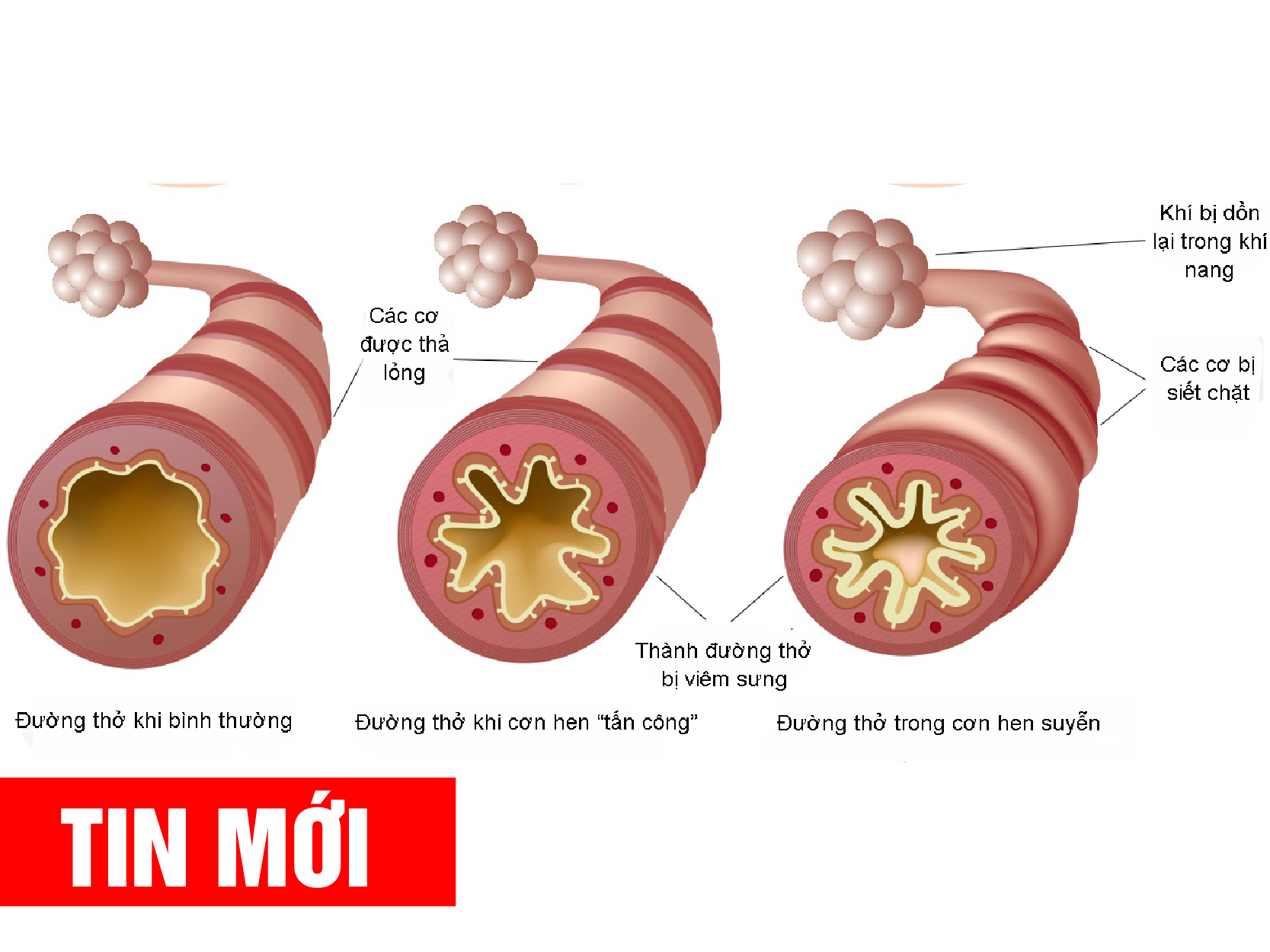
В августе – сентябре возникновение и обострение заболеваний связано с аллергией к пыльце сорных трав.
Для постановки диагноза и подбора терапии необходимо проведение всестороннего обследования больного, что позволит подойти к назначению терапии индивидуально каждому пациенту, исходя из особенностей заболевания. Основными мероприятиями, на фоне которых производится подбор и коррекция медикаментозной терапии, является элиминация (исключение из окружения) аллергенов, виновных в развитии аллергии, а после стихания обострения – проведение специфической иммунотерапии с целью снижения и блокирования аллергических процессов в организме больного, что приводит к клиническому улучшению заболевания.
В аллергологическом кабинете СПбГМУ обследование пациентов проводится на основе принятых международных стандартов:
- проведение иммуноферментного анализа – метод, позволяющий в крови больных выявлять специфические белки, ответственные за развитие острой аллергической патологии.
 Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания.
Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания. - кожное диагностическое тестирование – для выявления полного перечня аллергенов, участвующих в формировании бронхиальной астмы, проводится в фазе затихающего обострения заболевания.
- проведение специфической гипосенсибилизации.
Объем проводимого обследования, показания к проведению специфической иммунотерапии определяется на консультации высококвалифированными врачами-аллергологами, кандидатами медицинских наук.
новые возможности в контроле и лечении заболевания » Медвестник
– Согласно данным Глобального бремени болезней, растет распространенность БА с одновременным снижением смертности и инвалидизации. Каково место тяжелой бронхиальной астмы в структуре заболеваемости?
– Существующие результаты исследований, как эпидемиологических, так и рандомизированных клинических, говорят о том, что тяжелой резистентной бронхиальной астмой страдает не столь большое число пациентов – порядка 10% от общего числа пациентов с бронхиальной астмой (БА). Эксперты ERS и эксперты ATS считают, что распространенность тяжелой астмы составляет от 3 до 10% от общего числа пациентов с БА. При этом мировые регистры по тяжелой астме говорят о том, что особенно в Европе наблюдается достаточно большая пропорция таких пациентов – от 30 до 60%. В Северной Америке их порядка 20%. По пока предварительным данным российского регистра, пациенты с тяжелой БА составляют порядка 10%.
Эксперты ERS и эксперты ATS считают, что распространенность тяжелой астмы составляет от 3 до 10% от общего числа пациентов с БА. При этом мировые регистры по тяжелой астме говорят о том, что особенно в Европе наблюдается достаточно большая пропорция таких пациентов – от 30 до 60%. В Северной Америке их порядка 20%. По пока предварительным данным российского регистра, пациенты с тяжелой БА составляют порядка 10%.
– Как можно описать эту группу пациентов? Возможные исходы заболевания?
– Несмотря на то, что пациентов с тяжелой БА немного, проблема заключается в том, что на них приходится основная часть ресурсов здравоохранения. Безусловно, такие пациенты имеют при всем этом сниженное качество жизни.
Пациенты с ТБА теряют функцию легких значительно больше, чем обычные пациенты с астмой, поскольку в силу персистенции воспаления у них выражен процесс ремоделирования, то есть структурного перерождения стенок бронхов. Они имеют функциональную характеристику, которая зачастую напоминает хроническую обструктивную болезнь легких. Также бремя тяжелой астмы заключается в том, что достаточно большой процент пациентов на постоянной основе получают оральные стероиды. Это связано с тем, что они входят в группу высокого риска по развитию не только тяжелых обострений, но и обострений, которые могут быть фатальными. Как правило, это обострения с частотой 2 и более раз в год, иногда 3–4 и более. Такие обострения требуют назначения системных глюкокортикоидов, нередко несколько курсов в год, и госпитализации.
Также бремя тяжелой астмы заключается в том, что достаточно большой процент пациентов на постоянной основе получают оральные стероиды. Это связано с тем, что они входят в группу высокого риска по развитию не только тяжелых обострений, но и обострений, которые могут быть фатальными. Как правило, это обострения с частотой 2 и более раз в год, иногда 3–4 и более. Такие обострения требуют назначения системных глюкокортикоидов, нередко несколько курсов в год, и госпитализации.
Тяжелой формой БА зачастую страдают пациенты среднего и старшего возраста, но есть и молодые пациенты, которые имеют ранний дебют астмы и прогредиентное тяжелое течение заболевания, поэтому как правило уже в 30–40 лет им ставят достаточно тяжелую форму. Такие пациенты являются самыми тяжелыми среди всех пациентов с бронхиальной астмой, так как теряют трудоспособность и имеют высокий процент потерянных лет жизни из-за заболевания.
– Насколько достижимы контроль заболевания и профилактика осложнений у этой группы пациентов?
– Говоря о терапии, мы должны отметить, что, несмотря на то, что пациенты с тяжелой формой БА, как правило, получают максимальные дозы ингаляционных глюкокортикоидов (обычно с 1–2 контроллерами, то есть длительно действующими β-агонистами, антилейкотриеновыми препаратами и длительно действующими антихолинергическими препаратами), а часть из них получают еще оральные глюкокортикоиды, данные пациенты все равно в большинстве случаев остаются неконтролируемыми.
Однако следует отметить, что контроль и профилактика осложнений могут быть достигнуты и у пациента с легкой, и у пациента со средней, и у пациента с тяжелой астмой, но только при подборе соответствующей терапии. Поэтому крайне важно подбирать адекватную терапию, поскольку, если пациентам с ТБА не изменить подходы к их лечению, то исходы заболевания далеко не утешительные – частые обострения, потеря функции легких, инвалидизация и сниженное качество жизни.
Еще одним фактором, осложняющим терапию тяжелой БА, согласно исследованию Дэвида Прайса, является то, что наличие когда-либо у пациента курса системных стероидов (не оральных) существенно увеличивает у него риск развития остеопороза, сахарного диабета II типа и сердечно-сосудистых осложнений по сравнению с тем же пациентом с астмой, которому никогда не назначали системные стероиды и который получал только ингаляционное лечение.
– Каковы актуальные подходы к лечению тяжелой БА? Какие группы препаратов наиболее перспективны в лечении тяжелой БА? Существуют ли новые препараты и какова их доказательная база?
– За последние 20 лет произошел колоссальный прорыв в лечении тяжелой БА, которого все очень ждали, – появился абсолютно новый класс препаратов.
Этот класс препаратов – биологические препараты моноклональных антител к молекулам иммуноглобулина или к молекулам цитокина, которые гиперактивированы у пациентов с тяжелой БА. Данные препараты можно считать спасением для пациентов с тяжелой формой БА, которые имеют в основе заболевания Т2 воспаление (воспаление 2-го типа), характеризуемое эозинофильным воспалением в нижних дыхательных путях.
Первыми такими препаратами стали препараты с гуманизированным моноклональным антителом против иммуноглобулина Е (IgE) – омализумаб. Очень многообещающей является молекула дупилумаба. Для пациентов с Т2 астмой, причем независимо от типа (Т2 астма может быть аллергической или неаллергической), дупилумаб работает одинаково успешно.
Ряд исследований дупилумаба показал потрясающий эффект у пациентов. В исследованиях принимали участие различные пациенты. Были пациенты с очень тяжелой астмой, многие из которых получали в прошлом не один курс системных стероидов и имели большое количество обострений. Также участвовали пациенты с аллергическим фенотипом (тяжелой прогредиентной аллергической астмой и выраженным эозинофильным воспалением), пациенты с поздней эозинофильной астмой, которые стартовали в 30 лет, и пациенты с астмой, которая сопровождается выраженным назальным полипозом (сопутствующей тяжелой патологией). Все пациенты получили выраженный эффект при лечении дупилумабом, достигли контроля и, самое главное, улучшили функцию легких. Изменился даже внешний вид больных – ушел лишний вес, имеющийся из-за терапии с помощью системных стероидов. Многие вернулись к работе и начали абсолютно полноценную жизнь.
Также участвовали пациенты с аллергическим фенотипом (тяжелой прогредиентной аллергической астмой и выраженным эозинофильным воспалением), пациенты с поздней эозинофильной астмой, которые стартовали в 30 лет, и пациенты с астмой, которая сопровождается выраженным назальным полипозом (сопутствующей тяжелой патологией). Все пациенты получили выраженный эффект при лечении дупилумабом, достигли контроля и, самое главное, улучшили функцию легких. Изменился даже внешний вид больных – ушел лишний вес, имеющийся из-за терапии с помощью системных стероидов. Многие вернулись к работе и начали абсолютно полноценную жизнь.
Также исследования показали, что препарат способен влиять и на ремоделирование бронхиальной стенки, что тоже является значимым эффектом.
Таким образом можно сказать, что биологические препараты по сути перевернули жизнь пациентов с тяжелой астмой. Теперь главная задача – сделать препараты доступными, чтобы у пациентов с тяжелой формой бронхиальной астмы появился шанс на полноценную жизнь.
Отделение бронхиальной астмы № 5
Врачи отделения
Приоритет отделения – аллергические заболевания дыхательных путей.
Профильные заболевания:
- Диагностика и лечение различных форм и видов бронхиальной астмы.
- Диагностика причины бронхиальной астмы (выявление «виновных» аллергенов).
- Диагностика заболеваний, осложняющих течение бронхиальной астмы.
- Диагностика лекарственной непереносимости и аллергии к фармакологическим препаратам при бронхиальной астме и аллергическом рините.
- Диагностика и лечение астматической триады (сочетание бронхиальной астмы с полипозным риносинуситом и непереносимостью аспирина).
- Диагностика различных форм ринита.
- Диагностика и лечение других воспалительных заболеваний легких (бронхиты, пневмония и др.)
- Диагностика и лечение поллинозов (сезонных проявлений аллергии дыхательных путей).

- Диагностика и лечение пыльцевой, бытовой, эпидермальной аллергии (сенная лихорадка, бронхиальная астма, аллергический ринит).
- Диагностика и лечение астмы физического усилия.
- Диагностика и лечение атопического дерматита, тяжелого атопического синдрома.
Диагностические возможности
- Общеклиническое, лабораторное обследование.
- Исследование функции внешнего дыхания, степени обратимости заболевания. Диагностика скрытого бронхоспазма (тест с бронхолитиком, тест с дозированной физической нагрузкой, провокационный ингаляционный тест с карбохолином).
- Кожные тесты с различными группами аллергенов для выявления причины аллергии.
- ТТЕЭЛ (тест торможения миграции лейкоцитов) для выявления лекарственной непереносимости и аллергии.
- Провокационные тесты (назальные, конъюнктивальные, ингаляционные) для верификации аллергена.
- Определение «виновного» аллергена по анализу крови.

- Определение нарушения в системе иммунитета для подбора иммунокоррегирующей терапии.
- Проведение диагностической бронхоскопии с определением бронхиальной флоры и чувствительности ее к антибиотикам.
- Определение cтратегии и тактики ведения больных с бронхиальной астмой и аллергическим ринитом (лечение обострения заболевания, подбор базисной («повседневной») терапии), проведение профилактики (АСИТ- аллерген-специфической терапии) и иммунокоррекции, профилактическая вакцинация против гриппа, пневмонии, хронического бронхита, обучение в астма-школе.
Лечение бронхиальной астмы
Бронхиальная астма – это хроническое инфекционно-аллергическое заболевание бронхов, проявляющееся воспалением бронхов и появлением приступов одышки.
Основной механизм бронхиальной астмы – сужение бронхов, вызванное спазмом мышц бронхов, отеком слизистой бронхов и скоплением густой мокроты. Кроме того, болезнь имеет выраженную связь с аллергией и приступы провоцируются контактом с различными аллергенами – пыльцой растений, пылью, химическими реагентами и др. Также бронхиальная астма считается психосоматическим заболеванием, существует связь между стрессом и обострением приступов.
Также бронхиальная астма считается психосоматическим заболеванием, существует связь между стрессом и обострением приступов.
Все вышесказанное определяет основные направления в лечении бронхиальной астмы.
Для быстрого устранения приступа используются ингаляторы: сальбутамол, фенотерол (беротек), тербуталин. Иногда применяется внутривенное введение эуфиллина.
Лечение астмы (а не только снятие приступа) требует комплексного подхода, сочетающего медикаментозные и немедикаментозные методы.
Во-первых (и это не назначение лекарств), изменение образа жизни. Это гипоаллергенная диета и гипоаллергенный быт. Это означает уменьшение (в идеале, исключение) контактов с аллергенами: вдыхаемыми, употребляемыми с пищей, попадающими на кожу. Иногда для этого приходится менять место жительства. Также желательна санация (очищение) очагов хронических заболеваний (пазухи носа, зубы, миндалины, носо- и ротоглотка). Рекомендуется психотерапия для адаптации (повышению устойчивости) к стрессовым нагрузкам.
Медикаментозные средства должны подбираться врачом-пульмонологом после осмотра и обследований (пикфлуометрии, спирометрии, рентгенографии, пульсоксиметрии). Лекарственные препараты отличаются по механизму действия и показаниям к назначению:
— антиаллергические,
— бронхоспазмолитики,
— негормональные ингаляционные препараты,
— адреномиметики и антилейкотриеновые средства,
— кромоны,
— антихолинергетики,
— отхаркивающие средства,
— ингаляционные гормональные средства,
— глюкокортикостероиды,
— бикарбонат натрия,
— комбинированные препараты.
Таким образом, лечение при бронхиальной астме – подбор наиболее эффективных препаратов для снятия приступов и профилактика приступов.
При лечении применяется ступенчатый подход в зависимости от тяжести состояния. Если состояние ухудшается – переход на более высокую ступень в лечении. Если состояние улучшается – наоборот. Для соблюдения ступенчатого подхода необходим постоянный мониторинг состояния пациента, что означает регулярные встречи пациента и врача-пульмонолога.
В лечении бронхиальной астмы активно применяется физиотерапия: аэрозольтерапия (через ультразвуковой небулайзер), аэроионотерапия, магнитотерапия, лазеротерапия, электролечение, фонофорез, массаж, водолечение, закаливание, электросон, галотерапия (соляная пещера), солнечные ванны.
Для профилактики и улучшения жизненного тонуса показано санаторно-курортное лечение. Чтобы лечение астмы принесло наибольшую пользу, необходимо внимательно подойти к выбору курорта – это поможет не только улучшить состояние здоровья, но и получить хорошие впечатления.
Следует учитывать множество факторов, одним из которых является акклиматизация. При переезде в другие климатические условия организм человека проходит так называемый период адаптации. В адаптационное время наблюдается ухудшение самочувствия, и чем резче отличается климат, тем хуже человек переносит переезд. Поэтому рекомендуем выбирать санаторий, располагающийся в таком месте, где климат мало отличается от привычного для Вас.
Больным с бронхиальной астмой курорт лучше всего посещать в то время, когда не цветет амброзия и другие растения, которые могут стать причиной выраженной аллергической реакции. Пыльца растений чаще всего провоцирует обострение болезни. Лучше предпочесть пансионаты, располагающиеся в высокогорных районах или на территории хвойных лесов.
В случае отдыха в санаторной зоне в другой части страны или за рубежом отдыхающего ожидает изменение привычного часового режима. Это также негативно сказывается на здоровье, особенно если путешествие осуществляется самолетом. За короткий период организм не успевает перестроиться. Длительные поездки лучше совершать поездом, в том числе и с детьми.
При сомнении в правильности применения того или иного метода, или лекарства консультируйтесь с лечащим врачом (пульмонологом, терапевтом).
Запись на прием к врачу-пульмонологу по телефону: (8332) 22-03-03
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ (литературный обзор)
19 Jul 2012
ЛЕЧЕНИЕ БРОНХИАЛЬНОЙ АСТМЫ(литературный обзор)
Шермаханова М.О
Ключевые слова: бронхиальная астма, терапия.
Целью лечения обострения БА состоит в быстром и максимальном уменьшении обструкции бронхов и нормализации показателей функции внешнего дыхания.
Бронхиальная астма (БА)- хроническое воспалительное заболевания дыхательных путей ,в этиопатогенезе которого принимают участие элементы клеточного иммунитета; в котором принимают участие многие клетки: тучные, эозинофилы, Т- лимфоциты. У людей страдающими этой патологией воспаление приводит к повторяющимся эпизодам хрипов, одышки, тяжести в грудной клетке и кашлю, особенно ночью и/или ранним утром. Следствием воспалительного процесса является развитие гиперреактивности бронхов в ответ на различные стимулы.
Основными механизмами развития клинических симптомов БА служат гиперреактивность дыхательных путей и бронхиальная обструкция. Гиперреактивность — основа нестабильности состояния дыхательных путей, повышенно отвечающих на воздействие различных экзо-эндогенных раздражителей. Возникающая при этом обструкция бронхов обусловлена спазмом мелких бронхов, отеком их слизистой оболочки (воспаление),образованием патологического секрета(гиперсекреция и воспалительный экссудат).
Острые эпизоды БА (удушья, приступообразный кашель)являются следствием бронхоконстрикции и отека слизистой оболочки бронхов. Вязкий секрет, содержащий сывороточный протеин и клеточный детрит, образует слизистые пробки, которые закупоривают периферические бронхи, что приводит к формированию хронической обструкции дыхательных путей.
Различают интермиттирующее (эпизодическое)и персистирующее (легкое, среднетяжелое и тяжелое течение БА с периодически возникающими обострениями(астматические атаки)которые характеризуются прогрессирующе нарастающей одышкой, приступами удушья, кашлем, ощущением сдавления в области грудной клетки или комбинацией этих симптомов. Перечисленные проявления сопровождаются уменьшением скорости выдоха, определяемой измерением пиковой скорости выдоха (ПСВ) или объема форсированного выдоха за 1сек(ОФВ1),и являются более надежными показателями тяжести обструкции бронхов, чем выраженность клинических симптомов.
Причинами обострений БА могут быть факторы риска их развития (респираторные инфекции, контакт с аллергенами, аспирин и другие нестероидные противовоспалительные препараты в случаях аспириновой астмы и др.)либо неадекватное лечение. Обострение болезни развивается в течение нескольких часов или дней, но может возникнуть и за несколько минут.
Необходимо расценивать каждую экстренную консультацию как тяжелое обострение БА, пока не будет доказано обратное. У больных с тяжелыми или жизнеугрожающими обострениями может и не быть всех симптомов, но наличие хотя бы одного их, должно насторожить врача. Нередко тяжесть обострения бывает следствием его недооценки и неадекватной терапии.
Основной целью лечения таких пациентов является установление контроля над астмой, что достигается индивидуально подобранной противовоспалительной терапией в зависимости от тяжести и особенностей течения заболевания (применение по показаниям кромогликата натрия, недокромила натрия, ингаляционных и системных глюкокортикостероидов в сочетании с ингаляционными β2-агонистами не более 3-4 раза в сутки).
Для борьбы с симптомами БА и предупреждения ее обострений необходим комплексный подход включающий: обучение больного: мероприятия, направленные на уменьшение экспозиции известных аллергенов в окружающей больного среде ,профилактическое лечение лекарствами , ликвидирующими или уменьшающими воспалительный процесс: мониторирование (пикфлоуметрия) функции дыхания ,выявляющее ухудшение состояния пациента, наличие медикаментов, быстро купирующих обострение. Успех лечения зависит от правильного поведения больного, выполнения им лечебных рекомендаций, от осведомленности врача об особенностях заболевания и о лекарствах, которые помогают данному пациенту, от своевременности и адекватности терапии и способов оказания неотложной помощи.
Цель лечения обострения БА состоит в быстром и максимальном уменьшении обструкции бронхов и нормализации показателей функции внешнего дыхания.
В соответствии с рекомендациями ВОЗ, лечение должно начинаться при проявлении симптомов ухудшения состояния и снижении показателей ПСВ уже на амбулаторном этапе, но пациенты, находящиеся под особым наблюдением должны быть госпитализированы сразу в специализированный стационар или (по показаниям) в отделение интенсивной терапии.
В случае легкого и среднетяжелого обострения β2-агонисты короткого действия(2дозы из дозирующего ингалятора при необходимости каждые 20мин в течение 1ч).Препаратами выбора считаются β2-агонисты в дозирующих ингаляторах(сальбутамол, фенотерол и др.),расслабляющие гладкую мускулатуру бронхов, усиливающие мукоцилиарный клиренс ,снижающие сосудистую проницаемость. Они быстро купируют легкие и среднетяжелые приступы БА и являются одним из самых эффективных лекарств неотложной терапии в такой ситуации.
Бронхорасширяющие ингаляционные препараты антихолинергического действия (ипратропия бромид и др.)оказывают меньший и более поздний эффект (максимальное действие развивается через 30-60мин после их применение),однако они усиливают действие β2-агонистов при их совместном назначении, поэтому в более тяжелых случаях целесообразна комбинация этих препаратов.
Теофиллины короткого действия, особенно препараты для внутривенного введения, остаются в арсенале средств неотложной терапии БА. Их бронхорасширяющий эффект уступает таковому β2-агонистов, но они улучшают работу дыхательной мускулатуры и продлевают или поддерживают эффект ,достигнутый с помощью β2-агонистов.
Глюкокортикостероиды оказывают противовоспалительное действие, приводя к улучшению функции легких, снижению гиперчувствительности бронхов ,контролю за симптомами БА.В легких случаях удается ограничиться их ингаляционным введением (беклометазона дипропионат, будесонид и др.),что позволяет не только купировать обострение, но и в дальнейшем эффективно контролировать БА.У больных с выраженным обострением предпочтительнее глюкокортикостероиды системного действия. При своевременном приеме эти препараты предотвращают пролонгирование обострения и во многих нетяжелых случаях позволяют избежать госпитализации. Рекомендуемая начальная доза 30мг преднизолона внутрь или аналогичных препаратов в эквивалентной дозе в течение 5-10 дней (в зависимости от тяжести обострения)- до достижения клинического эффекта и возвращения ПСВ к лучшим индивидуальным показателям, после чего пациента постепенно переводят на поддерживающую терапию ингаляционными кортистероидами.
При тяжелом обострении рекомендуется использовать спейсер или (лучше)специальный распылитель (небулайзер).Если состояние пациента не улучшается или эффект не подтвержден нормализацией функциональных показателей (ПСВ >80% от лучших индивидуальных показателей),назначают системные глюкокортикостероиды (преднизолон в дозе 0,5-1мг на 1 кг массы тела больного или другой глюкокортикостероидный препарат в эквивалентной дозе).Если достигнут хороший терапевтический эффект, дальнейшее лечение можно продолжить дома по плану, составленному врачом совместно с пациентом; целью лечения являются установление контроля за БА и предупреждение возможных обострений.
Показаниями для госпитализации являются: предполагаемое или диагностированное тяжелое обострение астмы (ПСВ <60% от лучших индивидуальных показателей), которое потенциально опасно для жизни больного, неэффективность проводимого в течение 3ч лечения β2-агонистами или в течение 2-6ч глюкокортикостероидами, ухудшение состояние пациента, несмотря на адекватную терапию. Если госпитализированный больной не получал амбулаторное лечение или оно было недостаточным, назначают β2-агонисты через небулайзер в начале по 1 дозе каждые 20 мин в течение 1ч и оксигенотерапию до насыщения артериальной крови более 90%. Если нет немедленного ответа на ингаляционные симпатомиметики или больной получал ранее глюкокортикостероиды,ему назначают системные глюкокортикостероиды (30-60мг или другой глюкокортикостероидный препарат в эквивалентной дозе).В случае отсутствия полного ответа на проводимое лечение добавляют холинолитики (ипратропия бромид через небулайзер),продолжают глюкокортикостероидную терапию (при необходимости –путем внутривенного введения).Если в течение 1ч нет ответа на проводимое лечение или наступает ухудшение, состояние больного расценивается как угрожающее(ПСВ<30% ,pO2<60мм рт.ст)и его переводят в отделение интенсивной терапии, где под контролем постоянного мониторирование функции дыхания, сатурации кислорода и газового состава крови проводится необходимая терапия), и по показаниям искусственное вентиляция легких.
После выписки проводят индивидуально подобранную противоастматическую терапию, при этом больной нуждается в регулярном наблюдении пульмонолога и аллерголога с интервалом 1-6 меся цев.
Выводы: Своевременное начатое лечение обострения с учетом его тяжести и особенностей заболевания, применение современных эффективных лекарств служат залогом успеха терапии, позволяют быстро стабилизировать состояние больного и в дальнейшем контролировать БА.
Литература:
1.Даниляк И.Г. Современная фармакотерапия больных БА. Стр58-207.
2.Чучалин А.Г. БА –М: Издательский дом Русский врач .стр.120-124
БРОНХ ДЕМІКПЕСІНІҢ ЕМІ
(әдебиеттік шолу)
Түйін: Бронх демікпе өршу сатысын және ауру ерекшелігін ескере отырып, уақытында ем тағайындап емдеу, науқастың жалпы жағдайын жақсартып қоймай, ары қарай бронх демікпесін бақылауға толық мүмкіндік тудырады.
Sammary: Timely initiation of treatment in acute view of its severity and characteristics of the disease, the practice of using modern effective drugs are key to the successfull therapy, and it’s allow to quickly stabilize the patient and continue to control the asthma.
Лечение бронхиальной астмы в санатории в Кисловодске
С каждым годом число людей, страдающих бронхиальной астмой, неуклонно растет. По данным ВОЗ общее количество заболевших на сегодняшний день приближается к 300 миллионам. Это хроническое заболевание дыхательных путей проявляется в виде отдышки и приступов неконтролируемого сильного кашля. Оно поражает людей разных возрастов и характеризуется острыми приступами удушья, вызываемыми присутствием в окружающей среде таких аллергенов, как бытовая пыль, пыльца цветущих растений, шерсть, перхоть и пух птиц и животных, пищевые и промышленные вещества. Течение заболевания отличается постоянно чередующимися периодами обострений и ремиссий.
Бронхиальная астма сложно поддается лечению и контролю, но при профессиональном подходе ее можно победить. Лечение астмы в санатории позволяет добиться стойкой и продолжительной ремиссии, уменьшения количества используемых лекарственных средств и частоты применения ингаляционных глюкокортикостероидов, а так же общего улучшения самочувствия. При лечении этого заболевания большое значение имеют: отсутствие аллергенов, вызывающих приступы удушья, подходящие природно-климатические условия, комплексная терапия и стабилизация психоэмоционального фона.
Преимущества лечения в Ставропольском крае
Кавказские Минеральные Воды находятся в окружении бассейнов сразу трех морей: Каспийского, Азовского и Черного. Хвойные и сосновые леса региона, отсутствие крупных промышленных предприятий, горные хребты, создающие благоприятный микроклимат, и большое количество природных минеральных и грязевых источников позволяют избавляться от многих заболеваний за счет климатотерапии. Именно по этой причине санатории, где лечат астму, в Ставропольском крае пользуются большой популярностью.
Санаторий с лечением бронхиальной астмы в Кисловодске «Виктория» круглогодично открыт для своих взрослых и маленьких гостей. Оптимальный курс процедур занимает от 14 до 21 дня. В каждом случае программа составляется индивидуально с учетом имеющихся аллергических реакций, частоты приступов, особенностей их купирования и общего состояния организма. В санатории для лечения больных астмой вам будут предложены следующие виды процедур:
- Ингаляции. Санаторий оснащен современным ингаляторием, позволяющим проводить одновременные процедуры сразу нескольким пациентам;
- Соляные пещеры. Пребывание в соляной комнате с искусственно созданным микроклиматом соляных пещер демонстрирует высокие результаты в предупреждении возникновения приступов и нормализации функциональной работы органов дыхания;
- Лечебный и профилактический массаж. Данная процедура позволяет улучшить кровоснабжение органов грудной клетки, способствует снятию воспаления и снижению мышечного гипертонуса;
- Терренкур тренирует систему дыхания, позволяя увеличить фактически использующийся объем легких (по статистике у больных астмой используется не более 30 процентов) и насыщая организм кислородом;
- Грязевые и минеральные обертывания и аппликации способствуют снятию воспалительных процессов.
Санаторий «Виктория» на протяжении многих лет специализируется на лечении заболеваний органов дыхания. Высокий профессионализм медицинского персонала и современное оборудование позволяют в кратчайшие сроки избавиться от хрипов в бронхах и легких, снизить вероятность приступов удушья, улучшить проходимость и работоспособность дыхательной системы, а так же полностью исключить риски возникновения сопутствующих заболеваний.
Возврат к списку
Адрес санатория:Россия, Ставропольский край, г. Кисловодск, ул. Кирова, д.12
Отдел реализации путевок (г. Кисловодск):
Тел: 8 (800) 250-60-63
e-mail: info@victoria-kmv.ru
Посмотреть на карте
Астма — Диагностика и лечение
Диагноз
Медицинский осмотр
Ваш врач проведет медицинский осмотр, чтобы исключить другие возможные состояния, такие как респираторная инфекция или хроническая обструктивная болезнь легких (ХОБЛ). Ваш врач также задаст вам вопросы о ваших признаках и симптомах, а также о любых других проблемах со здоровьем.
Тесты для измерения функции легких
Вам могут назначить функциональные тесты легких, чтобы определить, сколько воздуха входит и выходит, когда вы дышите.Эти тесты могут включать:
- Спирометрия. Этот тест оценивает сужение ваших бронхов, проверяя, сколько воздуха вы можете выдохнуть после глубокого вдоха и как быстро вы можете выдохнуть.
- Пиковый расход. Пикфлоуметр — это простое устройство, которое измеряет, насколько тяжело вы можете выдохнуть. Более низкие, чем обычно, значения пиковой скорости потока являются признаком того, что ваши легкие, возможно, не работают, и что ваша астма может ухудшаться. Ваш врач даст вам инструкции, как отслеживать и обрабатывать низкие значения пиковой скорости потока.
Функциональные пробы легких часто проводятся до и после приема лекарства для открытия дыхательных путей, называемого бронходилататором (brong-koh-DIE-lay-tur), например альбутеролом. Если ваша функция легких улучшается после приема бронходилататоров, вероятно, у вас астма.
Дополнительные тесты
Другие тесты для диагностики астмы включают:
- Метахолиновый тест. Метахолин является известным триггером астмы. При вдыхании дыхательные пути слегка сужаются.Если вы реагируете на метахолин, скорее всего, у вас астма. Этот тест можно использовать, даже если ваш первоначальный тест на функцию легких в норме.
- Визуальные тесты. Рентген грудной клетки может помочь определить любые структурные аномалии или заболевания (например, инфекцию), которые могут вызвать или усугубить проблемы с дыханием.
- Тестирование на аллергию. Тесты на аллергию можно проводить с помощью кожной пробы или анализа крови. Они сообщают вам, есть ли у вас аллергия на домашних животных, пыль, плесень или пыльцу. Если выявлены триггеры аллергии, ваш врач может порекомендовать уколы от аллергии.
- Тест оксида азота. В этом тесте измеряется количество оксида азота в вашем дыхании. Когда ваши дыхательные пути воспалены — это признак астмы — у вас может быть уровень оксида азота выше нормы. Этот тест не так широко доступен.
- Эозинофилы мокроты. Этот тест ищет определенные белые кровяные тельца (эозинофилы) в смеси слюны и слизи (мокроты), которые вы выделяете во время кашля. Эозинофилы присутствуют при развитии симптомов и становятся видимыми при окрашивании розовым красителем.
- Провокационные тесты при физической нагрузке и холодовой астме. В этих тестах ваш врач измеряет обструкцию дыхательных путей до и после того, как вы выполните большую физическую нагрузку или сделаете несколько вдохов холодного воздуха.
Как классифицируется астма
Чтобы определить степень тяжести астмы, ваш врач примет во внимание, как часто у вас появляются признаки и симптомы и насколько они серьезны. Ваш врач также рассмотрит результаты вашего медицинского осмотра и диагностических тестов.
Определение степени тяжести астмы помогает врачу выбрать лучшее лечение. Тяжесть астмы часто меняется со временем, что требует корректировки лечения.
Астма подразделяется на четыре основные категории:
| Классификация астмы | Признаки и симптомы |
|---|---|
| Легкая прерывистая | Легкие симптомы до двух дней в неделю и до двух ночей в месяц |
| Легкая стойкая | Симптомы чаще двух раз в неделю, но не чаще одного раза в день |
| Умеренно постоянный | Симптомы один раз в день и более одной ночи в неделю |
| Тяжелая стойкая | Симптомы в течение дня в большинстве случаев и часто ночью |
Дополнительная информация
Показать дополнительную информациюЛечение
Профилактика и долгосрочный контроль — ключ к остановке приступов астмы до их начала.Лечение обычно включает в себя обучение распознаванию триггеров, принятие мер по предотвращению триггеров и отслеживание дыхания, чтобы убедиться, что лекарства контролируют симптомы. В случае обострения астмы вам может потребоваться ингалятор быстрого действия.
Лекарства
Выбор подходящих для вас лекарств зависит от ряда факторов — вашего возраста, симптомов, триггеров астмы и того, что лучше всего помогает контролировать астму.
Профилактические препараты длительного действия уменьшают отек (воспаление) в дыхательных путях, которое приводит к появлению симптомов.Ингаляторы быстрого действия (бронходилататоры) быстро открывают опухшие дыхательные пути, ограничивающие дыхание. В некоторых случаях необходимы лекарства от аллергии.
Лекарства для длительного лечения астмы, обычно принимаемые ежедневно, являются краеугольным камнем лечения астмы. Эти лекарства помогают контролировать астму изо дня в день и снижают вероятность приступа астмы. Типы препаратов длительного контроля включают:
Кортикостероиды ингаляционные. Эти препараты включают пропионат флутиказона (Flovent HFA, Flovent Diskus, Xhance), будесонид (Pulmicort Flexhaler, Pulmicort Respules, Rhinocort), циклесонид (Alvesco), беклометазон (Qvar Redihaler), мометазон (Asmanex HFA, Asmanurose Арнуити Эллипта).
Возможно, вам придется принимать эти лекарства в течение нескольких дней или недель, прежде чем они принесут максимальную пользу. В отличие от оральных кортикостероидов, ингаляционные кортикостероиды имеют относительно низкий риск серьезных побочных эффектов.
Модификаторы лейкотриенов. Эти пероральные препараты, в том числе монтелукаст (Сингулаир), зафирлукаст (Акколат) и зилеутон (Зифло), помогают облегчить симптомы астмы.
Монтелукаст связан с психологическими реакциями, такими как возбуждение, агрессия, галлюцинации, депрессия и суицидальные мысли. Немедленно обратитесь за медицинской помощью, если вы испытаете любую из этих реакций.
- Ингаляторы комбинированные. Эти препараты, такие как флутиказон-сальметерол (Advair HFA, Airduo Digihaler, другие), будесонид-формотерол (Symbicort), формотерол-мометазон (Dulera) и флутиказон фуроат-вилантерол (Breo Ellipta), содержат бета-агонист длительного действия. с кортикостероидом.
- Теофиллин. Теофиллин (Тео-24, Эликсофиллин, Теохрон) — это ежедневная таблетка, которая помогает держать дыхательные пути открытыми, расслабляя мышцы вокруг дыхательных путей. Он используется не так часто, как другие лекарства от астмы, и требует регулярных анализов крови.
Лекарства быстрого снятия (спасения) используются по мере необходимости для быстрого и краткосрочного облегчения симптомов во время приступа астмы. Их также можно использовать перед тренировкой, если ваш врач рекомендует это. Типы быстродействующих препаратов включают:
Бета-агонисты короткого действия. Эти вдыхаемые быстродействующие бронходилататоры действуют в течение нескольких минут и быстро облегчают симптомы во время приступа астмы. К ним относятся альбутерол (ProAir HFA, вентолин HFA и другие) и левальбутерол (Xopenex, Xopenex HFA).
Бета-агонисты короткого действия можно принимать с помощью портативного ручного ингалятора или небулайзера — устройства, которое превращает лекарства от астмы в тонкий туман. Их вдыхают через маску или мундштук.
- Антихолинергические средства. Как и другие бронходилататоры, ипратропиум (Атровент HFA) и тиотропий (Спирива, Спирива Респимат) действуют быстро, немедленно расслабляя дыхательные пути, облегчая дыхание. В основном они используются при эмфиземе и хроническом бронхите, но могут применяться и для лечения астмы.
- Кортикостероиды для перорального и внутривенного введения. Эти лекарства, которые включают преднизон (Prednisone Intensol, Rayos) и метилпреднизолон (Medrol, Depo-Medrol, Solu-Medrol), снимают воспаление дыхательных путей, вызванное тяжелой астмой. Они могут вызвать серьезные побочные эффекты при длительном применении, поэтому эти препараты используются только на краткосрочной основе для лечения тяжелых симптомов астмы.
Если у вас обострение астмы, ингалятор быстрого действия может сразу облегчить симптомы.Но вам не нужно слишком часто использовать быстродействующий ингалятор, если ваши долгосрочные контрольные лекарства работают должным образом.
Записывайте, сколько затяжек вы делаете каждую неделю. Если вам необходимо использовать быстродействующий ингалятор чаще, чем рекомендует врач, обратитесь к врачу. Вероятно, вам необходимо скорректировать прием долгосрочных контрольных препаратов.
Лекарства от аллергии могут помочь, если астма спровоцирована или усугублена аллергией. К ним относятся:
- Уколы от аллергии (иммунотерапия). Со временем уколы от аллергии постепенно снижают реакцию вашей иммунной системы на определенные аллергены. Обычно вам делают прививки один раз в неделю в течение нескольких месяцев, затем один раз в месяц в течение трех-пяти лет.
- Биологические препараты. Эти лекарства, в том числе омализумаб (Xolair), меполизумаб (Nucala), dupilumab (Dupixent), reslizumab (Cinqair) и бенрализумаб (Fasenra), специально предназначены для людей с тяжелой астмой.
Бронхиальная термопластика
Эта процедура используется при тяжелой астме, которая не проходит при приеме ингаляционных кортикостероидов или других долгосрочных лекарств от астмы.Это не широко доступно и подходит не всем.
Во время бронхиальной термопластики врач нагревает внутреннюю часть дыхательных путей в легких с помощью электрода. Тепло сокращает гладкие мышцы дыхательных путей. Это ограничивает способность дыхательных путей сжиматься, облегчая дыхание и, возможно, уменьшая приступы астмы. Лечение обычно проводится за три амбулаторных визита.
Лечение по степени тяжести для лучшего контроля: поэтапный подход
Ваше лечение должно быть гибким и основываться на изменениях ваших симптомов.Ваш врач должен спрашивать о ваших симптомах при каждом посещении. В зависимости от ваших признаков и симптомов ваш врач может соответствующим образом скорректировать ваше лечение.
Например, если ваша астма хорошо контролируется, ваш врач может прописать меньше лекарств. Если ваша астма плохо контролируется или ухудшается, ваш врач может увеличить дозу лекарств и порекомендовать более частые посещения.
План действий при астме
Вместе с врачом составьте план действий при астме, в котором в письменной форме будет указано, когда следует принимать определенные лекарства, а когда следует увеличивать или уменьшать дозу лекарств в зависимости от ваших симптомов.Также включите список ваших триггеров и шаги, которые нужно предпринять, чтобы их избежать.
Ваш врач может также порекомендовать отслеживать симптомы астмы или регулярно использовать измеритель пикового потока, чтобы контролировать, насколько хорошо ваше лечение помогает контролировать вашу астму.
Дополнительная информация
Показать дополнительную информациюКлинические испытания
Изучите исследования клиники Мэйо, в которых тестируются новые методы лечения, вмешательства и тесты как средства предотвращения, обнаружения, лечения или контроля этого состояния.
Образ жизни и домашние средства
Хотя многие люди, страдающие астмой, полагаются на лекарства для предотвращения и облегчения симптомов, вы можете сделать несколько вещей самостоятельно, чтобы сохранить свое здоровье и уменьшить вероятность приступов астмы.
Избегайте триггеров
Принятие мер по снижению воздействия триггеров астмы является ключевой частью борьбы с астмой. Чтобы уменьшить воздействие, вам следует:
- Используйте свой кондиционер. Кондиционер снижает количество переносимой по воздуху пыльцы с деревьев, трав и сорняков, которая попадает в помещения. Кондиционер также снижает влажность в помещении и может снизить воздействие пылевых клещей. Если у вас нет кондиционера, старайтесь держать окна закрытыми во время сезона пыльцы.
- Очистите ваш декор. Уменьшите количество пыли, которая может усугубить ночные симптомы, заменив определенные предметы в спальне. Например, поместите подушки, матрасы и пружины в пылезащитные чехлы.Избегайте использования подушек и одеял с пуховым наполнителем. Во всем доме удалите ковровое покрытие и установите пол из твердых пород дерева или линолеума. Используйте моющиеся шторы и жалюзи.
- Поддерживайте оптимальную влажность. Если вы живете во влажном климате, посоветуйтесь со своим врачом об использовании осушителя воздуха.
- Предотвратить образование спор плесени. Очистите влажные места в ванной, кухне и вокруг дома, чтобы споры плесени не развивались. Избавьтесь от заплесневелых листьев или сырых дров во дворе.
- Уменьшить перхоть домашних животных. Если у вас аллергия на перхоть, избегайте домашних животных с мехом или перьями. Регулярное купание или уход за домашними животными также может уменьшить количество перхоти в вашем окружении.
- Чистить регулярно. Убирайте дом не реже одного раза в неделю. Если вы собираетесь поднимать пыль, наденьте маску или попросите кого-нибудь провести чистку. Регулярно стирайте постельное белье.
- Прикройте нос и рот, если на улице холодно. Если астма усугубляется холодным или сухим воздухом, может помочь маска для лица.
Будьте здоровы
Забота о себе может помочь держать симптомы под контролем, в том числе:
Регулярно выполняйте физические упражнения. Наличие астмы не означает, что вы должны быть менее активными. Лечение может предотвратить приступы астмы и контролировать симптомы во время активности.
Регулярные упражнения могут укрепить сердце и легкие, что помогает облегчить симптомы астмы. Если вы тренируетесь при низких температурах, наденьте маску для лица, чтобы согреть воздух, которым вы дышите.
- Поддерживайте здоровый вес. Избыточный вес может усугубить симптомы астмы и повышает риск возникновения других проблем со здоровьем.
- Борьба с изжогой и гастроэзофагеальной рефлюксной болезнью (ГЭРБ). Возможно, кислотный рефлюкс, вызывающий изжогу, может повредить дыхательные пути легких и ухудшить симптомы астмы. Если у вас частая или постоянная изжога, поговорите со своим врачом о вариантах лечения. Вам может потребоваться лечение от GERD , прежде чем симптомы астмы улучшатся.
Дополнительная информация
Показать дополнительную информациюАльтернативная медицина
Некоторые альтернативные методы лечения могут помочь при симптомах астмы. Однако имейте в виду, что эти методы лечения не заменяют лечение, особенно если у вас тяжелая форма астмы. Поговорите со своим врачом, прежде чем принимать какие-либо травы или добавки, так как некоторые из них могут взаимодействовать с принимаемыми вами лекарствами.
В большинстве случаев необходимы дополнительные исследования, чтобы увидеть, насколько хорошо работают альтернативные средства, и измерить степень возможных побочных эффектов.Альтернативные методы лечения астмы включают:
- Дыхательные упражнения. Эти упражнения могут уменьшить количество лекарств, необходимых для контроля симптомов астмы.
- Травы и натуральные средства правовой защиты. Несколько травяных и натуральных средств, которые могут помочь облегчить симптомы астмы, включают черное семя, кофеин, холин и пикногенол.
Помощь и поддержка
Астма может быть сложной задачей и вызывать стресс.Иногда вы можете разочароваться, рассердиться или впасть в депрессию, потому что вам нужно сократить свои обычные занятия, чтобы избежать триггеров окружающей среды. Вы также можете чувствовать себя ограниченным или смущенным из-за симптомов болезни и сложных процедур лечения.
Но астма не должна быть ограничивающим условием. Лучший способ преодолеть беспокойство и чувство беспомощности — это понять свое состояние и взять под контроль свое лечение. Вот несколько советов, которые могут помочь:
- Двигайтесь сами. Делайте перерывы между задачами и избегайте действий, которые ухудшают ваши симптомы.
- Составьте ежедневный список дел. Это поможет вам избежать перегрузки. Вознаграждайте себя за достижение простых целей.
- Поговорите с другими о своем состоянии. Чаты и доски объявлений в Интернете или группы поддержки в вашем районе могут связать вас с людьми, сталкивающимися с аналогичными проблемами, и сообщить, что вы не одиноки.
- Если у вашего ребенка астма, подбодрите его. Сосредоточьте внимание на том, что ваш ребенок может делать, а не на том, чего он не может. Привлекайте учителей, школьных медсестер, тренеров, друзей и родственников к тому, чтобы помочь вашему ребенку справиться с астмой.
Подготовка к приему
Скорее всего, вы начнете с посещения семейного врача или терапевта. Однако, когда вы звоните, чтобы записаться на прием, вас могут направить к аллергологу или пульмонологу.
Поскольку встречи могут быть короткими, а также потому, что часто нужно обсудить много вопросов, хорошо подготовиться.Вот некоторая информация, которая поможет вам подготовиться к приему, а также то, чего ожидать от врача.
Что вы можете сделать
Эти шаги помогут вам максимально использовать время приема:
- Запишите все симптомы, которые у вас есть, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Отметьте, когда ваши симптомы беспокоят вас больше всего. Например, запишите, если ваши симптомы имеют тенденцию ухудшаться в определенное время дня, в определенные сезоны или когда вы подвергаетесь воздействию холодного воздуха, пыльцы или других триггеров.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Составьте список всех лекарств, витаминов и пищевых добавок, которые вы принимаете.
- Возьмите с собой члена семьи или друга, , если возможно. Иногда бывает трудно вспомнить всю информацию, предоставленную вам во время встречи. Кто-то из ваших сопровождающих может вспомнить то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
Ваше время с врачом ограничено, поэтому подготовка списка вопросов поможет вам максимально эффективно проводить время вместе. Перечислите свои вопросы от наиболее важных до наименее важных на случай, если время истечет. В отношении астмы врачу следует задать следующие основные вопросы:
- Является ли астма наиболее вероятной причиной моих проблем с дыханием?
- Каковы другие возможные причины моих симптомов, кроме наиболее вероятной?
- Какие тесты мне нужны?
- Мое состояние вероятно временное или хроническое?
- Какое лечение лучше всего?
- Какие альтернативы основному подходу вы предлагаете?
- У меня другие проблемы со здоровьем.Как мне лучше всего управлять ими вместе?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту?
- Есть ли альтернатива лекарству, которое вы мне прописываете?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете посещать?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать другие вопросы во время приема.
Чего ожидать от врача
Ваш врач, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Ваш врач может спросить:
- Какие у вас симптомы?
- Когда вы впервые заметили свои симптомы?
- Насколько серьезны ваши симптомы?
- У вас проблемы с дыханием большую часть времени или только в определенное время или в определенных ситуациях?
- У вас есть аллергия, например атопический дерматит или сенная лихорадка?
- Что может ухудшить ваши симптомы?
- Что может улучшить ваши симптомы?
- Есть ли в вашей семье аллергия или астма?
- У вас есть хронические проблемы со здоровьем?
Августа11, 2020
Астма и бронхит: взаимосвязь
Астматический бронхит
Дыхательные пути в легких постепенно уменьшаются по мере того, как они проникают глубже в легкие. Когда эти дыхательные пути воспаляются, это называется бронхитом. Хронический бронхит ежегодно поражает 8,7 миллиона взрослых в Соединенных Штатах.
Хотя бронхит может возникнуть, даже если у вас нет астмы, астма может увеличить ваши шансы на развитие бронхита. Астматический бронхит — это бронхит, который возникает в результате астмы.
Эти два условия связаны. Из-за астмы у вас повышается риск бронхита. Это потому, что астма сужает воздушные сосуды в легких.
При воспалении дыхательных путей выделяется слизь. Это попытка вашего тела избавиться от того, что, по его мнению, является инфекцией. Эта слизь может еще больше заблокировать и повредить дыхательные пути.
Все, что находится в дыхательных путях, включая бактерии или вирусы, затем попадет в ваши дыхательные пути, когда произойдет приступ астмы.Со временем остатки в легких могут повредить легочную ткань. Это может еще больше увеличить риск развития бронхита.
Бронхит — это обструктивное заболевание легких, сходное с хроническим обструктивным заболеванием легких. Хотя бронхит и астма связаны и являются заболеваниями легких, у них разные причины.
Люди, у которых развивается бронхит, развиваются из-за респираторной инфекции или основного состояния здоровья, такого как аутоиммунное заболевание или муковисцидоз.
Астма и бронхит также различаются на клеточном уровне. Астма связана с клетками, которые связаны с воспалением, тогда как бронхит связан с клетками, участвующими в борьбе с инфекцией.
Симптомы астмы, бронхита и астматического бронхита в целом очень похожи. Из-за этого может быть трудно отличить условия без официального диагноза.
Эти симптомы могут включать:
- стеснение в груди
- свистящее дыхание
- затрудненное дыхание
- субфебрильная температура
Возможно, вы не сможете определить, есть ли у вас бронхит или обострение астмы, без специальной функции легких анализы от вашего врача.Вам следует обратиться за медицинской помощью, если:
- ваше состояние ухудшается
- ваше состояние не улучшается с использованием ингалятора для лечения астмы
- у вас поднялась температура около 102 ° F или выше
Ваш врач сделает более конкретную тестирование, чтобы определить, вызваны ли ваши симптомы астмой или бронхитом. Если вы откашливаете мокроту, у вас может быть бронхит.
Точная причина астматического бронхита неизвестна. Бронхит может развиться из-за вируса или инфекции дыхательных трубок или из-за факторов образа жизни
Если вы страдаете астмой и курите, у вас повышенный риск заболевания.Пассивное курение также может повредить дыхательные пути. Это делает вас более склонным к бронхиту.
Вдыхание загрязненного воздуха, которое может произойти при работе по дереву или работе с опасными химическими веществами, может увеличить риск бронхита. При астме эти триггеры с большей вероятностью приводят к бронхиту.
Если ваш бронхит вызван инфекцией, врач пропишет вам антибиотики. Цели лечения астматического бронхита включают уменьшение воспаления дыхательных путей, сохранение дыхательных путей открытыми и избавление от слизи, которая забивает дыхательные пути.Вы можете вдыхать стероиды, чтобы уменьшить воспаление в легких, или использовать дополнительный кислород дома.
Лучше всего контролировать свою астму в максимально возможной степени, чтобы предотвратить развитие астматического бронхита. Вы также можете предпринять шаги, чтобы уменьшить воздействие раздражителей дыхательных путей. Это может означать:
- ношение маски или фильтра, если ваша работа связана с загрязнением дыхательных путей
- покупка воздушного или печного фильтра для вашего дома
- удаление домашних животных из дома или ограничение взаимодействия с ними
Вы также можете рассмотреть возможность получения ежегодная вакцина против гриппа.Респираторные инфекции часто могут привести к бронхиту, и вакцинация может в первую очередь помочь предотвратить заражение гриппом.
Если ваша астма находится под контролем и у вас нет признаков инфекции, ваш бронхит может исчезнуть самостоятельно. Если ваши симптомы не улучшаются или ухудшаются, вам следует записаться на прием к врачу.
Астматический бронхит — симптомы, причины, лечение
Астматический бронхит — это заболеваемость острым бронхитом у человека, страдающего астмой.Острый бронхит — это респираторное заболевание, которое вызывает воспаление бронхов, каналов, по которым воздух попадает в легкие и выходит из них. Это воспаление приводит к заложенности дыхательных путей и одышке. Астма — это заболевание, которое вызывает воспаление дыхательных путей, приводящее к одышке, хроническому кашлю, стеснению в груди и хрипам.
Острый бронхит — распространенное респираторное заболевание в США. Младенцы, маленькие дети и пожилые люди имеют самый высокий риск развития острого бронхита.Острый бронхит обычно вызывается вирусными инфекциями верхних дыхательных путей. Если у вас астма, риск острого бронхита увеличивается из-за повышенной чувствительности к раздражению и воспалению дыхательных путей. Риск острого бронхита также увеличивается, если вы курите или подвергаетесь загрязнению воздуха.
Признаки и симптомы астматического бронхита у разных людей различаются в зависимости от тяжести инфекции. Лечение астматического бронхита включает в себя антибиотики, бронходилататоры, противовоспалительные препараты и методы гигиены легких, такие как перкуссия грудной клетки (медицинское лечение, при котором респираторный терапевт мягко бьет пациента по груди) и постуральный дренаж (медицинское лечение, в которое помещается пациент. слегка перевернутое положение, чтобы способствовать отхождению мокроты).
Приемы здорового образа жизни, включая мытье рук, пить много жидкости, соблюдать сбалансированную диету, много отдыхать и избегать курения, могут помочь предотвратить или вылечить астматический бронхит.
Немедленно обратиться за медицинской помощью (звоните 911) , если у вас сильное затруднение дыхания, которое может сочетаться с бледностью или посинением губ, учащенным пульсом и давлением в груди.
Немедленно обратитесь за медицинской помощью. Если вы лечитесь от астматического бронхита, но легкие симптомы повторяются или сохраняются.
Аллергический и астматический бронхит: причины и лечение
Бронхит — это воспаление слизистой оболочки бронхов. Эти трубки в легких переносят воздух в легкие изо рта и носа.
Отек сужает дыхательные пути, вызывая кашель и может затруднить дыхание. Раздражение также может привести к увеличению выработки слизи, которая блокирует дыхательные пути.
Бронхит можно разделить на аллергический, неаллергический или астматический, в зависимости от его причины.
Хотя симптомы бронхита похожи независимо от причины, также могут быть различия, особенно в том, как долго человек будет ощущать последствия этого состояния.
Поделиться на PinterestАллергический бронхит возникает, когда аллерген вызывает воспаление слизистой оболочки бронхов.Аллергический бронхит — это воспаление бронхов, вызванное аллергеном или чем-то, на что у вас аллергия.
Раздражители дыхательных путей, такие как пыльца, пыль и плесень, могут вызывать симптомы.Курение сигарет почти всегда вызывает аллергический бронхит.
Симптомы аллергического бронхита могут длиться длительное время или повторяться.
Аллергический бронхит, который длится более трех месяцев, часто называют хроническим бронхитом. Это разновидность хронической обструктивной болезни легких (ХОБЛ). Хронический бронхит почти всегда вызывается курением сигарет.
Симптомы аллергического бронхита включают:
- кашель с выделением слизи
- хрипы
- стеснение в груди
- усталость
Бронхит также может привести к осложнениям.Например, может возникнуть легочная инфекция, такая как пневмония. В самых тяжелых случаях пневмония может привести к инфекции кровотока, называемой септицемией. Септицемия часто опасна для жизни.
Неаллергический бронхит
Неаллергический бронхит возникает из-за вирусной или бактериальной инфекции. Например, у некоторых людей после простуды развивается неаллергический бронхит.
Хотя любой человек может заболеть неаллергическим бронхитом, пожилые люди имеют более высокий риск заболеть этим заболеванием.Люди с ослабленной иммунной системой и те, кто курит, также имеют более высокий шанс развития бронхита после инфекции верхних дыхательных путей.
Симптомы часто проходят в течение нескольких недель и реже повторяются, чем симптомы аллергического бронхита.
Неаллергический бронхит иногда называют острым бронхитом, поскольку симптомы могут возникать внезапно и обычно непродолжительны.
Симптомы неаллергического бронхита могут включать:
- кашель с выделением слизи
- озноб
- лихорадка
Как и бронхит, астма — это заболевание легких, которое может вызывать затруднения дыхания. Астма также может вызвать воспаление бронхов, но также может привести к сужению мышц вокруг дыхательных путей.
Когда бронхит и астма протекают вместе, и симптомы накладываются друг на друга, это состояние часто называют астматическим бронхитом.
Воспаление, которое вызывает симптомы астматического бронхита, может возникнуть у человека, у которого есть предшествующая астма, после воздействия определенных веществ, таких как пыльца, загрязнение окружающей среды и сигаретный дым.У некоторых людей астматический бронхит также развивается из-за перемены погоды или режима физических упражнений.
Люди, страдающие астматическим бронхитом, реагируют на эти триггеры окружающей среды, выделяя лейкотриены. Это воспалительные молекулы. Лейкотриены вызывают ряд реакций, в том числе сужение дыхательных путей.
Симптомы астматического бронхита могут включать:
- кашель
- избыточное выделение слизи
- свистящее дыхание
- одышка
Врач диагностирует аллергический бронхит на основании нескольких факторов.
Они изучат историю болезни человека с подозрением на аллергический бронхит, а также проведут физический осмотр, обычно задают вопросы, чтобы определить, как долго проявляются симптомы.
Врач может использовать рентген грудной клетки, чтобы исключить некоторые другие причины проблем с дыханием, например, пневмонию. Они также могут запросить анализы крови, чтобы определить, присутствует ли инфекция.
Пациент также может пройти тест на функцию легких. Это включает индивидуальное вдувание в специальный прибор, называемый спирометром.Устройство измеряет, сколько воздуха человек может выдохнуть и как быстро.
Тест помогает врачам определить наличие заболеваний легких, таких как астма и хронический бронхит.
Лечение аллергического и астматического бронхита часто схоже и может включать следующее:
Бронходилататоры
Бронходилататоры — это лекарства, расслабляющие мышцы вокруг дыхательных путей. Когда мышцы расслабляются, дыхательные пути расширяются или расширяются, что часто облегчает дыхание. Люди принимают бронходилататоры через ингалятор с отмеренной дозой.
Доступны бронходилататоры как короткого, так и длительного действия. Бронходилататоры короткого действия действуют быстро, уменьшая симптомы, но эффект длится недолго.
Бронходилататоры длительного действия не уменьшают симптомы так быстро, но контролируют симптомы в течение более длительного периода.
Стероиды
Стероиды также могут использоваться для лечения аллергического бронхита. Стероиды уменьшают воспаление в бронхах. Это уменьшает кашель и может способствовать прохождению воздуха в легких.
Хотя стероиды могут вводиться внутривенно или перорально, в случае бронхита врач часто вводит их через ингалятор.Это позволяет быстрее и эффективнее доставлять лекарства в область, требующую лечения.
Mucolytics
Муколитический препарат — это лекарство, которое делает слизь более жидкой и менее липкой. Это облегчает удаление слизи из легких при кашле.
Люди могут принимать муколитики перорально или через небулайзер. Небулайзер — это устройство, которое превращает жидкое лекарство в аэрозоль. Затем человек может вдохнуть этот аэрозоль.
Кислородная терапия
В некоторых случаях аллергический бронхит может влиять на эффективность поступления кислорода в легкие и из них.
У людей с тяжелым аллергическим бронхитом может быть пониженный уровень кислорода в крови. Если уровень кислорода низкий, врач может назначить кислородную терапию.
Это может помочь восстановить нормальный уровень кислорода.
Классы легочной реабилитации
Людям с хроническим аллергическим бронхитом могут помочь классы легочной реабилитации. Занятия по легочной реабилитации включают упражнения под наблюдением, а также обучение тому, как лучше дышать и лечить аллергический бронхит.Эти занятия показывают людям, как уменьшить воздействие аллергенов, которые могут вызывать симптомы.
Острый неаллергический бронхит часто не требует лечения. Врачи лечат астматический бронхит так же, как и аллергический бронхит, с помощью бронходилататоров, стероидов и кислорода по мере необходимости. Однако острый неаллергический бронхит также можно лечить антибиотиками, если он вызван бактериальной инфекцией, хотя это бывает редко.
В некоторых случаях врач может также назначить модификаторы лейкотриена для лечения астматического бронхита.Они работают, препятствуя химическим реакциям, вызывающим симптомы астматического бронхита.
Многие лекарства от аллергического бронхита требуют рецепта. Однако есть также шаги, которые можно предпринять дома, чтобы уменьшить последствия бронхита.
Хотя домашние средства не излечивают основную причину аллергического бронхита, они могут помочь уменьшить симптомы.
Эти шаги включают:
- Использование увлажнителя: Увлажнитель увлажняет воздух.Это может разжижить слизь и облегчить ее отхождение. Это также может уменьшить хрипы. Людям, страдающим астмой, следует проконсультироваться со своим врачом перед использованием увлажнителя воздуха.
- Обильное питье: Обильное питье воды может помочь уменьшить слизь.
- Полоскание горла соленой водой: Кашель при аллергическом бронхите может вызвать боль в горле. Полоскание горла соленой водой может облегчить дискомфорт.
- Прием леденцов от кашля: Капли от кашля могут увлажнять горло и облегчить кашель.
Профилактика аллергического бронхита обычно заключается в избегании раздражителей, таких как химические пары, пыль и загрязнение воздуха. Профилактика астматического бронхита включает как предотвращение триггеров, так и лечение основной астмы в соответствии с планом, разработанным вашим врачом.
Сигаретный дым является одной из основных причин аллергического бронхита, поэтому бросить курить или вообще не курить — один из лучших способов предотвратить это заболевание.
Если наружные аллергены, в том числе пыльца или плесень, вызывают аллергический бронхит, наденьте маску при работе в саду.Это также может предотвратить симптомы.
Как отличить
Астма и бронхит — это респираторные заболевания, которые могут вызывать раздражение дыхательных путей, воспаление и кашель. Иногда люди принимают бронхит за астму и наоборот.
Очень важно знать, как могут проявляться эти два состояния, так как лечение, которое может понадобиться людям, различно.
Кашель и одышка являются симптомами как астмы, так и бронхита.
При астме и бронхите кашель является одним из наиболее частых симптомов.
Таким образом, врач часто будет искать другие симптомы каждого состояния, пытаясь определить, какой из них может быть у человека.
Симптомы бронхита включают:
- озноб
- общее недомогание
- головную боль
- продуктивный кашель со слизью белого, зеленого или желтого цвета
- одышку
- болезненность или стеснение в груди
Иногда люди с такими симптомами, как кашель, хрипы и одышка, думают, что у них приступ бронхита, хотя на самом деле у них астма.
При астме дыхательные пути воспаляются и становятся более узкими, чем обычно. Люди часто обнаруживают, что не могут дышать, потому что астма сужает дыхательные пути.
К наиболее частым симптомам астмы относятся:
- кашель
- одышка
- одышка
Люди обычно замечают, что симптомы усиливаются ночью или в первую очередь утром. Люди могут также заметить, что симптомы астмы становятся особенно серьезными после того, как они испытали определенные триггеры, такие как сигаретный дым, физические упражнения или пыльца.
Можно ли одновременно болеть астмой и бронхитом?
У людей, страдающих астмой, также может быть острый бронхит. Они могут заметить, что в результате симптомы астмы ухудшаются. Они могут испытывать:
- одышку
- свистящее дыхание
- боль и дискомфорт при дыхании
Иногда людям с тяжелым бронхитом и астмой, возможно, придется обратиться в больницу, потому что слизь так сильно забила дыхательные пути в их легкие.
Врачи могут использовать спирометрический тест для диагностики астмы.
Врачи могут диагностировать астму, изучая анамнез и задавая вопросы о симптомах человека, например, когда они становятся хуже или лучше.
Затем врачи могут провести тесты на дыхание, чтобы определить, есть ли у кого-то астма.
Существует несколько различных тестов, но один из них известен как спирометрия.
При спирометрии человек вдыхает в датчик, который измеряет, насколько быстро и сильно он выдыхает.
Если у человека астма, обычно уменьшается сила выдоха.
Врач может рассматривать астму вместо бронхита, если у кого-то кашель проходит, но продолжает возвращаться.
Исключение составляют случаи, когда у человека хронический бронхит, часто из-за того, что он курит. Астма также часто не поддается лечению от кашля.
Врач диагностирует бронхит по:
- из истории болезни
- прослушиванию легких
- учитывая симптомы
Врач также может назначить рентген грудной клетки, чтобы убедиться, что симптомы не связаны с пневмонией.Они могут рассмотреть вопрос о повторном обследовании на астму, если симптомы не улучшатся через 1 или 2 недели.
Вирусы, например, вызывающие простуду, также могут вызывать бронхит.
Люди, контактирующие с вирусами, распространяют эти микробы. Это может произойти, когда кто-то рядом кашляет или касается рук инфицированного человека.
Люди, страдающие гастроэзофагеальной рефлюксной болезнью (ГЭРБ), могут заболеть острым бронхитом, если желудочная кислота оттесняет их в дыхательные пути.
Врачи не знают, почему у людей развивается астма. Они действительно знают, что люди с семейным анамнезом астмы или аллергии чаще страдают этим заболеванием.
Ранний контакт с вирусами, вызывающими респираторные инфекции, также может способствовать.
Людям с бронхитом следует пить много жидкости.
От бронхита нет лекарства, потому что причиной этого состояния является вирус.
Вместо этого человек должен участвовать в действиях и поведении, которые будут поддерживать его иммунную систему и дать ей время для борьбы с вирусом.
Методы лечения бронхита включают:
- обильное питье
- много отдыха
- прием безрецептурных лекарств от кашля
Иногда врач может назначить ингалятор с лекарством, предназначенным для помощи дыхательные пути открываются больше, если человек испытывает сильное свистящее дыхание, связанное с бронхитом.
Примером этого лечения является ингалятор с альбутеролом. Это то же самое лекарство, которое врачи используют для лечения астмы.
У врачей есть несколько лекарств, которые они могут прописать для уменьшения симптомов астмы и уменьшения заболеваемости, хотя лекарства от них нет. Примеры включают ингаляторы быстрого и длительного действия для облегчения проблем с дыханием.
Также может помочь избегание факторов, вызывающих астму, таких как дым, аллергены и другие раздражители.
Люди могут предотвратить бронхит, если будут избегать путей распространения вирусов. Основной способ добиться этого — мытье рук.
Человек должен всегда мыть руки до и после еды, а также часто в течение дня, чтобы предотвратить распространение микробов.
Люди, к сожалению, не могут предотвратить астму. Однако они могут избегать триггеров астмы, которые, как известно, ухудшают их состояние. Примеры триггеров включают сигаретный дым, перхоть домашних животных и сезонную аллергию.
Бронхит — это временное заболевание, которое необходимо разрешить самостоятельно при лечении на дому. Однако есть некоторые, у кого больше шансов получить осложнения. К ним относятся пожилые люди, маленькие дети и люди с ослабленным иммунитетом, например, больные раком или диабетом.
Прием лекарств и избегание триггеров астмы может помочь людям избежать более острых приступов астмы, если у них есть заболевание.
Людям не следует отказываться от физической активности, даже если упражнения у некоторых могут вызвать приступы астмы. Вместо этого врач может посоветовать им иметь при себе ингалятор быстрого действия или ингалятор короткого действия, чтобы предотвратить более острые приступы.
Врач может также порекомендовать пациенту использовать ингалятор короткого действия за 30 минут до начала тренировки.
И острый бронхит, и астма могут вызывать симптомы, особенно кашель и хрипы.Если кашель длится более нескольких недель, пациенты должны обратиться к врачу, если астма является причиной состояния.
Существуют методы лечения, которые могут помочь уменьшить симптомы обоих состояний, когда это возможно, хотя нет лекарства ни от одного из них.
Прочтите статью на испанском языке.
Соображения подходов, контроль окружающей среды, иммунотерапия аллергенами
[Рекомендации] Национальная программа обучения и профилактики астмы. Отчет экспертной комиссии 3 (EPR-3): Руководство по диагностике и лечению астмы — Сводный отчет 2007. J Allergy Clin Immunol . 2007 ноябрь 120 (5 приложение): S94-138. [Медлайн].
Busse WW, Calhoun WF, Sedgwick JD. Механизм воспаления дыхательных путей при астме. Am Rev Respir Dis . 1993, июнь 147 (6, часть 2): S20-4. [Медлайн].
Horwitz RJ, Busse WW. Воспаление и астма. Clin Chest Med . 1995 16 декабря (4): 583-602. [Медлайн].
Мюррей Дж. Ф., Надель Дж. А. Структура легких относительно их основной функции. Учебник респираторной медицины . WB Saunders Co; 1988. 15-20.
Balzar S, Fajt ML, Comhair SA, Erzurum SC, Bleecker E, Busse WW, et al. Фенотип, расположение и активация тучных клеток при тяжелой астме: данные программы исследований тяжелой астмы. Am J Respir Crit Care Med . 2011 г. 1. 183 (3): 299-309. [Медлайн]. [Полный текст].
Gauvreau GM, Boulet LP, Cockcroft DW и др. Влияние блокады интерлейкина-13 на аллерген-индуцированную реакцию дыхательных путей при легкой атопической астме. Am J Respir Crit Care Med . 2011 15 апреля. 183 (8): 1007-14. [Медлайн].
Андерсон WJ, Уотсон Л. Астма и гигиеническая гипотеза. N Engl J Med . 2001 24 мая. 344 (21): 1643-4. [Медлайн].
Брукс С., Пирс Н., Доуес Дж. Гипотеза гигиены при аллергии и астме: обновление. Curr Opin Allergy Clin Immunol . 2013 13 февраля (1): 70-7. [Медлайн].
Sears MR. Последствия длительного воспаления.Естественное течение астмы. Clin Chest Med . 2000 июн., 21 (2): 315-29. [Медлайн].
Camargo CA Jr, Weiss ST, Zhang S, Willett WC, Speizer FE. Проспективное исследование индекса массы тела, изменения веса и риска развития астмы у взрослых у женщин. Arch Intern Med . 1999 22 ноября. 159 (21): 2582-8. [Медлайн].
Henderson WR Jr. Роль лейкотриенов при астме. Энн Аллергия . 1994, март 72 (3): 272-8. [Медлайн].
Бисли Р.В., Клейтон Т.О., Крейн Дж., Лай С.К., Монтефорт С.Р., Мутиус Э. и др. Использование ацетаминофена и риск развития астмы, риноконъюнктивита и экземы у подростков: международное исследование астмы и аллергии в третьей фазе детства. Am J Respir Crit Care Med . 2011 15 января. 183 (2): 171-8. [Медлайн].
Comert S, Karakaya G. Kalyoncu AF. Десенсибилизирующее лечение аспирином для лечения респираторных заболеваний, обостренных аспирином. J Respir Res . 2016. 2: 24-7.
Хардинг С.М., Гуццо М.Р., Рихтер Дж. Э. Распространенность гастроэзофагеального рефлюкса у больных астмой без симптомов рефлюкса. Am J Respir Crit Care Med . 2000 Июль 162 (1): 34-9. [Медлайн].
Tarlo SM, Balmes J, Balkissoon R, Beach J, Beckett W., Bernstein D., et al. Диагностика и лечение астмы, связанной с работой: Согласованное заявление Американского колледжа грудных врачей. Сундук .2008 сентябрь 134 (3 доп.): 1С-41С. [Медлайн].
Леманске Р.Ф. младший, Джексон Д.И., Гангнон Р.Э., Эванс М.Д., Ли З., Шулт П.А. и др. Заболевания, вызванные риновирусами в младенчестве, предсказывают последующее свистящее дыхание у детей. J Allergy Clin Immunol . 2005 сентябрь 116 (3): 571-7. [Медлайн].
Bizzintino J, Lee WM, Laing IA, Vang F, Pappas T, Zhang G и др. Связь между риновирусом С человека и тяжестью острой астмы у детей. Eur Respir J .2011 Май. 37 (5): 1037-42. [Медлайн]. [Полный текст].
Мартин Р.Дж., Крафт М, Чу Х.В., Бернс Э.А., Касселл Г.Х. Связь между хронической астмой и хронической инфекцией. J Allergy Clin Immunol . 2001 апр. 107 (4): 595-601. [Медлайн].
Hamilos DL. Гастроэзофагеальный рефлюкс и синусит при астме. Clin Chest Med . 1995 16 декабря (4): 683-97. [Медлайн].
McFadden ER Jr. Обструкция дыхательных путей, вызванная физической нагрузкой. Clin Chest Med . 1995 16 декабря (4): 671-82. [Медлайн].
Randolph C. Астма, вызванная физической нагрузкой: обновленная информация о патофизиологии, клинической диагностике и лечении. Curr Probl Pediatr . 1997, 27 февраля (2): 53-77. [Медлайн].
Ито С., Ногучи Э., Шибасаки М., Ямакава-Кобаяши К., Ватанабе Х., Аринами Т. Доказательства связи между дефицитом ацетилгидролазы фактора активации тромбоцитов в плазме и повышенным риском детской атопической астмы. Дж Хам Генет . 2002. 47 (2): 99-101. [Медлайн].
Bousquet J, Jeffery PK, Busse WW, Johnson M, Vignola AM. Астма. От бронхоспазма до воспаления и ремоделирования дыхательных путей. Am J Respir Crit Care Med . 2000 Май. 161 (5): 1720-45. [Медлайн].
Zucker, M. Фенотип астмы, генотип могут определять будущие методы лечения. Доступно по ссылке http://www.pulmonaryreviews.com/jun03/pr_jun03_phenotype.html. Доступ: 8 июня 2003 г.
Drazen JM, Yandava CN, Dube L, Szczerback N, Hippensteel R, Pillari A, et al. Фармакогенетическая связь между генотипом промотора ALOX5 и ответом на противоастматическое лечение. Нат Генет . 1999 Июнь 22 (2): 168-70. [Медлайн].
Thompson EE, Pan L, Ostrovnaya I, Weiss LA, Gern JE, Lemanske RF Jr, et al. Генотип Integrin beta 3 влияет на фенотипы астмы и аллергии в первые 6 лет жизни. J Allergy Clin Immunol .2007 июн.119 (6): 1423-9. [Медлайн].
Wechsler ME, Lehman E, Lazarus SC, Lemanske RF Jr, Boushey HA, Deykin A, et al. Полиморфизм бета-адренорецепторов и ответ на сальметерол. Am J Respir Crit Care Med . 2006 г. 1. 173 (5): 519-26. [Медлайн]. [Полный текст].
Cottrell L, Neal WA, Ice C, Perez MK, Piedimonte G. Метаболические нарушения у детей с астмой. Am J Respir Crit Care Med . 2011 15 февраля.183 (4): 441-8. [Медлайн]. [Полный текст].
Джуэл К.Т., Али З., Нилас Л., Ульрик С.С. Астма и ожирение: улучшает ли потеря веса контроль над астмой? систематический обзор. J Астма Аллергия . 2012. 5: 21-6. [Медлайн].
Sonnenschein-van der Voort AM, Jaddoe VW, Raat H, Moll HA, Hofman A, de Jongste JC и др. Рост плода и младенца и симптомы астмы у детей дошкольного возраста: исследование поколения R. Am J Respir Crit Care Med .2012 г., 1. 185 (7): 731-7. [Медлайн].
Bateman ED, Hurd SS, Barnes PJ, Bousquet J, Drazen JM, FitzGerald M, et al. Глобальная стратегия лечения и профилактики астмы: краткое изложение GINA. Eur Respir J . 2008 31 января (1): 143-78. [Медлайн]. [Полный текст].
Zhang Y, McConnell R, Gilliland F, Berhane K. Этнические различия во влиянии астмы на легочную функцию у детей. Am J Respir Crit Care Med .2011 г. 1. 183 (5): 596-603. [Медлайн]. [Полный текст].
Берроуз Б., Барби Р.А., Клайн М.Г., Кнудсон Р.Дж., Лебовиц, Мэриленд. Характеристики астмы среди пожилых людей в выборке из общей популяции. Сундук . 1991 Октябрь 100 (4): 935-42. [Медлайн].
Мартин А.Дж., Ландау Л.И., Фелан П.Д. Функция легких у молодых людей, перенесших астму в детстве. Am Rev Respir Dis . 1980 Октябрь 122 (4): 609-16. [Медлайн].
Хитрый РМ.Изменение смертности от астмы. Энн Аллергия . 1994 Сентябрь 73 (3): 259-68. [Медлайн].
Мурман Дж. Э., Радд Р. А., Джонсон, Калифорния, Кинг М., Минор П., Бейли С. и др. Национальное наблюдение за астмой — США, 1980-2004 гг. MMWR Surveill Summ . 2007 Октябрь 19, 56 (8): 1-54. [Медлайн].
Национальный институт сердца, легких и крови по сердечно-сосудистым заболеваниям, болезням легких и крови, Министерство здравоохранения и социальных служб США и др.2009. Доступно по адресу http://www.nhlbi.nih.gov/resources/docs/2009_ChartBook.pdf.
Бейли WC, Ричардс JM младший, Brooks CM, Soong SJ, Windsor RA, Manzella BA. Рандомизированное исследование по улучшению практики самоконтроля взрослых с астмой. Arch Intern Med . 1990 августа 150 (8): 1664-8. [Медлайн].
Игнасио-Гарсия Дж. М., Гонсалес-Сантос П. Образовательная программа по самоконтролю при астме путем домашнего мониторинга пикового выдоха. Am J Respir Crit Care Med .1995, февраль, 151 (2, часть 1): 353-9. [Медлайн].
Коцес Х., Бернштейн И.Л., Бернштейн Д.И., Рейнольдс Р.В., Корби Л., Вигал Дж. К. и др. Программа самоконтроля при астме у взрослых. Часть I: Разработка и оценка. J Allergy Clin Immunol . 1995 Февраль 95 (2): 529-40. [Медлайн].
Натан Р.А., Соркнесс Калифорния, Косински М., Шац М., Ли Дж. Т., Маркус П. и др. Разработка контрольного теста астмы: исследование для оценки контроля астмы. J Allergy Clin Immunol .2004, январь 113 (1): 59-65. [Медлайн].
Коффман Дж. М., Кабана М. Д., Елин Э. Улучшают ли школьные образовательные программы по астме самоконтроль и результаты для здоровья? Педиатрия . 2009 Август 124 (2): 729-42. [Медлайн]. [Полный текст].
[Руководство] Рабочая группа по управлению астмой. VA / DoD Руководство по клинической практике лечения астмы у детей и взрослых . Вашингтон (округ Колумбия): Департамент по делам ветеранов, Министерство обороны; 2009 г.[Полный текст].
Font-Ribera L, Villanueva CM, Nieuwenhuijsen MJ, et al. Посещение бассейнов, астма, аллергия и функция легких в когорте Avon Longitudinal Study of Parents and Children. Am J Respir Crit Care Med . 2011 г. 1. 183 (5): 582-8. [Медлайн]. [Полный текст].
Шао В., Чанг Т., Бердон В.Е., Меллинс Р.Б., Гриском Н.Т., Рузаль-Шапиро С. и др. Флюороскопическая диагностика гортанной астмы (парадоксальное движение голосовых связок). AJR Am J Roentgenol . 1995 ноябрь 165 (5): 1229-31. [Медлайн].
Моррис MJ, Deal LE, Bean DR, Grbach VX, Morgan JA. Дисфункция голосовых связок у пациентов с одышкой при физической нагрузке. Сундук . 1999 декабрь 116 (6): 1676-82. [Медлайн].
Настаси К.Дж., Ховард Д.А., Раби Р.Б., Лью Д.Б., Блэсс М.С. Рентгеноскопическая диагностика синдрома дисфункции голосовых связок. Ann Allergy Asthma Immunol . 1997 июн. 78 (6): 586-8. [Медлайн].
Винн С.Р., О’Коннелл Э.Дж., Фригас Э., Пейн В.С., Сакс Мичиган. Вызванная физическими упражнениями «астма» как проявление бронхиального карциноида. Энн Аллергия . 1986, август 57 (2): 139-41. [Медлайн].
Рольф Л.М., Райнер С.Ф. Хриплый мужчина с костной аномалией. Постградская медицина J . 1999, 75 августа (886): 503-4. [Медлайн]. [Полный текст].
Tucker GF Jr. Легочная мигрень. Энн Отол Ринол Ларингол .1977 сентябрь-октябрь. 86 (5, Пет. 1): 671-6. [Медлайн].
Isselbacher KJ. Принципы внутренней медицины Харрисона. Браунвальд Э., Уилсон Дж. Д. и др. Сердечная недостаточность . 13-е. Макгроу-Хилл; 1994. 1001.
Kim YW, Han SK, Shim YS, Kim KY, Han YC, Seo JW и др. Первое сообщение о диффузном панбронхиолите в Корее: пять клинических случаев. Медицинский работник . 1992 Май. 31 (5): 695-701. [Медлайн].
Bevelaqua F, Schicchi JS, Haas F, Axen K, Levin N.Аномалия дуги аорты, проявляющаяся как астма, вызванная физической нагрузкой. Am Rev Respir Dis . 1989 Сентябрь 140 (3): 805-8. [Медлайн].
Ньюман Л.Дж., Платтс-Миллс Т.А., Филлипс К.Д., Хейзен К.С., Брутто CW. Хронический синусит. Связь результатов компьютерной томографии с аллергией, астмой и эозинофилией. JAMA . 1994 2 февраля. 271 (5): 363-7. [Медлайн].
Шапиро Г.Г., Кристи ДЛ. Гастроэзофагеальный рефлюкс и астма. Clin Rev Allergy .1983 марта, 1 (1): 39-56. [Медлайн].
Куэвас Эрнандес MM, Ариас Эрнандес RM. [Исследование легочной гаммаографии у детей-астматиков с гастроэзофагеальным рефлюксом]. Rev Alerg Mex . 2008 ноябрь-декабрь. 55 (6): 229-33. [Медлайн].
Bacci E, Cianchetti S, Bartoli M, Dente FL, Di Franco A, Vagaggini B и др. Низкий уровень эозинофилов в мокроте предсказывает отсутствие ответа на беклометазон у пациентов с астматическими симптомами. Сундук . 2006 Март.129 (3): 565-72. [Медлайн].
Green RH, Brightling CE, McKenna S, Hargadon B, Parker D, Bradding P и др. Обострения астмы и количество эозинофилов в мокроте: рандомизированное контролируемое исследование. Ланцет . 2002, 30 ноября, 360 (9347): 1715-21. [Медлайн].
Мацумото Х. Периостин сыворотки: новый биомаркер для лечения астмы. Аллергол Инт . 2014 июнь 63 (2): 153-60. [Медлайн].
Вудс AQ, Линч DA.Астма: обновление изображений. Радиол Клин Норт Ам . 2009 Март 47 (2): 317-29. [Медлайн].
Teel GS, Engeler CE, Tashijian JH, duCret RP. Визуализация заболеваний мелких дыхательных путей. Радиография . 1996 16 января (1): 27-41. [Медлайн].
Enright PL, Lebowitz MD, Cockroft DW. Физиологические меры: исследование функции легких. Исход астмы. Am J Respir Crit Care Med . 1994, февраль, 149 (2, часть 2): S9-18; обсуждение S19-20.[Медлайн].
Али С.С., О’Коннелл К., Касс Л., Графф Г. Подсчет одного дыхания: экспериментальное исследование нового метода измерения легочной функции у детей. Am J Emerg Med . 2011 29 января (1): 33-6. [Медлайн].
Крапо РО, Касабури Р., Коутс А.Л., Энрайт П.Л., Хэнкинсон Дж.Л., Ирвин К.Г. Руководство по тестированию на метахолин и нагрузку с физической нагрузкой-1999. Это официальное заявление Американского торакального общества было принято Советом директоров ATS в июле 1999 года. Am J Respir Crit Care Med . 2000, январь, 161 (1): 309-29. [Медлайн].
Андерсон С.Д., Чарльтон Б., Вейлер Дж. М., Николс С., Спектор С. Л., Перлман Д. С. и др. Сравнение маннита и метахолина для прогнозирования бронхоспазма, вызванного физической нагрузкой, и клинического диагноза астмы. Respir Res . 2009 23 января, 10: 4. [Медлайн].
Smith AD, Cowan JO, Brassett KP, Herbison GP, Taylor DR. Измерение оксида азота в выдыхаемом воздухе для руководства лечением хронической астмы. N Engl J Med . 2005 26 мая. 352 (21): 2163-73. [Медлайн].
Росси О.В., Ляхде С., Лайтинен Дж., Хухти Э. Рентгенограммы грудной клетки и придаточных пазух носа в лечении острой астмы. Int Arch Allergy Immunol . 1994 Сентябрь 105 (1): 96-100. [Медлайн].
Праттер М.Р., Керли Ф.Дж., Дюбуа Дж., Ирвин Р.С. Причина и оценка хронической одышки в клинике легочных заболеваний. Arch Intern Med . 1989 окт.149 (10): 2277-82. [Медлайн].
Ирвин RS. Хронический кашель из-за гастроэзофагеальной рефлюксной болезни: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006, январь 129 (1 приложение): 80S-94S. [Медлайн].
Aras G, Kanmaz D, Kadakal F, Purisa S, Sonmez K, Tuncay E, et al. Гастроэзофагеальная рефлюксная болезнь у пациентов с астмой: наличие дисфагии может влиять на легочную функцию. Многопрофильный Респир Мед . 2012 17 декабря.7 (1): 53. [Медлайн].
Прайс Д., Масгрейв С.Д., Шепстон Л. и др. Антагонисты лейкотриенов в качестве терапии первой линии или дополнительной терапии, контролирующей астму. N Engl J Med . 2011 5 мая. 364 (18): 1695-707. [Медлайн].
Чаухан BF, Ducharme FM. Антилейкотриеновые агенты по сравнению с ингаляционными кортикостероидами при лечении рецидивирующей и / или хронической астмы у взрослых и детей. Кокрановская база данных Syst Rev . 2012 16 мая. 5: CD002314.[Медлайн].
Bruzzese JM, Sheares BJ, Vincent EJ, et al. Эффекты школьного вмешательства для городских подростков с астмой: контролируемое испытание. Am J Respir Crit Care Med . 2011 г. 15 апреля. 183 (8): 998-1006. [Медлайн]. [Полный текст].
Скотт М., Робертс Г., Курукулааратчи Р.Дж., Мэтьюз С., Нове А., Аршад Ш. Многостороннее избегание аллергенов в младенчестве снижает астму в детстве, причем эффект сохраняется до 18 лет. Грудь . 2012 декабрь 67 (12): 1046-51. [Медлайн].
McCormack MC, Breysse PN, Matsui EC, et al. Твердые частицы в помещении повышают заболеваемость астмой у детей с неатопической и атопической астмой. Ann Allergy Asthma Immunol . 2011 апр. 106 (4): 308-15. [Медлайн].
Tung KY, Tsai CH, Lee YL. Генотипы / диплотипы микросомальной эпоксидгидроксилазы, загрязнение атмосферного воздуха и детская астма. Сундук . 2011 апр.139 (4): 839-48. [Медлайн].
Sheikh A, Hurwitz B, Shehata Y. Меры по предотвращению появления клещей домашней пыли при хроническом аллергическом рините. Кокрановская база данных Syst Rev . 2007 24 января. CD001563. [Медлайн].
Abramson MJ, Puy RM, Weiner JM. Аллергенная иммунотерапия астмы. Кокрановская база данных Syst Rev . 2003. CD001186. [Медлайн].
Abramson MJ, Puy RM, Weiner JM. Эффективна ли иммунотерапия аллергенами при астме? Метаанализ рандомизированных контролируемых исследований. Am J Respir Crit Care Med . 1995 Апрель 151 (4): 969-74. [Медлайн].
Bruggenjurgen B, Reinhold T., Brehler R, Laake E, Wiese G, Machate U, et al. Экономическая эффективность специфической подкожной иммунотерапии у пациентов с аллергическим ринитом и аллергической астмой. Ann Allergy Asthma Immunol . 2008 Сентябрь 101 (3): 316-24. [Медлайн].
Маркус П. Включение терапии анти-IgE (омализумаб) в практику легочной медицины: последствия для управления практикой. Сундук . 2006 Февраль 129 (2): 466-74. [Медлайн].
Busse WW, Morgan WJ, Gergen PJ, et al. Рандомизированное испытание омализумаба (анти-IgE) для лечения астмы у детей из городских районов. N Engl J Med . 2011 17 марта. 364 (11): 1005-15. [Медлайн]. [Полный текст].
Hanania NA, Alpan O, Hamilos DL, et al. Омализумаб при тяжелой аллергической астме, недостаточно контролируемой стандартной терапией: рандомизированное исследование. Энн Интерн Мед. . 2011 3 мая.154 (9): 573-82. [Медлайн].
Ortega HG, Liu MC, Pavord ID, Brusselle GG, FitzGerald JM, Chetta A, et al. Лечение меполизумабом у пациентов с тяжелой эозинофильной астмой. N Engl J Med . 2014 25 сентября. 371 (13): 1198-207. [Медлайн]. [Полный текст].
Bel EH, Wenzel SE, Thompson PJ, Prazma CM, Keene ON, Yancey SW и др. Пероральный глюкокортикоидсберегающий эффект меполизумаба при эозинофильной астме. N Engl J Med . 2014 25 сен.371 (13): 1189-97. [Медлайн]. [Полный текст].
Pavord ID, Korn S, Howarth P, Bleecker ER, Buhl R, Keene ON, et al. Меполизумаб при тяжелой эозинофильной астме (DREAM): многоцентровое двойное слепое плацебо-контролируемое исследование. Ланцет . 2012 18 августа. 380 (9842): 651-9. [Медлайн].
Castro M, Zangrilli J, Wechsler ME, Bateman ED, Brusselle GG, Bardin P, et al. Реслизумаб для недостаточно контролируемой астмы с повышенным уровнем эозинофилов в крови: результаты двух многоцентровых, параллельных, двойных слепых, рандомизированных, плацебо-контролируемых исследований фазы 3. Ланцет Респир Мед . 2015 май. 3 (5): 355-66. [Медлайн].
Bleecker ER, FitzGerald JM, Chanez P, Papi A, Weinstein SF, Barker P, et al. Эффективность и безопасность бенрализумаба у пациентов с тяжелой формой астмы, не контролируемой высокими дозами ингаляционных кортикостероидов и β 2 -агонистов длительного действия (SIROCCO): рандомизированное многоцентровое плацебо-контролируемое исследование фазы 3. Ланцет . 2016 29 октября. 388 (10056): 2115-2127. [Медлайн].
Фитцджеральд Дж. М., Бликер Э. Р., Наир П., Корн С., Охта К., Ломматч М. и др.Бенрализумаб, моноклональное антитело против рецептора интерлейкина-5 α, в качестве дополнительного лечения пациентов с тяжелой неконтролируемой эозинофильной астмой (CALIMA): рандомизированное двойное слепое плацебо-контролируемое исследование фазы 3. Ланцет . 2016 29 октября. 388 (10056): 2128-2141. [Медлайн].
Наир П., Венцель С., Рабе К.Ф., Бурдин А., Лугого Н.Л., Куна П. и др. Пероральный глюкокортикоид-сберегающий эффект Бенрализумаба при тяжелой астме. N Engl J Med . 2017, 22 июня. 376 (25): 2448-2458.[Медлайн].
Castro M, Corren J, Pavord ID, Maspero J, Wenzel S, Rabe KF и др. Эффективность и безопасность дупилумаба при неконтролируемой астме средней и тяжелой степени. N Engl J Med . 28 июня 2018 г., 378 (26): 2486-2496. [Медлайн].
Rabe KF, Nair P, Brusselle G, Maspero JF, Castro M, Sher L, et al. Эффективность и безопасность дупилумаба при глюкокортикоид-зависимой тяжелой астме. N Engl J Med . 2018 28 июня. 378 (26): 2475-2485. [Медлайн].
Кастро М., Рубин А.С., Лавиолетт М., Фитерман Дж., Де Андраде Лима М., Шах П.Л. и др. Эффективность и безопасность бронхиальной термопластики при лечении тяжелой астмы: многоцентровое рандомизированное двойное слепое контролируемое клиническое исследование. Am J Respir Crit Care Med . 2010 15 января. 181 (2): 116-24. [Медлайн].
Келлер Д. Бронхиальная термопластика приносит пользу больным астмой в долгосрочной перспективе. Медицинские новости Medscape. Доступно по адресу http: // www.medscape.com/viewarticle/804695. Дата обращения: 4 июня 2013 г.
Wechsler ME, Laviolette M, Rubin AS, Fiterman J, Lapa E. Silva JR, Shah PL, et al. Бронхиальная термопластика: долгосрочная безопасность и эффективность у пациентов с тяжелой персистирующей астмой. J Allergy Clin Immunol . 2013 30 августа. [Medline].
Боггс В. Бронхиальная термопластика, эффективная при тяжелой стойкой астме. Medscape [сериал онлайн]. Доступно по адресу http: //www.medscape.com / viewarticle / 811113. Доступ: 30 сентября 2013 г.
О’Бирн П.М., Педерсен С., Карлссон Л.Г. и др. Риск пневмонии у пациентов с астмой, принимающих ингаляционные кортикостероиды. Am J Respir Crit Care Med . 2011 г. 1. 183 (5): 589-95. [Медлайн].
Дхупер С., Чандра А., Ахмед А. и др. Сравнение эффективности и стоимости введения бронходилататора между дозированными ингаляторами с одноразовыми спейсерами и небулайзерами для лечения острой астмы. J Emerg Med . 2011 Март 40 (3): 247-55. [Медлайн].
Rowe BH, Keller JL, Oxman AD. Эффективность стероидной терапии при обострениях астмы: метаанализ. Am J Emerg Med . 1992 июл.10 (4): 301-10. [Медлайн].
Rowe BH, Edmonds ML, Spooner CH, Diner B, Camargo CA Jr. Кортикостероидная терапия острой астмы. Респир Мед . 2004 апр. 98 (4): 275-84. [Медлайн].
Агертофт Л, Педерсен С.Влияние длительного лечения ингаляционным будесонидом на рост у детей с астмой. N Engl J Med . 2000 Октябрь 12, 343 (15): 1064-9. [Медлайн].
Тастепе А.И., Кузуджу А., Демиркан С., Лиман С.Т., Демираг Ф. Хирургическое лечение гамартомы трахеи. Сканд Кардиоваск J . 1998. 32 (4): 239-41. [Медлайн].
Guilbert TW, Morgan WJ, Zeiger RS, Mauger DT, Boehmer SJ, Szefler SJ, et al. Длительные ингаляционные кортикостероиды у детей дошкольного возраста с высоким риском астмы. N Engl J Med . 2006 11 мая. 354 (19): 1985-97. [Медлайн].
van den Berge M, ten Hacken NH, Cohen J, Douma WR, Postma DS. Заболевание мелких дыхательных путей при астме и ХОБЛ: клинические последствия. Сундук . 2011 Февраль 139 (2): 412-23. [Медлайн].
Kingston HG, Hirshman CA. Периоперационное ведение пациента с астмой. Анест Аналг . 1984 Сентябрь 63 (9): 844-55. [Медлайн].
[Рекомендации] Глобальная инициатива по астме.Глобальная стратегия управления и профилактики астмы, 2019 г. Глобальная инициатива по астме (GINA). Доступно на http://www.ginasthma.org. 2019; Дата обращения: 20 декабря 2019 г.
Скотт Х.А., Гибсон П.Г., Гарг М.Л., Претто Дж. Дж., Морган П. Дж., Каллистер Р. и др. Ограничение диеты и физические упражнения улучшают воспаление дыхательных путей и клинические исходы при астме с избыточным весом и ожирением: рандомизированное исследование. Clin Exp Allergy . 2013 Январь 43 (1): 36-49. [Медлайн].
[Рекомендации] Накамура Ю., Тамаоки Дж., Нагасе Х., Ямагути М., Хоригути Т., Ходзава С. и др.Японские рекомендации по лечению астмы у взрослых, 2020 г. Allergol Int . 2020 Октябрь 69 (4): 519-548. [Медлайн].
[Рекомендации] Чунг К.Ф., Венцель С.Е., Брозек Дж.Л., Буш А., Кастро М., Стерк П.Дж. и др. Международное руководство ERS / ATS по определению, оценке и лечению тяжелой астмы. Eur Respir J . 2014 Февраль 43 (2): 343-73. [Медлайн].
Берридж М.С., Ли З., Хилд DL. Распределение в легких и кинетика ингаляционного [11C] триамцинолона ацетонида. Дж. Nucl Med . 2000 окт. 41 (10): 1603-11. [Медлайн].
Нельсон Х.С. Advair: комбинированное лечение с пропионатом флутиказона / салметеролом при лечении астмы. J Allergy Clin Immunol . 2001 февраль 107 (2): 398-416. [Медлайн].
[Рекомендации] Парсонс Дж. П., Холлстранд Т. С., Мастронарде Дж. Г., Камински Д. А., Рунделл К. В., Халл Дж. Х. и др. Официальное руководство по клинической практике Американского торакального общества: бронхоспазм, вызванный физической нагрузкой. Am J Respir Crit Care Med . 2013 1 мая. 187 (9): 1016-27. [Медлайн].
Тантисира К.Г., Ласки-Су Дж., Харада М. и др. Общегеномная ассоциация между GLCCI1 и ответом на терапию глюкокортикоидами при астме. N Engl J Med . 2011 29 сентября. 365 (13): 1173-83. [Медлайн].
Peters SP, Kunselman SJ, Icitovic N, Moore WC, Pascual R, Ameredes BT, et al. Повышающая терапия тиотропия бромидом для взрослых с неконтролируемой астмой. N Engl J Med . 2010 окт. 28. 363 (18): 1715-26. [Медлайн]. [Полный текст].
Kerstjens HA, Engel M, Dahl R, Paggiaro P, Beck E, Vandewalker M и др. Тиотропий при астме, плохо контролируемой стандартной комбинированной терапией. N Engl J Med . 2 сентября 2012 г. [Medline].
Ранг MA, Liesinger JT, Ziegenfuss JY, Branda ME, Lim KG, Yawn BP и др. Влияние рекомендаций по лечению астмы на использование регуляторов астмы и на частоту обострений астмы в сравнении 1997–1998 и 2004–2005 годов. Ann Allergy Asthma Immunol . 2012 Январь 108 (1): 9-13. [Медлайн].
Брукс М. FDA Oks Новое поддерживающее лечение астмы Arnuity Ellipta. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/830213. Доступ: 23 августа 2014 г.
Можно ли вылечить астму? Какие новейшие методы лечения?
Джавид Ахтер, доктор медицины, заведующий отделением детской пульмонологии детской больницы Хоуп в Оук-Лоун, штат Иллинойс, предлагает следующий ответ:Изображение: СТИВ КАГАН, М.D. МАЧТОВАЯ ЯЧЕЙКА. Эти большие клетки, наполненные сильнодействующими химическими веществами, вызывающими воспаление, называемыми лейкотриенами, выстилают дыхательные пути и играют центральную роль в развитии астмы, вызванной аллергией. |
Астма — заболевание, которое в высшей степени поддается контролю. Действительно, для большинства больных контроль настолько эффективен, что сводится к виртуальному излечению. Но астма не излечима так же, как, скажем, бактериальная пневмония; он никогда не уходит полностью. Кроме того, одно лекарство никогда не будет достаточно.Становится все более очевидным, что существует много типов астмы, и они сильно различаются по своим проявлениям и генезису. Например, астма, которая проявляется в виде хронического кашля, «кашлевого варианта астмы», по-видимому, сильно отличается от опасной для жизни разновидности, которая приводит к крайней дыхательной недостаточности и иногда к смерти.
Тем не менее, непременным условием астмы, как мы понимаем ее сегодня, является повышенная чувствительность дыхательных путей ко многим различным агентам. Эти агенты включают респираторные вирусы (вирус простуды), загрязнители (озон и сигаретный дым), переносимые по воздуху аллергены (шерсть животных, пыльца и плесень) и упражнения, особенно в холодной и сухой среде.Эти агенты, называемые триггерами, вызывают воспалительную реакцию в дыхательных путях, которая, в свою очередь, приводит к общим симптомам кашля, свистящего дыхания, повышенной выработки слизи и одышки. Успешный контроль астмы предполагает контроль воспаления в дыхательных путях и устранение симптомов, прежде чем они выйдут из-под контроля.
Самым большим достижением в борьбе с астмой может стать изменение отношения врачей к использованию профилактических лекарств, а также попытки сделать планы спасения на дому более агрессивными и самодостаточными.Доступность селективных и сильнодействующих лекарств сделала такие изменения возможными. Избегая известных триггеров в окружающей среде, таких как сигаретный дым, пылевые клещи, антигены тараканов и перхоть теплокровных домашних животных, таких как кошки и собаки, пациенты могут помочь минимизировать воспаление дыхательных путей. Кроме того, более новые, более плотные и более энергоэффективные дома, принудительное воздушное отопление и ковровое покрытие от стены до стены способствуют более высокому уровню срабатываний в помещении.
Еще одна эффективная стратегия предотвращения воспаления — это прием определенных лекарств либо ежедневно в течение сезона (для большинства людей с астмой это осенний сезон), либо в течение нескольких сезонов, либо круглый год.Один класс этих препаратов стабилизирует тучные клетки (большие клетки, наполненные мощными вызывающими воспаление химическими веществами, называемыми лейкотриенами), которые выстилают дыхательные пути и играют центральную роль в астме, вызванной аллергией. Эти ингалянты, стабилизирующие тучные клетки, включают Cromolyn и Nedocromyl. Кромолин представляет особый интерес, поскольку он получен из растения Амми Виснага, издавна используемого американскими индейцами в качестве лечебного средства от коликов.
Захватывающий новый класс пероральных препаратов, называемых модификаторами лейкотриенов, нейтрализует действие лейкотриенов.Этот класс лекарств является первым новым классом, который стал доступным для лечения астмы за последние 20 лет и имеет большие перспективы. В него входят Зафирлукаст, Пранлукаст и Зилеутон. Самые эффективные профилактические препараты от астмы относятся к семейству кортикостероидов. Эти ингаляционные лекарства доставляются либо через канистры под давлением, либо через дозаторы сухого порошка и включают бекламетазон, триамцинолон, флунизолид, будесонид и флутиказон. Их широкое использование — единственная наиболее важная причина улучшения контроля над астмой в последние десятилетия.Поскольку эти лекарства наносятся непосредственно на поверхность дыхательных путей посредством ингаляции и не влияют на другие части тела, как при пероральном приеме, их побочные эффекты сводятся к минимуму.
Еще одним достижением в лечении астмы стало раннее и агрессивное использование лекарств для облегчения симптомов, включая стимуляторы бета-2 рецепторов и короткие курсы пероральных стероидов, как часть терапии для оказания помощи на дому. У этой формы терапии есть дополнительное преимущество, заключающееся в том, что пациенты и лица, осуществляющие уход, становятся самодостаточными и уверенными в том, чтобы справиться с острым приступом астмы.Этот тип самодостаточности необходим для успешного лечения любого хронического заболевания. И хорошая новость в этом отношении заключается в том, что только что стал доступен второй класс лекарств с бета-2 (по сути, более селективные оптические изомеры их исходных лекарств).
За последние несколько лет Национальные институты здравоохранения, особенно Национальный институт сердца, легких и крови, и другие агентства предприняли согласованные усилия по обучению врачей наилучшим способам лечения астмы.Общественные образовательные программы, группы поддержки и Интернет сыграли важную роль в предоставлении полезной информации родителям детей-астматиков и пациентам.
Таким образом, терапевтические и поведенческие достижения в лечении астмы были очень значительными за последние 15–20 лет, что привело к появлению более эффективных и безопасных способов борьбы с ней.

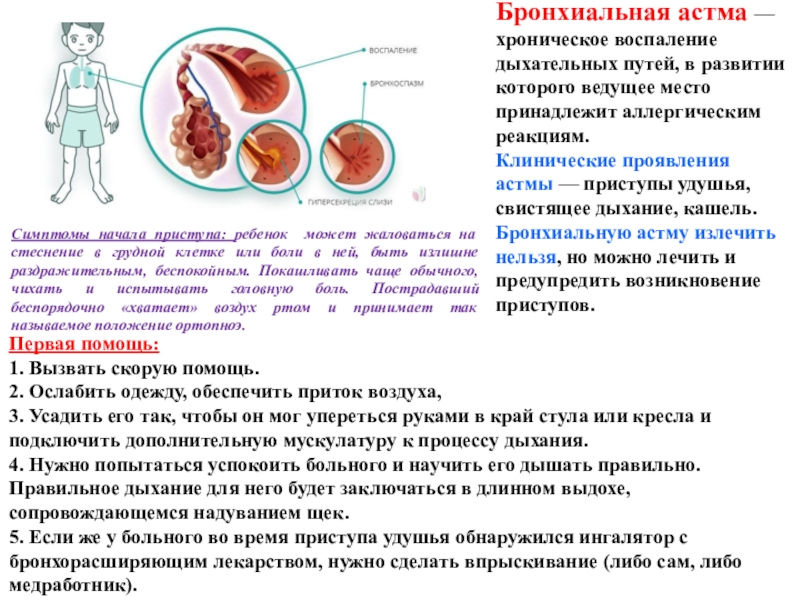



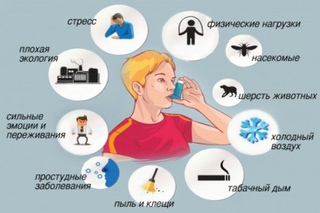







 Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!
Нужно помнить, что капсулы нельзя глотать! Лекарство действует только при вдыхании!

 Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
Попросите выписать Вам рецепт заранее, еще до того, как ингалятор опустеет.
 Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор.
Попросите врача выписать Вам рецепт заранее, до того как опустеет ингалятор. Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания.
Исключая воздействие непосредственно на организм пациента, данный метод позволяет проведение диагностического обследования в период обострения заболевания.
