Гепатит B
Передача инфекции от матери ребенку случается чаще при наличии у инфицированной HBV матери высокой вирусной нагрузки. При отсутствии профилактических мер у матерей с HBeAg-положительным вирусным гепатитом (то есть, как правило, с более высокой вирусной нагрузкой) риск передачи инфекции ребенку колеблется в пределах от 70% до 90%.
Гепатит B также передается в результате укола иглой, нанесения татуировок, пирсинга и контакта с инфицированной кровью и биологическими жидкостями, включая слюну, менструальные и вагинальные выделения и семенную жидкость. Заражение гепатитом В может происходить половым путем, в частности у непривитых мужчин, вступающих в половые контакты с мужчинами, и гетеросексуальных лиц, имеющих несколько половых партнеров или вступающих в половые контакты с работниками секс-индустрии.
Хронический гепатит В развивается у менее 5% заразившихся во взрослом возрасте и у порядка 95% инфицированных в младенчестве и раннем детстве. Заражение может также иметь место при повторном использовании игл и шприцев в медицинских учреждениях и среди лиц, употребляющих инъекционные наркотики.
Вирус гепатита В способен выживать вне организма человека по меньшей мере в течение семи дней. На протяжении этого периода времени вирус сохраняет способность вызывать инфекцию в случае попадания в организм непривитого человека. Продолжительность инкубационного периода гепатита В колеблется в пределах от 30 до 180 дней и в среднем составляет 75 дней. Вирус может обнаруживаться в крови в течение 30–60 дней после инфицирования и способен персистировать в организме, вызывая хронический гепатит В.
Симптомы
В большинстве случаев первичная инфекция имеет бессимптомное течение. Тем не менее у некоторых пациентов возникают острые состояния с выраженными симптомами, которые сохраняются несколько недель и включают в себя желтушное окрашивание кожи и склер, потемнение мочи, сильную слабость, тошноту, рвоту и боли в брюшной полости. В редких случаях острый гепатит может привести к развитию острой печеночной недостаточности с риском летального исхода.
В редких случаях острый гепатит может привести к развитию острой печеночной недостаточности с риском летального исхода.
Вирус гепатита В также может вызывать хроническое инфекционное заболевание печени, которое со временем может развиться в цирроз (рубцевание печени) или рак печени.
Кто находится в группе риска развития хронической формы гепатита В?
Вероятность развития хронической инфекции зависит от возраста, в котором человек заразился вирусом гепатита. С наибольшей вероятностью хроническая инфекция развивается у инфицированных вирусом гепатита В детей в возрасте до шести лет.
Дети грудного и раннего возраста:
- у детей грудного возраста, инфицированных в первый год жизни, хроническая инфекция развивается в 80–90% случаев;
- у детей, инфицированных в возрасте до шести лет, хроническая инфекция развивается в 30–50% случаев.
Взрослые:
- у людей, инфицированных гепатитом В во взрослом возрасте, при отсутствии других сопутствующих заболеваний хроническая инфекция развивается менее чем в 5% случаев; и
- в случае развития хронической инфекции у 20–30% взрослых заболевание приводит к циррозу и/или раку печени.

Коинфекция ВИЧ-HBV
Около 1% людей, живущих с HBV-инфекцией (2,7 миллиона человек) также инфицированы ВИЧ. При этом средняя распространенность HBV-инфекции среди ВИЧ-инфицированных составляет 7,4%. С 2015 г. ВОЗ рекомендует назначать лечение всем пациентам, у которых диагностирована ВИЧ-инфекция, независимо от стадии заболевания. Тенофовир, который входит в состав комбинированных курсов лечения, рекомендованных в качестве терапии первой линии при ВИЧ‑инфекции, также активен против HBV.
Диагностика
На основе только клинической картины провести дифференциацию между гепатитом В и вирусными гепатитами других типов невозможно; поэтому крайне важным является лабораторное подтверждение диагноза. Для диагностики и мониторинга пациентов с гепатитом В существует несколько методов лабораторного исследования крови. Их можно использовать для дифференциальной диагностики острых и хронических инфекций.
Методы лабораторной диагностики инфекции заключаются в выявлении поверхностного антигена гепатита В (HbsAg). Для обеспечения безопасности крови и предотвращения случайной передачи вируса реципиентам продуктов крови ВОЗ рекомендует проводить систематическое тестирование донорской крови на гепатит В.
Для обеспечения безопасности крови и предотвращения случайной передачи вируса реципиентам продуктов крови ВОЗ рекомендует проводить систематическое тестирование донорской крови на гепатит В.
- Острая инфекция HBV характеризуется наличием поверхностного антигена вируса гепатита В (HBsAg) и иммуноглобулинов M (IgM) — антител к ядерному антигену (HBсAg). В течение начальной фазы инфекции у пациентов также обнаруживается е-антиген вируса гепатита B (HbeAg). HBeAg обычно является маркером высокого уровня репликации вируса. Наличие HBeAg указывает на высокую контагиозность крови и биологических жидкостей инфицированного.
- Хроническая инфекция характеризуется персистенцией HBsAg в течение не менее шести месяцев (при одновременном наличии HBeAg или без него). Постоянное наличие HBsAg является главным маркером риска развития хронического заболевания печени и рака печени (гепатоцеллюлярной карциномы) в течение жизни.
Лечение
Специфического лечения при остром гепатите В не существует. Поэтому медицинская помощь заключается в поддержании физического комфорта и надлежащего нутритивного баланса, включая восполнение потерь жидкости, вызванных рвотой и диареей. Очень важно избегать неоправданного медикаментозного лечения. Так, пациентам с острым гепатитом В не показаны ацетаминофен/парацетамол и противорвотные средства.
Поэтому медицинская помощь заключается в поддержании физического комфорта и надлежащего нутритивного баланса, включая восполнение потерь жидкости, вызванных рвотой и диареей. Очень важно избегать неоправданного медикаментозного лечения. Так, пациентам с острым гепатитом В не показаны ацетаминофен/парацетамол и противорвотные средства.
При хроническом гепатите В может назначаться медикаментозное лечение, в том числе пероральными противовирусными препаратами. Лечение позволяет замедлить процесс развития цирроза печени, снизить заболеваемость раком печени и повысить показатели долгосрочной выживаемости больных. При этом медикаментозное лечение требуется лишь части пациентов с хроническим гепатитом В (по оценкам, от 10% до 40% пациентов в зависимости от условий и критериев отбора).
ВОЗ рекомендует использование пероральных препаратов тенофовира и энтекавира, которые являются наиболее эффективными для супрессии вируса гепатита В. Их прием реже приводит к формированию лекарственной устойчивости, отличается простотой (принимается 1 таблетка в сутки) и не сопровождается значительными побочными эффектами, в связи с чем отсутствует необходимость в тщательном наблюдении за пациентами.
Энтекавир не является патентованным лекарственным средством. В 2017 г. все страны с низким и средним уровнем дохода имели возможность на законных основаниях закупать генерический энтекавир, однако его стоимость и доступность значительно разнились. Тенофовир больше не защищен патентом ни в одной стране мира. К 2016 г. на международном рынке медианная цена прошедшего преквалификацию ВОЗ генерического тенофовира снизилась с 208 долл. США до 32 долл. США за годовой курс лечения.
Вместе с тем в большинстве случаев медикаментозное лечение не позволяет добиться полного излечения гепатита В, но лишь подавляет репликацию вируса. Поэтому большинство пациентов, которые начинают лечение от гепатита В, должны продолжать его на протяжении всей жизни.
Во многих регионах с ограниченными ресурсами доступ к диагностике и лечению гепатита В по-прежнему затруднен. В 2016 г. из более 250 миллионов людей, живущих с HBV, о своем диагнозе знали 10,5% (27 миллионов человек). Средний мировой показатель охвата лечением диагностированных лиц составил 16,7% (4,5 миллиона человек).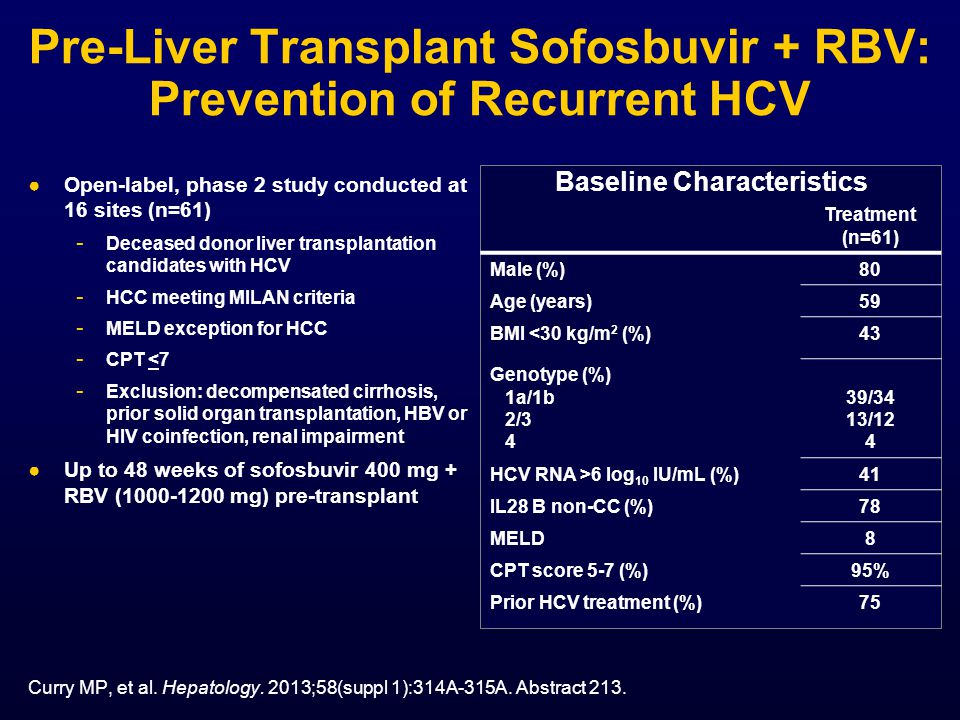 Многим пациентам диагноз ставится уже на поздних стадиях заболевания печени.
Многим пациентам диагноз ставится уже на поздних стадиях заболевания печени.
Среди хронических осложнений гепатита В большая доля бремя болезни приходится на цирроз и гепатоцеллюлярную карциному. Рак печени прогрессирует быстро, и, принимая во внимание ограниченные возможности его лечения, исход болезни, как правило, неблагоприятный. В странах с низким уровнем дохода большинство пациентов с раком печени умирает в течение нескольких месяцев после постановки диагноза. В странах с высоким уровнем дохода жизнь таких пациентов удается продлить на несколько лет за счет хирургии и химиотерапии. В странах с высоким уровнем дохода некоторым больным циррозом проводится трансплантация печени, однако такие операции выполняются с переменным успехом.
Профилактика
Главным методом профилактики гепатита В является вакцинация. ВОЗ рекомендует прививать от гепатита В всех новорожденных как можно скорее после рождения, по возможности в первые 24 часа жизни, с последующим введением двух или трех доз вакцины с промежутком не менее четырех недель.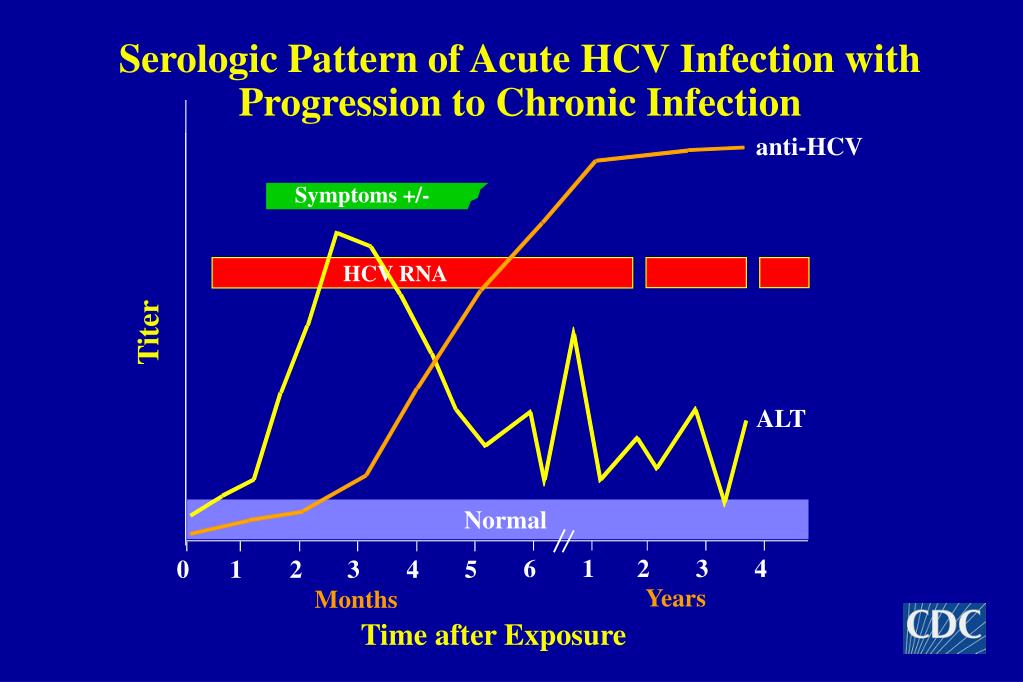 Своевременная вакцинация детей сразу после рождения – эффективный способ сокращения числа случаев передачи гепатита В от матери ребенку.
Своевременная вакцинация детей сразу после рождения – эффективный способ сокращения числа случаев передачи гепатита В от матери ребенку.
Согласно последним оценкам ВОЗ, доля детей в возрасте до пяти лет, страдающих хроническим гепатитом В, сократилась до чуть менее 1% в 2019 г., тогда как в десятилетия, предшествовавшие внедрению вакцинации (то есть с 1980-х до начала 2000-х гг.) этот показатель составлял порядка 5%.
Таким образом, достигнут один из контрольных показателей элиминации вирусного гепатита, поставленных в рамках Целей в области устойчивого развития, – к 2020 г. снизить распространенность инфекции HBV среди детей младше пяти лет до уровня менее 1%.
Расширение охвата вакцинацией против гепатита В во всем мире за последние два десятилетия стал одним из крупных достижений в области здравоохранения и способствовал снижению числа случаев заражения гепатитом В среди детей.
В 2019 г. показатель охвата населения тремя дозами вакцины достиг 85% во всем мире, тогда как в 2000 г. он составлял примерно 30%. Тем не менее показатели иммунизации новорожденных против гепатита В остаются неоднородными. Так, средний показатель охвата вакцинацией первой дозой вакцины против гепатита В сразу после рождения во всем мире составляет 43%, однако в Африканском регионе ВОЗ он равен лишь 6%.
он составлял примерно 30%. Тем не менее показатели иммунизации новорожденных против гепатита В остаются неоднородными. Так, средний показатель охвата вакцинацией первой дозой вакцины против гепатита В сразу после рождения во всем мире составляет 43%, однако в Африканском регионе ВОЗ он равен лишь 6%.
Полный курс вакцинации вызывает повышение уровня защитных антител у более чем 95% младенцев, детей и молодых людей. Защита сохраняется на протяжении как минимум 20 лет и, вероятно, в течение всей жизни. В связи с этим ВОЗ не рекомендует проводить повторные прививки лицам, прошедшим трехдозовую вакцинацию.
В странах с низкой или средней эндемичностью вакцинация показана всем непривитым детям и подросткам в возрасте до 18 лет. В этих странах вероятность заражения среди представителей групп повышенного риска является более высокой, и им также следует пройти вакцинацию. К этим группам риска относятся:
- лица, которым часто требуется кровь или продукты крови, пациенты, находящиеся на диализе, и реципиенты трансплантации солидных органов;
- заключенные в местах лишения свободы;
- потребители инъекционных наркотиков;
- лица, имеющие бытовые и половые контакты с людьми с хронической HBV‑инфекцией;
- лица, имеющие несколько половых партнеров;
- медицинские работники и другие лица, которые могут иметь контакты с кровью и продуктами крови при исполнении служебных обязанностей;
- лица, совершающие международные поездки, которые не прошли полный курс вакцинации против HBV и которым показана вакцинация перед отбытием в эндемичные по HBV районы.

Вакцина имеет превосходные показатели безопасности и эффективности, и благодаря ей доля детей младше пяти лет с хронической HBV-инфекцией в 2019 г. сократилась до уровня немногим менее 1%, тогда как в десятилетия, предшествовавшие внедрению вакцинации (то есть с 1980-х до начала 2000-х гг.) этот показатель составлял порядка 5%.
Помимо вакцинации грудных младенцев, включающей своевременное введение первой дозы вакцины сразу после рождения, ВОЗ рекомендует назначение профилактического курса противовирусной терапии для предупреждения передачи гепатита В от матери ребенку. Для беременных с высокой концентрацией ДНК HBV (высокой вирусной нагрузкой) и/или присутствием в крови HBeAG характерен высокий риск передачи вируса будущему ребенку, даже если ребенок сразу после рождения получит первую дозу вакцины и пройдет полный курс вакцинации против гепатита В. Поэтому беременным с высокой концентрацией ДНК HBV во время беременности может быть показан профилактический курс противовирусной терапии для профилактики перинатального инфицирования ВГВ и защиты будущего новорожденного от заболевания.
В дополнение к вакцинации детей грудного возраста и профилактике передачи инфекции от матери ребенку передачу HBV можно предотвратить посредством мер по обеспечению безопасности крови, включая качественный скрининг всей донорской крови и ее продуктов, используемых для переливания. Во всем мире в 2013 г. скрининг и контроль качества прошли 97% доз донорской крови, однако пробелы остаются. К числу эффективных мер профилактики передачи вирусного гепатита В относятся обеспечение безопасности инъекций, а также отказ от неоправданных инъекций и инъекций, выполняемых в небезопасных условиях. Во всем мире доля небезопасных инъекций снизилась с 39% в 2000 г. до 5% в 2010 г. Кроме того, одной из мер профилактики инфекции является повышение безопасности половых контактов, в том числе сведение к минимуму числа половых партнеров и использование барьерной контрацепции (презервативов).
Деятельность ВОЗ
В мае 2016 г. Всемирная ассамблея здравоохранения приняла первую «Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016–2021 гг. » В ней подчеркивается важнейшая роль всеобщего охвата услугами здравоохранения и формулируются задачи, которые согласованы с Целями в области устойчивого развития. Стратегия преследует цель элиминации вирусного гепатита как проблемы общественного здравоохранения. Это нашло отражение в глобальных задачах по снижению к 2030 г. числа новых случаев инфицирования на 90% и смертности от вирусного гепатита на 65%. В стратегии изложены меры, которые должны быть приняты странами и Секретариатом ВОЗ для реализации этих задач.
» В ней подчеркивается важнейшая роль всеобщего охвата услугами здравоохранения и формулируются задачи, которые согласованы с Целями в области устойчивого развития. Стратегия преследует цель элиминации вирусного гепатита как проблемы общественного здравоохранения. Это нашло отражение в глобальных задачах по снижению к 2030 г. числа новых случаев инфицирования на 90% и смертности от вирусного гепатита на 65%. В стратегии изложены меры, которые должны быть приняты странами и Секретариатом ВОЗ для реализации этих задач.
Для оказания поддержки странам в достижении глобальных целей по ликвидации гепатита в рамках Повестки дня в области устойчивого развития на период до 2030 г. ВОЗ ведет работу в следующих областях:
- повышение осведомленности, содействие созданию партнерств и мобилизация ресурсов;
- разработка научно обоснованных мер политики, сбор и обработка данных для информационного обеспечения практических действий;
- повышение равенства в области здравоохранения в рамках мер по борьбе с гепатитом;
- профилактика распространения инфекции;
- расширение охвата услугами по скринингу, оказанию помощи и лечению.

В марте 2015 г. ВОЗ опубликовала свое первое «Руководство по профилактике, уходу и лечению в отношении лиц, живущих с хронической инфекцией гепатита В».
В частности, в руководстве содержатся следующие рекомендации:
- оказывать содействие применению простых неинвазивных диагностических тестов для оценки стадии заболевания печени и выявления показаний для назначения лечения;
- назначать лечение в первую очередь лицам с наиболее тяжелыми стадиями болезни печени и наибольшим риском летального исхода;
- рекомендовать в качестве терапии первой и второй линии использование аналогов нуклеозидов/нуклеотидов с высоким барьером формирования лекарственной устойчивости (тенофовир и энтекавир, и энтекавир для детей в возрасте 2-11 лет).
В руководстве также рекомендуется назначать пожизненное лечение лицам с циррозом и лицам с высоким уровнем ДНК HBV и признаками воспалительного процесса в печени и проводить регулярный мониторинг пациентов, проходящих лечение, а также тех, кому лечение еще не назначено, для оценки прогрессирования заболевания, определения показаний для лечения и раннего выявления рака печени.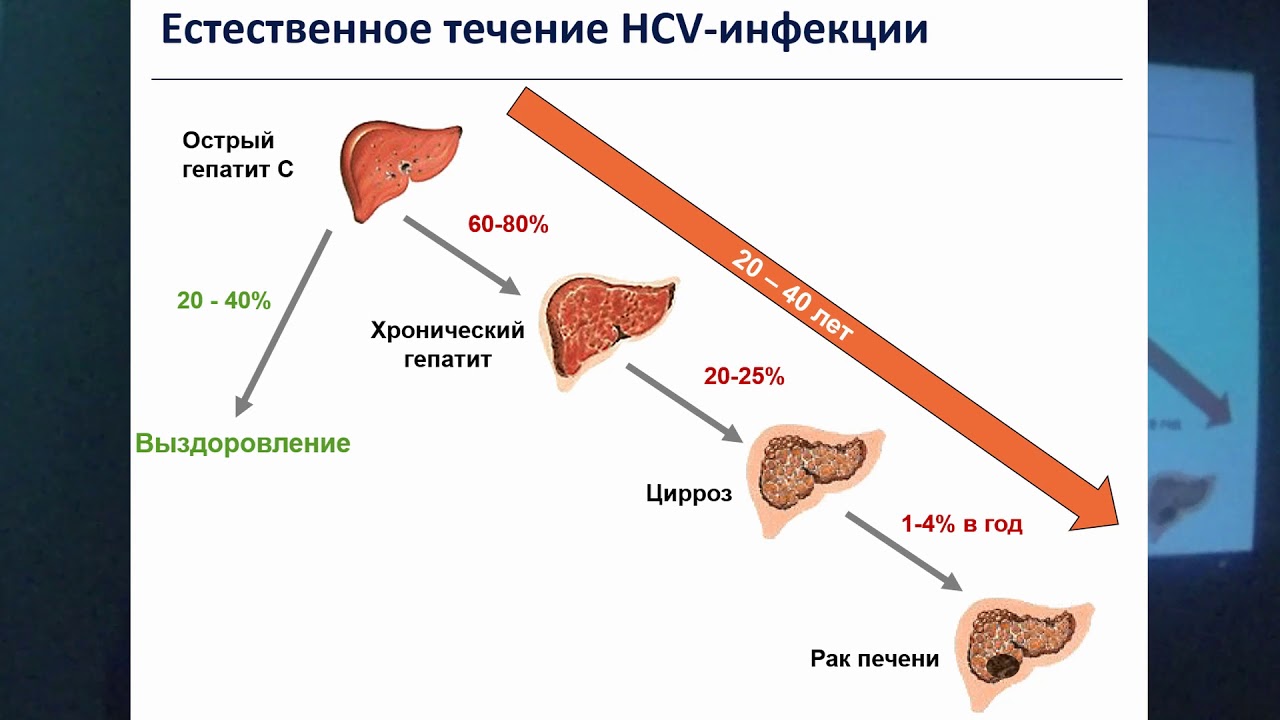
В июле 2020 г. ВОЗ опубликовала дополнительные рекомендации “Prevention of mother-to-child transmission of hepatitis B virus: Guidelines on antiviral prophylaxis in pregnancy” (Профилактика передачи вируса гепатита В от матери ребенку: руководство по противовирусной профилактической терапии во время беременности).
Теперь в дополнение к курсу вакцинации грудных детей против гепатита В (включая введение ребенку первой дозы вакцины в течение 24 часов после рождения) ВОЗ рекомендует назначать беременным, у которых концентрация ДНК HBV равна или превышает 200 000 МЕ/мл, профилактический курс лечения тенофовиром; курс профилактической терапии следует проводить начиная с 28-й недели беременности и по меньшей мере до родов.
Возможности выполнения тестов, позволяющих количественно определять вирусную нагрузку вируса гепатита В и принимать решение о наличии у беременной показаний для профилактического лечения, в ряде стран или районов ограничены. Особенно остро эта проблема стоит в странах или районах с низким уровнем дохода или в сельских районах, где на учете состоит большое число беременных. Теперь в странах и районах, где возможность проведения тестирования на ДНК HBV отсутствует, ВОЗ рекомендует в качестве альтернативы выполнять тестирование на HBeAg для определения наличия показаний для назначения профилактического курса тенофовира в целях предупреждения передачи вируса от матери ребенку.
Теперь в странах и районах, где возможность проведения тестирования на ДНК HBV отсутствует, ВОЗ рекомендует в качестве альтернативы выполнять тестирование на HBeAg для определения наличия показаний для назначения профилактического курса тенофовира в целях предупреждения передачи вируса от матери ребенку.
Тестирование беременных на гепатит В и лечение тех из них, у кого для этого имеются показания, может проводиться в комплексе с мерами по профилактике передачи ВИЧ от матери ребенку и врожденного сифилиса в рамках дородового ухода. Часто такой подход называют «тройной элиминацией», поскольку он способствует элиминации передачи от матери ребенку трех инфекций: ВИЧ, сифилиса и гепатит В.
 В докладе приводятся глобальные статистические данные по вирусным гепатитам B и C, показателям новых случаев инфицирования, распространенности хронических инфекций и смертности, вызванных этими двумя широко распространенными вирусами, а также информация об основных действиях по состоянию на конец 2016 и 2017 гг.
В докладе приводятся глобальные статистические данные по вирусным гепатитам B и C, показателям новых случаев инфицирования, распространенности хронических инфекций и смертности, вызванных этими двумя широко распространенными вирусами, а также информация об основных действиях по состоянию на конец 2016 и 2017 гг.Кроме того, начиная с 2011 г. ВОЗ совместно со странами, гражданским обществом и партнерами проводит ежегодные мероприятия, приуроченные к проведению Всемирного дня борьбы с гепатитом (одной из девяти основных ежегодных кампаний в области здравоохранения) в целях повышения осведомленности и лучшего понимания проблемы вирусного гепатита. Дата 28 июля была выбрана в честь дня рождения ученого, лауреата Нобелевской премии, доктора Баруха Бламберга, который открыл вирус гепатита В и разработал диагностический тест и вакцину против этого вируса.
- Всемирный день борьбы с гепатитом 2020 г. пройдет под лозунгом «Будущее без гепатита» и будет главным образом посвящен вопросам профилактики передачи вируса гепатита В от матери ребенку; по случаю этого дня ВОЗ представит новое руководство по профилактике ВГВ у беременных и обратится с призывом к активизации национальных и международных программ по борьбе с передачей гепатита В от матери ребенку, повышению уровня их финансирования и расширению доступа к услугам по профилактике, диагностике и лечению гепатита в целях достижения цели по его элиминации к 2030 г.

«,»datePublished»:»2020-07-27T10:00:00.0000000+00:00″,»image»:»https://www.who.int/images/default-source/imported/hepatitis-pakistan-doctors-office.jpg?sfvrsn=398d7336_0″,»publisher»:{«@type»:»Organization»,»name»:»World Health Organization: WHO»,»logo»:{«@type»:»ImageObject»,»url»:»https://www.who.int/Images/SchemaOrg/schemaOrgLogo.jpg»,»width»:250,»height»:60}},»dateModified»:»2020-07-27T10:00:00.0000000+00:00″,»mainEntityOfPage»:»https://www.who.int/ru/news-room/fact-sheets/detail/hepatitis-b»,»@context»:»http://schema.org»,»@type»:»Article»};
Гепатит А
Гепатит А — это заболевание печени, вызываемое вирусом гепатита А (ВГА). Вирус распространяется главным образом в результате употребления неинфицированным (и непривитым) лицом продуктов питания или воды, загрязненных фекалиями зараженного человека. Это заболевание тесно связано с некачественным водоснабжением или заражением продуктов питания, плохими санитарными условиями, несоблюдением правил личной гигиены и анально-оральным сексом.
В отличие от гепатитов B и C, гепатит А не вызывает хронических заболеваний печени и редко приводит к летальному исходу, но может сопровождаться тяжелыми симптомами и иногда протекать в фульминантной форме (с острой печеночной недостаточностью), часто заканчивающейся летальным исходом. По оценкам ВОЗ, в 2016 г. всего в мире от гепатита А умерло 7 134 человека (что составляет 0,5% совокупной смертности от всех типов вирусного гепатита).
Гепатит А присутствует во всем мире и возникает как в виде единичных случаев, так и в виде эпидемий, которые имеют тенденцию к цикличности. Вирусный гепатит А относится к числу наиболее распространенных инфекций пищевого происхождения. Эпидемии, обусловленные заражением продуктов питания или питьевой воды, могут иметь взрывной характер, как, например, эпидемия в Шанхае в 1988 г., в ходе которой заразилось порядка 300 000 человек1. Эпидемии также могут носить затяжной характер и затрагивать целые населенные пункты на протяжении нескольких месяцев в результате передачи инфекции от человека к человеку. Вирус гепатита А долго сохраняется в окружающей среде и может оставаться жизнеспособным даже после некоторых видов обработки пищевых продуктов, обычно используемых для борьбы с бактериальными патогенами и/или их инактивации.
Вирус гепатита А долго сохраняется в окружающей среде и может оставаться жизнеспособным даже после некоторых видов обработки пищевых продуктов, обычно используемых для борьбы с бактериальными патогенами и/или их инактивации.
Вирусный гепатит А может иметь серьезные негативные социально-экономические последствия для населения. Выздоровление и возврат к работе, учебе или повседневной жизни могут занять несколько недель или месяцев. Значительный ущерб может быть нанесен предприятиям общественного питания, ставшим источником распространения вируса, и производительности труда на местном уровне в целом.
Территориальное распределениеРайоны с высоким уровнем инфицирования
В странах с низким и средним уровнем дохода, для которых характерны плохие санитарные условия и низкий уровень соблюдения санитарно-гигиенических норм, инфекция имеет широкое распространение, и большинство детей (90%) заражается вирусом гепатита А до достижения возраста 10 лет, чаще всего с бессимптомным течением инфекции
 Эпидемии в таких странах являются редким явлением, поскольку у детей более старшего возраста и взрослых, как правило, сформирован иммунитет. Показатели заболеваемости с клиническими симптомами в таких районах находятся на низком уровне, и вспышки заболевания происходят редко.
Эпидемии в таких странах являются редким явлением, поскольку у детей более старшего возраста и взрослых, как правило, сформирован иммунитет. Показатели заболеваемости с клиническими симптомами в таких районах находятся на низком уровне, и вспышки заболевания происходят редко.Районы с низким уровнем инфицирования
В странах с высоким уровнем дохода, для которых характерны хорошие санитарно-гигиенические условия, показатели инфицирования являются низкими. Заболевание может возникать среди подростков и взрослых из групп высокого риска, таких как лица, употребляющие инъекционные наркотики, мужчины, имеющие половые контакты с мужчинами, и лица, выезжающие в районы с высокой эндемичностью по гепатиту А, а также среди изолированных групп населения, таких как замкнутые религиозные общины. В Соединенных Штатах Америки крупные вспышки гепатита А отмечаются среди лиц без определенного места жительства.
Районы со средним уровнем инфицирования
В странах со средним уровнем дохода и районах с неоднородными санитарно-гигиеническими условиями большая доля населения не переносит инфекцию в раннем детстве и достигает взрослого возраста без сформировавшегося иммунитета.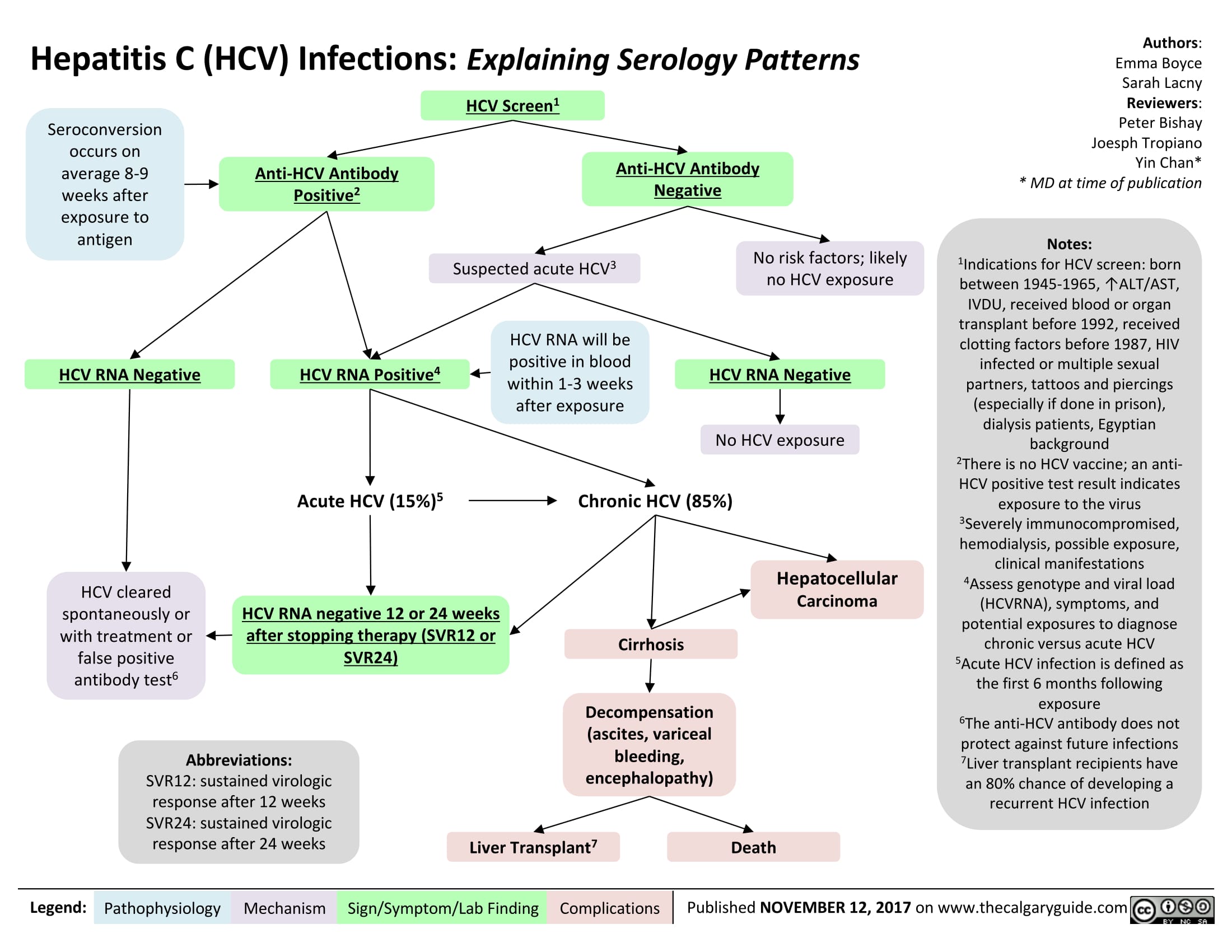 Таким образом, улучшение экономических и санитарно-гигиенических условий в некоторых случаях приводит к увеличению доли взрослого населения, ранее не переболевшего вирусным гепатитом А и не обладающего иммунитетом. Высокая восприимчивость представителей старших возрастных групп в таких районах может приводить к более высокому уровню заболеваемости и крупным вспышкам вирусного гепатита А.
Таким образом, улучшение экономических и санитарно-гигиенических условий в некоторых случаях приводит к увеличению доли взрослого населения, ранее не переболевшего вирусным гепатитом А и не обладающего иммунитетом. Высокая восприимчивость представителей старших возрастных групп в таких районах может приводить к более высокому уровню заболеваемости и крупным вспышкам вирусного гепатита А.
Передача вируса
Основным механизмом передачи вируса гепатита А является фекально-оральный, при котором заражение вирусом происходит в результате употребления неинфицированным лицом продуктов питания или воды, загрязненных фекалиями зараженного человека. На уровне домохозяйств заражение может иметь место в случаях, когда инфицированное лицо не соблюдает правила гигиены рук при приготовлении пищи для других членов семьи. Вспышки гепатита А водного происхождения случаются не так часто и обычно бывают следствием загрязнения питьевой воды фекально-бытовыми стоками или ненадлежащей обработки воды.
Вирус также может передаваться при тесном физическом контакте (например, при анально-оральном сексе) с инфицированным лицом, при этом при обычных бытовых контактах вирус не передается.
Симптомы
Продолжительность инкубационного периода гепатита А обычно составляет 14‑28 дней.
Симптомы гепатита А могут варьироваться от легких до тяжелых и могут включать в себя повышение температуры тела, недомогание, потерю аппетита, диарею, тошноту, ощущение дискомфорта в области брюшной полости, потемнение мочи и желтуху (пожелтение кожных покровов и склер). Весь спектр симптомов проявляется не у всех инфицированных.
Клинические симптомы гепатита А отмечаются чаще у взрослых, чем у детей. Распространенность тяжелых форм заболевания и смертность являются более высокими среди представителей более старших возрастных групп. У детей в возрасте до 6 лет инфекция обычно протекает со слабо выраженной симптоматикой, и желтуха развивается только у 10%. У детей более старшего возраста и у взрослых симптоматика, как правило, более тяжелая, и в более 70% случаев заболевание сопровождается развитием желтухи. У некоторых пациентов гепатит А рецидивирует, и за периодом реконвалесценции следует обострение. Тем не менее после этого заболевание, как правило, заканчивается полным выздоровлением.
Кто находится в группе риска?
Заразиться вирусом гепатита А может каждый, кто не был вакцинирован или не переболел гепатитом А в прошлом. В районах с широкой циркуляцией вируса (высокой эндемичностью) большинство случаев инфицирования гепатитом А происходит в раннем детстве. К факторам риска относятся:
- неудовлетворительные санитарные условия;
- загрязнение питьевой воды;
- наличие инфицированного среди членов семьи;
- половые контакты с лицом с острым вирусным гепатитом А;
- рекреационное использование психоактивных веществ;
- однополые половые контакты у мужчин;
- поездки в районы с высокой эндемичностью без предварительной иммунизации.
Диагностика
По клинической картине гепатит А не отличается от других типов острого вирусного гепатита. Точный диагноз подтверждается путем анализа крови на наличие специфичных для ВГА иммуноглобулинов М (IgM). В дополнение к этому может проводиться диагностика методом полимеразной цепной реакции с обратной транскрипцией (ОТ-ПЦР), позволяющая обнаружить РНК вируса гепатита А, для выполнения которой может потребоваться обращение в специализированную лабораторию.
Лечение
Специфического лечения гепатита А не существует. Конвалесценция может быть медленной и занимать несколько недель или месяцев. Крайне важно воздерживаться от неоправданного назначения лекарственных препаратов. Пациентам с гепатитом А не следует назначать ацетаминофен/парацетамол и противорвотные препараты.
При отсутствии острой печеночной недостаточности госпитализация пациентов не требуется. Лечение направлено на поддержание комфорта и сбалансированного питания, включая восполнение потерь жидкости, вызываемых рвотой и диареей.
Профилактика
Наиболее эффективными средствами борьбы с гепатитом А являются улучшение санитарных условий, повышение безопасности пищевых продуктов и расширение охвата вакцинацией.
Распространенность гепатита А можно снизить при помощи следующих мер:
- обеспечение достаточных объемов снабжения безопасной питьевой водой;
- организация в населенных пунктах надлежащей утилизации сточных вод; и
- соблюдение правил личной гигиены, таких как регулярное мытье рук перед едой и после посещения туалета.
На мировом рынке существует несколько инъекционных инактивированных вакцин против гепатита А. Все они обладают сопоставимой эффективностью и имеют аналогичные побочные эффекты. Для детей младше одного года зарегистрированной вакцины не существует. В Китае также применяется аттенуированная живая вакцина.
В течение месяца после введения одной дозы вакцины почти у 100% привитых формируется необходимая концентрация антител. Даже в случае контакта непривитого человека с источником инфекции введение одной дозы вакцины в течение первых двух недель способно предотвратить развитие заболевания. Тем не менее производители рекомендуют введение двух доз вакцины, что позволяет сформировать долгосрочный иммунитет на 5–8 лет.
Инактивированной инъекционной вакциной против гепатита А были привиты уже миллионы людей во всем мире, и серьезных нежелательных проявлений отмечено не было. Вакцинация против гепатита А может проводиться в рамках плановой иммунизации детей, а также в комплексе с другими вакцинами, рекомендованными лицам, совершающим международные поездки.
Вакцинация населения в странахКомплексный план профилактики вирусного гепатита и борьбы с ним должен включать в себя вакцинацию против гепатита А. При планировании широкомасштабных программ вакцинации следует выполнять тщательную оценку ее экономической целесообразности и рассматривать альтернативные или дополнительные меры профилактики, такие как улучшение санитарных условий и санитарное просвещение в интересах более систематического соблюдения населением правил гигиены.
Решение вопроса о целесообразности включения вакцины против гепатита А в календарь детских прививок зависит от местной эпидемиологической ситуации. Необходимо учитывать долю восприимчивых к инфекции людей в популяции и уровень риска контактов с источниками вируса. В целом всеобщая вакцинация детей представляется наиболее целесообразной в странах со средним уровнем эндемичности по гепатиту А. Страны с низкой эндемичностью могут рассмотреть возможность вакцинации взрослых в отдельных группах высокого риска. В странах с высокой эндемичностью использование вакцины не представляет большого интереса, поскольку большинство взрослого населения обладает естественным иммунитетом.
По состоянию на май 2019 г. 34 страны включили или планировали включить в календарь прививок вакцинацию от гепатита А детей из определенных групп риска.
Во многих странах курс иммунизации инактивированной вакциной против гепатита А предполагает введение двух доз вакцины, однако в других странах может быть рассмотрена возможность включения в календарь прививок вакцинации от гепатита А одной дозой. Также в некоторых странах вакцинация рекомендуется представителям групп высокого риска, таких как:
- лица, принимающие психоактивные вещества в рекреационных целях;
- лица, совершающие поездки в страны, эндемичные по гепатиту А;
- мужчины, вступающие в половые связи с мужчинами; и
- пациенты с хроническими заболеваниями печени (ввиду повышенного риска серьезных осложнений в случае заражения гепатитом А).
В случае вспышек гепатита А рекомендации по вакцинации против гепатита А также должны делаться с учетом местной эпидемиологической обстановки. При принятии решения следует также провести оценку практической осуществимости оперативной организации массовой прививочной кампании.
Кампании по вакцинации в рамках борьбы с крупными вспышками гепатита А наиболее эффективны в небольших населенных пунктах при условии начала вакцинации на ранних стадиях вспышек и обеспечения высоких показателей охвата прививками множества возрастных групп. Работа по вакцинации должна сопровождаться санитарным просвещением в целях улучшения санитарных условий и повышения уровня соблюдения правил гигиены и безопасности пищевых продуктов.
Деятельность ВОЗ
В мае 2016 г. Всемирная ассамблея здравоохранения приняла первую в своей истории «Глобальную стратегию сектора здравоохранения по вирусному гепатиту на 2016–2021 гг.» В ней подчеркивается решающее значение обеспечения всеобщего охвата услугами здравоохранения и сформулированы целевые показатели, согласованные с Целями в области устойчивого развития. Главной целью стратегии является элиминация вирусного гепатита как проблемы общественного здравоохранения, что выражается в глобальных задачах по снижению к 2030 г. числа новых случаев инфицирования вирусным гепатитом на 90% и смертности от вирусного гепатита на 65%. В стратегии изложены меры, которые должны быть приняты странами и Секретариатом ВОЗ для выполнения этих задач.
Для оказания поддержки странам в достижении глобальных целей по борьбе с гепатитом в рамках Повестки дня в области устойчивого развития на период до 2030 г. ВОЗ ведет работу в следующих областях:
- повышение осведомленности, содействие созданию партнерств и мобилизация ресурсов;
- разработка научно обоснованных мер политики и генерирование данных для информационного обеспечения практических действий;
- повышение равенства в области здравоохранения в рамках мер по борьбе с гепатитом;
- профилактика распространения инфекции; и
- расширение охвата услугами по скринингу, оказанию помощи и лечению.
С 2011 г. ВОЗ совместно со странами, гражданским обществом и партнерами проводит ежегодные мероприятия, приуроченные ко Всемирному дню борьбы с гепатитом (в рамках одной из девяти главных ежегодных кампаний по вопросам здравоохранения), направленные на повышение осведомленности о проблеме и формирование более глубокого понимания проблемы вирусного гепатита. Этот день проводится 28 июля в честь дня рождения ученого, лауреата Нобелевской премии, д-ра Баруха Бламберга, который открыл вирус гепатита В и разработал диагностический тест и вакцину против этого вируса.
Всемирный день борьбы с гепатитом в 2020 г. пройдет под лозунгом «Будущее без гепатита» и будет главным образом посвящен вопросам профилактики гепатита В среди матерей и новорожденных. Двадцать восьмого июля 2020 г. ВОЗ опубликует новые рекомендации по профилактике передачи вируса от матери ребенку.
- An epidemic of hepatitis A attributable to the ingestion of raw clams in Shanghai, China.
Halliday ML1, Kang LY, Zhou TK, Hu MD, Pan QC, Fu TY, Huang YS, Hu SL. J Infect Dis. 1991 Nov;164(5):852-9. - Hepatitis A virus seroprevalence by age and world region, 1990 and 2005.
Jacobsen KH, Wiersma ST. Hepatitis A virus seroprevalence by age and world region, 1990 and 2005. Vaccine 28 (2010) 6653–6657.
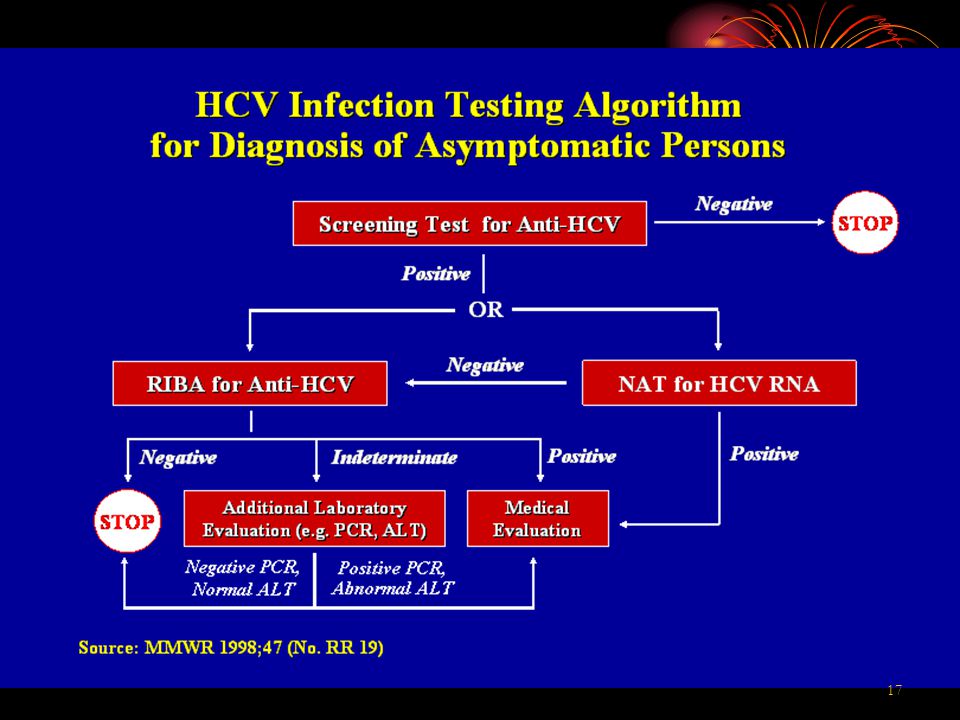
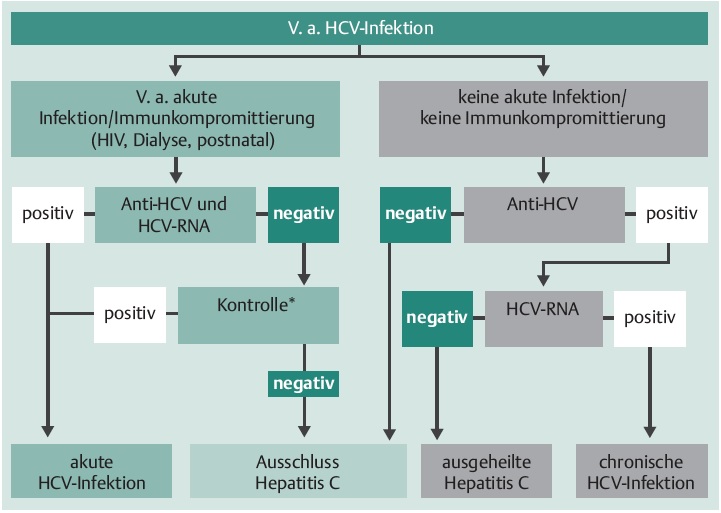
HCV-ИНФЕКЦИЯ: этиология, эпидемиология и диагностика
HCV-ИНФЕКЦИЯ: этиология, эпидемиология и диагностика
К.м.н. Т.Я. Чернобровкина
В настоящее время в мире гепатитом С (ГС) поражено около 700 млн. человек, что составляет около 10% всей популяции. По данным ВОЗ в России общая заболеваемость HCV-инфекцией достигает 2 млн. человек (1,4%).
Существенный рост заболеваемости ГС до 2002 года обусловлен вовлечением в эпидемиологический процесс детей, подростков и молодежи в возрасте от 15 до 29 лет и увеличением числа больных с внутривенным использованием психоактивных веществ (ПАВ) []. Относительная стабильность показателей заболеваемости ГС отмечается в последние годы за счет уменьшения числа потребителей инъекционных наркотиков, увеличения информированности населения о способах передачи инфекционного начала и совершенствования лабораторной диагностики в амбулаторно-поликлинических учреждениях [147]. Так, по данным Федерального центра Госсанэпиднадзора в Российской Федерации в 2002 г. зарегистрировано 10298 больных острым гепатитом С (ОГС) и 177091 носителей этого вируса, в 2003 г. зарегистрировано 7536 больных ОГС и 171957 носителей вируса ГС, в 2004 г. — 6889 пациентов ОГС и 169143 носителей вируса ГС, а за январь-октябрь 2005 г. – 5278 пациентов ОГС и 124720 носителей [58].
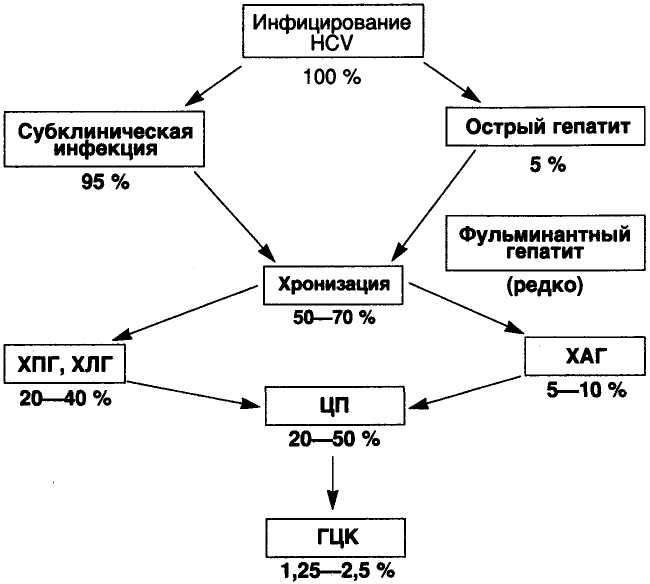
Однако, до сих пор ГС является одной из основных причин развития хронического диффузного поражения печени (40%) в условиях отсутствия вакцинопрофилактики. Переход ОГС в хроническую форму, по данным разных авторов, колеблется от 56% до 87% [206, 248]. Частота развития цирроза печени и гепатоцеллюлярной карциномы при хроническом гепатите С (ХГС) достигает 25-40% [24, 89, 98, 99, 141, 142, 175]. Все это указывает на чрезвычайную значимость и актуальность изучения HCV-инфекции и ее последствий.
ГС относится к инфекциям с парентеральным механизмом передачи возбудителя, который реализуется различными путями [4, 10]. Источником инфекции являются больные ГС, прежде всего с хронической формой и бессимптомным течением заболевания [143]. Инфицирование вирусом гепатита С (HCV) часто происходит при парентеральном введении наркотиков c использованием загрязненных игл [42, 68, 69, 114, 133, 160, 164, 196, 248]. У лиц, получавших трансфузии крови или ее компонентов, инфицирование возможно из-за ложноотрицательного скрининг тестирования или при заборе крови у донора в период серонегативного «окна» [12, 89, 95, 272]. В последние годы все чаще в качестве возможного пути заражения HCV специалистами рассматриваются половые связи. Так, высокий риск (до 5%) заражения HCV половым путем отмечен в Тайване среди проституток и гомосексуалистов. Риск инфицирования увеличивается до 18 % среди женщин, оказывающих платные сексуальные услуги со стажем более 5 лет, на фоне приема психотропных препаратов и сопутствующих заболеваний урогенитальной сферы. Частота выявления антител к HCV при обследовании супружеских пар, когда один из партнеров инфицирован, составляет по данным разных авторов от 4% до 28% [1, 16, 46, 89, 114, 131, 148]. Доказан вертикальный механизм заражения ГС при наличии активной репликации вируса (RNA) в крови матери, причем инфицированность этим путем достигала от 5 до 13%. При сочетании ГС с ВИЧ-инфекцией у женщин частота перинатального инфицирования HCV их детей повышалась до 18% [38, 39, 176, 186, 255, 265]. Вместе с тем, в 20-40% случаев причины заражения HCV остаются нераскрытыми [20, 22, 202]. Возможно, это говорит о распространении вируса иными путями, что нуждается в дальнейшем изучении.
По данным различных авторов, длительность инкубационного периода при ГС составляет от 2-х до 26 недель [27, 49, 175, 179]. У 20% больных продромальный период отсутствует и первым проявлением болезни является желтуха. Яркая клиническая картина с развитием желтушной формы заболевания наблюдается только у 1/3 пациентов, инфицированных HCV [27, 206]. По данным Знойко О.О. (1994 г.), безжелтушная форма ОГС встречается у 83% инфицированных и остается нераспознанной [49].
Клиническое течение ОГС напоминает другие парентеральные гепатиты и проявляется интоксикационным, астеновегетативным и диспепсическим синдромами. Однако симптомы выражены незначительно, а сроки интоксикации и желтухи короткие и сочетаются с более длительным периодом гепатоспленомегалии и умеренной гиперферментемией печеночного спектра (более 10 норм в системе СИ) [16, 21, 49, 64, 82, 84, 103, 161, 174]. Длительность клинических проявлений при ОГС варьирует от 2 до 12 недель. Острая фаза ГС может закончиться выздоровлением и ли приблизительно в 80% случаев перейти в хроническую форму HCV-инфекции [23, 80, 206, 248]. При этом полная элиминация вируса из организма отмечается преимущественно у больных желтушной формой ОГС [49, 141].
У значительной части больных острая фаза сменяется латентной с длительным персистированием HCV при отсутствии клинических симптомов заболевания. Течение латентной фазы может растягиваться на многие годы [64, 67, 76, 80, 84, 158]. Характерными и наиболее часто встречающимися симптомами ХГС являются недомогание, повышенная утомляемость на фоне умеренной волнообразной гиперферментемии (до 10 норм в системе СИ), увеличение и уплотнение печени. Нередко развиваются пальмарная эритема, «сосудистые звездочки», различной степени выраженности проявления геморрагического синдрома, увеличение селезенки при пальпации и потемнение мочи, тогда как появление желтухи чаще обнаруживается на поздней стадии ХГС и при развитии декомпенсации сформировавшегося цирроза печени [3, 11, 12, 19, 20, 21, 50, 64, 65, 226].
Самым распространенным аутоиммунным нарушением при ХГС является криоглобулинемия (до 62%) [208]. Обнаруженные HCV-антигены и антитела в составе криопреципитатов возможно являются причиной ложноотрицательных результатов при индикации RNA HCV методом полимеразной цепной реакции (ПЦР). Однако, является ли HCV триггерным или даже этиологическим фактором аутоиммунных заболеваний, остается до сих пор нерешенным.
HCV относится к семейству флавивирусов и представляет собой покрытый оболочкой сферический вирус с однонитевой линейной RNA, состоящей из 9600 нуклеотидов. Геном вируса ГС кодирует три структурных белка: С (core, ядерный), Е1 и Е2 (протеины оболочки) и пять неструктурных белков: NS1, NS2, NS3, NS4 (A,B), NS5 (A,B) [188, 207, 249, 259] (рис. 1). Структурные белки входят в состав вирусной частицы, а неструктурные белки не включаются в вирион и принимают участие в вирусной репликации, выполняя функции различных ферментов (протеаза, геликаза, RNA-полимераза) [249]. В литературе последних лет появляется большое количество исследований, посвященных функциональной роли антигенов HCV.
Cтруктурная область Неструктурная область
|
N-5′ |
Core |
E1 |
E2 (NS1) |
NS2 |
NS3 |
NS4 |
NS5 |
-C 3′ |
1-191 192-383 384-809 810-1026 1027-1711 1712-1972 1973-3011
аминокислоты
Рисунок 1. Схема генома вируса гепатита С (по Соринсону С.Н.,1998 г.)
На своей поверхности С-белок несет высоко консервативные В-клеточные эпитопы, существование которых важно для выявления антител к вирусу [20, 22]. Продуктами гена С (core) являются белки с различной молекулярной массой (р16, р19, р21) и специфическим расположением внутри клетки. Так, например, доказано, что белки р21 и р19 локализованы в цитоплазме на гладком и зернистом цитоплазматическом ретикулуме, в то время как белок р16 располагается в ядре [247]. По всей видимости, специфическая локализация этих белков обусловливает различное их функциональное назначение. Так, например, белок р21 обладает RNA-связывающей активностью.
Считают, что нуклеокапсидный белок активирует апоптоз инфицированных клеток, способствует увеличению числа рецепторов апоптоза на клеточной мембране гепатоцита и повышению чувствительности клетки к проапоптотическим стимулам [34, 237].
С наружными протеинами (Е1, Е2) связывают функцию высвобождения вириона из инфицированной клетки, а также именно эти белки HCV имеют участки с высокой частотой аминокислотных замен, в результате которых образуется большое число генотипов (6) и субтипов (15) вируса. Соответственно их называют гипервариабельным регионом вируса [20, 52, 141, 142, 143, 184, 187, 211, 220, 228].
Для HCV, так же как для других RNA-содержащих вирусов, характерна высокая скорость мутационного процесса по типу «антигенного дрейфа». Частота мутаций в различных регионах вируса различна. Так, высоковариабельным являются зоны Е1 и Е2, а наиболее постоянными, или консервативными являются зоны core и NS5 [253, 272]. При этом в организме одного и того же пациента в течение инфекционного процесса наблюдаются непрерывные изменения в Е-зоне [274]. Все это приводит к ускользанию вируса от иммунного надзора организма и является одним из механизмов его длительной персистенции.
Анализ нуклеотидных последовательностей RNA HCV позволил выделить 6 основных генотипов: 1а, 1в, 2а, 2в, 3а, 3в, которые с различной частотой выявляются у больных в зависимости от региона проживания и путей передачи возбудителя [111, 267, 275]. Установлена преимущественная частота встречаемости 1b-генотипа при посттрансфузионном заражении, а у лиц с внутривенным введением наркотических средств 3а-генотипа [183, 218]. В Японии чаще регистрируются 1в-, 2а- и 2в-генотипы, в США и Западной Европе чаще встречаются 1а и 2-й генотипы HCV, в Южной Америке и Китае – 1в, а в Северной Америке и России – 1-й генотип [45, 62, 81, 103, 253, 277]. В этой связи 1в-генотип часто называют «японским», а 1а – «американским».
Представляет интерес и различная устойчивость генотипов к антивирусному лечению. Некоторые исследователи предполагают неэффективность интерферонотерапии и высокий процент хронизации у больных с 1в-генотипом [199, 233, 263], но в литературе появляются единичные работы о том, что генотип HCV не влияет на исход заболевания и терапевтическую тактику [18, 89, 254].
В последнее время в литературе большое внимание уделяется тканевому тропизму HCV. Установлена возможность репликации вируса гепатита С в тканях лимфоидного и не лимфоидного происхождения, а именно в клетках костного мозга, почек, поджелудочной железы, крови, лимфатических узлов и селезенки. Это создает дополнительный резервуар инфекции в организме, способствует ускользанию (escape) HCV от иммунного ответа макроорганизма, приводя к его пожизненной персистенции [14, 89, 94, 100, 127, 182, 190, 196, 201, 221, 227, 229, 271, 278, 231, 268]. Некоторые исследователи рассматривают HCV-инфекцию как системный патологический процесс [22, 113, 141].
C 1992 года появляются сообщения об обнаружении вируса в моноцитах, лимфоцитах, эритроцитах, причем ученые доказали внутриклеточное расположение и размножение HCV [17, 113, 221]. С 1994 года ученые занимаются изучением трансмембранного белка CD81, который экспрессируется практически на всех ядерных клетках, образуя различные комплексы с поверхностными белками клеток [235, 244, 266]. Так, при ГС определили связывание CD81 с E2-белком HCV, которое является пусковым моментом для развития инфекционного процесса. Однако, учитывая гетерогенность HCV, связывание его с другими клетками (эритроцитами) возможно с использованием других рецепторов. Молекулярные механизмы этого явления остаются неясными, однако его можно использовать для понимания иммунопатогенеза ГС [221, 235, 244].
Наиболее ранним маркером HCV-инфекции является обнаружение вирусной RNA, которая определяется через 1-3 недели от момента инфицирования. Наличие факта заражения в анамнезе пациента, обнаружение RNA HCV в сыворотке крови и отсутствие других маркеров гепатита позволяют думать об острой форме инфекции. Однако положительная RNA HCV в сыворотке крови регистрируется только у 25-36% инфицированных ГС при нормальном уровне активности трансаминаз, поэтому заболевание длительное время не диагностируется, а факт инфицирования устанавливается лишь при случайном скрининговом обследовании [25, 251, 281].
Отрицательная вирусемия у некоторых пациентов в раннюю фазу (12 недель) ОГС соответствует, по данным литературы, так называемому серонегативному «окну», то есть временному промежутку, когда антитела и RNA HCV в крови не обнаруживаются. Однако разработка нового иммуноферментного теста (Ortho Clinic Diagnostic), представленного на Х международном симпозиуме по вирусным гепатитам и заболеваниям печени итальянскими и американскими учеными, позволяет выявлять ранний период ОГС по наличию нуклеокапсидного белка (core-антигена) в сыворотке крови даже в период серонегативного «окна».
Основными субстратами, в которых выявляется вирусная RNA методом ПЦР, являются сыворотка крови, эритроциты, гепатоциты и периферические мононуклеары, однако определение RNA в гепатоцитах в настоящее время в клинической практике широко не применяется [17, 66, 74, 113, 182, 221, 279]. В то же время обнаружение RNA в биоптатах и лимфоцитах возможно на фоне отсутствия ее в сыворотке крови при низкой концентрации вируса в крови (неулавливаемой в ПЦР), при погрешности метода ПЦР, при иммуносупрессии, и в случаях недавнего заражения [22, 78, 79, 199, 224, 265].
Таким образом, отсутствие RNA HCV в сыворотке крови больных не исключает возможность постановки диагноза «острый гепатит С» на основании клинико-биохимических, инструментальных данных и показателей специфического гуморального ответа при исключении тяжелой соматической и аутоиммунной патологии, и не всегда говорит о прекращении репликации и элиминации вируса [154, 155, 200].
Обнаружение вируса в клетках является фактом, свидетельствующим о наличии дополнительного резервуара инфекции, репликации вируса, и служит дополнительным критерием эффективности противовирусной терапии.
Таким образом, изучение специфического гуморального иммунного ответа при ГС во фракции клеток является обоснованным и актуальным.
Достижения в области молекулярной биологии и биотехнологии в последнее десятилетие значительно расширили возможности в диагностике вирусных гепатитов, выработке оптимальной лечебной стратегии и осуществлении контроля эффективности лечения. В настоящее время предложено много различных вариантов иммуноферментного анализа (ИФА), направленных, главным образом, на ускорение лабораторного подтверждения диагноза, упрощение технических средств для его реализации при сохранении высокой специфичности (100%) и чувствительности (99,5%) [8, 55, 111, 147, 170].
Диагностические тесты для выявления антител (АТ) к вирусу ГС прошли трехэтапную эволюцию от систем 1-го к системам 3-го поколения (ELISA-1, 2, 3). Именно третье поколение тест-систем обладает еще большей чувствительностью и специфичностью, так как позволяет определять АТ к core-, NS3-, NS4-, NS5- белкам вируса ГС, а при скрининге крови доноров эффективность достигает 100% [179, 261, 262]. Тест-система третьего поколения дала возможность минимизировать ложноположительные результаты и позволила использовать ее при диспансеризации у людей с бессимптомным течением ГС и у лиц групп риска.
Первоначальное инфицирование организма сопровождается появлением в крови на 3-5-й день АТ раннего класса IgM, после чего в течение 3-х недель наблюдается нарастание уровня АТ позднего класса IgG. Однако при ГС антителообразование протекает не совсем закономерно. При взаимодействии вируса (антигенов) с АТ могут формироваться иммунные комплексы (ИК), в которых вирус сохраняет свою инфекционную активность [87, 130]. Длительная циркуляция в организме ИК приводит к постоянному инфицированию чувствительных клеток, к антигенной стимуляции иммунокомпетентных клеток, в результате чего формируются новые ИК, содержащие вирус. Образующиеся ИК фиксируются на мембранах клеток, содержащих рецепторы к Fc-фрагменту Ig, и в результате создаются условия для прикрепления и проникновения в клетки, что является одной из причин персистирования вируса в организме [130]. Описанный механизм фиксации ИК на мембранах клеток можно рассматривать при индикации АТ к белкам HCV на мембранах эритроцитов.
Целью изучения динамики появления, титра и соотношения антител к структурным и неструктурным белкам вируса ГС является создание достоверных критериев диагностики и прогноза фаз течения HCV-инфекции.
Обычно антитела к структурным белкам определяются в сыворотке крови через 5-8 недель от момента инфицирования, причем АТ к протеинам оболочки (Е2) обладают вируснейтрализующими (протективными) свойствами, достаточными для элиминации вируса. В 1995 г. Zibert A. с соавторами сообщили о нейтрализующих свойствах АТ к E2/NS1-белку in vitro [112, 269, 270]. В 1996 г. Farci P. с соавторами подтвердили эти свойства в опытах на обезьянах шимпанзе [196]. В 1997 г. Kobayashi M. с соавторами выявили, что АТ к E2/NS1-зоне достоверно чаще были обнаружены у выздоровевших пациентов, чем у лиц с формированием хронической формы инфекции. По данным Ветрова Т.А. (2003 г.), высокая оптическая плотность антител класса IgG к поверхностным белкам (Е1 и Е2) вируса гепатита С в острой фазе заболевания характеризует благоприятное течение HCV-инфекции [18]. Однако вируснейтрализующая активность этих АТ у 80% пациентов ОГС снижается, скорее всего, за счет высокой изменчивости вируса ГС.
Результаты изучения anti-core классов IgM и IgG в литературе достаточно противоречивы [75]. В 1995 г. Yuki N. c cоавторами выявляли anti-HCVcore IgM у 71% пациентов с ХГС и эта частота коррелировала с клинической характеристикой, генотипом и уровнем вирусемии. У пациентов с ХГС anti-HCVcore IgM определялись в крови у всех пациентов с высоким уровнем вирусной нагрузки. У пациентов с низкой вирусной нагрузкой эти АТ не регистрировались. Противоположную картину наблюдала группа ученых Quinti I., Arthur R.R. et al (1995). Аnti-HCVcore IgM и anti-HCVcore IgG обнаруживались с одинаковой частотой у пациентов при остром и хроническом ГС с одинаковой степенью виремии.
При обследовании 61 пациента с ХГС Pawlotsky J.M. с соавторами (1995) обнаружили anti-HCVcore IgM в 46% случаев, причем частота выявления этих АТ была выше у пациентов, инфицированных 1-м генотипом, по сравнению с инфицированными 2- и 3-м генотипами [171, 212]. Авторами не было показано различий в частоте встречаемости аnti-HCVcore IgM по возрасту, полу, уровню активности АлАТ и обнаружению RNA в сыворотке крови. Однако частота встречаемости аnti-HCVcore IgM достоверно снижалась на фоне интерферонотерапии.
Таким образом, по данным литературы не складывается единого мнения о частоте обнаружения антител класса IgM к ядерному (core) белку у больных ХГС и поэтому обнаружение этих антител не может быть использовано как маркер острой HCV-инфекции.
В исследованиях Афанасьева А.Ю., Зубова С.В. с соавторами (1995) аnti-HCVcore IgM выявлялись у всех больных ОГС на 1-2 неделе заболевания [5, 61, 72]. Через 3-4 недели в сыворотке крови начинали регистрироваться anti-HCVcore IgG, а к 6-7-ой недели от начала заболевания антитела класса IgM исчезали из крови полностью. Средняя продолжительность циркуляции аnti-HCVcore IgM, по данным различных исследователей составляет 7-9 недель [254, 287]. Таким образом, более длительная циркуляция аnti-HCVcore IgM рассматривалась авторами как критерий неблагоприятного прогноза острого течения HCV-инфекции, то есть с формированием хронизации. Этими авторами также определены сроки появления anti-NS4 у пациентов ОГС через 5 недель с момента начала клиники. У всех больных ХГС выявлялись anti-NS4.
В 2003 г. Ветров Т.А. выявил, что низкая оптическая плотность АТ класса IgG к core-белку вируса гепатита С через 12 мес. после острой фазы характерно для выздоровления [18]. В работе Дудиной К.Р. (2003 г.) показано, что высокая частота выявления АТ как класса IgM, так и IgG к core-белку в первые 6 мес. после начала заболевания свидетельствует о благоприятном течении острой HCV-инфекции [35, 36].
Серологическими показателями успешной α-ИФН-терапии является постепенное снижение титров анти-core IgG и анти-NS3, 4, 5, начиная с 3-го месяца терапии [60, 107, 108].
Таким образом, с учетом опубликованных результатов и собственных исследований антителогенеза при ГС, Соринсон С.Н. с соавторами предложили следующие критерии острой HCV-инфекции: повышение активности АлАТ до 5 норм по системе СИ и выше, обнаружение аnti-HCVcore IgM и anti-HCVcore IgG при отсутствии антител к NS4-антигену вируса ГС и индикация вирусной RNA [141].
Некоторые авторы изучали количественное содержание антител к некоторым белкам HCV. Так, ОГС характеризовался низкими титрами суммарных антител к HCV с последующим их нарастанием в динамике заболевания, а ХГС проявлялся высокими титрами суммарных АТ к HCV и низкими anti-HCVcore IgG [16, 103].
Антитела к неструктурным белкам определяются в сыворотке крови несколько позже (через 10 недель от начала инфицирования). Возможные отклонения от стандартных интервалов времени связаны с дозой (концентрацией) вируса, способом заражения и состоянием иммунной системы [63, 158].
Интерпретация антителогенеза к NS3-неструктурному белку так же неоднозначна. Так, например, высокие тиры anti-NS3 при ОГС свидетельствуют о высокой вирусной нагрузке, а длительное их сохранение в острой фазе характеризует высокий риск хронизации инфекционного процесса [22]. Выявление anti-NS4 чаще ассоциируется с поздними морфологическими стадиями болезни – циррозом печени [41, 50, 70]. Выявление anti-NS5 в высоких титрах свидетельствует о присутствии в крови вирусной RNA. Отсутствие антител к NS5 белку у больных ОГС характерно для периода реконвалесценции [35, 36, 258]. Также имеются данные о том, что в NS5-области HCV имеются «структуры», неспецифически реагирующие с АТ в сыворотке крови [22].
Таким образом, наличие АТ к структурным и неструктурным белкам вируса гепатита С отличается в различные периоды и при разных формах заболевания. Однако, данные, полученные разными авторами, противоречивы и неоднозначны и должны оцениваться только в совокупности с другими маркерами, что предопределяет продолжение поиска дополнительных прогностических и диагностических критериев HCV-инфекции.
Вернуться
Anti-HCV, IgM
Anti-HCV, IgM – специфические иммуноглобулины класса IgM к белкам вируса гепатита С, свидетельствующие о возможной инфицированности или о реактивации процесса, являются маркером ранней стадии инфекции.
Синонимы русские
Антитела к вирусу гепатита С, анти-HCV.
Синонимы английские
Antibodies to Hepatitis C Virus, IgM; HCVAb, IgM.
Метод исследования
Иммуноферментный анализ (ИФА).
Какой биоматериал можно использовать для исследования?
Венозную кровь.
Как правильно подготовиться к исследованию?
- Не принимать пищу в течение 2-3 часов до исследования, можно пить чистую негазированную воду.
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Вирус гепатита С (ВГС) – РНКсодержащий вирус из семейства Flaviviridae, который поражает клетки печени и вызывает гепатит. Он способен размножаться в клетках крови (нейтрофилах, моноцитах и макрофагах, В-лимфоцитах) и ассоциирован с развитием криоглобулинемии, болезни Шегрена и В-клеточных лимфопролиферативных заболеваний. Среди всех возбудителей вирусных гепатитов у ВГС наибольшее количество вариаций, а благодаря высокой мутационной активности он способен избегать защитных механизмов иммунной системы человека. Существует 6 генотипов и множество субтипов вируса, которые имеют разные значения для прогноза заболевания и эффективности противовирусной терапии.
Основной путь передачи инфекции – через кровь (при переливании элементов крови и плазмы, пересадке донорских органов, через нестерильные шприцы, иглы, инструменты для татуирования, пирсинга). Вероятна передача вируса при половом контакте и от матери ребенку во время родов, но это происходит реже.
Острый вирусный гепатит, как правило, протекает бессимптомно и остается невыявленным в большинстве случаев. Только у 15 % инфицированных заболевание протекает остро, с тошнотой, ломотой в теле, отсутствием аппетита и потерей веса, редко оно сопровождается желтухой. У 60-85 % зараженных развивается хроническая инфекция, что в 15 раз превышает частоту хронизации при гепатите В. Хронический вирусный гепатит С протекает волнообразно с повышением печеночных ферментов и слабовыраженными симптомами. У 20-30 % больных заболевание приводит к циррозу печени, увеличивая риск развития печеночной недостаточности и гепатоцеллюлярной карциномы.
Специфические иммуноглобулины вырабатываются к ядру (нуклеокапсидному белку core), оболочке (нуклеопротеинам Е1-Е2) и фрагментам генома вируса (неструктурным белкам NS). У большинства больных ВГС первые антитела появляются через 1-3 месяца после инфицирования, но иногда могут отсутствовать в крови больше года. В 5 % случаев антитела к вирусу так никогда и не обнаруживаются. При этом о ВГC будет свидетельствовать выявление антител к антигенам вируса.
В острый период болезни обрауются антитела классов IgM и IgG к нуклеокапсидному белку core. В период латентного течения инфекции и при её реактивации в крови присутствуют антитела класса IgG к неструктурным белкам NS и нуклеокапсидному белку core.
IgM к HСV начинают вырабатываться через 4-6 недель после инфицирования и быстро достигают максимума. Через 5-6 месяцев их уровень падает и повышается вновь во время реактивации инфекции. Критериями острой фазы служат симптомы острого гепатита при отсутствии указаний на подобные заболевания в прошлом, повышение уровня печеночных ферментов, обнаружение аnti-HCV, IgM (с нарастанием титров при динамическом наблюдении), обнаружение РНК HCV с помощью ПЦР (проводят для уточнения активности процесса, стадии заболевания и мониторинга лечения). Корреляция между выявлением РНК и антител (IgM) составляет 85-92 %.
Длительная циркуляция антител IgM (более 2-х месяцев) свидетельствует о возможной хронизации процесса.
После перенесенной инфекции специфические иммуноглобулины циркулируют в крови 8-10 лет с постепенным снижением концентрации или сохраняются пожизненно в очень низких титрах. Они не защищают от вирусной инфекции и не снижают риска повторного заражения и развития заболевания.
Для чего используется исследование?
- Для диагностики вирусного гепатита С, уточнения активности процесса, стадии заболевания.
- Для дифференциальной диагностики гепатитов.
Когда назначается исследование?
- При симптомах вирусного гепатита и повышении уровня печеночных трансаминаз.
- Если известно о перенесенном гепатите неуточненной этиологии.
- При обследовании людей из группы риска по заражению вирусным гепатитом С.
- При скрининговых обследованиях.
Что означают результаты?
Референсные значения: не обнаружено.
Причины положительного результата:
- острый вирусный гепатит С.
Причины отрицательного результата:
- отсутствие вируса гепатита С в организме;
- низкий уровень антител — ранний период после инфицирования;
- отсутствие антител при вирусном гепатите С (серонегативный вариант, около 5 % случаев).
Что может влиять на результат?
- Ревматоидный фактор в крови способствует ложноположительному результату.
Важные замечания
- При положительном результате для подтверждения диагноза «вирусный гепатит С» выполняется тест с определением структурных и неструктурных белков вируса (NS, Core).
- При имеющихся факторах риска заражения и подозрении на вирусный гепатит С рекомендовано определение РНК вируса в крови методом ПЦР даже при отсутствии специфических антител.
Также рекомендуется
- Anti-HCV, антитела
- Антитела к структурным и неструктурным белкам вируса гепатита С
- HCV, РНК [реал-тайм ПЦР]
- HCV, генотипирование (типы 1a, 1b, 2, 3a, 4), РНК [реал-тайм ПЦР]
- anti-HAV, IgM
- HBsAg, сверхчувствительно
- Гамма-глютамилтранспептидаза (гамма-ГТ)
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Фосфатаза щелочная общая
- Билирубин общий
Кто назначает исследование?
Инфекционист, гепатолог, гастроэнтеролог, терапевт.
Литература
- Harrison’s Principles of Internal Medicine. 16th ed. NY: McGraw-Hill; 2005: 1822-1855.
- Lerat H, Rumin S, Habersetzer F, and others. In vivo tropism of hepatitis C virus genomic sequences in hematopoietic cells: influence of viral load, viral genotype, and cell phenotype. Blood. 1998 May 15;91(10):3841-9.PMID:9573022.
- Revie D, Salahuddin SZ. Human cell types important for hepatitis C virus replication in vivo and in vitro: old assertions and current evidence. Virol J. 2011 Jul 11;8:346. doi: 10.1186/1743-422X-8-346. PMID:21745397.
Характеристика HCV-инфекции у онкогематологических больных | Лиознов
1. Злокачественные новообразования в России в 2018 году (заболеваемость и смертность) / gод ред. А.Д. Каприна [и др.] – М.: МНИОМ им. А.П.Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России, 2019. – 250 с.
2. О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2018 году: Государственный доклад. – М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, 2019. – 254 с.
3. Булиева, Н.Б. Эпидемиология оппортунистических инфекций при гемобластозах / Н.Б. Булиева // Медицинский альманах – 2011. – № 5. – С. 132–137.
4. Visco С, Finotto S. Hepatitis C virus and diffuse large Bcell lymphoma: Pathogenesis, behavior and treatment. World Journal Gastroenterol. 2014; 20(32): 11054-61.
5. Fiorino S, Bacchi-Reggiani L, de Biase D. et al. Possible association between hepatitis C virus and malignancies different from hepatocellular carcinoma: A systematic review. World Journal Gastroenterol. 2015; 21(45): 12896-953.
6. Arcaini L., Besson C., Frigeni M., et al. Interferon- free antiviral treatment in B-cell lymphoproliferative disorders associated with hepatitis C virus infection. Blood. 2016; 128 (21): 2527-32.
7. Гармаева, Т.Ц. Клинико-эпидемиологическая характеристика инфицированности вирусами гепатитов В и С больных с заболеваниями системы крови при поступлении в стационар / Т.Ц. Гармаева [и др.] // Гематология и трансфузиология. – 2009. – Т. 54, № 1. – С. 3–9.
8. Pozzato G., Mazzaro C., Dal Maso L. et al. Hepatitis C virus and non-Hodgkin’s lymphomas: meta-analysis of epidemiology data and therapy options. World Journal of Haematology. 2016; 8(2): 107-16.
9. Антонова, Т.В. Структура вирусных гепатитов и динамика цитолитического синдрома у больных онкогематологическими заболеваниями /Т.В. Антонова [и др.] // Журнал инфектологии. – 2018. – Т.10, № 2. – С. 55–61.
10. Peffault de Latour R., Ribaud P., et al. Allogeneic hematopoietic cell transplant in HCV-infected patients. Journal of Hepatology. 2008; 48: 1008–17.
11. Chute D., Chung R., Sise M. et al. Direct-acting antiviral therapy for hepatitis C virus infection in the kidney transplant recipient. Kidney Int. 2018; 93 (3): 560–7.
12. Reau N., Kwo P., Rhee S. et al. MAGELLAN-2: safety and efficacy of glecaprevir/pibrentasvir in liver or renal transplant adults with chronic hepatitis C genotype 1-6 infection. J. Hepatol. 2017; 66 (1): 90–3.
IgM и IgG к вирусу гепатита С (суммарные антитела) — ОВУМ – медицинская лаборатория в Кемерοво
Описание
Вирусный гепатит С
Возбудитель вирусного гепатита С является РНК-содержащий вирус семейства флавивирусов, для которого характерна высокая частота мутаций. Этим вирусом инфицировано около 3% населения Земного шара. У большинства людей острая инфекция протекает бессимптомно. Острый гепатит с желтухой развивается не более чем у 10- 20%. Процент хронизации вируса очень высок -50-85% инфицированных становятся хроническими вирусоносителями.
Источником заражения служат больные острыми и хроническими формами вирусного гепатита С.
Заражение может произойти:
-через совместно используемые иглы и шприцы, при переливании крови, при гемодиализе;
-при половых контактах;
-вертикальная передача от матери к ребенку, если у матери выявляется РНК- вируса гепатита С риск инфицирования составляет 5%.
Лабораторная диагностика
- Для подтверждения поражения печени проводят биохимические исследования уровней печеночных ферментов в крови- АЛТ , АСТ; а также билирубина, щелочной фосфатазы, электролитов протромбина, мочевины и др.
- Для определения причины поражения печени проводят выявление маркеров вирусной инфекции.
Anti-HCV-total (IgM и IgG) — суммарные антитела к вирусу гепатита С. Скрининговое исследование, используется дляустановления факта инфицирования человека вирусом гепатита С, основывается на выявлении специфических антител. Первые антитела удается обнаружить через 20-150 дней (в среднем через 50 дней) после инфицирования. На фоне хронической инфекции антитела выявляются постоянно, а после излечения сохраняются в течение 4-8 и более лет.
Правила подготовки
- Необходимо исключить факторы, влияющие на результаты исследований: физическую нагрузку (бег, подъем по лестнице, подъем тяжестей), тепловые процедуры (посещение бани, сауны), эмоциональное возбуждение.
- Перед забором крови следует отдохнуть 10-15 минут в приемной, успокоиться.
- Исключить прием алкоголя за 1-2 дня до исследования.
- За 1 час до исследования исключить курение.
- Кровь не следует сдавать после рентгенографии, физиотерапевтических воздействий, после проведения диагностических или лечебных процедур.
- Практически все анализы делают натощак. «Натощак» — это когда между последним приемом пищи и взятием крови проходит не менее 8 ч (желательно — не менее 12 ч). Можно только пить воду. Накануне исследования следует избегать пищевых перегрузок.
- При исследовании крови учитывают влияние принимаемых лекарственных препаратов. Если прием лекарственного средства обязателен и исследование проводится на фоне приема препарата, об этом необходимо делать отметку на направлении
Сдать Генотипирование HCV, кровь анализ во Владимире
Описание
Диагностика инфекционных заболеваний (ПЦР) — Генотипирование HCV, кровь
Сроки исполнения: 10 рабочих дней*.
Биоматериал: кровь.
Описание:
Возможность выполнения срочного исследования: ДА, за 1 сутки
Подготовка к исследованию: специальной подготовки не требуется
Справка: Генотипирование HCV — выявление РНК вируса гепатита C методом ПЦР (полимеразной цепной реакции) и определение его генотипа в сыворотке крови. Определяемый фрагмент — участок генома вируса, свойственный конкретному генотипу, специфичность определения составляет 98%. Вирус гепатита C отличается высокой изменчивостью и наличием нескольких вариантов генотипа. Для клинической практики достаточно разграничивать 5 субтипов ВГС: 1a, 1b, 2a, 2b, 3a. На территории России преобладающим генотипом является 1b, далее с убывающей частотой — 3a, 1a, 2a.
Вирусный гепатит C – вирусная инфекция, вызываемая РНК-содержащим вирусом гепатита C (ВГС, HСV). Источником инфекции является больной человек. Во внешней среде ВГС значительно менее устойчив , чем вирусы гепатитов А и В. Пути передачи: трансфузионный — после переливания крови; от матери плоду и новорожденному; половой путь, при манипуляциях с повреждением целостности кожи и слизистых. К группе риска по гепатиту C относятся медработники, пациенты поле гемотрансфузий, находящиеся на гемодиализе, лица с беспорядочными половыми связями, внутривенные наркоманы. Инкубационный период составляет 6-12 недель, иногда – до 1 года. Выделено 7 генотипов вируса с преимущественным распространением в том или ином регионе земного шара, в России чаще всего регистрируются генотипы 1в,3а,2а. В связи с этим ВГС очень изменчив, что определяет трудности в лечении, вакцинации и диагностике. Острый гепатит C часто протекает с умеренными клиническими проявлениями, и может оставаться незамеченным. Гепатит C называют «ласковым убийцей». Протекая не столь остро, как гепатит B, он переходит в хронический процесс в 70% случаев. Цирроз печени развивается у 10-30% больных, велик процент первичного рака печени. Характерной особенностью течения заболевания является небольшое увеличение трансаминаз (АЛАТ, АСАТ), которое часто не связывают с наличием вирусного гепатита C. Специфического лечения данного заболевания не существует, терапия интерфероном не всегда оказывается эффективной.
Для диагностики используется определение антител к ВГС, поскольку антигены вируса содержатся в крови в очень низких количествах, выявление РНК вируса с помощью ПЦР.
Показания к назначению: положительный качественный тест на наличие РНК вируса гепатита C в сыворотке крови, определение тактики лечения пациентов, оценка эффективности лечения. Прогнозирование хронизации инфекционного процесса, определение прогрессирования заболевания.
Единицы измерения: тест качественный, при обнаружении РНК HCV выдается ответ «положительно» с указанием генотипа вируса, в случае их отсутствия — «отрицательно».
Нормальные показатели: РНК HCV в сыворотке крови в норме отсутствует.
Интерпретация результатов:
Определение генотипа вируса гепатита C необходимо для прогнозирования течения инфекции ВГС и ответа на противовирусную терапию и продолжительность ее курса. Больные, инфицированные ВГС с генотипом 2а, имеют менее тяжелый характер течения заболевания, как правило, менее низкий уровень виремии и существенно лучше поддаются традиционной противовирусной терапии, чем больные, инфицированные ВГС генотипа 1в или 1а.
У пациентов с субтипом 1b хронизация HCV-инфекции происходит в 90% случаев, в то время как с генотипами 2а и 3а в 33 — 50%. Инфицирование генотипом 1b сопровождается более тяжелым течением заболевания, развитием цирроза печени и гепатоцеллюлярной карциномы. Пациенты с субтипом 3a имеют более выраженный стеатоз и поражения желчевыводящих путей, а также более высокий уровень АЛАТ, чем пациенты с HCV генотипа 1b. При этом уровень фиброза более выражен у пациентов с вирусом субтипа 1b. При монотерапии интерфероном устойчивый ответ наблюдается у 18% пациентов, инфицированных HCV субтипа 1b, и у 55% — инфицированных другими генотипами, при комбинированной схеме лечения интерферон плюс рибавирин стойкий ответ наблюдается у 28% пациентов, инфицированных HCV субтипа 1b и у 66% пациентов, инфицированных другими генотипами. Определение генотипа вируса также необходимо для подбора оптимальной дозировки препарата.
Гепатит C: Насколько распространена передача половым путем?
Гепатит С передается в первую очередь при контакте с кровью, содержащей вирус гепатита С. Текущие исследования показывают, что если вы находитесь в длительных моногамных отношениях с партнером, который болеет гепатитом С, ваш риск заражения гепатитом С довольно низок — если только у вас нет вируса иммунодефицита человека (ВИЧ).
Центры по контролю и профилактике заболеваний (CDC) моногамным парам не рекомендуют рутинное использование презервативов для предотвращения передачи гепатита С.Но парам следует избегать совместного использования бритв, зубных щеток и кусачков для ногтей. Ваш риск также может быть выше, если вы занимаетесь половым актом во время менструации или занимаетесь анальным сексом, который с большей вероятностью вызовет кровотечение.
Ваш риск заражения гепатитом С значительно возрастает, если у вас есть ВИЧ. Кроме того, риск передачи выше, если у вас несколько кратковременных сексуальных отношений с партнерами, больными гепатитом С. В этих обстоятельствах CDC рекомендует регулярное использование презервативов, чтобы снизить риск передачи.
Если вас беспокоит гепатит С, поговорите со своим врачом. Гепатит С можно диагностировать с помощью простого анализа крови. Лечение может включать в себя лекарства, которые помогут вывести вирус из кровотока и в конечном итоге вылечить вас от гепатита С.
с
Стейси А. Рицца, доктор медицины
- Гепатит С: что происходит при терминальной стадии заболевания печени?
- Новые проблемы, гепатит C: Руководство по лечению болезней, передающихся половым путем, 2015.Центры по контролю и профилактике заболеваний. https://www.cdc.gov/std/tg2015/emerging.htm. Проверено 18 октября 2019 г.
- Гепатит C. NHS. https://www.nhs.uk/conditions/hepatitis-c/. Проверено 18 октября 2019 г.
- Гепатит C вопросы и ответы для медицинских работников. Центры по контролю и профилактике заболеваний. https://www.cdc.gov/hepatitis/HCV/HCVfaq.htm. Проверено 21 октября 2019 г.
- Bennett JE, et al., Eds. Гепатит С. В: Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета.9 изд. Филадельфия, Пенсильвания: Эльзевир; 2020. https://www.clinicalkey.com. Проверено 18 октября 2019 г.
Продукция и услуги
- Книга: Клиника Мэйо по здоровью пищеварительной системы
.
Гепатит С — Лечение в клинике Мэйо
Лечение гепатита С в клинике Мэйо
Ваша бригада по уходу в клинике Мэйо
Медицинский осмотр при гепатите ССпециалист по печени (гепатолог) клиники Мэйо осматривает пациента.
Бригады по лечению гепатита C клиники Майо включают врачей, прошедших подготовку по заболеваниям печени (гепатологи), специалистов по инфекционным заболеваниям, диагностических радиологов и патологов, а также, при необходимости, экспертов по трансплантации печени в медицинских и хирургических узких областях. Завершают команду высококвалифицированные медсестры, фельдшеры и другие смежные медицинские работники, некоторые из которых занимаются исключительно уходом за пациентами с гепатитом С.
Эти эксперты напрямую общаются друг с другом, чтобы координировать ваши посещения, оптимизировать диагностический процесс и разработать план лечения, отвечающий вашим уникальным потребностям.Ваша медицинская бригада также следит за вашим состоянием по мере продвижения лечения, внося коррективы по мере необходимости.
Расширенная диагностика и лечение
Клиника Мэйо участвовала во многих исследованиях новейших методов лечения гепатита С. Таким образом, в клинике Мэйо у вас есть доступ к последним достижениям в области диагностики и лечения гепатита С, в том числе:
- Неинвазивное тестирование. Визуализационные тесты, которые измеряют жесткость печени, которая указывает на наличие и тяжесть поражения печени, в значительной степени заменили биопсию печени при оценке поражения печени, связанного с гепатитом С, и мониторинге эффектов противовирусного лечения.Эти два теста — магнитно-резонансная эластография (МРЭ) и транзиторная эластография — практически безболезненны. Они также более безопасны, чем биопсия печени, которая сопряжена с небольшим риском кровотечения или внутренних повреждений. В некоторых случаях любой тест может также дать более точную оценку повреждения печени, чем биопсия печени. Методика MRE была разработана в клинике Мэйо.
- Новые лекарства. Исследователи из Mayo Clinic внесли значительный вклад в клинические испытания противовирусных препаратов прямого действия при хроническом гепатите C, особенно у пациентов с циррозом печени, пациентов с другими инфекциями, усугубляющими гепатит C (гепатит B и вирус иммунодефицита человека), и пациентов, инфицированных менее общие генотипы HCV .
Сотрудники клиники Мэйо обсуждают клинические испытания гепатита С.
Педиатрическая экспертиза
Дети составляют небольшую часть тех, у кого ежегодно диагностируется гепатит С. Наиболее частой причиной гепатита С у детей является передача от матери ребенку до рождения. Однако заболеваемость гепатитом С среди детей старшего возраста увеличивается, возможно, из-за роста употребления запрещенных наркотиков.
Специалисты педиатрической клиники печени в кампусе клиники Мэйо в Миннесоте имеют опыт точной диагностики детей с заболеваниями печени, включая гепатит С. В отделении работают медсестры, прошедшие подготовку по лечению детей и подростков. Специалисты по детскому образу жизни помогут вам и вашему ребенку справиться с естественными опасениями по поводу болезни, медицинских процедур и лечения в больнице.
Опыт и рейтинги
Бригады по уходу в трех кампусах клиники Мэйо лечат более 2600 пациентов с гепатитом С каждый год.
КлиникаMayo в Рочестере, штат Миннесота, занимает первое место по расстройствам пищеварения в рейтинге лучших больниц U.S. News & World Report. Клиника Mayo в Фениксе / Скоттсдейле, штат Аризона, и клиника Mayo в Джексонвилле, штат Флорида, вошли в число лучших больниц для лечения расстройств пищеварения по версии U.S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц при расстройствах пищеварения.
Расположение, проезд и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота.Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Мэйо выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховщики требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания.Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинику Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Майо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Что такое гепатит C — FAQ
Обзор и статистика
Что такое гепатит?
Гепатит означает воспаление печени.Воспаление или повреждение печени может нарушить ее функцию. Чрезмерное употребление алкоголя, токсины, некоторые лекарства и определенные заболевания могут вызвать гепатит. Однако гепатит часто вызывается вирусом. В Соединенных Штатах наиболее распространенными вирусами гепатита являются вирус гепатита А, вирус гепатита В и вирус гепатита С.
В чем разница между гепатитом А, гепатитом В и гепатитом С?
Гепатит A, гепатит B и гепатит C — это инфекции печени, вызываемые тремя различными вирусами.Хотя каждый из них может вызывать похожие симптомы, они распространяются по-разному и могут по-разному влиять на печень. Гепатит А обычно является кратковременной инфекцией. Гепатит B и гепатит C также могут начаться как краткосрочные инфекции, но у некоторых людей вирус остается в организме и вызывает хроническую (длительную) инфекцию. Существуют вакцины для предотвращения гепатита А и гепатита В; однако вакцины против гепатита С не существует.
Страница «Что такое вирусный гепатит?» подробно объясняет различия между гепатитом A, гепатитом B и гепатитом C.
Что такое гепатит С?
Гепатит C — это инфекция печени, вызываемая вирусом гепатита C. Гепатит С может варьироваться от легкой болезни, продолжающейся несколько недель, до тяжелой, длительной болезни. Гепатит С часто называют «острым», что означает новая инфекция, или «хроническим», что означает длительную инфекцию.
- Острый гепатит C возникает в течение первых 6 месяцев после контакта с вирусом гепатита C. Гепатит С может быть кратковременным заболеванием, но для большинства людей острая инфекция приводит к хронической инфекции.
- Хронический гепатит C может быть инфекцией на всю жизнь, если его не лечить. Хронический гепатит С может вызвать серьезные проблемы со здоровьем, включая повреждение печени, цирроз (рубцевание печени), рак печени и даже смерть.
Насколько серьезен хронический гепатит С?
Хронический гепатит С может быть серьезным заболеванием, приводящим к долгосрочным проблемам со здоровьем, включая повреждение печени, печеночную недостаточность, цирроз, рак печени и даже смерть. Это наиболее частая причина трансплантации печени в США.В 2018 году в CDC было зарегистрировано 15 713 смертей, связанных с вирусом гепатита С, но это считается заниженной оценкой.
Насколько велика вероятность того, что человек с острым гепатитом С заразится хронической инфекцией?
Более чем у половины людей, инфицированных вирусом гепатита С, разовьется хроническая инфекция.
Возможно ли выздоровление больному гепатитом С без лечения
Да. Однако менее половины людей, инфицированных вирусом гепатита С, выводят его из организма без лечения.Специалисты не до конца понимают, почему это происходит с некоторыми людьми.
Насколько распространен острый гепатит С в Соединенных Штатах?
В 2018 г. в CDC было зарегистрировано 3621 случай острого гепатита С. Поскольку у многих людей нет симптомов, они не обращаются за помощью к врачу и не получают диагноз этой инфекции. Об этих случаях не сообщается в органы здравоохранения и не учитывается в годовом исчислении. CDC считает, что фактическое число случаев острого гепатита С в 2018 году, вероятно, было ближе к 50300.
Насколько распространен хронический гепатит С в Соединенных Штатах?
По оценкам, в 2016 году в США 2,4 миллиона человек жили с гепатитом С.
Передача / Экспозиция
Как распространяется гепатит С?
Вирус гепатита С обычно распространяется при контакте с кровью инфицированного человека. Это может произойти через:
►Совместное использование оборудования для инъекций наркотиков.
Сегодня большинство людей заражаются гепатитом С при совместном использовании игл, шприцев или любого другого оборудования, используемого для приготовления и инъекции наркотиков.
►Рождение.
Примерно 6% младенцев, рожденных от инфицированных матерей, заболевают гепатитом С.
► Воздействие на здоровье.
Хотя это случается редко, люди могут заразиться, если медицинские работники не соблюдают надлежащие меры, необходимые для предотвращения распространения инфекций, передающихся через кровь.
►Секс с инфицированным человеком.
Гепатит С может передаваться во время полового акта, хотя и нечасто, хотя о нем чаще сообщают мужчины, практикующие секс с мужчинами.
►Нерегулируемые татуировки или пирсинг.
Гепатит С может передаваться при нанесении татуировок или пирсинга в нелицензированных учреждениях, неформальных условиях или с
нестерильными инструментами.
►Обмен личными вещами.
Люди могут заразиться при совместном использовании глюкометров, бритв, кусачков для ногтей, зубных щеток и других предметов, которые могли контактировать с инфицированной кровью, даже в слишком малых количествах, чтобы их можно было увидеть.
►Переливание крови и трансплантация органов.
До повсеместного скрининга кровоснабжения в 1992 г. гепатит С также распространялся через переливание крови и трансплантацию органов. В настоящее время риск передачи реципиентам крови или продуктов крови чрезвычайно низок.
Гепатит С не передается при совместном использовании посуды, кормлении грудью, объятиях, поцелуях, держась за руки, кашле или чихании. Он также не передается через пищу или воду.
Можно ли заразиться гепатитом С более одного раза?
Да.Вы можете заразиться снова, даже если вы избавились от вируса или были успешно вылечены и вылечены. Вот почему люди, которые в настоящее время вводят инъекции и совместно используют иглы, шприцы или другое оборудование для приготовления наркотиков, а также те, кто получает поддерживающий гемодиализ, должны регулярно проходить тестирование на гепатит С.
Может ли вирус гепатита С передаваться половым путем?
Да, но риск передачи при половом контакте считается низким. Риск возрастает для мужчин, имеющих половые контакты с мужчинами, и для людей, имеющих несколько половых партнеров, страдающих заболеваниями, передающимися половым путем, вступающих в грубый секс или инфицированных ВИЧ.
Можно ли заразиться гепатитом С, сделав татуировку или пирсинг?
Исследования не показали, что гепатит С распространяется в лицензированных, коммерческих татуировщиках. Однако передача гепатита С (и других инфекционных заболеваний) возможна в учреждениях, где не принимаются необходимые меры для борьбы с инфекциями во время татуажа или пирсинга. Нерегулируемое нанесение татуировок и пирсинг в тюрьмах и других неформальных условиях может подвергнуть человека риску заражения.
Может ли гепатит С передаваться в семье?
Да, но это случается не очень часто.Если вирус гепатита С распространяется внутри семьи, это, скорее всего, является результатом прямого контакта через кожу с кровью инфицированного члена семьи.
Кто подвержен риску заражения гепатитом С?
Следующие люди подвержены повышенному риску гепатита C:
- Люди, употреблявшие инъекционные наркотики или употреблявшие это в прошлом, даже те, кто делал инъекции только один раз много лет назад
- Люди с ВИЧ-инфекцией
- Люди с определенными заболеваниями, включая тех, кто когда-либо проходил поддерживающий гемодиализ, и людей с постоянно аномальными уровнями аланинаминотрансферазы (АЛТ) (фермент, обнаруженный в клетках печени).
- Люди, перенесшие переливание крови или трансплантацию органов, в том числе те, кто
- Получены концентраты факторов свертывания крови, произведенные до 1987 г.
- получила переливание крови или компонентов крови до июля 1992 г.
- была трансплантирована до июля 1992 г.
- были уведомлены о том, что они получили кровь от донора, который позже дал положительный результат на вирусную инфекцию гепатита С
- Работники здравоохранения, неотложной медицинской помощи и службы общественной безопасности, которые подверглись воздействию крови человека, больного гепатитом C (в результате укола иглой, колющих предметов или контакта с слизистыми оболочками)
- Дети, рожденные от матерей, больных гепатитом С
Может ли человек заразиться одновременно ВИЧ и вирусом гепатита С?
Да.Человек может быть «одновременно инфицирован» как ВИЧ, так и вирусом гепатита С. Люди с коинфекцией с большей вероятностью заболеют циррозом печени в результате хронической инфекции гепатита С. Чтобы узнать больше о коинфекции, прочтите «ВИЧ и вирусный гепатит».
Каков риск передачи гепатита С беременной женщине ребенку?
Из каждых 100 младенцев, рожденных от матерей с гепатитом С, около шести заражаются вирусом гепатита С. Однако риск выше, если у матери есть и ВИЧ, и гепатит С.
Могут ли женщины с гепатитом С кормить грудью своих детей?
Да. Нет никаких доказательств того, что грудное вскармливание распространяет гепатит С, поэтому инфицированные женщины могут безопасно кормить грудью своих младенцев. Однако женщинам с потрескавшимися или кровоточащими сосками следует временно прекратить кормление грудью, пока их соски не заживут. Гепатит С передается через контакт с кровью, и недостаточно известно о том, является ли эта практика безопасной.
Могу ли я заразиться гепатитом С от укуса комара или другого насекомого?
№Передача вируса гепатита С комарами или другими насекомыми не выявлена.
Могу ли я сдать кровь, если у меня положительный результат теста на гепатит С?
Американский Красный Крест внешний значок не принимает донорскую кровь от тех, у кого когда-либо был положительный результат теста на гепатит С, или от кого-либо с текущими признаками или симптомами гепатита.
Может ли больной гепатитом С сдавать органы?
Согласно онлайн-информации Министерства здравоохранения и социальных служб США о донорстве и трансплантации органов, очень мало условий может помешать кому-либо стать донором органов, глаз или тканей.Даже при остром или хроническом гепатите С вы можете пожертвовать свои органы или ткани. Команда трансплантологов определит, какие органы или ткани можно использовать, на основе клинической оценки, истории болезни и других факторов.
Симптомы
Каковы симптомы острого (нового) гепатита С?
Многие люди, недавно инфицированные вирусом гепатита С, не имеют симптомов, не выглядят и не чувствуют себя больными и, следовательно, не знают, что инфицированы. У людей, у которых появляются симптомы, они обычно возникают через 2–12 недель после контакта с вирусом гепатита С и могут включать пожелтение кожи или глаз, нежелание есть, расстройство желудка, рвоту, боль в желудке, лихорадку, темную мочу, светлый цвет. стул, боли в суставах и чувство усталости.
Каковы симптомы хронического (длительного) гепатита С?
Большинство людей с хроническим гепатитом С не имеют никаких симптомов или имеют только общие симптомы, такие как хроническая усталость и депрессия. У многих людей в конечном итоге развивается хроническое заболевание печени, которое может варьироваться от легкой до тяжелой и включать цирроз (рубцевание печени) и рак печени. Хроническое заболевание печени у людей с гепатитом С обычно протекает медленно, без каких-либо признаков или симптомов, в течение нескольких десятилетий. Хроническая вирусная инфекция гепатита С часто не распознается до тех пор, пока люди не пройдут скрининг на предмет донорства крови или ненормальный анализ крови, обнаруженный во время обычного посещения врача.
Может ли человек передавать гепатит С без симптомов?
Да. Если вы инфицированы вирусом гепатита С, вы можете передать его другим людям, даже если у вас нет симптомов.
Тесты
Кому следует пройти тестирование на гепатит С?
CDC рекомендует тестирование на гепатит C для:
- Возраст 18 лет и старше (пройдите тестирование хотя бы раз в жизни)
- Беременны (сдавайте анализы при каждой беременности)
- В настоящее время инъекционные наркотики (регулярно проходите тестирование)
- Когда-либо употребляли инъекционные наркотики, даже если это было всего один раз или много лет назад
- Есть ВИЧ
- Есть отклонения в тестах печени или заболевание печени
- На гемодиализе
- Получена донорская кровь или органы до июля 1992 г.
- Полученные концентраты факторов свертывания до 1987 г.
- Попадали в контакт с кровью человека, больного гепатитом С
- Родились от матери, больной гепатитом С
Следует ли проверять на гепатит С более одного раза?
Да.Регулярное тестирование рекомендуется для людей, которые в настоящее время вводят инъекции и совместно используют иглы, шприцы или другое оборудование для приготовления наркотиков, а также тем, кто в настоящее время проходит поддерживающий гемодиализ.
Если я беременна, нужно ли мне проверяться на гепатит С?
Да, тестирование на гепатит С рекомендуется при каждой беременности.
Какие тесты используются для диагностики гепатита С?
Анализ крови, называемый тестом на антитела к ВГС, используется, чтобы выяснить, был ли кто-либо когда-либо инфицирован вирусом гепатита С.Этот тест, иногда называемый тестом на анти-ВГС, ищет антитела, которые представляют собой белки, попадающие в кровоток, когда кто-то заражается вирусом, вызывающим гепатит С. Людям, у которых есть положительные тесты на антитела к ВГС, проводят последующий тест на РНК ВГС. чтобы узнать, есть ли у них активная инфекция.
Когда мне ожидать результатов теста?
Чтобы получить результаты теста, может потребоваться от нескольких дней до нескольких недель. Экспресс-тесты на анти-ВГС доступны в некоторых клиниках, и результаты этих тестов доступны через 20–30 минут.
Как интерпретируются результаты теста на гепатит С?
Ваш врач поможет интерпретировать результаты вашего теста на антитела к ВГС и поможет вам выполнить следующие шаги. Тест может быть «нереактивным» или «отрицательным», что означает, что вы в настоящее время не инфицированы вирусом гепатита С. Тест также может быть «реактивным» или «положительным», что означает, что вы были инфицированы вирусом гепатита С в какой-то момент времени. Важно знать, что
- После заражения в крови всегда будут оставаться антитела.Это верно, если вы избавились от вируса, вылечились или вирус все еще находится в вашей крови.
- Реактивный или положительный тест на антитела не обязательно означает, что у вас есть гепатит С, поэтому необходим повторный тест.
Что делать, если тест на антитела к ВГС оказался положительным?
- Если тест на антитела реактивный или положительный, вам потребуется дополнительный тест, чтобы определить, есть ли у вас гепатит C. Этот тест называется тестом нуклеиновой кислоты (NAT) на РНК HCV, но его также можно назвать тестом ПЦР.
- Если тест нуклеиновой кислоты на РНК HCV (или тест ПЦР):
- Отрицательно — это означает, что вы были инфицированы вирусом гепатита С, но вируса больше нет в вашем организме, потому что вы вылечились или избавились от вируса естественным путем.
- Положительный результат — это означает, что в настоящее время в вашей крови есть вирус и вы заразны, что означает, что вы можете передать вирус другим.
- Если у вас есть реактивный тест на антитела и положительный результат NAT на РНК HCV, вам необходимо поговорить с врачом о лечении.Существуют методы лечения, которые могут вылечить большинство людей с гепатитом С за 8–12 недель.
Как скоро после контакта с вирусом гепатита С тест может определить, инфицирован ли человек?
После контакта с вирусом гепатита С может пройти 8–11 недель, чтобы результат теста на антитела к ВГС был положительным. Для большинства инфицированных людей анализ крови на ВГС будет положительным через 6 месяцев после заражения. Особый вид анализа крови, называемый тестом на нуклеиновую кислоту (NAT), который обнаруживает РНК HCV (также называемый тестом ПЦР), может определить, инфицирован ли человек в течение 1-2 недель после контакта.
Может ли человек иметь нормальный уровень ферментов печени и по-прежнему болеть гепатитом С?
Да. У людей с гепатитом С уровень ферментов печени обычно повышается и понижается, иногда возвращаясь к норме или почти к норме. У некоторых людей с гепатитом С уровень ферментов печени остается нормальным более года, даже если у них хроническое заболевание печени.
Лечение
Как лечить гепатит С?
Лечение рекомендуется всем людям, включая небеременных женщин, с острым или хроническим гепатитом С (включая детей в возрасте ≥3 лет и подростков).Современные методы лечения обычно включают 8–12 недель пероральной терапии (таблетки) и излечивают более 90% пациентов с небольшими побочными эффектами. У FDA есть список одобренных FDA препаратов для лечения гепатита C. external icon
Что могут сделать люди с хроническим гепатитом С для защиты печени?
Люди с хроническим гепатитом С и циррозом (даже если они излечились от инфекции гепатита С) должны регулярно находиться под наблюдением врача, потому что у этих людей есть постоянный риск осложнений на поздней стадии заболевания печени, включая рак печени.Кроме того, людям, живущим с гепатитом С, следует
- сделать прививку от гепатита А и гепатита В
- Избегайте алкоголя, потому что он может нанести дополнительный вред печени
- посоветуйтесь со своим врачом, прежде чем принимать какие-либо рецептурные таблетки, травы, добавки или лекарства, отпускаемые без рецепта, так как они потенциально могут повредить печень
- пройти тестирование на ВИЧ, потому что люди, у которых есть обе инфекции, более подвержены циррозу печени
Профилактика
Есть вакцина, которая может предотвратить гепатит С?
№В настоящее время вакцины от гепатита С не существует.
Гепатит С и занятость
Следует ли запретить человеку, инфицированному вирусом гепатита С, работать на определенных работах или в определенных условиях?
В рекомендацияхCDC по профилактике и борьбе с инфекцией вируса гепатита С говорится, что людей нельзя отстранять от работы, учебы, игр, ухода за детьми или других мест из-за того, что они инфицированы вирусом гепатита С. Нет никаких доказательств того, что люди могут заразиться гепатитом С от разносчиков еды, учителей или других поставщиков услуг без контакта крови с кровью.
Гепатит С | ВГС | MedlinePlus
Что такое гепатит С?
Гепатит — это воспаление печени. Воспаление — это отек, который возникает при травме или инфицировании тканей тела. Воспаление может повредить органы.
Есть разные типы гепатита. Один тип, гепатит С, вызывается вирусом гепатита С (ВГС). Гепатит С может варьироваться от легкой болезни, продолжающейся несколько недель, до серьезной болезни, продолжающейся всю жизнь.
Гепатит С может быть острым или хроническим:
- Острый гепатит С — краткосрочная инфекция.Симптомы могут длиться до 6 месяцев. Иногда ваше тело может бороться с инфекцией, и вирус уходит. Но для большинства людей острая инфекция приводит к хронической инфекции.
- Хронический гепатит C — хроническая инфекция. Если его не лечить, он может длиться всю жизнь и вызвать серьезные проблемы со здоровьем, включая повреждение печени, цирроз (рубцевание печени), рак печени и даже смерть.
Как распространяется гепатит С?
Гепатит С передается через кровь человека, инфицированного ВГС.Этот контакт может быть через
- Совместное использование игл или других материалов с лекарственными препаратами с лицом, инфицированным ВГС. В Соединенных Штатах это самый распространенный путь заражения гепатитом С.
- Получение случайного укола иглой, которой использовали больной гепатитом С. Это может произойти в медицинских учреждениях.
- Татуировка или пирсинг инструментами или чернилами, которые не были стерилизованы после их использования на больном ВГС
- Контакт с кровью или открытыми ранами человека, инфицированного ВГС
- Совместное использование предметов личной гигиены, которые могли контактировать с кровью другого человека, например бритв или зубных щеток
- Родился от матери с ВГС
- Незащищенный секс с инфицированным ВГС
До 1992 года гепатит С также широко распространялся при переливании крови и трансплантации органов.С тех пор в США проводится плановое тестирование запасов крови на ВГС. В настоящее время такой путь заражения ВГС очень редок.
Кто подвержен риску заражения гепатитом С?
У вас больше шансов заразиться гепатитом С, если вы
Если вы подвержены высокому риску заражения гепатитом С, ваш лечащий врач, скорее всего, порекомендует вам пройти тестирование на него.
Каковы симптомы гепатита С?
У большинства людей с гепатитом С симптомы отсутствуют. У некоторых людей с острым гепатитом С симптомы проявляются в течение 1-3 месяцев после контакта с вирусом.Эти симптомы могут включать
Если у вас хронический гепатит С, у вас, вероятно, не будет симптомов, пока он не вызовет осложнения. Это может произойти через десятилетия после того, как вы заразились. По этой причине важно пройти обследование на гепатит С, даже если у вас нет симптомов.
Какие еще проблемы может вызвать гепатит С?
Без лечения гепатит С может привести к циррозу, печеночной недостаточности и раку печени. Ранняя диагностика и лечение гепатита С могут предотвратить эти осложнения.
Как диагностируется гепатит С?
Поставщики медицинских услуг диагностируют гепатит С на основании вашей истории болезни, медицинского осмотра и анализов крови.
Если у вас есть гепатит С, вам могут потребоваться дополнительные тесты для проверки повреждения печени. Эти тесты могут включать другие анализы крови, УЗИ печени и биопсию печени.
Какие методы лечения гепатита С?
Лечение гепатита С проводится противовирусными препаратами. В большинстве случаев они могут вылечить болезнь.
Если у вас острый гепатит C, ваш лечащий врач может подождать, чтобы увидеть, перейдет ли ваша инфекция в хроническую, прежде чем начинать лечение.
Если ваш гепатит С вызывает цирроз, вам следует обратиться к врачу, специализирующемуся на заболеваниях печени. Лечение проблем со здоровьем, связанных с циррозом печени, включает лекарства, хирургическое вмешательство и другие медицинские процедуры. Если ваш гепатит C приводит к печеночной недостаточности или раку печени, вам может потребоваться пересадка печени.
Можно ли предотвратить гепатит С?
Вакцины против гепатита С не существует.Но вы можете защитить себя от заражения гепатитом С с помощью
.- Отсутствие совместного использования игл или других лекарственных материалов
- Ношение перчаток, если вам нужно прикоснуться к чужой крови или открытым язвам
- Убедитесь, что ваш татуировщик или пирсинг использует стерильные инструменты и неоткрытые чернила
- Запрещение совместного использования личных вещей, таких как зубные щетки, бритвы или кусачки для ногтей
- Использование латексного презерватива во время секса. Если у вас или вашего партнера аллергия на латекс, вы можете использовать полиуретановые презервативы.
NIH: Национальный институт диабета, болезней органов пищеварения и почек
Гепатит C — профилактика и контроль заболеваний, Департамент общественного здравоохранения Сан-Франциско
Что такое гепатит С?
Гепатит С — это инфекционная инфекция печени, вызываемая вирусом гепатита С (ВГС).
Вирус гепатита С был открыт в 1989 году. До этого он ассоциировался с переливаниями крови, но назывался гепатитом ни А, ни В, потому что вирус не мог быть идентифицирован.В настоящее время известно, что существует несколько генетических типов (генотипов) вируса гепатита С.
Естественное течение болезни гепатита С варьируется от человека к человеку.
- Первая фаза заболевания называется острый гепатит С и охватывает первые 6 месяцев после заражения человека. На этом этапе у большинства людей симптомы отсутствуют. Среди тех, у кого есть симптомы, болезнь обычно настолько легкая, что большинство даже не замечают, что у них заболевание печени.
- У 15-40% людей с острым гепатитом С иммунная система успешно борется с инфекцией, вирус выводится из организма в течение 6 месяцев, а печень полностью заживает. У всех остальных иммунная система не может избавиться от вируса, и инфекция гепатита С сохраняется в течение 6 месяцев (обычно всю оставшуюся жизнь). Это устойчивое состояние известно как хронический гепатит C и .
- При хроническом гепатите С печень с годами все больше и больше воспаляется и покрывается рубцами.Однако скорость возникновения воспаления и рубцевания у разных людей разная. Примерно у 1/3 печени развивается тяжелое рубцевание, и печень перестает нормально функционировать (цирроз) в течение 20 лет. Еще 1/3 цирроза печени занимает 30 лет. У оставшейся 1/3 заболевание печени прогрессирует медленно и не становится серьезной проблемой в течение жизни.
Гепатит С можно лечить и вылечить. Почти каждый, кто живет с ВГС, теперь может вылечиться с помощью режима приема одной таблетки в день за восемь-двенадцать недель.Эти новые лекарства обычно хорошо переносятся. Чтобы получить доступ к лечению ВГС, необходимо обратиться к врачу, чтобы обсудить варианты лечения. Доступ к лечению продолжает улучшаться по мере того, как частные страховые компании и программы общественного здравоохранения предоставляют новые схемы приема лекарств, такие как Медицинские центры VA, Программа помощи в лекарствах от СПИДа, Medicaid и MediCal.
Как люди заражаются гепатитом С?
Вирус гепатита С обнаружен в крови людей, инфицированных ВГС.Он попадает в организм через контакт крови с кровью.
До тех пор, пока не были разработаны надежные анализы крови на ВГС (около 1992 г.), люди обычно заражались гепатитом С от продуктов крови и переливаний крови. Теперь, когда кровь и продукты крови проверены на ВГС, это больше не типичный способ заражения.
В настоящее время люди обычно заражаются гепатитом С, используя общие иглы для инъекций наркотиков. Женщина, инфицированная ВГС, может передать инфекцию своему ребенку во время родов. Также возможно заразиться гепатитом С от инфицированного человека при половом контакте, случайном уколе зараженной иглой или неправильно стерилизованном медицинском оборудовании, акупунктуре, пирсинге или татуировке.
Кто подвержен риску заражения?
- Люди, употребляющие инъекционные наркотики
- Больных, находящихся на гемодиализе
- Получатели переливаний крови, продуктов крови или трансплантатов твердых органов до 1992 г.
- Младенцы, рожденные от инфицированных матерей
- Работники здравоохранения и общественной безопасности, которые могут контактировать с кровью
- Люди, занимающиеся сексом с инфицированным партнером
Как предотвратить заражение гепатитом С?
К сожалению, вакцины от гепатита С не существует.Чтобы снизить риск заражения гепатитом C:
- Инъекционные наркотики — самый распространенный путь заражения гепатитом С. Избегайте инъекционных наркотиков, чтобы снизить риск заражения. Если вы употребляете инъекционные наркотики, используйте стерильный инъекционный инструментарий. Избегайте повторного использования или обмена.
- Избегайте совместного использования предметов личной гигиены, на которых может быть кровь (бритвы, зубные щетки, кусачки для ногтей)
- Если вы работаете в сфере здравоохранения или общественной безопасности, соблюдайте универсальные меры предосторожности в отношении крови / биологических жидкостей и безопасно обращайтесь с иглами и другими острыми предметами
- Учитывайте риски, если вы думаете о татуировке, пирсинге или иглоукалывании — правильно ли стерилизованы инструменты?
- Если вы занимаетесь сексом более чем с одним партнером, используйте латексные презервативы каждый раз правильно и каждый раз, чтобы предотвратить распространение заболеваний, передающихся половым путем, включая гепатит С.
Каковы симптомы гепатита С?
Во время острой фазы (первые 6 месяцев после заражения) у большинства людей нет симптомов или они могут заболеть легкой формой. Симптомы острой инфекции HCV, если они присутствуют, могут включать:
- Желтуха (пожелтение кожи и глаз)
- Моча темного цвета, стул светлого цвета
- Усталость
- Боль в животе
- Потеря аппетита
- Тошнота
- Диарея
- Лихорадка
Во время хронической фазы (> 6 месяцев после заражения) гепатит С обычно прогрессирует незаметно, без каких-либо симптомов в течение первых 10-20 лет.Признаки тяжелого рубцевания печени (цирроза) могут включать:
- Асцит (скопление жидкости и отек брюшной полости)
- Звездообразный венозный узор, развивающийся на вздутом животе
- Желтуха
- Зуд
- Легкие синяки и кровотечения
Поскольку симптомы гепатита С обычно отсутствуют, люди с риском заражения ВГС должны пройти обследование. Анализ крови на инфекцию гепатита С называется «тестом на антитела к гепатиту С.«У людей, инфицированных гепатитом С, этот тест покажет положительные антитела. Во многих случаях необходимо подтвердить положительный результат теста на антитела к гепатиту С более специфическим тестом, например тестом на РНК вируса гепатита С.
Если вы считаете, что у вас гепатит С или у вас есть риск заражения гепатитом С, вам следует обратиться к врачу. Отделение контроля за инфекционными заболеваниями (415-554-2830) может помочь ответить на ваши вопросы.
Дополнительная информация
Основы гепатита С | HHS.gov
- Число зарегистрированных случаев острого гепатита С увеличилось более чем в четыре раза с 2010 по 2018 год, в основном из-за увеличения количества инъекций опиоидов и других наркотиков.
- Безопасные и эффективные лекарства могут вылечить гепатит С почти у каждого, кто их принимает. Их называют противовирусными препаратами прямого действия или ПППД.
- Единовременный всеобщий скрининг на гепатит С рекомендуется всем взрослым в возрасте 18 лет и старше и всем беременным женщинам во время каждой беременности.
- Людям с постоянными факторами риска рекомендуется регулярное тестирование на гепатит С.
Темы на этой странице : Что такое гепатит С? | Сколько людей болеют гепатитом С? | Кто больше всего страдает? | Недавний рост инфекций гепатита С | Коинфекция ВИЧ и гепатита С | Как передается гепатит С? | Профилактика гепатита С | Тестирование | Эффективные методы лечения гепатита С доступны | Помогите повысить осведомленность о гепатите С | Узнать больше о гепатите C
Что такое гепатит С?
Гепатит С — это инфекция печени, вызываемая вирусом гепатита С (ВГС).Гепатит С — это вирус, передающийся через кровь. Сегодня большинство людей заражаются ВГС при совместном использовании игл или другого инструментария для инъекций. Для некоторых людей инфекция ВГС является кратковременным или острым заболеванием, но для более чем половины людей, инфицированных ВГС, она становится длительной хронической инфекцией. Хроническая инфекция ВГС — серьезное заболевание, которое может привести к долгосрочным проблемам со здоровьем, даже к смерти. Большинство инфицированных людей могут не знать о своей инфекции, потому что у них нет никаких симптомов.Вакцины от гепатита С не существует. Лучший способ предотвратить инфекцию ВГС — это избегать поведения, которое может распространить болезнь, особенно инъекционных наркотиков.
Сколько людей болеют гепатитом С?
По оценкам, в течение 2013–2016 годов около двух с половиной миллионов человек в США были хронически инфицированы ВГС. Фактическое число может составлять от 2,0 до 2,8 миллиона.
По данным Всемирной организации здравоохранения, во всем мире гепатит С является распространенной инфекцией, передающейся через кровь, и, по оценкам, 71 миллион человек имеют хроническую инфекцию.
Кто больше всего пострадает?
Новые инфекции ВГС наиболее распространены среди потребителей инъекционных наркотиков. В 2018 году количество новых зарегистрированных случаев хронического гепатита С было самым высоким среди мужчин и среди людей, родившихся с 1981 по 1996 год, и среди людей, родившихся с 1945 по 1965 год.
Недавнее увеличение числа инфекций гепатита С
По оценкам, в 2018 году в США произошло 50 300 новых случаев инфицирования ВГС. В период с 2010 по 2018 год зарегистрированное число острых инфекций ВГС увеличилось в четыре раза.Высокие показатели новых инфекций были преимущественно среди молодых людей в возрасте 20–29 лет и 30–39 лет.
Коинфекция ВИЧ и гепатита С
Инфекция ВГС распространена среди людей с ВИЧ, употребляющих инъекционные наркотики. Почти 75% людей, живущих с ВИЧ, сообщающих об употреблении инъекционных наркотиков в анамнезе, имеют коинфекцию ВГС. Всем людям, у которых поставлен диагноз ВИЧ, рекомендуется хотя бы один раз пройти тест на ВГС. Люди, живущие с ВИЧ, подвергаются большему риску осложнений и смерти от инфекции ВГС.К счастью, противовирусные препараты прямого действия, которые используются для лечения ВГС, одинаково хорошо работают у людей с ВИЧ-инфекцией и без нее. Для получения дополнительной информации о коинфекции ВИЧ и ВГС посетите страницы сайта HIV.gov о коинфекции гепатита С и ВИЧ.
Как передается гепатит С?
Поскольку ВГС в основном передается через контакт с инфицированной кровью, люди, употребляющие инъекционные наркотики, подвергаются повышенному риску заражения ВГС. ВГС также может передаваться от инфицированной матери ребенку во время рождения, от нерегулируемых татуировок или пирсинга тела, а также от совместного использования личных вещей, которые могут быть загрязнены инфицированной кровью, даже в слишком малых количествах, чтобы их можно было увидеть.Гораздо реже передача ВГС происходит при половом контакте с партнером, инфицированным ВГС, особенно среди людей с несколькими половыми партнерами и мужчин, имеющих половые контакты с мужчинами. В настоящее время в Соединенных Штатах передача ВГС, связанная с оказанием медицинской помощи, встречается редко, но люди могут заразиться от случайного укола иглой или от нарушений в практике инфекционного контроля в медицинских учреждениях.
Профилактика гепатита С
Не существует вакцины для предотвращения гепатита С. Лучший способ предотвратить заражение ВГС — избегать контакта с зараженной кровью.
Гепатит С может передаваться при контакте с кровью инфицированного человека. Инъекционные наркотики — самый распространенный путь передачи ВГС в Соединенных Штатах. Для людей, употребляющих инъекционные наркотики, лучший способ предотвратить ВГС — это прекратить употребление инъекционных наркотиков. Программы профилактики на уровне сообществ, такие как программы лечения с помощью медикаментов и шприцев, также могут снизить передачу ВГС.
Хотя риск передачи ВГС половым путем считается низким, было показано, что предотвращение незащищенного сексуального контакта с помощью презервативов снижает вероятность инфекций, передаваемых половым путем.
Тестирование
Около 40% людей с хроническим гепатитом С не знают о своей инфекции. Единственный способ узнать, есть ли у вас инфекция ВГС, — это пройти простой анализ крови. Информация о статусе гепатита C важна, потому что доступны методы лечения, которые могут вылечить HCV и снизить вероятность развития заболеваний печени и рака печени.
Ниже приведены Рекомендации CDC по скринингу на гепатит С среди взрослых в США:
Универсальный грохот:
- Все взрослые в возрасте 18 лет и старше
- Беременные во время каждой беременности
Одноразовое тестирование на гепатит С:
- Люди с ВИЧ
- Люди, которые когда-либо употребляли инъекционные наркотики и общие иглы, шприцы или другое оборудование для приготовления наркотиков, включая тех, кто делал инъекции один или несколько раз много лет назад
- Люди с отдельными заболеваниями, в том числе:
- человек, когда-либо получавших поддерживающий гемодиализ
- человек со стойкими нарушениями уровня АЛТ
- Получатели, ранее перенесшие переливание крови или трансплантацию органов, в том числе:
- человек, получивших концентраты факторов свертывания крови, произведенные до 1987 г.
- человек, которым переливали кровь или компоненты крови до июля 1992 г.
- человек, перенесших трансплантацию органов до июля 1992 г.
- человек, которые были уведомлены о том, что получили кровь от донора, у которого впоследствии был обнаружен положительный результат на ВГС
- Персонал здравоохранения, неотложной медицинской помощи и службы общественной безопасности после укола иглой, острых предметов или контакта слизистой оболочки с ВГС-положительной кровью
- Дети, рожденные от матерей с инфекцией ВГС
Плановое периодическое обследование людей с постоянными факторами риска при сохранении факторов риска:
- Люди, которые в настоящее время употребляют инъекционные наркотики и используют общие иглы, шприцы или другое оборудование для приготовления наркотиков
- Люди с отдельными заболеваниями, в том числе:
- Люди, которые когда-либо получали поддерживающий гемодиализ
Эффективное лечение гепатита С
В последние годы были одобрены новые лекарства для лечения ВГС.Эти методы лечения намного лучше, чем ранее доступные методы лечения, поскольку они имеют мало побочных эффектов и не нуждаются в инъекциях. Существует несколько противовирусных препаратов прямого действия, которые излечивают более 95% людей, принимающих их за 8–12 недель. Лечение ВГС резко снижает смертность среди людей с инфекцией ВГС, а у людей, вылеченных от ВГС, гораздо меньше шансов заболеть циррозом или раком печени.
Действуй! Локатор национальной сети профилактических информационных услуг CDC помогает потребителям найти службы профилактики, ухода и лечения гепатита B и C.
Помогите повысить осведомленность о гепатите C
Кампания CDC «Узнай больше о гепатите» была разработана для предоставления цифровых и печатных материалов для повышения осведомленности о гепатите С. Ознакомьтесь с кампанией и загрузите или закажите бесплатные материалы, чтобы начать.
Узнайте больше о гепатите C
Центры по контролю и профилактике заболеваний, Отдел вирусных гепатитов:
Национальные институты здравоохранения:
Найдите дополнительные возможности обучения как для государственных служащих, так и для медицинских работников.
Гепатит C: симптомы, причины и лечение
Гепатит C — это заболевание печени, вызываемое вирусом гепатита C (HCV). Это самая распространенная вирусная инфекция, передающаяся с кровью в Соединенных Штатах.
Около 2,4 миллиона человек в Соединенных Штатах живут с диагнозом гепатит С. Однако многие люди с этой инфекцией не знают, что у них она есть.
Вирус гепатита С (ВГС) вызывает гепатит С. Он заразен, и человек может передать его другому человеку через контакт крови с кровью.
Основным осложнением хронического гепатита С является поражение печени. Это может включать цирроз, печеночную недостаточность и рак печени. Ранняя диагностика может предотвратить повреждение печени. При отсутствии лечения гепатит С может быть смертельным.
Новые лекарства могут вылечить хронический гепатит С, и некоторые исследователи полагают, что к 2036 году в США эта инфекция может стать редкостью. Вакцины для предотвращения гепатита С не существует, но люди могут предпринять шаги для снижения риска заражения.
В этой статье представлен обзор острого и хронического гепатита С, включая их симптомы, причины и методы лечения.
Поделиться на Pinterest Ранняя диагностика гепатита С может снизить риск повреждения печени.Вообще говоря, гепатит — это воспаление печени. Несколько вирусов могут вызывать гепатит. Наиболее распространены типы A, B и C.
Эти вирусы проникают в клетки печени, вызывая отек и дисфункцию. Со временем воспаление в ткани печени может повредить орган.
Инфекции гепатита С могут быть острыми (краткосрочными) или хроническими (длительными). Симптомы острого гепатита могут длиться до 6 месяцев.
Острая инфекция переходит в хроническую, если организм не может избавиться от вируса. Это обычное явление — более чем в 50% случаев острые инфекции переходят в хроническую форму.
По данным Центров по контролю и профилактике заболеваний (CDC), сегодня большинство новых случаев гепатита С возникает в результате контакта с иглами или другим оборудованием, используемым для приготовления или инъекции наркотиков. Часто это происходит из-за совместного использования игл или случайного контакта в медицинских учреждениях.
Гепатит С может варьироваться от легкой болезни, которая длится несколько недель, до тяжелого хронического состояния здоровья.
У людей гепатит С может протекать бессимптомно, особенно в острой стадии, и они могут не знать, что у них он есть. Это облегчает передачу другим.
Острый гепатит C
У большинства людей с острым гепатитом C симптомы не развиваются. Если это так, симптомы обычно возникают через 2–12 недель после заражения.
Люди редко получают диагноз острого гепатита С, поскольку он не имеет четких симптомов. Из-за этого врачи часто называют гепатит С тихой эпидемией.
Острые симптомы очень похожи на симптомы других вирусных инфекций. Симптомы острого гепатита C включают:
По данным CDC, менее половины людей с острым гепатитом C выводят вирус из своего организма без лечения и не заболевают хроническим заболеванием. Исследователи не знают, почему это происходит у одних людей, а у других — нет.
Хронический гепатит C
Гепатит C становится хроническим, когда организм не может избавиться от вируса.
В большинстве случаев хронический гепатит С не вызывает никаких симптомов или вызывает общие симптомы, такие как хроническая усталость или депрессия.Человек может узнать о своем заболевании только во время обычного анализа крови или скрининга на предмет сдачи крови.
Ранняя диагностика и лечение могут предотвратить повреждение печени. При отсутствии лечения хронический гепатит C может привести к:
- хроническому заболеванию печени, которое может развиваться медленно в течение нескольких десятилетий без каких-либо симптомов
- циррозу или рубцеванию печени, которое возникает у 20% людей через 20–30 лет
- печеночная недостаточность
- рак печени
Вирус ВГС вызывает гепатит С.
Люди заражаются вирусом через контакт крови с зараженной кровью. Чтобы передача произошла, кровь, содержащая ВГС, должна попасть в организм человека без ВГС.
Пятнышка крови, невидимая невооруженным глазом, может нести сотни частиц вируса гепатита С. Вирус нелегко убить.
CDC предлагает рекомендации по очистке шприцев, если невозможно использовать чистые и стерильные шприцы. Хотя отбеливатель может убить вирус гепатита С в шприцах, он может не оказывать такого же воздействия на другое оборудование.Кипячение, сжигание и использование спирта, перекиси или других распространенных чистящих жидкостей для мытья оборудования может снизить количество ВГС, но не может остановить заражение человека инфекцией.
Чрезвычайно опасно вводить отбеливатель, дезинфицирующее средство или другие чистящие средства, поэтому обязательно тщательно промойте шприц. Используйте отбеливатель для очистки оборудования только в том случае, если новые стерильные шприцы и оборудование недоступны.
Человек не может заразиться вирусом при случайном контакте, дыхании, поцелуях или совместном приеме пищи.Нет никаких доказательств того, что укусы комаров могут передавать вирус.
CDC сообщает о следующих факторах риска развития гепатита C:
- использование или употребление инъекционных наркотиков, что в настоящее время является наиболее распространенным путем в США.
- получение переливаний или трансплантации органов до 1992 года, то есть до того, как стал скрининг крови доступно
- контакт с уколом иглы, что наиболее часто встречается у людей, работающих в сфере здравоохранения
- при рождении от матери, больной гепатитом C
Хотя риск невелик, люди также могут заразиться гепатитом C через:
- половой контакт без барьерной защиты, особенно грубый или анальный секс, который повышает вероятность контакта крови с кровью
- обмен предметами, которые могут контактировать с кровью, такими как зубные щетки или бритвы
- инвазивные медицинские процедуры, такие как инъекции
- нерегулируемые татуировка
Люди, которые подвергаются риску из-за этих факторов, могут пройти обследование, чтобы исключить ВГС.
Врачи могут диагностировать гепатит С с помощью анализов крови:
- Сначала врач проведет простой анализ крови, чтобы определить антитела к гепатиту С в крови. Положительный результат теста означает, что человек подвергся воздействию вируса, но не обязательно свидетельствует о продолжающейся инфекции.
- Если тест на антитела положительный, человек может пройти второй анализ крови, называемый тестом на РНК гепатита С. Это позволит проверить, присутствует ли вирус в крови.
- Третий анализ крови, называемый тестом на генотип, может определить, какой тип вируса гепатита С присутствует, поскольку существует как минимум шесть типов.
Если человек болеет гепатитом С в течение длительного времени, врач может порекомендовать дополнительные тесты для выявления повреждения печени, измерения степени серьезности любого существующего повреждения и исключения других причин повреждения.
Эти анализы обычно включают анализы крови и ультразвуковое сканирование. Врачи используют биопсию печени, которая включает в себя взятие небольшого образца ткани печени, только когда другие тесты не дают достаточной информации.
Современные методы лечения в большинстве случаев позволяют вылечить гепатит С. Эти методы лечения включают комбинацию противовирусных препаратов, принимаемых в течение 8–24 недель.
Противовирусные препараты прямого действия (ПППД) могут вылечить большинство случаев хронического гепатита С и острого гепатита С. Это современные лекарства, одобренные в 2013 году. Лекарства хорошо переносятся, наиболее частыми побочными эффектами являются головная боль и усталость.
Эти лекарства действуют, воздействуя на определенные этапы жизненного цикла ВГС, чтобы нарушить репродукцию вирусных клеток.
ПППД для лечения гепатита С включают в себя:
- элбасвир / гразопревир (Зепатье)
- глекапревир и пибрентасвир (Мавирет)
- ледипасвир / софосбувир (Харвони) альгасфа-2-буферион
Выбор лекарства и продолжительность лечения зависят от генотипа вируса. Генотип 1a является наиболее распространенным в США.
До того, как стали доступны ПППД, лечение хронического гепатита С было длительным и неудобным, с менее чем идеальными показателями излечения.Сейчас процент излечения превышает 90%.
Однако новые лекарства могут быть очень дорогими. Большинство планов государственного и частного медицинского страхования помогают обеспечить определенное покрытие этих лекарств. Некоторые фармацевтические компании и другие программы тоже могут помочь.
Обратитесь к врачу за советом по оплате лечения гепатита С.
Важно отметить, что человек может заразиться гепатитом С более одного раза. После успешного лечения человек должен принять меры для предотвращения новой инфекции.
Люди могут получить вакцины для предотвращения гепатита А и гепатита В, но в настоящее время нет вакцины от гепатита С. Чтобы предотвратить заражение, люди должны избегать контакта с вирусом, который его вызывает.
По данным CDC, лучший способ предотвратить гепатит С — это прекратить употребление инъекционных наркотиков. Использование медикаментов, таких как метадон или бупренорфин, снижает риск, поскольку не требует инъекций.
Если человек продолжает делать инъекции, он может снизить риск заражения гепатитом С, используя новую иглу каждый раз, когда он делает инъекцию, никогда не пользуясь общими иглами с другим человеком и следя за тем, чтобы окружающая среда, место инъекции и все оборудование были чистыми и стерилизованными. перед инъекцией.
Ожирение, курение, диабет и употребление алкоголя могут ускорить образование рубцов в печени. Важно, чтобы все люди с гепатитом С сохраняли хорошее здоровье. Это включает:
Национальный институт диабета, болезней органов пищеварения и почек (NIDDK) рекомендует людям с гепатитом С использовать следующие методы для предотвращения передачи вируса другим людям:
- избегать совместного использования игл или других лекарственных материалов
- носить перчатки при прикосновении к открытым язвам другого человека
- сообщить татуировщикам или пирсингу о том, что у вас гепатит С, и убедиться, что они используют стерильные инструменты и неоткрытые чернила
- избегать совместного использования таких предметов, как зубные щетки, бритвы и кусачки для ногтей
- сообщать новым сексуальным партнерам что у вас гепатит C и вы используете барьерную защиту во время полового акта
Гепатит C — самая распространенная вирусная инфекция, передающаяся через кровь в США.