Инфаркт миокарда — Википедия
У этого термина существуют и другие значения, см. Инфаркт.Инфа́ркт миока́рда (серде́чный при́ступ) — одна из клинических форм ишемической болезни сердца, протекающая с развитием ишемического некроза участка миокарда, обусловленного абсолютной или относительной недостаточностью его кровоснабжения[1].
1 декабря 2012 года Американская коллегия кардиологии и Американская ассоциация сердца опубликовали самые современные клинические рекомендации по ведению инфаркта миокарда со стойкими подъёмами сегмента ST на ЭКГ и его ранних осложнений[2]. Чуть раньше в октябре 2012 года свои рекомендации по данной форме заболевания обновило Европейское общество кардиологии[3]. Последние обновления своих рекомендаций по ведению острого коронарного синдрома без стойких подъёмов сегмента ST на ЭКГ данные общества публиковали в мае[4] и декабре[5] 2011 года соответственно.
По стадиям развития:
- Острый период (до 12-14 дней от начала ИМ)
- Подострый период (до 2 месяцев)
- Период рубцевания (более 2х месяцев)
По анатомии поражения:
- Трансмуральный
- Интрамуральный
- Субэндокардиальный
- Субэпикардиальный
По объёму поражения:
- Крупноочаговый (трансмуральный), Q-инфаркт
- Мелкоочаговый, не Q-инфаркт
- Локализация очага некроза.
- Инфаркт миокарда левого желудочка (передний, боковой, нижний, задний).
- Изолированный инфаркт миокарда верхушки сердца.
- Инфаркт миокарда межжелудочковой перегородки (септальный).
- Инфаркт миокарда правого желудочка.
- Сочетанные локализации: задне-нижний, передне-боковой и др.
По течению:
- Моноциклическое
- Затяжное
- Рецидивирующий ИМ (новый очаг некроза в бассейне той же коронарной артерии через от 72 часов до 8 недель)
- Повторный ИМ (в бассейне другой коронарной артерии, новый очаг некроза через 28 дней от предыдущего ИМ)
Клиническая классификация, подготовленная объединённой рабочей группой Европейского общества кардиологов, Американского кардиологического колледжа, Американской ассоциации сердца и Всемирной кардиологической федерации (2007)[6]:
- Спонтанный ИМ (тип 1), связанный с ишемией вследствие первичного коронарного события, такого как эрозия бляшки и/или разрушение, растрескивание или расслоение.
- Вторичный ИМ (тип 2), связанный с ишемией, вызванной увеличением потребности в кислороде либо снижением его поступления, например, при коронарном спазме, коронарной эмболии, анемии, аритмии, гипер- или гипотензии.
- Внезапная коронарная смерть (тип 3), включая остановку сердца, часто с симптомами, указывающими на ишемию миокарда, сопровождающимися предположительно новой элевацией ST и новой блокадой левой ножки пучка Гиса, выявлением свежего тромба коронарной артерии при ангиографии и/или аутопсии, наступившей смертью до получения образцов крови или перед повышением концентрации маркеров.
- ЧКВ-ассоциированный ИМ (тип 4а).
- ИМ, связанный с тромбозом стента (тип 4б), который подтверждён ангиографией или аутопсией.
- АКШ-ассоциированный ИМ (тип 5).
Нужно иметь в виду, что иногда у пациентов может возникать несколько типов ИМ одновременно или последовательно. Следует учесть, что термин «инфаркт миокарда» не входит в понятие «некроз кардиомиоцитов» вследствие проведения АКШ (отверстие в желудочке, манипуляции с сердцем) и влияния следующих факторов: почечной и сердечной недостаточности, кардиостимуляции, электрофизиологической абляции, сепсиса, миокардита, действия кардиотропных ядов, инфильтративных заболеваний.
- Атеросклероз коронарных артерий (тромбоз, обтурация бляшкой) 93-98 %
- Хирургическая обтурация (перевязка артерии или диссекция при ангиопластике)
- Эмболизация коронарной артерии (тромбоз при коагулопатии, жировая эмболия т. д.)
- Спазм коронарных артерий
Отдельно выделяют инфаркт при пороках сердца (аномальное отхождение коронарных артерий от аорты).
Различают стадии:
- Ишемии
- Повреждения (некробиоза)
- Некроза
- Рубцевания
Ишемия может являться предшественником инфаркта и длиться довольно долго. В основе процесса — нарушение гемодинамики миокарда. Обычно клинически значимым считается сужение просвета артерии сердца до такой степени, когда ограничение кровоснабжения миокарда не может быть больше компенсировано. Чаще всего это происходит при сужении артерии на 70 % площади её сечения. При исчерпывании компенсаторных механизмов говорят о повреждении, тогда страдают метаболизм и функция миокарда. Изменения могут носить обратимый характер (ишемия). Стадия повреждения длится от 4 до 7 часов. Некроз характеризуется необратимостью повреждения. Через 1-2 недели после инфаркта некротический участок начинает замещаться рубцовой тканью. Окончательное формирование рубца происходит через 1-2 месяца.
Основной клинический признак — интенсивная боль за грудиной (ангинозная боль). Однако болевые ощущения могут носить вариабельный характер. Пациент может жаловаться на чувство дискомфорта в груди, боли в животе, горле, руке, лопатке[12]. Нередко заболевание имеет безболевой характер, что характерно для больных сахарным диабетом. В 30% случаев инфаркт проявляется атипичными симптомами[13]. У женщин чаще отсутствует боль за грудиной и вместо этого они испытывают болевые ощущения в шее, руке или чувствуют усталость[14].
Болевой синдром сохраняется более 15 минут (могут длиться 1 час) и купируется через несколько часов, либо после применения наркотических анальгетиков, нитраты неэффективны. Бывает профузный (липкий) пот
В 20-40 % случаев при крупноочаговых поражениях развиваются признаки сердечной недостаточности. Пациенты отмечают одышку, непродуктивный кашель.
Нередко встречаются аритмии. Как правило это различные формы экстрасистолий или фибрилляция предсердий. Нередко единственным симптомом инфаркта миокарда является внезапная остановка сердца.
Предрасполагающим фактором является физическая нагрузка, психоэмоциональное напряжение, состояние утомления, гипертонический криз.
В некоторых случаях симптомы инфаркта миокарда могут носить атипичный характер. Такая клиническая картина затрудняет диагностику инфаркта миокарда. Различают следующие атипичные формы инфаркта миокарда:
- Абдоминальная форма — симптомы инфаркта представлены болями в верхней части живота, икотой, вздутием живота, тошнотой, рвотой. В данном случае симптомы инфаркта могут напоминать симптомы острого панкреатита.
- Астматическая форма — симптомы инфаркта представлены нарастающей одышкой. Симптомы инфаркта напоминают симптомы приступа бронхиальной астмы.
- Безболевая ишемия миокарда наблюдается редко. Возможна слабость. Такое развитие инфаркта наиболее характерно для больных сахарным диабетом, у которых нарушение чувствительности является одним из проявлений болезни (диабета).
- Церебральная форма — симптомы инфаркта представлены головокружениями, нарушениями сознания, неврологическими симптомами; нарушение понимания, происходящего вокруг.
- Коллаптоидная форма — начинается с развития коллапса; в клинике доминируют резкая внезапная артериальная гипотензия, головокружение, появление холодного пота, потемнение в глазах. Расценивается как проявление кардиогенного шока.
- Аритмическая форма — начинается с пароксизма нарушения ритма сердца;
- Периферическая — отличается локализацией боли не в загрудинной или прекардиальной области, а в области горла, в левой руке, конце левого мизинца, в шейно-грудном отделе позвоночника, нижней челюсти.
- Отёчная — у больного появляются одышка, слабость, сравнительно быстро отеки и даже асцит, увеличивается печень — то есть развивается острая правожелудочковая недостаточность.
- Комбинированная — сочетает различные проявления нескольких атипичных форм.
- Ранняя:
- Электрокардиография
- Эхокардиография
- Анализ крови на кардиотропные белки (MB-КФК, АсАТ, ЛДГ1, тропонин[15])
- Отсроченная:
- Коронарография
- Сцинтиграфия миокарда (в настоящее время применяется редко)
Важным этапом диагностики инфаркта миокарда является дифференцирование его от другой болезни, которая маскируется под него — межрёберная невралгия. Данное заболевание по симптоматике напоминает инфаркт, основное отличие — интенсивность боли (при невралгии она кратковременная не интенсивная).
Стадия развивающегося инфаркта миокарда (0-6 часов)
Стадия развивающегося инфаркта миокарда- Куполообразный сегмент ST выше изолинии
- Сегмент ST сливается с зубцом T
- Зубец R высокий
- Зубец Q невысокий
Острая стадия инфаркта миокарда (6-7 суток)
Острая стадия инфаркта миокарда- Отрицательный зубец T
- Уменьшение амплитуды зубца R
- Углубление зубца Q
Заживающий инфаркт миокарда (7-28 суток)
- Отрицательный зубец T
- Сегмент ST приближается к изолинии
Заживший инфаркт миокарда (на 29 сутки — до нескольких лет)
Заживший инфаркт миокарда- Стойкий зубец Q
- Сниженная амплитуда зубца R
- Положительный зубец T
- Комплекс ST на изолинии[16]
Ранние:
Поздние:
ru.wikipedia.org
Инфаркт миокарда — причины, симптомы, диагностика и лечение
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
Общие сведения
Инфаркт миокарда – очаг ишемического некроза сердечной мышцы, развивающийся в результате острого нарушения коронарного кровообращения. Клинически проявляется жгущими, давящими или сжимающими болями за грудиной, отдающими в левую руку, ключицу, лопатку, челюсть, одышкой, чувством страха, холодным потом. Развившийся инфаркт миокарда служит показанием к экстренной госпитализации в кардиологическую реанимацию. При неоказании своевременной помощи возможен летальный исход.
В возрасте 40-60 лет инфаркт миокарда в 3–5 раз чаще наблюдается у мужчин в связи с более ранним (на 10 лет раньше, чем у женщин) развитием атеросклероза. После 55-60 лет заболеваемость среди лиц обоего пола приблизительно одинакова. Показатель летальности при инфаркте миокарда составляет 30—35%. Статистически 15—20% внезапных смертей обусловлены инфарктом миокарда.
Нарушение кровоснабжения миокарда на 15-20 и более минут приводит к развитию необратимых изменений в сердечной мышце и расстройству сердечной деятельности. Острая ишемия вызывает гибель части функциональных мышечных клеток (некроз) и последующее их замещение волокнами соединительной ткани, т. е. формирование постинфарктного рубца.
В клиническом течении инфаркта миокарда выделяют пять периодов:
- 1 период – предынфарктный (продромальный): учащение и усиление приступов стенокардии, может продолжаться несколько часов, суток, недель;
- 2 период – острейший: от развития ишемии до появления некроза миокарда, продолжается от 20 минут до 2 часов;
- 3 период – острый: от образования некроза до миомаляции (ферментативного расплавления некротизированной мышечной ткани), длительность от 2 до 14 суток;
- 4 период – подострый: начальные процессы организации рубца, развитие грануляционной ткани на месте некротической, продолжительность 4-8 недель;
- 5 период – постинфарктный: созревание рубца, адаптация миокарда к новым условиям функционирования.
Инфаркт миокарда
Причины инфаркта миокарда
Инфаркт миокарда является острой формой ИБС. В 97—98% случаев основой для развития инфаркта миокарда служит атеросклеротическое поражение венечных артерий, вызывающее сужение их просвета. Нередко к атеросклерозу артерий присоединяется острый тромбоз пораженного участка сосуда, вызывающий полное или частичное прекращение кровоснабжения соответствующей области сердечной мышцы. Тромбообразованию способствует повышенная вязкость крови, наблюдаемая у пациентов с ИБС. В ряде случаев инфаркт миокарда возникает на фоне спазма ветвей венечных артерий.
Развитию инфаркта миокарда способствуют сахарный диабет, гипертоничесая болезнь, ожирение, нервно-психическое напряжение, увлечение алкоголем, курение. Резкое физическое или эмоциональное напряжение на фоне ИБС и стенокардии может спровоцировать развитие инфаркта миокарда. Чаще развивается инфаркт миокарда левого желудочка.
Классификация инфаркта миокарда
В соответствии с размерами очагового поражения сердечной мышцы выделяют инфаркт миокарда:
- крупноочаговый
- мелкоочаговый
На долю мелкоочаговых инфарктов миокарда приходится около 20% клинических случаев, однако нередко мелкие очаги некроза в сердечной мышце могут трансформироваться в крупноочаговый инфаркт миокарда (у 30% пациентов). В отличие от крупноочаговых, при мелкоочаговых инфарктах не возникают аневризма и разрыв сердца, течение последних реже осложняется сердечной недостаточностью, фибрилляцией желудочков, тромбоэмболией.
В зависимости от глубины некротического поражения сердечной мышцы выделяют инфаркт миокарда:
- трансмуральный — с некрозом всей толщи мышечной стенки сердца (чаще крупноочаговый)
- интрамуральный – с некрозом в толще миокарда
- субэндокардиальный – с некрозом миокарда в зоне прилегания к эндокарду
- субэпикардиальный — с некрозом миокарда в зоне прилегания к эпикарду
По изменениям, фиксируемым на ЭКГ, различают:
- «Q-инфаркт» — с формированием патологического зубца Q, иногда желудочкового комплекса QS (чаще крупноочаговый трансмуральный инфаркт миокарда)
- «не Q-инфаркт» – не сопровождается появлением зубца Q, проявляется отрицательными Т-зубцами (чаще мелкоочаговый инфаркт миокарда)
По топографии и в зависимости от поражения определенных ветвей коронарных артерий инфаркт миокарда делится на:
- правожелудочковый
- левожелудочковый: передней, боковой и задней стенок, межжелудочковой перегородки
По кратности возникновения различают инфаркт миокарда:
- первичный
- рецидивирующий (развивается в срок 8 недель после первичного)
- повторный (развивается спустя 8 недель после предыдущего)
По развитию осложнений инфаркт миокарда подразделяется на:
- осложненный
- неосложненный
По наличию и локализации болевого синдрома выделяют формы инфаркта миокарда:
- типичную – с локализацией боли за грудиной или в прекардиальной области
- атипичные — с атипичными болевыми проявлениями:
- периферические: леволопаточная, леворучная, гортанно-глоточная, нижнечелюстная, верхнепозвоночная, гастралгическая (абдоминальная)
- безболевые: коллаптоидная, астматическая, отечная, аритмическая, церебральная
- малосимптомную (стертую)
- комбинированную
В соответствии с периодом и динамикой развития инфаркта миокарда выделяют:
- стадию ишемии (острейший период)
- стадию некроза (острый период)
- стадию организации (подострый период)
- стадию рубцевания (постинфарктный период)
Симптомы инфаркта миокарда
Предынфарктный (продромальный) период
Около 43% пациентов отмечают внезапное развитие инфаркта миокарда, у большей же части больных наблюдается различный по продолжительности период нестабильной прогрессирующей стенокардии.
Острейший период
Типичные случаи инфаркта миокарда характеризуются чрезвычайно интенсивным болевым синдромом с локализацией болей в грудной клетке и иррадиацией в левое плечо, шею, зубы, ухо, ключицу, нижнюю челюсть, межлопаточную зону. Характер болей может быть сжимающим, распирающим, жгучим, давящим, острым («кинжальным»). Чем больше зона поражения миокарда, тем более выражена боль.
Болевой приступ протекает волнообразно (то усиливаясь, то ослабевая), продолжается от 30 минут до нескольких часов, а иногда и суток, не купируется повторным приемом нитроглицерина. Боль сопряжена с резкой слабостью, возбуждением, чувством страха, одышкой.
Возможно атипичное течение острейшего периода инфаркта миокарда.
У пациентов отмечается резкая бледность кожных покровов, липкий холодный пот, акроцианоз, беспокойство. Артериальное давление в период приступа повышено, затем умеренно или резко снижается по сравнению с исходным (систолическое < 80 рт. ст., пульсовое < 30 мм мм рт. ст.), отмечается тахикардия, аритмия.
В этот период может развиться острая левожелудочковая недостаточность (сердечная астма, отек легких).
Острый период
В остром периоде инфаркта миокарда болевой синдром, как правило, исчезает. Сохранение болей бывает вызвано выраженной степенью ишемии околоинфарктной зоны или присоединением перикардита.
В результате процессов некроза, миомаляции и перифокального воспаления развивается лихорадка (от 3-5 до 10 и более дней). Длительность и высота подъема температуры при лихорадке зависят от площади некроза. Артериальная гипотензия и признаки сердечной недостаточности сохраняются и нарастают.
Подострый период
Болевые ощущения отсутствуют, состояние пациента улучшается, нормализуется температура тела. Симптомы острой сердечной недостаточности становятся менее выраженными. Исчезает тахикардия, систолический шум.
Постинфарктный период
В постинфарктном периоде клинические проявления отсутствуют, лабораторные и физикальные данные практически без отклонений.
Атипичные формы инфаркта миокарда
Иногда встречается атипичное течение инфаркта миокарда с локализацией болей в нетипичных местах (в области горла, пальцах левой руки, в зоне левой лопатки или шейно-грудного отдела позвоночника, в эпигастрии, в нижней челюсти) или безболевые формы, ведущими симптомами которых могут быть кашель и тяжелое удушье, коллапс, отеки, аритмии, головокружение и помрачение сознания.
Атипичные формы инфаркта миокарда чаще встречаются у пожилых пациентов с выраженными признаками кардиосклероза, недостаточностью кровообращения, на фоне повторного инфаркта миокарда.
Однако атипично протекает обычно только острейший период, дальнейшее развитие инфаркта миокарда становится типичным.
Стертое течение инфаркта миокарда бывает безболевым и случайно обнаруживается на ЭКГ.
Осложнения инфаркта миокарда
Нередко осложнения возникают уже в первые часы и дни инфаркта миокарда, утяжеляя его течение. У большинства пациентов в первые трое суток наблюдаются различные виды аритмий: экстрасистолия, синусовая или пароксизмальная тахикардия, мерцательная аритмия, полная внутрижелудочковая блокада. Наиболее опасно мерцание желудочков, которое может перейти в фибрилляцию и привести к гибели пациента.
Левожелудочковая сердечная недостаточность характеризуется застойными хрипами, явлениями сердечной астмы, отека легких и нередко развивается в острейший период инфаркта миокарда. Крайне тяжелой степенью левожелудочковой недостаточности является кардиогенный шок, развивающийся при обширном инфаркте и обычно приводящий к летальному исходу. Признаками кардиогенного шока служит падение систолического АД ниже 80 мм рт. ст., нарушение сознания, тахикардия, цианоз, уменьшение диуреза.
Разрыв мышечных волокон в зоне некроза может вызывать тампонаду сердца — кровоизлияние в полость перикарда. У 2-3% пациентов инфаркт миокарда осложняется тромбоэмболиями системы легочной артерии (могут стать причиной инфаркта легких или внезапной смерти) или большого круга кровообращения.
Пациенты с обширным трансмуральным инфарктом миокарда в первые 10 суток могут погибнуть от разрыва желудочка вследствие острого прекращения кровообращения. При обширном инфаркте миокарда может возникать несостоятельность рубцовой ткани, ее выбухание с развитием острой аневризмы сердца. Острая аневризма может трансформироваться в хроническую, приводящую к сердечной недостаточности.
Отложение фибрина на стенках эндокарда приводит к развитию пристеночного тромбоэндокардита, опасного возможностью эмболии сосудов легких, мозга, почек оторвавшимися тромботическими массами. В более позднем периоде может развиться постинфарктный синдром, проявляющийся перикардитом, плевритом, артралгиями, эозинофилией.
Диагностика инфаркта миокарда
Среди диагностических критериев инфаркта миокарда важнейшими являются анамнез заболевания, характерные изменения на ЭКГ, показатели активности ферментов сыворотки крови. Жалобы пациента при инфаркте миокарда зависят от формы (типичной или атипичной) заболевания и обширности поражение сердечной мышца. Инфаркт миокарда следует заподозрить при тяжелом и продолжительном (дольше 30-60 минут) приступе загрудинных болей, нарушении проводимости и ритма сердца, острой сердечной недостаточности.
К характерным изменениям ЭКГ относятся формирование отрицательного зубца Т (при мелкоочаговом субэндокардиальном или интрамуральном инфаркте миокарда), патологического комплекса QRS или зубца Q (при крупноочаговом трансмуральном инфаркте миокарда). При ЭхоКГ выявляется нарушение локально сократимости желудочка, истончение его стенки.
В первые 4-6 часов после болевого приступа в крови определяется повышение миоглобина — белка, осуществляющего транспорт кислорода внутрь клеток.Повышение активности креатинфосфокиназы (КФК) в крови более чем на 50% наблюдается спустя 8—10 ч от развития инфаркта миокарда и снижается до нормы через двое суток. Определение уровня КФК проводят через каждые 6-8 часов. Инфаркт миокарда исключается при трех отрицательных результатах.
Для диагностики инфаркта миокарда на более поздних сроках прибегают к определению фермента лактатдегидрогеназы (ЛДГ), активность которой повышается позже КФК – спустя 1-2 суток после формирования некроза и приходит к нормальным значениям через 7-14 дней. Высокоспецифичным для инфаркта миокарда является повышение изоформ миокардиального сократительного белка тропонина — тропонина-Т и тропонина-1, увеличивающихся также при нестабильной стенокардии. В крови определяется увеличение СОЭ, лейкоцитов, активности аспартатаминотрансферазы (АсАт) и аланинаминотрансферазы (АлАт).
Коронарная ангиография (коронарография) позволяет установить тромботическую окклюзию коронарной артерии и снижение желудочковой сократимости, а также оценить возможности проведения аортокоронарного шунтирования или ангиопластики — операций, способствующих восстановлению кровотока в сердце.
Лечение инфаркта миокарда
При инфаркте миокарда показана экстренная госпитализация в кардиологическую реанимацию. В остром периоде пациенту предписывается постельный режим и психический покой, дробное, ограниченное по объему и калорийности питание. В подостром периоде больной переводится из реанимации в отделение кардиологии, где продолжается лечение инфаркта миокарда и осуществляется постепенное расширение режима.
Купирование болевого синдрома проводится сочетанием наркотических анальгетиков (фентанила) с нейролептиками (дроперидолом), внутривенным введением нитроглицерина.
Терапия при инфаркте миокарда направлена на предупреждение и устранение аритмий, сердечной недостаточности, кардиогенного шока. Назначают антиаритмические средства (лидокаин), ß-адреноблокаторы (атенолол), тромболитики (гепарин, ацетилсалициловая к-та), антогонисты Са (верапамил), магнезию, нитраты, спазмолитики и т. д.
В первые 24 часа после развития инфаркта миокарда можно произвести восстановление перфузии путем тромболизиса или экстренной баллонной коронарной ангиопластики.
Прогноз при инфаркте миокарда
Инфаркт миокарда является тяжелым, сопряженным с опасными осложнениями заболеванием. Большая часть летальных исходов развивается в первые сутки после инфаркта миокарда. Насосная способность сердца связана с локализацией и объемом зоны инфаркта. При повреждении более 50% миокарда, как правило, сердце функционировать не может, что вызывает кардиогенный шок и гибель пациента. Даже при менее обширном повреждении сердце не всегда справляется нагрузками, в результате чего развивается сердечная недостаточность.
По истечении острого периода прогноз на выздоровление хороший. Неблагоприятные перспективы у пациентов с осложненным течением инфаркта миокарда.
Профилактика инфаркта миокарда
Необходимыми условиями профилактики инфаркта миокарда являются ведение здорового и активного образа жизни, отказ от алкоголя и курения, сбалансированное питание, исключение физического и нервного перенапряжения, контроль АД и уровня холестерина крови.
www.krasotaimedicina.ru
причины, симптомы, диагностика и первая помощь
Инфарктом миокарда называется очаг некроза мышцы сердца, развивающийся на фоне остро возникшего нарушения кровообращения в коронарных артериях. Если в целом говорить о поражениях миокарда, инфаркт – наиболее частая патология. Данное состояние является прямым показанием к госпитализации больного в профильное отделение, поскольку без оказания квалифицированной медицинской помощи оно может привести к летальному исходу.
Учитывая опасность патологии, лучше ее предупредить, чем лечить. Именно поэтому при подозрении на ишемическую болезнь сердца (ИБС) и другие нарушения в работе сердца важно немедленно обратиться за помощью к специалисту, чтобы не допустить формирования такого заболевания, как инфаркт миокарда.
Причины
 Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.
Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.
На фоне избытка холестерина и липопротеинов происходит их отложение в просвете сосудов с формированием характерных бляшек. В случае закупорки коронарных артерий, происходит формирование инфаркта. Если говорить подробней, то выделяют три основных составляющих атеросклероза, из-за которых может сформироваться нарушения кровообращения в коронарных артериях, а именно:
- Сужение просвета сосудов в результате отложения на их стенках бляшек. Также это приводит к снижению эластичности сосудистой стенки.
- Спазм сосудов, который может возникнуть на фоне сильного стресса. При наличии бляшек это может привести к острому нарушению коронарного кровообращения.
- Отрыв бляшки от сосудистых стенок может вызвать тромбоз артерии и, что хуже, инфаркт (поражение) миокарда.
Таким образом, атеросклероз – основная причина инфаркта миокарда, которая является достаточно опасным состоянием и должна в обязательном порядке подвергаться коррекции.
Риск возникновения такого заболевания, как инфаркт, значительно повышают следующие факторы:
- Плохая наследственность. Роль играют патологии сердечно-сосудистой системы у близких родственников.
- Неправильное питание и малоподвижный образ жизни. Данные факторы приводят к формированию у человека такого состояния, как ожирение.
- Ожирение. Избыток жиров приводит к непосредственному отложению бляшек на стенках сосудов.
- Вредные привычки. Употребление алкоголя и курения приводят к спазму сосудов.
- Эндокринные нарушения. Больные сахарным диабетом более склонны к изменению сердечного кровообращения. Это связано с отрицательным влиянием данного заболевания на сосуды.
- Наличие в анамнезе перенесенных инфарктов.
Нарушения давления, проявляющиеся стойкой гипертензией, постоянный стресс также могут стать причиной инфаркта.
Симптомы

Симптомы инфаркта миокарда напрямую зависят от его стадии. В стадию повреждения больные могут не предъявлять жалоб, однако у некоторых отмечается нестабильная стенокардия.
В острую стадию наблюдаются следующие проявления:
- Выраженный болевой синдром в области сердца или за грудиной. Возможна иррадиация. Характер боли индивидуальный, однако чаще всего она давящая. Выраженность болей напрямую зависит от размеров поражения.
- Иногда боли полностью отсутствуют. В этом случае человек бледнеет, сильно повышается давление, нарушается ритм сердца. Также при данной форме нередко наблюдается формирование сердечной астмы или отека легких.
- В завершении острого периода, на фоне некротических процессов, может отмечаться значительное повышение температуры, а также усиление гипертонического синдрома.

В случае стертого течения, проявления полностью отсутствуют, а наличие проблемы можно заподозрить только при проведении ЭКГ. Именно поэтому так важно проходить профилактические обследования у специалистов.
Следует сказать об атипичных формах острого периода. В этом случае болевой синдром может локализоваться в области горла или пальцах руки. Очень часто такие проявления характерны для пожилых людей с сопутствующими сердечно-сосудистыми патологиями. Стоит отметить, что атипичное течение возможно исключительно в острую стадию. В дальнейшем клиника болезни инфаркта миокарда у большинства больных одинакова.
В подострый период, при инфаркте миокарда, происходит постепенное улучшение, проявления заболевания постепенно становятся легче, вплоть до своего полного исчезновения. В последующем происходит нормализация состояния. Какие-либо симптомы отсутствуют.
Первая помощь

Понимая, что это такое – появление инфаркта миокарда, важно осознавать, что большую роль играет оказание первой помощи. Так, при подозрении на данное состояние важно выполнить следующие мероприятия:
- Вызвать скорую помощь.
- Попытаться успокоить больного.
- Обеспечить свободный доступ воздуха (избавиться от стесняющей одежды, открыть форточки).
- Уложить больного в кровать таким образом, чтобы верхняя половина туловища располагалась выше нижней.
- Дать таблетку нитроглицерина.
- При потере сознания приступить к выполнению сердечно-легочной реанимации (СЛР).
Важно понимать, что болезнь, называемая инфарктом миокарда, является угрожающим жизни состоянием. И именно от правильности оказания первой помощи, а также скорости начала врачебных мероприятий зависит развитие осложнений и даже жизнь больного.
Классификация
Инфаркты классифицируют согласно следующим признакам:
- Размер поражения.
- Глубина поражения.
- Изменения на кардиограмме (ЭКГ).
- Локализация.
- Наличие осложнений.
- Болевой синдром.
Также классификация инфаркта миокарда может основываться на стадиях, которых выделяют четыре: повреждения, острая, подострая, рубцевания.
В зависимости от размеров пораженного участка – мелко- и крупноочаговый инфаркт. Более благоприятно поражение меньшего участка, поскольку при этом не наблюдаются такие осложнения, как разрыв сердца или аневризма. Стоит отметить, что согласно проведенным исследованиям, для более чем 30% людей, перенесших мелкоочаговый инфаркт, свойственна трансформация очага в крупноочаговый.
По нарушениям на ЭКГ также отмечают два вида заболевания, в зависимости от того, есть патологический зубец Q или нет. В первом случае, вместо патологического зубца, может образовываться комплекс QS. Во втором случае – наблюдается формирование отрицательного зубца Т.
Если учитывать, насколько глубоко расположено поражение, выделяют следующие виды заболевания:
- Субэпикардиальный. Участок поражения прилегает к эпикарду.
- Субэндокардиальный. Участок поражения прилегает к эндокарду.
- Интрамуральный. Участок некротизированной ткани располагается внутри мышцы.
- Трансмуральный. В данном случае мышечная стенка поражается на всю свою толщину.
В зависимости от последствий, выделяют неосложненный и осложненный виды. Еще один важный момент, от которого зависит тип инфаркта – локализация боли. Существует типичный болевой синдром, локализующийся в области сердца или за грудиной. Помимо этого, отмечают атипичные формы. В этом случае боль может иррадиировать (отдавать) в лопатку, нижнюю челюсть, шейный отдел позвоночника, живот.
Стадии
Развитие инфаркта миокарда обычно стремительное и его невозможно предсказать. Тем не менее специалисты выделяют ряд стадий, которые проходит заболевание:
- Повреждения. В данный период происходит непосредственное нарушение кровообращения в сердечной мышце. Длительность стадии может составлять от одного часа до нескольких дней.
- Острая. Длительность второй стадии составляет 14-21 день. В данный период отмечается начало некроза части поврежденных волокон. Остальные, наоборот, восстанавливаются.
- Подострая. Продолжительность данного периода варьируется от нескольких месяцев до года. В этот период происходит окончательное завершение процессов, начавшихся в острую стадию, с последующим уменьшением зоны ишемии.
- Рубцевания. Данная стадия может продолжаться на протяжении всей жизни больного. Некротизированые участки замещаются соединительной тканью. Также в данный период с целью компенсации функции миокарда, происходит гипертрофия нормально функционирующей ткани.
Стадии при инфаркте миокарда играют очень большую роль в его диагностике, поскольку именно от них зависят изменения на электрокардиограмме.
Варианты заболевания
В зависимости от характерных проявлений выделяют несколько вариантов, возможных при инфаркте миокарда, а именно:
- Ангинозный. Характерно, что при инфарктах миокарда, является наиболее распространенным вариантом. Характеризуется наличием выраженного болевого синдрома, который не снимается приемом нитроглицерина. Боль может иррадиировать в область левой лопатки, руку или нижнюю челюсть.
- Цереброваскулярный. В данном случае для патологии характерны проявления ишемии головного мозга. Больной может жаловаться на сильное головокружение, тошноту, выраженные головные боли, а также возникновение обморочных состояний. Неврологическая симптоматика достаточно сильно осложняет постановку правильного диагноза. Единственными симптомами инфаркта миокарда являются характерные изменения на ЭКГ.
- Абдоминальный. В этом случае локализация боли является нетипичной. У больного отмечается выраженная болезненность в эпигастральной области. Характерно наличие рвоты, изжоги. Живот сильно вздут.
- Астматический. На первый план выходят симптомы дыхательной недостаточности. Выражена сильная одышка, возможно появление кашля с пенистой мокротой, что является признаком левожелудочковой недостаточности. Болевой синдром либо отсутствует полностью, либо проявляется перед одышкой. Данный вариант характерен для людей пожилого возраста, у которых в анамнезе уже есть перенесенный инфаркт.
- Аритмический. Основным симптомом является нарушение сердечного ритма. Болевой синдром слабо выражен или отсутствует полностью. В дальнейшем возможно присоединение одышки и снижение артериального давления.
- Стертый. При данном варианте проявления отсутствуют полностью. Больной не предъявляет никаких жалоб. Выявить заболевание можно лишь после проведения ЭКГ.
Учитывая обилие вариантов, возможных при данном заболевании, его диагностика является крайне сложной задачей и чаще всего основывается на проведении ЭКГ-обследования.
Диагностика
При данном заболевании специалистами используется ряд диагностических методик:
- Сбор анамнеза и жалоб.
- ЭКГ.
- Исследование активности специфических ферментов.
- Данные общего анализа крови.
- Эхокардиография (ЭхоКГ).
- Коронарография.
 В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
ЭКГ – одна из наиболее информативных методик при диагностике данной патологии. При проведении данного обследования можно оценить следующие моменты:
- Давность болезни и ее стадия.
- Локализацию.
- Обширность повреждения.
- Глубину повреждения.
В стадии повреждения наблюдается изменение сегмента ST, который может возникать в виде нескольких вариантов, а именно:
- При повреждении передней стенки левого желудочка в районе эндокарда наблюдается расположение сегмента ниже изолинии, при котором дуга обращена книзу.
- При повреждении передней стенки левого желудочка в районе эпикарда сегмент, напротив, располагается выше изолинии, а дуга обращена вверх.
В острую стадию отмечается появление патологического зубца Q. Если имеет место трансмуральный вариант, формируется сегмент QS. При других вариантов наблюдается формирование сегмента QR.
Для подострой стадии характерна нормализация расположения сегмента ST, но при этом сохраняется патологический зубец Q, а также отрицательный T. В рубцовой стадии может отмечаться наличие зубца Q и формирование компенсаторной гипертрофии миокарда.
Для определения точного расположения патологического процесса важно оценить, на каких именно отведениях определяются изменения. В случае локализации поражения в передних отделах, признаки отмечаются в первом, втором и третьем грудных отведениях, а также в первом и втором стандартных. Возможно наличие изменений в отведении AVL.
Поражения боковой стенки практически никогда не встречаются самостоятельно и обычно являются продолжением повреждения с задней или передней стенок. В этом случае изменения регистрируются в третьем, четвертом и пятом грудных отведениях. Также признаки поражения должны присутствовать в первом и втором стандартных. При инфаркте задней стенки изменения наблюдаются в отведении AVF.
Для мелкоочагового инфаркта характерно лишь изменение зубца Т и сегмента ST. Патологические зубцы не выявляются. Крупноочаговый вариант затрагивает все отведения и при нем выявляются зубцы Q и R.
При проведении ЭКГ у врача могут возникнуть определенные сложности. Чаще всего это связано со следующими особенностями больного:
- Наличие рубцовых изменений, вызывают сложности в диагностике новых участков повреждения.
- Нарушения проводимости.
- Аневризма.
Помимо ЭКГ требуется ряд дополнительных исследований чтобы закончить определение. Инфаркт характеризуется повышением миоглобина в первые несколько часов заболевания. Также в первые 10 часов отмечается повышение такого фермента, как креатинфосфокиназ. В полную норму его содержание приходит лишь через 48 часов. После, для постановки правильного диагноза, необходимо оценить количество лактатдегидрогеназы.
Также стоит отметить, что при инфаркте миокарда происходит повышение тропонина-1 и тропонина-Т. В общем анализе крови выявляются следующие изменения:
- Повышение СОЭ.
- Лейкоцитоз.
- Повышение АсАт и АлАт.
На ЭхоКГ возможно выявление нарушения сократимости сердечных структур, а также истончение стенок желудочков. Проведение коронарографии целесообразно лишь при подозрении на окклюзионное поражение коронарных артерий.
Осложнения
Осложнения при данном заболевании можно разделить на три основные группы, которые можно увидеть в таблице.
ВИД ОСЛОЖНЕНИЯ ЭЛЕКТРИЧЕСКИЕ РАССТРОЙСТВА КРОВООБРАЩЕНИЯ РЕАКТИВНЫЕ Основные проявления Аритмии, блокады проводимости нервного импульса. Нарушение насосной функции сердца, травмы сердца, электромеханическая диссоциация. Перикардиты, тромбоэмболические состояния, стенокардия, синдром Дресслера (сочетанное осложнение, проявляющееся поражением суставов, легких, воспалением перикарда и плевры).
Согласно времени возникновения, выделяют поздние и ранние осложнения. К поздним относятся следующие:
- Синдром Дресслера.
- Эндокардит.
- Хроническая сердечная недостаточность.
- Расстройства иннервации.
Помимо классических осложнений возможно возникновение язвенной болезни желудка и других острых патологий ЖКТ, нарушения психической деятельности и другие.
Лечение
Первое, что нужно понять – для достижения максимального эффекта лечение должно быть начато как можно быстрее. Первоначально необходимо проведение реперфузионной терапии (тромболизис, пластика сосудов). Цели лечения следующие:
- Купирование болевого синдрома. Первоначально с этой целью применяется нитроглицерин под язык. При отсутствии эффекта возможно внутривенное введение данного препарата. В том случае если и это не помогло, для снятия болевого синдрома используется морфин. С целью усиления его эффекта возможно применение дроперидола.
- Восстановление нормального кровотока. Эффект от применения тромболитиков напрямую зависит от того, насколько рано были начаты терапевтические мероприятия. Препаратом выбора является стрептокиназа. Помимо нее возможно использование урокиназы, а также тканевого активатора плазминогена.
- Дополнительное лечение. Также при инфарктах применяется аспирин, гепарин, ингибиторы АПФ, антиаритмические средства и сульфат магния.
В любом случае терапия инфаркта миокарда должна быть комплексной и начаться как можно быстрее. При отсутствии адекватной медикаментозной терапии возможно не только раннее развитие осложнений, но и летальный исход.
В случае диагностированного поражения коронарных артерий может понадобиться хирургическое вмешательство. Применяются такие методы как баллонная ангиопластика, стентирование и шунтирование.
Профилактика
Учитывая причины инфаркта миокарда, можно легко понять, что при соблюдении профилактических мероприятий, риск развития заболевания сильно снижается. С целью профилактики, необходимо соблюдать следующие правила:
- Контролировать свою массу тела. Главная цель – не допустить ожирения, поскольку данный фактор является определяющим при формировании атеросклероза – одной из основных причин возникновения инфаркта миокарда.
- Соблюдение диеты. Снижение потребляемых солей, а также уменьшение поступления жиров с пищей позволяет не только снизить риск ожирения, но и нормализовать артериальное давление.
- Ведение активного образа жизни. Адекватные физические нагрузки способствуют нормализации обменных процессов, снижению массы тела, а также общему укреплению организма. В случае если в анамнезе имеется инфаркт или другие сердечно-сосудистые патологии, об объеме нагрузок следует проконсультироваться с лечащим врачом.
- Отказ от вредных привычек.
- Контроль холестерина.
- Контроль давления.
- Измерение уровня сахара.
- Проведение профилактических осмотров у специалиста.
Таким образом, учитывая этиологию инфаркта миокарда, можно с уверенностью говорить о том, что профилактика играет большую роль. При соблюдении вышеуказанных рекомендаций риск развития заболевания, снижается в разы.
silaserdca.ru
10. Инфаркт, определение, его причины, виды, исходы, осложнения
Инфаркт—
это сосудистый непрямой некроз сердечной
мышцы, вследствии остро возникающей
абсолютной или относительной
недостаточности коронарного кровотока
Инфаркт миокарда по течению:
Острый
инфаркт миокарда 8 недель
Повторный
инфаркт миокарда. Развившийся спустя
8 недель после предыдущего
Рецидивный.
Развившийся В течении 8 недель
предсуществующего
Инфаркт миокарда по локализации:
Субэендокардиальный
Субэпикардиальный
Интраморальный
(в толще стенки)
Трансмуральный
(вся толща стенки)
По распространенности поражения:
1.мелкоочаговый
(микроинфаркт)
2.
крупноочаговый
3.
Обширный
ПАТОГЕНЕЗ:
Стадии
Ишемическая
Некротическая
Стадия
рубцевания
Ишемическая: характерно
развитие ишемической дистрофии мердечной
мышцы в области нарушения кровообращения.
Суживаются просветы трех коронарных
артерий. Будет спазм и тромбоз. Ещё
большее значение имеет интактный
миокард. Он подвержен большой нагрузке.
Он должен гиперфункционировать что
требует повышенного образования
энергии.Однако количество митохондрий
модет обеспечивать энергией небесконечно.
Поэтому возникает энергетический
дефицит. Включаются компенсаторные
механизмы(развитие гиперплазии
внутриклеточных структур)
Морфогенез:
умеренно дряблый миокард с неравномерным
кровенаполнением. Микро: в зоне ишемии
растройства микроциркуляции, отек
стромы, очаги изменений волокон.
Измененные миофибриллы находятся по
переферии, в очаге ишемии 60 % релаксированных
волокон.
Некротическая
стадия:
ишемический (белый) коагуляционный
некроз с гемморрагическим венчиком.
Происходит размягчение и резорбция
мышечной ткани ( возможно развитие
аневризмы сердца) . Начинает формироваться
гранулематозная ткань. В кардиомиоцитах
видна гиперплазия митохондрий ,
миофибрилл, происходит гипертрофия
сохрененного миокарда.
Стадия
рубцеваиня:
почти вся зона некроза замещенна
созревающими грануляциями, позже они
превращаются в зрелую соеденительную
ткань. Возникает крупноочаговый
кардиосклероз.
ОСЛОЖНЕНИЯ:
Осложнения
раннего периода: сердечная астма, отек
легких, кардиогенный шок, нарушение
ритма и проводимости, разрыв миокарда.,
острая аневризма миокарда
Позднего
периода: хроническая аневризма сердца,
постинфарктный синдром.
ИСХОДЫ: острая
сердечная недостаточность, с развитием
отека легких и головного мозга,
крупноочаговый кардиосклероз, хроническая
ИБС.
11. Плазморрагия. Нарушения лимфообращения. Характеристика, последствия, значение.
Плазморрагия —
выход плазмы из кровеносного русла.
Следствием плазморрагии является
пропитывание плазмой стенки сосуда и
окружающих тканей.
Причины
Причины
плазморрагии кроются в патологическом
увеличении сосудистой проницаемости,
обеспечивающей в норме транскапиллярный
обмен. При крайней степени плазморрагии
возникает фибриноидный некроз. Эндотелий
истончается, в нем появляются фенестры
(окна) и туннели, широкие межклеточные
щели, целостность базальной мембраны
нарушается. Для плазморрагии различают
транс- и интерэндотелиальные пути.
Механизм
развития
Патогенезплазморрагии
иплазматического
пропитыванияопределяется двумя
основными условиями — повреждением
сосудовмикроциркуляторного
руслаи изменениями константкрови,
способствующими повышению сосудистой
проницаемости. Повреждение микрососудов
связано чаще всего с нервно-сосудистыми
нарушениями (спазм),
тканевойгипоксией,иммунопатологическими
реакциями. Изменения крови, способствующие
плазморрагии, сводятся к увеличению
содержания в плазме вазоактивных веществ
(гистамин,серотонин),
естественныхантикоагулянтов(гепарин,фибринолизин),
грубодисперсныхбелков,липопротеидов,
появлениюиммунных
комплексов. Плазморрагия встречается
наиболее часто пригипертонической
болезни,атеросклерозе,
декомпенсированныхпороках
сердца,инфекционных,
инфекционно-аллергических иаутоиммунных
заболеваниях.
Исход
В
исходе
плазматического пропитывания развиваются
фибриноидный некроз и гиалинозсосудов.
Значение плазморрагии заключается
прежде всего в нарушенияхтранскапиллярного
обмена, ведущих к структурным изменениям
органов и тканей.
Нарушения
лимфообращения проявляются
в виде его недостаточности, формы которой
могут быть различными.
Лимфатическая
система служит поддерживанию
метаболического равновесия между кровью
и тканью и выполняет дренажную функцию
путем всасывания из тканей воды и
высокомолекулярных веществ (белки,
эмульгированные липиды и др.).
Различают
механическую, динамическую и резорбционную
недостаточность лимфатической системы.
Механическая
недостаточность возникает
в связи с воздействием факторов, которые
препятствуют току лимфы и ведут к ее
застою. К ним относятся сдавление или
закупорка лимфатических сосудов, блокада
лимфатических узлов, например раковыми
клетками, удаление грудного протока
или лимфатических узлов, недостаточность
клапанов лимфатических сосудов.
Динамическая
недостаточность появляется
вследствие усиленной фильтрации в
капиллярах. В этих случаях лимфатические
сосуды не в состоянии удалить отечную
жидкость из интерстиция,
Резорбционная
недостаточность лимфатической
системы развивается в результате
изменений биохимических и дисперсных
свойств тканевых белков или уменьшения
проницаемости лимфатических капилляров,
что ведет к застою жидкости в тканях. В
подавляющем большинстве случаев
встречаются комбинированные формы
недостаточности лимфообращения.
Последствия
и значение недостаточности
лимфатической системы определяются
прежде всего нарушениями тканевого
метаболизма, к которым ведет недостаточность
не только лимфатической, но и венозной
системы (венозный застой).
studfile.net
20. Инфаркт. Определение, причины, классификация по форме и виду, осложнения и исходы. Морфологическая характеристика инфарктов отдельных органов(головной мозг, селезенка, миокард, почки, легкие.)
– это
некроз тканей в результате прекращения
кровообращения . Он является следствием
глубокой ишемии. Это сосудистый некроз. Причины
инфаркта:
длительный спазм сосудов, тромбоз,
эмболия, функциональное перенапряжение
в условиях недостаточного кровоснавжения
Исход—
1\ благоприятный: при небольшом инфаркте
полная регенерация, при большом –
организация. 2\ неблагоприятный
— гнойное расплавление, сепсис. Значение: Это
осложнение многих заболеваний. Особенно
опасны инфаркты:сердца: сердечная
недостаточность, смерть.головного мозга
– параличи, инвалидность, смерть.
Клиновидная форма в селезенке, почках,
легких; неправильная в сердце, мозге,
кишечнике. Сухой, по типу коагуляционного
некроза в сердце, почках, селезенке;
влажный, по типу колликвационного
некроза в мозгу, кишечнике. Виды:1\ Белый
ишемический инфаркт-Развивается в
участках недостаточного коллатерального
кровоснабжения (селезенка, головной
мозг, сетчатка глаза). 2\ Красный
геморрагический инфаркт. Зона инфаркта
пропитана кровью. Границы четкие.
Развивается при сопутствующем венозном
застое в легких, кишечнике. 3\ Белый с
геморрагическим \ красным\ венчиком
Развивается
при магистральном типе кровоснабжения
при наличии коллатералей заполненных
кровью в миокарде, почках. 1\ Инфаркт
миокарда – белый с геморрагическим венчиком,
неправильной формы. В зоне инфаркта
при разрушении эндокарда образуются
тромбы с возможным развитием тромбоэмболии.
Некротическая масса часто подвергается
размягчению с источением стенки левого
желудочка и выбуханием. При благоприятном
исходе на месте инфаркта формируется
соединительная ткань. 2\ Инфаркт
головного мозга – белый. В зоне крупных очагов инфаркта
ткань мозга размягчается и затем
формируется полость – киста. 3\ Инфаркт
легких — красный, конусовидный. Возникает на
фоне венозного застоя. Исходы:
благоприятный — замещение соединительной
тканью; неблагоприятный — воспаление
(инфаркт-пневмония).4\ Инфаркт
почек – Белый с геморрагическим венчиком,
реже белый. Клиновидный. На месте инфаркта
образуется соединительно-тканный
рубец.5\ Инфаркт селезенки Белый.
Клиновидный. На месте инфаркта формируется
рубец.
21. Гангрена
—
некроз тканей, соприкасающихся с внешней
средой, которые из-за образования
сульфида железа приобретают серо-бурый
или черный цвет. Типы гангрен: а\ сухая
б\ влажная в\ пролежни
а\ Сухая
гангрена характеризуется высыханием тканей
вследствие потери воды. Вариант высыхания
–мумификация.
б\ Влажная
гангрена развивается при воздействии гнилостной
инфекции, когда происходит набухание,
отек некротических масс и появление
зловонного запаха.
в\ Пролежни—
омертвление тканей при длительном
давлении . Чаще наблюдаются при длительном
постельном режиме в области крестца,
остистых отростков позвонков, большого
вертела бедренной кости. Гангрена стопы:
ткани
становятся сухими и сморщенными, они
уплотняются и уменьшаются в объеме.
Цвет пораженного сухой гангреной участка
черный или темно-бурый. Гангрена кишки:
увеличена в объеме, имеет синеватый,
сине-черный или черный цвет, а
в
случае присоединения гнилостной инфекции
— бурый или зеленый.
studfile.net
Инфаркт миокарда — Викиучебник
Инфа́ркт миока́рда — заболевание, обусловленное некрозом участка миокарда в результате абсолютной или относительной острой коронарной недостаточности.
- Атеросклероз коронарных артерий, осложнённый тромбозом (90-95% случаев)
- Спазм коронарных артерий
В редких случаях к ИМ приводят заболевания, не связанные с коронарным атеросклерозом.
- Артерииты.
- Болезнь Такаясу.
- Узелковый периартериит.
- Ревматоидный артрит.
- СКВ.
- Анкилозирующий спондилит.
- Болезни, связанные с нарушениями метаболизма.
- Мукополисахаридозы.
- Гомоцистинурия.
- Амилоидоз.
- Эмболии коронарных артерий.
- Инфекционый эндокардит.
- Пролапс митрального клапана.
- Внутрисердечные тромбы.
- Тромбоз лёгочных вен.
- Миксома.
- Врождённая патология коронарных артерий.
- Отхождение левой коронарной артерии от лёгочной артерии.
- Артериовенозные фистулы.
- Аневризмы коронарных артерий.
- Гематологические заболевания.
- Истинная полицитемия.
- Тромбоцитозы.
- ДВС-синдром.
- Тромбоцитпеническая пурпура.
В результате разрыва атеросклеротической бляшки или эрозии на её поверхности высвобождаются индукторы агрегации тромбоцитов (коллаген и другие вещества), тканевой фактор, и лавинообразно запускается тромбообразование. В результате тромбоза возникает острая коронарная недостаточность, ишемия.
Сердце очень чувствительно к ишемии. Происходит необратимое повреждение обширного участка миокарда — некроз. При отсутствии эффективного коллатерального кровообращения, в случае тотальной окклюзии крупной коронарной артерии уже через 15 мин начинается гибель кардиомиоцитов, через 1 ч погибает около 50% клеток в зоне ишемии, через 3 ч — 80%, а через 6 ч — почти 100%. Сначала некроз возникает в субэндокардиальных участках миокарда (наиболее чувствительных к ишемии), а в дальнейшем в субэпикардиальных. Это определяет крайнюю важность раннего начала лечения ИМ.
Развивается резорбционно-некротический синдром. Продукты распада из некротизированных миоцитов вызывают перераздражение интерорецепторов миокарда, эндокарда. Возникает боль. Формируется стрессовая реакция: активация системы «гипоталамус-гипофиз-надпочечники» с повышением в крови уровня катехоламинов. Это объясняет АГ, тахикардию в острейший период. Однако чрезвычайно интенсивная боль обусловливает развитие артериальной гипотензии.
Нарушается сократительная функция миокарда, что может привести к развитию кардиогенного шока и отёка лёгких.
После развития крупноочагового ИМ возникают изменения формы, размера левого желудочка, толщины миокарда. В зоне ИМ отмечают истончение ткани, её расширение вплоть до развития аневризмы сердца (возможен разрыв). В целом эти процессы называют ремоделированием сердца, и ключевую роль в нём отводят ренин-ангиотензин-альдостероновой системе. По этой причине одна из основных задач терапии ИМ заключается в уменьшении процессов ремоделирования.
Перераспределение электролитов в периинфарктной зоне может привести к развитию аритмий.
Распространение некроза или периинфарктной зоны на проводящую систему сердца формирует блокады.
- Размеры очага некроза.
- Крупноочаговый (трансмуральный, Q-инфаркт).
- Мелкоочаговый (не Q-инфаркт).
- Локализация очага некроза.
- ИМ левого желудочка (передний, боковой, нижний, задний).
- Изолированный ИМ верхушки сердца.
- ИМ межжелудочковой перегородки (септальный).
- ИМ правого желудочка.
- Сочетанные локализации: задне-нижний, передне-боковой и др.
- Период ИМ.
- Острейший период: от начала болевого приступа до формирования очага некроза (первые 4–6 ч).
- Острый период: окончательное формирование очага некроза (до 2 нед).
- Подострый период (до 2 мес).
- Постинфарктный период (рубцевания) (после 2 мес).
- По времени возникновения очагов некроза.
- Расширение зоны некроза — появление новых очагов некроза в первые 72 ч от начала инфаркта.
- Рецидивирующий ИМ — появление новых очагов некроза в период от 72 ч до 1 мес.
- Повторный ИМ — появление новых очагов некроза через 1 мес после предыдущего инфаркта.
Клиническая картина[править]
Острейший период[править]
В зависимости от течения заболевания в острейшем периоде выделяют несколько клинических вариантов ИМ.
Болевой (ангинозный)[править]
Основное проявление — боль за грудиной с возможной иррадиацией в левую руку, плечо, лопатку, нижнюю челюсть, продолжительностью более 20 мин. Она не зависит от положения тела больного, движений и дыхания.
Болевой приступ может сопровождаться следующими симптомами.
- Резкая общая слабость, обмороки.
- Повышенная потливость.
- Эмоциональное возбуждение, страх смерти.
Абдоминальный (гастралгический)[править]
Проявляется сочетанием эпигастральных болей с диспептическими расстройствами (тошнота, рвота, не приносящая облегчения, икота, отрыжка, резкое вздутие живота).
Астматический[править]
Единственный признак — одышка, удушье (проявление сердечной астмы или отёка лёгких).
Церебральный[править]
Основные проявления — неврологические расстройства, напоминающие клиническую картину инсульта.
Аритмический[править]
Аритмический вариант инфаркта миокарда начинается с приступов наджелудочковой или желудочковой тахикардии, реже мерцательной аритмии, частой желудочковой экстрасистолии, или с фибрилляции желудочков, или нарушений проводимости (атриовентрикулярные блокады различной степени, внутрижелудочковые блокады).
Периферический[править]
Боли локалиуются только в зонах иррадиации.
Бессимтомный (малосимптомный)[править]
Наиболее сложный для диагностики вариант, часто обнаруживаемый ретроспективно по данным ЭКГ.
Острый период[править]
Резорбционно-некротический синдром[править]
После развития ИМ продукты распада миокарда попадают в кровоток, вызывая системный воспалительный ответ, который принято называть резорбционно-некротический синдромом. Он характеризуется следующими признаками:
- Повышение температуры тела до 38 °С на протяжении не более 1 нед. Если лихорадка превышает 38 °С или сохраняется более продолжительный срок следует искать другие её причины.
- Лейкоцитоз обычно не превышает 15×109/л, и к концу первой недели заболевания количество лейкоцитов становится нормальным.
- Максимальное повышение СОЭ отмечают в конце первой недели болезни, когда начинает снижаться лейкоцитоз (симптом перекреста).
- Анэозинофилию обнаруживают в течение нескольких недель.
Подострый период[править]
Постинфарктный период[править]
Анамнез[править]
У больных со стенокардией в анамнезе следует обратить внимание на особенности течения болезни, частоту приступов, эффективность и переносимость терапии, появления затяжных приступов, болей в покое. Если у пациента ранее был ИМ важно выяснить, доступна ли выписка из стационара, предыдущие ЭКГ. В выписке следует обратить внимание на локализацию ИМ, реперфузионную терапию (если её проводили, то каким препаратом), реваскуляризацию (ТБКА или АКШ).
При сборе анамнеза важно уточнить наличие противопоказаний к тромболитической терапии.
Физикальное обследование[править]
В случае неосложнённого течения ИМ при физикальном обследовании обычно не выявляют отклонений от нормы. Основной целью данного вида обследования служит раннее выявление осложнений. Следует обращать внимание на наличие следующих признаков.
- Самостоятельное дыхание, проходимость дыхательных путей, пульсация на периферических артериях.
- Внешний вид больного: чувство тревоги, страха, беспокойство, бледность, цианоз, избыточное потоотделение (холодный липкий пот).
- Тахикардия или брадикардия, экстрасистолия.
- Набухание, пульсация яремных вен.
- Ослабление тонов, S3 или S4, шум митральной и трикуспидальной регургитации, трения перикарда, грубый шум при разрыве межжелудочковой перегородки.
- Одышка, кашель, хрипы в лёгких, кровохарканье.
- Повышение или снижение АД.
- Неврологические симптомы.
При осмотре больного с подозрением на ИМ врач должен, прежде всего, оценить параметры гемодинамики (АД, пульс) и частоту дыхания. При отсутствии сознания, пульса, самостоятельного дыхания следует немедленно начать сердечно-легочную реанимацию.
Оценка степени левожелудочковой недостаточности, в соответствии с классификацией Killip:
- I — признаков левожелудочковой недостаточности нет.
- II — умеренная левожелудочковая недостаточность (влажные хрипы выслушивают не более чем над 50% поверхности лёгких).
- III — клинически выраженный отёк лёгких.
- IV — шок.
Лабораторные исследования[править]
Оценка биохимический маркёров[править]
Наиболее информативный метод. В клинической практике используют следующие маркеры повреждения миокарда.
Характеристика основных маркёров повреждения миокарда
Характеристика основных маркёров повреждения миокарда Маркёр Время появления показателя в крови, ч Время максимального значения показателя в крови, ч Возвращение к норме, сут Ожидаемое увеличение Тропонин T 2,5 8-10 (первый пик), 72-96 (второй пик) 10-14 >0,1 мкг/л Тропонин I 2 4-6,5 (первый пик), 2,5-3 (второй пик) 5-7 — Миоглобин 0,5 6-12 0,5-1 в 15-20 раз КФК общая 6-12 24 2-3 в 3-30 раз КФК-MB 3 12 3 >5 МЕ/л
Необходимо неоднократное определение показателей биохимических маркеров с периодичностью 6–8 ч в течение первых суток, далее ежедневно до нормализации значений.
Оптимальным считают определение концентрации сердечных тропонинов I и T и активности МВ-фракции КФК в плазме крови или цельной антикоагулированной крови (время от взятия крови до получения результата должно быть не более 1 ч). Целесообразно иметь в поликлинике оборудование для экспресс-определения содержания тропонинов. В ряде случаев, когда у пациента отмечают сомнительные жалобы и диагностически не значимые изменения на ЭКГ, определение концентрации тропонинов может помочь в постановке диагноза.
Клинический анализ крови[править]
Определяют увеличение СОЭ, лейкоцитоз,анэозинофилию.
Международное нормализованное отношение (МНО)[править]
Если больному назначили непрямые антикоагулянты.
Активированное частичное тромбопластиновое время (АЧТВ)[править]
Общий анализ мочи[править]
Инструментальные методы[править]
ЭКГ[править]
Самый важный инструментальный метод диагностики ИМ.
Определение локализации инфаркта миокарда по ЭКГ
Определение локализации инфаркта миокарда по ЭКГ Инфаркт миокарда Отведения Пораженная артерия Передний V1-3 Проксимальный отдел передней нисходящей артерии, межжелудочковые прободающие ветви Передне-верхушечный V2–4 ЛПНА, диагональные ветви Верхушечный V4–6 ЛПНА, диагональные ветви Боковой I, aVL, V5, или V6 ЛПНА, диагональная ветвь или огибающая артерия Высокий боковой I, aVL Первая диагональная ветвь или огибающая артерия Передне-боковой I, aVL, V1–6 Средняя часть ЛПНА или огибающая артерия Нижний II, III, aVF Правая коронарная артерия, огибающая артерия, дистальная часть ЛПНА Задний V1–3 (депрессия ST), элевация ST в дополнительных отведениях V7–9 Задняя нисходящая ветвь правой коронарной артерии, огибающая артерия Нижнее-боковой II, III, aVF, V5–6 Правая коронарная или огибающая артерия ИМ правого желудочка V1, дополнительные правые отведения VR4–6, депрессия ST в V2–4 Проксимальная часть правой коронарной артерии
ЭхоКГ[править]
С помощью ЭхоКГ можно подтвердить диагноз, но результаты данного метода исследований нельзя использовать в качестве единственного диагностического критерия ИМ.
Основной признак ИМ — зона нарушенной сократимости миокарда.
С помощью ЭхоКГ можно определить локализацию ИМ, что особенно важно, если на ЭКГ нет диагностических признаков заболевания.
С помощью ЭхоКГ оценивают функцию ЛЖ, визуализируют ранее перенесённые ИМ.
В плане диагностики ИМ правого желудочка ЭхоКГ более чувствительный метод, чем ЭКГ.
ЭхоКГ — основной метод диагностики ряда осложнений ИМ: разрыв межжелудочковой перегородки, разрыв свободной стенки или формирование аневризмы левого желудочка, дисфункция и отрыв папиллярных мышц, внутриполостной тромбоз.
Коронарная ангиография (КАГ)[править]
КАГ бывает полезна при сомнительных симптомах и ЭКГ.
Обнаружение острой окклюзии вместе клиническими симптомами позволяет поставить точный диагноз.
Преимуществом КАГ служит возможность немедленного проведения механической реканализации сосуда.
КАГ — необходимый этап первичной транслюминальной баллонной коронарной ангиопластики (ТБКА)
Рентгенография грудной клетки[править]
Рентгенографию грудной клетки считают рутинным обследованием пациентов с болями в грудной клетке, поскольку данное исследование полезно в плане проведения дифференциальной диагностики с заболеваниями лёгких.
С помощью рентгенографии грудной клетки можно выявлять левожелудочковую недостаточность и отслеживать её динамику.
Рентгенография грудной клетки не должна быть причиной задержки реперфузионной терапии когда диагноз подтвержден.
КТ и МРТ грудной клетки[править]
Показания:
- Подозрение на расслоение аорты.
- КТ с контрастированием лёгочных артерий — основной метод диагностики ТЭЛА.
- Дифференциальная диагностика с заболеваниями лёгких.
Дифференциальная диагностика[править]
Ниже представлены особенности клинической картины заболеваний, с которыми наиболее часто необходима дифференциальная диагностика при подозрении на ИМ.
- Расслаивающая аневризма аорты обычно начинается с приступа интенсивных болей в грудной клетке с иррадиацией в спину, часто похожих на боли при ИМ. При физикальном обследовании можно обнаружить грубый систолический шум на аорте, проводящийся на сонные артерии. При распространении расслоения до подключичных артерий отмечают асимметрию пульса. На ЭКГ признаков ишемии миокарда, как правило, не обнаруживают. В редких случаях в патологический процесс могут вовлекаться устья коронарных артерий, и в этих ситуациях дифференциальная диагностика бывает особенно затруднена, поскольку развивается типичный ангинозный приступ, а на ЭКГ появляются признаки ИМ. При малейших подозрениях на расслоение аорты показаны ЭхоКГ и/или КТ, МРТ. Важность дифференциальной диагностики между ИМ и расслоением аорты определяется также тактикой лечения, поскольку для эффективного лечения ИМ необходима тромболитическая терапия, которая абсолютно противопоказана при расслоении аорты.
- При ТЭЛА боль часто бывает острой, плевритического характера и сопровождается одышкой, иногда кровохарканьем. При физикальном обследование следует обратить внимание на состояние вен ног (возможный источник эмболии). При аускультации в лёгких в первые сутки развития ТЭЛА можно не выслушать патологических изменений, однако при развитии инфарктной пневмонии появляются хрипы, ослабление дыхания. При рентгенографии органов грудной клетки до развития пневмонии отмечают обеднение сосудистого рисунка. На ЭКГ выявляют признаки перегрузки правых отделов сердца (феномен Q3–S1, блокада правой ножки пучка Хиса, P-pulmonale). Подтвердить диагноз можно с помощью вентиляционно-перфузионной сцинтиграфии лёгких, КТ с контрастированием лёгочных артерий. Иногда проводят ангиографию лёгочных артерий. Изменения на ЭКГ при ТЭЛА неспецифичны и данный метод исследования используют в основном для дифференциальной диагностики с инфарктом миокарда.
- Острый перикардит. Часто предшествует простудное заболевание. Пациенты жалуются на боль в левой половине грудной клетки, связанную с дыханием, усиливающуюся на вдохе, зависящую от положения тела обычно колющего, режущего характера, иногда по интенсивности сопоставимую с болевым синдромом при ИМ. При аускультации отмечают шум трения перикарда. На ЭКГ выявляют элевацию сегмента ST во многих отведениях (стандартные, грудные), имеющую конкордантный характер (в одном направлении с комплексом QRS). Патологических зубцов Q и комплексов QS нет. Возможно повышение показателей маркеров повреждения миокарда из-за повреждения субэпикардиальных зон миокарда.
- Острый миокардит. Иногда предшествует простудное заболевания. Острый миокардит по сравнению с ИМ, как правило, развивается в более молодом возрасте, и может манифестировать с боли в грудной клетке. На ЭКГ возможно снижение амплитуды зубца R в грудных отведениях (даже комплексы QS), однако типичную для ИМ динамику изменений на ЭКГ наблюдают крайне редко и обычно она бывает связана с сопутствующим коронаритом. Для постановки правильного диагноза часто приходится проводить КАГ, при которой у больных миокардитом, как правило, не выявляют признаков выраженного атеросклероза.
- Острому панкреатиту часто предшествует погрешность в диете. Беспокоит боль в верхней половине живота (иногда в грудной клетке) опоясывающего характера, иногда с иррадиацией в спину. Возможны симптомы раздражения брюшины. На ЭКГ могут быть изменения конечной части желудочкового комплекса (сегмента ST, зубца T). Для верификации диагноза определяют активность амилазы в крови и/или моче.
- При язвенной болезни желудка боль отмечают в области эпигастрия, иногда нижней части грудной клетки. Характерны выраженная болезненность при пальпации живота, могут быть симптомы раздражения брюшины. При прободении язвы боль резкая, очень интенсивная, почти всегда отмечают симптомы раздражения брюшины. На ЭКГ возможны изменения конечной части желудочкового комплекса (сегмента ST, зубца T). Для верификации диагноза показана экстренная гастроскопия.
- Межреберная невралгия, торакалгия. Боль колющая, режущая, локализованная. Характерна болезненность при пальпации межреберных промежутков. На ЭКГ обычно не выявляют отклонений от нормы.
Догоспитальный этап[править]
- Нитроглицерин сублингвально; ингаляционные формы (Изокет, Изомак, Нитроспрей) по 1-2 дозе под язык под контролем АД и ЧСС.
Эффекты: снижение пред- и постнагрузки, улучшение коронарного кровотока за счёт вазодилатации, ингибирование агрегации тромбоцитов.
Противопоказание: систолическое АД <90 мм рт.ст., ЧСС <50/мин.
- Морфин 1%-1 мл на 10 мл физ. раствора, в/в дробно по 0,3 мл.
Эффекты: обезболивание, снижение пред- и постнагрузки, эмоционального возбуждения.
- Ацетилсалициловая кислота (аспирин) 250–500 мг разжевать.
Эффект: ингибирование агрегации тромбоцитов.
- β-адреноблокаторы: пропранолол в/в по 1 мг дробно из расчёта 0,1 мг/кг массы тела, метопролол 100 мг внутрь, атенолол 50-100 мг внутрь
- Тромболитическая терапия: стрептокиназа 1,5 млн МЕ на 100 мл физ. раствора в/в капельно в течении 30 мин. Показана больным моложе 75 лет с Q-инфарктом не позднее 12 ч от начала инфаркта миокарда и наличии на ЭКГ одного из ниже перечисленных признаков.
- Остро возникшая (или предположительно остро возникшая) элевация сегмента ST более 0,2 мВ (2 мм) в отведениях V1, V2, или V3 и более 0,1 мВ (1 мм) в остальных отведениях.
- Остро возникшая блокада левой ножки пучка Хиса (или предположительно остро возникшая), затрудняющая анализ сегмента ST.
Максимальный положительный эффект от тромболитической терапии бывает в первые 3 ч от начала болезни, а особенно в течение первого «золотого» часа. Время от момента госпитализации до начала ТЛТ не должно превышать 30 мин.
Противопоказания:
Абсолютные:
- острые нарушения мозгового кровообращения, кровоизлияния в мозг, произошедшие в течении последнего года.
- активное внутренне кровотечение (за исключением менструаций).
- подозрение на расслаивающую аорту.
Относительные:
- АД >180/110 мм рт.ст.
- другая цереброваскулярная патология
- приём непрямых антикоагулянтов, геморрагический диатез в анамнезе.
- травмы, внутренние кровотечения в последние 2-4 недели.
- невозможность остановить кровотечение после пункции сосуда.
- применение в течении последних 5 сут-2 лет стрептокиназы или анистреплазы или аллергические реакции на эти *препараты в анамнезе.
- беременность.
- обострение язвенной болезни.
- Оксигенотерапия со скоростью 2–4 л/мин.
Пациентов с ИМ следует госпитализировать в кардиологич
ru.wikibooks.org
симптомы, первые признаки, лечение, последствия инфаркта

Инфаркт миокарда (ИМ) – самая серьезная клиническая форма ишемии сердца. Это острое, угрожающее жизни, состояние, обусловленное относительным либо абсолютным недостатком кровоснабжения определенной части миокарда вследствие тромбоза коронарной артерии, в результате чего формируется очаг некроза, т.е. область с отмершими клетками – кардиомиоцитами.
Инфаркт сердца – одна из ведущих причин смертности населения планеты. Его развитие напрямую зависит от возраста и пола человека. В связи с более поздним появлением атеросклероза у женщин инфаркты диагностируются у них в 3–5 раз реже, чем у мужчин. В группу риска попадают все представители мужского пола, начиная с 40-летнего возраста. У людей обоих полов, перешедших рубеж 55–65 лет, заболеваемость примерно одинакова. По статистике 30–35% всех случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом. До 20% внезапных смертей вызваны этой патологией.
Причины инфаркта
Главные причины развития ИМ:
- Атеросклероз сосудов сердца, в частности коронарных артерий. В 97% случаев атеросклеротическое поражение стенок сосудов приводит к развитию ишемии миокарда с критическим сужением просвета артерий и длительным нарушением кровоснабжения миокарда.
- Тромбоз сосудов, к примеру, при коронарите различного генеза. Полное прекращение кровоснабжения мышцы происходит вследствие обтурации (закупорки) артерий или мелких сосудов атеросклеротической бляшкой или тромбом.
- Эмболия венечных артерий, например, при септическом эндокардите, реже заканчивается образованием некротического очага, тем не менее являясь одной из причин формирования острой ишемии миокарда.
Нередко встречается сочетание вышеперечисленных факторов: тромб закупоривает спастически суженный просвет артерии, пораженной атеросклерозом или формируется в области атеросклеротической бляшки, выпяченной из-за произошедшего кровоизлияния в ее основание.
- Пороки сердца. Коронарные артерии могут отходит от аорты вследствие формирования органического поражения сердца.
- Хирургическая обтурация. Механическое вскрытие артерии или ее перевязка во время проведения ангиопластики.
Факторы риска инфаркта миокарда:
- Пол (у мужчин чаще).
- Возраст (после 40–65 лет).
- Стенокардия.
- Порок сердца.
- Ожирение.
- Сильный стресс или физическое перенапряжение при имеющейся ИБС и атеросклерозе.
- Сахарный диабет.
- Дислипопротеинемия, чаще гиперлипопротеинемия.
- Курение и прием алкоголя.
- Гиподинамия.
- Артериальная гипертония.
- Ревмокардит, эндокардит или другие воспалительные поражения сердца.
- Аномалии развития коронарных сосудов.
Механизм развития инфаркта миокарда
Течение болезни делится на 5 периодов:
- Прединфарктный (стенокардия).
- Острейший (острая ишемия сосудов сердца).
- Острый (некробиоз с формированием некротической области).
- Подострый (стадия организации).
- Постинфарктный (образование рубца в месте некроза).
Последовательность патогенетических изменений:
- Нарушение целостности атеросклеротического отложения.
- Тромбоз сосуда.
- Рефлекторный спазм поврежденного сосуда.
При атеросклерозе избыточный холестерин откладывается на стенках сосудов сердца, на которых образуются липидные бляшки. Они сужают просвет пораженного сосуда, замедляя кровоток по нему. Различные провоцирующие факторы, будь то гипертонический криз или эмоциональное перенапряжение, приводят к разрыву атеросклеротического отложения и повреждению сосудистой стенки. Нарушение целостности внутреннего слоя артерии активирует защитный механизм в виде свертывающей системы организма. К месту разрыва прилипают тромбоциты, из которых формируется тромб, закупоривающий просвет сосуда. Тромбоз сопровождается выработкой веществ, приводящих к спазмированию сосуда в области повреждения либо по всей его длине.
Клиническое значение имеет сужение артерии на 70% размера ее диаметра, при этом просвет спазмируется до такой степени, что кровоснабжение не может быть компенсировано. Это возникает вследствие атеросклеротических отложений на стенки сосудов и ангиоспазма. В результате нарушается гемодинамика области мышцы, получающей кровь через поврежденное сосудистое русло. При некробиозе страдают кардиомиоциты, недополучая кислород и питательные вещества. Нарушается метаболизм и функционирование сердечной мышцы, ее клетки начинают отмирать. Период некробиоза длится до 7 часов. При незамедлительно оказанной в этот промежуток времени медицинской помощи происходящие изменения в мышце могут быть обратимы.
При формировании некроза в пораженной области восстановить клетки и повернуть процесс вспять невозможно, повреждения приобретают необратимый характер. Страдает сократительная функция миокарда, т.к. некротизированная ткань не участвует в сокращении сердца. Чем обширнее область поражения, тем сильнее снижается сократимость миокарда.
Единичные кардиомиоциты или небольшие их группы гибнут спустя примерно 12 часов от начала острого заболевания. Через сутки микроскопически подтверждается массовое омертвление клеток сердца в зоне поражения. Замещение области некроза соединительной тканью начинается через 7–14 дней от начала инфаркта. Постинфарктный период продолжается 1,5–2 месяца, в течение которых окончательно формируется рубец.
Передняя стенка левого желудочка – наиболее частое место локализации некротической зоны, поэтому в большинстве случаев выявляется трансмуральный ИМ именно этой стенки. Реже поражается верхушечная область, задняя стенка или межжелудочковая перегородка. Инфаркты правого желудочка в кардиологической практике встречаются редко.
Классификация инфаркта миокарда
Относительно размера поражения ткани инфаркт миокарда бывает:
- Мелкоочаговый. Формируется один или несколько маленьких по размеру некротических участков. Диагностируется в 20% случаев от общего числа инфарктников. У 30% пациентов мелкоочаговый инфаркт трансформируется в крупноочаговый.
- Крупноочаговый (чаще трансмуральный). Образуется обширная область некроза.
По глубине некротического поражения различают:
- Трансмуральный. Некротическая область охватывает всю толщу миокарда.
- Субэпикардиальный. Участок с отмершими кардиомиоцитами прилегает к эпикарду.
- Субэндокардиальный. Некроз сердечной мышца в районе прилегания к эндокарду.
- Интрамуральный. Участок некроза находится в толще левого желудочка, но не доходит до эпикарда или эндокарда.
В зависимости от кратности возникновения:
- Первичный. Возникает первый раз.
- Повторный. Развивается через 2 месяца или позже после начала первичного.
- Рецидивирующий. Появляется на стадии формирования рубцовой ткани первичного инфаркта, т.е. в течение первых 2 мес. от первичного острого поражения миокарда.
Относительно локализации процесса:
- Левожелудочковый.
- Правожелудочковый.
- Септальный, или инфаркт межжелудочковой перегородки.
- Сочетанный, к примеру переднебоковой ИМ.
Отталкиваясь от электрокардиологических изменений, фиксируемых на кардиограмме:
- Q-инфаркт. Электрокардиограмма фиксирует сформировавшийся патологический з. Q или желудочковый комплекс QS. Изменения характерны для крупноочаговых ИМ.
- Не Q-инфаркт с инверсией з. Т и без патологии з. Q. Чаще встречается при мелкоочаговых инфарктах.
В зависимости от развития осложнений:
- Неосложненный.
- Осложненный.
Формы острого ИМ, относительно наличия и места расположения болей:
- Типичная. Боль сосредоточена в прекардиальной либо загрудинной области.
- Атипичная. Форма заболевания с атипичной локализацией болей:
Периоды заболевания:
- Острейший.
- Острый.
- Подострый.
- Постинфарктный.
Симптомы инфаркта миокарда
Интенсивность и характер болевых ощущений зависят от нескольких факторов: размера и локализации некротического очага, а также стадии и формы инфаркта. У каждого пациента клинические проявления различны в силу индивидуальных особенностей и состояния сосудистой системы.
Признаки типичной формы инфаркта миокарда
Яркая клиническая картина с типичным и выраженным болевым синдромом наблюдается при крупноочаговом (трансмуральном) инфаркте сердца. Течение болезни разделяю на определенные периоды:
- Прединфарктный, или продромальный период. У 43–45% инфарктников этот период отсутствует, т.к. болезнь начинается внезапно. Большинство пациентов перед инфарктом отмечают учащение приступов стенокардии, загрудинные боли становятся интенсивными и продолжительными. Изменяется общее состояние – снижается настроение, появляется разбитость и страх. Эффективность антиангинальных средств значительно снижается.
- Острейший период (от 30 мин до нескольких часов). При типичной форме острый инфаркт сопровождается нестерпимой загрудинной болью с иррадиацией в левую сторону туловища – руку, нижнюю челюсть, ключицу, предплечье, плечо, область между лопатками. Редко под лопатку или левое бедро. Боли могут быть жгучими, режущими, давящими. Некоторые ощущают распирание в груди или ломоту. В течение нескольких минут боль достигает своего максимума, после чего сохраняется до часа и дольше, то усиливаясь, то ослабевая.
- Острый период (до 2 суток, при рецидивирующем течении до 10 дней и дольше). У подавляющего большинства больных ангинозная боль проходит. Ее сохранение свидетельствует о присоединении эпистеноперикардиального перикардита либо о продолжительном течении ИМ. Нарушения проводимости и ритма сохраняются, также как и артериальная гипотензия.
- Подострый период (длительность – 1 мес). Общее состояние пациентов улучшается: температура нормализуется, проходит одышка. Полностью или частично восстанавливается сердечный ритм, проводимость, звучность тонов, но блокада сердца регрессу не поддается.
- Постинфарктный период – завершающий этап течения острого ИМ, длящийся до 6 месяцев. Некротическая ткань окончательно заменяется плотным рубцом. Сердечная недостаточность устраняется за счет компенсаторной гипертрофии сохранившегося миокарда, но при обширной площади поражения полная компенсация невозможна. В этом случае проявления сердечной недостаточности прогрессируют.
Начало боли сопровождается сильной слабостью, появлением обильного липкого (профузного) пота, чувством страха смерти, учащением сердцебиения. При физикальном обследовании выявляется бледность кожи, липкий пот, тахикардия и другие нарушения ритма (экстрасистолия, фибрилляция предсердий), возбуждение, одышка в покое. В первые минуты повышается артериальное давление, потом резко понижается, что свидетельствует о развивающейся недостаточности сердца и кардиогенном шоке.
При тяжелом течении развивается отек легких, иногда сердечная астма. Тоны сердца при аускультации приглушены. Появление ритма галопа говорит о левожелудочковой недостаточности, от степени выраженности которой зависит аускультативная картина легких. Жесткое дыхание, хрипы (влажные) подтверждают застой крови в легких.
Ангинозная боль в этом периоде нитратами не купируется.
В результате перифокального воспаления и некроза появляется лихорадка, сохраняющаяся на протяжении всего периода. Температура поднимается до 38,50 С, высота ее подъема зависит от размера некротического очага.
При мелкоочаговом инфаркте мышцы сердца симптоматика менее выражена, течение болезни не такое четкое. Редко развивается недостаточность сердца. Аритмия выражается в умеренной тахикардии, которая бывает не у всех больных.
Признаки атипичных форм инфаркта миокарда
Подобные формы характеризуются нетипичной локализацией болей, затрудняющей своевременную установку диагноза.
- Астматическая форма. Характерен кашель, приступы удушья, проливной холодный пот.
- Гастралгическая (абдоминальная) форма проявляется болями в эпигастральной области, рвотой, тошнотой.
- Отечная форма бывает при массивной очаге некроза, приводящем к тотальной сердечной недостаточности с отеками, одышкой.
- Церебральная форма характерна для пожилых пациентов с выраженным атеросклерозом не только сердечных, но и мозговых сосудов. Проявляется клиникой ишемии головного мозга с головокружениями, потерей сознания, шумом в ушах.
- Аритмическая форма. Единственным ее признаком может быть пароксизмальная тахикардия.
- Стертая форма отличается отсутствием жалоб.
- Периферическая форма. Боли могут быть только в руке, подвздошной ямке, нижней челюсти, под лопаткой. Иногда опоясывающая боль схожа с болями, возникающими при межреберной невралгии.
Осложнения и последствия инфаркта миокарда
- Тромбоз в желудочках.
- Острый эрозивный гастрит.
- Острый панкреатит либо колит.
- Парез кишечника.
- Желудочное кровотечение.
- Синдром Дресслера.
- Острая, а в дальнейшем хроническая прогрессирующая недостаточность сердца.
- Кардиогенный шок.
- Постинфарктный синдром.
- Эпистенокардиальный перикардит.
- Тромбоэмболии.
- Аневризма сердца.
- Отек легких.
- Разрыв сердца, приводящий к его тампонаде.
- Аритмии: пароксизмальная тахикардия, экстрасистолия, внутрижелудочковая блокада, фибрилляция желудочков и другие.
- Инфаркт легких.
- Пристеночный тромбоэндокардит.
- Психические и нервные расстройства.
Диагностика инфаркта миокарда
Анамнез болезни, электрокардиографические признаки (изменения на ЭКГ) и характерные сдвиги ферментативной активности в сыворотке крови являются основным критериями при диагностике острого ИМ.
Лабораторная диагностика
В первые 6 часов острого состояния в крови выявляется повышенный уровень белка – миоглобина, участвующего в транспортировке кислорода внутрь кардиомиоцитов. В течение 8–10 часов больше чем на 50% увеличивается креатинфосфокиназа, показатели активности которой нормализуются к концу 2 суток. Этот анализ повторяют каждые 8 часов. Если получают троекратный отрицательный результат, то инфаркт сердца не подтверждается.
На более позднем сроке необходим анализ на определение уровня лактатдегидрогеназы (ЛДГ). Активность этого фермента увеличивается спустя 1–2 суток от начала массового омертвления кардиомиоцитов, по прошествии 1–2 недель приходит в норму. Высокой специфичностью отличается повышение изоформ тропонина, увеличение уровня аминотрансфераз (АСТ, АЛТ). В общем анализе – повышение СОЭ, лейкоцитоз.
Инструментальная диагностика
ЭКГ фиксирует появление отрицательного з. Т либо его двухфазность в определенных отведениях (при мелкоочаговом ИМ), патологии комплекса QRS или з. Q (при крупноочаговом ИМ), а также различные нарушения проводимости, аритмии.
Электрокардиография помогает определить обширность и локализацию области омертвения, оценить сократительную способность сердечной мышцы, выявить осложнения. Рентгенологическое исследование малоинформативно. На поздних этапах проводят коронарографию, выявляющую место, степень сужения или непроходимости коронарной артерии.
Лечение инфаркта миокарда
При подозрении на инфаркт сердца срочно вызывают скорую помощь. До приезда медиков нужно помочь больному принять полусидячее положение с согнутыми в коленях ногами, ослабить галстук, расстегнуть одежду, чтобы она не стягивала грудь и шею. Открыть форточку или окно для доступа свежего воздуха. Под язык положить таблетку аспирина и нитроглицерина, которые предварительно измельчить или попросить больного их разжевать. Это необходимо для более быстрого всасывания действующего вещества и получения скорейшего эффекта. Если ангинозные боли не прошли от одной таблетки нитроглицерина, то его следует рассасывать через каждые 5 минут, но не больше 3 таблеток.
Больной с подозрением на инфаркт сердца подлежит незамедлительной госпитализации в кардиологическую реанимацию. Чем раньше реаниматологи начнут лечение, тем благоприятнее дальнейший прогноз: можно предупредить развитие ИМ, предотвратить появление осложнений, сократить площадь очага некроза.
Основные цели первоочередных лечебных мероприятий:
- снятие болевого синдрома;
- ограничение некротической зоны;
- предотвращение осложнений.
Купирование болевых ощущений – один из важнейших и неотложных этапов лечения ИМ. При неэффективности таблетированного нитроглицерина, его вводят в/в капельно либо наркотический анальгетик (например, морфин) + атропин в/в. В некоторых случаях проводят нейролептанальгезию – в/в нейролептик (дроперидол) + анальгетик (фентанил).
Тромболитическая и антикоагулянтная терапия направлена на сокращение зоны некроза. Впервые сутки от появления первых признаков инфаркта для рассасывания тромба и восстановления кровотока возможно проведение процедуры тромболизиса, но для предотвращения гибели кардиомиоцитов эффективнее ее делать в первые 1–3 часа. Назначают тромболитические препараты – фибринолитики (стрептокиназа, стрептаза), антиагреганты (тромбо-АСС), антикоагулянты (гепарин, варфарин).
Антиаритмическая терапия. Для устранения нарушений ритма, сердечной недостаточности, восстановления метаболизма в ткани сердца применяют антиаритмические препараты (бисопролол, лидокаин, верапамил, атенолол), анаболики (ретаболил), поляризующую смесь и т.д.
Для лечения острой недостаточности сердца используют сердечные гликозиды (коргликон, строфантин), диуретики (фуросемид).
Для устранения психомоторного возбуждения применяют нейролептики, транквилизаторы (седуксен), седативные средства.
Прогноз заболевания зависит от быстроты оказания первой квалифицированной помощи, своевременности проведения реанимационных мероприятий, размера и локализации очага поражения миокарда, наличия либо отсутствия осложнений, возраста пациента и имеющихся у него сопутствующих сердечно-сосудистых патологий.
bezboleznej.ru
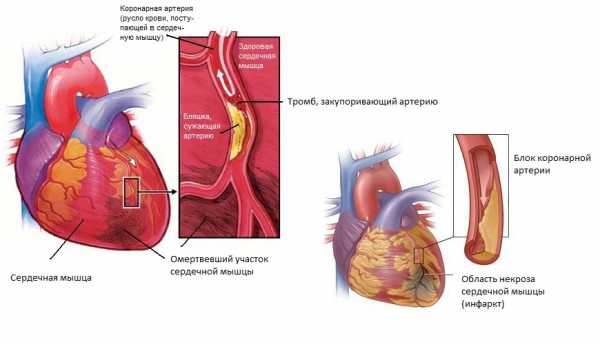 Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.
Чтобы понять, что такое инфаркт, крайне важно разобраться в причинах, которые его вызывают. Одной из самых главных причин, на фоне которой происходит развитие данного состояния, можно с уверенностью назвать атеросклероз. Это заболевание, патогенетической основой которого является нарушения обмена жиров в организме.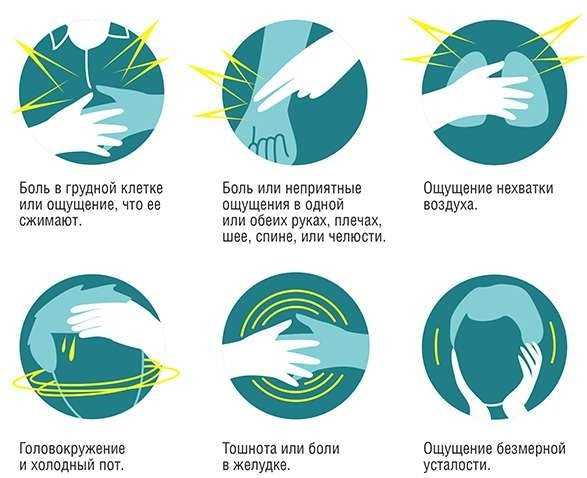
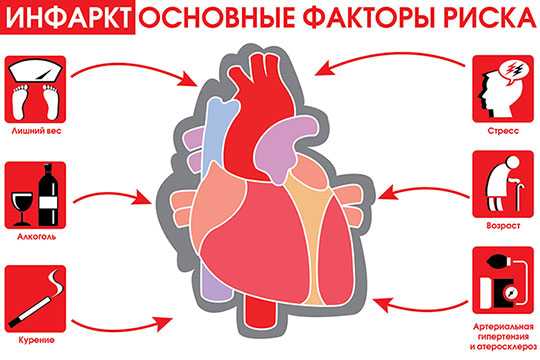

Важно понимать, что болезнь, называемая инфарктом миокарда, является угрожающим жизни состоянием. И именно от правильности оказания первой помощи, а также скорости начала врачебных мероприятий зависит развитие осложнений и даже жизнь больного.
Классификация
Инфаркты классифицируют согласно следующим признакам:
- Размер поражения.
- Глубина поражения.
- Изменения на кардиограмме (ЭКГ).
- Локализация.
- Наличие осложнений.
- Болевой синдром.
Также классификация инфаркта миокарда может основываться на стадиях, которых выделяют четыре: повреждения, острая, подострая, рубцевания.
В зависимости от размеров пораженного участка – мелко- и крупноочаговый инфаркт. Более благоприятно поражение меньшего участка, поскольку при этом не наблюдаются такие осложнения, как разрыв сердца или аневризма. Стоит отметить, что согласно проведенным исследованиям, для более чем 30% людей, перенесших мелкоочаговый инфаркт, свойственна трансформация очага в крупноочаговый.
По нарушениям на ЭКГ также отмечают два вида заболевания, в зависимости от того, есть патологический зубец Q или нет. В первом случае, вместо патологического зубца, может образовываться комплекс QS. Во втором случае – наблюдается формирование отрицательного зубца Т.
Если учитывать, насколько глубоко расположено поражение, выделяют следующие виды заболевания:
- Субэпикардиальный. Участок поражения прилегает к эпикарду.
- Субэндокардиальный. Участок поражения прилегает к эндокарду.
- Интрамуральный. Участок некротизированной ткани располагается внутри мышцы.
- Трансмуральный. В данном случае мышечная стенка поражается на всю свою толщину.
В зависимости от последствий, выделяют неосложненный и осложненный виды. Еще один важный момент, от которого зависит тип инфаркта – локализация боли. Существует типичный болевой синдром, локализующийся в области сердца или за грудиной. Помимо этого, отмечают атипичные формы. В этом случае боль может иррадиировать (отдавать) в лопатку, нижнюю челюсть, шейный отдел позвоночника, живот.
Стадии
Развитие инфаркта миокарда обычно стремительное и его невозможно предсказать. Тем не менее специалисты выделяют ряд стадий, которые проходит заболевание:
- Повреждения. В данный период происходит непосредственное нарушение кровообращения в сердечной мышце. Длительность стадии может составлять от одного часа до нескольких дней.
- Острая. Длительность второй стадии составляет 14-21 день. В данный период отмечается начало некроза части поврежденных волокон. Остальные, наоборот, восстанавливаются.
- Подострая. Продолжительность данного периода варьируется от нескольких месяцев до года. В этот период происходит окончательное завершение процессов, начавшихся в острую стадию, с последующим уменьшением зоны ишемии.
- Рубцевания. Данная стадия может продолжаться на протяжении всей жизни больного. Некротизированые участки замещаются соединительной тканью. Также в данный период с целью компенсации функции миокарда, происходит гипертрофия нормально функционирующей ткани.
Стадии при инфаркте миокарда играют очень большую роль в его диагностике, поскольку именно от них зависят изменения на электрокардиограмме.
Варианты заболевания
В зависимости от характерных проявлений выделяют несколько вариантов, возможных при инфаркте миокарда, а именно:
- Ангинозный. Характерно, что при инфарктах миокарда, является наиболее распространенным вариантом. Характеризуется наличием выраженного болевого синдрома, который не снимается приемом нитроглицерина. Боль может иррадиировать в область левой лопатки, руку или нижнюю челюсть.
- Цереброваскулярный. В данном случае для патологии характерны проявления ишемии головного мозга. Больной может жаловаться на сильное головокружение, тошноту, выраженные головные боли, а также возникновение обморочных состояний. Неврологическая симптоматика достаточно сильно осложняет постановку правильного диагноза. Единственными симптомами инфаркта миокарда являются характерные изменения на ЭКГ.
- Абдоминальный. В этом случае локализация боли является нетипичной. У больного отмечается выраженная болезненность в эпигастральной области. Характерно наличие рвоты, изжоги. Живот сильно вздут.
- Астматический. На первый план выходят симптомы дыхательной недостаточности. Выражена сильная одышка, возможно появление кашля с пенистой мокротой, что является признаком левожелудочковой недостаточности. Болевой синдром либо отсутствует полностью, либо проявляется перед одышкой. Данный вариант характерен для людей пожилого возраста, у которых в анамнезе уже есть перенесенный инфаркт.
- Аритмический. Основным симптомом является нарушение сердечного ритма. Болевой синдром слабо выражен или отсутствует полностью. В дальнейшем возможно присоединение одышки и снижение артериального давления.
- Стертый. При данном варианте проявления отсутствуют полностью. Больной не предъявляет никаких жалоб. Выявить заболевание можно лишь после проведения ЭКГ.
Учитывая обилие вариантов, возможных при данном заболевании, его диагностика является крайне сложной задачей и чаще всего основывается на проведении ЭКГ-обследования.
Диагностика
При данном заболевании специалистами используется ряд диагностических методик:
- Сбор анамнеза и жалоб.
- ЭКГ.
- Исследование активности специфических ферментов.
- Данные общего анализа крови.
- Эхокардиография (ЭхоКГ).
- Коронарография.
 В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
ЭКГ – одна из наиболее информативных методик при диагностике данной патологии. При проведении данного обследования можно оценить следующие моменты:
- Давность болезни и ее стадия.
- Локализацию.
- Обширность повреждения.
- Глубину повреждения.
В стадии повреждения наблюдается изменение сегмента ST, который может возникать в виде нескольких вариантов, а именно:
- При повреждении передней стенки левого желудочка в районе эндокарда наблюдается расположение сегмента ниже изолинии, при котором дуга обращена книзу.
- При повреждении передней стенки левого желудочка в районе эпикарда сегмент, напротив, располагается выше изолинии, а дуга обращена вверх.
В острую стадию отмечается появление патологического зубца Q. Если имеет место трансмуральный вариант, формируется сегмент QS. При других вариантов наблюдается формирование сегмента QR.
Для подострой стадии характерна нормализация расположения сегмента ST, но при этом сохраняется патологический зубец Q, а также отрицательный T. В рубцовой стадии может отмечаться наличие зубца Q и формирование компенсаторной гипертрофии миокарда.
Для определения точного расположения патологического процесса важно оценить, на каких именно отведениях определяются изменения. В случае локализации поражения в передних отделах, признаки отмечаются в первом, втором и третьем грудных отведениях, а также в первом и втором стандартных. Возможно наличие изменений в отведении AVL.
Поражения боковой стенки практически никогда не встречаются самостоятельно и обычно являются продолжением повреждения с задней или передней стенок. В этом случае изменения регистрируются в третьем, четвертом и пятом грудных отведениях. Также признаки поражения должны присутствовать в первом и втором стандартных. При инфаркте задней стенки изменения наблюдаются в отведении AVF.
Для мелкоочагового инфаркта характерно лишь изменение зубца Т и сегмента ST. Патологические зубцы не выявляются. Крупноочаговый вариант затрагивает все отведения и при нем выявляются зубцы Q и R.
При проведении ЭКГ у врача могут возникнуть определенные сложности. Чаще всего это связано со следующими особенностями больного:
- Наличие рубцовых изменений, вызывают сложности в диагностике новых участков повреждения.
- Нарушения проводимости.
- Аневризма.
Помимо ЭКГ требуется ряд дополнительных исследований чтобы закончить определение. Инфаркт характеризуется повышением миоглобина в первые несколько часов заболевания. Также в первые 10 часов отмечается повышение такого фермента, как креатинфосфокиназ. В полную норму его содержание приходит лишь через 48 часов. После, для постановки правильного диагноза, необходимо оценить количество лактатдегидрогеназы.
Также стоит отметить, что при инфаркте миокарда происходит повышение тропонина-1 и тропонина-Т. В общем анализе крови выявляются следующие изменения:
- Повышение СОЭ.
- Лейкоцитоз.
- Повышение АсАт и АлАт.
На ЭхоКГ возможно выявление нарушения сократимости сердечных структур, а также истончение стенок желудочков. Проведение коронарографии целесообразно лишь при подозрении на окклюзионное поражение коронарных артерий.
Осложнения
Осложнения при данном заболевании можно разделить на три основные группы, которые можно увидеть в таблице.
ВИД ОСЛОЖНЕНИЯ ЭЛЕКТРИЧЕСКИЕ РАССТРОЙСТВА КРОВООБРАЩЕНИЯ РЕАКТИВНЫЕ Основные проявления Аритмии, блокады проводимости нервного импульса. Нарушение насосной функции сердца, травмы сердца, электромеханическая диссоциация. Перикардиты, тромбоэмболические состояния, стенокардия, синдром Дресслера (сочетанное осложнение, проявляющееся поражением суставов, легких, воспалением перикарда и плевры).
Согласно времени возникновения, выделяют поздние и ранние осложнения. К поздним относятся следующие:
- Синдром Дресслера.
- Эндокардит.
- Хроническая сердечная недостаточность.
- Расстройства иннервации.
Помимо классических осложнений возможно возникновение язвенной болезни желудка и других острых патологий ЖКТ, нарушения психической деятельности и другие.
Лечение
Первое, что нужно понять – для достижения максимального эффекта лечение должно быть начато как можно быстрее. Первоначально необходимо проведение реперфузионной терапии (тромболизис, пластика сосудов). Цели лечения следующие:
- Купирование болевого синдрома. Первоначально с этой целью применяется нитроглицерин под язык. При отсутствии эффекта возможно внутривенное введение данного препарата. В том случае если и это не помогло, для снятия болевого синдрома используется морфин. С целью усиления его эффекта возможно применение дроперидола.
- Восстановление нормального кровотока. Эффект от применения тромболитиков напрямую зависит от того, насколько рано были начаты терапевтические мероприятия. Препаратом выбора является стрептокиназа. Помимо нее возможно использование урокиназы, а также тканевого активатора плазминогена.
- Дополнительное лечение. Также при инфарктах применяется аспирин, гепарин, ингибиторы АПФ, антиаритмические средства и сульфат магния.
В любом случае терапия инфаркта миокарда должна быть комплексной и начаться как можно быстрее. При отсутствии адекватной медикаментозной терапии возможно не только раннее развитие осложнений, но и летальный исход.
В случае диагностированного поражения коронарных артерий может понадобиться хирургическое вмешательство. Применяются такие методы как баллонная ангиопластика, стентирование и шунтирование.
Профилактика
Учитывая причины инфаркта миокарда, можно легко понять, что при соблюдении профилактических мероприятий, риск развития заболевания сильно снижается. С целью профилактики, необходимо соблюдать следующие правила:
- Контролировать свою массу тела. Главная цель – не допустить ожирения, поскольку данный фактор является определяющим при формировании атеросклероза – одной из основных причин возникновения инфаркта миокарда.
- Соблюдение диеты. Снижение потребляемых солей, а также уменьшение поступления жиров с пищей позволяет не только снизить риск ожирения, но и нормализовать артериальное давление.
- Ведение активного образа жизни. Адекватные физические нагрузки способствуют нормализации обменных процессов, снижению массы тела, а также общему укреплению организма. В случае если в анамнезе имеется инфаркт или другие сердечно-сосудистые патологии, об объеме нагрузок следует проконсультироваться с лечащим врачом.
- Отказ от вредных привычек.
- Контроль холестерина.
- Контроль давления.
- Измерение уровня сахара.
- Проведение профилактических осмотров у специалиста.
Таким образом, учитывая этиологию инфаркта миокарда, можно с уверенностью говорить о том, что профилактика играет большую роль. При соблюдении вышеуказанных рекомендаций риск развития заболевания, снижается в разы.
silaserdca.ru
10. Инфаркт, определение, его причины, виды, исходы, осложнения
Инфаркт—
это сосудистый непрямой некроз сердечной
мышцы, вследствии остро возникающей
абсолютной или относительной
недостаточности коронарного кровотока
Инфаркт миокарда по течению:
Острый
инфаркт миокарда 8 недель
Повторный
инфаркт миокарда. Развившийся спустя
8 недель после предыдущего
Рецидивный.
Развившийся В течении 8 недель
предсуществующего
Инфаркт миокарда по локализации:
Субэендокардиальный
Субэпикардиальный
Интраморальный
(в толще стенки)
Трансмуральный
(вся толща стенки)
По распространенности поражения:
1.мелкоочаговый
(микроинфаркт)
2.
крупноочаговый
3.
Обширный
ПАТОГЕНЕЗ:
Стадии
Ишемическая
Некротическая
Стадия
рубцевания
Ишемическая: характерно
развитие ишемической дистрофии мердечной
мышцы в области нарушения кровообращения.
Суживаются просветы трех коронарных
артерий. Будет спазм и тромбоз. Ещё
большее значение имеет интактный
миокард. Он подвержен большой нагрузке.
Он должен гиперфункционировать что
требует повышенного образования
энергии.Однако количество митохондрий
модет обеспечивать энергией небесконечно.
Поэтому возникает энергетический
дефицит. Включаются компенсаторные
механизмы(развитие гиперплазии
внутриклеточных структур)
Морфогенез:
умеренно дряблый миокард с неравномерным
кровенаполнением. Микро: в зоне ишемии
растройства микроциркуляции, отек
стромы, очаги изменений волокон.
Измененные миофибриллы находятся по
переферии, в очаге ишемии 60 % релаксированных
волокон.
Некротическая
стадия:
ишемический (белый) коагуляционный
некроз с гемморрагическим венчиком.
Происходит размягчение и резорбция
мышечной ткани ( возможно развитие
аневризмы сердца) . Начинает формироваться
гранулематозная ткань. В кардиомиоцитах
видна гиперплазия митохондрий ,
миофибрилл, происходит гипертрофия
сохрененного миокарда.
Стадия
рубцеваиня:
почти вся зона некроза замещенна
созревающими грануляциями, позже они
превращаются в зрелую соеденительную
ткань. Возникает крупноочаговый
кардиосклероз.
ОСЛОЖНЕНИЯ:
Осложнения
раннего периода: сердечная астма, отек
легких, кардиогенный шок, нарушение
ритма и проводимости, разрыв миокарда.,
острая аневризма миокарда
Позднего
периода: хроническая аневризма сердца,
постинфарктный синдром.
ИСХОДЫ: острая
сердечная недостаточность, с развитием
отека легких и головного мозга,
крупноочаговый кардиосклероз, хроническая
ИБС.
11. Плазморрагия. Нарушения лимфообращения. Характеристика, последствия, значение.
Плазморрагия —
выход плазмы из кровеносного русла.
Следствием плазморрагии является
пропитывание плазмой стенки сосуда и
окружающих тканей.
Причины
Причины
плазморрагии кроются в патологическом
увеличении сосудистой проницаемости,
обеспечивающей в норме транскапиллярный
обмен. При крайней степени плазморрагии
возникает фибриноидный некроз. Эндотелий
истончается, в нем появляются фенестры
(окна) и туннели, широкие межклеточные
щели, целостность базальной мембраны
нарушается. Для плазморрагии различают
транс- и интерэндотелиальные пути.
Механизм
развития
Патогенезплазморрагии
иплазматического
пропитыванияопределяется двумя
основными условиями — повреждением
сосудовмикроциркуляторного
руслаи изменениями константкрови,
способствующими повышению сосудистой
проницаемости. Повреждение микрососудов
связано чаще всего с нервно-сосудистыми
нарушениями (спазм),
тканевойгипоксией,иммунопатологическими
реакциями. Изменения крови, способствующие
плазморрагии, сводятся к увеличению
содержания в плазме вазоактивных веществ
(гистамин,серотонин),
естественныхантикоагулянтов(гепарин,фибринолизин),
грубодисперсныхбелков,липопротеидов,
появлениюиммунных
комплексов. Плазморрагия встречается
наиболее часто пригипертонической
болезни,атеросклерозе,
декомпенсированныхпороках
сердца,инфекционных,
инфекционно-аллергических иаутоиммунных
заболеваниях.
Исход
В
исходе
плазматического пропитывания развиваются
фибриноидный некроз и гиалинозсосудов.
Значение плазморрагии заключается
прежде всего в нарушенияхтранскапиллярного
обмена, ведущих к структурным изменениям
органов и тканей.
Нарушения
лимфообращения проявляются
в виде его недостаточности, формы которой
могут быть различными.
Лимфатическая
система служит поддерживанию
метаболического равновесия между кровью
и тканью и выполняет дренажную функцию
путем всасывания из тканей воды и
высокомолекулярных веществ (белки,
эмульгированные липиды и др.).
Различают
механическую, динамическую и резорбционную
недостаточность лимфатической системы.
Механическая
недостаточность возникает
в связи с воздействием факторов, которые
препятствуют току лимфы и ведут к ее
застою. К ним относятся сдавление или
закупорка лимфатических сосудов, блокада
лимфатических узлов, например раковыми
клетками, удаление грудного протока
или лимфатических узлов, недостаточность
клапанов лимфатических сосудов.
Динамическая
недостаточность появляется
вследствие усиленной фильтрации в
капиллярах. В этих случаях лимфатические
сосуды не в состоянии удалить отечную
жидкость из интерстиция,
Резорбционная
недостаточность лимфатической
системы развивается в результате
изменений биохимических и дисперсных
свойств тканевых белков или уменьшения
проницаемости лимфатических капилляров,
что ведет к застою жидкости в тканях. В
подавляющем большинстве случаев
встречаются комбинированные формы
недостаточности лимфообращения.
Последствия
и значение недостаточности
лимфатической системы определяются
прежде всего нарушениями тканевого
метаболизма, к которым ведет недостаточность
не только лимфатической, но и венозной
системы (венозный застой).
studfile.net
20. Инфаркт. Определение, причины, классификация по форме и виду, осложнения и исходы. Морфологическая характеристика инфарктов отдельных органов(головной мозг, селезенка, миокард, почки, легкие.)
– это
некроз тканей в результате прекращения
кровообращения . Он является следствием
глубокой ишемии. Это сосудистый некроз. Причины
инфаркта:
длительный спазм сосудов, тромбоз,
эмболия, функциональное перенапряжение
в условиях недостаточного кровоснавжения
Исход—
1\ благоприятный: при небольшом инфаркте
полная регенерация, при большом –
организация. 2\ неблагоприятный
— гнойное расплавление, сепсис. Значение: Это
осложнение многих заболеваний. Особенно
опасны инфаркты:сердца: сердечная
недостаточность, смерть.головного мозга
– параличи, инвалидность, смерть.
Клиновидная форма в селезенке, почках,
легких; неправильная в сердце, мозге,
кишечнике. Сухой, по типу коагуляционного
некроза в сердце, почках, селезенке;
влажный, по типу колликвационного
некроза в мозгу, кишечнике. Виды:1\ Белый
ишемический инфаркт-Развивается в
участках недостаточного коллатерального
кровоснабжения (селезенка, головной
мозг, сетчатка глаза). 2\ Красный
геморрагический инфаркт. Зона инфаркта
пропитана кровью. Границы четкие.
Развивается при сопутствующем венозном
застое в легких, кишечнике. 3\ Белый с
геморрагическим \ красным\ венчиком
Развивается
при магистральном типе кровоснабжения
при наличии коллатералей заполненных
кровью в миокарде, почках. 1\ Инфаркт
миокарда – белый с геморрагическим венчиком,
неправильной формы. В зоне инфаркта
при разрушении эндокарда образуются
тромбы с возможным развитием тромбоэмболии.
Некротическая масса часто подвергается
размягчению с источением стенки левого
желудочка и выбуханием. При благоприятном
исходе на месте инфаркта формируется
соединительная ткань. 2\ Инфаркт
головного мозга – белый. В зоне крупных очагов инфаркта
ткань мозга размягчается и затем
формируется полость – киста. 3\ Инфаркт
легких — красный, конусовидный. Возникает на
фоне венозного застоя. Исходы:
благоприятный — замещение соединительной
тканью; неблагоприятный — воспаление
(инфаркт-пневмония).4\ Инфаркт
почек – Белый с геморрагическим венчиком,
реже белый. Клиновидный. На месте инфаркта
образуется соединительно-тканный
рубец.5\ Инфаркт селезенки Белый.
Клиновидный. На месте инфаркта формируется
рубец.
21. Гангрена
—
некроз тканей, соприкасающихся с внешней
средой, которые из-за образования
сульфида железа приобретают серо-бурый
или черный цвет. Типы гангрен: а\ сухая
б\ влажная в\ пролежни
а\ Сухая
гангрена характеризуется высыханием тканей
вследствие потери воды. Вариант высыхания
–мумификация.
б\ Влажная
гангрена развивается при воздействии гнилостной
инфекции, когда происходит набухание,
отек некротических масс и появление
зловонного запаха.
в\ Пролежни—
омертвление тканей при длительном
давлении . Чаще наблюдаются при длительном
постельном режиме в области крестца,
остистых отростков позвонков, большого
вертела бедренной кости. Гангрена стопы:
ткани
становятся сухими и сморщенными, они
уплотняются и уменьшаются в объеме.
Цвет пораженного сухой гангреной участка
черный или темно-бурый. Гангрена кишки:
увеличена в объеме, имеет синеватый,
сине-черный или черный цвет, а
в
случае присоединения гнилостной инфекции
— бурый или зеленый.
studfile.net
Инфаркт миокарда — Викиучебник
Инфа́ркт миока́рда — заболевание, обусловленное некрозом участка миокарда в результате абсолютной или относительной острой коронарной недостаточности.
- Атеросклероз коронарных артерий, осложнённый тромбозом (90-95% случаев)
- Спазм коронарных артерий
В редких случаях к ИМ приводят заболевания, не связанные с коронарным атеросклерозом.
- Артерииты.
- Болезнь Такаясу.
- Узелковый периартериит.
- Ревматоидный артрит.
- СКВ.
- Анкилозирующий спондилит.
- Болезни, связанные с нарушениями метаболизма.
- Мукополисахаридозы.
- Гомоцистинурия.
- Амилоидоз.
- Эмболии коронарных артерий.
- Инфекционый эндокардит.
- Пролапс митрального клапана.
- Внутрисердечные тромбы.
- Тромбоз лёгочных вен.
- Миксома.
- Врождённая патология коронарных артерий.
- Отхождение левой коронарной артерии от лёгочной артерии.
- Артериовенозные фистулы.
- Аневризмы коронарных артерий.
- Гематологические заболевания.
- Истинная полицитемия.
- Тромбоцитозы.
- ДВС-синдром.
- Тромбоцитпеническая пурпура.
В результате разрыва атеросклеротической бляшки или эрозии на её поверхности высвобождаются индукторы агрегации тромбоцитов (коллаген и другие вещества), тканевой фактор, и лавинообразно запускается тромбообразование. В результате тромбоза возникает острая коронарная недостаточность, ишемия.
Сердце очень чувствительно к ишемии. Происходит необратимое повреждение обширного участка миокарда — некроз. При отсутствии эффективного коллатерального кровообращения, в случае тотальной окклюзии крупной коронарной артерии уже через 15 мин начинается гибель кардиомиоцитов, через 1 ч погибает около 50% клеток в зоне ишемии, через 3 ч — 80%, а через 6 ч — почти 100%. Сначала некроз возникает в субэндокардиальных участках миокарда (наиболее чувствительных к ишемии), а в дальнейшем в субэпикардиальных. Это определяет крайнюю важность раннего начала лечения ИМ.
Развивается резорбционно-некротический синдром. Продукты распада из некротизированных миоцитов вызывают перераздражение интерорецепторов миокарда, эндокарда. Возникает боль. Формируется стрессовая реакция: активация системы «гипоталамус-гипофиз-надпочечники» с повышением в крови уровня катехоламинов. Это объясняет АГ, тахикардию в острейший период. Однако чрезвычайно интенсивная боль обусловливает развитие артериальной гипотензии.
Нарушается сократительная функция миокарда, что может привести к развитию кардиогенного шока и отёка лёгких.
После развития крупноочагового ИМ возникают изменения формы, размера левого желудочка, толщины миокарда. В зоне ИМ отмечают истончение ткани, её расширение вплоть до развития аневризмы сердца (возможен разрыв). В целом эти процессы называют ремоделированием сердца, и ключевую роль в нём отводят ренин-ангиотензин-альдостероновой системе. По этой причине одна из основных задач терапии ИМ заключается в уменьшении процессов ремоделирования.
Перераспределение электролитов в периинфарктной зоне может привести к развитию аритмий.
Распространение некроза или периинфарктной зоны на проводящую систему сердца формирует блокады.
- Размеры очага некроза.
- Крупноочаговый (трансмуральный, Q-инфаркт).
- Мелкоочаговый (не Q-инфаркт).
- Локализация очага некроза.
- ИМ левого желудочка (передний, боковой, нижний, задний).
- Изолированный ИМ верхушки сердца.
- ИМ межжелудочковой перегородки (септальный).
- ИМ правого желудочка.
- Сочетанные локализации: задне-нижний, передне-боковой и др.
- Период ИМ.
- Острейший период: от начала болевого приступа до формирования очага некроза (первые 4–6 ч).
- Острый период: окончательное формирование очага некроза (до 2 нед).
- Подострый период (до 2 мес).
- Постинфарктный период (рубцевания) (после 2 мес).
- По времени возникновения очагов некроза.
- Расширение зоны некроза — появление новых очагов некроза в первые 72 ч от начала инфаркта.
- Рецидивирующий ИМ — появление новых очагов некроза в период от 72 ч до 1 мес.
- Повторный ИМ — появление новых очагов некроза через 1 мес после предыдущего инфаркта.
Клиническая картина[править]
Острейший период[править]
В зависимости от течения заболевания в острейшем периоде выделяют несколько клинических вариантов ИМ.
Болевой (ангинозный)[править]
Основное проявление — боль за грудиной с возможной иррадиацией в левую руку, плечо, лопатку, нижнюю челюсть, продолжительностью более 20 мин. Она не зависит от положения тела больного, движений и дыхания.
Болевой приступ может сопровождаться следующими симптомами.
- Резкая общая слабость, обмороки.
- Повышенная потливость.
- Эмоциональное возбуждение, страх смерти.
Абдоминальный (гастралгический)[править]
Проявляется сочетанием эпигастральных болей с диспептическими расстройствами (тошнота, рвота, не приносящая облегчения, икота, отрыжка, резкое вздутие живота).
Астматический[править]
Единственный признак — одышка, удушье (проявление сердечной астмы или отёка лёгких).
Церебральный[править]
Основные проявления — неврологические расстройства, напоминающие клиническую картину инсульта.
Аритмический[править]
Аритмический вариант инфаркта миокарда начинается с приступов наджелудочковой или желудочковой тахикардии, реже мерцательной аритмии, частой желудочковой экстрасистолии, или с фибрилляции желудочков, или нарушений проводимости (атриовентрикулярные блокады различной степени, внутрижелудочковые блокады).
Периферический[править]
Боли локалиуются только в зонах иррадиации.
Бессимтомный (малосимптомный)[править]
Наиболее сложный для диагностики вариант, часто обнаруживаемый ретроспективно по данным ЭКГ.
Острый период[править]
Резорбционно-некротический синдром[править]
После развития ИМ продукты распада миокарда попадают в кровоток, вызывая системный воспалительный ответ, который принято называть резорбционно-некротический синдромом. Он характеризуется следующими признаками:
- Повышение температуры тела до 38 °С на протяжении не более 1 нед. Если лихорадка превышает 38 °С или сохраняется более продолжительный срок следует искать другие её причины.
- Лейкоцитоз обычно не превышает 15×109/л, и к концу первой недели заболевания количество лейкоцитов становится нормальным.
- Максимальное повышение СОЭ отмечают в конце первой недели болезни, когда начинает снижаться лейкоцитоз (симптом перекреста).
- Анэозинофилию обнаруживают в течение нескольких недель.
Подострый период[править]
Постинфарктный период[править]
Анамнез[править]
У больных со стенокардией в анамнезе следует обратить внимание на особенности течения болезни, частоту приступов, эффективность и переносимость терапии, появления затяжных приступов, болей в покое. Если у пациента ранее был ИМ важно выяснить, доступна ли выписка из стационара, предыдущие ЭКГ. В выписке следует обратить внимание на локализацию ИМ, реперфузионную терапию (если её проводили, то каким препаратом), реваскуляризацию (ТБКА или АКШ).
При сборе анамнеза важно уточнить наличие противопоказаний к тромболитической терапии.
Физикальное обследование[править]
В случае неосложнённого течения ИМ при физикальном обследовании обычно не выявляют отклонений от нормы. Основной целью данного вида обследования служит раннее выявление осложнений. Следует обращать внимание на наличие следующих признаков.
- Самостоятельное дыхание, проходимость дыхательных путей, пульсация на периферических артериях.
- Внешний вид больного: чувство тревоги, страха, беспокойство, бледность, цианоз, избыточное потоотделение (холодный липкий пот).
- Тахикардия или брадикардия, экстрасистолия.
- Набухание, пульсация яремных вен.
- Ослабление тонов, S3 или S4, шум митральной и трикуспидальной регургитации, трения перикарда, грубый шум при разрыве межжелудочковой перегородки.
- Одышка, кашель, хрипы в лёгких, кровохарканье.
- Повышение или снижение АД.
- Неврологические симптомы.
При осмотре больного с подозрением на ИМ врач должен, прежде всего, оценить параметры гемодинамики (АД, пульс) и частоту дыхания. При отсутствии сознания, пульса, самостоятельного дыхания следует немедленно начать сердечно-легочную реанимацию.
Оценка степени левожелудочковой недостаточности, в соответствии с классификацией Killip:
- I — признаков левожелудочковой недостаточности нет.
- II — умеренная левожелудочковая недостаточность (влажные хрипы выслушивают не более чем над 50% поверхности лёгких).
- III — клинически выраженный отёк лёгких.
- IV — шок.
Лабораторные исследования[править]
Оценка биохимический маркёров[править]
Наиболее информативный метод. В клинической практике используют следующие маркеры повреждения миокарда.
Характеристика основных маркёров повреждения миокарда
Характеристика основных маркёров повреждения миокарда Маркёр Время появления показателя в крови, ч Время максимального значения показателя в крови, ч Возвращение к норме, сут Ожидаемое увеличение Тропонин T 2,5 8-10 (первый пик), 72-96 (второй пик) 10-14 >0,1 мкг/л Тропонин I 2 4-6,5 (первый пик), 2,5-3 (второй пик) 5-7 — Миоглобин 0,5 6-12 0,5-1 в 15-20 раз КФК общая 6-12 24 2-3 в 3-30 раз КФК-MB 3 12 3 >5 МЕ/л
Необходимо неоднократное определение показателей биохимических маркеров с периодичностью 6–8 ч в течение первых суток, далее ежедневно до нормализации значений.
Оптимальным считают определение концентрации сердечных тропонинов I и T и активности МВ-фракции КФК в плазме крови или цельной антикоагулированной крови (время от взятия крови до получения результата должно быть не более 1 ч). Целесообразно иметь в поликлинике оборудование для экспресс-определения содержания тропонинов. В ряде случаев, когда у пациента отмечают сомнительные жалобы и диагностически не значимые изменения на ЭКГ, определение концентрации тропонинов может помочь в постановке диагноза.
Клинический анализ крови[править]
Определяют увеличение СОЭ, лейкоцитоз,анэозинофилию.
Международное нормализованное отношение (МНО)[править]
Если больному назначили непрямые антикоагулянты.
Активированное частичное тромбопластиновое время (АЧТВ)[править]
Общий анализ мочи[править]
Инструментальные методы[править]
ЭКГ[править]
Самый важный инструментальный метод диагностики ИМ.
Определение локализации инфаркта миокарда по ЭКГ
Определение локализации инфаркта миокарда по ЭКГ Инфаркт миокарда Отведения Пораженная артерия Передний V1-3 Проксимальный отдел передней нисходящей артерии, межжелудочковые прободающие ветви Передне-верхушечный V2–4 ЛПНА, диагональные ветви Верхушечный V4–6 ЛПНА, диагональные ветви Боковой I, aVL, V5, или V6 ЛПНА, диагональная ветвь или огибающая артерия Высокий боковой I, aVL Первая диагональная ветвь или огибающая артерия Передне-боковой I, aVL, V1–6 Средняя часть ЛПНА или огибающая артерия Нижний II, III, aVF Правая коронарная артерия, огибающая артерия, дистальная часть ЛПНА Задний V1–3 (депрессия ST), элевация ST в дополнительных отведениях V7–9 Задняя нисходящая ветвь правой коронарной артерии, огибающая артерия Нижнее-боковой II, III, aVF, V5–6 Правая коронарная или огибающая артерия ИМ правого желудочка V1, дополнительные правые отведения VR4–6, депрессия ST в V2–4 Проксимальная часть правой коронарной артерии
ЭхоКГ[править]
С помощью ЭхоКГ можно подтвердить диагноз, но результаты данного метода исследований нельзя использовать в качестве единственного диагностического критерия ИМ.
Основной признак ИМ — зона нарушенной сократимости миокарда.
С помощью ЭхоКГ можно определить локализацию ИМ, что особенно важно, если на ЭКГ нет диагностических признаков заболевания.
С помощью ЭхоКГ оценивают функцию ЛЖ, визуализируют ранее перенесённые ИМ.
В плане диагностики ИМ правого желудочка ЭхоКГ более чувствительный метод, чем ЭКГ.
ЭхоКГ — основной метод диагностики ряда осложнений ИМ: разрыв межжелудочковой перегородки, разрыв свободной стенки или формирование аневризмы левого желудочка, дисфункция и отрыв папиллярных мышц, внутриполостной тромбоз.
Коронарная ангиография (КАГ)[править]
КАГ бывает полезна при сомнительных симптомах и ЭКГ.
Обнаружение острой окклюзии вместе клиническими симптомами позволяет поставить точный диагноз.
Преимуществом КАГ служит возможность немедленного проведения механической реканализации сосуда.
КАГ — необходимый этап первичной транслюминальной баллонной коронарной ангиопластики (ТБКА)
Рентгенография грудной клетки[править]
Рентгенографию грудной клетки считают рутинным обследованием пациентов с болями в грудной клетке, поскольку данное исследование полезно в плане проведения дифференциальной диагностики с заболеваниями лёгких.
С помощью рентгенографии грудной клетки можно выявлять левожелудочковую недостаточность и отслеживать её динамику.
Рентгенография грудной клетки не должна быть причиной задержки реперфузионной терапии когда диагноз подтвержден.
КТ и МРТ грудной клетки[править]
Показания:
- Подозрение на расслоение аорты.
- КТ с контрастированием лёгочных артерий — основной метод диагностики ТЭЛА.
- Дифференциальная диагностика с заболеваниями лёгких.
Дифференциальная диагностика[править]
Ниже представлены особенности клинической картины заболеваний, с которыми наиболее часто необходима дифференциальная диагностика при подозрении на ИМ.
- Расслаивающая аневризма аорты обычно начинается с приступа интенсивных болей в грудной клетке с иррадиацией в спину, часто похожих на боли при ИМ. При физикальном обследовании можно обнаружить грубый систолический шум на аорте, проводящийся на сонные артерии. При распространении расслоения до подключичных артерий отмечают асимметрию пульса. На ЭКГ признаков ишемии миокарда, как правило, не обнаруживают. В редких случаях в патологический процесс могут вовлекаться устья коронарных артерий, и в этих ситуациях дифференциальная диагностика бывает особенно затруднена, поскольку развивается типичный ангинозный приступ, а на ЭКГ появляются признаки ИМ. При малейших подозрениях на расслоение аорты показаны ЭхоКГ и/или КТ, МРТ. Важность дифференциальной диагностики между ИМ и расслоением аорты определяется также тактикой лечения, поскольку для эффективного лечения ИМ необходима тромболитическая терапия, которая абсолютно противопоказана при расслоении аорты.
- При ТЭЛА боль часто бывает острой, плевритического характера и сопровождается одышкой, иногда кровохарканьем. При физикальном обследование следует обратить внимание на состояние вен ног (возможный источник эмболии). При аускультации в лёгких в первые сутки развития ТЭЛА можно не выслушать патологических изменений, однако при развитии инфарктной пневмонии появляются хрипы, ослабление дыхания. При рентгенографии органов грудной клетки до развития пневмонии отмечают обеднение сосудистого рисунка. На ЭКГ выявляют признаки перегрузки правых отделов сердца (феномен Q3–S1, блокада правой ножки пучка Хиса, P-pulmonale). Подтвердить диагноз можно с помощью вентиляционно-перфузионной сцинтиграфии лёгких, КТ с контрастированием лёгочных артерий. Иногда проводят ангиографию лёгочных артерий. Изменения на ЭКГ при ТЭЛА неспецифичны и данный метод исследования используют в основном для дифференциальной диагностики с инфарктом миокарда.
- Острый перикардит. Часто предшествует простудное заболевание. Пациенты жалуются на боль в левой половине грудной клетки, связанную с дыханием, усиливающуюся на вдохе, зависящую от положения тела обычно колющего, режущего характера, иногда по интенсивности сопоставимую с болевым синдромом при ИМ. При аускультации отмечают шум трения перикарда. На ЭКГ выявляют элевацию сегмента ST во многих отведениях (стандартные, грудные), имеющую конкордантный характер (в одном направлении с комплексом QRS). Патологических зубцов Q и комплексов QS нет. Возможно повышение показателей маркеров повреждения миокарда из-за повреждения субэпикардиальных зон миокарда.
- Острый миокардит. Иногда предшествует простудное заболевания. Острый миокардит по сравнению с ИМ, как правило, развивается в более молодом возрасте, и может манифестировать с боли в грудной клетке. На ЭКГ возможно снижение амплитуды зубца R в грудных отведениях (даже комплексы QS), однако типичную для ИМ динамику изменений на ЭКГ наблюдают крайне редко и обычно она бывает связана с сопутствующим коронаритом. Для постановки правильного диагноза часто приходится проводить КАГ, при которой у больных миокардитом, как правило, не выявляют признаков выраженного атеросклероза.
- Острому панкреатиту часто предшествует погрешность в диете. Беспокоит боль в верхней половине живота (иногда в грудной клетке) опоясывающего характера, иногда с иррадиацией в спину. Возможны симптомы раздражения брюшины. На ЭКГ могут быть изменения конечной части желудочкового комплекса (сегмента ST, зубца T). Для верификации диагноза определяют активность амилазы в крови и/или моче.
- При язвенной болезни желудка боль отмечают в области эпигастрия, иногда нижней части грудной клетки. Характерны выраженная болезненность при пальпации живота, могут быть симптомы раздражения брюшины. При прободении язвы боль резкая, очень интенсивная, почти всегда отмечают симптомы раздражения брюшины. На ЭКГ возможны изменения конечной части желудочкового комплекса (сегмента ST, зубца T). Для верификации диагноза показана экстренная гастроскопия.
- Межреберная невралгия, торакалгия. Боль колющая, режущая, локализованная. Характерна болезненность при пальпации межреберных промежутков. На ЭКГ обычно не выявляют отклонений от нормы.
Догоспитальный этап[править]
- Нитроглицерин сублингвально; ингаляционные формы (Изокет, Изомак, Нитроспрей) по 1-2 дозе под язык под контролем АД и ЧСС.
Эффекты: снижение пред- и постнагрузки, улучшение коронарного кровотока за счёт вазодилатации, ингибирование агрегации тромбоцитов.
Противопоказание: систолическое АД <90 мм рт.ст., ЧСС <50/мин.
- Морфин 1%-1 мл на 10 мл физ. раствора, в/в дробно по 0,3 мл.
Эффекты: обезболивание, снижение пред- и постнагрузки, эмоционального возбуждения.
- Ацетилсалициловая кислота (аспирин) 250–500 мг разжевать.
Эффект: ингибирование агрегации тромбоцитов.
- β-адреноблокаторы: пропранолол в/в по 1 мг дробно из расчёта 0,1 мг/кг массы тела, метопролол 100 мг внутрь, атенолол 50-100 мг внутрь
- Тромболитическая терапия: стрептокиназа 1,5 млн МЕ на 100 мл физ. раствора в/в капельно в течении 30 мин. Показана больным моложе 75 лет с Q-инфарктом не позднее 12 ч от начала инфаркта миокарда и наличии на ЭКГ одного из ниже перечисленных признаков.
- Остро возникшая (или предположительно остро возникшая) элевация сегмента ST более 0,2 мВ (2 мм) в отведениях V1, V2, или V3 и более 0,1 мВ (1 мм) в остальных отведениях.
- Остро возникшая блокада левой ножки пучка Хиса (или предположительно остро возникшая), затрудняющая анализ сегмента ST.
Максимальный положительный эффект от тромболитической терапии бывает в первые 3 ч от начала болезни, а особенно в течение первого «золотого» часа. Время от момента госпитализации до начала ТЛТ не должно превышать 30 мин.
Противопоказания:
Абсолютные:
- острые нарушения мозгового кровообращения, кровоизлияния в мозг, произошедшие в течении последнего года.
- активное внутренне кровотечение (за исключением менструаций).
- подозрение на расслаивающую аорту.
Относительные:
- АД >180/110 мм рт.ст.
- другая цереброваскулярная патология
- приём непрямых антикоагулянтов, геморрагический диатез в анамнезе.
- травмы, внутренние кровотечения в последние 2-4 недели.
- невозможность остановить кровотечение после пункции сосуда.
- применение в течении последних 5 сут-2 лет стрептокиназы или анистреплазы или аллергические реакции на эти *препараты в анамнезе.
- беременность.
- обострение язвенной болезни.
- Оксигенотерапия со скоростью 2–4 л/мин.
Пациентов с ИМ следует госпитализировать в кардиологич
ru.wikibooks.org
симптомы, первые признаки, лечение, последствия инфаркта

Инфаркт миокарда (ИМ) – самая серьезная клиническая форма ишемии сердца. Это острое, угрожающее жизни, состояние, обусловленное относительным либо абсолютным недостатком кровоснабжения определенной части миокарда вследствие тромбоза коронарной артерии, в результате чего формируется очаг некроза, т.е. область с отмершими клетками – кардиомиоцитами.
Инфаркт сердца – одна из ведущих причин смертности населения планеты. Его развитие напрямую зависит от возраста и пола человека. В связи с более поздним появлением атеросклероза у женщин инфаркты диагностируются у них в 3–5 раз реже, чем у мужчин. В группу риска попадают все представители мужского пола, начиная с 40-летнего возраста. У людей обоих полов, перешедших рубеж 55–65 лет, заболеваемость примерно одинакова. По статистике 30–35% всех случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом. До 20% внезапных смертей вызваны этой патологией.
Причины инфаркта
Главные причины развития ИМ:
- Атеросклероз сосудов сердца, в частности коронарных артерий. В 97% случаев атеросклеротическое поражение стенок сосудов приводит к развитию ишемии миокарда с критическим сужением просвета артерий и длительным нарушением кровоснабжения миокарда.
- Тромбоз сосудов, к примеру, при коронарите различного генеза. Полное прекращение кровоснабжения мышцы происходит вследствие обтурации (закупорки) артерий или мелких сосудов атеросклеротической бляшкой или тромбом.
- Эмболия венечных артерий, например, при септическом эндокардите, реже заканчивается образованием некротического очага, тем не менее являясь одной из причин формирования острой ишемии миокарда.
Нередко встречается сочетание вышеперечисленных факторов: тромб закупоривает спастически суженный просвет артерии, пораженной атеросклерозом или формируется в области атеросклеротической бляшки, выпяченной из-за произошедшего кровоизлияния в ее основание.
- Пороки сердца. Коронарные артерии могут отходит от аорты вследствие формирования органического поражения сердца.
- Хирургическая обтурация. Механическое вскрытие артерии или ее перевязка во время проведения ангиопластики.
Факторы риска инфаркта миокарда:
- Пол (у мужчин чаще).
- Возраст (после 40–65 лет).
- Стенокардия.
- Порок сердца.
- Ожирение.
- Сильный стресс или физическое перенапряжение при имеющейся ИБС и атеросклерозе.
- Сахарный диабет.
- Дислипопротеинемия, чаще гиперлипопротеинемия.
- Курение и прием алкоголя.
- Гиподинамия.
- Артериальная гипертония.
- Ревмокардит, эндокардит или другие воспалительные поражения сердца.
- Аномалии развития коронарных сосудов.
Механизм развития инфаркта миокарда
Течение болезни делится на 5 периодов:
- Прединфарктный (стенокардия).
- Острейший (острая ишемия сосудов сердца).
- Острый (некробиоз с формированием некротической области).
- Подострый (стадия организации).
- Постинфарктный (образование рубца в месте некроза).
Последовательность патогенетических изменений:
- Нарушение целостности атеросклеротического отложения.
- Тромбоз сосуда.
- Рефлекторный спазм поврежденного сосуда.
При атеросклерозе избыточный холестерин откладывается на стенках сосудов сердца, на которых образуются липидные бляшки. Они сужают просвет пораженного сосуда, замедляя кровоток по нему. Различные провоцирующие факторы, будь то гипертонический криз или эмоциональное перенапряжение, приводят к разрыву атеросклеротического отложения и повреждению сосудистой стенки. Нарушение целостности внутреннего слоя артерии активирует защитный механизм в виде свертывающей системы организма. К месту разрыва прилипают тромбоциты, из которых формируется тромб, закупоривающий просвет сосуда. Тромбоз сопровождается выработкой веществ, приводящих к спазмированию сосуда в области повреждения либо по всей его длине.
Клиническое значение имеет сужение артерии на 70% размера ее диаметра, при этом просвет спазмируется до такой степени, что кровоснабжение не может быть компенсировано. Это возникает вследствие атеросклеротических отложений на стенки сосудов и ангиоспазма. В результате нарушается гемодинамика области мышцы, получающей кровь через поврежденное сосудистое русло. При некробиозе страдают кардиомиоциты, недополучая кислород и питательные вещества. Нарушается метаболизм и функционирование сердечной мышцы, ее клетки начинают отмирать. Период некробиоза длится до 7 часов. При незамедлительно оказанной в этот промежуток времени медицинской помощи происходящие изменения в мышце могут быть обратимы.
При формировании некроза в пораженной области восстановить клетки и повернуть процесс вспять невозможно, повреждения приобретают необратимый характер. Страдает сократительная функция миокарда, т.к. некротизированная ткань не участвует в сокращении сердца. Чем обширнее область поражения, тем сильнее снижается сократимость миокарда.
Единичные кардиомиоциты или небольшие их группы гибнут спустя примерно 12 часов от начала острого заболевания. Через сутки микроскопически подтверждается массовое омертвление клеток сердца в зоне поражения. Замещение области некроза соединительной тканью начинается через 7–14 дней от начала инфаркта. Постинфарктный период продолжается 1,5–2 месяца, в течение которых окончательно формируется рубец.
Передняя стенка левого желудочка – наиболее частое место локализации некротической зоны, поэтому в большинстве случаев выявляется трансмуральный ИМ именно этой стенки. Реже поражается верхушечная область, задняя стенка или межжелудочковая перегородка. Инфаркты правого желудочка в кардиологической практике встречаются редко.
Классификация инфаркта миокарда
Относительно размера поражения ткани инфаркт миокарда бывает:
- Мелкоочаговый. Формируется один или несколько маленьких по размеру некротических участков. Диагностируется в 20% случаев от общего числа инфарктников. У 30% пациентов мелкоочаговый инфаркт трансформируется в крупноочаговый.
- Крупноочаговый (чаще трансмуральный). Образуется обширная область некроза.
По глубине некротического поражения различают:
- Трансмуральный. Некротическая область охватывает всю толщу миокарда.
- Субэпикардиальный. Участок с отмершими кардиомиоцитами прилегает к эпикарду.
- Субэндокардиальный. Некроз сердечной мышца в районе прилегания к эндокарду.
- Интрамуральный. Участок некроза находится в толще левого желудочка, но не доходит до эпикарда или эндокарда.
В зависимости от кратности возникновения:
- Первичный. Возникает первый раз.
- Повторный. Развивается через 2 месяца или позже после начала первичного.
- Рецидивирующий. Появляется на стадии формирования рубцовой ткани первичного инфаркта, т.е. в течение первых 2 мес. от первичного острого поражения миокарда.
Относительно локализации процесса:
- Левожелудочковый.
- Правожелудочковый.
- Септальный, или инфаркт межжелудочковой перегородки.
- Сочетанный, к примеру переднебоковой ИМ.
Отталкиваясь от электрокардиологических изменений, фиксируемых на кардиограмме:
- Q-инфаркт. Электрокардиограмма фиксирует сформировавшийся патологический з. Q или желудочковый комплекс QS. Изменения характерны для крупноочаговых ИМ.
- Не Q-инфаркт с инверсией з. Т и без патологии з. Q. Чаще встречается при мелкоочаговых инфарктах.
В зависимости от развития осложнений:
- Неосложненный.
- Осложненный.
Формы острого ИМ, относительно наличия и места расположения болей:
- Типичная. Боль сосредоточена в прекардиальной либо загрудинной области.
- Атипичная. Форма заболевания с атипичной локализацией болей:
Периоды заболевания:
- Острейший.
- Острый.
- Подострый.
- Постинфарктный.
Симптомы инфаркта миокарда
Интенсивность и характер болевых ощущений зависят от нескольких факторов: размера и локализации некротического очага, а также стадии и формы инфаркта. У каждого пациента клинические проявления различны в силу индивидуальных особенностей и состояния сосудистой системы.
Признаки типичной формы инфаркта миокарда
Яркая клиническая картина с типичным и выраженным болевым синдромом наблюдается при крупноочаговом (трансмуральном) инфаркте сердца. Течение болезни разделяю на определенные периоды:
- Прединфарктный, или продромальный период. У 43–45% инфарктников этот период отсутствует, т.к. болезнь начинается внезапно. Большинство пациентов перед инфарктом отмечают учащение приступов стенокардии, загрудинные боли становятся интенсивными и продолжительными. Изменяется общее состояние – снижается настроение, появляется разбитость и страх. Эффективность антиангинальных средств значительно снижается.
- Острейший период (от 30 мин до нескольких часов). При типичной форме острый инфаркт сопровождается нестерпимой загрудинной болью с иррадиацией в левую сторону туловища – руку, нижнюю челюсть, ключицу, предплечье, плечо, область между лопатками. Редко под лопатку или левое бедро. Боли могут быть жгучими, режущими, давящими. Некоторые ощущают распирание в груди или ломоту. В течение нескольких минут боль достигает своего максимума, после чего сохраняется до часа и дольше, то усиливаясь, то ослабевая.
- Острый период (до 2 суток, при рецидивирующем течении до 10 дней и дольше). У подавляющего большинства больных ангинозная боль проходит. Ее сохранение свидетельствует о присоединении эпистеноперикардиального перикардита либо о продолжительном течении ИМ. Нарушения проводимости и ритма сохраняются, также как и артериальная гипотензия.
- Подострый период (длительность – 1 мес). Общее состояние пациентов улучшается: температура нормализуется, проходит одышка. Полностью или частично восстанавливается сердечный ритм, проводимость, звучность тонов, но блокада сердца регрессу не поддается.
- Постинфарктный период – завершающий этап течения острого ИМ, длящийся до 6 месяцев. Некротическая ткань окончательно заменяется плотным рубцом. Сердечная недостаточность устраняется за счет компенсаторной гипертрофии сохранившегося миокарда, но при обширной площади поражения полная компенсация невозможна. В этом случае проявления сердечной недостаточности прогрессируют.
Начало боли сопровождается сильной слабостью, появлением обильного липкого (профузного) пота, чувством страха смерти, учащением сердцебиения. При физикальном обследовании выявляется бледность кожи, липкий пот, тахикардия и другие нарушения ритма (экстрасистолия, фибрилляция предсердий), возбуждение, одышка в покое. В первые минуты повышается артериальное давление, потом резко понижается, что свидетельствует о развивающейся недостаточности сердца и кардиогенном шоке.
При тяжелом течении развивается отек легких, иногда сердечная астма. Тоны сердца при аускультации приглушены. Появление ритма галопа говорит о левожелудочковой недостаточности, от степени выраженности которой зависит аускультативная картина легких. Жесткое дыхание, хрипы (влажные) подтверждают застой крови в легких.
Ангинозная боль в этом периоде нитратами не купируется.
В результате перифокального воспаления и некроза появляется лихорадка, сохраняющаяся на протяжении всего периода. Температура поднимается до 38,50 С, высота ее подъема зависит от размера некротического очага.
При мелкоочаговом инфаркте мышцы сердца симптоматика менее выражена, течение болезни не такое четкое. Редко развивается недостаточность сердца. Аритмия выражается в умеренной тахикардии, которая бывает не у всех больных.
Признаки атипичных форм инфаркта миокарда
Подобные формы характеризуются нетипичной локализацией болей, затрудняющей своевременную установку диагноза.
- Астматическая форма. Характерен кашель, приступы удушья, проливной холодный пот.
- Гастралгическая (абдоминальная) форма проявляется болями в эпигастральной области, рвотой, тошнотой.
- Отечная форма бывает при массивной очаге некроза, приводящем к тотальной сердечной недостаточности с отеками, одышкой.
- Церебральная форма характерна для пожилых пациентов с выраженным атеросклерозом не только сердечных, но и мозговых сосудов. Проявляется клиникой ишемии головного мозга с головокружениями, потерей сознания, шумом в ушах.
- Аритмическая форма. Единственным ее признаком может быть пароксизмальная тахикардия.
- Стертая форма отличается отсутствием жалоб.
- Периферическая форма. Боли могут быть только в руке, подвздошной ямке, нижней челюсти, под лопаткой. Иногда опоясывающая боль схожа с болями, возникающими при межреберной невралгии.
Осложнения и последствия инфаркта миокарда
- Тромбоз в желудочках.
- Острый эрозивный гастрит.
- Острый панкреатит либо колит.
- Парез кишечника.
- Желудочное кровотечение.
- Синдром Дресслера.
- Острая, а в дальнейшем хроническая прогрессирующая недостаточность сердца.
- Кардиогенный шок.
- Постинфарктный синдром.
- Эпистенокардиальный перикардит.
- Тромбоэмболии.
- Аневризма сердца.
- Отек легких.
- Разрыв сердца, приводящий к его тампонаде.
- Аритмии: пароксизмальная тахикардия, экстрасистолия, внутрижелудочковая блокада, фибрилляция желудочков и другие.
- Инфаркт легких.
- Пристеночный тромбоэндокардит.
- Психические и нервные расстройства.
Диагностика инфаркта миокарда
Анамнез болезни, электрокардиографические признаки (изменения на ЭКГ) и характерные сдвиги ферментативной активности в сыворотке крови являются основным критериями при диагностике острого ИМ.
Лабораторная диагностика
В первые 6 часов острого состояния в крови выявляется повышенный уровень белка – миоглобина, участвующего в транспортировке кислорода внутрь кардиомиоцитов. В течение 8–10 часов больше чем на 50% увеличивается креатинфосфокиназа, показатели активности которой нормализуются к концу 2 суток. Этот анализ повторяют каждые 8 часов. Если получают троекратный отрицательный результат, то инфаркт сердца не подтверждается.
На более позднем сроке необходим анализ на определение уровня лактатдегидрогеназы (ЛДГ). Активность этого фермента увеличивается спустя 1–2 суток от начала массового омертвления кардиомиоцитов, по прошествии 1–2 недель приходит в норму. Высокой специфичностью отличается повышение изоформ тропонина, увеличение уровня аминотрансфераз (АСТ, АЛТ). В общем анализе – повышение СОЭ, лейкоцитоз.
Инструментальная диагностика
ЭКГ фиксирует появление отрицательного з. Т либо его двухфазность в определенных отведениях (при мелкоочаговом ИМ), патологии комплекса QRS или з. Q (при крупноочаговом ИМ), а также различные нарушения проводимости, аритмии.
Электрокардиография помогает определить обширность и локализацию области омертвения, оценить сократительную способность сердечной мышцы, выявить осложнения. Рентгенологическое исследование малоинформативно. На поздних этапах проводят коронарографию, выявляющую место, степень сужения или непроходимости коронарной артерии.
Лечение инфаркта миокарда
При подозрении на инфаркт сердца срочно вызывают скорую помощь. До приезда медиков нужно помочь больному принять полусидячее положение с согнутыми в коленях ногами, ослабить галстук, расстегнуть одежду, чтобы она не стягивала грудь и шею. Открыть форточку или окно для доступа свежего воздуха. Под язык положить таблетку аспирина и нитроглицерина, которые предварительно измельчить или попросить больного их разжевать. Это необходимо для более быстрого всасывания действующего вещества и получения скорейшего эффекта. Если ангинозные боли не прошли от одной таблетки нитроглицерина, то его следует рассасывать через каждые 5 минут, но не больше 3 таблеток.
Больной с подозрением на инфаркт сердца подлежит незамедлительной госпитализации в кардиологическую реанимацию. Чем раньше реаниматологи начнут лечение, тем благоприятнее дальнейший прогноз: можно предупредить развитие ИМ, предотвратить появление осложнений, сократить площадь очага некроза.
Основные цели первоочередных лечебных мероприятий:
- снятие болевого синдрома;
- ограничение некротической зоны;
- предотвращение осложнений.
Купирование болевых ощущений – один из важнейших и неотложных этапов лечения ИМ. При неэффективности таблетированного нитроглицерина, его вводят в/в капельно либо наркотический анальгетик (например, морфин) + атропин в/в. В некоторых случаях проводят нейролептанальгезию – в/в нейролептик (дроперидол) + анальгетик (фентанил).
Тромболитическая и антикоагулянтная терапия направлена на сокращение зоны некроза. Впервые сутки от появления первых признаков инфаркта для рассасывания тромба и восстановления кровотока возможно проведение процедуры тромболизиса, но для предотвращения гибели кардиомиоцитов эффективнее ее делать в первые 1–3 часа. Назначают тромболитические препараты – фибринолитики (стрептокиназа, стрептаза), антиагреганты (тромбо-АСС), антикоагулянты (гепарин, варфарин).
Антиаритмическая терапия. Для устранения нарушений ритма, сердечной недостаточности, восстановления метаболизма в ткани сердца применяют антиаритмические препараты (бисопролол, лидокаин, верапамил, атенолол), анаболики (ретаболил), поляризующую смесь и т.д.
Для лечения острой недостаточности сердца используют сердечные гликозиды (коргликон, строфантин), диуретики (фуросемид).
Для устранения психомоторного возбуждения применяют нейролептики, транквилизаторы (седуксен), седативные средства.
Прогноз заболевания зависит от быстроты оказания первой квалифицированной помощи, своевременности проведения реанимационных мероприятий, размера и локализации очага поражения миокарда, наличия либо отсутствия осложнений, возраста пациента и имеющихся у него сопутствующих сердечно-сосудистых патологий.
bezboleznej.ru
 В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.
В анамнезе заболевания и жизни врач уделяет внимание наличию сопутствующих патологий сердечно-сосудистой системы и наследственности. При сборе жалоб нужно обратить внимание на характер и локализацию болей, а также другие проявления, свойственные для атипичного течения патологии.Осложнения
Осложнения при данном заболевании можно разделить на три основные группы, которые можно увидеть в таблице.
| ВИД ОСЛОЖНЕНИЯ | ЭЛЕКТРИЧЕСКИЕ | РАССТРОЙСТВА КРОВООБРАЩЕНИЯ | РЕАКТИВНЫЕ |
|---|---|---|---|
| Основные проявления | Аритмии, блокады проводимости нервного импульса. | Нарушение насосной функции сердца, травмы сердца, электромеханическая диссоциация. | Перикардиты, тромбоэмболические состояния, стенокардия, синдром Дресслера (сочетанное осложнение, проявляющееся поражением суставов, легких, воспалением перикарда и плевры). |
Согласно времени возникновения, выделяют поздние и ранние осложнения. К поздним относятся следующие:
- Синдром Дресслера.
- Эндокардит.
- Хроническая сердечная недостаточность.
- Расстройства иннервации.
Помимо классических осложнений возможно возникновение язвенной болезни желудка и других острых патологий ЖКТ, нарушения психической деятельности и другие.
Лечение
Первое, что нужно понять – для достижения максимального эффекта лечение должно быть начато как можно быстрее. Первоначально необходимо проведение реперфузионной терапии (тромболизис, пластика сосудов). Цели лечения следующие:
- Купирование болевого синдрома. Первоначально с этой целью применяется нитроглицерин под язык. При отсутствии эффекта возможно внутривенное введение данного препарата. В том случае если и это не помогло, для снятия болевого синдрома используется морфин. С целью усиления его эффекта возможно применение дроперидола.
- Восстановление нормального кровотока. Эффект от применения тромболитиков напрямую зависит от того, насколько рано были начаты терапевтические мероприятия. Препаратом выбора является стрептокиназа. Помимо нее возможно использование урокиназы, а также тканевого активатора плазминогена.
- Дополнительное лечение. Также при инфарктах применяется аспирин, гепарин, ингибиторы АПФ, антиаритмические средства и сульфат магния.
В любом случае терапия инфаркта миокарда должна быть комплексной и начаться как можно быстрее. При отсутствии адекватной медикаментозной терапии возможно не только раннее развитие осложнений, но и летальный исход.
В случае диагностированного поражения коронарных артерий может понадобиться хирургическое вмешательство. Применяются такие методы как баллонная ангиопластика, стентирование и шунтирование.
Профилактика
Учитывая причины инфаркта миокарда, можно легко понять, что при соблюдении профилактических мероприятий, риск развития заболевания сильно снижается. С целью профилактики, необходимо соблюдать следующие правила:
- Контролировать свою массу тела. Главная цель – не допустить ожирения, поскольку данный фактор является определяющим при формировании атеросклероза – одной из основных причин возникновения инфаркта миокарда.
- Соблюдение диеты. Снижение потребляемых солей, а также уменьшение поступления жиров с пищей позволяет не только снизить риск ожирения, но и нормализовать артериальное давление.
- Ведение активного образа жизни. Адекватные физические нагрузки способствуют нормализации обменных процессов, снижению массы тела, а также общему укреплению организма. В случае если в анамнезе имеется инфаркт или другие сердечно-сосудистые патологии, об объеме нагрузок следует проконсультироваться с лечащим врачом.
- Отказ от вредных привычек.
- Контроль холестерина.
- Контроль давления.
- Измерение уровня сахара.
- Проведение профилактических осмотров у специалиста.
Таким образом, учитывая этиологию инфаркта миокарда, можно с уверенностью говорить о том, что профилактика играет большую роль. При соблюдении вышеуказанных рекомендаций риск развития заболевания, снижается в разы.
silaserdca.ru
10. Инфаркт, определение, его причины, виды, исходы, осложнения
Инфаркт— это сосудистый непрямой некроз сердечной мышцы, вследствии остро возникающей абсолютной или относительной недостаточности коронарного кровотока
Инфаркт миокарда по течению:
Острый инфаркт миокарда 8 недель
Повторный инфаркт миокарда. Развившийся спустя 8 недель после предыдущего
Рецидивный. Развившийся В течении 8 недель предсуществующего
Инфаркт миокарда по локализации:
Субэендокардиальный
Субэпикардиальный
Интраморальный (в толще стенки)
Трансмуральный (вся толща стенки)
По распространенности поражения:
1.мелкоочаговый (микроинфаркт)
2. крупноочаговый
3. Обширный
ПАТОГЕНЕЗ:
Стадии
Ишемическая
Некротическая
Стадия рубцевания
Ишемическая: характерно развитие ишемической дистрофии мердечной мышцы в области нарушения кровообращения. Суживаются просветы трех коронарных артерий. Будет спазм и тромбоз. Ещё большее значение имеет интактный миокард. Он подвержен большой нагрузке. Он должен гиперфункционировать что требует повышенного образования энергии.Однако количество митохондрий модет обеспечивать энергией небесконечно. Поэтому возникает энергетический дефицит. Включаются компенсаторные механизмы(развитие гиперплазии внутриклеточных структур)
Морфогенез: умеренно дряблый миокард с неравномерным кровенаполнением. Микро: в зоне ишемии растройства микроциркуляции, отек стромы, очаги изменений волокон. Измененные миофибриллы находятся по переферии, в очаге ишемии 60 % релаксированных волокон.
Некротическая стадия: ишемический (белый) коагуляционный некроз с гемморрагическим венчиком. Происходит размягчение и резорбция мышечной ткани ( возможно развитие аневризмы сердца) . Начинает формироваться гранулематозная ткань. В кардиомиоцитах видна гиперплазия митохондрий , миофибрилл, происходит гипертрофия сохрененного миокарда.
Стадия рубцеваиня: почти вся зона некроза замещенна созревающими грануляциями, позже они превращаются в зрелую соеденительную ткань. Возникает крупноочаговый кардиосклероз.
ОСЛОЖНЕНИЯ:
Осложнения раннего периода: сердечная астма, отек легких, кардиогенный шок, нарушение ритма и проводимости, разрыв миокарда., острая аневризма миокарда
Позднего периода: хроническая аневризма сердца, постинфарктный синдром.
ИСХОДЫ: острая сердечная недостаточность, с развитием отека легких и головного мозга, крупноочаговый кардиосклероз, хроническая ИБС.
11. Плазморрагия. Нарушения лимфообращения. Характеристика, последствия, значение.
Плазморрагия — выход плазмы из кровеносного русла. Следствием плазморрагии является пропитывание плазмой стенки сосуда и окружающих тканей.
Причины
Причины плазморрагии кроются в патологическом увеличении сосудистой проницаемости, обеспечивающей в норме транскапиллярный обмен. При крайней степени плазморрагии возникает фибриноидный некроз. Эндотелий истончается, в нем появляются фенестры (окна) и туннели, широкие межклеточные щели, целостность базальной мембраны нарушается. Для плазморрагии различают транс- и интерэндотелиальные пути.
Механизм развития
Патогенезплазморрагии иплазматического пропитыванияопределяется двумя основными условиями — повреждением сосудовмикроциркуляторного руслаи изменениями константкрови, способствующими повышению сосудистой проницаемости. Повреждение микрососудов связано чаще всего с нервно-сосудистыми нарушениями (спазм), тканевойгипоксией,иммунопатологическими реакциями. Изменения крови, способствующие плазморрагии, сводятся к увеличению содержания в плазме вазоактивных веществ (гистамин,серотонин), естественныхантикоагулянтов(гепарин,фибринолизин), грубодисперсныхбелков,липопротеидов, появлениюиммунных комплексов. Плазморрагия встречается наиболее часто пригипертонической болезни,атеросклерозе, декомпенсированныхпороках сердца,инфекционных, инфекционно-аллергических иаутоиммунных заболеваниях.
Исход
В исходе плазматического пропитывания развиваются фибриноидный некроз и гиалинозсосудов. Значение плазморрагии заключается прежде всего в нарушенияхтранскапиллярного обмена, ведущих к структурным изменениям органов и тканей.
Нарушения лимфообращения проявляются в виде его недостаточности, формы которой могут быть различными.
Лимфатическая система служит поддерживанию метаболического равновесия между кровью и тканью и выполняет дренажную функцию путем всасывания из тканей воды и высокомолекулярных веществ (белки, эмульгированные липиды и др.).
Различают механическую, динамическую и резорбционную недостаточность лимфатической системы.
Механическая недостаточность возникает в связи с воздействием факторов, которые препятствуют току лимфы и ведут к ее застою. К ним относятся сдавление или закупорка лимфатических сосудов, блокада лимфатических узлов, например раковыми клетками, удаление грудного протока или лимфатических узлов, недостаточность клапанов лимфатических сосудов.
Динамическая недостаточность появляется вследствие усиленной фильтрации в капиллярах. В этих случаях лимфатические сосуды не в состоянии удалить отечную жидкость из интерстиция,
Резорбционная недостаточность лимфатической системы развивается в результате изменений биохимических и дисперсных свойств тканевых белков или уменьшения проницаемости лимфатических капилляров, что ведет к застою жидкости в тканях. В подавляющем большинстве случаев встречаются комбинированные формы недостаточности лимфообращения.
Последствия и значение недостаточности лимфатической системы определяются прежде всего нарушениями тканевого метаболизма, к которым ведет недостаточность не только лимфатической, но и венозной системы (венозный застой).
studfile.net
20. Инфаркт. Определение, причины, классификация по форме и виду, осложнения и исходы. Морфологическая характеристика инфарктов отдельных органов(головной мозг, селезенка, миокард, почки, легкие.)
– это некроз тканей в результате прекращения кровообращения . Он является следствием глубокой ишемии. Это сосудистый некроз. Причины инфаркта: длительный спазм сосудов, тромбоз, эмболия, функциональное перенапряжение в условиях недостаточного кровоснавжения
Исход— 1\ благоприятный: при небольшом инфаркте полная регенерация, при большом – организация. 2\ неблагоприятный — гнойное расплавление, сепсис. Значение: Это осложнение многих заболеваний. Особенно опасны инфаркты:сердца: сердечная недостаточность, смерть.головного мозга – параличи, инвалидность, смерть. Клиновидная форма в селезенке, почках, легких; неправильная в сердце, мозге, кишечнике. Сухой, по типу коагуляционного некроза в сердце, почках, селезенке; влажный, по типу колликвационного некроза в мозгу, кишечнике. Виды:1\ Белый ишемический инфаркт-Развивается в участках недостаточного коллатерального кровоснабжения (селезенка, головной мозг, сетчатка глаза). 2\ Красный геморрагический инфаркт. Зона инфаркта пропитана кровью. Границы четкие. Развивается при сопутствующем венозном застое в легких, кишечнике. 3\ Белый с геморрагическим \ красным\ венчиком
Развивается при магистральном типе кровоснабжения при наличии коллатералей заполненных кровью в миокарде, почках. 1\ Инфаркт миокарда – белый с геморрагическим венчиком, неправильной формы. В зоне инфаркта при разрушении эндокарда образуются тромбы с возможным развитием тромбоэмболии. Некротическая масса часто подвергается размягчению с источением стенки левого желудочка и выбуханием. При благоприятном исходе на месте инфаркта формируется соединительная ткань. 2\ Инфаркт головного мозга – белый. В зоне крупных очагов инфаркта ткань мозга размягчается и затем формируется полость – киста. 3\ Инфаркт легких — красный, конусовидный. Возникает на фоне венозного застоя. Исходы: благоприятный — замещение соединительной тканью; неблагоприятный — воспаление (инфаркт-пневмония).4\ Инфаркт почек – Белый с геморрагическим венчиком, реже белый. Клиновидный. На месте инфаркта образуется соединительно-тканный рубец.5\ Инфаркт селезенки Белый. Клиновидный. На месте инфаркта формируется рубец.
21. Гангрена
— некроз тканей, соприкасающихся с внешней средой, которые из-за образования сульфида железа приобретают серо-бурый или черный цвет. Типы гангрен: а\ сухая б\ влажная в\ пролежни
а\ Сухая гангрена характеризуется высыханием тканей вследствие потери воды. Вариант высыхания –мумификация.
б\ Влажная гангрена развивается при воздействии гнилостной инфекции, когда происходит набухание, отек некротических масс и появление зловонного запаха.
в\ Пролежни— омертвление тканей при длительном давлении . Чаще наблюдаются при длительном постельном режиме в области крестца, остистых отростков позвонков, большого вертела бедренной кости. Гангрена стопы: ткани становятся сухими и сморщенными, они уплотняются и уменьшаются в объеме. Цвет пораженного сухой гангреной участка черный или темно-бурый. Гангрена кишки: увеличена в объеме, имеет синеватый, сине-черный или черный цвет, а в случае присоединения гнилостной инфекции — бурый или зеленый.
studfile.net
Инфаркт миокарда — Викиучебник
Инфа́ркт миока́рда — заболевание, обусловленное некрозом участка миокарда в результате абсолютной или относительной острой коронарной недостаточности.
- Атеросклероз коронарных артерий, осложнённый тромбозом (90-95% случаев)
- Спазм коронарных артерий
В редких случаях к ИМ приводят заболевания, не связанные с коронарным атеросклерозом.
- Артерииты.
- Болезнь Такаясу.
- Узелковый периартериит.
- Ревматоидный артрит.
- СКВ.
- Анкилозирующий спондилит.
- Болезни, связанные с нарушениями метаболизма.
- Мукополисахаридозы.
- Гомоцистинурия.
- Амилоидоз.
- Эмболии коронарных артерий.
- Инфекционый эндокардит.
- Пролапс митрального клапана.
- Внутрисердечные тромбы.
- Тромбоз лёгочных вен.
- Миксома.
- Врождённая патология коронарных артерий.
- Отхождение левой коронарной артерии от лёгочной артерии.
- Артериовенозные фистулы.
- Аневризмы коронарных артерий.
- Гематологические заболевания.
- Истинная полицитемия.
- Тромбоцитозы.
- ДВС-синдром.
- Тромбоцитпеническая пурпура.
В результате разрыва атеросклеротической бляшки или эрозии на её поверхности высвобождаются индукторы агрегации тромбоцитов (коллаген и другие вещества), тканевой фактор, и лавинообразно запускается тромбообразование. В результате тромбоза возникает острая коронарная недостаточность, ишемия. Сердце очень чувствительно к ишемии. Происходит необратимое повреждение обширного участка миокарда — некроз. При отсутствии эффективного коллатерального кровообращения, в случае тотальной окклюзии крупной коронарной артерии уже через 15 мин начинается гибель кардиомиоцитов, через 1 ч погибает около 50% клеток в зоне ишемии, через 3 ч — 80%, а через 6 ч — почти 100%. Сначала некроз возникает в субэндокардиальных участках миокарда (наиболее чувствительных к ишемии), а в дальнейшем в субэпикардиальных. Это определяет крайнюю важность раннего начала лечения ИМ. Развивается резорбционно-некротический синдром. Продукты распада из некротизированных миоцитов вызывают перераздражение интерорецепторов миокарда, эндокарда. Возникает боль. Формируется стрессовая реакция: активация системы «гипоталамус-гипофиз-надпочечники» с повышением в крови уровня катехоламинов. Это объясняет АГ, тахикардию в острейший период. Однако чрезвычайно интенсивная боль обусловливает развитие артериальной гипотензии. Нарушается сократительная функция миокарда, что может привести к развитию кардиогенного шока и отёка лёгких. После развития крупноочагового ИМ возникают изменения формы, размера левого желудочка, толщины миокарда. В зоне ИМ отмечают истончение ткани, её расширение вплоть до развития аневризмы сердца (возможен разрыв). В целом эти процессы называют ремоделированием сердца, и ключевую роль в нём отводят ренин-ангиотензин-альдостероновой системе. По этой причине одна из основных задач терапии ИМ заключается в уменьшении процессов ремоделирования. Перераспределение электролитов в периинфарктной зоне может привести к развитию аритмий. Распространение некроза или периинфарктной зоны на проводящую систему сердца формирует блокады.
- Размеры очага некроза.
- Крупноочаговый (трансмуральный, Q-инфаркт).
- Мелкоочаговый (не Q-инфаркт).
- Локализация очага некроза.
- ИМ левого желудочка (передний, боковой, нижний, задний).
- Изолированный ИМ верхушки сердца.
- ИМ межжелудочковой перегородки (септальный).
- ИМ правого желудочка.
- Сочетанные локализации: задне-нижний, передне-боковой и др.
- Период ИМ.
- Острейший период: от начала болевого приступа до формирования очага некроза (первые 4–6 ч).
- Острый период: окончательное формирование очага некроза (до 2 нед).
- Подострый период (до 2 мес).
- Постинфарктный период (рубцевания) (после 2 мес).
- По времени возникновения очагов некроза.
- Расширение зоны некроза — появление новых очагов некроза в первые 72 ч от начала инфаркта.
- Рецидивирующий ИМ — появление новых очагов некроза в период от 72 ч до 1 мес.
- Повторный ИМ — появление новых очагов некроза через 1 мес после предыдущего инфаркта.
Клиническая картина[править]
Острейший период[править]
В зависимости от течения заболевания в острейшем периоде выделяют несколько клинических вариантов ИМ.
Болевой (ангинозный)[править]
Основное проявление — боль за грудиной с возможной иррадиацией в левую руку, плечо, лопатку, нижнюю челюсть, продолжительностью более 20 мин. Она не зависит от положения тела больного, движений и дыхания. Болевой приступ может сопровождаться следующими симптомами.
- Резкая общая слабость, обмороки.
- Повышенная потливость.
- Эмоциональное возбуждение, страх смерти.
Абдоминальный (гастралгический)[править]
Проявляется сочетанием эпигастральных болей с диспептическими расстройствами (тошнота, рвота, не приносящая облегчения, икота, отрыжка, резкое вздутие живота).
Астматический[править]
Единственный признак — одышка, удушье (проявление сердечной астмы или отёка лёгких).
Церебральный[править]
Основные проявления — неврологические расстройства, напоминающие клиническую картину инсульта.
Аритмический[править]
Аритмический вариант инфаркта миокарда начинается с приступов наджелудочковой или желудочковой тахикардии, реже мерцательной аритмии, частой желудочковой экстрасистолии, или с фибрилляции желудочков, или нарушений проводимости (атриовентрикулярные блокады различной степени, внутрижелудочковые блокады).
Периферический[править]
Боли локалиуются только в зонах иррадиации.
Бессимтомный (малосимптомный)[править]
Наиболее сложный для диагностики вариант, часто обнаруживаемый ретроспективно по данным ЭКГ.
Острый период[править]
Резорбционно-некротический синдром[править]
После развития ИМ продукты распада миокарда попадают в кровоток, вызывая системный воспалительный ответ, который принято называть резорбционно-некротический синдромом. Он характеризуется следующими признаками:
- Повышение температуры тела до 38 °С на протяжении не более 1 нед. Если лихорадка превышает 38 °С или сохраняется более продолжительный срок следует искать другие её причины.
- Лейкоцитоз обычно не превышает 15×109/л, и к концу первой недели заболевания количество лейкоцитов становится нормальным.
- Максимальное повышение СОЭ отмечают в конце первой недели болезни, когда начинает снижаться лейкоцитоз (симптом перекреста).
- Анэозинофилию обнаруживают в течение нескольких недель.
Подострый период[править]
Постинфарктный период[править]
Анамнез[править]
У больных со стенокардией в анамнезе следует обратить внимание на особенности течения болезни, частоту приступов, эффективность и переносимость терапии, появления затяжных приступов, болей в покое. Если у пациента ранее был ИМ важно выяснить, доступна ли выписка из стационара, предыдущие ЭКГ. В выписке следует обратить внимание на локализацию ИМ, реперфузионную терапию (если её проводили, то каким препаратом), реваскуляризацию (ТБКА или АКШ). При сборе анамнеза важно уточнить наличие противопоказаний к тромболитической терапии.
Физикальное обследование[править]
В случае неосложнённого течения ИМ при физикальном обследовании обычно не выявляют отклонений от нормы. Основной целью данного вида обследования служит раннее выявление осложнений. Следует обращать внимание на наличие следующих признаков.
- Самостоятельное дыхание, проходимость дыхательных путей, пульсация на периферических артериях.
- Внешний вид больного: чувство тревоги, страха, беспокойство, бледность, цианоз, избыточное потоотделение (холодный липкий пот).
- Тахикардия или брадикардия, экстрасистолия.
- Набухание, пульсация яремных вен.
- Ослабление тонов, S3 или S4, шум митральной и трикуспидальной регургитации, трения перикарда, грубый шум при разрыве межжелудочковой перегородки.
- Одышка, кашель, хрипы в лёгких, кровохарканье.
- Повышение или снижение АД.
- Неврологические симптомы.
При осмотре больного с подозрением на ИМ врач должен, прежде всего, оценить параметры гемодинамики (АД, пульс) и частоту дыхания. При отсутствии сознания, пульса, самостоятельного дыхания следует немедленно начать сердечно-легочную реанимацию. Оценка степени левожелудочковой недостаточности, в соответствии с классификацией Killip:
- I — признаков левожелудочковой недостаточности нет.
- II — умеренная левожелудочковая недостаточность (влажные хрипы выслушивают не более чем над 50% поверхности лёгких).
- III — клинически выраженный отёк лёгких.
- IV — шок.
Лабораторные исследования[править]
Оценка биохимический маркёров[править]
Наиболее информативный метод. В клинической практике используют следующие маркеры повреждения миокарда. Характеристика основных маркёров повреждения миокарда
| Маркёр | Время появления показателя в крови, ч | Время максимального значения показателя в крови, ч | Возвращение к норме, сут | Ожидаемое увеличение |
|---|---|---|---|---|
| Тропонин T | 2,5 | 8-10 (первый пик), 72-96 (второй пик) | 10-14 | >0,1 мкг/л |
| Тропонин I | 2 | 4-6,5 (первый пик), 2,5-3 (второй пик) | 5-7 | — |
| Миоглобин | 0,5 | 6-12 | 0,5-1 | в 15-20 раз |
| КФК общая | 6-12 | 24 | 2-3 | в 3-30 раз |
| КФК-MB | 3 | 12 | 3 | >5 МЕ/л |
Необходимо неоднократное определение показателей биохимических маркеров с периодичностью 6–8 ч в течение первых суток, далее ежедневно до нормализации значений. Оптимальным считают определение концентрации сердечных тропонинов I и T и активности МВ-фракции КФК в плазме крови или цельной антикоагулированной крови (время от взятия крови до получения результата должно быть не более 1 ч). Целесообразно иметь в поликлинике оборудование для экспресс-определения содержания тропонинов. В ряде случаев, когда у пациента отмечают сомнительные жалобы и диагностически не значимые изменения на ЭКГ, определение концентрации тропонинов может помочь в постановке диагноза.
Клинический анализ крови[править]
Определяют увеличение СОЭ, лейкоцитоз,анэозинофилию.
Международное нормализованное отношение (МНО)[править]
Если больному назначили непрямые антикоагулянты.
Активированное частичное тромбопластиновое время (АЧТВ)[править]
Общий анализ мочи[править]
Инструментальные методы[править]
ЭКГ[править]
Самый важный инструментальный метод диагностики ИМ. Определение локализации инфаркта миокарда по ЭКГ
| Инфаркт миокарда | Отведения | Пораженная артерия |
|---|---|---|
| Передний | V1-3 | Проксимальный отдел передней нисходящей артерии, межжелудочковые прободающие ветви |
| Передне-верхушечный | V2–4 | ЛПНА, диагональные ветви |
| Верхушечный | V4–6 | ЛПНА, диагональные ветви |
| Боковой | I, aVL, V5, или V6 | ЛПНА, диагональная ветвь или огибающая артерия |
| Высокий боковой | I, aVL | Первая диагональная ветвь или огибающая артерия |
| Передне-боковой | I, aVL, V1–6 | Средняя часть ЛПНА или огибающая артерия |
| Нижний | II, III, aVF | Правая коронарная артерия, огибающая артерия, дистальная часть ЛПНА |
| Задний | V1–3 (депрессия ST), элевация ST в дополнительных отведениях V7–9 | Задняя нисходящая ветвь правой коронарной артерии, огибающая артерия |
| Нижнее-боковой | II, III, aVF, V5–6 | Правая коронарная или огибающая артерия |
| ИМ правого желудочка | V1, дополнительные правые отведения VR4–6, депрессия ST в V2–4 | Проксимальная часть правой коронарной артерии |
ЭхоКГ[править]
С помощью ЭхоКГ можно подтвердить диагноз, но результаты данного метода исследований нельзя использовать в качестве единственного диагностического критерия ИМ. Основной признак ИМ — зона нарушенной сократимости миокарда. С помощью ЭхоКГ можно определить локализацию ИМ, что особенно важно, если на ЭКГ нет диагностических признаков заболевания. С помощью ЭхоКГ оценивают функцию ЛЖ, визуализируют ранее перенесённые ИМ. В плане диагностики ИМ правого желудочка ЭхоКГ более чувствительный метод, чем ЭКГ. ЭхоКГ — основной метод диагностики ряда осложнений ИМ: разрыв межжелудочковой перегородки, разрыв свободной стенки или формирование аневризмы левого желудочка, дисфункция и отрыв папиллярных мышц, внутриполостной тромбоз.
Коронарная ангиография (КАГ)[править]
КАГ бывает полезна при сомнительных симптомах и ЭКГ. Обнаружение острой окклюзии вместе клиническими симптомами позволяет поставить точный диагноз. Преимуществом КАГ служит возможность немедленного проведения механической реканализации сосуда. КАГ — необходимый этап первичной транслюминальной баллонной коронарной ангиопластики (ТБКА)
Рентгенография грудной клетки[править]
Рентгенографию грудной клетки считают рутинным обследованием пациентов с болями в грудной клетке, поскольку данное исследование полезно в плане проведения дифференциальной диагностики с заболеваниями лёгких. С помощью рентгенографии грудной клетки можно выявлять левожелудочковую недостаточность и отслеживать её динамику. Рентгенография грудной клетки не должна быть причиной задержки реперфузионной терапии когда диагноз подтвержден.
КТ и МРТ грудной клетки[править]
Показания:
- Подозрение на расслоение аорты.
- КТ с контрастированием лёгочных артерий — основной метод диагностики ТЭЛА.
- Дифференциальная диагностика с заболеваниями лёгких.
Дифференциальная диагностика[править]
Ниже представлены особенности клинической картины заболеваний, с которыми наиболее часто необходима дифференциальная диагностика при подозрении на ИМ.
- Расслаивающая аневризма аорты обычно начинается с приступа интенсивных болей в грудной клетке с иррадиацией в спину, часто похожих на боли при ИМ. При физикальном обследовании можно обнаружить грубый систолический шум на аорте, проводящийся на сонные артерии. При распространении расслоения до подключичных артерий отмечают асимметрию пульса. На ЭКГ признаков ишемии миокарда, как правило, не обнаруживают. В редких случаях в патологический процесс могут вовлекаться устья коронарных артерий, и в этих ситуациях дифференциальная диагностика бывает особенно затруднена, поскольку развивается типичный ангинозный приступ, а на ЭКГ появляются признаки ИМ. При малейших подозрениях на расслоение аорты показаны ЭхоКГ и/или КТ, МРТ. Важность дифференциальной диагностики между ИМ и расслоением аорты определяется также тактикой лечения, поскольку для эффективного лечения ИМ необходима тромболитическая терапия, которая абсолютно противопоказана при расслоении аорты.
- При ТЭЛА боль часто бывает острой, плевритического характера и сопровождается одышкой, иногда кровохарканьем. При физикальном обследование следует обратить внимание на состояние вен ног (возможный источник эмболии). При аускультации в лёгких в первые сутки развития ТЭЛА можно не выслушать патологических изменений, однако при развитии инфарктной пневмонии появляются хрипы, ослабление дыхания. При рентгенографии органов грудной клетки до развития пневмонии отмечают обеднение сосудистого рисунка. На ЭКГ выявляют признаки перегрузки правых отделов сердца (феномен Q3–S1, блокада правой ножки пучка Хиса, P-pulmonale). Подтвердить диагноз можно с помощью вентиляционно-перфузионной сцинтиграфии лёгких, КТ с контрастированием лёгочных артерий. Иногда проводят ангиографию лёгочных артерий. Изменения на ЭКГ при ТЭЛА неспецифичны и данный метод исследования используют в основном для дифференциальной диагностики с инфарктом миокарда.
- Острый перикардит. Часто предшествует простудное заболевание. Пациенты жалуются на боль в левой половине грудной клетки, связанную с дыханием, усиливающуюся на вдохе, зависящую от положения тела обычно колющего, режущего характера, иногда по интенсивности сопоставимую с болевым синдромом при ИМ. При аускультации отмечают шум трения перикарда. На ЭКГ выявляют элевацию сегмента ST во многих отведениях (стандартные, грудные), имеющую конкордантный характер (в одном направлении с комплексом QRS). Патологических зубцов Q и комплексов QS нет. Возможно повышение показателей маркеров повреждения миокарда из-за повреждения субэпикардиальных зон миокарда.
- Острый миокардит. Иногда предшествует простудное заболевания. Острый миокардит по сравнению с ИМ, как правило, развивается в более молодом возрасте, и может манифестировать с боли в грудной клетке. На ЭКГ возможно снижение амплитуды зубца R в грудных отведениях (даже комплексы QS), однако типичную для ИМ динамику изменений на ЭКГ наблюдают крайне редко и обычно она бывает связана с сопутствующим коронаритом. Для постановки правильного диагноза часто приходится проводить КАГ, при которой у больных миокардитом, как правило, не выявляют признаков выраженного атеросклероза.
- Острому панкреатиту часто предшествует погрешность в диете. Беспокоит боль в верхней половине живота (иногда в грудной клетке) опоясывающего характера, иногда с иррадиацией в спину. Возможны симптомы раздражения брюшины. На ЭКГ могут быть изменения конечной части желудочкового комплекса (сегмента ST, зубца T). Для верификации диагноза определяют активность амилазы в крови и/или моче.
- При язвенной болезни желудка боль отмечают в области эпигастрия, иногда нижней части грудной клетки. Характерны выраженная болезненность при пальпации живота, могут быть симптомы раздражения брюшины. При прободении язвы боль резкая, очень интенсивная, почти всегда отмечают симптомы раздражения брюшины. На ЭКГ возможны изменения конечной части желудочкового комплекса (сегмента ST, зубца T). Для верификации диагноза показана экстренная гастроскопия.
- Межреберная невралгия, торакалгия. Боль колющая, режущая, локализованная. Характерна болезненность при пальпации межреберных промежутков. На ЭКГ обычно не выявляют отклонений от нормы.
Догоспитальный этап[править]
- Нитроглицерин сублингвально; ингаляционные формы (Изокет, Изомак, Нитроспрей) по 1-2 дозе под язык под контролем АД и ЧСС.
Эффекты: снижение пред- и постнагрузки, улучшение коронарного кровотока за счёт вазодилатации, ингибирование агрегации тромбоцитов. Противопоказание: систолическое АД <90 мм рт.ст., ЧСС <50/мин.
- Морфин 1%-1 мл на 10 мл физ. раствора, в/в дробно по 0,3 мл.
Эффекты: обезболивание, снижение пред- и постнагрузки, эмоционального возбуждения.
- Ацетилсалициловая кислота (аспирин) 250–500 мг разжевать.
Эффект: ингибирование агрегации тромбоцитов.
- β-адреноблокаторы: пропранолол в/в по 1 мг дробно из расчёта 0,1 мг/кг массы тела, метопролол 100 мг внутрь, атенолол 50-100 мг внутрь
- Тромболитическая терапия: стрептокиназа 1,5 млн МЕ на 100 мл физ. раствора в/в капельно в течении 30 мин. Показана больным моложе 75 лет с Q-инфарктом не позднее 12 ч от начала инфаркта миокарда и наличии на ЭКГ одного из ниже перечисленных признаков.
- Остро возникшая (или предположительно остро возникшая) элевация сегмента ST более 0,2 мВ (2 мм) в отведениях V1, V2, или V3 и более 0,1 мВ (1 мм) в остальных отведениях.
- Остро возникшая блокада левой ножки пучка Хиса (или предположительно остро возникшая), затрудняющая анализ сегмента ST.
Максимальный положительный эффект от тромболитической терапии бывает в первые 3 ч от начала болезни, а особенно в течение первого «золотого» часа. Время от момента госпитализации до начала ТЛТ не должно превышать 30 мин. Противопоказания: Абсолютные:
- острые нарушения мозгового кровообращения, кровоизлияния в мозг, произошедшие в течении последнего года.
- активное внутренне кровотечение (за исключением менструаций).
- подозрение на расслаивающую аорту.
Относительные:
- АД >180/110 мм рт.ст.
- другая цереброваскулярная патология
- приём непрямых антикоагулянтов, геморрагический диатез в анамнезе.
- травмы, внутренние кровотечения в последние 2-4 недели.
- невозможность остановить кровотечение после пункции сосуда.
- применение в течении последних 5 сут-2 лет стрептокиназы или анистреплазы или аллергические реакции на эти *препараты в анамнезе.
- беременность.
- обострение язвенной болезни.
- Оксигенотерапия со скоростью 2–4 л/мин.
Пациентов с ИМ следует госпитализировать в кардиологич
ru.wikibooks.org
симптомы, первые признаки, лечение, последствия инфаркта

Инфаркт миокарда (ИМ) – самая серьезная клиническая форма ишемии сердца. Это острое, угрожающее жизни, состояние, обусловленное относительным либо абсолютным недостатком кровоснабжения определенной части миокарда вследствие тромбоза коронарной артерии, в результате чего формируется очаг некроза, т.е. область с отмершими клетками – кардиомиоцитами.
Инфаркт сердца – одна из ведущих причин смертности населения планеты. Его развитие напрямую зависит от возраста и пола человека. В связи с более поздним появлением атеросклероза у женщин инфаркты диагностируются у них в 3–5 раз реже, чем у мужчин. В группу риска попадают все представители мужского пола, начиная с 40-летнего возраста. У людей обоих полов, перешедших рубеж 55–65 лет, заболеваемость примерно одинакова. По статистике 30–35% всех случаев острого инфаркта сердечной мышцы заканчиваются летальным исходом. До 20% внезапных смертей вызваны этой патологией.
Причины инфаркта
Главные причины развития ИМ:
- Атеросклероз сосудов сердца, в частности коронарных артерий. В 97% случаев атеросклеротическое поражение стенок сосудов приводит к развитию ишемии миокарда с критическим сужением просвета артерий и длительным нарушением кровоснабжения миокарда.
- Тромбоз сосудов, к примеру, при коронарите различного генеза. Полное прекращение кровоснабжения мышцы происходит вследствие обтурации (закупорки) артерий или мелких сосудов атеросклеротической бляшкой или тромбом.
- Эмболия венечных артерий, например, при септическом эндокардите, реже заканчивается образованием некротического очага, тем не менее являясь одной из причин формирования острой ишемии миокарда.
Нередко встречается сочетание вышеперечисленных факторов: тромб закупоривает спастически суженный просвет артерии, пораженной атеросклерозом или формируется в области атеросклеротической бляшки, выпяченной из-за произошедшего кровоизлияния в ее основание.
- Пороки сердца. Коронарные артерии могут отходит от аорты вследствие формирования органического поражения сердца.
- Хирургическая обтурация. Механическое вскрытие артерии или ее перевязка во время проведения ангиопластики.
Факторы риска инфаркта миокарда:
- Пол (у мужчин чаще).
- Возраст (после 40–65 лет).
- Стенокардия.
- Порок сердца.
- Ожирение.
- Сильный стресс или физическое перенапряжение при имеющейся ИБС и атеросклерозе.
- Сахарный диабет.
- Дислипопротеинемия, чаще гиперлипопротеинемия.
- Курение и прием алкоголя.
- Гиподинамия.
- Артериальная гипертония.
- Ревмокардит, эндокардит или другие воспалительные поражения сердца.
- Аномалии развития коронарных сосудов.
Механизм развития инфаркта миокарда
Течение болезни делится на 5 периодов:
- Прединфарктный (стенокардия).
- Острейший (острая ишемия сосудов сердца).
- Острый (некробиоз с формированием некротической области).
- Подострый (стадия организации).
- Постинфарктный (образование рубца в месте некроза).
Последовательность патогенетических изменений:
- Нарушение целостности атеросклеротического отложения.
- Тромбоз сосуда.
- Рефлекторный спазм поврежденного сосуда.
При атеросклерозе избыточный холестерин откладывается на стенках сосудов сердца, на которых образуются липидные бляшки. Они сужают просвет пораженного сосуда, замедляя кровоток по нему. Различные провоцирующие факторы, будь то гипертонический криз или эмоциональное перенапряжение, приводят к разрыву атеросклеротического отложения и повреждению сосудистой стенки. Нарушение целостности внутреннего слоя артерии активирует защитный механизм в виде свертывающей системы организма. К месту разрыва прилипают тромбоциты, из которых формируется тромб, закупоривающий просвет сосуда. Тромбоз сопровождается выработкой веществ, приводящих к спазмированию сосуда в области повреждения либо по всей его длине.
Клиническое значение имеет сужение артерии на 70% размера ее диаметра, при этом просвет спазмируется до такой степени, что кровоснабжение не может быть компенсировано. Это возникает вследствие атеросклеротических отложений на стенки сосудов и ангиоспазма. В результате нарушается гемодинамика области мышцы, получающей кровь через поврежденное сосудистое русло. При некробиозе страдают кардиомиоциты, недополучая кислород и питательные вещества. Нарушается метаболизм и функционирование сердечной мышцы, ее клетки начинают отмирать. Период некробиоза длится до 7 часов. При незамедлительно оказанной в этот промежуток времени медицинской помощи происходящие изменения в мышце могут быть обратимы.
При формировании некроза в пораженной области восстановить клетки и повернуть процесс вспять невозможно, повреждения приобретают необратимый характер. Страдает сократительная функция миокарда, т.к. некротизированная ткань не участвует в сокращении сердца. Чем обширнее область поражения, тем сильнее снижается сократимость миокарда.
Единичные кардиомиоциты или небольшие их группы гибнут спустя примерно 12 часов от начала острого заболевания. Через сутки микроскопически подтверждается массовое омертвление клеток сердца в зоне поражения. Замещение области некроза соединительной тканью начинается через 7–14 дней от начала инфаркта. Постинфарктный период продолжается 1,5–2 месяца, в течение которых окончательно формируется рубец.
Передняя стенка левого желудочка – наиболее частое место локализации некротической зоны, поэтому в большинстве случаев выявляется трансмуральный ИМ именно этой стенки. Реже поражается верхушечная область, задняя стенка или межжелудочковая перегородка. Инфаркты правого желудочка в кардиологической практике встречаются редко.
Классификация инфаркта миокарда
Относительно размера поражения ткани инфаркт миокарда бывает:
- Мелкоочаговый. Формируется один или несколько маленьких по размеру некротических участков. Диагностируется в 20% случаев от общего числа инфарктников. У 30% пациентов мелкоочаговый инфаркт трансформируется в крупноочаговый.
- Крупноочаговый (чаще трансмуральный). Образуется обширная область некроза.
По глубине некротического поражения различают:
- Трансмуральный. Некротическая область охватывает всю толщу миокарда.
- Субэпикардиальный. Участок с отмершими кардиомиоцитами прилегает к эпикарду.
- Субэндокардиальный. Некроз сердечной мышца в районе прилегания к эндокарду.
- Интрамуральный. Участок некроза находится в толще левого желудочка, но не доходит до эпикарда или эндокарда.
В зависимости от кратности возникновения:
- Первичный. Возникает первый раз.
- Повторный. Развивается через 2 месяца или позже после начала первичного.
- Рецидивирующий. Появляется на стадии формирования рубцовой ткани первичного инфаркта, т.е. в течение первых 2 мес. от первичного острого поражения миокарда.
Относительно локализации процесса:
- Левожелудочковый.
- Правожелудочковый.
- Септальный, или инфаркт межжелудочковой перегородки.
- Сочетанный, к примеру переднебоковой ИМ.
Отталкиваясь от электрокардиологических изменений, фиксируемых на кардиограмме:
- Q-инфаркт. Электрокардиограмма фиксирует сформировавшийся патологический з. Q или желудочковый комплекс QS. Изменения характерны для крупноочаговых ИМ.
- Не Q-инфаркт с инверсией з. Т и без патологии з. Q. Чаще встречается при мелкоочаговых инфарктах.
В зависимости от развития осложнений:
- Неосложненный.
- Осложненный.
Формы острого ИМ, относительно наличия и места расположения болей:
- Типичная. Боль сосредоточена в прекардиальной либо загрудинной области.
- Атипичная. Форма заболевания с атипичной локализацией болей:
Периоды заболевания:
- Острейший.
- Острый.
- Подострый.
- Постинфарктный.
Симптомы инфаркта миокарда
Интенсивность и характер болевых ощущений зависят от нескольких факторов: размера и локализации некротического очага, а также стадии и формы инфаркта. У каждого пациента клинические проявления различны в силу индивидуальных особенностей и состояния сосудистой системы.
Признаки типичной формы инфаркта миокарда
Яркая клиническая картина с типичным и выраженным болевым синдромом наблюдается при крупноочаговом (трансмуральном) инфаркте сердца. Течение болезни разделяю на определенные периоды:
- Прединфарктный, или продромальный период. У 43–45% инфарктников этот период отсутствует, т.к. болезнь начинается внезапно. Большинство пациентов перед инфарктом отмечают учащение приступов стенокардии, загрудинные боли становятся интенсивными и продолжительными. Изменяется общее состояние – снижается настроение, появляется разбитость и страх. Эффективность антиангинальных средств значительно снижается.
- Острейший период (от 30 мин до нескольких часов). При типичной форме острый инфаркт сопровождается нестерпимой загрудинной болью с иррадиацией в левую сторону туловища – руку, нижнюю челюсть, ключицу, предплечье, плечо, область между лопатками. Редко под лопатку или левое бедро. Боли могут быть жгучими, режущими, давящими. Некоторые ощущают распирание в груди или ломоту. В течение нескольких минут боль достигает своего максимума, после чего сохраняется до часа и дольше, то усиливаясь, то ослабевая.
- Острый период (до 2 суток, при рецидивирующем течении до 10 дней и дольше). У подавляющего большинства больных ангинозная боль проходит. Ее сохранение свидетельствует о присоединении эпистеноперикардиального перикардита либо о продолжительном течении ИМ. Нарушения проводимости и ритма сохраняются, также как и артериальная гипотензия.
- Подострый период (длительность – 1 мес). Общее состояние пациентов улучшается: температура нормализуется, проходит одышка. Полностью или частично восстанавливается сердечный ритм, проводимость, звучность тонов, но блокада сердца регрессу не поддается.
- Постинфарктный период – завершающий этап течения острого ИМ, длящийся до 6 месяцев. Некротическая ткань окончательно заменяется плотным рубцом. Сердечная недостаточность устраняется за счет компенсаторной гипертрофии сохранившегося миокарда, но при обширной площади поражения полная компенсация невозможна. В этом случае проявления сердечной недостаточности прогрессируют.
Начало боли сопровождается сильной слабостью, появлением обильного липкого (профузного) пота, чувством страха смерти, учащением сердцебиения. При физикальном обследовании выявляется бледность кожи, липкий пот, тахикардия и другие нарушения ритма (экстрасистолия, фибрилляция предсердий), возбуждение, одышка в покое. В первые минуты повышается артериальное давление, потом резко понижается, что свидетельствует о развивающейся недостаточности сердца и кардиогенном шоке.
При тяжелом течении развивается отек легких, иногда сердечная астма. Тоны сердца при аускультации приглушены. Появление ритма галопа говорит о левожелудочковой недостаточности, от степени выраженности которой зависит аускультативная картина легких. Жесткое дыхание, хрипы (влажные) подтверждают застой крови в легких.
Ангинозная боль в этом периоде нитратами не купируется.
В результате перифокального воспаления и некроза появляется лихорадка, сохраняющаяся на протяжении всего периода. Температура поднимается до 38,50 С, высота ее подъема зависит от размера некротического очага.
При мелкоочаговом инфаркте мышцы сердца симптоматика менее выражена, течение болезни не такое четкое. Редко развивается недостаточность сердца. Аритмия выражается в умеренной тахикардии, которая бывает не у всех больных.
Признаки атипичных форм инфаркта миокарда
Подобные формы характеризуются нетипичной локализацией болей, затрудняющей своевременную установку диагноза.
- Астматическая форма. Характерен кашель, приступы удушья, проливной холодный пот.
- Гастралгическая (абдоминальная) форма проявляется болями в эпигастральной области, рвотой, тошнотой.
- Отечная форма бывает при массивной очаге некроза, приводящем к тотальной сердечной недостаточности с отеками, одышкой.
- Церебральная форма характерна для пожилых пациентов с выраженным атеросклерозом не только сердечных, но и мозговых сосудов. Проявляется клиникой ишемии головного мозга с головокружениями, потерей сознания, шумом в ушах.
- Аритмическая форма. Единственным ее признаком может быть пароксизмальная тахикардия.
- Стертая форма отличается отсутствием жалоб.
- Периферическая форма. Боли могут быть только в руке, подвздошной ямке, нижней челюсти, под лопаткой. Иногда опоясывающая боль схожа с болями, возникающими при межреберной невралгии.
Осложнения и последствия инфаркта миокарда
- Тромбоз в желудочках.
- Острый эрозивный гастрит.
- Острый панкреатит либо колит.
- Парез кишечника.
- Желудочное кровотечение.
- Синдром Дресслера.
- Острая, а в дальнейшем хроническая прогрессирующая недостаточность сердца.
- Кардиогенный шок.
- Постинфарктный синдром.
- Эпистенокардиальный перикардит.
- Тромбоэмболии.
- Аневризма сердца.
- Отек легких.
- Разрыв сердца, приводящий к его тампонаде.
- Аритмии: пароксизмальная тахикардия, экстрасистолия, внутрижелудочковая блокада, фибрилляция желудочков и другие.
- Инфаркт легких.
- Пристеночный тромбоэндокардит.
- Психические и нервные расстройства.
Диагностика инфаркта миокарда
Анамнез болезни, электрокардиографические признаки (изменения на ЭКГ) и характерные сдвиги ферментативной активности в сыворотке крови являются основным критериями при диагностике острого ИМ.
Лабораторная диагностика
В первые 6 часов острого состояния в крови выявляется повышенный уровень белка – миоглобина, участвующего в транспортировке кислорода внутрь кардиомиоцитов. В течение 8–10 часов больше чем на 50% увеличивается креатинфосфокиназа, показатели активности которой нормализуются к концу 2 суток. Этот анализ повторяют каждые 8 часов. Если получают троекратный отрицательный результат, то инфаркт сердца не подтверждается.
На более позднем сроке необходим анализ на определение уровня лактатдегидрогеназы (ЛДГ). Активность этого фермента увеличивается спустя 1–2 суток от начала массового омертвления кардиомиоцитов, по прошествии 1–2 недель приходит в норму. Высокой специфичностью отличается повышение изоформ тропонина, увеличение уровня аминотрансфераз (АСТ, АЛТ). В общем анализе – повышение СОЭ, лейкоцитоз.
Инструментальная диагностика
ЭКГ фиксирует появление отрицательного з. Т либо его двухфазность в определенных отведениях (при мелкоочаговом ИМ), патологии комплекса QRS или з. Q (при крупноочаговом ИМ), а также различные нарушения проводимости, аритмии.
Электрокардиография помогает определить обширность и локализацию области омертвения, оценить сократительную способность сердечной мышцы, выявить осложнения. Рентгенологическое исследование малоинформативно. На поздних этапах проводят коронарографию, выявляющую место, степень сужения или непроходимости коронарной артерии.
Лечение инфаркта миокарда
При подозрении на инфаркт сердца срочно вызывают скорую помощь. До приезда медиков нужно помочь больному принять полусидячее положение с согнутыми в коленях ногами, ослабить галстук, расстегнуть одежду, чтобы она не стягивала грудь и шею. Открыть форточку или окно для доступа свежего воздуха. Под язык положить таблетку аспирина и нитроглицерина, которые предварительно измельчить или попросить больного их разжевать. Это необходимо для более быстрого всасывания действующего вещества и получения скорейшего эффекта. Если ангинозные боли не прошли от одной таблетки нитроглицерина, то его следует рассасывать через каждые 5 минут, но не больше 3 таблеток.
Больной с подозрением на инфаркт сердца подлежит незамедлительной госпитализации в кардиологическую реанимацию. Чем раньше реаниматологи начнут лечение, тем благоприятнее дальнейший прогноз: можно предупредить развитие ИМ, предотвратить появление осложнений, сократить площадь очага некроза.
Основные цели первоочередных лечебных мероприятий:
- снятие болевого синдрома;
- ограничение некротической зоны;
- предотвращение осложнений.
Купирование болевых ощущений – один из важнейших и неотложных этапов лечения ИМ. При неэффективности таблетированного нитроглицерина, его вводят в/в капельно либо наркотический анальгетик (например, морфин) + атропин в/в. В некоторых случаях проводят нейролептанальгезию – в/в нейролептик (дроперидол) + анальгетик (фентанил).
Тромболитическая и антикоагулянтная терапия направлена на сокращение зоны некроза. Впервые сутки от появления первых признаков инфаркта для рассасывания тромба и восстановления кровотока возможно проведение процедуры тромболизиса, но для предотвращения гибели кардиомиоцитов эффективнее ее делать в первые 1–3 часа. Назначают тромболитические препараты – фибринолитики (стрептокиназа, стрептаза), антиагреганты (тромбо-АСС), антикоагулянты (гепарин, варфарин).
Антиаритмическая терапия. Для устранения нарушений ритма, сердечной недостаточности, восстановления метаболизма в ткани сердца применяют антиаритмические препараты (бисопролол, лидокаин, верапамил, атенолол), анаболики (ретаболил), поляризующую смесь и т.д.
Для лечения острой недостаточности сердца используют сердечные гликозиды (коргликон, строфантин), диуретики (фуросемид).
Для устранения психомоторного возбуждения применяют нейролептики, транквилизаторы (седуксен), седативные средства.
Прогноз заболевания зависит от быстроты оказания первой квалифицированной помощи, своевременности проведения реанимационных мероприятий, размера и локализации очага поражения миокарда, наличия либо отсутствия осложнений, возраста пациента и имеющихся у него сопутствующих сердечно-сосудистых патологий.
bezboleznej.ru
