Медикаментозное лечение ишемической болезни сердца. Кардиология
Лечение
Однако при своевременном и активном начале лечебных мероприятий можно затормозить развитие болезни, значительно увеличить продолжительность и качество жизни пациента.
Факторы риска
Ключевым моментом успешного лечения ИБС является устранение всех факторов риска:
- изменение образа жизни,
- снижение артериального давления,
- здоровое питание и сон,
- нормализация сахара крови, холестерина,
- прекращение курения,
- физическая активность и т.д.
Медикаментозное лечение ИБС
Более половины успеха можно достичь, не прибегая к лекарствам. Но для наибольшего эффекта необходимо принимать медикаменты, поддерживающие нормальное давление, холестерин и вязкость крови. Принимать лекарства надо постоянно, на протяжении всей жизни. От этого зависит успех лечения.
При резком ухудшении самочувствия (декомпенсации) бывает необходимо лечение в больнице и прием дополнительных лекарств. Особенно это касается больных в далеко зашедшей стадии болезни и страдающих сердечной недостаточностью. С помощью правильно подобранного лечения эти случаи можно свести к минимуму. Чем меньше пациент вызывает скорую помощь, и реже появляется необходимость лечения в больнице, тем лучше качество контроля над болезнью.
Хирургическое вмешательство при ИБС
Хирургические методы применяются в случае выраженного атеросклероза коронарных артерий, поскольку ни одно лекарство не может уменьшить размер холестериновой бляшки или расширить просвет артерии, кроме хирургического вмешательства. В тяжелых случаях застойной сердечной недостаточности единственным эффективным средством остается пересадка сердца.
Показания для госпитализации
- Впервые появившиеся боли за грудиной (стенокардия)
- Прогрессирующая стенокардия
- Декомпенсация сердечной недостаточности (резкое ухудшение самочувствия, сопровождаемое увеличением отеков, одышки, изменениями на ЭКГ)
- Подозрения на инфаркт миокарда и другие острые состояния
- Подготовка для оперативного лечения
В остальных случаях ИБС успешно лечится в домашних условиях.
Какие лекарства применяют для лечения ИБС
Препараты, снижающие артериальное давление
Повышенное артериальное давление негативно воздействует на сосуды сердца и других органов, в результате чего они еще больше сжимаются и получают меньше кислорода. Снижение и постоянное поддержание нормального АД – ключевой фактор в лечении ИБС. Целевым уровнем АД при ИБС является 140/90 мм.рт.ст. и менее для большинства больных, или 130/90 для больных с сахарным диабетом или заболеваниями почек. Для тяжелых больных рекомендованы еще более низкие цифры. В подавляющем большинстве случаев для достижения такого уровня АД требуется постоянный прием гипотензивных препаратов.
Ингибиторы АПФ
Это класс лекарств, блокирующих фермент ангиотензин-2, который вызывает повышение давления и другие отрицательные эффекты на сердце, почки и сосуды. В последнее время доказано множество положительных эффектов ингибиторов АПФ на прогноз у больных ИБС, поэтому они назначаются как можно шире, при отсутствии противопоказаний. К ним относятся, например, эналаприл, лизиноприл периндоприл и другие. При длительном применении могут вызывать кашель, подходят не всем больным. Применяются по назначению врача.
Блокаторы рецепторов ангиотензина
Эти средства позволяют блокировать не сам ангиотензин-2, а рецепторы к нему, находящиеся в различных органах, в том числе в сердце. В ряде случаев это гораздо эффективнее. БРА снижают давление менее эффективно, чем иАПФ, но зато они имеют несколько дополнительных полезных эффектов на сердце и сосуды. В частности, некоторые из них способны останавливать разрастание сердечной мышцы (гипертрофию) и даже уменьшать ее на несколько процентов. Применяются у всех групп пациентов, а особенно у тех, кто не переносит иАПФ.
Применение длительное, пожизненное, по назначению врача. Примеры препаратов: лозартан («Козаар», «Лозап», «Лориста»), валсартан («Валз», «Диован», «Вальсакор»), кандесартан («Атаканд»), телмисартан («Микардис») и другие.
Выбор конкретного препарата, схемы его применения и дозы относится к компетенции врача, так как при этом необходимо учитывать индивидуальные особенности течения болезни и сопутствующие заболевания.
Препараты, улучшающие работу сердца
Бета-блокаторы
Блокируют рецепторы адреналина и других стрессовых гормонов в сердце. Уменьшают частоту сердечных сокращений и артериальное давление. Благоприятно действуют на сердце при аритмии и могут устранять ее.
Рекомендованы для постоянного применения у всех больных после инфаркта миокарда и предынфарктного состояния, а также с дисфункцией левого желудочка независимо от наличия сердечной недостаточности, при отсутствии противопоказаний. Применение может быть длительным или краткосрочным, только по назначению врача. Большинство из них противопоказаны при бронхиальной астме, многие повышают сахар крови и не применяются при диабете.
Примеры препаратов: анаприлин, метопролол («Эгилок»), бисопролол («Конкор») и др.
Нитраты
Основные лекарства для купирования (устранения) приступа. К ним относятся такие средства, как нитроглицерин («Нитроминт»), изосорбида динитрат («Изокет») и мононитрат («Моночинкве») и др. Они действуют непосредственно на коронарные сосуды и приводят к их быстрому расширению, а также снижают приток крови к сердцу за счет расширения глубоких вен, которые могут запасать кровь. Все это облегчает работу сердца и снижает его потребность в кислороде, а значит уменьшает кислородное голодание и боль.
В настоящее время нитраты применяются в основном для купирования приступов стенокардии, а для постоянного применения – у тяжелых больных с хронической сердечной недостаточностью. Ко всем нитратам развивается привыкание, и их эффект со временем уменьшается, но после кратковременной отмены он вновь восстанавливается.
Сердечные гликозиды
Дигоксин, коргликон и др. Усиливают сокращения сердечной мышцы и замедляют их частоту. В настоящее время применяются в лечении ИБС нечасто, в основном при мерцательной аритмии и выраженных отеках. Оказывают множество побочных эффектов, особенно в сочетании с мочегонными, в связи с чем должны назначаться врачом только после тщательного обследования.
Препараты, снижающие уровень холестерина
Для большинства больных рекомендуются следующие цифры:
- уровень общего холестерина должен быть не более 5 ммоль/л,
- уровень холестерина липопротеинов низкой плотности («плохого») – не более 3 ммоль/л,
- уровень холестерина липопротеинов высокой плотности («хорошего») не менее 1,0 ммоль/л.
Также играет роль индекс атерогенности и уровень триглицеридов. У тяжелых больных (например с сопутствующим сахарным диабетом) эти показатели рекомендуется контролировать еще строже.
Целевые уровни холестерина достигаются с помощью специальной диеты и лекарственных препаратов. В большинстве случаев одной диеты недостаточно, но без нее прием лекарств не будет столь эффективным. Современные препараты могут значительно снизить уровень холестерина, но их необходимо принимать постоянно. В основном для этого используются лекарства группы статинов (аторвастатин, симвастатин и другие). Конкретный препарат назначает врач.
Препараты, уменьшающие вязкость крови
Чем более вязкая кровь, тем больше вероятность образования тромбов в коронарных артериях и хуже кровоснабжение сердечной мышцы. Для уменьшения вязкости крови используются лекарства двух групп: антиагреганты и антикоагулянты.
Наиболее распространенный антиагрегант – аспирин. Его рекомендуется принимать ежедневно всем больным ИБС всю жизнь в дозе 70 – 150 мг в день (при отсутствии противопоказаний, таких как язва желудка). Больным после операций на сердце и сосудах доза может быть повышена по назначению врача, а также добавлен клопидогрель в дозе 75 мг в день.
У больных с постоянной формой мерцательной аритмии врач может назначить прием более сильного лекарства – антикоагулянта варфарина, в дозировке, обеспечивающей поддержание величины МНО (показатель свертываемости крови) на уровне 2,0 – 3,0. Варфарин растворяет тромбы более активно, чем аспирин, но может вызвать кровотечение. Применяется только по назначению врача после тщательного обследования и под контролем анализов крови.
Препараты, контролирующие уровень сахара (глюкозы) крови
Современный критерий контроля сахарного диабета – уровень гликированного гемоглобина (HbA1c). Он отражает концентрацию сахара крови за последнюю неделю и не должен превышать 7%. Однократный анализ крови на сахар не отражает истинную картину течения диабета.
Для достижения целевого уровня сахара должны использоваться все нелекарственные меры (диета, физнагрузки, снижение веса), а в случае их недостаточности – специфическая лекарственная терапия по назначению врача эндокринолога.
Другие препараты
Диуретики (мочегонные)
Имеют две сферы применения: в низких дозах для понижения артериального давления (чаще всего в комбинации с другими средствами), в высоких дозах – для выведения жидкости из организма при застойной сердечной недостаточности. Имеют свойство повышать сахар крови, поэтому при диабете применяются в крайних случаях.
Антигипоксанты
Антигипоксанты – это препараты, которые уменьшают кислородное голодание сердечной мышцы на молекулярном уровне. Одним из таких препаратов является триметазидин. Он не входит в стандартные схемы лечения ИБС, может использоваться как дополнительное средство. Не зарегистрирован в фармакопее США.
Нестероидные противовоспалительные средства (НПВС)
Широкомасшабное исследование в США выявило вредное действие этого класса лекарств на прогноз пациентов перенесших инфаркт миокарда. В связи с этим такие лекарства, как диклофенак, ибупрофен не рекомендуются к применению у людей после инфаркта и равноценных ему состояний.
Вакцинация от гриппа
Рекомендована всем людям с заболеваниями сердечно-сосудистой системы.
Наблюдение
Сроки лечения
Лечение ишемической болезни длится всю жизнь и должно быть тщательно спланированным. В периоде наблюдения необходимо неукоснительно придерживаться разработанной схемы лечения, а в случае появления побочных эффектов или ухудшения состояния немедленно обращаться к лечащему врачу.
Многие лекарственные препараты необходимо принимать пожизненно. К ним относятся аспирин (или аналоги), препараты против давления, препараты для нормализации сахара крови и холестерина, а в некоторых случаях и другие лекарственные средства. Внезапная отмена лекарства по собственному желанию или даже уменьшение дозы может привести к резкому ухудшению самочувствия и декомпенсации, а это увеличивает вероятность смертельно опасных осложнений (инфаркт, остановка сердца и др.).
Изменения, касающиеся образа жизни и режима, должны быть решительными и безоговорочными. Зачастую небольшие огрехи в диете, как например лишняя съеденная селедка, могут привести к резкому скачку давления и ухудшению болезни.
Визиты к врачу
Обычно врач сам назначает дату следующего визита. Если он этого не сделал, спросите его об этом. Тщательный врачебный контроль и регулярные проверки – необходимая и важная составляющая лечения. Если вы не уверены или сомневаетесь в адекватности назначений своего лечащего врача, или хотите получить дополнительную консультацию, обратитесь в специализированный консультативный или диагностический кардиологический центр.
Профилактические госпитализации
В бывшем СССР было распространено такое явление, как госпитализация в больницу для профилактики. В случае ИБС такая стратегия терапии не является оптимальной ни с точки зрения качества контроля болезни, ни с точки зрения приверженности больного к лечению, и ее необходимо избегать.
Лечение с перерывами, время от времени, не обеспечивает при ИБС необходимого контроля над факторами риска и течением болезни. Пациенты начинают склоняться к мысли, что их «подлечат», после чего они снова займутся прежней жизнью, и все будет как прежде. Это большое заблуждение, которое приводит к отказу от постоянного приема лекарств, большим колебаниям показателей крови и давления, отсутствию контроля над болезнью.
За одну или две недели, проведенные в больнице раз в пол года, невозможно достичь реального изменения в ходе болезни, кроме некоторого симптоматического улучшения. Многие пациенты воспринимают это улучшение как маленькую победу над болезнью, и продолжают жить прежней жизнью. Однако это совсем не так: ишемическая болезнь без изменения образа жизни и поддерживающего приема лекарств продолжает прогрессировать, заканчиваясь внезапной смертью или инфарктом. Снизить свой риск и продлить жизнь можно только длительным, а не периодическим лечебным воздействием.
medportal.ru
Препараты при ишемической болезни сердца: действие, классификация, правила приема
Изменение образа жизни людей и стремительная урбанизация приводит не только к положительным переменам. Негативные изменения в экологической обстановке, засилье искусственной, чрезмерно калорийной и жирной пищи, переедание, гиподинамия крайне отрицательно влияют на здоровье человечества. Такие патологии приводят к эндокринным и гормональным сбоям, нарушениям обмена веществ, высокому уровню «плохого» холестерина, сужению и ломкости сосудов, атеросклерозу.
Все эти процессы вызывают ухудшение снабжения миокарда кислородом. Голодание сердечной мышцы ведет к развитию ИБС – ишемической болезни сердца, самой распространенной в мире сердечно-сосудистой патологии.
Для того чтобы предотвратить развитие тяжелейших осложнений в виде инфаркта миокарда и внезапной смерти, применяются препараты при ишемической болезни сердца. Они подбираются индивидуально врачом для каждого пациента с учетом его возраста и наличия других заболеваний.
Как действуют препараты при ИБС
Все препараты при ИБС направлены на усиление насыщения сердечной мышцы кислородом, но достигаться это может различными способами. Кроме лекарств, действующих непосредственно на сосуды, используются и другие средства, дополняющие их эффект. Так как ИБС часто сопровождает гипертония, используются препараты с гипотензивным эффектом, мягко понижающие давление. При высоком холестерине и ожирении назначаются гиполипидемические препараты, то есть снижающие уровень липидов в крови.
 Благодаря им на стенках сосудов перестают откладываться жиры, образующие атеросклеротические бляшки, приводящие к заболеваниям сердечно-сосудистой системы.
Благодаря им на стенках сосудов перестают откладываться жиры, образующие атеросклеротические бляшки, приводящие к заболеваниям сердечно-сосудистой системы.
В основном это статины – Ловастатин, Аторвастатин и другие препараты, которые врач подбирает с особой осторожностью во избежание побочных эффектов.
Так как суженные сосуды часто провоцируют головокружение, учащенное сердцебиение, врачи обязательно подбирают все препараты в комплексе, чтобы они не взаимодействовали негативным образом, а дополняли друг друга. При склонности к тромбозам назначают разжижающие кровь препараты, в основном это Аспирин Кардио в низкой дозировке.
Но основные средства, которые используют при ИБС и сердечной недостаточности – это препараты с антиангинальным действием. Эти лекарства направлены на увеличение просвета сосуда и улучшение снабжения сердца кислородом, а также на снижение потребности миокарда в кислороде.
Если лекарства при тяжелой ишемии сердца не помогают, остается единственный выход – хирургическое вмешательство. Операция может быть проведена в виде аортокоронарного шунтирования или внутрипросветной чрескожной ангиопластики.
Для улучшения состояния пациента на начальных стадиях заболевания и в моменты ремиссии рекомендуются умеренные физические нагрузки, в основном плавание, ходьба,
Классификация назначаемых лекарств
Препараты при ишемии сердца делятся на следующие группы:
- Гипотензивные средства. Высокое артериальное давление негативно сказывается на работе всех внутренних органов, в том числе и на сердце. Оно начинает работать с трудом, прокачивая кровь со значительным усилием. Гипертензия ухудшает состояние больного и часто сочетается с ишемией. Больному назначают различные препараты, понижающие давление. Гипотензивным эффектом обладает ряд средств, применяемых для лечения ИБС – Каптоприл, Цилазаприл, Квинаприл и другие препараты. Эти лекарства могут относиться к разным группам: бета-блокаторам, антагонистам кальция, ингибиторам АПФ. Понижающим давление эффектом обладают и диуретики – мочегонные средства типа фуросемида.
- АПФ. Эти препараты угнетают действие ангиотензинпревращающего фермента, который трансформирует неактивный биологически фермент ангиотензин-1 в гормон ангиотензин-2, имеющий способность сужать сосуды. Ингибиторы АПФ имеют свойство снижать давление за счет расширения сосудов. Все препараты этой группы делятся на несколько подгрупп в зависимости от состава, но имеют сходное действие. Врачи часто назначают следующие препараты: Каптоприл, Эналаприл, Лизиноприл, Фозиноприл.
- Ингибиторы рецепторов ангиотензина. Это лекарственные средства, воздействующие на рецепторы гормона ангиотензина-2, расположенные в тканях сердца. Блокировка этих рецепторов приводит к снижению артериального давления, уменьшает риск гипертрофии или гипотрофии сердечной мышцы, помогает справляться с проявлениями ишемии. Препараты из этой группы принимаются длительное время для достижения терапевтического эффекта, обязательно под врачебным контролем. В отличие от ингибиторов АПФ, средства, блокирующие рецепторы ангиотензина-2 не провоцируют у больного приступов сухого («сердечного») кашля. Такие препараты часто назначают пациентам, которые не могут употреблять ингибиторы АПФ. Наиболее известны следующие препараты из этой группы: Кандесартан, Лозартан, Валсартан, Эпросартан и так далее.
- Медикаменты для улучшения функциональных способностей сердца – бета-блокаторы, нитраты, сердечные гликозиды. Бета-блокаторы применяются при аритмии, они угнетают рецепторы кортизола – гормона стресса. Нитраты предназначены для купирования стенокардических приступов и отлично помогают при острых ишемических проявлениях. При их применении сосуды расширяются, приток крови снижается, что уменьшает потребность сердечной мышцы в кислороде. Наиболее известный и популярный препарат из этой группы – Нитроглицерин. Сердечные гликозиды получают из растений, обладающих ядовитыми свойствами: наперстянки пурпурной (Дигитоксин), наперстянки шерстистой (Дигоксин), строфанта (Строфантин), ландыша майского (Коргликон), горицвета весеннего (Адонис-бром, Адонизид). В малых дозах они являются эффективными сердечными лекарствами.
- Средства, нормализующие показатели холестерина. Статины эффективны, но имеют противопоказания, поэтому в обязательном порядке подбираются врачом для конкретного больного. Эти лекарства используются в течение длительного времени, они способны нормализовать уровень холестерина в крови, особенно при отказе от вредных привычек и изменении привычного питания. Больному следует отказаться от жирной высококалорийной пищи и соблюдать диету на основании овощей, фруктов, ягод, постной курятины и рыбы.
 Препараты, действующие на вязкость крови. Антиагреганты разжижают кровь и не позволяют тромбоцитам и лейкоцитам задерживаться в местах сужения сосудов и атеросклеротических бляшек, что приводит к образованию тромба. Его отрыв и миграция по сосудам грозит тяжелейшими последствиями – инсультом или инфарктом. В зависимости от того места, куда попадет тромб, он может привести к эмболии, например, легких, инфаркту миокарда, ишемическому инсульту. Применение антиагрегантов в виде таблеток помогает избавиться от опасных последствий. Чаще всего назначается Аспирин (при отсутствии противопоказаний со стороны желудочно-кишечного тракта и сниженной свертываемости крови), Клопидогрел, служащий заменителем Аспирина при невозможности его использования и более серьезный препарат Варфарин, который требует врачебного контроля, так как может стать причиной кровотечения.
Препараты, действующие на вязкость крови. Антиагреганты разжижают кровь и не позволяют тромбоцитам и лейкоцитам задерживаться в местах сужения сосудов и атеросклеротических бляшек, что приводит к образованию тромба. Его отрыв и миграция по сосудам грозит тяжелейшими последствиями – инсультом или инфарктом. В зависимости от того места, куда попадет тромб, он может привести к эмболии, например, легких, инфаркту миокарда, ишемическому инсульту. Применение антиагрегантов в виде таблеток помогает избавиться от опасных последствий. Чаще всего назначается Аспирин (при отсутствии противопоказаний со стороны желудочно-кишечного тракта и сниженной свертываемости крови), Клопидогрел, служащий заменителем Аспирина при невозможности его использования и более серьезный препарат Варфарин, который требует врачебного контроля, так как может стать причиной кровотечения.- Другие препараты – мочегонные, антигипоксанты, нестероидные противовоспалительные, витамины. Диуретики, или мочегонные средства, способствуют выведению из организма лишней жидкости и снижению артериального давления. Обычно это недорогие препараты в капсулах и таблетках, но в экстренных случаях используются и инъекции – Фуросемид, Лазикс. Антигипоксанты – это обширная группа лекарственных средств, чье действие направлено на улучшение усвоения кислорода тканями и на повышение устойчивости к гипоксии (недостатку кислорода, кислородному голоданию). НПВП – нестероидные противовоспалительные препараты снимают боль, снижают температуру и воспаление. Самые популярные средства из этой группы – Ибупрофен, Диклофенак и уже упоминавшийся в другой группе Аспирин. Витамины улучшают общий метаболизм и сопротивляемость организма, а при ИБС особенно эффективен Рибоксин, который еще именуют сердечным витамином. Он выпускается в ампулах с дозировкой 20 мг инозина в 1 мл раствора. Уколы назначает врач, он же подбирает длительность лечения и дозировку.
Лечение ИБС медикаментозными препаратами последнего поколения способно снять проявления заболевания и существенно улучшить состояние больного, вернуть его к нормальной полноценной жизни.
Правила приема
Используемые для лечения ишемической болезни сердца препараты – это очень сложные и серьезные средства, которые имеют противопоказания и могут вызывать различные побочные эффекты. Назначаются такие препараты исключительно лечащим врачом в строгом соответствии с инструкцией, прилагаемой к каждому средству.
Любое лечение начинается только после полноценного обследования у кардиолога, выяснения причин заболевания и всех возможных сопутствующих проблем. Только узнав об уровне заболевания и его тяжести можно правильно подобрать и назначить соответствующее лекарство.
Самолечение в такой ситуации абсолютно исключено, так как препараты могут оказаться неэффективными или действующими недостаточно выражено, вызывающими негативные проявления. В этом случае они отменяются лечащим кардиологом, а на их место подбираются другие. Иногда для получения выраженного результата и полноценного облегчения состояния приходится перепробовать большой список лекарств из нескольких групп.
 Столь же важно учитывать возможность взаимодействия различных средств, поэтому кардиолог всегда предупреждает о необходимости сообщать, какие лекарства больной принимает от других болезней. Ряд препаратов способен серьезно искажать действие друг друга или нивелировать его.
Столь же важно учитывать возможность взаимодействия различных средств, поэтому кардиолог всегда предупреждает о необходимости сообщать, какие лекарства больной принимает от других болезней. Ряд препаратов способен серьезно искажать действие друг друга или нивелировать его.
Больной должен понимать, что медикаментозное лечение хронической формы ИБС всегда очень длительное, прерывать или самовольно отменять его ни в коем случае нельзя. По сути, прием лекарств должен быть пожизненным, так как любые отмены или перерывы могут стать причиной инфаркта, приступа стенокардии или вызвать внезапную остановку сердца.
Некоторые сердечные препараты отпускаются только по рецепту врача, другие можно купить в аптеке в свободной продаже.
В долголетии и здоровье человека огромную роль играет профилактика. Избежать ИБС может помочь правильный образ жизни, здоровое и рациональное питание, умеренные занятия спортом, своевременное прохождение обследований у врача, особенно если в семье были случаи заболевания. Все это поможет либо предотвратить появление болезни, либо начать ее лечение на самых ранних стадиях, что не позволит развиться ее тяжелым формам.
kardiopuls.ru
Лечение ИБС: препараты. Ишемическая болезнь сердца
Ишемическая болезнь сердца – это патологическое состояние, обусловленное недостатком питания сердечной мышцы из-за сужения просвета коронарных сосудов или их спазма. Она объединяет под собой несколько диагнозов, таких как стенокардия, инфаркт миокарда, кардиосклероз, внезапная коронарная смерть и другие.
На сегодняшний день она является самой распространенной болезнью в своей категории в мире и занимает первое место среди причин смертности и инвалидности во всех развитых странах.
Предрасполагающие факторы
 На сегодняшний день выведены критерии, по которым можно предсказать развитие того или иного заболевания. Ишемическая болезнь сердца не стала исключением. Существует не просто перечень, а классификация факторов риска, сгруппированных по определенному признаку, которые могут способствовать возникновению данного заболевания.
На сегодняшний день выведены критерии, по которым можно предсказать развитие того или иного заболевания. Ишемическая болезнь сердца не стала исключением. Существует не просто перечень, а классификация факторов риска, сгруппированных по определенному признаку, которые могут способствовать возникновению данного заболевания.- Биологические:
— возраст старше 50 лет;
— пол – чаще болеют мужчины;
— генетическая предрасположенность к дисметаболическим заболеваниям. - Анатомия:
— повышенное артериальное давление;
— ожирение;
— наличие сахарного диабета. - Образ жизни:
— нарушение диеты;
— курение;
— гиподинамия или чрезмерные физические нагрузки;
— употребление алкоголя.
Развитие заболевания
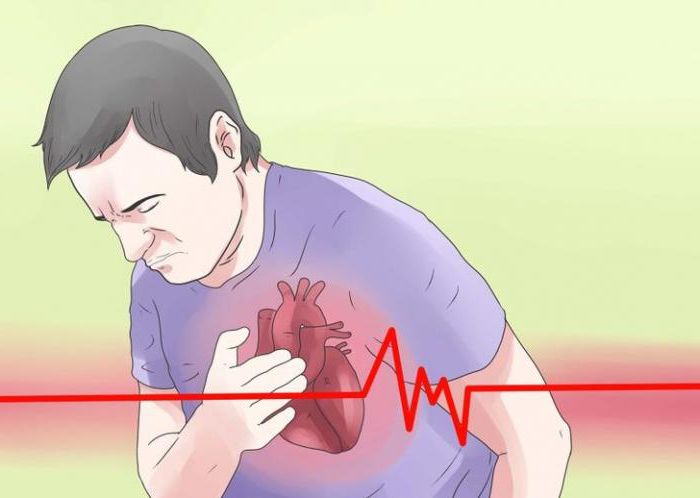
 Патогенетическими причинами развития заболевания могут быть как вне-, так и внутрисосудистые проблемы, такие как сужение просвета коронарных артерий из-за атеросклероза, тромбоза или спазма, или выраженная тахикардия с гипертонией. Но все-таки на первом месте по причинам развития инфаркта стоит атеросклероз. Вначале у человека развивается нарушение обмена веществ, которое выражается в стойком повышении содержания липидов в крови.
Патогенетическими причинами развития заболевания могут быть как вне-, так и внутрисосудистые проблемы, такие как сужение просвета коронарных артерий из-за атеросклероза, тромбоза или спазма, или выраженная тахикардия с гипертонией. Но все-таки на первом месте по причинам развития инфаркта стоит атеросклероз. Вначале у человека развивается нарушение обмена веществ, которое выражается в стойком повышении содержания липидов в крови.Следующим этапом идет фиксирование липидных комплексов в стенках сосудов и пропотевание их внутрь клеток эндотелия. Формируются атеросклеротические бляшки. Они разрушают стенку сосудов, делают ее более хрупкой. У данного состояния может быть два исхода — либо от бляшки отрывается тромб и закупоривает артерию выше по течению крови, либо диаметр сосуда становится таким маленьким, что кровь уже не может свободно циркулировать и питать определенную область. В этом месте формируется очаг ишемии, а затем и некроза. Если весь этот процесс происходит в сердце, то заболевание будет называться ИБС.
Существует несколько клинических форм и соответствующее им лечение ИБС. Препараты подбираются исходя из патофизиологического компонента.
Внезапная коронарная смерть
 Иначе называется остановкой сердца. Она может иметь два исхода: человек погибает либо попадает в реанимацию. Связана бывает с внезапной нестабильностью миокарда. Это диагноз — исключение, когда нет повода подозревать другую форму ИБС. Лечение, препараты выбора для медицинских работников остаются теми же, что и при реанимации. Еще одно условие – смерть должна наступить мгновенно и при свидетелях или не позднее шести часов с момента начала сердечного приступа. Иначе она уже подпадает под другую классификацию.
Иначе называется остановкой сердца. Она может иметь два исхода: человек погибает либо попадает в реанимацию. Связана бывает с внезапной нестабильностью миокарда. Это диагноз — исключение, когда нет повода подозревать другую форму ИБС. Лечение, препараты выбора для медицинских работников остаются теми же, что и при реанимации. Еще одно условие – смерть должна наступить мгновенно и при свидетелях или не позднее шести часов с момента начала сердечного приступа. Иначе она уже подпадает под другую классификацию.Стенокардия
 Это одна из форм ИБС. Она тоже имеет свою дополнительную классификацию. Итак:
Это одна из форм ИБС. Она тоже имеет свою дополнительную классификацию. Итак:- Стабильная стенокардия напряжения.
- Вазоспастическая стенокардия.
- Нестабильная стенокардия, которая, в свою очередь, делится на:
— прогрессирующую;
— впервые возникшую;
— раннюю постинфарктную. - Стенокардия Принцметалла.
Наиболее распространенным является первый вид. Ассоциацией кардиологов давно разработано лечение ИБС стенокардии напряжения. Препараты необходимо принимать регулярно и длительно, иногда всю жизнь. Если соблюдать рекомендации, то можно на некоторое время отдалить неприятные для здоровья последствия.
Инфаркт миокарда
Устанавливается с учетом данных электрокардиограммы, лабораторных и анамнестических показателей. Наиболее информативными считаются повышения таких ферментов как ЛДГ (лактатдегидрогеназа), АЛаТ (аланинаминотрансфераза) и АСаТ (аспартатаминотрансфераза), которые в норме заключены в пределах клетки и появляются в крови только при ее разрушении.
Инфаркт – это один их финалов, к которому может привести неконтролируемая ишемическая болезнь сердца. Лечение, препараты, помощь – все это может опоздать, ведь при остром приступе совсем мало времени отводится на то, чтобы обратить повреждения вспять.
Диагностика
 Естественно, любое обследование начинается с опроса и осмотра. Собирают данные анамнеза. Врача интересуют такие жалобы как боли за грудиной после физической нагрузки, наличие одышки, усталости, слабости, ощущение сердцебиения. Немаловажным будет отметить вечерние отеки, теплые на ощупь. А также то, как проводится лечение ИБС. Препараты многое могут сказать врачу. Например, «Нитроглицерин». Если он помогает снять приступ, то это практически всегда говорит в пользу стенокардии.
Естественно, любое обследование начинается с опроса и осмотра. Собирают данные анамнеза. Врача интересуют такие жалобы как боли за грудиной после физической нагрузки, наличие одышки, усталости, слабости, ощущение сердцебиения. Немаловажным будет отметить вечерние отеки, теплые на ощупь. А также то, как проводится лечение ИБС. Препараты многое могут сказать врачу. Например, «Нитроглицерин». Если он помогает снять приступ, то это практически всегда говорит в пользу стенокардии.Физикальное исследование содержит измерение давления, частоту дыхания и пульса и выслушивание сердца и легких. Врач пытается услышать патологические шумы, усиление сердечных тонов, а также хрипы и пузыри в легких, которые бы говорили о застойных процессах.
Далее доктор отправляет больного на лабораторное и физикальное обследование. Об анализах мы уже говорили, а из исследований самыми распространенными являются ЭКГ, ЭхоКГ и УЗИ сердца.
Лечение
 Вот мы и перешли к самому основному. Нас интересует лечение ИБС. Препараты играют в нем ведущую роль, но не только они способствуют улучшению самочувствия. В первую очередь пациенту необходимо разъяснить, что придется полностью изменить образ жизни. Убрать чрезмерные физические нагрузки, сбалансировать режим сна и отдыха и полноценно питаться. Диете следует уделить особое внимание. Она должна содержать необходимые для сердца калий, кальций и натрий, но при этом ограничить потребление соли, воды, продуктов с избыточным количеством животных жиров и углеводов. Если у человека имеется лишний вес, то необходимо провести его коррекцию.
Вот мы и перешли к самому основному. Нас интересует лечение ИБС. Препараты играют в нем ведущую роль, но не только они способствуют улучшению самочувствия. В первую очередь пациенту необходимо разъяснить, что придется полностью изменить образ жизни. Убрать чрезмерные физические нагрузки, сбалансировать режим сна и отдыха и полноценно питаться. Диете следует уделить особое внимание. Она должна содержать необходимые для сердца калий, кальций и натрий, но при этом ограничить потребление соли, воды, продуктов с избыточным количеством животных жиров и углеводов. Если у человека имеется лишний вес, то необходимо провести его коррекцию.Но кроме этого разработаны методы фармакологического устранения такой проблемы как ишемическая болезнь сердца. Лечение — препараты в виде таблеток, капсул, порошков и растворов. При грамотном подборе и регулярном применении можно добиться отличных результатов.
Антиагреганты
Группы препаратов для лечения ИБС делятся по нескольким классификациям, но самая распространенная – по механизму действия. Ей мы и будем пользоваться. Антиагреганты способствуют улучшению текучести крови. Они воздействуют на свертывающую и противосвертывающую системы, несколько разобщая их, и таким образом добиваются разжижения. К ним относятся «Аспирин», «Клопидогрел», «Варфарин» и другие. Назначая их, необходимо всегда контролировать показатель МНО (международное нормализованное отношение), чтобы не допустить появления у человека кровотечения.
Бета-адреноблокаторы
Оказывают действие на рецепторы в стенках сосудов, замедляя биение сердца. Как следствие, оно потребляет меньше кислорода и менее нуждается в крови, что при суженных коронарных артериях очень даже кстати. Это одни из самых распространенных лекарств при ИБС. Лечение, препараты выбора и доза зависят от сопутствующих условий. Существуют избирательные и неизбирательные бета-адреноблокаторы. Одни из них действуют более мягко, другие — чуть жестче, но абсолютным противопоказанием является наличие у пациента в анамнезе бронхиальной астмы или другого обструктивного заболевания легких. Среди наиболее распространенных препаратов — «Бипролол», «Вискен», «Карведилол».
Статины
 Врачи тратят много усилий на лечение ИБС. Препараты совершенствуются, разрабатываются новые подходы, проводятся исследования причин развития болезни. Одним из таких передовых подходов является влияние на провоцирующие факторы, а именно на дислипидемию или нарушение баланса жиров крови. Доказано, что снижение уровня холестерина ведет к замедлению формирования атеросклероза. А это основная причина ИБС. Признаки, лечение, препараты – все это уже выявлено и разработано, нужно только уметь воспользоваться имеющейся информацией с пользой для пациента. Примерами эффективных средств могут служить «Ловастатин», «Аторвастатин», «Симвастатин» и другие.
Врачи тратят много усилий на лечение ИБС. Препараты совершенствуются, разрабатываются новые подходы, проводятся исследования причин развития болезни. Одним из таких передовых подходов является влияние на провоцирующие факторы, а именно на дислипидемию или нарушение баланса жиров крови. Доказано, что снижение уровня холестерина ведет к замедлению формирования атеросклероза. А это основная причина ИБС. Признаки, лечение, препараты – все это уже выявлено и разработано, нужно только уметь воспользоваться имеющейся информацией с пользой для пациента. Примерами эффективных средств могут служить «Ловастатин», «Аторвастатин», «Симвастатин» и другие.Нитраты
Работа этих препаратов является одним из диагностических признаков, помогающих подтвердить наличие заболевания. Но они нужны и как часть программы, которая входит в лечение ИБС. Лекарства и препараты тщательно выбираются, корректируется доза, кратность приема. Они влияют на гладкие мышцы в стенках сосудов. Расслабляясь, эти мышцы увеличивают диаметр просвета, таким образом, повышая количество поступаемой крови. Это помогает снять ишемию и болевой приступ. Но, к сожалению, нитраты не могут помешать развиться инфаркту в глобальном смысле слова, и не увеличивает продолжительность жизни, поэтому принимать эти лекарства рекомендуют только во время приступа («Динисорб», «Изокет»), а на постоянную основу выбрать что-то другое.
Антикоагулянты
Если кроме стенокардии у пациента существует угроза тромбообразования, то ему назначаются именно эти лекарства от ИБС. Симптомы и лечение, препараты зависят от того, насколько преобладает то или иное звено патологического процесса. Одним из самых известных средств этого ряда является «Гепарин». Его вводят в большой дозе однократно при остром инфаркте миокарда, а затем в течение нескольких дней поддерживают уровень в плазме крови. Необходимо тщательно следить за временем свертывания крови.
Диуретики
Препараты для лечения ИБС бывают не только патогенетическими, но и симптоматическими. Они влияют на такое звено как повышенное давление. Если увеличить количество жидкости, которое будет терять организм, то можно искусственно снизить давление до нормальных цифр и устранить угрозу повторного инфаркта. Но не стоит делать это слишком быстро, чтобы не спровоцировать коллапс. Существует несколько видов этих препаратов в зависимости от того, на какую часть петли Генле (участок нефрона) они воздействуют. Грамотный врач подберет необходимое в данной ситуации лекарство. Такое, которое не усугубит состояние пациента. Будьте здоровы!
fb.ru
Ишемическая болезнь сердца. Признаки, симптомы и лечение
Заболевания, связанные с нарушением кровообращения, — одна из главных проблем современной медицины. Врачи всего мира неустанно трудятся над разработкой все новых способов раннего обнаружения болезней такого рода и методов их лечения. В статье мы перечислим симптомы одного из опаснейших нарушений работы сердца — ишемической болезни, а также расскажем о ее диагностике и лечении.
Что такое ишемическая болезнь и каковы причины ее возникновения
ИБС, или ишемическая болезнь сердца, — это хроническое или острое нарушение кровоснабжения миокарда (мышечного слоя сердца), возникающее вследствие недостаточного снабжения сердца кислородом. Это происходит, когда к сердечной мышце из-за поражения коронарных артерий в ограниченном количестве поступает артериальная кровь (либо не поступает вовсе). Острая форма ИБС — инфаркт миокарда, хроническая — стенокардия.
Сердечно-сосудистые заболевания (ССЗ) лидируют в печальном списке причин смертности населения во многих развитых странах, в том числе и в России, причем в нашей стране этот показатель примерно в два раза выше, чем на Западе. Всего от ССЗ погибает около 1 000 000 наших соотечественников [1] , и примерно в 50% случаев «виновна» ишемическая болезнь сердца (см. табл. 1). Согласитесь, цифры огромны. Однако, как можно увидеть из медицинской статистики, в последние годы показатель смертности вследствие ИБС медленно, но неуклонно снижается.
Таблица 1. Смертность от ишемической болезни сердца в России (коды МКБ-10: I20–I25) [2]
Годы | 2005 | 2010 | 2013 | 2014 | 2015 | 2016 |
|---|---|---|---|---|---|---|
Умершие от всех причин в абсолютном выражении | 2 303 900 | 2 028 500 | 1 871 800 | 1 878 000 | 1 908 500 | 1 891 000 |
Умершие от ИБС в абсолютном выражении | 625 500 | 597 900 | 529 800 | 492 300 | 494 600 | 481 800 |
Смертность в расчете на 100 000 человек населения | ||||||
Умершие от всех причин | 1605,3 | 1420,0 | 1304,3 | 1305,8 | 1303,6 | 1289,3 |
Умершие от ИБС | 435,9 | 418,6 | 369,2 | 342,3 | 337,9 | 328,5 |
Коэффициенты смертности в трудоспособном возрасте | ||||||
Мужчины, умершие от всех причин | 1303,3 | 985,1 | 862,6 | 868,3 | 834,2 | 800,5 |
Мужчины, умершие от ИБС | 219,4 | 168,6 | 141,6 | 137,0 | 128,0 | 123,6 |
Женщины, умершие от всех причин | 338,0 | 264,1 | 236,7 | 238,4 | 234,4 | 224,9 |
Женщины, умершие от ИБС | 33,6 | 23,4 | 19,5 | 18,5 | 16,7 | 15,3 |
Смертность от ИБС в процентах | ||||||
Процент трудоспособных мужчин, умерших от ИБС | 16,83 % | 17,12 % | 16,42 % | 15,78 % | 15,34 % | 15,44 % |
Процент трудоспособных женщин, умерших от ИБС | 9,94 % | 8,86 % | 8,24 % | 7,76 % | 7,13 % | 6,80 % |
Процент умерших от ИБС среди всех мужчин и женщин | 27,15 % | 29,47 % | 28,30 % | 26,21 % | 25,92 % | 25,48 % |
Процент умерших от ИБС в трудоспособном возрасте от всех умерших в результате ИБС | 58 % | 45,87 % | 43,63 % | 45,43 % | 42,82 % | 42,28 % |
Ежегодная смертность от ИБС среди всего населения России | ||||||
Средняя смертность от ИБС в процентах | 27, 09 % | |||||
Средняя смертность от ИБС в абсолютном выражении | 536 983 человека | |||||
Отчего же возникает недостаточность кровоснабжения артерий? Самая распространенная причина сужения проходов сосудов — возникновение атеросклеротических бляшек, образующихся из-за отложений на стенках сосудов жира. Соответственно в группу риска входят те люди, у которых есть множество предпосылок к отложениям холестерина в артериях: курящие, злоупотребляющие алкоголем, страдающие от сахарного диабета и ожирения, те, у кого наблюдается генетическая предрасположенность к гиперлипидемии.
Статистика заболеваемости
По сведениям Министерства здравоохранения РФ, свыше 42% умирающих от ишемической болезни сердца людей находятся в активном трудоспособном возрасте (до 54–59 лет), причем заболевание в пропорциональном соотношении фиксируется у мужчин примерно в два раза чаще, чем у женщин. У населения пенсионного возраста (после 60-65 лет) показатели смертности среди обоих полов примерно равны.
Симптомы (признаки) болезни сердца
Но даже у людей, которые, казалось бы, не имеют ярко выраженных факторов риска к развитию ИБС, она может проявиться. Поэтому стоит знать о том, какие признаки могут говорить о наличии заболеваний коронарных артерий. Чем раньше будет обнаружено нарушение кровообращения сосудов, тем успешнее может оказаться лечение.
Первые симптомы ишемической болезни сердца:
- Одышка. Может возникать как во время быстрой ходьбы или подъема по лестнице, так и при спокойных движениях.
- Аритмия. Перебои в работе сердца, учащенное сердцебиение.
- Гипертония. Резкие скачки и повышение артериального давления.
- Стенокардия напряжения. Давящие боли, дислоцирующиеся за грудиной, отдающие в шею, левое плечо.
- Инфаркт миокарда. Похож на приступ стенокардии, но не купируется лекарственными средствами. Очень сильные боли в области сердца. Этот симптом свидетельствует о пике развития ИБС и сам по себе является опасным для жизни нарушением работы сердечной мышцы.
Однако часто развитие ишемической болезни протекает медленно и на первых стадиях почти бессимптомно (мало кто обращает внимание на покалывания в области сердца и небольшую одышку). Чтобы выявить заболевание на начальном этапе, необходимо регулярно проходить профилактическое обследование у кардиолога и терапевта.
Обратите внимание!
Если общий анализ крови показывает повышение уровня холестерина или содержания сахара, это может указывать на процесс сужения коронарных сосудов и, следовательно, развитие ишемической болезни.
Формы заболевания
Существует несколько форм ИБС, которые обязательно должны быть указаны при постановке диагноза, так как именно от вида ишемической болезни зависит ее лечение.
Клинические формы ишемической болезни:
- Внезапная коронарная смерть. Первичная остановка сердца, наступившая не вследствие инфаркта миокарда, а из-за электрической нестабильности миокарда. При этом не всегда приводит к летальному исходу, так как в данном случае могут быть проведены успешные реанимационные мероприятия.
- Стенокардия. Подразделяется, в свою очередь, на несколько подвидов: стабильная и нестабильная стенокардия (впервые возникшая, ранняя постинфарктная или прогрессирующая), вазопластическая и коронарный синдром Х.
- Инфаркт миокарда. При инфаркте возникает некроз тканей сердца вследствие их недостаточного или отсутствующего кровоснабжения. Может привести к остановке сердца.
- Постинфарктный кардиосклероз. Развивается как следствие инфаркта миокарда, когда некротизированные волокна сердечной мышцы заменяются соединительной тканью. При этом у ткани нет способности к сокращению, что приводит к хронической сердечной недостаточности.
- Нарушения сердечного ритма возникают из-за сужения сосудов и прохождения крови по ним «толчками». Являются формой ИБС, предшествующей и указывающей на развитие стенокардии и даже инфаркта миокарда.
- Сердечная недостаточность , или недостаточность кровообращения. Название говорит само за себя — эта форма также указывает на то, что коронарные артерии не получают достаточного количества обогащенной кислородом крови.
Повторимся, что при выявлении ишемической болезни очень важна точная диагностика формы заболевания, так как от этого зависит выбор терапии.
Диагностика
При появлении подозрений на ишемическую болезнь доктор назначит мониторинг артериального давления, анализы крови и мочи. Также может быть показан так называемый стресс-тест (тест с нагрузкой).
Электрокардиограмма (ЭКГ) поможет выявить стенокардию (и отличить ее от других похожих болей в области сердца), аритмию, инфаркт миокарда. Пациенту для полноты результата могут назначить как ЭКГ в покое, так и с нагрузкой или холтеровское мониторирование (наблюдение за электрической активностью сердца в течение суток).
ЭхоКГ, или УЗИ сердца, позволяет визуально оценить состояние сердечной мышцы, работу клапанов, увидеть участки инфаркта.
Самым информативным и современным диагностическим методом выявления ИБС считается коронароангиография, при которой в сосуды сердца при помощи зонда вводят контрастное вещество и делают рентген-снимок. Таким образом получают информацию о сужении сосудов, его степени, местонахождении холестериновых бляшек.
Весь комплекс диагностических методов призван определить, нужно ли пациенту хирургическое вмешательство для облегчения его состояния, и назначить медикаментозное лечение и терапию. К сожалению, ишемическая болезнь сердца пока не поддается полному излечению, но есть возможность существенно улучшить состояние здоровья больного.
Как лечить ишемическую болезнь сердца: основные подходы и методы
В настоящее время существует несколько методов лечения ИБС, и обычно врач, исходя из диагноза, назначает не одно, а комбинацию терапевтических мероприятий.
Основные подходы к лечению ишемической болезни сердца:
- Ограничение физической активности. При одышке, болях в груди, словом, в тех случаях, когда выявлена стенокардия напряжения, нарушения сердечного ритма и предпосылки к инфаркту, пациенту советуют воздержаться от значительных физических нагрузок (активные и силовые виды спорта), умерить скорость ходьбы, следить за своим состоянием во время подъемов по лестнице. Но при этом, если степень выраженности ИБС небольшая, показаны неинтенсивные нагрузки, помогающие укрепить сосуды: плавание, велопрогулки, неспешная ходьба.
- Диетотерапия. Как мы уже говорили, ИБС возникает из-за образования в коронарных сосудах жировых бляшек, и не последнюю роль в накоплении холестерина в организме играет неправильное питание: увлечение фастфудом, алкоголем, жирной пищей. Поэтому корректировка питания может считаться полноправным методом борьбы с ИБС — больному нужно строго следить за своим питанием, употреблять продукты, способствующие расширению и укреплению сосудов, не содержащие вредных жиров. Помимо богатой клетчаткой и белками пищи, стоит включить в рацион мед, орехи, гранаты, баклажаны, цитрусовые, ламинарию (морскую капусту).
- Немедикаментозные методы лечения. Существует множество дополнительных методик лечения ИБС: ударно-волновая и гидротерапия, массаж, народные средства. Однако их применение должно быть обязательно согласовано с врачом.
- Медикаментозная терапия. Стоит напомнить еще раз, что лекарственные препараты должен назначать только врач, и принимать их следует строго по рекомендации. При ишемической болезни могут быть выписаны бета-адреноблокаторы, снижающие артериальное давление; нитроглицерин, расширяющий коронарные артерии; АПФ-ингибиторы, улучшающие ток крови; лекарства на основе статина, корректирующие количество холестерина в крови; аспирин как средство для профилактики тромбозов.
- Коронарная ангиопластика — малоинвазивный метод, позволяющий расширить стент (просвет) суженных сосудов. Заключается во введении через бедренную или плечевую артерию тонкого катетера, на конце которого укреплен баллон. Под рентген-контролем катетер продвигают к месту сужения артерии и по достижении его начинают постепенно раздувать баллон. Холестериновая бляшка при этом «вдавливается» в стенку сосуда, и стент расширяется. После этого катетер извлекают. При необходимости проводят стентирование, когда в сосуд вводится катетер со специальным наконечником-пружинкой. Такая пружинка остается в артерии после извлечения катетера и служит своего рода «распоркой» стенок сосуда.
- Хирургическое лечение. При необходимости хирургических манипуляций может быть показано аорто-коронарное шунтирование (если закупорено несколько сосудов одновременно, или если пациент преклонного возраста), трансмиокардиальная лазерная реваскуляризация (достаточно редкая операция) и, в крайних случаях, пересадка сердца.
Профилактика
Все знают, что любую болезнь легче предупредить, чем излечить. Именно поэтому не стоит пренебрегать профилактическими мерами, чтобы сохранить здоровье сосудов и артерий. В первую очередь, человек должен устранить те факторы риска возникновения ИБС, которые возможно: бросить курить, снизить потребление алкоголя до минимума, отказаться от жирной пищи и продуктов с повышенным содержанием холестерина. Также стоит уделять внимание физическим нагрузкам (особенно кардиотренировкам: ходьбе, велосипеду, танцам, плаванию). Это поможет снизить вес (при наличии лишнего), укрепить стенки сосудов. Раз в полгода-год нужно проходить контрольное исследование крови на содержание сахара и холестерина в крови.
Ишемическая болезнь сердца, к сожалению, до сих пор одно из самых распространенных заболеваний на Земном шаре и, что еще более печально, до конца не излечимое. При этом процесс поддерживающей терапии может оказаться длительным и крайне сложным как для пациента, так и для его родных.

www.kp.ru
Медикаментозное лечение стенокардии: надежды и разочарования | Карпов Ю.А., Сорокин Е.В.
Современная кардиология по праву считается одной из наиболее динамично развивающихся медицинских специальностей. Стремительное развитие доказательной медицины наряду с многочисленными разработками новых медикаментозных средств и способов инвазивных вмешательств приводит к тому, что рекомендации по диагностике и лечению сердечно–сосудистых заболеваний регулярно пополняются новыми данными. При этом новые способы выявления и коррекции сердечно–сосудистых заболеваний подвергаются жесткому «отбору» посредством строгих клинических испытаний с большим количеством участников и тщательным статистическим анализом. И лишь убедительно доказавшие свою эффективность диагностические и лечебные вмешательства рекомендуются к повсеместному применению.
Стенокардия, как форма ишемической болезни сердца (ИБС), издавна считается одной из основных кардиологических проблем. Безусловно, это связано в первую очередь и с большой распространенностью этого заболевания, и с высоким риском развития инфаркта миокарда (ИМ) и других неблагоприятных последствий. В нашей стране, как и во многих других странах, ИБС и ее последствия – основная причина смертности. За последние 10–15 лет в тактике ведения больного со стенокардией изменилось многое. За рамками этого обзора остаются проблемы лечения нестабильной и вазоспастической форм стенокардии. Основное внимание будет уделено новым данным, касающимся медикаментозного лечения стабильной стенокардии – одной из наиболее «ресурсоемких» областей современной кардиологии.
Цель лечения стенокардии
Лечение стабильной стенокардии преследует две цели. Первая – это профилактика развития ИМ и смерти и, соответственно, увеличение продолжительности жизни. Вторая – уменьшение частоты и снижение интенсивности приступов стенокардии (в идеале их полное устранение), что обеспечивает улучшение качества жизни.
С точки зрения пациента, последняя цель часто имеет известное преимущество, поскольку субъективно воспринимается, как более актуальная.
Однако наибольшим приоритетом обладает терапия, направленная на снижение риска развития ИМ и смерти. Поэтому, если различные терапевтические стратегии равно эффективны в облегчении симптоматики заболевания, следует отдать предпочтение терапии с доказанным или очень вероятным преимуществом в профилактике смерти. Идеальными для лечения больного с ИБС и стенокардией можно считать препараты, одновременно обеспечивающие и высокое качество жизни, и увеличивающие ее продолжительность. Выбор лечения нередко зависит от клинического ответа на первоначальную медикаментозную терапию, хотя некоторые пациенты сразу отдают предпочтение процедурам реваскуляризации миокарда (ангиопластика и стентирование, коронарное шунтирование). Поэтому в процессе принятия решения о выборе лечения должны быть учтены такие факторы, как соотношение цены и эффективности предполагаемой терапии и мнение пациента. Не следует забывать, что во многих случаях с помощью различных методик восстановления коронарного кровообращения решается только одна из целей – устранение или уменьшение болевых ощущений, т. е. улучшение качества жизни, в то время как для предупреждения дальнейшего развития и прогрессирования атеросклероза необходима регулярная медикаментозная терапия.
Медикаментозная терапия, направленная на предотвращение инфаркта миокарда и смерти
Антитромбоцитарные средства
Во всех современных кардиологических руководствах прием антитромбоцитарных средств является обязательным компонентом лечения ИБС и стенокардии, в частности. Основными антитромбоцитарными препаратами в арсенале современного врача являются аспирин, тиклопидин, клопидогрель.
В основе антитромбоцитарного действия ацетилсалициловой кислоты (аспирина) лежит ингибирование циклооксигеназы и синтеза тромбоцитарного тромбоксана А2. При назначении аспирина пациентам со стабильной стенокардией в среднем на 33% снижается риск неблагоприятных сердечно–сосудистых исходов – ИМ, внезапной смерти.
Тиклопидин ингибирует агрегацию тромбоцитов, вызванную АДФ, тромбином, коллагеном, тромбоксаном А2 и фактором агрегации тромбоцитов. Помимо того, при стабильной стенокардии тиклопидин снижает вязкость крови, уменьшая концентрацию фибриногена плазмы. Длительное применение препарата ограничено из–за побочных эффектов, наиболее опасными из которых являются нейтропения и тромбоцитопеническая пурпура.
Клопидогрель, подобно тиклопидину, является производным тиенопиридина, однако превосходит тиклопидин по антитромботическому эффекту. В сравнительных исследованиях клопидогрель превосходил аспирин в снижении комбинированного риска ИМ, сосудистой смерти и инсульта среди пациентов с постинфарктным кардиосклерозом, инсультом и периферическим атеросклерозом.
Рандомизированное исследование CURE, включавшее более 12500 больных, убедительно доказало эффективность клопидогреля (300 мг/сут в остром периоде, затем 75 мг/сут) в сочетании с аспирином (75–325 мг/сут) в предотвращении (в среднем на 20%) вероятности инфаркта, инсульта и смерти от сердечно–сосудистых осложнений у больных с нестабильной стенокардией и другими острыми коронарными синдромами. Недавно этот препарат был рекомендован американской Комиссией по пищевым и лекарственным веществам, как средство выбора в интенсивной терапии острых коронарных синдромов. Однако целесообразность назначения клопидогреля при стабильной стенокардии в рандомизированных проспективных исследованиях пока недостаточно изучена. Несмотря на доказанное в ходе исследования CAPRIE снижение комбинированного риска сердечно–сосудистых осложнений на фоне длительного приема клопидогреля, повсеместное использование этого препарата при ИБС пока сдерживается невыясненностью соотношения риска и пользы при длительном приеме, а также относительно высокой стоимостью. Также следует помнить, что хотя клопидогрель реже, чем аспирин, вызывает опасные желудочно–кишечные кровотечения, прием клопидогреля на 30% чаще сопровождается появлением диареи и кожных высыпаний.
Интересны результаты мета–анализа сравнительной эффективности и безопасности назначения различных доз аспирина с целью длительной вторичной профилактики сердечно–сосудистых осложнений (табл. 1).

По–видимому, до получения обоснованных доказательств для вторичной профилактики сосудистых осложнений стабильным пациентам следует назначать малые дозы аспирина (75–150 мг/сут), а при острых сосудистых осложнениях (нестабильная стенокардия, ИМ) и инвазивных вмешательствах на коронарных артериях (ангиопластика, стентирование, атерэктомия), когда требуется быстрый антиагрегантный эффект, необходимо применение более высоких доз (>325 мг/сут) – с последующим снижением для уменьшения риска геморрагических осложнений.
Антикоагулянты
В небольших плацебо–контролируемых исследованиях изучен эффект ежедневного подкожного введения низкомолекулярного гепарина пациентам со стабильной стенокардией. Продемонстрировано снижение уровня фибриногена плазмы, улучшение толерантности к физической нагрузке, увеличение времени нагрузки до появления признаков ишемии на ЭКГ и уменьшение амплитуды депрессии сегмента ST на ЭКГ. Но клинический опыт подобной терапии пока невелик, и ее влияние на прогноз не изучено. Более современные препараты – рекомбинантный гирудин и антагонисты рецепторов IIb/IIIa тромбоцитов также не продемонстрировали эффективности в клинических исследованиях у пациентов со стабильной стенокардией. Поэтому данные препараты пока не следует рекомендовать к повсеместному применению при стабильной стенокардии.
Прием непрямых антикоагулянтов в отсутствие терапии антиагрегантами
Эффективность непрямых антикоагулянтов при ИБС оценивалась в мета–анализе 20 рандомизированных клинических исследований. В 16 из них пациенты получали высокие дозы антикоагулянтов (МНО>2,8) (всего 1056 больных), и в 4 исследованиях назначались средние дозы антикоагулянтов (всего 1365 больных). Ни в одном исследовании не проводили сопутствующей регулярной терапии антиагрегантами. Оказалось, что на фоне высоких доз антикоагулянтов комбинированный риск развития инфаркта миокарда и инсульта был достоверно ниже, чем в контрольных группах (снижение шансов развития – 43% при 95%-ном доверительном интервале 37–49%, снижение абсолютного риска 9,8%). Влияние средних доз антикоагулянтов было меньшим и статистически недостоверным. При прямом сравнении высоких и средних доз антикоагулянтов с аспирином различий по влиянию на смертность и комбинированный риск развития инфаркта миокарда и инсульта не выявлено (отношение шансов 1,04 при 95%-ном доверительном интервале 0,80–1,34). Однако по сравнению с плацебо применение высоких доз антикоагулянтов сопровождалось почти шестикратным повышением частоты развития тяжелых (как правило, внутричерепных) кровотечений (отношение шансов 6,0 при 95%-ном доверительном интервале 3,3–17,6). По сравнению с аспирином профилактический прием антикоагулянтов повышал риск тяжелых кровотечений почти в 2 раза (отношение шансов 2,4 при 95%-ном доверительном интервале 1,6–3,6).
Таким образом изолированный прием высоких доз антикоагулянтов сопровождается существенным снижением риска сердечно–сосудистых осложнений при ИБС. В связи с тем, что риск тяжелых кровотечений превышает таковой на фоне приема антиагрегантов, необходимо постоянное наблюдение за больными и мониторирование коагулограмм. Прием аспирина в малых и средних дозах столь же эффективен, как и прием антикоагулянтов, однако риск осложнений антиагрегантной терапии гораздо меньше, а наблюдать за больными, принимающими аспирин, проще. Частота кровотечений на фоне различных доз аспирина представлено в таблице 2.

В этом же мета–анализе оценивалась эффективность комбинации непрямых антикоагулянтов и антиагрегантов во вторичной профилактике ИБС. Всего рассмотрено 6 рандомизированных исследований с общим количеством участников 8915. В 3 исследованиях (8435 больных) прием низких доз антикоагулянтов (МНО<1,5) не привел к достоверному изменению комбинированного риска ИМ и инсульта (отношение шансов 0,91 при 95% доверительном интервале 0,79–1,06). При этом показано недостоверное повышение риска тяжелых кровотечений на фоне комбинации аспирина с низкими и высокими дозами непрямых антикоагулянтов. В остальных исследованиях, где пациенты получали более активную антикоагулянтную терапию (МНО 2–3), размер выборки был недостаточным (480 больных) для расчета показателей эффективности и безопасности лечения. В настоящее время этот вопрос исследуется в нескольких рандомизированных клинических испытаниях.
В этом же мета–анализе оценивалась эффективность комбинации непрямых антикоагулянтов и антиагрегантов во вторичной профилактике ИБС. Всего рассмотрено 6 рандомизированных исследований с общим количеством участников 8915. В 3 исследованиях (8435 больных) прием низких доз антикоагулянтов (МНОГиполипидемические средства
К настоящему времени нет сомнений в том, что снижение уровня холестерина плазмы при высоком риске осложнений ИБС сопровождается значительным снижением риска сердечно–сосудистых осложнений, в том числе фатальных, а также снижением общей смертности. Среди всех методов лекарственной монотерапии ингибиторы ГМГ–КоА–редуктазы (статины) наиболее эффективно снижают как уровень холестерина, так и риск сердечно–сосудистых осложнений. Последнее десятилетие ознаменовалось лавинообразным накоплением доказательств благоприятного влияния статинов на показатели заболеваемости и смертности у самых разных категорий больных – мужчин, женщин, при сопутствующем диабете, атеросклерозе периферических и мозговых артерий и т.д. Это привело к тому, что практикующие врачи стали более активно назначать статины. Однако имеются свидетельства, что многие категории пациентов «недополучают» статины – во многом из–за отсутствия убедительных доказательств эффективности этого класса препаратов у женщин, у пожилых, при исходно нормальном и низком уровне холестерина плазмы. Также остаются не совсем ясными вопросы о дозах, в которых следует назначать статины, а также сравнительная эффективность различных препаратов.
К настощему времени больше всего данных получено по вторичной профилактике ИБС с помощью правастатина и симвастатина.
В рамках мета–исследования The Prospective Pravastatin Pooling project проведен совокупный анализ результатов 3 крупных проспективных рандомизированных испытаний правастатина в первичной и вторичной профилактике ИБС. Эффективность правастатина во вторичной профилактике оценивалась, в общей сложности, среди 13173 пациентов, которым правастатин назначали в дозе 40 мг/сут, в течение 5–6 лет. Среди принимавших правастатин отмечено снижение общей смертности до 7,9% против 9,8% в группе плацебо (снижение относительного риска смерти 20% при 95% доверительном интервале 12–27%). Кроме того, правастатин снизил риск коронарной смерти на 24% (при 95% доверительном интервале 14–33%).
Новым этапом в профилактике сердечно–сосудистых заболеваний стали результаты применения симвастатина для первичной и вторичной профилактики сердечно–сосудистых заболеваний и осложнений в исследовании Heart Protection Study (HPS), которое окажет заметное влияние на стратегию ведения больных, страдающих стенокардией.
Ингибиторы ангиотензинпревращающего фермента
Ингибиторы АПФ (иАПФ) не подтвердили прямой антиишемической эффективности, хотя при лечении приступов стенокардии, спровоцированных повышением артериального давления, данная группа препаратов используется весьма широко.
В обзоре рандомизированных клинических исследований (с общим числом участников 5966) получены убедительные доказательства того, что назначение иАПФ при дисфункции левого желудочка после ИМ достоверно по сравнению с плацебо снижает смертность, частоту госпитализаций по поводу застойной недостаточности кровообращения и риск повторных нефатальных ИМ. Эффективность применения иАПФ после ИМ в отсутствие дисфункции левого желудочка или у больных стабильной ИБС без клинических проявлений недостаточности кровообращения изучена пока недостаточно. Результаты крупного рандомизированного исследования HOPE (9297 больных с высоким риском развития сердечно–сосудистых осложнений, средний срок наблюдения 4,7 лет) свидетельствуют о благоприятном влиянии рамиприла в дозе 10 мг/сут на основные показатели заболеваемости, общей и сердечно–сосудистой смертности и на потребность в реваскуляризации миокарда.
В настоящее время этот вопрос изучается в двух крупных многоцентровых исследованиях. В исследовании PEACE в ходе 5–летнего наблюдения оценивается присоединение иАПФ трандолаприла 4 мг или плацебо к стандартной терапии у более 8000 больных стабильной ИБС без нарушений функции левого желудочка (фракция выброса более 40%) и его влияние на такие «твердые» конечные точки, как смерть от сердечно–сосудистых причин и ИМ.
Другое крупное исследование, результаты которого ожидаются в 2003 г., – EUROPA. У 10500 больных с ИБС без значительной левожелудочковой дисфункции изучается эффект от длительного (более 3 лет) лечения периндоприлом – ингибитором с высокой специфичностью к тканевым АПФ. Первичной целью исследования EUROPA является оценка влияния периндоприла в суточной дозе 8 мг на комбинированную конечную точку – смерть от всех причин, нефатальный ИМ, нестабильная стенокардия и остановка сердца с последующей успешной реанимацией. В качестве вторичных целей выбран широкий спектр сердечно–сосудистых осложнений (смерть от сердечно–сосудистых причин, сердечная недостаточность, необходимость в проведении процедур реваскуляризации миокарда, инсульт и др.). В рамках этого исследования для изучения механизмов благоприятного влияния иАПФ у этой категории больных запланированы 2 фрагмента – PERSPECTIVE и PERFECT, позволяющие уточнить механизмы благоприятного влияния иАПФ на развитие атеросклероза. В исследовании PERSPECTIVE будет оцениваться эффект влияния периндоприла на структуру стенки коронарных артерий по данным количественной коронарной ангиографии и внутрисосудистого ультразвукового исследования (ВСУЗИ). В этом исследовании c помощью самого точного на сегодняшний день метода оценки – ВСУЗИ будет изучено влияние периндоприла на прогрессирование коронарного атеросклероза в течение 3 лет у 400 больных стабильной ИБС без признаков нарушений левожелудочковой функции.
Исследование PERFECT будет изучать воздействие периндоприла на эндотелиальную функцию плечевой артерии у 300 больных. Поток–зависимая дилатация плечевой артерии с помощью УЗИ высокого разрешения будет определяться до рандомизации и через 6, 12, 24 и 36 месяцев лечения периндоприлом или плацебо. Первичной целью этого фрагмента будет оценка процента изменений поток–зависимой дилатации плечевой артерии между исходным состоянием и 36 месяцем наблюдения, а также процент изменений выраженности вазоконстрикции плечевой артерии, обусловленной нейрогормональной активацией при холодовой пробе, в эти же сроки. Эти исследования помогут окончательно определить место иАПФ в лечении больных стабильной стенокардией без нарушений функционального состояния левого желудочка с целью улучшения прогноза.
Заместительная гормональная терапия эстрогенами
Многие ранние обсервационные исследования свидетельствовали, что назначение изолированной или комбинированной гормонотерапии эстрогенами и прогестинами женщинам с признаками ИБС в постменопаузе снижает выраженность факторов риска ИБС (нормализует липидный спектр плазмы) и риск неблагоприятных осложнений ИБС – на 35–80%. Однако в крупном проспективном плацебо–контролируемом исследовании HERS (2763 женщины с ИБС в постменопаузе, срок наблюдения 4,1 года) назначение комбинированной заместительной гормонотерапии не привело к достоверному снижению риска развития нестабильной стенокардии, застойной сердечной недостаточности, остановки кровообращения, инсульта преходящего нарушения мозгового кровообращения, тромбозов периферических артерий, нефатального ИМ, общей смертности и смертности от ИБС. Заместительная гормононотерапия не уменьшала также потребность в реваскуляризации миокарда. Изолированное применение эстрогенов без прогестинов для профилактики ИБС в рандомизированных клинических испытаниях не изучено.
В то же время длительный прием эстрогенов более часто сопровождался развитием периферических венозных тромбозов и тромбоэмболии легочной артерии, рака эндометрия и молочных желез, а также заболеваниями желчного пузыря.
Нитраты
Лечение стенокардии многие врачи традиционно начинают с назначения нитратов, которые представлены в различных лекарственных формах. Эти препараты улучшают толерантность к нагрузке, увеличивают время до появления стенокардии и уменьшают депрессию сегмента ST на ЭКГ при нагрузке. Слабой стороной нитратов является развитие к ним толерантности и побочные эффекты, затрудняющие их использование. Неизвестно также, улучшают ли нитраты прогноз у больных стабильной стенокардией при длительном применении, что делает сомнительным целесообразность их назначения в отсутствие стенокардии (ишемии миокарда). Во многих случаях нитраты применяются в периоды ухудшения состояния или при предполагаемых дополнительных нагрузках (по требованию).
b–адреноблокаторы
b–блокаторы уменьшают ЧСС и АД во время нагрузки, задерживают или предотвращают развитие болей и ишемических изменений ЭКГ. При подборе дозы ориентируются на частоту приступов, обычно стараются замедлить ЧСС до 55–60 уд/мин. В отсутствие противопоказаний (а их достаточно много) надо стремиться к обязательному назначению b–блокаторов всем больным стабильной стенокардией, так как предполагается (хотя и менее доказанное, чем после ИМ) их благоприятное влияние на прогноз. Описанные ранее отрицательные метаболические эффекты b–блокаторов (ухудшение липидных показателей) обычно незначительны и чаще всего в расчет не принимаются. Новые представители класса b–блокаторов с дополнительными свойствами вазодилататоров, антиоксидантов и эндотелиальных протекторов в целом лучше переносятся и имеют более благоприятный метаболический профиль, однако пока не известно, насколько эти преимущества реализуются при длительном применении. Необходимость контроля за назначением b–блокаторов и встречающиеся побочные эффекты приводят к тому, что врачи не всегда используют этот ценный класс препаратов.
Антагонисты кальция
Обычно назначаются при недостаточном антиангинальном эффекте нитратов или b–блокаторов. Антагонисты кальция особенно показаны для лечения вазоспастической стенокардии. Это препараты с различным гемодинамическим эффектом (группа дигидропиридинов и препараты с ритм–замедляющими эффектами верапамил и дилтиазем) и соответственно спектром побочного действия, что необходимо учитывать при выборе препарата. Для длительного лечения стенокардии из производных дигидропиридинов рекомендуется использовать только пролонгированные лекарственные формы или длительно действующие новые генерации антагонистов кальция (амлодипин). Кроме того, применение амлодипина особо эффективно для контроля повышения АД и лечения артериальной гипертонии, являющейся фактором риска развития ИБС. Короткодействующие формы нифедипина не показаны для лечения больных с ИБС. Необходимо также учитывать отрицательное инотропное действие дилтиазема и верапамила и избегать их назначения у больных с нарушением систолической функции левого желудочка и особенно при клинических проявлениях сердечной недостаточности. Хотя и предполагается благоприятное влияние антагонистов кальция на течение атеросклероза (предупреждение развития новых атером), доказательства улучшения прогноза больных стенокардией при их регулярном применении пока отсутствуют. Этот вопрос изучается в крупных исследованиях – CAMELOT (амлодипин), ACTION (нифедипин СЛ, ГИТС), INVEST (верапамил).
Другие антиангинальные средства
Никорандил – активатор АТФ–зависимых калиевых каналов. Разработан в 1984 г. в Японии, применяется при стенокардии в европейских странах. Подобен нитратам по механизму венодилатирующего действия, обладает также свойствами артериолодилататора – посредством воздействия на АТФ–зависимые калиевые каналы в клеточной мембране. В экспериментальных и клинических наблюдениях никорандил неоднократно демонстрировал антиишемические свойства, которые объясняли его способностью «адаптировать» миокард к продолжительным эпизодам ишемии.
Для проверки влияния никорандила на клинические исходы при стенокардии в Великобритании было проведено крупное рандомизированное плацебо–контролируемое исследование IONA (Impact Of Nicorandil in Angina), в котором участвовали 5126 пациентов со стабильной стенокардией (средний возраст 67 лет, 24% женщин) и различными сопутствующими факторами сердечно–сосудистого риска (гипертрофия левого желудочка сердца, артериальная гипертония – 46%, систолическая дисфункция левого желудочка, сахарный диабет – 8%). У 89% включенных в исследование больных был I–II функциональный класс стенокардии (по классификации NYHA). В дополнение к антиагрегантам, антиангинальной (b–блокаторы, антагонисты кальция) и гиполипидемической терапии (статины) и иАПФ по показаниям участники исследования получали никорандил (40 мг/сут в 2 приема), либо плацебо в течение 12–36 мес (в среднем 1,6 года). Суммарной первичной конечной точкой считали смерть от ИБС, нефатальный ИМ, госпитализацию по поводу стенокардии. Вторичной конечной точкой была смерть от ИБС и нефатальный ИМ. Никорандил существенно (на 17%) снизил риск наступления первичной конечной точки – в основном за счет уменьшения частоты острых коронарных синдромов без развития ИМ (на 21%) и общего количества сердечно–сосудистых осложнений (14%). Общая смертность на фоне лечения никорандилом достоверно не изменилась, хотя была отмечена тенденция к ее снижению (на 15%). Из побочных эффектов при приеме никорандила отмечена головная боль.
Метаболические препараты
В последнее время наблюдается заметный интерес к метаболическому направлению в лечении стабильной стенокардии. Этот подход позволяет избежать неблагоприятных последствий при назначении или увеличении доз гемодинамических активных средств (нитраты, b–блокаторы, антагонисты кальция) в виде снижения АД, брадикардии и т.д. В целом ряде контролируемых исследований показано, что триметазидин, пока единственный разрешенный препарат этой группы для лечения стенокардии, как в монотерапии, так и в комбинации с любым классом антиангинальных средств, не только уменьшает количество приступов стенокардии и потребность в приеме нитроглицерина, но и достоверно увеличивает продолжительность физической нагрузки, время до появления депрессии сегмента ST на ЭКГ. Недавно был установлен более точно механизм действия триметазидина – селективное угнетение «длинноцепочечной» 3–кетоацил–КоА–тиолазы – фермента, участвующего в окислении свободных жирных кислот, и этот класс получил название 3–КАТ ингибиторы. Новая лекарственная форма препарата – триметазидин МВ, назначаемый по 35 мг дважды в сутки, должна существенно повысить приверженность больных лечению.
Другой представитель этой группы – ранолазин, частичный ингибитор окисления жирных кислот, оценивался в ходе 2 клинических плацебо–контролируемых исследований – в качестве монотерапии в дозах 500 мг, 1000 мг и 1500 мг 2 раза в сутки (исследование MARISA) и в составе комбинированной терапии при добавлении к другим антиангинальным средствам в дозах 750 мг и 1000 мг 2 раза в сутки (исследование CARISA). К 12 неделе приема ранолазин, по данным тредмил–теста, увеличивал время безболевой ходьбы, общее время физической нагрузки и время до появления ишемических изменений на ЭКГ. Было отмечено небольшое, но достоверное дозозависимое увеличение продолжительности сегмента QT на ЭКГ, хотя и не сопровождавшееся клинически значимыми нарушениями ритма. Изучение безопасности и переносимости приема ранолазина, а также его влияния на прогноз при стабильной стенокардии в настоящее время продолжается (пока препарат не зарегистрирован).
Таким образом, в арсенале врача для успешного лечения больного стабильной стенокардией имеется немало лекарственных средств с доказанными клиническими эффектами, включая благоприятное влияние на прогноз.
Литература:
1. «Доказательная медицина». Ежегодный справочник. Выпуск 1. Москва, Издательство «МедиаСфера», 2002г. С.140–184
2. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes withoutST–segment elevation. N Engl J Med, 2001 Aug 16; 347(7):494–502
3. CAPRIE Steering Committee. Clopidogrel vs Aspirin in Patients at Risk of Ischemic Events A randomised, blinded trial of clopidogrel versus aspirin in patients at risk of ischaemic events (CAPRIE). Lancet 1996;348:1329–39
4. Collaborative meta–analysis of randomized trials of antiplatelet therapy for prevention of death, myocardial infarction and stroke in high risk patients. BMJ, 2002, Jan, 12;324(7329):71–86
5. Hankley GJ, Sudlow CLM, Dunbabin DW, et al «Thienopiridine derivatives (ticlopidine, clopidogrel vs aspirin) for preventing stroke and otherserious vascular events in high vascular risk patients» In: The Cochrane Library, Issue 2, 2000. Oxford: Update Software
6. Anand SS, Yusuf S «Oral anticoagulant therapy in patients with coronary artery disease: a meta–analysis» JAMA, 1999;282:2058–2067
7. Flatber M, Kober L, Pfeffer MA, et al «Metaanalysis of individual patient data from trials of long–term ACE–inhibitor treatment after acute myocardial infarction (SAVE, AIRE and TRACE studies)» Circulation, 1997;96(suppl 1):I–706
8. The Heart Outcomes Prevention Evaluation (HOPE) Investigators. Effects of angiotensin–converting enzyme inhibitor, ramipril, on cardiovascular events in high–risk patients. N Engl J Med, 2000;342:145–153
9. Hulley S, Grady D, Bush T. et al «Randomised trial of estrogen plus progestin for secondary prevention of coronary heart disease in postmenopausal women». JAMA, 1998;280:605–613
10. The LIPID Study Group. Prevention of cardiovascular events and death with pravastatin in patients with coronary heart disease and a broad range of of initial cholesterol levels. N Engl J Med, 1998;339:1349–1357
11. Simes J, Furberg CD, Braunwald E, et al «Effects of pravastatin on mortality in patients with and without coronary heart disease across a broad range of cholesterol levels. The Prospective Pravastatin Pooling project» Eur Heart J, 2002; 23(3):207–215
12. Shepherd J, Cobbe SM, Ford I, et al «Prevention of coronary heart disease with pravastatin in men with hypercholesterolaemia». N Engl J Med, 1995;333:1301–1307
13. Sacks FM, Pfeffer MA, Moye LA, et al «The effect of pravastatin on coronary events after myocardial infarction in patients with average cholesterol levels». N Engl J Med, 1996;335:1001–1009
14. Жиляев ЕВ, Уржумова ТВ, Глазунов АВ, и соавт. «Клинические аспекты применения триметазидина (предуктала) в качестве антиангинального препарата» Тер. Архив 2000;72(8):20–3
15. Заславская РМ, Келимбердиева ЕС, Комиссарова ИА, и соавт. «Сравнительная эффективность комбинированной терапии предукталом и комбинацией аминокислот у пожилых больных с коронарной болезнью сердца и стенокардией II–III функционального класса» Тер. Архив 1999;71(11):58–61
16. «The IONA Study Group. Effect of nicorandil on coronary events in patients with stable angina: the Impact Of Nicorandil in Angina (IONA) randomised trial» The Lancet 2002;359(9314):1269–1275
17. ACC/AHA/ACP–ASIM Guidelines for the management of patients with chronic stable angina. J Am Coll Cardiol 1999;33(7):2081–2118
18. Melandri G, Semprini F, Cervi V, et al «benefit of adding low–molecular weight heparin to the conventional treatment of stable angina pectoris. A double–blind randomized placebo–controlled trial». Circulation, 1993;88:2517–23
19. Van der Bos AA, Deckers JW, Heyndricks GR, et al «Safety and efficacy of recombinant hirudin vs heparin in patients with stable angina undergoing coronary angioplasty». Circulation 1993;88:2058–66
20. Simoons ML, Vos J, de Feyter PJ, et al. EUROPA substudies, confirmation of pathophysiological concepts. Eur Heart J 1998; 19 (Suppl J): 56–60.
21. The HOPE Study Investigators. Effects of an angiotensin–converting enzyme inhibitor, ramipril, on death from cardiovascular causes, myocardial infarction, and stroke in high–risk patients. N Engl J Med 2000; 342: 145–53.
22. Pfeffer MA, Domanski M, Rosenberg Y, et al. Prevention of events with angiotensin–converting enzyme inhibition (the PEACE study design). Am J Cardiol 1998; 82 (Suppl H): 25–30.
23. Fox KM, Henderson JR, Bertrand ME, et al. The European trial on reduction of cardiac events with perindopril in stable coronary artery disease (EUROPA). Eur Heart J 1998; 19 (Suppl J): 52–55
www.rmj.ru

 Препараты, действующие на вязкость крови. Антиагреганты разжижают кровь и не позволяют тромбоцитам и лейкоцитам задерживаться в местах сужения сосудов и атеросклеротических бляшек, что приводит к образованию тромба. Его отрыв и миграция по сосудам грозит тяжелейшими последствиями – инсультом или инфарктом. В зависимости от того места, куда попадет тромб, он может привести к эмболии, например, легких, инфаркту миокарда, ишемическому инсульту. Применение антиагрегантов в виде таблеток помогает избавиться от опасных последствий. Чаще всего назначается Аспирин (при отсутствии противопоказаний со стороны желудочно-кишечного тракта и сниженной свертываемости крови), Клопидогрел, служащий заменителем Аспирина при невозможности его использования и более серьезный препарат Варфарин, который требует врачебного контроля, так как может стать причиной кровотечения.
Препараты, действующие на вязкость крови. Антиагреганты разжижают кровь и не позволяют тромбоцитам и лейкоцитам задерживаться в местах сужения сосудов и атеросклеротических бляшек, что приводит к образованию тромба. Его отрыв и миграция по сосудам грозит тяжелейшими последствиями – инсультом или инфарктом. В зависимости от того места, куда попадет тромб, он может привести к эмболии, например, легких, инфаркту миокарда, ишемическому инсульту. Применение антиагрегантов в виде таблеток помогает избавиться от опасных последствий. Чаще всего назначается Аспирин (при отсутствии противопоказаний со стороны желудочно-кишечного тракта и сниженной свертываемости крови), Клопидогрел, служащий заменителем Аспирина при невозможности его использования и более серьезный препарат Варфарин, который требует врачебного контроля, так как может стать причиной кровотечения.