Терапия пациентов с розацеа, осложненным демодекозом uMEDp
Рис. 1. Пациент С. до лечения (А) и через пять дней после лечения (Б)
Рис. 2. Динамика клинических проявлений заболеваний на фоне проводимого лечения
Возбудителем демодекоза является клещ железница. В настоящее время из 65 видов и нескольких подвидов данного клеща у людей выявлено два: Demodex folliculorum и Demodex brevis. D. folliculorum впервые был идентифицирован в 1841 г., D. brevis – в 1963 г. Первый вид более распространенный. Местом обитания клеща являются волосяные фолликулы, сальные железы, мейбомиевы железы. D. brevis чаще встречается на коже туловища. Как правило, D. folliculorum обнаруживается в верхней части пилосебационного канала (≤ 5 организмов/см2), D. brevis – в сальных железах и протоках.
По данным разных авторов, носителями железницы являются 55–100% населения. Клинические проявления такого носительства могут отсутствовать. Так, Н.И. Сюч (2004) установила носительство паразита у 89% больных. В возрасте 30–44 лет заболевание выявляется у 42,6% обследуемых (средний возраст женщин – 44,5 ± 2 года, мужчин – 38,3 ± 5,4 года) [1]. Носительство клеща у здоровых лиц в разные возрастные периоды составляет 19,3–61,2% [2]. У младенцев и детей из-за низкой выработки кожного сала колонизация Demodex недостаточна. У подростков и лиц молодого возраста также отмечается низкая распространенность клеща. Она увеличивается в популяции от 20 до 60 лет и остается стабильной по достижении 80 лет [3].
У мужчин распространенность клеща выше, чем у женщин (23 против 13%). Кроме того, у мужчин чаще выявляется D. brevis (23 против 9% соответственно).
Поскольку клещ Demodex обнаруживается на здоровой коже, его можно считать условно патогенным паразитом. В нормальных условиях он находится в пределах базальной мембраны эпидермиса [4].
В нормальных условиях он находится в пределах базальной мембраны эпидермиса [4].
Цикл развития Demodex в коже длится 15 дней. Оплодотворенная самка откладывает яйца ромбовидной формы в устье фолликула. Оптимальная температура для развития клеща – 30–40 °С. При 14 °С наступает оцепенение, при 52 °С – гибель. В воде клещ может жить до 25 дней, в сухом воздухе – только полтора дня. Самыми благоприятными питательными средами для него являются растительное масло, жир, вазелин [5].
Вне хозяина клещ не размножается [6], но сохраняет жизнеспособность до девяти дней в условиях темноты, постоянной влажности и комнатной температуры.
Заражение происходит непосредственно от человека (носителя или больного) или опосредованно – через нательное или постельное белье. Не исключается возможность заражения от домашних животных.
Под влиянием определенных факторов клещи могут стать патогенными организмами. Речь, в частности, идет о нарушении функции сальных желез и изменении состава кожного сала, заболеваниях желудочно-кишечного тракта, печени, нервной системы, нарушении функции эндокринных желез, длительном применении топических глюкокортикостероидов [7].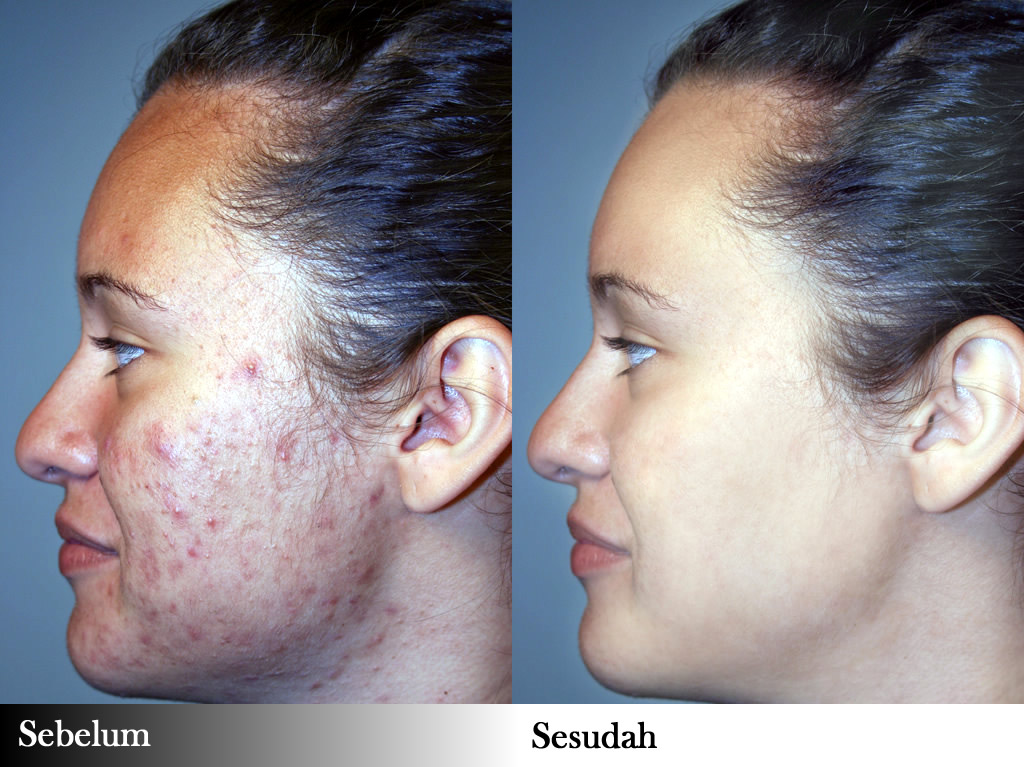 Изменение соотношения условно патогенной флоры кожи также может служить пусковым механизмом развития демодекоза [8]. D. folliculorum
Изменение соотношения условно патогенной флоры кожи также может служить пусковым механизмом развития демодекоза [8]. D. folliculorum
В настоящее время различают две формы демодекоза. Первичный демодекоз развивается на внешне не измененной коже. Вторичный демодекоз – осложнение основного заболевания (розацеа, периорального дерматита и др.) [4]. Обычно наблюдается сочетанное течение заболевания.
Объективные признаки демодекоза сопровождаются зудом, жжением, незначительной болезненностью в области высыпаний, ощущением стянутости кожи, уменьшением ее эластичности и мягкости [10].
Диагноз ставится на основании клинической картины и обнаружения клещей в содержимом пустул, секрете сальных желез, соскобе и чешуйках из очагов поражения [7]. Важно не только установить наличие клещей, но и определить их количество [4].
Вопрос о роли клещей Demodex в развитии различных заболеваний кожи и слизистых оболочек, в том числе розацеа, остается дискутабельным [11, 12]. Результаты проведенных исследований продемонстрировали более высокую численность клещей на 1 см2 у пациентов с розовыми угрями [13] по сравнению с больными себорейным дерматитом и акне.
Результаты проведенных исследований продемонстрировали более высокую численность клещей на 1 см2 у пациентов с розовыми угрями [13] по сравнению с больными себорейным дерматитом и акне.
На поверхности клещей Demodex выявлены бактерии Bacillus oleronius, способные стимулировать воспалительную реакцию и рост бактерий
Лечение демодекоза
Терапия демодекоза должна быть поэтапной. Одним из первых этапов является проведение санитарно-гигиенических мероприятий [17].
При выборе медикаментозной терапии необходимо учитывать клиническую картину заболевания, вид клещей, их количество, а также наличие сопутствующей патологии (розацеа, периоральный дерматит, угри и др.
Для воздействия на клещей Demodex применяются акарицидные средства, к которым относятся производные нитроимидазольной группы.
Особенности строения покровов клещей обусловливают необходимость длительных курсов антипаразитарной терапии и выбора препаратов, имеющих минимальный размер молекул.
В схему лечения также необходимо включать симптоматические, противовоспалительные, антибактериальные, десенсибилизирующие препараты.
Гель Демотен
Демодекоз редко протекает как самостоятельное заболевание, поэтому создание средств для лечения осложненных демодекозом патологий кожи и ухода за такой кожей остается актуальным.
Недавно на фармацевтическом рынке появилось новое средство – гель Демотен. В его состав входят сера, гиалуроновая кислота, сок алоэ вера, поливинилпирролидон.
Сера обладает антисептическим, антипаразитарным, противовоспалительным эффектами и способствует нормализации пролиферации клеток эпидермиса.
Гиалуроновая кислота увлажняет кожу, повышает ее упругость, стимулирует обновление эпидермиса.
Сок алоэ вера содержит множество биологически активных веществ. Это простые сахара, полисахариды, аминокислоты, ферменты, минералы, органические кислоты, комплекс витаминов А, С, Е. Включение сока алоэ вера в состав геля позволяет улучшить состояние кожи, способствует регенерации клеток, обеспечивает антисептический эффект. Поливинилпирролидон, обладающий сорбирующим и дезинтоксикационным действием, обеспечивает эффективное очищение кожи.
Опыт применения
Под нашим наблюдением находилось 23 пациента (11 мужчин и 12 женщин): 14 пациентов с папуло-пустулезной формой розацеа, девять – с эритематозной формой розацеа. Возраст больных – от 39 до 67 лет.
Пациентов разделили на четыре группы. Первую составили четыре пациента с эритематозным розацеа, получавшие только базисную терапию, вторую – пять пациентов с тем же диагнозом, получавшие помимо базисной терапии сопровождающую терапию, третью – пять пациентов с папуло-пустулезным розацеа на базисной терапии, четвертую – девять пациентов с аналогичным диагнозом на базисной и сопровождающей терапии.
Всем пациентам проводилось лабораторное исследование на наличие клеща D. folliculorum. Обнаружено от шести до десяти особей в препарате.
Комплексная терапия эритематозного розацеа предполагала применение азелаиновой кислоты в форме геля или метронидазола в форме геля один-два раза в день в зависимости от выраженности клинических симптомов. В качестве сопровождающей терапии использовали гель Демотен два раза в сутки (утром и вечером).
Терапия папуло-пустулезной формы розацеа на первом этапе включала использование системных (антибиотик доксициклин в дозе 100 мг два раза в сутки в течение десяти дней) и топических (антипаразитарный препарат метронидазол гель один-два раза в день и гель Демотен) средств. Гель Демотен наносили через 15–20 минут после метронидазола.
Через три – пять дней от начала терапии степень выраженности кожных проявлений значительно уменьшилась у пациентов второй и четвертой групп. В частности, снизились гиперемия, отечность, зуд (рис. 1). Динамика клинических проявлений гиперемии и отечности на фоне терапии в четырех группах представлена на рис. 2.
В частности, снизились гиперемия, отечность, зуд (рис. 1). Динамика клинических проявлений гиперемии и отечности на фоне терапии в четырех группах представлена на рис. 2.
На втором этапе терапии все пациенты четвертой группы продолжили применять гель Демотен.
Повторное лабораторное исследование на наличие клеща Demodex, проведенное через десять дней от начала лечения, показало уменьшение количества особей в препарате до одной – трех.
В течение двух месяцев наблюдения обострений заболевания не зафиксировано.
Учитывая, что в терапии не применялись сильные антипаразитарные средства и количество клещей в препаратах сокращалось, можно сделать вывод о стойком антипаразитарном эффекте геля Демотен.
Заключение
Использование геля Демотен в комплексной терапии розацеа, осложненного демодекозом, позволяет быстрее добиться положительной динамики. Данный препарат может назначаться длительно при разных формах розацеа, что увеличивает межрецидивный период.
Розацеа — Ханты-Мансийский клинический кожно-венерологический диспансер
Что такое розацеа?
Розацеа (другое название – розовые угри, неправильно – «розацея») – это хроническое кожное заболевание, основными признаками которого являются покраснение кожи и образование бугорков, гнойничков и других высыпаний на лице. Примерно в половине случаев розацеа сопровождается поражением глаз.
Причины розацеа.
Точная причина розацеа до сих пор не установлена. Предполагается, что в основе развития розацеа лежит повышенная чувствительность сосудов лица к различным воздействиям. У больных розацеа поверхностные артерии кожи расширяются в ответ на раздражители, которые у здоровых людей обычно не вызывают никакой реакции.
Одной теорией, по которой считалось, что основной причиной розацеа является микроскопический клещ – демодекс (Demodex folliculorum), обитающий на коже лица в сальных железах волосяных фолликулов. Предполагали, что «подкожный клещ» вызывает особое заболевание – демодекоз, которое провоцирует розацеа. Сейчас известно, что демодекс может обнаруживаться и у совершенно здоровых людей. Но превышение нормальной численности клещей служит отягчающим фактором при розации и требует лечения.
Сейчас известно, что демодекс может обнаруживаться и у совершенно здоровых людей. Но превышение нормальной численности клещей служит отягчающим фактором при розации и требует лечения.
Другая теория, связывающая розовые угри с гастритом, объясняет развитие розацеа под влиянием бактерии, считаемой виновницей гастрита – Helicobacter pylori.
Некоторые лекарства могут провоцировать появление розовых угрей (лекарственная розацеа), в том числе — кортикостероидные мази, которые нельзя наносить на лицо (стероидная розацеа).
У кого чаще бывает розацеа? Факторы риска
Розацеа чаще поражает женщин в околоменопаузальном периоде, а вообще заболевают люди обоих полов в возрасте 30-50 лет. Считается, что генетически северные народы более предрасположены к появлению розовых угрей. Таким образом, если у Вас светлая кожа, светлые или рыжие волосы и голубые глаза, то Вы более предрасположены к появлению розацеа.
Факторами риска развития розацеа считаются:
- заболевания желудочно-кишечного тракта (чаще всего, гастрит)
- нарушения в работе эндокринной системы (овариальная недостаточность, климактерический синдром, сахарный диабет и другие)
- нарушения иммунитета, хотя этот вопрос трактуется неоднозначно.

Обострение розацеа может вызывать нахождение в горячих или холодных помещениях, ветер, употребление горячих блюд и напитков, алкоголя, острых и пряных блюд, длительное нахождение на солнце, эмоциональные всплески. Последний фактор признается не всеми исследователями.
Признаки и симптомы розацеа
Основными признаками розацеа являются:
- Стойкое покраснение лица. Чаще всего покраснение захватывает центр лица (лоб, нос, подбородок и щеки). Краснота может распространяться на грудь и спину.
- Высыпания на лице. В начале на фоне покраснения кожи образуются небольшие розоватые бугорки (папулы), которые со временем превращаются в гнойнички (пустулы, прыщи, угри).
- Уплотнение кожи лица в области покраснения. Чаще развивается на поздней стадии болезни.
- Расширение сосудов и проявление красной сосудистой сетки (телеэнгиэктазии).
- Ринофима. Стойкое покраснение и уплотнение кожи на носу.
 Чаще встречается у мужчин.
Чаще встречается у мужчин. - Поражение глаз. Встречается примерно у половины заболевших. Проявляется покраснением, сухостью, резью, ощущением песка или инородного тела в глазах, слезотечением.
Возможны ощущения зуда, жжения, стягивания кожи.
Существуют сложные классификации и алгоритмы, позволяющие выделить формы и стадии в зависимости от симптомов розацеа, установить степени тяжести заболевания. Розацеа не проходит сама, однако ее проявления могут появляться и затем исчезать на время.
О начале розацеа следует подумать, если у Вас легко или очень часто краснеет лицо, Вы замечаете сильное покраснение при использовании горячих напитков, пряной еды и алкоголя, либо во время очень холодной или очень жаркой погоды, а также если Вы вдруг стали сильно реагировать на спрей для волос, мыло или косметику по уходу за лицом. Помните, что эти признаки указывают не на воображаемый демодекоз, а на дебют хронического прогрессирующего заболевания, которое нужно вовремя остановить.
Как ставят диагноз розацеа?
В большинстве случаев врач может поставить диагноз розацеа уже по внешнему виду больного. При некоторых формах заболевания может потребоваться исследование микрофлоры кожи лица, состояния сосудов. Для различения розацеа с похожими заболеваниями кожи у женщин выполняют некоторые анализы крови.
Что делать при розацеа?
Розацеа может прогрессировать и переходить в более тяжелые стадии, с трудом поддающиеся лечению: такие, как сильное расширение сосудов (телеангиэктазии) и ринофима. Поэтому появление розовых угрей – причина для немедленного обращения к дерматологу.
Своевременно поставленный диагноз может не только спасти Вас от текущих проявлений розацеа, но и предотвратить прогрессирование болезни. Панацеи от розацеа до сих пор не существует, однако у 87% заболевших удается контролировать появление угрей.
Чего не надо делать — заниматься самолечением. Помните, что только профессионалы смогут Вам помочь!
Провоцирующие факторы или профилактика розацеа.
Отягчающие обстоятельства — всевозможные спусковые механизмы появления и обострения Розацеа. Люди, которые страдают от розовых угрей, должны избежать этих факторов.
Этими факторами являются:
- Воздействие экстремальных температур, как жара или холод (например, сауна): Экстремальные температуры, как холодные или особенно тепло (как в сауне или во время приема горячей ванны) вызывают физиологическую гиперемию и могут вызвать розацеа. Следовательно, их следует избегать.
- Ультрафиолетовое излучение: Часто розацеа, связана с повреждением кожи солнцем (солнечный эластоз), который является пусковым фактором. Поэтому, особенно пациентам с розацеа следует избегать ультрафиолетового излучения, например, солнечные ванны.
- Эмоциональный стресс:
Эмоциональный стресс из-за смущения и гнева может вызвать гиперемию, которая является причиной розацеа.

- Алкогольные напитки: Острая пища вызывает гиперемию, связанную с потоотделением, что обусловлено рефлексом тройничного нерва. Так как гиперемия является важным триггером розацеа, пациенты не должны есть острую пищу.
- Острая пища: Даже небольшое количество алкоголя вызывает расширение кровеносных сосудов, что может привести к интенсивной гиперемии. Так это является пусковым фактором, пациенты с розацеа должны воздерживаться от употребления алкоголя.
- Горячие напитки: Горячие напитки вызвать гиперемию в связи с влиянием роста температуры крови. Как гиперемия является важным триггером, пациентам с розацеа следует избегать горячих напитков.
Автор:
Копирование информации разрешено с указанием автора и источника
Особенности клинического течения розацеа при сочетании с демодекозом Текст научной статьи по специальности «Клиническая медицина»
повышенная концентрация кислотовыделяющих бактерий в биологической плёнке может присутствовать за 12-18 мес до появления первичного кариозного дефекта белого пятна.
4. Точную локализацию первичных дефектов выявляют в ходе тщательного клинического обследования, где для определения степени деминерализации эмали и дальнейшего мониторирования развития кариеса необходимо использование прибора КаVо «DIAGNOdent pen».
ЛИТЕРАТУРА
1. Боровский Е.В. О новых стандартах лечения и диагностики кариеса зубов // Клин. стоматол. — 2006. — №4. — С. 6-8.
2. Исаков В.А., Архипова Е.И., Исаков Д.В. Герпесвирусные инфекции человека. Руководство для врачей / Под ред. В.А. Исакова. — СПб.: СпецЛит, 2006. — 302 с.
3. Рабинович И.А., Рабинович О.Ф., Разживина Н.В. Рецидивирующий герпетический стоматит. — М.: ГЭОТАР-Медиа, 2005. — 64 с.
4. Allais G. Кариес-диагностика. Ч. 2.2 // Новое в стоматол. — 2008. — №5. — С. 1-16.
— 2008. — №5. — С. 1-16.
5. Brostek A.M., Bochenek A.J., Walsh L.J. Minimally invasive dentistry: a review and update // Shanghai J. Stomatol. — 2006. — N 15. — P. 225-249.
6. Firla M.Th. Биохимический экспресс-тест, предназначенный для диагностики кариеса на самых ранних стадиях его развития // Новое в стоматол. — 2003. — №6. — С. 26-30.
7. Lanrisch E. Диагностика и терапия индивидуального риска возникновения кариеса // Новое в стома-тол. — 2003. — №6. — С. 31-35.
8. Walsh L.J., Tsang A.K.L. Chairside testing for
cariogenic bacteria: current concepts and clinical
strategies // Intern. Dent. — 2008. — Vol. 10, N 2. — P. 50-65.
9. Walsh L.J. Clinical aspects of salivary biology for the dental clinician // Intern. Dent. SA. — 2007. — N 9. — P. 22-41.
Walsh L.J. Clinical aspects of salivary biology for the dental clinician // Intern. Dent. SA. — 2007. — N 9. — P. 22-41.
10. Walsh L.J. Dental plaque fermentation and its role in caries risk assessment // Intern. Dent. — 2006. — N 1. — P. 4-13.
УДК 616.53-002.256-07: 616.5-002.954 Т11
ОСОБЕННОСТИ КЛИНИЧЕСКОГО ТЕЧЕНИЯ РОЗАЦЕА ПРИ СОЧЕТАНИИ С ДЕМОДЕКОЗОМ
Людмила Леонтьевна Елистратова*, Наталья Иосифовна Потатуркина-Нестерова,
Алексей Сергеевич Нестеров
Ульяновский государственный университет
Реферат
Цель. Изучение особенностей клинического течения розацеа при сочетании с демодекозом.
Методы. Обследованы пациенты с розацеа (n=71), у которых выделены клещи рода Demodex. Возраст обследованных составил от 19 до 59 лет. В качестве группы сравнения обследовали больных розацеа без демодекоза (n=68), сопоставимых по полу и возрасту. Продолжительность заболевания в обеих группах составила от 2-3 нед до 7 лет. Проводили клиническое обследование, исследование на наличие Demodexfolliculorum. Для установления диагноза и определения стадии заболеваний использовали диагностические критерии клинических форм розацеа.
Результаты. У больных розацеа, осложнённой демодекозом, чаще встречалась пустулёзная форма заболевания. У всех пациентов с пустулёзной формой основной группы выявлено сочетание эритемы с пастозностью кожи. Также в большей степени были обнаружены сгруппированные элементы, имеющие большие размеры и инфильтрированное основание. У больных с папулёзной формой розацеа, осложнённой демодекозом, элементы высыпаний локализовались по всему лицу у 33,3% обследованных, в группе сравнения подобный характер высыпаний отмечен в 12,5% случаев. При розацеа, осложнённой демодекозом, у значительного количества больных частота рецидивов составила 2 раза в год и более. При дерматозе без демодекоза рецидивы заболевания встречались статистически значимо реже.
При розацеа, осложнённой демодекозом, у значительного количества больных частота рецидивов составила 2 раза в год и более. При дерматозе без демодекоза рецидивы заболевания встречались статистически значимо реже.
Вывод. У больных розацеа, осложнённой демодекозом, выявлено более тяжёлое течение заболевания с превалированием пустулёзной формы и большей площадью поражённых участков кожи.
Ключевые слова: розацеа, демодекоз, клиническое течение, формы розацеа, рецидив.
CLINICAL FEATURES OF ROSACEA IN COMBINATION WITH DEMODICOSIS L.L. Elistratova, N.I. Potaturkina-Nesterova, A.S. Nesterov. Ulyanovsk State University, Ulyanovsk, Russia. Aim. To study the features of the clinical course of rosacea in combination with demodicosis. Methods. The study included patients aged 19 to 59 years with rosacea (n=71), in whom Demodex mite were identified. Gender and age-comparable patients with rosacea and without demodicosis (n=68) were examined as comparison group. The disease duration in both groups ranged from 2-3 weeks to 7 years. Clinical examination, Demodex folliculorum identification were performed. Diagnostic criteria for clinical forms of rosacea were used for diagnosis and staging of the disease. Results. The pustular form of the disease was more prevalent in patients with rosacea, complicated by demodicosis. The combination of erythema with skin edema was found in all patients with a pustular form of the disease, bigger grouped skin rash elements having an infiltration bed were revealed in a greater degree. In patients with papular form of rosacea, complicated by demodicosis, skin rash elements were localized all over the face in 33.3% of cases, in comparison group similar rash was noted in 12.5% of cases. In patients with rosacea, complicated by demodicosis, most of the patients suffered relapses at least twice a year and more.
Gender and age-comparable patients with rosacea and without demodicosis (n=68) were examined as comparison group. The disease duration in both groups ranged from 2-3 weeks to 7 years. Clinical examination, Demodex folliculorum identification were performed. Diagnostic criteria for clinical forms of rosacea were used for diagnosis and staging of the disease. Results. The pustular form of the disease was more prevalent in patients with rosacea, complicated by demodicosis. The combination of erythema with skin edema was found in all patients with a pustular form of the disease, bigger grouped skin rash elements having an infiltration bed were revealed in a greater degree. In patients with papular form of rosacea, complicated by demodicosis, skin rash elements were localized all over the face in 33.3% of cases, in comparison group similar rash was noted in 12.5% of cases. In patients with rosacea, complicated by demodicosis, most of the patients suffered relapses at least twice a year and more. In cases of rosacea without demodicosis
In cases of rosacea without demodicosis
Адрес для переписки: ludmila1409@mail.ru
S99
relapses were significantly less frequent. Conclusion. In patients with rosacea, complicated by demodicosis more severe clinical course of the disease was observed with a prevalence of pustular forms and the greater skin area involved. Keywords: rosacea, demodicosis, clinical course, clinical forms of rosacea, relapse.
Акнеподобные дерматозы, такие как розацеа, периоральный дерматит, розацеа-подобный дерматит, себорейный дерматит и другие, остаются одной из самых актуальных проблем дерматологии. Наиболее часто встречающийся дерматоз из этой группы заболеваний — розацеа. Исследованиями установлено, что частота данной нозологии среди всех акнеподобных дерматозов составляет около 31% [5].
В последние десятилетия активно обсуждают вопрос о роли клещей Demodex /оШт1отт в развитии розацеа. Ряд исследователей считают присутствие данных паразитов в сально-волосяных фолликулах кожи лица основной причиной развития розацеа [3]. Установлено, что формирование розацеа улучшает условия существования и размножения клещей рода Demodex spp., что усугубляет клиническую картину заболевания и субъективные ощущения пациента [4]. Паразитирующий в устье сальных желёз клещ переносит патогенные микроорганизмы в более глубокие слои сальных желёз и волосяных фолликулов, что усиливает воспалительные процессы и явления пустулизации в очагах поражения [2].
Ряд исследователей считают присутствие данных паразитов в сально-волосяных фолликулах кожи лица основной причиной развития розацеа [3]. Установлено, что формирование розацеа улучшает условия существования и размножения клещей рода Demodex spp., что усугубляет клиническую картину заболевания и субъективные ощущения пациента [4]. Паразитирующий в устье сальных желёз клещ переносит патогенные микроорганизмы в более глубокие слои сальных желёз и волосяных фолликулов, что усиливает воспалительные процессы и явления пустулизации в очагах поражения [2].
Целью исследования было изучение особенностей клинического течения розацеа при сочетании с демодекозом.
Обследованы пациенты с розацеа (п=71), у которых выделены клещи рода Demodex spp. Возраст обследованных составил от 19 до 59 лет (в среднем 36,7±0,89 года). В числе обследованных были 52 (73,3%) женщины и 19 (26,7%) мужчин. В качестве группы
сравнения выступали больные розацеа без демодекоза (п=68), из них 49 (72,1%) женщин и 19 (27,9 %) мужчин, средний возраст 39,7±0,98 года. Группы были сопоставимыми по полу и возрасту. Продолжительность заболевания в обеих группах составляла от 2-3 нед до 7 лет: в основной группе в среднем 3,9±0,93 года, в группе сравнения 2,7±0,42 года.
Группы были сопоставимыми по полу и возрасту. Продолжительность заболевания в обеих группах составляла от 2-3 нед до 7 лет: в основной группе в среднем 3,9±0,93 года, в группе сравнения 2,7±0,42 года.
Из всех обследованных больных с розацеа, осложнённой демодекозом, 49 (69,1±8,3%) пациентов отмечали субъективные симптомы: у 21 (29,6%) больного был отмечен зуд различной интенсивности, у 12 (16,9%) — сухость кожи, у 9 (12,7%) — ощущение жжения и покалывания, у 7 (9,9%) — отёчность лица (рис. 1). В группе сравнения субъективные симптомы присутствовали у 45,6±5,2% больных (р <0,05).
У пациентов с розацеа, осложнённой демодекозом, чаще выявляли пустулёзную форму заболевания (31 случай, 43,7%) в отличие от группы сравнения, в которой данная форма заболевания диагностирована у 15 (22,0%) пациентов (табл. 1).
Пустулёзная форма розацеа характеризовалась интенсивной эритемой в сочетании с отёчностью и инфильтрацией. Отмечались папулёзные и пустулёзные высыпания размером 1-5 мм в диаметре полушаровидной формы с содержимым жёлтого или зеленовато-жёлтого цвета. У 8 (25,8%) пациентов элементы были сгруппированы, имели большие размеры (5-6 мм в диаметре) и инфильтрированное основание, преимущественно были локализованы в нижней трети лица
Отмечались папулёзные и пустулёзные высыпания размером 1-5 мм в диаметре полушаровидной формы с содержимым жёлтого или зеленовато-жёлтого цвета. У 8 (25,8%) пациентов элементы были сгруппированы, имели большие размеры (5-6 мм в диаметре) и инфильтрированное основание, преимущественно были локализованы в нижней трети лица
□ Розацеа в сочетании с демодекозом □ Группа сравнения Рис. 1. Характеристика субъективных проявлений розацеа (п=71).
Таблищ 1
Распределение больных по клиническим формам розацеа
Больные Розацеа в сочетании с демодекозом, п=71 Группа сравнения (без демоде-коза), п=68
Формы розацеа Абс. % Абс. %
Эритематозная 12 16,9 21 30,9
Папулёзная 27 38 32 47,1
Пустулёзная 31 43,7 15 22
Инфильтративно-продуктивная 1 1,4 — —
(край нижней челюсти, скуловая область и подбородок).
У всех пациентов основной группы присутствовали эритема и пастозность кожи в отличие от группы сравнения, где данное сочетание встречалось у 46,7% больных (р <0,05). У всех обследуемых основной группы элементы высыпаний были значительно крупнее (в среднем 4±0,5 мм), чем в группе сравнения (в среднем 2±0,5 мм), часто были сгруппированы (87,1%) и имели инфильтрированное основание (80,6%).
У 27 (38,0%) пациентов была диагностирована папулёзная форма розацеа: на фоне эритемы и пастозности кожи с обилием тонких и широких телеангиэктазий присутствовали розово-красные папулы плотно-эластической консистенции диаметром 3-5 мм, округлых очертаний, полусферической или несколько уплощённой формы, со слабо контурированными границами. У 18 (66,7%) из 27 пациентов с папулёзной формой розацеа, сочетанной с демодекозом, папулы локализовались в нижней трети лица (на щеках, крае нижней челюсти, подбородке). У 9 (33,3%) пациентов высыпания располагались повсеместно (на лбу, щеках, подбородке) в отличие от группы сравнения, в которой такая локализация элементов была зарегистрирована лишь у 3 (9,4%) из 32 больных с папулёзной формой заболевания (р <0,05). В основании наиболее крупных элементов отмечалась инфильтрация.
У 9 (33,3%) пациентов высыпания располагались повсеместно (на лбу, щеках, подбородке) в отличие от группы сравнения, в которой такая локализация элементов была зарегистрирована лишь у 3 (9,4%) из 32 больных с папулёзной формой заболевания (р <0,05). В основании наиболее крупных элементов отмечалась инфильтрация.
Эритематозная форма характеризова-
лась приливной эритемой лица с продолжительностью от нескольких минут до нескольких часов. У 5 (41,6%) пациентов эритема локализовалась на центральной части лица, у 2 (16,7%) — в области щёк, у 2 (16,7%) — в носощёчной области. У 3 (25,0%) пациентов эритема занимала обширные зоны с умеренной инфильтрацией. У всех больных на фоне эритемы обнаружено наличие переплетающихся капиллярных телеангиэктазий ярко- или тёмно-красного цвета. В группе сравнения у 10 (47,6%) больных элементы располагались в центральной части лица, только у 1 (4,8%) пациента эритема занимала обширные зоны.
Инфильтративно-продуктивная форма розацеа в виде ринофимы в обследованной группе была отмечена у 1 пациента (в группе сравнения больные с данной формой не встречались). На фоне стойкой эритемы с багрово-синюшным оттенком присутствовали стойко дилатированные сосуды и устья расширенных сальных желёз, локализованные преимущественно в области носа и щёк.
Для оценки степени тяжести розацеа использовали шкалу В.П. Адаскевича [1], выделяли три группы: с лёгким (1-7 баллов), среднетяжёлым (8-14 баллов) и тяжёлым (15-21 балл) течением заболевания.
У большинства больных розацеа, осложнённой демодекозом (основная группа), было установлено среднетяжёлое (35 случаев, 49,3%) и тяжёлое (24 случая, 33,8%) течение заболевания в отличие от группы срав-
Рис. 2. Количество больных с различной частотой рецидивов при розацеа (%). *Статистическая значимость различий показателей с группой сравнения (р <0,05).
*Статистическая значимость различий показателей с группой сравнения (р <0,05).
нения, где в основном наблюдали лёгкое (39 случаев, 57,4%) и среднетяжёлое (21 случай, 30,9%) течение дерматоза.
Важной особенностью клинического течения розацеа на фоне демодекоза была высокая частота рецидивов. Так, при наличии клещей рода Demodex spp. постоянные обострения (более 4 раз в год) встречались в 4,5 раза чаще (38 случаев, 53,5%), чем у больных без демодекоза (8 случаев, 11,8%) (рис. 2).
ВЫВОДЫ
1. У больных розацеа, осложнённой демодекозом, выявлено более тяжёлое течение заболевания с превалированием пустулёзной формы и большей площадью поражённых участков кожи. Более выраженные клинические симптомы заболевания встречались статистически значимо чаще, чем при роза-цеа без демодекоза.
2. Сочетание розацеа с демодекозом характеризуется наличием инфильтратив-но-продуктивной формы и большим количеством больных с высокой частотой рецидивов.
ЛИТЕРАТУРА
1. Адаскевич В.П. Диагностические индексы в дерматологии. — М.: Медицинская книга, 2004. — 165 с.
2. Батыршина С.В., Гордеева А.М., Богданова М.А., Булгакова Д.Р. Эффективность геля скинорен в наружной терапии больных угревой болезнью и розацеа // Вест. дерматол. и венерол. — 2005. — №4. — С. 44-46.
3. Коган Б.Г., Головченко Д.Я. Современные подходы в комплексном лечении пациентов с демодекозом и розовыми угрями // Клин. иммунол. аллергол. инфек-тол. — 2011. — №1. — С. 38-43.
4. Самцов А.В., Стаценко А.В. , Плахов В.Н. и др. Роза-мет в комплексной терапии розацеа // Дерматология. — 2002. — №1. — С. 23-24.
, Плахов В.Н. и др. Роза-мет в комплексной терапии розацеа // Дерматология. — 2002. — №1. — С. 23-24.
5. Юцковская Я.А., Кусая Н.В., Ключник С.Б. Обоснование патогенетической терапии при акнеподобных дерматозах, осложнённых клещевой инвазией Demo-dex folliculorum // Клин. дерматол. и венерол. — 2010. — №3. — С. 60-63.
УДК 617.57-089.873-007-053-1-036.86-055: 614.253.89 Т12
ГЕНДЕРНЫЕ ОСОБЕННОСТИ МОТИВАЦИИ ПАЦИЕНТОВ С НАРУШЕНИЯМИ СТРУКТУРЫ И ФУНКЦИЙ КОНЕЧНОСТЕЙ
Фания Мансуровна Биктимирова1,2*, Надежда Павловна Ничипоренко3
1Казанская государственная медицинская академия,
Протезно-ортопедический центр «Реабилитация инвалидов», г. Казань,
3Казанский государственный медицинский университет
Реферат
Цель. Выявление особенностей мотивационной сферы и гендерных отличий у инвалидов с ампутационным дефектом конечностей.
Выявление особенностей мотивационной сферы и гендерных отличий у инвалидов с ампутационным дефектом конечностей.
Методы. Объектом исследования были 318 пациентов с нарушениями структуры и функций конечностей, обратившихся для протезирования в протезно-ортопедический центр «Реабилитация инвалидов» с 2008 по 2010 гг. Среди людей с ампутационным дефектом конечностей присутствовали 267 (83,3%) мужчин и 51 (16,7%) женщина. Эмпирические данные мотивационной сферы были получены при помощи анкетирования и тестирования 191 человека в возрасте от 18 до 66 лет. Оценивали качество жизни, индивидуально-психологические особенности личности, эмоциональную и мотивационную сферы, окружающую социально-культурную и природную среду.
Результаты. Выраженная аффилиативная потребность была характерна для тревожных (г=0,15, р <0,05) и эмотивных (г=0,17, р <0,01) личностей и снижена при застревающем типе (г=-0,26, р <0,01). Стремление быть принятым другими людьми отрицательно коррелировало с потребностью в достижении успеха (г=-0,19, р <0,05). Аффилиативная потребность у женщин оказалась статистически значимо выше по сравнению с мужчинами (1=2,87, р <0,05). Также женщин отличала выраженная отрицательная взаимосвязь стремления в принятии другими людьми с мотивацией достижения (г=-0,46, р <0,01), в мужской выборке эта связь оказалась недостоверной (г=-0,11). Демонстративные (г=0,21, р <0,05) и гипертимные (г=0,24, р <0,01) личности чаще стремились к достижениям и успеху. Педантичные (г=-0,23, р <0,01), тревожные (г=-0,28, р <0,01) и циклотимные (г=-0,28, р <0,01) черты характера были связаны с мотивацией избегания неудач. Мотивация достижения была статистически достоверно выше у мужчин (1=-2,82, р <0,05). Для женщин с доминирующим мотивом избегания неудач были характерны высокая личностная тревога (г=-0,38, р <0,05) и депрессия (г=-0,36, р <0,05). В мужской выборке отмечена отрицательная зависимость силы мотивации достижения и ситуативной (г=-0,23, р <0,01), личностной (г=-0,19, р <0,05) тревоги, а также депрессии (г=-0,36, р <0,001).
Стремление быть принятым другими людьми отрицательно коррелировало с потребностью в достижении успеха (г=-0,19, р <0,05). Аффилиативная потребность у женщин оказалась статистически значимо выше по сравнению с мужчинами (1=2,87, р <0,05). Также женщин отличала выраженная отрицательная взаимосвязь стремления в принятии другими людьми с мотивацией достижения (г=-0,46, р <0,01), в мужской выборке эта связь оказалась недостоверной (г=-0,11). Демонстративные (г=0,21, р <0,05) и гипертимные (г=0,24, р <0,01) личности чаще стремились к достижениям и успеху. Педантичные (г=-0,23, р <0,01), тревожные (г=-0,28, р <0,01) и циклотимные (г=-0,28, р <0,01) черты характера были связаны с мотивацией избегания неудач. Мотивация достижения была статистически достоверно выше у мужчин (1=-2,82, р <0,05). Для женщин с доминирующим мотивом избегания неудач были характерны высокая личностная тревога (г=-0,38, р <0,05) и депрессия (г=-0,36, р <0,05). В мужской выборке отмечена отрицательная зависимость силы мотивации достижения и ситуативной (г=-0,23, р <0,01), личностной (г=-0,19, р <0,05) тревоги, а также депрессии (г=-0,36, р <0,001). .ги 902
.ги 902
причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболеванияДемодекоз относится к группе паразитарных заболеваний кожи.
 Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Изучение эффективности лечения больных на розацеа и демодекоз с привлечением новых лечебно-профилактических средств | Демоскин
В.А. Савоськина к.м.н. доцент
Харьковская медицинская академия последипломного
образования Кафедра дерматовенерологии и ВИЧ/СПИДа
Цель работы – изучить эффективность лечения больных на розацеа и демодекоз с привлечением новых лечебно-профилактических средств местного действия Демоскин бальзам для лица произодства ООО «Ботаника» Украина.
Кафедрой дерматовенерологии и ВИЧ/СПИДа Харьковской медицинской академии последипломного образования на базе ГУ НИИ дерматологии и венерологии АМНУ было проведено клиническое исследование переносимости и эффективности препарата Демоскин бальзама для лица. В исследовании, принимали 2 группы пациентов: 1 группа (10 человек)- больные розацеа, получающие монотерапию бальзамом Демоскин; 2-я группа (12 человек)- использовали традиционную наружную терапию розацеа. Курс лечения составил 3-6 недель. Проведенные наблюдения подтвердили эффективность применения линейки Демоскин и открыли новые перспективы в терапии больных розацеа.
В исследовании, принимали 2 группы пациентов: 1 группа (10 человек)- больные розацеа, получающие монотерапию бальзамом Демоскин; 2-я группа (12 человек)- использовали традиционную наружную терапию розацеа. Курс лечения составил 3-6 недель. Проведенные наблюдения подтвердили эффективность применения линейки Демоскин и открыли новые перспективы в терапии больных розацеа.
Демоскин эффективен как в виде монотерапии при эритематозной форме розацеа, так и может применяться в виде комбинированной терапии, в сочетании с системными препаратами при тяжелых формах заболевания.
Новые подходы в диагностике и лечении розацеа
Розацеа представляет собой хроническое воспалительное заболевание кожи лица, характеризующееся развитием стойкой эритемы в основном на выступающих участках лба, носа, щек и подбородка с концентрацией в центре лица, может сопровождаться развитием отѐчных папул, пустул, фиброза, гиперплазии сальных желез и глазных симптомов. Поражение глаз встречается более чем у 50% пациентов с розацеа, возникают такие симптомы как сухость, раздражение и нередко блефарит, конъюнктивит, реже, кератит. Данные особенности течения заболевания приводит к снижению оценки качества жизни больных розацеа.
Поражение глаз встречается более чем у 50% пациентов с розацеа, возникают такие симптомы как сухость, раздражение и нередко блефарит, конъюнктивит, реже, кератит. Данные особенности течения заболевания приводит к снижению оценки качества жизни больных розацеа.
Розацеа встречается и у мужчин и у женщин, хотя чаще страдают женщины. У мужчин могут развиваться более тяжѐлые формы заболевания (ринофима).
Розацеа встречается у 5% всех кожных больных и до 10 % населения в странах Европы. В США розацеа диагносцирована у 13-14 миллионов человек, в Канаде – до 3,6 млн. Недавно проведенное исследование показало, что 46% пациентов с розацеа живет с симптомами заболевания более 10 лет (7). Заболевание начинается в большинстве случаев (до 57%) в возрасте 30-50 лет. (7,8).
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
За последнее десятилетие проведено множество исследований в области поиска патогенных путей, участвующих в развитии розацеа. Широкое разнообразие клинических форм розацеа, вызывают споры в объяснении патогенеза этого заболевания. По данным недавних исследований, предполагают влияние врожденной иммунной системы и сосудисто-нервной дисрегуляции кожи (9,10).
По данным недавних исследований, предполагают влияние врожденной иммунной системы и сосудисто-нервной дисрегуляции кожи (9,10).
По данным литературы, потенциальную роль отводят таким патогенетическим факторам как сосудистые нарушения, наличие микроорганизмов (Demodex Folliculorum и Helicobacter Pylori) и загрязнение экологии. Предрасполагающими факторами («триггерами»), вызывающих появление или обострение розацеа являются алкоголь, солнечное излучение, стресс, менструации, некоторые лекарственные препараты, некоторые пищевые продукты.
Примерно у 15-40% пациентов с розацеа имеется положительный семейный анамнез заболевания. Обследование 2052 человек произведенные Национальным обществом Розацеа в США, показали, что еѐ развитие можно связать с наследственностью. Выявлена значительная связь между GSTT1 и /или GSTM1 нулевых генотипов и розацеа. При обследовании 22 952 европейцев более, 10% имели предшествующий диагноз розацеа. В этой группе были найдены: один значимый нуклеотидный полиморфизм (SNP) , связанных с розацеа и три аллели HLA, что поддерживая вероятный генетический компонент в патогенезе розацеа (4).
Способность изменять тонус сосудов, повышать проницаемость капилляров и вызывать приливы принадлежит вазоактивным пептидам желудочно-кишечного тракта (VIP, пентагастрин), простагландину Е2, ряду медиаторных веществ (эндорфины, брадикинин, серотонин, гистамин, субстанция Р), компонентам калликреин-кининовой системы, токсинам. В патогенезе розацеа превалируют сосудистые изменения и изменения соединительной ткани.
По современным представлениям ключевая роль в патогенезе розацеа отводится тесной взаимосвязи триггерных факторов и врожденного иммунитета.
Это взаимодействие осуществляется на фоне повышенного количества в коже больных розацеа антимикробного пептида кателицидина и его активатора калликреина-5. Как правило, защитные свойства врожденной системы иммунитета реализуются через острую воспалительную реакцию, сопряженную активацией сосудистого эндотелия и клеток-фагоцитов (преимущественно нейтрофилов) в месте повреждения.
Толл-рецепторы (TLRs) – главные компоненты системы врожденного иммунитета. У пациентов с розацеа благодаря триггерным факторам опосредованно через TLRs повышается количество цитокинов, матриксных металлопротеиназ, усиливается выработка активных форм кислорода и оксида азота, что приводит к дальнейшим морфологическим изменениям в коже, объясняющим разнообразие клинических форм розацеа. Потенциальными триггерами для TLR-2 в розацеа являются клещи Demodex folliculorum, связанные с бактериями , такими как Bacillus oleronius и эпидермальным стафилококком (10). Было доказано, что антигенные белки, связанные бактериями, могут стимулировать воспалительный ответ у пациентов с папулезно-пустулезной розацей.
У пациентов с розацеа благодаря триггерным факторам опосредованно через TLRs повышается количество цитокинов, матриксных металлопротеиназ, усиливается выработка активных форм кислорода и оксида азота, что приводит к дальнейшим морфологическим изменениям в коже, объясняющим разнообразие клинических форм розацеа. Потенциальными триггерами для TLR-2 в розацеа являются клещи Demodex folliculorum, связанные с бактериями , такими как Bacillus oleronius и эпидермальным стафилококком (10). Было доказано, что антигенные белки, связанные бактериями, могут стимулировать воспалительный ответ у пациентов с папулезно-пустулезной розацей.
TLRs также могут быть активированы с помощью активных форм кислорода в результате ультрафиолетового облучения.
Новые направления в исследованях – определение фактора роста эндотелия сосудов (VEGF). У больных с розацией выявлено значительное увеличение VEGF, CD31 и D2-40 по сравнению с неповреждѐнной кожей.
С таким разнообразием клинических проявлений, возникает вопрос, является ли розацеа болезнью или синдромом, вызванный различными этиологическими факторами.
Клиника розацеа
С 2002г. Национальное Общество Розацеа выделяет 4 основных формы розации:
1) эритемателеангиоэктатическая розацеа характеризуется стойкой эритемой в центральной части лица;
2) папулопустуллѐзная – наличием воспалительных папул и пустул;
3) фиматозная- гиперплазией сальных желез и фиброзных узлов, чаще поражается нос;
4) глазная форма — развитием блефарита, конъюнктивита и дисфункцией зрения в тяжелых случаях (3).
Характерные фотографии признаков розацеа представлены на фото 1-5.
Фото1.Эритематозно — телеангиоэктатическая
Фото2. Папуло-пустулёзная форма
Фото3 . Фиматозная форма
Фото4. папуло-пустулѐзнаяформа и глазная форма
Фото5. Глазная форма
Эритематозная розацеа начинается с гиперемии кожи центральной части лица, сопровождающиеся чувством жара, жжения и зуда. Вначале эритема появляется и быстро исчезает. Со временем рецидивы эритематозной розации появляются всѐ чаще и чаще, длительность их увеличивается. Однако розацеа не всегда начинается с преходящей эритемы.
Однако розацеа не всегда начинается с преходящей эритемы.
Папулезная и папуло-пустулѐзная розацеа характеризуется появлением на фоне гиперемии и телеангиоэктазий небольших воспалительных куполообразных папул. Наиболее частая локализация папул – это центральная часть лица и еѐ выпуклые поверхности. Субъективно, у пациентовнаблюдаются явления приливов, чувство зуда, жара и жжение в области лица. Позже появляются сгруппированных пустул в зоне эритемы, однако, возможно их появление и за ее пределами. Наиболее частая локализация, особенно в область носа, носогубных складок и подбородка. Возможно распространение высыпаний на кожу лба (до границы роста волос) и щек.
Субъективно, пациентов с папуло-пустулезной формой беспокоит зуд. Редко сыпь распространяется на другие участки кожного покрова туловища и кончностей (верхние и нижние конечности, область живота, ягодицы).
Фиматозная розацеа
Тяжѐлым проявлением розацеа является ринофима. Вначале появляется небольшое утолщение носа и крупные фолликулы. В некоторых случаях происходит избыточный рост ткани носа за счѐт гиперплазии сальных желез. Заболевание встречается исключительно у мужчин, и нередко развивается как самостоятельное заболевание, без предшествующего воспаления.
В некоторых случаях происходит избыточный рост ткани носа за счѐт гиперплазии сальных желез. Заболевание встречается исключительно у мужчин, и нередко развивается как самостоятельное заболевание, без предшествующего воспаления.
При локализации в других местах выделяют «фимы» других локализаций: гнатофима (подбородок), метафима (область лба), отофима (ухо), блефарофима (веки).
Выделяют следующие формы ринофимы:
- Железистая форма. Разрастание кожи носа (бугристое или гроздевидное) за счет выраженной гиперплазии сальных желез.
- Фиброзная форма. Значительное разрастание соединительной ткани и равномерное увеличение размеров носа, гиперплазия сальных желез не выражена.
- Фиброзно-ангиэктатическая форма. Разрастание и отек соединительной ткани и густая сеть венозных телеангиэктазии придают носу медно-красный цвет(1).
Офтальморозацеа
У каждого третьего пациента розацеа протекает с поражением глаз. Осложнения глазных заболеваний не связаны с тяжестью розацеа и могут на несколько лет опережать кожные поражения. Иногда поражение глаз может быть единственным признаком розацеа. Основными офтальмологическими проявлениями являются блефарит, конъюнктивит, реже встречается иридоциклит, кератит, халазион. Субъективно, пациентов беспокоят зуд, жжение, слезотечение, появление отделяемого в углах глазной щели вначале по утрам, а затем и в течение дня, беспокоит ощущение «песка» в глазах, что вызывает частое моргание.
Осложнения глазных заболеваний не связаны с тяжестью розацеа и могут на несколько лет опережать кожные поражения. Иногда поражение глаз может быть единственным признаком розацеа. Основными офтальмологическими проявлениями являются блефарит, конъюнктивит, реже встречается иридоциклит, кератит, халазион. Субъективно, пациентов беспокоят зуд, жжение, слезотечение, появление отделяемого в углах глазной щели вначале по утрам, а затем и в течение дня, беспокоит ощущение «песка» в глазах, что вызывает частое моргание.
Конъюнктивит при розацеа нередко сочетается с блефаритом и характеризуется гиперемией конъюнктивы глаза, выраженным слезотечением на ветру и на солнце. Ирит встречается редко. Больные предъявляют жалобы на выраженное слезотечение, снижение остроты зрения. Рисунок радужной оболочки становится расплывчатым, изменяется ее окраска, суживается зрачок. Иридоциклит характеризуется вовлечением в воспалительный процесс ресничного тела, о чем свидетельствует появление болей. Кератит при розацеа начинается с расширения периферических сосудов склеры, постепенно трансформирующихся в периваскулярные инфильтраты, как и при поражении кожи. На отдельных участках склеры формируются очаги помутнения. Воспалительные инфильтраты медленно продвигаются в центральные отделы роговицы и подвергаются распаду. Клинически это характеризуется изъязвлением с последующим рубцеванием. Соли кальция, откладывающиеся в соединительно- тканных рубцах, придают участкам помутнения меловой оттенок. Прогрессирующее снижение остроты зрения может привести к слепоте.
На отдельных участках склеры формируются очаги помутнения. Воспалительные инфильтраты медленно продвигаются в центральные отделы роговицы и подвергаются распаду. Клинически это характеризуется изъязвлением с последующим рубцеванием. Соли кальция, откладывающиеся в соединительно- тканных рубцах, придают участкам помутнения меловой оттенок. Прогрессирующее снижение остроты зрения может привести к слепоте.
Воспаление мейбомиевой железы (холазион) формируется медленно, часто безболезненно. Вначале появляются гиперемия, под кожей прощупывается подвижное образование величиной от просяного зерна до горошины, спаянное с хрящом века. Хирургическое лечение не предотвращает рецидивов заболевания.
Розацеа в детстве
Розацеа чаще всего наблюдается у взрослых. У детей розацеа проявляется редко и остаѐтся незамеченной. Рання диагностика и лечение предотвращает прогрессирование заболевания. Ряд авторов предполагает, что у детей, у которых возникает гиперемия кожи лица в течение 30 мин после физической нагрузки, есть опасность развития розацеа в будующем.
Наиболее частыми проявлениями розацеа в детстве являются гиперемия и папулезно-пустулезной высыпания на выпуклых частях лица. Клинические критерии, используемые у взрослых, могут быть применены к детям. Однако если только один критерий является достаточным для диагностики розацеа у взрослых, у детей должно присутствовать, как минимум, два критерия.
Дерматологический и офтальмологические критерии детства розацеа
- Гиперемия лица (рецидивирующая или постоянная эритема)
- Телеангиэктазии кожи лица без других причин
- Папулы и пустулы без комедонов
- Избирательная локализация поражений на выпуклых части лица
- Глазные проявления (1 из перечисленных)
- Рецидивирующий халазион
- Блефарит
- Кератит
Глазные проявления розацеа у детей довольно редки. Однако, при несвоевременной диагностике, возможны серьезные офтальмологические осложнения, такие как кератит и язва роговицы.
Влияние розацеа на качество жизни не может быть оценено в полной мере..jpg) Недавний Кокрановский систематический обзор показал негативное влияние на здоровье и ухудшение качества жизни пациентов с розацеа (11). Другие исследования выявили повышенную тревожность и депрессию в этой группе (2)
Недавний Кокрановский систематический обзор показал негативное влияние на здоровье и ухудшение качества жизни пациентов с розацеа (11). Другие исследования выявили повышенную тревожность и депрессию в этой группе (2)
Большой проблемой является стигматизация у больных с розацией и особенно с ринофимой. В частности нередко ассоциируется с алкоголизмом (с помощью синонимов «ромовый нос» и др.)
Дифференциальная диагностика
Диагноз розацеа является клиническим, включающий в себя множество возможных клинических признаков. Для каждой функции следующие дифференциальные диагнозы следует учитывать:
• Эритематозная розацеа: с карциноидным синдромом, системным мастоцитозом, приливами при перименопаузе, медуллярным раком щитовидной железы, опухолями поджелудочной железы и почечно-клеточным раком.
• Эритемо-телеангиоэктатическая розацеа: с фотодерматитом, системной красной волчанкой, дерматитом лица, себорейным дерматитом, псориазом и фолликулярным кератозом.
• Папуло-пустулѐзная розацеа с: вульгарными угрями (характеризуется наличием комедонов) и фолликулитом.
• Фиматозные изменения: немеланоцитарный рак кожи, гранулематозный инфильтрат (гранулема, саркоидоз), и B- и T-клеточных лимфомы
Лабораторная диагностика
Обязательная
- клинический анализ крови,
- клинический анализ мочи,
- биохимический анализ крови (общий белок, щелочная фосфатаза, билирубин, холестерин, трансаминазы, глюкоза)
- бактериологическое исследование на Helicobacter pylori
- посевы на бактериальные с определением чувствительности к антибиотикам (для исключения грамнегативной розации)
- исследование на Demodex folliculorum
- КСР.
Рекомендованная
- бактериологическое исследование на Helicobacter pylori
- биопсия кожи – при необходимости дифференциальной диагностики с другими заболеваниями.
 Гистологически в пустулах выявляется воспаление с фолликулярной ориентацией при наличии лимфоцитов, гистиоцитов и нейтрофилов в отверстии фолликула. Папулы имеют похожую картину слабого или выраженного периваскулярного воспаления. В участках отека при розацеа видны тучные клетки в пределах дермы, а ринофима гистологически представляется как гиперплазия сальных желез и гипертрофия соединительной ткани.
Гистологически в пустулах выявляется воспаление с фолликулярной ориентацией при наличии лимфоцитов, гистиоцитов и нейтрофилов в отверстии фолликула. Папулы имеют похожую картину слабого или выраженного периваскулярного воспаления. В участках отека при розацеа видны тучные клетки в пределах дермы, а ринофима гистологически представляется как гиперплазия сальных желез и гипертрофия соединительной ткани. - Серологические тесты при диагнозе розацеа не важны, за исключением дифференциального диагноза с диффузной телеангиэктатической эритемой и системной красной волчанкой, в последнем случае тесты на антитела положительные.
Консультации смежных специалистов
- Эндокринолог (по показаниям),
- Гинеколог (по показаниям),
- Гастоэнтеролог (по показаниям),
- Психоневролог (по показаниям).
Лечение
Для течения розацеа характерны непредсказуемые обострения и ремиссии на фоне высокой чувствительности кожи. Заболевание поддается лечению, но полностью излечить его в настоящее время не представляется возможным. Важным в лечении розацеа является воздействие на психо-эмоциональное состояние пациента (лечение дисморфофобии), а также на улучшение клинического течения заболевания. Группа международных экспертов Национального Общества Розацеа пришла к выводу в необходимости проведения не только этиотропного, но в первую очередь симптоматического лечения.
Заболевание поддается лечению, но полностью излечить его в настоящее время не представляется возможным. Важным в лечении розацеа является воздействие на психо-эмоциональное состояние пациента (лечение дисморфофобии), а также на улучшение клинического течения заболевания. Группа международных экспертов Национального Общества Розацеа пришла к выводу в необходимости проведения не только этиотропного, но в первую очередь симптоматического лечения.
Основные цели лечения: облегчить симптомы и улучшить внешний вид, отсрочить или предотвратить развитие более тяжѐлых форм заболевания, продлить ремиссию, улучшить качество жизни пациента.
Диета
Для профилактики приливов крови к лицу следует воздерживаться от алкогольных напитков, красного вина и кофе, чая, шоколада, очень горячей пищи (> 60 °C ), пряных блюд, некоторых сортов сыра (пармезан), шпината, томатов, баклажанов, печени. Рекомендовано медленное употребление охлаждѐнных напитков со льдом.
Общие рекомендации
- Избегать солнечной инсоляции: применение зимой и летом солнцезащитного крема с высоким фактором защиты (+ 30 — +50).

- Избегать эмоциональных нагрузок.
- Не применять сосудорасширяющие лекарств: никотиновая кислота ее производные, амилнитрит, нифедипин.
Косметический уход
Пациенты с розацией имеют чувствительную кожу. В связи с чем, необходимо исключить: эксфолиативные средства, сильные щелочные мыла и вяжущие средства, чистку лица, парафиновую маску, механический и химический пиллинг. Так же, противопоказаны: вапоризация, паровые ванны, сауны, солярий, электропроцедуры, косметический массаж, применение препаратов с компонентами водорослей, морских экстрактов, йодидов, солей моря.
Рекомендовано применять косметические препараты, содержащие зелѐный пигмент маскирующий красноту кожи: зелѐный – нейтрализует красный.
Применение специальных средств для очищения, не требующих смывания (тоники и лосьоны, молочко для чувствительной кожи).
При папуло-пустулѐзной форме применение антибактериального и противопаразитарного мыла.
В последний год, в дерматологической практике при розацеа с успехом применяется отечественная линейка продуктов ДемоСкин, которая выпускается в виде лечебно-профилактического бальзама для кожи, геля для век, лосьона для лица и век и лечебно-профилактического мыла 3 в 1.
ДемоСкин оказывает комплексное воздействие: акарицидное, антибактериальное, противомикозное и регенерирующее действие.
В состав ДемоСкин бальзам для кожи входит: микрокапсулированная сера, коллоидное
серебро, Д-пантенол, аллонтоин, салициловая кислота, витамины А и Е, масло лаванды и жожоба, оливковое масло, экстракт календулы и экстракт ромашки.
Сера имеет акарицидное действие, а так же фунгицидное действие.
Серебро – это «природный антибиотик» без побочных эффектов и развития резистентности («привыкания» бактерий к средству, воздействующему на них).
Д-пантенол – стимулирует регенерацию кожных покровов: увлажняет, смягчает поврежденную кожу. Способствует заживлению кожи без образования рубцов и пигментаций.
Способствует заживлению кожи без образования рубцов и пигментаций.
Аллантоин – обладает противовоспалительным свойством, смягчает, так же способствует более быстрому заживлению кожи.
Салициловая кислота — обладает ярким противовоспалительным и антибактериальным действием, подсушивает, воздействует на широкий спектр микроорганизмов.
Масло лаванды – оказывает противовоспалительное, заживляющее действие, успокаивает кожу, снимает покраснение, стимулирует регенерацию клеток, препятствует образованию рубцов .
Масло жожоба – эффективно восстанавливает поврежденную кожу, питает, увлажняет. Снимает покраснение.
Экстракт календулы обладает сильно выраженными бактерицидными свойствами в отношении некоторых возбудителей, особенно стафилококков и стрептококков.
Календула способна оказывать противовоспалительное и ранозаживляющее действие, благодаря чему она широко используется в косметологических целях. Ценны ее сильные вяжущие и антисептические качества, способность снимать болевые ощущения, раздражение и воспаление на коже. Сокращает поры на лице, уменьшают салоотделение, хорошо помогает при жирной себорее и угревой сыпи. Смягчает огрубевшую кожу, предотвращая образование рубцов.
Ценны ее сильные вяжущие и антисептические качества, способность снимать болевые ощущения, раздражение и воспаление на коже. Сокращает поры на лице, уменьшают салоотделение, хорошо помогает при жирной себорее и угревой сыпи. Смягчает огрубевшую кожу, предотвращая образование рубцов.
Экстракт ромашки – обладает противовоспалительным, антисептическим, успокаивающим и смягчающим действием.
В состав ДемоСкин гель для век входит – ионы серебра, метронидазол, гиалуроновая кислота, экстракты лепестков роз, ромашки, мяты перцевой и натуральные масла.
В лечении розацеа необходио применение специальных средств для очищения, не требующих смывания (тоники и лосьоны, молочко для чувствительной кожи), а при папуло- пустулѐзной форме — антибактериального и противопаразитарного мыла.
В состав мыла 3 в 1 ДемоСкин входит октопирокс, ионы серебра, Д-пантенол, аллонтоин, экстракты ромашки и календулы.
Октопирокс— оказывает мощное фунгицидное (противогрибковое), антибактериальное и ациостатическое воздействие, которое нормализует состояние клеток эпидермиса кожи и жизнеспособность их цикла развития, защищает кожу от накопления токсичных веществ, также имеет активные антимикробные свойства. Поскольку химическая структура этого вещества аналогична ДНК, при попадании в ядра микроорганизмов он заменяет хромосомы и, заодно, их контрольные функции. Это блокирует их клеточный обмен и микроорганизмы погибают, соответственно стабилизируется состояние кожи. Это вещество действует не только на бактерии, но также на плесень и грибки.
Поскольку химическая структура этого вещества аналогична ДНК, при попадании в ядра микроорганизмов он заменяет хромосомы и, заодно, их контрольные функции. Это блокирует их клеточный обмен и микроорганизмы погибают, соответственно стабилизируется состояние кожи. Это вещество действует не только на бактерии, но также на плесень и грибки.
Лосьон 3 в 1 ДемоСкин содержит: октопирокс, ионы серебра, D-пантенол, аллантоин, эстракт ромашки, календулы и алое, оказывая антибактериальное и противовоспалительное действие. Рекомендовано применять для ежедневной гигиены лица и век при демодекозе и акне, для очищения кожи перед нанесением бальзама ДемоСкин или геля для век ДемоСкин.
Медикаментозная терапия
Местная терапия показана как монотерапия для лѐгких форм розацеа, так и для комплексной терапии тяжѐлых форм заболевания.
Топические противовоспалительные средства — холодные примочки 1-2% раствор борной кислоты, 1-2% раствор резорцина, некрепкий чай, а также настои лекарственных растений, продолжительность экспозиции составляет 20-30 минут, 5-6 раз в день. Термальные воды и успокаивающие индифферентные кремы (линейка продукции ДемоСкин).
Термальные воды и успокаивающие индифферентные кремы (линейка продукции ДемоСкин).
Бримонидина тартрат прменятся в течение 4 –х недель для лечения эритематозной розацеа, возможны умеренные и преходящие побочные эффекты, синдром отмены.
Метронидазол (входит в состав геля для век ДемоСкин) — применяют 2 раза в день (антибиотик имидазольной группы, ингибирует генерации активных форм кислорода, обладает выраженным противовоспалительным действием, высокоэффективен в лечении розацеа)
Азелаиновая кислота назначают 2 раза в сут 3-4 месяца (производная дикарбоновой кислоты с выраженным антимикробным, противовоспалительным, кератолитическим и противовоспалительным эффектом, высокоэффективна при лечении розацеа).
Лечение офтальморозации применяют антибиотики тетрациклинового ряда . Местно применяются 0,05% капли циклоспорина, ДемоСкин гель для век.
Местные ретиноиды (ретиноевая кислота, изотретиноин, адапален, тазаротен) применяют при папуло-пустулѐзной форме розацеа. Клинические результаты показывают, что третиноин сводит к минимуму проявления папулезно- пустулезной розацеа в течение относительно короткого курса лечения. Тем не менее, ретиноид может усугубить течение розацеа. Ретиноиды нередко вызывают простой дерматит лица, что ограничивает их применение у пациентов с чувствительной кожей.
Клинические результаты показывают, что третиноин сводит к минимуму проявления папулезно- пустулезной розацеа в течение относительно короткого курса лечения. Тем не менее, ретиноид может усугубить течение розацеа. Ретиноиды нередко вызывают простой дерматит лица, что ограничивает их применение у пациентов с чувствительной кожей.
Такролимус/Пимекролимус прменяется при стероидной форме розацеа, однако по мнению ряда экспертов ингибиторы кальциневрина должны быть использованы с осторожностью.
Лечение приливов. Пациентам, которые испытывают сильные и частые приливы, успешно применяют В – блокаторы, а у женщин в постменопаузе — заместительная гормонотерапия и венлафаксин.
Терапия системными антибиотиками (группы тетрациклинов), системными ретиноидами (изотретиноин) используются при тяжелых и устойчивых формах розацеа, при отсутствии эффекта от местной терапии.
Так же применяют криотерапию, лазерную терапию и пластическую хирургию (при ринофиме) (5. 6)
6)
Кафедрой дерматовенерологии и ВИЧ/СПИДа Харьковской медицинской академии последипломного образования на базе ГУ НИИ дерматологии и венерологии АМНУ было проведено клиническое исследование переносимости и эффективности препарата ДемоСкин бальзама для лица. В исследовании, принимали 2 группы пациентов: 1 группа (10 человек)- больные розацеа, получающие монотерапию бальзамом ДемоСкин; 2-я группа (12 человек)- использовали традиционную наружную терапию розацеа. Курс лечения составил 3-6 недель. Проведенные наблюдения подтвердили эффективность применения линейки ДемоСкин и открыли новые перспективы в терапии больных розацеа.
ДемоСкин эффективен в виде монотерапии при эритематозной форме розацеа, так и может применяться в виде комбинированной терапии, в сочетании с системными препаратами при тяжелых формах заболевания.
Рис. Пациентка Н. Эритематозно- телеангиоэктатическая форма розацеа. а- до лечения, б- после лечения
Рис. Пациентка Р. Эритематозноая форма розацеа. а- до лечения, б- после лечения
Эритематозноая форма розацеа. а- до лечения, б- после лечения
ЛИТЕРАТУРА
- В.А. Савоськина. А.А. Бильченко. Розацеа: особенности патофизиологии, клиники и лечения. Клінічна імунологія. Алергологія. Інфектологія. Спецвипуск No8(57) 2012 с 5-13.
- Böhm D, Schwanitz P, Stock Gissendanner S, Schmid-Ott G, Schulz W. Symptom severity and psychological sequelae in rosacea: results of a survey. Psychol Health Med. 2014;19(5):586-591. CrossRefMedlineOrder article via InfotrieveGoogle Schola.
- Canadian Clinical Practice Guidelines for Rosacea.Yuka Asai, Jerry Tan, Akerke Baibergenova, Benjamin Barankin, Chris L. Cochrane, Shannon Humphrey, Charles W. Lynde, Danielle Marcoux, Yves Poulin, Jason K. Rivers, Mariusz Sapijaszko, R. Gary Sibbald, John Toole, Marcie Ulmer, and Catherine Zip J Cutan Med Surg, September 2016; vol. 20, 5: pp. 432-445., first published on May 17, 2016.
- Chang ALS, Raber I, Xu J, et al. Assessment of the genetic basis of rosacea by genome-wide association study.
 J Invest Dermatol. 2015;135(6):1548-1555. CrossRefMedlineOrder article via InfotrieveGoogle Scholar.
J Invest Dermatol. 2015;135(6):1548-1555. CrossRefMedlineOrder article via InfotrieveGoogle Scholar. - Development and Evaluation of a Rosacea Screening Instrument (Rosascreen)Jerry Tan, James Leyden, Bernard Cribier, Fabien Audibert, Nabil Kerrouche, Mats Berg, and on behalf of the RISG Committee J Cutan Med Surg, July/August 2016; vol. 20, 4: pp. 317-322., first published on February 1, 2016.
- Two AM, Wu W, Gallo RL, Hata TR. Rosacea, part I: introduction, categorization, histology, pathogenesis, and risk factors. J Am Acad Dermatol. 2015;72(5):749-758. CrossRefMedlineOrder article via InfotrieveGoogle Scholar.
- Rosacea Patient Journey Report. Ottawa:
- Quarterly Demographic Estimates. Vol 29. No 3. Ottawa: Statistics Canada;2015. Report No.: Contract No.: 91-002- X. Rosacea Patient Journey Report. Ottawa: Canadian Skin Patient Alliance;2015
- Steinhoff M, Schauber J, Leyden JJ. New insights into rosacea pathophysiology: a review of recent findings.
 J Am Acad Dermatol. 2013;69(6):S15-S26. CrossRefMedlineOrder article via InfotrieveGoogle Scholar
J Am Acad Dermatol. 2013;69(6):S15-S26. CrossRefMedlineOrder article via InfotrieveGoogle Scholar - Two AM, Wu W, Gallo RL, Hata TR. Rosacea, part I: introduction, categorization, histology, pathogenesis, and risk factors. J Am Acad Dermatol. 2015;72(5):749-758. CrossRefMedlineOrder article via InfotrieveGoogle Scholar.
- Van Der Linden M, Van Rappard DC, Daams JG, Sprangers MA, Spuls PI, De Korte J. Health-related quality of life in patients with cutaneous rosacea: a systematic review. Acta Dermatovenereol. 2015;95(4):395-400. CrossRefMedlineOrder article via InfotrieveGoogle Scholar
лечение заболевания, признаки и симптомы
Содержание
Что такое розацеа?Розацеа — хроническое заболевание кожи, при котором появляются покраснения, гнойнички и другие высыпания, а при отсутствии должного лечения возможно поражение глаз.
С этой проблемой люди сталкиваются уже в зрелом возрасте, как правило, от 30 до 50 лет. Диагноз ставится по внешнему виду сыпи. Ее можно спутать с угревой сыпью. Но последняя проявляется в куда более раннем возрасте и отличается присутствием белых угрей.
Ее можно спутать с угревой сыпью. Но последняя проявляется в куда более раннем возрасте и отличается присутствием белых угрей.
В нашей клинике вам окажут квалифицированную помощь в преодолении последствий данного заболевания. Особенно рекомендуется прохождение курса фототерапии для устранения телеангиэктазии –сосудистой сетки, которая проявляется на определенной стадии течения розацеа . Фотосистема Quantum поистине творит чудеса.
Причины появления розацеаДосконально причины развития заболевания пока не изучены, но уже известен ряд провоцирующих факторов. Среди них:
- наследственная предрасположенность,
- слабая иммунная система,
- проблемы с эндокринной системой и желудочно-кишечным трактом.
Многие ученые не верят во влияние генетики на этот процесс. Однако в Соединенных Штатах провели любопытные исследования и выяснили, что у 40% болеющих розацеа есть родственники с этой болезнью. А в медицинской литературе зафиксированы случаи семейного развития болезни.
Один из наиболее значимых факторов — психическое состояние. На фоне заболевания возникает подавленное эмоциональное состояние и депрессии.
Многие ученые ассоциируют развитие розацеа с деятельностью клещей из рода Демодекс. Во многих случаях эта теория подтвердилась. Но это лишь одна из возможных причин. При наличии клещей устанавливают диагноз — «розацеаподобный демодекоз».
Различные инфекции также могут служить причиной розацеа. При приеме антибиотиков сыпь уменьшается. Но пока не удалось обнаружить вирусы или бактерии, которые провоцируют болезнь.
Симптомы розацеаВысыпания локализуются только в области лица ( чаще нос или щеки). Иногда это сопровождается себореей.
Основные симптомы:
- Постоянное покраснение лица
- Сыпь на коже
- Возникновение сосудистой сетки
- Уплотняется кожный покров носа
Диагностика основывается на осмотре. При гнойных везикулах назначается соскоб и бакпосев.
При гнойных везикулах назначается соскоб и бакпосев.
Различают четыре стадии развития этой неприятной болезни.
Первая стадия – прерозацеа. Кожа щек и носа покрывается красными пятнами, которые не исчезают в течение длительного времени. Иногда в области пятен ощущается жжение.
Вторая стадия — сосудистая. Кожа приобретает сплошную красноватую окраску. На ее поверхности становятся видимыми мелкие кровеносные сосуды.
Третья стадия – воспалительная. Появляются пустулы – мелкие прыщики, иногда с гнойным содержимым.
Четвертая стадия – поздняя. Возможно появление ринофимы – утолщения кожи в области носа, сопровождающегося постоянным интенсивным покраснением.
Довольно часто наблюдается розацеа глаз. Здесь характерными признаками являются воспаления конъюнктивы, век, радужной оболочки, роговицы, склеры. Возможно сочетание воспалительных изменений. Наблюдается покраснение и отечность. Часто возникает ощущение инородного тела в глазу и зуд.
Часто возникает ощущение инородного тела в глазу и зуд.
Для успешного лечения применяют комплексную терапию. Нужно устранить не только визуальные проявления, но и причину болезни. Диффузная гипермия лица — хроническое заболевание, поэтому необходима продолжительная терапия. Применяются средства местного действия, медикаментозное лечение и лазерная терапия.
В большинстве случаев подходят антибиотики тетрациклиновой группы. Для уменьшения зуда нужны антигистаминные средства. Также назначают лекарства для укрепления стенок сосудов. При лечении розацеа важно стабильное эмоциональное состояние, поэтому применяют успокоительные препараты. Местное лечение включает применение мазей и кремов с антибактериальными составляющими. Среди физиотерапевтических методов стоит отметить лазерную терапию. Особенно эффективным считается лечение холодным лазером Picosure, при котором отмечается наилучшая положительная динамика. Подобный лазер имеется в нашей клинике и доказал свою эффективность для многих пациентов.
О РОЗЕ С ЖЕЛЕЗНЫМИ ШИПАМИ
Болезни кожи приносят не только физические, но и эмоциональные страдания. Красное лицо, свекольного цвета нос, сетка сосудов — неприятные ощущения испытывает немолодой уже человек, взглянув на себя в зеркало. Виной всему не возраст, а болезнь — розацеа. Ее можно предупредить и лечить. Как же это сделать? На вопросы журнала «Наука и жизнь» отвечает кандидат медицинских наук Т. А. Корчевая, генеральный директор клиники угрей и реабилитации кожи. Беседу ведет специальный корреспондент журнала «Наука и жизнь» Е. Кудрявцева.Наука и жизнь // Иллюстрации
Генеральный директор клиники угрей и реабилитации кожи кандидат медицинских наук Тамара Александровна Корчевая.
Начальная стадия розацеа. Волосяной фолликул с микрокомедоном — небольшой кистой сальной железы.
Персонаж картины Питера Брейгеля «Крестьянский танец», судя по его носу, стал жертвой розацеа.
Тяжелая форма юношеских прыщей — акне; закупорка пор, скопление сала в порах приводят к воспалению.
Узелковая розацеа.
‹
›
— Тамара Александровна, вы один из ведущих специалистов по болезням кожи и в частности по розацеа и многое знаете о ней. Расскажите, пожалуйста, прежде всего, как распознать это заболевание?
— Международный термин «розацеа» — слово благозвучное, ассоциируется с розой, а вот болезнь отнюдь не красит человека. Прежнее название, принятое в России, — «розовые угри» — было более наглядным. Сегодня мы используем оба термина.
Как заболевание розацеа упоминалась еще в XIX веке. Но до сих пор осталось очень много загадок.
При розацеа внимание часто привлекает красный нос. В его коже очень много сальных желез; на определенной стадии заболевания начинается их активация. Увеличение сальных желез, разрастания соединительной ткани деформируют нос, возникает так называемая ринофима — нос становится красным, бугристым, рыхлым. Эта проблема возникает в основном у мужчин. Но в целом розацеа чаще поражает женщин: краснота кожи лица, ярко выраженная сосудистая сетка, угревые высыпания, захватывающие определенные зоны — на щеках, лбу, подбородке. Обычно розовые угри встречаются у людей среднего и старшего возраста. Если у молодых появляются первые симптомы заболевания в виде красных исчезающих участков, то это уже знак того, что надо заниматься свом здоровьем.
Обычно розовые угри встречаются у людей среднего и старшего возраста. Если у молодых появляются первые симптомы заболевания в виде красных исчезающих участков, то это уже знак того, что надо заниматься свом здоровьем.
— В чем же заключается механизм болезни?
— Причина болезни — в нарушениях обменных процессов в коже и изменениях в регуляции тонуса кровеносных сосудов, питающих ее. Это своеобразное проявление вегетативного невроза.
Чаще всего предрасположены к розовым угрям люди с близко лежащими к поверхности кожи сосудами. У них (нередко и не подозревающих о своем состоянии) наблюдаются покраснения кожи. Обострения розацеа происходят при первых лучах весеннего солнца. Сначала краснота кожи проходит, но со временем она становится стойкой и лицо приобретает постоянную розовую окраску. При расширенных сосудах идет и более активное обезвоживание кожи, возникает ощущение сухости.
При длительно существующей нелеченой розацеа дополнительно происходит активация сальной железы в волосяном фолликуле проблемной зоны. В них возникает воспалительный процесс, присоединяется вторичная инфекция. На этом этапе, как и при вульгарных угрях — акне, в процесс активнее включена сальная железа. Здесь нужно мягкое лечение, которое снимает воспаление кожи, рассасывает узелки, успокаивает сосудистую реакцию.
В них возникает воспалительный процесс, присоединяется вторичная инфекция. На этом этапе, как и при вульгарных угрях — акне, в процесс активнее включена сальная железа. Здесь нужно мягкое лечение, которое снимает воспаление кожи, рассасывает узелки, успокаивает сосудистую реакцию.
В случае юношеских угрей врач вскрывает папулу (нарывчик), выходит сальная пробка, полость освобождается от содержимого, которое закупорило сальную железу, и пора начинает работать нормально. Мы пробовали вскрывать папулы и при розацеа, но это не помогало: внутри узелка не было содержимого. Со временем стало известно, что при розовых угрях в отличие от акне действует не только общий гормональный механизм, а местный. Под действием длительного воспаления сальная железа начинает активизироваться. На этом этапе лечение может быть аналогичным лечению обычных акне, в том числе внутренними препаратами, например роаккутаном.
— Многие годы дерматологи лечили розацеа как болезнь, вызванную клещом демодекс (еще его называют железницей). Назначали трихопол внутрь, маски с трихополом на лицо. А что теперь?
Назначали трихопол внутрь, маски с трихополом на лицо. А что теперь?
— Действительно, свой вклад в усиление розацеа вносит клещ демодекс (лат. Demodex folliculorum) — он существует и на здоровой коже. Клещ хитер, как все «прилипалы». Он активизируется на запущенной папуле или внутри нее. Для жизнедеятельности клеща «благотворны» закупорка пор, пониженный иммунитет кожи, воспаленные узелки. Продукты жизнедеятельности клеща оказывают раздражающее действие, вызывают высыпания на коже. Ситуация здесь схожа с условно-патогенными микробами — для большинства они не опасны, но кто-то от них страдает.
И хотя розацеа — не аллергия, клещи делают кожу, больную розацеай, очень чувствительной, в том числе и аллергенной. Клещ осложненяет лечение.
— Как же лечат такую кожу?
— Есть разные методы лечения, и подбирать их приходится очень индивидуально. Задается программа, скажем, на неделю, и проверяется эффект — улучшилось состояние кожи или нет. Препараты для лечения розацеа — это препараты для очень чувствительной кожи, не просто воспаленной или угревой, а именно чувствительной, особенно капризной.
Препараты для лечения розацеа — это препараты для очень чувствительной кожи, не просто воспаленной или угревой, а именно чувствительной, особенно капризной.
Начиная лечение розацеа, надо прежде всего провести диагностику демодекса и лечить его, конечно, с помощью дерматолога. Годами клещ уничтожали трихополом, метродиназолом, сегодня приходится искать другие препараты, потому что к этим клещ потерял чувствительность.
Дерматологи по-прежнему успешно используют и старый проверенный способ — препараты серы, в частности так называемые серные болтушки. Правда, сера видна на коже, поэтому можно применять такие болтушки только при вечернем освещении или на ночь. Применяют гель с серой — Делекс акне. Он очень хорош, наносится утром и остается на коже, поэтому лечение продолжается весь день. Но сера немного сушит, и если салоотделение слабое, кожа сухая, то гель с серой лучше применять только точечно.
— Говорят, что кожа — зеркало здоровья. Неблагополучие в работе каких систем организма усиливает розацеа?
— С возрастом проблемы физиологического состояния организма накапливаются и проявляются по-разному. У кого-то — через язвенную болезнь; у некоторых женщин — бесконечные гинекологические заболевания, у других — проблемы чаще связаны с кожей.
У кого-то — через язвенную болезнь; у некоторых женщин — бесконечные гинекологические заболевания, у других — проблемы чаще связаны с кожей.
Когда мы говорим о лечении розацеа, то подразумеваем при этом изменение образа жизни. И здесь самое главное — правильное питание и поддержание нормального состояния нервной системы.
Наружные методы, примочки, лосьоны — это все-таки полумеры, лечение должно быть комплексным. Бессмысленно искать один препарат наружного применения, который все решит. Для розацеа такого средства просто нет.
— Расскажите, пожалуйста, как работа пищеварительного тракта сказывается на развитии болезни?
— Мы подходим к важнейшему вопросу в проблеме кожи — состоянию желудочно-кишечного тракта. В кишечнике идет интенсивное переваривание пищи, выделяется очень много активных компонентов, много ферментов, вазоактивных гормонов, которые напрягают сосуды.
Прежде всего, действительно следует тщательно пережевывать пищу. В полости рта очень много ферментов, которых нет в желудке и кишечнике. Плохо пережевывая еду, мы не используем часть ферментов, мы как бы отправляем в желудок неготовый полуфабрикат и, даже съев хорошие продукты, устраиваем в желудке «помойку», провоцируя процессы гниения. Почки и печень просто не справляют ся с излишним количеством продуктов гниения, развивается интоксикация.
В полости рта очень много ферментов, которых нет в желудке и кишечнике. Плохо пережевывая еду, мы не используем часть ферментов, мы как бы отправляем в желудок неготовый полуфабрикат и, даже съев хорошие продукты, устраиваем в желудке «помойку», провоцируя процессы гниения. Почки и печень просто не справляют ся с излишним количеством продуктов гниения, развивается интоксикация.
Вот, скажем, Новый год. Клиника, где я работала, была многопрофильная, но только около кабинета дерматолога в первый день после каникул — огромная очередь: все случаи «экземы» обострились, сыпь вышла на поверхность, проявились и другие кожные заболевания. Кожа — резервный путь выведения токсинов — как бы второй кишечник, вторые почки, за долгие дни застолья мы слишком перегружаем главные пути вывода продуктов жизнедеятельности организма. Нарушается микрофлора кишечника, он начинает плохо усваивать питательные вещества, снижаются его очень важные иммунные свойства, усиливаются процессы гниения, что ведет к интоксикации, а это в свою очередь отражается на коже.
Баня, горячая пища, спиртные напитки, солнце, особенно весной, — тоже не для розовых угрей.
Еще одна проблема, казалось бы не связанная с кожей, — запах изо рта, мучающий пациентов. Это может быть результат неухоженных зубов и воспаленных миндалин, но чаще проявляет себя плохо работающий кишечник, и устранить этот дефект можно с помощью соответствующего специалиста при правильно выбранной тактике лечения.
Сейчас появились новые данные, что паразиты, которые живут в кишечнике, например лямблии, резко обостряют аллергодерматозы и розацеа. Вообще, проблема с паразитами сегодня стала очень острой. Слабый кишечник не может сопротивляться даже обычным простейшим. Врачи уже давно поняли, что привычные анализы, скажем, кала на наличие яиц гельминтов, не всегда показательны, поэтому существуют методики их обнаружения по крови.
Итак, в первую очередь проводим лечение кишечника, восстанавливаем микрофлору, восстанавливаем слизистую оболочку кишечника — ослабленная, она уже не защищает от токсинов и микробов. Вообще, складывается впечатление, что гастроэнтерологи вскоре окажутся самыми востребованными врачами.
Вообще, складывается впечатление, что гастроэнтерологи вскоре окажутся самыми востребованными врачами.
— Часто красноту лица замечаешь, когда человек волнуется, сердится. Говорят, лицо налилось кровью. Вы упомянули о связи нервной системы с кожей. Как работа нервной системы сказывается на розацеа?
— Сегодня доказано, что кожа, а именно эпидермис с его сальными железами развивается из одного зародышевого листка с нервной системой. Так близки кожа и нервная система.
Если мы пропустим первый этап — тот, когда говорят — нервы «пошаливают», углубятся и проблемы с кожей.
Приведу пример. В компании выпили вина; все люди выглядят нормально, а одна женщина от рюмки пылает как мак. Все это проявления функционального расстройства регуляции сосудов — вегетонев роза (нарушение работы автономной части нервной системы, которая управляет тонусом и просветом сосудов).В этом же причина и красноты лица.
Поэтому при кожных заболеваниях так важно лечение нервной системы.
Отличные результаты дают гомеопатические средства: они влияют не только на нервную систему (притормозил — ослабил), но и комплексно — и на кишечник, и на качество слизистой. Есть у гомеопатических средств еще одно достоинство: они не мешают активно жить. Ведь при приеме многих препаратов, действующих на центральную нервную систему, не рекомендуется водить машину, нельзя выполнять ответственные действия со сложными механизмами и т.д.
Приведу еще пример. Пришла ко мне женщина лет за 70, у нее сахарный диабет, излишний вес и выраженная узелковая розацеа — все это вызывает нервозность у пациентки. Она все время трогает свое лицо. Агрессивно ухаживает за ним дома, снимает корочки, делает примочки, использует скрабы (отшелушивание верхних роговых слоев кожи механическими частичками). Кстати, скрабы вообще при розацеа не рекомендуются. Понятно, что эмоциональное состояние пациентки не способствует лечению. Когда же были назначены успокаивающие средства, наступил и эффект.
— А что же наружные средства — испытанный инструмент дерматологов?
— Из наружных старых средств в остром периоде посоветую охлаждающие примочки, скажем, с раствором резорцина (по рецепту).
Скажу несколько слов о самом современном методе слушивания поверхностного слоя кожи _ пилингах. При этом запускается обновление кожи, стимулируется обмен веществ. Гликолиевый пилинг (гликолиевой кислотой) — щадящий, но на сосудистой стадии розацеа и его не всегда можно применять; чаще всего после пилинга, когда убирается часть верхнего слоя кожи, сосуды еще больше видны.
При розацеа мы можем рекомендовать ферментативные пилинги, они тоже «съедают» омертвевшие частицы, убирают серый налет, открывают кожу для последующих воздействий — но все это делают мягко, не травмируя кожу.
— Как же очищать такую чувствительную, аллергенную кожу?
— Во время обострений не рекомендуются не только спиртосодержащие тоники, но и умывание водой. Существует большой спектр препаратов для чувствительной кожи: есть препараты для снятия раздражения кожи, уменьшения сосудистой реакции, для создания правильного рH (здоровая кожа имеет слабокислую реакцию — неблагоприятную для бактерий, рH 4,2 — 5,5:), а есть профессиональные методики для глубокой очистки. Очищение происходит благодаря поверхностно-активным добавкам, у которых нет такого щелочного действия, как у мыла и шампуня. Отличный результат дает препарат «Сенсибио H2O» (Франция) — уникальное очищающее средство для чувствительной кожи, склонной к раздражению. Он хорошо удаляет отмирающие клетки рогового слоя, токсины, загрязнения. Препарат можно применять и на области век. Это лечебная косметика, так называемый аптечный ассортимент. Есть еще препарат для проблемной кожи — «Делекс акне лосьон очищающий» (Россия), он тоже мягко очищает кожу, склонную к воспалению, удаляет отшелущивающиеся частички, но в отличие от «Сенсибио» не наносится на область век. Из физиотерапевтических методов нужно отметить фототерапию (облучение кожи светом определенной длины волны).
Существует большой спектр препаратов для чувствительной кожи: есть препараты для снятия раздражения кожи, уменьшения сосудистой реакции, для создания правильного рH (здоровая кожа имеет слабокислую реакцию — неблагоприятную для бактерий, рH 4,2 — 5,5:), а есть профессиональные методики для глубокой очистки. Очищение происходит благодаря поверхностно-активным добавкам, у которых нет такого щелочного действия, как у мыла и шампуня. Отличный результат дает препарат «Сенсибио H2O» (Франция) — уникальное очищающее средство для чувствительной кожи, склонной к раздражению. Он хорошо удаляет отмирающие клетки рогового слоя, токсины, загрязнения. Препарат можно применять и на области век. Это лечебная косметика, так называемый аптечный ассортимент. Есть еще препарат для проблемной кожи — «Делекс акне лосьон очищающий» (Россия), он тоже мягко очищает кожу, склонную к воспалению, удаляет отшелущивающиеся частички, но в отличие от «Сенсибио» не наносится на область век. Из физиотерапевтических методов нужно отметить фототерапию (облучение кожи светом определенной длины волны). Но через год, скажем, эту дорогую процедуру приходится все-таки повторить.
Но через год, скажем, эту дорогую процедуру приходится все-таки повторить.
Чисто декоративно может помочь зеленый лечебный грим. Капельки зеленой пасты (крема)
накладывают на воспаленные места, а именно зеленый цвет с красным дает бежевый
оттенок (к сожалению, немногие фирмы производят такие маскировочные пасты). В
специальных аптеках вам подберут подходящий оттенок. Обычная маскировочная крем-пудра
— не выход, под толстым слоем могут размножаться микробы, появляется и нездоровый
блеск над воспаленной кожей.
Причины розацеа: клещи и микробы Demodex
Клещи Demodex
Микроскопические Клещи Demodex являются естественной частью микробиома человека — экологического сообщества микроорганизмов, обитающих внутри и на теле. Два вида Demodex обнаружены у человека. Demodex folliculorum живут в волосяных фолликулах, преимущественно на лице, а также в мейбомиевых железах век; Demodex brevis живут в сальных железах кожи.
В то время как Demodex folliculorum обнаруживаются на коже всех людей, они часто встречаются в большем количестве у людей с розацеа. Было много споров о том, является ли их увеличенное количество причиной или результатом розацеа. Однако, похоже, появляется все больше свидетельств того, что переизбыток Demodex может вызвать иммунный ответ у людей с розацеа или что воспаление может быть вызвано определенными бактериями, связанными с клещами.
Доктор.Фрэнк С. Пауэлл, дерматолог-консультант в больнице Mater Misericordiae в Дублине, Ирландия, отметил, что клещи наиболее многочисленны в тех же областях лица, которые чаще всего поражаются розацеа, — щеках, носу, подбородке и лбу — и в этом большом В биоптатах папул и пустул при розацеа было обнаружено большое количество клещей.
Согласно исследованию доктора Мартина Шаллера, доцента дерматологии Университета Людвига-Максимилиана в Мюнхене, Германия, серьезное заражение клещами Demodex , известное как демодекоз, может имитировать симптомы розацеа, но не реагировать на традиционную розацеа. терапия. 13
терапия. 13
Доктор Фабьен Фортон, частнопрактикующий дерматолог из Брюсселя, Бельгия, предположила как косвенную, так и прямую роль самих клещей в развитии заболевания. 14 Кожные инфекции и нарушение кожного барьера стимулируют толл-подобные рецепторы, вызывая выработку кателицидина, и жалобы на чувствительную кожу у пациентов с розацеа часто исчезают, когда количество клещей снижается до нормального с помощью лечения, отметила она.
Бактерии
Истинная связь Demodex folliculorum с розацеа может быть связана с отдельной бактерией, связанной с клещами, которая называется Bacillus oleronius .В исследовании, финансируемом NRS, доктор Кевин Кавана и его коллеги из Национального университета Ирландии в Мейнуте обнаружили, что B. oleronius стимулировали воспалительную реакцию у 79 процентов пациентов с подтипом 2 (папулопустулезная) розацеа. 15
Исследователи также отметили, что потенциальная роль бактерий подтверждается тем фактом, что эффективное лечение розацеа включает антибиотики, которые уничтожают B. oleronius , тогда как антибиотики, которые не вредны для этих бактерий, обычно неэффективны при лечении розацеа.
oleronius , тогда как антибиотики, которые не вредны для этих бактерий, обычно неэффективны при лечении розацеа.
Staphylococcus epidermidis , другой тип бактерий, который обычно присутствует на коже, также может играть роль в развитии розацеа. В исследовании 15 пациентов с розацеа доктор Марго Уитфельд и ее коллеги из больницы Святого Винсента в Сиднее, Медицинского центра Монаш в Мельбурне и Королевской больницы Аделаиды обнаружили чистые наросты S. epidermidis в пустулах девяти из 15. люди с розацеа подтипа 2 по сравнению с отсутствием чистого роста безупречной кожи на той же щеке.Хотя было изучено только небольшое количество пациентов, увеличение было статистически значимым. 16
Они также обнаружили чистый рост S. epidermidis по краям век у четырех пациентов с розацеа. Несмотря на небольшую выборку, это также было статистически значимым увеличением по сравнению с отсутствием чистого роста, обнаруженного у лиц из контрольной группы того же возраста и пола.
Исследователи отметили, что эти данные свидетельствуют о том, что наличие чистого роста этой бактерии может играть роль в развитии розацеа подтипа 2.Они предположили, что часто более высокая температура кожи лица у пациентов с розацеа была возможным фактором в стимулировании чистого роста бактерий, вызывающих пустулы, как показано в предыдущем исследовании, финансируемом NRS. Helicobacter pylori , обычно ассоциированный с пептическими язвами и другими желудочными расстройствами, часто считается возможным фактором розацеа, поскольку бактерия синтезирует гастрин, гормон, вызывающий покраснение. Однако недавние исследования не обнаружили статистической разницы в симптомах розацеа между леченными и нелеченными группами, а дальнейшие исследования выявили распространенность H.pylori , чтобы быть аналогичным у пациентов с розацеа и у пациентов без заболевания.
В небольшом пилотном исследовании, опубликованном в виде письма в журнале Американской академии дерматологии , около половины из 63 пациентов с розацеа также имели избыточный рост бактерий тонкого кишечника, или SIBO. 17 После локального лечения СИБР 46 процентов этих пациентов сообщили о заметном улучшении симптомов розацеа. Исследователи отметили, что дальнейшие исследования будут способствовать пониманию потенциальной значимости этих результатов.
17 После локального лечения СИБР 46 процентов этих пациентов сообщили о заметном улучшении симптомов розацеа. Исследователи отметили, что дальнейшие исследования будут способствовать пониманию потенциальной значимости этих результатов.
Подробнее:
• Введение
• Врожденная иммунная система
• Нервно-сосудистая система
• Сосудистые изменения
• Клещи и микробы Demodex
• Генетика
• Другие теории
• Библиография
Розацеа-подобный демодекоз, имитирующий кожную лимфому | HTML
Юкико Кито, Хидео Хашизуме и Йошики Токура
Кафедра дерматологии, Медицинский факультет Университета Хамамацу, 1-20-1 Хандаяма, Хигаси-ку, Хамамацу 431-3192, Япония.E-mail: yukikok@hama-med.ac.jp
Принято 31 мая 2011 г.
Клещи Demodex могут играть патогенную роль, когда присутствуют в чрезмерном количестве или при проникновении в дерму. Есть два типа клещей. Demodex folliculorum обычно находится в воронке фолликулов, а D. brevis — в сальных протоках и мейбомиевых железах (1, 2). Фолликулярный лишай является одним из типичных кожных проявлений демодекса и характеризуется эритемой лица с фолликулярными пробками и чешуйками, создающими вид «мускатной терки» или «наждачной бумаги».Гистологически сыпь показывает периваскулярную и диффузную дермальную инфильтрацию лимфоцитов без образования гранулем.
brevis — в сальных протоках и мейбомиевых железах (1, 2). Фолликулярный лишай является одним из типичных кожных проявлений демодекса и характеризуется эритемой лица с фолликулярными пробками и чешуйками, создающими вид «мускатной терки» или «наждачной бумаги».Гистологически сыпь показывает периваскулярную и диффузную дермальную инфильтрацию лимфоцитов без образования гранулем.
Розацеа-подобный демодекоз — еще одно типичное высыпание, характеризующееся шелушением фолликулов, внезапным началом, быстрым прогрессированием и отсутствием покраснения в анамнезе (3, 4). Кроме того, в виде поражения глаз могут развиваться дисфункция мейбомиевых желез и кератоконъюнктивит (5). Примечательно, что может быть поражение век, называемое демодектическим блефаритом. Биопсия показывает первичный перифолликулярный инфильтрат мононуклеарных клеток с возможным гранулематозным воспалением.Демодекоз представляет собой более тяжелую форму демодекоза и проявляется интригующим гранулематозным розацеа. Биопсия показывает гранулемы с центральным казеозным некрозом и многоядерными гигантскими клетками типа инородного тела (3, 4).
Здесь мы сообщаем о двух пациентах с розацеа-подобным демодекозом, у которых были уплотненные поражения с массивными лимфоцитарными инфильтратами на веках, лбу и щеках, а также застой в глазах.
ОТЧЕТЫ О ПРАКТИКЕ
Случай 1
У 55-летнего здорового мужчины в течение года в анамнезе наблюдались зудящие кожные высыпания на лице, которые лечили кортикостероидной мазью без терапевтического эффекта.Впоследствии у него развились блефароэдема и отек склеры на левой щеке, сыпь, напоминающая акне-розацеа, с красными папулами и телеангиэктазиями на нижней челюсти, а также застой на левом глазу. При осмотре у пациента были обнаружены склеро-отечные образования на левом веке, левой верхней щеке и два подкожных узелка вокруг глабели (рис. 1а). Образец биопсии кожи щеки показал плотный лимфоцитарный инфильтрат вокруг волосяных фолликулов (рис. 2а). В серийных срезах несколько клещей Demodex были упакованы внутри воронки и сальных желез.Лимфоциты были положительными по CD3, CD4 и частично CD8 и отрицательными по CD20, CD30, CD56, CD79a, TIA-1, гранзиму B и РНК, кодируемой вирусом Эпштейна-Барра (EBV) (EBER). Хотя инфильтрат состоял из небольших лимфоидных клеток без атипии, олигоклональный паттерн перестройки гена Т-клеточного рецептора (TCR) был обнаружен в образце биопсии с помощью метода обнаружения на основе ПЦР. В другом образце из подкожного узелка на лбу была обнаружена саркоидная гранулема с многоядерными гигантскими клетками типа инородного тела и типа инородного тела в дерме и подкожной клетчатке (рис.2б). Окрашивание периодической кислотой по Шиффу (PAS), Grocott и Ziehl-Neelsen было отрицательным.
Хотя инфильтрат состоял из небольших лимфоидных клеток без атипии, олигоклональный паттерн перестройки гена Т-клеточного рецептора (TCR) был обнаружен в образце биопсии с помощью метода обнаружения на основе ПЦР. В другом образце из подкожного узелка на лбу была обнаружена саркоидная гранулема с многоядерными гигантскими клетками типа инородного тела и типа инородного тела в дерме и подкожной клетчатке (рис.2б). Окрашивание периодической кислотой по Шиффу (PAS), Grocott и Ziehl-Neelsen было отрицательным.
Рис. 1. (a) Блефароэдема и отек склеры на левой стороне лица и два подкожных узелка вокруг глабели (кружки) (случай 1). (b) Склеро-отек носа, эритема на нижнем веке и заложенность на правом глазу (случай 2).
Рис. 2. (a) В образце со щеки имеется плотный перифолликулярный лимфоцитарный инфильтрат, а внутри воронки присутствуют множественные клещи Demodex.(b) В образце из глабели обнаружена саркоидная гранулема, состоящая из многоядерных гигантских клеток типа инородного тела и типа инородного тела (случай 1). (c) В образце из носа клещи Demodex присутствуют внутри волосяных фолликулов. (d) Демодекс в сальных железах (случай 2).
(c) В образце из носа клещи Demodex присутствуют внутри волосяных фолликулов. (d) Демодекс в сальных железах (случай 2).
Лабораторные исследования показали нормальный химический состав крови, включая уровень глюкозы в сыворотке и ангиотензинпревращающий фермент, а также гуморальный и клеточный иммунитет. Уровень растворимого рецептора IL-2 был нормальным, а активность тимидинкиназы была немного повышена (8.5; нормальный <5 Ед / л). Титры антител против EBV и вируса иммунодефицита человека (ВИЧ), а также копии EBV были без особенностей. Магнитно-резонансная томография головы выявила гипертрофию подкожной клетчатки вокруг левого века и щеки, но никаких аномалий в полости носа, придаточных пазухах носа или орбиты. КТ органов грудной клетки и брюшной полости не выявила ни лимфаденопатии, ни поражения легких. Таким образом, мы исключили туберкулоидный саркоидоз и проказу. Пациент проходил лечение пероральным ивермектином и местным кротамитоном, которые значительно уменьшили блефароэдему, отек склеры лица и подкожные узелки. Мы снова провели биопсию кожи щеки, и обнаружился небольшой перифолликулярный инфильтрат без гранулемы. В образце не было обнаружено перестройки гена TCR, что позволяет предположить, что клещи Demodex играли патогенную роль в моноклональной инфильтрации Т-клеток.
Мы снова провели биопсию кожи щеки, и обнаружился небольшой перифолликулярный инфильтрат без гранулемы. В образце не было обнаружено перестройки гена TCR, что позволяет предположить, что клещи Demodex играли патогенную роль в моноклональной инфильтрации Т-клеток.
Случай 2
У 64-летнего здорового мужчины в течение 6 месяцев наблюдались уплотнения на носу и правой щеке. У него также была эритема на нижнем крае века с шелушением у корня ресницы и застоем на правом глазу (рис.1б). Лимфаденопатии не обнаружено. Лабораторные исследования не выявили гуморального или клеточного иммунодефицита, а также повышения уровня антител к антигенам EBV. Биопсия кожи из носа показала плотный перифолликулярный лимфоцитарный инфильтрат и присутствие клещей Demodex внутри волосяных фолликулов (рис. 2c) и сальных желез (рис. 2d). Перестройка гена TCR не присутствовала в образце биопсии. Пациент проходил лечение миноциклином перорально, и склероз носа, блефарит и заложенность на правом глазу резко исчезли.
ОБСУЖДЕНИЕ
У двух пациентов с демодекозом известными поражениями, вызванными демодексом, являются розацеа-подобные высыпания, блефарит и конъюнктивит. Демодексный блефарит часто ошибочно диагностируется как другие заболевания роговицы и внешних заболеваний, и о нем следует помнить, наблюдая рефрактерный блефарит, конъюнктивит и кератит у взрослых пациентов или блефароконъюнктивит и рецидивирующую халазию у молодых пациентов (5). Массивная инфильтрация лимфоцитов и моноклональная экспансия Т-клеток были новым открытием для наших пациентов.Известно, что патогенные механизмы демодекоза включают последовательное возникновение следующих событий: (i) окклюзия волосяных фолликулов и сальных протоков клещами или возможный реактивный гиперкератоз; (ii) опосредованные клетками хозяина иммунные реакции клещей или продуктов их жизнедеятельности; (iii) дальнейшая гранулематозная реакция инородного тела на хитиновый скелет клещей; и (iv) возможная модуляция бактерий ролью вектора (3). Суперантигены, продуцируемые стафилококками и стрептококками, также участвуют в индукции розацеа (6).
Суперантигены, продуцируемые стафилококками и стрептококками, также участвуют в индукции розацеа (6).
Demodex может питаться фолликулярными и железистыми эпителиальными клетками, что приводит к прямому повреждению век. Сообщалось, что D. folliculorum поглощает эпителиальные клетки волосяного фолликула, что приводит к растяжению фолликулов и последующему образованию рыхлых или неправильно направленных ресниц. Возникший в результате трихиаз может вызвать травму эпителия роговицы (5). С другой стороны, D. brevis может механически блокировать отверстия мейбомиевых желез, вызывая дисфункцию мейбомиевых желез с дефицитом липидной слезы (7), а офтальмологически — D.brevis увеличивает испарение слез и вызывает кератоконъюнктивит. D. brevis обычно проникает глубоко в сальные и мейбомиевые железы, а его хитиновый экзоскелет может действовать как инородное тело, вызывая гранулематозную реакцию, которая вызывает рецидивирующую и рефрактерную халазию (8, 9).
В двух описанных здесь случаях отек склеры лица и блефароэдема с гистологической массивной лимфоцитарной инфильтрацией имитировали кожную лимфому. Лечение демодексом было терапевтически эффективным при закупорке глаз, а также при поражениях кожи в обоих случаях.Исчезновение моноклональности Т-клеток может служить доказательством стимуляции определенных популяций Т-клеток антигеном клеща. Описанные здесь случаи предполагают, что розацеа-подобный демодекоз иногда напоминает кожную лимфому, а поражения глаз могут быть информативными при подозрении на демодекоз.
Лечение демодексом было терапевтически эффективным при закупорке глаз, а также при поражениях кожи в обоих случаях.Исчезновение моноклональности Т-клеток может служить доказательством стимуляции определенных популяций Т-клеток антигеном клеща. Описанные здесь случаи предполагают, что розацеа-подобный демодекоз иногда напоминает кожную лимфому, а поражения глаз могут быть информативными при подозрении на демодекоз.
Авторы заявляют об отсутствии конфликта интересов.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
Demodex Folliculorum: симптомы, причины и лечение
Что такое Demodex folliculorum?
Demodex folliculorum — разновидность клеща.Это один из двух типов клещей Demodex и Demodex brevis . Это также самый распространенный вид клещей Demodex .
D. folliculorum живет в волосяных фолликулах на коже человека, питаясь мертвыми клетками кожи. В отличие от D. brevis , этот тип чаще всего встречается на морде. Эти клещи, как правило, чаще всего встречаются вокруг глаз, поражая веки и ресницы.
Эти клещи, как правило, чаще всего встречаются вокруг глаз, поражая веки и ресницы.
Хотя мысль о клещах на коже может показаться неприятной, на самом деле их небольшое количество — обычное дело. D. folliculorum становится проблематичным только в том случае, если они усугубляют ранее существовавшие кожные заболевания, такие как розацеа. Также появляется все больше доказательств того, что большие количества могут вызывать проблемы с кожей.
D. folliculorum имеет микроскопические размеры, поэтому вы не сможете диагностировать его присутствие самостоятельно.
При крупном заражении D. folliculorum вы можете заметить внезапное увеличение шероховатости кожи.
Другие симптомы могут включать:
- кожный зуд или шелушение
- покраснение
- повышенная чувствительность кожи
- ощущение жжения
- кожа, грубая, как наждачная бумага
- экзема
Многие люди с клещами на коже этого не делают. знать это.Небольшое количество клещей вряд ли вызовет какие-либо симптомы.
знать это.Небольшое количество клещей вряд ли вызовет какие-либо симптомы.
D. folliculorum естественным образом встречается в коже человека. Однако клещи могут передаваться при контакте с кем-то еще, у кого они есть.
В отличие от других типов кожных клещей, D. folliculorum увеличивает количество клеток кожи в волосяных фолликулах. В больших количествах это может вызвать появление чешуек на лице.
D. folliculorum в настоящее время исследуется как потенциальная причина розацеа.Есть доказательства того, что эти клещи могут вызывать обострения, если у вас розацеа. Фактически, по оценкам Национального фонда розацеа, пациенты с розацеа имеют в 18 раз больше клещей Demodex , чем пациенты без розацеа.
Хотя D. folliculorum — не редкость, у вас может быть повышенный риск заражения этими клещами, если у вас есть:
- ослабленная иммунная система
- дерматит
- кожные инфекции
- алопеция
- угри , особенно воспалительные типы
- ВИЧ
- розацеа, хотя все больше данных свидетельствует о том, что клещи действительно могут вызывать это состояние
С г. D.folliculorum не видны невооруженным глазом, вам нужно будет обратиться к врачу, чтобы поставить точный диагноз. Чтобы диагностировать этих клещей, ваш врач соскоблит небольшой образец фолликулярной ткани и масла с вашего лица. Биопсия кожи, показанная под микроскопом, может определить присутствие этих клещей на лице.
D.folliculorum не видны невооруженным глазом, вам нужно будет обратиться к врачу, чтобы поставить точный диагноз. Чтобы диагностировать этих клещей, ваш врач соскоблит небольшой образец фолликулярной ткани и масла с вашего лица. Биопсия кожи, показанная под микроскопом, может определить присутствие этих клещей на лице.
Людям с большим количеством клещей на лице может быть поставлен диагноз демодекоз. Симптомы демодекоза включают:
- чешуйки вокруг волосяных фолликулов
- красная кожа
- чувствительная кожа
- зудящая кожа
Ваш врач может назначить крем, который поможет избавиться от клещей, а также их яиц.
D. folliculorum также может вызывать осложнения с уже существующими кожными заболеваниями. Это может усугубить вспышки акне, сыпь при розацеа и пятна дерматита. Борьба с клещами может помочь в исходе этих воспалительных состояний кожи.
Определенные домашние методы лечения могут помочь избавиться от D. folliculorum , а также предотвратить их распространение. Аккуратно протрите ресницы 50-процентным раствором масла чайного дерева. Затем нанесите масло чайного дерева, чтобы убить оставшиеся яйца.Масло чайного дерева избавляет от клещей и яиц клещей.
folliculorum , а также предотвратить их распространение. Аккуратно протрите ресницы 50-процентным раствором масла чайного дерева. Затем нанесите масло чайного дерева, чтобы убить оставшиеся яйца.Масло чайного дерева избавляет от клещей и яиц клещей.
В большинстве случаев ничего делать с клещами не нужно, если только они не вызывают симптомы.
Лечебные процедуры
Лечебные процедуры применяются при большом количестве клещей на лице. При D. folliculorum на ресницах можно использовать лечебную мазь. Это помогает поймать клещей и предотвратить их откладывание яиц в других волосяных фолликулах.
Кремы, гели и средства для умывания со следующими активными ингредиентами также могут помочь:
- бензилбензоат
- салициловая кислота
- сульфид селена
- сера
Ваш врач также может назначить:
- кротамитон
- ивермектин (стромектол)
- метронидазол (Flagyl)
- перметрин (Nix, Elimite)
Перспективы на D. folliculorum зависит от основной причины. У людей с воспалительными заболеваниями, такими как розацеа и прыщи, могут быть повторяющиеся клещи, которые усугубляют их симптомы. Частые кожные инфекции также могут увеличить вероятность возвращения клещей.
folliculorum зависит от основной причины. У людей с воспалительными заболеваниями, такими как розацеа и прыщи, могут быть повторяющиеся клещи, которые усугубляют их симптомы. Частые кожные инфекции также могут увеличить вероятность возвращения клещей.
В большинстве случаев симптомы также не проявляются. Клещи живут несколько недель и часто разлагаются без предупреждения. В небольших количествах D. folliculorum действительно может принести пользу, поскольку они могут удалять лишние омертвевшие клетки кожи.
Demodex folliculorum: причины, симптомы и лечение
Мы включаем продукты, которые мы считаем полезными для наших читателей.Если вы покупаете по ссылкам на этой странице, мы можем заработать небольшую комиссию. Вот наш процесс.
Клещ Demodex folliculorum — это тип паразита, который живет на людях. В большинстве случаев эти клещи безвредны и остаются незамеченными. Однако большее количество клещей D. folliculorum () может вызвать нежелательные симптомы и проблемы с кожей.
Клещи D. folliculorum живут в волосяных фолликулах или вокруг них, питаясь отмершими клетками кожи, маслами и гормонами, которые там накапливаются.Эти клещи обычно обитают на лице, в том числе на веках и ресницах.
Клещи D. folliculorum чаще встречаются у мужчин, чем у женщин, причем люди в возрасте 20–30 лет чаще всего страдают от этого заболевания.
В этой статье мы рассмотрим причины появления клещей D. folliculorum и условия, связанные с их присутствием. Мы также покрываем диагностику и лечение, в том числе домашние средства.
Поделиться на PinterestУвеличенное изображение D.folliculorum на реснице человека.Изображение предоставлено: Vladimir064, 2017
Клещи D. folliculorum обычно безвредны, но могут вызывать проблемы у людей с ослабленной иммунной системой.
Следовательно, к людям с риском возникновения симптомов относятся те, кто:
- принимает кортикостероиды, такие как преднизон
- имеют в анамнезе рак или заболевание печени
- живут с ВИЧ
Некоторые другие люди могут быть генетически предрасположены до D. folliculorum и, следовательно, более чувствителен к присутствию клещей.
folliculorum и, следовательно, более чувствителен к присутствию клещей.
Кроме того, клещей D. folliculorum иногда встречаются в больших количествах у людей с определенными кожными заболеваниями. Примеры из них включают:
Розацеа
Розацеа — это воспалительное состояние кожи, которое вызывает покраснение лица, покраснение и сухие поражения на лице.
Некоторые исследования показали, что у человека с розацеа иногда может быть в четыре раза больше клещей Demodex на лице, чем у человека без этого заболевания.Среди людей с розацеа у людей с подтипом 1 больше шансов иметь большое количество этих клещей на коже.
Клещи D. folliculorum также были обнаружены в слезных каналах людей с окулярной розацеа, которая является разновидностью розацеа, поражающей глаза.
Блефарит
Блефарит — это воспаление век, которое может вызывать образование корок, слезотечение и покраснение. Повышенное количество клещей Demodex () было отмечено у людей с блефаритом.
Андрогенетическая алопеция
Андрогенетическая алопеция — это наследственное состояние облысения, которое поражает как мужчин, так и женщин. Было высказано предположение, что химическое вещество, вырабатываемое клещами, может вызвать воспалительную реакцию, поражающую волосяные фолликулы. Хотя клещи Demodex не вызывают андрогенетической алопеции, они могут ухудшить состояние.
Неспецифический дерматит лица
Увеличение численности клещей Demodex также связано с симптомами неспецифического дерматита на лице.Эти симптомы включают зуд, прыщи, похожие на прыщи, и пятна вокруг губ.
Поделиться на Pinterest Симптомы клещей D. folliculorum могут включать сухость, зуд, прыщи и покраснения.Большое количество клещей D. folliculorum может вызывать симптомы розацеа на коже лица. Эти симптомы включают:
- сухость
- зуд
- покраснение
- прыщи, похожие на угри
- покраснение
- грубая кожа
- покраснение глаз
Симптомы, вызванные D. folliculorum иногда ошибочно принимают за прыщи или сильную сухость кожи.
folliculorum иногда ошибочно принимают за прыщи или сильную сухость кожи.
Врач начнет диагностику D. folliculorum с изучения истории болезни и обследования кожи.
Клещи слишком малы, чтобы их можно было увидеть невооруженным глазом, поэтому врач обычно делает биопсию кожи. Для этого нужно взять образец кожи и изучить его под микроскопом.
Важно определить количество клещей, обитающих на коже. Небольшое количество клещей вряд ли станет причиной проблем с кожей человека.
Клещи D. folliculorum чаще встречаются на лице. Это может усложнить лечение, потому что там очень чувствительная кожа.
Врач может порекомендовать лечение такими кремами, как кротамитон или перметрин. Это местные инсектициды, которые убивают клещей и тем самым сокращают их количество. Врач также может назначить местный или пероральный метронидазол, который является антибиотиком.
Человек может очистить область вокруг глаз с помощью салфеток для лица Demodex или салфеток. Подходящие продукты включают Cliradex и Demodex Control. Эти и другие продукты доступны в Интернете.
Подходящие продукты включают Cliradex и Demodex Control. Эти и другие продукты доступны в Интернете.
Врачи могут также нанести на лицо человека спиртовой раствор высокой концентрации. Это выводит на поверхность клещей Demodex . Затем врач может нанести на кожу вещества, которые убивают клещей и вылечивают заболевание.
Людям с сильно ослабленной иммунной системой врач может назначить ивермектин.
Есть также некоторые профилактические меры, которые человек может предпринять дома.К ним относятся:
- Мытье лица два раза в день мягким очищающим средством. Также может помочь очистка век детским шампунем.
- Избегайте очищающих средств на масляной основе и жирной косметики, которые могут стать дополнительной «пищей» для клещей.
- Отшелушивание один или два раза в неделю для удаления омертвевших клеток кожи.
Поддержание кожи в чистоте и сухости, а также устранение любых основных заболеваний может помочь снизить количество клещей D. folliculorum ().
folliculorum ().
Для большинства людей наличие D.folliculorum клещей на лице безвредны.
Однако в больших количествах эти клещи могут вызывать симптомы розацеа. Люди с определенными кожными заболеваниями или ослабленной иммунной системой подвергаются большему риску развития этих симптомов.
Врач может провести биопсию кожи, чтобы определить, живет ли человек с аномально высоким уровнем клещей. Лечение включает регулярное очищение лица и использование различных лекарств для уничтожения клещей.
Патогенная роль клещей Demodex в розацеа: потенциальная терапевтическая цель уже при эритематотелангиэктатической розацеа?
Tan J, Schöfer H, Araviiskaia E, et al. Распространенность розацеа среди населения Германии и России — исследование RISE. J Eur Acad Dermatol Venereol. 2016; 30: 428–34.
CAS PubMed PubMed Central Google ученый
Cribier B. Rosacée: nouveautés pour une meilleure Prize en charge. Энн Дерматол Венереол. 2017; 144: 508–17.
CAS PubMed Google ученый
Берг М., Лиден С. Эпидемиологическое исследование розацеа. Acta Derm Venereol. 1989; 69: 419–23.
CAS PubMed Google ученый
Gether L, Overgaard LK, Egeberg A, Thyssen JP. Заболеваемость и распространенность розацеа: систематический обзор и метаанализ. Br J Dermatol. 2018; 179: 282–9.
CAS PubMed Google ученый
Buddenkotte J, Steinhoff M.Последние достижения в понимании и лечении розацеа. F1000Res. 2018; 7: F1000 Faculty Rev-1885.
F1000Res. 2018; 7: F1000 Faculty Rev-1885.
Галло Р.Л., Гранштейн Р.Д., Кан С. и др. Стандартная классификация и патофизиология розацеа: обновление 2017 г., подготовленное Комитетом экспертов Национального общества розацеа. J Am Acad Dermatol. 2018; 78: 148–55.
Google ученый
Чен В., Плевиг Г. Демодекоз человека: пересмотр и предлагаемая классификация. Br J Dermatol.2014; 170: 1219–25.
CAS PubMed Google ученый
Forton FM, Germaux M-AE, Thibaut SC и др. Демодекоз: описательная классификация и статус розацеа в ответ на предложенную ранее классификацию. J Eur Acad Dermatol Venereol. 2015; 29: 829–32.
2015; 29: 829–32.
CAS PubMed Google ученый
Пауэлл ФК. Розацеа. В: Griffiths C, Barker J, Bleiker TO, Chalmers R, Creamer D, editors.Учебник дерматологии Рока. 9 изд. 2016. Чичестер: Wiley; п. 1–20.
Forton FMN, De Maertelaer V. Папулопустулезная розацеа и розацеа-подобный демодекоз: два фенотипа одного и того же заболевания? J Eur Acad Dermatol Venereol. 2018; 32: 1011–6.
CAS PubMed PubMed Central Google ученый
Saleem MD. Пересмотр критериев розацеа. Dermatol Clin. 2018; 36: 161–5.
CAS PubMed Google ученый
Вилкин Дж., Даль М., Детмар М. и др. Стандартная классификация розацеа: отчет экспертного комитета Национального общества розацеа по классификации и стадированию розацеа. J Am Acad Dermatol. 2002; 46: 584–7.
PubMed Google ученый
Тан Дж., Алмейда ЛМК, Бьюли А. и др. Обновление диагностики, классификации и оценки розацеа: рекомендации глобальной панели ROSACEA COnsensus (ROSCO). Br J Dermatol.2017; 176: 431–8.
CAS PubMed Google ученый
Гербер П.А., Бухрен Б.А., Штайнхофф М., Хоми Б. Розацеа: сеть цитокинов и хемокинов. J Investigate Dermatol Symp Proc. 2011; 15: 40–7.
CAS PubMed PubMed Central Google ученый
Ямасаки К., Ди Нардо А., Бардан А. и др. Повышенная активность сериновой протеазы и кателицидина способствует воспалению кожи при розацеа.Nat Med. 2007; 13: 975–80.
CAS Google ученый
Ямасаки К., Галло Р.Л. Молекулярная патология купероза. J Dermatol Sci. 2009; 55: 77–81.
CAS PubMed PubMed Central Google ученый
Ямасаки К., Галло Р.Л. Розацеа как заболевание кателицидинов и врожденного иммунитета кожи. J Investigate Dermatol Symp Proc. 2011; 15: 12–5.
CAS PubMed Google ученый

Ямасаки К., Канада К., Маклеод Д. Т. и др. Экспрессия TLR2 увеличивается при розацеа и стимулирует повышенную продукцию сериновой протеазы кератиноцитами. J Investigate Dermatol. 2011; 131: 688–97.
CAS PubMed Google ученый
Park K, Elias PM, Oda Y, et al. Регулирование экспрессии антимикробного пептида кателицидина с помощью передачи сигналов стресса эндоплазматического ретикулума (ER), независимый от рецептора витамина D путь. J Biol Chem.2011; 286: 34121–30.
CAS PubMed PubMed Central Google ученый
Кулькарни Н.Н., Такахаши Т., Сэнфорд Дж. А. и др. Врожденная иммунная дисфункция при розацеа способствует светочувствительности и экспрессии молекул сосудистой адгезии. J Invest Dermatol. 2020; 140 (645–655): e6.
J Invest Dermatol. 2020; 140 (645–655): e6.
Google ученый
Salzer S, Kresse S, Hirai Y, et al. Пептид кателицидин LL-37 увеличивает активацию воспаления, вызванную УФ-В: возможные последствия для розацеа.J Dermatol Sci. 2014; 76: 173–9.
CAS PubMed Google ученый
Muto Y, Wang Z, Vanderberghe M, Two A, Gallo RL, Di Nardo A. Тучные клетки являются ключевыми медиаторами кателицидин-инициированного воспаления кожи при розацеа. J Investigate Dermatol. 2014; 134: 2728–36.
CAS PubMed Google ученый
Олдрич Н., Герстенблит М. , Фу П. и др. Генетические факторы и факторы окружающей среды, которые коррелируют с розацеа: когортный опрос близнецов.JAMA Dermatol. 2015; 151: 1213.
, Фу П. и др. Генетические факторы и факторы окружающей среды, которые коррелируют с розацеа: когортный опрос близнецов.JAMA Dermatol. 2015; 151: 1213.
Google ученый
Холмс А.Д., Спендлин Дж., Чиен А.Л., Болдуин Х., Чанг АЛС. Обновленные данные о сопутствующих заболеваниях розацеа и их общих физиологических путях. J Am Acad Dermatol. 2018; 78: 156–66.
Google ученый
Арони К., Цагрони Э., Лазарис А.С., Пацурис Э., Агапитос Э. Розацеа: клинико-патологический подход.Дерматология. 2004. 209: 177–82.
PubMed Google ученый
Gomaa AHA, Yaar M, Eyada MMK, Bhawan J. Лимфангиогенез и ангиогенез при нефиматозной розацеа. Дж. Кутан Патол. 2007; 34: 748–53.
Лимфангиогенез и ангиогенез при нефиматозной розацеа. Дж. Кутан Патол. 2007; 34: 748–53.
PubMed Google ученый
Крибье Б. Патофизиология розацеа: покраснение, телеангиэктазии и розацеа. Энн Дерматол Венереол. 2011; 138: S184–91.
PubMed Google ученый
Шваб В.Д., Сулк М., Силигер С. и др. Нейроваскулярные и нейроиммунные аспекты патофизиологии розацеа. J Investigate Dermatol Symp Proc. 2011; 15: 53–62.
CAS PubMed PubMed Central Google ученый
Casas C, Paul C, Lahfa M, et al. Количественная оценка Demodex folliculorum с помощью ПЦР при розацеа и ее связь с активацией врожденного иммунитета кожи. Exp Dermatol. 2012; 21: 906–10.
Exp Dermatol. 2012; 21: 906–10.
CAS PubMed Google ученый
Marks R, Harcourt-Webster JN. Гистопатология розацеа. Arch Dermatol. 1969; 100: 683–91.
CAS PubMed Google ученый
Cribier B. Rosacea под микроскопом: характерные гистологические данные. J Eur Acad Dermatol Venereol. 2013; 27: 1336–43.
CAS PubMed Google ученый
Пауэлл ФК. Гистопатология розацеа: «где говядина?» Дерматология.2004. 209: 173–4.
PubMed Google ученый
Ли Ш., Ли С.Б., Хео Дж. Х. и др. Сальные железы участвуют в воспалении купероза. J Eur Acad Dermatol Venereol. 2020; 34: e144–6.
CAS PubMed Google ученый
Георгала С., Катулис А., Килафис Дж., Кумантаки-Матиоудаки Е., Георгала С., Арони К. Повышенная плотность Demodex folliculorum и свидетельства замедленной реакции гиперчувствительности у субъектов с папулопустулезной розацеа.J Eur Acad Dermatol Venerol. 2001; 15: 441–4.
CAS Google ученый
Руфли Т., Бюхнер С.А. Подмножества Т-клеток в поражениях розовых угрей и возможная роль Demodex folliculorum . Дерматология. 1984; 169: 1–5.
CAS Google ученый
Дайноки З., Беке Дж., Капитани А. и др. Кожа, богатая сальными железами, характеризуется экспрессией TSLP и отчетливым иммунным надзором, который нарушается при розацеа.J Investigate Dermatol. 2017; 137: 1114–25.
CAS PubMed Google ученый
Буль Т., Сулк М., Новак П. и др. Молекулярная и морфологическая характеристика воспалительного инфильтрата при розацеа выявляет активацию путей Th2 / Th27. J Investigate Dermatol. 2015; 135: 2198–208.
CAS PubMed Google ученый
Браун Т.Т., Чой Э.Й.К., Томас Д.Г., Христов А.С., Чан М.П.Сравнительный анализ розацеа и кожной красной волчанки: гистопатологические особенности, субпопуляции Т-клеток и плазмоцитоидные дендритные клетки. J Am Acad Dermatol. 2014; 71: 100–7.
CAS PubMed Google ученый
Roihu T, Kariniemi A-L. Клещи Demodex при розовых угрях. Дж. Кутан Патол. 1998. 25: 550–2.
CAS PubMed Google ученый
Хелм К.Ф., Менз Дж., Гибсон Л.Е., Дикен С.Х.Клиническое и гистопатологическое исследование гранулематозного розацеа. J Am Acad Dermatol. 1991; 25: 1038–43.
CAS PubMed Google ученый
Баста-Юзбасич А., Маринович Т., Добрич И., Боланка-Бамбер С., Сенкар Дж. Возможная роль поверхностных липидов кожи при розацеа с эпителиоидными гранулемами. Acta Med Croatica. 1992; 46: 119–23.
PubMed Google ученый
Fuss F. La vie parasitaire du Demodex folliculorum hominis. Анн Дерм Сиф (Париж). 1933; 4: 1053–62.
Google ученый
Hellerich U, Metzelder M. Частота поражения кожи головы Demodex folliculorum Simon ectoparasites в образце патологоанатомической и судебно-медицинской аутопсии. Арка Криминол. 1994; 194: 111–8.
CAS PubMed Google ученый
Rufli T, Mumcuoglu Y. Клещи на волосяных фолликулах Demodex folliculorum и Demodex brevis: биология и медицинское значение. Дерматология. 1981; 162: 1–11.
CAS Google ученый
Riechers R, Kopf AW. Кожная инвазия Demodex folliculorum у человека. J Invest Dermatol. 1969; 52: 103–6.
CAS PubMed Google ученый
Гайка WB.Клещи волосяных фолликулов (Acari: Demodicidae) человека. Int J Dermatol. 1976; 15: 79–98.
CAS PubMed Google ученый
Томес М.С., Фергус Д.Д., Урбан Дж., Траутвейн М., Данн Р.Р. Повсеместность и разнообразие клещей Demodex, ассоциированных с человеком. PLoS One. 2014; 9: e106265.
PubMed PubMed Central Google ученый
Desch C, Гайка WB. Demodex folliculorum (Simon) и D.brevis акбулатова человека: переописание и переоценка. J Parasitol. 1972: 58: 169–77.
CAS PubMed Google ученый
Норн М.С. Demodex folliculorum . Заболеваемость, региональное распространение, патогенность. Дэн Мед Булл. 1971; 18: 14–7.
CAS PubMed Google ученый
Du Bois C. Recherche du Demodex folliculorum hominis dans la peau saine.Ann Dermatol Syph. 1910: 1: 188–90.
Чжао Ю., Го Н., Сюнь М., Сюй Дж., Ван М., Ван Д. Социально-демографические характеристики и анализ факторов риска заражения демодексом (Acari: Demodicidae). J Zhejiang Univ Sci B. 2011; 12: 998–1007.
PubMed PubMed Central Google ученый
Гайка WB, зеленая AC. Патогенез, связанный с клещами волосяных фолликулов ( Demodex spp.) У австралийских аборигенов.Br J Dermatol. 1976; 94: 307–12.
CAS PubMed Google ученый
Nutting WB, Берман Х. Демодекоз и симбиофобия: статус, терминология и методы лечения. Int J Dermatol. 1983; 22: 13–7.
CAS PubMed Google ученый
Gmeiner F. Demodex folliculorum des Menschen und der Tiere. Arch Derm Syphilol. 1908; 92: 25–96.
Google ученый
Палополи М. Ф., Фергус Д. Д., Минот С. и др. Глобальная дивергенция человеческого фолликулярного клеща Demodex folliculorum : устойчивые ассоциации между родословной хозяина и родословной клеща. Proc Natl Acad Sci USA. 2015; 112: 15958–63.
CAS PubMed Google ученый
Forton F, Germaux M-A, Brasseur T, et al. Демодекоз и розацеа: эпидемиология и значение в повседневной дерматологической практике. J Am Acad Dermatol.2005. 52: 74–87.
PubMed Google ученый
Фортон ФМН. Папулопустулезная розацеа, кожный иммунитет и демодекс: фолликулярный лишай как недостающее звено. J Eur Acad Dermatol Venereol. 2012; 26: 19–28.
CAS PubMed Google ученый
Лэйси Н., Рассел-Халлинан А, Зубулис СС, Пауэлл ФК. Клещи Demodex модулируют иммунную реакцию себоцитов: возможная роль в патогенезе розацеа.Br J Dermatol. 2018; 179: 420–30.
CAS PubMed Google ученый
Акилов О., Мумчуоглу К. Иммунный ответ при демодекозе. J Eur Acad Dermatol Venerol. 2004; 18: 440–4.
CAS Google ученый
Фоли Р., Келли П., Гато С., Пауэлл Ф. Демодекс: облик человека и его лучший друг. J Eur Acad Dermatol Venereol. 2020. https://doi.org/10.1111 / jdv.16461.
Артикул PubMed Google ученый
Сейхан М., Каринчаоглу Й, Байрам Н., Айджан О, Куку И. Плотность Demodex folliculorum при злокачественных гематологических заболеваниях. J Int Med Res. 2004; 32: 411–5.
CAS PubMed Google ученый
Каринчаоглу Ю., Эсрефоглу Сейхан М., Байрам Н., Айджан О., Таскапан Х. Заболеваемость Demodex folliculorum у пациентов с терминальной стадией хронической почечной недостаточности.Ren Fail. 2005; 27: 495–9.
PubMed Google ученый
Санчес-Вьера М., Эрнанц Дж. М., Сампелайо Т., Гурбиндо М.Д., Лекона М., Сото-Мело Дж. Гранулематозная розацеа у ребенка, инфицированного вирусом иммунодефицита человека. J Am Acad Dermatol. 1992; 27: 1010–1.
CAS PubMed Google ученый
Sahn EE, Sheridan DM. Демодицидоз у ребенка, больного лейкемией.J Am Acad Dermatol. 1992; 27: 799–801.
CAS PubMed Google ученый
Баррио Дж., Лекона М., Эрнанц Дж. М. и др. Розацеа-подобный демодекоз у ВИЧ-инфицированного ребенка. Дерматология (Базель). 1996; 192: 143–145.
CAS Google ученый
Benessahraoui M, Paratte F, Plouvier E, Humbert P, Aubin F. Демодицидоз у ребенка с ксантолеукемией, связанной с нейрофиброматозом 1 типа.Eur J Dermatol. 2003; 13: 311–2.
PubMed Google ученый
Моррас П.Г., Сантос С.П., Имедио Иллинойс, Эчеверрия М.Л., Хермоса JMH. Демодицидоз, подобный розацеа, у ребенка с ослабленным иммунитетом. Pediatr Dermatol. 2003; 20: 28–30.
PubMed Google ученый
Herron MD, O’reilly MA, Vanderhooft SL. Рефрактерный фолликулит Demodex у пяти детей с острым лимфобластным лейкозом.Pediatr Dermatol. 2005; 22: 407–11.
PubMed Google ученый
Дамиан Д., Роджерс М. Инвазия демодексом у ребенка с лейкемией: лечение ивермектином и перметрином. Int J Dermatol. 2003. 42: 724–6.
PubMed Google ученый
Банюльс Дж., Рамон Д., Анис Э., Жорда Э., Торрес В. Папулезная зудящая сыпь с инфекцией вируса иммунодефицита человека.Int J Dermatol. 1991; 30: 801–803.
PubMed Google ученый
Янсен Т., Кастнер У., Кройтер А., Альтмейер П. Розацеа-подобный демодицидоз, связанный с синдромом приобретенного иммунодефицита. Br J Dermatol. 2001; 144: 139–42.
CAS PubMed Google ученый
де Jaureguiberry JP, Carsuzaa F, Pierre C, Arnoux D, Jaubert D. Фолликулит демодекса: причина зуда при инфекции вируса иммунодефицита человека.Ann Med Interne (Париж). 1993; 144: 63–4.
Google ученый
Домини А., Розен Т., Чен Дж. Папулонодулярный демодицидоз, связанный с синдромом приобретенного иммунодефицита. J Am Acad Dermatol. 1989; 20: 197–201.
CAS PubMed Google ученый
Ashack RJ, Frost ML, Norins AL. Папулезная зудящая сыпь при фолликулите Demodex у пациентов с синдромом приобретенного иммунодефицита.J Am Acad Dermatol. 1989; 21: 306–7.
CAS PubMed Google ученый
Накагава Т., Сасаки М., Фудзита К., Нишимото М., Такайва Т. Демодексный фолликулит на туловище пациента с грибовидным микозом. Clin Exp Dermatol. 1996; 21: 148–50.
CAS PubMed Google ученый
Редондо Матео Дж., Сото Гусман О, Фернандес Рубио Е, Домингес Ф.Ф. Связанные с демодексом поражения, похожие на розацеа, при СПИДе.Acta Derm Venereol. 1993; 73: 437.
CAS PubMed Google ученый
Aquilina C, Viraben R, Sire S. Ивермектин-чувствительный Demodex заражение во время инфицирования вирусом иммунодефицита человека. Дерматология. 2002; 205: 394–7.
CAS PubMed Google ученый
Патрици А., Трестини Д., Д’Антуоно А., Коланджели В. Демодицидоз у ребенка, инфицированного вирусом приобретенного иммунодефицита.Eur J Pediatr Dermatol. 1999; 9: 25–8.
Google ученый
Duvic M. Стафилококковые инфекции и зуд комплекса, связанного со СПИДом. Arch Dermatol. 1987; 123: 1599.
CAS PubMed Google ученый
Girault C, Borsa-Lebas F, Lecomte F, Humbert G. Папулонодулярное извержение. Демодицидоз при синдроме приобретенного иммунодефицита. Presse Med. 1991; 20: 177.
CAS PubMed Google ученый
Сарро Р.А., Хонг Дж. Дж., Элгарт МЛ. Необычное проявление демодицидоза у больного СПИДом. J Am Acad Dermatol. 1998; 38: 120–1.
CAS PubMed Google ученый
Antille C, Saurat JH, Lübbe J. Индукция розоформного дерматита во время лечения воспалительных дерматозов лица с помощью мази такролимуса.Arch Dermatol. 2004. 140: 457–60.
PubMed Google ученый
Lübbe J, Stucky L, Saurat JH. Розоацеформный дерматит с фолликулярным демодексом после лечения атопического дерматита лица 1% кремом пимекролимус. Дерматология. 2003. 207: 205–7.
Google ученый
Кая О.А., Аккучук С., Ильхан Г., Гунери СО, Мумкуоглу К. Важность клещей Demodex (Acari: Demodicidae) у пациентов с серповидно-клеточной анемией.J Med Entomol. 2019; 56: 599–602.
PubMed Google ученый
Кая С., Селимоглу М.А., Кая О.А., Озген У. Распространенность Demodex folliculorum и Demodex brevis при недоедании и злокачественных новообразованиях у детей: Demodex при недоедании и злокачественных новообразованиях. Pediatr Int. 2013; 55: 85–9.
PubMed Google ученый
Гербер П.А., Кукова Г., Бухрен Б.А., Хомей Б.Плотность Demodex folliculorum у пациентов, получающих ингибиторы рецепторов эпидермального фактора роста. Дерматология. 2011; 222: 144–7.
CAS PubMed Google ученый
Молхо-Песач В., Мельцер А., Камшов А., Рамот Ю., Злотогорский А. STAT1 Избыточная функция и хронический демодекоз. Pediatr Dermatol. 2020; 37: 153–5.
PubMed Google ученый
Саес-де-Окарис М., Суарес-Гутьеррес М., Миго М. и др. Розацеа как поразительная особенность у членов семьи с мутацией увеличения функции STAT1. J Eur Acad Dermatol Venereol. 2020; 34 (6): e265–7.
PubMed Google ученый
Akdeniz S, Bahceci M, Tuzcu A, Harman M, Alp S, Bahceci S. У пациентов с диабетом больше Demodex folliculorum? J Eur Acad Dermatol Venerol. 2002; 16: 539–41.
CAS Google ученый
Клиффорд CW, Фулк GW. Ассоциация диабета, потери ресниц и золотистого стафилококка с заражением век Demodex folliculorum (Acari: Demodicidae). J Med Entomol. 1990; 27: 467–70.
CAS PubMed Google ученый
Gökçe C, Aycan-Kaya Ö, Yula E, et al. Влияние регуляции уровня глюкозы в крови на наличие условно-патогенных клещей Demodex folliculorum у пациентов с сахарным диабетом 2 типа.J Int Med Res. 2013; 41: 1752–8.
PubMed Google ученый
Кескин Курт Р., Айкан Кая О., Каратеке А. и др. Повышенная плотность клещей Demodex folliculorum при беременности с гестационным диабетом. Med Princ Pract. 2014; 23: 369–72.
PubMed PubMed Central Google ученый
Two AM, Wu W, Gallo RL, Hata TR. Розацеа: часть I.Введение, категоризация, гистология, патогенез и факторы риска. J Am Acad Dermatol. 2015; 72: 749–58.
PubMed Google ученый
Perrigouard C, Peltre B, Cribier B. Гистологическое и иммуногистологическое исследование сосудистых и воспалительных изменений при розацеа. Энн Дерматол Венереол. 2013; 140: 21–9.
CAS PubMed Google ученый
Тургут Эрдемир А., Гурель М.С., Коку Аксу А.Е., Фалай Т., Инан Юксель Э., Сарыкая Е.Клещи Demodex при розовых угрях: исследование с конфокальной микроскопией на отражение. Australas J Dermatol. 2017; 58: e26-30.
PubMed Google ученый
Кац AM. Розацеа: эпидемиология и патогенез. J Cutan Med Surg. 1998; 2 (Дополнение 4): 5–10.
Google ученый
Forton F, De Maertelaer V. Эритематотелангиэктатическая розацеа может быть связана с субклинической стадией демодекоза: исследование случай – контроль.Br J Dermatol. 2019; 181: 818–25.
CAS PubMed Google ученый
Чжао Й, Пэн И, Ван Х и др. Лицевой дерматоз, связанный с демодексом: исследование случай-контроль. J Zhejiang Univ Sci B. 2011; 12: 1008–15.
PubMed PubMed Central Google ученый
Forton FMN, De Maertelaer V. Розацеа и демодекоз: малоизвестные диагностические признаки и симптомы.Acta Derm Venereol. 2019b; 99: 47–52.
PubMed Google ученый
Crosti C, Menni S, Sala F, Piccinno R. Демодекозное поражение волосистого фолликула. Дж. Кутан Патол. 1983; 10: 257–61.
CAS PubMed Google ученый
Ayres S. Pityriasis folliculorum (Demodex). Arch Derm Syphilol. 1930; 21: 19–24.
Google ученый
Эйрес С. Демодектические высыпания (демодицидоз) у человека: 30-летний опыт лечения двух обычно нераспознаваемых образований: фолликулярный отрубевидный лишай (Demodex) и розовые угри (тип Demodex). Arch Dermatol. 1961; 83: 816.
PubMed Google ученый
Dominey A, Tschen J, Rosen T, Batres E, Stern JK. Повторное посещение фолликулярного отрубевидного лишая. J Am Acad Dermatol. 1989; 21: 81–4.
CAS PubMed Google ученый
Hsu C-K, Hsu MM-L, Lee JY-Y. Демодекоз: клинико-патологическое исследование. J Am Acad Dermatol. 2009. 60: 453–62.
PubMed Google ученый
Ayres S. Розацеа и розацеа-подобный демодицидоз. Int J Dermatol. 1987; 26: 198–9.
PubMed Google ученый
Тургут Эрдемир А., Гурель М.С., Коку Аксу А.Е. и др. Отражательная конфокальная микроскопия и стандартизированная биопсия поверхности кожи для измерения плотности клещей Demodex.Skin Res Technol. 2014; 20: 435–9.
CAS PubMed Google ученый
Юн Ч., Юн Дж. Х., Пэк Дж. О., Ро Дж. Й., Ли Дж. Р.. Определение плотности клещей Demodex с помощью стандартной биопсии поверхности кожи и прямого микроскопического исследования и их связь с клиническими типами и типами распространения. Ann Dermatol. 2017; 29: 137.
PubMed PubMed Central Google ученый
Forton FMN, De Maertelaer V. Две последовательные стандартизированные биопсии поверхности кожи: усовершенствованный метод отбора проб для оценки плотности демодекса в качестве диагностического инструмента для розацеа и демодекоза. Acta Derm Venereol. 2017; 97: 242–8.
PubMed Google ученый
Фортон ФМН. Выяснение роли Demodex folliculorum в патогенезе розацеа: захватывающие первые шаги…. Br J Dermatol. 2018; 179: 252–3.
CAS PubMed Google ученый
Forton F. Демодекс и перифолликулярное воспаление у человека: обзор и отчет о 69 биопсиях. Энн Дерматол Венереол. 1986; 113: 1047–58.
CAS PubMed Google ученый
Forton F, De Maertelaer V. Розацеа-подобный демодекоз и папулопустулезная розацеа могут быть двумя фенотипами одного и того же заболевания, и их предшественником может быть фолликулярный отрубевидный лишай: ответ на комментарий Тату. J Eur Acad Dermatol Venereol. 2019c; 33: e47–8.
CAS PubMed Google ученый
Тату AL, Clatici VG, Nwabudike LC. Розацеа-подобный демодекоз (но не первичный демодекоз) и папулопустулезная розацеа могут быть двумя фенотипами одного и того же заболевания — с точки зрения микробиомы, терапевтических и диагностических средств. J Eur Acad Dermatol Venereol. 2019; 33: e46–7.
CAS PubMed Google ученый
Эйрес С.Демодицидоз, подобный розацеа. Calif Med. 1963. 98: 328–30.
CAS PubMed PubMed Central Google ученый
Эйрес С., Михан Р. Демодицидоз век, напоминающий розацеа. Отчет о болезни. Arch Dermatol. 1967; 95: 63–6.
PubMed Google ученый
Post CF, Juhlin E. Demodex folliculorum и блефарит. Arch Dermatol. 1963. 88: 298–302.
CAS PubMed Google ученый
Морган Р.Дж., Костон Т.О. Демодексный блефарит. Саут Мед Дж. 1964; 57: 694–9.
CAS PubMed Google ученый
Kim JH, Chun YS, Kim JC. Клинико-иммунологические реакции при глазном демодекозе. J Korean Med Sci. 2011; 26: 1231–7.
CAS PubMed PubMed Central Google ученый
Лю Дж., Шеха Х., Цзэн СКГ. Патогенная роль клещей Demodex при блефарите. Curr Opin Allergy Clin Immunol. 2010; 10: 505–10.
PubMed PubMed Central Google ученый
Перселл С.М., Хейс Т.Дж., Диксон С.Л. Пустулезный фолликулит, связанный с Demodex folliculorum . J Am Acad Dermatol. 1986; 15: 1159–62.
CAS PubMed Google ученый
Eismann R, Bramsiepe I, Danz B, Wohlrab J, Marsch WC, Fiedler E. Абсцессирующий узловой демодекоз — терапия ивермектином и перметрином. J Eur Acad Dermatol Venereol. 2010; 24: 79–81.
CAS PubMed Google ученый
Шаллер М., Сандер К.А., Плевиг Г. Демодексные абсцессы: клинические и терапевтические проблемы. J Am Acad Dermatol. 2003. 49: 272–4.
Google ученый
Seifert HW. Demodex folliculorum, вызывающая солитарную туберкулоидную гранулему. Z Hautkr. 1978; 53: 540–2.
CAS PubMed Google ученый
Ву Й, Лим Дж, Чо Д., Парк Х. Розацеа: молекулярные механизмы и лечение хронического кожного воспалительного состояния. Int J Mol Sci. 2016; 17: 1562.
PubMed Central Google ученый
Thyssen JP.Клещи Demodex — лучшая мишень для лечения розацеа? Br J Dermatol. 2019; 181: 652–3.
CAS PubMed Google ученый
Байма Б., Стихерлинг М. Повторное посещение демодицидоза. Acta Derm Venereol. 2002; 82: 3–6.
CAS PubMed Google ученый
Холмс А.Д. Возможная роль микроорганизмов в патогенезе розацеа. J Am Acad Dermatol.2013; 69: 1025–32.
PubMed Google ученый
Вемури Р.К., Гундамараджу Р., Секаран С.Д., Маникам Р. Основные патофизиологические корреляции розацеа: полная клиническая оценка. Int J Med Sci. 2015; 12: 387–96.
CAS PubMed PubMed Central Google ученый
Гроссханс Э., Кремер М., Малевилль Дж., Ваннер Р. Du rôle des Demodex folliculorum dans l’histogénèse de la rosacée granulomateuse.Bull Soc Fr Dermatol Syphiligr. 1972: 79: 639–46.
Google ученый
Amichai B, Grunwald MH, Avinoach I., Halevy S. Гранулематозная розацеа, связанная с Demodex folliculorum . Int J Dermatol. 1992; 31: 718–9.
CAS PubMed Google ученый
Эккер Р.И., Винкельманн Р.К. Гранулема Demodex. Arch Dermatol. 1979; 115: 343–4.
CAS PubMed Google ученый
Харфи М., Заррук Х., Никкелс А. и др. Гранулематозный розацеа и демодицидоз. Afr J Dermatol. 1991; 4: 39–43.
Google ученый
Forton F, Seys B. Плотность Demodex folliculorum при розацеа: исследование случай-контроль с использованием стандартизированной биопсии поверхности кожи. Br J Dermatol. 1993; 128: 650–9.
CAS PubMed Google ученый
Erbagci Z, Özgöztaşi O.Значение плотности Demodex folliculorum при розацеа. Int J Dermatol. 1998; 37: 421–5.
CAS PubMed Google ученый
Чанг И-С, Хуанг И-С. Роль заражения клещом Demodex при розацеа: систематический обзор и метаанализ. J Am Acad Dermatol. 2017; 77: 441–7.
PubMed Google ученый
Jarmuda S., McMahon F, Żaba R, et al.Корреляция между реактивностью сыворотки крови к белкам Bacillus oleronius, ассоциированным с демодексом, и измененными уровнями кожного сала и популяциями демодекса у пациентов с эритематотелангиэктатической розацеа. J Med Microbiol. 2014; 63: 258–62.
PubMed Google ученый
Tan J, Blume-Peytavi U, Ortonne JP, et al. Наблюдательный кросс-секционный обзор розацеа: клинические ассоциации и прогрессия между подтипами. Br J Dermatol. 2013; 169: 555–62.
CAS PubMed Google ученый
Пароди А., Гуаррера М., Ребора А. Промывание при розацеа: экспериментальный подход. Arch Dermatol Res. 1980; 269: 269–73.
CAS PubMed Google ученый
Guzman-Sanchez DA, Ishiuji Y, Patel T., Fountain J, Chan YH, Yosipovitch G. Улучшенный кровоток в коже и чувствительность к ядовитым тепловым раздражителям при папулопустулезной розацеа.J Am Acad Dermatol. 2007; 57: 800–5.
PubMed Google ученый
Voron T, Marcheteau E, Pernot S, et al. Контроль иммунного ответа проангиогенными факторами. Фасад Онкол. 2014; 4: 70.
PubMed PubMed Central Google ученый
Voron T, Tartour É, Taieb J, Terme M. Rôle du VEGF dans l’épuicing des лимфоцитов T intratumoraux. Med Sci (Париж).2015; 31: 473–5.
Google ученый
Смит Дж. Р., Ланье В. Б., Бразиэль Р. М., Фалькенхаген К. М., Уайт С., Розенбаум Дж. Т.. Экспрессия фактора роста эндотелия сосудов и его рецепторов при розацеа. Br J Ophthalmol. 2007. 91: 226–229.
PubMed PubMed Central Google ученый
Гази У., Гуресер А.С., Озтекин А. и др. Ответы Т-клеток на самонаведение в коже, связанные с заражением демодексом и розацеа.Parasite Immunol. 2019; 41: e12658.
PubMed Google ученый
Форнаса Г., Цилингири К., Каприоли Ф. и др. Дихотомия коротких и длинных изоформ стромального лимфопоэтина тимуса при воспалительных заболеваниях кишечника и кожи. J Allergy Clin Immunol. 2015; 136: 413–22.
CAS PubMed PubMed Central Google ученый
Аллахверди З., Комо М.Р., Джессап Х.К. и др.Тимический стромальный лимфопоэтин высвобождается эпителиальными клетками человека в ответ на микробы, травму или воспаление и сильно активирует тучные клетки. J Exp Med. 2007. 204: 253–8.
CAS PubMed PubMed Central Google ученый
Сим В.Дж., Ахл П.Дж., Коннолли Дж. Метаболизм играет центральную роль в толерогенной функции дендритных клеток. Mediat Inflamm. 2016; 2016: 2636701.
Google ученый
Hong JS, Han S, Lee JS и др. Аномальный синтез глюкокортикоидов в пораженной коже при эритематотелангиэктатической розацеа. J Investigate Dermatol. 2019; 139 (2225–2228): e3.
Google ученый
Kanitakis J, Al-Rifai I, Faure M, Claudy A. Клещи Demodex кожи человека экспрессируют иммунореактивность к антигену Tn, но не к антигену T (Thomsen-Friedenreich). Дж. Кутан Патол. 1997; 24: 454–5.
CAS PubMed Google ученый
Заал А., Ли Р.Дж., Любберс Дж. И др. Активация MGL лектина С-типа концевыми лигандами GalNAc снижает гликолитическую активность дендритных клеток человека. Фронт Иммунол. 2020; 11: 305.
CAS PubMed PubMed Central Google ученый
van Vliet SJ, van Liempt E, Geijtenbeek TBH, van Kooyk Y. Дифференциальная регуляция экспрессии лектина C-типа на подмножествах толерогенных дендритных клеток. Иммунобиология. 2006; 211: 577–85.
PubMed Google ученый
van Vliet SJ, Gringhuis SI, Geijtenbeek TBH, van Kooyk Y. Регулирование эффекторных Т-клеток антигенпрезентирующими клетками посредством взаимодействия лектина С-типа MGL с CD45. Nat Immunol. 2006; 7: 1200–8.
PubMed Google ученый
van Vliet SJ, Bay S, Vuist IM, et al. Передача сигналов MGL усиливает TLR2-опосредованные ответы на усиленную секрецию IL-10 и TNF-α.J Leukoc Biol. 2013; 94: 315–23.
PubMed Google ученый
Li D, Romain G, Flamar A-L, et al. Нацеливание собственных и чужеродных антигенов на дендритные клетки посредством DC-ASGPR генерирует продуцирующие IL-10 супрессивные CD4 + Т-клетки. J Exp Med. 2012; 209: 109–21.
CAS PubMed PubMed Central Google ученый
Феррер Л., Равера И., Зильбермайр К. Иммунология и патогенез демодекоза собак.Vet Dermatol. 2014; 25: 427-e65.
PubMed Google ученый
Бейтс Дж., Дил Л. Дендритные клетки в патогенезе ВЗК: область терапевтических возможностей? J Pathol. 2014; 232: 112–20.
CAS PubMed Google ученый
Марсон Дж. У., Болдуин Х. Розацеа: комплексный обзор и обновленная информация от патогенеза до диагностики и лечения. Int J Dermatol. 2019; 59 (6): e175-82.
PubMed Google ученый
Хуанг Х-П, Хсу Си-К, Ли Джи-Й. Метод сжатия эскиза: эффективный метод оценки плотности демодекса при розацеа. J Eur Acad Dermatol Venereol. 2020; 34: e343-5.
PubMed Google ученый
Sibenge S, Gawkrodger DJ. Розацеа: исследование клинической картины, кровотока и роли Demodex folliculorum .J Am Acad Dermatol. 1992; 26: 590–3.
CAS PubMed Google ученый
Saleem MD, Wilkin JK. Оценка и оптимизация диагностики эритематотелангиэктатической розацеа. Dermatol Clin. 2018; 36: 127–34.
CAS PubMed Google ученый
Forton FMN, De Maertelaer V. Лечение розацеа и демодекоза бензилбензоатом: влияние различных доз на плотность демодекса и клинические симптомы.J Eur Acad Dermatol Venereol. 2020; 34: 365–9.
CAS PubMed Google ученый
Forton FMN, De Maertelaer V. Эффективность лечения бензилбензоатом в отношении клинических симптомов и плотности демодекса с течением времени у пациентов с розацеа и демодекозом: ретроспективное последующее исследование в реальной жизни, сравнивающее схемы с низкими и высокими дозами. J Dermatolog Treat. 2020; 1–28. https://doi.org/10.1080/09546634.2020.1770168.
Боннар Э, Юстас П, Пауэлл ФК. Популяция клеща Demodex при розацеа. J Am Acad Dermatol. 1993; 28: 443–8.
CAS PubMed PubMed Central Google ученый
Abd-El-Al AM, Bayoumy AM, Abou Salem EA. Исследование Demodex folliculorum при розацеа. J Egypt Soc Parasitol. 1997. 27: 183–95.
CAS Google ученый
эль-Шазли А.М., Ганеум Б.М., Морси Т.А., Аати Х.Э.Патогенез Demodex folliculorum (волосяных фолликулярных клещей) у женщин с розацеа и без нее. J Egypt Soc Parasitol. 2001; 31: 867–75.
CAS PubMed PubMed Central Google ученый
Чжао YE, Wu LP, Peng Y, Cheng H. Ретроспективный анализ связи между заражением Demodex и розацеа. Arch Dermatol. 2010; 146: 896–902.
PubMed Google ученый
Фалай Гур Т., Эрдемир А.В., Гурель М.С., Коцигит А., Гюлер Э.М., Эрдил Д. Исследование взаимосвязи плотности демодекса с воспалительной реакцией и окислительным стрессом при розацеа. Arch Dermatol Res. 2018; 310: 759–67.
CAS PubMed Google ученый
Sattler EC, Maier T, Hoffmann VS, Hegyi J, Ruzicka T., Berking C. Неинвазивное обнаружение in vivo и количественная оценка клещей Demodex с помощью конфокальной лазерной сканирующей микроскопии: количественное определение клещей Demodex с помощью CLSM.Br J Dermatol. 2012; 167: 1042–7.
CAS PubMed Google ученый
Цуцуми Ю. Отложение IgD, альфа-1-антитрипсина и альфа-1-антихимотрипсина на Demodex folliculorum и D. brevis , поражающих пилосебациальную единицу. Pathol Int. 2004; 54: 32–4.
CAS PubMed Google ученый
Бонамиго Р., Бакос Л., Эдельвейс М., Картелл А.Может ли матриксная металлопротеиназа-9 быть связующим звеном между Demodex folliculorum и розацеа? J Eur Acad Dermatol Venerol. 2005; 19: 646–7.
CAS Google ученый
Гроссханс Е.М., Кремер М., Малевилл Дж. Demodex folliculorum и гистогенез гранулематозного розацеа. Hautarzt. 1974. 25: 166–77.
CAS PubMed Google ученый
Эйлсворт Р., Вэнс Дж. Demodex folliculorum и Demodex brevis при кожных биопсиях. J Am Acad Dermatol. 1982; 7: 583–9.
CAS PubMed Google ученый
Darji K, Burkemper NM. Фолликулярный лишай: ответ на местный ивермектин. J Drugs Dermatol. 2017; 16: 1290–2.
PubMed Google ученый
Шаллер М., Гонсер Л., Бельге К. и др.Двойное противовоспалительное и противопаразитарное действие ивермектина для местного применения 1% при папулопустулезной розацеа. J Eur Acad Dermatol Venereol. 2017; 31: 1907–11.
CAS PubMed Google ученый
Steinhoff M, Vocanson M, Voegel JJ, Hacini-Rachinel F, Schäfer G. Ивермектин 10 мг / г для местного применения и доксициклин 40 мг перорально с модифицированным высвобождением: текущие данные о дополнительном использовании противовоспалительных методов лечения розацеа . Adv Ther. 2016; 33: 1481–501.
CAS PubMed PubMed Central Google ученый
Галло Р.Л., Гранштейн Р.Д., Канг С. и др. Сопутствующие заболевания розацеа и будущие исследования: обновление 2017 г., подготовленное Комитетом экспертов Национального общества розацеа. J Am Acad Dermatol. 2018; 78: 167–70.
PubMed Google ученый
Berg M, Edström DW. Импульсный лазер на красителе с лампой-вспышкой (FPDL) не вылечил папуло-пустулезную розацеа.Лазеры Surg Med. 2004; 34: 266–8.
PubMed Google ученый
Осман М., Шокейр Х.А., Хассан А.М., Атеф Халифа М. Только импульсный лазер на красителе по сравнению с его комбинацией с местным ивермектином 1% при лечении розацеа: рандомизированное сравнительное исследование. J Dermatolog Treat. 2020; 1–7. https://doi.org/10.1080/09546634.2020.1737636.
Say EM, Okan G, Gökdemir G. Результаты лечения длинноимпульсным Nd: YAG-лазером для двух различных подтипов розацеа.J Clin Aesthet Dermatol. 2015; 8: 16–20.
PubMed PubMed Central Google ученый
Ertaş R, Yaman O, Akkuş MR, et al. Быстрое воздействие импульсного лазера на красителе на плотность кожи лица Demodex. J Cosmet Laser Ther. 2019; 21: 123–6.
PubMed Google ученый
Прието В.Г., Садик Н.С., Ллорета Дж., Николсон Дж., Ши CR. Воздействие интенсивного импульсного света на поврежденную солнцем кожу человека, рутинный и ультраструктурный анализ.Лазеры Surg Med. 2002; 30: 82–5.
PubMed Google ученый
Ло Й, Сунь И-Дж, Чжан Л., Луань Х-Л. Лечение клещевого фолликулита последовательной терапией на основе орнидазола: рандомизированное исследование. Лекарство. 2016; 95: e4173.
CAS PubMed PubMed Central Google ученый
Luo Y, Luan XL, Zhang JH, Wu LX, Zhou N. Улучшение телеангиэктазии и снижение частоты рецидивов розацеа после лечения интенсивным импульсным светом с длиной волны 540 нм: проспективное рандомизированное контролируемое исследование с двухлетним сроком действия следовать за.Exp Ther Med. 2020; 19: 3543–50.
PubMed PubMed Central Google ученый
Wang P, Zhang L, Shi L, Yuan C, Zhang G, Wang X. Скрытая инфекция Demodex способствует усилению розацеа с интенсивным импульсным светом: случаи серийные. J Cosmet Laser Ther. 2019; 21: 163–5.
CAS PubMed Google ученый
van Zuuren EJ. Розацеа. N Engl J Med. 2017; 377: 1754–64.
PubMed Google ученый
van Zuuren EJ, Fedorowicz Z, Tan J, et al. Вмешательства при розацеа на основе фенотипического подхода: обновленный систематический обзор, включая оценки GRADE. Br J Dermatol. 2019; 181: 65–79.
PubMed PubMed Central Google ученый
Del Rosso JQ, Tanghetti E, Webster G, Stein Gold L, Thiboutot D, Gallo RL.Обновленная информация о лечении розацеа от Американского общества акне и розацеа (AARS). J Clin Aesthet Dermatol. 2019; 12: 17–24.
PubMed PubMed Central Google ученый
Эйрес С., Андерсон Н.П. Розовые угри: ответ на местное лечение Demodex folliculorum. JAMA. 1933; 100: 645–7.
Google ученый
Ходзё Томока М.Т., Домингес Сото Л.Демодекцидоз и розоформный дерматит. Med Cutan Ibero Lat Am. 1976; 4: 83–90.
Эйрес С., Михан Р. Гранулема демодекса. Arch Dermatol. 1979; 115: 1285–6.
PubMed Google ученый
Пьетрини П., Фавенек Л., Брассер П. Demodex folliculorum при паракератозе волосистой части головы у ребенка. Паразит. 1995; 2: 94.
CAS PubMed Google ученый
Patrizi A, Neri I, Chieregato C, Misciali M. Демодицидоз у иммунокомпетентных маленьких детей: отчет о восьми случаях. Дерматология (Базель). 1997; 195: 239–42.
CAS Google ученый
Джанк А.К., Лукач А., Кампик А. Местное введение геля метронидазола в качестве эффективной альтернативы терапии при хроническом блефарите Demodex — описание случая. Klin Monbl Augenheilkd. 1998. 213: 48–50.
CAS PubMed Google ученый
Ivy SP, Mackall CL, Gore L, Gress RE, Hartley AH. Демодицидоз при остром лимфобластном лейкозе у детей; оппортунистическая инфекция, протекающая при иммуносупрессии. J Pediatr. 1995; 127: 751–4.
CAS PubMed Google ученый
Фулк Г.В., Мерфи Б., Робинс Мэриленд. Пилокарпин гель для лечения демодекоза — серия случаев. Optom Vis Sci. 1996. 73: 742–5.
CAS PubMed Google ученый
Целорио Дж., Фариза-Гуттманн Э., Моралес В. Пилокарпин как вспомогательное средство для лечения блефароконъюнктивита, вызванного Demodex folliculorum. Инвестируйте Ophtalmol Vis Sci. 1988; 30 (доп.): 40.
Google ученый
Harmelin Y, Delaunay P, Erfan N, Tsilika K, Zorzi K, Passeron T., Lacour JP, Bahadoran P. Интерес к конфокальной лазерной сканирующей микроскопии для диагностики и мониторинга лечения демодекоза. J Eur Acad Dermatol Venerol.2014; 28 (2): 255–7.
CAS Google ученый
Rufli T, Mumcuoglu Y, Cajacob A., Büchner S. Demodex folliculorum: этиопатогенез и терапия розацеа и периорального дерматита (перевод автора). Dermatologica. 1981; 162: 12–26.
CAS PubMed Google ученый
Hoekzema R, Hulsebosch HJ, Bos JD. Демодицидоз или розацеа: что лечили? Br J Dermatol.1995; 133: 294–9.
CAS PubMed Google ученый
Varotti C, Ghetti P, Negosanti M, Passarini B. Demodex folliculorum ed acne rosacea. G Ital Dermatol Venereol. 1981; 116: 489–91.
Google ученый
Де Дуланто Ф., Камачо-Мартинес Ф. Демодицидоз гравис. Энн Дерматол Венереол. 1979; 106: 699–704.
PubMed Google ученый
Форстингер С., Киттлер Х., Биндер М. Лечение розацеа-подобного демодицидоза пероральным ивермектином и кремом с перметрином для местного применения. J Am Acad Dermatol. 1999; 41: 775–7.
CAS PubMed Google ученый
Кито Й., Хашизуме Х., Токура Й. Розацеа-подобный демодекоз, имитирующий кожную лимфому. Acta Derm Venerol. 2012; 92: 169–70.
PubMed Google ученый
Гарсия-Варгас А., Майорга-Родригес Дж. А., Сандовал-Тресс С. Демодицидоз скальпа, имитирующий фавус у 6-летнего мальчика. J Am Acad Dermatol. 2007; 57: S19-21.
PubMed Google ученый
Айдоган К., Алвер О., Торе О., Карадоган С. Конгломераты, похожие на абсцессы лица, связанные с клещами Demodex. J Eur Acad Dermatol Venerol. 2006. 20 (8): 1002–4.
CAS Google ученый
Шелли У. Б., Шелли Э. Д., Бурмейстер В. Односторонняя демодекозная розацеа. J Am Acad Dermatol. 1989; 20: 915–7.
CAS PubMed Google ученый
Биковски Дж. Б., Дель Россо Дж. Кв. Демодекс-дерматит: ретроспективный анализ клинического диагноза и успешного лечения местным кротамитоном. J Clin Aesthet Dermatol. 2009; 2: 20–5.
PubMed PubMed Central Google ученый
Brown M, Hernández-Martín A, Clement A, Colmenero I, Torrelo A. Тяжелая Demodex folliculorum -ассоциированная окулокожная розацеа у девочки, успешно пролеченной ивермектином. JAMA Dermatol. 2014; 150: 61.
PubMed Google ученый
Вашишт Д., Сингх Дж., Бавея С., Тивари Р., Бхатнагар А. Односторонний демодицидоз лица, имитирующий болезнь Хансенса. Dermatol Reports. 2016; 8: 6891.
PubMed PubMed Central Google ученый
Pallotta S, Cianchini G, Martelloni E, et al. Односторонний демодицидоз. Eur J Dermatol. 1998; 8: 191–2.
CAS PubMed Google ученый
Norn MS. Demodex folliculorum . Заболеваемость и возможная патогенетическая роль века человека. Acta Ophthalmol Suppl. 1970; 108: 7–85.
CAS PubMed Google ученый
Gao Y-Y, Di Pascuale MA, Li W, et al.In vitro и in vivo уничтожение глазного демодекса маслом чайного дерева. Br J Ophthalmol. 2005. 89: 1468–73.
PubMed PubMed Central Google ученый
Kabat AG. Демодицидная активность коммерческих средств гигиены крышек in vitro. Clin Ophthalmol. 2019; 13: 1493–7.
CAS PubMed PubMed Central Google ученый
Tighe S, Gao Y-Y, Tseng SCG.Терпинен-4-ол является наиболее активным ингредиентом масла чайного дерева для уничтожения клещей демодекс. Trans Vis Sci Tech. 2013; 2: 2.
Google ученый
Перси А., Ребора А. Метронидазол и Demodex folliculorum . Acta Derm Venereol. 1981; 61: 182–3.
CAS PubMed Google ученый
Ку Х, Ким Т.Х., Ким К.В., Ви С.В., Чун Ю.С., Ким Дж. Дискомфорт на поверхности глаз и демодекс: эффект скраба для век с маслом чайного дерева в Demodex blepharitis .J Korean Med Sci. 2012; 27: 1574–9.
PubMed PubMed Central Google ученый
Evren Kemer Ö, Karaca EE, Özek D. Эффективность циклической терапии терпинен-4-олом при блефарите Demodex: возможно ли лечение с учетом жизненного цикла Demodex? Eur J Ophthalmol. 2020; 1120672120
5.
Лам НСК, Лонг XX, Гриффин Р.С., Чен М.К., Дери Дж. Может ли масло чайного дерева (австралийское растение: Melaleuca alternifolia Cheel) быть альтернативным лечением демодекоза человека на коже? Паразитология.2018; 145: 1510–20.
PubMed Google ученый
Перси А., Ребора А. Метронидазол в лечении розацеа. Arch Dermatol. 1985; 121: 307–8.
Google ученый
Forton S, Marchal S. Demodex folliculorum и местное лечение: акарицидное действие оценивается с помощью стандартизированной биопсии поверхности кожи. Br J Dermatol. 1998. 138: 461–6.
CAS PubMed Google ученый
Салем Д.А.Б., Эль-Шазли А., Набих Н., Эль-Баюми И., Салех С. Оценка эффективности перорального ивермектина по сравнению с комбинированной терапией ивермектин-метронидазол при лечении поражений глаз и кожи Demodex folliculorum . Int J Infect Dis. 2013; 17: e343-7.
CAS PubMed Google ученый
Raoufinejad K, Mansouri P, Rajabi M, Naraghi Z, Jebraeili R. Эффективность и безопасность 5% геля для местного применения с перметрином vs.плацебо при розацеа: двойное слепое рандомизированное контролируемое клиническое исследование. J Eur Acad Dermatol Venereol. 2016; 30: 2105–17.
CAS PubMed Google ученый
Кочак М., Ягли С., Вахапоглу Г., Экиоглу М. 5% крем с перметрином по сравнению с 0,75% гелем метронидазола для лечения папулопустулезной розацеа. Рандомизированное двойное слепое плацебо-контролируемое исследование. Дерматология (Базель). 2002; 205: 265–70.
Google ученый
Jacob S, VanDaele MA, Brown JN. Лечение воспалительных состояний кожи, связанных с демодексом: систематический обзор. Dermatol Ther. 2019; 32: e13103.
PubMed Google ученый
Сиддики К., Голд Л.С., Гилл Дж. Эффективность, безопасность и переносимость ивермектина по сравнению с текущими местными методами лечения воспалительных поражений розацеа: сетевой метаанализ. SpringerPlus. 2016; 5: 1151.
PubMed PubMed Central Google ученый
Штейн Голд Л., Кирчик Л., Фаулер Дж. И др. Долгосрочная безопасность 1% крема с ивермектином по сравнению с 15% гелем азелаиновой кислоты при лечении воспалительных поражений при розацеа: результаты двух 40-недельных контролируемых испытаний без участия исследователей. J Drugs Dermatol. 2014; 13: 1380–6.
PubMed Google ученый
Ali ST, Alinia H, Feldman SR. Лечение розацеа ивермектином местного действия. Наркотики сегодня. 2015; 51: 243.
CAS Google ученый
Taieb A, Ortonne JP, Ruzicka T, et al. Превосходство крема с ивермектином 1% над кремом метронидазола 0,75% в лечении воспалительных поражений розацеа: рандомизированное слепое исследование без участия исследователей. Br J Dermatol. 2015; 172: 1103–10.
CAS PubMed Google ученый
Schaller M, Dirschka T., Kemény L, Briantais P, Jacovella J. Превосходная эффективность 1% крема с ивермектином по сравнению с кремом 0,75% метронидазола способствует лучшему качеству жизни пациентов с тяжелой папулопустулезной розацеа: субанализ рандомизированного слепого исследования ATTRACT.Dermatol Ther (Heidelb). 2016; 6: 427–36.
Google ученый
Шаллер М., Шёфер Х., Хоми Б. и др. Ведение розацеа: обновленная информация об общих мерах и вариантах местного лечения. J Dtsch Dermatol Ges. 2016; 14 (Дополнение 6): 17–27.
PubMed Google ученый
van Zuuren EJ, van der Linden MMD, Arents BWM. Руководство по лечению розацеа в Нидерландах.Br J Dermatol. 2020; 182: 1504–6.
PubMed PubMed Central Google ученый
Trave I, Merlo G, Cozzani E, Parodi A. Реальный опыт эффективности и переносимости местного ивермектина при папулопустулезной розацеа и противопаразитарного действия на клещей Demodex. Dermatol Ther. 2019; 32: e13093.
PubMed Google ученый
Шаллер М., Кемени Л., Гавличкова Б. и др.Рандомизированное исследование фазы 3b / 4 для оценки одновременного применения 1% крема с ивермектином для местного применения и капсул с модифицированным высвобождением 40 мг доксициклина по сравнению с 1% кремом и плацебо для местного применения при лечении тяжелой формы розацеа. J Am Acad Dermatol. 2020; 82: 336–43.
CAS PubMed Google ученый
Logger JGM, Peppelman M, van Erp PEJ, de Jong EMGJ, Nguyen KP, Driessen RJB. Значение отражательной конфокальной микроскопии для мониторинга купероза во время лечения местным ивермектином.J Dermatolog Treat. 2020; 1–9. https://doi.org/10.1080/09546634.2020.1741501.
Кардуэлл Л., Алиния Х., Моради Тучайи С., Фельдман С. Новые разработки в лечении розацеа — роль крема с ивермектином, принимаемого один раз в день. Clin Cosmet Investig Dermatol. 2016; 9: 71–7.
PubMed PubMed Central Google ученый
Abokwidir M, Fleischer AB. Дополнительные доказательства того, что патогенез розацеа может включать демодекс: новая информация о местной эффективности ивермектина и празиквантела.Dermatol Online J. 2015; 21: 13030 / qt13v249f5.
Abokwidir M, Fleischer AB. Новое лечение: местный ивермектин для папуло-пустулезной розацеа. J Dermatolog Treat. 2015; 26: 379–80.
PubMed Google ученый
Ruini C, Sattler E, Hartmann D, Reinholz M, Ruzicka T., von Braunmühl T. Мониторинг структурных изменений клещей Demodex при местном применении ивермектина при розацеа с помощью отражательной конфокальной микроскопии: серия случаев.J Eur Acad Dermatol Venereol. 2017; 31: e299-301.
CAS PubMed Google ученый
Trompezinski S, Pernet I, Schmitt D, Viac J. УФ-излучение и простагландин E2 повышают уровень фактора роста эндотелия сосудов (VEGF) в культивируемых фибробластах человека. Inflamm Res. 2001; 50: 422–7.
CAS PubMed Google ученый
Brauchle M, Funk JO, Kind P, Werner S.Ультрафиолет B и h3O2 являются мощными индукторами экспрессии фактора роста эндотелия сосудов в культивируемых кератиноцитах. J Biol Chem. 1996; 271: 21793–7.
CAS PubMed Google ученый
Стромберг Б.Е., Nutting WB. Адаптивные особенности экзоскелета и пигментных отложений у Demodex spp. (Demodicidae). Акарология. 1973; 14: 605–11.
Google ученый
Clanner-Engelshofen BM, French LE, Reinholz M. Corynebacterium kroppenstedtii subsp. demodicis — это эндобактерия Demodex folliculorum . J Eur Acad Dermatol Venereol. 2020; 34: 1043–9.
CAS PubMed Google ученый
Акилов О.Е., Бутов Ю.С., Мумчуоглу К.Ю. Клинико-патологический подход к классификации демодекоза человека. Ein klinisch-patologischer Ansatz zur Klassifikation der humanen Demodikose.J Deut Dermatol Gesell. 2005; 3: 607–14.
Google ученый
Sędzikowska A, Osęka M, Grytner-Zięcina B. Глазные симптомы, о которых сообщали пациенты, инфицированные клещами Demodex. Acta Parasitol. 2016; 61: 808–14.
PubMed Google ученый
Клещи вызывают розацеа?
30 августа 2012 г. — Крошечный клещ может быть причиной розацеа.
Розацеа вызывает покраснение, покраснение и прыщики на носу, щеках, подбородке и лбу.Обычно он возникает после 30 лет и чаще встречается у женщин, чем у мужчин. Он имеет тенденцию вспыхивать в ответ на определенные триггеры, такие как пребывание на солнце или эмоциональный стресс.
«Раньше люди не знали, что вызвало это заболевание», — говорит исследователь Кевин Кавана, доктор философии, биолог из Национального университета Ирландии в Мейнуте в Килдэр, Ирландия.
Антибиотики могут помочь справиться с обострением розацеа. И врачи когда-то думали, что это из-за успокаивающего действия лекарств на воспаление.Но, как ни странно, другие препараты, которые борются с воспалением, например кортикостероиды, похоже, не помогают.
Итак, Кавана и его команда начали поиск бактерий, которые могут вызвать розацеа.
Как клещи могут вызвать розацеа
«Мы обнаружили эти бактерии внутри этих маленьких клещей демодекс», — говорит Кавана.
Клещи Demodex живут на коже от 20% до 80% взрослых особей. Крошечные жучки невидимы невооруженным глазом. До недавнего времени считалось, что клещи живут безвредно, питаясь жирным кожным салом, покрывающим кожу.
Продолжение
Кавана говорит, что изменения на коже, вызванные возрастом, стрессом или болезнью, иногда приводят к набуханию популяции клещей демодекс. Исследования показывают, что у людей с розацеа на коже более чем в 10 раз больше клещей Demodex, чем у людей без этого заболевания.
«Когда каждый из этих [клещей] умирает, они выделяют бактерии в кожу», — говорит он.
Эти бактерии вызывают иммунную реакцию, вызывающую покраснение и воспаление кожи. По словам Кавана, сами клещи не причиняют вреда.Это бактерии, которые живут в их телах.
«Вы можете думать о них как об автобусе», — говорит он. «Они переносят большое количество бактерий. Но проблема не в автобусе; Проблема в бактериях, которые выходят из автобуса «.
Кавана подводит итоги исследований, связывающих клещей Demodex с розацеа, в новом обзоре, опубликованном в журнале Journal of Medical Microbiology .
Требуются дополнительные исследования
На данный момент идея о том, что клещи могут вызывать хотя бы некоторые случаи розацеа, все еще является лишь теорией.Но эксперты, которые не участвовали в исследовании, говорят, что есть убедительные доказательства, подтверждающие это.
Продолжение
«Это совсем не неправда», — говорит Мишель Грин, доктор медицины, дерматолог из больницы Ленокс Хилл в Нью-Йорке. «Для меня это имеет смысл».
Грин говорит, что теория клещей соответствует многим характеристикам болезни. Она говорит, что многие люди с розацеа замечают, что состояние их кожи ухудшается после воздействия тепла и влажности — условий, которые также помогают клещам процветать.
Фармацевтические компании тоже думают, что в этой идее что-то есть.Galderma, компания, которая производит Метрогель, антибиотик для местного применения, часто назначаемый для лечения розацеа, по сообщениям, тестирует продукт, нацеленный на клещей Demodex.
«Из этого могут появиться передовые технологии, которые могут работать очень хорошо», — говорит Грин. «Они могут быть намного безопаснее и лучше, чем просто пероральный прием антибиотиков».
Другие эксперты согласны с тем, что доказательства убедительны, но говорят, что еще слишком рано говорить о том, являются ли клещи Demodex причиной или следствием розацеа.
«Это исследование содержит доказательства, но не доказательства», — говорит Джон Э. Вольф-младший, доктор медицины, профессор и заведующий кафедрой дерматологии Медицинского колледжа Бейлора в Хьюстоне, штат Техас.
«Эта теория не второстепенная, — говорит Вольф. «Практически каждый, кто серьезно интересуется розацеа, считает, что это серьезная возможность и серьезный вопрос, заслуживающий внимания. Необходимо провести дополнительные исследования, чтобы попытаться окончательно ответить на этот вопрос».
Субклиническая пролиферация клещей, связанная с эритематотелангиэктатической розацеа
По словам одного эксперта, ищите субклинический демодискоз у пациентов с эритематотелангиэктатической розацеа (ETR), поскольку он может представлять терапевтическую цель как для устранения некоторых признаков и симптомов ETR, так и, возможно, для предотвращения папулопустулезная болезнь.
СВЯЗАННЫЙ: Новая цель для лечения розацеа
«Аномальное распространение клещей Demodex часто встречается среди пациентов с ETR, но не всегда видно невооруженным глазом», — говорит Фабьен Фортон, доктор медицины, Брюссель, Бельгия. «Таким образом, необходимо учитывать диагноз демодекоза и исследовать плотность Demodex у любого пациента, обращающегося по поводу ETR или необъяснимых субъективных жалоб, которые частично совпадают с жалобами на ETR, таких как зуд, жжение и гиперчувствительность кожи лица или даже кожи головы.
Хотя исследования, изучающие связь между заражением клещами Demodex и розацеа, дали противоречивые результаты, метаанализ, опубликованный в 2017 году, показал, что плотность Demodex была значительно выше у пациентов с папулопустулезной розацеа (PPR), а также у пациентов с ETR по сравнению со здоровым контролем. 1 Сравнение двух когорт розацеа показало, что уровень заражения имел тенденцию быть выше в подгруппе с ЧМЖ. 1 Доктор Фортон и его коллега Вивиан Де Мертелар, доктор философии, сообщают о тех же результатах в более позднем исследовании. 2
Если подтверждена высокая плотность Demodex , доктор Фортон рекомендует рассмотреть возможность лечения акарицидными препаратами для местного применения, продолжая контролировать плотность Demodex .
«По нашему опыту, монотерапия акарицидом для местного применения для нормализации плотности Demodex может устранить ощущение жжения, зуда, чувствительную кожу.Хотя, конечно, это не влияет на телеангиэктазии, но иногда может даже улучшить покраснение и покраснение и избавить от необходимости каких-либо дополнительных вмешательств », — говорит д-р Фортон.
«Предотвращая дальнейшее размножение клещей, местное акарицидное лечение может также предотвратить последующую иммунную реакцию против этих клещей и, следовательно, развитие ЧМЖ».
СВЯЗАННЫЕ: Оксиметазолин, импульсный лазер на красителях, перспективен при розацеа
В предыдущем исследовании, д-р.Forton и De Maertelaer показали, что плотность Demodex была значительно выше у пациентов с PPR или демодекозом по сравнению со здоровыми людьми из контрольной группы или пациентами с другими лицевыми дерматозами и аналогичными в группах PPR и демодекоза. 3
Чтобы изучить наличие демодекоза у пациентов с ETR, они провели ретроспективное исследование, сравнивающее плотность демодекса, измеренную в двух последовательных стандартизированных биопсиях поверхности кожи в группах пациентов с ETR (n = 23), демодекозом (n = 590) , PPR (n = 254), другие дерматозы лица (n = 180) и здоровая контрольная группа (n = 20). 2 Они обнаружили, что средняя плотность демодекса в группе ETR была значительно выше, чем у здоровых людей из контрольной группы и пациентов с другими дерматозами, но значительно меньше, чем у обеих групп PPR и демодекоза. Средняя плотность Demodex была примерно в восемь раз выше у пациентов с ETR по сравнению со здоровым контролем, и была еще большая разница между значениями плотности Demodex в группе ETR и у пациентов с другими дерматозами.Средние плотности Demodex у пациентов с PPR и демодекозом были примерно в пять-шесть раз больше, чем у пациентов с ETR.
«Примечательно, что 10 (43%) из 23 пациентов с ETR имели значений плотности Demodex , которые, как показало наше предыдущее исследование, имели очень высокую чувствительность и специфичность для диагностики демодекоза и PPR», — говорит д-р Фортон.
Основываясь на своих выводах, д-р Фортон и д-р Де Мертелаер предполагают, что пролиферация Demodex может начаться в ETR или ETR может способствовать пролиферации Demodex .После этого многочисленные клещи, которые поедают человеческие клетки, разрушают фолликулярный эпителий и тем самым вызывают иммунную реакцию, наблюдаемую при ЧМЖ. Впоследствии эта воспалительная реакция, в том числе расширение сосудов, усиливает ETR, создавая порочный круг.
«Патогенная роль клещей Demodex в розацеа дополнительно подтверждается доказательствами того, что клещи могут запускать иммунный ответ хозяина, активируя Toll-подобный рецептор 2, как недавно продемонстрировали Lacey et al. 5 в первом проспективном экспериментальном исследовании в этой области », -Говорит Фортон.
СВЯЗАННЫЕ: Глобальная панель обновляет рекомендации по розацеа
ВЛИЯНИЕ ДЛЯ УПРАВЛЕНИЯ
Доктор Фортон добавляет, что она обследовала пациентов на демодекоз и розацеа в течение примерно 20 лет и достигла отличных результатов при их лечении с помощью местного 20% крема с бензилбензоатом. . После того, как плотность Demodex нормализовалась и симптомы исчезли, пациентка продолжает поддерживающую терапию, предлагая пациентам наносить один и тот же крем один раз в неделю, чтобы предотвратить размножение клещей и рецидив симптомов.
Теперь, когда ивермектин для местного применения стал коммерчески доступным; однако, по словам доктора Фортона, он стал ее предпочтительным лечением, потому что он лучше переносится, чем бензилбензоат, который является потенциальным раздражителем, а также обладает противовоспалительной активностью, помимо акарицидности.
«Ивермектин также обладает противовоспалительным действием, но тот факт, что бензилбензоат обладает только акарицидным действием и все еще эффективен для улучшения симптомов ЧМЖ, дополнительно подтверждает идею о том, что Demodex играет ключевую роль в патофизиологии розацеа», — объясняет она .
«Я считаю, что благодаря их опыту эффективного использования ивермектина для лечения розацеа идея борьбы с заражением Demodex для лечения розацеа получает все большее признание среди дерматологов», — говорит д-р Фортон.
МЕТОДИКА ВЗЯТИЯ ПРОБ
Доктор Фортон использует стандартизированную биопсию поверхности кожи для выявления аномальной пролиферации Demodex . Это метод отбора проб без крови, при котором отбираются пробы с поверхностной части кожи и поверхностной части фолликулярного содержимого, аналогично удалению волос с помощью клея.
СВЯЗАННЫЙ: Розацеа, возможно, рак груди
«Этот метод обычно хорошо переносится пациентами, недорог и доступен для всех дерматологов», — говорит д-р Фортон.
За прошедшие годы она усовершенствовала методологию выборки, чтобы минимизировать ложноотрицательные результаты. В своем нынешнем подходе она использует эфир для очистки кожи и предметного стекла для биопсии, а затем берет две последовательные стандартизированные биопсии из одной и той же области. Высокая плотность Demodex определяется по обнаружению «> 5 клещей / см 2 при первой биопсии или> 10 клещей / см 2 при второй биопсии.” 3
Предварительная очистка кожи и предметного стекла эфиром позволяет удалить слой кожного сала и потенциальный пот, тем самым увеличивая адгезию клея и стандартизируя условия отбора проб. Вторая биопсия, которая идет глубже, позволяет увеличить объем анализируемого биотопа клеща, обычно собирая в два раза больше клещей, чем при первой биопсии, объясняет она.
ДРУГАЯ ПЕРСПЕКТИВА
В редакционной статье, комментирующей исследование Drs.Forton and De Maertelaer, Jacob P. Thyssen, M.D., профессор кафедры дерматологии и аллергии Копенгагенского университета, Хеллеруп, Дания, написали, что исследование важно, потому что оно показывает, что плотность Demodex повышена даже у пациентов с ETR. Однако он предостерег от заключения о том, что местное акарицидное средство будет эффективным средством лечения ETR.
Доктор Тиссен отметил, что остается неясным, является ли аномальная пролиферация клещей первичным, вторичным или даже третичным событием в ETR.Используя в качестве аналогии избыточный рост Staphylococcus aureus на коже пациентов с атопическим дерматитом, он заметил, что повышенная плотность Demodex при розацеа может возникать как следствие нарушения кожного барьера и воспаления, а не быть основной причиной. Имея это в виду, д-р Тиссен предположил, что нарушение барьера и воспаление должны быть основными целями терапевтического вмешательства.
СВЯЗАННЫЕ С: Понимание розацеа в цвете кожи
«Существует острая потребность в дополнительных исследованиях для выяснения патогенеза розацеа, и это исследование должно включать проспективные когортные исследования для определения динамики развития воспаления кожи. , нарушение барьера и пролиферация Demodex », — говорит Тиссен.
Ссылки:
1. Чанг Ю.С., Хуанг Ю.С. Роль заражения клещом Demodex при розацеа: систематический обзор и метаанализ. J Am Acad Dermatol . 2017; 77 (3): 441-447
2. Forton F, De Maertelaer V. Эритематотелангиэктатическая розацеа может быть связана с субклинической стадией демодекоза: исследование случай-контроль. Br J Dermatol . 2019; 181 (4): 818-825.
3. Forton FM, De Maertelaer V. Две последовательные стандартизированные биопсии поверхности кожи: усовершенствованный метод отбора проб для оценки плотности демодекса в качестве диагностического инструмента для розацеа и демодекоза. Acta Derm Venereol . 2017; 97 (2): 242-248.
4. Thyssen JP. Клещи Demodex — лучшая мишень для лечения розацеа? Br J Dermatol . 2019; 181 (4): 652-653.
5. Лейси Н., Рассел-Халлинан А., Зубулис С.С. и др. Клещи Demodex модулируют иммунную реакцию себоцитов: возможная роль в патогенезе розацеа.


 Чаще встречается у мужчин.
Чаще встречается у мужчин.
 Гистологически в пустулах выявляется воспаление с фолликулярной ориентацией при наличии лимфоцитов, гистиоцитов и нейтрофилов в отверстии фолликула. Папулы имеют похожую картину слабого или выраженного периваскулярного воспаления. В участках отека при розацеа видны тучные клетки в пределах дермы, а ринофима гистологически представляется как гиперплазия сальных желез и гипертрофия соединительной ткани.
Гистологически в пустулах выявляется воспаление с фолликулярной ориентацией при наличии лимфоцитов, гистиоцитов и нейтрофилов в отверстии фолликула. Папулы имеют похожую картину слабого или выраженного периваскулярного воспаления. В участках отека при розацеа видны тучные клетки в пределах дермы, а ринофима гистологически представляется как гиперплазия сальных желез и гипертрофия соединительной ткани.
 J Invest Dermatol. 2015;135(6):1548-1555. CrossRefMedlineOrder article via InfotrieveGoogle Scholar.
J Invest Dermatol. 2015;135(6):1548-1555. CrossRefMedlineOrder article via InfotrieveGoogle Scholar. J Am Acad Dermatol. 2013;69(6):S15-S26. CrossRefMedlineOrder article via InfotrieveGoogle Scholar
J Am Acad Dermatol. 2013;69(6):S15-S26. CrossRefMedlineOrder article via InfotrieveGoogle Scholar