Перикардит — причины, диагностика и лечение
Воспаление наружной оболочки сердца называют перикардитом. Сердце расположено в двухслойном “мешке” — перикарде, который защищает и удерживает орган в правильном положении. Между двумя слоями сердечной сумки есть небольшое количество жидкости, она облегчает трение, выполняя роль смазки. При перикардите воспаленные листки перикарда могут увеличить выработку жидкости, вызывая сдавление сердца. Или наоборот, из-за малого количества смазки трение усилено, что вызывает слипание оболочек и образование спаек.
Кто чаще болеет перикардитом?
Заболевание встречается у людей всех возрастов. Однако мужчины в возрасте от 20 до 50 более склонны к его развитию. Среди пациентов, которые попадают в отделение реанимации с острой болью в грудной клетке, 5% составляют люди с острым перикардитом. В 15-30% болезнь возникает повторно.
Причины перикардита
Во многих случаях причины неизвестны. Так, в 90% случаев острого перикардита нет явной причины заболевания.В этом случае говорят об идиопатическом перикардите. Наиболее частой установленной причиной считают вирусные инфекции, так как перикардит нередко возникает после респираторных инфекций. Однако возбудителя инфекции в месте воспаления, как правило, не обнаруживают. Реже развитие заболевания провоцируют бактерии и грибки. Хронические и повторяющиеся перикардиты нередки при аутоиммунных болезнях:
- системной красной волчанке;
- склеродермии;
- ревматоидном артрите. В этих случаях иммунная система ошибочно вырабатывает антитела, которые атакуют ткани организма, в том числе и перикард. Другие возможные причины перикардита:
- инфаркт миокарда;
- злокачественные опухоли;
- раздражение перикарда после операции на сердце;
- тяжелые травмы грудной клетки, например, при автомобильных авариях;
- почечная недостаточность;
- сниженная функция щитовидной железы — гипотиреоз;
- туберкулез;
- ВИЧ;
- лучевая терапия, при в лечении рака груди и рака легких;
- прием противосудорожных средств (фенитоин), препаратов для разжижения крови (варфарин, гепарин), антиаритмических средств (прокаинамид).

Классификация перикардита
- острый, при котором симптомы длятся менее трёх месяцев. При правильном лечении симптомы исчезают приблизительно за неделю. повторяющийся или рецидивирующий. В этом случае возникают повторные эпизоды острого перикардита.
- хронический, когда симптомы сохраняются более, чем три месяца.
В МКБ-10 выделяют острый перикардит с кодом I30 с подразделением на:
- острый неспецифический идиопатический — I30.0
- инфекционный перикардит — I30.1
- другие формы острого перикардита — I30.8
- острый перикардит неуточненный — I30.9.
Кроме того, международная классификация болезней подразумевает:
- острый ревматический перикардит — I01.0
- хронический ревматический перикардит — I09.2
- хронический адгезивный перикардит — I31.0
- хронический констриктивный перикардит — I31.1
- перикардит при бактериальных болезнях — I32.0
- перикардит при других инфекционных и паразитарных болезнях — I32.1
- перикардит при других болезнях, классифицированных в других рубриках — I32.8
Симптомы перикардита
Самый распространенный признак болезни — боль в грудной клетке. Большинство людей описывают ее как внезапную и резкую, обычно за грудиной или в левой части тела. Иногда боль тупая или же есть чувство сдавливания. Боль также может распространяться от груди вверх в левое плечо и шею. Состояние ухудшается при вдохе, кашле, во время еды и в положении лежа. Пациенты отмечают облегчение, если они сидят или стоят, наклонившись вперед.
Другие признаки перикардита:
- лихорадка;
- учащенное сердцебиение;
- кашель;
- затрудненное дыхание.
При хроническом воспалении перикарда могут быть:
- одышка;
- общая слабость, недомогание;
- отеки в области ног и живота;
- снижение артериального давления.
Диагностика перикардита
Врач-кардиолог расспрашивает, не было ли недавних инфекционных заболеваний или травм грудной клетки, выясняет, есть ли какие-то хронические состояния. Также специалист может спросить о симптомах, о том, когда они появляются, связаны ли они с дыханием, кашлем и положением тела. Затем с помощью стетоскопа прослушивает тоны сердца: при поражении перикарда характерен грубый скрипящий шум. Он возникает из-за трения листков перикарда.
Также специалист может спросить о симптомах, о том, когда они появляются, связаны ли они с дыханием, кашлем и положением тела. Затем с помощью стетоскопа прослушивает тоны сердца: при поражении перикарда характерен грубый скрипящий шум. Он возникает из-за трения листков перикарда.
Инструментальные исследования при перикардите
- Электрокардиография (ЭКГ). Метод выявляет изменения электрической активности сердца.
- Эхокардиография (Эхо-КГ). С помощью ультразвуковых волн врач получает подробную информацию о всех слоях сердца. Исследование помогает оценить функцию мышцы сердца, определить жидкость в сердечной сумке.
- Магнитно-резонансная томография (МРТ).
- Компьютерная томография (КТ).
- Рентген грудной клетки.
- Анализ крови для выявления вирусов или бактерий, антител к ним.
Лечение перикардита
Терапию чаще всего проводят лекарствами, операция нужна крайне редко. Обычно лечение перикардита проводят в домашних условиях. Госпитализация нужна, если:
- температура выше 38 градусов по Цельсию;
- есть выраженный лейкоцитоз, то есть значительное повышение лейкоцитов в общем анализе крови;
- симптомы появились после внезапной травмы грудной клетки;
- пациент принимает антикоагулянты;
- в анализах выявлено повышение тропонина — белка, указывающего на повреждение сердечной мышцы;
- существует риск тампонады сердца;
- лечение, проведенное ранее дома, не дало эффекта.
В случае, если в сердечной сумке скопилось много жидкости, проводят удаление последней с помощью иглы. Эта манипуляция называется перикардиоцентез.
Лекарственные препараты
- Нестероидные противовоспалительные препараты (НПВП). Они уменьшают воспаление в области перикарда, облегчают боль. Препаратом выбора считают ибупрофен. Лекарство имеет серьезные противопоказания, его нельзя использовать после инфаркта миокарда. В этих случаях предпочтителен аспирин.

- Колхицин, который используют самостоятельно или в комбинации с НПВП. Средство применяют, если есть противопоказания к приему нестероидных средств или же они не работают. Колхицин в настоящее время не имеет зарегистрированных показаний в лечении перикардита. Однако исследования показали, что он может быть эффективен, если преимущества перевешивают любые потенциальные риски.
- Кортикостероиды используют при неэффективности лечения колхицином и НПВС, при скоплении жидкости в перикарде. Препараты блокируют некоторые звенья иммунного воспаления, но имеют серьезные побочные эффекты. Это может быть увеличение веса, перепады настроения, потливость, образование язв желудка.
Хирургическое лечение
Используют крайне редко, когда состояние очень тяжелое, а лекарства неэффективны. Проводят перикардэктомию — иссечение спаек и необратимо поврежденных листков перикарда. Операция рискованная — один из двадцати пациентов во время нее умирает, поэтому она рассматривается только как крайнее средство.
Осложнения перикардита
Тампонада сердца
Это опасное, но редкое осложнение возникает, когда в сердечной сумке накапливается слишком много жидкости. Это приводит к сдавлению сердца и нарушению наполнения камер кровью. В итоге при сокращении сердечной мышцы в сосуды поступает меньше крови, что вызывает резкое снижение артериального давления. Для лечения тампонады проводят перикардиоцентез. Без медицинской помощи высока вероятность летального исхода.
Признаки тампонады:
- тревога, беспокойство;
- резкая боль в груди, которая отдает в шею, плечо, спину или живот; боль усиливается при глубоком дыхании или кашле;
- проблемы с дыханием;
- обморок, головокружение, сонливость;
- резкая бледность, синеватый или серый оттенок кожи;
- сердцебиение;
- учащенное дыхание;
- тошнота;
- отек ног и живота;
- слабый или отсутствующий пульс.

Если когда-то у пациента уже был перикардит и возникли данные симптомы, нужно немедленно вызвать скорую помощь.
Хронический констриктивный перикардит.
Эта проблема формируется длительное время. В области перикарда возникают рубцы, это увеличивает его жесткость и нарушает движение. В результате рубцово-измененные ткани словно панцирем сдавливают сердце и мешают его сокращениям.
Прогноз
Большинство случаев имеют легкое или среднетяжелое течение и проходят даже без лечения. В тяжелых ситуациях отсутствие терапии может привести к хроническому воспалению и развитию сердечной недостаточности. Лечение обычно длится до нескольких месяцев, после которых необходим щадящий режим для полного восстановления.
Профилактика перикардита
Нет способов, которые могут полностью предотвратить острое воспаление перикарда. Однако есть возможно избежать рецидива, если следовать плану лечения и своевременно выполнять диагностические тесты.
Наталья ЗакураеваИсточники
- Pericarditis, updated 15 August 2017, NHS http://www.nhs.uk/Conditions/Pericarditis/Pages/Introduction.aspx
- Heart Inflammation, NIH https://www.nhlbi.nih.gov/health/health-topics/topics/peri/signs
Эндокардит — причины, диагностика и лечение
Эндокардит чаще встречается у пожилых людей — половина всех случаев зарегистрирована в возрасте старше 50 лет. Реже болеют дети с врожденными пороками сердца. Мужчины страдают эндокардитом в два раза чаще женщин.
Что происходит при эндокардите
Из-за инфекции начинается воспаление эндокарда с последующим поражением клапанов сердца. У обычного человека иммунная система эффективно борется с бактериями и вирусами. Но если клапаны сердца были повреждены или заменены на искусственные, риск заболеть будет повышен. Размножение бактерий в сердце может вызвать образование тромбов, которые током крови могут разноситься по организму и вызывать закупорку сосудов.
Причины эндокардита
Инфекция достигает сердца несколькими путями. Источником заражения могут быть:
Источником заражения могут быть:
- Ротовая полость. Даже обычная чистка зубов с повреждением десен может вызвать попадание бактерий в кровь. Риск увеличивается, если есть хронические заболевания десен или проблемы с зубами (кариес, воспаление внутренних тканей зубов).
- Половые органы. Нелеченные заболевания, передаваемые половым путем — гонорея, хламидиоз — могут способствовать попаданию инфекции в кровоток.
- Медицинские приспособления — шприцы, катетеры, системы для проведения гемодиализа.
У кого повышен риск эндокардита?
Есть группы людей, у которых риск заболеть выше, чем в популяции:
- Пациенты с болезнями клапанного аппарата сердца. Существует две разновидности проблем: клапанный стеноз, при котором есть сужения и нарушения тока крови и клапанная регургитация, при которой клапаны не закрываются должным образом и поток крови движется в неверном направлении. Болезни клапанов могут быть врожденными и приобретенными, т.е. возникшими из-за ревматизма, инфаркта миокарда, гипертонической болезни.
- Люди с протезами клапанов. Риск относительно невысок, только у одного пациента с искусственным клапаном из ста развивается эндокардит.
- Пациенты, страдающие гипертрофической кардиомиопатией. При этой болезни камеры сердца имеют меньший объем за счет утолщения мышечных стенок. Это приводит к снижению потока крови и нарушению расслабления мышц.
- Потребители инъекционных наркотиков, особенно метамфетамина и героина. Инфекция попадает в кровоток после использования нестерильных игл.
- Больные, у которых установлен центральный венозный катетер.
- Люди с иммунодефицитом, например, ВИЧ-инфицированные или получающие химиотерапию.
Классификация в МКБ-10
Острый и подострый эндокардит относят к рубрике I33.
Острый эндокардит неуточненный — I33.9
Эндокардит с неуточненным клапаном — I38.
Симптомы и признаки
При остром эндокардите симптомы возникают в течение нескольких дней. При подостром — в течение нескольких недель и даже месяцев. Подострый эндокардит чаще бывает у людей с врожденными пороками сердца.
При подостром — в течение нескольких недель и даже месяцев. Подострый эндокардит чаще бывает у людей с врожденными пороками сердца.
Самыми частыми признаками эндокардита считают:
- повышение температуры выше 38 градусов
- озноб
- ночную потливость
- головные боли
- одышку
- постоянный кашель
- боль в мышцах и суставах
- повышенную утомляемость
- прослушиваемые между ударами сердца шипящие или свистящие шумы.
Реже могут беспокоить:
- отеки голеней, лодыжек
- необъяснимая потеря веса
- красная сыпь на коже в виде пятен — петехии
- узкие, красноватого цвета полоски под ногтями
- болезненные красные пятна на ладонях или подошвах
- болезненные “шишки” в области пальцев рук и ног
- спутанность сознания.
Диагностика эндокардита
Перед осмотром врач расспрашивает об операциях на сердце, возможных врожденных пороках. Во время осмотра можно определить повышенную температуру тела, увидеть узелки или шишки в области суставов, кровоизлияния. При прослушивании тонов сердца специалист дифференцирует посторонние шумы, они возникают из-за нарушений тока крови между полостями сердца.
Анализ крови при эндокардите
- Посев крови на питательные среды для определения в ней бактерий или грибков.
- Клинический анализ крови, в котором можно выявить увеличение скорости оседания эритроцитов (СОЭ). Это неспецифический маркер воспаления.
- Определение уровня С-реактивного белка (СРБ), также маркёра воспалительного процесса в организме.
90% пациентов с эндокардитом имеют повышение СРБ или СОЭ.
Культура энтерококка в чашке Петри. Shutterstock: Billion Photos.
Эхокардиография
Для исследования полостей, клапанов и мышцы сердца используют ультразвук. Это позволяет определить структурные или функциональные изменения в сердце. Также на Эхо-КГ можно увидеть вегетации в области клапанов — скопления бактерий вместе с клетками крови, фибрином. Исследование выполняют несколькими способами:
Исследование выполняют несколькими способами:
- трансторакальным — размещают датчик непосредственно на коже груди;
- чрезпищеводным — проводят зонд через рот в пищевод. Это более точный метод, так как пищевод находится непосредственно позади сердца.
Компьютерная томография
Используют рентгеновские лучи для получения множества снимков, которые потом компьютер сводит воедино. Метод важен для выявления абсцессов (ограниченных гнойников), возникающих при эндокардите в разных областях тела.
Лечение
Большинство случаев эндокардита поддаются лечению антибиотиками. В тяжелых случаях их вводят в вену. Исследование культуры крови помогает подобрать правильный антибиотик или их комбинацию. Обычно лечение длится от двух до шести недель.
Хирургическое лечение эндокардита
В 15-25% случаев эндокардит приводит к структурным изменениям в сердце, что требует хирургического лечения.
Операция может потребоваться при:
- сердечной недостаточности, когда сердце недостаточно эффективно перекачивает кровь
- неэффективности лечения антибактериальными либо противогрибковыми средствами
- обнаружении тромбов в полостях сердца
- наличии искусственного клапана
- подозрении на абсцесс или свищ (ненормальное сообщение между полостями) в области сердца.
Для лечения используют три основных типа операций:
- коррекция клапанов с восстановлением их нормальной формы
- замена поврежденных клапанов на искусственные — протезирование
- иссечение абсцесса или удаление свищей.
Осложнения эндокардита
Одним из самых серьезных осложнений считают инсульт. Если есть хотя бы один из перечисленных признаков, нужно немедленно вызвать скорую помощь:
- асимметрия лица, при которой больной не может улыбнуться, есть провисание половины рта
- слабость или онемение в руках, невозможность поднять руки вверх и удержать их
- невнятная речь.

Другим тяжелым осложнением считают абсцессы в мозге, почках, селезенке, печени.
Если не лечить эндокардит, то возникает сердечная недостаточность, т.е. снижение насосной функции сердца.
Прогноз
При своевременном лечении антибиотиками происходит полное выздоровление.
Один из десяти человек умирает либо во время операции по поводу эндокардита, либо вскоре после неё.
Профилактика эндокардита
Если есть повышенный риск эндокардита или это заболевание уже было в течение жизни, то важно защищать себя от возможной инфекции. Для этого нужно:
- Следить за состоянием зубов и десен — регулярно чистить зубы, использовать зубную нить. Следует регулярно посещать стоматолога чтобы свести к минимуму риск попадания бактерий в кровоток через рот.
- Правильно ухаживать за кожей: регулярно мыть с мылом. Очень важно обрабатывать любые порезы и ссадины. Целесообразно избегать любых косметических процедур, которые нарушают целостность кожных покровов, например, пирсинга и татуировок.
- Правильно использовать антибиотики. Эти лекарства нужно использовать только в крайней необходимости. При неправильном применении возникает устойчивость микроорганизмов (резистентность), что затрудняет лечение эндокардита. Профилактическое применение антибиотиков показано только в нескольких случаях: перед хирургическими вмешательствами в области десен или в области верхушек зубов и перед инвазивными манипуляциями в области дыхательных путей или инфицированной кожи. Лечение антибиотиками профилактически не проводят перед стоматологическими манипуляциями, перед процедурами в области желудочно-кишечного тракта и мочевых путей.
Страница не найдена |
Страница не найдена | 404. Страница не найдена
Страница не найдена
Архив за месяц
ПнВтСрЧтПтСбВс
19202122232425
2627282930
12
12
1
3031
12
15161718192021
25262728293031
123
45678910
12
17181920212223
31
2728293031
1
1234
567891011
12
891011121314
11121314151617
28293031
1234
12
12345
6789101112
567891011
12131415161718
19202122232425
3456789
17181920212223
24252627282930
12345
13141516171819
20212223242526
2728293031
15161718192021
22232425262728
2930
Архивы
Май
Июн
Июл
Авг
Сен
Окт
Ноя
Дек
Метки
Настройки
для слабовидящих
ОСОБЕННОСТИ НАРУШЕНИЙ У БОЛЬНЫХ С СОПУТСТВУЮЩЕЙ ХРОНИЧЕСКОЙ БОЛЕЗНЬЮ ПОЧЕК
Накопленные данные позволяют предположить существование прямой патофизиологической роли повышения активности ксантиноксидазы в прогрессировании сердечной недостаточности. Так, в ходе проведенных экспериментальных исследований выдвинута гипотеза, что помимо повышения уровня мочевой кислоты сыворотки крови в условиях гипоксии тканей у больных хронической сердечной недостаточностью (ХСН) происходит изменение метаболического пути образования мочевой кислоты с усилением трансформации ксантиноксидоредуктазы в ксантиноксидазу [1]. Это в свою очередь приводит к образованию одновременно с мочевой кислотой реактивных форм кислорода, усилению оксидативного стресса, эндотелиальной дисфункции и активации системного воспаления [2].
Так, в ходе проведенных экспериментальных исследований выдвинута гипотеза, что помимо повышения уровня мочевой кислоты сыворотки крови в условиях гипоксии тканей у больных хронической сердечной недостаточностью (ХСН) происходит изменение метаболического пути образования мочевой кислоты с усилением трансформации ксантиноксидоредуктазы в ксантиноксидазу [1]. Это в свою очередь приводит к образованию одновременно с мочевой кислотой реактивных форм кислорода, усилению оксидативного стресса, эндотелиальной дисфункции и активации системного воспаления [2].
Считается также, что связь сывороточной концентрации мочевой кислоты с сердечно – сосудистой заболеваемостью и смертностью значительно сильнее у пациентов со сниженной скоростью клубочковой фильтрации (СКФ) [10]. Однако остается неясным как изменяется метаболизм ксантинов у больных с сопутствующей хронической болезнью почек (ХБП). Предполагается, что гиперурикемия может быть предиктором неблагоприятных результатов, если она является маркером повышенной активности ксантиноксидазы, а не является следствием снижения экскреции мочевой кислоты почками [3], но данная гипотеза остается неизученной до настоящего времени.
Поэтому целью нашего исследования стало изучение метаболизма ксантинов у больных ХСН в зависимости от наличия или отсутствия у них сопутствующей ХБП на разных стадиях заболевания.
Обследовано 112 больных хронической сердечной недостаточностью, среди которых 72 — с сопутствующей хронической болезнью почек и 40 — ХСН без ХБП. Этиологическими факторами ХСН у обследованных пациентов были ишемическая болезнь сердца и артериальная гипертензия. Возраст обследованных колебался от 49 до 94 лет, и в среднем составил (72,5+0,98) лет.
Оценка метаболизма ксантинов проводилась путем определения уровня мочевой кислоты и активности ксантиноксидазы сыворотки крови. Уровень мочевой кислоты определялся с помощью ферментативного колориметрического теста, РАР-метода с антилипидный фактором. Активность ксантиноксидазы – фотометрически с использованием набора Xanthine Oxidase Activity Assay Kit, фирмы Sigma-aldrich, USA.
На когорте обследованных больных нами было отмечено негативное влияние гиперурикемии на клиническое течение ХСН и прогрессирование функционального класса сердечной недостаточности вне зависимости от показателей активности ксантиноксидазы. Так, у больных с функциональным классом (ФК) III по NYHA уровень мочевой кислоты был достоверно выше по сравнению с группой больных с ФК II. Показатели активности ксантиноксидазы были также выше у больных с ФК III, однако не достигли достоверности (табл. 1).
Таблица 1
Средние уровни мочевой кислоты и показателей активности ксантиноксидазы в зависимости от функционального класса ХСН
Тable 1
The mean serum uric acid levels and xanthine oxidase activity depending on the heart failure functional class
ФК | Мочевая кислота, мг/дл | Активность ксантиноксидазы, мЕ/мл |
II | 6,88+0,25* | 5,96+0,61 |
III | 8,5+0,39 | 7,22+1,2 |
Примечание: достоверность различий * — р<0,01.
Также отмечена достоверная положительная корреляционная связь между уровнем мочевой кислоты сыворотки крови и функциональным классом ХСН (r = 0,4, р<0,05).
Однако при разделении больных на подгруппы в зависимости от наличия или отсутствия сопутствующей ХБП выявлено, что у больных ХСН с ХБП прогрессирование ФК было связано как с повышением активности ксантиноксидазы, так и с гиперурикемией. В то время как у больных ХСН без сопутствующей ХБП – лишь с повышением уровней мочевой кислоты сыворотки крови. Так, при сравнении показателей активности ксантиноксидазы у больных ХСН II ФК (n=44) и III-IV ФК (n=28) с сопутствующей ХБП отмечена тенденция в увеличению активности ксантиноксидазы с функциональным классом ХСН: (6,58+0,86) мЕ/мл и (9,19+1,39) мЕ/мл соответственно (р=0,1). p>0,05
p>0,05
При анализе обмена ксантинов в подгруппах больных ХСН с ФК II и III по NYHA в зависимости от наличия или отсутствия сопутствующей ХБП не выявлено достоверных различий в уровнях мочевой кислоты и активности ксантиноксидазы между больными ХСН ФК II по NYHA с сопутствующей ХБП и больными ХСН ФК II без ХБП (р>0,05). При этом в подгруппе больных ХСН ФК III по NYHA показатели активности ксантиноксидазы были достоверно выше у больных ХСН с сопутствующей ХБП по сравнению с больными без ХБП (p<0,01). Уровень мочевой кислоты достоверно не отличался (рис. 2).
Рисунок 2. Различия в уровнях мочевой кислоты и активности ксантиноксидазы у больных ХСН II и III ФК в зависимости от наличия сопутствующей ХБП.
Figure 2. The differences in serum uric acid levels and xanthine oxidase activity in heart failure patients with II and III functional class, depending on the presence of concomitant CKD.
При изучении взаимосвязей уровней мочевой кислоты и активности ксантиноксидазы с фракцией выброса (ФВ) левого желудочка сердца в зависимости от наличия или отсутствия сопутствующей ХБП выявлено, что у больных с ХБП снижение ФВ взаимосвязано с повышением активности ксантиноксидазы, в то время как у больных ХСН без сопутствующей ХБП – с повышением уровней мочевой кислоты крови. Так, в группе больных ХСН без сопутствующей ХБП активность ксантиноксидазы была выше в подгруппе с ФВ>45% (n=28) по сравнению с подгруппой пациентов с ФВ≤45% (n=12), однако без достоверной разницы: (5,13+0,96) мЕ/мл и (3,67+1,29) мЕ/мл соответственно (p>0,05). При этом уровень мочевой кислоты в данной группе больных был достоверно выше у пациентов с ФВ≤45%: (9,47+0,78) мг/дл и (6,57+0,37) мг/дл соответственно (р=0,001) (рис. 3).
Рисунок 3. Различия в показателях активности ксантиноксидазы и уровнях мочевой кислоты в зависимости от фракции выброса левого желудочка.
Figure 3. The differences in xanthine oxidase activity and serum uric acid levels depending on the left ventricular ejection fraction.
Примечание. Достоверность различий между подгруппами с ФВ≤45% и ФВ>45%: **p=0,1, °p<0,01
Выявлены достоверные различия в показателях активности ксантиноксидазы между подгруппой больных ХСН с ФВ≤45% в зависимости от наличия сопутствующей ХБП. Так, у больных ХСН с ХБП активность ксантиноксидазы была достоверно выше по сравнению с больными без ХБП: (9,03+1,34) мЕ/мл и (3,67+1,29) мЕ/мл соответственно (р=0,02). Также выявлена тенденция к большим значениям уровней мочевой кислоты в подгруппе больных с ФВ>45% и сопутствующей ХБП по сравнению с больными данной подгруппы без ХБП: (7,33+0,31) мг/дл и (6,57+0,37) мг/дл соответственно (р=0,1) (рис. 4)
Рисунок 4. Различия в уровнях мочевой кислоты и активности ксантиноксидазы у больных ХСН с ФВ≤45% и ФВ>45% в зависимости от наличия сопутствующей ХБП.
Figure 4. The differences in serum uric acid levels and xanthine oxidase activity in heart failure patients with left ventricular ejection fraction (LVEF) ≤45% and LVEF>45%, depending on the presence of concomitant CKD).
Для изучения активности ксантиноксидазы у больных в зависимости от тяжести сопутствующей ХБП мы разделили больных основной группы (ХСН с ХБП) на подгруппы: группа I – больные с СКФ ≥ 60 мл/мин/1,73м2 (n=15), группа II (n=49) с СКФ=30-59 мл/мин/1,73м2, группа III (n=8) с СКФ<30 мл/мин/1,73м2. Показатели активности ксантиноксидазы и уровни мочевой кислоты возрастали с прогрессированием почечной дисфункции. Так, они увеличились соответственно от (3,96+0,74) мЕ/мл и (5,87+0,39) мг/дл (I группа) до (10,41+3,58) мЕ/мл и (8,32+0,67) мг/дл (III группа) (р<0,05 и р<0,001 соответственно) (табл. 2).
Таблица 2
Средние уровни мочевой кислоты и активности ксантиноксидазы у больных ХСН с ХБП в зависимости от СКФ
Тable 2
The mean serum uric acid levels and xanthine oxidase activity in CHF with CKD patients depending on the glomerular filtration rate
СКФ, мл/мин/1,73м2 | Мочевая кислота, мг/дл | Активность ксантиноксидазы, мЕ/мл |
I группа СКФ ≥ 60 | 5,87+0,39 | 3,96+0,74 |
II группа СКФ = 59-30 | 8,12+0,32* | 8,41+0,84** |
III группа СКФ < 30 | 8,32+0,67*^ | 10,41+3,58°^ |
Примечание. р>0,05.
р>0,05.
Взаимосвязь повышения активности ксантиноксидазы с ухудшением функции почек подтверждается выявленной значимой отрицательной корреляционной связью между активностью ксантиноксидазы и СКФ (r = -0,5, p<0,05).
Предполагается различная биологическая и патофизиологическая значимость гиперурикемии у больных с и без дисфункции почек [12]. Высказана гипотеза, что гиперурикемия без ХБП обусловлена гиперпродукцией мочевой кислоты в условиях сердечной недостаточности, в то время как гиперурикемия у пациентов с ХБП в значительной степени связана со снижением почечной экскреции уратов [3]. Поэтому гиперурикемия связана с развитием неблагоприятных исходов у пациентов ХСН без сопутствующей ХБП.
В нашем исследовании выявлено, что у пациентов ХСН с сопутствующей ХБП по мере прогрессирования функционального класса ХСН, снижения фракции выброса левого желудочка происходит значимое увеличение активности ксантиноксидазы и урикемии. При этом показатель активности ксантиноксидазы у больных тяжелой ХСН (ФК III по NYHA, ФВ≤45%) и сопутствующей ХБП был достоверно выше, по сравнению с таковым у больных ХСН без ХБП.
У больных ХСН без сопутствующей ХБП прогрессирование сердечной недостаточности было взаимосвязано с увеличением уровней мочевой кислоты сыворотки крови, что оказывает негативное влияние на клиническое течение и прогноз заболевания. Это подтверждается данными исследований, в которых показана тесная взаимосвязь мочевой кислоты с тяжестью ХСН, риском смертности и неблагоприятных исходов [5; 7].
Некоторые исследования обнаружили взаимосвязь уровней мочевой кислоты со снижением скорости клубочковой фильтрации, однако интерпретация этих данных сложна ввиду того, что ХБП может приводить к повышению урикемии, также как гиперурикемия может вызывать и усугублять ХБП. Большинство исследований показывают роль гиперурикемии как независимого фактора риска развития и прогрессирования ХБП [6; 9]. Однако анализируя прогрессирование ХБП 3-4 ст., большинство исследователей не находят независимой связи с уровнями мочевой кислоты [8; 11]. Поэтому предполагается, что мочевая кислота является маркером оксидативного стресса под влиянием ксантиноксидазы, а не медиатором заболевания. Это подтверждается данными о возможности аллопуринола замедлять прогрессирование ХБП [4].
Поэтому предполагается, что мочевая кислота является маркером оксидативного стресса под влиянием ксантиноксидазы, а не медиатором заболевания. Это подтверждается данными о возможности аллопуринола замедлять прогрессирование ХБП [4].
В нашем исследовании у больных ХСН с сопутствующей ХБП по мере снижения почечной функции происходило значимое повышение активности ксантиноксидазы, что доказывает изменение метаболизма у больных ХСН с ХБП в сторону оксидазного пути образования мочевой кислоты.
Заключение. В прогрессировании сердечной недостаточности у больных ХСН с сопутствующей ХБП значимую роль играют нарушения метаболизма ксантинов. Так, повышение активности ксантиноксидазы взаимосвязано с ухудшением клинического течения ХСН (прогрессированием функционального класса), снижением фракции выброса левого желудочка и скорости клубочковой фильтрации.
Школа больного сердечной недостаточностью — БУ «Вторая городская больница» Минздрава Чувашии
|
Школы здоровья Ссылка по теме: СКАЧАТЬ
Программа занятий в «Школе больного сердечной недостаточностью»
1. Общие сведения о хронической сердечно недостаточности. 2. Основные симптомы хронической сердечной недостаточности и основные принципы самоконтроля. 3. Диета при хронической сердечной недостаточности. 4. Медикаментозное лечение хронической сердечной недостаточности. 5. Физические нагрузки при хронической сердечной недостаточности.
Что такое хроническая сердечная недостаточность? Хроническая сердечная недостаточность – это в первую очередь ухудшение насосной функции сердца, которая является, как правило, осложнением длительно протекающих сердечных заболеваний. Конечно, все эти признаки сердечной недостаточности имеют некоторую стадийность, и одними из первых возникают жалобы на снижение работоспособности и слабость, затем присоединяется одышка, отеки голеней и скопление жидкости в полостях. Клиника Симптомы сердечной недостаточности зависят от того, в каком из кругов кровообращения происходит застой. — Если по малому кругу – то будет наблюдаться одышка и скопление жидкости в окололегочной сумке – плевре (гидроторакс), — Если по большому – тогда будут отеки голеней, слабость, увеличение печени и скопление жидкости в брюшной полости (асцит). В далеко зашедших стадиях застой отмечается сразу по обоим кругам.
Необходимо сказать, что все эти состояния могут наблюдаться и при ряде других заболеваний. Недостаточность имеет свою степень выраженности, которая еще называется функциональным классом. Другими словами – это тот уровень физической нагрузки, который пациент может выполнить без развития симптомов, преимущественно при этом ориентируются на одышку.
Сердечная недостаточность это не самостоятельное заболевание, а состояние, которое возникает на фоне длительно текущей артериальной гипертензии или ишемической болезни сердца, зачастую после перенесенного инфаркта миокарда.
Кардиологического пациента всегда должны настораживать следующие симптомы, при которых он должен немедленно обратиться к врачу: 1. Нарастание одышки, особенно если она усиливается в горизонтальном положении и для ее уменьшения пациенту в ночное время приходится либо подкладывать больше подушек, либо спать сидя. 2. Отечность ног, для того чтобы проверить ее наличие надавите пальцем в течении 10-15 секунд на переднюю поверхность голени. Если после отнятия пальца остается ямка, которая длительно не расправляется – то это отеки. 3. Резкое немотивированное увеличение в размерах живота и появление тяжести в правом подреберье. САМЫЕ ЧАСТЫЕ ПРИЧИНЫ ДЕКОМПЕНСАЦИИ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ
Какие состояния могут имитировать сердечную недостаточность? На практике существует два наиболее распространенных состояния, которые могут имитировать симптомы хронической сердечной недостаточности. Первое – это заболевания легких в первую очередь сопровождаемые спазмом бронхов, особенно часто это встречается у курильщиков. В этом случае пациенты жалуются на одышку. Если в момент затрудненного дыхания фонендоскопом послушать легкие, то даже студент без труда сможет определить это состояние. Свистящие, жужжащие хрипы на фоне жесткого дыхания тяжело спутать с нормальным. Второе состояние развивается как побочный эффект от некоторых препаратов, которые широко используются в кардиологической практике – группа антагонистов кальция и в первую очередь амлодипин. Этот препарат хорошо снижает артериальное давление, но в ряде случаев вызывает отеки голеней. Причем предугадать такой эффект невозможно. Отмена препарата уже в течение нескольких дней приводит к полному исчезновению отеков. Еще следует отметить заболевания печени, сопровождаемые увеличением ее размеров, в частности цирроз. Данные, полученные при осмотре в стадии обострения, абсолютно идентичны: асцит, увеличение печени, отеки, желтушность кожных покровов – все это признаки портальной гипотензии, которые развиваются как при циррозе, так и при сердечной недостаточности, хотя имеют несколько разные причины. Учитывая, что сердечная недостаточность не является самостоятельным заболеванием, то и связь симптомов должна быть подтверждена значимым заболеванием сердца, только в этом случае одышка может быть расценена как проявление сердечной недостаточности. Безусловно, у одышки сердечного происхождения есть некоторые особенности. Например, для нее характерен затрудненный вдох, а не выдох. Если пациенту при развитии одышки или приступа удушья тяжело выдохнуть, то это, вероятно, симптомы легочного заболевания. Кроме того, при сердечной одышке пациенту обычно легче сидеть или даже стоять, чем принять горизонтальное положение. А при прогрессировании болезни, из-за одышки ряд больных не могут спать без принятия полусидящего положения или не подмостив себе побольше подушек под голову. Помните, что при физической нагрузке одышка возникает даже у спортсменов, весь вопрос в уровне этой нагрузки. Если Вы можете неограниченно двигаться по ровной местности, а одышка появляется только при подъеме на три этажа и более, то это норма и такая одышка является физиологической, а не патологической. Медикаментозное лечение сердечной недостаточностиОсновным лечением сердечной недостаточности является лечение того заболевания, которое к ней привело. Не существует ни одного препарата, который бы работал на лечение только одной сердечной недостаточности, все они используются и при других заболеваниях сердца. Однако все же есть ряд рекомендаций. Первая задача медикаментозной терапии – это борьба с отеками – отечным синдромом. Вторая цель – это улучшение обменных процессов в сердце и снижение его потребности в кислороде, с этой задачей хорошо справляются такие группы препаратов как ингибиторы АПФ, Сартаны, Бета-адреноблокаторы, антагонисты кальция. Мы не будем вдаваться в подробности действия этих групп лекарств, так как это крайне сложно сделать без базовых знаний физиологии, но то, что один из них или даже несколько должны быть назначены, является догмой, конечно если нет противопоказаний. Третья цель – это профилактика тромбозов, для этого очень часто используют аспириновые препараты, особенно если причиной сердечной недостаточности является ишемическая болезнь сердца. Лечение сердечной недостаточности будет неэффективным, если не соблюдать диету и не следить за водным обменом. Диета при сердечной недостаточностиПри сердечной недостаточности пациент обязательно должен придерживаться диеты. Пища должна быть легко усваиваемая. Необходимо ограничить содержание соли в повседневном рационе до 2-3 г в сутки. Можно вообще отказаться от соли, так как с пищей мы и так получаем достаточное количество этого элемента для обеспечения потребностей организма. Избыточное поступление и задержка натрия в организме способствуют усугублению ХСН. Поэтому, потребление поваренной соли резко ограничивается. Известно, что 1 г натрия хлорида способствует задержке 80 мл воды в организме. Количество выпиваемой жидкости вне стадии обострения должно быть не более 1,5 – 2 литров, при появлении отеков ее количество уменьшается до 1-1,5 литров. Количество жидкости можно регулировать путем слежения за весом. Обязательно необходимо придерживаться диетических рекомендаций для лечения основного заболевания, особенно, если это ишемическая болезнь сердца (перенесенный инфаркт, стенокардия). Не стоит злоупотреблять пищей богатой жирами растительного и тем более животного происхождения, так как при сердечной недостаточности, сопровождаемой застойными изменениями в печени, происходит нарушение ее функции, а дополнительная нагрузка в виде обилия жиров еще больше затруднит работу печени. Каких-либо продуктов. которые бы оказывали положительный эффект, не существует, поэтому старайтесь соблюдать золотую середину как в питании, так и в своем образе жизни. Диета при ХСН I – II ФК
Цель диеты. Улучшение функции кровообращения, условий функционирования сердца и сосудов и кровоснабжения органов, нормализация обмена веществ, снижение нагрузки на сердечно-сосудистую систему и органы пищеварения. Предотвращение или сведение к минимуму прогрессирующего снижения массы тела. Общая характеристика диеты: 1. Небольшое (порядка 10-15%) снижение энергоценности в основном за счет жиров. 2. Значительное ограничение потребления поваренной соли. 3. Относительное увеличение содержания в диете белков с высоким коэффициентом усвоения (яичный альбумин, молочный казеин). 4. Умеренное ограничение потребления жидкостей . 5. Ограничено содержание веществ, возбуждающих сердечно-сосудистую и нервную системы, раздражающих печень и почки, излишне обременяющих желудочно-кишечный тракт, способствующих метеоризму (например, горох и бобовые). 6. Увеличение содержание продуктов, богатых калием, магнием, а так же липотропными веществами, продуктов, оказывающих ощелачивающее действие (молочные продукты, фрукты и овощи). 7. Кулинарная обработка пищи с умеренным механическим щажением. Исключаются трудноперевариваемые блюда, очень горячие или очень холодные блюда. 8. Дробное питание – 5-6 раз в день небольшими относительно равными порциями. Рекомендуемые и исключаемые продукты и блюда
Примерное меню диеты при умеренной ХСН (I – II ФК). 1-й завтрак: каша овсяная молочная, чай. 2-й завтрак: яблоки печеные с сахаром. Обед: суп перловый с овощами на растительном масле (1/2 порции), мясо отварное с морковным пюре, компот из сухофруктов. Полдник: отвар шиповника. Ужин: пудинг творожный (1/2 порции), отварная рыба с картофелем отварным, чай. На ночь: кефир.
Особенности диеты при выраженной ХСН (III – IV ФК)
По сравнению с диетой рассмотренной выше, для этой диеты характерно: 1. 2. Более значительное ограничение поваренной соли до 1-2 г в сутки. Пищу готовят без соли, хлеб также бессолевой. 3. Резко ограничено потребление продуктов и веществ, которые возбуждают центральную нервную и сердечно-сосудистую системы, раздражают печень и почки, обременяют желудочно-кишечный тракт, способствуют метеоризму (экстрактивные вещества мяса и рыбы, клетчатка, холестерин, жиры, чай, кофе и др.). 4. Увеличение содержания в диете легкоусваиваемых продуктов и блюд, как мера профилактики прогрессирующего снижения нежировой массы тела. 5. Блюда готовят в отварном и протертом виде. 6. С целью уменьшения явлений ацидоза увеличение применения «ощелачивающих» продуктов – молочные продукты, фрукты, овощи. 7. Жареные блюда запрещены. Исключены холодные и горячие блюда. 8. Рекомендуется дробный режим питания: 6 раз в день небольшими порциями.
Рекомендуемые и исключаемые продукты и блюда
Примерное меню диеты при ХСН III – IV ФК: 1-й завтрак: каша овсяная молочная протертая, молоко — 100 г. 2-й завтрак: яблоки печеные с сахаром. Обед: биточки мясные паровые, пюре картофельное, кисель. Полдник: размоченная курага. Ужин: морковно-яблочные биточки запеченные, молоко — 100 г. На ночь: отвар шиповника.
Режим физической активности Физическая реабилитация рекомендуется всем пациентам с I-IV ФК ХСН при стабильном течении заболевания, когда нет необходимости в экстренном приеме мочегонных и внутривенном введении вазодилататоров и положительных инотропных средств. Физическая реабилитации противопоказана при:
Для пациентов, находящихся в III-IV ФК, а также имеющих выраженный дефицит массы тела, кахексию, общепринятые физические нагрузки не показаны (по крайней мере, на начальном этапе). В этих случаях на первом этапе (период стабилизации состояния) пациент выполняет упражнения для тренировки мышц вдоха и выдоха. Например, больным можно рекомендовать редкое, медленное и глубокое дыхание с пролонгированным вдохом или выдохом (4–5 дыхательных циклов за 1 мин). Это может быть и простое раздувание шарика или резиновой игрушки в зависимости от самочувствия по нескольку раз в день. Доказано, что через 3-4 недели регулярные физические нагрузки в форме дыхательных упражнений с затрудненным выдохом приводят к системному влиянию на организм. Увеличивается толерантность к физическим нагрузкам, улучшается качество жизни, замедляется прогрессия кахексии, улучшается течение ХСН, достоверно замедляется прогрессия заболевания. При стабилизации состояния пациента необходимо повторно провести 6-минутный тест. Если пройденное расстояние менее 200 м, то пациентам рекомендуется продолжить дыхательные упражнения. Если пройденное расстояние более 200 м, то целесообразно рекомендовать физические нагрузки в виде ходьбы. Ухудшение состояния (усиление одышки, тахикардия, прогрессия усталости, снижение общей массы тела) является основанием для перехода на предыдущую ступень либо возврата к дыхательным упражнениям. Полный отказ от физических нагрузок нежелателен и должен рассматриваться, как крайняя мера. Для пациентов, прошедших за 6 минут 350 м и более, показаны динамические нагрузки (прежде всего в виде ходьбы).
Режим. Общие рекомендации Вакцинация. Нет доказательств влияния вакцинация на исходы ХСН. Тем не менее использование вакцины против гриппа и гепатита В является целесообразным. Путешествия. Не рекомендуется пребывание в условиях высокогорья, высоких температур, влажности. Желательно проводить отпуск в привычной климатической зоне. При выборе транспорта предпочтение отдается непродолжительным (до 2-2,5 часов) авиационным перелетам. Длительные перелеты чреваты обезвоживанием, усилением отеков нижних конечностей и/или развитием тромбоза глубоких вен голени. При любой форме путешествий противопоказано длительное вынужденное фиксированное положение. Специально рекомендуется вставание, ходьба или легкая гимнастика каждые 30 минут. Коррекция доз мочегонных при пребывании в необычном для больного, прежде всего жарком и влажном (хуже всего – вместе) климате, носит обязательный, хотя и строго индивидуальный характер. Курение. Строго и абсолютно однозначно не рекомендуется всем пациентам с ХСН.
При хронической сердечной недостаточности пациент в первую очередь должен следить за водным обменом. То есть за тем, чтобы жидкость в организме не задерживалась. Диурез (выделенное количество мочи) должен быть приблизительно равен количеству выпитой жидкости. Именно отеки или отечный синдром наиболее сильно ухудшают качество жизни пациента, способствуя усилению одышки, нарушению функции внутренних органов. Конечно, если даже следить за выделенной мочой и количеством принятой жидкости по миллилитрам, то такой учет не будет идеально точным, так как еще какое-то количество жидкости испаряется при дыхании и потоотделении. Но и приблизительного контроля вполне будет достаточно. Как это осуществить? Существует два способа: первый – это ведение дневника, где фиксируется количество выделенной мочи и количество выпитой жидкости. Второй способ менее точен, но гораздо проще. Необходимо каждое утро натощак взвешиваться. Немотивированное стабильное увлечение веса на 1-2 килограмма в течении двух дней говорит о том, что жидкость начинает скапливаться более интенсивно. В этом случае пациенту рекомендуют усилить мочегонную терапию до тех пор, пока вес не вернется к исходному.
ПРИ СОБЛЮДЕНИИ РЕКОМЕНДАЦИЙ, РЕГУЛЯРНОМ КОНТРОЛЕ СВОЕГО СОСТОЯНИЯ – ЛУЧШИЕ ДНИ ВАШЕЙ ЖИЗНИ ЕЩЕ ВПЕРЕДИ!
|
Лечение терминальной стадии хронической сердечной недостаточности
Н.П. Копица, Н.В. Белая, Н.В. Титаренко, Институт терапии имени Л.Т. Малой АМН Украины, г. Харьков
Хроническая сердечная недостаточность (ХСН) – важная проблема современного здравоохранения. Количество пациентов с ХСН в общей популяции составляет, как минимум, 10 млн человек в странах Европы и около 5 млн – Северной Америки [1-3]. В связи с увеличением частоты и распространенности данной патологии с возрастом ХСН становится одной из основных причин смертности и госпитализации лиц пожилого возраста. В последние годы количество больных, которые достигают терминальной стадии ХСН, постоянно растет, что является следствием увеличения продолжительности жизни благодаря улучшению лечения. Данная группа пациентов относится к стадии D по классификации Американского колледжа кардиологов/Американской ассоциации кардиологов и к III-IV функциональному классу (ФК) по классификации Нью-Йоркской кардиологической ассоциации (NYHA), характеризуется наличием структурных изменений в миокарде и резко выраженных симптомов сердечной недостаточности (СН) в покое или при минимальной физической нагрузке, несмотря на максимальную медикаментозную терапию согласно существующим рекомендациям [1-3] (таблица). Среди больных данной категории смертность в течение года составляет около 50%, поэтому такие пациенты нуждаются в специальных терапевтических вмешательствах [4]. Методы лечения должны предотвращать ухудшение течения ХСН в виде ишемии миокарда, тахи- и брадиаритмий, клапанной регургитации, легочной эмболии, инфекции или почечной дисфункции.
Среди больных данной категории смертность в течение года составляет около 50%, поэтому такие пациенты нуждаются в специальных терапевтических вмешательствах [4]. Методы лечения должны предотвращать ухудшение течения ХСН в виде ишемии миокарда, тахи- и брадиаритмий, клапанной регургитации, легочной эмболии, инфекции или почечной дисфункции.
Фармакологическая терапия терминальной ХСН
Ингибиторы ангиотензинпревращающего фермента (иАПФ) рекомендуют как препараты первой линии всем пациентам со сниженной систолической функцией левого желудочка (ЛЖ) (фракция выброса [ФВ] < 35-40%) независимо от клинических симптомов (I-IV ФК по NYHA), кроме наличия противопоказаний [1-3] (таблица). В ходе нескольких широкомасштабных клинических исследований показано, что иАПФ улучшают течение заболевания, снижают частоту госпитализаций и смертельных исходов [1-3, 6]. Более того, препараты назначают пациентам, у которых ХСН развилась в результате острого инфаркта миокарда, что увеличивает выживаемость и уменьшает частоту повторных инфарктов и госпитализаций. Применяемые дозы иАПФ нельзя уменьшать на основании улучшения симптомов, их необходимо титровать до целевых, эффективность
которых доказана в широкомасштабных контролируемых плацебо исследованиях. Лечение должно тщательно контролироваться путем регулярного измерения артериального давления (в положении стоя и лежа), а также определения показателей функции почек, электролитов крови (особенно калия). У пациентов с толерантностью к иАПФ в качестве альтернативы могут использоваться антагонисты рецепторов ангиотензина II (АРА II) для уменьшения заболеваемости и смертности [7, 8].
Фармакотерапия терминальной ХСН [1-5]
Цель 1. Снижение заболеваемости и смертности
Ингибиторы АПФ
АРА II (при наличии толерантности к иАПФ, или в сочетании с иАПФ при сохранении симптомов ХСН)
Селективные β-адреноблокаторы
Антагонисты альдостерона
Цель 2. Контроль симптомов
Диуретики (тиазиды в сочетании с петлевыми диуретиками)
Сердечные гликозиды (в низких дозах)
Кратковременно негликозидные инотропные средства
Селективные антиаритмики
Цель 3. Симптоматическая терапия
Симптоматическая терапия
Опиоиды, антидепрессанты, анксиолитики
Кислород
Кратковременно негликозидные инотропные средства
Если, несмотря на оптимальное лечение, включая иАПФ, симптомы ХСН сохраняются, назначают АРА II в сочетании с иАПФ, что приводит к дополнительному снижению сердечно-сосудистой смертности и заболеваемости [8, 9]. Однако повышение частоты гипотензии, почечной дисфункции и гиперкалиемии при сочетанной терапии требует тщательного контроля этих показателей.
Пациентам с терминальной стадией ХСН и задержкой жидкости, а также, если таковые наблюдались раньше, иАПФ необходимо назначать с диуретиками, которые обычно быстро уменьшают одышку, повышают толерантность к физической нагрузке, эффективно сказываются на выживаемости пациентов. Терминальная стадия ХСН, как правило, требует назначения петлевых диуретиков, которые используются в комбинации с тиазидами при лечении рефрактерной задержки жидкости благодаря синергизму действия. Дополнительно к стандартной терапии иАПФ и диуретиками пациентам с симптомами стабильной систолической ХСН (II-IV ФК по
NYHA) назначают β-адреноблокаторы при отсутствии противопоказаний [1-3]. Результаты нескольких крупномасштабных клинических исследований показали, что β-адрено-блокаторы (карведилол, бисопролол, метопролол) снижают частоту госпитализаций и смертельных исходов, а также ФК ХСН [1-3,10]. Лечение β-адреноблокаторами стабильной СН следует начинать при отсутствии признаков задержки жидкости с очень низких доз, которые необходимо титровать до целевых, использовавшихся в широкомасштабных клинических исследованиях, или до максимально переносимых. Пациенты нуждаются в контроле показателей задержки жидкости, уровня артериального давления и частоты пульса.
Пациентам с прогрессирующей ХСН (II-IV ФК по NYHA) рекомендован прием антагонистов рецепторов альдостерона в сочетании с иАПФ, β-адреноблокаторами и диуретиками. Как показано в исследованиях RALES и EPHESUS, они повышают выживаемость и снижают заболеваемость [11, 12]. При этом должен осуществляться контроль за содержанием уровня калия, функцией почек и показателями задержки жидкости, а также за развитием гинекомастии в случае со спиронолактоном.
При этом должен осуществляться контроль за содержанием уровня калия, функцией почек и показателями задержки жидкости, а также за развитием гинекомастии в случае со спиронолактоном.
При отсутствии противопоказаний сердечные гликозиды назначают для контроля сердечного ритма у больных с симптомами СН (I-IV ФК по NYHA) с тахиаритмией за счет фибрилляции предсердий при адекватной дозе β-адреноблокаторов [1-3, 13]. Комбинация сердечных гликозидов с β-адреноблокаторами более эффективна, чем терапия каждым препаратом в отдельности. У пациентов с систолической дисфункцией ЛЖ (ФВ < 35-40%) и синусовым ритмом, у которых сохраняются симптомы ХСН при лечении иАПФ, β-адреноблокаторами, диуретиками и ингибиторами рецепторов альдостерона, дополнительная терапия сердечными гликозидами в небольших дозах (концентрация в сыворотке крови дигоксина – 0,5-0,8 нг/мл) может улучшить симптомы и уменьшить частоту госпитализаций. Однако применение сердечных гликозидов не снижает летальности [1-3, 14]. При этом должен осуществляться контроль за частотой сердечных сокращений, атриовентрикулярной проводимостью и уровнем калия, а также функцией почек, поскольку дигоксин элиминируется при помощи почечной экскреции.
При частых наджелудочковых и желудочковых аритмиях при СН эффективен антиаритмический препарат III класса – амиодарон, который может восстанавливать и удерживать синусовый ритм или улучшать исход электрической кардиоверсии у пациентов с фибрилляцией предсердий [1-3, 15]. Лечение амиодароном нейтрально влияет на летальность и не назначается для первичной профилактики желудочковых аритмий. Его преимущества должны сопоставляться с потенциально серьезными побочными эффектами, включая гипер- и гипотиреоидизм, накопление в роговице, кожную фотосенсибилизацию, гепатит, легочной фиброз. Дофетилид – новый антиаритмический препарат III класса без негативного влияния на смертность у пациентов с ХСН, у которых польза должна сопоставляться с повышенным риском развития двунаправленной веретенообразной желудочковой тахикардии [16].
Антикоагулянты применяют у больных ХСН при наличии фибрилляции предсердий, тромбоэмболии в анамнезе, с подвижным тромбом в ЛЖ или сопутствующим инфарктом миокарда [2].
Инотропные средства, такие как агонисты β-адрено-рецепторов (добутамин) и ингибиторы фосфодиэстеразы (милринон, эноксимон), при повторном и длительном лечении повышают летальность и не рекомендуются для терапии ХСН. Негликозидные инотропные препараты можно периодически использовать в случаях выраженной сердечной декомпенсации с легочной недостаточностью и периферической гипоперфузией или как «мост» к трансплантации сердца [1-3, 17]. При этом могут наблюдаться осложнения лечения, такие как проаритмия или ишемия миокарда, влияние на прогноз остается неясным. Новый синтезатор кальция – левосимендан – улучшает симптомы ХСН с меньшими побочными эффектами, чем добутамин, у пациентов с выраженной дисфункцией ЛЖ
[1-3, 18]. Вместе с тем, данные исследований REVIVE-II и SURVIVE по использованию левосимендана противоречивы [19]. Таким образом, окончательная роль левосимендана в лечении XСН нуждается в дальнейшем изучении.
Для временного уменьшения симптомов пациентам с рефрактерной терминальной ХСН необходимо дальнейшее амбулаторное лечение [20]. Хотя и не существует специфической роли прямых вазодилататоров в ведении систолической ХСН, комбинированная терапия гидролазином и изосорбида динитратом может уменьшать симптомы и течение ХСН, толерантной как к лечению иАПФ, так и АРАII [1-3, 21-22].
В дополнение к базовой терапии ХСН нитраты снижают ангинозную боль и одышку, антагонисты кальция амлодипин и фелодипин используют для лечения рефрактерной артериальной гипертензии и стенокардии [1-3]. Опиоиды применяют для уменьшения симптомов у пациентов с терминальной ХСН при отсутствии других терапевтических возможностей облегчить состояние больного [3].
Механическое и хирургическое лечение терминальной ХСН
Алгоритм лечения пациентов с терминальной стадией ХСН представлен на рисунке. У пациентов с ФВ < 35%, синусовым ритмом, блокадой левой ножки пучка Гиса или эхокардиографическими признаками желудочковой десинхронизации и длительностью комплекса QRS > 120 мс, у которых остаются симптомы ХСН (III-IV ФК по NYHA), несмотря на оптимальное медикаментозное лечение, ресинхронизация работы сердца (РРС) с использованием бивентрикулярной стимуляции уменьшает симптомы и повышает толерантность к физическим нагрузкам, снижает частоту госпитализаций и смертельных исходов [1-3, 23-25]. В исследовании COMPANION больные ХСН (III-IV ФК по NYHA) с ФВ < 35% и длительностью комплекса QRS > 120 мс были рандомизированы в группы с оптимальным медикаментозным лечением и в комбинации с РРС, или РРС с
имплантированным кардиовертером-дефибриллятором (ИКД) [23]. Важно, что в то время, как смертность снижалась в обеих группах, значительных отличий в уровнях смертности между группами с РРС и РРС/ИКД не наблюдалось. Полученные данные свидетельствуют о том, что использование ИКД в комбинации с РРС должно базироваться на соответствующих показаниях [3].
У пациентов с ФВ < 35%, синусовым ритмом, блокадой левой ножки пучка Гиса или эхокардиографическими признаками желудочковой десинхронизации и длительностью комплекса QRS > 120 мс, у которых остаются симптомы ХСН (III-IV ФК по NYHA), несмотря на оптимальное медикаментозное лечение, ресинхронизация работы сердца (РРС) с использованием бивентрикулярной стимуляции уменьшает симптомы и повышает толерантность к физическим нагрузкам, снижает частоту госпитализаций и смертельных исходов [1-3, 23-25]. В исследовании COMPANION больные ХСН (III-IV ФК по NYHA) с ФВ < 35% и длительностью комплекса QRS > 120 мс были рандомизированы в группы с оптимальным медикаментозным лечением и в комбинации с РРС, или РРС с
имплантированным кардиовертером-дефибриллятором (ИКД) [23]. Важно, что в то время, как смертность снижалась в обеих группах, значительных отличий в уровнях смертности между группами с РРС и РРС/ИКД не наблюдалось. Полученные данные свидетельствуют о том, что использование ИКД в комбинации с РРС должно базироваться на соответствующих показаниях [3].
Что касается вторичной профилактики внезапной смерти, то в ходе исследований установлено, что ИКД уменьшает летальность при повторяющихся остановках сердца у пациентов с подтвержденной желудочковой
тахиаритмией [1-3, 26]. Для первичной профилактики внезапной коронарной смерти при оптимальном медикаментозном лечении ИКД используют для снижения летальности у пациентов с ФВ < 30% и перенесенным инфарктом миокарда (> 40 дней), а также с ишемической и неишемической СН (II-III ФК по NYHA) с ФВ < 35%
[2, 3, 23, 27, 28]. Эффективность ИКД зависит от времени имплантации. По результатам исследований MADIT II и SCD-HeFT, в ходе которых изучали выживаемость в течение года после имплантации КД, особых преимуществ этого метода не выявлено [27, 28]. Таким образом, решение об имплантации КД у пациентов со стадией D ХСН, которые имеют плохой прогноз и высокую частоту желудочковых аритмий, является комплексным и индивидуальным. Это важно, поскольку применение ИКД не повышает общей летальности, а способствует уменьшению частоты внезапной коронарной смерти и улучшает качество жизни. Важно, что ИКД или обычные пейсмейкеры с правожелудочковой стимуляцией способствуют ухудшению течения ХСН и левожелудочковой дисфункции, а также повышению частоты госпитализаций [1, 3]. Однако ИКД в сочетании с РРС у пациентов с выраженной ХСН (II-III ФК по NYHA) с ФВ ЛЖ 35% и длительностью комплекса QRS > 120 мс уменьшают клинические симптомы ХСН и снижают смертность [1-3, 23].
Это важно, поскольку применение ИКД не повышает общей летальности, а способствует уменьшению частоты внезапной коронарной смерти и улучшает качество жизни. Важно, что ИКД или обычные пейсмейкеры с правожелудочковой стимуляцией способствуют ухудшению течения ХСН и левожелудочковой дисфункции, а также повышению частоты госпитализаций [1, 3]. Однако ИКД в сочетании с РРС у пациентов с выраженной ХСН (II-III ФК по NYHA) с ФВ ЛЖ 35% и длительностью комплекса QRS > 120 мс уменьшают клинические симптомы ХСН и снижают смертность [1-3, 23].
Трансплантация сердца – установленный хирургический способ для лечения терминальной стадии ХСН, который улучшает толерантность к физическим нагрузкам, качество жизни и выживаемость по сравнению с консервативным лечением [1-3, 29]. Показания для трансплантации сердца были пересмотрены S.A. Hunt [3]. Противопоказания включают наркотическую или алкогольную зависимость, отсутствие приверженности к терапии,
серьезные неконтролируемые психические и сопутствующие заболевания (состояния после лечения злокачественных заболеваний в фазе ремиссии и в течение менее пяти лет после лечения, системные инфекции, выраженная почечная и печеночная недостаточность), стойкую легочную гипертензию [1, 2]. Отторжение аллотрансплантата сердца – серьезная проблема в течение первого года после трансплантации, долгосрочный прогноз в основном ограничен иммуносупрессией (инфекция, гипертензия, почечная недостаточность, злокачественные опухоли и васкулопатия трансплантата) [1-3]. Таким образом, пятилетняя выживаемость у пациентов, перенесших трансплантацию сердца и получающих тройную иммуносупрессивную терапию, составляет 70-80% [29].
Данная процедура трансплантации сердца ограничена вследствие малого числа доноров и растущего количества реципиентов. Кратковременную гемодинамическую стабильность может обеспечить внутриаортальная баллонная контрпульсация. У пациентов с терминальной стадией ХСН, состояние которых слишком нестабильно для ожидания донорского сердца, в качестве «моста» к трансплантации может применяться искусственный ЛЖ, он улучшает качество жизни, частоту выживаемости в ожидании трансплантации и после нее [1-3, 30-31]. Как показано в исследованиях, у больных с терминальной стадией ХСН, которым невозможно провести трансплантацию сердца, имплантация искусственного ЛЖ улучшает выживаемость и качество жизни [1-3, 32]. Это позволяет использовать искусственный ЛЖ как альтернативу трансплантации. Осложнения имплантации искусственного ЛЖ включают инфекции, кровотечения, тромбоэмболию, а также поломку аппарата. Последние данные свидетельствуют о том, что выживаемость пациентов, которым имплантация искусственного ЛЖ проведена планово в ожидании трансплантации, лучше, чем когда эта процедура выполнена в ургентном порядке [33].
Как показано в исследованиях, у больных с терминальной стадией ХСН, которым невозможно провести трансплантацию сердца, имплантация искусственного ЛЖ улучшает выживаемость и качество жизни [1-3, 32]. Это позволяет использовать искусственный ЛЖ как альтернативу трансплантации. Осложнения имплантации искусственного ЛЖ включают инфекции, кровотечения, тромбоэмболию, а также поломку аппарата. Последние данные свидетельствуют о том, что выживаемость пациентов, которым имплантация искусственного ЛЖ проведена планово в ожидании трансплантации, лучше, чем когда эта процедура выполнена в ургентном порядке [33].
У больных с терминальной стадией ХСН и симптомами задержки жидкости, рефрактерными к диуретической терапии, гемофильтрация и гемодиализ могут обеспечить временное улучшение состояния [2]. Исследования показали, что у пациентов с выраженной систолической дис-функцией ЛЖ и значительной относительной недостаточностью митрального клапана операция улучшает качество жизни и выживаемость [34]. Аневризмэктомия ЛЖ показана больным ХСН в случае большой изолированной аневризмы [2]. Согласно последним данным, другие хирургические процедуры, такие как кардиомиопластика или частичная вентрикулотомия (операция Батиста), не показаны для лечения ХСН [1-3].
Экспериментальные возможности
Ранние клинические исследования показали возможность трансплантации стволовых клеток и клеток-предшест-венников в сердце и продемонстрировали положительное влияние на функцию сердца и/или жизнеспособность миокарда [35]. Однако небольшой масштаб исследований, малое число лиц контрольной группы, недостаточно изученный механизм функционирования трансплантированных клеток, недостаток информации о процедуре (оптимальный клеточный тип, количество клеток, время клеточной трансформации) и небезопасность некоторых клеток-предшественников в виде аритмогенности, связанной с имплантацией скелетных миобластов, делает необходимым проведение дальнейших фундаментальных исследований и инициации широкомасштабных рандомизированных двойных слепых контролируемых плацебо клинических исследований с определением конечных точек (включая смертность) для решения вопроса о роли клеточной терапии при ХСН.
Применение антагонистов рецепторов вазопрессина имело положительный гемодинамический эффект на ранних стадиях исследований, однако результаты длительных клинических исследований по определению их роли в лечении ХСН еще не получены. Новый вазодила-татор несиритид (рекомбинантный человеческий мозговой натрийуретический пептид) способен улучшать симптомы у пациентов с острой СН, не оказывая влияния на клинический исход. Однако в проведенных исследованиях эффект этого препарата на заболеваемость и смертность не выявлен [2, 3]. Ивабрадин – новый селективный и специфический ингибитор f-каналов синусового узла, снижающий частоту сердечных сокращений без отрицательного инотропного эффекта, в настоящее время оценивается в III фазе клинического исследования, в которое включены пациенты со стабильными заболеваниями коронарных артерий и систолической ХСН (исследование
BEAUTIFUL).
Абсолютные и относительные показания для трансплантации сердца
(в модификации S.A. Hunt) [3]
Абсолютные показания
• Гемодинамическая нестабильность при ХСН
• Рефрактерный кардиогенный шок
• Документированная зависимость от инотропных средств для поддержания адекватной перфузии органов
• Пик VO2 < 10 мл/кг/мин с достижением анаэробного метаболизма
• Выраженные симптомы ишемии, которые постоянно ограничивают повседневную активность и не могут быть устранены аортокоронарным шунтированием или перкутанными коронарными вмешательствами
• Рецидивирующие симптоматические желудочковые аритмии, рефрактерные ко всем терапевтическим средствам
Относительные показания
• Пик VO2 11-14 мл/кг/мин и выраженное ограничение дневной активности пациентов
• Рецидивирующая нестабильная стенокардия, не подлежащая другим интервенциям
• Рецидивирующая нестабильность баланса жидкости/ почечной функции, не связанная с нарушением приема медикаментов
Несоответствующие показания
• Низкая фракция выброса ЛЖ
• Наличие III или IV ФК ХСН
• Пик VO2 > 15 мл/кг/мин без других показаний
Целью улучшения насосной функции ЛЖ при помощи хирургических методов является предотвращение дальнейшего его ремоделирования и уменьшение жесткости стенок миокарда.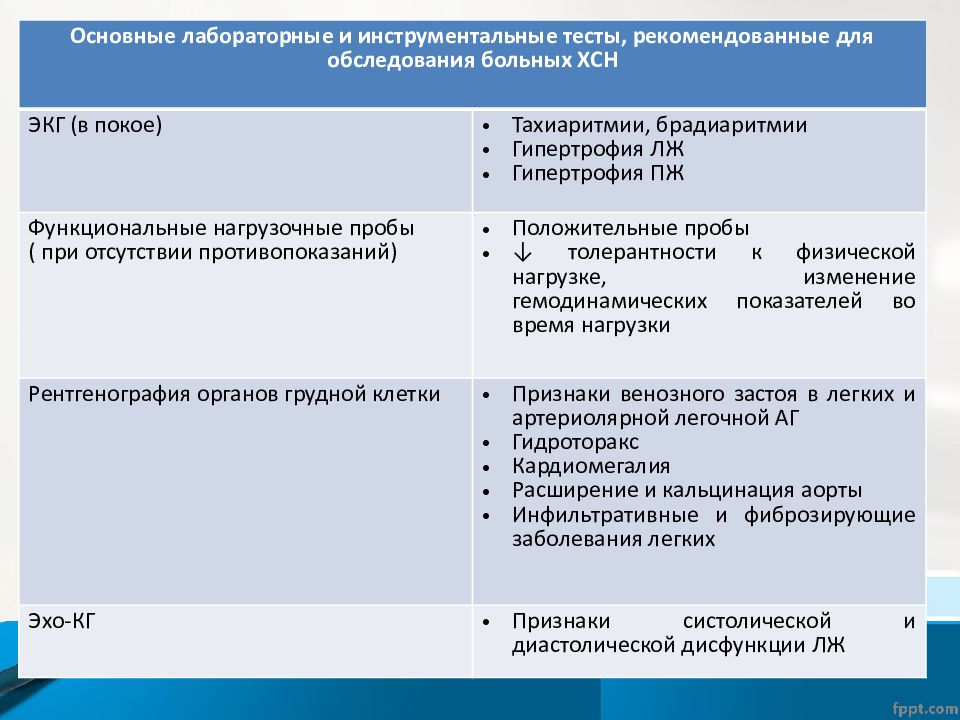 Это достигается при помощи таких
методов, как миопластика и применение механической ограничивающей сетки Ancor, дающих многообещающие результаты, целесообразность применения которых при ХСН оценена в клинических исследованиях [2, 3, 36, 37].
Это достигается при помощи таких
методов, как миопластика и применение механической ограничивающей сетки Ancor, дающих многообещающие результаты, целесообразность применения которых при ХСН оценена в клинических исследованиях [2, 3, 36, 37].
Литература
1. Норре U.С., Bohm M., Dietz R. et al. Current recommendations of the German Cardiac Society for the treatment of chronic heart failure // Leitlinien zur Therapie dcr chronischen Herzinsuffizienz. Z Kardiol. – 2005. – Vol. 94. – P. 488-509.
2. Swedberg K., Cleland J., Dargie H. et al. Guidelines for the diagnosis and treatment of chronic heart failure: executive summary (update 2005): The Task Force for the Diagnosis and Treatment of Chronic Heart Failure of the European Society of Cardiology // Eur Heart J. – 2005. – Vol. 26. – P. 1115-1140.
3. Hunt S.A. ACC/AHA 2005 guideline update for the diagnosis and management of chronic heart failure in the adult: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Writing Committee to Update the 2001 Guidelines for the Evaluation and Management of Heart Failure) //
J Am Coll Cardiol. – 2005. – Vol. 46. – P. 1-82.
4. Cleland J.G., Gemmell I., Khand A. et al. Is the prognosis of heart failure improving? // Eur J Heart Fail. – 1999. – Vol. 1. – P. 229-241.
5. Bohm M., Werner N., Kindermann M. Drug treatment for chronic heart failure // Clin Res Cardiol. – 2006. – Vol. 95 (suppl 4). – P. 36-56.
6. Flather M., Yusuf S., Kober L. et al. Long-term ACE-inhibitor therapy in patients with heart failure or left-ventricular dysfunction: a systematic overview of data from individual patients: ACE-inhibitor Myocardial infarction Collaborative Group // Lancet. – 2000. – Vol. 355. – P. 1575-1581.
7. Granger С.В., McMurray J.J., Yusuf S. et al. Effects of candesar-tan in patients with chronic heart failure and reduced left-ventricular systolic function intolerant to angiotensin-converting-enzyme inhibitors: the CHARM-Alternative trial // Lancet. – 2003. – Vol. 362. – P. 772-776.
– 2003. – Vol. 362. – P. 772-776.
8. Cohn J.N., Tognoni G. A randomized trial of the angiotensin-receptor blocker valsartan in chronic heart failure // N Engl J Med. – 2001. – Vol. 345. – P. 1667-1675.
9. McMurray J.J., Ostergren J., Swedberg K. et al. Effects of candesartan in patients with chronic heart failure and reduced left-ventricular systolic function taking angiotensin converting-enzyme inhibitors: the CHARM-Added trial // Lancet. – 2003. – Vol. 362. – P. 767-771.
10. BrophyJ.M., Joseph L., Rouleau J.L. Beta-blockers in congestive heart failure: a Bayesian meta-analysis // Ann Intern Med. – 2001. – Vol. 134. – P. 550-560.
11. Pitt В., Zannad F., Remme W.J. et al. The effect of spironolac-tone on morbidity and mortality in patients with severe heart failure // N Engl J Med. – 1999. – Vol. 341. – P. 709-717.
12. Pitt В., Remme W., Zannad F. et al. Eplerenone, a selective aldosterone blocker, in patients with left ventricular dysfunction after myocardial infarction // N Engl J Med. – 2003. – Vol. 348. – P. 1309-1321.
13. Khand A.U., Rankin A.C., Kaye G.C. et al. Systematic review of the management of atrial fibrillation in patients with heart failure // Eur Heart J. – 2000. – Vol. 21. – P. 614-632.
14. Digitalis Investigation Group. The effect of digoxin on mortality and morbidity in patients with heart failure // N Engl J Med. – 1997. – Vol. 336. – P. 525-533.
15. Levy S., Breithardt G., Campbell R.W. et al. Atrial-fibrillation: current knowledge and recommendations for management. Working Group on Arrhythmias of the European Society of Cardiology // Eur Heart J. – 1998. – Vol. 19. – P. 1294-1320.
16. Torp-Pedersen C., Moller M., Bloch Thomsen P.E. et al. Dofetilide in patients with congestive heart failure and left ventricular dysfunction. Danish Investigations of Arrhythmia and Mortality on Dofetilide Study Group // N Engl J Med. – 1999. – Vol. 341. – P. 857-865.
17. Task Force on AHF. Executive summary of the guidelines on the diagnosis and treatment of AH F: The Task Force on AH F of the European Society of Cardiology // Eur Heart J. – 2005. – Vol. 26. – P. 384-416.
Task Force on AHF. Executive summary of the guidelines on the diagnosis and treatment of AH F: The Task Force on AH F of the European Society of Cardiology // Eur Heart J. – 2005. – Vol. 26. – P. 384-416.
18. Follath F., Cleland J.G., Just H. et al. Efficacy and safety of intravenous levosimendan compared with dobutamine in severe low-output heart failure (the LIDO study): a randomized double-blind trial // Lancet. – 2002. – Vol. 360. – P. 196-202.
19. Cleland J.G., Freemantle N., Coletta A.P. et al. Clinical trials update from the American Heart Association: REPAIR-AMI, ASTA-MI, JELIS, MEGA, REVIVE-II, SURVIVE and PROACTIVE // Eur J Heart Fail. – 2006. – Vol. 8. – P. 105-110.
20. Hershberger R.E., Nauman D., Walker T.L. et al. Care processes and clinical outcomes of continuous outpatient support with inotropes (COSI) in patients with refractory endstage heart failure //
J Card Fail. – 2003. – Vol. 9. – P. 188-191.
21. Cohn J.N., Archibald D.G., Phil M. et al. Effect of vasodilator therapy on mortality in chronic congestive heart failure. Results of a Veterans Administration cooperation study // N Engl J Med. – 1986. – Vol. 314. – P. 1547-1552.
22. Taylor A.L., Ziesche S., Yancy С et al. Combination of isosor-bide dinitrate and hydralazine in blacks with heart failure // N Engl J Med. – 2004. – Vol. 351. – P. 2049-2057.
23. Bristow M.R., Saxon L.A., Boehmer J. et al. Comparison of Medical Therapy, Pacing and Defibrillation in Heart Failure (COMPANION) Investigators. Cardiac resynchronization therapy with or without implantable defibrillator in advanced chronic heart failure //
N Engl J Med. – 2004. – Vol. 350. – P. 2140-2150.
24. Cleland J.G., Daubert J.C., Erdmann E. et al. The effect of cardiac resynchronization on morbidity and mortality in heart failure //
N Engl J Med. – 2005. – Vol. 352. – P. 1539-1549.
25. Gotze S., Butter C., Fleck E. Cardiac resynchronization therapy for heart failure-from experimental pacing to evidence-based therapy // Clin Res Cardiol. – 2006. – Vol. 95 (Suppl 4). – P. 18-35.
– 2006. – Vol. 95 (Suppl 4). – P. 18-35.
26. Lee D.S., Green L.D., Liu P.P. et al. Effectiveness of implantable defibrillators for preventing arrhythmic events and death // J Am Coll Cardiol. – 2003. – Vol. 41. – P. 1573-1582.
27. Moss A.J., Zareba W., Hall W.J. et al. Prophylactic implantation of a defibrillator in patients with myocardial infarction and reduced ejection fraction // N Engl J Med. – 2002. – Vol. 346. – P. 877-883.
28. Bardy G.H., Lee K.L., Mark D.B. et al. Amiodarone or an implantable cardioverter defibrillator for congestive heart failure //
N Engl J Med. – 2005. – Vol. 352. – P. 225-237.
29. Hosenpud J.D., Bennett L.E., Keck B.M. et al. The registry of the International Society for Heart and Lung Transplantation: sixteenth official report-1999 // J Heart Lung Transplant. – 1999. – Vol. 18. – P. 611-626.
30. El Banayosy A., Deng M., Loisance D.Y. et al. The European experience of Novacor left ventricular assist (LVAS) therapy as a bridge to transplant: a retrospective multi centre study // Eur J Cardiothorac Surg. – 1999. – Vol. 15. – P. 835-841.
31. Copeland J.G., Smith R.G., Arabia F.A. et al. Cardiac replacement with a total artificial heart as a bridge to transplantation // N Engl J Med. – 2004. – Vol. 351. – P. 859-867.
32. Rose E.A., Gelijns A.C, Moskowitz A.J. et al. Long-term mechanical left-ventricular assistance for end-stage heart failure. Randomized Evaluation of Mechanical Assistance for the Treatment of Congestive Heart Failure (REMATCH) Study Group // N Engl J Med. – 2001. – Vol. 345. – P. 1435-1443.
33. Deng M.C., Weyand M., Hammel D. et al. Selection and mana-gement of ventricular assist device patients: the Mucnster experience // J Heart Lung Transplant. – 2000. – Vol. 19 (Suppl 8). – P. 77-82.
34. Geha A.S., El-Zein C., Massad M.G. Mitral valve surgery in patients with ischemic and nonischemic dilated cardiomyopathy // Cardiology. – 2004. – Vol. 101. – P. 15-20.
– Vol. 101. – P. 15-20.
35. Wollert K.C., Drexler H. Cell-based therapy for heart failure // Curr Opin Cardiol. – 2006. – Vol. 21. – P. 234-239.
36. Guccione J.M., Salahieh A., Moonly S.M. et al. Myosplint decreases wall stress without depressing function of the failing heart: a finite element model study // Ann Thorac Surg. – 2003. – Vol. 76. –
P. 1171-1180.
37. Oz M.C., Konertz W.E., Kleber F.X. et al. Global surgical experience with the Acorn cardiac support device // J Thorac Cardiovasc Surg. – 2003. – Vol. 126. – P. 983-991.
Профилактика развития сахарного диабета 2 типа у пациентов с хронической сердечной недостаточностью. Клиническая фармакология и терапия
Впоследнее десятилетие внимание специалистов привлекает проблема диагностики и лечения пациентов с сочетанием сахарного диабета 2 типа (СД2) и хронической сердечной недостаточности (ХСН). В первую очередь это связано с большим количеством механизмов взаимного влияния двух состояний друг на друга, хотя физиологические основы инициации одного заболевания другим до сих пор остаются неясными и вызывают множество споров. Тем не менее, результаты эпидемиологических исследований однозначно свидетельствуют о том, что риск развития ХСН у пациентов с СД2 примерно в 2,5 раза выше, чем у здоровых людей, а частота развития СД2 у пациентов с ХСН достоверно выше, чем у пациентов без ХСН [1]. Так, в проспективном исследовании приводятся данные наблюдения пациентов, не страдавших СД2 или ХСН [2]. В течение 11 лет у 447 (5,6%) из 7953 пациентов был диагностирован СД2, а у 321 (4,0%) – ХСН. При этом СД2 был выявлен у 11,8% пациентов, у которых развилась ХСН, и 5,4% пациентов безХСН (p<0,001). К концу периода наблюдения у всех пациентов с ХСН без СД2 диагностировали инсулинорезистентность (ИР). Таким образом, вероятность развития нарушений метаболизма глюкозы при наличии ХСН крайне высока.
Несмотря на большое количество данных о взаимном влиянии заболеваний друг на друга, в литературе чаще освещается
вопрос о предотвращении ХСН у пациентов с имеющимся СД2. В то же время ХСН сама по себе может способствовать
развитию нарушений обмена глюкозы за счет гиперактивации нейрогуморальных систем, ИР и ряда других механизмов (рис.
1) [3]. В статье рассматриваются методы профилактики развития СД2 у пациентов с ХСН.
В то же время ХСН сама по себе может способствовать
развитию нарушений обмена глюкозы за счет гиперактивации нейрогуморальных систем, ИР и ряда других механизмов (рис.
1) [3]. В статье рассматриваются методы профилактики развития СД2 у пациентов с ХСН.
Известно, что взаимосвязь между прогнозом ХСН и состоянием гликемии носит нелинейный характер. Неоднократно продемонстрирована «U-образная» зависимость между содержанием гликозилированного гемоглобина (HbA1c) и смертностью больных с ХСН [4]. По данным С. Lawson и соавт. (2018), наличие СД2 у пациента с ХСН ассоциировано с повышением количества госпитализаций и общей смертности. К категории высокого риска относились пациенты с содержанием HbA1c>9,5% (госпитализации: отношение шансов [ОШ] 1,75; 95% доверительный интервал [ДИ] 1,52–2,02; смертность: ОШ 1,30; 95% ДИ: 1,24–1,47) и <5,5% (госпитализации: ОШ 1,42; 95% ДИ 1,121,80; смертность: ОШ 1,29; ДИ 95% 1,101,51) [5]. Ряд других исследований позволил сузить диапазон относительно безопасного уровня HbA1c до 7,1–7,8% [6]. В этой связи изучение механизмов инициации СД2 у пациентов с ХСН и методы его профилактики особенно актуальны.
Особенности немедикаментозных методов профилактики развития СД2 у пациентов с ХС
Согласно рекомендациям Американской ассоциации по диабету и Алгоритмам оказания медицинской помощи пациентам с сахарным диабетом [7] основными немедикаментозными методами профилактики СД2 являются соблюдение диеты, физическая активность и меры, направленные на предотвращение развития сердечнососудистых заболеваний (в том числе запрет курения, ограничение употребления алкоголя).
Диета подразумевает ограничение потребления животных жиров и сахаров, умеренное потребление продуктов, содержащих сложные углеводы. Употреб ление алкогольных напитков возможно в количестве не более 1-2 условных единиц в сутки (но не ежедневно) в зависимости от пола. Пациентам с избыточной массой тела/ожирением рекомендуется снижение массы тела.
Данные рекомендации применимы и для пациентов с ХСН, однако следует учитывать особенности контроля массы тела и окружности талии у таких больных, так как при нарастании ХСН и лечении диуретиками возможна неадекватная оценка динамики массы тела. В настоящее время отсутствуют методы контроля массы тела, которые позволяли бы исключить вклад застоя по большому кругу кровообращения у пациентов с ХСН, однако ряд индексов находится в разработке [8].
В плане физической активности пациентам с СД2 рекомендуются аэробные упражнения продолжительностью 30–60 минут, предпочтительно ежедневно, но не менее 3 раз в неделю. Для пациентов с разными функциональными классами (ФК) ХСН возможности физической активности могут быть значительно ограничены вплоть до невыполнимости. Это необходимо учитывать врачу, который рекомендует еженедельную ходьбу по 4-5 ч в неделю для профилактики СД2. Кроме того, известно, что физическую активность можно оценивать как по достижению максимальных показателей (расстояний с помощью теста с 6-минутной ходьбой, достижения субмаксимальной частоты сердечных сокращений [ЧСС] и т.п.), так и по уровню выносливости (максимальное потребление кислорода [VO2] и POC) [9]. Пациенты с ХСН отмечают ухудшение качества жизни именно за счет снижения выносливости в виде уменьшения толерантности к ранее привычным физическим нагрузкам. В этой связи логично проведение сравнительных исследований для выявления метода, который бы наиболее полно и объективно отражал клиническую тяжесть ХСН и коррелировал с фракцией выброса (ФВ) левого желудочка (ЛЖ) и прогностическими биологическими маркерами (NTproBNP и др.).
Действительно, физические нагрузки, направленные на увеличение выносливости пациентов с СД2, главным образом, интервальные тренировки, оказывали более выраженное положительное действие на показатели сердечного выброса и систолической функции [10]. Кроме того, по данным проспективного экспериментального исследования, изменение образа жизни пациентов с ХСН с сохранной фракцией выброса за счет диеты и физической активности в течение 3 мес (снижение массы тела на 2% и более от исходной считали успешным) приводило к улучшению диастолической функции ЛЖ (p<0,01), снижению ФК по NYHA (p=0,03) и уменьшению числа госпитализаций (p=0,04) [11]. В настоящее время проводится исследование Exercise training in Diastolic Heart Failure (Ex-DHF) trial, цель которого уточнить влияние регулярных физических тренировок на показатели диастолической дисфункции ЛЖ и качество жизни пациентов с ХСН за год наблюдения [12]. Возможно, что ориентация на другие типы нагрузок в сочетании с новыми методами оценки эффективности позволят защитить пациентов с ХСН от развития нарушений обмена глюкозы.
Необходимо отметить важность регулярного контроля гликемии у пациентов с ХСН для своевременной диагностики нарушений углеводного обмена. Неод но кратно показан положительный эффект интенсивного контроля гликемии на развитие сердечно-сосудистых осложнений у пациентов с ХСН и СД2, однако границы оптимального содержания HbA1c, частота контроля и безопасная скорость его изменения для пациентов с ХСН без СД2 остаются до конца неясными [13]. В российском проекте РЭМБОСД ХСН [14] в группе интенсивного контроля гликемии за 12 месяцев при отсутствии достоверного снижения содержания HbA1c наблюдалось небольшое улучшение систолической функции ЛЖ, толерантности к физической нагрузке и качества жизни, что можно рассматривать как косвенное свидетельство эффективности данного метода, однако его влияние на течение ХСН требует дальнейшего изучения.
Медикаментозные методы профилактики развития СД2 у пациентов с ХСН
В настоящее время заболеваемость СД2 достигла уровня эпидемии и связана с огромными экономическими затратами. Как было показано ранее, пациенты с ХСН находятся в группе риска возникновения нарушений обмена глюкозы и требуют проведения профилактических мероприятий с целью предупреждения развития СД2. При этом профилактика целесообразна как у пациентов с ХСН и уже имеющимся преддиабетом, так и без него.
В настоящее время приоритетными средствами гипогликемической терапии у пациентов с ХСН и СД2 считают ингибиторы натрий-глюкозного котранспортера 2 типа (иНГЛТ-2), аналоги глюкагоноподобного пептида1 (ГПП-1) и ингибиторы дипептилпептидазы-4 (ДПП4), которые не только улучшали контроль уровня сахара крови, но и вызывали снижение сердечно-сосудистых осложнений и смертности у пациентов с СД2 [15]. В то же время, согласно отечественным рекомендациям [7] препаратами выбора у пациентов с преддиабетом являются метформин, тиазолидиндионы (противопоказаны пациентам с ХСН) и акарбоза. Перспективными с точки зрения замедления развития нарушений обмена глюкозы следует считать ингибиторы ДПП-4 и иНГЛТ2.
Метформин. С 2006 г. диагноз ХСН больше не явля ется абсолютным противопоказанием к назначению метформина. В настоящее время Американское Управ ление по контролю за продуктами питания и лекарственными препаратами (FDA) предписывает не назначать метформин пациентам с низкой скоростью клубочковой фильтрации (СКФ), нестабильной ХСН и печеночной недостаточностью из-за возможного развития лактацидоза [16], в остальном с метформина сняты все подозрения. Согласно клиническим рекомендациям диабетических ассоциаций США и Канады и Евро пей ского кардиологического общества [17], для пациентов со стабильной ХСН и пациентов с СКФ>30 мл/мин/ 1,73 м2 метформин вновь считают препаратом первой линии для лечения и профилактики СД2 [18].
В связи с запретом использования метформина у пациентов с ХСН долгое время все имеющиеся данные о его применении у этой группы больных получали либо из небольших обсервационных исследований, либо из мета-анализов. Полученные результаты при этом были достаточно противоречивы, и вопрос о возможности снижения риска прогрессирования сердечнососудистых заболеваний на фоне приема метформина у пациентов без диабета так и оставался без ответа [19].
Одновременно с этим достаточно обнадеживающие данные по кардиопротективному эффекту метформина получены в опытах на животных. Так, у мышей без СД на фоне приема метформина наблюдалось уменьшение зоны ишемического повреждения миокарда, а также процессов ремоделирования сердца. Авторы объясняют это активацией фосфорилирования eNO-синтазы и сверхэкспрессией рецепторов, активируемых пероксисомными пролифераторами (PGC)-1α. Эффект метформина на ремоделирование, вероятнее всего, обусловлен воздействием на энергетический обмен кардиомиоцита через 5’АМФ-активируемую протеинкиназу, а уменьшение зоны инфаркта и улучшение сократительной способности левого желудочка могут быть связаны со снижением экспрессии трансформирующего фактора роста-β1 (TGF-β1), фактора некроза опухоли-α и фактора роста фибробластов (FGF) [20].
В клинической практике имеются данные о благоприятном эффекте метформина на ХСН, но только на самых ранних этапах ее развития. Этот эффект объясняют улучшением эндотелиальной функции, а также снижением артериального давления у пациентов с гипертонической болезнью, что в комбинации с влиянием на дислипидемию и снижением индекса массы тела (ИМТ) следует скорее рассматривать как вторичную профилактику развития ХСН [21,22].
Однако, имеет ли смысл назначать метформин пациентам без диабета, но с уже имеющейся стабильной ХСН и можно ли ожидать замедления прогрессирования СД2 у данной группы пациентов было неясно.
Снижение зоны ишемии миокарда под действием метформина у пациентов с СД2 и нарушением толерантности к глюкозе доказано в многоцентровых клинических исследованиях [20] и в настоящее время не оспаривается. Однако метформин не давал кардиопротективного эффекта у пациентов, у которых отсутствовали нарушения метаболизма глюкозы на момент острого коронарного события. В 2013 г. опубликованы результаты резонансного британского исследования CAMERA, в котором изучалась эффективность метформина у пациентов с сердечно-сосудистыми заболеваниями, не страдавших СД на момент включения в исследование [23]. В двойном слепом плацебо-контролируемом исследовании приняли участие 173 пациента без СД, но с гипертонической болезнью (41% и 44% в группах метформина и плацебо, соответственно), инфарктом миокарда (53% и 44%), чрескожным вмешательством на коронарных артериях (34% и 33%) и аорто-коронарным шунтированием (27% и 30%) в анамнезе, ХСН 1-2 ФК по NYHA (10% и 8%). Все больные принимали статины и имели высокую окружность талии. Они были рандомизированы на две группы: метформин в дозе 850 мг два раза в сутки или плацебо. Конечными точками были изменения индекса интимамедиа сонной артерии в течение 18 мес, показатели гликемии (HbA1c, глюкоза натощак, инсулин крови, индекс инсулинорезистентности HOMA-IR), липидного обмена, С-реактивного белка, тканевого активатора плазминогена. На основании полученных данных авторы сделали вывод об отсутствии влияния метформина на выбранные маркеры у пациентов с высоким сердечнососудистым риском, принимавших статины, но не страдавших СД.
В 2014 г. были опубликованы результаты исследования проспективного, моноцентрового, рандомизированного, двойного слепого, плацебо-контролируемого исследования GIPS-III, в котором изучался эффект метформина на сократительную функцию миокарда у пациентов с острым инфарктом миокарда с подъемом сегмента ST, потребовавшим экстренного чрескожного вмешательства на коронарных артериях, но не страдавших СД [24]. Критериями исключения были инфаркт миокарда в анамнезе, необходимость проведения аортокоронарного шунтирования, тяжелая почечная недостаточность и стандартные противопоказания к проведению магнитно-резонансной томографии (МРТ). Пациенты были рандомизированы на группы метформина 500 мг два раза в день (первую дозу назначали через 3 ч после чрескожного вмешательства на коронарных артериях) и плацебо. Через 4 мес после инфаркта миокарда определяли изменения ФВ ЛЖ с помощью МРТ, а также оценивали число сердечно-сосудистых событий за время наблюдения, частоту развития СД и других нарушений обмена глюкозы, показатели диастолической дисфункции по эхокардиографии. Метфор мин не имел преимуществ перед плацебо в данной группе пациентов. Снижение ФВ ЛЖ (первичная конечная точка) выявили 135 из 191 пациента группы метформина и 136 из 189 больных группы плацебо (p=0,1). Уровни NT-proBNP (p=0,66), креатинина (p=0,61) и HbA1c (p=0,15) также не отличались между группами. Случаев лактатацидоза не зарегистрировали. Впервые выявленный СД2 по данным глюкозо-толерантного теста диагностировали у 32 и 27 больных групп метформина и плацебо, соответственно. Таким образом, несмотря на обнадеживающие результаты исследований на животных, метформин не оказывал влияния на ремоделирование сердца человека.
Высказано предположение, что неэффективность метформина в данном исследовании можно объяснить недостаточной длительностью приема препарата, а также влиянием сопутствующей терапии по поводу острого инфаркта миокарда, однако о более продолжительных исследованиях в этой области пока не заявлено. Следует также обратить внимание, что в исследование включали пациентов с сохранной ФВ на начальном этапе (первичный инфаркт миокарда). Также нет данных о распределении пациентов с ХСН по ФК в разных группах (невозможно оценить, достигали ли пациенты данной выборки высокого ФК). Известно только о двух госпитализациях по поводу ХСН в группе метформина и отсутствии госпитализаций пациентов с данным диагнозом в группе плацебо.
В то же время основной вывод авторов исследования MET-REMODEL, в котором оценивали влияние метформина на ремоделирование сердца у пациентов без СД, крайне многообещающий, поскольку были продемонстрированы значимые эффекты терапии бигуанидами. При этом первичной конечной точкой был индекс массы ЛЖ, вторичными – ИР (индекс FIRI), ожирение, параметры эндотелиальной дисфункции [25]. Метфор мин оказывал достоверное благоприятное действие на все параметры, что подтверждало его кардиопротективное действие (p<0,02). Однако в исследование не включали пациентов с уже имеющимися дилатацией или гипертрофией камер сердца.
Действие метформина на систолическую и диастолическую функции миокарда человека на сегодня изучено меньше всего (табл. 1). Выраженное влияние препарата на сократительные свойства кардиомиоцитов человека и диастолическую функцию у животных не являются гарантией хороших результатов лечения у человека. Хотя выявлены отрицательные корреляции между развитием диастолической дисфункции у человека и терапией метформином [26,27], изменений систолической функции отмечено не было [28].
| Электрическая активность |
Метаболизм | Ишемия | Ремоделирование | Систолическая/ диастолическая функция |
|
|---|---|---|---|---|---|
| Животные | Изменения QT | Отсутствие эффекта | Уменьшение зоны инфаркта | Уменьшение гипертрофии, фиброза, апоптоза, улучшение геомет рии ЛЖ | Улучшение систолической и диастолической функции |
| Человек | Отсутствие эффекта | Противоречивые данные | Уменьшение зоны инфаркта у пациентов с нарушенной толерентностью к глюкозе/ СД2, снижение смертности | ? | ? |
Тем не менее, мета-анализы показали положительное влияние метформина на прогноз у пациентов с ХСН и уже имеющимся СД2 [29]. В обсервационном иссле довании у пациентов с ХСН и СД2 при лечении метформином продемонстрировано снижение общей смертности (23% против 37% в группе плацебо, р<0,001) и числа госпитализаций (35% и 64%, соответственно, р=0,01) [30]. В ретроспективном исследовании также выявлено снижение общей смертности и заболеваемости амбулаторных пациентов с СД2 и ХСН за двухлетний период наблюдения [31].
Если говорить об эффекте метформина у пациентов с имеющимися нарушениями обмена глюкозы, в 2019 г. ожидаются результаты проспективного рандомизи рованного открытого исследования MEТ-DIME, в котором оцениваются эффекты метформина на диастолическую дисфункцию ЛЖ у пациентов с метаболическим синдромом (нарушение обмена глюкозы, но без диагностированного СД). За первичную конечную точку приняты параметры эхокардиографии, в частности изменение скорости движения фиброзного кольца в раннюю диастолу [32]. В проспективном исследовании TAYSIDE изучается возможность уменьшения ИР на фоне приема метформина у пациентов с ХСН [33]. Результаты этого исследования также будут опубликованы в ближайшее время.
Таким образом, целесообразность использования метформина у пациентов с ХСН оставляет большое количество вопросов и требует новых обсервационных и экспериментальных исследований. Так, с точки зрения профилактики развития СД важно оценить наличие эффекта метформина у пациентов с умеренным и высоким ФК ХСН, сохранной и сниженной ФВ, а также определить его действие на развитие ИР кардиомиоцитов. Кроме того, необходимо дальнейшее изучение влияния метформина на сократительную способность миокарда.
Тиазолидиндионы. Несмотря на положительный эф фект тиазолидиндионов у пациентов с преддиабетом и СД2 [34], назначать эти препараты пациентам с ХСН не рекомендуется в связи со значимым ростом числа госпитализаций по поводу декомпенсации ХСН [35]. В исследовании IRIS у пациентов с ИР и острым нарушением мозгового кровообращения/транзиторной ишемической атакой за последние 6 мес при применении пиоглитазона выявлено значительное увеличение частоты развития отеков, в связи с чем исследование было приостановлено [36]. Таким образом, в настоящее время в клинических рекомендациях назначение тиазолидиндионов для профилактики и лечения нарушений углеводного обмена у пациентов с ХСН относят к классу IIIА [15].
Агонисты глюкагоноподобного пептида 1-го типа (ГПП-1). Эффективность и безопасность использования агонистов ГПП-1 для профилактики СД2 не подтверждена и вызывает вопросы. Ряд исследователей предлагают рассматривать эту группу препаратов как наиболее перспективную для предупреждения развития СД2 у пациентов с ХСН прежде всего в связи с участием эндогенного ГПП-1 в метаболизме глюкозы и инсулина, а также в связи с наличием рецепторов к ГПП-1 в сердце. Неоднократно показано снижение частоты сердечно-сосудистых событий у пациентов, получавших агонисты ГПП-1. Так, в исследовании LEADER, в котором сравнивали эффективность лираглутида и плацебо у пациентов с СД2 и высоким сердечно-сосудистым риском, было продемонстрировано значимое снижение смертности от сердечно-сосудистых причин [37]. Аналогичные результаты получены в плацебоконтролируемом исследовании семаглутида в отношении сердечно-сосудистой смертности, частоты развития инфаркта миокарда и острого нарушения мозгового кровообращения [38].
В то же время противоположные данные получены в двойном слепом, плацебо-контролируемом исследовании FIGHT, в котором оценивалось влияние агониста ГПП-1 на прогрессирование ХСН. У пациентов с ХСН со сниженной ФВ лираглутид не улучшал клинического состояния в амбулаторном периоде [39]. Таким образом, требуются дополнительные исследования агонистов ГПП-1 для изучения их влияния на состояние сердца.
Ингибиторы дипептилпептидазы-4 (ДПП-4). В исследовании SAVOR-TIMI 53 применение саксаглиптина у пациентов с ХСН привело к увеличению числа госпитализаций на 27% (95% ДИ 1,07-1,51, р=0,007) [40]. Сходные результаты были получены при назначении саксаглиптина и в других менее крупных исследованиях [41]. В исследовании EXAMINE применение аллоглиптина также привело к увеличению частоты госпитализаций по поводу декомпенсации ХСН, хотя частота острого инфаркта миокарда и инсульта не изменилась [42].
Однако результаты мета-анализов и ретроспективных исследований ингибитороы ДПП-4 показывают безопасность препаратов этой группы у пациентов с ХСН [43]. В частности, при лечении ингибиторами ДПП-4 не было отмечено увеличения частоты госпитализаций по сравнению с таковой при лечении пиоглитазоном, препаратами сульфонилмочевины или инсулином [44]. Тем не менее, в настоящее время применение ингибиторов ДПП-4 при ХСН относится к классу рекомендаций IIb с уровнем доказанности В [15].
Акарбоза. Этот препарат относится к инсулиновым сенситайзерам, снижающим ИР, и рекомендуется для лечения нарушений толерантности к глюкозе и профилактики развития СД2 типа. С учетом известных особенностей патофизиологии СД2 у пациентов с ХСН акарбозу следует считать перспективным лекарственным средством. В ряде исследований назначение акарбозы пациентам с ИБС и нарушением толерантности к глюкозе не влияло на риск развития сердечно-сосудистых событий, однако значимо уменьшало заболеваемость СД2 [45]. В других работах показано снижение риска развития сердечно-сосудистых событий, в том числе застойной ХСН и артериальной гипертонии, при лечении акарбозой у пациентов с нарушением толерантности к глюкозе [46]. При этом не было отмечено увеличения числа госпитализаций по поводу ХСН при лечении акарбозой у больных СД2.
Ингибиторы натрий-глюкозного котранспортера 2 типа (иНГЛТ-2). иНГЛТ-2, которые назначают только пациентам с установленным СД2, имеют значимые преимущества у пациентов с ХСН [45]. В исследовании EMPA-REG OUTCOME лечение эмпаглифлозином у пациентов с СД2 и высоким риском сердечно-сосудистых заболеваний привело к снижению частоты острого инфаркта миокарда, инсульта и общей смертности, несмотря на довольно скромное улучшение контроля гликемии в виде снижения содержания HbA1c на 0,4% в течение 94 дней [47]. В исследовании CANVAS у пациентов с СД2 и высоким риском сердечно-сосудистых заболеваний при лечении канаглифлозином выявлено значительное снижение риска смерти от сердечно-сосудистых заболеваний, а также частоты инфаркта миокарда и инсульта по сравнению с плацебо [48]. Тем не менее, применение иНГЛТ-2 у пациентов с нарушенной толерантностью к глюкозе и для профилактики развития СД2 пока не представляется возможным.
В исследованиях на животных применение эмпаглифлозина в течение 10 недель у крыс с преддиабетом привело к значительному снижению массы тела за счет уменьшения массы подкожной жировой клетчатки, а также вызывало уменьшение числа адипоцитов и их размеров и увеличение массы ЛЖ. При этом на фоне приема препарата не изменялись АД, сердечный ритм или симпатическая активность. иНГЛТ-2 являются многообещающими средствами для коррекции нарушенного метаболизма глюкозы [49], однако их влияние на уже имеющееся ремоделирование миокарда у пациентов с нарушением толерантности к глюкозе или без нарушений обмена глюкозы пока мало изучено.
Активно обсуждаются механизмы и возможности кардиопротективного эффекта иНГЛТ-2 у пациентов с ХСН [50]. Так, показано, что применение этих препаратов приводит к снижению общего объема плазмы. При этом увеличение гематокрита на 5% при лечении эмпаглифлозином ассоциировалось со снижением относительного риска госпитализаций по поводу ХСН на 35% [51]. Улучшение метаболизма миокарда под действием иНГЛТ-2 может опосредоваться изменением уровня глюкозы и инсулина в крови, влиянием на микроциркуляцию и активность NO-синтазы, улучшением эндотелиальной функции [52]. Кроме того, наличие кетоацидоза легкой степени способствует улучшению метаболизма миокарда, поскольку окисление кетоновых тел дает больше АТФ на потребление кислорода, чем другие субстраты [53].
Препараты сульфонилмочевины. Согласно последним данным, препараты сульфонилмочевины повышают риск развития сердечно-сосудистых событий и ХСН. Возможным объяснением этому факту считают способность сульфонилмочевины вызывать закрытие АТФчувствительных калиевыех каналов. Именно благодаря этому эффекту в бета-клетках поджелудочной железы происходит выделение инсулина, однако в миокарде это приводит к отрицательным результатам со снижением уровня АТФ в кардиомиоцитах [54]. В клинических исследованиях при сравнении препаратов сульфонилмочевины с метформином риск госпитализаций по поводу декомпенсации ХСН был значимо выше при лечении производными сульфонилмочевины и соответствовал таковому на фоне приема тиазолидиндионов [55].
Инсулин. В 1975 г. был впервые показан антинатрий уретический эффект инсулина: в результате внутривенного введения препарата пациентам без СД2 экскреция натрия с мочой снизилась на 50%, при этом АД и почечная функция не изменились [56]. В дальнейшем было доказано, что инсулин стимулирует чувствительные к амилориду натриевые каналы в дистальных канальцах, чем и объясняли описанный эффект [57]. В ретроспективных и обсервационных исследованиях показано, что у пациентов с ХСН и СД2, получавших инсулинотерапию, прогноз был хуже, чем у больных, которым назначали другие гипогликемические препараты [58]. В рандомизированных плацебо-контролируемых исследованиях данный эффект не подтвердился [59]. Тем не менее, учитывая механизмы действия инсулина, в том числе антинатрийуретический эффект, нельзя полностью исключить возможность усугубления ХСН на фоне инсулинотерапии.
Влияние лечения самой ХСН на течение уже имеющегося СД в настоящее время также активно обсуждается. Показано, что использование β-адреноблокаторов не ухудшает контроль гликемии у пациентов с СД [60] и приводит к снижению смертности вне зависимости от пола и ФВ ЛЖ [61]. Использование комбинации ингибитора рецепторов ангиотензина II и неприлизина приводит к выраженному снижению содержания HbA1c и снижает вероятность необходимости начала лечения инсулином [62].
Заключение
Для пациентов с ХСН крайне важно выработать четкий алгоритм контроля развития СД2 и любых нарушений обмена глюкозы. Врач должен понимать, какие методы он может и должен использовать для предотвращения развития СД2 у этой группы больных, уметь оценивать динамику развития этого заболевания. Необходимо обеспечить доступность школы диабета для пациентов с ХСН, учитывая повышенный риск развития СД2 у таких больных. Огромные надежды возлагаются на будущие исследования, посвященные изучению взаимного влияния СД2 и ХСН и эффектов использующихся сегодня гипогликемических препаратов, для решения вопроса о предупреждении прогрессирования коморбидной патологии.
Apple iPad 10,2-дюймовый планшет 32 ГБ с Bluetooth-клавиатурой и наушниками — 10084375
div {дисплей: встроенный блок; вертикальное выравнивание: по середине; положение: относительное; } # hamburger-open-button # hamburger-helper ._bar {height: 44px; ширина: 36 пикселей; размер шрифта: 0; белое пространство: nowrap; } # гамбургер-кнопка открытия # гамбургер-помощник ._bar> div {display: inline-block; ширина: 100%; вертикальное выравнивание: по центру; } # hamburger-open-button # hamburger-helper ._bar :: before { содержание: «»; дисплей: встроенный блок; положение: относительное; высота: 100%; ширина: 0; вертикальное выравнивание: по центру; } # hamburger-open-button # гамбургер-помощник._bar> div> span { дисплей: блок; цвет фона: # 333333; ширина: 72%; высота: 4 пикселя; маржа: 0 авто 5 пикселей; вертикальное выравнивание: по центру; } # гамбургер-кнопка открытия # гамбургер-помощник ._bar> div> span: last-child {margin-bottom: 0; } ]]]]]]>]]]]>]]> ul> li {float: none! важно; } / * Основные промо-материалы навигатора (текст справа) * / # primary-navigation .zHeaderPromo { маржа: 0px 18px; } # primary-navigation .zHeaderPromo .zLink { дисплей: блок; размер шрифта: 14 пикселей; высота строки: 3.1em; семейство шрифтов: IsidoraMedium, AvalonMedium; преобразование текста: прописные буквы; цвет: # 333; текстовое оформление: нет; } / * Основная навигация по гамбургерам * / # основная навигация .zHamNav {width: 180px; } # primary-navigation .zHamNav> ul {} # primary-navigation .zHamNav> ul> li { ширина: 92%; заполнение: 0% 4%; } # primary-navigation .zHamNav> ul> li: hover { цвет фона: # 0077c8; } # primary-navigation .zHamNav> ul> li> a { дисплей: блок; размер шрифта: 16 пикселей; высота строки: 2.3em; семейство шрифтов: IsidoraMedium, AvalonBook; текстовое оформление: нет; цвет: # 333; маржа слева: 3px; } # primary-navigation .zHamNav> ul> li: hover> a { цвет: #fff; } # primary-navigation .zHamNav .zSpacer { ширина: 100%; высота: 0 пикселей; нижняя граница: 1px с точками #ddd; } # primary-navigation .zHamNav> ul> li span.semi_ts { дисплей: встроенный блок; цвет: # 960051; семейство шрифтов: isidorabold, avalonbold; } # primary-navigation .zHamNav> ul> li span.med_ts { дисплей: встроенный блок; цвет: # 960051; семейство шрифтов: isidorabold, avalonbold; } # primary-navigation.zHeaderV4_Nav> ul> li span.med_ts, # primary-navigation .zHeaderV4_Nav> ul> li span.semi_ts { дисплей: нет; } / * Основные навигационные промо * / # основная навигация .zHamPromo {width: 180px; } / * Всплывающие подсказки * / # основная навигация .zHamNavLinks {width: 600px; } # основная навигация .zHamNavLinks.z4Col {width: 800px; } # primary-navigation .zHamNavLinks .zCol { ширина: 30%; набивка: 1,6%; плыть налево; } # primary-navigation .zHamNavLinks.z4Col .zCol { ширина: 22,5%; обивка: 1.2%; } # primary-navigation .zHamNavLinks .zHeaderDiv { положение: относительное; / * нижняя граница: 1px solid # 0077c8; * / маржа: 20px 0px 5px 0px; } # основная навигация .zHamNavLinks .zHeaderDiv: first-child {margin-top: 0px; } # primary-navigation .zHamNavLinks .zHeader { дисплей: блок; ширина: 100%; размер шрифта: 14 пикселей; высота строки: 1.1em; семейство шрифтов: IsidoraSemibold, AvalonDemi; цвет: # 0077c8; нижнее поле: 9 пикселей; текстовое оформление: нет; } # primary-navigation.zHamNavLinks a.zHeader :: after, # primary-navigation .zHamShortcuts .zLink :: after { содержание: «\ 20 \ 003e»; font-family: consolas, моноширинный; размер шрифта: 1.3em; } # primary-navigation .zHeaderV3_Nav .zMoreLink a :: after { content: «\ 003e»; font-family: consolas, моноширинный; размер шрифта: 1.3em; маржа слева: 12 пикселей; } # primary-navigation .zHamNavLinks .zSeeAll { / * отображение: блок; * / дисплей: нет; позиция: абсолютная; вправо: 0 пикселей; внизу: 9 пикселей; ширина: 25%; размер шрифта: 12 пикселей; высота строки: 1.4em; семейство шрифтов: IsidoraMedium, AvalonBook; цвет: # 0077c8; } # primary-navigation .zHamNavLinks .zLink { дисплей: блок; размер шрифта: 14 пикселей; высота строки: 2.14em; семейство шрифтов: IsidoraMedium, AvalonBook; цвет: # 333; } # первичная навигация .zHamNavLinks .zClear {clear: both; } / * Ярлыки * / # primary-navigation .zHamShortcuts { ширина: 100%; нижнее поле: 5 пикселей; } # primary-navigation .zHamShortcuts .zCell { плыть налево; } # primary-navigation .zHamShortcuts.zTopBorder { ширина: 97%; высота: 1 пикс; маржа: 10px 1.5% 10px 1.5%; нижнее поле: 10 пикселей; / * border-top: 1px с точками #ccc; * / граница-верх: сплошной цвет 1px # 999; } # primary-navigation .zHamShortcuts .zLink { размер шрифта: 14 пикселей; высота строки: 2.4em; семейство шрифтов: IsidoraMedium, AvalonMedium; преобразование текста: прописные буквы; цвет: # 333; маржа справа: 3 пикселя; текстовое оформление: нет; } # основная навигация .zHamShortcuts .zBull {display: none; margin-top: -2 пикселя; } # primary-navigation.zHamShortcuts .zClear {ясно: оба; } nav # primary-navigation.v4 .zHeaderV4_Nav li.mNew, nav # primary-navigation.v4 .zHeaderV4_Nav .zSpacer.mNew {display: none;} / * Всплывающие рекламные объявления * / # primary-navigation .zHamStorePromo { маржа: 8px 5px 2px 0px; } # primary-navigation .CarouselCard-Flyout {border-color: # 999; } / * Исправление сообщества * / # lia-body # Feature-nav> div { видимость: видимый! важный; } / * Обивка для гамбургеров * / # hamburger-open # hamburger-holder # hamburger-storefront-flyout: not (: empty) {padding: 5px 0! important; } # hamburger-open # hamburger-holder # hamburger-storefront-flyout: not (: пусто).Нижний, # hamburger-open # hamburger-holder # hamburger-storefront-flyout: not (: empty) .top {padding: 0 5px! important; } nav # primary-navigation .sticky-navigation # hamburger-open # hamburger-holder .hamburger-cell li.dNew {display: none;} ]]]]]]>]]]]>]]> ЗакрытьПрогнозирование почечного исхода при нефрите Геноха – Шенлейна на основании результатов биопсии
Gardner-Medwin JM, Dolezalova P, Cummins C, Southwood TR (2002) Заболеваемость пурпурой Геноха-Шенлейна, болезнью Кавасаки и редкими васкулитами у детей разного этнического происхождения. Lancet 360: 1197–1202
Артикул Google Scholar
Narchi H (2005) Риск долгосрочной почечной недостаточности и продолжительность наблюдения, рекомендованная для пурпуры Геноха-Шенлейна с нормальными или минимальными результатами мочеиспускания: систематический обзор. Arch Dis Child 90: 916–920
CAS Статья Google Scholar
Ronkainen J, Nuutinen M, Koskimies O (2002) Почки взрослого человека через 24 года после детства Пурпура Геноха-Шенлейна: ретроспективное когортное исследование. Lancet 360: 666–670
Артикул Google Scholar
Goldstein AR, White RH, Akuse R, Chantler C (1992) Долгосрочное наблюдение за детским нефритом Геноха-Шенлейна. Ланцет 339: 280–282
CAS Статья Google Scholar
Counahan R, Winterborn MH, White RH, Heaton JM, Meadow SR, Bluett NH, Swetschin H, Cameron JS, Chantler C (1977) Прогноз нефрита Геноха-Шенлейна у детей. Br Med J 2: 11–14
CAS Статья Google Scholar
Davin JC, Coppo R (2014) Пурпурный нефрит Геноха-Шенлейна у детей. Нат Рев Нефрол 10: 563–573
CAS Статья Google Scholar
Jelusic M, Sestan M, Cimaz R, Ozen S (2019) Различные гистологические классификации пурпурного нефрита Геноха-Шенлейна: какую из них следует использовать? Pediatr Rheumatol Online J 17: 10-019-0311-z
Рабочая группа Международной сети IgA-нефропатии и Общества почечной патологии, Робертс И.С., Кук Х.Т., Троянов С., Альперс С.Е., Аморе А., Баррат Дж. , Berthoux F, Bonsib S, Bruijn JA, Cattran DC, Coppo R, D’Agati V, D’Amico G, Emancipator S, Emma F, Feehally J, Ferrario F, Fervenza FC, Florquin S, Fogo A, Geddes CC, Groene HJ, Haas M, Herzenberg AM, Hill PA, Hogg RJ, Hsu SI, Jennette JC, Joh K, Julian BA, Kawamura T, Lai FM, Li LS, Li PK, Liu ZH, Mackinnon B, Mezzano S, Schena FP , Tomino Y, Walker PD, Wang H, Weening JJ, Yoshikawa N, Zhang H (2009) Оксфордская классификация IgA-нефропатии: определения патологии, корреляции и воспроизводимость.Kidney Int 76: 546–556
Артикул Google Scholar
Trimarchi H, Barratt J, Cattran DC, Cook HT, Coppo R, Haas M, Liu ZH, Roberts IS, Yuzawa Y, Zhang H, Feehally J, Рабочая группа по классификации IgAN Международной сети по IgA-нефропатии и Общество патологов почек, участники конференции (2017) Оксфордская классификация IgA-нефропатии 2016: обновленная информация рабочей группы по классификации IgA-нефропатии. Kidney Int 91: 1014–1021
Артикул Google Scholar
Koskela M, Ylinen E, Ukonmaanaho EM, Autio-Harmainen H, Heikkila P, Lohi J, Jauhola O, Ronkainen J, Jahnukainen T, Nuutinen M (2017) Классификация ISKDC и новая полуколичественная классификация для прогнозирования результатов Геноха-Шенле пурпурный нефрит. Педиатр Нефрол 32: 1201–1209
Статья Google Scholar
Джаухола О., Ронкайнен Дж., Аутио-Хармайнен Х., Коскимиес О., Ала-Хоухала М., Арикоски П., Холтта Т., Джахнукайнен Т., Раджанти Дж., Ормала Т., Нуутинен М. (2011) Циклоспорин А vs.метилпреднизолон при нефрите Геноха-Шенлейна: рандомизированное исследование. Педиатр Нефрол 26: 2159–2166
Статья Google Scholar
Заболевание почек: улучшение глобальных результатов (KDIGO) Рабочая группа по ХБП. KDIGO 2012 Руководство по клинической практике по оценке и лечению хронической болезни почек. (2013) Kidney Int Suppl 3: 1-150
Schwartz GJ, Munoz A, Schneider MF, Mak RH, Kaskel F, Warady BA, Furth SL (2009) Новые уравнения для оценки СКФ у детей с ХБП.J Am Soc Nephrol 20: 629–637
Статья Google Scholar
Нуутинен М., Лаутала П., Ремес М., Ухари М. (2000) Нефрэктомия при тяжелой гипертензии. Clin Nephrol 54: 342–346
CAS PubMed Google Scholar
Coppo R, Andrulli S, Amore A, Gianoglio B, Conti G, Peruzzi L, Locatelli F, Cagnoli L (2006) Предикторы исхода нефрита Геноха-Шенлейна у детей и взрослых.Am J Kidney Dis 47: 993–1003
Статья Google Scholar
Эдстром Холлинг С., Содерберг М.П., Берг У.Б. (2010) Предикторы исхода при нефрите Геноха-Шенлейна. Педиатр Нефрол 25: 1101–1108
Статья Google Scholar
Shin JI, Park JM, Kim JH, Lee JS, Jeong HJ (2006) Факторы, влияющие на гистологическую регрессию серповидного нефрита Геноха-Шенлейна у детей.Педиатр Нефрол 21: 54–59
Статья Google Scholar
Kawasaki Y, Imaizumi T, Matsuura H, Ohara S, Takano K, Suyama K, Hashimoto K, Nozawa R, Suzuki H, Hosoya M (2008) Почечная экспрессия альфа-гладкомышечного актина и c-met у детей с пурпурным нефритом Геноха-Шенлейна. Педиатр Нефрол 23: 913–919
Статья Google Scholar
Ниауде П., Хабиб Р. (1998) Пульс-терапия метилпреднизолоном в лечении тяжелых форм пурпурного нефрита Шенлейна-Геноха.Педиатр Нефрол 12: 238–243
CAS Статья Google Scholar
Лим Б.Дж., Шин Джи, Чой С.Е., Рим Х., Ли Дж.С., Ким П.К., Чжон Г.Дж., Ким Дж.Х. (2016) Значение тубулоинтерстициальных поражений в детском нефрите Геноха-Шенлейна. Педиатр Нефрол 31: 2087–2093
Статья Google Scholar
Hou JH, Le WB, Chen N, Wang WM, Liu ZS, Liu D, Chen JH, Tian J, Fu P, Hu ZX, Zeng CH, Liang SS, Zhou ML, Zhang HT, Liu ZH (2017) Микофенолят мофетил в сочетании с преднизоном по сравнению с преднизоном в полной дозе при нефропатии IgA с активными пролиферативными поражениями: рандомизированное контролируемое исследование.Am J Kidney Dis 69: 788–795
CAS. Статья Google Scholar
Коппо Р., Д’Арриго Дж., Трипепи Дж., Руссо М.Л., Робертс И.С.Д, Беллур С., Кэттран Д., Кук Т.Х., Фихали Дж., Тесар В., Майкснерова Д., Перуцци Л., Аморе А., Лундберг С., Ди Пальма А.М., Джезуальдо Л., Эмма Ф., Роллино К., Прага М., Бьянконе Л., Пани А., Фериоцци С., Польчи Р., Барратт Дж., Дель Веккио Л., Локателли Ф., Пиеруччи А., Калискан Ю., Перковска-Птасинская А, Дурлик M, Moggia E, Ballarin JC, Wetzels JFM, Goumenos D, Papasotiriou M, Galesic K, Toric L, Papagianni A, Stangou M, Benozzi L, Cusinato S, Berg U, Topaloglu R, Maggio M, Отс-Розенберг M, D ‘Amico M, Geddes C, Balafa O, Quaglia M, Cravero R, Lino Cirami C, Fellstrom B, Floege J, Egido J, Mallamaci F, Zoccali C (2018) Имеется ли долгосрочная ценность оценки патологии при иммуноглобулиновой нефропатии ? Обновление валидационного исследования оксфордской классификации IgA-нефропатии (VALIGA).Пересадка нефрола Dial. https://doi.org/10.1093/ndt/gfy302
Xu K, Zhang L, Ding J, Wang S, Su B, Xiao H, Wang F, Zhong X, Li Y (2018) Значение оксфордской классификации IgA-нефропатии у детей с пурпурой Геноха-Шенлейна нефрит. J Nephrol 31: 279–286
Статья Google Scholar
Cakici EK, Gur G, Yazilitas F, Eroglu FK, Gungor T, Arda N, Orhan D, Ozalp Ates FS, Bulbul M (2019) Ретроспективный анализ детей с пурпурой Геноха-Шенлейна и повторная оценка патологий почек по оксфордской классификации.Clin Exp Nephrol 23: 939–947
CAS Статья Google Scholar
Kim CH, Lim BJ, Bae YS, Kwon YE, Kim YL, Nam KH, Park KS, An SY, Koo HM, Doh FM, Lee MJ, Oh HJ, Yoo TH, Kang SW, Choi KH , Jeong HJ, Han SH (2014) Использование оксфордской классификации IgA-нефропатии для прогнозирования отдаленных исходов пурпурного нефрита Геноха-Шенлейна у взрослых. Mod Pathol 27: 972–982
CAS Статья Google Scholar
Inagaki K, Kaihan AB, Hachiya A, Ozeki T, Ando M, Kato S, Yasuda Y, Maruyama S (2018) Клиническое влияние эндокапиллярной пролиферации согласно Оксфордской классификации среди взрослых с пурпурным нефритом Геноха-Шенлейна: многоцентровая ретроспективная когорта изучение. BMC Nephrol 19: 208-018-1009-z
Liu Y (2011) Клеточные и молекулярные механизмы почечного фиброза. Нат Рев Нефрол 7: 684–696
CAS Статья Google Scholar
Ley K (2003) Роль селектинов в воспалении и болезнях. Trends Mol Med 9: 263–268
CAS Статья Google Scholar
Yao J, Ke Z, Wang X, Peng F, Li B, Wu R (2014) Эпителиально-мезенхимальный переход и апоптоз эпителиальных клеток почечных канальцев связаны с прогрессированием заболевания у пациентов с IgA-нефропатией. Mol Med Rep 10: 39–44
CAS Статья Google Scholar
Ronkainen J, Ala-Houhala M, Huttunen NP, Jahnukainen T., Koskimies O, Ormala T., Nuutinen M (2003) Исход нефрита Геноха-Шенлейна с протеинурией нефротического диапазона. Clin Nephrol 60: 80–84
CAS Статья Google Scholar
Koskela M, Jahnukainen T, Enden K, Arikoski P, Kataja J, Nuutinen M, Ylinen E (2019) Метилпреднизолон или циклоспорин а в лечении нефрита Геноха-Шенлейна: общенациональное исследование.Педиатр Нефрол 34: 1447–1456
Статья Google Scholar
dev9531.q
% PDF-1.4 % 94 0 объект > эндобдж 156 0 объект > поток application / pdf
мастер-кодов — nic.einvoice.web
Глава HSN:
Select01 — Живые животные; Продукты животного происхождения02 — Мясо и пищевые мясные субпродукты03 — Рыба и ракообразные, моллюски и другие водные беспозвоночные04 — Молочные продукты; яйца птиц; натуральный мед; пищевые продукты животного происхождения, не в другом месте указанные или включенные05 — Продукты животного происхождения, в другом месте не поименованные или не включенные06 — Растительные продукты07 — Съедобные овощи и некоторые корнеплоды и клубни08 — Съедобные фрукты и орехи; кожура цитрусовых или дыни09 — Кофе, чай, мате и специи10 — Зерновые11 — Продукция мукомольной промышленности; солод; крахмалы; инулин; глютен пшеницы12 — Масличные семена и масличные фрукты, разные зерна, семена и фрукты; промышленные или лекарственные растения; солома и фураж13 — Лак; камеди, смолы и прочие растительные соки и экстракты14 — Материалы для плетения растительного происхождения; продукты растительного происхождения, в другом месте не поименованные или не включенные15 — Жиры и масла животного или растительного происхождения и продукты их расщепления; готовые пищевые жиры; воски животного или растительного происхождения16 — Готовые продукты из мяса, рыбы или ракообразных, моллюсков или другие водные беспозвоночные17 — Сахар и кондитерские изделия из сахара18 — Какао и продукты из него19 — Готовые продукты из злаков, муки, крахмала или молока; кондитерские изделия20 — Готовые продукты из овощей, фруктов, орехов или других частей растений21 — Разные пищевые продукты22 — Напитки, спиртные напитки и уксус23 — Остатки и отходы пищевой промышленности; готовые корма для животных24 — Табак и промышленные заменители табака25 — Минеральные продукты-соль; сера; земля и камень; гипсовые материалы, известь и цемент26 — Руды, шлаки и зола37 — Топливо минеральное, нефтепродукты и продукты их перегонки; битумные вещества; воски минеральные28 — Неорганические химические соединения, органические или неорганические соединения драгоценных металлов, редкоземельных металлов, радиоактивных29 — элементов или изотопов30 — Фармацевтическая продукция31 — Удобрения32 — Дубильные или красящие экстракты; дубильные вещества и их производные; красители, пигменты и другие красители иметь значение; Краски и лаки; шпатлевка и другие мастики; чернила33 — Эфирные масла и резиноиды, парфюмерные, косметические или туалетные средства34 — Мыло, органические поверхностно-активные вещества, моющие средства, смазочные составы, искусственные воски, готовые воски, полирующие или чистящие средства, свечи и аналогичные изделия, пасты для моделирования, стоматологические воски » и стоматологические препараты на основе o35 — Альбуминоидные вещества; модифицированные крахмалы; клеи; ферменты36 — Взрывчатые вещества; пиротехнические изделия; спички; пирофорные сплавы; некоторые горючие препараты37 — Фототовары или кинематографические товары38 — Прочие химические продукты39 — Пластмассы и изделия из них40 — Резина и изделия из них41 — Необработанные шкуры и шкуры (кроме меха) и кожа42 — Кожаные изделия; шорно-седельные изделия и упряжь; дорожные принадлежности, сумки и аналогичные изделия. контейнеры; изделия из кишечника животных (кроме кишок тутового шелкопряда) 43 — Шкуры и искусственный мех; изделия из них44 — Древесина и изделия из нее; древесный уголь45 — Пробка и изделия из нее46 — Изделия из соломы, альфа или других материалов для плетения; корзины и плетеные изделия47 — Масса из древесины или других волокнистых целлюлозных материалов; рекуперированные48 — (макулатура) бумага или картон49 — Печатные книги, газеты, изображения и другие продукты полиграфической промышленности; рукописи машинописные чертежи и планы50 — Текстиль и текстильные изделия51 — Шерсть, тонкий или грубый волос животных; пряжа и ткани из конского волоса52 — Хлопок53 — Прочие растительные текстильные волокна; бумажная пряжа и ткани из бумажной пряжи54 — Искусственные нити; полоса и тому подобное из искусственных текстильных материалов55 — Химические штапельные волокна56 — Вата, войлок и нетканые материалы; специальная пряжа; шпагат, веревки, веревки и кабели и изделия из них57 — Ковры и прочие текстильные напольные покрытия58 — Ткани специальные; тафтинговые текстильные ткани; кружево; гобелены; обрезки; вышивка59 — Текстильные материалы, пропитанные, с покрытием, покрытые или ламинированные; текстильные изделия промышленного назначения60 — Трикотажные или связанные крючком ткани61 — Предметы одежды и аксессуары к одежде, трикотажные или связанные крючком62 — Предметы одежды и аксессуары к одежде, нетрикотажные или связанные крючком63 — Прочие готовые текстильные изделия; наборы; поношенная одежда и бывшие в употреблении текстильные изделия; rags64 — Обувь, гетры и аналогичные изделия; их части65 — Головные уборы и их части66 — Зонты, солнцезащитные зонты, трости, трости-сиденья, кнуты, хлысты для верховой езды и их части67 — Готовые перья и пух и изделия из перьев или пуха; искусственные цветы; изделия из человеческого волоса68 — Изделия из камня, гипса, цемента, асбеста, слюды или аналогичных материалов69 — Керамические изделия70 — Стекло и изделия из него71 — Натуральный или культивированный жемчуг, драгоценные или полудрагоценные камни, драгоценные металлы, металлы, плакированные драгоценными металлами, и изделия из них; бижутерия; coin72 — Чугун и сталь73 — Изделия из чугуна и стали74 — Медь и изделия из него75 — Никель и изделия из него76 — Алюминий и изделия из него77 — (Зарезервировано для возможного использования в будущем) 78 — Свинец и изделия из него79 — Цинк и изделия из него80 — Олово и изделия из него81 — Прочие недрагоценные металлы; металлокерамика; изделия из них82 — Инструменты, приспособления, ножевые изделия, ложки и вилки из недрагоценных металлов; их части из недрагоценных металлов83 — Прочие изделия из недрагоценных металлов84 — Реакторы ядерные, котлы, оборудование и механические устройства; их части85 — Электрические машины и оборудование, их части; диктофоны и воспроизводящие устройства, устройства записи и воспроизведения телевизионного изображения и звука, и их части и принадлежности86 — Железнодорожные или трамвайные локомотивы, подвижной состав и их части; приспособления и арматура для железнодорожных или трамвайных путей и их части; механическое (включая электромеханическое) сигнальное оборудование всех видов87 — Транспортные средства, кроме железнодорожного или трамвайного подвижного состава, и их части и их принадлежности88 — Летательные аппараты, космические аппараты и их части 89 — Суда, лодки и плавучие конструкции90 — Оптические, фотографические, кинематографические, измерительные, контрольные, прецизионные, медицинские или хирургические инструменты и аппараты; их части и принадлежности91 — Часы и их части92 — Инструменты музыкальные; части и принадлежности таких изделий93 — Оружие и боеприпасы; их части и принадлежности94 — Мебель; постельное белье, матрасы, опоры для матрасов, подушки и аналогичные мягкие предметы интерьера; лампы и осветительное оборудование, в другом месте не поименованные или не включенные; световые вывески, световые таблички с именами и аналогичные изделия; сборные дома95 — Игрушки, игры и спортивный инвентарь; их части и принадлежности96 — Разные готовые изделия97 — Произведения искусства, предметы коллекционирования и антиквариат98 — Проектный импорт; лабораторные химикаты; багаж пассажиров, личный ввоз по воздуху или по почте; судовые магазины99 — Услуги
OY-HSN | Agusta-Westland AW-139 | Атлантик Эйрвэйз | Феликс Гёттинг
Если вы ищете фотографии конкретного типа самолета, воспользуйтесь этим меню.
Обратите внимание, что из-за нехватки места это меню включает только некоторые из наиболее востребованных самолетов в нашей базе данных.
Если самолет, который вы ищете, отсутствует в этом списке, используйте поле «Ключевые слова» ниже в меню поиска.
Некоторые пункты меню включают общую модель самолета, а также более конкретные варианты этого авиалайнера. Эти варианты обозначаются знаком — перед названием самолета.
Например, если выбрать «Boeing 747», отобразятся результаты, показывающие все лайнеры Boeing 747 в нашей базе данных, а при выборе «- Boeing 747-200» будут показаны все варианты Boeing 747-200 в нашей базе данных (Boeing 747-200, Boeing 747- 212B, Boeing 747-283F и др.)
Если вы ищете фотографии конкретной авиакомпании, воспользуйтесь этим меню.
Обратите внимание, что из-за нехватки места в это меню включены только авиакомпании, 10 или более фотографий которых есть в нашей базе данных. Если искомой авиакомпании нет в этом списке, используйте поле «Ключевые слова» ниже в меню поиска.
Авиакомпании перечислены в алфавитном порядке.
Если вы ищете фотографии, сделанные в определенной стране или в конкретном аэропорту, используйте это меню.
Все страны, представленные в нашей базе данных, включены в это меню выбора, которое автоматически обновляется по мере роста базы данных. Прежде чем этот аэропорт будет добавлен в этот список, в базе данных должно быть не менее 20 фотографий из определенного аэропорта.
Используйте эту опцию, чтобы включить в поиск только фотографии, сделанные определенным фотографом.
В этом раскрывающемся меню, в дополнение к каждому фотографу, доступному в качестве ограничителя поиска, также отображается количество фотографий, находящихся в настоящее время в базе данных для каждого конкретного фотографа, заключенное в скобки.
Например, вариант:
— Пол Джонс [550]
.. означает, что в настоящее время в базе данных содержится 550 фотографий, сделанных Полом Джонсом.
Примечание. Общее количество фотографий, заключенных в скобки, обновляется четыре (4) раза в час и может быть немного неточным.
Фотографы должны иметь 100 или более фотографий в базе данных, прежде чем их имя будет включено в это меню выбора.
Выбор «Все фотографы» является выбором по умолчанию для этого параметра.
Если вы ищете определенную категорию фотографий, используйте это меню.
Вы можете выбрать отображение фотографий только из определенных категорий, таких как «Особые схемы окраски», «Фотографии полетной палубы» и т. Д.К этому списку постоянно добавляются новые категории.
Поле «Ключевые слова», пожалуй, самое полезное поле в нашей поисковой системе.
Используя это поле, вы можете искать любое слово, термин или их комбинации в нашей базе данных.
Каждое поле с фотографией охвачено программой поиска по ключевым словам.
Поле Ключевые слова идеально подходит для поиска такой специфики, как регистрация самолетов, имена фотографов, названия конкретных аэропортов / городов, определенные схемы окраски (т.е. «Wunala Dreaming») и т. Д.
Чтобы использовать поле «Ключевые слова», сначала выберите поле поиска «Мир ключей». Вы можете выбрать либо конкретное поле базы данных (авиакомпания, самолет и т. Д.), Либо выбрать соответствие ключевого слова всем полям базы данных.
Затем выберите ограничитель ключевых слов. Вы можете выбрать один из трех вариантов:
— это точно
— начинается с
— содержит
. Выберите соответствующий ограничитель для вашего поиска, затем введите ключевое слово (а), которое вы хотите найти, в поле справа.
В поле поиска по ключевым словам регистр не учитывается.
Используйте эту опцию, чтобы включить в поиск только фотографии, сделанные в определенном году.
В этом раскрывающемся меню, помимо каждого года, доступного в качестве ограничителя поиска, также отображается количество фотографий в базе данных за каждый конкретный год, заключенное в скобки. Например, вариант:
— 2003 [55000]
.. указывает, что в настоящее время в базе данных имеется 55 000 фотографий, сделанных в 2003 году.
* Примечание. Общее количество фотографий, заключенных в скобки, обновляется четыре (4) раза в час и может быть немного неточным.
Кроме того, в этом меню доступны диапазоны декад (1990–1999 и т. Д.). При выборе диапазона десятилетий будут отображаться все фотографии, соответствующие другим критериям поиска, из выбранного десятилетия.
Выбор «Все годы» является выбором по умолчанию для этого параметра.
(PDF) Прогнозирование почечного исхода при нефрите Геноха – Шенлейна на основе результатов биопсии
2. Narchi H (2005) Риск долгосрочного почечного нарушения и продолжительность
наблюдения рекомендуется для лечения пурпуры Геноха-Шенлейна с нор-
неправильные или минимальные результаты исследования мочи: систематический обзор. Arch Dis
Child 90: 916–920
3. Ronkainen J, Nuutinen M, Koskimies O (2002) Почка взрослого
24 года после детства Пурпура Геноха-Шенлейна: ретроспективное когортное исследование
.Lancet 360: 666–670
4. Goldstein AR, White RH, Akuse R, Chantler C (1992) Долгосрочное наблюдение
при детском нефрите Геноха-Шенлейна. Lancet 339:
280–282
5. Кунахан Р., Винтерборн М. Х., Уайт Р. Хитон Дж. М., Мидоу С.Р.,
Блюетт Н.Х., Светчин Х., Кэмерон Дж. С., Чантлер С. (1977) Прогноз
Геноха-Шенлейна нефрит у детей. Br Med J 2: 11–14
6. Davin JC, Coppo R (2014) Пурпурный нефрит Геноха-Шенлейна у
детей.Nat Rev Nephrol 10: 563–573
7. Jelusic M, Sestan M, Cimaz R, Ozen S (2019) Различные гистологические классификации
для нефрита пурпуры Геноха-Шенлейна: какой из них
следует использовать? Pediatr Rheumatol Online J 17: 10-019-0311-z
8. Рабочая группа Международной сети по IgA-нефропатии и
Общества почечной патологии, Робертс И.С., Кук Х.Т., Троянов С.,
Альперс СЕ, Аморе А., Barratt J, Berthoux F, Bonsib S, Bruijn JA,
Cattran DC, Coppo R, D’Agati V, D’Amico G, Emancipator S,
Emma F, Feehally J, Fervenza F, Fervenza FC, Florquin S, Fogo
A, Geddes CC, Groene HJ, Haas M, Herzenberg AM, Hill PA,
Hogg RJ, Hsu SI, Jennette JC, Joh K, Julian BA, Kawamura T,
Lai FM, Li LS, Li PK , Лю Чж, Маккиннон Б., Меццано С.,
Шена Ф.П., Томино Ю., Уокер П.Д., Ван Х., Вининг Дж.Дж.,
Йошикава Н., Чжан Х. (2009) Оксфордская классификация нефропатии IgA
: определения патологии, корреляции , а воспроизводимость —
итогов.Kidney Int 76: 546–556
9. Тримарчи Х., Барратт Дж., Кэттран Д.К., Кук Х.Т., Коппо Р., Хаас М.,
Лю Ч. Х., Робертс И.С., Юдзава Й., Чжан Х., Фихалли Дж., IgAN
Классификация Рабочая группа Международной сети нефропатии IgA
и Общества почечной патологии,
Участники конференции (2017) Оксфордская классификация phropathy IgA ne-
2016: обновленная информация рабочей группы по классификации IgA нефропатии
. Почки Int 91: 1014–1021
10.Koskela M, Ylinen E, Ukonmaanaho EM, Autio-Harmainen H,
Heikkila P, Lohi J, Jauhola O, Ronkainen J, Jahnukainen T,
Nuutinen M (2017) Классификация ISKDC и новая полуколичественная классификация —
для прогнозирования исходов пурпурного нефрита Геноха-Шенлейна. Pediatr Nephrol 32: 1201–1209
11. Jauhola O, Ronkainen J, Autio-Harmainen H, Koskimies O, Ala-
Houhala M, Arikoski P, Holtta T, Jahnukainen T, Rajantie J, Ormala
M (2011) Циклоспорин A vs.метилпреднизолон для лечениянефрита Геноха-Шенлейна: рандомизированное исследование. Pediatr Nephrol
26: 2159–2166
12. Заболевание почек: улучшение глобальных результатов (KDIGO) Рабочая группа по ХБП.
KDIGO 2012 Руководство по клинической практике по оценке и лечению —
хронической болезни почек. (2013) Kidney Int Suppl 3: 1-150
13. Schwartz GJ, Munoz A, Schneider MF, Mak RH, Kaskel F, Warady
BA, Furth SL (2009) Новые уравнения для оценки СКФ у детей
с CKD.J Am Soc Nephrol 20: 629–637
14. Нуутинен М., Лаутала П., Ремес М., Ухари М. (2000) Нефрэктомия при тяжелой гипертензии
. Clin Nephrol 54: 342–346
15. Coppo R, Andrulli S, Amore A, Gianoglio B, Conti G, Peruzzi L,
Locatelli F, Cagnoli L (2006) Предикторы исхода в Генохе —
нефрита Шенлейна в дети и взрослые. Am J Kidney Dis 47:
993–1003
16. Эдстром Холлинг С., Содерберг М. П., Берг У. Б. (2010) Предикторы исхода
приходят при нефрите Геноха-Шенлейна.Pediatr Nephrol 25: 1101–1108
17. Shin JI, Park JM, Kim JH, Lee JS, Jeong HJ (2006) Факторы влияют на гистологическую регрессию серповидных нефритов Геноха-Шенлейна
tis у детей. Pediatr Nephrol 21: 54–59
18. Kawasaki Y, Imaizumi T, Matsuura H, Ohara S, Takano K, Suyama
K, Hashimoto K, Nozawa R, Suzuki H, Hosoya M (2008) Renal
экспрессия альфа-гладкомышечный актин и с-метин — дети с
пурпурным нефритом Геноха-Шенлейна.Pediatr Nephrol 23: 913–919
19. Ниаудет П., Хабиб Р. (1998) Пульсовая терапия метилпреднизолоном в лечении тяжелых форм пурпурного нефрита Шенлейна-Геноха
.
Pediatr Nephrol 12: 238–243
20. Лим BJ, Shin JI, Choi SE, Rhim H, Lee JS, Kim PK, JeongHJ, Kim
JH (2016) Значение тубулоинтерстициальных поражений в детстве
Henoch -Шенлейн нефрит. Pediatr Nephrol 31: 2087–2093
21. HouJH, LeWB, ChenN, WangWM, LiuZS, LiuD, ChenJH, TianJ,
Fu P, Hu ZX, Zeng CH, Liang SS, Zhou ML, Zhang HT, Liu ZH
(2017) Микофенолата мофетил в сочетании с преднизоном по сравнению с преднизоном в полной дозе
при нефропатии IgA с активными пролиферативными поражениями: рандомизированное контролируемое исследование
.Am J Kidney Dis 69: 788–795
22. Коппо Р., Д’Арриго Дж., Трипепи Дж., Руссо М.Л., Робертс И.С.Д., Беллур С.,
Каттран Д., Кук Т.Х., Фихалли Дж., Тесар В., Майкснерова Д., Peruzzi L,
Amore A, Lundberg S, Di Palma AM, Gesualdo L, Emma F, Rollino
C, PragaM, BianconeL, PaniA, FeriozziS, PolciR, BarrattJ, Del
Vecchio L, Locatelli F, Pierucci Caliskan Y, Perkowska-Ptasinska A,
Durlik M, Moggia E, Ballarin JC, Wetzels JFM, Goumenos D,
Papasotiriou M, Galesic K, Toric L, Papagianni A, Stangou M,
, Benozzato Berg U, Topaloglu R, Maggio M, Ots-
Rosenberg M, D’Amico M, Geddes C, Balafa O, Quaglia M,
CraveroR, LinoCiramiC, FellstromB, FloegeJ, EgidoJ,
Mallocamaci F 2018) Имеется ли долгосрочная ценность оценки патологии
при иммуноглобулиновой нефропатии? Обновление валидационного исследования оксфордской классификации
для IgA-нефропатии (VALIGA).Нефрол
Циферблат для трансплантации. https://doi.org/10.1093/ndt/gfy302
23. Xu K, Zhang L, Ding J, Wang S, Su B, Xiao H, Wang F, Zhong X,
Li Y (2018) Стоимость Оксфордская классификация IgA нефропатии
у детей с пурпурным нефритом Геноха-Шенлейна. J Nephrol 31:
279–286
24. Cakici EK, Gur G, Yazilitas F, Eroglu FK, Gungor T., Arda N,
Orhan D, Ozalp Ates FS, Bulbul M (2019) Ретроспективный анализ
детей с пурпурой Геноха-Шенлейна и переоценка
почечных патологий с использованием Оксфордской классификации.Clin Exp Nephrol
23: 939–947
25. Kim CH, Lim BJ, Bae YS, KwonYE, Kim YL, Nam KH, Park KS,
An SY, Koo HM, Doh FM, Lee MJ, Oh HJ , Yoo TH, Kang SW,
Choi KH, Jeong HJ, Han SH (2014) Использование Оксфордской классификации
нефропатии IgA для прогнозирования долгосрочных результатов нефрита генох-
пурпуры Шенлейна у взрослых. Mod Pathol 27: 972–982
26. Inagaki K, Kaihan AB, Hachiya A, Ozeki T, Ando M, Kato S,
Yasuda Y, Maruyama S (2018) Клиническое влияние пролиферации эндокапилляров
согласно Оксфордскому университету классификация среди взрослых
с пурпурным нефритом Геноха-Шенлейна: многоцентровое ретроспективное когортное исследование.BMC Nephrol 19: 208-018-1009-z
27. Liu Y (2011) Клеточные и молекулярные механизмы почечного фиброза.
Nat Rev Nephrol 7: 684–696
28. Ley K (2003) Роль селектинов в воспалении и болезнях.
Trends Mol Med 9: 263–268
29. Yao J, Ke Z, Wang X, Peng F, Li B, Wu R (2014) Epithelial-
мезенхимальный переход и апоптоз эпителиальных клеток почек
ассоциирована с прогрессированием заболевания у пациентов с нефропатией IgA
.Mol Med Rep 10: 39–44
30. Ronkainen J, Ala-Houhala M, Huttunen NP, Jahnukainen T.,
Koskimies O, Ormala T., Nuutinen M (2003) Результат
Генох-Шенлейнротический нефрит с нефритом диапазон протеинурии.
Clin Nephrol 60: 80–84
31. Koskela M, Jahnukainen T, Enden K, Arikoski P, Kataja J,
Nuutinen M, Ylinen E (2019) Метилпреднизолон или циклоспорин
— при лечении Нефрит Шенлейна: общенациональное исследование
.Pediatr Nephrol 34: 1447–1456
Примечание издателя Springer Nature остается нейтральным в отношении юридических претензий, содержащихся в опубликованных картах и принадлежащих организациям.
Педиатр Нефрол
HONDA CIVIC 1 4 — HSN / TSN
| HSN / TSN | Marke und Fahrzeugtyp | Leistung | Hubraum | Крафтстофф |
| 2131/306 | Honda CIVIC 5D 1400 | 90 л.с. (66 кВт) | 1396 куб. См | Бензин |
| 2131/312 | Хонда ЦИВИК 1.4 I | 75 л.с. (55 кВт) | 1396 куб. См | Бензин |
| 2131/313 | Honda CIVIC 1.4 IS | 90 л.с. (66 кВт) | 1396 куб. См | Бензин |
| 2131/315 | Honda CIVIC 1.6 ILSAT | 116 л.с. (85 кВт) | 1590 куб. См | Бензин |
| 2131/320 | Honda CIVIC AERODECK 1.4 IS | 75 л.с. (55 кВт) | 1396 куб. См | Бензин |
| 2131/321 | Honda CIVIC AERODECK 1.4 IS | 90 л.с. (66 кВт) | 1396 куб. См | Бензин |
| 2131/332 | Honda CIVIC 5D 1.6 | 125 л.с. (92 кВт) | 1590 куб. См | Бензин |
| 2131/344 | Honda CIVIC 5D 1,4 | 90 л.с. (66 кВт) | 1396 куб. См | Бензин |
| 2131/347 | Хонда ЦИВИК 3D 1.4 | 90 л.с. (66 кВт) | 1396 куб. См | Бензин |
| 2131/351 | Honda CIVIC 3D 1.7 CTDI | 101 л.с. (74 кВт) | 1686 куб. См | Дизель |
| 2131 / AAA | Honda CIVIC 1,4 | 83 л.с. (61 кВт) | 1339 куб. См | Бензин |
| 2131 / AAJ | Honda CIVIC 1,4 | 99 л.с. (73 кВт) | 1339 куб. См | Бензин |
| 2131 / AAK | Honda CIVIC TYPE S 1,4 | 99 л.с. (73 кВт) | 1339 куб. См | Бензин |
| 2131 / AAP | Хонда ЦИВИК 1.4 | 99 л.с. (73 кВт) | 1339 куб. См | Бензин |
| 7100/439 | Honda CIVIC SHUTTLE 1.6 4 WD | 109 л.с. (80 кВт) | 1579 куб. См | Бензин |
| 7100/452 | Honda CIVIC 1.4 FLH | 90 л.с. (66 кВт) | 1386 куб. См | Бензин |
| 7100/453 | Honda CIVIC 1.4 STH | 90 л.с. (66 кВт) | 1386 куб. См | Бензин |
| 7100/454 | Хонда ЦИВИК 1. |




 При этом происходит застой крови в сосудистом русле и органах. Сердечная недостаточность ведет к снижению доставки кислорода и питательных веществ во всем организме и, как следствие, приводит к нарушению функционирования всех систем.
При этом происходит застой крови в сосудистом русле и органах. Сердечная недостаточность ведет к снижению доставки кислорода и питательных веществ во всем организме и, как следствие, приводит к нарушению функционирования всех систем.

 Для этого просто незаменимы диуретики (мочегонные). Они обязательно используются как в плановой терапии, так и при декомпенсации (обострении) сердечной недостаточности.
Для этого просто незаменимы диуретики (мочегонные). Они обязательно используются как в плановой терапии, так и при декомпенсации (обострении) сердечной недостаточности.


 ). Отварные макаронные изделия.
). Отварные макаронные изделия.
 Более значительное ограничение свободной жидкости до 800 мл в сутки.
Более значительное ограничение свободной жидкости до 800 мл в сутки.  Несдобное печенье. На день — 150 г.
Несдобное печенье. На день — 150 г. в день
в день Ванилин, корица, лавровый лист.
Ванилин, корица, лавровый лист.

 Разность этих показателей будет достаточно ясно отображать сложившуюся ситуацию, и позволит вовремя принять меры. Но недостаток этого метода – это его неудобство, пациент не может, находясь на работе, в дороге и т.д., постоянно мочиться в мерную посуду. Поэтому к такому методу прибегают только в период обострения и в основном в стационаре.
Разность этих показателей будет достаточно ясно отображать сложившуюся ситуацию, и позволит вовремя принять меры. Но недостаток этого метода – это его неудобство, пациент не может, находясь на работе, в дороге и т.д., постоянно мочиться в мерную посуду. Поэтому к такому методу прибегают только в период обострения и в основном в стационаре.