Nephrocare — Пациенты — Почки и почечная недостаточность — Стадии заболевания
На поздних стадиях ХПН (3б, 4 и 5) функция почек значительно снижается. В связи с тем, что почки больше не в состоянии выполнять все свои функции, в организме накапливается избыточная жидкость, а в крови – отходы метаболизма. Это явление называется уремией.
Важнейшей задачей на поздних стадиях ХПН является замедление прогрессирования заболевания и предотвращение развития острой формы. Развитие почечной недостаточности, т.е. снижение функции почек до менее чем 10-15% от их нормальной функции, требует их замещения их функций путем диализа или трансплантации почки. Точная величина СКФ для назначения диализа зависит от многих факторов, например, от причины заболевания почек, истощения, уремических симптомов и т.д. Пожалуйста, следуйте советам врача.
3б стадия ХПН
3 стадия ХПН подразделяется на стадии 3а и 3б. Стадия 3б относится к поздним стадиям ХПН. На этом этапе у пациента наблюдается умеренное снижение функции почек, а показатели СКФ варьируются от 30 до 44 мл/мин.
Общие симптомы, которые могут проявиться на этой стадии ХПН, включают анемию, истощение, боль в костях, покалывание или онемение нервов, трудности при концентрации внимания и общую моральную подавленность.
4 стадия ХПН
На 4-й стадии ХПН у пациента наблюдается значительное снижение функции почек, а показатели СКФ составляют 15-30 мл/мин. Наряду с упомянутыми выше симптомами у пациентов с 4-й стадией ХПН зачастую наблюдаются заболевания костей, синдром усталых ног, зуд и анемия. Анемия свидетельствует о дефиците эритроцитов, что может проявляться в усталости, трудностях при попытке сконцентрироваться, потере аппетита, отечности, особенно в ногах и вокруг глаз, одышке и бледной коже.
5 стадия ХПН
Пациенты с 5-й стадией ХПН имеют серьезное нарушение функции почек, приводящее к снижению СКФ до 15 мл/мин. и ниже. В таком состоянии почки практически не способны эффективно работать. В итоге их функции снижаются настолько, что возникает необходимость в применении заместительной терапии.
В итоге их функции снижаются настолько, что возникает необходимость в применении заместительной терапии.
Хроническая почечная недостаточность | Нефрология
Наша нефрологическая клиника специализируется на диагностике и лечении пациентов с хроническими заболеваниями почек. В сотрудничестве с почечным центром KfH в Крефельде мы предлагаем комплексный уход, от раннего лечения до различных процедур, таких как диализ (промывание крови). Мы также заботимся о пациентах до и после трансплантации почки.
Множественные причины
Есть разные причины дисфункции почек. Среди них сахарный диабет, высокое кровяное давление и курение, но также неправильный прием медикаментов или повторяющиеся инфекции почек и тазовых органов, наносят вред почкам.
Начало болезни часто проходит бессимптомно, позже появляются неспецифические симптомы, такие как усталость или потеря аппетита. У вас появляется частое мочеиспускание, особенно ночью, из-за высокого кровяного давления или задержки воды в ногах. Пациенты с факторами риска почечной недостаточности, такими как сахарный диабет или высокое кровяное давление, должны особенно внимательны к таким признакам и регулярно проверять функцию почек в качестве меры предосторожности.
Индивидуальная и поэтапная терапия
Мы заботимся и консультируем вас индивидуально и подбираем лечение в зависимости от основного заболевания. Хроническая почечная недостаточность делится на пять стадий в зависимости от степени функционального нарушения (1 = легкая, 5 = тяжелая или требующая диализа). Лечение хронической почечной недостаточности в первую очередь направлено на противодействие дальнейшему ухудшению функции почек и сохранение оставшейся функции почек.
На ранних стадиях хронического заболевания почек изменение индивидуальных факторов риска и скоординированная медикаментозная терапия помогают поддерживать показатели крови в пределах нормы, несмотря на болезнь. По мере прогрессирования почечной недостаточности на первый план выходит лечение последствий, таких как высокое кровяное давление, гипергидратация, дисбаланс солевого и кислотно-щелочного баланса или нарушение кроветворения и метаболизма костей.
Диета особенно важна на всех стадиях хронической болезни почек. Поскольку рекомендации по питанию зависят от индивидуальных ограничений, мы тесно координируем вашу терапию с командой врачей и диетологов.
Диализ и другие процедуры трансплантация почек
Если почечная недостаточность настолько развита, что организм больше не может самостоятельно выводить токсины, необходима так называемая заместительная почечная терапия. С помощью различных методов замены почек, таких как диализ (промывание крови), мы можем очистить организм от накопленных токсинов, солей и лишней воды.
Если рассматривается возможность пересадки почки, мы позаботимся о вас по всем вопросам, связанным с подготовкой и уходом после трансплантации, и будем тесно сотрудничать с центрами трансплантации в нашем регионе. В этом случае наши специалисты предоставят вам подробную информацию о различных процедурах замены почек и согласовывают с вами индивидуальное лечение.
Если ваше хроническое заболевание почек требует постоянного диализного лечения, вам обычно предоставляется эта процедура. Мы будем рады согласовать для вас соответствующие записи и подготовительные обследования.
Для нас очень важен целенаправленный уход за нашими пациентами. Мы постоянно на связи с вашим лечащим врачом общей практики и предоставляем амбулаторную помощь в часы нефрологических консультаций.
Хроническая почечная недостаточность » Лахта Клиника
Хроническая почечная недостаточность
Синдром хронической почечной недостаточности представляет собой совокупность нарушений, дисфункций, патологических изменений в масштабах всего организма, обусловленных отмиранием нефронов (единичный структурно-функциональный органоид почки) и, соответственно, отсутствием полноценной ультрафильтрации крови. О строении и функционировании почек более подробно см. «Почки. Норма и патология».
Хроническая почечная недостаточность (ХПН) может развиваться под действием множества причин (см. ниже) и почти всегда носит прогрессирующий характер. Несостоятельность почек как фильтрующего и выделительного органа приводит к уремии, – постепенному накоплению в крови высокотоксичных шлаковых продуктов метаболизма, прежде всего азотистых соединений (аммиак, кетоновые тела). В норме эти соединения должны быстро эвакуироваться из организма; в противном случае нарастают признаки общей интоксикации, симптомы угнетения ЦНС, нарушения водно-электролитного баланса, повреждения паренхиматозных органов и тканей.
ниже) и почти всегда носит прогрессирующий характер. Несостоятельность почек как фильтрующего и выделительного органа приводит к уремии, – постепенному накоплению в крови высокотоксичных шлаковых продуктов метаболизма, прежде всего азотистых соединений (аммиак, кетоновые тела). В норме эти соединения должны быстро эвакуироваться из организма; в противном случае нарастают признаки общей интоксикации, симптомы угнетения ЦНС, нарушения водно-электролитного баланса, повреждения паренхиматозных органов и тканей.
Эпидемиология ХПН – это тот случай, когда развитие медицины приводит к увеличению числа больных. Средняя продолжительность жизни пациентов с почечной недостаточностью значительно возросла по мере совершенствования методологии лечения, и продолжает увеличиваться; за одно лишь последнее десятилетие ХХ века количество больных, живущих с терминальной (конечной) стадией ХПН, на земном шаре удвоилось. Дело в том, что в терминальной стадии пациенты находятся в полной зависимости от заместительной почечной терапии (ЗПТ, т.е. гемодиализ, искусственная почка), доступность которой тесно коррелирует с валовым доходом на душу населения, или же нуждаются в дорогостоящей и технически сложной трансплантации почки. Соответственно, до 90% лиц, получающих ЗПТ, являются гражданами немногих наиболее развитых стран, и лишь оставшиеся 10% приходятся на весь огромный «третий мир». При этом летальность среди больных ХПН, как минимум, на порядок превышает среднепопуляционные показатели.
Другим фактором увеличения доли лиц с ХПН в общей популяции выступает неуклонный рост заболеваемости, что связано с повышением распространенности и статистической значимости основных факторов риска (см. ниже). На сегодняшний день во взрослой глобальной популяции примерно 10% людей страдают теми или иными нефропатиями, ведущими к необратимым повреждениям почечной паренхимы и формированию синдрома ХПН. Известно, что по меньшей мере у половины лиц, первично обращающихся за помощью по данному поводу, выявляется уже запущенная и достаточно тяжелая стадия, что зачастую приводит к утрате трудоспособности в наиболее активном возрасте (30-50 лет).
Согласно отечественным источникам, в России основные медико-статистические тренды (рост заболеваемости и обращаемости, темпы повышения качества оказания помощи и т.д.) соответствуют общемировым тенденциям, тогда как некоторые ключевые показатели остаются пока неудовлетворительными и значительно отстают от передового уровня. Так, по сравнению с западными странами и Японией летальность среди больных с ХПН у нас выше в 8-11 раз (особенно в удаленных от столиц регионах), недостаточными являются обеспеченность и доступность заместительной терапии, и ситуация меняется к лучшему не столь быстро, как, по-видимому, могла бы меняться.
В целом, хроническая почечная недостаточность во всем мире составляет одну из серьезных медико-социальных проблем: это тяжелая, прогрессирующая, прогностически всегда неблагоприятная, ведущая к инвалидизации и сопряженная с высокой летальностью патология (среди причин ненасильственной смертности ХПН сегодня занимает 10-11 место), требующая дорогостоящего сопровождения и лечения.
Причины
В настоящее время хроническая почечная недостаточность рассматривается как закономерное и практически неизбежное следствие любых заболеваний почек, протекающих с необратимым поражением, дегенерацией (замещением паренхимы соединительной тканью) и прогрессирующим снижением количества нормально функционирующих нефронов. В числе таких нефропатий лидируют гломерулонефрит и пиелонефрит, диабетическая нефропатия, амилоидоз почек, мочекаменная болезнь, поликистоз почек, а также онкопатология, стойкое повышение артериального давления, аутоиммунные заболевания, урогенительные и системные инфекции, токсические воздействия (наркотики, алкоголь, психоактивные суррогаты, множество иных органических и неорганических соединений, а также длительный прием нефротоксичных медикаментов).
К основным факторам риска относятся возраст (инволюционные дегенеративно-дистрофические процессы), курение, избыточная масса тела, наследственная предрасположенность.
Симптоматика
Большинство существующих классификаций хронической почечной недостаточности выделяют 4-5 сравнительно самостоятельных ее стадий, каждая из которых, в свою очередь, делится на несколько периодов или этапов. Критериями выступают оцениваемые по комплексу биохимических показателей скорость клубочковой фильтрации и эффективность выделительных процессов, а на гистологическом уровне – доля функционирующих нефронов: до ее сокращения к уровню 50% ХПН может оставаться практически бессимптомной или малосимптомной («запас прочности» у почек как у жизненно важных органов достаточно велик), при 30% и ниже наблюдаются развернутые клинические проявления уремии; терминальной стадии соответствует доля менее 10% сохранных нефронов, затем наступает сморщивание и полный отказ почки.
В начальном периоде формирования ХПН симптоматика может быть неспецифичной, стертой, выраженной слабо и квалифицируемой как нефрогенная лишь при ретроспективном анализе: астения, сухость во рту и сухость кожи, дефицит работоспособности, снижение аппетита и т.д.
По мере прогрессирования появляется кожный зуд, отечность, аммиачный запах изо рта, нарушения со стороны сердечнососудистой, дыхательной, пищеварительной, нервной и других систем организма. В целом, синдром хронической почечной недостаточности всегда приводит к нарушению общего гомеостаза и прогрессирующим полисистемным осложнениям.
Для терминальной стадии присущи утрата массы тела, анемия, выраженные дистрофические изменения в тканях (кости, слизистые, мускулатура и т.д.), рвота, упорная диарея, асцит, тяжелые воспалительные осложнения со стороны сердца (миокардит, перикардит и т.п.), внутренние геморрагии, грубые нарушения высшей нервной деятельности. Высок риск развития уремической комы и/или внезапной смерти.
Диагностика
Диагноз устанавливается путем тщательного анализа всех доступных анамнестических сведений, субъективных жалоб и результатов объективного физикального исследования, – в сопоставлении с результатами батареи лабораторных анализов (прежде всего, крови и мочи), которые назначаются нефрологом в обязательном порядке. Из инструментальных методов наибольшее значение имеют УЗИ почек и УЗДГ почечных сосудов, поскольку эти исследования безопасны, достаточно информативны и по мере необходимости могут производиться повторно сколь угодно раз (в отличие, например, от КТ или рентгенографии).
Из инструментальных методов наибольшее значение имеют УЗИ почек и УЗДГ почечных сосудов, поскольку эти исследования безопасны, достаточно информативны и по мере необходимости могут производиться повторно сколь угодно раз (в отличие, например, от КТ или рентгенографии).
Лечение
Важнейшей и первоочередной задачей является максимально возможное устранение всех факторов, фоновых заболеваний и условий, провоцирующих и утяжеляющих ХПН. Медикаменты назначаются с предельной осторожностью, поскольку большинство из них выводятся именно почками и могут дополнительно нагружать мочевыделительную систему, вызывая обратный эффект. Принимаются меры к коррекции кислотно-щелочного баланса, метаболических процессов, состава крови и т.д. Во многих случаях показаны диуретики (мочегонные). Обязательно разрабатывается (в строго индивидуальном порядке) и предписывается специальная диета; на многих этапах хорошим эффектом обладает климатическое санаторно-курортное лечение в специализированных нефрологических учреждениях такого рода.
На поздних стадиях возможности и эффективность консервативной терапии прогрессивно сокращаются. Методами выбора становятся гемодиализ, перитонеальный диализ и трансплантация почки.
ОСЛОЖНЕНИЯ И ИСХОДЫ БЕРЕМЕННОСТИ ПРИ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ | Никольская
1. Никольская ИГ, Новикова СВ, Баринова ИВ, Федотова АВ, Будыкина ТС, Долгиева ЛУ, Крупская МС. Хроническая болезнь почек и беременность: этиология, патогенез, классификация, клиническая картина, перинатальные осложнения. Российский вестник акушера-гинеколога. 2012;12(5):21–30. (Nikol’skaya IG, Novikova SV, Barinova IV, Fedotova AV, Budykina TS, Dolgieva LU, Krupskaya MS. [Chronic kidney disease and pregnancy: etiology, pathophysiology, classification, clinical picture and perinatal complications]. Rossiyskiy vestnik akushera-ginekologa. 2012;12(5):21–30. Russian).
2. Никольская ИГ, Новикова СВ, Будыкина ТС, Цивцивадзе ЕБ, Микаелян АВ, Егорова НВ. Беременность при хронической почечной недостаточности: тактика ведения и родоразрешения при консервативно-курабельной стадии. Российский вестник акушера-гинеколога. 2012;12(6):21–8. (Nikol’skaya IG, Novikova SV, Budykina TS, Tsivtsivadze EB, Mikaelyan AV, Egorova NV. [Pregnancy in chronic renal failure: strategies of management and delivery at its conservatively curable stage]. Rossiyskiy vestnik akushera-ginekologa. 2012;12(6):21–8. Russian).
3. Прокопенко ЕИ, Никольская ИГ. Беременность у женщин с хронической почечной недостаточностью. Врач. 2013;(8):9–17.
4. (Prokopenko EI, Nikol’skaya IG. [Pregnancy in women with chronic renal failure]. Vrach. 2013;(8):9–17. Russian).
5. Прокопенко ЕИ, Никольская ИГ, Ватазин АВ. Хроническая болезнь почек и беременность: учебное пособие. М.: У Никитских ворот; 2013. 31 c. (Prokopenko EI, Nikol’skaya IG, Vatazin AV. Chronic kidney disease and pregnancy: a textbook. Moscow: U Nikitskikh vorot; 2013. 31 p. Russian).
6. Шрайер РВ, ред. Руководство по нефрологии. Пер. с англ. М.: ГЭОТАР-Медиа; 2009. 560 с. (Schrier RW, editor. Manual of nephrology. Moscow: GEOTAR-Media; 2009. 560 p. Russian).
7. National Kidney Foundation. K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification, and stratification. Am J Kidney Dis. 2002;39(2 Suppl 1):S1–266.
8. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int Suppl. 2012;2(1): 1–126.
Kidney Int Suppl. 2012;2(1): 1–126.
9. Kidney Disease Improving Global Outcomes (KDIGO) Acute Kidney Injury Work Group. KDIGO Clinical Practice Guideline for Acute Kidney Injury. Kidney Int. 2012;2(1 Suppl):1–26.
10. Levey AS, Eckardt KU, Tsukamoto Y, Levin A, Coresh J, Rossert J, De Zeeuw D, Hostetter TH, Lameire N, Eknoyan G. Definition and classification of chronic kidney disease: a position statement from Kidney Disease: Improving Global Outcomes (KDIGO). Kidney Int. 2005;67(6):2089–100.
11. Edipidis K. Pregnancy in women with renal disease. Yes or no? Hippokratia. 2011;15(Suppl 1):8–12.
12. Pipili C, Grapsa E, Koutsobasili A, Sorvinou P, Poirazlar E, Kiosses D, Xatzigeorgiou G. Pregnancy in dialysis-dependent women – the importance of frequent dialysis and collaborative care: a case report. Hemodial Int.2011;15(3):306–11.
13. Бибиков БТ, Томилина НА. Состояние заместительной терапии больных с хронической почечной недостаточностью в Российской Федерации в 1998–2009 гг. (Отчет по данным Российского регистра заместительной почечной терапии). Нефрология и диализ. 2011;(3):151–248. (Bibikov BT, Tomilina NA. [Status of renal replacement therapy in patients with chronic renal failure in the Russian Federation in 1998– 2009 (the report based on data from the Russian Registry of Renal Replacement Therapy)]. Nefrologiya i dializ. 2011;(3):151–248. Russian).
14. Нагайцева СС, Швецов МЮ, Герасимов АН, Журавлева ЕА, Шилов ЕМ. Исследование альбуминурии как маркера хронической болезни почек у взрослого трудоспособного населения.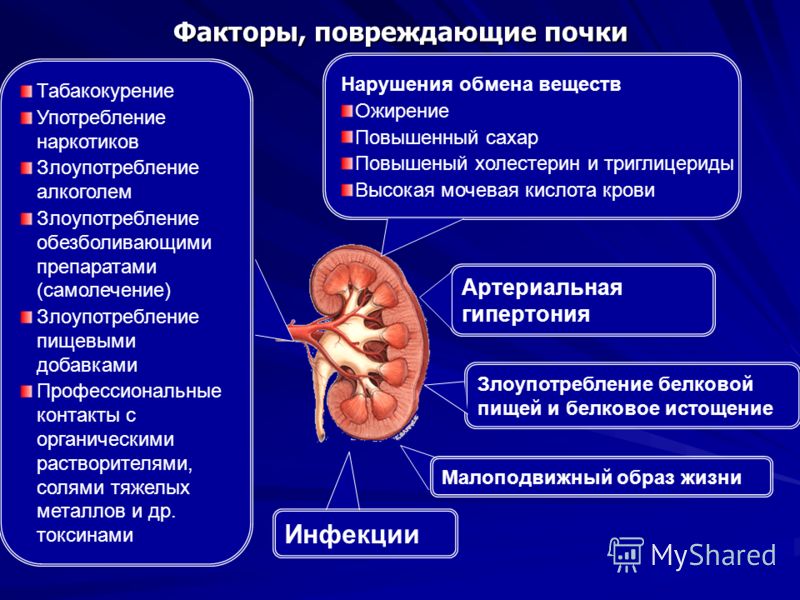 Альманах клинической медицины. 2014;30:37–45. (Nagaytseva SS, Shvetsov MYu, Gerasimov AN, Zhuravleva EA, Shilov EM. [Assessment of albumin uria as a marker of chronic kidney disease in adult capable population]. Al’manakh klinicheskoy meditsiny. 2014;30:37–45. Russian).
Альманах клинической медицины. 2014;30:37–45. (Nagaytseva SS, Shvetsov MYu, Gerasimov AN, Zhuravleva EA, Shilov EM. [Assessment of albumin uria as a marker of chronic kidney disease in adult capable population]. Al’manakh klinicheskoy meditsiny. 2014;30:37–45. Russian).
15. Шилов ЕМ, Козловская НЛ, Бобкова ИН, Швецов МЮ, Ватазин АВ. Хроническая болезнь почек и программа народосбережения Российской Федерации. Клиническая нефрология. 2010;(3):29–38. (Shilov EM, Kozlovskaya NL, Bobkova IN, Shvetsov MYu, Vatazin AV. [Chronic kidney disease and the program of maintenance of the population of the Russian Federation]. Klinicheskaya nefrologiya. 2010;(3):29–38. Russian).
16. Imbasciati E, Gregorini G, Cabiddu G, Gammaro L, Ambroso G, Del Giudice A, Ravani P. Pregnancy in CKD stages 3 to 5: fetal
17. and maternal outcomes. Am J Kidney Dis. 2007;49(6):753–62.
18. Piccoli GB, Attini R, Vasario E, Conijn A, Biolcati M, D’Amico F, Consiglio V, Bontempo S, Todros T. Pregnancy and chronic kidney disease: a challenge in all CKD stages. Clin J Am Soc Nephrol. 2010;5(5):844–55.
19. Гурьева ВМ, Петрухин ВА, Бурумкулова ФФ, Холдина МА. Планирование беременности и профилактика фетоплацентарной недостаточности у женщин группы высокого риска. Вопросы гинекологии, акушерства и перинатологии. 2012;(3):77–9. (Gur’eva VM, Petrukhin VA, Burumkulova FF, Kholdina MA. [Pregnancy planning and prevention of feto-placental insufficiency in high risk women]. Voprosy ginekologii, akusherstva i perinatologii. 2012;(3):77–9. Russian).
20. Davison JM, Lindheimer MD. Chronic renal disease. Clin Obstet Gynecol. 1984;27(4): 891–901.
Davison JM, Lindheimer MD. Chronic renal disease. Clin Obstet Gynecol. 1984;27(4): 891–901.
21. Fischer MJ, Lehnerz SD, Hebert JR, Parikh CR. Kidney disease is an independent risk factor for adverse fetal and maternal outcomes in pregnancy. Am J Kidney Dis. 2004;43(3): 415–23.
22. Nevis IF, Reitsma A, Dominic A, McDonald S, Thabane L, Akl EA, Hladunewich M, Akbari A, Joseph G, Sia W, Iansavichus AV, Garg AX. Pregnancy outcomes in women with chronic kidney disease: a systematic review. Clin J Am Soc Nephrol. 2011;6(11):2587–98.
23. Piccoli GB, Fassio F, Attini R, Parisi S, Biolcati M, Ferraresi M, Pagano A, Daidola G, Deagostini MC, Gaglioti P, Todros T. Pregnancy in CKD: whom should we follow and why? Nephrol Dial Transplant. 2012;27 Suppl 3:iii111–8.
24. Trevisan G, Ramos JG, Martins-Costa S, Barros EJ. Pregnancy in patients with chronic renal insufficiency at Hospital de Clinicas of Porto Alegre, Brazil. Ren Fail. 2004;26(1):29–34.
25. Williams D, Davison J. Chronic kidney disease in pregnancy. BMJ. 2008;336(7637):211–5.
26. Савельева ГМ. Справочник по акушерству, гинекологии и перинатологии. М.: МИА; 2006. 720 с. (Savel’eva GM. A guide on obstetrics, gynaecology and perinatology. Moscow: MIA; 2006.720 p. Russian).
27. Логутова ЛС, ред. Экстрагенитальная патология и беременность: практическое руководство. М.: Литтерра; 2012. (Logutova LS, editor. Extragenital disorders and pregnancy: a practical guide. Moscow: Litterra; 2012. Russian).
Russian).
28. Sergio F, Maria Clara D, Gabriella F, Giorgia S, Sara De Carolis, Giancarlo P, Alessandro C. Prophylaxis of recurrent preeclampsia: low-molecular-weight heparin plus lowdose aspirin versus low-dose aspirin alone. Hypertens Pregnancy. 2006;25(2):115–27.
29. Гайтон АК, Холл ДЭ. Медицинская физиология. Пер. с англ. М.: Логосфера; 2008. 1296 p. (Guyton AK, Hall DE. Medical physiology. Moscow: Logosfera; 2008. 1296 p. Russian).
30. Гомазков ОА. Молекулярные и физиологические аспекты эндотелиальной дисфункции. Роль эндогенных химических регуляторов. Успехи физиологических наук. 2004;31(4):48–62. (Gomazkov OA. [Molecular and physiologic aspects of endothelial dysfunction.The role of endogenous chemical mediators]. Uspekhi fiziologicheskikh nauk. 2004;31(4):48–62. Russian).
31. Смирнов АВ, Жлоба АА, Барабанова ВВ, Чефу СГ, Береснева ОН, Сиповский ВГ, Добронравов ВА. Гипергомоцистеинемия как фактор повреждения почек. Нефрология. 2004;8(Прилож. 2):284. (Smirnov AV, Zhloba AA, Barabanova VV, Chefu SG, Beresneva ON, Sipovskiy VG, Dobronravov VA. [Hyperhomocysteinemia as a risk factor for obstetric complications]. Nefrologiya. 2004;8(Suppl 2):284. Russian).
32. Nurk E, Tell GS, Refsum H, Ueland PM, Vollset SE. Factor V Leiden, pregnancy complications and adverse outcomes: the Hordaland Homocysteine Study. QJM. 2006;99(5):289–98.
33. Owen EP, Human L, Carolissen AA, Harley EH, Odendaal HJ. Hyperhomocysteinemia – a risk factor for abruptio placentae. J Inherit Metab Dis. 1997;20(3):359–62.
34. Боброва ЛА. Поражение почек при наследственных и приобретенных тромбофилиях: Автореф. дис. … канд. мед. наук. М.; 2010. 24 с. (Bobrova LA. Renal damage in hereditary and acquired thrombophilias. Abstract of the dissertation on the degree of candidate of medical sciences. Moscow; 2010. 24 p. Russian).
Боброва ЛА. Поражение почек при наследственных и приобретенных тромбофилиях: Автореф. дис. … канд. мед. наук. М.; 2010. 24 с. (Bobrova LA. Renal damage in hereditary and acquired thrombophilias. Abstract of the dissertation on the degree of candidate of medical sciences. Moscow; 2010. 24 p. Russian).
35. Knight M, Duley L, Henderson-Smart DJ, King JF. WITHDRAWN: Antiplatelet agents for preventing and treating preeclampsia.
36. Cochrane Database Syst Rev. 2007;(2):CD000492.
37. Gris JC, Chauleur C, Molinari N, Mares P, Fabbro-Peray P, Quere I, Lefrant JY, Haddad B, Dauzat M. Addition of enoxaparin to aspirin for the secondary prevention of placental vascular complications in women with severe pre-eclampsia. The pilot randomized controlled NOH-PE trial. Thromb Haemost. 2011;106(6):1053–61.
38. Urban G, Vergani P, Tironi R, Ceruti P, Vertemati E, Sala F, Pogliani E, Triche EW, Lockwood CJ, Paidas MJ. Antithrombotic prophylaxis in multiparous women with preeclampsia or intrauterine growth retardation in an antecedent pregnancy. Int J Fertil Womens Med. 2007;52(2–3):59–67.
39. Guler T, Polat ZA, Yayci E, Atacag T, Cetin A. Effects of low molecular weight heparins and unfractionated heparin on viability of human umbilical vein endothelial cells. Arch Gynecol Obstet. 2013;287(2):217–22.
40. Sobel ML, Kingdom J, Drewlo S. Angiogenic response of placental villi to heparin. Obstet Gynecol. 2011;117(6):1375–83.
41. Fischer MJ. Chronic kidney disease and pregnancy: maternal and fetal outcomes. Adv Chronic Kidney Dis. 2007;14(2):132–45.
Adv Chronic Kidney Dis. 2007;14(2):132–45.
42. Vikse BE, Irgens LM, Leivestad T, Skjaerven R, Iversen BM. Preeclampsia and the risk of end-stage renal disease. N Engl J Med. 2008;359(8):800–9.
43. Мондоева СС, Суханова ГА, Подзолкова НМ, Левина АА, Васильев СА. Влияние гипергомоцистеинемии на репродуктивные потери и ее коррекция во время беременности. Гематология и трансфузиология. 2009;54(6):34–7. (Mondoeva SS, Sukhanova GA, Podzolkova NM, Levina AA, Vasil’ev SA. [The influence of hyperhomocysteinemia on reproductive losses and its correction during pregnancy]. Gematologiya i transfuziologiya. 2009;54(6):34–7. Russian).
44. Шалина РИ, Ефимов ВС, Гришин ВЛ, Москвина СП. Коррекция гемокоагуляции как способ предупреждения преэклампсии беременных. В: Тромбозы и геморрагии, ДВС-синдром. Проблемы лечения. М.; 1997. с. 167–8. (Shalina RI, Efimov VS, Grishin VL, Moskvina SP. Correction of blood coagulation as a way to prevent pre-eclampsia in pregnancy. In: Thromboses and hemorrhages, DIC syndrome. Problems of treatment. Moscow; 1997. p. 167–8. Russian).
45. Dodd JM, McLeod A, Windrim RC, Kingdom J. Antithrombotic therapy for improving maternal or infant health outcomes in women considered at risk of placental dysfunction. Cochrane Database Syst Rev. 2013;7:CD006780.
46. Fielder K, Wurfel W. Effectivity of heparin in assisted reproduction. Kidney Int Suppl. 2012;2(1):1–126.
47. Mackenzie R, Walker M, Armson A, Hannah ME. Progesterone for the prevention of preterm birth among women at increased risk: a systematic review and meta-analysis of randomized controlled trials. Am J Obstet Gynecol. 2006;194(5):1234–42.
Am J Obstet Gynecol. 2006;194(5):1234–42.
48. Никольская ИГ, Будыкина ТС, Бочарова ИИ, Новикова СВ, Ефанов АА, Ширман ЛИ, Крупская МС. Бактериурия у беременных с хронической болезнью почек и осложнения в перинатальном периоде. Российский вестник акушера-гинеколога. 2014;14(1): 44–50. (Nikol’skaya IG, Budykina TS, Bocharova II, Novikova SV, Efanov AA, Shirman LI, Krupskaya MS. [Bacteriuriain pregnant women with chronic kidney disease and complications of the perinatal period]. Rossiyskiy vestnik akusherainekologa. 2014;14(1):44–50. Russian).
49. Koleganova N, Piecha G, Ritz E, Becker LE, Muller A, Weckbach M, Nyengaard JR, Schirmacher P, Gross-Weissmann ML. Both high and low maternal salt intake in pregnancy alter kidney development in the offspring. Am J Physiol Renal Physiol. 2011;301(2):F344–54.
50. Roy-Clavel E, Picard S, St-Louis J, Brochu M. Induction of intrauterine growth restriction with a low-sodium diet fed to pregnant rats. Am J Obstet Gynecol. 1999;180(3 Pt 1):608–13.
51. Sathishkumar K, Elkins R, Yallampalli U, Yallampalli C. Protein restriction during pregnancy induces hypertension and impairs endothelium-dependent vascular function in adult female offspring. J Vasc Res. 2009;46(3):229–39.
52. Woods LL, Weeks DA, Rasch R. Programming of adult blood pressure by maternal protein restriction: role of nephrogenesis. Kidney Int. 2004;65(4):1339–48.
53. Европейские рекомендации по оптимальной практике гемодиализа (часть 1). Нефрология и диализ. 2005;(Прилож.):65–74. (European Best Practice Guidelines for Haemodialysis (Part 1). Nefrologiya i dializ. 2005; (Suppl):65–74. Russian).
Nefrologiya i dializ. 2005; (Suppl):65–74. Russian).
54. Даугирдас ДжТ, Блейк ПДж, Инг ТС, ред. Руководство по диализу. Пер. с англ. 3-е изд. Тверь: Триада; 2003. 744 c. (Daugirdas JT, Blake PG, Ing TS, editors. Handbook of dialysis. 3rd ed. Tver’: Triada; 2003. 744 p. Russian).
55. Хатшуков АХ, Османов АХ, Мамхегова ТР. Ведение беременности у пациенток на гемодиализе. Нефрология и диализ.
56. ;7(2):177–80. (Khatshukov AKh, Osmanov AKh, Mamkhegova TR. [Management of pregnancy in patients on hemodialisys]. Nefrologiya i dializ. 2005;7(2):177–80. Russian).
57. Cornelis T, Odutayo A, Keunen J, Hladunewich M. The kidney in normal pregnancy and preeclampsia. Semin Nephrol. 2011;31(1): 4–14.
58. Dogan OT, Polat ZA, Karahan O, Epozturk K, Altun A, Akkurt I, Cetin A. Antiangiogenic activities of bemiparin sodium, enoxaparin sodium, nadroparin calcium and tinzaparin sodium. Thromb Res. 2011;128(4):e29–32.
59. Sanchez-Ferrer CF. Bemiparin: pharmacological profile. Drugs. 2010;70 Suppl 2:19–23.
60. Белобородова ЕВ, Баймурадова СМ. Гипергомоцистеинемия как фактор риска развития акушерских осложнений. В: Материалы VI Российского форума «Мать и дитя»; Москва, 12–15 октября 2004 г. М.; 2004. с. 26–8. (Beloborodova EV, Baymuradova SM. Hyperhomocysteinemia as a factor of kidney damage. In: Proceedings of 6th Russian Forum “Mother and Child”; Moscow, 2004 Oct 12–15. Moscow; 2004. p. 26–8. Russian).
61. Добронравов ВА, Жлоба АА, Трофименко ИИ. Гипергомоцистеинемия как системная проблема с точки зрения нефролога. Нефрология. 2006;10(2):7–15. (Dobronravov VA, Zhloba AA, Trofimenko II. [Hyperhomocysteinemia as a systemic problem from a nephrologist’s point of view]. Nefrologiya. 2006;10(2):7–15. Russian).
Добронравов ВА, Жлоба АА, Трофименко ИИ. Гипергомоцистеинемия как системная проблема с точки зрения нефролога. Нефрология. 2006;10(2):7–15. (Dobronravov VA, Zhloba AA, Trofimenko II. [Hyperhomocysteinemia as a systemic problem from a nephrologist’s point of view]. Nefrologiya. 2006;10(2):7–15. Russian).
62. Hofmann MA, Lalla E, Lu Y, Gleason MR, Wolf BM, Tanji N, Ferran LJ Jr, Kohl B, Rao V, Kisiel W, Stern DM, Schmidt AM. Hyperhomocysteinemia enhances vascular inflammation and accelerates atherosclerosis in a murine model. J Clin Invest. 2001;107(6):675–83.
Лерканидипин у пациентов с хронической почечной недостаточностью: исследование ZAFRA | Robles
1. Klag MJ, Whelton PK, Randall BL, et al. Blood pressure and end-stage renal disease in men. N Engl J Med 1996; 334: 13-8.
2. Rostand SG, Brunzell JD, Cannon RO, Victor RG. Cardiovascular complications in renal failure. J Am Soc Nephrol 1991; 2: 1053-8.
3. Shulman NB, Ford CE, HalL WO, et al. Prognostic value of serum creatinine and effect of treatment of hypertension on renal function. Results from the hypertension detection and follow-up program. The hypertension detection and follow-up program cooperative group, Hypertension 1989, 13 (Suppl 5), Il80-93.
4. Samuelsson 0, Wilhelmsen L, Elmfeldt D, et al. Predictors of cardiovascular morbidity in treated hypertension: results from the primary preventive trial in Goteborg, Sweden. J Hypertens 1985; 3: 167-76.
5. Ruilope LM, Campo C, Rodriguez-Artalejo F, et al. Blood pressure and renal function: therapeutic implications. J Hypertens 1996; 14: 1259-63.
Blood pressure and renal function: therapeutic implications. J Hypertens 1996; 14: 1259-63.
6. Mandhavan S, StockweII D, Cohen H, Alderman MH. Renal function during antihypertensive treatment. Lancet 1995; 345: 749-51.
7. Barrios V, Navarro A, Esteras A, et al. Antihypertensive efficacy and tolerability of lercanidipine in daily clinical practice. The ELYPSE study. Blood Pressure 2002; 11: 95-100.
8. Leonetti G, Magnani B, Pessina AC, et al., COHORT Study Group, Tolerability of long-term treatment with lercanidipine versus amlodipine and lacidipine in elderly hypertensives, Am J Hypertens 2002; 15: 932-40.
9. DiGiorgio LA, Orlandini F, Malasorna P, Zappa A. A doubleblind cross-over study of lercanidipine versus amlodipine in the treatment of mild-to-moderate essential hypertension. Curl Ther Res 1999; 60: 511-20.
10. Tobbe S, Epstein M. The use of calcium antagonists in the treatment of hypertensive persons with kidney disease. Curr Hypertcns Rep 2002; 4: 191-4.
11. Bitar R, Flores 0, Reverte M, et al. Beneficial effect of verapamil added to chronic ACE inhibitor treatment on renal function in hypertensive elderly patients. Int Ural Nephrol 2000; 32(2): 165-9.
12. Messerli FB. Calcium antagonists in hypertension: from hemodynamics to outcomes. Am J Hypertens 2002; 15 (Pt2): 945-75.
13. Neal B, MacMahon S, Chapman N. Effects of ACE inhibitors, calcium antagonists, and other blood-pressure-lowering drugs: results of prospectively designed overviews of randomized trials. Blood pressure lowering treatment trialists’ collaboration. Lancet 2000; 356: 1955-64.
Blood pressure lowering treatment trialists’ collaboration. Lancet 2000; 356: 1955-64.
14. Opie LI-I, Schall R. Evidence-based evaluation of calcium channel blocker for hypertension: equality of mortality and cardiovascular risk relative to conventional therapy. JACC 2002; 39: 315-22.
15. Lewis E, Huncksicker LG, Clarke WR, et al. Renoprotective effect of the angiotensinreceptor antagonist irbesartan in patients with nephropathy due to type 2 diabetes. N Engl J Med 2001; 345: 851-60.
16. Rengo F, Romis L. Activity of 1ercanidipine in double-blind comparison with nitrendipine in combination treatment of patients with resistant essential hypertension. J Cardiovasc Pharmacal 1997; 29(Suppl. 2): 554-8.
17. Morisco C, Trimarco B. Efficacy and tolerability of lercanidipine in comparison to and in combination with atenolol in patients with mild to moderate essential hypertension in a double blind controlled study. J Cardiovasc Pharmacol 1997; 29(Suppl. 2): S54-8.
18. Barbagallo M, Barbagallo G. Sangiorgi, Efficacy and tolerability of lercanidipine in monotherapy in elderly patients with isolated systolic hypertension. Aging Clin Exp Res 2000; 12: 375-9.
19. Messerli FI-I. Vasodilatory edema: a common side effect of antihypertensive therapy. Am J Hypertens 2001: 14: 978-9.
20. Hanson L, Lindholm LH, Ekbom T, et al. STOP-IIypertension-2 study group, Randomized trial of old and new antihypertensive drugs in elderly patients: cardiovascular mortality and morbidity. The Swedish trial in old patients with hypertension-2 study. Lancet 1999; 354: 1751-6.
The Swedish trial in old patients with hypertension-2 study. Lancet 1999; 354: 1751-6.
21. Messerli FB, Oparil S, Feng Z. Comparison of efficacy and side effects of combination therapy of angiotensin-converting enzyme inhibitor (benazepril) with calcium antagonists (either nifedipine 01’ amlodipine) versus high-dose calcium nntagonists monotherapy for systemic hypertension. Am J Cardiol 2000; 86: 1182-7.
22. Parving RH. The impact of hypertension and antihypertensive treatment on the course and prognosis of diabetic nephropathy. J Hypertens 1990; 8: 5187-91.
23. Peterson JE, Adler S, Burkart LM, et al. Blood pressure control, proteinuria and the progression of renal disease: the modification of diet in renal disease study. Ann Intern Med 1995; 123: 754-62.
24. Toto RD, Mitchell NC, Smith RO. “Strict” blood pressure control and progression of renal disease in hypertensive nephrosclerosis. Kidney Int 1995; 48: 851-9.
25. Gansevoort RT, Sluiter WJ, Hemrnelder MH, et al. Antiproteinuric effect of blood pressure lowering agents: a metaanalysis of comparative trials. Nephrol Dial Transplant 1995; 10: 1963-74.
26. MaId DD, Ma IZ, Louis TA, Kasiske BL. Long-term effects of antihypertensive agents on proteinuria and renal function. Arch Intern Meet 1995; 155: 1073-80.
27. Weidmann P, Schneider M, Bohlen L. Therapeutic efficacy of different anti-hypertensive drugs in human diabetic nephropathy: an updated metaanalysis. Nephrol Dial Transplant 1995; 10(Suppl. 9): 39-45.
28. National High Blood Pressure Education Program Working Group on Hypertension and Renal Disease, 1995 Update of the working group reports on chronic renal failure and renovascular hypertension. Arch Intern Med 1996; 156: 1938-47.
29. Brenner BM, Cooper ME, de Zeeuw D, et al. Effect of losartan on renal and cardiovascular outcomes in patients with type 2 diabetes and nephropathy. N Engl J Med 2001; 345: 861-9.
30. Parving III-I, Lehnert I-I, Brochner-Mortenscn I, et al. For the study group Irbesartun in patients with type 2 diabetes and microalbumlnuria. N Engl J Med 2001; 345: 870-8.
31. Kesteloot H, Joossens IV. On the determinants of the creatinine clearnnce: a population study. J Hum Hypertens 1996; 10: 245-9.
32. Lemann J, Bidani A, Bain RP. Collaborative Study Group, Use or serum creatinine to estimate glomerular filtration rate in health and curly diabetic nephropathy. Am J Kidney Dis 1990; 16: 236-43.
33. Voyaki SM, Staesscn JA, Thijs L, et al. Systolic Hypertension in Europe (Syst-Eur) Trial Investigators, Follow-up of renal function in treated and untreated older patients with isolated systolic hypertension. J Hypertens 2001; 19: 511-9.
34. Bakris GL, Mangrum A, Copley JE, et al. Effect of calcium channel or B-blockade on the progression of diabetic nephropathy in African Americans. Hypertension 1997; 29: 744-50.
35. Brown MJ, Palmer CR, Castaigne A, et al. Morbidity and mortality in patients randomized to double-blind treatment with a long-acting calcium-channel blocker or diuretic in the international nifedipine GITS study: intervention as a goal in hypertension treatment (INSIGHT). Lancet 2000; 356: 366-72.
36. Agodoa LY, Appel L, Bakris GL, et al. Effect of ramipril vs amlodipine on renal outcomes in hypertensive nephrosclerosis: a randomized controlled trial. JAMA 2001; 285: 2719-28.
37. Epstein M. Calcium antagonists and renal protection: emerging perspecti Yes. J Hypertens 1998; J8(Suppl. 4): S17-25.
38. Sabbatini M, Leonardi A, Testa R, et al. Effect of calcium antagonists on glomerular arterioles in spontaneously hypertensive rats. Hypertension 2000; 35: 775-9.
39. Schultz P, Raij L. Inhibition of human mesangial cell proliferation by calcium channel blockers. Hypertension 1990; 15(Suppl. 1): 76-80.
40. Hebert LA, Bain RP, Venne D, et al. Collaborative Study Group, Remission of nephrotic range proteinuria in type I diabetes. Kidney Int 1994; 46: 1688-93.
41. Bakris GL, Williams B. ACE inhibitors and calcium antagonists alone or combined: is there a difference on progression of diabetic renal disease? J Hypertens 1995; 13 (Suppl 2): S95-101.
42. Bakris GL, Weir MR, DeQuattro V, et al. Effects of an ACE inhibitor/calcium antagonists combination on proteinuria in diabetic nephropathy. Kidney lnt 1998; 54: 1283-9.
43. The effects of an ACE inhibitor and a calcium antagonists on the progression of renal disease: the nephross study. Nephrol Dial Transplant 2001; J6: 2158-66.
Хроническая почечная недостаточность
Хроническая почечная недостаточность (ХПН) — часто выявляемая патология у кошек. Частота выявления этой патологии нарастает с возрастом пациентов, и, по данным нескольких исследований, обнаруживается у 1/3 всех обследованных старых кошек. Выявление и лечение ХПН требует значительных диагностических и терапевтических усилий.
Хроническая почечная недостаточность — прогрессирующее, необратимое разрушение почек, которое может протекать незаметно для владельцев до тех пор, пока функция почек не будет утрачена на 70%.
Этиология хронической почечной недостаточности
Под ХПН понимается состояние, при котором у больного наблюдается не менее 2 недель азотемия почечного происхождения. Азотемия — это повышение содержания в сыворотке крови азота мочевины (АМС) и креатинина (КС).
Любой патологический процесс, сопровождающийся разрушением почечной ткани, может привести к ХПН. Соответственно, известно множество причин, вызывающих ХПН у кошек. Идентификация причины ХПН в каждом конкретном случае обычно требует проведения следующих исследований: анализа биохимического профиля сыворотки крови, клинического анализа мочи, исследования микрофлоры мочи, рентгенографии и УЗИ органов брюшной полости. Больным ХПН, с почками нормальных или несколько увеличенных размеров, следует также проводить пункционную биопсию почек с последующим цитологическим исследованием полученных биоптатов.
Наиболее частым результатом гистологического исследования тканей почек у кошек с ХПН является выявление хронического интерстициального фиброза (называемого также хроническим тубулоинтерстициальным нефритом или хроническим интерстициальным нефритом). Это процесс, характеризующийся воспалением интерстициальной и клубочковой ткани почек.
Причины ХПН
У ХПН может быть одна или несколько причин. Наиболее типичными факторами, способствующими ее возникновению, являются возраст, генетическая предрасположенность, обменные нарушения, отравления, воспалительные процессы в ротовой полости, заболевания мочевыводящей системы, а так же аутоиммунные состояния. В последние годы большое внимание уделяется повышенному кровяному давлению, низкому уровню калия, использованию окислителей в диетах и заболеваниям полости рта, как возможным факторам, способствующим развитию ХПН. Исследования показали, что некоторые породы имеют большую предрасположенность к ХПН. Кошки пород Мейн-кун, британская и родственные ей, абиссинская, сиамская, русская голубая, бурманская и балийская больше подвержены ХПН, чем кошки других пород.
Хотя ХПН может возникнуть в любом возрасте, обычно от нее страдают пожилые кошки. Благодаря усовершенствованным диетам для кошек, достижениям в области ветеринарии и домашнему содержанию кошек, теперь они живут намного дольше и их организмы в конечном итоге изнашиваются так же, как и организмы людей.
Симптомы заболевания ХПН
Даже если кошка будет на диете, будет принимать лекарства и проходить инфузионную терапию, в конечном итоге начнут проявляться по крайней мере некоторые из симптомов, перечисленных ниже.
Не у всех кошек проявятся все симптомы:
- Чрезмерное мочеиспускание
- Повышенная жажда
- Тошнота и позывы к рвоте
- Облизывание губ
- Скрежет или треск в челюсти
- Рвота (прозрачной или пенистой жидкостью и пищей)
- Слюнотечение
- Обезвоживание
- Кошка сидит над миской с водой, сгорбившись
- Потеря аппетита
- Снижение веса
- Потеря мышечной массы
- Истощение
- Ухудшение волосяного покрова
- Неприятный запах изо рта (запах аммиака)
- Вялость
- Чувствительность к звуку
- Поедание наполнителя из лотка
- Слабость
- Депрессия
- Язвы во рту
- Отслоение сетчатки
- Также могут возникать судороги, понижение температуры тела, кома.
ХПН неизлечима, но этим состоянием можно какое-то время управлять. В основе управлении ХПН является контроль количества продуктов обмена веществ, проходящих через почки. Поскольку способность оставшихся нефронов выводить конечные продукты обмена веществ из организма ограничена, идея состоит в том, чтобы снизить количество этих продуктов до такого уровня, с которым смогут справиться нефроны. Этот эффект достигается при помощи сочетания диеты, лекарственных препаратов и гидратационной терапии (диуреза).
Сейчас осуществляются исследования, направленные на замедление развития ХПН при помощи ингибиторов АПФ и блокаторов кальциевых каналов. Эти препараты расширяют сосуды, таким образом, снижая кровяное давление и улучшая кровообращение без нанесения вреда почкам. Трансплантация почек и диализ уже также возможны. Пересадка почки должна рассматриваться не как исцеление, а как вариант лечения ХПН у кошки. Однако опыт проведения подобных операций в отечественной ветеринарной медицины не был удачным.
У этого заболевания существуют стадии и подстадии
Классификация болезней почек по IRIS:
Стадия 1 (неазотемическая ХПН):
Нормальный креатинин(менее 140 мкмоль/л), но имеются другие нарушения, указывающие на почечную недостаточность(например: реномегалия, протеинурия, плохая мочевая концентрационная способность.)
Стадия 2 (слабая ХПН):
Креатинин выше 140-250 мкмоль/л. Этот нижний уровень около 140 ммоль/л может находиться в пределах нормированной области значений.
Стадия 3 (умеренная ХПН):
Креатинин плазмы 251-439 мкмоль/л.
Стадия 4 (сильная ХПН):
Кошки на этой стадии ХПН имеют уровни креатинина более 440 мкмоль/л.
Подстадии ХПН:
- Непротеинуриновая менее 0,2 белка
- Пограничная протеинуриновая 0,2–0,4
- Протеинуриновая более 0,4
Прогноз
Самая большая проблема при лечении ХПН заключается в том, что владельцы замечают изменения в состоянии животного только на поздний стадиях дегенерации почечной ткани. Обычно проходит еще некоторое время до того как владелец решит показать кошку врачу. Пока функциональную активность сохраняет хотя бы 30% нефронов, животное выглядит здоровым. А когда признаки заболевания проявляются, процесс уже необратим. Поэтому успешно контролировать ХПН возможно только, если она выявлена при биохимическом исследовании крови на ранних стадиях. К сожалению, ежегодная диспансеризация животного пока не стала привычной процедурой в нашей стране. Мало кто из владельцев осознает, что многих проблем с животным удалось бы избежать благодаря ежегодному обследованию и решению проблем на ранних стадиях.
Поскольку 99,9% кошек попадают на прием в состоянии декомпенсации, когда организм уже не может справиться с последствиями нарушения функции почек.
На 1 и 2 стадии заболевания прогноз осторожный. В 3 и 4 стадиях- неблагоприятный. В каждом конкретном случае дать точный прогноз владельцу животного всегда трудно, поскольку гистологическое исследование проводиться крайне редко и врач только по косвенным признакам может определить состояние почечной ткани. Иногда кошка с креатинином более 800 мкмоль/л после курса инфузионной терапии дает положительную динамику и в течении длительного времени неплохо чувствует себя на лечебной диете. А в других случаях при уровне креатинина 300–400 мкмоль/л животное не отвечает на терапию и погибает.
Всегда следует тщательно взвесить свои возможности. Курс лечения может растянуться на неделю и более. Требует затрат времени и денег. И нет никаких гарантий что животное поправится. В такой ситуации каждый владелец делает выбор исходя из своих жизненных принципов и возможностей.
Лечение ХПН
По возможности стараются бороться с причиной, вызвавшей развитие ХПН, хотя это далеко не всегда возможно. У кошек с гломерулонефритом или нефротическим синдромом следует выявить причины, вызвавшее данные заболевания (например, лейкемию кошек или вирус иммунодефицита). Лечение при этом должно быть направлено на снижение выраженности протеинурии, отеков и, особенно, на ослабление воспалительного процесса в клубочках. Гипоальбуминемия, обусловленная потерей белка через капилляры клубочка, является исходной причиной отека, и поэтому соответствующее клиническое лечение требует точных знаний степени протеинурии. Лучше всего оценивать количество теряемого с мочой белка с помощью комплексной оценки содержания альбумина и креатинина в сыворотке (АС и КС) и отношения содержаний белка в моче (БМ) и КС (БМ/КС). Поскольку для кошек с ХПН характерна сильная вариабельность степени протеинурии, фоновое (до начала лечения) значение отношения БМ/КС следует определять у каждого больного как минимум дважды.
Другими причинами возникновения ХПН у кошек могут быть бактериальная инфекция почек, периренальный псевдокистоз, почечнокаменная болезнь и лимфосаркома почек. В таких случаях специфическое лечение должно быть направлено на первичное заболевание.
Поскольку основная функция почек- выделение конечных продуктов обмена веществ, при нарушении в работе почек такие продукты обмена накапливаются в крови, что приводит к интоксикации организма. Соответственно, терапия направлена на снижение потребления белка как главного источника токсичных метаболитов и на борьбу с интоксикацией. Кроме того, почки продуцируют ряд гормонов и биологически активных веществ. При ХПН страдает и эта их функция, что приводит к ряду нарушений. Итак, развитие уремического симптома связано со снижением выделительной функции почек. Это симптомокомплекс, проявляющейся у всех животных независимо от причины заболевания: депрессия, сонливость, слабость, потеря массы тела, рвота, потеря аппетита.
Для борьбы с интоксикацией необходимо снизить количество потребляемого с кормом белка и провести инфузионную терапию. Кошке делают курс внутривенных вливаний растворов. А когда появится аппетит, переводят на лечебную диету с пониженным содержанием белка и фосфора. Очень важно увеличить потребление животным жидкости, поэтому даже при нормальном аппетите можно делать подкожные инъекции физиологического раствора или раствора Рингера по 20–40 мл/кг в сутки. Часто владельцы сталкиваются с тем. Что кошка не хочет есть диетический корм. Эту проблему решить сложно. Но необходимо. Ряд фирм выпускает лечебные диеты для кошек: Пурина, Хиллс, Ямс, Роял Канин. Если кошка не ест корм одной фирмы, попробуйте другую. Есть сухие корма, есть консервированные. Некоторые кошки едят с рук владельца маленькими порциями. Сложнее составить правильный рацион из натуральных кормов, следует учитывать. Что количество белка в корме не должно превышать 3,8–4,5 г/кг веса животного. Однако. Достаточно трудно высчитать содержание белка в рационе из натуральных продуктов.
Большое значение в патогенезе ХПН играет повышение содержания в крови фосфора. Из-за повреждения нефронов фосфор не выводится с мочой и накапливается в крови. Поэтому во всех диетах при почечной недостаточности уровень фосфора не превышает 0,5% сухого веса суточного рациона. Кроме того, назначаются препараты, связывающие фосфор в кишечнике.
В настоящее время стало очевидным, что причина значительного распространения почечной недостаточности среди кошек связана со способностью их организма концентрировать мочу и в сниженном потреблении жидкости. Это особенность кошек унаследована ими от предков- жителей полупустынь. Поэтому хочется еще раз обратить внимание владельцев: стимулируйте потребление воды любыми способами!!! Кошка должна выпивать не менее 30 мл жидкости на килограмм веса! Какими же способами? Нужно учитывать, что кошки очень чувствительны к запахам. Поэтому воду надо давать в керамической посуде- она не придает воде запах. Вода должна быть всегда чистой! Кошек привлекает блеск водного зеркала, поэтому наливаем миску до краев. По дому надо расставить несколько мисок. Если кошка лакает текущую воду, включить кран или поставить фонтанчик (они продаются в цветочных магазинах).
Почечная недостаточность приводит к таким нарушениям как гипокалиемия- понижение калия в крови, метаболический ацидоз. Эти состояния выявляются при проведении биохимического анализа крови и корректируются медикаментозно. Надо понимать, что даже стабильному животному с диагнозом ХПН необходимо проводить исследования крови раз в 2–3 месяца.
Как было сказано выше, при ХПН развиваются патологии, связанные с нарушением эндокринной функции почек:
Наиболее часто проявляется анемия как следствие снижения синтеза почками эритропоэтина. Анемия проявляется при проведении клинического анализа крови. Корректируется анемия препаратом эритропоэтин в дозировке 50–100 Ед на кг веса 2–3 раза в неделю. Параллельно назначают препараты железа. Цель лечения- достичь показателя гематокрита 30–35%. Повышение уровня фосфора в крови и снижение синтеза кальцитриола в почках приводят у животных с ХПН к развитию вторичного гиперпаратиреоза. Значительная часть клинических нарушений у животных с уремией сопровождается избытком паратгормона. Доказана роль избытка паратгормона в развитии уремической остеодистрофии.
При почечной недостаточности у кошек обычно развивается системная гипертония. Тяжелая форма системной гипертонии может привести к кровоизлияниям в сетчатке и/или ее отслоению, судорогам, гипертрофии миокарда и прогрессирующему повреждению почек. Гипертония средней или слабой степени может давать осложнения, но это следует установить. Лечение гипертонии начинают с измерения артериального давления или идентификации органа, причиной повреждения которого является непосредственно системная гипертония. Измерения артериального давления должны проводиться опытным специалистом у больного в состоянии покоя (не менее, чем пять последовательных регистрации). Наиболее удобным непрямым методом измерения артериального давления у кошек является ультразвуковая допплерометрия центральной артерии.
Противогипертоническая терапия включает в себя диету с пониженным содержанием натрия на фоне приема ИАКФ (например эналаприла в дозе 0,5–2 мг/кг per os каждые 12–24 часа или беназеприла в дозе 0,25-2 мг/кг per os каждые 12–24 часа) или антагонистов кальциевых каналов (например амлодипина в дозе 0,625–1,25 мг per os каждые 24 часа на одно животное). Комбинации лекарств подбираются в зависимости от эффективности их действия на артериальное давление у данного больного.
Для определения необходимых доз противогипертонических препаратов нужно следить за эффективностью лечения. Эффект лечения оценивается путем систематических измерений артериального давления и определения КС первоначально каждые 2 недели и затем, когда эффективная доза установлена, каждые 3–6 месяцев. В процессе лечения производится корректировка доз. В качестве побочных эффектов при лечении гипертонии могут наблюдаться угнетение функции почек, общая слабость и обмороки, связанные с гипотонией.
Часто у кошек с заболеваниями почек наблюдается прогрессирующее угнетение почечной функции. Причинами этого служат либо развитие первичного заболевания, ставшего причиной ХПН, либо вторичные факторы, такие как избыточное поступление фосфатов с кормом или гипертония в системных или клубочковых сосудах.
Таким образом, для замедления развития болезни почек необходимо контролировать процессы протекания первичного заболевания и вторичные факторы, которые могут вызывать дальнейшее повреждение почек. Например, животным с азотемией показана диета с пониженным содержанием фосфора и препаратами, связывающими фосфор в тонком кишечнике (см. выше). Для кошек, страдающих умеренной ХПН с азотемией, предлагается рацион со сниженным содержанием белка (см. выше),. При средней и тяжелой форме азотемии для уменьшения степени тяжести заболеваний показана диета со сниженным содержанием белка.
Снижение системного артериального давления и внутригломелурярного давления позволяет замедлить развитие гломелуросклероза и интерстициального фиброза.
Хочется еще раз отметить, что ХПН не излечивается. Животное, состояние которого удалось стабилизировать, нуждается в постоянном мониторинге. Каждые 2–6 мес (в зависимости от тяжести заболевания) необходимо привозить животное в клинику для обследования.
Профилактика хронической почечной недостаточности
Избитая фраза «Заболевание легче профилактировать, чем лечить» для хронической почечной недостаточности является абсолютной истиной. Как Вы уже поняли, если признаки заболевания проявились, вылечить его невозможно. Врачу остается лишь бороться с симптомами заболевания насколько это возможно.
В странах более развитой культурой содержания домашних животных ежегодные диспансеризации являются правилом. В нашей стране это, к сожалению, исключение.
Мы надеемся, что владельцы кошек, прочитав эту статью, осознают необходимость ежегодного обследования животного и ранней терапии заболевания.
Каждый владелец кошки должен с самого раннего возраста питомца организовать правильное кормление, следить за потреблением воды.
Перенесенные вирусные заболевания и отравления так же могут стать причиной ХПН.Врожденные патологии почек, например поликистоз, становятся причиной развития ХПН у молодых животных. Такие патологии выявляются при ультрозвуковом обследовании органов брюшной полости.
Помните, кошки предрасположены к развитию ХПН! Чтобы ваш питомец оставался здоровым и радовал вас много лет, проконсультируйтесь с врачом как лучше организовать его кормление, содержание. Как правильно и своевременно проходить обследования. И придерживайтесь этих рекомендаций. Здоровье вашего питомца в ваших руках!
Автор статьи ветеринарный врач Юрьев Ю.Н.
При использовании материалов статьи ссылка на сайт обязательна.
причины, симптомы, диагностика и лечение в НКЦ ОАО «РЖД», с филиалом ЦКБ № 1.
Почечная недостаточность представляет собой комплекс симптомов, которые развиваются при нарушении всех процессов в почке. Хроническая почечная недостаточность развивается постепенно на фоне прогрессирущей и практически всегда необратимой утраты функций паренхимы почки. Количество действующих почечных нефронов прогрессивно уменьшается, снижая и эффективность процессов в почках вплоть до полной их блокады. От момента возникновения острого процесса до формирования ХПН может пройти от двух до десяти лет и более.
Симптомы
Для хронической почечной недостаточности характерно малосимптомное начало заболевания, которое в большей степени связано с продолжительным периодом формирования хронического процесса. Пациенты отмечают снижение работоспособности, повышенную утомляемость, ухудшение аппетита. Нередко появляется неприятный привкус во рту, тошнота и рвота. Кожа приобретает бледность, становится сухой и дряблой, мышцы утрачивают тонус. Выраженность симптомов зависит от стадии заболевания. При лабораторных обследованиях выявляется снижение концентрации гемоглобина в крови (анемия), симптомы уремии и азотемии, изменения касаются и анализа мочи. Нередко у пациентов с ХПН возникает артериальная гипертензия, фиксируются изменения электрокардиографии.
Чрезвычайно опасной является терминальная стадия хронической почечной недостаточности, которая возникает при снижении клубочковой фильтрации за пределы 10 мл/мин. У пациента нарушаются эмоциональные реакции (резкая смена апатии и возбуждения), нарушается ночной сон, появляется заторможенность. Лицо приобретает одутловатость, желтоватую окраску, на коже возникают следы расчесов, волосы становятся тусклыми, ломкими. Резко усиливается дистрофия, появляется аммиачный запах изо рта. Все симптомы интоксикации нарастают, сопровождаются развитием осложнений (асцит, плеврит, перикардит, уремическая кома).
Лечение в клинике
Пациенты с диагнозом «хроническая почечная недостаточность» лечение в Москве могут пройти в условиях Центра нефрологии и гемодиализа клиники ЦКБ РЖД. Лечение проводится по индивидуальным схемам, которые подбираются в зависимости от стадии хронической почечной недостаточности. Терапевтические мероприятия направлены на нормализацию гемостаза, компенсацию возникшей уремии. Пациентам с нарушениями функции почек рекомендуется специальная диета с высоким содержанием калорий и незаменимых аминокислот, с ограничением соли. Осуществляется симптоматическая терапия (коррекция ацидоза, восстановление диуреза, нормализация цифр АД). В отделение диализа и гемафереза направляют пациентов, требующих лечения с помощью системы «Искусственная почка».
Для получения подробной информации и записи на прием обращайтесь к нам по телефону контакт-центра: (495) 925-02-02 (круглосуточно).
Симптомы, лечение, причины и профилактика хронической болезни почек (ХБП)
37 миллионов человек в США живут с хронической болезнью почек (ХБП).
Термин «хроническая болезнь почек» означает длительное поражение почек, которое со временем может ухудшиться. Если повреждение очень серьезное, ваши почки могут перестать работать. Это называется почечной недостаточностью или терминальной стадией почечной недостаточности (ТПН). Если ваши почки не работают, вам понадобится диализ или трансплантация почки, чтобы выжить.
Что вызывает хроническую болезнь почек (ХБП)?
Любой желающий может заразиться ХБП. Некоторые люди подвержены большему риску, чем другие. Некоторые факторы, повышающие риск развития ХБП, включают:
- Диабет
- Высокое артериальное давление (гипертония)
- Болезнь сердца
- Наличие члена семьи с заболеванием почек
- Быть афроамериканцем, латиноамериканцем, коренным американцем или азиатом
- Быть старше 60 лет
Вернуться к началу
Каковы симптомы почечной недостаточности?
Вы можете заметить один или несколько из следующих симптомов, если ваши почки начинают отказывать:
- Зуд
- Мышечные судороги
- Тошнота и рвота
- Не чувствую голода
- Отек стоп и лодыжек
- Слишком много мочи (моча) или недостаточно мочи
- Проблемы с дыханием
- Проблемы со сном
Если ваши почки внезапно перестают работать (острая почечная недостаточность), вы можете заметить один или несколько из следующих симптомов:
- Боль в животе
- Боль в спине
- Диарея
- Лихорадка
- Носовое кровотечение
- Сыпь
- Рвота
Наличие одного или нескольких из вышеперечисленных симптомов может быть признаком серьезных проблем с почками.Если вы заметили какой-либо из этих симптомов, немедленно обратитесь к врачу.
Вернуться к началу
Осложнения CKD
Ваши почки помогают всему вашему телу работать должным образом. Когда у вас ХБП, у вас также могут быть проблемы с работой остальных частей вашего тела. Некоторые из распространенных осложнений ХБП включают анемию, болезни костей, болезни сердца, высокий уровень калия, кальция и накопление жидкости. Узнайте больше об осложнениях ХБП.
Вернуться к началу
Ступени CKD
Хроническая болезнь почек (ХБП) относится ко всем 5 стадиям поражения почек, от очень легкого повреждения на стадии 1 до полной почечной недостаточности на стадии 5.Стадии заболевания почек зависят от того, насколько хорошо почки могут выполнять свою работу — отфильтровывать отходы и лишнюю жидкость из крови. Узнайте больше о стадиях ХБП.
Вернуться к началу
Как я могу предотвратить ХБП?
Диабет и высокое кровяное давление — самые частые причины ХБП. Если у вас диабет или высокое кровяное давление, лучший способ предотвратить заболевание почек — это проконсультироваться с врачом, чтобы контролировать уровень сахара в крови и кровяное давление.
Здоровый образ жизни может помочь предотвратить диабет, высокое кровяное давление и заболевание почек или держать их под контролем.Следуйте этим советам, чтобы снизить риск заболевания почек и проблем, которые его вызывают:
- Соблюдайте диету с низким содержанием соли и жира
- Делайте физические упражнения не менее 30 минут большую часть дней недели
- Регулярно посещайте врача
- Не курить и не употреблять табак
- Лимит алкоголя
Вернуться к началу
Как узнать, есть ли у меня ХБП?
ХБП обычно не имеет никаких симптомов до тех пор, пока не будут серьезно повреждены почки.Единственный способ узнать, насколько хорошо работают ваши почки, — это пройти обследование. Прохождение теста на заболевание почек очень просто. Спросите своего врача об этих тестах на здоровье почек:
- eGFR (приблизительная скорость клубочковой фильтрации)
eGFR является признаком того, насколько хорошо ваши почки очищают вашу кровь.
Ваше тело постоянно производит отходы. Эти отходы попадают в вашу кровь. Здоровые почки выводят отходы из крови. Один из видов отходов называется креатинином. Если у вас слишком много креатинина в крови, это может быть признаком того, что ваши почки плохо фильтруют кровь.
У вас будет анализ крови, чтобы узнать, сколько креатинина в вашей крови. Ваш врач будет использовать эту информацию, чтобы вычислить вашу рСКФ. Если ваша рСКФ меньше 60 в течение трех или более месяцев, возможно, у вас заболевание почек.
- Анализ мочи
Этот анализ проводится, чтобы узнать, есть ли кровь или белок в вашей моче (моча).
Ваши почки вырабатывают мочу. Если у вас есть кровь или белок в моче, это может быть признаком того, что ваши почки не работают.
Ваш врач может попросить вас сдать образец мочи в клинике или попросить вас собрать мочу дома и принести ее на прием.
- Артериальное давление
Этот тест проводится, чтобы увидеть, насколько сильно ваше сердце работает, чтобы перекачивать кровь.
Высокое кровяное давление может вызывать заболевание почек, но заболевание почек также может вызывать высокое кровяное давление. Иногда высокое кровяное давление является признаком того, что ваши почки плохо работают.
Для большинства людей нормальное артериальное давление ниже 120/80 (120 на 80).Спросите своего врача, каким должно быть ваше кровяное давление.
Вернуться к началу
Как лечится ХБП?
Повреждение почек обычно необратимо. Хотя повреждение не может быть устранено, вы можете предпринять шаги, чтобы сохранить здоровье почек как можно дольше. Возможно, вы даже сможете предотвратить усугубление повреждений.
- Контролируйте уровень сахара в крови, если у вас диабет.
- Поддерживайте нормальное кровяное давление.
- Соблюдайте диету с низким содержанием соли и жиров.
- Занимайтесь физическими упражнениями не менее 30 минут в большинство дней недели.
- Поддерживайте здоровый вес.
- Не курите и не употребляйте табак.
- Ограничьте употребление алкоголя.
- Поговорите со своим врачом о лекарствах, которые могут помочь защитить ваши почки.
Если вы заболеете заболеванием почек на ранней стадии, вы сможете предотвратить почечную недостаточность. Если ваши почки не работают, вам понадобится диализ или трансплантация почки, чтобы выжить.
Вернуться к началу
Диета, благоприятная для почек, для CKD
При хроническом заболевании почек (ХБП) вам необходимо составить план питания, благоприятный для почек.Наблюдение за тем, что вы едите и пьете, поможет вам оставаться здоровым. Благоприятная для почек диета также может помочь защитить ваши почки от дальнейшего повреждения, ограничив употребление определенных продуктов, чтобы предотвратить накопление минералов, содержащихся в этих продуктах, в вашем теле. Узнайте больше о диете, благоприятной для почек при ХБП.
Вернуться к началу
Найдите полезные для почек рецепты на «Почечной кухне»
В «Почечной кухне» вы можете глубоко погрузиться в то, что каждое питательное вещество означает для людей с заболеванием почек, и сколько из этих питательных веществ содержится в обычных продуктах питания.Узнайте, что здоровое питание означает для людей на каждой стадии заболевания почек, в том числе для тех, кто находится на диализе или живущих с трансплантацией почки. Найдите рецепты на Почечной кухне.
Вернуться к началу
Стадии хронической болезни почек (ХБП)
Обратите внимание: рСКФ — это оценка того, насколько хорошо работают ваши почки. Способ расчета рСКФ будет меняться. В настоящее время в тесте, помимо прочего, учитываются ваш возраст, пол и афроамериканец.Целевая группа, возглавляемая Национальным фондом почек и Американским обществом нефрологов, работает над рекомендациями, которые могут исключить афроамериканскую расу как фактор при расчете рСКФ. Целевая группа обратилась за помощью к заинтересованным сторонам. AKF посоветовал целевой группе, что уравнения рСКФ должны быть беспристрастной оценкой функции почек. Это гарантирует, что каждому человеку будет оказана соответствующая и равная помощь. Когда рабочая группа NKF-ASN представит свои рекомендации, AKF незамедлительно рассмотрит их, а затем обновит наши учебные материалы.
Хроническая болезнь почек (ХБП) относится ко всем пяти стадиям поражения почек, от очень легкого повреждения на стадии 1 до полной почечной недостаточности на стадии 5. Стадии заболевания почек зависят от того, насколько хорошо почки могут фильтровать отходы и лишнюю жидкость. крови. На ранних стадиях заболевания почек ваши почки все еще могут отфильтровывать отходы из крови. На более поздних стадиях ваши почки должны усерднее работать, чтобы избавиться от шлаков, и могут вообще перестать работать.
Метод, которым врачи измеряют, насколько хорошо ваши почки фильтруют отходы из крови, по расчетной скорости клубочковой фильтрации, или рСКФ.Ваша рСКФ — это число, основанное на вашем анализе крови на креатинин, продукт жизнедеятельности в вашей крови.
Стадии заболевания почек основаны на числе рСКФ.
ХЗП, стадия 1: рСКФ 90 или выше
ХБП 1 стадии означает легкое поражение почек и рСКФ 90 или выше.
В большинстве случаев рСКФ 90 или выше означает, что ваши почки здоровы и работают хорошо, но у вас есть другие признаки поражения почек.Признаками повреждения почек может быть белок в моче (моча) или физическое повреждение почек. Вот несколько способов замедлить повреждение почек при заболевании почек 1 стадии:
- Контролируйте уровень сахара в крови, если у вас диабет
- Контролируйте артериальное давление
- Соблюдайте здоровую диету
- Не курить и не употреблять табак
- Будьте активны 30 минут в день, 5 дней в неделю
- Сохраняйте здоровый вес
- Спросите своего врача, есть ли лекарства, которые можно принимать для защиты почек
- Запишитесь на прием к нефрологу (почечному врачу), даже если у вас уже есть общий врач
Вернуться к началу
Стадия 2 ХБП: рСКФ от 60 до 89
ХБП 2 стадии означает легкое поражение почек и рСКФ от 60 до 89.
В большинстве случаев рСКФ от 60 до 89 означает, что ваши почки здоровы и работают нормально. Но если у вас заболевание почек 2 стадии, это означает, что у вас есть другие признаки поражения почек, даже если ваша рСКФ в норме. Признаками повреждения почек может быть белок в моче (моча) или физическое повреждение почек. Вот несколько способов замедлить повреждение почек при заболевании почек 2 стадии:
- Контролируйте уровень сахара в крови, если у вас диабет
- Контролируйте артериальное давление
- Соблюдайте здоровую диету
- Не курить и не употреблять табак
- Будьте активны 30 минут в день, 5 дней в неделю
- Сохраняйте здоровый вес
- Узнайте у врача, есть ли лекарства для защиты почек
- Запишитесь на прием к нефрологу (почечному врачу), даже если у вас уже есть общий врач
Вернуться к началу
Стадия 3 ХБП: рСКФ от 30 до 59
Стадия 3 ХБП означает, что у вас рСКФ от 30 до 59.
СКФ между 30 и 59 означает, что почки повреждены и они не работают должным образом.
Этап 3 разделен на два этапа:
- Этап 3a означает, что у вас рСКФ от 45 до 59
- Этап 3b означает, что у вас рСКФ от 30 до 44
Многие люди с заболеванием почек 3 стадии не имеют никаких симптомов. Но если есть симптомы, может быть:
- Отеки рук и ног
- Боль в спине
- Мочеиспускание (моча) больше или меньше нормы
На этом этапе у вас также больше шансов получить осложнения со здоровьем, поскольку в вашем теле накапливаются отходы, а почки не работают должным образом, например:
Чтобы предотвратить обострение болезни почек 3 стадии, вы можете:
- Контролируйте уровень сахара в крови, если у вас диабет
- Контролируйте артериальное давление
- Не курить и не употреблять табак
- Соблюдайте здоровую диету
- Будьте активны 30 минут в день, 5 дней в неделю
- Сохраняйте здоровый вес
- Посетите нефролога (нефролога), который составит план лечения, подходящий именно вам, и расскажет, как часто вам нужно будет проверять почки
- Обратитесь к диетологу , который поможет вам соблюдать здоровую диету
- Спросите своего врача о лекарствах от кровяного давления , называемых ингибиторами АПФ и БРА, если у вас диабет или высокое кровяное давление.Иногда эти лекарства помогают предотвратить обострение болезни почек
Вернуться к началу
Стадия 4 ХБП: рСКФ от 15 до 29
Стадия 4 ХБП означает, что у вас рСКФ от 15 до 29.
рСКФ от 15 до 30 означает, что ваши почки умеренно или серьезно повреждены и не работают должным образом. К 4 стадии заболевания почек нужно относиться очень серьезно — это последняя стадия перед почечной недостаточностью.
На стадии 4 почечной недостаточности у многих людей наблюдаются такие симптомы, как:
- Отеки рук и ног
- Боль в спине
- Мочеиспускание (моча) больше или меньше нормы
На этапе 4 у вас, вероятно, также будут проблемы со здоровьем, поскольку в вашем теле накапливаются отходы, а почки не работают должным образом, например:
Чтобы предотвратить обострение заболевания почек на этой стадии, ваш врач порекомендует вам:
- Регулярно посещайте нефролога (нефролога), который составит подходящий для вас план лечения и скажет, как часто вам нужно будет проверять почки
- Обратитесь к диетологу , который поможет вам соблюдать здоровую диету
- Принимайте специальные лекарства от артериального давления, такие как ингибиторы АПФ и БРА, если ваш врач рекомендует вам это делать. .Если у вас диабет или высокое кровяное давление, иногда эти лекарства могут помочь предотвратить обострение болезни почек.
При заболевании почек 4 стадии самое время поговорить с нефрологом о том, как подготовиться к почечной недостаточности. Как только ваши почки откажутся, вам нужно будет начать диализ или пересадить почку, чтобы выжить.
- Подготовка к диализу: Диализ помогает очистить кровь при отказе почек. Следует подумать о нескольких вещах, например о типе диализа, о том, как спланировать лечение и как оно повлияет на вашу повседневную жизнь.Узнайте больше о гемодиализе и перитонеальном диализе.
- Подготовка к пересадке: Трансплантация почки — это операция по получению здоровой почки от чужого тела. Если вам удастся найти живого донора почки, возможно, вам вообще не придется начинать диализ. Когда почки близки к отказу, можно сделать пересадку. Узнайте больше о пересадке почек.
Вернуться к началу
Стадия 5 ХБП: рСКФ Менее 15
Стадия 5 ХБП означает, что у вас рСКФ менее 15.
РСКФ менее 15 означает, что почки очень близки к отказу или полностью отказали. Если ваши почки не работают, в вашей крови накапливаются шлаки, из-за чего вы сильно заболеете.
Некоторые из симптомов почечной недостаточности:
- Зуд
- Мышечные судороги
- Чувство тошноты и рвота
- Не чувствую голода
- Отеки рук и ног
- Боль в спине
- Мочеиспускание (моча) больше или меньше нормы
- Проблемы с дыханием
- Проблемы со сном
После отказа почек вам нужно будет начать диализ или пересадить почку, чтобы выжить.
- Подготовка к диализу: Диализ помогает очистить кровь при отказе почек. Следует подумать о нескольких вещах, например о типе диализа, о том, как спланировать лечение и как оно повлияет на вашу повседневную жизнь. Узнайте больше о гемодиализе и перитонеальном диализе.
- Подготовка к пересадке: Трансплантация почки — это операция по получению здоровой почки от чужого тела. Если вам удастся найти живого донора почки, возможно, вам вообще не придется начинать диализ.Когда почки близки к отказу, можно сделать пересадку. Узнайте больше о пересадке почек.
Вернуться к началу
Почечная диета и продукты при хронической болезни почек (ХБП)
При хроническом заболевании почек (ХБП) вам необходимо составить план питания, благоприятный для почек. Наблюдение за тем, что вы едите и пьете, поможет вам оставаться здоровым. Информация в этом разделе предназначена для людей, страдающих заболеванием почек, но не находящихся на диализе.
Эту информацию следует использовать в качестве основного руководства. Все люди разные, и у всех разные потребности в питании. Поговорите с почечным диетологом (специалистом по диете и питанию для людей с заболеваниями почек), чтобы найти план питания, который вам подходит.
Попросите врача помочь вам найти диетолога. Medicare и многие частные страховые полисы помогут оплатить прием к диетологу. Обратитесь в свою страховую компанию, чтобы узнать, покрывает ли ваш полис лечебное питание (MNT).
Почему так важен план питания?
То, что вы едите и пьете, влияет на ваше здоровье. Поддержание здорового веса и сбалансированная диета с низким содержанием соли и жира может помочь вам контролировать кровяное давление. Если у вас диабет, вы можете контролировать уровень сахара в крови, тщательно выбирая, что вы едите и пьете. Контроль высокого кровяного давления и диабета может помочь предотвратить ухудшение состояния почек.
Диета, благоприятная для почек, также может помочь защитить ваши почки от дальнейшего повреждения.Благоприятная для почек диета ограничивает определенные продукты, чтобы предотвратить накопление минералов, содержащихся в этих продуктах, в вашем теле.
СКАЧАТЬ РУКОВОДСТВО ПО ОБСУЖДЕНИЮ ДОКТОРА
Поговорите со своим врачом сегодня о профилактике и лечении заболеваний почек
Вернуться к началу
Основы здорового питания
При всех планах питания, включая диету, благоприятную для почек, вам необходимо отслеживать, сколько определенных питательных веществ вы потребляете, например:
- калорий
- Белки
- Жир
- Углеводы
Чтобы убедиться, что вы получаете нужное количество этих питательных веществ, вам необходимо есть и пить правильные размеры порций.Вся информация, необходимая для отслеживания потребления, указана на этикетке «Пищевая ценность».
Используйте раздел «Пищевая ценность» на этикетках продуктов, чтобы узнать больше о том, что содержится в продуктах, которые вы едите. Факты о питании скажут вам, сколько белков, углеводов, жиров и натрия содержится в каждой порции пищи. Это может помочь вам выбрать продукты с высоким содержанием необходимых вам питательных веществ и низким содержанием питательных веществ, которые вам следует ограничить.
Когда вы смотрите на факты о питании, есть несколько ключевых областей, которые дадут вам необходимую информацию:
калорий
Ваше тело получает энергию из калорий, которые вы едите и пьете.Калории поступают из белков, углеводов и жиров в вашем рационе. Сколько калорий вам нужно, зависит от вашего возраста, пола, размера тела и уровня активности.
Вам также может потребоваться скорректировать количество потребляемых калорий в зависимости от вашего целевого веса. Некоторым людям нужно будет ограничить количество потребляемых калорий. Другим может потребоваться больше калорий. Ваш врач или диетолог может помочь вам подсчитать, сколько калорий вы должны есть каждый день. Вместе с диетологом составьте план питания, который поможет вам получать нужное количество калорий, и оставайтесь на связи, чтобы получить поддержку.
Белки
Белок — один из строительных блоков вашего тела. Вашему организму нужен белок, чтобы расти, лечить и оставаться здоровым. Недостаток белка может ослабить вашу кожу, волосы и ногти. Но слишком много белка также может быть проблемой. Чтобы оставаться здоровым и чувствовать себя лучше, вам может потребоваться отрегулировать количество потребляемого белка.
Необходимое количество белка зависит от размера вашего тела, уровня активности и проблем со здоровьем. Некоторые врачи рекомендуют людям с заболеванием почек ограничить потребление белка или изменить их источник.Это связано с тем, что диета с очень высоким содержанием белка может заставить почки работать тяжелее и может нанести больший ущерб. Спросите своего врача или диетолога, сколько белка вам нужно и какие источники белка вам лучше всего подходят.
Воспользуйтесь приведенной ниже таблицей, чтобы узнать, какие продукты с низким или высоким содержанием белка. Имейте в виду, что употребление неограниченного количества пищи вредно только из-за того, что в пище мало белка.
Продукты с низким содержанием белка:
- Хлеб
- Фрукты
- Овощи
- Паста и рис
Высокобелковые продукты:
- Красное мясо
- Птица
- Рыба
- Яйца
Углеводы
Углеводы («углеводы») — это самый простой вид энергии для вашего тела.Здоровые источники углеводов включают фрукты и овощи. К нездоровым источникам углеводов относятся сахар, мед, леденцы, безалкогольные напитки и другие сладкие напитки.
Некоторые углеводы содержат много калия и фосфора, поэтому вам может потребоваться ограничить их количество в зависимости от стадии заболевания почек. Подробнее об этом поговорим чуть позже. Вам также может потребоваться внимательно следить за потреблением углеводов, если у вас диабет. Ваш диетолог может помочь вам узнать больше об углеводах в вашем плане питания и о том, как они влияют на уровень сахара в крови.
Жир
Чтобы оставаться здоровым, в рационе нужно немного жира. Жир дает энергию и помогает использовать некоторые витамины в пище. Но слишком много жира может привести к увеличению веса и сердечным заболеваниям. Постарайтесь ограничить потребление жиров в своем рационе и по возможности выбирайте более полезные жиры.
Более здоровый жир или «хороший» жир называется ненасыщенным жиром. Примеры ненасыщенных жиров включают:
- Оливковое масло
- Арахисовое масло
- Масло кукурузное
Ненасыщенные жиры помогают снизить уровень холестерина.Если вам нужно набрать вес, старайтесь есть больше ненасыщенных жиров. Если вам нужно похудеть, ограничьте потребление ненасыщенных жиров в своем рационе. Как всегда, главное — умеренность. Слишком много «хорошего» жира тоже может вызвать проблемы.
Насыщенные жиры, также известные как «плохие» жиры, могут повышать уровень холестерина и повышать риск сердечных заболеваний. Примеры насыщенных жиров:
- Сливочное масло
- Сало
- Укорачивание
- Мясо
Ограничьте их в своем плане питания.Вместо этого выбирайте более здоровые ненасыщенные жиры. Удаление жира с мяса и удаление кожицы с курицы или индейки также может помочь ограничить насыщенные жиры. Вам также следует избегать трансжиров. Этот вид жира повышает уровень «плохого» холестерина (ЛПНП) и снижает уровень «хорошего» холестерина (ЛПВП). Когда это происходит, у вас больше шансов заболеть сердечным заболеванием, которое может вызвать повреждение почек.
Натрий
Натрий (соль) — это минерал, который содержится почти во всех продуктах питания. Слишком много натрия может вызвать жажду, что может привести к отеку и повышению кровяного давления.Это может еще больше повредить почки и усложнить работу сердца.
Одна из лучших вещей, которые вы можете сделать, чтобы оставаться здоровым, — это ограничить количество потребляемого натрия. Чтобы ограничить потребление натрия в вашем рационе:
- Не добавляйте соль в пищу во время приготовления или еды. Попробуйте приготовить еду со свежей зеленью, лимонным соком или другими приправами, не содержащими соли.
- Выбирайте свежие или замороженные овощи вместо консервированных овощей. Если вы все же используете консервированные овощи, слейте воду и промойте их, чтобы удалить лишнюю соль, прежде чем готовить или есть.
- Избегайте обработанного мяса, такого как ветчина, бекон, колбасы и мясные обеды.
- Ешьте свежие фрукты и овощи, а не крекеры или другие соленые закуски.
- Избегайте консервированных супов и замороженных обедов с высоким содержанием натрия. • Избегайте маринованных продуктов, таких как оливки и соленые огурцы. • Ограничьте употребление приправ с высоким содержанием натрия, таких как соевый соус, соус барбекю и кетчуп.
Важно! Будьте осторожны с заменителями соли и продуктами с пониженным содержанием натрия. Многие заменители соли содержат много калия.Слишком много калия может быть опасно, если у вас заболевание почек. Посоветуйтесь с диетологом, чтобы подобрать продукты с низким содержанием натрия и калия.
Порций:
Выбор здоровой пищи — отличное начало, но перебор чего-либо, даже здоровой пищи, может стать проблемой. Другая часть здорового питания — это контроль порций или наблюдение за тем, сколько вы едите.
Чтобы помочь контролировать свои порции:
- Проверьте этикетку с пищевой ценностью на продукте, чтобы узнать размер порции и количество каждого питательного вещества в одной порции.Многие пакеты содержат более одной порции. Например, бутылка газировки на 20 унций — это на самом деле две с половиной порции. Многие свежие продукты, такие как фрукты и овощи, не имеют этикеток с указанием пищевой ценности. Спросите у диетолога список фактов о питании свежих продуктов и советы о том, как правильно отмерить порции.
- Ешьте медленно и прекращайте есть, когда больше не голодны. Желудку требуется около 20 минут, чтобы сообщить мозгу, что вы сыты. Если вы едите слишком быстро, вы можете съесть больше, чем вам нужно.
- Не ешьте, когда делаете что-то еще, например смотрите телевизор или ведете машину. Когда вы отвлечены, вы можете не осознавать, сколько вы съели.
- Не ешьте прямо из упаковки, в которой была получена еда. Вместо этого возьмите одну порцию еды и уберите пакет или коробку.
Хороший контроль порций — важная часть любого плана питания. Это даже более важно в плане питания, благоприятном для почек, потому что вам может потребоваться ограничить количество определенных продуктов, которые вы едите и пьете.
Вернуться к началу
Чем отличается диета, благоприятная для почек?
Когда ваши почки не работают должным образом, в вашем теле накапливаются шлаки и жидкость. Со временем отходы и лишняя жидкость могут вызвать проблемы с сердцем, костями и другие проблемы со здоровьем. План питания, благоприятный для почек, ограничивает количество определенных минералов и жидкости, которые вы едите и пьете. Это поможет предотвратить накопление отходов и жидкости и возникновение проблем.
Насколько строгим должен быть ваш план питания, зависит от стадии заболевания почек.На ранних стадиях заболевания почек у вас могут быть небольшие ограничения в еде и питье или вовсе их не ограничивать. По мере обострения заболевания почек врач может порекомендовать вам ограничить:
- Калий
- фосфор
- Жидкости
Калий
Калий — это минерал, который содержится почти во всех продуктах питания. Вашему организму нужен калий для работы мышц, но слишком много калия может быть опасным. Когда ваши почки плохо работают, уровень калия может быть слишком высоким или слишком низким.Избыток или недостаток калия может вызвать мышечные судороги, проблемы с сердцебиением и мышечную слабость.
Если у вас заболевание почек, вам может потребоваться ограничить количество потребляемого калия. Спросите своего врача или диетолога, если вам нужно ограничить калий.
Воспользуйтесь приведенным ниже списком, чтобы узнать, какие продукты содержат низкое или высокое содержание калия. Ваш диетолог также может помочь вам узнать, как безопасно есть в небольших количествах ваши любимые продукты с высоким содержанием калия.
Съешь это… (продукты с низким содержанием калия)- Яблоки, клюква, виноград, ананасы и клубника
- Цветная капуста, лук, перец, редис, кабачки, салат
- Пита, лепешки и белый хлеб
- Говядина и курица, белый рис
- Авокадо, бананы, дыни, апельсины, чернослив и изюм
- Артишоки, кабачки, бананы, шпинат, картофель и помидоры
- Отруби и мюсли
- Фасоль (запеченная, черная, пегая и т. Д.)), коричневый или дикий рис
Ваш врач может также посоветовать вам принять специальное лекарство, называемое связывающим калием, чтобы помочь вашему организму избавиться от лишнего калия.
Узнайте больше о высоком содержании калия и его лечении здесь
фосфор
Фосфор — это минерал, который содержится почти во всех продуктах питания. Он работает с кальцием и витамином D, чтобы поддерживать здоровье ваших костей. Здоровые почки удерживают в организме необходимое количество фосфора. Когда почки плохо работают, в крови может накапливаться фосфор.Избыток фосфора в крови может привести к ослаблению костей, которые легко ломаются.
Многие люди с заболеванием почек нуждаются в ограничении фосфора. Спросите своего диетолога, нужно ли вам ограничить фосфор.
Посмотрите наш веб-семинар о фосфоре в диете при заболеваниях почек
В зависимости от стадии заболевания почек ваш врач может также прописать лекарство, называемое связывающим фосфатом. Это помогает предотвратить накопление фосфора в крови. Связующий фосфат может быть полезным, но вам все равно нужно следить за тем, сколько фосфора вы едите.Спросите своего врача, подходит ли вам фосфатное связующее.
Используйте приведенный ниже список, чтобы получить некоторые идеи о том, как сделать правильный выбор, если вам нужно ограничить фосфор.
Ешьте это … (продукты с низким содержанием фосфора)- Итальянский, французский хлеб или хлеб на закваске
- Крупы кукурузные или рисовые и манная каша
- Попкорн несоленый
- Немного светлых газированных напитков и лимонада
- Цельнозерновой хлеб
- Крупы с отрубями и овсянка
- Орехи и семечки
- Кола темного цвета
Жидкости
Для жизни вам нужна вода, но при заболевании почек она может не понадобиться.Это связано с тем, что поврежденные почки не избавляются от лишней жидкости должным образом. Слишком много жидкости в вашем теле может быть опасно. Это может вызвать высокое кровяное давление, отек и сердечную недостаточность. Вокруг легких может скапливаться лишняя жидкость, что затрудняет дыхание.
В зависимости от стадии заболевания почек и лечения врач может посоветовать вам ограничить потребление жидкости. Если ваш врач скажет вам это, вам нужно будет сократить количество алкоголя. Возможно, вам также придется сократить употребление некоторых продуктов, содержащих много воды.Супы или тающие продукты, такие как лед, мороженое и желатин, содержат много воды. Многие фрукты и овощи также содержат много воды.
Спросите своего врача или диетолога, нужно ли вам ограничить потребление жидкости.
Если вам действительно нужно ограничить потребление жидкости, измерьте уровень жидкости и пейте из маленьких чашек, чтобы отслеживать, сколько вы выпили. Ограничьте потребление натрия, чтобы уменьшить жажду. Иногда вы все еще можете испытывать жажду. Чтобы утолить жажду, попробуйте:
- Жевательная резинка
- Прополоскать рот
- Пососите лед, мяту или леденцы (не забывайте выбирать леденцы без сахара, если у вас диабет.)
Вернуться к началу
Особые диетические заботы
Витамины
При соблюдении благоприятного для почек режима питания вам может быть трудно получить все необходимые витамины и минералы. Чтобы помочь вам получить нужное количество витаминов и минералов, ваш диетолог может посоветовать специальную добавку для людей с заболеваниями почек.
Ваш врач или диетолог может также посоветовать специальный вид витамина D, фолиевой кислоты или таблеток железа, чтобы предотвратить некоторые общие побочные эффекты почечной недостаточности, такие как болезнь костей и анемия.Регулярное употребление поливитаминов может быть вредным для здоровья, если у вас заболевание почек. У них может быть слишком много одних витаминов и недостаточно других. Ваш врач или диетолог может помочь вам подобрать витамины, которые подходят именно вам.
Важно! Сообщите своему врачу и диетологу обо всех витаминах, добавках или лекарствах, отпускаемых без рецепта, которые вы принимаете. Некоторые из них могут причинить больше вреда вашим почкам или вызвать другие проблемы со здоровьем.
Соблюдение благоприятного для почек режима питания при диабете
Если у вас диабет, вам необходимо контролировать уровень сахара в крови, чтобы не повредить почки.Ваш врач и диетолог могут помочь вам составить план питания, который поможет вам контролировать уровень сахара в крови, а также ограничить потребление натрия, фосфора, калия и жидкости.
Инструктор по диабету также может помочь вам научиться контролировать уровень сахара в крови. Попросите своего врача направить вас к инструктору по диабету в вашем районе. Список инструкторов по диабету доступен в Американской ассоциации преподавателей диабета на сайте www.diabeteseducator.org или 1.800.338.3633. Medicare и многие частные страховые полисы могут помочь оплатить прием к диабетологу.
Вернуться к началу
Найдите полезные для почек рецепты на «Почечной кухне»
В «Почечной кухне» вы можете глубоко погрузиться в то, что каждое питательное вещество означает для людей с заболеванием почек, и сколько из этих питательных веществ содержится в обычных продуктах питания. Узнайте, что здоровое питание означает для людей на каждой стадии заболевания почек, в том числе для тех, кто находится на диализе или живущих с трансплантацией почки. Найдите рецепты на Почечной кухне.
Вернуться к началу
Управляйте уровнем фосфора
Узнайте больше об управлении уровнем фосфора в реальных жизненных ситуациях, например, о покупках в продуктовом магазине или о еде в ресторане.Посмотрите эти видео.
Вернуться к началу
Симптомы, причины, методы лечения и связь подагры с заболеванием почек
Знаете ли вы все мифы и факты о подагре?
Пройдите быструю викторину, чтобы узнать!
Что такое подагра?
Подагра — это разновидность артрита. Артрит — распространенное заболевание, вызывающее отек и боль в суставах. Подагра считается хроническим заболеванием, а это означает, что от нее нет лекарства, и она обычно длится всю жизнь.
Подагра возникает внезапными, а иногда и серьезными приступами, также называемыми обострениями. Во время приступа подагры у вас могут появиться боль, отек и / или покраснение в суставах. Приступы подагры часто возникают на большом пальце ноги, но могут поражать любые суставы вашего тела, такие как локти, колени, руки или лодыжки. Подагра очень болезненна, и ее иногда трудно контролировать. Подагра может быть острой или хронической.
Заболевание почек может привести к подагре, а подагра может привести к заболеванию почек. Если у вас есть одно из состояний, поговорите со своим врачом о предотвращении другого.
В чем разница между острой и хронической подагрой?
Острая подагра
- Обычно поражаются только 1-3 сустава.
- Вы почувствуете симптомы только во время приступов.
- Атаки могут длиться от нескольких дней до недели.
- После приступов вы не почувствуете симптомов.
- У вас может начаться острая подагра, но со временем она может ухудшиться до хронической, если приступы случаются чаще.
Хроническая подагра
- Хроническая подагра — это 2 или более приступа подагры в год.
- Часто поражается более одного сустава.
- У некоторых людей с тяжелой хронической подагрой есть только короткие перерывы между приступами, и они большую часть времени ощущают симптомы подагры.
- Хроническая подагра может привести к необратимой скованности, повреждению и деформации суставов.
Вернуться к началу
Что вызывает подагру?
Подагра возникает из-за слишком большого количества мочевой кислоты в крови.Мочевая кислота образуется, когда ваше тело расщепляет химические вещества, называемые пуринами. Узнайте больше о причинах подагры.
Вернуться к началу
Кто подвержен риску подагры?
Подагра может любой человек, но чаще встречается у мужчин, чем у женщин. Подагра чаще встречается у взрослых, чем у детей. Узнайте больше о рисках подагры.
Вернуться к началу
Каковы симптомы подагры?
Хотя у многих людей первый приступ подагры приходится на один из больших пальцев ноги, приступы подагры могут возникать и в других суставах.Узнайте больше о симптомах подагры.
Вернуться к началу
Как я могу управлять приступами подагры?
Приступы подагры, также называемые обострениями, могут возникать внезапно и быть чрезвычайно болезненными. Узнайте, как управлять приступами подагры.
Вернуться к началу
Почему приступы подагры чаще случаются ночью?
Приступы подагры чаще случаются ночью и ранним утром, а не днем. У вас может начаться приступ во сне.Причины, по которым это происходит, не совсем известны, но некоторые из основных идей — это обезвоживание, снижение температуры тела и изменения уровня гормонов во время сна.
Поговорите со своим врачом о способах предотвращения приступов подагры во время сна.
Вернуться к началу
Какие осложнения при подагре?
Подагра вызывает не только боль. Подагра, и особенно хроническая подагра, со временем может привести к серьезным проблемам со здоровьем, если ее не контролировать. Узнайте об осложнениях подагры.
Вернуться к началу
Какие тесты на подагру?
Если вы подозреваете, что у вас подагра, важно пройти обследование и поставить диагноз у врача, чтобы вы могли получить необходимое лечение. Узнайте о тестах на подагру.
Вернуться к началу
Какие методы лечения подагры?
Прием слишком большого количества лекарств или одновременный прием определенных лекарств может быть опасным, поэтому очень важно поговорить со своим врачом о том, сколько лекарств вы можете принимать.Узнайте о доступных лекарствах для лечения подагры.
Вернуться к началу
Можно ли предотвратить подагру?
Подагра обычно не удается предотвратить только путем изменения образа жизни. Многие люди с подагрой нуждаются в лекарствах, чтобы контролировать подагру. Узнайте больше о профилактике подагры.
Вернуться к началу
Какая диета лучше при подагре?
Некоторые продукты и напитки лучше других подходят для борьбы с подагрой. Узнайте больше о продуктах и напитках, которых следует избегать при подагре.
Вернуться к началу
Подагра и болезнь почек
Чаще всего подагрой может быть заболевание почек. Однако подагра также может привести к заболеванию почек. Поскольку мочевая кислота фильтруется через почки, эти два заболевания связаны между собой. Узнайте больше о подагре и заболеваниях почек.
Вернуться к началу
Где я могу получить дополнительную информацию?
Вернуться к началу
Найдите специалиста по подагре
Если у вас нет специалиста по подагре, воспользуйтесь этим инструментом «Найдите специалиста по подагре», чтобы найти медицинских специалистов, имеющих опыт лечения хронической подагры.
Вернуться к началу
Запросите буклет о подагре
Узнайте правду о подагре и заболевании почек. Запросите бесплатный буклет о подагре.
Вернуться к началу
Хроническая болезнь почек (ХБП) — Симптомы, причины, лечение
Хроническая болезнь почек (ХБП) — это состояние, характеризующееся постепенной потерей функции почек с течением времени. Чтобы узнать больше о функции почек, см. Как работают ваши почки. ХБП также называют хроническим заболеванием почек.
Хроническая болезнь почек и COVID-19
Здесь вы найдете ответы о заболевании почек во время вспышки COVID-19.
Что такое хроническая болезнь почек (ХБП)?
Хроническая болезнь почек включает состояния, которые повреждают ваши почки и снижают их способность поддерживать ваше здоровье при выполнении перечисленных работ. Если заболевание почек ухудшается, в крови могут накапливаться отходы, и вы чувствуете себя плохо. У вас могут развиться такие осложнения, как высокое кровяное давление, анемия (низкий показатель крови), слабость костей, плохое питание и повреждение нервов.Кроме того, заболевание почек увеличивает риск заболевания сердца и кровеносных сосудов. Эти проблемы могут возникать медленно в течение длительного периода времени. Хроническая болезнь почек может быть вызвана диабетом, высоким кровяным давлением и другими заболеваниями. Раннее выявление и лечение часто могут предотвратить обострение хронического заболевания почек. Когда заболевание почек прогрессирует, это может в конечном итоге привести к почечной недостаточности, что требует диализа или трансплантации почки для поддержания жизни.
Факты о хронической болезни почек (ХБП)
- 37 миллионов взрослых американцев страдают ХБП, а миллионы других людей находятся в группе повышенного риска.
- Раннее обнаружение может помочь предотвратить прогрессирование заболевания почек до почечной недостаточности.
- Болезнь сердца — основная причина смерти всех людей с ХБП.
- Скорость клубочковой фильтрации (СКФ) является наилучшей оценкой функции почек.
- Гипертония вызывает ХБП, а ХБП вызывает гипертонию.
- Стойкая протеинурия (белок в моче) означает наличие ХБП.
- Группы высокого риска включают лиц с диабетом, гипертонией и семейной историей почечной недостаточности.
- афроамериканцев, выходцев из Латинской Америки, жителей островов Тихого океана, американских индейцев и пожилых людей подвергаются повышенному риску.
- Два простых теста могут определить ХБП: артериальное давление, альбумин мочи и креатинин сыворотки.
Что вызывает ХБП?
Двумя основными причинами хронической болезни почек являются диабет и высокое кровяное давление, на которые приходится до двух третей случаев. Диабет возникает, когда уровень сахара в крови слишком высок, что приводит к повреждению многих органов вашего тела, включая почки и сердце, а также кровеносных сосудов, нервов и глаз.Высокое кровяное давление или гипертония возникает, когда давление крови на стенки кровеносных сосудов увеличивается. Неконтролируемое или плохо контролируемое высокое кровяное давление может быть основной причиной сердечных приступов, инсультов и хронических заболеваний почек. Также хроническое заболевание почек может вызвать высокое кровяное давление.
Другие состояния, поражающие почки:
- Гломерулонефрит — группа заболеваний, вызывающих воспаление и повреждение фильтрующих элементов почек.Эти расстройства являются третьим по распространенности типом заболеваний почек.
- Унаследованные заболевания, например поликистоз почек, при котором в почках образуются большие кисты и повреждаются окружающие ткани.
- Пороки развития, которые возникают у ребенка в утробе матери. Например, может возникнуть сужение, которое препятствует нормальному оттоку мочи и заставляет мочу возвращаться к почкам. Это вызывает инфекции и может повредить почки.
- Волчанка и другие болезни, влияющие на иммунную систему организма.
- Препятствия, вызванные такими проблемами, как камни в почках, опухоли или увеличенная предстательная железа у мужчин.
- Повторные инфекции мочевыводящих путей.
Каковы симптомы ХБП?
У большинства людей могут отсутствовать какие-либо серьезные симптомы до тех пор, пока заболевание почек не разовьется. Однако вы можете заметить, что вы:
- Вы чувствуете себя более уставшим и теряете энергию
- проблемы с концентрацией
- Плохой аппетит
- проблемы со сном
- Ночные судороги в мышцах
- Отек ступней и лодыжек
- есть отечность вокруг глаз, особенно по утрам
- Сухая, зудящая кожа
- Потребность в мочеиспускании чаще, особенно ночью.
Хронической болезнью почек может заболеть любой человек в любом возрасте. Однако у некоторых людей вероятность развития почечной недостаточности выше, чем у других. У вас может быть повышенный риск заболевания почек, если вы:
- больны сахарным диабетом
- имеют высокое кровяное давление
- имеют в семейном анамнезе почечную недостаточность
- старше
- принадлежат к группе населения с высоким уровнем диабета или высокого кровяного давления, такой как афроамериканцы, латиноамериканцы, выходцы из Азии, островов Тихого океана и американские индейцы.
Узнайте больше о скорости клубочковой фильтрации (СКФ)
СКФ — скорость клубочковой фильтрации — лучший тест для измерения уровня функции почек и определения стадии заболевания почек. Ваш врач может рассчитать его на основе результатов анализа креатинина крови, вашего возраста, расы, пола и других факторов.
Чем раньше будет обнаружено заболевание почек, тем больше шансов замедлить или остановить его прогрессирование.
Что произойдет, если результаты моего анализа покажут, что у меня может быть хроническая болезнь почек?
Ваш врач захочет точно установить ваш диагноз и проверить функцию почек, чтобы спланировать лечение.Врач может сделать следующее:
- Рассчитайте скорость клубочковой фильтрации (СКФ), это лучший способ определить, насколько хорошо у вас функционируют почки. Вам не нужно проходить еще один тест, чтобы узнать свою СКФ. Ваш врач может рассчитать его на основе вашего креатинина в крови, вашего возраста, расы, пола и других факторов. Ваша СКФ сообщает врачу о вашей стадии заболевания почек и помогает ему спланировать лечение.
- Выполните УЗИ или компьютерную томографию, чтобы получить изображение почек и мочевыводящих путей.Это говорит вашему врачу, слишком ли велики ваши почки или слишком малы, есть ли у вас проблемы, такие как почечный камень или опухоль, и есть ли какие-либо проблемы в структуре ваших почек и мочевыводящих путей.
- Выполните биопсию почки, которая в некоторых случаях проводится для выявления определенного типа заболевания почек, определения степени повреждения почек и помощи в планировании лечения. Чтобы сделать биопсию, врач удаляет небольшие кусочки ткани почек и рассматривает их под микроскопом.
Ваш врач может также попросить вас посетить специалиста по почкам, который проконсультирует вас по вашему делу и поможет организовать ваше лечение.
Щелкните здесь, чтобы разобраться в значениях лабораторных показателей.
Подробнее о Хронической болезни почек
Основы хронической болезни почек | Инициатива по хронической болезни почек
Ваши почки, каждая размером с компьютерную мышь, фильтруют всю кровь в вашем теле каждые 30 минут. Они усердно работают над удалением шлаков, токсинов и лишней жидкости. Они также помогают контролировать кровяное давление, стимулируют выработку эритроцитов, поддерживают здоровье костей и регулируют химические вещества в крови, которые необходимы для жизни.
Правильно функционирующие почки имеют решающее значение для поддержания хорошего здоровья, однако, по оценкам, более одного из семи взрослых американцев страдают хронической болезнью почек (ХБП).
О хронической болезни почек
Более 1 из 7
По оценкам, 15% взрослого населения США страдают хроническим заболеванием почек, то есть около 37 миллионов человек.
ХБП — это заболевание, при котором почки повреждены и не могут фильтровать кровь должным образом.Из-за этого избыточная жидкость и отходы крови остаются в организме и могут вызвать другие проблемы со здоровьем, такие как сердечные заболевания и инсульт.
Некоторые другие последствия ХБП для здоровья включают:
- Анемия или низкое количество эритроцитов
- Увеличение числа инфекций
- Низкий уровень кальция, высокий уровень калия и высокий уровень фосфора в крови
- Потеря аппетита или недоедание
- Депрессия или снижение качества жизни
ХБП имеет разную степень серьезности.Обычно со временем состояние ухудшается, хотя было показано, что лечение замедляет прогрессирование. Если не лечить, ХБП может прогрессировать до почечной недостаточности и ранних сердечно-сосудистых заболеваний. Когда почки перестают работать, для выживания необходим диализ или трансплантация почки. Почечная недостаточность, которую лечат диализом или трансплантацией почки, называется терминальной стадией почечной недостаточности (ТПН). Узнайте больше о ESRD.
Не все пациенты с заболеванием почек прогрессируют до почечной недостаточности. Чтобы предотвратить ХБП и снизить риск почечной недостаточности, контролируйте факторы риска ХБП, ежегодно проходите тестирование, меняйте образ жизни, принимайте лекарства по мере необходимости и регулярно посещайте свою медицинскую бригаду.
- Заболевания почек — девятая ведущая причина смерти в США.
- По оценкам, около 37 миллионов взрослых в США страдают ХБП, и у большинства из них диагноз не диагностирован.
- 40% людей с тяжелым нарушением функции почек не знают о наличии ХБП.
- Каждые 24 часа 350 человек начинают диализ по поводу почечной недостаточности.
- В Соединенных Штатах диабет и высокое кровяное давление являются основными причинами почечной недостаточности, что составляет около 3 из 4 новых случаев .
- В 2018 году лечение участников программы Medicare с ХБП стоило более $ 81,8 млрд , а лечение людей с ТПН обошлось дополнительно в $ 36,6 млрд .
Что нужно знать о новых рекомендациях по гипертонии при ХБП
Эта стенограмма отредактирована для ясности.
Илеана Л. Пинья, доктор медицины, магистратура: Здравствуйте. Я Илеана Пинья, профессор медицины в Государственном университете Уэйна и Университете Центрального Мичигана. Я кардиолог, занимающийся трансплантацией сердечной недостаточности, и это мой блог.У нас часто бывают интересные гости, чтобы поговорить с нами на самые интересные темы. Я очень рад, что сегодня мой хороший друг Питер Маккалоу, профессор медицины в Техасской школе медицины A&M, может немного поговорить о других рекомендациях, а не о рекомендациях, о которых я обычно говорю с вами, американец Рекомендации кардиологической ассоциации / Американского колледжа кардиологии. Это руководящие принципы KDIGO, о существовании которых я не знал еще несколько лет назад. Спасибо доктору Маккалоу.
Доктор Маккалоу — редкий вид, который действительно объединил в своих исследовательских интересах не только сердечную недостаточность, но и почки.Поэтому, когда у меня возникают эти вопросы, я обращаюсь к Питеру. Питер, добро пожаловать в блог и спасибо за уделенное время. Расскажите аудитории, что такое KDIGO.
Питер А. Маккалоу, доктор медицины, магистратура: Илеана, спасибо, что пригласили меня. KDIGO расшифровывается как «Заболевание почек: улучшение глобальных результатов». KDIGO — это некоммерческая организация, созданная Национальным фондом почек и расположенная в Европе, за пределами Соединенных Штатов. Им поручено проводить конференции по разногласиям, которые в основном предназначены для выявления пробелов в знаниях, а затем составлять руководящие органы, которые охватывают весь спектр острых и хронических заболеваний почек.
Piña: Несколько лет назад мы были вместе на конференции KDIGO в Греции, где обсуждали споры о сердечной недостаточности и заболеваниях почек, с которыми борются кардиологи, например: «Мне нужно позвонить нефрологу, потому что уровень креатинина повысился. » В результате у нас вышла публикация, которая, по моему мнению, была действительно очень разумной. Но каковы более важные руководящие принципы, на которые вы могли бы направить нашу аудиторию первичной медико-санитарной помощи и нашу общую кардиологическую аудиторию?
McCullough: Я думаю, что наиболее цитируемым руководством является руководство KDIGO по острому повреждению почек (AKI) 2012 года.Это было первое руководство, в котором была установлена терминология «острое повреждение почек». Раньше это называлось острой почечной недостаточностью или острой почечной недостаточностью.
Piña: Так это называлось, когда я был в общении.
McCullough: Сейчас это AKI, по состоянию на 2012 год. Он устанавливает стадии AKI: стадия 1, 2 и 3. Стадия 1 — рост креатина выше 0,3 мг / дл. 2 стадия — удвоение креатинина сыворотки. Этап 3 — утроение креатинина или диализ.Таким образом, он определил этапы AKI и дал нам основу для исследования. Я лично считаю, что руководство AKI было несколько преждевременным для клинической практики. И когда вы заходите в больницу, теперь все жители хотят сказать нам, что у всех есть ОПП.
Piña: Они также очень свободно используют термин CKD, не применяя определения. Недавно я ознакомился с рекомендациями по гипертонии. Что послужило основанием для руководства по гипертонии? Меня всегда восхищал тот факт, что мы говорили о гипертонии с тех пор, как я был молодым человеком.Это не было большой популярностью у кардиологов общего профиля; мы отправили это нефрологу. И все же мы знаем — и я хочу напомнить своей аудитории из исследования SPRINT — что если вы действительно снизите артериальное давление до 120 мм рт.ст., вы снизите частоту сердечной недостаточности примерно на 50%, о чем мы говорили. годы. Теперь у нас есть данные, которые на самом деле показывают это и то, как это работает у пожилых пациентов, а также у более молодых пациентов. Так почему же теперь руководство по гипертонии?
McCullough: Позвольте мне просто сказать, что я полностью согласен с тем, что чувствительные к артериальному давлению результаты в нашей области — это инсульт и сердечная недостаточность.Многие этого не знают; они думают, что это ишемическая болезнь сердца, но на самом деле это не так. Споры о заболевании почек заключаются в том, что по мере того, как заболевание почек ухудшается, само заболевание почек повышает кровяное давление. Так что действительно возникли разногласия относительно того, может ли контроль артериального давления, наоборот, помочь естественному течению болезни почек. В этом руководстве было обновлено более 200 исследований, и было обнаружено, что у пациентов со сниженной расчетной СКФ менее 60 мл / мин / 1,73 м 2 и у которых в моче наблюдается альбумин, а соотношение альбумин / креатинин превышает 30 мг. / g, что на самом деле этим пациентам действительно помогает более низкое кровяное давление, как мы узнали из исследования SPRINT при сердечной недостаточности и инсульте.
Теперь в обновлении вместо целевого артериального давления 130/85 мм рт. Ст. Целевое артериальное давление составляет 120/70 мм рт. KDIGO всегда уделял большое внимание амбулаторному мониторингу артериального давления для лучшей диагностики и лечения гипертонии, особенно у пациентов с заболеваниями почек. Так что там есть несколько целей. Но большая новость для кардиологов заключается в том, что нам действительно нужно измерять соотношение альбумина и креатинина. И если нам нужны дополнительные доказательства того, что нам нужно снизить артериальное давление, эта мера, которую многие кардиологи не измеряют, действительно может нам помочь.
Piña: Да, это должно быть частью стандартной процедуры, когда вы привозите пациента и делаете все остальное — например, вы получаете их NT-proBNP. Это такой простой тест, но он очень показателен. Итак, в этом руководстве есть рекомендации для конкретных лекарств?
McCullough: Ингибиторы РАС (ренин-ангиотензиновой системы) всегда были рекомендованными лекарствами, и они рекомендуются. При диабете 1 типа с заболеванием почек это ингибиторы АПФ.При диабете 2 типа и заболеваниях почек это БРА из-за клинических испытаний. Рекомендации по ингибиторам SGLT2 или комбинации сакубитрил / валсартан еще не приняты. Это действительно больше сердечно-сосудистых / сердечно-сосудистых заболеваний.
Piña: Тем не менее, всякий раз, когда уровень креатинина повышается, кардиологи снимают ингибирование РАС из-за страха «О, я убиваю почку». Думаю, на той конференции мы очень хорошо показали, где находятся данные, а данных просто нет.Напротив, это защитное.
McCullough: Это, вероятно, единственное величайшее учение, которое мы могли когда-либо передать нашим коллегам. Прекращение приема ингибитора АПФ, БРА или ингибитора неприлизина или его удержание из-за возникновения азотемии в креатинине АМК — самая большая ошибка, которую может совершить любой стационарный или даже амбулаторный врач. Мы должны лечить пациентов через азотемию. Существует более 20 опубликованных исследований, которые показывают, что, когда мы делаем это, мы причиняем вред пациенту, мы отбрасываем его назад, и все же это первое, что мы видим на консультации нефролога или кардиолога.Мы должны иметь возможность управлять пациентами с азотемией, при условии, что артериальное давление в порядке, и при условии, что калий поддается контролю. Мы не можем обмануть изменения в креатинине BUN. Позвольте мне сказать еще одну вещь — я начал с рекомендаций KDIGO по сердечной недостаточности. Когда уровень креатинина АМК повышается при отсутствии сепсиса и шока, это не ОПП; это то, что мы называем ухудшением функции почек, то есть временное изменение гемодинамики, которое отражается в креатинине АМК.
Пинья: Вправо.И в испытании DOSE Майка Фелкера оно фактически показало, что повышение уровня креатинина не имеет никакого отношения к увеличению неблагоприятных исходов — смертности, госпитализации. И все же это делается; это то, чему учатся наши жители, и они делают это, как только пациент попадает в больницу.
Когда вы вернетесь в SPRINT, мне было очень интересно, что в SPRINT они дали список лекарств, но не дали никаких рекомендаций о том, какие лекарства использовать. Это оставалось на усмотрение следователя.Итак, я думаю, дело в том, что у нас есть так много разных лекарств, которые работают, которые могут эффективно снижать артериальное давление, многие из них генерики, которые невероятно дешевы. Я знаю, что эналаприл стоит около 4 долларов за 2 недели в таких местах, как Walmart или большой продуктовый магазин. Но лекарства просто заказываются без четкого плана. Я по-прежнему считаю, что нам нужно рекомендовать нашей аудитории, чтобы у вас был план того, что вы собираетесь делать. Вы начинаете с наркотика; возможно, вы захотите немного повысить титр этого, прежде чем начинать другой, но не сдавайтесь и не говорите мне, что артериальное давление 140 мм рт.ст. при каждом посещении — это нормально, потому что это не нормально.
McCullough: Несколько замечаний: вы знаете, что ингибиторы RAS представлены; Для пациентов с ишемической болезнью сердца бета-адреноблокаторы явно играют роль. Помните, что причиной гипертонии является задержка натрия. Около 80% афроамериканцев, вероятно, 40% кавказцев, чувствительны к соли. Таким образом, использование мочегонного средства — на самом деле не для того, чтобы вызвать диурез, а для того, чтобы фактически вызвать выведение натрия — делает организм более восприимчивым к лекарствам от кровяного давления, которые мы используем в программе.Обычно пациенты нуждаются в двух или трех препаратах, при условии, что одно из них является мочегонным.
Piña: Часть моего обучения моих резидентов состоит в том, что я всегда говорил, что если у вас есть афроамериканский пациент с высоким кровяным давлением, пока вы не введете ему тиазидный препарат, вы просто не получите эту кровь давление до упора, и это действительно, действительно работает.
Теперь я хочу перейти к другому замечанию, которое вы отметили, очень хорошему, об амбулаторном мониторинге артериального давления.
McCullough: Я был на самом первом KDOQI, или Инициативе по качеству исходов заболеваний почек, руководящих принципах по гипертонии, я думаю, более 20 лет назад. Меня так впечатлили европейцы, у которых уже были инструкции, что для установления диагноза гипертонии требовалось амбулаторное мониторирование артериального давления. Это проясняет всю проблему гипертонии белого халата и всю путаницу с пациентами, пытающимися сохранить свои журналы АД. Так что я категорически за это.Слушателю нужно знать, что когда мы используем амбулаторный мониторинг артериального давления, у нас есть стандарты дневного артериального давления, которые немного выше. Мы хотим видеть ночное падение артериального давления, и в целом мы хотим видеть в среднем на 5-10 мм рт. Ст. Меньше, как если бы артериальное давление сидело в офисе.
Piña: Продолжая эту главу, я действительно хочу подчеркнуть тот факт, что кровяное давление не обязательно определяется нефрологом; он относится ко всем специальностям, включая первичную медико-санитарную помощь.А первичная медико-санитарная помощь имеет привилегию принимать пациентов очень рано, часто до того, как мы их увидим. Таргетинг артериального давления даже у молодых — когда меня спрашивают: «Что мне нужно делать, чтобы сохранить свое здоровье?» Я говорю им: «Знайте свои числа, знайте, какое у вас артериальное давление. Пусть кто-нибудь его измерит». Прямо сейчас, в связи с пандемией, многие из этих аппаратов для измерения артериального давления в CVS или Walgreens были прикрыты, потому что все боятся пандемии. Но это очень полезно: вы делаете покупки, находитесь в CVS, просовываете туда руку, у вас измеряется артериальное давление.По крайней мере, это дает вам представление о диапазоне. Мы не можем просто отбросить это и сказать: «О, это проблема нефролога». Нет. Каждый из нас должен обращать внимание. Если бы мы только могли это сделать, мы бы значительно снизили сердечно-сосудистые заболевания. Вероятно, мы могли бы исключить инсульт даже потому, что большинство параметров инсульта были гипертоническими.
В любом случае, Питер, какие-нибудь напутствия вы бы хотели передать нашей аудитории?
McCullough: Я думаю, что будущее светлое.Самая большая проблема, с которой я сталкиваюсь с молодым человеком, — это осознание того, что хронические лекарства станут частью жизни. Когда мы смотрим на реестры пожилых людей, людей старше 80 лет, только 10% людей могут дожить до 80 лет, не нуждаясь в лекарствах; 90% из нас нуждаются в медицинской помощи. Очень часто понижение артериального давления является одним из таких лечебных средств, и это вопрос поиска чего-то, что в основном может поддерживать пожизненные отношения между пациентом и лекарством, чтобы поддерживать это артериальное давление в здоровом диапазоне.
Piña: Получение истории болезни вашей семьи не менее важно, потому что здесь много генетической передачи.
Питер, я хочу поблагодарить тебя за то, что присоединились ко мне сегодня. Это была отличная информация. И вам, слушатели, я надеюсь, что эта информация пригодится вам в вашем офисе и вашей практике. Это Илеана Пинья, подписывающая. Надеюсь скоро увидеть тебя снова.
Илеана Л. Пинья, доктор медицины, магистр здравоохранения, специалист по сердечной недостаточности и трансплантации сердца.
