«Винные» пятна на коже — диагностика и лечение
У людей, страдающих этим заболеванием, образуется не сосудистая сеточка, а сплошное бордовое или красное пятно. Такие сосуды просто не способны сужаться, они переполнены кровью, из-за чего и придают коже характерные бордовые и красно-фиолетовые тона. Стоит отметить, что эта проблема отнюдь нередка — на тысячу новорожденных трое малышей появляются на свет с «винными» пятнами.
В раннем возрасте такие образования выглядят плоскими, розовыми, красными или пурпурными. Чаще всего они располагаются на лице и шее, но могут находиться на любых других участках кожи и слизистой. «Винные» пятна растут вместе с ребенком. Со временем они меняют цвет, утолщаются, а на поверхности появляются темные узелки. К сожалению, «винные пятна» никогда не исчезают сами по себе, они остаются с человеком на всю жизнь.
Почему появляются «винные» пятна?
Пока медицина не дала точного ответа, почему возникают врожденные «винные» пятна.
- Проникновение токсинов в организм женщины во время беременности;
- Неустойчивый уровень прогестинов эстрогенов у женщины во время вынашивания малыша;
- Некоторые инфекции мочевыделительной системы;
- Влияние различных излучений на организм будущей матери.
Какую опасность несут в себе «винные» пятна?
«Винные» пятна, особенно те, которые находятся на лице, безусловно, в первую очередь ведут к психологическим и социальным трудностям. У ребенка с подобным образованием развивается заниженная самооценка, в дальнейшем он может испытывать серьезные проблемы в общении. Человеку с «винным» пятном на лице сложнее устроить свою личную жизнь, найти высокооплачиваемую работу и продвигаться по службе.
Между тем, «винные» пятна не так невинны, как кажется, они могут нести большую опасность:
- Если пятно расположено на виске, лбу или веках, оно может спровоцировать развитие глаукомы (болезни повышенного давления глаза).
 При этом существует высокий риск полной потери зрения;
При этом существует высокий риск полной потери зрения; - Иногда в кожа в районе пятен может стать значительно толще и тем самым затруднить движения суставов рук и ног, а если пятно находится на щеке, даже мешать пережевывать пищу;
- С возрастом поверхность «винных» пятен становится неровной, на ней появляются темно-красные узелки, состоящие из расширенных сосудов — ангиомы. Они легко травмируются, кровоточат и плохо заживают;
- Иногда винные пятна свидетельствуют о наличии определённых генетических заболеваний, требующих внимания и соответствующего лечения.
Как избавиться от «винных» пятен?
Еще совсем недавно «винные» пятна либо не лечились, либо врачи прибегали к хирургическому вмешательству (пересадке кожи) — весьма травматичной и опасной процедуре, так как при опухолевой природе пятна его оставшиеся клетки могли преобразоваться в злокачественные.
Важно понимать, что на коже одного и того же человека могут существовать несколько форм невуса самого разнообразного происхождения. Если вам проводили манипуляцию по поводу удаления одного «винного» пятна, то остальные образования на теле могут иметь другое происхождение, они должны быть изучены отдельно.
Если вам проводили манипуляцию по поводу удаления одного «винного» пятна, то остальные образования на теле могут иметь другое происхождение, они должны быть изучены отдельно.
При обращении по поводу невусного образования процесс диагностики начинается с осмотра. Врач фиксирует размеры пятна, его форму, точно описывает расположение винных пятен, участие в процессе волосяных фолликулов и многое другое. Если возникают сложности в диагностике – проводится ряд дополнительных исследований.
Методы лечения «винных» пятен
В прошлом для лечения «винных пятен» применялись такие методы как рентгенотерапия, криотерапия и склерозирование. Они не только не давали результата, но и оставляли рубцы и шрамы.
Лазеротерапия — самый эффективный способ лечения этой кожной патологии. В клинике «Альтермед» используются последние разработки в медицинской технике, основанные на принципе избирательного воздействия луча лазера на сосуды. В итоге, окружающие ткани вокруг пятна остаются неповрежденными, отсутствует риск появления рубцов, ожогов и других осложнений, кожа в районе невуса приобретает нормальный цвет.
В итоге, окружающие ткани вокруг пятна остаются неповрежденными, отсутствует риск появления рубцов, ожогов и других осложнений, кожа в районе невуса приобретает нормальный цвет.
Для полного избавления от «винного» пятна необходимо несколько процедур. Результат зависит от его размера: чем пятно больше, тем ниже процент результативности, т.е. кожа только осветляется. Между тем, во время сеанса улучшается питание тканей, микроциркуляция крови, увеличивается насыщаемость кислородом. Особо стоит отметить, что, как подтвердили научные и клинические исследования, количество осложнений и сроки лечения с использованием лазерного света уменьшаются на 30%.
Если Вы столкнулись с такой неприятной проблемой, как «винные» пятна, не стоит затягивать, ведь чем раньше начать лечение, тем оно будет эффективнее. В клинике «Альтермед» мы поможем решить этот вопрос максимально быстро и результативно: высококвалифицированные специалисты при помощи новейшего медицинского оборудования творят настоящие чудеса!
Чем мы можем помочь?
Огромное фиолетовое пятно сосудов на лице двухлетней девочки лечат лазером
Матильда Каллаган родилась с врожденной болезнью
Эта британская малышка — храбрая девочка, которой врачи при рождении прогнозировали не более двух часов жизни. В октябре Матильде Каллаган исполнится три года, однако наверняка только её семья может поистине знать, насколько тяжелыми они выдались для девчушки. Когда Матильда родилась, незнакомые люди не редко спрашивали ее родителей, как случилось, что они не уследили за крошкой: вероятно, её обожгли у радиатора.
В октябре Матильде Каллаган исполнится три года, однако наверняка только её семья может поистине знать, насколько тяжелыми они выдались для девчушки. Когда Матильда родилась, незнакомые люди не редко спрашивали ее родителей, как случилось, что они не уследили за крошкой: вероятно, её обожгли у радиатора.
Все дело в том, что Матильда Каллаган родилась с врожденной болезнью, одним из симптомов которой является большое количество выглядящих как фиолетовые родинки сосудистых опухолей, которые располагаются в основном на лице. До родов родители девочки, ровно, как и врачи, даже не подозревали о каких-то проблемах: беременность протекала хорошо.
Матильда перенесла множество операций еще будучи младенцем
Когда Матильда родилась у Ребекки и Пола, ни ее родители, ни медики не поверили своим глазам – специалисты сначала предположили, что темно-фиолетовый цвет кожи малышки возник из-за возможных ушибов. Но спустя полчаса стало ясно – это не гематомы от ушибов, а родинка. Не заставил себя долго ждать и страшный диагноз — синдром Стерджа-Вебера — редкое неврологическое и заболевание, характеризуется поражением кожи в виде ангиом и невусов на лице, глаукомой, которая влияет на зрение, эпилептическими припадками, нарушениями мозгового кровообращения и умственной отсталостью.
Вероятно, во время столь страшного врачебного приговора, чья-то жизнь обрывается навсегда, так и не начавшись. Но это не о семье Каллаган: родители решили бороться, не смотря на то, что у малышки было большинство из названных симптомов. Кроме этого, она не могла дышать и кушать: состояние малышки было настолько плохим, что операцию решили не откладывать и провели сразу после рождения.
Позже, чтобы избавить ее от постоянных судорог, Матильде сделали гемисферэктомию — операция, которая включает в себя удаление или отключение половины мозга. Наряду с этим у девочки было два отверстия в сердце, что еще больше осложняло ее состояние. Сейчас девочка уже чувствует себя лучше, а между тем, её родители рассказывают, что даже не представляют что «могли поступить иначе».
Девчушку впереди еще ждут бесчисленные операции, переливания крови и исследования, но ее родители полны решимости бороться за дочь. Вероятно, это и есть один из самых ярких примеров человеческой любви и храбрости, а также силы и непреодолимого желания к жизни маленькой Матильды.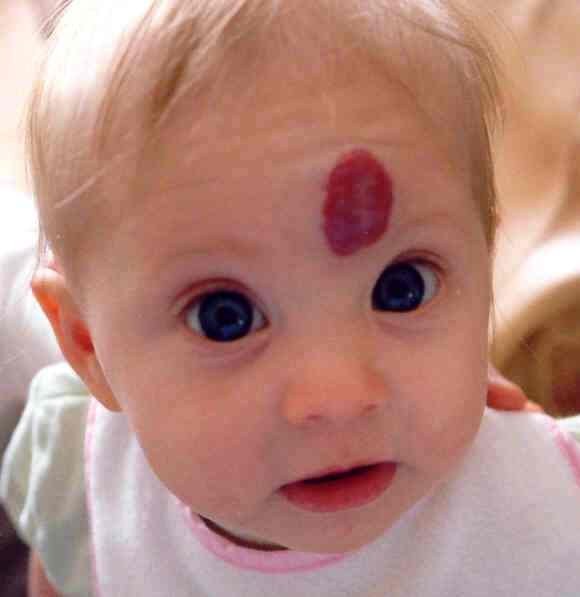
Фиолетовые пятна на коже
Кожа – это защитный слой в организме человека. Она имеет большую площадь и вес. С ее помощью можно защитить себя от бактерий, урегулировать температуру. Кожный покров быстро сообщит мозгу об источнике боли. Он моментально реагирует на тепло или холод. Кожа имеет свойство менять цвет под воздействием различных химических веществ и солнечных лучей. Если в организме человека наблюдаются патологии, то она в первую очередь сообщит мозгу об этом. Синее пятно на коже свидетельствует о нарушении целостности капилляров. Нередко данное внешнее проявление свидетельствует о наличии патологий в работе внутренних органов. В медицинской практике были зарегистрированы также случаи, когда такая пигментация была беспричинной. Однако об этом может сказать только врач, с достаточной квалификацией в этой области.
Основные виды пятен на коже
Фиолетовые пятна на коже в научной практике получили название макул. Цвет может изменяться от розового, синего, винного до темно-фиолетового.
Все пятна на теле человека можно классифицировать по следующим признакам:
- присутствуют на коже с рождения человека;
- пигментные образования;
- приобретённые в процессе жизни;
- вызванные разрывом сосудов или капилляров.
Они отличаются друг от друга также цветом. Чаще всего причина кроется в нарушении естественной пигментации. Светлая окраска проявляется при злоупотреблении человеком времяпрепровождением на солнце. Часто с этой проблемой люди сталкиваются в период отдыха на море.
Врачи отмечают, что такой симптом характерен коже человека при наличии вредоносного воздействия грибка. Некоторые заболевания нарушают выработку меланина, поэтому наблюдаются изменения в цвете кожного покрова. С рождения такие пятна могут быть при диагностированном альбинизме. При этом дополнительно у человека волосы и радужная оболочка глаза имеет белый цвет.
Невусами или родинками называют пятна фиолетового или винного цвета, которые на теле человека либо присутствуют от рождения, либо проявляются в течение всей жизни. Не допускается их самостоятельное удаление, поскольку в таком случае увеличивается риск ее перерождения в злокачественное новообразование.
Не допускается их самостоятельное удаление, поскольку в таком случае увеличивается риск ее перерождения в злокачественное новообразование.
Под прямым воздействием солнечных лучей веснушки имеют свойство менять цвет на фиолетовый. В таком случае в зимнее-осеннее время они практически полностью исчезают с лица и тела. Их проявление на следующий год начнется в период увеличения активности солнца. Дерматологи отмечают, что с возрастом их будет появляться все меньше.
Во время беременности на теле женщины периодически появляются коричневые или кофейные пятна, которые в медицинской практике называют хлоазмами.
У пожилых людей пигментные пятна проявляются из-за нарушения работы печени. Они имеют слегка коричневатый цвет. Под воздействием прямых солнечных лучей их размер может быть увеличен в несколько раз. Пятна располагаются на лице, руках и теле. Дерматологи отмечают, что они не несут вреда здоровью человека, а являются простым внешним дефектом.
Высыпания черного цвета появляются у некоторых людей с возрастом. Они также могут располагаться на шее, в области паха и подмышечных впадин. Чаще всего такое проявления считают симптомом патологий в работе надпочечников или поджелудочной железы (сахарный диабет).
Они также могут располагаться на шее, в области паха и подмышечных впадин. Чаще всего такое проявления считают симптомом патологий в работе надпочечников или поджелудочной железы (сахарный диабет).
Причины появления пятен фиолетового цвета
Чаще всего такая пигментация на коже вызвана разрывом сосудов или капилляров. К примеру, обычный синяк проявляется после сильного ушиба. В некоторых случаях фиолетовые пятна наблюдаются из-за серьезных заболеваний. К ним относят капилляротоксикоз, пурпуру и другие заболевания.
Пурпура или подкожная утечка крови диагностируется в случае, если винное пятно не сходит в течение долгого периода времени. Состояние считают одним из симптомов цинги или плохой свертываемости кожи. В пожилом возрасте патология проявляется из-за утончения стенок кровеносных сосудов. Нередко ситуация возникает на фоне употребления большого количества витамина Е и других лекарственных препаратов.
Состояние считают одним из симптомов цинги или плохой свертываемости кожи. В пожилом возрасте патология проявляется из-за утончения стенок кровеносных сосудов. Нередко ситуация возникает на фоне употребления большого количества витамина Е и других лекарственных препаратов.
При наличии обширных фиолетовых пятен, которые не сходят в течение долгого периода времени, следует посетить кабинет дерматолога. Осмотр врача потребуется в случае периодического проявления синяков при отсутствии внешних воздействий. Фиолетовые пятна на коже могут свидетельствовать о наличии патологий в сосудах и капиллярах.
Винные пятна и гемангиома — эффективное лечение лазером в Москве.
Что такое «Винное пятно»?
«Винное пятно» (капиллярная ангиодисплазия) представляет собой плоское пятно неправильной формы преимущественно на коже лица, ярко-розового, красного или фиолетового цвета. При отсутствии своевременного лечения оно имеет тенденцию к увеличению пропорционально росту ребенка, приобретению более темного оттенка, изменению рельефа. Площадь пятна варьируется от небольшой (до одного сантиметра в диаметре) до гигантской, занимающей до 50-60% всей поверхности тела.
Площадь пятна варьируется от небольшой (до одного сантиметра в диаметре) до гигантской, занимающей до 50-60% всей поверхности тела.
В чем причина появления «винных пятен»?
Только в последнее время была установлена причина возникновения «винных пятен», связанная с дефицитом или отсутствием контакта нервных окончаний с данной областью капилляров. Эти нервы контролируют диаметр кровеносных сосудов. Если нервные импульсы дефектны, сокращение сосудов уменьшается, они остаются расширены, и, т.к. эти капилляры расположены близко к поверхности кожи, появляются видимые красные или фиолетовые пятна.
В 2013 году был найдет ген, при мутации которого возникает дефект в работе нервных окончаний. Этот дефект развивается в течение первого месяца жизни эмбриона. Генетической связи не установлено, также не установлены факторы, которые вызывают мутацию гена.
Как себя ведет «винное пятно» с возрастом?
«Винные пятна» сразу видны при рождении и увеличиваются по мере роста ребенка. В основном «винное пятно» имеет розовый цвет при рождении ребенка, но впоследствии часто темнеют и утолщаются. Это может происходить с третьей по пятую декаду жизни человека. Кроме того, «винное пятно» становится гипертрофированным, на нем могут появляться бугорки и неровности, что значительно меняет внешность человека и доставляет ему эмоциональный дискомфорт.
В основном «винное пятно» имеет розовый цвет при рождении ребенка, но впоследствии часто темнеют и утолщаются. Это может происходить с третьей по пятую декаду жизни человека. Кроме того, «винное пятно» становится гипертрофированным, на нем могут появляться бугорки и неровности, что значительно меняет внешность человека и доставляет ему эмоциональный дискомфорт.
Может ли «винное пятно» быть симптомом других заболеваний?
«Винное пятно» на лице может указывать на наличие синдрома Штурге-Вебера. При этом «винное пятно» располагается в районе тройничного нерва (лоб, висок, скула).
При такой локализации «винного пятна» показана консультация офтальмолога на предмет наличия глаукомы, а также исследования УЗИ и МРТ.
Синдром Штурге-Вебера может сопровождаться судорогами, поэтому консультация невролога также необходима.
При локализации «винного пятна» на одной из конечностей возможно развитие синдрома Клиппеля-Треноне. В этом случае показано также ультразвуковое исследование пораженной конечности.
Какие методы применяются для лечения «винных пятен»?
В прошлом для лечения «винных пятен» применялись такие методы как рентгенотерапия, криотерапия, склерозирование. Данные методы не только не давали результата, но и оставляли рубцы и шрамы.
На сегодня единственным методом лечения «винных пятен» является лазерная коагуляция сосудов.
Какие типы лазеров применяются для лечения «винных пятен»?
Сегодня для лазерной терапии «винных пятен» могут использоваться такие лазеры как КТР-лазер, Nd YAG-лазер, александритовый лазер.
Но «золотым стандартом» признан импульсный лазер на красителе с ламповой накачкой VBeam компании Candela.
Этот лазерный аппарат имеет существенные преимущества по сравнению с другими лазерами. Он был специально разработан для лечения «винных пятен» и других сосудистых поражений кожи. Лазерная терапия лазером Candela VBeam может проводиться без анестезии и исключает риск образования рубцов. При этом аппарат безопасен и эффективно может использоваться для лечения «винных пятен» у младенцев и детей старшего возраста, а также у взрослых.
Более чем десятилетний опыт использования лазерных аппаратов Candela VBeam показал отличные результаты в лечении пациентов с разным цветом кожи и разной глубиной расположения сосудов. Лазер оснащен системой динамического охлаждения, что существенно повышает комфорт пациента во время обработки. Длина волны лазера является оптимальной для коагуляции сосудов при лечении «винных пятен».
Применяется ли лазер на красителе для лечения других заболеваний?
Лазер на красителе очень эффективен для лечения таких состояний кожи как розацеа, пойкилодермия, паукообразные вены на лице, телеангиоэктазии и др.
Часто для удаления паукообразных вен на лице достаточно одной процедуры.
Также лазер на красителе может использоваться для лечения мелких сосудов на ногах, которые не могут быть удалены с помощью склеротерапии.
Лазер Candela VBeam эффективен при лечении младенческих гемангиом. Рекомендуется начинать лечение гемангиом на той стадии, когда гемангиома еще плоская. Также после инволюции гемангиомы остаточные сосуды можно удалить лазером.
Также после инволюции гемангиомы остаточные сосуды можно удалить лазером.
Как работает лазер на красителе?
Лазер на красителе генерирует желтый луч света очень большой мощности. Он несет огромное количество энергии, которая избирательно поглощается гемоглобином, содержащимся в клетках кровеносных сосудов, из которых состоит «винное пятно».
Эта энергия нагревает кровь и слизистую оболочку кровеносных сосудов, в результате чего стенки сосуда склеиваются. Сосуд постепенно запустевает.
Лазер избирательно воздействует на оболочку кровеносного сосуда, не повреждая окружающие ткани и кожу, поскольку длительность лазерного импульса составляет менее секунды.
Это снижает риск образования рубцов к минимуму.
Что происходит во время лечения?
Во время работы лазер на красителе вырабатывает яркие вспышки и участок кожи, обработанный лазером, приобретает фиолетово-серый цвет. После процедуры поверхность «винного пятна» становится похожа на соты, т. к. световой луч имеет форму окружности диаметром от 5 до 12 мм.
к. световой луч имеет форму окружности диаметром от 5 до 12 мм.
По ощущениям лазерная процедура напоминает щелчки тонкой резинкой по коже.
Фиолетовый оттенок на коже сохраняется в течение 7-10 дней, после чего кожа постепенно «оцветает» по типу синяка и результат можно оценить через 4 недели.
В начале лечения может быть обработан пробный участок «винного пятна» для оценки реакции сосудов на лазер.
Когда нужно начинать лечение «винных пятен»?
Чем раньше будет начато лечение, тем лучший результат может быть достигнут.
Лазер на красителе успешно применяется для лечения новорожденных с 1-2 месяцев. Возраст ребенка от 1 до 9 месяцев является так называемым «окном возможностей», когда может быть достигнут максимальный результат лазерной терапии.
В этом возрасте стенки капилляров еще очень тонкие и эластичные и лучше поддаются коагуляции.
Существуют области «винного пятна» на лице, которые хуже поддаются лечению: это область носа и вокруг него. Лучше реагируют на лазерную терапию области щек, лба и шеи.
Лучше реагируют на лазерную терапию области щек, лба и шеи.
Как долго может продолжаться лечение «винных пятен» лазером на красителе?
Количество лазерных процедур индивидуально. Обычно для максимального эффекта нужно 5-7 процедур. С возрастом количество процедур может увеличиваться, т.к. «винное пятно» становится темнее и толще, часто ткани гипертрофируются.
Интервалы между лазерными процедурами определяет лечащий врач, но обычно он составляет от 4 до 6 недель. Очень важно соблюдать назначенные доктором интервалы, от этого зависит результат лазерной терапии.
По достижению желаемого результата пациент переходит в режим так называемых корректировочных процедур, когда лазерные обработки проводятся 1-2 раза в год для поддержания эффекта.
Используется ли обезболивание во время лазерной процедуры?
Большинство взрослых и детей в состоянии обходиться без обезболивания во время процедуры, т.к. лазер на красителе Candela VBeam имеет встроенную систему динамического охлаждения. Но некоторым детям, особенно при больших площадях «винного пятна» требуется анестезия. В основном используется мягкая седация (короткий наркоз, после которого ребенок практически сразу просыпается и может покинуть клинику)
Но некоторым детям, особенно при больших площадях «винного пятна» требуется анестезия. В основном используется мягкая седация (короткий наркоз, после которого ребенок практически сразу просыпается и может покинуть клинику)
После процедуры пациентам даются рекомендации исключить контакт с водой, не нагревать и не охлаждать место обработки в течение 2-х суток, а также применять наружно на место обработки специальную мазь (обычно это Бепантен, Аквафор или Траумель гель).
Мазь необходимо применять 7-10 дней.
Существуют ли осложнения после лечения лазером на красителе?
Импульсный лазер на красителе является безопасным и снижает риск осложнений и рубцевания тканей к минимуму.
Существует риск гипопигментации кожи после лечения, особенно это вероятно при процедурах на загорелой коже. Поэтому рекомендуется избегать солнечных лучей перед процедурами. Также после лазерной обработки не рекомендуется находиться на солнце в течение месяца.
Какие меры предосторожности должны быть приняты до и после лечения «винных пятен» лазером на красителе?
Очень важно, чтобы кожа в области локализации «винного пятна» не была загорелой. Необходимо использовать солнцезащитные средства с SPF 30 и выше до начала лазерной терапии и после.
Необходимо использовать солнцезащитные средства с SPF 30 и выше до начала лазерной терапии и после.
После лазерной процедуры не рекомендуется контакт с водой в течение 2-х дней, исключить трение обработанного участка. Также необходимо исключить нагревание и переохлаждение обработанного участка.
Какова стоимость лазерных процедур?
Стоимость лазерной процедуры зависит от площади обрабатываемого участка. Аппарат считает количество импульсов, исходя из этого рассчитывается окончательная стоимость.
Существуют ли альтернативные методы лечения «винных пятен»?
К сожалению, метод лазерной терапии на сегодня является единственным для лечения «винных пятен».
Существуют ли группы поддержки людей с «винными пятнами»?
Самая большая группа поддержки детей и взрослых с сосудистыми поражениями кожи (гемангиомы, «винные пятна») называется Гемангиома. Она существует в социальной сети Facebook. Это сообщество родителей детей с «винными пятнами», а также взрослых, где каждый может найти ответы на все интересующие вопросы, получить поддержку и посмотреть результаты лечения.
Что можно сделать сделать с рубцами и пятнами от прыщей — Wonderzine
Застойные пятна крови рано или поздно пройдут сами, но чем длительнее и интенсивнее был воспалительный процесс, тем больше времени на это понадобится. По словам Марии Колдашовой, от небольшого прыща след проходит в среднем за десять дней, от травмированного — до двух месяцев. «Иногда девушки пытаются додавить прыщик, чтобы он быстрее прошёл, но чаще всего у них не получается. Это приводит к увеличению времени реабилитации, и, как следствие, пятно после травмированного элемента будет заметно гораздо дольше, — говорит дерматолог. — На приёме я вижу пациенток, которые давят одни и те же элементы месяцами, доводя их до рубцов. Им кажется, что гиперемия (переполнение сосудов кровью) на этапе заживления — это снова начинающееся воспаление».
Психолог GMS Clinic Инна Пасечник уверена, что причина такого поведения кроется в психологическом дискомфорте. Зачастую подобное «ковыряние болячек» — способ справиться с чувством тревоги, возможность дать выход волнению, страху или злости. В таком случае компульсивное отдирание болячек приносит чувство спокойствия. То же самое происходит в ситуациях, когда человек переживает ощущение потери себя, и тогда ковыряние кожи помогает лучше почувствовать себя через контакт с телом. «Для того чтобы избавиться от этой привычки, нужно в первую очередь её заметить: понять, что именно ты делаешь и в какие моменты, отследить почти рефлекторный порыв дотронуться до лица, — объясняет психолог. — Нужно отметить, что за чувство возникает — тревога, злость, растерянность, — и постараться найти другой способ справиться с эмоциями или вернуться к ощущению собственного тела. Можно походить, размять мышцы, порисовать или что-то написать на листе бумаги. Основная задача — научиться проживать свои чувства другим способом».
В таком случае компульсивное отдирание болячек приносит чувство спокойствия. То же самое происходит в ситуациях, когда человек переживает ощущение потери себя, и тогда ковыряние кожи помогает лучше почувствовать себя через контакт с телом. «Для того чтобы избавиться от этой привычки, нужно в первую очередь её заметить: понять, что именно ты делаешь и в какие моменты, отследить почти рефлекторный порыв дотронуться до лица, — объясняет психолог. — Нужно отметить, что за чувство возникает — тревога, злость, растерянность, — и постараться найти другой способ справиться с эмоциями или вернуться к ощущению собственного тела. Можно походить, размять мышцы, порисовать или что-то написать на листе бумаги. Основная задача — научиться проживать свои чувства другим способом».
Косметолог Мария Мерекина рассказывает, что поствоспалительные пигментные пятна могут пройти сами, поскольку пигмент выводится вместе с клетками кожи в процессе её обновления. Скорость этого процесса напрямую зависит от количества пигмента и глубины его залегания, он может занять от нескольких месяцев до года и более. «Конечно, чтобы не допустить появления новых пятен и при склонности к пигментации в целом, нужно оградить себя от факторов, дополнительно провоцирующих гиперпигментацию, в частности избегать повреждения кожи ультрафиолетом, — добавляет Мария. — Каждый день используйте солнцезащитный крем с высоким фактором защиты и старайтесь проводить как можно меньше времени на солнце». Но даже если вы прилежно защищаете кожу от УФ-лучей, сами по себе пятна могут пройти только при условии, что они не идут в комплекте с рубцами.
Состояния и реакции кожи новорожденных и младенцев. Что важно знать и чего не стоит бояться.
Период новорожденности – первые 28 дней
Период младенчества – до 1 года
Рождение – самое интересное, прекрасное, но часто пугающее родителей и самих новорожденных событие. Давайте рассмотрим основные особые состояния и реакции кожи новорожденных и младенцев, чтобы всем нам стало спокойнее воспринимать эту новую жизнь!
Какие состояния кожи могут быть у ребенка:
1. Первородная смазка. Масса белесовато-серого цвета, покрывающая кожу новорожденного. Представляет собой продукт сальных желез, смешанный с чешуйками эпидермиса. Выглядит так, будто ребенок смазан мягким сыром. Эта субстанция защищала его тело от размокания и бактерий, поэтому удалять ее не нужно. Постепенно впитается в кожу сама.
2. “Колыбельный чепчик”. Остатки первородной смазки с чешуйками на голове. Состояние, родственное перхоти. Выглядит будто к коже головы и волосам приклеены серо-желтого цвета чешуйко-корочки. Могут захватывать кожу головы полностью, комбинируясь по типу действительного “чепчика”. Коррекции не требует, но возможно постепенно удалять мягким шампунем.
3. Первичные волосы “лануго”. Очень мягкий пушок, покрывающий тело ребенка. Обычно они выпадают до рождения, но могут оставаться после родов до 1 недели. У недоношенных детей нежный пушок густо покрывает все тело, но затем также выпадает.
4. Преходящее облысение. Часто возникающее явление постнатальной смены волос, проявляющееся в виде участков с их отсутствием, либо разряжением плотности, обычно в области затылка, реже лобно-теменных. Наблюдается в возрасте 3-4 месяцев. Лечения не требуется, волосы отрастут самостоятельно.
5. Эритроз. Умеренное покраснение кожи в течение первых трех суток. Является нормальным состоянием и часто сменяется шелушением кожи.
6. Шелушение кожи. Легкое, муковидное, в виде нежных сероватых чешуек. Может продолжаться более 3-х недель, но разрешается самостоятельно. Более характерно для недоношенных и переношенных детей.
7. Желтая линия живота. Проявляется в виде вертикальной линии и выглядит как полоска желтого цвета на животе. Появляется на 3-8 неделях жизни и исчезает самостоятельно через 2-3 месяца.
8. Сосудистые пятна (сосудистый невус Унны, “укус аиста”, “поцелуй ангела”). Могут присутствовать на затылке, переносице, области лба, веках и реже губах с рождения. Бояться этого не нужно. Их считают рудиментарными остатками эмбриональных сосудов. Представляют собой красно-розового цвета пятна с нечеткими границами, бледнеющие, либо исчезающие при надавливании. Обычно, постепенно разрешаются самостоятельно в течение первых лет жизни.
9. Монгольские пятна. Синевато-серая окраска кожи в области креста, ягодиц, или бедер. Является вариантом доброкачественных пигментных внутридермальных невусов. У брюнетов разрешаются к возрасту 3-6 лет. У лиц монголоидной расы, появляются более чем в 80% случаев и сохраняются длительно, либо не разрешаются вовсе.
Далее рассмотрим реакции, которые могут возникать на коже малышей:
1.Сосудистые реакции.
Мраморность кожи. Выглядит, как пятна в виде листьев оттенков фиолетового цвета на коже. Считается вариантом нормы, связанным с функциональной атонией венул (отводящих сосудов) и гипертонусом артериол (мелких приводящих кровь сосудов) в период первых трех месяцев. В случае устойчивой мраморности в более позднем возрасте- рекомендована консультация невропатолога для исключения нарушений работы центральной нервной системы и кардиолога для исключения патологии сердечно-сосудистой системы.
Акроцианоз. Преходящая реакция, проявляющаяся в виде изменения цвета кожи на оттенки синего в участках, отдаленных от сердца, например, на ладонях и подошвах, в области вокруг рта. Может быть заметен в первые 2 дня.
Изменения по типу Арлекина. В положении ребенка на боку, нижняя часть тела становится багрово-красной, а верхняя- светлеет. Выглядит как “костюм Арлекина”. Могут возникать до трех недель. Проявление после 1 месяца является основанием для консультации кардиолога для исключения порока сердца.
Преходящие отеки. Чаще возникают на наружных половых органах и в нижней половине тела. Рассматриваются как реакция на сдавление тканей в родах, либо на переохлаждение, иногда связаны с преходящими спазмами сердечно-сосудистой системы, либо мочевыделительной системы новорожденных. Появляются в первые нескольких дней, либо до трех недель и при отсутствии патологии проходят самостоятельно.
2. Реакции на холод и жару.
Потница (милиария). Может появиться в случае внезапного обильного потоотделения при перегревании, чему способствует несовершенство терморегуляции маленьких детей. Сразу хочу отметить, что бояться ее не стоит, хотя иногда может иметь довольно устрашающий вид. Проявляется в виде красного цвета пятен, папул (мелких возвышающихся прыщичков), пузырьков на голове, шее, туловище, иногда в складках. При инфицировании стафилококками появляются мелкие гнойнички. Если она появилась, то необходимо избегать перегревания, обеспечить ребенку воздушные ванны и проводить максимально возможное проветривание помещений, где пребывает ребенок. Иногда требуется лечение в варианте дезинфицирующих и адсорбирующих средств в виде растворов и присыпок.
Холодовой панникулит. Возникают подкожные узлы, или бляшки через несколько часов, реже дней после переохлаждения. Чаще всего появляется в области щек в виде плотных “комочков” Обычно, он разрешается самостоятельно и лечения не требуется. Необходима защита кожи в мороз.
Данная статья дает общее представление о физиологии младенцев и новорожденных и надеюсь, будет интересна и полезна родителям. Но, бесспорно, каждый конкретный человек и случай требуют индивидуального подхода и если есть малейшее сомнение в физиологичности состояния, либо непонимание его природы, это должно явиться поводом для обращения к специалисту.
Сиреневые пятна на лице. Фиолетовые (синие) пятна на коже – что это, какими лекарствами лечить
Здоровье
Вам представляется, что ваша кожа – это всего лишь обычная оболочка, покрывающая тело? А между тем кожа – это такой же равноправный орган человеческого организма, как и все остальные (причем, самый большой орган!).
Кожа защищает нас от вторжения бактерий, регулирует температуру тела , а также снабжает мозг информацией о том, что к нам что-то или кто-то прикоснулся, о давлении извне, болевых ощущениях, тепле и холоде. Огромное преимущество кожи для человека заключается в том, что она может сигнализировать, когда что-то разладилось внутри нашего организма.«К примеру, диабет, который долгое время протекает бессимптомно, может привести к заметным изменениям кожного покрова. Таким образом, кожа выступает в роли своеобразного индикатора, сообщающего о том, что случилось» , — рассказывает дерматолог Эми Ньюбургер, доктор наук из Нью-Йорка и член Американской Академии Дерматологии . Что же, предлагаем вашему вниманию десять своеобразных дерматологических знаков, на которые имеет смысл обратить внимание, коль скоро вы печетесь о своем здоровье.
1. Тревожный признак: желтоватая кожа (особенно кожа ладоней и пяток)
О чем это может говорить? Явный желтоватый оттенок кожи может являться следствием каротинемии (повышение содержания каротина в крови). Это вовсе не так полезно, как кажется на первый взгляд, так как может происходить по причине недостаточной активности щитовидной железы – гипотиреоза. Это приводит к значительному увеличению уровня бета-каротина в крови. Вообще, бета-каротин является антиоксидантом, который содержится во фруктах и овощах . Обычно именно щитовидка способствует усваиванию данного вещества. Однако проблемы с щитовидной железой приводят к тому, что она не в состоянии метаболизировать этот витамин своевременно, а значит, происходит накопление бета-каротина. Кожа может также приобрести этакий «кислотный» оттенок и в том случае, если вы сидите на жесткой каротиновой диете, активно потребляя морковный сок и прочие блюда из этого корнеплода.
Кожа человека, страдающего от гипотиреоза, также имеет обыкновение выглядеть несколько более суховатой, чем обычно и более холодной на ощупь. Иногда даже может наблюдаться не столько желтизна, сколько неестественная бледность . Пациент ощущает усталость, вялость, слабость и общее недомогание – это основные симптомы. Также возможен необъяснимый набор веса. Часто женщины старше 50-ти лет страдают от гипотиреоза.
Что надо предпринять? Каротинемия, как следствие особой диеты, не должна вызывать каких-либо особых опасений, так как проходит сама собой по мере исключения из меню соответствующих продуктов. В то же время гипотиреоз является патологическим состоянием , способным привести к различным осложнениям, таким как сердечные заболевания и так далее. Это значит, что наличие вышеупомянутых изменений на коже должны заставить вас побеспокоиться о том, чтобы посетить доктора.
2. Тревожный признак: трескающаяся на солнце кожа
О чем это может говорить? На самом деле, аллергия на солнечный свет является крайне редким явлением (если вы, конечно, не вампир!). Однако с некоторыми людьми их иммунная система способна сыграть и такую злую шутку. Более реальным объяснением причин воспаляющейся на солнце кожи, которая покрывается сыпью как при экземе, может являться воздействие фотосенсибилизирующего вещества . По сути, речь идет о компонентах, содержащихся в некоторых медикаментах. Именно они способны усилить чувствительность человека к свету. Специалисты считают также, что данное явление характерно для северян, которые не испытывают никаких проблем на протяжении всей зимы, зато начинают мучиться от специфической сыпи в летний период.
Дополнительные признаки, указывающие на наличие этого заболевания Обычно сыпь выходит лишь в тех местах, которые подверглись воздействию солнечного света. Речь идет о руках, шее, и, что менее вероятно, о лице. Причем отмечается более сильный зуд, чем от солнечного ожога, а само явление не проходит достаточно долго. Причем, не имеет никакого значения, бледная ли у вас кожа, или темная – любой человек может пострадать от так называемой фотореакции . Чаще всего, это явление вызывают специфические препараты, называемые диуретическими средствами тиазидной структуры, которые назначают при повышенном давлении. Спровоцировать подобное явление могут также и противогистаминные препараты, такие как тетрациклин, препараты против старения, трициклические антидепрессанты и так далее. Причем, они действуют на разных людей по-разному. К тому же, реакция может проявляться не сразу.
Что надо предпринять? Обратите внимание на рецептуру ваших медикаментов. В частности, вас должна насторожить фраза: «Может увеличивать химическую чувствительность к свету» . Можно использовать солнцезащитные крема, однако следует помнить, что это не защитит вас от сыпи . Не забывайте носить солнцезащитные очки и шляпу, старайтесь носить одежду с длинными рукавами и вообще ограничить свое пребывание на солнце. Сообщите о побочном эффекте доктору: возможно, он назначит другой препарат.
3. Тревожный признак: длинные темные линии на ладонях
О чем это может говорить? Хироманты имеют свой подход к чтению знаков на коже ладоней. Однако врачи обращают внимание не на пересечение линий судьбы и любви, а, главным образом, на пигментацию этих линий и складок. Причем, аналогичная пигментация может наблюдаться и в районе подошв. По сути, речь идет о таком нарушении работы железы внутренней секреции , как недостаточность надпочечников. Это явление также называют болезнью Аддисона, так как мы обязаны ее открытием английскому ученому Томасу Аддисону. От этого заболевания страдал Президент Америки Джон Кеннеди и писательница Джейн Остин (хотя другим пациентам от этого не легче!).
Дополнительные признаки, указывающие на наличие этого заболевания Гиперпигментация может наблюдаться также в районе кожных складок на других частях тела, в районе шрамов, губ и так называемых точек давления – на коленях и суставах пальцев. У пациентов, страдающих от болезни Аддисона, отмечают пониженное кровяное давление, которое падает еще ниже , когда человек находится в вертикальном положении. Может возникать преувеличенная потребность в соли, обусловленная пониженным ее содержанием. Болезнь встречается как среди мужчин, так и среди женщин, причем чаще всего поражает возрастную категорию от 30-ти до 50-ти лет.
Что надо предпринять? Крайне важно, чтобы видимые симптомы зафиксировал доктор, так как изменения на коже могут быть сигналом, предвещающим острое проявление заболевания (боль, рвота, обезвоживание, потеря сознания – признаки, сопутствующие так называемому аддисоническому кризису ). В медицинской лаборатории вам измерят уровень кортизола, который вырабатывается надпочечниками, что поможет подтвердить (или опровергнуть) диагноз.
4. Тревожный признак: набухание и посинение вен на ногах
О чем это может говорить? Это может говорить о том, что некоторые из ваших вен более не могут функционировать должным образом (особенно когда цвет колеблется от синего до фиолетового). Заболевание вен – варикозное расширение вен – может беспокоить и исключительно с эстетической точки зрения; однако это же явление может вызывать сильную боль, спазмы и судороги , которые могут затруднять передвижение. Как известно, вены имеют односторонние клапаны, которые помогают поддерживать равномерную циркуляцию крови. Как только эти клапаны перестают работать должным образом, кровь начинает скапливаться в венах.
Дополнительные признаки, указывающие на наличие этого заболевания Варикозное расширение вен часто путают с так называемыми паукообразными венами, которые в большом количестве проявляются ближе к поверхности кожи. Однако при варикозном расширении вены выглядят гораздо больше , темнее и, иной раз, имеют пугающий изогнутый внешний вид. Даже само название заболевание произошло от латинского слова «varix» , что так и переводится – «изогнутый» . Очень часто данное явление проявляется во время беременности.
Что надо предпринять? Выполняйте физические упражнения, носите компрессионные чулки, а также следите за тем, чтобы не принимать ограничивающих поз (к примеру, не стоит перекрещивать ноги, когда вы сидите). Все это поможет уменьшить дискомфорт, однако не заставит варикозные вены исчезнуть. Далеко не все такие вены причиняют проблемы. Однако если вена болит, или если она ощущается теплой и мягкой при прикосновении, необходимо обратиться к доктору . Наиболее серьезные случаи венозной недостаточности могут приводить к формированию опасных тромбов. Одними из методов лечения, которые весьма хорошо зарекомендовали себя, являются склерозирующая терапия (вводится инъекция, «запирающая» вену) и операционное вмешательство. Причем, данная процедура может обеспечивать и своеобразный косметический эффект.
5. Тревожный признак: коричневатые пятнышки на голени
О чем это может говорить? Так уж устроен человек, что он периодически (главным образом, по невнимательности) бьется ногами в попадающиеся ему на пути предметы. Чаще всего страдает передняя часть ноги вдоль голени. На здоровом все заживает без проблем! А вот у пациента, страдающего от диабета , характер повреждений капилляров и маленьких кровеносных сосудов может многое сказать о его заболевании. У такого человека подобные повреждения могут привести к так называемой протечке сосудов, что выражается в коричневой пигментации, известной как диабетическая дермопатия.
Дополнительные признаки, указывающие на наличие этого заболевания Коричневатые очажки могут быть шершавыми на ощупь и иногда как бы покрытыми чешуйками (хотя они никогда не вскрываются на поверхности кожи). Они образуют своеобразные кружочки и овалы, которые не болят. Другим распространенным признаком наличия диабетического заболевания, на который следует обратить внимание, являются открытые и долго незаживающие ранки на ступнях . Диабетики несколько теряют способность ощущать боль, перепады температуры; не чувствуют прикосновений к своим ногам, что может привести к тому, что пациент не обратит внимание на волдыри, которые, если не лечить, начнут воспаляться и станут источником инфекций.
Что надо предпринять? На самом деле, не существует серьезной опасности для здоровья от такого явления, как диабетическая дермопатия, поэтому она не нуждается в лечении. Однако если кто-то, кто никогда не страдал от диабета , выявит у себя подобные признаки, такому человеку имеет смысл обратить внимание и на другие симптомы диабета, а именно: на наличие постоянной жажды, на интенсивное мочеиспускание, повышенную усталость и ухудшение зрения. Сдайте анализ крови на сахар!
6. Тревожный признак: невыносимо зудящая сыпь
О чем это может говорить? Герпетиформный дерматит – скопления маленьких жутко зудящих волдырей, которые довольно часто проявляются на предплечьях возле локтей, на коленях, ягодицах, спине, лице и даже на коже головы. По сути, речь идет о глютеиновой болезни, или об аллергии на глютеин. Фактически, каждый четвертый человек в той или иной степени страдает от данного заболевания.
Дополнительные признаки, указывающие на наличие этого заболевания Сыпь появляется на обеих сторонах тела. Зуд и жжение настолько интенсивные, что человеку тяжело себя сдерживать и не расчесывать волдыри. Страдающие от герпетиформного дерматита люди не только демонстрируют симптомы глютеиновой болезни , они на самом деле не могут переносить данное вещество, содержащееся во многих продуктах питания. Герпетиформный дерматит проявляется у людей в возрасте от 30-ти до 40-ка лет, причем, преимущественно у европейцев-северян.
Что надо предпринять? Необходимо сообщить о сыпи вашему семейному врачу, или обратиться к дерматологу, который сможет оценить серьезность заболевания и поможет взять под контроль болезнь. Для диагностирования герпетиформного дерматита осуществляется анализ крови и биопсия (прижизненный забор образца) ткани тонкого кишечника . Для того чтобы справиться с симптомами, назначается специальная диета, которая исключает потребление продуктов, содержащих глютеин. В частности, следует избегать потребления большинства злаковых и некоторых овсяных культур. Также могут быть назначены специальные лекарственные препараты.
7. Тревожный признак: фиолетовые очажки и отдельные пятна
О чем это может говорить? Все, что хотя бы чуть-чуть похоже на синяки, часто с ними и отождествляют, однако это далеко не всегда так. Причиной может быть так называемая пурпура (геморрагическая сыпь), которая приводит к «протечке» кровеносных сосудов под кожей. Тому есть несколько причин, включающих в себя, в том числе, определенные заболевания крови и даже цингу (дефицит витамина С) . Однако у людей старше 65-ти лет, у которых данное заболевание проявляется чаще всего, причиной может быть истонченная кожа. С годами также уменьшается сопротивляемость кожного покрова к солнечному воздействию, ослабляются стенки кровеносных сосудов. Данное явление известно под названием » сенильная пурпура».
Как отмечают специалисты, состояние может ухудшаться при постоянном потреблении аспирина, нестероидных противовоспалительных средств, витамина Е, экстракта листьев гинкго билоба (средство для стимуляции памяти в пожилом возрасте) и так далее. Такой же эффект оказывают антитромботические препараты, алкоголь и стероиды.
Дополнительные признаки, указывающие на наличие этого заболевания Классический синяк, который возникает после травмы, обычно имеет темно-синий или даже черноватый цвет. Когда речь идет о пурпуре, синяки возникают без какой-либо травмы, а изменение цвета начинается с возникновения покраснений и фиолетовых пятен. Они держатся дольше обычного синяка , а затем исчезают или приобретают коричневатый оттенок. Фиолетовый цвет не бледнеет, когда вы нажмете на такой вот «синяк» и оттяните палец. Пурпура может поражать большие участки кожи, или возникать в виде маленьких пятнышек – так называемое точечное кровоизлияние. Не так важен размер «синяка», как его местоположение.
Что надо предпринять? Если синяки имеют большие размеры и подолгу не сходят, необходимо в обязательном порядке показаться доктору. Таким же образом должны поступать и те люди, у которых синяки возникают даже после весьма легкого воздействия на кожный покров. Крайне важно выявить то патологическое состояние, которое является причиной возникновения данного явления (к примеру, заболевание крови так далее).
8. Тревожный признак: постоянный зуд без сыпи
О чем это может говорить? Вообще, зуд, который ощущается на различных участках кожи, может быть вызван многочисленными причинами. Однако если при этом не наблюдается никаких высыпаний на коже или изменения цвета, речь может идти о прурите, являющимся симптомом лимфомы (опухоли, исходящей из лимфоидной ткани). Фактически, имеются в виду два основных типа лимфомы – болезнь Ходжкина (хронический злокачественный лимфоматоз) и неходжкинская лимфома.
Дополнительные признаки, указывающие на наличие этого заболевания Зуд при данном заболевании гораздо сильнее того, который бывает, к примеру, при иссушении участка кожи. Чаще всего это ощущение проявляется в нижней части ног. В некоторых случаях (не так часто) кожа приобретает красноватый оттенок и воспаляется. Другим распространенным симптомом (причем, как хронического злокачественного лимфоматоза, так и неходжкинской лимфомы) является опухание лимфатических узлов в районе шеи, подмышек, ключицы и/или паха. Однако следует иметь в виду, что даже некоторые обычные инфекции также могут приводить к опуханию данных лимфоузлов.
Что надо предпринять? При наличии перечисленных выше симптомов необходимо однозначно обратиться за медицинской помощью к специалисту.
9. Тревожный признак: бледность кожи, особенно на фоне посинения ее под ногтями
О чем это может говорить? Речь может идти о серьезной анемии. Именно это заболевание может вызывать бледный нездоровый оттенок кожного покрова лица и ладоней. Анемия, в свою очередь, может являться следствием дефицита железа в организме, хронической кровопотери при заболеваниях кишечника , язвенной болезни или других патологических явлений. Однако анемия, вызванная дефицитом железа, чаще встречается у людей старше 70-ти лет, а также у тех, у кого в рационе отсутствуют необходимые питательные вещества. Часто данное явление говорит о депрессии или о других проблемах со здоровьем.
Дополнительные признаки, указывающие на наличие этого заболевания Есть люди, которые имеют слишком бледную кожу от природы. Однако в случае анемии проявляются и другие признаки, такие как покраснение тканей в области ротовой полости, изменение цвета десен и губ. Обратите внимание на ногти , которые также становятся слишком бледными, а иногда приобретают голубоватый оттенок. Имеются и другие симптомы, которые могут включать склонность к повышенной утомляемости, головокружение, головную боль и нехватку воздуха.
Что надо предпринять? Необходимо обратиться к специалисту по правильному питанию или к семейному врачу. Обычно ситуацию с анемией, вызванной нехваткой питательных веществ, удается легко исправить при помощи свободно продающихся в любой аптеке пищевых добавок на основе железа . Имеет смысл увеличить потребление продуктов питания, которые содержат значительное количество железа (красное мясо, яичный желток, темно-зеленые овощи, сухофрукты и так далее). Лучшему усвоению железа будет способствовать витамин С. Готовьте в металлической посуде – это также может помочь обогатить организм железом!
10. Тревожный признак: покалывание кожи, сыпь на одной стороне лица или тела
О чем это может говорить? Такие специфические проявления часто говорят о наличии опоясывающего лишая (опоясывающего герпеса). Данное заболевание может быть вызвано некоторыми вирусами, которые также приводят к ветряной оспе. У восьми из десяти пациентов, которые переболели ветряной оспой, вирус проникает в сенсорные нервы организма и остается там . Однако такие явления, как стресс или инфекции, а также прием определенных медикаментов (в частности, тех, которые необходимы при химиотерапии или после пересадки органов/тканей), а также изнашивание с возрастом иммунной системы способны реактивировать вирус, что выражается в появлении опоясывающего лишая.
Дополнительные признаки, указывающие на наличие этого заболевания Ощущение жжения и повышенная чувствительность кожи часто сопровождают опоясывающий лишай в течение нескольких дней или даже недель. Впрочем, в некоторых случаях (не так часто) эти симптомы могут не сильно беспокоить больного. Сыпь сама по себе изначально выглядит как небольшие красные точки , не отличаясь от сыпи при ветряной оспе. Она может возникать на туловище, ногах, лице, шее, но только лишь с одной стороны тела – справа или слева. В течение нескольких дней точки превращаются в наполненные жидкостью гнойнички, лопающиеся через неделю-другую.
Что надо предпринять? Необходимо обратиться к доктору тотчас же, как только вы почувствовали болевые ощущения. Кроме того, следует быть начеку, если вы относитесь к группе риска по данному заболеванию (то есть, если переболели ветряной оспой). Если прием противовирусных медицинских препаратов был начат в течение первых 72-ух часов после того, как проявилась сыпь, это может значительно уменьшить тяжесть симптомов , а также снизить вероятность такого осложнения, как постгерпетическая невралгия. При постгерпетической невралгии обжигающая боль от опоясывающего лишая способна продолжаться неделями, месяцами или даже годами! Чаще всего такое осложнение проявляется у людей старше 70-ти лет, однако и более молодые люди не застрахованы от такой неприятности. Впрочем, многие специалисты рекомендуют пройти специальную вакцинацию, которая застрахует вас от опоясывающего лишая.
Синие пятна на руках
4 (80%) 1 voteКожа — это главный орган, именно он первым сигнализирует о том, что происходит какой-то сбой в организме, и синие пятна на руках — это прямое тому подтверждение. Многие на них просто не обращают никакого внимания, думая, что это обычный синяк. Однако в некоторых случаях такое пятно может указывать на то, что развивается серьезное заболевание.
Причины появления синих пятен
Если на руке появилось синее пятно, то это веский повод для беспокойства. Конечно нельзя исключать того, что это все-таки простой синяк, но также это может говорить о развитии какой-то патологии или даже о генетических заболеваниях.
Самые вероятные причины, по которым может появиться синее пятно на пальце руки, следующие:
- Заболевания касающиеся печени.
- Нехватка витаминов в организме.
- Лейкемия.
- Мраморная кожа — это синдром который встречается не так часто, однако такие признаки могут указывать именно на его развитие.
- Синдром Кобба.
- Саркома Капоши.
- Пламенеющий невус.
Это далеко не полный список того, почему появляются синие пятна на кистях рук. Разумеется при появлении таких симптомов необходимо как можно скорее посетить врача.
Синие пятна на руках фото
Пламенеющий невус
Заболевание является разновидностью дисплазии, при его развитии структура кровеносных сосудов разрушается, особенно тех, которые находятся близко к коже. Внешне такой невус очень напоминает гемангиому, однако отличия между ними все-таки есть. Во-первых, при своевременном лечении прогнозы хорошие, а во-вторых, не может переродится в онкологию. Синее пятно на руке как синяк может развиваться еще в тот период, когда малыш находится в утробе своей мамы.
Еще не так давно для удаления пятна использовали скальпель, однако такое лечение могло привести к тому, что развивался онкологический процесс. На сегодняшний день есть другие, более гуманные методы лечения, например, воздействие лазером или криодеструкция.
Саркома Капоши
Еще одно заболевание, при котором могут появиться синие пятна на коже ног — это саркома Капоши. В основном заболевание касается жителей России и Украины. Сами пятна — это всего лишь развитие патогенеза. В диаметре пятна могут достигать 50 миллиметров, при пальпации они могут болеть.
Есть определенная группа людей, которая больше подвержена развитию такого недуга:
- ВИЧ инфицированные люди
- Те люди, которые болеют СПИДом.
- Мужчины.
- Те, кому производилась трансплантация органов.
Для лечения используют системную и местную терапию. Назначаются интерфероны, а также такие процедуры, как криотерапия и лучевое воздействие.
Тромбоцитоз
Появление пятен синего цвета на руках или где-то еще может быть связано с таким заболеванием, как тромбоцитоз. Из названия можно сделать вывод, что недуг связан с тромбоцитами крови, а точнее с тем, что их количество увеличивается. Многие люди даже не замечают появление таких пятен, между тем они могут сопровождаться определенными симптомами:
- Возникновение зуда.
- Зрение ухудшается.
- В кончиках пальцев может ощущаться боль.
- Возможно кровотечение.
Сами пятна могут не доставлять никакого дискомфорта, даже если надавить на них, боли не возникнет. Не обращая на симптомы внимания люди все доводят до того, что заболевание переходит в тяжёлую стадию развития.
Синие пятна могут также свидетельствовать о генетическом заболевании — болезнь Фарби. Это очень редкое заболевание, оно приходится всего лишь на пять человек из миллиона. Все это лишь подтверждает тот факт, что, если на вашем теле появилось непонятное пятно, будь оно синего цвета или зеленого, нельзя оставлять его без внимания. Ведь только своевременное лечение может уберечь от тяжелых последствий.
Возникновение фиолетовых пятен на коже сигнализирует человеку о том, что в его организме происходят различные патологические нарушения. Эпидермис является самостоятельным органом, покрывающим тело. Кожный покров необходим организму прежде всего для того, чтобы выполнять защитную функцию от разного рода воздействия бактерий и инфекций, а также чтобы регулировать температурный режим тела. Кроме этого, кожный покров человека реагирует на воздействие внешних факторов и на состояние внутренних органов.
При возникновении разного рода неполадок в функционировании какого-либо внутреннего органа — кожа одна из первых начинает реагировать на такие нарушения, и в некоторых случаях такая реакция наблюдается в виде возникновения на ее поверхности пятен различной цветовой гаммы. Фиолетовые илисиние пятна могут образовываться на эпидермисе в результате нарушения целостности и структуры поверхностных капилляров, однако в некоторых случаях подобные новообразования свидетельствуют о развитии какого-либо серьезного патологического процесса в организме человека. Если синие пятна на телепоявляются беспричинно и имеют множественный характер, то это является первым сигналом необходимости обратиться к специалисту.
Макулы, или кожные пятна, могут возникать практически на любых участках эпидермиса и иметь разнообразную окраску, начиная от телесного оттенка и заканчивая темным фиолетовым или коричневым цветом. Все макулы подразделяются на:
- врожденные;
- сосудистые;
- приобретенные.
Основной причиной возникновения таких кожных новообразований является нарушение выработки меланина на определенном участке эпидермиса. Таким образом, макулы светлого или телесного оттенка нередко являются одним из признаков чрезмерного нахождения тела человека под воздействием солнечных лучей. В основном такое явление возникает у людей, часто отдыхающих на морских курортах. Однако кроме этого причинами возникновения на кожном покрове пятен светлого оттенка могут являться всевозможные кожные патологии грибкового характера, при развитии и прогрессировании которых нарушаются процессы нормальной выработки меланина — кожного фермента, функция которого заключается в регулировании окраски эпидермиса.
Кожные пятна винного или темного оттенка могут быть врожденными, и в таком случае они называются родимыми пятнами, или родинками (невусами). Такие невусы могут формироваться еще у детей достаточно маленького возраста, но зачастую данные новообразования проявляются у людей с годами. Травмировать, или, еще хуже, самостоятельно удалять родимые пятна нельзя в связи с тем, что это может спровоцировать трансформацию невуса в злокачественное кожное новообразование.
Пятна коричневого или светло-кофейного оттенка могут появляться в результате чрезмерного пребывания человека на солнце. Такие макулы называются веснушками. Они возникают в основном в теплое время годана лице или других участках тела и постепенно исчезают с наступлением холодов. Кроме этого, такого рода кожные новообразования могут появляться у беременных, и в таком случае они имеют название «хлоазмы».
Макулы коричневого цвета возникают также и у людей пожилого возраста. Такие новообразования еще называют печеночными пятнами, или лентиго. Подобные макулы имеют более большой размер, чем веснушки, и под воздействием солнечного излучения не темнеют. Лентиго могут располагаться как на руках, так и на других участках тела, в том числе на лице. Возникновение такого рода макулы не свидетельствует о наличии в организме человека каких-либо патологических процессов и не причиняет вреда его здоровью, а является естественным физиологическим процессом, который представляет собой косметический дефект. А вот образование черных пятен на кожных покровах человека может являться следствием протекания различных болезней надпочечников или такого эндокринного заболевания, как сахарный диабет.
В большинстве случаев синюшный или фиолетовый оттенок кожного новообразования имеет происхождение сосудистой природы. В связи с этим такого рода пятнышко на эпидермисе может возникнуть в результате механического повреждения одного из его участков, при котором также происходит повреждение структуры поверхностных капилляров. Механическое повреждение того или иного участка эпидермиса бывает вследствие травмы или ушиба. Однако в некоторых случаях появление фиолетовых макул может свидетельствовать о протекании в организме человека различных патологий, поражающих его сосудистую систему. К таким болезням относятся менингококцемия, тромбоцитопеническая пурпура и капилляротоксикоз. Чаще всего макулы фиолетового оттенка появляются на внутренних поверхностях рук, предплечьях или на голеностопе человека.
Если такого рода пятна не исчезают в течение достаточно длительного промежутка времени, то это не синяк, а подкожное повреждение капилляров, при развитии которого происходит утечка крови из поврежденного кровеносного капилляра. У людей пожилого возраста возникновению таких винных макул способствуют возрастные изменения кровеносной системы, которые характеризуются утончением стенок капилляров и сосудов. Такое явление называется старческой пурпурой.
Кроме этого, образование кожных пятен фиолетового оттенка возникает на фоне слишком большого употребления витамина E, различных медикаментозных нестероидных средств противовоспалительного характера, каких-либо препаратов, разжижающих кровь, и в результате чрезмерного употребления алкогольных напитков.
К другим более серьезным причинам возникновения кожных новообразований винного оттенка относятся:
- наличие каких-либо болезней, поражающих печень;
- ревматоидный артрит;
- лейкемия — рак крови;
- синдром мраморной кожи;
- пламенеющий невус;
- болезнь Фабри;
- саркома Капоши;
- синдром Кобба.
В случае наличия винных макул большого размера и не исчезающих на протяжении длительного промежутка времени следует незамедлительно обратиться к специалисту.
Саркома Капоши характеризуется возникновением небольших кожных новообразований темного фиолетового цвета, возникающих у человека вследствие наличия СПИДа или в результате перенесения трансплантации каких-либо внутренних органов. Такое явление образуется на фоне развития злокачественного опухолевого новообразования в желудочно-кишечном тракте. Наиболее часто новообразования поражают слизистую оболочку желудка, тонкой кишки либо толстого кишечника.
В группу риска образования такого заболевания, как саркома Капоши, входят:
- люди пожилого возраста и мужского пола;
- ВИЧ-инфицированные люди;
- люди, имеющие в организме герпетический вирус 8 типа.
Образующиеся пятна на кожных покровах человека при развитии болезни саркома Капоши внешне похожи на специфические высыпания фиолетового или синего оттенка и имеют вид округлых небольших узелков, размер которых может достигать в диаметре 50 мм. При этом такие макулы сопровождаются болезненными ощущениями, если на них произвести давление.
Лечение данного патологического процесса подразумевает использование местного и системного применения различных химиотерапевтических медикаментозных средств и лучевой терапии, воздействующей непосредственно на опухолевое новообразование.
Пламенеющий невус представляет собой патологический процесс, который характеризуется нарушением структуры и целостности сосудов кровеносной системы человека, располагающихся достаточно близко к коже. Данное заболевание является разновидностью дисплазии. В народе пламенеющий невус имеет такое название, как винные пятна, из-за характерных подкожных новообразований фиолетового цвета. Данный патологический процесс развивается у ребенка еще в период внутриутробного развития.
Пламенеющий невус проявляется в виде макул неправильной формы и не исчезает на протяжении всей жизни. Иногда развитие такого заболевания может являться одним из симптомов наличия таких генетических патологий, как:
- синдром Рубинштейна-Тейби;
- синдром Кобба.
Лечение пламенеющего невуса производится только посредством его полного удаления при помощи лазерного излучения или криотерапии (замораживания патологического участка кожи).
Возникновение на кожных покровах пятен любого размера и цвета не должно оставаться без внимания, и поэтому, обнаружив у себя такое явление, необходимо обратиться к врачу, который при необходимости назначит соответствующий курс лечения.
Кожа — самый одна из первых сигнализирует о сбоях в работе организма, фиолетовые пятна на коже являются подтверждением тому. Нередко люди попросту не обращают внимания на так называемые синяки, принимая их за последствия неаккуратного движения и полученного по этой причине ушиба. Но в некоторых случаях такое пренебрежение недопустимо, поскольку фиолетовые пятна на теле могут стать свидетельством тяжелого заболевания.
Наиболее частые причины
Фиолетовые или синие пятна, образующиеся на поверхности кожи человека, могут явиться симптомами многих заболеваний. Конечно же, это могут быть и обычные синяки, которые образуются после ушиба, но также они могут рассказать и о не всегда заметных для человека внутренних патологиях или же стать симптомами генетических заболеваний.
Учитывая, что сами по себе фиолетовые пятна на коже человека, могут отличаться друг от друга, можно сказать, что по окраске, форме, а также по месту локализации такого пятна можно предположить заболевание, от которого страдает человек.
Среди возможных причин возникновения фиолетовых пятен на теле человека можно отметить следующие заболевания:
- заболевания печени;
- авитаминоз;
- тромбоцитоз;
- лейкемия;
- синдром мраморной кожи;
- синдром Кобба;
- болезнь Фабри;
- пламенеющий невус;
- саркома Капоши.
Этот список, отнюдь не является полным. Существует еще немало заболеваний, при которых одним из явных клинических проявлений являются именно фиолетовые, синюшные или винные пятна.
Разумеется, что при возникновении любого подозрительного пятна, независимо от того, где оно образовалось — на руках, на лице или на спине, лучше обратиться к специалисту и исключить возможные серьезные заболевания.
Пламенеющий невус
Винные пятна на лице в медицинской практике называются сложным термином «телеангиэктатический невус» или пламенеющий невус. По своей сути, это разновидность дисплазии, характеризующаяся нарушением целостности структуры кровеносных сосудов, которые располагаются довольно близко к поверхности кожи. Благодаря характерному окрасу отметин, проявляющихся на поверхности кожи, эту патологию в народе называют болезнью винных пятен.
Пламенеющий невус внешне очень похож на гемангиому, но имеются некоторые отличия. Во-первых, заболевание имеет очень хорошие прогнозы на излечение, а во-вторых, оно не несет в себе онкологической угрозы.
Эта патология развивается еще во внутриутробный период. Пламенеющий невус обнаруживается у 2-3 малышей из 1 000.
Форма невуса, обычно, неправильная. Зачастую невус не проходит самостоятельно, оставляя след на всю жизнь. Часто у малышей он розового цвета, но с годами может утолщаться и темнеть, становясь фиолетовым.
В некоторых случаях пламенеющий невус может стать симптомом следующих серьезных генетических болезней:
- синдром Кобба;
- синдром Рубинштейна — Тейби;
- синдром Стерджа-Вебера-Краббе.
Эти заболевания требуют особого лечения и внимания со стороны медицинских специалистов.
Еще в недавнем прошлом невус удаляли при помощи скальпеля, но такое лечение нередко приводило к тому, что оставшиеся после неудачной операции клетки озлокачествлялись и провоцировали развитие онкологического заболевания. Сегодня же существуют более гуманные, а главное, эффективные методы удаления такого фиолетового пятна с поверхности кожи. Речь идет о криотерапии и лазерном удалении невуса.
Саркома Капоши
Еще одним заболеванием, при котором на поверхности кожи можно обнаружить фиолетово-синие пятна, является саркома Капоши. Если говорить о территориальной распространенности болезни, то необходимо отметить, что пациенты с таким диагнозом живут преимущественно, в таких странах, как Украина, Беларусь, Россия, и в станах, относящихся к Центральной Европе.
Сами пятна фиолетового окраса при развитии болезни Капоши являются лишь началом патогенеза. Само же опухолевое ядро в это время начинает расти в различных частях кишечника человека или же в его желудке.
Внешне фиолетово-синие пятна при саркоме Капоши похожи на высыпания, характерные для красного плоского лишая, то есть это округлые диски или узлы, размер которых может достигать 50 мм в диаметре. Такие пятна болезненны при надавливании на них.
Среди пациентов, которых возможно обнаружение синдрома Капоши, имеются люди, относящиеся к следующим группам риска:
- ВИЧ-инфицированные;
- больные СПИДом;
- мужчины;
- люди, перенесшие трансплантацию органов;
- люди, зараженные ВПЧ 8 типа;
- выходцы из африканских стран.
Лечение этого заболевания предполагает системное и местное применение препаратов химиотерапии, интерферонов, а также лучевое воздействие на опухоль и криотерапию.
Проявления тромбоцитоза
Появление пятен фиолетового или близких к нему цветов на коже человека может быть связано с таким заболеванием, как тромбоцитоз.
Тромбоцитоз, как становится ясно из самого названия, напрямую связан с тромбоцитами крови, а точнее с увеличением их количества. Одним из признаков возникновения такого заболевания у человека становится появление синяков, сине-фиолетовых пятен на руках и ногах. Чаще всего люди и сами не замечают, когда подобные пятна появляются. А между тем возникновение синяков сопровождается еще рядом характерных признаков:
- кровотечения различного характера;
- кожный зуд;
- болезненные ощущения в кончиках пальцев;
- нарушение зрения.
Сами пятна на теле при тромбоцитозе не создают для человека какого-либо дискомфорта. Даже при надавливании на такой синяк человек не ощущает боли. Именно поэтому люди не обращают на них внимания и поэтому дают болезни возможность перетечь в более сложную стадию. Чем дольше болезнь не будет диагностирована и человек не получит своевременного лечения, тем хуже может стать положение самого пациента. Современная медицина же, применяя инновационные методы лечения, доказывает, что вовремя начатое лечения дает хорошие прогнозы на излечение человека.
Ангиокератомы на теле
Современная медицинская наука выделяет отдельный вид фиолетовых пятен, возникающих на теле человека, и называет их ангиокератомами.
Такие кожные изменения, по своей сути, являются разновидностью дерматоза, который описывается как доброкачественные гиперкератотические сосудистые образования.
Различают несколько групп ангиокератом:
- ангиокератома Фордайса;
- болезнь Фабри;
- ограниченная ангиокератома;
- солитарная папулезная ангиокератома;
- ангиокератома Миббели.
Ангиокератома Миббели получила свое название по фамилии доктора, описавшего данную патологию. Этот вид кератомы обнаруживается преимущественно у девочек в период полового созревания.
На вид это темно-красные, фиолетовые или лиловые узелки, появляющиеся на тыльной стороне пальцев рук и ног или под ногтями. Подобные образования не превышают в размерах 5 мм. В некоторых случаях локализация ангиокератом Миббели может быть обнаружена на локтях, коленях, кончике носа или на ушных раковинах.
Возникновение подобных проявлений на коже связывают с возможными нарушениями в организме, в частности с чрезмерной чувствительностью к холоду и возникающей вследствие нее асфиксии и капиллярного нарушения кровообращения.
Фиолетовые пятна на теле могут стать и следствием развития у человека редчайшего генетического заболевания, носящего название «болезнь Фабри». Это заболевание встречается настолько редко, что в одной стране может встретиться не более 5 больных с подобным диагнозом. Ангиокератома Фабри является не только самой редкой, но и самой опасной разновидностью ангиокератом. Если все прочие виды ангиокератом можно удалить при помощи хирургического иссечения, либо применяя диатермокоагуляцию или удаление жидким азотом, то ангиокератома Фабри требует приема кортикостероидов или же трансплантацию почек при тяжелых поражениях почек, которые возможны при данном заболевании. Это еще раз подтверждает то, что любые пятна на теле вне зависимости от их окраски должны быть обследованы, и в отношении их должно быть начато соответствующее лечение.
Далеко не все могут похвастаться чистой кожей. Практически у каждого имеются какие-либо шрамы, прыщи или родинки, которые портят внешний вид.
Но у некоторых людей появляются пятна на коже, которые являются более заметными, чем мелкие недостатки. Справиться с ними бывает непросто. Ведь некоторые виды измененных участков формируются под воздействием внешних факторов. Другие же становятся следствием внутренних патологических процессов. Поэтому только врач может определить причины нарушений и назначить лечение.
Причины нарушений
Причины возникновения пятен на коже могут быть различными. При этом делятся они в зависимости от внешнего вида пятен.
Красные
Если появилось пятно на коже красного цвета, то выделяют несколько основных влияющих факторов.
- Яркие красные и бордовые участки появляются под воздействием высоких температур или химических веществ. Именно в такой оттенок окрашивается обожженная кожа. Аналогичные изменения наблюдаются вследствие загара на пляже или после солярия.
- Пятнистая сыпь может быть следствием аллергической реакции контактного, пищевого или другого типов. Тогда высыпания часто чешутся.
- В виде пятен могут проявляться различные кожные заболевания (экзема, дерматит).
- У людей, страдающих от нарушения работы органов желудочно-кишечного тракта, могут появиться красные высыпания по телу.
- Высыпания образуются вследствие эмоционального перенапряжения, расстройства.
- Чесаться может сыпь, которая стала следствием инфекционного поражения кожи. Среди таких патологий выделяют ветряную оспу, корь и скарлатину.
- Изменения на коже могут появиться при раздражении. Оно может быть спровоцировано различными факторами: бритьем, выделением пота, воздействием ветра, холода и жары.
Если пораженные участки на коже тела, рук, ног не проходят, они шероховатые и сопровождаются повышением температуры, болью в горле, зудом и жжением, то важно экстренно обратиться к врачу. Он должен в обязательном порядке назначить лечение, определив характер заболевания.
Красные высыпания могут быть обусловлены инфекционным поражением кожи
Белые
Бледные пятнышки могут свидетельствовать о некоторых заболеваниях. Среди них выделяют:
- витилиго;
- отрубевидный лишай;
- лейкодермию;
- патологии эндокринной и нервной систем;
- аутоиммунные нарушения;
- восприимчивость к солнечному свету.
В последнем случае бесцветные области появляются у людей, которые имеют повышенную чувствительность. В этом случае незагоревшие участки в скором времени, по мере ликвидации загара, исчезают.
Белые участки являются менее опасными
Коричневые
Потемнения коричневого цвета могут быть обусловлены некоторыми процессами в организме.
- У взрослых людей нередко появляются старческие пятна на коже. Гиперпигментация связана с изменениями в организме, нарушением гормонального баланса.
- Пигментированные участки могут появиться в период гормонального сбоя у подростков, беременных женщин.
- Странные пятна могут появиться у человека, страдающего от синдрома Кушинга.
- Коричневые и оранжевые участки наблюдаются при приеме некоторых медикаментозных препаратов.
- Серые пятна с коричневым оттенком наблюдаются во время стадии заживления ожогов, порезов и других травм кожи.
- Коричневое и черное пятно на каком-либо участке можно наблюдать при развитии злокачественных опухолей.
- Рыжие и коричневатые образования связаны с распространением грибка по поверхности кожи.
Старческие образования связаны с возрастными гормональными изменениями
Темные
Также на покровах можно наблюдать потемнение.
В этом случае можно подозревать развитие:
- синдрома кофейного пятна;
- лентиго;
- хлоазм;
- пойкилодермии;
- синдрома Пейтца-Егерса;
- токсического отравления металлами, которые не принимаются печенью;
- меланоз.
Черные пятна на коже чаще свидетельствуют о более серьезных патологиях. Поэтому подозревать наличие аллергической реакции в данной ситуации будет нецелесообразным.
Множественные пигментированные зоны на коже могут быть спровоцированы различными нарушениями в организме
Виды пятен
Любые пятна представляют собой участки на поверхности и под кожей, которые имеют отличный от остального покрова окрас. При этом оттенок может варьироваться от белого и серого до совершенно не характерного (зеленые, оранжевые).
Чаще всего участки обладают гладкостью, немного выступая над поверхностью кожи. Но в зависимости от заболевания пораженные зоны могут быть шелушащимися.
Выделяют несколько видов пятен, которые отличаются причинами появления и внешними характеристиками.
- Сосудистые образования имеют розовый, красный и фиолетовый оттенки. Они появляются при нарушении функционирования сосудов.
- Пигментные участки появляются при недостаточности или избыточности меланина. В этом случае зоны могут затемниться или отбелиться.
- Лишайные пятна связаны с заболеваниями кожи.
- Искусственные пигментированные участки появляются при введении под кожу красящих веществ (например, татуировки).
Сосудистые
Сосудистые окрашенные участки делятся на три вида в зависимости от характера происхождения.
- Среди основных элементов гиперемических пятен выделяют кровь. Они могут быть воспалительными и невоспалительными. В первом случае происходит расширение кровеносных сосудов за счет инфицирования организма. На поверхности покровов наблюдаются розеолы, имеющие маленькие размеры, и эритемы, диаметр которых превышает два сантиметра. Невоспалительные круглые пятна образуются при эмоциональном перенапряжении в области лица, шеи, груди.
- Кровяные пятна могут быть геморрагическими. Они возникают при проникновении крови в ткани кожи при механическом или патологическом воздействиях.
- Фиолетовые пятна на коже могут быть следствием обычных ушибов. Они не представляют серьезной опасности. Поэтому заострять внимания на их появлении не стоит. Важно, чтобы происходила трансформация цвета: рубиновые зоны должны светлеть, чтобы на месте них появились желтые пятна на коже, которые самостоятельно исчезнут спустя неделю.
- Телеангиэктатические изменения являются следствием расширения сосудов. Такие синие пятна часто называют сосудистыми звездочками.
Сосудистые пятна спровоцированы нарушением функционирования сосудов
Все эти изменения могут иметь врожденный или приобретенный характер. Причин появления сосудистых нарушений может быть множество. К ним относят:
- нарушение принципов питания;
- вредные привычки;
- воздействие высоких или низких температур;
- патологии сердца, сосудов и органов ЖКТ.
Также патологическими считаются винные пятна на коже, которые являются следствием нарушения функционирования сосудов.
Пигментные
Пигментные участки кожи наблюдаются при снижении или повышении уровня меланина. В этом случае выделяют два вида пятен.
Гиперпигментированные являются следствием увеличения пигментов в коже. Среди них выделяют:
- родимые пятна;
- лентиго;
- веснушки;
- мелазмы;
- хлоазмы.
Первые два вида из них являются врожденными. Вторые изменения носят приобретенный характер.
Также появиться изменения могут вследствие нарушений работы каких-либо органов. Так печеночные пятна зачастую имеют темный и коричневый окрас.
Пигментные пятна образуются при избыточном скоплении меланина
Вторым видом считаются гипопигментированные участки. Они являются результатом снижения меланина. Осветления наблюдаются при:
- псориазе;
- экземе;
- лишае;
- лейкодермии;
- витилиго.
Белые пятна, в отличие от темных, тревожат намного реже. Они считаются временными и проходят при устранении ссадин, ран, кожных инфекций. Но некоторые из них появляются при серьезных нарушениях в организме, стрессовых состояниях, инфекционных и аутоиммунных патологиях. Поэтому при их появлении важно обязательно обратиться к врачу.
Лишайные
Одной из распространенных патологий кожи является лишай. Он характеризуется бактериальной или вирусной этиологией. При заболевании на коже появляются красные пятна, которые сопровождаются зудом, болью. Выделяют несколько типов лишая.
- Розовый лишай проявляется в виде ограниченных участков розового и красного оттенков с шелушением, зудом. Он появляется под воздействием вируса герпеса шестого и седьмого видов.
- Фиолетовые пятна появляются вследствие поражения красным плоским лишаем.
- При опоясывающем лишае появляются воспаленные участки красного цвета с пузырчатыми включениями.
- Разноцветный лишай характеризуется бледными и шелушащимися участками.
- Стригущий лишай можно выявить по сильному шелушению, зуду и выпадению волос в пораженной зоне.
Лишайные образования имеют четкие границы и красный оттенок
Как лечить кожу?
Для того, чтобы убрать высыпания или вернуть оттенок пигментированным участкам, необходимо посетить врача. Дерматолог должен осмотреть покровы, оценив:
- внешний вид участков;
- цвет;
- размер;
- форму;
- дополнительные симптомы.
Иногда требуется проведение дополнительного обследования в виде соскоба, а также осмотра онкологом или венерологом.
При устранении дефектов кожи необходимо ориентироваться на основное заболевание. Дополнительно может потребоваться местная терапия с помощью лекарств или процедур, которые помогут коже восстановиться.
Любые пятна должны быть замечены человеком. Ведь многие из них свидетельствуют о патологических изменениях в организме.
Типы, причины, диагностика и лечение
Пурпура возникает при разрыве мелких кровеносных сосудов, в результате чего кровь скапливается прямо под кожей. Они выглядят как маленькие пурпурные пятна прямо под поверхностью кожи.
Пурпура, также известная как кожные кровоизлияния или пятна крови, может сигнализировать о ряде медицинских проблем, от легких травм до опасных для жизни инфекций.
Пурпура — это скорее симптом, чем болезнь сама по себе, и существует ряд потенциальных причин.
В этой статье мы расскажем, что такое пурпура, почему она возникает, ее диагноз и лечение.
Пурпура характеризуется небольшими пурпурными пятнами на коже, обычно диаметром 4–10 миллиметров. У некоторых людей появляются более крупные участки размером 1 сантиметр или больше. Их называют экхимозами.
Иногда пятна могут появляться на слизистых оболочках, например, во рту.
Пурпура обычно возникает группами, которые находятся в одной области или покрывают большую часть тела. Чем крупнее сыпь, тем сильнее будет кровотечение.
В отличие от некоторых других высыпаний, пурпура не меняет цвет или не бледнеет при нажатии.Сыпь может выглядеть как крошечные скопления синяков, но кожа не должна быть зудящей или раздраженной — это может указывать на другую причину, кроме пурпуры.
Пурпура сама по себе является симптомом, а не состоянием. Чтобы определить причину, врачи должны провести ряд анализов. Эти тесты позволят оценить питание пациента, уровень тромбоцитов, воспаление, возможность инфекции и состояние кровеносных сосудов.
Лечение пурпуры обычно требует устранения основной причины сыпи.
Врачи разделяют пурпурную сыпь на две категории на основе количества тромбоцитов.Тромбоциты — это фрагменты клеток, которые способствуют более эффективному свертыванию крови, предотвращая опасное кровотечение.
- Тромбоцитопеническая пурпура — количество тромбоцитов низкое, что указывает на лежащее в основе нарушение свертывания крови.
- Нетромбоцитопеническая пурпура — уровень тромбоцитов в норме, что указывает на другую причину.
Низкое количество тромбоцитов может вызвать чрезмерное кровотечение и синяки и быть вызвано рядом факторов, в том числе:
Ряд основных заболеваний может вызвать оба вида пурпуры.
Одной из наиболее изученных разновидностей пурпуры является пурпура Геноха-Шенлейна, нетромбоцитопеническая версия пурпуры. Этот тип пурпуры, который чаще встречается у детей раннего возраста, часто предшествует респираторной инфекции. Симптомы часто проходят сами по себе, но некоторые люди с пурпурой Шенлейна-Геноха страдают опасным воспалением, которое приводит к проблемам с почками.
Идиопатическая тромбоцитопеническая пурпура (ИТП) — это форма пурпуры с неизвестной причиной. У пациентов с ИТП наблюдается деструкция тромбоцитов в кровотоке.Это увеличивает риск кровотечения, из-за которого возникает типичная пурпура.
Для лечения пурпуры врачи должны определить ее причину. Пурпура, не снижающая уровень тромбоцитов (нетромбоцитопения), имеет ряд причин и факторов риска, в том числе:
- Заболевания и инфекции, присутствующие с рождения и вызывающие аномалии кровеносных сосудов или кроветворения, такие как синдром Элерса-Данлоса и краснуха.
- Амилоидоз, вызывающий образование амилоидных бляшек в организме.
- Ухудшение кровеносных сосудов, связанное с возрастом.
- Недостаток витамина С, также известный как цинга.
- Инфекционные или воспалительные заболевания, поражающие сосуды.
- Некоторые препараты, например стероиды и сульфаниламиды.
Пурпура со сниженным количеством тромбоцитов (тромбоцитопения) имеет ряд потенциальных причин:
- препараты, снижающие количество тромбоцитов
- недавние переливания крови
- пятнистая лихорадка Скалистых гор
- системная красная волчанка
- тяжелые инфекции, включая ВИЧ и гепатит C
ИТП возникает, когда организм атакует собственные тромбоциты, увеличивая риск кровотечения и пурпурной сыпи.У новорожденных, матери которых страдают ИТП, снижение количества тромбоцитов также может привести к пурпуре.
Заболевания, нарушающие функцию костного мозга, могут ограничивать способность организма вырабатывать тромбоциты и поражать костный мозг, например:
Основным симптомом пурпуры является лилово-красная сыпь прямо под поверхностью кожи. Сыпь может появиться на любом участке тела, в том числе на слизистых оболочках, например на слизистой оболочке рта.
Симптомы, которые иногда сопровождают пурпуру, могут помочь определить ее причину.
Пациентам, у которых наблюдается пурпура с любым из следующих симптомов, следует обратиться за медицинской помощью:
- Низкое количество тромбоцитов, которое может привести к усилению кровотечения после травмы, кровотечению из десен или носа или крови в моче или дефекации.
- Болезненные опухшие суставы, особенно в лодыжках и коленях.
- Проблемы с кишечником, такие как тошнота, рвота, диарея или боль в желудке.
- Проблемы с почками, особенно белок или кровь в моче.
- Чрезмерная усталость.
Поскольку пурпура может сигнализировать о серьезной проблеме со здоровьем, она может привести к осложнениям, если ее не лечить. Когда пурпура является результатом состояния свертывания крови, невылеченное заболевание может вызвать опасное для жизни кровотечение. Быстрая диагностика и лечение основной причины могут снизить риск серьезных осложнений у пациента.
Поражение почек может произойти у людей с пурпурой Шенлейна-Геноха; это повреждение может потребовать диализа или трансплантации почки и может стать опасным для жизни, если его не лечить.
Пурпура Геноха-Шенлейна может также вызывать редкое заболевание, при котором кишечник сворачивается; это создает непроходимость кишечника, которая ограничивает пищеварение. Непроходимость кишечника может быть фатальной, если ее не лечить.
ITP иногда вызывает кровотечение в головном мозге, вызывая необратимое повреждение мозга или смерть, если не принять своевременную помощь.
Пурпура сама по себе не болезнь, а симптом другой проблемы. Единственный эффективный метод предотвращения пурпуры — избегать условий, которые ее вызывают.Поскольку большинство этих состояний не связаны с факторами образа жизни, человек мало что может сделать, чтобы снизить риск пурпуры.
Факторы риска пурпуры включают:
- Проблемы со свертыванием крови, вызванные лекарствами или заболеванием
- инфекционные заболевания, особенно среди детей и пожилых людей
- плохое питание, когда оно приводит к недостатку витамина C
- некоторые формы рака, такие как лейкемия и миелома
- воспалительные состояния и расстройства, такие как синдром Элерса-Данлоса
- пожилой возраст
- плохое состояние кровеносных сосудов
Изображение предоставлено доктором Джеймсом Хейлманом
Пурпурные пятна пурпуры довольно легко отличить от других высыпаний. Пурпура обычно не сопровождается зудом или другими распространенными кожными проблемами. Однако найти первопричину пурпуры может быть непросто.
Врачи часто задают такие вопросы, как:
- Есть ли у вас другие симптомы?
- Есть ли у кого-нибудь в доме такие же симптомы?
- Как долго у вас сыпь?
- Была ли у вас раньше эта сыпь?
- Принимаете ли вы лекарства?
- Есть ли другие проблемы со здоровьем?
Ряд стандартных анализов, начиная с общего анализа крови (ОАК), помогают выяснить причину пурпуры.Общий анализ крови покажет, есть ли у пациента низкий уровень тромбоцитов и возникают ли какие-либо сопутствующие инфекции.
Если врач подозревает ИТП, он может назначить исследование костного мозга. Биопсия кожи также может предоставить важную информацию, особенно когда врач не может найти первопричину пурпуры.
Некоторые формы рака кожи похожи на фиолетовые пятна пурпуры. Биопсия может исключить рак кожи.
Если врач подозревает пурпуру Геноха-Шенлейна, с помощью анализов мочи можно оценить функцию почек путем анализа на белок и кровь в моче.
Врачи могут также проводить другие тесты на основе симптомов пациента и предполагаемого диагноза.
Не все случаи пурпуры требуют немедленного лечения. Врачи часто предпочитают наблюдать за пациентом, чтобы увидеть, исчезнут ли они сами по себе. Дети, страдающие пурпурой Шенлейна-Геноха, часто поправляются без лечения.
Лечение необходимо не из-за самой сыпи. Лечение необходимо при таких причинах, как лейкемия, или побочных эффектах, включая почечную недостаточность.
Лечение пурпуры Шенлейн-Геноха
Лечение пурпуры Шенлейна-Геноха направлено на улучшение симптомов. Врачи могут порекомендовать нестероидные противовоспалительные препараты (НПВП) для уменьшения воспаления и боли. Лечение стероидами может уменьшить повреждение почек и боль в животе. При серьезном поражении почек врачи могут назначить лекарства для подавления иммунной системы.
Лечение ИТП
Симптомы ИТП варьируются от легких до тяжелых, а некоторым пациентам лечение вообще не требуется.Тем, кто это делает, могут быть полезны препараты, предназначенные для увеличения количества тромбоцитов или удаления селезенки.
Селезенка может разрушать или удерживать тромбоциты, поэтому при ее удалении количество тромбоцитов может возрасти.
Обработка образа жизни также может помочь, поскольку такие препараты, как аспирин, предотвращают агрегацию и свертывание тромбоцитов.
Лекарства, подавляющие иммунную систему, такие как преднизон, могут способствовать повышению уровня тромбоцитов. Пациентам, у которых количество тромбоцитов достаточно низкое, чтобы представлять опасность для жизни, врачи могут предложить лечение иммуноглобулином.
Лечение других форм пурпуры
Лечение других форм пурпуры сосредоточено на устранении первопричины. Это может включать такие варианты, как химиотерапия, противовирусные препараты, стероидные препараты, антибиотики и хирургическое вмешательство.
Кортикостероиды — они могут помочь увеличить количество тромбоцитов за счет снижения активности иммунной системы. Препарат будет использоваться в течение 2-6 недель, чтобы обеспечить возврат тромбоцитов к безопасному уровню.
Побочные эффекты при использовании кортикостероидов в течение длительного периода времени включают катаракту, потерю костной массы и увеличение веса.
Внутривенный иммуноглобулин — если пурпура вызывает сильное кровотечение, внутривенный иммуноглобулин может помочь повысить уровень тромбоцитов. Это лечение обычно эффективно только в краткосрочной перспективе.
Побочные эффекты включают тошноту, жар и головную боль.
Ромиплостим (Нплейт) и элтромбопаг (Промакта) — это новейшие препараты, которые будут использоваться при лечении ИТП. Оба они стимулируют костный мозг производить больше тромбоцитов.
Побочные эффекты включают головокружение, головные боли, боли в суставах и мышцах, тошноту, рвоту, повышенный риск образования тромбов и острый респираторный дистресс-синдром.
Ритуксимаб (Ритуксан) — помогает снизить иммунный ответ. Преимущественно используется для лечения тромбоциотопенической пурпуры и пациентов, которые не реагируют на кортикостероиды. Побочные эффекты включают боль в горле, низкое кровяное давление, жар и сыпь.
Когда пурпура вызвана неизлечимым заболеванием, может потребоваться постоянная проверка уровня тромбоцитов и функционирования органов.
Типы, причины, диагностика и лечение
Пурпура возникает при разрыве мелких кровеносных сосудов, в результате чего кровь скапливается прямо под кожей.Они выглядят как маленькие пурпурные пятна прямо под поверхностью кожи.
Пурпура, также известная как кожные кровоизлияния или пятна крови, может сигнализировать о ряде медицинских проблем, от легких травм до опасных для жизни инфекций.
Пурпура — это скорее симптом, чем болезнь сама по себе, и существует ряд потенциальных причин.
В этой статье мы расскажем, что такое пурпура, почему она возникает, ее диагноз и лечение.
Пурпура характеризуется небольшими пурпурными пятнами на коже, обычно диаметром 4–10 миллиметров.У некоторых людей появляются более крупные участки размером 1 сантиметр или больше. Их называют экхимозами.
Иногда пятна могут появляться на слизистых оболочках, например, во рту.
Пурпура обычно возникает группами, которые находятся в одной области или покрывают большую часть тела. Чем крупнее сыпь, тем сильнее будет кровотечение.
В отличие от некоторых других высыпаний, пурпура не меняет цвет или не бледнеет при нажатии. Сыпь может выглядеть как крошечные скопления синяков, но кожа не должна быть зудящей или раздраженной — это может указывать на другую причину, кроме пурпуры.
Пурпура сама по себе является симптомом, а не состоянием. Чтобы определить причину, врачи должны провести ряд анализов. Эти тесты позволят оценить питание пациента, уровень тромбоцитов, воспаление, возможность инфекции и состояние кровеносных сосудов.
Лечение пурпуры обычно требует устранения основной причины сыпи.
Врачи разделяют пурпурную сыпь на две категории на основе количества тромбоцитов. Тромбоциты — это фрагменты клеток, которые способствуют более эффективному свертыванию крови, предотвращая опасное кровотечение.
- Тромбоцитопеническая пурпура — количество тромбоцитов низкое, что указывает на лежащее в основе нарушение свертывания крови.
- Нетромбоцитопеническая пурпура — уровень тромбоцитов в норме, что указывает на другую причину.
Низкое количество тромбоцитов может вызвать чрезмерное кровотечение и синяки и быть вызвано рядом факторов, в том числе:
Ряд основных заболеваний может вызвать оба вида пурпуры.
Одной из наиболее изученных разновидностей пурпуры является пурпура Геноха-Шенлейна, нетромбоцитопеническая версия пурпуры.Этот тип пурпуры, который чаще встречается у детей раннего возраста, часто предшествует респираторной инфекции. Симптомы часто проходят сами по себе, но некоторые люди с пурпурой Шенлейна-Геноха страдают опасным воспалением, которое приводит к проблемам с почками.
Идиопатическая тромбоцитопеническая пурпура (ИТП) — это форма пурпуры с неизвестной причиной. У пациентов с ИТП наблюдается деструкция тромбоцитов в кровотоке. Это увеличивает риск кровотечения, из-за которого возникает типичная пурпура.
Для лечения пурпуры врачи должны определить ее причину. Пурпура, не снижающая уровень тромбоцитов (нетромбоцитопения), имеет ряд причин и факторов риска, в том числе:
- Заболевания и инфекции, присутствующие с рождения и вызывающие аномалии кровеносных сосудов или кроветворения, такие как синдром Элерса-Данлоса и краснуха.
- Амилоидоз, вызывающий образование амилоидных бляшек в организме.
- Ухудшение кровеносных сосудов, связанное с возрастом.
- Недостаток витамина С, также известный как цинга.
- Инфекционные или воспалительные заболевания, поражающие сосуды.
- Некоторые препараты, например стероиды и сульфаниламиды.
Пурпура со сниженным количеством тромбоцитов (тромбоцитопения) имеет ряд потенциальных причин:
- препараты, снижающие количество тромбоцитов
- недавние переливания крови
- пятнистая лихорадка Скалистых гор
- системная красная волчанка
- тяжелые инфекции, включая ВИЧ и гепатит C
ИТП возникает, когда организм атакует собственные тромбоциты, увеличивая риск кровотечения и пурпурной сыпи.У новорожденных, матери которых страдают ИТП, снижение количества тромбоцитов также может привести к пурпуре.
Заболевания, нарушающие функцию костного мозга, могут ограничивать способность организма вырабатывать тромбоциты и поражать костный мозг, например:
Основным симптомом пурпуры является лилово-красная сыпь прямо под поверхностью кожи. Сыпь может появиться на любом участке тела, в том числе на слизистых оболочках, например на слизистой оболочке рта.
Симптомы, которые иногда сопровождают пурпуру, могут помочь определить ее причину.
Пациентам, у которых наблюдается пурпура с любым из следующих симптомов, следует обратиться за медицинской помощью:
- Низкое количество тромбоцитов, которое может привести к усилению кровотечения после травмы, кровотечению из десен или носа или крови в моче или дефекации.
- Болезненные опухшие суставы, особенно в лодыжках и коленях.
- Проблемы с кишечником, такие как тошнота, рвота, диарея или боль в желудке.
- Проблемы с почками, особенно белок или кровь в моче.
- Чрезмерная усталость.
Поскольку пурпура может сигнализировать о серьезной проблеме со здоровьем, она может привести к осложнениям, если ее не лечить. Когда пурпура является результатом состояния свертывания крови, невылеченное заболевание может вызвать опасное для жизни кровотечение. Быстрая диагностика и лечение основной причины могут снизить риск серьезных осложнений у пациента.
Поражение почек может произойти у людей с пурпурой Шенлейна-Геноха; это повреждение может потребовать диализа или трансплантации почки и может стать опасным для жизни, если его не лечить.
Пурпура Геноха-Шенлейна может также вызывать редкое заболевание, при котором кишечник сворачивается; это создает непроходимость кишечника, которая ограничивает пищеварение. Непроходимость кишечника может быть фатальной, если ее не лечить.
ITP иногда вызывает кровотечение в головном мозге, вызывая необратимое повреждение мозга или смерть, если не принять своевременную помощь.
Пурпура сама по себе не болезнь, а симптом другой проблемы. Единственный эффективный метод предотвращения пурпуры — избегать условий, которые ее вызывают.Поскольку большинство этих состояний не связаны с факторами образа жизни, человек мало что может сделать, чтобы снизить риск пурпуры.
Факторы риска пурпуры включают:
- Проблемы со свертыванием крови, вызванные лекарствами или заболеванием
- инфекционные заболевания, особенно среди детей и пожилых людей
- плохое питание, когда оно приводит к недостатку витамина C
- некоторые формы рака, такие как лейкемия и миелома
- воспалительные состояния и расстройства, такие как синдром Элерса-Данлоса
- пожилой возраст
- плохое состояние кровеносных сосудов
Изображение предоставлено доктором Джеймсом Хейлманом
Пурпурные пятна пурпуры довольно легко отличить от других высыпаний. Пурпура обычно не сопровождается зудом или другими распространенными кожными проблемами. Однако найти первопричину пурпуры может быть непросто.
Врачи часто задают такие вопросы, как:
- Есть ли у вас другие симптомы?
- Есть ли у кого-нибудь в доме такие же симптомы?
- Как долго у вас сыпь?
- Была ли у вас раньше эта сыпь?
- Принимаете ли вы лекарства?
- Есть ли другие проблемы со здоровьем?
Ряд стандартных анализов, начиная с общего анализа крови (ОАК), помогают выяснить причину пурпуры.Общий анализ крови покажет, есть ли у пациента низкий уровень тромбоцитов и возникают ли какие-либо сопутствующие инфекции.
Если врач подозревает ИТП, он может назначить исследование костного мозга. Биопсия кожи также может предоставить важную информацию, особенно когда врач не может найти первопричину пурпуры.
Некоторые формы рака кожи похожи на фиолетовые пятна пурпуры. Биопсия может исключить рак кожи.
Если врач подозревает пурпуру Геноха-Шенлейна, с помощью анализов мочи можно оценить функцию почек путем анализа на белок и кровь в моче.
Врачи могут также проводить другие тесты на основе симптомов пациента и предполагаемого диагноза.
Не все случаи пурпуры требуют немедленного лечения. Врачи часто предпочитают наблюдать за пациентом, чтобы увидеть, исчезнут ли они сами по себе. Дети, страдающие пурпурой Шенлейна-Геноха, часто поправляются без лечения.
Лечение необходимо не из-за самой сыпи. Лечение необходимо при таких причинах, как лейкемия, или побочных эффектах, включая почечную недостаточность.
Лечение пурпуры Шенлейн-Геноха
Лечение пурпуры Шенлейна-Геноха направлено на улучшение симптомов. Врачи могут порекомендовать нестероидные противовоспалительные препараты (НПВП) для уменьшения воспаления и боли. Лечение стероидами может уменьшить повреждение почек и боль в животе. При серьезном поражении почек врачи могут назначить лекарства для подавления иммунной системы.
Лечение ИТП
Симптомы ИТП варьируются от легких до тяжелых, а некоторым пациентам лечение вообще не требуется.Тем, кто это делает, могут быть полезны препараты, предназначенные для увеличения количества тромбоцитов или удаления селезенки.
Селезенка может разрушать или удерживать тромбоциты, поэтому при ее удалении количество тромбоцитов может возрасти.
Обработка образа жизни также может помочь, поскольку такие препараты, как аспирин, предотвращают агрегацию и свертывание тромбоцитов.
Лекарства, подавляющие иммунную систему, такие как преднизон, могут способствовать повышению уровня тромбоцитов. Пациентам, у которых количество тромбоцитов достаточно низкое, чтобы представлять опасность для жизни, врачи могут предложить лечение иммуноглобулином.
Лечение других форм пурпуры
Лечение других форм пурпуры сосредоточено на устранении первопричины. Это может включать такие варианты, как химиотерапия, противовирусные препараты, стероидные препараты, антибиотики и хирургическое вмешательство.
Кортикостероиды — они могут помочь увеличить количество тромбоцитов за счет снижения активности иммунной системы. Препарат будет использоваться в течение 2-6 недель, чтобы обеспечить возврат тромбоцитов к безопасному уровню.
Побочные эффекты при использовании кортикостероидов в течение длительного периода времени включают катаракту, потерю костной массы и увеличение веса.
Внутривенный иммуноглобулин — если пурпура вызывает сильное кровотечение, внутривенный иммуноглобулин может помочь повысить уровень тромбоцитов. Это лечение обычно эффективно только в краткосрочной перспективе.
Побочные эффекты включают тошноту, жар и головную боль.
Ромиплостим (Нплейт) и элтромбопаг (Промакта) — это новейшие препараты, которые будут использоваться при лечении ИТП. Оба они стимулируют костный мозг производить больше тромбоцитов.
Побочные эффекты включают головокружение, головные боли, боли в суставах и мышцах, тошноту, рвоту, повышенный риск образования тромбов и острый респираторный дистресс-синдром.
Ритуксимаб (Ритуксан) — помогает снизить иммунный ответ. Преимущественно используется для лечения тромбоциотопенической пурпуры и пациентов, которые не реагируют на кортикостероиды. Побочные эффекты включают боль в горле, низкое кровяное давление, жар и сыпь.
Когда пурпура вызвана неизлечимым заболеванием, может потребоваться постоянная проверка уровня тромбоцитов и функционирования органов.
Типы, причины, диагностика и лечение
Пурпура возникает при разрыве мелких кровеносных сосудов, в результате чего кровь скапливается прямо под кожей.Они выглядят как маленькие пурпурные пятна прямо под поверхностью кожи.
Пурпура, также известная как кожные кровоизлияния или пятна крови, может сигнализировать о ряде медицинских проблем, от легких травм до опасных для жизни инфекций.
Пурпура — это скорее симптом, чем болезнь сама по себе, и существует ряд потенциальных причин.
В этой статье мы расскажем, что такое пурпура, почему она возникает, ее диагноз и лечение.
Пурпура характеризуется небольшими пурпурными пятнами на коже, обычно диаметром 4–10 миллиметров.У некоторых людей появляются более крупные участки размером 1 сантиметр или больше. Их называют экхимозами.
Иногда пятна могут появляться на слизистых оболочках, например, во рту.
Пурпура обычно возникает группами, которые находятся в одной области или покрывают большую часть тела. Чем крупнее сыпь, тем сильнее будет кровотечение.
В отличие от некоторых других высыпаний, пурпура не меняет цвет или не бледнеет при нажатии. Сыпь может выглядеть как крошечные скопления синяков, но кожа не должна быть зудящей или раздраженной — это может указывать на другую причину, кроме пурпуры.
Пурпура сама по себе является симптомом, а не состоянием. Чтобы определить причину, врачи должны провести ряд анализов. Эти тесты позволят оценить питание пациента, уровень тромбоцитов, воспаление, возможность инфекции и состояние кровеносных сосудов.
Лечение пурпуры обычно требует устранения основной причины сыпи.
Врачи разделяют пурпурную сыпь на две категории на основе количества тромбоцитов. Тромбоциты — это фрагменты клеток, которые способствуют более эффективному свертыванию крови, предотвращая опасное кровотечение.
- Тромбоцитопеническая пурпура — количество тромбоцитов низкое, что указывает на лежащее в основе нарушение свертывания крови.
- Нетромбоцитопеническая пурпура — уровень тромбоцитов в норме, что указывает на другую причину.
Низкое количество тромбоцитов может вызвать чрезмерное кровотечение и синяки и быть вызвано рядом факторов, в том числе:
Ряд основных заболеваний может вызвать оба вида пурпуры.
Одной из наиболее изученных разновидностей пурпуры является пурпура Геноха-Шенлейна, нетромбоцитопеническая версия пурпуры.Этот тип пурпуры, который чаще встречается у детей раннего возраста, часто предшествует респираторной инфекции. Симптомы часто проходят сами по себе, но некоторые люди с пурпурой Шенлейна-Геноха страдают опасным воспалением, которое приводит к проблемам с почками.
Идиопатическая тромбоцитопеническая пурпура (ИТП) — это форма пурпуры с неизвестной причиной. У пациентов с ИТП наблюдается деструкция тромбоцитов в кровотоке. Это увеличивает риск кровотечения, из-за которого возникает типичная пурпура.
Для лечения пурпуры врачи должны определить ее причину. Пурпура, не снижающая уровень тромбоцитов (нетромбоцитопения), имеет ряд причин и факторов риска, в том числе:
- Заболевания и инфекции, присутствующие с рождения и вызывающие аномалии кровеносных сосудов или кроветворения, такие как синдром Элерса-Данлоса и краснуха.
- Амилоидоз, вызывающий образование амилоидных бляшек в организме.
- Ухудшение кровеносных сосудов, связанное с возрастом.
- Недостаток витамина С, также известный как цинга.
- Инфекционные или воспалительные заболевания, поражающие сосуды.
- Некоторые препараты, например стероиды и сульфаниламиды.
Пурпура со сниженным количеством тромбоцитов (тромбоцитопения) имеет ряд потенциальных причин:
- препараты, снижающие количество тромбоцитов
- недавние переливания крови
- пятнистая лихорадка Скалистых гор
- системная красная волчанка
- тяжелые инфекции, включая ВИЧ и гепатит C
ИТП возникает, когда организм атакует собственные тромбоциты, увеличивая риск кровотечения и пурпурной сыпи.У новорожденных, матери которых страдают ИТП, снижение количества тромбоцитов также может привести к пурпуре.
Заболевания, нарушающие функцию костного мозга, могут ограничивать способность организма вырабатывать тромбоциты и поражать костный мозг, например:
Основным симптомом пурпуры является лилово-красная сыпь прямо под поверхностью кожи. Сыпь может появиться на любом участке тела, в том числе на слизистых оболочках, например на слизистой оболочке рта.
Симптомы, которые иногда сопровождают пурпуру, могут помочь определить ее причину.
Пациентам, у которых наблюдается пурпура с любым из следующих симптомов, следует обратиться за медицинской помощью:
- Низкое количество тромбоцитов, которое может привести к усилению кровотечения после травмы, кровотечению из десен или носа или крови в моче или дефекации.
- Болезненные опухшие суставы, особенно в лодыжках и коленях.
- Проблемы с кишечником, такие как тошнота, рвота, диарея или боль в желудке.
- Проблемы с почками, особенно белок или кровь в моче.
- Чрезмерная усталость.
Поскольку пурпура может сигнализировать о серьезной проблеме со здоровьем, она может привести к осложнениям, если ее не лечить. Когда пурпура является результатом состояния свертывания крови, невылеченное заболевание может вызвать опасное для жизни кровотечение. Быстрая диагностика и лечение основной причины могут снизить риск серьезных осложнений у пациента.
Поражение почек может произойти у людей с пурпурой Шенлейна-Геноха; это повреждение может потребовать диализа или трансплантации почки и может стать опасным для жизни, если его не лечить.
Пурпура Геноха-Шенлейна может также вызывать редкое заболевание, при котором кишечник сворачивается; это создает непроходимость кишечника, которая ограничивает пищеварение. Непроходимость кишечника может быть фатальной, если ее не лечить.
ITP иногда вызывает кровотечение в головном мозге, вызывая необратимое повреждение мозга или смерть, если не принять своевременную помощь.
Пурпура сама по себе не болезнь, а симптом другой проблемы. Единственный эффективный метод предотвращения пурпуры — избегать условий, которые ее вызывают.Поскольку большинство этих состояний не связаны с факторами образа жизни, человек мало что может сделать, чтобы снизить риск пурпуры.
Факторы риска пурпуры включают:
- Проблемы со свертыванием крови, вызванные лекарствами или заболеванием
- инфекционные заболевания, особенно среди детей и пожилых людей
- плохое питание, когда оно приводит к недостатку витамина C
- некоторые формы рака, такие как лейкемия и миелома
- воспалительные состояния и расстройства, такие как синдром Элерса-Данлоса
- пожилой возраст
- плохое состояние кровеносных сосудов
Изображение предоставлено доктором Джеймсом Хейлманом
Пурпурные пятна пурпуры довольно легко отличить от других высыпаний. Пурпура обычно не сопровождается зудом или другими распространенными кожными проблемами. Однако найти первопричину пурпуры может быть непросто.
Врачи часто задают такие вопросы, как:
- Есть ли у вас другие симптомы?
- Есть ли у кого-нибудь в доме такие же симптомы?
- Как долго у вас сыпь?
- Была ли у вас раньше эта сыпь?
- Принимаете ли вы лекарства?
- Есть ли другие проблемы со здоровьем?
Ряд стандартных анализов, начиная с общего анализа крови (ОАК), помогают выяснить причину пурпуры.Общий анализ крови покажет, есть ли у пациента низкий уровень тромбоцитов и возникают ли какие-либо сопутствующие инфекции.
Если врач подозревает ИТП, он может назначить исследование костного мозга. Биопсия кожи также может предоставить важную информацию, особенно когда врач не может найти первопричину пурпуры.
Некоторые формы рака кожи похожи на фиолетовые пятна пурпуры. Биопсия может исключить рак кожи.
Если врач подозревает пурпуру Геноха-Шенлейна, с помощью анализов мочи можно оценить функцию почек путем анализа на белок и кровь в моче.
Врачи могут также проводить другие тесты на основе симптомов пациента и предполагаемого диагноза.
Не все случаи пурпуры требуют немедленного лечения. Врачи часто предпочитают наблюдать за пациентом, чтобы увидеть, исчезнут ли они сами по себе. Дети, страдающие пурпурой Шенлейна-Геноха, часто поправляются без лечения.
Лечение необходимо не из-за самой сыпи. Лечение необходимо при таких причинах, как лейкемия, или побочных эффектах, включая почечную недостаточность.
Лечение пурпуры Шенлейн-Геноха
Лечение пурпуры Шенлейна-Геноха направлено на улучшение симптомов. Врачи могут порекомендовать нестероидные противовоспалительные препараты (НПВП) для уменьшения воспаления и боли. Лечение стероидами может уменьшить повреждение почек и боль в животе. При серьезном поражении почек врачи могут назначить лекарства для подавления иммунной системы.
Лечение ИТП
Симптомы ИТП варьируются от легких до тяжелых, а некоторым пациентам лечение вообще не требуется.Тем, кто это делает, могут быть полезны препараты, предназначенные для увеличения количества тромбоцитов или удаления селезенки.
Селезенка может разрушать или удерживать тромбоциты, поэтому при ее удалении количество тромбоцитов может возрасти.
Обработка образа жизни также может помочь, поскольку такие препараты, как аспирин, предотвращают агрегацию и свертывание тромбоцитов.
Лекарства, подавляющие иммунную систему, такие как преднизон, могут способствовать повышению уровня тромбоцитов. Пациентам, у которых количество тромбоцитов достаточно низкое, чтобы представлять опасность для жизни, врачи могут предложить лечение иммуноглобулином.
Лечение других форм пурпуры
Лечение других форм пурпуры сосредоточено на устранении первопричины. Это может включать такие варианты, как химиотерапия, противовирусные препараты, стероидные препараты, антибиотики и хирургическое вмешательство.
Кортикостероиды — они могут помочь увеличить количество тромбоцитов за счет снижения активности иммунной системы. Препарат будет использоваться в течение 2-6 недель, чтобы обеспечить возврат тромбоцитов к безопасному уровню.
Побочные эффекты при использовании кортикостероидов в течение длительного периода времени включают катаракту, потерю костной массы и увеличение веса.
Внутривенный иммуноглобулин — если пурпура вызывает сильное кровотечение, внутривенный иммуноглобулин может помочь повысить уровень тромбоцитов. Это лечение обычно эффективно только в краткосрочной перспективе.
Побочные эффекты включают тошноту, жар и головную боль.
Ромиплостим (Нплейт) и элтромбопаг (Промакта) — это новейшие препараты, которые будут использоваться при лечении ИТП. Оба они стимулируют костный мозг производить больше тромбоцитов.
Побочные эффекты включают головокружение, головные боли, боли в суставах и мышцах, тошноту, рвоту, повышенный риск образования тромбов и острый респираторный дистресс-синдром.
Ритуксимаб (Ритуксан) — помогает снизить иммунный ответ. Преимущественно используется для лечения тромбоциотопенической пурпуры и пациентов, которые не реагируют на кортикостероиды. Побочные эффекты включают боль в горле, низкое кровяное давление, жар и сыпь.
Когда пурпура вызвана неизлечимым заболеванием, может потребоваться постоянная проверка уровня тромбоцитов и функционирования органов.
Старческая пурпура: причины, симптомы и диагностика
Старческая пурпура, также известная как пурпура Бейтмана или актиническая пурпура, — это состояние, которое обычно поражает стареющую кожу.
У пожилых людей со светлой кожей больше шансов заболеть этим заболеванием. Для него характерны обесцвеченные участки странной формы на открытых участках кожи, обычно на руках.
Обесцвеченные пятна старческой пурпуры также называются кровяными пятнами или кожными кровоизлияниями.
Первыми признаками старческой пурпуры являются фиолетовые или красные синяки неправильной формы. Синяки не являются результатом нарушения свертываемости крови, недостатка витаминов или минералов или признаком серьезной травмы.
Маленькие синяки называются петехиями, а более крупные — экхимозами. Цвета обычно не темнеют и не светлеют сильно по мере роста пятен. Однако после заживления синяка на коже может остаться желтое или коричневое пятно.
Старческая пурпура сама по себе не вредна, но может быть признаком основного заболевания.
Чтобы получить больше доказательной информации и ресурсов по здоровому старению, посетите наш специализированный центр.
Старение кожи считается наиболее частой причиной старческой пурпуры.С возрастом кожа становится тоньше и нежнее.
Со временем воздействие ультрафиолетовых (УФ) лучей ослабляет соединительные ткани, удерживающие кровеносные сосуды на своем месте. Эта слабость делает кровеносные сосуды хрупкими, а это означает, что даже после небольшого удара эритроциты могут просачиваться в более глубокие слои кожи, вызывая появление характерной пурпуры.
Старческая пурпура чаще всего встречается у пожилых людей, но нормальное старение — не единственный источник такого повреждения кожи.Процесс старения кожи может ускориться, если человек длительное время находится в ультрафиолетовом свете.
У людей, которые регулярно принимают определенные лекарства, такие как антикоагулянты или стероиды, может возникнуть пурпура. Нестероидные противовоспалительные препараты (НПВП) также могут способствовать возникновению этого состояния.
Некоторые сосудистые заболевания, которые влияют на коллаген в организме, такие как волчанка, ревматоидный артрит и синдром Шегрена, также могут вызывать пурпуру. Пурпура также может быть побочным эффектом некоторых видов рака, включая лимфому и лейкоз.
Тромбоцитопения, дефицит тромбоцитов в крови, может вызывать кровотечение и кровоподтеки в дерме, похожие на старческую пурпуру.
Другие возможные причины включают:
Поделиться на Pinterest Воздействие ультрафиолетовых лучей и старение кожи — частые причины старческой пурпуры.- хронический застой
- цинга
- хрупкие кровеносные сосуды
- нарушения свертывания крови
- изменения давления во время родов
- травмы и травмы
- антикоагулянтная терапия
- системное заболевание
- диабет
- TORCH инфекции
старческая пурпура может также быть признаком потери коллагена в коже и костях.Врачи могут рассматривать потерю коллагена в коже как признак того, что у человека наблюдается аналогичное ухудшение здоровья костей.
Симптомы старческой пурпуры чаще всего возникают на открытых участках кожи, например на руках, кистях или макушке головы. Пожилые люди, у которых очень легко кровотечение, как правило, чаще испытывают пурпуру.
Наиболее заметными симптомами являются отчетливые красновато-пурпурные пятна, которые появляются на теле и повторяются в течение длительного периода времени.
Дополнительные симптомы включают:
- тонкая кожа
- дряблая кожа, лишенная эластичности
- кожа, которая легко рвется
- пурпура, возникающая без травм
Синяки, вызванные старческой пурпурой, обычно длятся от 1 до 3 недель до исчезновения.После того, как синяк исчезнет, изменение цвета может оставаться на месте долгое время.
Поделиться на PinterestДля диагностики старческой пурпуры может использоваться общий анализ крови, наряду с другими тестами.Врачи обычно могут диагностировать старческую пурпуру только на основании визуального осмотра. Однако иногда они используют тесты, чтобы убедиться, что старческая пурпура не вызвана чем-то более серьезным.
Обычно делают общий анализ крови (CBC), а также любое количество более специфических тестов.
Другие тесты, которые врачи могут использовать, включают:
- анализы мочи для исключения наличия крови в моче
- функциональные пробы печени (LFT)
- скрининг рака
- скорость оседания эритроцитов или тесты CRP для выявления воспаления, вызванного сосудистыми заболеваниями
- почечных функциональных тестов для устранения почечных заболеваний, вызывающих пурпуру
Врачи также могут сделать тест, называемый пункционной биопсией, для проверки кожи и посева крови.
Обычно организм может самостоятельно излечиться от ушибов старческой пурпуры без какой-либо дополнительной помощи.Если кожа особенно тонкая, она может порваться, и на месте синяка образоваться повреждение. С этим разрезом можно обращаться так же, как и с обычным разрезом.
Также помогает защитить кожу от дальнейших повреждений. Рубашки и шляпы с длинными рукавами могут помочь защитить кожу от солнца, и людям следует как можно больше избегать ударов и синяков.
Синяки могут быть неприглядными, и их лечение может помочь улучшить качество жизни людей, страдающих старческой пурпурой.
Исследование, опубликованное в журнале Journal of Drugs and Dermatology , показало успех при использовании пероральных препаратов, предназначенных для лечения и профилактики старческой пурпуры.Исследователи отметили, что это лечение безопасно и эффективно уменьшает синяки у людей со старческой пурпурой. Участники также почувствовали, что их кожа выглядела и чувствовала себя лучше при использовании лекарства.
Дерматологи могут порекомендовать другие лекарства людям, которых беспокоит вид синяков.
Старческая пурпура не всегда поддается профилактике, но люди могут использовать солнцезащитный крем и максимально защитить кожу от солнечных лучей.
Солнцезащитные кремы, длинная одежда и головные уборы не устранят повреждения, вызванные воздействием солнца, но могут помочь предотвратить дополнительный ущерб.
Внешний вид
Старческая пурпура сама по себе не вредна. Люди должны работать со своим врачом, чтобы диагностировать и лечить серьезные нарушения, если они являются причиной их синяков.
Синяки могут быть неприглядными, и многие предпочитают прикрывать их, пока они заживают. Синяки заживают через несколько недель, но могут оставлять стойкие следы на коже. Синяки обычно появляются на протяжении всей жизни человека, и лекарства от старческой пурпуры не существует.
Люди, которым не нравится появление старческой пурпуры, могут обратиться к дерматологу за рекомендациями по лечению и восстановлению поврежденной кожи.
Ушибы и пятна крови под кожей
Обзор темы
Синяки
Синяки возникают, когда мелкие кровеносные сосуды под кожей разрываются или разрываются, чаще всего в результате удара или падения. Кровь просачивается в ткани под кожей и приобретает черно-синий цвет. По мере заживления синяков (ушибов) обычно в течение 2–4 недель они часто меняют цвет, в том числе пурпурно-черный, красновато-синий или желтовато-зеленый. Иногда область синяка распространяется вниз по телу в направлении силы тяжести.Синяк на ноге обычно заживает дольше, чем синяк на лице или руках.
Большинство синяков не вызывают беспокойства и проходят сами по себе. Домашнее лечение может ускорить заживление и уменьшить отек и болезненность, которые часто сопровождают синяки, вызванные травмой. Но сильные синяки, отек и боль, которые начинаются в течение 30 минут после травмы, могут означать более серьезную проблему, такую как сильное растяжение связок или перелом.
Если у вас легко появляется синяк, вы можете даже не вспомнить, что стало причиной синяка.Легкое появление синяков не означает, что у вас серьезные проблемы со здоровьем, особенно если синяки минимальны или появляются только время от времени.
- У пожилых людей часто возникают синяки от легких травм, особенно от травм предплечий, кистей, ног и ступней. С возрастом кожа становится менее эластичной и тонкой, потому что под кожей становится меньше жира. Амортизирующий эффект кожи уменьшается по мере уменьшения подкожного жира. Эти изменения, наряду с повреждением кожи от воздействия солнца, вызывают легкое разрушение кровеносных сосудов.При разрыве кровеносных сосудов возникает синяк.
- У женщин синяки возникают чаще, чем у мужчин, особенно в результате незначительных травм бедер, ягодиц и предплечий.
- Склонность к синякам иногда передается в семье.
Иногда после травмы кровь собирается и скапливается под кожей (гематома), делая кожу губчатой, эластичной, бугристой. Обычный синяк более обширен и может не ощущаться как плотная шишка. Гематома обычно не вызывает беспокойства.Это не то же самое, что сгусток крови в вене, и он не вызывает образование тромбов.
Синяки, которые не возникают в результате случайной травмы, могут быть вызваны неправильным обращением. Важно учитывать эту возможность, особенно если синяки невозможно объяснить, или если объяснения меняются или не соответствуют травме. Сообщите об этом типе синяков и обратитесь за помощью, чтобы предотвратить дальнейшее насилие.
Пятна крови
Пятна крови под кожей могут быть пурпурой или петехиями.Пурпура может выглядеть как синяк, но она не вызвана травмой, как большинство обычных синяков. Петехии не похожи на синяки. Это крошечные плоские красные или пурпурные пятна на коже, но они отличаются от крошечных плоских красных пятен или родинок (гемангиом), которые присутствуют постоянно.
Внезапные необъяснимые кровоподтеки или пятна крови под кожей или внезапное учащение синяков могут быть вызваны:
Медицинское лечение аномальных синяков или пятен крови направлено на предотвращение или остановку кровотечения, изменение или корректировку лекарства, нанесение синяка или лечение медицинской проблемы, вызвавшей синяк.
Если кожа повреждена над синяком, обязательно обратите внимание на признаки кожной инфекции.
Проверьте свои симптомы
У вас под кожей синяки или пятна крови?
Если синяк быстро распространяется, нужно попытаться остановить кровотечение под кожей. Оберните область (не слишком туго) эластичной повязкой, такой как бинт Ace, и держите ее, пока не обратитесь к врачу. Вы также можете оказывать прямое давление на эту область в течение 15 минут за раз.
Да
Синяки или пятна крови под кожей
Нет
Синяки или пятна крови под кожей
Сколько вам лет?
Менее 3 лет
Менее 3 лет
3 года и старше
3 года и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный, выберите пол, который соответствует вашим частям тела (например, яичникам, семенникам, простате, груди, пенису или влагалищу), которые у вас сейчас в районе, где у вас наблюдаются симптомы.
- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть органы обоих полов, вам, возможно, придется дважды пройти через этот инструмент сортировки (один раз как «мужские» и один раз как «женские»). Это гарантирует, что инструмент задает вам правильные вопросы.
Произошло ли снижение вашей бдительности или осведомленности, а также того, насколько хорошо вы думаете и реагируете?
Да
Пониженный уровень сознания
Нет
Пониженный уровень сознания
Есть ли красные полосы, отходящие от этой области, или вытекающий из нее гной?
У вас диабет, ослабленная иммунная система, заболевание периферических артерий или любое хирургическое оборудование в этом районе?«Оборудование» включает в себя такие вещи, как искусственные суставы, пластины или винты, катетеры и медицинские насосы.
Да
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Нет
Диабет, проблемы с иммунитетом, заболевание периферических артерий или хирургическое оборудование в пораженной области
Как вы думаете, у вас может быть лихорадка ?
Вы чувствуете головокружение или головокружение, как будто собираетесь упасть в обморок?
Для некоторых людей нормально чувствовать легкое головокружение, когда они впервые встают. Но все, что угодно, может быть серьезным.
У тебя сейчас кровотечение?
Да
Ненормальное кровотечение в настоящее время присутствует
Нет
Ненормальное кровотечение в настоящее время присутствует
Как вы думаете, кровоподтеки могли быть вызваны жестоким обращением?
Да
Синяки могли быть вызваны жестоким обращением
Нет
Синяки могли быть вызваны жестоким обращением
Увеличилось ли количество или размер синяков или пятен крови по непонятной причине?
Да
Необъяснимое увеличение размера или количества синяков или пятен крови
Нет
Необъяснимое увеличение размера или количества синяков или пятен крови
Быстро ли увеличивалось количество синяков или кровяных пятен?
Да
Быстрое увеличение количества или размера синяков или пятен крови
Нет
Быстрое увеличение количества или размера синяков или пятен крови
Принимаете ли вы лекарство, которое влияет на способность крови к свертыванию?Сюда могут входить антикоагулянты и нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен.Эти лекарства могут вызвать кровотечение и затруднить его остановку.
Да
Лекарства могут вызывать синяки
Нет
Лекарства могут вызывать синяки
Были ли синяки вызваны травмой?
Да
Ушибы в результате травмы
Нет
Ушибы в результате травмы
Появился ли большой, болезненный, очень опухший синяк в течение 30 минут после травмы?
Да
Синяки в течение 30 минут после травмы
Нет
Синяки в течение 30 минут после травмы
Были ли у вас синяки или пятна крови более 2 недель?
Да
Синяки или пятна крови более 2 недель
Нет
Синяки или пятна крови более 2 недель
Многие факторы могут повлиять на то, как ваше тело реагирует на симптом, и какой вид ухода вам может потребоваться.К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, быстрее заболевают.
- Ваше общее состояние здоровья . Если у вас есть такое заболевание, как диабет, ВИЧ, рак или болезнь сердца, вам, возможно, придется уделять больше внимания определенным симптомам и как можно скорее обратиться за помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, лечебные травы или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут впоследствии вызвать симптомы или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, половой анамнез и путешествия.
Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему дома.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшатся или у вас возникнут какие-либо проблемы (например, если симптомы не улучшаются, как вы ожидали). Вам может потребоваться помощь раньше.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Взрослые и дети старшего возраста часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Чувство сильного головокружения или дурноты, как будто вы можете потерять сознание.
- Чувство сильной слабости или проблемы со стоянием.
- Отсутствие бдительности или способности ясно мыслить. Вы можете быть сбиты с толку, беспокоиться, бояться или быть не в состоянии отвечать на вопросы.
Шок — это опасное для жизни состояние, которое может быстро возникнуть после внезапной болезни или травмы.
Младенцы и маленькие дети часто имеют несколько симптомов шока. К ним относятся:
- Обморок (потеря сознания).
- Вы очень хотите спать или просыпаетесь с трудом.
- Не отвечает, когда к нему прикасаются или говорят.
- Дыхание намного быстрее обычного.
- Действующий запутался. Ребенок может не знать, где он находится.
Аномальное кровотечение означает любое сильное или частое кровотечение или любое кровотечение, которое не является нормальным для вас. Примеры аномального кровотечения:
- Носовые кровотечения.
- Вагинальное кровотечение, отличное от того, к которому вы привыкли (более сильное, более частое, в другое время месяца).
- Ректальное кровотечение и кровавый стул.
- Кровянистая или розовая моча.
- Десны, которые легко кровоточат, когда вы едите или аккуратно чистите зубы.
Если у вас ненормальное кровотечение в одной части тела, важно подумать, не было ли кровотечение где-нибудь еще. Это может быть симптомом более серьезной проблемы со здоровьем.
Многие лекарства, отпускаемые по рецепту и без рецепта, могут снизить способность крови к свертыванию и вызвать синяки или кровотечение под кожей.Вот несколько примеров:
- Аспирин и другие лекарства (называемые разжижителями крови), предотвращающие образование тромбов. Кроме того, прием лекарств, отпускаемых без рецепта, с разбавителем крови может увеличить риск синяков и кровотечений.
- Лекарства, применяемые для лечения рака.
- Нестероидные противовоспалительные препараты (НПВП), такие как аспирин и ибупрофен (например, Адвил или Мотрин).
- Стероиды, такие как преднизон.
Симптомы инфекции могут включать:
- Усиление боли, отека, тепла или покраснения в области или вокруг нее.
- Красные полосы, ведущие с территории.
- Гной вытекает из области.
- Лихорадка.
Симптомы серьезного заболевания могут включать:
- Сильная головная боль.
- Жесткая шея.
- Психические изменения, например чувство растерянности или снижение бдительности.
- Сильная усталость (до такой степени, что вам становится трудно функционировать).
- Озноб.
Симптомы серьезного заболевания у ребенка могут включать следующее:
- Ребенок вялый и гибкий, как тряпичная кукла.
- Ребенок не реагирует на прикосновения, прикосновения или разговоры.
- Младенца трудно разбудить.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Вот некоторые примеры для взрослых:
- Заболевания, такие как диабет, рак, болезни сердца и ВИЧ / СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные лекарства, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Позвоните 911 сейчас
Судя по вашим ответам, вам нужна неотложная помощь.
Позвоните 911 или в другую службу экстренной помощи сейчас .
Иногда люди не хотят звонить в службу 911. Они могут подумать, что их симптомы несерьезны или что они могут просто попросить кого-нибудь их водить.Или они могут быть обеспокоены стоимостью. Но, судя по вашим ответам, самый безопасный и быстрый способ получить необходимую помощь — это позвонить в службу 911, чтобы доставить вас в больницу.
Обратитесь за помощью сегодня
Основываясь на ваших ответах, вам может потребоваться помощь в ближайшее время . Проблема, вероятно, не исчезнет без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью сегодня.
- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшатся, скорее обратитесь за помощью.
Обратитесь за медицинской помощью сейчас
Основываясь на ваших ответах, вам может потребоваться немедленная помощь . Без медицинской помощи проблема может усугубиться.
- Позвоните своему врачу, чтобы обсудить симптомы и организовать лечение.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, кроме случаев, когда:
- Вы не можете безопасно передвигаться, ведя машину самостоятельно или попросив кого-нибудь отвезти вас.
- Вы находитесь в зоне с интенсивным движением транспорта или другими проблемами, которые могут замедлить работу.
Записаться на прием
Судя по вашим ответам, проблема может не исчезнуть без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1-2 недели.
- Если возможно, попробуйте лечение в домашних условиях, пока вы ждете приема.
- Если симптомы ухудшатся или у вас возникнут какие-либо проблемы, позвоните своему врачу. Вам может потребоваться помощь раньше.
Домашнее лечение
Если ваш синяк не требует осмотра врачом, вы можете использовать домашнее лечение, чтобы облегчить боль, отек и скованность.
- Положите на место и защитите место ушиба.
- Ice уменьшит боль и отек. Немедленно приложите лед или холодные компрессы, чтобы предотвратить или минимизировать отек. Прикладывайте лед или холодный компресс на 10-20 минут 3 или более раз в день.
- В течение первых 48 часов после травмы избегайте вещей, которые могут усилить отек, таких как горячий душ, горячие ванны, горячие компрессы или алкогольные напитки.
- Через 48–72 часа, если отек исчез, приложите тепло и начните легкие упражнения с помощью влажного тепла, чтобы помочь восстановить и сохранить гибкость. Некоторые специалисты рекомендуют чередовать горячие и холодные процедуры.
- Сжатие или наложение места ушиба эластичным бинтом (например, бинтом Ace) поможет уменьшить отек.Не заворачивайте его слишком плотно, так как это может вызвать еще больший отек под пораженным участком. Ослабьте повязку, если она становится слишком тугой. Признаки того, что повязка слишком тугая, включают онемение, покалывание, усиление боли, прохладу или припухлость в области под повязкой. Поговорите со своим врачом, если считаете, что вам нужно использовать обертывание дольше 48-72 часов. Может присутствовать более серьезная проблема.
- Поднимите место ушиба на подушках, прикладывая лед, а также в любое время, когда вы сидите или лежите.Старайтесь держать область на уровне сердца или выше, чтобы уменьшить отек.
- Слегка помассируйте или потрите область, чтобы облегчить боль и улучшить кровоток. Не массируйте место ушиба, если это причиняет боль.
- Будьте осторожны с лекарствами. Прочтите и следуйте всем инструкциям на этикетке.
- Если врач выписал вам обезболивающее по рецепту, примите его в соответствии с предписаниями.
- Если вы не принимаете рецептурные обезболивающие, спросите своего врача, можно ли вам принимать лекарства, отпускаемые без рецепта.
- При желании нанесите натуральный продукт прямо на синяк.
- Не курите и не используйте другие табачные изделия. Курение замедляет заживление, поскольку снижает кровоснабжение и замедляет восстановление тканей. Дополнительную информацию см. В разделе «Бросить курить».
Симптомы, на которые следует обращать внимание при лечении в домашних условиях
Позвоните своему врачу, если во время домашнего лечения произойдет одно из следующих событий:
- Синяк держится более 2 недель.
- Развиваются признаки кожной инфекции.
- Симптомы становятся более серьезными или частыми.
- Появляются новые симптомы.
Профилактика
Синяки не всегда можно предотвратить, но в большинстве случаев синяки не являются поводом для беспокойства.
- Если вы принимаете аспирин, другие нестероидные противовоспалительные препараты (НПВП) или разжижающие кровь лекарства (антикоагулянты), регулярно посещайте врача, чтобы он или она мог контролировать дозировку ваших лекарств и вносить необходимые изменения или корректировки. .
- Ешьте разнообразные продукты, чтобы избежать диетического дефицита. Недостаток витаминов C, K или B12 или фолиевой кислоты может повлиять на свертываемость крови. Включите ежедневный выбор:
- Цельнозерновой и обогащенный хлеб, крупы и зерновые продукты.
- Овощи.
- Фрукты.
- Молоко, сыр и йогурт.
- Мясо, птица, рыба, яйца, сушеные бобы и горох, а также тофу.
- Не принимайте пищевые добавки, которые могут усилить синяки, особенно если вы принимаете разжижающие кровь лекарства.Пищевые добавки, которые могут усилить синяки, включают рыбий жир, витамин Е, чеснок, имбирь и гинкго билоба.
Синяки часто являются первым признаком жестокого обращения. Вы можете предотвратить дальнейшие злоупотребления, сообщив о них и обратившись за помощью.
- Позвоните в местное агентство по защите детей или взрослых, в полицию, священнослужителей или медицинских работников (например, врача, медсестру или психолога), если вы подозреваете насилие.
- Обратитесь за помощью, если вы или кто-то из ваших знакомых стали жертвой домашнего насилия.
- Обратитесь за помощью, если вам сложно контролировать свой гнев на ребенка, который находится у вас на попечении.
Подготовка к встрече
Чтобы подготовиться к встрече, см. Тему Как максимально использовать вашу встречу.
Вы можете помочь своему врачу диагностировать и лечить ваше состояние, подготовившись ответить на следующие вопросы:
- Есть ли у вас в личном или семейном анамнезе нарушения свертываемости крови или легкие синяки?
- Принимаете ли вы лекарства, отпускаемые по рецепту или без рецепта? Возьмите с собой на прием полный список ваших лекарств.
- Принимаете ли вы какие-либо витамины или пищевые добавки? Опишите свою диету.
- Были ли у вас недавно травмы или переливание крови?
- Были ли у вас кровотечения из носа, кровоточащие десны, кровь в моче, необычные или неожиданные обильные менструальные выделения или лихорадка?
- Были ли у вас какие-либо болезни или изменения в вашем здоровье в последнее время?
- Вы недавно выезжали за пределы страны или в сельскую местность?
- Есть ли у вас риски для здоровья?
Кредиты
Текущий по состоянию на: 26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Уильям Х.Блахд-младший, доктор медицины, FACEP — неотложная медицина
Адам Хусни — семейная медицина
Кэтлин Ромито — семейная медицина
По состоянию на: 26 февраля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Уильям Х. Блахд младший, доктор медицины, FACEP — неотложная медицина и Адам Хусни, доктор медицины — семейная медицина, и Кэтлин Ромито, доктор медицины — семейная медицина
Петехии: причины и лечение
Петехии — это крошечные красные плоские пятна, которые появляются на вашей коже.Они вызваны кровотечением. Иногда они появляются группами и могут выглядеть как сыпь. Если на коже есть крошечные красные, пурпурные или коричневые пятна, это могут быть петехии. Это не болезнь, а симптом. Они могут произойти по ряду причин, от сильного приступа кашля до инфекции.
Часто петехии не о чем беспокоиться. Тем не менее, всегда полезно проконсультироваться с врачом, если вы не знаете, откуда взялись эти пятна. Некоторые состояния, вызывающие петехии, очень серьезны.
Петехии чаще встречаются у детей. Если у вашего ребенка есть эта сыпь, особенно при высокой температуре, немедленно покажите его педиатру.
Причины петехий
Петехии — это признак утечки крови из капилляров под кожей. Капилляры — это мельчайшие кровеносные сосуды, соединяющие артерии с венами. Они помогают перемещать кислород и питательные вещества из кровотока в органы и ткани. Они также уносят отходы из ваших органов и тканей.
Продолжение
Утечка в капиллярах может быть вызвана болезнью или лекарством, которое вы принимаете.Петехии также могут образовываться на вашем лице, шее или груди, если вы сильно или в течение длительного времени напрягаетесь, когда делаете что-то вроде:
Сильный кашель
Рвота
Родить
Тяжелый подъем вес
Многие инфекции, вызванные бактериями, вирусами или грибами, также могут вызывать эти пятна, в том числе:
Вирусные инфекции, такие как цитомегаловирус (ЦМВ), эндокардит, мононуклеоз и грипп
Бактериальные инфекции, такие как менингит, пятнистая лихорадка Скалистых гор, скарлатина и стрептококковая ангина
Пурпура Геноха-Шонлейна, заболевание, вызывающее воспаление мелких кровеносных сосудов
Сепсис, серьезная реакция организма на инфекцию
Вирусные геморрагические лихорадки, такие как лихорадка денге, лихорадка Эбола и желтая лихорадка
Нарушения крови и иммунной системы также могут вызывать петехии. uch as:
Продолжение
Недостаток витамина C (цинга) или витамина K в вашем рационе также может привести к петехиям.
Эти пятна также могут быть вызваны реакцией на некоторые лекарства. Петехии могут быть побочным эффектом таких лекарств, как:
Как выглядят петехии?
Петехии плоские и выглядят как маленькие красные, коричневые или фиолетовые точки. Их скопления на коже выглядят как сыпь. Но, в отличие от многих высыпаний, при нажатии на пятна они не становятся белыми. А если пятна больше, красные или пурпурные, у вас может быть другой тип кровотечения, называемый пурпурой.
Петехии могут образовываться практически на любом участке тела, даже на веках или во рту.
Петехии Диагноз
Петехии с лихорадкой у детей могут быть признаком серьезной инфекции, такой как менингококковая инфекция. Немедленно обратитесь к врачу для проверки этих симптомов.
Продолжение
Врач осмотрит вашего ребенка, осмотрит сыпь и спросит об их симптомах и недавних заболеваниях. Анализы крови и мочи могут помочь определить причину появления пятен.
Петехии у ребенка могут вызывать и другие серьезные заболевания. Если у вашего ребенка есть прыщи, обратите внимание на следующие симптомы:
Проблемы с дыханием: Если у вашего ребенка одышка или затрудненное дыхание вместе с петехиями, это может быть признаком серьезного состояния, называемого эндокардитом.Эндокардит означает инфекцию слизистой оболочки внутренних камер сердца и клапанов.
Путаница: Петехии — наряду с путаницей — могут указывать на то, что у вашего ребенка пятнистая лихорадка Скалистых гор, инфекция, вызванная укусом клеща.
Изменение сознания: Некоторые инфекции, вызванные вирусами, известные как вирусные геморрагические лихорадки, могут вызывать изменения сознания, а также проявлять признаки петехий.К этим заболеваниям относятся денге, желтая лихорадка, ласса, марбург и эбола. Они обнаруживаются в тропических странах, а случаи в США обычно поступают от людей, которые приезжали в эти районы.
Немедленно позвоните своему врачу, если у вас возникнут какие-либо проблемы.
Лечение петехий и домашние средства
Сыпь сама по себе не требует лечения. Если это вызвано вирусом, пятна должны исчезнуть, как только инфекция исчезнет.
Если вы считаете, что петехии могли быть вызваны незначительным инцидентом, например, сильным кашлем, рвотой или поднятием тяжестей, вы можете справиться с этим дома, выполнив следующие действия;
Продолжение
Однако, поскольку петехии могут быть результатом серьезного основного состояния, лучше проконсультироваться с врачом при появлении этих пятен.
Если у вас бактериальная инфекция, вам может потребоваться прием антибиотиков. Обязательно принимайте полную дозу лекарства, даже если вы почувствуете себя лучше.
Более серьезные заболевания, такие как менингококковые инфекции, заболевания крови или рак, могут нуждаться в лечении в больнице. Ваш врач может посоветовать вам обратиться к специалисту по инфекциям, болезням крови (гематологу) или раку (онкологу) для наблюдения за вашим лечением.
Профилактика петехий
Единственный способ избежать петехий — это попытаться предотвратить различные состояния, которые могут их вызывать.Позаботьтесь о себе:
Соблюдайте правила гигиены, такие как мытье рук, чистка зубов и дезинфекция жилого помещения. Не передавайте личные вещи (соломку, посуду, зубные щетки и т. Д.).
Избегайте процедур, которые могут привести к кожным инфекциям, например татуировок и пирсинга. Внимательно следите за своим здоровьем и обращайтесь к врачу по поводу лихорадки и инфекций, которые не проходят быстро.
Ешьте фрукты и овощи или принимайте пищевые добавки, чтобы обеспечить достаточное количество витаминов в своем рационе.
Сделайте прививку (иммунизацию), чтобы предотвратить определенные типы бактериального менингита.
Избегайте комаров и клещей, надев длинные брюки и рубашки с длинными рукавами, если вы находитесь в зоне поражения, и используйте репелленты от насекомых, содержащие ДЭТА.
Причины, симптомы, диагностика и лечение
Обнаружили ли вы где-нибудь на своем теле фиолетовый след? Это могло быть экхимозом. Это медицинский термин, обозначающий синяк.
Это темно-пурпурное пятно образуется на коже, когда кровь вытекает из кровеносных сосудов в верхний слой кожи.Обычно это травма, и она составляет 1/2 дюйма в длину или больше.
Обычно не о чем беспокоиться, если у вас есть два синяка на руках или ногах. Синяки на животе, спине или лице без очевидной причины или много новых синяков — вот повод обратиться к врачу.
Причины
Если вы когда-либо ударяли рукой или ногой о твердую поверхность с достаточной силой, вы знаете, как образуются синяки. При ударе или падении кровеносные сосуды разрываются прямо под поверхностью кожи. Если травма вызывает порез на коже, у вас начинается кровотечение.Когда нет пореза, кровь не может выйти, поэтому она скапливается под кожей.
Клетки крови, называемые тромбоцитами, устремляются к травме. Они соединяются с белками, называемыми факторами свертывания, и образуют сгусток. Сгусток закупоривает сломанный кровеносный сосуд и останавливает кровотечение.
Продолжение
Единственный синяк на коже часто является симптомом незначительной травмы. До половины американцев легко получают синяки, иногда без очевидной причины.
У женщин появляются синяки чаще, чем у мужчин.Как и пожилые люди. С возрастом ваша кожа истончается и теряет защитный жировой слой, а также коллаген и эластин, поддерживающие кровеносные сосуды, что приводит к большему количеству синяков.
Проблемы с тромбоцитами, факторами свертывания крови или кровеносными сосудами также могут вызывать экхимоз. Легкие синяки также могут быть признаком нарушения свертываемости крови, такого как гемофилия или болезнь фон Виллебранда.
Вы можете заметить больше синяков, чем обычно, если принимаете лекарства, разжижающие кровь или влияющие на ее способность к свертыванию, например:
Если вы принимаете один из этих препаратов и заметили синяки, проконсультируйтесь с врачом.Но не прекращайте принимать лекарства, пока не поговорите с ними.
Вот еще несколько причин синяков:
- Заболевание печени или почек
- Проблемы с костным мозгом, из-за которого образуются новые клетки крови
- Недостаток витаминов, таких как B12, C или K
- Заболевание соединительной ткани такие как синдром Элерса-Данлоса или волчанка
- Злоупотребление алкоголем
- Рак
- ВИЧ и другие инфекции
Симптомы
Экхимоз придает коже темно-фиолетовый цвет.По мере заживления синяк может стать зеленым, желтым или коричневым.
Симптомы синяка, с которыми вы, вероятно, знакомы, включают:
- Боль над синяком
- Нежность при нажатии на него
- Отек
Признаки того, что ваши синяки могут быть результатом нарушения свертываемости крови, а не травмы. являются:
- Проблемы с остановкой кровотечения при порезе
- Частые кровотечения из носа
- Обильные или очень продолжительные периоды
- Красные или фиолетовые пятна на коже
Диагноз
Ваш врач осмотрит вашу кожу и синяки.Ожидайте ответов на следующие вопросы:
- Общее состояние вашего здоровья
- Какие лекарства вы принимаете
- Есть ли у кого-либо в вашей семье нарушение свертываемости крови или кровотечение
- Что вы делали, когда появились синяки
Анализ крови может помочь вам врач найдет причину экхимоза. Анализы могут обнаружить аномальные клетки крови или слишком мало тромбоцитов, которые обычно способствуют свертыванию крови. Вам могут потребоваться другие анализы, если ваш врач подозревает, что ваши синяки были вызваны заболеванием печени, раком или другим заболеванием.
Лечение
Если легкая травма, например шишка, вызвала экхимоз, отметка должна исчезнуть в течение недели или двух. Приложите лед к синяку несколько раз в день в течение первых двух дней.
Если у вас синяки из-за возраста, ваш врач может посоветовать вам избегать лекарств, таких как НПВП, которые могут вызвать более легкое кровотечение.
Лечение, которое вам может понадобиться, зависит от причины синяков. У вашего врача есть лекарства от болезней печени и почек, ВИЧ и рака.Если лекарство вызвало экхимоз, возможно, вам придется прекратить его прием или сменить лекарство. Прием добавок может исправить дефицит витаминов.
Если у вас сильное кровотечение, возможно, вам потребуется ввести жидкость через вену или перелить кровь. Переливание тромбоцитов лечит низкое количество тромбоцитов.
Когда обращаться к врачу
Синяк, который появляется время от времени или после того, как вы поранились, не повод для беспокойства. Но обратитесь к врачу, если у вас есть:
- Несколько синяков без очевидной причины
- Синяк, который не проходит через неделю или две
- Возможная травма, например перелом кости, из-за которой возник синяк
- Кровотечение, которое не проходит.

 При этом существует высокий риск полной потери зрения;
При этом существует высокий риск полной потери зрения;