актуальные аспекты дифференциальной диагностики и коррекции
Синдром диареи в реальной клинической практике: актуальные аспекты дифференциальной диагностики и коррекции
DOI: https://dx.doi.org/10.18565/therapy.2020.2.145-155
Д.И. Трухан, И.А. Викторова, Д.С. Иванова
ФГБОУ ВО «Омский государственный медицинский университет» Минздрава России
Диарея относится к одному из наиболее частых синдромов, встречающихся в практике терапевта, врача общей практики, педиатра, гастроэнтеролога и инфекциониста. Хроническая диарея может быть клиническим проявлением не только заболеваний органов пищеварения. В первой части представленного обзора рассматриваются вопросы дифференциальной диагностики синдрома хронической диареи в реальной клинической практике.
Изменение количественного и качественного состава кишечной микрофлоры отмечается при любой хронической диарее, поэтому коррекция нарушений кишечного микробиоценоза является необходимым компонентом коррекции этих пациентов.
Литература
 Consilium medicum. Педиатрия. 2012; 4: 40–44.
Consilium medicum. Педиатрия. 2012; 4: 40–44. И., Викторова И.А., Лялюкова Е.А. Болезни желчного пузыря и желчевыводящих путей. СПб.: СпецЛит. 2011; 127 с.
И., Викторова И.А., Лялюкова Е.А. Болезни желчного пузыря и желчевыводящих путей. СПб.: СпецЛит. 2011; 127 с. Consilium Medicum. 2014; 08: 21–23. Levchenko S.V., Lazebnik L.B. Drug therapy of uncomplicated symptomatic diverticular colon disease. Consilium Medicum. 2014; 08: 21–23 (In Russ.)].
Consilium Medicum. 2014; 08: 21–23. Levchenko S.V., Lazebnik L.B. Drug therapy of uncomplicated symptomatic diverticular colon disease. Consilium Medicum. 2014; 08: 21–23 (In Russ.)]. 2018; 21: 110–116
2018; 21: 110–116 2013; 2: 85–88.
2013; 2: 85–88. Crit Care. 2016 Aug 19; 19: 262. doi: 10.1186/s13054-016-1434-y.
Crit Care. 2016 Aug 19; 19: 262. doi: 10.1186/s13054-016-1434-y. Int J Food Sci Nutr. 2019 Nov; 70(7): 781–95. doi: 10.1080/09637486.2019.1580682.
Int J Food Sci Nutr. 2019 Nov; 70(7): 781–95. doi: 10.1080/09637486.2019.1580682. 2014 Nov; 68(11): 1255–57. doi: 10.1038/ejcn.2014.137.
2014 Nov; 68(11): 1255–57. doi: 10.1038/ejcn.2014.137./ST81/Untitled-1.gif) PLoS One. 2018 Sep 28; 13(9): e0204253. doi: 10.1371/journal.pone.0204253.
PLoS One. 2018 Sep 28; 13(9): e0204253. doi: 10.1371/journal.pone.0204253.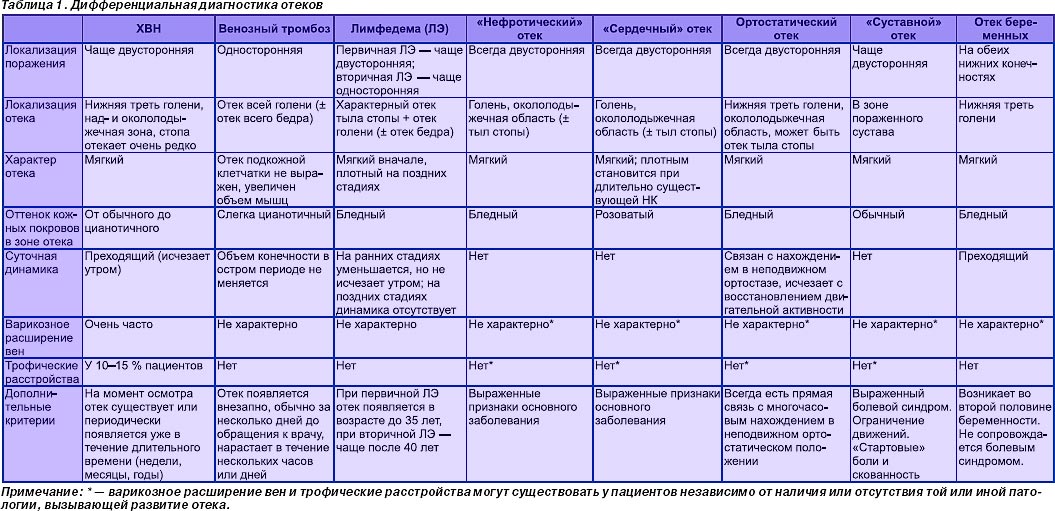 lactis exposure to tetracycline. Appl Environ Microbiol. 2018 Nov 15; 84(23). pii: e01999–18. doi: 10.1128/AEM.01999-18. Print 2018 Dec 1.
lactis exposure to tetracycline. Appl Environ Microbiol. 2018 Nov 15; 84(23). pii: e01999–18. doi: 10.1128/AEM.01999-18. Print 2018 Dec 1. J Pediatr Gastroenterol Nutr. 2000; 30(1): 54–60. doi: 10.1097/00005176-200001000-00018.
J Pediatr Gastroenterol Nutr. 2000; 30(1): 54–60. doi: 10.1097/00005176-200001000-00018. Clin Nutr. 2014 Aug; 33(4): 581–87. doi: 10.1016/j.clnu.2013.10.002.
Clin Nutr. 2014 Aug; 33(4): 581–87. doi: 10.1016/j.clnu.2013.10.002. 2017 May 23; 9(6). pii: E531. doi: 10.3390/nu9060531.
2017 May 23; 9(6). pii: E531. doi: 10.3390/nu9060531./13u/13_u3.jpg) 022.
022. Гастроэнтерология. Хирургия. Интенсивная терапия. Consilium Medicum. 2018; 2: 39–44.
Гастроэнтерология. Хирургия. Интенсивная терапия. Consilium Medicum. 2018; 2: 39–44.
Об авторах / Для корреспонденции
Дмитрий Иванович Трухан, д.м.н., доцент, профессор кафедры поликлинической терапии и внутренних болезней ФГБОУ ВО «Омский государственный медицинский университет» Минздрава России. Адрес: 644043, г. Омск,
ул. Ленина, д. 12. Тел.: 8 (381) 295-72-77. E-mail: [email protected]. ORCID: 0000-0002-1597-1876
Инна Анатольевна Викторова, д.м.н., профессор, зав. кафедрой внутренних болезней и поликлинической терапии ФГБОУ ВО «Омский государственный медицинский университет» Минздрава России. Адрес: 644043, г. Омск,
ул. Ленина, д. 12. Тел.: 8 (381) 295-72-77. E-mail: [email protected]. ORCID 0000-0001-8728-2722 Омск, ул. Ленина,
Омск, ул. Ленина,
д. 12. Тел.: 8 (381) 295-72-77. E-mail: [email protected]. ORCID 0000-0002-4145-7969
Похожие статьи
ПЕРЕЧЕНЬ вопросов к промежуточному контролю знаний (зачетам) для ординаторов, обучающихся по специальности «Инфекционные болезни»
ПЕРЕЧЕНЬ вопросов к промежуточному контролю знаний (зачетам) для ординаторов, обучающихся по специальности «Инфекционные болезни»
- Вопросы к зачету по теме «Дифференциальная диагностика болезней, протекающих с диарейным синдромом»
- Механизмы развития диарейного синдрома. Виды диарей.
- Синдром инфекционного гастрита, энтерита, колита.
- Этиология, эпидемиология, патогенез, клиническая картина, диагностика, лечение острых диарейных инфекций: бактериальных (холера, шигеллез, сальмонеллез, эшерихиоз, кампилобактериоз, бактериальные пищевые отравления) и вирусных (ротавирусный гастроэнтерит, норовирусная инфекция, аденовирусные диареи).

- Ботулизм: этиология, эпидемиология, патогенез, клиническая картина, диагностика, лечение
- Принципы терапии острых диарейных инфекций.
- Синдром обезвоживания: степени, принципы и тактика лечения.
- Объективные методы оценки гемодинамики у больных с обезвоживанием.
- Оценка кислотно-основного состояния у больных с диарейным синдромом.
- Особенности проведения регидратационной терапии у больных с острыми диарейными инфекциями на фоне выраженной анемии, сердечной недостаточности, почечной недостаточности, дыхательной недостаточности.
- Показания к назначению этиотропной терапии у больных с острыми диарейными инфекциями.
- Инфекционные заболевания, протекающие с синдромом гастроэнтерита. Дифференциальный диагноз.
- Инфекционные заболевания, протекающие с синдромом колита. Дифференциальный диагноз.
- Дифференциальный диагноз инфекционных и неинфекционных болезней, протекающих с диареей с примесью крови.

- Антибиотикоассоциированная диарея, псевдомембранозный колит. Этиология, патогенез, клиника, диагностика, дифференциальная диагностика, лечение.
- Диарейный синдром у больных с ВИЧ-инфекцией. Причины. Дифференциальная диагностика.
- Диарейный синдром при протозоозах и гельминтозах. Дифференциальная диагностика.
- Значение лабораторных и инструментальных методов диагностики у больных с диарейным синдромом. Показания к назначению.
- Неинфекционные причины диарей.
- Дифференциальный диагноз между инфекционной и неинфекционной патологией у больных с длительным диарейным синдромом.
- Синдром мальабсорбции. Дифференциальный диагноз между инфекционной и неинфекционной патологией.
- Вопросы к зачету по теме «Дифференциальная диагностика заболеваний, протекающих с менингеальным синдромом»
- Этиологическая структура менингитов (менингоэнцефалитов) и их дифференциальная диагностика.

- Менингококковая инфекция: клиника, диагностика, лечение, профилактика.
- Современные представления о терапии гнойных менингитов.
- Герпесвирусные менингоэнцефалиты. Особенности течения и терапии.
- Дифференциальная диагностика серозных и гнойных менингитов.
- Неинфекционные причины менингеального синдрома.
- Характеристика инфекционных заболеваний, протекающих с менингеальным синдромом и экзантемой.
- Характеристика цереброспинальной жидкости при гнойных, серозных менингитах и субарахноидальном кровоизлиянии.
- Менингиты, вызванные бактериями, паразитирующими внутри клеток.
- Hib-менингит: клиника, диагностика, лечение, профилактика.
- Вопросы к зачету по теме «Дифференциальная диагностика болезней, протекающих с катарально-респираторным синдромом и синдромом ангины»
- Этиологическая структура острых респираторных вирусных инфекций и их дифференциальная диагностика.

- Причины развития пандемий гриппа.
- Современные представления о терапии ОРВИ.
- Специфическая и неспецифическая профилактика ОРВИ.
- Острые респираторные заболевания: этиологическая структура.
- Роль внутриклеточно паразитирующих бактерий в развитии респираторного синдрома.
- Этиологическая структура пневмоний. Клинические особенности в зависимости от возбудителя.
- Легочная форма чумы.
- Пневмотиф.
- Орнитоз.
- Пневмохламидиоз.
- Туберкулез легких у неиммуноскомпрометированных лиц. Особенности течения и диагностики на современном этапе.
- Этиотропная терапия пневмоний.
- Респираторный дистресс-синдром взрослых и новорожденных. Причины развития.
- Вакцинопрофилактика респираторных болезней.
- Синдром ангины при инфекционных болезнях.
- Синдром ангины при неинфекционных болезнях.
- Ангины Дюге, Симановского-Венсана, Людвига.

- Дифтерия. Классификация дифтерии ротоглотки. Клиника, диагностика, лечение.
- Ангинозно-бубонная форма туляремии и ангинозно-железистая форма листериоза.
- Вопросы к зачету по теме «Дифференциальная диагностика болезней, протекающих с синдромом желтухи»
- Виды желтух по механизму образования. Клиническая оценка желтухи. Биохимический анализ крови в норме.
- Механизм образования надпечёночной желтухи. Этиологическая структура. Отличие от других видов желтухи. Надпечёночная желтуха в практике врача общей практики.
- Этиологическая структура печёночной желтухи. Отличие от других видов желтухи. Частые и редкие причины возникновения печёночной желтухи. Печёночная желтуха в практике врача общей практики.
- Маркёры вирусных поражений печени и аутомаркёры. Метаболические болезни с поражением печени.
- Примеры развития подпечёночной желтухи.
- Основные дифференциальные диагностические критерии при разных видах желтухи.

- Хронический вирусный гепатит. Классификации по Кнодель, Метавир, Чайлд-Пью.
- Синдром желтухи у больных ВИЧ-инфекцией.
- Примеры желтухи у беременных.
- Осложнения и исходы острых вирусных гепатитов.
- Вопросы к зачету по теме «Дифференциальная диагностика заболеваний, протекающих с экзантемами и энантемами»
- Классификация первичных элементов сыпи.
- Классификация вторичных элементов сыпи.
- Пятно, папула, узелок, волдырь, пузырек, пузырь, геморрагия – характеристики элементов.
- Пигментация и депигментация, чешуйка, корка, эрозия, трещина, ссадина, язва, рубец, рубцовая атрофия, лихенификация, вегетация – характеристики элементов.
- Дифференциальный диагноз заболеваний, сопровождающихся экзантемой.
- Дифференциальный диагноз заболеваний, сопровождающихся энантемой.
- Инфекционный характер экзантем подтверждается рядом признаков, характеризующих инфекционный процесс.
 Какие это признаки.
Какие это признаки. - Причины петехиальной сыпи и лихорадки.
- Причины геморрагической сыпи и лихорадки.
- Причины папулезной сыпи и лихорадки.
- Причины розеолезной сыпи и лихорадки.
- Синдром Стивена-Джонсона как вариант течения многоформной экссудативной эритемы.
- Синдром Лайелла (токсический эпидермальный некролиз).
- Крапивница, ангионевротический отек.
- Узловатая эритема – аллергический васкулит.
- Герпетиформная экзема Капоши.
- Герпетиформный дерматит (болезнь Дюринга).
- Особенности течения капельных инфекций у взрослых. Осложнения. Лечение осложнений.
- Особенности течения женской краснухи.
- Характеристика сыпи при кори.
- Скарлатина. Особенности экзантемы.
- Ветряная и натуральная оспа. Характеристика экзантемы и энантемы.
- Вопросы к зачету по теме «Дифференциальная диагностика «завозных» и особо опасных инфекций»
- Какие заболевания может имитировать тропическая малярия.

- Клинические и лабораторные признаки тяжелого течения малярии.
- Какие признаки наблюдаются в начальном периоде течения тропической малярии.
- Осложнения тропической малярии.
- Признаки церебральной малярии.
- Современные методы лечения тропической малярии.
- Методы лечения осложнений при тропической малярии.
- Что является характерным клиническим проявлением висцерального лейшманиоза.
- Что свидетельствует в пользу диагноза кожного лейшманиоза.
- Какие исследования необходимы для постановки окончательного диагноза висцерального лейшманиоза.
- Клинические признаки амебного абсцесса печени.
- Геморрагические лихорадки.
- Арбовирусные инфекции.
- Пятнистые лихорадки (клещевые риккетсиозы).
- Доброкачественный лимфоретикулез и другие бартонеллезы.
- Вопросы к зачету по теме «Дифференциальная диагностика заболеваний, протекающих с суставным синдромом»
- Физикальное обследование опорно-двигательной системы.

- Методы диагностики поражения опорно-двигательного аппарата.
- Классификация воспалительных заболеваний суставов.
- Поражение опорно-двигательного аппарата, связанное с инфекционными заболеваниями (иерсиниозы, боррелиоз системный клещевой, бруцеллез, менингококковая инфекция и др.).
- Поражение суставов, вызванное гонококком.
- Острый септический артрит.
- Реактивная артропатия. Этиология. Патогенез. Клиническая картина. Классификация. Диагностика. Диагностические критерии реактивного артрита. Дифференциальный диагноз. Принципы лечения. Прогноз.
- Дифференциальный диагноз реактивного артрита и артритов, связанных с инфекцией, с ревматоидным артритом, идиопатическим анкилозирующим спондилоартритом, подагрическим и псориатическим артритом.
- Общие сведение об обменно-дистрофических заболеваниях суставов (остеоартроз, метаболические артриты, остеохондропатии).
- Поражение суставов при диффузных заболеваниях соединительной ткани и системных васкулитах.
 Дифференциальная диагностика.
Дифференциальная диагностика. - Поражение суставов при эндокринных заболеваниях. Дифференциальная диагностика.
- Поражение суставов при паранеопластическом синдроме. Дифференциальная диагностика.
- Вопросы к зачету «ВИЧ-инфекция»
- Этиология ВИЧ-инфекции, основные свойства вируса, устойчивость.
- Эпидемиология ВИЧ-инфекции (источник, основные пути передачи, распространение ВИЧ в России, группы риска).
- Классификация ВИЧ-инфекции (Российская и международная).
- Клиническая картина острой фазы ВИЧ-инфекции.
- Оппортунистические инфекции при ВИЧ-инфекции.
- Поражение ротоглотки при ВИЧ-инфекции.
- Поражение ЦНС и ПНС при ВИЧ-инфекции.
- ВИЧ-инфекция и туберкулез (диагностика и лечение).
- Диарейный синдром при ВИЧ-инфекции, основные причины возникновения, методы лечения.
- Поражение зрения у ВИЧ-инфицированных больных
- Специфическая и неспецифическая лабораторная диагностика ВИЧ-инфекции.

- Медикаментозная терапия ВИЧ-инфекции, лекарственные средства рекомендованные к применению (АРТ).
- Лечение вторичных заболеваний (токсоплазмоз, саркома Капоши, ЦМВ-инфекция и др.).
- Диспансеризация, сроки, мероприятия при первичном обследовании.
- Профилактика ВИЧ-инфекции, прогноз, летальность и ее основные причины.
- Вопросы к зачету по теме «Дифференциальная диагностика заболеваний, протекающих с длительной лихорадкой»
- Механизмы терморегуляции в организме человека.
- Типы температурных кривых (с клиническими примерами).
- Понятие о лихорадке неясной этиологии.
- Предварительный план обследования больного с лихорадкой неясной этологии.
- Перечень инфекционных заболеваний, протекающих с длительной лихорадкой.
- Дифференциальный диагноз инфекционных заболеваний, протекающих с длительной лихорадкой.

- Клинические, лабораторные и инструментальные критерии, позволяющие заподозрить системное и/или аутоиммунное заболевание у больного с длительной лихорадкой.
- Клинические, лабораторные и инструментальные критерии, позволяющие заподозрить онкологическое или онкогематологическое заболевание у больного с длительной лихорадкой.
- Перечень основных заболеваний, которые могут сопровождаться длительной фебрильной лихорадкой, не относящихся к инфекционной, инфекционной, аутоиммунной, онкологической патологии.
- Показания к эмпирической антибактериальной терапией у больного с лихорадкой неясной этиологии.
- Дифференциальная диагностика лихорадочных состояний у больного ВИЧ-инфекцией в стадии вторичных заболеваний.
- Дифференциальная диагностика у пациентов с длительной лихорадкой и выраженным увеличением селезенки.
- Дифференциальная диагностика у пациентов с длительной лихорадкой и генерализованной лимфаденопатией.

- Дифференциальная диагностика у пациентов с длительной лихорадкой и гиперлейкоцитозом.
- Понятие о синдроме системной воспалительной реакции. Дифференциальная диагностика у пациентов с длительной лихорадкой с синдромом системной воспалительной реакции.
- Вопросы к зачету по теме «Дифференциальная диагностика заболеваний, протекающих с лимфаденопатией»
- Визуальная и пальпаторная оценка наружных лимфатических узлов. Характеристика в норме и при патологии.
- Возможности инструментальных методов исследования для оценки внутренних лимфатических узлов. Характеристики в норме и при патологии.
- Понятие о локализованной и генерализованной лимфаденопатии.
- Дифференциальный диагноз инфекционных заболеваний, протекающих с локализованной наружной лимфаденопатией.
- Дифференциальный диагноз неинфекционных заболеваний, протекающих с локализованной наружной лимфаденопатией.

- Дифференциальный диагноз инфекционных заболеваний, протекающих преимущественно с наружной генерализованной лимфаденопатией.
- Дифференциальный диагноз между инфекционной и неинфекционной патологией, протекающей преимущественно с внутренней лимфаденопатией.
- Острый мононуклеозоподобный синдром: дифференциальный диагноз.
- План обследования пациента с неясной наружной лимфаденопатией.
- План обследования пациента с неясной внутренней лимфаденопатией.
- Показания к проведению биопсии и/или удалению лимфатического узла с последующим гистологическим исследованием.
- Грибковые заболевания, сопровождающиеся лимфаденопатией. Методы диагностики. Дифференциальная диагностика.
- Паразитарные заболевания, сопровождающиеся лимфаденопатией. Методы диагностики. Дифференциальная диагностика.
- Дифференциальная диагностика лимфаденопатии у больного с ВИЧ-инфекцией в стадии вторичных заболеваний.

- Тактика обследования и лечения больных с длительной лимфаденопатией без других явных клинических проявлений.
- Вопросы к зачету по теме «Дифференциальная диагностика зоонозов»
- Дифференциальная диагностика (клиническая, лабораторная) острого и хронического бруцеллеза.
- Дифференциальная диагностика бруцеллеза (клиническая, лабораторная) с ОРВИ, иерсиниозом, малярией, сепсисом, коксиеллезом, ревматоидным полиартритом, болезнью (синдромом) Рейтера, лимфогранулематозом.
- Принципы лечения бруцеллеза.
- Основные клинические синдромы при различных вариантах течения орнитоза.
- Дифференциальная диагностика (клиническая, лабораторная) орнитоза.
- Особенности клинических проявлений и картины крови при коксиеллезе.
- Дифференциальная диагностика (клиническая, лабораторная) коксиеллеза.
- Дифференциальная диагностика различных форм туляремии с клинически сходными инфекционными и неинфекционными заболеваниями.

- Принципы лечения больных туляремией.
- Дифференциальная диагностика (клиническая, лабораторная) лептоспироза с ГЛПС, сыпным и брюшным тифом, сепсисом, вирусным гепатитом, инфекционным мононуклеозом, малярией, трихинеллезом, менингитами другой этиологии, острым пиелонефритом.
- Принципы лечения лептоспироза.
- Дифференциальная диагностика (клиническая, лабораторная) ГЛПС с клинически сходными инфекционными и неинфекционными заболеваниями, заболеваниями с синдромом «острого живота».
- Дифференциальная диагностика (клиническая, лабораторная) между контагиозными вирусными геморрагическими лихорадками (КВГЛ) и болезнями со сходной клинической картиной.
- Принципы профилактики и проведения первичных противоэпидемических мероприятий при выявлении больного на КВГЛ.
- Дифференциальная диагностика геморрагической лихорадки Крым-Конго.
- Вопросы к зачету «Мануальные навыки в инфектологии»
- Осмотр кожных покровов и слизистых.

- Пальпация всех групп периферических лимфатических узлов.
- Перкуссия и аускультация легких.
- Перкуссия и аускультация сердца.
- Перкуссия и пальпация печени.
- Перкуссия и пальпация селезенки.
- Определение менингеальных знаков.
- Определение очаговой симптоматики.
- Определение симптомов «острого живота».
- Принципы проведения люмбальной пункции.
- Главная
- Ординаторам
- Ординаторам org/ListItem»> ПЕРЕЧЕНЬ вопросов к промежуточному контролю знаний (зачетам) для ординаторов, обучающихся по специальности «Инфекционные болезни»
Программа непрерывного медицинского образования «Дифференциальная диагностика и лечение диареи» 2510-КТВ
Целевая аудитория: основная специальность – Инфекционные болезни
смежные специальности – Общая врачебная практика (семейная медицина)
Форма обучения: очно- заочная, без отрыва от производства с использованием дистанционных технологий
Цель:Обновить, систематизировать знания в сфере эпидемиологии, этиологии, диагностики и лечения кишечных инфекций, совершенствовать навыки принятия клинического решения при ведении пациентов с синдромом диареи.
Основные модули учебной программы:
• Острые кишечные инфекции: понятия, классификации, дифференциальная диагностика;
• Диареи бактериальные этиологии;
• Диареи вирусной этиологии;
• Диареи, вызванные глистно-паразитарными инвазиями;
• Лечение острых диарей.
Новизна учебной программы: Диарейный синдром рассматривается с позиций инфекционных заболеваний. Обсуждаются подходы к диагностике, лечению острых диарей при кишечных инфекциях, вызванных патогенной флорой, кишечных инфекциях вирусной этиологии, паразитозах.
Системный подход в формировании навыков на основе веб технологий позволит закрепить теорию на практике и получить индивидуальные консультации экспертов. Удобный, гибкий график обучения без отрыва от производства, позволит сэкономить командировочные расходы, поскольку все это время врач работает и полностью выполняет свой функционал.
Формы учебных активностей: видеолекция, презентация, дистанционная интерактивная сессия, практическое задание, индивидуальная консультация, тест-контроль.
Слушатели программы обеспечиваются учебно-методическими материалами и актуальными нормативно-правовыми документами.
Результат обучения: слушателям выдаётся Удостоверение о повышении квалификации установленного образца и получении 36 ЗЕТ НМО на edu.rosminzdrav.ru при условии освоения Учебного плана в полном объёме и успешном прохождении итоговой аттестации (рекомендуем заранее регистрироваться на портале edu.rosminzdrav.ru и добавлять данную программу в свой пятилетний план для возможности учета результатов обучения в индивидуальном плане).
Дифференциальный диагноз диареи после отъема: сбор образцов — Статьи
Первым шагом для получения лабораторного диагноза любой клинической картины является правильное получение образцов. Эта процедура имеет решающее значение для достижения успешного анализа.
Независимо от процесса, который необходимо исследовать, при отборе образцов необходимо соблюдать следующие условия:
- Выберите репрезентативных животных: животных, демонстрирующих клинические признаки, но на ранних стадиях заболевания.
 Это уменьшит присутствие производных или условно-патогенных агентов, которые могут мешать и даже препятствовать выявлению первичной причины заболевания. Отправляйте образцы от нескольких животных (минимум 2-3). Единственное животное не может быть репрезентативным в отношении проблемы на уровне стада.
Это уменьшит присутствие производных или условно-патогенных агентов, которые могут мешать и даже препятствовать выявлению первичной причины заболевания. Отправляйте образцы от нескольких животных (минимум 2-3). Единственное животное не может быть репрезентативным в отношении проблемы на уровне стада. - Выберите животных, которые не получали лечения антибиотиками.В случае повторного заболевания, есть вариант оставить нескольких контрольных поросят с кормом, не содержащим лекарственных средств. Если этого не делать, то, по крайней мере, избегайте животных, которые получали лечение антибиотиками, соответствующими заболеванию, которое необходимо диагностировать.
- Выполните вскрытие и отберите образцы сразу после смерти животного. Автолиз образцов затрудняет диагностику, поэтому рекомендуется эвтаназия репрезентативных животных. Следует избегать животных, которые были мертвы в течение нескольких часов.
Материалы, необходимые для взятия образцов
- Латексные перчатки.

- Колбы с воздухонепроницаемой крышкой. Герметично закрывающиеся пластиковые пакеты с гриппером или аналогичные.
- Тампоны с транспортной средой Амиеса или Стюарта. Транспортная среда предотвращает высыхание проб и поддерживает жизнеспособность бактерий.
- Буферный формалин 4%: используется для фиксации образца для проведения гистопатологии. В продаже есть формальдегид с концентрацией 40%, поэтому для получения раствора с требуемой концентрацией необходимо взять 9 частей воды на одну часть формальдегида в продаже.
- Контейнеры из пенополистирола и пакеты со льдом.
СБОР ОБРАЗЦОВ:
Некропсия: всегда, когда возможно, следует предоставлять для исследования органы. Чтобы это сделать, вскрытие должно быть как можно более полным, т.е. нужно отправлять образцы всех органов, демонстрирующих поражения, вместе с подробным отчетом.
Дифференциальная диагностика диареи после отъема имеет решающее значение, поэтому необходимо брать образцы всех областей желудочно-кишечного тракта, где находятся этиологические агенты (Таблица 1).
Таблица 1: Инфекционные агенты, вызывающие диарею у свиней на доращивании и откорме, и органы-мишени, подлежащие анализу
| Агент | Орган – мишень |
| Энтеротоксигенная кишечная палочка | Тонкая кишка* |
| Клостридия перфрингенс | Тонкая кишка |
| Brachyspira hyodysenteriae | Толстая кишка (ободочная кишка и слепая кишка) |
| Brachyspira pilosicoli | Толстая кишка (ободочная кишка и слепая кишка) |
| Lawsonia intracellularis | Терминальный отдел подвздошной кишки, илеоцекальный клапан |
| Сальмонелла | Тонкая и толстая кишка |
| Вирусы: ротавирус, вирус ЭДС, трансмиссивный гастроэнтерит | Тонкая кишка |
| Желудочно-кишечные паразиты (нематоды) | Желудок, тонкая и/или толстая кишка |
* Клинические признаки диареи после отъема довольно часто встречаются вместе с признаками отечной болезни, и в этом случае мозг также должен быть представлен, чтобы оценить поражения.
Участки различных частей кишечника (тощей кишки, подвздошной кишки и толстой кишки) должны быть отправлены, как в свежем состоянии, так и в формалине. Свежие образцы будут использоваться для микробиологического исследования и других диагностических методов, таких как ПЦР. Перед разрезанием секций кишечника концы кишечника следует связать, чтобы избежать потери содержимого и контаминации (фото 1). Каждая секция будет помещена отдельно в герметично закрытый контейнер или пакет (фото 2). Содержимое должно иметь четкие обозначения.
Завяжите концы кишечного отдела перед отрезанием
Фото 1: Завяжите концы кишечного отдела перед отрезанием
Каждый орган или отдел кишечника должен быть упакован по отдельности в герметично запечатанный контейнер
Фото 2: Каждый орган или отдел кишечника должен быть упакован по отдельности в герметично запечатанный контейнер
Если передача самих органов не является подходящим вариантом, то могут быть взяты мазки непосредственно из тех участков кишечника, которые будут исследоваться (фото 3).
Мазок из пораженного отдела кишечника
Фото 3: Мазок из пораженного отдела кишечника
Гистопатологическое исследование поражений очень важно для постановки полного диагноза. Рекомендуется отправлять образцы, уже зафиксированные в формалине, чтобы избежать автолиза органов при транспортировке в лабораторию. Автолиз, который имеет решающее значение в отношении образцов кишечника, препятствует гистопатологическому диагнозу. Небольшие участки кишечника следует отправлять в герметичных запакованных колбах с соотношением 1 части ткани к 10 частям формалина.
Образцы живых животных: если нет подходящих мертвых свиней, и мы хотим избежать эвтаназии животных, можно исследовать фекалии и мазки из прямой кишки.
Образцы фекалий следует собирать непосредственно из ампулы прямой кишки. Чтобы взять образец, введите тампон и аккуратно прокрутите его так, чтобы он касался ректальных стенок.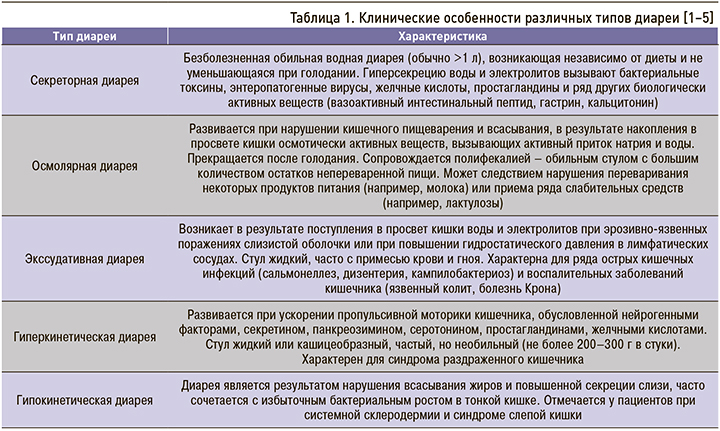
После того как образцы были собраны, они должны быть отправлены в лабораторию как можно быстрее. Транспортируйте образцы с пакетами со льдом, чтобы они находились в охлажденном состоянии (избегая замерзания) в не допускающем протекания контейнере с достаточной защитой, чтобы избежать повреждений при транспортировке.
Острая диарея бактериальной этиологии: дифференциальная диагностика и лечение | Руженцова
1. Liu L, Johnson HL, Cousens S, Perin J, Scott S, Lawn JE, et al. Global, regional, and national causes of child mortality: an updated systematic analysis for 2010 with time trends since 2000. Lancet, 2012, 379: 2151-61.
2. Руженцова Т.А., Плоскирева А.А. Горелов А.В. Осложнения ротавирусной инфекции у детей. Педиатрия. Журнал им. Г.Н. Сперанского, 2016, 2(95): 38-43.
3. Горелов А.В., Григорович М.А. Острые кишечные инфекции у детей: отдаленные исходы, факторы их определяющие. Оптимизация путей реабилитации. Киров: Веси, 2012. 206 с.
4. Каджаева Э.П., Горелов А.В., Усенко Д.В., Битиева Р.Л., Шипулин Г.А., Подколзин А.Т. Этиологическая структура ОКИ у детей, госпитализированных в крупный стационар г. Москвы. Инфекционные болезни, 2006, 3(2): 34-36.
5. Ющук Н.Д., Островский Н.Н., Мартынов Ю.В., Матвеева С.М., Огиенко О.Л. И нфекционные и паразитарные болезни в схемах и таблицах. Под ред. Н.Д. Ющука. М.: ФГОУ «ВУНМЦ Росздрава», 2008. 448 с.
6. Горелов А.В., Плоскирева А.А., Руженцова Т.А. Острые кишечные инфекции в таблицах и схемах: сборник. М.: Архивъ внутренней медицины, 2014. 37с.
М.: Архивъ внутренней медицины, 2014. 37с.
7. Guarino A, Albano F, Ashkenazi S, Gendrel D, Hoekstra JH, Shamir R, Szajewska H. European Society for Paediatric Gastroenterology, Hepatology and Nutrition/European Society for Paediatric Infectious Diseases Evidence-based Guidelines for the Management of Acute Gastroenteritis in Children in Europe. J Pediat Gastroenterol Nutr., 2008, 46(S.2): 81-122.
8. Бехтерева М.К., Волохова О.А., Вахнина А.В. Антибактериальная терапия инфекционных диарей у детей. Лечащий врач, 2013, 8: 31.
9. Новокшонов А.А., Соколова Н.В., Тихонова О.Н., Ларина Т.С. Рациональная этиотропная терапия ОКИ бактериальной и вирусной этиологии у детей на современном этапе. Доктор РУ. 2007, 2: 5-12.
10. Новокшонов А.А., Тихонова О.Н., Соколова Н.В. Сравнительная эффективность этиотропной терапии острых кишечных инфекций у детей 5-нитрофуранами. Детские инфекции, 2005, 4(1): 49-53.
Новокшонов А.А., Тихонова О.Н., Соколова Н.В. Сравнительная эффективность этиотропной терапии острых кишечных инфекций у детей 5-нитрофуранами. Детские инфекции, 2005, 4(1): 49-53.
11. Горелов А.В., Усенко Д.В., Ардатская М.Д. Биоценозсберегающая эффективность нифуроксазида при острых кишечных инфекциях у детей. Вопросы современной педиатрии, 2007, 6(2): 110-114.
Особенности течения и дифференциальная диагностика хронической диареи у детей раннего возраста
Diahnostyka kharchovoi alerhii u ditei i pidlitkiv. — Rekomendatsii Nice (liutyi 2011). (2011). Dytiachyi likar. 2 (9): 77.
Kornienko EA, Mitrofanova NI, Larchenkova LV. (2006). Laktaznaya nedostatochnost u detey rannego vozrasta. Voprosyi sovremennoy pediatrii. 5, 4: 38—41.
Okhotnikova OM, Chernysh YuR. (2016). Faktory ryzyku rozvytku i patohenez histrointerstytsialnoi kharchovoi alerhii u ditei.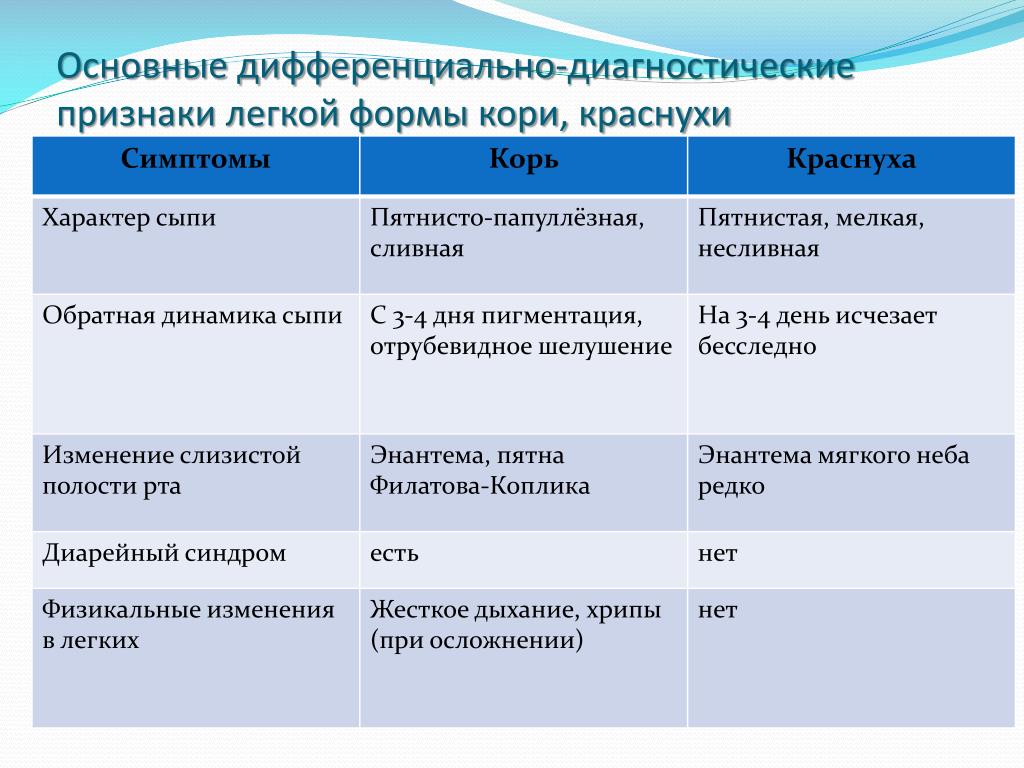 Zdorove rebenka. 8 (76): 87—93.
Zdorove rebenka. 8 (76): 87—93.
Shadrin OH, Marushko TL, Ratushynska TIu. (2016). Nedostatnist travlennia ta shliakhy yoho korektsii u ditei rannoho viku z kharchovoiu neperenosymistiu. Zdorove rebenka. 1 (69): 42—49.
Guarino A, Lo Vecchio A, Berni Canani R. (2012). Chronic diarrhoea in children. Best Pract Res Clin Gastroenterol. 26: 649—661. https://doi.org/10.1016/j.bpg.2012.11.004; PMid:23384809
Lo Vecchio A, Arigliani M, Russo M et al. (2011). Stepwise diagnostic approach to chronic diarrhea compared with the algorithm proposed in the new Nelson Textbook of Pediatrics. J Pediatr Gastroenterol Nutr. 52: 95.
Lo Vecchio A, Zacur G. (2012). Clostridium dificile infection: an update on epidemiology, risk factors, and therapeutic options. Curr Opin Gastroenterol. 28: 1—9. https://doi.org/10.1097/MOG.0b013e32834bc9a9; PMid:22134217
Miele E, Giannetti E, Martinelli M et al. (2010). Impact of the Rome II paediatric criteria on the appropriateness of the upper and lower gastrointestinal endoscopy in children. Aliment Pharmacol er. 32: 582—590.
Impact of the Rome II paediatric criteria on the appropriateness of the upper and lower gastrointestinal endoscopy in children. Aliment Pharmacol er. 32: 582—590.
Muraro A et al. (2014). EAACI food allergy and anaphylaxis guidelines. Primary prevention of food allergy. Allergy, 69 (5): 590—601. https://doi.org/10.1111/all.12398; PMid:24697491
Terrin G, Tomaiuolo R, Passariello A et al. (2012). Congenital diarrheal disForders: an updated diagnostic approach. Int J Mol Sci.13: 4168—4185. https://doi.org/10.3390/ijms13044168; PMid:22605972 PMCid:PMC3344208
Turner D, Levine A, Escher J et al. (2012). Management of pediatric ulcerative colitis: joint ECCO and ESPGHAN evidenceFbased consensus guidelines. J Pediatr Gastroenterol Nutr. 55: 340—361. https://doi.org/10.1097/MPG.0b013e3182662233; PMid:22773060
Zella GC, Israel EJ. (2012). Cronic diarrhea in children. J Gastroenterol Nutr. 33: 207—216.
Хлоридная диарея у ребенка 8 мес жизни | Захарова
1. Gamble J.L., Fahey K.R., Appleton J., MacLachlan E. Congenital alkalosis with diarrhea. J Pediatr 1945; 26: 509–518.
Gamble J.L., Fahey K.R., Appleton J., MacLachlan E. Congenital alkalosis with diarrhea. J Pediatr 1945; 26: 509–518.
2. Darrow D.C. Congenital alkalosis with diarrhea. J Pediatr 1945; 26: 519–532.
3. Holmberg C., Perheentupa J., Launiala K., Hallman N. Congenital chloride diarrhoea: clinical analysis of 21 Finnish patients. Arch Dis Child 1977; 52: 255–267.
4. Захарова И.Н., Дмитриева Ю.А. Хронические диареи в практике педиатра: современные подходы к диагностике. Вопр соврем педиатр 2012; 10(6): 162–165.
5. Wedenoja S., Holmberg C., Höglund P. Review article: the clinical management of congenital chloride diarrhea. Aliment Pharmacol Ther 2010 Feb 15;31(4):477–85. DOI: 10. 1111/j.1365-2036.2009.04197.x
1111/j.1365-2036.2009.04197.x
6. Höglund P., Auranen M., Socha J., Popinska K., Nazer H., Rajaram U. et al. Genetic background of congenital chloride diarrhea in high-incidence populations: Finland, Poland, and Saudi Arabia and Kuwait. Am J Hum Genet 1998; 63: 760– 768. DOI: 10.1086/301998
7. Norio R., Perheentupa J., Launiala K., Hallman N. Congenital chloride diarrhea, an autosomal recessive disease. genetic study of 14 finnish and 12 other families. Clin Genet 1971; 2: 182–192.
8. Höglund P., Haila S., Socha J., Tomaszewski L., Saarialho-Kere U., Karjalainen-Lindsberg M.L. et al. Mutations of the down-regulated in adenoma (DRA) gene cause congenital chloride diarrhoea. Nat Genet 1996; 14: 316–319. DOI: 10.1038/ng1196-316
9. Moseley R.H., Höglund P., Wu G.D., Silberg D.G., Haila S., de la Chapelle A., Holmberg C., Kere J. Downregulated in adeno-ma gene encodes a chloride transporter defective in congenital chloride diarrhea. Am J Physiol 1999; 276(1 Pt 1): G185–192.
Moseley R.H., Höglund P., Wu G.D., Silberg D.G., Haila S., de la Chapelle A., Holmberg C., Kere J. Downregulated in adeno-ma gene encodes a chloride transporter defective in congenital chloride diarrhea. Am J Physiol 1999; 276(1 Pt 1): G185–192.
10. Melvin J.E., Park K., Richardson L., Schultheis P.J., Shull G.E. Mouse down-regulated in adenoma (DRA) is an intestinal Cl(-) / HCO(3)(-) exchanger and is up-regulated in colon of mice lacking the NHE3 Na(+) / H(+) exchanger. J Biol Chem 1999; 274: 22855–22861.
11. Holmberg C. Electrolyte economy and its hormonal regulation in congenital chloride diarrhea. Pediatr Res 1978; 12: 82–86.
12. Hirakawa M., Hidaka N., Kido S., Fukushima K., Kato K. Congenital Chloride Diarrhea: Accurate Prenatal Diagnosis Using Color Doppler Sonography to Show the Passage of Diarrhea. J Ultrasound Med 2015; 34: 2107–2115. DOI: 10.7863/ultra.15.01011
J Ultrasound Med 2015; 34: 2107–2115. DOI: 10.7863/ultra.15.01011
13. Cuillier F., Alessandri J.L., Kauffman E., Heiser M. Congenital chloride diarrhea. www.sonoworld.com
14. Lee D.-H., Park Y.K. Antenatal differential diagnosis of congenital chloride diarrhea: A case report. J Obstet Gynaecol Res 2012; 38(6): 957–961. DOI: 10.1111/j.1447-0756.2012.01876.x
15. Holmberg C. Congenital chloride diarrhoea. Clin Gastroenterol 1986; 15: 583–602.
16. Langer J.C., Winthrop A.L., Burrows R.F., Issenman R.M., Caco C.C. False diagnosis of intestinal obstruction in a fetus with congenital chloride diarrhea. J Pediatr Surg 1991; 26: 1282–1284.
17. Terrin G., Tomaiuolo R., Passariello A., Elce A., Amato F., Di Costanzo M. et al. Congenital diarrheal disorders: An updated diagnostic approach. Int J Mol Sci 2012; 13: 4168– 4185. DOI: 10.3390/ijms13044168
Terrin G., Tomaiuolo R., Passariello A., Elce A., Amato F., Di Costanzo M. et al. Congenital diarrheal disorders: An updated diagnostic approach. Int J Mol Sci 2012; 13: 4168– 4185. DOI: 10.3390/ijms13044168
18. Saneian H., Bahraminia E. Congenital chloride diarrhea misdiagnosed as pseudo-Bartter syndrome. J Res Med Sci 2013; 18(9): 822–824.
19. Wedenoja S., Holmberg C., Höglund P. Oral butyrate in treatment of congenital chloride diarrhea/ Am J Gastroenterol 2008; 103(1): 252–254. DOI: 10.1038/ki.2008.401.
Дифференциальный диагноз диареи
King CK, Glass R, Bresee JS, Duggan C. Ведение острого гастроэнтерита у детей: пероральная регидратация, поддерживающая терапия и нутритивная терапия. MMWR Recomm Rep . 2003 21 ноября. 52: 1-16. [Медлайн].
Фишер Т.К., Вибоуд К., Парашар Ю., Малек М., Штайнер С., Гласс Р. и др. Госпитализации и смерти детей от диареи и ротавируса J Infect Dis . 2007 15 апреля 195 (8): 1117-25. [Медлайн].
Cortese MM, Tate JE, Simonsen L, Edelman L, Parashar UD. Снижение заболеваемости гастроэнтеритом у детей в США и корреляция с ранним использованием ротавирусной вакцины из национальных баз данных медицинских заявлений. Pediatr Infect Dis J . 29 июня 2010 г. (6): 489-94. [Медлайн].
Talbert A, Thuo N, Karisa J, Chesaro C, Ohuma E, Ignas J, et al. Диарея, осложняющая тяжелую острую недостаточность питания у кенийских детей: проспективное описательное исследование факторов риска и исходов. PLoS One . 2012. 7 (6): e38321. [Медлайн]. [Полный текст].
Любберт С., Циммерманн Л., Борхерт Дж., Хорнер Б., Муттерс Р., Родлофф А.С. Эпидемиология и частота рецидивов инфекций Clostridium difficile в Германии: анализ вторичных данных. Инфекция Dis Ther . 2016 21 октября [Medline].
Эспозито Д.Х., Холман Р.С., Хаберлинг Д.Л., Тейт Дж.Э., Подевилс Л.Дж., Гласс Р.И. и др. Исходные оценки смертности от диареи среди детей в США до внедрения ротавирусной вакцины. Pediatr Infect Dis J . 2011 30 ноября (11): 942-7. [Медлайн].
Mehal JM, Esposito DH, Holman RC, Tate JE, Sinden LL, Parashar UD. Факторы риска детской смертности, связанной с диареей, в США, 2005–2007 гг. Pediatr Infect Dis J . 2012 9 марта. [Medline].
Вернаккио Л., Везина Р.М., Митчелл А.А., Леско С.М., Плаут А.Г., Ачесон Д.В. Диарея у американских младенцев и маленьких детей в условиях сообщества: заболеваемость, клинические проявления и микробиология. Pediatr Infect Dis J . 2006 25 января (1): 2-7. [Медлайн].
Хейман М.Б., Абрамс С.А., СЕКЦИЯ ГАСТРОЭНТЕРОЛОГИИ, ГЕПАТОЛОГИИ И ПИТАНИЯ. КОМИТЕТ ПО ПИТАНИЮ. Фруктовый сок у младенцев, детей и подростков: современные рекомендации. Педиатрия . 2017 22 мая. [Medline].
Йи Дж., Седердал Б.К., Валь К. и др. Ротавирус и норовирус в педиатрическом гастроэнтерите. Открытый форум Infect Dis .2016 30 августа. 3 (4): ofw181. [Медлайн]. [Полный текст].
Гуарино А., Альбано Ф., Ашкенази С. и др. Европейское общество детской гастроэнтерологии, гепатологии и питания / Европейское общество педиатрических инфекционных заболеваний, основанное на фактических данных, руководство по ведению острого гастроэнтерита у детей в Европе: резюме. J Педиатр Гастроэнтерол Нутр . 2008 май. 46 (5): 619-21. [Медлайн].
[Рекомендации] Атия А.Н., Бухман А.Л.Растворы для пероральной регидратации при нехолерной диарее: обзор. Ам Дж. Гастроэнтерол . 2009 октябрь 104 (10): 2596-604; викторина 2605. [Medline].
Kling J. Зеленый чай и экстракт граната помогают бороться с диареей у детей. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/833747. Доступ: 24 октября 2014 г.
Гуандалини С. Пробиотики для профилактики и лечения диареи. Дж Клин Гастроэнтерол .2011 ноябрь 45 Дополнение: S149-53. [Медлайн].
Ruiz-Palacios GM, Perez-Schael I, Velazquez FR, et al. Безопасность и эффективность аттенуированной вакцины против тяжелого ротавирусного гастроэнтерита. N Engl J Med . 2006, 5 января. 354 (1): 11-22. [Медлайн]. [Полный текст].
Соарес-Вайзер К., МакЛехоз Х, Бергман Х, Бен-Аарон И., Нагпал С., Голдберг Э и др. Вакцины для предотвращения ротавирусной диареи: используемые вакцины. Кокрановская база данных систематических обзоров .2012.
Platts-Mills JA, Babji S, Bodhidatta L, et al. Патоген-специфическое бремя общинной диареи в развивающихся странах: многопрофильное когортное исследование (MAL-ED). Ланцетный шар Здоровье . 2015 Сентябрь 3 (9): e564-75. [Медлайн].
Абубакар I, Алию Ш., Арумугам Ц, Усман Н.К., Хантер пр. Лечение криптоспоридиоза у лиц с ослабленным иммунитетом: систематический обзор и метаанализ. Br J Clin Pharmacol .2007 апр. 63 (4): 387-93. [Медлайн].
Barclay L. Цинковые добавки уменьшают диарею у детей. Медицинские новости Medscape . 15 мая 2014 г. [Полный текст].
Bellemare S, Hartling L, Wiebe N и др. Пероральная регидратация по сравнению с внутривенной терапией для лечения обезвоживания из-за гастроэнтерита у детей: метаанализ рандомизированных контролируемых исследований. BMC Med . 2004 15 апреля 2:11. [Медлайн]. [Полный текст].
Bryce J, Boschi-Pinto C, Shibuya K, Black RE ,.Оценки ВОЗ причин смерти детей. Ланцет . 2005 26 марта — 1. 365 (9465): 1147-52. [Медлайн].
Чарльз М.Д., Холман Р.К., Кернс А.Т. и др. Госпитализации, связанные с ротавирусным гастроэнтеритом в США, 1993-2002 гг. Pediatr Infect Dis J . 2006 июн.25 (6): 489-93. [Медлайн].
Coffin SE, Elser J, Marchant C, et al. Влияние острого ротавирусного гастроэнтерита на педиатрическую амбулаторную практику в США. Pediatr Infect Dis J . 2006 июл.25 (7): 584-9. [Медлайн].
Girard MP, Steele D, Chaignat CL, Kieny MP. Обзор исследований и разработок вакцин: кишечные инфекции человека. Вакцина . 2006 Apr 5. 24 (15): 2732-50. [Медлайн].
Гуандалини С. Лечение острой диареи в новом тысячелетии. J Педиатр Гастроэнтерол Нутр . 2000 Май. 30 (5): 486-9. [Медлайн].
Guandalini S, Dincer AP.Управление питанием при диарейных заболеваниях. Байер Клин Гастроэнтерол . 1998 12 декабря (4): 697-717. [Медлайн].
Guandalini S, Kahn S. Острая диарея. Уокер А., Гуле О., Клейнман Дж. И др. Заболевания желудочно-кишечного тракта у детей . Онтарио, Канада: Брайан К. Декер; 2008. Том 1: 252-64 / Глава 15.
Matson DO, Staat MA, Azimi P, Itzler R, Bernstein DI, Ward RL, et al. Бремя госпитализаций детей раннего возраста в связи с ротавирусом в трех педиатрических больницах США определено путем активного наблюдения по сравнению со стандартными косвенными методами. J Детский педиатр . 2012 25 апреля. [Medline].
Mayo-Wilson E, Junior JA, Imdad A, Dean S, Chan XH, Chan ES, et al. Добавка цинка для предотвращения смертности, заболеваемости и задержки роста у детей в возрасте от 6 месяцев до 12 лет. Кокрановская база данных Syst Rev . 2014 15 мая. 5: CD009384. [Медлайн].
Миллер Р.К., Петерейт Д.Г., Слоан Дж. А. и др. Рандомизированное исследование фазы III сравнения сульфасалазина с плацебо в профилактике острой диареи у пациентов, получающих лучевую терапию тазовых органов [аннотация LBA2].Представлено на 55-м ежегодном собрании Американского общества радиационной онкологии (ASTRO); 22 сентября 2013 г .; Атланта, Джорджия.
Mulcahy N. Рекомендуемый препарат может вызвать диарею с лучевой терапией. 3 октября 2013 года. Medscape Medical News. Доступно на http://www.medscape.com/viewarticle/812057. Доступ: 7 октября 2013 г.
Sandhu BK, Isolauri E, Walker-Smith JA и др. Многоцентровое исследование от имени Рабочей группы по острой диарее Европейского общества педиатрической гастроэнтерологии и питания.Раннее вскармливание в детском гастроэнтерите. J Педиатр Гастроэнтерол Нутр . 1997 Май. 24 (5): 522-7. [Медлайн].
Салливан ПБ. Питание при острой диарее. Питание . 1998 14 октября (10): 758-62. [Медлайн].
[Рекомендации] Уокер-Смит Дж. А., Сандху Б. К., Исолаури Э. и др. Рекомендации подготовлены Рабочей группой ESPGAN по острой диарее. Рекомендации по кормлению при детском гастроэнтерите. Европейское общество детской гастроэнтерологии и питания. J Педиатр Гастроэнтерол Нутр . 1997 Май. 24 (5): 619-20. [Медлайн].
Арасараднам Р.П., Браун С., Форбс А., Фокс М.Р., Хангин П., Кельман Л. и др. Рекомендации по исследованию хронической диареи у взрослых: Британское общество гастроэнтерологов, 3-е издание. Кишечник . 13 апреля 2018 г. [Medline].
Олортеги М.П., Рухани С., Йори П.П. и др. Астровирусная инфекция и диарея в 8 странах. Педиатрия . 2018 Янв.141 (1): [Medline].
[Руководство] Садовски Д.К., Камиллери М., Чей В.Д., Леонтиадис Г.И., Маршалл Дж. К., Шаффер Е.А. и др. Руководство Канадской ассоциации гастроэнтерологов по клинической практике по лечению диареи с желчными кислотами. Клин Гастроэнтерол Гепатол . 2020 18 января (1): 24-41.e1. [Медлайн].
Острая диарея у взрослых — Американский семейный врач
1. Геррант Р.Л., Ван Гилдер Т, Штайнер Т.С., и другие.; Американское общество инфекционных болезней. Практические рекомендации по ведению инфекционной диареи. Clin Infect Dis . 2001; 32 (3): 331–351 ….
2. Косек М., Берн C, Геррант Р.Л. Глобальное бремя диарейных заболеваний, согласно оценкам исследований, опубликованных между 1992 и 2000 годами. Bull World Health Organ . 2003. 81 (3): 197–204.
3. Скаллан Э., Хоэкстра Р.М., Ангуло Ф.Дж., и другие.Заболевание пищевого происхождения, приобретенное в США. Emerg Infect Dis . 2011; 17 (1): 7–15.
4. Скаллан Э., Гриффин П.М., Ангуло Ф.Дж., Tauxe RV, Hoekstra RM. Заболевание пищевого происхождения, приобретенное в США — неуказанные агенты. Emerg Infect Dis . 2011; 17 (1): 16–22.
5. DuPont HL. Диарейные заболевания в развивающихся странах. Инфекция Dis Clin North Am . 1995. 9 (2): 313–324.
6. Хедберг CW, Макдональд К.Л., Остерхольм MT. Изменение эпидемиологии болезней пищевого происхождения: перспектива Миннесоты. Clin Infect Dis . 1994. 18 (5): 671–680.
7. Аранда-Мишель Дж., Джаннелла РА. Острая диарея: практический обзор. Am J Med . 1999. 106 (6): 670–676.
8. Тургеон ДК, Fritsche TR. Лабораторные подходы к инфекционной диарее. Гастроэнтерол Клин Норт Ам .2001. 30 (3): 693–707.
9. Джонс Т.Ф., Буленс СН, Геттнер С, и другие. Использование наборов для сбора стула, доставляемых пациентам, может улучшить подтверждение этиологии вспышек болезней пищевого происхождения. Clin Infect Dis . 2004. 39 (10): 1454–1459.
10. Центры по контролю и профилактике заболеваний. Предварительные данные FoodNet о частоте заражения патогенами, обычно передаваемыми через пищу — 10 штатов, 2009 г. MMWR Morb Mortal Wkly Rep . 2010. 59 (14): 418–422.
11. DuPont HL. Рекомендации по острой инфекционной диарее у взрослых. Комитет параметров практики Американского колледжа гастроэнтерологии. Ам Дж. Гастроэнтерол . 1997. 92 (11): 1962–1975.
12. Хоф Х. История и эпидемиология листериоза. FEMS Immunol Med Microbiol . 2003. 35 (3): 199–202.
13. Джанакираман В. Листериоз при беременности: диагностика, лечение и профилактика. Rev Obstet Gynecol . 2008. 1 (4): 179–185.
14. Тильман Н.М., Геррант Р.Л. Клиническая практика. Острая инфекционная диарея. N Engl J Med . 2004. 350 (1): 38–47.
15. Ильницкий А. Клиническая оценка и лечение острой инфекционной диареи у взрослых. Гастроэнтерол Клин Норт Ам . 2001. 30 (3): 599–609.
16. Фартинг М, Салам М.А., Линдберг Г, и другие.; Всемирная гастроэнтерологическая организация. Острая диарея у взрослых и детей: глобальная перспектива. Дж Клин Гастроэнтерол . 2013; 47 (1): 12–20.
17. Геррант Р.Л., Щиты ДС, Торсон С.М., Шорлинг Дж.Б., Gröschel DH. Оценка и диагностика острой инфекционной диареи. Am J Med . 1985; 78 (6B): 91–98.
18. Джилл CJ, Лау Дж, Горбач С.Л., Hamer DH. Диагностическая точность анализов кала на воспалительный бактериальный гастроэнтерит в развитых и бедных ресурсами странах. Clin Infect Dis . 2003. 37 (3): 365–375.
19. Чен СС, Чанг CJ, Лин Т.Ю., Лай МВт, Чао ХК, Kong MS. Полезность фекального лактоферрина в прогнозировании и мониторинге клинической тяжести инфекционной диареи. Мир J Гастроэнтерол . 2011. 17 (37): 4218–4224.
20. Чой SW, Парк CH, Сильва TM, Заенкер Э.И., Геррант Р.Л. В культуру или не в культуру: скрининг фекального лактоферрина на воспалительную бактериальную диарею. Дж. Клин Микробиол . 1996. 34 (4): 928–932.
21. Хаякава Т, Джин CX, Ко СБ, Китагава М, Исигуро Х. Лактоферрин при желудочно-кишечных заболеваниях. Медицинский работник . 2009. 48 (15): 1251–1254.
22. Геррант Р.Л., Ванке Калифорния, Барретт LJ, Schwartzman JD. Экономичный и действенный подход к диагностике и лечению острой инфекционной диареи. Бюлл Н Й Акад Мед .1987. 63 (6): 484–499.
23. Гангароса РЭ, Стекло РИ, Лью Дж. Ф., Скучный JR. Госпитализации по поводу гастроэнтерита в Соединенных Штатах, 1985 г .: особое бремя болезни среди пожилых людей. Am J Epidemiol . 1992. 135 (3): 281–290.
24. Талан Д, Моран Г.Дж., Ньюдоу М, и другие.; EMERGEncy ID NET Study Group. Этиология кровавой диареи среди пациентов, поступающих в отделения неотложной помощи США: распространенность Escherichia coli O157: H7 и других энтеропатогенов. Clin Infect Dis . 2001. 32 (4): 573–580.
25. Bauer TM, Лалвани А, Ференбах Я, и другие. Разработка и проверка рекомендаций по культивированию стула на энтеропатогенные бактерии, отличные от Clostridium difficile, у госпитализированных взрослых. ДЖАМА . 2001. 285 (3): 313–319.
26. Манацатхит С, Дюпон HL, Фартинг М, и другие.; Рабочая группа Программного комитета Всемирного гастроэнтерологического конгресса в Бангкоке, 2002 г.Руководство по ведению острой диареи у взрослых. Дж Гастроэнтерол Гепатол . 2002; 17 (доп.): S54 – S71.
27. Ронер П., Питте Д., Пепи Б, Нидже-Кинге Т, Окенталер Р. Этиологические агенты инфекционной диареи: значение для запросов на микробные культуры. Дж. Клин Микробиол . 1997. 35 (6): 1427–1432.
28. Центры по контролю и профилактике заболеваний. Жизненно важные признаки: предотвращение инфекций, вызванных Clostridium difficile. MMWR Morb Mortal Wkly Rep . 2012. 61 (9): 157–162.
29. Сигель Д.Л., Эдельштейн PH, Начамкин И. Несоответствующее обследование на диарейные заболевания в больнице. ДЖАМА . 1990. 263 (7): 979–982.
30. Шэнь Б, Хан К, Икенберри СО, и другие.; Комитет по стандартам практики ASGE. Роль эндоскопии в ведении пациентов с диареей. Гастроинтест Эндоск .2010. 71 (6): 887–892.
31. Bellaiche G, Ле Пеннек депутат, Слама JL, и другие. Значение ректосигмоидоскопии и бактериологического посева биопсий толстой кишки в этиологической диагностике острой диареи у взрослых. Проспективное исследование 65 пациентов [на французском языке]. Ann Gastroenterol Hepatol (Париж) . 1996; 32 (1): 11–17.
32. Hahn S, Ким И, Гарнер П. Раствор для пероральной регидратации с пониженной осмолярностью для лечения обезвоживания из-за диареи у детей: систематический обзор. BMJ . 2001. 323 (7304): 81–85.
33. Алам NH, Юнус М, Фарук А.С., и другие. Симптоматическая гипонатриемия во время лечения дегидратирующей диарейной болезни пероральным регидратационным раствором пониженной осмолярности. ДЖАМА . 2006. 296 (5): 567–573.
34. Дагган С, Нурко С. «Питание кишечника»: научная основа для продолжения энтерального питания при острой диарее. Дж. Педиатр . 1997. 131 (6): 801–808.
35. Гадевар С, Фазано А. Современные концепции оценки, диагностики и лечения острой инфекционной диареи. Curr Opin Pharmacol . 2005. 5 (6): 559–565.
36. Де Брюйн Г. Диарея у взрослых (острая). Врач Фам . 2008. 78 (4): 503–504.
37. Тейлор Д. Н., Санчес JL, Кэндлер W, Торнтон С, Маккуин С, Эчеверрия П. Лечение диареи путешественников: ципрофлоксацин плюс лоперамид по сравнению с одним ципрофлоксацином.Плацебо-контролируемое рандомизированное исследование. Энн Интерн Мед. . 1991. 114 (9): 731–734.
38. Риддл М.С., Арнольд С, Tribble DR. Влияние дополнительного лоперамида в сочетании с антибиотиками на результаты лечения диареи путешественников: систематический обзор и метаанализ. Clin Infect Dis . 2008. 47 (8): 1007–1014.
39. Hanauer SB, DuPont HL, Купер КМ, Лаудадио К. Рандомизированное двойное слепое плацебо-контролируемое клиническое испытание лоперамида плюс симетикон по сравнению с одним лоперамидом и одним симетиконом при лечении острой диареи с дискомфортом в животе, связанным с газами. Curr Med Res Opin . 2007. 23 (5): 1033–1043.
40. DuPont HL, Хорник РБ. Побочный эффект терапии ломотилом при шигеллезе. ДЖАМА . 1973; 226 (13): 1525–1528.
41. Мэтисон А.Дж., Благородный С. Рацекадотрил. Наркотики . 2000. 59 (4): 829–835.
42. Де Брюн Г, Хан С, Борвик А. Лечение антибиотиками диареи путешественников. Кокрановская база данных Syst Rev .2000; (3): CD002242.
43. Wong CS, Елачич С, Хабиб Р.Л., Уоткинс С.Л., Tarr PI. Риск гемолитико-уремического синдрома после лечения антибиотиками инфекций, вызванных Escherichia coli O157: H7. N Engl J Med . 2000; 342 (26): 1930–1936.
44. Casburn-Jones AC, Фартинг MJ. Лечение инфекционной диареи. Кишка . 2004. 53 (2): 296–305.
45. McMahan ZH, DuPont HL.Обзорная статья: история лечения острой инфекционной диареи — от плохо сфокусированного эмпиризма до инфузионной терапии и современной фармакотерапии. Алимент Фармакол Тер . 2007. 25 (7): 759–769.
46. Аллен С.Дж., Мартинес Э.Г., Грегорио Г.В., Данс Л.Ф. Пробиотики для лечения острой инфекционной диареи. Кокрановская база данных Syst Rev . 2010; (11): CD003048.
47. Bhutta ZA, Птица СМ, Черный RE, и другие.Терапевтические эффекты перорального цинка при острой и стойкой диарее у детей в развивающихся странах: объединенный анализ рандомизированных контролируемых исследований. Ам Дж. Клин Нутр . 2000. 72 (6): 1516–1522.
48. Всемирная организация здравоохранения. Лечение диареи. Пособие для врачей и других старших медицинских работников. 2005. http://whqlibdoc.who.int/publications/2005/9241593180.pdf. По состоянию на 1 октября 2013 г.
49. Ejemot RI, Эхири Дж. Э., Меремикву М.М., Critchley JA.Мытье рук для предотвращения диареи. Кокрановская база данных Syst Rev . 2008; (1): CD004265.
Оценка хронической диареи — Американский семейный врач
1. Fine KD, Шиллер Л.Р. Технический обзор AGA по оценке и лечению хронической диареи. Гастроэнтерология . 1999; 116 (6): 1464–1486 ….
2. Фельдман М., Фридман Л.С., Слейзенгер М.Х., ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика и лечение.7-е изд. Филадельфия, Пенсильвания: Сондерс; 2002: 137.
3. Шиллер Л., Селлин Дж. Диарея. В: Sleisenger MH, Feldman M, Friedman LS, Brandt LJ, ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение. 9 изд. Филадельфия, Пенсильвания: Сондерс / Эльзевир; 2010: 211–232.
4. Уайтхед WE. Диагностика и лечение недержания кала: если не спросить, не скажут. Гастроэнтерология . 2005; 129 (1): 6.
5.Родриго Л. Целиакия. Мир J Гастроэнтерол . 2006. 12 (41): 6585–6593.
6. Нельсон Д.А. Мл. Глютен-чувствительная энтеропатия (целиакия): встречается чаще, чем вы думаете. Врач Фам . 2002. 66 (12): 2259–2266.
7. Филипс С, Дональдсон Л, Гейслер К, Пера А, Кочар Р. Состав стула при фактической диарее: 6-летний опыт анализа стула. Энн Интерн Мед. .1995. 123 (2): 97–100.
8. Бертомеу А, Роза, Барраган V, Sachje L, Наварро С. Хроническая диарея с нормальным стулом и исследованиями толстой кишки: органическая или функциональная? Дж Клин Гастроэнтерол . 1991. 13 (5): 531–536.
9. Fernández-Bañares F, Салас А, Эстев М, Эспинос Дж., Форне М, Вивер Дж. М.. Коллагеновый и лимфоцитарный колит: оценка клинических и гистологических особенностей, ответ на лечение и долгосрочное наблюдение. Ам Дж. Гастроэнтерол . 2003. 98 (2): 340–347.
10. Шиллер LR. Хроническая диарея. Гастроэнтерология . 2004. 127 (1): 287–293.
11. Дроссман Д.А., Дорн С.Д. Оценка и лечение хронической диареи: алгоритмический подход. http://www.medscape.org/viewarticle/513578_9 [требуется вход в систему]. По состоянию на 14 июля 2011 г.
12. Manning AP, Томпсон РГ, Heaton кВт, Моррис А.Ф. К положительному диагнозу раздраженного кишечника. Br Med J . 1978; 2 (6138): 653–654.
13. Коннер Б.А. Постоянный понос путешественников. В: Центры по контролю и профилактике заболеваний. CDC Health Information for International Travel 2010. Атланта, Джорджия: Министерство здравоохранения и социальных служб США, Служба общественного здравоохранения; 2009.
14. Longstreth GF, Томпсон РГ, Chey WD, Houghton LA, Меарин Ф, Spiller RC. Функциональные расстройства кишечника. Гастроэнтерология .2006. 130 (5): 1480–1491.
15. Наличные BD, Шенфельд П., Chey WD. Полезность диагностических тестов у пациентов с синдромом раздраженного кишечника: систематический обзор. Ам Дж. Гастроэнтерол . 2002. 97 (11): 2812–2819.
16. Ford AC, Chey WD, Талли, штат Нью-Джерси, Мальхотра А, Шпигель БМ, Моайеди П. Объем диагностических тестов на целиакию у лиц с симптомами, указывающими на синдром раздраженного кишечника: систематический обзор и метаанализ. Arch Intern Med . 2009. 169 (7): 651–658.
17. Шопфер AM, Беглингер С, Штрауман А, и другие. Фекальный кальпротектин более тесно коррелирует с простой эндоскопической шкалой для болезни Крона (SES-CD), чем CRP, лейкоциты крови и CDAI. Ам Дж. Гастроэнтерол . 2010. 105 (1): 162–169.
18. van Rheenen PF, Ван де Вижвер Э, Фидлер В. Фекальный кальпротектин для скрининга пациентов с подозрением на воспалительное заболевание кишечника: диагностический метаанализ. BMJ . 2010; 341: c3369.
19. Абдо А.А., Бек П. Диагностика и лечение микроскопического колита. Кан Фам Врач . 2003. 49: 1473–1478.
20. Левисон Д.А., Лазенби Эй Джей, Ярдли Дж. Пересмотр случаев микроскопического колита. Гастроэнтерология . 1993. 105 (5): 1594–1596.
21. Ридделл Р.Х., Танака М, Маццолени Г. Нестероидные противовоспалительные препараты как возможная причина коллагенового колита: исследование случай-контроль. Кишка . 1992. 33 (5): 683–686.
22. Фаррелл Р., Келли С. Целиакия и рефрактерная целиакия. В: Sleisenger MH, Feldman M, Friedman LS, Brandt LJ, ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана: патофизиология, диагностика, лечение. 9 изд. Филадельфия, Пенсильвания: Сондерс; 2010: 1797–1820.
23. Fasano A, Берти I, Герардуцци Т, и другие. Распространенность целиакии в группах риска и без риска в Соединенных Штатах: крупное многоцентровое исследование. Arch Intern Med . 2003. 163 (3): 286–292.
24. Хайта М., Пена А. Обновление средств диагностики целиакии и ее осложнений. В: Эдвардс М.А. Целиакия: этиология, диагностика и лечение. Нью-Йорк, Нью-Йорк: Биомедицинские книги Нова; 2009: 95–146.
25. Volta U, Гранито А, Паризи C, и другие. Деамидированные антитела к пептиду глиадина как рутинный тест на целиакию: проспективный анализ. Дж Клин Гастроэнтерол .2010. 44 (3): 186–190.
26. Остерхольм MT, Макдональд К.Л., Белый КЕ, и другие. Вспышка недавно выявленного синдрома хронической диареи, связанного с потреблением сырого молока. ДЖАМА . 1986. 256 (4): 484–490.
27. Хукман П, Баркин Я.С. Инфекция, связанная с Clostridium difficile, диарея и колит. Мир J Гастроэнтерол . 2009. 15 (13): 1554–1580.
28. Бартлетт Дж. Г., Perl TM.Новый Clostridium difficile — что это значит? N Engl J Med . 2005. 353 (23): 2503–2505.
29. Каннингем Р., Дейл Б, Анди Б, Гаунт Н. Ингибиторы протонной помпы как фактор риска диареи Clostridium difficile. Дж Хосп Инфекция . 2003. 54 (3): 243–245.
Острая диарея — WikEM
Эта страница предназначена для взрослых пациентов. Для педиатрических пациентов см .: диарея (педиатры) .
Фон
- Практически все экстренные случаи истинных диарей имеют неинфекционное происхождение
- 85% диареи имеет инфекционную этиологию
- Вирусы вызывают подавляющее большинство инфекционных диареи
- Бактериальные причины вызывают большинство случаев тяжелой диареи
Определения
- Диарея: учащение дефекаций, обычно> 3 испражнений в день
- Сверхострый: 1-6 часов
- Острая: продолжительностью менее 3 недель
- Гастроэнтерит: диарея с тошнотой и / или рвотой
- Дизентерия: диарея с кровью / слизью / гноем
- Инвазивный = Инфекционный
Клинические характеристики
История
Физический осмотр
Дифференциальная диагностика
Острая диарея
Инфекционный
Неинфекционные
Водянистая диарея
Диарея путешественника
Оценка
Toxigenic v.Инфекционный
| Характеристика | Токсичный | Инфекционный / инвазивный |
| Инкубация | 2–12 часов | 1-3d |
| Начало | крутой | постепенный |
| Продолжительность | <10-24ч | 1-7дней |
| Лихорадка | Нет | Да |
| Боль в животе | Минимальный | Да, тенезмы |
| Системный | Нет | Да, миалгии, тошнота и рвота |
| Физические характеристики | Нетоксичный | Токсичный |
| Болезнь живота | Нет | Да |
| Стул Кровь, лейкоциты | Нет | Да |
Показания для обследования
Предназначен для:
- Обильная водянистая диарея с признаками гиповолемии
- Сильная боль в животе
- Лихорадка> 38.5 (101,3) (предполагает заражение инвазивными бактериями)
- Симптомы> 2–3 дня
- Кровь или гной в стуле (E. coli 0157: H7)
- Недавняя госпитализация или употребление антибиотиков
- Пожилые люди или люди с ослабленным иммунитетом
- Системное заболевание с диареей (особенно при беременности (листерии))
Исследования стула
Лейкоциты кала
- Используется для дифференциации инвазивной инфекционной диареи от неинвазивной
- Sn 50-80%, Sp 83% на наличие бактериального патогена
- Если у пациента + лейкоциты, но отрицательная инфекция, рассмотрите ВЗК
Посев кала
- Играет второстепенную роль в оценке ED
- Доходность всего 1.5-5,5%
- Рассмотреть у пациентов с
- Иммуносупрессия
- Тяжелая воспалительная диарея (включая кровавую диарею)
- Лежащая в основе IBD (необходимо различать обострение и наложенную инфекцию)
O&P
- Указывается при подозрении на паразитарную причину:
C. diff токсин
- 10% ложноотрицательных результатов
- Время обработки результатов зависит от учреждения
Химия
- Гарантированно для пациентов с тяжелым обезвоживанием
CXR
Изображения
Поддерживающая терапия
Пероральная регидратационная терапия
- Жидкости должны содержать сахар, соль и воду
Пробиотики
- Лактобактерии и бифидобактерии
- Уменьшение средней продолжительности диареи на 25% (веские доказательства)
Изменение диеты
- Ешьте: диета BRAT (бананы, рис, яблочное пюре и тосты) (нет доказательств)
- Избегайте: кофеина (усиление перистальтики желудка), сырых фруктов (повышенная осмотическая диарея), лактозы
субсалицилат висмута
- Рассмотреть, когда лоперамид противопоказан (высокая температура, дизентерия)
- Доза: 30 мл или 2 таблетки каждые 30 мин на 8 доз; повторить в день 2
- Осторожно: может вызвать висмутовую энцефалопатию у ВИЧ-инфицированных
Лоперамид
- 2 мг внутрь на дозу
- Начало: 4 мг перорально x1, затем 2 мг перорально после каждого жидкого стула; Макс: 16 мг / день
- Противопоказан при подозрении на C.diff
Дифеноксилат / атропин
- Доза: 4 мг 4 раза в сутки x2d
- Средство 2-го ряда (может вызывать холинергические побочные эффекты)
- Противопоказан при псевдомембранозном колите, механической желтухе и детям младше 6 лет
Антибиотики при инфекционной диарее
- Большинство случаев диареи вызвано НЕ инфекционными причинами. Если пациент подозревает, что в стуле есть кровь, но боли в животе и лихорадки нет, то причина маловероятна в бактериальной.Также избегайте приема антибиотиков в случаях E. Coli 0157: H7 (EHEC) из-за риска гемолитико-уремического синдрома (HUS) [2]
- Большинство пациентов, даже с бактериально-положительными культурами, выздоравливают от диареи без терапии антибиотиками [3]
Относительные показания для антибиотиков
[4]- Подозрение на бактериальную диарею
- Кровавый понос (кроме EHEC) с лихорадкой и системным заболеванием
- Скрытая кровь или + фекальные лейкоциты
- Диарея путешественников от умеренной до тяжелой (> 4 стула в день, лихорадка, кровь или слизь в стуле)
- > 8 стульев / день
- Истощение объема
- > 1 нед.
- С ослабленным иммунитетом
- Токсичный вид
Эмпирическая терапия
Диарея путешественника
Варианты для взрослых:
- Ципрофлоксацин 750 мг перорально один раз в сутки x 1-3 дня [5]
- Первый выбор для использования, за исключением Южной и Юго-Восточной Азии [6]
- Азитромицин 500 мг перорально каждые 24 часа x 3 дня ИЛИ 1000 мг внутрь x 1 [7]
- Тошнота — частое нежелательное явление [8]
- Первый выбор для использования в Южной и Юго-Восточной Азии [9]
- Рифаксимин 200 мг внутрь 3 раза в сутки [10]
Для детей:
- Избегайте фторхинолонов
Антибиотики, специфичные для культуры
Распоряжение
- Госпитализация должна быть индивидуализирована в зависимости от способности пациента переносить пероральную гидратацию, наличия адекватной социальной поддержки, а также на основе сопутствующих осложнений.
- Большинство пациентов могут лечиться амбулаторно
- Наблюдение или госпитализация требуются для пациентов с тяжелым заболеванием и значительным обезвоживанием с другими осложнениями органов-мишеней
См. Также
Список литературы
- ↑ Marx et al. «Холера и гастроэнтерит, вызванные видами Noncholera Vibrio». Розена «Скорая помощь», 8-е издание, том 1, стр. 1245-1246.
- ↑ Aranda-Michel J et al. Острая диарея: практический обзор.AmJMed. 1999; 106: 670-676.
- ↑ DuPont HL et al. Комитет по параметрам практики Американского колледжа гастроэнтерологии. Рекомендации по острой инфекционной диарее у взрослых. Am J Gastroenterol. 1997; 92: 1962-1975.
- ↑ Практическое руководство IDSA по лечению инфекционной диареи. 2001. полный текст
- ↑ Hoge CW. и другие. Тенденции устойчивости к антибиотикам среди возбудителей диарейных болезней, выделенных в Таиланде за 15 лет. Clin Infect Dis. 1998; 26: 341–5.
- ↑ Steffen R, et al.Traveler’s Diarrhea: A Clinical Review. JAMA. 2015; 313 (1): 71-80. DOI: 10.1001 / jama.2014.17006
- ↑ Сандерс JW. и другие. Наблюдательное клиническое исследование диарейных заболеваний у военнослужащих США, развернутых в Таиланде: презентация и исходы инфекции Campylobacter. Am J Trop Med Hyg. 2002; 67: 533–8.
- ↑ Steffen R, et al. Traveler’s Diarrhea: A Clinical Review. JAMA. 2015; 313 (1): 71-80. DOI: 10.1001 / jama.2014.17006
- ↑ Steffen R, et al. Traveler’s Diarrhea: A Clinical Review.JAMA. 2015; 313 (1): 71-80. DOI: 10.1001 / jama.2014.17006
- ↑ DuPont HL. и другие. Рифаксимин в сравнении с ципрофлоксацином для лечения диареи путешественников: рандомизированное двойное слепое клиническое исследование. Clin Infect Dis. 2001; 33: 1807–1515.
- ↑ Стауфер В.М., Коноп Р.Дж., Камат Д. Путешествие с младенцами и маленькими детьми. Часть III: диарея путешественников. J Travel Med. 2002; 9: 141–50.
Дифференциальный диагноз острой диареи и лихорадки
Чтобы просмотреть дифференциальный диагноз диареи, щелкните здесь.
Главный редактор: С. Майкл Гибсон, M.S., M.D. [1]; Заместитель главного редактора: Садаф Шарфаи, доктор медицины [2], Сейедмахди Пахлавани, доктор медицины [3]
Дифференциальная диагностика острой диареи и лихорадки от других болезней
В следующей таблице представлены основные дифференциальные диагнозы острой диареи и лихорадки. [1] [2] [3] [4] [5] [6] [7] [8] [9] [10] [11] [12] [13] [14] [15] [16] [17] [18] [19] [20] [21] [22] [23] [24] [25] [26] [27] [28] [29] [30]
Сокращения: GI: Gastrointestinal, CBC : Общий анализ крови, WBC: Белые кровяные тельца, RBC : Красные кровяные тельца, Plt: Тромбоциты, Hgb82, Hgb82: СОЭ : скорость оседания эритроцитов, CRP : С-реактивный белок, IgE: Иммуноглобулин E, IgA: Иммуноглобулин A, ETEC: Энтерит Escherichia coli, EPEC : энтеропатогенная Escherichia coli, EIEC : энтероинвазивная Escherichia coli, EHEC : энтерогеморрагическая Escherichia coli, EAEC : энтероагрегативные антитела против Escherichia coli : cerevisia 905, AN N, нормальные C, антитела против Escherichia coli C, N 905 : Антинейтрофильные цитоплазматические антитела, ДНК : Дезоксирибонуклеиновая кислота, CFTR : Регулятор трансмембранной проводимости при муковисцидозе, SLC10A2 : член 2 семейства носителей растворенного вещества 10, SeHCAT : Селен гомохолевая кислота 905 EL или таурохолевая кислота 905 : Интраэпителиальные лимфоциты, MRCP : магнитно-резонансная холангиопанкреатография, ANA : антинуклеарные антитела, AMA : антимитохондриальные антитела, LDH : лактатдегидрогеназа, CPK : цепная фосфомераза , креатиновая реакция CPK : полифокин ELISA : иммуноферментный иммуносорбент анализ нуклеотидов, LT : термолабильный энтеротоксин, ST: термостабильный энтеротоксин, ОТ-ПЦР : полимеразная цепная реакция с обратной транскриптазой, CD4: Кластер дифференцировки 4, ВИЧ : вирус иммунодефицита человека, RUQ : Правый верхний квадрант, VIP : вазоактивный кишечный пептид, GI: Желудочно-кишечный, FAP : Семейный аденоматозный полипоз, HNPCC : Наследственный неполипозный колоректальный рак, MTP Перенос MTP : MTP 90 ‑70 : антитела к топоизомеразе I, TSH : тиреотропный гормон, T4 : тироксин, T3 : трийодтиронин, DTR : рефлекс глубоких сухожилий, РНК : рибонуклеиновая кислота
Список литературы
- ↑ Касберн-Джонс, Анна С; Фартинг, Майкл Дж. (2004).«Диарея путешественника». Журнал гастроэнтерологии и гепатологии . 19 (6): 610–618. DOI: 10.1111 / j.1440-1746.2003.03287.x. ISSN 0815-9319.
- ↑ Камат, Дипак; Матур, Амбика (2006). «Профилактика и лечение диареи путешественников». Болезнь месяца . 52 (7): 289–302. DOI: 10.1016 / j.disamonth.2006.08.003. ISSN 0011-5029.
- ↑ Pfeiffer, Margaret L .; DuPont, Herbert L .; Очоа, Тереза Дж. (2012).«Пациент с острой дизентерией — систематический обзор». Инфекционный журнал . 64 (4): 374–386. DOI: 10.1016 / j.jinf.2012.01.006. ISSN 0163-4453.
- ↑ Барр В., Смит А. (2014). «Острая диарея». Врач Фам . 89 (3): 180–9. PMID 24506120.
- ↑ Амил Диас Дж. (2017). «Целиакия: что мы знаем в 2017 году?». GE Порт J Гастроэнтерол . 24 (6): 275–278. DOI: 10.1159/000479881. PMID 29255768.
- ↑ Котлофф К.Л., Риддл М.С., Платтс-Миллс Дж. А., Павлинац П., Заиди А. (2017). «Шигеллез». Ланцет . DOI: 10.1016 / S0140-6736 (17) 33296-8. PMID 29254859.
- ↑ Yamamoto-Furusho, J.K .; Bosques-Padilla, F .; de-Paula, J .; Галиано, М.Т .; Ibañez, P .; Juliao, F .; Kotze, P.G .; Rocha, J.L .; Steinwurz, F .; Veitia, G .; Зальтман, К. (2017). «Diagnóstico y tratamiento de la enfermedad воспалительные заболевания кишечника: Primer Consenso Latinoamericano de la Pan American Crohn’s and Colitis Organization». Revista de Gastroenterología de México . 82 (1): 46–84. DOI: 10.1016 / j.rgmx.2016.07.003. ISSN 0375-0906.
- ↑ Borbély, Yves M; Остервальдер, Алиса; Крёлль, Дино; Нетт, Филипп С; Инглин, Роман А (2017). «Диарея после бариатрических процедур: диагностика и терапия». Всемирный журнал гастроэнтерологии . 23 (26): 4689. DOI: 10.3748 / wjg.v23.i26.4689. ISSN 1007-9327.
- ↑ Crawford, Sue E .; Рамани, Сасирекха; Тейт, Жаклин Э.; Parashar, Umesh D .; Свенссон, Леннарт; Хагбом, Мари; Franco, Manuel A .; Гринберг, Гарри Б.; О’Райан, Мигель; Канг, Гагандип; Дессельбергер, Ульрих; Эстес, Мэри К. (2017). «Ротавирусная инфекция». Nature Reviews Праймеры для болезней . 3 : 17083. DOI: 10.1038 / nrdp.2017.83. ISSN 2056-676X.
- ↑ Кист М (2000). «[Хроническая диарея: значение микробиологии в диагностике]». Praxis (Берн 1994) (на немецком языке). 89 (39): 1559–65. PMID 11068510.
- ↑ Геррант Р.Л., Шилдс Д.С., Торсон С.М., Шорлинг Дж.Б., Грёшель Д.Х. (1985). «Оценка и диагностика острой инфекционной диареи». Am. J. Med . 78 (6B): 91–8. PMID 4014291.
- ↑ López-Vélez R, Turrientes MC, Garrón C, Montilla P, Navajas R, Fenoy S, del Aguila C (1999). «Микроспоридиоз у путешественников с диареей из тропиков». Дж Трэвел Мед . 6 (4): 223–7. PMID 10575169.
- ↑ Ваншаффе, Ульрих; Игнатий, Ральф; Лодденкемпер, Кристоф; Лизенфельд, Оливер; Мюлен, Марион; Елинек, Томас; Бурхард, Герд Дитер; Вайнке, Томас; Хармс, Гундель; Штейн, Харальд; Zeitz, Мартин; Ульрих, Райнер; Шнайдер, Томас (2009).«Диагностическое значение эндоскопии для диагностики лямблиоза и других кишечных заболеваний у пациентов со стойкой диареей из тропических или субтропических регионов». Скандинавский гастроэнтерологический журнал . 42 (3): 391–396. DOI: 10.1080 / 00365520600881193. ISSN 0036-5521.
- ↑ Мена Барес Л. М., Кармона Асенхо Э., Гарсиа Санчес М. В., Морено Ортега Е., Маза Мурет FR, Гвиоте Морено М. В., Сантос Буэно А. М., Иглесиас Флорес Е., Бенитес Кантеро Д. М., Вальехо Касас Д. А. (2017).«75SeHCAT сканирование при мальабсорбции желчных кислот при хронической диарее». Ред. Esp Med Nucl Imagen Mol . 36 (1): 37–47. DOI: 10.1016 / j.remn.2016.08.005. PMID 27765536.
- ↑ Гибсон Р.Дж., Стрингер А.М. (2009). «Диарея, вызванная химиотерапией». Curr Opin Support Palliat Care . 3 (1): 31–5. DOI: 10.1097 / SPC.0b013e32832531bb. PMID 19365159.
- ↑ Авраам Б. П., Селлин Дж. Х. (2012). «Медикаментозная искусственная и идиопатическая диарея». Лучший Практик Рес Клин Гастроэнтерол . 26 (5): 633–48. DOI: 10.1016 / j.bpg.2012.11.007. PMID 23384808.
- ↑ Рейнтам Блазер А., Дин А.М., Фрувальд С. (2015). «Диарея у тяжелобольных». Curr Opin Crit Care . 21 (2): 142–53. DOI: 10.1097 / MCC.0000000000000188. PMID 25692805.
- ↑ МакМахан Ж., DuPont HL (2007). «Обзорная статья: история лечения острой инфекционной диареи — от плохо сфокусированного эмпиризма до инфузионной терапии и современной фармакотерапии». Алимент. Pharmacol. Ther . 25 (7): 759–69. DOI: 10.1111 / j.1365-2036.2007.03261.x. PMID 17373914.
- ↑ Шиллер Л. Р. (2012). «Определения, патофизиология и оценка хронической диареи». Лучший Практик Рес Клин Гастроэнтерол . 26 (5): 551–62. DOI: 10.1016 / j.bpg.2012.11.011. PMID 23384801.
- ↑ Джаннелла Р.А. (1986). «Хроническая диарея у путешественников: диагностические и терапевтические соображения». Ред.Заразить. Dis . 8 Приложение 2: S223–6. PMID 3523719.
- ↑ Сильверберг М.С., Сатсанги Дж., Ахмад Т., Арнотт И.Д., Бернштейн К.Н., Брант С.Р .; и другие. (2005). «К комплексной клинической, молекулярной и серологической классификации воспалительных заболеваний кишечника: отчет Рабочей группы Монреальского Всемирного конгресса гастроэнтерологов 2005 г.». Банка J Гастроэнтерол . 19 Дополнение A: 5A – 36A. PMID 16151544.
- ↑ Sauter GH, Moussavian AC, Meyer G, Steitz HO, Parhofer KG, Jüngst D (2002).«Нарушения кишечника и мальабсорбция желчных кислот в месяцы после холецистэктомии». Ам Дж. Гастроэнтерол . 97 (7): 1732–5. DOI: 10.1111 / j.1572-0241.2002.05779.x. PMID 12135027.
- ↑ Майури Л., Райя В., Поттер Дж., Ласточка Д., Хо М.В., Фиокка Р.; и другие. (1991). «Мозаичный образец экспрессии лактазы ворсинчатыми энтероцитами при гиполактазии взрослого человека». Гастроэнтерология . 100 (2): 359–69. PMID 1702075.
- ↑ РУБИН CE, BRANDBORG LL, PHELPS PC, TAYLOR HC (1960).«Исследования целиакии. I. Очевидная идентичная и специфическая природа поражения двенадцатиперстной кишки и проксимального отдела тощей кишки при целиакии и идиопатическом спру». Гастроэнтерология . 38 : 28–49. PMID 14439871.
- ↑ Конволинка CW (1994). «Острый дивертикулит до сорока лет». Am J Surg . 167 (6): 562–5. PMID 8209928.
- ↑ Satsangi J, Silverberg MS, Vermeire S, Colombel JF (2006). «Монреальская классификация воспалительных заболеваний кишечника: разногласия, консенсус и последствия». Кишка . 55 (6): 749–53. DOI: 10.1136 / gut.2005.082909. PMC 1856208. PMID 16698746.
- ↑ Haque R, Huston CD, Hughes M, Houpt E, Петри, Вашингтон (2003). «Амебиаз». N Engl J Med . 348 (16): 1565–73. DOI: 10.1056 / NEJMra022710. PMID 12700377.
- ↑ Hertzler SR, Savaiano DA (1996). «Адаптация толстой кишки к ежедневному кормлению лактозой в мальдигестерах снижает непереносимость лактозы». Ам Дж. Клин Нутр . 64 (2): 232–6. PMID 8694025.
- ↑ Briet F, Pochart P, Marteau P, Flourie B, Arrigoni E, Rambaud JC (1997). «Улучшенная клиническая толерантность к хроническому употреблению лактозы у субъектов с непереносимостью лактозы: эффект плацебо?». Кишка . 41 (5): 632–5. PMC 18. PMID 9414969.
- ↑ BLACK-SCHAFFER B (1949). «Тинкторальная демонстрация гликопротеина при болезни Уиппла». Proc Soc Exp Biol Med . 72 (1): 225–7. PMID 153.
Антибиотики (например, антибиотики широкого спектра действия, множественные сопутствующие антибиотики) | Временная зависимость начала диареи от приема антибиотиков | |
Бактерии (например, Campylobacter видов , Clostridioides difficile (ранее Clostridium difficile ), Escherichia coli [может вызывать гемолитико-уремический синдром], Salmonella видов, видов Shigella enterica Shigella 902) * | Лихорадка, стул с кровью, боли в животе Возможны петехии или бледность (у пациентов с гемолитико-уремическим синдромом) История контактов с животными ( E.coli ) или рептилий ( Salmonella ) История употребления недоваренных продуктов ( Salmonella ) Недавнее (<2 месяцев) использование антибиотиков ( C. difficile ) | Если пациенты выглядят больными, сделать общий анализ крови, функциональные пробы почек и посев крови Если пациенту недавно давали антибиотики, анализ стула на C.difficile токсин |
Аллергия: Крапивница, отек губ, боль в животе, рвота, диарея, затрудненное дыхание от нескольких минут до нескольких часов после еды Отравление: Тошнота, рвота, боль в животе, диарея через несколько часов после приема зараженной пищи | ||
Паразиты (например, Giardia Кишечник [lamblia] , Cryptosporidium parvum ) * | Вздутие живота и спазмы, стул с неприятным запахом, анорексия Возможно, история путешествий, использование загрязненного источника воды | Микроскопическое исследование кала на яйца и паразиты |
Вирусы (например, астровирус, калицивирус, кишечный аденовирус, ротавирус) * | <5 дней диареи без крови Контакт с инфицированными людьми Подходящий сезон для заражения | |
Задержка стула> 48 часов после рождения Запоры, возможно, давние Рвота желчью, вздутие живота, плохой внешний вид | ||
Резекция кишечника в анамнезе (например, по поводу некротического энтероколита, заворота кишечника или болезни Гиршпрунга) | ||
Вздутие живота, газы, взрывная диарея Диарея после употребления молочных продуктов | Иногда водородный дыхательный тест Иногда проводят тест на содержание восстанавливающих веществ в кале (для проверки углеводов) и pH стула (<6.0 указывает на углеводы в стуле) | |
Непереносимость белка коровьего молока (аллергия на белок молока) | Устранение симптомов после устранения белка коровьего молока Иногда эндоскопия или колоноскопия | |
Избыточное потребление сока или сладких напитков (4–6 унций / день) в анамнезе | ||
Хроническая неспецифическая диарея детского возраста (диарея малышей) | Жидкий стул 3–10 в день, обычно в течение дня во время бодрствования, а иногда и сразу после еды Иногда в стуле видна непереваренная пища Нормальный рост, прибавка в весе, активность и аппетит | |
Рецидивирующие инфекции кожи, дыхательных путей или кишечника в анамнезе Похудание или плохой набор веса | ||
Кровавый стул, спастические боли в животе, похудание, анорексия Возможно артрит, язвы во рту, поражения кожи, трещины прямой кишки | ||
Эозинофильный гастроэнтерит | Боль в животе, тошнота, рвота, похудание | Общий анализ крови на эозинофилию периферической крови Эндоскопия и / или колоноскопия |
Появление симптомов после включения в рацион пшеницы (обычно в возрасте от 4 до 6 месяцев) | Серологический скрининг на целиакию (антитела IgA к тканевой трансглутаминазе) Эндоскопия для биопсии двенадцатиперстной кишки | |
Повторные эпизоды пневмонии или хрипов Жирный стул с неприятным запахом | Выведение жира с калом за 72 часа | |
Иногда псориазоподобная сыпь, угловой стоматит | ||
Диарея; Острый — Консультант по терапии рака
И.Проблема / Состояние.
Диарея является причиной примерно 1,8 миллиона посещений кабинетов врачей в Соединенных Штатах ежегодно, а затраты на здравоохранение и снижение производительности составляют 6 миллиардов долларов в год. При примерно 1,8 млн госпитализаций в год диарея является одним из наиболее распространенных состояний, с которыми справляются госпиталисты.
Диарея определяется как уменьшение консистенции стула (мягкий или жидкий) с увеличением частоты стула до трех или более дефекаций в день.Тяжесть диарейного заболевания определяется необходимостью изменения регулярной повседневной деятельности, где легкое заболевание не требует изменения активности, умеренное заболевание требует некоторого изменения в деятельности, а тяжелое заболевание приводит к полной инвалидности.
Диарею можно дополнительно классифицировать по течению времени (острая или хроническая), объему (большая или маленькая), патофизиологии (секреторная или осмотическая) и характеристикам стула (водянистая, жирная или воспалительная). Эти классификации полезны для диагностики и лечения.Острая диарея длится менее 14 дней, стойкая диарея — 14–29 дней, а хроническая диарея — более 30 дней. В этой главе особое внимание будет уделено острой диарее.
II. Диагностический подход
A. Каков дифференциальный диагноз этой проблемы?
Острая диарея возникает в основном по инфекционным причинам. Неинфекционная этиология включает побочные эффекты лекарств, пищевую аллергию, эндокринные расстройства, основное желудочно-кишечное расстройство, злокачественные новообразования.
Инфекционная диарея чаще всего вызывается вирусами, но также может быть вызвана бактериями или паразитами. Факторы риска бактериальных инфекций включают недавние путешествия, воздействие пищевых продуктов или сопутствующие заболевания (например, состояние с ослабленным иммунитетом). Инфекционные этиологии, как показано в Таблице I, далее подразделяются на невоспалительные или воспалительные причины.
Таблица I.
Инфекционные этиологии острой диареи
Неинфекционная этиология включает основные желудочно-кишечные или эндокринные расстройства, злокачественные новообразования, диету, лекарства и другие ятрогенные причины, как показано в таблице II.
Таблица II.
Неинфекционные этиологии диареи
B. Опишите диагностический подход / метод пациенту с этой проблемой
Одна из дилемм при ведении пациента с острой диареей — определить, когда проводить дальнейшую диагностическую оценку, а когда начинать терапию. Поскольку в большинстве случаев острые диарейные заболевания проходят самостоятельно, диагностические тесты и лечение обычно не требуются. Показания к рассмотрению дополнительных анализов включают тяжелое заболевание (полная инвалидность из-за диареи), кровавый стул, лихорадка, симптомы длятся более 7 дней.
1. Историческая справка, важная для диагностики данной проблемы.
Тщательный анамнез может помочь определить этиологию острой диареи. В частности, подробные сведения о продолжительности и частоте симптомов, степени тяжести (признаки обезвоживания, такие как повышенная жажда, снижение диуреза, слабость, головокружение, изменения психического статуса) и характеристик стула (наличие крови, слизи, гноя, частиц пищи, масла капель). Эта информация может помочь определить происхождение диареи в тонкой кишке (стул большого объема без крови, сопровождающийся спазмами, вздутием живота, газами и потерей веса) или толстой кишке (частый стул небольшого объема, связанный с лихорадкой, кровавый / слизистый стул и спазмы в животе).
Повышенная температура, боль в животе и кровавый стул указывают на воспалительную инфекцию, вызванную инвазивными бактериями или патогенами, продуцирующими токсины. Тошнота и рвота могут указывать на присутствие предварительно сформированных бактериальных токсинов, а время их появления в результате приема внутрь или воздействия может дать дополнительные ключи к разгадке основной этиологии (например, Staphylococcus aureus и Bacillus cereus вызывают симптомы менее чем через 6 часов, а C. perfringens вызывает диарею. От 8 до 16 часов после приема внутрь). Дополнительная историческая информация включает воздействия или факторы риска, как указано в Таблице III.
Таблица III.
Патогены, вызывающие диарею и связанные с ней факторы риска
Пациенты с иммунодефицитом (например, вирус иммунодефицита человека [ВИЧ], длительное употребление стероидов, химиотерапия, иммунодепрессанты, дефицит иммуноглобулина) подвержены повышенному риску всех инфекций, особенно цитомегаловируса, Cryptosporidium, Microsporidium, Isospora и Cyclospora. У пациентов после трансплантации может развиться диарея из-за болезни трансплантат против хозяина. У пациентов с дефицитом IgA может развиться тяжелый рефрактерный лямблиоз.Больные циррозом имеют повышенный риск инфицирования V. parahemolyticus, а у пациентов с гемохроматозом могут развиться инфекции Yersinia.
Наконец, также необходимо тщательное расследование ятрогенных причин, таких как лекарства, антибиотики, недавняя операция или лучевая терапия, а также возможное воздействие патогенов. В частности, следует тщательно изучить место жительства, профессиональные воздействия, сексуальный анамнез, недавние поездки, домашних животных и хобби.
2. Маневры физического осмотра, которые могут быть полезны при диагностике причины этой проблемы.
Первоначальная оценка включает оценку обезвоживания (например, снижение тургора кожи, ортостатическая гипотензия, тахикардия, сухость слизистых оболочек, задержка наполнения капилляров, запавшие глаза). Наличие лихорадки предполагает воспалительную диарею. Ректальное обследование для оценки стула может помочь в диагностике. Стул следует исследовать на консистенцию и наличие крови. Также следует провести тщательное обследование брюшной полости для выявления осложнений (например, снижение или отсутствие кишечных шумов, вздутие живота, локализованная или диффузная болезненность, болезненность при отскоке и образования).
3. Лабораторные, рентгенографические и другие анализы, которые могут быть полезны при диагностике причины этой проблемы.
Поскольку в большинстве случаев острая диарея купируется самостоятельно, тестирование следует ограничить пациентами с заболеванием средней и тяжелой степени, наличием кровянистого стула, симптомами, продолжающимися более 7 дней, или пациентами с подавленным иммунитетом. У пациентов с признаками обезвоживания анализ крови может включать базовую метаболическую панель для оценки электролитных нарушений и признаков почечной недостаточности.Следует рассмотреть следующие исследования стула:
Лейкоциты, лактоферрин или кальпротектин
Микроскопия и посев на вирусы, бактерии, яйцеклетки и паразитов
Токсин Clostridium difficile (C. diff)
Иммуноферментный анализ (ELISA), анализ на Giardia и Cryptosporidium
Рентгенограмма брюшной полости у токсичных пациентов для выявления признаков кишечной непроходимости или мегаколона
Применение эндоскопии ограничено, но может рассматриваться в случаях тяжелой острой диареи с неясным диагнозом, основанным на вышеуказанном обследовании и стойких симптомах.Колоноскопия обеспечивает прямую оценку слизистой оболочки кишечника, которая позволяет выявить неинфекционные причины острой диареи и предоставить средства для получения биопсий толстой и тонкой кишки.
Эзофагогастродуоденоскопия в настоящее время не рекомендуется пациентам с острой диареей из-за низкой эффективности, поскольку в большинстве случаев инфекционный агент поражает нижние отделы желудочно-кишечного тракта.
C. Критерии для постановки каждого диагноза в методе выше.
Большинство случаев острой диареи вызвано инфекциями, которые имеют самоограничивающееся течение и поэтому обычно не требуют дополнительных исследований для определения этиологии.Однако дальнейшие диагностические исследования показаны пациентам с ослабленным иммунитетом или пациентам с тяжелой диареей с симптомами токсичности (например, лихорадка, кровавый стул, перитонеальные признаки, признаки обезвоживания) или недавним приемом антибиотиков (связанным с C. diff).
Во-первых, пациента следует тщательно обследовать на предмет признаков обезвоживания и системной токсичности. Восполнение запасов жидкости имеет решающее значение на ранних этапах презентации, даже до определения основной этиологии острого диарейного заболевания пациента.После завершения первоначальной реанимации собирают подробный анамнез, чтобы определить самый высокий риск осложнений у пациента, включая пациентов с ослабленным иммунитетом (например, ВИЧ-инфицированных, реципиентов трансплантата, использование иммунодепрессантов, беременность или пожилой возраст) и пациентов с множественными сопутствующие заболевания, которые могут относительно быстро декомпенсироваться, влияют (например, цирроз печени, почечная недостаточность, сердечная недостаточность).
Для сужения дифференциального диагноза необходимо провести полное исследование принимаемых пациентом лекарств, социального анамнеза и истории путешествий.Как обсуждалось выше и указано в Таблице III, целевые вопросы могут помочь в сокращении разницы.
Пациентам, у которых этиология острой диареи имеет решающее значение для ведения, проводится диагностическая оценка. В первую очередь следует исключить инфекционные причины, как указано выше. Если инфекционное обследование не позволяет установить диагноз, для получения дополнительных данных можно использовать визуализацию и эндоскопию. Если диарея сохраняется и продолжает ухудшаться, диагностическую оценку следует расширить, включив хронические причины диареи, поскольку острая диарея пациента может быть первым проявлением более хронической проблемы.
D. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с оценкой этой проблемы.
По данным многочисленных исследований, культуры кала часто получают без необходимости с относительно низким выходом — менее 10%. В результате стоимость посева кала на один положительный результат оценивается до 1200 долларов. Выборочное тестирование необходимо для минимизации затрат на здравоохранение во всем мире. Посев кала рекомендуется только у пациентов с ослабленным иммунитетом или у пациентов с кровавым стулом, умеренным или тяжелым заболеванием или постоянными симптомами в течение 7 дней или дольше.
III. Управление в процессе диагностики
A. Ведение острой диареи
Большинство случаев острой диареи разрешаются спонтанно, но некоторым пациентам может потребоваться поддерживающая гидратация и восполнение электролитов. Раствор для пероральной регидратации (ПРР), рекомендованный Всемирной организацией здравоохранения (ВОЗ) и Международным чрезвычайным фондом для детей Организации Объединенных Наций (ЮНИСЕФ), оказался экономически эффективным методом предотвращения госпитализаций и лечения большинства случаев инфекционной диареи.ПРС содержит воду, электролиты и поддерживающую жидкостную терапию. В состав раствора для пероральной регидратации (на литр воды) входят 60-75 миллиэквивалентов / литр (мэкв / л) натрия и 75-90 миллимоль / литр (ммоль / л) глюкозы. Подобный раствор можно приготовить дома, добавив одну чайную ложку соли и восемь чайных ложек сахара в один литр воды.
Пациенты с более легкой степенью тяжести могут часто восполнять потерю жидкости водой, супами, фруктовыми соками и солеными крекерами; Следует отметить, что важно обеспечивать как глюкозу, так и натрий, поскольку оба они необходимы для котранспорта в кишечнике.Таким образом, одних спортивных напитков (например, Gatorade (, Powerade ()) недостаточно в качестве растворов для пероральной регидратации.
Раннее начало энтерального кормления важно при лечении острых диарейных заболеваний, так как помогает снизить кишечную проницаемость, особенно в случае инвазивных патогенов. Хотя не было рандомизированных контролируемых испытаний в поддержку определенной диеты, диета BRAT (бананы, рис, яблочный соус, тосты) или вареные крахмалы и злаки (например,г., картофель, лапша, рис, пшеница и овес). Следует избегать продуктов с высоким содержанием жира, пока функция кишечника не вернется в норму. Также следует избегать молочных продуктов, поскольку может возникнуть преходящий дефицит лактазы. Могут быть добавлены поливитамины и минералы, а пробиотики могут использоваться в качестве альтернативной терапии, особенно в случаях диареи путешественников.
Симптоматическое лечение достигается с помощью антисекреторных и противовоспалительных средств. Основным антисекреторным лекарством, доступным в Соединенных Штатах, является субсалицилат висмута, который продается без рецепта в таблетках по 263 грамма.Пациентам обычно рекомендуется принимать одну или две таблетки до четырех раз в день, максимум восемь доз за 24 часа до этого. Побочные эффекты, включая черный стул и черный язык, в результате присутствия в лекарстве соли сульфида висмута.
Два широко используемых препарата против моторики — это лоперамид и дифеноксилат / атропин, последний из которых, как правило, более проблематичен при более высоких дозах из-за его центральных побочных эффектов опиатов. Агенты, снижающие моторику, противопоказаны пациентам с высокой температурой или кровавой диареей, поскольку они могут продлить болезнь или вызвать ее ухудшение.Было обнаружено, что лоперамид уменьшает продолжительность диареи на 24 часа при диарее путешественников.
Антибактериальная терапия в большинстве случаев не требуется, так как большинство случаев вызвано вирусами или самоограничивающимися бактериальными инфекциями. Фактически, использование антибиотиков не рекомендуется из-за их способности вызывать в будущем устойчивость, искоренять нормальную кишечную флору, приводить к суперинфекции, то есть инфекции C.Diff, продлевать состояние носительства или индуцировать выброс токсинов. Пациенты с высокой вероятностью бактериальной инфекции (т.е. подозрение на диарею путешественника), тяжелое заболевание, состояние с ослабленным иммунитетом, длительное заболевание или работа в общественном здравоохранении (например, разносчики продуктов питания, медицинские работники) могут рассматриваться для эмпирического лечения антибиотиками с использованием одной из следующих схем лечения:
Левофлоксацин 500 миллиграммов (мг) ежедневно в течение (x) 1-3 дней
Ципрофлоксацин 750 мг ежедневно x 1 день
Ципрофлоксацин 500 мг в сутки 3 дня
Офлоксацин 400 мг в сутки 1–3 дня
Азитромицин 1000 мг ежедневно x 1 день
Азитромицин 500 мг ежедневно x 3 дня
Рифаксимин 200 мг 3 раза в день x 3 дня
Таргетная терапия на основе посева кала, если таковая получена, доступна для некоторых бактериальных и паразитарных инфекций.Схемы лечения могут варьироваться в зависимости от местных панелей резистентности и чувствительности, но общие рекомендации включают:
Campylobacter: азитромицин 500 мг в день x 3-5 дней
Clostridium difficile: метронидазол 500 мг три раза в день x 10 дней, ванкомицин (в тяжелых случаях)
Escherichia coli (за исключением штамма, продуцирующего токсин Shiga): ципрофлоксацин 500 мг в день x 3 дня
Shigella: ципрофлоксацин 500 мг 2 раза в сутки 3 дня или 2 г 1 день
Vibrio cholerae: доксициклин 300 мг x 1 день
Лямблии: метронидазол 250-750 мг 3 раза в день в течение 7-10 дней
Cryptosporidium: нитазоксанид 500 мг два раза в день x 3 дня при иммуносупрессии
Microsporidium: альбендазол 400 мг два раза в день x 3 недели
Isospora и cyclospora: триметоприм / сульфаметоксазол DS 2 раза в день x 7-10 дней
Entamoeba histolytica: метронидазол 750 мг три раза в день и паромомицин 25-35 мг / килограмм / день x 5-10 дней
Б.Общие ловушки и побочные эффекты лечения этой клинической проблемы
Необходимо использовать соответствующие растворы для пероральной регидратации. Одной воды недостаточно, поскольку она не содержит необходимых электролитов, соли или сахара.
Агенты, снижающие подвижность (например, лоперамид и дифеноксилат / атропин), следует ограничивать для использования только у пациентов с невоспалительной диареей. Субсалицилат висмута является более безопасной альтернативой для таких пациентов.
Megacolon может развиться, если агенты, снижающие моторику, используются в течение длительного времени.
Субсалицилат висмута может вызывать отравление салицилатом у пациентов, принимающих аспирин. Это также может вызвать потемнение языка, серовато-черный стул (который можно спутать с меленой) и закупорку, особенно у младенцев и ослабленных пациентов. У некоторых пациентов может наблюдаться потеря слуха и шум в ушах.
Следует избегать назначения антибиотиков пациентам с лихорадкой и дизентерией, если не исключена энтерогеморрагическая кишечная палочка, продуцирующая токсин Шига, поскольку антибиотики могут вызвать гемолитико-уремический синдром.






 Какие это признаки.
Какие это признаки.
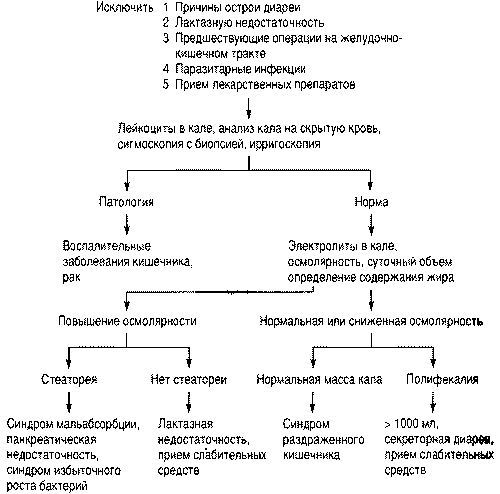
 Дифференциальная диагностика.
Дифференциальная диагностика.




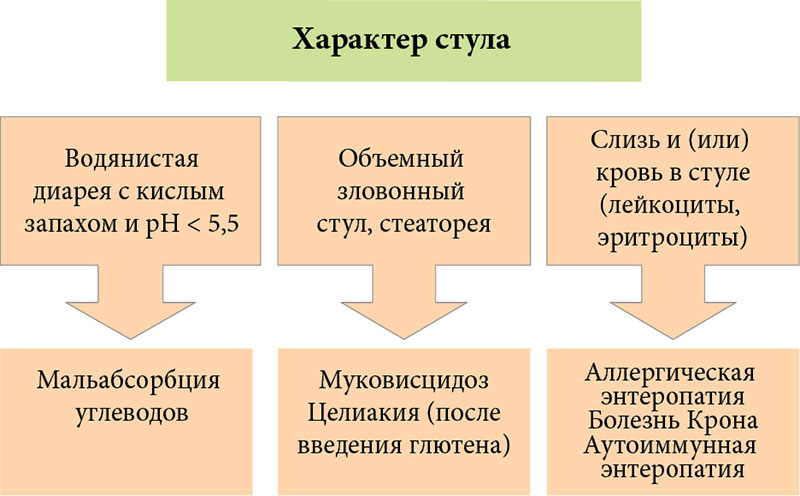
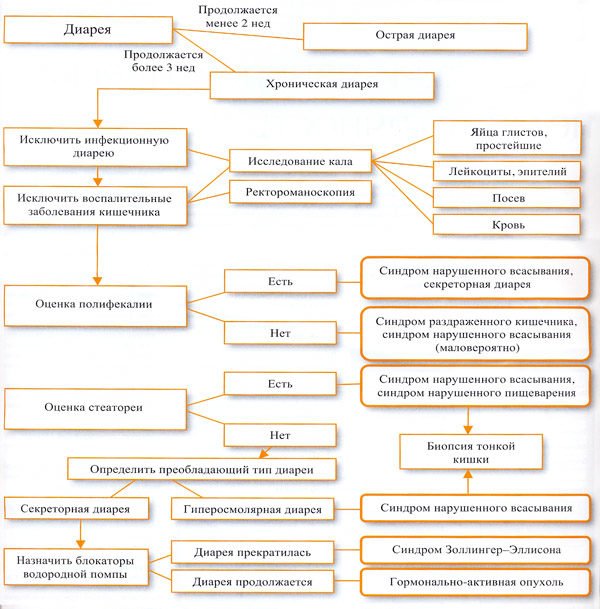
 Это уменьшит присутствие производных или условно-патогенных агентов, которые могут мешать и даже препятствовать выявлению первичной причины заболевания. Отправляйте образцы от нескольких животных (минимум 2-3). Единственное животное не может быть репрезентативным в отношении проблемы на уровне стада.
Это уменьшит присутствие производных или условно-патогенных агентов, которые могут мешать и даже препятствовать выявлению первичной причины заболевания. Отправляйте образцы от нескольких животных (минимум 2-3). Единственное животное не может быть репрезентативным в отношении проблемы на уровне стада.