Мужское бесплодие — цены на услуги по лечению мужского бесплодия в Москве
По статистике каждая пятая пара в мире сталкивается с бесплодием. Женский и мужской факторы бесплодия как причины бесплодия в семье имеют одинаковое соотношение. Однако медицинское обследование возможных причин бесплодия в паре стоит начинать именно с мужчины – базовые андрологические исследования абсолютно безболезненны, а их результаты позволяют в кратчайшие сроки исключить фактор мужского бесплодия.
Причины мужского бесплодия
В современной репродуктологии выделяют первичное и вторичное мужское бесплодие. Первичное – если от мужчины в течение всей его половой жизни не наступала беременность. Вторичное – если у мужчины уже есть дети, однако в данный период зачатия не происходит.
Репродуктивные способности мужчины зависят, в первую очередь, от качества и количества мужских половых клеток – сперматозоидов. Процесс образования сперматозоидов – сперматогенез – в норме происходит с момента наступления половой зрелости до конца жизни. При этом мужские половые клетки уязвимы к негативным воздействиям, которыми являются воспалительные заболевания органов малого таза, инфекционные заболевания – в том числе, передающиеся половым путем, нарушения работы эндокринной системы, иммунологические патологические процессы в организме.
Малоподвижный образ жизни, включающий курение, чрезмерное употребление алкогольных напитков, применение анаболических стероидов, частое воздействие высоких температур (регулярные походы в баню или сауну) – все эти факторы отрицательно отражаются на сперматогенезе и качестве сперматозоидов. Стоит отметить, что нерегулярные половые контакты также могут приводить к застою во вспомогательных мужских половых железах, что является предрасполагающим фактором развития воспаления с его негативным влиянием на показатели спермограммы и возможность оплодотворения.
Репродуктивные способности мужчины зависят и от строения органов его репродуктивной системы. Врожденные аномалии их развития, приобретенные патологии половых путей, приводящие к нарушению транспортировки и выброса спермы – частые причины бесплодия у мужчин.
Врожденные аномалии их развития, приобретенные патологии половых путей, приводящие к нарушению транспортировки и выброса спермы – частые причины бесплодия у мужчин.
Итак, если беременность в вашей паре не наступает, стоит обратиться к специалисту – андрологу и пройти комплекс исследований.
Диагностика мужского бесплодия
- первичный осмотр андролога;
- исследование спермы: спермограмма, MAR-тест, электронно-микроскопическое исследование сперматозоидов (ЭМИС), исследование фрагментации ДНК в сперматозоидах;
- гормональное обследование: анализ крови на уровень гормонов щитовидной железы, половых гормонов и гормона «стресса» – пролактина;
- генетическое обследование: кариотипирование, исследование мутаций в гене CFTR (ген муковисцидоза), исследование AZF-локуса в Y-хромосоме;
- ультразвуковое исследование (УЗИ): мошонки, предстательной железы, допплерометрия (выполняется по назначению андролога).
На основании результатов проведенной диагностики создается индивидуальная программа лечения. Каждая программа лечения бесплодия у мужчин в «Мать и дитя» создается при взаимодействии врачей различных специализаций под руководством андролога и репродуктолога. Коллегиальный подход позволяет нам достигать лучших результатов в выборе тактики лечения и достижения беременности в паре.
Лечение мужского бесплодия
Консервативное лечение мужского бесплодия: гормональная терапия назначается при диагностированных эндокринных нарушениях, антибактериальная терапия – при обнаружении хронических или острых инфекций, передающихся половым путем.
Оперативное лечение мужского бесплодия: хирургические операции проводятся при варикоцеле или некоторых врожденных аномалиях мужской репродуктивной системы, когда сперматозоиды отсутствуют в эякуляте, но присутствуют в самом яичке или его придатке. В нашем центре выполняют аспирацию сперматозоидов из придатка яичка (PESА), или из ткани самого яичка (TESA).
ЭКО/ИКСИ: один из признаков мужского бесплодия – неудовлетворительные показатели спермограммы, которые свидетельствуют о значительном снижении количества и подвижности сперматозоидов. В этом случае оптимальный способ достижения беременности – экстракорпоральное оплодотворение (ЭКО). Если сперматозоидов мало, снижена их подвижность, пострадала их оплодотворяющая способность, рекомендуется проведение процедуры интрацитоплазматической инъекции сперматозоида в яйцеклетку (ИКСИ). ИКСИ дает шанс на успех даже тем мужчинам, у которых в сперме обнаруживаются лишь единичные жизнеспособные сперматозоиды.
Мы успешно преодолеваем мужское бесплодие в подавляющем большинстве случаев. Специалисты «Мать и дитя» – андрологи, репродуктологи, эндокринологи, иммунологи, генетики, эмбриологи – врачи высшей квалификационной категории, кандидаты и доктора медицинских наук. Оснащение наших центров лечения бесплодия позволяет применять самые эффективные и безопасные методы диагностики и лечения бесплодия у мужчин, используемые в международной репродуктологической практике на сегодняшний день. Мы не применяем готовых решений, мы создаем программу лечения бесплодия, которая помогает именно вам стать счастливым отцом здоровых детей.
Бесплодие мужское
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бесплодие мужское: причины появления, симптомы, диагностика и способы лечения.Определение
Мужское бесплодие – патология, при которой сперматозоиды не могут оплодотворить яйцеклетку женщины, в результате чего у нее не наступает беременность.
Причины появления мужского бесплодия
К факторам риска развития бесплодия у мужчин относят:
- Патологические состояния, связанные с поражением самих яичек: травмы, аномалии развития, инфекции.
- Сексуально-психические нарушения.
- Варикоцеле (расширение вен гроздьевидного сплетения семенного канатика).
- Влияние на половую систему различных вредных веществ, лекарств, радиации, ионизирующего излучения, а также высокой температуры (например, из-за частых очень горячих ванн).
- Расстройство иммунной системы, обмена веществ.
- Патологии яичек: крипторхизм (опущение яичка влияет на проходимость половых путей), монорхизм (наличие только одного яичка), анорхизм (отсутствие яичек).
- Дисгенезия гонад (врожденный первичный дефект половых желез).
- Первичный гипогонадизм (снижение функции яичек – уменьшение количества сперматозоидов и мужских половых гормонов).
- Гипофизарная недостаточность – заболевание, для которого характерно снижение выработки половых гормонов.
Отдельного внимания заслуживает влияние вредных привычек, плохих экологических факторов и различных лекарственных препаратов на репродуктивную функцию мужчин.
Фертильность у мужчин снижается из-за приема некоторых лекарственных средств: антагонистов кальция, нитрофуранов, многих антибиотиков, сульфаниламидов.Пагубно сказываются на репродуктивном здоровье мужчины работа на вредном производстве, где есть риск свинцовой интоксикации и постоянный контакт с марганцем, ртутью, аммиаком и др.

Классификация мужского бесплодия
- Первичное, или врожденное. При данном виде патологии мужские сперматозоиды никогда не способны оплодотворить яйцеклетку.
- Вторичное, или приобретенное диагностируется в тех случаях, когда утрата способности к оплодотворению наступает в результате травм или перенесенных заболеваний.
- Секреторное бесплодие характеризуется снижением или вовсе отсутствием сперматозоидов в эякуляте. Прежде всего, причина данного состояния — гипогонадизм (недостаточность функции яичек – снижение выработки мужских половых гормонов и сперматозоидов), который может быть как первичным, так и вторичным. В случае первичного гипогонадизма в яичках не происходит или снижается синтез сперматозоидов. При вторичном гипогонадизме патология локализуется в центрах нервной системы, ответственных за регуляцию сперматогенеза; чаще всего развивается при опухолях головного мозга, черепно-мозговых травмах, заболеваниях нервной системы.
- Экскреторное бесплодие – нарушение выхода спермы из половых путей, связанное с нарушением анатомической «правильности» семявыносящих путей или мочевого канала в результате перенесенных травм или инфекционных заболеваний. Один из видов экскреторного бесплодия – отсутствие оргазма и эякулята, связанное с поражением нервной системы (истинный асперматизм). В других случаях, когда подобное состояние развивается вследствие осложнений после перенесенных оперативных вмешательств на простате (трансуретральная резекция простаты, например), патология носит название ложного асперматизма, потому как сперма в данном случае забрасывается в мочевой пузырь.
- Аутоиммунное бесплодие развивается в случаях, когда собственная иммунная система организма мужчины начинает распознавать сперматозоиды как чужеродные агенты и нарушает их синтез на самых ранних этапах. Это связано с повышением проницаемости гематотестикулярного барьера, что характерно для многих инфекций, травм, некоторых системных заболеваний.

- Сочетанное бесплодие – состояние, при котором патология гормонального характера сочетается с нарушением проходимости семявыносящих путей.
- Случаи, когда причин бесплодия в результате обследования не найдено, называют относительным бесплодием.
Многие мужчины могут даже не догадываться о своем бесплодии, поскольку потенция не нарушена, а симптомы попросту отсутствуют, если не считать симптомом отсутствие беременности у здоровой партнерши при регулярных половых актах.
Проявления бесплодия дают о себе знать в тех случаях, когда есть заболевание, ставшее его причиной:
- При варикоцеле 2 и 3-й стадии могут наблюдаться тянущие боли и чувство тяжести в мошонке, расширенные вены.
- Инфекции, передающиеся половым путем, могут проявляться зудом и проблемой с мочеиспусканием.
- При наличии припухлости грудных желез, недоразвитии яичек и избыточном весе можно заподозрить гормональную дисфункцию.
- Отсутствие спермы свидетельствует об анспермии.
Диагностику и обследование при бесплодии можно разделить на 2 большие группы: инструментальные методы и анализы биологических сред.
Анализы при мужском бесплодии- Воспалительные заболевания половых путей ведут к формированию в них спаечного процесса, что влечет за собой экскреторное бесплодие, а за счет постоянного наличия чужеродного агента создает условия для развития аутоиммунного бесплодия. С учетом распространенности венерических заболеваний врач назначает исследования, позволяющие выявить наличие инфекций, передающихся половым путем, различные урогенитальные скрининги с последующим контролем эффективности лечения (используется для подтверждения того, что терапия заболевания не ограничивается стиханием воспаления и переходом его в хроническую форму). Также проводится бактериологический посев спермы, на основании которого при выявлении нехарактерной микрофлоры врач принимает решение о дальнейшей тактике ведения пациента.

В первую очередь, следует обратиться к врачу-урологу или андрологу (часто это один и тот же врач). Если мужчина здоров, то причину бесплодия ищут путем обследования его партнерши.
Лечение мужского бесплодия
При выявлении возбудителя инфекции проводится его эрадикация с помощью антибактериальной терапии с контролем эффективности лечения.
Для достижения результата пациенту следует отказаться от вредных привычек, прекратить контакт с вредными веществами, а также приостановить прием снижающих фертильность лекарственных препаратов, если это не наносит серьезный вред здоровью.
Для стимуляции выработки сперматозоидов назначают поливитамины, препараты цинка и ряд других лекарственных веществ курсом не менее 2–3 месяцев.В случае выявления эндокринной патологии как причины мужского бесплодия назначают гормональные препараты. Прием гормонов актуален и при аутоиммунном бесплодии.
Гормональная терапия должна осуществляться под строгим врачебным контролем.
Возможности хирургического лечения ограничены восстановлением проходимости семявыносящих путей, лечением ложного асперматизма и варикоцеле.Вспомогательные репродуктивные технологии используются при неэффективности вышеперечисленных методов лечения, они включают введение в полость матки предварительно очищенной спермы, ЭКО, интраплазматическую инъекцию спермы (используется при крайне плохих показателях спермограммы, один качественный сперматозоид вводится в яйцеклетку пипеткой). При отсутствии эффекта проводят оплодотворение донорской спермой.
Осложнения
Во многих случаях бесплодие, если его вовремя не лечить, может стать причиной полной импотенции (мужчина теряет не только способность к сексу, но и желание), а также таких грозных осложнений как простатит и рак простаты.
Профилактика бесплодия у мужчин
Для снижения риска развития бесплодия необходимо регулярно посещать уролога/андролога. Это позволит своевременно выявить патологию и свести к минимуму ее последствия.
Это позволит своевременно выявить патологию и свести к минимуму ее последствия.
Регулярные урогенитальные скрининги позволяют выявить острое или хроническое воспаление.
Отсутствие беспорядочных половых связей уменьшает риск заражения инфекциями, передающимися половым путем.
Источники:
- Аляев Ю.Г., Григорян В.А., Чалый М.Е. Нарушения половой и репродуктивной функции у мужчин. — М.: Литтерра-2006. С. 52–96.
- В.Н. Ширшов. Современное состояние проблемы мужского бесплодия: обзор клинических рекомендаций Европейской ассоциации урологов. Клиническая практика, журнал. №1/2016. С. 39-49.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом
Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Диагностика и лечение мужского бесплодия
Одним из фундаментальных принципов обследования при бесплодии является участие в процессе обоих супругов. Если еще 20 лет назад статистика указывала на частоту мужского бесплодия около 15%, то сейчас этот показатель сравнялся с частотой женского бесплодия, достигнув 40%. На появление мужского бесплодия влияют курение, употребление алкоголя, ухудшение экологии, повышение распространенности вирусных заболеваний и половых инфекций, неполноценное питание и т. д.
д.
Как можно установить, что проблемы с зачатием кроются в мужчине?
Для этого необходимо произвести исследование спермы — спермограмму. Согласно ВОЗ, сперма является фертильной (способной к оплодотворению яйцеклетки), если 1 мл эякулята содержит не менее 10 млн подвижных сперматозоидов категории А и В.
Если отмечается снижение концентрации сперматозоидов менее 20 млн/мл, то такое состояние называют олигозооспермией.
Снижение доли подвижных сперматозоидов ниже 50% получило название астенозооспермии, снижение доли нормальных форм сперматозоидов ниже 14% — тератозооспермиии. При полном отсутствии сперматозоидов в семенной жидкости констатируют азооспермию.
Если при оргазме не происходит эякуляция, возможен заброс спермы в мочевой пузырь (ретроградная эякуляция). В этом случае необходимо исследовать постэякуляторную мочу на предмет наличия в ней сперматозоидов.
Влияние количества сперматозоидов в эякуляте на оплодотворение
Несмотря на тот факт, что эмбрион образуется при проникновении в яйцеклетку одного сперматозоида, сам процесс оплодотворения требует «командной работы» большого количества качественных сперматозоидов. Во-первых, сперматозоидам необходимо «добежать» из влагалища, минуя канал и полость шейки матки, маточную трубу практически до ее самого отдаленного участка, где происходит встреча с яйцеклеткой. Во-вторых, проникновение в яйцеклетку — не такая уж простая задача. Для слияния с яйцеклеткой сперматозоиду нужно преодолеть две преграды: лучистый венец (слой фолликулярных клеток вокруг яйцеклетки) и ее блестящую оболочку.
Фермент гиалуронидаза, находящийся на поверхности головки, расщепляет вещество, соединяющее клетки лучистого венца, разрыхляя и разделяя их. Но один сперматозоид не в состоянии разрушить лучистый венец, с этим справится только большое количество сперматозоидов.
Ферменты акросомы (пузырька, заполненного литическими ферментами на переднем конце головки сперматозоида) локально разрушают блестящую оболочку, позволяя проникнуть под нее движущемуся сперматозоиду.
Как проходит исследование спермы
При выявлении отклонений для полноценной диагностики мужского фактора исследование спермы необходимо произвести минимум дважды, соблюдая условия подготовки:
• половое воздержание в течение 3-5 дней;
• безалкогольная диета;
• исключение посещений бани или сауны.
Показатели спермограммы подвержены колебаниям, в том числе и у здоровых мужчин. Применение антибиотиков, бактериальные и вирусные инфекции (в частности — ОРЗ), алкогольная интоксикация, частое посещение сауны приводят к снижению показателей. Однако у здоровых мужчин через время они приходят в норму. Цикл образования новых сперматозоидов составляет 73-75 дней. Если при повторной диагностике сперматозоидов в эякуляте не обнаруживают, возможно произведение биопсии. Это хирургическая манипуляция, при которой возможно извлечение сперматозоидов из яичка. Процедуру производят под наркозом, полученный материал исследуют на предмет наличия зрелых подвижных сперматозоидов и при успешном результате, замораживают их.
Отклонение показателей спермограммы отражает сниженную оплодотворяющую способность сперматозоидов или полную невозможность зачатия.
Методы лечения мужского бесплодия
При обнаружении отклонений спермограммы необходима консультация врача-андролога и обследование на предмет выяснения причины отклонений. Возможно, изменение образа жизни и назначение медикаментов приведет к нормализации показателей. В ряде случаев может потребоваться хирургическое вмешательство (например, при варикоцеле).
h4: Лечение бесплодия с помощью ИКСИ
Если консервативное или оперативное лечение не приносит положительных результатов, в лечении бесплодия помогает метод ИКСИ.
Интрацитоплазматическая инъекция сперматозоида (ИКСИ) — это инъекция сперматозоида непосредственно в яйцеклетку для ее оплодотворения. Оплодотворенную яйцеклетку (эмбрион) затем переносят в матку. При ИКСИ оплодотворение возможно даже в случае, если сперма содержит очень низкое количество сперматозоидов (даже единичные). Частота наступления беременности при этой технике не отличается от таковой при классическом ЭКО.
Способность женщины к зачатию находится в зависимости от ее возраста. Чем пациентка моложе, тем выше шансы для наступления беременности — от 35-45% для женщин моложе 35 лет до 10-15% для пациенток 40 и более лет.
Отдельного внимания заслуживают возможности лечения при азооспермии. При получении живых подвижных сперматозоидов из биоптата яичка также возможно проведение лечения методом ИКСИ.
ИКСИ с применением донорской спермы
Если процедура биопсии оказалась безуспешной, то прибегают к лечению с помощью донорской спермы. Донорство спермы в Российской Федерации является анонимным. Вы выбираете донора на основании данных о возрасте, росте, весе, группе крови, цвете волос и глаз, форме лица и носа и т.д. Все доноры, сперма которых предоставляется нашей клиникой, обследованы согласно приказу №67 Минздрава РФ от 2003 г. Если женщина является резус-отрицательной, ей рекомендуют выбирать резус-отрицательного донора.
Лечение с применением спермы донора подразумевает метод внутриматочной инсеминации или программу ЭКО («дети из пробирки»), если супруга имеет проблемы со здоровьем (непроходимые маточные трубы, эндометриоз и т. д.).
д.).
Какими получаются «дети из пробирки»?
Многие супружеские пары, которые проходят лечение методом ИКСИ, выражают опасение, что у них может родиться ребенок с генетическими отклонениями. В научной литературе действительно были описаны некоторые случаи определенных генетических заболеваний и пороков развития детей, рожденных после применения этой методики. Однако проблемы, имеющиеся в этих случаях, могли возникнуть скорее в связи с заболеванием, послужившим причиной мужского бесплодия (наследственные генетические аномалии), чем в результате применения самой техники ИКСИ. Точку в этом споре поставили результаты последних исследований, которые заключили, что риск этой проблемы после ИКСИ такой же, как и после ЭКО или естественного зачатия — около 2-2.5%.
Мы живем во времена высокой скорости научно-технического прогресса, что оказывает влияние на желание человека контролировать самые деликатные сферы своей жизни. С каждым годом все больше и больше супружеских пар обращаются к врачу-гинекологу с пожеланием спланировать пол своего будущего ребенка. Доступ населения к современным методам пре- и постимплантационной генетической диагностики и методам вспомогательной репродукции привел в некоторых странах (прежде всего — восточных, где доминирует феномен рождения «сына-наследника») к перекосу в половом распределении рожденных детей в сторону мальчиков.
Пост- и предимплантационная генетическая диагностика
Для цели половой селекции в странах с невысоким экономическим уровнем развития чаще используют «абортивную» политику. Она заключается в том, что после констатирования факта беременности девочкой путем ультразвукового исследования или постимплантационной генетической диагностики (т.е. предпринимаемой уже во время наступившей беременности), принимается решение сделать аборт. По данным британского журнала Ланцет за последние 30 лет в Индии такая политика привела к избирательному прерыванию беременностей плодами женского пола – от 2 млн.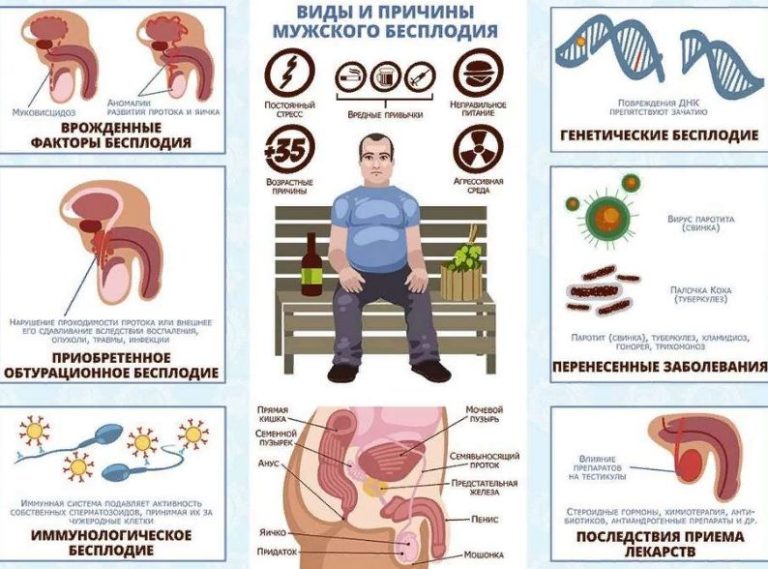 ежегодно в 80-х годах до 12,1 млн. в 2010.
ежегодно в 80-х годах до 12,1 млн. в 2010.
Традиционно в странах Европы и США такой феномен встречается гораздо реже. Методы, которые используют в экономически развитых странах, более цивилизованны. Предимплантационная генетическая диагностика (т.е. генетический анализ эмбриона, выполняемый до наступления беременности) является единственным методом, дающим 100%-ную гарантию пола ребенка. Диагностика выполняется в рамках программы «дети из пробирки», в результате в полость матки переносят только эмбрионов желаемого пола.
Показания к селекции по полу
Селекция по полу выполняется по медицинским показаниям, например, если родители имеют наследственное заболевание, связанное с полом — гемофилию (наследственная склонность к кровотечениям) или дальтонизм (нераспознавание красного и зеленого цветов) и хотят обезопасить себя от рождения детей с такой же патологией. Предимплантационная генетическая диагностика изначально имеет именно эту цель — рождение генетически здорового потомства в угрожаемых случаях. В современных условиях возможна диагностика как на хромосомные болезни методом FISH (синдром Дауна, Патау и др.), так и на генные заболевания методом ПЦР (муковисцедоз, миодистрофия Дюшенна и т.д.).
Можно ли проводить ЭКО только для рождения ребенка желаемого пола?
С этической точки зрения подвергать процедуре ЭКО здоровую плодовитую женщину с целью рождения ребенка желаемого пола — не оправдано. ЭКО имеет риски осложнений для здоровья (синдром гиперстимуляции яичников, многоплодная беременность). Также все полученные эмбрионы могут оказаться другого пола, а беременность может вообще не наступить с первой попытки.
Другие способы зачать ребенка желаемого пола
Что же можно посоветовать супружеским парам, настойчиво желающим зачать ребенка определенного пола в естественных условиях, не подвергая свое здоровье риску? Вернуться к «консервативным» методам — специальной диете, расчету времени полового акта по отношению к овуляции. Такие подходы хоть и не гарантируют высокой надежности, но по данным последних исследований имеют 81% вероятности зачатия ребенка желаемого пола. Какую же основу имеют под собой эти методы?
Такие подходы хоть и не гарантируют высокой надежности, но по данным последних исследований имеют 81% вероятности зачатия ребенка желаемого пола. Какую же основу имеют под собой эти методы?
Как формируется пол ребенка
Пол будущего ребенка при зачатии определяется генетическим набором сперматозоида, который оплодотворяет яйцеклетку.
Хромосомный набор человека включает 46 хромосом, 2 из них (X и Y) определяют пол. Яйцеклетка и сперматозоид содержат половинный набор хромосом, причем яйцеклетка содержит всегда только женскую Х хромосому. Сперматозоиды же могут нести как женскую Х, так и мужскую У хромосому. Если яйцеклетку оплодотворит сперматозоид с У-хромосомой — родится мальчик, если с X — девочка. Американский ученый Ландрум Шеттлс установил, что сперматозоиды с Х-хромосомой больше в размерах, менее быстрые, но более устойчивы к кислой среде влагалища. Отсюда появилась гипотеза, что управление процессами кислотности влагалища может повысить вероятность зачатия ребенка определенного пола.
Время полового акта и пол будущего ребенка
Накануне и во время овуляции в канале шейки матки выделяется слизь, которая «ощелачивает» среду влагалища и способствует повышению «выживаемости» и скорости движения сперматозоидов, содержащих У-хромосому. Таким образом, в день овуляции половой акт способствует зачатию мальчика. Акт за 2 дня до овуляции способствует рождению девочки. Свой метод Л. Шеттлс изложил в книге «Как выбрать пол вашего ребенка» (1971). Он уверял, что применение данного метода ведет к успеху в 75% случаев, однако Шеттлса труд был раскритикован британскими учеными. В 1995 году они опубликовали в Медицинском журнале Новой Англии исследование, которое не подтвердило ожидаемых результатов метода.
Влияние питания на пол будущего малыша
В 2007 году вышла в свет статья исследователей из Оксфорда, озаглавленная «Ты — это то, что ела твоя мать», в которой приводились результаты изучения питания 740 беременных женщин в период зачатия, первой и второй половине беременности. Возможно, ее результаты могут вызвать улыбку – значительно чаще (в 4 раза) рождались мальчики у женщин, которые регулярно употребляли на завтрак зерновые культуры (мюсли).
Возможно, ее результаты могут вызвать улыбку – значительно чаще (в 4 раза) рождались мальчики у женщин, которые регулярно употребляли на завтрак зерновые культуры (мюсли).
Совмещение диеты и правильного времени полового акта
Оптимистичные результаты получили голландские ученые в 2011 году, совместив диету и время полового акта в планировании пола девочек. Оказалось, что «правильное» время и соответствующая диета привела к зачатию девочек у 81% пар! При этом под правильной диетой подразумевалось достаточное поступление с пищей кальция и магния в течение 9 недель до зачатия, а половой акт осуществлялся ранее 2 дней до овуляции. Считают, что повышение определенных ионов в крови влияет на поверхностный заряд (полярность) яйцеклетки и возможность связывания со сперматозоидом, несущим либо Х- либо У-хромосому.
Диета, богатая калием и натрием (мясные продукты, соль, абрикосы, апельсины, томаты), ведет к увеличению вероятности рождения мальчиков, магнием и кальцием (молочные продукты, яйца, яблоки, огурцы и др.) — девочек. Справедливости ради необходимо отметить, что из 150 пар, начавших это исследование, в результате смогли следовать жестким рекомендациям только 32. Нарушение в предписаниях привело к следующим результатам: несоблюдение диеты, половая жизнь в надлежащее время привели к рождению 30% девочек, нарушения диеты и несоблюдение времени полового акта – 9% девочек, соблюдение диеты с нарушением времени половой жизни – 20% девочек.
Возможно, следование одному из этих методов поможет вам осуществить свою мечту и родить ребенка желаемого пола. В любом случае, главным вознаграждением станет рождение здорового малыша.
Подготовиться к предстоящей беременности помогут врачи клиники «Эмбрио». С их помощью вы можете пройти обследования, решить имеющиеся проблемы со здоровьем. Если же беременность в вашей паре не наступает в течение 1 года при регулярной половой жизни, необходимо обратиться к врачу и пройти обследование.
Клиника репродукции «Эмбрио» предлагает самые современные методы решение проблем бесплодия любого генеза. Мы стремимся к положительному результату работы: безопасной беременности и рождению здорового малыша. Используйте ваш шанс стать родителями, обратившись к нашим специалистам!
Бесплодие у мужчин | Причины и лечение.
В современном мире мужчины все чаще и чаще сталкиваются с таким заболеванием, как бесплодие.
По данным официальной статистики в России на 2012 год около 20 процентов мужчин являются бесплодными, и каждый год эта цифра неуклонно растет. Причины повышения количества заболеваний кроются в плохой экологической ситуации, ежедневных стрессах, плохой наследственности – список можно продолжать бесконечно. Наш центр занимается как диагностикой и выявлением причин мужского бесплодия, так и лечением этой патологии.
Диагностика и лечение мужского бесплодия зачастую осложнены тем, что мужчина, столкнувшийся с этим заболеванием, медлит с походом к специалисту. Причин тому множество — нежелание афишировать свои проблемы, стеснительность, недоверие к врачу. Тем не менее, при диагностике на ранних сроках такой патологии, как мужское бесплодие, его причины и пути лечения будут ярче выражены и более прогнозируемы. Наши специалисты – профессионалы с многолетним стажем работы. Они помогут Вам преодолеть стеснение. Современные методы диагностики позволяют обнаружить бесплодие даже в начальной стадии.
Диагностические методы нашего центра включают:
- Общее обследование. Этот метод позволяет обнаружить внутренние и внешние заболевания, которые, вполне возможно, провоцируют различные болезни, в том числе, имунное бесплодие у мужчин, когда организм вырабатывает антитела против собственных сперматозоидов.
- Анализ крови — необходимая процедура. С его помощью можно получить всю необходимую информацию о процессах, происходящих в организме.

- Андрологический осмотр. Врач произведет осмотр гениталий на наличие отклонений.
- Анализ спермы. Позволяет определить ее состав, выявить возможные проблемы и подходящие методы лечения мужского бесплодия.
Несмотря на то, что клиники лечения мужского бесплодия распространены по всей территории нашей страны, найти надежный центр лечения иногда достаточно трудно. Наша клиника предлагает новейшие разработки в области лечения женского и мужского бесплодия, современную технику, высококлассный сервис.
Нужно отметить, что если Вы решили победить мужское бесплодие, лечение должно быть комплексным.
Методы лечения бесплодия у мужчин включают:
- Искусственная инсеминация. Этот процесс заключается в искусственном введении семенной жидкости мужчины во влагалище женщины.
- Экстракорпоральное оплодотворение. Суть этого метода заключается в том, что зачатие ребенка происходит вне тела женщины. Сперматозоид и яйцеклетка помещаются в специальный сосуд, после чего оплодотворенная клетка помещается в матку женщины.
- Народные средства и альтернативные методы лечения. Зачастую неэффективны на стадиях развития бесплодия.
- Специализированные методики. Чтобы узнать подробнее, свяжитесь с нами.
Все интересующие вас вопросы по лечению мужского бесплодия вы можете задать специалистам клиники на консультации. Звоните по телефонам, указанным на сайте – мы с радостью вам поможем!
Мужское бесплодие — причины, диагностика, анализ, лечение, цены
Подробнее о мужском бесплодии
По статистике, 17% живущих в России пар сталкиваются с невозможностью зачать ребенка. Более чем у 40% супругов, которые приходят в «Линию жизни», причиной бесплодия является мужской фактор (иногда в сочетании с женским). Уровень развития андрологии и репродуктивной медицины позволяет стать папами мужчинам с самими сложными патологиями. Но для разработки тактики лечения нужно определить корень проблемы. Поэтому начинается путь к долгожданной беременности с диагностики бесплодия.
Но для разработки тактики лечения нужно определить корень проблемы. Поэтому начинается путь к долгожданной беременности с диагностики бесплодия.
Когда идти к врачу? Если в течение года партнеры ведут регулярную половую жизнь, но беременность не наступает. Для пар, в которых женщина старше 35 лет, срок ожидания сокращается до 6 месяцев.
Где провести диагностику бесплодия у мужчины в Москве?
Чтобы победить бесплодие, нужно знать, с чем конкретно бороться. Проведенное в «Линии жизни» обследование позволит определить, кроются ли причины бесплодия в мужском организме, и что именно мешает зачатию.
- В нашем репродуктивном центре диагностика мужского бесплодия соответствует международным клиническим рекомендациям. Инновационные диагностические методы мы внедряем одними из первых в России.
- Клиники «Линия жизни» хорошо оснащены. Для аппаратных и инструментальных исследований используется новейшее оборудование. Спермограмма и другие анализы делаются в собственной лаборатории центра. Достоверность и оперативность гарантируем!
- Диагностикой и лечением мужского бесплодия занимаются ведущие андрологи-урологи Москвы, кандидаты медицинских наук, доктора с огромным опытом. Они работают в тесной связке с другими узкими специалистами.
Когда причина будет найдена специалисты разработают для вас индивидуальную программу лечения. Эффективный метод найдется для решения любой проблемы.
Факторы мужского бесплодия
Каким будет лечение – медикаментозным, хирургическим или потребуется программа ВРТ? Это зависит от препятствия, которое не дает зачатию совершиться. Распространенные формы мужского бесплодия:
- Секреторное – нарушение производства половых клеток в яичках. Может быть вызвано варикоцеле, крипторхизмом, водянкой яичка, инфекциями, паховыми грыжами.
- Обтурационное – закупорка семявыводящих протоков. Может быть вызвано опухолью или кистой в области мошонки, рубцами после травмы, воспалительными процессами.

- Иммунологическое – выражается выработкой антител к собственным сперматозоидам. Из-за этого половые клетки гибнут, и мужчина не может зачать.
- Эндокринное – в основе нарушения гормонального баланса. Вызывается сбоями в работе половых и щитовидных желез.
Выражаются ли эти причины какими-то симптомами? Косвенные признаки имеются, однако достоверно определить фактор мужского бесплодия можно только в результате обследования.
С чего начинается диагностика бесплодия у мужчины?
Мужским бесплодие в нашем центре диагностирует и лечит врач уролог-андролог. Когда пара приходит в «Линию жизни» в связи с невозможностью зачать, первое что мы просим сделать мужчину – сдать сперму на исследование.
Спермограмма – главный диагностический метод определения мужской фертильности. Если исследование эякулята выявляют нарушения сперматогенеза, андрологом назначается комплекс дополнительных обследований.
В Центре репродукции «Линия жизни» спермограмма, как и другие исследования эякулята, выполняется в собственной эмбриологической лаборатории. Сразу после получения биоматериала, он направляется высококвалифицированным эмбриологам для анализа. Результаты готовы через несколько часов.
Кроме того, еще на первичном приеме врач проводит осмотр будущего папы, беседует с ним для уточнения анамнеза. Сразу же берутся мазки на выявление инфекций.
Методы диагностики мужского бесплодия
Пациентам нашего центра репродукции доступны все подтвердившие свою точность методы обследования. Комплекс диагностических мероприятий врач подбирает индивидуально, на основе результатов осмотра и спермограммы, истории пациента.
Так, при подозрении на эндокринный фактор бесплодия уролог-андролог назначает анализы крови на гормоны. Для уточнения причин нарушений сперматогенеза делаются дополнительные исследования эякулята (MAR тест и др.). Если есть основания заподозрить генетические аномалии, будущий папа направляется на консультацию генетика. В некоторых случаях не обойтись без микрохирургических вмешательств на яичках. Они тоже проводятся в нашей клинике.
В некоторых случаях не обойтись без микрохирургических вмешательств на яичках. Они тоже проводятся в нашей клинике.
Наши методы и технологии выявления причин бесплодия
- Консультации уролога-андролога и других специалистов. При необходимости андролог привлекает к диагностике генетика, эмбриолога, терапевта.
- Лабораторная диагностика. Какие анализы сдают для определения причины мужского бесплодия? Спермограмма, ПЦР-диагностика, анализы крови (общий, биохимический, на содержание гормонов, на инфекции, генетическое исследование и др.), MAR-тест, ЭМИС, исследование фрагментации ДНК сперматозоидов.
- Аппаратная диагностика. УЗ исследование органов мошонки.
- Хирургические методы. Биопсия яичка методами TESA, TESE, micro-TESE и др.
У подавляющего большинства пациентов врачам «Линии жизни» удается диагностировать патологию, которая привела к проблеме. Так называемое идиопатическое бесплодие (когда причины остаются не выявленными) ставится не более чем 1-2%. После этого будущим папам назначается лечение, медикаментозное или хирургическое в зависимости от фактора бесплодия.
Если причину бесплодия у мужчины устранить невозможно или поставить окончательный диагноз все-таки не удается, парам рекомендуется прибегнуть к ВРТ. В редких случаях для наступления беременности достаточно искусственной внутриматочной инсеминации (ВМИ). В других — пациентам назначается ЭКО с ICSI или PICSI.
Такие программы обеспечивают высокую вероятность наступления беременности даже при низком качестве спермы пациента. При тяжелых формах нарушений сперматогенеза сперматозоиды для экстракорпорального оплодотворения получаются с помощью биопсии яичка.
Приходите к нам, чтобы определить и преодолеть причину, которая мешает стать папой! Для записи на прием позвоните нам, отправьте заявку через форму на сайте или напишите в онлайн-чат.
Мужское бесплодие — WMT клиника высоких технологий
Бесплодие — неспособность к оплодотворению яйцеклетки и наступления беременности. Согласно ВОЗ, брак считается бесплодным, если в течение года не наступает беременность при регулярной половой жизни и без использования контрацепции.
Согласно ВОЗ, брак считается бесплодным, если в течение года не наступает беременность при регулярной половой жизни и без использования контрацепции.
ЧТО ВЫЗЫВАЕТ РАЗВИТИЕ БЕСПЛОДИЯ У МУЖЧИН?
- Повреждение половых органов в результате травм, операций, длительного воздействия токсичных веществ
- Заболевания половых органов — варикоцеле, орхит, паротит, инфекционные поражения (сепсис), сопутствующие аутоиммунные заболевания
- Врождённые аномалии и заболевания половых органов – крипторхизм, гипогонадизм
- Психологические травмы
ДИАГНОСТИКА МУЖСКОГО БЕСПЛОДИЯ
При бесплодном браке в первую очередь обследуют мужчину, затем женщину.
Диагностика мужчин включает:
- Сбор жалоб и анамнеза
- Общий осмотр, выявление факторов риска и сопутствующих заболеваний
- УЗИ органов малого таза
- КТ органов малого таза
- МРТ головного мозга
- Вазография — рентгенологическое исследование семявыносящего протоказа
Дополнительные методы диагностики:
- Спермограмма – лабораторное исследование спермы мужчины
- Определение уровня гормонов с параллельным исключением инфекционных и паразитных заболеваний (хламидиоз, уреаплазмоз, микоплазмоз)
- Определение наличия антиспермальных антител
ЛЕЧЕНИЕ МУЖСКОГО БЕСПЛОДИЯ
В клинике WMT проводится полный цикл обследования пациента, что позволяет выявить причину бесплодия и предложить эффективное лечение.
В первую очередь, необходимо устранить факторы риска:
- Отказаться от вредных привычек
- Отменить прием медикаментов, влияющих на сперматогенез
- Устранить контакт с вредными факторами
- Вылечить сопутствующие заболевания
- Дополнительно пройти медикаментозное лечение
Оперативное лечение мужского бесплодия показано при наличии варикоцеле, при непроходимости семявыводящих путей.
ЗАПИСЬ НА ПРИЁМ
Лечение бесплодия требует совместных усилий от женщины и от мужчины в паре. Поэтому кроме изучения мужского фактора бесплодия, женщине также рекомендуется пройти обследование у врача-гинеколога, в то время, как мужчина обращается к урологу. Запишитесь на консультацию к урологу клиники WMT по телефону 8 (861) 206-03-03 или оставьте заявку на сайте.
Генетический тест для определения причин мужского бесплодия: клиник в Москве
Диагностика мужского бесплодия
Примерно каждая седьмая пара в России является бесплодной. Бесплодие диагностируется в том случае, когда зачать ребёнка не удаётся в течение года активной половой жизни (не менее одного полового контакта в неделю).
Причина бесплодия может лежать как на стороне женщины, так и на стороне мужчины. Мужское бесплодие – это неспособность мужчины оплодотворить женщину. Часто мужское бесплодие объясняется генетическим фактором. При обнаружении олигозооспермии (снижения количества сперматозоидов в эякуляте), азооспермии (отсутствия сперматозоидов) и прочих нарушений в спермограмме генетическая причина присутствует в 30-50% случаев.
Выявление факторов мужского бесплодия в соответствии с рекомендациями Министерства здравоохранения РФ включает генетическое исследование (письмо от 11 апреля 2003 г. №2510/3797-03-32). Наиболее частым генетическим фактором мужского бесплодия является делеция Y-хромосомы в регионе AZF (фактор азооспермии). Европейская ассоциация андрологов рекомендует тестировать на AZF-делеции всех мужчин с азооспермией и тяжелой олигозооспермией (менее 5 млн/мл).
Если установлено, что бесплодие вызвано генетическими причинами, его можно преодолеть с помощью метода ИКСИ (ICSI – Intra Cytoplasmic Sperm Injection) — интрацитоплазматической инъекции сперматозоида. Метод предполагает помещение одной, специально отобранной мужской репродуктивной клетки в яйцеклетку, находящуюся в инкубаторе. Метод ИКСИ даёт хорошие результаты при неполной AZF-делеции. Однако следует учитывать, что в случае зачатия делеции Y-хромосомы обязательно передадутся всем сыновьям, при этом размеры их микроделеций могут быть более обширными – вплоть до полной делеции. В связи с этим за мальчиками, рожденными в результате применения ИКСИ, необходимо диспансерное наблюдение – для оценки их фертильного статуса.
Метод ИКСИ даёт хорошие результаты при неполной AZF-делеции. Однако следует учитывать, что в случае зачатия делеции Y-хромосомы обязательно передадутся всем сыновьям, при этом размеры их микроделеций могут быть более обширными – вплоть до полной делеции. В связи с этим за мальчиками, рожденными в результате применения ИКСИ, необходимо диспансерное наблюдение – для оценки их фертильного статуса.
Показания для генетического анализа
Генетический анализ назначается с целью:
-
обследования бесплодной пары в комплексе диагностических методов;
-
выбора адекватных способов преодоления бесплодия;
-
оценки риска нарушений фертильности у сыновей мужчин с выявленной AZF-делецией;
-
оценки вероятности выделения сперматозоидов хирургическими методами (TESE, MESA, PESA, TESA). В случае полной делеции локуса AZFa данные методы для преодоления бесплодия не эффективны.
Анализ проводится методом ПЦР. Сроки проведения анализа – 10 дней. Цену по прейскуранту можно уточнить ниже.
Уважаемые пациенты!
Обращаем Ваше внимание, что стоимость визита к врачу не всегда совпадает с указанной ценой приёма.
Окончательная стоимость приема может включать стоимость дополнительных услуг.
Необходимость оказания таких услуг определяется врачом в зависимости от медицинских показаний непосредственно во время приёма.
Мужское бесплодие — Диагностика и лечение
Диагноз
Многие бесплодные пары имеют более одной причины бесплодия, поэтому, вероятно, вам обоим потребуется обратиться к врачу. Для определения причины бесплодия может потребоваться ряд тестов. В некоторых случаях причина никогда не определяется.
Тесты на бесплодие могут быть дорогими и могут не покрываться страховкой — узнайте, что покрывает ваш план медицинского страхования заранее.
Диагностика мужского бесплодия обычно включает:
- Общий медицинский осмотр и история болезни. Это включает осмотр ваших гениталий и вопросы о любых наследственных заболеваниях, хронических проблемах со здоровьем, болезнях, травмах или операциях, которые могут повлиять на фертильность. Ваш врач может также спросить о ваших сексуальных привычках и о вашем половом развитии в период полового созревания.
- Анализ спермы. Образцы спермы можно получить несколькими способами. Вы можете предоставить образец путем мастурбации и эякуляции в специальный контейнер в кабинете врача.Из-за религиозных или культурных убеждений некоторые мужчины предпочитают альтернативный метод сбора спермы. В таких случаях сперму можно собрать, используя специальный презерватив во время полового акта.
Затем ваша сперма отправляется в лабораторию для измерения количества имеющихся сперматозоидов и поиска любых отклонений в форме (морфологии) и движении (подвижности) сперматозоидов. Лаборатория также проверит вашу сперму на наличие таких проблем, как инфекции.
Часто количество сперматозоидов значительно колеблется от одного образца к другому.В большинстве случаев для получения точных результатов проводится несколько анализов спермы в течение определенного периода времени. Если ваш анализ спермы в норме, ваш врач, скорее всего, порекомендует провести тщательное обследование вашей партнерши, прежде чем проводить какие-либо дополнительные тесты на мужское бесплодие.
Ваш врач может порекомендовать дополнительные тесты, чтобы помочь определить причину вашего бесплодия. Сюда могут входить:
- УЗИ мошонки. В этом тесте используются высокочастотные звуковые волны для создания изображений внутри вашего тела.Ультразвук мошонки может помочь вашему врачу определить, есть ли варикоцеле или другие проблемы с яичками и поддерживающими структурами.

- Трансректальное УЗИ. В прямую кишку вводится небольшая смазанная палочка. Это позволяет вашему врачу проверить вашу простату и найти закупорку трубок, по которым проходит сперма.
- Гормональное тестирование. Гормоны, вырабатываемые гипофизом, гипоталамусом и яичками, играют ключевую роль в половом развитии и производстве спермы.Нарушения в других гормональных системах или органах также могут способствовать бесплодию. Анализ крови измеряет уровень тестостерона и других гормонов.
- Анализ мочи после эякуляции. Сперма в моче может указывать на то, что во время эякуляции (ретроградная эякуляция) сперма движется назад в мочевой пузырь, а не выходит из пениса.
- Генетические тесты. Очень низкая концентрация сперматозоидов может иметь генетическую причину. Анализ крови может выявить незначительные изменения в Y-хромосоме — признаки генетической аномалии.Может быть назначено генетическое тестирование для диагностики различных врожденных или наследственных синдромов.
- Биопсия яичка. Этот тест включает в себя удаление образцов из яичка с помощью иглы. Если результаты биопсии яичка показывают, что производство спермы в норме, ваша проблема, вероятно, вызвана закупоркой или другой проблемой с транспортом спермы.
- Специализированные функциональные тесты спермы. Можно использовать ряд тестов, чтобы проверить, насколько хорошо ваши сперматозоиды выживают после эякуляции, насколько хорошо они могут проникнуть в яйцеклетку и есть ли какие-либо проблемы с прикреплением к яйцеклетке.Эти тесты используются нечасто и обычно существенно не меняют рекомендации по лечению.
Лечение
Часто точную причину бесплодия установить невозможно. Даже если точная причина не ясна, ваш врач может порекомендовать лечение или процедуры, которые приведут к зачатию.
В случае бесплодия рекомендуется проверить и партнершу. Вашему партнеру могут быть рекомендованы определенные методы лечения.Или вы можете узнать, что использование вспомогательных репродуктивных технологий уместно в вашей ситуации.
Лечение мужского бесплодия включает:
- Хирургия. Например, варикоцеле часто можно исправить хирургическим путем или восстановить закупорку семявыносящего протока. Предыдущие вазэктомии можно отменить. В случаях, когда в эякуляте нет сперматозоидов, сперму часто можно получить непосредственно из яичек или придатков яичка с помощью методов извлечения сперматозоидов.
- Лечение инфекций. Лечение антибиотиками может вылечить инфекцию репродуктивного тракта, но не всегда восстанавливает фертильность.
- Средства для лечения проблем, связанных с половым актом. Медикаменты или консультации могут помочь улучшить фертильность при таких состояниях, как эректильная дисфункция или преждевременная эякуляция.
- Гормональные препараты и лекарства. Ваш врач может порекомендовать заместительную гормональную терапию или лекарства в тех случаях, когда бесплодие вызвано высоким или низким уровнем определенных гормонов или проблемами с тем, как организм использует гормоны.
- Вспомогательные репродуктивные технологии (ВРТ). ART Лечение включает получение спермы путем нормальной эякуляции, хирургической экстракции или от доноров, в зависимости от вашего конкретного случая и желаний. Затем сперматозоиды вводят в женские половые пути или используют для экстракорпорального оплодотворения или интрацитоплазматической инъекции сперматозоидов.
Когда лечение не работает
В редких случаях проблемы с мужской фертильностью не поддаются лечению, и мужчина не может стать отцом ребенка.Ваш врач может посоветовать вам и вашему партнеру рассмотреть возможность использования донорской спермы или усыновления ребенка.
Дополнительная информация
Показать дополнительную информациюОбраз жизни и домашние средства
Есть несколько шагов, которые вы можете предпринять дома, чтобы увеличить свои шансы на беременность:
- Увеличьте частоту секса. Половой акт каждый день или через день, начиная по крайней мере за пять дней до овуляции, увеличивает ваши шансы на беременность вашей партнерши.
- Занимайтесь сексом, когда возможно оплодотворение. Женщина может забеременеть во время овуляции, которая происходит в середине менструального цикла, между менструациями. Это гарантирует наличие сперматозоидов, которые могут жить несколько дней, когда возможно зачатие.
- Избегайте использования смазочных материалов. Такие продукты, как Astroglide или K-Y желе, лосьоны и слюна могут нарушать движение и функцию сперматозоидов. Спросите своего врача о смазках, безопасных для спермы.
- Вести здоровый образ жизни. Ешьте разнообразную здоровую пищу, поддерживайте здоровый вес, высыпайтесь и регулярно занимайтесь спортом.
- Избегайте вещей, которые вредят вашему здоровью. Прекратите или сократите употребление алкоголя, бросьте курить и не употребляйте запрещенные наркотики.
Альтернативная медицина
Имеются ограниченные данные о том, могут ли (и в какой степени) травы или добавки повысить мужскую фертильность. Ни одна из этих добавок не лечит конкретную первопричину бесплодия, такую как дефект семявыносящего протока или хромосомное заболевание.
Добавки с исследованиями, показывающими возможные преимущества для увеличения количества или качества сперматозоидов, включают:
- Коэнзим Q10
- Комбинация фолиевой кислоты и цинка
- L-карнитин
- Селен
- Витамин C
- Витамин E
Проконсультируйтесь с врачом перед приемом пищевых добавок при мужском бесплодии. Нет четких доказательств того, что они работают, а некоторые добавки могут вызывать побочные эффекты или неблагоприятно взаимодействовать с лекарствами, которые вы принимаете.
Нет четких доказательств того, что они работают, а некоторые добавки могут вызывать побочные эффекты или неблагоприятно взаимодействовать с лекарствами, которые вы принимаете.
Помощь и поддержка
Справиться с бесплодием может быть сложно. Это вопрос неизвестного — вы не можете предсказать, как долго это продлится или каков будет результат. Бесплодие не обязательно решается тяжелым трудом. Эмоциональное бремя для пары велико, и планы, как справиться, могут помочь.
Планирование эмоциональных потрясений
- Установите пределы. Заранее решите, сколько и каких процедур эмоционально и финансово приемлемо для вас и вашего партнера, и определите окончательный предел.Лечение бесплодия может быть дорогим и часто не покрывается страховкой.
- Рассмотрим другие варианты. Определите альтернативы — усыновленную или донорскую сперму или яйцеклетку — как можно раньше в процессе зачатия. Это может уменьшить беспокойство во время лечения и чувство безнадежности, если зачатие не происходит.
- Расскажите о своих чувствах. Найдите группы поддержки или консультационные службы для получения помощи до и после лечения, чтобы помочь пережить процесс и облегчить горе, если лечение не поможет.
Управление эмоциональным стрессом во время лечения
- Практикуйте методы снижения стресса. Примеры включают йогу, медитацию и массаж.
- Подумайте о том, чтобы пойти на консультацию. Консультации, такие как когнитивно-поведенческая терапия, при которой используются методы, включающие тренировки по релаксации и управление стрессом, могут помочь снять стресс.
- Выразите себя. Обратитесь к другим, а не сдерживайте чувство вины или гнева.
- Оставайтесь на связи с близкими. Разговор с партнером, семьей и друзьями может быть полезным.

Подготовка к приему
Если вы никогда не осматривались врачом, вы можете начать с посещения семейного врача. Однако, если у вас есть известное заболевание, приводящее к бесплодию, или если у вас есть какие-либо отклонения от нормы при тестировании, проведенном вашим лечащим врачом, вас могут направить к специалисту.
Вот некоторая информация, которая поможет вам подготовиться к приему и чего ожидать от врача.
Что вы можете сделать
- Помните о любых предварительных ограничениях. Во время записи на прием обязательно спросите, есть ли что-нибудь, что вам нужно сделать заранее. Если запланирован анализ спермы, вам необходимо воздержаться от эякуляции как минимум за два-пять дней до сбора.
- Запишите все симптомы, которые вы испытываете, включая те, которые могут показаться не связанными с причиной, по которой вы записались на прием.
- Запишите ключевую личную информацию, включая любые серьезные стрессы или недавние изменения в жизни.
- Узнайте, есть ли у вас в семье проблемы с фертильностью. Наличие кровного родственника мужского пола, такого как ваш брат или отец, с проблемами фертильности или другими репродуктивными проблемами, может дать ключ к разгадке причины проблем с фертильностью.
- Узнайте у родителей, были ли у вас неопущенные яички или другие проблемы при рождении или в раннем детстве.
- Составьте список всех лекарств, витаминов и пищевых добавок , которые вы принимаете. Это включает в себя предшествующее употребление веществ для наращивания мышечной массы и любое употребление алкоголя, табака, марихуаны или других рекреационных наркотиков.
- Возьмите с собой напарника. Вашему партнеру также могут потребоваться тесты, чтобы проверить наличие проблем с фертильностью, которые могут препятствовать беременности.
 Также хорошо, если ваш партнер будет рядом, чтобы отслеживать любые инструкции, которые дает вам врач, или задавать вопросы, о которых вы можете не думать.
Также хорошо, если ваш партнер будет рядом, чтобы отслеживать любые инструкции, которые дает вам врач, или задавать вопросы, о которых вы можете не думать. - Запишите вопросы, которые нужно задать своему врачу.
Вопросы, которые следует задать своему врачу
Примеры вопросов, которые следует задать:
- Что, по вашему мнению, может помешать моей способности стать отцом ребенка?
- Каковы другие возможные причины, кроме наиболее вероятной, у меня и моего партнера не зачать ребенка?
- Какие тесты мне нужны?
- Потребуются ли моему партнеру анализы?
- Как лучше всего лечить мое состояние?
- Какие альтернативы основному подходу вы предлагаете?
- Есть ли какие-то ограничения, которым я должен следовать?
- Стоит ли обратиться к специалисту?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете посещать?
Не стесняйтесь задавать дополнительные вопросы в любое время во время приема.
Чего ожидать от врача
Будьте готовы ответить на вопросы, которые может задать врач, в том числе:
- В каком возрасте у вас началось половое созревание?
- Были ли у вас какие-либо сексуальные проблемы в этих отношениях, в том числе трудности с поддержанием эрекции, слишком ранняя эякуляция или невозможность эякуляции?
- Вы когда-нибудь рожали ребенка?
- Вам делали вазэктомию или другие операции на брюшной полости, тазе или мошонке?
- Вы употребляете запрещенные наркотики, такие как марихуана, кокаин или анаболические стероиды?
- Были ли вы подвержены воздействию токсинов, таких как химические вещества, пестициды, радиация или свинец, особенно на регулярной основе?
- Принимаете ли вы в настоящее время какие-либо лекарства, включая пищевые добавки?
- Были ли у вас неопущенные яички в анамнезе?
Декабрь19, 2020
Диагностика мужского бесплодия | BMJ
- Джеймс Уолл, врач общей практики1,
- Чанна Н.
 Джаясена, клинический руководитель по андрологии и старший преподаватель клинической практики и консультант по репродуктивной эндокринологии2 3
Джаясена, клинический руководитель по андрологии и старший преподаватель клинической практики и консультант по репродуктивной эндокринологии2 3
- 1 Locum общей практики, Манчестер, Великобритания
- 2 Отделение андрологии, больница Хаммерсмит, Лондон, Великобритания
- 3 Отделение следственной медицины, Имперский колледж Лондона, госпиталь Хаммерсмит, Лондон, Великобритания
- Переписка с К. Джаясена c.jayasena {at} imperial.ac.uk
Что вам нужно знать
Почти у половины всех пар, страдающих бесплодием, у мужчин неоптимальные показатели спермы.
Курение, сопутствующие заболевания, такие как ожирение и диабет, лекарства и перенесенные ранее операции могут вызвать проблемы с фертильностью у мужчин.
Если анализ спермы не соответствует норме, проверьте фолликулостимулирующий и лютеинизирующий гормоны и тестостерон.
Если в сперме не обнаружено сперматозоидов, маленькие яички указывают на гормональную или яичную причину, тогда как яички нормального размера указывают на обструктивную проблему.
Большинству пациентов с подтвержденным мужским бесплодием потребуется направление к специалисту для дальнейшего лечения.
Примерно каждая седьмая пара в Великобритании1 обращается за лечением от бесплодия, когда они не могут забеременеть, несмотря на регулярные незащищенные половые контакты. Мужское бесплодие описывает любой фактор у мужчин, который может помешать паре забеременеть. Почти в половине случаев бесплодия партнер-мужчина имеет неоптимальные параметры спермы.23 Некоторые случаи идиопатического бесплодия могут иметь основную мужскую этиологию.Оба партнера должны быть обследованы на предмет бесплодия, поэтому в идеале пару следует видеть вместе. В этом указателе практики мы обсуждаем практический подход для неспециалистов к диагностике мужского бесплодия в первичной медико-санитарной помощи.
Что вызывает мужское бесплодие?
Примерно у трети пациентов причина не установлена2. В инфографике указаны общие причины, такие как гормональные, тестикулярные или обструктивные факторы. В проспективном когортном исследовании 1737 мужчин с бесплодием неопустившиеся яички (10.7%), генетические аномалии (7,8%) и непроходимость (5,9%) были наиболее частыми причинами.4 Шестьдесят процентов участников этого исследования имели избыточный вес или ожирение, что может вызывать повреждение ДНК сперматозоидов и подавлять секрецию репродуктивных гормонов. инфекции, урологические хирургические вмешательства в детстве и запрещенные наркотики — частые и недостаточно известные причины мужского бесплодия. Варикоцеле увеличивает температуру мошонки и снижает перфузию яичек.6 Метаанализ наблюдательных исследований показал, что варикоцеле было связано со снижением качества спермы.7 Сорок процентов мужчин с первичным бесплодием…
Как диагностируется мужское бесплодие?
Если у пары возникнут проблемы с зачатием, несмотря на попытки в течение более года, обоих партнеров можно проверить на предмет проблем, ведущих к бесплодию.
Оценка бесплодия у мужчин и женщин разная. Врач начнет с того, что задаст паре конкретные вопросы об их истории болезни, чтобы выявить возможные причины бесплодия.
На основании полученных ответов паре будут рекомендованы различные диагностические тесты.Здесь обсуждаются типичные тесты, необходимые для диагностики мужского бесплодия.
Оценка общего состояния здоровья
Врач спросит о любых недавних или прошлых травмах в области половых органов. Медицинский осмотр будет проведен для проверки наличия выделений или отека простаты, любой возможной грыжи или дополнительного опухолевого роста.
Мужчина будет тщательно обследован, и практикующий врач сможет определить любой очевидный дефект в области гениталий.
Если с пациентом все в порядке, будет предложен следующий набор диагностических тестов.
Тестирование спермы
Мужское бесплодие может возникнуть в результате недостаточного производства сперматозоидов для оплодотворения яйцеклетки, если сперматозоид не имеет правильной формы и если сперматозоид не может плавать, как требуется.
Чтобы проверить, существует ли какая-либо из этих проблем, образец спермы мужчины будет собран путем эякуляции в специальный контейнер.
Этот образец будет протестирован в лаборатории для проверки количества, здоровья, формы и подвижности сперматозоидов.
Любые отклонения в морфологии сперматозоидов также будут проверены вместе с признаками других проблем и инфекций. Можно отметить, что количество сперматозоидов может варьироваться от одного образца к другому. По этой причине для получения точных результатов можно собирать несколько образцов в течение определенного периода времени.
УЗИ мошонки
Ультразвук позволяет получить изображения внутренних органов, что позволяет врачу проверить наличие каких-либо структурных проблем в яичках.
Такие проблемы, как варикоцеле, при котором вены внутри мошонки увеличиваются, можно легко диагностировать.
Поскольку почти 40% мужского бесплодия вызвано варикоцеле, важно исключить его, прежде чем переходить к другим возможным проблемам.
Ультразвук также может позволить врачу диагностировать перекрут или перекручивание яичек в мошоночном мешке. Это также приводит к появлению отека в этой области.
Это состояние необходимо лечить хирургическим путем, чтобы исключить стойкое бесплодие в результате физических проблем.
Тестирование уровня гормонов
Сперматогенез управляется гормонами. Гипоталамус выделяет гонадотропин-высвобождающий гормон (ГнРГ).
Он действует на переднюю долю гипофиза, сигнализируя ему о высвобождении фолликулостимулирующего гормона (ФСГ) и лютеинизирующего гормона (ЛГ). ФСГ протекает через кровь и побуждает семенные канальцы начать производство спермы. ЛГ побуждает клетки Лейдига вырабатывать тестостерон.
ЛГ побуждает клетки Лейдига вырабатывать тестостерон.
Каждый гормон в цепи играет важную роль.
Если гормоны не сбалансированы, сперматогенез не происходит, и при биопсии яичек видны только клетки Сертоли.
Некоторые практикующие врачи проверяют гормоны с помощью анализов крови, чтобы узнать, есть ли проблема, связанная с производством спермы.
Биопсия яичка
Этот тест используется для определения нормального производства спермы. Это не часто предлагаемый тест на мужское бесплодие.
Процесс включает извлечение образца спермы из яичка с помощью иглы перед его исследованием в лаборатории на предмет структурных проблем.
Если возникнут проблемы, такие как разрыв внешнего слоя сперматозоидов, хрупкая ДНК или нарушение подвижности сперматозоидов, они будут легко идентифицированы с помощью этого диагностического теста.
Если сперма нормальная и здоровая, то бесплодие может быть вызвано закупоркой протоков или проблемами с транспортировкой спермы.
Трансректальное УЗИ
Высокочастотное трансректальное ультразвуковое исследование показывает изображения простаты, семенных пузырьков и эякуляционных протоков.Это позволяет практикующему врачу проверить, нет ли каких-либо закупорок протоков на пути транспортировки спермы.
Смазанная палочка помещается в прямую кишку для выполнения процедуры. Маленькая палочка позволяет в реальном времени получать изображения семенных пузырьков и эякуляторных протоков. Этот диагностический тест может подтвердить или устранить проблему засоров.
Другие тесты
Существует ряд других тестов для проверки мужской фертильности, но большинство из них не будут рекомендованы практикующим врачом.Эти тесты включают следующее:
- Тест жизненно важного окрашивания — показывает, сколько сперматозоидов в образце спермы живы
- Тест на антиспермальные антитела — проверяет, есть ли в сперматозоидах прикрепленные к ним антитела, затрудняющие плавание.

- Посев спермы — проверяет наличие инфекции, влияющей на сперму
- Тест на гипоосмотическое набухание — проверяет целостность внешнего слоя сперматозоидов
- Хромосомный анализ — проверка на генетические дефекты
- Специализированные функциональные тесты сперматозоидов — они позволяют увидеть, насколько хорошо сперма движется, прикрепляется к яйцеклетке и успевает проникнуть в яйцеклетку.
Большинство этих тестов не требуется для подтверждения мужского бесплодия. Как только основная проблема будет определена, практикующий врач предложит паре возможные решения по преодолению бесплодия.
Список литературы
Дополнительная литература
Мужское бесплодие
Что такое мужское бесплодие?
Бесплодие — это заболевание репродуктивной системы, которое нарушает одну из самых основных функций организма: зачатие детей.На практике это определяется как неспособность пары забеременеть после года незащищенного полового акта.
Бесплодие — распространенная проблема, с которой сталкиваются более 5 миллионов пар в США. От бесплодия страдает каждая шестая пара, пытающаяся зачать ребенка. По крайней мере, в половине всех случаев бесплодия мужской фактор является основной или способствующей причиной. Это означает, что около 10% всех мужчин в Соединенных Штатах, пытающихся зачать ребенка, страдают бесплодием.
Специалисты Центра мужского бесплодия клиники Кливленда понимают вашу обеспокоенность как с эмоциональной, так и с медицинской точки зрения, и всегда готовы помочь. Мы предлагаем уникальный комплексный командный подход к диагностике и лечению мужского бесплодия, чтобы помочь вам в достижении ваших личных целей и мечтаний на будущее. Быстрые исследования в области мужского воспроизводства привели к резким изменениям в возможностях как диагностики, так и лечения мужского бесплодия. Теперь большинству пар, страдающих бесплодием, можно помочь зачать ребенка самостоятельно.
Что вызывает мужское бесплодие?
Зачатие — сложный процесс, который зависит от многих факторов: производство здоровой спермы мужчиной и здоровой яйцеклетки женщиной; незаблокированные фаллопиевы трубы, по которым сперматозоиды достигают яйцеклетки; способность сперматозоидов оплодотворять яйцеклетку при встрече; способность оплодотворенной яйцеклетки (эмбриона) имплантироваться в матку женщины; и хорошее качество эмбрионов.
Наконец, для того, чтобы беременность продолжалась до полного срока, эмбрион должен быть здоровым, а гормональная среда женщины адекватна его развитию.Когда нарушается хотя бы один из этих факторов, может возникнуть бесплодие.
Мужское бесплодие может быть связано с неспособностью мужчины производить сперматозоиды, что в медицине известно как азооспермия. Или это может быть связано с производством спермы низкого или некачественного качества, олигоспермией. Другие проблемы, которые могут возникнуть, включают деформированные сперматозоиды, которые не могут жить достаточно долго, чтобы оплодотворить яйцеклетку, и генетические заболевания, ухудшающие фертильность.
Хорошая новость заключается в том, что многие случаи мужского бесплодия поддаются лечению, что позволяет парам достичь своей цели — создать семью.
Многие биологические факторы и факторы окружающей среды могут влиять на мужскую фертильность
Каковы симптомы мужского бесплодия?
Помимо невозможности зачать ребенка, мужское бесплодие сопровождается множеством других проблем.
Психологические и эмоциональные проблемы
Статистика говорит лишь частично о мужском бесплодии. Гораздо сложнее описать психологическое и эмоциональное влияние бесплодия на пару, которая хочет иметь детей.Часто зачатие ребенка становится главной целью их жизни. Чувства депрессии, потери, горя, неполноценности и неудач часто встречаются как у мужчин, так и у женщин, желающих забеременеть.
Людям или парам, испытывающим любое из этих чувств, рекомендуется обращаться за профессиональной помощью к консультанту или психологу, имеющему опыт работы с проблемами бесплодия. Профессионал может помочь вам реалистично справиться с ситуацией и оказать поддержку даже во время лечения.
Профессионал может помочь вам реалистично справиться с ситуацией и оказать поддержку даже во время лечения.
В Центре мужского бесплодия Кливлендской клиники мы располагаем ресурсами мирового класса Кливлендской клиники. Мы верим в командный подход и тесно сотрудничаем со специалистами в области психического здоровья, которые могут помочь каждой паре справиться со своей ситуацией здоровым образом.
Как диагностируется мужское бесплодие?
Диагностика начинается с полного физического обследования мужчины для определения его общего состояния здоровья и выявления любых физических проблем, которые могут повлиять на его фертильность.Врач также расспрашивает пару об их сексуальных привычках. Если физикальное обследование и анамнез не указывают на какую-либо причину неспособности пары к зачатию, следующим шагом является проведение тестирования для определения причины бесплодия.
Для мужчин мы начинаем с подробного анализа спермы. Врачи Центра мужского бесплодия являются одними из самых опытных в стране в проведении углубленных анализов для определения количества сперматозоидов, их жизнеспособности (способности сперматозоидов к выживанию), морфологии (качества и формы сперматозоидов) и подвижности (способности сперматозоидов перемещаться в яйцо, чтобы удобрить его).Эта информация бесценна при планировании соответствующего лечения для каждой пары. Вы также можете пройти дополнительные тесты, в том числе тест на гормоны, чтобы убедиться, что ваш организм вырабатывает нужный уровень гормонов, связанных с фертильностью, и / или генетическое тестирование для оценки генетической подписи мужчины и его ДНК.
Женщины, которые ранее не проходили обследование на бесплодие, могут быть направлены к специалисту по женскому бесплодию в клинике Кливленда, в акушерско-гинекологическом институте и женском институте здоровья.
Стандартный компьютерный анализ спермы
Анализ спермы обеспечивает наиболее полную оценку качества спермы и считается основой базового обследования пары на бесплодие. Он включает определение объема сперматозоидов, pH, концентрации сперматозоидов, общего количества сперматозоидов, процента подвижности, скорости, линейности, морфологии, цвета и вязкости.
Он включает определение объема сперматозоидов, pH, концентрации сперматозоидов, общего количества сперматозоидов, процента подвижности, скорости, линейности, морфологии, цвета и вязкости.
Наша компьютеризированная система анализа спермы является одной из самых передовых в технологическом отношении и дает чрезвычайно точные, поддающиеся количественной оценке результаты.
Доступно другое тестирование:
- Количественное определение лейкоцитоспермии / тест Endtz
- Строгая морфологическая классификация Крюгера
- Вт.H.O. морфология для оценки спермы
- Специальное окрашивание азооспермических образцов
- Биохимия спермы, тест на фруктозу
- Тесты на антитела к сперматозоидам (прямой и непрямой иммунодефицит)
- Активные формы кислорода
- Оценка ДНК спермы
Как лечится мужское бесплодие?
Благодаря современным технологиям и методам количество вариантов лечения мужского бесплодия расширилось. В зависимости от причины бесплодия лечение может включать:
Лечебная терапия мужского бесплодия
Когда производство спермы слишком низкое для наступления беременности, можно принять лекарство, увеличивающее количество производимой спермы.Мы предлагаем новейшие и самые эффективные лекарства от этой проблемы. Мужчинам с низким уровнем гормонов может потребоваться гормональная терапия для корректировки баланса.
Мы также консультируем наших пациентов по мере необходимости относительно образа жизни, который может улучшить их фертильность.
Мы также предлагаем банк спермы для сохранения фертильности у мужчин, которые будут проходить курс лечения рака.
Хирургическое лечение мужского бесплодия
В зависимости от причины бесплодия может потребоваться хирургическая процедура для исправления дефекта или удаления препятствия.Наши врачи являются одними из самых опытных в стране в области хирургических вмешательств по восстановлению фертильности. Наиболее распространенные процедуры, выполняемые здесь, включают в себя отмену вазэктомии и лечение варикоцеле.
Наиболее распространенные процедуры, выполняемые здесь, включают в себя отмену вазэктомии и лечение варикоцеле.
Реверсивная вазэктомия и микрохирургическая реконструктивная хирургия
Реверсивная вазэктомия — вазовазостомия или вазоэпидидимостомия — это обычные процедуры, которые мы выполняем в амбулаторных условиях. В любом случае хирург повторно соединяет семявыносящий проток, трубку в мошонке, через которую проходит сперма.Осматривая семявыносящий проток под мощным хирургическим микроскопом, хирург осторожно сшивает концы вместе.
Закупорки семявыносящего протока устраняются аналогичным способом. Семявыносящий проток хирургическим путем рассекается, закупорка устраняется, и концы трубки повторно соединяются. Когда первоначальная вазэктомия была выполнена много лет назад, дополнительная закупорка могла образоваться в придатке яичка, спиральной трубке, которая прилегает к яичку, где созревают сперматозоиды.Закупорка придатка яичка также может произойти из-за инфекции или травмы. Какой бы ни была причина, хирург устранит проблему, обойдя закупорку придатка яичка с помощью процедуры, называемой вазоэпидидимостомией.
Экстракорпоральное оплодотворение
Для некоторых пар, страдающих мужским бесплодием, предпочтительным методом лечения является экстракорпоральное оплодотворение (ЭКО). Клиника Кливленда имеет одну из ведущих программ ЭКО в стране с отличными показателями успешности. Во время процесса ЭКО яичники стимулируются инъекционными препаратами для лечения бесплодия, чтобы вызвать созревание нескольких яйцеклеток.Когда яйца готовы, их собирают с помощью небольшой процедуры.
Оплодотворение осуществляется путем воздействия на яйцеклетки спермой в культуральной чашке или путем непосредственной инъекции одного сперматозоида в каждую зрелую яйцеклетку. Этот процесс называется интрацитоплазматической инъекцией сперматозоидов (ИКСИ). После оплодотворения за развитием эмбриона наблюдают в течение следующих трех-пяти дней, и затем два-три эмбриона помещаются в матку с помощью небольшого катетера, вводимого через шейку матки.
Внутрицитоплазматическая инъекция спермы
Искусственные методы воспроизводства достигли такой степени, что один сперматозоид может быть физически введен в яйцеклетку.Эта процедура, называемая интрацитоплазматической инъекцией сперматозоидов (ИКСИ), кардинально изменила методы лечения даже самого тяжелого бесплодия по мужскому фактору. Благодаря этой методике 90% всех бесплодных мужчин имеют возможность зачать собственного генетического ребенка.
При интрацитоплазматической инъекции сперматозоидов (ИКСИ) один сперматозоид вводится в яйцеклетку в специальной культуральной среде. На этой иллюстрации показано развитие эмбриона после оплодотворения яйцеклетки с помощью ИКСИ.
Извлечение спермы для экстракорпорального оплодотворения
Примерно 1% всех бесплодных мужчин рождаются с врожденным отсутствием семявыносящего протока, «биологическим эквивалентом» вазэктомии. К сожалению, нет искусственных трубок, которые могли бы заменить семявыносящий проток. Однако теперь мы можем помочь такие мужчины зачатия, используя нехирургическую процедуру для извлечения сперматозоидов из крошечных протоков придатка яичка, их замораживания и последующего использования для экстракорпорального оплодотворения (ЭКО) с инъекцией одной спермы непосредственно в яйцеклетку.
«Необструктивная» азооспермия — это состояние, при котором у мужчины нет сперматозоидов при эякуляции. Примерно у 50% мужчин с этим состоянием сперматозоиды можно обнаружить в яичках с помощью микроскопа. Достижения в области технологий теперь делают это возможным. для извлечения этих сперматозоидов и использования их в ИКСИ.
Лечение мужского бесплодия
Бесплодие традиционно считалось женской проблемой. Но, как оказалось, нам, мужчинам, так легко не отделаться. Примерно один из каждых трех случаев бесплодия происходит из-за одного мужчины, и мы так или иначе участвуем в бесплодии примерно в половине случаев.![]()
Диагноз мужского бесплодия может быть одной из самых сложных проблем, с которыми может столкнуться мужчина. Для некоторых это может быть разрушительным. В конце концов, необходимость воспроизводства — одна из немногих вещей, в которых согласны и Дарвин, и Библия. Неспособность стать отцом ребенка может заставить парней почувствовать, что они не справляются с одной из своих основных обязанностей.
К сожалению, некоторым мужчинам приходится мириться с тем фактом, что с их бесплодием ничего нельзя поделать. Но другим мужчинам достижения в области лечения мужского бесплодия предлагают реальную помощь.
Понимание мужского бесплодия: Sex Ed 101
Чтобы лучше понять бесплодие, вот курс повышения квалификации о птицах и пчелах. (Любой, кто захихикает, должен остаться после занятий.)
Продолжение
Сперма вырабатывается в яичках. Затем они хранятся во дворе «водопровода», называемого придатком яичка, который лежит на вершине каждого яичка. Сперма питается спермой, которую в процессе вырабатывают железы. Когда наступает волшебный момент, около 150 миллионов сперматозоидов эякулируют через половину чайной ложки спермы через пенис.
Весь этот процесс зависит от наличия надлежащего уровня тестостерона и других гормонов, а также от правильной передачи сигналов нервной системой.
У женщин овуляция — отправка яйцеклетки в матку — один раз в месяц. Это происходит примерно через 14 дней после менструации. Секс в любое время за пять дней до овуляции может привести к беременности. Секс в любое другое время, даже на следующий день после овуляции, не приведет к зачатию.
«Обычно мы советуем парам пройти обследование фертильности, если они не могут зачать ребенка после 12 месяцев незащищенного полового акта», — говорит Лоуренс Росс, доктор медицины, президент Американской ассоциации урологов.К этому моменту около 85% пар уже забеременели. «Если им больше 30 лет, они должны пройти обследование через шесть месяцев».
Общие причины мужского бесплодия
«Мужской фактор» способствует бесплодию примерно в половине случаев, и примерно в одной трети случаев он является основной причиной бесплодия. Чаще всего проблема заключается в том, что делает или перемещает сперматозоидов.
Чаще всего проблема заключается в том, что делает или перемещает сперматозоидов.
Любое из следующего может вызвать у мужчины низкое количество сперматозоидов или ненормальное количество сперматозоидов:
- Варикоцеле — аномальное скопление выпуклых вен над яичком; они являются наиболее частой причиной исправимого мужского бесплодия, составляя 38% случаев
- Неопустившееся яичко
- Инфекции в яичке (орхит), предстательной железе (простатит) или в других частях тела, вызывающих лихорадку
- Химиотерапия от рака
- Лекарства, такие как анаболические стероиды или противосудорожные препараты
- Генетические аномалии
- Гормональные проблемы
В некоторых случаях эти проблемы можно исправить, но в других случаях — нет.Оценка врача — единственный способ решить эту проблему.
Иногда проблема не в производстве спермы. Проблема в том, чтобы получить сперму туда, куда им нужно. У мужчин с этим типом мужского бесплодия нормальная сперма в яичках. Но сперматозоиды в семенной жидкости либо ненормальные, либо их очень мало, либо их нет вовсе. Причины этого вида бесплодия:
- Ретроградная эякуляция. В этом состоянии семя эякулирует обратно в мочевой пузырь, а не из полового члена.Обычно причиной является предыдущая операция.
- Отсутствие основного семявыносящего протока, известного как семявыносящий проток . Это состояние — генетическая проблема.
- Препятствие. Обструкция может возникнуть в любом месте трубопровода между яичками и половым членом.
- Антиспермальные антитела . Антитела могут ненормально атаковать собственную сперму мужчины на пути к яйцеклетке.
До 25% бесплодных мужчин страдают идиопатическим бесплодием. Это означает, что у них ненормальное или низкое количество сперматозоидов без видимой причины.
Тесты на мужское бесплодие: под микроскопом
Выявление причины мужского бесплодия — это не только наука, но и искусство. «Первый шаг — это обследование врачом, специализирующимся на мужском бесплодии», — говорит Стивен Шабан, доктор медицины, уролог, специализирующийся на мужской репродуктивной медицине и микрохирургии из Роли, Северная Каролина. Эксперты различаются по своему подходу, но вот некоторые из тестов, которые вы можете ожидать:
«Первый шаг — это обследование врачом, специализирующимся на мужском бесплодии», — говорит Стивен Шабан, доктор медицины, уролог, специализирующийся на мужской репродуктивной медицине и микрохирургии из Роли, Северная Каролина. Эксперты различаются по своему подходу, но вот некоторые из тестов, которые вы можете ожидать:
Продолжение
- Анализ спермы и спермы. Они предоставляют отдельную комнату (и журналы). Вы предоставляете свежий образец спермы. Затем эксперты оценивают количество сперматозоидов, их форму, движение и другие параметры.
«Как правило, большее количество сперматозоидов нормальной формы означает более высокую фертильность», — говорит Шабан. Но исключения случаются. Многие мужчины с низким количеством сперматозоидов или ненормальным семяизвержением по-прежнему фертильны. И около 15% бесплодных мужчин имеют нормальную сперму и много нормальной спермы.
Как ни странно, полное отсутствие сперматозоидов в семенной жидкости (состояние, известное как азооспермия) может быть положительным моментом.Росс говорит, что это может указывать на закупорку «водопровода», которую можно исправить хирургическим путем. - Медицинский осмотр. Тщательное медицинское обследование может выявить варикоцеле и указать на гормональные проблемы. В идеале это должен делать уролог.
- Оценка гормонов. Тестостерон и несколько гормонов, вырабатываемых в мозге, контролируют выработку спермы. Однако у 97% бесплодных мужчин гормоны не являются главной проблемой.
- Биопсия яичка. Это делается для мужчин с очень низким содержанием сперматозоидов или без них. Игольная биопсия яичка может показать, производит ли мужчина здоровую сперму. Если в яичке обнаружено много хороших сперматозоидов, вероятно, где-то есть закупорка.
- Генетическое тестирование. Генетические тесты могут выявить конкретные препятствия для фертильности и проблемы со спермой. Эксперты расходятся во мнениях относительно того, когда следует проводить генетические тесты.

Мужское бесплодие: новые методы лечения, больше беременностей
Конечная цель лечения мужского бесплодия — вызвать беременность.В идеале причина бесплодия обратима, и тогда зачатие может быть результатом естественного секса. Вот несколько распространенных методов лечения мужского бесплодия.
- Варикоцеле лечат хирургическим путем, чтобы заблокировать патологические вены. Похоже, что это приводит к значительному улучшению фертильности, хотя некоторые исследования не согласны с этим.
- Гормональные нарушения иногда можно лечить с помощью лекарств или хирургического вмешательства.
- Препятствия в канале для транспортировки спермы иногда можно исправить хирургическим путем.
В прошлом, если вышеуказанные методы не работали, это часто означало мужское бесплодие на протяжении всей жизни. Сегодня вспомогательные репродуктивные техники (ВРТ) предлагают новые мощные возможности.
Эти высокотехнологичные и дорогостоящие средства лечения мужского бесплодия дают сперматозоидам искусственный импульс для попадания в яйцеклетку. АРТ сделали возможным зачатие даже для мужчин с очень низким или ненормальным уровнем спермы.
Продолжение
Сначала сперму собирают либо из эякулированной спермы, либо с помощью иглы из яичка.Затем их обрабатывают и вводят в яйца разными способами.
- Внутриматочная инсеминация (ВМИ) Во время овуляции сперма вводится прямо в матку. Лекарства обычно сначала назначают женщинам, чтобы увеличить количество выделяемых ими яйцеклеток.
- Экстракорпоральное оплодотворение (ЭКО) Сперма смешивается с несколькими яйцеклетками, собранными у женщины в «пробирке» (на самом деле просто пластиковой посуде). Затем в матку помещаются оплодотворенные яйца.Для ЭКО требуется хотя бы несколько жизнеспособных сперматозоидов.
- Интрацитоплазматическая инъекция сперматозоидов (ИКСИ). Один сперматозоид вводится через крошечную иглу в яйцеклетку.
 Затем оплодотворенная яйцеклетка имплантируется в матку. ИКСИ можно проводить, когда количество сперматозоидов очень низкое или ненормальное.
Затем оплодотворенная яйцеклетка имплантируется в матку. ИКСИ можно проводить, когда количество сперматозоидов очень низкое или ненормальное.
Шабан говорит, что при использовании некоторой комбинации АРТ в течение нескольких месяцев «большинство пар могут ожидать беременности в 40–50% случаев».
Лечение мужского бесплодия в домашних условиях
Но есть ли что-то, что вы можете сделать самостоятельно, чтобы максимизировать свою фертильность? Да.Во-первых, не предпринимайте действий, которые снижают ваши шансы на получение жизнеспособной спермы — марихуана, кокаин, табак и более двух алкогольных напитков в день вредят производству спермы, — говорит Росс. По его словам, мужчинам также следует избегать горячих ванн и гидромассажных ванн, потому что высокие температуры замедляют работу фабрики спермы.
Прием тестостерона или любых продаваемых без рецепта андрогенов, таких как ДГЭА (для силовых тренировок), может нанести вред фертильности, говорит Шабан. «Людям сделали ненужные операции, потому что они забыли сказать, что принимают эти лекарства», — предупреждает он.
Конечно, правильно жить. По словам Росс, «все, что улучшает качество здоровья, например, полноценный сон и питание», должно улучшать фертильность.
Жизнь с мужским бесплодием
Когда Стиву С. из Джолиет, штат Иллинойс, был поставлен диагноз мужского бесплодия, он почувствовал глубокое разочарование. Обширное обследование показало, что Стив родился без семявыносящего протока, основных магистралей спермы от яичек. Он и его жена подверглись экстракции спермы через иглу и экстракорпоральному оплодотворению, но безуспешно.
«Я чувствую себя плохо в основном из-за того, что моя жена так сильно хочет ребенка, и это единственное, что я не могу ей дать», — говорит Стив. «Это было непросто для нас двоих». В настоящее время они рассматривают возможность усыновления.
Продолжение
Некоторым мужчинам лечение мужского бесплодия не помогает. Обнаружение того, что вы бесплодны, может стать, мягко говоря, неприятным сюрпризом. «Многие мужчины испытывают эмоциональный стресс из-за диагноза бесплодия», — говорит Росс.
Обнаружение того, что вы бесплодны, может стать, мягко говоря, неприятным сюрпризом. «Многие мужчины испытывают эмоциональный стресс из-за диагноза бесплодия», — говорит Росс.
Шабан говорит, что часто бывает смущение.«Парни путают либидо и потенцию с фертильностью. Их беспокоит то, что они будут стереотипными ».
Росс напоминает мужчинам, что «большинство проблем с [воспроизводством] не влияет на их способность вырабатывать мужские гормоны, половую функцию или их мужественность».
Но даже если все выглядит мрачно, у экспертов все же есть обнадеживающий совет: продолжайте попытки. От 25 до 35% «бесплодных» пар в конечном итоге заводят ребенка без какого-либо лечения.
Дифференциальный диагноз мужского бесплодия
Palermo G, Joris H, Devroey P, Van Steirteghem AC.Беременность после интрацитоплазматической инъекции одиночного сперматозоида в ооцит. Ланцет . 4 июля 1992 г. 340 (8810): 17-8. [Медлайн].
Matorras R, Diez J, Corcóstegui B, Gutiérrez de Terán G, García JM, Pijoan JI, et al. Самопроизвольная беременность у пар, ожидающих искусственного оплодотворения донора из-за тяжелого мужского бесплодия. Eur J Obstet Gynecol Reprod Biol . 1996, 27 декабря. 70 (2): 175-8. [Медлайн].
Carlsen E, Giwercman A, Keiding N, Skakkebaek NE.Доказательства снижения качества спермы за последние 50 лет. BMJ . 1992 сентябрь 12, 305 (6854): 609-13. [Медлайн].
Mulcahy N. Мужское бесплодие увеличивает общий риск рака. Медицинские новости Medscape. 21 июня 2013 г .; По состоянию на 30 июля 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/806619.
Eisenberg ML, Betts P, Herder D, Lamb DJ, Lipshultz LI. Повышенный риск рака среди мужчин с азооспермией. Fertil Steril .2013 12 июня [Medline].
Fertil Steril .2013 12 июня [Medline].
Ventimiglia E, Capogrosso P, Boeri L, Serino A, Colicchia M, Ippolito S и др. Бесплодие как показатель общего мужского здоровья: результаты перекрестного исследования. Fertil Steril . 2015 июл.104 (1): 48-55. [Медлайн].
Бейкер HW. Репродуктивные эффекты нетестикулярных заболеваний. Endocrinol Metab Clin North Am . 1998 27 декабря (4): 831-50. [Медлайн].
Альшахрани С., Ахмед А.Ф., Габр А.Х., Абалхассан М., Ахмад Г.Влияние индекса массы тела на параметры спермы у бесплодных мужчин. Андрология . 2016 5 февраля. [Medline].
Ангиано А., Оутс Р. Д., Амос Дж. А., Дин М., Джеррард Б., Стюарт С. и др. Врожденное двустороннее отсутствие семявыносящего протока. Преимущественно генитальная форма муковисцидоза. JAMA . 1992 г., 1. 267 (13): 1794-7. [Медлайн].
Чильон М., Казальс Т., Мерсье Б., Бассас Л., Лиссенс В., Зильбер С. и др. Мутации в гене муковисцидоза у пациентов с врожденным отсутствием семявыносящего протока. N Engl J Med . 1995, 1 июня. 332 (22): 1475-80. [Медлайн].
Petersen PM, Skakkebaek NE, Vistisen K, Rørth M, Giwercman A. Качество спермы и репродуктивные гормоны перед орхиэктомией у мужчин с раком яичек. Дж. Клин Онкол . 1999 марта 17 (3): 941-7. [Медлайн].
Jacobsen KD, Ous S, Waehre H, Trasti H, Stenwig AE, Lien HH и др. Эякуляция у пациентов с раком яичка после постхимиотерапевтической диссекции забрюшинных лимфатических узлов. Дж. Рак . 1999 Апрель 80 (1-2): 249-55. [Медлайн].
Эль Оста Р., Альмонт Т., Дилиджент С., Хуберт Н., Эшвед П., Хуберт Дж. Злоупотребление анаболическими стероидами и мужское бесплодие. Базовый Клин Андрол . 2016. 26: 2. [Медлайн].
Ван С., Макдональд В., Леунг А., Суперлано Л., Берман Н., Халл Л. и др. Влияние повышенной температуры мошонки на выработку спермы у нормальных мужчин. Fertil Steril . 1997 августа 68 (2): 334-9. [Медлайн].
Pulkkinen MO, Mäenpää J. Снижение концентрации тестостерона в сыворотке крови во время лечения тетрациклином. Acta Endocrinol (Копен) . 1983 июн 103 (2): 269-72.[Медлайн].
Schatte EC, Orejuela FJ, Lipshultz LI, Kim ED, Lamb DJ. Лечение бесплодия вследствие анэякуляции у мужчин с помощью электроэякуляции и интрацитоплазматической инъекции спермы. Дж Урол . 2000 июн. 163 (6): 1717-20. [Медлайн].
Brackett NL, Lynne CM, Aballa TC, Ferrell SM. Подвижность сперматозоидов из семявыносящего протока у мужчин с травмой спинного мозга выше, чем из эякулята. Дж Урол . 2000 сентябрь 164 (3, часть 1): 712-5.[Медлайн].
da Silva BF, Meng C, Helm D, Pachl F, Schiller J, Ibrahim E, et al. К пониманию мужского бесплодия после травмы спинного мозга с использованием количественной протеомики. Протеомика клеток Мол . 2016 26 января. [Medline].
Takihara H, Sakatoku J, Fujii M, Nasu T., Cosentino MJ, Cockett AT. Значение измерения размера яичка в андрологии. I. Новый орхиометр и его клиническое применение. Fertil Steril . 1983 июн. 39 (6): 836-40. [Медлайн].
Bouloux P, Warne DW, Loumaye E; Группа по изучению ФСГ мужского бесплодия. Эффективность и безопасность рекомбинантного фолликулостимулирующего гормона человека у мужчин с изолированным гипогонадотропным гипогонадизмом. Fertil Steril . 2002 Февраль 77 (2): 270-3. [Медлайн].
Whitten SJ, Nangia AK, Kolettis PN. Некоторые пациенты с гипогонадотропным гипогонадизмом могут реагировать на лечение кломифена цитратом. Fertil Steril . 2006 декабрь 86 (6): 1664-8. [Медлайн].
Rucker GB, Mielnik A, King P, Goldstein M, Schlegel PN. Предоперационный скрининг на генетические аномалии у мужчин с необструктивной азооспермией перед извлечением сперматозоидов из яичек. Дж Урол . 1998 декабрь 160 (6, часть 1): 2068-71. [Медлайн].
[Рекомендации] Джаров Дж., Сигман М., Колеттис П. Н., Липшульц Л. Р., МакКлюр Р. Д., Нангиа А. К. и др. Оценка самцов с азооспермией. Заявления о передовой практике Американской ассоциации урологов. Доступно на http://www.auanet.org/guidelines/male-infertility-azoospermic-male-(reviewed-and-amended-2011). 2011; Дата обращения: 6 июня 2020 г.
[Рекомендации] Джаров Дж., Сигман М., Колеттис П. Н., Липшульц Л. Р., МакКлюр Р. Д., Нангиа А. К. и др.Оптимальная оценка бесплодия мужчины. Заявления о передовой практике Американской ассоциации урологов. Доступно по адресу http://www.auanet.org/guidelines/male-infertility-optimal-evaluation-(reviewed-and-validity-confirmed-2011). 2011; Дата обращения: 6 июня 2020 г.
Йошида А., Миура К., Нагао К., Хара Х, Исии Н., Шираи М. Сексуальная функция и клинические особенности пациентов с синдромом Клайнфельтера с основной жалобой на мужское бесплодие. Инт Дж Андрол . 1997 апр.20 (2): 80-5. [Медлайн].
Groth KA, Skakkebk A, Høst C, Gravholt CH, Bojesen A. Клинический обзор: синдром Клайнфельтера — клиническое обновление. Дж. Клин Эндокринол Метаб . 2013 января 98 (1): 20-30. [Медлайн].
[Рекомендации] Юнгвирт А., Димер Т., Копа З., Краус С., Минхас С., Турне Х. Мужское бесплодие. Европейская ассоциация урологов. Доступно на http://uroweb.org/guideline/male-infertility/. 2017; Дата обращения: 6 июня 2020 г.
Айман Дж., Гриффин Дж. Э., Газак Дж. М., Уилсон Дж. Д., MacDonald PC.Нечувствительность к андрогенам как причина бесплодия у нормальных мужчин. N Engl J Med . 1979 г., 1 февраля. 300 (5): 223-7. [Медлайн].
Davis-Dao CA, Tuazon ED, Sokol RZ, Cortessis VK. Мужское бесплодие и вариации длины CAG-повторов в гене рецептора андрогенов: метаанализ. Дж. Клин Эндокринол Метаб . 2007 ноябрь 92 (11): 4319-26. [Медлайн].
Vicdan A, Vicdan K, Günalp S, Kence A, Akarsu C, Isik AZ и др.Генетические аспекты мужского бесплодия человека: частота хромосомных аномалий и микроделеций Y-хромосомы при тяжелом мужском бесплодии. Eur J Obstet Gynecol Reprod Biol . 2004, 10 ноября. 117 (1): 49-54. [Медлайн].
[Рекомендации] Краус К., Хефслот Л., Симони М., Тюттельманн Ф., Европейская академия андрологии, Европейская сеть качества молекулярной генетики. Рекомендации EAA / EMQN по передовой практике для молекулярной диагностики микроделеций Y-хромосомы: современное состояние, 2013 г. Андрология . 2014 Январь 2 (1): 5-19. [Медлайн].
Patsalis PC, Sismani C, Quintana-Murci L, Taleb-Bekkouche F, Krausz C, McElreavey K. Эффекты передачи делеций AZFc Y-хромосомы. Ланцет . 2002 Октябрь 19, 360 (9341): 1222-4. [Медлайн].
Siffroi JP, Le Bourhis C, Krausz C, Barbaux S, Quintana-Murci L, Kanafani S и др. Мозаицизм половых хромосом у мужчин с делециями длинных плеч Y-хромосомы. Репродукция Человека .2000 15 декабря (12): 2559-62. [Медлайн].
Коломбо JB, Наз РК. Модуляция инсулиноподобного фактора роста-1 в семенной плазме бесплодных мужчин. Дж Андрол . 1999 Янв-Фев. 20 (1): 118-25. [Медлайн].
Надери Г., Мохсени Рад Х, Табассоми Ф, Латиф А. Семенной инсулиноподобный фактор роста-I может быть вовлечен в патофизиологию бесплодия у пациентов с клиническим варикоцеле. Человек Фертил (Камб) . 2015 июн. 18 (2): 92-5.[Медлайн].
Yamamoto M, Hibi H, Hirata Y, Miyake K, Ishigaki T. Влияние варикоцелэктомии на параметры спермы и частоту наступления беременности у пациентов с субклиническим варикоцеле: рандомизированное проспективное контролируемое исследование. Дж Урол . 1996 май. 155 (5): 1636-8. [Медлайн].
Ding H, Tian J, Du W, Zhang L, Wang H, Wang Z. Открытая немикрохирургическая, лапароскопическая или открытая микрохирургическая варикоцелэктомия при мужском бесплодии: метаанализ рандомизированных контролируемых исследований. БЖУ Инт . 2012 ноябрь 110 (10): 1536-42. [Медлайн].
Tollner TL, Venners SA, Hollox EJ, Yudin AI, Liu X, Tang G и др. Распространенная мутация дефенсина DEFB126 вызывает нарушение функции сперматозоидов и субфертильность. Научный перевод медицины . 2011 20 июля. 3 (92): 92ra65. [Медлайн].
Diao R, Fok KL, Chen H, Yu MK, Duan Y, Chung CM и др. Недостаток человеческого β-дефенсина 1 лежит в основе мужского бесплодия, связанного с плохой подвижностью сперматозоидов и инфекцией половых путей. Научный перевод медицины . 2014 13 августа (249): 249ra108. [Медлайн].
Smith HC. Фертильность у мужчин с муковисцидозом: оценка, исследования и лечение. Педиатр Респир Ред. . 2010 июн.11 (2): 80-3. [Медлайн].
Захальский М.П., Берман А.Дж., Наглер Х.М. Оценка риска повреждения придатка яичка при гидроцелэктомии и сперматоцелэктомии. Дж Урол . 2004 июн 171 (6, часть 1): 2291-2. [Медлайн].
Purohit RS, Wu DS, Shinohara K, Turek PJ.Проспективное сравнение 3 диагностических методов для оценки обструкции семявыбрасывающего протока. Дж Урол . 2004, январь 171 (1): 232-5; обсуждение 235-6. [Медлайн].
Всемирная организация здравоохранения, Департамент репродуктивного здоровья и исследований. Лабораторное руководство ВОЗ по исследованию и обработке спермы человека . Пятое издание. 2010. 1-287. [Полный текст].
Cooper TG, Noonan E, von Eckardstein S, Auger J, Baker HW, Behre HM и др.Справочные значения Всемирной организации здравоохранения для характеристик спермы человека. Обновление Hum Reprod . 2010 май-июнь. 16 (3): 231-45. [Медлайн].
Pierik FH, Dohle GR, van Muiswinkel JM, Vreeburg JT, Weber RF. Полезно ли обычное УЗИ мошонки у бесплодных мужчин? Дж Урол . 1999 ноябрь 162 (5): 1618-20. [Медлайн].
Raman JD, Nobert CF, Goldstein M. Повышенная заболеваемость раком яичек у мужчин с бесплодием и отклонениями в анализе спермы. Дж Урол . 2005 Nov. 174 (5): 1819-22; обсуждение 1822. [Medline].
Янагимачи Р., Янагимачи Х., Роджерс Б.Дж. Использование беззонных яйцеклеток животных в качестве тест-системы для оценки оплодотворяющей способности сперматозоидов человека. Биол Репрод . 1976 г., 15 ноября (4): 471-6. [Медлайн].
Финкель Д.М., Филлипс Д.Л., Снайдер П.Дж. Стимуляция сперматогенеза гонадотропинами у мужчин с гипогонадотропным гипогонадизмом. N Engl J Med .1985, 12 сентября. 313 (11): 651-5. [Медлайн].
Санти Д., Граната А.Р., Симони М. Лечение мужского идиопатического бесплодия с помощью ФСГ повышает частоту наступления беременности: метаанализ. Endocr Connect . 2015 Сентябрь 4 (3): R46-58. [Медлайн].
Павлович С.П., Кинг П., Гольдштейн М, Шлегель П.Н. Доказательства излечимой эндокринопатии у бесплодных мужчин. Дж Урол . 2001 Март 165 (3): 837-41. [Медлайн].
Whitten SJ, Nangia AK, Kolettis PN.Некоторые пациенты с гипогонадотропным гипогонадизмом могут реагировать на лечение кломифена цитратом. Fertil Steril . 2006 декабрь 86 (6): 1664-8. [Медлайн].
Чуа М.Э., Эскуса К.Г., Луна С., Тапиа Л.С., Дофитас Б., Моралес М. Возвращение к антагонистам эстрогена (кломифен или тамоксифен) в качестве медицинской эмпирической терапии идиопатического мужского бесплодия: метаанализ. Андрология . 2013 Сентябрь 1 (5): 749-57. [Медлайн].
Ому А.Е., аль-Каттан Ф., Абдул Хамада Б.Влияние непрерывной терапии низкими дозами кортикостероидов у мужчин с антиспермальными антителами на качество сперматозоидов и скорость зачатия. Eur J Obstet Gynecol Reprod Biol . 1996 Ноябрь 69 (2): 129-34. [Медлайн].
Bals-Pratsch M, Dören M, Karbowski B, Schneider HP, Nieschlag E. Циклическая кортикостероидная иммуносупрессия неэффективна при лечении мужского бесплодия, связанного с антителами к сперматозоидам: контролируемое исследование. Репродукция Человека . 1992, 7 января (1): 99-104.[Медлайн].
Reynolds JC, McCall A, Kim ED, Lipshultz LI. Инъекция коллагена в шейку мочевого пузыря восстанавливает антеградную эякуляцию после операции на шейке мочевого пузыря. Дж Урол . Апрель 1998. 159 (4): 1303. [Медлайн].
Садагиани С., Фаллахи С., Хешмати Х., Тешнизи С.Х., Чайджан Х.А., Эбрахими ФФА и др. Влияние антиоксидантных добавок на параметры спермы у бесплодных курильщиков мужского пола: клиническое испытание, проводимое слепым методом. AIMS Public Health .2020. 7 (1): 92-99. [Медлайн]. [Полный текст].
Safarinejad MR, Safarinejad S, Shafiei N, Safarinejad S. Влияние восстановленной формы кофермента q (10) (убихинола) на параметры спермы у мужчин с идиопатическим бесплодием: двойное слепое плацебо-контролируемое рандомизированное исследование. Дж Урол . 2012 августа 188 (2): 526-31. [Медлайн].
Binsaleh S, Lo KC. Варикоцелэктомия: предпочтительным методом лечения является микрохирургическая паховая варикоцелэктомия. Кан Урол Ассо J .2007 Сентябрь 1 (3): 277-8. [Медлайн].
Huang HC, Huang ST, Chen Y, Hsu YC, Chang PC, Hsieh ML. Факторы прогноза для успешной варикоцелэктомии для лечения мужского бесплодия, связанного с варикоцеле. Reprod Fertil Dev . 2014 26 марта (3): 485-90. [Медлайн].
Кондо Ю., Исикава Т., Ямагути К., Фудзисава М. Предсказатели улучшения семенных характеристик при лечении варикоцеле. Андрология . 2009 Февраль 41 (1): 20-3. [Медлайн].
Аль Бакри А., Ло К., Гробер Э, Кэссиди Д., Кардосо Дж. П., Ярви К. Время для улучшения параметров спермы после варикоцелэктомии. Дж Урол . 2012 Январь 187 (1): 227-31. [Медлайн].
Абдель-Мегид Т.А., Аль-Сайяд А., Тайиб А., Фарси Х.М. Улучшает ли лечение варикоцеле мужское бесплодие? Доказательная точка зрения рандомизированного контролируемого исследования. Евро Урол . 21 декабря 2010 г. [Medline].
Wang J, Xia SJ, Liu ZH, Tao L, Ge JF, Xu CM и др.Паховая и субингвинальная микроварикоцелэктомия, оптимальное хирургическое лечение варикоцеле: метаанализ. Азиатский Дж. Андрол . 2015 янв-фев. 17 (1): 74-80. [Медлайн].
Parekattil SJ, Gudeloglu A. Роботизированная андрологическая хирургия. Азиатский Дж. Андрол . 2013 15 января (1): 67-74. [Медлайн].
Etafy M, Gudeloglu A, Brahmbhatt JV, Parekattil SJ. Обзор роли роботизированной хирургии при мужском бесплодии. Араб Дж Урол .2018 Март 16 (1): 148-156. [Медлайн].
Trost L, Parekattil S, Wang J, Hellstrom WJ. Интракорпоральная роботизированная микрохирургическая вазовазостомия для лечения двусторонней обструкции сосудов, возникающей после двусторонней пластики паховой грыжи с установкой сетки. Дж Урол . 2014 Апрель 191 (4): 1120-5. [Медлайн].
Gudeloglu A, Brahmbhatt JV, Parekattil SJ. Роботизированная микрохирургия при мужском бесплодии и урология выводят робототехнику на новый уровень. Перевод Андрол Урол . 2014 марта 3 (1): 102-12. [Медлайн].
Belker AM, Thomas AJ, Fuchs EF. Результаты 1469 случаев отмены микрохирургической вазэктомии, проведенных Исследовательской группой по вазовазостомии. Дж Урол . 1991 Март 145 (3): 505-11. [Медлайн].
Fenig DM, Kattan MW, Mills JN, et al. Номограмма для предоперационного прогнозирования вероятности необходимости эпидидимовазостомии во время отмены вазэктомии. Дж Урол . 2012 Январь 187 (1): 215-8.[Медлайн].
Сяо В., Султан Р., Ли Р., Гольдштейн М. Повышенный уровень фолликулостимулирующего гормона связан с более высоким использованием вспомогательной репродукции после отмены вазэктомии. Дж Урол . 2011 июн.185 (6): 2266-71. [Медлайн].
Anger JT, Goldstein M. Интравазальная «зубная паста» у мужчин с обструктивной азооспермией получена из эпителия сосудов, а не из сперматозоидов. Дж Урол . 2004 Август 172 (2): 634-6. [Медлайн].
Berger RE.Поперечная триангуляционная вазоэпидидимостомия. Дж Урол . 1998 июн. 159 (6): 1951-3. [Медлайн].
Дики Р.М., Пастушак А.В., Хакки Т.С., Чандрашекар А., Рамасами Р., Липшульц Л.И. Эволюция обращения вазэктомии. Curr Urol Rep . 2015 Июнь 16 (6): 40. [Медлайн].
McCallum S, Li PS, Sheynkin Y, Su LM, Chan P, Goldstein M. Сравнение сквозной сквозной инвагинации и стандартной сквозной микрохирургической вазоэпидидимостомии: проспективное рандомизированное контролируемое исследование на самцах крыс линии Wistar. Дж Урол . 2002 май. 167 (5): 2284-8. [Медлайн].
Chan PT, Brandell RA, Goldstein M. Проспективный анализ результатов после микрохирургической инвагинации вазоэпидидимостомии. БЖУ Инт . 2005 сентябрь 96 (4): 598-601. [Медлайн].
Халперн Дж., Миттал С., Перейра К., Бхатиа С., Рамасами Р. Чрескожная эмболизация варикоцеле: техника, показания, относительные противопоказания и осложнения. Азиатский Дж. Андрол .2016 март-апрель. 18 (2): 234-8. [Медлайн]. [Полный текст].
Cantoro U, Polito M, Muzzonigro G. Переоценка роли субклинического варикоцеле у бесплодных мужчин с нарушением качества спермы: проспективное исследование. Урология . 2015 Апрель 85 (4): 826-30. [Медлайн].
Паскуалотто Ф.Ф., Люкон А.М., де Гоэс П.М., Собрейро Б.П., Халлак Дж., Паскуалотто Э.Б. и др. Стоит ли оперировать субклиническое правое варикоцеле у пациентов с варикоцеле II-III степени левого яичка? J Assist Reprod Genet . 2005 г., май. 22 (5): 227-31. [Медлайн].
Савио Л.Ф., Палмер Дж., Пракаш Н.С., Клавихо Р., Адаму Д., Рамасами Р. Трансуретральная резекция семявыбрасывающих протоков: пошаговое руководство. Fertil Steril . 2017 июн.107 (6): e20. [Медлайн].
Хаузер Р., Йогев Л., Паз Дж., Явец Х., Азем Ф., Лессинг Дж. Б. и др. Сравнение эффективности двух методов получения сперматозоидов из яичек при необструктивной азооспермии: мультифокальная экстракция тестикулярных сперматозоидов и мультифокальная аспирация сперматозоидов из яичек. Дж Андрол . 2006 янв-фев. 27 (1): 28-33. [Медлайн].
Льюис Р. Замораживание спермы — жизнеспособный вариант у мужчин с азооспермией. Медицинские новости Medscape . 12 августа 2013 г. [Полный текст].
Омуртаг К., Купер А., Баллок А. и др. Восстановление спермы и ЭКО после экстракции сперматозоидов из яичек (TESE): влияние мужской диагностики и использования удаленных хирургических центров на восстановление спермы и ЭКО. PLoS One . 2013. 8 (7): e69838. [Медлайн].[Полный текст].
Schlegel PN. Извлечение сперматозоидов из яичек: микродиссекция улучшает выход сперматозоидов с минимальным иссечением тканей. Репродукция Человека . 1999 14 января (1): 131-5. [Медлайн].
Belker AM, Sherins RJ, Dennison-Lagos L, Thorsell LP, Schulman JD. Чрескожная аспирация сперматозоидов из яичек: удобная и эффективная офисная процедура для получения спермы для экстракорпорального оплодотворения с помощью интрацитоплазматической инъекции сперматозоидов. Дж Урол .1998 декабрь 160 (6, часть 1): 2058-62. [Медлайн].
Бриндли GS. Рефлекторная эякуляция при вибростимуляции у мужчин с параличом нижних конечностей. Параплегия . 1981. 19 (5): 299-302. [Медлайн].
Mathieu C, Ecochard R, Bied V, Lornage J, Czyba JC. Кумулятивный коэффициент зачатия после внутриматочного искусственного оплодотворения сперматозоидами мужа: влияние возраста мужа. Репродукция Человека . 1995 Май. 10 (5): 1090-7. [Медлайн].
Bellver J, Garrido N, Remohí J, Pellicer A, Meseguer M.Влияние возраста отца на исход вспомогательной репродукции. Репродукция Биомед Интернет . 2008 17 ноября (5): 595-604. [Медлайн].
Olson CK, Keppler-Noreuil KM, Romitti PA, Budelier WT, Ryan G, Sparks AE, et al. Экстракорпоральное оплодотворение связано с увеличением серьезных врожденных дефектов. Fertil Steril . 2005 ноябрь 84 (5): 1308-15. [Медлайн].
Сильвер Р.И., Родригес Р., Чанг Т.С., Гирхарт Дж.П. Экстракорпоральное оплодотворение связано с повышенным риском гипоспадии. Дж Урол . 1999 июн. 161 (6): 1954-7. [Медлайн].
Jakab A, Sakkas D, Delpiano E, Cayli S, Kovanci E, Ward D и др. Интрацитоплазматическая инъекция сперматозоидов: новый метод отбора сперматозоидов с нормальной частотой хромосомных анеуплоидий. Fertil Steril . 2005 декабрь 84 (6): 1665-73. [Медлайн].
Van Steirteghem AC, Liu J, Joris H, Nagy Z, Janssenswillen C, Tournaye H, et al. Более высокая вероятность успеха при интрацитоплазматической инъекции сперматозоидов, чем при субзональном осеменении.Отчет о второй серии из 300 последовательных циклов лечения. Репродукция Человека . 1993 июл.8 (7): 1055-60. [Медлайн].
Wald M, Ross LS, Prins GS, Cieslak-Janzen J, Wolf G, Niederberger CS. Анализ результатов криоконсервированной хирургически извлеченной спермы для ЭКО / ИКСИ. Дж Андрол . 2006 янв-фев. 27 (1): 60-5. [Медлайн].
Рехман Р., Фатима СС, Хуссейн М., Хан Р., Хан Т.А. Влияние толщины эндометрия на исход беременности после интрацитоплазматической инъекции спермы. Дж. Пак Мед Ассор . 2015 май. 65 (5): 448-51. [Медлайн].
Скотт Р., Макферсон А., Йейтс Р. В., Хуссейн Б., Диксон Дж. Влияние пероральных добавок селена на подвижность сперматозоидов человека. Бр Дж Урол . 1998 июл.82 (1): 76-80. [Медлайн].
Клеметти Р., Гисслер М., Севон Т., Койвурова С., Ритванен А., Хемминки Э. У детей, рожденных после вспомогательного оплодотворения, чаще встречаются серьезные врожденные аномалии. Fertil Steril .2005 ноябрь 84 (5): 1300-7. [Медлайн].
Агбугуи Ю.О., Омохуду О. Клапан задней уретры: необычная причина первичного мужского бесплодия. J Reprod Infertil . 2015 апр-июн. 16 (2): 113-5. [Медлайн].
Mechlin C, Mccullough A. V1590 Роботизированная микрохирургическая коррекция варикоцеле: первоначальный опыт и хирургические результаты из единого академического центра. Дж Урол . 2013. 189: e652-3. [Полный текст].
[Рекомендации] Джаров Дж., Сигман М., Колеттис П. Н., Липшульц Л. Р., МакКлюр Р. Д., Нангиа А. К. и др.Лечение обструктивной азооспермии. Заявления о передовой практике Американской ассоциации урологов. Доступно на http://www.auanet.org/guidelines/male-infertility-management-of-obstructive-azoospermia-(reviewed-and-validity-confirmed-2011). 2011; Дата обращения: 6 июня 2020 г.
Лабораторные исследования, исследования изображений, другие тесты
Палермо Г., Джорис Х., Деврой П., Ван Штайртегем А.С. Беременность после интрацитоплазматической инъекции одиночного сперматозоида в ооцит. Ланцет . 4 июля 1992 г. 340 (8810): 17-8. [Медлайн].
Matorras R, Diez J, Corcóstegui B, Gutiérrez de Terán G, García JM, Pijoan JI, et al. Самопроизвольная беременность у пар, ожидающих искусственного оплодотворения донора из-за тяжелого мужского бесплодия. Eur J Obstet Gynecol Reprod Biol . 1996, 27 декабря. 70 (2): 175-8. [Медлайн].
Carlsen E, Giwercman A, Keiding N, Skakkebaek NE. Доказательства снижения качества спермы за последние 50 лет. BMJ . 1992 сентябрь 12, 305 (6854): 609-13. [Медлайн].
Mulcahy N. Мужское бесплодие увеличивает общий риск рака. Медицинские новости Medscape. 21 июня 2013 г .; По состоянию на 30 июля 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/806619.
Eisenberg ML, Betts P, Herder D, Lamb DJ, Lipshultz LI. Повышенный риск рака среди мужчин с азооспермией. Fertil Steril . 2013 12 июня [Medline].
Ventimiglia E, Capogrosso P, Boeri L, Serino A, Colicchia M, Ippolito S и др.Бесплодие как показатель общего мужского здоровья: результаты перекрестного исследования. Fertil Steril . 2015 июл.104 (1): 48-55. [Медлайн].
Бейкер HW. Репродуктивные эффекты нетестикулярных заболеваний. Endocrinol Metab Clin North Am . 1998 27 декабря (4): 831-50. [Медлайн].
Альшахрани С., Ахмед А.Ф., Габр А.Х., Абалхассан М., Ахмад Г. Влияние индекса массы тела на параметры спермы у бесплодных мужчин. Андрология .2016 5 февраля. [Medline].
Ангиано А., Оутс Р. Д., Амос Дж. А., Дин М., Джеррард Б., Стюарт С. и др. Врожденное двустороннее отсутствие семявыносящего протока. Преимущественно генитальная форма муковисцидоза. JAMA . 1992 г., 1. 267 (13): 1794-7. [Медлайн].
Чильон М., Казальс Т., Мерсье Б., Бассас Л., Лиссенс В., Зильбер С. и др. Мутации в гене муковисцидоза у пациентов с врожденным отсутствием семявыносящего протока. N Engl J Med .1995, 1 июня. 332 (22): 1475-80. [Медлайн].
Petersen PM, Skakkebaek NE, Vistisen K, Rørth M, Giwercman A. Качество спермы и репродуктивные гормоны перед орхиэктомией у мужчин с раком яичек. Дж. Клин Онкол . 1999 марта 17 (3): 941-7. [Медлайн].
Jacobsen KD, Ous S, Waehre H, Trasti H, Stenwig AE, Lien HH и др. Эякуляция у пациентов с раком яичка после постхимиотерапевтической диссекции забрюшинных лимфатических узлов. Дж. Рак . 1999 Апрель 80 (1-2): 249-55. [Медлайн].
Гундерсен Т.Д., Йоргенсен Н., Андерссон А.М., Банг А.К., Нордкап Л., Скаккебек Н.Е. и др. Ассоциация между использованием марихуаны и мужских репродуктивных гормонов и качеством спермы: исследование среди 1215 здоровых молодых мужчин. Am J Epidemiol . 2015 15 сентября. 182 (6): 473-81. [Медлайн].
Эль Оста Р., Альмонт Т., Дилиджент С., Хуберт Н., Эшвед П., Хуберт Дж. Злоупотребление анаболическими стероидами и мужское бесплодие. Базовый Клин Андрол . 2016. 26: 2. [Медлайн].
Ван С., Макдональд В., Леунг А., Суперлано Л., Берман Н., Халл Л. и др. Влияние повышенной температуры мошонки на выработку спермы у нормальных мужчин. Fertil Steril . 1997 августа 68 (2): 334-9. [Медлайн].
Pulkkinen MO, Mäenpää J. Снижение концентрации тестостерона в сыворотке крови во время лечения тетрациклином. Acta Endocrinol (Копен) . 1983 июн 103 (2): 269-72.[Медлайн].
Schatte EC, Orejuela FJ, Lipshultz LI, Kim ED, Lamb DJ. Лечение бесплодия вследствие анэякуляции у мужчин с помощью электроэякуляции и интрацитоплазматической инъекции спермы. Дж Урол . 2000 июн. 163 (6): 1717-20. [Медлайн].
Brackett NL, Lynne CM, Aballa TC, Ferrell SM. Подвижность сперматозоидов из семявыносящего протока у мужчин с травмой спинного мозга выше, чем из эякулята. Дж Урол . 2000 сентябрь 164 (3, часть 1): 712-5.[Медлайн].
da Silva BF, Meng C, Helm D, Pachl F, Schiller J, Ibrahim E, et al. К пониманию мужского бесплодия после травмы спинного мозга с использованием количественной протеомики. Протеомика клеток Мол . 2016 26 января. [Medline].
Талеби А.Р., Халили М.А., Вахиди С., Гасемзаде Дж., Табибнежад Н. Конденсация хроматина сперматозоидов, целостность ДНК и апоптоз у мужчин с повреждением спинного мозга. J Средство для спинного мозга . 2013 Март.36 (2): 140-6. [Медлайн].
Takihara H, Sakatoku J, Fujii M, Nasu T., Cosentino MJ, Cockett AT. Значение измерения размера яичка в андрологии. I. Новый орхиометр и его клиническое применение. Fertil Steril . 1983 июн. 39 (6): 836-40. [Медлайн].
Bouloux P, Warne DW, Loumaye E; Группа по изучению ФСГ мужского бесплодия. Эффективность и безопасность рекомбинантного фолликулостимулирующего гормона человека у мужчин с изолированным гипогонадотропным гипогонадизмом. Fertil Steril . 2002 Февраль 77 (2): 270-3. [Медлайн].
Whitten SJ, Nangia AK, Kolettis PN. Некоторые пациенты с гипогонадотропным гипогонадизмом могут реагировать на лечение кломифена цитратом. Fertil Steril . 2006 декабрь 86 (6): 1664-8. [Медлайн].
Rucker GB, Mielnik A, King P, Goldstein M, Schlegel PN. Предоперационный скрининг на генетические аномалии у мужчин с необструктивной азооспермией перед извлечением сперматозоидов из яичек. Дж Урол . 1998 декабрь 160 (6, часть 1): 2068-71. [Медлайн].
[Рекомендации] Джаров Дж., Сигман М., Колеттис П. Н., Липшульц Л. Р., МакКлюр Р. Д., Нангиа А. К. и др. Оценка самцов с азооспермией. Заявления о передовой практике Американской ассоциации урологов. Доступно на http://www.auanet.org/guidelines/male-infertility-azoospermic-male-(reviewed-and-amended-2011). 2011; Дата обращения: 6 июня 2020 г.
[Рекомендации] Джаров Дж., Сигман М., Колеттис П. Н., Липшульц Л. Р., МакКлюр Р. Д., Нангиа А. К. и др.Оптимальная оценка бесплодия мужчины. Заявления о передовой практике Американской ассоциации урологов. Доступно по адресу http://www.auanet.org/guidelines/male-infertility-optimal-evaluation-(reviewed-and-validity-confirmed-2011). 2011; Дата обращения: 6 июня 2020 г.
Йошида А., Миура К., Нагао К., Хара Х, Исии Н., Шираи М. Сексуальная функция и клинические особенности пациентов с синдромом Клайнфельтера с основной жалобой на мужское бесплодие. Инт Дж Андрол . 1997 апр.20 (2): 80-5. [Медлайн].
Groth KA, Skakkebk A, Høst C, Gravholt CH, Bojesen A. Клинический обзор: синдром Клайнфельтера — клиническое обновление. Дж. Клин Эндокринол Метаб . 2013 января 98 (1): 20-30. [Медлайн].
[Рекомендации] Юнгвирт А., Димер Т., Копа З., Краус С., Минхас С., Турне Х. Мужское бесплодие. Европейская ассоциация урологов. Доступно на http://uroweb.org/guideline/male-infertility/. 2017; Дата обращения: 6 июня 2020 г.
Айман Дж., Гриффин Дж. Э., Газак Дж. М., Уилсон Дж. Д., MacDonald PC.Нечувствительность к андрогенам как причина бесплодия у нормальных мужчин. N Engl J Med . 1979 г., 1 февраля. 300 (5): 223-7. [Медлайн].
Davis-Dao CA, Tuazon ED, Sokol RZ, Cortessis VK. Мужское бесплодие и вариации длины CAG-повторов в гене рецептора андрогенов: метаанализ. Дж. Клин Эндокринол Метаб . 2007 ноябрь 92 (11): 4319-26. [Медлайн].
Vicdan A, Vicdan K, Günalp S, Kence A, Akarsu C, Isik AZ и др.Генетические аспекты мужского бесплодия человека: частота хромосомных аномалий и микроделеций Y-хромосомы при тяжелом мужском бесплодии. Eur J Obstet Gynecol Reprod Biol . 2004, 10 ноября. 117 (1): 49-54. [Медлайн].
[Рекомендации] Краус К., Хефслот Л., Симони М., Тюттельманн Ф., Европейская академия андрологии, Европейская сеть качества молекулярной генетики. Рекомендации EAA / EMQN по передовой практике для молекулярной диагностики микроделеций Y-хромосомы: современное состояние, 2013 г. Андрология . 2014 Январь 2 (1): 5-19. [Медлайн].
Patsalis PC, Sismani C, Quintana-Murci L, Taleb-Bekkouche F, Krausz C, McElreavey K. Эффекты передачи делеций AZFc Y-хромосомы. Ланцет . 2002 Октябрь 19, 360 (9341): 1222-4. [Медлайн].
Siffroi JP, Le Bourhis C, Krausz C, Barbaux S, Quintana-Murci L, Kanafani S и др. Мозаицизм половых хромосом у мужчин с делециями длинных плеч Y-хромосомы. Репродукция Человека .2000 15 декабря (12): 2559-62. [Медлайн].
Коломбо JB, Наз РК. Модуляция инсулиноподобного фактора роста-1 в семенной плазме бесплодных мужчин. Дж Андрол . 1999 Янв-Фев. 20 (1): 118-25. [Медлайн].
Надери Г., Мохсени Рад Х, Табассоми Ф, Латиф А. Семенной инсулиноподобный фактор роста-I может быть вовлечен в патофизиологию бесплодия у пациентов с клиническим варикоцеле. Человек Фертил (Камб) . 2015 июн. 18 (2): 92-5.[Медлайн].
Yamamoto M, Hibi H, Hirata Y, Miyake K, Ishigaki T. Влияние варикоцелэктомии на параметры спермы и частоту наступления беременности у пациентов с субклиническим варикоцеле: рандомизированное проспективное контролируемое исследование. Дж Урол . 1996 май. 155 (5): 1636-8. [Медлайн].
Ding H, Tian J, Du W, Zhang L, Wang H, Wang Z. Открытая немикрохирургическая, лапароскопическая или открытая микрохирургическая варикоцелэктомия при мужском бесплодии: метаанализ рандомизированных контролируемых исследований. БЖУ Инт . 2012 ноябрь 110 (10): 1536-42. [Медлайн].
Tollner TL, Venners SA, Hollox EJ, Yudin AI, Liu X, Tang G и др. Распространенная мутация дефенсина DEFB126 вызывает нарушение функции сперматозоидов и субфертильность. Научный перевод медицины . 2011 20 июля. 3 (92): 92ra65. [Медлайн].
Diao R, Fok KL, Chen H, Yu MK, Duan Y, Chung CM и др. Недостаток человеческого β-дефенсина 1 лежит в основе мужского бесплодия, связанного с плохой подвижностью сперматозоидов и инфекцией половых путей. Научный перевод медицины . 2014 13 августа (249): 249ra108. [Медлайн].
Smith HC. Фертильность у мужчин с муковисцидозом: оценка, исследования и лечение. Педиатр Респир Ред. . 2010 июн.11 (2): 80-3. [Медлайн].
Захальский М.П., Берман А.Дж., Наглер Х.М. Оценка риска повреждения придатка яичка при гидроцелэктомии и сперматоцелэктомии. Дж Урол . 2004 июн 171 (6, часть 1): 2291-2. [Медлайн].
Purohit RS, Wu DS, Shinohara K, Turek PJ.Проспективное сравнение 3 диагностических методов для оценки обструкции семявыбрасывающего протока. Дж Урол . 2004, январь 171 (1): 232-5; обсуждение 235-6. [Медлайн].
Всемирная организация здравоохранения, Департамент репродуктивного здоровья и исследований. Лабораторное руководство ВОЗ по исследованию и обработке спермы человека . Пятое издание. 2010. 1-287. [Полный текст].
Cooper TG, Noonan E, von Eckardstein S, Auger J, Baker HW, Behre HM и др.Справочные значения Всемирной организации здравоохранения для характеристик спермы человека. Обновление Hum Reprod . 2010 май-июнь. 16 (3): 231-45. [Медлайн].
Pierik FH, Dohle GR, van Muiswinkel JM, Vreeburg JT, Weber RF. Полезно ли обычное УЗИ мошонки у бесплодных мужчин? Дж Урол . 1999 ноябрь 162 (5): 1618-20. [Медлайн].
Raman JD, Nobert CF, Goldstein M. Повышенная заболеваемость раком яичек у мужчин с бесплодием и отклонениями в анализе спермы. Дж Урол . 2005 Nov. 174 (5): 1819-22; обсуждение 1822. [Medline].
Янагимачи Р., Янагимачи Х., Роджерс Б.Дж. Использование беззонных яйцеклеток животных в качестве тест-системы для оценки оплодотворяющей способности сперматозоидов человека. Биол Репрод . 1976 г., 15 ноября (4): 471-6. [Медлайн].
Финкель Д.М., Филлипс Д.Л., Снайдер П.Дж. Стимуляция сперматогенеза гонадотропинами у мужчин с гипогонадотропным гипогонадизмом. N Engl J Med .1985, 12 сентября. 313 (11): 651-5. [Медлайн].
Санти Д., Граната А.Р., Симони М. Лечение мужского идиопатического бесплодия с помощью ФСГ повышает частоту наступления беременности: метаанализ. Endocr Connect . 2015 Сентябрь 4 (3): R46-58. [Медлайн].
Павлович С.П., Кинг П., Гольдштейн М, Шлегель П.Н. Доказательства излечимой эндокринопатии у бесплодных мужчин. Дж Урол . 2001 Март 165 (3): 837-41. [Медлайн].
Whitten SJ, Nangia AK, Kolettis PN.Некоторые пациенты с гипогонадотропным гипогонадизмом могут реагировать на лечение кломифена цитратом. Fertil Steril . 2006 декабрь 86 (6): 1664-8. [Медлайн].
Чуа М.Э., Эскуса К.Г., Луна С., Тапиа Л.С., Дофитас Б., Моралес М. Возвращение к антагонистам эстрогена (кломифен или тамоксифен) в качестве медицинской эмпирической терапии идиопатического мужского бесплодия: метаанализ. Андрология . 2013 Сентябрь 1 (5): 749-57. [Медлайн].
Ому А.Е., аль-Каттан Ф., Абдул Хамада Б.Влияние непрерывной терапии низкими дозами кортикостероидов у мужчин с антиспермальными антителами на качество сперматозоидов и скорость зачатия. Eur J Obstet Gynecol Reprod Biol . 1996 Ноябрь 69 (2): 129-34. [Медлайн].
Bals-Pratsch M, Dören M, Karbowski B, Schneider HP, Nieschlag E. Циклическая кортикостероидная иммуносупрессия неэффективна при лечении мужского бесплодия, связанного с антителами к сперматозоидам: контролируемое исследование. Репродукция Человека . 1992, 7 января (1): 99-104.[Медлайн].
Reynolds JC, McCall A, Kim ED, Lipshultz LI. Инъекция коллагена в шейку мочевого пузыря восстанавливает антеградную эякуляцию после операции на шейке мочевого пузыря. Дж Урол . Апрель 1998. 159 (4): 1303. [Медлайн].
Садагиани С., Фаллахи С., Хешмати Х., Тешнизи С.Х., Чайджан Х.А., Эбрахими ФФА и др. Влияние антиоксидантных добавок на параметры спермы у бесплодных курильщиков мужского пола: клиническое испытание, проводимое слепым методом. AIMS Public Health .2020. 7 (1): 92-99. [Медлайн]. [Полный текст].
Safarinejad MR, Safarinejad S, Shafiei N, Safarinejad S. Влияние восстановленной формы кофермента q (10) (убихинола) на параметры спермы у мужчин с идиопатическим бесплодием: двойное слепое плацебо-контролируемое рандомизированное исследование. Дж Урол . 2012 августа 188 (2): 526-31. [Медлайн].
Binsaleh S, Lo KC. Варикоцелэктомия: предпочтительным методом лечения является микрохирургическая паховая варикоцелэктомия. Кан Урол Ассо J .2007 Сентябрь 1 (3): 277-8. [Медлайн].
Huang HC, Huang ST, Chen Y, Hsu YC, Chang PC, Hsieh ML. Факторы прогноза для успешной варикоцелэктомии для лечения мужского бесплодия, связанного с варикоцеле. Reprod Fertil Dev . 2014 26 марта (3): 485-90. [Медлайн].
Кондо Ю., Исикава Т., Ямагути К., Фудзисава М. Предсказатели улучшения семенных характеристик при лечении варикоцеле. Андрология . 2009 Февраль 41 (1): 20-3. [Медлайн].
Аль Бакри А., Ло К., Гробер Э, Кэссиди Д., Кардосо Дж. П., Ярви К. Время для улучшения параметров спермы после варикоцелэктомии. Дж Урол . 2012 Январь 187 (1): 227-31. [Медлайн].
Абдель-Мегид Т.А., Аль-Сайяд А., Тайиб А., Фарси Х.М. Улучшает ли лечение варикоцеле мужское бесплодие? Доказательная точка зрения рандомизированного контролируемого исследования. Евро Урол . 21 декабря 2010 г. [Medline].
Wang J, Xia SJ, Liu ZH, Tao L, Ge JF, Xu CM и др.Паховая и субингвинальная микроварикоцелэктомия, оптимальное хирургическое лечение варикоцеле: метаанализ. Азиатский Дж. Андрол . 2015 янв-фев. 17 (1): 74-80. [Медлайн].
Parekattil SJ, Gudeloglu A. Роботизированная андрологическая хирургия. Азиатский Дж. Андрол . 2013 15 января (1): 67-74. [Медлайн].
Etafy M, Gudeloglu A, Brahmbhatt JV, Parekattil SJ. Обзор роли роботизированной хирургии при мужском бесплодии. Араб Дж Урол .2018 Март 16 (1): 148-156. [Медлайн].
Trost L, Parekattil S, Wang J, Hellstrom WJ. Интракорпоральная роботизированная микрохирургическая вазовазостомия для лечения двусторонней обструкции сосудов, возникающей после двусторонней пластики паховой грыжи с установкой сетки. Дж Урол . 2014 Апрель 191 (4): 1120-5. [Медлайн].
Gudeloglu A, Brahmbhatt JV, Parekattil SJ. Роботизированная микрохирургия при мужском бесплодии и урология выводят робототехнику на новый уровень. Перевод Андрол Урол . 2014 марта 3 (1): 102-12. [Медлайн].
Belker AM, Thomas AJ, Fuchs EF. Результаты 1469 случаев отмены микрохирургической вазэктомии, проведенных Исследовательской группой по вазовазостомии. Дж Урол . 1991 Март 145 (3): 505-11. [Медлайн].
Fenig DM, Kattan MW, Mills JN, et al. Номограмма для предоперационного прогнозирования вероятности необходимости эпидидимовазостомии во время отмены вазэктомии. Дж Урол . 2012 Январь 187 (1): 215-8.[Медлайн].
Сяо В., Султан Р., Ли Р., Гольдштейн М. Повышенный уровень фолликулостимулирующего гормона связан с более высоким использованием вспомогательной репродукции после отмены вазэктомии. Дж Урол . 2011 июн.185 (6): 2266-71. [Медлайн].
Anger JT, Goldstein M. Интравазальная «зубная паста» у мужчин с обструктивной азооспермией получена из эпителия сосудов, а не из сперматозоидов. Дж Урол . 2004 Август 172 (2): 634-6. [Медлайн].
Berger RE.Поперечная триангуляционная вазоэпидидимостомия. Дж Урол . 1998 июн. 159 (6): 1951-3. [Медлайн].
Дики Р.М., Пастушак А.В., Хакки Т.С., Чандрашекар А., Рамасами Р., Липшульц Л.И. Эволюция обращения вазэктомии. Curr Urol Rep . 2015 Июнь 16 (6): 40. [Медлайн].
McCallum S, Li PS, Sheynkin Y, Su LM, Chan P, Goldstein M. Сравнение сквозной сквозной инвагинации и стандартной сквозной микрохирургической вазоэпидидимостомии: проспективное рандомизированное контролируемое исследование на самцах крыс линии Wistar. Дж Урол . 2002 май. 167 (5): 2284-8. [Медлайн].
Chan PT, Brandell RA, Goldstein M. Проспективный анализ результатов после микрохирургической инвагинации вазоэпидидимостомии. БЖУ Инт . 2005 сентябрь 96 (4): 598-601. [Медлайн].
Халперн Дж., Миттал С., Перейра К., Бхатиа С., Рамасами Р. Чрескожная эмболизация варикоцеле: техника, показания, относительные противопоказания и осложнения. Азиатский Дж. Андрол .2016 март-апрель. 18 (2): 234-8. [Медлайн]. [Полный текст].
Cantoro U, Polito M, Muzzonigro G. Переоценка роли субклинического варикоцеле у бесплодных мужчин с нарушением качества спермы: проспективное исследование. Урология . 2015 Апрель 85 (4): 826-30. [Медлайн].
Паскуалотто Ф.Ф., Люкон А.М., де Гоэс П.М., Собрейро Б.П., Халлак Дж., Паскуалотто Э.Б. и др. Стоит ли оперировать субклиническое правое варикоцеле у пациентов с варикоцеле II-III степени левого яичка? J Assist Reprod Genet . 2005 г., май. 22 (5): 227-31. [Медлайн].
Савио Л.Ф., Палмер Дж., Пракаш Н.С., Клавихо Р., Адаму Д., Рамасами Р. Трансуретральная резекция семявыбрасывающих протоков: пошаговое руководство. Fertil Steril . 2017 июн.107 (6): e20. [Медлайн].
Хаузер Р., Йогев Л., Паз Дж., Явец Х., Азем Ф., Лессинг Дж. Б. и др. Сравнение эффективности двух методов получения сперматозоидов из яичек при необструктивной азооспермии: мультифокальная экстракция тестикулярных сперматозоидов и мультифокальная аспирация сперматозоидов из яичек. Дж Андрол . 2006 янв-фев. 27 (1): 28-33. [Медлайн].
Льюис Р. Замораживание спермы — жизнеспособный вариант у мужчин с азооспермией. Медицинские новости Medscape . 12 августа 2013 г. [Полный текст].
Омуртаг К., Купер А., Баллок А. и др. Восстановление спермы и ЭКО после экстракции сперматозоидов из яичек (TESE): влияние мужской диагностики и использования удаленных хирургических центров на восстановление спермы и ЭКО. PLoS One . 2013. 8 (7): e69838. [Медлайн].[Полный текст].
Schlegel PN. Извлечение сперматозоидов из яичек: микродиссекция улучшает выход сперматозоидов с минимальным иссечением тканей. Репродукция Человека . 1999 14 января (1): 131-5. [Медлайн].
Belker AM, Sherins RJ, Dennison-Lagos L, Thorsell LP, Schulman JD. Чрескожная аспирация сперматозоидов из яичек: удобная и эффективная офисная процедура для получения спермы для экстракорпорального оплодотворения с помощью интрацитоплазматической инъекции сперматозоидов. Дж Урол .1998 декабрь 160 (6, часть 1): 2058-62. [Медлайн].
Бриндли GS. Рефлекторная эякуляция при вибростимуляции у мужчин с параличом нижних конечностей. Параплегия . 1981. 19 (5): 299-302. [Медлайн].
Mathieu C, Ecochard R, Bied V, Lornage J, Czyba JC. Кумулятивный коэффициент зачатия после внутриматочного искусственного оплодотворения сперматозоидами мужа: влияние возраста мужа. Репродукция Человека . 1995 Май. 10 (5): 1090-7. [Медлайн].
Bellver J, Garrido N, Remohí J, Pellicer A, Meseguer M.Влияние возраста отца на исход вспомогательной репродукции. Репродукция Биомед Интернет . 2008 17 ноября (5): 595-604. [Медлайн].
Olson CK, Keppler-Noreuil KM, Romitti PA, Budelier WT, Ryan G, Sparks AE, et al. Экстракорпоральное оплодотворение связано с увеличением серьезных врожденных дефектов. Fertil Steril . 2005 ноябрь 84 (5): 1308-15. [Медлайн].
Сильвер Р.И., Родригес Р., Чанг Т.С., Гирхарт Дж.П. Экстракорпоральное оплодотворение связано с повышенным риском гипоспадии. Дж Урол . 1999 июн. 161 (6): 1954-7. [Медлайн].
Jakab A, Sakkas D, Delpiano E, Cayli S, Kovanci E, Ward D и др. Интрацитоплазматическая инъекция сперматозоидов: новый метод отбора сперматозоидов с нормальной частотой хромосомных анеуплоидий. Fertil Steril . 2005 декабрь 84 (6): 1665-73. [Медлайн].
Van Steirteghem AC, Liu J, Joris H, Nagy Z, Janssenswillen C, Tournaye H, et al. Более высокая вероятность успеха при интрацитоплазматической инъекции сперматозоидов, чем при субзональном осеменении.Отчет о второй серии из 300 последовательных циклов лечения. Репродукция Человека . 1993 июл.8 (7): 1055-60. [Медлайн].
Wald M, Ross LS, Prins GS, Cieslak-Janzen J, Wolf G, Niederberger CS. Анализ результатов криоконсервированной хирургически извлеченной спермы для ЭКО / ИКСИ. Дж Андрол . 2006 янв-фев. 27 (1): 60-5. [Медлайн].
Рехман Р., Фатима СС, Хуссейн М., Хан Р., Хан Т.А. Влияние толщины эндометрия на исход беременности после интрацитоплазматической инъекции спермы. Дж. Пак Мед Ассор . 2015 май. 65 (5): 448-51. [Медлайн].
Скотт Р., Макферсон А., Йейтс Р. В., Хуссейн Б., Диксон Дж. Влияние пероральных добавок селена на подвижность сперматозоидов человека. Бр Дж Урол . 1998 июл.82 (1): 76-80. [Медлайн].
Клеметти Р., Гисслер М., Севон Т., Койвурова С., Ритванен А., Хемминки Э. У детей, рожденных после вспомогательного оплодотворения, чаще встречаются серьезные врожденные аномалии. Fertil Steril .2005 ноябрь 84 (5): 1300-7. [Медлайн].
Агбугуи Ю.О., Омохуду О. Клапан задней уретры: необычная причина первичного мужского бесплодия. J Reprod Infertil . 2015 апр-июн. 16 (2): 113-5. [Медлайн].
Mechlin C, Mccullough A. V1590 Роботизированная микрохирургическая коррекция варикоцеле: первоначальный опыт и хирургические результаты из единого академического центра. Дж Урол . 2013. 189: e652-3. [Полный текст].
[Рекомендации] Джаров Дж., Сигман М., Колеттис П. Н.






 Также хорошо, если ваш партнер будет рядом, чтобы отслеживать любые инструкции, которые дает вам врач, или задавать вопросы, о которых вы можете не думать.
Также хорошо, если ваш партнер будет рядом, чтобы отслеживать любые инструкции, которые дает вам врач, или задавать вопросы, о которых вы можете не думать. Джаясена, клинический руководитель по андрологии и старший преподаватель клинической практики и консультант по репродуктивной эндокринологии2 3
Джаясена, клинический руководитель по андрологии и старший преподаватель клинической практики и консультант по репродуктивной эндокринологии2 3

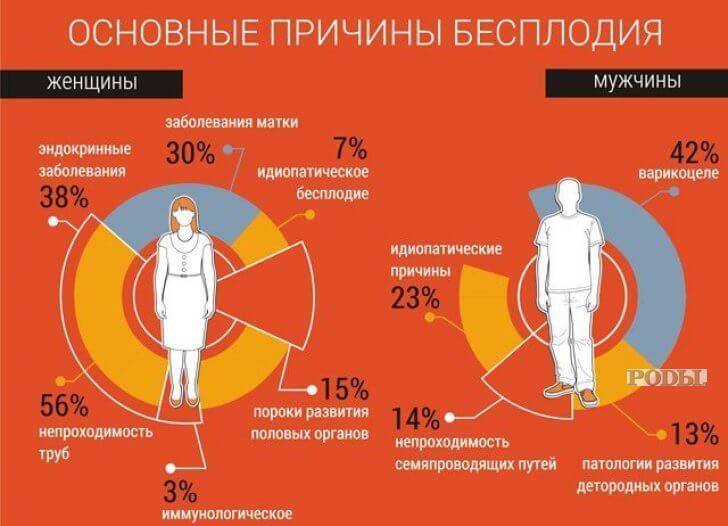 Затем оплодотворенная яйцеклетка имплантируется в матку. ИКСИ можно проводить, когда количество сперматозоидов очень низкое или ненормальное.
Затем оплодотворенная яйцеклетка имплантируется в матку. ИКСИ можно проводить, когда количество сперматозоидов очень низкое или ненормальное.