Клиника Ито
Первичный гиперпаратиреоз
Что такое первичный гиперпаратиреоз?
Первичный гиперпаратиреоз представляет собой состояние, при котором паратиреоидный гормон выделяется в избыточных количествах из-за отклонений в самих паращитовидных железах. Паратиреоидный гормон, также как и другие гормоны, необходим организму, но избыточная выработка гормона оказывает пагубный эффект.
Поскольку при первичном гиперпаратиреозе паратиреоидный гормон выделяется в избыточных количествах из-за патологического состояния паращитовидных желез, включая аденому, рак и другие опухоли, а также гиперплазию, а уровень кальция в крови аномально повышается, это может вызвать разнообразные симптомы. Гиперпаратиреоз диагностируется приблизительно у 1 из 4000 – 5000 человек, при этом, на рак паращитовидной железы приходится около 1- 5 % всех случаев, поэтому можно сказать, что он ассоциируется с раком крайне редко.
Гиперпаратиреоз может вызываться не только отклонениями в паращитовидных железах, но и другими заболеваниями, в том числе, почечной недостаточностью и т.
Симптомы
Существует 3 типичных симптома:
(1)Отклонения в костях (кости становится хрупкими и подверженными переломам. В тяжелых случаях может наблюдаться уменьшение роста)
(2)Мочевые камни: (камни в почках)
(3)Гиперкальциемия (головная боль, жажда, изжога, тошнота, потеря аппетита, запоры и другие расстройства ЖКТ, раздражительность, утомляемость, снижение мышечного тонуса и т.д.)
В последнее время растет число примеров случайного обнаружения гиперкальциемии при диспансеризации и т.д. еще до проявления типичных симптомов.
При этой болезни несколько повышенный уровень кальция в крови, особенно на начальной стадии заболевания, часто не вызывает никаких явных симптомов. Однако при значительном повышении уровня кальция в крови вышеприведенные симптомы могут усугубляться.
Однако при значительном повышении уровня кальция в крови вышеприведенные симптомы могут усугубляться.
Рак паращитовидной железы часто вызывает избыточно высокий уровень кальция, поэтому 3 вышеприведенных симптома отчетливо проявляются.
Обследование
Поскольку это редкое заболевание, такие симптомы как вялость и т.д. могут оцениваться как психологические, оставляя проблему нераспознанной в течение длительного времени. Эти симптомы, конечно, могут также вызываться другими причинами, и наличие таких симптомов не обязательно означает, что человек страдает данным заболеванием. Однако поскольку в последнее время в большинстве больниц можно провести анализ на уровень кальция и паратиреоидного гормона в крови, болезнь стала диагностироваться более эффективно.
(1)Обследования для диагностирования заболевания: анализ крови/ анализ мочи
 д
д(2)Обследования для определения расположения опухолей в паращитовидных железах
Ультразвуковое исследование (УЗИ), радиоизотопное обследование (сцинтиграфия паращитовидных желез (МИБИ-сцинтиграфия)), КТ шейного отдела и т.д.
Рак паращитовидной железы трудно диагностировать перед лечением. Диагноз приходится ставить после комплексной оценки всех симптомов, результатов указанных выше обследований и результатов гистопатологического исследования после хирургической операции.
Лечение
Показанием к лечению является точное диагностирование гиперкальциемии, повышенного уровня паратиреоидного гормона и подтверждение наличия гипертрофированного участка паращитовидных желез в результате обследований. Существуют такие методы лечения как чрескожные инъекции этанола (ЧИЭ) и медикаментозная терапия, но основным методом лечения является удаление пораженного участка паращитовидной железы. (На конференции NIH* была провозглашена концепция бессимптомного гиперпаратиреоза, и при выполнении условий возможен выбор наблюдения за состоянием пациента).
※Национальный институт здравоохранения
| Метод проведения операции (тип операции) | |
| Аденома | Удаление гипертрофированных паращитовидных желез |
| Гиперплазия | Тотальная резекция паращитовидных желез с последующей аутологической трансплантацией (в предплечье и т.д.) |
| Рак | Частичная резекция щитовидной железы, включая лимфатические узлы |
Повседневная жизнь
В случае чрезвычайно высокого уровня кальция в крови и наличия ярко выраженных симптомов требуется срочная госпитализация. Кроме того, при хрупкости костей необходимо соблюдать постельный режим.
При этом неотложное лечение может не требоваться, если у пациента наблюдается лишь небольшое повышение уровня кальция в крови и отсутствуют явные симптомы. Человек может поддерживать обычный образ жизни, а также продолжать работу до определения даты госпитализации.
Человек может поддерживать обычный образ жизни, а также продолжать работу до определения даты госпитализации.
Пациенты могут употреблять обычную пищу. При отсутствии соответствующих указаний врача, нет необходимости ограничивать себя в богатой кальцием пище, такой как молоко или мелкая рыба.
диагностика и хирургическое лечение заболевания в клинике Санкт-Петербурга
Гиперпаратиреоз – заболевание, для которого характерна усиленная выработка гормона паращитовидных желез. Следствие такой патологии – нарушение фосфорного и кальциевого обмена в организме. Эти вещества активно выводятся из костей, что грозит не только остеопорозом, но и избытком их в крови.
Причины появления
Самые распространенные причины – это:
- опухолевое поражение паращитовидных желез;
- дисфункция почек в хронической форме;
- заболевания кишечника;
- синдром многочисленных эндокринных неоплазий;
- дефицит витамина D.

Возможные последствия и осложнения
Наиболее опасен гиперкальциемический криз – угрожающее жизни состояние, которое может развиваться под действием двух факторов:
- долгий постельный режим;
- бесконтрольный прием препаратов кальция, витамина D, тиазидных мочегонных.
Гиперкальциемический криз характеризуется:
- повышением температуры тела до 39-40℃;
- сонливостью;
- острыми болями в желудке;
- спутанностью сознания;
- комой.
Симптомы и виды заболевания
Заболевание затрагивает различные органы и системы, поэтому различается и симптоматика. Предлагаем таблицу, в которой перечислены основные симптомы с привязкой к органу.
Костно мышечная система
- боли в костях
- деформация костей
- подагра
- частые переломы
- паралич мышц
- онемение
- расшатывание зубов
Пищеварительная система,
- панкреатит в хронической форме
- язва желудка и 12-перстной кишки
- камни в протоках поджелудочной железы
- снижение аппетита
- тошнота, рвота
- нарушения стула
Почки
- нефролитиаз в рецидивирующей форме
- нарушение функции почек
Выделительная система
- частые ночные мочеиспускания
- большой объем выделяемой мочи
- постоянная сильная жажда
Сердечно-сосудистая система
- артериальная гипертензия
- отложение кальцификатов в клапанах сердца
- венечных сосудах
- головном мозге
По причине возникновения гиперпаратиреоз делится на три вида:
- Первичный, то есть повышенная выработка паратгормона, спровоцированная патологией паращитовидных желез.

- Вторичный – околощитовидные железы здоровы, но снижен уровень кальция, что спровоцировано болезнями других органов. Чаще всего развивается на фоне тяжелых заболеваний почек и синдрома мальабсорбции.
- Третичный – развивается из вторичной формы из-за аденомы околощитовидных желез.
Порядок и способы диагностики
Пациента осматривает эндокринолог, который также собирает анамнез, выслушивает жалобы. На осмотре уже можно заподозрить это заболевание, если обнаружится мышечная слабость, деформация скелета, «утиная» походка, костные разрастания.
Далее назначаются лабораторные анализы – на уровень кальция и фосфора, паратгормона в крови, а также уровень кальция в моче. Врач направляет также на УЗИ шеи, чтобы выявить или исключить опухоли паращитовидных желез, УЗИ почек, рентгенографию, сцинтиграфию, денситометрию, КТ.
Методы лечения
Цель лечения – привести к норме уровень кальция и паратгормона.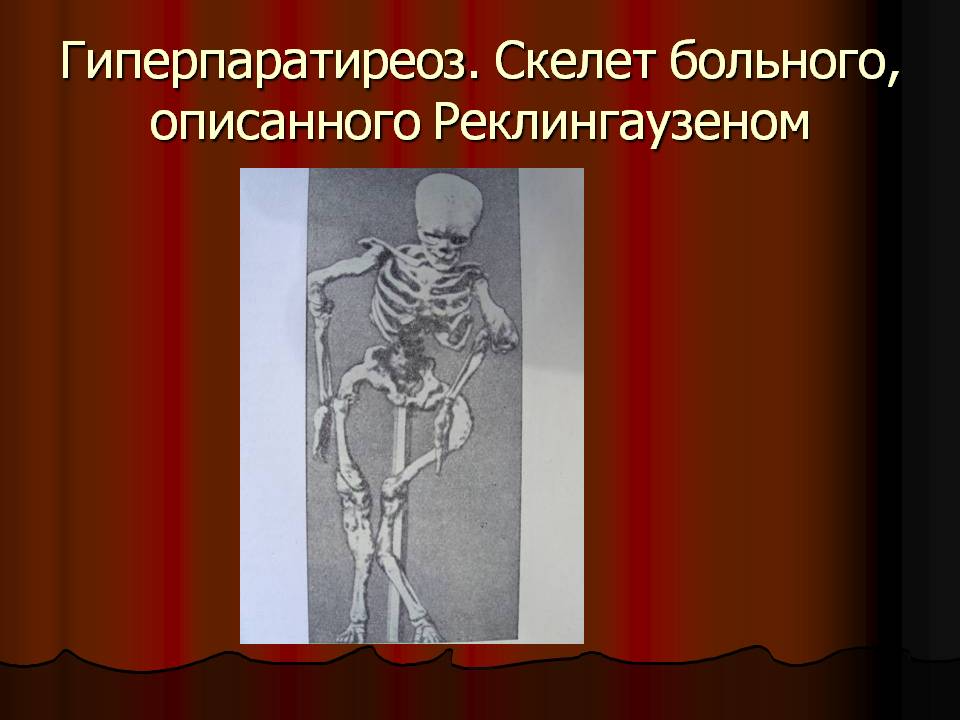 Также проводится симптоматическая терапия, чтобы предотвратить разрушение внутренних органов и костей.
Также проводится симптоматическая терапия, чтобы предотвратить разрушение внутренних органов и костей.
Пациент должен соблюдать диету с исключением некоторых продуктов: куриных яиц, лосося, бобовых, шоколада, сардин, тунца, кофе, орехов, пива.
При первичной форме показана операция по удалению аденомы или гиперплазированных паращитовидных желез. Перед этим проводят медикаментозную терапию – внутривенное введение изотонического раствора натрий-хлора, инъекции бисфосфонатов, глюкокортикостероидов и др.
Показания к операции:
- камни в верхних отделах мочевыводящих путей;
- уровень кальция выше 3 ммоль/л;
- выделение кальция с мочой свыше 10 ммоль/сут;
- в анамнезе – гиперкальциемия;
- нарушение функции почек;
- остеопороз.
Суть операции в том, чтобы удалить опухоль, повышающую выработку паратгормона. Если присутствует диффузная гиперплазия, то хирурги проводят паратиреодэктомию – резекцию трех желез и части четвертой. Остается лишь хорошо снабжаемый кровью участок. В результате у 95% пациентов отсутствую рецидивы заболевания.
Остается лишь хорошо снабжаемый кровью участок. В результате у 95% пациентов отсутствую рецидивы заболевания.
Профилактика
- Поддерживать нормальный уровень витамина D в организме.
- Каждый день гулять на свежем воздухе.
- Вести активный образ жизни.
- Правильно питаться, выбирая натуральную пищу без консервантов, красителей и других добавок.
- Своевременно лечить заболевания, которые приводят к излишней выработке паратгормона.
Лечение гиперпаратиреоза в «СМ-Клиника»
Нашим пациентам мы назначаем как консервативное, так и хирургическое лечение. Предпочтение всегда отдается мини-инвазивным методикам с коротким восстановительным периодом и отсутствием длительной реабилитации. Все анализы перед операцией можно сдать в «СМ-Клиника» в день обращения. Результаты будут готовы быстро, благодаря собственной лаборатории.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Адреса
Гиперпаратиреоз — ПроМедицина Уфа
Гиперпаратиреоз – эндокринное заболевание, которое вызывает усиленная выработка гормонов паращитовидных желез. Болезнь занимает третье место среди всех эндокринных патологий. У женщин гиперпаратиреоз встречается в 2-3 раза чаще, чем у мужчин. Риск заболевания значительно увеличивается с возрастом.Повышенная выработка паратгормона способствует вымыванию кальция из костей, и, соответственно увеличению его содержания в плазме крови. Происходит замена костной ткани фиброзной, появляются грубые деформации костной системы. Высокая концентрация кальция в крови приводит к формированию кальцинатов во внутренних органах. Негативнее всего это сказывается на стенках сосудов и почек. При тяжелой форме гиперпаратиреоза возможна даже смерть больного от серьезных патологий кровообращения или почечной недостаточности.
Причины
В зависимости от причины развития заболевания различают четыре вида гиперпаратиреоза.
1.Первичный гиперпаратиреоз. Наиболее часто причиной гиперпаратиреоза первичной формы является аденома одной железы.
2.Вторичный гиперпаратиреоз. Данный вид заболевания развивается в результате других болезней, которые приводят к снижению уровня кальция. Наиболее частыми причинами вторичного гиперпаратиреоза бывают нарушения всасывания полезных веществ в желудочно-кишечной системе и тяжелая болезнь почек. Кроме того, болезнь развивается у многих пациентов, находящихся на гемодиализе, перенесших резекцию желудка, при тяжелых патологиях печени, у детей, больных рахитом.
3.Третичный гиперпаратиреоз. Причиной данного вида болезни бывает перенесенная трансплантация почки.
4. Псевдогиперпаратиреоз. Такой вид гиперпаратиреоза часто сопровождает развитие злокачественных опухолей – молочной железы, почек, легких, миеломная болезнь.
Симптомы
Гиперпаратиреоз может протекать бессимптомно и диагностироваться случайно, при обследовании.
При гиперпаратиреозе у пациента одновременно развиваются симптомы поражения различных органов и систем – язва желудка, остеопороз, мочекаменная, желчнокаменная болезни и др.
К ранним проявлениям гиперпаратиреоза относятся быстрая утомляемость при нагрузке, мышечная слабость, головная боль, возникновение трудностей при ходьбе (особенно при подъеме, преодолении больших расстояний), характерна переваливающаяся походка. Большинство пациентов отмечают ухудшение памяти, эмоциональную неуравновешенность, тревожность, депрессию. У пожилых людей могут проявляться тяжелые психические расстройства. При длительномгиперпаратиреозе кожа становится землисто-серого цвета.
На поздней стадии костного гиперпаратиреоза происходит размягчение, искривления, патологические переломы (при обычных движениях, в постели) костей, возникают рассеянные боли в костях рук и ног, позвоночнике. В результате остеопороза челюстей расшатываются и выпадают здоровые зубы. Из-за деформации скелета больной может стать ниже ростом. Патологические переломымалоболезненны, но заживают очень медленно, часто с деформациями конечностей и образованием ложных суставов.
Диагностика
Диагностикой гиперпаратиреоза могут заниматься специалисты в разных областях медицины. Это связано с разнообразием клинических форм заболевания. Диагноз первичногогиперпаратиреоза ставится при помощи:
Это связано с разнообразием клинических форм заболевания. Диагноз первичногогиперпаратиреоза ставится при помощи:
— анамнестических данных (опроса, изучения карты больного, осмотра)
— рентгенологического исследования костей рук, ног, черепа и позвоночника
— исследования анализов крови (общий и специфические, такие как анализ уровня паратгомона, кальция, фосфора) и мочи
— исследование желудочного сока и состояния стенок желудка и двенадцатиперстной кишки (при помощи ФГДС – фиброгастродуоденоскопии)
— возможно взятие биопсии костной ткани (для точного определения процессов внутри кости, в том случае, если другие методы исследования не показали значительных отклонений)
— ультразвуковое исследование, компьютерная или магнитно-резонансная томография (для определения точной локализации очага заболевания в паращитовидных железах)
Лечение
Консервативное лечение при гиперпаратиреозе имеет два аспекта. При тяжелой и симптоматической гиперкальциемии уровень кальция необходимо снизить.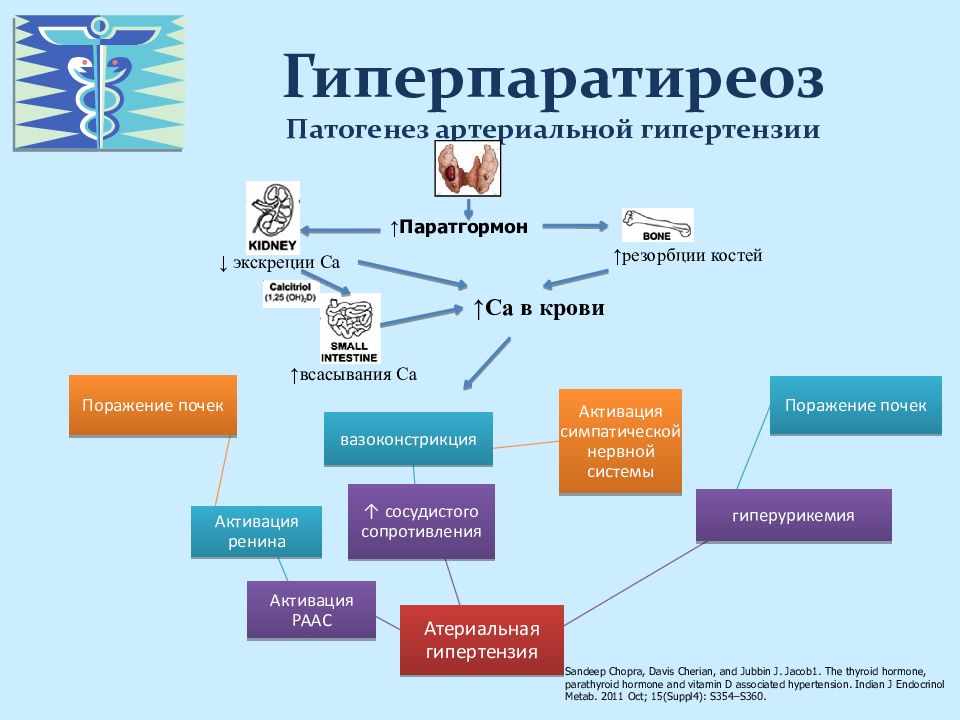 Простой гидратации должно быть достаточно, чтобы концентрация кальция упала ниже 11,5 мг/100 мл (115 мг/л).
Простой гидратации должно быть достаточно, чтобы концентрация кальция упала ниже 11,5 мг/100 мл (115 мг/л).
Но чаще при гиперпаратиреозе прибегают к хирургическому методу. Во время операции проводят иссечение узловых образований, а так же измененных и пораженных тканей паращитовидных желез. В случае злокачественной опухоли паращитовидных желез, после проведения хирургического лечения проводят лучевую терапию.
Для изучения всех пораженных участков после операции проводят ультразвуковое исследование и ангиографию сосудов (с применением контрастных веществ) и затем рентгенографию. У многих пациентов после операции наблюдается снижение кальция в крови, в таких случаях прописывается витамин D перорально, либо введение солей кальция внутривенно (в более тяжелых случаях). Иногда прием препаратов кальция становится длительным.
Пожилым пациентам при легкой форме болезни проводят медикаментозное лечение вместо оперативного. При этом назначаются женские половые гормоны, фосфаты.
Гиперпаратиреоз: симптомы и лечение | Справочник заболеваний Helzy
Что такое гиперпаратиреоз
Гиперпаратиреоз — это состояние, при котором паратиреоидные железы выделяют слишком много паратгормона, что приводит к нарушению обмена кальция в организме.
Заболевание также известно как
На английском данная патология называется hyperparathyroidism.
Причины
Паращитовидные железы — это четыре железы внутренней секреции, небольшого размера, расположенные за щитовидной железой. Они вырабатывают паратгормон, который помогает поддерживать надлежащий баланс кальция в кровотоке и в тканях. Работают по принципу обратной связи и в зависимости от изменения концентрации кальция в крови увеличивают или снижают выработку паратгормона.
Существует три типа гиперпаратиреоза.
- Первичный. Связан с поражением паращитовидной железы вследствие:
- аденомы паращитовидной железы;
- гиперплазии желез;
- карциномы — злокачественной опухоли паращитовидных желез.

- Вторичный. Развивается в результате повышения уровня кальция или фосфора в крови вследствие дефицита витамина D или хронической болезни почек.
- Третичный. Характеризуется развитием аденомы паращитовидной железы на фоне вторичного гиперпаратиреоза.
Кто в группе риска
- Женщины постменопаузального возраста.
- Пожилые люди.
- Люди с длительным и значительным дефицитом витамина D.
- Пациенты после лучевой терапии, во время которой облучалась область шеи.
- Люди с редким наследственным заболеванием — множественной эндокринной неоплазией типа 1.
- Пациенты, которые получали терапию литием для лечения биполярного расстройства или длительное время принимающие мочегонные препараты.
Как часто встречается
Гиперпаратиреоз на третьем месте по встречаемости среди болезней эндокринных желез после сахарного диабета и патологий щитовидной железы. Первичный гиперпаратиреоз встречается примерно у 1 % населения.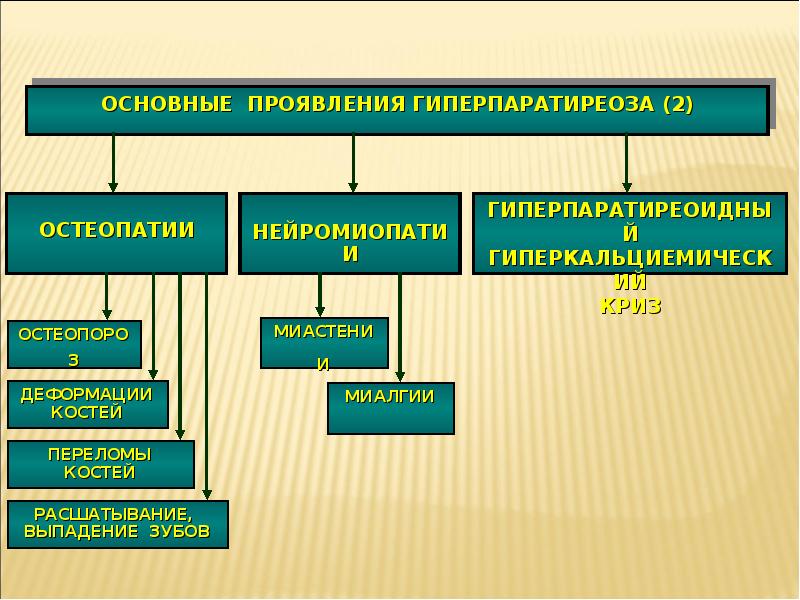 Женщины болеют в 3 раза чаще, чем мужчины.
Женщины болеют в 3 раза чаще, чем мужчины.
Симптомы
Гиперпаратиреоз часто диагностируется до того, как появляются симптомы заболевания.
Когда симптомы действительно возникают, они являются результатом дисфункции в других органах или тканях из-за высокого уровня кальция, циркулирующего в крови и моче, или слишком низкого содержания кальция в костях.
- Хрупкие кости, которые легко ломаются (остеопороз).
- Деформация костей или нарушение походки.
- Камни в почках.
- Повышение артериального давления.
- Чрезмерное мочеиспускание.
- Боль в животе.
- Повышенная утомляемость.
- Депрессия или проблемы с памятью.
- Боль в костях и суставах.
- Судороги.
- Общее недомогание.
- Тошнота, рвота или потеря аппетита.
- Запор.
Диагностика заболевания
Опрос и осмотр
Во время опроса врач выясняет жалобы пациента, наличие заболеваний почек, при подозрении на дефицит витамина D расспрашивает о рационе, узнает, принимает ли пациент витамины.
При значительном повышении кальция в крови может отмечаться эмоциональная неустойчивость, спутанность сознания, психотические реакции.
При осмотре пациентов с гиперпаратиреозом нередко можно отметить атрофию мышц, формирование «утиной походки». Врач должен обращать внимание на деформации скелета, наличие костных разрастаний в области лицевой части черепа, крупных суставов, трубчатых костей. При тяжелом повреждении почек и развитии почечной недостаточности может наблюдаться бледность кожных покровов с серым оттенком.
Лабораторное обследование
Анализ крови на кальций общий, ионизированный и паратгормон. При первичном гиперпаратиреозе эти показатели должны быть выше нормы. В ряде случаев может отмечаться нормальный уровень кальция при повышенном уровне паратгормона.
Анализ крови на фосфор и общую щелочную фосфатазу. Будет отмечаться снижение уровня фосфора и повышение активности щелочной фосфатазы.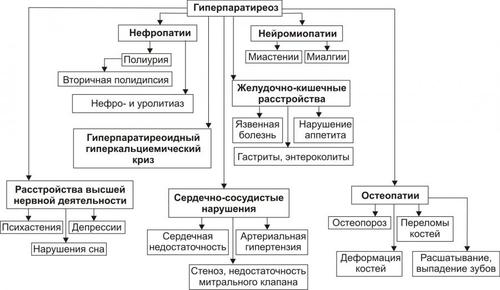
Анализ крови на 25 ОН витамин D.
В анализе мочи будет выявляться повышенный или нормальный уровень кальция, повышение уровня фосфатов, повышение уровня цАМФ.
Анализ крови на определение уровня остеокальцина — маркера остеосинтеза, этот показатель повышен при гиперпаратиреозе.
Биохимический анализ крови с определением уровня мочевины, креатинина, общего белка для оценки функции почек.
Функциональная, лучевая и инструментальная диагностика
- Ультразвуковое исследование паращитовидных желез. При гиперпаратиреозе будет отмечаться их равномерное увеличение или же локальное увеличение, которое необходимо дифференцировать с узлом паращитовидной железы.
- Компьютерная томография или магнитно-резонансная томография паращитовидной железы для более точной визуализации, которая не всегда возможна при УЗИ.
- Сцинтиграфия паращитовидной железы.
 Метод лучевой диагностики, во время которого в организм вводится безвредный радиоизотоп и получается двухмерное изображение. Самый точный метод диагностики первичного гиперпаратиреоза.
Метод лучевой диагностики, во время которого в организм вводится безвредный радиоизотоп и получается двухмерное изображение. Самый точный метод диагностики первичного гиперпаратиреоза. - Рентгенография скелета при подозрении на переломы.
- Рентгеновская денситометрия для определения остеопороза.
- Ультразвуковое и рентгенологическое исследование почек для визуализации почечных камней.
Лечение
Цели лечения
- Нормализация уровня кальция.
- Удаление объемного образования паращитовидной железы.
- Лечение остеопороза.
- Профилактика осложнений.
Образ жизни и вспомогательные средства
При легкой степени гиперпаратиреоза врач может порекомендовать не проводить лечение и регулярно проводить обследование, при условии что:
- уровень кальция только слегка повышен;
- почки функционируют нормально, в них нет камней;
- плотность кости нормальная или только немного ниже нормальной;
- у пациента нет других симптомов.

При гиперпаратиреозе следует придерживаться следующих рекомендаций:
- соблюдать диету с ограничением употребления кальция до 800-1000 мг/сут.;
- избегать алкоголя и табака;
- пить от 6 до 8 стаканов воды ежедневно;
- физическая активность не менее 30 минут в день;
- устранить потенциальные пищевые аллергены, в том числе консерванты и пищевые добавки;
- избегать рафинированных продуктов, таких как белый хлеб, сахар;
- уменьшить потребление газированных напитков, они богаты фосфатами, которые могут вымывать кальций из костей.
Лекарства
- Кальцимиметические лекарства для снижения выработки паратгормона.
- Кальцитонин в виде инъекций для снижения уровня кальция в крови.
- Бисфосфонаты снижают уровень кальция в крови и способствуют укреплению костей.
- Модуляторы эстрогена увеличивают плотность костей и также снижают уровень кальция в крови.
Процедуры
Пациентам с хронической болезнью почек, при ухудшении состояния, нарастании уровня кальция в крови и снижении почечной функции может потребоваться проведение гемодиализа.
Хирургические операции
Хирургическое лечение — самый эффективный метод лечения первичного гиперпаратиреоза.
Удалять могут только аденому, или же при поражении всех паращитовидных желез хирург удалит три из них, а четвертую оставит, чтобы не возник послеоперационный гипопаратиреоз.
Возможные осложнения
- Остеопороз.
- Камни в почках.
- Сердечно-сосудистые заболевания. Высокие уровни кальция связаны с сердечно-сосудистыми заболеваниями, такими как артериальная гипертензия, нарушение сердечного ритма.
- Неонатальный гипопаратиреоз. Тяжелый, нелеченый гиперпаратиреоз у беременных может вызвать опасно низкие уровни кальция у новорожденных.
Профилактика
Люди из групп риска должны избегать обезвоживания и пить не менее 1,5 литров воды в сутки. Следует следить за своим рационом, чтобы в нем было достаточно продуктов, содержащих витамин D и кальций.
Жителям северных стран, где мало солнечных дней, рекомендуется сдавать анализ крови на 25-ОН-витамин D ежегодно.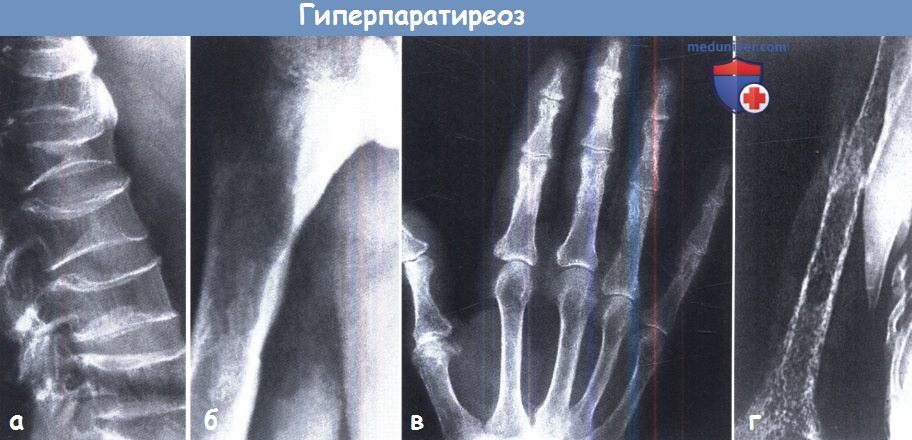
При приеме мочегонных препаратов и лекарств, содержащих литий, необходимо регулярно сдавать анализы для контроля уровня электролитов, в том числе кальция, в крови.
Женщинам постменопаузального возраста и мужчинам старше 50 лет следует ежегодно проходить денситометрию для исключения остеопороза.
Прогноз
Прогноз благоприятный при своевременном выявлении и назначении лечения. Послеоперационные осложнения развиваются редко.
Какие вопросы нужно задать врачу
- Как избежать развития гиперпаратиреоза?
- Какие противопоказания для проведения хирургического лечения гиперпаратиреоза?
- Как часто надо сдавать анализы, если установлена легкая форма гиперпаратиреоза?
- Как избежать осложнений?
Список литературы
- Hyperparathyroidism. (2019, March 13).
- (2019, November 26). NICE hyperparathyroidism guideline.
- Первичный гиперпаратиреоз. Клинические рекомендации Российской ассоциации эндокринологов, 2016 год.

Заболевания паращитовидных желез и остеопороз: осмотр врачом, диагностика и лечение
Заболевания паращитовидных желез могут проявляться как повышенной (гиперпаратиреоз), так и сниженной (гипопаратиреоз) продукцией паратгормона.
Паращитовидные железы — это небольшие железы (как правило, их 4), расположенные позади щитовидной железы.
Главная функция паращитовидных желез — поддержание нормального уровня кальция в сыворотке крови при помощи паратиреоидного гормона (паратгормона). Этот гормон стимулирует выделение кальция из костной ткани и снижает потери кальция с мочой.
Заболевания паращитовидных желез могут проявляться как повышенной (гиперпаратиреоз), так и сниженной (гипопаратиреоз) продукцией паратгормона.
К проявлениям гиперпаратиреоза могут относится
- остеопороз и фиброзно-кистозные образования костной ткани
- переломы при незначительных травмах
- мочекаменная болезнь, хроническая почечная недостаточность
- сонливость, быстрая утомляемость, снижение памяти, психозы и депрессии
- мышечная слабость
- пониженный аппетит, тошнота, рвота, боли в животе и запоры
Симптомами гипопаратиреоза могут быть
- онемение конечностей, спазмы, судороги
- учащенное сердцебиение, увеличение сердца в размерах
- сухая кожа, хрупкость ногтей
- перепады настроения, нарушения памяти
Так как кальций является жизненно необходимым элементом, резкое снижение или повышение его уровня в крови может приводить к острым состояниям — гипо- и гиперкальциемическим кризам, которые представляют опасность для жизни пациента.
Поэтому своевременная диагностика и адекватные лечебные мероприятия при нарушениях работы паращитовидных желез являются одной из приоритетных задач специалистов клиники Рассвет.
Отдельно внимание следует уделить дефициту витамина Д. В настоящее время недостаточность, а в большей степени дефицит витамина Д затрагивает преобладающую часть общей популяции, включая детей и подростков, взрослых, беременных и кормящих женщин, женщин в менопаузе, пожилых людей.
Дефицит витамина Д, прежде всего, сказывается на нарушении кальций-фосфорного и костного обменов. Поскольку в норме витамин Д повышает всасывание кальция в кишечнике, его недостаток приводит к снижению его уровня в крови и компенсаторному повышению секреции паратгормона, так называемому, вторичному гиперпаратиреозу. Повышенный уровень паратгормона приводит к «вымыванию» кальция из костной ткани и развитию остеопороза. Дефицит витамина Д также проявляется мышечной слабостью, трудностями при ходьбе и поддержании равновесия, склонностью к падениям, что закономерно увеличивает риск переломов.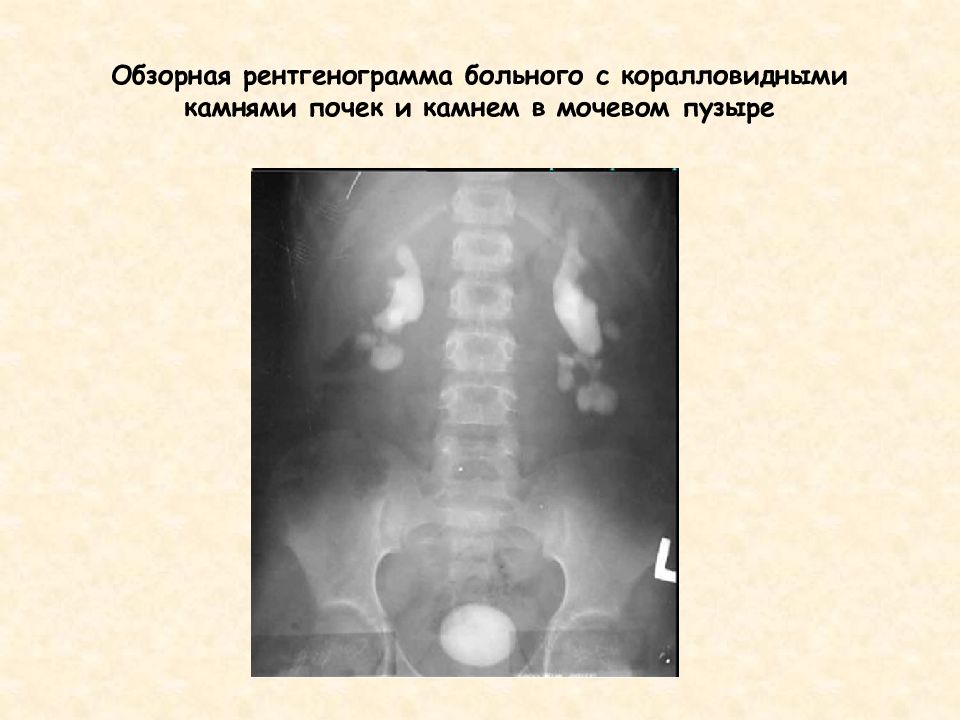 Получены данные о взаимосвязи между дефицитом витамина Д, аутоиммунной и онкологической заболеваемостью, общей смертностью.
Получены данные о взаимосвязи между дефицитом витамина Д, аутоиммунной и онкологической заболеваемостью, общей смертностью.
Знания специалистов клиники Рассвет по этой проблеме позволяют эффективно выявлять дефицит витамина Д у пациентов и своевременно рекомендовать мероприятия по восстановлению и поддержанию его нормального уровня.
Остеопороз — заболевание скелета, которое характеризуется потерей минеральной плотности костной ткани. 50% женщин и 20% мужчин старше 50 лет уже имеют признаки пониженной плотности костной ткани. Основная опасность остеопороза — переломы костей (шейки бедра и позвонков), которые приводят к высокой инвалидизации и смертности. Кроме переломов, при тяжелом остеопорозе микроповреждения костной ткани позвонков, могут быть причиной стойких болей в спине.
К факторам риска остеопороза относятся:
- менопауза
- пожилой возраст
- уже перенесенные переломы
- переломы у родственников
- дефицит массы тела
- гиподинамичный образ жизни
- курение и злоупотребление алкоголем
- несбалансированное питание, недостаточное употребление молочных продуктов
- применение ряда лекарственных препаратов
Переломы можно предотвратить при своевременном обращении к врачу. В клинике Рассвет проводится ранняя диагностика остеопороза и индивидуально подбирается оптимальная терапия для профилактики переломов.
В клинике Рассвет проводится ранняя диагностика остеопороза и индивидуально подбирается оптимальная терапия для профилактики переломов.
Гиперпаратиреоз. Заболевание (пара)щитовидных желез.
Эта тема стала вызывать живой интерес среди врачей разных специальностей. Прежде всего потому, что гиперпаратиреоз может быть в основе таких распространённых патологий, как мочекаменная болезнь, желчнокаменная болезнь, гипертоническая болезнь, язвенная болезнь желудка. Особенно, если эти 4 патологии присутствуют одновременно. Есть еще 5 патология, часто сопровождающая этот квартет – остеопороз, но он может быть не виден, пока не будет поведено исследование костей методом рентгена или рентгеновской денситометрии.Гиперпаратиреоз (ГПТ) – синдром, обусловленный повышенной/патологической продукцией паратгормона – основного гормона, регулирующего кальций-фосфорный обмен в организме и обмен витамина Д.
ГПТ занимает 3 место по распространённости среди эндокринных заболеваний после сахарного диабета 1 и 2 типа, диффузно-токсического зоба. Чаще встречается у женщин. Сейчас ГПТ стал лучше диагностироваться (во-первых, про него знают, во-вторых, усовершенствовались методики его диагностики).
Чаще встречается у женщин. Сейчас ГПТ стал лучше диагностироваться (во-первых, про него знают, во-вторых, усовершенствовались методики его диагностики).
Ещё раз повторюсь, основные появления ГПТ:
— ЖКБ
— МКБ (особенно коралловидные камни почек)
— язвенная болезнь желудка и 12-перстной кишки
— остеопороз
— гипертоническая болезнь
или сочетание трех из данных патологий, особенно с началом в молодом возрасте, может являться поводом для диагностики ГПТ.
Коралловидные камни почек – самостоятельная причина для диагностики ГТП.
По статистике 27% пациентов с АГ имеют бессимптомное течение гиперпаратиреоза.
Кроме того, рак молочной железы и простаты, могут провоцироваться гиперпаратиреозом.
Другие проявления гиперпаратиреоза встречаются в различной степени выраженности у разных пациентов:
— быстрая мышечная утомляемость, особенно при физической нагрузке (а не судороги)
— боли в мышцах (вплоть до паралича мышц тазового пояса), костях, «утиная походка»
— частое безболезненное мочеиспускание
— жажда
— снижение памяти
— депрессивные расстройства, психозы
— подташнивание (рвота реже встречается)
— зуд кожи
— панкреатит
— камни уретры и т. д.
д.
Различают формы гиперпаратиреоза по клиническому течению (в зависимости от уровня поражения) — костная (3 подтипа – по типу остеопороза, фибозно-кистозная, педжетоидная форма), висцеральная (органная), смешанная.
NB!Сейчас участились случаи сочетания гиперпаратиреоза и диффузно-узлового зоба, поэтому все! больные с узловыми образованиями должны быть обследованы на уровень паратгормона в крови, кальций общий, ионизированный, фосфор.
По причине повышения паратгормона крови выявляют гиперпаратиреоз первичный – самостоятельное заболевание! 1 случай на 2000 человек (причины — аденома/аденомы (доброкачественные опухоли) паращитовидных желез, аденокарциномы (злокачественные) опухоли паращитовидных желез – всего 2% случаев). Паратиром обычно несколько, так как и паращитовидных желез, минимально 4 в организме.
см. фото
К первичному гиперпартиреозу относят такие генетические синдромы как МЭН 1 и МЭН 2А (множественные эндокринные неоплазии). Это сочетание гиперпаратиреоза с опухолями других эндокринных органов – рак щитовидной железы (медуллярный) , опухоль поджелудочной железы, опухоль надпочечников- феохромоцитома и т.д.).
Это сочетание гиперпаратиреоза с опухолями других эндокринных органов – рак щитовидной железы (медуллярный) , опухоль поджелудочной железы, опухоль надпочечников- феохромоцитома и т.д.).
Синдром других заболеваний – вторичный гиперпаратиреоз,
Повышение ПТГ физиологическое на фоне гипокальциемии разных причин: хроническая почечная недостаточность, и самая частая причина повышения паратгормона — дефицит витамина Д (витамина солнца), его длительная хроническая нехватка, особенно в дозах ниже 14 нг\мл, называется «рахитом у взрослых», а правильнее -остеомаляция, и может привести к образованию обратимой гиперплазии паращитовидных желез с повышенной продукцией паратгормона.
Третичный гиперпаратиреоз (чаще вследствие почечной недостаточности уже на гемодиализе!). Это формирование аденомы паращитовидных желез при длительно существующем вторичном гиперпаратиреозе.
Из лабораторных анализов обращает на себя внимание различие в концентрации кальция/фосфора при разных формах ГПТ.
Например, при первичном гиперпаратиреозе – паратгормон в крови повышен, кальций повышен!! (но может быть и нормальная концентрация в крови — нормокальциемический вариант гиперпаратиреоза) 25-ОН витамин Д повышен, фосфор крови снижен, кальций суточной мочи повышен\нормальный (особенно нормокальциурия – подтверждает первичный гиперпаратиреоз) . Кроме того повышено соотношение (более 32) хлор/фосфор – как проявление первичного гиперпаратироеза и его действия на почки.
Вторичный гиперпаратиреоз — паратгормон в крови повышен, кальций снижен!!, фосфор крови повышен, кальций суточной мочи повышен, 25-ОН витамин Д снижен.
При гиперпаратиреозе может наблюдаться дислипидемия, то есть атеросклероз! (повышение ЛПОНП-липопротеидов очень низкой плотности – «плохих жиров», повышен коэффициент атерогенности), что устраняется после оперативного вмешательства.
Итак, диагностика ГПТ включает:
— кровь на кальций ионизированный, общий, фосфор, паратгормон, щелочную фосфатазу, остеокальцин, креатинин, сахар крови, ТТГ, Т4 свободный
— суточная моча на потерю кальция и фосфора
— УЗИ щитовидной железы и паращитовидных желез (есть такая зависимость — при МКБ +гиперпаратиреозе — аденома паращитовидной железы чаще локализуется слева и др. )
)
— ЭКГ (могут быть изменения — такие как брадикардия, двугорбый ST, укорочение QT и др.)
— лучший метод визуализации паращитовидных железы!сцинтиграфия методом субтракции), проводят в ГБ №31,
см. фото
— рентген костей – наблюдаются явления субпериостальной резорбции, а также для гиперпаратиреоза характерна картина «мыльной пены» за счёт множественных мелких кист, бедренная кость в виде «пастушьего посоха», «колоколообразная» грудная клетка, «рыбьи» позвонки, кальцификация хрящей, истончение кортикального слоя зубных альвеол)
— липидограмма,
— УЗИ ОБП и почек,
— общий белок + белквые фракции+ М – градиент, белок Бенс-Джонса в моче,
— в клиническом анализе крови наблюдается — анемия (угнетение эритропоэза), лейкопения, эозинопения, лимфоцитоз, повышение СОЭ,
— при осмотре окулиста — отложение солей в глазном яблоке «рисовые зёрна» — при выраженном случае видно без щелевой лампы.
— денситомерия – подтверждение остеопороза.
— увеличивается концентрация лимонной кислоты на 70-80%.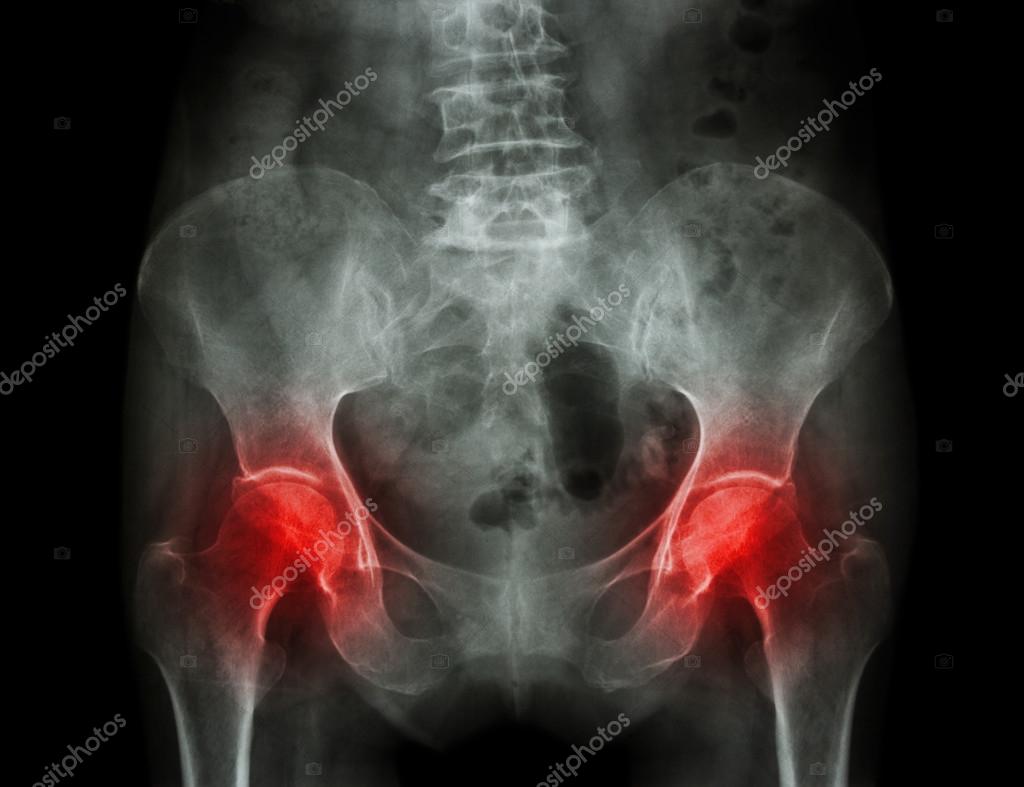
Медикаментозные тесты диагностики.
N.B.!Тест с тиазидными диуретиками— до теста определяют потерю кальция с мочой, кальций и паратгормон крови,
затем дают Гипотиазид 50 мг * 2 раза/сут, 3 дня, и см. те же параметры, если – вырастет уровень кальция крови, паратгормон останется неизменным, уменьшится экскреция кальция с мочой, то это Первичный ГПТ.
Тест с гидрокортизоном— по100-200 мг/сут 10 дней ,при гиперпаратиреозе концентрация кальция крови не меняется , при других причинах снижается. (саркоидозе, болезнях крови и др .).
Кроме того, проводится пробное лечение витамином Д: при первичном гиперпаратиреозе, уровень кальция резко повысится, при вторичном гиперпаратиреозе — уровень кальция не меняется.
Лечение: первичного и третичного гиперпаратироеза — только оперативное! Иначе человеку грозит гиперапартиреиодный криз, а это жизнеугрожаемое состояние! особенно при уровне общего кальция более 3 ммоль/л и более 400 мг/выделения кальция в суточной моче).
Показания к оперативному вмешательству:
— эпизоды гиперкальциемических кризов, (даже один!!!)
— уменьшение клиренса креатинина на 30% от возрастной нормы,
— увеличение экскреции кальция с мочой более чем в 2-3 раза, (10 ммоль/сут или 400 мг/24 часа),
— МКБ,
— тяжёлый остеопороз, (Т критерий более !- 2.5 ),
— существенное увеличение серологической концентрации кальция крови. (кальций ионизированный более 3.0 ммоль/л).
Противопоказания к операции – ХПН (хроническая почечная недостаточность).
При более мягких формах и противопоказаниям к операции можно провести лечение ГЗТ (особенно у женщин в менопаузе), ГЗТ снижает немного уровень сыворотчного кальция и лечение бисфосфанатами.
Есть дополнительная альтернатива — это лечение кальций- миметиками (это антагонист кальцийчувствительных рецепторов –снижает концентрацию паратгормона и кальция крови) —МИМПАРА 30 мг, 60 мг, 90 мг, используется совместно с бисфосфонатами.
Мимпара используется только при вторичном и третичной ГПТ!
Данных для использования при первичном гиперпаратиреозе нет.
При первичном гиперпаратиреозе (до операции), под контролем уровня кальция крови;
дополнительная жидкость( 2-2.5-3 л/сут)+лечение бисфосфонатами.
Гиперпаратироез, если он вызван нехваткой витамина Д и кальция, может быть пролечен медикаментозно, и понятно какими препаратами – витамина Д и кальция. Витамин Д используется в больших дозах – 40000 единиц еженедельно первые 8 недель, потом по 20000 в неделю под контролем биохимии крови.
Ниже короткий клинический случай .
Гиперпаратиреоз, лечение и операции | Цены на хирургическое лечение гиперпаратиреоза
Общая информация и виды гиперпаратиреоза
Гиперпаратиреоз – это состояние организма, при котором околощитовидные железы продуцируют слишком большое количество гормона. В результате нарушаются процессы обмена кальция: элемент накапливается в крови и вымывается из костей. Отсутствие лечения способно привести к очень тяжелым состояниям: остеопорозу, артериальной гипертензии, мочекаменной болезни, почечной недостаточности.
Женщины страдают гиперпаратиреозом в 2–3 чаще мужчин и, как правило, он развивается в период менопаузы. Выявить заболевание на ранней стадии очень сложно, поскольку оно протекает практически бессимптомно. Чаще всего патологии паращитовидных желез и, как следствие, гиперпаратиреоз обнаруживают случайно, при обследованиях по другому поводу.
Если у вас диагностировали гиперпаратиреоз, лечение которого требует хирургического вмешательства, не отказывайтесь от операции. Современные технологии, которые применяются в нашем Центре, позволяют устранить патологии быстро, эффективно и с отличным эстетическим результатом.
Виды гиперпаратиреоза
В зависимости от того, почему вырос уровень паратгормона, выделяют несколько форм гиперпаратиреоза.- Первичный гиперпаратиреоз. Основная причина возникновения – образование аденомы на паращитовидной железе – именно поэтому происходит чрезмерная выработка паратгормона.
- Вторичный гиперпаратиреоз.
 Развивается из-за гипокальцемии, вызванной другими заболеваниями: хронической почечной недостаточностью, тяжелыми патологиями печени, а также у больных на гемодиализе. Паращитовидные железы при этом здоровы.
Развивается из-за гипокальцемии, вызванной другими заболеваниями: хронической почечной недостаточностью, тяжелыми патологиями печени, а также у больных на гемодиализе. Паращитовидные железы при этом здоровы. - Третичный гиперпаратиреоз. Редко встречающаяся форма патологии, возникающая как осложнение вторичного гиперпаратиреоза или при гиперплазии паращитовидных желез.
- Псевдогиперпаратиреоз. Состояние, возникающее при злокачественных опухолях (рак молочной железы, почек, легких), которые продуцируют паратгормон.
Симптомы гиперпаратиреоза
Проявления заболевания зависят от его формы. На начальной стадии первичного гиперпаратиреоза большинство пациентов жалуются на общее ухудшение самочувствие, вялость, боли в суставах и костях. Со временем, в результате вымывания кальция из костной ткани, появляются более серьезные проблемы с опорно-двигательным аппаратом: «утиная походка», нарушение тонуса мышц, патологические переломы (при рутинных движениях).
Кроме того, гиперпаратиреоз поражает нервную и сердечно-сосудистую системы, органы желудочно-кишечного тракта, вызывая депрессии, повышение артериального давления, рвоту и тошноту, резкое снижение веса, камни в почках и т.д.
Для вторичного и третичного гиперпаратиреоза в первую очередь характерны повреждения костной ткани, отложения кальция на стенках крупных сосудов, приводящие к стенокардии.
Диагностика гиперпаратиреоза
Поскольку гиперпаратиреоз длительное время протекает без симптомов, при первом подозрении на это заболевание необходимо провести тщательное обследование. В первую очередь необходимо определить уровень кальция, фосфатов и количество паратгормона – для этого пациенты Центра сдают анализы крови и мочи. Если данные лабораторной диагностики подтверждают наличие гиперпаратиреоза, мы проводим ряд инструментальных исследований: УЗИ щитовидной железы, КТ или МРТ области шеи и головы.Оперативное лечение гиперпаратиреоза
Единственный эффективный способ лечения первичной и вторичной формы гиперпаратиреоза – проведение операции. Хирургическое вмешательство направлено на удаление опухоли паращитовидной железы или определенной доли органа при его гиперплазии.
Хирургическое вмешательство направлено на удаление опухоли паращитовидной железы или определенной доли органа при его гиперплазии.Специалисты Центра владеют различными методиками лечения гиперпаратиреоза, выбирая оптимальный вариант в каждом клиническом случае. Так, наши хирурги проводят открытые и эндоскопические операции, отличающиеся высокой эффективностью и отличным косметическим результатом.
Для записи на прием к эндокринному хирургу Центра звоните: +7 (495) 292-59-87.
Лечение, симптомы, причины и диагностика
Обзор
Четыре паращитовидных железы размером с горошину расположены на внешней стороне щитовидной железы в области шеи.Что такое гиперпаратиреоз?
Гиперпаратиреоз — это состояние, при котором одна или несколько ваших паращитовидных желез становятся сверхактивными и выделяют (секретируют) слишком много паратиреоидного гормона (ПТГ). Это вызывает повышение уровня кальция в крови — состояние, известное как гиперкальциемия.
Это вызывает повышение уровня кальция в крови — состояние, известное как гиперкальциемия.
Что такое паращитовидные железы?
Ваши паращитовидные железы выделяют ПТГ, чтобы контролировать уровень кальция и фосфора в организме. У вас есть четыре паращитовидные железы, расположенные на внешних границах тыльной стороны вашей щитовидной железы. Щитовидная железа расположена в передней части шеи.
Что происходит, когда в моем организме циркулирует слишком много паратиреоидного гормона (ПТГ)?
Если у вас сверхактивная паращитовидная железа, одна или несколько паращитовидных желез вырабатывают слишком много паратироидного гормона (ПТГ).Слишком много ПТГ сигнализирует вашему телу, что нужно сделать больше кальция. Ваше тело отвечает:
- Выделение большего количества кальция в кровь из костей (где хранится большая часть кальция). Потеря кальция из ваших костей ослабляет их и увеличивает риск перелома.
- Ваш пищеварительный тракт усваивает больше кальция из пищи, которую вы едите.

- Почки удерживают кальций и возвращают его в кровь вместо того, чтобы вымывать его с мочой. Избыток кальция в почках может вызвать образование камней в почках.
Кто заболевает гиперпаратиреозом?
Приблизительно у 100 000 человек в США ежегодно развивается гиперпаратиреоз. Пожилые женщины в постменопаузе подвергаются наибольшему риску заболевания.
Симптомы и причины
Как возникает гиперпаратиреоз?
Существует два типа гиперпаратиреоза, первичный и вторичный:
- При первичном гиперпаратиреозе паращитовидные железы вырабатывают слишком много ПТГ, что приводит к повышению уровня кальция в крови.
- При вторичном гиперпаратиреозе гиперактивность паращитовидных желез возникает в ответ на другое состояние, вызывающее потерю кальция.
 Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.
Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.
Причины первичного гиперпаратиреоза включают:
- Доброкачественное образование, называемое аденомой, формируется на единственной паращитовидной железе.Аденома заставляет железу перерабатывать и вырабатывать больше ПТГ. Это самая частая причина.
- Две или более паращитовидных желез увеличиваются в размерах (состояние, называемое гиперплазией) и производят слишком много гормонов.
- Лучевая терапия в области шеи.
- Унаследованные состояния, например множественная эндокринная неоплазия типа 1. Это редкая причина.
- Рак паращитовидной железы (редко).
Каковы симптомы гиперпаратиреоза?
Если у вас гиперпаратиреоз на ранней стадии, симптомы могут отсутствовать. Если у вас гиперпаратиреоз легкой степени, у вас могут быть некоторые из следующих симптомов:
Если у вас гиперпаратиреоз легкой степени, у вас могут быть некоторые из следующих симптомов:
- Боль в суставах.
- Слабость мышц.
- Чувство усталости.
- Депрессия.
- Проблемы с концентрацией внимания.
- Потеря аппетита.
Если ваш гиперпаратиреоз более тяжелый, у вас могут быть следующие симптомы:
- Тошнота и рвота.
- Растерянность, забывчивость.
- Повышенная жажда и потребность в мочеиспускании.
- Запор.
- Боль в костях.
Другие проблемы, связанные с тяжелым гиперпаратиреозом, включают:
Диагностика и тесты
Как диагностируется гиперпаратиреоз?
Поскольку симптомы гиперпаратиреоза могут быть несуществующими, легкими или обычными для многих других заболеваний, диагноз гиперпаратиреоза может быть пропущен. Часто это состояние обнаруживается с помощью анализа крови, который назначают для другого заболевания.
Часто это состояние обнаруживается с помощью анализа крови, который назначают для другого заболевания.
Если у вас первичный гиперпаратиреоз, ваш анализ крови покажет уровень кальция и паращитовидного гормона выше нормы. Ваш врач может заказать сканирование сестамиби, чтобы проверить наличие каких-либо новообразований на паращитовидных железах или их увеличения.
Могут быть назначены другие тесты для выявления осложнений гиперпаратиреоза. Эти тесты могут включать:
- Анализ крови для проверки уровня витамина D.Низкий уровень витамина D — это обычное явление, если у вас гиперпаратиреоз.
- Тест плотности костной ткани для проверки потери костной массы.
- Ультразвук или другой визуализирующий тест почек для выявления камней в почках.
- 24-часовой тест на сбор мочи для измерения количества кальция и других химических веществ в моче, чтобы помочь определить причину гиперпаратиреоза.
- Анализы крови, чтобы проверить, насколько хорошо работают ваши почки.

Ведение и лечение
Как лечится гиперпаратиреоз?
Если у вас гиперпаратиреоз легкой степени (без симптомов, уровень кальция в крови повышен лишь незначительно), ваш лечащий врач может не сразу приступить к его лечению.Вместо этого ваш врач будет контролировать уровень кальция в крови (каждые шесть месяцев), артериальное давление (каждые шесть месяцев), функцию почек (каждый год) и плотность костей (каждые один-три года).
Если ваш лечащий врач считает, что ваш гиперпаратиреоз не требует немедленного лечения, обязательно:
- Пейте больше воды.
- Сохраняйте активность и делайте больше упражнений, чтобы ваши кости оставались крепкими.
- Не принимайте тиазидные диуретики или литий, потому что эти препараты могут повышать уровень кальция в крови.

- Спросите своего врача, нужно ли вам принимать добавки с витамином D, если у вас низкий уровень витамина D.
Если у вас более серьезные симптомы гиперпаратиреоза, увеличенная паращитовидная железа (или железы) или рост паращитовидной железы, ваш врач может порекомендовать операцию по удалению гиперактивной железы (желез). Операция опытного хирурга может вылечить гиперпаратиреоз примерно в 95% случаев.
Медицинский менеджмент
Цинакальцет (Сенсипар®) был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для лечения вторичного гиперпаратиреоза.Препарат работает, сигнализируя паращитовидным железам о необходимости вырабатывать меньше ПТГ. Хотя цинакалцет предназначен для лечения вторичного гиперпаратиреоза, некоторые медицинские работники назначают его при первичном гиперпаратиреозе.
Другой тип лекарств, который иногда назначают, — это бисфосфонаты. Эти препараты помогают предотвратить потерю кальция из костей, что снижает риск переломов и остеопороза. Примеры бисфосфонатов включают этидронат (Didronel®), алендронат (Fosamax®), золедроновую кислоту (Zometa®) и ибандронат (Boniva®).
Примеры бисфосфонатов включают этидронат (Didronel®), алендронат (Fosamax®), золедроновую кислоту (Zometa®) и ибандронат (Boniva®).
Если вы женщина, у вас уже была менопауза и у вас есть признаки остеопороза, ваш врач может назначить заместительную гормональную терапию (ЗГТ). ЗГТ может помочь костям удерживать кальций.
Профилактика
Можно ли предотвратить гиперпаратиреоз?
№Гиперпаратиреоз нельзя предотвратить.
Перспективы / Прогноз
Чего мне ожидать, если у меня гиперпаратиреоз?
Хирургия излечит почти все случаи гиперпаратиреоза. Если вам предстоит операция, ваш врач может захотеть проверять уровень кальция и ПТГ через шесть недель после операции, а затем ежегодно.Вы также можете проходить тест на плотность костной ткани каждый год.
Если вам предстоит операция, ваш врач может захотеть проверять уровень кальция и ПТГ через шесть недель после операции, а затем ежегодно.Вы также можете проходить тест на плотность костной ткани каждый год.
Если у вас легкие симптомы и вы не нуждаетесь в хирургическом вмешательстве прямо сейчас, ваш поставщик медицинских услуг будет внимательно следить за вашим здоровьем и назначать анализы крови для проверки уровня кальция и ПТГ. Он или она также закажет тесты для отслеживания потери костной массы и другие тесты по мере необходимости.
Лечение, симптомы, причины и диагностика
Обзор
Четыре паращитовидных железы размером с горошину расположены на внешней стороне щитовидной железы в области шеи.Что такое гиперпаратиреоз?
Гиперпаратиреоз — это состояние, при котором одна или несколько ваших паращитовидных желез становятся сверхактивными и выделяют (секретируют) слишком много паратиреоидного гормона (ПТГ). Это вызывает повышение уровня кальция в крови — состояние, известное как гиперкальциемия.
Это вызывает повышение уровня кальция в крови — состояние, известное как гиперкальциемия.
Что такое паращитовидные железы?
Ваши паращитовидные железы выделяют ПТГ, чтобы контролировать уровень кальция и фосфора в организме. У вас есть четыре паращитовидные железы, расположенные на внешних границах тыльной стороны вашей щитовидной железы.Щитовидная железа расположена в передней части шеи.
Что происходит, когда в моем организме циркулирует слишком много паратиреоидного гормона (ПТГ)?
Если у вас сверхактивная паращитовидная железа, одна или несколько паращитовидных желез вырабатывают слишком много паратироидного гормона (ПТГ). Слишком много ПТГ сигнализирует вашему телу, что нужно сделать больше кальция. Ваше тело отвечает:
- Выделение большего количества кальция в кровь из костей (где хранится большая часть кальция). Потеря кальция из ваших костей ослабляет их и увеличивает риск перелома.
- Ваш пищеварительный тракт усваивает больше кальция из пищи, которую вы едите.

- Почки удерживают кальций и возвращают его в кровь вместо того, чтобы вымывать его с мочой. Избыток кальция в почках может вызвать образование камней в почках.
Кто заболевает гиперпаратиреозом?
Приблизительно у 100 000 человек в США ежегодно развивается гиперпаратиреоз. Пожилые женщины в постменопаузе подвергаются наибольшему риску заболевания.
Симптомы и причины
Как возникает гиперпаратиреоз?
Существует два типа гиперпаратиреоза, первичный и вторичный:
- При первичном гиперпаратиреозе паращитовидные железы вырабатывают слишком много ПТГ, что приводит к повышению уровня кальция в крови.
- При вторичном гиперпаратиреозе гиперактивность паращитовидных желез возникает в ответ на другое состояние, вызывающее потерю кальция.
 Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.
Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.
Причины первичного гиперпаратиреоза включают:
- Доброкачественное образование, называемое аденомой, формируется на единственной паращитовидной железе.Аденома заставляет железу перерабатывать и вырабатывать больше ПТГ. Это самая частая причина.
- Две или более паращитовидных желез увеличиваются в размерах (состояние, называемое гиперплазией) и производят слишком много гормонов.
- Лучевая терапия в области шеи.
- Унаследованные состояния, например множественная эндокринная неоплазия типа 1. Это редкая причина.
- Рак паращитовидной железы (редко).
Каковы симптомы гиперпаратиреоза?
Если у вас гиперпаратиреоз на ранней стадии, симптомы могут отсутствовать. Если у вас гиперпаратиреоз легкой степени, у вас могут быть некоторые из следующих симптомов:
Если у вас гиперпаратиреоз легкой степени, у вас могут быть некоторые из следующих симптомов:
- Боль в суставах.
- Слабость мышц.
- Чувство усталости.
- Депрессия.
- Проблемы с концентрацией внимания.
- Потеря аппетита.
Если ваш гиперпаратиреоз более тяжелый, у вас могут быть следующие симптомы:
- Тошнота и рвота.
- Растерянность, забывчивость.
- Повышенная жажда и потребность в мочеиспускании.
- Запор.
- Боль в костях.
Другие проблемы, связанные с тяжелым гиперпаратиреозом, включают:
Диагностика и тесты
Как диагностируется гиперпаратиреоз?
Поскольку симптомы гиперпаратиреоза могут быть несуществующими, легкими или обычными для многих других заболеваний, диагноз гиперпаратиреоза может быть пропущен. Часто это состояние обнаруживается с помощью анализа крови, который назначают для другого заболевания.
Часто это состояние обнаруживается с помощью анализа крови, который назначают для другого заболевания.
Если у вас первичный гиперпаратиреоз, ваш анализ крови покажет уровень кальция и паращитовидного гормона выше нормы. Ваш врач может заказать сканирование сестамиби, чтобы проверить наличие каких-либо новообразований на паращитовидных железах или их увеличения.
Могут быть назначены другие тесты для выявления осложнений гиперпаратиреоза. Эти тесты могут включать:
- Анализ крови для проверки уровня витамина D.Низкий уровень витамина D — это обычное явление, если у вас гиперпаратиреоз.
- Тест плотности костной ткани для проверки потери костной массы.
- Ультразвук или другой визуализирующий тест почек для выявления камней в почках.
- 24-часовой тест на сбор мочи для измерения количества кальция и других химических веществ в моче, чтобы помочь определить причину гиперпаратиреоза.
- Анализы крови, чтобы проверить, насколько хорошо работают ваши почки.
Ведение и лечение
Как лечится гиперпаратиреоз?
Если у вас гиперпаратиреоз легкой степени (без симптомов, уровень кальция в крови повышен лишь незначительно), ваш лечащий врач может не сразу приступить к его лечению.Вместо этого ваш врач будет контролировать уровень кальция в крови (каждые шесть месяцев), артериальное давление (каждые шесть месяцев), функцию почек (каждый год) и плотность костей (каждые один-три года).
Если ваш лечащий врач считает, что ваш гиперпаратиреоз не требует немедленного лечения, обязательно:
- Пейте больше воды.
- Сохраняйте активность и делайте больше упражнений, чтобы ваши кости оставались крепкими.
- Не принимайте тиазидные диуретики или литий, потому что эти препараты могут повышать уровень кальция в крови.
- Спросите своего врача, нужно ли вам принимать добавки с витамином D, если у вас низкий уровень витамина D.
Если у вас более серьезные симптомы гиперпаратиреоза, увеличенная паращитовидная железа (или железы) или рост паращитовидной железы, ваш врач может порекомендовать операцию по удалению гиперактивной железы (желез). Операция опытного хирурга может вылечить гиперпаратиреоз примерно в 95% случаев.
Медицинский менеджмент
Цинакальцет (Сенсипар®) был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для лечения вторичного гиперпаратиреоза.Препарат работает, сигнализируя паращитовидным железам о необходимости вырабатывать меньше ПТГ. Хотя цинакалцет предназначен для лечения вторичного гиперпаратиреоза, некоторые медицинские работники назначают его при первичном гиперпаратиреозе.
Другой тип лекарств, который иногда назначают, — это бисфосфонаты. Эти препараты помогают предотвратить потерю кальция из костей, что снижает риск переломов и остеопороза. Примеры бисфосфонатов включают этидронат (Didronel®), алендронат (Fosamax®), золедроновую кислоту (Zometa®) и ибандронат (Boniva®).
Если вы женщина, у вас уже была менопауза и у вас есть признаки остеопороза, ваш врач может назначить заместительную гормональную терапию (ЗГТ). ЗГТ может помочь костям удерживать кальций.
Профилактика
Можно ли предотвратить гиперпаратиреоз?
№Гиперпаратиреоз нельзя предотвратить.
Перспективы / Прогноз
Чего мне ожидать, если у меня гиперпаратиреоз?
Хирургия излечит почти все случаи гиперпаратиреоза. Если вам предстоит операция, ваш врач может захотеть проверять уровень кальция и ПТГ через шесть недель после операции, а затем ежегодно.Вы также можете проходить тест на плотность костной ткани каждый год.
Если у вас легкие симптомы и вы не нуждаетесь в хирургическом вмешательстве прямо сейчас, ваш поставщик медицинских услуг будет внимательно следить за вашим здоровьем и назначать анализы крови для проверки уровня кальция и ПТГ. Он или она также закажет тесты для отслеживания потери костной массы и другие тесты по мере необходимости.
Лечение, симптомы, причины и диагностика
Обзор
Четыре паращитовидных железы размером с горошину расположены на внешней стороне щитовидной железы в области шеи.Что такое гиперпаратиреоз?
Гиперпаратиреоз — это состояние, при котором одна или несколько ваших паращитовидных желез становятся сверхактивными и выделяют (секретируют) слишком много паратиреоидного гормона (ПТГ). Это вызывает повышение уровня кальция в крови — состояние, известное как гиперкальциемия.
Что такое паращитовидные железы?
Ваши паращитовидные железы выделяют ПТГ, чтобы контролировать уровень кальция и фосфора в организме. У вас есть четыре паращитовидные железы, расположенные на внешних границах тыльной стороны вашей щитовидной железы.Щитовидная железа расположена в передней части шеи.
Что происходит, когда в моем организме циркулирует слишком много паратиреоидного гормона (ПТГ)?
Если у вас сверхактивная паращитовидная железа, одна или несколько паращитовидных желез вырабатывают слишком много паратироидного гормона (ПТГ). Слишком много ПТГ сигнализирует вашему телу, что нужно сделать больше кальция. Ваше тело отвечает:
- Выделение большего количества кальция в кровь из костей (где хранится большая часть кальция). Потеря кальция из ваших костей ослабляет их и увеличивает риск перелома.
- Ваш пищеварительный тракт усваивает больше кальция из пищи, которую вы едите.
- Почки удерживают кальций и возвращают его в кровь вместо того, чтобы вымывать его с мочой. Избыток кальция в почках может вызвать образование камней в почках.
Кто заболевает гиперпаратиреозом?
Приблизительно у 100 000 человек в США ежегодно развивается гиперпаратиреоз. Пожилые женщины в постменопаузе подвергаются наибольшему риску заболевания.
Симптомы и причины
Как возникает гиперпаратиреоз?
Существует два типа гиперпаратиреоза, первичный и вторичный:
- При первичном гиперпаратиреозе паращитовидные железы вырабатывают слишком много ПТГ, что приводит к повышению уровня кальция в крови.
- При вторичном гиперпаратиреозе гиперактивность паращитовидных желез возникает в ответ на другое состояние, вызывающее потерю кальция. Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.
Причины первичного гиперпаратиреоза включают:
- Доброкачественное образование, называемое аденомой, формируется на единственной паращитовидной железе.Аденома заставляет железу перерабатывать и вырабатывать больше ПТГ. Это самая частая причина.
- Две или более паращитовидных желез увеличиваются в размерах (состояние, называемое гиперплазией) и производят слишком много гормонов.
- Лучевая терапия в области шеи.
- Унаследованные состояния, например множественная эндокринная неоплазия типа 1. Это редкая причина.
- Рак паращитовидной железы (редко).
Каковы симптомы гиперпаратиреоза?
Если у вас гиперпаратиреоз на ранней стадии, симптомы могут отсутствовать.Если у вас гиперпаратиреоз легкой степени, у вас могут быть некоторые из следующих симптомов:
- Боль в суставах.
- Слабость мышц.
- Чувство усталости.
- Депрессия.
- Проблемы с концентрацией внимания.
- Потеря аппетита.
Если ваш гиперпаратиреоз более тяжелый, у вас могут быть следующие симптомы:
- Тошнота и рвота.
- Растерянность, забывчивость.
- Повышенная жажда и потребность в мочеиспускании.
- Запор.
- Боль в костях.
Другие проблемы, связанные с тяжелым гиперпаратиреозом, включают:
Диагностика и тесты
Как диагностируется гиперпаратиреоз?
Поскольку симптомы гиперпаратиреоза могут быть несуществующими, легкими или обычными для многих других заболеваний, диагноз гиперпаратиреоза может быть пропущен.Часто это состояние обнаруживается с помощью анализа крови, который назначают для другого заболевания.
Если у вас первичный гиперпаратиреоз, ваш анализ крови покажет уровень кальция и паращитовидного гормона выше нормы. Ваш врач может заказать сканирование сестамиби, чтобы проверить наличие каких-либо новообразований на паращитовидных железах или их увеличения.
Могут быть назначены другие тесты для выявления осложнений гиперпаратиреоза. Эти тесты могут включать:
- Анализ крови для проверки уровня витамина D.Низкий уровень витамина D — это обычное явление, если у вас гиперпаратиреоз.
- Тест плотности костной ткани для проверки потери костной массы.
- Ультразвук или другой визуализирующий тест почек для выявления камней в почках.
- 24-часовой тест на сбор мочи для измерения количества кальция и других химических веществ в моче, чтобы помочь определить причину гиперпаратиреоза.
- Анализы крови, чтобы проверить, насколько хорошо работают ваши почки.
Ведение и лечение
Как лечится гиперпаратиреоз?
Если у вас гиперпаратиреоз легкой степени (без симптомов, уровень кальция в крови повышен лишь незначительно), ваш лечащий врач может не сразу приступить к его лечению.Вместо этого ваш врач будет контролировать уровень кальция в крови (каждые шесть месяцев), артериальное давление (каждые шесть месяцев), функцию почек (каждый год) и плотность костей (каждые один-три года).
Если ваш лечащий врач считает, что ваш гиперпаратиреоз не требует немедленного лечения, обязательно:
- Пейте больше воды.
- Сохраняйте активность и делайте больше упражнений, чтобы ваши кости оставались крепкими.
- Не принимайте тиазидные диуретики или литий, потому что эти препараты могут повышать уровень кальция в крови.
- Спросите своего врача, нужно ли вам принимать добавки с витамином D, если у вас низкий уровень витамина D.
Если у вас более серьезные симптомы гиперпаратиреоза, увеличенная паращитовидная железа (или железы) или рост паращитовидной железы, ваш врач может порекомендовать операцию по удалению гиперактивной железы (желез). Операция опытного хирурга может вылечить гиперпаратиреоз примерно в 95% случаев.
Медицинский менеджмент
Цинакальцет (Сенсипар®) был одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов для лечения вторичного гиперпаратиреоза.Препарат работает, сигнализируя паращитовидным железам о необходимости вырабатывать меньше ПТГ. Хотя цинакалцет предназначен для лечения вторичного гиперпаратиреоза, некоторые медицинские работники назначают его при первичном гиперпаратиреозе.
Другой тип лекарств, который иногда назначают, — это бисфосфонаты. Эти препараты помогают предотвратить потерю кальция из костей, что снижает риск переломов и остеопороза. Примеры бисфосфонатов включают этидронат (Didronel®), алендронат (Fosamax®), золедроновую кислоту (Zometa®) и ибандронат (Boniva®).
Если вы женщина, у вас уже была менопауза и у вас есть признаки остеопороза, ваш врач может назначить заместительную гормональную терапию (ЗГТ). ЗГТ может помочь костям удерживать кальций.
Профилактика
Можно ли предотвратить гиперпаратиреоз?
№Гиперпаратиреоз нельзя предотвратить.
Перспективы / Прогноз
Чего мне ожидать, если у меня гиперпаратиреоз?
Хирургия излечит почти все случаи гиперпаратиреоза. Если вам предстоит операция, ваш врач может захотеть проверять уровень кальция и ПТГ через шесть недель после операции, а затем ежегодно.Вы также можете проходить тест на плотность костной ткани каждый год.
Если у вас легкие симптомы и вы не нуждаетесь в хирургическом вмешательстве прямо сейчас, ваш поставщик медицинских услуг будет внимательно следить за вашим здоровьем и назначать анализы крови для проверки уровня кальция и ПТГ. Он или она также закажет тесты для отслеживания потери костной массы и другие тесты по мере необходимости.
Первичный гиперпаратиреоз | NIDDK
На этой странице:
Что такое первичный гиперпаратиреоз?
Первичный гиперпаратиреоз — это заболевание паращитовидных желез, четырех желез размером с горошину, расположенных на шее или около щитовидной железы.«Первичное» означает, что это заболевание начинается в паращитовидных железах, а не является следствием другой проблемы со здоровьем, такой как почечная недостаточность. При первичном гиперпаратиреозе одна или несколько паращитовидных желез сверхактивны. В результате железа вырабатывает слишком много паратироидного гормона (ПТГ).
Слишком много ПТГ вызывает слишком высокий уровень кальция в крови, что может привести к таким проблемам со здоровьем, как истончение костей и камни в почках. Врачи обычно выявляют первичный гиперпаратиреоз на ранней стадии с помощью обычных анализов крови, прежде чем возникнут серьезные проблемы.
Увеличить изображение Паращитовидные железы расположены на шее на щитовидной железе или рядом с ней.
Что делают паращитовидные железы?
Единственная цель паращитовидных желез — вырабатывать ПТГ, который помогает поддерживать правильный баланс кальция в организме. ПТГ повышает уровень кальция в крови на
- заставляет кость, где хранится большая часть кальция в организме, высвобождать кальций в кровь
- помогает кишечнику усваивать кальций из пищи
- помогает почкам удерживать кальций и возвращать его в кровь вместо того, чтобы вымывать его с мочой
Когда уровень кальция в крови падает слишком низко, паращитовидные железы выделяют достаточно ПТГ, чтобы нормализовать уровень кальция в крови.
Кальций нужен для хорошего здоровья. Этот минерал помогает укрепить кости и зубы и сохранить их прочность. Кальций также помогает вашему сердцу, мышцам и нервам нормально работать.
Хотя их названия похожи, паращитовидные железы и щитовидная железа не связаны между собой.
Насколько распространен первичный гиперпаратиреоз?
В США около 100 000 человек ежегодно заболевают первичным гиперпаратиреозом. 1 Первичный гиперпаратиреоз — одно из наиболее частых гормональных нарушений.
У кого больше вероятность развития первичного гиперпаратиреоза?
Первичным гиперпаратиреозом чаще всего страдают люди в возрасте от 50 до 60 лет. Женщины страдают в 3-4 раза чаще, чем мужчины. 1 По данным одного крупного исследования, проведенного в Северной Америке, это расстройство чаще встречается у афроамериканцев, за которыми следуют представители европеоидной расы. 1
Каковы осложнения первичного гиперпаратиреоза?
Первичный гиперпаратиреоз чаще всего поражает кости и почки, хотя он также может играть роль в других проблемах со здоровьем.
Кости ослабленные
Высокий уровень ПТГ заставляет кости выделять в кровь больше кальция, чем обычно. Потеря кальция из костей может их ослабить.
Камни в почках
Тонкая кишка может поглощать больше кальция из пищи, повышая уровень кальция в крови. Дополнительный кальций, который не используется костями и мышцами, поступает в почки и выводится с мочой. Избыток кальция в моче может вызвать образование камней в почках.
Прочие осложнения
Высокий уровень кальция в крови может быть причиной других проблем, таких как сердечные заболевания, высокое кровяное давление и проблемы с концентрацией внимания.Однако необходимы дополнительные исследования, чтобы лучше понять, как первичный гиперпаратиреоз влияет на сердце, кровеносные сосуды и мозг.
Каковы симптомы первичного гиперпаратиреоза?
У большинства людей с первичным гиперпаратиреозом симптомы отсутствуют. Когда появляются симптомы, они часто бывают легкими и похожими на симптомы многих других заболеваний. Симптомы включают
- мышечная слабость
- усталость
- депрессия
- Боли в костях и суставах
Увеличить Симптомы первичного гиперпаратиреоза
Люди с более тяжелым заболеванием могут иметь
Что вызывает первичный гиперпаратиреоз?
Примерно у 8 из 10 человек с первичным гиперпаратиреозом в одной из паращитовидных желез образовалась доброкачественная или доброкачественная опухоль, называемая аденомой. 2 Опухоль вызывает чрезмерную активность железы. В большинстве других случаев дополнительный ПТГ возникает из-за двух или более аденом или из-за гиперплазии, состояния, при котором увеличены все четыре паращитовидных железы. Люди с редкими наследственными заболеваниями, поражающими паращитовидные железы, такими как множественная эндокринная неоплазия 1 типа или семейная гипокальциурическая гиперкальциемия, с большей вероятностью имеют поражение более чем одной железы.
В редких случаях причиной первичного гиперпаратиреоза является рак паращитовидной железы.
Как врачи диагностируют первичный гиперпаратиреоз?
Врачи диагностируют первичный гиперпаратиреоз, когда анализ крови показывает высокий уровень кальция в крови и ПТГ. Иногда уровни ПТГ находятся в верхней части нормального диапазона, когда они должны упасть до низко-нормального или ниже нормального в ответ на высокий уровень кальция. Другие состояния могут вызывать высокий уровень кальция, но повышенный уровень ПТГ является единственным источником первичного гиперпаратиреоза.
Регулярные анализы крови могут выявить высокий уровень кальция в крови.Высокий уровень кальция в крови может заставить медицинских работников заподозрить гиперпаратиреоз еще до появления симптомов.
Иногда уровни ПТГ высоки, а кальция нет. Врачи обычно не тестируют на ПТГ, но могут сделать это, если у вас остеопороз или другое заболевание, влияющее на прочность костей. В некоторых случаях это может быть первая фаза первичного гиперпаратиреоза до того, как уровень кальция начнет повышаться.
После того, как врачи диагностируют гиперпаратиреоз, суточный сбор мочи может помочь найти причину.Этот тест измеряет некоторые химические вещества, такие как кальций и креатинин, отходы, которые удаляются здоровыми почками. Вы будете собирать мочу в течение 24 часов, и ваш лечащий врач отправит ее в лабораторию для анализа. Результаты теста могут помочь отличить первичный гиперпаратиреоз от гиперпаратиреоза, вызванного заболеванием почек. Тест также может исключить в качестве причины семейную гипокальциурическую гиперкальциемию, редкое генетическое заболевание.
Какие тесты используют врачи для выявления осложнений первичного гиперпаратиреоза?
После того, как врачи диагностируют первичный гиперпаратиреоз, они могут использовать другие тесты для выявления слабости костей, проблем с почками и низкого уровня витамина D.
Тест на минеральную плотность костей
Двухэнергетическая рентгеновская абсорбциометрия, также называемая DXA или DEXA сканированием, использует рентгеновские лучи с низкой дозой для измерения плотности костей. Во время теста вы будете лежать на мягком столе, пока технический специалист перемещает сканер по вашему телу. Эксперт по костям или рентгенолог прочитает снимок.
Во время DXA-сканирования вы будете лежать на мягком столе, пока технический специалист перемещает сканер по вашему телу.
Визуализирующие обследования почек
Врачи могут использовать один из следующих методов визуализации для поиска камней в почках.
УЗИ. Ультразвук использует устройство, называемое преобразователем, которое безопасно и безболезненно отражает звуковые волны от органов, чтобы создать изображение их структуры. Процедуру выполняет специально обученный техник. Радиолог читает изображения, на которых могут быть обнаружены камни в почках.
Рентген брюшной полости. Рентген брюшной полости — это снимок брюшной полости с низким уровнем радиации, который записывается на пленку или на компьютер. Во время рентгена брюшной полости вы ложитесь на стол или встаете.Техник помещает рентгеновский аппарат ближе к вашему животу и просит задержать дыхание, чтобы изображение не было расплывчатым. Радиолог читает рентгеновский снимок, который может показать расположение камней в почках в мочевыводящих путях. Не все камни видны на рентгеновском снимке брюшной полости.
Компьютерная томография (КТ). КТ использует комбинацию рентгеновских лучей и компьютерных технологий для создания изображений ваших мочевыводящих путей. При компьютерной томографии иногда используется контрастное вещество — краситель или другое вещество, которое делает структуры внутри вашего тела более заметными.Чтобы увидеть камни в почках, обычно не требуется контрастного вещества. Для сканирования вы будете лежать на столе, который вставляется в туннельный аппарат, снимающий рентгеновские лучи. Радиолог читает изображения, которые могут показать размер и расположение камня в почках.
Анализ крови на витамин D
Медицинские работники проверяют уровень витамина D, потому что низкий уровень часто встречается у людей с первичным гиперпаратиреозом. У пациентов с первичным гиперпаратиреозом низкий уровень витамина D может дополнительно стимулировать паращитовидные железы к выработке еще большего количества паратироидного гормона.Кроме того, очень низкий уровень витамина D может вызвать вторичную форму гиперпаратиреоза, которая проходит, когда уровень витамина D возвращается к норме.
Как врачи лечат первичный гиперпаратиреоз?
Рекомендациипомогают врачам решить, следует ли рекомендовать операцию на паращитовидных железах. Вы можете быть кандидатом на операцию, если вы соответствуете любому из этих правил
- Кальций в крови> 1 мг / дл выше нормы
- Плотность костной ткани по DXA <-2,5 в любом месте (поясничный отдел позвоночника, бедро или предплечье)
- Камни в почках в анамнезе или признаки камней в почках или кальцификатов в почках при визуализации (например,г., рентген, УЗИ, компьютерная томография). Доказательства риска образования камней через суточную мочу с повышенным содержанием кальция и другими факторами риска образования камней.
- Перелом, возникший в результате относительно небольшой силы, например, при падении из положения стоя или сидя (хрупкий перелом)
- Возраст <50
Врачи чаще всего рекомендуют операцию на паращитовидных железах, особенно если пациент соответствует одному или нескольким требованиям, указанным выше. Также неуместно рекомендовать операцию тем, кто не соответствует рекомендациям, если нет медицинских противопоказаний к операции.Тем, кто не соответствует рекомендациям или не выбирает операцию, врач будет следить за состоянием пациента. Если есть признаки прогрессирующего заболевания (например, более высокий уровень кальция, более низкая плотность костей, перелом, камень в почках), рекомендуется хирургическое вмешательство. Пациентам, которым не предстоит операция на паращитовидной железе, врачи могут прописать лекарства для контроля высокого содержания кальция в крови или улучшения плотности костей даже при соблюдении рекомендаций.
Хирургия
Операция по удалению сверхактивной паращитовидной железы или желез — единственный надежный способ вылечить первичный гиперпаратиреоз.Врачи рекомендуют операцию людям с явными симптомами или осложнениями заболевания. У людей без симптомов врачи следуют приведенным выше рекомендациям, чтобы определить, кому может помочь операция на паращитовидных железах. 2 Операция может улучшить плотность костной ткани и снизить вероятность образования камней в почках.
Операция, проводимая опытными хирургами, почти всегда излечивает первичный гиперпаратиреоз.
Хирурги часто используют визуализационные тесты перед операцией, чтобы определить местонахождение гиперактивной железы или желез, которые необходимо удалить.Чаще всего используются тесты на сестамиби, УЗИ и КТ. При сканировании сестамиби вы получите инъекцию или укол небольшого количества радиоактивного красителя в вашу вену. Затем краситель абсорбируется сверхактивными паращитовидными железами. Хирург может увидеть, где краска впиталась, с помощью специальной камеры.
Хирурги используют два основных типа операций по удалению гиперактивной железы или желез.
Минимально инвазивная паратиреоидэктомия. Также называется сфокусированной паратиреоидэктомией. Хирурги прибегают к этой операции, когда считают, что только одна из паращитовидных желез является сверхактивной.Следуя тесту на визуализацию опухоли, ваш хирург сделает небольшой разрез или разрез на шее, чтобы удалить железу. Небольшой разрез означает, что у вас, вероятно, будет меньше боли и вы быстрее выздоровеете, чем люди, перенесшие более инвазивную операцию. Вы можете пойти домой в тот же день. Ваш врач может использовать региональную или общую анестезию во время операции.
Двустороннее исследование шеи. В этом типе хирургии используется более крупный разрез, который позволяет хирургу найти и осмотреть все четыре паращитовидные железы и удалить сверхактивные.Если у вас двустороннее обследование шеи, вам, вероятно, потребуется общая анестезия и, возможно, придется остаться в больнице на ночь.
Операция, проводимая опытными хирургами, почти всегда излечивает первичный гиперпаратиреоз.
Операция на паращитовидных железах безопасна. Редко проблемы могут возникнуть после операции. Примерно у 1 из 100 человек нервы, контролирующие голосовые связки, повреждаются во время операции, что чаще всего приводит к охриплости голоса. 3 Это состояние обычно улучшается само по себе.
Низкий уровень кальция в крови может возникнуть после операции, но обычно нормализуется через несколько дней или недель. В редких случаях для выработки ПТГ остается недостаточно ткани паращитовидной железы, что может привести к гипопаратиреозу.
Мониторинг
Некоторым людям с легким первичным гиперпаратиреозом может не потребоваться немедленное хирургическое вмешательство или даже какое-либо хирургическое вмешательство, и они могут находиться под безопасным наблюдением.
Вы можете поговорить со своим врачом о долгосрочном наблюдении, если вы
- нет симптомов
- имеют лишь незначительно повышенный уровень кальция в крови
- имеют нормальные почки и плотность костей
Долгосрочный мониторинг должен включать регулярные посещения врача, ежегодный анализ крови для измерения уровня кальция и функции почек, а также проверку плотности костной ткани каждые 1-2 года.
Если вы и ваш врач выбрали длительное наблюдение, вам следует
Лекарства
Цинакальцет — это лекарство, которое снижает количество паратгормона, производимого паращитовидными железами, и снижает уровень кальция в крови. Врачи могут прописать цинакалцет для лечения очень высокого уровня кальция у людей с первичным гиперпаратиреозом, которым нельзя перенести операцию.
Цинакальцет не улучшает плотность костей. Если у вас наблюдается потеря костной массы, ваш врач может назначить алендронат или другие лекарства, которые помогут увеличить плотность костной ткани.
Следует ли мне изменить диету, если у меня первичный гиперпаратиреоз?
Вам не нужно менять свой рацион или ограничивать количество кальция, которое вы получаете с едой и напитками. Если у вас низкий уровень витамина D, вам нужно будет принимать добавки с витамином D. Поговорите со своим лечащим врачом о том, сколько витамина D вам следует принимать.
Если вы потеряете всю здоровую ткань околощитовидных желез и у вас постоянно будет низкий уровень кальция, вам нужно будет принимать кальций и витамин D на всю жизнь.
Список литературы
[1] Билезикян JP. Первичный гиперпаратиреоз. В: De Groot LJ, Chrousos G, Dungan K, et al., Eds. Болезни костей и минерального обмена . Южный Дартмут, Массачусетс: MDTEXT.COM, Inc. 2000-2018. https://www.ncbi.nlm.nih.gov/books/NBK278923/. Обновлено 15 января 2017 г. Проверено 6 июня 2018 г.
[2] Билезикян Дж. П., Брэнди М.Л., Истелл Р. и др. Рекомендации по ведению бессимптомного первичного гиперпаратиреоза: краткое изложение Четвертого международного семинара. Журнал клинической эндокринологии и метаболизма . 2014. 99 (10): 3561–3569.
[3] Каллендер Г.Г., Удельсман Р. Хирургия первичного гиперпаратиреоза. Рак . 2014. 120 (23): 3602–3616.
Высокий уровень кальция, вызванный опухолями паращитовидных желез.
Когда сверхактивная паращитовидная железа вырабатывает слишком много паратироидного гормона. Это называется гиперпаратиреозом .
- ГИПЕРПАРАТИОИДИЗМ (гиперпаратироидизм)
- состояние слишком высокой активности паращитовидных желез
- гипер = слишком много
- паращитовидная железа = паращитовидная железа
- ism = болезнь или состояние
- «Нет другой болезни, которую так легко вылечить, которая так сильно влияет на здоровье пациента и качество его жизни»
Гиперпаратиреоз возникает, когда одна (или несколько) из четырех паращитовидных желез превращается в опухоль и ведет себя ненадлежащим образом, постоянно вырабатывая избыток паратироидного гормона. Это отмеченное наградами видео объясняет гиперпаратиреоз за 5 минут. Вы увидите, как одна из паращитовидных желез превращается в опухоль и вырабатывает слишком много паратироидного гормона, который поступает в кости и удаляет кальций из костей. Эта опухоль потеряла свой механизм контроля и вырабатывает большое количество паратироидного гормона. Таким образом, даже при высоком уровне кальция в крови — когда паращитовидные железы вообще не должны вырабатывать гормоны — одна из желез продолжает вырабатывать гормон. Помните, когда вы читали о гиперпаратиреозе на этих страницах, это гормональная проблема , секретируемая доброкачественной опухолью паращитовидной железы.Это , а не проблема рака, однако это может увеличить количество других видов рака. Эта анимация покажет вам, как опухоль на шее заставляет кальций вымываться из костей, закупоривать артерии и почки и заставляет вас чувствовать себя плохо.
Посмотрите видео на https://www.youtube.com/embed/sD9st1ZPFrQ
Иногда гиперпаратиреоз делает людей несчастными в течение первого или двух лет после высокого содержания кальция в крови (см. Нашу страницу о симптомах гиперпаратиреоза).В других случаях это может длиться 10 лет, не вызывая особых проблем, кроме усталости, плохой памяти, камней в почках и остеопороза. Но не заблуждайтесь, гиперпаратиреоз убивает людей — на это уходит около 20 лет.
Гиперпаратиреоз: что вызывает избыточное производство гормона паращитовидной железы?
Самая частая причина избыточной выработки гормонов (гиперпаратиреоз) — развитие доброкачественной опухоли в одной из паращитовидных желез. Это увеличение одной паращитовидной железы называется паращитовидной железой аденома , которая составляет около 70 процентов всех пациентов с первичным гиперпаратиреозом (у других 30% будет более одной пораженной железы, см. Диаграмму ниже).Эта неконтролируемая паращитовидная железа никогда не бывает злокачественной (практически 100% из них — доброкачественные опухоли), однако она медленно вызывает повреждение организма, поскольку вызывает аномально высокий уровень кальция в крови, который может медленно разрушать ряд тканей. . Аденомы паращитовидных желез обычно намного больше, чем нормальные паращитовидные железы «рисового зерна», и часто бывают размером с оливку или виноград. Таким образом, типичный пациент с гиперпаратиреозом будет излечен от болезни, когда эта опухоль размером с «оливку» будет удалена.До 30% будут иметь более одной опухоли, поэтому ваш хирург должен провести обследование, чтобы убедиться, что все остальные в порядке. Люди живут Типичная аденома паращитовидной железы, вызывающая гиперпаратиреоз просто нормально с менее чем четырьмя нормальными паращитовидными железами, которые будут размером примерно с рисовое зерно. На рисунке слева изображена типичная аденома паращитовидной железы (опухоль паращитовидной железы), которая вызывает гиперпаратиреоз. Это опухоль очень среднего размера, формы и цвета. У большинства людей с гиперпаратиреозом на шее будет опухоль примерно такого размера, у некоторых — две.Помните, нормальная паращитовидная железа размером с рисовое зернышко … но одна клетка внутри этой нормальной паращитовидной железы вышла из-под контроля и начала воспроизводиться, пока не образовалась большая опухоль. Эта опухоль почти всегда будет продолжать расти, пока ее не удалят. По мере роста вырабатывается больше гормонов, и вы чувствуете себя хуже. Эта опухоль постоянно вырабатывает гормон паращитовидной железы, который выводит кальций из ваших костей и делает содержание кальция в крови слишком высоким. (У нас есть целая страница фотографий опухолей паращитовидных желез, чтобы вы могли увидеть, как выглядят эти маленькие козлы!).
Откуда взялась эта опухоль околощитовидной железы?
Это отличный вопрос, и ответ на него довольно прост … В большинстве случаев мы не знаем ПОЧЕМУ образуется опухолей паращитовидной железы. Но это КАК, образуется опухоль паращитовидной железы: нормальная паращитовидная железа состоит из примерно 80 000 очень маленьких клеток паращитовидной железы. Каждый из них подвергается сильному кровотоку, и все они измеряют содержание кальция в крови. При низком уровне кальция они вырабатывают гормон паращитовидной железы (сокращенно ПТГ).Когда уровень кальция высок, они перестают вырабатывать гормоны. Обычно они включаются и выключаются сотни раз в день. Все эти клетки действуют независимо друг от друга. Иногда одна из этих клеток сходит с ума и начинает воспроизводиться … миллион или более раз. Сумасшедшая «материнская» клетка делится на две, затем делает это снова, и снова, и снова; много раз в день. В течение нескольких лет развивается опухоль. Эта опухолевая масса (которую можно увидеть на фотографиях на этом сайте) состоит из миллионов клеток, все из которых являются сестрами одной сумасшедшей «материнской» клетки.Каждая из этих «дочерних» клеток унаследовала сумасшествие мамы, и они не обращают внимания на уровень кальция в крови. Они вышли из-под контроля, производя ПТГ, когда захотят, с такой концентрацией, какой захотят. Когда вы посмотрите на все фотографии опухолей паращитовидной железы на этом сайте, вы увидите маленькую (размером с рис) желтую НОРМАЛЬНУЮ железу с темно-красной опухолью, растущей из нее. Масса опухоли состоит из миллионов сумасшедших дочерних клеток от одной сошедшей с ума материнской клетки. Если вам сделают операцию в Норманском центре паращитовидной железы, вы получите фотографию своей опухоли и почти всегда сможете увидеть нормальную железу, из которой возникла опухоль.На этом графике показаны уровни паратиреоидного гормона в крови 18000 пациентов, прооперированных в Норманском центре паращитовидных желез по поводу первичного гиперпаратиреоза. Нормальный уровень паратиреоидного гормона в крови варьируется в зависимости от лаборатории, которая измеряет гормон, но в большинстве лабораторий нормальный уровень составляет от 15 до 65 пг / мл. У каждого из представленных здесь пациентов была удалена опухоль паращитовидной железы с шеи. Как видите, у большинства (но не у всех!) Из них уровень паратиреоидного гормона выше нормы (выше 65).
Уровни паратиреоидного гормона (ПТГ) у 18 000 пациентов с гиперпаратиреозом в Норманском центре хирургии паращитовидной железы. Большинство пациентов с гиперпаратиреозом из-за опухоли паращитовидной железы имеют высокий уровень ПТГ, но многие этого не делают.
Обратите внимание, что у большинства пациентов с первичным гиперпаратиреозом (из-за доброкачественной опухоли на шее) уровни ПТГ колеблются от 50 до 150. Когда у пациентов уровень ПТГ выше 180, это происходит потому, что их опухоль очень старая (обычно это означает, что им больше 15 лет). и опухоль состоит из МНОГИХ клеток.Если у вас уровень ПТГ выше 180, значит какой-то доктор где-то спал за рулем минимум 10 лет. Этого нельзя допустить, и ваше тело, как правило, подвергается разрушению. Также обратите внимание, что около 17% из наших последних 30 000 пациентов с опухолью паращитовидной железы на шее будут иметь уровни ПТГ в «нормальном диапазоне». Давайте повторим еще раз … около 17% пациентов с гиперпаратиреозом будут иметь высокий уровень кальция и НОРМАЛЬНЫЙ уровень ПТГ при каждой проверке ПТГ.Поймите, что это все еще гиперпаратиреоз, и у них все еще есть опухоль околощитовидной железы на шее … Мы говорим, что их уровень ПТГ «ненормально нормальный». Другими словами, это все еще показывает, что есть опухоль, полная сумасшедших, неконтролируемых клеток, потому что, если бы они были нормальными клетками паращитовидной железы, они бы почувствовали высокое содержание кальция и отключились бы. Если у вас высокий уровень кальция, а уровень ПТГ не близок к нулю (постоянно 25 или ниже), то у вас почти наверняка есть опухоль паращитовидной железы. ПОЛУЧИТЬ ЭТО! Важно отметить, что около 50% людей с опухолью паращитовидной железы будут иметь уровни ПТГ, которые иногда высоки, а иногда нормальны.Для опухоли паращитовидной железы НЕ ОБЯЗАТЕЛЬНО высокий уровень ПТГ. Пожалуйста, научите этому своих врачей! Высокие уровни кальция и ПТГ, которые не являются низкими, означают, что опухоль паращитовидной железы присутствует практически во всех случаях. Верхний предел нормального кальция обсуждается (см. Нашу страницу на других страницах этого веб-сайта), но помните, что если вам больше 40 лет, ваш уровень кальция должен быть 10,0 мг / дл или ниже (должен быть в диапазоне 9 ). (Для наших европейских и канадских друзей уровень кальция должен быть ниже 2,5 ммоль / л)
Последнее замечание об этом графике, который показывает уровни паратироидного гормона ( PTH) у пациентов с первичным гиперпаратиреозом.Этот график отличается от графика внизу страницы с диагнозом, который показывает уровней КАЛЬЦИЯ у пациентов с первичным гиперпаратиреозом. Эти графики имеют одинаковую форму, и вы можете их спутать … но один из них смотрит на уровень гормонов в крови, а другой — на уровень кальция в крови. Эти два графика являются центральными для диагностики гиперпаратиреоза.
Около 30% людей с гиперпаратиреозом будут иметь более одной опухоли паращитовидной железы!
Приблизительно 25% пациентов с первичным гиперпаратиреозом будут иметь две аденомы паращитовидной железы при наличии двух нормальных желез.Это одна из причин, почему операция на паращитовидных железах сложна: у некоторых людей будет одна опухоль, а у других — более одной. Вот почему самые опытные хирурги паращитовидной железы исследуют все четыре паращитовидные железы во время операции, чтобы не осталась вторая опухоль. Хирурги, которые проводят много операций на паращитовидной железе, не просто удаляют одну опухоль паращитовидной железы и прекращают операцию. Вместо этого они потратят необходимое время, чтобы убедиться, что второй опухоли нет (посмотрите видео о нашей операции, чтобы увидеть, как доктор Норман обнаружит вторую опухоль).Самая распространенная причина неудачной операции на околощитовидной железе — то, что хирург не может найти опухоль. — вторая — самая частая причина неудачной операции на паращитовидной железе, потому что у них было две опухоли, а хирург удалил только одну. Выбирая хирурга, задавайте сложные вопросы и остерегайтесь хирургов, которые утверждают, что являются экспертами, но будут смотреть только на одну железу и измерять уровни гормонов. Для этого не требуется никакого опыта — любой интерн-хирург может удалить опухоль, показанную на снимке, и не проверять другие.
Около 5% всех пациентов с первичным гиперпаратиреозом будут иметь увеличение на всех четырех паращитовидных желез, термин, называемый гиперплазией паращитовидной железы . В этом случае все паращитовидные железы увеличиваются в размерах и производят слишком много паратироидного гормона. В большинстве случаев мы не знаем причину гиперплазии, так же как мы не знаем причину аденомы. Некоторые пациенты с гиперплазией имеют генетическое заболевание, вызывающее заболевание паращитовидных желез, такое как множественная эндокринная неоплазия (МЭН).Однако учтите, что у большинства пациентов с гиперплазией не будет синдрома МЭН! Опять же: если у вас гиперплазия, скорее всего, у вас нет МУЖЧИН. Интересно, что пациенты с «слегка» повышенным уровнем кальция более склонны к гиперплазии, чем к аденомам паращитовидных желез. Пациентам с гиперплазией потребуется «субтотальная паратиреоидэктомия», во время которой удаляются самые большие железы, оставляя только часть одной паращитовидной железы. Восстановление после этой процедуры такое же, как если бы была удалена одна паращитовидная железа.Вам нужна только одна паращитовидная железа (или ее часть) для поддержания уровня кальция.
Слишком много паратиреоидного гормона и кальция вызывают симптомы?
Гиперпаратиреоз вызывает симптомы почти у всех , но иногда они довольно незаметны. Мы разместили всю эту информацию на другой странице: Щелкните здесь, чтобы узнать о симптомах и опасностях паращитовидных желез. Для вас важно понимать несколько фактов о содержании кальция в крови:
- Высокий уровень кальция в крови почти никогда не бывает нормальным.Иными словами, у взрослых старше 40 лет почти никогда не бывает постоянного уровня кальция 10,1 или выше. См. Нашу страницу «Нормальные уровни в зависимости от возраста», поскольку многие лаборатории покажут верхний предел нормы для кальция в крови до 10,5 мг / дл — это для подростков, а не для взрослых старше 30 лет.
- Почти все пациенты с высоким содержанием кальция в крови имеют одну или две плохие паращитовидные железы, которые вызывают это. Ваш врач может искать другие причины … но велика вероятность того, что вы в конечном итоге заболеете паращитовидным железом.У нас есть целая страница, на которой обсуждаются другие, даже более редкие причины высокого содержания кальция в крови на этом веб-сайте, но не тратьте слишком много времени на чтение того, чего у вас нет. Постоянный уровень кальция выше 10,1 (у взрослого) почти всегда является опухолью паращитовидной железы.
- Плохая паращитовидная железа (и) — это опухоль. Это доброкачественная опухоль (не рак), но это опухоль.
- Большинство опухолей паращитовидных желез имеют размер между арахисом и виноградом. Редко они могут быть размером с мяч для гольфа… или больше. Однако размер опухоли не имеет большого значения, важно только то, сколько гормонов она производит и сколько кальция выводит из ваших костей. Фотографии этих опухолей у нас есть на другой странице. Если у вас большая опухоль, вы проигравший, а не победитель. Это медленнорастущие опухоли, и если у вас большая опухоль, это обычно означает, что ваши врачи пропускали ее в течение многих лет.
- Специалист по хирургии паращитовидных желез может решить эту проблему за 20 минут или меньше. Поэтому, если ваш хирург говорит, что в операционной потребуется 2 или 3 часа, вы можете найти хирурга-специалиста.Если он говорит, что это может занять около 1,5 часов, вы можете спросить, может ли это занять больше времени — вы можете быть уверены, что он ответит: «Да, это может занять до 4 часов или больше». Как вы прочитаете на этом сайте и на всех других веб-сайтах (или в книгах), когда-либо напечатанных по этой теме, выбор хирурга является наиболее важным шагом, поскольку результаты (процент излечения и осложнения) напрямую связаны с опытом хирурга. Нет другой области тела с такой изменчивой анатомией.
- Удаление тяжелой опухоли паращитовидной железы вылечит гиперпаратиреоз и вернет уровень кальция в норму в течение нескольких часов.Конечно, это только в том случае, если у пациента только одна опухоль. Мы действительно должны сказать, что «удаление всех опухолей» вылечит пациента, помня, конечно, что вы НЕ МОЖЕТЕ удалить все четыре паращитовидные железы!
- Очень редко люди получают заболевание паращитовидной железы (гиперпаратиреоз) дважды — если хирург с первого раза правильно выполнил операцию, проанализировал все четыре паращитовидные железы и тщательно удалил опухоль (опухоли) с корнем .. Иными словами, операция лечит эту болезнь, это не лечение болезни.Вы никогда не должны снова заболеть гиперпаратиреозом, если у вас есть хирург, который вылечит вас в первый раз. Если ваш хирург не может сказать вам, что его / ее показатель излечения для вас будет 97% или выше, тогда обратитесь в другое место. Если он / она говорит, что показатель излечения будет 90% или выше, и он / она будет смотреть только на одну паращитовидную железу, которая отображается на сканировании, то знайте, что это выдумка. Это невозможно. В нашем офисе полно людей, которым это сказали. Если у 30% людей есть более одной опухоли, то как хирург может заранее знать, что у него / нее коэффициент излечения> 90%, если он посмотрит только на одну паращитовидную железу и остановит операцию?
- Удаление опухоли околощитовидной железы изменит жизнь пациента.Это часто заставляет вас чувствовать себя на 10 лет моложе и буквально меняет вашу жизнь. Прочтите о симптомах. Прочтите отзывы примерно 2000 пациентов.
- Удаление опухоли околощитовидной железы продлит жизнь (статистически). Со статистической точки зрения пациенты с гиперпаратиреозом умирают в среднем на 5-6 лет раньше, чем ожидалось. Это связано с тем, что заболеваемость несколькими видами рака увеличивается от 1,8 до 3 раз (груди, толстой кишки, почек и простаты), частота случаев высокого кровяного давления составляет 5.В 5 раз больше, инсульт в 4 раза, сердечно-сосудистые заболевания в 2,5 раза, фибрилляция предсердий (A-Fib) в 8 раз выше. Все это более подробно описано на нашей странице «Симптомы», включая сноски к медицинским журналам. Таким образом, опухоли паращитовидных желез являются доброкачественными (не злокачественными), но они медленно разрушают ваше тело, в конечном итоге заставляя вас чувствовать себя несчастным и резко увеличивая вероятность нескольких видов рака. НЕ «следите» за высоким уровнем кальция!
Сколько людей болеют паращитовидными железами? (Гиперпаратиреоз)?
Заболеваемость паращитовидными железами (гиперпаратиреоз) составляет 1 из 80 человек в течение жизни (более 1% людей).Этот показатель намного выше у женщин старше 50 лет, где он составляет 1 из 50 или около того. Если вы хотите увидеть, насколько это распространено, взгляните на карту людей, с которыми мы работали, и вы увидите, что мы работали с вашим соседом. Все вы знаете кого-нибудь с гиперпаратиреозом. К сожалению, около 70% пациентов с гиперпаратиреозом не знают, что у них он есть … у них высокий уровень кальция, но их врачи не знают, что это означает, поэтому высокий уровень кальция игнорируется. Часто, когда случается что-то плохое (камни в почках, остеопороз, тяжелая депрессия), врачи обращают внимание на высокий уровень кальция.Гиперпаратиреоз встречается у женщин чаще, чем у мужчин (почти точно 75% женщин, 25% мужчин), а средний возраст составляет около 59 лет, но люди любого возраста могут им заболеть. Молодые люди действительно болеют паращитовидными железами, но это случается редко. У нас есть целая страница, посвященная этой теме — прочтите о том, кто это получит?
Сколько паращитовидных желез в плохом состоянии?
Поскольку у каждого есть 4 паращитовидные железы, мы потенциально можем получить опухоли во всех четырех железах. Однако это практически невозможно, потому что человек был бы настолько болен, что об этом можно было бы догадаться раньше.Почти все люди с гиперпаратиреозом имеют всего одну или две опухоли паращитовидной железы. В январе 2010 года мы опубликовали данные о 10 000 пациентов, которых мы прооперировали и вылечили от гиперпаратиреоза, чтобы показать средние уровни кальция и ПТГ и показать, что у многих людей с гиперпаратиреозом нет высоких уровней ПТГ. В 2012 году мы опубликовали еще одну статью о 16 500 пациентах в Журнале Американского колледжа хирургов, в которой показано, что единственный способ убедиться, что пациент вылечен, — это осмотреть все четыре паращитовидные железы.Простое удаление одной опухоли, показанной на сканировании, приведет к тому, что 20-25% людей потребуют повторной операции! Вот обновление за январь 2014 года, в котором рассматриваются последние 23000 операций на паращитовидной железе и количество пораженных паращитовидных желез:
| Процент | Количество плохих паращитовидных желез |
|---|---|
| 70% | одна увеличенная гиперактивная железа (так называемая одиночная аденома) |
| 25% | две или три большие железы (так называемые двойные аденомы) |
| 5% | четыре увеличенных гиперактивных железы (так называемая гиперплазия четырех желез) |
| <<< 1% | рак околощитовидной железы (крайне редко).НЕ беспокойтесь о раке паращитовидной железы! |
Важно отметить, что от 25% до 30% людей с гиперпаратиреозом имеют более одной опухоли паращитовидной железы, и невозможно определить, кто это, до операции . Фактически, невозможно узнать, у какого пациента одна опухоль, а у кого две, не глядя на каждую железу во время операции , осмотрев и проверив каждую из 4 желез. Будьте осторожны с любым врачом, который скажет вам, что «сканирование показывает, что у вас только одна опухоль паращитовидной железы», потому что сканирование чаще бывает неправильным, чем правильным.Никто не может сказать вам до операции, что у вас всего одна опухоль. Мы выполняем 4300 операций на паращитовидных железах в год, и мы смотрим на все четыре железы практически во всех наших операциях, потому что вы не можете сказать, у кого одна опухоль, а у кого больше одной, не глядя на них. Посмотрите 13-минутное видео, где доктор Норман выполняет эту операцию — сканирование очень четко показывает, что у этого пациента ОДНА опухоль паращитовидной железы, но когда доктор Норман смотрит на все четыре железы, он обнаруживает ДВЕ опухоли. Кроме того, вы сразу узнаете, что ваш врач не является экспертом, если перед операцией он скажет вам, что вы один из 30% людей, у которых более одной опухоли.Невозможно узнать это до операции, и невозможно узнать это в операционной, не проверив все четыре железы.
Увеличение всех четырех паращитовидных желез (гиперплазия паращитовидных желез) встречается редко. Есть несколько факторов, которые повышают вероятность гиперплазии, но учтите, что у большинства пациентов с гиперплазией не будет ни одного из них! Факторы, связанные с гиперплазией паращитовидных желез: 1) Длительная терапия литием 2) Почечная недостаточность, обычно на диализе (так называемый вторичный гиперпаратиреоз), или 3) генетическое заболевание, такое как синдром множественной эндокринной неоплазии (МЭН), которое вызывает множественные эндокринные опухоли в семьях.И тогда у некоторых пациентов с классическим первичным гиперпаратиреозом, у которых нет ни одного из этих состояний, будет гиперплазия. Просто так бывает. Лечится так же, как и любой гиперпаратиреоз: удалением проблемных желез.
Практически все пациенты с гиперпаратиреозом выиграют от операции. Высокое содержание кальция в крови гораздо опаснее, чем высокий уровень холестерина, и это признак того, что ваше тело едят изнутри. Это болезнь, которая заставляет большинство людей чувствовать себя несчастными, в то время как разрушает их тело.Единственный выбор, который вам действительно нужно сделать, — это выбрать хирурга. Затем позвольте хирургу побеспокоиться об 1 плохой железе, 2 плохих железах или 4 плохих железах. Операция такая же … та же анестезия, тот же разрез, те же 1,5 часа в палате восстановления … все то же самое.
Как один плохой паращитовидный железа (аденома) влияет на другие три.
Чтобы научить, как паращитовидные железы обычно реагируют на уровень кальция и как паращитовидные железы должны работать, мы будем использовать систему отопления вашего дома зимой в качестве примера.
У всех в доме есть обогреватель, который управляется термостатом. Когда мы устанавливаем термостат на 70 градусов, именно за этой температурой термостат будет постоянно следить и включать нагреватель при понижении температуры. Если температура падает примерно до 68 градусов, термостат определяет это и включает ТЭН. Обогреватель нагревает комнату до тех пор, пока термостат не распознает повышение температуры, а когда она достигает 72 градусов, термостат выключает обогреватель.На самом деле обогреватель в вашем доме будет включаться и выключаться примерно 50 раз в день. Температура в комнате будет немного меняться, от чуть выше 70 градусов до чуть ниже, но мы этого не замечаем, когда термостат работает нормально.
Все наши паращитовидные железы имеют встроенный «термостат» (все эндокринные железы имеют!). Термостат паращитовидных желез очень чувствителен к уровню кальция в крови. Нормальная «настройка» термостата паращитовидных желез — уровень кальция между 8.5 и 10.2. Кальций не только отвечает за прочность наших костей, но и является источником электрической энергии в нашей нервной системе и мышцах, поэтому люди хотят, чтобы этот элемент контролировался очень и очень хорошо. Кальций — ЕДИНСТВЕННЫЙ элемент в организме, у которого есть своя собственная система контроля!
Нормальные паращитовидные железы постоянно контролируют содержание кальция в крови. Когда уровень кальция падает, паращитовидные железы включаются … и производят паратироидный гормон (ПТГ). ПТГ действует непосредственно на кости в течение минут и забирает некоторое количество кальция из костей (мы используем кости в качестве системы хранения кальция).Теперь уровень кальция в крови немного повысится — и паращитовидные железы это распознают и отключаются. Так же, как термостат, который включался при понижении температуры, нормальные паращитовидные железы включались при низком уровне кальция. И точно так же, как термостат, который отключается, когда температура в комнате становится теплой, нормальные паращитовидные железы выключаются и перестают вырабатывать ПТГ, когда немного повышается уровень кальция. Вот почему ваш кальций будет меняться каждый раз, когда ваш врач его измеряет… он всегда немного отличается, но это всегда должно быть в нормальном диапазоне.
Что происходит у пациентов с гиперпаратиреозом? Что ж, теперь это простой ответ. В одной из паращитовидных желез образовалась опухоль. Эта опухоль (разрастание клеток) будет размером с оливку (обычно), и она будет делать то, что ей нравится … СДЕЛАТЬ ГОРМОН! Итак, у вас есть одна большая, плохая паращитовидная железа, которая вырабатывает гормон 24 часа в сутки …его термостат сломан! Он НЕ реагирует на высокий уровень кальция и не выключается … вместо этого он застревает в положении «включено» и постоянно вырабатывает паратироидный гормон (ПТГ). Что ж, этот ПТГ продолжает работать с вашими костями, выводя кальций из костей и помещая его в вашу кровь. Кости становятся тонкими (остеопороз), а содержание кальция в крови выходит за пределы нормы. У нас появляются симптомы нервной системы из-за того, что мозг не любит высокий уровень кальция (депрессия, усталость, подлость, недостаток энергии, проблемы со сном и т. Д.).Мы также можем получить камни в почках и другие проблемы из-за большого количества плавающего кальция.
Что происходит с НОРМАЛЬНЫМИ паращитовидными железами, когда у вас одна плохая паращитовидная железа? Что ж, теперь ясен и этот ответ. У подавляющего большинства людей с гиперпаратиреозом у них будет одна больная железа и 3 нормальные железы. Одна больная железа большая, она весь день вырабатывает ПТГ … из-за чего повышается уровень кальция. Что ж, у трех нормальных сальников все равно будет нормальный термостат.Они распознают высокий уровень кальция и отключат свой гормональный аппарат. Таким образом, они засыпают. Поскольку большинству людей с заболеванием паращитовидных желез не ставят диагноз до тех пор, пока они не будут иметь его в течение многих лет — нормальные паращитовидные железы будут бездействовать в течение многих лет к тому времени, когда хирург оперирует, чтобы удалить больную. Вот почему опытные хирурги будут давать своим пациентам таблетки кальция, которые нужно принимать в течение первых нескольких недель после операции на паращитовидной железе. Нормальным паращитовидным железам понадобится неделя или две, чтобы проснуться и начать нормально регулировать уровень кальция (чтобы их термостаты работали должным образом).Без приема большого количества кальция в течение этого времени ваш кальций может упасть слишком низко, и вы заболеете (у вас проблемы с нервной системой и мозгом, например, вы плохо себя чувствуете, чувствуете себя « затуманенным » и растерянным, испытываете беспокойство и « обречены », чувствуете себя плохо контроля; появляется покалывание в руках, пальцах и вокруг рта, возникают судороги в руках и ногах). Все это симптомы НИЗКОГО кальция, и они могут случиться с пациентами после успешной операции на паращитовидной железе. Симптомы временные и исчезнут после того, как нервная система привыкнет к новому «нормальному» уровню кальция.Это может занять 2–5 дней, но эти симптомы всегда проходят, и их всегда лечат одинаково — принимайте больше кальция! Если у вас появились эти симптомы после операции на паращитовидной железе — это означает, что операция прошла успешно, но вашему организму еще не нравятся новые уровни кальция, и ему нужно больше кальция. Вы ДОЛЖНЫ дать ему больше кальция, если у вас есть эти симптомы. (Пожалуйста, поймите, 94% людей НЕ будут иметь этих симптомов, пока они будут принимать таблетки кальция после операции) … а тем, у кого действительно есть симптомы низкого уровня кальция, просто необходимо принимать больше кальция. (Обратите внимание, что эти статистические данные взяты из нашей недавней публикации, в которой мы изучали это у 6000 последовательных пациентов, которые вернулись домой в течение 1,5 часов после операции. Конечно, именно поэтому все наши пациенты получают номера наших домашних и мобильных телефонов).
Мне действительно нужно удалить эту опухоль паращитовидной железы?
Ответ прост: да. Высокое содержание кальция в крови намного опаснее, чем высокий уровень холестерина. Высокий уровень кальция в крови более опасен, чем рак щитовидной железы.Фактически, наличие опухоли околощитовидной железы имеет такой же риск преждевременной смерти, что и диабет. Высокое содержание кальция увеличивает риск инсульта, сердечного приступа и сердечной недостаточности из-за агрессивного накопления кальция в артериях. Высокое содержание кальция увеличивает риск развития нескольких видов рака в 2–3 раза, включая рак груди, рак толстой кишки, рак почек и рак простаты. Конечно, высокое содержание кальция происходит из костей, поэтому вы получите остеопороз и даже тяжелый остеопороз, который нельзя вылечить лекарствами, и ваши кости сломаются.Конечно, высокое содержание кальция заставляет вас чувствовать усталость, повышает кровяное давление, утомляет и лишает радости жизни. Узнайте больше о симптомах гиперпаратиреоза на нашей странице «Симптомы».
Хорошая новость в том, что гиперпаратиреоз — болезнь, которую легко вылечить. Мы не «лечим» гиперпаратиреоз так, как вы лечите диабет. Проблемы с паращитовидными железами вылечили простым удалением опухоли паращитовидной железы, которая является причиной всех проблем.Как только он исчезнет, болезнь будет излечена, и риск рака, инсульта, сердечных приступов (и т.д.), связанных с нелеченным гиперпаратиреозом, снизится. Вытащите опухоль и оставьте это позади! Почувствуйте себя лучше, живите дольше — избавьтесь от этой проклятой опухоли на шее!
Последнее обновление этой страницы: 12.04.2021
Гиперпаратиреоз — NHS
Гиперпаратиреоз — это когда паращитовидные железы (в области шеи, рядом с щитовидной железой) производят слишком много паратиреоидного гормона.
Есть 4 маленькие железы, которые вырабатывают этот гормон, который помогает вашему организму регулировать необходимый ему уровень кальция.
Но если сделать слишком много, это может привести к слишком высокому уровню кальция в крови (гиперкальциемия).
Если у вас высокий уровень кальция в крови, это может привести к проблемам, если не лечить.
Симптомы гиперпаратиреоза
Гиперпаратиреоз поражает людей по-разному. У некоторых людей симптомы легкие или отсутствуют, у других — много.
Симптомы могут не иметь отношения к уровню кальция в крови. Например, у некоторых людей с немного повышенным уровнем кальция могут быть симптомы, в то время как у других с высоким уровнем кальция симптомы могут быть незначительны или вообще отсутствовать.
Диагноз может быть пропущен или отложен из-за отсутствия симптомов или расплывчатых симптомов, например, чувства усталости, которые могут быть вызваны другим заболеванием.
Возможные признаки гиперпаратиреоза включают:
- депрессия
- усталость
- чувство жажды и частое мочеиспускание
- плохое самочувствие и потеря аппетита
- мышечная слабость
- запор
- боль в животе
- потеря концентрации
- легкая потеря концентрации
- путаница
Симптомы гиперкальциемии
Если гиперпаратиреоз не лечить, он может привести к высокому уровню кальция в крови (гиперкальциемия), что может вызвать:
Гиперкальциемия также может вызвать другие осложнения, в том числе:
В очень тяжелых случаях гиперпаратиреоза , высокий уровень кальция может привести к быстрой почечной недостаточности, потере сознания, коме или серьезным опасным для жизни нарушениям сердечного ритма.
Но гиперпаратиреоз обычно диагностируется на ранней стадии в Великобритании, и эти осложнения крайне редки.
Диагностика гиперпаратиреоза
Важно как можно скорее диагностировать гиперпаратиреоз. Без лечения состояние может постепенно ухудшаться и может привести к осложнениям.
Но в большинстве случаев состояние от легкой до средней степени тяжести и остается стабильным в течение многих лет.
Гиперпаратиреоз диагностируется после того, как анализ крови показывает:
- высокий уровень паратироидного гормона
- высокий уровень кальция в крови, часто с низким уровнем фосфора
DEXA-сканирование (рентгеновский снимок плотности костей) может помочь обнаружить потеря костной массы, переломы или размягчение костей, а также рентгеновские снимки, компьютерная томография или ультразвуковое сканирование могут показать отложения кальция или камни в почках.
Типы гиперпаратиреоза
Существует 3 типа гиперпаратиреоза.
- Первичный гиперпаратиреоз — это заболевание самой паращитовидной железы, обычно доброкачественная (незлокачественная) опухоль железы.
- Вторичный гиперпаратиреоз — это когда железы в порядке, но такое состояние, как почечная недостаточность, снижает уровень кальция и заставляет организм реагировать, производя дополнительный гормон паращитовидной железы.
- Третичный гиперпаратиреоз — это когда давний вторичный гиперпаратиреоз начинает вести себя как первичный гиперпаратиреоз.
Третичный гиперпаратиреоз часто связан с очень тяжелой почечной недостаточностью (обычно требующей диализа).
Люди с третичным гиперпаратиреозом почти всегда находятся под наблюдением специалистов по почкам.
Причины первичного гиперпаратиреоза
В 4 из 5 случаев первичный гиперпаратиреоз вызывается доброкачественной опухолью, называемой аденомой на одной из паращитовидных желез.
Реже это может произойти при увеличении 2 или более паращитовидных желез (гиперплазия).
Очень редко первичный гиперпаратиреоз может быть вызван раком паращитовидной железы.
У женщин вероятность развития первичного гиперпаратиреоза выше, чем у мужчин, и большинство людей, у которых он развивается, старше 60 лет.
Лечение первичного гиперпаратиреоза
Операция по удалению паращитовидной железы обычно является единственным способом лечения первичного гиперпаратиреоза.
Если у вас очень высокий уровень кальция, вам может потребоваться срочная госпитализация, если вы потеряли много жидкости (обезвоживание).Возможно, вам понадобится капельное вливание жидкости.
Лекарство, называемое бисфосфонатами, также можно назначать для снижения содержания кальция. Они используются только в качестве краткосрочного лечения. После стабилизации уровня кальция потребуется хирургическое вмешательство.
Людям, которые не могут перенести операцию — например, из-за других заболеваний или они слишком слабы, — можно использовать таблетку под названием цинакальцет, чтобы помочь контролировать это состояние.
Убедитесь, что у вас здоровая и сбалансированная диета.
Вам не нужно полностью отказываться от кальция. Недостаток кальция в пище с большей вероятностью приведет к потере кальция из вашего скелета, что приведет к хрупкости костей (остеопорозу).
Но вам следует избегать диеты с высоким содержанием кальция и пить много воды, чтобы предотвратить обезвоживание.
Следует избегать приема таких лекарств, как тиазидные диуретики (водные таблетки, обычно используемые для лечения высокого кровяного давления), поскольку они могут вызвать обезвоживание и повысить уровень кальция.
Лечение вторичного гиперпаратиреоза
Лечение вторичного гиперпаратиреоза зависит от основной причины.
Низкий уровень витамина D является наиболее частой причиной, и его можно исправить пероральным приемом витамина D (колекальциферол).
Другая частая причина — заболевание почек.
Лечение третичного гиперпаратиреоза
Хирургическое вмешательство обычно является основным методом лечения третичного гиперпаратиреоза, который возникает при очень тяжелой почечной недостаточности.
Последняя проверка страницы: 24 мая 2021 г.
Срок следующей проверки: 24 мая 2024 г.
Гиперпаратиреоз | Johns Hopkins Medicine
Что такое гиперпаратиреоз?
Гиперпаратиреоз развивается из-за чрезмерной активности одной или нескольких паращитовидных желез, структур размером с рисовое зерно возле щитовидной железы на шее.Паращитовидные железы вырабатывают паратироидный гормон (ПТГ), который при необходимости повышает уровень кальция в кровотоке. Слишком много ПТГ производится из:
Первичный гиперпаратиреоз , который обычно связан с увеличением (гиперплазией) паращитовидной железы, доброкачественным (незлокачественным) образованием (аденомой) или (в редких случаях) злокачественной (раковой) опухолью. Причины увеличения обычно не определены, но могут быть наследственными.
Вторичный гиперпаратиреоз , когда определенные медицинские условия искажают уровни кальция и связанного с ним минерала, фосфата.Это побуждает паращитовидные железы к компенсации и вызвано такими проблемами, как дефицит витамина D или кальция или почечная недостаточность.
Дополнительный ПТГ вызывает высвобождение кальция из костей, что может привести к высокому уровню минерала в крови (гиперкальциемия) и таким проблемам, как:
Остеопороз: ослабление костей, которое может сделать их более восприимчивыми к переломам
Остеопения: состояние, часто предшествующее остеопорозу
Камни в почках: твердые отложения, образующиеся в результате попадания избытка кальция с мочой и фильтрации почек
Сердечно-сосудистые заболевания: исследования показывают, что высокий уровень кальция связан с высоким кровяным давлением (гипертонией) и некоторыми видами сердечных заболеваний.
Каковы факторы риска гиперпаратиреоза?
Гиперпаратиреоз в основном встречается у пациентов старше 60 лет, но может развиваться и у более молодых людей.Факторы риска включают:
Пол: женщины более подвержены заболеванию, чем мужчины.
Лучевая терапия: Лечение других видов рака шеи может повлиять на паращитовидные железы.
Недостаточность питания: тяжелый, продолжающийся дефицит витамина D или кальция может вызвать гиперпаратиреоз.
Использование лития: Литий, препарат, применяемый для лечения биполярного расстройства, может влиять на уровень кальция.
Каковы симптомы гиперпаратиреоза?
Легкий гиперпаратиреоз может не вызывать никаких симптомов и иногда диагностируется в анализах крови до того, как будут замечены какие-либо проблемы. Другие пациенты могут испытывать:
Однако симптомы могут быть вызваны и другими заболеваниями, поэтому всегда консультируйтесь с врачом.
Диагностика гиперпаратиреоза
Гиперпаратиреоз обычно диагностируется с помощью обычных анализов крови, измеряющих уровни паратиреоидного гормона (ПТГ), кальция и связанных минералов.Другие возможные тесты и сканирование включают:
Анализы мочи: Анализ мочи в течение 24-часового окна может определить, сколько кальция выводится из организма.
Тест на плотность костной ткани: при осмотре костей можно определить потерю или ослабление костной ткани.
Рентген, УЗИ и компьютерная томография (компьютерная томография или компьютерная томография): сканирование может выявить закупорки, вызванные избытком кальция и любыми переломами костей.
Лечение гиперпаратиреоза
Лечение гиперпаратиреоза зависит от:
Пациенты с умеренно повышенным содержанием кальция и отсутствием симптомов могут отказаться от вмешательств и вместо этого посещать нас для регулярных осмотров и тщательного наблюдения. Такой подход называется «бдительным ожиданием».”Ваш врач может также порекомендовать такие меры предосторожности, как:
Прием лекарств (если гиперпаратиреоз вызван проблемами с почками)
Употребление большего количества жидкости для предотвращения образования камней в почках
Тренировка
Получение дополнительных витаминов D или кальция
Некоторым пациентам с почечной недостаточностью может потребоваться диализ или трансплантация. В более тяжелых случаях первичного гиперпаратиреоза ваш врач может порекомендовать хирургическое удаление гиперактивных желез и любых имеющихся опухолей.
Перед операцией ваш врач может решить определить проблемную железу с помощью:
Сканирование Sestamibi: введение специального радиоактивного соединения для поглощения гиперактивной железой, затем компьютерная томография (КТ или CAT) для его определения
УЗИ




 Метод лучевой диагностики, во время которого в организм вводится безвредный радиоизотоп и получается двухмерное изображение. Самый точный метод диагностики первичного гиперпаратиреоза.
Метод лучевой диагностики, во время которого в организм вводится безвредный радиоизотоп и получается двухмерное изображение. Самый точный метод диагностики первичного гиперпаратиреоза.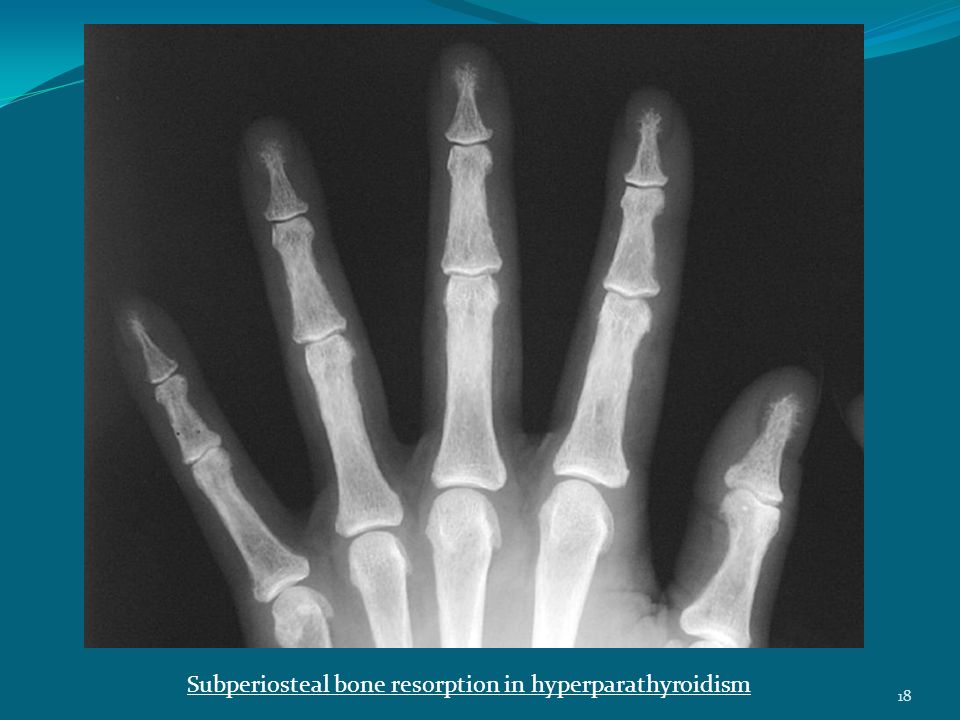

 Развивается из-за гипокальцемии, вызванной другими заболеваниями: хронической почечной недостаточностью, тяжелыми патологиями печени, а также у больных на гемодиализе. Паращитовидные железы при этом здоровы.
Развивается из-за гипокальцемии, вызванной другими заболеваниями: хронической почечной недостаточностью, тяжелыми патологиями печени, а также у больных на гемодиализе. Паращитовидные железы при этом здоровы.
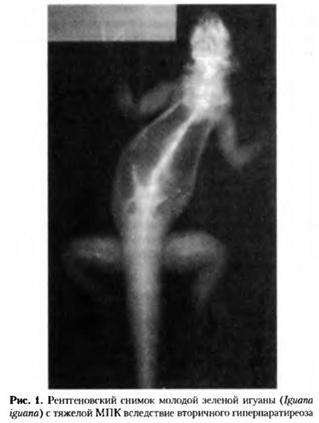 Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.
Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.


 Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.
Гиперактивность паращитовидных желез — это попытка вашего тела поддерживать нормальный уровень кальция. Примеры состояний, при которых снижается уровень кальция, включают почечную недостаточность, тяжелый дефицит витамина D и тяжелый дефицит кальция.