
Острый бронхит – форма диффузного воспаления бронхиального дерева, характеризующаяся повышенной бронхиальной секрецией и нарушением проходимости бронхов. Для острого бронхита характерно резкое начало, респираторные симптомы (насморк, першение в горле, приступообразный кашель с мокротой, боль в груди, одышка, бронхоспазм) и симптомы интоксикации (подъем температуры, головная боль, слабость). В диагностике острого бронхита помогают данные физикального осмотра, рентгенография легких, лабораторные исследования, функциональные тесты, ЭКГ, бронхоскопия. Лечение острого бронхита комплексное консервативное; включает противовирусные, антибактериальные, жаропонижающие, антигистаминные, муколитические, отхаркивающие и спазмолитические препараты, НПВС, глюкокортикоиды, физиотерапию.
Общие сведения
Острый бронхит — широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит). По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты. Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения — поражать более глубокие ткани: подслизистый и мышечный слои. Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия. На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.
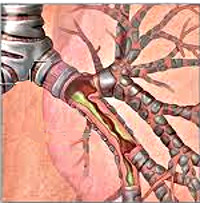
Острый бронхит
Причины
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза. Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей). Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей. Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Симптомы острого бронхита
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ — заложенность носа, насморк, першение и боль в горле, осиплость голоса. Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть. Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Ведущим симптомом острого бронхита является сухой болезненный кашель, который появляется с самого начала и держится на протяжении всего заболевания. Кашель – приступообразный, грубый и звучный, иногда «лающий», усиливающий чувство саднения и жжения за грудиной. Вследствие перенапряжения грудных мышц и спастического сокращения диафрагмы при надсадном кашле появляются боли в нижнем отделе грудной клетки и брюшной стенке. Кашель сопровождается отделением сначала скудной и вязкой мокроты, затем характер мокроты постепенно меняется: она становится менее вязкой и легче отходит, может иметь слизисто-гнойный характер.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения. При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагностика острого бронхита
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами. При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты. При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору. Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу. Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
Лечение острого бронхита
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение. Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха. При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс. При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов. При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям — стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
Осложнения острого бронхита
Прогноз и профилактика острого бронхита
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением. В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов. Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.
симптомы, лечение и профилактика у взрослых
Развитие острого воспалительного процесса в легких носит название острый бронхит. Спровоцировать его развитие может обычная простуда, ОРВИ, а также поражение бронхов вирусной или бактериальной инфекцией. Лечится недуг специальными лекарствами, но перед этим обязательно пациенту проводится обследование.
Самостоятельное использование больным лекарственных препаратов может привести к резкому ухудшению его самочувствия и переходу болезни в хроническую стадию. Более подробно о том, что это за недуг, о его симптомах, причинах возникновения, методах лечения и профилактики – расскажем далее.
Что такое острый бронхит?
Медики дают ему следующее определение: как понятие « острым бронхитом» называют обширный воспалительный процесс, поражающий бронхи».
Острый бронхит сопровождают не только симптомами респираторного недуга, но и общей интоксикации организма. Этот недуг сопровождается отеком и сужением просветов в бронхиальном дереве. Благодаря этому человек страдает от сильного кашля с выделением мокроты, мешающего ему нормально дышать.
Специалистами бронхит разделяется на острый и хронический. Недуг острой формы появляется при раннем возникновении болезни и сопровождается типичными симптомами. При переходе болезни в тяжелую стадию, врачи говорят о развитии хронического бронхита.
Попадая внутрь организма по воздуху или вместе с мокротой, возбудитель проникает глубоко внутрь дыхательной системы. Вначале вирус проникает в верхние дыхательные отделы. Далее бактерии проникают в бронхи, и разрушают их слизистую оболочку.
В чем же причины распространения острого бронхита? В основном провоцирует его появление в бронхах простудного заболевания:
- кори и краснухи;
- ОРВИ и обычной простуды;
- гриппа.
Дополнительно его провоцирует проникновение в бронхи грибковых, вирусных и бактериальных инфекционных клеток:
- микоплазмов и пневмококков;
- стафилококков и грибков;
- бактерий тифопаратифозной группы.
Помимо этого его вызывают:
- хлор и пыль;
- дым и аммиак;
- сероводород, щелочь и различные кислоты;
- горячие и холодные потоки воздуха.
Обычно такие вещества провоцируют развитие бронхита у граждан, которые страдают от аллергической реакции. Также существует группа причин, которые могут вызвать острый бронхит. К ним следует отнести:
- чрезмерное употребление алкоголя и курение;
- наличие застоев в кровообращении и употребление в пищу неправильных продуктов;
- перенесенная человеком серьезная болезнь, локализованная в дыхательной системе;
- постоянное переохлаждение организма и работа на вредном предприятии.
Виды острого бронхита
Для острого бронхита характерно разделение его на несколько видов. Он бывает:
- Простой. Воспалительное заболевание, локализованное в бронхах.
- Обструктивный.
- Облитерирующий.
- Бронхиолит.
Если простое воспалительное заболевание, локализованное в бронхах, возникает у взрослых и детей очень часто, около 3 раз в год, то его часто называют рецидивирующим бронхитом.
Обструктивная форма недуга развивается на фоне скапливания большого количества слизи и сильного отека слизистой оболочки бронхов. Также острый бронхит различается по типу возбудителя, который ее вызвал. Он бывает:
- вирусным;
- инфекционным;
- бактериальным;
- аллергическим;
- пылевым;
- грибковым;
- хламидийным;
- токсическим.
- Помимо этого он бывает и гнойной формы.
Помните, что если больной вовремя не начал лечение острого бронхита, то он переходит в хронический бронхит, который вылечить очень трудно.
Симптомы острого бронхита
Течение острого бронхита зависит от причин, которые вызвали данный недуг. Помимо этого признаки зависят от стадии развития острого бронхита, его тяжести и возникшего вида.
Врачи отмечают, что острый бронхит у взрослых начинается с возникновения грубого, лающего, звучного кашля, который отдает болью и жжением в груди. В начале развития данного недуга у человека выделяется мало мокроты. Но после того как кашель станет сухим, то мокроты будет выделяться много и она будет слизистой.
Сопровождается недуг следующими типичными симптомами. У человека:
- появляются признаки ОРВИ, которые также являются ранними проявлениями острого бронхита;
- першит в горле;
- сильный влажный кашель и выделяется много мокроты при отхаркивании;
- поднимается температура тела. Причем температура тела при бронхите резко поднимается как у взрослых, так и у детей. Также для острого бронхита характерны такие признаки, которые характеризуются интоксикацией организма;
- возникают болевые ощущения в голове, в руках и ногах, в мышцах;
- появляются хрипы в бронхах, меняется голос;
- одышка, сонливость, нарушается кровообращение;
- ухудшается газообмен, развивается лихорадка;
- возникает цианоз и бледность кожных покровов, пациент чувствует себя вялым.
Помните, что если у взрослого человека появился один из вышеназванных симптомов острого бронхита, то ему следует незамедлительно обратиться к специалисту за лечением!
Лечение антибиотиками
Лечение острого бронхита производится врачом-пульмонологом. Для того чтобы он смог поставить точный диагноз, пациенту требуется пройти обследование. В качестве инструментальных методов диагностики пациенту назначается прохождение:
- ЭКГ;
- рентгена легких и бронхов;
- бронхоскопии;
- ЭхоКГ;
- пикфлоуметрии и спирометрии.
Диагностика в пульмонологии начинается с того, что больной сдает мокроту на анализ, потому что пульмонология основывается на изучении микрофлоры глотки. Дополнительно пациенту требуется сдать кровь и мочу на анализ. Во время диагностики учитывается наличие у пациента коклюша и кори.
В пульмонологии с помощью диагностики и дополнительных методов исследования определяется вид и форма возникшей болезни.
Лечение острого осложненного бронхита у взрослых производится медикаментами. Для этого используются антибактериальные препараты. Помимо этого лечение острого бронхита у взрослых данными медикаментами проводится тогда, когда консервативные методы лечения не дали желаемого результата или мокрота, выделяемая у больного человека превратилась из слизистой в гнойную.
Человеку при остром бронхите назначаются лекарства в таблетках, относящиеся к различной группе:
- Пенициллиновой. В основном используется Амоксиклав.
- Макролидной. Назначается Азитромицин, Ровамицин.
- Цефалоспориновой. Часто используется Цефтриаксон.
- Фторхиноловой. Применяется Левофлоксацин.
Часто пациенты задают вопрос о том, чем лечить острый бронхит у взрослых, ответ прост: помогут избавиться вышеописанные лекарства. Но помните, что человеку не стоит самостоятельно приобретать для себя антибиотики и лечить ими острый бронхит. Все препараты, дозировка и схема приема определяются только специалистом.
Помните! Самостоятельное применение данных препаратов может привести к нарушению микрофлоры кишечника и резкому снижению деятельности иммунной системы. А более подробно рассказать о том, какие можно применять лекарства и как быстро вылечить острый бронхит, сможет врач.
Лечение у взрослых в домашних условиях
Если пациенты спрашивают о том, как же лечить острый бронхит дома, то для этого используются следующие ингаляции:
Паровые. Они относятся к самым доступным способам лечения данного недуга. Для процедуры понадобится глубокая емкость с травами. В качестве трав используется малина, липа, мать-и-мачеха. Трава заливается водой, и смесь доводится до кипения. Далее требуется сделать из толстой бумаги воронку и через нее вдыхать пар.
С добавлением прополиса. Для процедуры понадобится нагреть воду и в нее добавить 2-3 капли спиртовой настойки на основе прополиса. Над паром нужно дышать от 5 до 15 минут. Некоторые специалисты рекомендуют использовать чистый прополис. Для приготовления такого состава для ингаляций нужно также нагреть воду и в нее опустить емкость с нарезанным прополисом. Для ингаляции нужно взять всего 50 грамм прополиса. Получившийся пар нужно тщательно вдыхать.
С морской солью. Если человека беспокоят сильные боли в области грудной клетки и сильный кашель, то в данном случае ему нужно делать ингаляции с морской солью. Для процедуры понадобится взять 1 столовую ложку морской соли и растворить ее в 1 литре воды. Если такой соли дома нет, то ее можно приготовить самостоятельно. Для этого нужно взять 1 чайную ложку поваренной соли, 1 чайную ложку соды, 4-5 капель йода. Все компоненты смешиваются в 1 литре воды.
На основе сбора из нескольких трав. Для такой процедуры понадобится взять: 50 грамм ромашки, шалфея, эвкалипта, солодки, календулы, череды. Все компоненты заливаются 1 литром кипятка, и далее состав отставляется в сторону на 2 часа. Затем он цедится.
Ингаляторы и небулайзеры. Некоторые врачи при ответе на вопрос о том, что назначают при остром бронхите, отвечают, что часто назначают ингаляции с использованием специальных ингаляторов и небулайзеров. Все они снабжены специальной маской, через которую легче вдыхать лечебные составы. Но, если дома таких приспособлений нет, то вдыхать пары можно около чайника, над кастрюлей или иной емкостью, но голову больного требуется накрыть полотенцем.
Острый бронхит без температуры
Если данный недуг не сопровождается повышением у больного температуры тела, то лечение проводится по особой схеме.
Как правильно лечится острый бронхит?
Пациенту рекомендуется соблюдать постельный режим, пить много жидкости, полностью отказаться от вредных привычек. Обязательно помещение, где находится человек, требуется проветривать и мыть полы. Даже если у пациента нет температуры!
Дополнительно назначают процедуры, которые помогают прогреть спину и грудную клетку. Для этого применяют грелки, горчичники, банки, отварной картофель, горчицу, соль, горячую воду.
Употреблять в пищу больной должен продукты, богатые витаминами и микроэлементами. Это поможет организму быстрее восстановиться.
Дополнительно пациенту следует использовать препараты против кашля, но выбор их осуществляется только специалистом. Первоначально врач должен взять мокроту на анализ и определить то, какой препарат может помочь пациенту в данной ситуации.
Сухой кашель помогут устранить следующие препараты:
- «Либексин»;
- «Кодеин»;
- «Дионин».
Список популярных муколитических и отхаркивающих препаратов, которые используются при остром бронхите:
- Настой из алтея и термопсиса;
- «Бромгексин»;
- «Амброксол»;
- Паровые ингаляции.
Для того чтобы снять спазм в бронхах используется:
- «Папаверин»;
- «Преднизолон»;
- «Эфедрин»;
- «Эуфиллин».
Дополнительно требуется использовать антигистаминные препараты. Это:
- «Хлоропирамин»;
- «Мебгидролин»;
- «Клемастин».
Помните, что обычно они используются при появлении аллергического бронхита. Самостоятельно их применять не рекомендуется.
Для того чтобы усилить эффект от приема вышеназванных препаратов требуется использовать дополнительные методы лечения. Используется:
- вибрационный массаж;
- УВЧ, УФО;
- ЛФК, индуктотермия;
- прогревание и диатермия груди.
Назначает их только врач. Если больной самостоятельно их будет использовать, то это приведет к тому, что его состояние здоровья ухудшится, и симптомы болезни обострятся. Также самостоятельное лечение при остром бронхите может привести, и даже стать фактором и причиной развития хронической бронхиальной болезни.
Осложнения острого бронхита
Если больной, при появлении у него ранних симптомов острого бронхита вовремя не посетил врача, то это приведет к появлению у него следующих осложнений:
- бронхиальной астмы;
- бронхиолита, бронхопневмонии, астматического бронхита;
- астмы, сердечной и дыхательной недостаточности.
Помните о том, что если острый бронхит возникает у пациента очень часто, то он может легко перейти в хроническую форму и последствия такого перехода могут быть непредсказуемы!
Часто пациенты задают вопрос о том, чем может быть опасен острый бронхит у взрослых, опасность его в том, что он часто приводит к появлению ХОБЛ, эмфиземы, бронхиальной астмы.
Прогноз и профилактика острого бронхита
Острый бронхит имеет благоприятный прогноз. Вылечить его можно за 2-4 недели. Если у человека появился бронхиолит, то лечение и выздоровление пациента зависят от того насколько рано он обратился к специалисту. Если лечение было проведено не вовремя, то это может привести к тому, что у человека развивается хроническая дыхательная недостаточность.
Чтобы не допустить развитие острого бронхита, всем пациентам рекомендуется проводить профилактику. Она заключается в следующем:
- Полностью отказаться от курения сигарет и злоупотребления алкогольными напитками. Данные факторы снижают деятельность иммунной системы, негативно отражаются на организме человека и приводят к развитию опасных недугов.
- Стараться избегать влияния вредных газов и иных примесей.
- Своевременно лечить инфекционные болезни.
- Стараться не переохлаждать свой организм.
- Заниматься укреплением своего иммунитета.
- Во время отопительного сезона приобрести увлажнитель воздуха.
- При появлении первых признаков острого бронхита проконсультироваться со специалистом, пройти диагностику и лечение.
- Закаливать свой организм, особенно зимой.
- Заниматься профилактикой ОРВИ в осенний и весенний период.
- Принимать в качестве профилактики антибактериальные средства. Их применяют в первые дни появления первых признаков бронхита и употребляют от 5 до 7 дней.
- Каждый день выполнять дыхательную гимнастику. Она помогает предотвратить застой слизи и инфекционных клеток в бронхах.
Такая профилактика острого бронхита и выполнение профилактических мероприятий может использоваться в качестве предупреждения развития этого распространенного недуга. Таким образом, острый бронхит – это такой недуг, который самостоятельно не лечится.
Если человек занимается самолечением, то это может привести к тому, что он станет нетрудоспособным. В тяжелых случаях такие действия могут привести пациента к смерти.
Поэтому при появлении первых признаков бронхита рекомендуется обратиться к специалисту. Если диагностика и лечение будут проведены вовремя, то осложнений и опасных последствий удастся избежать и лечение недуга пройдет быстрее.

Бронхит – инфекционно-воспалительная патология бронхов, обусловленная отеком слизистой оболочки и гиперсекрецией слизи. Закупорка бронхов и нарушение проходимости трахеобронхиального дерева приводят к появлению основных симптомов – кашля, одышки и затрудненного дыхания.
Бронхит протекает в острой или хронической форме. Острый бронхит длится менее 3 недель. Причиной заболевания является вирусная или бактериальная инфекция. Острое воспаление бронхов характеризуется избыточным образованием секрета и появлением кашля с мокротой. Заболевание развивается быстро и сопровождается повреждением поверхностных слоев бронхов. При отсутствии своевременного и правильного лечения острая форма переходит в хроническую.
Причиной заболевания является вирусная или бактериальная инфекция. Острое воспаление бронхов характеризуется избыточным образованием секрета и появлением кашля с мокротой. Заболевание развивается быстро и сопровождается повреждением поверхностных слоев бронхов. При отсутствии своевременного и правильного лечения острая форма переходит в хроническую.
Хронический бронхит длится более 2 лет и обостряется чаще трех раз в год. Он возникает в результате длительного воздействия раздражающих факторов неинфекционной природы. Заболевание проявляется продуктивным кашлем, возникающим по утрам. В результате прогрессирующего поражения бронхов происходит перестройка секреторного аппарата, нарушаются их очистительная и защитная функции. В воспалительный процесс часто вовлекается легочная ткань. Со временем характер кашля изменяется: он становится приступообразным, сухим, изматывающим больного. Хронический бронхит — одна из самых распространенных неспецифических патологий органов дыхания.
Обструктивный бронхит характеризуется выраженным отеком слизистой оболочки, закупоркой бронхов, повышением тонуса их гладкой мускулатуры и гиперсекрецией мокроты. Это приводит к появлению свистящего выхода и интенсивного кашля, купируемого только специальными препаратами.
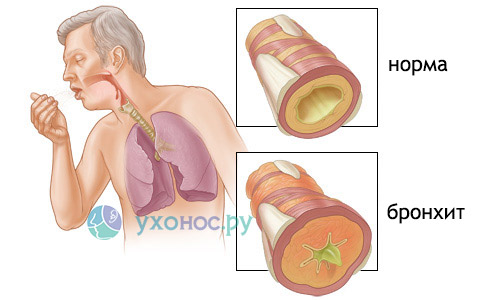 У детей бронхит – осложнение вирусной инфекции, поражающее нижние отделы респираторного тракта. Наиболее опасной считается обструктивная форма патологии, при которой в бронхах возникают спазмы, приводящие к затруднению дыхания и провоцирующие удушье. Если вовремя не начать лечение патологии, бронхит у детей может закончиться пневмонией или бронхиальной астмой.
У детей бронхит – осложнение вирусной инфекции, поражающее нижние отделы респираторного тракта. Наиболее опасной считается обструктивная форма патологии, при которой в бронхах возникают спазмы, приводящие к затруднению дыхания и провоцирующие удушье. Если вовремя не начать лечение патологии, бронхит у детей может закончиться пневмонией или бронхиальной астмой.
Этиология
Основным этиологическим фактором острого бронхита является инфекция. Возбудители заболевания — бактерии, вирусы, грибы, внутриклеточные микроорганизмы.
- Причиной первичного вирусного бронхита обычно становятся вирусы гриппа и парагриппа, короновирусы, риновирусы, аденовирус, вирус кори.
 Вторичный бактериальный бронхит вызывают пневмококки, стрептококковая и стафилококковая микрофлора, гемофильная палочка, коклюшные микробы.
Вторичный бактериальный бронхит вызывают пневмококки, стрептококковая и стафилококковая микрофлора, гемофильная палочка, коклюшные микробы.- Хламидии и микоплазмы – атипичные возбудители бронхита, которые являются внутриклеточными микробами и имеют сходные с бактериями свойства.
- В более редких случаях бронхит вызывают патогенные грибы рода Кандида и актиномицеты.
- Микст-инфекция — заболевание, вызванное несколькими видами патогенных микроорганизмов и характеризующееся формированием тяжелого воспалительного процесса. Первоначально причиной бронхита является вирус, к которому в дальнейшем присоединяется бактериальная флора. Вирусная инфекция ослабляет организм человека и открывается ворота для болезнетворных бактерий, которые активно растут и размножаются в благоприятных условиях.
У детей бронхит является следствием ринофарингита, ларингита, трахеита или ОРВИ. У малышей патологический процесс имеет затяжное течение. Выраженность клинических проявлений и исход заболевания у детей во многом определяется состоянием иммунной системы.
Путь передачи инфекции – воздушно-капельный. Вдыхание инфицированной слюны при контакте с больным человеком приводит к развитию патологии. У детей вредоносные микробы попадают в дыхательные пути вместе с инородными предметами. Случайно взяв в рот игрушку или иной посторонний предмет, ребенок может заболеть бронхитом.
Неинфекционными этиологическими факторами острой формы заболевания являются: аллергия; аспирация рвотных масс, грудного молока, пищевых частиц; токсическое воздействие на органы дыхания физических или химических веществ.

Причины хронического бронхита:
- Неадекватная терапия острой формы заболевания приводит к хронизации процесса,
- Длительное воздействие пыли, дыма, паров бензина, аммиака, окиси углерода и прочих токсинов,
- Табакокурение,
- Частые вирусные заболевания,
- Наследственная предрасположенность,
- Хроническая патология сердца и легких,
- Воздействие соляной кислоты при рефлюкс-эзофагите,
- Наличие в анамнезе бронхиальной астмы,
- Хронический рецидивирующий синусит, фарингит,
- Неблагоприятный климат – сырость, туманы,
- Производственная вредность на шерстяных, химических, хлебопекарных заводах,
- Гнойно-воспалительная легочная патология.
Хронический патологической процесс обусловлен гиперсекрецией мокроты, вызывающей кашель, а острый бронхит – воспалением респираторного тракта.
Патогенез
Бронхи — разветвленная сеть трубок разного калибра, проводящая воздух в легочную ткань. Каждая трубочка заканчивается альвеолой – микроскопическим мешочком, в котором происходит процесс проникновения кислорода в кровь. 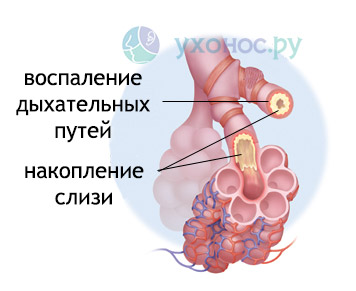 Вирусы и агрессивные физические факторы повреждают слизистую бронхов, вызывая гибель эпителиальных клеток. Это способствует присоединению вторичной бактериальной микрофлоры. Бактерии нарушают микроциркуляцию и иннервацию бронхов, усугубляя течение первичного воспаления. Бронхит сопровождается отеком слизистой оболочки, повышенной секрецией слизи и нарушением циркуляции воздуха к легким.
Вирусы и агрессивные физические факторы повреждают слизистую бронхов, вызывая гибель эпителиальных клеток. Это способствует присоединению вторичной бактериальной микрофлоры. Бактерии нарушают микроциркуляцию и иннервацию бронхов, усугубляя течение первичного воспаления. Бронхит сопровождается отеком слизистой оболочки, повышенной секрецией слизи и нарушением циркуляции воздуха к легким.
Признаки острого воспаления при бронхите исчезают за 2-3 недели. Гиперемированная и отечная слизистая полностью восстанавливается. Продукция слизисто-гнойного экссудата прекращается.
При хроническом бронхите обратного развития не происходит, в патологический процесс вовлекаются все слои бронхиальной стенки. На воспаленной слизистой оболочке появляются точечные геморрагии, а экссудат нередко становится геморрагическим.
Симптоматика
Воспаление бронхов имеет острое начало. У больных появляются симптомы ринита — насморк и заложенность носа, слабость, недомогание, субфебрильная температура, сухой кашель, боль за грудиной. Сухой кашель — признак бронхита, вызванного вирусами или атипичными микроорганизмами. Через три-пять дней начинает выделяться мокрота, и кашель становится влажным, продуктивным. По внешнему виду мокроты можно определить форму бронхита: прозрачная мокрота указывает на острый процесс, гнойная — на хронический, мокрота зеленого цвета — признак бактериального воспаления. Дыхание больных становится затрудненным, появляются хрипы и одышка.
Симптомы острого бронхита
Острый бронхит обычно сопутствует гриппу или ОРВИ. У больного повышается температура тела и потливость, появляется озноб, общая слабость, быстрая утомляемость, першение в горле, снижается работоспособность. Кашель при остром воспалении сухой, сильный, мучительный. Он возникает часто по ночам и лишает больного нормального отдыха и сна. Навязчивый кашель часто становится причиной рвоты у детей.
 При аускультации обнаруживают рассеянные хрипы и жесткое дыхание. Тяжелое течение острого бронхита проявляется одышкой и болью в груди. Спустя несколько дней непродуктивный кашель переходит во влажный, приступообразный, сопровождающийся лихорадкой и головной болью. Начинает выделяться мокрота белого или зеленого цвета. Кашель — защитная реакция организма, очищающая дыхательные пути и приносящая больным облегчение. Симптомы астении и интоксикации проходят за несколько дней, а кашель продолжает мучить больного несколько недель. Кашель, длящийся 3 недели и более, указывает на снижение общей резистентности организма и переход бронхита в хроническую форму.
При аускультации обнаруживают рассеянные хрипы и жесткое дыхание. Тяжелое течение острого бронхита проявляется одышкой и болью в груди. Спустя несколько дней непродуктивный кашель переходит во влажный, приступообразный, сопровождающийся лихорадкой и головной болью. Начинает выделяться мокрота белого или зеленого цвета. Кашель — защитная реакция организма, очищающая дыхательные пути и приносящая больным облегчение. Симптомы астении и интоксикации проходят за несколько дней, а кашель продолжает мучить больного несколько недель. Кашель, длящийся 3 недели и более, указывает на снижение общей резистентности организма и переход бронхита в хроническую форму.
Острое воспаление бронхов часто сочетается с трахеитом, фарингитом и ринитом, что оказывает существенное влияние на клинику основного заболевания.
У детей острый бронхит проявляется теми же симптомами, что и у взрослых, но признаки интоксикации и кашель выражены намного сильнее. У ребенка возникает слабость, лихорадка, сухой кашель, который в дальнейшем сменяется влажным. Поскольку малыши не могут откашляться, они заглатывают слизь, что приводит к появлению рвотных позывов. Если в патологию вовлекаются мелкие бронхи, состояние больного ребенка значительно ухудшается, и появляется одышка.
Симптомы хронического бронхита
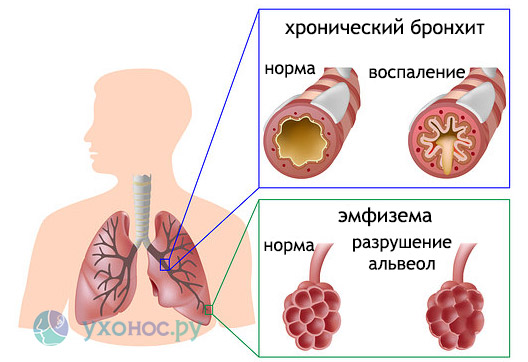
Постоянными симптомами хронической формы заболевания являются кашель со скудной мокротой и одышка, возникающая при физической нагрузке. Когда эти признаки усиливаются, увеличивается объем мокроты, повышается температура тела, наступает обострение болезни.
Длительное воздействие агрессивных факторов ухудшает общее состояние больного, заболевание прогрессирует, происходит рубцевание мелких бронхов, дыхание затрудняется. Альвеолы разрушаются, развивается эмфизема легких. Больных мучает глубокий, глухой кашель, усиливающийся по утрам и сопровождающийся обильным выделением мокроты. При этом температура тела остается нормальной. Возможно появление бронхоспазмов и астматических симптомов.
Периоды обострения и ремиссии сменяют друг друга. Обострения патологии возникают в холодное время года и часто бывают спровоцированы переохлаждением или ОРЗ.
Симптомы обструктивного бронхита
Закупорка и деформация бронхов заканчивается развитием обструктивного бронхита, который проявляется прогрессирующей одышкой. Если своевременно выявить патологию и лечить ее, можно устранить обструкцию бронхов и полностью восстановить дыхание. В запущенных случаях, когда лечение отсутствует, стенки бронхов деформируются, сужаются, и обструкция бронхов становится необратимой.
Заболевание обычно протекает интенсивно и проявляется спазматическим кашлем, хриплым и сухим дыханием, одышкой, шипением, свистом на выдохе. Состояние больных при этом остается удовлетворительным, температура тела — нормальной или субфебрильной.
 У детей обструктивный бронхит развивается намного чаще, чем у взрослых. Это связано с несовершенством дыхательной системы и склонностью к частым ОРВИ. Причинами обструктивного бронхита у детей являются:
У детей обструктивный бронхит развивается намного чаще, чем у взрослых. Это связано с несовершенством дыхательной системы и склонностью к частым ОРВИ. Причинами обструктивного бронхита у детей являются:
- Врожденные аномалии развития внутренних органов,
- Гипоксия плода при беременности,
- Недоношенность,
- Снижение иммунитета.
При бронхите воздух плохо проходит через дыхательные пути, что проявляется свистящим дыханием, одышкой, влажными хрипами, лихорадкой. Сухой кашель быстро сменяется влажным с обильным выделением мокроты. Дети не могут быстро и продуктивно избавляться от слизи. Симптомы патологии во многом схожи с таковыми у взрослых, но выражены интенсивнее.
У детей возникает приступообразный кашель, сопровождающийся цианозом носогубного треугольника и посинением пальчиков. В тяжелых случаях появляется одышка и учащается дыхание.
Видео: обструктивный бронхит у детей, “Доктор Комаровский”
Осложнения
Если острое воспаление слизистой бронхов не лечить, то патология перейдет в хроническую форму. Это одно из основных и самых частых осложнений.
Бронхит часто осложняется воспалением легких с вовлечением в процесс участков легочной ткани, нарушением газообмена, развитием выраженной интоксикации и угрозой сепсиса.
Возбудители бронхита гематогенным путем распространяются по организму и поражают внутренние органы. У больных после перенесенного острого бронхита часто развивается гломерулонефрит, миокардит, перикардит или васкулит.
Обструктивный бронхит осложняется бронхиальной астмой, хронической обструктивной болезнью легких, пневмосклерозом и дыхательной недостаточностью.
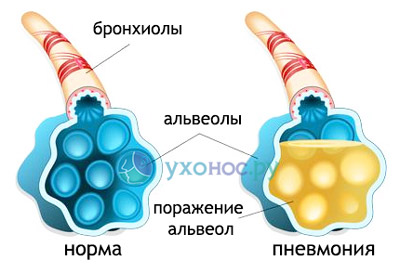
Пневмония – частое осложнение бронхита
Диагностика
Диагностика бронхита основывается на клинических симптомах, данных анамнеза и результатах анализов.
Заподозрив бронхит, врач выясняет у больного историю жизни и болезни, наличие сопутствующей патологии, хронических недугов, производственных вредностей, особенности бытовых условий, стаж курения.
Визуальный осмотр больного позволяет определить вздутие грудной клетки, участие вспомогательной мускулатуры в акте дыхания, втяжение межреберных промежутков.
После осмотра больного специалист переходит к физикальному обследованию. Он выслушивает с помощью стетоскопа бронхи и легкие, определяет тип дыхания и характер хрипов.
Лабораторная диагностика заключается в проведении общего и биохимического анализов крови, бактериологического исследования мокроты.
- В общем анализе крови у больных обнаруживают лейкоцитоз со сдвигом лейкоцитарной формулы влево и повышение СОЭ.
- В крови повышается уровень белков глобулиновой фракции и появляются признаки гипоксемии.
- При микроскопии мокроты обнаруживают нейтрофилы и макрофаги, подсчитывают количество эпителиальных клеток.
- Микробиологическое исследование мокроты заключается в посеве отделяемого бронхов на дифференциально-диагностические среды с целью выявления возбудителя и определения его чувствительности к антибиотикам.
- Бактериологический анализ отделяемого зева на микрофлору и грибы.
- Серодиагностика направлена на обнаружение в крови больного антител к микробам.
Инструментальные методы исследования, предназначенные для диагностики бронхита:
- Спирография – исследование функции внешнего дыхания, дополненная пробой с бронходилататорами «Сальбутамлом» или «Беродуалом». Этот способ предназначен для определения обратимости патологии.
- Бронхоскопия проводится с диагностической целью.
- Пневмотахометрия — определение показателей внешнего дыхания.
- Рентгенография легких и бронхов позволяет выявить причину патологии и исключить рак легкого и туберкулез легких, имеющих сходные с бронхитом клинические признаки.
- Более информативным диагностическим методом является компьютерная томография.
Лечение
Лечением бронхита занимает врач-пульмонолог, который выбирает оптимальные препараты, назначает необходимую дозировку и правильно комбинирует лекарства.
Острый бронхит, сочетающийся с лихорадкой, одышкой, выделением гнойной мокроты, ОРВИ или хроническими заболеваниями, требует госпитализации в стационар. Если заболевание протекает в неосложненной форме, его можно лечить в домашних условиях, соблюдая все рекомендации врача.
Больным показан постельный режим, употребление достаточного количества жидкости, увлажнение воздуха в помещении.
Схема лечения бронхита такова:
- Устранение провоцирующих факторов — курения и профессиональных вредностей,
- Лечение сопутствующих заболеваний дыхательной системы,
- Борьба с инфекцией,
- Восстановление просвета бронхов.

Режим и диета
Соблюдение постельного режима до нормализации температуры — обязательное условие для всех больных без исключения. Если переносить заболевание на ногах, то можно получить тяжелые осложнения на сердце.
Больным необходимо много пить. Для этого подойдут соки, воды, теплые травяные чаи, морсы, подогретая щелочная минеральная вода без газов. В сутки объем потребляемой жидкости должен быть не менее 3 литров.
В пищу следует употреблять продукты, не раздражающие воспаленную слизистую глотки. Еда должна быть высококалорийной, а рацион сбалансированным. Больным полезны продукты, содержащие много белка и витаминов. Можно немного поголодать, если этого требует организм.
 В помещении, где находится больной, необходимо увлажнять воздух с помощью бытовых приборов-увлажнителей или проверенного простого домашнего средства — влажные полотенца и простыни развесить в комнате и периодически их менять. Особенно это актуально зимой в период постоянной работы отопительных приборов.
В помещении, где находится больной, необходимо увлажнять воздух с помощью бытовых приборов-увлажнителей или проверенного простого домашнего средства — влажные полотенца и простыни развесить в комнате и периодически их менять. Особенно это актуально зимой в период постоянной работы отопительных приборов.
Мучительный кашель может оставаться и после нормализации температуры тела. В это время больным показаны длительные прогулки на свежем воздухе: в парке, лесу, по берегу моря.
Одеваться следует по погоде, чтобы не нарушалась терморегуляция и не повышалось потообразование, что свойственно больным с бронхитом. После каждого потоотделения необходимо переодеться.
Медикаментозная терапия
Антибиотикотерапия — основа лечения бактериального бронхита.
Препаратами выбора являются:
- Пенициллины – «Флемоксин солютаб», «Амоксициллин»;
- Макролиды – «Эритромицин», «Олеандомицин»;
- Цефалоспорины – «Цефотаксим», «Цефоперазон»;
- Фторхинолоны – «Ципрофлоксацин», «Офлоксацин».
При легком течении заболевания лучше использовать таблетки или суспензии для приема внутрь, а при тяжелом — антибиотики в виде инъекций. Детям антибиотики назначают в виде уколов, поскольку принять менее эффективные таблетированные препараты они не всегда могут.
Чтобы защитить организм от дисбактериоза, вместе с приемом антибиотиков больным назначают противогрибковые препараты – «Бифидумбактерин», «Линекс».
 Противовирусная терапия показана при бронхите вирусной этиологии. Больным назначают «Виферон», «Кипферон». Длительность лечения — 10 дней.
Противовирусная терапия показана при бронхите вирусной этиологии. Больным назначают «Виферон», «Кипферон». Длительность лечения — 10 дней.
Противокашлевые средства – «Синекод», «Либексин» предназначены для лечения сухого, мучительного кашля.
К отхаркивающим средствам относятся препараты термопсиса, алтея, корня солодки. Они раздражают рецепторы желудка и стимулируют секрецию слюнных и бронхиальных желез. Отхаркивающие средства следует принимать дробно.
Муколитические средства обязательно назначают пациентам с бронхитом. Препараты данной группы – «АЦЦ», «Амбробене», «Бромгексин». Детям муколитики назначают только на стадии активной секретопродукции.
Бронходилататоры назначают больным с обструктивным бронхитом, страдающим одышкой — таблетки «Эуфиллин», «Теопек», и аэрозоли для ингаляции «Беротек», «Сальбутамол». Пожилым людям препараты данной группы следует использовать осторожно, особенно страдающим патологией сердечно-сосудистой системы. «Эуфиллин» и его производные не только расширяют бронхи, но и повышают работоспособность дыхательных мышц, подвижность реснитчатого эпителия, активизируют дыхание.

Комбинированные средства, используемые для лечения бронхита:
- «Аскорил» – отхаркивающее и бронхорасширяющее средство,
- «Эреспал» – комбинированный препарат, обладающий отхаркивающим и противовоспалительным действием.
- «Беродуал» содержит в своем составе два бронхорасширяющих препарата, которые в комбинации оказывают более сильное терапевтическое воздействие.
Глюкокортикостероиды назначают больным при потере трудоспособности и отсутствии эффекта от бронхорасширяющих препаратов. «Преднизолон» назначают больным в виде таблеток вместе с бронхорасширяющими средствами.
 Для повышения общей резистентности организма используют адаптогены растительного происхождения: настойка элеутерококка, лимонника, женьшеня, эхинацеи. Эти фитосредства оказывают позитивное воздействие на иммунитет человека, стимулируют обмен веществ, повышают резистентность организма к агрессивным факторам окружающей среды и инфекционным агентам.
Для повышения общей резистентности организма используют адаптогены растительного происхождения: настойка элеутерококка, лимонника, женьшеня, эхинацеи. Эти фитосредства оказывают позитивное воздействие на иммунитет человека, стимулируют обмен веществ, повышают резистентность организма к агрессивным факторам окружающей среды и инфекционным агентам.
Аллергический бронхит лечат с помощью антигистаминных средств – «Супрастина», «Тавегила», «Кларитина».
Лечебная бронхоскопия – промывания бронхов, улучшающие проходимость и очищающие их просвет.
Симптоматическая терапия при бронхите направлена на устранение заложенности носа, боли и першения в горле, восстановление нормальной температуры тела. Для этого используют сосудосуживающие капли в нос – «Називин», «Отривин», жаропонижающие препараты – «Парацетамол», «Ибупрофен», антисептики для горла – «Стрепсилс», «Септолете».
Самолечение бронхита (тем более у детей) недопустимо. Только квалифицированный специалист может правильно определить направление лечения и составить список необходимых медикаментов. Своевременное обращение к врачу – залог эффективного излечения заболевания.
Видео: лечение бронхита у детей, “Доктор Комаровский”
Немедикаментозные способы лечения
Немедикаментозные способы лечения бронхита сводятся к следующим процедурам:
- Растирание теплым камфорным маслом прогревает бронхи и уменьшает кашель.
- Ингаляционная аэрозольтерапия проводится с помощью небулайзера или ингалятора и оказывает высокий терапевтический эффект. Ингаляции делают дважды в день в течение 10 дней. Минеральная вода и физиологический раствор улучшают отхождение мокроты и уменьшают признаки воспаления. С помощью ингаляционного введения лекарственных средств лечат бронхит у детей. Делают ингаляции с лекарственными препаратами от кашля, а также местными антисептиками — раствором диоксидина или фурацилина. Ингаляционный способ лечения эффективно устраняет симптомы заболевания и практически не обладает побочными эффектами.
- Галотерапия — создание искусственного микроклимата, позволяющего увеличить резерв дыхательной системы, улучшить бронхолегочную вентиляцию, нормализовать обменные процессы. Вместе с аэрозольтерапией эти методы являются самыми действенными при лечении бронхита и ОРВИ, сопровождающихся упорным кашлем.
- Дыхательная гимнастика улучшает выведение мокроты, снимает напряжение с дыхательных мускулатуры.
- Остаточные явления бронхита устраняют с помощью физиотерапевтических процедур — электрофореза с гепарином, аскорбиновой кислотой, хлоридом или йодидом калия, УВЧ-терапии, вибромассажа грудной клетки, микроволновой терапии, индуктотермии межлопаточной области, грязевых аппликаций, ультрафиолетового облучения грудной клетки, хвойных или кислородных ванн. Физиотерапия способствует положительной динамике в процессе выздоровления больного.
-

Постуральный дренаж
Постуральный дренаж — специальная лечебная процедура, направленная на улучшение отхождения мокроты путем придания больному определенного положения. Бронхиальный секрет под действием силы тяжести направляется в сторону трахеи, достигает места бифуркации и удаляется с помощью кашлевого рефлекса. Техника проведения постурального дренажа: больного укладывают на кровать с приподнятым ножным концом, подушки убирают из-под головы и поворачивают его с боков на живот, заставляя при этом кашлять.
- Массаж является вспомогательным средством, позволяющим избавиться от вязкой и трудноотделяемой мокроты. Баночный массаж улучшает отхождение слизисто-гнойных выделений при кашле. Кожу смазывают вазелином и накладывают медицинскую банку. Скользят присосавшейся банкой по коже в течении 10-15 минут. После такого массажа пациента накрывают, дают теплый чай с медом и малиной.
- Лечебная физкультура дополняет медикаментозное лечение бронхита, особенно у детей. Дыхательная система детского организма хуже справляется с выведением мокроты, из-за чего замедляется процесс выздоровления. Специальная гимнастика уменьшает воспалительный процесс в бронхах, улучшает их дренажную функцию и циркуляцию крови, укрепляет иммунитет. Ее назначают после стихания острого процесса и нормализации температуры тела. Сначала больным рекомендуют выполнять статические упражнения, а затем — динамические. Лечебная физкультура при бронхите направлена на укрепление дыхательной мускулатуры для наилучшего отхождения мокроты.
Народная медицина
Для лечения типичных, неосложненных форм бронхита нередко используют средства народной медицины, которые оказывают мягкое воздействие на организм человека.

Наиболее распространенными средствами народной медицины являются настои и отвары лекарственных трав и фитосборов, которые обладают антисептическим и общеукрепляющим действием, разжижают мокроту и улучшают ее отхождение.
Лекарственные травы, наиболее эффективные против бронхита: алтей, термопсис, чабрец, солодка, ромашка, календула. Сухое сырье берут в равных пропорциях и заливают кипятком. Употребляют полученные настои и отвары после настаивания и процеживания.
- Морковный сок разбавляют теплой водой, добавляют мед и принимают по столовой ложке перед каждым приемом пищи. Это народное средство лечит сильный кашель, осложняющий бронхит и ухудшающий самочувствие.
 Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.
Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.- Сваренный в молоке лук с добавлением сахара устраняет сухой кашель.
- Для лечения бронхита у детей используют «сладкое» лекарство, которое готовят из плитки шоколада, сливочного масла, порошка какао и свиного жира. Все компоненты смешивают и используют полученное средство в качестве начинки для бутербродов.
- Изнуряющий кашель лечат настоем из меда и свежего сока редьки.
- Ингаляции над вареным картофелем помогают избавиться от кашля.
- Из двух свежих апельсинов готовят апельсиновый сироп: режут фрукты на мелкие кусочки, пересыпают сахаром. Когда апельсины пустят сок, добавляют стакан воды и варят один час до появления густого сиропа.
- Отвар из мандариновых корок и абрикосовых косточек дают больным с хронической формой патологии.
Вылечить бронхит у ребенка в домашних условиях можно с помощью теплого молока, в которое добавлены мед и сливочное масло; содовых ингаляций; отваров лекарственных трав; горчичников. Поскольку маленькие дети в наибольшей степени подвержены аллергии и интоксикации, использовать любое народное средство в домашних условиях можно только после консультации со специалистом.
Видео: как лечить бронхит в домашних условиях
Профилактика
Неспецифические профилактические мероприятия при бронхите:
- Своевременная терапия вирусных заболеваний,
- Устранение факторов риска,
- Борьба с вредными привычками,
- Смена места жительства на более подходящую климатическую зону,
- Использование на производстве средств индивидуальной защиты – респираторов и масок,
- Исключение контактов с больными людьми,
- Укрепление иммунитета,
- Закаливание организма, занятия ЛФК,
- Выявление и устранение хронической патологии ЛОР-органов — ринита, синусита, тонзиллита,
- Удаление полипов и аденоидов, восстановление искривленной носовой перегородки,
- Прием иммуномодуляторов в осенне-весенний период,
- Здоровое питание и крепкий сон,
- Часто болеющим лицам, а в особенности детям, показан прием адаптогенов и витаминов.
 Специфическая профилактика бронхита — вакцинация. Существует вакцина «Пнево-23», защищающая организм человека от пневмококковой инфекции. Вакцинацию проводят раз в пять лет.
Специфическая профилактика бронхита — вакцинация. Существует вакцина «Пнево-23», защищающая организм человека от пневмококковой инфекции. Вакцинацию проводят раз в пять лет.
Люди, подлежащие вакцинации:
- Лица пожилого возраста,
- Страдающие хронической патологией внутренних органов,
- Планирующие беременность,
- Чрезвычайно общительные люди в силу своей профессиональной деятельности — врачи, учителя, продавцы.
Ведение здорового образа жизни, прием минерально-витаминных комплексов, соблюдение элементарных санитарно-бытовых правил – эти важнейшие условия помогут предотвратить развитие бронхита у детей и взрослых.
Видео: бронхит в программе “О самом главном”
Мнения, советы и обсуждение:
Лечение острого бронхита у взрослых

Острый бронхит — одна из самых частых причин для обращения за помощью терапевта или педиатра. Заболеваемость населения острым бронхитом колеблется в пределах 20-40%[1].
Основной причиной бронхита являются респираторные инфекции вирусной природы. Чаще всего, это вирус гриппа, парагриппа, респираторно-синцитиальный вирус, аденовирус, вирусы Коксаки, ЕСНО и др. Среди бактериальных причин острого бронхита лидируют Streptococcus pneumoniae, Haemophilus influenzae, Moraxella catarrhalis, а также атипичные микроорганизмы Mycoplasma pneumoniae и Chlamydophila pneumoniae.
Чтобы избавиться от острого бронхита как можно быстрее, применяют комплексную терапию. Все методы лечения острого бронхита можно разделить на физиотерапевтические и медикаментозные. И те, и другие назначаются лечащим врачом.
Назначать ли при остром бронхите антибиотики? Этот вопрос до сих пор вызывает дискуссии среди врачей.
Нерациональное назначение антибиотиков увеличивает стоимость лечения, вызывает нежелательные и аллергические реакции, способствует возникновению мультирезистентных штаммов бактерий[2].
Тактика лечения острого бронхита
При предполагаемой вирусной природе заболевания в первые дни назначаются противовирусные препараты (занамивир, осельтамивир, ингавирин и др.), интерфероны[3] и симптоматическая терапия.
Так как тяжесть состояния обусловлена продукцией мокроты и интоксикацией, назначают вещества, разжижающие мокроту, деконгестанты и нестероидные противовоспалительные средства.
Если к клинике присоединяются симптомы бронхообструкции, то добавляют бронхолитики. При явлениях бронхоспазма — бета-2 адреномиметики, которые расслабляют гладкую мускулатуру бронхов и способствуют улучшению отхождения мокроты.
Если спустя неделю такого лечения состояние не улучшается, то рассматривается вариант назначения антибиотиков. Объективными данными, на которых основывается это решение, служат:
- Лихорадка выше 38 градусов дольше 5 дней,
- Частота ударов сердца выше 100 ударов в минуту,
- Одышка выше 24 дыхательных движений в минуту,
- Влажные хрипы, крепитация в легких, укорочение перкуторного звука, бронхиальное дыхание и другие признаки поражения легочной ткани,
- Подозрение на коклюш2: основным симптомом коклюша является особый кашель — надсадный, судорожный. Лицо пациента краснеет, приобретает синюшность. После серии коротких толчков отходит мокрота, иногда после кашля начинается рвота.
Когда нужны антибиотики?
Поскольку точно определить возбудителя при остром бронхите не всегда удается, обычно врачи не ждут результатов лабораторных исследований и назначают лечение, исходя из течения болезни.
Для назначения антибиотиков врачи руководствуются клиническими критериями, которые были разработаны в Английском национальном институте клинического мастерства:
- Объективно тяжелое состояние пациента,
- Подозрение на развитие осложнений или переходе заболевания в пневмонию,
- Сопутствующие заболевания: сахарный диабет, иммунодефициты, обострения хронических заболеваний, сердечная и дыхательная недостаточность,
- Возраст пациентов старше 65 лет,
- Жизненно необходимый постоянный прием лекарств-иммуносупрессоров (глюкокортикоиды и др.),
- Неэффективность адекватной симптоматической и противовирусной терапии в течение недели[4].
Какие антибиотики назначают при остром бронхите?
При наличии признаков бактериального бронхита назначают антибиотики – аминопенициллины или макролиды. Подбирает нужное средство врач, поскольку разные антибиотики воздействуют на разные виды бактерий-возбудителей.
Курс лечения острого бронхита антибиотиками составляет 7–10 дней, прекращать прием препаратов досрочно нельзя. Даже если симптомы исчезнут в первые дни приема, бактерии, спровоцировавшие заболевание, все еще будут активны. Досрочное прерывание лечения острого бронхита антибиотиками в большинстве случаев приводит к рецидиву.
Антибиотики постоянно совершенствуются, разрабатываются современные, еще более щадящие препараты, выпускаются новые удобные лекарственные формы – например, диспергируемые таблетки, которые растворяются в воде, что значительно облегчает их прием для детей.
При этом антибиотики не оказывают никакого эффекта на вирусы, поэтому при вирусном поражении лечить острый бронхит нужно препаратами для симптоматического лечения или противовирусными препаратами (при гриппе).
Симптоматическое лечение
Кроме лекарственных средств, устраняющих причины заболевания, врач назначит и симптоматические препараты. Они не избавляют от бронхита, но эффективно снимают симптомы и заметно облегчают жизнь пациенту.
При высокой температуре (выше 38°C) назначают жаропонижающие средства: ибупрофен, парацетамол и другие. Если температура ниже, сбивать ее нет необходимости.
Эффективное лечение острого бронхита на ранней стадии болезни включает лекарства, подавляющие сухой кашель. Но эти препараты нельзя применять после того, как кашель стал влажным – иначе мокрота начнет застаиваться в бронхах и состояние ухудшится.
Чтобы ускорить разжижение мокроты при влажном кашле и облегчить дыхание, врач назначает отхаркивающие препараты, в некоторых случаях – препараты, которые увеличивают просвет бронхов.
Существуют данные об эффективности применения сборов лекарственных средств (ромашка, чабрец, эвкалипт, мать-и-мачеха, корень солодки и др.). Их употребление уменьшает сроки болезни и способствует более скорому выздоровлению3.
Физиотерапия при остром бронхита
Чтобы ускорить выздоровление, медикаментозное лечение при остром бронхите можно сочетать с физиотерапевтическими процедурами. Из методов физиотерапии эффективны:
- Ингаляции. Вдыхание пара разжижает мокроту и способствует ее выводу при кашле. Очень хороший эффект дают ингаляции с физраствором или настоями трав, оказывающих отхаркивающий эффект.
- Парафиновые аппликации. Этот метод противопоказан при высокой температуре, но если жара нет, то согревающие парафиновые аппликации на грудь улучшают кровообращение, облегчают дыхание и ускоряют восстановление.
- Ультразвуковая терапия. Волны ультразвука способны проникать глубоко в ткани, снимая отек и воспаление, улучшая кровообращение и отток лимфы. Под воздействием ультразвука поврежденные бронхи восстанавливаются быстрее.
Режим дня при остром бронхите
Чтобы методы лечения при остром бронхите возымели эффект, важно четко соблюдать все предписания врача. Кроме того, следует придерживаться постельного режима и не перегружать дыхательную систему нагрузками. Спортивные занятия, тренировки лучше на время оставить, не стоит также долго гулять при холодной погоде.
На время приема антибиотиков при остром бронхите следует отказаться от курения, в том числе и пассивного, – если кто-то из ваших близких людей имеет такую привычку, попросите его воздержаться от курения в вашем присутствии.
Чтобы избежать обезвоживания и не дать слизи излишне загустеть, пейте больше жидкости – обычной и минеральной воды, травяных и ягодных отваров, морсов, теплого чая. А вот от холодных напитков и алкоголя необходимо отказаться до полного выздоровления.
[1] Игнатова Г.Л., Белевский А.С. Важные особенности лечения острого бронхита // Практическая пульмонология. 2016. №2.
[2] Игнатова Г.Л., Антонов В.Н. Острый бронхит: быть или не быть антибиотикам при выборе лечения? // МС. 2017. №20.
[3] Зайцев А. А., Банин С. И., Сухомлинов Ю. А. Фармакотерапевтические аспекты ведения пациентов с острым бронхитом // Курский научно-практический вестник «Человек и его здоровье». 2015. №2.
[4] Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике: Евразийские клинические рекомендации. Под ред. С.В. Яковлева, С.В. Сидоренко, В.В. Рафальского, Т.В. Спичак. М.: Издательство «Пре100 Принт», 2016, 144 с.
Смотрите также

Бронхит — воспалительный процесс в нижней части дыхательных путей (бронхах). По распространенности это заболевание занимает одну из лидирующих позиций.
Ему подвержены люди всех возрастных категорий, включая детей.
Рассмотрим одну из разновидностей болезни — бронхит острый, выясним, чем лечить данное заболевание и как избежать развития осложнений.
Содержание статьи
Острый бронхит
Острый бронхит — это воспаление бронхов с последующим поражением их слизистой оболочки, которое отличается стремительным развитием.
Заболевание сопровождается нарушением проходимости дыхательных путей, что обусловлено скоплением слизи на стенках бронхиального дерева.
Проникновение возбудителей в бронхи происходит воздушно-капельным путем, реже по кровеносным и лимфатическим сосудам.
Чаще острый бронхит возникает на фоне вирусной инфекции (гриппа, кори, коклюша), общего ослабления организма и переохлаждения, но также возможно заболевание бактериальной, грибковой или аллергической природы.
Пик заболеваемости приходится на холодное и сырое время года.
Виды острого бронхита

Чтобы поставить точный диагноз, необходимо определить разновидность и степень тяжести острого бронхита:
Различают обструктивную и необструктивную форму заболевания:
- Необструктивная форма — развивается в результате перенесенного простудного заболевания. Проходимость бронхов не нарушена. При правильном лечении мокрота выводится из дыхательных путей, не скапливаясь в них.
- Острая обструктивная форма — проявляется в закупорке просвета бронхов гнойным экссудатом, что препятствует нормальному дыханию и вызывает бронхоспазм. Выдох сопровождается хрипами и свистом.
Причины

Основная причина, провоцирующая развитие острого бронхита у взрослых, — вирусная инфекция, значительно реже встречается бактериальное заражение. Проникновение возбудителя в организм происходит воздушно-капельным путем, во время контакта с больным.
Если организм человека ослаблен и не может противостоять болезни, воспаление перемещается в нижние отделы дыхательной системы.
Бронхит обостряется при активизации иммунной защиты. Чтобы справиться с недугом, организм усиливает кровоснабжение бронхов.
Происходит набухание слизистой оболочки, слизь оседает на стенках бронхов, и нарушается их проходимость. Это создает препятствие для поступления воздуха, затрудняет дыхание и может привести к спазму.
Одним из факторов развития острого бронхита являются особенности анатомического строения бронхов, при которых отмечается сужение их просвета.
В этом случае даже при незначительном воспалении затрудняется отток мокроты, что способствует ее накоплению на стенках. Это создает благоприятные условия для развития и размножения вирусов и микроорганизмов.
Основные причины, приводящие к снижению сопротивляемости организма:
- несоблюдение режима сна и отдыха;
- активное и пассивное курение;
- физическое и психологическое переутомление;
- частые стрессы;
- переохлаждение;
- длительный прием некоторых лекарственных препаратов.
В ряде случаев острый бронхит возникает при аллергической реакции на химические (едкие испарения) или физические факторы (горячий или холодный воздух, пыль), приводящие к раздражению слизистой оболочки бронхов.
Симптоматика острого бронхита
Острый бронхит начинается внезапно и при правильном лечении благополучно завершается через 10-14 дней.
Первый симптом заболевания — сухой раздражающий кашель, который провоцирует отечность бронхов и их гиперемию. В начальной фазе он носит приступообразный характер, усиливается в ночное время или при резкой смене температуры воздуха.
Через 3-4 дня кашель становится более влажным и сопровождается отхождением слизи (белого или прозрачного цвета), что является нормой.
Основные симптомы, которые характеризуют развитие острого бронхита:
- непродуктивный кашель;
- першение и боль в горле;
- чувство слабости и усталости;
- усиление потоотделения;
- повышение температуры тела;
- жесткое дыхание, хрипы;
- ощущение нехватки воздуха.
У взрослых выздоровление наступает быстрее благодаря развитым грудным мышцам и более широкому просвету бронхов, это улучшает отхождение мокроты при кашле и способствует быстрейшему выздоровлению.
Если лечение не проводилось, острый бронхит может перейти в хроническую форму с присоединением бактериальной инфекции, о чем свидетельствует изменение цвета отделяемой мокроты.
По мере прогрессирования болезни состояние пациента ухудшается: затрудняется дыхание, усиливается кашель и проявления интоксикации, в бронхах накапливается большое количество гнойной слизи.
Кислород поступает в недостаточном количестве, что приводит к одышке, кожа при этом приобретает синюшный оттенок.
Возможные осложнения

Острый бронхит — заболевание, которое успешно поддается терапии. Но оставленная без лечения болезнь приобретает затяжной характер и может перейти в хроническую форму, когда в воспалительный процесс вовлекаются не только бронхи, но и ткани легкого.
В этом случае возможно развитие пневмонии. При осложнениях функциональным изменениям подвергается все бронхиальное дерево.
Ткань, выстилающая стенки бронхов, теряет эластичность, подвергается склеротическим изменениям, ухудшается вентиляция легких, что приводит к дыхательной недостаточности.
Частые бронхиты способствуют развитию бронхиальной астмы, бронхиолита, эмфиземы легких.
Диагностика

Диагностика острого бронхита включает такие исследования:
- осмотр больного и оценка общего состояния;
- анализ крови и мочи;
- проверка функции внешнего дыхания с помощью спирометрии и пикфлоуметрии;
- определение состава отделяемой мокроты;
- рентгенография органов грудной клетки — для определения состояния легких и исключения пневмонии.
Только после установления точного диагноза можно понять, что вызывает воспалительный процесс в бронхах, и какими методами лечить данную патологию.
Лечение бронхита у взрослых

Острый бронхит — заболевание, хорошо поддающееся лечению.
Как и чем лечить острый бронхит, подскажет врач по результатам диагностического обследования.
Схема лечения заболевания индивидуальна и подбирается с учетом симптомов и общего состояния пациента. Борьба с данной патологией подразумевает устранение инфекции, уменьшение воспаления бронхов и очищение их от скопившейся слизи.
Лечение необходимо начинать в первые дни заболевания. Оно подразумевает комплексный подход с использованием лекарственных препаратов, физиотерапевтических процедур и народных способов лечения.
Соблюдение режима

Если заболевание протекает в легкой форме и не вызывает серьезного ухудшения самочувствия, лечение проводят амбулаторно.
Сколько времени лечится острый бронхит, зависит от своевременности обращения к врачу и правильности выполнения всех его рекомендаций.
Для улучшения состояния требуется соблюдение постельного режима и прием назначенных лекарств в рекомендованной дозе. Также рекомендуется
употребление большого количества жидкости, увлажнение воздуха и проветривание помещения, чтобы не спровоцировать подсыхание слизи в бронхах.
Препараты при бронхите для взрослых

В основном лечение острого бронхита у взрослых проводится следующими медикаментами:
- противовирусные — помогают предотвратить дальнейшее распространение инфекции и избежать осложнений;
- отхаркивающие и муколитические — способствуют разжижению и откашливанию мокроты, уменьшают ее образование, что ускоряет очищение дыхательных путей от слизи;
- фитопрепараты — изготовлены из лекарственных растений, облегчают симптомы острого бронхита и ускоряют процесс выздоровления;
- комбинированные средства — обладают противовирусными, муколитическими, отхаркивающими и противовоспалительными свойствами.
Комбинированные препараты пользуются успехом у населения из-за сравнительно низкой цены и большой эффективности.
Все их компоненты хорошо сочетаются друг с другом, одна таблетка способна заменить несколько лекарств, что существенно снижает нагрузку на почки и печень.
Антибиотики при лечении острого бронхита у взрослых назначают крайне редко, только в том случае, если заболевание вызвано бактериальной инфекцией и сопровождается температурой, выделением гнойной мокроты, повышением содержания лейкоцитов в крови и увеличением СОЭ.
Физиотерапия

Физиотерапевтические процедуры являются дополнительным методом лечения острого бронхита у взрослого.
Они оказывают общеукрепляющее действие на организм, подавляют воспаление, улучшают кровообращение, способствуют выведению мокроты из бронхов, смягчают кашель.
Как лечить острый бронхит у взрослого в каждом конкретном случае, какие процедуры будут способствовать скорейшему выздоровлению, сможет определить только врач.
Процедуры, показанные при бронхите:
- УФО — прогревание ультрафиолетовыми лучами грудной клетки, способствует восстановлению слизистой оболочки бронхов и улучшению их функциональности.
- Электрофорез с использованием лекарственных препаратов усиливает эффект от их применения, расширяет дыхательные пути, облегчает выведение мокроты и ускоряет процесс выздоровления.
- УВЧ — воздействие электрическим током высокой частоты на ткани. Снимает спазм дыхательных путей и улучшает их проходимость.
- Массаж — доступная и простая процедура. Она может выполняться в домашних условиях и заключается в воздействии на поверхность спины и грудной клетки. Это помогает улучшить кровообращение, способствует откашливанию и отхождению слизи.
- Магнитная терапия — способствует улучшению обмена веществ, восстановлению тканей, устраняет воспаление.
Следует помнить, что при повышенной температуре тела все физиотерапевтические процедуры противопоказаны.
Народные средства от бронхита

Существуют разнообразные средства для борьбы с острым бронхитом — ингаляции, растирания, отвары и настойки от кашля, компрессы и другие. Но прежде чем лечить данное заболевание этими способами, следует проконсультироваться с врачом.
Для ослабления першения и боли в горле помогают ингаляционные процедуры.
Для их проведения нужно налить 3-4 л воды в кастрюлю и довести до кипения. Добавить 2 ст. л. ромашки и 2 ст. л. тимьяновой зелени.
Отвар настоять 10 минут, затем вылить в миску и наклониться над паром (на безопасное расстояние), при этом необходимо накрыть голову и плечи полотенцем. Медленно и глубоко вдыхать пар поочередно через рот и нос. Время ингаляции — 15-20 минут.
Для улучшения отхаркивания и уменьшения кашля, снятия болевых ощущений в горле помогают согревающие компрессы и растирки.
Для компресса отварить картофель в мундире, растолочь, добавить 1 ст. л. растительного масла и 2-3 капли йода, тщательно перемешать.
Приготовленную смесь равномерно распределить на ткани и положить на область груди и шеи. Сверху укутать. Снять после остывания.
Для растирания смешать 3 капли масла чайного дерева и 1 ч. л. оливкового или миндального масла. Перед сном натирать этой смесью грудь, спину и шею.
Всевозможные настойки, отвары, чаи, свежевыжатые соки помогают очистить бронхи от слизи, устранить боль в горле и кашель:
- 1 ст. л. сухого шалфея залить 200 мл кипящего молока, настоять 30 минут, процедить и употреблять перед сном.
- Настой корня солодки и липового цвета: 2 ст. л. солодки, 1 ст. л. липового цвета, 200 мл воды. Все смешать и залить кипятком, томить на огне 10 минут, настоять и процедить. Принимать по ½ ст. для разжижения и отхождения густой и вязкой мокроты.
- Свежий капустный сок с сахаром или медом принимать 2-3 раза в день.
- 1 ст. л. мать-и-мачехи залить 1 ст. крутого кипятка, настоять и процедить. Принимать по 1 ст. л. 3 раза в день.
Все эти средства являются дополнением к основному лечению.
Профилактика острого бронхита
Чтобы снизить риск появления острого бронхита у взрослых, необходимо:
- отказаться от курения и стараться не находиться в одном помещении с курящими людьми;
- использовать респираторы при работе с химическими веществами;
- избегать переохлаждения;
- употреблять пищу с высоким содержанием витаминов А и С;
- заниматься спортом на свежем воздухе;
- регулярно проветривать помещение и увлажнять воздух.
Все эти меры повысят сопротивляемость и закалят организм.
Крепкая иммунная система — залог здоровья, она сведет к минимуму угрозу возникновения заболеваний дыхательной системы.
Острый бронхит: клинические рекомендации
Это инфекция нижних дыхательных путей, при которой может произойти самоизлечение; это отличает ее от распространенных простудных заболеваний и других заболеваний верхних дыхательных путей. При этом бронхит относится к инфекциям, при которых воспалительные процессы развиваются в бронхиальных путях, тогда как при пневмонии инфекция развивается в паренхиме легких, что приводит к уплотнению пораженного участка или доли.
Несмотря на то, что не существует общепринятого определения острого бронхита, критерии, предложенные МакФарлейном, предусматривают клинический подход:
- (а) острое заболевание продолжительностью <21 дня,
- (б) кашель является основным симптомом,
- (в) по крайней мере есть один из других симптомов поражения нижних дыхательных путей, например, образование слизи, свистящее дыхание, боль в грудной клетке,
- (г) отсутствие другого объяснения наличия указанных симптомов.
Хотя критерии МакФарлана указывают на то, что симптомы длятся обычно <3 недель, в других работах показано, что кашель может затянуться на период> 30 дней практически у 25% пациентов с острым бронхитом. Таким образом, острый бронхит может все еще быть у пациентов, которые кашляют > 1 месяца.
В этих рекомендациях речь идет об остром бронхите у взрослых.
Этиология
В большинстве случаев причиной острого бронхита является вирусная инфекция. Наиболее распространенными вирусами, которые вызывают развитие острого бронхита, являются те же вирусы, которые вызывают инфекции верхних дыхательных путей, в частности, коронавирус, риновирусы, респираторно-синцитиальный вирус и аденовирус. В некоторых молодых группах военных новобранцев и студентов колледжа от пациентов с острым бронхитом были выделены другие патогены, например, Chlamydia pneumoniae и Mycoplasma pneumoniae. Вместе с тем, эти патогенные микроорганизмы были выделены лишь у небольшого количества пациентов с острым бронхитом, а также до конца не выяснено, действительно ли эти агенты вызывают симптомы.
Неопределенность насчет роли этих микроорганизмов поддерживается исследованием, которое обнаружило Mycoplasma в подгруппе пациентов, у которых наблюдался острый бронхит, но при этом лечение этих пациентов макролидом не ускорило выздоровления по сравнению с пациентами без Mycoplasma, которые лечились таким же антибиотиком. В редких случаях может выделяться Bordetella bronchiseptica, но до сих пор такие случаи наблюдались только у лиц с ослабленным иммунитетом.
Патофизиология
Симптомы острого бронхита возникают вследствие острого воспаления бронхиальной стенки, что приводит к увеличенному образованию слизи, а также отека бронхов. В результате возникает продуктивный кашель, который является основным признаком инфекции нижних дыхательных путей. Если инфекция может пройти через несколько дней, то репаративные процессы в бронхиальной стенке могут продолжаться в течение нескольких недель. Во время репаративного периода пациенты будут продолжать кашлять. Исследование функции легких у пациентов с острым бронхитом может выявить бронхообструкцию, сходную с таковой при астме. Когда симптомы острого бронхита становятся менее выраженными, показатели функции легких возвращаются в пределы нормы.
Половина пациентов с острым бронхитом продолжает кашлять в течение > 2 недель. У 25% пациентов кашель может продолжаться > 1 месяца. Это состояние получило название постбронхитический синдром. Этот период, вероятно, отражает восстановление бронхиальной стенки после окончания острого инфекционного процесса.
Диагностика
Первоначально диагноз устанавливается клинически. Для исключения других причин развития симптомов проводятся исследования.
Анамнез
У пациентов обычно наблюдается кашель, который может быть продуктивным, а также симптомы, указывающие на обструкцию бронхов (например, интермиттирующие свистящие хрипи или одышка). Вместе с тем, ключевым фактором является то, что кашель и симптомы бронхиальной обструкции являются острыми и связаны с другими признаками инфекции дыхательных путей, например, ринореей, болью в горле и субфебрильной лихорадкой. Отсутствует единое общепринятое определение острого бронхита. Критерии МакФарлана указывают на то, что острое заболевание длится <21 дня. Вместе с тем, у 50% пациентов кашель может продолжаться > 2 недель, в 25% — до 4 недель.
Важно выяснить наличие симптомов хронических заболеваний дыхательной системы (например, астмы) или других инфекций нижних дыхательных путей, например, пневмонии (одышка, кашель, плевральную боль в грудной клетке, лихорадка, озноб, недомогание и кровохарканье). У пациентов с кашлем, который наблюдается более 30 дней, следует подозревать хроническое воспалительное легочное заболевание (саркоидоз, синдром Гудпасчера) или злокачественное новообразование (рак легких), особенно, если отмечается кровохарканье или другие системные симптомы, например, снижение массы тела.
Некоторые лекарственные средства и контакты с окружающей средой также могут быть причиной острого кашля. К ним относятся использование ингибиторов АПФ или влияние загрязнения и химических веществ во время профессиональной деятельности. Во многих случаях при использовании ингибиторов АПФ кашель является непродуктивным. Если рассматривать влияние профессиональных факторов, среди симптомов наблюдается только кашель, при этом системные проявления, например, лихорадка, головная боль, вялость, отсутствуют.
Существуют ограниченные доказательства наличия связи между загрязнением воздуха в доме (благодаря использованию домашнего твердого топлива) и риском возникновения острой инфекции нижних дыхательных путей.
Физикальное обследование
При физикальном обследовании выявляют признаки инфекции верхних дыхательных путей, например, ринит, заложенность носа и гиперемию глотки. Также могут проявляться признаки бронхиальной обструкции (к которым может принадлежать удлиненная фаза выдоха) и свистящее дыхание во время форсированного выдоха в положении лежа или сухие хрипы. Наличие хрипов при физикальном обследовании должно служить причиной для дальнейшего обследования с целью исключения пневмонии или ХСН.
Исследование функции легких
Исследование функции легких не рекомендуется проводить пациентам с острым бронхитом. Если исследование проводится при подозрении на астму, врачи должны учитывать, что для пациентов с острым бронхитом характерна легкая или умеренная обструкция, которая исчезает вместе с выздоровлением, и это не следует путать с астмой. Если есть подозрение относительно астмы, исследование следует отложить до полного выздоровления от инфекции.
Лабораторные исследования
При остром бронхите лабораторные исследования не проводятся. В частности, бактериоскопия с окрашиванием мазка мокроты по Граму и посев мокроты не является информативными. Если есть подозрение на другие заболевания (например, пневмонию), некоторые лабораторные исследования могут помочь подтвердить диагноз.
В Великобритании Служба общественного здравоохранения Англии рекомендует выполнение анализа на С-реактивный белок (СРБ) для помощи в проведении антибиотикотерапии, если рассматривают ее применение.
Прокальцитонин становится перспективным биомаркером для диагностики бактериальных инфекций, поскольку он, как правило, выше при тяжелых бактериальных инфекциях и ниже при вирусных. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США одобрило прокальцитонин в качестве теста для корректирования антибактериальной терапии у пациентов с острыми инфекциями дыхательных путей.
Кокрановский обзор по использованию прокальцитонина для дифференцирования бактериальных и вирусных инфекций дыхательных путей может выявлять некоторое снижение показателей использования антибиотиков для этого заболевания. Несмотря на то, что у большинства пациентов в исследовании была пневмония, сепсис или другая потенциально серьезная инфекция, также принимала участие подгруппа пациентов с острым бронхитом, у которых в дальнейшем наблюдалось снижение показателей использования антибиотиков во время применения этого теста. Требуется проведение дальнейших исследований.
Визуализационные методы
Обычно проведение визуализационных исследований не показано пациентам с подозрением на острый бронхит. Если предполагается наличие других заболеваний, например, пневмонии, ХСН или бронхоэктазов, а также в случае кровохарканья, необходимо проводить соответствующие визуализационные исследования. Вместе с тем, их целью является скорее исключение других причин кашля, а не подтверждение острого бронхита.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
| |
| ||
|
| |
|
| |
|
|
Лечение
Лечебные стратегии направлены на сведение симптомов к минимуму до тех пор, пока заболевание не пройдет. Для многих пациентов с незначительным кашлем, если это не создает неудобств в течение дня, а также ночью, лучшим вариантом будет не проводить никакого лечения. Пациентам с выраженными симптомами, которые нуждаются в лечении, назначают лекарственные средства, подавляющие кашель, или бронхолитические средства для уменьшения выраженности симптомов. Муколитики, кортикостероиды и антибиотики низко эффективны для лечения пациентов с острым бронхитом. Если имеется лихорадка, то для облегчения состояния пациента можно использовать антипиретики.
Просвещение пациентов насчет того, что острый бронхит является самоограничивающимся заболеванием и обычно проходит через 1–3 недели без лечения, может способствовать удовлетворению пациента.
Симптоматическое лечение
Лечение пациентов с острым бронхитом предусматривает применение препаратов, подавляющих кашель, или, если имеется свистящее дыхание, бронхолитического средства. Выбор в пользу бронхолитического средства или препарата, подавляющего кашель, следует делать на основе данных предыдущего опыта пациента, независимо от того, связаны ли симптомы с физической активностью, является ли свистящее дыхание самостоятельным проявлением (в таких случаях эффективным может быть бронхолитическое средство) или пациент чувствует себя некомфортно в связи с частым кашлем (в таких случаях может помочь препарат, подавляющий кашель).
Кроме того, врачи и пациенты должны взвесить потенциальные побочные эффекты лечения и то, каким образом это может повлиять на обычную жизнь пациента. Использование бета-агониста может вызвать тремор, который будет более обременительным, чем кашель, для лиц, работа или хобби которых связаны с четкими движениями. Подобно этому, использование кодеина или других опиоидных препаратов, подавляющих кашель, может быть противопоказано лицам, которые должны быть бдительными в течение дня.
Во время болезни пациенты могут иметь симптомы, принадлежащие более чем к одной категории, и в этом случае можно расширить предварительно назначенную схему лечения или, если первичная терапия оказалась неэффективной, ее следует прекратить и рассмотреть другие варианты лечения. Перед назначением дополнительного лечения следует взвесить побочные эффекты и взаимодействие бронхолитических средств, противокашлевых средств и антибиотиков.
Пациенты с кашлем, который затрудняет ежедневную активность
Противокашлевые средства могут быть эффективными при первичном лечении тяжелого кашля. Их часто используют в сочетании с другими лекарственными средствами, например, гвайфенезином (отхаркивающий препарат) или антигистаминными препаратами, но их положительный эффект в лечении острого бронхита не подтвержден. Кодеин и декстрометорфан могут вызвать склонность к злоупотреблению и зависимость.
Препараты против кашля и простуды, которые включают опиоиды, такие как кодеин или гидрокодон, должны использоваться у взрослых, которые достигли 18 лет и старше, поскольку риски (замедленное или затрудненное дыхание, злоупотребление, наркомания, передозировка и смерть) перевешивают преимущества при использовании во время кашля у пациентов младшего возраста.
Антибиотикотерапия
Большинство основных регуляторных органов выступают против использования эмпирической антибиотикотерапии для лечения острого бронхита, поскольку это заболевание на самом деле вызвано вирусом, а использование неподходящего антибиотика может привести к побочным эффектам и способствовать развитию резистентности к противомикробным препаратам. Для принятия решений, касающихся лечения, в том числе и выбора антибиотика, следует руководствоваться местными рекомендациями.
Центры по контролю и профилактике заболеваний США и Американский колледж терапевтов выступают против использования стандартной антибиотикотерапии для лечения острого не осложненного бронхита при отсутствии пневмонии.
В Великобритании Служба общественного здравоохранения Англии не рекомендует использование антибиотикотерапии для лечения острого бронхита у пациентов без сопутствующих заболеваний, но при этом антибиотики рекомендованы для следующих групп пациентов:
- Пациенты в возрасте ≥80 лет с одним из следующих факторов или пациенты в возрасте ≥65 лет с двумя из следующих факторов:
- Госпитализация в течение последнего года
- Использование пероральных кортикостероидов
- Инсулинозависимый сахарный диабет
- Серьезное неврологическое расстройство/инсульт
- Застойная сердечная недостаточность.
СОЗА рекомендует выполнение анализа на С-реактивный белок (СРБ) для помощи в проведении антибиотикотерапии, если рассматривают ее применение. Если уровень СРБ <20 мг/л, а симптомы длятся больше 24 часов, то использование антибиотиков не рекомендовано. Если уровень СРБ колеблется в пределах 20–100 мг/л, рекомендовано отсроченное использование антибиотиков, а когда СРБ >100 мг/л, то предпочтение следует отдаваться немедленному введению антибиотиков.
Отсроченное назначение антибиотиков может рассматриваться наряду с советом об естественном развитии заболевания и симптоматическим лечением. Другие стратегии включают совместное принятие решений и антибиотикотерапию под контролем уровня прокальцитонина.
Национальный институт здоровья и совершенствования медицинской помощи, расположенный в Великобритании, поддерживает стратегию, которая не предполагает назначение антибиотиков (или предполагает отсроченное назначение антибиотиков). Одно когортное исследование 28 883 участников обнаружило, что отсроченное назначение может привести к уменьшению количества повторных консультаций на предмет ухудшения течения заболевания. Другие исследования также поддерживают стратегии отсроченного назначения, так как они связаны с основательным снижением использования антибиотиков по сравнению с немедленным назначением.
Один кокрановский обзор обнаружил, что отсроченное назначение антибиотиков снижает уровень использования антибиотиков (31%) по сравнению с немедленным назначением антибиотиков (93%) с аналогичными показателями удовлетворенности пациентов.
Другой кокрановский обзор 17 исследований (3936 участников) обнаружил, что есть ограниченное доказательство в поддержку использования антибиотиков для лечения острого бронхита. Некоторые пациенты могут выздороветь быстрее при лечении антибиотиками; однако разница (половина против 8–10-дней) не считалась значительной. У некоторых пациентов (например, у пожилых людей, у пациентов с сопутствующим заболеваниями) антибиотики могут иметь благоприятный эффект; однако этот факт должен уравновешиваться возможностью возникновения побочных эффектов и способствованием развитию резистентности.
Несмотря на эти рекомендации, неуместное назначение антибиотиков для лечения острых инфекций дыхательных путей широко распространено. Острый бронхит приводит к еще более неуместному назначению антибиотиков, чем любая другая острая инфекция дыхательных путей. Одно немецкое исследование обнаружило, что 78% назначений антибиотиков для лечения острого бронхита совершались не в соответствии с местными методическими рекомендациями. Также австралийское исследование обнаружило, что антибиотики назначают в 4–9 раз чаще, чем это рекомендовано местными методическими рекомендациями.
Лечение хронического кашля
Следует провести оценивание других причин постоянного кашля. Поиск возможных контактов во время профессиональной деятельности или отдыха в анамнезе может помочь определить, могут ли стать причиной кашля вещества, попавшие в организм путем вдыхания. У пациентов с факторами риска или другими симптомами, которые вызывают подозрение относительно ГЭРБ, оправданным может быть эмпирическое применение Н2-антагониста или ингибитора протонной помпы.
Взрослые пациенты, у которых кашель сохраняется в течение >3 или 4 недель, могут получить положительный эффект от применения бета-агониста (бронходилататора) короткого действия, хотя регулярное использование бета-агонистов для лечения хронического кашля, ассоциированного с острым бронхитом, не рекомендовано.Антибиотики не показаны в связи с увеличенной продолжительностью кашля при остром бронхите, однако для некоторых пациентов может рассматриваться их назначение.
Нет никаких подтверждений, что использование ингаляционных или системных кортикостероидов является эффективным для лечения после перенесенного бронхита. Рандомизированное контролируемое исследование, которое сравнивало пятидневный курс преднизолона с плацебо, обнаружило, что не было никакой разницы в продолжительности кашля, тяжести симптомов и пиковой скорости выдоха у взрослых с острым кашлем, как минимум одним симптомом инфекции нижних дыхательных путей и без показаний к антибиотикотерапии. Авторы сделали вывод, что не стоит назначать пероральные кортикостероиды пациентам, у которых нет астмы.
Острый бронхит – ограниченное воспаление крупных дыхательных путей, основным симптомом которого является кашель [1]. Острый бронхит продолжается, как правило, 1-3 недели. Однако у ряда больных кашель может быть затяжным (до 4-6 недель) ввиду особенностей этиологического фактора [1, 2, 3].
Острый бронхит может быть выставлен у пациентов с кашлем, продуктивным или нет, без хронических бронхо-легочных заболеваний, и не объясняемый другими причинами (синусит, астма, ХОБЛ).I. ВВОДНАЯ ЧАСТЬ:
Название протокола: Острый бронхит у взрослых.
Код протокола:
Код(ы) МКБ-10
J20 Острый трахеобронхит
J20.0 Острый бронхит, вызванный Mycoplasma pneumoniae
J20.1 Острый бронхит, вызванный Haemophilus influenzae (палочкой Афанасьева-Пфейффера)
J20.2 Острый бронхит, вызванный стрептококком
J20.3 Острый бронхит, вызванный вирусом Коксаки
J20.4 Острый бронхит, вызванный вирусом парагриппа
J20.5 Острый бронхит, вызванный респираторным синцитиальным вирусом
J20.6 Острый бронхит, вызванный риновирусом
J20.7 Острый бронхит, вызванный эховирусом
J20.8 Острый бронхит, вызванный другими уточненными агентами
J20.9 Острый бронхит неуточненный
J21 Острый бронхиолит включен: с бронхоспазмом
J21.0 Острый бронхиолит, вызванный респираторным синцитиальным вирусом
J21.8 Острый бронхиолит, вызванный другими уточненными агентами
J21.9 Острый бронхиолит неуточненный
J22 Острая респираторная инфекция нижних дыхательных путей неуточненная.
Сокращения:
IgE immunoglobulinE – иммуноглобулин Е
АКДС ассоциированная коклюшно-дифтерийно-столбнячная вакцина
БК бацилла Коха
ВДП верхние дыхательные путиО2 кислород
ОБ острый бронхит
СОЭ скорость оседания эритроцитов
ТЭЛА тромбоэмболия легочной артерии
ХОБЛ хроническая обструктивная болезнь легких
ЧСС число сердечных сокращений
Дата разработки протокола: 2013 год.
Дата пересмотра протокола: 2015 год.
Категория пациентов: взрослые.
Пользователи протокола: врачи общей практики, терапевты, пульмонологи.
Оценка на степень доказательности приводимых рекомендаций.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с не высоким риском систематической ошибки (+). Результаты, которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая фармацевтическая практика. |

 Вторичный бактериальный бронхит вызывают пневмококки, стрептококковая и стафилококковая микрофлора, гемофильная палочка, коклюшные микробы.
Вторичный бактериальный бронхит вызывают пневмококки, стрептококковая и стафилококковая микрофлора, гемофильная палочка, коклюшные микробы.
 Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.
Проверенное средство от бронхита — смесь из репчатого лука и жидкого меда.