Бронхиальная астма — воспаление бронхов.: причины, жалобы, диагностика и методы лечения на сайте клиники «Альфа-Центр Здоровья»
Воспалительное поражение дыхательных путей, характеризующееся сужением просвета бронхов, проявляется периодическими приступами кашля, одышки, свистящих хрипов.Дыхательная система человека устроена подобно дереву: воздух проходит из трахеи бронхи, сначала в крупные, а затем во все более мелкие (мелкие бронхи называются бронхиолами) и потом уже попадают в альвеолы, откуда кислород уже и всасывается в кровь.
Бронхиальная астма — это заболевание, в основе которого лежит повышенная чувствительность бронхов к различным раздражителям (в частности, аллергенам). В ответ на действие этих раздражителей развивается сужение (обструкция) бронхов. Этот процесс обусловлен несколькими причинами: повышением тонуса бронхов, избыточного отделяемого в просвет бронхов и их воспаления. При астме приступы чаще всего возникают эпизодически, например после контакта с раздражителем.
Одно из наиболее опасных осложнений бронхиальной астмы — астматический статус — угрожающий жизни приступ, не поддающийся обычному лечению. Такие пациенты нуждаются в немедленной госпитализации в отделение реанимации.
Бронхиальная астма — очень распространенное заболевание, ею страдает примерно 5% населения. Среди детей распространенность астмы еще выше, во многих случаях у детей она проходит. Бронхиальная астма у взрослых — это хроническое заболевание, требующее постоянного лечения под руководством специалиста.
Большую роль в возникновении астмы играет наследственность: если один из родителей страдает астмой, то вероятность того, что она возникнет у ребенка составляет почти 50%, а если оба — 65%.
Виды астмы
У многих больных бронхиальной астмой вырабатываются антитела к одному или нескольким аллергенам. Эта форма получила название аллергической бронхиальной астмы. Она нередко сочетается с кожными болезнями (нейродермитом) и аллергическим ринитом (насморком). Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическую бронхиальную астму называют еще экзогенной, в противоположность эндогенной бронхиальной астме, в развитии которой не играют роль ни предрасположенность к аллергии, ни аллергены из окружающей среды.
Аллергическая бронхиальная астма обычно развивается в детском и молодом возрасте. К самым частым аллергенам относятся пыльца, плесневые грибы, тараканы, домашняя пыль и эпидермис (внешний слой кожи) животных, особенно кошек.
Пищевые аллергены бывают причиной астмы гораздо реже, чем воздушные, но некоторые продукты и пищевые добавки могут провоцировать тяжелые приступы. Нередко у больных бронхиальной астмой обнаруживают рефлюкс-эзофагит (заброс кислого содержимого желудочка обратно в пищевод), и его лечение может уменьшить тяжесть бронхиальной астмы.
При бронхиальной астме повышена чувствительность дыхательных путей к целому ряду раздражителей, в том числе к холодному воздуху, парфюмерии, дыму. Приступ удушья могут спровоцировать тяжелая физическая нагрузка и учащенное, избыточное дыхание (вызванное смехом или плачем).
Лекарственные средства служат причиной примерно 10% приступов бронхиальной астмы. Самый частый вид лекарственной астмы — аспириновая астма. Непереносимость аспирина и других нестероидных противовоспалительных средств обычно развивается в 20—30 лет.
Приступ бронхиальной астмы могут спровоцировать бета-адреноблокаторы (пропранолол, метопролол, тимолол), в том числе те, которые входят в состав глазных капель.
Жалобы
Основные жалобы — одышка (ощущение удушья, нехватки воздуха), кашель, свистящее дыхание.
Одышку периодически то нарастает, то уменьшается. Нередко она усиливается ночью, и может выясниться, что появилась она после острого респираторного заболевания (простуды) или вдыхания какого-либо раздражающего вещества. Хотя при обструкции бронхов сопротивление воздушному потоку усиливается на выдохе, больные обычно жалуются на затруднение вдоха (что вызвано усталостью дыхательных мышц).
Кашель иногда бывает единственной жалобой, тогда подтвердить диагноз помогает исчезновение или ослабление его после назначения бронходилататоров (средств, расширяющих бронхи).
Диагностика
Основной метод диагностики бронхиальной астмы — спирометрия (исследование функции внешнего дыхания). Спирометрия заключается в том, что пациент совершает форсированный (усиленный) выдох в аппарат, и тот рассчитывает основные параметры дыхания. К главным из них относятся объем форсированного выдоха за 1-ю секунду и пиковая объемная скорость. Спирометрия почти обязательно включает в себя и исследование реакции на бронходилататоры: для этого пациенту дают сделать несколько (обычно четыре) вдоха сальбутамола или иного бронходилататора быстрого действия и проводят спирометрию повторно.
Спирометрию необходимо проводить и для контроля за ходом лечения астмы: необходимо ориентироваться не только на наличие или отсутствие жалоб на фоне лечения, но и на объективные показатели, которые дает спирометрия. Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
Существуют несложные приборы (пикфлуометры) для самостоятельного использования больными астмой.
В межприступный период функция легких может быть нормальной; иногда в этих случаях проводят провокационные пробы, обычно с метахолином. Отрицательная проба с метахолином исключает бронхиальную астму, но положительная — еще не подтверждает этот диагноз. Проба с метахолином положительна у многих здоровых людей; она может быть положительной, например, в течение нескольких месяцев после респираторной вирусной инфекции.
Рентгенография грудной клетки обязательна при тяжелых приступах, так как позволяет выявить скрытые осложнения, требующие немедленного лечения.
Лечение
Лечение назначают в соответствии с тяжестью и длительностью заболевания. Течение бронхиальной астмы предсказать невозможно, и ее лечение требует от врача индивидуального подхода к каждому больному. Показано, что частота госпитализаций ниже среди тех больных, за которыми тщательно наблюдают и которых обучают правильно применять лекарственные средства.
Форма назначения противоастматических препаратов бывает разной: широко используют ингаляторы (индивидуальные и компрессорные — так называемые небулайзеры) и турбухалеры (для вдыхания порошкообразных препаратов). Преимущество ингаляционного введения в сравнении с пероральным (внутрь) и парентеральным (внутривенно) путями введения состоит в том, что в легких достигается более высокая концентрация препарата, а число побочных эффектов минимально. Иногда целесообразно назначить лекарственное средство именно внутрь или реже парентерально, так как эти пути введения позволяют препарату достичь тех участков легких, в которые не может проникнуть аэрозоль из-за тяжелого бронхоспазма и закупорки бронхов мокротой.
Широко применяют ингаляционные бета-адреностимуляторы, в том числе сальбутамол, тербуталин, битолтерол и пирбутерол. Эти препараты действуют дольше, чем их предшественники, и реже вызывают сердечно-сосудистые осложнения. Самым продолжительным действием обладает сальметерол. Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Его можно использовать для профилактики ночных приступов. Однако эффект сальметерола развивается медленно, и препарат не подходит для лечения приступов.
Есть опасение, что к адреностимуляторам развивается привыкание. И хотя этот процесс воспроизводится в эксперименте на лабораторных животных, клиническое значение привыкания пока не ясно. В любом случае возникшая у больного потребность в более частом применении препарата должна побудить пациента немедленно обратиться к своему врачу, так как может быть признаком перехода астмы в более тяжелую форму и необходимости в дополнительном лечении. Раньше ингаляционные адреностимуляторы рекомендовали применять регулярно (например, по 2 вдоха 4 раза в сутки), но ввиду частых сердечно-сосудистых осложнений и привыкания в настоящее время при легком течении бронхиальной астмы допускается более редкое применение, а также применение по необходимости.
Ингаляционные глюкокортикоиды широко применяют при бронхиальной астме. Они предназначены для достижения максимального местного эффекта при минимальном всасывании и наименьших осложнениях. Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Их можно использовать для отмены глюкокортикоидов после длительного приема, для ослабления зависимости от адреностимуляторов и уменьшения частоты приступов при физической нагрузке. Кандидозный стоматит можно устранить или предупредить, если тщательно полоскать рот после вдыхания препарата. Следует иметь в виду, что ингаляционные глюкокортикоиды не дают быстрого эффекта. Для того чтобы состояние стало улучшаться, их надо регулярно применять в течение нескольких недель, а чтобы добиться максимального эффекта — в течение нескольких месяцев.
Метилксантины (теофиллин, эуфиллин) для лечения бронхиальной астмы в настоящее время почти не используют.
Антагонисты лейкотриенов — препараты, блокирующие лейкотриеновые рецепторы (зафирлукаст, монтелукаст), как правило, применяют при легком или среднетяжелом течении астмы, обычно в комбинации с другими препаратами.
Ингаляционные M-холиноблокаторы (например, ипратропия бромид) применяют главным образом при хроническом обструктивном бронхите, но в ряде случаев — и при бронхиальной астме.
При бронхиальной астме, обусловленной аллергией на клещей и отдельные виды пыльцы, в отсутствие помощи от обычного медикаментозного лечения может помочь десенсибилизация, хотя наиболее эффективна она все-таки при аллергическом рините.
бронхиальная астма — Лечение аллергии и астмы в Аллергомед
Бронхиальная астма – это заболевание, в основе которого лежит воспаление дыхательных путей, сопровождающееся изменением чувствительности и реактивности бронхов и проявляющаяся приступами удушья, астматическим статусом или при отсутствии такового, дыхательным дискомфортом (приступообразный кашель, дистантные хрипы, одышка), сопровождающиеся обратимой бронхиальной обструкцией на фоне наследственной предрасположенности к аллергическим заболеваниям.
Риск развития аллергического заболевания в семьях, где аллергическая предрасположенность отсутствует, составляет около 20%, увеличиваясь до 50% в семьях, где аллергическими заболеваниями страдает один из родителей, и превышает 66%, если аллергическими заболеваниями страдают оба родителя.
В формировании болезни участвуют два типа факторов – внешние и внутренние. Врожденная предрасположенность формирует внутренние причины болезни – биологические дефекты, которые могут быть обусловлены генетически, а также формироваться во время беременности и родов. Существуют хорошо изученные четыре класса генов, связанных с бронхиальной астмой.
В формировании болезни также участвуют факторы внешней среды: аллергены, вирусная инфекция, стресс, профессиональные вредности, химические раздражители, неблагоприятные метеорологические условия.
Аллергены, значимые для провокации бронхиальной астмы, как и при других аллергических болезнях можно разделит на следующие группы:
- Бытовые
- Пыльцевые
- Эпидермальные
- Лекарственные
- Пищевые
- Инсектные
- Профессиональные
По классификации Г.Б. Федосеева (1982г.) было выделено десять типов бронхиальной астмы:
- Атопическая – возникновение приступов удушья при контакте с аллергенами.
 Аллергены являются причиной воспалительного процесса в бронхах.
Аллергены являются причиной воспалительного процесса в бронхах. - Инфекционно-зависимая – основное значение в развитии болезни играет бактериальная, вирусная, грибковая инфекция. Она является непосредственной причиной инфекционного воспаления, а также пусковым механизмом аллергического воспаления, которое вызывает обструкцию бронхов.
- Аутоиммунная – тип астмы, когда аллергеном становится собственная легочная ткань больного. Редкий тип астмы (0,5 -1% больных), характеризующийся очень тяжелым течением, гормональной зависимостью и тяжелыми осложнениями от гормональной терапии.
- Дисгормональная (гормонозависимый вариант) – астма, связанная с нарушением выработки глюкокортикоидных гормонов и/или кортикорезистентности (невосприимчивости организмом гормонов, снижающих уровень воспаления).
- Дизовариальная – связана с функционированием женских половых гормонов. Обострение возникает в определенные фазы менструального цикла.
- Адренергический дисбаланс – нарушение в балансе рецепторов бронхиального дерева.
 Астма характеризуется отсутствием или обратным эффектом на применение бронхорасширяюших препаратов. Этот тип астмы часто приводит к развитию астматического статуса.
Астма характеризуется отсутствием или обратным эффектом на применение бронхорасширяюших препаратов. Этот тип астмы часто приводит к развитию астматического статуса. - Холинегическая – астма, связанная с нарушением функции вегетативной нервной системы, в частности с усилением активности парасимпатической нервной системой.
- Нервно-психическая – возникает при нарушениях в центральной нервной системе, когда нервно-психические факторы способствую провокации и фиксации приступов удушья.
- Аспириновая – связана с непереносимостью противовоспалительных препаратов (аспирин, парацетамол и т.д.). Бронхиальная астма, непереносимость аспирина и полипы в носу составляют «аспириновую триаду».
- Астма физического усилия – приступ удушья или дыхательного дискомфорта, который развивается у пациентов во время или после физического усилия. Как самостоятельный вариант наблюдается в 3-5% , когда нет признаков аллергии, инфекции, нарушении функций эндокринной и нервной системы.
Выделение типов бронхиальной астмы дало возможность более детально и индивидуально разбираться в развитии болезни и, следовательно, более адекватно лечить каждого пациента.
Диагностика бронхиальной астмы:
- Выявление у больного аллергологического анамнеза
- Исследование функции внешнего дыхания (ФВД) с бронхолитиком для всех типов астмы)
- Определение уровня общего иммуноглобулина Е
- Определение специфических иммуноглобулинов (преимущественно для детей)
- Постановка кожных проб (при атопической астме)
- Рентгенограмма легких и придаточных пазух; высев из содержимого бронхов; определение в сыворотки крови антител к бактериям, вирусам и грибам (при инфекционно-зависимом типе)
- Выявление противолегочных антител, повышенного уровня концентрации циркулирующих иммунных комплексов и активности кислой фосфотазы в сыворотке крови (при аутоиммунном варианте)
- Определение уровня кортизола в крови, некоторых гормонов в моче, диагностические пробы и т.д. (при дисгормональной астме)
- Определение уровня половых гормонов в крови радиоиммунным методом (для дизовариальной астмы)
- Психологическое тестирование (при нервно-психическим типе)
Лечение бронхиальной астмы:
Исключение аллергенов или причинно значимых факторов болезни.
Лекарственное лечение – назначается врачом в зависимости от типа астмы.
Нелекарственное лечение – это применение методов иглорефлексотерапии, остеопатии, гомеопатии, дыхательной гимнастики, психотерапии, СИТ. Методы выбираются в зависимости от типа астмы и этапа заболевания. Чаще всего применяют один или два вида нелекарственной терапии.
Обычно в острый период назначается лечение лекарственными препаратами в сочетании с нелекарственными методами «скорой помощи». В дальнейшем количество лекарственных препаратов уменьшается на фоне наращивания массы нелекарственной терапии. Эффективность такого подхода составляет 95-98% хороших и отличных результатов. При комплексном лечении (3-4 курса) в течение 1-1,5 лет наши пациенты в большинстве случаев отказываются от ингаляторов как гормональных, так и бронхолитических (снимающих затрудненное дыхание) или применяют их редко по необходимости.
Комплексный подход в лечении позволяет отменять таблетированные гормональные препараты. Однако это требует большего времени и дополнительных форм лечения.
Однако это требует большего времени и дополнительных форм лечения.
Бронхиальная астма — ПроМедицина Уфа
Бронхиальная астма — это хроническое заболевание дыхательных путей, при котором происходит сужение дыхательных путей вследствие раздражителей, сопровождающееся приступами удушья. Из-за чрезмерной выработки слизи при астме нарушена нормальная циркуляция воздуха, что затрудняет дыхательный процесс.
Бронхиальная астма – распространенное заболевание, встречающееся у людей любого возраста и социальной группы. Наиболее подвержены болезни дети, которые впоследствии «перерастают» проблему (около половины болеющих). В последние годы во всем мире наблюдается устойчивый рост заболеваемости, потому работает огромное количество программ, и всемирных, и национальных, по борьбе с астмой.
Причины возникновения бронхиальной астмы
Существует большое количество провоцирующих факторов, которые приводят к развитию астмы. Главный спусковой механизм – повышение реактивности бронхов, которое развивается в связи с аллергической реакцией.
Принято разделять две основные формы болезни: инфекционно-аллергическую и атопическую. Начальная стадия болезни при этих двух формах протекает различно. Дальнейшие этапы схожи.
Атопическая бронхиальная астма формируется на фоне аллергической реакции, когда иммунитет обнаруживает аллерген и организм начинает выделять в ответ вещества, взаимодействующие с аллергическим компонентом. Основные факторы возникновения заболевания: генетическая предрасположенность и физиологические особенности.
При инфекционно-аллергической бронхиальной астме механизмом запуска болезни служит хроническая инфекция органов дыхания, потому эта форма болезни диагностируется у взрослых людей, и намного реже – у детей. Патогенные микроорганизмы и воспалительные процессы приводят к патологии бронхов, изменяется их анатомическое строение и функции.
Симптомы
К основным симптомам заболевания относят:
- мучительный постоянный кашель, ухудшающийся в ночное время, после физических нагрузок, на холодном воздухе;
- сильная одышка, часто сопровождающаяся страхом, что произвести выдох станет невозможно;
- громкий свистящий хрип;
- приступы удушья.

Если астма протекает тяжело, больной во время приступа вынужден дышать ртом, напрягая плечи, шею и туловище. При сужении дыхательных путей вдыхать легче, чем выдыхать, так как вдох для организма более легкий процесс, час выдох и мышцы грудной клетки лучше приспособлены к этому движению. Выдох – пассивное движение, для выдоха человеку не нужно прилагать усилия, потому мышцы не адаптированы на удаление воздуха, тем более, если дыхательные пути сужены. При бронхоспазме в легких остается воздух, и они раздуваются. Потому у хронических больных появляется специфический признак — «голубиная грудь». При тяжелых формах острой бронхиальной астмы не наблюдается свиста при дыхании, потому что человек не может ни вдохнуть полной грудью, ни выдохнуть.
Диагностика
Болезнь классифицируется врачом на основании внешнего осмотра пациента, сбора анамнеза и исследований. При постановке диагноза необходимо учесть: частоту возникновения приступов; симптоматику; результаты исследований (объем форсированного выдоха за 1 секунду, максимальную объемную скорость выдоха).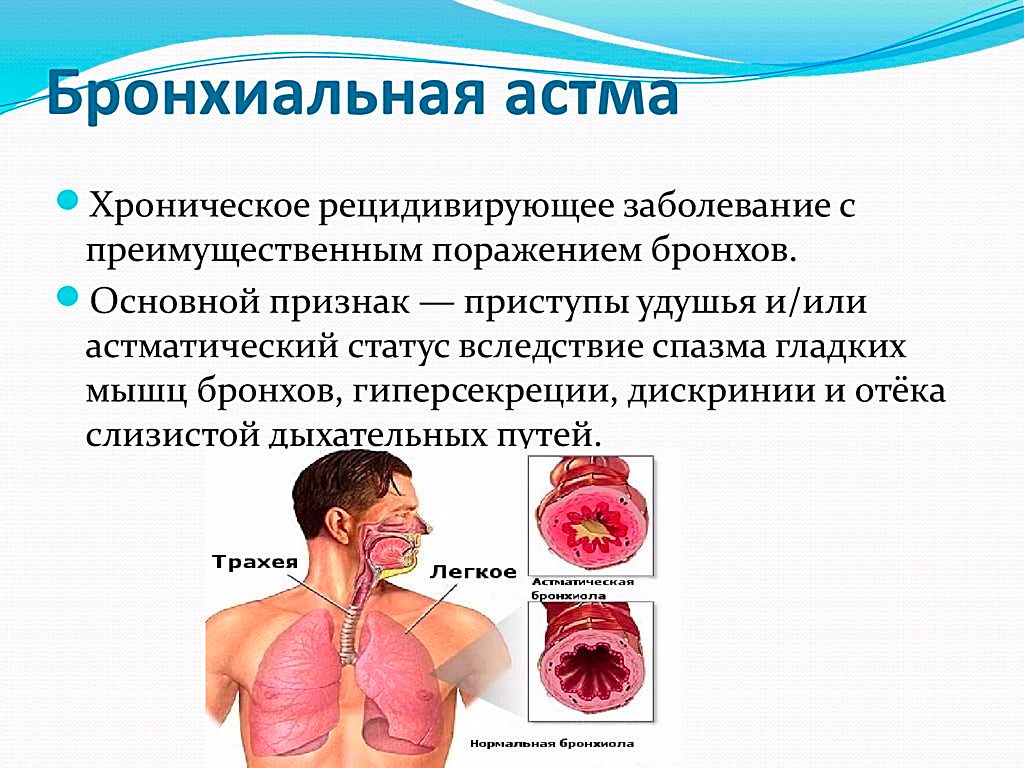
Для точной диагностики делают тесты: спирометрию и рентгенографию.
Спирометрия необходима для анализа дыхания. Тестируемый с силой выдыхает воздух в специальное устройство – спирометр, которое измеряет максимальную скорость выдоха.
Рентгенография грудной клетки позволяет выявить сопутствующие заболевания. Многие болезни дыхательных путей имеют схожую с бронхиальной астмой симптоматику.
Лечение
Для лечения бронхиальной астмы применяются медицинские средства. В настоящее время разработаны специальные ингаляторы, снимающие внезапно наступившую астматическую атаку и таблетки. Кроме медицинских средств необходима коррекция образа жизни, которая может в несколько раз снизить риск развития приступа.
Несмотря на достижения современной медицины еще не придумано средство для полного излечения от бронхиальной астмы, но ведущими фармакологами мира разработаны астматические медицинские препараты высокого качества, которые облегчают жизнь больного и позволяют ему вести нормальный образ жизни и сохранять трудоспособность.
симптомы, лечение и меры профилактики
Бронхиальная астма (БА)
- Все виды обследования, персонифицированная терапия по современным международным протоколам, обучение пациента жизни с заболеванием.
- Комплексный подход с участием врачей смежных специальностей (пульмонолог, врач общей практики, отоларинголог, реабилитолог, психотерапевт и др.).
- Современные и эффективные методики лечения, включая аллерген-специфическую иммунотерапию (АСИТ).
- Круглосуточная экстренная и скорая помощь в клинике для взрослых и детей: все необходимые исследования (спирометрия, пульсоксиметрия), снятие острого состояния.
- Многолетний экспертный опыт аллергологов ЕМС позволяет каждому пациенту успешно бороться с заболеванием и поддерживать качество жизни.
Бронхиальная астма (БА) стала одним из самых распространенных заболеваний органов дыхания, и распространенность ее во всех странах увеличивается с каждым годом. Это привело к созданию совместного доклада Всемирной организации здравоохранения и Национального института сердца, легких и крови (США) под названием «Глобальная стратегия лечения и профилактики бронхиальной астмы» (GINA). Доклад ежегодно обновляется, и его основная цель — внедрение научно доказанных результатов исследований в улучшенные стандарты лечения БА.
Это привело к созданию совместного доклада Всемирной организации здравоохранения и Национального института сердца, легких и крови (США) под названием «Глобальная стратегия лечения и профилактики бронхиальной астмы» (GINA). Доклад ежегодно обновляется, и его основная цель — внедрение научно доказанных результатов исследований в улучшенные стандарты лечения БА.
Бронхиальная астма является гетерогенным заболеванием, характеризующимся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности, и проявляются вместе с вариабельной обструкцией дыхательных путей. Такое определение этой болезни принято во всем мире. Оно наиболее точно отражает изменения, происходящие в организме пациента.
Целью терапии является достижение стойкой ремиссии и высокого качества жизни у всех пациентов вне зависимости от тяжести заболевания.
Ступенчатый подход к терапии БА достаточно четко определяет, какие препараты могут быть выбраны для конкретного пациента с учетом возраста, частоты приступов, сроков установления диагноза, предшествующего лечения. Объем базисной терапии определяется тяжестью и уровнем контроля бронхиальной астмы, возрастом больных, характером сопутствующей патологии. Тяжесть течения заболевания варьируется от легкой до тяжелой, а степень контроля от полного, при котором симптомов нет, до его отсутствия.
Объем базисной терапии определяется тяжестью и уровнем контроля бронхиальной астмы, возрастом больных, характером сопутствующей патологии. Тяжесть течения заболевания варьируется от легкой до тяжелой, а степень контроля от полного, при котором симптомов нет, до его отсутствия.
Хороший контроль БА может достигаться у большинства пациентов с помощью обдуманного фармацевтического вмешательства, которое является одним из важных компонентов стратегии терапии БА, включающей также навыки обращения с ингалятором, приверженность терапии, а также нефармакологические компоненты (регулярный мониторинг, создание гипоаллергенной обстановки) и проведение аллерген-специфической иммунотерапии.
При назначении лечения следует ответить на общие и индивидуальные вопросы: какой препарат является предпочтительным для достижения контроля; чем этот конкретный пациент отличается от «среднестатистического» пациента с БА? Это особенно важно, когда базисная терапия назначается детям, поскольку правильно выбранная тактика может существенно изменить долгосрочный прогноз заболевания.
Характерные признаки бронхиальной астмы:
- свистящие хрипы;
- одышка;
- чувство заложенности в груди;
- кашель.
Симптомы изменчивы по времени и интенсивности и часто ухудшаются ночью или рано утром. Приступ и клинические проявления астмы могут провоцировать респираторные вирусные инфекции, физические упражнения, изменения погоды, контакт с аллергенами и неспецифическими раздражителями.
У детей типичными клиническими симптомами являются свистящие хрипы, кашель, одышка, часто усиливающиеся в ночное время или при пробуждении. При развитии обострения бронхиальной астмы у детей может появляться навязчивый сухой или малопродуктивный кашель (иногда до рвоты), шумное свистящее дыхание.
Диагностика бронхиальной астмыДиагноз БА устанавливается на основании жалоб и данных истории болезни пациента, результатов функциональных методов обследования, специфического аллергологического обследования и исключения других заболеваний.
Врачи-аллергологи ЕМС проводят необходимое обследование на консультации – его важная часть — сбор анамнеза. У пациента с подозрением на бронхиальную астму необходимо выяснять причины возникновения, продолжительность клинических проявлений и разрешения симптомов, наличие аллергических реакций у самого пациента и его близких родственников, причинно-следственные особенности возникновения признаков болезни и ее обострений. Кроме того, на консультации проводится спирометрия в качестве начального исследования для выявления и оценки степени тяжести обструкции дыхательных путей.
Всем пациентам с подозрением на бронхиальную астму проводится бронходилатационный тест. Исследование необходимо для определения степени обратимости обструкции под влиянием бронхорасширяющих препаратов.
Врачи-аллергологи ЕМС проводят мониторирование пиковой скорости выдоха. Пикфлоуметрия используется в качестве дополнительного диагностического теста. Множественные измерения пиковой скорости выдоха (ПСВ), выполняемые в течение по меньшей мере 2-х недель в домашних условиях для подтверждения изменчивости скорости воздушного потока, помогают установить правильный диагноз.
Лабораторные исследования включают: клинический анализ крови, исследование общего IgE, клинический анализ мокроты, биохимический анализ крови, аллергологическое обследование – накожные прик-тесты и исследование общего и специфических IgE в сыворотке крови, исследование уровня эозинофильно-катионного белка, измерение газового состава крови.
Инструментальные исследования: спирометрия, пикфлоуметрия, бронхоскопия, рентгенография или компьютерная томография легких, электрокардиография, УЗИ сердца.
Лечение бронхиальной астмыТерапия включает в себя две основные схемы — базисную терапию и терапию обострений бронхиальной астмы.
Цель лечения обострений — максимально быстрое устранение бронхиальной обструкции и предотвращение дальнейших рецидивов (приступов). В некоторых случаях, при тяжелых обострениях такая помощь возможна только в условиях стационара. В клинике ЕМС такая терапия может быть проведена в любое время суток.
Базисная терапия, согласно Глобальной стратегии лечения и профилактики бронхиальной астмы, назначается с использованием принципа ступенчатого подхода к лечению данного заболевания. Чем выше ступень терапии, тем больше контролирующих препаратов, которые получает пациент и/или выше их дозировки. Ингаляционное введение лекарственных препаратов – основной способ лечения бронхиальной астмы.
Для всех ингаляционных препаратов одной из существенных составляющих успеха является устройство, при помощи которого препарат достигает цели. Подбор оптимального ингаляционного устройства для каждого конкретного пациента – задача врача, назначающего базисную терапию.
Базисная терапия важная составляющая в достижении контроля над симптомами бронхиальной астмы. Схема медикаментозного лечения пересматривается как минимум 1 раз в 3 месяца, это позволяет достигать контроля над заболеванием, не используя лишние лекарства.
Для успешного лечения астмы необходимо тесное сотрудничество между пациентом и врачами, обеспечивающими его лечение. Пациент должен быть уверен в том, что его участие играет одну из главных ролей в процессе лечения. Образование пациентов в области бронхиальной астмы также может помочь – оно позволяет распознавать симптомы заболевания, осложнения, вовремя обращаться за медицинской помощью и четко следовать предписаниям врача.
Пациент должен быть уверен в том, что его участие играет одну из главных ролей в процессе лечения. Образование пациентов в области бронхиальной астмы также может помочь – оно позволяет распознавать симптомы заболевания, осложнения, вовремя обращаться за медицинской помощью и четко следовать предписаниям врача.
В лечении аллергической бронхиальной астмы важное место занимает аллерген-специфическая иммунотерапия (АСИТ). Врач-аллерголог проводит комплексное обследование, выявляет аллерген, взаимодействие с которым приводит к обострению заболевания, и составляет наиболее оптимальную схему проведения аллерген-специфической иммунотерапии. Затем в организм последовательно вводятся возрастающие дозы аллергена. Со временем иммунная система становится устойчивой к аллергенам. Успешно проведенная АСИТ позволяет поддерживать длительную ремиссию заболевания или существенно уменьшить объем базисной терапии.
При бронхиальной астме рекомендуется включать в программу реабилитации у всех пациентов обучение и методы физической реабилитации. Программа обучения пациентов должна включать предоставление информации о заболевании, составление индивидуального плана лечения для пациента и обучение технике управляемого самоконтроля бронхиальной астмы.
Программа обучения пациентов должна включать предоставление информации о заболевании, составление индивидуального плана лечения для пациента и обучение технике управляемого самоконтроля бронхиальной астмы.
Физическая реабилитация улучшает сердечно-легочную функцию. В результате проведения тренировки при физической нагрузке увеличивается максимальное потребление кислорода и увеличивается максимальная вентиляция легких. По имеющимся наблюдениям тренировки с аэробной нагрузкой, плавание, тренировка инспираторной мускулатуры с пороговой дозированной нагрузкой улучшают течение БА. Врачи-реабилитологи ЕМС помогут составить индивидуальный план тренировок с учетом особенностей состояния здоровья пациента, проведут обучение технике дыхательной гимнастики.
Профилактика обострений бронхиальной астмыЗалогом успеха лечения БА является дисциплинированное соблюдение рекомендаций врача в полном объеме. Важны также общие мероприятия по укреплению здоровья – борьба с курением, избыточным весом, заболеваниями носа, физические тренировки, противогриппозная вакцинация.
Главным преимуществом терапии бронхиальной астмы в EMC является возможность дистанционной поддержки пациента в любой ситуации с использованием самых современных технологий (TytoCare), обучение технике использования современных ингаляционных устройств, проведение АСИТ. Лечащий врач проводит регулярный мониторинг состояния пациента. Для каждого пациента обеспечиваются индивидуальные методы поддержки, что позволяет быстро справляться со всеми сложностями.
Записаться на консультацию к врачу-аллергологу ЕМС можно по телефону: +7 495 933 66 55.
Астма у взрослых | European Lung Foundation
Не существует широко применяемых методов анализа для диагностики астмы, поэтому астма определяется и оценивается с помощью опроса пациента, обычной проверки функции легких, сведениях о госпитализации и рецептурных назначений.
Симптомы бронхиальной астмы характерными не только для этого состояния. Поэтому астму легко перепутать с другими заболеваниями, такими как хроническая обструктивная болезнь легких (ХОБЛ).
Большинство видов астмы у взрослых не поддаются лечению, поэтому основной целью является контроль состояния пациента, а не лечение заболевания. Сюда относится установление и поддержание контроля симптомов и предупреждение любых ухудшений симптомов и астматических приступов.
Специалисты в области здравоохранения используют термин «контроль над астмой» для определения эффективности управления симптомами и влияния, которое они оказывают на повседневную деятельность. Термин «степень тяжести астмы» используется для описания затруднений, возникающих при контроле над астмой с помощью лекарств, и помогает врачам принять решение о необходимом уровне лечения.
Контроль над заболеванием предусматривает:
- исключение пассивного и активного курения;
- определение любых факторов, которые вызывают или усугубляют симптомы;
- предотвращение выбросов ингаляционных аллергенов;
- предотвращение выбросов высокоактивных загрязнителей воздуха.

Несмотря на растущее применение медицинских препаратов для лечения астмы, контроль над астмой остается относительно слабым в странах Европы. К средствам для лечения относятся:
- Контролирующий препарат. Этот препарат необходимо регулярно принимать для создания защитного эффекта против симптомов астмы. Этот препарат, как правило представляет собой форму ингалируемого кортикостероида (ICS), применяется с бета-агонистами длительного действия или без них.
- Препараты, облегчающие дыхание. Принимаются для облегчения симптомов астмы. Они способствуют расслаблению мышц, окружающих суженные дыхательные пути и могут использоваться при приступе астмы или в случае ухудшения симптомов. Обычно они представляют собой форму бета-агонистов кратковременного действия.
Каждый человек уникален, поэтому курс лечения должен подбираться индивидуально. Дозы лекарств определяются в соответствии с индивидуальными симптомами пациента. Важно, чтобы пациенты знали, какое лечение им подходит, и могли сами контролировать свое состояние.
У приблизительно 10% взрослых, страдающих бронхиальной астмой, наблюдаются постоянные симптомы и рецидивы, не поддающиеся контролю, несмотря на применение методов адекватного лечения. Данный вид астмы относится к плохо поддающейся терапии астме, и часто значительно снижает качество жизни пациента.
Хотя случаи смерти в результате бронхиальной астмы относительно редки, смерть может наступить при слабом контроле над астмой у взрослого пациента.
этиология, патогенез, диагностика, лечение в Москве. Неотложная первая помощь при приступе астмы |ММЦ ОН КЛИНИК
Бронхиальная астма – это широко распространенное хроническое воспалительное заболевание дыхательных путей, сопровождающееся приступами удушья. К сожалению, полностью избавиться от этой патологии невозможно. Однако, предупреждать ее приступы и вести активный образ жизни вполне по силам практически каждому.
Главное – при первых подозрениях на бронхиальную астму найти хорошую клинику и квалифицированного пульмонолога, который сумеет точно определить причину заболевания и предложит выверенную индивидуальную схему лечения.
Именно такие врачи работают в Международном медицинском центре ОН КЛИНИК. Они обладают колоссальным опытом лечения заболеваний органов дыхательной системы и обязательно Вам помогут. Обращайтесь!
Бронхиальная астма: этиология, патогенез, классификация
Обязательное условие развития заболевания – врожденная или приобретенная повышенная чувствительность бронхов к различным раздражителям. А основными факторами являются инфекционные (бактерии, вирусы) и неинфекционные (растительного, животного, промышленного, бытового, «лекарственного» и прочего происхождения) аллергены.
При классификации бронхиальной астмы учитываются такие аспекты, как происхождение (аллергическая, неаллергическая, смешанная, неуточненная), степень тяжести (эпизодическая, легкая, средняя, тяжелая), состояние (обострение, ремиссия, нестабильная или стабильная ремиссия), уровень контроля (контролируемая, частично контролируемая, неконтролируемая).
Диагностика бронхиальной астмы у взрослых обычно не представляет проблемы для опытного врача. Однако уточненный диагноз, который критически важен для разработки оптимальной схемы лечения больного, может потребовать не только различные лабораторные, а также аппаратные исследования, но и предъявляет повышенные требования к квалификации специалиста.
Однако уточненный диагноз, который критически важен для разработки оптимальной схемы лечения больного, может потребовать не только различные лабораторные, а также аппаратные исследования, но и предъявляет повышенные требования к квалификации специалиста.
Наряду с типичным течением, когда можно выделить отдельные фазы заболевания (например, обострение или ремиссию), бывает стертое течение заболевания.
Наиболее опасное для жизни состояние – это астматический статус, который проявляется в виде тяжелого длительного удушья или постоянного нарастания его приступов. При этом обычные препараты, которые принимает больной, не могут остановить развитие опасного процесса. При таком приступе бронхиальной астмы больному необходима неотложная помощь в клинике.
Преимущества лечения бронхиальной астмы в ОН КЛИНИК
Высочайшая квалификация и колоссальный опыт наших специалистов, которые постоянно участвуют в международных профессиональных форумах, а также самое передовое лечебное и диагностическое оборудование – залог того, что абсолютно точный диагноз будет поставлен в кратчайшие сроки, и Вам будет рекомендовано эффективное лечение, не уступающее тому, которое можно получить за рубежом.
К Вашим услугам: собственная современная лаборатория ОН КЛИНИК, где можно сдать все необходимые анализы, новейшие аппараты для исследования функции внешнего дыхания, а также физиотерапевтическое оборудование самого высокого уровня.
ОН КЛИНИК – многопрофильный центр. А это значит, что в постановке диагноза и Вашем лечении будут участвовать не только пульмонологи и аллергологи, но и при необходимости врачи других, в том числе узких, специальностей.
Комфорт и разумная ценовая политика – другие важнейшие составляющие лечения бронхиальной астмы в клиниках нашего центра.
Симптомам бронхиальной астмы
К основным симптомам относятся:
- одышка;
- свистящие хрипы;
- кашель;
- заложенность в грудной клетке;
- приступы удушья.
Характерная особенность заключается в том, что эти проявления возникают после контакта с аллергеном или носят сезонный характер.
Если Вы заметили симптомы заболевания у себя или Ваших близких необходимо немедленно обратиться в хорошо зарекомендовавшую себя клинику. А если не знаете, где лечить бронхиальную астму в Москве, Ваш путь точно должен лежать в одну из удобно расположенных в столице клиник нашего медицинского центра, которые открыты ежедневно, включая выходные и праздники, с утра до позднего вечера.
Доверяйте Ваше здоровье профессионалам! ОН КЛИНИК
Бронхиальная астма — причины появления, симптомы заболевания, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бронхиальная астма: причины появления, симптомы, диагностика и способы лечения.
Определение
Бронхиальная астма – это хроническое воспалительное заболевание дыхательных путей, которое проявляется приступами одышки, свистящего дыхания, кашля, а в тяжелых случаях – выраженным и даже жизнеугрожающим нарушением функции дыхания. Тактика ведения пациентов и способы лечения бронхиальной астмы достаточно давно исследуются врачами.
В последние годы частота встречаемости бронхиальной астмы неуклонно росла, что привело к успешной разработке новых эффективных препаратов, которые позволяют достичь контроля над клиническими проявлениями заболевания.
На данный момент правильно подобранная терапия в абсолютном большинстве случаев позволяет сохранить хорошее качество жизни пациента и минимизировать симптоматику болезни.Причины появления бронхиальной астмы
Бронхиальная астма в типичном случае является заболеванием аллергической природы и связана с повышенной восприимчивостью организма конкретного человека к какому-либо веществу-аллергену. Именно поэтому бронхиальная астма часто сочетается с аллергическим ринитом, конъюнктивитом, атопическим дерматитом и другими аллергическими заболеваниями. Контакт с аллергеном активирует клетки иммунной системы особым образом. Это приводит к развитию череды характерных для астмы изменений в стенках бронхов: происходит скопление иммунных клеток, развивается воспалительный отек, наблюдается гиперреактивность гладкомышечных компонентов бронхиальной стенки, повышается выработка слизи (мокроты).
Именно поэтому бронхиальная астма часто сочетается с аллергическим ринитом, конъюнктивитом, атопическим дерматитом и другими аллергическими заболеваниями. Контакт с аллергеном активирует клетки иммунной системы особым образом. Это приводит к развитию череды характерных для астмы изменений в стенках бронхов: происходит скопление иммунных клеток, развивается воспалительный отек, наблюдается гиперреактивность гладкомышечных компонентов бронхиальной стенки, повышается выработка слизи (мокроты).
Эти четыре механизма приводят к сужению просвета бронхов, что, в свою очередь, затрудняет прохождение воздуха по дыхательным путям, вызывая характерные приступы одышки.
Измененные дыхательные пути при астмеНемаловажную роль в патологических процессах при бронхиальной астме играет функциональное состояние вегетативной нервной системы, наличие хронических заболеваний (особенно дыхательной системы) и вредных привычек. Установлена прямая связь между курением и тяжестью течения заболевания.
Доказано, что вдыхание табачного дыма беременной и младенцем повышает риск развития астмы у ребенка.
Пребывание в среде с повышенным загрязнением воздуха (например, на производстве) провоцирует более тяжелое течение бронхиальной астмы.Классификация заболевания
При постановке диагноза «бронхиальная астма» врачи стараются максимально уточнить характеристики заболевания у конкретного пациента в соответствии с нижеприведенной классификацией. Это позволяет определять тактику ведения пациента, предположительный ответ на терапию и прогноз.
Бронхиальная астма подразделяется на аллергическую, для которой характерны общие механизмы развития и признаки атопических (аллергических) заболеваний, и неаллергическую. Дополнительно астма характеризуется природой аллергена, вызывающего приступ.
В зависимости от частоты развития приступов и возможности их контролировать с помощью проводимой терапии астма бывает интермиттирующей (преходящей) и персистирующей (постоянной). Последняя, в свою очередь, подразделяется по степени тяжести на легкую, среднетяжелую и тяжелую.
Последняя, в свою очередь, подразделяется по степени тяжести на легкую, среднетяжелую и тяжелую.
Симптомы бронхиальной астмы
Типичным проявлением астмы является синдром бронхиальной обструкции (сужение просвета бронхов). Приступы одышки поначалу развиваются в основном при контакте с причинно-значимым аллергеном.
У больного возникает сухой кашель, затруднение дыхания (преимущественно на выдохе), дыхание может сопровождаться свистящими хрипами.
Во время приступа человек, как правило, испытывает чувство страха и ощущает нехватку воздуха. Состояние немного облегчается, если принять вынужденное положение — сесть, несколько наклонив туловище вперед, с упором вытянутыми руками на колени или край стула. Визуально отмечается бочкообразное вздутие грудной клетки — она словно застывает в положении глубокого вдоха.В тяжелых случаях из-за недостаточного обогащения крови кислородом кожа приобретает синеватый оттенок.
По мере прогрессирования заболевания и при отсутствии соответствующего лекарственного контроля приступы астмы начинают развиваться не только в ответ на специфический аллерген, но и при эмоциональной и физической нагрузке, резкой смене температуры окружающего воздуха, в ответ на резкие запахи и т. д.
д.
Диагностика бронхиальной астмы основывается в первую очередь на жалобах пациента, истории болезни и результатах объективного обследования. Для врача крайне важно выяснить, в ответ на что развивается приступ, как долго продолжается, через какое время прекращается, как давно появились первые симптомы заболевания. Для подтверждения диагноза «аллергическая бронхиальная астма» важно выявить наличие у пациента и у его родственников симптомов других аллергических заболеваний.
После постановки предположительного диагноза проводятся специальные инструментальные и лабораторные исследования.
Среди инструментальных методов ведущую роль играют пикфлоуриметрия и спирометрия.
Пациент во время выполнения спирометрии
Данные методы позволяют оценить объем вдыхаемого и выдыхаемого воздуха, скорость выдоха и рассчитать специфические индексы (например, индекс Тиффно), которые характеризуют степень нарушения прохождения воздуха через дыхательные пути. Для этого пациента просят сделать вдох и далее выдохнуть в специальный прибор для измерения вышеперечисленных параметров. Поскольку данные исследования требуют координированных действий врача и пациента, их редко проводят детям младше 5 лет.
Для этого пациента просят сделать вдох и далее выдохнуть в специальный прибор для измерения вышеперечисленных параметров. Поскольку данные исследования требуют координированных действий врача и пациента, их редко проводят детям младше 5 лет.
Для постановки диагноза нужно сделать пробу с лекарственным препаратом (бронхолитиком), поэтому перед спирометрией пациенту проводят медикаментозную ингаляцию. Данная проба показывает ответ бронхов на препараты и позволяет дифференцировать бронхиальную астму от других заболеваний со схожими симптомами.
Из лабораторных анализов наиболее диагностически значимым считается серологическое исследование с целью выявления специфических антител (специфические IgE) к возможным причинно-значимым аллергенам.
методов лечения бронхиальной астмы, симптомы, причины и многое другое
Вы когда-нибудь слышали термин «бронхиальная астма» и задавались вопросом, что он означает? Когда люди говорят о бронхиальной астме, на самом деле они говорят об астме, хроническом воспалительном заболевании дыхательных путей, которое вызывает периодические «приступы» кашля, хрипы, одышки и стеснения в груди.
По данным CDC, сегодня астмой страдают более 25 миллионов американцев, в том числе 6,8 миллиона детей в возрасте до 18 лет.
Аллергия тесно связана с астмой и другими респираторными заболеваниями, такими как хронический синусит, инфекции среднего уха и полипы носа.Что наиболее интересно, недавний анализ людей, страдающих астмой, показал, что те, у кого была и аллергия, и астма, с гораздо большей вероятностью просыпались в ночное время из-за астмы, пропускали работу из-за астмы и нуждались в более мощных лекарствах для контроля своих симптомов.
Астма связана с тучными клетками, эозинофилами и Т-лимфоцитами. Тучные клетки — это клетки, вызывающие аллергию, которые выделяют такие химические вещества, как гистамин. Гистамин — это вещество, вызывающее заложенность носа и капание в носу при простуде или сенной лихорадке, сужение дыхательных путей при астме и зудящие участки при кожной аллергии.Эозинофилы — это тип белых кровяных телец, связанный с аллергическим заболеванием. Т-лимфоциты также являются лейкоцитами, вызывающими аллергию и воспаление.
Т-лимфоциты также являются лейкоцитами, вызывающими аллергию и воспаление.
Эти клетки, наряду с другими воспалительными клетками, участвуют в развитии воспаления дыхательных путей при астме, которое способствует гиперчувствительности дыхательных путей, ограничению воздушного потока, респираторным симптомам и хроническим заболеваниям. У некоторых людей воспаление приводит к ощущению стеснения в груди и одышки, которые часто возникают ночью (ночная астма) или в ранние утренние часы.Другие ощущают симптомы только во время физических упражнений (так называемая астма, вызванная физической нагрузкой). Из-за воспаления гиперреактивность дыхательных путей возникает в результате определенных триггеров.
Триггеры бронхиальной астмы
Триггеры бронхиальной астмы могут включать:
- Курение и пассивное курение
- Инфекции, такие как простуда, грипп или пневмония
- Аллергены, такие как еда, пыльца, плесень, пылевые клещи и перхоть домашних животных
- Упражнение
- Загрязнение воздуха и токсины
- Погода, особенно резкие перепады температуры
- Наркотики (например, аспирин, НПВП и бета-блокаторы)
- Пищевые добавки (например, глутамат натрия)
- Эмоциональный стресс и тревога
- Пение, смех или плач
- Духи и ароматы
- Кислотный рефлюкс
Признаки и симптомы бронхиальной астмы
При бронхиальной астме у вас может быть один или несколько из следующих признаков и симптомов:
Диагностика бронхиальной астмы
Потому что астма симптомы не всегда возникают во время визита к врачу, важно, чтобы вы описали свое или своего ребенка как Признаки и симптомы thma к вашему врачу. Вы также можете заметить, когда симптомы возникают, например, во время тренировки, при простуде или после запаха дыма. Тесты на астму могут включать:
Вы также можете заметить, когда симптомы возникают, например, во время тренировки, при простуде или после запаха дыма. Тесты на астму могут включать:
- Спирометрия: Функциональный тест легких для измерения объема дыхания и того, насколько хорошо вы дышите. Вы будете дышать в прибор, называемый спирометром.
- Пиковый поток выдоха (PEF): Используя устройство, называемое пиковым расходомером, вы с силой выдыхаете в трубку, чтобы измерить силу воздуха, которую вы можете израсходовать из легких.Мониторинг пикового кровотока может позволить вам контролировать, насколько хорошо ваша астма протекает дома.
- Рентген грудной клетки: Ваш врач может сделать рентген грудной клетки, чтобы исключить любые другие заболевания, которые могут вызывать подобные симптомы.
Лечение бронхиальной астмы
После постановки диагноза ваш лечащий врач порекомендует лекарства от астмы (которые могут включать ингаляторы от астмы и таблетки) и изменить образ жизни для лечения и предотвращения приступов астмы. Например, противовоспалительные ингаляторы для лечения астмы длительного действия часто необходимы для лечения воспаления, связанного с астмой.Эти ингаляторы доставляют низкие дозы стероидов в легкие с минимальными побочными эффектами при правильном использовании. Быстродействующий или «спасательный» ингалятор с бронходилататором немедленно открывает дыхательные пути во время приступа астмы.
Например, противовоспалительные ингаляторы для лечения астмы длительного действия часто необходимы для лечения воспаления, связанного с астмой.Эти ингаляторы доставляют низкие дозы стероидов в легкие с минимальными побочными эффектами при правильном использовании. Быстродействующий или «спасательный» ингалятор с бронходилататором немедленно открывает дыхательные пути во время приступа астмы.
Если у вас бронхиальная астма, убедитесь, что ваш лечащий врач показывает вам, как правильно использовать ингаляторы. Обязательно имейте при себе аварийный ингалятор на случай приступа астмы или неотложной астмы. Хотя лекарств от астмы пока нет, существуют отличные лекарства от астмы, которые могут помочь предотвратить симптомы астмы.Группы поддержки астмы также доступны, чтобы помочь вам лучше справиться с астмой.
Симптомы, причины, лечение, астма у детей и многое другое
Астма — это воспалительное заболевание дыхательных путей к легким. Это затрудняет дыхание и может сделать некоторые физические нагрузки сложными или даже невозможными.
По данным Центров по контролю и профилактике заболеваний (CDC), около 25 миллионов американцев страдают астмой.
Это наиболее распространенное хроническое заболевание среди американских детей: 1 ребенок из 12 болеет астмой.
Чтобы понять астму, необходимо немного понять, что происходит, когда вы дышите.
Обычно с каждым вдохом воздух проходит через нос или рот, попадает в горло и в дыхательные пути, а затем попадает в легкие.
В легких есть множество небольших воздушных проходов, которые помогают доставлять кислород из воздуха в кровоток.
Симптомы астмы возникают при набухании слизистой оболочки дыхательных путей и напряжении окружающих их мышц.Затем слизь заполняет дыхательные пути, еще больше уменьшая количество проходящего воздуха.
Эти состояния могут затем вызвать приступ астмы, то есть кашель и стеснение в груди, типичные для астмы.
Наиболее частым признаком астмы является хрип, визг или свист, издаваемый при дыхании.
Другие симптомы астмы могут включать:
- кашель, особенно ночью, при смехе или во время физических упражнений
- стеснение в груди
- одышка
- затруднения при разговоре
- тревога или паника
- усталость
Тип астмы, который у вас есть, может определить, какие симптомы вы испытываете.
Не каждый страдающий астмой будет испытывать эти симптомы. Если вы считаете, что испытываемые вами симптомы могут быть признаком такого состояния, как астма, запишитесь на прием к врачу.
Первым признаком того, что у вас астма, может быть не настоящий приступ астмы.
Есть много разных типов астмы. Самый распространенный тип — бронхиальная астма, поражающая бронхи в легких.
Дополнительные формы астмы включают астму у детей и астму у взрослых.При астме у взрослых симптомы не проявляются по крайней мере до 20 лет.
Другие специфические типы астмы описаны ниже.
Аллергическая астма (внешняя астма)
Аллергены вызывают этот распространенный тип астмы. К ним могут относиться:
К ним могут относиться:
- перхоть домашних животных от таких животных, как кошки и собаки
- пищевые продукты
- плесень
- пыльца
- пыль
Аллергическая астма часто носит сезонный характер, поскольку часто сопровождается сезонной аллергией.
Неаллергическая астма (внутренняя астма)
Раздражители в воздухе, не связанные с аллергией, вызывают этот тип астмы. Эти раздражители могут включать:
- горящая древесина
- сигаретный дым
- холодный воздух
- загрязнение воздуха
- вирусные заболевания
- освежители воздуха
- бытовые чистящие средства
- духи
профессиональная астма
профессиональная астма является разновидностью астмы, вызванной триггерами на рабочем месте.К ним относятся:
- пыль
- красители
- газы и пары
- промышленные химикаты
- животные белки
- резиновый латекс
Эти раздражители могут присутствовать в самых разных отраслях промышленности, включая:
- сельское хозяйство
- текстильная промышленность
- деревообработка
- производство
Бронхоспазм, вызванный физической нагрузкой (EIB)
Бронхоспазм, вызванный физической нагрузкой (EIB), обычно поражает людей в течение нескольких минут после начала тренировки и до 10–15 минут после физической активности.
Это состояние ранее было известно как астма, вызванная физической нагрузкой (EIA).
До 90 процентов людей с астмой также страдают от EIB, но не у всех с EIB будут другие типы астмы.
Аспирин-индуцированная астма
Аспирин-индуцированная астма (AIA), также называемая респираторным заболеванием, обостренным аспирином (AERD), обычно протекает тяжело.
Это вызвано приемом аспирина или другого НПВП (нестероидного противовоспалительного препарата), такого как напроксен (Алив) или ибупрофен (Адвил).
Симптомы могут проявиться в течение нескольких минут или часов. У этих пациентов также обычно есть носовые полипы.
Около 9 процентов людей, страдающих астмой, страдают АИА. Обычно она внезапно развивается у взрослых в возрасте от 20 до 50 лет.
Ночная астма
Симптомы этого типа астмы ухудшаются ночью.
Триггеры, которые, как считается, вызывают симптомы ночью, включают:
- изжогу
- перхоть домашних животных
- пылевые клещи
Естественный цикл сна организма также может вызвать ночную астму.
Кашлевой вариант астмы (CVA)
Кашлевый вариант астмы (CVA) не имеет классических астматических симптомов, таких как хрипы и одышка. Для него характерен постоянный сухой кашель.
Если не лечить, CVA может привести к полномасштабным обострениям астмы, которые включают другие более распространенные симптомы.
Не существует единого теста или экзамена, который определил бы, есть ли у вас или вашего ребенка астма. Вместо этого ваш врач будет использовать множество критериев, чтобы определить, являются ли симптомы результатом астмы.
Следующие данные могут помочь в диагностике астмы:
- История болезни. Если у вас есть члены семьи с нарушением дыхания, ваш риск выше. Сообщите своему врачу об этой генетической связи.
- Физический осмотр. Ваш врач послушает ваше дыхание с помощью стетоскопа. Вам также могут сделать кожную пробу для выявления признаков аллергической реакции, например крапивницы или экземы.
 Аллергия увеличивает риск астмы.
Аллергия увеличивает риск астмы. - Дыхательные пробы. Тесты функции легких (PFT) измеряют поток воздуха в легкие и из них. Для наиболее распространенного теста, спирометрии, вы подуете устройство, измеряющее скорость воздуха.
Врачи обычно не проводят тесты на дыхание у детей младше 5 лет, потому что получить точные показания сложно.
Вместо этого они могут прописать вашему ребенку лекарства от астмы и дождаться улучшения симптомов. Если они это сделают, у вашего ребенка, скорее всего, астма.
Взрослым врач может назначить бронходилататор или другое лекарство от астмы, если результаты анализов указывают на астму.
Если после приема этого лекарства симптомы улучшатся, ваш врач будет продолжать рассматривать ваше состояние как астму.
Чтобы помочь диагностировать и лечить астму, Национальная программа по обучению и профилактике астмы (NAEPP) классифицирует состояние на основе его тяжести до лечения.
Классификация астмы:
- Прерывистая.
 У большинства людей есть этот тип астмы, который не мешает повседневной деятельности. Симптомы легкие, длятся менее двух дней в неделю или двух ночей в месяц.
У большинства людей есть этот тип астмы, который не мешает повседневной деятельности. Симптомы легкие, длятся менее двух дней в неделю или двух ночей в месяц. - Легкая стойкая. Симптомы возникают чаще двух раз в неделю, но не ежедневно, и до четырех ночей в месяц.
- Умеренно стойкий. Симптомы возникают ежедневно и, по крайней мере, один раз каждую ночь, но не каждую ночь. Они могут ограничивать некоторые повседневные занятия.
- Сильно стойкий . Симптомы возникают несколько раз каждый день и чаще всего по ночам. Ежедневные занятия крайне ограничены.
Ни одной причины астмы не выявлено.Вместо этого исследователи считают, что нарушение дыхания вызвано множеством факторов. Эти факторы включают:
- Генетика. Если у одного из родителей или брата или сестры астма, у вас больше шансов заболеть.
- Анамнез вирусных инфекций. У людей, перенесших в детстве тяжелые вирусные инфекции (например, RSV), вероятность развития этого состояния выше.

- Гигиеническая гипотеза. Эта теория объясняет, что, когда младенцы не подвергаются воздействию достаточного количества бактерий в первые месяцы и годы, их иммунная система не становится достаточно сильной, чтобы бороться с астмой и другими аллергическими состояниями.
Лечения астмы делятся на три основные категории:
- дыхательные упражнения
- средства быстрого действия
- препараты для длительного лечения астмы
Ваш врач порекомендует одно лечение или комбинацию процедур на основе:
- тип астмы
- ваш возраст
- ваши триггеры
Дыхательные упражнения
Эти упражнения помогут вам получить больше воздуха в легких и из них.Со временем это может помочь увеличить объем легких и уменьшить тяжелые симптомы астмы.
Ваш врач или терапевт может помочь вам изучить эти дыхательные упражнения при астме.
Быстрое лечение астмы
Эти лекарства следует использовать только в случае симптомов астмы или приступа. Они обеспечивают быстрое облегчение и помогают снова дышать.
Они обеспечивают быстрое облегчение и помогают снова дышать.
Бронходилататоры
Бронходилататоры работают в течение нескольких минут, чтобы расслабить напряженные мышцы вокруг ваших радиоволн.Их можно принимать как ингалятор (спасательный) или небулайзер.
Первая помощь для лечения астмы
Если вы считаете, что у кого-то из ваших знакомых приступ астмы, попросите их сесть и помогите им использовать их ингалятор или небулайзер. От двух до шести вдохов лекарства облегчить симптомы.
Если симптомы сохраняются более 20 минут и повторный прием лекарств не помогает, обратитесь за неотложной медицинской помощью.
Если вам часто необходимо принимать лекарства быстрого действия, вам следует спросить своего врача о другом типе лекарства для долгосрочного контроля астмы.
Лекарства для длительного лечения астмы
Эти лекарства, принимаемые ежедневно, помогают уменьшить количество и тяжесть симптомов астмы, но не устраняют непосредственные симптомы приступа.
Лекарства для длительного контроля астмы включают следующие:
- Противовоспалительные средства. Принимаемые с помощью ингалятора кортикостероиды и другие противовоспалительные препараты помогают уменьшить отек и образование слизи в ваших радиоволнах, облегчая дыхание.
- Антихолинергические средства. Они помогают остановить напряжение мышц вокруг радиоволн. Обычно их принимают ежедневно в сочетании с противовоспалительными средствами.
- Бронходилататоры длительного действия. Их следует использовать только в сочетании с противовоспалительными лекарствами от астмы.
- Биотерапевтические препараты. Эти новые инъекционные препараты могут помочь людям с тяжелой формой астмы.
Бронхиальная термопластика
При этой процедуре используется электрод для нагрева воздушных волн внутри легких, помогая уменьшить размер мышцы и предотвратить ее сжатие.
Бронхиальная термопластика предназначена для людей с тяжелой формой астмы. Он не так широко доступен.
Он не так широко доступен.
Когда симптомы астмы ухудшаются, это называется обострением или приступом астмы.
Дышать становится все труднее, потому что дыхательные пути опухшие, а бронхи сужены.
Симптомы обострения могут включать:
- гипервентиляцию
- кашель
- хрипы
- одышку
- учащенное сердцебиение
- возбуждение
Хотя обострение может быстро закончиться без лекарств, вам следует обратиться к врачу потому что это может быть опасно для жизни.
Чем дольше длится обострение, тем сильнее оно может повлиять на вашу способность дышать. Вот почему обострения часто требуют обращения в реанимацию.
Обострения можно предотвратить, принимая лекарства, которые помогают контролировать симптомы астмы.
Хроническую обструктивную болезнь легких (ХОБЛ) и астму часто принимают друг за друга.
Они вызывают похожие симптомы, включая хрипы, кашель и затрудненное дыхание. Однако эти два условия совершенно разные.
ХОБЛ — это общий термин, используемый для обозначения группы прогрессирующих респираторных заболеваний, которые включают хронический бронхит и эмфизему.
Эти заболевания вызывают снижение воздушного потока из-за воспаления дыхательных путей. Со временем условия могут ухудшиться.
Астма может возникнуть в любом возрасте, при этом большинство диагнозов ставится в детстве. Большинству людей с ХОБЛ на момент постановки диагноза было не менее 45 лет.
Более 40 процентов людей с ХОБЛ также страдают астмой, и риск наличия обоих состояний увеличивается с возрастом.
Неясно, что вызывает астму, кроме генетической, но приступы астмы часто являются результатом воздействия факторов, таких как физическая активность или запахи. Эти триггеры могут усугубить проблемы с дыханием.
Самая частая причина ХОБЛ — курение. Фактически, курение является причиной 9 из 10 смертей, связанных с ХОБЛ.
Целью лечения астмы и ХОБЛ является уменьшение симптомов, чтобы вы могли вести активный образ жизни.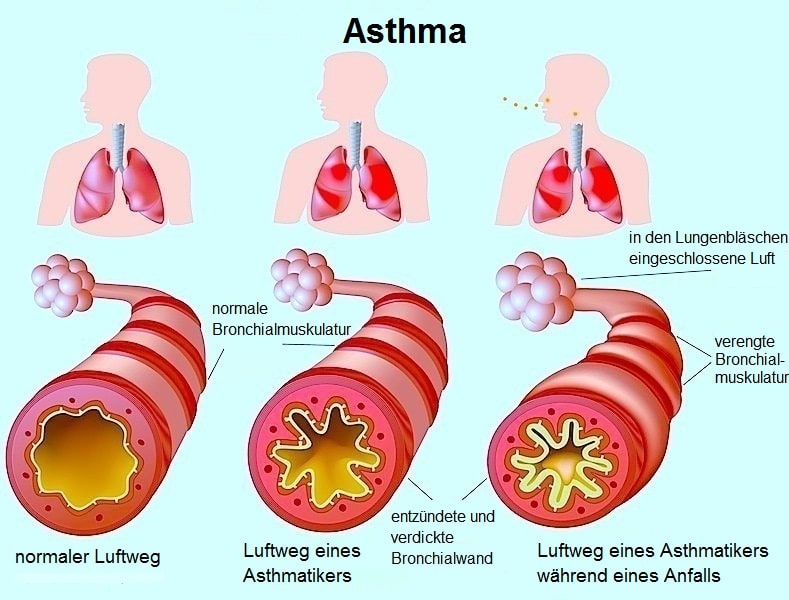
Определенные условия и окружающая среда также могут вызывать симптомы астмы.Список возможных причин и триггеров обширен. Триггеры включают:
- Болезнь. Респираторные заболевания, такие как вирусы, пневмония и грипп, могут вызывать приступы астмы.
- Упражнение. Повышенное движение может затруднить дыхание.
- Раздражители в воздухе. Люди, страдающие астмой, могут быть чувствительны к раздражителям, таким как пары химических веществ, сильные запахи и дым.
- Аллергены. Перхоть животных, пылевые клещи и пыльца — это лишь несколько примеров аллергенов, которые могут вызывать симптомы.
- Экстремальные погодные условия. Такие условия, как очень высокая влажность или низкие температуры, могут вызвать астму.
- Эмоции. Крик, смех и плач могут вызвать приступ.
Поскольку исследователи еще не установили точную причину астмы, сложно узнать, как предотвратить воспалительное заболевание.
Однако известно больше информации о предотвращении приступов астмы. Эти стратегии включают:
- Избегание триггеров. Держитесь подальше от химикатов, запахов или продуктов, которые в прошлом вызывали проблемы с дыханием.
- Снижение воздействия аллергенов. Если вы обнаружили аллергены, вызывающие приступ астмы, такие как пыль или плесень, старайтесь избегать их, насколько это возможно.
- Получение уколов от аллергии. Аллергенная иммунотерапия — это вид лечения, который может помочь изменить вашу иммунную систему. При обычных уколах ваше тело может стать менее чувствительным к любым триггерам, с которыми вы сталкиваетесь.
- Принятие профилактических препаратов. Ваш врач может прописать вам лекарства, которые нужно принимать ежедневно. Это лекарство можно использовать в дополнение к тому, которое вы принимаете в экстренных случаях.
Ваш врач может помочь вам составить план действий при астме, чтобы вы знали, какие методы лечения использовать и когда.
Помимо приема поддерживающих лекарств, вы можете каждый день принимать меры, чтобы поправить здоровье и снизить риск приступов астмы. К ним относятся:
- Более здоровая диета. Здоровое и сбалансированное питание может помочь улучшить ваше общее состояние здоровья.
- Поддержание здорового веса. Астма обычно хуже у людей с избыточным весом и ожирением. Похудение полезно для сердца, суставов и легких.
- Бросить курить. Раздражители, такие как сигаретный дым, могут вызвать астму и увеличить риск развития ХОБЛ.
- Регулярно занимается спортом. Физическая активность может спровоцировать приступ астмы, но регулярные упражнения действительно могут помочь снизить риск проблем с дыханием.
- Управление стрессом. Стресс может вызвать симптомы астмы. Стресс также может затруднить купирование приступа астмы.
Продукты, богатые питательными веществами, жизненно важны для облегчения симптомов, но пищевая аллергия может вызвать симптомы астмы.
В настоящее время лекарства от астмы не существует. Однако существует множество эффективных методов лечения, которые могут уменьшить симптомы астмы. Изменение образа жизни и лекарства также могут помочь улучшить качество вашей жизни.
Если у вас не диагностирована астма, но вы испытываете такие симптомы, как свистящее дыхание, кашель или одышка, сообщите об этом своему врачу.Вы можете связаться с врачом в вашем районе с помощью инструмента Healthline FindCare.
Если вам поставили диагноз астмы, вам следует обращаться к врачу не реже одного раза в год или чаще, если у вас сохраняются симптомы после лечения.
Немедленно позвоните своему врачу, если вы:
- чувствуете слабость
- не можете заниматься повседневными делами
- хрип или кашель, который не проходит
Важно узнать о своем состоянии и его симптомах.Чем больше вы знаете, тем более активно вы можете улучшить работу легких и улучшить самочувствие.
Обсудите со своим врачом:
- ваш тип астмы
- что вызывает ваши симптомы
- какие ежедневные методы лечения лучше всего для вас
- ваш план лечения приступа астмы
Прочтите эту статью на испанском языке
Бронхиальный астма и приступ астмы
Обновлено: январь 2020 г.
Что такое бронхиальная астма?
Бронхиальная астма, широко известная как астма, — это общий термин для различных хронических воспалительных заболеваний дыхательных путей, хрипов при дыхании, сухого кашля и случаев респираторной недостаточности.Симптомы астмы различаются по степени тяжести и частоте возникновения.
Различные виды бронхиальной астмы
Бронхиальная астма подразделяется на аллергическую и неаллергическую (внутреннюю) астму в соответствии с ее соответствующими триггерами.
Симптомы аллергической астмы вызываются аллергической реакцией, что означает, что организм больного человека реагирует более интенсивно, чем необходимо, на часто безвредное вещество. Аллергическая астма часто изначально проявляется в раннем детстве и подростковом возрасте и часто объясняется наследственной предрасположенностью.
Внутренняя астма обычно сначала проявляется в возрасте от 30 до 40 лет и вызывается очень разными факторами. Триггеры могут включать инфекции дыхательных путей, генетическую несовместимость с некоторыми лекарствами или химическими или токсичными веществами из окружающей среды (смог, озон, пыль и т. Д.).
Д.).
Как и особые формы бронхиальной астмы, астма также распространена у женщин с тяжелым избыточным весом. Определенные характеристики также связаны с астмой у курильщиков.
Причины бронхиальной астмы
При всех типах астмы у пациента особенно чувствительна бронхиальная система, которая реагирует на неспецифические внешние раздражители.
Симптомы могут быть вызваны, например, аллергенами, инфекциями дыхательных путей или холодным воздухом.
Факторы риска
Существует несколько факторов риска, которые могут способствовать развитию бронхиальной астмы.
Люди, страдающие аллергией, такой как сенная лихорадка, нейродермит или колыбель, имеют повышенный риск бронхиальной астмы. Курильщики и пассивные курильщики также более подвержены астме. Частые инфекции дыхательных путей также могут привести к развитию астмы.
Факторы риска включают низкий вес при рождении и избыточный вес в детстве.
Симптомы бронхиальной астмы
Наиболее важным симптомом бронхиальной астмы является респираторная недостаточность, вызванная сужением бронхов. Когда воспаленные бронхи соприкасаются с пусковым фактором, слизистая оболочка бронхов набухает, стимулируется выработка слизи и сокращаются мышцы бронхов. Это значительно затрудняет дыхание.
Когда воспаленные бронхи соприкасаются с пусковым фактором, слизистая оболочка бронхов набухает, стимулируется выработка слизи и сокращаются мышцы бронхов. Это значительно затрудняет дыхание.
Возможные симптомы включают свистящий звук при дыхании и сухой кашель.
Очень тяжелый приступ астмы также может вызвать учащенное сердцебиение (тахикардию) и посинение губ и ногтей. В такой чрезвычайной ситуации, как эта, следует немедленно вызвать врача скорой помощи.
У разных людей симптомы астмы возникают по-разному. Заболевание может уменьшиться или даже полностью исчезнуть со временем либо само по себе, либо под действием лекарств. Он также может неожиданно вернуться после менструации без каких-либо симптомов.
Диагностика
Прежде всего, обсудите с врачом любые ранее существовавшие заболевания, а также возможные аллергии и наследственную предрасположенность.Точный диагноз ставится после проверки функции легких (спирометрии). Функцию легких исследуют на основании количества вдыхаемого и выдыхаемого воздуха. Врач также слушает легкие, чтобы определить симптоматические звуки дыхания.
Врач также слушает легкие, чтобы определить симптоматические звуки дыхания.
Если спирометрия не дает однозначного результата, можно также провести провокационный тест. Чтобы обнаружить гиперчувствительность бронхиальной системы, пациент вдыхает исследуемое вещество. Если бронхи реагируют на этот раздражитель сужением, возникает гиперчувствительность.
Еще одна исследовательская процедура — это проба на бронхоспазм. Для этого сначала проводится проверка функции легких. Если в это время бронхи сужены, пациент вдыхает лекарство, расширяющее бронхи. Если измеренное значение показывает улучшение, диагноз подтверждается.
При подозрении на связь с аллергией проводится тест на аллергию (анализ крови с последующей кожной пробой).
Могут быть выполнены другие исследования для исключения других заболеваний легких.
Лечение — есть ли лекарство от астмы?
Поскольку бронхиальная астма является хроническим заболеванием, основная цель терапии — контролировать симптомы, чтобы сохранить качество жизни больных. При правильно подобранной терапии пациенты могут оставаться полностью продуктивными.
При правильно подобранной терапии пациенты могут оставаться полностью продуктивными.
Лечение бронхиальной астмы может состоять из нескольких компонентов.
Болезни контролируются и облегчаются с помощью лекарств. Лекарства, применяемые для лечения астмы, можно разделить на две группы.Долгосрочные профилактические препараты часто называют «регуляторами». Эффективный метод длительного лечения — глюкокортикоиды. Они подавляют воспалительную готовность бронхов и предпочтительно вводятся в виде ингаляций, чтобы доза немедленно достигала дыхательных путей.
В случае острого приступа астмы доступны успокаивающие лекарства в виде «снотворных». Их цель — как можно быстрее расширить бронхи, позволяя воздуху снова течь.
Пострадавшие должны по возможности избегать факторов, вызывающих приступы астмы.При аллергической астме гипосенсибилизация также может проводиться, если вызывающие аллергены известны и их не так много.
Дополнительные меры включают изучение дыхательных упражнений и техник, занятия спортом, поиски изменения климата и психологической поддержки.
Обучение пациентов: пострадавший и его семья могут научиться правильно вести себя в случае приступа астмы.
Течение болезни должно постоянно контролироваться врачом и заинтересованным лицом.
Правильное поведение при приступе астмы
Со временем все люди, страдающие астмой, узнают все больше и больше о том, что делать в случае приступа астмы. Однако гнетущее ощущение одышки беспокоит и часто приводит к страху удушья. Реакция пациента может быть нарушена.
- Сохраняйте спокойствие.
- Без промедления вдохните лекарство для экстренной помощи. (Внимание: запишите или запомните количество введенных затяжек, так как это может иметь значение для врача скорой помощи)
- Лучше всего помочь дыханию, выполняя дыхательные упражнения и позы тела, которые вы выучили.Этим упражнениям обучают на тренировке пациента.
- Если через десять минут улучшения не наблюдается, снова вдохните лекарство для экстренной помощи. Примите любые таблетки кортикостероидов, назначенные врачом.

- Вызовите врача неотложной помощи, если через 15 минут не наступит улучшения, или если пострадавший плохо реагирует, посинел или у него пульс более 110 ударов в минуту.
Профилактика приступов астмы
Самая важная профилактическая мера — избегать факторов, которые могут вызвать приступ астмы.Профилактика возможна только в том случае, если известны аллергены и / или раздражители.
В профилактических целях нельзя курить ни во время беременности, ни в присутствии детей.
Артикул:
Helmholtz Zentrum München (2018). Как лечится астма? Получено с www.lungeninformationsdienst.de/krankheiten/asthma/therapien/index.html
.Немецкое общество пульмонологии и респираторной медицины. Что такое астма? Получено с www.lungenaerzte-im-netz.de / krankheiten / asthma-bronchiale / was-ist-asthma /
Кардос, П. (2015). Астма. Получено с www.apotheken-umschau.de/Asthma#Was-ist-Asthma-bronchiale
. Шмоллер Т., Ридель Ф. и Рабе К. Ф. (2014). Что такое астма? Получено с www.asthma-schule.de/index.php?id=413
и Рабе К. Ф. (2014). Что такое астма? Получено с www.asthma-schule.de/index.php?id=413
Шмоллер Т., Ридель Ф. и Рабе К. Ф. (2014). Терапия. Получено с www.asthma-schule.de/index.php?id=412
Симптомы астмы, диагностика, лечение и лечение
Обзор астмы
Астма — хроническое заболевание дыхательных путей в легких.Эти дыхательные пути или бронхи позволяют воздуху входить и выходить из легких.
Если у вас астма, ваши дыхательные пути всегда воспалены. Они становятся еще более опухшими, а мышцы вокруг дыхательных путей могут напрягаться, когда что-то вызывает ваши симптомы. Это затрудняет попадание и выход воздуха из легких, вызывая такие симптомы, как кашель, хрипы, одышка и / или стеснение в груди.
Для многих людей, страдающих астмой, время появления этих симптомов тесно связано с физической активностью.А у некоторых в остальном здоровых людей симптомы астмы могут развиться только во время физических упражнений. Это называется бронхоспазмом, вызванным физической нагрузкой (EIB), или астмой, вызванной физической нагрузкой (EIA). Активный образ жизни — важный способ оставаться здоровым, поэтому астма не должна держать вас в стороне. Ваш врач может разработать план лечения, чтобы держать ваши симптомы под контролем до, во время и после физической активности.
Активный образ жизни — важный способ оставаться здоровым, поэтому астма не должна держать вас в стороне. Ваш врач может разработать план лечения, чтобы держать ваши симптомы под контролем до, во время и после физической активности.
Люди с семейным анамнезом аллергии или астмы более склонны к развитию астмы.Многие люди, страдающие астмой, также страдают аллергией. Это называется аллергической астмой.
Профессиональная астма возникает в результате вдыхания паров, газов, пыли или других потенциально вредных веществ во время работы.
Детская астма поражает миллионы детей и их семьи. Фактически, большинство детей, у которых развивается астма, заболевают до пяти лет.
От астмы нет лекарства, но как только она будет правильно диагностирована и будет составлен план лечения, вы сможете управлять своим состоянием, и качество вашей жизни улучшится.
Аллерголог / иммунолог — лучший квалифицированный врач в области диагностики и лечения астмы. С помощью аллерголога вы сможете контролировать свое состояние и заниматься обычной деятельностью.
Будьте в курсе последней информации и общайтесь с другими. Присоединяйтесь к нам в Facebook и Twitter.
Проверьте свои знания о ЕИБ и астме. »
Сыграйте в наши игры про аллергию и астму с Mr. Nose-it-All »
Щелкните здесь, чтобы увидеть дополнительные видеоролики об астме.
Симптомы и диагностика астмы
Симптомы астмы
По мнению ведущих специалистов по астме, симптомы астмы и лучшее лечение для вас или вашего ребенка могут сильно отличаться от симптомов астмы у кого-то другого.
Самый частый симптом — хрипы. Это скрипучий или свистящий звук при дыхании. Другие симптомы включают:
• Одышка
• Стеснение или боль в груди
• Хронический кашель
• Проблемы со сном из-за кашля или хрипов
Симптомы астмы, также называемые приступами астмы или приступами астмы, часто вызваны аллергией и воздействием аллергенов, таких как перхоть домашних животных, пылевые клещи, пыльца или плесень.Неаллергические триггеры включают дым, загрязнение или холодный воздух или перемены погоды.
Симптомы астмы могут усиливаться во время упражнений, при простуде или во время сильного стресса.
У детей, страдающих астмой, могут проявляться те же симптомы, что и у взрослых, страдающих астмой: кашель, хрипы и одышка. У некоторых детей единственным симптомом может быть хронический кашель.
Если у вашего ребенка есть один или несколько из этих общих симптомов, запишитесь на прием к аллергологу / иммунологу:
• Постоянный кашель или кашель, который усугубляется вирусными инфекциями, случается, когда ваш ребенок спит, или вызван физическими упражнениями и холодным воздухом
• Хрипящий или свистящий звук при выдохе ребенка
• Одышка или учащенное дыхание, которые могут быть связаны с упражнениями
• Стеснение в груди (маленький ребенок может сказать, что его грудь «болит» или «странно»)
• Усталость (ваш ребенок может замедлиться или перестать играть)
• Проблемы с кормлением или кряхтение во время кормления (младенцы)
• Избегание занятий спортом или общественной деятельностью
• Проблемы со сном из-за кашля или затрудненного дыхания
Характер симптомов астмы важен и может помочь врачу поставить диагноз.Обратите внимание, когда возникают симптомы:
• Ночью или рано утром
• Во время или после тренировки
• В определенные сезоны
• После смеха или плача
• При контакте с обычными триггерами астмы
Диагноз астмы
Аллерголог диагностирует астму, собирая подробную историю болезни и выполняя тесты на дыхание, чтобы определить, насколько хорошо работают ваши легкие.
Один из таких тестов называется спирометрией.Вы сделаете глубокий вдох и подунете в датчик, чтобы измерить количество воздуха, которое могут удерживать ваши легкие, и скорость воздуха, который вы вдыхаете или выдыхаете. Этот тест позволяет диагностировать степень тяжести астмы и оценить эффективность лечения.
Тест на FeNO или тест на оксид азота в выдыхаемом воздухе у пациентов с аллергической или эозинофильной астмой позволяет определить степень воспаления легких и насколько хорошо вдыхаемые стероиды подавляют это воспаление. При аллергической или эозинофильной астме иногда вы можете почувствовать, что ваше дыхание в порядке, но когда вы измеряете уровень оксида азота в выдыхаемом воздухе, он все равно может быть значительно повышен, и вы можете добиться большего в долгосрочной перспективе, используя немного больше вдыхаемого стероида для подавления это воспаление.
Многие люди, страдающие астмой, также страдают аллергией, поэтому ваш врач может провести тест на аллергию. Лечение основных аллергических триггеров астмы поможет вам избежать симптомов астмы.
Видео: Выбирать с умом »
Лечение астмы и лечение
Лекарства от астмы нет, но симптомы можно контролировать с помощью эффективного лечения астмы. Это включает в себя прием лекарств в соответствии с указаниями и обучение тому, как избегать триггеров, вызывающих симптомы астмы.Ваш аллерголог назначит лучшие лекарства от вашего состояния и даст вам конкретные инструкции по их применению.
Контроллерные препараты принимаются ежедневно и включают ингаляционные кортикостероиды (флутиказон (Flovent Diskus, Flovent HFA, Arnuity Ellipta), будесонид (Pulmicort Flexhaler), мометазон (Asmanex), циклесонид (Alvesco), флунизолид (Aerobhasid), бек другие).
Комбинированные ингаляторы содержат ингаляционный кортикостероид плюс бета-агонист длительного действия (LABA).LABA — это регуляторы симптомов, которые помогают открывать дыхательные пути. Однако у некоторых людей они могут нести определенный риск.
LABA никогда не следует назначать в качестве единственного средства лечения астмы. Текущие рекомендации — использовать их только вместе с ингаляционными кортикостероидами. Комбинированные препараты включают флутиказон и салметерол (Advair Diskus, Advair HFA), флутиказон и вилантерол (Breo Ellipta), будесонид и формотерол (Symbicort), а также мометазон и формотерол (Dulera).
Антихолинергические препараты — это ингаляционные препараты, которые также помогают открывать дыхательные пути. Лекарство тиотропий (Спирива Респимат) используется в качестве поддерживающей терапии при астме.
Модификаторы лейкотриенов — это пероральные препараты, которые включают монтелукаст (Сингулаир), зафирлукаст (Акколат) и зилеутон (Зифло, Зифло CR).
Лекарства быстрого облегчения или спасения используются для быстрого расслабления и открытия дыхательных путей и облегчения симптомов во время обострения астмы или принимаются перед тренировкой, если они предписаны.К ним относятся: бета-агонисты короткого действия. Эти ингаляционные бронходилататоры (бронх-ко-DIE-лей-тур) включают альбутерол (ProAir HFA, Ventolin HFA и другие), левальбутерол (Xopenex HFA) и пирбутерол (Maxair Autohaler). Лекарства быстрого облегчения не заменяют контролирующие лекарства. Если вы полагаетесь на помощь более двух раз в неделю, пора обратиться к аллергологу.
Пероральные и внутривенные кортикостероиды могут потребоваться при обострениях астмы или тяжелых симптомах.Примеры включают преднизон и метилпреднизолон. При длительном применении они могут вызвать серьезные побочные эффекты.
Несколько новых лекарств также используются для лечения тяжелой или трудноизлечимой астмы на регулярной основе. Это инъекции или инфузии, называемые биологическими препаратами, и иногда необходимы анализы крови, чтобы определить, подходят ли эти методы лечения для вашего конкретного вида астмы. К ним относятся омализумаб (Xolair) от аллергической астмы и лекарства бенрализумаб (Fasenra), меполизумаб (Nucala) и реслизумаб (Cinqair), если ваша астма возникает в связи с присутствием клеток, называемых эозинофилами, в анализе крови.Дупилумаб (Дюпиксент) был одобрен для лечения эозинофильной астмы, а также астмы, которая зависит от регулярного приема пероральных кортикостероидов.
Посетите Справочник по лекарствам AAAAI, чтобы получить полный список лекарств, обычно используемых для лечения астмы.
Если вы беременны, возможно, вы не решаетесь принимать лекарства, в том числе от астмы. Это может быть ошибкой для вашего здоровья и здоровья вашего будущего ребенка. Продолжайте принимать прописанные вам лекарства от астмы и запишитесь на прием к аллергологу, чтобы обсудить методы лечения, которые помогут вам сохранить здоровую беременность.Кроме того, вы можете принять участие в исследовании, предназначенном для наблюдения за приемом лекарств и беременностью.
Люди, страдающие астмой, подвержены риску развития осложнений от респираторных инфекций, таких как грипп и пневмония. Вот почему больным астмой, особенно взрослым, важно проходить ежегодную вакцинацию.
При правильном лечении и плане ведения астмы вы можете свести к минимуму свои симптомы и улучшить качество жизни.
часто задаваемых вопросов об астме | CDC
Что такое астма?
Астма — это заболевание, поражающее легкие.Это одно из наиболее распространенных хронических заболеваний у детей, но у взрослых тоже может быть астма. Астма вызывает хрипы, одышку, стеснение в груди и кашель ночью или рано утром. Если у вас астма, она у вас постоянно, но приступы астмы будут только тогда, когда что-то беспокоит ваши легкие.
Мы не знаем всего, что может вызвать астму, но мы знаем, что генетические, экологические и профессиональные факторы связаны с развитием астмы.
Если кто-то из ваших ближайших родственников болеет астмой, у вас больше шансов заболеть ею.«Атопия», генетическая склонность к развитию аллергического заболевания, может играть большую роль в развитии аллергической астмы. Однако не всякая астма является аллергической астмой.
Воздействие внешних факторов, таких как плесень или сырость, некоторые аллергены, такие как пылевые клещи и пассивный табачный дым, связаны с развитием астмы. Загрязнение воздуха и вирусная инфекция легких также могут привести к астме.
Профессиональная астма возникает, когда у кого-то, никогда не болевшего астмой, она развивается из-за того, что он или она подвергается воздействию чего-либо на работе.Это может произойти, если у вас возникнет аллергия на что-то на работе, например, на плесень, или если вы постоянно подвергаетесь воздействию раздражителей, таких как древесная пыль или химические вещества, при работе на более низких уровнях или сразу на более высоких уровнях.
Как узнать, что у вас астма?
Трудно определить, есть ли у кого-то астма, особенно у детей младше 5 лет. Если врач проверит, насколько хорошо работают ваши легкие, а также на наличие аллергии, вы сможете определить, есть ли у вас астма.
Во время осмотра врач спросит, сильно ли вы кашляете, особенно ночью.Он также спросит, ухудшаются ли ваши проблемы с дыханием после физических нагрузок или в определенное время года. Затем врач спросит о стеснении в груди, хрипах и простудных заболеваниях, продолжающихся более 10 дней. Он или она спросит, есть ли у кого-либо в вашей семье астма, аллергия или другие проблемы с дыханием. Наконец, врач задаст вопросы о вашем доме, а также о том, пропустили ли вы учебу или работу или у вас проблемы с выполнением определенных вещей.
Врач может также провести тест на дыхание, называемый спирометрией, чтобы узнать, насколько хорошо работают ваши легкие, проверив, сколько воздуха вы можете выдохнуть после очень глубокого вдоха до и после приема лекарства от астмы.
Что такое приступ астмы?
Приступ астмы может включать кашель, стеснение в груди, хрипы и затрудненное дыхание. Атака происходит в дыхательных путях вашего тела, которые являются путями, по которым воздух попадает в легкие. По мере того, как воздух проходит через легкие, дыхательные пути становятся меньше, как будто ветви дерева меньше ствола дерева. Во время приступа астмы стороны дыхательных путей в легких набухают, а дыхательные пути сужаются. Меньше воздуха попадает в легкие и выходит из них, а слизь, которую делает ваше тело, забивает дыхательные пути.
Вы можете контролировать свою астму, зная предупреждающие признаки приступа астмы, держась подальше от вещей, вызывающих приступ, и следуя советам врача. Когда вы контролируете астму:
- у вас не будет таких симптомов, как хрипы или кашель,
- ты будешь спать лучше,
- Вы не пропустите работу или учебу,
- можно принимать участие во всех физических нагрузках, а
- вам не придется ехать в больницу.
Что вызывает приступ астмы?
Приступ астмы может случиться, когда вы подвергаетесь воздействию «триггеров астмы».«Триггеры астмы могут сильно отличаться от триггеров астмы у других. Знайте свои триггеры и научитесь их избегать. Остерегайтесь атаки, когда не можете избежать триггеров. Некоторые из наиболее распространенных триггеров — табачный дым, пылевые клещи, загрязнение атмосферного воздуха, аллерген тараканов, домашние животные, плесень, дым от горящей древесины или травы и инфекции, такие как грипп.
Как лечится астма?
Принимайте лекарство точно так, как вам говорит врач, и держитесь подальше от вещей, которые могут вызвать приступ, чтобы контролировать вашу астму.
Все люди, страдающие астмой, не принимают одно и то же лекарство.
Некоторые лекарства можно вдыхать, а другие принимать в виде таблеток. Лекарства от астмы бывают двух типов — для быстрого облегчения и для длительного лечения. Лекарства быстрого действия контролируют симптомы приступа астмы. Если вам нужно все больше и больше принимать лекарства быстрого действия, обратитесь к врачу, чтобы узнать, нужно ли вам другое лекарство. Лекарства длительного действия помогают уменьшить количество приступов и уменьшить их количество, но они не помогут вам во время приступа астмы.
Лекарства от астмы могут иметь побочные эффекты, но большинство побочных эффектов легкие и вскоре проходят. Спросите своего врача о побочных эффектах ваших лекарств.
Помните — вы можете контролировать свою астму . С помощью врача составьте собственный план действий при астме. Решите, у кого должна быть копия вашего плана и где он должен ее хранить. Принимайте лекарство длительного действия, даже если у вас нет симптомов.
Узнайте, как использовать ингалятор для астмы.
Астма: основы практики, история, анатомия
[Рекомендации] Национальная программа образования и профилактики астмы.Отчет группы экспертов 3 (EPR-3): Руководство по диагностике и лечению астмы — Краткий отчет 2007. J Allergy Clin Immunol . 2007 ноябрь 120 (5 приложение): S94-138. [Медлайн].
Busse WW, Calhoun WF, Sedgwick JD. Механизм воспаления дыхательных путей при астме. Am Rev Respir Dis . 1993, июнь 147 (6, часть 2): S20-4. [Медлайн].
Horwitz RJ, Busse WW. Воспаление и астма. Clin Chest Med . 1995 16 декабря (4): 583-602.[Медлайн].
Мюррей Дж. Ф., Надель Дж. А. Структура легких относительно их основной функции. Учебник респираторной медицины . WB Saunders Co; 1988. 15-20.
Balzar S, Fajt ML, Comhair SA, Erzurum SC, Bleecker E, Busse WW, et al. Фенотип, расположение и активация тучных клеток при тяжелой астме: данные программы исследований тяжелой астмы. Am J Respir Crit Care Med . 2011 г. 1. 183 (3): 299-309. [Медлайн].[Полный текст].
Говро GM, Boulet LP, Cockcroft DW и др. Влияние блокады интерлейкина-13 на аллерген-индуцированную реакцию дыхательных путей при легкой атопической астме. Am J Respir Crit Care Med . 2011 15 апреля. 183 (8): 1007-14. [Медлайн].
Андерсон WJ, Уотсон Л. Астма и гигиеническая гипотеза. N Engl J Med . 2001 24 мая. 344 (21): 1643-4. [Медлайн].
Брукс С., Пирс Н., Доуес Дж. Гипотеза гигиены при аллергии и астме: обновление. Curr Opin Allergy Clin Immunol . 2013 13 февраля (1): 70-7. [Медлайн].
Sears MR. Последствия длительного воспаления. Естественное течение астмы. Clin Chest Med . 2000 июн., 21 (2): 315-29. [Медлайн].
Camargo CA Jr, Weiss ST, Zhang S, Willett WC, Speizer FE. Проспективное исследование индекса массы тела, изменения веса и риска развития астмы у взрослых у женщин. Arch Intern Med . 1999 22 ноября. 159 (21): 2582-8.[Медлайн].
Хендерсон WR Jr. Роль лейкотриенов при астме. Энн Аллергия . 1994, март 72 (3): 272-8. [Медлайн].
Бисли Р.В., Клейтон Т.О., Крейн Дж., Лай С.К., Монтефорт С.Р., Мутиус Э. и др. Использование ацетаминофена и риск развития астмы, риноконъюнктивита и экземы у подростков: международное исследование астмы и аллергии в третьей фазе детства. Am J Respir Crit Care Med . 2011 15 января. 183 (2): 171-8. [Медлайн].
Comert S, Каракая Г.Калёнджу А.Ф. Десенсибилизирующее лечение аспирином для лечения респираторных заболеваний, обостренных аспирином. J Respir Res . 2016. 2: 24-7.
Harding SM, Guzzo MR, Richter JE. Распространенность гастроэзофагеального рефлюкса у больных астмой без симптомов рефлюкса. Am J Respir Crit Care Med . 2000 Июль 162 (1): 34-9. [Медлайн].
Тарло С.М., Бальмес Дж., Балкиссун Р., Бич Дж., Беккет В., Бернштейн Д. и др. Диагностика и лечение астмы, связанной с работой: Согласованное заявление Американского колледжа грудных врачей. Сундук . 2008 сентябрь 134 (3 доп.): 1С-41С. [Медлайн].
Lemanske RF Jr, Джексон Д. Д., Гангнон Р. Э., Эванс М. Д., Ли З., Шулт П. А. и др. Заболевания, вызванные риновирусами в младенчестве, предсказывают последующее свистящее дыхание у детей. J Allergy Clin Immunol . 2005 сентябрь 116 (3): 571-7. [Медлайн].
Bizzintino J, Lee WM, Laing IA, Vang F, Pappas T, Zhang G и др. Связь между риновирусом С человека и тяжестью острой астмы у детей. Eur Respir J . 2011 Май. 37 (5): 1037-42. [Медлайн]. [Полный текст].
Martin RJ, Kraft M, Chu HW, Berns EA, Cassell GH. Связь между хронической астмой и хронической инфекцией. J Allergy Clin Immunol . 2001 апр. 107 (4): 595-601. [Медлайн].
Hamilos DL. Гастроэзофагеальный рефлюкс и синусит при астме. Clin Chest Med . 1995 16 декабря (4): 683-97. [Медлайн].
McFadden ER Jr.Обструкция дыхательных путей, вызванная физической нагрузкой. Clin Chest Med . 1995 16 декабря (4): 671-82. [Медлайн].
Randolph C. Астма, вызванная физической нагрузкой: обновленная информация о патофизиологии, клинической диагностике и лечении. Курр Пробл Педиатр . 1997, 27 февраля (2): 53-77. [Медлайн].
Ito S, Noguchi E, Shibasaki M, Yamakawa-Kobayashi K, Watanabe H, Arinami T. Доказательства связи между дефицитом ацетилгидролазы фактора активации тромбоцитов в плазме и повышенным риском детской атопической астмы. Дж Хум Генет . 2002. 47 (2): 99-101. [Медлайн].
Bousquet J, Jeffery PK, Busse WW, Johnson M, Vignola AM. Астма. От бронхоспазма до воспаления и ремоделирования дыхательных путей. Am J Respir Crit Care Med . 2000 Май. 161 (5): 1720-45. [Медлайн].
Zucker, M. Фенотип астмы, генотип могут определять будущие методы лечения. Доступно по ссылке http://www.pulmonaryreviews.com/jun03/pr_jun03_phenotype.html. Доступ: 8 июня 2003 г.
Drazen JM, Yandava CN, Dube L, Szczerback N, Hippensteel R, Pillari A, et al. Фармакогенетическая связь между генотипом промотора ALOX5 и ответом на противоастматическое лечение. Нат Генет . 1999 Июнь 22 (2): 168-70. [Медлайн].
Thompson EE, Pan L, Ostrovnaya I, Weiss LA, Gern JE, Lemanske RF Jr, et al. Генотип Integrin beta 3 влияет на фенотипы астмы и аллергии в первые 6 лет жизни. J Allergy Clin Immunol .2007 июн.119 (6): 1423-9. [Медлайн].
Wechsler ME, Lehman E, Lazarus SC, Lemanske RF Jr, Boushey HA, Deykin A, et al. Полиморфизм бета-адренорецепторов и ответ на сальметерол. Am J Respir Crit Care Med . 2006 г. 1. 173 (5): 519-26. [Медлайн]. [Полный текст].
Cottrell L, Neal WA, Ice C, Perez MK, Piedimonte G. Метаболические нарушения у детей с астмой. Am J Respir Crit Care Med . 2011 15 февраля.183 (4): 441-8. [Медлайн]. [Полный текст].
Juel CT, Ali Z, Nilas L, Ulrik CS. Астма и ожирение: улучшает ли потеря веса контроль над астмой? систематический обзор. J Астма-аллергия . 2012. 5: 21-6. [Медлайн].
Sonnenschein-van der Voort AM, Jaddoe VW, Raat H, Moll HA, Hofman A, de Jongste JC и др. Рост плода и младенца и симптомы астмы у детей дошкольного возраста: исследование поколения R. Am J Respir Crit Care Med .2012 г., 1. 185 (7): 731-7. [Медлайн].
Bateman ED, Hurd SS, Barnes PJ, Bousquet J, Drazen JM, FitzGerald M, et al. Глобальная стратегия лечения и профилактики астмы: краткое изложение GINA. Eur Respir J . 2008 31 января (1): 143-78. [Медлайн]. [Полный текст].
Zhang Y, McConnell R, Gilliland F, Berhane K. Этнические различия во влиянии астмы на легочную функцию у детей. Am J Respir Crit Care Med .2011 г. 1. 183 (5): 596-603. [Медлайн]. [Полный текст].
Берроуз Б., Барби Р.А., Клайн М.Г., Кнудсон Р.Дж., Лебовиц, Мэриленд. Характеристики астмы среди пожилых людей в выборке из общей популяции. Сундук . 1991 Октябрь 100 (4): 935-42. [Медлайн].
Мартин А.Дж., Ландау Л.И., Фелан П.Д. Функция легких у молодых людей, перенесших астму в детстве. Am Rev Respir Dis . 1980 Октябрь 122 (4): 609-16. [Медлайн].
Хитрый РМ.Изменение смертности от астмы. Энн Аллергия . 1994 Сентябрь 73 (3): 259-68. [Медлайн].
Мурман Дж. Э., Радд Р. А., Джонсон, Калифорния, Кинг М., Минор П., Бейли С. и др. Национальное наблюдение за астмой — США, 1980-2004 гг. MMWR Surveill Summ . 2007 Октябрь 19, 56 (8): 1-54. [Медлайн].
Национальный институт сердца, легких и крови по сердечно-сосудистым заболеваниям, заболеваниям легких и крови, Министерство здравоохранения и социальных служб США, et al.2009. Доступно по адресу http://www.nhlbi.nih.gov/resources/docs/2009_ChartBook.pdf.
Бейли WC, Ричардс JM младший, Brooks CM, Soong SJ, Windsor RA, Manzella BA. Рандомизированное исследование по улучшению практики самоконтроля взрослых с астмой. Arch Intern Med . 1990 августа 150 (8): 1664-8. [Медлайн].
Игнасио-Гарсия Дж. М., Гонсалес-Сантос П. Образовательная программа по самоконтролю при астме путем домашнего мониторинга пикового выдоха. Am J Respir Crit Care Med .1995, февраль, 151 (2, часть 1): 353-9. [Медлайн].
Коцес Х., Бернштейн И.Л., Бернштейн Д.И., Рейнольдс Р.В., Корби Л., Вигал Дж. К. и др. Программа самоконтроля при астме у взрослых. Часть I: Разработка и оценка. J Allergy Clin Immunol . 1995 Февраль 95 (2): 529-40. [Медлайн].
Натан Р.А., Соркнесс Калифорния, Косински М., Шац М., Ли Дж. Т., Маркус П. и др. Разработка контрольного теста астмы: исследование для оценки контроля астмы. J Allergy Clin Immunol .2004, январь 113 (1): 59-65. [Медлайн].
Коффман Дж. М., Кабана Мэриленд, Елин Э. Улучшают ли школьные образовательные программы по астме самоконтроль и результаты для здоровья? Педиатрия . 2009 Август 124 (2): 729-42. [Медлайн]. [Полный текст].
[Рекомендации] Рабочая группа по управлению астмой. VA / DoD Руководство по клинической практике лечения астмы у детей и взрослых . Вашингтон (округ Колумбия): Департамент по делам ветеранов, Министерство обороны; 2009 г.[Полный текст].
Font-Ribera L, Villanueva CM, Nieuwenhuijsen MJ, et al. Посещение бассейнов, астма, аллергия и функция легких в когорте Avon Longitudinal Study of Parents and Children. Am J Respir Crit Care Med . 2011 г. 1. 183 (5): 582-8. [Медлайн]. [Полный текст].
Шао В., Чанг Т., Бердон В.Е., Меллинс Р.Б., Гриском Н.Т., Рузаль-Шапиро С. и др. Флюороскопическая диагностика гортанной астмы (парадоксальное движение голосовых связок). AJR Am J Roentgenol . 1995 ноябрь 165 (5): 1229-31. [Медлайн].
Моррис MJ, Deal LE, Bean DR, Grbach VX, Morgan JA. Дисфункция голосовых связок у пациентов с одышкой при физической нагрузке. Сундук . 1999 декабрь 116 (6): 1676-82. [Медлайн].
Настаси К.Дж., Ховард Д.А., Раби Р.Б., Лью Д.Б., Блэсс М.С. Рентгеноскопическая диагностика синдрома дисфункции голосовых связок. Ann Allergy Asthma Immunol . 1997 июн. 78 (6): 586-8. [Медлайн].
Винн С.Р., О’Коннелл Э.Дж., Фригас Э., Пейн В.С., Сакс Мичиган. Вызванная физическими упражнениями «астма» как проявление бронхиального карциноида. Энн Аллергия . 1986, август 57 (2): 139-41. [Медлайн].
Rolfe LM, Rayner CF. Хриплый мужчина с костной аномалией. Постградская медицина J . 1999, 75 августа (886): 503-4. [Медлайн]. [Полный текст].
Tucker GF Jr. Легочная мигрень. Анн Отол Ринол Ларингол .1977 сентябрь-октябрь. 86 (5, Пет. 1): 671-6. [Медлайн].
Isselbacher KJ. Принципы внутренней медицины Харрисона. Браунвальд Э., Уилсон Дж. Д. и др. Сердечная недостаточность . 13-е. Макгроу-Хилл; 1994. 1001.
Kim YW, Han SK, Shim YS, Kim KY, Han YC, Seo JW и др. Первое сообщение о диффузном панбронхиолите в Корее: пять клинических случаев. Медицинский работник . 1992 Май. 31 (5): 695-701. [Медлайн].
Bevelaqua F, Schicchi JS, Haas F, Axen K, Levin N.Аномалия дуги аорты, проявляющаяся как астма, вызванная физической нагрузкой. Am Rev Respir Dis . 1989 Сентябрь 140 (3): 805-8. [Медлайн].
Ньюман Л.Дж., Платтс-Миллс ТА, Филлипс К.Д., Хазен К.С., Брутто CW. Хронический синусит. Связь результатов компьютерной томографии с аллергией, астмой и эозинофилией. ДЖАМА . 1994 2 февраля. 271 (5): 363-7. [Медлайн].
Шапиро Г.Г., Кристи ДЛ. Гастроэзофагеальный рефлюкс и астма. Clin Rev Allergy .1983 марта, 1 (1): 39-56. [Медлайн].
Куэвас Эрнандес MM, Ариас Эрнандес RM. [Исследование легочной гаммаографии у детей-астматиков с гастроэзофагеальным рефлюксом]. Rev Alerg Mex . 2008 ноябрь-декабрь. 55 (6): 229-33. [Медлайн].
Bacci E, Cianchetti S, Bartoli M, Dente FL, Di Franco A, Vagaggini B и др. Низкий уровень эозинофилов в мокроте предсказывает отсутствие ответа на беклометазон у пациентов с астматическими симптомами. Сундук . 2006 Март.129 (3): 565-72. [Медлайн].
Green RH, Brightling CE, McKenna S, Hargadon B, Parker D, Bradding P и др. Обострения астмы и количество эозинофилов в мокроте: рандомизированное контролируемое исследование. Ланцет . 2002, 30 ноября, 360 (9347): 1715-21. [Медлайн].
Мацумото Х. Периостин сыворотки: новый биомаркер для лечения астмы. Аллергол Инт . 2014 июнь 63 (2): 153-60. [Медлайн].
Woods AQ, Линч DA.Астма: обновление изображений. Радиол Клин Норт Ам . 2009 Март 47 (2): 317-29. [Медлайн].
Teel GS, Engeler CE, Tashijian JH, duCret RP. Визуализация заболеваний мелких дыхательных путей. Рентгенография . 1996 16 января (1): 27-41. [Медлайн].
Enright PL, Lebowitz MD, Cockroft DW. Физиологические меры: исследование функции легких. Исход астмы. Am J Respir Crit Care Med . 1994, февраль, 149 (2, часть 2): S9-18; обсуждение S19-20.[Медлайн].
Али С.С., О’Коннелл К., Касс Л., Графф Г. Подсчет одного дыхания: экспериментальное исследование нового метода измерения легочной функции у детей. Am J Emerg Med . 2011 29 января (1): 33-6. [Медлайн].
Crapo RO, Casaburi R, Coates AL, Enright PL, Hankinson JL, Irvin CG. Руководство по тестированию на метахолин и нагрузку с физической нагрузкой-1999. Это официальное заявление Американского торакального общества было принято Советом директоров ATS в июле 1999 года. Am J Respir Crit Care Med . 2000, январь, 161 (1): 309-29. [Медлайн].
Андерсон С.Д., Чарльтон Б., Вейлер Дж. М., Николс С., Спектор С. Л., Перлман Д. С. и др. Сравнение маннита и метахолина для прогнозирования бронхоспазма, вызванного физической нагрузкой, и клинического диагноза астмы. Respir Res . 2009 23 января, 10: 4. [Медлайн].
Smith AD, Cowan JO, Brassett KP, Herbison GP, Taylor DR. Измерение оксида азота в выдыхаемом воздухе для руководства лечением хронической астмы. N Engl J Med . 2005 26 мая. 352 (21): 2163-73. [Медлайн].
Росси О.В., Ляхде С., Лайтинен Дж., Хухти Э. Рентгенограммы грудной клетки и придаточных пазух носа в лечении острой астмы. Int Arch Allergy Immunol . 1994 Сентябрь 105 (1): 96-100. [Медлайн].
Праттер М.Р., Керли Ф.Дж., Дюбуа Дж., Ирвин Р.С. Причина и оценка хронической одышки в клинике легочных заболеваний. Arch Intern Med . 1989 окт.149 (10): 2277-82. [Медлайн].
Ирвин RS. Хронический кашель из-за гастроэзофагеальной рефлюксной болезни: клинические рекомендации ACCP, основанные на фактических данных. Сундук . 2006, январь 129 (1 приложение): 80S-94S. [Медлайн].
Aras G, Kanmaz D, Kadakal F, Purisa S, Sonmez K, Tuncay E, et al. Гастроэзофагеальная рефлюксная болезнь у пациентов с астмой: наличие дисфагии может влиять на легочную функцию. Многопрофильный Респир Мед . 2012 17 декабря.7 (1): 53. [Медлайн].
Прайс Д., Масгрейв С.Д., Шепстон Л. и др. Антагонисты лейкотриенов в качестве терапии первой линии или дополнительной терапии, контролирующей астму. N Engl J Med . 2011 5 мая. 364 (18): 1695-707. [Медлайн].
Чаухан Б.Ф., Дюшар FM. Антилейкотриеновые агенты по сравнению с ингаляционными кортикостероидами при лечении рецидивирующей и / или хронической астмы у взрослых и детей. Кокрановская база данных Syst Rev . 2012 16 мая. 5: CD002314.[Медлайн].
Bruzzese JM, Sheares BJ, Vincent EJ, et al. Эффекты школьного вмешательства для городских подростков с астмой: контролируемое испытание. Am J Respir Crit Care Med . 2011 г. 15 апреля. 183 (8): 998-1006. [Медлайн]. [Полный текст].
Скотт М., Робертс Г., Курукулааратчи Р.Дж., Мэтьюз С., Нове А., Аршад Ш. Многостороннее избегание аллергенов в младенчестве снижает астму в детстве, причем эффект сохраняется до 18 лет. Грудь . 2012 декабрь 67 (12): 1046-51. [Медлайн].
McCormack MC, Breysse PN, Matsui EC, et al. Твердые частицы в помещении повышают заболеваемость астмой у детей с неатопической и атопической астмой. Ann Allergy Asthma Immunol . 2011 апр. 106 (4): 308-15. [Медлайн].
Tung KY, Tsai CH, Lee YL. Генотипы / диплотипы микросомальной эпоксидгидроксилазы, загрязнение атмосферного воздуха и детская астма. Сундук . 2011 апр.139 (4): 839-48. [Медлайн].
Sheikh A, Hurwitz B, Shehata Y. Меры по предотвращению появления клещей домашней пыли при хроническом аллергическом рините. Кокрановская база данных Syst Rev . 2007 24 января. CD001563. [Медлайн].
Абрамсон MJ, Пуй RM, Weiner JM. Аллергенная иммунотерапия астмы. Кокрановская база данных Syst Rev . 2003. CD001186. [Медлайн].
Abramson MJ, Puy RM, Weiner JM. Эффективна ли иммунотерапия аллергенами при астме? Метаанализ рандомизированных контролируемых исследований. Am J Respir Crit Care Med . 1995 Апрель 151 (4): 969-74. [Медлайн].
Bruggenjurgen B, Reinhold T., Brehler R, Laake E, Wiese G, Machate U, et al. Экономическая эффективность специфической подкожной иммунотерапии у пациентов с аллергическим ринитом и аллергической астмой. Ann Allergy Asthma Immunol . 2008 Сентябрь 101 (3): 316-24. [Медлайн].
Маркус П. Включение терапии анти-IgE (омализумаб) в практику легочной медицины: последствия для управления практикой. Сундук . 2006 Февраль 129 (2): 466-74. [Медлайн].
Busse WW, Morgan WJ, Gergen PJ и др. Рандомизированное испытание омализумаба (анти-IgE) для лечения астмы у детей из городских районов. N Engl J Med . 2011 17 марта. 364 (11): 1005-15. [Медлайн]. [Полный текст].
Hanania NA, Alpan O, Hamilos DL, et al. Омализумаб при тяжелой аллергической астме, недостаточно контролируемой стандартной терапией: рандомизированное исследование. Энн Интерн Мед. . 2011 3 мая.154 (9): 573-82. [Медлайн].
Ortega HG, Liu MC, Pavord ID, Brusselle GG, FitzGerald JM, Chetta A, et al. Лечение меполизумабом у пациентов с тяжелой эозинофильной астмой. N Engl J Med . 2014 25 сентября. 371 (13): 1198-207. [Медлайн]. [Полный текст].
Bel EH, Wenzel SE, Thompson PJ, Prazma CM, Keene ON, Yancey SW и др. Пероральный глюкокортикоидсберегающий эффект меполизумаба при эозинофильной астме. N Engl J Med . 2014 25 сен.371 (13): 1189-97. [Медлайн]. [Полный текст].
Pavord ID, Korn S, Howarth P, Bleecker ER, Buhl R, Keene ON, et al. Меполизумаб при тяжелой эозинофильной астме (DREAM): многоцентровое двойное слепое плацебо-контролируемое исследование. Ланцет . 2012 18 августа. 380 (9842): 651-9. [Медлайн].
Castro M, Zangrilli J, Wechsler ME, Bateman ED, Brusselle GG, Bardin P, et al. Реслизумаб для недостаточно контролируемой астмы с повышенным уровнем эозинофилов в крови: результаты двух многоцентровых, параллельных, двойных слепых, рандомизированных, плацебо-контролируемых исследований фазы 3. Ланцет Респир Мед . 2015 май. 3 (5): 355-66. [Медлайн].
Bleecker ER, FitzGerald JM, Chanez P, Papi A, Weinstein SF, Barker P, et al. Эффективность и безопасность бенрализумаба у пациентов с тяжелой формой астмы, не контролируемой высокими дозами ингаляционных кортикостероидов и β 2 -агонистов длительного действия (SIROCCO): рандомизированное многоцентровое плацебо-контролируемое исследование фазы 3. Ланцет . 2016 29 октября. 388 (10056): 2115-2127. [Медлайн].
Фитцджеральд Дж. М., Бликер Э. Р., Наир П., Корн С., Охта К., Ломматч М. и др.Бенрализумаб, моноклональное антитело против рецептора интерлейкина-5 α, в качестве дополнительного лечения пациентов с тяжелой неконтролируемой эозинофильной астмой (CALIMA): рандомизированное двойное слепое плацебо-контролируемое исследование фазы 3. Ланцет . 2016 29 октября. 388 (10056): 2128-2141. [Медлайн].
Наир П., Венцель С., Рабе К.Ф., Бурдин А., Лугого Н.Л., Куна П. и др. Пероральный глюкокортикоид-сберегающий эффект Бенрализумаба при тяжелой астме. N Engl J Med . 2017, 22 июня. 376 (25): 2448-2458.[Медлайн].
Castro M, Corren J, Pavord ID, Maspero J, Wenzel S, Rabe KF и др. Эффективность и безопасность дупилумаба при неконтролируемой астме средней и тяжелой степени. N Engl J Med . 28 июня 2018 г., 378 (26): 2486-2496. [Медлайн].
Rabe KF, Nair P, Brusselle G, Maspero JF, Castro M, Sher L, et al. Эффективность и безопасность дупилумаба при глюкокортикоид-зависимой тяжелой астме. N Engl J Med . 2018 28 июня. 378 (26): 2475-2485. [Медлайн].
Castro M, Rubin AS, Laviolette M, Fiterman J, De Andrade Lima M, Shah PL и др. Эффективность и безопасность бронхиальной термопластики при лечении тяжелой астмы: многоцентровое рандомизированное двойное слепое контролируемое клиническое исследование. Am J Respir Crit Care Med . 2010 15 января. 181 (2): 116-24. [Медлайн].
Келлер Д. Бронхиальная термопластика в долгосрочной перспективе приносит пользу больным астмой. Медицинские новости Medscape. Доступно по адресу http: // www.medscape.com/viewarticle/804695. Дата обращения: 4 июня 2013 г.
Wechsler ME, Laviolette M, Rubin AS, Fiterman J, Lapa E. Silva JR, Shah PL, et al. Бронхиальная термопластика: долгосрочная безопасность и эффективность у пациентов с тяжелой персистирующей астмой. J Allergy Clin Immunol . 2013 30 августа. [Medline].
Boggs W. Бронхиальная термопластика, эффективная при тяжелой стойкой астме. Medscape [сериал онлайн]. Доступно по адресу http: //www.medscape.com / viewarticle / 811113. Доступ: 30 сентября 2013 г.
O’Byrne PM, Pedersen S, Carlsson LG, et al. Риск пневмонии у пациентов с астмой, принимающих ингаляционные кортикостероиды. Am J Respir Crit Care Med . 2011 г. 1. 183 (5): 589-95. [Медлайн].
Дхупер С., Чандра А., Ахмед А. и др. Сравнение эффективности и стоимости введения бронходилататора между дозированными ингаляторами с одноразовыми спейсерами и небулайзерами для лечения острой астмы. J Emerg Med . 2011 Март 40 (3): 247-55. [Медлайн].
Rowe BH, Keller JL, Oxman AD. Эффективность стероидной терапии при обострениях астмы: метаанализ. Am J Emerg Med . 1992 июл.10 (4): 301-10. [Медлайн].
Rowe BH, Edmonds ML, Spooner CH, Diner B, Camargo CA Jr. Кортикостероидная терапия острой астмы. Респир Мед . 2004 апр. 98 (4): 275-84. [Медлайн].
Агертофт Л, Педерсен С.Влияние длительного лечения ингаляционным будесонидом на рост у детей с астмой. N Engl J Med . 2000 Октябрь 12, 343 (15): 1064-9. [Медлайн].
Тастепе А.И., Кузуджу А., Демиркан С., Лиман С.Т., Демираг Ф. Хирургическое лечение гамартомы трахеи. Сканд Кардиоваск J . 1998. 32 (4): 239-41. [Медлайн].
Guilbert TW, Morgan WJ, Zeiger RS, Mauger DT, Boehmer SJ, Szefler SJ, et al. Длительные ингаляционные кортикостероиды у детей дошкольного возраста с высоким риском астмы. N Engl J Med . 2006 11 мая. 354 (19): 1985-97. [Медлайн].
van den Berge M, ten Hacken NH, Cohen J, Douma WR, Postma DS. Заболевание мелких дыхательных путей при астме и ХОБЛ: клинические последствия. Сундук . 2011 Февраль 139 (2): 412-23. [Медлайн].
Kingston HG, Hirshman CA. Периоперационное ведение пациента с астмой. Анест Аналг . 1984 Сентябрь 63 (9): 844-55. [Медлайн].
[Рекомендации] Глобальная инициатива по астме.Глобальная стратегия управления и профилактики астмы, 2019 г. Глобальная инициатива по астме (GINA). Доступно на http://www.ginasthma.org. 2019; Дата обращения: 20 декабря 2019 г.
Скотт Х.А., Гибсон П.Г., Гарг М.Л., Претто Дж. Дж., Морган П. Дж., Каллистер Р. и др. Ограничение диеты и физические упражнения улучшают воспаление дыхательных путей и клинические исходы при астме с избыточным весом и ожирением: рандомизированное исследование. Clin Exp Allergy . 2013 Январь 43 (1): 36-49. [Медлайн].
[Рекомендации] Накамура Ю., Тамаоки Дж., Нагасе Х., Ямагути М., Хоригути Т., Ходзава С. и др.Японские рекомендации по лечению астмы у взрослых, 2020 г. Allergol Int . 2020 Октябрь 69 (4): 519-548. [Медлайн].
[Рекомендации] Chung KF, Wenzel SE, Brozek JL, Bush A, Castro M, Sterk PJ, et al. Международное руководство ERS / ATS по определению, оценке и лечению тяжелой астмы. Eur Respir J . 2014 Февраль 43 (2): 343-73. [Медлайн].
Берридж М.С., Ли З., Хилд DL. Распределение в легких и кинетика ингаляционного [11C] триамцинолона ацетонида. Дж. Nucl Med . 2000 окт. 41 (10): 1603-11. [Медлайн].
Нельсон Х.С. Advair: комбинированное лечение с пропионатом флутиказона / салметеролом при лечении астмы. J Allergy Clin Immunol . 2001 февраль 107 (2): 398-416. [Медлайн].
[Руководство] Парсонс Дж. П., Холлстранд Т. С., Мастронарде Дж. Г., Камински Д. А., Рунделл К. В., Халл Дж. Х. и др. Официальное руководство по клинической практике Американского торакального общества: бронхоспазм, вызванный физической нагрузкой. Am J Respir Crit Care Med . 2013 1 мая. 187 (9): 1016-27. [Медлайн].
Тантисира К.Г., Ласки-Су Дж., Харада М. и др. Общегеномная ассоциация между GLCCI1 и ответом на терапию глюкокортикоидами при астме. N Engl J Med . 2011 29 сентября. 365 (13): 1173-83. [Медлайн].
Peters SP, Kunselman SJ, Icitovic N, Moore WC, Pascual R, Ameredes BT, et al. Повышающая терапия тиотропия бромидом для взрослых с неконтролируемой астмой. N Engl J Med . 2010 окт. 28. 363 (18): 1715-26. [Медлайн]. [Полный текст].
Kerstjens HA, Engel M, Dahl R, Paggiaro P, Beck E, Vandewalker M и др. Тиотропий при астме, плохо контролируемой стандартной комбинированной терапией. N Engl J Med . 2 сентября 2012 г. [Medline].
Ранг MA, Liesinger JT, Ziegenfuss JY, Branda ME, Lim KG, Yawn BP и др. Влияние рекомендаций по лечению астмы на использование регуляторов астмы и на частоту обострений астмы в сравнении 1997–1998 и 2004–2005 годов. Ann Allergy Asthma Immunol . 2012 Январь 108 (1): 9-13. [Медлайн].
Брукс М. FDA Oks Новое поддерживающее лечение астмы Arnuity Ellipta. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/830213. Доступ: 23 августа 2014 г.
Бронхиальная астма — DocCheck Flexikon
Синоним: Asthma
Немецкий : Asthma bronchiale
1 Определение
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, которое характеризуется гиперреактивностью бронхов и обструкцией дыхательных путей.
2 Этиология
Развитие бронхиальной астмы — многокомпонентный процесс, который вызывается экзогенными факторами (факторами окружающей среды), а также генетическими предрасположенностями. Кроме того, на течение болезни могут влиять климатические изменения и психические факторы. Важными экзогенными активаторами являются: Â · Аллергены; o аллергены окружающей среды (клещи домашней пыли, пыльца); o аллергенные рабочие вещества (мука); o пищевые аллергены; · токсины или химические раздражители; индуцированная астма) · Физические нагрузки (в основном у детей). Пациенты с аллергической астмой или другими атопическими заболеваниями демонстрируют полигенную наследственную черту чрезмерного иммунного ответа IgE.Если оба родителя страдают атопией, в 40-50% случаев дети страдают атопическим заболеванием.
3 Эпидемиология
Как правило, бронхиальная астма возникает уже в младенчестве и является наиболее частым хроническим заболеванием этого периода жизни. Существуют разные утверждения о распространенности бронхиальной астмы в Германии. Некоторые авторы упоминают 2-4%; по другим источникам даже 6-10%. Количество смертей от астмы в Германии составляет ок. 5000 / год.
4 Классификация
4.1 … По этиологии
- Аллергическая или внешняя астма
- Неаллергическая или собственная астма
- Смешанные формы
4,2 … по степени тяжести
- Класс 1: Прерывистый
- 2 степень: стойкая, легкая
- Оценка 3: стойкая, умеренная
- 4 класс: стойкий, тяжелый
5 Патофизиология
Генетическая предрасположенность и экзогенная noxa запускают три патофизиологических процесса, которые характеризуют бронхиальную астму:
5.1 Воспаление бронхов
Аллергены или инфекции вызывают инфекционную реакцию слизистой оболочки бронхов. При аллергической астме IgE-индуцированная реакция немедленного типа (реакция 1-го типа) возникает сразу после вдыхания аллергена. Тучные клетки слизистой оболочки дегранулируют и тем самым высвобождают медиаторы воспаления, такие как гистамин, ECF-A, брадикинин и лейкотриены («немедленная реакция»). Помимо этой немедленной реакции, существует также поздняя реакция, вызванная IgG, через 6-12 часов или комбинация обоих типов реакций («двойная реакция»).Как правило, аллерген-триггер можно определить только на ранней стадии заболевания. С годами спектр аллергенов часто становится шире, что затрудняет или даже делает невозможным для пациента избегать аллергенов.
5.2 Гиперреактивность бронхов
Неспецифическая гиперреактивность бронхов может быть обнаружена почти у всех астматиков. В случае вдыхания раздражителей гиперреактивность проявляется в очень сильном сужении бронхов и может быть объективирована с помощью теста на метахолин.
5.3 Эндобронхиальная обструкция
Эндобронхиальная обструкция является квази первым клинически заметным «конечным продуктом» патофизиологических процессов бронхиальной астмы. Он развивается из-за смещения просвета бронхов вследствие отека слизистой оболочки, повышенной секреции слизи (дискринизма) и бронхоспазмов.
.
 Аллергены являются причиной воспалительного процесса в бронхах.
Аллергены являются причиной воспалительного процесса в бронхах. Астма характеризуется отсутствием или обратным эффектом на применение бронхорасширяюших препаратов. Этот тип астмы часто приводит к развитию астматического статуса.
Астма характеризуется отсутствием или обратным эффектом на применение бронхорасширяюших препаратов. Этот тип астмы часто приводит к развитию астматического статуса.

 Аллергия увеличивает риск астмы.
Аллергия увеличивает риск астмы. У большинства людей есть этот тип астмы, который не мешает повседневной деятельности. Симптомы легкие, длятся менее двух дней в неделю или двух ночей в месяц.
У большинства людей есть этот тип астмы, который не мешает повседневной деятельности. Симптомы легкие, длятся менее двух дней в неделю или двух ночей в месяц.
