Паравертебральная блокада: что это, методика проведения
Одной из самых действенных методик устранения болезненных ощущений и лечения позвоночника является паравертебральная блокада. Она направлена на определенный сегмент и помимо обезболивания выполняет терапевтическую функцию. Само важное — правильный выбор специалиста, который будет проводить процедуру. Следует также обращать внимание на оборудование, используемое в клинике. Инъекция в большинстве случаев хорошо переносится пациентами и побочные реакции возможны при нарушении техники введения.
Описание и особенности
Паравертебральная блокада применяется для устранения боли вблизи позвоночника, благодаря чему болезнь не переходит в хроническую форму. Помимо этого с помощью указанной процедуры в патологический очаг вводится лекарство. Зачастую только после такой манипуляции пациент выздоравливает.
Инъекцию вводят вблизи позвоночника в место, где боль ощущается сильнее всего. Именно там проходят нервные окончания. После блокады у пациента исчезает отечность и улучшается трофика нервов. Паравертебральная блокада практикуется также для предотвращения спазмов мышц.
Лекарство с помощью манипуляции вводится в паравертебральное пространство (ПВП). Оно представляет собой щель, на грудном уровне ограниченную париетальной плеврой, внутренней межреберной мембраной, задне-латеральной поверхностью позвонка и межпозвонкового диска, а сверху и снизу — головками ребер. В поясничном отделе ПВП ограничивается телами позвонков, межпозвоночными дисками и межпозвоночными отверстиями, подвздошно-поясничной мышцей, поперечными отростками позвонков.
Паравертебральные пространства соединены между собой через поперечные отростки, а также головки и шейки ребер. Помимо этого ПВП имеет связь с эпидуральным пространством, в грудном — с межрёберным, а в поясничном — с поперечным пространством живота. Анестетик может распространяться из грудного в поясничный отдел и наоборот.
Благодаря инъекции блокируются ноцирецепторы в области, куда был введен препарат. Чтобы снять воспаление помимо блокады делают инъекцию кортикостероидов. Паравертебральная блокада проводится также в полость сустава или суставную сумку.
Применяется такой способ лечения только по назначению врача, когда пациент сдаст все необходимые анализы.
Преимущества
Паравертебральная блокада помимо боли снимает отечность и спазм. Основными преимуществами методики являются:
- быстродействие, поскольку лекарство вводится непосредственно в пораженную область;
- минимальные побочные эффекты, что обусловлено введением препарата в очаг поражения, минуя кровяное русло;
- более заметный эффект;
- возможность многократного введения лекарства;
- использование меньшей дозировки препарата;
- комплексное воздействие.
Паравертебральная блокада действует около 12 часов. По истечении этого времени боль может вернуться, но она будет менее выражена.
Если во время операционного вмешательства применяется паравертебральная блокада, у пациентов снижается вероятность тошноты, рвоты, задержки мочи. Это ускоряет их выписку из медицинского учреждения.
Показания к применению
Паравертебральную блокаду рекомендуют при патологиях позвоночника и мышечного аппарата, когда другие способы обезболивания не показали результата.
Данную методику лечения позвоночника прописывают пациентам, у которых диагностированы следующие заболевания:
- травмы позвоночника;
- межреберная невралгия;
- защемление нерва;
- перелом ребер;
- прострелы в спине;
- артроз;
- грыжа позвоночника;
- радикулит;
- боль в пояснице;
- остеохондроз;
- воспаление мышц;
- почечная и печеночная колики;
Паравертебральная блокада применяется после хирургических вмешательств на молочной железе или грудной клетке. Процедуру выполняют также для послеоперационного обезболивания.
Данная методика обезболивания практикуется во время родов вместо эпидуральной анальгезии.
Противопоказания
Паравертебральная блокада противопоказана при чрезмерной чувствительности пациента к компонентам применяемого препарата и анальгетикам. Инъекцию не делают при повреждениях на коже и инфекционных процессах. Из других противопоказаний выделяют:
- беременность;
- пониженное артериальное давление;
- патологии сердечно-сосудистой системы;
- период лактации;
- печеночная недостаточность;
- высокая температура тела;
- нагноение в плевральной полости;
- наличие новообразований в паравертебральном пространстве;
- эпилепсия;
- проблемы со свертываемостью крови.
Данный способ терапии не назначают пациентам, проходящим лечение гепарином. С осторожностью блокаду ставят при искривлениях позвоночника, деформациях грудной клетки и нарушениях осанки. Если в области, куда планируется вводить инъекцию, есть рубцовая ткань или воспаление, рекомендуется выбрать другой метод терапии.
Паравертебральную блокаду не ставят также при остеопорозе, поскольку состояние пациента в таком случае может ухудшиться. У больных остеомиелитом существует риск попадания применяемых препаратов в нервные ткани, что приводит к абсцессу.
Пациентам в состоянии шока паравертебральная блокада противопоказана.
Осложнения
Осложнения при паравертебральной блокаде встречаются редко и при применении УЗИ во время манипуляции практически невозможны. Исследования показывают, что возможно это лишь у 10% пациентов. Зафиксировано несколько случаев повреждения нерва, пункции нижней полой вены и аорты.
В месте введения инъекции может появиться небольшая припухлость и гематома. Во время инъекции врач может случайно повредить окружающие ткани, если совершает много движений иглой. Не квалифицированный специалист может случайно задеть мышцы, связки, сухожилия, надкостницу.
Как и при любой процедуре, предполагающей прокол тканей, у больного возможно кровотечение. Опасность оно представляет, если кровь попадает в замкнутое пространство, сдавливая соседние структуры.
При проведении паравертебральной блокады инфицирование тканей маловероятно, поскольку процедура проходит в стерильных условиях, и укол вводится в область, обработанную антисептиком. При нарушении правил асептики у пациентов наблюдается нагноение сустава и эпидуральный абсцесс.
Используемые для паравертебральной блокады анестетики иногда тяжело переносятся пациентами. Возможны судороги, нарушение дыхания, потеря сознания, эпилептический припадок. Есть также вероятность летального исхода, особенно при инъекции в области шеи. Зафиксированы случаи анафилактического шока и злокачественной гипертонии.
Лечение глюкокортикостероидами сопровождается проблемами со сном, нарушением обмена веществ, повышением артериального давления. Высокая дозировка препарата усугубляет язву, а длительное лечение приводит к недостаточности надпочечников.
У 10% взрослых пациентов паравертебральная блокада оказалась не эффективной. У детей данный показатель составляет 6%.
Техника
Паравертебральную блокаду ставит специалист невролог или нейрохирург, поскольку она требует сложных технических навыков. Помещение, где будут ставить инъекцию, должно быть стерильным. Техника введения зависит от отдела позвоночника, где локализуется заболевание. Основным ориентиром служит срединная линия, проходящая по остистым отросткам. На 25 мм в сторону проходит паравертебральная линия.
Паравертебральная блокада проходит в несколько этапов. Сначала кожа пациента обрабатывается антисептиком, затем вводится анестезия. Только после этого ставят непосредственно блокаду, используя для этого толстую иглу. Введенные препараты способствуют снятию отека и воспаления и расширяют кровеносные сосуды.
Повторное введение блокады допускается на 3-4 сутки. Рекомендуется назначать пациенту не более 3 инъекций на 4-6 месяцев.
Для проведения паравертебральной блокады подготавливают следующий инструмент:
- шприцы по 20 мл;
- пункционная игла;
- игла для местного обезболивания кожи;
- маркер;
- стерильные салфетки;
- стерильные перчатки.
Существует несколько методик проведения указанной блокады. Иногда игла подводится вслепую, и врач ориентируется на потерю сопротивления. При этом учитывается, что между срединной линией и местом введения должно оставаться расстояние в 25-30 мм. Такой метод в 13% случаев приводит к осложнениям. Кроме того, отсутствуют точные данные, как от срединной линии рассчитать место инъекции ребенку.
Еще один метод вслепую — ориентация на контакт иглы с поперечным отростком, после чего его обходят на 15-20 мм сверху и снизу. При этом не учитываются особенности комплекции и анатомического строения, что приводит к осложнениям.
Медики пришли к выводу, что самый успешный исход паравертебральной блокады возможен, если во время процедуры врач контролирует точное положение кончика иглы.
Для этого рекомендуется использовать радиологические методы или УЗИ. Датчик по отношению к поперечным отросткам устанавливается по срединной линии либо латерально. Направление выбирают косое, поперечное или сагиттальное. Игла по отношению к датчику располагается продольно или поперечно.
Самая сложная техника — поперечное расположение иглы относительно датчика, когда датчик помещается параллельно позвонку непосредственно над поперечными отростками. При этом есть риск пункции плевральной полости, поскольку врач не может визуализировать иглу на всём протяжении. Самым безопасным способом, при котором можно полностью проследить за движением иглы, является поперечное введение, когда датчик располагается перпендикулярно позвоночнику. Прокол осуществляется немного в стороне от поперечного отростка. В данном случае снижается вероятность попадания препарата в эпидуральное пространство.
Распространен также метод, опирающийся на давление на кончике иглы. Во время её прохождения оно выше на вдохе пациента, и ниже на выдохе. Попадая в паравертебральное пространство, кончик иглы фиксирует более низкое давление на вдохе, и высокое — на выдохе.
В некоторых случаях практикуется введение блокады через катетер, но при этом даже с использованием УЗИ возможны побочные реакции у пациента. Это связано со скручиванием катетера в паравертебральном пространстве. Процедура успешна лишь в половине случаев. Вероятность осложнений снижается при применении гибких катетеров.
Скорость инфузии для взрослых должна составлять 0.1 мл на кг массы тела в час. Для катетеризации игла чаще всего вводится под углом 45 градусов, ее движение полностью прослеживается на мониторе. Прокол в таком случае делают между поперечными отростками.
Препараты, используемые для блокады
Возбудимость рецепторов подавляют с помощью анестетика. С этой целью применяют раствор новокаина и ледокаина. Их концентрацию подбирают с учетом степени болезненности и места введения блокады. Для пролонгации их действия добавляют ропивакаин. Более заметный результат получают при их комбинации с кортикостероидами, устраняющими отечность и воспаление. Чтобы снизить вероятность аллергии, пациенту вводят также антигистаминные препараты.
Для восстановления хрящевой ткани к указанным препаратам добавляют хондропротекторы. Состояние суставов улучшают средства, содержащие гиалуроновую кислоту. Для трофики нервов при блокаде вводят витамины группы В.
Паравертебральная блокада шейного отдела позвоночника
Паравертебральная блокада в шейном отделе ставится пациенту, находящемуся в лежачем положении. Его голова отворачивается в сторону, противоположную от места введения инъекции. После применения на коже антисептика вводится игла. Ее направление должно быть перпендикулярным к кожным покровам.
Во время процедуры на шейном отделе существует риск субдурального, субарахноидального и эпидурального введения. Подобная ошибка вызывает гипотензию и остановку дыхания. Если лекарство попадет в позвоночную артерию, пациент потеряет сознание и у него возникнут судороги. Из других осложнений возможна блокада диафрагмального и гортанного нерва.
Паравертебральная блокада грудного отдела позвоночника
Особенностью грудного отдела позвоночника является то, что между Т4-Т9 остистый отросток находится на уровне поперечного отростка нижнего позвонка. Паравертебральную блокаду грудного отдела проводят при поражениях в области грудиной клетки или брюшной стенки. Назначают процедуру также пациентам с опоясывающим лишаем, с переломом ребер, при компрессионном переломе позвоночника.
Больной во время проведения методики должен лежать на животе или на боку. Блокаду ставят после определения остистого отростка нужного позвонка. Затем кожу оттягивают по срединной линии на 3-4 см. Для выполнения паравертебральной блокады в грудном отделе требуется пункционная игла с ограничителем. Ее вводят в срединной плоскости под углом 45 градусов до контакта с поперечным отростком. После этого врач немного извлекает иглу и направляет ее под указанный отросток. Во время манипуляции важно, чтобы игла не продвинулась за ограничитель больше, чем на 2 см. Анестетик вводится на уровне каждого сегмента в количестве 5 мл.
Чтобы снизить риск пневмоторакса, пункционную иглу вводят на 1,5 см дальше от срединной плоскости, придерживаясь сагиттального направления. Введение инъекции проводят на уровне остистого отростка выше расположенного позвонка, продвигаясь до контакта с латеральным краем. После этого врач извлекает иглу до подкожной клетчатки, а затем направляет на 0,5 см латеральнее. При этом следует сохранять сагиттальное направление.
Паравертебральная блокада грудного отдела позвоночника может вызвать такие осложнения:
- пневмоторакс;
- попадание препарата в кровяное русло;
- субдуральное, эпидуральное или субарахноидальное введение лекарства;
- травмирование спинномозговых нервов;
- снижение артериального давления.
Если во время процедуры пациенту ввели большую концентрацию лекарства, повышается вероятность симпатической блокады.
После проведения подобной манипуляции на грудном отделе рекомендуется направить пациента на рентгенографию.
Паравертебральная блокада поясничного отдела позвоночника
Паравертебральную блокаду поясничного и крестцового отделов назначают при повреждениях спинного мозга, позвонков и спинномозговых нервов в указанной области. Если манипуляция проводится с целью диагностики, вводят не более 2 мл лекарства на каждом уровне. Для лечения требуется 5 мл препарата.
Паравертебральная блокада для лечения детей
Детям данный способ обезболивания применяется только под контролем УЗИ, чтобы точно определить место введения лекарства. Следует учитывать, что для них требуется меньшее количество препарата — 0.5 мл на кг массы тела. Если введение проходит на нескольких уровнях, вводят по 0.1 мл на каждом уровне.
Проведение паравертебральной блокады через катетер предполагает установку скорости инфузии в 0.2 мл на кг массы тела в час.
Паравертебральную блокаду детям ставят при удалении аппендицита, проведении урологических операций и вмешательств на почках.
Паравертебральная блокада при правильной технике введения и отсутствии противопоказаний абсолютно безопасна для пациента и позволяет быстро снять боль. При применении курса из нескольких инъекций заметен терапевтический эффект. Осложнения после процедуры отмечаются редко и при профессионализме врача практически не возможны.
artrombst.ru
Паравертебральная блокада — что это такое?
Устранение корешковой поясничной и боли прочей локализации считается сегодня одной из сложных, но при этом важнейших задач. Наблюдая за регрессом болевого синдрома, можно делать вывод о правильности подобранной терапии. В соответствии с современными представлениями вертебрологии, остро появившаяся боль в нижних конечностях либо позвоночнике должна быть устранена как можно быстрее. При переходе состояния в хроническое течение могут возникнуть расстройства психогенного характера. Они, наслаиваясь на общие симптомы, затрудняют терапию и существенно ухудшают прогноз. В связи с этим специалисты стремятся по возможности использовать как можно более короткие и при этом эффективные методы. Одним из таких является паравертебральная блокада. Что это такое, как ее проводят – об этом далее в статье.
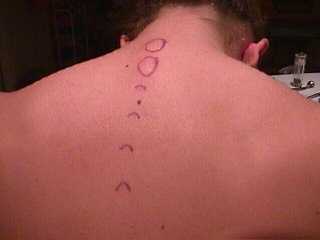
Общие сведения
Лечебные блокады считаются наиболее эффективными методами устранения боли и прочих проявлений неврологических патологий. Процедуры основываются на введении в очаг болезни лекарственного средства. Если сравнивать с прочими методами воздействия (массажем, физиотерапией, приемом медикаментов, акупунктурой, мануальной терапией), то лекарственная блокада применяется не так давно – не больше сотни лет. Однако за все это время процедуры успели зарекомендовать себя как весьма эффективный способ устранения боли. Именно эту цель преследует блокада. Боль необходимо устранять достаточно быстро, при минимальном количестве побочных эффектов, временных и материальных затрат. Данным условиям в полной мере соответствует именно метод лечебной блокады.
Описание
Блокада представляет собой временное отключение одного из звеньев из дуги болевой реакции. Кроме терапевтического, эта процедура обладает диагностическим значением. В ряде случаев специалист затрудняется с постановкой точного диагноза. Это может быть связано с тем, что клинические проявления дублируются, или недостаточно четко прослеживается связь между симптомами и объективными данными. Бывает и такое, что неврологические признаки не подтверждаются при МРТ. Или, наоборот, показания КТ или магнитно-резонансной томографии не обосновываются клинически. В таких случаях огромную помощь в установлении точного диагноза окажет селективная блокада.
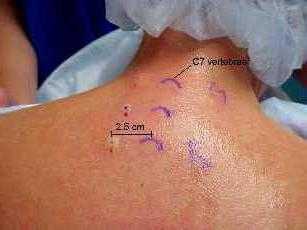
Особенности
Если болезненность снижается при помощи анестезии анатомических специфических структур, это свидетельствует о том, что именно они выступают источником боли. Отдельные селективные инъекции осуществляют в конкретный участок. Так обеспечивается локальная анестезия нерва, который снабжает определенную область. Укол может быть сделан и в пределах анатомического участка, например, суставной сумки либо сустава. В результате блокируются ноцирецепторы в данной зоне. Если дополнительно к локальному анестетику добавляются кортикостероиды, селективные инъекции в таких случаях могут обеспечивать более продолжительный терапевтический эффект от анестезии. Внутрисуставное введение стероидов способствует снижению воспаления и уменьшению дискомфорта, связанного с ним. Такие инъекции используются в случаях, когда суставы не реагируют на традиционное воздействие – отдых, препараты, физиотерапию. Блокада применяется при миозитах, радикулитах, невралгиях, симпаталгиях. Кроме того что купируется болевой синдром, отмечается улучшение нервно-трофической функции.
Преимущества процедуры
Быстрое наступление облегчения обеспечивается благодаря непосредственному проникновению медикамента в патологический очаг и влиянию лекарства на окончания и проводники, распространяющие болезненность. При проведении процедуры вероятность развития побочных эффектов сведена к минимуму. Это обусловлено опять же тем, что медикамент проникает сначала в очаг патологии, а затем только — в системный кровоток. При каждом новом обострении синдрома допускается применять блокаду многократно. Практикой установлен положительный терапевтический эффект инъекций. Благодаря использованию блокады уменьшается напряжение мышц, сосудистый спазм, устраняется воспалительная реакция и отечность в болевом очаге.
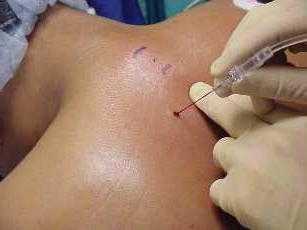
Паравертебральная блокада
Данное понятие следует считать собирательным. Термин свидетельствует лишь о том, что инъекция осуществляется в непосредственной близости от позвоночного столба. Укол может быть внутрикожным, подкожным, периневральным, внутримышечным либо корешковым. В ряде случаев паравертебральная блокада применяется на ганглиях симпатического пограничного ствола. Например, у пациента уплощение диска. При этом отмечается сближение соседних позвонков и уменьшение вертикального диаметра межпозвоночного отверстия. В передних отделах его величина увеличивается за счет развития остеофитов и прочих костных разрастаний. Уменьшение диаметра отверстия происходит при развитии спондилоартроза, утолщении желтой, межсуставной связки и прочих процессов, обусловленных остеохондрозом. В связи с тем, что ведущим в природе неврологических нарушений при этом является компрессия и раздражение канатика, но не инфекционно-воспалительные реакции оболочек и корешков, такой вариант патологии принято называть фуникулитом. На основании этого применяемая паравертебральная блокада является фуникулярной. Медикаменты вводят при помощи иглы кнаружи от отверстия в зону залегания канатика, а не к спинномозговому корешку.
Классификация
Лечебные инъекции разделяются на типы в соответствии с применяемым препаратом и областью воздействия. Так, существуют:
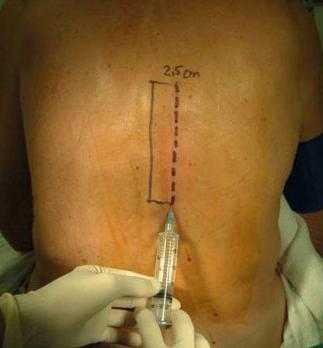
Применение глюкокортикоидов
Паравертебральная блокада с «Дипроспаном» применяется при системных коллагенозах. Медикамент на клеточном уровне купирует развитие воспаления. Перед введением лекарства область около остистого отростка обкалывается анестетиками: препаратом «Лидокаин» или «Новокаин». После этого заменяют иглу более длинной и толстой и производят обезболивание до дужки позвонка. После этого вводят смесь анестетика с препаратом «Дипроспан». К противопоказаниям к проведению процедуры относят сахарных диабет, тромбофлебит, остеопороз в выраженном течении, психозы, индивидуальную непереносимость, инфекционные патологии.
Использование анестетика
Паравертебральная новокаиновая блокада представляет собой процедуру, суть которой состоит в том, чтобы ввести препарат в зону наибольшей болезненности. В частности, к таким областям относят триггерные точки при перегруженных суставах и напряженных мышцах, участки прохождения нервов и местонахождения их сплетений. Паравертебральная блокада с использованием анестетика может дать непродолжительный эффект (20-30 минут). Тем не менее даже этого времени бывает вполне достаточно для активации нормального тонуса спазмированной мускулатуры.
Эффективность процедуры и противопоказания
Результативность проявляется снятием спазма на всем протяжении мышечного волокна, увеличением двигательного объема в суставе, снижения интенсивности болевой чувствительности локально либо на участке иннервации корешка нерва. Не рекомендована паравертебральная блокада, техника которой будет описана ниже, при выраженной брадикардии, синдроме слабости в синусовом узле, атриовентрикулярной блокаде второй/третьей степеней (исключением считаются случаи, когда для стимуляции желудочков введен зонд), кардиогенном шоке, артериальной гипотонии (выраженной), гиперчувствительности. К противопоказаниям относят наличие данных об эпилептиформных судорогах в анамнезе, спровоцированных анестетиками, а также нарушение печеночной функции.
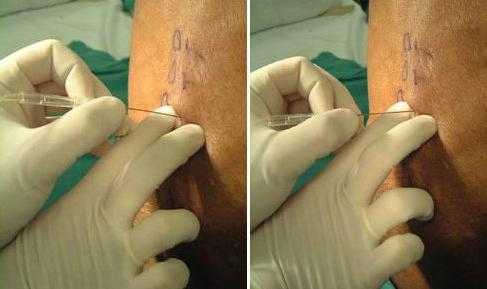
Ход процедуры
Как проводятся паравертебральные блокады? Техника выполнения предполагает проведение манипуляций в определенной последовательности. Пациент сначала укладывается на живот. Методом пальпации определяется участок максимальной болезненности. Как правило, эта область соответствует проекции канатика, пострадавшего более всего. Применяются также неврологические тесты, помогающие установить место, где будет осуществляться паравертебральная блокада. Техника проведения инъекции должна быть хорошо отработана у специалиста.
Участок обрабатывается спиртом или йодом. При помощи тонкой иглы в зону предполагаемой инъекции вкалывают анестетик («Новокаин») до формирования «лимонной корочки». Для приближения к участку выхода канатика вторую иглу (более длинную) вводят около линии остистых отростков (на расстоянии 3-4 см) в соответствии с нужным промежутком. По мере ее вхождения осуществляется впрыскивание 0.5% раствора «Новокаин». Игла вводится, пока не соприкоснется с поперечным отростком. Дальнейшее движение осуществляется в обход его снизу либо сверху в направлении к позвоночнику под углом в 30 град. относительно сагиттальной плоскости. Игла вводится еще на 2 см в глубину и впрыскивается 10-20 мл анестетика либо гидрокортизоновой эмульсии. Так, в целом, проводятся паравертебральные блокады. Техника выполнения предусматривает введение иглы в общем на 5-6 сантиметров.
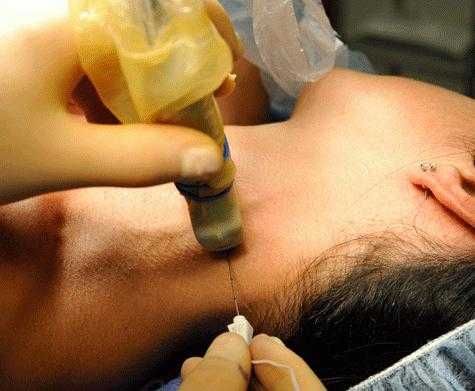
Острые случаи
Существует несколько методов, с помощью которых проводится паравертебральная блокада. Пояснично-крестцовый отдел считается достаточно проблематичной зоной, в особенности при острых болях и отсутствии монорадикулярного четкого синдрома. В связи с этим эффективны инъекции с трех точек. Введение осуществляется между позвонками Liv и Lv, Lv и S1 и в зоне первого крестцового отверстия. Вкалывание препарата «Гидрокортизон» именно в эти зоны обуславливается наиболее частыми повреждениями в них спинальных канатиков. Пациенту может назначаться двусторонняя паравертебральная блокада. Пояснично-крестцовый отдел в этом случае обкалывается из шести точек. В соответствии с состоянием пациента, интенсивностью и локализацией боли применяют разные дозировки препарата «Гидрокортизон». При подведении к одному канатику (на 1 укол) используется 10-30 мг. При правильном осуществлении процедуры болезненность снижается либо устраняется непосредственно после введения медикамента. Блокаду можно при необходимости повторить. Повторная инъекция допускается не раньше чем через 2-3 суток. После процедуры пациенту рекомендован постельный режим.
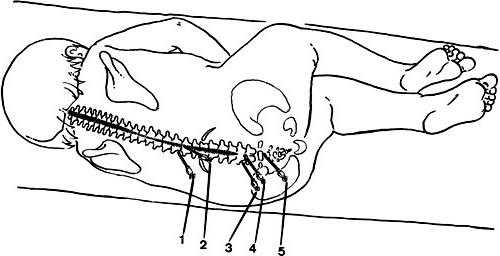
Прочие методики
Больной принимает положение лежа на животе. Его голова должна быть повернута в противоположную сторону от области, где будет поводиться паравертебральная блокада. Шейный отдел считается наиболее подвижным участком. В связи с этим травмируется эта зона чаще прочих. При проведении процедуры применяется 0.25% раствор анестетика в дозе 70-100 мг. Инъекционная игла вводится перпендикулярно поверхности кожи ближе к наружной границе разгибателя спины. Далее движение осуществляется до соприкосновения с поврежденным позвонком либо поперечным отростком. После этого игла смещается на 0.5-1 см в сторону. Последующие инъекции осуществляются на расстоянии 1.5 см от предыдущих. В некоторых случаях используется смесь препаратов «Новокаин» и «Гидрокортизон». Последнего берут 50-75 мг и доводят первым до 100 мл.
Использование смеси Афонина
Это еще один метод проведения паравертебральной пояснично-крестцовой блокады. К участку выхода канатика из отверстия (межпозвоночного) вводят 1.5-8 мг. Общий объем раствора колеблется в пределах 30-80 мл. Доза зависит от количества точек, используемых при блокаде. Терапевтический курс включает в себя однократную инфильтрацию, в случае если результат наступает достаточно быстро. Если эффект появляется медленно, то применяют 2-4 повторные блокады. Каждая следующая инъекция осуществляется на 5-6 сутки после прошлой. При введении пациент может испытывать различные ощущения в области иннервации соответствующих нервных волокон. Например, у больного может появиться чувство тяжести, парестезии, давления, ноющая боль.
fb.ru
Паравертебральная блокада — что это такое и как делается
Паравертебральная блокада, как инъекционная процедура, представляет собой особого плана лечебную манипуляцию, которая выполняется для эффективного купирования и быстрого снижения интенсивного болевого синдрома в области спины. Применяется инъекция для устранения физиологической боли, образованной непосредственно в позвоночнике.
Суть процедуры
С технической стороны паравертебральные блокады являются введением специальной смеси препаратов в пораженную часть позвоночника. Если говорить более простым языком, это стандартная инъекция, то есть укол, выполняемый в определенные места, находящиеся рядом с позвоночником.
Врач выбирает участки, находящиеся рядом с местами выхода нервных окончаний. Именно благодаря этому, быстро отключается общий болевой рефлекс, отмечается снятие отека и значительно улучшается питание тканей.
На сегодня блокады, основанные на инъекциях, являются одним из результативных и эффективных методов терапии. Это идеальная возможность быстро избавиться от изнуряющей боли.
Снятие болевого дискомфорта является не единственным преимуществом процедуры — это идеальная профилактика разных, не менее серьезных сопутствующих патологий. В частности, очень быстро уходит такое неприятное явление, как спазмирование мышц, являющееся автоматическим следствием боли. Налаживается функционирование естественных процессов, уходит постоянное напряжение и отечность.
Виды околопозвоночных блокад
На данный момент существует большое количество разновидностей процедур такого плана. Классификация разделяет ее на несколько видов по основному месту воздействия. Вот самые основные типы блокады:
- Тканевая – укол вводится в мягкие ткани, которые находятся рядом с пораженной частью позвоночного столба;
- Проводниковая – препараты вводятся эпидурально, перидурально, а также параневрально или же параваскулярно. После данной процедуры осуществляется блокировка нервных окончаний;
- Ганглионарная – инъекция проставляется в нервные узлы, а также в сплетения нервов;
- Рецепторная – проставляется в активные точки нервных связок, мышечных волокон, в поверхность кожи и сухожилий.
Подразделение на виды осуществляется также в зависимости от участка введения укола. Среди следующих видов и категорий блокад отмечаются те, что характеризуются, как грудная, более серьезная — шейная, популярная поясничная, а также крестцовая.
Уколы могут проставляться в такие части тела, как седалищный, затылочный, надлопаточный нервы, мышечные волокна головы и в иные места.
Вид и категория процедуры к каждому пациенту подбирается после обследования, то есть строго в индивидуальном порядке. Обязательно принимается во внимание первичное заболевание, общая клиническая картина, а также наличие сопутствующих патологий. Одновременно с этим на выбор оказывает влияние техника и опыт врача.
Преимущества блокады
В современной медицине существует достаточно много разнообразных методов обезболивания блокадой – глобальные и локальные. Среди основных положительных факторов каждой из них можно отметить:
- Возможность проставления инъекции максимально близко к источнику боли. Данный фактор является основанием максимально оперативного устранения болевых ощущений. После проставления укола лекарство сразу поступает в нужное место;
- На основании вышеуказанного преимущества автоматически вытекает второй положительный фактор – максимально быстрый эффект обезболивания;
- Минимальное количество побочных эффектов. Многие современные лекарственные препараты, которые принимаются перорально, или стандартные внутримышечные операции, изначально проникают в общий поток крови и только после этого доходят до нужного места. Некоторая часть важных компонентов «оседает» в органах, что значительно снижает их действия и вызывает определенные побочные эффекты. Блокада же полностью лишена подобных недостатков;
- Возможность многократного проведения. Подобная процедура не имеет побочных эффектов, на основании чего ее можно проводить столько раз, сколько нужно.

Все перечисленные выше преимущества и положительные стороны использования блокады делают ее одной из самых востребованных в современной медицине.
Показания к проведению
Паравертебральные инъекции назначаются и проводятся исключительно по показаниям опытного специалиста. Среди основных показаний можно выделить следующие заболевания:
- Радикулит;
- Разрушительный для позвонков остеохондроз;
- Проявления невралгии;
- Острое люмбаго;
- Протрузия;
- Миозиты — все формы;
- Защемление нерва;
- Хронические межпозвонковые грыжи.
Существует большое количество иных заболеваний, при которых может подойти паравертебральная блокада с дипроспаном. Это могут быть разные хронические болевые признаки, отек и воспаление нервных корешков, болевые ощущения, появляющиеся в процессе сдавливания нервного ствола, что часто происходит при давлении на мускулатуру.
Еще одним достаточно важным назначением процедуры являются разного плана травмы позвоночника.
Наиболее часто паравертебральная блокада поясничного и крестцового отдела назначается для лечения дегенеративных и дистрофических патологий всех возможных отделов позвоночного столба. Проведение мероприятия назначается исключительно специалистом строго в индивидуальном порядке, по специальным показаниям.
Также средство назначается в тех ситуациях, если человек страдает от сильных болевых ощущений, если страдает качество его жизни и в случае, если ранее проводимые методы терапии не обеспечили оптимальных результатов.
Как правило, для полного избавления от болевого синдрома вполне хватает одной процедуры. В более сложных ситуациях врач проводит курс из 2-15 мероприятий. Между каждой манипуляцией обычно выдерживается перерыв 4-5 недель.
Противопоказания
Основным противопоказанием к осуществлению подобного медицинского мероприятия является индивидуальная непереносимость назначенных медикаментов, которые входят в состав блокады. Одновременно с этим можно отметить наличие таких проблем со здоровьем, как:
- Обострение инфекционных заболеваний;
- Проблемы с сердцем;
- Почечная недостаточность;
- Заболевания печени;
- Разного плана сбои в центральной нервной системе;
- Пониженное давление;
- Эпилепсия;
- Лактация и беременность, вне зависимости от срока.
Врачи могут отложить проведение укола, если в процессе обследования обнаруживаются разные повреждения поверхности кожи, а также, если отмечаются инфекционные процессы.

После устранения подобных недомоганий, процедура может быть без проблем проведена.
Правила и техника проведения блокады
Блокада представляет собой стандартную лекарственную инъекцию. Несмотря на данный фактор, выполнять ее должен исключительно профессиональный опытный врач, так как уколы проставляются в позвоночник. Допущенная ошибка в процессе выполнения процедуры в состоянии привести к определенным осложнениям.
От грамотности проведения мероприятия зависит терапевтический эффект, а также общая безопасность человека в плане предотвращения осложнений.
Паравертебральная блокада назначается терапевтом или остеопатом, а проводится нейрохирургами или неврологами в кабинете, специально предназначенным для этой цели. Помещение должно быть не просто полностью оборудованным, но также идеально стерильным.
Описываемые блокады относятся к категории сегментарных процедур. Они проставляются в предварительно установленные участки позвоночного столба. Выбираются такие сегменты, которые находятся рядом с соединительной тканью, а также это могут быть мышечные волокна и элементы костной скелетной системы.
На каждом подобном участке задействуются свои индивидуальные нервные волокна, переключающиеся между собой и оказывающие друг на друга положительное влияние. Довольно часто подобное перекрещивание предоставляет возможность посредством самого обычного укола оказать максимально достаточно яркий терапевтический положительный эффект.

Подобный результат достигается за счет того, что блокада состоит из смеси определенных лекарственных средств. Данный состав вводится непосредственно в то место, где болевые ощущения проявляются наиболее стойко.
Цели проставления блокады
В процессе подготовки кожа, куда будет проставляться инъекция, обрабатывается специальными антисептическими средствами. Обычно это раствор медицинского спирта и йода. После этого ставится сама анестезия посредством тонкой иглы. Специалист проставляет несколько уколов с левой и с правой стороны от пораженных сегментов.
Как только анестезия подействует, ставится сама инъекция. Здесь уже используется более толстая игла. Не стоит бояться ее, так как онемение от обезболивания отмечается достаточно существенное. С ее помощью вводится определенная смесь лекарственных средств. Грамотно продуманный состав сразу после введения обволакивает корешки нервов, за счет чего достигается нужный эффект.
Если правильно подобрать препараты, можно достигнуть таких целей, как:
- Эффективное устранение боли;
- Снятие отечности;
- Снижение воспалительного процесса.
Многие прибегают к подобной процедуре, чтобы убрать болевой изматывающий синдром. Подобного результата можно добиться за счет того, что кровеносные сосуды расширяются. Одновременно с этим снижается отек.
Если процедура будет проведена профессионалом, если будут соблюдены все нормы и правила проставления, а также техника безопасности, паравертебральная блокада выполнит свою основную цель – купирует острый болевой синдром.

Порядок проведения блокады
Процесс проведения описываемой инъекции несколько отличается от того фактора, в какую часть позвоночника вводятся препараты. Ниже можно ознакомиться с двумя основными вариантами проведения мероприятия – в шейный и поясничный участок позвоночника.
Укол в шейный отдел
Для осуществления подобной процедуры используется специальный предварительно подготовленный раствор Новокаина в общей концентрации 0,25%. Человек укладывается на живот, при этом голову поворачивает в противоположную от проставления укола сторону. Участок, куда будет проставлена инъекция, предварительно обрабатывается стандартными антисептическими средствами.
Игла укола располагается ближе к внешнему краю разгибателя спины и строго перпендикулярно коже. После этого ее перемещают, пока не произойдет прикосновение в основному поперечно расположенному отростку или к поврежденному позвонку.
Затем ее смещают немного в сторону примерно на 1 см. Все последующие инъекции вводятся примерно на 1,5 см друг от друга. В более сложных ситуациях врачи назначают состав на основе таких препаратов, как Новокаин и Гидрокартизон.

Метод проведения инъекции в поясничном и крестцовом отделе
Процесс проставления блокады проводится по специально установленной схеме. Здесь существует две основные методики осуществления процедуры. Каждая отличается своими особенностями.
Первый вариант
При проведении этого варианта больной ложится на живот. Специалист посредством проведения обычной пальпации выявляет сегмент воспаления и тщательно обрабатывает его медицинским антисептиком. При помощи тонкой иголки ставится 4 укола с Новокаином, пока не образуется лимонная корочка. Некоторое время ожидается онемение участка.
Потом берется игла примерно 10 см длиной и посредством нее с одновременным смещением в сторону от основных остистых отростков вводится выбранная смесь медикаментов в пространство рядом с позвоночником.
Игла должна вводиться до полного упора в выбранный отросток. В процессе продвижения осуществляется постоянное введение лекарственного средства.
После этого игла на пару сантиметров вытягивается и направляется непосредственно под отросток, расположенный поперечно. Вводится определенное предварительно установленное количество раствора. Обычно от общего размера патологии проставляется от 3 до 6 точек проведенной блокады.

Второй вариант
Этап подготовки здесь примерно такой же, как при первом варианте. Человек укладывается на живот, а участок болезненности обрабатывается антисептиком. Поверхностно все обкалывается раствором обычного Новокаина до той же лимонной кожицы.
Достаточно длинная игла вводится над специальным остистым отростком одного из смещенных позвонков. Врач двигает иглой по всей поверхности выбранного отростка, стараясь ощутить легкое скольжение по поверхности кости.
При осуществлении данного процесса непрерывно вводится выбранный раствор.
Игла инъекционного прибора вводится, пока не будет достигнута дуга позвоночного столба. После этого она передвигается примерно на 1,5 см к расположенной по середине линии туловища. Одновременно с этим игла немного высовывается и производится дополнительное введение медикамента.
Очень важно проследить за тем, чтобы процедура проводилась опытным квалифицированным нейрохирургом. Так можно обеспечить наступление нужного результата без каких-либо осложнений и без причинения вреда общему самочувствию.

Какие препараты используются?
В прямой зависимости от общего количества используемых препаратов можно выделить следующие категории и виды блокад:
- Однокомпонентные – задействуется одно лекарственное средство;
- Двухкомпонентное – вводится сразу два лекарства;
- Многокомпонентные – в пораженный участок вводится специальная смесь из трех и более лекарственных средств.
Для проведения такой процедуры могут быть использованы медикаменты самых разных групп. Ниже описаны самые популярные препараты и их назначение.
Местные обезболивающие средства
Лекарства данной категории являются основной частью блокады. Они задействуются во всех без исключения видах процедуры, при всех видах позвоночных патологий с сильным болевым синдромом.
Грамотно подобранные анестетики в процессе контакта их с нервными волокнами эффективно блокируют проведение по ним болевых импульсов. Это позволяет обеспечить быстрое отключение общего болевого рефлекса и иных видов повышенной чувствительности на участке проставления инъекций.
На данный момент используются разные обезболивающие препараты, среди которых большой популярностью пользуется Новокаин.
Преимуществом именного этого лекарственного средства является максимально быстрое достижение положительного эффекта. Примерно через 2-5 минут после введения больной чувствует значительное улучшение общего состояния, так как боль уходит.
Общий положительный эффект длится около двух часов, на протяжении которых человек чувствует себя очень хорошо и комфортно. Выпускается препарат в виде обычного жидкого прозрачного раствора в общей концентрации 0,25%, 0,5%, 1% и 2%.
Не менее часто используется Лидокаин. Данный препарат в состоянии оказать более долговременный обезболивающий эффект, который длится более 3 часов. В некоторых ситуациях в состав смеси включается Меркаин. Его положительное действие развивается значительно позже, примерно через 20 минут.
При этом продолжительность положительного эффекта может длиться до 5 часов. Лекарственное средство используется не очень часто, так как характеризуется большим количеством побочных эффектов.

Кортикостероиды
Данная категория лекарственных средств в состоянии оказать на больного достаточно серьезное противовоспалительное действие. Используя их, можно на долгое время, достаточно быстро устранить все болевые ощущения, а также убрать отечность воспаленного участка. Одновременно с этим препараты позволяют избавиться от аллергии и предупредить возможный аллергический приступ.
В большинстве случаев медикаменты вводятся одновременно с анастетиками, применяемыми в блокадах, и ставятся в самых разных участках позвоночника. Нередко препараты назначают при разных патологиях, развивающихся в суставах. Среди самых популярных представителей лекарств данной категории можно отметить:
- Дипроспан – характеризуется пролонгированным результатом. Используется для полного и эффективного удаления болей. Лекарство специалисты задействуют для обработки мягких тканей и в качестве обычных невральных блокад;
- Дексаметазон – отличается уникальным положительным результатом, который активируется достаточно оперативно. Применяется исключительно для мягких тканей и многочисленных суставов;
- Препарат Гидрокортизон – характеризуется моментальным результатом. Незаменим для проведения невральных медицинских блокад;
- Кеналог – преимущественен своим долговременным и довольно выраженным эффектом. Препарат прямо показан для проведения блокад самых разных частей столба позвоночника.
- Дипроспан
- Дексаметазон
- Гидрокортизон
- Кеналог
В стандартных многокомпонентных процедурах довольно часто используются и иные лекарства. Большинство из них направлено на усиление общей интенсивности воздействия тех главных компонентов, которые предназначены для оказания положительного эффекта в процессе излечения выявленного заболевания.
Среди подобных дополнительных препаратов можно выделить витамины всех групп В, Румалон, Лидаза, а также Платифилин, АТФ и другие.
- Румалон
- Лидаза
- Платифиллин
Подводя итоги
Профессиональные медики считают, что ярко выраженный острый болевой синдром, возникающий в позвоночнике или в нижних конечностях, незамедлительно должен быть устранен. Если полностью не купировать болевые ощущения, они будут провоцировать стремительное развитие достаточно серьезных расстройств психогенного характера.
Все это приведет к значительному ухудшению общего процесса выздоровления и последующей терапии. Именно по этой причине блокада в околопозвоночное пространство является оптимальной и обязательной процедурой.
sustavi.guru
Паравертебральная блокада — что это такое и как делается
Паравертебральная блокада, как инъекционная процедура, представляет собой особого плана лечебную манипуляцию, которая выполняется для эффективного купирования и быстрого снижения интенсивного болевого синдрома в области спины. Применяется инъекция для устранения физиологической боли, образованной непосредственно в позвоночнике.
Суть процедуры
С технической стороны паравертебральные блокады являются введением специальной смеси препаратов в пораженную часть позвоночника. Если говорить более простым языком, это стандартная инъекция, то есть укол, выполняемый в определенные места, находящиеся рядом с позвоночником.
Врач выбирает участки, находящиеся рядом с местами выхода нервных окончаний. Именно благодаря этому, быстро отключается общий болевой рефлекс, отмечается снятие отека и значительно улучшается питание тканей.
На сегодня блокады, основанные на инъекциях, являются одним из результативных и эффективных методов терапии. Это идеальная возможность быстро избавиться от изнуряющей боли.
Снятие болевого дискомфорта является не единственным преимуществом процедуры — это идеальная профилактика разных, не менее серьезных сопутствующих патологий. В частности, очень быстро уходит такое неприятное явление, как спазмирование мышц, являющееся автоматическим следствием боли. Налаживается функционирование естественных процессов, уходит постоянное напряжение и отечность.
Виды околопозвоночных блокад
На данный момент существует большое количество разновидностей процедур такого плана. Классификация разделяет ее на несколько видов по основному месту воздействия. Вот самые основные типы блокады:
- Тканевая – укол вводится в мягкие ткани, которые находятся рядом с пораженной частью позвоночного столба;
- Проводниковая – препараты вводятся эпидурально, перидурально, а также параневрально или же параваскулярно. После данной процедуры осуществляется блокировка нервных окончаний;
- Ганглионарная – инъекция проставляется в нервные узлы, а также в сплетения нервов;
- Рецепторная – проставляется в активные точки нервных связок, мышечных волокон, в поверхность кожи и сухожилий.
Подразделение на виды осуществляется также в зависимости от участка введения укола. Среди следующих видов и категорий блокад отмечаются те, что характеризуются, как грудная, более серьезная — шейная, популярная поясничная, а также крестцовая.
Уколы могут проставляться в такие части тела, как седалищный, затылочный, надлопаточный нервы, мышечные волокна головы и в иные места.
Вид и категория процедуры к каждому пациенту подбирается после обследования, то есть строго в индивидуальном порядке. Обязательно принимается во внимание первичное заболевание, общая клиническая картина, а также наличие сопутствующих патологий. Одновременно с этим на выбор оказывает влияние техника и опыт врача.
Преимущества блокады
В современной медицине существует достаточно много разнообразных методов обезболивания блокадой – глобальные и локальные. Среди основных положительных факторов каждой из них можно отметить:
- Возможность проставления инъекции максимально близко к источнику боли. Данный фактор является основанием максимально оперативного устранения болевых ощущений. После проставления укола лекарство сразу поступает в нужное место;
- На основании вышеуказанного преимущества автоматически вытекает второй положительный фактор – максимально быстрый эффект обезболивания;
- Минимальное количество побочных эффектов. Многие современные лекарственные препараты, которые принимаются перорально, или стандартные внутримышечные операции, изначально проникают в общий поток крови и только после этого доходят до нужного места. Некоторая часть важных компонентов «оседает» в органах, что значительно снижает их действия и вызывает определенные побочные эффекты. Блокада же полностью лишена подобных недостатков;
- Возможность многократного проведения. Подобная процедура не имеет побочных эффектов, на основании чего ее можно проводить столько раз, сколько нужно.

Все перечисленные выше преимущества и положительные стороны использования блокады делают ее одной из самых востребованных в современной медицине.
Показания к проведению
Паравертебральные инъекции назначаются и проводятся исключительно по показаниям опытного специалиста. Среди основных показаний можно выделить следующие заболевания:
- Радикулит;
- Разрушительный для позвонков остеохондроз;
- Проявления невралгии;
- Острое люмбаго;
- Протрузия;
- Миозиты — все формы;
- Защемление нерва;
- Хронические межпозвонковые грыжи.
Существует большое количество иных заболеваний, при которых может подойти паравертебральная блокада с дипроспаном. Это могут быть разные хронические болевые признаки, отек и воспаление нервных корешков, болевые ощущения, появляющиеся в процессе сдавливания нервного ствола, что часто происходит при давлении на мускулатуру.
Еще одним достаточно важным назначением процедуры являются разного плана травмы позвоночника.
Наиболее часто паравертебральная блокада поясничного и крестцового отдела назначается для лечения дегенеративных и дистрофических патологий всех возможных отделов позвоночного столба. Проведение мероприятия назначается исключительно специалистом строго в индивидуальном порядке, по специальным показаниям.
Также средство назначается в тех ситуациях, если человек страдает от сильных болевых ощущений, если страдает качество его жизни и в случае, если ранее проводимые методы терапии не обеспечили оптимальных результатов.
Как правило, для полного избавления от болевого синдрома вполне хватает одной процедуры. В более сложных ситуациях врач проводит курс из 2-15 мероприятий. Между каждой манипуляцией обычно выдерживается перерыв 4-5 недель.
Противопоказания
Основным противопоказанием к осуществлению подобного медицинского мероприятия является индивидуальная непереносимость назначенных медикаментов, которые входят в состав блокады. Одновременно с этим можно отметить наличие таких проблем со здоровьем, как:
- Обострение инфекционных заболеваний;
- Проблемы с сердцем;
- Почечная недостаточность;
- Заболевания печени;
- Разного плана сбои в центральной нервной системе;
- Пониженное давление;
- Эпилепсия;
- Лактация и беременность, вне зависимости от срока.
Врачи могут отложить проведение укола, если в процессе обследования обнаруживаются разные повреждения поверхности кожи, а также, если отмечаются инфекционные процессы.

После устранения подобных недомоганий, процедура может быть без проблем проведена.
Правила и техника проведения блокады
Блокада представляет собой стандартную лекарственную инъекцию. Несмотря на данный фактор, выполнять ее должен исключительно профессиональный опытный врач, так как уколы проставляются в позвоночник. Допущенная ошибка в процессе выполнения процедуры в состоянии привести к определенным осложнениям.
От грамотности проведения мероприятия зависит терапевтический эффект, а также общая безопасность человека в плане предотвращения осложнений.
Паравертебральная блокада назначается терапевтом или остеопатом, а проводится нейрохирургами или неврологами в кабинете, специально предназначенным для этой цели. Помещение должно быть не просто полностью оборудованным, но также идеально стерильным.
Описываемые блокады относятся к категории сегментарных процедур. Они проставляются в предварительно установленные участки позвоночного столба. Выбираются такие сегменты, которые находятся рядом с соединительной тканью, а также это могут быть мышечные волокна и элементы костной скелетной системы.
На каждом подобном участке задействуются свои индивидуальные нервные волокна, переключающиеся между собой и оказывающие друг на друга положительное влияние. Довольно часто подобное перекрещивание предоставляет возможность посредством самого обычного укола оказать максимально достаточно яркий терапевтический положительный эффект.

Подобный результат достигается за счет того, что блокада состоит из смеси определенных лекарственных средств. Данный состав вводится непосредственно в то место, где болевые ощущения проявляются наиболее стойко.
Цели проставления блокады
В процессе подготовки кожа, куда будет проставляться инъекция, обрабатывается специальными антисептическими средствами. Обычно это раствор медицинского спирта и йода. После этого ставится сама анестезия посредством тонкой иглы. Специалист проставляет несколько уколов с левой и с правой стороны от пораженных сегментов.
Как только анестезия подействует, ставится сама инъекция. Здесь уже используется более толстая игла. Не стоит бояться ее, так как онемение от обезболивания отмечается достаточно существенное. С ее помощью вводится определенная смесь лекарственных средств. Грамотно продуманный состав сразу после введения обволакивает корешки нервов, за счет чего достигается нужный эффект.
Если правильно подобрать препараты, можно достигнуть таких целей, как:
- Эффективное устранение боли;
- Снятие отечности;
- Снижение воспалительного процесса.
Многие прибегают к подобной процедуре, чтобы убрать болевой изматывающий синдром. Подобного результата можно добиться за счет того, что кровеносные сосуды расширяются. Одновременно с этим снижается отек.
Если процедура будет проведена профессионалом, если будут соблюдены все нормы и правила проставления, а также техника безопасности, паравертебральная блокада выполнит свою основную цель – купирует острый болевой синдром.

Порядок проведения блокады
Процесс проведения описываемой инъекции несколько отличается от того фактора, в какую часть позвоночника вводятся препараты. Ниже можно ознакомиться с двумя основными вариантами проведения мероприятия – в шейный и поясничный участок позвоночника.
Укол в шейный отдел
Для осуществления подобной процедуры используется специальный предварительно подготовленный раствор Новокаина в общей концентрации 0,25%. Человек укладывается на живот, при этом голову поворачивает в противоположную от проставления укола сторону. Участок, куда будет проставлена инъекция, предварительно обрабатывается стандартными антисептическими средствами.
Игла укола располагается ближе к внешнему краю разгибателя спины и строго перпендикулярно коже. После этого ее перемещают, пока не произойдет прикосновение в основному поперечно расположенному отростку или к поврежденному позвонку.
Затем ее смещают немного в сторону примерно на 1 см. Все последующие инъекции вводятся примерно на 1,5 см друг от друга. В более сложных ситуациях врачи назначают состав на основе таких препаратов, как Новокаин и Гидрокартизон.

Метод проведения инъекции в поясничном и крестцовом отделе
Процесс проставления блокады проводится по специально установленной схеме. Здесь существует две основные методики осуществления процедуры. Каждая отличается своими особенностями.
Первый вариант
При проведении этого варианта больной ложится на живот. Специалист посредством проведения обычной пальпации выявляет сегмент воспаления и тщательно обрабатывает его медицинским антисептиком. При помощи тонкой иголки ставится 4 укола с Новокаином, пока не образуется лимонная корочка. Некоторое время ожидается онемение участка.
Потом берется игла примерно 10 см длиной и посредством нее с одновременным смещением в сторону от основных остистых отростков вводится выбранная смесь медикаментов в пространство рядом с позвоночником.
Игла должна вводиться до полного упора в выбранный отросток. В процессе продвижения осуществляется постоянное введение лекарственного средства.
После этого игла на пару сантиметров вытягивается и направляется непосредственно под отросток, расположенный поперечно. Вводится определенное предварительно установленное количество раствора. Обычно от общего размера патологии проставляется от 3 до 6 точек проведенной блокады.

Второй вариант
Этап подготовки здесь примерно такой же, как при первом варианте. Человек укладывается на живот, а участок болезненности обрабатывается антисептиком. Поверхностно все обкалывается раствором обычного Новокаина до той же лимонной кожицы.
Достаточно длинная игла вводится над специальным остистым отростком одного из смещенных позвонков. Врач двигает иглой по всей поверхности выбранного отростка, стараясь ощутить легкое скольжение по поверхности кости.
При осуществлении данного процесса непрерывно вводится выбранный раствор.
Игла инъекционного прибора вводится, пока не будет достигнута дуга позвоночного столба. После этого она передвигается примерно на 1,5 см к расположенной по середине линии туловища. Одновременно с этим игла немного высовывается и производится дополнительное введение медикамента.
Очень важно проследить за тем, чтобы процедура проводилась опытным квалифицированным нейрохирургом. Так можно обеспечить наступление нужного результата без каких-либо осложнений и без причинения вреда общему самочувствию.

Какие препараты используются?
В прямой зависимости от общего количества используемых препаратов можно выделить следующие категории и виды блокад:
- Однокомпонентные – задействуется одно лекарственное средство;
- Двухкомпонентное – вводится сразу два лекарства;
- Многокомпонентные – в пораженный участок вводится специальная смесь из трех и более лекарственных средств.
Для проведения такой процедуры могут быть использованы медикаменты самых разных групп. Ниже описаны самые популярные препараты и их назначение.
Местные обезболивающие средства
Лекарства данной категории являются основной частью блокады. Они задействуются во всех без исключения видах процедуры, при всех видах позвоночных патологий с сильным болевым синдромом.
Грамотно подобранные анестетики в процессе контакта их с нервными волокнами эффективно блокируют проведение по ним болевых импульсов. Это позволяет обеспечить быстрое отключение общего болевого рефлекса и иных видов повышенной чувствительности на участке проставления инъекций.
На данный момент используются разные обезболивающие препараты, среди которых большой популярностью пользуется Новокаин.
Преимуществом именного этого лекарственного средства является максимально быстрое достижение положительного эффекта. Примерно через 2-5 минут после введения больной чувствует значительное улучшение общего состояния, так как боль уходит.
Общий положительный эффект длится около двух часов, на протяжении которых человек чувствует себя очень хорошо и комфортно. Выпускается препарат в виде обычного жидкого прозрачного раствора в общей концентрации 0,25%, 0,5%, 1% и 2%.
Не менее часто используется Лидокаин. Данный препарат в состоянии оказать более долговременный обезболивающий эффект, который длится более 3 часов. В некоторых ситуациях в состав смеси включается Меркаин. Его положительное действие развивается значительно позже, примерно через 20 минут.
При этом продолжительность положительного эффекта может длиться до 5 часов. Лекарственное средство используется не очень часто, так как характеризуется большим количеством побочных эффектов.

Кортикостероиды
Данная категория лекарственных средств в состоянии оказать на больного достаточно серьезное противовоспалительное действие. Используя их, можно на долгое время, достаточно быстро устранить все болевые ощущения, а также убрать отечность воспаленного участка. Одновременно с этим препараты позволяют избавиться от аллергии и предупредить возможный аллергический приступ.
В большинстве случаев медикаменты вводятся одновременно с анастетиками, применяемыми в блокадах, и ставятся в самых разных участках позвоночника. Нередко препараты назначают при разных патологиях, развивающихся в суставах. Среди самых популярных представителей лекарств данной категории можно отметить:
- Дипроспан – характеризуется пролонгированным результатом. Используется для полного и эффективного удаления болей. Лекарство специалисты задействуют для обработки мягких тканей и в качестве обычных невральных блокад;
- Дексаметазон – отличается уникальным положительным результатом, который активируется достаточно оперативно. Применяется исключительно для мягких тканей и многочисленных суставов;
- Препарат Гидрокортизон – характеризуется моментальным результатом. Незаменим для проведения невральных медицинских блокад;
- Кеналог – преимущественен своим долговременным и довольно выраженным эффектом. Препарат прямо показан для проведения блокад самых разных частей столба позвоночника.
- Дипроспан
- Дексаметазон
- Гидрокортизон
- Кеналог
В стандартных многокомпонентных процедурах довольно часто используются и иные лекарства. Большинство из них направлено на усиление общей интенсивности воздействия тех главных компонентов, которые предназначены для оказания положительного эффекта в процессе излечения выявленного заболевания.
Среди подобных дополнительных препаратов можно выделить витамины всех групп В, Румалон, Лидаза, а также Платифилин, АТФ и другие.
- Румалон
- Лидаза
- Платифиллин
Подводя итоги
Профессиональные медики считают, что ярко выраженный острый болевой синдром, возникающий в позвоночнике или в нижних конечностях, незамедлительно должен быть устранен. Если полностью не купировать болевые ощущения, они будут провоцировать стремительное развитие достаточно серьезных расстройств психогенного характера.
Все это приведет к значительному ухудшению общего процесса выздоровления и последующей терапии. Именно по этой причине блокада в околопозвоночное пространство является оптимальной и обязательной процедурой.
kneehurt.ru
техника, показания, препараты, динамика, осложнения
Паравертебральная блокада – это лечебная манипуляция, выполняемая с целью полного купирования или снижения интенсивности болевого синдрома, локализующегося в области позвоночника.
Технически паравертебральные или околопозвоночные блокады – это введение определенной смеси препаратов в пораженную область. Если говорить просто – это обычная инъекция (укол), выполненная у позвоночника, около места выхода нервных корешков, позволяющая временно «отключить» болевой рефлекс, уменьшить отек вокруг нервного корешка и улучшить его питание.
Блокады сегодня являются одним из самых эффективных и популярных методов лечения, позволяющих избавиться от боли самым коротким и действенным путем.
Кроме того, процедура совмещает в себе функции не только обезболивания, но и профилактики появления сопутствующих заболеваний. При хроническом болевом синдроме наблюдается спазмирование мышц, что приводит к нарушению их нормального функционирования, появлению отечности, постоянного напряжения.
Таким образом, можно говорить о том, что блокада – это не просто избавление от боли, но и весьма эффективная лечебная мера против развития возможных паталогических состояний.
Преимущества блокады
Существует много методов обезболивания (локального или глобального), но далеко не все имеют преимущества, выгодно отличающие этот метод от других.
Максимальная близость инъекции к участку боли
Если обезболивающие лекарства попадают в организм через обычные внутримышечные инъекции, степень эффективности препарата снижается по причине «дальности» укола и более затяжной длительностью поступления лекарства к участку боли.
Быстрый обезболивающий эффект
Лекарство быстро проникает в область поражения, уменьшая прохождение болевого импульса по проводникам нервной системы.
Минимум побочных эффектов
Если обезболивающие препараты принимать перорально или проводить стандартные внутримышечные инъекции, лекарства сначала попадают в общий кровоток и гораздо позже (и не в полном объеме) доходят до места поражения. Кроме того, что часть препаратов оседает там, где не нужно, эффект обезболивания будет гораздо слабее.
Многократность проведения
Так как блокада обладает минимальными побочными эффектами, а терапевтический эффект при этом весьма выражен, процедуру можно повторять столько раз, сколько это будет необходимо в каждом конкретном случае.
www.klinikasoyuz.ru
что это такое, техника выполнения
Устранение болей — основная задача, преследуемая врачами-вертебролагами. Чем интенсивнее болезненные ощущения, тем выше вероятность перехода патологии в хроническую форму и возникновения неблагоприятных осложнений как соматического, так и психогенного характера. Только после устранения беспокоящей симптоматики можно приступать к прочим лечебным мероприятиям. С этой целью и применяется паравертебральная блокада.
Общие сведения
Что это такое паравертебральная блокада, расскажет лечащий врач. Метод представляет собой введение инъекционных обезболивающих препаратов при околопозвоночных болях в место, где наиболее ощутима неприятная симптоматика, то есть вблизи позвоночного столба, туда, где выходят нервные окончания.
Это позволяет:
- быстро купировать болезненность;
- усилить поступление питательных веществ к нерву;
- снизить выраженность отёка.
Блокада, кроме лечебных целей, применяется также в качестве профилактики. Сильная болезненность может вызывать спазмы мышцы, приводить к нарушениям функциональных способностей позвоночника. При выполнении же такого обезболивания предотвращается прогрессирование названных процессов.
Порой методика применяется в диагностических целях. В связи с тем, что некоторые патологии трудно поддаются диагностики, то выполнение блокады помогает прояснить ситуацию. Например, если после введения препаратов в пояснично-крестцовую область отмечается устранение беспокоящей симптоматики, то со всей вероятностью можно предположить, что эта зона является их источником.
Паравертебральная блокада позволяет быстро и действенно устранить болезненность.
Особенности
Выполнение инъекций производится в определённые участки — это обеспечивает локальную анестезию нервных окончаний.
Введение препаратов может осуществляться также в:
- полость сустава;
- суставную сумку.
Происходит блокирование ноцирецепторов этой области. Дополнительно к обезболивающему добавляются кортикостероиды, которые эффективно позволяют устранить воспаление и дискомфорт в области сустава. Их применение в этом случае показано при отсутствии результата от других лечебных мероприятий. Проведение лечения должно осуществляться под контролем УЗИ (ультразвукового исследования сустава).
Преимущества блокады
Нервы, отходящие от позвоночника, разветвляются и отвечают за иннервацию определённых участков тела человека. В связи с этим при проведении блокад возможно обезболивание не только зоны позвоночника, но и более отдалённых областей. Поэтому такая методика называется сегментарной, что и отличает её от локальных способов.
Все разновидности позвоночных блокад в сравнении с прочими обезболивающими способами обладают рядом преимуществ, а именно:
- Содействуют очень быстрому устранению болезненности. Передача болевых сигналов в спинной и головной мозг прерывается мгновенно, что не наблюдается ни при одном другом способе.
- Вероятность развития неблагоприятных реакций минимальна. Лекарственный препарат вводится непосредственно в очаг, поэтому его влияние на другие органы и ткани снижено. При внутривенном, внутримышечном введение лекарств, а также приёме таблетированных форм происходит их всасывание в кровяное русло, где они разносятся по всему организму, и лишь потом достигают места назначения. В этих случаях часть препарата оседает в других местах и к участку поражения доходит в меньшем количестве, что, в свою очередь, и снижает его действие. При блокадах такого нет.
- Возможно многократное проведение блокад.
- Место укола максимально расположено к патологическому очагу.
- Оказывается комплексное воздействие, а именно устраняется не только беспокоящая симптоматика, но и воспаление, отёк, спазм.
Значительное количество положительных отзывов свидетельствует о высокой эффективности методики, быстром устранении болезненности.
Большой список преимуществ паравертебральных блокад делает методику достаточно востребованной во врачебной практике.
Показания к использованию обезболивания
Проведение паравертебральных блокад показано при патологиях позвоночника, нервных тканей, мышц, сопровождающихся выраженным болевым синдромом, и при неэффективности прочих способов обезболивания. Принимается решение об осуществлении процедур исключительно лечащим врачом, который опирается на результаты полученных исследований и состояние пациента.
Выполняются блокады преимущественно при следующих состояниях:
- при остеохондрозе, грыжах межпозвоночных;
- при травмировании позвоночника, переломе рёбер;
- при межрёберных невралгиях, защемлении нервов, радикулитах;
- при миозитах (воспалении мышц), опоясывающих герпетических высыпаниях;
- при интенсивных болезненных ощущениях в пояснице, а также при почечной или печёночной колике.
Назначаются подобные обезболивающие процедуры в каждом случае индивидуально, учитывается при этом вид патологии и её тяжесть, однако, всегда основным показанием выступает выраженный болевой синдром.
Противопоказания
Паравертбральная блокада является довольно сложной в техническом выполнении процедурой. К проведению имеется значительное количество противопоказаний, которые разделяются на абсолютные и относительные.
Не выполняется такой метод обезболивания детям, беременным женщинам на любом сроке, кормящим матерям, при наличии инфекционных болезней, а также в случае печёночной, почечной недостаточности, эпилепсии.
А также не рекомендовано применение методики при:
- Индивидуальной чувствительности или непереносимости лекарственных средств, используемых для обезболивания.
- Склонности к пониженному артериальному давлению.
- Патологиях центральной нервной системы.
- Заболеваниях сердца, нарушениях ритма.
- Повышенной температуре тела.
Блокады не проводятся в случае наличия опухолевидных образований, воспалительных процессов, ран, повреждений в зоне, предполагаемого введения препарата. А также их выполнение противопоказано при нарушениях свёртываемости крови, лечении гепарином.
Требует особой осторожно проведение блокад при искривлениях позвоночника, нарушениях осанки в связи с возрастанием в этих случаях риска прокола эпидуральной оболочки.
Техника
Процедура введения анестезирующих средств в паравертебральную область должна проводиться только доктором (неврологом, нейрохирургом). Любые ошибки могут приводить к серьёзным осложнениям и последствиям.
Выполняется процедура в специально предназначенном для этих целей помещении, которое должно быть стерильным.
Паравертебралная блокада и техника её выполнения различаются в зависимости от отдела позвоночника введения инъекции:
- грудной;
- область шеи;
- пояснично-крестцовый.
Для введения лекарства в шейную область необходимо, чтобы пациент занял лежачее положение на животе, голова отворачивается в противоположную сторону от области введения инъекции. Участок кожи предварительно смазывается антисептическим раствором.
Игла располагается только перпендикулярно кожным покровам и ближе к внешнему разгибателю спины. Введение производится до момента встречи с позвонком, после чего её смещают на 1 сантиметр. Последующие паравертебральные блокады шейной области выполняются на расстоянии в 1,5 сантиметра друг от друга.
Проведение блокад в области поясницы и крестца осуществляется двумя способами:
- В первом случае пациенту необходимо лечь на живот. Врач путём прощупывания определяет наиболее болезненную точку, после чего обрабатывает эту область антисептическим раствором. Вначале берётся тонкая игла, с помощью которой осуществляются 4 внутрикожные новокаиновые инъекции. Даётся некоторое время для наступления онемения этого участка кожи. После берётся игла длиной в 10 сантиметров. С помощью неё осуществляется введение препаратов в пространство рядом с позвоночником, ориентиром служат остистые отростки. Необходимо, чтобы игла полностью в них упёрлась. На протяжении её продвижения постоянно осуществляется введение лекарства. Затем игла немного вынимается и направляется под поперечный отросток. В каждом сегменте вводится определённое количество препарата. Чем оно крупнее, тем больше требуется лекарства.
- Второй способ во многом схож с первым. Процесс подготовки аналогичен, пациент укладывается на живот, прощупывается наиболее болезненная точка, обрабатывается антисептическим раствором, участок обкалывается анестетиком для обезболивания. Только в этом случае введение иглы осуществляется над остистыми отростками и продвижение по их поверхности до момента достижения позвоночной дуги. Потом сдвигают на 1,5 от срединной линии и слегка высовывают, при этом введение лекарство продолжается непрерывно.
Более детально особенности техники паравертебральной блокады можно изучить, просмотрев видео и фото, размещённые в интернете.
Для устранения болезненности хватает даже проведения одной процедуры, однако, для достижения стойкого результата требуется курсовое лечение.
Механизм действия паравентеральной блокады заключается в том, что введённый анестетик сразу же оседает на нервных волокнах. В результате его влияния на обменные процессы происходит блокирование проведение нервного импульса, что и приводит к устранению болезненности.
Применяемые препараты
В одной инъекции могут вводиться один или сразу два и более компонентов. Такой подход позволяет достичь наиболее положительного результата.
Для обезболивания преимущественно используются две группы лекарств:
- местные анестетики;
- глюкокортикостероиды.
Дополнительно также могут вводится:
- витамины группы В, позволяющие усилить обезболивающий эффект;
- антигистаминные средства с целью предупреждения возникновения аллергических реакций;
- сосудорасширяющие для достижения стойкого терапевтического результата от анестетиков;
- хондропротекторы (для стимуляции репарации тканей используется природный препарат «Алфлутоп»).
Наиболее часто используемые местные анестетики представлены Лидокаином, Новокаином, Бупивакаином, Меркаином. Их выраженность действия во многом зависит от концентрации раствора, однако с её повышением увеличивается и токсичность этих препаратов. В связи с этим важно с осторожностью подходить к подбору дозировок. Помимо обезболивания, эти лекарства содействуют расширению сосудов, лучшему поступлению питательных веществ.
Для проведения блокад также широко используются глюкокортикостероиды (Дексаметазон, Гидрокортизон, Кеналог). Они обладают выраженными противовоспалительными, противошоковыми и противоаллергическими свойствами. Единственным недостатком выступает подавление иммунитета такими средствами, поэтому дозировки подбираются строго индивидуально под контролем состояния пациента.
Часто выполняется паравертебральная блокада с Дипроспаном. Препарат относится к кортикостероидам, оказывающим длительное действие. Применяется Дипроспан для устранения острых болезненных ощущений с любым расположением.
В период ремиссии дополнительно возможно применение гомеопатических средств, выполнение массажа, физиопроцедуры, лечебной гимнастики. Все эти способы должны быть согласованы с лечащим врачом.
Побочные действия
При несоблюдении асептических условиях высока вероятность возникновения таких побочных реакций, как зуд, жжение, болезненность, образование гематомы, отёка в месте введения лекарства.
Что это такое паравертебральная блокада, расскажет лечащий врач. Метод представляет собой введение инъекционных обезболивающих препаратов при околопозвоночных болях в место, где наиболее ощутима неприятная симптоматика, то есть вблизи позвоночного столба, туда, где выходят нервные окончания.
Это позволяет:
- быстро купировать болезненность;
- усилить поступление питательных веществ к нерву;
- снизить выраженность отёка.
Блокада, кроме лечебных целей, применяется также в качестве профилактики. Сильная болезненность может вызывать спазмы мышцы, приводить к нарушениям функциональных способностей позвоночника. При выполнении же такого обезболивания предотвращается прогрессирование названных процессов.
Порой методика применяется в диагностических целях. В связи с тем, что некоторые патологии трудно поддаются диагностики, то выполнение блокады помогает прояснить ситуацию. Например, если после введения препаратов в пояснично-крестцовую область отмечается устранение беспокоящей симптоматики, то со всей вероятностью можно предположить, что эта зона является их источником.
Паравертебральная блокада позволяет быстро и действенно устранить болезненность.
Особенности
Выполнение инъекций производится в определённые участки — это обеспечивает локальную анестезию нервных окончаний.
Введение препаратов может осуществляться также в:
- полость сустава;
- суставную сумку.
Происходит блокирование ноцирецепторов этой области. Дополнительно к обезболивающему добавляются кортикостероиды, которые эффективно позволяют устранить воспаление и дискомфорт в области сустава. Их применение в этом случае показано при отсутствии результата от других лечебных мероприятий. Проведение лечения должно осуществляться под контролем УЗИ (ультразвукового исследования сустава).
Преимущества блокады
Нервы, отходящие от позвоночника, разветвляются и отвечают за иннервацию определённых участков тела человека. В связи с этим при проведении блокад возможно обезболивание не только зоны позвоночника, но и более отдалённых областей. Поэтому такая методика называется сегментарной, что и отличает её от локальных способов.
Все разновидности позвоночных блокад в сравнении с прочими обезболивающими способами обладают рядом преимуществ, а именно:
- Содействуют очень быстрому устранению болезненности. Передача болевых сигналов в спинной и головной мозг прерывается мгновенно, что не наблюдается ни при одном другом способе.
- Вероятность развития неблагоприятных реакций минимальна. Лекарственный препарат вводится непосредственно в очаг, поэтому его влияние на другие органы и ткани снижено. При внутривенном, внутримышечном введение лекарств, а также приёме таблетированных форм происходит их всасывание в кровяное русло, где они разносятся по всему организму, и лишь потом достигают места назначения. В этих случаях часть препарата оседает в других местах и к участку поражения доходит в меньшем количестве, что, в свою очередь, и снижает его действие. При блокадах такого нет.
- Возможно многократное проведение блокад.
- Место укола максимально расположено к патологическому очагу.
- Оказывается комплексное воздействие, а именно устраняется не только беспокоящая симптоматика, но и воспаление, отёк, спазм.
Значительное количество положительных отзывов свидетельствует о высокой эффективности методики, быстром устранении болезненности.
Большой список преимуществ паравертебральных блокад делает методику достаточно востребованной во врачебной практике.
Показания к использованию обезболивания
Проведение паравертебральных блокад показано при патологиях позвоночника, нервных тканей, мышц, сопровождающихся выраженным болевым синдромом, и при неэффективности прочих способов обезболивания. Принимается решение об осуществлении процедур исключительно лечащим врачом, который опирается на результаты полученных исследований и состояние пациента.
Выполняются блокады преимущественно при следующих состояниях:
- при остеохондрозе, грыжах межпозвоночных;
- при травмировании позвоночника, переломе рёбер;
- при межрёберных невралгиях, защемлении нервов, радикулитах;
- при миозитах (воспалении мышц), опоясывающих герпетических высыпаниях;
- при интенсивных болезненных ощущениях в пояснице, а также при почечной или печёночной колике.
Назначаются подобные обезболивающие процедуры в каждом случае индивидуально, учитывается при этом вид патологии и её тяжесть, однако, всегда основным показанием выступает выраженный болевой синдром.
Противопоказания
Паравертбральная блокада является довольно сложной в техническом выполнении процедурой. К проведению имеется значительное количество противопоказаний, которые разделяются на абсолютные и относительные.
Не выполняется такой метод обезболивания детям, беременным женщинам на любом сроке, кормящим матерям, при наличии инфекционных болезней, а также в случае печёночной, почечной недостаточности, эпилепсии.
А также не рекомендовано применение методики при:
- Индивидуальной чувствительности или непереносимости лекарственных средств, используемых для обезболивания.
- Склонности к пониженному артериальному давлению.
- Патологиях центральной нервной системы.
- Заболеваниях сердца, нарушениях ритма.
- Повышенной температуре тела.
Блокады не проводятся в случае наличия опухолевидных образований, воспалительных процессов, ран, повреждений в зоне, предполагаемого введения препарата. А также их выполнение противопоказано при нарушениях свёртываемости крови, лечении гепарином.
Требует особой осторожно проведение блокад при искривлениях позвоночника, нарушениях осанки в связи с возрастанием в этих случаях риска прокола эпидуральной оболочки.
Техника
Процедура введения анестезирующих средств в паравертебральную область должна проводиться только доктором (неврологом, нейрохирургом). Любые ошибки могут приводить к серьёзным осложнениям и последствиям.
Выполняется процедура в специально предназначенном для этих целей помещении, которое должно быть стерильным.
Паравертебралная блокада и техника её выполнения различаются в зависимости от отдела позвоночника введения инъекции:
- грудной;
- область шеи;
- пояснично-крестцовый.
Для введения лекарства в шейную область необходимо, чтобы пациент занял лежачее положение на животе, голова отворачивается в противоположную сторону от области введения инъекции. Участок кожи предварительно смазывается антисептическим раствором.
Игла располагается только перпендикулярно кожным покровам и ближе к внешнему разгибателю спины. Введение производится до момента встречи с позвонком, после чего её смещают на 1 сантиметр. Последующие паравертебральные блокады шейной области выполняются на расстоянии в 1,5 сантиметра друг от друга.
Проведение блокад в области поясницы и крестца осуществляется двумя способами:
- В первом случае пациенту необходимо лечь на живот. Врач путём прощупывания определяет наиболее болезненную точку, после чего обрабатывает эту область антисептическим раствором. Вначале берётся тонкая игла, с помощью которой осуществляются 4 внутрикожные новокаиновые инъекции. Даётся некоторое время для наступления онемения этого участка кожи. После берётся игла длиной в 10 сантиметров. С помощью неё осуществляется введение препаратов в пространство рядом с позвоночником, ориентиром служат остистые отростки. Необходимо, чтобы игла полностью в них упёрлась. На протяжении её продвижения постоянно осуществляется введение лекарства. Затем игла немного вынимается и направляется под поперечный отросток. В каждом сегменте вводится определённое количество препарата. Чем оно крупнее, тем больше требуется лекарства.
- Второй способ во многом схож с первым. Процесс подготовки аналогичен, пациент укладывается на живот, прощупывается наиболее болезненная точка, обрабатывается антисептическим раствором, участок обкалывается анестетиком для обезболивания. Только в этом случае введение иглы осуществляется над остистыми отростками и продвижение по их поверхности до момента достижения позвоночной дуги. Потом сдвигают на 1,5 от срединной линии и слегка высовывают, при этом введение лекарство продолжается непрерывно.
Более детально особенности техники паравертебральной блокады можно изучить, просмотрев видео и фото, размещённые в интернете.
Для устранения болезненности хватает даже проведения одной процедуры, однако, для достижения стойкого результата требуется курсовое лечение.
Механизм действия паравентеральной блокады заключается в том, что введённый анестетик сразу же оседает на нервных волокнах. В результате его влияния на обменные процессы происходит блокирование проведение нервного импульса, что и приводит к устранению болезненности.
Применяемые препараты
В одной инъекции могут вводиться один или сразу два и более компонентов. Такой подход позволяет достичь наиболее положительного результата.
Для обезболивания преимущественно используются две группы лекарств:
- местные анестетики;
- глюкокортикостероиды.
Дополнительно также могут вводится:
- витамины группы В, позволяющие усилить обезболивающий эффект;
- антигистаминные средства с целью предупреждения возникновения аллергических реакций;
- сосудорасширяющие для достижения стойкого терапевтического результата от анестетиков;
- хондропротекторы (для стимуляции репарации тканей используется природный препарат «Алфлутоп»).
Наиболее часто используемые местные анестетики представлены Лидокаином, Новокаином, Бупивакаином, Меркаином. Их выраженность действия во многом зависит от концентрации раствора, однако с её повышением увеличивается и токсичность этих препаратов. В связи с этим важно с осторожностью подходить к подбору дозировок. Помимо обезболивания, эти лекарства содействуют расширению сосудов, лучшему поступлению питательных веществ.
Для проведения блокад также широко используются глюкокортикостероиды (Дексаметазон, Гидрокортизон, Кеналог). Они обладают выраженными противовоспалительными, противошоковыми и противоаллергическими свойствами. Единственным недостатком выступает подавление иммунитета такими средствами, поэтому дозировки подбираются строго индивидуально под контролем состояния пациента.
Часто выполняется паравертебральная блокада с Дипроспаном. Препарат относится к кортикостероидам, оказывающим длительное действие. Применяется Дипроспан для устранения острых болезненных ощущений с любым расположением.
В период ремиссии дополнительно возможно применение гомеопатических средств, выполнение массажа, физиопроцедуры, лечебной гимнастики. Все эти способы должны быть согласованы с лечащим врачом.
Побочные действия
При несоблюдении асептических условиях высока вероятность возникновения таких побочных реакций, как зуд, жжение, болезненность, образование гематомы, отёка в месте введения лекарства.
А также при проведении паравертебральных блокад возможны следующие неблагоприятные эффекты:
- Резкое падение артериального давления, вплоть до коллапса.
- Неврологические нарушения.
- Расстройства дыхательных функций.
- Ухудшение функционирования мочевого пузыря.
- Аллергические реакции на лекарственные средства и их компоненты, входящие в состав.
Наиболее распространёнными побочными реакциями от введения местных анестетиков и глюкокортикостероидов выступают тошнота и рвота. В редких случаях возможны пищеварительные нарушения.
В случае возникновения любой неблагоприятной симптоматики следует незамедлительно сообщить об этом лечащему врачу.
Паравертебральная блокада широко применяется во врачебной практике, что обуславливается быстрым устранением болезненности. Помимо обезболивающего действия, она содействуют снижению отёка, воспаления, лучшему поступлению питательных веществ. Однако, к проведению имеются строгие показания, и назначается она исключительно врачом. Техника выполнения блокады довольно сложная, поэтому важно ознакомиться с основными противопоказаниями и побочными реакциями при выполнении подобной процедуры.
sustava.net
Грудная паравертебральная блокада | Компетентно о здоровье на iLive
Ориентиры
- Остистый отросток на уровне соответствующих грудных дерматомов
- Введение иглы: на 2,5 см латеральнее средней линии.
- Конечная цель. Введение иглы на 1 см глубже поперечного отростка
- Местный анестетик: 3-5 мл на уровень.
Анатомия
Грудное паравертебральное пространство — клиновидная область, которая находится с обеих сторон позвоночного столба. Его стенки образованы париетальной плеврой антеролатерально, телом позвонка, межпозвоночным диском и межпозвоночным отверстием медиально и верхним реберно-поперечным отростком сзади. В паравертебральном пространстве спинномозговые нервы организованы в небольшие пучки, погруженные в жировую ткань. На этом уровне они не имеют толстой фасциальной оболочки, поэтому относительно легко блокируются при введении местного анестетика.
Грудное паравертебральное пространство сообщается с межреберным пространством латерально, с эпидуральным пространством медиально и паравертебральным пространством с противоположной стороны посредством предпозвоночной фасции. Механизм действия паравертебральной блокады заключается в прямом проникновении местного анестетика в спинномозговой нерв, распространении его латерально по ходу межреберного нерва и медиально через межпозвоночное отверстие.
[1], [2], [3], [4], [5], [6], [7], [8]
Зона анестезии
Грудная паравертебральная блокада сопровождается исилатеральной анестезией соответствующего дерматома. Окончательная картина дерматомального распределения анестезии — функция уровня блока и объема введенного местного анестетика.
[9], [10], [11], [12], [13], [14], [15]
Положение больного
Паравертебральная блокада проводится в определенном положении больного. Пациент располагается сидя или в положении лежа на боку, поддерживается помощником анестезиолога. Спина прогибается вперед (кифоз), подобно положению, требуемому для нейроаксиальной анестезии. Ноги пациента ставятся на табурет, чтобы создать для него более комфортное положение и большую степень кифоза. Это увеличивает расстояние между смежными поперечными отростками и облегчает продвижение иглы без контакта с костными образованиями.
Оборудование для паравертебральной блокады включает:
- набор стерильных пеленок и марлевых салфеток;
- шприцы по 20-мл с местным анестетиком;
- стерильные перчатки, маркер и поверхностный электрод,
- одноразовую иглу диаметром 25 гейдж для инфильтрации кожи, спинальную — длиной 10 см и диаметром 22 гейдж типа Квинке или Туохи.
Парамедиальная линия, расположенная на 2,5 см латеральнее срединной линии.
Следует отметить, что маркировка положения каждого поперечного отростка на уровне, который будет блокирован, в лучшем случае грубо приблизительна. С практической точки зрения лучше обозначить среднюю линию и провести линию на 2,5 см латеральнее по отношению к ней. Все точки введения иглы расположены на этой линии. Как только два первых поперечных отростка идентифицированы, остальные будут следовать за ними нате же самом расстоянии.
Как проводится паравертебральная блокада?
Инфильтрация кожи и подкожной клетчатки. После обработки кожи раствором антисептика, 6-8 мл разведенного раствора местного анестетика вводится подкожно по ходу обозначенной парамедиальной линии. Раствор вводится медленно, чтобы избежать боли при инъекции. Повторно игла должна вводиться на уже анестезированном участке кожи. Дополнительное введение вазопрессора помогает предотвратить просачивание сукровицы в месте инъекции. Когда проводится паравертебральная блокада более 5-6 уровней (в пример, при двустороннем блоке) для инфильтрации кожи предпочтите» нее использование хлорпрокаина или лидокаина, чтобы уменьшить общую дозу длительно действующего местного анестетика.
Введение иглы. Игла вводится перпендикулярно коже. Следует постоянно обращать внимание на глубину и медиально-латеральную ориентацию. Нужно особенно тщательно следить за тем, чтобы избежит медиального направления (риск эпидуральной или интратекальной инъекции). После контакта с поперечным отростком она подтягивается к коже и перенаправляется вверх или вниз так, чтобы обойти его.
Окончательная цель состоит в том, чтобы провести иглу на 1 см глубже уровня поперечного отростка. Некоторое ощущение «провала» может определяться в момент прохода через реберно-поперечную связку, однако оно может приниматься в расчет как анатомический ориентир. Процедура по существу состоит из трех маневров:
- Войти в контакт с пonepeчным отростком данного позвонка и заметить глубину, на которой этот контакт получен (обычно 2-4 см).
- Подтянуть иглу к уровню кожи и направо на 10 градусов каудально или цефоидально. 3). Обойти поперечный отросток, провести иглу на 1 см глубже и ввести 4-5 мл местного анестетика.
Игла должна направляться так, чтобы «обойти» поперечный отросток сверху или снизу. На уровне Тh7 и ниже рекомендуется «идти по поперечному отростку», чтобы уменьшить риск внутриплеврального введения иглы. Правильная паравертебральная блокада и введение иглы важна как для точности, так и для безопасности. Как только получен контакт с поперечным отростком, игла перехватывается так, чтобы держащие ее пальцы позволили ограничить введение на 1 см по отношению к настоящему положению иглы.
Средняя линия, соединяющая остистые отростки, паравертебральная линия, расположенная на 2,5 см латеральнее по отношению к средней линии, нижний угол лопатки — соответствует уровню Тh7.
Некоторые авторы для идентификации паравертебрального пространства предлагают использовать технику, основанную на потере сопротивления, однако такое изменение сопротивления даже в лучшем случае является очень тонким и неопределенным. По этой причине, лучше не прекращать внимания на потерю сопротивления, а тщательно измерить расстояние от кожи до поперечного отростка и просто продвинуть иглу на 1 см глубже.
Никогда не направляйте иглу медиально из-за риска проведения ее межпозвоночное отверстие с последующим ранением спинного мозга. Пользуйтесь здравым смыслом при продвижении иглы. Глубина, на которой определяется контакт с поперечными отростками, зависит от телосложения больного и уровня паравертебральной блокады. Глубже всего контакт с поперечным отростка отмечается на высоком грудном (Т1-Т2) и низком поясничном уровнях L1-L5), где у пациента среднего телосложения он определяется на глубине 6 см. Ближе всего к коже контакт отмечается на уровне середины грудyной клетки (Т5-Т10) около 2-4 см. Никогда не отсоединяйте иглу от трубки из шприца с местным анестетиком на протяжении всей процедуры. Вместо это го используйте трехпозиционный кран, чтобы переключиться от одни, шприца к другому.
Выбор местного анестетика
Паравертебральная блокада используетс препараты с длительным действием.
Если не планируется анестезия нижних люмбальных сегментов паравертебральная блокада не сопровождается моторным блоком конечности и не влияет на способность пациента ходить и обслуживать самого себя.
Кроме того, относительно малые объемы, введенные на нескольких уровнях, не представляют угрозы в плане общерезорбтивного действия местно го анестетика. У пациентов, которым проводится обширная паравертебральная блокада на нескольких уровнях, предпочтительнее использование алкализированного хлорпрокаина для инфильтрации кожи, чтобы уменьшить общую дозу более токсичного длительно действующего местного анестетика.
[16], [17], [18], [19], [20]
Динамика паравертебральной блокады
Паравертебральная блокада связана с умеренным дискомфортом для больного. Адекватная седация (мидазолам 2-4 мг) всегда необходима чтобы облегчить выполнение блока. С целью обезболивания процедуры — фентанил 50-150 мкг. Нужно избегать чрезмерной седации, поскольку проведение паравертебральная блокада становится затруднительной, если больной не может сохранить равновесие в сидящем положении. Распространение паравертебральной блокады зависит от распределения анестетика в пределах пространства и достижения нервных корешков на уровне инъекции. Чем выше концентрация и объем используемого местного анестетика, тем быстрее ожидается развитие анестезии.
[21], [22], [23], [24], [25], [26], [27]
ilive.com.ua
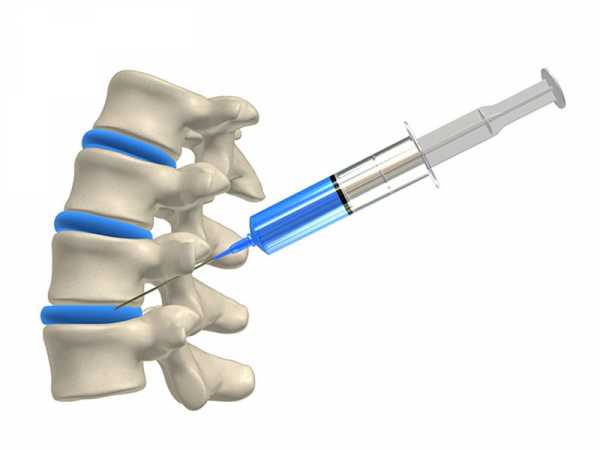
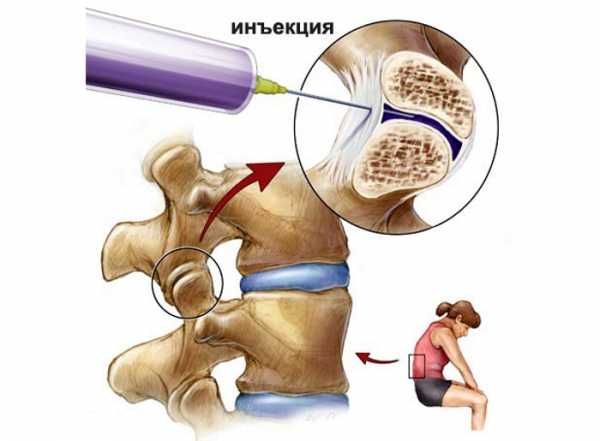

При осуществлении данного процесса непрерывно вводится выбранный раствор.
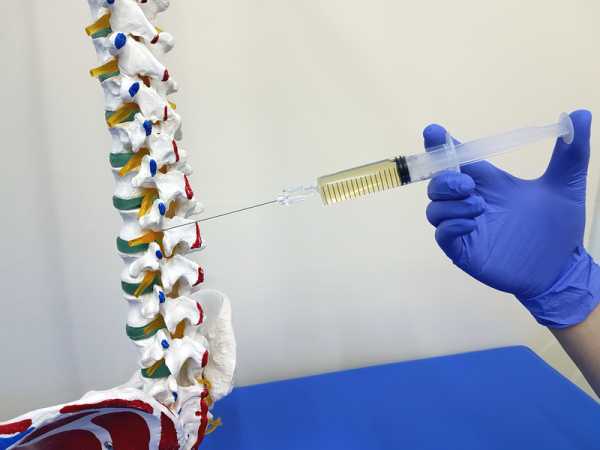
Для проведения такой процедуры могут быть использованы медикаменты самых разных групп. Ниже описаны самые популярные препараты и их назначение.
На данный момент используются разные обезболивающие препараты, среди которых большой популярностью пользуется Новокаин.
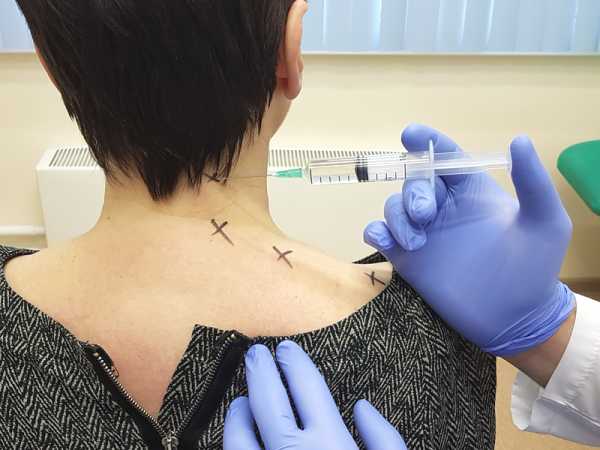
Показания к проведению
Паравертебральные инъекции назначаются и проводятся исключительно по показаниям опытного специалиста. Среди основных показаний можно выделить следующие заболевания:
- Радикулит;
- Разрушительный для позвонков остеохондроз;
- Проявления невралгии;
- Острое люмбаго;
- Протрузия;
- Миозиты — все формы;
- Защемление нерва;
- Хронические межпозвонковые грыжи.
Существует большое количество иных заболеваний, при которых может подойти паравертебральная блокада с дипроспаном. Это могут быть разные хронические болевые признаки, отек и воспаление нервных корешков, болевые ощущения, появляющиеся в процессе сдавливания нервного ствола, что часто происходит при давлении на мускулатуру.
Еще одним достаточно важным назначением процедуры являются разного плана травмы позвоночника.
Наиболее часто паравертебральная блокада поясничного и крестцового отдела назначается для лечения дегенеративных и дистрофических патологий всех возможных отделов позвоночного столба. Проведение мероприятия назначается исключительно специалистом строго в индивидуальном порядке, по специальным показаниям.
Также средство назначается в тех ситуациях, если человек страдает от сильных болевых ощущений, если страдает качество его жизни и в случае, если ранее проводимые методы терапии не обеспечили оптимальных результатов.
Как правило, для полного избавления от болевого синдрома вполне хватает одной процедуры. В более сложных ситуациях врач проводит курс из 2-15 мероприятий. Между каждой манипуляцией обычно выдерживается перерыв 4-5 недель.
Противопоказания
Основным противопоказанием к осуществлению подобного медицинского мероприятия является индивидуальная непереносимость назначенных медикаментов, которые входят в состав блокады. Одновременно с этим можно отметить наличие таких проблем со здоровьем, как:
- Обострение инфекционных заболеваний;
- Проблемы с сердцем;
- Почечная недостаточность;
- Заболевания печени;
- Разного плана сбои в центральной нервной системе;
- Пониженное давление;
- Эпилепсия;
- Лактация и беременность, вне зависимости от срока.
Врачи могут отложить проведение укола, если в процессе обследования обнаруживаются разные повреждения поверхности кожи, а также, если отмечаются инфекционные процессы.

После устранения подобных недомоганий, процедура может быть без проблем проведена.
Правила и техника проведения блокады
Блокада представляет собой стандартную лекарственную инъекцию. Несмотря на данный фактор, выполнять ее должен исключительно профессиональный опытный врач, так как уколы проставляются в позвоночник. Допущенная ошибка в процессе выполнения процедуры в состоянии привести к определенным осложнениям.
От грамотности проведения мероприятия зависит терапевтический эффект, а также общая безопасность человека в плане предотвращения осложнений.
Паравертебральная блокада назначается терапевтом или остеопатом, а проводится нейрохирургами или неврологами в кабинете, специально предназначенным для этой цели. Помещение должно быть не просто полностью оборудованным, но также идеально стерильным.
Описываемые блокады относятся к категории сегментарных процедур. Они проставляются в предварительно установленные участки позвоночного столба. Выбираются такие сегменты, которые находятся рядом с соединительной тканью, а также это могут быть мышечные волокна и элементы костной скелетной системы.
На каждом подобном участке задействуются свои индивидуальные нервные волокна, переключающиеся между собой и оказывающие друг на друга положительное влияние. Довольно часто подобное перекрещивание предоставляет возможность посредством самого обычного укола оказать максимально достаточно яркий терапевтический положительный эффект.
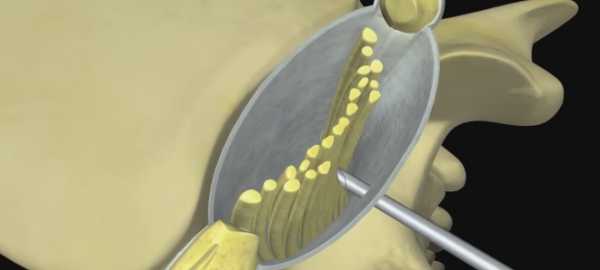
Подобный результат достигается за счет того, что блокада состоит из смеси определенных лекарственных средств. Данный состав вводится непосредственно в то место, где болевые ощущения проявляются наиболее стойко.
Цели проставления блокады
В процессе подготовки кожа, куда будет проставляться инъекция, обрабатывается специальными антисептическими средствами. Обычно это раствор медицинского спирта и йода. После этого ставится сама анестезия посредством тонкой иглы. Специалист проставляет несколько уколов с левой и с правой стороны от пораженных сегментов.
Как только анестезия подействует, ставится сама инъекция. Здесь уже используется более толстая игла. Не стоит бояться ее, так как онемение от обезболивания отмечается достаточно существенное. С ее помощью вводится определенная смесь лекарственных средств. Грамотно продуманный состав сразу после введения обволакивает корешки нервов, за счет чего достигается нужный эффект.
Если правильно подобрать препараты, можно достигнуть таких целей, как:
- Эффективное устранение боли;
- Снятие отечности;
- Снижение воспалительного процесса.
Многие прибегают к подобной процедуре, чтобы убрать болевой изматывающий синдром. Подобного результата можно добиться за счет того, что кровеносные сосуды расширяются. Одновременно с этим снижается отек.
Если процедура будет проведена профессионалом, если будут соблюдены все нормы и правила проставления, а также техника безопасности, паравертебральная блокада выполнит свою основную цель – купирует острый болевой синдром.

Порядок проведения блокады
Процесс проведения описываемой инъекции несколько отличается от того фактора, в какую часть позвоночника вводятся препараты. Ниже можно ознакомиться с двумя основными вариантами проведения мероприятия – в шейный и поясничный участок позвоночника.
Укол в шейный отдел
Для осуществления подобной процедуры используется специальный предварительно подготовленный раствор Новокаина в общей концентрации 0,25%. Человек укладывается на живот, при этом голову поворачивает в противоположную от проставления укола сторону. Участок, куда будет проставлена инъекция, предварительно обрабатывается стандартными антисептическими средствами.
Игла укола располагается ближе к внешнему краю разгибателя спины и строго перпендикулярно коже. После этого ее перемещают, пока не произойдет прикосновение в основному поперечно расположенному отростку или к поврежденному позвонку.
Затем ее смещают немного в сторону примерно на 1 см. Все последующие инъекции вводятся примерно на 1,5 см друг от друга. В более сложных ситуациях врачи назначают состав на основе таких препаратов, как Новокаин и Гидрокартизон.

Метод проведения инъекции в поясничном и крестцовом отделе
Процесс проставления блокады проводится по специально установленной схеме. Здесь существует две основные методики осуществления процедуры. Каждая отличается своими особенностями.
Первый вариант
При проведении этого варианта больной ложится на живот. Специалист посредством проведения обычной пальпации выявляет сегмент воспаления и тщательно обрабатывает его медицинским антисептиком. При помощи тонкой иголки ставится 4 укола с Новокаином, пока не образуется лимонная корочка. Некоторое время ожидается онемение участка.
Потом берется игла примерно 10 см длиной и посредством нее с одновременным смещением в сторону от основных остистых отростков вводится выбранная смесь медикаментов в пространство рядом с позвоночником.
Игла должна вводиться до полного упора в выбранный отросток. В процессе продвижения осуществляется постоянное введение лекарственного средства.
После этого игла на пару сантиметров вытягивается и направляется непосредственно под отросток, расположенный поперечно. Вводится определенное предварительно установленное количество раствора. Обычно от общего размера патологии проставляется от 3 до 6 точек проведенной блокады.

Второй вариант
Этап подготовки здесь примерно такой же, как при первом варианте. Человек укладывается на живот, а участок болезненности обрабатывается антисептиком. Поверхностно все обкалывается раствором обычного Новокаина до той же лимонной кожицы.
Достаточно длинная игла вводится над специальным остистым отростком одного из смещенных позвонков. Врач двигает иглой по всей поверхности выбранного отростка, стараясь ощутить легкое скольжение по поверхности кости.
При осуществлении данного процесса непрерывно вводится выбранный раствор.
Игла инъекционного прибора вводится, пока не будет достигнута дуга позвоночного столба. После этого она передвигается примерно на 1,5 см к расположенной по середине линии туловища. Одновременно с этим игла немного высовывается и производится дополнительное введение медикамента.
Очень важно проследить за тем, чтобы процедура проводилась опытным квалифицированным нейрохирургом. Так можно обеспечить наступление нужного результата без каких-либо осложнений и без причинения вреда общему самочувствию.

Какие препараты используются?
В прямой зависимости от общего количества используемых препаратов можно выделить следующие категории и виды блокад:
- Однокомпонентные – задействуется одно лекарственное средство;
- Двухкомпонентное – вводится сразу два лекарства;
- Многокомпонентные – в пораженный участок вводится специальная смесь из трех и более лекарственных средств.
Для проведения такой процедуры могут быть использованы медикаменты самых разных групп. Ниже описаны самые популярные препараты и их назначение.
Местные обезболивающие средства
Лекарства данной категории являются основной частью блокады. Они задействуются во всех без исключения видах процедуры, при всех видах позвоночных патологий с сильным болевым синдромом.
Грамотно подобранные анестетики в процессе контакта их с нервными волокнами эффективно блокируют проведение по ним болевых импульсов. Это позволяет обеспечить быстрое отключение общего болевого рефлекса и иных видов повышенной чувствительности на участке проставления инъекций.
На данный момент используются разные обезболивающие препараты, среди которых большой популярностью пользуется Новокаин.
Преимуществом именного этого лекарственного средства является максимально быстрое достижение положительного эффекта. Примерно через 2-5 минут после введения больной чувствует значительное улучшение общего состояния, так как боль уходит.
Общий положительный эффект длится около двух часов, на протяжении которых человек чувствует себя очень хорошо и комфортно. Выпускается препарат в виде обычного жидкого прозрачного раствора в общей концентрации 0,25%, 0,5%, 1% и 2%.
Не менее часто используется Лидокаин. Данный препарат в состоянии оказать более долговременный обезболивающий эффект, который длится более 3 часов. В некоторых ситуациях в состав смеси включается Меркаин. Его положительное действие развивается значительно позже, примерно через 20 минут.
При этом продолжительность положительного эффекта может длиться до 5 часов. Лекарственное средство используется не очень часто, так как характеризуется большим количеством побочных эффектов.

Кортикостероиды
Данная категория лекарственных средств в состоянии оказать на больного достаточно серьезное противовоспалительное действие. Используя их, можно на долгое время, достаточно быстро устранить все болевые ощущения, а также убрать отечность воспаленного участка. Одновременно с этим препараты позволяют избавиться от аллергии и предупредить возможный аллергический приступ.
В большинстве случаев медикаменты вводятся одновременно с анастетиками, применяемыми в блокадах, и ставятся в самых разных участках позвоночника. Нередко препараты назначают при разных патологиях, развивающихся в суставах. Среди самых популярных представителей лекарств данной категории можно отметить:
- Дипроспан – характеризуется пролонгированным результатом. Используется для полного и эффективного удаления болей. Лекарство специалисты задействуют для обработки мягких тканей и в качестве обычных невральных блокад;
- Дексаметазон – отличается уникальным положительным результатом, который активируется достаточно оперативно. Применяется исключительно для мягких тканей и многочисленных суставов;
- Препарат Гидрокортизон – характеризуется моментальным результатом. Незаменим для проведения невральных медицинских блокад;
- Кеналог – преимущественен своим долговременным и довольно выраженным эффектом. Препарат прямо показан для проведения блокад самых разных частей столба позвоночника.
- Дипроспан
- Дексаметазон
- Гидрокортизон
- Кеналог
В стандартных многокомпонентных процедурах довольно часто используются и иные лекарства. Большинство из них направлено на усиление общей интенсивности воздействия тех главных компонентов, которые предназначены для оказания положительного эффекта в процессе излечения выявленного заболевания.
Среди подобных дополнительных препаратов можно выделить витамины всех групп В, Румалон, Лидаза, а также Платифилин, АТФ и другие.
- Румалон
- Лидаза
- Платифиллин
Подводя итоги
Профессиональные медики считают, что ярко выраженный острый болевой синдром, возникающий в позвоночнике или в нижних конечностях, незамедлительно должен быть устранен. Если полностью не купировать болевые ощущения, они будут провоцировать стремительное развитие достаточно серьезных расстройств психогенного характера.
Все это приведет к значительному ухудшению общего процесса выздоровления и последующей терапии. Именно по этой причине блокада в околопозвоночное пространство является оптимальной и обязательной процедурой.
kneehurt.ru
техника, показания, препараты, динамика, осложнения
Паравертебральная блокада – это лечебная манипуляция, выполняемая с целью полного купирования или снижения интенсивности болевого синдрома, локализующегося в области позвоночника.
Технически паравертебральные или околопозвоночные блокады – это введение определенной смеси препаратов в пораженную область. Если говорить просто – это обычная инъекция (укол), выполненная у позвоночника, около места выхода нервных корешков, позволяющая временно «отключить» болевой рефлекс, уменьшить отек вокруг нервного корешка и улучшить его питание.
Блокады сегодня являются одним из самых эффективных и популярных методов лечения, позволяющих избавиться от боли самым коротким и действенным путем.
Кроме того, процедура совмещает в себе функции не только обезболивания, но и профилактики появления сопутствующих заболеваний. При хроническом болевом синдроме наблюдается спазмирование мышц, что приводит к нарушению их нормального функционирования, появлению отечности, постоянного напряжения.
Таким образом, можно говорить о том, что блокада – это не просто избавление от боли, но и весьма эффективная лечебная мера против развития возможных паталогических состояний.
Преимущества блокады
Существует много методов обезболивания (локального или глобального), но далеко не все имеют преимущества, выгодно отличающие этот метод от других.
Максимальная близость инъекции к участку боли
Если обезболивающие лекарства попадают в организм через обычные внутримышечные инъекции, степень эффективности препарата снижается по причине «дальности» укола и более затяжной длительностью поступления лекарства к участку боли.
Быстрый обезболивающий эффект
Лекарство быстро проникает в область поражения, уменьшая прохождение болевого импульса по проводникам нервной системы.
Минимум побочных эффектов
Если обезболивающие препараты принимать перорально или проводить стандартные внутримышечные инъекции, лекарства сначала попадают в общий кровоток и гораздо позже (и не в полном объеме) доходят до места поражения. Кроме того, что часть препаратов оседает там, где не нужно, эффект обезболивания будет гораздо слабее.
Многократность проведения
Так как блокада обладает минимальными побочными эффектами, а терапевтический эффект при этом весьма выражен, процедуру можно повторять столько раз, сколько это будет необходимо в каждом конкретном случае.
www.klinikasoyuz.ru
что это такое, техника выполнения
Устранение болей — основная задача, преследуемая врачами-вертебролагами. Чем интенсивнее болезненные ощущения, тем выше вероятность перехода патологии в хроническую форму и возникновения неблагоприятных осложнений как соматического, так и психогенного характера. Только после устранения беспокоящей симптоматики можно приступать к прочим лечебным мероприятиям. С этой целью и применяется паравертебральная блокада.
Общие сведения
Что это такое паравертебральная блокада, расскажет лечащий врач. Метод представляет собой введение инъекционных обезболивающих препаратов при околопозвоночных болях в место, где наиболее ощутима неприятная симптоматика, то есть вблизи позвоночного столба, туда, где выходят нервные окончания.
Это позволяет:
- быстро купировать болезненность;
- усилить поступление питательных веществ к нерву;
- снизить выраженность отёка.
Блокада, кроме лечебных целей, применяется также в качестве профилактики. Сильная болезненность может вызывать спазмы мышцы, приводить к нарушениям функциональных способностей позвоночника. При выполнении же такого обезболивания предотвращается прогрессирование названных процессов.
Порой методика применяется в диагностических целях. В связи с тем, что некоторые патологии трудно поддаются диагностики, то выполнение блокады помогает прояснить ситуацию. Например, если после введения препаратов в пояснично-крестцовую область отмечается устранение беспокоящей симптоматики, то со всей вероятностью можно предположить, что эта зона является их источником.
Паравертебральная блокада позволяет быстро и действенно устранить болезненность.
Особенности
Выполнение инъекций производится в определённые участки — это обеспечивает локальную анестезию нервных окончаний.
Введение препаратов может осуществляться также в:
- полость сустава;
- суставную сумку.
Происходит блокирование ноцирецепторов этой области. Дополнительно к обезболивающему добавляются кортикостероиды, которые эффективно позволяют устранить воспаление и дискомфорт в области сустава. Их применение в этом случае показано при отсутствии результата от других лечебных мероприятий. Проведение лечения должно осуществляться под контролем УЗИ (ультразвукового исследования сустава).
Преимущества блокады
Нервы, отходящие от позвоночника, разветвляются и отвечают за иннервацию определённых участков тела человека. В связи с этим при проведении блокад возможно обезболивание не только зоны позвоночника, но и более отдалённых областей. Поэтому такая методика называется сегментарной, что и отличает её от локальных способов.
Все разновидности позвоночных блокад в сравнении с прочими обезболивающими способами обладают рядом преимуществ, а именно:
- Содействуют очень быстрому устранению болезненности. Передача болевых сигналов в спинной и головной мозг прерывается мгновенно, что не наблюдается ни при одном другом способе.
- Вероятность развития неблагоприятных реакций минимальна. Лекарственный препарат вводится непосредственно в очаг, поэтому его влияние на другие органы и ткани снижено. При внутривенном, внутримышечном введение лекарств, а также приёме таблетированных форм происходит их всасывание в кровяное русло, где они разносятся по всему организму, и лишь потом достигают места назначения. В этих случаях часть препарата оседает в других местах и к участку поражения доходит в меньшем количестве, что, в свою очередь, и снижает его действие. При блокадах такого нет.
- Возможно многократное проведение блокад.
- Место укола максимально расположено к патологическому очагу.
- Оказывается комплексное воздействие, а именно устраняется не только беспокоящая симптоматика, но и воспаление, отёк, спазм.
Значительное количество положительных отзывов свидетельствует о высокой эффективности методики, быстром устранении болезненности.
Большой список преимуществ паравертебральных блокад делает методику достаточно востребованной во врачебной практике.
Показания к использованию обезболивания
Проведение паравертебральных блокад показано при патологиях позвоночника, нервных тканей, мышц, сопровождающихся выраженным болевым синдромом, и при неэффективности прочих способов обезболивания. Принимается решение об осуществлении процедур исключительно лечащим врачом, который опирается на результаты полученных исследований и состояние пациента.
Выполняются блокады преимущественно при следующих состояниях:
- при остеохондрозе, грыжах межпозвоночных;
- при травмировании позвоночника, переломе рёбер;
- при межрёберных невралгиях, защемлении нервов, радикулитах;
- при миозитах (воспалении мышц), опоясывающих герпетических высыпаниях;
- при интенсивных болезненных ощущениях в пояснице, а также при почечной или печёночной колике.
Назначаются подобные обезболивающие процедуры в каждом случае индивидуально, учитывается при этом вид патологии и её тяжесть, однако, всегда основным показанием выступает выраженный болевой синдром.
Противопоказания
Паравертбральная блокада является довольно сложной в техническом выполнении процедурой. К проведению имеется значительное количество противопоказаний, которые разделяются на абсолютные и относительные.
Не выполняется такой метод обезболивания детям, беременным женщинам на любом сроке, кормящим матерям, при наличии инфекционных болезней, а также в случае печёночной, почечной недостаточности, эпилепсии.
А также не рекомендовано применение методики при:
- Индивидуальной чувствительности или непереносимости лекарственных средств, используемых для обезболивания.
- Склонности к пониженному артериальному давлению.
- Патологиях центральной нервной системы.
- Заболеваниях сердца, нарушениях ритма.
- Повышенной температуре тела.
Блокады не проводятся в случае наличия опухолевидных образований, воспалительных процессов, ран, повреждений в зоне, предполагаемого введения препарата. А также их выполнение противопоказано при нарушениях свёртываемости крови, лечении гепарином.
Требует особой осторожно проведение блокад при искривлениях позвоночника, нарушениях осанки в связи с возрастанием в этих случаях риска прокола эпидуральной оболочки.
Техника
Процедура введения анестезирующих средств в паравертебральную область должна проводиться только доктором (неврологом, нейрохирургом). Любые ошибки могут приводить к серьёзным осложнениям и последствиям.
Выполняется процедура в специально предназначенном для этих целей помещении, которое должно быть стерильным.
Паравертебралная блокада и техника её выполнения различаются в зависимости от отдела позвоночника введения инъекции:
- грудной;
- область шеи;
- пояснично-крестцовый.
Для введения лекарства в шейную область необходимо, чтобы пациент занял лежачее положение на животе, голова отворачивается в противоположную сторону от области введения инъекции. Участок кожи предварительно смазывается антисептическим раствором.
Игла располагается только перпендикулярно кожным покровам и ближе к внешнему разгибателю спины. Введение производится до момента встречи с позвонком, после чего её смещают на 1 сантиметр. Последующие паравертебральные блокады шейной области выполняются на расстоянии в 1,5 сантиметра друг от друга.
Проведение блокад в области поясницы и крестца осуществляется двумя способами:
- В первом случае пациенту необходимо лечь на живот. Врач путём прощупывания определяет наиболее болезненную точку, после чего обрабатывает эту область антисептическим раствором. Вначале берётся тонкая игла, с помощью которой осуществляются 4 внутрикожные новокаиновые инъекции. Даётся некоторое время для наступления онемения этого участка кожи. После берётся игла длиной в 10 сантиметров. С помощью неё осуществляется введение препаратов в пространство рядом с позвоночником, ориентиром служат остистые отростки. Необходимо, чтобы игла полностью в них упёрлась. На протяжении её продвижения постоянно осуществляется введение лекарства. Затем игла немного вынимается и направляется под поперечный отросток. В каждом сегменте вводится определённое количество препарата. Чем оно крупнее, тем больше требуется лекарства.
- Второй способ во многом схож с первым. Процесс подготовки аналогичен, пациент укладывается на живот, прощупывается наиболее болезненная точка, обрабатывается антисептическим раствором, участок обкалывается анестетиком для обезболивания. Только в этом случае введение иглы осуществляется над остистыми отростками и продвижение по их поверхности до момента достижения позвоночной дуги. Потом сдвигают на 1,5 от срединной линии и слегка высовывают, при этом введение лекарство продолжается непрерывно.
Более детально особенности техники паравертебральной блокады можно изучить, просмотрев видео и фото, размещённые в интернете.
Для устранения болезненности хватает даже проведения одной процедуры, однако, для достижения стойкого результата требуется курсовое лечение.
Механизм действия паравентеральной блокады заключается в том, что введённый анестетик сразу же оседает на нервных волокнах. В результате его влияния на обменные процессы происходит блокирование проведение нервного импульса, что и приводит к устранению болезненности.
Применяемые препараты
В одной инъекции могут вводиться один или сразу два и более компонентов. Такой подход позволяет достичь наиболее положительного результата.
Для обезболивания преимущественно используются две группы лекарств:
- местные анестетики;
- глюкокортикостероиды.
Дополнительно также могут вводится:
- витамины группы В, позволяющие усилить обезболивающий эффект;
- антигистаминные средства с целью предупреждения возникновения аллергических реакций;
- сосудорасширяющие для достижения стойкого терапевтического результата от анестетиков;
- хондропротекторы (для стимуляции репарации тканей используется природный препарат «Алфлутоп»).
Наиболее часто используемые местные анестетики представлены Лидокаином, Новокаином, Бупивакаином, Меркаином. Их выраженность действия во многом зависит от концентрации раствора, однако с её повышением увеличивается и токсичность этих препаратов. В связи с этим важно с осторожностью подходить к подбору дозировок. Помимо обезболивания, эти лекарства содействуют расширению сосудов, лучшему поступлению питательных веществ.
Для проведения блокад также широко используются глюкокортикостероиды (Дексаметазон, Гидрокортизон, Кеналог). Они обладают выраженными противовоспалительными, противошоковыми и противоаллергическими свойствами. Единственным недостатком выступает подавление иммунитета такими средствами, поэтому дозировки подбираются строго индивидуально под контролем состояния пациента.
Часто выполняется паравертебральная блокада с Дипроспаном. Препарат относится к кортикостероидам, оказывающим длительное действие. Применяется Дипроспан для устранения острых болезненных ощущений с любым расположением.
В период ремиссии дополнительно возможно применение гомеопатических средств, выполнение массажа, физиопроцедуры, лечебной гимнастики. Все эти способы должны быть согласованы с лечащим врачом.
Побочные действия
При несоблюдении асептических условиях высока вероятность возникновения таких побочных реакций, как зуд, жжение, болезненность, образование гематомы, отёка в месте введения лекарства.
Что это такое паравертебральная блокада, расскажет лечащий врач. Метод представляет собой введение инъекционных обезболивающих препаратов при околопозвоночных болях в место, где наиболее ощутима неприятная симптоматика, то есть вблизи позвоночного столба, туда, где выходят нервные окончания.
Это позволяет:
- быстро купировать болезненность;
- усилить поступление питательных веществ к нерву;
- снизить выраженность отёка.
Блокада, кроме лечебных целей, применяется также в качестве профилактики. Сильная болезненность может вызывать спазмы мышцы, приводить к нарушениям функциональных способностей позвоночника. При выполнении же такого обезболивания предотвращается прогрессирование названных процессов.
Порой методика применяется в диагностических целях. В связи с тем, что некоторые патологии трудно поддаются диагностики, то выполнение блокады помогает прояснить ситуацию. Например, если после введения препаратов в пояснично-крестцовую область отмечается устранение беспокоящей симптоматики, то со всей вероятностью можно предположить, что эта зона является их источником.
Паравертебральная блокада позволяет быстро и действенно устранить болезненность.
Особенности
Выполнение инъекций производится в определённые участки — это обеспечивает локальную анестезию нервных окончаний.
Введение препаратов может осуществляться также в:
- полость сустава;
- суставную сумку.
Происходит блокирование ноцирецепторов этой области. Дополнительно к обезболивающему добавляются кортикостероиды, которые эффективно позволяют устранить воспаление и дискомфорт в области сустава. Их применение в этом случае показано при отсутствии результата от других лечебных мероприятий. Проведение лечения должно осуществляться под контролем УЗИ (ультразвукового исследования сустава).
Преимущества блокады
Нервы, отходящие от позвоночника, разветвляются и отвечают за иннервацию определённых участков тела человека. В связи с этим при проведении блокад возможно обезболивание не только зоны позвоночника, но и более отдалённых областей. Поэтому такая методика называется сегментарной, что и отличает её от локальных способов.
Все разновидности позвоночных блокад в сравнении с прочими обезболивающими способами обладают рядом преимуществ, а именно:
- Содействуют очень быстрому устранению болезненности. Передача болевых сигналов в спинной и головной мозг прерывается мгновенно, что не наблюдается ни при одном другом способе.
- Вероятность развития неблагоприятных реакций минимальна. Лекарственный препарат вводится непосредственно в очаг, поэтому его влияние на другие органы и ткани снижено. При внутривенном, внутримышечном введение лекарств, а также приёме таблетированных форм происходит их всасывание в кровяное русло, где они разносятся по всему организму, и лишь потом достигают места назначения. В этих случаях часть препарата оседает в других местах и к участку поражения доходит в меньшем количестве, что, в свою очередь, и снижает его действие. При блокадах такого нет.
- Возможно многократное проведение блокад.
- Место укола максимально расположено к патологическому очагу.
- Оказывается комплексное воздействие, а именно устраняется не только беспокоящая симптоматика, но и воспаление, отёк, спазм.
Значительное количество положительных отзывов свидетельствует о высокой эффективности методики, быстром устранении болезненности.
Большой список преимуществ паравертебральных блокад делает методику достаточно востребованной во врачебной практике.
Показания к использованию обезболивания
Проведение паравертебральных блокад показано при патологиях позвоночника, нервных тканей, мышц, сопровождающихся выраженным болевым синдромом, и при неэффективности прочих способов обезболивания. Принимается решение об осуществлении процедур исключительно лечащим врачом, который опирается на результаты полученных исследований и состояние пациента.
Выполняются блокады преимущественно при следующих состояниях:
- при остеохондрозе, грыжах межпозвоночных;
- при травмировании позвоночника, переломе рёбер;
- при межрёберных невралгиях, защемлении нервов, радикулитах;
- при миозитах (воспалении мышц), опоясывающих герпетических высыпаниях;
- при интенсивных болезненных ощущениях в пояснице, а также при почечной или печёночной колике.
Назначаются подобные обезболивающие процедуры в каждом случае индивидуально, учитывается при этом вид патологии и её тяжесть, однако, всегда основным показанием выступает выраженный болевой синдром.
Противопоказания
Паравертбральная блокада является довольно сложной в техническом выполнении процедурой. К проведению имеется значительное количество противопоказаний, которые разделяются на абсолютные и относительные.
Не выполняется такой метод обезболивания детям, беременным женщинам на любом сроке, кормящим матерям, при наличии инфекционных болезней, а также в случае печёночной, почечной недостаточности, эпилепсии.
А также не рекомендовано применение методики при:
- Индивидуальной чувствительности или непереносимости лекарственных средств, используемых для обезболивания.
- Склонности к пониженному артериальному давлению.
- Патологиях центральной нервной системы.
- Заболеваниях сердца, нарушениях ритма.
- Повышенной температуре тела.
Блокады не проводятся в случае наличия опухолевидных образований, воспалительных процессов, ран, повреждений в зоне, предполагаемого введения препарата. А также их выполнение противопоказано при нарушениях свёртываемости крови, лечении гепарином.
Требует особой осторожно проведение блокад при искривлениях позвоночника, нарушениях осанки в связи с возрастанием в этих случаях риска прокола эпидуральной оболочки.
Техника
Процедура введения анестезирующих средств в паравертебральную область должна проводиться только доктором (неврологом, нейрохирургом). Любые ошибки могут приводить к серьёзным осложнениям и последствиям.
Выполняется процедура в специально предназначенном для этих целей помещении, которое должно быть стерильным.
Паравертебралная блокада и техника её выполнения различаются в зависимости от отдела позвоночника введения инъекции:
- грудной;
- область шеи;
- пояснично-крестцовый.
Для введения лекарства в шейную область необходимо, чтобы пациент занял лежачее положение на животе, голова отворачивается в противоположную сторону от области введения инъекции. Участок кожи предварительно смазывается антисептическим раствором.
Игла располагается только перпендикулярно кожным покровам и ближе к внешнему разгибателю спины. Введение производится до момента встречи с позвонком, после чего её смещают на 1 сантиметр. Последующие паравертебральные блокады шейной области выполняются на расстоянии в 1,5 сантиметра друг от друга.
Проведение блокад в области поясницы и крестца осуществляется двумя способами:
- В первом случае пациенту необходимо лечь на живот. Врач путём прощупывания определяет наиболее болезненную точку, после чего обрабатывает эту область антисептическим раствором. Вначале берётся тонкая игла, с помощью которой осуществляются 4 внутрикожные новокаиновые инъекции. Даётся некоторое время для наступления онемения этого участка кожи. После берётся игла длиной в 10 сантиметров. С помощью неё осуществляется введение препаратов в пространство рядом с позвоночником, ориентиром служат остистые отростки. Необходимо, чтобы игла полностью в них упёрлась. На протяжении её продвижения постоянно осуществляется введение лекарства. Затем игла немного вынимается и направляется под поперечный отросток. В каждом сегменте вводится определённое количество препарата. Чем оно крупнее, тем больше требуется лекарства.
- Второй способ во многом схож с первым. Процесс подготовки аналогичен, пациент укладывается на живот, прощупывается наиболее болезненная точка, обрабатывается антисептическим раствором, участок обкалывается анестетиком для обезболивания. Только в этом случае введение иглы осуществляется над остистыми отростками и продвижение по их поверхности до момента достижения позвоночной дуги. Потом сдвигают на 1,5 от срединной линии и слегка высовывают, при этом введение лекарство продолжается непрерывно.
Более детально особенности техники паравертебральной блокады можно изучить, просмотрев видео и фото, размещённые в интернете.
Для устранения болезненности хватает даже проведения одной процедуры, однако, для достижения стойкого результата требуется курсовое лечение.
Механизм действия паравентеральной блокады заключается в том, что введённый анестетик сразу же оседает на нервных волокнах. В результате его влияния на обменные процессы происходит блокирование проведение нервного импульса, что и приводит к устранению болезненности.
Применяемые препараты
В одной инъекции могут вводиться один или сразу два и более компонентов. Такой подход позволяет достичь наиболее положительного результата.
Для обезболивания преимущественно используются две группы лекарств:
- местные анестетики;
- глюкокортикостероиды.
Дополнительно также могут вводится:
- витамины группы В, позволяющие усилить обезболивающий эффект;
- антигистаминные средства с целью предупреждения возникновения аллергических реакций;
- сосудорасширяющие для достижения стойкого терапевтического результата от анестетиков;
- хондропротекторы (для стимуляции репарации тканей используется природный препарат «Алфлутоп»).
Наиболее часто используемые местные анестетики представлены Лидокаином, Новокаином, Бупивакаином, Меркаином. Их выраженность действия во многом зависит от концентрации раствора, однако с её повышением увеличивается и токсичность этих препаратов. В связи с этим важно с осторожностью подходить к подбору дозировок. Помимо обезболивания, эти лекарства содействуют расширению сосудов, лучшему поступлению питательных веществ.
Для проведения блокад также широко используются глюкокортикостероиды (Дексаметазон, Гидрокортизон, Кеналог). Они обладают выраженными противовоспалительными, противошоковыми и противоаллергическими свойствами. Единственным недостатком выступает подавление иммунитета такими средствами, поэтому дозировки подбираются строго индивидуально под контролем состояния пациента.
Часто выполняется паравертебральная блокада с Дипроспаном. Препарат относится к кортикостероидам, оказывающим длительное действие. Применяется Дипроспан для устранения острых болезненных ощущений с любым расположением.
В период ремиссии дополнительно возможно применение гомеопатических средств, выполнение массажа, физиопроцедуры, лечебной гимнастики. Все эти способы должны быть согласованы с лечащим врачом.
Побочные действия
При несоблюдении асептических условиях высока вероятность возникновения таких побочных реакций, как зуд, жжение, болезненность, образование гематомы, отёка в месте введения лекарства.
А также при проведении паравертебральных блокад возможны следующие неблагоприятные эффекты:
- Резкое падение артериального давления, вплоть до коллапса.
- Неврологические нарушения.
- Расстройства дыхательных функций.
- Ухудшение функционирования мочевого пузыря.
- Аллергические реакции на лекарственные средства и их компоненты, входящие в состав.
Наиболее распространёнными побочными реакциями от введения местных анестетиков и глюкокортикостероидов выступают тошнота и рвота. В редких случаях возможны пищеварительные нарушения.
В случае возникновения любой неблагоприятной симптоматики следует незамедлительно сообщить об этом лечащему врачу.
Паравертебральная блокада широко применяется во врачебной практике, что обуславливается быстрым устранением болезненности. Помимо обезболивающего действия, она содействуют снижению отёка, воспаления, лучшему поступлению питательных веществ. Однако, к проведению имеются строгие показания, и назначается она исключительно врачом. Техника выполнения блокады довольно сложная, поэтому важно ознакомиться с основными противопоказаниями и побочными реакциями при выполнении подобной процедуры.
sustava.net
Грудная паравертебральная блокада | Компетентно о здоровье на iLive
Ориентиры
- Остистый отросток на уровне соответствующих грудных дерматомов
- Введение иглы: на 2,5 см латеральнее средней линии.
- Конечная цель. Введение иглы на 1 см глубже поперечного отростка
- Местный анестетик: 3-5 мл на уровень.
Анатомия
Грудное паравертебральное пространство — клиновидная область, которая находится с обеих сторон позвоночного столба. Его стенки образованы париетальной плеврой антеролатерально, телом позвонка, межпозвоночным диском и межпозвоночным отверстием медиально и верхним реберно-поперечным отростком сзади. В паравертебральном пространстве спинномозговые нервы организованы в небольшие пучки, погруженные в жировую ткань. На этом уровне они не имеют толстой фасциальной оболочки, поэтому относительно легко блокируются при введении местного анестетика.
Грудное паравертебральное пространство сообщается с межреберным пространством латерально, с эпидуральным пространством медиально и паравертебральным пространством с противоположной стороны посредством предпозвоночной фасции. Механизм действия паравертебральной блокады заключается в прямом проникновении местного анестетика в спинномозговой нерв, распространении его латерально по ходу межреберного нерва и медиально через межпозвоночное отверстие.
[1], [2], [3], [4], [5], [6], [7], [8]
Зона анестезии
Грудная паравертебральная блокада сопровождается исилатеральной анестезией соответствующего дерматома. Окончательная картина дерматомального распределения анестезии — функция уровня блока и объема введенного местного анестетика.
[9], [10], [11], [12], [13], [14], [15]
Положение больного
Паравертебральная блокада проводится в определенном положении больного. Пациент располагается сидя или в положении лежа на боку, поддерживается помощником анестезиолога. Спина прогибается вперед (кифоз), подобно положению, требуемому для нейроаксиальной анестезии. Ноги пациента ставятся на табурет, чтобы создать для него более комфортное положение и большую степень кифоза. Это увеличивает расстояние между смежными поперечными отростками и облегчает продвижение иглы без контакта с костными образованиями.
Оборудование для паравертебральной блокады включает:
- набор стерильных пеленок и марлевых салфеток;
- шприцы по 20-мл с местным анестетиком;
- стерильные перчатки, маркер и поверхностный электрод,
- одноразовую иглу диаметром 25 гейдж для инфильтрации кожи, спинальную — длиной 10 см и диаметром 22 гейдж типа Квинке или Туохи.
Парамедиальная линия, расположенная на 2,5 см латеральнее срединной линии.
Следует отметить, что маркировка положения каждого поперечного отростка на уровне, который будет блокирован, в лучшем случае грубо приблизительна. С практической точки зрения лучше обозначить среднюю линию и провести линию на 2,5 см латеральнее по отношению к ней. Все точки введения иглы расположены на этой линии. Как только два первых поперечных отростка идентифицированы, остальные будут следовать за ними нате же самом расстоянии.
Как проводится паравертебральная блокада?
Инфильтрация кожи и подкожной клетчатки. После обработки кожи раствором антисептика, 6-8 мл разведенного раствора местного анестетика вводится подкожно по ходу обозначенной парамедиальной линии. Раствор вводится медленно, чтобы избежать боли при инъекции. Повторно игла должна вводиться на уже анестезированном участке кожи. Дополнительное введение вазопрессора помогает предотвратить просачивание сукровицы в месте инъекции. Когда проводится паравертебральная блокада более 5-6 уровней (в пример, при двустороннем блоке) для инфильтрации кожи предпочтите» нее использование хлорпрокаина или лидокаина, чтобы уменьшить общую дозу длительно действующего местного анестетика.
Введение иглы. Игла вводится перпендикулярно коже. Следует постоянно обращать внимание на глубину и медиально-латеральную ориентацию. Нужно особенно тщательно следить за тем, чтобы избежит медиального направления (риск эпидуральной или интратекальной инъекции). После контакта с поперечным отростком она подтягивается к коже и перенаправляется вверх или вниз так, чтобы обойти его.
Окончательная цель состоит в том, чтобы провести иглу на 1 см глубже уровня поперечного отростка. Некоторое ощущение «провала» может определяться в момент прохода через реберно-поперечную связку, однако оно может приниматься в расчет как анатомический ориентир. Процедура по существу состоит из трех маневров:
- Войти в контакт с пonepeчным отростком данного позвонка и заметить глубину, на которой этот контакт получен (обычно 2-4 см).
- Подтянуть иглу к уровню кожи и направо на 10 градусов каудально или цефоидально. 3). Обойти поперечный отросток, провести иглу на 1 см глубже и ввести 4-5 мл местного анестетика.
Игла должна направляться так, чтобы «обойти» поперечный отросток сверху или снизу. На уровне Тh7 и ниже рекомендуется «идти по поперечному отростку», чтобы уменьшить риск внутриплеврального введения иглы. Правильная паравертебральная блокада и введение иглы важна как для точности, так и для безопасности. Как только получен контакт с поперечным отростком, игла перехватывается так, чтобы держащие ее пальцы позволили ограничить введение на 1 см по отношению к настоящему положению иглы.
Средняя линия, соединяющая остистые отростки, паравертебральная линия, расположенная на 2,5 см латеральнее по отношению к средней линии, нижний угол лопатки — соответствует уровню Тh7.
Некоторые авторы для идентификации паравертебрального пространства предлагают использовать технику, основанную на потере сопротивления, однако такое изменение сопротивления даже в лучшем случае является очень тонким и неопределенным. По этой причине, лучше не прекращать внимания на потерю сопротивления, а тщательно измерить расстояние от кожи до поперечного отростка и просто продвинуть иглу на 1 см глубже.
Никогда не направляйте иглу медиально из-за риска проведения ее межпозвоночное отверстие с последующим ранением спинного мозга. Пользуйтесь здравым смыслом при продвижении иглы. Глубина, на которой определяется контакт с поперечными отростками, зависит от телосложения больного и уровня паравертебральной блокады. Глубже всего контакт с поперечным отростка отмечается на высоком грудном (Т1-Т2) и низком поясничном уровнях L1-L5), где у пациента среднего телосложения он определяется на глубине 6 см. Ближе всего к коже контакт отмечается на уровне середины грудyной клетки (Т5-Т10) около 2-4 см. Никогда не отсоединяйте иглу от трубки из шприца с местным анестетиком на протяжении всей процедуры. Вместо это го используйте трехпозиционный кран, чтобы переключиться от одни, шприца к другому.
Выбор местного анестетика
Паравертебральная блокада используетс препараты с длительным действием.
Если не планируется анестезия нижних люмбальных сегментов паравертебральная блокада не сопровождается моторным блоком конечности и не влияет на способность пациента ходить и обслуживать самого себя.
Кроме того, относительно малые объемы, введенные на нескольких уровнях, не представляют угрозы в плане общерезорбтивного действия местно го анестетика. У пациентов, которым проводится обширная паравертебральная блокада на нескольких уровнях, предпочтительнее использование алкализированного хлорпрокаина для инфильтрации кожи, чтобы уменьшить общую дозу более токсичного длительно действующего местного анестетика.
[16], [17], [18], [19], [20]
Динамика паравертебральной блокады
Паравертебральная блокада связана с умеренным дискомфортом для больного. Адекватная седация (мидазолам 2-4 мг) всегда необходима чтобы облегчить выполнение блока. С целью обезболивания процедуры — фентанил 50-150 мкг. Нужно избегать чрезмерной седации, поскольку проведение паравертебральная блокада становится затруднительной, если больной не может сохранить равновесие в сидящем положении. Распространение паравертебральной блокады зависит от распределения анестетика в пределах пространства и достижения нервных корешков на уровне инъекции. Чем выше концентрация и объем используемого местного анестетика, тем быстрее ожидается развитие анестезии.
[21], [22], [23], [24], [25], [26], [27]
ilive.com.ua
