Аномалии развития половых органов
Двурогая и седловидная матка
В случаях незавершенности процессов формирования матки к моменту рождения она может остаться либо двурогой, либо иметь некоторую степень расщепления: уплощение дна, слабое расхождение дна на два рога. Во всех случаях форма матки в разрезе напоминает седло. Аномалии матки нередко сочетаются с пороками мочевыделительной системы и узким тазом.
Причинами нарушения эмбриогенеза являются различные повреждающие факторы, которые воздействуют во время беременности на плод:
- авитаминоз,
- эндокринная патология (тиреотоксикоз, сахарный диабет) и пороки сердца у мамы,
- инфекционные заболевания (корь, грипп, краснуха, сифилис, токсоплазмоз),
- интоксикации (алкогольная, никотиновая, наркотическая, лекарственная, химическая).
Пороки развития матки выявляется, как правило, случайно. О наличии врожденной патологии женщина может не догадываться. При выраженной деформации дна матки нередко наблюдается первичное бесплодие, которое и заставляет пациентку обратиться к врачу. Стандартное гинекологическое исследование при седловидной и двурогой матке малоинформативно. В диагностике врожденных аномалий матки решающая роль отводится инструментальным исследованиям –
Незначительная седловидная деформация не препятствует наступлению зачатия. Но, тем не менее, во время беременности может выявляться: патология плаценты (боковое или низкое расположение, предлежание плаценты, преждевременная отслойка), неправильное положение плода, преждевременные роды, слабость или дискоординация родовой деятельности.
Отсутствие влагалища
Вследствие недостаточного развития нижних отделов мюллеровых проходов влагалище может отсутствовать полностью или частично (аплазия) — синдром Майера-Рокитанского-Кюстера-Хаузера. Матка и маточные трубы при этом также имеют неправильное строение. Кроме того, при аплазии влагалища нередко отмечаются нарушения закладки мочевыделительной системы (почек, мочеточников и мочевыделительного канала) и позвоночника.
Несмотря на то, что возникновение данного порока обусловлено генетической предрасположенностью, женщины с такой патологией имеют типичный набор хромосом (46, XX). У них правильно сформированы наружные половые органы, развиты вторичные половые признаки, имеются нормальные яичники. Заболевание характеризуется аменореей, половая жизнь становится невозможной. При осмотре выявляют полное отсутствие или недоразвитие влагалища и нередко матки. Для окончательного установления диагноза применяют УЗИ органов малого таза и почек, которое позволяет выявить изменения в строении органов мочеполовой системы. Для определения вида порока используют МРТ.
Лечение аплазии влагалища проводится хирургическим путем посредством лапароскопии. Влагалище создают искусственно из кожного лоскута, брюшины малого таза, участка сигмовидной или прямой кишки, а также используют аллопластические материалы. Сегодня появились первые данные американских ученых об искусственно выращенном из собственных клеток пациентки и пересаженном влагалище (Raya-Rivera A.M. et al., 2014). В том случае, если у женщины имеется свое рудиментарное влагалище, возможно его бужирование с помощью специального устройства.
Заращение влагалища
Вследствие воспалительного процесса в период внутриутробного развития может возникнуть атрезия влагалища — полное или частичное заращение нормально сформированного влагалища. При этом наружные половые органы, матка, шейка, трубы и яичники развиты и функционируют правильно.
При этом наружные половые органы, матка, шейка, трубы и яичники развиты и функционируют правильно.
Из-за атрезии влагалища после полового созревания нарушается отток менструальной крови из матки, половая жизнь становится невозможной или затруднительной. У таких пациенток периодически возникают резкие боли внизу живота, однако наружного менструального кровотечения не наступает.
Врожденная атрезия влагалища часто сочетается с заращением анального отверстия и/или недоразвитием органов мочевой системы. Осложнениями данной патологии могут стать: развитие восходящей инфекции, перитонит, сепсис, повторное сращение стенок влагалища. Атрезия влагалища препятствует наступлению беременности и нормальному течению родов.
Данный порок диагностируется при гинекологическом обследовании, зондировании влагалища, УЗИ и МРТ малого таза. Лечение исключительно оперативное – восстановление полноценного влагалища.
Перегородка влагалища
При нарушении внутриутробного слияния мюллеровых протоков может образоваться перегородка во влагалище
Поперечные перегородки, наоборот, сужают просвет влагалища, что после полового созревания может стать причиной отсутствия месячных. В результате у девушки скопившаяся выше перегородки кровь растягивает верхнюю часть влагалища, наполняет матку (гематометра), маточные трубы (гематосальпинкс), попадает в малый таз, что провоцирует возникновение резких болей внизу живота.
Наличие перегородки влагалища требует оперативного вмешательства, если она препятствует оттоку менструальной крови или рождению плода. В последнем случае возможно ее рассечение непосредственно в родах.
Атрезия девственной плевы
Атрезией называют полное отсутствие отверстия девственной плевы (гимен). Такой порок проявляется аменореей, так как из-за преграды на уровне гимена кровь не может выйти из влагалища. Она скапливается, растягивая стенки вагины, далее может заполнять полость матки и маточных труб, проникать в малый таз аналогично тому, как это происходит при наличии поперечной перегородки влагалища.
Такой порок проявляется аменореей, так как из-за преграды на уровне гимена кровь не может выйти из влагалища. Она скапливается, растягивая стенки вагины, далее может заполнять полость матки и маточных труб, проникать в малый таз аналогично тому, как это происходит при наличии поперечной перегородки влагалища.
У девушки с атрезией гимена после наступления половой зрелости отсутствуют месячные. При этом периодически возникают тянущие и схваткообразные боли внизу живота, слабость и головокружение, обусловленные скоплением крови во влагалище, матке, маточных трубах и малом тазу.
При осмотре наружных половых органов можно обнаружить выпячивающуюся кнаружи девственную плеву синеватого цвета из-за просвечивающей крови. Окончательный диагноз устанавливается на основании данных УЗИ органов малого таза, которое позволяет обнаружить скопившуюся в полостях гениталий кровь. При атрезии девственной плевы проводится хирургическое лечение — крестообразное рассечение гимена или частичное иссечение.
В настоящее время можно устранить практически любую врожденную аномалию половых органов, восстановить менструальную и репродуктивную функцию женщины. Главное, своевременно обратиться к опытным специалистам
Аномалии развития женских половых органов
Пороки развития внутренних половых органов — врождённые нарушения формы и структуры матки и влагалища. Пороки развития женских половых органов составляют 4% среди всех врождённых аномалий развития. Их выявляют у 3,2% женщин репродуктивного возраста. Пороки развития мочеполовой системы занимают 4-е место (9,7%) в структуре всех аномалий развития современного человека.
К группе риска по рождению девочек с пороками развития относятся женщины, имеющие профессиональные вредности и вредные привычки (алкоголизм, курение), перенесшие в сроки беременности от 8 до 16 недели вирусные инфекции. До настоящего времени не установлено точно, что именно лежит в основе возникновения пороков развития матки и влагалища. Однако несомненна роль наследственных факторов, биологической неполноценности клеток, формирующих половые органы, воздействия вредных физических, химических и биологических агентов. Возникновение различных форм пороков развития матки и влагалища зависит от патологического влияния тератогенных факторов или реализации наследственной предрасположенности в процессе эмбриогенеза.
Однако несомненна роль наследственных факторов, биологической неполноценности клеток, формирующих половые органы, воздействия вредных физических, химических и биологических агентов. Возникновение различных форм пороков развития матки и влагалища зависит от патологического влияния тератогенных факторов или реализации наследственной предрасположенности в процессе эмбриогенеза.
В пубертатном возрасте у пациенток с аплазией влагалища, матки, атрезией гимена, аплазией всего или части влагалища при функционирующей матке наблюдаются первичная аменорея (отсутствие менструаций) и (или) болевой синдром. У девушек с аплазией влагалища и матки характерной жалобой бывает отсутствие менструаций, в дальнейшем ― невозможность половой жизни. При таких видах пороков, как полное удвоение матки и влагалища, двурогая матка, внутриматочная перегородка (полная или неполная), клинические проявления заболевания могут отсутствовать, либо пациентки предъявляют жалобы на болезненные менструации.
Хирургическое лечение.
У больных с аплазией влагалища и матки применяют хирургический кольпопоэз. В современных условиях «золотым стандартом» хирургического кольпопоэза у больных с аплазией влагалища и матки считают кольпопоэз из тазовой брюшины с лапароскопическим ассистированием. Отдалённые результаты показали, что практически все пациентки удовлетворены половой жизнью. При гинекологическом осмотре видимая граница между преддверием влагалища и созданным неовлагалищем отсутствует, длина (11–12 см), растяжимость и ёмкость влагалища вполне достаточны.
Внутриматочная перегородка в несколько раз увеличивает вероятность невынашивания беременности и нарушает контрактильную способность миометрия при завершении родов через естественные родовые пути. Наиболее точным методом диагностики внутриматочной перегородки является магнитно-резонансная томография малого таза. Окончательный диагноз выставляется на диагностической гистероскопии, она сразу может быть переведена в лечебную гистерорезектоскопию.
Гистероскопическая диагностика затруднена при локализации перегородки до внутреннего зева, когда определяется одна полость и одно устье маточной трубы. Данный тип трудно дифференцировать от двурогой матки, так как гистероскопическая картина их идентична, поэтому диагностическая гистероскопия должна сочетаться с лапароскопией.
Для рассечения внутриматочной перегородки в нашей клинике используется биполярная петля гистерорезектоскопа.
В сравнении с традиционным хирургическим лечением, гистерорезектоскопия обладает рядом преимуществ, таких как: меньшая травматичность, более высокая экономичность (в частности, благодаря значительному снижению послеоперационного койко-дня), уменьшение длительности вмешательства. Это делает ее применение в хирургии внутриматочной перегородки очень перспективным, позволяет избежать радикальных операций, позволяет сохранить репродуктивный орган – матку, что на сегодняшний день является важной психологической и медицинской проблемой.
Аномалии (пороки) развития женских половых органов в Москве. Цены на услуги
Соболева Виктория Владимировна, завидую всем девушкам, которые в самый первый прием врача-гинеколога попали именно к тебе. Честно говоря, я очень долго собиралась на прием. Смотрела в инстаграме, читала статьи, отзывы, собиралась с силами и когда наконец-то дошла, то пожалела только о том, что не пришла раньше. Разрыв шаблона произошел молниеносно-я почувствовала себя маленькой девочкой, которая не просто изнервничалась внутри и ждала «когда это все закончится», а девочкой, которой помогут несмотря ни на что. И твое фирменное «зайка» даже сначала напугало (мне думалось, что ну не может быть так кайфово), потом просто смутило, а потом так понравилось, что другого отношения к себе я уже не хочу и представлять. Осмотр на кресле со всеми манипуляциями занял всего 15 минут( за это время я еще и в обморок ушла из-за флешбэков к прошлому опыту и сильному волнению). Для меня был шок, что весь осмотр проходил ТАК-никакого дискомфорта, все доступно поясняется, на все вопросы-есть ответы. Не знаю, что это за техника ниндзя у тебя, но это был идеал осмотра. Еще удивило, что ты не отпустила из кабинета, пока не убедилась, что я себя хорошо чувствую, понимаю, все сказанное тобой по состоянию моего здоровья и по назначениям, несмотря на то, что время приема уже закончилось давно, а запись у тебя ооооочень плотная. Я сдала все необходимые анализы, узнала о своем актуальном состоянии женского здоровья, получила рекомендации и при всем этом — СЭКОНОМИЛА (на куче бесполезных лекарств). У меня нет 3х листов назначений, я знаю, что и для чего делается и принимается. Знаю, что ты всегда на связи и для тебя не существует неудобных и «глупых» вопросов. Поняла, что 10 лет тратила огромные суммы денег на бесполезные терапии и лечения не имея отклонений и явных причин, слушала унижения на кресле (тоже беспричинные), кормила врачебную необразованность и жажду наживы на здоровых женщинах, вместо того, чтобы один раз в год сдать необходимый пул анализов, пройти осмотр и побеседовать о своем здоровье с прекрасной Викторией Владимировной.
Для меня был шок, что весь осмотр проходил ТАК-никакого дискомфорта, все доступно поясняется, на все вопросы-есть ответы. Не знаю, что это за техника ниндзя у тебя, но это был идеал осмотра. Еще удивило, что ты не отпустила из кабинета, пока не убедилась, что я себя хорошо чувствую, понимаю, все сказанное тобой по состоянию моего здоровья и по назначениям, несмотря на то, что время приема уже закончилось давно, а запись у тебя ооооочень плотная. Я сдала все необходимые анализы, узнала о своем актуальном состоянии женского здоровья, получила рекомендации и при всем этом — СЭКОНОМИЛА (на куче бесполезных лекарств). У меня нет 3х листов назначений, я знаю, что и для чего делается и принимается. Знаю, что ты всегда на связи и для тебя не существует неудобных и «глупых» вопросов. Поняла, что 10 лет тратила огромные суммы денег на бесполезные терапии и лечения не имея отклонений и явных причин, слушала унижения на кресле (тоже беспричинные), кормила врачебную необразованность и жажду наживы на здоровых женщинах, вместо того, чтобы один раз в год сдать необходимый пул анализов, пройти осмотр и побеседовать о своем здоровье с прекрасной Викторией Владимировной.
БЛАГОДАРЮ ОТ ВСЕЙ ДУШИ!
К тебе женщины летят навстречу и это ТВОЯ заслуга, ты наша надежда.
Только у тебя на приеме задумалась о том, что, возможно, мне бы и хотелось провести под твоим наблюдением беременность.
Еще одна большая любовь в моей жизни! До встречи.
Аномалии развития половых органов с нарушением оттока менструальной крови: диагностика, лечение и профилактика осложнений | Батырова
1. Крутова В.А., Наумова Н.В., Котлова Т.А., и др. Алгоритм диагностики и лечения девочек с врожденными пороками развития органов репродуктивной системы // Репродуктивное здоровье детей и подростков. — 2015. — №1. — С. 30–36.
2. Grimbizis GF, Camus M, Tarlatzis BC, et al. Clinical implications of uterine malformations and hysteroscopic treatment results. Hum Reprod Update. 2001;7(2):161–174. doi: 10.1093/humupd/7.2.161.
Clinical implications of uterine malformations and hysteroscopic treatment results. Hum Reprod Update. 2001;7(2):161–174. doi: 10.1093/humupd/7.2.161.
3. Буралкина Н.А., Уварова Е.В. Современные представления о репродуктивном здоровье девочек (обзор литературы) // Репродуктивное здоровье детей и подростков. — 2010. — №2. — С. 12–31.
4. Адамян Л.В., Курило Л.Ф., Окулов А.Б., и др. Аномалии развития женских половых органов: вопросы идентификации и классификации (обзор литературы) // Проблемы репродукции. — 2010. — Т.16. — №2. — С. 7–15.
5. Saravelos SH, Cocksedge KA, Li TC. Prevalence and diagnosis of congenital uterine anomalies in women with reproductive failure: a critical appraisal. Hum Reprod Update. 2008;14(5):415–429. doi: 10.1093/humupd/dmn018.
6. Баисова Б.И., и др. Гинекология. Учебник / Под ред. Г.М. Савельевой, В.Г. Бреусенко. 4-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2012. — 432 с.
7. Абубакиров А.Н., Адамян Л.В., Азиев О.В., и др. Гинекология. Национальное руководство. 2-е изд., перераб. и доп. — М.: ГЭОТАР-Медиа, 2017. — 1007 с.
8. Mckusick VA, Bauer R, Koop CE, Scott RB. Hydrometrocolpos as a simply inherited malformation. JAMA. 1964;189:813–816. doi: 10.4103/0971-3026.116573.
9. Chitayat D, Hahm SY, Marion RW, et al. Further delineation of the McKusick-Kaufman hydrometrocolpos-polydactyly syndrome. Am J Dis Child. 1987;141(10):1133–1136. doi: 10.1001/archpedi.1987.04460100111042.
10. Beales PL, Warner AM, Hitman GA, et al. Bardet-Biedl syndrome: a molecular and phenotypic study of 18 families. J Med Genet. 1997;34(2):92–98. doi: 10.1136/jmg.34.2.92.
Beales PL, Warner AM, Hitman GA, et al. Bardet-Biedl syndrome: a molecular and phenotypic study of 18 families. J Med Genet. 1997;34(2):92–98. doi: 10.1136/jmg.34.2.92.
11. Behera M, Couchman G, Walmer D, Price TM. Mullerian agenesis and thrombocytopenia absent radius syndrome: a case report and review of syndromes associated with mullerian agenesis. Obstet Gynecol Surv. 2005;60(7):453–461. doi: 10.1097/01.ogx.0000165265.01778.55.
12. Wang GH, Zhu L, Liu AM, et al. Сlinical characteristicsof patients who underwent surgeryfor genital tract malformationsat peking union medical college hospitalacross 31 years. Chin Med J (Engl). 2016;129(20):2441–2444. doi: 10.4103/0366-6999.191762.
13. Козлова С.И., Демикова Н.С. Наследственные синдромы и медико-генетическое консультирование: атлас-справочник. 3-е изд., перераб. и доп. — М.: Товарищество науч. изд. КМК: Авт. акад., 2007. — 447 с.
14. Laganà AS, Garzon S, Raffaelli R, et al. Vaginal stenosis after cervical cancer treatments: challenges for reconstructive surgery. J Invest Surg. 2019;1–2. doi: 10.1080/08941939.2019.1695987.
15. Friedman MA, Aguilar L, Heyward Q, et al. Screening for mullerian anomalies in patients with unilateral renal agenesis: leveraging early detection to prevent complications. J Pediatr Urol. 2018;14(2):144– 149. doi: 10.1016/j.jpurol.2018.01.011.
16. Amies Oelschlager AM, Kirby A, Breech L. Evaluation and managementofvaginoplastycomplications. Curr Opin Obstet Gynecol. 2017;29(5):316–321. doi: 10.1097/GCO.0000000000000391.
17. Lima M, Ruggeri G, Randi B, et al. Vaginal replacement in the pediatric age group: a 34-year experience of intestinal vaginoplasty in children and young girls. J Pediatr Surg. 2010;45(10):2087– 2091. doi: 10.1016/j.jpedsurg.2010.05.016.
Lima M, Ruggeri G, Randi B, et al. Vaginal replacement in the pediatric age group: a 34-year experience of intestinal vaginoplasty in children and young girls. J Pediatr Surg. 2010;45(10):2087– 2091. doi: 10.1016/j.jpedsurg.2010.05.016.
18. Moriya K, Higashiyama H, Tanaka H, et al. Long-term outcomes of vaginoplasty with the bilateral labioscrotal flap. J Urol. 2009;182(4 Suppl):1876–1881. doi: 10.1016/j.juro.2009.02.090.
19. Buncamper M, van der Sluis W, van der Pas R, et al. Surgical outcomes after penile inversion vaginoplasty: a retrospective study of 475 transgender women. Plastic Reconstr Surg. 2016;138(5):999– 1007. doi: 10.1097/PRS.0000000000002684.
20. Bouman MB, van Zeijl MC, Buncamper ME, et al. Intestinal vaginoplasty revisited: a review of surgical techniques. J Sex Med. 2014;11(7):1835–1847. doi: 10.1111/jsm.12538.
21. Kisku S, Varghese L, Kekre A, et al. Bowel vaginoplasty in children and young women: an institutional experience with 55 patients. Int Urogynecol J. 2015;26(10):1441–1448. doi: 10.1007/s00192-015-2728-3.
22. Lin W, Chang C, Shen Y, Tsai H. Use of autologous buccal mucosa for vaginoplasty: a study of eight cases. Hum Repod. 2003;18(3):604–607. doi: 10.1093/humrep/deg095.
23. Li F, Xu Y, Zhou C, et al. Long-term outcomes of vaginoplasty with autologousbuccalmicromucosa. Obstet Gynecol. 2014;123(5):951– 956. doi: 10.1097/AOG.0000000000000161.
24. Oakes M, Beck S, Smith Y, et al. Augmentation vaginoplasty of colonic neovagina stricture using oral mucosa graft. J Pediatr Adolesc Gynecol. 2010;23(1):e39–e42. doi: 10.1016/j.jpag.2009.03.006.
J Pediatr Adolesc Gynecol. 2010;23(1):e39–e42. doi: 10.1016/j.jpag.2009.03.006.
25. Ahmad G, Duffy JM, Farquhar C, et al. Barrier agents for adhesion prevention after gynaecological surgery. Cochrane Database Syst Rev. 2008;(2):CD000475. doi: 10.1002/14651858.CD000475.pub2.
26. Kumar S, Wong PF, Leaper DJ. Intra-peritoneal prophylactic agents for preventing adhesions and adhesive intestinal obstruction after non-gynaecological abdominal surgery. Cochrane Database Syst Rev. 2009;(1):CD005080. doi: 10.1002/14651858.CD005080.pub2.
27. Тихомиров А.Л., Геворкян М.А., Сарсания С.И. Риски спаечного процесса при хирургических вмешательствах в гинекологии и их профилактика // Проблемы репродукции. — 2016. — Т.22. —№6. — С. 66–73. doi: 10.17116/repro201622666-73.
28. Самарцев В.А., Кузнецова М.В., Гаврилов В.А., и др. Противоспаечные барьеры в абдоминальной хирургии: современное состояние проблемы // Пермский медицинский журнал. — 2017. — Т.34. — №2. — С. 87–93.
АНОМАЛИИ РАЗВИТИЯ ПОЛОВЫХ ОРГАНОВ У ДЕВОЧЕК И МЕТОДЫ ИХ КОРРЕКЦИИ
Авраменко Н. В., Барковский Д. Е.
Об авторе:
Авраменко Н. В., Барковский Д. Е.
Рубрика:
ОБЗОРЫ ЛИТЕРАТУРЫ
Тип статьи:
Научная статья.
Аннотация:
Патологии женских половых органов наблюдаются в целом у 1%-5% женщин и достигают 6. 5%
у фертильных пациенток. Наиболее распространенными и исследованными являются пороки развития
труб, матки и влагалища как следствие мюллеровых аномалий, но также важно учитывать мезонефрические
аномалии, некоторые обструктивные аномалии мюллеровых протоков и другие комбинации расстройств
развития половых органов у девочек.
Цель работы– проанализировать современные данные научной литературы об особенностях аномалий
развития женских половых органов, их классификации и уточнить специфику методов лечения девочек.
Изучение пороков развития женских половых путей охватывает деформации, касающиеся развития и
морфологии фаллопиевых труб, матки, влагалища и вульвы, в комплексе с аномалиями развития яичников,
органов мочевыделительной системы и опорно-двигательного аппарата. Диагностические и терапевтиче-ские подходы варьируются из-за разнообразия самих аномалий, их комбинаций и клинических проявле-ний. Среди проанализированных классификаций аномалий развития женских половых органов своей прак-тичностью и логичностью выделяется система ESHRE / ESGE, но она не дает полной картины выявленных и
возможных комплексных патологий и не помогает в понимании этиопатогенеза. В современных условиях
наибольшей проблемой является выбор методов коррекции при пороках развития матки и влагалища у де-вочек, а также уместность и своевременность их применения.
Выводы.Аномалии развития женских половых органов возникают в основном в период эмбриогенеза.
Анатомо-эмбриологические классификации пороков развития матки вследствие аномалий развития мюл-леровых протоков являются наиболее распространенными, но они не учитывают этиологии этих патологий, что особенно важно при выборе рациональных методов для коррекции патологий матки и влагалища у де-вочек, объема и возраста проведения операционного вмешательства.
5%
у фертильных пациенток. Наиболее распространенными и исследованными являются пороки развития
труб, матки и влагалища как следствие мюллеровых аномалий, но также важно учитывать мезонефрические
аномалии, некоторые обструктивные аномалии мюллеровых протоков и другие комбинации расстройств
развития половых органов у девочек.
Цель работы– проанализировать современные данные научной литературы об особенностях аномалий
развития женских половых органов, их классификации и уточнить специфику методов лечения девочек.
Изучение пороков развития женских половых путей охватывает деформации, касающиеся развития и
морфологии фаллопиевых труб, матки, влагалища и вульвы, в комплексе с аномалиями развития яичников,
органов мочевыделительной системы и опорно-двигательного аппарата. Диагностические и терапевтиче-ские подходы варьируются из-за разнообразия самих аномалий, их комбинаций и клинических проявле-ний. Среди проанализированных классификаций аномалий развития женских половых органов своей прак-тичностью и логичностью выделяется система ESHRE / ESGE, но она не дает полной картины выявленных и
возможных комплексных патологий и не помогает в понимании этиопатогенеза. В современных условиях
наибольшей проблемой является выбор методов коррекции при пороках развития матки и влагалища у де-вочек, а также уместность и своевременность их применения.
Выводы.Аномалии развития женских половых органов возникают в основном в период эмбриогенеза.
Анатомо-эмбриологические классификации пороков развития матки вследствие аномалий развития мюл-леровых протоков являются наиболее распространенными, но они не учитывают этиологии этих патологий, что особенно важно при выборе рациональных методов для коррекции патологий матки и влагалища у де-вочек, объема и возраста проведения операционного вмешательства.
Ключевые слова:
аномалии развития, женские половые органы, эмбриогенез, методы коррекции, аплазия, агенезия, кольпопоэз
Список цитируемой литературы:
- Akhtemiichuk YuT, Piatnytska TV.
 Embriohenez zhinochykh vnutrishnikh statevykh orhaniv ta peredumovy rozvytku pryrodzhenykh vad. Visnyk problem biolohii i medytsyny. 2010;3:13-9. [in Ukrainian].
Embriohenez zhinochykh vnutrishnikh statevykh orhaniv ta peredumovy rozvytku pryrodzhenykh vad. Visnyk problem biolohii i medytsyny. 2010;3:13-9. [in Ukrainian]. - Zaporozhan VM, redaktor. Akusherstvo ta hinekolohiia: U 4 t.: natsionalnyi pidruchnyk. T. 4: Operatyvna hinekolohiia. Kyiv.: VSV «Medytsyna»; 2014. 696 s. [in Ukrainian].
- Kuharchuk A. Vrozhdennye anomalii razvitija matki ili mjullerovy anomalii (Obzor literatury, chast’ 2). [Internet]. 2016 Okt; [citirovano 2016 Janv 22]. Z turbotoju pro zhіnku. 2016;6(72). Dostupno: http://extempore.info/9-joornal/745-vrozhdennye-anomalii-razvitiya-matkiili-myullerovy-anomalii-obzor-literatury-chast-2.html [in Russiаn].
- Pyrohova VI, Veresniuk NS. Reproduktyvni naslidky histeroskopichnoi metroplastyky u patsiientok z vadamy rozvytku matky ta porushenniam heneratyvnoi funktsii. Zdorov’e zhenshhiny. 2014;9(95):146-9. [in Ukrainian].
- Shijanova S. Vrozhdennye anomalii razvitija matki ili Mjullerovy anomalii (chast’ 1). Z turbotoiu pro zhinku. 2016;5(71):64-7. [in Russiаn].
- Shijanova S. Vrozhdennye anomalii razvitija matki ili mjullerovy anomalii (Obzor literatury, chast’ 3). Z turbotoiu pro zhinku. 2016;7(73):12-5. [in Russiаn].
- Acién P, Acién M. The history of female genital tract malformation classifications and proposal of an updated system. Human Reproduction Update. 2011;17(5):693-705. DOI: 10.1093/humupd/dmr021
- Acién P, Acién M. The presentation and management of complex female genital malformations. Human Reproduction Update. 2015;22(1):48-69. DOI: http://dx.doi.org/10.1093/humupd/dmv048
- Ciftci I. Laparoscopic-assisted perineal pull-through vaginoplasty. Journal of Pediatric Surgery. 2012;47(4):e13-e15. DOI: 10.1016/j.jpedsurg.2011.11.070
- Destro F, Cantone N, Shalaby M, Ruggeri G, Lima M. Anterior Sagittal Approach and Total Urogenital Mobilization for the Treatment of Persistent Urogenital Sinus in a 2-Year-Old Girl.
 European Journal of Pediatric Surgery Reports. 2016;04(01):013-6. DOI: 10.1055/s-0036-1581126
European Journal of Pediatric Surgery Reports. 2016;04(01):013-6. DOI: 10.1055/s-0036-1581126 - Grimbizis G, Campo R. Congenital malformations of the female genital tract: the need for a new classification system. Fertility and Sterility. 2010;94(2):401-7. DOI: http://dx.doi.org/10.1016/j.fertnstert.2010.02.030
- Grimbizis G, Gordts S, Di Spiezio Sardo A, Brucker S, De Angelis C, Gergolet M,et al. The ESHRE/ESGE consensus on the classification of female genital tract congenital anomalies. Human Reproduction. 2013;28(8):2032-44. DOI: http://dx.doi.org/10.1093/humrep/det098
- Marten K, Vosshenrich R, Funke M, Obenauer S, Baum F, Grabbe E. MRI in the evaluation of müllerian duct anomalies. Clinical Imaging. 2003;27(5):346-50. DOI: 10.1016/S0899-7071(02)00587-9
- Oppelt P, von Have M, Paulsen M, Strissel P, Strick R, Brucker S,et al. Female genital malformations and their associated abnormalities. Fertility and Sterility. 2007;87(2):335-42.
- Ruggeri G, Gargano T, Antonellini C, Carlini V, Randi B, Destro F, et al. Vaginal malformations: a proposed classification based on embryological, anatomical and clinical criteria and their surgical management (an analysis of 167 cases). Pediatric Surgery International. 2012;28(8):797-803. DOI: 10.1007/s00383-012-3121-7
- Versteegh H, Sutcliffe J, Sloots C, Wijnen R, de Blaauw I. Postoperative complications after reconstructive surgery for cloacal malformations: a systematic review. Techniques in Coloproctology. 2015;19(4):201-7. DOI: 10.1007/s10151-015-1265-x
Публикация статьи:
«Вестник проблем биологии и медицины» Выпуск 1 Том 1 (142), 2018 год, 16-20 страницы, код УДК 616-007:612.62-005.25
DOI:
| Наименование процедуры | Стоимость | ||||||
| Консультация врача заведующего урологическим отделением для первичных пациентов | 2 500,00р. | ||||||
| Консультация врача уролога — онколога | 1 500,00р. | ||||||
| Консультация врача уролога для первичных пациентов (К.М.Н.) | 1 700,00р. | ||||||
| Консультация врача уролога для первичных пациентов | 1 300,00р. | ||||||
| Консультация врача заведующего урологическим отделением для повторных пациентов | 2 000,00р. | ||||||
| Консультация врача уролога для повторных пациентов (К.М.Н.) | 1 500,00р. | ||||||
| Консультация врача уролога для повторных пациентов | 1 100,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения эректильной дисфункции с помощью интракавернозных инъекций №1 (включая подбор дозировки) | 1 800,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения эректильной дисфункции с помощью интракавернозных инъекций №1 (включая подбор дозировки с использованием автоинъектора) | 6 800,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения эректильной дисфункции с препаратами для приема внутрь (подбор дозировки, коррекцию в ходе лечения) | от 300,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения воспалительных заболеваний малого таза (подбор дозировки, коррекцию в ходе лечения) | 3 000,00р. | ||||||
| Терапевтический поддерживающий и профилактический курс лечения аденомы (включая подбор дозировки, коррекцию в ходе лечения) | 3 000,00р. | ||||||
| Удаление образований на гениталиях и промежности аппаратом «SURGITRON» | |||||||
| до 2,0 см² | 5 000,00р. | ||||||
| площадь поражения от 2,0 до 5,0 см² | 10 000,00р. | ||||||
| площадь поражения от 5,0 см² | 15 000,00р. | ||||||
| Курс лечение баланопостита | от 4 000,00р. | ||||||
| Курс лечения негонококкового уретрита ( с инстилляцией или без инстиляции по показаниям) | от 5 000,00 р. | ||||||
| Курс лечения воспалительных заболеваний органов малого таза | от 10 000,00р. | ||||||
| Курс лечения не воспалительных заболеваний органов малого таза | от 10 000,00р. | ||||||
| Курс лечения эректильной дисфункции | от 10 000,00р. | ||||||
| Курс лечения аденомы предстательной железы | от 8 000,00р. | ||||||
| Курс лечения хронического цистита бактериального | от 10 000,00р. | ||||||
| Курс лечения хронического цистита рецидивирующего | от 20 000,00р. | ||||||
| Исследование урофлоуметрия для урологических пациентов | 500,00р. | ||||||
| Массаж предстательной железы № 1 | 600,00р. | ||||||
| Операция Циркумцизио (обрезание крайней плоти) | |||||||
| I степень сложности | 24 000,00р. | ||||||
| II степень сложности | 30 000,00р. | ||||||
| III степень сложности | 36 000,00р. | ||||||
| Операция Мармара (варикоцеле) | 30 000,00р. | ||||||
| Операция Бергмана (водянка яичка) | 20 000,00р. | ||||||
| Операция Несбита | 45 000,00р. | ||||||
| Micro-TESE (микрохирургическая биопсия яичка) | 85 000,00р. | ||||||
| TESE (открытая биопсия яичка) | 25 000,00р. | ||||||
| Селективная денервация головки полового члена | 40 000,00р. | ||||||
| Френулопластика (пластика уздечки полового члена) | 8 000,00р. | ||||||
| Хирургическое лечение недержания мочи методом TVT (без стоимости TVT) | 32 500,00р. | ||||||
| Хирургическое лечение цистоцеле методом TVT (без стоимости TVT) | 38 000,00р. | ||||||
| Удаление полипа уретры | 25 000,00р. | ||||||
| Иссечение парауретральной кисты | 30 000,00р. | ||||||
| Протезирование яичка (без стоимости протеза) | 25 000,00р. | ||||||
| Лигаментотомия | 40 000,00р. | ||||||
| Лигирование поверхностной дорсальной вены | 25 000,00р. | ||||||
| Орхиэктомия односторонняя | 20 000,00р. | ||||||
| Орхиэктомия двусторонняя | 30 000,00р. | ||||||
| Вазорезекция двусторонняя | 20 000,00р. | ||||||
| Удаление атеромы мошонки | 5 000,00р. | ||||||
| Сперматоцелэктомия (иссечение кисты придатка яичка ) | 20 000,00р. | ||||||
| Меатотомия (рассечение наружного отверстия уретры) | 12 000,00р. | ||||||
| Протезирование сигментарными протезами по кругу | 40 000,00р. | ||||||
| Цистоскопия (для женщин) | 7 000,00р. | ||||||
| Цистоскопия (для мужчин) | 9 000,00р. | ||||||
| Диагностическая биопсия (без стоимости исследования) | 7 000,00р. | ||||||
| Эндоскопическое введение ботулотоксина в мочевой пузырь (без стоимости препарата) | 15 200,00р. | ||||||
| Трансректальная полифокальная биопсия предстательной железы (под наркозом, с контролем УЗИ, с гистологическим и иммуногистохимическим исследованием) | 19 000,00р. | ||||||
| Снятие и обработка швов | 1 200,00р. | ||||||
| Пребывание в дневном стационаре | 1 500,00р. | ||||||
| Установка катетера Фолея | 1 200,00р. | ||||||
| Установка стента внутреннего дренирования | 12 000,00р. | ||||||
| Удаление стента внутреннего дренирования | 8 000,00р. | ||||||
| Троакарная эпицистостомия | 15 000,00р. | ||||||
| Лечение миофасциального синдрома | |||||||
| Инъекция ботулотоксина до 100 ЕД (без стоимости препарата) | 250,00р. | ||||||
| Инъекция ботулотоксина свыше 100 ЕД до 200 ЕД (без стоимости препарата) | 200,00р. | ||||||
| Инъекция ботулотоксина свыше 200 ЕД (без стоимости препарата) | 180,00р. | ||||||
| Блокада семенного канатика | 6 000,00р. | ||||||
| Гидробужирование мочевого пузыря | 9 000,00р. | ||||||
| Индивидуальный поддерживающий курс миостимуляции мышц тазового дна | 4 000,00р. | ||||||
| Индивидуальный поддерживающий курс тибиальной нейромодуляциии | 4 000,00р. | ||||||
| Ботулинотерапия мышц тазового дна за 1 тригер (без стоимости препарата) | 6 000,00р. | ||||||
| Введение противовоспалительных и антибактериальных препаратов в предстательную железу | 3 000,00р. | ||||||
| Инстилляция мочевого пузыря без катетеризации (без стоимости препарата) | 1 600,00р. | ||||||
| Инстилляция уретры без катетеризации (без стоимости препарата) | 1 600,00р. | ||||||
| Процедура термотерапии на аппарате THERMEX TURAPY | 40 000,00р. | ||||||
| Пункция и склерозирование кисты почки | 25 000,00р. | ||||||
тактика ведения и хирургическая коррекция » Акушерство и Гинекология
Цель исследования. Оптимизация результатов хирургического лечения и реабилитации у пациенток с врожденными аномалиями развития матки и влагалища в сочетании с наружным генитальным эндометриозом.ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава России, Москва
Материал и методы. В отделении оперативной гинекологии ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава России с 2013 по 2015 г. оперированы 198 пациенток с аномалиями матки и влагалища. На основании наличия или отсутствия очагов наружного генитального эндометриоза были сформированы две группы: 1-я группа – 105 пациенток с аномалиями матки и влагалища и сочетанным наружным генитальным эндометриозом, 2-я группа – 93 пациентки с аномалиями матки и влагалища без сопутствующего эндометриоза.
Результаты. Показаниями к оперативному лечению были: первичное бесплодие (41,5%), вторичное бесплодие (18,6%), привычное невынашивание беременности (26,2%), дисменорея (45,4%), меноррагия (23,2%), болевой синдром (17,2%) и диспареуния (8,1%). Частота наружного генитального эндометриоза составила 53,0%. Выявлено отсутствие достоверных различий по частоте эндометриоза между пациентками с нарушением и без нарушения оттока менструальной крови.
Заключение. Имплантационная теория не может объяснить все случаи развития эндометриоза у пациенток с пороками матки и влагалища. Следовательно, все патогенетические механизмы должны учитываться для изучения возможных путей развития эндометриоза при врожденных аномалиях женских половых органов.
аномалии матки и влагалища
наружный генитальный эндометриоз
аденомиоз
болевой синдром
целомическая метаплазия
1. Chan Y.Y., Jayaprakasan K., Zamora J., Thornton J.G., Raine-Fenning N., Coomarasamy A. The prevalence of congenital uterine anomalies in unselected and high-risk populations: a systematic review. Hum. Reprod. Update. 2011; 17(6): 761-71.
2. Saravelos S.H., Cocksedge K.A., Li T.C. Prevalence and diagnosis of congenital uterine anomalies in women with reproductive failure: a critical appraisal. Hum. Reprod. Update. 2008; 14(5): 415-29.
3. Acién P., Acién M. The presentation and management of complex female genital malformations. Hum. Reprod. Update. 2016; 22(1): 48-69.
4. Uğur M., Turan C., Mungan T., Kuşçu E., Senöz S., Ağiş H.T. et al. Endometriosis in association with müllerian anomalies. Gynecol. Obstet. Invest. 1995; 40(4): 261-4.
5. Signorile P.G., Baldi F., Bussani R., Viceconte R., Bulzomi P., D’Armiento M. et al. Embryologic origin of endometriosis: analysis of 101 human female fetuses. J. Cell. Physiol. 2012; 227(4): 1653-6.
6. Heinonen P.K. Pregnancies in women with uterine malformation, treated obstruction of hemivagina and ipsilateral renal agenesis. Arch. Gynecol. Obstet. 2013; 287(5): 975-8.
7. Адамян Л.В., Глыбина Т.М., Макиян З.Н., Степанян А.А., Гаджиева З.А., Панов В.О., Кулабухова Е.А. Цервиковагинальная аплазия: методы хирургической коррекции. Акушерство и гинекология. 2013; 2: 51-6.
8. Gergolet M., Gianaroli L., Kenda Suster N., Verdenik I., Magli M.C., Gordts S. Possible role of endometriosis in the aetiology of spontaneous miscarriage in patients with septate uterus. Reprod. Biomed. Online. 2010; 21(4): 581-5.
9. Nouri K., Ott J., Huber J.C., Fischer E.M., Stögbauer L., Tempfer C.B. Reproductive outcome after hysteroscopic septoplasty in patients with septate uterus—a retrospective cohort study and systematic review of the literature. Reprod. Biol. Endocrinol. 2010; 8: 52.
10. Адамян Л.В., Кулаков В.И., Хашукоева А.З. Пороки развития матки и влагалища. М.: Медицина; 1998. 67с.
11. Адамян Л.В., Богданова Е.А., Степанян А.А., Окулов А.Б., Глыбина Т.М., Макиян З.Н., Курило Л.Ф. Аномалии развития женских половых органов: вопросы идентификации и классификации (обзор литературы). Проблемы репродукции. 2010; 16(2): 7-15.
12. The Revised American Society for Reproductive Medicine. Classification of endometriosis: 1996. Fertil. Steril. 1997; 67(5): 817-21.
13. Cho M.K., Kim C.H., Oh S.T. Endometriosis in a patient with Rokitansky-Kuster-Hauser syndrome Moon. J. Obstet. Gynaecol. Res. 2009; 35(5): 994-6.
14. Troncon J.K., Zani A.C., Vieira A.D., Poli-Neto O.B., Nogueira A.A., Rosa-E-Silva J.C. Endometriosis in a patient with Mayer-Rokitansky-Küster-Hauser syndrome. Case Rep. Obstet. Gynecol. 2014; 2014: 376231.
15. Johnson N.P., Hummelshoj L.; World Endometriosis Society Montpellier Consortium. Consensus on current management of endometriosis. Hum. Reprod. 2013; 28(6): 1552-68.
16. Адамян Л.В., Фархат К.Н., Макиян З.Н., Савилова А.М. Молекулярно-биологическая характеристика эутопического и эктопического эндометрия (обзор литературы). Проблемы репродукции. 2015; 21(5): 8-16.
Поступила 18.03.2016
Принята в печать 25.03.2016
Фархат Кристина Нухадовна, аспирант отделения оперативной гинекологии ФГБУ НЦАГиП им. академика В.И. Кулакова Минздрава России. Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4. Телефон: 8 (925) 175-59-76, 8(495) 438-77-83. E-mail: [email protected]Адамян Лейла Владимировна, академик РАН, д.м.н., профессор, заслуженный деятель науки РФ, зам. директора по науке, руководитель отделения оперативной гинекологии ФГБУ НЦАГиП им. академика В.И. Кулакова Минздрава России, зав. кафедрой репродуктивной медицины и хирургии ФПДО МГМСУ, главный внештатный специалист Минздрава России по акушерству-гинекологии. Адрес: 117997, Россия, Москва, ул. Академика Опарина, д. 4. Телефон: 8 (495) 438-77-83
Для цитирования: Фархат К.Н., Адамян Л.В. Аномалии развития матки и влагалища в сочетании с эндометриозом: тактика ведения и хирургическая коррекция. Акушерство и гинекология. 2016; 5: 96-102.
http://dx.doi.org/10.18565/aig.2016.5.96-102
Порок развития половых органов — обзор
Синдром WAGR (11q13–)
Термин WAGR относится к опухоли Вильмса, аниридии, генитальным аномалиям и умственной отсталости, совокупности симптомов, наблюдаемых у пациентов с синдромом делеции непрерывного гена с участием хромосомы 11p12- p14, который включает гены WT1 и PAX6 . Мутации или делеции WT1 вовлечены в патогенез опухоли Вильмса, и риск опухоли Вильмса у пациентов с WAGR приближается к 50%.Ген WT1 также вовлечен в почечные и мочеполовые аномалии, включая аномалии матки, гипоспадию, крипторхизм, неоднозначные гениталии, стриктуры уретры, сросшиеся почки, аномалии мочеточника и гонадобластому. Пациенты с WAGR имеют риск возможной почечной недостаточности от 20% до 25%. 27
Аниридия характеризуется двусторонней аплазией или дисплазией радужной оболочки и гипоплазии зрительного нерва, приводящей к нарушению зрения. Также наблюдаются катаракта, глаукома, помутнение и васкуляризация роговицы.Эти находки вызваны делецией гена PAX6 . Причина легкой умственной отсталости, наблюдаемой у пациентов с WAGR, неясна, но, вероятно, связана с ролью PAX6 в развивающемся переднем мозге.
Многие делеции в этой области видны цитогенетически, но зонды FISH, охватывающие локус WT1 и PAX6 , можно использовать для различения частичных фенотипов. Большинство мутаций являются de novo и передаются по аутосомно-доминантному типу. 23 Однако некоторые родители могут не проявлять явных глазных фенотипов и должны пройти подробное офтальмологическое обследование, а также цитогенетический анализ для определения риска рецидива.
Постоянный уход за этими пациентами включает частые офтальмологические осмотры; УЗИ почек каждые 3 месяца до 8 лет; урологическое, нефрологическое и эндокринное лечение патологий гонад; и ранняя когнитивная оценка и вмешательство, если отмечается задержка в развитии.
Страница с информацией о аномалиях женских половых органов.Пациент
Врожденные пороки развития женских половых путей определяются как отклонения от нормальной анатомии в результате эмбрионального недоразвития мюллеровых или парамезонефрических протоков. [1] Патологии женских половых органов часто не проявляются до или после полового созревания. [2]
Врожденные пороки развития женских половых путей могут быть результатом явных нарушений на одной стадии эмбрионального развития или нарушений более чем на одной стадии нормального формирования.Поэтому существуют чрезвычайно широкие анатомические вариации и большое количество комбинаций врожденных пороков развития женских половых путей. [3] Таким образом, хотя генитальные аномалии могут быть изолированными, необходима тщательная оценка возможных основных заболеваний, особенно хромосомных или метаболических.
Различные системы классификации привели к некоторой неопределенности в отношении эпидемиологии с некоторыми опасениями, что классификации могут привести к недиагностике или гипердиагностике. [4]
Хирургические методы коррекции пороков развития половых органов зависят от типа аномалии, ее сложности, симптомов пациента и правильной эмбриологической интерпретации аномалии. Большинство аномалий можно устранить вагинально или с помощью гистероскопии, но часто также требуется лапароскопия или лапаротомия. [5]
Аномалии матки
Пороки развития матки очень распространены, и, если включены незначительные пороки развития (гипоплазия и дугообразная матка), они встречаются у 7-10% всех женщин.Однако, если рассматривать только хорошо известные пороки развития матки, они встречаются у 2-3% женщин фертильного возраста, у 3% женщин с бесплодием и у 5-10% женщин с повторными выкидышами. [6]
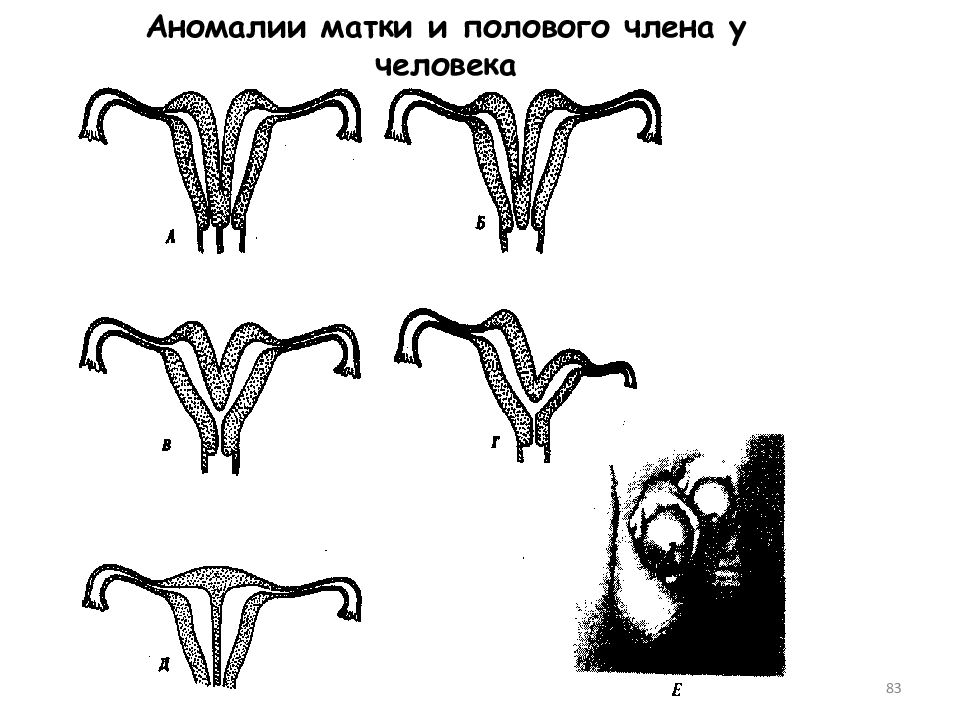
Наиболее распространенные типы аномалий матки вызваны неполным сращением мюллеровых или парамезонефрических протоков:
- Полная недостаточность встречается редко и приводит к двойному влагалищу, двойной шейке матки и двойной матке. Возможны варианты в зависимости от степени сращения мюллерова протоков.
- Более обширное слияние Мюллерова протоков приводит к частичному слиянию единственного влагалища, единственной шейки матки и двойных однорогих маток.
- Другие аномалии включают перегородку матки (матка со средней линией перегородки), дугообразную матку (матка с небольшим отступом посередине) и матку единорога (второй рудиментарный рог с слепым концом).
- Исследования:
- УЗИ.
- Гистеросальпингография, позволяющая оценить полость матки и проходимость маточных труб.
- МРТ, который считается лучшим методом визуализации аномалий матки.
- Осложнения:
- Дисменорея.
- Haematometra.
- Осложнения во время беременности и родов: поздний выкидыш, разрыв матки, преждевременные роды, неправильное предлежание, затрудненные роды, задержка плаценты, послеродовое кровотечение.
- Фертильность обычно не изменяется.
- Ведение:
- Решение о хирургическом вмешательстве будет зависеть от влияния аномалии на обеспечение жизнеспособной беременности.
- Перегородка влагалища и рудиментарный рог двустворчатой матки обычно удаляются.
- Реконструкция матки рекомендуется при двурогой или перегородке матки, которая считается причиной повторных выкидышей.
Нарушения влагалища
- Агенезия влагалища:
- Обычно возникает при отсутствии матки, но при наличии яичников.
- Атрезия влагалища:
- Нижняя часть влагалища состоит из фиброзной ткани с хорошо дифференцированной маткой.
- Мюллерова аплазия:
- Почти все влагалище и большая часть матки отсутствуют.
- Обозначает большинство случаев отсутствия влагалища при нормальных наружных половых органах.
- Может быть связан с другими аномалиями, включая сращение шейных позвонков и дефекты среднего уха.
- Поперечные перегородки влагалища:
- Могут быть одиночными или множественными в верхнем или нижнем сегментах, могут быть проходимыми или перфорированными; может быть причиной гематометры или других скоплений жидкости.
- Также были замечены продольные перегородки влагалища.
- Сопутствующие аномалии:
- Уретра может открываться в стенку влагалища или влагалище может открываться в стойкую урогенитальную пазуху. Связанные ректальные аномалии включают вагиноректальный свищ, вульвовагинальный анус, ректосигмоидальный свищ.
Аномалии девственной плевы
- Неперфорированная девственная плева не редкость и является либо врожденной, либо приобретенной в результате воспалительной окклюзии после перфорации.
- Это может впервые проявиться нарушением менструального цикла после полового созревания.
Дисгенезия клоаки
- Ректоклоакальный свищ с устойчивой клоакой является обычным выходом для мочевыводящих, половых и кишечных путей.
- При ректовагинальной фистуле преддверие может казаться нормальным, но задний проход находится в промежности.
- Также может быть стойкий урогенитальный синус с единственным наружным отверстием без аноректального дефекта.
Аномалии наружных половых органов
- Аномалии малых половых губ: у нормальных женщин может наблюдаться слияние или гипертрофия губ.Гипертрофия может быть односторонней или двусторонней и иногда может потребовать хирургической коррекции.
- Аномалии больших половых губ: могут быть гипопластическими или гипертрофическими. Аномальное слияние обычно связано с неоднозначным женским псевдогермафродитизмом гениталий из-за врожденной гиперплазии надпочечников.
- Нарушения клитора: обычно редко; агенезия встречается крайне редко и представляет собой двойной клитор или раздвоенный клитор. Гипертрофия может быть связана с рядом интерсекс-расстройств.
Агенезия / дисгенезия яичников
- Это включает синдром Тернера и широкий спектр хромосомных аномалий, характеризующихся отсутствием двух Х-хромосом с необходимыми критическими зонами.
- Это приводит к образованию полосатых яичников и связано с рядом других соматических аномалий.
- Новорожденные с полосатостью яичников часто имеют отек кистей и стоп как первый признак. Однако многие присутствуют в подростковом возрасте с невысоким ростом.
См. Также отдельную статью о синдроме Тернера.
Истинный гермафродитизм
- Это теперь называется овотестикулярным расстройством полового развития и характеризуется наличием как яичниковой, так и тестикулярной ткани у одного пациента. Яички развиваются при наличии одной Y-хромосомы даже с более чем одной X-хромосомой. [7]
- Ни один клинический признак не может отличить истинный гермафродитизм от других форм интерсексуальности с установлением точного диагноза, возможного после ультразвукового исследования и анализа гормонов.
- Часто пациенты воспитывались как мужчины из-за появления наружных гениталий, но при ранней диагностике большинство из них следует выращивать как женщин, у многих развивается грудь женского типа. Это отличает их от гермафродитов мужского пола.
- Многие менструируют, и некоторые из них, у кого была удалена тестикулярная ткань, забеременели.
- Во многих случаях имеется явно нормальная пара Х-хромосом, многие из которых имеют Y-специфические последовательности.
- Лечение заключается в удалении противоречивых органов и восстановлении наружных половых органов в соответствии с полом выращивания.Если нет неотложных медицинских причин, операцию можно отложить до тех пор, пока человек не сможет озвучить, чувствует ли он себя мужчиной или женщиной, и может быть соответствующим образом назначен пол.
Женский гермафродитизм вследствие врожденной гиперплазии надпочечников
См. Отдельную статью о врожденной гиперплазии надпочечников.
Неоднозначные гениталии
Для обсуждения расстройств полового развития (DSD) см. Отдельную статью «Неоднозначные гениталии». Сроки операции более спорны, чем раньше.Неблагоприятные исходы привели к рекомендациям отложить ненужную операцию до возраста, когда пациент может дать информированное согласие. [8]
Половые аномалии | Фонд синдрома заряда
Версия для печати: Генитальные аномалии
ЭНДОКРИННЫЕ ПРОБЛЕМЫ ЗА ВРАЧУ
Джереми Кирк, доктор медицины, FRCPCH
Консультант, детский эндокринолог, Диана, Детская больница принцессы Уэльской, Бирмингем, Великобритания
Телефон: 0044 121 333 9999 Факс: 0044 121 333 8191
Электронная почта: Джереми[email protected]
Хотя генитальные аномалии распространены в CHARGE и составляют часть диагностических критериев (второстепенные критерии), имеется мало данных об их лечении и результатах, особенно долгосрочных. В результате большая часть данных носит анекдотический характер, и поэтому рекомендации основаны больше на опыте групп детей с другими подобными аномалиями. Однако недавние исследования подтвердили задержку полового созревания или его отсутствие (чаще у мальчиков, чем у девочек) Blake et al., 2005.
ВИД И ЧАСТОТА ПОЛОВЫХ АНОМАЛИЙ ПРИ СИНДРОМЕ ЗАРЯДА
Частота
Самцы:
Микропенис 85%
Неопущенные семенники 60%
Женщины:
Гипоплазия половых губ Очень часто
Задержка / задержка полового созревания Очень часто (самцы и самки)
Бесплодие неизвестно
ИССЛЕДОВАНИЯ ДЛЯ РАССМОТРЕНИЯ
Считается, что большинство детей с ЗАРЯДОМ имеют изолированный гипогонадотропный гипогонадизм (т.е. дефицит гонадотропина гипофиза) для учета их генитальных аномалий. Например, хотя ряд различных факторов участвует в опускании яичек и развитии полового члена, очевидно, что необходимы гонадотропины (опосредованные тестостероном). Таким образом, расследование направлено на:
• Оценка функции гонадотропинов.
• Оценка дисфункции гонад, вызванной:
1) недостаточностью гонадотропина
2) неопущенными яичками у мужчин
МЛАДЕНЦЫ
Постнатально нормальные младенцы показывают повышение ЛГ, ФСГ и тестостерона у мужчин и эстрогена у женщин, которое достигает пика на 8 неделе и снижается к 6 месяцам.Это Amini-пубертат @ предлагает окно возможностей для исследования этих детей, используя только базовую кровь в течение шести месяцев жизни. У мужчин пиковая концентрация тестостерона в сыворотке более 100 нг / дл может считаться нормой.
ДЕТСТВО И ПОДРОСТКОВСТВО
В возрасте от 6 месяцев до наступления половой зрелости уровни гонадотропинов, тестостерона и эстрогена остаются низкими. В этом возрасте рекомендуются следующие тесты:
1. Тест на стимуляцию LHRH (GnRH), изучающий гонадотропины гипофиза (LH и FSH).
2. Тест на ХГЧ (только у мужчин). Человеческий хорионический гонадотропин B, эквивалентный ЛГ, проверяет только функцию клеток Лейдига. После инъекций уровень тестостерона должен увеличиться в три раза; ответ отражает количество функциональной тестикулярной ткани.
3. Для девочек УЗИ органов малого таза следует использовать для оценки внутренних гениталий и реакции на терапию.
4. При необходимости могут быть выполнены тесты на другие гормоны гипофиза, такие как исходный уровень Т4, Т3, ТТГ, 9:00 кортизол, пролактин, инсулиноподобный фактор роста-1 (IGF-1) и его GH-зависимый связывающий белок ( IGF-BP3), электролиты и осмоляльность плазмы / мочи.
5. Формальная функция передней и / или задней доли гипофиза.
ТЕРАПИЯ
Микропенис
Если основной причиной считается гипогонадотропный гипогонадизм, то лечение — заместительная терапия тестостероном. Это можно сделать внутримышечно (тестостерон энантат или пропионат 12,5-25 мг 3–4 раза в неделю на 3–4 приема). Также доступен 2% крем с тестостероном для местного применения, который вводят один или два раза в день на срок до 3 месяцев. Впитывание может быть неустойчивым, и (особенно у женщин) лицо, наносящее крем, должно надевать перчатки.
Некоторый рост волос на лобке может произойти после введения тестостерона. Наиболее важным единственным показателем размера полового члена взрослого человека является его первоначальная длина.
Вряд ли гипопластические половые губы нуждаются в какой-либо терапии.
Крипторхизм
Оптимальное время и режим терапии для опущения неопущенного яичка являются спорными даже у мальчиков Anormal @. Гистологические изменения в яичках крипторхизма происходят в течение 1-2 лет, хотя это необходимо уравновесить с увеличением технических трудностей хирургического вмешательства в более молодом возрасте.Даже если яички не обладают большим функциональным потенциалом, многие хирурги все равно проводят орхидопексию, чтобы снизить вероятность обнаружения злокачественных изменений.
Гормональная терапия ХГЧ (хорионический гонадотропин человека) может быть подходящей (особенно при пальпации яичек) и обычно проводится после четырех лет (с 50% успешностью). Традиционно 500-1000 МЕ вводят внутримышечно два раза в неделю в течение 5-6 недель. Это также может вызвать усиление роста полового члена, а также опускание яичек.
Задержка полового созревания / отсутствие полового созревания
МУЖЧИНЫ
• Внутримышечно энантат или пропионат тестостерона, 50–250 мг в месяц.
• Ундеканоат тестостерона для приема внутрь 20–120 мг в день.
• Пластыри и подкожные гранулы длительного действия с некоторым успехом применялись у мальчиков с гипогонадизмом.
Начиная с низких доз орального тестостерона (например, ундеканоата тестостерона (рестандол)) 40 мг alt die предлагает большую гибкость на начальном этапе при титровании / прекращении приема при возникновении таких проблем, как ухудшение поведения.
СУКИ
• Этинилоэстрадиол первоначально 2 мкг / день, возрастает примерно через 2-3 года до 10 мкг / день. Когда наступило полное пубертатное прогрессирование или если произошло прорывное кровотечение, перейдите на прием низких доз оральных контрацептивов (ОКП) или ЗГТ для взрослых.
ПЕЩЕРЫ
• Тестостерон может вызывать задержку жидкости, и его следует применять с осторожностью у детей с сердечной недостаточностью.
• Поскольку тест на ХГЧ исследует только функцию клеток Лейдига в яичках, отсутствие ответа не обязательно подтверждает отсутствие функции яичка.
• ХГЧ не следует назначать девочкам, так как он может вызвать гиперстимуляцию яичников.
• Хотя относительно редко, гипопитуитаризм также может возникать в CHARGE, и следующее может указывать на необходимость дальнейшего исследования других гормонов гипофиза:
— Другие дефекты средней линии, такие как расщелина.
— Конъюгированная гипербилирубинемия в неонатальном периоде.
— Гипогликемия в неонатальном периоде.
— Отсутствие / гипоплазия гипофиза или других структур средней линии при сканировании мозга.
• Исследования на животных показали, что раннее воздействие экзогенного тестостерона может подавлять рецептор андрогенов, что приводит к уменьшению размера полового члена во взрослом возрасте. Это не было показано при заболеваниях человека, когда происходит раннее воздействие андрогенов.
• Существуют опасения относительно длительной пероральной терапии тестостероном, поскольку было показано, что это вызывает дисфункцию печени у некоторых пациентов.
• Если семенники остаются внутри брюшной полости, очень маловероятно, что может быть достигнута фертильность, и даже если семенники опущены, фертильность, вероятно, будет нарушена.Также признано, что риск злокачественных новообразований выше у тех, у кого ранее были крипторхийные яички.
Ссылки:
Burstein S, Grumbach MM, Kaplan SL. Раннее определение реакции на андрогены важно при лечении микрофаллоса. Ланцет 1979; 2: 983-986.
Голдсон Э, Смит А.С., Стюарт Дж. М.. Ассоциация CHARGE; насколько хорошо они могут это сделать? AJDC 1986; 140: 918-921.
Blake KD, Russell-Eggitt IM, Morgan DW et al. Кто несет ответственность? Междисциплинарное ведение пациентов с ассоциацией CHARGE.Arch Dis Child 1990; 65: 217-223.
Раган Д.К., Казале А.Дж., Ринк Р.С. и др. Аномалии мочеполовой системы в ассоциации CHARGE. Журнал урологии 1999; 161: 622-625.
Блейк К.Д., Салем-Хартсхорн Н., Аби Дууд М., Градштейн Дж. Проблемы подростков и взрослых при синдроме ЗАРЯДА. Клиническая педиатрия 2005; 44: 51-159.
ПОЛОВЫЕ / ЭНДОКРИННЫЕ ПРОБЛЕМЫ ПРИ СИНДРОМЕ ЗАРЯДА: ИНФОРМАЦИЯ ДЛЯ РОДИТЕЛЕЙ
Джереми Кирк, доктор медицины, FRCPCH
Консультант, детский эндокринолог, Диана, Детская больница принцессы Уэльской, Бирмингем, Великобритания
Телефон: 0044 121 333 9999 Факс: 0044 121 333 8191
Электронная почта: Джереми[email protected]
ГЕНИТАЛЬНЫЕ АНОМАЛИИ, ОБЪЯВЛЕННЫЕ В ЗАПИСИ
Хотя генитальные аномалии (второстепенный диагностический критерий) являются обычным явлением в CHARGE, в литературе очень мало информации, описывающей эти проблемы или лечение. Что еще более важно, поскольку у детей могут быть другие потенциально более серьезные проблемы (особенно при рождении), генитальные аномалии часто не регистрируются и не лечатся.
У представителей обоих полов с ЗАРЯДОМ основная проблема, по-видимому, заключается в нарушении выработки гормонов (химических посредников) гипофизом (маленькая железа размером с горошину, лежащая под мозгом), которые контролируют выработку половых гормонов яичками в организме. мальчиков и яичников у девочек.Это может привести к:
• У мальчиков неопущенные яички (одно или оба) и маленький половой член (микропенис — длина в растянутом состоянии менее 2,5 см (1 дюйм)) при рождении. Около трех четвертей мальчиков с ЗАРЯДОМ будут иметь микропенис. Примерно у половины будут неопущенные яички. Обе проблемы связаны с тем, что опускание яичек в мошонку и рост полового члена в последнем периоде беременности зависят от выработки гормона тестостерона яичками (под влиянием гормонов гипофиза).
• У девочек клитор и малые половые губы (внутренние губы влагалища) могут быть меньше, чем обычно, но это не так очевидно, как у мальчиков. Это очень часто встречается у девочек с ЗАРЯДОМ.
• У обоих полов очень распространены неудачи или медленное развитие полового созревания, причем чаще у мальчиков, чем у девочек. Это будет означать, что у мальчиков не будет увеличиваться в размерах яичек и половой член, а у девочек не разовьется грудь и не начнутся месячные без гормонального лечения. У обоих полов не будет роста волос на лобке и в подмышечных впадинах.
• Бесплодие. Перспективы фертильности у детей с ЗАРЯДОМ неизвестны.
ИСПЫТАНИЯ, КОТОРЫЕ МОЖНО РЕКОМЕНДОВАТЬ
БАЗОВЫЕ ИСПЫТАНИЯ КРОВИ
Они измеряют количество гормонов в крови либо в одном образце (исходные уровни), либо после стимуляции уровней (обычно путем введения химического вещества или гормона). Яички и яичники довольно активны в течение нескольких месяцев до и после рождения, и исходные уровни могут быть весьма полезными. Примерно с шести месяцев до полового созревания выработка половых гормонов очень низкая, и поэтому часто необходимо измерять гормоны после стимуляции.
• ЛГ (лютеинизирующий гормон), вырабатываемый гипофизом, отвечает за выработку тестостерона у мальчиков и за выработку эстрогена и прогестерона у девочек.
• ФСГ (фолликулостимулирующий гормон), вырабатываемый гипофизом, отвечает за производство спермы у мужчин и овуляцию у женщин.
• Тестостерон, мужской половой гормон, вырабатывается яичками.
• Эстроген, женский половой гормон, вырабатываемый яичниками: вызывает развитие груди.
• Прогестерон, другой женский половой гормон яичников, когда присутствует вместе с эстрогеном, вызывает менструацию.
ИСПЫТАНИЯ НА СТИМУЛЯЦИЮ
• Тест на ЛГРГ. В этом тесте производство ЛГ и ФСГ гипофизом измеряется с использованием рилизинг-гормона лютеинизирующего гормона (ЛГРГ) в качестве стимулирующего гормона. Обычно это делается в течение одного часа, а образцы берут через 0, 30 и 60 минут после внутривенной инъекции LHRH. У большинства пациентов с ЗАРЯДОМ во время теста не наблюдается увеличения ЛГ и ФСГ.
• Тест на ХГЧ (хорионический гонадотропин человека). Сделав несколько инъекций вещества, аналогичного ЛГ, в течение нескольких дней, можно измерить способность яичка вырабатывать мужской гормон тестостерон.
Хотя ХГЧ также стимулирует выработку гормонов у девочек, он может вызывать чрезмерную стимуляцию яичников и поэтому обычно не используется у девочек.
ИЗОБРАЖЕНИЕ
У девочек УЗИ можно использовать для оценки размеров яичников и матки (матки).
У мальчиков УЗИ можно использовать для оценки положения неопущенных яичек, хотя другие исследования (КТ, МРТ) могут быть более точными.
ЛЕЧЕНИЕ
НЕОБХОДИМЫЕ ИСПЫТАНИЯ
Если яички не опущены, их необходимо опустить. Обычно это делается хирургическим путем, для чего требуется одна или несколько операций. В идеале это должно быть сделано как можно раньше, хотя другие медицинские проблемы, связанные с ЗАРЯДОМ, и технические трудности выполнения операции у маленьких детей обычно означают, что она проводится, когда они становятся старше.В качестве альтернативы, яички иногда можно снизить с помощью инъекций ХГЧ (обычно два раза в неделю в течение 3-6 недель), и есть некоторые свидетельства того, что он лучше всего работает в яичках, которые не полностью не опущены, и после 4 лет.
MICROPENIS
Пенис, размер которого при рождении меньше 2,5 см (1 дюйм) (растянут), определяется как микропенис. Это следует лечить тестостероном. Его можно применять в виде крема два раза в день на срок до трех месяцев. Поскольку он впитывается через кожу, человек, наносящий его, должен носить перчатки.
В качестве альтернативы можно делать инъекции тестостерона ежемесячно в течение 3-4 месяцев. Хотя теоретически высказывались опасения, что раннее лечение повлияет на рост полового члена в период полового созревания, этого не происходит. Тестостерон может вызывать задержку жидкости, и его следует с осторожностью назначать детям с сердечной недостаточностью.
Маленькие половые губы у девочек обычно не лечат.
ОТЛОЖЕННАЯ ПУБЕРТА
Хотя можно беспокоиться об ухудшении поведенческих проблем в подростковом возрасте из-за лечения половыми гормонами, это должно быть сбалансировано с учетом долгосрочных рисков остеопороза.При выборе времени лечения будет учитываться нормальный возраст полового созревания у мальчиков и девочек (от 11 лет), но его можно отложить, чтобы увидеть, наступает ли половая зрелость спонтанно.
ДЕВОЧКИ: Используются постепенно увеличивающиеся дозы эстрогена в форме таблеток. После полного пубертатного развития добавление прогестерона в качестве заместительной гормональной терапии (ЗГТ) или низких доз пероральных противозачаточных таблеток (ОКП) приведет к возникновению менструаций, если матка достаточно большого размера.
МАЛЬЧИКИ: Дозы тестостерона постепенно увеличиваются в виде инъекций, таблеток или пластырей.
У представителей обоих полов, вероятно, потребуется длительная заместительная гормональная терапия.
Врожденные аномалии
Врожденные аномалии являются важной причиной младенческой и детской смертности, хронических заболеваний и инвалидности. В резолюции о врожденных дефектах Шестьдесят третьей сессии Всемирной ассамблеи здравоохранения (2010 г.) государства-члены согласились содействовать первичной профилактике и улучшать здоровье детей с врожденными аномалиями посредством:
- разработки и укрепления систем регистрации и эпиднадзора
- развития экспертных знаний и наращивание потенциала
- усиление исследований и исследований по этиологии, диагностике и профилактике
- содействие международному сотрудничеству.
Рис. 1. Основные причины неонатальной смертности (цифры) в мире, 2016 г.
Определение
Врожденные аномалии также известны как врожденные дефекты, врожденные нарушения или врожденные пороки развития. Врожденные аномалии могут быть определены как структурные или функциональные аномалии (например, нарушения обмена веществ), которые возникают во время внутриутробной жизни и могут быть выявлены пренатально, при рождении или иногда могут быть обнаружены только позже в младенчестве, например, дефекты слуха.
Проще говоря, врожденный означает существование при рождении или до него.
Причины и факторы риска
Хотя примерно 50% всех врожденных аномалий не могут быть связаны с конкретной причиной, существуют некоторые известные генетические, экологические и другие причины или факторы риска.
Генетические факторы
Гены играют важную роль во многих врожденных аномалиях. Это может происходить из-за унаследованных генов, кодирующих аномалию, или в результате внезапных изменений генов, известных как мутации.
Родство (когда родители связаны кровным родством) также увеличивает распространенность редких генетических врожденных аномалий и почти вдвое увеличивает риск неонатальной и детской смерти, умственной отсталости и других аномалий.
Некоторые этнические общины (например, евреи-ашкенази или финны) имеют сравнительно высокую распространенность редких генетических мутаций, таких как муковисцидоз и гемофилия C.
Социально-экономические и демографические факторы
Низкий доход может быть косвенным фактором, определяющим врожденные аномалии. с большей частотой среди семей и стран с ограниченными ресурсами. По оценкам, около 94% тяжелых врожденных аномалий происходит в странах с низким и средним уровнем доходов. Косвенным определяющим фактором этот более высокий риск связан с возможным отсутствием доступа беременных женщин к достаточному количеству питательной пищи, повышенным воздействием агентов или факторов, таких как инфекция и алкоголь, или ограниченным доступом к медицинскому обслуживанию и обследованию.Факторы, часто связанные с низким уровнем дохода, могут вызывать или увеличивать частоту аномального пренатального развития.
Возраст матери также является фактором риска аномального внутриутробного развития плода. Пожилой возраст матери увеличивает риск хромосомных аномалий, в том числе синдрома Дауна.
Факторы окружающей среды
Воздействие на мать определенных пестицидов и других химикатов, а также определенных лекарств, алкоголя, табака и радиации во время беременности может увеличить риск врожденных аномалий у плода или новорожденного.Работа или проживание рядом с свалками, плавильными заводами или шахтами или на них также может быть фактором риска, особенно если мать подвергается воздействию других факторов риска окружающей среды или недостатка питания.
Инфекции
Материнские инфекции, такие как сифилис и краснуха, являются важной причиной врожденных аномалий в странах с низким и средним уровнем доходов.
Инфекция вирусом Зика во время беременности является причиной микроцефалии и других врожденных аномалий у развивающегося плода и новорожденного.Инфекция Зика во время беременности также приводит к осложнениям беременности, таким как потеря плода, мертворождение и преждевременные роды.
Состояние питания матери
Недостаточность фолиевой кислоты у матери увеличивает риск рождения ребенка с дефектом нервной трубки, в то время как чрезмерное потребление витамина А может повлиять на нормальное развитие эмбриона или плода.
Профилактика
Профилактические меры общественного здравоохранения направлены на снижение частоты определенных врожденных аномалий за счет устранения факторов риска или усиления защитных факторов.Важные мероприятия и усилия включают:
- обеспечение девочек-подростков и матерей здоровым питанием, включая широкий выбор овощей и фруктов, и поддержанием здорового веса;
- обеспечение адекватного потребления витаминов и минералов, в частности фолиевой кислоты, с пищей для девочек-подростков и матерей;
- обеспечение того, чтобы матери избегали вредных веществ, особенно алкоголя и табака;
- недопущение поездок беременных женщин (а иногда и женщин детородного возраста) в регионы, где наблюдаются вспышки инфекций, которые, как известно, связаны с врожденными аномалиями;
- сокращение или устранение воздействия на окружающую среду опасных веществ (таких как тяжелые металлы или пестициды) во время беременности;
- контроль диабета до и во время беременности посредством консультирования, контроля веса, диеты и введения инсулина при необходимости;
- обеспечение того, чтобы любое облучение беременных женщин лекарствами или медицинским излучением (например, визуализирующими лучами) было оправданным и основывалось на тщательном анализе риска и пользы для здоровья;
- вакцинация детей и женщин, особенно против вируса краснухи;
- повышение и повышение уровня образования медицинского персонала и других лиц, занимающихся профилактикой врожденных аномалий;
- скрининг на инфекции, особенно краснуху, ветряную оспу и сифилис, и рассмотрение вопроса о лечении.
Обнаружение
Медицинское обслуживание до и во время зачатия (до зачатия и до зачатия) включает в себя базовые методы репродуктивного здоровья, а также медицинский генетический скрининг и консультирование. Скрининг может проводиться в течение трех перечисленных периодов:
- Скрининг до зачатия может быть полезен для выявления лиц, подверженных риску определенных расстройств или подверженных риску передачи заболевания своим детям. Скрининг включает в себя сбор семейных историй и скрининг носителей и особенно важен. в странах, где распространены кровные браки.
- Скрининг в период зачатия: характеристики матери могут повышать риск, и результаты скрининга следует использовать для предложения соответствующей помощи в зависимости от риска. Это может включать скрининг на молодой или пожилой возраст матери, а также скрининг на употребление алкоголя, табака или другие риски. Ультразвук можно использовать для скрининга синдрома Дауна и серьезных структурных аномалий в течение первого триместра, а также тяжелых аномалий плода во втором триместре. Материнская кровь может быть скрининг на плацентарные маркеры, чтобы помочь в прогнозировании риска хромосомных аномалий или дефектов нервной трубки, или на свободную ДНК плода для скрининга многих хромосомных аномалий.Диагностические тесты, такие как пробы ворсин хориона и амниоцентез можно использовать для диагностики хромосомных аномалий и инфекций у женщин из группы высокого риска.
- Неонатальный скрининг включает в себя клиническое обследование и обследование на наличие нарушений со стороны крови, обмена веществ и выработки гормонов. Скрининг на глухоту и пороки сердца, а также раннее выявление врожденных аномалий могут способствовать спасению жизни. лечения и предотвратить прогрессирование некоторых физических, интеллектуальных, зрительных или слуховых нарушений.В некоторых странах перед выпиской из родильного дома дети обычно проходят скрининг на аномалии щитовидной железы или надпочечников. Блок.
Лечение и уход
Многие структурные врожденные аномалии можно исправить с помощью педиатрической хирургии, а детям с функциональными проблемами, такими как талассемия (наследственные рецессивные заболевания крови), серповидно-клеточные нарушения и врожденный гипотиреоз (снижение функции щитовидная железа).
Ответные меры ВОЗ
В докладе, сопровождающем резолюцию Шестьдесят третьей сессии Всемирной ассамблеи здравоохранения (2010 г.) о врожденных аномалиях, описываются основные компоненты для создания национальной программы наблюдения, профилактики и лечения врожденных аномалий до и после рождения. Он также рекомендует международному сообществу приоритеты для оказания помощи в создании и укреплении этих национальных программ.
«Глобальная стратегия охраны здоровья женщин, детей и подростков на 2016-2030 годы» направлена на достижение наивысшего достижимого уровня здоровья для всех женщин, детей и подростков, преобразование будущего и обеспечение того, чтобы каждый новорожденный, мать и ребенок не только выживают, но и процветают.Обновленная в 2015 году в рамках процесса сотрудничества с заинтересованными сторонами под руководством ВОЗ, стратегия основывается на успехе стратегии 2010 года и ее движения «Каждая женщина, каждый ребенок» , которое помогло ускорить достижение связанных со здоровьем Целей развития тысячелетия и будет служить платформой для того, чтобы поставить женщин, детей и подростков в центр новых Целей ООН в области устойчивого развития.
ВОЗ также работает с Национальным центром по врожденным дефектам и порокам развития (CDC) Центров США по контролю и профилактике заболеваний и другими партнерами, чтобы разработать глобальную политику по обогащению фолиевой кислоты на уровне страны.ВОЗ также работает с партнерами, чтобы предоставить необходимые технические знания для наблюдения за дефектами нервной трубки, для мониторинга обогащения основных продуктов питания фолиевой кислотой и для улучшения лабораторных возможностей для оценки рисков врожденных аномалий, предотвращаемых фолиевой кислотой.
Международный информационный центр по надзору за врожденными пороками и исследованиям — это добровольная некоммерческая международная организация, имеющая официальные отношения с ВОЗ. Эта организация объединяет программы наблюдения и исследований врожденных аномалий со всего мира, чтобы исследовать и предотвращать врожденные аномалии и уменьшать влияние их последствий.
Департаменты ВОЗ по вопросам здоровья и старения матерей, новорожденных, детей и подростков, репродуктивного здоровья и исследований и питания для здоровья и развития в сотрудничестве с Международным информационным центром по надзору и исследованиям врожденных дефектов и Национальным центром CDC по врожденным дефектам и порокам развития , проводить ежегодные учебные программы по наблюдению и профилактике врожденных аномалий и преждевременных родов. Департамент ВОЗ по ВИЧ и СПИДу сотрудничает с этими партнерами в целях усиления надзора за врожденными аномалиями у женщин, получающих антиретровирусные препараты во время беременности, в качестве неотъемлемой части мониторинга и оценки национальных программ по ВИЧ.
ГАВИ, Альянс по вакцинам, партнером которого является ВОЗ, помогает странам с низким и средним уровнем доходов в улучшении контроля и ликвидации краснухи и синдрома врожденной краснухи посредством иммунизации.
ВОЗ разрабатывает нормативные инструменты, в том числе руководящие принципы и глобальный план действий, для укрепления служб медицинской помощи и реабилитации в поддержку осуществления Конвенции Организации Объединенных Наций о правах инвалидов. Точно так же ВОЗ поддерживает страны в интеграции медицинских и реабилитационных услуг в общую систему первичной медико-санитарной помощи, поддерживает разработку программ реабилитации на уровне общин и способствует укреплению специализированных реабилитационных центров и их связей с реабилитацией на уровне общин.
Департамент общественного здравоохранения и окружающей среды ВОЗ занимается рядом мероприятий и определяет мероприятия, направленные на воздействие на экологические и социальные детерминанты развития ребенка. К ним относятся уникальная уязвимость детей к загрязненному воздуху внутри и снаружи помещений, загрязненной воде, отсутствию санитарии, токсичным веществам, тяжелым металлам, компонентам отходов и радиации; комбинированное воздействие с социальными, профессиональными факторами и факторами питания; и условия, в которых живут дети (дом, школа).
Вспышки вируса Зика в 2015 и 2016 годах и их связь с ростом микроцефалии и других врожденных пороков развития вызвали серьезную обеспокоенность во всем мире, особенно в Северной и Южной Америке. В 2016 году ВОЗ объявила чрезвычайную ситуацию в области общественного здравоохранения, имеющую международное значение (PHEIC). В странах, где было распространение вируса Зика и увеличилось количество врожденных пороков развития / неврологических синдромов, был реализован полный спектр ответных мер. К ним относятся усиленный эпиднадзор и меры реагирования на вспышки, привлечение сообществ, меры по борьбе с переносчиками болезней и меры индивидуальной защиты, уход за людьми и семьями с потенциальными осложнениями, полевые исследования и исследования в области общественного здравоохранения для лучшего понимания рисков и мер по их снижению.
В 2019 году ВОЗ учредила Техническую рабочую группу ВОЗ по врожденным дефектам для предоставления рекомендаций по приоритетам эпиднадзора, профилактики и лечения врожденных дефектов.
Генитальные аномалии у новорожденных | Журнал перинатологии
Хегер А.Х., Тиксон Л., Герра Л., Листер Дж., Сарагоса Т., МакКоннелл Г. и др. Внешний вид гениталий у девочек, не подвергшихся насилию: обзор морфологии девственной плевы и неспецифические данные. J Pediatr Adolesc Gynecol. 2002; 15: 27–35.
PubMed Статья Google Scholar
Мор Н, Мерлоб П., Рейснер Ш. Метки и полосы женских наружных половых органов у новорожденного. Clin Pediatr. 1983; 22: 122–4.
CAS Статья Google Scholar
Арлен А.М., Смит Э.А.. Заболевания мочевого пузыря и аномалии клоаки. Clin Perinatol. 2014; 41: 695–707.
PubMed Статья Google Scholar
Inouye BM, Massanyi EZ, Di Carlo H, Shah BB, Gearhart JP. Современное лечение экстрофии мочевого пузыря. Curr Urol Rep. 2013; 14: 359–65.
PubMed Статья Google Scholar
К В СК, Маммен А, Варма КК. Патогенез экстрофии мочевого пузыря: новая гипотеза. J Pediatr Urol. 2015; 11: 314–8.
PubMed Статья Google Scholar
Mantel Ä, Fossum M, Nordenskjöld A, Reinfeldt Engberg G.Факторы риска экстрофии мочевого пузыря для матери и плода: общенациональное шведское исследование методом случай-контроль. J Pediatr Urol. 2016; 12: 304.e1 – e7.
Артикул Google Scholar
Bergman JE, Loane M, Vrijheid M, Pierini A., Nijman RJM, Addor MC, et al. Эпидемиология гипоспадии в Европе: исследование на основе регистров. Мир Дж Урол. 2015; 33: 2159–67.
PubMed PubMed Central Статья Google Scholar
Ниссен К.Б., Удесен А., Гарне Э. Гипоспадия: распространенность, масса тела при рождении и связанные с ней основные врожденные аномалии. Congenit Anom. 2015; 55: 37–41.
Артикул Google Scholar
Thorup J, Nordenskjöld A, Hutson JM. Генетическое и экологическое происхождение гипоспадии. Curr Opin Endocrinol Diabetes Obes. 2014; 21: 227–32.
CAS PubMed Статья Google Scholar
Springer A, van den Heijkant M, Baumann S. Распространенность гипоспадии во всем мире. J Pediatr Urol. 2016; 12: 152.e1 – e527.
CAS Статья Google Scholar
Ван дер Занден Л.Ф., ван Ройдж И.А., Фейтц В.Ф., Франке Б., Ноерс Н.В., Ролевельд Н. Этиология гипоспадии: систематический обзор генов и окружающей среды. Обновление Hum Reprod. 2012; 18: 260–83.
PubMed Статья CAS Google Scholar
Fahmy MA, El Shennawy AA, Edress AM. Спектр пеноскротальных позиционных аномалий у детей. Int J Surg. 2014; 12: 983–8.
PubMed Статья Google Scholar
Секстон П., Томас Дж. Т., Петерсен С., Браун Н., Армс Дж. Э., Брайан Дж. И др. Полная пеноскротальная транспозиция: описание случая и обзор литературы. Fetal Diagn Ther. 2015; 37: 70–4.
PubMed Статья Google Scholar
Pinke LA, Rathbun SR, Husmann DA, Kramer SA. Пеноскротальная транспозиция: обзор 53 пациентов. J Urol. 2001; 166: 1865–8.
CAS PubMed Статья Google Scholar
Гленн Дж. Ф., Андерсон Э. Хирургическая коррекция неполной пеноскротальной транспозиции. J Urol. 1973; 110: 603–5.
CAS PubMed Статья Google Scholar
Mokhless I, Youssif M, Eltayeb M, Hanna M.Z-пластика для моделирования раздвоенной мошонки при тяжелой гипоспадии, связанной с пеноскротальной транспозицией. J Pediatr Urol. 2011; 7: 305–9.
PubMed Статья Google Scholar
Wherrett DK. Подходите к младенцу с подозрением на нарушение полового развития. Pediatr Clin North Am. 2015; 62: 983–99.
PubMed Статья Google Scholar
Аль-Джурайян Н.А.Неоднозначные гениталии: два десятилетия опыта. Ann Saudi Med. 2011; 31: 284–8.
PubMed PubMed Central Статья Google Scholar
Хиорт О., Бирнбаум В., Маршалл Л., Вюнш Л., Вернер Р., Шредер Т. и др. Ведение нарушений полового развития. Nat Rev Endocrinol. 2014; 10: 520–9.
PubMed Статья PubMed Central Google Scholar
Острер Х. Нарушения полового развития (DSD): обновленная информация. J Clin Endocrinol Metab. 2014; 99: 1503–9.
CAS PubMed Статья PubMed Central Google Scholar
Дэвис К. Расстройства полового развития неоднозначных гениталий. J Pediatr Nurs. 2016; 31: 463–6.
PubMed Статья PubMed Central Google Scholar
Massanyi EZ, Dicarlo HN, Migeon CJ, Gearhart JP.Обзор и лечение 46, XY расстройств полового развития. J Pediatr Urol. 2013; 9: 368–79.
PubMed Статья Google Scholar
Гангопадхьяй А.Н., Панди В. Аноректальные пороки развития. J Indian Assoc Pediatr Surg. 2015; 20: 10–15.
PubMed PubMed Central Статья Google Scholar
Электронная база данных в Интернете: AIMAR — Associazione Italiana Malformazione Anorettale.Le malformazioni anorettali (MAR). Доступно на: https://www.aimar.eu/wp-content/uploads/2018/09/le_mar.pdf. Последний доступ: август 2020 г.
Левитт М.А., Пенья А. Аноректальные аномалии. Orphanet J Rare Dis. 2007; 2:33.
PubMed PubMed Central Статья Google Scholar
Willihnganz-Lawson K, Gordon J, Perkins J, Shnorhavorian M. Мочеполовые и промежностные сосудистые аномалии у детей: опыт детей Сиэтла.J Pediatr Urol. 2015; 11: 227.e1 – e2276.
Артикул Google Scholar
Ливитт Д.А., Хоттингер Д.Г., Рид Р.К., Шукла АР. Серия случаев генитальных сосудистых аномалий у детей и их лечение: извлеченные уроки. Урология. 2012; 80: 914–8.
PubMed Статья Google Scholar
Кулунговски А.М., Шук С.С., Аломари А.И., Фогель А.М., Малликен Дж.Б., Фишман С.Дж.Сосудистые аномалии мужских половых органов. J Pediatr Surg. 2011; 46: 1214–21.
PubMed Статья Google Scholar
Фогель А.М., Олсбери Д.М., Берроуз П.Е., Фишман С.Дж. Сосудистые аномалии женских наружных половых органов. J Pediatr Surg. 2006; 41: 993–9.
PubMed Статья Google Scholar
Cutrone M, Milano A, Rovatti G, Bonifazi E. Varianti anatomiche genito-anali.Eur J Pedia Dermatol. 2013; 23: 29–45.
Google Scholar
Reginatto FP, DeVilla D, Muller FM, Peruzzo J, Peres LP, Steglich RB, et al. Распространенность и характеристика кожных заболеваний новорожденных в первые 72 часа жизни. J Pediatr. 2017; 93: 238–45.
Артикул Google Scholar
Cutrone M. Quadri dermatologici dei genitali: osservazione di un’area trascurata.Med Bambino. 2006; 25: 40–5.
Google Scholar
Patoulias I, Koutsogiannis E, Panopoulos I, Michou P, Feidantsis T, Patoulias D. Гидроцеле в педиатрической популяции. Acta Med. 2020; 63: 57–62.
Google Scholar
Хузайфа М., Морено М.А. В: Гидроцеле. Остров сокровищ, Флорида: StatPearls Publishing; 2020. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK559125/.
Палмер Л.С. Грыжи и гидроцеле. Pediatr Rev.2013; 34: 457–64.
PubMed Статья Google Scholar
Поэнару Д. Паховые грыжи и гидроцеле в младенчестве и детстве: согласованное заявление Канадской ассоциации детских хирургов. Педиатр детского здоровья. 2000; 5: 461–2.
Артикул Google Scholar
Лао OB, Фитцгиббонс Р.Дж. младший, Касик Р.А.Паховые грыжи, гидроцеле и неопущение яичек у детей. Surg Clin North Am. 2012; 92: 487–504.
PubMed Статья Google Scholar
Hutson JM, Vikraman J, Li R, Thorup J. Неопустившееся яичко: что нужно знать педиатрам. J Paediatr Child Health. 2017; 53: 1101–4.
PubMed Статья Google Scholar
Srinath H. Острая боль в мошонке.Врач Ост Фам. 2013; 42: 790–2.
PubMed Google Scholar
Гюнтер П., Рюббен И. Острая мошонка в детском и подростковом возрасте. Dtsch Arztebl Int. 2012; 109: 449–58.
PubMed PubMed Central Google Scholar
Соренсен М.Д., Галанский С.Х., Стригль А.М., Меворах Р., Койл М.А. Перинатальный экстравагинальный перекрут яичка в первый месяц жизни — спасительное событие.Урология. 2003. 62: 132–4.
PubMed Статья PubMed Central Google Scholar
Riaz-Ul-Haq M, Mahdi DE, Elhassan EU. Перекрут яичка новорожденного; обзорная статья. Иран Дж. Педиатр. 2012; 22: 281–9.
PubMed PubMed Central Google Scholar
Каефер М., Агарвал Д., Миссери Р., Уиттам Б., Хуберт К., Шимански К. и др. Лечение контралатерального гидроцеле при перекруте яичка новорожденных: меньше лучше? J Pediatr Urol.2016; 12: 306.e1 – e4.
Артикул Google Scholar
Врожденные аномалии женских половых путей — O&G Magazine
Врожденные аномалии женских половых путей — редкие, но важные диагнозы, которые могут появиться в детстве или подростковом возрасте. Патологии наружных половых органов, такие как общий мочеполовой синус, клоака или неоднозначные гениталии, как правило, диагностируются при рождении или вскоре после этого. Им будет управлять многопрофильная команда детских хирургов, врачей и детских гинекологов.Врач общей практики или гинеколог с большей вероятностью будет участвовать в диагностике и лечении мюллеровской аномалии; в подростковом возрасте с нарушениями менструального цикла или болями или в детородном возрасте с проблемами фертильности.
Мюллеровы аномалии встречаются примерно у 7% девочек и являются результатом аномального сращения или канализации мюллерова протоков. Предполагаются как факторы окружающей среды, так и генетические факторы, но они не были доказаны. Современная литература не поддерживает риск передачи отдельных мюллеровских аномалий потомству.
Развитие репродуктивного тракта
Присутствие или отсутствие гена, определяющего пол (SRY) на Y-хромосоме, приводит к дифференцировке индифферентных гонад и формированию наружных гениталий по женскому или мужскому фенотипу. Когда ген SRY отсутствует, индифферентные гонады образуют яичник, и антимюллеров гормон (АМГ), продуцируемый семенниками плода, не выделяется. Отсутствие АМГ приводит к развитию мюллерова протоков и регрессии волльфиевых (мезонефрических) протоков.Мюллеровы протоки срастаются примерно с шести недель беременности. После завершения сращения происходит канализация с образованием полости матки. Развивающееся влагалище сливается с мочеполовой пазухой на влагалищной пластинке (синовагинальная луковица), а затем к третьему триместру беременности формирует функциональный вагинальный канал. В результате этого процесса верхние две трети влагалища выходят из Мюллерова протоков, а нижняя треть — из мочеполовой пазухи (рис. 1).
Рисунок 1. Развитие женских половых путей.
Аномалии развития могут возникнуть на любом этапе процесса сращения и канализации. Из-за большого разнообразия потенциальных аномалий было разработано несколько систем классификации, наиболее часто используемая система была разработана Американским обществом репродуктивной медицины (ASRM) (рис. 2). В клинических целях аномалии Мюллера также можно разделить на обструктивные и необструктивные аномалии.
Мюллеровы аномалии характеризуются высокой частотой сопутствующих почечных (40%) и спинальных (10–20%) аномалий. Почечные аномалии могут включать одностороннюю агенезию, подковообразную почку или почку таза. Важно, чтобы оценка этих связанных аномалий проводилась по показаниям.
Рисунок 2. Система классификации по ASRM для мюллеровых аномалий.
Обструктивные аномалии
Обструктивные аномалии проявляются двояко: у подростков с первичной аменореей и циклической болью или как прогрессивно ухудшающаяся дисменорея при нормальной менструации.
Обструкция с первичной аменореей и циклической болью
Эти аномалии обычно диагностируются в раннем периоде полового созревания после исследования циклической боли при отсутствии менархе. Из-за нерегулярных циклов в подростковом возрасте боль может не возникать ежемесячно, поэтому диагноз может быть отложен. Обструкция оттока приводит к скоплению менструальной крови во влагалище (haematocolpos) или матке (haematometra). При нормально функционирующих матке и яичниках эта закупорка может возникать на любом уровне влагалища или шейки матки.
Самая частая обструктивная аномалия — неперфорированная девственная плева, встречающаяся у 1/2000 молодых женщин. У девочек будет вторичная боль в связи с гематометракольпозом. В тяжелых случаях они могут даже испытывать задержку мочи или жалобы на работу кишечника. Образование можно пальпировать в брюшной полости, и при осмотре вульвы часто выявляется синюшная выпуклость девственной плевы. Это может быть диагностировано клинически или подтверждено с помощью УЗИ органов малого таза.
Поперечная перегородка влагалища — гораздо более редкое состояние, встречающееся в 1 / 2100–72000.Обструкция может возникать на любом уровне вдоль влагалища, чаще всего (40 процентов) в верхней трети влагалища2. Влагалищная перегородка может быть тонкой или толстой. Более обширные сегменты закупоренного влагалища представляют собой частичную или полную агенезию влагалища. Девочки будут выглядеть так же, как неперфорированная девственная плева. Однако при осмотре вульвы будет видно нормальное отверстие девственной плевы без выпуклой мембраны. Для оценки степени и местоположения поперечной перегородки требуется визуализация с помощью УЗИ органов малого таза / транслабиальной / прямой кишки и МРТ.
Агенезия шейки матки или дисгенезия при нормально функционирующей матке — редкое заболевание с неизвестной частотой. Обычно это проявляется раньше из-за боли в области гематометры. До 50% имеют сопутствующую агенезию влагалища, а 33% — другие связанные с ней аномалии Мюллера. Необходима помощь специалиста и консультации, чтобы определить, сможет ли шейка матки быть функциональной в будущем, обеспечивая потенциал для поддержания фертильности.
Обструкция с нормальной менструацией и ухудшающейся дисменореей
До 94 процентов подростков страдают дисменореей.Большинство из них не имеют мюллеровской аномалии, а имеют либо первичную дисменорею, либо другую причину вторичной дисменореи. Следует рассмотреть возможность частичной обструкции тракта Мюллера и исключить его у девочек с ухудшением симптомов, несмотря на консервативные методы лечения (обезболивающие или циклическую гормональную терапию). Наиболее частой аномалией является закупорка гемивагина с полным дублированием матки, шейки матки и верхней части влагалища. Осмотр может быть нормальным или выявить образование в брюшной полости. Цифровое влагалищное обследование может быть предпринято у более старших / сексуально активных девочек, выявляющих латеральное образование во влагалище.Визуализация должна включать УЗИ органов малого таза и почек, а также МРТ органов малого таза.
Закупорка или не сообщающийся рог матки проявляется аналогично закупорке гемивагина, но обычно на более ранней стадии. Обследование покажет нормальные вульву и влагалище с единственной шейкой матки. Обследование должно включать УЗИ органов малого таза и почек, а также МРТ органов малого таза.
Управление непроходимой аномалией
Своевременное лечение закупорки оттока очень важно из-за риска эндометриоза, воспалительных заболеваний органов малого таза и гематосальпинкса.Гормональное подавление может быть начато при получении точного диагноза или в случае задержки доступа к окончательному хирургическому лечению. Подавление менструального цикла также рекомендуется в тех случаях, когда требуется пред- или послеоперационное расширение влагалища, давая время, пока ребенок не достигнет возраста, необходимого для проведения лечения. Варианты подавления включают непрерывный прием прогестерона (перорально / депо), непрерывные комбинированные противозачаточные таблетки эстрогена и прогестерона или агонист гонадотропин-рилизинг-гормона (GnRH).Если менструация не подавляется или сохраняется боль, показано хирургическое вмешательство.
Неперфорированная девственная плева требует неотложного хирургического лечения с иссечением девственной плевы под общим наркозом. Знание точного расположения и толщины поперечной перегородки влагалища является важной частью предоперационного планирования. Тонкая перегородка может быть удалена путем прямого закрытия стенок влагалища, тогда как толстая перегородка или сегменты атрета могут потребовать лоскута или пересадки кожи. Существует значительный риск стеноза влагалища, и в послеоперационном периоде могут потребоваться расширители.
При закупорке гемивагина требуется хирургическое иссечение влагалищной перегородки и анастомоз слизистой оболочки влагалища для закрытия дефекта между двумя частями влагалища. Не сообщающийся рог матки можно удалить лапароскопическим способом с хорошими результатами.
Необструктивные аномалии
Необструктивные аномалии женских половых путей часто протекают бессимптомно и не связаны с аномалиями наружных половых органов. Диагноз может быть поставлен, если у девочки или молодой женщины имеется первичная аменорея, диспареуния, повторный выкидыш или осложнения беременности.
Маточно-влагалищная агенезия
Синдром Майера-Рокитанского-Кустера-Хаузера (MRKH) — это маточно-влагалищная агенезия из-за недостаточности развития мюллерова протоков. Это редкое заболевание, поражающее 1/4500–5000 девочек и проявляющееся в подростковом возрасте с первичной аменореей, но с нормальными вторичными половыми признаками. Тазовое обследование покажет нормальные наружные гениталии с нормальной девственной плевой и вагинальную ямку переменной длины проксимальнее девственной плевы. Необходимо организовать обследование для подтверждения диагноза и исключения других различий (Таблица 1).
Основным дифференциальным диагнозом агенеза матки и влагалища является синдром полной нечувствительности к андрогенам (CAIS), Х-сцепленное рецессивное состояние, влияющее на ген рецептора андрогенов, приводящее к неспособности тканей реагировать на тестостерон и дигидротестостерон, с распространенностью 1 из 20 000– 64000. Девочки будут фенотипически женскими с нормальным развитием груди, но с редкими лобковыми волосами и с первичной аменореей. Из-за кариотипа 46XY яички вырабатывают нормальное количество АМГ, что приводит к регрессии мюллерова протоков.Однако, поскольку ткани не реагируют на андрогены, разовьются женские наружные гениталии, и ароматизация тестостерона в эстроген приведет к развитию груди в период полового созревания. Обследование покажет нормальную вульву с обычно короткой вагинальной ямкой проксимальнее девственной плевы.
Первоначальное лечение MRKH и CAIS включает вдумчивое раскрытие диагноза подростку и ее семье и оказание соответствующей поддержки. Постоянная психологическая поддержка специалистов, обученных в этой области, может быть неоценимой.Когда молодая женщина психологически готова, можно начинать дальнейшее обсуждение и управление. Создание функционального влагалища часто может быть достигнуто путем прогрессивного расширения влагалища, которое считается вариантом первой линии с высокими показателями успеха (90–92%) и минимальными осложнениями. Расширение выполняется ежедневно, и для достижения нормального размера может потребоваться несколько месяцев, после чего требуется поддерживающее расширение или регулярный половой акт для поддержания состояния влагалища. Хирургическое создание нового влагалища предназначено для женщин, которые не смогли или не смогли добиться расширения влагалища.Существует множество различных техник создания неовагины, в том числе хирургическая дилатация (процедура Веккьетти), вагинопластика с пересадкой кожи с расщепленной толщиной или амнионом (процедура Макиндо) или брюшины таза (процедура Давыдова), кишечная вагинопластика (обычно с использованием сигмовидной кишки), или создание промежностного мешочка с кожными лоскутами от половых губ.1 Независимо от того, какая хирургическая процедура выполняется, женщине может потребоваться регулярное расширение или половой акт для поддержания влагалища.
Обсуждение будущей фертильности должно произойти, когда молодая женщина будет готова. Женщины с MRKH могут иметь биологических детей посредством сбора ооцитов и суррогатного материнства. Есть потенциал для трансплантации матки в будущем; однако в настоящее время это все еще исследуется. Женщины с CAIS не смогут иметь биологических детей, но по-прежнему могут быть родителями через суррогатное материнство с донорскими ооцитами или усыновление. Кроме того, существует риск злокачественного новообразования гонад, который в детстве невелик (~ 5%) и увеличивается в зрелом возрасте (~ 14%), поэтому следует обсудить гонадэктомию в раннем взрослом возрасте (16-25 лет).
Таблица 2. Осложнения беременности, связанные с аномалиями Мюллера.
Продольная перегородка влагалища
Продольная перегородка влагалища возникает в результате неудачного сращения мюллерова протоков и обычно связана с диделфисом матки из-за неудачного сращения. У женщин может появиться диспареуния, подтекание при использовании тампонов или диагноз во время обычного мазка Папаниколау. Влагалищную перегородку необходимо удалять только при наличии симптомов или при подготовке к попытке родоразрешения через естественные родовые пути.
Врожденные аномалии матки
Аномалии матки возникают либо из-за ошибки объединения (нарушение слияния мюллеровских протоков), либо из-за ошибки канализации (невозможность резорбции сросшейся части мюллерова протоков по средней линии). Изменения анатомии матки протекают бессимптомно, но могут вызвать осложнения при беременности. В таблице 2 приведены ассоциации.
Диагностика аномалий матки может проводиться с помощью визуализации с помощью гистеросальпингограммы (HSG), гистероконтрастной сонографии (HyCoSy), МРТ или трехмерного УЗИ органов малого таза; или с помощью гистероскопии и лапароскопии для прямой визуализации органов малого таза.
Хирургическое лечение перегородки матки является спорным, некоторые гинекологи рекомендуют немедленную резекцию перегородки, в то время как другие резектируют перегородку только в случае возникновения таких осложнений, как повторный выкидыш. Большинство женщин с перегородкой матки (75–80 процентов) имеют нормальную репродуктивную функцию.
Рудиментарные рога матки сложно диагностировать, но их следует удалить из-за высокой вероятности разрыва рога, если беременность происходит в роге.
Заключение
Врожденные аномалии женских половых путей — редкий, но важный диагноз среди подростков.Молодые женщины могут протекать бессимптомно или иметь первичную аменорею, признаки нарушения менструального цикла, диспареунию или проблемы с фертильностью. Перед планированием окончательного лечения критически важны тщательный сбор анамнеза, осмотр и соответствующие исследования, чтобы были доступны соответствующие процедуры и знания. Необходимо срочно лечить затрудненную менструацию с помощью медицинских или хирургических средств, чтобы предотвратить будущие осложнения, такие как эндометриоз или инфекция. Диагноз MRKH или CAIS требует осторожного раскрытия и деликатного обращения с соответствующей психологической поддержкой.Многие из этих женщин могут получить функциональное влагалище за счет прогрессивного расширения влагалища, и лишь нескольким женщинам требуется хирургическое вмешательство. Аномалии Мюллера матки связаны с неблагоприятными исходами беременности, включая выкидыш в первом триместре, преждевременные роды, неправильное предлежание, задержку роста плода и кесарево сечение. Молодые женщины с врожденными аномалиями половых путей должны лечиться в специализированной многопрофильной бригаде с хирургическим, медицинским и психологическим опытом.
Центр врожденных аномалий репродуктивного тракта | Условия, которые мы лечим
Нарушение / нечувствительность к андрогенам
Центр врожденных аномалий репродуктивного тракта при детской больнице Бостона занимается лечением андрогенных аномалий / нечувствительности. Это состояние возникает из-за неспособности организма принимать эффекты тестостерона.
Женщины с нечувствительностью к андрогенам:
— нормальные женщины, но имеют хромосомный состав 46, XY, который обычно соответствует мужскому
имеют нормальные женские наружные гениталии, потому что их организм не может должным образом перерабатывать и использовать тестостерон
имеют нормальный клитор, уретру и половые губы; нижняя часть влагалища имеет нормальную форму
не имеют нормально формирующейся верхней части влагалища, шейки матки и матки, потому что ее тело вырабатывает MIS (вещество, ингибирующее мюллеров), которое подавляет рост этих структур
имеют только нижнюю часть влагалища и нуждаются в некоторой помощи для создания нормального функционирования влагалища
имеют гонады, которые не могут производить яйцеклетки, потому что они были первоначально получены из ткани, которая функционирует как семенники.
Женщины с нечувствительностью к андрогенам проходят половое созревание нормально и имеют нормальное развитие груди.Однако из-за нормального отсутствия обработки тестостерона лобковые волосы у них скудны или отсутствуют.
Treatm entЖенщинам с нечувствительностью к андрогенам потребуется удаление гонад, поскольку они могут образовывать злокачественное новообразование — гонады подвержены риску образования дисгерминомы, которая является разновидностью опухоли половых клеток. После удаления гонад этим женщинам требуется заместительная гормональная терапия эстрогеном. Им не нужен прогестерон, потому что у них нет матки.
Врожденные аномалии шейки матки
show_more_start
Центр врожденных аномалий репродуктивного тракта при детской больнице Бостона занимается лечением врожденных аномалий шейки матки, включая агенезию шейки матки и удвоение шейки матки.
Агенезия шейки матки
У некоторых женщин наблюдается агенезия шейки матки, что означает, что они рождаются без шейки матки. У них может быть или не быть матки, а может и не быть влагалища.
Если имеется агенезия шейки матки с наличием матки, варианты включают:
поддержание матки путем остановки ретроградных менструаций (обратный период) при постоянном применении оральных противозачаточных таблеток
подвергается хирургической процедуре по соединению матки с влагалищем, которая присутствует с рождения или создана
Удвоение шейки матки
Репродуктивный тракт представляет собой две трубки, которые встречаются по средней линии и собираются слиться.Если сращения не происходит, могут образоваться две шейки, а также две матки. Это может быть связано или не быть связано с полной вагинальной перегородкой.
Женщина с двумя матками и двумя шейками может вести нормальную репродуктивную жизнь. Ей понадобится мазок Папаниколау с каждой шейки матки, один отмечен справа, а другой — слева. У нее нормальная репродуктивная функция, хотя каждая матка меньше обычной одиночной матки. Это повышает риск преждевременных родов и тазового предлежания (ножки ребенка выходят вперед), что, скорее всего, потребует кесарева сечения.
show_more_end
Врожденные аномалии девственной плевы
show_more_start
Центр врожденных Аномалии репродуктивного тракта в Детской больнице Бостона лечит врожденные аномалии девственной плевы. Девственная плева — это участок ткани, который представляет собой вход во влагалище. Ткань девственной плевы представляет собой кольцевидную форму ткань с отверстием в центре, присутствующая при рождении.
Различные девственные плевы:
Неперфорированная девственная плева
Когда нет отверстия девственной плевы В настоящее время мембрана покрывает область девственной плевы и называется неперфорированной девственная плева.Неперфорированная девственная плева требует хирургической коррекции. Диагноз ставится либо у новорожденного ребенка, либо во время менархе (первая менструация).
В период новорожденности может быть выпуклость мембраны девственной плевы из-за нормальной слизи из влагалище ребенка не может дренироваться. У ребенка выделяется слизь из-за гормоны матери, которые все еще циркулируют в кровотоке ребенка. Из-за закупорки слизь не может стекать, и в области расположение нормального входа во влагалище.
В качестве альтернативы неперфорированная девственная плева не может быть идентифицирована до определенного момента в детстве или в время нормального первого менструального цикла. Молодая женщина с неперфорированной девственная плева, которая не была исправлена хирургическим путем, не будет иметь нормального менструальный период, так как есть закупорка, и кровь не может выйти из влагалище. Эта блокада может быть связана с болью в животе, спине или затруднение при мочеиспускании.
Лечение
Неперфорированная девственная плева может в период новорожденности провести хирургическую коррекцию с удалением избытка гименеальная ткань.Кроме того, неперфорированную девственную плеву можно исправить на время постановки диагноза в детстве или во время первой менструации период.
Коррекция обычно составляет «день». хирургия «тип процедуры и избыток ткани гименеи, как правило, удаляется. и швы используются, чтобы избежать образования рубцовой ткани и повторной блокировки гименеальное отверстие. После хирургического удаления неперфорированной девственной плевы не должно быть никаких долгосрочных проблем. Влагалище будет нормально функционировать, женщина сможет вступить в половую связь и иметь возможность иметь будущих детей будет нормально.
Девственная плева с микроперфорацией
Микроперфорированная девственная плева — это, по сути, неперфорированная девственная плева с очень маленьким отверстием внутри. Отверстие может быть достаточно большим, чтобы слизь и / или кровь могли выйти через отверстие гименеи, но вместо регулярных менструаций, продолжающихся 4-7 дней, у женщины могут быть более продолжительные менструации. Это связано с тем, что кровь не может выходить с нормальной скоростью.
Микроперфорированная девственная плева может рассосаться спонтанно, а отверстие может увеличиваться по мере взросления ребенка. Например, молодая женщина с микроперфорацией девственной плевы может попытаться ввести тампон и почувствовать боль или неспособность ввести тампон. Если она попытается вступить в половую связь, у нее может возникнуть боль, а излишек ткани гимнея может разорваться. Для резекции лишней ткани гименеальной оболочки может быть применен хирургический подход.
Перегородка девственной плевы
Под перегородкой девственной плевы понимается полоса дополнительной гименальной ткани, проходящая вертикально в области нормальной девственной плевы.Гименеальная перегородка может помешать женщине вставить тампон, или она может обнаружить, что может вставить тампон, но как только он разрастется кровью, она не сможет удалить тампон.
Гименальную перегородку не нужно удалять хирургическим путем, и если женщина попытается вступить в половой акт с перегородкой, девственная плева обычно разорвется. Это может быть связано с дискомфортом, болью или кровотечением.
Можно предпринять простой хирургический подход для удаления перегородки девственной плевы с созданием нормального гименального отверстия.
show_more_end
Врожденные аномалии матки
show_more_start
Центр врожденных аномалий репродуктивного тракта при детской больнице Бостона занимается лечением врожденных аномалий матки, в том числе удвоения матки, единорога и перегородки матки.
Удвоение матки
Матка образует две трубы, доходит до средней линии и образует одну. У женщины с двумя матками может быть одна шейка матки или две шейки.Женщина с двумя матками может иметь нормальную репродуктивную функцию, но она подвержена повышенному риску преждевременных родов, а также повышенному риску тазового предлежания (роды с опорой на ноги), которые могут потребовать кесарева сечения.
Матка единорога
Матка единорога — это половина матки, которая образует шейку матки и обычно соединяется с влагалищем. Эта матка будет нормально функционировать, хотя у женщины есть риск преждевременных родов и тазового предлежания, что может потребовать кесарева сечения.
Иногда в случае матки единорога имеется вторая меньшая по размеру полуматка, которая закупорена, что означает, что полость эндометрия внутри матки с закупоркой не имеет средств для выхода крови из тела. Это может вызвать боль.
Может быть трудно диагностировать непроходимость матки единорога, и ее можно диагностировать только с помощью УЗИ, МРТ или лапароскопии. Непроходимую половину матки можно удалить, если с другой стороны находится нормальная матка единорога.Резекция закупоренной половины матки может быть выполнена лапароскопически.
Перегородка матки
Матка может иметь нормальную форму, но может иметь стенку в центре, разделяющую ее на две полости. Это не требует хирургической коррекции, за исключением случаев повторного невынашивания беременности. Женщины с перегородкой матки также подвержены риску преждевременных родов и тазового предлежания.
Врожденные аномалии влагалища
show_more_start
Центр аномалий репродуктивного тракта при Бостонской детской больнице занимается лечением различных врожденных аномалий влагалища, в том числе:
поперечная перегородка влагалища
вертикальная или полная вагинальная перегородка
агенезия влагалища
МРХ
агенезия нижнего влагалища
Обструкция полувлагалища с ипсилатеральной агенезией почек (OVIRA)
Поперечная перегородка влагалища
Поперечная перегородка влагалища представляет собой горизонтальную «стенку» ткани, которая образовалась во время эмбриологического развития и по существу создает закупорку влагалища.Это может произойти на разных уровнях влагалища.
У большого процента женщин с поперечной перегородкой влагалища имеется небольшое отверстие или фенестрация внутри поперечной перегородки влагалища, поэтому у них могут быть регулярные менструальные периоды, хотя они могут длиться дольше, чем нормальный 4-7-дневный цикл.
Во время обследования женщина может обнаружить, что у нее нормальное отверстие гименальной железы и нижняя часть влагалища. При входе во влагалище образуется фиброзная стенка ткани, которая представляет собой поперечную перегородку влагалища.Выше поперечной перегородки влагалища находится нормальное влагалище.
Если есть полная непроходимость без отверстия в поперечной перегородке влагалища, то во время менструального цикла у женщины будет закупорка крови, которая будет скапливаться в верхней части влагалища.
Лечение
Поперечная перегородка влагалища, скорее всего, потребует хирургического вмешательства для резекции фиброзной ткани перегородки.
Гинеколог, проводящий операцию, должен быть знаком с риском осложнений, связанных с поперечной перегородкой влагалища, поскольку в области поперечной перегородки влагалища может быть стеноз или рубцевание влагалища, которые могут создавать эффект «песочных часов» влагалище.После резекции поперечной перегородки влагалища женщине может потребоваться вагинальный расширитель, чтобы избежать эффекта «песочных часов» в процессе заживления.
После хирургической коррекции поперечной перегородки влагалища женщина должна иметь нормальные половые отношения и не должно иметь долгосрочного воздействия на репродуктивную функцию и способность иметь ребенка.
Вертикальная или полная вагинальная перегородка
Влагалище обычно представляет собой две трубки, соединяющиеся по средней линии и сливающиеся, в результате чего образуется единое влагалище.Иногда возникают аномалии слияния, которые приводят к полной вагинальной перегородке, которая представляет собой стенку, идущую вертикально вверх по влагалищу, создавая, по сути, два влагалища.
Женщина может определить, что у нее полная перегородка влагалища, когда она использует тампон и видит, что у нее все еще течет кровь из влагалища. Поэтому она может использовать два тампона — по одному в каждое влагалище. В других случаях она может заметить, что отверстия влагалища слишком малы для введения тампона.
У других женщин нет симптомов полной вагинальной перегородки.Например, при сексуальной активности влагалищная перегородка может быть разорвана, образуя одно влагалище. Другие женщины замечают, что во время полового акта пенис смещается в одну или в другую сторону из-за того, что одна сторона влагалища может быть больше другой.
Лечение
Полную вагинальную перегородку можно удалить хирургическим путем. Во время резекции полной вагинальной перегородки удаляется вся фиброзная стенка перегородки. Гинеколог должен знать, что, если не удалить всю перегородку, может образоваться фиброзная полоса ткани, проходящая сверху и снизу влагалища.Это может вызвать дискомфорт при сексуальной активности. Таким образом, вся перегородка удаляется, и нормальное влагалище по обе стороны от существовавшей ранее перегородки сводится вместе, чтобы создать нормальную текстуру влагалища.
Женщины с полной вагинальной перегородкой также имеют дупликацию верхних половых путей и имеют две матки и две шейки матки (см. Врожденные аномалии матки и врожденные аномалии шейки матки).
Агенезия влагалища
Агенезия влагалища или отсутствие влагалища — врожденное заболевание женских репродуктивных путей.Он поражает примерно 1 из 5000 новорожденных женского пола. Причина агенезии влагалища неизвестна. У женщины с полной агенезией влагалища может быть эта аномалия, основанная на том факте, что влагалище не выросло во время эмбриологического развития — это называется синдромом Майера-фон Рокитанского-Кюстера-Хаузера (MRKH).
Есть много разновидностей этого синдрома. У женщины может не быть ни влагалища, ни матки, но иметь нормальные яичники. Или у нее может не быть влагалища и может быть только матка по средней линии и шейка матки.
Лечение
У женщин со средней линией матки и агенезом влагалища есть варианты коррекции этой проблемы, в том числе:
- Остановка ретроградной менструации (обратный период): женщин постоянно принимают оральные противозачаточные таблетки. Их матка сохранена по средней линии, поэтому они потенциально могут вынашивать беременность с помощью вспомогательных репродуктивных технологий и плановых абдоминальных родов (кесарево сечение).
- Хирургия: женщин проходят процедуру по созданию связи между созданным влагалищем и верхней частью матки.Были случаи, когда это было успешным, хотя было много случаев, когда это приводило к инфекции и необходимости гистерэктомии, а также было несколько случаев со смертельным исходом.
В Центре врожденных аномалий репродуктивного тракта мы рекомендуем женщине с агенезом влагалища со средней линией матки и отсутствием шейки матки пройти процедуру создания функционального влагалища для сексуальных отношений и поддержания ее матки путем непрерывного приема дозы оральные противозачаточные таблетки для подавления ретроградных менструаций (обратный период) и риска эндометриоза.
Женщины с агенезией влагалища также могут иметь небольшие рудиментарные рога матки, расположенные латеральнее средней линии. (Рога матки — это маленькие матки, которые не сформировались в одну срединную матку обычного размера. Обычно матка всегда начинается как две части и соединяется вместе, сливается и становится одной маткой.) Эти матки также могут функционировать, если они содержат полоску эндометрия. Женщинам с рудиментарными рогами матки также можно лечить так же, как и женщинам с единственной средней линией матки.
Диагноз
Агенезия влагалища может быть диагностирована при физикальном обследовании с дополнительной информацией, полученной с помощью УЗИ или МРТ.Дифференциальный диагноз включает нечувствительность к андрогенам.
Женщины с агенезией влагалища от синдрома Майера-фон Рокитанского-Кюстера-Хаузера (MRKH) имеют кариотип 46, XX, который является наиболее распространенным для женщин. Таким образом, определение кариотипа также может помочь в постановке окончательного диагноза; Кроме того, при постановке диагноза может быть полезен уровень тестостерона. Женщины с синдромом MRKH будут иметь уровень тестостерона в «нормальном женском диапазоне», а женщины с нечувствительностью к андрогенам будут иметь уровень тестостерона в «нормальном мужском диапазоне».«
Создание влагалища
Женщинам с агенезией влагалища необходимо создать влагалище для нормальной половой функции. Существует множество вариантов создания влагалища, в том числе:
- Влагалищные расширители : расширитель прижимается к той области, где должно быть расположено влагалище; при постоянном ежедневном давлении женщина может создать функциональное влагалище. Следует отметить, что женщина с агенезией влагалища может иметь нормальную оргазмическую функцию, поскольку клитор и наружные гениталии сформированы нормально.Влагалище должно иметь нормальную вагинальную смазку. Процесс может занять от шести месяцев до двух лет, в зависимости от частоты использования расширителей.
- Кожные трансплантаты : это называется процедурой Макиндо. Кожный трансплантат разделенной толщины берется из ягодицы, и создается пространство для размещения вагинального слепка с прикрепленным к нему кожным трансплантатом. Это хирургическая процедура, требующая семи дней стационарного постельного режима. В конце семидневного периода женщину возвращают в операционную для удаления плесени, которая используется для создания влагалища.После удаления плесени женщина использует вагинальный расширитель. Кожный трансплантат может привести к нормальному функционированию влагалища. Некоторые женщины считают, что им необходимо использовать лубриканты на водной основе для сексуальной активности, так как кожа только что созданного влагалища может быть сухой.
- Использование кишечника : кишечник используется для создания влагалища. Эта процедура требует лапаротомии и резекции части кишечника с повторным приближением кишечника. Кишечник помещается в область, предназначенную для влагалища.Некоторые женщины с кишечником и влагалищем жалуются на хронические выделения из влагалища, так как слизистая оболочка кишечника постоянно выделяет слизь, поэтому они всегда должны носить прокладку. Также существуют опасения по поводу риска заболеваний, передающихся половым путем, потому что кишечник является плохим защитным барьером от ЗППП.
МРХ
MRKH (синдром Майера-фон Рокитанского-Кюстера-Хаузера) — это врожденное заболевание женской репродуктивной системы, которым страдает примерно 1 женщина из 5000.У девочек с диагнозом MRKH наблюдается агенезия влагалища, что означает отсутствие или неполное влагалище. Матка тоже очень маленькая или отсутствует. Важно понимать, что молодые женщины с этим синдромом — это генетические женщины. У них нормальные яичники, и у них будет период полового созревания без менструаций. MRKH — это синдром, который может быть связан или не быть связан с проблемами почек (почек), скелета и слуха.
Агенезия нижнего влагалища
Женщина может родиться без нижнего влагалища.У нее могут быть нормальные матка, шейка матки и верхняя часть влагалища, но есть закупорка из-за отсутствия нижней части влагалища. Если есть агенезия нижней части влагалища и есть нормальные, функциональные верхняя часть влагалища и матка, верхняя часть влагалища наполняется кровью во время менструации. Это может создать большую массу в тазу, которая представляет собой вздутие верхней части влагалища.
Лечение
Центр выполняет протяжную вагинопластику, когда верхняя часть влагалища наполнена кровью, так что верхняя часть влагалища может быть опущена в область, где должно произойти нормальное отверстие влагалища.
Если вытягивающая вагинопластика не выполняется, когда верхняя часть влагалища заполнена кровью, может не хватить влагалищной ткани, чтобы опустить ее в область гименального отверстия. В этом случае мы можем использовать кожный трансплантат или участок кишечника, чтобы обеспечить нормальную длину влагалища.
После создания нормального влагалища может потребоваться вагинальный расширитель, чтобы снизить риск образования рубцовой ткани. После исправления женщина с агенезией нижней части влагалища должна иметь нормальную репродуктивную функцию и фертильность.
Обструкция полувлагалища с ипсилатеральной агенезией почек (OVIRA)
show_more_end
Врожденные аномалии вульвы
show_more_start
Центр врожденных аномалий репродуктивного тракта при детской больнице Бостона занимается лечением врожденных пороков вульвы, включая гипоплазию губ и гипертрофию губ.
Гипоплазия губ
По неясным причинам одна или обе половые губы могут не развиваться нормально. Это может быть очевидным в детстве или может быть очевидным только в период полового созревания, когда одна сторона развивается нормально, а другая, как отмечается, меньше или отсутствует.
Половые губы служат жировыми подушечками и, в частности, защищают их от травм. Отсутствие одной или обеих половых губ не имеет долгосрочных медицинских последствий.
У женщин с гипоплазией губ сексуальная функция нормальна, так как клитор и капюшон клитора в норме.Если женщину беспокоит тот факт, что одна половая губа заметно больше другой, чем «нормальный» размер, большие половые губы могут быть уменьшены, чтобы соответствовать размеру меньших или несуществующих половых губ.
Гипертрофия губ
По неясным причинам одна или обе половые губы могут увеличиваться в размерах. Увеличение половых губ может привести к раздражению, хроническим инфекциям, боли, вмешательству в половую жизнь и / или вмешательству в деятельность, включающую сжатие вульвы, например, верховую езду.Кроме того, некоторые женщины жалуются на «выпуклость» нижнего белья или купальника из-за увеличенных половых губ, что может вызывать косметические неудобства.
Женщинам с бессимптомной гипертрофией губ не требуется хирургическое вмешательство.

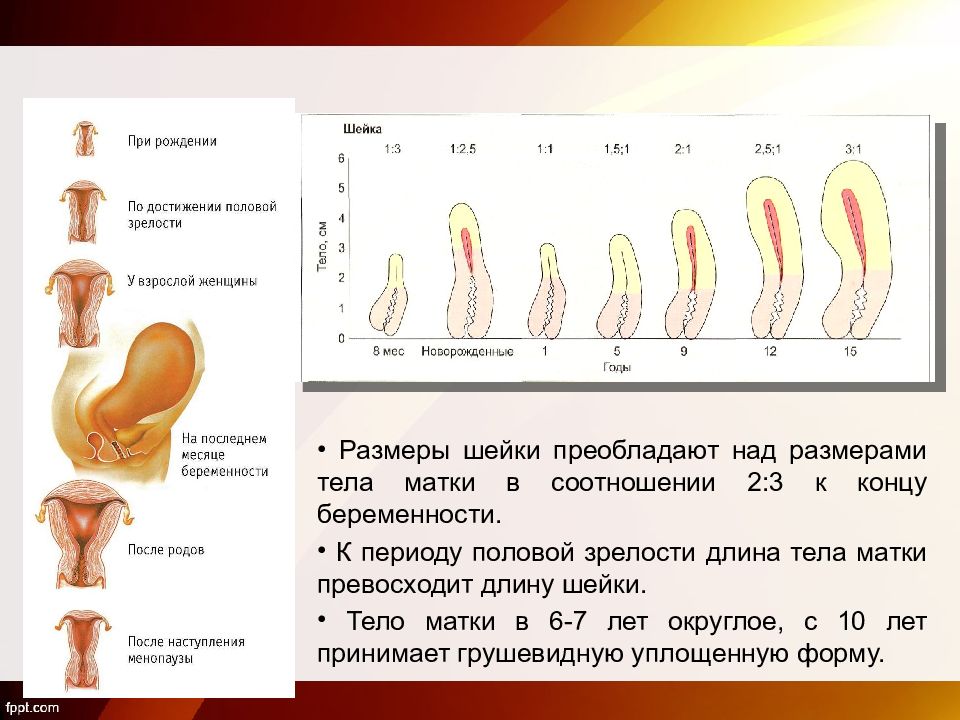 Embriohenez zhinochykh vnutrishnikh statevykh orhaniv ta peredumovy rozvytku pryrodzhenykh vad. Visnyk problem biolohii i medytsyny. 2010;3:13-9. [in Ukrainian].
Embriohenez zhinochykh vnutrishnikh statevykh orhaniv ta peredumovy rozvytku pryrodzhenykh vad. Visnyk problem biolohii i medytsyny. 2010;3:13-9. [in Ukrainian]. European Journal of Pediatric Surgery Reports. 2016;04(01):013-6. DOI: 10.1055/s-0036-1581126
European Journal of Pediatric Surgery Reports. 2016;04(01):013-6. DOI: 10.1055/s-0036-1581126