Аллергия у детей — виды, симптомы, что делать, чем лечить
Причины
Наука и медицина пока еще не сделали точных выводов о том, почему аллергия может развиться именно у детей. Однако есть определенные факторы, которые способствуют развитию аллергических реакций у малыша. Так, например, если мама во время беременности злоупотребляла продуктами, имеющими славу аллергенов — например, орехами, цитрусовыми, мёдом, копченостями, то вполне возможно, что у новорожденного будут признаки аллергии. Если мама отказалась от грудного вскармливания или его продолжительность была крайне недолгой – аллергия может проявится во всей красе. Ведь аллергия — это иммунный ответ организма, и, если ребёнок не получает необходимых антител от мамы, то риск развития болезни повышается. Также её могут спровоцировать самые разнообразные пищевые привычки ребенка — сладости, шоколад, фрукты, особенно мандарины и апельсины. Содержащиеся в этих продуктах аллергены могут спровоцировать у ребёнка сенсибилизацию — развитие повышенной чувствительности к подобным веществам.
А вот частое мнение, что аллергия передается по наследству, на практике подтверждается не так часто. Даже если оба родителя страдают аллергическими заболеваниями, то у потомства риск развития заболевания составляет примерно 60%.
Виды
-
Аллергический дерматит
Кожные проявления,
которой чаще поражаются открытые
части тел, которые соприкасаются
со средствами для ухода или
подгузниками. -
Аллергический конъюнктивит
Развивается при сенсибилизации
на цветение растений, продукты
жизнедеятельности домашних
питомцев, вследствие пищевой
аллергии.
-
Аллергическая энтеропатия
Лекарственная или пищевая
непереносимость с симптомами
продолжительных и выраженных
приступов колик. -
Поллиноз, сенная лихорадка
Ежегодное обострение аллергии,
связанное с цветением или
созреванием растений. -
Аллергия на ультрафиолет
Проявляется в виде крапивницы,
зуда и боли.
-
Крапивница или уртикарная сыпь
Название точно отображает
характер реакции: она похожа
на ожоги от крапивы
или множественные укусы
насекомых. -
Аллергический ринит
Реакция на пищевые и бытовые
аллергены, но основной провокатор
и пыление деревьев и растений. -
Лекарственная аллергия
Развивается в ответ на введение
в организм медикаментов.
-
Холодовая аллергия
Аллергическая реакция на низкую
температуру воздуха,
проявляющаяся в виде
затрудненного дыхания, отека
слизистой носа и глаз,
покраснением кожи. -
Отек Квинке
Острая аллергическая реакция,
которая требует экстренной
медицинской помощи. Отмечается
аллергии, при укусах насекомых
или после контакта с
животным.1,2,3,4
Симптомы и признаки
Диагностика и назначении лечения детской аллергии часто представляет из себя настоящий квест для специалистов, потому что проявления аллергических заболеваний у детей многообразны, к тому же они нередко «прячутся» под другие заболевания или протекают одновременно с ними. Так, например, затруднительна диагностика аллергической энтеропатии, поскольку она легко маскируется под проявление других заболеваний, например, колик или диспепсию. Однако есть наиболее частые проявления заболевания, позволяющие более точно определить их причину.
Однако есть наиболее частые проявления заболевания, позволяющие более точно определить их причину.
Так, например, симптомы ринита (заложенность носа, чихание, насморк) указывают на респираторную (дыхательную) аллергию в ответ на попадание аллергена в слизистую дыхательных путей . В более тяжелых случаях дыхательная аллергия сопровождается сухим навязчивым кашлем, одышкой, хрипами. А своеобразной «вершиной» становится бронхиальная астма.1,3,4
Кожные высыпания на щеках, сгибах локтей и колен, за ушами, вокруг глаз и крыльев носа, на ягодицах сигнализируют о аллергическом дерматите, которые у детей часто провоцируется пищевой, холодовой и лекарственной аллергиями.1,4
Если же у ребенка покраснели веки, обильно льются слезы (при этом он в обычном настроении), слизь в уголках глаз, чешутся глазки – это все может быть следствием аллергического конъюнктивита.
Но самые опасные симптомы у анафилактического шока, аллергической реакции немедленного типа, требующей срочной медицинской помощи. К ним относятся бледность, липкий холодный пот, одышка, судороги или подергивание отдельных частей тела, непроизвольное мочеиспускание и дефекация, потеря сознания, редкое дыхание а также снижение частоты сердечных сокращений.1,4
К ним относятся бледность, липкий холодный пот, одышка, судороги или подергивание отдельных частей тела, непроизвольное мочеиспускание и дефекация, потеря сознания, редкое дыхание а также снижение частоты сердечных сокращений.1,4
Методы диагностики
При подозрении на аллергию нужно обратиться к педиатру, который после проведения первичного обследования, направит ребенка к аллергологу. И уже там врач назначит все необходимые процедуры, которые помогут точно понять что за аллергическая реакция и на что у ребенка. Это и кожные пробы и анализ крови на общий и специфический IgE. А также провокационные пробы с нанесением препарата с аллергеном на слизистую глаза, носа, в дыхательные пути, внутрь. Естественно, что это исследование проводится только под наблюдением врача.
Аллергия лекарственная — (клиники Di Центр)
Аллергия лекарственная — реакция иммунной системы человека на определенные лекарственные препараты или на отдельные вещества в составе этих препаратов.
Пациенты с лекарственной аллергией условно подразделяются на две категории по форме диагноза: профессиональная лекарственная аллергия и приобретенная в результате лечения другого заболевания.
Приобретенную лекарственную аллергию, чаще всего лечат параллельно с заболеванием, которое дало осложнение. А профессиональная лекарственна аллергия возникает у людей, которые имеют постоянный контакт с лекарственными препаратами в силу своих профессиональных обязанностей (врачи, фармацевты и пр.).
Существует целый ряд факторов, вызывающих лекарственную аллергию: постоянный контакт с лекарствами, длительное или частое применение медикаментов, наследственность, склонность к грибковым заболеваниям, аллергические болезни (астма и поллиноз), и склонность организма к пищевой аллергии.
Вероятность развития лекарственной аллергии становится выше при внутримышечном введении препаратов, при внутривенном введении лекарств уровень риска поднимается до максимума, а вот при оральном методе приема лекарств риск заболеть лекарственной аллергией практически снижается до нуля.
Симптомы
В медицине существует три вида симптомов лекарственной аллергии.
Первый вид, это аллергические реакции, которые проявляются мгновенно или в течение первых шестидесяти минут после попадания в организм лекарства, то есть сразу после контакта аллергена с организмом. И симптомы могут быть следующими: анафилактический шок, острая крапивница, бронхиальные спазмы, отек Квинке, гемолитическая острая анемия.
Второй вид, это аллергическая реакция, которая проявляется в течение первых двадцати четырех часов после контакта организма с аллергеном, это реакция подострого типа.
И третий вид симптомов при лекарственной аллергии, это реакция затяжного характера, то есть, проявления начинаются в течение нескольких суток после контакта с аллергеном. Проявляется такая аллергия следующим образом: может возникнуть аллергический васкулит, арталгия, полиартрит, лимфоденопатия, нефрит и аллергический гепатит.
Практически всем трем группам аллергических реакций на лекарства характерны кожные высыпания, которые могут длиться до семи или восьми дней. И такие проявления называются медикаментозным дерматитом.
К особенностям кожных симптомов лекарственной аллергии относится полиморфизм, когда сыпь может быть в виде пятен, прыщей, волдырей или узелков.
Диагностика
Прежде всего, чтобы выявить и установить диагноз лекарственной аллергии, врач проводит тщательный сбор анамнеза..gif) Нередко именно этого метода диагностики хватает для точного определения заболевания.
Нередко именно этого метода диагностики хватает для точного определения заболевания.
Основным вопросом в сборе анамнеза является аллергологический анамнез. И кроме самого пациента, врач опрашивает всех его родственников о наличие в роду аллергий разного типа.
Далее, в случае не определения точных симптомов или из-за малого количества сведений, врач проводит для диагностирования лабораторные исследования. К таковым относятся лабораторные тесты и провокационные пробы. Тестирование проводится по отношению к тем лекарственным препаратам, на которые предположительно происходит реакция организма.
К лабораторным методам диагностики лекарственной аллергии относятся: радиоаллергосорбентный метод, иммуноферментный метод, базофильный тест Шелли и его варианты, метод хемилюминесценции, флюоресцентный метод, тест на высвобождение сульфидолейкотриенов и ионов калия.
В редких случаях диагностика лекарственной аллергии проводится с помощью методов провокационных тестов.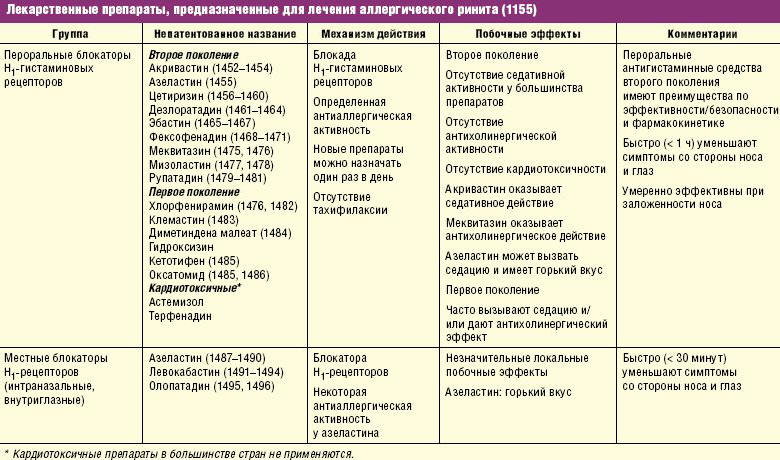 Этот метод применим исключительно, когда не удается установить аллерген с помощью сбора анамнеза или лабораторных исследований. Провокационные пробы может проводить врач — аллерголог, в специальной лаборатории, оборудованной реанимационными приборами.
Этот метод применим исключительно, когда не удается установить аллерген с помощью сбора анамнеза или лабораторных исследований. Провокационные пробы может проводить врач — аллерголог, в специальной лаборатории, оборудованной реанимационными приборами.
В сегодняшней аллергологии самым распространенным диагностическим методом для лекарственной аллергии является подъязычная проба.
Профилактика
Профилактика лекарственной аллергии может быть только вторичной, в ее основание входит отказ или крайне осторожное применение лекарственных препаратов, которые уже однажды вызывали аллергическую реакцию организма.
Лечение
Первое, что применяется при лечении лекарственной аллергии — полное исключение из курса медикамента, который вызывает аллергическую реакцию. Если же аллергия возникла на фоне принимаемых одновременно нескольких препаратов — исключают их всех.
Далее, назначается гиппоаллергенная диета, в рационе которой должно соблюдаться строгое ограничение углеводов и исключаются все продукты и блюда с острыми вкусовыми ощущениями (кислые, сладкие, соленые, горькие, копченые, специи). Во время такого рациона при лекарственной аллергии назначается обильное питье мягкой чистой негазированной воды.
Лекарственная аллергия с проявлениями типа крапивницы или ангионевротического отека обычно купируется с помощью антигистаминных препаратов. Если через определенный промежуток времени симптоматика не исчезает, и состояние пациента ухудшается, назначают введение парентерально глюкокортикостероидов.
Применение перорально гормональных лекарств эффективно при лечении лекарственной аллергии с симптомами васкулитах, при сильных кожных поражениях и гематологических реакциях.
При данном виде аллергии никогда не стоит заниматься самолечением. Все лечебные мероприятия должны проходить под строжайшим контролем врача — специалиста.
Все лечебные мероприятия должны проходить под строжайшим контролем врача — специалиста.
Лекарственная аллергия: симптомы и последствия
Врач-аллерголог-иммунолог Елена Щупляк из аллергологического центра поликлиники СКАЛ краевой клинической больницы № 2 министерства здравоохранения Краснодарского края рассказывает о том, как распознать лекарственную аллергию и какие могут быть последствия.
Лекарственная аллергия – это повышенная чувствительность организма к лекарственному средству, в развитии которой участвуют иммунные механизмы. Аллергические реакции на лекарственные средства возникают при их повторном применении. Наиболее вероятный период начала реакции на лекарства – от одной недели до двух месяцев от начала лечения.
Как проявляется лекарственная аллергия
Лекарственная аллергия может проявиться сыпью, затрудненным дыханием, приступами удушья, крапивницей, зудом и жжением, анафилактическим шоком (он представляет собой нарушение функции желудочно-кишечного тракта, спазм бронхов, высыпания на коже, сильный зуд и потерю сознания).
Обычно реакции на лекарство быстро проходят после отмены препарата, который ее вызвал. Однако существует ряд клинических форм, которые могут угрожать жизни больного. Поэтому при любых подозрениях на реакции гиперчувствительности следует немедленно обратиться к врачу.
Надо усвоить, что отличить аллергическую реакцию на лекарство от его типичного побочного действия иной природы или доказать, что аллергия вызвана именно лекарством, а не другим действующим одновременно аллергеном (им может быть растворитель или пищевой продукт), очень сложно.
Прежде всего надо усвоить, что отличить аллергическую реакцию на лекарство от его типичного побочного действия иной природы или доказать, что аллергия вызвана именно лекарством, а не другим действующим одновременно аллергеном (им может быть растворитель или пищевой продукт), очень сложно. Известно, например, что таблетки резерпина вызывают заложенность носа, сыпь и понос – побочные эффекты, а 1,4-дигидразинофталазин – сильный аллерген. Больной, принимающий комплекс этих веществ, например препарат адельфан, жалуется на насморк и боли в животе – что это? Простуда? Аллергия? Побочный эффект?
Больной, принимающий комплекс этих веществ, например препарат адельфан, жалуется на насморк и боли в животе – что это? Простуда? Аллергия? Побочный эффект?
Или, скажем, человек лечится сульфаниламидами и через несколько дней у него появляется крапивница. Однако выясняется, что накануне он ел землянику. Что стало причиной реакции? Хотя теоретически аллергическую реакцию может вызвать любое лекарство у любого человека, практически она возникает из-за сравнительно немногих препаратов и преимущественно у тех, кто предрасположен к аллергии.
Как распознать лекарственную аллергию
В этом поможет разобраться врач-аллерголог. В первую очередь доктор соберет анамнез, то есть историю заболевания. Понадобится узнать:
-
названия всех препаратов, которые пациент принимал на момент развития реакции;
-
на какой день от начала приема лекарственного препарата возникла реакция и сколько она продолжалась, какой был путь введения препарата;
-
через какой промежуток времени после последнего приема лекарственного препарата развилась реакция;
-
в какой дозе применялся препарат;
-
чем именно проявляется реакция;
-
чем купировалась реакция;
-
по поводу чего применялся препарат;
-
были ли ранее реакции на лекарственный препарат;
-
принимал ли пациент после реакции препараты из этой группы или перекрестно реагирующие;
-
какие другие препараты принимает и переносит хорошо.

Заранее подготовьте ответы на эти вопросы и еще лучше запишите их. На приеме вы можете растеряться, запутаться, что-то упустить. Это поможет врачу лучше и быстрее уточнить диагноз.
Согласно современным представлениям, лекарственная аллергия не такое уж частое явление. Аллергическую реакцию на лекарство нередко путают с врожденными дефектами тех ферментов, которые у обычного человека участвуют в инактивации молекулы лекарственного вещества. Например, непереносимость аспирина и других нестероидных противовоспалительных средств клинически напоминает аллергическую реакцию, различить трудно. Самыми частыми псевдоаллергическими проявлениями являются психогенные реакции на лекарства. Истинные аллергические реакции на лекарства составляют всего один – два процента от общего числа случаев непереносимости медикаментов. Женщины страдают от лекарственной аллергии чаще, чем мужчины, но они и лекарств потребляют больше.
Как предотвратить лекарственную аллергию
Полностью лекарственную аллергию исключить, наверное, не получится. А вот снизить риск развития в наших силах. Что для этого надо сделать?
А вот снизить риск развития в наших силах. Что для этого надо сделать?
-
Принимайте лекарственные препараты строго по назначению врача.
-
Если приходите к доктору с каким-либо заболеванием, требующим назначения медикаментов, обязательно сообщите ему обо всех медикаментах, принимаемых на данный момент, вплоть до витаминов и БАДов, для того чтобы не было переизбытка таблеток, принимаемых одновременно.
-
Принимать лекарственные препараты в дозе, соответствующей возрасту и массе тела.
-
Способ введения лекарства должен строго соответствовать инструкции.
-
Соблюдение техники введения. Некоторые медикаменты требуют медленного введения. Например, ванкомицин, йодсодержащие рентгеноконтрастные средства, некоторые миорелаксанты, химиопрепараты.
-
Пациентам с отягощенным аллергологическим анамнезом перед оперативными вмешательствами (экстренными и плановыми), рекомендуется проведение премедикации.
 То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.
То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.
-
Обязательно наличие противошокового набора и инструкции по оказанию первой помощи при развитии анафилаксии не только в процедурных кабинетах, но и в кабинетах, где проводятся диагностические исследования и лечебные процедуры с применением препаратов, обладающих гистаминолиберирующим действием (например, рентгеноконтрастные исследования), стоматологических кабинетах.
-
При появлении любых признаков непереносимости лекарства как можно быстрее сообщите об этом лечащему врачу.
-
Если вы в прошлом уже столкнулись с аллергической реакцией на лекарственный препарат, обязательно сообщите об этом на приеме, чтобы врач не назначил вам аналогичный препарат.
Как вылечить аллергию у детей
Современная ситуация в мире характеризуется значительным ростом заболеваемости аллергической патологией. За последнее десятилетие количество детей с аллергической патологией стало в 2 раза больше. Помимо этого, увеличилось количество больных с тяжелыми формами аллергии. Это диктует необходимость более усовершенствованного подхода к диагностике и лечению аллергии в детском возрасте.
За последнее десятилетие количество детей с аллергической патологией стало в 2 раза больше. Помимо этого, увеличилось количество больных с тяжелыми формами аллергии. Это диктует необходимость более усовершенствованного подхода к диагностике и лечению аллергии в детском возрасте.
Аллергия – это чрезмерная, повышенная реакция иммунной системы на аллерген. Стоит отметить, что такая чрезмерная реакция развивается при повторных контактах с аллергеном. Аллергия зачастую развивается у лиц с наследственной предрасположенностью, то есть передается по наследству.
Характерной особенностью аллергии в детском возрасте является стадийность развития аллергической патологии. Существует такое понятие, как «атопический марш». Атопический марш – это естественное развитие атопических (аллергических) заболеваний, когда более легкая аллергическая патология переходит в более тяжелую. Как правило, развитие атопического марша начинается с пищевой аллергии и проявлений атопического дерматита. В дальнейшем у детей может развиться аллергический ринит и бронхиальная астма. Поэтому очень важно обращать внимание родителей на проявления аллергии у детей раннего возраста, что поможет более раннему выявлению патологии, адекватному лечению и профилактике развития более серьезных патологий.
В дальнейшем у детей может развиться аллергический ринит и бронхиальная астма. Поэтому очень важно обращать внимание родителей на проявления аллергии у детей раннего возраста, что поможет более раннему выявлению патологии, адекватному лечению и профилактике развития более серьезных патологий.
Помимо атопического дерматита, аллергического ринита, бронхиальной астмы у детей довольно часто встречается крапивница и отек Квинке. Наиболее страшным, жизнеугрожающим состоянием при аллергии является анафилактический шок. Далее рассмотрим клинические проявления каждой из форм аллергии, а также разберем основные методы лечения указанных заболеваний.
То, как будет проявляться и развиваться аллергия зависит от возрастной категории ребенка.
Симптомы аллергии у детейДля каждой формы аллергии характерны определенные симптомы. Как выглядит аллергия у детей разной возрастной категории рассмотрит ниже.
Для атопического дерматита характерно:
- Зуд.

- Типичная сыпь: для детей раннего возраста — покраснение, узелки, пузырьки с локализацией на лице и разгибательных поверхностях конечностей. Для детей старшего возраста — узелки, сухость кожи на симметричных участках сгибательных поверхностях конечностей.
- Хроническое рецидивирующее течение.
- Начало заболевания в раннем возрасте (как правило, до 2-х лет)
- Отягощенность по аллергии в семье.
Также могут встречаться такие проявления, как:
- Сухость кожи.
- Склонность к инфицированию кожи.
- Локализация воспаления на кистях и стопах.
- Воспаление глаз (конъюнктивит).
- Темные круги вокруг глаз.
- Зуд при потоотделении и др.
Для аллергического ринита типичны такие симптомы, как:
- Зуд носа.
- Чихание.
- Отделяемое из носа.
- Дети постоянно чешут нос, морщат его.
- Темные круги вокруг глаз.

- Может быть зуд век, слезотечение.
- Повышенная чувствительность к охлаждению, пыли, резким запахам.
Бронхиальная астма у детей проявляется такими симптомами, как:
- Периодически повторяющиеся приступы удушья. Приступ чаще всего развивается ночью. Ребенок испытывает затруднения при дыхании (тяжело сделать выдох). Малыш принимает вынужденное положение в кровати – сидя с опорой руками. Также характерно шумное свистящее дыхание.
- У детей раннего возраста основным проявлением, может быть, свистящий удлиненный выдох, а также влажный приступообразный кашель с неоткашливаемой мокротой.
Развитие крапивницы и отека Квинке сопровождается развитием таких симптомов, как:
- Чувство жара.
- Кожный зуд.
- Изменения кожи, как после ожога крапивой. Размеры сыпи могут быть разных размеров, иметь разнообразную форму, нередко сливаются между собой. Цвет сыпи от бледно-розового до красного.
 Высыпания могут располагаться на любых участках тела и слизистых оболочках. Чаще всего на животе, спине, груди, бедрах.
Высыпания могут располагаться на любых участках тела и слизистых оболочках. Чаще всего на животе, спине, груди, бедрах. - Лихорадка, повышенная возбудимость малыша.
- При развитии отека Квинке характерно появление ограниченного отека в области губ, ушных раковин, шеи, кистей, стоп, верхних дыхательных путей.
Крапивница и отек Квинке представляют собой опасные и серьезные состояния.
Разобрав основные клинические проявления аллергии у детей, перейдем к рассмотрению лечения данных патологических состояний.
Лечение аллергии у детейЛечение аллергии у детей имеет ряд общих особенностей. Дело в том, что препараты, применяющиеся для лечения аллергии у детей, относятся к одним и тем же группам. Родители часто задают вопрос: «Чем лечить аллергию у ребенка?». Далее рассмотрим лечение аллергии у новорожденного ребенка, ребенка грудного возраста и детей более старшего возраста. Наиболее распространенными группами для лечения аллергии являются:
- Гормоны.
 Имеется в виду использование глюкокортикостероидов, которые обладают наиболее выраженным противоаллергическим эффектом. Они выпускаются в виде мазей, спреев, ингаляторов, растворов для ингаляций, таблеток, ампул для внутримышечного и внутривенного введения.
Имеется в виду использование глюкокортикостероидов, которые обладают наиболее выраженным противоаллергическим эффектом. Они выпускаются в виде мазей, спреев, ингаляторов, растворов для ингаляций, таблеток, ампул для внутримышечного и внутривенного введения.
При атопическом дерматите применяют местные глюкокортикостероиды в виде мазей и кремов. К ним относятся: элоком, целестодерм, локоид, кутивейт, дермовейт. При аллергическом рините предпочтение отдается местным ингаляционным глюкокортикостероидам: назонекс, авамис. Оказывают хороший эффект при лечении сезонной аллергии у детей на цветение растений. При развитии бронхиальной астмы для постоянного базисного лечения используют ингаляционные глюкокортикостероиды (ИГКС): флутиказон, пульмикорт. Могут использоваться системные гормоны – преднизолон.
Стоит отметить, что помимо лечения гормонами, при бронхиальной астме в ряде случаев возможно применение кромонов (тайлед, интал) и модификаторов лейкотриенов (акалат, монтелукаст). Они также обладают противоаллергическим действием и позволяют профилактировать развитие приступов у детей с астмой.
При крапивнице и отеке Квинке гормоны вводят незамедлительно путем внутримышечных и внутривенных инъекций. Предпочтение отдается 3% раствору преднизолона, также можно использовать дексаметазон. - Антигистаминные препараты. Обладают менее выраженным эффектом, но имеют меньше побочных эффектов и противопоказаний. Суть действия данных препаратов заключается в блокировании рецепторов гистамина. Тем самым устраняют действие гистамина. Гистамин является медиатором воспаления, то есть веществом, которое приводит в действие аллергию. Они существуют различных поколений.
К препаратам первого поколения относятся: димедрол, тавегил, диазолин, супрастин и др. Обладают побочным действием – седативным (снотворным, успокаивающим). Стоит выделить супрастин. Один из наиболее распространенных препаратов данной группы. Обладает выраженным антигистаминным действием. Выпускается как в таблетированной форме, так и в виде раствора для инъекций, что позволяет его использовать для купирования острых аллергических реакций. К препаратам второго поколения относятся: фенистил, аллергодил, лоратадин и др. Среди препаратов третьего поколения стоит выделить: зиртек, телфаст.
К препаратам второго поколения относятся: фенистил, аллергодил, лоратадин и др. Среди препаратов третьего поколения стоит выделить: зиртек, телфаст.
Антигистаминные препараты выпускаются в различных формах: таблетки, сиропы, растворы для инъекций. При атопическом дерматите, аллергическом рините часто используют таблетки. У детей раннего возраста возможно применение в виде сиропа. При острых аллергических реакций (крапивница, отек Квинке) используют растворы для инъекций. Стоит отметить, что указанная группа препаратов применяется для лечения аллергии даже у месячного ребенка. - Сорбенты. Не обладают прямым противоаллергическим эффектом, но косвенно обладают этим эффектом. Позволяют вывести из кишечника аллергены, которые вызывают аллергию. Данные препараты очень важно применять в определенное время по отношению к другим препаратам, так как они могут нарушать их всасывание и, следовательно, снижать концентрацию указанных препаратов в крови. Среди препаратов данной группы стоит отметить: энтеросгель, атоксил, полисорб, сорбекс, лактофильтрум.

Чтобы правильно подобрать тактику лечения — обратитесь к врачу.
Профилактика и прогноз развития аллергии у детейК сожалению, не существует методов полного излечения от аллергических заболеваний. Если речь идет о «выздоровлении», вероятнее всего, имеет место длительная клиническая ремиссия. Успех лечения таких детей во многом зависит от ранней диагностики патологического состояния и адекватного лечения. Согласно данным эпидемиологического исследования ISAAC (International Study of Asthma and Allergy in Childhood – Международное исследование астмы и аллергии у детей) около 10% населения земного шара страдает аллергическими заболеваниями. Учитывая такую высокую распространенность данной патологии, неуклонный рост и прогрессирование данной патологии, внимание родителей всегда должно быть повышено. Не занимайтесь самолечением, при первых проявлениях аллергии у ребенка обращайтесь к врачу, который поможет справиться с вашим недугом.
Аллергическое поражение желудочно-кишечного тракта у ребенка
Аллергическое поражение желудочно-кишечного тракта у ребенка
Вовлечение желудочно-кишечного тракта в аллергический процесс происходит столь часто, что его можно считать обязательным. Да это и не удивительно. Кишечник является очень важным иммунным органом, он буквально пронизан иммунными клетками, местами собирающимися в большие скопления. Кишечник служит входными воротами для проникновения в организм самых различных экзогенных аллергенов (пищевых, химических, лекарственных, паразитарных и др.). В стенке кишок могут наблюдаться фиксированные в них антитела и поступившие различным путем в организм (ингаляционным, подкожным, внутривенным) антигены вызывают иммунологический процесс, в результате чего возникают разнообразные функциональные поражения кишок. Иными словами, кишки могут быть «шоковым» органом, в котором развивается реакция антиген — антитело при сенсибилизации организма парентеральным путем.
Так, при сывороточной болезни, бронхиальной астме, поллинозе, крапивнице, отеке Квинке, лекарственной аллергии наблюдаются нарушения функций кишок аллергического характера. С другой стороны, воспалительные и атрофические изменения в слизистой оболочке кишок повышают вероятность всасывания пищевых и лекарственных антигенов и благоприятствуют вторичной сенсибилизации организма. При этом может играть роль снижение продукции секреторного IgA, препятствующего в норме проникновению через кишечную стенку экзоантигенов. Аллергическое поражение кишок чаще всего возникает при пищевой и лекарственной аллергии, а также на почве сенсибилизации к аутомикрофлоре.
Аллергические энтеро- и колопатии могут развиваться вторично на почве дисбактериоза, хронических энтеритов, колитов, холециститов за счет сенсибилизации к аутомикрофлоре, тканевым антигенам, а особенно часто к пищевым антигенам и различным пищевым добавкам (консерванты, красители, антибактериальные вещества и др.).
Следовательно, кишечные дисфункции в одних случаях являются следствием и проявлением общего аллергоза, в других — аллергический компонент может быть существенным патогенетическим фактором хронического патологического процесса в органе самой различной этиологии.
На характер складывающегося заболевания влияют, в основном, три условия — возраст ребенка, отдел желудочно-кишечного тракта, который становится главным «плацдармом» для аллергической реакции, и глубина вовлечения слизистой оболочки в патологический процесс. Зависимость от возраста, в целом, можно охарактеризовать так: чем меньше ребенок, тем острее он реагирует на аллерген и тем обширнее площадь вовлечения слизистой оболочки.
Проявление аллергического поражения желудочно-кишечного тракта у ребенка.
У ребенка первых месяцев жизни употребление пищевого аллергена может вызвать обильную многократную рвоту и одновременно частый жидкий стул. Это очень напоминает симптомы острого отравления или кишечной инфекции.
В возрасте старше года, особенно после 5-6 лет, симптомы не столь остры и более отчетливо привязаны к определенному «этажу» желудочно-кишечного тракта — желудку, двенадцатиперстной, тонкой или толстой кишке. Одними из первых признаков формирующегося аллергического воспаления могут быть пищевые «капризы».
Более половины больных реагируют на употребление аллергена рвотой. Ее приближение вы заметите по изменению настроения и поведения ребенка: он хнычет, капризничает, отказывается от дальнейшего приема пищи. Рвота возникает во время еды или в пределах часа после нее. Нередко она сопровождается кишечными коликами. Маленький ребенок внезапно начинает пронзительно кричать, сучит ножками. Поглаживая его животик, вы ощутите, как он напряжен. Колики — это проявление своеобразной «моторной бури», вызываемой острой аллергической реакцией. Нередко они многократно повторяются в течение дня и приурочены к определенным часам.
У детей дошкольного и школьного возраста боль не обязательно возникает приступами. Она может быть тупой, продолжительной и не так явно связана с употреблением аллергенной пищи. После трех лет появляется тенденция к более узкой локализации болезненности живота, хотя сам ребенок еще не может показать это место. При вопросе «где у тебя болит?» он обычно кладет руку на пупок.
В некоторых случаях клиническая картина напоминает острый аппендицит, непроходимость кишок, тромбоз мезентериальных сосудов. Коликообразная боль в животе и болезненность при пальпации, повышение температуры тела, рвота, задержка стула или, наоборот, понос, а также тахикардия, падение АД, лейкоцитоз в крови позволяют заподозрить брюшную катастрофу. Однако быстрый эффект от приема антиаллергических средств, наличие общих аллергических симптомов (крапивница, отек Квинке, бронхоспазм, мигрень и др.) и благополучный в большинстве случаев исход помогают поставить правильный диагноз. Алиментарная аллергическая реакция может повторяться у одного и того же больного при приеме непереносимого продукта.
У многих матерей вырабатывается полезная привычка рассматривать стул своего ребенка. Основную тревогу у них может вызвать наличие слизи, иногда в значительном количестве, или прожилок крови. Такие отклонения характерны для аллергического воспаления толстой кишки. В дальнейшем на этой основе формируются серьезные хронические заболевания кишечника.
Расстройства стула — обычный признак желудочно-кишечной аллергии. Оно нарушает сложившуюся периодичность походов на горшок или ритм «грязный-чистый». У казалось бы здорового ребенка на привычной диете вдруг начинается понос, который через несколько дней сменяется запором. Такие «срывы» со временем принимают определенную регулярность. Это нарушение даже при относительно хорошем самочувствии ребенка далеко не безобидно. Оно свидетельствует о серьезных и уже далеко зашедших проблемах с кишечником.
Все дело в том, насколько глубоко поражена стенка кишечника или желудка. Если срок заболевания еще короток и аллергическое воспаление захватило только поверхностные слои слизистой оболочки, — это приводит к нарушению процессов переваривания и усвоения пищи. При вовлечении более глубоких слоев возможно утолщение стенки и сужение просвета кишки. Тут уж не миновать тяжелых хронических запоров и мучительных болей в животе. Если такое сужение формируется в верхних отделах желудочно-кишечного тракта, то создаются условия для заброса кислого желудочного сока в пищевод, особенно при длительном нахождении ребенка в горизонтальном положении, например, во время ночного сна. Такие забросы могут вызвать рефлекторный спазм бронхов и приступ удушья. Почти всем современным родителям знаком специальный медицинский термин дисбактериоз. Это не что иное, как нарушение внутрикишечной экологии.
Такие забросы могут вызвать рефлекторный спазм бронхов и приступ удушья. Почти всем современным родителям знаком специальный медицинский термин дисбактериоз. Это не что иное, как нарушение внутрикишечной экологии.
Обычно оно возникает после кишечных инфекций или длительного приема антибиотиков, но и аллергическое воспаление так же закономерно разрушает полноценное состояние естественной микробной флоры. Многие микробы, безвредные в здоровом организме, получают при пищевой аллергии возможность интенсивно размножаться и распространяться из мест своего обычного обитания в стерильные органы, вызывая болезненные процессы.
Аллергия, избирая своим плацдармом желудочно-кишечный тракт, расставляет много хитрых «ловушек», в которые попадаются как родители, так и врачи. Одна из них связана с тем, что все симптомы аллергии точно такие же, как и при других заболеваниях желудка и кишечника. Но это еще не все. Аллергическое воспаление приводит к таким серьезным тканевым нарушениям, что они оформляются в самостоятельные заболевания. Эти болезни (гастрит, гастродуоденит, ферментативная недостаточность, язвенная болезнь и др.) традиционно лечат у гастроэнтеролога.
Эти болезни (гастрит, гастродуоденит, ферментативная недостаточность, язвенная болезнь и др.) традиционно лечат у гастроэнтеролога.
Но все свое коварство аллергия проявляет у детей, уже страдающих хроническими заболеваниями желудочно-кишечного тракта. Ее скрытая «работа» приводит к тому, что традиционные методы лечения оказываются мало эффективными или, как это ни парадоксально, вызывают ухудшение состояния.
Вот почему все дети с аллергическими заболеваниями, имеющие желудочно-кишечные симптомы, должны проходить углубленное обследование как у аллерголога, так и у гастроэнтеролога.
Как нужно обследовать ребенка?
Специальное аллергологическое исследование с применением кожных проб с соответствующим антигеном, выявление специфических антител в сыворотке крови и сенсибилизации лимфоцитов к тому или иному аллергену позволяют установить истинную природу заболевания.
В кале иногда находят повышенное количество слизи, лейкоцитов, эозинофильных гранулоцитов. Слизистая оболочка кишки при эндоскопии может быть гиперемирована, отечна. При гистоморфо-логическом исследовании выявляют клеточную, преимущественно лимфоцитарную, эозинофильную или плазмоклеточную инфильтрацию, увеличение слизеобразующих бокаловидных клеток, иногда расширение капилляров, отек, геморрагии. В легких случаях биопсия кишок патологии не обнаруживает.
Слизистая оболочка кишки при эндоскопии может быть гиперемирована, отечна. При гистоморфо-логическом исследовании выявляют клеточную, преимущественно лимфоцитарную, эозинофильную или плазмоклеточную инфильтрацию, увеличение слизеобразующих бокаловидных клеток, иногда расширение капилляров, отек, геморрагии. В легких случаях биопсия кишок патологии не обнаруживает.
В период обострения может измениться характер электроколо-графической кривой: учащается ритм сокращений, тонические волны и участки повышения моторной функции чередуются с явлениями спазма и атонии.
Электроколограмма приобретает вид «раздраженной кишки» после приема продукта-аллергена. Рентгенологическое исследование вне периода обострения патологии не выявляет. После провокации продуктом, который, возможно, оказывает аллергизирующее воздействие, усиливается перистальтика желудка и кишок, ускоряется пассаж бария, образуются спастические перетяжки, скапливаются газы.
Дифференцировать аллергические электроколопатии необходимо от инфекционных, паразитарных, опухолевых заболеваний кишок, от острого аппендицита, тромбоза брыжеечных сосудов.
Лечение.
Рекомендуются диета, медикаментозные средства, физические факторы, лекарственные растения, минеральные воды. В зависимости от превалирования клинических симптомов (боль в животе, понос, запор) дифференцируется диета и фармакотерапия.
При запоре первостепенное значение имеет соответствующая диета, содержащая достаточное количество растительной клетчатки и других продуктов, усиливающих перистальтику. Обычно назначают диету № 3 по Певзнеру.
В рацион питания можно включать разнообразные напитки, газированные, в холодном виде; хлеб ржаной или содержащий отруби, хрустящие хлебцы с отрубями; молочнокислые продукты однодневные (кефир, ацидофильное молоко, простокваша), сметану, творог, сливки; сливочное, растительное масло; мясо и рыбу в любом виде; супы в большом количестве овощные и фруктовые, желательно в холодном виде, можно мясные, рыбные.
Крупы и мучные изделия: гречневая, ячневая, перловая, рассыпчатые каши, чечевица. Яйца вкрутую. Овощи и фрукты в большом количестве сырые, особенно морковь, чернослив, квашеная капуста, абрикосы.
Яйца вкрутую. Овощи и фрукты в большом количестве сырые, особенно морковь, чернослив, квашеная капуста, абрикосы.
Сладкие блюда: в большом количестве мед, компоты, варенье. Закуски и соусы разнообразные.
Исключаются кисели, крепкий чай, какао, шоколад, слизистые супы, протертые каши, сдобное тесто, ограничиваются блюда и напитки в горячем виде.
При поносе пищевые вещества должны минимально раздражать слизистую оболочку кишок. Из диеты исключают все продукты, стимулирующие опорожнение кишок, вводят вещества, уменьшающие перистальтику. Этим требованиям удовлетворяет диета № 4.
При назначении ее больные должны соблюдать постельный режим, пищу принимать 5—6 раз в день небольшими порциями. Химический состав диеты: белка 75 г, жира 50 г, углеводов 250—300 г, 8374—9211 Дж (калорий — 2000—2200). Поваренную соль ограничивают.
В рацион питания можно включать крепкий горячий чай, кофе, какао на воде, отвар из черники, белые сухари, сухое, несдобное печенье; молочные продукты: кефир и простоквашу трехдневную, свежий творог в протертом виде; масло сливочное в небольшом количестве; яйца и яичные блюда в ограниченном количестве; некрепкий куриный бульон, слизистые супы на воде с небольшим количеством масла, рисовый или овсяный отвар.
Мясо можно употреблять в ограниченном количестве в виде паровых котлет, кнелей и фрикаделек, в которые вместо хлеба рекомендуется добавлять рис с протертым чесноком, куры и рыбу нежирных сортов в отварном рубленом виде.
Крупы и мучные блюда: протертая каша на воде, паровой пудинг из протертой крупы.
Сладкое: кисель или желе, можно из сушеных фруктов, сахар и сахаристые вещества в ограниченном количестве.
Из рациона исключают пряности, острые и соленые приправы и блюда, овощи, фрукты, черный хлеб, молоко и свежие кислые молочные продукты, жирные сорта мяса и рыбы, холодные напитки и блюда, сдобное тесто и пироги.
Наряду с указанными общими принципами диетотерапии при составлении пищевого рациона больных необходимо исключить продукты-аллергены. Для этого на основании данных аллергологического анамнеза, кожных проб и серологических реакций выявляют продукты, которые могут быть аллергенами у данного больного. Часто наблюдается поливалентная аллергия, поэтому необходимо, по возможности, полностью прекратить контакт с соответствующими медикаментами, растениями, пылевыми, эпидермальными или другими антигенами.
Большое значение имеет исключение паразитарной инвазии как аллергизирующего фактора, для чего необходимо исследовать дуоденальное содержимое и кал на простейшие и яйца глист.
Неспецифическую сенсибилизацию проводят с помощью антигистаминных препаратов (димедрол по 0,03—0,05 г, тавегил по 0,01 г 2 раза в день, фенкарол или бикарфен по 0,025 г 3—4 раза в сутки, перитол по 0,04 г или диазолин по 0,05—0,1—0,2 г 1—2 раза в сутки). В более тяжелых случаях можно назначать глюкокортикостероидные препараты внутрь, внутримышечно, внутривенно или ректально.
При сочетании аллергической энтеропатии и аллергического колита целесообразна специфическая микробная гипосенсибилизация восходящими дозами аллергенов кишечной палочки, протея, стрептококка, стафилококка в зависимости от характера выявленной сенсибилизации.
Большое значение имеют седативная и психотерапия, ферментативные препараты (фестал, панзинорм, мексаза, панкреатин, панфермент, холензим и др.), ограничение, как правило, антибиотиков и других антибактериальных средств.
Лечение аллергического ринита
В первую очередь терапия предусматривает проведение комплекса элиминационных мероприятий по устранению контакта с аллергенами. К элиминационным мероприятиям относятся меры по снижению концентрации аэроаллергенов в жилых помещениях за счет регулярной уборки, устранению домашних животных, птиц, тараканов, очагов плесени, пищевых продуктов и лекарственных средств, уменьшению контакта с пыльцевыми аллергенами в период цветения, устранению пассивного курения.
С целью элиминации аллергенов используют промывание носовой полости с различными солевыми растворами. Однако очень важно, чтобы эти препараты не только хорошо вымывали частицы, но и увлажняли слизистую оболочку, оказывали терапевтическое, противоотечное воздействие, а по своим физико-химическим свойствам и составу были близки к назальному секрету человека.
Промывающий раствор обязательно должен быть в компактной упаковке, снабженной распылителем для удобного и быстрого использования.
Для удаления пыльцы ребенку слегка запрокидывают голову и делают по два впрыска в каждую ноздрю. Затем ребенка просят тщательно высморкаться. Процедуру следует повторить 2–4 раза для смягчения и увлажнения слизистой носа.
Препарат для промывания полости носа (например, «Хьюмер» «Аква Марис», «Ризосин», «Физиомер») рекомендуется хранить в аптечке. Родителям можно советовать снабжать им ребенка перед посещением детское учреждение.
Быстрое и своевременное промывание полости носа с помощью противоотечных препаратов приводит к эффективному удалению причинных аллергенов из полости носа, тем самым не позволяя им проникать в организм ребенка и запускать механизм аллергии. В настоящее время подобную элиминационную терапию принято рассматривать как первый этап лечения аллергического ринита.
Фармакотерапия аллергических ринитов направлена на устранение симптомов заболевания, воспаления в слизистой оболочке носа и предупреждения его возникновения необратимых изменений в виде утолщения слизистой оболочки носовых раковин и включает назначение.
С этой целью используются препараты применяемые внутрь, так и топические (местно действующие) препараты следующие лекарственные препараты.
Антигистаминные препараты.
При аллергических реакциях иммунная система объявляет ложную тревогу и на обычные вещества, такие как пыльца растений, домашняя пыль. Получив сигнал различные иммунные клетки выделяют сильные вещества – медиаторы, хранящиеся в специальных гранулах в клетках и в организме развивается бурная реакция и обострение заболевания. Одним из важных медиаторов, который вызывает симптомы аллергии – спазм бронхов, чихание, кашель, слезотечение, зуд, секрецию слюнных и бронхиальных желез — является гистамин. Действие гистамина связано с его влиянием на специфические рецепторы, расположенные на поверхности клеток различных органов и тканей. Так как эти рецепторы широко распространены в организме ( в коже, легких, слизистой желудочно-кишечного тракта), то и действие гистамина проявляется очень быстро и разнообразно. Препятствовать действию гистамина могут препараты, которые блокируют гистаминовые рецепторы, т.е. временно закрывают их и не дают соединиться с ними гистамину. Эти препараты называются антигистаминами. Они блокируют только гистаминовые рецепторы, т.е. действуют селективно, выборочно.
Препятствовать действию гистамина могут препараты, которые блокируют гистаминовые рецепторы, т.е. временно закрывают их и не дают соединиться с ними гистамину. Эти препараты называются антигистаминами. Они блокируют только гистаминовые рецепторы, т.е. действуют селективно, выборочно.
В терапии детей предпочтение отдается антигистаминным препаратам второго поколения. Антигистамины применяются для быстрой ликвидации аллергических проявлений при симптоматическом лечении сезонной сенной лихорадки, аллергического ринита и конъюнктивита, атопических дерматитах. “Старые” антигистамины сегодня применяются редко, так как созданы препараты, второго и третьего поколения, которые имеют высокий клинический эффект и редко побочные проявления. У маленьких детей применяют зиртек, кларитин, кетотифен. У детей старшего возраста и подростков — телфаст, кестин, кларитин, симплекс. Местные антигистаминные препараты (вибрацил, левокабастин, азеластин) назначается в виде капель в нос или назального спрея.
Кромоны
В терапии аллергического ринита, как и в случае лечения бронхиальной астмы, применяется профилактическое лечение кромогликатом натрия (кромолин, ломузол, кромоглин). Этот препарат эффективен при лечении легкого и среднетяжелого аллергического ринита. В случае регулярных сезонных обострений препараты кромогликата натрия следует назначать за 1-2 недели до предполагаемого обострения. Эффект при лечении кромогликатами в виде назальных или глазных капель наступает через несколько дней. Курс лечения продолжается от нескольких дней до 2-3 месяцев.
Для больных аллергическим конъюнктивитом, проявляющимся воспалением слизистых оболочек глаза (покраснением, отеком, зудом, слезотечением) кромогликат выпускается в виде глазных капель (Оптикром, Хай-кром).
Антихолинергические препараты
Из лекарственных средств этой группы наиболее широко используется ипратропиум бромид. Он способствует уменьшению отделяемого (ринореи) и отека слизистой оболочки носа.
Назальные кортикостероидные препараты беклометазон (альдецин) и флютиказон (фликсоназе) обладают выраженным противовоспалительным эффектом. Эти лекарственные средства назначают при тяжелом и среднетяжелом течении аллергических ринитов, при отсутствии эффекта от антигистаминные средств и кромонов. В среднем, достаточно месячного курса лечения назальными стероидами. Доза определяется врачом, частота введения — 1-2 раза в день. В случае хронического течения аллергического круглогодичного ринита после курса топических стероидов, целесообразно продолжить лечение назальными кромонами.
Для лечения сочетанной тяжелой бронхиальной астмы и аллергического ринита будет целесообразно использовать одну и ту же группу топических кортикостероидов, например беклометазон в виде дозирующего аэрозоля и в виде назального спрея. Применение назальных стероидов в этом случае приводит не только к восстановлению носового дыхание, но и к более быстрому купированию бронхиальной обструкции. Кроме того, купирование аллергического воспаления в носовой полости оказывает положительное лечебное воздействие на течение аллергического конънктивита. Необходимо учитывать общую дозу назначаемых глюкокортикостероидов.
Необходимо учитывать общую дозу назначаемых глюкокортикостероидов.
Деконгестанты — это сосудосуживающие средства для восстановление носового дыхания. Применяют их в виде капель и назальных аэрозолей. Их действие носит исключительно симптоматический характер. Ограничением к использованию препаратов этой группы являются побочные эффекты. Одно из них – развитие, так называемого, “медикаментозного” ринита при длительном применении.
Специфическая иммунотерапия — метод лечения, направленный на снижение чувствительности организма к аллергенам. Проведение этого вида терапии показано пациентам, страдающих аллергическим ринитом, с четко установленными аллергенами, при наличии определенных показаний и отсутствии противопоказаний, определяемых аллергологом.
Лекарственная аллергия: симптомы, диагностика, лечение лекарственной аллергии
Различные неблагоприятные реакции на лекарственные препараты становятся все большей проблемой пациентов и лечащих врачей, что в современном обществе во многом связано с доступностью лекарственных средств, их разнообразием и большим количеством фальсифицированных лекарств.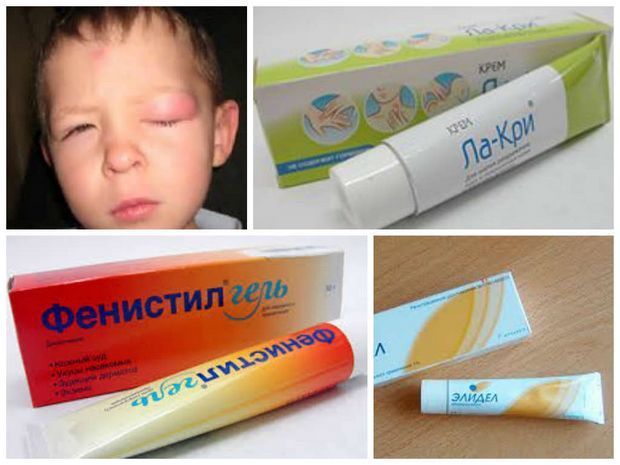
Лекарственная непереносимость не во всех случаях является аллергической, однако процент истинной аллергии среди побочных реакций на препараты высок (до 60%). Лекарственная аллергия не является побочным эффектом лекарственного средства. Это реакция, обусловленная индивидуальной непереносимостью данного лекарственного вещества. Аллергия не зависит от количества лекарства, попавшего в организм, т. е. достаточно микроскопического количества лекарственного вещества, во много раз меньше назначаемых терапевтических доз, чтобы развилась аллергическая реакция. Иногда достаточно вдохнуть пары препарата, чтобы проявилась аллергия.
Лекарственная аллергия не зависит от длительности приема «причинного» лекарственного средства и развивается часто после 2-го или 3-го (за всю жизнь) приема препарата.
Вызвать аллергию может любое лекарство. Тем не менее, существуют более и менее «опасные» в этом отношении препараты. Так антибиотики пенициллинового ряда, анальгетики и противовоспалительные средства (анальгин, аспирин, диклофенак и т. д.), сульфаниламиды, йод-содержащие препараты, гипотензивные средства, витамины группы В чаще других лекарств вызывают аллергические реакции. Существуют вещества, относящиеся к разным фармакологическим группам, но схожие по своим аллергенным свойствам. Например, при непереносимости новокаина лучше отказаться от приема сульфаниламидных препаратов; аллергия на анальгин и другие средства группы НПВС часто сочетается с аллергическими реакциями на пищевые красители (тартразин, содержащийся в желтых оболочках таблеток).
д.), сульфаниламиды, йод-содержащие препараты, гипотензивные средства, витамины группы В чаще других лекарств вызывают аллергические реакции. Существуют вещества, относящиеся к разным фармакологическим группам, но схожие по своим аллергенным свойствам. Например, при непереносимости новокаина лучше отказаться от приема сульфаниламидных препаратов; аллергия на анальгин и другие средства группы НПВС часто сочетается с аллергическими реакциями на пищевые красители (тартразин, содержащийся в желтых оболочках таблеток).
Аллергическая реакция на лекарственный препарат может развиваться как молниеносно, так и отсрочено (в течение суток). Распространенным проявлением лекарственной аллергии является отек Квинке, крапивница, зудящая сыпь (токсидермия). У ряда пациентов возникает бронхоспазм, заложенность носа. Грозными и, к сожалению, не редкими реакциями на медикаменты являются анафилактический шок и синдром Лайела (тотальное поражение кожи и слизистых).
Очень часто встречаются псевдоаллергические реакции на лекарственные препараты, которые по своим проявлениям схожи с истинной аллергией. Задуматься о псевдоаллергическом характере лекарственной непереносимости особенно стоит в том случае, если список «не воспринимаемых организмом» средств превышает 3-4 наименования и содержит препараты многих фармакологических групп. Псевдоаллергические реакции чаще всего связаны с заболеваниями системы пищеварения, эндокринной системы, с дисфункцией вегетативной нервной системы.
Задуматься о псевдоаллергическом характере лекарственной непереносимости особенно стоит в том случае, если список «не воспринимаемых организмом» средств превышает 3-4 наименования и содержит препараты многих фармакологических групп. Псевдоаллергические реакции чаще всего связаны с заболеваниями системы пищеварения, эндокринной системы, с дисфункцией вегетативной нервной системы.
Существует тест, который позволяет безопасно для пациента проверить лекарственный препарат на предмет аллергической непереносимости. Этот тест называется ТТЕЭЛ по Адо (Тест Торможения Естественной Эмиграции Лейкоцитов по Адо). Проведение этого теста показано при назначении новых лекарственных препаратов лицам с непереносимостью многих лекарственных средств, а также с целью выявления «причинного» лекарства при развитии аллергической реакции у пациента, одновременно принимающего несколько препаратов.
Аллергия — причины, симптомы и лечение
Аллергия – это состояние организма, при котором иммунная система видит угрозу в веществах, на самом деле не представляющих опасность для человека. Иммунитет считает их антигенами, поэтому начинает вырабатывать против них антитела. В этот период человек и начинает ощущать, что организм борется с болезнью, что проявляется неприятными симптомами.
Иммунитет считает их антигенами, поэтому начинает вырабатывать против них антитела. В этот период человек и начинает ощущать, что организм борется с болезнью, что проявляется неприятными симптомами.
В реальности же настоящих возбудителей болезни нет. Такая повышенная чувствительность организма к отдельным веществам (аллергенам) и называется аллергией.
Симптомы и признаки
Аллергическая реакция может иметь разную интенсивность – от слабой до острой. Причем в зависимости от аллергена у человека могут проявляться разные признаки. Основные симптомы:
- аллергия на животных. Ее легко установить, когда при контакте с питомцами краснеют глаза и текут слезы, начинается насморк или сухой кашель. Аллергия на кошек и собак также может вызывать покраснение и зуд кожи;
- аллергия на продукты питания.
 Вызывает покраснение и уплотнения на коже, которые сопровождаются зудом. Иногда появляются конъюнктивит или насморк. Аллергия на коже проявляется в форме дерматита. При вдыхании паров или частиц аллергенов поражается дыхательная система;
Вызывает покраснение и уплотнения на коже, которые сопровождаются зудом. Иногда появляются конъюнктивит или насморк. Аллергия на коже проявляется в форме дерматита. При вдыхании паров или частиц аллергенов поражается дыхательная система; - аллергия на цветение. Пыльца вызывает аллергический насморк, конъюнктивит, хрипы и сухой кашель, зуд языка и неба;
- аллергия на лекарства. Может проявляться крапивницей, приступами бронхиальной астмы, аллергическим дерматитом, отеком Квинке. Пятна аллергии со временем увеличиваются. Из маленьких они могут сливаться в большие.
Похожие симптомы могут возникать при аллергии на белок, холод или пыль, а также укусы насекомых.
У вас появились симптомы аллергии?
Точно диагностировать заболевание может только врач. Не откладывайте консультацию — позвоните по телефону +7 (495) 775-73-60Причины возникновения и факторы риска
Современная медицина не приводит точных причин аллергии у взрослых и детей. Основную роль в механизме ее возникновения отводят генетике. Если она есть у одного из родителей, то у ребенка она возникнет с 30% вероятностью, если у обоих – с 70%. Сильная аллергия при беременности может развиваться из-за снижения иммунитета.
Основную роль в механизме ее возникновения отводят генетике. Если она есть у одного из родителей, то у ребенка она возникнет с 30% вероятностью, если у обоих – с 70%. Сильная аллергия при беременности может развиваться из-за снижения иммунитета.
Врачи лишь приводят факторы риска, которые запускают патологический процесс. К подобным факторам относятся:
- несбалансированное питание;
- сильные стрессы;
- чрезмерное употребление лекарств;
- неблагоприятный экология;
- частые инфекции дыхательных путей: ангины, бронхиты, риниты;
- наличие в больших количествах бытовых аллергенов;
- искусственное вскармливание, в том числе преждевременный перевод на него.
Если принимать меры в отношении факторов риска, то можно снизить риск развития аллергических реакций.
Осложнения
У детей и взрослых симптомы аллергии могут спровоцировать множественные осложнения. Среди них наиболее опасны:
Среди них наиболее опасны:
- анафилактический шок;
- острая сосудистая недостаточность;
- судороги;
- тошнота и головокружения;
- отек Квинке.
В тяжелых случаях анафилактический шок и отек Квинке могут стать причиной летального исхода. При атопическом дерматите на фоне аллергии на коже часто присоединяются другие кожные заболевания, в том числе микоз и герпес.
Когда симптомы проявляются со стороны глаз, может развиваться гипертрофия роговицы из-за их частого трения. Она ограничивает зрение человека. Примерно у половины детей, страдавших от кожной аллергии в детстве, в зрелом возрасте может развиваться бронхиальная астма.
Когда следует обратиться к врачу
При появлении симптомов аллергии необходимо обратиться к врачу-аллергологу. Не стоит игнорировать ее признаки, поскольку аллергическая реакция может давать серьезные осложнения. Если симптомы наблюдаются больше месяца или появляются регулярно – визит к специалисту обязателен. В АО «Медицина» (клиника академика Ройтберга) в центре Москвы работают опытные аллергологи, которые выяснят причину неприятного состояния и назначат соответствующее лечение.
Не стоит игнорировать ее признаки, поскольку аллергическая реакция может давать серьезные осложнения. Если симптомы наблюдаются больше месяца или появляются регулярно – визит к специалисту обязателен. В АО «Медицина» (клиника академика Ройтберга) в центре Москвы работают опытные аллергологи, которые выяснят причину неприятного состояния и назначат соответствующее лечение.
К аллергологу стоит обратиться, даже если человек еще не знает, как выглядит аллергия, но у него есть к ней предрасположенность, например, наследственная. Это позволит заранее выявить возможные аллергены и предпринять меры для предотвращения развития реакции на них.
Подготовка к визиту врача
На прием аллерголог уточняет у пациента о имеющихся симптомах и о том, что предшествовало их появлению. Поэтому при подготовке к приему необходимо обдумать и даже записать, какие признаки появляются и в каких ситуациях.
Поэтому при подготовке к приему необходимо обдумать и даже записать, какие признаки появляются и в каких ситуациях.
Это позволит врачу предположить тип аллергена, который вызывает негативную реакцию. Еще на приеме аллерголог осмотрит кожные покровы, поэтому лучше надеть одежду, с которой будет легко обеспечить доступ к очагам воспаления на коже.
Диагностика аллергии у взрослых и детей
В АО «Медицина» (клиника академика Ройтберга) в центре Москвы есть все необходимые методы диагностики. У нас применяются передовые методики и современное техническое оснащение. Терапевтические процедуры могут проводиться как амбулаторно, так и стационарно.
В первую очередь врач обращает на диагностические признаки аллергии на лице и других участках, а также слизистых оболочках. Учитываются и субъективные жалобы пациента. Для подтверждения диагноза назначают:
Учитываются и субъективные жалобы пациента. Для подтверждения диагноза назначают:
- анализ на аллерген. Еще называется пробой, играет важную роль в диагностике. Тесты проводят на стадии ремиссии. Для этого на кожу наносят каплю раствора с небольшим количеством аллергена, после чего отслеживается реакция;
- анализ крови на аллергию. В крови также отмечаются изменения: увеличение эозинофилов, иммуноглобулинов E;
- анализ на специфические антитела, например, к паразитарному заболеванию, инфекции или пыли.
Лечение
Основным методом лечения аллергии является соблюдение особого питания. Именно это позволяет избавиться от неприятных симптомов и свести к минимуму риск рецидивов. Диета при аллергии соблюдается пожизненно, поскольку это заболевание хроническое.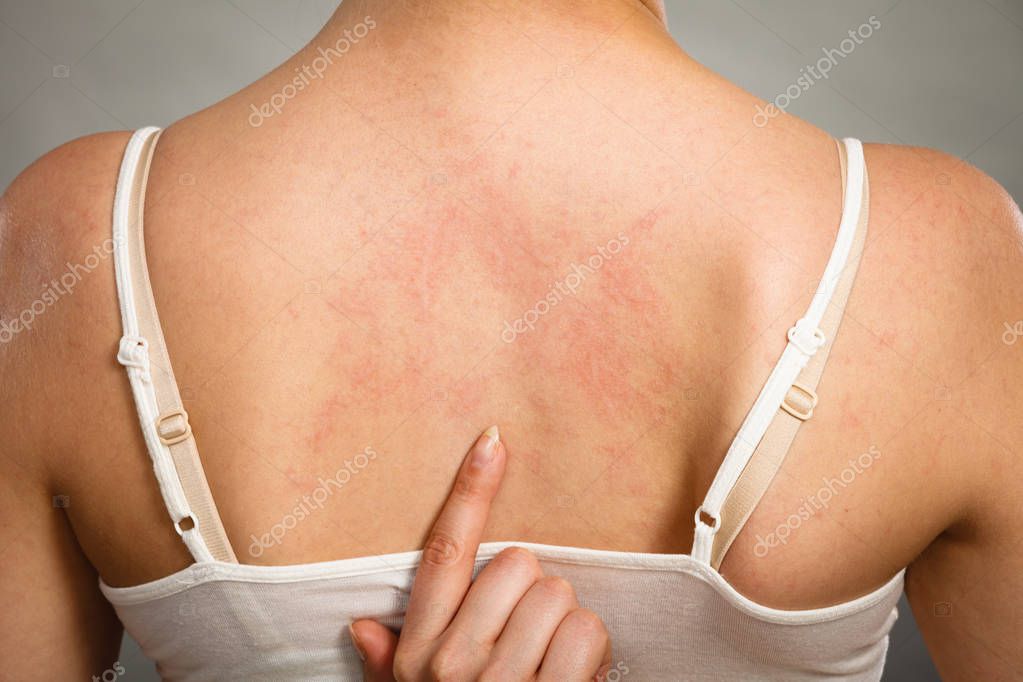 Она требует полного исключения из рациона тех продуктов, которые провоцируют возникновение ее признаков. Существуют 2 вида диеты:
Она требует полного исключения из рациона тех продуктов, которые провоцируют возникновение ее признаков. Существуют 2 вида диеты:
- специфическая. Назначается пациентам, у которых лабораторным путем были выявлены аллергены, к примеру, молоко, яйца, белок, шоколад и др. – здесь для каждого человека диета будет индивидуальной;
- неспецифическая. Соблюдается, когда конкретный аллерген не был выявлен. Поскольку провокатор симптомов не обнаружен, из рациона необходимо исключить все потенциальные провокаторы пищевой аллергии.
На неспецифической диете дополнительно пациенту рекомендуют вести пищевой дневник. В нем необходимо ежедневно записывать употребляемую пищу и реакцию, которая на нее возникает. Таким путем постепенно пациент сможет выявить пищевые аллергены самостоятельно.
Дополнительно сегодня практикуются и другие методы лечения:
- внутривенное лазерное облучение крови. Дает иммуноукрепляющий и противовоспалительный эффекты;
- аллерген-специфическая иммунотерапия.
 В организм вводят аллерген, дозу которого постепенно увеличивают, чтобы снизить чувствительность к нему организма.
В организм вводят аллерген, дозу которого постепенно увеличивают, чтобы снизить чувствительность к нему организма.
Лекарственные препараты
В острый период аллергических реакций пациенту назначаются фармакологические препараты. В основном это лекарства с антигистаминным действием. В легких случаях их назначают в таблетированной форме, а в более тяжелых – в инъекционной, которую отличает более быстрый эффект.
Препараты от аллергии можно использовать и разово, когда человек случайно съел пищевой аллерген. Это поможет снять симптомы заболевания. К средствам от аллергии также относят различные назальные спреи с сосудосуживающим эффектом. Они помогают уменьшить отек слизистой и избавиться от заложенности. Но во избежание привыкания их можно использовать не дольше 5-7 дней.
В тяжелых случаях используют кортикостероиды, имеющие гормональную основу. Хороший эффект дают сорбенты, которые связывают и выводят токсины и аллергены из организма, что снижает остроту аллергической реакции.
Домашние средства лечения
По поводу применения домашних средств лечения аллергии стоит посоветоваться с врачом. Иначе можно только ухудшить ситуацию и усугубить симптомы. В домашних условиях широкое распространение получили следующие средства:
- солевой раствор для промывания носа. На 1 ст. воды берут 1 ч.л. соли. Полученным раствором промывают нос утром и вечером. Это помогает от поллиноза;
- эфирное масло перечной пяты. Его можно использовать для местного нанесения, но только после разбавления.
 Полезно и вдыхать пары масла, особенно при бронхиальной астме;
Полезно и вдыхать пары масла, особенно при бронхиальной астме; - ингаляции над горячей водой. Они помогают облегчить дыхание и очистить нос от слизи. В воду можно добавить эфирные масла или настои трав. Особенно предпочтительно эфирное масло эвкалипта, которое обладает антибактериальным и противовоспалительным эффектом.
Мифы и опасные заблуждения в лечении аллергии
Один из распространенных мифов в том, что если один раз нарушить правила лечения аллергии и съесть аллергенный продукт, то реакция на него не возникнет, а если есть его часто – она накопится и проявится. На самом деле она будет возникать каждый раз. Именно поэтому контакт с аллергеном должен быть исключен полностью.
Профилактика
Соблюдение правил профилактики актуально для тех, кто входит в группу риска развития аллергических реакций. К основным профилактическим мерам относятся:
К основным профилактическим мерам относятся:
- соблюдение гипоаллергенного быта с ограничением контакта с аллергенами, регулярным проветриванием и сокращение средств бытовой химии;
- соблюдение гипоаллергенной диеты, исключающей пищевые аллергены;
- отказ от содержания животных и сокращение контакта с ними4
- использование респираторных масок в период цветения.
Как записаться к аллергологу
Специалисты АО «Медицина» (клиника академика Ройтберга) работают без праздников и выходных, поэтому вы можете записаться на прием в любое удобное время. Для этого воспользуйтесь онлайн-формой на сайте или позвоните по контактному номеру. В клинику очень легко добраться, поскольку она находится в центре Москвы, недалеко от станций Чеховская, Тверская, Новослободская, Маяковская и Белорусская.
Детское лекарство от аллергии — HealthyChildren.org
Для лечения симптомов аллергии доступно несколько эффективных и простых в применении лекарств. Некоторые доступны по рецепту; другие, без рецепта. Как и любые лекарства, отпускаемые без рецепта продукты следует использовать только после консультации с врачом вашего ребенка.
Антигистаминные препараты
Антигистаминные препараты, препараты от аллергии, которые применяются с давних пор, смягчают аллергическую реакцию, главным образом, подавляя действие гистамина (зуд, отек и образование слизи) в тканях.При легких симптомах аллергии врач вашего ребенка может порекомендовать один из широко доступных без рецепта антигистаминных препаратов. Дети, которые не любят глотать таблетки, могут предпочесть лекарство в сиропе, жевательной или растворимой форме.
Антигистаминные препараты могут быть полезны для снятия зуда, сопровождающего сенную лихорадку, экзему и крапивницу.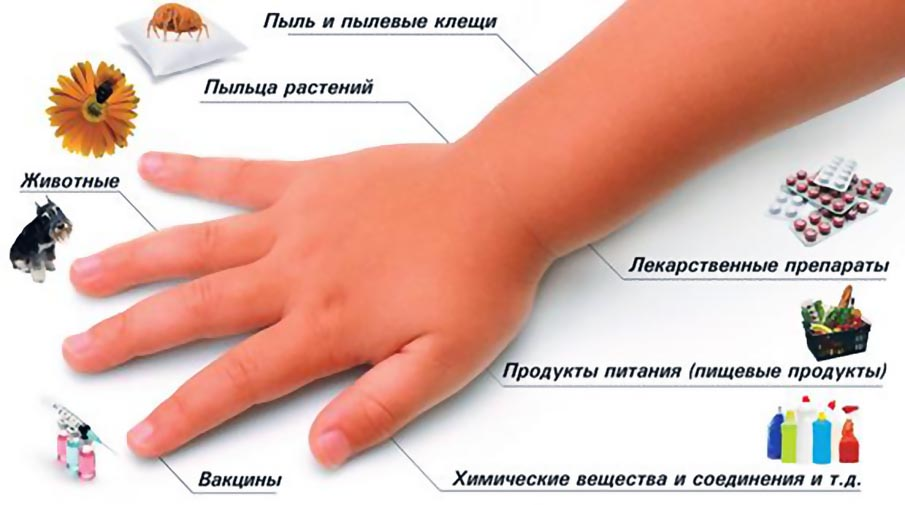 Ваш педиатр может посоветовать вашему ребенку принимать их регулярно или по мере необходимости. Антигистаминные спреи для носа также доступны при сенной лихорадке. Они действуют локально в носу, чтобы уменьшить симптомы.Некоторые дети избегают спреев для носа и предпочитают принимать внутрь антигистаминные препараты
Ваш педиатр может посоветовать вашему ребенку принимать их регулярно или по мере необходимости. Антигистаминные спреи для носа также доступны при сенной лихорадке. Они действуют локально в носу, чтобы уменьшить симптомы.Некоторые дети избегают спреев для носа и предпочитают принимать внутрь антигистаминные препараты
Некоторые безрецептурные антигистаминные препараты, в частности препараты «старого поколения», могут вызывать сонливость. По этой причине лучше всего давать дозу вечером. Некоторые антигистаминные препараты нового поколения могут вызывать легкую сонливость, особенно после первой дозы. Спросите у врача, подходят ли вашему ребенку эти неседативные антигистаминные препараты.
Противоотечные средства
У больных сенной лихорадкой антигистаминные препараты помогают остановить насморк, зуд и чихание, но они мало влияют на заложенность носа или заложенность носа.Чтобы охватить целый ряд симптомов, антигистаминные препараты часто назначают вместе с противоотечными средствами, иногда в одном лекарстве.
В отличие от старых антигистаминных препаратов, которые вызывают сонливость, противоотечные средства, принимаемые внутрь, могут вызывать стимуляцию. Дети, принимающие эти лекарства, могут проявлять повышенную активность, испытывать тревогу, учащенное сердцебиение или испытывать трудности с засыпанием. Из-за этих возможных побочных эффектов лучше избегать длительного ежедневного приема противоотечных средств для контроля заложенности носа у ребенка, а вместо этого использовать другой тип лекарств, например назальный спрей с кортикостероидами.
Противозастойное средство можно применять местно с помощью капель для носа или спрея, но эти лекарства следует использовать осторожно и только в течение короткого времени, поскольку длительное применение может привести к обратному эффекту. Возникающий в результате заложенный нос лечить труднее, чем исходные симптомы аллергии.
Кромолин
Кромолин натрия иногда рекомендуется для предотвращения симптомов назальной аллергии. Это лекарство можно использовать каждый день при хронических проблемах или только в течение ограниченного периода времени, когда ребенок может столкнуться с аллергенами.Лекарство отпускается без рецепта в виде назального спрея; его принимают 3 или 4 раза в день. Назальный кромолин почти не имеет побочных эффектов, но его эффективность невысока, и, поскольку он требует частого приема, его трудно использовать на регулярной основе на постоянной основе.
Это лекарство можно использовать каждый день при хронических проблемах или только в течение ограниченного периода времени, когда ребенок может столкнуться с аллергенами.Лекарство отпускается без рецепта в виде назального спрея; его принимают 3 или 4 раза в день. Назальный кромолин почти не имеет побочных эффектов, но его эффективность невысока, и, поскольку он требует частого приема, его трудно использовать на регулярной основе на постоянной основе.
Кортикостероиды
Кортикостероиды, категория лекарств, также называемых стероидами или кортизонами, очень эффективны при лечении аллергии и широко используются для купирования симптомов. Они доступны в виде кожных препаратов (например, кремов и мазей), назальных спреев, ингаляторов от астмы, а также таблеток или жидкостей.
Кремы и мази со стероидами являются основой лечения детей с экземой. Они контролируют экзему при применении один раз в день или даже один раз в день, в зависимости от тяжести сыпи, или даже один раз в день, если сыпь не тяжелая. Назальные спреи, содержащие соединение, полученное из кортизона, стали наиболее эффективной формой лечения пациентов с аллергией на нос.
Назальные спреи, содержащие соединение, полученное из кортизона, стали наиболее эффективной формой лечения пациентов с аллергией на нос.
Обычно достаточно дозирования один раз в день. Эти лекарства работают лучше всего, если используются по регулярному ежедневному графику, а не с прерывистым дозированием по мере необходимости.На протяжении многих лет никаких проблем не возникало у пациентов, использующих назальные спреи с кортизоном в течение длительного времени.
Аллергия Иммунотерапия
Иммунотерапия или уколы от аллергии могут быть рекомендованы для снижения чувствительности вашего ребенка к аллергенам, передающимся по воздуху. Эта форма лечения заключается в введении человеку материала, на который у него аллергия, путем инъекции с целью изменить его иммунную систему и уменьшить аллергию на этот материал.
Не каждую проблему аллергии можно или нужно лечить уколами от аллергии, но лечение респираторной аллергии на пыльцу, пылевых клещей и плесень часто бывает успешным. В настоящее время сублингвальная (под языком) иммунотерапия доступна только для пыльцы травы и пыльцы амброзии и обычно начинается за несколько месяцев до сезона пыльцы травы или амброзии.
Иммунотерапия аллергии на кошек (и, возможно, собак) также может быть очень эффективной, но специалисты по аллергии советуют избегать аллергии на животных у детей.
В настоящее время сублингвальная (под языком) иммунотерапия доступна только для пыльцы травы и пыльцы амброзии и обычно начинается за несколько месяцев до сезона пыльцы травы или амброзии.
Иммунотерапия аллергии на кошек (и, возможно, собак) также может быть очень эффективной, но специалисты по аллергии советуют избегать аллергии на животных у детей.
Иммунотерапия требует времени, чтобы сработать, терпения и приверженности. Лечение проводится путем постепенного введения более сильных доз экстракта аллергена сначала один или два раза в неделю, затем с более длительными интервалами, например, один раз в 2 недели, затем каждые 3 недели и, в конечном итоге, каждые 4 недели.Эффект от экстракта достигает максимума после 6-12 месяцев инъекций.
После нескольких месяцев иммунотерапии ребенок обычно чувствует улучшение симптомов аллергии. Инъекции от аллергии часто продолжают от 3 до 5 лет, а затем принимается решение о том, прекратить ли их. Многие дети чувствуют себя хорошо после прекращения прививок, и симптомы практически не возвращаются.
Дополнительная информация
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Аллергии на лекарства | Детская больница CS Mott
Обзор темы
Что такое лекарственная аллергия?
Лекарственная аллергия возникает, когда у вас есть вредная реакция на лекарство, которое вы принимаете. Иммунная система вашего тела сопротивляется, вызывая аллергическую реакцию. Большинство аллергий на лекарства протекает в легкой форме, и симптомы проходят в течение нескольких дней после прекращения приема лекарства.Но некоторые лекарственные аллергии могут быть очень серьезными.
Некоторые лекарственные аллергии со временем проходят. Но после того, как у вас возникнет аллергическая реакция на лекарство, у вас, вероятно, всегда будет аллергия на это лекарство. У вас также может быть аллергия на другие подобные лекарства.
У вас также может быть аллергия на другие подобные лекарства.
Лекарственная аллергия — это один из видов вредных или побочных реакций на лекарства. Есть и другие побочные реакции на лекарства. Симптомы и методы лечения различных побочных реакций различаются. Таким образом, ваш врач захочет выяснить, действительно ли у вас аллергия на лекарства или у вас другой тип плохой реакции, которая не столь серьезна.
Каковы симптомы?
Симптомы лекарственной аллергии могут варьироваться от легких до очень серьезных. В большинстве случаев они появляются в течение от 1 до 72 часов. В их число входят:
- Крапивница или рубцы, сыпь или волдыри. Это наиболее частые симптомы лекарственной аллергии. Посмотрите картину кожных реакций, вызванных лекарственной аллергией.
- Кашель, хрипы, насморк и затрудненное дыхание.
- Лихорадка.
- Серьезные кожные заболевания, при которых на коже появляются волдыри и шелушение.
 К ним относятся токсический эпидермальный некролиз и синдром Стивенса-Джонсона.
К ним относятся токсический эпидермальный некролиз и синдром Стивенса-Джонсона. - Анафилаксия — самая опасная реакция. Это может быть смертельно опасным, и вам потребуется неотложная помощь. Симптомы включают крапивницу по всему телу, затрудненное дыхание, отек горла или рта и / или чувство сильного головокружения. Обычно они появляются в течение 1 часа после приема лекарства. Без неотложной помощи вы можете умереть.
Какие лекарства обычно вызывают аллергическую реакцию?
Любое лекарство может вызвать аллергическую реакцию.Вот несколько наиболее распространенных из них:
Если у вас аллергия на одно лекарство, у вас может быть аллергия и на другие, похожие на него. Например, если у вас аллергия на пенициллин, есть вероятность, что у вас также может быть аллергия на аналогичные лекарства, такие как амоксициллин.
Как диагностируется лекарственная аллергия?
Ваш врач диагностирует лекарственную аллергию, задав вам вопросы о лекарствах, которые вы принимаете, и о любых лекарствах, которые вы принимали в недавнем прошлом. Ваш врач также спросит о вашем прошлом здоровье и ваших симптомах.Он или она проведет медицинский осмотр.
Ваш врач также спросит о вашем прошлом здоровье и ваших симптомах.Он или она проведет медицинский осмотр.
Если это не говорит вашему врачу, есть ли у вас аллергия на лекарства, он может провести кожные пробы. Или ваш врач может попросить вас принять небольшие дозы лекарства, чтобы увидеть, есть ли у вас реакция.
Как лечится?
Если у вас реакция
Введите адреналин в мышцу бедра, если у вас есть признаки серьезной аллергической реакции, такие как затрудненное дыхание, крапивница по всему телу или чувство обморока. Немедленно позвоните в службу 911.
В отделении неотложной помощи вы также можете получить лекарства, например, антигистаминные и стероидные препараты.
Немедленно позвоните своему врачу, если у вас появились крапивница, зуд, отек, боль в животе, тошнота или рвота после приема лекарства.
Если у вас легкая аллергическая реакция, безрецептурные антигистаминные препараты могут облегчить симптомы. Легкие симптомы включают чихание, зуд или насморк; зуд во рту; несколько крапивниц или легкий зуд; и легкая тошнота или дискомфорт в желудке. Вам могут потребоваться лекарства, отпускаемые по рецепту, если безрецептурные антигистаминные препараты не помогают или если у вас есть проблемы с побочными эффектами, такими как сонливость. Не все антигистаминные препараты, отпускаемые без рецепта, вызывают сонливость.
Вам могут потребоваться лекарства, отпускаемые по рецепту, если безрецептурные антигистаминные препараты не помогают или если у вас есть проблемы с побочными эффектами, такими как сонливость. Не все антигистаминные препараты, отпускаемые без рецепта, вызывают сонливость.
Другое лечение
Лучшее, что вы можете сделать при лекарственной аллергии, — это прекратить прием лекарства, которое ее вызывает. Поговорите со своим врачом, чтобы узнать, можно ли вам принимать другое лекарство.
Если вы не можете изменить лекарство, ваш врач может попробовать метод, называемый десенсибилизацией. Это означает, что вы начнете принимать небольшое количество лекарства, вызвавшего вашу реакцию.Затем под наблюдением врача вы будете постепенно увеличивать дозу, которую вы принимаете. Это позволяет вашей иммунной системе «привыкнуть» к лекарству. После этого у вас может исчезнуть аллергическая реакция.
Безопасность
Если у вас тяжелая лекарственная аллергия, ваш врач может назначить вам автоинжектор адреналина в рамках Плана действий по анафилаксии. Ваш врач научит вас, как его использовать. Если у вас серьезная аллергическая реакция, возможно, вам придется сделать укол и обратиться за неотложной медицинской помощью.
Ваш врач научит вас, как его использовать. Если у вас серьезная аллергическая реакция, возможно, вам придется сделать укол и обратиться за неотложной медицинской помощью.
Обязательно наденьте браслет с медицинским предупреждением или другие украшения, в которых указана ваша аллергия на лекарства. Если вы попали в чрезвычайную ситуацию, это может спасти вам жизнь.
Как можно позаботиться о себе дома?
Чтобы позаботиться о себе дома:
- Знайте, на какие лекарства у вас аллергия, и избегайте их приема.
- Ведите список всех лекарств, которые вы принимаете.
- Поговорите со своим врачом или фармацевтом о любых новых лекарствах, которые вам прописывают.Убедитесь, что они не похожи на те, которые могут вызвать реакцию.
- Не принимайте чужие лекарства и не делитесь своими.
Если у вас легкая реакция, примите меры для облегчения таких симптомов, как зуд. Примите прохладный душ или приложите прохладные компрессы. Носите легкую одежду, которая не раздражает кожу. Держитесь подальше от сильного мыла и моющих средств, которые могут усилить зуд.
Носите легкую одежду, которая не раздражает кожу. Держитесь подальше от сильного мыла и моющих средств, которые могут усилить зуд.
Подход к лечению лекарственной аллергии в детстве
Реферат
Лекарственные реакции (DR) — это побочные или вредные эффекты лекарств.Они составляют 6,5% от всех госпитализаций. ДР развивается с частотой 15% у пациентов, находящихся на лечении в стационаре. Возможность ДР следует учитывать при дифференциальной диагностике, когда у человека, принимающего лекарства, возникают какие-либо проблемы со здоровьем. Подробный анамнез и физикальное обследование являются директивами для дифференциации, если реакция является результатом иммунных механизмов. Хотя диагностические тесты ограничены, они полезны в зависимости от эффективного иммунного механизма и наличия органоспецифических или системных признаков.У детей основной трудностью в диагностике ДР является дифференциация макулопапулезных высыпаний от лекарств от вирусной экзантемы, что очень часто наблюдается в этой возрастной группе. При лечении аллергических реакций первым делом необходимо немедленно отменить ответственный препарат. С точки зрения профилактики лекарственной аллергии важно избегать использования безрецептурных лекарств и, по возможности, перорального применения. При выборе альтернативного препарата следует учитывать перекрестную реактивность между препаратами схожей структуры.Если не удается найти альтернативное лекарство или лекарство, которое не привело бы к перекрестной реакции, лекарство вводят путем десенсибилизации. В этой статье будет оценена возможность лечения лекарственной аллергии у детей в соответствии с действующими рекомендациями.
При лечении аллергических реакций первым делом необходимо немедленно отменить ответственный препарат. С точки зрения профилактики лекарственной аллергии важно избегать использования безрецептурных лекарств и, по возможности, перорального применения. При выборе альтернативного препарата следует учитывать перекрестную реактивность между препаратами схожей структуры.Если не удается найти альтернативное лекарство или лекарство, которое не привело бы к перекрестной реакции, лекарство вводят путем десенсибилизации. В этой статье будет оценена возможность лечения лекарственной аллергии у детей в соответствии с действующими рекомендациями.
Ключевые слова: Ребенок, лекарственная аллергия, диагностика, лечение, подход
Лекарственные реакции (ЛР) — это побочные эффекты или вредные эффекты лекарств. Они составляют 6,5% от всех госпитализаций. ДР развивается с частотой 15% у пациентов, находящихся на лечении в стационаре (1).Возможность ДР следует учитывать при дифференциальной диагностике, когда у человека, принимающего лекарства, возникают какие-либо проблемы со здоровьем. Следует исследовать, вызывало ли введенное лекарство ранее подобную реакцию и существует ли разумная временная связь с введением лекарственного средства (2).
Следует исследовать, вызывало ли введенное лекарство ранее подобную реакцию и существует ли разумная временная связь с введением лекарственного средства (2).
Классификация реакций на лекарства
Реакции на лекарства в основном рассматриваются в двух группах: предсказуемые (тип A) и непредсказуемые (тип B) реакции. Эта классификация была предложена Роулинзом и Томпсоном в 1977 году; буква A означает слово «расширенный», а буква B — слово «причудливый» (2–4).
Реакции типа A — это обычные реакции, которые могут наблюдаться у здоровых людей и которые связаны с фармакологическим действием препарата и введенной дозой. Этот тип реакций составляет более 80% реакций на лекарства. В эту группу реакций входят токсичность, побочное действие, вторичное действие и взаимодействие между лекарственными средствами. Реакции типа B наблюдаются у чувствительных людей и не связаны с известным фармакологическим действием препарата и введенной дозой.Они составляют небольшую часть реакций на лекарства. Реакции типа B включают непереносимость лекарств, идиосинкразию, иммунные (аллергия) и псевдоаллергические реакции (5, 6).
Реакции типа B включают непереносимость лекарств, идиосинкразию, иммунные (аллергия) и псевдоаллергические реакции (5, 6).
Таблица 1.
Классификация лекарственных реакций (4,6)
| Реакция | Пример |
|---|---|
| Реакции типа A | |
| Токсичность, связанная с высокой дозой ацетамина | печеночная недостаточность |
| Побочное действие — в терапевтической дозе | Метилксантины — головная боль, тошнота |
| Вторичный (непрямой) эффект | Нарушение кишечной флоры антибиотиками |
| Взаимодействие между препаратами Эрифиллина | и повышенный уровень дигоксина в крови |
| Реакции типа B | |
| Непереносимость | Аспирин-шум в ушах (в обычной дозе) |
| Идиосинкразия | -антиоксидант-антиоксидант-антиоксидант-антиоксидант|
| Аллергия | Бета-лактамные антибиотики — анафилаксия |
| Псевдоаллергия | Радиоконтрастная анафилактоидная реакция |
ДР, возникающие в результате иммунных механизмов, делятся на три типа в зависимости от времени возникновения: «Ускоренные» и «отсроченные» реакции. Непосредственные реакции — это IgE-опосредованные реакции, которые возникают через 20 минут после парентерального введения и через один час после перорального введения. Ускоренные реакции — это IgE-опосредованные реакции, которые происходят в течение 1–72 часов. Отсроченные реакции возникают через 72 часа и обычно возникают благодаря иммунным механизмам, не относящимся к типу 1 (7, 8).
Непосредственные реакции — это IgE-опосредованные реакции, которые возникают через 20 минут после парентерального введения и через один час после перорального введения. Ускоренные реакции — это IgE-опосредованные реакции, которые происходят в течение 1–72 часов. Отсроченные реакции возникают через 72 часа и обычно возникают благодаря иммунным механизмам, не относящимся к типу 1 (7, 8).
Таблица 2.
Классификация бета-лактамных реакций по времени между введением препарата и реакцией и по его соотношению с IgE (7,8)
| Ранняя (<1 часа) и быстрая реакция ( 1–72 часа) (IgE-опосредованный): | |
| Крапивница | |
| Отек гортани | |
| Бронхоспазм | |
| Гипотензия | |
| Отек 72601 региональный | |
| Морбиллиформная сыпь | |
| Крапивница | |
| Тяжелые отсроченные реакции (не-IgE-опосредованные): | |
| SJS | |
| TEN | 16604 |
| 901 Interitial 9015 Поражение легких | |
| Васкулит | |
| Гемолитическая анемия |
При гиперчувствительности к аспирину / нестероидным противовоспалительным препаратам (NSAD) немедленная реакция возникает в первые 24 часа, а отсроченная реакция — через 24 часа (9).
Реакции, которые происходят с помощью иммунных механизмов, можно исследовать в соответствии с классификацией Гелла и Кумбса с точки зрения иммунного механизма, который приводит к клиническим результатам. Однако не все клинические картины можно объяснить системой классификации Гелла и Кумбса. Тем не менее, новая структура классификационной системы Гелла и Кумбса используется часто (5). Классификация Гелла и Кумбса по лекарственной аллергии представлена в, а новая классификация с подгруппами реакций 4 типа показана в (6).
Таблица 3.
Классификация лекарственной аллергии по Геллу и Кумбсу (6)
| Тип | Механизм | Пример | ||
|---|---|---|---|---|
| Тип 1 | IgE-антитела тучные клетки / дегрануляция базофилов 9016il5 анафилаксия | |||
| Тип 2 | IgG против клеточной поверхности / IgM-опосредованная цитотоксическая реакция | Хинидин-гемолитическая анемия | ||
| Тип 3 | Реакция накопления иммунных комплексов | 9016 Цефалексин | Клеточно-опосредованная реакция замедленного типа | Контактный дерматит с неомицином |
Таблица 4.

Перестройка классификации Гелла и Кумбса и подгруппы реакций типа 4 (6)
| Тип | Механизм | Пример | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Тип 4a | Лимфоциты типа 4a | Th2-лимфоциты активируют макрофаги, высвобождая -интеррофаги, активируя моноциты-интерфергоциты | Туберкулиновая реакция | ||||||||||
| Тип 4b | Лимфоциты Th3 высвобождают IL-4, IL-5 и IL-13 и активируют эозинофилы | MPE (с эозинофилией) | |||||||||||
| Тип 4c | +Cytoxic CD8 +) мигрируют в ткань и приводят к гибели клеток | Макулопапулезные и буллезные высыпания | |||||||||||
| Тип 4d | Опосредованный Т-клетками нейтрофильный воспалительный ответ | Острый диффузный экзантематозный пустулез | |||||||||||
| Системные реакции | Органоспецифические эффекты | ||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Анафилаксия | Кожа: | Легкое | |||||||||||
| Аллергический контактный дерматит | Поражение легких | ||||||||||||
| Аутоиммунные реакции | Эксфолиативный дерматит | Фибротические реакции | |||||||||||
| Сывороточная болезнь | Углеродистая инфекция Herupiton макулопапулезная сыпь | Гепатоцеллюлярная | |||||||||||
| ПЛАТЬЕ | Фотодерматит | Холестатический | |||||||||||
| SJS | Почечный: | ||||||||||||
| 90EN | Крапивница-ангионевротический отек (несистемный) | Нефротический синдром | |||||||||||
| Кровь: | Интерстициальный нефрит | ||||||||||||
| 905 | 905 | 9016 не всегда связаны с препаратами, не связанными с гепатитом анемия | Многоформная эритема | ||||||||||
| Нейтропения | Васкулит | ||||||||||||
| Тромбоцитопения | |||||||||||||
Пациент с диагнозом
Анамнез и физикальное обследование Важно ответить на вопросы, связана ли наблюдаемая клиническая картина с реакцией на лекарство и какой препарат отвечает за реакцию на лекарство при постановке диагноза.
Наиболее частыми клиническими проявлениями лекарственной аллергии являются кожные высыпания и анафилактические реакции (2). Кожные изменения чаще всего наблюдаются в виде пятнисто-папулезной сыпи (MPE). MPE обычно начинается через 7–14 дней после приема препарата и может продолжаться в течение 1–2 недель после отмены препарата. Хотя MPE, связанный с лекарствами, обычно не является тяжелым, иногда могут возникать более серьезные и даже фатальные реакции, включая синдром Стивенса-Джонсона (SJS) / токсический эпидермальный некролиз (TEN) или синдром гиперчувствительности к лекарствам (лекарственная сыпь, эозинофилия и системные симптомы — DRESS). после этого типа реакций (11, 12).Крапивница и ангионевротический отек являются наиболее частыми проявлениями IgE-опосредованной аллергии. Однако следует иметь в виду, что не-IgE-опосредованные лекарственные аллергии также могут проявляться в виде крапивницы и ангионевротического отека (5).
Основная трудность в диагностике лекарственной аллергии у детей — это дифференциация пятнисто-папулезных / патологически образованных высыпаний от вирусных высыпаний, которые очень часто наблюдаются в этой возрастной группе. Эозинофилия периферической крови иногда может помочь дифференцировать лекарственную реакцию от вирусных инфекций.Однако для постановки точного диагноза лекарственной аллергии одного диагностического теста недостаточно. Следовательно, важно оценить временную зависимость между введением лекарства и возникновением реакции и способом ее возникновения. При реакциях на лекарства типа B важны обследование кожи и слизистых оболочек, наличие лихорадки и лимфаденопатии, а также лабораторные исследования, включая эозинофилию периферической крови или повышенное содержание ферментов печени.
Эозинофилия периферической крови иногда может помочь дифференцировать лекарственную реакцию от вирусных инфекций.Однако для постановки точного диагноза лекарственной аллергии одного диагностического теста недостаточно. Следовательно, важно оценить временную зависимость между введением лекарства и возникновением реакции и способом ее возникновения. При реакциях на лекарства типа B важны обследование кожи и слизистых оболочек, наличие лихорадки и лимфаденопатии, а также лабораторные исследования, включая эозинофилию периферической крови или повышенное содержание ферментов печени.
При оценке подозрительных реакций на лекарства необходимо исследовать и фиксировать в анамнезе следующие моменты (2, 13):
— Лекарства, которые использовались во время реакции, продолжительность использования и дозы, история предшествующего воздействия этих препаратов
— Время между введением лекарства и возникновением реакции
— Может другие препараты, вводимые одновременно, также могут вызывать реакцию?
— Была ли подобная реакция в прошлом? Происходила ли предыдущая реакция после отмены препарата?
— Есть ли у пациента другие медицинские проблемы, включая пищевую аллергию или вирусную инфекцию, которые могут быть связаны с клиническим результатом?
— Есть ли у пациента генетическая предрасположенность к лекарственной аллергии?
Ответы на эти вопросы могут быть полезны при классификации реакций гиперчувствительности к лекарствам на немедленные, ускоренные и замедленные. Некоторые признаки и симптомы могут быть предупреждающими признаками лекарственной аллергии ().
Некоторые признаки и симптомы могут быть предупреждающими признаками лекарственной аллергии ().
Таблица 6.
Ранние предупреждающие признаки при лекарственной аллергии (2)
Тип реакции Результаты Ранние реакции Обширный зуд Ринокулярные симптомы , рвота Зуд вокруг рта, зуд ладоней и подошв Внезапная эритема на коже вместе с конъюнктивитом и ринитом Отсроченные реакции Лихорадка 60 90 -165 после отмены препарата Лимфаденопатия Боль и жжение в коже Буллезные поражения, эпидермис (признак Никольского) Поражение слизистой оболочки 60 отек и диффузное отеков лица5 набухание Сливающиеся поражения на обширных участках кожи Эозинофилия (> 1. 5 × 10 9 / л)
5 × 10 9 / л) Поражение печени
Многие лекарства могут вызывать различные типы лекарственных реакций. У пациентов с лекарственными реакциями во время обследования следует учитывать препараты, которые часто могут вызывать немедленные или замедленные реакции. Например, бета-лактамные антибиотики часто вызывают IgE-опосредованные реакции, в то время как псевдоаллергические реакции часто связаны с приемом аспирина, НПВП и рентгеноконтрастных веществ.Псевдоаллергические реакции дифференцируются с возникновением через 1-3 часа после приема препарата и частым возникновением при более высоких дозах по сравнению с реакциями, опосредованными IgE (1, 2).
Хотя реакции гиперчувствительности к НПВП наблюдаются у детей реже, чем у взрослых, они находятся на втором месте среди лекарств, о которых чаще всего сообщают. Частота аллергии на НПВП у здоровых детей составляет 0,3%. Частота, подтвержденная тестом на лекарственную стимуляцию, составляет 5% у детей с астмой. Гиперчувствительность к нестероидным противовоспалительным препаратам развивается по иммунным (реакции гиперчувствительности 1–4 типа) или неиммунным (ингибирование фермента циклооксигеназы и прямое действие на тучные клетки) механизмам. Поскольку риниты / астма, вызванные НПВП, которые развиваются с ингибированием циклооксигеназы, наблюдаются у взрослых старше 30 лет, они отличаются от аллергии на лекарства, наблюдаемой у детей (9).
Гиперчувствительность к нестероидным противовоспалительным препаратам развивается по иммунным (реакции гиперчувствительности 1–4 типа) или неиммунным (ингибирование фермента циклооксигеназы и прямое действие на тучные клетки) механизмам. Поскольку риниты / астма, вызванные НПВП, которые развиваются с ингибированием циклооксигеназы, наблюдаются у взрослых старше 30 лет, они отличаются от аллергии на лекарства, наблюдаемой у детей (9).
Диагностические тесты
Хотя тесты, используемые для диагностики реакций на лекарства, ограничены, диагностические тесты используются в соответствии с эффективным иммунным механизмом и наличием органоспецифических или системных результатов.Общий анализ крови, скорость оседания эритроцитов, легочная диагностика с точки зрения поражения легких, тесты функции печени и почек, тесты на антинуклеарные и антицитоплазматические антитела, специфические иммунологические тесты и биопсия тканей в некоторых случаях могут быть директивными.
Тесты, используемые при ранних реакциях
При ретроспективной диагностике анафилаксии полезны измерения общей триптазы в сыворотке или бета-триптазы в сыворотке. Уровень триптазы имеет наибольшее значение через 30 минут — 1,5 часа после начала исследования (1, 2, 4, 5).Однако чувствительность этого теста низкая и не позволяет дифференцировать иммунную и неиммунную активацию тучных клеток (2).
Уровень триптазы имеет наибольшее значение через 30 минут — 1,5 часа после начала исследования (1, 2, 4, 5).Однако чувствительность этого теста низкая и не позволяет дифференцировать иммунную и неиммунную активацию тучных клеток (2).
Хотя клинические данные и вышеупомянутые лабораторные тесты позволяют поставить диагноз лекарственной реакции, необходимо провести специальные иммунологические тесты, чтобы определить лекарство, вызвавшее лекарственную реакцию. Для этой цели используются кожные пробы (уколы и внутрикожные), которые обычно рекомендуется проводить через 1–6 месяцев после реакции на лекарство. При тяжелой анафилаксии укол и внутрикожные пробы могут быть рискованными, даже если после реакции прошло много времени (2, 14).
Как тесты in vitro , тест активации базофилов среди специфических тестов IgE, который оценивает экспрессию CD63 и CD203c, может быть использован после индукции аллергеном (2).
Тест на лекарственную стимуляцию — это тест с наивысшей чувствительностью, который используется для диагностики ранних реакций при отрицательных результатах кожных тестов. Это можно сделать не раньше чем через месяц после реакции на лекарство. Однако следует иметь в виду, что при проведении кожных проб и теста на лекарственную стимуляцию может развиться тяжелая реакция, и все тесты должны проводиться опытным специалистом по аллергии после обеспечения условий для срочного вмешательства, когда это необходимо (15).
Это можно сделать не раньше чем через месяц после реакции на лекарство. Однако следует иметь в виду, что при проведении кожных проб и теста на лекарственную стимуляцию может развиться тяжелая реакция, и все тесты должны проводиться опытным специалистом по аллергии после обеспечения условий для срочного вмешательства, когда это необходимо (15).
При реакциях на лекарства, которые развиваются с препаратами, содержащими несколько активных ингредиентов, тест на лекарственную стимуляцию следует проводить с каждым лекарством отдельно. Кроме того, следует иметь в виду, что консерванты также могут быть ответственными за эти реакции, и следует также проводить тесты с консервантами (16).
Тесты, используемые для поздних реакций
Эозинофилия поддерживает иммуноопосредованную реакцию. Повышение трансаминаз указывает на поражение печени. Биопсия и гистологическое исследование могут быть полезны при необычных поражениях кожи.Проба Кумбса используется для диагностики иммунной гемолитической анемии. Уровни комплемента (C3, C4, CH50) и оценка иммунных комплексов подтверждают диагноз сывороточного заболевания, но отрицательный тест не исключает диагноз (2).
Уровни комплемента (C3, C4, CH50) и оценка иммунных комплексов подтверждают диагноз сывороточного заболевания, но отрицательный тест не исключает диагноз (2).
Специфические тесты, используемые при поздних реакциях, включают кожные пробы, тесты in vitro и тест на лекарственную стимуляцию. Кожные пробы проводятся с подозреваемым препаратом, как при внутрикожном тесте. Результат теста оценивается через 48–72–96 часов. Тесты in vitro, включая тест на пластырь или тест на лимфоцитарную трансформацию, следует проводить в первую очередь при остром генерализованном экзантематозном пустулезе, DRESS, мультиформной эритеме, фиксированной лекарственной сыпи, SJS и TE.Кожные пробы могут быть опасными при токсическом эпидермальном некролизе, SJS, буллезной экзантеме, васкулите и системных реакциях (например, DRESS), даже если после реакции прошло много времени (1, 14, 17).
Если все вышеперечисленные тесты окажутся отрицательными, проводится тест на лекарственную стимуляцию подозреваемым препаратом, если нет противопоказаний. 1/3 терапевтической дозы назначается в первую очередь для бета-лактамных антибиотиков. Если результат отрицательный, назначают 1/10 терапевтической дозы через 3 дня — одну неделю (в зависимости от периода между приемом лекарства и реакцией).Если тест снова отрицательный, полная доза вводится в конце того же периода (17).
1/3 терапевтической дозы назначается в первую очередь для бета-лактамных антибиотиков. Если результат отрицательный, назначают 1/10 терапевтической дозы через 3 дня — одну неделю (в зависимости от периода между приемом лекарства и реакцией).Если тест снова отрицательный, полная доза вводится в конце того же периода (17).
Тест на лекарственную стимуляцию следует проводить под тщательным наблюдением и в аллергологических центрах, где созданы соответствующие условия. Тест на лекарственную стимуляцию не следует проводить при тяжелых реакциях, включая DRESS, SJS, острый генерализованный экзантематозный пустулез или TEN (16, 17).
Подходы к лечению
Профилактика реакций на лекарства (1) можно резюмировать как определение факторов риска хозяина с подробным анамнезом (2), отказ от лекарств, вызывающих перекрестную реакцию (3), выполнение тестов, которые позволяют прогнозировать лекарственные реакции, если это возможно (4 ), избегая ненужного назначения антибиотиков (5), прописывая пероральные антибиотики, если это возможно (6), избегая использования нескольких препаратов (7) и указывая реакции на лекарства в медицинских записях.
Первым шагом в лечении аллергических реакций является немедленное прекращение приема ответственного препарата, и иногда этого может быть достаточно. При легких реакциях, опосредованных IgE, назначают антигистаминные препараты. Если есть предупреждающие признаки анафилаксии (ангионевротический отек, признаки, связанные с дыхательной или сердечно-сосудистой системой, тошнота, рвота, диффузный зуд), следует немедленно ввести эпинефрин. Хотя действие глюкокортикоидов начинается поздно (> 45 минут), их следует вводить для предотвращения поздней реакции (5, 18).
При не-IgE-опосредованных реакциях назначается дополнительное лечение, если результаты не улучшаются после отмены препарата, который считается ответственным. Глюкокортикоиды используются при иммунных комплексных реакциях, гематологических реакциях, ранних фазах SJS и большой многоформной эритемы, а также при контактном дерматите (5).
При выборе другого препарата следует учитывать перекрестную реактивность между препаратами схожей структуры. Также следует иметь в виду, что парентеральное и местное введение намного сенсибилизирует по сравнению с пероральным введением.
Также следует иметь в виду, что парентеральное и местное введение намного сенсибилизирует по сравнению с пероральным введением.
Если не удается найти другое лекарство, которое не привело бы к перекрестной реакции, у пациента проводится дезинфекция лекарственного средства (индукция толерантности к лекарству). Индукция толерантности к лекарству — это изменение реакции пациента на лекарство. Таким образом обеспечивается безопасное лечение. Переносимость препарата обеспечивается приемом препарата в повышенных дозах. Следует иметь в виду, что толерантность к препарату будет сохраняться до тех пор, пока пациент продолжает использовать конкретный препарат.
При профилактике лекарственной аллергии важно информировать родителей о серьезности лекарственной аллергии и лекарствах, которые вызывают реакцию и перекрестную реакцию.Список лекарств, которые нельзя использовать ребенку, следует передать родителям, следует проинструктировать о неотложном лечении анафилаксии и надлежащем использовании автоинжектора адреналина, а также рекомендовать ребенку использовать маркировочную бирку, указывающую на лекарственную аллергию (5).
Аллергии на лекарства | Реакции, симптомы и лечение
Если у вас аллергия на лекарства:
- Убедитесь, что все ваши врачи знают о вашей аллергии и о симптомах, которые у вас возникли.
- Спросите о родственных лекарствах, которых вам следует избегать.
- Спросите об альтернативах лекарству, вызвавшему у вас аллергическую реакцию.
- Носите браслет или ожерелье для вызова неотложной медицинской помощи, которое указывает на вашу аллергию.
Анафилаксия
Анафилаксия — это тяжелая, потенциально опасная для жизни реакция, которая может одновременно поражать две или несколько систем органов (например, когда есть и отек, и затрудненное дыхание, или рвота и крапивница). Если это произойдет, позвоните 911 и немедленно обратитесь за неотложной медицинской помощью.
Если вы ухаживаете за человеком, у которого, по всей видимости, наблюдается серьезная реакция на лекарство, сообщите бригаде неотложной помощи, какое лекарство было принято, когда и в какой дозировке.
Если ваша аллергическая реакция на лекарство не опасна для жизни, ваш аллерголог может дать вам:
- Антигистаминное средство для противодействия аллергической реакции
- Нестероидный противовоспалительный препарат, такой как ибупрофен или аспирин, или кортикостероид для уменьшения воспаления
Лекарственная десенсибилизация
Если нет подходящей альтернативы антибиотику, на который у вас аллергия, вам необходимо пройти лекарственную десенсибилизацию.Это предполагает прием препарата в увеличивающихся количествах до тех пор, пока вы не сможете переносить необходимую дозу с минимальными побочными эффектами. Скорее всего, это будет сделано в больнице, поэтому в случае возникновения проблем будет оказана немедленная медицинская помощь.
Десенсибилизация может помочь только в том случае, если вы принимаете препарат каждый день. После того, как вы остановите его — например, когда закончится цикл химиотерапии — вам нужно будет пройти десенсибилизацию во второй раз, если вам снова понадобится лекарство.
Аллергия на пенициллин
Почти каждый знает кого-нибудь, кто говорит, что у него аллергия на пенициллин.До 10% людей сообщают об аллергии на этот широко используемый класс антибиотиков, что делает его наиболее часто встречающейся лекарственной аллергией. Тем не менее, исследования показали, что более 90% тех, кто думает, что у них аллергия на пенициллин, на самом деле нет. Другими словами, 9 из 10 человек, которые думают, что у них аллергия на пенициллин, избегают его без причины. Даже среди людей с подтвержденной аллергией на пенициллин только около 20% все еще страдают аллергией через десять лет после их первоначальной аллергической реакции.
Пенициллин, открытый Александром Флемингом в 1928 году, сегодня назначают для лечения различных заболеваний, например, ангины.Несмотря на его эффективность, некоторые люди избегают пенициллина, опасаясь аллергической реакции на это лекарство.
Любой, кому сказали, что у него аллергия на пенициллин, но не был проверен аллергологом, должен пройти обследование. Аллерголог будет работать с вами, чтобы выяснить, действительно ли у вас аллергия на пенициллин, и определить, какие варианты лечения у вас есть. В противном случае вы сможете использовать более безопасные, часто более эффективные и менее дорогие лекарства.
Аллерголог будет работать с вами, чтобы выяснить, действительно ли у вас аллергия на пенициллин, и определить, какие варианты лечения у вас есть. В противном случае вы сможете использовать более безопасные, часто более эффективные и менее дорогие лекарства.
Симптомы аллергии на пенициллин
Аллергические реакции на пенициллин от легкой до умеренной являются обычными, и могут иметь следующие симптомы:
- Крапивница (приподнятые, чрезвычайно зудящие пятна, которые появляются и исчезают в течение нескольких часов)
- Набухание тканей под кожей, обычно вокруг лица (также известное как ангионевротический отек)
- Герметичность
- Свистящее дыхание
- Кашель
- Проблемы с дыханием
Менее распространенной, но более серьезной внезапной аллергической реакцией на пенициллин является анафилаксия, которая возникает у высокочувствительных пациентов.Анафилаксия возникает внезапно, может быстро ухудшиться и быть смертельной. Симптомы анафилаксии могут включать не только кожные симптомы, но и любые из следующих:
Симптомы анафилаксии могут включать не только кожные симптомы, но и любые из следующих:
- Стеснение в груди и затрудненное дыхание
- Отек языка, горла, носа и губ
- Головокружение и обморок или потеря сознания, которые могут привести к шоку и сердечной недостаточности
Эти симптомы требуют немедленной помощи в ближайшем отделении неотложной помощи. Адреналин, терапия выбора, будет назначаться в условиях этой неотложной медицинской помощи, но пациенты, которым уже назначен препарат и которые разумно носят это устройство, должны вводиться самостоятельно через автоинъектор как можно скорее.
Тестирование и диагностика аллергии на пенициллин
Аллерголог — ваш лучший помощник, который поможет вам оценить безопасность приема пенициллина.
В дополнение к оценке вашего детального анамнеза о предшествующей аллергической реакции на пенициллин, аллергологи проводят кожные пробы, чтобы определить, есть ли у человека или остается аллергия на это лекарство. Эти тесты, которые проводятся в офисе или в больнице, обычно занимают около двух-трех часов, включая время, необходимое после тестирования для отслеживания реакций.
Эти тесты, которые проводятся в офисе или в больнице, обычно занимают около двух-трех часов, включая время, необходимое после тестирования для отслеживания реакций.
При безопасном и правильном применении кожные пробы включают прокалывание кожи, введение ослабленной формы препарата и наблюдение за реакцией пациентов. Считается, что люди, которые сдают кожные пробы на пенициллин, отрицательно реагируя на инъекцию, имеют низкий риск немедленной острой реакции на лекарство. Затем аллерголог может дать этим людям однократную полноценную пероральную дозу, чтобы подтвердить отсутствие аллергии на пенициллин.
Пациентам с положительными кожными пробами на аллергию следует избегать применения пенициллина и лечить другим антибиотиком.Если рекомендуется пенициллин, люди в некоторых случаях могут пройти десенсибилизацию к пенициллину, чтобы они могли получать лекарство контролируемым образом под наблюдением аллерголога.
Лечение аллергии на пенициллин
Тем, у кого есть тяжелая реакция на пенициллин, следует обратиться за неотложной помощью, которая может включать инъекцию адреналина и лечение для поддержания артериального давления и нормального дыхания.
Лица, которые имеют более легкие реакции и подозревают, что причиной является аллергия на пенициллин, могут лечиться антигистаминными препаратами или, в некоторых случаях, пероральными или инъекционными кортикостероидами, в зависимости от реакции.Посетите аллерголога, чтобы определить правильный курс лечения.
Если вам сказали, что у вас аллергия на пенициллин, но вы никогда не проходили тестирование, пора обратиться к аллергологу.
Лечение аллергии — Детская аллергия / иммунология — Детская больница Голизано
Детская больница Голизано / Детская аллергия / Иммунология / Лечение аллергии Лечащий врач вашего ребенка примет во внимание его возраст, общее состояние здоровья,
тяжелая аллергическая реакция была и другие факторы при назначении лечения. Большинство
эффективные способы лечения аллергии — это отказ от аллергена, лекарства и иммунотерапия.
Большинство
эффективные способы лечения аллергии — это отказ от аллергена, лекарства и иммунотерапия.
Что такое избегание?
Избегание означает просто держаться подальше от вещества, вызывающего аллергическую реакцию.
Советы по предотвращению (некоторых) аллергенов:
Оставайтесь в помещении с закрытыми окнами, когда количество пыльцы высокое и ветрено.
дней.
Обеспечьте защиту от пыли в доме, особенно в спальне вашего ребенка.
По возможности избавьтесь от ковров от стены до стены, жалюзи и пуховых одеял.
или подушки.
Часто стирайте постельное белье, шторы и одежду в горячей воде, чтобы избавиться от пылевых клещей.
По возможности храните подстилку в чехле от пыли.
Используйте кондиционер вместо того, чтобы открывать окна.
Рассмотрите возможность установки осушителя воздуха во влажных помещениях дома, но не забывайте его чистить.
довольно часто.
Играя на улице в дни с высоким содержанием пыльцы, попросите ребенка надеть
лицевая маска. Когда ваш ребенок заходит внутрь, он или она должны принять душ, вымыть свою или
волосы и переодеться.
Возьмите отпуск в местах, где пыльца не так распространена, например, в местах рядом с
океан.
Лечащий врач вашего ребенка посоветует, как избегать аллергенов, вызывающих
реакции.
Лекарство как средство от аллергии
Для детей, страдающих аллергией, существует множество эффективных лекарств. Эти
наиболее часто используемые типы. Американская академия педиатрии (AAP) не рекомендует
некоторые безрецептурные лекарства для младенцев и детей младшего возраста. Всегда консультируйтесь со своим
Перед тем, как давать ребенку какие-либо лекарства, отпускаемые без рецепта, обратитесь к врачу.
Что такое антигистаминные препараты?
Антигистаминные препараты используются для облегчения или предотвращения симптомов аллергического ринита (сено
лихорадка) и другие аллергии. Они предотвращают действие гистамина, вещества, производимого
организмом при аллергической реакции. Новые антигистаминные препараты вызывают меньшую сонливость
чем более старые. Спросите своего лечащего врача, какой антигистаминный препарат вам следует дать.
Ваш ребенок. Антигистаминные препараты выпускаются в форме таблеток, капсул, жидкости или инъекций.
доступны как без рецепта, так и по рецепту.
Что такое деконгестанты?
Противоотечные средства используются для лечения заложенности носа и других симптомов простуды и аллергии.
Противоотечные средства вызывают сужение кровеносных сосудов, что приводит к очищению носа.
скопление. Противоотечные средства доступны как без рецепта, так и по рецепту.
Наиболее часто используемые формы — это жидкость, таблетки, назальные спреи или капли в нос. В
Американская академия педиатров не рекомендует пероральные деконгестанты для детей.
Они могут вызвать учащение пульса, гиперактивность, беспокойство и проблемы со сном.Спрей или капли в нос следует использовать только непродолжительное время. Регулярное использование противоотечных средств
в любой форме может вызвать ухудшение симптомов, поскольку организм становится зависимым от
медицина. Это называется «эффектом отскока».
В
Американская академия педиатров не рекомендует пероральные деконгестанты для детей.
Они могут вызвать учащение пульса, гиперактивность, беспокойство и проблемы со сном.Спрей или капли в нос следует использовать только непродолжительное время. Регулярное использование противоотечных средств
в любой форме может вызвать ухудшение симптомов, поскольку организм становится зависимым от
медицина. Это называется «эффектом отскока».
Что такое назальные стероиды?
Назальные стероиды — это не то же самое, что стероиды, используемые в бодибилдинге. Эти лекарства
контролировать воспаление в носу, вызванное аллергией. На работу уходит несколько дней
и используются ежедневно по регулярному графику, а не по расписанию по мере необходимости.
Что такое иммунотерапия (уколы от аллергии)?
Когда избегание аллергенов и ежедневные лекарства не работают, иммунотерапия может быть
вариант лечения. Это также называется десенсибилизацией, гипосенсибилизацией и аллергией. выстрелы. Смесь различных видов пыльцы, спор плесени, шерсти животных и пылевых клещей.
на которую у ребенка аллергия. Эта смесь называется экстрактом от аллергии.
В смеси нет лекарства. Смесь вводится под кожу, обычно
в жировой клетчатке тыльной стороны руки.Это не больно, как укол в
мышца. В течение многих месяцев иммунная система ребенка вырабатывает иммунитет к
аллерген. Инъекции обычно делают еженедельно или два раза в неделю в течение нескольких месяцев.
Затем раз в месяц в течение 3-5 лет.
выстрелы. Смесь различных видов пыльцы, спор плесени, шерсти животных и пылевых клещей.
на которую у ребенка аллергия. Эта смесь называется экстрактом от аллергии.
В смеси нет лекарства. Смесь вводится под кожу, обычно
в жировой клетчатке тыльной стороны руки.Это не больно, как укол в
мышца. В течение многих месяцев иммунная система ребенка вырабатывает иммунитет к
аллерген. Инъекции обычно делают еженедельно или два раза в неделю в течение нескольких месяцев.
Затем раз в месяц в течение 3-5 лет.
Около 80–90% детей поправляются при иммунотерапии. Обычно это занимает от 12 до 18
за несколько месяцев до того, как будет замечено явное уменьшение симптомов аллергии. У некоторых детей
уменьшение симптомов наблюдается уже через 6-8 месяцев.
Таблетка, которая растворяется под языком, может быть еще одним способом для вашего ребенка получить
иммунотерапия.
Иммунотерапия — это только часть плана лечения детей-аллергиков. С тех пор
требуется время, чтобы иммунотерапия стала эффективной, вашему ребенку нужно будет продолжить
лекарства от аллергии, назначенные его или ее лечащим врачом. Это также
важно продолжать устранять аллергены, такие как пылевые клещи, из
среда.
Это также
важно продолжать устранять аллергены, такие как пылевые клещи, из
среда.
Есть ли побочные эффекты у иммунотерапии?
Существует два типа реакции на иммунотерапию: местная и системная.Местная реакция
покраснение и припухлость в месте укола. Если это состояние повторяется повторно,
затем меняют интенсивность или график экстракции.
Системная реакция — это реакция всего тела. Симптомы могут включать:
заложенность носа, чихание, крапивница, отек, хрипы и низкое кровяное давление. Такой
реакции могут быть серьезными и даже опасными для жизни. Однако смертельные случаи, связанные с иммунотерапией
крайне редки. Если возникает системная реакция, ваш ребенок может продолжать прием
уколы, но меньшей дозировки.
Если у вас есть какие-либо вопросы об иммунотерапии, всегда обращайтесь к врачу вашего ребенка.
провайдер.
Медицинские онлайн-обозреватели:
- Блайвас, Аллен, Дж., DO
- Годси, Синтия, MSN, APRN, MSHE, FNP-BC
- Кирси Ярвинен-Сеппо, MD, Ph.
 D.
D.
Детское лекарство от аллергии — Как лечить сезонную аллергию
Для некоторых детей возвращение весны означает больше, чем теплая погода и перерыв в школе: у многих также будет чихание, насморк и слезотечение.
БОЛЬШЕ ОТ MICHIGAN: Подпишитесь на нашу еженедельную рассылку новостей
«Когда у ребенка возникают неконтролируемые сезонные аллергии, это может существенно повлиять на всю его жизнь», — говорит Джорджиана Сандерс, доктор медицины, детский аллерголог из детской больницы им. С.С. Мотта при Мичиганском университете.
Родители могут обратиться за помощью к безрецептурным лекарствам от аллергии.
По данным нового Университета Мичигана C.Национальный опрос детской больницы им. С. Мотта, в ходе которого изучалось, как семьи с детьми в возрасте от 6 до 12 лет справляются с сезоном аллергии.
Как и взрослые, молодые люди, страдающие аллергией, могут столкнуться с последствиями без надлежащего лечения.
«Они плохо спят; они плохо учатся в школе днем, — говорит Сандерс. «Я видел, как это влияет на их занятия спортом, потому что они несчастны на улице».
Но лечение ребенка антигистаминными препаратами, которые блокируют выработку гистаминов организмом во время аллергической реакции, часто вызывает вопросы.
Сандерс рассказал о недавнем опросе и дал несколько советов семьям:
Советы по назначению детям лекарств от аллергии
Сначала изучите свое окружение: Родители могут попытаться уменьшить количество срабатываний на открытом воздухе, прежде чем давать лекарства. Один метод: тайминг. «Мы, очевидно, не можем избежать деревьев и травы, но мы знаем, что они производят больше пыльцы утром и в сумерки, поэтому ограничьте свое время на улице в эти часы», — говорит Сандерс. Она также советует перед сном принять душ, чтобы смыть пыльцу с кожи и волос.И подумайте о нети-горшке или бутылочке для полоскания носовых пазух, устройствах, которые Сандерс называет «душем для носа».
При необходимости проконсультируйтесь со специалистом: По данным опроса Mott, почти две трети родителей спрашивали врача о сезонных аллергиях своего ребенка. Другие обращались за советом к своему фармацевту, другу или члену семьи. Сандерс призывает родителей поговорить со своим врачом об аллергии и обращать особое внимание на этикетки при самостоятельном поиске лекарств от аллергии. Например, глазные капли, которые, как утверждается, помогают избавиться от «красных» глаз, неэффективны при аллергии.
СМОТРИ ТАКЖЕ: Ваш педиатр и неотложная помощь: что делать, если ваш ребенок болен
Детские лекарства редко различаются: Только каждый седьмой респондент сообщил, что давал ребенку и взрослому лекарство от аллергии, но нет никаких различий между большинством антигистаминных препаратов, продаваемых для детей, и для взрослых. Первые обычно производятся в жидкой или жевательной форме, поэтому обычно все сводится к простоте употребления. «Все зависит от того, что лучше для ребенка при сохранении правильной дозы и контроле симптомов», — говорит Сандерс.
Знайте, когда принимать лекарство: Решение, когда принимать лекарство от аллергии, может зависеть от обстоятельств. Поскольку антигистаминные препараты действуют относительно быстро, «вы можете принимать их при появлении симптомов», — говорит Сандерс. «Но если симптомы проявляются три или четыре дня в неделю, лучше принимать их профилактически». С другой стороны, назальные стероидные спреи требуют времени, чтобы начать действовать, и их лучше всего начинать за неделю или две до начала сезона пыльцы, говорит Сандерс.
Наблюдать за реакцией ребенка: В идеальном случае лекарство от аллергии сделает свою работу без происшествий.Но следите за любыми побочными эффектами, в первую очередь с сонливостью, которая менее характерна для неседативных антигистаминных препаратов. «Иногда можно увидеть изменения настроения или плохие сны, головную боль или боль в животе», — говорит Сандерс, отмечая, что это случается редко. Однако она не рекомендует регулярно использовать противозастойные средства, так как они могут нарушить сон и увеличить частоту сердечных сокращений.
Проверить срок годности: По данным опроса, примерно каждый пятый родитель давал ребенку лекарство от аллергии с истекшим сроком годности. Хотя устаревшие лекарства вряд ли будут опасными, они могут потерять свою эффективность — сценарий, который не идеален для молодых людей, ставших несчастными из-за своих симптомов.«Всегда есть проблемы с лекарством с истекшим сроком годности», — говорит Сандерс, добавляя, что родители также должны проверить жидкое лекарство, чтобы увидеть, выглядит ли оно по-другому или мутно.
При необходимости подумайте о дальнейших действиях: Если отказ от триггеров на открытом воздухе и попытки безрецептурных антигистаминных препаратов оказались неэффективными — или если ребенок не может соблюдать ни один из режимов — можно сделать прививки от аллергии. Уколы, также известные как иммунотерапия, останавливают реакцию, а не лечат симптомы. И они работают примерно у 85 процентов получателей.«Многие люди могут значительно сократить употребление лекарств, но при этом получить хорошее облегчение», — говорит Сандерс.
Лекарственная аллергия — Диагностика и лечение
Диагностика
Очень важен точный диагноз. Исследования показали, что диагноз лекарственной аллергии может быть гипердиагностирован, и пациенты могут сообщать о лекарственной аллергии, которая никогда не была подтверждена. Неправильно поставленная лекарственная аллергия может привести к использованию менее подходящих или более дорогих лекарств.
Ваш врач проведет медицинский осмотр и задаст вам вопросы.Подробная информация о появлении симптомов, времени приема лекарств и улучшении или ухудшении симптомов — важные подсказки, которые помогут вашему врачу поставить диагноз.
Ваш врач может назначить дополнительные анализы или направить вас к специалисту по аллергии (аллергологу) для проведения анализов. Они могут включать следующее.
Кожные пробы
При кожной пробе аллерголог или медсестра вводят небольшое количество подозрительного лекарства на вашу кожу либо с помощью крошечной иглы, которая царапает кожу, либо путем инъекции, либо с помощью пластыря.Положительная реакция на тест вызовет появление красной, зудящей, приподнятой шишки.
Положительный результат предполагает, что у вас может быть лекарственная аллергия.
Отрицательный результат не так однозначен. Для некоторых лекарств отрицательный результат теста обычно означает, что у вас нет аллергии на лекарство. На другие препараты отрицательный результат не может полностью исключить возможность лекарственной аллергии.
Анализы крови
Ваш врач может назначить анализ крови, чтобы исключить другие состояния, которые могут вызывать признаки или симптомы.
Хотя существуют анализы крови для выявления аллергических реакций на некоторые лекарства, эти тесты используются нечасто из-за относительно ограниченных исследований их точности. Их можно использовать, если есть опасения по поводу серьезной реакции на кожную пробу.
Результаты диагностического исследования
Когда ваш врач анализирует ваши симптомы и результаты анализов, он обычно может прийти к одному из следующих выводов:
- У вас лекарственная аллергия
- У вас нет лекарственной аллергии
- У вас может быть лекарственная аллергия — с различной степенью достоверности
Эти выводы могут помочь вашему врачу и вам в принятии решений о лечении в будущем.
Лечение
Вмешательства при лекарственной аллергии можно разделить на две основные стратегии:
- Лечение имеющихся симптомов аллергии
- Лечение, которое может позволить вам принять лекарство, вызывающее аллергию, если это необходимо по медицинским показаниям
Лечение текущих симптомов
Для лечения аллергической реакции на лекарство могут использоваться следующие вмешательства:
- Отмена препарата. Если ваш врач определит, что у вас аллергия на лекарства или вероятная аллергия, прекращение приема препарата является первым шагом в лечении. Во многих случаях это может быть единственное необходимое вмешательство.
- Антигистаминные препараты. Ваш врач может прописать антигистаминный препарат или порекомендовать безрецептурный антигистаминный препарат, такой как дифенгидрамин (Бенадрил), который может блокировать химические вещества иммунной системы, активируемые во время аллергической реакции.
- Кортикостероиды. Для лечения воспаления, связанного с более серьезными реакциями, можно использовать пероральные или инъекционные кортикостероиды.
- Лечение анафилаксии. Анафилаксия требует немедленной инъекции адреналина, а также госпитализации для поддержания артериального давления и поддержки дыхания.
Прием лекарств, вызывающих аллергию
Если у вас есть подтвержденная лекарственная аллергия, ваш врач не пропишет лекарство, если в этом нет необходимости. В некоторых случаях — если диагноз лекарственной аллергии неясен или альтернативного лечения нет — ваш врач может использовать одну из двух стратегий для применения подозрительного лекарства.
При использовании любой из этих стратегий ваш врач обеспечивает тщательное наблюдение, и для лечения побочной реакции доступны услуги поддерживающей терапии. Этих вмешательств обычно избегают, если лекарства в прошлом вызывали тяжелые, опасные для жизни реакции.
Градуированное испытание
Если диагноз лекарственной аллергии неясен и ваш врач считает, что аллергия маловероятна, он может порекомендовать градуированное лекарственное испытание. С помощью этой процедуры вы получаете от двух до пяти доз препарата, начиная с небольшой дозы и увеличивая ее до желаемой.
Если вы достигнете терапевтической дозы без каких-либо реакций, ваш врач сделает вывод, что у вас нет аллергии на препарат. Вы сможете принимать препарат по назначению.
Лекарственная десенсибилизация
Если вам необходимо принять лекарство, вызвавшее аллергическую реакцию, ваш врач может порекомендовать лечение, называемое лекарственной десенсибилизацией. При таком лечении вы получаете очень маленькую дозу, а затем постепенно увеличиваете ее каждые 15-30 минут в течение нескольких часов или дней.Если вы можете достичь желаемой дозировки без какой-либо реакции, вы можете продолжить лечение.
Подготовка к приему
Обратитесь к врачу, если у вас появятся признаки или симптомы, которые могут быть связаны с лекарством, которое вы недавно начали принимать или принимаете регулярно. Будьте готовы ответить на следующие вопросы. Эти детали будут важны, чтобы помочь вашему врачу определить причину ваших симптомов.
- Какие симптомы вы испытали? Не упускайте детали, даже если они кажутся несвязанными.
- Когда начались симптомы? Будьте как можно более конкретными.
- Как долго длились симптомы?
- Какой новый препарат вы приняли?
- Когда взял?
- Вы прекратили прием нового препарата?
- Какие еще лекарства, отпускаемые без рецепта или по рецепту, вы принимаете?
- Какие лекарственные травы, витамины или другие пищевые добавки вы принимаете?
- В какое время дня вы принимаете другие лекарства или добавки?
- Увеличивали ли вы дозировку какого-либо обычного лекарства или добавки?
- Вы перестали принимать обычные лекарства или добавки?
- Принимали ли вы что-нибудь для лечения симптомов, и каков был эффект?
- Были ли у вас в прошлом реакции на наркотики? Если да, то какой это был препарат?
- У вас сенная лихорадка, пищевая аллергия или другие аллергии?
- Были ли в вашей семье случаи аллергии на лекарства?
Вы можете сфотографировать любое заболевание, например сыпь или опухоль, и показать своему врачу.
.gif) Эозинофилия периферической крови иногда может помочь дифференцировать лекарственную реакцию от вирусных инфекций.Однако для постановки точного диагноза лекарственной аллергии одного диагностического теста недостаточно. Следовательно, важно оценить временную зависимость между введением лекарства и возникновением реакции и способом ее возникновения. При реакциях на лекарства типа B важны обследование кожи и слизистых оболочек, наличие лихорадки и лимфаденопатии, а также лабораторные исследования, включая эозинофилию периферической крови или повышенное содержание ферментов печени.
Эозинофилия периферической крови иногда может помочь дифференцировать лекарственную реакцию от вирусных инфекций.Однако для постановки точного диагноза лекарственной аллергии одного диагностического теста недостаточно. Следовательно, важно оценить временную зависимость между введением лекарства и возникновением реакции и способом ее возникновения. При реакциях на лекарства типа B важны обследование кожи и слизистых оболочек, наличие лихорадки и лимфаденопатии, а также лабораторные исследования, включая эозинофилию периферической крови или повышенное содержание ферментов печени.— Лекарства, которые использовались во время реакции, продолжительность использования и дозы, история предшествующего воздействия этих препаратов
— Время между введением лекарства и возникновением реакции
— Может другие препараты, вводимые одновременно, также могут вызывать реакцию?
— Была ли подобная реакция в прошлом? Происходила ли предыдущая реакция после отмены препарата?
— Есть ли у пациента другие медицинские проблемы, включая пищевую аллергию или вирусную инфекцию, которые могут быть связаны с клиническим результатом?
— Есть ли у пациента генетическая предрасположенность к лекарственной аллергии?
 Некоторые признаки и симптомы могут быть предупреждающими признаками лекарственной аллергии ().
Некоторые признаки и симптомы могут быть предупреждающими признаками лекарственной аллергии (). 5 × 10 9 / л)
5 × 10 9 / л) Гиперчувствительность к нестероидным противовоспалительным препаратам развивается по иммунным (реакции гиперчувствительности 1–4 типа) или неиммунным (ингибирование фермента циклооксигеназы и прямое действие на тучные клетки) механизмам. Поскольку риниты / астма, вызванные НПВП, которые развиваются с ингибированием циклооксигеназы, наблюдаются у взрослых старше 30 лет, они отличаются от аллергии на лекарства, наблюдаемой у детей (9).
Гиперчувствительность к нестероидным противовоспалительным препаратам развивается по иммунным (реакции гиперчувствительности 1–4 типа) или неиммунным (ингибирование фермента циклооксигеназы и прямое действие на тучные клетки) механизмам. Поскольку риниты / астма, вызванные НПВП, которые развиваются с ингибированием циклооксигеназы, наблюдаются у взрослых старше 30 лет, они отличаются от аллергии на лекарства, наблюдаемой у детей (9). Уровень триптазы имеет наибольшее значение через 30 минут — 1,5 часа после начала исследования (1, 2, 4, 5).Однако чувствительность этого теста низкая и не позволяет дифференцировать иммунную и неиммунную активацию тучных клеток (2).
Уровень триптазы имеет наибольшее значение через 30 минут — 1,5 часа после начала исследования (1, 2, 4, 5).Однако чувствительность этого теста низкая и не позволяет дифференцировать иммунную и неиммунную активацию тучных клеток (2). Это можно сделать не раньше чем через месяц после реакции на лекарство. Однако следует иметь в виду, что при проведении кожных проб и теста на лекарственную стимуляцию может развиться тяжелая реакция, и все тесты должны проводиться опытным специалистом по аллергии после обеспечения условий для срочного вмешательства, когда это необходимо (15).
Это можно сделать не раньше чем через месяц после реакции на лекарство. Однако следует иметь в виду, что при проведении кожных проб и теста на лекарственную стимуляцию может развиться тяжелая реакция, и все тесты должны проводиться опытным специалистом по аллергии после обеспечения условий для срочного вмешательства, когда это необходимо (15). Уровни комплемента (C3, C4, CH50) и оценка иммунных комплексов подтверждают диагноз сывороточного заболевания, но отрицательный тест не исключает диагноз (2).
Уровни комплемента (C3, C4, CH50) и оценка иммунных комплексов подтверждают диагноз сывороточного заболевания, но отрицательный тест не исключает диагноз (2).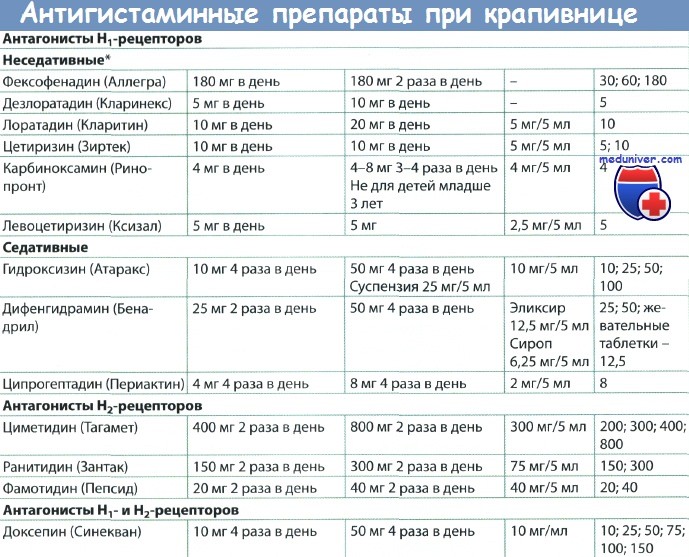 1/3 терапевтической дозы назначается в первую очередь для бета-лактамных антибиотиков. Если результат отрицательный, назначают 1/10 терапевтической дозы через 3 дня — одну неделю (в зависимости от периода между приемом лекарства и реакцией).Если тест снова отрицательный, полная доза вводится в конце того же периода (17).
1/3 терапевтической дозы назначается в первую очередь для бета-лактамных антибиотиков. Если результат отрицательный, назначают 1/10 терапевтической дозы через 3 дня — одну неделю (в зависимости от периода между приемом лекарства и реакцией).Если тест снова отрицательный, полная доза вводится в конце того же периода (17).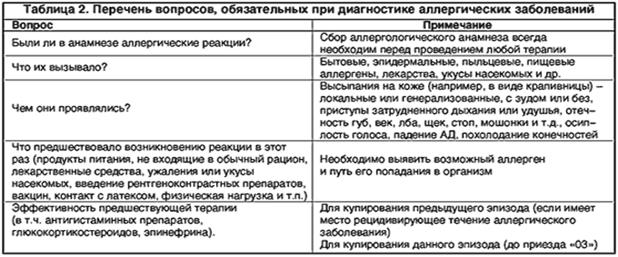
 Также следует иметь в виду, что парентеральное и местное введение намного сенсибилизирует по сравнению с пероральным введением.
Также следует иметь в виду, что парентеральное и местное введение намного сенсибилизирует по сравнению с пероральным введением.


 Аллерголог будет работать с вами, чтобы выяснить, действительно ли у вас аллергия на пенициллин, и определить, какие варианты лечения у вас есть. В противном случае вы сможете использовать более безопасные, часто более эффективные и менее дорогие лекарства.
Аллерголог будет работать с вами, чтобы выяснить, действительно ли у вас аллергия на пенициллин, и определить, какие варианты лечения у вас есть. В противном случае вы сможете использовать более безопасные, часто более эффективные и менее дорогие лекарства. Симптомы анафилаксии могут включать не только кожные симптомы, но и любые из следующих:
Симптомы анафилаксии могут включать не только кожные симптомы, но и любые из следующих: Эти тесты, которые проводятся в офисе или в больнице, обычно занимают около двух-трех часов, включая время, необходимое после тестирования для отслеживания реакций.
Эти тесты, которые проводятся в офисе или в больнице, обычно занимают около двух-трех часов, включая время, необходимое после тестирования для отслеживания реакций.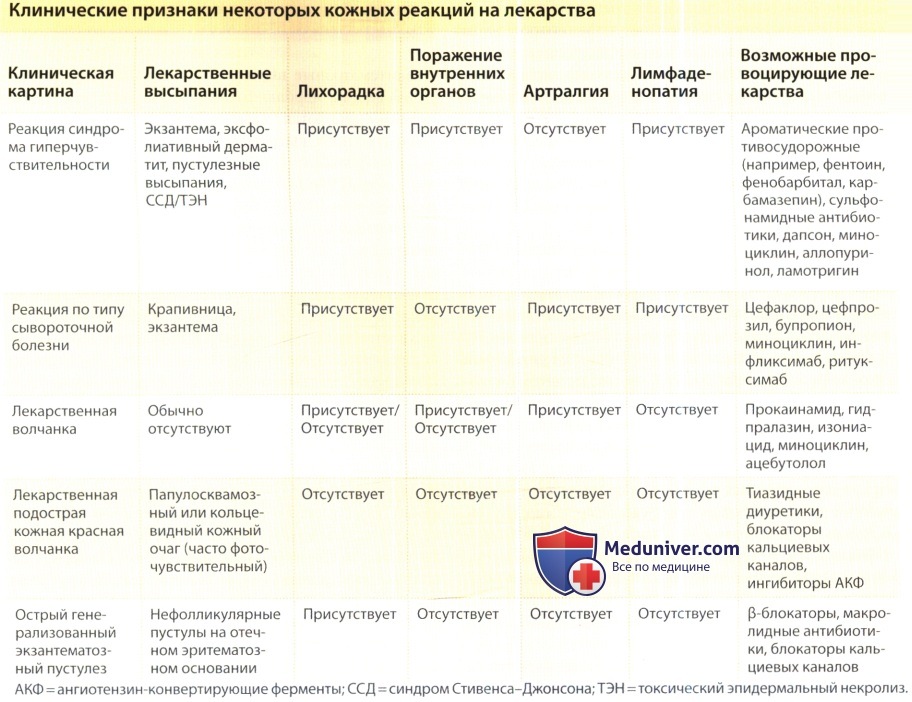
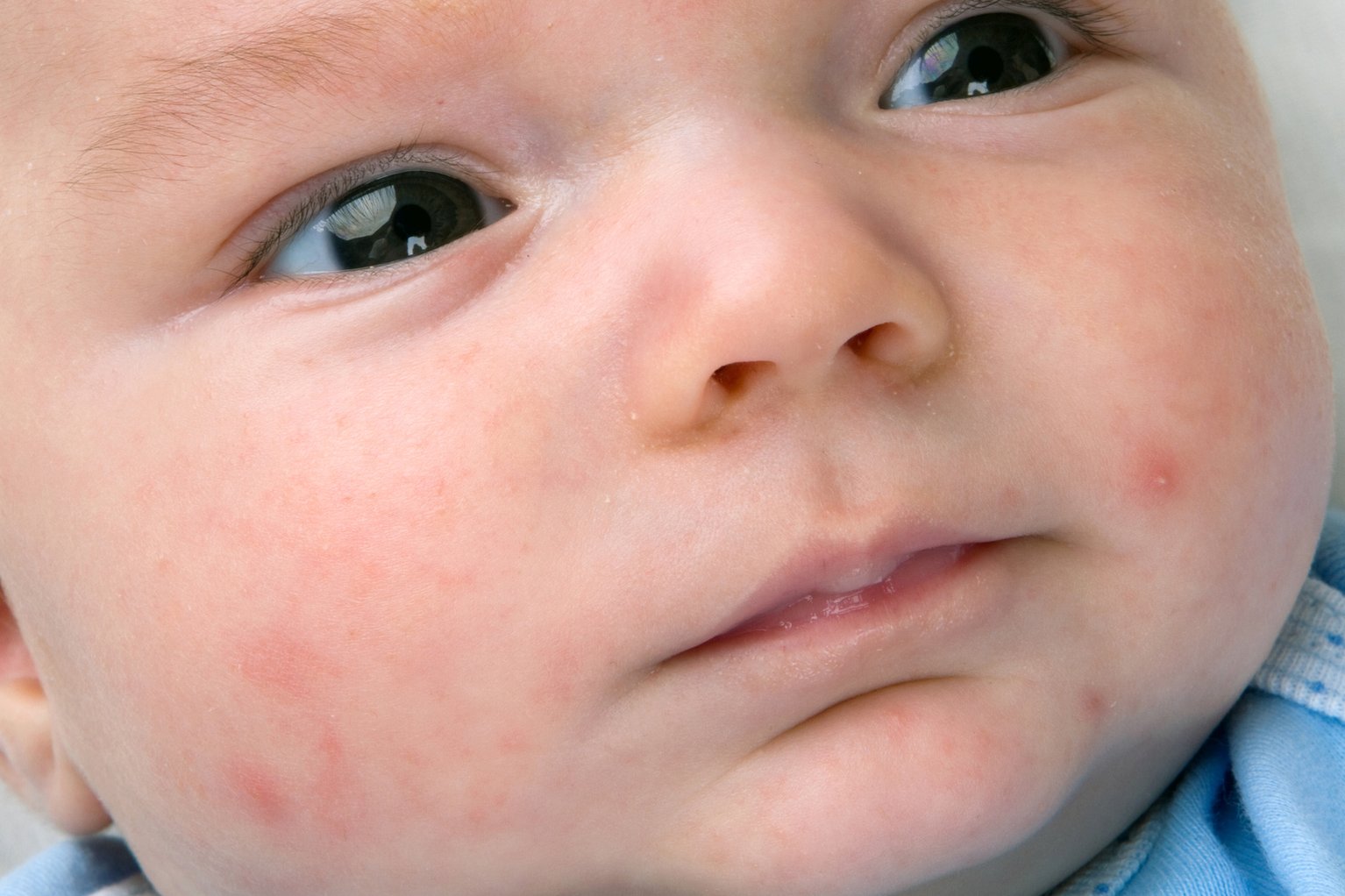 Большинство
эффективные способы лечения аллергии — это отказ от аллергена, лекарства и иммунотерапия.
Большинство
эффективные способы лечения аллергии — это отказ от аллергена, лекарства и иммунотерапия.Оставайтесь в помещении с закрытыми окнами, когда количество пыльцы высокое и ветрено. дней.
Обеспечьте защиту от пыли в доме, особенно в спальне вашего ребенка.
По возможности избавьтесь от ковров от стены до стены, жалюзи и пуховых одеял. или подушки.
Часто стирайте постельное белье, шторы и одежду в горячей воде, чтобы избавиться от пылевых клещей.
По возможности храните подстилку в чехле от пыли.
Используйте кондиционер вместо того, чтобы открывать окна.
Рассмотрите возможность установки осушителя воздуха во влажных помещениях дома, но не забывайте его чистить. довольно часто.
Играя на улице в дни с высоким содержанием пыльцы, попросите ребенка надеть лицевая маска. Когда ваш ребенок заходит внутрь, он или она должны принять душ, вымыть свою или волосы и переодеться.
Возьмите отпуск в местах, где пыльца не так распространена, например, в местах рядом с океан.

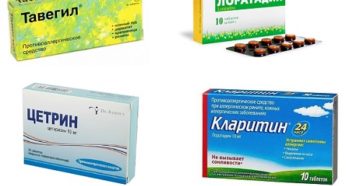 В
Американская академия педиатров не рекомендует пероральные деконгестанты для детей.
Они могут вызвать учащение пульса, гиперактивность, беспокойство и проблемы со сном.Спрей или капли в нос следует использовать только непродолжительное время. Регулярное использование противоотечных средств
в любой форме может вызвать ухудшение симптомов, поскольку организм становится зависимым от
медицина. Это называется «эффектом отскока».
В
Американская академия педиатров не рекомендует пероральные деконгестанты для детей.
Они могут вызвать учащение пульса, гиперактивность, беспокойство и проблемы со сном.Спрей или капли в нос следует использовать только непродолжительное время. Регулярное использование противоотечных средств
в любой форме может вызвать ухудшение симптомов, поскольку организм становится зависимым от
медицина. Это называется «эффектом отскока». выстрелы. Смесь различных видов пыльцы, спор плесени, шерсти животных и пылевых клещей.
на которую у ребенка аллергия. Эта смесь называется экстрактом от аллергии.
В смеси нет лекарства. Смесь вводится под кожу, обычно
в жировой клетчатке тыльной стороны руки.Это не больно, как укол в
мышца. В течение многих месяцев иммунная система ребенка вырабатывает иммунитет к
аллерген. Инъекции обычно делают еженедельно или два раза в неделю в течение нескольких месяцев.
Затем раз в месяц в течение 3-5 лет.
выстрелы. Смесь различных видов пыльцы, спор плесени, шерсти животных и пылевых клещей.
на которую у ребенка аллергия. Эта смесь называется экстрактом от аллергии.
В смеси нет лекарства. Смесь вводится под кожу, обычно
в жировой клетчатке тыльной стороны руки.Это не больно, как укол в
мышца. В течение многих месяцев иммунная система ребенка вырабатывает иммунитет к
аллерген. Инъекции обычно делают еженедельно или два раза в неделю в течение нескольких месяцев.
Затем раз в месяц в течение 3-5 лет. Это также
важно продолжать устранять аллергены, такие как пылевые клещи, из
среда.
Это также
важно продолжать устранять аллергены, такие как пылевые клещи, из
среда. D.
D.


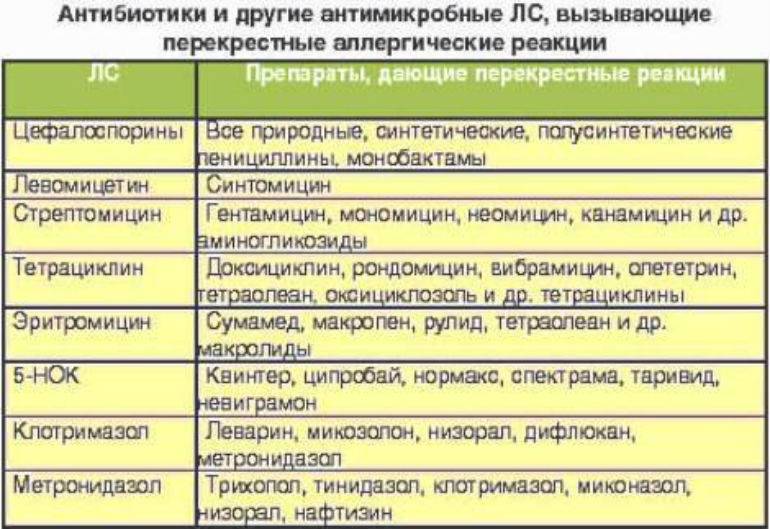

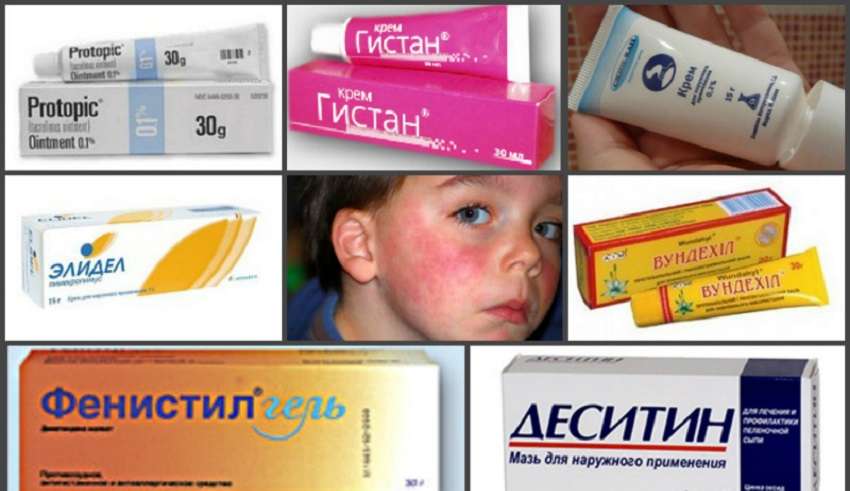
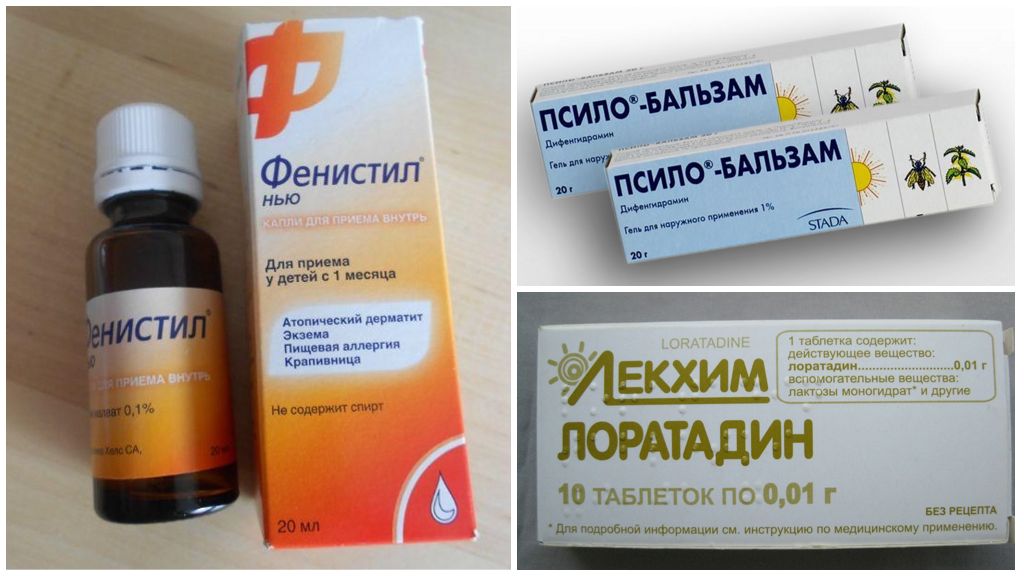 То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.
То есть до введения основного лекарственного препарата вводят препараты, которые блокируют развитие аллергической реакции.

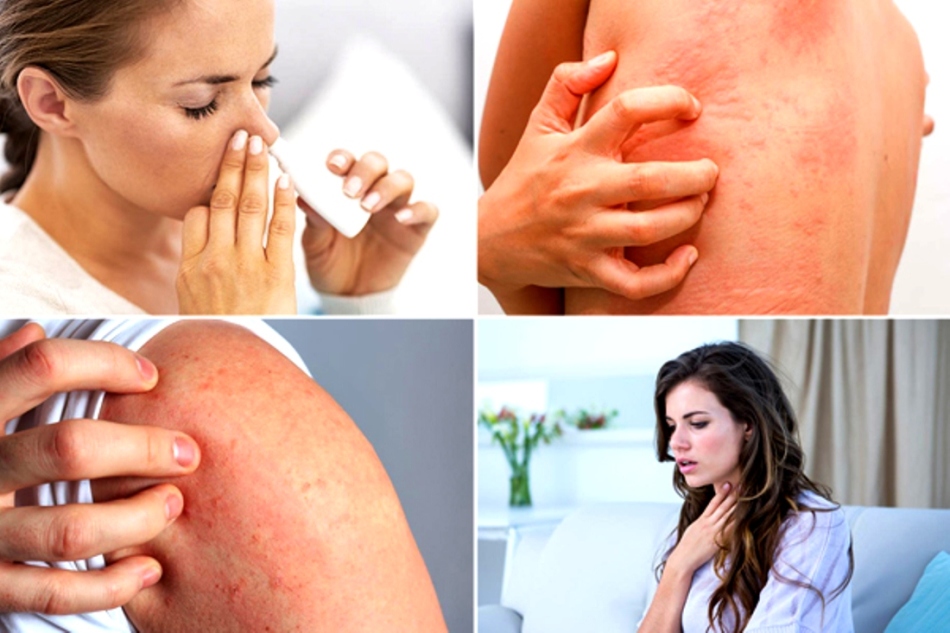
 Высыпания могут располагаться на любых участках тела и слизистых оболочках. Чаще всего на животе, спине, груди, бедрах.
Высыпания могут располагаться на любых участках тела и слизистых оболочках. Чаще всего на животе, спине, груди, бедрах. Имеется в виду использование глюкокортикостероидов, которые обладают наиболее выраженным противоаллергическим эффектом. Они выпускаются в виде мазей, спреев, ингаляторов, растворов для ингаляций, таблеток, ампул для внутримышечного и внутривенного введения.
Имеется в виду использование глюкокортикостероидов, которые обладают наиболее выраженным противоаллергическим эффектом. Они выпускаются в виде мазей, спреев, ингаляторов, растворов для ингаляций, таблеток, ампул для внутримышечного и внутривенного введения. 
 К препаратам второго поколения относятся: фенистил, аллергодил, лоратадин и др. Среди препаратов третьего поколения стоит выделить: зиртек, телфаст.
К препаратам второго поколения относятся: фенистил, аллергодил, лоратадин и др. Среди препаратов третьего поколения стоит выделить: зиртек, телфаст.
 Вызывает покраснение и уплотнения на коже, которые сопровождаются зудом. Иногда появляются конъюнктивит или насморк. Аллергия на коже проявляется в форме дерматита. При вдыхании паров или частиц аллергенов поражается дыхательная система;
Вызывает покраснение и уплотнения на коже, которые сопровождаются зудом. Иногда появляются конъюнктивит или насморк. Аллергия на коже проявляется в форме дерматита. При вдыхании паров или частиц аллергенов поражается дыхательная система; В организм вводят аллерген, дозу которого постепенно увеличивают, чтобы снизить чувствительность к нему организма.
В организм вводят аллерген, дозу которого постепенно увеличивают, чтобы снизить чувствительность к нему организма. Полезно и вдыхать пары масла, особенно при бронхиальной астме;
Полезно и вдыхать пары масла, особенно при бронхиальной астме; К ним относятся токсический эпидермальный некролиз и синдром Стивенса-Джонсона.
К ним относятся токсический эпидермальный некролиз и синдром Стивенса-Джонсона. Классификация клинических проявлений, связанных с лекарственными средствами, приведена в (10).
Классификация клинических проявлений, связанных с лекарственными средствами, приведена в (10).