Холера — Википедия
Холе́ра (от др.-греч. χολή «желчь» и ῥέω «теку») — острая кишечная, антропонозная инфекция, вызываемая бактериями вида Vibrio cholerae. Характеризуется фекально-оральным механизмом заражения, поражением тонкого кишечника, водянистой диареей, рвотой, быстрой потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти[3].
Распространяется, как правило, в форме эпидемий. Эндемические очаги располагаются в Африке, Южной Америке, Индии и Юго-Восточной Азии.
 Образ смерти, выкашивающей смертельно больных холерой. Обложка журнала начала XX века.
Образ смерти, выкашивающей смертельно больных холерой. Обложка журнала начала XX века.Человечество на протяжении всей своей истории время от времени страдало от разрушительных вспышек холеры. Все пандемии холеры распространялись по миру из долины Ганга, где болезнь хорошо известна с античности[4]. Неизменная жара, загрязнение речных вод и массовое скопление людей у рек во время таких церемоний, как Кумбха Мела, способствовали распространению заболевания по Индийскому субконтиненту
Хотя в Европе о холере писали ещё Гиппократ и Гален[5], до XIX века заболевание локализовалось на юге Азии. С 1817 года начинается волна непрерывных пандемий, которые унесли в XIX веке больше человеческих жизней, чем вспышка любой другой болезни[источник?]. Существует предположение, что причиной пандемий стала мутация возбудителя холеры, произошедшая в Бенгалии в «год без лета» и вызванная аномальными погодными условиями 1816 года[6].
В 1817 году первая пандемия холеры (англ.)русск. охватила все без исключения страны Азии и докатилась до Астрахани. В одном Бангкоке погибло не менее 30 тысяч жителей, а общая численность жертв пандемии исчисляется шестизначными цифрами. Только аномально холодная зима 1823—1824 гг., сковавшая льдом реки даже в южных странах, не позволила болезни проникнуть в Европу.
Вторая пандемия[en] вспыхнула на равнинах Ганга в 1829 году и продолжалась целых 20 лет. Усовершенствование путей сообщения, непрерывные передвижения армий и колониальная торговля облегчали распространение заболевания между странами. Во время этой пандемии болезнь впервые проникла в Европу, в США, в Японию.
Пик эпидемии в России пришёлся на вторую половину 1830 и первую половину 1831 года. Невежественные люди принимали отряды, занимавшиеся дезинфекцией колодцев хлорной известью, за отравителей и врывались в поисках врагов в казённые больницы — по стране прокатилась волна холерных бунтов.
Третья пандемия[en] пришлась на 1850-е гг. и совпала по времени с Крымской войной. Только в России число жертв превысило миллион человек[7]. Эта эпидемия была самой смертоносной в XIX веке[8]. Заражение в сентябре 1854 года пятисот человек в самом центре Лондона шокировало викторианскую Англию и, благодаря исследованиям Дж. Сноу, стимулировало усовершенствование систем водоснабжения и канализации. Всего учёными выделяется семь пандемий холеры:
- Первая пандемия, 1816—1824 гг.
- Вторая пандемия, 1829—1851 гг.
- Третья пандемия, 1852—1860 гг.
- Четвертая пандемия, 1863—1875 гг.
- Пятая пандемия, 1881—1896 гг.
- Шестая пандемия, 1899—1923 гг.
- Седьмая пандемия, 1961—1975 гг.
В 1905 году на карантинной станции Эль-Тор был выделен новый вид возбудителя, получивший название в честь станции. Седьмая пандемия, в отличие от предыдущих, вызвана вибрионом Эль-Тор. (проверить)
С началом пандемий стали формироваться научные знания о холере. Когда болезнь ударила по частям британской армии, расквартированным в Индии, появились первые исследования, направленные на лучшее понимание причин возникновения и распространения этой болезни и способов её адекватного лечения. Однако до середины XX века холера оставалась одной из наиболее опасных эпидемических болезней, уносившей сотни тысяч и даже миллионы жизней.
В современном мире холера уже не представляет такой опасности, какую представляла раньше, однако до сих пор регистрируют отдельные случаи и даже вспышки эпидемии холеры в развивающихся и в бедных странах, особенно при массовых стихийных бедствиях, например, при землетрясениях. Так, начавшаяся в октябре 2010 года эпидемия на Гаити затронула 7 % населения этого государства и по состоянию на май 2015 г. унесла жизни 9700 человек[9].
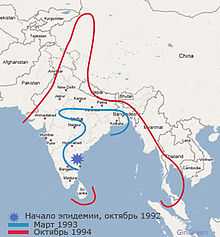 Эпидемия Vibrio cholerae O139 Bengal в 1992—1994 гг. Распространение. Март 1993 Октябрь 1994
Эпидемия Vibrio cholerae O139 Bengal в 1992—1994 гг. Распространение. Март 1993 Октябрь 1994«Классическая» холера вызывается холерным вибрионом серогруппы О1 (Vibrio cholerae O1). Различают два биовара (биотипа) этой серогруппы: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor)[10].
По морфологическим, культуральным и серологическим характеристикам они сходны: короткие изогнутые подвижные палочки, имеющие жгутик, грамотрицательные аэробы, хорошо окрашиваются анилиновыми красителями, спор и капсул не образуют, растут на щелочных средах (pH 7,6-9,2) при температуре 10-40 °C. Холерные вибрионы Эль-Тор в отличие от классических способны гемолизировать эритроциты барана (не всегда).
Каждый из этих биотипов по О-антигену (соматическому) подразделяется на серотипы. Серотип Инаба (Inaba) содержит фракцию С, серотип Огава (Ogawa) — фракцию B и серотип Хикодзима (Hikojima) — фракции А, B и С. Н-антиген холерных вибрионов (жгутиковый) — общий для всех серотипов. Холерные вибрионы образуют холерный токсин (англ. CTX) — белковый энтеротоксин.
Vibrio cholerae non-O1 вызывают различной степени тяжести холероподобную диарею, которая также может закончиться летальным исходом.
Как пример можно привести большую эпидемию, вызванную Vibrio cholerae серогруппы О139 Bengal. Она началась в октябре 1992 г. в порту Мадрас Южной Индии и, быстро распространяясь по побережью Бенгалии, достигла Бангладеш в декабре 1992 г., где только за первые 3 месяца 1993 г. вызвала более чем 100 000 случаев заболевания.
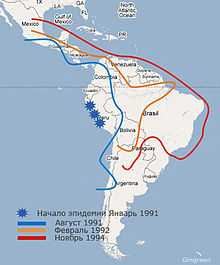 Эпидемия Vibrio cholerae O1 в Америке в 1991—1994 гг. Распространение. Август 1991 Февраль 1992 Ноябрь 1994
Эпидемия Vibrio cholerae O1 в Америке в 1991—1994 гг. Распространение. Август 1991 Февраль 1992 Ноябрь 1994По оценке Всемирной организации здравоохранения в 2010 году, в мире было от 3 до 5 миллионов случаев заболевания холерой и 100—130 тысяч смертельных случаев
Все способы передачи холеры — варианты фекально-орального механизма. Источником инфекции является человек — больной холерой и здоровый (транзиторный) вибриононоситель, выделяющие в окружающую среду
Большую роль в распространении заболевания играют здоровые вибриононосители. Соотношение носители/больные может достигать 4:1 при варианте Vibrio cholerae O1 и 10:1 при non-O1 Vibrio cholerae (НАГ-вибрионы).
Заражение происходит главным образом при питье необеззараженной воды, заглатывании воды при купании в загрязнённых водоёмах, во время умывания, а также при мытье посуды заражённой водой. Заражение может происходить при употреблении пищи (алиментарная контаминация), инфицированной во время кулинарной обработки, её хранения, мытья или раздачи, особенно продуктами, не подвергающимися термической обработке (моллюски, креветки, вяленая и слабосоленая рыба). Возможен контактно-бытовой (через загрязнённые руки) путь передачи. Кроме того, холерные вибрионы могут переноситься мухами.
При распространении заболевания важную роль играют плохие санитарно-гигиенические условия, скученность населения, большая миграция населения. Здесь надо отметить эндемичные и завозные очаги холеры. В эндемичных районах (Юго-Восточная Азия, Африка, Латинская Америка) холера регистрируется в течение всего года. Завозные эпидемии связаны с интенсивной миграцией населения. В эндемичных районах чаще болеют дети, так как взрослое население уже обладает естественно приобретённым иммунитетом. В большинстве случаев подъём заболеваемости наблюдают в тёплый сезон.
Примерно у 4—5 % выздоровевших больных формируется хроническое носительство вибриона в желчном пузыре. Это особенно характерно для лиц пожилого возраста. После перенесённой болезни в организме переболевших вырабатывается иммунитет, что не исключает заражение другими серотипами Vibrio cholerae.
Симптомы заболевания вызываются не самим холерным вибрионом, а продуцируемым им холерным токсином.
Входными воротами инфекции является пищеварительный тракт. Часть вибрионов гибнет в кислой среде желудка под воздействием соляной кислоты. Если микроорганизмы преодолевают желудочный барьер, то они проникают в тонкий отдел кишечника, где, найдя благоприятную щелочную среду, начинают размножаться. У больных холерой возбудитель может быть обнаружен на всем протяжении желудочно-кишечного тракта, но в желудке при рН не более 5,5 вибрионы не обнаруживаются.
Вибрионы колонизируют поверхность эпителия тонкого отдела кишечника, не проникая, однако, внутрь его и выделяют холерный токсин (англ. CTX) — белковый энтеротоксин, состоящий из двух частей: субъединицы А и субъединицы В.
Субъединица В соединяется с рецептором — ганглиозидом GM1, находящемся на поверхности эпителиальных клеток. После прикрепления субъединицы В к ганглиозиду субъединица А проникает через мембрану внутрь эпителиальной клетки.
Активированная субъединица А (А1) транспортирует АДФ-рибозную половину расщеплённого никотинамидадениндинуклеотида (НАД) на регуляторный белок аденилатциклазного комплекса, находящегося на внутренней стороне мембраны эпителиоцита.
В результате происходит активация аденилатциклазы, приводящая к повышению содержания циклического аденозинмонофосфата (цАМФ) — одного из внутриклеточных стимуляторов кишечной секреции. Присутствие повышенного цАМФ ведёт к выделению в просвет кишечника огромного количества изотонической жидкости с низким содержанием белка и высокой концентрацией ионов натрия, калия, хлоридов, гидрокарбонатов. Развивается диарея, рвота и обезвоживание. Потеря жидкости, гидрокарбонатов и калия ведёт к развитию метаболического ацидоза, гипокалиемии.
Инкубационный период[править | править код]
Инкубационный период длится от нескольких часов до 5 суток, чаще 24—48 часов. Тяжесть заболевания варьируется — от стёртых, субклинических форм до тяжёлых состояний с резким обезвоживанием и смертью в течение 24—48 часов.
По данным ВОЗ «многие пациенты, инфицированные V. cholerae, не заболевают холерой несмотря на то, что бактерии присутствуют в их фекалиях в течение 7—14 дней. В 80—90 % тех случаев, когда развивается болезнь, она принимает формы лёгкой или средней тяжести, которые трудно клинически отличить от других форм острой диареи. Менее чем у 20 % заболевших людей развивается типичная холера с признаками умеренного или тяжёлого обезвоживания»[15].
Для типичной клинической картины холеры характерно три степени течения.
Лёгкая степень[править | править код]
При этой форме наблюдается жидкий стул и рвота, которые могут быть однократными. Обезвоживание не превышает 1—3 % массы тела (дегидратация 1-й степени). Самочувствие больного удовлетворительное. Жалобы на сухость во рту, повышенную жажду, мышечная слабость. Такие больные не всегда обращаются за медицинской помощью, чаще всего их обнаруживают в очагах. Через 1—2 дня все клинические признаки исчезают, хотя вибриононосительство еще некоторое время остаётся.
Среднетяжёлая степень[править | править код]
Начало заболевания острое, с частым стулом (до 15—20 раз в сутки), который постепенно теряет каловый характер и принимает вид рисового отвара. При поносе отсутствует боль в животе, тенезмы. Иногда могут быть незначительные боли в области пупка, дискомфорт, урчание и «переливание жидкости» в животе. Вскоре к поносу присоединяется обильная рвота без тошноты. Нарастает обезвоживание, потеря жидкости составляет 4—6 % массы тела (дегидратация 2-й степени). Появляются судороги отдельных групп мышц. Голос становится сиплым. Больные жалуются на сухость во рту, жажду, слабость. Отмечается цианоз губ, иногда акроцианоз. Тургор кожи уменьшается. Тахикардия.
Тяжёлая степень[править | править код]
Характеризуется выраженной степенью обезвоживания с утратой 7—9 % жидкости и нарушением гемодинамики (дегидратация 3-й степени). У больных отмечается частый, обильный и водянистый стул, рвота, выраженные судороги мышц. Артериальное давление падает, пульс слабый, частый. Появляется одышка, цианоз кожного покрова, олигурия или анурия. Черты лица заостряются, глаза западают, голос становится сиплым вплоть до афонии. Тургор кожи снижен, кожная складка не распрямляется, пальцы рук и ног в морщинах. Язык сухой. Отмечается незначительная болезненность в эпигастрии и околопупочной области. Больные жалуются на значительную слабость и неукротимую жажду.
Степени обезвоживания[править | править код]
I степень — потеря жидкости не превышает 3 % первоначальной массы тела;
II степень — потеря 4—6 % первоначальной массы тела;
III степень — потеря 7—9 % первоначальной массы тела;
IV степень — более 9 % первоначальной массы тела.
При большой потере жидкости развивается алгид (лат. algidus холодный) — симптомокомплекс, обусловленный IV степенью обезвоживания организма с потерей хлоридов натрия и калия и гидрокарбонатов, сопровождающийся гипотермией; гемодинамическими расстройствами; анурией; тоническими судорогами мышц конечностей, живота, лица; резкой одышкой; снижением тургора кожи, появляется симптом «рука прачки»; уменьшением объёма стула до полного его прекращения.
Особенности холеры у детей[править | править код]
- Тяжёлое течение.
- Раннее развитие и выраженность дегидратации.
- Чаще развивается нарушение ЦНС: заторможенность, нарушение сознания в виде ступора и комы.
- Чаще наблюдаются судороги.
- Повышенная склонность к гипокалиемии.
- Повышение температуры тела.
Степени обезвоживания у детей[править | править код]
I степень — потеря не превышает 2 % первоначальной массы тела;
II степень — потеря 3—5 % первоначальной массы тела;
III степень — потеря 6—8 % первоначальной массы тела;
IV степень — потеря более 8 % первоначальной массы тела.
- Данные анамнеза: эндемичный район, известная эпидемия.
- Клиническая картина.
Лабораторная диагностика[править | править код]
Цель диагностики: индикация Vibrio cholerae в испражнениях и/или рвотных массах, воде, определение агглютининов и вибриоцидных антител в парных сыворотках крови больных
Методика диагностики.
- Посев бактериологического материала (испражнения, рвотные массы, вода) на тиосульфат-цитрат-жёлчносолевой-сахарозный агар (англ. TCBS), а также на 1 % щелочную пептонную воду; последующий пересев на вторую пептонную воду и высев на чашки со щелочным агаром.
- Выделение чистой культуры, идентификация.
- Исследование биохимических свойств выделенной культуры — способность разлагать те или иные углеводы, т. н. «ряд сахаров» — сахарозу, арабинозу, маннит.
- Реакция агглютинации со специфическими сыворотками.
- Выявление ДНК Vibrio cholerae методом ПЦР, который также позволяет выявить принадлежность к патогенным штаммам и серогруппам О1 и О139.
Дифференциальный диагноз[править | править код]
При подозрении на холеру больных срочно госпитализируют в специальное отделение.[16]
- Восстановление и поддержание циркулирующего объёма крови и электролитного состава тканей
Проводится в два этапа:
- Восполнение потерянной жидкости — регидратация (в объёме, соответствующем исходному дефициту массы тела).
- Коррекция продолжающихся потерь воды и электролитов.
Может проводиться орально или парентерально. Выбор пути введения зависит от тяжести заболевания, степени обезвоживания, наличия рвоты. Внутривенное струйное введение растворов абсолютно показано больным с обезвоживанием III и IV степени.
- Для оральной регидратации Всемирной Организацией Здравоохранения рекомендован следующий раствор
Для начальной внутривенной регидратации у больных с выраженным обезвоживанием лучше всего подходит версия раствора Рингера, которая называется лактатным раствором Рингера (англ.)русск. (англ. Ringer’s lactate solution) или раствором Хартманна (англ. Hartmann’s solution). Гипокалиемия коррегируется дополнительным введением препаратов калия.
- Сравнительная характеристика электролитного состава холерного стула и раствора Рингера (mmol/L)
| Субстанция | Натрий | Калий | Cl | Основания |
|---|---|---|---|---|
| Стул | ||||
| Взрослые | 135 | 15 | 90 | 30 |
| Дети | 100 | 25 | 90 | 30 |
| Раствор Рингера | 130 | 4 | 109 | 28 |
- Лечение антибиотиками
Лечение антибиотиками позволяет сократить течение болезни на 1—3 дня и снизить выраженность симптомов[13]. Применение антибиотиков также уменьшает потребность в жидкости[17]. Как правило, при восполнении потерянной жидкости у больных холерой происходит выздоровление и без применения антибиотиков, поэтому Всемирная организация здравоохранения рекомендует их применение только в случаях с тяжелым обезвоживанием[18]. Против холерной палочки оказались эффективными такие антибиотики, как азитромицин, ко-тримоксазол, эритромицин, тетрациклин, доксициклин, ципрофлоксацин и фуразолидон[19]. Азитромицин и тетрациклин оказались более эффективными, чем доксициклин или ципрофлоксацин[20]. Применение тетрациклина и доксициклина не рекомендовано детям младше 8 лет. Во многих странах в мире сообщалось о том, что у некоторых штаммов холерных вибрионов сформировалась устойчивость к доксициклину[13], фторхинолонам (например, к ципрофлоксацину)[21], а также к тетрациклину, ко-тримоксазолу и эритромицину[14].
- Терапия энтеросорбентами
Лигнин гидролизный («Полифепан»), «Смекта» и др.[16]
 Советский плакат 1921 года
Советский плакат 1921 года- Предупреждение заноса инфекции из эндемических очагов
- Соблюдение санитарно-гигиенических мер: обеззараживание воды (в особенности — источников водоснабжения), мытьё рук, термическая обработка пищи, обеззараживание мест общего пользования и т. д.
- Раннее выявление, изоляция и лечение больных и вибрионосителей
- Специфическая профилактика холерной вакциной и холероген-анатоксином. Холерная вакцина имеет короткий (3—6 мес.) период действия.
В настоящее время имеются следующие пероральные противохолерные вакцины:
Вакцина WC/rBS — состоит из убитых целых клеток V. Cholerae О1 с очищенной рекомбинантной В-субъединицей холерного анатоксина (WC/rBS) — предоставляет 85—90-процентную защиту во всех возрастных группах в течение шести месяцев после приёма двух доз с недельным перерывом.
Модифицированная вакцина WC/rBS — не содержит рекомбинантной В-субъединицы. Необходимо принимать две дозы этой вакцины с недельным перерывом. Вакцина лицензирована только во Вьетнаме.
Вакцина CVD 103-HgR — состоит из ослабленных живых оральных генетически модифицированных штаммов V. Cholerae О1 (CVD 103-HgR). Однократная доза вакцины предоставляет защиту от V. Cholerae на высоком уровне (95 %). Через три месяца после приёма вакцины защита от V. Cholerae El Tor была на уровне 65 %.
При своевременном и адекватном лечении прогноз благоприятный. Трудоспособность полностью восстанавливается в течение приблизительно 30 суток. При отсутствии адекватной медицинской помощи высока вероятность быстрого летального исхода.
- Кох, Роберт, Германия, XIX век.
- Канштатт, Карл Фридрих, Германия, XIX век.
- Антонио Колуччи-бей, Египет, XIX век.
- Хавкин, Владимир Аронович, Швейцария-Франция-Великобритания, XIX век.
- Ермольева, Зинаида Виссарионовна, СССР, XX век.
- ↑ 1 2 3 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 3 Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Покровский В.И., Авцын А., Шахламов В.А., Ведьмина Е.А. Холера // Большая медицинская энциклопедия / гл. ред. Б.В. Петровский. — 3 изд. — Москва: Советская энциклопедия, 1986. — Т. 27. Хлоракон — Экономика здравоохранения. — 576 с. — 150 000 экз.
- ↑ David A. Sack, R. Bradley Sack, G. Balakrish Nair, A. K. Siddique. Cholera // Lancet (London, England). — 2004-01-17. — Т. 363, вып. 9404. — С. 223–233. — ISSN 1474-547X. — DOI:10.1016/s0140-6736(03)15328-7.
- ↑ Antonis A. Kousoulis. Etymology of Cholera // Emerging Infectious Diseases. — 2012-3. — Т. 18, вып. 3. — С. 540. — ISSN 1080-6040. — DOI:10.3201/eid1803.111636.
- ↑ William K. Klingaman, Nicholas P. Klingaman. The Year Without Summer: 1816 and the Volcano That Darkened the World and Changed History. — St. Martin’s Press, 2013-02-26. — 352 с. — ISBN 9781250012067.
- ↑ Geoffrey A. Hosking. Russia and the Russians: a history. Harvard University Press, 2001. ISBN 0-674-00473-6. P. 9.
- ↑ Cholera’s seven pandemics (неопр.) (9 мая 2008). Дата обращения 9 августа 2019. Архивировано 16 декабря 2008 года.
- ↑ Epidemiological Update. Cholera (англ.). Pan American Health Organization (6 November 2014).
- ↑ Cholera vaccines: WHO position paper // Releve Epidemiologique Hebdomadaire. — 2010-03-26. — Т. 85, вып. 13. — С. 117–128. — ISSN 0049-8114.
- ↑ Cholera vaccines. A brief summary of the March 2010 position paper (неопр.) (PDF). World Health Organization. Архивировано 31 мая 2012 года.
- ↑ Reidl J., Klose K.E. Vibrio cholerae and cholera: out of the water and into the host (англ.) // Microbiology and Molecular Biology Reviews (англ.)русск. : journal. — American Society for Microbiology (англ.)русск., 2002. — June (vol. 26, no. 2). — P. 125—139. — DOI:10.1111/j.1574-6976.2002.tb00605.x. — PMID 12069878.
- ↑ 1 2 3 4 Sack D.A., Sack R.B., Nair G.B., Siddique A.K. Cholera (англ.) // The Lancet. — Elsevier, 2004. — January (vol. 363, no. 9404). — P. 223—233. — DOI:10.1016/S0140-6736(03)15328-7. — PMID 14738797.
- ↑ 1 2 Sack D.A., Sack R.B., Chaignat C.L. Getting serious about cholera (англ.) // The New England Journal of Medicine. — 2006. — August (vol. 355, no. 7). — P. 649—651. — DOI:10.1056/NEJMp068144. — PMID 16914700.
- ↑ Главная страница (рус.). www.who.int. Дата обращения 9 августа 2019.
- ↑ 1 2 Холера. Симптомы и лечение заболевания
- ↑ Cholera Treatment, Centers for Disease Control and Prevention (CDC), November 28, 2011, <https://www.cdc.gov/cholera/treatment/index.html>
- ↑ First steps for managing an outbreak of acute diarrhea (неопр.). World Health Organization Global Task Force on Cholera Control. Дата обращения 23 ноября 2013.
- ↑ Cholera treatment (неопр.) (недоступная ссылка). Molson Medical Informatics (2007). Дата обращения 3 января 2008. Архивировано 6 ноября 2012 года.
- ↑ Leibovici-Weissman, Y; Neuberger, A; Bitterman, R; Sinclair, D; Salam, MA; Paul, M. Antimicrobial drugs for treating cholera. (неопр.) // The Cochrane database of systematic reviews. — 2014. — 19 June (т. 6). — С. CD008625. — DOI:10.1002/14651858.CD008625.pub2. — PMID 24944120.
- ↑ Krishna B.V., Patil A.B., Chandrasekhar M.R. Fluoroquinolone-resistant Vibrio cholerae isolated during a cholera outbreak in India (англ.) // Trans. R. Soc. Trop. Med. Hyg. : journal. — 2006. — March (vol. 100, no. 3). — P. 224—226. — DOI:10.1016/j.trstmh.2005.07.007. — PMID 16246383.
ru.wikipedia.org
причины, симптомы, диагностика и лечение
Холера – это острая кишечная инфекция, возникающая при поражении человека холерным вибрионом. Холера проявляется выраженной частой диареей, обильной многократной рвотой, что приводит к значительной потере жидкости и обезвоживанию организма. Признаками дегидратации служат сухость кожных покровов и слизистых, снижением тургора тканей и сморщивание кожи, заострение черт лица, олигоанурия. Диагноз холеры подтверждается результатами бактериологического посева каловых и рвотных масс, серологическими методиками. Лечение включает изоляцию холерного больного, парентеральную регидратацию, терапию тетрациклиновыми антибиотиками.
Общие сведения
Холера – особо опасная инфекция, вызываемая энтеропатогенной бактерией Vibrio cholerae, протекающая с развитием тяжелого гастроэнтерита и выраженным обезвоживанием вплоть до развития дигидратационного шока. Холера имеет тенденцию к эпидемическому распространению и высокую летальность, поэтому отнесена ВОЗ к высокопатогенным карантинным инфекциям. Наиболее часто эпидемические вспышки холеры регистрируются в странах Африки, Латинской Америки, Юго-Восточной Азии. По оценкам ВОЗ, ежегодно холерой заражается 3-5 млн. человек, около 100-120 тыс. случаев заболевания заканчивается смертельно. Т. о., на сегодняшний день холера остается глобальной проблемой мирового здравоохранения.
Холера
Характеристика возбудителя
На сегодняшний день обнаружено более 150 типов холерных вибрионов, различающихся по серологическим признакам. Холерные вибрионы разделяют на две группы: А и В. Холеру вызывают вибрионы группы А. Холерный вибрион представляет собой грамотрицательную подвижную бактерию, выделяющую в процессе жизнедеятельности термостабильный эндотоксин, а также термолабильный энтеротоксин (холероген).
Возбудитель устойчив к действию окружающей среды, сохраняет жизнеспособность в проточном водоеме до нескольких месяцев, до 30 часов в сточных водах. Хорошей питательной средой является молоко, мясо. Холерный вибрион погибает при химическом дезинфицировании, кипячении, высушивании и воздействии солнечного света. Отмечается чувствительность к тетрациклинам и фторхинолонам.
Резервуаром и источником инфекции является больной человек или транзиторный носитель инфекции. Наиболее активно выделяются бактерии в первые дни с рвотными и фекальными массами. Тяжело выявить инфицированных лиц с легко протекающей холерой, однако они представляют опасность в плане заражения. В очаге обнаружения холеры обследованию подвергаются все контактировавшие, вне зависимости от клинических проявлений. Заразность с течением времени уменьшается, и обычно к 3-й неделе происходит выздоровление и освобождение от бактерий. Однако в некоторых случаях носительство продолжается до года и более. Удлинению срока носительства способствуют сопутствующие инфекции.
Холера передается бытовым (грязные руки, предметы, посуда), пищевым и водным путем по фекально-оральному механизму. В настоящее время особое место в передаче холеры отводится мухам. Водный путь (загрязненный источник воды) является наиболее распространенным. Холера является инфекцией с высокой восприимчивостью, наиболее легко происходит заражение людей с гипоацидозом, некоторыми анемиями, зараженных гельминтами, злоупотребляющих алкоголем.
Симптомы холеры
Инкубационный период при заражении холерным вибрионом продолжается от нескольких часов до 5 дней. Начало заболевания острое, обычно ночью или утром. Первым симптомом выступает интенсивный безболезненный позыв к дефекации, сопровождающийся дискомфортным ощущением в животе. Первоначально стул имеет разжиженную консистенцию, но сохраняет каловый характер. Довольно быстро частота дефекаций увеличивается, достигает 10 и более раз за сутки, при этом стул становится бесцветным, водянистым. При холере испражнения обычно не зловонны в отличие от других инфекционных заболеваний кишечника. Повышенная секреция воды в просвет кишечника способствует заметному увеличению количества выделяемых каловых масс. В 20-40% случаев кал приобретает консистенцию рисового отвара. Обычно испражнения имеют вид зеленоватой жидкости с белыми рыхлыми хлопьями, похожими на рисовые.
Нередко отмечается урчание, бурление в животе, дискомфорт, переливание жидкости в кишечнике. Прогрессирующая потеря жидкости организмом приводит к проявлению симптомов обезвоживания: сухость во рту, жажда, затем появляется ощущение похолодания конечностей, звон в ушах, головокружение. Эти симптомы говорят о значительном обезвоживании и требуют экстренных мер по восстановлению водно-солевого гомеостаза организма.
Поскольку к диарее зачастую присоединяется частая рвота, потеря жидкости усугубляется. Рвота возникает обычно спустя несколько часов, иногда на следующие сутки после начала диареи. Рвота обильная, многократная, начинается внезапно и сопровождается интенсивным ощущением тошноты и болью в верхней части живота под грудиной. Первоначально в рвотных массах отмечаются остатки непереваренной пищи, затем желчь. Со временем, рвотные массы также становятся водянистыми, приобретая иногда вид рисового отвара.
При рвоте происходит быстрая потеря организмом ионов натрия и хлора, что приводит к развитию мышечных судорог, сначала в мышцах пальцев, затем всех конечностей. При прогрессировании дефицита электролитов мышечные судороги могут распространиться на спину, диафрагму, брюшную стенку. Мышечная слабость и головокружение нарастает вплоть до невозможности подняться и дойти до туалета. При этом сознание полностью сохраняется.
Выраженной болезненности в животе, в отличие от большинства кишечных инфекций, при холере не отмечается. 20-30% больных жалуются на умеренную боль. Не характерна и лихорадка, температура тела остается в нормальных пределах, иногда достигает субфебрильных цифр. Выраженная дегидратация проявляется снижением температуры тела.
Сильное обезвоживание характеризуется побледнением и сухостью кожных покровов, снижением тургора, цианозом губ и дистальных фаланг пальцев. Сухость характерна и для слизистых оболочек. С прогрессированием дегидратации отмечают осиплость голоса (снижается эластичность голосовых связок) вплоть до афонии. Черты лица заостряются, живот втягивается, под глазами проявляются темные круги, сморщивается кожа на подушечках пальцев и ладонях (симптом «рук прачки»). При физикальном исследовании отмечается тахикардия, артериальная гипотензия. Снижается количество мочи.
При дальнейшей потере жидкости (потеря более 10% массы тела) и ионов происходит прогрессирование дегидратации. Возникает анурия, значительная гипотермия, пульс в лучевой артерии не прощупывается, периферическое артериальное давление не определяется. При этом диарея и рвота становятся менее частыми в связи с параличом кишечной мускулатуры. Данное состояние называют дегидратационным шоком.
Дегидратация организма различается по стадиям: на первой стадии потеря жидкости не превышает 3% от массы тела, вторая и третья стадии подразумевает потерю в размере 3-6 и 6-9% массы тела соответственно, и на четвертой стадии (дигидратационный шок) потеря жидкости превышает 9% массы тела. Нарастание клинических проявлений холеры может прекратиться на любом этапе, течение может быть стертым. В зависимости от тяжести дегидратации и скорости нарастания потери жидкости различают холеру легкого, среднетяжелого и тяжелого течения. Тяжелая форма холеры отмечается у 10-12% пациентов. В случаях молниеносного течения развитие дегидратационного шока возможно в течение первых 10-12 часов.
Холера может осложняться присоединением других инфекций, развитием пневмонии, тромбофлебита и гнойного воспаления (абсцесс, флегмона), тромбозом сосудов брыжейки и ишемией кишечника. Значительная потеря жидкости может способствовать возникновению расстройств мозгового кровообращения, инфарктом миокарда.
Диагностика холеры
Тяжело протекающая холера диагностируется на основании данных клинической картины и физикального обследования. Окончательный диагноз устанавливают на основании бактериологического посева каловых или рвотных масс, кишечного содержимого (секционный анализ). Материал для посева необходимо доставить в лабораторию не позднее 3-х часов с момента получения, результат будет готов через 3-4 суток.
Существуют серологические методики выявления заражения холерным вибрионом (РА, РНГА, виброцидный тест, ИФА, РКА), но они не являются достаточными для окончательной диагностики, считаясь методами ускоренного ориентировочного определения возбудителя. Ускоренными методиками для подтверждения предварительного диагноза можно считать люминисцентно-серологический анализ, микроскопию в темном поле иммобилизованных О-сывороткой вибрионов.
Лечение холеры
Поскольку основную опасность при холере представляет прогрессирующая потеря жидкости, ее восполнение в организме является основной задачей лечения этой инфекции. Лечение холеры производится в специализированном инфекционном отделении с изолированной палате (боксе), оборудованной специальной койкой (койка Филипса) с весами и посудой для сбора испражнений. Для точного определения степени дегидратации ведут учет их объема, регулярно определяют гематокрит, уровень ионов в сыворотке, кислотно-щелочной показатель.
Первичные регидратационные мероприятия включают восполнение имеющегося дефицита жидкости и электролитов. В тяжелых случаях производится внутривенное введение полиионных растворов. После этого производят компенсаторную регидратацию. Введение жидкости происходит в соответствии с ее потерями. Возникновение рвоты не является противопоказанием к продолжению регидратации. После восстановления водно-солевого баланса и прекращения рвоты начинают антибиотикотерапию. При холере назначают курс препаратов тетрациклинового ряда, а в случае повторного выделения бактерий – хлорамфеникол.
Специфической диеты при холере нет, в первые дни могут рекомендовать стол №4, а после стихания выраженной симптоматики и восстановления кишечной деятельности (3-5-й лень лечения) — питание без особенностей. Перенесшим холеру рекомендовано увеличить в рационе содержащие калия продукты (курага, томатный и апельсиновый соки, бананы).
Прогноз и профилактика холеры
При своевременном и полном лечении после подавления инфекции наступает выздоровление. В настоящее время современные препараты эффективно действуют на холерный вибрион, а регидратационная терапия способствует профилактике осложнений.
Специфическая профилактика холеры заключается в однократной вакцинации холерным токсином перед посещением регионов с высоким уровнем распространения этого заболевания. При необходимости через 3 месяца производят ревакцинацию. Неспецифические меры профилактики холеры подразумевают соблюдение санитарно-гигиенических норм в населенных местах, на предприятиях питания, в районах забора вод для нужд населения. Индивидуальная профилактика заключается в соблюдении гигиены, кипячении употребляемой воды, мытье продуктов питания и их правильной кулинарной обработке. При обнаружении случая холеры эпидемиологический очаг подлежит дезинфекции, больные изолируются, все контактные лица наблюдаются в течение 5-ти дней на предмет выявления возможного заражения.
www.krasotaimedicina.ru
профилактика, симптомы диагностика и лечение
Краткая характеристика заболевания
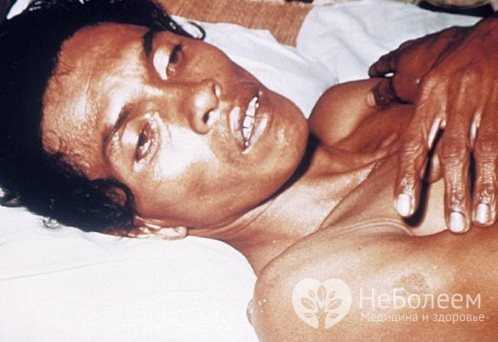 Холера относится к категории острых кишечных заболеваний. Холера начинает развиваться при попадании в организм воды или пищи, зараженной бактериями из семейства Vibrio cholerae. Болезнь имеет короткий инкубационный период (нередко проявляется уже в течение суток после заражения), сопровождается неприятными симптомами, при отсутствии лечения может привести к летальному исходу. Столь тяжелые последствия связаны с тем, что возбудитель холеры вырабатывает энтеротоксин, которые вызывает многочисленные нарушения в работе желудочно-кишечного тракта и приводит к сильному обезвоживанию организма по причине непрекращающейся диареи. Нередко холера провоцирует сильную рвоту, во время которой также нарушается водно-солевой обмен.
Холера относится к категории острых кишечных заболеваний. Холера начинает развиваться при попадании в организм воды или пищи, зараженной бактериями из семейства Vibrio cholerae. Болезнь имеет короткий инкубационный период (нередко проявляется уже в течение суток после заражения), сопровождается неприятными симптомами, при отсутствии лечения может привести к летальному исходу. Столь тяжелые последствия связаны с тем, что возбудитель холеры вырабатывает энтеротоксин, которые вызывает многочисленные нарушения в работе желудочно-кишечного тракта и приводит к сильному обезвоживанию организма по причине непрекращающейся диареи. Нередко холера провоцирует сильную рвоту, во время которой также нарушается водно-солевой обмен.
Холера относится к числу карантинных инфекций. При кипячении возбудители холеры погибают буквально в течение нескольких секунд, но в благоприятных для себя условиях они размножаются крайне быстрыми темпами. Во внешнюю среду бактерии холеры попадают с фекалиями и рвотными массами больного человека, а затем поражают здоровых людей водным, пищевым, контактно-бытовым или смешанным путем. Высокая восприимчивость к холере не раз становилась причиной масштабных эпидемий. В качества примера можно привести 1992 год, когда недостаточная и неэффективная профилактика холеры привела к появлению более 100 000 заболевших людей в Южной Индии и Бенгалии. В целом, за годы существования цивилизация данная инфекция унесла миллионы жизней и продолжает регулярно собирать свою страшную жатву в странах Африки и Юго-Восточной Азии. Тяжелая эпидемическая ситуация в этих регионах далеко не случайна. Дело в том, что холера, симптомы которой обычно проявляются после употребления зараженной воды или пищи, развивается наиболее интенсивно именно в тех местах, где существуют проблемы с обеззараживанием пресной воды и своевременной медицинской помощью.
Как холера попадает в организм человека?
При эпидемиях холеры источником бактерий становятся экскременты инфицированных людей. Чаще всего холерные эмбрионы обнаруживаются в прибрежных водах и соленой воде, откуда они проникают в городские канализации и прочие источники водоснабжения. Заметим также, что случайный контакт с заболевшим человеком холерой не приведет к заражению, поскольку заболевание не передается напрямую. Вместе с тем, возбудитель холеры может запросто проникнуть в организм в процессе совместного использования предметов личной гигиены, поэтому соблюдение элементарных мер предосторожности все же необходимо.
Симптомы холеры
Сразу отметим, что Симптомы холеры весьма многообразны. В некоторых случаях при диагнозе холера лечение вообще не требуется (сюда относятся ситуации с так называемым бессимптомным носительством), в то время как у других людей холера приводит к возникновению тяжелейших состояний и летальному исходу.
Инкубационный период редко продолжается более 5-6 дней. Начало болезни всегда острое, при этом выражены симптомы холеры:
- понос, который усиливается в ночные и утренние часы – стул при этом водянистый, не имеет неприятного запаха, со временем приобретает вид «рисового отвара»;
- обильную фонтанирующую рвоту;
- нарушение деятельности основных систем организма, интенсивность которых зависит от степени обезвоживания;
- отсутствие аппетита;
- снижение массы тела;
- постоянную жажду.
Если имеются подозрения, что у человека развивается холера, диагностика, в числе прочего, проводится на основании клинической картины развития заболевания. Специалисты выделяют 4 степени холеры:
- I степень – дегидротация выражена слабо;
- II степень – у больных отмечается падение жидкости до 6% от массы тела, ускорение СОЭ, уменьшение числа эритроцитов. Пациенты жалуются на головокружение, сухость во рту, жажду, резкую слабость. Кроме того, у них синеют пальцы рук, появляются судорожные подергивания мышц, осиплость голоса;
- III степень – при тяжелой холере, лечение предполагает постоянные контроль за артериальным давлением и температурой тела, поскольку вполне возможен внезапный коллапс жизненно важных систем. Потеря жидкости доходит до 9% от массы тела, у больных может полностью прекратиться выделение мочи. В крови заболевших людей отмечается снижение концентрации калия и хлора;
- IV степень — критическая потеря жидкости, развитие состояния прострации, шок. У пациентов заостряются черты лица, появляются темные круги вокруг глаз, кожа приобретает синюшный оттенок и становится липкой на ощупь. Тоны сердца приглушены, отмечается резкое падение артериального давления, снижение температуры тела до 34 градусов. Такая холера, симптомы которой свидетельствуют о многочисленных сбоях в работе основных систем, нередко заканчивается смертью больного.
Если вовремя не обратиться к врачу, то даже легкая холера может привести к многочисленным осложнениям: абсцессам, пневмонии, флегмонам, рожистым воспалениям и флебитам. По этой причине вы должны внимательно отслеживать появление настораживающих симптомов холеры после употребления пищи или воды и немедленно обращаться в медицинские учреждения для постановки точного диагноза.
Диагностика холеры
При диагностике холеры распознавание инфекции производится на основании характерного эпиданамнеза и клинической картины. Для подтверждения холеры используются бактериологические исследования испражнений, желудочного содержимого и рвотных масс. Кроме того, пациентам назначают лабораторные физико-химические анализы крови.
Лечение холеры
При подозрениях на наличие инфекции пациенты подлежат госпитализации. При явных признаках обезвоживания регидратационная терапия проводится немедленно в тех объемах, которые определяются состоянием больного. Обычно восстановительные мероприятия подразумевает пероральное введение жидкости. Также она может доставляться в желудок через тонкий зонд, если человек не в состоянии пить самостоятельно. В течение часа больной холерой должен употреблять не менее 1-1,5 л. жидкости. Если болезнь сопровождается сильной рвотой, то лечение холеры предполагает обязательное введение полионных растворов в кровь.
После нормализации состояния пациента продолжается коррекция потерь. Водно-солевую терапию заканчивают только после того, как испражнения примут нормальный каловый характер, а количество мочи превысит объем каловых масс. После прекращения рвоты при лечении холеры назначается тетрациклин или левомицетин внутривенно. Курс лечения холеры длится в течение 5 дней с 6-часовыми циклами. При своевременном обращении к врачу и адекватной помощи холера лечится успешно без каких-либо серьезных осложнений.
Профилактика холеры заключается в соблюдении санитарно-гигиенических правил, тщательном мытье продуктов, соблюдении установленных технологических норм на предприятиях общественного питания. Также настоятельно рекомендуем при профилактике холеры вам отказаться от употребления сырой воды из-под крана.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Знаете ли вы, что:Наши почки способны очистить за одну минуту три литра крови.
Вес человеческого мозга составляет около 2% от всей массы тела, однако потребляет он около 20% кислорода, поступающего в кровь. Этот факт делает человеческий мозг чрезвычайно восприимчивым к повреждениям, вызванным нехваткой кислорода.
Согласно исследованиям, женщины, выпивающие несколько стаканов пива или вина в неделю, имеют повышенный риск заболеть раком груди.
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Для того чтобы сказать даже самые короткие и простые слова, мы задействуем 72 мышцы.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Общеизвестный препарат «Виагра» изначально разрабатывался для лечения артериальной гипертонии.
Американские ученые провели опыты на мышах и пришли к выводу, что арбузный сок предотвращает развитие атеросклероза сосудов. Одна группа мышей пила обычную воду, а вторая – арбузный сок. В результате сосуды второй группы были свободны от холестериновых бляшек.
Самое редкое заболевание – болезнь Куру. Болеют ей только представители племени фор в Новой Гвинее. Больной умирает от смеха. Считается, что причиной возникновения болезни является поедание человеческого мозга.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Если бы ваша печень перестала работать, смерть наступила бы в течение суток.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Упав с осла, вы с большей вероятностью свернете себе шею, чем упав с лошади. Только не пытайтесь опровергнуть это утверждение.
Образованный человек меньше подвержен заболеваниям мозга. Интеллектуальная активность способствует образованию дополнительной ткани, компенсирующей заболевшую.
www.neboleem.net
Холера — описание болезни
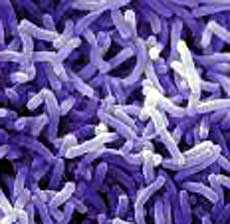
Холера – острое инфекционное заболевание, характеризующееся эпидемическим распространением в летне-осенний период и развитием в тяжелых случаях обильного поноса с быстрой потерей жидкости и солей, ведущих к обезвоживанию организма.
Является особо опасной инфекцией.
Причина болезни
Холера вызывается холерными вибрионами – изогнутыми палочками со жгутиком, который обусловливает их резко выраженную подвижность. Очень долго выживают в открытых водоемах, в которые стекают канализационные воды и когда вода прогревается более 17 ?С. Устойчивы к низким температурам, могут перезимовать в замерзших водоисточниках. На пищевых продуктах вибрионы выживают 2-5 дней, на помидорах и арбузах при солнечном свете – 8 ч. Быстро погибают под воздействием различных дезинфицирующих средств, моментально гибнут при кипячении. Очень чувствительны к кислотам, что используется при обеззараживании питьевой воды.
Источником холерных вибрионов является только человек, больной или вибриононоситель, приехавший из неблагополучного по холере региона.
Передача инфекции происходит фекально-оральным путем. Большинство эпидемий связано с употреблением загрязненной воды, однако в быту распространению болезни способствует прямое загрязнение пищи инфицированным калом и рвотными массами, которые при холере не имеют запаха и окраски, в результате чего у окружающих исчезает естественная брезгливость и стремление быстро очистить загрязненные предметы. Возможно заражение через рыбу, раков, выловленных в загрязненных водоемах и не подвергшихся должной термической обработке, так как в них вибрионы способны длительное время не только сохраняться, но и размножаться.
Восприимчивость людей к холере высокая. Заражению способствует сниженная кислотность желудочного содержимого, что происходит при обильном питье.
Холера характерна для Южной и Юго-Восточной Азии (Индия, Индонезия, Таиланд и др.). В 70-е годы она вышла из этого региона и приобрела массовое распространение. В 1970 г была эпидемия холеры в Астрахани, в 1994 году в Дагестане охватила 2321 человека, в 1995 году в значительной мере поразила Украину с выносами возбудителя в другие регионы. Она распространяется с большей легкостью, чем другие кишечные инфекции.
Процесс развития холеры
Воротами инфекции является пищеварительный тракт. Попав в желудок, холерные вибрионы часто погибают вследствие наличия там соляной кислоты. Заболевание развивается лишь тогда, когда холерные вибрионы преодолевают желудок и достигают тонкой кишки. Там они интенсивно размножаются и вырабатывают токсин, который вызывает интенсивное выделение тканевой жидкости в просвет тонкой кишки, достигающее 1 литра в течение часа. В результате происходит сгущение крови и обезвоживание тканей организма.
Стойкой невосприимчивости после перенесенной болезни не развивается, возможны повторные заболевания.
Признаки холеры
Инкубационный период длится от нескольких часов до 5 суток.
Болезнь начинается остро. Первым признаком холеры является внезапно начинающийся безболезненный понос. В большинстве случаев испражнения с самого начала носят водянистый характер. Они представляют собой мутновато-белую жидкость с плавающими хлопьями, не имеют запаха и по внешнему виду напоминают рисовый отвар. В тяжелых случаях начальный объем стула может превышать 1 литра. В ближайшие часы от начала заболевания потери жидкости могут составить несколько литров, что быстро ведет к тяжелому состоянию больного. Рвота появляется вслед за поносом внезапно, не сопровождается каким-либо напряжением и ощущением тошноты, очень быстро становится водянистой и также похожей по виду на рисовый отвар. Вскоре появляются сильные мышечные судороги, чаще в области икр.
Черты лица заостряются, глаза западают, кожа холодная на ощупь, легко собирается в складки и медленно расправляется. Голос становится сиплым и исчезает, появляется одышка, температура тела падает ниже нормы.
Наряду с тяжелыми случаями болезни бывают легкие, протекающие с умеренными потерями жидкости, и бессимптомные, при которых зараженный остается здоровым, но с калом выделяет холерные вибрионы.
Распознавание холеры
Диагноз первых случаев холеры в местности, где ее раньше не было, обязательно подтверждается лабораторно. Для исследования берут испражнения и рвотные массы. Материал собирают в индивидуальные, отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением, сосуд или листы пергаментной бумаги.
Неотложная помощь при холере
Первостепенная задача при любом поносе – возмещение потери жидкости и солей в соответствии со степенью обезвоживания. С этой целью рекомендуется питье, но не любой жидкости, а раствора – 1 чайная ложка поваренной соли, 4 чайные ложки сахара на 1 литр питьевой воды. Раствор принимают в слегка охлажденном виде по 100-150 мл каждые 20-30 мин общим объемом в 1,5 раза превышающем потери жидкости со рвотными массами и калом.
Все больные холерой и вибриононосители подлежат обязательной госпитализации в стационары с особым режимом.
Диспансеризация. Переболевшие в течение 1 года находятся под медицинским наблюдением. Обязательно исследование кала для исключения вибриононосительства.
Предупреждение холеры
В целях предотвращения заноса возбудителя холеры из-за рубежа осуществляется санитарный досмотр прибывающих оттуда транспортных средств, проводится бактериологическое обследование граждан, заболевших острыми кишечными инфекциями в течение 5 дней после прибытия из неблагополучных по холере стран.
Проводится исследование воды поверхностных водоемов на наличие холерных вибрионов.
После госпитализации больного или вибриононосителя в квартире проводится дезинфекция.
Лица, тесно общавшиеся с больным или вибриононосителем и страдающие заболеваниями желудочно-кишечного тракта, госпитализируются. Их выписывают после 5-дневного медицинского наблюдения и обследования на холерные вибрионы.
По теме статьи:
Найти ещё что-нибудь интересное:
www.doctorate.ru
описание, симптомы, лечение болезни и история ее развития
Холера (термин происходит от латинского cholera) — острая кишечная антропонозная инфекция, вызываемая бактериями вида Vibrio cholerae. Характеризуется фекально-оральным механизмом заражения, поражением тонкого кишечника, водянистой диареей, рвотой, быстрейшей потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти[en].
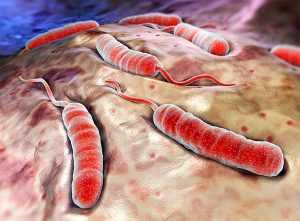
Холера распространяется, как правило, в форме эпидемий. Эндемические очаги располагаются в Латинской Америке[en], Африке, Индии (Юго-Восточной Азии). В связи со склонностью к тяжелому течению и способностью к развитию пандемий холера входит в группу болезней[en], на которые распространяются Международные медико-санитарные правила (карантинные инфекции).
Уже много веков холера остается одной из главных угроз населению Земли. Об этом сообщает Всемирная организация здравоохранения. Масштабная эпидемия не прекращается последние 5 лет на Гаити, после разрушительного землетрясения. И позитивных результатов по её преодолению пока нет.
Причины болезни
Известно более 140 серогрупп Vibrio cholerae; их разделяют на агглютинирующиеся типовой холерной сывороткой О1 (V. cholerae O1) и на не агглютинирующиеся типовой холерной сывороткой О1 (V. cholerae non 01) .
«Классическая» холера вызывается холерным вибрионом серогруппы О1 (Vibrio cholerae O1). Различают два биовара (биотипа) этой серогруппы: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor).
По морфологическим, культуральным и серологическим характеристикам они сходны: короткие изогнутые подвижные палочки, имеющие жгутик, грамотрицательные аэробы, хорошо окрашиваются анилиновыми красителями, спор и капсул не образуют, растут на щелочных средах (pH 7,6-9,2) при температуре 10-40 °C. Холерные вибрионы Эль-Тор в отличие от классических способны гемолизировать эритроциты барана (не всегда).
Каждый из этих биотипов по О-антигену (соматическому) (см. статью антигены) подразделяется на серотипы. Серотип Инаба (Inaba) содержит фракцию С, серотип Огава (Ogawa) — фракцию B и серотип Гикошима (правильнее Гикосима) (Hikojima) — фракции B и С. Н-антиген холерных вибрионов (жгутиковый) — общий для всех серотипов. Холерные вибрионы образуют холерный токсин (англ. CTX) — белковый энтеротоксин.
Vibrio cholerae non-01 вызывают различной степени тяжести холероподобную диарею, которая также может закончиться летальным исходом
Как пример можно привести большую эпидемию, вызванную Vibrio cholerae серогруппы О139 Bengal. Она началась в октябре 1992 года в порту Мадрас Южной Индии и, быстро распространясь по побережью Бенгалии, достигла Бангладеш в декабре 1992, где только за первые 3 месяца 1993 вызвала более чем 100000 случаев заболевания.
Причины возникновения холеры
Все способы передачи холеры являются вариантами фекально-орального механизма. Источником инфекции является человек — больной холерой и здоровый[en] (транзиторный) вибриононоситель, выделяющие в окружающую среду Vibrio cholerae с фекалиями и рвотными массами.
Большое значение для распространения заболевания играют здоровые вибриононосители. Соотношение носители/больные может достигать 4:1 при варианте Vibrio cholerae O1 и 10:1 при non-O1 Vibrio cholerae (НАГ-вибрионы).
Заражение происходит главным образом при питье необеззараженной воды, заглатывании воды при купании в загрязненных водоёмах, во время умывания. Заражение может происходить при употреблении пищи, инфицированной во время кулинарной обработки, её хранения, мытья или раздачи, особенно продуктами, не подвергающимися термической обработке (моллюски, креветки, вяленая и слабосоленая рыба). Возможен контактно-бытовой (через загрязненные руки) путь передачи. Кроме того, холерные вибрионы могут переноситься мухами.
При распространении заболевания важную роль играют плохие санитарно-гигиенические условия, скученность населения, большая миграция населения. Здесь надо отметить эндемичные и завозные очаги холеры. В эндемичных районах (Юго-Восточная Азия, Африка, Латинская Америка) холера регистрируется в течение всего года. Завозные эпидемии связаны с интенсивной миграцией населения. В эндемичных районах чаще болеют дети[en], так как взрослое население уже обладает естественно приобретённым иммунитетом. В большинстве случаев подъем заболеваемости наблюдают в теплый сезон.
Примерно у 4-5 % выздоровевших больных холерой формируется хроническое носительство вибриона в желчном пузыре. Это особенно характерно для лиц пожилого возраста.
После перенесенной болезни, в организме переболевших вырабатывается иммунитет, но это не исключает заражение другими серотипами Vibrio cholerae .
Инкубационный период холеры
Инкубационный период холеры длится от нескольких часов до 5 суток, чаще 24-48 часов. Тяжесть заболевания варьирует — от стёртых, субклинических форм до тяжёлых состояний с резким обезвоживанием и смертью в течение 24-48 часов.
По данным ВОЗ «многие пациенты, инфицированные V. cholerae, не заболевают холерой, несмотря на то, что бактерии присутствуют в их фекалиях в течение 7-14 дней. В 80-90 % тех случаев, когда развивается болезнь, она принимает формы легкой или средней тяжести, которые трудно клинически отличить от других форм острой диареи. Менее чем у 20 % заболевших людей развивается типичная холера с признаками умеренного или тяжелого обезвоживания».
Для типичной клинической картины холеры характерно
- Острое начало.
- Диарея: безболезненные обильные дефекации от 3 до 30 в сутки. В некоторых случаях объём испражнений может достигать 250 мл/кг от массы человека за 24 часа.
- Характерный стул: кашицеобразные или жидкие каловые массы, сначала бело-серого цвета затем бесцветные, без запаха и примеси крови, с плавающими хлопьями. Всё это напоминает «рисовый отвар».
- Рвота: сначала съеденной пищей, затем жидкая типа «рисового отвара».
- Повышение температуры: обычно отсутствует, в тяжёлых случаях температура понижена до 35-35,5 °С.
- Обезвоживание: жажда, сухость слизистых, заострившиеся черты лица, западающие глаза[en] — «лицо Гиппократа», снижение тургора кожи[en] — «руки прачки», гипотония, тахикардия, нитевидный пульс, слабость, заторможенность, ступор.
- Олигурия и анурия.
- Судорожные сокращения жевательных и икроножных мышц.
- Гипокалиемия: сердечные аритмии.
Степени обезвоживания
- I степень — потеря жидкости не превышает 3 % первоначальной массы тела.
- II степень — потеря 4 — 6 % первоначальной массы тела.
- III степень — потеря 7 — 9 % первоначальной массы тела.
- IV степень — более 9 % первоначальной массы тела.
При большой потере жидкости развивается алгид (латинское значение algidus «холодный») — симптомокомплекс, обусловленный обезвоживанием организма с потерей хлоридов натрия и калия и бикарбонатов, сопровождающийся гипотермией, гемодинамическими расстройствами, анурией, тоническими судорогами мышц конечностей, резкой одышкой.
Особенности холеры у детей
- Тяжелое течение.
- Раннее развитие и выраженность дегидратации.
- Чаще развивается нарушение ЦНС: заторможенность, нарушение сознания в виде ступора и комы.
- Чаще наблюдаются судороги.
- Повышенная склонность к гипокалиемии.
- Повышение температуры тела.
Осложнения при холере
- Гиповолемический шок.
- Острая почечная недостаточность: олигурия, анурия.
- Нарушение функции ЦНС: судороги, кома.
Диагностика холеры
- Данные анамнеза: эндемичный район, известная эпидемия.
- Клиническая картина
Лабораторная диагностика
Цель диагонстики: индикация Vibrio cholerae в испражнениях и/или рвотных массах, воде, определение агглютининов и вибриоцидных антител в парных сыворотках крови больных.
Метод
- Посев бактериологического материала (испражнения, рвотные массы, вода) на тиосульфат-цитрат-жёлчносолевой-сахарозный агар (английское значение TCBS), а также на 1 % щелочную пептонную воду; последущий пересев на вторую пептонную воду и высев на чашки со щелочным агаром.
- Выделение чистой культуры, идентификация.
- Реакция агглютинации со специфическими сыворотками.
Дифференциальный диагноз холеры
- Сальмонеллёзы.
- Дизентерия Зонне.
- Гастроэнтерит, вызванный кишечной палочкой.
- Вирусная диарея (ротавирусы).
- Отравление ядовитыми грибами.
- Отравление фосфорорганическими пестицидами.
Лечение холеры
Восстановление и поддержание циркулирующего объёма крови и электролитного состава тканей.
Проводится в два этапа:
1) Восполнение потерянной жидкости — регидратация (в объёме, соответствующем исходному дефициту массы тела).
2) Коррекция продолжающихся потерь воды и электролитов.
Может проводиться орально или парентерально. Выбор пути введения зависит от тяжести заболевания, степени обезвоживания, наличия рвоты. Внутривенное струйное введение растворов абсолютно показано больным с обезвоживанием III и IV степени.
Для оральной регидратации Всемирной Организацией Здравоохранения рекомендован следующий раствор:
| Составная часть | Концентрация, mmol/L |
| Натрий | 90 |
| Калий | 20 |
| Cl | 80 |
| Цитрат | 10 |
| Глюкоза | 110 |
Для начальной внутривенной регидратации у больных с выраженным обезвоживанием лучше всего подходит раствор Рингера (английское Ringers lactat). Гипокалиемия коррегируется дополнительным введением препаратов калия.
Сравнительная характеристика электролитного состава холерного стула и раствора Рингера (mml/L)
| Субстанция | Натрий | Калий | Cl | Основания |
| Стул | ||||
| Взрослые | 135 | 15 | 90 | 30 |
| Дети | 100 | 25 | 90 | 30 |
| Раствор Рингера | 130 | 4 | 109 | 28 |
Этиотропная терапия
Препаратом выбора является тетрациклин. Терапия тетрациклином начинается после устранения циркуляторных нарушений в дозе 500 мг. каждые 6 часов. Может применятся доксициклин 300 мг. однократно. Эти препараты не рекомендованы детям младше 8 лет. Эффективными препаратами также являются ципрофлоксацин и эритромицин.
Профилактика холеры
- Предупреждение заноса инфекции из эндемических очагов.
- Соблюдение санитарно-гигиенических мер: обеззараживание воды, мытьё рук, термическая обработка пищи, обеззараживание мест общего пользования и т. д.
- Раннее выявление, изоляция и лечение больных и вибрионосителей.
- Специфическая профилактика холерной вакциной и холероген-анатоксином. Холерная вакцина имеет короткий 3-6 месяцев период действия.
Противохолерные вакцины
В настоящее время имеются следующие пероральные противохолерные вакцины:
Вакцина WC/rBS — состоит из убитых целых клеток V. Cholerae О1 с очищенной рекомбинантной В-субъединицей холерного анатоксина (WC/rBS) — предоставляет 85-90-процентную защиту во всех возрастных группах в течение шести месяцев после приема двух доз с недельным перерывом.
Модифицированная вакцина WC/rBS — не содержит рекомбинантной В-субъединицы. Необходимо принимать две дозы этой вакцины с недельным перерывом. Вакцина лицензирована только во Вьетнаме.
Вакцина CVD 103-HgR — состоит из аттенуированных живых оральных генетически модифицированных штаммов V. Cholerae О1 (CVD 103-HgR). Однократная доза вакцины предоставляет защиту от V. Cholerae на высоком уровне (95 %). Через три месяца после приема вакцины защита от V. Cholerae El Tor была на уровне 65 %. Источник: энциклопедия Википедия . Там же см. дополнительную информацию о холере.
По теме статьи:
Найти ещё что-нибудь интересное:
www.doctorate.ru
Холера: симптомы, возбудители и причины болезни, профилактика и лечение
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
medside.ru
Холера — описание болезни
Холера (лат. cholera) — острая кишечная антропонозная инфекция, вызываемая бактериями вида Vibrio cholerae. Характеризуется фекально-оральным механизмом заражения, поражением тонкого кишечника, водянистой диареей, рвотой, быстрейшей потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти.
Распространяется, как правило, в форме эпидемий. Эндемические очаги располагаются в Африке, Латинской Америке, Индии (Юго-Восточной Азии).
Возникновение болезни Холера
Известно более 140 серогрупп Vibrio cholerae; их разделяют на агглютинирующиеся типовой холерной сывороткой О1 (V. cholerae O1) и на не агглютинирующиеся типовой холерной сывороткой О1 (V. cholerae non 01).
«Классическая» холера вызывается холерным вибрионом серогруппы О1 (Vibrio cholerae O1). Различают два биовара (биотипа) этой серогруппы: классический (Vibrio cholerae biovar cholerae) и Эль-Тор (Vibrio cholerae biovar eltor).
По морфологическим, культуральным и серологическим характеристикам они сходны: короткие изогнутые подвижные палочки, имеющие жгутик, грамотрицательные аэробы, хорошо окрашиваются анилиновыми красителями, спор и капсул не образуют, растут на щелочных средах (pH 7,6-9,2) при температуре 10-40 °C. Холерные вибрионы Эль-Тор в отличие от классических способны гемолизировать эритроциты барана (не всегда).
Каждый из этих биотипов по О-антигену (соматическому) подразделяется на серотипы. Серотип Инаба (Inaba) содержит фракцию С, серотип Огава (Ogawa) — фракцию B и серотип Гикошима (правильнее Гикосима) (Hikojima) — фракции B и С. Н-антиген холерных вибрионов (жгутиковый) — общий для всех серотипов. Холерные вибрионы образуют холерный токсин (англ. CTX) — белковый энтеротоксин.
Vibrio cholerae non-01 вызывают различной степени тяжести холероподобную диарею, которая также может закончиться летальным исходом.
Как пример можно привести большую эпидемию, вызванную Vibrio cholerae серогруппы О139 Bengal. Она началась в октябре 1992 в порту Мадрас Южной Индии и, быстро распространясь по побережью Бенгалии, достигла Бангладеш в декабре 1992, где только за первые 3 месяца 1993 вызвала более чем 100000 случаев заболевания.
Течение болезни Холера
Воротами инфекции является пищеварительный тракт. Холерные вибрионы часто погибают в желудке вследствие наличия там хлористоводородной (соляной) кислоты. Заболевание развивается лишь тогда, когда они преодолевают желудочный барьер и достигают тонкой кишки, где начинают интенсивно размножаться и выделять экзотоксин. В опытах на добровольцах установлено, что лишь огромные дозы холерного вибриона (10″ микробных клеток) вызывали у отдельных лиц заболевания, а после предварительной нейтрализации соляной кислоты желудка заболевание удавалось вызвать уже после введения 106 вибрионов (т. е. в 100 000 раз меньшей дозой).
Возникновение холерного синдрома связано с наличием у вибриона двух веществ:
1) белкового энтеротоксина — холерогена (экзотоксина) и
2) нейраминидазы.
Холероген связывается со специфическим рецептором энтероцитов — ганглиозидом.
Нейраминидаза, расщепляя кислотные остатки ацетилнейраминовой кислоты, образует из ганглиозидов специфический рецептор, усиливая тем действие холерогена. Комплекс холероген-специфический рецептор активирует аденилатциклазу, которая при участии и посредством стимулирующего действия простагландинов увеличивает образование циклического аденозинмонофосфата (АМФ). АМФ регулирует посредством ионного насоса секрецию воды и электролитов из клетки в просвет кишечника. В результате активации этого механизма слизистая оболочка тонкой кишки начинает секретировать огромное количество изотонической жидкости, которую не успевает всасывать толстая кишка. Начинается профузный понос изотонической жидкостью.
Грубых морфологических изменений клеток эпителия у больных холерой выявить не удается (при биопсии). Не удавалось обнаружить холерный токсин ни в лимфе, ни в крови сосудов, отходящих от тонкой кишки. В связи с этим нет данных о том, что токсин у человека поражает какие-либо другие органы, кроме тонкой кишки. Секретируемая тонкой кишкой жидкость характеризуется малым содержанием белка (около 1 г в 1 л), содержит следующие количества электролитов: натрия — 120 ± ±9 ммоль/л, калия — 19 ± 9, бикарбоната — 47 ± 10, хлоридов — 95 ± ±9 ммоль/л. Потеря жидкости достигает 1 л в течение часа. В результате наступает уменьшение объема плазмы со снижением количества циркулирующей крови и ее сгущением. Происходит перемещение жидкости из интерстициального во внутрисосудистое пространство, которое не может компенсировать продолжающихся потерь жидкой безбелковой части крови. В связи с этим быстро наступают гемодинамические расстройства, нарушения микроциркуляции, которые приводят к дегидратационному шоку и острой почечной недостаточности. Развивающийся при шоке ацидоз усиливается дефицитом щелочей.
Концентрация бикарбоната в фекалиях в два раза превышает его содержание в плазме крови. Наблюдается прогрессирующая потеря калия, концентрация которого в фекалиях в 3-5 раз выше по сравнению с таковой плазмы крови. Если вводить достаточное количество жидкости внутривенно, то все нарушения быстро исчезают. Неправильное лечение или отсутствие его приводят к развитию острой почечной недостаточности и гипокалиемии. Последняя, в свою очередь, может вызвать атонию кишечника, гипотензию, аритмию, изменения в миокарде. Прекращение выделительной функции почек ведет к азотемии. Нарушение кровообращения в мозговых сосудах, ацидоз и уремия обусловливают расстройство функций центральной нервной системы и сознания больного (сонливость, сопор, кома).
Симптомы болезни Холера
Инкубационный период холеры колеблется от нескольких часов до 5 сут (чаще 2-3 дня). По выраженности клинических проявлений различают стертую, легкую, средней тяжести, тяжелую и очень тяжелую формы, определяющиеся степенью обезвоживания. В. И. Покровский выделяет следующие степени обезвоживания: I степень, когда больные теряют объем жидкости, равный 1-3% массы тела (стертые и легкие формы), II степень — потери достигают 4-6% (форма средней тяжести). III степень — 7-9% (тяжелая) и IV степень обезвоживания с потерей свыше 9% соответствует очень тяжелому течению холеры. В настоящее время I степень обезвоживания встречается у 50-60% больных, II — у 20-25%, III — у 8-10%, IV — у 8-10%.
При стертых формах холеры может быть лишь однократно жидкий стул при хорошем самочувствии больных и отсутствии обезвоживания. В более выраженных случаях заболевание начинается остро, без лихорадки и продромальных явлений. Первыми клиническими признаками являются внезапный позыв на дефекацию и отхождение кашицеобразных или, с самого начала, водянистых испражнений. В последующем эти императивные позывы повторяются, они не сопровождаются болевыми ощущениями. Испражнения выделяются легко, интервалы между дефекациями сокращаются, а объем испражнений с каждым разом увеличивается. Испражнения имеют вид «рисовой воды»: полупрозрачные, мутновато-белой окраски, иногда с плавающими хлопьями серого цвета, без запаха или с запахом пресной воды. Больной отмечает урчание и неприятные ощущения в пупочной области. У больных с легкой формой холеры дефекация повторяется не чаще 3-5 раз за сутки, общее самочувствие остается у них удовлетворительным, незначительны ощущения слабости, жажды, сухости во рту. Длительность болезни ограничивается 1-2 днями.
При средней тяжести (обезвоживание II степени) болезнь прогрессирует, к поносу присоединяется рвота, нарастающая по частоте. Рвотные массы имеют такой же вид «рисового отвара», как и испражнения. Характерно, что рвота не сопровождается каким-либо напряжением и тошнотой. С присоединением рвоты обезвоживание — эксикоз — быстро прогрессирует. Жажда становится мучительной, язык сухим с «меловым налетом», кожа и слизистые оболочки глаз и ротоглотки бледнеют, тургор кожи снижается, количество мочи уменьшается вплоть до анурии. Стул до 10 раз в сутки, обильный, в объеме не уменьшается, а увеличивается. Возникают единичные судороги икроножных мышц, кистей, стоп, жевательных мышц, нестойкий цианоз губ и пальцев рук, охриплость голоса. Развивается умеренная тахикардия, гипотензия, олигурия, гипокалиемия. Заболевание в этой форме длится 4-5 дней.
Тяжелая форма холеры (III степень обезвоживания) характеризуется резко выраженными признаками эксикоза вследствие очень обильного (до 1-1,5 л за одну дефекацию) стула, который становится таковым уже с первых часов болезни, и такой же обильной и многократной рвоты. Больных беспокоят болезненные судороги мышц конечностей и мышц живота, которые по мере развития болезни переходят от редких клонических в частые и даже сменяются тоническими судорогами. Голос слабый, тонкий, часто чуть слышный. Тургор кожи снижается, собранная в складку кожа долго не расправляется. Кожа кистей и стоп становится морщинистой — «рука прачки». Лицо принимает характерный для холеры вид: заострившиеся черты лица, запавшие глаза, цианоз губ, ушных раковин, мочек ушей, носа. При пальпации живота определяются переливание жидкости по кишечнику, усиленное урчание, шум плеска жидкости. Пальпация безболезненна. Печень, селезенка не увеличены. Появляется тахипноэ, нарастает тахикардия до 110-120 уд/мин. Пульс слабого наполнения («нитевидный»), тоны сердца глухие, АД прогрессивно падает ниже 90 мм рт. ст. сначала максимальное, затем минимальное и пульсовое. Температура тела нормальная, мочеотделение уменьшается и вскоре прекращается. Сгущение крови выражено умеренно. Показатели относительной плотности плазмы, индекса гематокрита и вязкости крови на верхней границе нормы или умеренно увеличены. Выражены гипокалиемия плазмы и эритроцитов, гипохлоремия, умеренная компенсаторная гипернатриемия плазмы и эритроцитов.
Очень тяжелая форма холеры (ранее называвшаяся алгидной) отличается бурным внезапным развитием болезни, начинающейся с массивных беспрерывных дефекаций и обильной рвоты. Через 3-12 ч у больного развивается тяжелое состояние алгида, которое характеризуется снижением температуры тела до 34-35,5°С, крайней обезвоженностью (больные теряют до 12% массы тела — дегидратация IV степени), одышкой, анурией и нарушениями гемодинамики по типу гиповолемического шока. К моменту поступления больных в стационар у них развивается парез мышц желудка и кишечника, вследствие которого у больных прекращается рвота (сменяется судорожной икотой) и понос (зияющий анус, свободное истечение «кишечной воды» из заднепроходного отверстия при легком надавливании на переднюю брюшную стенку). Понос и рвота возникают вновь на фоне или после окончания регидратации. Больные находятся в состоянии прострации, сонливость переходит в сопор, далее в кому. Расстройство сознания совпадает по времени с нарушением дыхания — от частого поверхностного к патологическим типам дыхания (Чейна-Стокса, Биота). Окраска кожи у таких больных приобретает пепельный оттенок (тотальный цианоз), появляются «темные очки вокруг глаз», глаза запавшие, склеры тусклые, взгляд немигающий, голос отсутствует. Кожа холодная и липкая на ощупь, тело сведено судорогами (поза «борца» или «гладиатора» в результате общих тонических судорог). Живот втянут, при пальпации определяется судорожное сокращение прямых мышц живота. Судороги болезненно усиливаются даже при легкой пальпации живота, что вызывает беспокойство больных. Наблюдается выраженная гемоконцентрация — лейкоцитоз (до 20-109/л), относительная плотность плазмы крови достигает 1,035-1,050, индекс гематокрита 0,65-0,7 л/л. Уровень калия, натрия и хлора значительно снижен (гипокалиемия до 2,5 ммоль/л), декомпенсированный метаболический ацидоз. Тяжелые формы чаще отмечаются в начале и в разгаре эпидемии. В конце вспышки и в межэпидемическое время преобладают легкие и стертые формы, малоотличимые от поносов другой этиологии.
У детей в возрасте до 3 лет холера протекает наиболее тяжело. Дети хуже переносят обезвоживание. Кроме того, у них возникает вторичное поражение центральной нервной системы: наблюдаются адинамия, клонические судороги, конвульсии, нарушение сознания вплоть до развития комы. У детей трудно определить первоначальную степень дегидратации. У них нельзя ориентироваться на относительную плотность плазмы вследствие относительного большого внеклеточного объема жидкости. Целесообразно поэтому в момент поступления взвешивать детей для наиболее достоверного определения у них степени дегидратации. Клиническая картина холеры у детей имеет некоторые особенности: частое повышение температуры тела, более выраженные апатия, адинамия, склонность к эпилептиформным припадкам вследствие быстрого развития гипокалиемии. Длительность заболевания колеблется от 3 до 10 дней, последующие проявления его зависят от адекватности заместительного лечения электролитами. При экстренном возмещении потерь жидкости и электролитов нормализация физиологических функций происходит достаточно быстро и летальные исходы встречаются редко. Основные причины смерти при неадекватном лечении больных — это гиповолемический шок, метаболический ацидоз и уремия в результате острого некроза канальцев.
При нахождении больных в зонах высоких температур, способствующих значительной потере жидкости и электролитов с потом, а также в условиях сниженного потребления воды из-за повреждения или отравления источников водоснабжения, как и при других сходных причинах обезвоживания человека, холера протекает наиболее тяжело вследствие развития смешанного механизма дегидратации, возникающего из-за сочетания внеклеточного (изотонического) обезвоживания, характерного для холеры, с внутриклеточной (гипертонической) дегидратацией. В этих случаях частота стула не всегда соответствует тяжести болезни. Клинические признаки обезвоживания развиваются при немногочисленных дефекациях, и нередко в короткое время развивается значительная степень дегидратации, угрожающая жизни больного.
Массивное фекальное загрязнение водоисточников, употребление значительного количества инфицированной воды людьми, которые находятся в состоянии нервно-психического шока (стресса) или теплового перегревания, голодания и воздействия других факторов, снижающих резистентность организма к кишечным инфекциям, способствуют развитию смешанных инфекцияй: холеры в сочетании с шигеллезом, амебиазом, вирусным гепатитом, тифопаратифозными и другими заболеваниями. Холера имеет более тяжелое течение у больных с различными сопутствующими бактериальными инфекциями, сопровождающимися токсемией. Вследствие сгущения крови и уменьшения мочеотделения концентрация бактериальных токсинов становится более высокой, что обусловливает выраженную клиническую симптоматику сочетанного инфекционного процесса. Так, при сочетании холеры с шигеллезом на первый план выступают клинические признаки энтероколита и интоксикации — схваткообразные боли в животе и повышение температуры тела до фебрильных или субфебрильных цифр. Дефекация обычно сопровождается тенезмами, в испражнениях примесь слизи и крови («ржавый стул»). Выражен синдром острого дистального колита, отмечаются спазм, уплотнение и болезненность сигмовидной кишки. При ректороманоскопии в этих случаях выявляются характерные для дизентерии катарально-геморрагические проявления. Однако через несколько часов стремительно увеличивается объем испражнений, которые приобретают вид «мясных помоев». В большинстве случаев сопутствующая шигеллезная инфекция отягощает течение холеры, но у отдельных больных обе инфекции могут протекать благоприятно. При сочетании холеры с амебиазом диагноз кишечного амебиаза верифицируется нахождением тканевых форм дизентерийной амебы в фекалиях.
Основной клинической особенностью течения заболевания в этих случаях является длительность диареи, которая при отсутствии противопаразитарной терапии составляет, как правило, до 2-3 недель. Утяжеление холеры отмечается в тех случаях, когда она возникает у страдающих кишечной хронической формой амебиаза с рецидивирующим течением. У этих больных уже при поступлении определяются признаки амебного колита в виде вздутия живота, болей в правой подвздошной области, болезненности при пальпации утолщенной слепой кишки, хлопьев стекловидной слизи и примеси крови в испражнениях.
Тяжелое течение болезни наблюдается также при холере, возникшей у больного с тифопаратифозным заболеванием. Появление интенсивной диареи на 10-18-й день болезни опасно для больного в связи с угрозой кишечного кровотечения и перфорации язв в подвздошной и слепой кишках с последующим развитием гнойного перитонита.
Возникновение холеры у яиц с различными видами недостаточности питания и отрицательным балансом жидкости ведет к развитию болезни, особенностями которой являются меньшая по сравнению с обычным течением моноинфекции частота стула и умеренные его объемы, как и умеренное количество рвотных масс, ускорение процесса гиповолемии (шок!), азотемии (анурия!), гипокалиемии, гипохлоргидрии, других тяжелых нарушений электролитного баланса, ацидоза.
При кровопотерях, обусловленных различными травмами хирургического профиля, у холерных больных происходят ускоренное сгущение крови (кровопотери!), снижение центрального кровотока, нарушение капиллярного кровообращения, возникновение почечной недостаточности и последующей азотемии, а также ацидоза. Клинически эти процессы характеризуются прогрессивным падением артериального давления, прекращением мочеотделения, выраженной бледностью кожных покровов и слизистых оболочек, высокой жаждой и всеми симптомами обезвоживания, в последующем — расстройством сознания и патологическим типом
дыхания.
Диагностика болезни Холера
Во время, эпидемической вспышки диагноз холеры при наличии характерных проявлений болезни трудностей не представляет и может быть поставлен на основании лишь клинических симптомов. Диагноз первых случаев холеры в местности, где ее раньше не было, должен быть обязательно подтвержден бактериологически. В населенных пунктах, где уже зарегистрированы случаи холеры, больные холерой и острыми желудочно-кишечными заболеваниями должны выявляться активно на всех этапах оказания медицинской помощи, а также путем подворных обходов медицинскими работниками и санитарными уполномоченными. При выявлении больного желудочно-кишечным заболеванием принимаются срочные меры для его госпитализации.
Основной метод лабораторной диагностики холеры — бактериологическое исследование с целью выделения возбудителя. Серологические методы имеют вспомогательное значение и могут применяться в основном для ретроспективной диагностики. Для бактериологического исследования берут испражнения и рвотные массы. При невозможности доставить материал в лабораторию в первые 3 ч после взятия используют среды-консерванты (щелочная пептонная вода и др.). Материал собирают в индивидуальные отмытые от дезинфицирующих растворов судна, на дно которых помещают меньший по размерам, обеззараженный кипячением, сосуд или листы пергаментной бумаги. Выделения (10-20 мл) с помощью металлических обеззараженных ложек собирают в стерильные стеклянные банки или пробирки, закрывающиеся плотной пробкой. У больных гастроэнтеритом можно брать материал из прямой кишки при помощи резинового катетера. Для активного взятия материала используют ректальные ватные тампоны, трубки.
При обследовании реконвалесцентов и здоровых лиц, контактировавших с источниками инфекции, предварительно дают солевое слабительное (20-30 г магния сульфата). При пересылке материал укладывают в металлическую тару и перевозят в специальном транспорте с сопровождающим. Каждый образец снабжают этикеткой, на которой указывают имя и фамилию больного, название образца, место и время взятия, предполагаемый диагноз и фамилию забравшего материал. В лаборатории материал засевают на жидкие и плотные питательные среды для выделения и идентификации чистой культуры. Положительный ответ дают через 12-36 ч, отрицательный — через 12-24 ч. Для серологических исследований используют реакцию агглютинации и определение титра вибриоцидных антител. Лучше исследовать парные сыворотки, взятые с интервалом 6-8 дней. Из ускоренных методов лабораторной диагностики холеры используют методы иммунофлуоресценции, иммобилизации, микроагглютинации в фазовом контрасте, РНГА.
При клинической диагностике холеру необходимо дифференцировать от гастроинтестинальных форм сальмонеллеза, острой дизентерии Зонне, острых гастроэнтеритов, вызванных протеем, энтеропатогенными кишечными палочками, стафилококковых пищевых отравлений, ротавирусных гастроэнтеритов. Холера протекает без развития гастрита и энтерита и лишь условно можно относить ее к группе инфекционных гастроэнтеритов. Главное отличие состоит в том, что при холере нет повышения температуры тела и отсутствуют боли в животе. Важно уточнить порядок появления рвоты и поноса. При всех бактериальных острых гастроэнтеритах и токсических гастритах вначале появляется рвота, а затем спустя несколько часов — понос. При холере, наоборот, вначале появляется понос, а затем рвота (без других признаков гастрита). Для холеры характерна такая потеря жидкости с испражнениями и рвотными массами, которая в очень короткий срок (часы) достигает объема, практически не встречающегося при диареях другой этиологии — в тяжелых случаях объем теряемой жидкости может превышать массу тела больного холерой.
Лечение болезни Холера
Основными принципами терапии больных холерой являются:
а) восстановление объема циркулирующей крови;
б) восстановление электролитного состава тканей;
в) воздействие на возбудителя.
Лечение надо начинать в первые часы от начала болезни. При тяжелой гиповолемии необходимо немедленно проводить регидратацию путем внутрисосудистого введения изотонических полиионных растворов. Терапия больных холерой включает первичную регидратацию (пополнение воды и солей, потерянных до начала лечения) и корригирующую компенсаторную регидратацию (коррекция продолжающихся потерь воды и электролитов). Регидратация рассматривается как реанимационное мероприятие. Больных тяжелой формой холеры, нуждающихся в неотложной помощи, направляют в регидратационное отделение или палату сразу, минуя приемное отделение. В течение первых 5 мин у больного необходимо определить частоту пульса и дыхания, АД, массу тела, взять кровь для определения относительной плотности плазмы крови, гематокрита, содержания электролитов, степени ацидоза, а затем начать струйное введение солевого раствора.
Для лечения используют различные полиионные растворы. Наиболее апробированным является раствор «Трисоль» (раствор 5, 4, 1 или раствор №1). Для приготовления раствора берут апирогенную бидистиллирован-ную воду, на 1 л которой добавляют 5 г натрия хлорида, 4 г натрия гидрокарбоната и 1 г калия хлорида. Более эффективным в настоящее время считается раствор «Квартасоль», содержащий на I л воды 4,75 г натрия хлорида, 1,5 г калия хлорида, 2,6 г натрия ацетата и 1 г натрия гидрокарбоната. Можно использовать раствор «Ацесоль» -на 1 л апирогенной воды 5 г натрия хлорида, 2 г натрия ацетата, 1 г калия хлорида; раствор «Хлосоль» -на 1 л апирогенной воды 4,75 г натрия хлорида, 3,6 г натрия ацетата и 1,5 г калия хлорида и раствор «Лактосоль», содержащий на 1 л апирогенной воды 6,1 г натрия хлорида, 3,4 г натрия лактата, 0,3 г натрия гидрокарбоната, 0,3 г калия хлорида, 0,16 г кальция хлорида и 0,1 г магния хлорида. Всемирной организацией здравоохранения рекомендован «раствор ВОЗ» — на 1 л апирогенной воды 4 г натрия хлорида, 1 г калия хлорида, 5,4 г натрия лактата и 8 г глюкозы.
Полиионные растворы вводят внутривенно, предварительно подогретые до 38~40°С, со скоростью при II степени обезвоживания 40-48 мл/мин, при тяжелых и очень тяжелых формах (обезвоживание III-IV степени) начинают введение растворов со скоростью 80-120 мл/мин. Объем регидратации определяется исходными потерями жидкости, вычисляемыми по степени обезвоживания и массе тела, клинической симптоматикой и динамикой основных клинических показателей, характеризующих гемодинамику. В течение 1 — 1,5 ч проводят первичную регидратацию. После введения 2 л раствора дальнейшее введение проводят медленнее, постепенно уменьшая скорость до 10 мл/мин.
Чтобы вводить жидкость с необходимой скоростью, иногда приходится пользоваться одновременно двумя и более системами для одноразового переливания жидкости и вводить растворы в вены рук и ног. При наличии соответствующих условий и навыков больному ставят кавакатетер или проводят катетеризацию других вен. При невозможности венепункции делают венесекцию. Введение растворов является решающим в терапии тяжелобольных. Сердечные средства в этот период не показаны, а введение прессорных аминов (адреналин, мезатон и др.) противопоказано. Как правило, через 15-25 мин после начала введения растворов у больного начинают определяться пульс и АД, а через 30-45 мин исчезает одышка, уменьшается цианоз, теплеют губы, появляется голос. Через 4-6 ч состояние больного значительно улучшается. Он начинает самостоятельно пить. К этому времени объем введенной жидкости составляет обычно 6-10 л. При длительном введении раствора «Трисоль» могут развиться метаболический алкалоз и гиперкалиемия. При необходимости продолжать инфузионную терапию она должна проводиться растворами «Квартасоль», «Хлосоль» или «Ацесоль». Больным назначают калия оро-тат или панангин по 1-2 таблетке 3 раза в день, 10% растворы натрия ацетата или цитрата по 1 столовой ложке 3 раза в день.
Чтобы поддержать достигнутое состояние, проводят коррекцию продолжающихся потерь воды и электролитов. Вводить нужно такое количество растворов, сколько больной теряет с испражнениями, рвотными массами, мочой, кроме того, учитывают, что за сутки взрослый человек теряет с дыханием и через кожу 1-1,5 л жидкости. Для этого организуют сбор и измерение всех выделений. В течение 1-х суток приходится вводить до 10-15 л раствора и более, а за 3-5 дней лечения — до 20-60 л. Чтобы контролировать ход лечения, систематически определяют и заносят на карту интенсивной терапии относительную плотность плазмы; показатель гематокрита, выраженность ацидоза и др.
При появлении пирогенных реакций (озноб, повышение температуры тела) введение раствора не прекращают. К раствору добавляют 1% раствор димедрола (1-2 мл) или пипольфена. При резко выраженных реакциях назначают преднизолон (30-60 мг/сут).
Нельзя проводить терапию изотоническим раствором натрия хлорида, так как он не возмещает дефицита калия и натрия гидрокарбоната, может привести к гиперосмотичности плазмы с вторичным обезвоживанием клеток. Ошибочным является введение больших количеств 5% раствора глюкозы, что не только не устраняет дефицит электролитов, а, напротив, уменьшает их концентрацию в плазме. Не показано также переливание крови и кровезаменителей. Использование коллоидных растворов для регидратационной терапии недопустимо.
Больные холерой, у которых нет рвоты, должны получать в виде питья «Глюкосоль» («Регидрон») следующего состава: натрия хлорида -3,5 г, натрия бикарбоната-2,5 г, калия хлорида-1,5 г, глюкозы-20 г на 1 л питьевой воды. Глюкоза улучшает абсорбцию электролитов в тонком кишечнике. Целесообразно заранее заготавливать навески солей и глюкозы; их надо растворять в воде при температуре 40-42°С непосредственно перед дачей больным.
В полевых условиях может использоваться оральная регидратация сахарно-солевым раствором, для чего к 1 л кипяченой воды добавляют 2 чайные ложки поваренной соли и 8 чайных ложек сахара. Общий объем глюкозо-солевых растворов для оральной регидратации должен в 1,5 раза превышать количество потерянной со рвотой, испражнениями и перспирацией воды (до 5-10% от массы тела).
У детей до 2 лет регидратацию осуществляют капельной инфузией и продолжают 6-8 ч, причем в первый час вводят только 40% необходимого для регидратации объема жидкости. У маленьких детей возмещение потерь можно обеспечить вливанием раствора с помощью назогастрального зонда.
Детям с умеренной диареей можно давать питьевой раствор, в котором на 1 л воды 4 чайные ложки сахара, 3/4 чайной ложки поваренной соли и 1 чайная ложка питьевой соды с ананасовым или апельсиновым соком. В случае рвоты раствор дают чаще и маленькими порциями.
Водно-солевую терапию прекращают после появления испражнений калового характера при отсутствии рвоты и преобладания количества мочи над количеством испражнений в последние 6-12 ч.
Антибиотики, являясь дополнительным средством, сокращают продолжительность клинических проявлений холеры и ускоряют очищение от вибрионов. Назначают тетрациклин по 0,3-0,5 г через 6 ч в течение 3-5 дней или доксициклин 300 мг однократно. При отсутствии их или при их непереносимости можно проводить лечение триметопримом с сульф-метаксазолом (котримоксазолом) по 160 и 800 мг дважды в день в течение 3 дней или фуразолидоном по 0,1 г через 6 ч в течение 3-5 дней. Детям назначают триметоприм-сулъфометаксазол по 5 и 25 мг/кг массы тела
2 раза в день в течение 3 дней. Перспективны при лечении холеры фторхинолоны, в частности офлоксацин (таривид), широко применяемый в настоящее время при кишечных инфекциях, возбудители которых устойчивы к традиционно применяемым антибиотикам. Его назначают по 200 мг внутрь дважды в день в течение 3-5 дней. Вибриононосителям проводят пятидневный курс антибиотикотерапии. С учетом положительного опыта военных медиков США, применявших во Вьетнаме стрептомицин внутрь при упорном вибриовыделении, можно рекомендовать в этих случаях прием внутрь канамицина по 0,5 г 4 раза в день в течение 5 сут.
Специальной диеты для больных холерой не требуется. Переболевшим холерой в тяжелой форме в периоде реконвалесценции показаны продукты, содержащие соли калия (курага, томаты, картофель).
Больных, перенесших холеру, а также вибриононосителей выписывают из стационара после клинического выздоровления и трех отрицательных бактериологических исследований испражнений. Исследуют испражнения через 24-36 ч после окончания антибиотикотерапии в течение 3 дней подряд. Желчь (порции В и С) исследуют однократно. У работников пищевой промышленности, водоснабжения, детских и лечебно-профилактических учреждений испражнения исследуют пятикратно (на протяжении пяти дней) и желчь однократно.
Прогноз при своевременном и адекватном лечении, как правило, благоприятный. В идеальных условиях при неотложной и адекватной регидратации изотоническими полиионными растворами летальность достигает нуля, при этом серьезные последствия встречаются редко. Однако опыт показывает, что в начале эпидемических вспышек уровень летальности может достигать 60% в результате отсутствия в отдаленных районах апирогенных растворов для внутривенного введения, трудностей в организации неотложного лечения при наличии большого числа больных.
Профилактика болезни Холера
Комплекс профилактических мероприятий проводят в соответствии с официальными документами.
В организации профилактических мероприятий предусматриваются выделение помещений и схемы их развертывания, создание для них материально-технической базы, проведение специальной подготовки медицинских работников. Проводится комплекс санитарно-гигиенических мероприятий по охране источников водоснабжения, удалению и обеззараживанию нечистот, санитарно-гигиенический контроль за питанием и водоснабжением. При угрозе распространения холеры активно выявляют больных острыми желудочно-кишечными заболеваниями с обязательной их госпитализацией в провизорные отделения и однократным исследованием на холеру. Лица, прибывшие из очагов холеры без удостоверения о прохождении обсервации в очаге, подвергаются пятидневной обсервации с однократным исследованием на холеру. Усиливается контроль за охраной водоисточников и обеззараживанием воды. Проводится борьба с мухами.
Основные противоэпидемические мероприятия по локализации и ликвидации очага холеры:
а) ограничительные меры и карантин;
б) выявление и изоляция лиц, соприкасающихся с больными, вибриононосителями, а также с зараженными объектами внешней среды;
г) лечение больных холерой и вибриононосителей;
д) профилактическое лечение;
е) текущая и заключительная дезинфекции.
За лицами, перенесшими холеру или вибриононосительство, устанавливается диспансерное наблюдение, сроки которого определяются приказами Министерства здравоохранения. Профилактические и санитарно-гигиенические мероприятия в населенных пунктах проводятся в течение года после ликвидации холеры.
Для специфической профилактики применяют холерную вакцину и холероген-анатоксин. Вакцинацию проводят по эпидемическим показаниям. Вакцину, содержащую 8-10 вибрионов в 1 мл вводят под кожу, первый раз 1 мл, второй раз (через 7-10 дней) 1,5 мл. Детям 2-5 лет вводят 0,3 и 0,5 мл, 5- 10 лет — 0,5 и 0,7 мл, 10-15 лет — 0,7-1 мл соответственно. Холерогенанатоксин вводят однократно ежегодно. Ревакцинацию проводят по эпидемическим показаниям не ранее 3 мес после первичной иммунизации. Препарат вводят строго под кожу ниже угла лопатки. Взрослым вводят 0,5 мл препарата (для ревакцинации также 0,5 мл). Детям от 7 до 10 лет вводят 0,1 и 0,2 мл соответственно, 11 — 14 лет — 0,2 и 0,4 мл, 15-17 лет — 0,3 и 0,5 мл. Международное свидетельство о вакцинации против холеры действительно в течение 6 мес после вакцинации или ревакцинации.
К каким докторам следует обращаться при болезни Холера
Инфекционист
znaniemed.ru
