Клиническая диагностика остеоартроза | Компетентно о здоровье на iLive
Боль
Чаще всего для оценки болевого синдрома у больных с остеоартрозом используют визуальную шкалу боли (ВАШ Хаскиссона) и шкалу Ликерта. Результаты многочисленных исследований продемонстрировали их высокую информативность. Первая представляет собой вертикальную или горизонтальную прямую длиной 10 см (0 см — нет боли, 10 см — максимально выраженная боль), вторая — такую же прямую, на которой отложены «баллы боли» от 0 (нет боли) до 5 (максимально выраженная боль). Варианты «классических» аналоговых шкал — хроматическая аналоговая шкала и другие — редко используются в клинических исследованиях остеоартроза. Так как боль является субъективным симптомом, ее выраженность на соответствующей шкале пациент должен отмечать сам.
[8], [9], [10], [11]
Утренняя скованность
Утренняя скованность у больных с остеоартрозом — симптом непостоянный; по сравнению с больными ревматоидным артритом ее длительность значительно короче (не более 30 мин). Поэтому она имеет меньшее значение в оценке статуса больного остеоартрозом, чем, например, боль в суставах. N. Bellamy и WW Buchanan (1986) предложили пациентам с остеоартрозом самим оценить важность этого симптома. Большинство больных сочли утреннюю скованность умеренно важным симптомом. Учитывая небольшую продолжительность этого симптома, целесообразно оценивать его тяжесть, а не длительность (в отличие от ревматоидного артрита). Для облегчения оценки аналоговые шкалы адаптированы для показателя утренней скованности.
[12], [13], [14], [15], [16], [17], [18]
Время прохождения 50 футов
Этот показатель применим только при исследовании больных с остеоартрозом суставов нижних конечностей. Результаты исследования, проведенного N. Bellamy и WW. Buchanan (1984), показали, что даже у больных с гонартрозом и коксартрозом этот показатель малоинформативен, поэтому использование показателя времени прохождения 50 футов в клинических исследованиях у больных с остеоартрозом сомнительно.
Время подъема по лестнице
Аналогично предыдущему показатель времени подъема по лестнице применим лишь при поражении суставов нижних конечностей. Для него не определены стандарты (например, необходимое количество ступенек). Кроме того, ряд сопутствующих болезней (сердечно-сосудистые заболевания, болезни нервной системы) могут значительно влиять на выполнение данного теста. Таким образом, использование показателя времени подъема по лестнице при остеоартрозе также нецелесообразно.
Определение объема движений
[19], [20], [21], [22], [23], [24]
Расстояние между лодыжками
Расстояние между лодыжками при максимальном разведении нижних конечностей. Этот тест, характеризующий объем приведения в тазобедренном суставе, может быть достаточно информативен, если проводится умелым специалистом. Его информативность продемонстрирована в исследованиях эффективности НПВП у больных с коксартрозом. Однако, подобно другим показателям геометрии суставов, этот тест не рекомендуется использовать в клинических исследованиях.
Расстояние между медиальными мыщелками бедренных костей
Расстояние между медиальными мыщелками бедренных костей при максимальном разведении нижних конечностей — многоплановый тест, характеризующий объемы приведения и наружной ротации в тазобедренных суставах и объем сгибания в коленных — может быть информативен только в случае выполнения подготовленным специалистом. Аналогично предыдущему информативность этого показателя продемонстрирована в клиническом исследовании применения НПВП при остеоартрозе. Необходимость включения данного теста в протокол исследования сомнительна.
Индекс Дойла
Индекс Дойла представляет собой адаптированный индекс Ричи, разработанный специально для ревматоидного артрита и остеоартроза. Методика теста включает оценку по балльной системе чувствительности суставов при их пальпации, при движениях в них, а также оценку припухлости сустава. По непонятным причинам он не вызвал интереса у ревматологов, его информативность никто не определял. Не исключено, что после проведения дополнительных исследований индекс Дойла будет рекомендован для включения в протокол клинических исследований больных с генерализованным остеоартрозом.
[29], [30], [31], [32], [33], [34], [35], [36]
Оценка припухлости сустава
Оценка припухлости сустава представляется спорной, поскольку у больных с остеоартрозом она может быть обусловлена не только отечностью мягких тканей, но и разрастанием костной. В первом случае на фоне лечения можно ожидать динамику соответствующих показателей, во втором — нет. Несмотря на то, что измерение окружности суставов
[37], [38], [39], [40], [41], [42], [43], [44], [45]
Оценка кистевой силы
Оценка кистевой силы
[46], [47], [48], [49]
Потребление анальгетиков
При оценке эффективности симптоматических препаратов, применяемых в терапии остеоартроза, главным критерием является боль в суставах. В таких случаях для дополнительной оценки динамики болевого синдрома используют показатель приема анальгетиков. Обычно для этого применяют парацетамол. Наряду с исследуемым препаратом пациенту в ходе исследования рекомендуют при необходимости принимать парацетамол с обязательным заполнением специально разработанного дневника. Для дополнительной оценки влияния на болевой синдром препаратов, не относящихся к группе симптоматических (например, хондропротекторов), вместо парацетамола можно использовать НПВП с последующим пересчетом принимаемой дозы на эквивалент диклофенака. Учитывая более высокую частоту развития побочных эффектов при назначении НПВП, предпочтение все же следует отдавать парацетамолу. Для объективизации учета обезболивающих препаратов разрабатываются специальные контейнеры с микрочипом, помещенным в крышку, который записывает количество открываний контейнера.
Дозы НПВП, эквивалентные 150 мг диклофенака (Рекомендации Министерства здравоохранения Франции по проведению клинических исследований остеоартроза
НПВП | Доза, эквивалентная 150 мг диклофенака, мг |
Напроксен | 1100 |
Ибупрофен | 2400 |
Индометацин | 100 |
300 | |
Кетопрофен | 300 |
Пироксикам | 20 |
[50], [51], [52]
Общая оценка
Таким методом можно оценить:
- эффективность лечения,
- переносимость лечения,
- функциональную способность больного,
- выраженность болевого синдрома.
Первые три пункта независимо друг от друга оценивают врач и больной, последний — только больной. Обычно общая оценка осуществляется по балльной системе.
[53], [54], [55], [56]
Оценка здоровья
Методы оценки здоровья больных с остеоартрозом можно разделить на специфические и генерические. Такое деление несколько искусственно, однако оно позволяет дифференцировать методы, используемые для всех суставов одновременно (специфические) и для отдельных суставных групп (генерические).
[57], [58], [59], [60]
Индекс WOMAC (Western Ontario and McMaster Universities osteoarthritis Index)
Тест WOMAC представляет собой вопросник для самостоятельного заполнения больным, состоит из 24 вопросов, характеризующих выраженность боли (5 вопросов), скованность (2 вопроса) и функциональную способность (17 вопросов) больных с гонартрозом и коксартрозом. Для заполнения анкеты WOMAC требуется 5-7 мин. Индекс WOMAC — высокоинформативный показатель, который можно использовать для оценки эффективности медикаментозного и немедикаментозного (хирургического, физиотерапевтического) лечения.
[61], [62], [63], [64], [65], [66]
Альгофункииональные индексы (АФИ) Лекена
М. Lequesne разработал два АФИ — для остеоартроза коленного и тазобедренного суставов. Тесты Лекена также представляют собой вопросники для самостоятельного заполнения больным, вопросы разделены на три группы — боль или дискомфорт, максимальная дистанция ходьбы и повседневная активность. Вопрос, касающийся сексуальной сферы больного, который был включен автором в анкету для коксартроза, не обязателен для исследования эффективности противоревматических препаратов. Индексы Лекена были рекомендованы EULAR в качестве критерия эффективности при проведении клинических исследований у больных с остеоартрозом (WHO, 1985), а наряду с индексом WOMAC — для оценки эффективности так называемых медленно действующих препаратов (SADOA). Статистически информативность и надежность индексов WOMAC и Лекена одинакова.
Альгофункииональный индекс Драйзера
Альгофункииональный индекс Драйзера разработан специально для клинических исследований при остеоартрозе суставов кистей, представляет собой вопросник из десяти пунктов. Девять из десяти вопросов касаются функции суставов кистей, а десятый (насколько охотно пациент отвечает на рукопожатие) скорее отражает выраженность болевого синдрома. Индекс Драйзера — относительно новый и малоизученный тест, поэтому до выяснения степени его информативности и надежности лучше не включать его в протокол исследования.
[67], [68], [69], [70], [71], [72]
Анкета оценки здоровья
Анкета оценки здоровья (HAQ — Health Assessment Questionnaire) разработана в Стенфордском университете J. F. Fries и соавторами (1980), поэтому имеет еще и второе название — Стенфордская анкета. Анкета проста в использовании и может быть заполнена пациентом в течение 5-8 мин без вмешательства врача. Вопросы в анкете разделены на 2 категории: самообслуживание (одеться, встать с постели, личная гигиена и др.) и передвижение. Анкета информативна и надежна, рекомендуется использовать ее для оценки здоровья больного с генерализованным остеоартрозом.
[73], [74], [75], [76], [77]
AIMS
AIMS (Arthritis Impact Measurement Scale) разработана R.F. Meenan и соавторами (1980). 46 вопросов анкеты AIMS разделены на 9 категорий — подвижность, физическая активность, ловкость, социальная роль, социальная активность, повседневная жизнь, боль, депрессия, беспокойство. G. Griffiths и соавторы провели сравнительное исследование анкет WOMAC, HAQ и AIMS и обнаружили некоторое преимущество первой. Авторы рекомендуют использовать анкету WOMAC в исследованиях ОА коленного и/или тазобедренного суставов, а анкеты HAQ и AIMS — в исследованиях генерализованного остеоартроза.
[78], [79], [80], [81], [82], [83], [84]
FSI
FSI (Functional Status Index) разработан А.М. Jette, O.L. Deniston (1978) как часть Pilot Geriatric Arthritis Project. Существуют две версии FSI: «классическая», состоящая из 45 вопросов, классифицированных натри категории (зависимость, боль, повседневная активность), для заполнения которой требуется 60-90 мин, и укороченная (пересмотренная), состоящая из 18 вопросов, сгруппированных в 5 групп (общая подвижность, подвижность кисти, самообслуживание, работа по дому, межличностные контакты), для заполнения которой требуется 20-30 мин. Особенностью FSI является обязательное участие опрашивающего лица (врача, исследователя) при заполнении анкеты. FSI можно использовать при проведении клинических исследований у больных с генерализованным остеоартрозом, хотя предпочтение все же следует отдавать HAQ и AIMS.
[85], [86], [87]
Методы оценки качества жизни
К настоящему времени разработано несколько методов оценки качества жизни. В клинических исследованиях у больных с остеоартрозом можно использовать четыре из них — Short Form-36 (SF-36) Health Status Questionnaire, EuroQol, Health Utilities Index и Nottingham Health Profile.
Short Form-36 (SF-36) Health Status Questionnaire состоит из 36 вопросов для самостоятельного заполнения пациентом в течение 5 мин.. SF-36 и приведенная ниже анкета EuroQol разработаны таким образом, что они могут быть заполнены интервьюером по телефону или разосланы больным по почте.
EuroQol (European Quality of Life Questionnaire) состоит из двух частей — непосредственно вопросника из 5 вопросов и ВАШ, на которой пациент оценивает состояние своего здоровья.
Анкета Health Utilities Index была разработана специально для больных со злокачественными опухолями. Вопросы анкеты охватывают 8 признаков: зрение, слух, речь, подвижность, ловкость, познавательная способность, боль и дискомфорт, эмоции. Эту анкету очень редко используют для оценки качества жизни больных ревматического профиля. Обычно предпочтение отдают SF-36, реже — EuroQol.
Анкета Nottingham Health Profile включает 38 пунктов, разделенных на 6 секций: подвижность, боль, сон, социальная изоляция, эмоциональные реакции, уровень активности. Эту анкету больной также может заполнять самостоятельно. Как и предыдущую анкету, Nottingham Health Profile крайне редко используют в ревматологии.
[88], [89], [90], [91], [92]
Методы визуализации
К настоящему времени ни для одного лекарственного вещества не доказаны хондропротекторные свойства, которые определены как «…способность замедлять, останавливать или обращать дегенеративный процесс в гиалиновом хряше у больных остеоартрозом». Во многом это объясняется тем, что вопрос о способе идентификации феномена хондропротекции и возможностях в этом плане рентгенографии или альтернативных методов (артроскопия, МРТ) до сих пор широко не обсуждался.
Рентгенография
В последние годы появилось большое количество публикаций, посвященных рентгенографии суставов, пораженных остеоартрозом. Усовершенствованы методики съемки, появилось множество количественных (измерение ширины суставной щели) и полуколичественных (оценка в баллах, степенях) методов оценки рентгенограмм у больных с остеоартрозом. При проведении крупных контролированных исследований рентгенография — наиболее предпочтительный метод визуализации, который может косвенно охарактеризовать динамику морфологических изменений в тканях сустава, пораженного остеоартрозом.
[93], [94], [95], [96], [97], [98]
МРТ
Использование МРТ в контролированных исследованиях при остеоартрозе ограничено высокой ценой и малой доступностью. Более того, имеются данные о лишь частичной конкордантности повреждений суставного хряща, обнаруживаемых на МРТ и при артроскопии. L. Pilch и соавторы (1994) обнаружили ошибки в программном обеспечении компьютера, использовавшегося для волюметрических исследований суставного хряща при остеоартрозе. Таким образом, необходимо дальнейшее изучение возможностей МРТ при проведении клинических исследований больных с остеоартрозом.
[99], [100], [101], [102], [103]
Сцинтиграфия
P. Dieppe и соавторы (1993) подтвердили способность сцинтиграфии в прогнозировании сужения суставной щели при остеоартрозе. Однако ее роль в оценке динамики морфологических изменений в тканях пораженных суставов при проведении клинических исследований остается сомнительной.
[104], [105], [106], [107], [108], [109], [110], [111]
УЗИ
S.L. Myers и соавторы (1995) in vitro продемонстрировали, что высокочастотное УЗИ обеспечивает точное измерение толщины суставного хряща человека, а также воспроизводит точное изображение его поверхности Кроме того, УЗИ — достаточно доступный метод, не сопряженный с лучевой нагрузкой. Однако способность определять хондропротекторные свойства лекарственных веществ с помощью УЗИ не доказана. Требуется дальнейшее изучение возможностей УЗИ в этом направлении.
Артроскопия
Артроскопия дает наиболее достоверную информацию о состоянии суставного хряща и тканей полости сустава. Разработано большое количество систем оценки хондроскопии. Несмотря на это, высокая инвазивность метода резко ограничивает его использование в клинических исследованиях.
[112], [113], [114], [115], [116], [117], [118], [119], [120], [121], [122], [123]
ilive.com.ua
Остеоартроз (остеоартрит). Лечение и прогноз
Лечение. Цели лечения
• Обеспечить понимание больным своего заболевания и умение управлять им, научить использованию защиты суставов (избегать длительного стояния, приседаний и т.д.).• Уменьшить боль.
• Научить физическим упражнениям, поддерживающим функцию суставов.
• Улучшить функциональное состояние суставов.
• Предотвратить дальнейшее разрушение суставного хряща.
Оценка исходов остеоартрита
Исход заболевания и эффективность терапии оценивают по динамике боли в суставах, скованности, функциональной активности (индексы Lequesne, WOMAC) и качеству жизни больного (анкета SF-36, см. Приложение к статье Ревматоидный артрит).• Индекс Lequesne включает оценку боли в покое и при ходьбе (5 вопросов), максимально проходимого расстояния (1 вопрос) и повседневной активности (4 вопроса). Балльная оценка каждого вопроса суммируется и составляет счёт тяжести заболевания. Счёт в пределах 1—4 классифицируется как лёгкий OA, 5-7 -умеренный OA, 8—10 — тяжёлый OA, 11 — 13 — очень тяжёлый OA, 14 — крайне тяжёлый OA.
• Индекс WOMAC (Western Ontario and McMaster University, — опросник для самостоятельной оценки пациентом выраженности боли (в покое и при ходьбе — 5 вопросов), скованности (длительность и выраженность — 2 вопроса) и функциональной недостаточности в повседневной деятельности (17 вопросов). Оценка проводится по ВАШ в см — от 0 (нет симптомов/ограничений) до 10 (максимальная выраженность симптомов/ограничений), и затем все показатели суммируются.
• Анкета SF-36 оценивает влияние эмоционального и физического состояния пациента при выполнении работы или обычной повседневной деятельности.
Показание к госпитализации. Лечение больных с OA следует проводить в амбулаторных условиях, за исключением необходимости хирургического вмешательства или наличия выраженных болей в суставах.
Немедикаментозное лечение. Обучение больных
• Применение образовательных программ для больных позволяет усилить действие ЛС.• Умеренное уменьшение болевого синдрома и улучшение функции суставов обеспечивает регулярная связь с больным OA по телефону, обучение их самих и их супругов навыкам ежедневных тренировок. Обучение больных привлекает гуманным подходом к проблеме, а также невысокой стоимостью затрат. Эти немедикаментозные методы включены в европейские рекомендации по ведению больных с OA коленных суставов.
• В настоящее время обучение больных в лечении OA имеет невысокий уровень доказательности и указывает на необходимость дополнительных исследований.
Режим и физическая активность
Физические упражнения при OA способствуют снижению боли и сохранению функциональной активности суставов. Кроме того, физические упражнения необходимы больным с точки зрения профилактики сердечно-сосудистых заболеваний.• Полезны езда на велосипеде, плавание, прогулки. Беги подъём по лестнице нежелательны.
• При OA с поражением коленных суставов используют упражнения для укрепления силы четырёхглавой мышцы бедра, что приводит к достоверному уменьшению боли.
• Следует начинать с изометрических упражнений с постепенным переходом к упражнениям с противодействием, проводить в соответствии с индивидуальными возможностями больного.
• Необходимо учитывать противопоказания для занятий лечебной физкультурой у больных OA — как абсолютные (неконтролируемая аритмия, атриовентрикулярная блокада 3-й степени, недавние изменения на ЭКГ, нестабильная стенокардия), так и относительные (кардиомиопатия, пороки сердца, плохо контролируемая артериальная гипертензия).
Диета. В отличие от первичной профилактики OA, специальных исследований, подтверждающих роль снижения массы тела в задержке прогрессирования уже имеющегося OA, не проводили. Следует ориентировать больных на поддержание нормальной массы тела с позиции механической разгрузки суставов, а также профилактики сердечно-сосудистой патологии.
Применение специальных приспособлений
• Применение повязок или наколенников, фиксирующих колено в вальгусном положении, использование ортопедических стелек с приподнятым на 5—10° латеральным краем важно для уменьшения нагрузки на медиальные отделы коленного сустава. Указанные приспособления оказывают обезболивающий эффект и улучшают функцию суставов.• Применение ортезов и шинирование 1-го запястно-пястного сустава способствуют устранению подвывиха и улучшению функции кисти.
• С целью механической разгрузки суставов рекомендуют хождение с тростью, причём в руке, противоположной поражённой нижней конечности (специальные исследования по этому поводу отсутствуют; тем не менее использование трости внесено в международные рекомендации).
Физиотерапия
• Местное применение поверхностного холода или тепла способствует обезболивающему эффекту • Ультразвуковая терапия оказывает умеренный обезболивающий эффект при OA • Чрескожная электростимуляция нервов имеет достоверный, но непродолжительный анальгетический эффект •Доказательных сведений о преимуществах рефлексотерапии нет, поэтому её следует рекомендовать людям, предпочитающим нетрадиционные методы лечения.Медикаментозное лечение. Симптоматические лекарственные средства быстрого действия
• Парацетамол показан при умеренных болях (при OA без признаков воспаления ) с целью уменьшения боли. Дозу парацетамола подбирают индивидуально, но не более 2,0 г/сут, так как более высокие дозы сопровождаются развитием осложнений со стороны ЖКТ. В указанной дозе доказана безопасность применения парацетамола при OA в течение 2 лет.• НПВП показаны при OA в случае неэффективности парацетамола, а также при наличии признаков воспаления.
♦ Преимущества по эффективности какого-либо НПВП над другим не выявлено.
♦ Выбор НПВП определяется прежде всего его безопасностью в конкретных клинических условиях. Например, среди клинико-фармакологических свойств индометацина следует принять во внимание его отрицательное воздействие на метаболизм суставного хряща при OA.
♦ Осложнения со стороны ЖКТ — одни из наиболее серьёзных побочных эффектов НПВП. Относительный риск их возникновения варьирует у различных НПВП и дозозависим. Наименьшим риском развития желудочно-кишечного кровотечения обладают селективные ингибиторы ЦОГ-2. Их следует назначать при наличии следующих факторов риска развития нежелательных явлений: возраст старше 65 лет, наличие в анамнезе язвенной болезни или желудочно-кишечного кровотечения, одновременный приём ГК или антикоагулянтов, тяжёлые сопутствующие заболевания.
♦ Приём неселективных НПВП в сочетании с синтетическим простагландином мизопростолом в дозе 200— 800 мг/сут, несмотря на наличие положительного эффекта в отношении ЖКТ, имеет значительно более высокую стоимость лечения.
♦ НПВП при OA применяют только в период усиления болей, в отличие от их систематического приёма при воспалительных артритах. Доза НПВП при OA ниже, чем при артритах. Неселективные ингибиторы ЦОГ: ибу-профен по 400—600 мг 3 раза в сутки, кетопрофен по 100 мг/сут, диклофенак по 50 мг 2 раза в сутки, лорноксикам 12-16 мг/сут. Селективные ингибиторы ЦОГ-2: мелоксикам 7,5 мг/сут, нимесулид по 100 мг 2 раза в сутки, целекоксиб по 100 мг 1 —2 раза в сутки.
• Трамадол (опиоидный анальгетик, в первые дни по 50 мг/сут с постепенным увеличением дозы до 200—300 мг/сут) применяют в течение короткого периода для купирования сильной боли при условии неэффективности парацетамола или НПВП, а также невозможности назначения оптимальных доз этих ЛС.
Симптоматические лекарственные средства медленного действия
• Колхицин. Применяют в случае множественного поражения суставов при OA с признаками воспаления и выраженными болями, резистентным к другому лечению. Применение колхицина основано, с одной стороны, на обнаружении в указанных случаях OA кристаллов пирофосфата кальция в синовиальной жидкости, а с другой стороны — на свойстве колхицина тормозить дегрануляцию нейтрофилов, стимулированных кристаллами. Колхицин назначают в дозе 1 мг/сут.• Внутрисуставное введение глюкокортикоидов. Введение ГК в полость сустава показано при OA с симптомами воспаления. При OA ГК вводят только в коленные суставы. Эффект лечения, выражающийся в уменьшении боли и симптомов воспаления, длится от 1 нед до 1 мес. Применяюттриамцинолон (20-40 мг), метилпреднизолон (20-40 мг), бетаметазон (2-4 мг). Частоту введения не следует превышать более 2—3 в год. Более частое введение не рекомендуют ввиду прогрессирования разрушения хряща.
• Препараты, содержащие хондроитин сульфат и глюкозамина сульфат, уменьшают боли в суставах при ОА; эффект сохраняется в течение нескольких месяцев после их отмены, хорошо переносятся больными (принимаются перорально и парентерально). Получены данные об их возможном структурно-модифицирующем действии (замедление сужения суставной щели, образования остеофитов) при OA коленных суставов (хондроитин сульфат, глюкозамина сульфат), мелких суставов кистей (хондроитин сульфат), при остеоартрите у женщин постменопаузального возраста (глюкозамина сульфат).
♦ Хондроитин сульфат применяют по 750 мг 2 раза в сутки — первые 3 нед, затем по 500 мг внутрь 2 раза в сутки, длительность курса — 6 мес.
♦ Глюкозамина сульфат назначают внутрь по 1500 мг/сут (однократно) или в/м 2—3 раза в неделю, общий курс 4-12 нед, курсы повторяют 2— 3 раза в год.
• Производные гиалуроната применяют для внутрисуставного введения. В настоящее время применяют 2 препарата гиалуроната: низкомолекулярный (мол. масса 500-730 килодальтон) и высокомолекулярный (мол. масса 6000 килодальтон). Оба препарата уменьшают боли в коленных суставах, эффект длится от 60 дней до 12 мес. Лечение хорошо переносится, очень редко при их введении боли в суставе могут усиливаться по типу псевдоподагрической атаки.
Насонов Е.Л.
medbe.ru
Применение Артрадола в восстановительном лечении больных посттравматическим остеоартрозом коленных суставов
Введение
Остеоартроз (ОА) – это гетерогенная группа заболева- ний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исхо- дами, при которой в патологический процесс вовлекаются хрящ, субхондральная кость, связки, капсула, синовиальная оболочка и околосуставные мышцы. Остеоартроз является одним из самых распространенных заболеваний суставов. Им страдает около 14 % взрослого населения [2, 8].Среди всех заболеваний суставов остеоартроз имеет наибольшее медико-социальное значение, так как приводит к снижению «качества жизни» больного, а в ряде случаев &mdash к инвалидизации [4]. По причинам нетрудоспособности после 50 лет ОА занимает 2 место. Чаще и раньше поражается коленный сустав, так как является опорным, на который падает наибольшая осевая нагрузка [3].
Основными факторами, способствующими развитию ОА коленных суставов, являются физические нагрузки и травмы. Установлено, что это заболевание чаще встречается у лиц, занимающихся тяжелым физическим трудом. Несоответствие между механической нагрузкой на суставной хрящ и способностью выдерживать эту нагрузку приводит к его деструкции. Так же большую роль в развитии ОА коленных суставов играют травмы. Длительные многократные травматические воздействия на суставной хрящ являются причиной его истончения, разволокнения и отслойки, что приводит к развитию посттравматического гонартроза [7].
Особой группой риска в отношении развития ОА коленных суставов являются спортсмены. Предельные физические нагрузки и высокий уровень травматизма способствует более раннему развитию дегенеративно-дистрофических изменений в структурах коленного сустава. Лечение остеоартроза у действующих спортсменов и ветеранов спорта является чрезвычайно важной проблемой [5].
Традиционно лечение ОА коленных суставов является комплексным и включает применение медикаментозных средств и немедикаментозных методов лечения. В настоящее время существуют препараты замедленного действия, так называемые SYSADOA (Symptomatic Slow Acting Drugsfor Osteo Artritis), обладающие симптом-модифицирующим и, предположительно, структурно-модифицирующим действием на суставной хрящ. Типичным представителем данной группы препаратов является хондроитин-сульфат. Изучение эффективности применения средств, относящихся к группе хондропротекторов, у больных с остеоартрозом коленных суставов представляет особый интерес как в ревматологической практике, так и в практике спортивной медицины [1, 9].
Цель исследования: оценить эффективность, переносимость и безопасность применения Артрадола (хондроитин-сульфата) у пациентов – ветеранов спорта с посттравматическим остеоартрозом коленных суставов.
Материалы и методы
Исследование проводили на базе хирургического отделения ФАУ МО РФ ЦСКА. В исследовании приняли участие 30 пациентов (7 мужчин и 23 женщины) – ветеранов спорта, с достоверным диагнозом остеоартроза коленных суставов 1–3 рентгенологических стадий по Kellegren–Lowrence.
Средний возраст составил 56,4±18,6 лет. Больные были разделены на 2 группы: I группа – больные с остеоартрозом коленных суставов 1–2 ст., II группа – больные с остеоартрозом коленных суставов 3 ст.
Критериями включения в исследование являлись: подписанное пациентом информированное согласие, интенсивность боли в исследуемом суставе не менее 40 мм по визуальной аналоговой шкале (ВАШ).
Дизайном исследования предусмотрено 5 визитов. При визитах 1, 3, 5 (вступление в исследование, окончание курса лечения, окончание периода наблюдения соответственно) проводилось анкетирование пациентов.
Для оценки эффективности лечения использовали индекс WOMAC. Индекс WOMAC – это общепринятая анкета,
состоящая из 24 вопросов, распределенных на 3 субшкалы:
1 – болевая симптоматика (5 вопросов),
2 – выраженность ригидности суставов (2 вопроса),
3 – проявление физической активности и степень ограничения подвижности
коленных суставов (17 вопросов) [5].
Выраженность симптомов заболевания оценивалась самим пациентом с использованием визуально-аналоговой шкалы (ВАШ).
Лечение проводили в соответствии с инструкцией по применению препарата: препарат вводился внутримышечно в дозе 0,1 г 1 раз в день, через сутки, с 4-й инъекции, при хорошей переносимости, доза увеличивалась до 0,2 г. Курс лечения – 30 инъекций. Период наблюдения после лечения составлял 90 дней.
Исследование проведено с соблюдением прав, предусмотренных ст. 7 Международной Конвенции гражданских и политических прав, Федеральным Законом 1998 года №86-ФЗ «О лекарственных средствах», приказом Минздрава РФ 2003 года № 266 «Об утверждении правил клинической практики в РФ».
Статистический анализ проведен с использованием общепринятых методик.
Результаты исследования и их обсуждение
Демографические данные пациентов, участвовавших в исследовании, представлены в таблице 1.
Все пациенты полностью завершили исследование.
Таблица 1. Демографические данные пациентов
| Показатель | Группа 1 (n = 13) | Группа 2 (n = 17) | ||||
|---|---|---|---|---|---|---|
| Пол (м/ж) | 9/4 | 14/3 | ||||
| Возраст | 47 ± 9 | 62 ± 12 | ||||
| Суммарное значение шкалы по WOMAC | 1106 | 1374 | ||||
| Примечание: n — число пациентов. | ||||||
Рис. 1. Динамика индекса WOMAC во I группе
Анализ показателей индекса WOMAC в исследуемых группах в динамике выявил следующие
изменения:
отмечено снижение показателей индекса по всем трем субшкалам к 60 дню исследования (окончание лечения – визит 3) в I группе – боль – с 232±88 мм до
140±61 мм, скованность – с 99±23 мм до 62±19 мм, функция
– с 775±224 мм до 639±171 мм; во II группе – боль с 272±94 мм
до 210±59 мм, скованность – с 118±28 мм до 88±22 мм, функция – с 984±243 мм до 745±201 мм.
Кроме того, отмечено дальнейшее снижение индекса WOMAC после курса лечения в периоде наблюдения (150 день исследования– визит 5). Полученные данные графически отражены на рис. 1, 2.
Рис. 2. Динамика индекса WOMAC во II группе
Также, была проведена оценка динамики суммарного индекса WOMAC в обеих исследуемых группах. В результате установлено, что наибольшее снижение его показателя произошло у пациентов I группы: к 60 дню исследования (визит 3) на 42%, к 150 дню исследования (визит 5) – на 67% (по отношению к исходному показателю при визите 1), а во II группе – на 24% и 48%, соответственно.
Рис. 3. Сравнительный анализ суммарного индекса WOMAC в обеих группах
Таким образом, сравнительный анализ динамики изменения суммарного индекса WOMAC показал, что эффективность лечения Артрадолом выше в I группе больных, чем во II группе (рис. 3).
Как видно из таблицы 2, большая часть пациентов в обеих группах оценивает эффективность лечения – «хорошо» (62% и 76% соответственно), во II группе – 2 пациента (12%) дали оценку «без изменений».
В ходе исследования у одного пациента (3%) лечение осложнилось аллергическим дерматитом, симптомы которого были купированы десенсибилизирующими препаратами.
Таблица 2. Оценка эффективности терапии пациентом
| Оценка | Группа 1 (n = 13) | Группа 2 (n = 17) |
|---|---|---|
| Очень хорошо | 5 (38%) | 2 (12%) |
| Хорошо | 8 (62%) | 13 (76%) |
| Без изменений | — | 2 (12%) |
| Ухудшение | — | — |
| Значительное ухудшение | — | — |
Заключение
Как показали полученные данные, препарат «Артрадол» является эффективным в лечении остеоартроза коленных суставов. В ходе исследования подтверждено его симптоммодифицирующее действие, проявляющееся в уменьшении интенсивности боли, улучшении функции суставов. Так же подтверждено его замедленное действие, проявляющееся в уменьшении интенсивности боли после окончания курса лечения. При сравнительном анализе динамики индекса WOMAC установлена его большая эффективность при начальных стадиях ОА.
Таким образом, Артрадол является эффективным препаратом и рекомендуется спортивным врачам и врачам общей практики для лечения пациентов с посттравматическим остеоартрозом коленных суставов.
- Алексеева Л. И., Чичасова Н. В., Беневоленская Л. И. и соавт. Перспективы комбинированной хондропротективной терапии остеоартроза // Научнопрактическая ревматология. 2004, № 4, с. 77–79.
- Галушко Е. А., Большакова Т. Ю., Виноградова И. Б. и др. Структура ревматических заболеваний среди взрослого населения России по данным эпидемиологического исследования // Научно-практическая ревматология. 2009. № 1. С. 11–17.
- Иониченок Н. Г., Карусинов П. С. и соавт. Клинико-инструментальная оценка влияния фармакотерапии на течение остеоартрозаколенных суставов // Научно-практическая ревматология. 2007, № 1, с. 69–75.
- Новик А.А., Ионова Т.И. Руководство по исследованию качества жизни в медицине/ Под ред. академика РАМН Ю.Л. Шевченко. – М: ОЛМА-Медиагрупп, 2007. – С. 169–170.
- Третьяков В. Б. Оптимизация диагностики и лечения посттравматической нестабильности коленного сустава у спортсменов /Самарский гос. мед. ун-т: Автореф. дис. . канд. мед. наук: 14.00.22.- Самара,2000.-24 с.
- Bellamy N., Buchanan W. W., Goldsmith C. H., Bellamy N. Validation study of WOMAC: a health status instrument for measuring clinically important patient relevant outcomes to antirheumatic drug therapy in patients with osteoarthritis of the hip or knee // J. Rheumatol. 1988. № 15. Р. 1833–1840.
- Shelbourne K. D. et al. Outcome of untreated traumatic articular cartilage defects of the knee: a natural history study // J Bone Joint Surg Am. 2003. № 85. P. 8–16.
- Michael W. P. et al. The Epidemiology, Etiology, Diagnosis, and Treatment of Osteoarthritis of the Knee // Dtsch. Arztebl. Int. 2010; № 107. Р. 152–162.
- Zhang W., Doherty M., Leeb BF. еt.al. «EULAR evidence based recommendations for the managementof hand osteoarthritis: report of task force of the EULAR Standing Committee for InternationalClinical Studies Including Therapeutic (ESCISIT)» Ann. Rheum. Dis.,2007, 66: 377–388.
ЛИТЕРАТУРА
xn--80aam2aojap.xn--p1ai
Индексы состояния полости рта Методы оценки зубных отложений
Индекс Федорова-Володкиной (1968) до недавнего времени широко применялся в нашей стране.
Гигиенический индекс определяют по интенсивности окраски губной поверхности шести нижних фронтальных зубов йод-йодисто-калиевым раствором, оценивают по пятибалльной системе и рассчитывают по формуле:
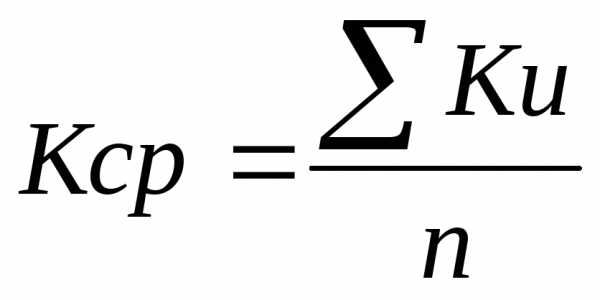 ,
,
где Кср. – общий гигиенический индекс очистки; Кu – гигиенический индекс очистки одного зуба; n – количество зубов.
Окрашивание всей поверхности коронки означает 5 баллов; 3/4 – 4 балла; 1/2 – 3 балла; 1/4 – 2 балла; отсутствие окрашивания – 1 балл.
В норме гигиенический индекс не должен превышать 1.
Индекс Грина-Вермиллиона (Green, Vermillion, 1964). Упрощенный индекс гигиены полости рта (OHI-S) заключается в оценке площади поверхности зуба, покрытой налетом и/или зубным камнем, не требует использования специальных красителей. Для определения OHI-S исследуют щечную поверхность 16 и 26, губную поверхность 11 и 31, язычную поверхность 36 и 46, перемещая кончик зонда от режущего края в направлении десны.
Отсутствие зубного налета обозначается как 0, зубной налет до 1/3 поверхности зуба – 1, зубной налет от 1/3 до 2/3 – 2, зубной налет покрывает более 2/3 поверхности эмали – 3. Затем определяется зубной камень по такому же принципу.
Формула для расчета индекса.
где n – количество зубов, ЗН – зубной налет, ЗК – зубной камень.
Налет: | Камень: | ||
0 — | нет | 0 — | нет |
1 — | на 1/3 коронки | 1 — | наддесневой камень на 1/3 коронки |
2 — | на 2/3 коронки | 2 — | наддесневой камень на 2/3 коронки |
3 — | > 2/3 коронки | 3 — | наддесневой камень > 2/3 коронки или поддесневой зубной камень, окружающий пришеечную часть зуба |
Значение | Оценка индекса | Оценка гигиены полости рта |
0 — 0,6 | Низкий | Хорошая |
0,7 — 1,6 | Средний | Удовлетворительная |
1,7 — 2,5 | Высокий | Неудовлетворительная |
> 2,6 | Очень высокий | Плохая |
Индекс Силнес-Лоу (Silness, Loe, 1967) учитывает толщину налета в придесневой области на 4-х участках поверхности зуба: вестибулярная, язычная, дистальная и мезиальная. После высушивания эмали кончиком зонда проводят по ее поверхности у десневой борозды. Если к кончику зонда не прилипает мягкое вещество, индекс налета на участке зуба обозначается как – 0. Если визуально налет не определяется, но становится видимым после движения зонда – индекс равен 1. Бляшка толщиной от тонкого слоя до умеренного, видимая невооруженным глазом оценивается показателем 2. Интенсивное отложение зубного налета в области десневой борозды и межзубного промежутка обозначается как 3. Для каждого зуба индекс вычисляется делением суммы баллов 4-х поверхностей на 4.
Общий индекс равен сумме показателей всех обследованных зубов, деленной на их количество.
Индекс зубного камня(CSI)(ENNEVER’ и соавт., 1961). Определяется над- и поддесневой зубной камень на резцах и клыках нижней челюсти. Дифференцировано исследуются вестибулярная, дистально-язычная, центрально-язычная и медиально-язычная поверхности.
Для определения интенсивности зубного камня используется шкала от 0 до 3 для каждой исследуемой поверхности:
0 — нет зубного камня
1 — определяется зубной камень меньше чем 0.5мм ширины и/или толщины
2 — ширина и/или толщина зубного камня от 0.5 до 1мм
3 — ширина и/или толщина зубного камня более 1мм.
Формула для расчета индекса:
Индекс Рамфьерда(S. Ramfjord, 1956) как часть периодонтального индекса предполагает определение зубного налета на вестибулярных, язычных и небных поверхностях, а также апроксимальных поверхностях 11, 14, 26, 31, 34, 46 зубов. Метод требует предварительного окрашивания раствором бисмарка коричневого. Оценка в баллах производится следующим образом:
0 — отсутствие зубной бляшки
1 — зубная бляшка присутствует на некоторых поверхностях зуба
2 — зубная бляшка присутствует на всех поверхностях, но покрывает более половины зуба
3 — зубная бляшка присутствует на всех поверхностях, но покрывает более половины.
Индекс вычисляют путем деления общей суммы баллов на количество обследованных зубов.
Индекс Нави (I.M.Navy, E.Quiglty, I.Hein, 1962). Подсчитывают индексы окраски тканей в ротовой полости, ограниченной губными поверхностями передних зубов. Перед исследованием рот ополаскивают 0.75% раствором основного фуксина. Подсчет проводят следующим образом:
0 — отсутствие бляшки
1 — бляшка окрашивалась лишь у десневой границы
2 — выражена линия бляшки на десневой границе
3 — десневая треть поверхности покрыта бляшкой
4 — 2/3 поверхности покрыты бляшкой
5 — больше чем 2/3 поверхности покрыты бляшкой.
Индекс высчитывали в переводе на среднее число на один зуб одного субъекта.
Индекс Турески (S.Turesky, 1970). Авторы использовали систему подсчета Quigley-Hein на губных и язычных поверхностях всего ряда зубов.
0 — отсутствие бляшки
1 — отдельные пятна бляшки в пришеечном районе зуба
2 — тонкая непрерывная полоса бляшки (до 1 мм) в пришеечной части зуба
3 — полоса бляшки шире 1мм, но покрывает менее 1/3 коронки зуба
4 — бляшка покрывает больше 1/3, но меньше 2/3 коронки зуба
5 — бляшка покрывает 2/3 коронки зуба или больше.
Индекс Арним (S.Arnim, 1963) при оценке эффективности различных процедур гигиены полости рта определял количество бляшки, присутствующей на губных поверхностях четырех верхних и нижних резцов, окрашенных эритрозином. Этот район фотографируют и проявляют с увеличением в 4 раза. Очертания соответствующих зубов и окрашенных масс переводят на бумагу и эти участки определяют планимером. Затем вычисляют процент поверхности, покрытой бляшкой.
Индекс эффективности гигиены (Podshadley, Haby, 1968) требует применения красителя. Затем проводится визуальная оценка щечных поверхностей 16 и 26, губных – 11 и 31, язычных – 36 и 46 зубов. Обследуемая поверхность условно делится на 5 участков:1– медиальный,2— дистальный3— серединно-окклюзионный,4– центральный,5— серединно-пришеечный.
0 — отсутствие окрашивания
1 — имеется окрашивание любой интенсивности
Индекс рассчитывается по формуле:
г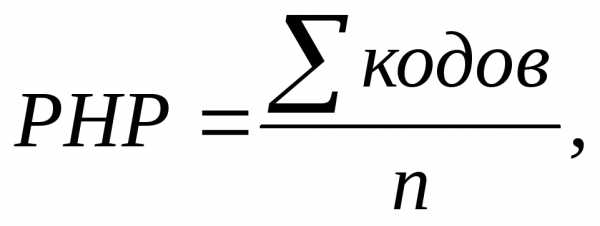 деn– число обследованных
зубов.
деn– число обследованных
зубов.
Значение РНР
Эффективность гигиены
0
отличная
0.1 — 0.6
хорошая
0.7 — 1.6
удовлетворительная
> 1.7
неудовлетворительная
studfiles.net
Количественная и качественная оценка зубных отложений. Протокол и индекс гигиены
Протокол гигиены полости рта О’Лири (1972 г.)
Протокол весьма полезен для планомерного обучения гигиене полости рта конкретного пациента, так как позволяет выявить не только отношение пациента к гигиене полости рта, но и обнаружить недочеты в очищении тех или иных поверхностей всех групп зубов.Для заполнения протокола все поверхности (кроме жевательной) каждого зуба окрашивают стойким красителем.
Определяют наличие зубных отложений на 4 поверхностях зуба (на вестибулярной, оральной, дистальной и медиальной) или на 6 поверхностях (на дистально-вестибулярной, вестибулярной, медиально-вестибулярной, дистально-оральной, оральной и медиально-оральной). С помощью стоматологического зеркала регистрируют наличие или отсутствие окраски в области коронок всех зубов. Данные заносят в видоизмененную схематическую «формулу» зубных рядов (см. схему для регистрации КПУП), заштриховывая сектор квадрата, соответствующий загрязненной поверхности зуба. Подсчитывают количество окрашенных поверхностей и вычисляют, какая доля (%) всех поверхностей зубов загрязнена и какая, соответственно, свободна от зубных отложений.
Результат регистрируют в карте пациента и используют его для сравнения с результатами последующих исследований гигиены полости рта.
Индекс гигиены полости рта Турески (1970 г.)
Индекс применяется для индивидуальной клинической работы, часто применяется для сравнительного исследования качества средств, предназначенных для гигиены полости рта.После окрашивания исследуют оральные и вестибулярные поверхности всех зубов. Шкала оценки каждой поверхности:
0 — отсутствие окрашивания;
1 — окрашивание в виде тонкой линии на границе с десной;
2 — линия у десны шире;
3 — окрашена десневая треть поверхности;
4 — окрашено 2/3 поверхности;
5 — окрашено более 2/3 поверхности.
Результат учитывают как сумму всех баллов, оценивают в динамике и при сравнении разных объектов.
Индекс налета Силнес-Лоу PLI (1964 г.)
Индекс позволяет обследовать все зубы или только некоторые зубы, избранные по желанию исследователя. Без окрашивания визуально или зондом изучают наличие мягких зубных отложений на четырех поверхностях зуба. Зонд направляют к десневому желобку.Количество налета на одной поверхности зуба оценивается по шкале:
0 баллов — налета в придесневой области нет;
1 балл — тонкая пленка налета в придесневой области определяется только зондом;
2 балла — налет виден глазом в десневом желобке и пришеечной области;
3 балла — налет в избытке на большей части поверхности зуба и в межзубном промежутке.
PLI зуба рассчитывают по формуле:
PLI = (Сумма баллов четырех поверхностей)/4
PLI полости рта рассчитывают как среднюю величину от PLI всех исследованных зубов.
Упрощенный индекс гигиены полости рта Грина и Вермийона OHI-S (1964 г.)
OHI-S создан авторами на основе предложенного ими же в 1960 г. Oral Hygiene Index (OHI), предполагавшего количественную оценку над и поддесневых зубных отложений на щечных и язычных поверхностях всех постоянных зубов за исключением третьих моляров с оценкой результата по сегментам (квадрантам).OHI-S предложен для оценки гигиены полости рта только по состоянию поверхности шести индикаторных зубов: всех первых моляров верхней и нижней челюсти (16, 26, 36 и 46, при их отсутствии — соседних вторых моляров) и двух центральных резцов (11 и 31, при отсутствии — центральных резцов другой стороны). Обследуется только одна поверхность зубов: у моляров верхней челюсти и всех резцов — вестибулярная, у моляров нижней челюсти — язычная. При этом названные поверхности не должны быть поражены кариесом и гипоплазией.
Каждая поверхность исследуется с помощью зонда на наличие мягкого зубного налета и зубного камня. На исследуемой поверхности (язычной, щечной) зонд располагают параллельно оси зуба и, начиная зигзагообразные движения от окклюзионной поверхности зуба к шейке, отмечают тот уровень коронки, с которого на зонде накапливаются зубные отложения.
OHI-S рассчитывают как сумму двух индексов — индекса налета и индекса камня.
Шкала индекса налета (Debris Index, DI-S):
0 баллов — налета или пигмента нет;
1 балл — мягкий налет занимает не более 1/3 высоты коронки, или есть внезубное пигментирование без видимого мягкого налета (налет Пристли) на любой площади поверхности;
2 балла — мягкий налет покрывает более 1/3, но менее 2/3 высоты коронки;
3 балла — мягкий налет покрывает более 2/3 поверхности зуба.
Шкала индекса зубного камня (Calculus Index, CI-S):
0 баллов — нет камня;
1 балл — наддесневой камень, занимающий не более 1/3 исследуемой поверхности;
2 балла — наддесневой камень, занимающий более 1/3, но менее 2/3 исследуемой поверхности или наличие отдельных фрагментов поддесневого камня;
3 балла — наддесневой камень, покрывающий более 2/3 поверхности или поддесневой камень, опоясывающий шейку зуба.
Данные DI-S и CI-S каждого зуба вносят в специальную таблицу с шестью ячейками, каждая из которых разделена диагональю надвое. Для расчета OHI-S суммируют DI-S и CI-S всех зубов:
OHI-S = (DI-S + CI-S)/6
Состояние гигиены полости рта по данным OHI-S оценивают следующим образом:
при OHI-S не более 0,6 — хорошая гигиена; 0,7—1,6 — удовлетворительная; 1,7—2,5 — неудовлетворительная; > 2,6 — плохая.
Индекс эффективности гигиены полости рта пациента РНР (1968 г.)
Индекс используют для контроля качества чистки зубов в ходе обучения. Регистрируют наличие налета на тех же поверхностях тех же зубов, что и в OHI-S (вестибулярные поверхности 16 и 26, 11 и 31, язычные — 36 и 46), но при этом учитывают загрязненность нескольких участков (секторов) исследуемой поверхности коронки зуба (рис. 5.24).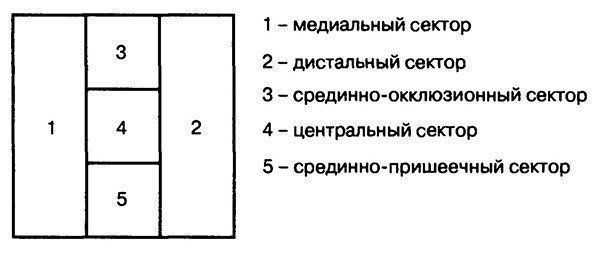
Рис. 5.24. Схема деления вестибулярной поверхности зуба на сектора.
Наличие мягкого налета определяется после полоскания красителем. При отсутствии окрашивания в секторе ставят 0 баллов; при наличия любого окрашивания в секторе — 1 балл. Баллы пяти секторов одной поверхности суммируют и получают РНР зуба. РНР для полости рта рассчитывают как среднее всех шести показателей:
РНР = (сумма РНР зубов)/(n зубов)
Оценка гигиены полости рта при помощи РНР:
О — отличная гигиена полости рта;
0,1—0,6 — хорошая;
0,7—1,6 — удовлетворительная;
>1,7 — неудовлетворительная.
Индекс скорости формирования налета Аксельссона PFRI (1987 г.)
Оценивают свободное (без гигиенических вмешательств) формирование зубных отложений в течение 24 ч после проведения профессиональной гигиены полости рта на всех поверхностях (кроме окклюзионных) всех зубов. После окрашивания отмечают количество всех загрязненных поверхностей, затем вычисляют, какую долю от обследованных (%) они составляют. Результат оценивают по шкале (табл. 5.8). Таблица 5.8. Шкала оценки PFRIИсследования микрофлоры ротовой жидкости и зубных отложений позволяют дать более полную и точную характеристику их кариесогенности и уточнить степень риска развития кариеса.
Т.В.Попруженко, Т.Н.Терехова
medbe.ru
